Вирусный гепатит B — причины, симптомы, диагностика и лечение
Вирусный гепатит В (сывороточный гепатит) – инфекционное заболевание печени, протекающее в различных клинических вариантах (от бессимптомного носительства до деструкции печеночной паренхимы). При гепатите В поражение клеток печени носит аутоиммунный характер.
Характеристика возбудителя
Вирус гепатита В – ДНК-содержащий, относится к роду Orthohepadnavirus. У инфицированных лиц в крови обнаруживают вирусы трех типов, различающиеся по морфологическим признакам. Сферические и нитевидные формы вирусных частиц не обладают вирулентностью, инфекционные свойства проявляют частицы Дейна – двухслойные округлые полноструктурные вирусные формы. Их популяция в крови редко превышает 7 %. Частица вируса гепатита В обладает поверхностным антигеном HbsAg, и тремя внутренними антигенами: HBeAg, HBcAg и HbxAg.
Устойчивость вируса к условиям внешней среды весьма высока. В крови и ее препаратах вирус сохраняет жизнеспособность годами, может несколько месяцев существовать при комнатной температуре на белье, медицинских инструментах, предметах, загрязнённых кровью больного. Инактивация вируса осуществляется при обработке в автоклавах при нагревании до 120°С с течение 45 минут, либо в сухожаровом шкафу при 180 °С в течение 60 минут. Вирус погибает при воздействии химических дезинфицирующих средств: хлорамина, формалина, перекиси водорода.
Источником и резервуаром вирусного гепатита В являются больные люди, а также здоровые вирусоносители. Кровь зараженных гепатитом В людей становиться заразной намного раньше, чем отмечаются первые клинические проявления. В 5-10% случаев развивается хроническое бессимптомное носительство. Вирус гепатита В передается при контакте с различными биологическими жидкостями (кровь, сперма, моча, слюна, желчь, слезы, молоко). Основную эпидемиологическую опасность представляют кровь, сперма и, в некоторой степени, слюна, поскольку обычно только в этих жидкостях концентрация вируса достаточна для заражения.
Передача инфекции происходит преимущественно парентерально: при гемотрансфузиях, медицинских процедурах с использованием нестерильного инструментария, при проведении лечебных манипуляций в стоматологии, а также при травматичных процессах: нанесении татуировки и пирсинга. Существует вероятность заражения в маникюрных салонах при проведении обрезного маникюра или педикюра. Контактный путь передачи реализуется при половых контактах и в быту при совместном пользовании предметов индивидуальной гигиены. Вирус внедряется в организм человека через микроповреждения кожных покровов и слизистых оболочек.
Вертикальный путь передачи реализуется интранатально, в ходе нормальной беременности плацентарный барьер для вируса не проходим, однако в случае разрыва плаценты возможна передача вируса до родов. Вероятность инфицирования плода многократно увеличивается при выявлении у беременной HbeAg помимо HbsAg. Люди обладают достаточно высокой восприимчивостью к инфекции. При трансфузионной передаче гепатит развивается в 50-90% случаев. Вероятность развития заболевания после инфицирования напрямую зависит от полученной дозы возбудителя и состояния общего иммунитета. После перенесения заболевания формируется продолжительный, вероятно пожизненный иммунитет.
Подавляющее большинство заболевающих гепатитом В – это лица в возрасте 15-30 лет. Среди умерших от этого заболевания доля наркоманов составляет 80 %. Лица, осуществляющие инъекции наркотических веществ, имеют наиболее большой риск заражения гепатитом В. Ввиду частого непосредственного соприкосновения с кровью, медицинские работники (хирурги и операционные сестры, лаборанты, стоматологи, сотрудники станций переливания крови и др.) также входят в группу риска по вирусному гепатиту В.
Симптомы вирусного гепатита В
Инкубационный период вирусного гепатита В колеблется в довольно широких пределах, промежуток от момента заражения до развития клинической симптоматики может составлять от 30 до 180 дней. Оценить инкубационный период хронической формы гепатита В зачастую невозможно. Острый вирусный гепатит В начинается нередко аналогично вирусному гепатиту А, однако его преджелтушный период может протекать и артралгической форме, а также по астеновегетативному или диспепсическому варианту.
Диспепсический вариант течения характеризуется потерей аппетита (вплоть до анорексии), непрекращающейся тошнотой, эпизодами беспричинной рвоты. Для гриппоподобной формы клинического течения дожелтушного периода гепатита В характерно повышение температуры и общеинтоксикационная симптоматика, обычно без катаральных признаков, но с нередкими, преимущественно ночными и утренними, артралгиями (при этом визуально суставы не изменены). После движения в суставе боль обычно на некоторое время стихает.
В случае, если в этот период отмечается артралгия, сочетанная с высыпаниями по типу крапивницы, течение заболевания обещает быть более тяжелым. Чаще всего такая симптоматика сопровождается лихорадкой. В преджелтушной фазе может отмечаться выраженная слабость, сонливость, головокружение, кровоточивость десен и эпизоды носовых кровотечений (геморрагический синдром).
При появлении желтухи улучшения самочувствия не наблюдается, чаще общая симптоматика усугубляется: нарастает диспепсия, астения, появляется кожный зуд, усиливаются геморрагии (у женщин геморрагический синдром может способствовать раннему наступлению и интенсивности менструации). Артралгии и экзантема в желтушном периоде исчезают. Кожные покровы и слизистые оболочки имеют интенсивный охряной оттенок, отмечаются петехии и округлые кровоизлияния, моча темнеет, кал становится светлее вплоть до полного обесцвечивания. Печень больных увеличивается в размерах, край ее выступает из под реберной дуги, на ощупь – болезненная. Если при интенсивной иктеричности кожных покровов печень сохраняет нормальные размеры, это предвестник более тяжелого течения инфекции.
В половине и более случаев гепатомегалия сопровождается увеличением селезенки. Со стороны сердечно-сосудистой системы: брадикардия (либо тахикардия при тяжело протекающем гепатите), умеренная гипотония. Общее состояние характеризуется апатией, слабостью, головокружениями, отмечается бессонница. Желтушный период может длиться месяц и более, после чего наступает период реконвалесценции: сначала исчезают диспепсические явления, затем происходит постепенный регресс желтушной симптоматики и нормализация уровня билирубина. Возвращение печени к нормальным размерам нередко занимает несколько месяцев.
В случае склонности к холестазу, гепатит может приобретать вялотекущий (торпидный) характер. При этом интоксикация слабовыраженная, устойчиво повышенный уровень билирубина и активности печеночных ферментов, кал ахоличный, моча темная, печень стойко увеличена, температура тела держится в субфебрильных пределах. В 5-10% случаев вирусный гепатит В протекает в хронической форме и способствует развитию вирусного цирроза печени.
Осложнения вирусного гепатита В
Самым опасным осложнением вирусного гепатита В, характеризующимся высокой степенью летальности, является острая печеночная недостаточность (гепатаргия, печеночная кома). В случае массированной гибели гепатоцитов, значительных потерь функциональности печени, развивается тяжелый геморрагический синдром, сопровождающийся токсическим воздействием высвобожденных в результате цитолиза веществ на центральную нервную систему. Печеночная энцефалопатия развивается, проходя последовательно следующие стадии.
- Прекома I: состояние пациента резко ухудшается, усугубляется желтуха и диспепсия (тошнота, многократная рвота), проявляется геморрагическая симптоматика, у больных отмечается специфический печеночный запах изо рта (тошнотворно сладковатый). Ориентация в пространстве и времени нарушена, отмечается эмоциональная лабильность (апатия и вялость сменяется гипервозбуждением, эйфорией, повышена тревожность). Мышление замедлено, имеет место инверсия сна (ночью больные не могут заснуть, днем чувствуют непреодолимую сонливость). На этой стадии отмечаются нарушения мелкой моторики (промахивания при пальценосовой пробе, искажение почерка). В области печени больные могут отмечать боли, температура тела повышается, пульс нестабильный.
- Прекома II (угрожающая кома): прогрессируют нарушения сознания, нередко оно бывает спутано, отмечается полная дезориентация в пространстве и времени, кратковременные вспышки эйфории и агрессивности сменяются апатией, интоксикационный и геморрагический синдромы прогрессируют. На этой стадии развиваются признаки отечно-асцитического синдрома, печень становится меньше и скрывается под ребрами. Отмечают мелкий тремор конечностей, языка. Стадии прекомы могут продолжаться от нескольких часов до 1-2 суток. В дальнейшем усугубляется неврологическая симптоматика (могут отмечаться патологические рефлексы, менингеальные симптомы, нарушения дыхания по типу Куссмуля, Чейна-Стокса) и развивается собственно печеночная кома.
- Терминальная стадия – кома, характеризуется угнетением сознания (ступор, сопор) и в дальнейшем его полной потерей. Первоначально сохраняются рефлексы (роговичный, глотательный), больные могут реагировать на интенсивные раздражающие действия (болезненная пальпация, громкий звук), в дальнейшем рефлексы угнетаются, реакция на раздражители теряется (глубокая кома). Смерть больных наступает в результате развития острой сердечно-сосудистой недостаточности.
При тяжелом течении вирусного гепатита В (молниеносная кома), в особенности в случае сочетания его с гепатитом D и гепатитом C, печеночная кома часто развивается в ранние сроки и заканчивается летально в 90% случаев. Острая печеночная энцефалопатия в свою очередь способствует вторичному инфицированию с развитием сепсиса, а также угрожает развитием почечного синдрома. Интенсивный геморрагический синдром может стать причиной значительной кровопотери при внутренних кровотечениях. Хронический вирусный гепатит В развивается в цирроз печени.
Диагностика вирусного гепатита В
Диагностика осуществляется путем выявления в крови пациентов специфических антигенов вируса в сыворотке крови, а также иммуноглобулинов к ним. С помощью ПЦР можно выделить ДНК вируса, что позволяет определиться в степени его активности. Решающее значение при постановке диагноза играет выявление поверхностного антигена HbsAg и антител HbcIgM. Серологическая диагностика производится с помощью ИФА и РИА.
Для определения функционального состояния печени в динамике заболевания производят регулярные лабораторные исследования: биохимический анализ крови и мочи, коагулограмму, УЗИ печени. Значительную роль имеет значение протромбинового индекса, падение которого до 40% и ниже говорит о критическом состоянии пациента. По отдельным показаниям может быть проведена биопсия печени.
Лечение вирусного гепатита В
Комплексная терапия вирусного гепатита В включает диетическое питание (назначается щадящая для печени диета №5 в вариациях в зависимости от фазы заболевания и тяжести течения), базисную противовирусную терапию, а также патогенетические и симптоматические средства. Острая фаза заболевания является показанием к стационарному лечению. Рекомендован постельный режим, обильное питье, категорический отказ от алкоголя. Базисная терапия подразумевает назначение интерферонов (наиболее эффективен альфа-интерферон) в сочетании с рибавирином. Курс лечения и дозировки рассчитываются индивидуально.
В качестве вспомогательной терапии применяются дезинтоксикационные растворы (при тяжелом течении проводят инфузии кристаллоидных растворов, декстрана, по показаниям назначаются кортикостероиды), средства для нормализации водно-солевого баланса, препараты калия, лактулозу. Для снятия спазмов желчевыводящей системы и сосудистой сети печени – дротаверин, эуфиллин. При развитии холестаза показаны препараты УДХК. В случае возникновения тяжелых осложнений (печеночной энцефалопатии) – интенсивная терапия.
Прогноз и профилактика вирусного гепатита В
Острый вирусный гепатит В редко приводит к летальному исходу (только в случаях тяжелого молниеносного течения), прогноз значительно ухудшается при сопутствующих хронических патологиях печени, при сочетанном поражении вирусами гепатита С и D. Смерть инфицированных гепатитом В чаще наступает спустя несколько десятков лет в результате хронического течения и развития цирроза и рака печени.
Общая профилактика вирусного гепатита В подразумевает комплекс санитарно-эпидемиологических мероприятий, направленных на снижение риска заражения при переливании крови, контроль за стерильностью медицинского инструментария, введение в массовую практику одноразовых игл, катетеров и т. п. Меры индивидуальной профилактики подразумевают пользование отдельными предметами личной гигиены (бритвы, зубные щетки), предупреждение травмирования кожных покровов, безопасный секс, отказ от наркотиков. Лицам, входящим в профессиональную группу риска, показано вакцинирование. Иммунитет после прививки против гепатита В сохраняется около 15 лет.
www.krasotaimedicina.ru
Вирусный гепатит B (острый и хронический)
Вирусный гепатит B — это одно из наиболее грозных заболеваний, влекущее тяжелые поражения печени, образующее хронические неизлечимые формы, среди отдаленных последствий которых цирроз и рак.
Впервые возбудитель этого заболевания — частица внешней оболочки вируса гепатита B — антиген HBsAg, впоследствии названный «австралийским» — был обнаружен в 1964 году у аборигенов Австралии.
Свойства HBV и пути заражения
К основным характеристикам вируса относятся:
- гепатотропность — направленность к печени;
- высокая вирулентность — способность к заражению при чрезвычайно малой инфицирующей дозе в 10 копий частиц;
- устойчивость к агрессивному внешнему воздействию, позволяющая сохранять активность при высушивании, замораживании, кипячении, длительном воздействии химических соединений;
- формирование острых, хронических и инаппарантных (скрытых) форм протекания;
- способность мутировать и встраиваться в человеческую ДНК.
Парентеральный механизм передачи вируса только от человека к человеку определяет возможные пути заражения. Это контакты с инфицированной кровью — переливания, пользование недостаточно стерилизованными медицинскими инструментами, бритвенными принадлежностями вирусоносителя, незащищенные половые контакты. Возможно заражение новорожденных инфицированными роженицами.
Бытовой путь инфицирования вероятен при попадании вируса с загрязненных кровью предметов белья или одежды внутрь организма через микротрещины и травмы кожи и слизистых. Инфицированная кровь наиболее опасна, меньшее количество вируса содержат другие биологические жидкости организма: сперма, слюна, пот, раневой экссудат. Воздушно-капельный и фекально-оральный путь заражения — через кашель, чихание, рукопожатия, пищу или воду — исключен.
HBV имеет собственную ДНК и сложную оболочку. Такое строение позволяет возбудителю легко проникать в ткани организма. Попав в кровь человека, вирус распадается на части. Внедрившись внутрь гепатоцитов, ДНК образует матрицу, в которой происходит синтез новых вирусных частиц.
Особенность гепатита B — длительный, до нескольких месяцев, инкубационный период развития заболевания, в течение которого зараженный может не подозревать о своем состоянии. При этом идет непрерывный процесс размножения вируса.
Приблизительно через 3 недели инфицированный становится контагиозен — вирус может передаваться окружающим.
Острый гепатит
Классическая клиническая картина развития острой формы гепатита B начинается с продромального (преджелтушного) периода. Длительность его разнится от нескольких часов до нескольких недель в каждом случае.
Распространены гриппоподобные и астенические симптомы: физическая слабость, сильная утомляемость, головная боль, ломота в суставах, небольшое повышение температуры, зябкость. Причем недомогание может быть выражено несильно. В отдельных случаях присутствуют признаки ОРЗ: першение в горле, кашель, что еще больше укрепляет человека в мысли, что он болен гриппом.
С нарастанием интоксикации симптомы обостряются: мучает лихорадка, высокая температура, рвота, сильные головные боли, расстройства желудка, боли и тяжесть в брюшной полости. Выраженность симптомов различна.
Характерно снижение иммунитета с развитием вторичного иммунодефицита: уменьшается количество лейкоцитов в крови, может наблюдаться дисбактериоз слизистой ротовой полости, кишечника, присоединение стрептококковой, дрожжевой и других видов инфекций.
Из-за нарушения кровообращения возможно появление пальмарной эритемы — покраснения ладоней, сосудистых звездочек на коже.
Воспаление печени вызывает не инфекция, а реакция иммунитета. Возбудитель гепатита B, проникая внутрь гепатоцитов, провоцирует острый аутоиммунный процесс — разрушение (лизис) печеночных клеток иммунными Т-киллерами. Чтобы освободить печень от вируса, организм жертвует собственными гепатоцитами. Наблюдается прямая зависимость силы формируемого специфического иммунитета от тяжести протекания острой формы гепатита.
Желтушный период при гепатите B характерен для трети всех случаев острой формы болезни. Кожные и слизистые покровы становятся ярко-желтыми, появляется ахолия — обесцвечивание экскрементов, цвет мочи приобретает темно-коричневый оттенок.
Через несколько недель после первых признаков болезни начинается формирование иммунного ответа, от выраженности которого зависит тяжесть протекания патологии. При гепатите B характерна медленная иммунопротективная реакция — антитела формируются на фоне массового некроза печеночных клеток.
Специфического лечения острый гепатит B не требует. Организм справляется с вирусом самостоятельно. Больного помещают в стационар, где проводится предупредительная терапия для детоксикации организма и осуществляется помощь при осложнениях и тяжелом физическом состоянии.
Острый гепатит B длится от 2 до 4 месяцев, полное выздоровление может занять до полугода и более. Остаточные явления — снижение функций печени, слабость, расстройства пищеварительного тракта, слабость — могут проявляться до нескольких лет.
Повторное заражение гепатитом B переболевших им в острой форме считается невозможным, поскольку сформированный специфический иммунитет контролирует кровь пожизненно.
Фульминантный гепатит
В некоторых случаях острая форма протекает крайне тяжело, может вызвать печеночную кому и завершиться летальным исходом. Признаками фульминантного, или молниеносного, гепатита являются температура около 40°С, обморочные состояния, бред, ночные кошмары, сильная отечность, геморрагический синдром (кровотечения из носа, гематомы). При таком течении инкубационный период сокращен — заболевание развивается стремительно, через несколько дней после заражения.
К тяжелому протеканию болезни приводят печеночная недостаточность, заражение микст-инфекцией, присоединение к гепатиту B паразитического безоболочного D–вируса (Deltavirus).
Хронический гепатит B
Гепатит B протекает чаще в острой форме, но около 5% заболеваний переходят в хроническую. В ряде случаев хроническая форма развивается без прохождения острого периода. Этому могут способствовать незрелость иммунной системы, иммунодефицитные состояния, пожилой или ранний детский возраст зараженного. Инфицирование в младенческом возрасте приводит к хронической форме гепатита у 9 из 10 детей.
Хроническое течение характеризуется сменой фаз носительства, активации и реактивации вируса. Первые признаки болезни могут проявляться спустя годы или десятилетия после инфицирования. Симптомы заболевания неспецифичны, выражены слабо: упадок физических сил, бессонница или постоянная сонливость, диспепсические расстройства, спазмы в кишечнике, отсутствие аппетита, подавленное настроение. При обострениях возникает ощущение распирания в области желчного пузыря, тянущие боли, лихорадка. Возможно развитие геморрагического синдрома. Проявления желтухи редки, чаще наблюдаются безжелтушные формы болезни.
Хронический гепатит B приводит к системным нарушениям в организме: повышается риск развития сердечно-сосудистых патологий, ЦНС, болезней крови, почечной недостаточности. Наиболее опасные отдаленные последствия — фиброз печени, цирроз и печеночно-клеточный рак. Более чем в 80% случаев развития карциномы причиной является многолетний хронический гепатит B.
Диагностика
При появлении странных симптомов, тем более, если им предшествовали инвазивные медицинские, маникюрные процедуры, посещение салона тату, незащищенные половые акты, необходимо пройти обследование на наличие инфекций.
Вирус гепатита B обнаруживается в крови в трех морфологических формах: антигены HBsAg, HBeAg и ДНК HBV. Могут выявляться антитела anti-HBsAg, anti-HBeAg, anti-HBcorAg. Наличие хотя бы одного из маркеров сигнализирует о встрече с инфекцией.
Диагностика включает определение наличия частиц вируса в крови и их количественной характеристики. Вирусная нагрузка, то есть содержание в 1 мл крови количества копий ДНК вируса, позволяет судить о его активности, периоде заболевания. Точная расшифровка анализа на маркеры гепатита B дает возможность сделать прогноз развития болезни, составить ретроспективную картину заболевания.
Для выявления частиц вируса в крови и антител к ним используются иммуноферментный анализ крови (ИФА), метод полимеразной цепной реакции (ПЦР).
В таблице приведен результат ИФА-обследования крови больного хроническим гепатитом B репликативного типа. Присутствует антиген HBeAg, характерный для фазы размножения вируса, вирусная нагрузка (количество ДНК) повышена, при этом прослеживается замедленная реакция иммунитета — нет специфических антител, в частности anti-HBsAg, появление в крови которого говорит об активном сопротивлении иммунитета. Положительный глобулин Anti-HBcorAg IgM свидетельствует о периоде обострения, наличие глобулина Anti-HBcorAg IgG — о продолжительном периоде заболевания.
| Маркеры | Результат анализа |
|---|---|
| HBsAg | положительный |
| HBeAg | положительный |
| ДНК HBV | >10^5копий/мл |
| Anti-HBsAg | отрицательный |
| Anti-HBеAg | отрицательный |
| Anti-HBcorAg IgM | положительный |
| Anti-HBcorAg IgG | положительный |
Биохимический анализ на наличие печеночных ферментов АлАт и АсАт помогает установить степень поражения печени.
Дополнительно применяются инвазивный метод обследования — биопсия. У больного забирается небольшой кусочек печеночной ткани. Полученный пункционный материал исследуется под микроскопом. Это обследование помогает установить окончательный диагноз.
Лечение хронического гепатита B
При вирусном гепатите B бессмысленно применять гепатопротекторы, народные средства, ферментативные или растительные препараты. Единственный результативный метод лечения, действенность которого научно доказана — противовирусная терапия (ПВТ), позволяющая добиться стойкого подавления инфекции и обеспечить длительный период ремиссии.
Используются две группы препаратов:
- аналоги нуклеозидов и нуклеотидов. Направлены на прямое подавление вируса путем блокирования его ДНК и возможности размножения. Особенно необходимы при хроническом гепатите репликативного типа, представляющего собой большую угрозу развития рака печени. Курс приема — несколько лет. Досрочное прекращение лечения недопустимо, так как ведет к возрастанию вирусной нагрузки в крови. Недостатками первых поколений препаратов была недостаточная противовирусная активность, из-за чего часто возникала резистентность (устойчивость) вируса к действующим веществам. В препаратах поздней разработки этот недостаток сведен к минимуму. Стал возможен прием до 5 лет без риска привыкания. Средства довольно хорошо переносятся, не вызывают резких побочных эффектов, нетоксичны. Выпускаются в таблетированной форме и в виде сиропов;
- интерфероны-альфа. Группа препаратов опосредованного действия, основанного на формировании собственного иммунного ответа человека. Применяются в виде инъекций, вводятся еженедельно или через день. Обеспечивают стойкое улучшение менее чем за 1 год применения. Опасности резистентности вируса к препаратам интерферонов нет. К недостаткам данного средства можно отнести: избирательное действие — интерфероны разработаны лишь для определенных субтипов вируса, плохая переносимость — большинство препаратов вызывают сильную лихорадку, повышение температуры, общее недомогание сразу после введения. Длительное применение может спровоцировать выпадение волос, мышечные судороги, бессонницу. Возможно обострение имеющихся хронических процессов, требующее дополнительного корректирующего лечения.
При подборе препаратов учитывается возраст пациента, вид хронического гепатита (репликативный, интегративный). Периодически контролируется результативность лечения, измеряется вирусная нагрузка. Противовирусную терапию продолжают до сероконверсии (полного замещения антителами) антигенов HBsAg и HBeAg. Затем в течение нескольких месяцев проводится закрепляющий курс.
Полное излечение хронического гепатита B невозможно из-за встраивания ДНК вируса в геном человека. Выздоровлением считается длительная элиминация вируса — угнетение его репликативности, отсутствие в крови.
Здоровое вирусоносительство — состояние, в котором возбудитель присутствует в крови в течение нескольких лет, но при этом ничем себя не проявляет: отсутствуют признаки воспаления печени, репликативности вируса. В этом случае предусмотрена постановка на учет и периодическое (1 раз в полгода) обследование.
Профилактика гепатита B
Единственной 100%-й мерой защиты от гепатита B остается вакцинация. Прививку делают всем новорожденным в первые сутки жизни, медицинским работникам, лицам, проходящим процедуры, связанные с переливанием крови.
Формируемая защита после введения вакцины предохраняет от опасности заражения от 10 до 20 лет, в зависимости от силы иммунного ответа, затем может потребоваться введение повторной дозы.
Экстренная профилактика посредством введения иммуноглобулина применяется при подозрении на контакт с зараженной кровью.
В качестве дополнительных мер безопасности рекомендуется проявлять осторожность, избегать совместного пользования предметами гигиены, маникюрными принадлежностями, не посещать салонов красоты, стоматологических кабинетов, поликлиник, где не используется стерилизация инструментария уровня «Антигепатит».
propechen.com
32. Вирус гепатита b.
Гепатит В – инфекционное заболевание человека, характеризуется избирательным поражением печени и вызывается гепадновирусом (семейство Hepadnaviridae, род Orthohepadnavirus).
Морфология и структура. Вирионы гепатита В человека имеют сферическую форму, диаметр 42 нм, кубический тип симметрии, состоят из 180 капсомеров. Геном образует кольцевая двухнитевая молекула ДНК, состоящая из 3200 нуклеотидов, но ее «плюс»-нить на 20-50% короче «минус»-нити. Полный вирион состоит из внешней липид-гликопротеидной оболочки (суперкапсид), включающей белковые молекулы, несущие поверхностный АГ – HBs АГ (рис.32).
Суперкапсид HВV состоит из главного или основного S-белка, среднего М-белка и большого или длинного L-белка; имеется внутренний нуклеокапсид (ядро) диаметром 25-27 нм, фермент ДНК-полимераза и HBc АГ, который содержится в сердцевине вирионов. При протеолитическом гидролизе белка капсида образуется полипептид – НВе АГ – который отщепляется от НВс АГ при прохождении его через мембрану гепатоцитов и обнаруживается в крови.
В составе поверхностного HBs АГ имеется один общий АГ а и две пары взаимоисключающих детерминант d/у и w/r. Известны геномы HВV четырех основных субтипов, названные по сочетанию АГных эпитопов HBs Аg: adw, ayw, adr, ayr. АГы обеспечивают формирование общего перекрестного иммунитета ко всем субтипам вируса. Субтипы вируса имеют различное распространение в регионах мира. HBs АГ, его полипептидный фрагмент preS2, играет важную роль в прикреплении вируса к гепатоцитам за счет связывания их с альбуминовым рецептором. Полипептид preS1 обладает иммуногенными свойствами и используется для приготовления вакцины. В зараженной клетке HBs АГ синтезируется в цитоплазме и участвует в сборке вирионов. Наряду с полными вирионами (частицами Дейна) в сыворотке инфицированных лиц присутствует свободный HBs Аg в виде сферических частиц диаметром 20-22 нм или волокнистых образований до 200 нм. Эти частицы не содержат вирусной ДНК и являются неинфекционными. Ядерный АГ HBс АГ в свободной форме локализован в ядре гепатоцитов и экспрессируется на поверхности зараженных гепатоцитов, на которых и может быть обнаружен, но не выявляется в сыворотке крови больного.
При попадании HBс АГ в кровь он трансформируется в HBе АГ, что свидетельствует о высокой инфекционной опасности больного.
HBх АГ менее изучен. Считают, что он имеет отношение к раковой трансформации гепатоцитов.
Резистентность. Вирус
гепатита В обладает высокой устойчивостью
к температуре, выдерживает кипячение
в течение 15-20 минут, 600С
– несколько часов, в комнатной температуре
сохраняет жизнеспособность в течение
3 месяцев, в замороженном виде – несколько
лет. Вирус погибает при обработке 3%
Н2О2,
5% хлорамином, при УФ-облучении, при
обработке сухим жаром при 180°С в течение
60 минут.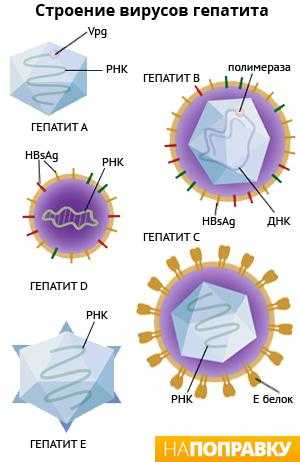
Эпидемиология. Источником заражения является больной человек и вирусоноситель. Заражение может происходит при медицинских манипуляциях, при переливании крови; при половом контакте, плод может заражаться трансплацентарно или через инфицированные пути матери. Инфицирование возможно через зубные щетки.
Репродукция. Вирус гепатита В не репродуцируется в культурах клеток и куриных эмбрионах. Репликация происходит в ядрах гепатоцитов. Она является весьма сложной и состоит из нескольких этапов. Первоначально ДНК-полимераза достраивает короткую (+)цепь ДНК до полной молекулы. Эта ДНК проникает в ядро клетки, где с нее синтезируется РНК-копия, получившая название прегенома. После этого вирусная ДНК-полимераза начинает строить на матрице РНК прегенома его ДНК-копию (обратная транскрипция). Прегеном одновременно разрушается. Эта ДНК может встраиваться в геном гепатоцита (интегративная инфекция). С вирусного генома транслируется информация для синтеза на рибосомах гепатоцитов HBs АГ, HBе АГ, капсидных белков, вирусспецифических ферментов. Новая вирусная частица выходит из гепатоцита (рис. 33). Наряду с вновь образованными вирусными частицами из инфицированной клетки высвобождаются также «пустые» вирусные частицы, содержащие HBs АГ и HBе АГ. При типичной острой форме гепатита В в крови появляются HBs АГ, HBе АГ, и АТ IgM, IgG анти-HBс АГ, анти-HBе АГ и анти-HBs АГ.
Патогенез и клиника. Входными путями служат кровеносные сосуды слизистых оболочек. Вирус попадает в кровь, заносится в печень и фиксируется на гепатоцитах. Вирус не обладает цитопатогенным действием, поэтому патологический процесс в печени возникает не с момента внедрения возбудителя в гепатоциты, а только после распознования иммуноцитами его АГов на клеточной мембране, которые индуцируют появление аутоантител и Т-киллеров к клеткам печени. Поэтому развивающийся хронический гепатит и цирроз печени можно рассматривать как аутоиммунное заболевание.
При развитии иммунного ответа, представленные на мембране макрофагов вирусные АГы индуцируют гуморальный ответ, при котором образуются АТ IgM и IgG-классов к HBs АГ, HBс АГ, HBе АГ. Одновременно появляются АГспецифические Т-киллеры, разрушающие гепатоциты, на месте которых развивается соединительная ткань, печень подвергается склерозу, функция ее нарушается.
Инкубационный период длится от 30 дней до 6 месяцев. Болезнь может протекать в латентной форме, выявляемой только лабораторными методами, в типичной желтушной форме и тяжелой («фульминантной») форме, заканчивающейся летально от печеночной недостаточности. На фоне увеличения сывороточных аланиновой и аспарагиновой аминотрансфераз у 30% взрослых больных развивается желтуха, которая сохраняется несколько недель, реже несколько месяцев. В разгар заболевания и до 8 недель после него определяются HBs АГ и HBе АГ. Почти одновременно начинается продукция АТ к HBс.
Опасность представляет переход болезни в хроническую форму, который возможен у 15% взрослых больных и до 90% новорожденных от больных матерей. В свою очередь, хронический В-гепатит является фактором риска развития цирроза и гепатоцеллюлярной карциномы.
Лабораторная диагностика
Для диагностики применяют определение АГ и АТ в ИФА, РИА, ПЦР:
— НВs АГ – основной маркер острой или хронической формы инфекции, а также вирусоносительства;
— ДНК НВV – непосредственный показатель инфицирования НВV, свидетельствует о репликации вируса;
— Нbе АГ – маркер острой формы гепатита, кратковременно выявляемый в крови; его сохранение более 2 месяцев служит признаком развития хронического гепатита;
— IgМ АТ анти-НВс – главный маркер острой формы заболевания;
— АТ анти-НВs, анти-НВс, анти-НВе – маркеры завершения острой формы инфекции, указывающие на формирование иммунитета к НВV; наличие только IgG анти-НВs АГ может быть результатом предшествующей вакцинации или ранее перенесенной инфекции.
Cпецифическая профилактика. Вакцины получены геноинженерным путем, содержат НВs АГ. По рекомендации ВОЗ прививки против гепатита В являются обязательными и должны проводиться детям на первом году жизни. Используют генноинженерную вакцину (например, «Engerix B»), в которой использован рекомбинантный клон дрожжей, содержащий ген НВs+ и вырабатывающий HBs АГ. Полный курс прививки состоит из 3 инъекций: 1 доза – сразу после рождения, 2 доза – через 1-2 месяца, 3 доза – до конца 1-го года жизни.
Вакцинировать необходимо также лиц, которые имеют повышенный риск инфекции: персонал медицинских учреждений, больных, которым проводилось переливание крови и др. Для экстренной пассивной иммунопрофилактики используют гамма-глобулин.
Для леченияинтерферон, ингибитор обратной транскрипции ламивудин, а также глюкокортикостероиды.
studfiles.net
лечение, признаки заражения, как передается, чем опасен, причины возникновения, диета
 Вирусный гепатит Б (B)Гепатит Б — это поражение печени инфекционным путем. Разрушение этого органа может спровоцировать возникновение таких заболеваний, как:
Вирусный гепатит Б (B)Гепатит Б — это поражение печени инфекционным путем. Разрушение этого органа может спровоцировать возникновение таких заболеваний, как:
Проблема в том, что гепатит Б может протекать совершенно бессимптомно, поэтому человек теряет время. В запущенной форме его вылечить невозможно, и очень часто это приводит к летальному исходу.
Как передается гепатит B?
Вирус передается парентеральным путем. Человек может заразиться через кровь либо другой биологический материал, например:
- сперма;
- слюна;
- возможна передача вируса от матери к ребенку в процессе родов.

Вирус гепатита В настолько устойчив, что им можно заразиться даже случайно, во время прогулки. Вирус остается активным даже в маленькой высохшей капли крови. И когда попадает на поврежденную поверхность человека, сразу же начинает прогрессировать.
Даже единое соприкосновение с зараженной кровью приводит к заражению. Именно поэтому врачи часто не могут определить происхождение этой болезни.
Для того чтобы обезопасить себя от заражения, нужно соблюдать правила гигиены во время:
- стрижки;
- маникюра;
- других косметических процедур.
Конечно же, этот вирус могут занести и несознательные врачи, которые делают:
- переливание крови;
- другие медицинские процедуры в антисанитарных условиях.
Поэтому нужно следить, чтобы специалисты и мастера обязательно были в одноразовых перчатках, а инструменты — новыми, в запечатанной упаковке. Фото: Состояние печени при гепатите Б
Фото: Состояние печени при гепатите Б
Группы риска
В группу риска входят:
- Наркоманы.
- Медицинские работники.
- Тюремные заключенные.
- Люди, которые нуждаются в переливании крови или гемодиализе.
Но больного вирусом гепатита Б не следует изолировать от общества. При контакте человеком, у которого целые наружные покровы, абсолютного ничего не угрожает. В бытовых условиях это заболевание не передается, значит, для окружающих оно совершенно безопасно.
Статистика говорит, что у детей больше вероятность того, что болезнь перейдет в хроническую форму. Поэтому маленьким детям прививки необходимо делать вовремя.

Симптомы вируса гепатита Б
Во многих случаях первые признаки заражения появляются через 6 месяцев с момента попадания в кровь. Зачастую первые признаки похожи на обычное недомогание или простуду. У человека появляются:
- Мигрень.
- Температура.
- Слабость.
- Боли в суставах.
- Проявление желтизны кожи.
Все эти симптомы гепатита B длятся на протяжении нескольких дней, затем утихают. Но через некоторое время проявляются снова, уже более выражены.
Если вы хотите подробнее узнать про вирусный гепатит С, то читайте материал по указанной ссылке.

Признаки гепатита Б
Позже появляются вторичные признаки, которые характерны именно для этого заболевания:
- Увеличение размеров печени.
- Острые боли в печени.
- Вздутие живота.
- Проявление тошноты и рвоты.
- Зуд.
- Желтуха.
- Повышение температуры.
- Слабость.
- Потливость.
Если на эти симптомы не обратить внимания, через некоторое время печень полностью перестанет выполнять свои функции.
Если вы вдруг заметили, что появились первые признаки гепатита Б, тогда необходимо срочно посетить врача. И после прохождения диагностики вы будете точно уверены в своем здоровье. Если диагноз подтвердится, тогда необходимо точно придерживаться рекомендаций специалиста. Фото: Hepatitis B
Фото: Hepatitis B
Диагностика
Во время осмотра врач обследует пациента и методом пальпации узнает размеры печени. Точно подтвердить или опровергнуть диагноз сможет только подробное исследование.
Для определения точного результата необходимо сдать:
- Биохимический и общий анализ крови и мочи.
- Анализ крови на антитела IqG и Iqm.
- Общий анализ мочи.
- Анализ крови на определение вида гепатита.
При присутствии осложнений доктор может назначить биопсию печени. Разновидности гепатита Б
Разновидности гепатита Б
Лечение заболевания
Однозначно ответить, есть ли шанс полностью избавиться от этого заболевания, никто не может. Для того чтобы определить точные методы лечения, необходимо собрать весь анамнез, провести все лабораторные исследования.
Гепатит Б может быть:
- острым;
- хроническим.
Именно поэтому способы лечения тоже отличаются.
Хронический гепатит Б
Для лечения хронического гепатита B необходимо использовать противовирусные препараты, которые остановят размножение вирусов и не дадут накапливаться им в клетках печени. Терапия может длиться 6 месяцев.
Лечение вирусного гепатита состоит из:
- Противовирусных препаратов.
- Препаратов, которые замедляют развитие склероза печени.
- Иммуномодуляторов.
- Витаминных комплексов.

Препараты для лечения вируса
Наиболее часто назначаемые препараты:
Острая форма гепатита Б
Во время острой формы болезни противовирусная терапия не проводится. Лечение концентрируется на избавлении организма от вирусов.
Кроме медикаментозного лечения, очень важно соблюдать правильную диету, которая не будет давать нагрузки на печень, например:
Для этого необходимо исключить вредные для здоровья продукты, например:
- жирное;
- жареное;
- содержащие холестерин;
- холодное, ведь оно дает нагрузку на поджелудочную железу.
Во время прохождения курса лечения, главное, не допустить прогрессирования и появления цирроза печени.

Меры защиты и предупреждения заражения вирусом гепатита B
Для того чтобы избежать заражения этим заболеванием, нужно:
- Соблюдать элементарные меры предосторожности, находясь в общественных местах.
- Соблюдать правила личной гигиены.
- Делать вовремя прививки (вакцинацию).
- Регулярно проходить обследование.
Если вовремя среагировать и провести комплекс лечения на ранних стадиях болезни, то можно навсегда избавиться от вирусного гепатита Б.
Гепатит Б (B) — как лечить, симптомы заболевания у мужчин и женщин, диагностика, классификация
4.6 (91.43%) 7 votesЗАПИСЬ НА ПРИЕМ К ВРАЧУ
mirpecheni.ru
симптомы, причины, лечение парентеральных гепатитов
 Среди всех вирусных гепатитов чаще всего встречаются гепатиты B и C. Эти заболевания передаются парентеральным (через кровь) и половым путем, протекают преимущественно бессимптомно и приводят к развитию тяжелых осложнений.
Среди всех вирусных гепатитов чаще всего встречаются гепатиты B и C. Эти заболевания передаются парентеральным (через кровь) и половым путем, протекают преимущественно бессимптомно и приводят к развитию тяжелых осложнений.
Оглавление: Опасность гепатитов B и C Возбудитель гепатита B Возбудитель гепатита C Пути заражения Симптомы парентеральных гепатитов Осложнения Парентеральные гепатиты и беременность Диагностика гепатита B Диагностика гепатита C Лечение гепатита B Особенности лечения гепатита C Профилактика вирусных гепатитов
Рекомендуем прочитать: Гепатиты: классификация, пути заражения, симптомы и лечение
Опасность гепатитов B и C
По данным ВОЗ в мире около 240 млн. человек имеют хронический гепатит B и около 780 тыс. людей умирают от этой инфекции ежегодно. Гепатит C встречается реже – им страдают около 150 млн. человек, однако смертность от этой инфекции не ниже – ежегодно около 500 тыс. больных гибнут.
Гепатит C часто называют «ласковым убийцей», поскольку он маскируется под совершенно другие заболевания или вообще никак не проявляется, но при этом безостановочно разрушает печень. Приблизительно у 30% больных с хронической формой недуга при условии отсутствия лечения на протяжении 10-20 лет развивается цирроз.

В Российской Федерации в 2015 году было выявлено впервые более 12 000 случаев хронического гепатита B и более 40 000 больных хроническим гепатитом C. Острые же формы недуга врачи диагностируют намного реже (в год в среднем 2000 случаев). Это объясняется высокой частотой скрытого течения недуга или же развитием сразу хронической формы болезни.
Возбудитель гепатита B
Рекомендуем прочитать: Гепатит B: симптомы, пути заражения, лечение

Возбудителем гепатита B является вирус семейства гепаднавирусов (его часто обозначают аббревиатурой ВГВ или HBV). Он очень стойкий к различным химическим и физическим воздействиям, поэтому простого мытья, кипячения недостаточно для обеззараживания предметов, контактировавших с кровью больного. Этим объясняется прогрессирующее распространение инфекции среди населения земного шара.
В последнее время все чаще у больных обнаруживают мутированные штаммы вируса ВГВ. Штаммы «мутанты» чаще приводит к развитию хронической формы болезни, которая хуже поддается лечению и вообще прогностически считается более неблагоприятной в сравнении с заболеванием, вызванным обычным «диким» штаммом ВГВ.
Возбудитель гепатита C
Рекомендуем прочитать: Гепатит C: пути заражения, уровень распространенности, симптомы и лечение

Вирус гепатита C (ВГС или HCV) – это флавивирус, который представлен 11 генотипами. Каждый из них имеет свое географическое распространение, чувствительность к лечению противовирусными препаратами и способность вызывать определенные особенности болезни. Для России и Европейского региона наиболее актуальны вирусы 1, 2 и 3 генотипов. Заболевание, вызванное ВГС 1 генотипа, хуже поддается лечению и чаще приводит к развитию осложнений.
Пути заражения
Источниками парентеральных гепатитов являются и больные, и носители инфекции, причем об их количестве медикам известны только приблизительные цифры, на самом же деле таких людей может быть намного больше. Поэтому каждый человек должен знать, как передается гепатит C и гепатит B.
Заразиться этими опасными заболеваниями можно следующими путями:
- При контакте с кровью больного. Больной гепатитом также как и другие люди посещает стоматологические кабинеты, салоны маникюра, педикюра, татуажа, пирсинга, ему проводятся различные медицинские манипуляции. Если после этого инструменты не будут обработаны должным образом вполне возможно заражение через них других людей. У инъекционных наркоманов инфицирование часто происходит при использовании одного шприца.
- При половых сношениях. Вероятность заразиться таким путем для гепатита B выше (около 30%) чем для гепатита C.
- От больной матери внутриутробно или во время родов.
При объятиях, поцелуях, бытовых контактах инфицирование вирусными гепатитами не происходит. Однако близкие больных людей должны учитывать, что источником опасных вирусов являются бритвенные принадлежности, зубные щетки, маникюрные и педикюрные инструменты больного, а также другие предметы, на которые попадает кровь.
Беря во внимание пути передачи этих инфекций, можно выделить следующие группы риска заражения парентеральными гепатитами:
- Инъекционные наркоманы.
- Люди, имеющие беспорядочные половые связи.
- Сексуальные партнеры больных гепатитом.
- Родственники и сожители больных гепатитом.
- Медицинские работники.
- Гомосексуалисты и люди, предпочитающие извращенные формы секса (при извращенных сексуальных контактах высока вероятность травмирования слизистых оболочек и соответственно заражения).
- Дети, рожденные от больных гепатитом матерей.
- Люди, страдающие недугами, которые требуют переливания крови или гемодиализа.
- Лица, часто подвергающее свое тело татуажу и пирсингу.
Симптомы парентеральных гепатитов
Гепатит B и гепатит C симптомы имеют похожие. От момента попадания вируса в организм до появления признаков болезни при гепатите B проходит в среднем 2-6 месяце, при C – 1,5-2 месяца. Начало заболевания может быть остро выраженным либо скрытым.

При остром начале появляются следующие признаки гепатита:
- желтизна кожи и белков глаз;
- потемнение мочи;
- посветление стула;
- высокая температура тела;
- слабость, плохое самочувствие;
- тошнота.
Исход острого гепатита – это либо полное выздоровление, либо же переход болезни в хроническую форму, что в большой мере предопределяется иммунитетом больного. Если заражение гепатитов происходит в детском возрасте, риск хронизации инфекционного процесса намного выше. Например, у деток первого года жизни в 80-90% случаев развивается хронический гепатит. Это как раз и объясняет необходимость проведения вакцинации от гепатита B сразу же после рождения.
Довольно часто ввиду бессимптомного начала недуга больной узнает о своем состоянии, когда хронический воспалительный процесс в печени приводит к увеличению органа и нарушению его функции. При этом появляются неприятные болезненные ощущения в правом подреберье (из-за растяжения оболочки печени), тошнота, расстройства пищеварения. Биохимический анализ крови таких пациентов также будет иметь соответствующие отклонения. Поэтому, если беспокоят описанные симптомы или же во время обследования выявлены изменения биохимических показателей крови, отображающих состояние печени (даже если нет никаких жалоб), необходимо обязательно обследоваться на вирусные гепатиты.
Осложнения
Осложнения вирусных гепатитов представляют потенциальную опасность для жизни больного. К таким осложнениям относят:
- Цирроз печени, со всеми его последствиями – асцитом, портальной гипертензией, кровотечениями.
- Печеночную недостаточность.
- Рак печени.
Чтобы не допустить развитие этих состояний, люди из групп риска должны регулярно проверять кровь на гепатит.
Парентеральные гепатиты и беременность
Ввиду того, что ребенок может заразиться от мамы вирусным гепатитом, всех беременных проверяют на наличие в крови антигенов ВГВ, а женщин из групп риска дополнительно обследуют еще и на гепатит C. Инфицирование плода от больной мамы возможно внутриутробно при отслойке плаценты и проведении процедур, нарушающих целостность плодного пузыря (например, амниоцентеза). В большинстве же случаев заражение происходит во время родов, поэтому таким пациенткам врачи рекомендуют делать кесарево сечения, которое считается более безопасным в подобных ситуациях. Окончательный выбор зависит от состояния женщины и активности инфекционного процесса.

Сразу после родов деткам больных гепатитом B мам вводят иммуноглобулин и проводят вакцинацию по специальной схеме. При гепатите C такой возможности нет, поэтому малышей регулярно обследуют, чтобы вовремя выявить начало заболевания.
Грудное вскармливание при наличии у мамы вирусного гепатита B или C не противопоказано.
Диагностика гепатита B

Чтобы подтвердить, что у больного именно гепатит B, а также для определения его формы (острый или хронический), проводится специальное обследование крови на маркеры гепатита. Этих маркеров довольно много и сразу их все не ищут. Самый первый диагностический тест – это определение HBsAg, поверхностного антигена ВГВ, который присутствует в крови и больных, и носителей.
Если HBsAg обнаруживается, пациенту назначают уже другие исследования – ПЦР HBV (поиск ДНК вируса), HBeAg, антитела и т.д. По результатам этих анализов определяют, есть ли заболевание и в какой фазе находится инфекционный процесс.
Оценка маркеров проводится следующим образом:

Диагностика гепатита C
На первом этапе диагностики выявляют антитела к ВГС. Если они есть, проводят ПЦР HCV (обнаружение РНК вируса качественное). Положительный результат этого теста подтверждает наличие в организме инфекции. На следующем этапе определяют вирусную нагрузку (ПЦР HCV количественный) и генотип гепатита C. Помимо этого, обязательно обследуют печень больного с помощью биопсии или эластометрии (неинвазивного метода, позволяющего выявить степень фиброза печени). Все эти данные необходимы для выбора тактики лечения.
Лечение гепатита B
При острой форме болезни специфическое противовирусное лечение не проводится. Больным рекомендуется диета, покой, дезинтоксикационная терапия. Если выявлен хронический гепатит, противовирусная терапия позволяет предупредить развитие цирроза, улучшить состояние больного, однако полного выздоровления не гарантирует. Схема лечения больных с хроническим гепатитом B включает:
 Диету с минимальным содержанием животных жиров и высоким содержание липотропных продуктов (растительных масел, нежирных молокопродуктов, рыбы, пектиновых овощей и фруктов), а также полный отказ от алкоголя.
Диету с минимальным содержанием животных жиров и высоким содержание липотропных продуктов (растительных масел, нежирных молокопродуктов, рыбы, пектиновых овощей и фруктов), а также полный отказ от алкоголя.- Противовирусную терапию. Применяются лекарственные средства на основе тенофовира, энтекавира и интерфероны.
- Гепатопротекторы.
Особенности лечения гепатита C
При гепатите C также важна диета и отказ от алкоголя. Стандартные схемы лечения заболевания предусматривают назначение пегилированных интерферонов и рибавирина. Эти препараты не всегда хорошо переносятся больными, тем более при длительном приеме.
Настоящим прорывом в медицинской науке стали новые лекарства от гепатита C (Ледипасвир, Софосбувир и пр.), однако исследования в этом направлении все еще продолжаются.
Профилактика вирусных гепатитов

Для гепатита B наиболее эффективная профилактическая мера – это вакцинация. Она осуществляется по следующей схеме: ребенок получает три дозы препарата – в первые дни жизни, в месяц и полгода. Иммунитет формируется практически у всех привитых и сохраняется 10 и более лет. Ревакцинация через каждые 10 лет проводится при наличии показаний (например, если человек входит в группу риска). Взрослые также должны прививаться.
Остальные меры профилактики гепатита B такие же как и при гепатите C, от которого прививки нет: защищенные половые контакты, использование одноразовых шприцов, по возможности минимизация посещений салонов маникюра, пирсинга, татуажа, соблюдение мер безопасности в быту (для близких больного гепатитом), ответственное отношение медицинского персонала к своим обязанностям (по дезинфекции инструментария) и т.д.
Более подробную информацию о путях заражения гепатитами B и C, методах диагностики и лечения вы получите, просмотрев данный видео-обзор:
Зубкова Ольга Сергеевна, медицинский обозреватель, врач-эпидемиолог
14,464 просмотров всего, 1 просмотров сегодня
Загрузка…okeydoc.ru
Вирусный гепатит В — cимптомы и лечение. Журнал Медикал
Причины гепатита B
Симптомы гепатита B
Возможные осложнения
Лечение гепатита B
Профилактика гепатита
Гепатит В – это вирусное заболевание, которое приводит к преимущественному поражению печени.
Гепатит В является самой частой причиной заболеваний печени. В мире насчитывается около 350 млн. носителей вируса гепатита В, из которых 250 тыс. ежегодно умирают от заболеваний печени. В нашей стране ежегодно регистрируется 50 тыс. новых случаев заболевания и насчитывается 5 млн. хронических носителей.
Гепатит В опасен своими последствиями: он является одной из основных причин цирроза печени, и главной причиной печеночноклеточного рака печени.
Гепатит В может существовать в двух формах – острой и хронической.
- Острый гепатит В может развиваться сразу после заражения, обычно протекает с выраженной симптоматикой. Иногда развивается тяжелая опасная для жизни форма гепатита с быстрым прогрессированием заболевания, которая носит название фульминантный гепатит. Около 90-95% взрослых больных острым гепатитом В выздоравливают, у остальных процесс приобретает хроническое течение. У новорожденных острый гепатит В в 90% случаев переходит в хронический.
- Хронический гепатит В может быть следствием острого гепатита, а может возникать изначально — при отсутствии острой фазы. Тяжесть симптомов при хроническом гепатите варьирует в широких пределах – от бессимптомного носительства, когда инфицированные люди длительное время не подозревают о заболевании, до хронического активного гепатита, быстро переходящего в цирроз.
Цирроз печени – это особое состояние ткани печени, при котором происходит формирование участков рубцовой ткани, изменяется структура печени, что приводит к стойкому нарушению ее функции. Цирроз чаще всего является следствием перенесенных гепатитов: вирусных, токсических, лекарственных или алкогольных. По разным данным активный хронический гепатит В приводит к циррозу печени более, чем у 25% больных.
Причины гепатита В
Причина гепатита Б — вирус.
Вирус гепатита В может длительно сохраняться в окружающей среде и весьма стоек к внешним воздействиям.
- При комнатной температуре сохраняется в течение 3 месяцев.
- В замороженном виде может храниться 15-20 лет, в том числе в препаратах крови — свежезамороженной плазме.
- Выдерживает кипячение в течение 1 часа.
- Хлорирование – в течение 2 часов.
- Обработка раствором формалина – 7 суток.
- 80% этиловый спирт обезвреживает вирус в течение 2 минут.
Кто чаще болеет гепатитом В
- Мужчины и женщины, имеющие более одного полового партнера, особенно если они не пользуются презервативами.
- Гомосексуалисты.
- Постоянные половые партнеры больных гепатитом В.
- Люди, страдающие другими заболеваниями, передающимися половым путем.
- Инъекционные наркоманы (практикующие внутривенное введение наркотиков).
- Больные, нуждающиеся в переливаниях крови и ее компонентов.
- Больные, нуждающиеся в гемодиализе («искусственной почке»).
- Больные, страдающие психическими заболеваниями и члены их семей.
- Медицинские работники.
- Дети, матери которых инфицированы.
Чем моложе возраст, тем опаснее заразиться гепатитом В. Частота перехода острого вирусного гепатита В в хронический напрямую зависит от возраста.
- У новорожденных – 90%.
- У детей, инфицированных в возрасте 1-5 лет – 30%.
- У детей, инфицированных в возрасте старше 5 лет – 6%.
- У взрослых – 1-6% случаев.
Как можно заразиться гепатитом В
Вирус гепатита В содержится во всех биологических жидкостях больного человека или носителя.
Наибольшее количество вируса содержится в крови, сперме, вагинальных выделениях. Значительно меньшее — в слюне, поте, слезах, моче и кале инфицированного человека. Передача вируса осуществляется при контакте поврежденной кожи или слизистых с биологическими жидкостями больного или носителя.
Пути передачи вируса:
- При переливании зараженной крови и ее компонентов.
- При пользовании общими шприцами.
- Через хирургические, стоматологические инструменты, а также через иглы для татуировок, маникюрные инструменты, бритвы.
- Половой путь: при гомо- или гетеросексуальных контактах, при оральном, анальном или вагинальном сексе. При нетрадиционных видах секса риск заражения увеличивается.
- Заражение ребенка больной матерью происходит во время рождения при контакте с родовыми путями.
- Бытовые контакты – менее характерны. Вирус не способен передаваться через поцелуи, общую посуду, полотенца – слюна и пот содержат слишком малое для заражения количество вирусов. Однако если в слюне содержаться примеси крови, заражение более вероятно. Поэтому возможно инфицирование при использовании общих зубных щеток или бритв.
Нельзя заразится гепатитом В при:
- Кашле и чихании.
- Рукопожатии.
- Объятиях и поцелуях.
- При употреблении общей еды или напитков.
- При кормлении ребенка грудью.
Развитие гепатита В
Попадая в кровь, вирусы гепатита В через некоторое время проникают в клетки печени, однако не оказывают на них прямого повреждающего воздействия. Они активируют защитные клетки крови — лимфоциты, которые атакуют измененные вирусом клетки печени, вызывая тем самым воспалительный процесс печеночной ткани.
Иммунная система организма играет не последнюю роль в развитии заболевания. Некоторые симптомы острого и хронического гепатита В обусловлены именно активацией иммунной системы.
Симптомы гепатита B
Острый гепатит В
Половина всех зараженных вирусом гепатита В остается бессимптомными носителями.
Инкубационный период – период от заражения до первых проявлений заболевания — длится в течение 30-180 дней (чаще 60-90 дней).
Безжелтушный период длится в среднем 1-2 недели.
Начальные проявления острого вирусного гепатита В обычно мало отличаются от симптомов простуды, поэтому часто не распознаются больными.
- Потеря аппетита.
- Усталость, вялость.
- Тошнота и рвота.
- Иногда повышается температура.
- Боли в мышцах и суставах.
- Головная боль.
- Кашель.
- Насморк.
- Боли в горле.
Желтушный период. Первый симптом, который заставляет насторожиться – это потемнение мочи. Моча становится темно-коричневой — «цвета темного пива». Затем желтеют глазные склеры и слизистые глаз, рта, что можно определить, подняв язык к верхнему небу; пожелтение также больше заметно на ладонях. Позже желтеют кожные покровы.
С началом желтушного периода общие симптомы уменьшаются, больному обычно становится легче. Однако помимо пожелтения кожи и слизистых, появляется тяжесть и боль в правом подреберье. Иногда наблюдается обесцвечивание кала, что связано с закупоркой желчных ходов.
При неосложненном течении острого гепатита выздоровление в 75% случаев наступает через 3-4 месяца от начала желтушного периода; в остальных случаях изменения в биохимических показателях наблюдаются еще дольше.
Тяжелые формы острого гепатита В
Тяжелое течение гепатита В обусловлено печеночной недостаточностью и проявляется следующими симптомами:
- Резкая слабость – бывает трудно встать с постели
- Головокружение
- Рвота без предшествующей тошноты
- Кошмарные сны по ночам – являются первыми признаками начинающейся печеночной энцефалопатии.Обмороки, ощущения «провалов сознания»
- Носовые кровотечения, кровоточивость десен
- Появление синяков на коже
- Отеки на ногах
При молниеносной форме острого гепатита общие симптомы могут быстро завершиться комой и очень часто последующим летальным исходом.
Хронический гепатит В
В тех случаях, когда хронический гепатит не является исходом острого, начало заболевания происходит постепенно, болезнь появляется исподволь, часто больной не может сказать, когда появились первые признаки заболевания.
- Первым признаком гепатита В является утомляемость, которая постепенно нарастает, сопровождается слабостью и сонливостью. Часто больные не могут проснуться по утрам.
- Наблюдается нарушение цикла сон-бодрствование: сонливость в дневное время сменяется ночной бессонницей.
- Присоединяется отсутствие аппетита, тошнота, вздутие живота, рвота.
- Появляется желтуха.Так же как и при острой форме, сначала происходит потемнение мочи, затем – пожелтение склер и слизистых, а потом – кожных покровов. Желтуха при хроническом гепатите В носит стойкий или рецидивирующий (периодически повторяющийся) характер.
Хронический гепатит В может протекать бессимптомно, однако как при бессимптомном течении, так и при частых обострениях могут развиваться многочисленные осложнения и неблагоприятные последствия гепатита В.
Осложнения при гепатите В
- Печеночная энцефалопатия является следствием недостаточной функции печени, ее неспособности обезвреживать некоторые токсичные продукты, которые при накоплении могут оказывать негативное влияние на головной мозг.Первыми признакам печеночной энцефалопатии являются сонливость днем, бессонница ночью; затем сонливость приобретает постоянный характер; кошмарные сновидения. Затем наступают нарушения сознания: спутанность, беспокойство, галлюцинации. При прогрессировании состояния развивается кома — полное отсутствие сознания, реакций на внешние раздражители с прогрессивным ухудшением функции жизненно-важных органов, что связано с полным угнетением центральной нервной системы – головного и спинного мозга. Иногда при молниеносной форме гепатита кома развивается сразу, иногда при отсутствии других проявлений заболевания.
- Повышенная кровоточивость. Печень является местом образования многочисленных факторов свертывания крови. Поэтому при развитии печеночной недостаточности, происходит также недостаточность факторов свертывания. В связи с этим наблюдается кровоточивость разной степени выраженности: от кровотечений из носа и десен до массивных желудочно-кишечных и легочных кровотечений, которые могут привести к летальному исходу
- Острый гепатит В при тяжелом течении может осложняться отеком головного мозга, острой дыхательной или почечной недостаточностью, сепсисом.
Поздние осложнения при гепатите В
Исходы хронического гепатита В могут быть самыми неутешительными.
- Цирроз печени – развивается более, чем у 25% больных хроническим гепатитом В.
- Гепатоцеллюлярный рак – это первичный рак печени – злокачественная опухоль, источником которой служат клетки печени. 60-80% всех случаев возникновения гепатоцеллюлярной карциномы связаны с вирусным гепатитом В.
Маркеры вирусного гепатита В
При остром гепатите В возникают изменения биохимического анализа крови: наблюдается повышение уровня билирубина, печеночных ферментов – АЛТ, АСТ.
Установить диагноз острого гепатита при развернутой клинической картине обычно не составляет труда; затем проводится дифференциальная диагностика гепатитов – т.е. установление конкретной причины гепатита.
Основной лабораторный метод диагностики вирусного гепатита В заключается в определении маркеров гепатита В в крови. Для каждой стадии заболевания: острого, хронического активного гепатита, стадии выздоровления, носительства – характерно повышение в крови определенных маркеров.
HBs-антиген («австралийский антиген»)– это часть вируса гепатита В. Используется для скриннингового обследования лиц группы риска, а также при подготовке к госпитализации, оперативному вмешательству, беременности и родам; а также при первых признаках гепатита В.
Результат положительный:
- Острый гепатит В.
- Хронический гепатит В.
- Носительство вируса гепатита В.
Результат отрицательный:
- Гепатит B не выявлен (в отсутствие anti-HBc- маркеров гепатита В).
- Нельзя исключить период выздоровления при остром гепатите В.
- Нельзя исключить хронический гепатит В низкой активности.
- Сочетанная инфекция гепатитом В и D (дельта-вирус (вирус гепатита D ) использует поверхностный антиген в качестве своей оболочки, поэтому он может не определяться.
Анти- HBs-антиген – это антитела (защитные белки) к вирусам гепатита В. Появляются не раньше, чем через 3 месяца после инфицирования.
Повышение уровня:
- Успешная вакцинация против гепатита В.
- Острый гепатит В в фазе выздоровления.
Значение < 10 Ед/л:
- Эффект вакцинации не достигнут.
- Отсутствие перенесенного гепатита В в прошлом.
- Нельзя исключить носительство HBs-антигена.
Анти- HBc-антиген IgM – специфический маркер острого гепатита В.
Анти- HBc-антиген IgG – появляются при длительном течение гепатита В, носительстве, а также остаются пожизненно после перенесенного гепатита.
Лечение гепатита B
Лечение больных с гепатитом В в домашних условиях
Если лечение проводится в домашних условиях, что иногда практикуется при легком течении заболевания и возможности постоянного медицинского контроля, необходимо соблюдать некоторые правила:
- Пить много жидкости, что помогает проводить дезинтоксикацию – выведение токсинов из организма, а также предотвращают обезвоживание, которое может развиться на фоне обильной рвоты.
- Не применять лекарств без назначения врача: многие лекарственные средства оказывают негативное влияние на печень, их прием может привести к молниеносному ухудшению течения заболевания.
- Не употреблять алкоголь.
- Необходимо адекватно питаться – пища должна быть калорийной; необходимо придерживаться лечебной диеты.
- Нельзя злоупотреблять физической нагрузкой – физическая активность должна соответствовать общему состоянию.
- При появлении необычных, новых симптомов следует немедленно вызвать врача!
Медикаментозное лечение с гепатитом В
- Основу лечения составляет дезинтоксикационная терапия: внутривенное введение определенных растворов для ускорения выведения токсинов и восполняет потерянную с рвотой и поносом жидкость.
- Препараты для снижения всасывательной функции кишечника. В кишечнике образуется масса токсинов, всасывание которых в кровь при неэффективной работе печени крайне опасно.
- Интерферон α – противовирусное средство. Однако эффективность его зависит от скорости размножения вируса, т.е. активности инфекции.
Другие методы лечения, в том числе различные противовирусные препараты, обладают ограниченной эффективностью при большой стоимости лечения.
Хирургическое лечение с гепатитом В
В терминальной стадии хронического гепатита В, при отсутствии активного процесса, единственное средство, которое может помочь – это трансплантация (пересадка) печени.
Самая большая сложность для выполнения этой операции – это поиск подходящего донора.
Существует два способа получения донорских органов — при посмертном донорстве, когда печень изымается у трупа после констатации смерти мозга, и при использовании фрагмента печени живого донора, являющегося родственником больному.
Однако далеко не всегда родственники могут стать донорами, для этого необходимо совпадение целого ряда показателей.
Профилактика гепатита В
- Безопасный секс: использование презервативов помогает избежать заражения, однако даже при правильном использовании презерватива он никогда не защищает на 100%.
- Никогда не использовать общие иглы при различного рода инъекциях.
- При накалывании татуировок, пирсинге необходимо быть уверенным в качественной стерилизации инструментов, убедиться, что мастер использует одноразовые перчатки.
- Использовать только личные инструменты для маникюра.
- Не пользоваться общими зубными щетками, бритвами.
- Провести анализ на гепатит В при планировании беременности.
Вакцинация
Обязательная вакцинация. С недавнего времени вакцинация против гепатита В была включена в обязательный календарь прививок. Новорожденные наиболее чувствительны к вирусу гепатита В – в случае инфицирования в этом возрасте, риск приобретения хронической формы гепатита В составляет 100%. В то же время иммунитет, создаваемый вакциной в этот период жизни, наиболее стойкий. Рекомендовано прививать новорожденного еще в родильном доме, затем через 1 месяц после первой прививки, и через 6 месяцев после первой прививки (так называемая схема 0-1-6). При пропуске очередной инъекции следует помнить о допустимых интервалах — 0-1(4)-6(4-18) месяцев. Однако если были пропущены допустимые интервалы, необходимо продолжать вакцинацию по схеме, как если бы пропуска не было. Если вакцинация проведена по стандартной схеме, повторная вакцинация обычно не требуется, поскольку иммунитет сохраняется по меньшей мере в течение 15 лет. Для определения, насколько долго сохраняется иммунитет в течение жизни, необходимы дальнейшие исследования – ведь вакцинация начала применяться относительно недавно. Только после проведения всего курса вакцинации, достигается почти 100%-ый иммунитет. Около 5% общей популяции не отвечает на вакцинацию, в этих случаях следует использовать другие виды вакцин против гепатита В.
Учитывая недавнее внедрение обязательной вакцинации, большинство взрослых людей в настоящее время не привиты. Насколько необходима вакцинация у взрослых людей? Первоочередной вакцинации подлежат люди, входящие в группу риска заражения вирусным гепатитом:
- Пациенты, получающие внутривенные инъекции, или нуждающиеся в гемодиализе или регулярном переливании крови или ее компонентов.
- Работники здравоохранения.
- Пациенты учреждений длительного ухода и исправительных учреждений.
- Дети дошкольного и школьного возраста.
- Члены семей хронических носителей гепатита В.
- Сексуально активные люди гетеро- или гомосексуальной ориентации, имевшие более одного партнера за последние 6 месяцев.
- Путешествующие в регионы с высоким уровнем заболеваемости.
- Люди, страдающие другими хроническими заболеваниями печени, в том числе гепатитом С.
Люди, не относящиеся к группам риска, могут вакцинироваться по желанию. Для того чтобы понять, насколько это необходимо именно Вам, достаточно вспомнить, насколько часто Вы посещаете стоматолога, маникюрные кабинеты, парикмахерские, салоны татуировок и пирсинга, получаете внутривенные инъекции или сдаете кровь в поликлинике или различных медицинских центрах. Не нужно также забывать, что основной путь передачи все-таки половой, а распространенность хронического носительства вируса гепатита В растет с каждым днем.
Способ введения:
Вакцина вводится внутримышечно в боковую поверхность бедра детям до 3-х лет и в плечо детям старше 3-х лет и взрослым.
Противопоказания:
По сути, единственным противопоказанием является непереносимость пекарских дрожжей, поскольку вакцина может содержать их следы. Кроме того, низкий иммунный ответ отмечается у недоношенных детей. В этом случае вакцинация откладывается до достижения ребенком 2 кг .
Побочные реакции:
В целом вакцинация обычно хорошо переносится, что связано с высокой степенью очистки и отсутствием живых вирусов. В 5-10% случаев отмечаются местные реакции: покраснение, уплотнение, дискомфорт. Обычно эти явления проходят в течение нескольких дней самостоятельно. Очень редко (1-2% случаев) отмечаются общие реакции в виде недомогания, повышения температуры тела, которые также проходят в течение 1-2 дней. Крайне редки случаи крапивницы и сыпи в рамках аллергической реакции на компоненты вакцины.
Экстренная профилактика гепатита В
Экстренная профилактика необходима в тех случаях, когда контакт с вирусом уже состоялся, и требуется немедленная защита: после полового контакта с носителем вируса гепатита В, а также при рождении ребенка у инфицированной матери.
Кроме того, экстренную профилактику применяют при предполагаемом контакте с вирусом: при планировании большой операции, планировании беременности, при появлении в семье носителя вируса гепатита В.
Для экстренной профилактики применяют экстренную вакцинацию, которая проводится по особой схеме. При необходимости немедленной защиты на короткий срок можно использовать профилактику иммуноглобулином против гепатита В.
Экстренная вакцинация проводится по схеме: 0-7-21-12. Первая прививка должна быть сделана в первые 12-24 часа, затем на 7 сутки, затем на 21 сутки и последняя инъекция – через 12 месяцев после контакта.
При половом контакте с носителем вируса гепатита В:
В течение максимум 2 недель после контакта вводят одну дозу специфического иммуноглобулина и начинают вакцинацию. Введение иммуноглобулина особенно эффективно в первые 48 часов после заражения.
При попадании на поврежденную кожу или слизистые оболочки биологических жидкостей больного человека:
В большинстве случаев показано экстренное введение иммуноглобулина, а также вакцинация. Однако если пострадавший был привит ранее от гепатита В, проводят определение в крови концентрации защитных антител. Если содержание в крови защитных антител больше 10Ед/л, то меры профилактики могут не проводиться. Если концентрация антител меньше 10Ед/л проводится однократная ревакцинация.
Профилактика гепатита В у детей, рожденных от матерей носительниц:
Заражение ребенка в этих случаях происходит при прямом контакте крови младенца и матери. Это происходит непосредственно во время родов: как при естественных, так и при искусственных (операция Кесарева сечения).
Необходимо отметить, что если мать переносит острый гепатит В во время I триместра беременности и выздоравливает до родов, ребенок остается здоровым. Если мать заболевает во II триместре беременности, риск заражения новорожденного составляет 6%. При заболевании в III триместре риск увеличивается до 67%.
Такие дети в течение 12 часов после рождения должны получить 1 дозу специфического иммуноглобулина, и одновременно, в другую ножку, первую дозу вакцины. В дальнейшем вакцинация проводится по экстренной схеме: 0-1-2-12 месяцев. Эффективность экстренной профилактики составляет 85-95%.
Такая высокая эффективность профилактики доказывает, что носительство вируса гепатита В не является показанием к прерыванию беременности.
medicalj.ru
Как убить вирус гепатита б. Вирусные гепатиты. LuchshijLekar.ru
Рубрики
Новые статьи
Опросы
Комментарии
Самое полезное
Гепатит С – это вирусное заболевание печени, вызываемое менее устойчивым вирусом, чем вирус гепатита В – двухминутное кипячение убивает вирус. Гепатит С передается от больного человека. Вирусный гепатит С имеет около 50 разновидностей (подтипов). Концентрации вируса гепатита С в биологических жидкостях больного человека гораздо меньше, чем при вирусном гепатите В, поэтому заражение чаще происходит при парентеральном пути передачи (переливания крови, инъекции и др.)
Вирус гепатита С, попадая в печень, обязательно проникает в гепатоцит и там размножается. Клетки печени при этом повреждаются. Запускается каскад иммунопатологических реакций.
Особенность вируса гепатита С – это слабый ответ иммунной системы организма на внедрение вируса, в результате чего быстрого излечения не происходит и процесс превращается в хронический.
Кроме этого вирус гепатита С чрезвычайно изменчив. Образуется большое количество мутантных форм, которые циркулируют в крови одного и того же больного. Мутантные вирусы «ускользают» от иммунной системы пациента. Это способствует затягиванию инфекционного процесса и его хронизации.
От момента заражения до начала заболевания проходит от двух до двенадцати недель, но иногда инкубационный период инфекции может затягиваться до 6 месяцев. Заболевание начинается постепенно, с жалоб на слабость, тошноту, плохое самочувствие. Возникает тяжесть и неприятные ощущения в области печени.
Желтушный период протекает легко. Желтушность склер и кожных покровов выражена слабо, но печень обычно увеличена. В биохимическом анализе крови обнаруживают повышенное количество билирубина и печеночных ферментов. Длится желтушный период от двух до трех недель.
Чаще всего вирусный гепатит С протекает в легкой форме, но у пациентов с нарушениями в иммунной системе или с иммунодефицитом может развиться злокачественное течение. У 80-85% пациентов вирусный гепатит С переходит в хроническую форму и значительно увеличивает риск развития опухолей печени (гепатоцеллюлярная карцинома). Этот риск больше, чем при вирусном гепатите В в 2,5-3 раза.
Диагностика вирусного гепатита С производится при помощи лабораторных методов исследования: определяются специфические маркеры вирусного гепатита С, которые появляются через 2-3 недели после заражения.
Лечение вирусного гепатита С
Лечение вирусного гепатита С мало отличается от такового при других гепатитах. Для предотвращения перетекания острой формы в хроническую чаще всего используют альфа-интерфероны на срок до года. При этом необходимо контролировать б/х показатели крови.
Вы можете почитать другие статьи по теме «гепатиты»:
вирусный гепатит В
стеатогепатит (или жировой гепатоз)
Здравствуйте! Моему мужу 32 года,в общем у него такие анализы:1.от 06.02.08 ИФА отриц.рез./от14.02.08 ИФА а/т HСV полож. рез.Биохим в норме.УЗИ без патологий.Далее ПЦР от 01.02.08 HCV не выявл,коэф позит.core отр,коэф позит 11,0.Анализы от 201.10.08 ДНК РНК не выявл КП core отр, КП ns1.8 Далее в 2009 году тоже сдали анализы ПЦР ДНК РНК не выявл,КПcore отр,КП ns 3,узи без пталогии,биохим в норме.Я хотела бы узнать заразен ли мой муж и можно ли рожать от него детей? Спасибо за ответ.
К сожалению, не смогу ответить на Ваш вопрос. В анализах ПЦР как я понимаю, гепатит не выявляется, значит он в крови не циркулирует. Показатели ИФА обычно говорят об иммунитете от этого заболевания.
Уточните у инфекциониста #8212; активен ли гепатит, либо Ваш муж переболел им когда-то и теперь не заразен. Ведь не всегда гепатит переходит в хроническую форму.
Если в крови нет вируса, значит человек не заразен и, соответственно, можно и детей рожать.
С уважением, Сергей Алексеевич Филимонов.
Лечение гепатита C народными средствами
Гепатит C является очень серьёзным вирусным заболеванием, оно возникает при прямом контакте крови здорового человека с кровью больного. Коварность вируса состоит в том, что он очень непросто гибнет во внешней среде, для этого необходимо длительное воздействие высоких температур. Например, кипятить инструменты для обеззараживания нужно 45 минут при t 120 градусов, обрабатывать в жаровом шкафу один час — при t 180 градусов.

Лимон при гепатите
Понятно, что убить такой стойкий вирус в организме человека очень трудно, но это возможно с помощью специально созданных химических препаратов, которые вам назначит доктор. Лечение гепатита C народными средствами применяется как дополнение к медикаментозной терапии и помогает быстрее восстанавливать клетки печени и снизить риск наступления серьёзных последствий, таких как рак и цирроз печени.
Некоторым людям, у которых нет денег на дорогостоящие препараты, приходится лечить гепатит народными средствами. Это правильный выход, потому что он помогает затормозить процесс и даёт возможность заработать на курс терапии. Гепатит C благодаря новейшим достижениям науки медицина умеет лечить и спасать тысячи человеческих жизней.
Что вы можете предпринять для борьбы с гепатитом в домашних условиях
Медики говорят людям, что даже при отсутствии денег на лекарства нельзя опускать руки, каждый может начать лечение вирусного гепатита C в домашних условиях народными средствами.
Важно отметить, что при разных формах болезни действие домашнего лечения не одинаковое. Если народные средства в период, когда гепатит находится в начальной стадии, — это временная мера, то при хроническом гепатите картина меняется. После проведенной необходимой терапии народные средства помогают поддерживать организм и лечить гепатит с помощью стабилизации достигнутого положительного эффекта, поддержки организма и процесса регенерации клеток печени.
О том, как использовать народные средства и лечить с их помощью гепатит, пациенту подскажет только врач. Сегодня развелось много мошенников, которые убеждают, что научились лечить гепатит C якобы проверенными народными средствами, но верить им накладно. Такое лечение требует немалых денег, которые чаще всего тратятся впустую. Прислушайтесь к рекомендациям специалистов по поводу народного лечения и только после этого начинайте его применять.
Какие натуральные продукты помогают при гепатите C
Во-первых, обратите внимание на качество питания. При любой болезни печени требуется соблюдать диету и отдавать предпочтение полезным продуктам. Например, помогают лечить гепатит следующие продукты:
Рецепты по использованию продуктов
1. Сырые желтки из двух яиц необходимо выпивать натощак ранним утром. Через пять минут следует выпить стакан воды из-под крана, нет противопоказаний и против минеральной воды без газа. Затем следует вернуться в постель, но уже с грелкой, и лечь на неё правым боком, тепло укрыться. Это лечение называется дюбажами, которые умеют делать многие.
2. Лечить гепатит можно с помощью корня хрена, его требуется измельчить, используя для этого тёрку или мясорубку. Затем нужно набрать четыре полных столовых ложки массы и залить её одним стаканом молока, смесь поставить на малый огонь и подогревать, не доводя до кипения. Остудить и настаивать в течение четверти часа, затем процедить и принимать весь день. Если вы правильно распределите состав на дозы, то вам хватит на 5-6 приёмов.
3. Народные средства сода и лимон при гепатите используются в сочетании. Чайную ложку соды гасят лимонным соком, выдавленным из фрукта, затем дают пять минут постоять и употребляют за 60 минут до еды. Достаточно принимать однажды в день, курс длится три дня, потом делается перерыв ещё на три дня и всё повторяется снова.
Важно знать, что противопоказаний у народных способов лечения почти нет, но для большей убедительности посоветуйтесь с доктором.
Применение лекарственных трав
К лечению народными средствами относится использование целебных растений. Из них готовятся отвары и настойки, которые оказывают положительное воздействие на печень и помогают органу выполнять свои функции. Народные средства из зелёного сырья снимают боли, возникающие при гепатите, улучшают общее физическое состояние и не стоят больших денег.
Народные рецепты из трав
Лечить гепатит с помощью крапивы
- Лечить болезнь с помощью листьев и корней крапивы следует таким образом: сначала делается настой из листьев из расчёта одна столовая ложка на стакан кипятка со временем настаивания — 1 час. Затем готовится отвар из корня из расчёта одна столовая ложка измельчённого корня на стакан кипятка и доводится до кипения. Раствор с корешками тоже настаивается 30 минут, затем процеживается. Оба полученных состава смешиваются и обогащаются натуральным мёдом. Принимают средство за полчаса до завтрака, обеда, полдника и ужина.
- Помогает лечить гепатит C настойка мяты перечной. Готовят её из одной столовой ложки зелёного сырья и двух стаканов кипятка, время настаивания — сутки. Затем раствор процеживается через ситечко или бинт (марлю) и принимается на протяжении всего дня небольшими количествами. Рассчитайте, чтобы вам хватило минимум на четыре приёма.
- Известно, что с помощью шалфея тоже можно лечить гепатит. Для этого столовую ложку измельчённой зелени травы следует залить одним стаканом кипятка и подсластить одной ложкой мёда. Настойка будет готова через час, употреблять её нужно с утра за 30 минут до завтрака.
Не забывайте, что народные средства только помогают лечить болезнь, но не заменяют медикаментозной терапии. Поэтому найдите возможность комбинировать применение препаратов против гепатита C и рекомендуемых натуральных продуктов и трав. В этом случае лечение будет успешным.
Автор публикации:
Сыропятов Сергей Николаевич
Образование: Ростовский Государственный Медицинский Университет (РостГМУ), Кафедра гастроэнтерологии и эндоскопии.
Гастроэнтеролог
Доктор Медицинских Наук
деятель науки Петр Яровой.
Кишинев, Республика Молдова,
Национальный Центр Общественного Здоровья.
Заражение через кровь и половым путем
Вирусные гепатиты В и С – инфекции, передающиеся через кровь и, значительно реже, через сперму и влагалищные выделения. Возможна передача вируса от матери к плоду во время беременности и родов, а также заражение ребенка при грудном вскармливании.
ДНК-вирус гепатита В стоек в окружающей среде. Он может сохраняться при комнатной температуре в засохшей крови до 4 – 5 месяцев. При нарушении целостности кожи и слизистых оболочек (раны, порезы, ссадины, трещины, микротравмы во рту) инфицированная кровь представляет большую опасность для окружающих. Тем более, что заражающая доза совсем невелика: требуется в тысячу раз меньшее количество микробов, чем для заражения СПИДом. Вирус также хорошо сохраняется в холоде. Погибает при кипячении с 2 % содой в течение часа. 3% хлорный раствор убивает вирус за 60 минут.
РНК-вирус гепатита С менее стоек: при комнатной температуре сохраняется не более 4-х суток. Погибает при высыхании, при кипячении в течение 2 минут и при обработке спиртом и хлорсодержащими растворами. Для заражения нужна в 10 раз большая инфекционная доза, чем при гепатите В. Следует отметить, что слюна больных гепатитом С в активной фазе заразна в 15 – 20 % случаев.
Последствия вирусных гепатитов В и С
Гепатовирусы В и С имеют свойство длительно сохраняться в организме в неактивном виде. Обычно при желтушной форме вирусного гепатита наблюдается бурная иммунная реакция с образованием антител, что помогает организму постепенно очиститься от вирусов. А безжелтушные, стертые и скрытые формы – наиболее частые формы болезни, характеризуются вялым процессом и зачастую дают хронизацию болезни. Каждый десятый случай вирусного гепатита В и каждый второй гепатита С, незаметно протекая, переходят в хроническую форму. Причем, инфекция может тлеть годами, а проявиться через 15 лет и более хроническим гепатитом и циррозом печени. Важно знать, что эти лица могут быть источником инфекции для других.
Бессимптомный вирусный гепатит В представляет и онкологический риск. Это первопричина развития гепатоцеллюлярной карциномы – рака печени.
Соблюдение правил личной гигиены – залог здоровья
Предметы личного пользования, такие как зубные щетки, бритвы, маникюрные приборы, полотенца, постельное белье и т. д. могут содержать следы крови больных вирусным гепатитом людей. И эти «следы» потенциально заразны. При наличии микротравм или расчесов кожи риск заражения довольно высок, особенно гепатитом В. Поэтому не следует использовать чужие вещи, а собственные нужно содержать в чистоте и порядке.
Считается, что вирусы гепатита В и С не передаются через посуду, мебель, дверные ручки, при рукопожатии и т. д. то есть в случаях, когда исключается передача вируса через кровь. Однако все должно соответствовать безопасному уровню санитарии.
Гепатит С может иногда передаваться со слюной. Следовательно, посуду нужно мыть, используя бытовые дезсредства для мытья посуды (Тест, Бинго и т. д.) или выдерживать полчаса при температуре 60 градусов.
Все манипуляции, связанные с проколами кожи и слизистых, опасны инфицированием вирусами гепатита В, С, D, G и TTV. Еще 15 – 20 лет назад население в основном заражалось через мединструментарий. Сейчас в медицине повсюду одноразовые инструменты и гарантированная стерилизация. Поэтому нужно обратить

внимание и на другие пути парентерального инфицирования. Маникюр, пирсинг, татуаж, прокалывание ушых раковин, иглоукалывание и другие парамедицинские методы при недостаточной стерилизации инструментов могут стать причиной заражения гепатовирусами. При этом риск для гепатита В – 20%, для гепатита С – 2%. В современных кабинетах пирсинга и татуажа используются одноразовые инструмменты (иглы, перчатки, пластмассовые держатели), что полностью исключает заражение. Если салон «не тянет» на качество, то лучше совсем отказаться от процедуры или искать другого специалиста – настоящего профессионала, который проявляет заботу о безопасности клиентов.
В маникюрных кабинетах инструменты должны очищаться от крови и стерилизоваться в воздушных термических стерилизаторах (пару минут при температуре 250 градусов), УФ-стерилизаторах (по 15 минут с каждой стороны). Также должны использоваться одноразовые салфетки и пилочки для ногтей. Риск заражения маникюрными приборами, конечно, значительно ниже, чем полой иглой шприца, но все же стоит выбирать «безопасные» салоны.
Больной вирусным гепатитом В или С должен быть озабочен возможностью заражения членов своей семьи. Специалисты нередко констатируют инфицирование домочадцев по прошедствии 4 – 5 лет.
Прежде всего, больной гепатитом должен тщательно закрывать пластырем все свои порезы и ссадины, пользоваться исключительно личным полотенцем, зубной щеткой, ножницами, принадлежностями для бритья, обработки пяток и т. д. Если при приготовлении пищи порезан палец, то нож нужно отмыть от крови и продезинфицировать. Здоровым домочадцам не рекомендуется стирать руками постельное и нательное белье больного – только машинная стиркка и кипячение.
Гепатиты В и С передаются половым путем, поэтому в супружеских парах необходима барьерная контрацепция – использование презервативов.
В случае гепатита В моментальным решением всех проблем является вакцинация! Прививка всех членов семьи больного или носителя вируса против гепатита В защищает надежно, устраняя навсегда возможность заражения любимых людей.
Лучшая защита – вакцинация.
В Молдове осуществляется государственный контроль над заболеваемостью вирусными гепатитами В,С и D
на уровне Национальной программы. В 1994 году в Календарь прививок был внесен и гепатит В. С этого
времени все новорожлденные в обязательном порядке вакцинируются против гепатита В, что обеспечивает надежную защиту не только от вируса В, но и от вируса гепатита D, не способного размножаться без чужой ДНК.
В последние годы были привиты и дети до 17 лет. В результате сегодня в Молдове практически вся молодежь до 22 лет защищена от вируса гепатита В.
Были также вакцинированны больные отделений трансплантации и гемодиализа, медики, студенты медуниверситета им. Тестемицану и медучилища, контактные лиц в очагах, наркоманы, использующие наркотики внутривенно. Это привело к снижению заболеваемости ВГВ с 76 случаев на 100 тыс населения до 3,5.
Против гепатита С нет вакцины. Большое количество серовариантов вируса создает трудности для ее создания. Больным гепатитом С пока рекомендуется вакцинация против гепатовируса В, для предотвращения коинфкеции и утяжеления течения болезни. Основные меры профилактики вирусного гепатита С — неспецифические: гарантированная стерилизация медицинских и косметических инструментов, исследование доноров на наличие вируса С, сокращение количества переливаний крови и ее компонентов, сокращение введения лекарств инъекционным путем, использование презервативов, использование одноразовых инструментов и др.
Источники: http://doctorfilimonov.com/zabolevaniya/virusnyj-gepatit-s.html, http://lechupechen.ru/gepatit/gepatit_c/lechenie-gepatita-c-narodnymi-sredstvami/, http://www.lirina.com/home/profilaktika-gepatitov-v-i-s
Комментариев пока нет!
www.luchshijlekar.ru
 Диету с минимальным содержанием животных жиров и высоким содержание липотропных продуктов (растительных масел, нежирных молокопродуктов, рыбы, пектиновых овощей и фруктов), а также полный отказ от алкоголя.
Диету с минимальным содержанием животных жиров и высоким содержание липотропных продуктов (растительных масел, нежирных молокопродуктов, рыбы, пектиновых овощей и фруктов), а также полный отказ от алкоголя.