Синдром старческой астении — причины, симптомы, диагностика и лечение
Синдром старческой астении – это связанная с возрастом патология, характеризующаяся снижением физической и функциональной активности, дефицитом адаптационных и восстановительных возможностей пациента. К типичным клиническим проявлениям относят недостаточность питания и мышечной массы, склонность к падениям, снижение двигательной активности, когнитивные расстройства различной степени выраженности. В диагностике ведущую роль отводят специальному гериатрическому исследованию, индексу старческой астении. В основе лечения лежит нормализация рациона, повышение физической активности, улучшение системного метаболизма и симптоматическая терапия.
Синдром старческой астении (ССА) или «старческой хрупкости» – широко распространенное состояние среди людей пожилого и старческого возраста. Общая заболеваемость в популяции находится в пределах от 4 до 58 на 100 000 человек. Среди населения в возрасте 65 лет и старше патология наблюдается у 10-13%. Предшествующее ему состояние (преастения) обнаруживается более чем у 48% представителей этой возрастной категории. Среди лиц, возраст которых превышает 85 лет, старческую астению выявляют у 85% от общего числа людей. У пожилых, пребывающих в домах престарелых, показатель заболеваемости выше – от 50 до 55%. ССА несколько чаще диагностируется среди представителей женского пола, соотношение между мужчинами и женщинами составляет 1:1,5-1,7 случаев.
Причины
Синдром старческой астении – результат ряда возрастных изменений, протекающих в организме. Он не является обязательной составляющей процесса старения, скорее – неблагоприятным вариантом его развития. Изолированное влияние одного или двух факторов риска редко приводит к формированию ССА. Как правило, возникновение патологии обусловлено сочетанием следующих обстоятельств:
- Хронические заболевания. Наиболее значимыми являются онкологические патологии, эндокринопатии (сахарный диабет), артериальная гипертензия, остаточные явления после перенесенного инсульта (дисфагия, гемипарез или гемиплегия), деменция и депрессивные расстройства. Сюда же можно отнести характерную для людей пожилого возраста полипрагмазию.
- Образ жизни. Вероятность развития и степень выраженности «старческой хрупкости» напрямую зависит от уровня физической активности человека, качества отдыха, соблюдения правил личной гигиены, характера питания и наличия вредных привычек.
- Социально-экономические факторы. Согласно статистике, ССА чаще выявляется у лиц, проживающих в неблагоприятных жилищных условиях (зачастую – в сельской местности), имеющих низкий уровень образования, плохое финансовое положение. Заболеваемость выше среди разведенных, одиноких людей, вдов и вдовцов.
Патогенез
В основе патогенеза синдрома старческой астении лежит три ведущих фактора, создающих «порочные круги»: недостаточность питания (мальнутриция), дефицит мышечной массы (саркопения), уменьшение физической активности вместе с метаболическим индексом. Мальнутриция обуславливается сразу несколькими изменениями: возрастным уменьшением ротовой полости, недостаточностью вкусовой чувствительности к еде и развитием синдрома «быстрого насыщения», существенно снижающего аппетит и объем поглощаемой пищи. Все это приводит к атрофии скелетных мышц, дефициту массы тела и ограничению физической активности.
Возрастная саркопения развивается в результате нарастания субклинического воспаления и оксидантного стресса в сочетании с мальнутрицией. Это становится пусковым фактором остеопении, снижения восприимчивости тканей к инсулину и ингибирования естественных процессов метаболизма. Последнее в комбинации с ограничением физической активности является результатом предыдущих двух синдромов. На фоне типичных для пожилого возраста соматических заболеваний все эти три фактора приводят к дисфункции внутренних органов и систем, в том числе – когнитивным расстройствам.
При синдроме старческой астении принято отмечать органы-мишени, которые в результате вышеупомянутых изменений страдают больше других. Первым из них является опорно-двигательный аппарат, наблюдаются гипотонии и гипотрофии скелетной мускулатуры, нарушения ее терморегуляции, снижение уровня метаболизма. Со стороны иммунной системы выявляются дефициты синтеза иммуноглобулинов классов А, G и интерлейкина-2, сочетающиеся с повышением уровня провоспалительных цитокинов. Изменения в нейроэндокринных структурах заключаются в снижении секреции соматотропного и половых гормонов, инсулиноподобного фактора-1 и витамина D. Из-за этого повышается тонус симпатической части вегетативной нервной системы, усугубляется инсулинорезистентность и стероидная дисрегуляция.
Классификация
Во врачебной практике состояние пожилых людей, входящих в группу риска синдрома старческой астении, классифицируют на несколько форм. Существующие варианты зависят от наличия соматических патологий, физической активности и функциональных возможностей. Для систематизации используется классификация Канадской рабочей группы по исследованию здоровья и старения CSHA 2009, включающая следующие варианты состояния:
- Сохраненное здоровье. Лица пожилого возраста, ведущие активный образ жизни, имеющие высокую мотивацию и не ограниченные в физической активности.
- Хорошее здоровье. Люди с органическими заболеваниями в стадии стойкой ремиссии, незначительно уменьшающими функциональные возможности человека.
- Успешно пролеченные хронические заболевания. Имеются симптомы хронических патологий, которое удовлетворительно контролируются назначенной терапией, но ощутимо ухудшают функциональное состояние.
- Старческая преастения. Сопровождается интермиттирующим течением синдрома «старческой хрупкости», при котором наблюдаются частые обострения, выявляются соматические заболевания в стадии декомпенсации с выраженным снижением функциональных возможностей.
- Легкая форма ССА. Отличается умеренным уменьшением возможностей физической активности при сохранении полноценного самообслуживания. Отвечает 0,1-0,2 баллам ИСА.
- Умеренный ССА. Человек нуждается в регулярном, продолжительном по времени постороннем уходе. По шкале ИСА отвечает 0,2-0,4 баллам.
- Тяжелый ССА. Характеризуется ярко выраженным ограничением двигательной активности, потребностью в постоянном бережном уходе. ИСА составляет 0,4 балла и более.
Симптомы старческой астении
Клинические проявления ССА могут представлять собой комбинации из большого количества различных вариантов гериатрических синдромов. Первичные симптомы формируются постепенно. Наиболее распространенными признаками патологического состояния являются общая слабость, недомогание, необоснованные колебания температуры тела, снижение или полная утрата аппетита, непреднамеренная потеря массы тела со скоростью не менее 4,5 кг за 12 месяцев. Мышечная слабость сопровождается ощутимым уменьшением физических возможностей, общей медлительностью, нарушениями ходьбы и синдромом падения.
Пожилые люди могут отмечать бессонницу, утрату прежних интересов, ухудшение памяти, постоянное депрессивное настроение и аномально холодное отношение к окружающим. Реже наблюдаются более выраженные когнитивные нарушения вплоть до деменции. У части больных обнаруживается недержание мочи и тугоухость, падает острота зрения. В тяжелых случаях пациент полностью теряет способность к самообслуживанию и нуждается в постоянной посторонней помощи.
Диагностика
В обследовании больных с предварительным диагнозом ССА используется сразу несколько подходов: определение индекса «старческой хрупкости», традиционные клинико-лабораторные исследования и комплексный гериатрический осмотр. Все они являются взаимодополняющими и проводятся одновременно. Зачастую пациенты с синдромом старческой астении обращаются за медицинской помощью по поводу других соматических заболеваний, из-за чего первичной диагностикой могут заниматься не только неврологи, но и семейные врачи, другие специалисты терапевтического, реже – хирургического профиля.
Традиционная диагностическая программа включает в себя сбор анамнеза, физикальный осмотр, общеклинические лабораторные тесты (ОАК, ОАМ, липидный спектр крови, печеночные маркеры) и базовые аппаратные методы диагностики (рентгенография ОГК, ЭКГ, УЗД «проблемных» областей). После выявления признаков, отвечающих синдрому «старческой хрупкости» по результатам вышеупомянутой программы обследования, целесообразно прибегать к специфической диагностике. Она реализуется путем специализированного гериатрического осмотра (СГО), в котором используются стандартизированные шкалы IADL, MMSE, MNA и индекс Бартел. При определении показателей обычно применяются следующие параметры:
- Сбор данных о пациенте. Подразумевает уточнение качества жизни, жилищных условий, семейное состояние и потребность в госпитализации в специализированные социальные стационары.
- Общее состояние и наличие заболеваний. Заключается в выделении характерных для ССА гериатрических синдромов, их дифференциации с проявлениями острых или хронических соматических патологий.
- Функциональные параметры. Изучение походки на предмет ее стабильности и наличия старческих изменений, оценка потенциала функциональных возможностей на основе дополнительных опросников.
- Психические показатели. Выявление связанных с процессом старения психических расстройств по типу когнитивных или депрессивных нарушений, деменции. При проживании в социальных учреждениях – идентификация синдрома дезадаптации дома престарелых, синдрома насилия над стариками и хронического стресса.
- Социальное положение. Уточнение взаимоотношений с семьей, социального статуса, изучение жилищных условий и их безопасности, решение вопроса о необходимости помощи социальных служб.
Подтверждение предварительного диагноза и определение тяжести ССА осуществляется при помощи Индекса Старческой Астении (ИСА) или индекса «хрупкости». В его структуре имеется 6 параметров, которые оцениваются в баллах. К ним относятся субъективная самооценка уровня здоровья, наличие соматических патологий из предоставленного списка (инсульты, ИБС, артрозы, сахарный диабет, ХОБЛ, артериальная гипертензия и другие), объективная оценка функционального состояния по ряду критериев, ИМТ, определение мышечной силы по результатам динамометрии, возможность быстрой ходьбы.
Лечение старческой астении
Цель проводимого при ССА лечения – сохранение или восстановление способности к самообслуживанию и функциональных возможностей, улучшение качества жизни. Основной акцент делается на амбулаторных формах ведения пациента. Универсальной терапевтической программы при этой патологии не существует. Конкретная тактика разрабатывается с учетом имеющихся симптомов и синдромов. На основании клинической ситуации в программу лечения включают следующие пункты:
- Коррекция рациона. Норма потребляемых калорий в сутки для пожилого человека составляет порядка 1 500-1 700 ккал. При ССА она повышается до 3 000 ккал/день с кратностью приемов пищи от 4 раз. Важный параметр – количество потребляемого белка. Он должен составлять не менее 1 г на 1 кг массы тела в день, но не более 100 г/день.
- Фармакотерапия. Преимущественно представлена симптоматическими средствами и препаратами, улучшающими метаболизм в органах и тканях. Ко вторым относятся витамин D и группа В, омега-3 жирные кислоты, пищевые добавки, реже – энтеральные смеси. При наличии тревожно-депрессивных расстройств назначаются ингибиторы обратного захвата серотонина. При этом избегают применения большого количества фармакотерапевтических средств (полипрагмазия) и высоких доз медикаментов.
- Кинезиотерапия. Подбирается в индивидуальном порядке с учетом общего состояния больного и сопутствующих патологий. Предпочтительными направлениями являются аэробные виды занятий, ЛФК с постепенным включением силовых упражнений, тренировки, имитирующие движения из повседневной активности.
Прогноз и профилактика
Наличие синдрома старческой астении – неблагоприятный прогностический критерий. Согласно данным статистики, на стадии преастении риск смерти в течение следующих 5 лет составляет 20%, в то время как при выраженном ССА может достигать 45%. Зачастую без своевременной коррекции преастения уже спустя 3-5 лет трансформируется в развернутый ССА. Профилактика заключается в своевременном лечении соматических нарушений, контроле над приемом медикаментов и минимизации воздействия других потенциальных этиологических факторов.
Для предотвращения синдрома «хрупкости» принято использовать специальный алгоритм, который включает контроль над приемами пищи, соблюдение адекватной физической активности, профилактику атеросклероза, избежание социальной изоляции, устранение болевых синдромов, регулярное выполнение специальных комплексов физических упражнений и ежегодные медицинские осмотры с определением функционального состояния.
www.krasotaimedicina.ru
Старческая астения — что это
Большинство людей привыкло к тому, что пожилые граждане страдают от повышенной усталости, потери аппетита, а также значительно ослабевают. Как итог, они нуждаются в посторонней помощи, потому как самостоятельно справиться со своим состоянием не могут.
При этом так быть не должно, особенно, если пациенту меньше 45 лет. При наличии негативных симптомов рекомендуется обратиться к врачу для того, чтобы пройти профессиональную диагностику.
Не стоит ждать, пока старческая астения начнёт прогрессировать. Нужно незамедлительно принять меры для поддержания самочувствия в нормальном состоянии.
Характеристика патологии
Безусловно, с возрастом самочувствие человека ухудшается, и ему становится сложно вести активный образ жизни. С годами здоровье слабеет, как итог, приходится сталкиваться с различными возрастными изменениями.
Если у пациента появляется старческая астения, тогда можно наблюдать состояние, при котором появляются проблемы с иммунной, центральной нервной и эндокринной системой. Также страдает опорно-двигательный аппарат, из-за чего человеку становится сложно передвигаться.
Если у человека имеется старческая астения, тогда диагностировать её непросто. Всё дело в том, что врачи принимают её симптомы за признаки других заболеваний. Например, специалист может решить, что у пациента имеются проблемы с сердцем, кишечником, нервной системой и другие органами.

Крайне важно точно определить наличие старческой астении. В этом случае будет использоваться другое лечение, и с его помощью удастся свести к минимуму проявления болезни. Следует понимать, что от патологии полностью избавиться не удастся. При этом будет возможность улучшить самочувствие и замедлить ход болезни, что крайне важно для пациентов преклонного возраста.
Причины
Существует ряд факторов, которые приводят к возникновению старческой астении. Людям полезно знать, из-за чего появляется и развивается данный синдром. В этом случае будет значительно проще избежать патологических изменений.
Главные факторы:
- Мальнутриция. Если говорить более простым языком, то человеку недостаточно того питания, что он имеет. Организму не хватает питательных веществ, которые получает тело. Связано это может быть с проблемами ротовой полости, непосредственно, с зубами и дёснами. Возможно, у пациента уменьшается вкусовая чувствительность или наблюдается синдром быстрого насыщения. Всё это приводит к тому, что пожилой человек неосознанно уменьшает свои порции. Как итог, у него ухудшается аппетит, уменьшается объём принимаемой пищи и её качество. Всё это ведёт к понижению выносливости и силы в мышцах, к похудению и к пассивному образу жизни.
- Ухудшение метаболических процессов. Из-за этого у человека понижается чувствительность тканей к инсулину. Значительно нарушается функции всех внутренних органов, в том числе возникают проблемы с головным мозгом. Можно наблюдать то, что у человека появляются симптомы, свидетельствующие о проблемах когнитивных функций.
- Саркопения. Это синдром, который подразумевает ухудшение мышечной силы и снижение веса из-за возраста. Проблема развивается из-за того, что в организме проходит воспалительный процесс. При этом человек недостаточно питается, о чём уже тоже шла речь. Человек при саркопении становится менее устойчивым, он может начать значительно чаще падать. Как итог, значительно уменьшается физическая сила, появляются проблемы с кровоснабжением, а кости становятся более хрупкими.

Если у человека наблюдается сразу три негативных фактора, тогда состояние будет стремительно ухудшаться, что ведёт к инвалидности и к летальному исходу. Следует понимать, что для некоторых граждан синдром старческой астении считается нормальным состоянием, который обозначает обычное старение. Он преимущественно появляется в возрасте старше 65 лет.
При этом генетические особенности человека и наличие хронических болезней влияет на скорость развития синдрома и на его интенсивность. Избежать старческой астении не удастся, при этом можно не допускать тех факторов, которые приводят к развитию патологии.
Отдельно следует рассмотреть, в каких ситуациях значительно выше риск столкнуться с тяжёлой или ранней астенией:
- Женщины чаще страдают от заболевания, чем представители сильного пола.
- Люди, живущие без семьи, значительно быстрее замечают у себя признаки старения.
- Возраст тоже негативно влияет на состояние здоровья. После 65 лет с каждым годом повышается вероятность заболеть старческой астенией.
- Человек не осуществляет мозговую деятельность. Если гражданин привык трудиться руками, тогда у него больше вероятность столкнуться с негативными симптомами болезни.
- Неблагоприятные социально-бытовые условия и низкий доход повышают вероятность развития заболевания.

Старческая астения должна быть вовремя замечена, чтобы можно было начать правильное лечение. Только в этой ситуации удастся значительно улучшить самочувствие и не допустить появление быстрого старения. Именно поэтому обязательно нужно обратить внимание на характерные симптомы болезни, чтобы удалось их вовремя распознать и начать терапию.
Признаки
Синдром старческой астении прогрессирует медленно, из-за этого человек может не сразу понять, с чем именно ему приходится иметь дело. В самом начале болезни человек является активным и энергичным, при этом он не испытывает явных ограничений в физическом плане. Постепенно у него начинают проявляться симптомы разных заболеваний, в частности, возникают проблемы с сердцем, пищеварительным трактом, суставами и нервной системой.
Они не слишком сильно выражаются, при этом способны ухудшать качество жизни. Спустя время признаки старческой астении начинают проявляться сильнее. Качество жизни становится значительно хуже, при этом в данный момент всё ещё можно улучшить ситуацию, если начать терапию.
Перед тем, как старческая астения обострится, человек заметит регулярное обострение хронических заболеваний. При этом качество жизни ещё снижается, и в этом случае важно сразу обратиться к врачу. Если человек ничего не делает, то возникает лёгкая степень старческой астении.

Пациент может заметить, что у него значительно ухудшилась память, зрение, а также слух. Стало тяжелее ходить даже в пределах обычного маршрута. Начинается похудение, которое негативно сказывается на общем самочувствии.
В такой ситуации человек всё ещё может самостоятельно выходить на улицу и даже посещать магазин. При этом он испытывает значительные трудности, которые мешают вести нормальный образ жизни.
При умеренной старческой астении у пациента появляется значительная слабость, также появляются проблемы с мыслительной функцией. Всё это приводит к тому, что пожилой гражданин начинает нуждаться в длительном уходе. Больше не достаточно родственникам приготовить еду и уйти, потому как человека преклонного возраста необходимо покормить. Также его требуется выводить на улицу, чтобы он мог посидеть на скамейке, а затем проводить до кровати.
При развитии старческой астении у пациента значительно ухудшается память, наблюдается сильное нарушение координации, из-за чего пациент становится крайне неустойчивым. Он теряет способность выходить на улицу даже при помощи близких людей. При этом его требуется провожать до туалета, а затем снова вести до кровати. Обязательно нужно помогать есть и выполнять процедуры личной гигиены.

Нередко пациент со старческой астенией нуждается в ношении подгузника, потому как наблюдается недержание мочи и кала. Бывает и такое, что ему приходится давать слабительные, как время от времени, так и постоянно. При этом появляется необходимость выполнять клизмы, чтобы улучшить самочувствие.
В последней стадии старческой астении человек будет лежать и почти не вставать. Его придётся самостоятельно кормить, мыть и переворачивать на другой бок. Чтобы не допустить развития болезни до этой стадии, обязательно нужно будет начать своевременное и правильное лечение.
Методы диагностики
При появлении старческой астении крайне важно вовремя поставить правильный диагноз и оценить состояние человека. Заниматься этим будет не один врач, а специальная комиссия. В неё входят обязательные специалисты, такие как специалист по социальной работе, врач-гериатр, а также гериатрическая медсестра. Может потребоваться пообщаться с диетологом, физиотерапевтом, психологом и логопедом.
Специалисты должны будут проверить определённые функции организма:
- Мышечную силу. Её проверка выполняется при помощи динамометрии.
- Уровень слуха и зрения.
- Степень хронической боли, от которой постоянно страдает человек.
- Потребность в уходе и в помощи третьих лиц.
- Наличие факта недержания мочи и кала.
- Объёмы мышечной массы, а также амплитуду движений.
- Изменение психического статуса.

Если имеется хотя бы три негативных изменения, тогда у человека может подтвердиться старческая астения. В этом случае потребуется обязательно обратиться к гериатру, чтобы можно было понять, что необходимо делать дальше. Крайне важно заняться лечением заболевания, а также его профилактикой. Только в этой ситуации старческая астения перестанет стремительно развиваться.
Главные методы терапии
Нельзя однозначно сказать, что именно потребуется для лечения старческой астении. Обязательно потребуется консультироваться с врачом по поводу того, что именно понадобится для терапии.
Если у человека снижается вес, тогда обязательно нужно регулярно двигаться и выполнять упражнения. Обязательно следует тренировать равновесие, а также выполнять силовые действия. Не стоит вести малоподвижный образ жизни, потому как в этом случае негативные изменения быстрее наступят. Следует отметить, что если человек раньше почти не двигался, то упражнения нужно постепенно начинать делать. Сначала им необходимо будет уделять 2-3 минуты в день, а затем постепенно наращивать время.
Когда пациенту тяжело пережёвывать пищу, врачи посоветуют ему выполнить протезирование зубов. Следует понимать, что плохое пережевывание пищи или регулярное употребление пюре негативно сказывается на состоянии желудочно-кишечного тракта.

Обязательно нужно будет скорректировать питание, чтобы улучшить ситуацию. В сутки пожилому человеку потребуется употреблять примерно 1600 ккал. Если наблюдается понижение веса, тогда придётся съедать блюда, общая калорийность которых до 3000 ккал. В рационе должны присутствовать в большом количестве углеводы, овощи, а также мясо. Жиров должно быть меньше, чем белков. Жидкости потребуется употреблять до 8 стаканов в день, причём данный объём рекомендован даже при наличии сердечной недостаточности и отёчности.

Если человек использует лекарственные препараты, тогда потребуется обязательно пересмотреть их приём. Это требуется для того, чтобы оценить наличие побочных эффектов, а также противопоказаний. Возможно, потребуется пересмотреть методы лечения хронических заболеваний.
Врач обязательно решит, достаточно ли будет семьи для того, чтобы поддержать психоэмоциональное состояние пожилого человека. Может случиться так, что потребуется помощь психологов и социальных работников.
Когда имеется синдром падений, человеку потребуется обязательно пересмотреть свой быт. Если пол скользкий, тогда следует застелить его коврами. Лампочки в комнате нужно поставить более яркие, при этом в ванну нужно пометить специальную подстилку. Для того, чтобы человек меньше падал, ему потребуется больше двигаться, выполнять упражнения и принимать витамины D.
Вполне возможно, что при ходьбе потребуется использовать бедренные протекторы. Если имеются проблемы с памятью, тогда может потребоваться заучивать стихи, контролировать артериальное давление и стараться разгадывать кроссворды.
Так же читайте о энцефалопатии и склерозе у пожилых людей. А так же о причинах потери памяти.
Непосредственно профилактика заключается в том, что человеку потребуется полноценно питаться, не допускать появление атеросклероза, а также предотвращать социальную изоляцию. Старческая астения хоть и не поддаётся полному излечению, но всё-таки потребуется контролировать состояние человека и по возможности его улучшать. В такой ситуации получится нормализовать качество жизни в целом улучшить самочувствие пациента.
nevrology.net
Старческая астения — причины, симптомы и лечение
В разделе медицинской геронтологии, изучающей особенности здоровья в старческом и пожилом возрасте, особое место выделено старческой астении. Она представляет собой совокупность физиологических особенностей пациентов после 65 лет, которые определяют продолжительность жизни и специфику ухода за больным. Развитие старческой астении зависит от генетической предрасположенности и совокупности хронических заболеваний у пожилого человека.
Признаки старческой астении
Старческая астения имеет несколько характерных признаков, которые влияют на качество жизни больного, возможность проведения эффективного лечения, социальную адаптацию и общее самочувствие.
- Недостаточное питание. У пожилых людей повышается чувствительность центра насыщения в продолговатом мозге. Это приводит к снижению аппетита, употреблению недостаточного объема пищи, безразличию к качеству продуктов, отсутствию пищевых пристрастий. Дефицит питания способствует снижению массы тела, слабости, быстрой утомляемости, нарушению обменных процессов.
- Саркопения (потеря веса). Развивается вследствие возрастных изменений в органах и системах, замедления метаболизма, ухудшения работы иммунной и эндокринной системы. Это вызывает истончение подкожно-жирового слоя, ослабление тонуса и атрофию мышц, вымывание кальция из костей.
- Снижение физической активности. Появляется вследствие недостаточного питания и слабости мышц, что не позволяет больным свободно передвигаться на расстояние более 100 м. Хроническая патология, связанная с нарушением работы сердца и мозгового кровообращения усугубляют ограничение двигательной активности.
Факторы, влияющие на развитие старческой астении
При оценке риска появления заболевания, необходимо учитывать неблагоприятные факторы, которые увеличивают вероятность возникновения патологии.
- Возраст. Первые признаки астении у стариков возникают в возрасте 65-70 лет, затем риск прогрессирования болезни увеличивается на 20% каждые 5 лет.
- Пол. Заболевание чаще встречается у пожилых женщин.
- Семейный статус. Старческой астении больше подвержены одинокие люди.
- Уровень образования. Патология чаще встречается у необразованных людей или имеющих среднее образование.
- Местность проживания. В сельской местности и в маленьких городах с низкой урбанизацией заболевание регистрируют чаще.
- Бытовые условия. Пациенты, проживающие в неудовлетворительных бытовых условиях с низким уровнем материального дохода, больше подвержены развитию возрастной астении.
Лечение и уход
Для больных, страдающих старческой астенией, в первую очередь необходим квалифицированный уход. Для этого привлекают сиделок, переводят пациентов в геронтологические центры или специализированные дома престарелых. Если есть возможность, обучают родственников правилам ухода за больным.
Своевременное проведение гигиенических мероприятий, прогулки на свежем воздухе, кинезотерапия, контроль рациона, общение и повышение социальной значимости пациента дает положительные результаты. Прием лекарственных препаратов для лечения хронических заболеваний, бессонницы, тревожно-депрессивных синдромом должен быть согласован с врачом. Важно проходить регулярные медицинские осмотры.
chastnyj-dom-prestarelyh.ru
Старческая астения | Стационар «Новая медицина»
Старческая астения
Старческая астения рассматривается в медицине не как болезнь, а как комплекс физиологических особенностей, которые влияют на продолжительность жизни, состояние здоровья людей после 65 лет и принципы ухода за ними. Скорость развития и уровень старческой астении для каждого человека индивидуальны и заложены в генетическом коде. Они могут меняться, если у человека наблюдаются различные хронические заболевания, а также на них могут влиять некоторые внешние факторы, например, образ жизни, вредные привычки, экологическая обстановка и многое другое.
Что это такое?Это не отдельное заболевание, а комплекс симптомов, совокупность которых указывает на начало изменений, восстановить которые уже невозможно, единственный выход это остановить процесс, замедлить его.
Синдром старческой астении характеризуется наличием трех и более признаков:
- снижается масса тела,
- уменьшается сила кисти,
- появляется сильная утомляемость, слабость,
- больной медленнее передвигается,
- падает физическая активность.
Если отмечается менее трех признаков, то говорят о старческой преастении. Но даже больные с преастенией должны получать соответствующее лечение, чтобы не запускать процесс.
Какие факторы влияют на развитие старческой астенииСтарческая астения не возникает по какой-то одной конкретной причине, на развития этого состояния влияют неблагоприятные факторы:
- заболевания прогрессирует с возрастом, поэтому главный фактор – это возраст 65 лет и более,
- чаще страдают женщины, поэтому пол можно выделить, как неблагоприятный фактор,
- семейный статус играет важную роль в развитии болезни, одинокие люди болеют чаще,
- люди с высшим образованием болеют реже, чем плохо образованные,
- реже регистрируются случаи астении в больших развитых городах, чаще – в сельской местности,
- плохие бытовые условия, низкий уровень дохода служат неблагоприятным фактором для развития патологии.
Так, люди в молодости и среднем возрасте живущие активной жизнью, занимающиеся наукой, исследованиями, общественным трудом и в старости долгое время продолжают работать. Это позволяет им постоянно тренировать свои навыки, мышление. Астения у них развивается реже и позже, потому что постоянная тренировка позволяет возместить погибшие клетки головного мозга. Задачи, которые они выполняли, берут на себя другие.
Физический труд, трудотерапия, которая обязательно входит в комплексное лечение, и применяется в качестве метода лечения в доме престарелых, пансионате для пожилых — это эффективный метод приостановить развитие астении.
Классификация и симптомыСтарческая астения классифицируется по таким признакам и этапам развития:
Нередко патология проявляется в виде приступов. Приступ астении характеризуется неспособностью контролировать эмоции. Больной человек ослаблен, может беспричинно плакать, раздражаться, либо, наоборот, пребывать в эйфории, но чаще всего возбуждение резко сменяется упадком сил. Мышление в этот период затруднено, вплоть до спутанности сознания, память и внимание снижены, отмечается непереносимость света, звука, запахов. Человек очень рассеян, не может на чем-то сконцентрироваться, не может уловить «нить» разговора, становится нетерпимым к другим. Обычно во время приступа повышается артериальное давление, усиливается потоотделение, нарушается сон. Такой человек не может себя обслуживать, он нуждается в квалифицированном уходе.
ЛечениеСиндром старческой астении – тяжелое состояние, которое требует не столько специфического лечения, сколько тщательного профессионального ухода. За такими пациентами практически невозможно ухаживать в дома, необходимы специальные условия, например, пансионат для пожилых людей, в котором есть подготовленный и квалифицированный персонал.
Уход заключается в своевременном проведении гигиенических процедур, прогулок на свежем воздухе, контроле над приемом пищи и медикаментов, регулярном медицинском осмотре. Очень важно для пожилых людей с астенией общаться, не замыкаться в себе, получать положительные эмоции. Нужно постоянно давать знать таким больным, что в них нуждаются, что они нужны и не брошены. В этом случае можно рассчитывать на хороший результат. Заболевание относится к быстропрогрессирующим, поэтому без проведения таких лечебно-профилактических мероприятий наступает ранняя смерть.
Тренировка мышления и мышц используется не только как профилактическое, но и как лечебное средство. Например, в доме престарелых для пожилых людей организуют турниры по шахматам, шашкам, предоставляют журналы, газеты, книги для чтения. Там приветствуют и оказывают помощь людям, которые любят и хотят работать на приусадебном участке, выращивать домашних животных (кур). Организуют досуг, чаепития, праздники. Все это позволяет пожилому человеку чувствовать себя членом общества, которое ценит его как личность, выполнять посильную ему работу и участвовать в общественной жизни. Несмотря на то, что симптоматика полностью не исчезает, такое лечение и поддержка позволяют замедлить процесс и значительно улучшить качество жизни больного.
nmpansion.ru
Старческая астения: что необходимо знать о ней врачу первичного звена? | Ткачева О.Н., Ткачева, Котовская Ю.В., Остапенко В.С., Шарашкина Н.В.
Регулярные выпуски «РМЖ» №25 от 30.11.2017 стр. 1820-1822 Рубрика: Гериатрия Авторы: Ткачева О.Н. 1 , Ткачева 2 , Котовская Ю.В. 3 , Остапенко В.С. 3 , Шарашкина Н.В. 41 ФГБОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России, Москва
2 ОСП ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России «РГНКЦ», Москва; ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России, Москва
3 ОСП ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России «РГНКЦ», Москва; ФГАОУ ВО «Российский университет дружбы народов», Москва
4 ОСП ФГБОУ ВО «РНИМУ им. Н.И. Пирогова» Минздрава России «РГНКЦ», Москва Синдром старческой астении (frailty) в последние годы стал предметом особого интереса не только гериатров, но и врачей всех специальностей, поскольку может являться основной точкой приложения лечебных, реабилитационных и профилактических мероприятий в пожилом и старческом возрасте. Старческая астения определяется как многофакторный медицинский синдром, характеризующийся снижением силы, выносливости и физиологического функционирования, который повышает риск наступления зависимости и смерти. Распространенность старческой астении варьирует в широких пределах и зависит от возраста людей, включенных в эпидемиологические исследования, их пола, расы, места проживания, а также используемых критериев диагностики. В статье представлены данные изучения распространенности синдрома старческой астении и гериатрических синдромов. Предложены варианты диагностики старческой астении как по классическим критериям Fried, так и с помощью шкал/индексов старческой астении. Показана значимость конкретных подходов в диагностике старческой астении у пожилых пациентов в будущем.
Ключевые слова: старческая астения, «хрупкость», пожилые, старение, комплексная гериатрическая оценка, скрининг.
Для цитирования: Ткачева О.Н., Ткачева, Котовская Ю.В., Остапенко В.С., Шарашкина Н.В. Старческая астения: что необходимо знать о ней врачу первичного звена? // РМЖ. 2017. №25. С. 1820-1822
Senile asthenia: what must the primary care physician know about it?Tkacheva O.N.1, Runikhina N.K.1, Kotovskaya Yu.V.1,2, Ostapenko V.S.1, Sharashkina N.V.1
1 Russian gerontological scientific and clinical center, Moscow
2 Peoples’ Friendship University of Russia, Moscow
In recent years the syndrome of senile asthenia (frailty syndrome) has become a subject of special interest not only to geriatricians, but also doctors of all specialties, since it can be the main point of application of medical, rehabilitation and preventive measures in the elderly and senile age. Senile asthenia is defined as a multifactorial medical syndrome, characterized by a decrease in strength, endurance and physiological functioning, which increases the risk of dependence and death. The prevalence of senile asthenia varies widely and depends on the age of people included in epidemiological studies, their gender, race, place of living, and the diagnostic criteria. The article presents data on the prevalence of senile asthenia syndrome and geriatric syndromes. The authors suggest the variants of senile asthenia diagnosis both according to the classical Fried criteria, and by means of scales / indices of senile asthenia. The importance of specific approaches in the diagnosis of senile asthenia in elderly patients in the future is shown.
Key words: senile asthenia, «frailty», elderly, aging, complex geriatric evaluation, screening.
For citation: Tkacheva O.N., Runikhina N.K., Kotovskaya Yu.V. et al. Senile asthenia: what must the primary care physician know about it? // RMJ. 2017.
№ 25. P. 1820–1822.
В статье представлены данные изучения распространенности синдрома старческой астении и гериатрических синдромов. Предложены варианты диагностики старческой астении как по классическим критериям, так и с помощью шкал/индексов старческой астении. Показана значимость конкретных подходов в диагностике старческой астении у пожилых пациентов в будущем.
Концепция старческой астении (СА) (англ. frailty – «хрупкость») появилась немногим более 15 лет назад и быстро заняла одно из центральных мест в гериатрии [1]. В консенсусе международных экспертов 2013 г. «Призыв к действию» (A Call to Action) старческая астения определяется как многофакторный медицинский синдром, включающий снижение силы, выносливости и физиологического функционирования, который повышает риск наступления зависимости и смерти [2]. В международной классификации болезней 10-го пересмотра термин «старческая астения» обозначен под кодом R-54.Понимание того, что популяция пожилых людей неоднородна, утвердилось еще во 2-й половине XX в. вместе с ростом продолжительности жизни и доли населения пожилого и старческого возраста. В это время многие исследователи делали попытки обозначить категорию пациентов с высокой степенью «уязвимости» и повышенным риском неблагоприятных исходов. Предлагались разные признаки принадлежности к «уязвимой» категории – начиная от возраста и зависимости от посторонней помощи и заканчивая наличием определенных заболеваний или потребности в регулярной медикаментозной терапии [3].
Ключевым этапом в развитии концепции старческой астении можно назвать разработку L. Fried et al. фенотипической модели старческой астении на основании результатов Cardiovascular Health Study – когортного исследования, включившего более 5 тыс. проживающих дома людей 65 лет и старше [4]. Данная модель включает 5 критериев: потеря веса, низкая сила пожатия, повышенная утомляемость, снижение скорости ходьбы и низкий уровень физической активности. При наличии 3-х и более критериев диагностируется синдром старческой астении (ССА), а при наличии 1–2-х критериев – преастения. На основании исследования Cardiovascular Health Study была выявлена тесная взаимосвязь между ССА и смертностью: через 7 лет умерли 43% пациентов с ССА, 23% с преастенией и 12% пациентов без СА. Кроме того, СА оказалась независимым фактором риска падений, снижения функциональной активности и госпитализаций.
Почти одновременно K. Rockwood et al. разработали другую модель СА, которая была обозначена как модель накопления дефицитов или индекс СА [5]. Авторами был предложен список из 70 пунктов, которые были названы дефицитами и включали отдельные показатели, синдромы и заболевания. Индекс СА рассчитывается по завершении комплексной оценки как отношение имеющихся у пациента дефицитов к их общему числу – чем ближе индекс к единице, тем в большей степени выражена СА.
Распространенность СА варьирует в широких пределах и зависит от возраста людей, включенных в эпидемиологические исследования, их пола, расы, места проживания, а также используемых критериев диагностики. В 2012 г. был проведен систематический обзор, включивший 21 когортное исследование и более 61 тыс. пациентов: с учетом различных критериев распространенность СА колебалась от 4,0 до 59,1 [6]. В среднем распространенность СА среди проживающих дома людей в возрасте 65 лет и старше составляет 10,7%, а преастении – 41,6%. ССА чаще диагностируется у женщин и его распространенность увеличивается с возрастом, достигая среди лиц 85 лет и старше 26,1%. Среди лиц, проживающих в домах престарелых, распространенность СА достигает 52,3% [7].
К факторам риска развития СА помимо возраста относят некоторые хронические заболевания, полипрагмазию, депрессию, низкий уровень физической активности, дефицит питания и социальные факторы – низкий уровень образования и дохода, а также одинокое проживание [8–11].
СА не является неотъемлемой частью процесса старения. В основе старения организма лежат сложные механизмы, на которые оказывают влияние генетические и эпигенетические факторы, а также факторы окружающей среды. Старение считается результатом накопления молекулярных и клеточных повреждений. Развитие СА является следствием накопления повреждений в нескольких взаимосвязанных системах организма. Точный уровень клеточного повреждения, при котором возникает нарушение функционирования органов, неизвестен, однако многие системы органов имеют определенный физиологический резерв, необходимый для компенсации их функций. В процессе старения происходит постепенное снижение физиологического резерва. Этот процесс значительно ускоряется при развитии СА. В результате значительно повышается уязвимость пожилых людей к действию неблагоприятных факторов, в качестве которых может выступить, например, острое заболевание или травма, смена схемы лечения или оперативное вмешательство [1]. Была выявлена взаимосвязь между числом аномально функционирующих систем и развитием СА независимо от возраста и наличия сопутствующих заболеваний. Значимым оказалось наличие патологии 3-х или более систем [12]. Вероятно, СА развивается при снижении совокупного физиологического резерва организма до критического уровня.
Концепцию СА в России впервые стала популяризировать Е.В. Фролова. Организованное ею исследование «Хрусталь» (Санкт-Петербург), включившее более 600 проживающих дома пациентов 65 лет и старше, продемонстрировало высокую распространенность СА в нашей стране, которая в зависимости от использованных моделей колебалась от 21,1% до 43,9% [13].
В январе 2016 г. утвержденный приказом Министерства здравоохранения Порядок оказания медицинской помощи по профилю гериатрия на законодательном уровне регламентировал выявление СА участковыми врачами-терапевтами [14].
Для скрининга СА в повседневной клинической практике зарубежными исследователями было предложено множество различных шкал и опросников, при этом ни один из них не валидирован в России. Кроме того, на данный момент в мире отсутствует единый общепринятый инструмент скрининга СА, и во многих зарубежных странах используются национальные опросники, например во Франции это Gerontopole [15], в Англии – PRISMA-7 [16].
Поскольку все инструменты скрининга СА адаптированы к условиям оказания медицинской помощи в конкретных странах, нами было проведено исследование, результатом которого стало создание и валидация собственного опросника для скрининга СА. Разработанный опросник включил 7 вопросов с вариантами ответов «да» или «нет» и получил название «Возраст не помеха» (рис. 1).
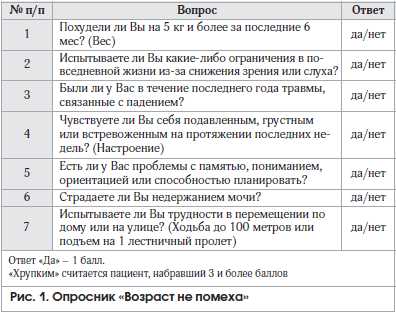
Исследование по валидации опросника «Возраст не помеха» продемонстрировало, что его использование позволяет эффективно проводить скрининг не только СА, но и других гериатрических синдромов – мальнутриции, сенсорных дефицитов (снижения зрения и слуха), риска падений, симптомов депрессии и когнитивных нарушений, недержания мочи и снижения мобильности [17].
Кроме того, был разработан алгоритм с целью проведения скрининга СА в амбулаторной практике и определения тактики дальнейшего ведения пациентов (рис. 2).
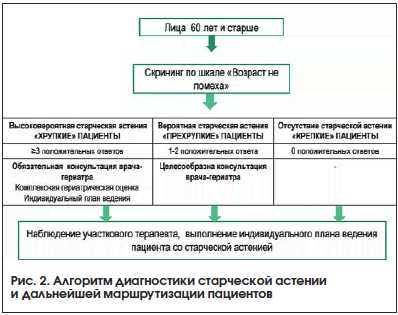
Выявление у пациента СА подразумевает, с одной стороны, более низкую ожидаемую продолжительность жизни и увеличение бремени болезней, с другой стороны, именно эта группа пациентов может получить максимальную выгоду от проведения комплексной гериатрической оценки и применения комплексного гериатрического подхода. Диагностика СА может повлечь коррекцию целей оказания помощи пациенту и тактики лечения. Существует широкая межиндивидуальная вариабельность времени начала старения с появлением признаков СА и скорости его прогрессирования. Необходимы профилактические и скрининговые программы, направленные на предупреждение преждевременного старения населения и раннее выявление пациентов с факторами риска развития СА или ее манифестными признаками.
Наиболее полно все признаки СА учитываются при выполнении комплексной гериатрической оценки (КГО). КГО является клинической стратегией, представляющей собой базу для практического осуществления тех мероприятий, которые необходимы конкретному пациенту. Первое консультирование с проведением КГО занимает не менее 1,5 часа. В связи с этим прохождение полноценной КГО с участием гериатра невозможно для всех пациентов с синдромом СА. Тем не менее всем пациентам с синдромом СА рекомендован комплексный медицинский осмотр, основанный на КГО.
Профилактика и коррекция
Основной целью оказания медицинской помощи пациентам с СА является сохранение и восстановление способности к самообслуживанию, функциональной активности и независимости от посторонней помощи в повседневной жизни, улучшение качества жизни и снижение смертности. В консенсусе «Призыв к действию» (A Call to action) декларирована возможность управления синдромом СА с помощью физических упражнений, белковых и калорийных пищевых добавок, витамина D и снижения полипрагмазии [2].Старческая астения и физическая активность
У людей с высоким уровнем физической активности в зрелом возрасте на 80% ниже риск развития СА в пожилом и старческом возрасте [18–20].Для пожилых людей с СА рекомендовано выполнение упражнений на сопротивление низкой интенсивности, силовых упражнений, а также мультимодальных тренировок. Аэробные тренировки также продемонстрировали эффективность за счет улучшения максимального потребления кислорода и увеличения мышечной массы [21–28].
«Белая книга хрупкости» (White book on frailty, 2016) содержит следующие рекомендации по физической активности для хрупких пожилых людей:
• Упражнения на сопротивление следует выполнять
2–3 раза в неделю, включая 2 подхода по 8–12 повторений с нарастающей интенсивностью от 20–30% до 80%.
• Постепенно в программу тренировок следует включать и силовые упражнения, которые более эффективно улучшают и поддерживают тонус мышц.
• Для улучшения повседневной функциональной активности упражнения на сопротивление и силовые тренировки лучше комбинировать с упражнениями, в которых моделируется повседневная деятельность, например упражнение «встать-сесть», тандемная ходьба, подъем по ступенькам, перенос веса тела с одной ноги на другую, ходьба по прямой линии, балансирование на одной ноге.
• Аэробные тренировки должны включать ходьбу с изменением темпа и направления, ходьбу на беговой дорожке, подъем по ступенькам или езду на велосипеде.
• Продолжительность аэробных тренировок может начинаться с 5–10 мин в течение первых недель с последующим увеличением продолжительности до 15–30 мин.
• Упражнения должны выполняться под присмотром.
В 2010 г. ВОЗ приняла Глобальные рекомендации по физической активности (WHO Global recommendations on physical activity for health). Для возрастной группы 65 лет и старше физическая активность состоит из оздоровительных упражнений или занятий в период досуга, профессиональной деятельности (если человек продолжает работать), выполнения домашней работы, передвижения (на транспорте, велосипеде, пешком), спортивных или плановых занятий в рамках ежедневной деятельности. Пожилые люди, ведущие пассивный образ жизни или имеющие какие-либо ограничения в связи с заболеваниями, получат пользу для здоровья, если они перейдут из пассивной категории в категорию активных занятий.
Питание
Недостаточное потребление питательных веществ служит важным фактором риска развития СА и ее ключевых компонентов – саркопении и снижения функциональной активности [29–35].Предполагается, что у пожилых людей снижена возможность использовать получаемый с пищей белок для синтеза мышечной ткани, в связи с чем многие исследователи рекомендуют увеличить потребление белка пожилыми людьми как минимум до 1,0–1,2 г/кг массы тела в день [35–38].
В литературе имеются данные, что пожилые люди с острыми или хроническими заболеваниями должны потреблять 1,2–1,5 г белка на 1 кг массы тела в день [39]. Оптимальным является потребление за один прием пищи 25–30 г высококачественного белка [40]. Суточная доза белка должна быть равномерно распределена в течение дня [41]. Согласно результатам исследований, потребление такого количества белка пожилыми людьми является безопасным и только
в случае снижения скорости клубочковой фильтрации
Полипрагмазия
Важнейшим способом профилактики и коррекции СА в повседневной клинической практике являются снижение лекарственной нагрузки и борьба с полипрагмазией. Существует качественное определение полипрагмазии: «назначение пациенту большего количества лекарственных средств, чем требует клиническая ситуация» и количественное – «назначение пациенту пяти и более лекарств» [45].Более подробно о борьбе с полипрагмазией у гериатрических пациентов читайте в следующей статье этого номера.
Литература
1. Clegg A. et al. Frailty in elderly people // Lancet. 2013. Vol. 381(9868). P.752–762.
2. Morley J.E. Frailty consensus: a call to action // J. Am. Med. Dir. Assoc. 2013. Vol.14(6). P.392–397.
3. Woodhouse K., Wynne H., Baillie S. et al. Who are the frail elderly? // Q J Med. 1988. Vol. 28. P.505–506.
4. Fried L.P. et al. Frailty in older adults: evidence for a phenotype // J. Gerontol. Med. Sci. 2001. Vol. 56(3). P.146–156.
5. Mitnitski A.B., Mogilner A.J., Rockwood K. Accumulation of deficits as a proxy measure of aging // Scientific World J. 2001. Vol. 1. P.323–336.
6. Collard R.M. Prevalence of frailty in community dwelling older persons: a systematic review // J. Am. Geriatr. Soc. 2012. Vol. 60(8). P.1487–1492.
7. Kojima G. Prevalence of frailty in nursing homes: A systematic review and metaanalysis // J. Am. Med. Dir. Assoc. 2015. Vol.16. P.940–945.
8. Castrejon-Perez R., Borges-Yanez S. Frailty from an oral health point of view // J. Frailty Aging. 2014. Vol. 3(3). P.180–186.
9. Heuberger R.A. The frailty syndrome: a comprehensive review // J. Nutr. Gerontol. Geriatr. 2011. Vol. 30(4). P.315–368.
10. Hoogendijk E.O. et al. Explaining the association between educational level and frailty in older adults: results from a 13-year longitudinal study in the Netherlands // Ann. Epidemiol. 2014. Vol. 24(7). P.538–544.
11. Lang P.O., Michel J.P., Zekry D. Frailty syndrome: a transitional state in a dynamic process // Gerontology. 2009. Vol. 55(5). P.539–549.
12. Fried L.P., Xue Q.L., Cappola A.R. et al. Nonlinear multisystem physiological dysregulation associated with frailty in older women: implications for etiology and treatment // J Gerontol A Biol Sci Med Sci. 2009. Vol. 64(10). P.1049–1057.
13. Gurina N.A., Frolova E.V., Degryse J.M. A roadmap of aging in Russia: the prevalence of frailty in community-dwelling older adults in the St. Petersburg district–the «Crystal» study // J. Amer. Geriatr. Soc. 2011. Vol. 59(6). P.980–988.
14. Приказ Министерства здравоохранения РФ от 29 января 2016 г. № 38н «Об утверждении Порядка оказания медицинской помощи по профилю «гериатрия» // Консультант Плюс, интернет-версия (Электронный ресурс). Режим доступа: www.consultant.ru (Дата обращения: 12.09.2017) [Prikaz Ministerstva zdravoohranenija RF ot 29 janvarja 2016 g. № 38n «Ob utverzhdenii Porjadka okazanija medicinskoj pomoshhi po profilju «geriatrija» // Konsul’tant Pljus, internet-versija [Jelektronnyj resurs]. Rezhim dostupa: www.consultant.ru (Data obrashhenija: 12.09.2017) (in Russian)].
15. Subra J. et al. The integration of frailty into clinical practice: preliminary results from the Gerontopole // J. Nutr. Health. Aging. 2012. Vol. 16(8). P.714–720.
16. Raiche M., Hebert R., Dubois M-F. PRISMA-7: a case- finding tool to identify older adults with moderate to severe disabilities // Arch. Gerontol. Geriatr. 2008. Vol. 47(1). P.9–18.
17. Ткачева О.Н. и др. Валидация опросника для скрининга синдрома старческой астении в амбулаторной практике // Успехи геронтологии. 2017. Т.30. №2. С.236–242 [Tkacheva O.N. i dr. Validacija oprosnika dlja skrininga sindroma starcheskoj astenii v ambulatornoj praktike // Uspehi gerontologii. 2017. T.30 №2. S.236–242 (in Russian)].
18. Savela S.L., Koistinen P., Stenholm S. et al. Leisure-Time Physical Activity in Midlife Is Related to Old Age Frailty // J Gerontol A Biol Sci Med Sci. 2013. Vol. 68. P.1433–1438.
19. Brach J.S., Simonsick E.M., Kritchevsky S. et al. The Association between Physical Function and Lifestyle Activity and Exercise in the Health, Aging and Body Composition Study // J Am Geriatr Soc. 2004. Vol. 52. P.502–509.
20. Peterson M.J., Giuliani C., Morey M.C. et al. Physical Activity as a Preventative Factor for Frailty: The Health, Aging, and Body Com¬position Study // J Gerontol A Biol Sci Med Sci. 2009. Vol. 64. P.61–68.
21. Brown M., Sinacore D.R., Ehsani A.A. et al. Low-Intensity Exercise as a Modifier of Physical Frailty in Old¬er Adults // Arch Phys Med Rehab.2000. Vol. 81. P.960–965.
22. Chandler J.M., Duncan P.W., Kochersberger G., Studenski S. Is Lower Extremity Strength Gain Associated with Improvement in Physical Performance and Disability in Frail, Community-Dwelling Elders? // Arch Phys Med Rehab. 1998. Vol. 79. P.24–30.
23. Izquierdo M., Lusa Cadore E. Muscle Power Training in the In-stitutionalized Frail: A New Approach to Counteracting Func¬tional Declines and Very Late-Life Disability // Curr Med Res Opin. 2014. Vol. 30. P.1385–1390.
24. Gill T.M., Baker D.I., Gottschalk M. et al. A Program to Prevent Functional Decline in Physically Frail, Elderly Persons Who Live at Home // New Engl J Med. 2002. Vol. 347. P.1068–1074.
25. Pahor M., Guralnik J.M., Ambrosius W.T. et al. Effect of Structured Physical Activity on Prevention of Major Mobility Disability in Older Adults: The Life Study Randomized Clinical Trial // JAMA. 2014. Vol. 311. P.2387–2396.
26. Ehsani A.A., Spina R.J., Peterson L.R. et al. Attenuation of Cardiovas¬cular Adaptations to Exercise in Frail Octogenarians // J Appl Phys. 2003. Vol. 95. P.1781–1788.
27. Harber M.P., Konopka A.R., Douglass M.D. et al. Aerobic Exercise Training Improves Whole Muscle and Single Myofiber Size and Function in Older Women // Am J Physiol Regul Integr Compar Physiol. 2009. Vol. 297. P.1452–1459.
28. Sugawara J., Miyachi M., Moreau K.L. et al. Age-Related Reductions in Appendicular Skeletal Mus¬cle Mass: Association with Habitual Aerobic Exercise Status // Clin Physiol Functional Imaging. 2002. Vol. 22. P.169–172.
29. Bonnefoy M., Berrut G., Lesourd B. et al. Frailty and nu¬trition: searching for evidence // The Journal of Nutrition, Health and Aging. 2015. Vol. 19(3). P.250–257.
30. Kaiser M., Bandinelli S., Lunenfeld B. Frailty and the role of nutrition in older people. A review of the current literature // Acta Biomedica Atenei Parmensis. 2010. 81(1). P.37–45.
31. Robinson S., Cooper C., Sayer A.A. Nutrition and sarco¬penia: a review of the evidence and implications for preventive strategies // Journal of Aging Research. 2012.
32. Inzitari M., Doets E., Bartali B. et al. Nutrition in the age-related disablement process // The Journal of Nutrition, Health and Aging. 2011. Vol. 15(8). P.599–604.
33. Volkert D. The role of nutrition in the prevention of sarco¬penia // Wiener Medizinische Wochenschrift. 2011. Vol. 161. P.409–415.
34. Rondanelli M., Faliva M., Monteferrario F. et al. Novel insights on nutrient management of sarcopenia in elderly // BioMed Research International. 2015.
35. Calvani R., Miccheli A., Landi F. et al. Current nutritional recommendations and novel dietary strategies to manage sarco¬penia // The Journal of Frailty and Aging. 2013. Vol. 2(1). P.38–53.
36. Bonnefoy M., Berrut G., Lesourd B. et al. Frailty and nu¬trition: searching for evidence // The Journal of Nutrition, Health and Aging. 2015. Vol. 19(3). P.250–257.
37. Paddon-Jones D. and Leidy, H. Dietary protein and muscle in older persons // Current Opinion in Clinical Nutrition and Meta¬bolic Care. 2014. Vol. 17(1). P.5–11.
38. Deutz N.E.P., Bauer J.M., Barazzoni R. et al. Protein in¬take and exercise for optimal muscle function with aging: recom¬mendations from the ESPEN expert group// Clinical Nutrition.2014. Vol. 33(6). P.929–936.
39. Bauer J.M., Biolo G., Cederholm T. et al. Evidence-based recommendations for optimal dietary protein intake in older peo¬ple: a position paper from the PROT-AGE study group // Journal of the American Medical Directors Association. 2013. Vol. 1 (8). P.542–559
40. Waters D.L., Baumgartner R.N., Garry P.J., Vellas B. Advantages of dietary, exercise-related and therapeuticinterventions to prevent and treat sarcopenia in adult patients: an update // Clinical Interventions in aging. 2010. Vol. 5. P.259–270.
41. Paddon-Jones D., Rasmussen B.B. Dietary protein recommendations and the prevention of sarcopenia // Curr Opin Clin Nutr Metab Care. 2009. Vol. 12(1). P.86–90.
42. Secher M., Guyonnet S., Ghisolfi A. et al. Nutrition, Frailty and prevention of disabilities with ageing // Clinical Nutrition High¬lights. 2014. Vol. 9(1). P.1–26.
43. Bendayan M., Bibas L., Levi M. et al. Therapeutic inter¬ventions for frail elderly patients: part II. Ongoing and unpub¬lished randomized trials // Progress in Cardiovascular Diseases. 2014. Vol. 57(2). P.144–151.
44. Bibas L., Levi M., Bendayan M. et al. Therapeutic inter¬ventions for frail elderly patients: part I. Published randomized trials // Progress in Cardiovascular Diseases. 2014. Vol. 57(2). P.134–143.
45. Сычев Д.А. Полипрагмазия в клинической практике: проблема и решения / науч. ред. В.А. Отделенов. СПб.: Профессия, 2016. 224 с. [Sychev, D. A. Polipragmazija v klinicheskoj praktike: problema i reshenija / D.A. Sychev; nauch. red. V.A. Otdelenov. SPb.: COP «Professija», 2016. 224 s. (in Russian)].
Поделитесь статьей в социальных сетях
Порекомендуйте статью вашим коллегам
www.rmj.ru
Старческая астения — причины, симптомы и лечение
 Основное значение слова «астения» — бессилие. Оно может возникать у лиц разного возраста при нервном перенапряжении, неправильном питании, нарушении режима активной деятельности/отдыха, при появлении и прогрессировании ряда заболеваний. Люди пожилого и старческого возраста в силу возрастных изменений в организме и наличия нескольких хронических заболеваний подвержены высокому риску возникновения синдрома старческой астении. Считается, что старческой астении больше подвержены одинокие люди. Это состояние развивается по порочному кругу, когда каждый новый симптом служит причиной усугубления ситуации, и требует внимания к пожилому человеку. Старческая астения сопровождается снижением памяти и способности к умственной деятельности, деменцией, депрессивными синдромами. Без должного ухода и адекватной терапии возможен летальный исход.
Основное значение слова «астения» — бессилие. Оно может возникать у лиц разного возраста при нервном перенапряжении, неправильном питании, нарушении режима активной деятельности/отдыха, при появлении и прогрессировании ряда заболеваний. Люди пожилого и старческого возраста в силу возрастных изменений в организме и наличия нескольких хронических заболеваний подвержены высокому риску возникновения синдрома старческой астении. Считается, что старческой астении больше подвержены одинокие люди. Это состояние развивается по порочному кругу, когда каждый новый симптом служит причиной усугубления ситуации, и требует внимания к пожилому человеку. Старческая астения сопровождается снижением памяти и способности к умственной деятельности, деменцией, депрессивными синдромами. Без должного ухода и адекватной терапии возможен летальный исход.
Признаки наличия старческой астении (СА)
Этот синдром встречается у 75% пожилых людей всего мира. В странах со сложной экономической ситуацией процент людей с астенией достигает 80-85%. И хотя инструментальных точных методов определения наличия у пациента этого синдрома нет, обычный осмотр и опрос поможет установить диагноз. Наиболее часто встречающиеся признаки старческой астении:
- относительно быстрая потеря массы тела без видимых причин;
- слабость мышц;
- быстрая утомляемость, появляющаяся на фоне выполнения повседневных несложных задач;
- снижение скорости движений;
- практически полное отсутствие физической и социальной активности.
Наличие всех 5 симптомов у пациента указывает на высокую степень старческой астении, такие больные называются хрупкими. При умеренной степени СА больной классифицируется как прехрупкий. Люди пожилого и старческого возраста без признаков астении считаются крепкими.
Методы выявления СА
Все методы, признанные мировым врачебным сообществом, базируются на простом опросе с определенным набором вопросов. Одним из таких опросных листов является определение индекса старческой астении. При его прохождении пациенту старческого возраста предлагается оценить свое состояние по шкале от 0 до 1, с интервалом в четверть при ответе на вопросы.
Например, субъективная оценка здоровья, где 0-0,25 – очень хорошее, 0,5 – нормальное, 0,75 – плохое, 1 – очень плохое. Другие вопросы касаются наличия хронических заболеваний сердечно-сосудистой, эндокринной, центральной нервной систем; оценки уровня физической активности при выполнении несложных упражнений (подъем туловища с положения сидя, быстрая ходьба, стояние на месте умеренной длительности по времени, удержание рук в заданном положении определенный период времени и т.д.). также оценивается способность самостоятельно осуществлять гигиенические процедуры (прием ванной, бритье). Также с помощью приборов оценивают силу сжатия кисти.
Результаты подобного опросника позволяют выявить старческую астению и составить правильную схему лечения.
Лечение старческой астении
Терапия этого патологического состояния направлена на несколько ключевых задач: остановить потерю массы тела, повысить силу мышц, увеличить уровень физической активности. В целом лечение позволит улучшить качество жизни пациента. Это невозможно сделать без лечения хронических заболеваний, имеющихся у больного. Вместе с основными лекарственными средствами (антигепертензивными при артериальной гипертензии, снижающими уровень глюкозы при сахарном диабете, снижающими уровень холестерина при атеросклерозе) больному назначают мультивитаминные комплексы, противотревожные препараты, лекарственные средства, нормализующие сон, и препараты, повышающие аппетит. Прием этих лекарств в прописанных дозах поможет избавиться от старческой астении.
Для больных, страдающих старческой астенией, особенно важен квалифицированный уход. Для его обеспечения довольно часто привлекают сиделок, переводят пациентов в геронтологические центры или специализированные дома престарелых.
dom-prestarelyh-ramenskoe.ru
вирусные заболевания, менингит и другие факторы

Старческая астения: симптомы и лечение заболевания
После 65 лет большинство людей сталкивается с симптомами старения.
Некоторые считают их нормальными спутниками почтенного возраста, не пытаясь что-то сделать.
На самом деле комплекс негативных признаков – следствие старческой астении.
Важно рассмотреть, на какие симптомы стоит обращать внимание, и какое лечение требуется человеку.
Причины возникновения патологии
Главная причина, из-за которой развивается старческая астения – это возрастные изменения в организме человека.
Многие из них становятся выраженными из-за заболеваний, которые с годами приобрели хроническую форму.
Хотя синдром старческой астении чаще развивается у пожилых людей в возрасте после 65 лет, встречаются случаи более раннего заболевания.
Чем старше человек, тем больше риск возникновения патологии. Каждые 5 лет вероятность появления комплекса патологических симптомов увеличивается на 20%.
Немалую роль в том, разовьется ли нарушение, играет генетическая предрасположенность.
К причинам, из-за которых развивается старческая астения, можно отнести следующие:
- заболевания сердца и сосудов;
- менингит;
- перенесенный гепатит вирусной этиологии;
- болезни желчного пузыря;
- удаление внутренних органов в анамнезе;
- инфекционные патологии;
- болезни органов пищеварения;
- патологии легких и бронхов.
Признаки старческой астении развиваются у тех, кто в молодые годы перенес онкологическое заболевание.
Лейкоз – еще один провоцирующий фактор. Если у человека развился рассеянный склероз, вероятность, что болезнь появится рано, увеличивается.
Заболевания почек и печени, особенно те, что перешли в хроническую форму течения, сказываются на состоянии крови.
Патологии, которые не были вылечены, становятся причиной развития астении.
Хотя заболевания разных органов и систем бывают у всех, важно то, как проводится лечение и полностью ли человек избавляется от патологии.
Накопленные за годы жизни проблемы дают о себе знать в позднем возрасте, ослабляют весь организм и приводят к раннему развитию старческой астении.
Факторы, которые влияют на появление проблем
Если появляется старческая астения, лечение сложнее, чем ранняя профилактика. К негативным факторам относится неправильное питание.
Когда в молодые годы человек недополучал вместе с пищей питательные вещества, его рацион был скудным и однообразным, все органы и системы работали на пределе. В старшие годы быстрее происходит сбой.
Отрицательно сказываются чрезмерные физические нагрузки. Работа на износ, ночные смены и недостаточный отдых увеличивают вероятность развития астении.
Психологические нагрузки, стрессы и нервные срывы, перенесенные в течение жизни, могут дать о себе знать после 60 лет. Нервная система менее устойчива, выше риск развития психических нарушений.

Избыточная масса способствует развитию старческой астении
Неправильное питание, переедание и малоподвижный образ жизни ведет к ожирению. Избыточная масса тела мешает человеку, особенно в преклонном возрасте. Вероятность развития астении повышается.
В старшие годы большинство пожилых людей страдает от нехватки зубов. Стоматологические проблемы и патологии ротовой полости часто становятся причиной резкого снижения аппетита или даже полного отказа от пищи. В результате происходит стремительное похудение.
Болезни кишечника также могут стать причиной уменьшения количества съедаемой пищи. Иногда похудение объясняется депрессивным состоянием.
Статистика показывает, что те, кто встретили старость в одиночестве, чаще страдают от старческой астении. Больше риска среди разведенных и вдовцов, семейные же сталкиваются с проблемой реже, в поздние годы жизни.
Слабость мышц, слабое зрение и слух, плохие условия жизни, недостаток образования и привычки заниматься интеллектуальной деятельностью – все это отрицательно сказывается на нормальной активности человека и увеличивает риск заболевания.
Симптомы развития старческой астении
Если возникла старческая астения, симптомы будут выражены достаточно ярко.
Сложившаяся клиническая картина ухудшает качество жизни человека и сокращает ее продолжительность.
Синдром старческой астении имеет пять основных признаков:
- стабильное снижение массы тела;
- постоянная потеря силы в кистях;
- вялость и быстрая утомляемость;
- уменьшение скорости ходьбы;
- сокращение физической активности.
Диагноз старческая астения можно считать подтвержденным, если у человека есть сразу 3 и более симптома.
При наличии 1-2 признаков говорят о преастеническом состоянии. Состояние показывает, что в скором будущем патология станет более выраженной. Прогрессирование заболевания происходит за 5 лет.
Исследователи пришли к выводу, что одни симптомы астении провоцируют развитие других. Чем меньше двигательной активности, тем быстрее развивается слабость мышц и связок и сокращается скорость передвижения человека.

Снижение интеллектуальных способностей один из симптомов старческой астении
То же происходит и в отношении массы тела. Нарушается работа центра голода и насыщения, человек может забывать поесть, количество пищи сокращается. Из-за этого ухудшается питание внутренних органов, обостряются старые заболевания.
К симптомам старческой астении можно отнести ухудшение эмоционального состояния, депрессию, снижение интеллектуальных способностей, памяти. Некоторые пациенты страдают бессонницей или расстройствами сна.
Костная система становится хрупкой. Возможны переломы. Гормоны и витамины прекращают вырабатываться в необходимом количестве.
Диагностика патологии и лечение
Определить патологию можно по комплексу симптомов. Состояние следует отличать от инвалидности, которая часто сопутствует людям этого возраста.
Если появились признаки старческой астении, лечение следует начинать как можно раньше.

Диагностика старческой астении
Болезнь быстро прогрессирует, и только с помощью хорошо слаженных действий можно приостановить процесс.
Лечение и профилактика старческой астении включает следующие меры:
- регулярная умеренная физическая активность, включая силовые упражнения и меры для сохранения равновесия;
- протезирование зубов для повышения возможности употребления разных продуктов питания;
- подбор сбалансированной диеты с повышенным количеством калорий;
- добавление специй в блюда для повышения аппетита;
- коррекция медикаментов, принимаемых регулярно;
- эмоциональная поддержка близких или социальных работников.
Если диагностирована старческая астения, методические рекомендации касаются обустройства бытовых условий, чтобы сократить частоту падений и получения травм.
Полы не должны быть скользкими, освещение должно быть ярким. В ванной и туалете на полах должны быть резиновые коврики, а стены следует оборудовать поручнями.
Если человеку сложно ходить, нужно купить трость или ходунки. При старческой астении физические упражнения очень важны.
Они помогут всем системам работать нормально и предотвратят быстрое прогрессирование болезни. После консультации с врачом можно проводить медикаментозную терапию.
Заключение
Своевременная профилактика и бережное лечение помогут замедлить развитие старческой астении и обеспечат пожилому человеку достойную жизнь, несмотря на трудности возраста.
Видео: Синдром старческой астении
noalone.ru