Болезнь Паркинсона: симптомы, лечение, причины
Болезнь Паркинсона – это медленно прогрессирующее заболевание дегенеративного характера, которое характеризуется избирательным поражением нейронов головного мозга.
Клинически оно проявляется двигательными расстройствами: гипокинезией (недостаточной двигательной активностью, ограничением движений), ригидностью мышц и тремором, возникающим в покое.
При болезни Паркинсона, симптомы также характеризуются нарастающими расстройствами психической сферы — снижением умственных способностей и депрессивным состоянием.
Симптомы дрожащего паралича были впервые описаны Джеймсом Паркинсоном в 1817 году, а в 1877 клиническую характеристику заболевания дополнил французский психиатр Шарко. Болезнь Паркинсона является распространенной патологией. Среди людей старше 65 лет она встречается с частотой 1:100.
Причины заболевания
На сегодняшний день медицина владеет многими знаниями в биохимических и молекулярных механизмах этого заболевания, однако истинные причины болезни Паркинсона остаются не известными до сих пор. Основные предположения возникновения недуга следующие:
- Наследственная предрасположенность
- Возрастные изменения
- Внешняя среда — неблагоприятная экология, влияние тяжелых металлов, отравляющие вещества, вирусы, инфекционные заболевания
Возраст считается единственным понятным фактором риска заболевания, чем старше человек, тем выше вероятность, особенно в сочетании с наследственной расположенностью. У 5-10% людей с этим заболеванием симптомы возникают уже после 50 лет — это ранее-исходная форма болезни Паркинсона, которая может быть связана с генными мутациями. При наличии больных родственников БП, риск развития заболевания достигает 25% у населения старше 60 лет, при отсутствии в семейном анамнезе БП — эта цифра составляет 1 — 5%.
- Мужчины страдают болезнью Паркинсона в 1,5 раза чаще женщин.
- В развитых странах (возможно из-за факторов внешней среды), выше уровень заболеваемости — токсины в воздухе из-за развития промышленности, мощное электро-магнитное поле, радиация и пр. неблагоприятные факторы, влияющие на здоровье жителей мегаполисов.
- Ученые, проводя опросы больных паркинсонизмом делают выводы, что работа, связанная с частой или постоянной вибрацией, снижает риск возникновения болезни Паркинсона на 33%, чем профессиональная деятельность, не связанная с ней.
- Ученые также предполагают, что возможным пусковым механизмом заболевания служат вирусные интоксикации, частые травмы головы и различные химические отравления.
Исследователи из Канады (Университет Британской Колумбии) утверждают, что осложнения после гриппа в 2 раза повышают вероятность развития у человека болезни Паркинсона к преклонному возрасту. Также ученые установили, что у переболевших корью, наоборот, снижается риск заболевания на 35%.
Причины болезни также зависят и от вида:
- Первичный паркинсонизм – в 80% случаев вызван генетической предрасположенностью.
- Вторичный паркинсонизм — возникает на фоне различных патологий и имеющихся заболеваний.
Наиболее частые патологии, являющиеся провоцирующими факторами развития вторичного паркинсонизма следующие:
- Опухоль головного мозга
- Атеросклероз сосудов головного мозга, угрожаемый инсультом и дисциркуляторной энцефалопатией
- Хронические наследственные заболевания
- Частые черепно-мозговые травмы
- Отравления техническим спиртом, марганцем, цианидами, угарным газом
- Прием нейролептиков и некоторых других лекарственных препаратов
- Перенесенный энцефалит
- Наркомания
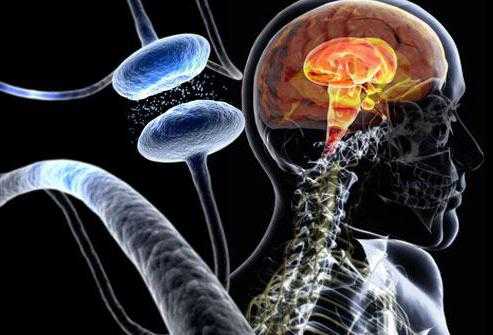
Болезнь Паркинсона происходит из-за разрушения клеток головного мозга, функции которых заключаются в синтезе нейромедиатора допамина, поэтому мозг начинает утрачивать способность передавать импульсы к мышцам тела.
Если вдаваться в глубинные процессы нарушений в мозге, то можно констатировать следующее — развитие заболевания связано со снижением активности тормозных дофаминергических нейронов в «черном веществе» и «полосатом теле» (неостриатуме) — отделах базальных ганглиев мозга, которые отвечают за контроль движений.
В норме нейроны черного вещества посылают свои отростки в полосатое тело. В их синапсах выделяется дофамин, который тормозит неостриатум. Отростки нейронов, идущие в обратном направлении, посредством ГАМК (гамма-аминомасляной кислоты) подавляют активность черного вещества. Эта сложная система представляет собой обоюдные тормозящие пути, «фильтрующие» двигательные импульсы. Дофаминергические нейроны черной субстанции при болезни Паркинсона погибают, что приводит к возникновению двигательных нарушений.
Симптомы болезни Паркинсона
На ранних стадиях развития болезнь Паркинсона диагностировать сложно из-за медленного развития клинических симптомов. Она может манифестировать болью в конечностях, которую ошибочно можно связать с заболеваниями позвоночника. Нередко могут встречаться депрессивные состояния.
Основным проявлением паркинсонизма является акинетико-ригидный синдром, который характеризуется следующими симптомами:
Является довольно динамичным симптомом. Его появление может быть связано как с эмоциональным состоянием пациента, так и с его движениями. Например, тремор в руке может уменьшаться во время осознанных движений, и усиливаться при ходьбе или движении другой рукой. Иногда его может и не быть. Частота колебательных движений небольшая – 4-7 Гц. Они могут наблюдаться в руке, ноге, отдельных пальцах. Помимо конечностей, «дрожание» может отмечаться в нижней челюсти, губах и языке. Характерный паркинсонический тремор в большом и указательном пальцах напоминают «катание пилюль» или «счет монет». У некоторых пациентов он может возникать не только в покое, но и при движении, вызывая дополнительные трудности при приеме пищи или письме.
- Брадикинезия (акинезия)
Представляет собой значительное замедление и обеднение двигательной активности, и является основным симптомом болезни Паркинсона. Она проявляется во всех группах мышц, но больше всего заметна на лице из-за ослабления мимической активности мышц (гипомимия). Из-за редкого мигания глаз, взгляд кажется тяжелым, пронзительным. При брадикинезии речь становится монотонной, приглушенной. Из-за нарушения глотательных движений может появиться слюнотечение. Истощается также мелкая моторика пальцев рук: пациенты с трудом могут совершать привычные движения, такие как застегивание пуговиц. При письме наблюдается преходящая микрография: к концу строки буквы становятся мелкими, неразборчивыми.
Двигательные расстройства, вызванные акинезией, усиливаются за счет ригидности – повышения мышечного тонуса. При внешнем осмотре пациента она проявляется повышенным сопротивлением пассивным движениям. Чаще всего оно бывает неравномерным, что обуславливает появление феномена «зубчатого колеса» (возникает ощущение, что сустав состоит из зубчатых колес). В норме тонус мышц-сгибателей преобладает над тонусом мышц-разгибателей, поэтому ригидность в них выражена сильнее. Вследствие этого отмечаются характерные изменения позы и походки: туловище и голова таких пациентов наклонены вперед, руки согнуты в локтях и приведены к туловищу, ноги немного согнуты в коленях («поза просителя»).
- Постуральная неустойчивость
Представляет собой особое нарушение координации движений при ходьбе, обусловленное утратой постуральных рефлексов, участвующих в поддержании равновесия. Этот симптом проявляется на поздней стадии заболевания. Такие пациенты испытывают некоторые трудности при изменении позы, смены направления движения и начале ходьбы. Если небольшим толчком вывести больного из равновесия, то он вынужден будет сделать несколько быстрых коротких шагов вперед или назад (пропульсия или ретропульсия), чтобы «догнать» центр тяжести тела и не потерять равновесие. Походка при этом становится семенящей, «шаркающей». Следствием этих изменений являются частые падения. Постуральная неустойчивость сложно поддается терапии, поэтому часто является причиной, по которой пациент с болезнью Паркинсона оказывается прикованным к постели. Двигательные расстройства при паркинсонизме нередко сочетаются и с другими нарушениями:
Вегетативные нарушения:
- Расстройства ЖКТ связаны с нарушением моторики кишечника — запоры, связанные с инертностью, плохим питанием, ограничением питья. Также причиной запоров является прием препаратов от паркинсонизма.
- Ортостатическая гипотензия — снижение артериального давления при смене положения тела (когда человек резко встает), это приводит к снижению кровоснабжения мозга, головокружению и иногда к обмороку.
- Учащение мочеиспускания или наоборот затруднения с процессом опорожнения мочевого пузыря.
- Снижение потоотделения и повышение сальности кожи — кожа на лице становится масляной, особенно в области носа, лба, головы (провоцирует возникновение перхоти). В некоторых случаях может быть наоборот, кожа становится слишком сухой. Обычное дерматологическое лечение улучшает состояние кожи.
Психические нарушения:
- Эмоциональные изменения — депрессия, она является самым первым симптомом болезни Паркенсона. Пациенты теряют уверенность в себе, боятся новых ситуаций, избегают общения даже с друзьями, появляется пессимизм, раздражительность. Возникае повышенная сонливость в дневное время, нарушается сон в ночное время, снятся кошмары, слишком эмоциональные мечты. Недопустимо использовать какие-либо препараты для улучшения сна без рекомендации врача.
- Когнитивные расстройства (деменция) — нарушается память, появляется замедленность взгляда. При тяжелом протекании заболевания возникают серьезные когнитивные проблемы — слабоумие, снижение познавательной деятельности, способность здраво рассуждать, выражать мысли. Эффективного способа замедления развития деменции нет, но клинические исследования доказывают, что применение Ривастигмина, Донепезила несколько снижают такие симптомы.
Прочие характерные симптомы:
- Проблемы с речью — трудности с началом разговора, монотонность речи, повторение слов, слишком быстрая или нечленораздельная речь наблюдается у 50% больных.
- Трудности с приемом пищи — это связано с ограничением двигательной активности мышц, отвечающих за жевание, глотание, происходит повышенное слюноотделение. Задержка слюны в полости рта может приводить к удушью.
- Половая дисфункция — депрессия, прием антидепрессантов, ухудшение кровообращения приводят к нарушениям эрекции, снижению сексуального влечения.
- Быстрая утомляемость, слабость — повышенная усталость обычно усиливается к вечеру и связана с проблемами начала и окончания движений, она также может быть связана с депрессией, бессонницей. Установление четкого режима сна, отдыха, сокращение физической активности помогают снизить степень утомления.
- Мышечные спазмы — из-за недостатка движения у больных (ригидностью мышц) возникают мышечные спазмы, чаще в нижних конечностях, для снижения частоты судорог помогает массаж, прогревание, растяжка.
- Мышечные боли — ломота в суставах, мышцах вызваны нарушением осанки и ригидностью мышц, использование леводопы снижают такие боли, также помогают некоторые виды упражнений.
Формы и стадии болезни Паркинсона
Существует 3 формы заболевания:
Ригидно-брадикинетическая. Характеризуется преимущественно повышением тонуса мышц (особенно сгибателей) по пластическому типу. Активные движения замедляются вплоть до обездвиженности. Для этой формы характерна классическая «сгорбленная» поза.
Дрожательно-ригидная. Проявляется тремором дистальных отделов конечностей, к которому со временем присоединяется скованность движений.
Дрожательная. Проявляется постоянным тремором конечностей, нижней челюсти, языка. Амплитуда колебательных движений может быть большой, однако темп произвольных движений всегда сохранен. Тонус мышц, как правило, повышен.
При болезни Паркинсона симптомы и лечение зависят от степеней тяжести заболевания:
нулевая стадия — отсутствие двигательных нарушений
1 стадия — односторонние симптомы
2 стадия — двусторонние проявления без постуральных нарушений
3 стадия — незначительная постуральная неустойчивость, больной еще в состоянии обходится без посторонней помощи
4 стадия — серьезная утрата двигательной активности, больной еще может двигаться сам и в состоянии стоять
5 стадия — больной прикован к постели, креслу, нуждается в постоянной посторонней помощи, становится инвалидом.
Лечение болезни Паркинсона
Это заболевание является неизлечимым, все современные препараты для терапии только облегчают симптомы болезни Паркинсона. Симптоматическое лечение направлено на устранение двигательных нарушений. Как лечить болезнь Паркинсона? На ранних стадиях заболевания показана посильная физическая нагрузка, лечебная физкультура. Лечение препаратами следует начинать как можно позже, поскольку при длительном многолетнем приеме медикаментов у больного развивается привыкание, вынужденное повышение дозировки и как следствие усиление побочных эффектов.
Симптоматическое лечение:
- Галюцинации, психозы — психоаналептики (Экселон, Реминил), нейролептики (Сероквель, Клозапин, Азалептин, Лепонекс)
- Вегетативные нарушения – слабительные средства при запорах, стимуляторы моторики ЖКТ (Мотилиум), спазмолитики (Детрузитол), антидепрессанты (Амитриптилин)
- Нарушение сна, боли, депрессия, тревожность – антидепрессанты (ципрамил, иксел, амитриптилин, паксил) золпидем, успокоительные средства
- Снижение концентрации внимания, нарушения памяти – Экселон, Мемантин-акатинол, Реминил
Во избежании развития привыкания к сильным препаратам должен соблюдаться основной принцип лечения болезни Паркинсона:
- Терапия должна начинаться с мягких лекарственных средств, сдерживая переход на высокие дозы
- Желательно использовать комбинацию препаратов с различным механизмом действия
- Добавлять новый препарат только по необходимости
- Препараты леводопы (самые эффективные) назначать в крайнем случае в последнюю очередь, особенно пациентам не достигшим 65 лет.
- Применение сильных препаратов обосновано только при возникновении двигательных ограничений, сильно препятствующих выполнению бытовых обязанностей, профессиональной деятельности.
При лечении болезни Паркенсона медикаментозная терапия решает 2 задачи: снижение скорости отмирания клеток мозга с дофамином и сокращение симптомов болезни. В комплексное лечение болезни Паркинсона должны входить антиоксиданты (к примеру, натуральный витамин Е, а не синтетический), лечебная физкультура. Поскольку заболевание изучено не до конца, ученые еще ведут споры о том, можно ли замедлить неизбежное прогрессирование болезни при уже начавшемся паркинсонизме.
Препараты, повышающие торможение нейронов неостриатума дофамином
Предшественники дофамина (леводопа). Этот препарат представляет собой пространственный изомер диоксифенилаланина (ДОФА). ДОФА – предшественник дофамина, который, в отличие от самого дофамина, хорошо проникает в ЦНС. Под действием фермента ДОФА-декарбоксилазы, леводопа превращается в дофамин, тем самым повышая его уровень в неостриатуме. Симптомы паркинсонизма исчезают в течение короткого промежутка времени. Леводопа эффективна только при поддержании ее постоянной концентрации в организме. С прогрессированием заболевания, и уменьшением количества клеток нейронов черной субстанции, ее эффективность резко снижается. 97-99% леводопы трансформируется в дофамин в периферических тканях, обуславливая множество побочных эффектов препарата. С целью снижения их количества, леводопа применяется в комбинации с ингибиторами ДОФА-декарбоксилазы (карбидопа, бенсеразид), не проникающими в ЦНС. При таком сочетании метаболизм леводопы может происходить только в мозге. Комбинированные препараты леводопы:
- Леводопа + Карбидопа: «Наком» (10:1), «Синемет» (10:1 или 4:1). При использовании комбинаций леводопы и карбидопы возрастает вероятность развития побочных эффектов со стороны ЦНС, таких как дискинезия (до 80% случаев), тревожность, депрессия, бред, галлюцинации.
- Леводопа + Бенсеразид: «Мадопар» (4:1). Сильнодействующий препарат. Применяется для длительного лечения болезни Паркинсона.
Ингибиторы МАО-В (моноаминоксидазы-В): Селегилин, Разагилин. Избирательно ингибируют МАО-В, которая метаболизирует дофамин, повышая его уровень в неостриатуме. Применение этих препаратов вместе с леводопой позволяет снизить дозу последней.
Ингибиторы КОМТ (толкапон, энтакапон). Катехол-О-метилтрансфераза (КОМТ) – фермент, отвечающий за распределение дофамина в нейронах. Применение комбинированных предшественников дофамина приводит к компенсаторной активации этого фермента. Эффективность лечения при этом снижается. Толкапон и энтакапон блокируют действие КОМТ, позволяя снизить дозу леводопы.
Препараты, повышающие высвобождение, и тормозящие обратный захват дофамина:
- Амантадин. Противовирусный препарат. Противопаркинсонический эффект слабее, чем у леводопы. Отмечается снижение ригидности и акинезии. Тремор не устраняет.
- Глудантан. По сравнению с амантадином, сильнее устраняет тремор, но слабее влияет на ригидность и акинезию. Применяется в комплексе с леводопой и тригексифенидилом.
Стимуляторы рецепторов дофамина:
- Бромокриптилин. Частичный агонист рецепторов дофамина (D2).
- Лезурид. Производное алкалоидов спорыньи.
- Перголид. Агонист рецепторов дофамина (D1 и D2).
Препараты, тормозящие возбуждение нейронов неостриатума ацетилхолином
Тригексифенидил (циклодол). Представляет собой антагонист мускарина. Его действие при болезни Паркинсона слабее, чем у леводопы. Хорошо устраняет тремор и ригидность мышц, но не влияет на брадикинезию. Применяется в составе комплексной терапии.
Блокаторы глутаматных рецепторов (NMDA)
Это сравнительно новая группа препаратов. Глутамат является эксайтотоксичным трансмиттером в отношении проводящих путей. Его действие на NMDA-рецепторы индуцирует поступление ионов кальция, что приводит к резкому повышению стимуляции, и последующей гибели нейронов при болезни Паркинсона. Препараты, блокирующие глутаматные рецепторы:
- Производные адамантина (мидантан, симметрел). Снижают токсическое действие, обусловленное стимуляцией NMDA-рецепторов.
- Антихолинергические препараты (проциклидин, этопропазин). Слабые антагонисты глутаминовых рецепторов.
Хирургическое лечение болезни Паркинсона
Ранее для лечения этой патологии применялась таламотомия (разрушение промежуточного вентрального ядра таламуса). В настоящее время это вмешательство уступило место паллидотомии – частичному хирургическому разрушению бледного шара (части базальных ганглиев). Хирургическое лечение применяется только в тех случаях, когда пациенты не отвечают на стандартную медикаментозную терапию. Проведение паллидотомии позволяет снизить гипокинезию в 82% случаев.
Из малоинвазивных хирургических манипуляций все большое распространение получает нейростимуляция. Этот метод заключается в точечном воздействии электрическим током на определенные структуры мозга.
zdravotvet.ru
причины возникновения и лечение болезни
Тяжелым испытанием как для самого человека, так и для его окружающих, становится Паркинсона болезнь. Причины возникновения и лечение недуга требуют особого внимания. Ведь патология способна существенно изменить жизнь человека. Симптоматика, проявляющаяся в нарушении двигательной активности, достаточно тяжела. Кроме того, игнорирование первых признаков заболевания может привести к очень серьезным последствиям. Если недуг своевременно выявлен, и пациенту назначено правильное лечение, то в течение долгих лет можно поддерживать бытовую и профессиональную активность.

Рассмотрим подробно, какие у такого недуга, как Паркинсона болезнь, причины возникновения и лечение.
Описание заболевания
Впервые описал патологию в 1817 году английский доктор Джеймс Паркинсон. Недуг он представил миру как «дрожательный паралич». С тех пор большой интерес вызывают патологии, известной сегодня как Паркинсона болезнь, причины возникновения и лечение. Фото, имеющиеся в обзоре, красноречиво демонстрируют, как влияет недуг на человека.
Современные ученые считают, что патологию вызывает постепенная гибель нейронов (нервных клеток), которые вырабатывают в организме медиатор допамин. В результате такого процесса происходит нарушение мышечного тонуса и регуляции движений. Визуально это проявляется дрожанием, характерной позой и движениями, общей скованностью.
По статистике, недуг диагностируется приблизительно у каждого сотого человека, который перешагнул 60-летний рубеж. У мужчин болезнь Паркинсона встречается значительно чаще, чем у представительниц прекрасного пола.
Коварное заболевание развивается постепенно. Первые клинические признаки недуга в большинстве случаев остаются незамеченными. Друзья или родственники обращают внимание на патологию, когда у человека уже развилась замедленность движений, снизилась выразительность лица, уменьшилась ловкость рук.
Причины возникновения
Современные медики обладают многими знаниями молекулярных и биохимических механизмов развития такого недуга, как болезнь Паркинсона. Симптомы, лечение, причины патологии и сегодня продолжают изучаться. И следует сказать, что ученые с полной уверенностью не могут назвать настоящие источники развития заболевания. Существуют лишь предположение о том, что провоцирует болезнь Паркинсона.
Причины возникновения недуга приводятся следующие:
- Возрастные изменения.
- Наследственная предрасположенность.
- Внешняя среда. Воздействие тяжелых металлов, неблагоприятная экология, инфекционные болезни, отравляющие вещества.
Иногда паркинсонизм может возникнуть в результате имеющихся у человека заболеваний. Такой недуг в медицине называется вторичным.

Причины его возникновения могут быть сокрыты в следующих патологиях или состояниях:
- Атеросклероз артерий мозга, который приводит к энцефалопатии либо инсультам.
- Применение определенных медикаментов (например, нейролептиков, назначаемых при шизофрении).
- Отравление организма этанолом, угарным газом, марганцем, техническим спиртом, цианидами.
- Наркомания (применение эфедрона, в состав которого входит перманганат калия).
- Перенесенный энцефалит.
- Опухоль головного мозга.
- Наличие у пациента дегенеративных заболеваний.
- ЧМТ. Довольно опасными являются часто повторяющиеся травмы головы в легкой форме.
В основе развития недуга лежит разрушение клеток мозга, которые синтезируют нейромедиатор допамин. В результате мозг утрачивает возможность передавать импульсы мышцам тела. Развивается клиника, характеризующая болезнь Паркинсона. Симптомы и лечение ее — это два важнейших вопроса, с которыми необходимо обязательно обращаться к врачу. Игнорирование первых и неправильный подбор второго могут привести к тяжелым последствиям.
Характерная симптоматика
Достаточно сложно на ранних стадиях определить болезнь Паркинсона. Симптомы и лечение недуга тщательно изучаются врачами. Доктора констатируют, что патология развивается медленно. Иногда она проявляется дискомфортом в конечностях, который ошибочно связывают с болезнями позвоночника.

Основными характерными симптомами паркинсонизма являются:
- Тремор. Это динамический симптом. Он может быть связан с движениями пациента либо эмоциональным состоянием. Иногда симптоматика уменьшается, если человек совершает осознанное движение. Но она способна усиливаться во время манипуляций другой рукой либо при ходьбе. В некоторых случаях подобные симптомы и вовсе отсутствуют. Тремор, как правило, наблюдается в ноге, руке, отдельных пальцах. Дрожанию могут быть подвержены язык, губы, нижняя челюсть. Для патологии характерным является тремор, охватывающий большой и указательный палец. Визуально это напоминает «счет монет».
- Брадикинезия. Это значительное замедление двигательной активности. Такая клиника является основным признаком паркинсонизма. Симптоматика охватывает все группы мышц. Более всего она выражена на лице. Человек редко мигает глазами. В результате его взгляд кажется пронзительным, тяжелым. Речь пациента приобретает приглушенность, монотонность. Нарушается глотательный рефлекс, из-за чего развивается слюнотечение. Ухудшается моторика пальцев. Больные с трудом совершают обычные движения, например застегивают пуговицы.
- Ригидность. Двигательные нарушения усиливаются в результате повышенного мышечного тонуса. Это приводит к характерной походке и позе. У пациента голова и туловище немного наклонены вперед, верхние конечности приведены к телу и согнуты в локтях. Ноги практически не выпрямляются в коленях. Поза больного имеет «просительный» характер.
- Постуральная неустойчивость. Наблюдается нарушение координации движений во время ходьбы. Человек с трудом сохраняет равновесие. Такая клиника характеризует позднюю стадию патологии. Походка становится «шаркающей», семенящей. В результате пациент часто падает. Такой симптом крайне сложно поддается лечению. Именно поэтому постуральная неустойчивость часто приковывает больного к постели.
Сопутствующая клиника
Не только двигательные нарушения характеризуют Паркинсона болезнь, причины возникновения и лечение которой являются темой нашего обзора.
Довольно часто у пациента развиваются вегетативные расстройства:
- Нарушение функционирования ЖКТ. Расстройство моторики кишечника провоцирует ограниченное питье, плохое питание, иногда прием лекарственных препаратов от паркинсонизма.
- Снижение давления при резких движениях. Ухудшается кровоснабжение мозга, может возникнуть головокружение, обморок.
- Нарушение мочеиспускания: затрудненный процесс либо учащенный.
- Уменьшение потоотделения и повышения сальности кожи, особенно в районе лба и носа. Часто появляется перхоть.
Нередко пациенты сталкиваются с психическими нарушениями, такими как:
- Эмоциональные расстройства. У больных появляется пессимизм, раздражительность. Они становятся неуверенными в себе, избегают общения.
- Когнитивные расстройства. Симптомы появляются в случае тяжелого протекания недуга. У человека развивается слабоумие, снижается познавательная деятельность, способность трезво рассуждать, выражать свои мысли.
Кроме вышеприведенных симптомов часто развиваются следующие состояния:
- Затрудненная речь. Пациент говорит быстро и нечленораздельно.
- Проблемы с принятием пищи. Нарушается жевательный и глотательный рефлекс, повышается слюноотделение.
- Половая дисфункция.
- Слабость, быстрая утомляемость. Иногда она связана с бессонницей, депрессией.
- Мышечные спазмы. Недостаток движения приводит к судорогам в нижних конечностях.
- Мышечные боли.
Лечение болезни
К сожалению, она неизлечима, Паркинсона болезнь. Причины возникновения и лечение пояснит в каждом конкретном случае только врач. Все медикаментозные средства только облегчают симптоматику. Терапия направлена на избавление от двигательных нарушений.
Как лечить болезнь Паркинсона, причины, лечение и профилактика которой — актуальная сегодня тема для изучения?
На ранней стадии болезни пациенту рекомендуют посильную физическую нагрузку и лечебную физкультуру. Медикаментозные препараты рекомендуется подключать позже, поскольку длительное лечение такими средствами вызывает у пациента привыкание. В результате этого приходится повышать дозировку. Соответственно, усиливаются побочные эффекты.
Медикаментозная терапия

Для терапии применяют препараты:
- леводопы: «Мадопар», «Синемет», «Наком»;
- амантадина: «ПК-мерц», «Мидантан»;
- ингибиторы моноаминооксидазы: «Селегелин», «Юмекс»;
- агонисты дофаминового рецептора: «Парлодел», «Мирапекс», «Проноран», «Бромокриптин»;
- антихолинергические лекарства: «Паркопан», «Циклодол», «Акинетон».
Рекомендовано симптоматическое лечение:
- При галлюцинациях, психозах назначают: «Экселон», «Реминил», «Сероквель», «Азалептин», «Лепонекс», «Клозапин».
- Для борьбы с вегетативными нарушениями рекомендованы слабительные лекарства в случае запоров. Для стимуляции моторики ЖКТ прописывают медикамент «Мотилиум». В назначение включают спазмолитик «Детрузитол», антидепрессант «Амитриптилин».
- При нарушениях сна, болях, депрессии, тревожности рекомендованы успокоительные препараты. Иногда назначают антидепрессанты: «Паксил», «Ципрамил», «Иксел».
- Для поддержания памяти, концентрации внимания рекомендуют лекарства: «Реминил», «Мемантин-акатинол», «Экселон».
Физические упражнения
Не стоит паниковать, если диагностирована болезнь Паркинсона. Симптомы и лечение физ. упражнениями имеют прямую связь между собой. Если пациенту грамотно подберут эффективную гимнастику, то качество его жизни еще долгое время может оставться на высоте.
В связи с этим следует еще раз подчеркнуть, что замедлить прогрессирование недуга можно активным образом жизни. Однако физический труд или гимнастика должны быть посильными. Чрезмерная нагрузка, наоборот, будет только способствовать быстрому развитию патологии.
При болезни Паркинсона, наряду с назначенным доктором комплексом ЛФК, пользу принесут следующие упражнения:
- Перебирание пальцев. Соединяйте большой с каждым другим последовательно.
- Письмо. Старайтесь больше писать и стремитесь улучшить почерк.
- Шитье, вышивка, вязание.
Эти занятия улучшают четкость движения.
Важно осознать, что гимнастика крайне необходима больному человеку. Это вполне очевидно, если проанализировать все, что известно о таком коварном недуге, как болезнь Паркинсона (симптомы и лечение).
Прогноз недуга
Излечиться от заболевания невозможно. Прогноз для жизни определяется отношением человека к своему здоровью. Если пациент игнорирует адекватное лечение, то спустя 10 лет он становится инвалидом либо и вовсе умирает.
Своевременная и правильная терапия помогает больному длительное время поддерживать активность.
Народные рецепты
Существует множество прекрасных средств, позволяющих замедлить развитие такой патологии, как Паркинсона болезнь. Причины возникновения и лечение народными средствами не имеют между собой никакой связи, по большому счету, поэтому, приняв решение прибегнуть к подобного рода терапии, обязательно обсудите все нюансы с врачом.
Эффективны следующие рецепты:
- Возьмите 0,5 ст. л. шалфея. Заварите траву 1 ст. кипятка. На протяжении ночи настаивайте состав в термосе. Затем старательно отожмите смесь и процедите. Такое средство следует употреблять после еды, спустя один час, по 1 ч. л. Запивать отвар можно молоком или киселем.
- Полезна спиртовая настойка корня пиона. Такое средство следует принимать трижды в день, до еды, по 30-40 капель.
Профилактические меры
Можно ли защитить себя от появления такой патологии, как Паркинсона болезнь?
Причины возникновения (и лечение в домашних условиях в том числе) не следует искать самостоятельно. Это первый шаг в неверном направлении. Доверьтесь профессионалу, который подберет адекватную терапию с учетом индивидуальных особенностей организма.
Таким образом, профилактика состоит из следующих мероприятий:
- Четких исполнений всех указаний врача.
- Тщательного продумывания организации труда и досуга с целью предупреждения возможных проблем.
- Соблюдения рекомендованной диеты.
- Ведения активного образа жизни и занятий гимнастикой.
Важная рекомендация
Ни в коем случае не прибегайте к самолечению. Даже если вы нашли описание эффективной методики, способной бороться с болезнью Паркинсона, помните, что назначение врача зависит только от той симптоматики, которая у вас проявилась.
fb.ru
причины возникновения, симптомы у женщин и мужчин, стадии болезни

Болезнь Паркинсона — одно из самых грозных и загадочных заболеваний нервной системы. У современной медицины до сих пор нет ответа на вопрос, почему развивается болезнь Паркинсона и можно ли разработать эффективную систему профилактики. Все, что касается причин паркинсонизма, для ученых пока является загадкой, однако течение болезни изучено хорошо и в настоящее время ведется активная работа по поиску лекарств, а также средств, способных продлить больным жизнь и улучшить ее качество.
Болезнь Паркинсона: что означает диагноз
Речь идет о заболевании нервной системы, при котором постепенно разрушаются нейроны, вырабатывающие один из важнейших нейромедиаторов — дофамин. Чаще всего болезнь Паркинсона поражает людей в возрасте — в 55–65 лет. Однако известны случаи, когда болезнь диагностировалась у молодых людей в возрасте 30–40 лет. Существует и так называемая ювенильная форма, при которой заболевание поражает подростков в возрасте до 20 лет.
Стоит сказать, что мужчины страдают от болезни Паркинсона чаще, чем женщины, хотя объективных причин этого факта наука еще не выявила.
Интересный факт
По статистике сегодня во всем мире болезнью Паркинсона страдает около 4 миллионов человек.
Причины развития заболевания
Как уже было сказано, причины болезни Паркинсона неясны. Все, что есть у науки, — это догадки и теории. К причинам развития этого заболевания относят в первую очередь генетику. Если у вас в семье были случаи паркинсонизма, особенно среди близких родственников, то ваши шансы заболеть несколько выше. Примерно у 15% всех больных есть родня, которая также страдала болезнью Паркинсона.
Играет свою роль и экологическая обстановка — известно, что некоторые гербициды, пестициды и соли тяжелых металлов могут усугубить симптомы болезни Паркинсона или спровоцировать ее развитие.
Интересный факт
Болезнь Паркинсона — второе по распространенности нейродегенеративное заболевание. Первое место занимает болезнь Альцгеймера.
В 80% случаев болезнь Паркинсона развивается без каких-либо предпосылок, но в оставшихся 20% паркинсонизм является осложнением других заболеваний, таких как энцефалит, опухоли мозга, инсульт, черепно-мозговые травмы и некоторые другие. Иногда к паркинсонизму приводит отравление некоторыми токсичными веществами (угарным газом, этанолом), а также прием наркотических веществ и некоторых медикаментов, в частности нейролептиков.
Симптомы и признаки болезни Паркинсона
Одним из первых признаков болезни Паркинсона является тремор одной руки в состоянии покоя. По мере развития заболевания дрожать начинают обе руки и голова. Если человек взволнован или обеспокоен, тремор усиливается, но при сознательных действиях, например при завязывании шнурков или работе с клавиатурой компьютера, он уменьшается. Иногда, на поздних стадиях болезни, к тремору рук и головы добавляется дрожание век или нижней челюсти и языка.
Основные же признаки болезни Паркинсона — скованность и замедленность движений. Больные с таким диагнозом могут надолго замирать в одной позе, даже если она кажется неудобной. Развивается характерная шаркающая походка — человек ходит мелкими шажками, как будто передвигается по скользкому льду. Гипокинезия затрагивает и лицо — оно становится застывшим и безучастным, возникает «эффект маски». Страдает также и речь, теряющая эмоциональную наполненность. Больные паркинсонизмом говорят монотонно и тихо.
Еще один симптом болезни Паркинсона — мышечная ригидность, или повышение тонуса мышц. Постоянное напряжение побуждает человека принимать определенную позу — руки сгибаются в локтях, появляется сутулость, голова наклонена вперед, ноги слегка согнуты.
На поздних стадиях болезни развивается так называемая постуральная неустойчивость. Человеку трудно начать двигаться, а потом очень трудно остановиться. Больной постепенно теряет контроль над своим телом, ему становится сложно удерживать равновесие.
Двигательные нарушения — не единственный признак болезни Паркинсона. Параллельно, а порой и до проявления тремора, наблюдаются нарушения в работе вегетативной нервной системы. Кожа становится жирной, наблюдается обильное слюноотделение и потливость, которая никак не зависит от окружающей температуры и физических усилий. Обоняние может снизиться до полного исчезновения. Больные жалуются на запоры и проблемы с мочеиспусканием.
Справочная информация
Болезнь Паркинсона названа по имени британского доктора Джеймса Паркинсона, который описал ее симптомы в своей статье «Эссе о дрожательном параличе» в 1817 году. Сегодня термин «дрожательный паралич» устарел. Тем более что тремор конечностей далеко не единственный симптом болезни Паркинсона.
Болезнь Паркинсона редко затрагивает интеллектуальную сферу — большинство больных на ранних и средних стадиях развития заболевания сохраняют остроту ума. Однако болезнь Паркинсона часто сопровождается замедлением всех мыслительных процессов, ухудшением памяти и проблемой с формулированием мыслей, равнодушием к миру и к себе, пониженным настроением и депрессией.
Обычно для постановки диагноза достаточно визуального осмотра, сбора анамнеза и проверки симптомов. При подозрении на болезнь Паркинсона используют такие методы обследования, как ультразвуковое исследование черной субстанции, КТ или МРТ головного мозга.
Формы заболевания
На сегодняшний день врачи выделяют три формы болезни Паркинсона, которые различаются проявлением той или иной симптоматики:
- Акинетико-ригидная. При этой форме наиболее ярко проявляется повышение тонуса мышц, движения больного замедляются, возможна полная обездвиженность.
- Дрожательная. Эта форма проявляется дрожью рук, языка, нижней челюсти.
- Смешанная. Обычно эта форма проявляется дрожью рук, но позднее к ней присоединяется и скованность движений.
Кстати
Диагноз «болезнь Паркинсона» был поставлен многим известным людям — Папе Римскому Иоанну Павлу II, актерам Майклу Джею Фоксу (он же в 2000 году организовал фонд для изучения этого недуга) и Валентину Гафту, боксерам Мохаммеду Али и Фредди Роучу, музыканту Оззи Осборну, художнику Сальвадору Дали, гонщику Филу Хиллу, политику Эриху Хоннекеру. Паркинсонизмом страдает также основатель Microsoft Билл Гейтс и баскетболист Брайан Грант.
Стадии болезни
Существует 5 стадий болезни Паркинсона. Эта классификация была разработана в 1960 годах и используется до сих пор:
0 стадия — отсутствие двигательных нарушений;
I стадия — двигательные нарушения с одной стороны тела;
II стадия — двусторонние двигательные нарушения, при которых пациент ходит без ограничений, поддерживает равновесие;
III стадия — появляется умеренная постуральная неустойчивость, но пациент еще не нуждается в посторонней помощи;
IV стадия — существенные нарушения в двигательной активности, больной не может совершать сложных движений, но не нуждается в поддержке для того, чтобы стоять и ходить;
V стадия — больной не может передвигаться без посторонней помощи.
На сегодняшний день болезнь Паркинсона нельзя полностью вылечить. Но существуют методы, позволяющие продлить жизнь и свести к минимуму проявления симптомов. В некоторых случаях болезнь может отступить, особенно если выявить ее и начать поддерживающую терапию на самых ранних стадиях. Неплохие результаты дает применение некоторых препаратов, на основе леводопы, например, и методов, таких как нейрореабилитация.
Поскольку каждый человек индивидуален и болезнь у всех развивается по-разному, методы лечения также подбираются отдельно для каждого пациента.
www.kp.ru
Симптомы и лечение болезни Паркинсона на Medside.ru
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (4)
- Инфекционные и паразитарные болезни (20)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (2)
- Вирусные поражения кожи (5)
- Микозы (9)
- Гельминтозы (3)
- Злокачественные новообразования (8)
- Доброкачественные новообразования (4)
- Болезни крови и кроветворных органов (3)
- Болезни щитовидной железы (5)
- Болезни эндокринной системы (12)
- Недостаточности питания (1)
- Психические расстройства (26)
- Воспалительные болезни ЦНС (2)
- Болезни нервной системы (17)
- Двигательные нарушения (4)
- Болезни глаза (16)
- Болезни уха (3)
- Болезни системы кровообращения (8)
- Болезни сердца (4)
- Цереброваскулярные болезни (2)
- Болезни артерий, артериол и капилляров (7)
- Болезни вен, сосудов и лимф. узлов (6)
- Болезни органов дыхания (18)
- Болезни полости рта и челюстей (13)
- Болезни органов пищеварения (25)
- Болезни печени (1)
- Болезни желчного пузыря (5)
- Болезни кожи (27)
- Болезни костно-мышечной системы (30)
- Болезни мочеполовой системы (10)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (26)
- Беременность и роды (5)
- Болезни плода и новорожденного (3)
- Врожденные аномалии (пороки развития) (10)
- Травмы и отравления (8)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- …
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (122)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (156)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (385)
- Для печени (69)
- Для повышения потенции (24)
- Для полости рта (68)
- Для похудения (40)
- Для суставов (161)
- Для ушей (14)
- Другие (306)
- Желудочно-кишечные (314)
- Кардиологические (149)
- Контрацептивы (48)
- Мочегонные (32)
- Обезболивающие (280)
- От аллергии (102)
- От кашля (137)
- От насморка (91)
- Повышение иммунитета (123)
- Противовирусные (114)
- Противогрибковые (126)
- Противомикробные (144)
- Противоопухолевые (65)
- Противопаразитарные (49)
- Противопростудные (90)
- Сердечно-сосудистые (351)
- Урологические (89)
- ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Справочник
- Аллергология (4)
- Анализы и диагностика (6)
- Беременность (25)
- Витамины (15)
- Вредные привычки (4)
- Геронтология (Старение) (4)
- Дерматология (3)
- Дети (15)
- Другие статьи (22)
- Женское здоровье (4)
- Инфекция (1)
- Контрацепция (11)
- Косметология (23)
- Народная медицина (17)
- Обзоры заболеваний (27)
- Обзоры лекарств (34)
- Ортопедия и травматология (4)
- Питание (62)
- Пластическая хирургия (8)
- Процедуры и операции (23)
- Психология (10)
- Роды и послеродовый период (35)
- Сексология (9)
- Стоматология (9)
- Травы и продукты (13)
- Трихология (7)
- Словарь терминов
medside.ru
Болезнь Паркинсона — лечение болезни. Симптомы и профилактика заболевания Болезнь Паркинсона

Что такое болезнь Паркинсона: общие сведения о болезни
Болезнь Паркинсона – хроническое нейродегенеративное заболевание, характеризующееся потерей больным контроля над своими движениями. Болезнь вызвана прогрессирующим разрушением и гибелью нервных клеток, которые вырабатывают нейромедиатор дофамин, главным образом в черной субстанции и других отделах центральной нервной системы. В подавляющем большинстве случаев болезнь Паркинсона характерна для лиц старшей возрастной группы.
Болезнь Паркинсона: причины и факторы развития
Точные причины развития болезни Паркинсона пока еще остаются непонятны. На сегодняшний день точно известно, что болезнь развивается на фоне нарушения выработки дофамина. Однако, что служит причиной такого нарушения непонятно. Согласно одной из теорий, болезнь Паркинсона может развиваться при воздействии некоторых нейротоксических веществ. В частности, установлено, что инъекции 1-метил-4-фенил-1,2,3,6-тетрагиропиридина (МФТП) способствуют развитию паркинсонизма. Таким образом, можно предположить, что вещества со схожей химической структурой (как у МФТП) могут быть существенным фактором развития болезни.
Согласно окислительной гипотезе, болезнь Паркинсона развивается под воздействием свободных радикалов, которые образуются при окислительном метаболизме дофамина.
Согласно медицинской статистике, вероятность развития болезни Паркинсона у курильщиков в 3 раза ниже, чем у некурящих. Вероятно, это связано с тем, что никотин стимулирует выработку дофамина.
Расовых различий в структуре заболевания нет. У мужчин болезнь Паркинсона встречается немного чаще, чем у женщин.
Виды заболевания: классификация болезни Паркинсона
Согласно принятой классификации болезнь Паркинсона бывает двух видов:
- Первичная болезнь Паркинсона (идиопатический синдром).
- Вторичная болезнь Паркинсона, которая возникает на фоне длительного медикаментозного лечения, которое негативно действует на центральную нервную систему. Также в некоторых случаях болезнь Паркинсона развивается после травм, негативно отражающихся на работе ЦНС.
Что касается паркинсонизма, то согласно последним решениям Европейской ассоциации болезни его принято разделить на четыре основные группы:
- Идиопатический паркинсонизм.
- Генетическая форма паркинсонизма (семейные формы заболевания).
- Паркинсонизм, возникающий на фоне иных нейродегенеративных заболеваний.
- Симптоматический паркинсонизм, возникающий, например, при приеме некоторых медикаментов, действии наркотических и токсических веществ, при травмах, опухолях, эндокринных и воспалительно-инфекционных заболеваний.
Существуют и классификации по стадиям развития болезни Паркинсона. Так, по сохранности повседневной активности больного и необходимости в применении медикаментозной терапии болезнь Паркинсона протекает в 3 стадии:
- Ранняя стадия болезни Паркинсона. На данной стадии проявления заболевания минимальные. Больной может продолжать заниматься своей трудовой деятельностью без каких-либо ограничений. Ранняя стадия болезни Паркинсона не требует приема медикаментозных средств.
- Развернутая стадия. На этой стадии активность больного нарушается, и ему необходимо регулярно принимать препараты на основе леводопы.
- Поздняя стадия болезни Паркинсона. В данном случае возникают тяжелые нарушения, и больной утрачивает способность к самообслуживанию. Лечение болезни Паркинсона поздней стадии осложняется появлением побочных явлений на прием антипаркинсонических средств. Это значительно ограничивает возможности медикаментозной терапии.
Существует классификация по форме паркинсонизма, согласно которой учитывается преобладание тех или иных симптомов. В этой классификации выделяют:
- Дрожательную форму – болезнь проявляется тремором конечностей.
- Акинетико-ригидную форму – болезнь Паркинсона проявляется заметной медлительностью движений и скованностью больного.
- Смешанная форма – болезнь Паркинсона протекает со всеми симптомами нарушения двигательной активности.
Существует классификация по Хену-Яру, в которой выделяют 5 стадий заболевания:
- Первая стадия болезни Паркинсона – симптомы заболевания затрагивают только одну половину тела.
- Вторая стадия болезни Паркинсона – симптоматика отмечается с двух сторон.
- Третья стадия болезни Паркинсона – отмечается нарушение координации больного. У больного отмечается шаткая походка, но при этом он способен самостоятельно передвигаться.
- Четвертая стадия болезни Паркинсона – симптомы заболевания заметно ограничивают двигательную активность больного, который уже не в состоянии передвигаться без посторонней помощи.
- Пятая стадия болезни Паркинсона – больной вынужден находиться в постели или на кресле. Даже с посторонней помощью передвигаться больному становится очень тяжело, практически невозможно.

Симптомы болезни Паркинсона: как проявляется заболевание
Основными признаками болезни Паркинсона являются:
- Выраженная ригидность, напряженность мышц и отсутствие согласованности их действий. Больной быстро утомляется и ощущает слабость.
- Тремор конечностей, имеющий неспецифический характер.
- Брадикинезия – выраженная замедленность в движениях.
- Полусогнутое состояние рук и ног.
- «Поза просителя» — появление выраженной сутулости.
- Спазмы и сокращения мышц тела, приводящие к болевым ощущениям.
- Нарушение координации и баланса в пространстве. Неустойчивая походка и частые падения.
- Сильное ослабление (или потеря) мимической активности.
- Спазмы мышц мочевого пузыря, что приводит к потере контроля над процессом мочеиспускания.
- Нарушение сна.
- Развитие тяжелой депрессии, нарушение памяти. При этом больной может сохранить способность к здравым суждениям.
Действия пациента при болезни Паркинсона
При появлении первых симптомов заболевания человеку необходимо обратиться к невропатологу. При болезни Паркинсона крайне важно начинать лечение на ранних стадиях.

Диагностика болезни Паркинсона
Диагностика болезни Паркинсона в большинстве случаев устанавливается по характерным клиническим признакам и не вызывает сложностей. Электромиография позволяет установить причины тремора и исключить наличие других заболеваний. Для выявлений нарушений мозговой деятельности проводится электроэнцефалографию.
Лечение болезни Паркинсона
Болезнь Паркинсона является неизлечимой, а существующие методы лечения направлены на облегчение симптомов заболевания. Основными препаратами, устраняющими нарушения в движениях, являются леводопа, агонисты дофаминовых рецепторов, а также ингибиторы МАО типа Б.
Также возможно и хирургическое лечение болезни Паркинсона. В частности, практикуются такие виды оперативных вмешательств как талатомия, паллидотомия, а также малоинвазивные нейрохирургические операции для стимуляции нервных клеток.
- Консервативное лечение болезни Паркинсона. Основа консервативного лечения болезни Паркинсона составляет прием антипаркинсонических препаратов, среди которых главным образом используется леводопа. Этот препарат заметно уменьшается такие симптомы болезни Паркинсона как ригидность и гипокинезию. Помимо леводопы, при болезни Паркинсона также активно используются агонисты дофамина, ингибиторы МАО, ингибиторы обратного нейронального захвата дофамина, центральные холиноблокаторы и другие. Как правило, лекарственную терапию болезни Паркинсона начинают тогда, когда болезнь уже начинает проявляться симптомами.
- Хирургическое лечение. Когда консервативное лечение не приносит желаемого результата, то принимается решение о проведении нейрохирургической операции. Наиболее распространенными операциями при болезни Паркинсона являются таламотомия и паллидотомия. При таламотомии разрушают вентральное промежуточное ядро таламуса, что приводит к заметному снижению тремора. При проведении паллидотомии врач вводит специальную иглу в бледный шар (структура мозга, при дисфункции которой нарушаются двигательные функции) для его частичного разрушения.
- Нейростимуляция мозга. Это новый и достаточно обнадеживающий метод лечения не только болезни Паркинсона, но и эпилепсии. Суть данной методики сводится к тому, что больному в мозг вживляют электроды, которые соединяют с нейростимулятором, установленным подкожно в области груди. Нейростимулятор подает на электроды импульсы, что приводит к нормализации мозговой деятельности, в частности, тех структур, которые ответственны за появление симптомов болезни Паркинсона. В развитых странах методика нейростимуляции активно применяется и дает великолепные результаты.
Помните, что современное лечение способно на долгие годы обеспечить больному трудоспособность и полноценную жизнь. Главное вовремя обратиться к врачу и придерживаться нескольких правил, а именно:
- Всегда четко следуйте указаниям врача.
- Больному (а также его близким и коллегам) следует продумать организацию его трудовой деятельности и отдыха таким образом, чтобы избежать возможным проблем и осложнений.
- Придерживаться назначенной врачом диеты и выполнять комплекс физических упражнений, рекомендованный врачом.
- При необходимости – проходить курсы психотерапии и занятий с социальными работниками.
- Ни в коем случае не заниматься самолечением.

Осложнения болезни Паркинсона
Больные подвержены пневмонии ввиду появления проблем с глотанием и жеваниям. Частички пищи, жидкость и слюна попадают в дыхательные пути, что приводит к развитию инфекционного процесса.
Пациенты с болезнью Паркинсона подвержены развитию рака кожи и меланомы. Причины этого феномена еще не установлены.
Профилактика болезни Паркинсона
На сегодняшний день говорить о каких-либо действенных профилактических мерах в отношении болезни Паркинсона не приходится. Специалисты считают, что несколько уменьшить вероятность развития болезни поможет употребление кофе (при отсутствии противопоказаний), ограничение контакта с токсическими веществами, достаточное употребление витаминов группы В и физическая активность.
ЧИТАЙТЕ ТАКЖЕ:
www.likar.info
Болезнь Паркинсона — что это: причины и стадии, лечится ли заболевание
Медицина нашла способы значительно облегчить симптомы тяжелых дегенеративных заболеваний нервной системы, в том числе и при лечении паркинсонизма. Им по статистике болеет каждый сотый человек, достигающий шестидесятилетнего возраста. Патогенез недуга до конца не изучен, однако победить его ужасные симптомы возможно.
Что такое болезнь Паркинсона
По МКБ описан синдром Паркинсона как экстрапирамидное двигательное нарушение. При нем развивается дрожь в руках, скованность движений – все это чаще встречается у людей преклонного возраста, очень редко – у молодых. Узнать про болезнь Паркинсона – что это, вследствие чего развивается такой синдром, возможно:
- Недуг возникает у людей вследствие нарушения выработки очень важного гормона нейромедиатора – дофамина.
- Постепенное уменьшение поступлений гормона приводит к развитию симптомов – от самых незаметных до необратимых.
- Развитие дефицита дофамина постепенно забирает у человека способность управлять своим телом.
Стадии
Симптомы заболевания становятся все более выраженными со временем, когда клеток мозга, вырабатывающих гормон, становится все меньше. Это ухудшает работу участков, отвечающих за контроль непроизвольных движений конечностей. Синдром паркинсонизма по принципу выраженности симптомов делят на стадии, каждая из них имеет свои особенности в методах лечения. Стадии болезни Паркинсона, группы инвалидности более подробно описаны по шкале Хен-Яру:
- Нулевая – человек не имеет симптомов заболевания.
- Первая – незначительные двигательные нарушения в пальцах или кисти, возможна депрессия, усталость, расстройство сна; промежуточная стадия предполагает концентрацию тремора на определенной конечности, дрожание которой прекращается только во время сна.
- Вторая – тремор и двигательные нарушения наблюдаются с двух сторон, беднеет мимика, нарушается потоотделение – кожа становится сильно сухой либо сальной; человек все еще может справляться с обычными делами, хотя движения его заметно замедлены.
- Третья стадия – лицо становится маскоподобным, формируется поза, которую часто называют позой просителя, появляется «кукольная» ходьба, гипокинезия, ригидность мышц.
- Четвертая – появляется выраженная постуральная неустойчивость, нарушается работа вестибулярного аппарата (человек может упасть при ходьбе из-за потери равновесия), характерно движение тела по инерции, в повседневной жизни необходима помощь. На этом этапе возможно присоединение деменции.
- Пятая – выраженные нарушения нервной системы: человек не может самостоятельно двигаться, есть, нарушается контроль мочеиспускания, появляются галлюцинации, Человек на этой стадии полностью зависит от помощи окружающих, слова, произносимые им, очень сложно понять.

Симптомы и признаки
Нельзя предугадать появление болезни, ведь она не носит генетический характер, однако, можно остановить ее развитие на ранних стадиях. Признаки болезни Паркинсона в самом начале, когда клетки черной субстанции только начинают разрушаться, выявить сложно. Когда болезнь приобретает все новые стадии, появляются новые симптомы нарушения нервной системы. Синдром Паркинсона стремительно изменяет человека.
На ранней стадии
В момент, когда заболевание еще не дает о себе знать, выявить начало нарушения очень сложно. Если внимательно относиться к своему состоянию здоровья, можно рассмотреть первые признаки болезни Паркинсона, которые проявляются на начальном этапе развития недуга, малозаметны больному и окружающим:
- появляется слабый, неощутимый тремор рук;
- слегка замедляются движения, особенно мелкие;
- мимика человека становится более бедной;
- возможно развитие депрессии, появление бессонницы, нарушение работы ЖКТ.
Когда появляются видимые симптомы в виде тремора, ахейрокинеза, нарушения движения конечностей, сутулой позы при ходьбе и обеднения мимики, это свидетельствует о том, что клеток, вырабатывающих дофамин, осталось незначительное количество, и недуг приобрел значительные масштабы – проявляется стойкое дегенеративное нарушение нервной системы.
Болезнь Паркинсона – причины
Главной причиной появления недуга в начале его изучения была наследственная природа, но после почти двухсотлетнего изучения стало известно, что нарушение стабильной работы клеток головного мозга может появиться еще из-за ряда факторов. Причины возникновения болезни Паркинсона:
- поражение клеток черной субстанции свободными радикалами, токсинами;
- вследствие перенесения энцефалита;
- черепно-мозговые травмы;
- сосудистые заболевания головного мозга;
- дефицит витамина D;
- изменения на генетическом уровне;
- мутации, приводящие к дегенерации клеток мозга;
- неконтролируемый прием нейролептиков, употребление алкоголя.

Лечение Паркинсона
Термин относит эту проблему к болезням, которые проявляются паркинсонизмом (мышечным синдромом). Само же нарушение работы нервной системы по классификации называется не синдромом Паркинсона, а одноименной болезнью. В 19 в. заболевание было впервые описано в научном эссе. Это сделал английский медик Дж. Паркинсон. Недуг считался неизлечимым, но современные методы диагностики, достижения медицины в сфере неврологии позволяют избавляться от тяжелых симптомов. Как лечить болезнь Паркинсона в конкретном случае, решает врач. Используются:
- лекарственные средства;
- оперативное вмешательство;
- ЛФК, массаж.
Препараты
Врач при выявлении заболевания и ее стадии назначает препараты при болезни Паркинсона, соответствующие этапу развития синдрома:
- Вначале эффективны таблетки амантадин, которые стимулирует продукцию дофамина.
- На первом этапе также эффективны агонисты дофаминовых рецепторов (мирапекс, прамипексол).
- Лекарство леводопа в сочетании с другими препаратами назначают в комплексной терапии на более поздних стадиях развития синдрома.
Народные средства
Популярно применение травяных отваров наружно и внутрь для комплексной терапии неврологического заболевания. Делают ванночки для ног с отваром корней папоротника, масло для растирания рук, настоянное на цветке жасмина. Народные средства от болезни Паркинсона на основе лечебных трав самые разнообразные:
- для облегчения паралича берут портулак огородный, лаванду, душицу;
- уменьшить тремор помогут отвары корня шиповника, корень дягиля;
- эффективны спиртовые настойки соцветья лофанта, прополиса;
- народные лекари советуют пить вместо чая отвар осота, а по утрам есть зубчик чеснока с медом.
Важно параллельно с лечением вести здоровый образ жизни, перейти на овощной рацион, отказаться от алкоголя, курения. Должны присутствовать продукты, которые помогут стимулировать мозговую деятельность: орехи, морепродукты, натуральные нерафинированные растительные масла. Если нет противопоказаний, нужно увеличить объем потребляемой жидкости. Неправильное питание может давать дополнительную нагрузку на организм.

ЛФК
Доказанной эффективностью обладает лечебная физкультура, которая помогает улучшить кровоснабжение, поддерживает подвижность конечностей, является лучшим лекарством для профилактики дрожательного синдрома. ЛФК при болезни Паркинсона заключается в простых упражнениях, известных нам с детства:
- потягивания;
- круговые движение плечами, кистями;
- скручивания стоя, сидя;
- наклоны головы, растяжка шеи;
- наклоны туловища, сгибая в поясничном отделе;
- поочередный подъем ноги параллельно полу.
Существует масса полезных методик для приостановления развития синдрома, облегчения состояния человека при проявлении тремора, айхерокинеза, мышечной ригидности и других неприятных проявлений недуга, который ухудшают качество жизни. Неврологи советуют:
- пешие прогулки на свежем воздухе;
- для контроля речи – чтение книг вслух, произношение простых скороговорок.
Массаж
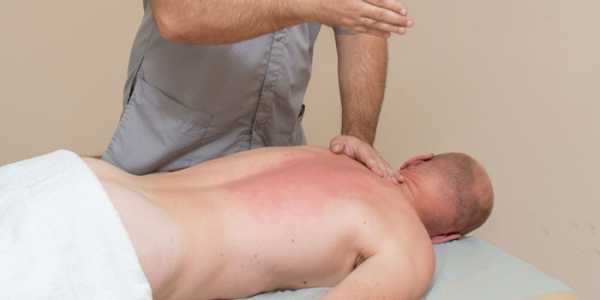
В составе комплексной терапии полезен массаж, выполненный по специальной технике индивидуально для каждого больного. Это помогает облегчить течение заболевания. Массаж при болезни Паркинсона выполняют разными приемами – подойдут разминание, вибрации, растирания, ударная техника. Воздействие на мышцы разными техниками способствует восстановлению их активности, благотворно влияет на нервную систему.
Сколько живут с болезнью Паркинсона
У людей часто возникает вопрос, сколько живут с болезнью Паркинсона. При наличии адекватного лечения, ухода за больным продолжительность жизни не зависит от наличия синдрома. Недуг способен значительно ухудшить качество жизни, но если подходить к восстановлению ответственно, то человек может многие годы после поставленного диагноза заниматься трудовой деятельностью, чисто мыслить. Операция по пересадке здоровых дофаминовых клеток может дать наилучшие прогнозы для излечения.
Лечится ли болезнь Паркинсона
Самый волнующий вопрос, который задают больные своим врачам – можно ли вылечить болезнь Паркинсона. В традиционном понимании вылечить болезнь современная медицина не способна, однако это не значит, что с данным синдромом невозможно нормально жить. Если вовремя и правильно подойти к лечению и выбору лекарств, возможно значительно притормозить ее развитие, избавиться от последствий. Оперативные методы лечения более перспективны в данном направлении: с помощью пересадки здоровых клеток, стимулирования работы здоровых можно добиться самых положительных результатов.
Узнайте также о деменции — что это за болезнь, как проводится ее лечение, какова продолжительность жизни с таким диагнозом.
Видео
sovets.net
причины, последствия и лечение заболевания
Болезнь Паркинсона (другое название — идиопатический или первичный паркинсонизм) — наиболее частое после заболевания Альцгеймера нейродегенеративное нарушение. Встречается преимущественно после 60 лет, но все чаще диагностируется у людей среднего возраста. Предрасположенность к нему передается по наследству, и многие люди с этим недугом даже не подозревают о нем, так как не доживают до возраста, когда проявляются нарушения.
Первые симптомы могут возникать через 10 и более лет с момента развития патологии, когда около 60% нейронов области мозга, отвечающей за движение, отмирают. Коварность заболевания заключается именно в длительном бессимптомном течении. Задачей врачей будет не только раннее выявление патологии, но и предрасположенности к ней, ведь только тогда можно вовремя остановить отмирание клеток мозга.
Патогенез и причины развития
При недуге Паркинсона происходит поражение черного вещества, базальных ядер и других структур экстрапирамидной системы. Сильные нарушения особенно хорошо проявляются в передних отделах. Первое проявление патологии отмечается после отмирания более половины нейронов в этой зоне. При микроскопическом осмотре отмечается депигментация голубого пятна и черного вещества, также видно уменьшение численности нейронов.
По мере того, как патология будет прогрессировать, число клеток Леви возрастает и обнаруживается в разных частях мозга.
Этиологический фактор заболевания полностью не выяснен. В группу риска попадают люди с предрасположенностью, когда в роду уже были случаи недуга. Спровоцировать развитие болезни Паркинсона могут экологические факторы. Имеет значение и возраст, ведь заболевание чаще диагностируется у пожилых людей, что связано с инволюционными процессами. Старение сопровождается уменьшением нейронов и обнаружением телец Леви. Молодой организм не подвержен подобным изменениям.
У людей после 60 лет также отмечается снижение числа дофаминовых рецепторов и выделение самого дофамина. При недуге наблюдается ускоренная деградация нейронов черной субстанции.
Это заболевание относится к генетическим, но ответственный за него ген не идентифицирован несмотря на то, что более чем у 15% больных отмечается семейный анамнез недуга.
Факторами окружающей среды, которые могут вызывать патологию, являются химикаты, а именно гербициды, пестициды и соли металлов. Способствовать заболеванию могут лекарственные препараты с экстрапирамидными побочными действиями.
Есть теория, что риск патологии повышается в несколько раз у курильщиков. Это связано как с наличием в табаке определенных соединений, так и с его дофамин-стимулирующим эффектом. При этом у людей с такой привычкой заболевание развивается крайне редко.

Болезнью Паркинсона, ее причинами возникновения, лечением, патогенезом, диагностикой и профилактикой занимается неврология, ведет пациентов врач-невролог.
Первые проявления и симптомы
Ранее считалось, что первыми проявлениями заболевания выступают моторные нарушения. Сейчас же известно, что болезнь дает о себе знать еще за несколько лет до появления проблем с двигательным аппаратом. Определить тревожные сигналы можно самостоятельно, после чего нужно сразу же обратиться к доктору с описанием состояния, чтобы проверить свои подозрения.
Признаки болезни Паркинсона:
- утомляемость, вплоть до того, что сложно выполнять домашние дела;
- угнетенное психоэмоциональное состояние, эпизоды депрессии, сниженная активность;
- нарушение мочеиспускания и половой функции;
- ухудшение обоняния, что наблюдается у 80% больных;
- нарушение работы кишечника, а именно частые запоры;
- проблемы со сном, непроизвольные движения руками и ногами, вскрикивания, падения с кровати;
- апатия, повышенный уровень тревожности, психологический дискомфорт.
Внешне будет нарушаться походка. Больной начинает ходить короткими шагами. Отмечается легкая дрожь рук и ног. Важный критерий — в горизонтальном положении больной немного наклоняет туловище вперед.

Болезнь характеризует синдром из 4 характерных признаков: ригидность, тремор, гипокинезия, постуральная неустойчивость. Сопутствуют им психические отклонения.
Тремор — самый частый признак, который легко выявляется у больных. При болезни Паркинсона это явление появляется в состоянии покоя, реже наблюдаются другие его виды. Начинается дрожь с дистального отдела одной руки, по мере развития патологии распространяется на все конечности.
Вследствие тремора меняется почерк, и где должны быть ровные линии, видны рваные. Взрослый начинает писать как ребенок.
Характерная симптоматика при болезни Паркинсона:
- Гиперсаливация или усиленное слюноотделение — наблюдается в связи с повышением секреции слюнных желез. Это влияет на речь, мешает нормальному глотанию.
- Гипокинезия — будет выражаться уменьшением движений, что наблюдается при любой форме заболевания. Признак быстро прогрессирует, одновременно происходит снижение скорости и уменьшение амплитуды движений. От этого страдает жестикуляция, мимика становится слабовыраженной.
- Мышечная ригидность — симптом хорошо выражен на запущенных стадиях патологических изменений. Для него характерно сутулость спины, также отмечаются постоянные боли суставов и мышц.
- Подрагивания лица, а именно челюсти, языка и век.
- При болезни Паркинсона у женщин страдает мочеполовая система, у мужчин развивается импотенция.
- Эпизоды депрессии переходят в хроническую форму.
У больных по мере развития патологии отмечается снижение интеллектуальных способностей. При отдельных формах патологии этого не наблюдается. Если деменция проявилась, то активно прогрессирует, избавиться от этого уже нельзя.
Стадии
Болезнь Паркинсона развивается постепенно, проходя в 6 стадий. Для каждой характерны свои нарушения и клинические признаки.
Стадии болезни Паркинсона с симптомами и признаками:
- Нулевая стадия — начало заболевания, оно никак не выдает себя, но уже происходят изменения в головном мозге. Могут отмечаться рассеянность внимания, ухудшение памяти, забывчивость.
- Первая — ранний период, когда патология начинает проявляться с одной стороны. Клинические симптомы все еще слабые, потому за помощью к специалисту обращаются очень редко. Заметен слабый тремор, возникающий при волнении. Начинает меняться осанка и мимика.
- Вторая — симптомы начинают проявляться с двух сторон. Отмечается слабый признак постуральной неустойчивости, нарушается координация, становится сложно удерживать равновесие. Больному труднее справляться с физической работой.
- Третья — отмечается яркая постуральная неустойчивость, но человек еще может обходиться без сторонней помощи, остается вменяемым.
- Четвертая — больному необходима помощь близких, выражено нарушена двигательная функция, самостоятельно передвигаться уже нет возможности, редко человек может стоять без опоры.
- Пятая и шестая — пожилой недееспособен, прикован к постели, требует ухода.
На ранней стадии патологии отмечаются изменения голоса. Человек начинает говорить тише, некоторые слова даются с трудом и неразборчивы.
При подозрении на патологию у молодых наблюдается слабость стопы. Это заметно во время ходьбы, когда упор делается на наружный ее край. Важные признаки на начальной стадии заболевания будут наблюдаться со стороны психоэмоциональной сферы. У больного появляется раздражительность, апатия, постоянная усталость, повышенная потливость даже при нормальной температуре.

На поздней стадии пациенту становится трудно держать равновесие. Он начинает использовать трость, так как без опоры может упасть. Важным признаком будет потеря автоматизма, когда привычные действия даются с трудом.
У больных на запущенной стадии нарушается мимика, меняется выражение лица, голос становится монотонным, спокойным. Глотать становится очень трудно. Небольшой процент больных на поздних этапах заболевания подвержены слабоумию.
Какие могут быть последствия
Болезнь имеет тяжелые последствия. На последней стадии больной прикован к кровати. Чем дольше откладывается терапия, тем активнее нарастают симптомы со стороны различных органов.
Последствия заболевания при несвоевременном лечении:
- неспособность совершать движения или акинезия, наиболее тяжелое последствие — полная обездвиженность;
- деменция — проявляется в виде замкнутости больного, пассивности, подверженности депрессии и бледности эмоционального фона, без лечения прогноз ухудшается;
- патологии органов зрения — больной начинает редко моргать, около 4 раз в минуту, что приводит к воспалению века и конъюнктивиту, глаза всегда выглядят уставшими;
- хронические запоры — опасный признак, нарушение связано с изменением питания, ведь больные не могут употреблять нужное для нормальной функции ЖКТ количество пищи, это может привести к смерти.
Как диагностируется
Распознать заболевание и его вид можно по клиническому комплексу, иные методы диагностики не могут указать на патологию. Комплексные инструментальные и лабораторные исследования назначаются с целью выявления сопутствующих нарушений, которые могут усугублять основную болезнь.

Врач может назначить следующие методы диагностики:
Наверняка поставить диагноз помогают 3 последовательных этапа:
- Выявление конкретных признаков заболевания, их отличий от других патологий ЦНС. Врач учитывает наличие ригидности, тремора, постуральной неустойчивости, гипокинезии.
- Исключение всевозможных заболеваний, которые имеют сходство. Это кровоизлияние в головной мозг, инсульт, сосудистые патологии, доброкачественные и злокачественные новообразования, черепно-мозговые травмы, интоксикация.
- Определение минимум 3 обязательных признаков: длительность болезни более 10 лет, активное развитие, преобладание односторонних нарушений.
Определить изменения в мозге, присутствующие при этом заболевании, позволяет позитронно-эмиссионная томография.
Методы лечения
Полностью вылечить заболевание нельзя, потому проводится симптоматическая терапия. На выбор схемы лечения будут влиять степень патологии, тяжесть течения, возраст и многие другие факторы. В каждом случае назначается множество лекарственных средств. Зависимо от того, как быстро будет развиваться болезнь в отдельном случае, может потребоваться операция.
Основное лечение — консервативное. Оно включает назначение препаратов трех основных групп. Это Леводопа, агонисты дофаминовых рецепторов, ингибиторы ферментов. Некоторые нужно принимать внутрь, другие назначаются внутривенно и внутримышечно.
Препарат Леводопа способен трансформироваться в дофамин, что способствует устранению тремора и ригидности. Прием лекарства позволяет больным сохранить возможность движения. Своевременное начало лечения этим препаратом оказывает положительное влияние на активность, и кто ранее был частично обездвижен, снова может передвигаться.
Препарат Леводопа может дополняться Карвидопой. Они усиливают эффективность друг друга, повышая воздействие на головной мозг. Кроме того, Карвидопа снижает риск побочных явлений от Леводопа. Вместе эти лекарства убирают такие симптомы, как вздрагивания конечностей, рта, век.
После 5 лет приема Леводопа отмечается снижение его эффективности. У больного ухудшается активность, что переходит в обездвиженность. В таком случае лекарство уже не помогает, его дозировка снижается, но увеличивается частота введения.
Лекарственная терапия обязательно дополняется диетой, лечебными упражнениями, физиотерапевтическими процедурами. Лечить пациента должен не только невролог, но и профильные врачи, зависимо от сопутствующих патологий.
Операция назначается в случае неэффективности медикаментозной терапии. Бывает 2 вида хирургических вмешательств: деструкция и стимуляция. К деструктивным относятся паллидотомия и таламотомия.
Таламотомия проводится для устранения тремора. Она предполагает разрушение вентрального промежутка таламуса. Ее эффективность достигает 96%. Операция имеет высокую вероятность осложнений, среди которых судороги, дизартрия, слабость конечностей, гиперсаливация, послеоперационный психоз. Восстановление после операции может протекать сложно, потому такой подход рассматривается в крайних случаях.
Поллидотомия назначается чаще при двигательных отклонениях, когда лекарственная терапия не дает желаемого результата. Она заключается во введении иглы в бледный шар, за чем следует его разрушение.

Нейростимуляция относится к эффективным современным методикам лечения. Она имеет отдельные показания, представляя собой малоинвазивную операцию.
В каких случаях показана нейростимуляция:
- отсутствие результатов от лечения при правильно подобранной консервативной терапии;
- прогрессирование заболевания с необходимостью повышения доз лекарств, когда побочные реакции не позволяют этого сделать;
- риск инвалидности с необходимостью сохранить активность пациента в связи с его деятельностью;
- потеря способности самообслуживания и выполнения повседневных дел, когда больной может остаться прикован к больничной койке до смерти.
Методика заключается в стимуляции током определенных зон головного мозга, ответственных за движение тела. Больному вводятся электроды, соединенные с нейростимулятором. Операция выполняется в два этапа, и последний требует общего наркоза. В период восстановления происходит обучение больного и программирование аппарата.
Преимущества нейростимуляции при болезни Паркинсона:
- продление периода возможности контроля над симптомами;
- безопасность, минимальный риск осложнений;
- обратимость;
- применение при двухстороннем поражении;
- возможность безоперационных изменений настроек стимулятора.
Недостатками методики являются риск инфекционных осложнений, вероятность смещения и поломки стимулятора, дороговизна, необходимость смены генератора через несколько лет.
Прогноз и профилактика
Заболевание имеет свойство прогрессировать, и больной постепенно теряет способность к труду, затем и к самообслуживанию. Правильное лечение позволяет замедлить процесс и уменьшить выраженность симптомов. Продолжительность жизни с возможностью нормального движения зависит от своевременности обнаружения патологии. Состояние оценивается по шкале нарушения двигательной активности.
Без лечения человек становится обездвиженным через 8 лет, при лечении препаратом Леводопа срок увеличивается до 15 лет. Полное выздоровление невозможно.
Профилактика заключается в следовании рекомендациям врача:
- своевременно проводить лечение патологий, повышающих риск развития болезни Паркинсона, включая интоксикации, нарушения ССС и черепно-мозговые травмы;
- соблюдать особую диету, предотвращающую повышение уровня гомоцестина в крови. В таком питании преобладают витамины группы B и фолиевая кислота, рекомендуется включить в рацион орехи, сою, кислое молоко, оливковое масло;
- исключить контакт с удобрениями, отказаться от работы на вредном производстве;
- избегать травматических повреждений, остерегаться спортивной деятельности, экстремального отдыха, работы с повышенным риском травм;
- контролировать уровень гормонов, особенно после операций на половых органах, что касается женщин, поскольку выявлена связь между нарушением уровня эстрогена и развитием тяжелой патологии.
Еще одной мерой профилактики, эффективность которой доказана не полностью, будет переход с утреннего чая на кофе. Последний стимулирует выработку дофамина и помогает организму укрепить защитные механизмы, препятствующие развитию болезни Паркинсона.
Научные исследования подтверждают, что среди любителей кофе и курильщиков практически не встречается болезни Паркинсона. Но это не следует рассматривать как руководство к действию, ведь есть много других не менее опасных патологий, которые провоцируют эти привычки.
Снизить риск поможет ежегодное профилактическое обследование у невролога с получением развернутого ответа о предупреждении заболевания. Врачи рекомендуют больше внимания уделять нервной системе, вести здоровый образ жизни. Мерой профилактики будет избегание стрессов, перенапряжения, тревожных состояний. Имеет значение и питание, потому при предрасположенности рекомендуется включить в рацион больше продуктов с клетчаткой и витаминами группы В. При этом ягод лучше избегать, так как учеными была установлена связь между их частым употреблением и риском болезни Паркинсона.
vsepromozg.ru