все тесты ОХ — Стр 16
б) имеется любая рана на соседних областях тела;
в) только при выстоянии костных отломков в рану;
г) не наложена асептическая повязка.
684. По виду линии излома кости переломы бывают:
а) поперечные, косые;
б) продольные, Т-образные;
в) винтообразные;
г) все перечисленные.
685. По локализации в трубчатой кости переломы бывают:
а) продольные, оскольчатые, комбинированные;
б) полные, неполные;
в) внутрисуставные, отрывные, оскольчатые;
г) эпифизарные, диафизарные, метафизарные.
686. К местным осложнениям переломов относят:
а) повреждения, сдавление кровеносных сосудов костными отломками;
б) травматический шок;
в) жировую эмболию;
г) деформацию сегмента.
687. Первичное заживление переломов через оссификацию происходит при условии:
а) минимального повреждения костной ткани;
б) максимальных сближения и фиксации отломков;
в) отсутствии интерпозиции мягких тканей;
г) все перечисленное верно.
688. Перкуссию кости — поколачивание сегмента сосевой нагрузкой проводят для уточнения локализации перелома при:
а) любых переломах;
б) подозрении на перелом и отсутствии абсолютных признаков;
в) открытых переломах;
г) подозрении на переломо-вывих.
689. Архитектурная перестройка костной мозоли – это:
а) восстановление в зоневторичной костной мозоли анатомической структуры кости, близкой к нормальной;
б) минерализация костной мозоли;
в) образование вторичной костной мозоли;
г) замедление консолидации, осложнение заживления.
690. Какой механизм повреждения характерен только для патологического перелома:
а) падение с высоты;
б) легкий удар о твердый предмет;
в) падение на вираже при беге на коньках;
г) наезд транспортного средства.
691. Какого сочетания симптомов достаточно дляустановления диагноза перелома кости?
а) крепитация отломков и отек мягких тканей;
б) отек и болезненность мягких тканей;
в) местная гиперемия и отек мягких тканей;
г) болезненность и местная гиперемия.
692 На рентгенограмме бедра в прямой проекции отломки без смещения. Нужна ли рентгенография в боковой проекции?
а) не нужна;
б) во всех случаях;
в) только при подозрении на переломо-вывихбедра;
г) при подозрении на патологический перелом.
693. Минимальным исследованием функции стопы, обязательным при переломах бедра и голени является:
а) капилляроскопия ногтевого ложа;
б) активное разгибание исгибание пальцев стопы;
в) пассивное разгибаниеи сгибание пальцев стопы;
г) динамометрия.
694. Всегда ли обязательна рентгенография при достоверных клиническихсимптомах перелома?
а) всегда обязательна;
б) при определенных локализациях перелома;
в) при подозрении на осложненный перелом;
г) при переломах эпифизов.
695. Какой симптом абсолютно достоверен при диафизарном переломе?
а) местная гипертермия;
б) патологическая подвижность;
в) местный отек;
г) локальная болезненность.
696. Можно ли снимать шину транспортной иммобилизации при выполнении рентгенографии?
а) при выраженной деформации сегмента;
б) нет;
в) если она влияет на качество рентгенограммы;
г) если она мешает пострадавшему.
697. К наиболее опасным осложнениям переломов относят:
а) травматический шок;
б) кровотечение;
в) жировую эмболию;
г) все перечисленное.
698. Наиболее часто встречается вывих:
а) нижней челюсти;
б) ключицы;
в) плеча;
г) бедра;
д) в голеностопном суставе.
699. По этиологическому признаку к вывихам относят все нижеуказанные, кроме:
а) травматических;
б) привычных;
в) врожденных;
г) полных;
д) патологических.
700. Чаще всего встречается врожденный вывих:
а) плеча;
б) предплечья;
в) в лучезапястном суставе;
г) бедра;
д) основной фаланги I пальца.
701. Причиной патологического вывиха может быть кроме:
а) костно-суставноготуберкулеза;
б) остеомиелита;
в) артроза; артрита;
г) полиомиелита;
д) травматического шока.
702. Симптомом вывиха является:
а) изменение абсолютной длины конечности;
б) изменение относительной длины конечности;
в) патологическая подвижность в поврежденном суставе;
г) крепитация;
д) подкожная эмфизема.
703. Обследуя сустав при вывихе в нем, можно выпить все симптомы, кроме:
а) отсутствия активных движений;
б) резкого ограничения пассивных движений;
в) пружинящего сопротивления;
г) ложной подвижности;
д) ступенчатого западения.
704. Укажите симптом, не характерный для вывихав суставе конечности:
а) болезненность;
б) крепитация;
в) деформация;
г) изменение длины конечности;
д) вынужденное положение конечности.
705. Укажите симптом, не наблюдающийся при травматическом вывихе плеча:
а) боль в плечевом суставе;
б) резкое ограничение движений в суставе;
в) деформация и припухлость сустава;
г) крепитация при пальпации головки плеча;
д) пружинящая фиксация плеча при попытке движений в суставе.
706. У больного имеется открытый перелом костей голени вследствие удара передним бампером легкового автомобиля. Какого вида перелом при этом наиболее вероятен?
а) вколоченный;
б) компрессионный;
в) многооскольчатый;
г) отрывной;
д) винтообразный.
707. Исключите неверно указанный слой костной мозоли:
а) параоссальный;
б) периостальный;
в) интермедиарный;
г) эндостальный;
д) костномозговой.
708. Какой из перечисленных способов фиксации конечности предпочтителен после вправления неосложненного вывиха плеча:
а) лонгетная гипсовая повязка в положении приведения плеча к туловищу;
б) скелетное вытяжение на отводящей шине ЦИТО;
в) глухая гипсовая торакобрахиальная повязка;
г) 4 косыночная повязка.
709. К какому из перечисленных вывихов бедра относят вывих подвздошный?
а) к задне-нижним;
б) к задне-верхним;
в) к передне-верхним;
г) к центральным.
710. Какой из перечисленных вывихов не встречаются в плечевом суставе?
а) верхний;
б) задний;
в) нижний;
г) передний.
711. Какой из перечисленных симптомов является наиболее достоверным признаком вывиха плеча?
а) деформация области сустава;
б) увеличение объема сустава;
в) симптом «погона»;
г) болезненность при пальпации.
712. «Новый сустав» – патология, являющаяся следствием:
а) воспалительного процесса;
б) вывиха;
в) пересадки аллотрансплантата;
г) перелома.
713. К какому из перечисленных вывихов плеча относят вывих подклювовидный?
а) к задним;
б) к передним;
в) к нижним;
д) к верхним.
714. Какая из перечисленных особенностей является наиболее частой причиной возникновения привычного вывиха?
а) раннее начало движения (отведение) после вправления;
б) индивидуальные особенности анатомии суставной сумки;
в) индивидуальные особенности анатомии мышечного футляра сустава;
г) раннее начало движения (сгибание) после вправления.
715. Фиксация плеча после вправления свежего неосложненного вывиха плеча:
а) необязательна;
б) обязательна;
в) противопоказана;
г) показана у взрослых.
716. К какому из перечисленных видов вывихов бедра относят вывих запирательный?
а) к передне-нижним;
б) к передне-верхним;
в) к центральным;
г) к задне-верхним.
717. Какие из перечисленных вывихов плеча встречаются чаще:
а) задние;
б) нижние;
в) передне-нижние;
г) патологические.
718. К какому из перечисленных видов вывиха плеча относится вывих подостный?
а) к нижним;
б) к передним;
в) к задним;
г) к верхним.
719. К какому из перечисленных видов вывихов бедра относят вывих надлобковый?
а) к центральным;
б) к задне-верхним;
в) к передне-верхним;
г) к передне-нижним.
720. К числу «свежих» относят вывихи, с момента возникновения до попытки вправления которых прошло не более:
а) не более 2-3суток;
б) от 3 до 7 суток;
в) от 1 до 3 недель;
г) более 3 недель.
721. Что предпринять в первую очередь у травмированного с открытым переломом и кровотечением из артерии?
а) иммобилизация конечности б) введение сосудосуживающих средств
в) наложение артериального жгута на конечность выше уровня перелома
г) наложение повязки на рану конечности
722. При открытом переломе одним из важнейших мероприятий является наложение:
а) давящей повязки б) окклюзионной повязки в) гипсовой повязки
г) асептической повязки
723. Транспортная иммобилизация обеспечивает:
а) профилактику развития и углубления травматического шока б) репозициюотломков в) остановку кровотечения
г) асептику раны при открытых переломах
724. Транспортную иммобилизацию на догоспитальном этапе при переломе плеча осуществляют:
а) шиной Дитерихса б) отводящей шиной ЦИТО в) гипсовой повязкой г) шиной Крамера
725. При блокаде области перелома анестетик вводят:
а) в мышечный футляр б) периневрально
в) в гематому в области перелома г) внутрикостно
726. Для блокады области перелома применяют раствор новокаина:
а) 0,25%
б) 0,5%
в) 10%
г) 1-2%
727. Эффективная репозиция костных отломков невозможна:
а) без эффективного обезболивания б) без вытяжения дистального отломка по оси проксимального в) при интерпозиции мягких тканей г) всего перечисленного
728. Репозиция отломковможет быть:
а) одномоментной закрытой ручной б) одномоментной открытой (оперативной)
в) достигнута скелетным вытяжением г) всё перечисленное верно
729. По конструкции гипсовые повязки бывают:
а) циркулярные, лонгетные б) окончатые, мостовидные
в) створчатые, лонгетно-циркулярныег) все перечисленные
730. Специальные гипсовые повязки в зависимости от формы и областей их наложения имеют названия (выбрать со всеми правильными):
а) торакобрахиальная, шлем, корсет б) кокситная, тутор, кроватка в) сапожок, перчатка, подгузник г) корсет, тутор, портупея
731. К симптомам сдавления конечности гипсовой повязкой при нарастании отека в области перелома относят:
а) отек пальцев, цианоз кожи; расстройства чувствительности и активных движений; распирающие, пульсирующие боли
б) кожный зуд, гиперемия кожи у края повязки, боль в области перелома в) снижение объема движений конечности, гиперестезия кожи проксимальнее повязки
studfiles.net
Вариант 2
001. Какой из препаратов следует рекомендовать при кандидамикозе?
1) мономицин;
2) сульфадимезин;
3) нистатин;
4) стрептомицин;
5) пенициллин.
002. Укажите антисептик, относящийся к окислителям:
1) борная кислота;
2) карболовая кислота;
3) хлорамин;
4) оксицианид ртути;
5) водорода пероксид, калия перманганат.
003. Гнойная рана дренирована тампоном с гипертоническим раствором поваренной соли. Какой вид антисептики использован?
1) химическая;
2) биологическая;
3) механическая;
4) физическая;
5) смешанная.
004. Какой из перечисленных методов относится к физической антисептике?
1) первичная хирургическая обработка раны;
2) удаление некротических тканей из раны;
3) дренирование раны тампоном;
4) промывание раны антисептиком;
5) повязка на рану с ферментсодержащей мазью.
005. Через резиновый трубчатый дренаж грудной полости самопроизвольно эвакуируется экссудат. Какой вид антисептики используется?
1) механическая;
2) физическая;
3) микробиологическая;
4) химическая;
5) биологическая.
006. Что относится к механической антисептике?
1) орошение раны раствором водорода пероксида;
2) дренирование раны марлевым тампоном;
3) удаление из раны нежизнеспособных тканей;
4) иммобилизация конечности гипсовой повязкой.
007. Какое действие пероксида водорода выражено наиболее слабо?
1) антимикробное;
2) пенообразующее;
3) дезодорирующее;
4) механическое очищение раны;
5) органолептическое.
008. Раствор какого антисептика используется чаще всего для хранения корнцанга?
1) сулемы;
2) этилового спирта;
3) йода;
4) хлорамина;
5) йодоната.
009. Что из перечисленного относят к поверхностной антисептике?
1) введение антисептика в полости организма;
2) внутримышечное введение антибиотиков;
3) введение антисептика в окружающие рану ткани;
4) орошение раны раствором фурациллина;
5) внутривенное введение 1% раствора фурагина.
010. Какие из перечисленных лечебных мероприятий относятся к методам биологической антисептики?
1) первичная хирургическая обработка раны;
2) промывание раны водорода пероксидом;
3) внутримышечное введение стрептомицина;
4) назначение внутрь сульфадиметоксина;
5) белковая диета.
011. Дайте наиболее полный правильный ответ: кровотечение – это излияние крови:
1) во внешнюю среду;
2) в полости организма;
3) в ткани организма;
4) в ткани, полости организма или во внешнюю среду;
5) во внешнюю среду и полости организма.
012. Дайте наиболее полный правильный ответ: причиной кровотечения является:
1) повреждение сосудистой стенки в результате травмы;
2) нарушение проницаемости сосудистой стенки;
3) сепсис;
4) травма сосудов, нейротрофические процессы;
5) цинга.
013. Какая классификация наиболее полно отражает различные проявления кровотечений?
1) анатомическая, по причине возникновения, по клиническим проявлениям, с учетом времени появления;
2) анатомическая, физиологическая, с учетом времени появления, по причине появления;
3) по причине появления, анатомическая, физиологическая, по клиническим проявлениям, с учетом времени появления;
4) анатомическая, физиологическая, клиническая, с учетом времени появления;
5) этиологическая, анатомическая, физиологическая, клиническая.
014. Какие кровотечения различают по анатомической классификации?
1) первичные, вторичные;
2) скрытые внутренние, скрытые наружные;
3) артериальные, венозные, капиллярные, паренхиматозные;
4) ранние, поздние;
5) наружные, внутренние.
015. Какие кровотечения различают в зависимости от причины, вызвавшей их?
1) механические, нейротрофические;
2) септические, физиологические;
3) механические, артериальные, венозные.
016. Какие кровотечения различают по клиническим проявлениям?
1) септические, аррозивные;
2) артериальные, венозные, капиллярные;
3) ранние, поздние;
4) наружные, внутренние, скрытые;
5) первичные, вторичные.
017. Какие кровотечения различают по времени появления?
1) первичные, вторичные ранние, вторичные поздние;
2) длительные, недлительные;
3) профузные, интенсивные, неинтенсивные;
4) острые, хронические, рецидивирующие;
5) остановившиеся, продолжающиеся.
018. Что такое гематома?
1) скопление крови, ограниченное тканями;
2) кровоизлияние в паренхиматозные органы;
3) скопление крови в полости сустава;
4) пропитывание кровью мягких тканей;
5) скопление крови в плевральной или брюшной полости.
019. На какие группы делятся симптомы кровотечения?
1) местные, общие;
2) явные, скрытые;
3) наружные, внутренние;
4) первичные, вторичные;
5) единичные, множественные.
020. Дайте наиболее полный правильный ответ: опасность кровотечения заключается в развитии:
1) шока, коллапса, анемии, сдавлении жизненно важных органов;
2) шока, коллапса, истинной аневризмы;
3) шока, анемии, лейкопении;
4) коллапса, нарушения функции органа, асфиксии;
5) анемии, лейкоцитоза, ацидоза.
021. Что такое группа крови?
1) набор лейкоцитарных антигенов;
2) сывороточные белки;
3) набор эритроцитарных антигенов;
4) набор приобретенных антител;
5) набор иммунных антител.
022. Каково значение антигенов и антител системы АВО в гемотрансфузионной практике?
1) характеризуют состояние организма;
2) определяют совместимость переливаемой крови;
3) не имеют принципиального значения;
4) позволяют определить необходимый объем гемотрансфузии;
5) верно все вышеперечисленное.
023. Как называется реакция антиген–антитело при определении резус-фактора крови?
1) псевдоагглютинация;
2) панагглютинация;
3) изоагглютинация;
4) гетероагглютинация;
5) гомоагглютинация.
024. Какой необходим температурный режим (в градусах по С) при определении группы крови по системе АВО?
1) 5-8;
2) 12-14;
3) 15-25;
4) 26-38;
5) 46-48.
025. Во время определения группы крови по системе ДНО может наблюдаться панагглютинация при:
1) добавлении изотонического раствора натрия хлорида;
2) несоблюдении температурного режима;
3) использовании сывороток с истекшим сроком годности;
4) гемолизе крови;
5) повышенном содержании ионов кальция в тестовых реактивах.
026. Причиной аутоагглютинации при определении группы крови может быть:
1) слабая агглютинабельность эритроцитов;
2) неправильное соотношение объемов сыворотки и крови;
3) несоблюдение температурных условий реакции;
4) повышенное содержание ионов кальция в тестовых реактивах;
5) сенсибилизация эритроцитов аутоантигенами.
027. Ошибки при определении группы крови наиболее часто связаны с:
1) нарушением температурного режима реакции;
2) неправильным соотношением тестовых реактивов и крови;
3) использованием тестовых реактивов с истекшим сроком годности;
4) нарушением техники и несоблюдением времени протекания реакции;
5) нарушением всего вышеперечисленного.
028. Забор крови для определения совместимости по системе АВО и резус-фактору производится из:
1) пальца на предметное стекло;
2) вены в меланжер;
3) пальца на предметное стекло с добавлением натрия цитрата;
4) вены в сухую пробирку;
5) вены в пробирку с изотоническим раствором натрия хлорида.
029. При переливании группа крови:
1) проверяется перед первой гемотрансфузией;
2) проверяется перед каждой гемотрансфузией;
3) не проверяется, достаточно данных в паспорте;
4) не проверяется, достаточно данных в истории болезни;
5) не проверяется, достаточно данных анамнеза.
030. При переливании крови больным, находящимся в состоянии наркоза:
1) пробы на совместимость проводятся в полном объеме;
2) не проводится биологическая проба;
3) проводится только биологическая проба;
4) определяется совместимость только по системе АВО;
5) определяется совместимость только по резус-фактору.
031. Назовите фазы шока:
1) обморок, коллапс;
2) начальная, промежуточная, терминальная;
3) молниеносная, острая;
4) эректильная, терминальная;
5) эректильная, торпидная.
032. Для торпидной фазы шока нехарактерно:
1) понижение артериального давления;
2) цианоз лица;
3) похолодание конечностей;
4) слабый пульс;
5) поверхностное дыхание.
033. Для травматического шока нехарактерно:
1) ацидоз;
2) алкалоз;
3) гиперкалиемия;
4) гипонатриемия;
5) гипохлоремия.
034. Шоковый индекс Алговера – это отношение:
1) систолического давления к диастолическому;
2) диастолического давления к систолическому;
3) частоты пульса к частоте дыхания;
4) частоты дыхания к частоте пульса;
5) частоты пульса к систолическому давлению.
035. В норме шоковый индекс Алговера равен:
1) 0,5;
2) 1,0;
3) 1,5;
4) 2,0;
5) 2,5.
036. Какой степени тяжести травматического шока соответствует состояние: частота дыхания – 30–32 в минуту, пульс – 110–120 ударов в минуту, артериальное давление – 90-80 /50-40 мм рт. ст.?
1) легкой;
2) средней;
3) тяжелой;
4) предагональной.
037. Какой стадии травматического шока соответствует состояние: частота дыхания – 30-40 в минуту, пульс – 130-140 ударов в минуту, артериальное давление – 75-50/40-30 мм рт. ст.?
1) I;
2) II;
3) III;
4) IV.
038. Ведущими патогенетическими факторами синдрома длительного сдавливания являются все приведенные, кроме:
1) болевого раздражения;
2) аутогемодилюции;
3) плазмопотери;
4) травматической токсемии.
039. В результате длительного сдавливания конечностей может наблюдаться все, кроме:
1) травмирования нервных стволов;
2) ишемии конечности или сегмента ее;
3) венозного застоя;
4) травматической асфиксии;
5) внутрисосудистого свертывания крови.
040. Укажите основные факторы, определяющие тяжесть токсикоза у пострадавших с синдромом длительного сдавливания:
1) отек поврежденной конечности;
2) миоглобинемия и миоглобинурия;
3) гиперкалиемия, гипонатриемия;
4) гиперкреатинемия и гиперфосфатемия;
5) избыток гистамина и адениловой кислоты в крови.
041.Переломовывихом называется состояние, характеризующееся одновременным:
1) переломом и смещением костных отломков;
2) переломом и интерпозицией мышц между отломками;
3) переломом с вколачиванием отломков;
4) вывихом одной кости и переломом другой;
5) вывихом и переломом суставных и околосуставных отделов кости.
042. Наиболее часто встречается вывих:
1) нижней челюсти;
2) ключицы;
3) плеча;
4) бедра;
5) в голеностопном суставе.
043. По этиологическому признаку к вывихам относят все нижеуказанные, кроме:
1) травматических;
2) привычных;
3) врожденных;
4) полных;
5) патологических.
044. Чаще всего встречается врожденный вывих:
1) плеча;
2) предплечья;
3) в лучезапястном суставе;
4) бедра;
5) основной фаланги I пальца.
045. Причиной патологического вывиха может быть кроме:
1) костно-суставного туберкулеза;
2) остеомиелита;
3) артроза; артрита;
4) полиомиелита;
5) травматического шока.
046. Симптомом вывиха является:
1) изменение абсолютной длины конечности;
2) именение относительной длины конечности;
3) патологическая подвижность в поврежденном суставе;
4) крепитация;
5) подкожная эмфизема.
047. Обследуя сустав при вывихе в нем, можно выпить все симптомы, кроме:
1) отсутствия активных движений;
2) резкого ограничения пассивных движений;
3) пружинящего сопротивления;
4) ложной подвижности;
5) ступенчатого западения.
048. Укажите симптом, не характерный для вывиха в суставе конечности:
1) болезненность;
2) крепитация;
3) деформация;
4) изменение длины конечности;
5) вынужденное положение конечности.
049. Укажите симптом, не наблюдающийся при травматическом вывихе плеча:
1) боль в плечевом суставе;
2) резкое ограничение движений в суставе;
3) деформация и припухлость сустава;
4) крепитация при пальпации головки плеча;
5) пружинящая фиксация плеча при попытке движений в суставе.
050. У больного имеется открытый перелом костей голени вследствие удара передним бампером легкового автомобиля. Какого вида перелом при этом наиболее вероятен?
1) вколоченный;
2) компрессионный;
3) многооскольчатый;
4) отрывной;
5) винтообразный.
051. Площадь ожога всей верхней конечности по «правилу девяток» составляет до:
1) 1 %;
2) 9%;
3) 18 %;
4) 27 %;
5) 36 %.
052. Площадь ожога обеих нижних конечностей по «правилу девяток» составляет до:
1) 9%;
2) 18 %;
3) 27 %;
4) 36 %;
5) 45 %.
053. В ожоговой ране отмечается снижение концентрации:
1) молочной кислоты;
2) небелкового азота;
3) ионов калия;
4) ионов кальция;
5) биологически активных веществ.
054. Из местных симптомов для ожога I степени характерно все, кроме:
1) гипертермии;
2) болезненности;
3) покраснения;
4) отека;
5) гипестезии.
055. Из местных симптомов при ожоге II степени отмечаются все, кроме:
1) болезненности;
2) гиперемии;
3) пузырей;
4) отека;
5) гипестезии.
056. Исключите неверно указанную стадию течения ожоговой болезни:
1) ожоговый шок;
2) острая токсемия;
3) острая почечная недостаточность;
4) септикотоксемия или сепсис;
5) реконвалесценция.
057. Для ожогового шока характерно:
1) слабо выраженная эректильная фаза;
2) ярко выраженная эректильная фаза;
3) отсутствие торпидной фазы;
4) повышение ЦВД;
5) увеличение ОЦК.
058. При ожоговом шоке наблюдается все, кроме:
1) гемоконцентрации;
2) олиго- или анурии;
3) повышения относительной плотности мочи;
4) азотемии, протеинемии, гемоглобинемии;
5) увеличения ОЦК.
059. Объем первой помощи при ожогах предполагает все, кроме:
1) введения обезболивающих;
2) наложения сухой асептической повязки;
3) наложения мазевой повязки;
4) профилактики асфиксии при ожоге верхних дыхательных путей;
5) организации доставки в лечебное учреждение.
060. При химических ожогах объем первой помощи включает все, кроме:
1) промывания проточной водой;
2) обработки нейтрализующими растворами;
3) обезболивания;
4) наложения мазевой повязки;
5) организации доставки пострадавшего в лечебное учреждение.
061. По инфицированности выделяют раны:
1) гнойные, асептические, отравленные;
2) асептические, скальпированные, гнойные;
3) укушенные, свежеинфицированные, асептические;
4) чистые, свежеинфицированные, зараженные;
5) гнойные, свежеинфицированные, асептические.
062. Чем объясняется наличие зоны молекулярного сотрясения при огнестрельном ранении?
1) давлением на ткани снаряда;
2) пульсацией клеток в зоне раны;
3) волнообразными движениями стенок канала;
4) изменением осмотического давления;
5) массой снаряда.
063. Чем обусловливается степень зияния раны?
1) глубиной повреждения;
2) повреждением нервных стволов;
3) повреждением фасций;
4) повреждением мышц и сухожилий;
5) направлением эластических волокон кожи.
064. Через какое время микробы в ране обычно начинают проявлять свою активность?
1) 1-4 ч;
2) 6-8 ч;
3) 10-12 ч;
4) 14-18 ч;
5) 24 ч.
065. Развитию инфекции в ране способствуют многие факторы, кроме:
1) гематомы;
2) кровопотери;
3) шока;
4) истощения;
5) отсутствия инородных тел.
066. В развитых грануляциях различают 6 слоев. Какой из них четвертый?
1) лейкоцитарно-некротический;
2) вертикальных сосудов;
3) созревающий;
4) горизонтальных фибробластов;
5) сосудистых петель.
067. В огнестрельной ране различают все зоны повреждения, кроме:
1) зоны раневого канала;
2) зоны молекулярного сотрясения;
3) зоны кровоизлияния;
4) зоны первичного некроза;
5) зоны парабиоза.
068. Для осколочных ран характерно все, кроме:
1) сложности анатомических повреждений;
2) наличия инородных тел;
3) высокой степени инфицированности;
4) обязательного наличия входного и выходного отверстий;
5) неровных повреждений кожи.
069. В какой ране более вероятно развитие инфекции?
1) резаной;
2) укушенной;
3) рубленой;
4) расположенной на лице;
5) скальпированной.
070. Рану ушибленную от раны рубленой отличает все, кроме:
1) наличия кровоподтека по краю раны;
2) разной глубины повреждения;
3) наличия размозженных тканей;
4) нарушения целости нервных стволов;
5) менее выраженного кровотечения.
071. Укажите возможный тип реакции организма в ответ на внедрившуюся в него инфекцию:
1) нормостенический;
2) нормотонический;
3) гипертензивный;
4) астенический;
5) гиперергический.
072. Назовите одно из условий, необходимых для развития хирургической инфекции в организме человека:
1) наличие сапрофитов;
2) наличие «входных ворот» для инфекции;
3) сохранение целости кожных покровов;
4) снижение резистентности микроорганизмов;
5) высокий титр антител.
073. Что препятствует развитию гноеродных микробов?
1) анемия;
2) кахексия;
3) стойкий иммунитет;
4) авитаминоз;
5) наличие мертвых тканей, гематом.
074. Назовите фактор риска внутрибольничной инфекции:
1) больные в возрасте старше 20 лет;
2) продолжительные операции;
3) отсутствие патогенной микрофлоры в операционной;
4) бережное обращение с тканями во время операции;
5) отсутствие дренажей в ране.
075. Какие изменения возникают при острой хирургической инфекции в морфологическом составе крови?
1) эритроцитоз;
2) лейкопения;
3) лимфоцитоз;
4) сдвиг формулы вправо;
5) сдвиг формулы влево.
076. Укажите основное условие, предупреждающее развитие хирургической инфекции:
1) высокий общеобразовательный уровень населения;
2) хорошее обеспечение больных антибиотиками;
3) профилактика и лечение микротравм;
4) рациональное питание;
5) отказ от вредных привычек.
077. Укажите один из компонентов общего лечения при гнойных заболеваниях:
1) профилактика грибковых поражений кожи;
2) отказ от дезинтоксикационной терапии;
3) воздержание от антибиотикотерапии;
4) подавление жизнедеятельности гноеродных микробов;
5) отказ от коррекции углеводного и водно-электролитного обмена.
078. Что называется флегмоной?
1) гнойное воспаление потовых желез;
2) гнойное воспаление сальных желез;
3) ограниченное воспаление клетчатки;
4) разлитое воспаление клетчатки;
5) воспаление со скоплением гноя в суставе.
079. Какое из перечисленных заболеваний чаще всего осложняется гнойной инфекцией?
1) злокачественная опухоль;
2) пороки сердца;
3) сахарный диабет;
4) хроническая почечная недостаточность;
5) закрытая травма головного мозга.
080. Как поступить при флегмоне мягких тканей в стадии размягчения?
1) выполнить широкий разрез и дренирование;
2) наложить согревающий компресс;
3) наложить мазевую повязку;
4) рекомендовать холодный компресс;
5) выполнить новокаиновое обкалывание с антибиотиками.
081. Что называется острым остеомиелитом?
1) гнойное воспаление фасциальных пространств конечностей;
2) гнойное воспаление суставной сумки;
3) туберкулезное поражение позвонков;
4) гнойное воспаление костного мозга;
5) специфическое воспаление костной ткани.
082. К ранним симптомам острого гематогенного остеомиелита относится все, кроме:
1) болей в конечности;
2) общего недомогания;
3) озноба;
4) высокой температуры;
5) флегмоны подкожной клетчатки.
083. Одним из мероприятий успешного лечения острого гематогенного остеомиелита является:
1) массаж конечности;
2) активные движения в суставах конечности;
3) скелетное вытяжение;
4) иммобилизация конечности гипсовой повязкой;
5) наложение согревающего компресса.
084. Какая операция не выполняется в ранние сроки при остром остеомиелите?
1) вскрытие флегмоны;
2) рассечение надкостницы;
3) трепанация костномозговой полости;
4) секвестрэктомия;
5) костная пластика.
085. Какое лечебное мероприятие противопоказано в ранней стадии гематогенного остеомиелита?
1) массаж, лечебная физкультура;
2) введение антибиотиков;
3) переливание крови;
4) введение витаминов;
5) создание функционального покоя пораженной области.
086. Какие виды хронической хирургической инфекции различают?.
1) гнойную, гнилостную;
2) аэробную, анаэробную;
3) контагиозную, неконтагиозную;
4) экзогенную, эндогенную;
5) специфическую, неспецифическую.
087. Что способствует развитию вторичной хирургической инфекции?
1) нарушения функции иммунной системы;
2) неадекватное дренирование гнойных полостей;
3) наличие в тканях инородных тел;
4) нарушение принципов антибактериальной терапии;
5) все вышеуказанное;
088. Что из перечисленного ниже не относится к хронической специфической хирургической инфекции?
1) туберкулез;
2) хронический гематогенный остеомиелит;
3) лепра;
4) актиномикоз;
5) сифилис.
089. Какие кости наиболее часто поражаются при костно-суставной форме туберкулеза?
1) черепа;
2) предплечья и голени;
3) бедренные;
4) тела позвонков;
5) таза.
090. Какие суставы наиболее часто поражаются при костно-суставной форме туберкулеза?
1) межфаланговые, лучезапястные, голеностопные;
2) межпозвоночные, крестцово-подвздошные;
3) коленные, тазобедренные, плечевые;
4) все вышеперечисленные;
5) суставы при туберкулезе не поражаются.
091. Укажите клинический признак доброкачественной опухоли:
1) округлая форма и дольчатое строение;
2) неподвижна и спаяна с окружающими тканями;
3) пальпируются увеличенные лимфоузлы;
4) при пальпации опухоль болезненна;
5) флюктуация над опухолью.
092. Какая из перечисленных опухолей является доброкачественной?
1) меланома;
2) фиброаденома;
3) аденокарцинома;
4) лимфосаркома;
5) фибросаркома.
093. Рак развивается из:
1) незрелой соединительной ткани;
2) железистого или покровного эпителия;
3) кровеносных сосудов;
4) лимфатических узлов;
5) гладкой или поперечно-полосатой мускулатуры.
094. Какая опухоль, поражающая соединительную ткань, является злокачественной?
1) фиброма;
2) липома;
3) хондрома;
4) остеома;
5) саркома.
095. Что характерно для доброкачественной опухоли?
1) быстрый рост;
2) инфильтрирующий рост;
3) кахексия;
4) быстрая утомляемость;
5) неспаянность с окружающими тканями.
096. К диагностическим операциям относятся:
1) аппендэктомия;
2) грыжесечение;
3) биопсия лимфоузлов;
4) вправление вывиха плеча;
5) вскрытие панариция.
097. По срочности различают операции:
1) экстренные, срочные, паллиативные;
2) плановые, экстренные, многоэтапные;
3) экстренные, срочные, плановые;
4) радикальные, плановые, паллиативные;
5) диагностические, несрочные, одноэтапные.
098. Экстренная операция показана при:
1) варикозно расширенных венах нижних конечностей;
2) липоме;
3) перфоративной язве желудка;
4) трофической язве;
5) раке печени.
099. Плановое оперативное лечение производится по поводу:
1) острого аппендицита;
2) ущемленной грыжи;
3) кровотечения из поврежденного сосуда;
4) асфиксии;
5) желчно-каменной болезни.
100. Профилактика тромбоэмболических осложнений после операций включает:
1) бинтование нижних конечностей эластическим бинтом;
2) применение антикоагулянтов;
3) применение дезагрегантов;
4) раннее вставание;
5) все вышеуказанное.
studfiles.net
testy_travma
38
АТТЕСТАЦИОННЫЕ ТЕСТОВЫЕ ЗАДАЧИ ПО
ТРАВМАТОЛОГИИ И ВОЕННО-ПОЛЕВОЙ ХИРУРГИИ.
1. Укажите, при каких видах смещения отломков будет наблюдаться укоро-чение поврежденного сегмента конечности:
а) по ширине
б) по длине
в) под углом.
2. Назовите достоверные клинические признаки перелома.
а ) патологическая подвижность в пределах поврежденного сегмента
б ) крепитация костных отломков.
3. Перечислите виды вывихов по их происхождению
а) травматические
б) патологические
в) врожденные.
4. Назовите основные угрожающие жизни осложнения переломов
а) кровопотеря
б) травматический шок
в) жировая эмболия.
5. Выделите признаки, характерные для диафизарных переломов:
а) трудно вправляются
б) неустойчивы после вправления
в) сравнительно быстро вправляются
г) сроки длительнее, чем при метафизарных переломах.
6. Выделите признаки, характерные преимущественно для метафизарных переломов:
а) легко вправляются
б) вправляются с большим трудом
в) сравнительно устойчивы после вправления
г) легко смещаются после вправления
д) сравнительно быстро срастаются.
7. Выделите нарушение функций, имеющие место при повреждении лучевого нерва:
а) невозможность отведения 1-го пальца кисти
б) невозможность противопоставления 1-го пальца кисти
в) отсутствие разгибания кисти
г) отсутствие разгибания основных фаланг 2-4 пальцев кисти
д) потеря чувствительности на 1-м пальце кисти
е) потеря чувствительности на лучевом крае 2-го пальца кисти.
8. Укажите симптомы, характерные для повреждения малоберцового нерва:
а) невозможность активного тыльного сгибания стопы
б) анестезия кожи на тыле стопы
в) анестезия кожи на наружном крае стопы
г) пассивное отвисание стопы
д) невозможность активного подошвенного сгибания стопы.
9. Выделите виды переломов, возникающих от прямого действия силы:
а) поперечные
б) многооскольчатые
в) раздробленные
г) винтообразные
д) длиннокосые
е) короткокосые
10. Выделите виды переломов, возникающих от непрямого действия силы:
а) винтообразные
б) вколоченные
в) компрессионные
г) длиннокосые
д) отрывные
е) раздробленные
11. Укажите повреждения, которые могут возникать порознь или в сочетании
друг с другом при падении на вытянутую руку:
а) перелом лучевой кости в типичном месте
б) перелом ладьевидной кости кисти
в) вывихи кисти
г) переломы тела лопатки
д) вывихи плеча
е) переломы хирургической шейки плеча.
12. Укажите повреждения, которые могут возникать порознь или в сочетании друг с другом при падении с высоты на выпрямленные ноги:
а) переломы пяточных костей
б) переломы позвонков
в) переломы таранной кости
г) переломы мыщелков голени или бедра
д) переломы шейки бедра
е) переломы надколенника
13. Назовите достоверные признаки перелома, выявляемые методом пальпа ции:
а) патологическая подвижность
б) крепитация костных отломков
14. Назовите признаки перелома, выявляемые методом осмотра:
а) отек тканей
б) укорочение сегмента конечностей
в) деформация поврежденного сегмента
г) нарушение функции конечности
15. Перечислите виды укорочений конечности, принятые в наиболее употре-бительной классификации:
а) абсолютное
б) относительное
в) функциональное
16. Укажите костные ориентиры, между которыми измеряется относительная длина верхней конечности:
а) акромиальный отросток лопатки
б) шиловидный отросток локтевой кости
17. Укажите костные ориентиры, между которыми измеряется относительная длина нижней конечности:
а) передняя верхняя ость подвздошной кости
б) наружная лодыжка
18. Укажите костные образования, между которыми измеряется абсолютная длина верхней конечности:
а) бугорок плечевой кости
б) шиловидный отросток локтевой кости
19. Укажите костные образования, между которыми измеряется абсолютная длина нижней конечности:
а) верхушка большого вертела
б) одна из лодыжек
20. Перечислите анатомические точки, между которыми в норме проходит ось нижней конечности:
а) передняя верхняя ость подвздошной кости
б) внутренний край надколенника
в) большой палец стопы
21. Перечислите расположение анатомических точек, через которые проходит в норме ось верхней конечности:
а) центр головки плечевой кости
б) головка лучевой кости
в) головка локтевой кости
22. В понятие «растяжение связок» входит:
а) частичный надрыв связочного аппарата
б) полный разрыв связок
в) отрыв связок от места прикрепления
г) отрыв связок с местом прикркпления
д) верно все перечисленное
23. Признаками растяжения связок крупных суставов являются:
а) местная боль
б) кровоподтек и припухлость в области сустава
в) нарушение функции сустава
г) отсутствие нарушения функции сустава
д) правильно а) и в).
24. Для полного разрыва мышцы в клиническом течении характерно все перечисленное, кроме:
а) отчетливого ощущения момента разрыва
б) резкой боли
в) снижения функции конечности
г) выраженного гипотонуса конечности
д) западения в области разрыва мышцы.
25. Клиническая картина воспаления мышцы складывается из всех перечисленных симптомов, кроме:
а) снижения функции конечности
б) боли
в) лимфаденита и лимфангоита
г) отека сегмента конечности
д) защитной контрактуры конечности.
26. Разрыв сухожильно-мышечной части наиболее часто возникает в области
а) длинной головки двуглавой мышцы плеча
б) короткой головки двуглавой мышцы плеча
в) четырехглавой мышцы бедра
г) двуглавой мышцы бедра
д) трехглавой мышцы голени.
27. При резком и внезапном напряжении мышцы наиболее часто происходит разрыв:
а) у места прикрепления к кости
б) у места перехода сухожилия в мышцу
в) в средней части мышцы
г) в любом месте
д) правильно а) и б).
28. Отрыв сухожилия с костным фрагментом преимущественно имеет место при повреждении:
а) ахиллова сухожилия
б) длинной головки двуглавой мышцы плеча
в) трехглавой мышцы бедра
г) четырехглавой мышцы бедра
д) двуглавой мышцы бедра.
29. Для повреждения прямой мышцы живота характерно все перечисленное, кроме:
а) кровоизлияния в передней брюшной стенке
б) разрыва прямой мышцы живота, возникающего, как правило, при пря- мом ударе в момент расслабления брюшного пресса
в) резкой боли в области брюшной стенки
г) симптомов раздражения брюшины
д) напряжения передней брюшной стенки.
30. При повреждении косых мышц живота имеет место все перечисленное, кроме:
а) сильного мышечного напряжения передней брюшной стенки
б) усиления боли при кашле, перемене положения тела
в) частого возникновения повреждений у теннисистов, боксеров, ватерпо-листов и рапиристов
г) боли при пальпации по ходу косых мышц живота
д) кровоизлияния по ходу поврежденных мышц.
31. Рентгенологическое исследование позволяет выявить всю перечисленную патологию, кроме:
а) перелома или трещины костного органа
б) вывиха, подвывиха фрагмента сустава
в) костной опухоли
г) мягкотканой опухоли или гематомы
д) повреждения хрящевой ткани.
32. Фистулография при контрастном исследовании дает возможность выя- вить все ниже перечисленное, кроме:
а) формы и длины свищевого хода
б) связи мягкотканого свища с полым органом, костью, суставом
в) контрастирование костных секвестров
г) специвичности возникновения свища
д) контрастирования инородных тел
33. Контрастная ангиография помогает диагностике во всех перечисленных случаях, исключая:
а) разрыв сосуда
б) обтурацию сосуда
в) сужение участка сосуда
г) внутрисосудистую опухоль
д) выявление рентгеноконтрастного тела в массиве мышц.
34. Летальность при множественных и сочетанных повреждениях в первые часы после травмы обусловлена:
а) шоком и кровопотерей
б) тяжелой черепно-мозговой травмой
в) тромбоэмболией легочной артерии
г) жировой эмболией.
35. К клиничеким признакам переломо-вывиха, относятся все перечисленное, кроме:
а) боли в суставе
б) вынужденного положения конечности
в) отсутствия активных движений
г) удлинения конечности
д) укорочения конечности.
36. Открытым неогнестрельным переломом считается перелом кости:
а) с осаднением кожных покровов
б) с образованием фликтен над областью перелома
в) с раной мягких тканей вне зоны перелома
г) с раной мягких тканей, сообщающейся с областью перелома
д) с обширной гематомой.
37. Неогнестрельные открытые диафизарные переломы чаще наблюдаются
в области:
а) бедра
б) плеча
в) ключицы
г) голени
д) предплечья.
38. Открытые неогнестрельные внутрисуставные переломы чаще наблюдаются в области сустава:
а) тазобедренного
б) голеностопного
в) плечевого
г) коленного
д) лучезапястного
39. Вторично открытые переломы возникают вследствие:
а) некроза над областью перелома с постепенным обнажением кости
б) воздействия травмирующей силы на конечность, вызывающей повреж- дение кожных покровов, мягких тканей и перелома кости
в) нагноения гематомы в области перелома с возникновением свищевой формы остеомиелита
г) прокола мягких тканей, кожных покровов острым отломком кости изнутри-кнаружи
д) разрушения мягких тканей костной опухолью при ее прорастании с нарушением целости кожных покровов и т.д.
40. Тяжесть открытого неогнестрельного перелома определяется:
а) наличием отломка кости, выступающего в рану
б) наличием артериального, венозного или смешанного кровотечения из раны
в) тяжестью и обширностью повреждения мягких тканей
г) оскольчатым характером перелома
д) временем, прошедшим с момента травмы до поступления пострадав- шего в стационар.
41. Абсолютным симптомом перелома является:
а) патологическая подвижность
б) деформация конечности
в) гематома
г) нарушение функции
д) ни один из перечисленных.
42. Прямой механизм травмы характерен:
а) для оскольчатого перелома надколенника
б) для винтообразного перелома большеберцовой кости
в) для перелома лодыжек
г) для перелома шейки бедренной кости
д) для компрессионного перелома тел позвонков.
43. Нетипичным для вывихов является:
а) деформация области сустава
б) симптом «пружинящего сопротивления»
в) отсутствие активных движений в суставе
г) патологическая подвижность
д) боль в суставе.
44. Деформация треугольника Гюнтера свидетельствует о вывихе в суставе:
а) тазобедренном
б) коленном
в) голеностопном
г) локтевом
д) плечевом.
45. Относительное укорочение конечности характерно для перелома со сме-
щением отломков:
а) диафиза бедренной кости
б) мыщелков большеберцовой кости
в) шейки бедренной кости
г) лучевой кости в «типичном месте»
д) диафизов костей предплечья
46. К комбинированным повреждениям относится:
а) ранение одним ранящим снарядом нескольких областей тела
б) ранение несколькими ранящими снарядами одной или нескольких областей
в) одновременное повреждение несколькими поражающими факторами: ожог, механические повреждения
г) повреждение нескольких органов одной полости
д) одновременное повреждение мышц, кости, сосудов и нервов конечности.
47. Причиной ложно-абдоминального синдрома при сочетанной травме является:
а) перелом грудины и травма органов средостения
б) вывих тазобедренного сустава
в) травма груди с переломом ребер в средне-нижней зоне
г) ушиб шейно-грудного отдела позвоночника
д) чрезвертельный перелом бедра.
48. Выделите определяющий клинический признак вывиха в любом суставе:
а) расслабление мышц, окружающих сустав
б) напряжение мышц, окружающих сустав
в) пружинящее сопротивление при попытке пассивного движения
г) деформация сустава
д) удлинение или укорочение вывихнутого сегмента.
49. Выделите симптомы, абсолютные для перелома костей:
а) патологическая подвижность и крепитация костных отломков
б) отечность и кровоизлияние в мягкие ткани
в) локальная болезненность и нарушение функции
г) деформация конечности
д) гиперемия в области перелома.
50. Больной упал с высоты на ноги. Диагностирован компрессионный пере лом 1 поясничного позвонка. Переломы каких костей у данного больного следует исключить в первую очередь?
а) перелом ребер
б) перелом бедер
в) перелом таза и пяточных костей
г) перелом лодыжек
д) перелом надколенника
51. Какие данные в отношении перелома позволяет получить рентгенологи-ческое исследование в стандартных проекциях?
а) вид и степень укорочения конечности
б) патологическая подвижность костных отломков и нарушение функции конечности
в) наличие перелома, его локализация, вид смещения отломков
г) повреждение магистральных сосудов и нервов
д) открытый или закрытый перелом.
52. Из перечисленных поражений комбинированным является:
а) перелом бедра, голени и предплечья
б) черепно-мозговая травма и огнестрельное ранение живота
в) ожог туловища, лица, правого бедра
г) огнестрельное ранение грудной клетки и поражение радиацией в дозе 210 рентген
д) оскольчатый двойной перелом плечевой кости.
53. Из перечисленных повреждений множественными является:
а) перелом голени, ребер, позвоночника
б) закрытая черепно-мозговая травма и внутричерепная гематома
в) закрытая травма живота и разрыв печени
г) перелом ребер, пневмогематоракс
д) перелом голени, поражение радиацией.
54. Выберете повреждение, которое является сочетанным:
а) двойной перелом бедра
б) перелом ребер и перелом переднего полукольца таза
в) перелом ребер и разрыв селезенки
г) ожог туловища и конечностей
д) термический ожог грудной клетки и поражение проникающей радиа-цией в дозе 350 рентген.
55. При анализе рентгенограммы необходимо обращать внимание на все перечисленное, исключая:
а) плотность рентгенологического рисунка кости «остеосклероз»
б) нарушение кортикального и последующих слоев кости
в) состояние окружающих кость тканей
г) изменение оси, формы костного органа
д) степень плотности «засветки» полей рентгенограммы вне исследу-емого органа.
56. Объем первой помощи при растяжении связок крупных суставов вклю чает все перечисленное, кроме:
а) обезболивания
б) иммобилизации
в) применения давящей повязки и тепла на область сустава
г) холода на сустав.
57. Первичным сухожильным швом называется:
а) шов, наложенный на сухожилие в течение первого часа после травмы
б) шов, наложенный после заживления кожной раны
в) шов, наложенный в течение первых 24 часов после повреждения
г) шов, наложенный в течение первых 7 дней после травмы
д) шов, наложенный в течение первых 3 дней после травмы.
58. При неполных разрывах мышц в ходе лечения следует выполнить все перечисленные манипуляции, кроме:
а) иммобилизации
б) обезболивания
в) пункции области повреждения мышцы с удалением гематомы
г) массажа конечности выше разрыва мышц
д) массажа конечности ниже разрыва мышц.
59. К основным принципам метода компрессионно-дистракционного остео-синтеза относятся:
а) точная репозиция фрагментов с надежной стабилизацией
б) сохранение кровоснабжения и источников репаративной регенерации тканей
в) возможность дозированного воздействия «коррекции» на ткани
г) возможность ранней нагрузки на поврежденный сегмент
д) правильно все перечисленное
60. При острой полиорганной недостаточности в результате сочетанной травмы необходимо срочное проведение следующих мероприятий, кроме:
а) восстановления гемодинамики путем инфузионно-трансфузионной терапии
б) проведения искусственной вентиляции легких
в) остановки внутреннего кровотечения
г) проведения оперативных вмешательств по жизненным показаниям
д) стабильной фиксации путем проведения остеосинтеза при переломах
61. Борьбу с острой сердечно-сосудистой и дыхательной недостаточностью начинают со всех нижеперечисленных мероприятий, исключая:
а) выявление причины острой дыхательной недостаточности
б) восстановление и улучшение легочной вентиляции и функции сердечно-сосудистой системы
в) проведение искусственной вентиляции легких
г) проведение инфузионно-трансфузионной терапии
д) стабилизацию поврежденных костных сегментов.
62. Экстренная иммобилизация длинных трубчатых костей при множественных и сочетанных повреждениях предупреждает возникновение:
а) шока
б) жировой эмболии
в) полиорганной недостаточности
г) верно а) и б)
д) верно б) и в).
63. Положительным качеством новокаиновой блокады при тяжелых множественных и сочетанных повреждениях является то, что она
а) не вызывает снижения артериального давления
б) снижает температуру тела
в) обеспечивает длительное обезболивающее действие
г) ликвидирует боль, не маскируя клиническую картину
д) повышает центральное венозное давление.
64. При оказании помощи пострадавшим тяжелой сочетанной черепно-мозговой травмой и травмой опорно-двигательного аппарата важной яв ляется строгая последовательность действий, предусматривающая:
1) возмещение кровопотери
2) оценку жизнеспособности головного мозга
3) ликвидацию острой дыхательной недостаточности
4) иммобилизацию поврежденных конечностей
5) профилактику инфекций
а) верно 3, 2, 4, 1, 5
б) верно 1, 2, 5, 4, 3
в) верно 3, 1, 2, 4, 5
г) верно 2, 3, 1, 5, 4
65. Абсолютным показанием для выполнения ампутации конечности или крупных ее сегментов являются:
а) полная гибель конечности и ее сегментов в результате травмы
б) сдавление конечности циркулярным струпом
в) острый гнойный артрит
г) ампутация с целью уменьшения общей площади термических пораже- ний и снижения интоксикации
д) правильно б), г).
66. В каких пределах надо рассечь циркулярную гипсовую повязку, если есть признаки сдавления ею конечности:
а) по всей длине до слоя ваты
б) по всей длине до кожи
в) по всей длине сдавленного сегмента конечности до кожи.
67. Укажите цели, непосредственно достигаемые применением скелетного вытяжения:
а) сопоставление отломков
б) ускорение прочесов регенерации кости
в) иммобилизации перелома
г) обеспечение покоя мышцам
д) уменьшение боли.
68. Отметьте недостатки метода скелетного вытяжения:
а) возможность инфицирования кости
б) вынужденное положение больного
в) невозможность транспортировки больного
г) затруднения для периодического контроля положения отломков
д) неполное обездвиживание отломков
е) возможность повреждения сосудов и нервов при проведении спицы.
69. Перечислите условия, при которых скелетное вытяжение противопоказано:
а) наличие инфекции вместе проведения спицы
б) неблагоприятное психосоматическое состояние больного «психоз, опьянение, жировая эмболия, старческий маразм»
в) необходимость транспортировки больного в ближайшее время
г) анкилоз близлежащего к перелому сустава.
70. Перечислите признаки нарастающего сдавления конечности гипсовой повязкой:
а) нарастание боли
б) цианоз пальцев
в) отечность пальцев
г) снижение чувствительности пальцев
71. Противопоказаниями к накостному остеосинтезу являются:
а) остеопороз
б) открытые переломы с обширной зоной повреждения мягких тканей
в) инфицированные переломы
г) обширные кожные рубцы, свищи, остеомиелит.
д) все перечисленное.
72. Применение методики Илизарова позволяет осуществлять:
а) бескровное лечение закрытых и открытых переломов костей, удлинение конечностей
б) замещение дефектов длинных трубчатых костей, мягких тканей, сосудов, нервов
studfiles.net
travma
Какие вывихи предплечья возникают редко?
передние
После установления диагноза «вывих плеча» к вправлению следует прибегать:
немедленно
Как правило, плечо при вывихе:
отведено
Часто мышцы ротационной манжеты оказываются прочнее кости и тогда возможен перелом наиболее часто:
большого бугорка
В лечении «свежих» вывихов фаланг пальцев (кроме первого) не применяется:
открытое вправление и фиксация спицей трансартикулярно
В классификации вывихов предплечья не выделяют:
нижние
После вправления вывиха плеча наиболее оптимальной иммобилизацией является:
торакобрахиальная повязка
Наиболее информативной проекцией рентгенографии для диагностики переднего вывиха плеча:
аксиальная
Около 65% всех травматических вывихов плеча приходится на возраст:
от 15до 25 лет
Для переломо-вывиха головки плеча характерно:
плечо не отведено
Пронационный подвывих головки лучевой кости наиболее часто встречается в возрасте:
от 3 до 5 лет
При переднем вывихе головка плечевой кости пальпируется:
под клювовидным отростком
Предложите оптимальную тактику при вывихе бедра?
закрытое вправление под наркозом с последующим наложением скелетного вытяжения
К большому бугорку плечевой кости прикрепляются мышцы все, кроме :
подлопаточной
Выделите наиболее значимый клинический признак вывиха в любом сегменте?
пружинящее сопротивление при попытке пассивного движения
Найдите ошибку. По времени, прошедшему с момента травмы, вывихи подразделяют на:
старые
При каком вывихе плеча создается впечатление, что поврежденная конечность длиннее ?
нижнем
К группе “передних” относятся вывихи плеча:
подклювовидный
Какие вывихи предплечья возникают чаще?
задние
Для привычного вывиха плеча характерны все перечисленные симптомы кроме:
асимметрии расположения лопаток
Под каким видом обезболивания следует вправлять вывих бедра?
общая анестезия
Какие вывихи плеча встречаются чаще?
передние
Выделите разновидность вывиха бедра, при которой возможно сдавление бедренных сосудов:
запирательный
Какие вывихи плеча встречаются реже?
задние
Задним вывихом плеча является:
подостный
При установлении диагноза «пронационный подвывих головки лучевой кости» в первую очередь мы ориентируемся на :
клиническую картину
Для переломо-вывиха головки плеча характерно:
при пассивных движениях ощущение «костного хруста»
Найдите ошибку. Выйдя из сустава, головка плеча может сместиться по отношению к
вверх
Травматические вывихи
верхние
Наиболее часто травматические вывихи возникают в суставе:
плечевом
Оперативні методи лікування сколіозу передбачають:
Фіксацію хребта з корекцією деформації
Дисплазія кульшового суглоба в ранньому віці проявляється:
Сплощенням вертлюжної западини
При лікуванні дисплазії кульшового суглоба стремена Павлика застосовують, починаючи з віку:
з 3 — 6 місяців
Коли необхідно починати лікування дисплазії кульшового суглоба?
У пологовому будинку
Симптом дисплазії кульшового суглоба у новонародженого:
Асиметрія стегнових і сідничних складок
Симптом Тренделенбурга позитивний, якщо:
При опорі на вивихнуту ногу сідниця іншого боку опускається
При прогресуванні сколіозу понад 10 ° на рік показано:
Оперативне лікування
Які види спорту показані для профілактики сколіозу?
Плавання
Оптимальний спосіб лікування вродженої клишоногості у віці до 1 місяця:
Редресація і бинтування за Фінком-Еттінгеном
У консервативному лікуванні сколіозу ефективним є:
Масаж, ЛФК, носіння ортопедичних корсетів
Оптимальний спосіб лікування вродженої м’язової кривошиї у віці 2-3 місяці:
Масаж, ЛФК, ватно-марлевий комір
Хвороба Шпренгеля — це:
Вроджене незарощення дужок шийних хребців
Качина хода характерна для:
Вродженого двостороннього вивиху стегон
Хірургічне лікування синдактилії доцільно проводити, починаючи з:
з 6 місяців
Який симптом характерний для дітей з природженим вивихом стегна у віці після 1 року?
Симптом Тренделенбурга
Хірургічне лікування м’язової кривошиї проводиться, починаючи з віку:
з 2 років
Кіфоз — це:
Викривлення хребта опуклістю назад
При лійкоподібній грудній клітці визначається:
Зменшення розміру грудної клітки в сагітальній площині
Вроджені синостози шийних хребців характерні для:
Синдрому Кліппеля-Фейля
У якому віці доцільно проводити хірургічне лікування при кілеподібній грудній клітці?
Від 2 до 6 років
Ротація хребців характерна для:
Сколіозу
Коли необхідно починати лікування м’язової кривошиї?
З моменту встановлення діагнозу
Артрогенна контрактура на тлі спондилоартриту С1-С2 характерна для:
Синдрому Грізеля
При підозрі на дисплазію тазостегнового суглоба рентгенографію роблять у віці:
три місяці
При клишоногості навантаження на стопу здійснюється на:
Латеральний відділ стопи
Наиболее частое осложнение после лечения переломов проксимального конца плеча:
контрактура
Типичное положение плеча при нижнем вывихе:
отведение
Предварительный диагноз закрытого перелома диафиза плеча будет наиболее обоснован, если при обследовании обнаружим:
крепитацию на уровне средней трети плеча
При надмыщелковых и чрезмыщелковых переломах плеча дистальный отломок чаще смещается:
кзади (разгибательный)
Внесуставным повреждением является перелом:
хирургической шейки плеча
Наиболее достоверный (патогномоничный) признак перелома костей предплечья в диафизарной части:
патологическая подвижность
Пронационный подвывих головки лучевой кости у детей устраняется:
без обезболивания
У пострадавшего К., 20 лет, обнаружена рваная рана размерами 10х20 см на уровне нижней трети левого плеча, болезненность окружающих тканей, ограничение движений в локтевом суставе. Предварительный диагноз:
обширная рана мягких тканей левого плеча
Найдите правильную рекомендацию по оказанию догоспитальной помощи при травматическом вывихе плеча:
после анальгезии фиксировать конечность шиной Крамера, сохраняя вынужденное положение
Эпифизеолиз — это:
перелом на уровне росткового хряща
Укажите абсолютное показание к хирургическому лечению перелома ключицы
У пострадавшего определяется патологическая подвижность на уровне средней трети предплечья. Оптимальное положение кисти при транспортной иммобилизации:
среднее положение между пронацией и супинацией
Невозможность или болезненность активного сгибания пальцев кисти может быть при повреждении:
медиального надмыщелка плеча
Больной Н., 25 лет, при падении повредил область левого надплечья. При осмотре: деформация верхнего контура сустава в виде ступеньки, исчезающая при надавливании пальцами на ключицу. Крепитация не определяется, болезненность умеренная. Предварительный диагноз:
вывих акромиального конца ключицы
Какое положение плечевого сустава является оптимальным при консервативном лечении переломов ключицы со смещением? Надплечье:
приподнято и отведено кзади
Оптимальный способ лечения засторелого вывиха акромиального конца ключицы:
открытое восстановление связочного комплекса
При иммобилизации верхней конечности шина Крамера должна быть согнута на уровне локтевого сустава под углом:
угол 90°
Укажите элементы повреждения Монтеджа:
перелом диафиза локтевой кости, вывих головки кости
Межмыщелковые переломы плеча со смещением у взрослых чаще всего лечат:
оперативно
Межмыщелковые переломы плеча без смещения у детей лечат:
гипсовыми лонгетами
Выбрать оптимальный алгоритм первой врачебной помощи на месте ДТП при закрытом переломе плеча:
обезболить, придать удобное положение, иммобилизовать
В процессе лечения переломов дистального конца плеча может возникнуть поздняя ишемия предплечья и кисти. Ее причиной может быть:
сдавление венозной сети отечными тканями
Уровень размещения верхнего конца шины Крамера, достаточный при переломах костей предплечья в диафизарной части:
верхняя треть плеча
Переломы ключицы чаще являются результатом:
непрямого механизма травмы
Средние сроки сращения переломов ключицы у взрослых:
полтора- два месяца
При разгибательном переломе дистального эпиметафиза лучевой кости гипсовая повязка накладывается в положении:
сгибания и локтевой девиации кисти
Выбрать оптимальный алгоритм первой врачебной помощи на месте ДТП при открытом переломе плеча:
обезболить, наложить асептическую повязку, иммобилизовать
Как называется перелом лучевой кости на уровне диафиза в сочетании с вывихом головки локтевой кости?
повреждение Галеацци
Вынужденная пронация кисти и болезненность при попытке супинации характерны для:
подвывиха головки лучевой кости
Подмышечная гематома треугольной формы в границах лопатки (симптом Комолли) характерна для:
перелома тела лопатки
Активная физиотерапия и массаж в области локтевого сустава в период реабилитации после оскольчатого перелома локтевого отростка противопоказаны из-за возможности развития:
оссификации околосуставных тканей
Типичное положение плеча при нижнем вывихе:
отведение
Укажите оптимальный способ остеосинтеза ключицы у взрослых:
накостный синтез пластиной
Из негативных последствий недостаточной репозиции перелома лучевой кости в типичном месте чаще наблюдается:
лучевая косорукость
Уровень размещения верхнего конца шины Крамера, достаточный при переломе лучевой кости в типичном месте:
верхняя треть предплечья
Наиболее оптимальный план реабилитации на второй неделе после остеосинтеза ключицы пластиной АО:
ЛФК с вовлечением всех суставов оперированной конечности
Выбрать оптимальный алгоритм первой врачебной помощи на месте ДТП при открытом переломе плеча с кровотечением:
остановка кровотечения, обезболивание, коррекция деформации, повязка, иммобилизация
Укажите абсолютное показание к хирургическому лечению перелома ключицы
сопутствующее повреждение подключичной вены
Укажите наиболее частый вид перелома дистального эпиметафиза лучевой кости:
разгибательный перелом в типичном месте
Вид транспортной иммобилизации более простой, но достаточный при переломе тела лопатки:
косыночная повязка
Костный выступ в области плечевого сустава, используемый для определения относительного укорочения при вывихе плеча:
акромиальный отросток лопатки
Средние сроки сращения переломов ключицы у взрослых:
полтора- два месяца
Положение конечности при переломе проксимального конца плеча может быть охарактеризовано при первичном осмотре как:
пассивное
У пострадавшего К., 20 лет, обнаружена рваная рана размерами 10х20 см на уровне нижней трети левого плеча, болезненность окружающих тканей, ограничение движений в локтевом суставе. Предварительный диагноз:
обширная рана мягких тканей левого плеча
Пронационный подвывих головки лучевой кости у детей устраняется:
без обезболивания
При повреждениях плеча рекомендуется фиксировать проксимальный конец шины Крамера на уровне:
противоположного плечевого сустава
При надмыщелковых и чрезмыщелковых переломах плеча дистальный отломок чаще смещается:
кзади (разгибательный)
Переломы проксимального конца плеча чаще встречаются:
у пожилых
При разгибательном переломе хирургической шейки плеча угол между основными фрагментами открыт:
кзади
Задний вывих предплечья чаще сопровождается:
отрывным переломом медиального надмыщелка
Средние сроки временной нетрудоспособности у лиц физического труда при переломах ключицы:
два с половиной – три месяца
Основным фактором типичной установки центрального отломка ключицы является:
мышечное воздействие
Оптимальный способ лечения засторелого вывиха акромиального конца ключицы:
открытое восстановление связочного комплекса
Укажите сроки временной нетрудоспособности у лиц умственного труда при переломах лопатки:
полтора – два месяца
При иммобилизации верхней конечности шина Крамера должна быть согнута на уровне локтевого сустава под углом:
угол 90°
При переломах костей предплечья гипсовая повязка накладывается при сгибании в локтевом суставе под углом:
угол 90°
У пострадавшего с открытым переломом костей предплечья в нижней трети повреждена лучевая артерия. Выберите место наложения кровоостанавливающего жгута:
верхняя треть предплечья
На рентгенограмме области плечевого сустава в аксиальной проекции при переломе хирургической шейки плеча можно распознать угловое смещение основных фрагментов по типу:
разгибания
При повреждениях плеча и смежных суставов необходимо скрутить верхний конец шины Крамера вокруг продольной оси для прилегания к спине и согнуть ее на уровне плечевого сустава под углом:
угол 90°
Рациональный план реабилитации при накостном остеосинтезе плеча:
движения в локтевом суставе и кисти со 2-3 го дня после операции 4
Из негативных последствий недостаточной репозиции перелома лучевой кости в типичном месте чаще наблюдается:
лучевая косорукость
Как называется перелом лучевой кости на уровне диафиза в сочетании с вывихом головки локтевой кости?
повреждение Галеацци
Прямой механизм травмы типичен для перелома:
тела лопатки
Вариант укорочения предплечья при переломе обеих костей и смещении отломков под углом:
проекционное
Укажите правильную рекомендацию по наложении шины Крамера при повреждениях плеча и смежных суставов:
предплечье и кисть вместе с шиной уложить на клиновидную подушку и подвесить косыночной повязкой для предупреждения потери заданной формы
Укажите показание для эндопротезирования головки лучевой кости:
многооскольчатый перелом головки лучевой кости
Оптимальный способ фиксации верхней конечности после вправления переднего вывиха плеча:
фиксация конечности к туловищу циркулярной гипсовой повязкой («рубашкой»). Кисть покоится на уровне противоположной ключицы
Предварительный диагноз закрытого перелома диафиза плеча будет наиболее обоснован, если при обследовании обнаружим:
патологическую подвижность в средней трети плеча
Наиболее частая причина перелома ключицы у новорожденного:
родовая травма
Наиболее частые осложнения при лечении переломов фаланг пальцев кисти:
контрактуры
Типичное положение плеча при заднем вывихе:
плечо приведено и ротировано кнутри
Уровень размещения верхнего конца шины Крамера, достаточный при переломе лучевой кости в типичном месте:
верхняя треть предплечья
При лечении переломов тела лопатки чаще применяют:
мягкую повязку
У больного К. выявлен вывих акромиального конца ключицы. Травма имела место 25 дней назад. Такой вывих мы считаем:
застарелым
Укажите правильную рекомендацию по наложению шины Крамера при повреждениях плеча:
оба конца шины связать бинтом для предупреждения потери заданной формы
Вывих плеча считается привычным, если он повторился :
два раза
У больного М. выявлен вывих акромиального конца ключицы. Травма имела место 15 дней назад. Такой вывих мы считаем:
несвежим
На рентгенограмме в прямой проекции при аддукционном переломе хирургической шейки плеча угол между основными фрагментами открыт:
кнутри
Минимально достаточная транспортная иммобилизация при вывихе акромиального конца ключицы:
косыночная повязка
Наиболее значимый (важный) симптом при травматическом вывихе плеча:
вынужденное положение конечности
Укажите наиболее частый вид перелома дистального эпиметафиза лучевой кости:
разгибательный перелом в типичном месте
Какой перелом проксимального отдела плечевой кости является внутрисуставным:
перелом анатомической шейки
При переломах костей предплечья гипсовая повязка накладывается при сгибании в локтевом суставе под углом:
угол 90°
Перед наложением повязки при переломе ключицы следует:
ввести ненаркотический анальгетик и обезболить место перелома
Межмыщелковые переломы плеча без смещения у детей лечат:
гипсовыми лонгетами
При отсутствии шины Крамера лучшую фиксацию при переломе плеча обеспечит:
повязка Дезо
Наиболее достоверный клинический признак перелома проксимального отдела плеча:
крепитация
При изолированных переломах диафиза локтевой кости со смещением чаще применяют:
накостный остеосинтез
Наиболее частое осложнение после лечения переломов проксимального конца плеча:
контрактура
Ранние движения в локтевом суставе предупреждают развитие контрактуры и возможны при лечении переломов:
остеосинтезом
Укажите правильную рекомендацию по наложении шины Крамера при повреждениях плеча и смежных суставов:
предплечье и кисть вместе с шиной уложить на клиновидную подушку и подвесить косыночной повязкой для предупреждения потери заданной формы
Уровень размещения верхнего конца шины Крамера, достаточный при переломе лучевой кости в типичном месте:
верхняя треть предплечья
При повреждениях плеча и смежных суставов необходимо скрутить верхний конец шины Крамера вокруг продольной оси для прилегания к спине и согнуть ее на уровне плечевого сустава под углом:
угол 90°
С какого времени после травмы показана реабилитация пожилого человека при лечении вколоченного перелома шейки плеча?
с 3 – 5 дня
Укажите оптимальный способ лечения при вколоченном переломе хирургической шейки плечевой кости у пожилых:
иммобилизация на клиновидной подушке
Наиболее значимый (важный) симптом при травматическом вывихе плеча:
вынужденное положение конечности
Укажите абсолютное показание к хирургическому лечению перелома ключицы
сопутствующее повреждение подключичной вены
На рентгенограмме области плечевого сустава в прямой проекции при переломе хирургической шейки плеча можно распознать угловое смещение основных фрагментов по типу:
отведения
Укажите оптимальную тактику лечения при переломе плечевой кости с повреждением лучевого нерва:
открытая репозиция, ревизия нерва, остеосинтез
Вывих головки лучевой кости является компонентом повреждения:
Монтеджа
Укажите ситуацию с угрозой повреждения подключичных сосудов:
ось промежуточного фрагмента образует угол 90° с осью ключицы
Перелом лучевой кости в типичном месте часто сочетается с:
переломом шиловидного отростка локтевой кости
Внесуставным повреждением является перелом:
малого бугорка
Перелом луча в типичном месте чаще наблюдается:
у пожилых
Оптимальный срок фиксации конечности после вправления вывихнутого предплечья:
десять-двенадцать дней
Укажите оптимальный способ остеосинтеза ключицы у детей до 10 лет:
интрамедуллярный синтез спицей
Оптимальный алгоритм оказания помощи при открытом переломе костей предплечья с артериальным кровотечением на догоспитальном этапе :
жгут, обезболивание, асептическая повязка, иммобилизация
Предварительный диагноз закрытого перелома диафиза плеча будет наиболее обоснован, если при обследовании обнаружим:
крепитацию на уровне средней трети плеча
Центральный отломок ключицы при типичном смещении отклоняется:
кзади и кверху
Найдите ошибку в оказании первой помощи пострадавшему с травматическим вывихом плеча:
фиксация верхней конечности повязкой Дезо
Наиболее достоверный клинический признак перелома проксимального отдела плеча:
крепитация
При переломе дистального конца плеча чаще повреждается нерв:
локтевой
Переломы хирургической шейки плеча со смещением у взрослых чаще всего лечат:
оперативно
Пронационный подвывих головки лучевой кости у детей устраняется:
без обезболивания
У больного А. выявлен вывих акромиального конца ключицы. Травма имела место 2 дня назад. Такой вывих мы считаем:
свежим
Какой вариант перелома ключицы чаще наблюдается у детей?
по типу «зеленой веточки»
Реабилитацию больного после интрамедуллярного остеосинтеза плеча следует начать:
через 2-3 дня
Наиболее вероятным отдаленным результатом удаления головки лучевой кости у детей может быть:
вальгусная деформация
Патогномоничный симптом при травматическом вывихе плеча:
пружинящее сопротивление пассивным движениям в суставе
В процессе лечения переломов дистального конца плеча может возникнуть поздняя ишемия предплечья и кисти. Ее причиной может быть:
сдавление венозной сети отечными тканями
Вариант иммобилизации верхней конечности шиной Крамера при переломах плеча и смежных суставов будет лучшим, если дистальный конец ее фиксирован на уровне:
выступает на 3 – 5 см за пределы пальцев
Невозможность или болезненность активного сгибания пальцев кисти может быть при повреждении:
медиального надмыщелка плеча
Уровень размещения верхнего конца шины Крамера, достаточный при переломе лучевой кости в типичном месте:
верхняя треть предплечья
При лечении внутрисуставного перелома лопатки с незначительным смещением чаще применяют:
фиксацию гипсовой повязкой
Равнобедренный треугольник Гютера останется неизменным при:
надмыщелковом переломе плеча
Укажите элементы повреждения Галеацци:
перелом лучевой кости с вывихом головки локтевой кости
В области запястья чаще других повреждается кость:
ладьевидная
У мальчика С., 9 лет через час после травмы произведена закрытая репозиция по поводу разгибательного надмыщелкового перелома правого плеча. Выберите оптимальное положение руки для фиксации в гипсовой лонгете:
легкое сгибание (60°-70°)
После остеосинтеза костей предплечья в период гипсовой фиксации показано:
активные движения пальцев
Вариант укорочения предплечья при переломе обеих костей и смещении отломков по длине:
абсолютное
Наилучший вариант обезболивания при вправлении вывихнутого предплечья:
наркоз
При лечении внутрисуставного перелома лопатки со значительным смещением показано:
скелетное вытяжение
Внесуставным повреждением является перелом:
большого бугорка
С каким видом вывиха предплечья следует дифференцировать разгибательный надмыщелковый перелом плеча?
задним
Вариант укорочения верхней конечности при травматическом вывихе плеча:
относительное
Вынужденная пронация кисти и болезненность при попытке супинации характерны для:
подвывиха головки лучевой кости
Лучевой нерв чаще повреждается при переломах плеча:
на границе средней и нижней трети диафиза
Оптимальный срок временной нетрудоспособности после вправления неосложненного вывиха плеча для лиц умственного труда:
полтора месяца
Какой тип контрактуры может быть результатом продолжительной (2,5-4 часа) ишемии конечности?
миогенная
studfiles.net
Признаки вывиха классификация
Медицинская статистика показывает — вывихи не менее распространены, чем переломы. Им подвержены не только профессиональные спортсмены, но и обычный человек. Следовательно, знание симптомов характерных только для вывиха сустава является весьма важным.
Что это?
Вывих представляет собой нарушение сочленения суставных поверхностей костей, которое возникает из-за деструктивных процессов в суставах — артроз, артрит или травма.

При сложных видах вывиха может произойти разрыв суставной капсулы и повреждение связок, артерий, нервных узлов. Такая патология требует вмешательства специалистов, которые окажут пострадавшим первую помощь и назначат эффективное лечение вывиха.
Вывихнутый сустав временно деформирован и обездвижен. Характерными симптомами являются сильная боль и отечность, по — этому его необходимо обязательно вправить, вернув смещенный сустав на прежнее место.
Причины патологии
Получить травму можно при любых обстоятельствах. Чаще всего конечность, как и другая часть тела человека, может быть вывихнута при ударах и падениях. Особую группу риска составляют спортсмены контактных видов спорта — футбол, хоккей, волейбол или люди, занимающиеся спортом, в котором приходится часто падать. У ребенка травма может произойти в связи с активными играми с другими детьми, где они бегают, прыгают и толкают друг друга.
Очень часто причины вывихов представляют собой повреждение, на фоне которого происходит разрыв суставных капсул и связок. Нередко травму провоцируют перенесенные заболевания, такие как:
- Туберкулез.
- Остеомиелит.
- Артроз.
- Злокачественная опухоль.
- Артрит.
Вышеуказанные патологии могут поразить человека независимо от пола и возраста. В ходе их протекания суставные поверхности слабеют, деформируются и разрушаются, что и вызывает вывих.
Довольно часто данная травма случается из-за резкого сокращения мышц и падения на разогнутую или полусогнутую конечность.
Помимо этого, симптомы вывиха хорошо знакомы тем людям, которые на профессиональном уровне занимаются танцами, особенно современными. Патология может быть не только приобретенной, но и врожденной.
Вывихи у детей могут образоваться еще во время утробного развития вследствие травмы. Данные разновидности повреждения сопровождают людей на протяжении всей жизни.
Виды повреждения
Классификация патологии характеризуется по степени смещения, размеру сустава и происхождению:
- Степень смещения – при вывихе концы суставов могут полностью разойтись или частично соприкасаться. Такой вывих называют полным и подвывихом. Под вывихнутым суставом подразумевают тот, который на некоторое расстояние отошел от туловища. Исключения составляют позвонки и ключицы.
- По происхождению вывихи бывают врожденные и приобретенные. С вывихом тазобедренного сустава часто рождаются младенцы. Реже у них происходит вывих коленного сустава. А вот травмы и различные патологии имеют отношение к приобретенным вывихам.
- Вывих так же бывает открытым и закрытым. При первом виде повреждения на поверхности появляется рана по причине повреждения сосудов, костей, мышц, нервов или сухожилий. При закрытом вывихе кожный покров и ткань над суставом не рвется.
Привычный вывих развивается, когда при незначительном воздействии сустав выходит из своего анатомического положения. Способствует этому плохое лечение, проведенное ранее.
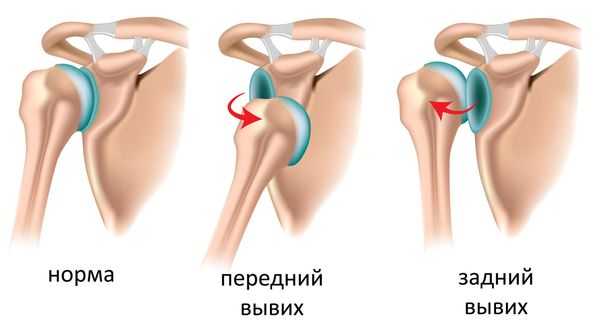
Патологический вывих характерен для плечевого и тазобедренного суставов. Вызывает данное повреждение разрушения поверхности сустава.
Если суставные мышцы подвержены параличу или парезу, то может произойти паралитический вывих.
Помимо этого, современная медицина выделяет более десяти типов повреждения, но самые распространенные виды вывихов это:
- Вывих бедра.
- Вывих плеча.
- Вывих челюсти.
- Вывих кисти руки.
Симптомы и признаки
Признаки вывиха зависят от его типа. К примеру, врожденный вывих тазобедренного сустава обусловлен нарушением походки, так как движение ноги ограничено, складки на ягодицах асимметричны, со временем одна конечность становится короче другой, что приводит к хромоте. Походка при двустороннем вывихе бедра напоминает утиную.
Врожденный вывих коленной чашечки сопровождается сильными болями, нарушениями походки. Сустав неподвижен, воспален.
Травматические вывихи характеризуются отечностью, неподвижностью и суставной болью.
Если говорить об общих симптомах, то основные признаки травматического вывиха проявляются следующим образом:
- Покраснение кожи в области поврежденного сустава.
- При растяжении или вывихе возникает болевой синдром, который усиливается при малейшем движении конечностью.
- Визуальный отличительный признак – деформация сустава, произошедшая из-за вывиха. Он не только изменил свои размеры, но и форму.
- Появляется сильный отек в зоне травмирования.
- При повреждении нервов пропадает чувствительность в поврежденной области.
- Проблемы с двигательной функцией.
- Температура тела может повыситься.
- Жар чередуется ознобом.
Травматические вывихи – это существенное смещение костей относительно друг друга, которые образовывают сочленение. Главным фактором этого патологического процесса является разрыв суставной сумки и повреждение связочного аппарата.
Так же в медицине присутствуют абсолютные признаки вывиха и относительный симптом вывиха.

Абсолютный вывих представляет собой:
- Пружинящее, зафиксированное состояние конечности.
- Суставная головка расположена аномально.
- В поврежденной конечности все движения скованны.
Относительные признаки вывиха сустава:
- Анамнез – падение, резкое движение.
- Острая боль.
- Деформация и изменения очертания сустава.
- Конечность может находиться в одном положении.
- Ось конечности поменяла свое направление.
- Конечности меняются в своей длине.
- Активные и пассивные движения в суставе ограничены или отсутствуют полностью.
Как отличить вывих от перелома
При вывихе и при переломе пострадавший испытывает нестерпимую боль и не может двигать конечностью. Поэтому следует дифференцировать одно от другого, чтобы понять, какую помощь необходимо оказать, какое лечение вывиха может понадобиться. Существует несколько способов.
- Если произошел перелом, то гематома и отек проявляются именно над местом повреждения и далее перемещаются в обе стороны, постепенно приближаясь к ближайшим суставам. При вывихе боль и отек появляются над поврежденным суставом и также постепенно распространяются в разные стороны.
- Для того чтобы определить, вывих это или перелом, следует помнить, что при переломах со смещением прощупываются обломки кости, которые передвигаться, а при вывихе под кожей чувствуются суставные поверхности, расположенные на некотором расстоянии друг от друга.
- Болевой синдром при переломе ярко выражен именно в месте травмы, а при вывихе пострадавший вскрикивает при пальпации места над суставом.
- Такая травма не приводит к изменению формы поврежденной конечности, но длина ее может измениться. А при переломе конечность меняет не только свою длину, но и форму и появляется способность сгибаться и разгибаться в неанатомическом месте.
- При патологии травмирующая сила имеет направление, составляющее с осью конечности прямой угол, а при переломе данный угол может быть любым.
Диагностика
Лечение вывиха не должно проводиться самостоятельно, так как можно нанести вред поврежденному суставу. Пострадавшего, который получил травму верхних конечностей, следует доставить в медицинское учреждение в сидячем положении, в случае, если у больного повреждение нижних конечностей, то его необходимо доставить в больницу в положении лежа.
Выявить самостоятельно вид вывиха неосведомленному человеку очень сложно. Поэтому желательно при первых неприятных ощущениях в суставе обратиться к травматологу или хирургу. Только они смогут оценить клинические признаки и поставить правильный диагноз. Для этого в современной медицинской практике используются следующие методы обследования:
- Рентгенография позволит выявить степень тяжести повреждений. Точность полученных данных составляет около 90 %.
- Ультразвуковое исследование дает возможность узнать точные размеры кровоподтеков и отеков, которые представляют собой осложнения вывихов. Достоверность исследования — 95 процентов.
- Компьютерная томография — данная методика обычно проводится при сложных вывихах. На снимках КТ просматриваются сосуды, нервы, которые из-за травмы были повреждены. Точность диагноза составляет 97 %.
- Артроскопия сустава назначается при неясной этиологии. Суть исследования заключается в осмотре сустава при помощи специального аппарата, оснащенного видеокамерой. Достоверность полученных данных — 97 – 100 %.
Лечение
Лечение вывихов заключается во вправлении суставов и возвращении их в анатомическое положение. Все методы вправления вывихов должны осуществляться под местной или общей анестезией. Выбор наркоза зависит от места повреждения и его сложности.
К лечебной процедуре по вправлению сустава доктор приступает только после полной иммобилизации поврежденной конечности. Вправлять вывих следует только по той же траектории, по какой он был совершен. Это позволит исключить лишнюю травматизацию мягких тканей, сосудов и нервов. Суставный конец кости проникает через разрыв суставной капсулы и становится на прежнее место.
Вправление проводят медленно, без резких движений и толчков. Признаком правильного вправления является характерный звук при попадании кости в суставную впадину и возвращение физиологичной подвижности в суставе, обретение нормальных контуров.
Лечение травматического вывиха после вправления заключается в физиотерапевтических действах — массаж, лечебная гимнастика, иглоукалывание. Патологические вывихи могут потребовать хирургической операции, необходимой для восстановления функционирования сустава. Также необходимо провести терапию основного заболевания, спровоцировавшего вывих сустава.
Обычно для полного восстановления всех функций пострадавшему требуется один месяц лечения. В этот период специалисты рекомендуют максимально уменьшить нагрузки на сустав. На следующий месяц можно приступить к физическим нагрузкам, постепенно увеличивая их.
Другое лечение требуется для врожденных вывихов. Терапию следует начать как можно раньше – до двух лет. В противном случае может потребоваться наложение специальных шин, ношение ортопедической обуви и даже хирургическая операция.

Последствия вывиха
Если игнорировать полученную травму, то последствия вывиха будут очень серьезные. Травматологи не перестают говорить, что некоторые вывихи намного хуже переломов. Вот что может произойти:
- При любом перечисленном выше повреждении происходит разрыв капсулы сустава, а на то, чтобы срослись связки, необходимо время. Чаще всего, когда не проводится необходимое лечение, капсуле не дают зажить, развивается привычный вывих и пострадавший может стать частым пациентом травматологического отделения.
- Любой вывих обязательно следует вправлять и делать это желательно до того, как будет сформирован рубец, в противном случае придется оперировать.
- Если произошел выверт плеча, то может развиться травматический плексит, при котором происходит онемение кисти, и она теряет подвижность. Если не вправить вывих своевременно, то может развиться гангрена.
- При повреждении предплечья довольно часто повреждаются локтевые и лучевые нервы, а это требует длительной терапии.
- При травме бедра, спровоцировавшей вывих, есть опасность развития некроза тканей.
- Смещение голени опасно тем, что связки коленного сустава могут не срастись.
Важно! Для того, что бы предотвратить данную травму следует соблюдать технику безопасности и быть осторожным при любых действиях. Но если произошло повреждение, то стоит обязательно обратиться за помощью к врачу, даже если кажется, что это просто ушиб.
Не стоит тянуть с диагностикой и лечением заболевания!
Запишитесь на обследование у врача!
potravmam.ru
Травматология, общая- тесты 1000 — Стр 5
+4. вследствие патологического состояния мышц и сухожилий
368. Растяжение мышц обычно сопровождается
+1. кровоизлиянием
2. выраженным отеком
3. лимфаденитом
4. лимфангоитом
5. значительным нарушением функции
369. Дифференцировать полный и частичный разрыв мышцы следует на основании всего перечисленного, кроме
1. степени выраженности болевого симптома
2. снижения функции конечности
3. обширности отека
4. величины гематомы и кровоподтека
+5. повышенного тонуса мышц
370. При неполных разрывах мышц в ходе лечения следует выполнить все перечисленные манипуляции, кроме
1. иммобилизации
2. обезболивания
+3. пункции области повреждения мышцы с удалением гематомы
4. массажа конечности выше разрыва мышц
5. массажа конечности ниже разрыва мышц
371. Для полного разрыва мышцы характерно все перечисленное, кроме
1. отчетливого ощущения момента разрыва
2. резкой боли
3. снижения функции конечности
+4. выраженного гипотонуса конечности
5. западения в области разрыва мышцы
372. Клиническая картина воспаления мышцы складывается из всего перечисленного, кроме
1. снижения функции конечности
2. боли
+3. лимфаденита и лимфангоита
4. отека сегмента конечности
5. защитной контрактуры конечности
373. Чаще всего при травмах происходит разрыв
+1. сухожилий разгибателей пальцев кисти
2. сухожилий разгибателей пальцев стопы
3. сухожилий четырехглавой мыщцы бедра
4. сухожилий длинной головки двуглавой мышцы плеча
5. ахиллова сухожилия
374. При резком и внезапном напряжении мышцы наиболее часто происходит разрыв
+1. у места прикрепления к кости
+2. у места перехода сухожилия в мышцу
3. в средней части мышцы
375. Фиксация оторвавшегося дистального сухожилия двуглавой мышцы плеча наиболее просто и безопасно, и в то же время, осуществляется
1. к бугристости лучевой кости
2. к фасции Пирогова
+3. к сухожилию плечевой мышцы
4. к плечевой мышце
5. к дистальному концу оторвавшегося сухожилия двуглавой мышцы на бугристости лучевой кости
376. Авульсивный (отрывной) перелом таза возникает чаще всего при повреждении одной их перечисленных приводящих мышц бедра
1. длинной приводящей мышцы бедра
+2. большой приводящей мышцы бедра
3. малой приводящей мышцы бедра
4. короткой приводящей мышцы бедра
5. стройной (нежной) приводящей мышцы бедра
377. Воспаление ахиллова сухожилия может быть вследствие любой из перечисленных причин, кроме
1. недооценки воздействия местной инфекции
2. частых микротравм области ахиллова сухожилия
+3. врожденной анатомической предрасположенности в виде варусного положения стопы
4. неподходящей обуви при занятии спортом
5. упражнений, связанных с бегом и прыжками на твердом, мягком и скользком грунте
378. Симптом Томпсона при выявлении разрыва ахиллова сухожилия проявляется
1. западением в области разрыва ахиллова сухожилия
2. невозможностью стоять и ходить на пальцах поврежденной ноги
+3. отсутствием подошвенного сгибания стопы поврежден. конечности при сдавлении трехглавой мышцы голени
4. резком ограничении супинации стопы
5. ощущением щелчка при разрыве ахиллова сухожилия
379. У штангистов и борцов часто происходит повреждение всех следующих мышц, прикрепляющихся к грудной клетке, кроме
1. большой грудной
2. межреберных мышц
3. передней грудной мышцы
4. прямой мышцы живота
+5. поперечной мышцы груди
380. Для повреждения прямой мышцы живота характерно все перечисленное, кроме
1. кровоизлияния передней брюшной стенки
+2. разрыва, происходящего при прямом ударе в момент расслабления брюшного пресса
3. езкой боли в области брюшной стенки
4. симптомов раздражения брюшины
5. напряжения передней брюшной стенки
381. Отрыв прямой мышцы бедра происходит преимущественно в области
1. верхнего полюса надколенника
2. седалищного бугра
+3. передней нижней оси подвздошной кости
4. передней верхней оси подвздошной кости
382. Встречающийся у спортсменов так называемый перелом Segond — это
+1. отрыв подвздошно-берцового тракта от наружного мыщелка большеберцовой кости
2. отрыв двуглавой мышцы бедра от головки малоберцовой кости
3. отрыв четырехглавой мышцы от верхнего полюса надколенника
4. отрыв большого аддуктора бедра от седалищного бугра
383. Для так называемого перелома Segond характерно все перечисленное, кроме
+1. отрыва двуглавой мышцы бедра от головки малоберцовой кости
2. сочетанного повреждения передней крестообразной связки
3. возникновения при насильственной внутренней ротации приведенного и согнутого коленного сустава
4. резкой боли и блокады коленного сустава
384. Наиболее часто ключица ломается при падении
1. на боковую поверхность лица
2. на локоть
3. на вытянутую руку
+4. при любом из перечисленных вариантов
385. Периферический отломок не бывает смещен
+1. назад
2. вперед
3. вниз
4. внутрь
386. Для перелома ключицы характерны все перечисленные признаки, кроме
+1. верхняя конечность приподнята вверх и смещена кзади
2. над ключицей деформация и припухлость
3. надключичная ямка сглажена
4. расстояние от позвоночника до медиального края лопатки увеличено на стороне повреждения
387. При консервативном лечении перелома ключицы применяются для иммобилизации ключицы все перечисленные повязки, кроме
1. шины Кузьминского
2. 8-образной повязки
3. колец Дельбе
+4. гипсовой повязки по Турнеру
388. Восстановление трудоспособности с положительным исходом после перелома ключицы происходит через
1. 2-4 недели
+2. 1.5-2 месяца
3. 2-3 месяца
4. 3-4 месяца
389. Периферический отломок при переломе шейки лопатки смещается
1. кверху и внутри
+2. книзу и кнутри
3. кнаружи и кверху
4. кнаружи и книзу
5. ротационно
390. Повреждение подкрыльцового нерва при переломе шейки лопатки приводит
1. к потере чувствительности
2. к потере движений в пальцах кисти
+3. к парезу дельтовидной мышцы
4. к нарушению кровообращения
391. Характерным симптомом перелома лопатки является
1. признак Маркса
2. симптом Чаклина
+3. симптом Комолли
392. Возникновение «крыловидной» лопатки связано
1. с нарушением кровоснабжения в надплечье
+2. с ушибом или перерастяжением длинного грудного нерва
3. с повреждением плечевого сплетения
4. с повреждением подкрыльцового нерва
393. При внутрисуставном переломе лопатки для иммобилизации применяется
1. гипсовая повязки по Турнеру
2. косыночная повязка
3. мягкая повязка Дезо
4. гипсовая повязка Дезо
+5. отводящая шина
394. Срок иммобилизации при внутрисуставном переломе лопатки составляет
1. 2 недели
+2. 4-5 недель
3. 6-8 недель
4. 10-12 недель
5. 3 месяца
395. Абдукционный перелом хирургической шейки плеча возникает
1. при приведении плеча
+2. при отведении плеча
3. при нейтральном положении
4. при любом из перечисленных положений
396. Аддукционный перелом хирургической шейки плеча возникает
+1. при приведении плеча
2. при отведении плеча
3. при нейтральном положении
4. при сгибании плеча
397. При абдукционном переломе хирургической шейки плеча угол, образованный фрагментами, открыт
1. кнутри и кзади
+2. кнаружи и кзади
3. кнутри и кпереди
4. углового смещения нет
398. При аддукционном переломе хирургической шейки плеча отломки смещены так, что образуют угол, открытый
+1. кнутри и кзади
2. кнаружи и кзади
3. кнаружи и кпереди
4. кнутри и кпереди
5. углового смещения нет
399. Переломы головки плеча с полным разобщением и поворотом у молодых людей следует лечить
+1. оперативно вправляя и фиксируя наружным остеосинтезом в ранние сроки
2. удаляя головку в ранние сроки
3. удаляя головку, производя артродез в ранние сроки
4. оперируя в поздние сроки, делая остеосинтез
5. оперируя в поздние сроки, удаляя головку
400. Для скелетного вытяжения при лечении аддукционного перелома хирургической шейки плеча со смещением требуется
1. 1-2 недели
+2. 3-4 недели
3. 5-6 недель
4. 8-10 недель
401. Характер смещения диафизных переломов плеча всех 3 уровней (проксимального, среднего и дистального отделов)
+1. только от действующей внешней силы, нарушившей целостность кости
+2. от сокращения и тяги определенной группы мышц, по-новому влияющих на кость в условиях ее перелома
+3. от особенностей иннервации
402. Признаками мышечной интерпозиции при диафизарных переломах плеча являются
+1. смещение фрагментов
+2. отсутствие «костного хруста»
+3. неудача при попытке репозиции
403. При консервативном лечении диафизарного перелома плеча и клинических признаках замедленной консолидации для иммобилизации может потребоваться
1. 3-4 месяца
+2. 5-6 месяцев
3. 10-12 месяцев
4. 1-1.5 года
404. При оперативном лечении переломов диафиза плеча для остеосинтеза предпочтительны
+1. деротационные накостные пластинки
2. различные внутрикостные штифты
3. винты
4. проволока
405. Среди внутрисуставных переломов дистального метаэпифиза плеча следует выделять
+1. надмыщелковые переломы плеча (разгибательные и сгибательные)
+2. чрезмыщелковые переломы плеча и переломы мыщелков
+3. мыщелковые переломы плеча
+4. переломы головчатого возвышения
406. При разгибательном переломе плеча угол между фрагментами открыт
1. кпереди и кнаружи
+2. кзади и кнутри
3. кпереди и кнутри
4. углового смещения нет
407. При сгибательном типе перелома дистального отдела плеча угол между фрагментами открыт
1. кпереди и кнаружи
2. кзади и кнутри
+3. кпереди и кнутри
4. углового смещения нет
408. Повреждение лучевого нерва при переломе в нижней трети плеча вызывает все перечисленное, кроме
+1. расстройства чувствительности в 4 и 5 пальцах
2. свисания кисти и невозможности активного разгибания ее и основной фаланги пальцев
3. понижения чувствительности на лучевой стороне кисти
4. понижения чувствительности на разгибательной части предплечья
409. При переломе плеча в нижней трети, осложненным повреждением срединного нерва, возникает расстройство чувствительности
1. 4 и 5 пальцев
2. во 2-м пальце
3. только в 1-м пальце
4. только в 3-м пальце
+5. в 1, 2, 3 пальцах кисти и внутренней поверхности 4 пальца
410. Треугольник Гютера определяется в положении
1. полного разгибания предплечья
2. частичного разгибания в локтевом суставе
+3. при согнутом предплечье под углом 40 градусов
4. при пронированном предплечии
411. Линия Гютера — это
1. линия оси плеча
2. линия оси предплечья
+3. линия, соединяющая надмыщелки плеча в положении разгибания предплечья
4. линия, соединяющая большой и малый бугорки плеча
412. Предплечье при переломе наружного мыщелка
1. приведено
+2. отведено
3. кнутри
4. ротировано внутрь
5. ротировано внутрь и приведено
413. Контрактура Фолькмана возникает вследствие
1. повреждения плечевого сплетения
+2. продолжительного значительного, но не полного нарушения артериального кровотока
3. короткого, измеряемого минутами, полного прекращения кровотока
4. двойного перелома плечевой кости
414. Наиболее опасной локализацией для развития контрактуры Фолькмана при переломе плеча является
1. внутрисуставной перелом проксимального отдела плеча
2. перелом плеча в верхней трети
3. перелом плеча в средней трети
+4. перелом плеча в нижней трети
415. Контрактура Фолькмана может возникнуть
+1. при ушибе конечности
+2. при сдавлении конечности
+3. при тромбозе, эмболии магистральных сосудов
+4. при частичном или полном повреждении плечевой артерии
416. При переломе головки лучевой кости резко ограничены
1. сгибание предплечья
2. разгибание предплечья
+3. вращение предплечья
417. Для изолированного перелома лучевой или локтевой кости более характерна
1. косая линия излома
+2. поперечная линия излома
3. винтообразная линия излома
4. продольная линия излома
418. Ротационные смещения при переломе костей предплечья зависят
1. от действия той или иной степени силы
2. от положения сгибания или разгибания предплечья в момент травмы
+3. от соотношения локализации линий излома (верхней, средней и нижней трети)
419. При сгибательном типе повреждения Монтеджа головка луча вывихивается
+1. кпереди
2. кзади
3. кнутри
4. кнаружи
420. При разгибательном типе перелома Монтеджа угол между отломками локтевой кости открыт
1. кпереди
+2. кзади
3. кнутри
4. кнаружи
421. Повреждение Галиацци — это
1. изолированный перелом локтевой кости
2. изолированный перелом лучевой кости
3. перелом локтевой кости и вывих головки лучевой
+4. перелом лучевой кости и вывих головки локтевой
422. Различают следующие виды вывихов
+1. свежий
+2. несвежий
+3. застарелый
+4. привычный
423. Вывих акромиального конца ключицы характеризуется
1. признаком Маркса
2. симптомом «треугольной подушки»
+3. симптомом «клавиши»
4. пружинящим движением в плечевом поясе
424. Неполный вывих акромиального конца ключицы происходит
1. при полном разрыве акромиально-ключичной и ключично-клювовидной связок
+2. при разрыве только акромиально-ключичной связки
3. при разрыве только клювовидно-ключичной связки
4. при растяжении ключично-акромиальной связки
425. Для уточнения диагноза «полный» или «неполный» вывих акромиального конца ключицы необходима рентгенограмма
1. надплечья, в положении больного лежа
2. надплечья, в положении больного стоя
+3. обоих надплечий, стоя, с грузом в руке с поврежденной стороны
4. обоих надплечий в положении больного «лежа»
426. Для застарелого полного вывиха ключицы в акромиально-ключичном сочленении характерно все перечисленное, кроме
1. выступания акромиального конца ключицы вверх
2. ограничения отведения руки
3. боли в надплечье при движении с нагрузкой
+4. быстрой утомляемости верхней конечности на стороне повреждения
5. ослабления силы в руке
427. Срок иммобилизации верхней конечности после оперативного вправления и восстановления связок по поводу полного вывиха ключицы составляет
1. 2 недели
+2. 4-5 недель
3. 8 недель
4. 12 недель
428. Из стернальных вывихов ключицы наиболее часто встречается
1. надгрудинный
+2. предгрудинный
3. загрудинный
4. двусторонний
429. Срочно оперировать следует
1. надгрудинный вывих ключицы
2. предгрудинный вывих ключицы
3. загрудинный вывих ключицы
+4. загрудинный вывих ключицы с нарушением дыхания
430. В зависимости от положения головки различают все перечисленные вывихи плеча, за исключением
+1. верхнего
2. нижнего
3. переднего
4. заднего
431. Наиболее часто вывихи возникают
1. в тазобедренном суставе
2. в коленном суставе
+3. в плечевом суставе
4. в локтевом суставе
5. в лучезапястном суставе
432. К типу «передних» относятся вывихи плеча
+1. подклювовидный
2. подлопаточный
+3. внутриклювовидный
433. Вывих плеча часто сопровождается переломом
1. малого бугорка
+2. большого бугорка
3. шиловидного отростка лопатки
4. клювовидного отростка лопатки
5. ключицы
434. Плечо при вывихе, как правило
1. приведено
+2. отведено
3. согнуто
4. разогнуто
435. Плечо при внутриклювовидном вывихе кажется
1. удлиненным
+2. укороченным
3. длина не изменена
4. деформированным
436. Для переломо-вывиха головки плеча характерно
+1. укорочение плеча
+2. плечо не отведено
+3. «пружинящие» движения отсутствуют
+4. при пассивных движениях ощущается «костный хруст»
437. После вправления вывиха плечо следует фиксировать с помощью
1. косыночной повязки
2. мягкой повязки
+3. гипсовой повязки
4. торако-бронхиальной повязки
438. Ограничение нагрузки на плечо после вправления вывиха составляет
1. 1.5 месяца
2. 2 месяца
+3. 3 месяца
4. 6 месяцев
5. 10 месяцев
439. Причиной возникновения привычного вывиха является
1. родовая травма
2. инфекционный артрит
3. вывих плеча, сопровождающийся переломом ключицы
+4. повреждения в момент травматического вывиха в сочетании с неправильной тактикой ведения после вывиха
440. При консервативном лечении привычных вывихов к эффективным приемам относятся
1. физиотерапевтическое лечение
2. противовоспалительное лечение
3. длительное скелетное вытяжение
+4. массаж и укрепление мышц живота
441. Предплечье выглядит удлиненным при вывихе
+1. кпереди
2. кзади
3. с расхождением костей
4. кнутри
442. После установления диагноза «вывих предплечья» к вправлению следует прибегать
1. немедленно
2. через 1-2 часа
3. через 1-2 дня
+4. через 3-4 суток
443. Наиболее характерным симптомом для вывиха является
1. сильная боль
2. «костный» хруст
3. возможность производить пассивные движения
+4. «пружинящие» движения
444. Для переломо-вывиха из типичных симптомов характерно
1. сильная боль
2. деформация
3. изменение оси конечности
+4. «укорочение» конечности
5. отсутствие «пружинящей» фиксации и «костный» хруст
445. После вправления вывиха плеча необходима иммобилизация
1. на косынке
2. мягкой повязкой Дезо
3. на отводящей шине
+4. с помощью гипсовой повязки Дезо
446. Привычный вывих возникает в связи
1. с повреждением плечевого сплетения
2. с повреждением сухожилия длинной головки бицепса
+3. с разрывом и слабости капсулы плечевого сустава
4. с неправленным травматическим вывихом
447. Методом выбора при лечении огнестрельных переломов верхней конечности будет
1. интрамедуллярный остеосинтез
2. скелетное вытяжение
3. накостный остеосинтез
+4. внеочаговый остеосинтез с помощью аппарата
448. При перилунарном вывихе вывихиваются следующие кости запястья
1. полулунная кость по отношению к лучезапястному суставу
+2. головчатая кость по отношению к полулунной
3. полулунная и головчатая кости по отношению к лучезапястному суставу
4. ладьевая и головчатая кости по отношению к многогранной
5. гороховидная по отношению к ладьевидной и головчатой
449. При вывихе полулунной кости вывихиваются следующие кости запястья
+1. полулунная кость по отношению к лучезапястному суставу
2. головчатая кость по отношению к полулунной
3. полулунная и головчатая кости по отношению к лучезапястному суставу
4. головчатая и крючковидная кости по отношению к полулунной
5. ладьевидная, головчатая и гороховидная по отношению к полулунной
450. При полном изолированном вывихе 1-го пальца наблюдается все перечисленное, кроме
1. основная фаланга 1-го пальца находится под прямым углом, открытым к тылу по отношен. к пястной кости
+2. ногтевая фаланга находится под прямым углом по отношению к основной под углом, открытым к тылу
3. происходит укорочение 1-го пальца
4. на ладонной поверхности пальпируется выступ, соответствующий головке 1-й пястной кости
5. на тыльной поверхности пальпируется выступ, соответствующий головке 2-й фаланги пальца
451. Для повреждения сухожилия глубокого сгибателя пальца не характерны
1. локализация и вид раны
+2. активное сгибание пальца в пястно-фаланговом суставе
3. отсутствие активного сгибания ногтевой фаланги пальца
4. отсутствие мышечного тонуса при пассивном разгибании пальца
5. полное активное разгибание пальца
452. Первичным сухожильным швом называется шов, наложенный
1. на сухожилие в течение первого часа после травмы
2. в течение первых 24 часов после повреждения
+3. в течение первых 7 дней после травмы
4. в течение первых 3 дней после травмы
453. При пластическом восстановлении сухожилия глубокого сгибателя пальца кисти не употребляется
1. сухожилие поверхностного сгибателя этого же пальца
2. сухожилие длинной мышцы, натягивающей апоневроз кисти
+3. сухожилие разгибателя этого же пальца
4. аллосухожилие
5. сухожилия разгибателя пальцев стопы
454. Чаще всего из костей запястья ломается
+1. ладьевидная кость
2. трехгранная кость
3. полулунная кость
4. крючковидная кость
5. большая многоугольная кость
455. Вывихом чаще всего сопровождается
1. внутрисуставной перелом дистальной головки пястной кости
+2. перелом типа Беннета — основание 1-й пястной кости
3. околосуставной перелом дистального отдела 5-й пястной кости
4. околосуставной перелом проксимального отдела 5-й пястной кости
5. перелом диафиза 5-й пястной кости
456. В профилактике гнойных осложнений огнестрельных ранений имеет значение все перечисленное, кроме
+1. промывания раны по Сызганову-Ткаченко
2. озвучивания, вакуумирования раны, магнитотерапии
3. полноценной хирургической обработки раны с последующим остеосинтезом сломанных фрагментов
4. направленной антибиотикотерапии
5. воздействия теплом
457. Основными признаками перелома шейки бедра являются все перечисленные, кроме
1. болей в тазобедренном суставе
2. укорочения конечности
3. симптома Гирголова
4. симптома «прилипшей пятки»
+5. ротации конечности внутрь
458. Консервативное лечение переломов шейки бедра включает все перечисленные методы, кроме
1. скелетного вытяжения
2. наложения кокситной гипсовой повязки
3. репозиции отломков и фиксации аппаратом Илизарова
4. функционального лечения
+5. иммобилизации репонированных отломков гипсовой повязки, наложенной на конечность до в/3 бедра
459. Оперативное лечение переломов шейки бедра осуществляется всеми перечисленными методами, кроме
1. закрытого остеосинтеза различными металлоконструкциями
2. открытого остеосинтеза металлоконструкциями
3. остеосинтеза ауто- и аллотрансплантатами
+4. открытой репозиции отломков и фиксации гипсовой повязкой
5. эндопротезирования тазобедренного сустава
460. Переломы большого и малого вертелов возможны в случае
1. падения на ноги
2. падения на область ягодиц
3. сдавления таза в передне-заднем направлении
4. сдавления таза с боков
+5. падения на область тазобедренного сустава
461. Характерными признаками перелома большого и малого вертелов являются все перечисленные, кроме
1. боли в области тазобедренного сустава, усиливающейся при пальпации
2. боли в области паховой складки и внутренней поверхности бедра
+3. боли в крестцово-подвздошном сочленении
4. гематомы в области тазобедренного сустава
5. крепитации отломков при пальпации
462. Консервативное лечение переломов большого и малого вертелов осуществляется всеми перечисленными способами, кроме
1. введения 2% раствора новокаина в область перелома
и отведения ноги на плоскости на 10°
2. укладки ноги на шину на 20-25 дней в положении сгибания до 90° в тазобедренном и коленном суставе
+3. отведения ноги на 10-15° от средней линии с валиком под коленным уставом
4. наложения гипсовой повязки
5. наложения деротационного сапожка
463. Фиксация отломков при оперативном лечении переломов большого и малого вертелов может быть осуществлена всеми перечисленными способами, исключая
+1. компрессионно-дестракционные и стержневые аппараты
2. спицы и упорные площадки
3. металлические штифты и шурупы
4. костные штифты
5. шовный материал
464. Возникновению гнойных осложнений при огнестрельных ранениях тазобедренного сустава способствуют все перечисленные причины, кроме
1. первичного микробного загрязнения раны
2. вторичного загрязнения раны
3. наличия обширной зоны первичного некроза тканей вокруг раневого канала
4. поздней нерадикальной хирургической обработки раны
+5. поздней иммобилизации
465. Благоприятному исходу огнестрельного ранения тазобедренного сустава способствует первичная хирургическая обработка раны, произведенная в первые 6 часов после ранения
+1. с наложением первичных швов и дренированием раны
2. с наложением вторичных швов и дренирования раны
3. первичная хирургическая обработка в первые 6-12 ч
4. первичная хирургическая обработка в первые 12-24 ч
466. Первая медицинская помощь при огнестрельном ранении тазобедренного сустава в военно-полевых условиях состоит из всех перечисленных мероприятий, кроме
1. введения противостолбнячной сыворотки, анатоксина и антибиотиков
2. остановки наружного кровотечения
3. наложения иммобилизации шины
+4. наложения аппарата Илизарова
5. эвакуации в специализированное отделение
467. Повреждение бедра под действием травмирующей силы возможно при падении
1. на спину
2. на область крестца и ягодиц
3. на область крыла подвздошной кости
+4. на область бедра
5. на вытянутые ноги
468. При переломе верхней трети диафиза бедра типичным смещением отломков следует считать
1. смещение отломков по ширине, длине и под углом
2. смещение вокруг оси
+3. установка центр. отломка в положении отведения, сгибания и наруж. ротации, периферич. кверху и кзади
4. установка центр. отломка в положении приведения кнутри и кпереди, периферич. кзади вверх и под углом
5. смещение центрального отломка кзади, периферического кпереди и кзади
469. Максимальное отведение и сгибание проксимального фрагмента наблюдается при переломах бедра в области
+1. верхней трети диафиза
2. средней трети диафиза
3. нижней трети диафиза
4. надмыщелков
5. средней и нижней трети диафиза
470. Проксимальный фрагмент при переломах в верхней и средней трети бедра устанавливается в положении
1. приведения, сгибания и внутренней ротации
+2. отведения, сгибания и наружной ротации
studfiles.net
причины, симптомы, диагностика и лечение
Вывих – патологическое состояние, при котором суставные поверхности смещаются относительно друг друга. Вывихнутой считается дистальная (удаленная от туловища) часть конечности. Исключение – вывих ключицы (в названии указывается вывихнутый конец кости) и вывих позвонка (указывается вышележащий позвонок). Вывих является достаточно распространенной в травматологии патологией. Травматические вывихи составляют 1,5-3% от общего числа повреждений опорно-двигательного аппарата. Лечением вывихов занимаются травматологи, реже – ортопеды.
Анатомия
Сустав – это подвижное соединение двух или более костей, покрытых синовиальной оболочкой, разделенных суставной щелью и соединенных между собой капсулой и связками. Существует несколько видов суставов (эллипсоидные, блоковидные, шаровидные, седловидные), но, вне зависимости от формы, все они образуются конгруэнтными (совпадающими по форме, дополняющими друг друга) поверхностями. Благодаря такому строению, при движениях суставные поверхности скользят друг относительно друга, и сустав работает, как шарнир. Движение происходит за счет мышц, прикрепляющихся к костям выше и ниже сустава. Напряженная мышца тянет кость в определенном направлении, а капсула и связки удерживают суставные концы от чрезмерного смещения. При вывихе происходит взаимное смещение концов костей, образующих сустав. Поверхности перестают «совпадать», движения становятся невозможными.
Упрощенно можно выделить три основных механизма формирования вывиха. Травматический – в результате усиленной тяги мышц, прямого удара или насильственного воздействия при непрямой травме суставные концы костей чрезмерно смещаются. Воздействие оказывается слишком сильным, капсула не выдерживает и рвется, возможен также разрыв связок. Патологический – из-за различных патологических процессов прочность капсулы и связок снижается, они теряют способность удерживать суставные концы костей в правильном положении даже при незначительных воздействиях, поэтому вывих может произойти при обычных нефорсированных движениях. Врожденный – из-за аномалий развития структур сустава (костей, связок, капсулы) суставные поверхности изначально не совпадают или не удерживаются в правильном положении.
Классификация
С учетом степени смещения выделяют полные вывихи, при которых суставные концы полностью расходятся, и подвывихи, при которых сохраняется частичное соприкосновение суставных поверхностей.
С учетом происхождения различают:
- Врожденные вывихи – возникшие вследствие пороков развития элементов сустава. Чаще всего встречается врожденный вывих тазобедренного сустава, реже наблюдаются врожденные вывихи коленного сустава и надколенника.
- Приобретенные вывихи – возникшие вследствие травмы или заболевания. Наиболее распространенными являются травматические вывихи. Верхние конечности страдают в 7-8 раз чаще нижних.
Травматические вывихи в свою очередь подразделяются:
- С учетом давности повреждения: свежие (до 3 суток с момента травмы), несвежие (до 2 недель с момента травмы), застарелые (более 2-3 недель с момента травмы).
- С нарушением или без нарушения целостности кожных покровов и подлежащих мягких тканей: открытые и закрытые.
- С учетом наличия или отсутствия осложнений: неосложненный и осложненный – сопровождающийся повреждением нервов или сосудов, а также около- и внутрисуставными переломами.
Также выделяют невправимые вывихи – в эту группу относятся вывихи с интерпозицией мягких тканей, препятствующей закрытому вправлению, и все застарелые вывихи.
Кроме того, различают две отдельные группы патологических вывихов:
- Паралитический вывих – причиной развития становится паралич одной группы мышц, из-за которого преобладает тяга мышц-антагонистов.
- Привычный вывих – повторяющийся вывих, который возникает вследствие слабости капсулы, мышц и связок и/или изменения конфигурации суставных поверхностей. Причиной развития чаще всего становится преждевременное начало движений в суставе после вправления острого травматического вывиха. Реже привычный вывих возникает при заболеваниях, поражающих кости и связки (артрозах, остеомиелите, полиомиелите и некоторых системных болезнях, в том числе наследственного характера).
Причины
Причиной травматического вывиха обычно становится непрямое воздействие: удар или падение на соседний сустав либо дистальную часть конечности (так, вывих плечевого сустава может возникать при падении на локоть или предплечье), форсированное сокращение мышц, насильственное сгибание и разгибание сустава, выкручивание, тяга за конечность. Реже повреждения возникают вследствие прямой травмы (удара по суставу или падения на него). При ударах и обычных падениях, как правило, развивается изолированный вывих (реже – переломовывих). При автодорожных происшествиях, падениях с высоты и производственных травмах может наблюдаться сочетание вывиха с другими повреждениями костно-мышечной системы (переломами таза, переломами позвоночника и конечностей), черепно-мозговой травмой, тупой травмой живота, повреждением грудной клетки и травмами мочеполовой системы.
Симптомы
Острые травматические вывихи сопровождаются интенсивной болью. В момент травмы обычно слышен характерный щелчок или хлопок. Сустав деформируется, отекает, на коже в пораженной области могут появляться кровоподтеки. Активные и пассивные движения отсутствуют, при попытке пассивных движений выявляется пружинящее сопротивление. Возможно побледнение и похолодание кожных покровов ниже уровня повреждения. При повреждении или сдавлении нервных стволов пациент жалуется на онемение, покалывание и снижение чувствительности.
Диагностика
Диагноз вывиха выставляется на основании клинической картины и данных рентгенологического исследования. В некоторых случаях (обычно при осложненных вывихах) назначают МРТ или КТ сустава. При подозрении на сдавление или повреждение сосудов и нервов больного направляют на консультацию к сосудистому хирургу и нейрохирургу. Лечение проводят в условиях травмпункта или травматологического отделения. Необходимость в госпитализации определяется локализацией вывиха, отсутствием или наличием осложнений.
Лечение
Пациента с подозрением на травматический вывих необходимо как можно быстрее доставить в специализированное мед. учреждение (оптимальный вариант – в течение первых 2-3 часов), поскольку в последующем нарастающий отек и рефлекторное напряжение мышц могут затруднить вправление. Следует зафиксировать конечность, используя шину или косыночную повязку, дать больному обезболивающее и приложить холод к области повреждения. Пациентов с вывихами нижних конечностей перевозят в положении лежа, больных с вывихами верхних конечностей – в положении сидя.
Неосложненные вывихи подлежат закрытому вправлению. Свежие неосложненные вывихи мелких и средних суставов обычно вправляют под местной анестезией, вывихи крупных суставов и несвежие вывихи – под наркозом. У детей младшего возраста вправление во всех случаях осуществляется под общей анестезией. При открытых, осложненных и застарелых вывихах проводится открытое вправление. В последующем назначается покой и накладывается иммобилизационная повязка. Срок иммобилизации определяется особенностями и локализацией вывиха. Преждевременное снятие повязки и раннее начало движений в суставе ни в коем случае не допускаются, поскольку это может привести к развитию привычного вывиха. В реабилитационном периоде назначается ЛФК, физиотерапия и массаж. Прогноз благоприятный.
Первое место по распространенности занимает травматический вывих плеча, затем следуют вывихи пальцев и локтевого сустава. Несколько реже встречаются вывихи надколенника и тазобедренного сустава.
Травматический вывих плеча
Высокая частота патологии обусловлена особенностями строения сустава (головка плечевой кости соприкасается с суставной впадиной на небольшом протяжении и, в основном, удерживается за счет мышц, связок и особого мягкотканого образования – суставной губы), значительными нагрузками и большим объемом движений в суставе. При повреждении возникает острая боль, появляется чувство, что плечо находится не на своем месте. Плечевой сустав выглядит неестественно: головка плечевой кости не просматривается, на ее месте видна сглаженная поверхность с заостренным верхним краем. Плечо выглядит опущенным. Рука пациента обычно прижата к телу.
В зависимости от направления смещения головки выделяют три вида вывихов плечевого сустава: передний, задний и нижний. Передний вывих – самый распространенный (по различным данным возникает в 80-95% случаев). Головка смещается вперед и оказывается либо под клювовидным отростком лопатки (в этом случае возникает подклювовидный вывих), либо под ключицей (подключичный вывих). Обычно передние вывихи сопровождаются незначительным повреждением суставной губы (хрящевого валика, который является продолжением суставной впадины лопатки и помогает головке плеча удерживаться в суставе). Задний вывих развивается нечасто (менее 20-5% случаев) и сопровождается значительным повреждением суставной губы. Нижний вывих возникает очень редко. При таком повреждении головка плеча «уходит» вниз, и рука вплоть до момента вправления находится в поднятом положении.
Для подтверждения диагноза выполняют рентгенографию плечевого сустава. КТ плечевого сустава и МРТ плечевого сустава обычно не требуются, исключением являются подозрения на тяжелые повреждения мягкотканных структур и переломовывихи. Незначительное нарушение кровоснабжения и небольшое онемение конечности обычно обусловлены сдавлением сосудисто-нервных пучков и самопроизвольно исчезают после вправления вывиха. Грубые нарушения чувствительности могут свидетельствовать о повреждении нервов и являются показанием для консультации нейрохирурга.
Вправление свежих вывихов обычно проводится в травмпункте под местной анестезией. Несвежий вывих и неудачная первая попытка вправления являются показанием вправления под общим наркозом. Обычно используется способ Джанелидзе, реже – способ Кохера. После вправления руку фиксируют на три недели. В этот период назначается УВЧ для уменьшения воспалительных явлений и ЛФК (движения кисти и лучезапястного сустава). Затем иммобилизацию прекращают, в комплекс ЛФК постепенно добавляют упражнения для разработки локтевого и плечевого сустава. Следует помнить, что для заживления капсулы сустава нужно время. Слишком раннее самовольное снятие повязки (даже при отсутствии болей) может привести к формированию привычного вывиха.
Привычный вывих плеча
Обычно возникает после недолеченного острого травматического вывиха. Предрасполагающими факторами являются слабость мышц, повышенная растяжимость капсулы, слабовогнутая суставная впадина лопатки и большая шарообразная головка плеча. Привычный вывих плеча сопровождается менее интенсивным болевым синдромом и может возникать даже при незначительных воздействиях. Частота повторных вывихов сильно колеблется – от 1-2 раз в год до нескольких раз в месяц. Причиной развития является несостоятельность капсулы сустава. Требуется хирургическое лечение. Показанием к операции является 2-3 и более вывихов в течение года.
Травматические вывихи фаланг пальцев
Чаще всего развиваются при ударе по кончику пальца с приложением силы в проксимальном направлении. Возникает резкая боль и заметная видимая деформация пальца в области сустава. Движения невозможны. Отмечается нарастающий отек. Для подтверждения диагноза выполняют рентгенографию кисти. Вправление осуществляют амбулаторно, под местной анестезией. Затем накладывают гипсовую повязку и назначают УВЧ.
Травматический вывих локтевого сустава
Причиной травмы становится падение на вытянутую руку или удар по согнутой руке. В первом случае возникает задний вывих, во втором – передний. Повреждение сопровождается сильной болью и значительным отеком мягких тканей. В области локтя выявляется выраженная деформация, движения невозможны. Пульс на лучевой артерии ослаблен, часто наблюдается онемение. При задних вывихах головка лучевой кости прощупывается спереди, при передних – сзади. Отличительной особенностью вывихов локтевого сустава является сочетание с переломами локтевой и лучевой кости, а также повреждением нервов и сосудов. Для подтверждения диагноза выполняется рентгенография локтевого сустава. По показаниям назначаются консультации нейрохирурга и сосудистого хирурга. Лечение осуществляется в условиях стационара. Тактика лечения зависит от особенностей повреждения. В большинстве случаев производится закрытая репозиция. При невозможности вправить вывих, сопоставить или удержать костные отломки (при переломовывихах) выполняется хирургическая операция.
Травматический вывих надколенника
Травма возникает вследствие падения или удара по колену в момент сокращения четырехглавой мышцы. Чаще развиваются боковые вывихи надколенника (надколенник смещается кнутри или кнаружи). Реже наблюдаются торсионные (надколенник разворачивается вокруг вертикальной оси) и горизонтальные (надколенник разворачивается вокруг горизонтальной оси и внедряется между суставными поверхностями костей, образующих коленный сустав) вывихи. Повреждение сопровождается резкой болью. Возникает деформация, появляется нарастающий отек. Колено слегка согнуто, движения невозможны. При пальпации определяется смещенный надколенник. Нередко наблюдается гемартроз.
Диагноз выставляется на основании характерной симптоматики и данных рентгенографии коленного сустава. Вправление обычно не представляет трудностей и производится под местной анестезией. Возможно также самопроизвольное вправление. При гемартрозе выполняется пункция сустава. После восстановления естественного анатомического положения надколенника на ногу накладывают лонгету на 4-6 недель. Назначают УВЧ, массаж и ЛФК.
Травматический вывих бедра
Возникает в результате непрямой травмы, обычно – при автодорожных происшествиях и падениях с высоты. В зависимости от расположения головки бедра может быть передним и задним. Вывих бедра проявляется резкой болью, отеком, деформацией пораженной области, вынужденным положением конечности и укорочением бедра. Движения невозможны. Для уточнения диагноза выполняется рентгенография тазобедренного сустава. Вправление производится под общим наркозом в условиях стационара. Затем накладывается скелетное вытяжение на 3-4 недели, назначается физиотерапия и ЛФК.
Врожденные вывихи
Самый распространенный – врожденный вывих бедра. Возникает в результате недоразвития головки бедра и суставной впадины. Чаще наблюдается у девочек. Выявляется сразу после рождения. У грудных детей проявляется ограничением отведения конечности, укорочением конечности и асимметрией кожных складок. В последующем возникает хромота, при двухстороннем вывихе – утиная походка. Диагноз подтверждается рентгенографией, КТ тазобедренного сустава и МРТ тазобедренного сустава. Лечение начинается с первых месяцев жизни. Используются специальные гипсовые повязки и шины. При неэффективности консервативного лечения рекомендуется хирургическая операция до достижения 5-летнего возраста.
Второе место по распространенности занимает врожденный вывих надколенника. По сравнению с вывихом бедра является достаточно редкой аномалией. Может быть изолированным или сочетаться с другими пороками развития нижних конечностей. Чаще наблюдается у мальчиков. Проявляется неустойчивостью при ходьбе, быстрой утомляемостью и ограничением движений в суставе. Рентгенография коленного сустава свидетельствует о недоразвитии и смещении надколенника. Вывих устраняют хирургическим путем, перемещая собственную связку надколенника.
Если лечение не проводится, в суставе, находящемся в состоянии врожденного вывиха, развиваются прогрессирующие патологические изменения, возникает тяжелый артроз, сопровождающийся усилением деформации конечности, нарушением опоры, снижением или потерей трудоспособности. Поэтому все дети с подозрением на такую патологию должны находиться под наблюдением детских ортопедов и получать своевременное адекватное лечение.
«>www.krasotaimedicina.ru