Гниение ноги при сахарном диабете
ВАЖНО! Для того, что бы сохранить статью в закладки, нажмите: CTRL + D
Задать вопрос ВРАЧУ, и получить БЕСПЛАТНЫЙ ОТВЕТ, Вы можете заполнив на НАШЕМ САЙТЕ специальную форму, по этой ссылке >>>
Гангрена нижних конечностей при сахарном диабете: симптомы и лечение
Самой легкой и благоприятной формой считается сухая гангрена. Второй тип диабетической гангрены — влажная гангрена.
Пораженные ею участки очень быстро прогрессируют и не заживляются из-за постоянно повышенного уровня влаги вокруг раны и внутри нее. Газовая гангрена не предполагает никакого самолечения, ее наличие требует срочного оперативного вмешательства со стороны медиков и профессиональных врачей.
Так как сухая форма некроза не склонна к быстрому прогрессированию, ее развитие происходит постепенно. Болезненные ощущения больного и дискомфорт являются более щадящими, чем при двух других типах такого опасного заболевания, как гангрена.
У людей, чье тело поразила гангрена последних двух форм и шансов выжить или избежать ампутации намного меньше, чем при сухом некрозе.
Самым грозным, злокачественным и смертельным осложнением сахарного диабета является гнойно-гнилостный некроз внутренних органов. Чаще всего страдают легкие и кишечник.
Причины возникновения проблем с ногами при диабете
Причины могут быть самыми разными. Одной из основных является сам диабет. Ведь наибольший вред организму больного причиняет дисбаланс сахара в крови. Все остальные симптомы лишь его следствие.
Вторым фактором, который провоцирует осложнения в области нижних конечностей – нарушение обычной циркуляции крови. Так как приток крови к ногам замедляется, ткани, клетки и сосуды получают намного меньшее количество необходимых им для нормального функционирования полезных веществ.
Микроэлементы в нужном количестве тоже уже не поступают. Сокращается количество поступаемого с кровью воздуха и углекислого газа. Из-за чего образовавшиеся раны не просто увеличиваются в масштабе, но и не заживают вовсе.
Регенеративные способности организма стремительно снижаются, так как ноги не расположены рядом с сердцем, следовательно, циркуляция крови в них еще более нарушена.
Обратите внимание, что на стопы приходится больше нагрузки, чем на другие участки тела больного сахарным диабетом. Поэтому пациент может ощущать не просто слабость в ногах, но и мышечную усталость, потерю чувствительности к восприятию боли.
Наблюдается отечность, покраснения или потемнения участков кожи, образование мелкой сыпи, трещинок, ран и язв. Одним из самых острых осложнений является синдром диабетической стопы.
Начальные стадии и признаки диабетической гангрены
Как распознать гангрену? Какими могут быть ее признаки?
На самом деле, распознать обострение, которое является тяжелым последствием сахарного диабета можно даже невооруженным глазом. Так как внешние симптомы проявляются очень отчетливо и выразительно:
- сильная отечность пораженных участков
- снижение температуры больного;
- бледность кожного покрова, его мраморный оттенок;
- наличие темно-красных пигментных пятен;
- образование большого количества пузырей на пораженных участках кожи;
- вскрытые пузыри могут выделять своеобразную жидкую массу с кровавой примесью;
- в местах, пораженных гангреной хорошо заметна венозная сетка;
- становится сложно прощупать пульс у больного какой-либо формой диабетического некроза, не удается также прощупать и периферические артериальные сосуды.
Влажный тип некроза сопровождается такими симптомами:
- почернение пораженных участков, сопровождающееся распадом тканей, гниением и выделением зловонных запахов;
- кожный покров, который поражен влажной гангреной, может выделять серо-зеленную зловонную жижу;
- происходит формирование гнилостных очагов, которые ответственны за выделение большого количества вредных для человеческого организма токсинов;
- наличие тяжелой формы интоксикации. Так как токсины очень быстро всасываются в кровь, организм ими сильно отравлен, что заметно ухудшает самочувствие больного и его общее состояние;
- возникают предпосылки для образования некротических очагов с активным размножением патогенной и условно-патогенной флоры;
- происходит очень быстрое прогрессирование и распространение гниющих язв на новые участки доселе здоровой кожи. Граница между здоровой и больной кожей уже незаметна.
Сухая гангрена у диабетиков
Сухой тип некроза может образоваться на участке ткани больного сахарным диабетом, в тех местах, где наиболее концентрировано скопление белковых образований и самого белка.
Такие участки ткани содержат в себе мало жидкости. В отличие от влажной гангрены, сухая чаще всего поражает диабетиков, которые имеют худое строение тела или уже истощены болезнью.
Сухая гангрена поражает зачастую участки нижних конечностей, так как ее основная причина появления – нарушение процессов кровообращения. Развитие заболевания не продвигается быстро, набирая темп постепенно.
Ярким примером сухого некроза является диабетическая стопа, ее симптомы и признаки. Если болезнь игнорировать и не начать лечить вовремя, сухой тип гангрены может постепенно преобразоваться в более запущенный и быстро прогрессирующий – влажный некроз.
Влажная гангрена
Влажная гангрена представляет собой сложный тип заболевания, язвенные раны при котором быстро прогрессируют, оставаясь влажными. Поэтому язва не может заживать и подвергается гнилостному распаду.
Ухудшение состояния больного происходит очень быстро. Человек испытывает страшную и мучительную боль, которая заставляет его страдать и днем и ночью. Гниение язвы сопровождается сильной интоксикацией.
Влажной гангреной страдают зачастую люди, которые очень склонны к ожирению и быстро накапливают лишний вес. Пастозная категория больных также очень подвержена этому типу заболевания.
Язвы возникают и развиваются из-за нарушения процессов кровообращения в крови и травматических повреждений мелких сосудов. Эмболия тоже может стать одним из раздражающих факторов, спровоцировавших появление такой язвы.
Глубокие, гниющие раны чаще всего могут образовываться на руках и ногах. Особенно страшной являются язвы, которые образовались по причине омертвления внутренних органов.
Влажная гангрена может стать настолько сложной и запущенной, что коснется даже легких, желудочного пузыря или кишечника. Такая язвенная болезнь не просто способна доставить хлопот, она действительно угрожает жизни человека.
Заметить влажную гангрену на первых этапах ее развития несложно.
Пораженный участок кожи напоминает резко нарастающий отек. Кожа выглядит очень бледной, с мраморным оттенком. Затем, на следующем этапе развития влажной гангрены начинается процесс гниения. Больная кожа может позеленеть или стать синевато-фиолетовой из-за начавшихся процессов распада, которые сопровождают гниение язвенных образований.
Для этой стадии характерно и выделение зловонного запаха, который исходит от гниющей плоти. Затем состояние больного начинает ухудшаться еще больше. Влажная язва гниет, болит и кровоточит, заметно при этом углубляясь, и распространяясь на ранее незараженные участки кожи.
В таких случаях необходима не просто помощь специализированного врача и полное отсутствие любых методов самолечения. Степень развития язв может оказаться настолько тяжелой, что придется прибегнуть к срочной ампутации.
Обратите внимание, что, казалось бы, незначительные покраснения превращаются в глубокую и разлагающуюся язву в рекордно короткое время. Поэтому, если Вы заметили первые признаки влажной гангрены или что-либо подобное, срочно обращайтесь к врачу и приступайте к лечению.
Не игнорируйте ни одну из рекомендаций лечащего специалиста. Ведь если лечение язвы запустить, возможен летальный исход! Так как влажная диабетическая гангрена является одним из самых сложных и серьезных подвидов гангрены.
Профилактика и лечение
Обезопасить себя, позаботившись о скорейшем выздоровлении, можно только согласившись на стационарное лечение. Предварительно пройти осмотр и получить консультацию следует у травматолога, хирурга и пульмонолога.
Нелишним будет и визит к хирургу, специализирующемся на сосудистых заболеваниях. При особо сложной степени заболевания следует обратиться и к реаниматологу. Возможно, больного сразу же придется положить в отделение реанимации.
Для того чтобы вылечить гангрену изначально нужно определить причину заболевания. Затем все действия должны быть направлены на ликвидацию очага гниющего участка плоти, которая поражена язвами.
В ходе лечения возможна продолжительная борьба с инфекциями, которые могли попасть в открытую полость язвенных ран. Необходимо также устранить причину интоксикации. И только после врачи смогут провести коррекцию обменных нарушений.
Некротические ткани придется срочно удалить. Если же гангрена оказалась влажной, последнее действие может оказаться практически неэффективным.
Больной, который все это время находится на стационарном лечении, под пристальным вниманием врачей, должен получать сильнодействующий антибиотик широкого спектра действия.
Как только специалисты смогут определить возбудитель, лекарственный препарат можно будет заменить другим, более корректным.
Также, пациент все время должен будет выпивать большое количество жидкости в течение 24 часов. Обычная доза для больного язвенной болезнью может отличаться от общепринятой суточной нормы в целых 2-3 раза! Чаще всего при таком раскладе врачи увеличивают необходимый для ежедневного употребления объем жидкости в чистом виде до 6 литров.
Больному ставят капельницы с глюкозой, физиологическим раствором, кровью, плазмой, альбумином. Может внутривенно вливаться гемодез и лактосоль. Не является исключением и низкомолекулярный полиглюкин.
В ходе лечения могут быть использованы и другие вспомогательные растворы каллоидного или кристаллоидного происхождения. Последующий этап лечения подразумевает применение мочегонных и сердечных средств.
В конкретных случаях может использоваться плазмосорбция, гемосорбция и даже облучение крови при помощи ультрафиолетовых ламп. Диабетикам необходимо еще и параллельно заниматься обязательной коррекцией углеводного обмена.
Процесс лечения и реабилитации всегда является индивидуальным. Поэтому заниматься самолечением тем более небезопасно.
Народные средства против гангрены
Предварительно проконсультировавшись с врачами можно совмещать медикаментозное лечение с народными средствами.
В домашних условиях можно прибегнуть к таким действиям:
- Использование огуречного сока. Он способствует омолаживанию и помогает уменьшить образовавшиеся морщинки.
- Отвар молочая, в котором парят ноги, позволяет устранить внешние признаки кожных повреждений.
- Морковный сок обладает омолаживающими свойствами и помогает устранить пигментные пятна.
В ходе лечения народными методами можно использовать нанесение маски, изготовленной собственноручно по специальному рецепту:
- Берем немного слегка проросших овсяных зерен, моем их, и выкладываем тонким слоем на дно плоской тарелки. Предварительно на дно тарелки нужно положить вымоченную в теплой воде тряпочку, которую было бы удобней свернуть вдвое. На слой зерна кладем еще одну тряпочку и ставим тарелку на некоторое время в теплое место. Уже через 1-2 дня зерно прорастет. Теперь необходимо собрать все овсяные ростки и пропустить их сквозь мясорубку. Полученную однородную массу высыпаем в небольшие марлевые мешочки и обкладываем ими пораженные гангреной области кожи.
- Сегодня популярным народным средством в борьбе с гангреной стала маска из яичного белка. Такую маску используют для лечения жирного типа кожи. В ходе ее приготовления к белку добавляют лимонный сок, цедру (по 1 ст. л.), и овсяные отруби (2 ст. л.). Ингредиенты смешиваются до получения однородной кашицы и наносятся на пораженный участок. Спустя 10-15 минут маску следует немного размягчить. Для этого можно использовать теплый компресс. Теперь маска легко и совершенно не затруднительно будет сниматься. В конце ополаскиваем лицо прохладной водой. Маска из яичного белка обладает тонизирующим эффектом и может наноситься даже на лицо.
- Для сухого типа кожи хорошо подойдет маска, которую можно приготовить из отрубей (1ст. л.), и сока свежих томатов (2 ст. л.). Смешав ингредиенты, приступаем к нанесению кашицы на необходимый участок. Смывать маску холодной водой можно уже спустя 20-25 минут.
Какие народные средства Вы бы не выбрали, какой метод народного лечения не предпочли бы, всегда помните, что представленные выше рецепты помогут лишь в профилактике и устранении последствий заболевания.
На самом деле никакая маска гангрену не вылечит. При ее наличии необходимо срочная реабилитация и лечение под пристальным присмотром врачей, возможно хирургическое вмешательство или даже ампутация.
Произвести такие процедуры в домашних условиях практически невозможно, ведь можно непросто ухудшить состояние больного, но и подвергнуть его заражению крови. Тогда летальный исход практически неизбежен.
Источник: http://doc-diabet.com/lechenie-diabeta/ostrye-oslozhneniya/gangrena-nizhnix-konechnostej.html
Гниют ноги при сахарном диабете: как лечить осложнение на конечностях?
Очень часто у больных сахарным диабетом наблюдается развитие разнообразных осложнений. Одним из опасных осложнений, проявляющихся при прогрессировании диабета, является нарушение кровообращение в нижних конечностях, а также нарушения в проводимости нервных волокон расположенных в тканях нижних конечностей.
Такие нарушения внешне проявляются тем, что появляются на стопе незаживающие раны и начинает гнить нога при сахарном диабете.
В такой ситуации даже если наступает заживление мягкой ткани, то кость все равно продолжает гнить. Это тяжелое осложнение невозможно излечить полностью без компенсации сахарного диабета.
Внешним проявлением нарушения является появление незаживающих трофических язв на поверхности кожных покровов стопы. Появляющиеся трофические язвы приводят к тому, что в организме развивается сепсис.
Сепсис представляет собой ответную реакцию организма на развитие локального инфекционного процесса, который развивается в области формирования трофических язв. Сепсис вызывается проникновением на поврежденные кожные покровы конечностей гнойной или гнилостной микрофлоры. В некоторых случаях сепсис может быть обусловлено развитием латентной инфекции.
Сепсис характеризуется постоянным распространением по организму бактериальной флоры и ее токсинов, что провоцирует развитие тяжелого поражения.
Если на поверхности ноги выявлены повреждения кожного покрова, которые длительное время не заживают, следует немедленно обратиться за помощью в хирургическое отделение медицинского стационара. Дело в том, что лечение диабетической стопы не производится в диабетическом отделении.
Развитие трофических язв обусловлено осложнением сахарного диабета, которое возникает в результате поражения мелких сосудов и нервных окончаний, расположенных в тканях нижних конечностях.
Чаще всего образование трофических язв начинается с появления на кожных покровах пальцев стоп микротравм, которые не заживают самостоятельно.
Нарушения кровообращения в тканях нижних конечностей приводит к нарушениям в питании клеток. Появление трофических язв начинается на поверхности голеней и постепенно спускается к ступням и пяткам, на которых появляется гниющая ткань.
Лечение, применяемое для локализации недуга и излечения от него, является продолжительным и сложным.
Причины появления трофических язв при сахарном диабете
 Сахарный диабет любого типа является недугом, который требует осуществления постоянного контроля за содержанием сахара в организме. Помимо этого для предупреждения развития осложнений следует изменить образ жизни и рацион питания.
Сахарный диабет любого типа является недугом, который требует осуществления постоянного контроля за содержанием сахара в организме. Помимо этого для предупреждения развития осложнений следует изменить образ жизни и рацион питания.
Изменения в обычном образе жизни требуются для того чтобы предупредить появление нарушений в работе сосудистой и нервной систем, которые возникают при прогрессировании сахарного диабета.
Нарушения в питании клеток тканей конечностей, в обеспечении клеток кислородом и отводе токсических соединений образующихся в тканях быстрее происходят в том случае, если в организме больного сахарным диабетом, наблюдается постоянное повышенное содержание глюкозы.
Развитие трофических язв наблюдается при наличии у человека запушенной формы сахарного диабета. Чаще всего развитие язв на поверхности кожных покровов нижних конечностей наблюдается тогда, когда в организме больного происходит прогрессирование сахарного диабета второго типа, который является инсулиннезависимым.
Развитие симптомов кетоацидоза и наличие высокого уровня сахара в организме возникает в том, случае если больной несерьезно относится к своему недугу и не предпринимает действий, направленных на купирование последствий развития болезни.
Для предупреждения появления трофических язв требуется каждому больному, страдающему от сахарного диабета не только контролировать уровень гликемии в организме, но и бережно ухаживать за кожными покровами ног не допуская появления на коже критических повреждений покровов.
Дело в том, что даже появление малейшей микротравмы способно спровоцировать появление язвы.
Почему происходит формирование язв? Причиной появления трофических язв является развитие в организме больного таких осложнений, как диабетическая ангиопатия, проявляющаяся в повреждении мелких сосудов кровеносной системы и диабетическая нейропатия, являющаяся поражением мелких нервных окончаний.
Эти нарушения в комплексе приводят к формированию диабетической стопы. Такое патологическое состояние нижних конечностей склонно к образованию не только трофических язв, но и развитию гангрены. В результате развития и распространения трофических язв по поверхности нижних конечностей происходит заражение прилегающих тканей и крови токсинами, образующимися в инфекционном очаге, которым является трофическая язва.
Предотвратить развитие трофических язв и гангрены нижних конечностей позволяет осуществление грамотного ухода за конечностями и жесткий контроль уровня сахара в плазме крови больного.
Внешний вид трофической язвы при сахарном диабете
 Возникновение трофических язв чаще всего наблюдается в области ногтевых фаланг пальцев стопы. Иногда возможно возникновение трофических очагов на поверхности пятки.
Возникновение трофических язв чаще всего наблюдается в области ногтевых фаланг пальцев стопы. Иногда возможно возникновение трофических очагов на поверхности пятки.
Возникновению трофических очагов способствует формирование натоптышей и микротравм в процессе использования неудобной обуви или обуви, которая не подходит по размеру. Также высока вероятность возникновения трофической язвы в результате проведения неудачного педикюра для диабетиков, получения ожогов, ссадин и других травмирующих воздействий на кожные покровы нижних конечностей.
Результатом получения таких микротравм является формирование незаживающих длительное время ран, которые с течением времени увеличиваются в размерах и в глубину. Увеличение площади и глубины ран способствует более легкому проникновению в раневую поверхность гнойной и гнилостной микрофлоры.
В результате проникновения гнилостной и гнойной микрофлоры на раневую поверхность происходит заражение тканей и начинается процесс гниения ткани, что значительно осложняет процесс лечения осложнения.
Особенностями и отличиями трофических язв при наличии сахарного диабета являются следующие:
- При наличии небольших по размерам язвенных поверхностей у больного наблюдается появление четко выраженных болевых ощущений, которые усиливаются в ночное время. В некоторых случаях, при выраженной диабетической полинейропатии, болевые ощущения могут отсутствовать, даже в случае формирования крупных и глубоких ран.
- Самостоятельного заживления трофической язвы при развитии в организме диабетической ангиопатии и полинейропатии не происходит.
- Трофические очаги при сахарном диабете способны увеличиваться по площади и углубляться. Эти очаги способны привести к развитию у больного гангрены, которая потребует проведения оперативного вмешательства заключающегося в ампутации поврежденной части конечности.
Появление трофических язв возможно как при скрытом развитии сахарного диабета, так и при наличии у больного варикозного расширения вен.
Такая ситуация требует проведения дополнительного обследования организма больного для выяснения причин возникновения трофических очагов и назначения соответствующего адекватного лечения.
Стадии развития трофических язв при сахарном диабете
 Существует несколько стадий развития трофических очагов при наличии у больного сахарного диабета.
Существует несколько стадий развития трофических очагов при наличии у больного сахарного диабета.
Первая стадия является стадией возникновения трофического очага. На этом этапе трофическая язва постепенно увеличивается в размерах и углубляется. Дно язвы покрыто белым налетом. В некоторых случаях налет может иметь грязно-серый или серый цвет.
На этом этапе развития раны появляется неприятный запах, а человек может чувствовать онемение и похолодание стоп, что связано с нарушением кровообращения и иннервации тканей.
Вторая стадия характеризуется очищением трофической язвы. На этой стадии наблюдается очищение язвы от налета, а дно раны приобретает ярко-розовую окраску. На этом этапе размеры и глубина язвы не изменяются.
Стадия заживления трофического очага. Заживление раны начинается чаще всего с краев по всему периметру. Язва постепенно уменьшается в размерах. При проведении адекватного и своевременного лечения происходит уменьшение площади раны и появление островков заживления внутри нее.
Производить самостоятельно лечение трофических язв при сахарном диабете не рекомендуется. Если заниматься самолечение, могут развиться крайне тяжелые последствия.
Как ухаживать за ногами при диабете расскажет эксперт из видео в этой статье.
Источник: http://diabetik.guru/complications/gniet-noga-pri-saharnom-diabete.html
Красноярский медицинский портал Krasgmu.net
Трофические язвы — осложнение сахарного диабета, возникающее в результате поражения мелких сосудов и нервных окончаний ног. Обычно формирование трофических язв начинается с мелких повреждений пальцев стоп, которые не заживают самостоятельно.
Почему при сахарном диабете могут возникать трофические язвы
Сахарный диабет – это заболевание, которое требует не только постоянного контроля уровня сахара крови и диеты, но также и профилактических курсов лечения его возможных нервно-сосудистых осложнений. Это необходимо потому, что при сахарном диабете происходит поражение сосудистых стенок и нервных окончаний вследствие нарушения обмена веществ, недостатка кислорода в тканях и избытка токсических продуктов углеводного обмена.
Конечно, это происходит быстрее и имеет более выраженный характер при высоком уровне сахара в крови и кетоацидозе: и то, и другое наблюдается, как правило, в том случае, когда сахарный диабет выявляется на очень поздних стадиях. Чаще всего такое встречается при сахарном диабете второго типа.
Также кетоацидоз и высокий уровень сахара крови возникает, если пациенты не воспринимают свое заболевание серьезно и не уделяют должного внимания контролю уровня сахара в крови или делают это не регулярно. И тогда порой именно трофическая язва оказывается первым признаком, который вынудит заподозрить серьезность заболевания и недопустимость отсутствия контроля своего состояния.
О чем еще должны знать люди, больные сахарным диабетом? О том, что начиная с момента выявления заболевания, они должны очень тщательно ухаживать за стопами, так как именно стопа при диабете является «самым слабым звеном» в отношении возникновения трофических язв. Порой достаточно малейшей травмы кожи стопы для того, чтобы она превратилась в незаживающую рану, то есть, в трофическую язву.
Почему это происходит? Потому что при длительно существующем диабете возникают его осложнения – диабетическая ангиопатия (поражение мелких сосудов) и диабетическая нейропатия (поражение мелких нервных окончаний). Все вместе приводит к нарушению состояния тканей и формированию так называемой диабетической стопы, склонной к образованию не только трофических язв, но даже гангрены, противостоять которым не в последнюю очередь помогает грамотный уход.
Как выглядит трофическая язва при сахарном диабете
Трофические язвы при сахарном диабете чаще всего возникают на ногтевых фалангах пальцев стопы. Иногда – на пятках. И, как правило, возникновению трофических язв при сахарном диабете способствуют натоптыши, микротравмы при ношении неудобной обуви или как результат неудачного педикюра, ожоги стопы, ссадины и т.д. В результате даже такие небольшие повреждения не заживают в течение нескольких недель, а становятся больше в размерах и глубже, превращаясь в трофическую язву.
Особенности и отличия трофических язв при сахарном диабете состоят в следующем:
- При небольших размерах язвы может быть очень выраженная боль, усиливающаяся по ночам. Хотя возможно и полярное состояние: при трофической язве с выраженной диабетической полинейропатией боли может и не быть даже при больших и глубоких трофических язвах. И то, и другое является отличительным признаком диабетической трофической язвы.
- Самостоятельно трофическая язва при диабетической ангиопатии и полинейропатии не заживает.
- Трофические язвы при сахарном диабете могут углубляться и превращаться в гангрену, требующую ампутации. Поэтому профилактика и лечение трофических язв при сахарном диабете крайне важны и должны проводиться немедленно после выявления трофической язвы и сахарного диабета как такового.
Важно помнить, что трофические язвы могут появляться у больного как при невыявленном сахарном диабете, так и при варикозном расширение вен. Поэтому всегда следует провести дополнительные исследования (анализ крови на сахар, общий анализ мочи, доплерографическое исследование сосудов ног и т.д.) для обнаружения истиной причины трофической язвы и назначения эффективного лечения.
Стадии трофической язвы при сахарном диабете
- Стадия возникновения трофической язвы.
Трофическая язва постепенно увеличивается в размерах, углубляется, ее дно покрывается налетом белесого, сероватого или грязно-серого цвета. Язва обычно имеет неприятный запах. Могут беспокоить онемение и похолодание стоп и голеней, ощущение ползания мурашек.
Налет в трофической язве постепенно исчезает, и дно ее приобретает ярко-розовый цвет. Трофическая язва уже не увеличивается в размерах и не становится глубже.
Заживление трофической язвы начинается, как правило, с ее краев – трофическая язва начинает постепенно уменьшаться в размерах. А при эффективном общем и местном лечении в дальнейшем островки заживления могут возникать и в самой язве.
Так выглядит благополучное течение трофической язвы при сахарном диабете. Однако оно наблюдается не всегда. При присоединении инфекции возможно распространение воспаления на сухожилия и даже костную ткань, и возникновение гнойного процесса, который требует оперативного вмешательства.
Если трофическая язва прогрессирует и из первой стадии не переходит во вторую, а углубляется (обычно это происходит вследствие отсутствия лечения сахарного диабета и его нервно-сосудистых осложнений), возможно возникновение гангрены. Ну а гангрена – это угрожающее жизни состояние, которое в большинстве случаев требует ампутации (на уровне стопы, голени или даже бедра – в зависимости от глубины и распространенности процесса).
При этом снаружи дефект кожи может быть небольшим. Трофическая язва даже может немного затянуться по краям, а в глубине процесс может продолжаться, поэтому заниматься самолечением трофических язв при сахарном диабете запрещается!
Лечение трофической язвы при сахарном диабете
Лечение трофических язв при сахарном диабете производится с учетом стадии раневого процесса и только под контролем врача. Больным назначается постельный или полупостельный режим, рациональное питание, обогащенное витаминами, минералами и белком, постоянный контроль уровня сахара крови под наблюдением лечащего врача-эндокринолога. Если не удается откорректировать уровень сахара крови в амбулаторных условиях (или у безответственных больных), лучше сделать это в условиях эндокринологического стационара.
Напомним еще раз: при сахарном диабете лечение любых повреждений стопы следует осуществлять после консультации в специализированном отделении диабетической стопы или в подологическом кабинете, организованном специально для больных сахарным диабетом. Лечиться на свой страх и риск нельзя!
Лечение трофической язвы в стадии возникновения
В лечении трофической язвы в стадии ее возникновения на первом месте стоит тщательная и стабильная коррекция уровня сахара крови и общее лечение. В качестве общего лечения трофических язв выступают курсы инъекционной терапии сосудистыми препаратами и назначение средств, улучшающих питание (трофику) пораженных тканей конечностей. Цель лечения трофической язвы на этой стадии – остановить ее прогрессирование.
Местное лечение трофической язвы в стадии ее возникновения состоит в обработке краев раны спиртовым раствором антисептиков (йода, бриллиантового зеленого, 70% спиртом), тщательном промывании раны водными растворами антисептиков (фурациллином, перекисью водорода, слабо розовым раствором перманганата калия (марганцовки) и т.д.).
После этого необходимо нанести на зону трофической язвы препарат, который ускоряет заживление язвы (путем стимуляции как размножения клеток, так и усиления синтеза коллагена) и питание тканей. Этот препарат должен быть только в гелевой форме, которая не создает воздухонепроницаемой пленки. Перевязки следует делать 1-2 раза в день с соблюдением всех мер профилактики инфицирования трофической язвы: обрабатывать руки, использовать только стерильный инструментарий (можно одноразовый) и перевязочный материал.
Лечение трофической язвы в стадии очищения
Всю общую терапию (сосудистую и трофическую) и контроль уровня сахара крови следует продолжать.
На второй стадии необходимо уделить особое внимание очищению трофической язвы. Для этого сначала обрабатывают края раны спиртовым раствором антисептика. В домашних условиях можно обрабатывать салициловым спиртом или спиртовой настойкой календулы. Затем следует тщательно промыть рану 3% раствором перекиси водорода. Желательно после этого ежедневно делать 20-минутные ножные ванночки со слабым раствором перманганата калия (марганцовки) комнатной температуры, а для отделения налета из язвы чередовать повязки с гелями, которые улучшают питание тканей, с повязками с веществами, способствующими очищению трофической язвы. Такие повязки делают 2 раза в день до полного очищения раны.
Внимание! Если вокруг раны имеется покраснение кожи, говорящее о воспалении, повышается температура тела, появляется недомогание, пульсирующая боль в стопе, следует взять посев из раны, определить чувствительность полученных микроорганизмов к антибиотикам и начать антибиотикотерапию. В некоторых случаях может потребоваться оперативное лечение с целью открытия раны и ее широкой хирургической обработки.
Лечение трофической язвы в стадии заживления
Самое главное в лечении заживающей трофической язвы – применение мазей и гелей, которые способствуют этому процессу и поддерживают достаточное питание тканей.
Гель наносят на яркие кровоточащие зоны чистой трофической язвы, мазь – на те участки, которые подсыхают, и на края раны. По мере заживления язвы переходят к применению только мази.
На стадии заживления трофической язвы перевязки можно делать не 2 раза в день, а один. И такие перевязки делают до полного заживления трофической язвы.
В лечении трофических язв на всех стадиях также широко применяют и немедикаментозные методы лечения – токи д’арсонваля, ударно-волновую терапию, озонотерапию, лазерное облучение крови, УФО крови, гирудотерапию (лечение пиявками).
Способы профилактики возникновения трофических язв при сахарном диабете
Само по себе раннее выявление сахарного диабета, особенно второго типа, и адекватное его лечение с достижением стойкой нормализации уровня сахара крови является основным методом профилактики трофических язв при сахарном диабете. При необходимости следует соблюдать диету, принимать сахароснижающие препараты и делать инъекции инсулина.
Так как диабетическая полинейропатия и ангиопатия являются очень распространенными осложнениями сахарного диабета, их профилактическое лечение следует начинать как можно раньше, в первые же годы после возникновения сахарного диабета. А, кроме того:
- Люди, страдающие сахарным диабетом, должны носить только удобную (а лучше – специальную ортопедическую) обувь, соответствующую сезону.
- При сахарном диабете следует тщательно следить за состоянием стоп, вовремя предупреждая возникновение потертостей и микротравм.
- Избегать чрезмерной нагрузки на ноги (длительной ходьбы).
- Избегать переохлаждения и перегревания стоп.
- При малейшей травме стопы немедленно начать ее лечение под контролем врача.
трофической язвы на голени, которую приходилось очень долго и трудно лечить,а
сейчас еще и сахарный диабет. Отвезли ее в Бест Клиник,там нам предложили
провезти процедуры своим новейшим аппаратом PlasmaJet.Как нам рассказали в той
клинике,аппарат работает на основе космической плазмы.Результат понравился
очень,а бабушка говорит, что аппарат PlasmaJet избавил ее от страданий и продлил
Источник: http://krasgmu.net/publ/lechenie_narodnymi_sredstvami/gniet_pjatka_gnijut_nogi_troficheskie_jazvy_prija_sakharnom_diabete_insulte/21-1-0-561
zdorovybudte.ru
Гангрена при сахарном диабете: лечение, прогноз, симптомы
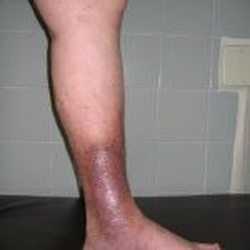
В соответствии со статистикой, гангрена при сахарном диабете развивается у половины пациентов. Чаще всего встречаются гангрены нижних конечностей, поражающие стопы и икры ног, хотя могут страдать и пальцы рук. В силу того, что раны при сахарном диабете заживают плохо, и велика вероятность присоединения инфекции, гангрена стопы становится последствием диабетической стопы. Почернение и последующее гниение части конечности, негативно сказывается на психическом и физическом состоянии человека, но патологию можно предупредить.
Почему развивается гангрена?
Нередко из-за негативного влияния на организм сахарного диабета на ноге возникает некроз, переходящий в гнойник. При отсутствии лечения область, которая гноится, постепенно увеличивается, захватывая новые ткани и кости. В результате возникает гангрена.
Выделяют следующие причины развития гангрены при сахарном диабете:
- Ишемия. Поражение сосудов сахаром нарушает кровообращение, капилляры и крупные сосуды закупориваются из-за развившегося атеросклероза. Кислородное голодание тканей приводит к образованию некрозов, которые гноятся.
- Инфекция. Диабетическая стопа приводит к формированию незаживающих язв, к которым может присоединиться инфекция. Размножение в ранах анаэробных бактерий приводит к гангрене.
Виды патологии
 Сухая гангрена развиваеться незаметно и в основном в пожилом возрасте.
Сухая гангрена развиваеться незаметно и в основном в пожилом возрасте.В зависимости от причины и особенностей течения различается сухая и влажная диабетическая гангрена нижних конечностей. Первый вид патологии начинается незаметно, и у пожилого человека развитие болезни не вызывает подозрений. Считается, что проблемы с ногами естественны для пожилых людей. Если потемнел или почернел палец, появились черные пятна на коже ног, это говорит о развивающейся гангрене.
Вернуться к оглавлениюСухой гангренозный тип
Сухая гангрена у диабетиков возникает из-за постепенного поражения нижних конечностей. Медленное ухудшение кровообращения дает возможность организму приспосабливаться и защищать себя. Начальная стадия сопровождается сильной болью, но затем чувствительность теряется. Чаще всего патология затрагивает пальцы на ногах. Если пальцы потемнели, или один из них выглядит почернее остальных, это говорит о развитии некроза. Пораженный участок не гниет, а высыхает, мумифицируется. Операция проводится для предупреждения развития инфекции и осложнения влажной гангреной, а также с точки зрения эстетики.
Вернуться к оглавлениюВлажный тип
Влажная гангрена стоп у больного сахарным диабетом возникает быстро. Основная причина патологии ― внезапная ишемия или инфекционное поражение имеющихся ран. Этот тип гангрены связан не только с диабетической стопой, но и с поражением тканей, которое вызывают ожоги, обморожения, порезы, травмы. Даже незначительный ожог может стать причиной утраты ноги.
При влажной гангрене пораженный участок ткани не черный, а фиолетовый или сине-зеленый. Больной палец гниет, а не засыхает. Возникает отек, появляется неприятный запах гниения. При надавливании на больной палец слышен специфический звук, который провоцирует накопившийся сероводород. Общее состояние пациента ухудшается из-за интоксикации. При отсутствии лечения может начаться заражение крови. Если развилась влажная гангрена ноги при сахарном диабете, необходима ампутация.
Вернуться к оглавлениюСимптомы патологии
Начальная стадия
При влажной гангрене появляются отеки ног и другие негативные симптомы.Начало болезни определяется по тому, как выглядит кожа. На начальном этапе для сухой гангрены характерны следующие признаки:
- кожа стоп и пальцев краснеет;
- краснота кожи переходит в синюшность и черноту;
- больная область четко разграничена со здоровой.
Влажная гангрена развивается следующим образом:
- кожный покров бледнеет;
- проявляется узор расширенных сосудов;
- развиваются отеки ног;
- четкая граница между больной и здоровой областью отсутствует.
Поздняя стадия
В дальнейшем при сухом виде болезни наблюдаются следующие симптомы:
- контраст между здоровой и больной частью ноги становится ярким;
- нога/палец становится меньше, появляется деформация;
- чувствительность теряется;
- в конечности исчезает пульс;
- возникают боли, усиливающиеся ночью;
- общее самочувствие пациента нормальное, интоксикация отсутствует.
Для поздних сроков развития влажного типа гангрены характерны следующие симптомы:
- на коже образуются пузыри бурого цвета, которые самостоятельно лопаются;
- возникают гнойные раны, источающие зловоние;
- у пациента поднимается температура и снижается АД;
- развивается тахикардия;
- возникает дрожь в конечностях и сильная боль, которую невозможно устранить даже с помощью сильных обезболивающих средств;
- общее состояние пациента тяжелое, появляются судороги, бред, открывается рвота.
Лечение гангрены при сахарном диабете
Первые признаки гангрены при сахарном диабете требуют незамедлительной терапии. Лечение гангрены при сахарном диабете начинается с устранения первых признаков болезни. Чтобы палец или ногу не удалили, нужно лечить имеющиеся язвы. Для этого назначают заживляющие мази. Самостоятельно с возникшей проблемой ничего нельзя делать. Если у пациента мокрая гангрена на позднем этапе развития, чтобы спасти ему жизнь без ампутации не обойтись.
Вернуться к оглавлениюПредпочтительным методом лечения гангрены считается оперативное вмешательство.
Медикаментозное лечение
 При сухой гангрене для улучшения кровообращения используют «Трентал».
При сухой гангрене для улучшения кровообращения используют «Трентал».Консервативная терапия применяется к сухому типу болезни. Влажный тип с помощью лекарств можно вылечить только в самом начале развития, когда образовались язвы. В рамках терапии необходимо:
- Компенсировать диабет. Пациенту назначают сахаропонижающие препараты и строгую диету.
- Снять нагрузку с больной конечности. Рекомендуется обездвижить больную ногу.
- Обеспечить организм кислородом. Проводится серия кислородных ингаляций.
- Восстановить кровообращение. Назначают следующие препараты: «Реополиглюкин», «Трентал», «Вазапростан».
- Устранить тромбы. Применяют такие препараты, как «Стрептокиназа» и «Гепарин».
- Заживить раны. Прописывают местные ранозаживляющие средства. Пользуется популярностью заживляющая мазь «Левомеколь».
- Устранить воспаление и инфекцию. Применяются антисептики и антибиотики, например, «Мирамистин».
- Укрепить иммунитет. Пациенту назначают витаминные комплексы.
Оперативное вмешательство
Влажная гангрена при диабете зачастую не может быть устранена без операции. При серьезном отравлении организма иным способом помочь пациенту невозможно. В ходе операции удаляют пораженные ткани, пальцы, стопу. В зависимости от обширности патологи возможна высокая ампутация вплоть до бедра. Метод позволяет избежать заражения крови, снять интоксикацию и предупредить летальный исход. При сухом виде патологии ампутация нужна для предупреждения присоединения инфекции и развития сепсиса.
Вернуться к оглавлениюНародная медицина
Народная медицина позволяет остановить гниение и вылечить начавшееся отмирание тканей только при условии, что народные методы будут применяться в комплексе с консервативными. Устранить влажный тип патологии с помощью народных методов сложно. Пользуются популярностью следующее рецепты:
- Натуральную мягкую ткань смочить домашним кислым молоком и приложить к пораженному месту.
- Натуральную ткань пропитать гвоздичным маслом и сделать компресс.
- Приложить к больной конечности компресс из разжеванного ржаного хлеба с солью.
Какой прогноз?
 Прогноз по лечению может поставить только врач.
Прогноз по лечению может поставить только врач.При сухом типе патологии, развившемся на фоне сахарного диабета, прогноз благоприятный. Пораженная область способна самостоятельно отделиться. Операция в этом случае не потребуется. Несмотря на это, если чернеет палец на ноге при диабете, нужно обязательно проконсультироваться с врачом. При влажном типе болезни прогноз менее оптимистичный, высока вероятность развития следующих осложнений:
- токсическое поражение сердца, печени, почек;
- сепсис;
- легочное кровотечение;
- летальный исход.
Профилактика
В рамках профилактики следует строго придерживаться диеты, прописанной врачом при выявлении сахарного диабета. Нужно постоянно следить за уровнем глюкозы в организме. Важно вести здоровый образ жизни, заниматься спортом, много двигаться. Рекомендуется ежедневно осматривать ноги на наличие ран и трещин, избегать травм, порезов, ожогов, обморожений. Обувь должна быть удобной. При сахарном диабете даже натертая новой обувью водянка может стать причиной утраты ноги.
etodiabet.ru
Гангрена нижних конечностей при сахарном диабете: как начинается, признаки, лечение
Гангрена нижних конечностей при сахарном диабете — это патологический процесс в сосудах и тканях ног, связанный с нарушением кровообращения. Как этого избежать и каково лечение?
Что говорят врачи о сахарном диабете
Доктор медицинских наук, профессор Аронова С. М.
Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость — Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы, по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до могут получить средство БЕСПЛАТНО.
Узнать больше>>
Сущность проблемы
Гангрена — это отмирание тканей организма, сопутствующая их гниению. Существует следующая ее классификация:
- по составу мертвой ткани: влажная и сухая;
- по происхождению: токсичная, аллергическая и инфекционная;
- по патогенезу: газовая, молниеносная, госпитальная.
При сухой гангрене происходит поражение конечностей, в котором проходит медленный процесс забивания кровеносных сосудов. Он занимает от нескольких месяцев до нескольких лет. Из-за этого процесса у близлежащей здоровой ткани появляется возможность изолироваться от патологии. В первую очередь при сухой гангрене поражаются те участки ног, которые находятся в самом краю: ступни, пальцы. Это сопровождается болью, далее пораженные участки теряют сенситивность, окрашиваются в темный цвет. Такое состояние не влияет на общее самочувствие больного и неопасно для жизни (если только гангрена не превращается во влажную).
Влажная гангрена прогрессирует очень быстро, и, в отличие от сухой, в ней обязательно присутствует инфекция. Пораженный участок приобретает сине-фиолетовый цвет, увеличивается в размере и распространяет неприятный гнойный запах. Если его не ампутировать, данное состояние опасно для жизни.
На вопрос о том, как начинается гангрена, можно привести следующие причины ее возникновения:
- Нарушение нормального кровотока тканей в результате повреждения сосудов и артерий при диабете, атеросклерозе.
- Инфекции, возникающие вследствие сильных ножевых или огнестрельных ранений, а также при незначительных травмах при сахарном диабете.
- Ожоги (в том числе химические) третьей степени и обморожения.
Диабетическая гангрена
Диабетическая гангрена появляется в виде отмирания тканей тела, имеющих взаимосвязь с наружным окружением таких органов, как легкие, области живота, кожа. Гангрена образовывается вследствие недостаточного поступления кислорода в ткани. Если запустить сахарный диабет, вероятность прогрессирования диабетической гангрены нижних конечностей повышается, и выражается она, прежде всего, в пальцах ног, которые травмируются чаще всего. Если регулярно повышается уровень сахара в крови, нарушается кровообращение в ногах, развивается гангрена.
Будьте осторожны
По данным ВОЗ каждый год в мире от сахарного диабета и вызванных им осложнений умирает 2 миллиона человек. При отсутствии квалифицированной поддержки организма диабет приводит к различного рода осложнениям, постепенно разрушая организм человека.
Из осложнений чаще всего встречаются: диабетическая гангрена, нефропатия, ретинопатия, трофические язвы, гипогликемия, кетоацидоз. Диабет может приводить и к развитию раковых опухолей. Практически во всех случаях диабетик или умирает, борясь с мучительной болезнью, или превращается в настоящего инвалида.
Что же делать людям с сахарным диабетом? Эндокринологическому научному центру РАМН удалось сделать средство полностью вылечивающее сахарный диабет.
В настоящее время проходит Федеральная программа «Здоровая нация», в рамках которой каждому жителю РФ и СНГ данный препарат выдается БЕСПЛАТНО. Подробную информацию, смотрите на официальном сайте МИНЗДРАВА.
Симптоматические проявления
Признаки гангрены при сахарном диабете проявляются в форме изменения цвета кожного покрытия от естественного бледно-розового на белый, синий, коричнево-черный.

Гангрена у диабетиков может быть сухой и влажной. Сухая гангрена при сахарном диабете появляется на фоне нарушения циркуляции крови, и в итоге происходит омертвение тканей. Больше всех в группу риска данной патологии входят люди с обезвожением или с недостаточной массой тела. Симптомы, характерные для сухой гангрены, следующие:
- блеклый, безжизненный или матово-белый цвет кожи стоп;
- очень сильные боли и спазмы в ногах;
- затекание в ногах;
- чувство холода в кожаном покрове ноги;
- пропадание пульсирования в конечностях.
При наличии такой формы гангрены возможность попадания инфекции сводится к нулю и нет угрозы жизни человека.
Риск заболевания влажной гангреной велик у больных с избыточной массой тела или склонных к отекам. Мертвая ткань не подоспевает засохнуть, и появляются пути для инфекции. При влажной гангрене цвет кожаного покрова становится черным или фиолетовым, на стопах появляются красные пятна, шарики наполненные гноем. Так же у больного наблюдается повышенная температура тела, сильные боли, ощущение пульсации и повышение давления.
Наши читатели пишут
Тема: Победила сахарный диабет
От кого: Людмила С ([email protected])
Кому: Администрации my-diabet.ru

В 47 лет мне поставили диагноз — сахарный диабет 2 типа. За несколько недель я набрала почти 15 кг. Постоянная усталость, сонливость, чувство слабости, начало садиться зрение. Когда стукнуло 66 лет, я уже стабильно колола себе инсулин, все было очень плохо…
А вот и моя история
Болезнь продолжала развиваться, начались периодические приступы, скорая буквально возвращала меня с того света. Все время думала, что этот раз окажется последним…
Все изменилось, когда дочка дала прочитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья помогла мне полностью избавиться от сахарного диабета, якобы неизлечимой болезни. Последние 2 года начала больше двигаться, весной и летом каждый день езжу на дачу, выращиваю помидоры и продаю их на рынке. Тетки удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 66 лет.
Кто хочет прожить долгую, энергичную жизнь и навсегда забыть про эту страшную болезнь, уделите 5 минут и прочитайте эту статью.
Перейти к статье>>>

Принципы лечения
Лечение гангрены нижних конечностей при сахарном диабете должно начинаться с подробного опроса и обследования пациента. Существуют некоторые факторы диагностики заболевания, такие как:
- наличие у пациента атеросклероза или сахарного диабета;
- болевые ощущения при ходьбе в области бедер или икр, блокирующие движение в течение долгого времени;
- боли в ногах или в ступнях в ночное время суток;
- пальцы в ногах окрашиваются в бледный цвет и обычно холодные;
- дискомфорт в лежачем положении;
- трофические изменения в голени, стопах или пальцах.

Если появился гипертиреоз критической ишемии, предшествующий гангрене, проводится следующее лечение:
- назначают обезболивающие препараты;
- повышают циркуляцию крови;
- увеличивают поступление кислорода в крови;
- предпринимают вспомогательные пути кровоснабжения путем общехирургического вмешательства.
Если в организм вследствие развития гангрены попадает инфекция, то лечение подразумевает экстренную операцию с целью удаления омертвевших участков.
Истории наших читателей
Победила сахарный диабет дома. Прошел уже месяц, как я забыла о скачках сахара и приеме инсулина. Ох, как же я раньше мучалась, постоянные обмороки, вызовы скорой помощи… Сколько раз я ходила эндокринологам, но там твердят только одно — «Принимайте инсулин». И вот уже 5 неделя пошла, как уровень сахара в крови нормальный, ни одного укола инсулина и все благодаря этой статье. Всем у кого сахарный диабет — читать обязательно!
Читать статью полностью >>>Нужно по возможности не травмировать нижние конечности. Категорически запрещается применение бритв и других острых приспособлений по уходу за ногами. Если диабетик поранился, нельзя проводить лечение, обрабатывая рану спиртом, йодом, перманганатом калия, зеленкой, также нежелательно использование перекиси водорода (в случае острой необходимости можно использовать 3% перекись). Лучше лечиться такими препаратами, как хлоргексидин, диоксидин. Нужно накладывать стерильную повязку.
Лечение боли в ногах подразумевает гимнастику и массаж стоп, которые способствуют облегчению боли и восстановлению нормального кровообращения в ногах.
Примеры упражнений:
- поочередное сведение и разведение стоп;
- подтягивание носков на себя и от себя;
- вращение стоп в правую и в левую сторону;
- сжимание-разжимание пальцев ног.
Существуют несколько правил по правильному уходу за ногами при наличии диабетической стопы:
- Регулярное мыть стопы и пальцев ног.
- Бережное вытирать кожу.
- Ежедневно осматривать стопы на наличие царапин, трещин или ран.
- Не переохлаждать и не мыть ноги в слишком горячей воде.
- Носить удобную обувь с чулками или носками.
- Противопоказаны носки с тугой резинкой.
- Соблюдать крайнюю осторожность при стрижке ногтей.
- Устранять сухость кожи с помощью масел и кремов.
Предотвратить начавшийся процесс гангрены нижних конечностей при сахарном диабете можно, если нормализовать процесс скапливания глюкозы в организме. Раз в месяц для профилактических целей в обязательном порядке нужно сдавать анализ на гликированный гемоглобин, позволяющий узнать уровень глюкозы в крови. Своевременное определение начинающихся патологий дает возможность эффективного излечения.
Делаем выводы
Если вы читаете эти строки, можно сделать вывод, что Вы или Ваши близкие больны сахарным диабетом.
Мы провели расследование, изучили кучу материалов и самое главное проверили большинство методик и препаратов от сахарного диабета. Вердикт таков:
Все препараты если и давали, то лишь временный результат, как только прием прекращался — болезнь резко усиливалась.
Единственный препарат, который дал значительный результат — это Диалайф.
На данный момент это единственный препарат, который способен полностью излечить сахарный диабет. Особенно сильное действие Диалайф показал на ранних стадиях развития сахарного диабета.
Мы обратились с просьбой в Министерство Здравоохранения:
И для читателей нашего сайта теперь есть возможность
получить Диалайф БЕСПЛАТНО!
Внимание! Участились случаи продажи поддельного препарата Диалайф.
Делая заказ по ссылкам выше, вы гарантированно получите качественный продукт от официального производителя. Кроме того, заказывая на официальном сайте, вы получаете гарантию возврата средств (включая транспортные расходы), в случае если препарат не окажет лечебного действия.
загрузка…
загрузка…
alldiabet.ru
сепсис и коросты на ногах диабетика, симптомы и лечение
Очень часто у больных сахарным диабетом наблюдается развитие разнообразных осложнений. Одним из опасных осложнений, проявляющихся при прогрессировании диабета, является нарушение кровообращение в нижних конечностях, а также нарушения в проводимости нервных волокон расположенных в тканях нижних конечностей.
Такие нарушения внешне проявляются тем, что появляются на стопе незаживающие раны и начинает гнить нога при сахарном диабете.
В такой ситуации даже если наступает заживление мягкой ткани, то кость все равно продолжает гнить. Это тяжелое осложнение невозможно излечить полностью без компенсации сахарного диабета.
Внешним проявлением нарушения является появление незаживающих трофических язв на поверхности кожных покровов стопы. Появляющиеся трофические язвы приводят к тому, что в организме развивается сепсис.
Сепсис представляет собой ответную реакцию организма на развитие локального инфекционного процесса, который развивается в области формирования трофических язв. Сепсис вызывается проникновением на поврежденные кожные покровы конечностей гнойной или гнилостной микрофлоры. В некоторых случаях сепсис может быть обусловлено развитием латентной инфекции.
Сепсис характеризуется постоянным распространением по организму бактериальной флоры и ее токсинов, что провоцирует развитие тяжелого поражения.
Если на поверхности ноги выявлены повреждения кожного покрова, которые длительное время не заживают, следует немедленно обратиться за помощью в хирургическое отделение медицинского стационара. Дело в том, что лечение диабетической стопы не производится в диабетическом отделении.
Развитие трофических язв обусловлено осложнением сахарного диабета, которое возникает в результате поражения мелких сосудов и нервных окончаний, расположенных в тканях нижних конечностях.
Чаще всего образование трофических язв начинается с появления на кожных покровах пальцев стоп микротравм, которые не заживают самостоятельно.
Нарушения кровообращения в тканях нижних конечностей приводит к нарушениям в питании клеток. Появление трофических язв начинается на поверхности голеней и постепенно спускается к ступням и пяткам, на которых появляется гниющая ткань.
Лечение, применяемое для локализации недуга и излечения от него, является продолжительным и сложным.
Причины появления трофических язв при сахарном диабете
Сахарный диабет любого типа является недугом, который требует осуществления постоянного контроля за содержанием сахара в организме. Помимо этого для предупрежде
ru.diabetes-education.net
При диабете гниют ноги — Лечение диабета
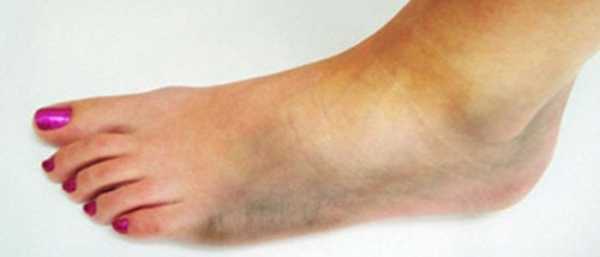
Отеки ног при сахарном диабете
Отекают ли ноги при сахарном диабете? К сожалению, отеки ног – это одно из последствий неприятного заболевания. К слову, довольно распространенное, ведь с ним сталкиваются практически все диабетики.
- Причины появления отеков ног
- Что может привести к такому недугу?
- Как быть если обнаружили отек ног?
- Как устраняется отек нижних конечностей?
Это с первого взгляда отек может показаться безобидным явлением, которое само собой пойдет. Но на самом деле не все так просто. Если ноги опухли, за ними нужно начать уход, в противном случае это может привести к необратимым и крайне неприятным последствиям, одно из которых – ампутация конечностей.
Итак, как быть и что делать, когда обнаружились отеки ног при сахарном диабете? Для начала, выявим причины этого неприятного процесса.
Причины появления отеков ног
Возникает такое состояние вследствие травматизации сосудов, что происходит по причине нарушения кровообращения в нижних конечностях, а также по причине развития сопутствующего сахарному диабету заболеванию – нефропатическому синдрому.
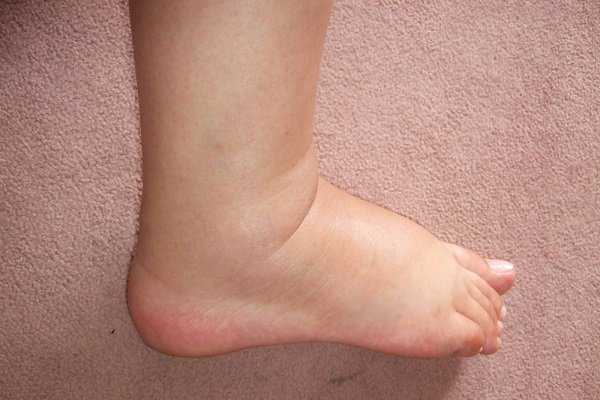
Эти 2 основные причины, в свою очередь, являются следствием нарушения кровоснабжения. Чревато такое состояние плохой заживляемостью ран, из-за чего даже мелкие царапины становятся источниками гнойного воспаления. И, завершение всей этой цепочки – образование гангрены при сахарном диабете с последующей ампутацией стопы или ноги полностью.
Из вышесказанного можно сделать вывод, что страшны не сами отеки, а те причины, которые к ним приводят. Поэтому, если опухают ноги при сахарном диабете, то это свидетельствует лишь о том, что пора предпринять меры по уходу за нижними конечностями.
Что может привести к такому недугу?
Когда человек узнает, что у него сахарный диабет, первое, что он должен делать – это не хвататься за голову со словами «как дальше жить?». Необходимо сразу приступить к лечению и исключить из своей жизни все неблагоприятные факторы.

Например, при диабете 2 типа на начальном этапе помогает диета и физические упражнения, с помощью которых от заболевания можно полностью избавиться.
- Избыточный вес;
- Курение;
- Неадекватное лечение гликемии;
- Неправильное питание;
- Алкогольные напитки;
- Отказ от лечения нефропатии и артериальной гипертензии –
все это по итогу приводит к образованию отеков и в последующем к гангрене. Поэтому лечиться надо обязательно, и делать это правильно.
Как быть если обнаружили отек ног?
Ноги отекают у всех и совершенно по разным причинам. Однако диабетик не должен думать, что это пройдет само собой, как бывает у здорового человека. Что делать в первую очередь? Обязательно обратиться к врачам!
Во время консультации с эндокринологом и сосудистым хирургом будут проведены соответствующие обследования, по итогам которых доктора смогут определить степень поражения стоп.
Далее пациентам назначают лечение, дают рекомендации относительно адекватного ухода за конечностями. По определенным показаниям проводятся гигиенические мероприятия в процедурном кабинете лечебного учреждения.
Как устраняется отек нижних конечностей?
Снять отек ног при сахарном диабете, когда он только начинает давать о себе знать, можно довольно простым способом – массажировать конечности, или просто полежать, дав ногам покой. Но ко всему прочему диабетик никогда не должен забывать, насколько этот симптом (о первых симптомах сахарного диабета – здесь) опасен для его здоровья.

В целом же бороться с отеками необходимо посредством комплексного подхода к данному вопросу.
- Соблюдение всех предписаний врача. Сюда относятся не только гигиенические мероприятия, а и прием лекарственных препаратов для снижения уровня сахара в крови (если они были назначены), соблюдение соответствующей диеты, физическая активность,… в общем, все, что является залогом успешного и эффективного лечения сахарного диабета.
- Контроль уровня сахара с использованием глюкометра. Также необходимо регулярно посещать врачей (хирург, эндокринолог, окулист) и сдавать кровь и мочу для проведения анализов в лаборатории.
- Следить за гигиеной ног. Каждый день нужно осматривать нижние конечности, чтобы вовремя обнаружить небольшую царапину или другое повреждение кожного покрова. Если таковое имеется, сначала его обрабатывают антисептиком, а затем заклеивают лейкопластырем. Также нужно чаще мыть ноги и наносить на них крем. Чтобы не возникали отеки ног при сахарном диабете, не рекомендуется ходить на каблуках – только плоская подошва, а сама обувь должна быть достаточно свободной. Носить носки требуется из хлопчатобумажной ткани.
Отеки ног при сахарном диабете, как следствие плохой циркуляции крови, можно снять навсегда, если улучшить кровообращение. Этого можно добиться правильным питанием и изменением образа жизни. Здесь нет сложностей для понимания: если человек будет стремиться к тому, чтобы избавиться от диабета, он справится с отечностью в два счета.
Но если больной решит, что лечение диабета, в общем, и снятие отеков, в частности, мероприятия не обязательные, в скором времени это приведет к гангрене и ампутации.
Что делать если у диабетика отекают ноги
Одним из частых осложнений являются отеки, т.к. с этой проблемой сталкиваются практически все пациенты, у которых диагностирован СД. Поэтому многим интересно, как проводится лечение отека ног при сахарном диабете. Надо понимать, что сами по себе эти проявления не исчезнут. При отсутствии адекватной терапии такое состояние может стать причиной развития крайне нежелательных последствий: вплоть до необходимости ампутации проблемных конечностей.
Причины развития патологии
Если пациент заметит появление отеков, то медлить с визитом к врачу нельзя. Ведь это опасное состояние, при котором больной должен обеспечить надлежащий уход за конечностями. При развитии данного осложнения следует сразу начать искать возможные причины отеков. В большинстве случаев к их появлению приводят такие факторы:
- диабетическая нейропатия;
- ангиопатия;
- неправильное питание;
- ожирение;
- нарушения водно-солевого баланса;
- поражение почек.
При сахарном диабете может нарушиться кровообращение в нижних конечностях. Из-за этого сосуды травмируются, плазма проходит через поврежденные стенки и попадает в межклеточное пространство. Так образуются отеки.
При диабетической нейропатии, под воздействием высокой концентрации глюкозы, нервные окончания повреждаются, со временем они отмирают. При этом состоянии человек перестает ощущать боль, признаки усталости, поднятие температуры. Пациент отеки может увидеть лишь визуально, он может не чувствовать, что на коже образовались язвочки, нагноения, потертости. Из-за этого поврежденные участки могут инфицироваться.
Ангиопатия характеризуется тем, что при диабете повреждаются все сосуды, но больше всего страдают ноги. Одновременно при появлении таких отеков кожа теряет эластичность. На ней появляются повреждения, трещины.
Если отекают ноги при сахарном диабете 2 типа, то обследовать пациента должен эндокринолог и сосудистый хирург. Врачи определяют степень повреждения конечностей и назначают лечение. Одновременно больным выдаются рекомендации по уходу. При необходимости лечебные процедуры могут быть проведены в условиях больницы в специальных процедурных кабинетах.
Симптомы заболевания
Пациент может заподозрить развитие данного осложнения сахарного диабета еще до появления значительных отеков. У большинства людей любые нарушения кровообращения сопровождаются появлением определенных симптомов. Насторожить должны:
- чувство жжения;
- покалывание;
- ощущение пульсации;
- снижение чувствительности конечностей;
- изменение формы стоп, пальцев, ногтей;
- расслоение кожи и появление шероховатости стоп;
- онемение ног;
- продолжение длительности заживления мелких повреждений на ногах;
- краснота кожи;
- уменьшение волосяного покрова ног;
- чувство «мурашек»
- участившиеся случаи появления мозолей, водянок.
При указанных симптомах (даже нескольких из них) надо посетить эндокринолога, не стоит ждать, когда опухнет нога. Он может дать направление к специалисту по сосудам. Вовремя назначенное лечение и проведение профилактическо-лечебных процедур могут предотвратить появление серьезных отеков.
Профилактические меры
Люди, страдающие от диабета, должны знать, как предотвратить развитие его осложнений. Им необходимо активно увлажнять кожу ног с помощью кремов. Их действия должны быть направлены на предотвращение сухости кожных покровов.
Помимо этого пациенты с СД должны знать, что делать необходимо еще:
- внимательно осматривать ноги: внимание уделяется стопам, области между пальцами, подошве;
- регулярно обстригать ногти на ногах, но делать их слишком короткими нельзя: необходимо следить, чтобы не травмировалась окружающая кожа;
- ежедневно обмывать ноги и вытирать их мягким х/б полотенцем;
- удалять кутикулу для предотвращения микротравм;
- обрабатывать пемзой затвердевшие участки;
- своевременно лечить появившиеся грибковые поражения: об их появлении свидетельствует жжение, краснота, шероховатость стоп;
- делать гимнастику и упражнения для ног;
- отказаться от обуви на каблуке;
- ежедневно массировать ноги с помощью эфирных масел, чтобы максимально напитать и увлажнить кожные покровы.
Помимо этого специалисты рекомендуют ежедневно осматривать обувь. При разрывах стелек и появлении трещин на внутренней поверхность следует подобрать замену. Ведь это повышает риск травмирования ног.
Для согрева ног медики советуют надеть теплые носки, укутать ноги. Использовать сухое тепло (к примеру, грелки) нежелательно. Обосновывается это тем, что у пациентов снижена чувствительность: они могут не ощутить перегрев, а это чревато появлением ожогов.
Диагностика заболевания
При поступлении пациента с жалобами на дискомфорт в ногах врач не должен сразу назначать препараты для лечения отечности. Вначале необходимо провести обследование. Оно заключается в:
- проведении визуального осмотра;
- проверке пульса в конечностях;
- проверке рефлекса коленного сустава;
- проведении УЗИ сосудов ног;
- осуществлении контроля восприимчивости;
- проведении нейронной электронной миографии.
В зависимости от результатов врач может назначить лечение или посоветовать делать упор на профилактически процедуры. Помимо этого придется:
- чаще показываться доктору;
- соблюдать режим питания, придерживаться списка разрешенных продуктов.
Если ноги увеличились в размерах, то определить отек легко. Необходимо надавить пальцем (подушечкой, не ногтем!) на область затвердения. При отеках на месте надавливания образуется ямка, которая исчезает за 20-30 секунд.
Выбор тактики лечения
Необходимая терапия назначается эндокринологом совместно с сосудистым хирургом. Эти врачи могут подсказать, как снять отечность и предупредить ее образование в будущем.
При необходимости назначаются препараты, предназначенные для понижения концентрации глюкозы в крови. Одновременно пациенты должны контролировать свое состояние, регулярно измерять сахар.
Лечение направляется на стимуляцию кровообращения, ведь именно из-за его нарушения появляются отеки. Назначаются диуретики, они позволяют минимизировать отеки в любых частях тела. К лекарствам от отеков ног при диабете относят также препараты, предназначенные для понижения кровяного давления.
Неукоснительно должна соблюдаться диета. Пациентам необходимо выполнять посильную физическую нагрузку. Но следует помнить, что перенапряжение и чрезмерное утомление запрещены.
Диабетики могут попытаться нормализовать состояние с помощью лекарственных трав. Предварительно следует проконсультироваться с эндокринологом. Целители советуют использовать корень женьшеня, овес, зверобой, кайенский перец.
При обнаружении ран на отекших ногах необходимо следить за тем, чтобы они зажили. Обрабатывать их можно Фурацилином, Диоксидином, Хлоргексидином. Врачи запрещают наносить на отекшие поврежденные ноги йод, спирт или бриллиантовую зелень. При их использовании кожа лишь пересушится еще больше.
Больные должны помнить, что избавиться от отеков и предупредить их появление можно, если соблюдать все назначенные рекомендации медиков. Одного медикаментозного лечения будет недостаточно.
Комментарий эксперта:
Гниют ноги при сахарном диабете: как лечить осложнение на конечностях?
Очень часто у больных сахарным диабетом наблюдается развитие разнообразных осложнений. Одним из опасных осложнений, проявляющихся при прогрессировании диабета, является нарушение кровообращение в нижних конечностях, а также нарушения в проводимости нервных волокон расположенных в тканях нижних конечностей.
Такие нарушения внешне проявляются тем, что появляются на стопе незаживающие раны и начинает гнить нога при сахарном диабете.
В такой ситуации даже если наступает заживление мягкой ткани, то кость все равно продолжает гнить. Это тяжелое осложнение невозможно излечить полностью без компенсации сахарного диабета.
Внешним проявлением нарушения является появление незаживающих трофических язв на поверхности кожных покровов стопы. Появляющиеся трофические язвы приводят к тому, что в организме развивается сепсис.
Сепсис представляет собой ответную реакцию организма на развитие локального инфекционного процесса, который развивается в области формирования трофических язв. Сепсис вызывается проникновением на поврежденные кожные покровы конечностей гнойной или гнилостной микрофлоры. В некоторых случаях сепсис может быть обусловлено развитием латентной инфекции.
Сепсис характеризуется постоянным распространением по организму бактериальной флоры и ее токсинов, что провоцирует развитие тяжелого поражения.
Если на поверхности ноги выявлены повреждения кожного покрова, которые длительное время не заживают, следует немедленно обратиться за помощью в хирургическое отделение медицинского стационара. Дело в том, что лечение диабетической стопы не производится в диабетическом отделении.
Развитие трофических язв обусловлено осложнением сахарного диабета, которое возникает в результате поражения мелких сосудов и нервных окончаний, расположенных в тканях нижних конечностях.
Чаще всего образование трофических язв начинается с появления на кожных покровах пальцев стоп микротравм, которые не заживают самостоятельно.
Нарушения кровообращения в тканях нижних конечностей приводит к нарушениям в питании клеток. Появление трофических язв начинается на поверхности голеней и постепенно спускается к ступням и пяткам, на которых появляется гниющая ткань.
Лечение, применяемое для локализации недуга и излечения от него, является продолжительным и сложным.
Причины появления трофических язв при сахарном диабете
Сахарный диабет любого типа является недугом, который требует осуществления постоянного контроля за содержанием сахара в организме. Помимо этого для предупреждения развития осложнений следует изменить образ жизни и рацион питания.
Изменения в обычном образе жизни требуются для того чтобы предупредить появление нарушений в работе сосудистой и нервной систем, которые возникают при прогрессировании сахарного диабета.
Нарушения в питании клеток тканей конечностей, в обеспечении клеток кислородом и отводе токсических соединений образующихся в тканях быстрее происходят в том случае, если в организме больного сахарным диабетом, наблюдается постоянное повышенное содержание глюкозы.
Развитие трофических язв наблюдается при наличии у человека запушенной формы сахарного диабета. Чаще всего развитие язв на поверхности кожных покровов нижних конечностей наблюдается тогда, когда в организме больного происходит прогрессирование сахарного диабета второго типа, который является инсулиннезависимым.
Развитие симптомов кетоацидоза и наличие высокого уровня сахара в организме возникает в том, случае если больной несерьезно относится к своему недугу и не предпринимает действий, направленных на купирование последствий развития болезни.
Для предупреждения появления трофических язв требуется каждому больному, страдающему от сахарного диабета не только контролировать уровень гликемии в организме, но и бережно ухаживать за кожными покровами ног не допуская появления на коже критических повреждений покровов.
Дело в том, что даже появление малейшей микротравмы способно спровоцировать появление язвы.
Почему происходит формирование язв? Причиной появления трофических язв является развитие в организме больного таких осложнений, как диабетическая ангиопатия, проявляющаяся в повреждении мелких сосудов кровеносной системы и диабетическая нейропатия, являющаяся поражением мелких нервных окончаний.
Эти нарушения в комплексе приводят к формированию диабетической стопы. Такое патологическое состояние нижних конечностей склонно к образованию не только трофических язв, но и развитию гангрены. В результате развития и распространения трофических язв по поверхности нижних конечностей происходит заражение прилегающих тканей и крови токсинами, образующимися в инфекционном очаге, которым является трофическая язва.
Предотвратить развитие трофических язв и гангрены нижних конечностей позволяет осуществление грамотного ухода за конечностями и жесткий контроль уровня сахара в плазме крови больного.
Внешний вид трофической язвы при сахарном диабете
Возникновение трофических язв чаще всего наблюдается в области ногтевых фаланг пальцев стопы. Иногда возможно возникновение трофических очагов на поверхности пятки.
Возникновению трофических очагов способствует формирование натоптышей и микротравм в процессе использования неудобной обуви или обуви, которая не подходит по размеру. Также высока вероятность возникновения трофической язвы в результате проведения неудачного педикюра для диабетиков, получения ожогов, ссадин и других травмирующих воздействий на кожные покровы нижних конечностей.
Результатом получения таких микротравм является формирование незаживающих длительное время ран, которые с течением времени увеличиваются в размерах и в глубину. Увеличение площади и глубины ран способствует более легкому проникновению в раневую поверхность гнойной и гнилостной микрофлоры.
В результате проникновения гнилостной и гнойной микрофлоры на раневую поверхность происходит заражение тканей и начинается процесс гниения ткани, что значительно осложняет процесс лечения осложнения.
Особенностями и отличиями трофических язв при наличии сахарного диабета являются следующие:
- При наличии небольших по размерам язвенных поверхностей у больного наблюдается появление четко выраженных болевых ощущений, которые усиливаются в ночное время. В некоторых случаях, при выраженной диабетической полинейропатии, болевые ощущения могут отсутствовать, даже в случае формирования крупных и глубоких ран.
- Самостоятельного заживления трофической язвы при развитии в организме диабетической ангиопатии и полинейропатии не происходит.
- Трофические очаги при сахарном диабете способны увеличиваться по площади и углубляться. Эти очаги способны привести к развитию у больного гангрены, которая потребует проведения оперативного вмешательства заключающегося в ампутации поврежденной части конечности.
Появление трофических язв возможно как при скрытом развитии сахарного диабета, так и при наличии у больного варикозного расширения вен.
Такая ситуация требует проведения дополнительного обследования организма больного для выяснения причин возникновения трофических очагов и назначения соответствующего адекватного лечения.
Стадии развития трофических язв при сахарном диабете
Существует несколько стадий развития трофических очагов при наличии у больного сахарного диабета.
Первая стадия является стадией возникновения трофического очага. На этом этапе трофическая язва постепенно увеличивается в размерах и углубляется. Дно язвы покрыто белым налетом. В некоторых случаях налет может иметь грязно-серый или серый цвет.
На этом этапе развития раны появляется неприятный запах, а человек может чувствовать онемение и похолодание стоп, что связано с нарушением кровообращения и иннервации тканей.
Вторая стадия характеризуется очищением трофической язвы. На этой стадии наблюдается очищение язвы от налета, а дно раны приобретает ярко-розовую окраску. На этом этапе размеры и глубина язвы не изменяются.
Стадия заживления трофического очага. Заживление раны начинается чаще всего с краев по всему периметру. Язва постепенно уменьшается в размерах. При проведении адекватного и своевременного лечения происходит уменьшение площади раны и появление островков заживления внутри нее.
Производить самостоятельно лечение трофических язв при сахарном диабете не рекомендуется. Если заниматься самолечение, могут развиться крайне тяжелые последствия.
Как ухаживать за ногами при диабете расскажет эксперт из видео в этой статье.
1podiabetu.ru
Ноги при сахарном диабете фото раны пальцы
Постоянное повышение уровней сахара (глюкозы) в крови может быть связано с серьезными осложнениями у людей, имеющих сахарный диабет.

Стопы подвергаются особенному риску. у людей с диабетом к повреждению стопы (и других частей тела) могут привести два осложнения, называемые диабетической нейропатией и заболеванием периферических сосудов.
Лучшие врачи эндокринологи
Что такое диабетическая нейропатия?
Хронически повышенные уровни сахара, связанные с неконтролируемым сахарным диабетом, могут привести к повреждению нервов, что препятствует способности ощущать боль и температуру. Эта так называемая «сенсорная диабетическая нейропатия» повышает риск того, что человек с сахарным диабетом может не заметить развитие проблем с его или ее стопой.
Примерно у 10% пациентов с сахарным диабетом развиваются язвы на ноге, которые являются следствием заболеваний периферических сосудов и повреждения нервов. Люди с сахарным диабетом могут не заметить раны или порезы на ноге, что, в свою очередь, может привести к развитию инфекции. Повреждение нервов также может повлиять на функции мышц стопы, что приводит к ее неправильному положению и травмам.
Что такое заболевание периферических сосудов?

Сахарный диабет связан с плохой циркуляцией крови (кровотоком). Неадекватное кровообращение увеличивает необходимое для заживления ран и порезов время. Под заболеванием периферических сосудов подразумевают нарушенное кровообращение в руках и ногах.
Плохой кровоток повышает риск того, что инфекционный процесс не удастся вылечить. Это, в свою очередь, повышает риск развития язв и гангрены, которая является некрозом тканей и возникает в ограниченных областях с плохим кровообращением.
Какие проблемы с ногами встречаются чаще всего у людей с сахарным диабетом?
На следующих рисунках изображены наиболее часто встречающиеся проблемы с ногами, которые могут появиться у каждого человека. Однако пациенты с сахарным диабетом имеют повышенный риск развития тяжелых осложнений, включая инфекцию и даже ампутацию.
Стопа атлета
Грибковая инфекция ноги называется стопой атлета. При этом заболевании наблюдается потрескавшаяся кожа, зуд и покраснение.

Грибок попадает в трещины кожи, вызывая развитие инфекции, которую необходимо лечить противогрибковыми препаратами. Пероральные лекарственные средства или местные крема также можно применять для лечения стопы атлета.
Грибковая инфекция ногтей
Толстые, ломкие, желто-коричневые или непрозрачные ногти – частый симптом грибкового поражения. Инфицированная часть может отломиться от остального ногтя. Грибок любит теплую, влажную и темную среду, которая создается ношением закрытой обуви.
Повреждение ногтей также повышает риск развития грибковой инфекции. Такие инфекции тяжело лечить, но не невозможно. Пероральные препараты хорошо работают для лечения грибкового поражения ногтей. Местное лечение эффективно только при некоторых видах грибковых инфекций. Иногда необходима операция по удалению инфицированных участков ногтя.
Натоптыши
Натоптыши – это участки утолщенной кожи, которые нарастают на подошве стопы. Образование натоптышей могут вызвать неравномерное распределение веса, патология кожи или неподходящая обувь.

Используйте следующие советы по уходу за мозолями:
- Потрите пораженный участок пемзой после душа или ванны. Попросите Вашего врача объяснить, как лучше всего это сделать.
- Используйте в обуви мягкие стельки.
- Попросите Вашего врача назначить лекарственные средства для смягчения натоптышей.
Иметь несколько натоптышей – не так страшно. Важно никогда не пытаться срезать их, так как это может привести к серьезным травмам.
Мозоли
Мозоль – это утолщенная область кожи, которая образуется между пальцами или вблизи от их костных выступов. Мозоли могут вызвать давление и трение.
Используйте следующие советы по уходу за мозолями:
- После ванны или душа потрите пораженную область с помощью пемзы. Перед тем, как делать это, посоветуйтесь с врачом.
- Не используйте самостоятельно препараты для удаления мозолей.
- Никогда не пытайтесь срезать мозоли при помощи острых предметов. Это может привести к серьезным травмам.
Волдыри
Волдыри – это возвышенные, заполненные жидкостью, области кожи, которые образуются из-за трения. Раздавливание или пробивание волдыря – не лучший способ его лечения, поскольку кожа, покрывающая волдырь, защищает от инфицирования.
Для ухода за волдырем сохраняйте чистоту кожи, наносите антибактериальный крем или мазь, наложите повязку, чтобы снизить риск инфицирования.
Вальгусная деформация первого пальца стопы
Hallux valgus (Вальгусная деформация первого пальца стопы)– это болезненная, красная, мозолистая область, которая образуется на внешней стороне сустава большого пальца ноги. Эта патология может наблюдаться на обеих стопах и имеет наследственную склонность к развитию. Ношение неудобной обуви на высоких каблуках увеличивает риск развития вальгусной деформации стопы, сдавливая большие пальцы в неестественном положении.
Накрытие деформации специальной прокладкой, помогает защитить ее. Для удерживания большого пальца в правильном положении могут использоваться специальные разделители пальцев и другие устройства. Если Hallux valgus очень болезненный или уродливый, для облегчения симптомов может быть использована операция.
Сухая кожа

Сухая, потрескавшаяся кожа позволяет бактериям и другим возбудителям проникнуть в Ваш организм, потенциально вызывая инфекцию. Сохранить кожный барьер мягким, не измененным и здоровым могут помочь увлажняющие мыла, лосьоны и другие продукты.
Язвы на ногах
Язвы на ногах – это опасные раны, которые могут появиться у пациентов с сахарным диабетом. Когда небольшая царапина, трещина кожи или ранка на стопе становится инфицированной, может образоваться язва.

У людей с диабетом раны заживают очень медленно или не заживают вообще. Для уменьшения риска развития осложнений необходимы ранние постановка диагноза и лечение. Ваш врач – лучший источник информации о том, как правильно ухаживать за ранами на стопе.
Молоткообразная деформация пальцев стопы
Ослабление мышц пальцев ног способствует возникновению их молоткообразной деформации. Это ослабление укорачивает сухожилия в пальцах, заставляя их искривляться.
Молоткообразная деформация пальцев стопы может быть наследственной. Кроме этого, эта патология может быть вызвана ношением неподходящей обуви.Деформация пальцев стопы может вызвать такие проблемы, как натоптыши, раны, волдыри и трудности при ходьбе. В лечении и исправлении молоткообразной деформации помочь могут корректирующая обувь и шины. Иногда для выпрямления пораженных пальцев необходима операция.
Вросший ноготь
Вросшие ногти получили свое название от врастания в кожу по краям ногтевой пластины. Вросший ноготь может быть причиной боли и повреждения кожи, которое может привести к развитию инфекции.

Ношение неподходящей обуви повышает риск развития вросшего ногтя. Свой вклад в появление этой проблемы могут внести интенсивные физические упражнения, такие как бег и аэробика. Ходьба, сдавливание пальцев стопы, неправильное подстригание ногтей также могут вызывать это состояние.
Лучший способ профилактики вросших ногтей – сохранять их подрезанными. Если вросший ноготь инфицируется, необходимо профессиональное медицинское лечение. Иногда нужна операция для удаления пораженной части ногтя и зоны роста, из которой он растет.
Подошвенные бородавки
Утолщенные области на подошве стопы, которые имеют небольшие черные пятна или поры, являются, скорее всего, подошвенными бородавками.

Они вызываются вирусом. Пораженные участки кожи болезненны, они могут появиться в одиночку или группами. Самостоятельное лечение подошвенных бородавок – плохая идея. В случае сомнений, врач может определить, является ли поражение натоптышем или бородавкой.
Можно ли предотвратить развитие этих проблем с ногами?

Хороший уход за Вашими ногами может предотвратить развитие проблем до их начала! Придерживайтесь следующих советов, чтобы снизить Ваш риск развития частых проблем с ногами и серьезных осложнений, связанных с ними.
Сахарный диабет и проблемы ног
Профилактический совет №1
Жизнь с сахарным диабетом требует от Вас особого внимания к своему здоровью и заболеванию. Придерживайтесь указаний Вашего врача касательно питания, физических упражнений и приема лекарственных препаратов.
Сохраняйте уровни глюкозы крови в пределах рекомендуемого диапазона – это лучшее, что Вы можете сделать для того, чтобы контролировать свое заболевание и защитить свои ноги.
Сахарный диабет и проблемы ног. Профилактический совет №2

Тщательно осматривайте свои ноги на предмет наличия покраснений, волдырей, ран, натоптышей и других признаков раздражения. Ежедневные проверки особо важны в том случае, если у Вас нарушено кровообращение.
Сахарный диабет и проблемы ног. Профилактический совет №3

Следуйте следующим советам по правильному уходу за ногами:
- Ежедневно мойте ноги с нераздражающим мылом и теплой водой.
- Избегайте замачивания Ваших ног.
- Полностью высушивайте ноги после купания, обращая особое внимание на области между пальцами.
- Не наносите лосьон в районах между пальцами.
- Спросите у врача, какой вид лосьона подходит Вашей коже.
Сахарный диабет и проблемы ног. Профилактический совет №4
После купания используйте пемзу или специальное устройство для сглаживания утолщенных областей кожи на ногах (натоптышей и мозолей).

Лучше всего тереть ими в одном направлении. Посоветуйтесь с Вашим врачом о правильном способе использования пемзы или терок для ног.
Сахарный диабет и проблемы ног. Профилактический совет №5

Следуйте следующим советам по уходу, чтобы предотвратить развитие вросших ногтей:
- Один раз на неделю тщательно осмотрите свои ногти на ногах.
- Обрезайте ногти на ногах прямо, используя маникюрные ножницы.
- Не округляйте ногти и не обрезайте их боковые части
- Округлите край ногтя с помощью пилочки после обрезания.
- Посоветуйтесь со своим врачом о том, как правильно ухаживать за ногтями на ногах.
Сахарный диабет и проблемы ног. Профилактический совет №6

Помочь защитить Ваши ноги могут правильно подобранная обувь, носки и чулки. Следуйте этим советам:
- Покупайте подходящие носки и чулки, которые имеют мягкую резинку.
- Одевайте носки в постели, если Вашим ногам холодно.
- Не одевайте сандалии и не ходите босиком, даже если Вы дома.
- Носите хорошо подобранную обувь.
Сахарный диабет и проблемы ног. Профилактический совет №7

Чтобы сохранить кровоток в ногах, следуйте этим советам:
- Если это возможно – поднимайте Ваши ноги вверх, когда сидите.
- Часто шевелите пальцами ног.
- Делайте частые перерывы, чтобы размять пальцы; поводите стопой в обе стороны.
- Не перекрещивайте ноги, особенно на долгое время.
Сахарный диабет и проблемы ног. Профилактический совет №8

Бросьте курить, если у Вас есть эта вредная привычка. Курение ухудшает проблемы с кровообращением.
Сахарный диабет и проблемы ног. Профилактический совет №9

Люди, имеющие сахарный диабет, должны посещать врача (желательно подолога) каждые 2-3 месяца, даже если не имеют никаких проблем с ногами. На каждом осмотре попросите врача тщательно осмотреть Ваши ноги. Ежегодное обследование ног должно включать:
- Осмотр верхней и нижней части стопы и областей между пальцами.
- Изучение воспаления и покраснения кожи.
- Оценка пульса на стопе и ее температуры.
- Оценка чувствительности на ноге.
Когда следует обратиться к врачу?

Свяжитесь со своим врачом, если Вы заметили любой из следующих признаков:
- Изменения цвета или температуры кожи.
- Отек стопы или лодыжки.
- Появление мозолей, натоптышей, вросших ногтей, инфицированных ногтей, сухую и потрескавшуюся кожу.
- Боль в ноге.
- Неприятный, стойкий или необычный запах от ног.
- Вросшие ногти или ногти, зараженные грибком.
- Влажные, открытые раны с выделениями, которые медленно заживают.
Лучшие врачи эндокринологи
farmamir.ru
Как предотвратить развитие гангрены ног при сахарном диабете?

Диабетическая стопа — это позднее осложнение сахарного диабета. В таких случах развиваются язвенные, гнойно-некротические процессы, и нога начинает буквально гнить. Больному грозит гангрена, а в 10-24%-ампутация. Но до 85% ампутаций можно предотвратить, если вовремя обследоваться, поставить диагноз и принять меры!
Из современных методов лечения диабетической стопы наиболее эффективна ангиопластика (эндоваскулярный метод). Хирургическое вмешательство проводится без наркоза, без разреза. Больному делают пункцию артерий с минимальной потерей крови. Такое лечение помогает при ишемической и смешанной форме заболевания. А вот при нейропатической форме остается лишь наблюдение и местное лечение.
Итак, основные рекомендации больным сахарным диабетом для предотвращения печальных последствий.
• Что делать всегда? Строго контролировать уровень сахара, глюкозы под наблюдением врача. Носить хлопчатобумажные и шерстяные носки, а также свободную, удобную обувь. Своевременно лечить грибковые заболевания
под наблюдением врача.
• Ежедневно утром и вечером выполнять гимнастику для стоп (лежа, вытянув ноги). Каждое упражнение делать по 5-7 раз.
1. Потянуть носочки от себя и на себя.
2. Ступни развести наружу и свести.
3. Круговые вращения ступнями вправо и влево.
4. Сжать пальцы на ногах в «кулачки», затем расправить.
Сделать такую же гимнастику для рук. Затем — самомассаж ног. Поставить стопу на колено другой ноги и нежно помассировать руками всю ногу от ступни до бедер, уделив внимание каждому пальчику. Затем поочередно поднять ноги и потрясти их, чтобы снять напряжение. Так утром мы запускаем механизм усиления кровотока и налаживаем связь тканей с центральной нервной системой. А вечером снимаем усталость и готовимся к спокойному сну.
• Что делать каждый вечер? Осматривать стопы, используя зеркало. Мыть ноги теплой водой (ни в коем случае не горячей!) с детским или дегтярным мылом, или в розовом растворе марганцовки. Затем тщательно вытирать ноги личным полотенцем, а лучше бумажной салфеткой (не тереть). Обращать особое внимание на участки между пальцами. Хорошо их промывать и сушить. Смазывать ноги смягчающим кремом (лучше детским).
• Через день протирать водкой стопы и особенно участки между пальцами, потом наносить крем.
• Не реже 1 раза в 10 дней подстригать ногти, оставляя их не слишком короткими. При вросшем ногте — сразу же к хирургу!
• Чего не делать? Не ходить босиком, особенно на улице, в местах общего пользования. Не парить ноги и не мыть их горячей водой. Не пользоваться грелкой и не делать соляные ванночки. Не подходить близко к открытому огню и обогревательным приборам. Не применять средства для размягчения мозолей. Не пользоваться чужими носками и обувью.
Есть и народные средства, которые помогают не допустить образования трофических язв и предотвратить развитие гангрены. Каждый день надо съедать 1 лист каланхоэ живородящего. Утром и вечером добавлять в чай по щепотке мускатного ореха, гвоздики и корицы на 0,5 л кипятка. Выпивать в течение дня.
Через день делать аппликации из картофеля, помидоров и моркови. Натереть на мелкой терке один из овощей, тонким слоем намазать на марлю или ткань и обернуть ноги от стопы, включая голень, на 20-30 минут. По 10-15 процедур с каждым овощем, чередуя их. Также можно делать аппликации с простоквашей и травами: полынью, пижмой, мать-и-мачехой. Траву заварить в термосе (1 ст.л.на1 стакан кипятка), настой выпить понемногу до 18 часов. Жмых травы смешать с простоквашей или 10-процентной сметаной, нанести на марлю и обернуть ногу на 30 минут. Не укутывать, просто прикрыть чем-нибудь теплым, шерстяным. По 14 дней использовать каждую траву, чередуя их, с перерывами на 5-7 дней.
Врач натуротерапевт Г.Г. Гаркуша.
www.svoylekar.ru