Как лечили аппендицит в давние времена? — vpalamarchuk.ru

Гаспар Траверси, «Операция», 1753 год
Когда мы рассматриваем частоту диагностики и лечения аппендицита в наши дни, можно предположить, что это заболевание было хорошо известно еще в древности. Ожидается, что какие-либо методы лечения должны были существовать. Однако большая часть истории аппендицита написана последние чуть более ста лет. Это не означает, что данная проблема со времен «отца медицины» Гиппократа не рассматривалась.
Конечно, абдоминальная хирургия, которую мы знаем сейчас, не является старым искусством и аппендэктомия в современном понимании тоже появилась не так давно. И все же. Учитывая большую распространенность аппендицита как у мужчин, так и у женщин, аппендэктомия в истории должна появиться раньше хотя бы той овариэктомии (удаления яичника). Так в чем же дело? Все дело в том, что о таком органе как «червеобразный отросток» было ничего неизвестно. А как лечить то, чего нет?
Вспомним, что в истории хирургии анатомическое описание человеческого тела Клавдием Галеном было практически единственным источником информации почти полторы тысячи лет. За эти полтора тысячелетия по его трудам и делались выводы о различных заболеваниях. Важно то, что Гален не нашел червеобразного отростка. Вскрывать для изучения тела в Древнем Риме было запрещено и ему приходилось исследовать берберийских обезьян, у которых аппендикса не было. А то, что Гален не описывал и не видел, никто в средние века и не исследовал. Итак. Заболевание было, а про орган ничего не знали.
Первым, кто описал червеобразный отросток, был Беренгарио Да Карпи, профессор хирургии в Павии и Болонье (Италия). Произошло это только в 1522 году. Он пишет, что «в конец слепой кишки есть некий придаток, опущенный кнутри, толщиной около мизинца и длиной около 3 дюймов». Об аппендиксе через 20 лет напишет Андреас Везалий и дополнит свое описание несколькими иллюстрациями в своем легендарном семитомнике.

1492 год. Зарисовка аппендикса Леонардо Да Винчи
Первым автором, назвавшим придаток слепой кишки «червеобразным отростком», был Габриэль Фаллопий в 1561 году.
Незадолго после этого, швейцарский анатом и ботаник (да, изучали все!) Каспар Баугин описал клапан в области перехода подвздошной (тонкой) в слепую (толстую) кишку. Кроме илеоцекального клапана он описал и аппендикс. Урчание в животе — это чаще всего и есть «песня илеоцекального клапана». Многие анатомы в последующем (Мидий, Морганьи, Санторини и др.) существенного уже не добавили. В основном долго бесполезно спорили о функции, вариантах расположения и о названии червеобразного отростка.
Аппендикс как причина заболевания
Первые мысли о том, что отросток может приводить к воспалению, возникли у немецкого хирурга, Лоренца Гейстера. При вскрытии в анатомическом театре тела казненного преступника, у которого обнаружил небольшой гнойник рядом с почерневшим червеобразным отростком. Вскрытие проводилось в 1711 году, но написал об этом в статье Гейстер только спустя 42 года, в 1753 году.
Потом была теория, что причиной воспаления отростка были инородные тела (При вскрытии находили косточки, булавки,каловые камни в аппендиксе. Сейчас такое тоже встречается, но редко).
1812 год Джон Паркинсон (J.W.K.Parkinson) впервые признал перфорацию аппендикса как причина смерти (не как факт инородного тела).
В конце 18 века микроанатомия аппендикса была довольно хорошо изучена: три его слоя, наличие слизистых желез, брыжейка, а также складки, которые формирует брюшина в этой области. Ряд исследователей стоит отметить ввиду важности открытий:
— Исследование Локвуда, 1891 год, который насчитал в червеобразном отростке около 150 лимфатических фолликулов.
— В следующем году Кладо описал складку брюшины, идущей от яичника к аппендиксу как дополнение его брыжейки.
Это было все про анатомию. А теперь про клинику. Как и с микробами, которые в микроскоп увидели, а то что они вызывают болезни, не понимали еще долго. Так и с клиникой аппендицита
Как описывали аппендицит в истории
Поскольку на заре медицины как таковой специализации еще не было, то об описании заболевания, схожего по симптомам с аппендицитом, можно найти у разных врачей. Например в «Гиппократовом сборнике» есть описание «тяжелого нагноения вокруг кишечника», что заставляет думать многих исследователей, что Гиппократ знал об аппендикулярном абсцессе.
Нужно понимать, что многие из этих абсцессов не были связаны с воспалением червеобразного отростка. Но это самая частая причина воспаления в правой подвздошной области. Вот как описывает врач Фернелий и такие описания для того времени типичны (клиника не представлялась чем то серьезным, пока не формировался большой абсцесс или же не начиналось серьезное осложнение в форме кишечной непроходимости):
«Девятилетний ребенок страдал от поноса, а бабушка, послушав совет «других старушек», решила дать ребенку айву. Известно, что плоды айвы очень терпкие в зеленом состоянии и могут помочь при диарее. Диарея не просто прошла, а осложнилась кишечной непроходимостью уже на следующий день. Был вызван врач, который применял клизмы и успокаивал живот — без эффекта. Вскоре развивась неукротимая рвота и через два дня ребенок умер. При вскрытии в полости аппендикса были обнаружены остатки айвы. В перекрывшемся айвой аппендиксе имелась перфорация, через которую в брюшную полость попало кишечное содержимое.» Любопытно то, что даже те, кто вскрывал такие случаи, редко обвиняли аппендикс в воспалительном процессе.
Но что же? Любой аппендицит в то время это верная смерть? В средневековых медицинских записях (Сарацен, 1642 г) есть описание болезни одной женщины, у которой сформировался большой абсцесс в правом боку и который вскрылся с образованием свища. В разное время есть 14 описаний формирования свища с последующим выздоровлением (очевидно, что выздоровевших было намного больше).
Некоторые врачи считали, что проблема в правой подвздошной области вызвана кишечной непроходимостью и предполагали, что препятствие может быть устранено проглатыванием маленьких свинцовых шариков. Врачи еще не понимали сути проблемы, поэтому шли большие споры о том, где лежала истинная патология правой подвздошной ямки. Встречались такие термины как: «простой тифлит», «перитифлитизм», «хронический тифлит», «апофизит», «эпитифлит». Этим показывалось, что проблему видели именно в слепой кишке.
Реджинальд Хебер Фитц (Reginald H.Fitz)
Такая путаница царила до 1886 года, когда патологоанатом из Бостона, Реджинальд Хебер Фитц (Reginald H.Fitz) опубликовал свою знаменитую монографию о болезнях червеобразного отростка. Он показал, что симптомы 209 случаев тифлита (воспаления купола слепой кишки) были идентичны симптомам, наблюдавшимся 257 случаев перфорации аппендикса. Это убедило медицинский мир в ключевой роли аппендикса в воспалении слепой кишки. Термин «аппендицит» как раз и ввел Реджинальд Фитц и вскоре его стали повсеместно применять.
Теперь про лечение аппендицита в прошлом
Совершенно очевидно, что аппендицитом люди страдали еще с зарождения человечества. Так например, гнойные воспаления в правой подвздошной ямке известны с глубокой древности. Английский египтолог и анатом, Графтон Смит (Grafton E.Smith) исследовал мумию египетской женщины,»у которой спайки происходили из аппендикса вблизи его верхушки и прикреплялись к стенке таза, что говорит о старом аппендиците». В раннюю христианскую эпоху есть описание абсцессов в правой подвздошной области, но хирургическое лечение всегда откладывалось до последнего момента, когда нагноение было явным. Многие врачи в древности предпочитали, чтобы абсцесс вскрылся сам. Да и вообще… Если суждено, пусть пациент умрет сам, нежели врач приложит к этому руку (легко могли обвинить врача в смерти пациента, тем более речь идет о времени, когда об антисептике и не слышали).
Так кто же первым удалил аппендикс?
Или, как спорят охотники: чей выстрел был последним. Если вас заинтересует вопрос: кто первым провел аппендэктомию и вы займетесь поиском по всемирной паутине, то очень скоро запутаетесь. Честно говоря, я и сам долго разбирался.
Итак, по порядку. Попробуем все же понять, почему все же медики спорят.
Очень важно понять, что «аппендицит» — такой какой мы его сейчас понимаем, как отдельное заболевание врачами начал восприниматься мировым сообществом с 1886 года после доклада Реджинальда Фитца. И разумеется, до этой даты лечение проводилось, но в понимании хирурга понятия «аппендицит» не было вообще. Лечили «абсцессы правой подвздошной ямки», «перитонит мышечной стенки», «тифлит» (воспаление купола слепой кишки). Или вообще причиной считали матку: «маточные нарывы».
Консервативно-выжидательная тактика, т.е. ждать пока аппендицит нагноится, а уж потом оперировать была преобладающей вплоть до начала 20 века! То есть врачи ждали благоприятного исхода без операции, если нет — оперировали уже нагноение. Собственно, аппендэктомия стала «популярной» только после случая с аппендицитом короля Эдуарда VII в 1902 году.
Ну и одна маленькая заметка:
Общий наркоз впервые появился только в 1846 году, поэтому попробуем представить, какие трудности были у пациента и врача до этого. Использование больших доз опия в лечении интраабдоминальных воспалительных заболеваний было внедрено в 1838 году ирландским врачом Уильямом Стоксом из Дублина и стало стандартом до тех пор, пока спустя 50 лет эта практика не было оспорена хирургами. Хотя антиперистальтический эффект опиума возможно и позволял локализовать воспалительный процесс в некоторых случаях аппендицита, основная его польза, скорее всего, была в том, что пациенту давали спокойно умереть.
И если попытаться ответить на вопрос: кто же был первым, нужно правильно сформулировать его. Был первым в чем?
30 год нашей эры. Римский врач Аретей (Aretaeus Cappodocian) пишет: «Я сам сделал разрез абсцесса толстой кишки на правой стороне, рядом с печенью, когда выбежало большое количество гноя, который вытекал несколько дней, после чего пациент выздоровел»
Это первая информация, дошедшая до наших дней, о вскрытии абсцесса правой подвздошной ямки.
В средние века смельчаков почти не находилось. Один из таких: Амбруаз Паре. Только этот французский хирург решался применять разрезы.
1735 год.
Пациентом Клавдия был одиннадцатилетний мальчишка, у которого имелась паховая грыжа и сформировавшийся в ней каловый свищ. Причем свищ сформировался из червеобразного отростка, попавшего в грыжевой мешок и перфорированного проглоченной ребенком булавкой. Амианд вскрыл грыжу и удалил нагноившийся червеобразный отросток. Этот очень скромный (как отзывались о нем современники) хирург абсолютно достоин права первого, кто удалил червеобразный отросток. Только это была не аппендэктомия в современном понимании этого слова. Тот 1% паховых грыж, когда в грыжевой мешок попадает аппендикс, теперь называют грыжей Амианда.
1759 год. Местивье (J.Mestivier) произвел вскрытие абсцесса в правом паху у 45 летнего мужчины, который, несмотря на лечения, все же скончался. Причиной воспаления была проглоченная игла, попавшая в червеобразный отросток.
(Mestivier J. Journ. gen. de med. et de chir., 1759, X, 441)
Как раз вот после этих двух случаев были долгие увлечения теорией, предполагающей обструкцию аппендикса инородными телами.
1848 год. Генри Хенкок(H.Hancock), Лондон произвел вскрытие аппендикулярного абсцесса в правой подвздошной области у беременной женщины. Также рекомендовал такое лечение до наступления флуктуации или абсцедирования. Но несмотря на выздоровление пациента, многие врачи к такой тактике относились сдержанно.
(Hancock H. Disease of the appendix caeci cured by operation. Lancet 1848; 2:380-381)
1852 год. Российский хирург, П.С.Платонов произвел вскрытие аппендикулярного абсцесса (помогал ему сам Н.И.Пирогов) и описал операцию в своей докторской диссертации «О нарывах подвздошной впадины» (абсцесс был вскрыт, но аппендикс не удалялся).
(Платонов П.С. О нарывах подвздошной впадины Военн.-мед. журнал, 1854, 68, 1. с. 75)
1853 год. Росийский хирург, профессор Петр Юрьевич Неммерт произвел вскрытие абсцесса с удалением аппендикса с наложением лигатуры. Пациентом был профессор В.Е. Энк, находящийся в клинике Пирогова. П.Ю. Неммерта, профессора медико-хирургической академии Петербурга, можно считать первым, кто произвел аппендэктомию при аппендикулярном абсцессе с перевязкой по методу лигатуры. Как и большинство зарубежных коллег, российские хирурги придерживались выжидательной тактики.
1867 год Уиллард Паркер (W.Parker), США. Аппендикс не удалял, только вскрыл абсцесс. Он сообщил в общей сложности о четырёх случаях и выступил за хирургическое дренирование после пятого дня болезни, но, не дожидаясь флюктуации. Этот хирургический подход заслужил определенное признание и позднее ему было приписано снижение летальности при аппендиците.
Parker W. An operation for abscess of the appendix vermiformis caeci. Med Rec. (NY), 1867, 2, 25-27
1880 год Роберт Лоусон Тайт(Robert Lowson Tait) вскрыл абсцесс и удалил аппендикс — это вероятно первая аппендэктомия в Англии. Талантливый Лоусон Тайт, ведущий в те годы Британский абдоминальный хирург и гинеколог, удалил 17-летней девушке гангренозно изменённый аппендикс. Пациентка выздоровела. О данной операции не сообщалось до 1890 года, За это время Тайт стал противником аппендэктомий. Интересно, что он негативно относился и к «Листеризму«. На страницах журнала «Lancet» Тайт писал: «Да, нагноение происходит под воздействием микроорганизмов, тем не менее практика профилактического использования антисептиков мешает заживлению ран и оказывает общее неблагоприятное воздействие на весь организм». Кстати, Лоусон Тайт вместе с Марионом Симсом считают «отцами гинекологии».
1883 год. А вот этот год помнят в Канаде. Канадский хирург Авраам Гроувс. 10 мая 1883 года обследовав 12-летнего мальчика с болями и дефансом в правом нижнем квадранте живота, он посоветовал операцию по удалению воспаленного червеобразного отростка. Операция прошла успешно, мальчик поправился. Хотя Гроувс написал несколько научных работ, об этом случае он упомянул лишь в своей автобиографии, опубликованной в 1934 году.
1884 год. Эта цифра в англоязычной литературе встречается чаще всего как дата первой аппендэктомии. Независимо друг от друга, английский хирург Фредерик Магомед (F.Mahomed) и немецкий — Абрахам Кронлейн (Abracham Kronlein). Однако, в той же англоязычной литературе имеется уточнение (Trans Clin Soc Lond 1884-1885,18,285), что Фредерик Магомед спланировал операцию, а оперировал сир Чартерс Джеймс Саймонд (sir Charters James Symonds). Что Саймонд, что Кренлейн вскрыли аппендикулярный абсцесс, затем удалив червеобразный отросток, перевязав его лигатурой. Но мы же с вами помним Петра Неммерта, проведшего подобную операцию за 31 год до этого, правда?
1886 год R.J.Hall Хирург Ричард Джон Холл из больницы Рузвельта в Нью-Йорке оперировал 17-летнего юношу с невправимой паховой грыжей. Было обнаружено, что грыжа содержит перфорированный червеобразный отросток. Он был успешно удалён, а тазовый абсцесс дренирован. Как это похоже на клинический случай, с которым столкнулся Клавдий Амианд 150 лет назад!
Hall RJ. Suppurative peritonitis due to ulceration and suppuration of the vermiform appendix; laparotomy; resection of the vermiform appendix; toilette of the peritoneum; drainage; recovery. NY Med J, 1886, 43,662-662.
1887 год Томас Мортон (Th.G.Morton), член-учредитель Американской Хирургической Ассоциации из Филадельфии, в 1887 году выполнил успешную аппендэктомию с дренированием абсцесса 27-летнему пациенту. По иронии судьбы, брат и сын Мортона ранее умерли от острого аппендицита.
1889 год А.А.Бобров удаляет часть червеобразного отростка из аппендикулярного инфильтрата
1894 год П.И. Дьяконов первым у нас в стране успешно удалил червеобразный отросток у ребенка.
1897 год Г.Ф. Цейдлер в 1897 г. Цейдлера считают первым в России, кто удалил аппендикс у беременной женщины.
Далее было множество публикаций хирургов из разных стран, количество прооперированных исчислялось сотнями, затем тысячами. Совершенствовалась техника самой операции.
Новое в аппендэктомии связано с именем гинеколога Курта Семма, который удалил аппендикс в 1981 году.
В заключение
Разработка методов лечения острого аппендицита в истории — заслуга коллектива врачей разных стран, консолидация опыта.
«Гонка аппендицита» началась еще в конце 19 века. Велись жаркие дискуссии: кто был первым?
Итак, абсцессы подвздошной ямки вскрывались еще два тысячелетия назад. До нас дошли труды Римского врача Аретея, который вскрыл абсцесс подвздошной ямки еще в 30 г н.э. Первым удалил отросток в 1735 году Клавдий Амианд, француз, проживающий в Англии. Все-таки он первый, хотя сути заболевания тогда не понимали и аппендикс предстал перед ним как артефакт при вскрытии паховой грыжи. Первым вскрыл абсцесс подвздошной ямки и произвел аппендэктомию наш соотечественник — Петр Юрьевич Неммерт в 1853 году (и хотя гнойный аппендикс и был удален как артефакт, целью было дренирование гнойника). Первый шотландец в Англии — Лоусон Тайт, 1880 год, талантливейший гинеколог, правда сообщил об этом мировому сообществу только через несколько лет. Первый канадец — Авраам Гроувс, 1883 год увы, тоже сообщил о своем клиническом случае только в 1932 году. Первый немец — Абрахам Кронлейн (тоже вскрыл абсцесс с последующим удалением отростка, как и Неммерт) 1884 год. Первым в США был Ричард Джон Холл 1886 год. Первым удалившим аппендикс лапароскопически — гинеколог Курт Семм 1981 год (правда техника операции была так сложна, что повторить ее мог только мастер).
Паламарчук Вячеслав
Если вы нашли опечатку в тексте, пожалуйста, сообщите мне об этом. Выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться новостью в соцсетях Метки: аппендикс, история хирургии « Предыдущая запись Следующая запись »
vpalamarchuk.ru
виды вмешательств и восстановление после проведения
Аппендикс воспаляется у 10% населения планеты. В середине прошлого века отросток слепой кишки сочли рудиментарным, ненужным органом и широко внедряли профилактическое удаление аппендикса. Однако, наблюдая за людьми с вырезанным в детстве аппендиксом, обнаружили у них снижение кишечного иммунитета и высокую подверженность воспалительным заболеваниям ЖКТ. Сейчас взгляды медиков на роль аппендикса кардинально пересмотрены. Вырезают аппендицит по веским показаниям, не допуская удаления здорового органа.
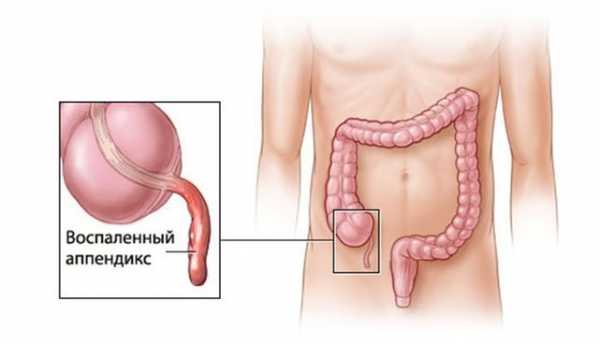
Что такое аппендикс
На границе толстого и тонкого кишечника расположена слепая кишка. Отросток кишки длиной 6-12 см называется аппендиксом или червеобразным отростком. В маленьком придатке слепой кишки сосредоточено скопление лимфоидной ткани, отвечающей за кишечный иммунитет. Другая важная роль органа – создание благоприятных условий для роста и размножения в нём полезной микрофлоры кишечника. Утраченные после болезней, лечения антибиотиками симбионты кишечника пополняются за счёт «молодых кадров», выращенных в аппендиксе.
Перекрытие просвета аппендикулярного отростка каловыми камнями, скоплениями гельминтов или новообразованиями приводит к активному росту микробов в замкнутом пространстве. Не имея другого питания, микроорганизмы «едят» ткани аппендикса, провоцируя острое воспаление червеобразного отростка или аппендицит.
Кому и зачем делают операцию
При подозрении на аппендицит операция проводится после диагностики и аппаратных исследований – рентген, УЗИ, МРТ. Признаки острого воспаления придатка – отсутствие аппетита, рвота, понос. Боль, возникая в области пупка, усиливается и смещается в правое подреберье. Поднимается температура, язык обложенный, во рту сухость. Вовремя сделанная операция на аппендицит спасает жизнь больного. Прорыв аппендикса вызывает разлитое гнойное воспаление брюшины – перитонит.
Если он (аппендикс) не болит, вырезать здоровый отросток нет необходимости. После 40 лет риск аппендицита минимальный из-за заращения просвета придатка. Хроническая форма заболевания встречается чрезвычайно редко, преимущественно у пожилых людей со сниженным иммунитетом. При диагностике хронического аппендицита отличают его от других болезней кишечника, патологий правого яичника у женщин, ущемления паховой грыжи у мужчин.
Хотя роль аппендикулярного отростка в какой-то мере установлена и рудиментарной лишней частью кишечника его уже не считают, жизненно важным органом он не является. Удаление аппендикса оправдано при его воспалении.
Виды операционного вмешательства при аппендиците
Операция по удалению воспалённого отростка слепой кишки называется аппендэктомия. Аппендэктомия – это такое оперативное вмешательство, целью которого является удаление аппендицита.
По срокам проведения различают:
- плановая операция при аппендиците делается, если с момента обнаружения первых симптомов прошло менее 24 часов. Пациенту вводят антибиотики для снятия острого воспаления и профилактики раневой инфекции. Готовят операционную палату, куда переводят пациента;
- экстренная операция аппендэктомии назначается при сильной боли, высокой температуре и длительности симптомов более суток. Удалить острый аппендицит следует не позднее 2-4 часов с момента поступления в клинику.
Вид операционного доступа отличается при разных формах аппендицита. Два основных метода операции по удалению аппендицита:
- открытый доступ через разрез в брюшной стенке. Выполняется при осложнении разрывом аппендикса, гнойном воспалении, перитоните. Показаниями так же служат перенесённый инфаркт, сердечно-сосудистая недостаточность, тяжёлые болезни лёгких;
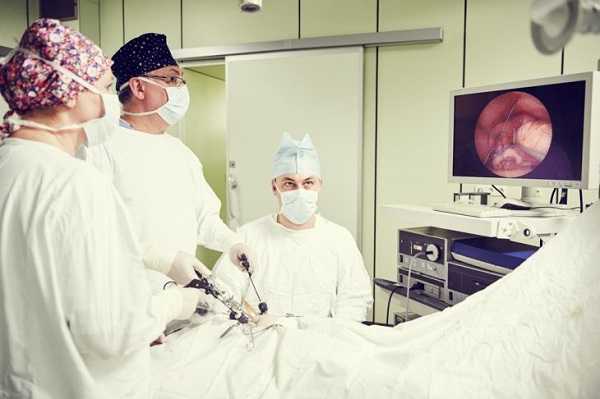
- лапароскопия часто используется при плановой операции, когда нет осложнений и сопутствующих патологий. Делается на специальном оборудовании путём 3-4 проколов брюшной стенки.
Преимущества и недостатки имеются у каждого хирургического метода. При выборе способа удаления аппендицита последнее слово остаётся за врачом, учитывая пожелания пациента.
Подготовка больного к операции
После максимально быстрой процедуры регистрации в приёмном покое больной направляется на срочный осмотр. Врач пальпирует живот, опрашивает и осматривает пациента. Сдаётся общий анализ крови и мочи. Производится рентгенография, томография, УЗИ и другие исследования. Для профилактики раневой инфекции внутривенно вводят антибиотики. Анестезиолог перед операцией по удалению аппендицита определяет состояние сердца и сосудов, выясняет чувствительность пациента к лекарствам.
В операционной пациента укладывают на стол, сбривают волосы в зоне операционного поля, обрабатывают кожу антисептиком. Удаляют аппендикс под общим наркозом. Методы местной анестезии сейчас считают устаревшими. Однако при наличии противопоказаний по общему наркозу применяют инфильтрационную или проводниковую местную анестезию. Для проведения операции под общим наркозом пациенту внутривенно вводят наркотизирующее средство и миорелаксант для успешной интубации трахеи.
Как делают операцию
Операция по удалению аппендикса длится от 40 минут до 2-х часов. В зависимости от выбранного метода аппендэктомии, меняется техника операции. Удаление аппендикса проводится в любом возрасте и физиологическом состоянии. Для каждого случая подбирается индивидуальная техника оперативного вмешательства с последующей программой реабилитации. Независимо от способа удаления аппендицита, в ходе операции анестезиолог отслеживает давление, пульс, дыхание пациента на мониторах.
Классическая аппендэктомия
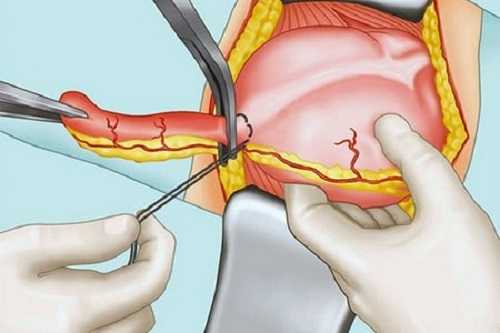
Хирург рассекает скальпелем кожу и подкожную клетчатку в правом боку. Разрез получается длиной от 7 до 9 см. Связки мышц живота разрезают ножницами. Сами мышцы осторожно раздвигают зажимом. Стенки брюшины рассекают скальпелем. Врач оценивает состояние внутренних органов, подтягивает аппендикс да краёв разреза, вынимает его за пределы операционной раны. Теперь можно вырезать аппендицит.
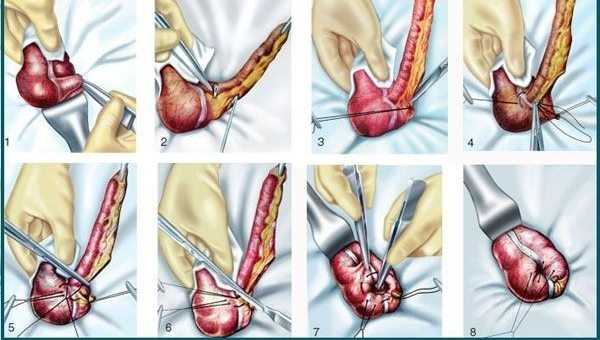
Здесь хирург, действуя по обстоятельствам, применяет два метода:
- антеградное удаление, когда зажимают брыжейку у верхушки и основания отростка. Пересекают брыжейку, перетягивают её капроновой ниткой. Основание аппендикса пережимают и перевязывают кетгутом. У основания отростка накладывают шов и ставят зажим. Отсекают червеобразный отросток с его брыжейкой. Образовавшуюся культю зажимом проталкивают в слепую кишку и затягивают шов. Извлекают зажим, накладывают ещё один шов;
- если отросток в рану вывести не получается, применяют ретроградную методику. Кетгут накладывают на основание отростка, отсекают аппендикс, прошивают культю. Только после этого перетягивают и удаляют брыжейку отростка.
Кроме того, хирург производит обзор других внутренних органов. Особое внимание уделяется петлям кишечника рядом с аппендиксом – нет ли спаек, иных повреждений. Последний этап аппендэктомии – осушение брюшной полости электрическим отсосом. Возможна установка дренажа. Время проведения манипуляций с отростком – от получаса до полутора часов. У детей оперативное лечение аппендикса занимает время от 30 минут до часа. Операция у взрослых может длиться чуть дольше из-за частых осложнений.
Если работа врача в полости живота закончена, происходит послойное наложение швов. Брюшная стенка сшивается кетгутом, на разрез кожи накладывают 7-10 стежков шёлковыми нитками. Продолжительность наложения внутренних и внешних швов – 10-15 минут. Выглядит удалённый отросток как тонкая трубочка диаметром около сантиметра и длиной от 5 до 15 см.
Эндоскопическая операция
Операция с использованием эндоскопического оборудования, выполняемая через 3-4 прокола брюшной стенки, имеет название лапароскопия. Малый размер брюшной полости и передней брюшной стенки у детей делает лапароскопию преимущественным методом экстракции червеобразного отростка.
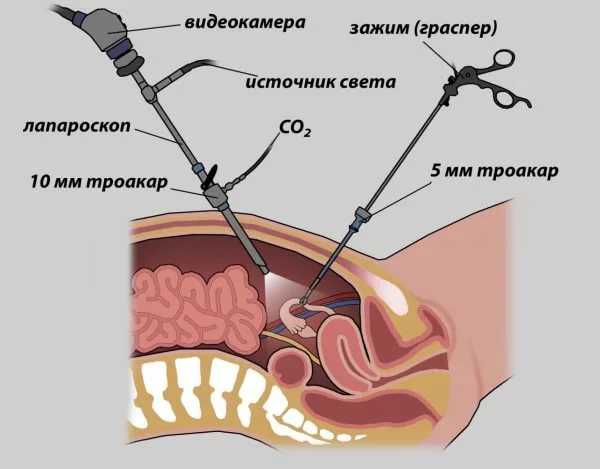
Эндоскопическое оперирование аппендикса делают тремя троакарами. Червеобразный отросток захватывают зажимом, натягивают брыжейку. Электрическими щипцами коагулируют брыжейку от верхушки до основания. Отсекают брыжейку. Потом перетягивают основание отростка, коагулируют и отрезают его. Проводится стягивание кетгутом и обработка культи. Затем троакар в области культи меняют на другой, с диаметром 11 мм. Через троакар зажимом захватывают отделённый аппендикс, втягивают в просвет троакара и извлекают наружу. Края ранок сшивают послойными швами, если есть необходимость – вставляют дренаж для отвода экссудата.
Операция проходит с минимальными осложнениями. Лапароскопическое вмешательство практически исключает расхождение швов, нагноение ран, кровотечение, кишечные спайки. По длительности такая операция занимает меньше времени, чем классическая. Длительность лапароскопии составляет примерно 30-40 минут.
Восстановление после операции
Больным с удалённым аппендиксом предстоит ответственный период выздоровления. По окончанию операции пациента на каталке доставляют в палату, кладут в кровать на спину. Первые 5-8 часов человек отходит от наркоза, двигаться ему нельзя. Потом разрешено осторожно повернуться на левый бок. Постельный режим после полостной операции может занять до 24 часов.
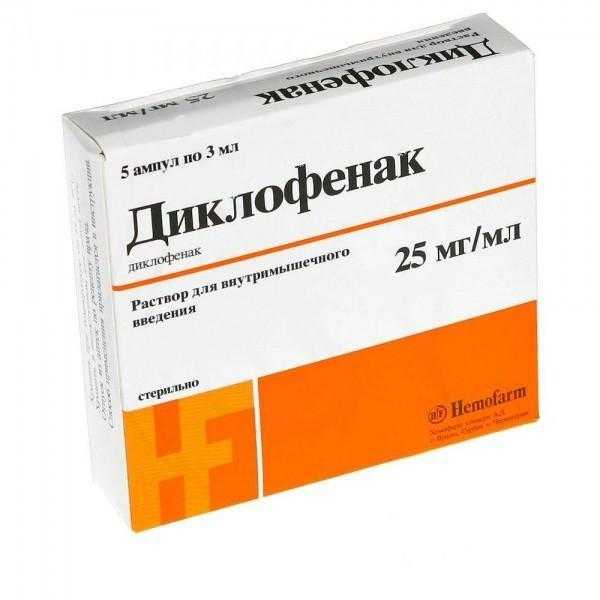
В первый день запрещено не только вставать, но и употреблять еду. Пить несколько глотков кипячёной воды дают через 2-3 часа. Медицинский персонал измеряет температуру, давление, смотрит состояние швов. Швы обрабатывают антисептиками во избежание нагноения. Послеоперационный болевой синдром снимают анальгетиками – Промедолом, Диклофенаком, Кетоналом.
Осложнениями после операции является нагноение или расхождение швов, повышенная температура, сильные боли, рвота, нарушения стула и мочеиспускания. В тяжёлых случаях наблюдается перитонит, послеоперационная грыжа. Борются с инфекцией применением антибиотиков. Шов поддерживают ношением бандажа. Для предотвращения нежелательных последствий чётко следуют указаниям врача.
Восстановление после удаления аппендицита зависит от вида операции, наличия осложнений, состояния и возраста больного. Внешние швы снимают перед выпиской на 10 день. Внутренние повреждения срастаются примерно за 2 месяца.
Принятие душа разрешено после снятия внешних стежков. Лежать в горячей ванне, плавать в бассейне, париться в бане рекомендуют не ранее, чем через 2-3 месяца со дня операции.
В течение периода реабилитации крайне важно соблюдать диету и режим питания. Первый день прописана голодная диета. На второй больному дают овощной или куриный бульон, жидкий кисель. В последующие дни постепенно вводят в рацион протёртые каши, овощные пюре, паровые тефтели, паровой омлет, нежный творог. Питаются маленькими порциями до 6-ти раз в день. Пить можно чистую воду, компот, отвар шиповника, слабый чай, кисель. После удаления аппендицита нужно восстановить работу кишечника. С этой целью показано применение пробиотиков, витаминно-минеральных комплексов.

Физические нагрузки вводятся дозированно и постепенно. Со 2 дня больной встаёт, проходит несколько шагов. После выписки дома делает лёгкую работу, не поднимая вес более 2-3 кг. Пешие прогулки на расстояние до 3 км совершаются неспешным шагом, с периодическим отдыхом. Со 2 недели при хорошем самочувствии можно выполнять специальный комплекс лечебной физкультуры. Дозированные, адекватные физические нагрузки нужны для стимуляции кровообращения, ускорения регенерации тканей, профилактики спаечного процесса.
Оперативное удаление воспалённого червеобразного отростка слепой кишки является единственным способом лечения аппендицита. Обнаружение симптомов аппендицита даёт повод к вызову скорой помощи и помещения больного в стационар. Аппендэктомия проводится по итогам срочной диагностики во избежание ошибочной операции. Полное восстановление после оперативного вмешательства происходит через 2 месяца.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
gastrot.ru
Операция по удалению аппендицита: сколько длится, возможные осложнения и реабилитация
Когда требуется помощь хирурга
Аппендицит – главное показание для проведения аппендэктомии. Чем раньше будет выявлено воспаление отростка, тем быстрее и удачнее продет операция. Симптомы аппендицита разнообразны. Классическая клиническая картина:
- боль в подвздошной области с правой стороны;
- тошнота;
- диарея;
- повышение температуры.
Воспаление может проявляться болью в околопупочной области, мигрирующими болями, запором и общей интоксикацией.
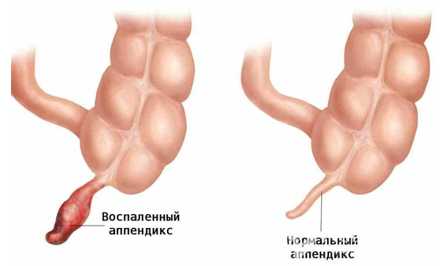 Существует много методов, по которым медики могут подтвердить или опровергнуть воспаление червеобразного отростка. Информативными они являются в индивидуальном порядке. Наибольшие сложности возникают при диагностике патологии у детей 5-6 лет. Врачи дифференцируют аппендицит, ориентируясь на жалобы пациента, при помощи пальпационного обследования брюшной полости. У женщин диагноз необходимо отличить от острого воспаления придатков.
Существует много методов, по которым медики могут подтвердить или опровергнуть воспаление червеобразного отростка. Информативными они являются в индивидуальном порядке. Наибольшие сложности возникают при диагностике патологии у детей 5-6 лет. Врачи дифференцируют аппендицит, ориентируясь на жалобы пациента, при помощи пальпационного обследования брюшной полости. У женщин диагноз необходимо отличить от острого воспаления придатков.
При выявлении острого аппендицита, операцию проводят в срочном порядке, уже через 2-4 часа после госпитализации. Основание для этого – риск некроза тканей, разрыва отростка, перитонита и сепсиса.
Аппендэктомию могут проводить планово. Показание – хронический аппендицит. При таком диагнозе воспаление червеобразного отростка возникает волнообразно: симптомы возникают периодически, после чего стихают. Так может продолжаться несколько лет. Лучший способ предотвратить острое воспаление и возникновение риска для жизни пациента – заблаговременно удалить аппендикс до очередного рецидива.
Аппендицит бывает недеструктивным. Обострение можно перенести «на ногах», после чего заболевание становится хроническим. Деструктивный аппендицит характеризуется некрозом тканей и нагноением в стенках слепого отростка. Без своевременной операции он приводит к смерти больного.
Как будут оперировать?
Сегодня предпочтительна лапароскопическая аппендэктомия. Особенно при ожирении, сахарном диабете, когда неуместно выполнение больших разрезов. Однако для метода существует ряд противопоказаний:
- больше суток с начала воспалительного процесса;
- подозрение на перитонит;
- заболевания сердца и легких.
Малоинвазивный метод менее травматичен, используется, если операцию надо делать под местным наркозом, заканчивается укороченным периодом реабилитации.
Лапароскопию проводят только в плановом порядке, когда у медиков есть возможность провести полноценную подготовку пациента к операции:
- собрать анамнез;
- подобрать наркоз;
- купировать воспалительный процесс.
Открытую операцию по удалению аппендикса проводят под общим наркозом. Продолжительность вмешательства – 40-120 минут, зависимо от сложности клинического случая. Подготовку и окончательную постановку диагноза обычно проводят одновременно. Женщин должен осмотреть гинеколог, иногда проводят ультразвуковое обследование. В случае запора пациенту делают очистительную клизму. Если он ел в последние 6 часов – в экстренном порядке очищают желудок.
Порядок проведения вмешательства
После анестезии медицинский персонал занимается подготовкой операционного поля. В местах введения троакаров или разреза сбривают волосы, обрабатывают кожу раствором йода.
При лапароскопии обычно делают прокол брюшной полости в 3 местах. Каждое отверстие диаметром до 1 см. В одно из отверстий вводят оптическое оборудование, в другие 2 – хирургические приспособления. После проведения всех манипуляций аппаратуру и удаленный отросток извлекают, а места установки троакаров зашивают. Пациента сразу переводят в общую палату.
При открытой операции хирург делает разметку по ориентировочным точкам. В выбранном месте рассекают:
- кожу;
- подкожную жировую клетчатку;
- фасцию;
- апоневроз брюшной мышцы.
Общий размер разреза – до 7 см. Мышечные ткани раздвигают тупыми инструментами или раскрывают пальцами. В полученное отверстие вытягивают участок слепой кишки, удаляют отросток, кишку и сосуды ушивают. Далее послойно зашивают рану. Чтобы обеспечить полноценное сращивание тканей, свободные участки складывают, чтобы они оказались внутри. После наложения швов рану закрывают повязкой. Пациент пребывает в послеоперационной палате на протяжении 2 часов или сразу переводится в общую палату.
При удалении аппендицита может быть установлен дренаж – трубка внизу живота для выведения экссудата. Это необходимо при распространении воспаления на слепую кишку, брюшину, после ликвидации перитонита.
Пребывание в больнице
Если аппендэктомию проводили лапароскопически, пациента выписывают на 3-4 сутки. Если проведена открытая операция – спустя неделю и более. Для профилактики осложнений необходимо медицинское наблюдение.
Важно после операции начинать двигаться. Первые подъемы показаны после окончания действия наркоза. Пациент может вставать при помощи посторонних. Передвигаться по несколько шагов по палате. Это запустит перистальтику кишечника и предотвратит формирование спаек.
Боль в послеоперационный период купируют обезболивающими препаратами. Если распространилось воспаление– инъекционно вводят антибиотики. После вмешательства необходимо следить за температурой тела больного. 37.5 °С – это норма, ее превышение говорит о развитии осложнений.
Перевязки в больнице делает медсестра. Рану обрабатывают 70% спиртом или раствором йода, через день. Если установлен дренаж, обработку проводят ежедневно. На 3 сутки дренаж извлекают, место выведения трубки заклеивают пластырем.
Гигиенические процедуры разрешены через 48 часов после операции, однако мочить шов нежелательно.
Важный этап реабилитации – диета. Пациент может употреблять:
- легкие овощные супы;
- нежирное мясо;
- картофельное пюре;
- тушенные овощи;
- кисломолочные продукты.
Задача диеты – восстановить перистальтику кишечника. После первого стула рацион расширяют. Запрещенными остаются продукты, провоцирующие газообразование и подавляющие перистальтику (шоколад, сладости, сдоба, черный хлеб, бобовые, жирные сорта мяса и рыбы).
После возвращения домой
После выписки пациент должен продолжать следить за швом. После душа его обрабатывают спиртом, йодом или зеленкой, заклеивают пластырем. Швы снимают амбулаторно, через 10-14 дней после операции. После удаления нитей уход остается прежним. Повязку следует носить до полного заживления тканей и исчезновения сукровичных выделений.
Второй аспект реабилитации – ограничение физических нагрузок. После лапароскопии строгий режим соблюдают 14 дней, после открытой аппендэктомии – 1 месяц. На это время запрещена любая физическая активность, кроме спокойных прогулок и несложных домашних занятий (без активных наклонов и резких движений). Также на этот срок запрещено купание в открытых водоемах, бассейнах. При открытой операции после перитонита и рассечения прямой мышцы, на протяжении 2-3 месяцев нежелательно поднимать грузы тяжелее 3 кг.
В первые недели после выписки пациент должен продолжать следить за рационом, чтобы предотвратить запор и сильное натуживание. В меню должно быть много овощей, кисломолочных продуктов, необходимо соблюдать питьевой режим. При возникновении запора – посоветоваться с врачом о приеме слабительного.
Неожиданные события после операции
Если развились осложнения аппендицита (нагноение, гангрена, разрыв, перитонит), операцию проводят дольше. В некоторых случаях длительное пребывание в операционной говорит о нехарактерном положении слепого отростка – врачам необходимо время, чтобы найти его.
Послеоперационные ухудшения вероятны при осложненном аппендиците. При нагноении каждая 5 операция заканчивается гнойным воспалением раны. При разрыве гнойного отростка не исключено развитие перитонита и даже сепсиса – системного инфекционного заболевания, при котором высок риск летальности.
После перитонита нередки абсцессы в брюшной полости. В таких случаях проводят интенсивную терапию антибиотиками и повторную операцию для вскрытия гнойников и санации полостей. Тревожный симптом после операции – покраснение и затвердение отдельных участков шва при повышении температуры тела. Именно так проявляются гнойно-некротические процессы.
При нарушениях гемостаза возможно развитие тромбоэмболии вен на ногах, кровотечение в брюшную полость. Редко происходит соскальзывание швов с сосудов, что также чревато внутренним кровотечением.
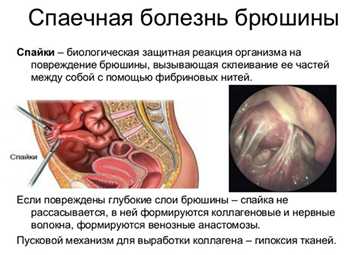 Отдельный вид осложнения – спаечный процесс. Он сопровождает длительное течение хронического аппендицита, отсутствие перистальтики кишечника после операции. Формирующиеся спайки могут мешать работе кишечника, провоцировать боль в брюшной полости. Спайки необходимо рассекать хирургическим способом.
Отдельный вид осложнения – спаечный процесс. Он сопровождает длительное течение хронического аппендицита, отсутствие перистальтики кишечника после операции. Формирующиеся спайки могут мешать работе кишечника, провоцировать боль в брюшной полости. Спайки необходимо рассекать хирургическим способом.
Аппендэктомия в 95% случаев проводится незапланированно. Отсюда различные исходы операции. Чтобы предотвратить опасные для жизни осложнения, важно при первых симптомах обращаться в больницу и соблюдать все рекомендации в реабилитационный период.
mojkishechnik.ru
Сколько времени длится операция по удалению аппендицита и больничный после?
В определенных случаях операция по удалению аппендицита необходима, чтобы спасти пациента. Процесс обладает некоторыми особенностями и сложностями, с ними рекомендуется ознакомиться.
Как правило, аппендикс воспаляется неожиданно, поэтому нужно понимать, в какие сроки пациента госпитализируют и сколько длится операция по удалению.
В каких случаях делается операция?
Не обойтись без хирургического вмешательства в следующих ситуациях:
- Обострение хронического воспаления;
- Перитонит;
- Перфорация стенок отростка;
- Излияние гноя в полость живота.
Существует два вида операции (аппендэктомии) – экстренная и плановая:
- Экстренная проводится практически сразу после поступления пациента в больницу. Обусловлена экстренность развитием опасного состояния, которое может угрожать жизни человека. После осмотра больного проводится хирургическое вмешательство, в ходе которого удаляют аппендицит.
- Плановая операция проводится в случае запрета экстренного вмешательства из-за определенных угроз для жизни. Как только угрозы бывают устранены, больного готовят к процедуре, удаляют отросток.
к содержанию ↑Знаете ли Вы, что аппендикс относится к лимфатической системе? Подробнее о ней читайте здесь.
Порядок проведения операции и видео
Операция является единственным способом лечения аппендицита. Перед ее проведением, пациента готовят к будущим действиям. Происходит это чаще всего в экстренном режиме.
- Сначала больного переодевают: выдают специальную одежду для операции.
- Предварительно ему чистят желудок и кишечник, если пациент страдает от запоров. Подготовка может занимать два часа.
- Когда пациент находится на столе хирурга, его еще раз осматривают. В зависимости от возраста, массы тела человека, врачи выбирают наркоз или анестезию.
- Готовится операционное поле: сбриваются волосы с брюшной области, происходит обработка йодом.
Обычно операция проводится через разрез передней стенки живота. Врачи удаляют аппендицит, зашивают рану. В ходе операции выделяется несколько этапов:
- Формирование доступа к болезненной зоне;
- Выведение слепой кишки;
- Удаление червеобразного отростка;
- Послойное ушивание раны, контроль гемостаза.
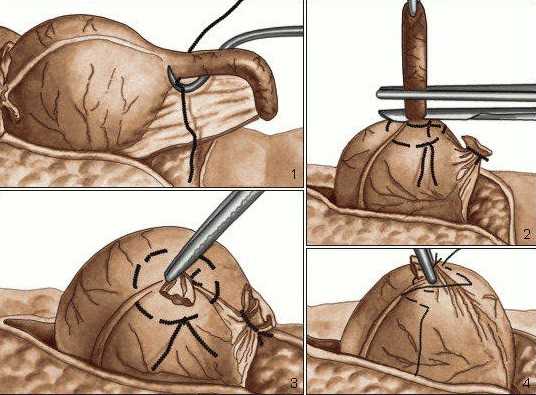
Посмотрите видео о симптомах аппендицита и проведении операции:
к содержанию ↑Виды наркоза
Наркоз во время проведения этой процедуры необходим, ведь именно он гарантирует пациенту крепкий сон и отсутствие болевых ощущений. Специалисты выделяют несколько видов анестезии:
- Местная анестезия. Второе название “местный наркоз”. Отличается простотой и высокой степенью безопасности. Однако детям, при перитоните такой способ не используется.
- Общий наркоз. Наиболее распространенный в современном мире вид наркоза. Пациент находится в глубоком сне, врачам дается много времени на операцию, что бывает необходимо при осложнениях. Можно подсчитать время пробуждения. Подходит даже для чувствительных пациентов. Дозировку лекарства определяет врач после осмотра больного.
Чаще всего для общего внутривенного наркоза используются препараты:
- Кетамин;
- Деприван;
- Виадрил.
Для общего наркоза масочного введения применяются лекарства:
- Закись азота;
- Галотан;
- Десфлюран.
Выделить среди представленных видов наркоза лучший невероятно трудно. Определяется это в индивидуальном порядке специалистом с учетом характеристик пациента, его состояния, массы тела и возраста.
к содержанию ↑Длительность вмешательства
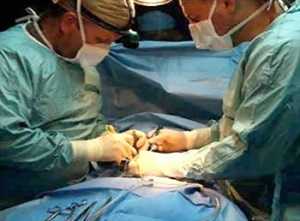 Данная операция считается простой и длится, как правило, 20-30 минут. Если в ходе процедуры возникли определенные осложнения, длительность операции увеличивается до одного-двух часов.
Данная операция считается простой и длится, как правило, 20-30 минут. Если в ходе процедуры возникли определенные осложнения, длительность операции увеличивается до одного-двух часов.
После удаления аппендицита пациент проводит в стационаре не менее двух недель. За его восстановлением следят врачи.
Операция не является опасной. Ее проводят в любом случае при воспалении отростка. Другого способа лечения аппендицита не существует. Опасность появляется лишь в том случае, если у пациента аллергия на определенные препараты, имеются заболевания сердечнососудистой системы.
У беременных женщин случается воспаление аппендицита. Операции им не удается избежать. Специалисты осматривают больную и проводят экстренную операцию, чтобы спасти женщину и ребенка.
Удалить воспалившийся отросток необходимо. Операция правда в этом случае займет больше времени: от тридцати минут до двух часов. Все зависит от состояния больной и индивидуальных характеристик.
к содержанию ↑Период восстановления
Врачи рекомендуют в этот период:
- Соблюдать постельный режим;
- Физические нагрузки в первые месяцы восстановления запрещены;
- Посещать бассейн, сауну, баню нельзя;
- Длительные пешие прогулки под запретом.
Необходимо соблюдать диету, которая характеризуется:
- Жидкими блюдами;
- Можно употреблять отварной рис на воде;
- Нельзя есть бобовые, молоко, овощи с высоким уровнем клетчатки;
- Запрещены копчености, солености, сладости, острые и кислые блюда.
Снимают швы у каждого пациента в свое время. Все очень индивидуально, зависит от степени восстановления. Обычно врачи назначают время после осмотра больного. Кому-то на выздоровление нужно мало времени, а кто-то будет восстанавливаться долго.
Сколько длится больничный после операции на аппендицит, решает лечащий врач. Как правило, он выдается в среднем на две недели, его максимальный срок – 30 дней.
к содержанию ↑Возможные осложнения и проблемы
В некоторых случаях возникают осложнения:
- Тошнота, рвота, вздутие живота;
- Повышение температуры;
- Боли в животе;
- Кишечный свищ. Проявляется в виде жидкого кала;
- Озноб;
- Слабость;
- Сильное потоотделение.
Все эти симптомы проявляются в первые дни после операции. В это время пациент находится в больнице. Врачи контролируют состояние больного и при различных осложнениях применяют необходимые препараты.
Боль в животе появляется довольно часто. Специалисты выясняют причину боли, борются с недугом. Через неделю данные симптомы обычно не возникают.
Если прооперированное место болит, необходимо сказать об этом врачу. Тогда будет проведена диагностика, будут приняты соответствующие меры. Молчать о боли в данном участке нельзя.
Таким образом, операция по удалению аппендицита обязательна при воспалении отростка. Это несложный процесс, который длится менее часа. Однако стоит понимать, что восстановление требует много усилий. Нужно следовать рекомендациям специалистов. Тогда выздоровление наступит быстро.
limfamed.ru
Симптомы и лечение аппендицита у взрослых: видео удаления аппендикса
В организме практически каждого человека имеется небольшой червеобразный отросток (другое его название аппендикс). Представляет он собой придаток ободочной кишки, размещенный на границе толстого и тонкого кишечника. По разным причинам этот придаток может воспаляться – данное состояние называют острый аппендицит.
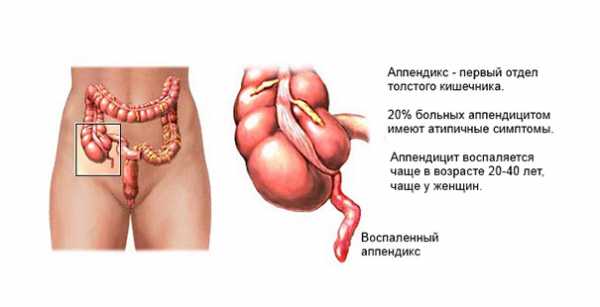
Встречается такая патология очень часто, из 100 человек воспалительный процесс в червеобразном отростке возникает в среднем у 10, причем чаще у подростков, а также мужчин и женщин до 35 лет.
Зачем нужен аппендикс
На данный момент окончательно не установлено, в чем состоит функционально назначение аппендикса, тем не менее, доказательными являются следующие его функции:
- барьерная;
- секреторная;
- эндокринная.
Помимо этого известно, что он принимает участие в формировании иммунных реакций и поддержании в кишечной среде нормальной микрофлоры. В среднем аппендикс имеет длину 10 см, а толщину порядка 7 мм.
С какой стороны аппендицит? Как правило, слепая кишка, а, соответственно, и аппендикс, располагаются в правой подвздошной области, однако возможны и другие варианты их размещения.
Снаружи червеобразный отросток покрыт тонкой пленкой, в которой проходят сосуды, питающие его. Под слизистой аппендикса имеется немалое скопление лимфоидной ткани. Основной ее функцией является обеззараживание болезнетворных микроорганизмов. В связи с этим отросток называют иногда «брюшной миндалиной».
В аппендиксе ребенка лимфоидная ткань появляется приблизительно с 14 дня жизни, с этого момента теоретически уже возможно его воспаление. После 30 лет происходит уменьшение количества лимфоидной ткани, после 60 она заменяется плотной соединительной тканью, что делает невозможным развитие воспалительных процессов.
Причины патологии
Пока точные причины аппендицита еще понятны не до конца. Существует немало теорий касаемо возникновения воспалительного процесса. Среди них стоит выделить 3 основные, это:
- Механическая. Данную причину называют основной. Воспаление происходит вследствие закупорки просвета между кишкой и отростком. Вызвать это могут инородные предметы (например, шелуха от семечек), опухоли и кисты в кишечнике, паразиты, но обычно виновниками выступают каловые массы и каловые камни.
- Пищевая. В некоторых случаях острый аппендицит способен спровоцировать неправильный рацион. Недостаток в меню пищевых волокон приводит к застою в кишечнике каловых масс, постепенно они затвердевают и превращаются в камни, какой-то из них вполне может закупорить просвет отростка. Преобладание в рационе копченой и жареной пищи, часто становится причиной хронических запоров. При наличии такой патологии кал продвигается по кишечнику медленнее, что приводит к его уплотнению и попаданию в аппендикс.
- Инфекционная. Существует мнение, что острый аппендицит может возникнуть из-за воздействия местной микрофлоры, в определенный момент ставшей патогенной. На слизистой появляется очаг поражения, постепенно он становится распространенным и тем самым вызывает воспаление всего аппендикса. Привести к этому может неспецифическая флора – стафилококки, кишечная палочка, стрептококки. Также причиной аппендицита могут быть такие инфекции, как брюшной тиф, дизентерия, туберкулез и т.д.
Также можно обозначить предрасполагающие факторы, которые могут способствовать развитию заболевания. К ним относится:
- наследственная предрасположенность;
- снижение в организме защитных механизмов на почве стрессов, злоупотребления алкоголем, курения;
- тромбоз артерии, питающей отросток, особенно это актуально для больных с атеросклерозом, болезнями сердечно-сосудистой системы;
- у женщин воспаление на аппендикс может перейти от придатков, которые расположены к нему в непосредственной близости;
- индивидуальные особенности – слишком большая длина отростка, изгибы в нем, а также другие факторы, способные спровоцировать застой содержимого.
Аппендицит может быть острым и хроническим. Чаще всего диагностируются острые формы болезни, на хронические приходится не более 2% случаев воспаления отростка. Первый способны вызывать самые разнообразные факторы, в том числе и вышеперечисленные. Причиной хронического воспаления обычно становится перенесение на ногах острого аппендицита, также он может быть результатом неудачной операции, в результате которой бала оставлена часть кишечного отростка. Протекает такая болезнь вяло, без явных признаков.
Симптомы и клинические проявления
Поскольку воспаление в аппендиксе обычно нарастает быстро, симптомы острого аппендицита выражены очень ярко. Однако, что именно произошло с больным, не всегда удается понять даже опытному врачу.
Симптомы, возникающие при остром воспалении отростка и некоторых других, остро протекающих хирургических заболеваниях, объединяют одним названием – острый живот. Подобное состояние является серьезным поводом для незамедлительного посещения хирурга или вызова «Скорой помощи».
Основным признаком заболевания является боль. Она имеет некоторые особенности:
- В первые три часа боль не имеет четкой локализации, она будто бы разлита по всему животу. Болевые ощущения изначально могут появиться «под ложечкой» или в области пупка.
- Примерно на 4-5 час после начала возникновения, боль перемещается в нижний район правой половины живота. Однако при неправильном расположении аппендикса она может локализироваться в других областях – слева, под левым или правым ребром, над лобком и т.д., в подобных случаях диагностика заболевания усложняется.
- Сначала болевые ощущения появляются в виде приступов, могут иметь ноющий либо колющий характер. Постепенно становятся постоянными жгучими, распирающими, давящими.
- По мере нарастания воспалительного процесса интенсивность болей увеличивается.
- Если аппендикс заполняется гноем, растягивается, болевые ощущения становятся очень сильными, пульсирующими, дергающими.
- При омертвении стенки отростка боль становится слабее или на время вовсе исчезает, поскольку происходит гибель нервных окончаний. Однако после прорыва гноя в брюшную полость, она возобновляется, может стать еще интенсивнее.
- Болевые ощущения способны усиливаться при прыжках, беге, резком вставании, особенно из положения лежа, натуживании, кашле.
Другие признаки аппендицита, это:
- тошнота, рвота – обычно данные симптомы больной начинает чувствовать через несколько часов после того, как появилась боль;
- запор – появляется он примерно у 50% больных, намного реже воспаление отростка может сопровождаться диареей;
- повышение температуры – как правило, она не превышает 38 градусов, при тяжелых случаях с отложениями может достигать более высоких отметок;
- напряжение мышц живота – мышцы чаще напряжены в нижней области живота справа;
- бледность, вялость, слабость;
- отсутствие аппетита.
Как проявляется аппендицит у женщин? Как выявить первые признаки правильно?
Признаки аппендицита у детей 3 лет и старше практически ничем не отличаются от таковых у взрослых – это боли, тошнота, рвота. У деток младше боли четкой локализации не имеют, чаще ощущаются в области пупка. Связанно это с тем, что в раннем возрасте расположение аппендикса не такое, как у взрослых. При его воспалении малыши становятся вялыми, сучат ножками, плачут, капризничают. У них нарушается сон, существенно повышается температура, возникает рвота иногда до 6 раз в сутки.
Острый аппендицит у беременных проявляется мене ярко, иногда его симптомы путают с признаками беременности. На поздних сроках живот у женщин прощупать сложно, увеличенная матка отодвигает отросток выше, поэтому болевые ощущения могут возникать непосредственно под правым ребром или немного ниже.
Методы диагностики
В классической форме острый аппендицит трудностей с диагностикой не вызывает, в таком случае диагноз может быть установлен на основании его характерных симптомов. Иногда, обычно, при аномальном расположении отростка, клиническая картина бывает смазанной, могут возникнуть нехарактерные для данной патологии признаки. Когда точно диагностировать болезнь не представляется возможным, больного на сутки оставляют в стационере и наблюдают за его самочувствием. При усилении симптомов, свидетельствующих о наличии аппендицита, проводится срочная операция.
Как правило, при остром аппендиците проводится общий анализ крови и мочи, по показаниям назначаются следующие исследования:
- компьютерная томография;
- ультразвуковое исследование;
- рентгеноскопия живота;
- лапароскопия.
Лечение: операция по удалению аппендицита
При подозрении на наличие острого аппендицита больного следует уложить и вызвать бригаду скорой помощи. Перевозка его в стационар также должна происходить в положении лежа. Больному дома до приезда медперсонала запрещается:
- принимать слабительные средства;
- ставить клизмы;
- есть и пить.
Кроме этого нельзя использовать обезболивающие препараты, поскольку это может затруднить диагностику.
Лечение острого аппендицита состоит в хирургическом удалении воспаленного отростка. Операцию необходимо провести как можно быстрее, в идеале, она должна состояться в течение часа после постановки диагноза. Это позволит избежать разрыва аппендикса и перитонита. Хирургическое вмешательство по поводу острого аппендицита именуется аппендэктомией. Его суть состоит в удалении червеобразного отростка, другим способом от очага воспаления избавиться нельзя.
Существует два вида операций, проводимых при остром аппендиците, это:
- Открытая через разрез. Ее используют чаще всего, поскольку она быстрее и проще, не требуется специального оборудования. Проводят такую операцию под общим наркозом.
- Лапароскопическая аппендэктомия. Во время нее в животе делается прокол, через который вводится специальное оборудование с камерой, и еще несколько, чтобы ввести эндоскопические хирургические инструменты. После окончания операции налаживаются швы на места проколов. Обычно такая операция по удалению аппендицита проводиться по показаниям.
Чтобы уменьшить риск инфицирования в ходе операции, перед ней больному вводят антибиотики. Антибактериальные препараты также обычно назначаются в послеоперационном периоде.
Послеоперационный период
С момента проведения хирургического вмешательства в течение 12 часов больной должен соблюдать постельный режим. В этот период исключается прием пищи. Еще через 12 часов пациенту разрешается сидеть, переворачиваться на бок. При отсутствии тошноты разрешается пить воду, в нее можно добавить кусочек лимона. Пить следует небольшими порциями с интервалом около 2 часов. Ходить больной может начинать после операции на вторые сутки.
Есть после операции по удалению аппендицита, как правило, разрешается ко вторым суткам. К этому времени должны появиться признаки восстановления функций кишечника:
- дефекация;
- отсутствие тошноты;
- газы;
- чувство голода.
В первое время пациенту желательно потреблять лишь жидкую пищу. Это может быть детское питание, кефир, нежирный перетертый творог, овсяная каша. Есть нужно до 6 раз в день, небольшими порциями. Если самочувствие больного удовлетворительное, на 3 день допускается потребление супов на слабом нежирном бульоне, паровые котлеты, тефтели или суфле, измельченное отварное куриное мясо. Через неделю возможен переход на обычное питание.
Снятие швов производится примерно на 7 сутки после того, как был прооперирован острый аппендицит. Через пару месяцев возможно занятия не силовыми видами спорта. Тяжелые физические нагрузки допускаются после операции лишь через 3-6 месяцев. В течение этого времени должен сформироваться плотный рубец. Общий срок нетрудоспособности зависит от отсутствия либо наличия осложнений, специфики самого воспалительного процесса, в среднем он составляется от 16 до 40 дней.
gemor.guru
Операция по удалению аппендицита (аппендэктомия)
Операция по удалению аппендицита (аппендэктомия) считается несложной, даже рядовой. Но все же людей иногда пугает этот вид хирургического вмешательства, поэтому рассмотрим его во всех деталях. Небольшой шрам на правой нижней стороне живота говорит о том, что человеку вырезали аппендикс. Это рудиментарный отросток, который утратил свою функцию, поэтому после его удаления можно продолжить вести обычную жизнь.
Немного истории и статистики
Вообще, правильно говорить – удаление аппендикса, потому что аппендицит – это само воспаление червеобразного отростка слепой кишки. По некоторым данным, впервые аппендикс удалил Ибн Сина в конце 10 века. Более достоверные источники утверждают, что первую операцию провел английский хирург в 1735 году. Его пациентом стал подросток, который жаловался на острые боли в животе, а после удаления аппендикса поправился.
Это интересно! В 1961 году советский хирург Леонид Иванович Рогозов, находясь в антарктической экспедиции, провел аппендэктомию самому себе. Он сам произвел местную анестезию, сделал разрез, удалил воспаленный отросток и ввел антибиотик. Механик и метеоролог, выступавшие в качестве ассистентов, только подавали ему инструменты и держали зеркало.
Согласно статистическим данным, аппендицитом чаще страдают молодые люди от 15 до 35 лет. А из всех видов хирургических вмешательств удаление аппендикса занимает почти 70%.
Как диагностируют аппендицит
Симптоматика аппендицита – это острые боли в области живота, тошнота и рвота, понос, высокая температура. Чтобы точно убедиться в диагнозе, врачи иногда проводят дополнительное, очень простое обследование. Они просят лежащего на спине пациента согнуть правую ногу в колене и подтянуть к себе. Если это сопровождается сильной болью в нижней части живота (почти у паха), значит, это аппендицит.
С воспаленным аппендиксом нельзя медлить. При обнаружении перечисленных симптомов следует немедленно вызывать неотложку. Промедление чревато осложнениями, главным из которых является перитонит. Это когда воспаление переносится на брюшную полость. Перитонит относится к сложным заболеваниям. Примерно в 30% случаев он заканчивается летальным исходом.
Если аппендицит не острый и слабо себя проявляет, существуют дополнительные методы обследования пациента. Например, анализ крови человека, у которого воспален аппендикс, покажет увеличение количества лейкоцитов и снижение лимфоцитов. Иногда проводится диагностическая лапароскопия через эндоскоп, рентгенография кишечника или компьютерная томография.
Виды оперативного вмешательства при аппендиците
Различают два основных типа операций по удалению аппендикса: классическая полостная (лапаротомия) и лапароскопическая аппендэктомия. В первом случае производится разрез передней брюшной стенки и полости живота. Второй метод считается малоинвазивным, потому что вместо разреза производится несколько проколов.
Лапаротомия
К такому вмешательству прибегают чаще. Показаниями к полостной операции является хронический или острый аппендицит, а также начинающийся перитонит. Противопоказания: агония, нарушение работы сердца, почек или печени, письменный отказ пациента.
Какой-то особой подготовки не требуется. Разве что врач может предварительно очертить место будущего разреза, пальпируя пациента и определяя самый болезненный участок. Затем человека отправляют в операционную и вводят в общий наркоз. В исключительных случаях проводится эпидуральная анестезия.
Многих пациентов волнует вопрос, сколько длится операция при удалении аппендицита классическим способом. Заинтересованность вызвана тревожностью за то, что некоторые боятся проснуться прямо во время вмешательства. Но наркоз обычно дается заведомо на большее время, чем длится аппендэктомия. В среднем, время операции занимает 40-60 минут. При наличии осложнений (спайки, трудности с обнаружением аппендикса) длительность вмешательства может увеличиться вдвое.
После операции по удалению аппендицита методом лапароскопии пациент восстанавливается в стационаре. Пролежать придется 7-8 дней с соблюдением постельного режима в течение 2-3 суток. Затем швы снимаются, и пациент отправляется домой.
Лапароскопия
Лапароскопическая аппендэктомия проводится детям или людям с осложнениями в виде сахарного диабета или ожирения. Несмотря на малоинвазивность, у этой операции гораздо больше противопоказаний.
Так, ее нельзя проводить беременным, при патологии свертываемости крови, при наличии абсцесса в оперируемой области, при распространении перитонита, при нестандартном расположении отростка.
Перед операцией пациент получает капельницу с антибиотиками, а затем ему дают общий наркоз. Доступ к аппендиксу врач получает через проколы в области чуть ниже правого подреберья и возле лобка. Если в ходе лапароскопии врач определяет наличие осложнений, то операция прерывается и проводится уже лапаротомия – производится полный разрез брюшной полости.
Кстати! Лапароскопическая аппендэктомия сегодня чаще проводится в коммерческих клиниках ввиду отсутствия в муниципальных больницах дорогостоящего оборудования. Спрос на такую операцию, в основном, наблюдается у молодых женщин, которые не желают, чтобы их тело «украшал» послеоперационный шов.
Логично будет сравнить, сколько длится операция по удалению аппендикса лапароскопическим методом, в отличие от лапаротомического. Но кардинальных отличий нет: длительность составит 30-40 минут, что всего на 20 минут меньше. А вот реабилитационный период существенно сокращается: уже на третьи сутки пациента выписывают.
Восстановление после аппендэктомии
Ранняя реабилитация подразумевает соблюдение постельного режима и ограничение физических нагрузок. Болевые ощущения врач будет купировать анальгетиками. Но особого внимания заслуживает диета после операции при аппендиците. Первый раз можно будет покушать только на третьи сутки. И это будет что-то перетертое или кашеобразное. Допускается молоко, кисель, каша, бульон, пюре из овощей. Постепенно рацион разбавляется, но принципы питания остаются неизменными еще примерно на 1-2 месяца после аппендэктомии.
- Питаться часто и маленькими порциями. Объедаться категорически запрещается.
- Температура пищи должна быть комнатной. Очень холодное или обжигающе горячее есть нельзя.
- Для стимуляции иммунитета рацион должен быть сбалансированным. Обязательно включать овощи и фрукты, при необходимости дополнительно принимать витамины.
- Ограничить потребление бобовых, копченого, консервированного, копченого, алкоголя, газировки. Эти продукты вызывают брожение и газообразование, что так нежелательно в период реабилитации после аппендэктомии.
Возможные последствия удаления аппендицита
В большинстве случаев аппендэктомия проходит без осложнений, но иногда наблюдаются негативные последствия. Большинство из них проявляется в период ранней реабилитации, поэтому врач может купировать все симптомы и устранить причины.
Самым частым осложнением после аппендицита является повышенная температура. Кратковременная лихорадка не представляет опасности, а говорит о сопротивляемости организма. Но если температура держится больше 3 дней и сопровождается рвотой, болью в животе и потерей сознания, значит, нужно провести углубленное обследование и выяснить причину.
Болезненность в зоне шва тоже часто сопровождает пациента. Если боль сохраняется надолго и не дает человеку спать, возможно, имеет место допущенная во время операции врачебная ошибка (плохо зашитая рана, оставление инструмента или кусочка бинта и т.п.). Необходимо обязательно сообщать о характере боли врачу.
Перитонит тоже может стать осложнением проведенной аппендэктомии. Чаще встречается у пожилых и людей с хроническими заболеваниями ЖКТ. Назначается комплексное лечение или повторная операция.
Вероятность развития осложнений после операции не должна стать преградой для человека, размышляющего, обращаться ли к врачу с острыми болями в нижней части живота или нет. Анальгетики только временно купируют боль, поэтому рано или поздно придется отправляться в клинику на операцию. А с каждым днем промедления (а в тяжелых случаях – с каждым часом) риск получить осложнение во время или после аппендэктомии растет. Поэтому вызывайте неотложку при первых подозрениях на аппендицит.
Похожие записи
medoperacii.ru
Удаление аппендицита — в чем основные нюансы оперативного вмешательства?
Воспаленный аппендикс зачастую становится кошмаром для многих людей. Ведь острая фаза заболевания довольно болезненная и сложна. А когда больно человеку становится существенно некомфортно. Естественно, в таких условиях необходимо аппендикс удалять. А вот, как именно это делают, и какие потом меры реабилитации следует применять, знают далеко не все.
Какие варианты операций существуют
Сегодня медики могут проводить аппендэктомию (удаление отростка) двумя основными способами:
- Лапароскопией
- Полноценной полостной операцией
Выбор метода оперативного вмешательства напрямую зависит от того, насколько пациенту больно, какова запущенность ситуации и есть ли осложнения. Так, например, если аппендицит уже перешел в гнойный или появились абсцессы, тянуть и медлить не получится, придется применять полноценную полостную операцию. Только благодаря такой можно полностью очистить все пострадавшие органы, а также вычистить гной, наполнивший брюшную полость.
Лапароскопия как метод лечения используется исключительно при неосложненном течении, когда аппендицит еще только воспалился, но при этом не лопнул. Больно может быть сильно, но целостность отростка будет не нарушена.
Как выполняется лапароскопия
Лапароскопия для многих является более предпочтительным вариантом медицинского вмешательства. Ведь она проводится специальным аппаратом и не требует создания некрасивых и уродующих тело разрезов на коже. После такого оперативного вмешательства в области живота остаются только несколько небольших точек.
По сути своей это операция, когда в брюшную полость вводят небольшие, можно даже сказать крошечные и миниатюрные волоконно-оптические трубки. Они снабжены камерой, которая позволяет хирургу увидеть все то, что находится в области его работы. Такой вариант работы, особенно если речь идет про аппендикс, крайне удобен, т.к. предоставляет максимально полный обзор пострадавшего органа. С помощью лапароскопа иссечь аппендикс крайне просто.
Медики утверждают, что данный метод позволяет выполнять сразу два действия:
- Диагностику
- Непосредственную операцию
Такого рода оперативное вмешательство – это совсем не больно. Ведь выполняют его обязательно под обезболиванием. В некоторых случаях даже применяют полное, а не частичное. Например, если речь идет о детях, которые в принципе боятся врачей.
Принцип проведения оперативного вмешательства прост. Врач тщательно осматривает аппендикс, после чего надрезает на пару сантиметров область вокруг него. Для удаления отростка следует аккуратно отделить его от крепления к животу и кишечнику. После чего все аккуратно зачищается, а брюшная полость зашивается.
Инструменты в этом случае используются небольшие, которые могут пройти через трубки лапароскопа. В незапущенных случаях восстановление после такого вмешательства будет происходить крайне быстро. И больно не будет.
Полостная операция – когда требуется именно она
Полноценная полостная операция по большей части случаев – мера вынужденная. Она используется в тех ситуациях, когда развитие болезни перешло все мыслимые пределы. Например, в тех ситуациях, когда было больно, а человек решил: ну больно и больно, потерплю. В результате аппендикс лопается, и все накопленное в нем начинает вытекать в брюшную полость.
От поражения внутренних органов и их разъедания гноем становится еще более больно. И тогда терпеть уже невозможно, да и не нужно, ведь такое течение событий легко может привести и к смертельному исходу.
Медики выбирают полноценную полостную операцию, когда понимают, что придется все внутренности тщательно изучать и перебирать, чтобы не оставить ни грамма гноя. Выполняется такая по принципу иных схожих вариантов. Сначала врач разрезает брюшину, причем шов будет довольно немаленьким. Затем проверяет, что и как происходит внутри. Аппендикс, естественно, без вариантов будет удален. Зато больно после этого уже не будет.
Вся область исследуется при помощи специальных приборов, зачищается, обрабатывается специальными препаратами. Это позволит избежать серьезных проблем и обеспечит полноценное выздоровление и восстановление.
Такая операция осуществляется, естественно, под общим наркозом. Поэтому стоит к ней тщательно готовиться (речь не идет о тех ситуациях, когда вмешательство проводится вынужденно и экстренно).
Какие моменты, связанные с обезболиванием, есть
Особое внимание врачи уделяют обезболиванию при операции. Ведь именно от качества этого параметра напрямую зависит успех всей операции в целом. Обезболивание влияет на:
- Время проведения операции
- Скорость зарастания ран
- Вероятность развития каких-либо послеоперационных осложнений
Медики утверждают, что в процессе удаления аппендикса применяется 3 вида обезболивания:
- Тугой инфильтрат
- Проводниковая блокада
- Общий наркоз
Каждый из этих методов, если сделан правильно, отличается высокой степенью эффективности. При этом в первых двух случаях человек остается в полном сознании, но теряет чувствительность в зоне проведения вмешательства.
Есть противопоказания, которые необходимо соблюдать, подбирая вид обезболивания. Так, например, те варианты, что предусматривают не полное исключение сознания: не рекомендуются для:
- Маленьких детей
- Тех, у кого отмечается перитонит
- Пациентов, у которых при проведении лапароскопии возникают различные нежелательные реакции, типа рвоты, спазмов мышц и т.д.
- Тех, кто страдает излишней нервной возбудимостью или непереносимостью новокаина
Какие нюансы по оперативному вмешательству стоит учитывать
Естественно, в большинстве случаев удаление аппендицита происходит экстренно. Поэтому подготовиться к операции проблематично. Однако если вмешательство будет плановым, то стоит понимать, что все рекомендации врача необходимы к исполнению. То есть, если врач говорит, что нельзя даже пить, значит, нельзя этого делать ни при каких условиях.
Также стоит подготовиться к возможным негативным последствиям введения наркоза. Ведь далеко не все легко его переносят. Так, например, достаточно часто после операции и отхождения от обезболивания человеку становится сильно плохо. И тут следует быть готовым к появлению рвоты, тошноты и прочих побочных эффектов. К тому же есть немало препаратов, которые позволяют достаточно легко и быстро избавиться от проблемы – достаточно будет только попросить медсестер о помощи.
Как должно проходить восстановление после операции
Оперативное вмешательство по удалению аппендицита и процесс последующей реабилитации неразрывно связаны между собой и существовать отдельно не могут. Поэтому, рассматривая вопрос удаления аппендикса, необходимо очень детально разобраться и в том, как надо вести себя после этого.
Итак, если была лапароскопия, то можно считать это везением, т.к. после нее восстанавливаться нужно недолго – максимум месяц. При нормальном течении постоперационного периода восстановление пройдет всего за пару недель. Тут основное – следить за состоянием проколов. Важно, чтобы они заросли и не открывались, чтобы не было никаких нагноений, зуда, раздражений и т.д.
При появлении беспокоящих симптомов следует в максимально короткие сроки обратиться к врачу для выяснения причин.
Когда же речь идет о полостной операции, тут сроки могут быть существенно дольше. Так, например, реабилитация и полное восстановление могут занимать и до полугода. Например, в тех ситуациях, когда речь идет о гнойном процессе заболевания или наличии серьезных осложнений.
В программу лечения аппендицита также входит использование антибактериальных препаратов. Такого рода лекарственные средства часто применяются для устранения причин воспаления, а также для профилактики развития новых. В связи с этим антибиотики назначают практически всегда. Тут следует учитывать, что как бы хорошо себя человек не чувствовал после вмешательства, курс следует пропивать до конца.
Также в программу успешного лечения аппендицита входит и лечение диетой. Пожалуй, это даже одно из ключевых направлений. Ведь если перегружать свой пищеварительный тракт после такой серьезной нагрузки, как оперативное вмешательство, он может сбоить.
Также следует понимать, что лечение антибиотиками – это также достаточно серьезное испытание для организма. И нужно беречь его, чтобы кишечник вернулся к необходимым ему условиям работы.
Пациенту следует подготовиться к тому, что удаление аппендикса — не самая простая процедура. И желательно быть готовым к самым разнообразным нюансам. Кроме того, необходимо очень четко понимать, что для нормального процесса реабилитации и выздоровления придется детально и буквально пошагово выполнять рекомендации лечащего врача. Никакие отговорки не помогут. В противном случае можно только усугубить свое положение и существенно затянуть процесс выздоровления. Так что в данном случае только исключительная дисциплина станет лучшим другом для полного и полноценного выздоровления.
Если же возникают какие-то вопросы по своему состоянию здоровья, следует обратиться к врачу. Ведь вполне возможно, что начинают развиваться осложнения.
appendicit.net