Невралгия тройничного нерва: симптомы и лечение

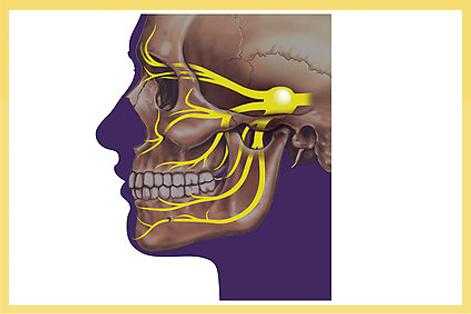
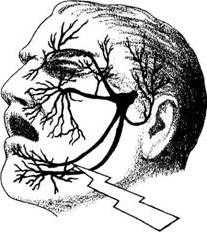
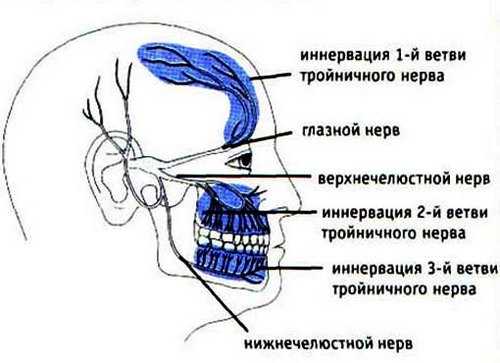
Тройничный нерв располагается на лице – он состоит из глазной ветви, нижнечелюстной и верхнечелюстной. Как проявляется невралгия тройничного нерва – симптомы и лечение патологии? Как оказать первую помощь, уменьшить приступ боли?
Содержание:
Статьи по теме:Невралгия тройничного нерва – что это
Тройничный нерв – пятая пара черепно-мозговых нервов, имеет 3 ответвления. При поражении глазной ветви болевой синдром поражает лоб, височную область. Воспаление второй ветви скажется неприятными ощущениями в области носа, лицевых мышц. При невралгии третьей ветви страдает подбородок и нижняя челюсть. Совместное воспаление второй и третьей ветви приводит к возникновению сильной зубной боли.
Бывает различных видов:
- Идиопатическая невралгия тройничного нерва (первичная) – патология, которая возникает на фоне сдавливания нервных корешков, плохого кровоснабжения.
- Эссенциальная невралгия тройничного нерва развивается самостоятельно, независимо от наличия в организме каких-либо патологических изменений.
- Вторичная невралгия тройничного нерва развивается на фоне других инфекционных и вирусных болезней.
Важно! Невралгия тройничного нерва может возникнуть по абсолютно разным причинам. Заболевание чаще всего диагностируют у женщин старше 40 лет.
Основные причины возникновения:
- переохлаждение – часто возникает у любителей ходить зимой без головного убора;
- травма лица или головы;
- опухоли мозга, аневризма – характерны для атипичной невралгии тройничного нерва;
- очаги воспаления в полости рта, некачественные зубные протезы;
- опоясывающий лишай – вирусное заболевание, которое при ослаблении защитных функций активизируется, развивается постгерпетическая невралгия;
- повышенный холестерин – холестериновые бляшки закупоривают сосуды, которые питают тройничный нерв.
Причиной патологии тройничного нерва может стать туберкулез, сахарный диабет, подагра. Герпетическая невралгия тройничного нерва развивается на фоне герпеса, при таком виде патологии часто страдает глазной нерв, возникают высыпания в виде мелких пузырьков, появляются признаки интоксикации, повышается температура.
У невралгии код МКБ-10 представлен в двух классах:
- G – болезни нервной системы;
- M – заболевания костно-мышечной и соединительной ткани.
Невралгия лицевого тройничного нерва относится к классу G50.0.

Чем опасна невралгия
Основные последствия – сильная, продолжительная боль, паралич лицевых мышц, развитие асимметричности лица. На фоне болевого синдрома люди начинают бояться принимать пищу, что негативно отражается на состоянии всего организма в целом.
Важно! Невралгия тройничного нерва опасна причинами, которые вызвали патологию, поэтому необходима тщательная диагностика.
Как проявляется заболевание
При невралгии симптомы заболевания не заметить сложно, они затрагивают одну из половин лица, сопровождаются сильными воспалительными процессами и болью. Локализация неприятных ощущений зависит от того, какая именно ветвь нерва поражена.
Основные признаки невралгии:
- резкие приступы боли, которые продолжаются около 3 минут, потом боль проходит, остаются ноющие ощущения;
- мышечные спазмы – лицо становится асимметричным;
- потеря чувствительности, онемение;
- повышенная тревожность.

Важно! Возникновение приступов не имеет четкого временного промежутка, причиной обострения боли может стать прием пищи, разговор. Появляются они всегда с одной стороны лица, редко перекидываются на другую часть.
Нетипичными проявлениями невралгии называют постоянные болевые ощущения, которые не утихают. Такая форма заболевания сложнее всего поддается лечению. На фоне сильного приступа боли может начаться покраснение кожи на лице, усиливается слезотечение, потоотделение, возможно появление отечности.
Как снять боль быстро? Для купирования болевого синдрома используют оксибутират натрия, который вводят внутривенно работники скорой помощи. Препарат действует быстро, но имеет непродолжительное действие – через 2–3 часа боль возвращается.
Невралгия тройничного нерва при беременности
Невралгия часто возникает у беременных женщин. Основная причина – отечность лица, которая приводит к защемлению корешков нерва. Среди других причин развития патологии отмечают стресс и повышенные нервные нагрузки, перестройка гормонального фона, изменения в балансе микроэлементов.
Важно! Сама по себе невралгия неопасна для мамы и малыша, опасность представляет психологическое состояние при сильных приступах боли.
Поскольку признаки невралгии схожи с некоторыми стоматологическими и ЛОР заболеваниями, необходимо проконсультироваться с соответствующими специалистами. При непонятной этиологии боли может быть назначена томография, которая поможет исключить наличие опухоли мозга или рассеянного склероза.

Медикаментозная терапия направлена на устранение болевого синдрома. Практически всю беременность можно принимать Парацетамол в качестве обезболивающего средства.
Со второго триместра можно принимать Диклофенак – более мощный препарат, но он небезопасен для малыша. Дополнительно рекомендуют принимать комплексы, которые содержат витамины группы B. Папаверин и Но-шпа – спазмолитики, которые снижают кровенаполнение сосудов.
Невралгия у детей
Невралгию тройничного нерва у детей диагностируют реже, нежели у взрослых. У новорожденных заболевание может быть последствием родовой травмы. У детей постарше развивается вторичная невралгия на фоне травм, гриппа, гайморита, заболеваний зубов и челюсти.
При поражении тройничного нерва малыши не могут полностью смыкать и размыкать челюсть, становятся беспокойными, плохо спят. У детей часто возникает повышенное потоотделение, наблюдается покраснение кожи.
Лечение затруднено, поскольку многие обезболивающие препараты могут вызвать дисбактериоз и авитаминоз у ребенка. Врачи стараются прибегать к сильным медикаментам в крайних случаях, чаще используют физиотерапевтические и гомеопатические средства.

Диагностика
Медикаментозная терапия позволяет устранить болевой синдром, но при невралгии необходимо выявить и устранить основную причину заболевания. В противном случае приступы боли будут становиться острее, появляться чаще.
Основные методы диагностики:
- Консультация невропатолога. Врач по результатам первичного осмотра определяет дальнейшие виды обследования.
- Стоматологическое обследование. Невралгия часто возникает на фоне зубных заболеваний, некачественных протезов.
- Панорамный рентгеновский снимок черепа и зубов. Помогает увидеть образования, которые могли защемить нерв.
- МРТ. Исследование помогает увидеть строение нервов, наличие и локализацию сосудистых патологий, различного рода опухолей.
- Электромиография – предназначена для изучения особенностей прохождения импульсов по нерву.
- Анализ крови – позволяет исключить вирусное происхождение патологических изменений в тройничном нерве.

Медикаментозная терапия
Лечение невралгии направлено на подавление активности нервных клеток, устранение боли и спазмов.
Карбамазепин (Зептол, Тегретол, Финлепсин) – недорогое, но эффективное лекарство. Средство обезболивает, устраняет спазмы, но обладает высокой токсичностью, поэтому его не рекомендуют использовать во время беременности. Негативно сказывается на работе многих систем в организме, но позволяет быстро вылечить невралгию тройничного нерва.
Во время лечения Карбамазепином нельзя употреблять грейпфруты, поскольку фрукт усиливает проявление побочных реакций препарата. Для усиления эффекта рекомендуют принимать Карбамазепин совместно с Пипольфеном. Продолжительность лечения редко превышает 30 дней.
Другие виды препаратов:
- противосудорожные препараты – Фенибут, Баклофен;
- транквилизаторы – Дизепам;
- нейролептики – Пимозид;
- вазотоники назначают при поражении сосудов мозга – Трентал, Никотиновая кислота.
Помимо таблеток, в терапии используют витаминные инъекции аскорбиновой кислоты, витаминов группы B. В качестве обезболивающих средств используют нестероидные противовоспалительные препараты в виде инъекций или таблеток – Нейродикловит, Мильгама.
Антидепрессанты при невралгии – Амитриптилин, помогают устранить нервное напряжение и стрессовое состояние больного. Антибиотики широкого спектра действия – Цефтриаксон, Герпевир, назначают при вирусном происхождении невралгии. Для улучшения обменных процессов, предотвращения образования холестериновых бляшек назначают Аторис.
Самостоятельно можно принимать обезболивающие таблетки с несильным действием – Аспирин, Парацетамол, при условии отсутствия индивидуальных противопоказаний.
Физиотерапевтические и радикальные методы лечения
При невралгии тройничного нерва необходимо знать не только, чем лечить заболевание, но и какие методы помогут предотвратить рецидив болезни. Физиолечение и квантовая терапия помогут устранить неприятные проявления заболевания, использовать их можно для людей в любом возрасте.
Основные методы:
- Импульсный массажер дарсонваль предназначен для устранения бои и воспалительных процессов, воздействует непосредственно на корешки нервных окончаний. Препарат можно использовать в домашних условиях.
- Лечение лазером – терапевтический метод с минимальным количеством противопоказаний. Позволяет купировать болевой синдром, устранить отечность.
- УВЧ – метод предназначен для глубокого прогревания тканей, используют только при стихающем проявлении болевого синдрома.
- Светолечение – помогает при длительном обострении невралгии.
- Массаж – входит в систему комплексного лечения, проводят процедуру крайне осторожно, все движения начинают со здоровой части лица.
- ДМВ-терапия – помогает клеткам лучше усваивать кислород, способствует улучшению защитных функций организма, устраняет воспалительные процессы.
- Электрофорез с обезболивающими или витаминными препаратами – лекарственные препараты вводят непосредственно в воспаленные нервные окончания, используют при невозможности применять таблетки.

Если консервативное лечение и физиотерапия не приносят облегчения, необходимо прибегнуть к хирургическому вмешательству. Во время операции могут разорвать тройничный нерв, удалить сосуды, которые соприкасаются с нервными окончаниями воспаленного нерва.
При радиочастотной амбляции воздействие на нервный узел происходит при помощи высоких температур. Операцию проводят под местным наркозом, боль полностью отступает через месяц.
Наиболее современный вид хирургического вмешательства – радиохирургическая операция. При помощи киберножа поток фотонов направляют непосредственно в место расположения очага воспаления.
Лечение в домашних условиях
Лечение народными средствами подразумевает прогревание в домашних условиях, фитотерапию, использование масел и соков.
Прогревать лицевой нерв можно при помощи вареного яйца, прожаренной гречки, соли. Но делать это нельзя в стадии обострения заболевания.
Как лечить невралгию травами
Противовоспалительными обезболивающими качествами обладает ромашковый чай – заварить 220 мл кипятка 3 г соцветий. Держать теплый чай во рту как можно дольше, пока боль немного не отступит.
Алтей
Алтей используют для компрессов. Залить 250 мл прохладной воды 12 г травы, оставить до вечера. Смочить в настое кусочек ткани, приложить к лицу, зафиксировать пергаментом и теплым платком. Держать компресс нужно 1,5 часа.

Масло пихты
Пихтовое масло – обезболивающее средство. Нужно в течение дня втирать его в воспаленные участки. Продолжительность терапии – 3 дня. Кожа может немного покраснеть, но спазмы и боль не будут беспокоить.
Для устранения паралича лицевых мышц необходимо 3 раза в день съедать по 15 г пюре из свежих фиников, запивать теплым молоком или водой.
Малина
Противовоспалительное лекарство можно приготовить из малины. Измельчить 50 г малиновых листьев, залить 150 мл водки, настаивать 9 дней. Принимать по 5 мл лекарства перед едой на протяжении 3 месяцев.

Профилактика
Профилактические мероприятия включают в себя защиту лица от сквозняков, переохлаждения, сильного ветра. Для людей с невралгией немаловажно постоянное укрепление иммунитета, поскольку заболевание часто развивается на фоне ослабления защитных функций организма.
Упражнения при невралгии помогут устранить боль. Заниматься нужно дважды в день, каждое упражнение повторять по 6 раз. Мышцы здоровой части лица нужно прижать ладонью, все усилия во время гимнастики должны быть направлены на воспаленную часть лица.
Комплекс упражнений:
- Зажмурить глаза, досчитать до 10.
- Медленно свести брови к переносице.
- Изобразить удивление.
- Раздувать сильно крылья носа.
- Положить указательные пальцы на боковые части носа, на вдохе оказывать сопротивление потокам воздуха.
- Улыбнуться широко.
- С сомкнутыми губами произнести звук «и».
- На вдохе надуть щеки, досчитать до 10.
- Делать широкие движения языком по кругу, касаясь поверхности щек и зубов.

Как нужно питаться при невралгии
Питание – важная составляющая любого лечебного процесса. При невралгии врачи рекомендуют придерживаться диеты №12. В рационе должно быть больше продуктов, которые содержат витамины группы B и ненасыщенные жирные кислоты. Алкогольные, газированные и энергетические напитки категорически запрещены.
Чай и кофе на время лечения лучше заменить травяными чаями, отваром шиповника, натуральными соками – эти напитки укрепляют иммунитет, обладают мягким мочегонным действием.
Запрещенные продукты:
- тугоплавкие жиры;
- острые соусы, овощи, приправы и специи;
- сыры, отварные яйца;
- шоколад;
- сдобная выпечка с кремом;
- копченная, соленая, жареная рыба.
Разрешено употреблять бобовые овощи и орехи, хлеб грубого помола, молочные и кисломолочные продукты, крупы, сезонные овощи.
Невралгия тройничного нерва – настоящее испытание для человека. Неожиданные приступы боли выматывают и пугают. Своевременное обращение к врачу, правильно подобранная терапия поможет быстро избавиться от неприятного заболевания.
lechim-prosto.ru
Невралгия тройничного нерва — причины, симптомы, диагностика и лечение
Невралгия тройничного нерва — рецидивирующее поражение тригеминального черепного нерва, характеризующееся стреляющей пароксизмальной прозопалгией. Клиническую картину составляют повторные пароксизмы односторонней интенсивной лицевой боли. Типично чередование фаз обострения и ремиссии. Диагностика базируется на клинических данных, результатах неврологического обследования, дополнительных исследований (КТ, МРТ). Основу консервативной терапии составляют противосудорожные фармпрепараты. По показаниям проводится хирургическое лечение: декомпрессия корешка, деструкция ствола и отдельных ветвей.
Первое описание тройничной невралгии датируется 1671 годом. В 1756 году болезнь была выделена в отдельную нозологию. В 1773 году британский медик Дж. Фозергилл сделал подробный доклад о характерном для заболевания болевом синдроме. В честь автора доклада невралгия получила название болезнь Фозергилла. В современной неврологии чаще употребляется термин «тригеминальная (тройничная) невралгия». По данным Всемирной организации здравоохранения, заболеваемость составляет 2-4 человека на 10 тыс. населения. Патологии более подвержены лица старше 50 лет. Женщины болеют чаще мужчин.
Причины
За весь период исследований этиологии данного заболевания различными авторами было упомянуто порядка 50 причинных факторов. Установлено, что в 95% случаев этиофактором выступает сдавление ствола и ветвей тройничного нерва. Среди основных причин компрессии выделяют следующие:
- Патология сосудов. Расширение, извитость, аневризма сосуда, лежащего рядом с нервным стволом, приводит к раздражению и сдавлению последнего. Результатом является болевой синдром. Предрасполагающими факторами становятся церебральный атеросклероз, артериальная гипертензия.
- Объемные образования. Церебральные опухоли, новообразования костей черепа, локализованные в зоне выхода тройничного нерва из церебрального ствола или по ходу его ветвей, по мере роста начинают сдавливать нервные волокна. Компрессия провоцирует развитие невралгии.
- Изменения структур черепа. Этиологическое значение имеет сужение костных каналов и отверстий, возникающее вследствие травм головы, хронических гайморитов, отитов. Изменение взаимного расположения черепных структур возможно при патологии прикуса, деформации зубного ряда.
В некоторых случаях поражение нервной оболочки и волокон обусловлено герпетической инфекцией, хроническим инфекционным процессом зубочелюстной системы (периодонтитом, стоматитом, гингивитом). У отдельных пациентов тройничная невралгия формируется на фоне демиелинизирующего заболевания. К факторам, провоцирующим возникновение патологии, относятся переохлаждение, стоматологические манипуляции, повышенная жевательная нагрузка, в случае инфекционного генеза — снижение иммунитета.
Патогенез
Указанные выше этиофакторы потенцируют морфологические изменения в оболочке тройничного нерва. Исследования показали, что структурные изменения миелиновой оболочки и осевых цилиндров развиваются спустя 3-6 месяцев от начала болезни. Локальные микроструктурные нарушения провоцируют образование периферического генератора патологически усиленного возбуждения. Избыточная импульсация, постоянно поступающая с периферии, обуславливает формирование центрального очага гипервозбуждения. Существует несколько теорий, объясняющих связь местной демиелинизации и возникновения фокуса гипервозбуждения. Одни авторы указывают на возможность появления поперечной межаксональной передачи импульсов. По другой теории патологическая афферентная импульсация становится причиной повреждения тройничных ядер церебрального ствола. Согласно третьей теории в месте поражения регенерация аксонов идет в противоположном направлении.
Классификация
Практическое значение имеет систематизация заболевания в соответствии с этиологией. Данный принцип лежит в основе определения наиболее целесообразной лечебной тактики (консервативной или хирургической). Соответственно этиологическому аспекту невралгия тройничного нерва подразделяется на две основные формы:
- Идиопатическая (первичная). Обусловлена васкулярной компрессией тригеминального корешка, чаще в области мозгового ствола. В связи со сложностями диагностики патологических взаимоотношений сосуд-нерв, идиопатическая невралгия предполагается после исключения иных причин тригеминального болевого синдрома.
- Вторичная (симптоматическая). Становится результатом новообразований, инфекций, демиелинизирующей патологии, костных изменений. Диагностируется по данным нейровизуализации, томографии черепа.
Симптомы
Клиническая картина складывается из пароксизмов прозопалгии (лицевой боли), характеризующейся серией интенсивных болевых импульсов, идущих от боковой поверхности лица к центру. Пациенты описывают болевой синдром как «удар тока», «прострел» «электрический разряд». Приступ продолжается до двух минут, многократно повторяется. Локализация боли зависит от места поражения. При патологии отдельных ветвей болевая импульсация происходит в супраорбитальной области, по ходу скуловой дуги, нижней челюсти. Поражение ствола приводит к распространению боли на всю половину лица. Характерным является поведение больных в момент пароксизма: они замирают на месте, боятся двигаться, говорить. Несмотря на высокую интенсивность боли, пациенты не кричат.
Тригеминальный пароксизм потенцируют различные внешние воздействия: ветер, холодный воздух и вода, бритье. Поскольку провоцирующим фактором может выступать нагрузка на мимические и жевательные мышцы, больные избегают широко открывать рот, разговаривать, смеяться, принимать жесткую пищу. Тройничная невралгия отличается рецидивирующим течением. В период ремиссии пароксизмы отсутствуют. В последующем появляются симптомы выпадения функции тройничного нерва – снижение чувствительности кожи лица. Симптоматическая форма протекает с сочетанием типичных болевых приступов и иной неврологической симптоматики. Возможен нистагм, симптомы поражения других черепных нервов, вестибулярный синдром, мозжечковая атаксия.
Осложнения
Страх спровоцировать невралгический пароксизм вынуждает пациентов жевать только здоровой половиной рта, что приводит к образованию уплотнений в мышцах контрлатеральной части лица. Частые пароксизмы снижают качество жизни больных, негативно отражаются на их эмоциональном фоне, ухудшают работоспособность. Интенсивные мучительные боли, постоянный страх возникновения очередного пароксизма способны вызвать развитие невротических расстройств: невроза, депрессии, ипохондрии. Прогрессирующие морфологические изменения (демиелинизация, дегенеративные процессы) обуславливают ухудшение функционирования нерва, что клинически проявляется сенсорным дефицитом, некоторой атрофией жевательной мускулатуры.
Диагностика
В типичных случаях невралгия тройничного нерва без труда диагностируется неврологом. Диагноз устанавливается на основании клинических данных и результатов неврологического осмотра. Основным диагностическим критерием выступает наличие триггерных точек, соответствующих выходу разветвлений нерва в лицевую область. Присутствие неврологического дефицита свидетельствует в пользу симптоматического характера патологии. Для уточнения этиологии поражения применяются следующие инструментальные исследования:
- КТ черепа. Позволяет выявить изменение размеров и взаимного расположения костных структур. Помогает диагностировать сужение отверстий и каналов, через которые проходит тройничный нерв.
- МРТ головного мозга. Производится для исключения объемного образования как причины компрессии нервного ствола. Визуализирует опухоли, кисты головного мозга, очаги демиелинизации.
- МР-ангиография. Используется для прицельной верификации сосудистого генеза компрессии. Информативна при достаточно большом размере сосудистой петли или аневризмы.
Невралгия тройничного нерва дифференцируется с прозопалгиями сосудистого, миогенного, психогенного характера. Присутствие выраженного вегетативного компонента (слезотечение, отечность, покраснение) говорит о сосудистом характере пароксизма, типичном для пучковой головной боли, пароксизмальной гемикрании. Психогенная лицевая боль отличается изменчивостью продолжительности и паттерна болевого пароксизма. Для исключения офтальмогенных, одонтогенных и риногенных болевых синдромов требуется консультация офтальмолога, стоматолога, оториноларинголога.
Лечение невралгии тройничного нерва
Базовая терапия направлена на купирование периферического и центрального фокального гипервозбуждения. Средствами первой линии являются антиконвульсанты (карбамазепин). Лечение начинается с постепенного наращивания дозы до достижения оптимального клинического эффекта. Поддерживающая терапия проводится длительно в течение нескольких месяцев с последующим постепенным снижением дозировок. При отсутствии пароксизмов возможна отмена фармпрепарата. Для увеличения эффективности лечения противосудорожными препаратами применяют дополнительные медикаменты. К вспомогательным методам терапии относятся:
- Средства, потенцирующие эффект антиконвульсантов. Антигистаминные препараты позволяют снизить отечность. Спазмолитики способствуют купированию болевого пароксизма. Корректоры микроциркуляции (никотиновая кислота, пентоксифиллин) обеспечивают повышенную оксигенацию и питание нервного ствола.
- Лечебные блокады. Введение местных анестетиков, глюкокортикоидных гормонов осуществляется в триггерные точки. Лечебная процедура дает хороший обезболивающий эффект.
- Физиотерапия. Эффективно использование гальванизации с новокаином, ультрафонофореза с гидрокортизоном, диадинамических токов. Процедуры обеспечивают уменьшение выраженности воспаления, обладают обезболивающим действием.
Наличие внутричерепного образования, недостаточная эффективность фармакотерапии являются показаниями к хирургическому вмешательству. Целесообразность операции определяет нейрохирург. Базовыми техниками нейрохирургического лечения считаются:
- Микрохирургическая декомпрессия. Осуществляется в области выхода нерва из ствола мозга. Необходимо помнить о большом риске применения методики у пациентов пожилого возраста, больных с отягощенным преморбидным фоном.
- Чрескожная радиочастотная деструкция. Современная альтернатива открытым вмешательствам с пересечением тригеминальных ветвей. Существенным недостатком метода является относительно высокий процент рецидивов.
- Стереотаксическая радиохирургия. Операция заключается в деструкции сенсорного корешка направленным локальным гамма-излучением. К побочным эффектам относится потеря чувствительности в зоне иннервации разрушенного корешка.
Прогноз и профилактика
Невралгия тройничного нерва не представляет опасности для жизни, но приступы заболевания имеют мучительный изматывающий характер. Исход определяется этиологией, преморбидным фоном, длительностью существования болезни. Впервые возникшая тригеминальная невралгия у молодых пациентов при адекватном лечении имеет благоприятный прогноз. Рецидивы после хирургического вмешательства составляют 3-15%. Первичная профилактика заключается в своевременной терапии воспалительных патологий зубочелюстной системы, уха, околоносовых пазух. Мерами вторичной профилактики являются регулярное наблюдение у невролога, исключение воздействия триггерных факторов, профилактический прием антиконвульсантов при простудных заболеваниях.
www.krasotaimedicina.ru
Невралгия тройничного нерва: симптомы и лечение
Тройничный нерв является черепно-мозговым (V пара) парным нервом, выполняющим чувствительную и двигательную функцию. Он отвечает за чувствительность большей части кожи лица, полости рта и глотки, а так же иннервирует жевательные мышцы. Чаще всего развитие невралгии удается связать со следующими патологическими процессами:
Все эти состояния приводят к разрушению миелиновой оболочки корешков, вследствие чего нерв становится чувствительным незначительным внешним воздействиям. Обычно чтобы спровоцировать приступ, бывает достаточно легкого прикосновения к коже лица, незначительного напряжения мимических мышц, зевания или глотательного движения.
Заболевание, в большинстве случаев, развивается на одной стороне, двусторонний процесс бывает крайне редко. Сначала болевые ощущения возникают в месте иннервации какой-либо из трех ветвей, в дальнейшем при прогрессировании болезни боль может постепенно охватывать участки лица, иннервируемые соседними ветвями. Локализация боли зависит от того какие ветви вовлечены в процесс:

Чаще всего поражается одна ветвь либо две соседние ветви одновременно, при этом реже всего бывает поражение I ветви. При одностороннем процессе боль четко локализована с одной стороны лица и не распространяется за пределы срединной линии. Клиническая картина характеризуется внезапными приступами очень сильной боли, возникает после какого-либо воздействия, чаще всего механического, на «курковые» (пусковые) точки. Это происходит во время разговора, приема пищи, умывания, нанесения макияжа, гигиены полости рта, или случайного прикосновения к коже лица. Крайне редко болевой приступ возникает спонтанно и его не удается ни с чем связать.
Приступ продолжается от нескольких секунд до нескольких минут. Частота возникновения приступов может сильно отличаться у разных больных, от 2 – 3 за минуту до одного за несколько дней. Приступы возникают только во время бодрствования. Больные при жалобах сравнивают болевые ощущения с электрическим разрядом или ударом молнии. Иногда боль сопровождаются слезотечением, обильным слюноотделением, повышенной потливостью, вкусовыми парестезиями, светобоязнью, спазмом мимической мускулатуры. В месте выхода ветвей определяются болевые точки, а в межприступный период – гиперестезия участков кожи, которые иннервируются пораженной ветвью.
Сильная боль, как правило, приводит к выраженной невротизации, многие больные во время обострения болезни, чтобы не спровоцировать очередной приступ, воздерживаются от еды, не чистят зубы, не умываются, мужчины не бреются, а женщины не пользуются косметикой. Часто у больных нарушается сон и быстро развивается астенизация, от чего страдает общее состояние.
Диагностика
В большинстве случаев постановка диагноза не представляет каких-либо трудностей и основывается на типичной клинической картине невралгии тройничного нерва и подробного сбора анамнеза, так как лабораторные и большинство инструментальных методов исследований не имеют диагностической ценности. Дифференциальная диагностика проводится с заболеваниями, сопровождающимися выраженной лицевой и зубной болью. При этом решающим моментом часто становится назначение карбамазепина, приносящего облегчение только при невралгии. Иногда приходится дифференцировать невралгию с другими заболеваниями периферической нервной системы. Невралгия никогда не сопровождается двигательными расстройствами мимических мышц, такие признаки возникают, когда развивается неврит двигательных и смешанных нервов.
Лечение невралгии тройничного нерва.
Для терапии на ранних стадиях заболевания используется консервативное лечение, к оперативному лечению прибегают при длительном течении болезни с часто возникающими рецидивами, когда происходит явное снижение эффекта от приема карбамазепина.
Консервативное лечение
Наиболее выраженным обезболивающим эффектом при невралгии тройничного нерва обладает карбамазепин (финлепсин). Лечение начинают с дозы по 100 мг по 2 раза в день. В зависимости от выраженности эффекта в процессе терапии доза увеличивается и может достигать 1200 мг в сутки. Из-за выраженных побочных эффектов необходимо подбирать минимальную дозу, которая позволяет купировать болевой синдром. Прием обычных обезболивающих средств оказывается не эффективным, поэтому нестероидные препараты для лечения невралгии не применяются. Как дополнение к лечению карбамазепином могут быть назначены опиоидные аналгетики группы трамадола. В обязательном порядке назначают седативные средства и транквилизаторы.
Как правило, консервативная терапия невралгии не требует госпитализации больного и после осмотра неврологом обычно назначается лечение в домашних условиях. Как лечить невралгию тройничного нерва, всегда должен определять специалист, особенно важным является подбор адекватной дозы карбамазепина, из-за того что лечение другими методами, в том числе и народными средствами не дает, практически, никаких результатов.
Оперативное лечение
Одной из наиболее распространенных методик хирургического лечения невралгии тройничного нерва является микрососудистая декомпрессия в области задней черепной ямки. Эта нейрохирургическая операция показана при отсутствии достаточного эффекта от консервативного лечения. Данная методика устраняет самую частую причину заболевания – сдавливание нерва. Доступ при операции осуществляется через небольшое отверстие (прокол) в области сосцевидного отростка. При помощи специального микроскопа хирург находит место компрессии тройничного нерва. После чего нерв отделяется от травмирующего образования при помощи хирургической губки. У большинства больных после такой операции удается добиться продолжительного облегчения.
infmedserv.ru
Невралгия тройничного нерва — причины, симптомы и лечение
Основные симптомы:
Невралгия тройничного нерва или болевой тик Труссо – распространённый недуг периферической нервной системы, который характеризуется возникновением интенсивной приступообразной боли в зоне прохождения одной из ветвей тройничного нерва. Стоит отметить, что тройничный нерв – это смешанный нерв, который «отвечает» за иннервацию лицевых мышц, а также за иннервацию жевательных мышц.
Этот недуг чаще диагностируют у людей трудоспособного возраста. В крайне редких случаях он может начать прогрессировать у маленьких детей. Примечательно то, что именно невралгия тройничного нерва является наиболее неприятным и трудно поддающимся лечению недугом, среди широкого спектра неврологических патологий. Причин его прогрессирования довольно много, а симптоматика крайне неприятная. В некоторых случаях может быть затруднена диагностика, так как проявляющие симптомы могут указывать и на другие заболевания.
Этиология
Причин, которые могут спровоцировать прогрессирование невралгии этого нерва, довольно много. Все их можно разделить на экзогенные и эндогенные. Это говорит о том, что причины, которые могут дать «толчок» к развитию недуга, могут располагаться как в теле человека, так и вне его.
Основные причины прогрессирования невралгии тройничного нерва:
- травматизация лица и черепной коробки различной степени тяжести – частая причина прогрессирования невралгии;
- переохлаждение;
- патологии кровеносных сосудов, локализующихся в непосредственной близости с ветвями нерва. В данную группу причин относят атеросклероз, аномалии развития сосудов, аневризмы и прочее;
- нарушение метаболизма;
- стволовой инсульт;
- наличие в организме недугов в хронической стадии;
- опухоли доброкачественного или злокачественного характера;
- рассеянный склероз;
- наличие кистозно-слипчивых процессов в области прохождения ветвей нерва. Они могут возникнуть после ранее перенесённых заболеваний стоматологического, офтальмологического и оториноларингологического профиля.
Патологический процесс обычно поражает не весь нерв, а определённый его участок. Если же своевременно не провести грамотную диагностику и адекватное лечение, то процесс перекинется на весь нерв.
Невралгия тройничного нерва
Симптоматика
Чаще всего наблюдается поражение правого тройничного нерва (в 70% клинических случаев). Редко когда во время диагностики выявляют двустороннее поражение. Тригеминальная невралгия носит циклический характер. Это говорит о том, что периоды обострения симптомов сменяются периодами их затихания. Чаще обострения наблюдаются в осенне-весенний период, когда снижается температура, изменяется уровень влажности и прочее.
Болевой синдром
Наиболее характерный симптом невралгии. Боль интенсивная, резкая и мучительная. Возникает приступами. Большая часть пациентов во время такого приступа полностью замирают и не шевелятся, пока боль не утихнет. Они отмечают, что это схоже с прохождением по телу электрического заряда. Пароксизм может продолжаться несколько минут. Самое неприятное то, что такие приступы повторяются до 300 раз за 24 часа, и сильно выматывают больного.
Обычно боль локализуется в зоне иннервации одной из ветвей нерва, но может и наблюдаться на всей стороне лица. Характерная особенность – боль из одной ветви может распространяться и на другую (иррадиировать). Также стоит отметить, что чем дольше у человека прогрессирует недуг, тем больше вероятность того, что боль распространится на половину лица.
Спровоцировать возникновение болевого синдрома может физическое воздействие на триггерные участки. Обычно достаточно лёгкого надавливания, чтобы вызвать боль.
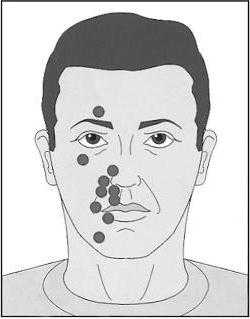
Триггерные участки:
- угол рта;
- бровь;
- спинка носа;
- слизистая щеки;
- крыло носа.
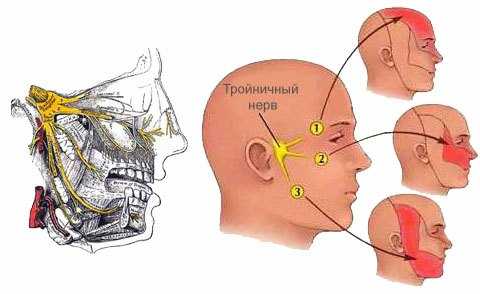
Область боли при невралгии тройничного нерва
Двигательные и рефлекторные расстройства
- характерный симптом – спазм мышечных структур лицевой области. От этого симптома и произошло название недуга – «болевой тик». Во время приступа у больного человека возникает неконтролируемое мышечное сокращение жевательных мышц, круговой мышцы глаза, и прочих мышечных структур лица. Чаще спазм наблюдается на всей половине лица со стороны поражения;
- изменения рефлексов. Выявить нарушение нижнечелюстного, надбровного и корнеального рефлексов можно только на неврологическом осмотре.
Вегетативно-трофические симптомы
Данные симптомы проявляются во время приступа. Стоит отметить, что на ранних стадиях развития патологии они проявляются слабо. Их выраженность растёт по мере прогрессирования невралгии.
- кожа краснеет или сильно бледнеет;
- слезотечение;
- повышенная саливация;
- насморк;
- такие симптомы, как отёк лица, выпадение ресниц и сухость кожи отмечают на поздних стадиях патологии.
Симптомы поздней стадии невралгии:
- боль перестаёт носить приступообразный характер, а становится постоянной;
- боль сразу же распространяется на всю половину лица;
- болевой синдром возникает даже при громких звуках или световых раздражителях;
- примечательно то, что пароксизм может спровоцировать даже воспоминание о нём.
Диагностика
При проявлении болевого синдрома следует незамедлительно отправиться на приём к врачу для проведения комплексной диагностики. Врачу необходимо будет собрать анамнез недуга и оценить симптомы. При проведении неврологического осмотра у специалиста есть возможность выявить участки снижения чувствительности на кожном покрове лица.
Стоит отметить, что в периоды затихания симптомов врач может даже не выявить наличия патологии. Чтобы установить истинную причину прогрессирования недуга в план диагностики включают МРТ.
Лечебные мероприятия
Лечение невралгии проводится тремя методиками:
- медикаментозной;
- физиотерапевтической;
- оперативной.
Медикаментозное лечение:
- карбамазепин;
- баклофен;
- габапентин;
- натрия оксибутират;
- трентал;
- никотиновая кислота;
- витамины из группы В;
- глицин.
Физиотерапевтическое лечение:
- диадинамические токи;
- электрофорез;
- лазеротерапия;
- ультрафонофорез.
Процедура ультрафонофореза
Физиотерапевтические методики лечения применяют в тандеме с медикаментозным лечением. Это даёт возможность добиться качественного и скорого эффекта.
Если консервативное лечение не принесло ожидаемого эффекта и состояние больного не стабилизировалось, то в таком случае врач принимает решение о проведении хирургического лечения.
Хирургические методики лечения:
- чрескожная баллонная компрессия;
- микроваскулярная декомпрессия;
- глицериновые уколы;
- радиочастотная абляция;
- использование ионизирующего излучения для деструкции поражённого нерва.
Поделиться статьей:
Заболевания со схожими симптомами:
Астма (совпадающих симптомов: 6 из 11)Астма — хроническое заболевание, которое характеризуется кратковременными приступами удушья, обусловленное спазмами в бронхах и отёком слизистой оболочки. Определённой группы риска и возрастных ограничений эта болезнь не имеет. Но, как показывает медицинская практика, женщины болеют астмой в 2 раза чаще. По официальным данным, на сегодня в мире проживает более 300 миллионов людей, больных астмой. Первые симптомы болезни проявляются чаще всего в детском возрасте. Люди пожилого возраста переносят заболевание намного сложнее.
…Отеком Квинке принято определять аллергическое состояние, выражаемое в достаточно острых его проявлениях. Характеризуется оно возникновением сильнейших отеков кожи, а также слизистых оболочек. Несколько реже данное состояние проявляется в суставах, внутренних органах и мозговых оболочках. Как правило, отек Квинке, симптомы которого могут проявиться практически у любого человека, возникает у больных, страдающих аллергией.
…Синусит – это заболевание, характеризуемое острым либо хроническим воспалением, сосредотачиваемым в области синусов (околоносовых пазух), что, собственно, и определяет его название. Синусит, симптомы которого мы рассмотрим несколько ниже, преимущественно развивается на фоне обыкновенной вирусной или бактериальной инфекции, а также аллергии и, в некоторых случаях – на фоне микроплазменной или грибковой инфекции.
…В глобальном обобщении аллергия – заболевание, проявляющееся, к сожалению, не только в весеннюю пору массового цветения. Так, например, аллергия на холод, симптомы которой значительным образом отличаются от симптомов другого типа аллергических реакций, возникает, как вы, вероятно, догадались, с приходом холодов. Более того, если для вас аллергия на холод – более чем актуальное заболевание, то и в пору более теплую вам также придется учитывать факторы, способствующие ее проявлению, избегая переохлаждений и купания в холодной воде.
…Верхнечелюстной синусит – воспалительный процесс слизистой верхнечелюстных пазух, которые называют гайморовыми. Именно по этой причине заболевание носит второе название — гайморит. Воспаление распространяется не только на слизистую оболочку, но также на подслизистый слой, надкостную и костную ткань верхнего зубного ряда. По медицинской статистике такое заболевание является наиболее распространённым среди всех патологий носовых пазух. Может протекать в острой и хронической форме. Возникает как у взрослых, так и у детей.
…simptomer.ru
Основные симптомы воспаления тройничного нерва. Диагностика и лечение
Неврит тройничного нерва – воспалительное заболевание с вовлечением оболочки и вещества ветвей тройничного нерва.
К самым распространённым причинам поражения тройничного нерва можно отнести:
- Инфекции – от банального ОРЗ и гриппа до таких тяжелых инфекций, как туберкулёз;
- Токсические воздействия – пищевые отравления, химические интоксикации, отравления грибами и ягодами;
- Дефицит нутриентов в пище – витаминов, белков, минералов;
- Различные аллергические реакции;
- Перегрев, переохлаждение, злоупотребление алкоголем, стресс и другие воздействия, ведущие к снижению сопротивляемости организма;
- Воспаление зубов, синуситы, парадонтиты в областях, прилегающих к ветвям тройничного нерва;
- Травматические поражения, в том числе при стоматологических вмешательствах.
Анатомические особенности
Заболевание тройничного нерва легко спутать с воспалением находящегося рядом с ним лицевого нерва. В их дифференциации поможет знание анатомических областей, где находится тройничный нерв. Из полости черепа он выходит через височно-нижнечелюстное отверстие немного кпереди от слухового прохода. Далее нерв разделяется на три ветви – глазничную, нижне- и верхнечелюстную. В составе каждой из ветвей есть двигательные и чувствительные волокна. Двигательные волокна тройничного нерва осуществляют различные движения нижней челюсти. Области иннервации чувствительных волокон разделяются следующим образом:
- Глазничная ветвь – кожа лба и прилегающей волосистой части головы, внутреннего угла глаза и верхнего века.
- Верхнечелюстная ветвь – наружный угол глаза и нижнее веко, верхняя челюсть с зубами и кожа верхней губы, верхняя часть щеки.
- Нижнечелюстная ветвь – соответственно нижняя губа, челюсть и зубы, нижняя часть щеки, подбородок, ухо и височная область.
Отдельно выделяют вегетативную ветвь тройничного нерва. Она отвечает за слюно- и слезоотделение.
Болевые ощущения в указанных областях помогут не только подтвердить диагноз неврита тройничного нерва, но и определить конкретную топику поражения.
Симптомы неврита тройничного нерва
Главный симптом неврита – приступообразные боли чрезвычайно высокой интенсивности. Длительность приступа может сильно отличаться – от минуты до часа, у большинства больных это 2-3 минуты. Характер боли также различен – пациенты жалуются на жгущие, колющие, пульсирующие, ноющие боли, сопровождающие воспаление тройничного нерва. Симптомы приступов неврита также включают повышенное слюноотделение и слезотечение, покраснение пораженной половины лица. Локализация боли различная, соответственно описанной выше схеме иннервации ветвями нерва различных отделов лица. Чаще других воспаляется вторая ветвь с локализацией боли в области средней части лица и верхней челюсти. Часто из-за высокой интенсивности боли больной не может указать её точную локализацию, жалуясь на боли в половине лица. Иногда приступы сопровождаются тикообразными подёргиваниями мимических мышц. В перерывах между приступами наблюдается значительное ослабление боли или полное её прекращение.
Описаны и атипичные случаи болевого синдрома, сопровождающего болезнь тройничного нерва. При этом пациенты жалуются на продолжительную боль невысокой интенсивности, чаще жгущего или пекущего характера. Боль при этом разлитого характера, распространяется на целую половину лица или значительную её часть.
Очень характерный для воспаления тройничного нерва симптом – провоцируемость боли. Она возникает или усиливается при прикосновениях к лицу, чистке зубов, во время еды, при изменении температуры окружающего воздуха, при смехе.
В большинстве случаев при заболевании тройничного нерва нарушается и чувствительность в области иннервации пораженной ветви.
Диагностика
Для установления диагноза «воспаление тройничного нерва» симптомы должны быть подкреплены лабораторными и инструментальными исследованиями. Без них возможно только эмпирическое лечение, которое приведёт к затуханию симптоматики, но не устранит её причину. В этом случае вероятнее всего неврит станет хроническим, с периодами обострения и затихания. Лечить такую форму болезни гораздо сложнее.
Итак, при подозрении на неврит тройничного нерва крайне важно рассказать лечащему врачу детальную информацию о событиях последних 3-4 дней: были ли поездки, лечение у стоматолога, изменения в рационе или контакты с потенциальными аллергенами, есть ли вероятность травм и т.д. Обязательно нужно сделать клинический анализ крови. Вероятно, потребуется рентгенограмма черепа в одной или двух проекциях. Сообщите врачу сведения об обследовании на туберкулёз. Исходя из совокупности этих данных, будет назначено лечение.
Лечение неврита тройничного нерва
Соответственно группам причин неврита подходы к лечению могут значительно различаться.
При инфекционных заболеваниях в первую очередь следует назначать препараты, которые устранят инфекционный агент – антибиотики или противовирусные средства. Что именно назначить ваш врач определит по результатам анализа крови.
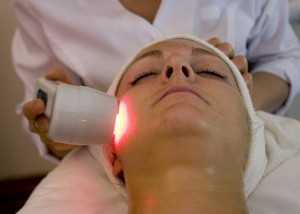
При неврите вследствие токсического воздействия почти наверняка будут вовлечены и другие органы, поэтому может потребоваться достаточно интенсивная дезинтоксикационная терапия. Хотя в большинстве случаев неврит лечится амбулаторно, при отравлении не исключена необходимость госпитализации.
Изолированный аллергический неврит тройничного нерва лица – практически невероятное явление, обязательно будут ещё какие-то проявления аллергии. Диагноз подтвердится анализом крови. Конечно, основой лечения при этом будут антигистаминные средства.
Дефицит витаминов распознать будет несколько сложнее, однако тщательный расспрос и наличие других подозрительных симптомов поможет поставить диагноз и назначить лечение. В зависимости от степени тяжести дефицита может быть достаточно курса поливитаминов, а может потребоваться длительное восстановление с курсами инфузионных питательных растворов.
При подозрении на травму необходим рентгеновский снимок, если она подтвердится – пациент направляется к челюстно-лицевым хирургам.
Неврит вследствие общих воздействий на организм – самая частая причина воспаления тройничного нерва. Лечение в этом случае неспецифическое. Назначаются нестероидные противовоспалительные препараты, спазмолитики, обезболивающие, нейротропные витамины (группы B). При выраженном болевом синдроме и длительных приступах возможно назначение противосудорожных препаратов с целью их предупреждения. Практически всегда в курс лечения включают антигипоксанты.
В комплексной терапии также назначают также физиотерапевтические процедуры – электро- и фонофорез, УВЧ, диатермию, УФО. Иногда хорошо помогает иглорефлексотерапия. Не стоит забывать и о массаже и лечебной физкультуре, которые незаменимы на стадии восстановления.
Такое же симптоматическое лечение назначается при невритах другого происхождения.
Видео советы — «Невралгия тройничного нерва»
onevroze.ru
Невралгия тройничного нерва — лечение. Воспаление тройничного нерва
Обычный человек, далекий от медицины, просто не может знать все болезни, с которыми можно столкнуться на определенном этапе жизни. В данной статье хочется рассказать о том, что такое невралгия тройничного нерва и как справиться с данной проблемой.
Что это такое?
В самом начале надо определиться с понятиями, которыми придется оперировать в данной статье.
- Невралгия – это тупая жгучая боль, которая возникает по ходу расположения нерва. Максимально часто люди сталкиваются не только с невралгией тройничного нерва, но и с лицевой и межреберной невралгией.
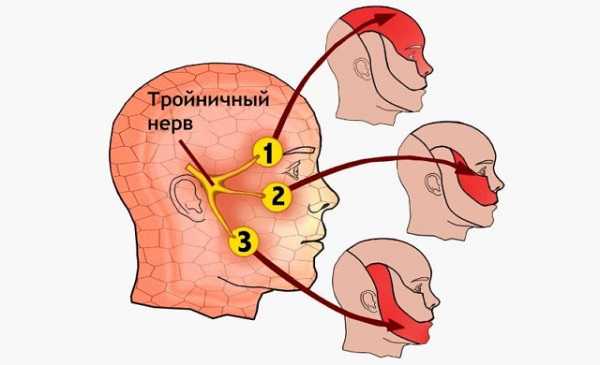
- Тройничный нерв – это наиболее чувствительный нерв лица. Медики выделяют такие ветви тройничного нерва:
- Ветвь 1: охватывает лоб и все, что находится выше надбровной дуги.
- Ветвь 2: крыло носа, верхняя часть губы, верхняя челюсть.
- Ветвь 3: нижняя челюсть, нижняя губа и подбородок.
Причины
Что вызывает болевые ощущения, которые испытывает человек при воспалении данного нерва? Это происходит, когда артерия с нервом и вена соприкасаются в основании черепа, что и вызывает раздражение. Почему же может воспаляться тройничный нерв? Причины могут быть следующими:
- Нерв сдавливать могут неправильно расположенные сосуды головного мозга.
- Проблемы с кровообращением в сосудах головного мозга.
- Опухоли мозга.
- Переохлаждение лица, головы.
- Инфицирование определенных областей лица. Раздражать тройничный нерв могут постоянные гаймориты, и даже кариес.
- Рассеянный склероз. Так как при данном заболевании нервные клетки периодически замещаются соединительной тканью.
Симптоматика
По каким признакам можно поставить диагноз «воспаление тройничного нерва»? Симптомы при данном заболевании — болевые ощущения, которые могут появляться в любой части лица.
- Если воспалена первая ветвь, боль будет наблюдаться по большей части в области глаз. «Отдавать» будет в виски, корешок носа, лобную долю.
- Если воспалена вторая ветвь, болевые ощущения будут сконцентрированы по большей мере в области верхней челюсти. «Двигаться» боль может от верхней губы к виску и обратно. Стоит сказать также о том, что данную боль легко спутать с зубной.
- Если воспалена третья ветвь, боль сначала ощущается в подбородке, потом же она может распространиться до нижней челюсти и уха.
Теперь стало предельно ясно, как распространяется боль, если у человека воспаление тройничного нерва. Симптомы при этом заболевании также можно спутать с симптомами иных болезней, таких как, к примеру, височный тендинит или проблемы с зубами. Именно поэтому при первых же симптомах важно обратиться за врачебной помощью для того, чтобы был поставлен правильный диагноз и назначено грамотное лечение.
Виды боли
Болевые ощущения при данном заболевании могут быть двух основных видов:
- Типичная боль. Периодически может затихать. Характер стреляющий, напоминает удар током. Болевые ощущения возникают в момент касания к определенным участкам лица.
- Нетипичная боль. Характер ее постоянный, она поражает большую часть лица. В таком случае лечение более трудное и длительное.
Еще несколько слов о болевых ощущениях
Стоит сказать о том, что только по одним болевым ощущениям можно поставить такой диагноз, как невралгия тройничного нерва.
- Чаще всего боль будет односторонней.
- Приступы ее могут обостряться с приходом похолодания.
- Частота болевых приступов может быть разной: варьируется она от пары приступов в сутки до возникновения боли каждые 10 минут.
- Длительность приступов: несколько секунд.
- Боль может возникать не только во время прикосновения к лицу, но также и в момент чистки зубов, жевания пищи и даже разговора.
- Чаще всего возникает внезапно.
- Распространяется по участкам ответвлений тройничного нерва.
- Болевые ощущения могут со временем нарастать, учащаться.
Диагностика
Как можно поставить правильный диагноз «невралгия тройничного нерва»? Диагностика заболевания должна проводиться исключительно доктором. Самостоятельно можно ошибиться с диагнозом, а симптомы сопоставить с совершенно иной болезнью. Что же будет делать доктор?
- Неврологическое обследование с оценкой болевого синдрома.
- Пальпация лица. Необходима для определения степени поражения тройничного нерва.
- МРТ – магнитно-резонансная томография.
- Компьютерная диагностика.
Лечение
Если у больного невралгия тройничного нерва, лечение данного заболевания может проводиться различными способами. Так, оно может быть консервативным, т. е. можно назначить медикаменты, физиотерапию. Лечение также может быть и радикальным. В таком случае применяются малоинвазивные процедуры, а также хирургическое вмешательство.
Консервативное избавление от проблемы
Как уже было выше сказано, если у пациента невралгия тройничного нерва, лечение может быть консервативным. Что же может выписать в таком случае доктор?
- Спазмолитики. Это препараты, которые снимают болевые ощущения, существенно облегчая состояние больного. Эти медикаменты могут назначаться изолированно, однако чаще всего такие лекарственные препараты применяются вместе с антиконвульсантами. Пример: препарат «Баклофен» приписывают вместе с препаратом «Фенитоин» или же «Карбамазепин».
- Противосудорожные лекарства. Чтобы купировать боль, связанную с воспалением тройничного нерва, доктора чаще всего назначают такой препарат, как «Карбамазепин». Также можно применять и иные препараты этой же группы: это могут быть такие лекарственные средства, как «Ламотригин» или же «Габапентин». Дозировка данных препаратов в случае необходимости может быть увеличена. Однако делать это можно только с разрешения лечащего врача. Также стоит помнить о том, что это может привести к возникновению таких побочных эффектов, как тошнота, головокружение, упадок сил, сонливость.
Спиртовые блокады
Если у больного воспалился тройничный нерв, лечение может проходить при помощи спиртовых блокад. Их главная цель: заморозка тройничного нерва. После этого наступает болеутоляющий эффект. При данном лечении больному в одну из ветвей тройничного нерва вколют препарат «Этанол». Облегчение наступает практически сразу, боль может исчезать максимум на сутки. Однако потом она все равно возвращается. Если же поражение нерва довольно сильное, эффект от данных инъекций не столь продолжительный. Количество позволенных уколов варьируется от степени заболевания и назначается исключительно доктором. Данное лечение имеет также и свои минусы. Данный способ чреват следующими осложнениями:
- Кровотечения.
- Гематомы.
- Повреждения сосудов.
- Повреждение самого нерва.
Как же будет проходить процесс спиртовой блокады, если у больного воспаление тройничного нерва на лице? Препараты от невралгии, которые при этом может назначить доктор:
- Проводниковая анестезия. Сначала делается инъекция препарата «Новокаин» (2%), дозировка: 1-2 мл.
- И только после этого доктор вводит несколько мл 80%-го спирта обязательно в сочетании с препаратом «Новокаин».
Обязательно надо сказать о том, что данная процедура должна проводиться исключительно амбулаторно, ведь она требует навыков и умений.
Хирургия
Как еще можно избавиться от такой проблемы, как воспаление тройничного нерва на лице? Так, в некоторых случаях больному может быть назначено хирургическое вмешательство. Что же доктор может сделать в таком случае?
- «Освободить» нерв от давления на него сосуда.
- Может быть разрушен сам тройничный нерв или же его узел. Это делается для того, чтобы купировать болевой синдром.
Стоит сказать о том, что такие операции малоинвазивные.
Бескровная хирургия
Если у пациента невралгия тройничного нерва, лечение можно проводить такими средствами радиохирургии, как кибер-нож или гамма-нож.
- Гамма-нож. Инновационное средство в радиохирургии. При таком вмешательстве пациент на голову надевает специальный шлем. Гамма-излучения направляются на патологический очаг и таким образом избавляют больного от проблемы.
- Кибер-нож. В таком случае также лечение проводится слабой дозой радиации, однако тут шлем не одевается. При данной процедуре работает излучающая головка, которая сама находит патологический очаг и «убирает» его.
Плюсов данного способа лечения множество. Прежде всего, это неинвазивное вмешательство. Тут исчезает риск кровотечений и иных осложнений, которые могут возникать в ходе обычной операции. Также пациенту не требуется госпитализация, нет никакой предоперационной подготовки. Важно и то, что не требуется и анестезия. И еще один огромнейший плюс данного способа лечения: тут нет послеоперационного периода. После процедуры больной сразу же может возвращаться к своим повседневным делам.
Иные способы борьбы с данным заболеванием
Если у больного невралгия тройничного нерва, лечение может проводиться следующими способами:
- Декомпрессия сосудов. В таком случае во время оперативного вмешательства больному «освободят» нерв. Сам же сосуд доктора могут как сместить, так и удалить. Данная процедура может проводиться в том случае, если у больного аномальное размещение сосудов в полости черепа. Однако после такого вмешательства все же возможен возврат болевого синдрома. К тому же, возможно также возникновение таких осложнений, как онемение лица, двоение в глазах, снижение слуха и даже инсульт.
- Баллонная компрессия. При данной процедуре доктор в узел тройничного нерва вводит катетер, на кончике которого размещается небольшой баллончик. Он постепенно надувается, что приводит к тому, что нерв лопает. Проводится данное лечение при помощи КТ или МРТ. Нюанс: после данных действий болезнь может возвращаться. Также могут возникать такие осложнения, как частичное онемение лица или слабость жевательных и мимических мышц.
- Если у больного поражен тройничный нерв, лечение можно повести благодаря такой процедуре, как ризотомия. Это пересечение нерва, который отвечает за боль. В таком случае возможна частотная ризотомия, когда разрушается всего лишь краешек нерва под местной анестезией. Но также возможна и радиочастотная тригеминальная ризотомия, когда под основание черепа доктор вводит специальную иглу. На нее подается небольшой импульс, что приводит к разрушению нерва. Стоит сказать о том, что данный способ применяют чаще всего при лечении людей пожилого возраста, а также больных с рассеянным склерозом. Эффект от данной процедуры держится довольно долго. Боль может появиться минимум через несколько лет.
Народная медицина
Если больному поставлен такой диагноз, как невралгия тройничного нерва, лечение препаратами – не единственный способ избавиться от данной проблемы. Также можно попробовать вылечиться различными народными средствами.
- Для приготовления лекарства необходимо измельчить луковицу, картофель и соленый огурец, все залить разбавленным винным уксусом до состояния кашицы. Полученную массу надо настоять примерно 2 часа. В это время надо помнить о том, что лекарство надо встряхивать. Делать это лучше всего каждые 15 минут. И только после этого можно лечиться данным средством. Из него делают компрессы, которые кладут на пораженные участки лица два раза в сутки – утром и вечером. Компресс держат на лице 1 час.
- Если у больного воспаление тройничного лицевого нерва, можно для лечения применять сок, полученный из черной редьки. Его надо всего лишь втирать по ходу нерва в кожу. Делать это необходимо три раза в сутки.
- Можно также приготовить лечебный настой. Для этого нужно одну столовую ложку травы тысячелистника залить стаканом кипятка. Далее все настаивается не менее 1 часа, процеживается. Лекарство надо принимать по одной столовой ложке трижды в день за 10 минут до основных приемов пищи.
- Если воспалился тройничный нерв, лечение можно проводить при помощи пихтового масла. Его необходимо втирать в кожу примерно 6 раз в сутки. Использовать для этого лучше всего ватный диск. Не стоит пугаться, если кожа в месте втирания покраснеет и напухнет. Боль скоро утихнет, ожог сойдет, и проблема не будет тревожить.
- Люди говорят о том, что отлично справиться с болевыми ощущениями помогают обычные вареные яйца. Если у больного воспалился тройничный нерв, нужно сварить одно яйцо вкрутую, почистить его, разрезать пополам и приложить к коже в тех местах, где локализируется боль. В скором времени болезнь исчезнет.
- Справиться с болью может обычный ромашковый чай. Его приготовить очень просто: 1 чайную ложку травы надо залить стаканом кипятка, немножко настоять. Лекарство готово. Теперь чай надо набирать в рот и подолгу там держать.
www.syl.ru
Невралгия тройничного нерва: причины возникновения и лечение
Невралгия тройничного нерва характеризуется приступообразной болью различного характера по ходу тройничного нерва. Патогенез этого состояния не изучен до конца. Болевой синдром настолько сильно выражен, что влияет и на социальную активность пациента.
Этиология
Нельзя однозначно выделить причины, которые вызывают тригеминальную невралгию. Болевой синдром может вызывать любое раздражение нервного волокна. Чаще всего это сдавление в области костного канала височной кости, через который проходит нервный ствол.
Тригеминальная невралгия может возникать из-за опухолевого процесса или последствием черепно-мозговой травмы. При недостаточном питании нервной ткани, например, при атеросклерозе, может формироваться выраженный болевой синдром. Такой патологии больше подвержены люди старшего и пенсионного возраста.
Боль также возникает после переохлаждения местного характера. К этим факторам относится сквозняк или длительное сидение под кондиционером.
При хроническом очаге инфекции в организме бактерии могут поражать нервную ткань и формировать болевой синдром. Чаще всего это не санированная ротовая полость, гайморит или синусит. При поражении вирусом простого герпеса возникает постгерпетическая невралгия тройничного нерва.
Клиническая картина
Невралгия тройничного нерва проявляется сильной, приступообразной болью. Она кратковременная, редко длится более нескольких минут. Пациенты описывают эти приступы как простреливающие, напоминающие удар электрическим током, они иррадиируют по ходу пораженной ветви тройничного нерва и ограничиваются этими зонами. Предъявляют жалобы на мучительные болезненные ощущения, которые возникают внезапно или после механического раздражения (бритье, чистка зубов, прикосновение). Боль чаще носит односторонний характер, так как двустороннее поражение нервов практически не встречается.
Приступы длятся недолго, но возникают относительно часто: до нескольких десятков в день. Заболевание обостряется в холодную или ветреную пору года. Если не обратиться за помощью своевременно, то невралгия тройничного нерва прогрессирует, в связи с чем болезненные приступы становятся длительнее и более интенсивными.
Вид пациента во время приступа специфический. Он замирает, боясь лишним движением усилить болезненные ощущения. Возможно появление тика или спазма на стороне поражения.
Из-за сильной боли пациент несколько меняет свой образ жизни. Он реже бреется и чистит зубы, опасаясь этим спровоцировать возвращение боли. Его психологическое состояние также ухудшается: пациент становится замкнутым, агрессивным, раздражительным. Иногда присоединяется мигреноподобные боли.
Поражение различных отделов нерва
 Невралгия тройничного нерва, симптомы которой не всегда одинаковы и зависят от локализации поражения, может иногда иметь не совсем типичную клиническую картину.
Невралгия тройничного нерва, симптомы которой не всегда одинаковы и зависят от локализации поражения, может иногда иметь не совсем типичную клиническую картину.
При базальном поражении тройничного нерва развивается синдром Редера. Для него характерен не только выраженный болевой синдром, а и опущение века на стороне поражения, слабость жевательных мышц и диплопия (двоение в глазах). Присоединяются также трофические нарушения: сухость кожи, ранние признаки старения.
Если поражается первая ветвь тройничного нерва, то пациент жалуется на боль в область глаза, лба, виска с одной стороны. Характер боли патогномоничный для невралгии.
Боль при поражении второй ветви «располагается» в районе нижнего века, щеки, верхней челюсти, зубов верхнего ряда. Она может иррадиировать в висок или в нижнюю челюсть, что затрудняет правильную постановку диагноза. Наибольшая болезненность может наблюдаться в области «собачьей ямки».
Поражение третей ветви чревато возникновением болевого синдрома в области нижней челюсти, подбородка, иногда затрагивает ушную раковину.
При правильной оценке локализации повреждения можно составить грамотный план лечения.
Диагностические методы
Диагностика заболевания состоит из сбора анамнеза, физикального и инструментального обследования.
Важно не только прояснить характер и локализацию боли,  но и по возможности определиться с этиологическим фактором болезни. Пациент может связывать начало возникновения болей с переохлаждением, травмой или перенесенным вирусным заболеванием, рассказывает о триггерных факторах, которые провоцируют возникновение приступов.
но и по возможности определиться с этиологическим фактором болезни. Пациент может связывать начало возникновения болей с переохлаждением, травмой или перенесенным вирусным заболеванием, рассказывает о триггерных факторах, которые провоцируют возникновение приступов.
Наиболее информативным методом инструментального обследования является магнитно-резонансная томография. С ее помощью можно выявить причину возникшей невралгии и определиться с тактикой дальнейшего лечения. Диагноз согласно МКБ 10 звучит как синдром пароксизмальной лицевой боли.
Методы терапии
Лечение невралгии тройничного нерва состоит из медикаментозной терапии, хирургического вмешательства и физиотерапевтических методов. Иногда в качестве симптоматической терапии могут применяться народные методы.
Консервативная терапия
Для того, чтобы снизить вероятность возникновения патологических импульсов, которые лежат в основе возникновения сильной боли, используют противосудорожные препараты. Чаще всего назначают карбамазепин в небольших дозах коротким курсом. Дозировка подбирается индивидуально, а средняя продолжительность лечения редко превышает один месяц. Отзывы пациентов о этом препарате положительные. Также из этой группы лекарственных средств применяются тегретол, фенитоин, оксакарбазепин. Побочные эффекты – двоение в глазах, головокружение. Эти препараты нельзя назначать при патологии печени и почек, нарушениях работы сердца, во время беременности и периоде лактации и при индивидуальной непереносимости.
Для уменьшения мышечного спазма и болевых ощущений назначают мышечные релаксанты, а именно баклофен. В комбинации с противосудорожными препаратами оказывает лучшее действие и имеет положительные отзывы.
Также для купирования боль применяются спазмолитики (спазмалгон, дротаверин) или нестероидные противовоспалительные средства.
Невропатологи назначают трициклические антидепрессанты, которые не только уменьшают боль, но и положительно влияют на общее настроение и самочувствие больного.
Для того, чтобы препараты лучше и быстрее доставлялись к поврежденной ткани можно использовать электрофорез. Для стимуляции правильной работы нервного волокна назначают иглорефлексотерапию, лечение импульсными токами низкой частоты и напряжения.
В период восстановления назначают лечебный массаж пораженного участка.
Хирургические методы
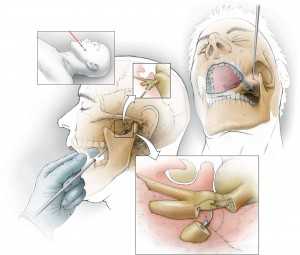
Схематичное изображение хирургического вмешательства при лечении невралгии тройничного нерва
При неэффективности медикаментозного лечения невралгии и по определенным показаниям прибегают к хирургической тактике.
Целью хирурга является устранение сдавления в любой части тройничного нерва. При этом он может использовать гамма-нож, что уменьшает травматизацию окружающих тканей. Эта операция является неинвазивной, что уменьшает риск присоединения вторичной инфекции.
С этой же целью в крупных клиниках осваивается методика, в которой применяется кибер-нож. Это новый метод радиохирургии, который имеет ряд преимуществ. Среди них – отсутствие анестезии, что ускоряет процесс выздоровления.
Лечение невралгии тройничного нерва с помощью хирургов может состоять из микрососудистой декомпрессии. Это методика, которая уменьшает сдавление нерва аневризмой или смещенным сосудом и позволяет полностью вылечить заболевание. После этой операции риск рецидива минимален.
Народные средства
Методы народной медицины не рекомендуется использовать в качестве основного лечения, но для снятия симптомов они вполне подходят.
Можно делать компрессы из пихтового масла, которое обладает болеутоляющим действием. С этой же целью используют компрессы из тертого хрена или эссенцию из чесночного масла.
В качестве противовоспалительного компонента можно использовать отвар ромашки или календулы. Ии нужно полоскать ротовую полость. Особо эффективно это при невралгии второй и третей ветви тройничного нерва.
odepressii.ru