признаки, симптомы, причины, лечение и профилактика

Около 14% населения планеты хорошо знают, что такое мигрень, каковы ее симптомы, и в чем заключается лечение. Данный недуг относят к хроническому неврологическому расстройству с эпизодическими или регулярными приступами боли в одной стороне головы (хотя боль может быть и двухсторонней). При этом никаких серьезных патологий (опухоль, травма головы, глаукома, инсульт) у пострадавших не наблюдается.
Еще Гиппократ 400 лет до н.э. описывал симптомы мигрени и выделил ее как отдельную болезнь. Как она проявляется и как с ней бороться?
Механизм развития

Чтобы выяснить, чем лечить мигрень, нужно понять, что это такое, и каков механизм ее развития. В медицинских кругах до сих пор нет единого мнения об истинных причинах возникновения мигренозного приступа. Но существует несколько теорий, объясняющих данное явление:
- Сосудистая теория, согласно которой причиной появления приступов служит сужение интракраниальных сосудов мозга, вызывающих кислородное голодание главного органа нервной системы. Из-за этого расширяются внечерепные кровеносные сосуды, что и провоцирует цефалгию (головную боль).
- Тромбоцитарная теория, предполагающая, что развитие мигрени вызывает склеивание тромбоцитов. В итоге выделяется серотонин, провоцирующий сужение мозговых сосудов. Одновременно в кровь выбрасывается гистамин, что повышает чувствительность к боли стенок артерий. Когда уровень гормонов понижается, сосуды расширяются, а ткани, окружающие сосуды, отекают, что и вызывает болевые ощущения.
- Тригеминально-васкулярная теория, согласно ей взаимосвязь между мозговыми сосудами и тройничным нервом нарушается. В итоге его окончания синтезируют сосудорасширяющие вещества, понижающие тонус сосудов, что ведет к отеку смежных с ними тканей и появлению болевого синдрома.
Кроме перечисленных существует еще много теорий, например, гормональная, генетическая, теория шунта. Точно установлено, что мигрень передается по наследству и встречается у женщин в два раза чаще, чем у мужчин.
Классификация мигрени

Данная патология, проявляющаяся мучительными приступами цефалгии, бывает:
- С аурой, классическая мигрень, которую наблюдают у четверти пострадавших.
- Без ауры, обычная – наиболее распространенный вид мигрени.
Мигренозная аура – это ряд неврологических симптомов, возникающих перед появлением приступа цефалгии, и исчезающих в начале болевой фазы. Наиболее часто аура проявляется зрительными, слуховыми, тактильными феноменами: изменения в зрении (молнии, мушки, белая пелена перед глазами), нарушения речи, искажение восприятия форм и размеров окружающих предметов.
Мигрень без ауры
В зависимости от частоты появления приступов мигрень бывает следующих типов:
- Эпизодическая, головная боль при такой мигрени возникает редко и не сопровождается аурой.
- Хроническая, при которой признаки мигрени регистрируют часто.
У большинства пациентов обычная мигрень проявляется в молодом возрасте и регулярно повторяется. Боль зачастую локализуется с одной стороны, в области лба, виска, глаза, хотя возможно распространение и на другую половину черепа. Приступ может начаться в любое время. Его появление связано с переутомлением, употреблением алкоголя, стрессом, резкой сменой погоды.
Мигрень с аурой
Из-за чего бывает мигрень с аурой и как ее лечить, нужно обязательно узнать у врача. Этот вид патологии имеет свои особенности и может существенно испортить жизнь больному.
Классический мигренозный приступ состоит из:
- Продромального периода.
- Ауры.
- Болевой фазы.
- Стадии постдромы.
Нередко частые мигрени с аурой связаны с приемом гормональных контрацептивов.
Базилярная (синкопальная) мигрень
Такой тип мигрени встречается редко. Наиболее ей подвержены женщины худощавого телосложения в возрасте от 20 до 50 лет. Приступ начинается с ауры, для которой характерны:
- Ушной звон.
- Головокружение.
- Расстройство зрения.
- Слабость.
На пике мигренозной атаки пострадавший может потерять сознание и даже впасть в кому. Зачастую приступы начинаются неожиданно. Иногда появляются они редко, а иногда могут происходить до нескольких раз в неделю.
Вегетативная или паническая мигрень
Пациенты сталкиваются редко с подобной гемикранией и от чего бывает такая мигрень науке неизвестно. Это типичная мигрень, протекающая без ауры. Но отличается она от других видов тем, что в разгар болевого синдрома к цефалгии присоединяется вегетативный криз. В данном состоянии у пострадавшего отмечают такие симптомы:
- Усиленное сердцебиение.
- Беспричинная тревожность.
- Паника.
- Трудности с дыханием.
- Расстройство пищеварения.
- Обморочное состояние.
- Диффузный гипергидроз.
Вегетативные расстройства у пациентов настолько ярко выражены и тяжелы, что цефалгия отступает на второй план.
Причины мигрени

Точно сказать, что вызывает мигрень, и каковы ее причины, не сможет ни один специалист в силу не изученности данного недуга. Зато науке хорошо известны факторы, которые могут спровоцировать неприятные симптомы мигренозного приступа:
- Употребление продуктов, содержащих вредные добавки и консерванты.
- Резкие запахи (аромат духов, запах красок, лаков, дыма).
- Яркое мерцающее освещение.
- Реакция на погоду, смену климата.
- Недосыпание либо продолжительный сон.
- Переутомление, хроническая усталость.
- Голодание, жесткие диеты.
- Жизнь в стрессе, переживания, волнения.
- Смена часовых поясов.
- Чрезмерные физические нагрузки.
- Вредные привычки.
- Травмы головы (ушиб мозга, сотрясение).
- Прием некоторых лекарственных средств.
- Гормональный сбой.
Список довольно обширный, и его можно продолжить. Как только пациент замечает у себя первые тревожные признаки мигрени, ему необходимо проконсультироваться с врачом. Избавиться от недуга можно, выявив и устранив провоцирующие факторы. В этом и поможет специалист.
Симптомы мигрени

При классическом типе недуга (с аурой) первые нарушения происходят до приступа мигрени и проявляются в виде:
- Головокружения.
- Галлюцинаций.
- Усталости, сонливости.
- Изменения настроения.
- Свето- и шумобоязни.
Во время ауры возникают такие неврологические симптомы:
- Спутанность сознания.
- Паралич, онемение конечностей.
- Зрительные нарушения.
Тошнота при приступе мигрени является наиболее частым симптомом. Кроме этого у пациента:
- Может повыситься температура тела.
- Болит голова. При этом болевой синдром усиливается при физической нагрузке.
- Возникает ощущение покалывания лица.
- Наблюдается бледность лица, озноб, рвота.
Также могут отмечаться и другие симптомы: отек век, покраснение склеры глаз, заложенность носа.
На стадии постдромы больные чувствуют облегчение, хотя некоторым людям на этом этапе присуще временное ощущение затуманенной психики, депрессивность, апатия.
Важно для всех! Если сильно поднимается кровяное давление при приступе мигрени, пациенту необходимо обращаться за врачебной помощью и пройти полное обследование. Гипертония в сопровождении цефалгии – довольно опасное состояние, не присущее гемикрании.
Если у пациента в анамнезе наблюдаются частые мигрени, то он может пропустить начало более серьезной патологии, например, опухоли головного мозга.
Мигрень при беременности

Женский организм при вынашивании ребенка подвергается серьезным нагрузкам, которые могут спровоцировать приступы мигрени. Болезненное состояние, сопровождающееся выраженной симптоматикой, вызывают такие факторы:
- На ранних сроках вынашивания — изменение гормонального фона, нагрузка на нервную и сердечную систему.
- На поздних сроках — психоэмоциональные проблемы, метеозависимость, нагрузка на позвоночные артерии.
Однако иногда беременность служит неким «лекарством» от мигрени. У некоторых пациенток, часто страдавших приступами цефалгии до зачатия ребенка, болезнь исчезает и возвращается только после родов. Такое явление врачи объясняют взаимосвязанностью приступов с менструальным циклом.
Но встречаются и такие случаи, когда во время беременности мигренозные приступы, ранее беспокоившие пациентку, становятся еще более интенсивными и продолжительными. Здесь причины кроются в:
- Подверженности стрессам.
- Хроническом переутомлении.
- Гипертонии.
- Наследственности.
- Травмах головы и шеи.
- Нарушении сна.
- Гормональном дисбалансе.
- Вегетососудистой дистонии.
Если будущую маму беспокоят мигренозные приступы, необходимо вместе с гинекологом составить карту лечения, где будут описаны медикаментозные и немедикаментозные средства, оптимальные дозировки и график их применения.
Диагностика мигрени

Такое заболевание как мигрень носит неврологический характер и схоже с другими патологиями, поэтому диагностировать ее крайне сложно. Диагностика и лечение болезни входит в компетенцию терапевта и невропатолога. Сначала врач собирает анамнез, уточняя такую информацию:
- Были ли подобные проблемы у родителей.
- Какой образ жизни ведет пациент (имеет ли вредные привычки, насколько у него ответственная и серьезная работа, полноценно ли отдыхает, каким продуктам отдает предпочтение).
- Что обычно предшествует приступу.
- Какими хроническими недугами страдает, и прослеживается ли взаимосвязь между цефалгией и имеющимися заболеваниями.
- Были ли травмы головы и шеи в прошлом.
Далее врач:
- Измеряет температуру тела, кровяное давление, частоту пульса.
- Оценивает размер и форму головы.
- Определяет степень равновесия.
- Ощупывает зону висков.
- Проверяет рефлексы.
- Оценивает размеры щитовидной железы.
- Ощупывает челюстные суставы, шею, плечевой пояс и голову.
Все эти методы обследования нужны для выявления неврологических нарушений, возникающих при мигрени, и исключения развития других патологий.
При регулярных приступах цефалгии пациента направляют на:
- Электроэнцефалографию.
- Магниторезонансную томографию.
- Ангиографию.
- Компьютерную томографию.
Как лечить мигрень
Чтобы побороть мигрень, врач назначает соответствующее лечение. При этом обязательно учитываются частота и интенсивность приступов по шкале MIDAS:
- I степень. Болевой синдром носит невыраженный характер. Качество жизни пациента не ухудшается. Поэтому с проблемой можно справиться физическими методами и народными рецептами.
- II степень характеризуется умеренным или выраженным болевым синдромом. На качестве жизни больного недуг отражается незначительно.
- III степени присущи выраженные приступы головной боли с некоторыми ограничениями в обычной жизни.
- IV степень характеризуется тяжелыми приступами. При отсутствии лечения они могут привести к серьезным осложнениям, к которым относится мигренозный статус и мигренозный инфаркт.
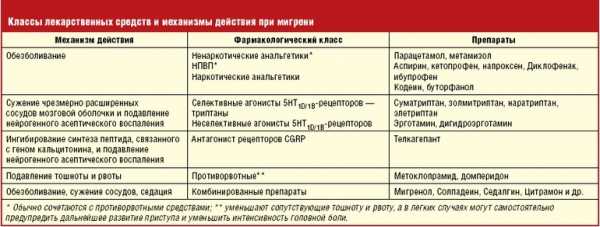
Медикаментозное лечение

Если мигрень беспокоит каждый день, что делать расскажет специалист. Основная терапия заключается в нормализации работы нервной системы, чтобы она не реагировала на раздражители так остро и была менее подвержена возбуждению.
Чтобы быстро купировать болевой синдром врачи обычно назначают различные медикаментозные препараты:
- Нестероидные противовоспалительные препараты (Нурофен, Ибупром, Парацетамол). Если у пациента ко всем неприятным симптомам добавляется повышение температуры тела, эти препараты помогут нормализовать и облегчить состояние.
- Обезболивающие препараты на основе лекарственных форм эрготамина и кофеина (Кофетамин).
- Противомигренозные препараты (Дигитамин, Дидитамин).
- Триптаны (Зомиг, Элетриптан, Ризамигрен).
- Сосудорасширяющие препараты (Кавинтон, Вазобрал).
В тяжелом случае приступ нужно купировать при первых его проявлениях, иначе медикаменты могут не подействовать.
- При тошноте и рвоте назначают противорвотные средства Реглан, Церукал.
- Для предупреждения приступа рекомендуют принимать противосудорожные препараты (Депакин, Топамакс).
- При выраженных депрессивных состояниях назначают антидепрессанты (Эффексор, Трицикликс).
- Если мигрень серьезно влияет на психическое здоровье пациента, продолжается долго и сопровождается тяжелым болевым синдромом, специалист может выписать обезболивающие медикаменты, основанные на опиоидах (Морфин, Демерол, Буторфанол).
Немедикаментозное лечение

Такие методы помогут снять болевой синдром средней интенсивности.
- Обеспечить пострадавшему тишину и покой: устранить раздражающий шум и свет.
- Сделать массаж головы, ушей и области шеи.
- Приложить ко лбу холодный компресс.
- К ступням приложить горячую грелку.
- Дать выпить стакан теплого сладкого чая или отвар ромашки.
- Поможет прием теплой ванны с ароматическим маслом.
Лечение при беременности

Большинство препаратов в период вынашивания ребенка нельзя принимать, так как они могут отрицательно сказаться на внутриутробном развитии малыша. Поэтому основная терапия мигрени базируется на исключении раздражающих факторов и нормализации режима дня.
Будущей маме рекомендуют:
- Спать не меньше 8 часов в сутки.
- Заниматься йогой, медитацией, утренней зарядкой.
- Правильно и полноценно питаться.
- Обеспечить себе нормальный питьевой режим.
- Избегать конфликтных ситуаций, шума, стресса.
Хорошая профилактика мигрени – массаж. Его проводят подушечками пальцев круговыми движениями в области висков и лба. Из лекарственных препаратов в тяжелых случаях назначают небольшие дозы Ацетаминофена. Если болевой синдром не сильный, разрешается принимать Парацетамол.
Народные средства

Излечить мигрень помогут такие рецепты народной медицины:
- Столовую ложку мяты перечной настаивают в стакане кипятка полчаса. Принимают в процеженном виде по трети стакана трижды в день. Для вкуса добавляют мед.
- Столовую ложку травянистой бузины настаивают в стакане кипятка в течение часа. После процеживания принимают по 50 мл за 20 минут до основной еды.
- 3-4 раза в день принимают сок черной смородины по четверти стакана.
- К больным вискам прикладывают кружочки лимона, очищенного от цедры.
- Свежий капустный лист очищают от толстой прожилки и прикладывают ко лбу.
Эффективны для профилактики приступов такие рецепты:
- Ромашковый чай. Пьют его регулярно. В течение дня можно пить 1-2 стакана.
- Чайную ложку мелиссы настаивают в стакане кипятка 10-15 минут. Затем пьют в процеженном виде с добавлением лимона.
Чтобы не допустить развитие мигрени, необходимо нормализовать сон, исключить из употребления вредные продукты, отказаться от курения и спиртного, соблюдать питьевой режим, не переутомляться. Важно своевременно обращаться за врачебной помощью, чтобы не запустить болезнь. Только опытный специалист сможет помочь справиться с недугом и не допустить развития его осложнений.
bolitgolova.info
Мигрень симптомы и лечение, что это такое, признаки и причины
Приступы мучительных головных болей часто возникают у многих людей. Их причины этимологически могут быть самыми разнообразными. Но одной из частых характерных болезней, которая вызывает данные симптомы, является мигрень. Такое заболевание возникает довольно нередко, но далеко не все люди понимают, как с ней справиться и что нужно делать при первых же признаках недуга.
Особенности мигрени
Такая разновидность, как мигрень, относится к одним из неврологических заболеваний человека, которые характеризуются эпизодическими или же регулярными довольно сильными болями преимущественно в одной части головы.
Выявить мигрень можно лишь после осмотра и обследования больного человека. У пациента не обнаруживаются никакие признаки травм, инсультов, опухолей и т.д. Специалисты считают, что неприятные ощущения провоцирует сосудистый характер недуга, а не последствия перенапряжения. Также стоит отметить, что источник возникновения головной боли при мигрени не связана с повышением или понижением АД, глаукомой, изменением ВЧД и т.д.
Большинство людей не понимают, что такое мигрень и к каким последствиям данное растройство может привести. Это заболевание встречается у 10 процентов всех диагностированных людей. Считается, что около 5 процентов страдают данным недугом, но имеют поставленный неверный диагноз. Мигрень головы может приводить к временной потере работоспособности и ухудшению психологического состояния человека. В редких случаях, когда заболевание приводит к тяжелым последствиям, человеку могут даже дать степень инвалидности. Связанно это может быть с тем, что пациент не может работать должное количество времени в неделю.
Лечится ли мигрень – это еще один вопрос, который интересует людей с головными болями. Терапия данной болезни проводится. Но далеко не всегда она является успешной. Иногда перед тем, как избавиться от мигрени навсегда, человеку приходится перепробовать массу различных способов и методов. Это касается, как традиционных медикаментозных терапий, так и альтернативных народных рецептов. Причины мигрени в редких случаях практически не поддаются коррекции. Но большинство больных весьма успешно борется с ней и ее симптомами.
Симптомы
Ее симптомы возникают определенными приступами, которые могут длиться разное количество времени. Преимущественно оно соответствует периоду от четырех до семидесяти двух часов. Симптомы мигрени при этом следующие:
- Возникновение болей. Приступ мигрени провоцирует боль чаще всего с одной стороны головы. Преимущественно неприятные ощущения возникают в лобно-глазничной и височной долях головного черепной коробки. Сначала боли имеют сильный пульсирующий характер, после некоторого времени они приобретают тупые и разлитые качества.
- Появление светобоязни. В медицинской практике данный признак принято называть фотофобией. Человек при этом ощущает боль в глаза. К тому же у него существенно может усиливаться болевой синдром в голове, когда он находится на освещаемом участке или же возле источника освещения.
- Проявления боязни громких звуков. Научное название данного симптома – акустикофобия. Она проявляется в виде болей в ушах при воздействии на барабанные перепонки сильных звуков.
- Тошнота и рвотные позывы. Чаще всего такие симптомы возникают, когда приступ достигает своего максимума.
- Общая слабость и раздражительность. Появляются данные признаки на фоне остальных симптомов, как неотъемлемая их составляющая.
Некоторые симптомы при мигрени могут предшествовать самому приступу. Среди них можно выделить такие признаки, возникновение которых связанно с нарушением функциональности или раздражительностью определенных зон головного мозга:
- Гемипарез или же гемиплегия. Такие симптомы означают возникновение слабости в конечностях или же полную невозможность двигать ими. Затрагивает подобная проблема лишь одну сторону тела.
- Зрительные нарушения. Такой симптом мигрени длится не более 60 минут. Это касается преимущественно вспышек света, а также искр, возникающих непосредственно перед глазами.
- Дизартрия. Данный термин означает проблемы с речью. Это может выражаться в ее неточности, а также нечленораздельности произношения слов.
Многие люди не знают, как проявляется мигрень и какие симптомы данное заболевание вызывает. Но эта информация может существенно помочь каждому человеку, так как подобный недуг довольно распространенный в мире.
В некоторых случаях приступ начинается со следующих трех симптомов:
- Снижение настроения.
- Необоснованная тревога.
- Снижение уровня трудоспособности и обучения.
Очень важно понимать, какие бывают первые признаки мигрени, так как это позволяет начать ее лечение на ранних стадиях.
Причины возникновения

С причинами данного недуга знакомы не все. Связанно это с тем, что даже ученые не до конца изучили данный вопрос. Именно поэтому, вследствие чего возникает мигрень, знает не очень много людей.
На вопрос, от чего появляется мигрень, медики на сегодняшний день нашли по крайней мере частичный ответ. Боль связана с воспалительным процессом, который происходит на окончаниях тройничного нерва. Он в свою очередь предназначен для того, чтобы обеспечивать чувствительного артериальных сосудов. Именно из-за этого болезненные ощущения преимущественно возникают лишь в одной половине черепной коробки. Если говорить о конкретных веществах, провоцирующих боль, то их довольно много. Можно выделить кальцитонин и субстанцию Р.
Отвечая на вопрос, от чего бывает мигрень, не стоит забывать и о таком факторе, как врожденное нарушение взаимодействия болевой и противоболевой систем тела человека. При снижении уровня последний шанс развития болей существенно возрастает.
Медицина важную роль также отдает и серотонину. Многие слышали о данном гормоне, но мало кто знает это вещество. Оно способно вызывать спазм сосудов головного мозга, вследствие чего возникает пульсирующая боль, которую нередко ощущают люди при мигрени. После того, как действие серотонина прекращается, сосуды начинают свое расширение. Это в свою очередь провоцирует развитие болевого синдрома с тупым характером проявления неприятных ощущений.
Очень важно понимать, почему возникает болезнь, что провоцирует ее, и как можно вылечить последствия.
Как бороться с заболеванием
Головная боль при мигрени – это наиболее неприятный признак недуга, который и способствует ограничению трудоспособности человека. Именно данный признак обычно и приводит больного в медицинское учреждения к врачу для обследования и определения типа недуга.

Для того чтобы предотвратить приступы мигрени, используются различные медикаментозные препараты. Это требует понимания симптомов и причины заболевания. Среди лекарственных средств стоит выделить такие:
- Противовоспалительные препараты с анальгетическим действием. Данные медикаменты способны успокоить боль или, по крайней мере, сделать ее менее интенсивной.
- Сосудорасширяющие или сосудосуживающие средства. Для этого стоит проанализировать приступы у конкретного человека. Если боль острая и пульсирующая, артерии стоит расширить, если тупая и распирающая – сузить.
- Препараты из класса триптанов. Пациенты преимущества не знают, что это такое. На самом деле триптаны представляют собой блокаторы серотониновых рецепторов. То есть они предотвращают спазму артерий головного мозга, которые вызывает серотонин. Препараты данной группы выпускаются в двух формах – в виде таблеток и назальных спреев. Второй вид лекарства позволяет за довольно быстрый промежуток времени донести полезные вещества в зону, где они должны действовать.
- Противорвотные средства. Важно не только устранить боль, но и другие симптомы мигрени. Именно поэтому игнорировать прием таблеток, предотвращающих тошноту, не стоит.
Существует различные методы лечения мигрени, каждый из которых имеет определенные преимущества и недостатки. Подбирать терапию должен только лишь квалифицированный врач. А не самостоятельно сам больной. Симптомы и лечение должны быть напрямую связанными. Лучше всего начинать терапию тогда, еак только появляются первые признаки мигрени. В таком случае она будет более эффективной и результативной.
Лечение в домашних условиях
На вопрос, какое выбрать лечение при данном недуге, можно найти ответ в рецептах народной медицины. На самом деле они не осуществляют терапию причин растройства, а лишь улучшают общее состояния здоровья человека. Именно поэтому медикаментозное лечение не стоит игнорировать.
Перед тем, как победить мигрень таблетками, стоит попробовать бороться с ней следующими способами:
- При первых же признаках стоит начинать прием настоя из листьев и стеблей малины. Также может помочь отвар из корня ивы. В эти напитки можно дополнительно добавлять листья черного чая.
- Мигрени лечение может подразумевать создания дополнительного раздражающего фактора. Для этого используют очищенный лимон, приложенный к виску с той стороны головы, которая болит. Таким образом, два неприятные ощущения (от болезни и фрукта) могут нейтрализовать друг друга или же уравновесить себя.
- Мигрень, причины могут нейтрализовать холодные компрессы. Они влияют на состояния сосудов, приводя их в норму. К тому же нервная система при этом расслабляется. Достаточно всего лишь окутать голову полотенцем, смоченным в обычной холодной воде.
- Перед тем, как победить мигрень таблетками, можно попытаться использовать эфирные масла. Хорошо помогают мята и мелисса. Стоит втереть в каждую сторону головы всего по одной капли экстракта данных лекарственных растений.
Способы лечения мигрени существует самые разнообразные. Но прежде чем ими пользоваться, стоит проконсультироваться с лечащим врачом. В некоторых случаях они могут только навредить. Важно понимать, что определить причины возникновения и лечение болезни может только специалист. Народные целители способны лишь немного устранить симптоматику и признаки заболевания.
Массаж головы
Мигрень головы в некоторых случаях полностью или частично можно убрать при помощи массажа. Некоторые люди задаются вопросом, можно ли вылечить болезнь таким способом. На самом деле подобная мануальная терапия лишь облегчает болевые ощущения, но не справляется с причиной заболевания.
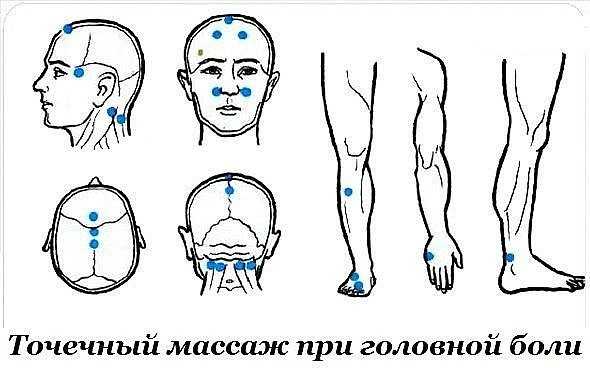
Массаж стоит проводить следующим образом:
- Необходимо удобно сесть на кресло, поставить свои локти на стол и опустить голову. При этом стоит ровно довольно спокойно дышать и максимально расслабиться.
- Около трех минут кожу головы необходимо разманить при помощи только лишь пальцев. Движения их кончиков должны быть круговыми. Нужно поочередно менять направления, в которые производится массаж.
- Волосы нужно разделить на несколько проборов. Начиная от лба, нужно провести по ним, ближе к корням, поглаживающие движения подушечками пальцев. Это стоит сделать пару раз. После этого более интенсивно круговыми движениями стоит надавить на кожу головы.
- Также стоит немного потянуть пряди волосы до ощущения легкой боли.
- От макушки к вискам стоит провести постукивание подушечками пальцев около минуты.
- Ладони рук необходимо прижать к щекам. С этого места их стоит переместить к затылку, после чего – до нижней челюсти через шею. После этого ладони нужно опустить к подбородку и поднять ко лбу. Повторить подобную манипуляции стоит около десяти раз.
- Используя только лишь кончики пальцев, стоит разминать шею на границе роста волос. Это сначала необходимо делать круговыми движения, после чего вертикальными вверх-вниз.
- Откинув голову назад и опустив плечи, стоит около минуты поглаживать хону между боковой поверхностью шеи и ключицами с двух сторон.
- Несколько раз вдоль позвоночника стоит провести сомкнутыми пальцами от головы до плечей. После этого нужно интенсивно разминать эту зону.
- Правой рукой с двух сторон стоит нажать на точки возле позвоночника в месте прикрепления его к голове. Левую руку ладонью стоит положить на лоб. Одновременно эти области стоит растирать, немного пощипывая и оттягивая кожу.
- Тремя пальцами с каждой стороны стоит пройтись от кончиков глаз до верхней чести ушей, надавливая при этом на голову.
Стоит отметить, что профилактика мигрени также включается в себя массаж шейно-воротниковой зоны спины и головы. Это значит, что подобный метод является эффективным и полезным. Кроме него существуют и другие способы лечения мигрени, на которые также стоит обратить внимание.
Некоторые осложнения и последствия
Большинство больных не понимают, опасна ли мигрень, и к чему она может привести. На самом деле она бывает довольно серьезной проблемой, которая может привести даже к неврологической симптоматике.
Мигрень это недуг, который может привести к таким неблагоприятным последствиям, как:
- Мигренозный статус. Он подразумевает либо очень продолжительный приступ, длящийся более чем 72 часов, либо серию из нескольких 4-часовых приступов, между которыми довольно маленькие интервалы времени. Вследствие этого человек испытывает сильные рвотные позывы. Это в свою очередь провоцирует сильную потерю воды и обезвоживание организма. Такие последствия мигрени являются очень опасными, поэтому сразу же в подобных случаях стоит вызывать скорую помощь.
- Мигренозный инсульт. Возникает подобная проблема в том случае, когда происходит длительный спазм артериальных сосудов головного мозга. Вследствие этого процесса развиваются некоторые изменения в тканях данного органа. У человека после этого развиваются неврологические симптомы. Среди них можно выделить слабость или невозможность движения конечностью, нечеткость речи и произношения слов и т.д. Подобные признаки сохраняются на протяжении нескольких дней или недель. Со временем они полностью проходят.
Последствия мигрени являются довольно серьезными симптомами, которые существенно сказываются на жизни больного человека. Часто к таким состояния приводит самостоятельная терапия и длительное необращение к врачу. Именно поэтому перед тем, как лечить мигрень, стоит обязательно посетить медицинское учреждения для обследования и диагностики.
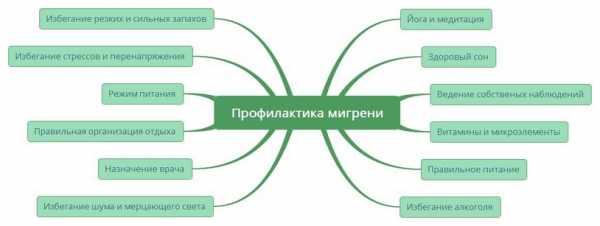
Профилактика недуга
Профилактика мигрени включает в себя два наиболее распространенных способа. Первый подразумевает использования медикаментозных лекарственных средств, второй – альтернативных методов терапии.
Перед тем, как справиться с мигренью при помощи препаратов, желательно испытать на себе немедикаментозные средства. Они подразумевают выполнения следующих довольно простых и легких в исполнении правил:

- Необходимо полностью устранить воздействие стрессовых ситуаций. Это касается, как дома, так и учебы или же работы. Психоэмоциональные перенапряжения, как положительные. Так и негативные, способны запустить приступы мигрени.
- Сон должен быть максимально здоровым и полноценным. Считается, что нормальная его длительность должна соответствовать 7-9 часам. Кроме этого, должен быть соответствующих отдых на протяжении рабочего дня.
- Стоит придерживаться определенной диеты. Важно либо полностью исключить, либо в значительной мере ограничить употребление орехов, шоколада, сыра, алкогольных напитков, цитрусовых фруктов, а также разнообразных жирных продуктов питания.
- Помочь может массаж шейно-воротничковой зоны.
Если проявление недуга не удается предотвратить, используя вышеперечисленные методы профилактики, можно попытаться помочь себе некоторыми лекарственными средствами. Среди них специалисты выделяют следующие группы препаратов:
- Антидепрессанты. Лучше всего принимать малые дозы данных медикаментов. Их эффективность обусловлена тем, что они способны влиять на процессы обмена серотонина в головном мозге человека.
- Противосудорожные средства. Преимуществом данных препаратов является то, что они активируют противоболевую систему человека, а также уменьшают степень выраженности болевого синдрома.
Стоит отметить, что прежде чем принимать какие-либо препараты, профилактическое лечение стоит согласовать со своим лечащим врачом. Самостоятельно назначать себе медикаменты нельзя, так как все они обладают массой противопоказаний и побочных эффектов, на которые больной человека не всегда может обратить должное внимание.
Заключение
Для того чтобы понимать, что делать при мигрени, и как распознать данный недуг на ранних стадиях, лучше всего обратиться к квалифицированную лечащему врачу. Специалист способен полностью обследовать больного и определить, какой именно тип болезни его тревожит. Исходя из этого, он может назначить соответствующее лечение, которое может помочь избавить от недуга навсегда.
Сталкивались ли вы с подобным недугом? и как вы с ним справлялись. Расскажите в комментариях о своём опыте. Мы будем вам очень благодарны и может быть именно ваш опыт поможет кому то еще.
golovaneboli.ru
лечение, симптомы, лечение приступа мигрени, причины
Автор:
Врач-невролог высшей категории
Мигрень – это очень серьезная патология, которая может спровоцировать тяжелые для организма последствия. Ученые считают, что болезнь вызывается нервно-сосудистыми изменениями в головном мозге, поэтому лечение мигрени является обязательным.
Симптомы мигрени
Итак, мигрень – это чаще наследственно обусловленная сильная головная боль, локализующаяся в одной половине головы. У мужчин она встречается гораздо реже и является менее продолжительной, чем у женщин.
Симптоматика патологии во многом зависит от стадии ее развития:
- Стадия предвестников. Она характерна только для половины страдающих от мигрени людей. Ее определяют такие основные признаки: сильная усталость, подавленность, раздражительность. Длится представленная фаза мигрени несколько часов или даже дней. В некоторых случаях у больного может появляться повышенный аппетит. Чтобы предупредить появление сильной головной боли, лечение можно начинать уже на этом этапе.
- Стадия ауры. Она может развиваться не при каждом приступе, а также наблюдается лишь у трети всех больных мигренью. Аура – это своеобразное отражение некоторых процессов, происходящих в головном мозге. Также она не приводит к нарушениям функциональности мозга. Длится эта фаза мигрени около получаса. При этом у больного появляются такие симптомы, как видимость “слепых” пятен перед глазами, временная полная слепота с одной стороны, яркие световые вспышки. Иногда на этом этапе появляются чувствительные признаки: онемение кончиков пальцев или ощущение покалывания на коже. Редко бывает затруднение речи.
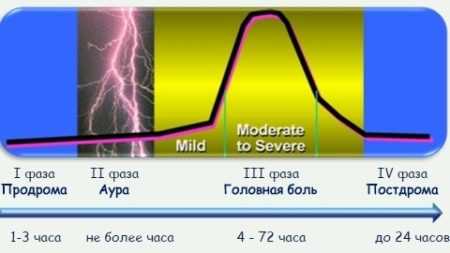
Стадии развития приступа мигрени. Фаза головной боли – самая затяжная, начинается от легкой боли и далее от умеренной до пика сильных болей идет на спад
- Стадия головной боли, которая является самой тяжелой и продолжительной. Болевой синдром проявляется очень сильно, причем распространяется только на одну половину головы. Появляется боль в височной или лобной части, хотя локализация может быть другая. Характер головной боли пульсирующий, распирающий. При любом движении дискомфорт усиливается. Кроме того, в этот период возникают и другие симптомы: рвота, тошнота, боязнь света, а также сильное раздражение из-за громких звуков.
- Фаза разрешения. Тут уже головная боль ослабевает, остальные симптомы тоже становятся менее выраженными. Для этой стадии характера раздражительность, затруднения с концентрацией внимания, усталость. Длится этот период несколько суток.
Во время приступа мигрени могут присутствовать и другие симптомы: покраснение и бледность кожных покровов, тревожное состояние или депрессия, повышенная слабость и утомляемость организма. Детская мигрень сопровождается сонливостью. После непродолжительного сна головная боль обычно проходит.

Кроме того, можно выделить симптомы мигрени, которые говорят уже об угрожающем для здоровья и жизни положении:
- Внезапное возникновение сильной головной боли, которая дополнительно сопровождается нарушением речи, онемением тела. Такие симптомы могут говорить об инсульте.
- Хронические или внезапные боли, которые диагностируются у пожилых людей после 50 лет.
- Дискомфорт, который возникает после травмы головы или шеи.
- Появление температуры и затвердение затылочных мышц.
- Головная боль, которая становится более выраженной при кашле или чихании.
Об основных признаках мигрени рассказывает врач-невролог, директор Центра лечения головных болей Елена Разумовна Лебедева:
Какая бы болезнь ни привела к появлению болевого синдрома высокой интенсивности, необходимо производить лечение патологического состояния. В противном случае у пациента могут появиться серьезные осложнения.
Причины мигрени
Перед тем как начинать лечение, необходимо выявить, от чего появилась мигрень. В принципе, точное происхождение патологии врачи не могут определить, однако провоцирующие факторы установить не так уж и трудно. Можно выделить такие причины развития заболевания:
- Перепады кровяного давления.
- Высокое внутричерепное давление.
- Остеохондроз шейного отдела позвоночника.
- Глаукома.
- Спазм мышц шеи или головы.
- Неравномерное расширение кровеносных сосудов.

- Сильная физическая или эмоциональная нагрузка на организм.
- Стрессовое состояние.
- Большая высота.
- Яркий мерцающий свет, слишком громкие и резкие звуки.
- Нарушение функциональности ЦНС.
- Проблемы с общим обменом веществ.

- Гормональные нарушения, которые могут быть спровоцированы приемом оральных контрацептивов.
- Перемены атмосферного давления.
- Избыток или недостаток сна.
- Эмоциональная нестабильность человека.
- Чрезмерное употребление алкогольных напитков, кофеина, а также включение в рацион определенных продуктов питания.
Мигрень – это заболевание, которое передается по наследству. Зная проблему, родители могут предупредить развитие сильной головной боли у своих детей.
Разновидности заболевания
Можно выделить такие типы мигрени:
- Мигрень сна. Она чаще бывает утром или во время сна.
- Вестибулярная. Кроме головной боли, в этом случае появляется головокружение.
- Паническая. Она сопровождается ознобом, удушьем, учащенным сердцебиением, а также отеком лица и повышенным слезоотделением.
- Менструальная. Головная боль в этом случае зависит от колебаний менструального цикла у женщин.
- Хроническая. Для нее характерно повторение приступов более чем 15 раз в месяц. При этом такое состояние продолжается не меньше 3 месяцев.
Классификация мигрени согласно международной ассоциации по изучению головных болей, 2003 год
- Мигрень сетчатки. Ее сопровождают такие симптомы: полная односторонняя слепота или появление “слепых” пятен. Такое состояние может длиться не менее часа.
- С аурой. В этом случае головная боль дополнительно сопровождается зрительными эффектами, а также человек ощущает одностороннее онемение или покалывание. Представленные эффекты длятся не менее 5 минут. Максимальная их продолжительность составляет 1 час.
- Брюшная. Она чаще всего бывает у детей, родители которых имеют такое же заболевание.
- Мигренозный статус. Это состояние является самым опасным и в подавляющем большинстве случаев требует госпитализации больного.
Все эти виды патологии требуют лечения. Нельзя снисходительно относиться к головной боли.
Особенности диагностики
Лечение болезни производится только после тщательной диагностики. Во время обследования врач обязан изучить полный анамнез своего пациента, рассмотреть клинические признаки, которые появляются у больного. При этом пациенту необходимо вести дневник, в котором он будет записывать, когда именно начинаются приступы, сколько времени они длятся, какую интенсивность и локализацию имеет боль.
Важно обратить внимание также на то, была ли мигрень у родителей больного. Кроме того, следует определить, какие факторы провоцируют мигрень: продукты питания, свет, алкоголь или др.
Полностью погрузится в проблему и узнать все о критериях диагностики и новых методах лечения мигрени вам поможет доклад Артеменко Ады Равильевны, врача-невролога высшей категории, ведущего научного сотрудника Научно-Исследовательского Отдела неврологии Первого Государственного Медицинского Университета им. И.М. Сеченова (2015 г.):
Важно также отличить мигрень от других видов головной боли. Для определения этой патологии можно воспользоваться такими критериями:
- Приступ обычно длится от нескольких часов до нескольких суток.
- Болевой синдром чаще затрагивает одну половину головы.
- Дискомфорт имеет высокую интенсивность, а при малейшем движении состояние усугубляется.
- Кроме боли, у пациента наблюдается тошнота или рвота.
Кроме внешнего осмотра шеи и головы, доктор может назначить и другие методы диагностики:
- КТ и МРТ головы, шейного отдела. Благодаря этим методам можно определить, есть ли какие-либо аномалии в функционировании головного мозга. Рекомендуются представленные исследования для диагностики пожилых людей, достигших возраста 50 лет; больных с мышечной слабостью. КТ является намного более информативным, чем рентгенография.
- Электроэнцефалография.
- Реоэнцефалография.
Все эти способы обследования помогут установить точный диагноз и назначить адекватное лечение.
Медикаментозное лечение мигрени
Полностью вылечить представленное заболевание не получится. Однако снизить частоту и интенсивность проявления неприятных ощущений вполне возможно. Прежде всего, лечение заболевания нужно начинать, как только появились первые признаки.
Для терапии используются следующие группы медикаментозных препаратов:
- Обезболивающие: «Адвил», «Ибупрофен», «Аспирин». Чаще всего используются нестероидные противовоспалительные средства. Дело в том, что они достаточно эффективны, а также их можно приобрести без рецепта. Безрецептурные препараты используются при наличии умеренных или легких болевых ощущений. Если дискомфорт выражен очень сильно, то врач может назначить рецептурное средство: «Катафлам», «Тайленол».
- Триптаны. Эти лекарства специально разработаны для лечения мигренозных болей. Эти препараты являются основой терапии представленного патологического состояния. Такие лекарства дают возможность удержать уровень серотонина в норме. Рекомендованы они в тех случаях, когда у пациента развивается тяжелая форма патологии, а также если другие медикаменты не эффективны. Преимуществом триптанов является их высокая эффективность. При этом они не оказывают седативный эффект, а также могут быть использованы для любых пациентов независимо от пола или возраста человека. Но триптаны также имеют и недостатки, ведь они негативно влияют на желудок и кишечник, оказывают серьезные побочные эффекты при превышении дозировки.
- Эрготамины: “Дигидроэрготамин”. Эти средства могут оказывать менее выраженный эффект, чем триптаны, однако для некоторых пациентов они являются настоящим спасением. В своем составе такие препараты содержат экстракт спорыньи или маточные рожки. Приобрести такие лекарства можно только по рецепту. Обусловлено это тем, что они обладают высокой токсичностью, если дозировка препарата превышена. Кроме того, они негативно воздействуют на сосудистую систему человека, способствуют образованию внутренних рубцов. Несмотря на то что ректальные свечи эрготамина считаются более эффективны, чем суппозитории триптанов, они противопоказаны беременным женщинам, кормящим матерям, а также пожилым людям, перешагнувшим 60-летний рубеж.
- Опиаты: “Кодеин”, “Морфин”. Эти средства применяются для лечения только в том случае, если мигрень представляет угрозу для общего здоровья или жизни пациента. При этом терапия при помощи других лекарств неэффективна. Опиаты ни в коем случае нельзя применять в качестве первостепенной терапии.
- Антитошнотные и противорвотные лекарства: “Реглан”. Они не только помогают устранить неприятные симптомы, но и способствуют лучшему усвоению других препаратов.
- Бета-блокаторы: “Атенолол”. Они используются для нормализации кровяного давления. Этим устраняется одна из причин, вызывающих мигрень.
- Противосудорожные: “Топирамат”, вальпроевая кислота. Эти средства применяются для лечения эпилепсии и судорожных состояний. Принимать их нужно очень осторожно, ведь они могут увеличивать риск появления мыслей о самоубийстве. Именно поэтому, назначая представленные лекарства, доктор должен убедиться, что у больного нет депрессии или поведенческих изменений.
- Антидепрессанты. Их тоже стоит использовать очень осторожно.
- Инъекции Ботокса. Он больше всего применяется для предупреждения мигрени. Этот препарат колется раз в 3 месяца в область шеи или головы. Чаще всего этот способ применяется при хронической мигрени.
Несмотря на разнообразие препаратов, не все из них могут быть одинаково полезны и эффективны. Поэтому самостоятельно применять их не рекомендуется. Советы о лечении приступов мигреней дает врач-невролог Шперлинг Михаил Моисеевич:
Если частые приемы лекарств вызывают побочные эффекты, а состояние пациента только ухудшается, то их можно отменить. Но тоже не стоит делать это самостоятельно. Например, успокаивающие препараты или бета-блокаторы нельзя перестать принимать за один день. Делать отмену следует постепенно. То есть перед тем как пациент перестанет пить таблетки, ему нужно проконсультироваться с врачом.
У детей лечение проводится при помощи нестероидных противовоспалительных препаратов («Ибупрофен», «Тайленол»), после чего им можно давать чай из корня имбиря. После 12 лет ребенку показан назальный спрей «Суматриптан». Он очень эффективен при мигрени, и, благодаря особой форме выпуска, не оказывает существенного негативного влияния на организм.
Какие препараты используются для профилактики?
Независимо от того, с чем связана патология, ее можно предупредить.
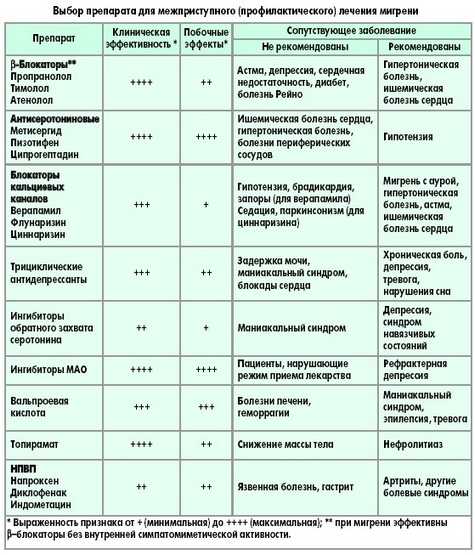
Для этого используются некоторые медикаментозные лекарства:
- Триптаны: «Фрова». Чаще всего такой препарат предупреждает менструальную головную боль.
- Противосудорожное средство «Депакон».
- Антидепрессанты (трициклические): «Амитриптилин».
- Бета-блокатор «Тимолол».
- Травяное лекарство «Баттербер».
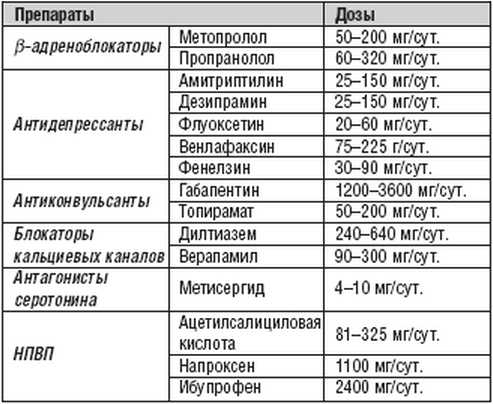
Каждый из представленных препаратов от мигрени имеет большое количество побочных эффектов. Поэтому принимать их следует крайне осторожно и под постоянным контролем доктора. Например, профилактические препараты на первых порах назначаются в самых маленьких дозах. Чаще всего принимаются они около 2-3 месяцев.
В отдельных случаях для достижения эффекта потребуется прием таких фармакологических средств не менее полугода. Тогда такой прием должен быть одобрен врачом.

План профилактического лечения мигрени
Народное лечение мигрени
Домашние средства хорошо помогают в комплексе с медикаментозными лекарствами. Полезными будут такие рецепты:
- Отвар на основе клевера лугового является замечательным профилактическим средством.
- Хорошо снимают боль листья сирени или белокочанной капусты. Их необходимо приложить к тому месту, где болит больше всего. В течение нескольких часов боль должна уйти.
- Сок сырого картофеля. Он считается очень эффективным средством против мигрени, поэтому принимается в первую очередь.
- Помочь может также калиновый или крепкий зеленый чай. Его следует пить прямо во время приступа.
- Настой из цветков сибирской бузины. Он используется для профилактики патологии.
Еще больше народных рецептов вы можете узнать из видео:
Следует отметить, что травы могут действовать по-разному. Не соблюдая рекомендаций по приему, а, также, не зная, как они воздействуют на органы, можно нанести организму серьезный вред. Поэтому перед началом приема нужно спросить рекомендации у лечащего врача.
Как справиться с мигренью без лекарств?
Для того чтобы снизить интенсивность головной боли, можно применить и другие способы лечения:
- Когнитивно-поведенческую терапию. На занятиях психологи учат пациентов распознавать стресс и эффективно бороться с ним, предупреждать его.
- Поведенческая терапия. Благодаря ей можно убрать тенденцию к сокращению мышечной ткани, вызывающей неправильный кровоток, способствующий появлению мигрени. Часто такой способ лечения применяется для беременных женщин, детей и подростков. Однако он более эффективен в комбинированной терапии с применением некоторых препаратов.
- Расслабляющие техники: глубокое дыхание, мышечная релаксация. Во время выполнения техник на лоб можно класть холодный компресс.
Немедикаментозная профилактика болезни
Чтобы снизить риск появления головной боли, необходимо соблюдать такие правила:
- Следует отказаться от вредных привычек, ведь никотин и алкоголь особо губительно воздействуют на кровеносные сосуды в частности и весь организм в целом.
- Сейчас очень популярными среди молодежи считаются энергетические напитки. Они воздействуют еще хуже, чем обычный алкоголь. Требуется также ограничить потребление кофе.
- Тяжелые тренировки тоже могут спровоцировать приступ мигрени. Физическая активность обязательно нужна, но она должна быть дозированной и максимально легкой.
- Обязательно следует нормализовать режим отдыха. Ночной сон не должен превышать 10 часов, но быть меньше 6 часов тоже не должен. Самым полезным считается сон до 3 часов ночи, так как именно в это время в организме пополняются энергетические запасы.
- Употребление магния, витамина В2, а также рыбьего жира поможет укрепить иммунитет и нервную систему человека.
- Правильные продукты в рационе питания будут способствовать хорошему обмену веществ. Некоторые продукты, наоборот, способны спровоцировать боль: копчености, специи, приправы, пищевые добавки. Они способствуют сильному засорению сосудов, что чревато образованием тромбов, снижением их просвета и плохим кровообращением.
- Снижение активности умственной деятельности, избегание яркого света и громких звуков – это тоже профилактическое мероприятие, которое помогает ограничить количество провоцирующих мигрень факторов.
Вот и все особенности представленного заболевания. Теперь каждый человек будет знать, как лечить мигрень правильно. Будьте здоровы! Не забывайте оставлять ваши комментарии к статье и делиться с нами и другими читателями своим опытом в борьбе с головными болями и мигренью.
Список литературы
- BROWN MR (September 1951). “The classification and treatment of headache”. Med. Clin. North Am. 35 (5): 1485—93. PMID 14862569.
- В.Н. Шток. Головная боль. — Москва: Медицина, 1987. — С. 30—33. — 304 с. — 95 000 экз.
- The Headaches, Pg 232—233
- Головокружение А. Ю. Лавров, чл.-корр. РАМН, профессор Н. Н. Яхно; ММА имени И. М. Сеченова.
- Википедия: О головной боли.
promigreni.com
Мигрень: симптомы, лечение, причины | Азбука здоровья
Мигрень — очень древнее и распространенное заболевание, о симптомах и лечении мигрени упоминается во многих исторических источниках. Этим коварным недугом страдали весьма выдающиеся люди, такие как Чайковский, Юлий Цезарь, Чарльз Дарвин, Исаак Ньютон, Зигмунд Фрейд, Чехов и др.
Мигрень считается наследственным, генетическим заболеванием, возникающим у людей трудоспособного возраста (Что такое мигрень). Хотя заболевание не является фатальным, однако, во время приступов человек становится нетрудоспособным, что отрицательно влияет на различные факторы его жизни — отражается и на работе, и на семье, и на отношении к себе и к жизни. Как лечить мигрень человеку с частыми приступами, ухудшающими качество жизни?
При том, что финансовые расходы на диагностику и лечение мигрени в течении всей жизни действительно огромны, их можно сравнить с затратами при заболеваниях сердечно–сосудистой системы. Поэтому очень важно лечащему врачу найти эффективные методы лечения мигрени с учетом индивидуальных особенностей конкретного пациента, осуществить оптимальный подбор качественных, современных и безопасных лекарственных средств для купирования приступов мигрени в каждом конкретном случае.
Диагностика мигрени
Особо хочется подчеркнуть, что диагностика и лечение мигрени должно осуществляться только специалистом, самолечение опасно:
- во-первых возможной неправильной постановкой диагноза
- во-вторых возникновением осложнений от неправильной терапии.
Для установления точного диагноза, врач должен внимательно изучить данные анамнеза больного, клиническую картину приступов, их частоту и длительность. Обычно этого достаточно, но в редких случаях при неврологических симптомах для дифференциальной диагностики может понадобится МРТ головного мозга, МРТ шейного отдела позвоночника, ЭЭГ, реоэнцефалография.
При дифференциации мигрени с прочими головными болями, самой частой болью, которую следует отличать от мигрени является эпизодическая головная боль напряжения.
В отличие от мигрени головная боль напряжения: 
- носит двусторонний характер
- не спровоцирована и не зависит от физической нагрузки
- она не такая интенсивная
- имеет сжимающий, давящий характер, как обруч или маска
- также как при мигрени при ней возможна фотофобия (боязнь яркого света), а также легкая тошнота
- провокаторами головной боли от напряжения является вынужденное неудобное положение шеи и головы длительное время, а также стрессовая ситуация и длительное эмоциональное напряжение.
Симптомы мигрени
Медики установили, что женщины чаще страдают приступами мигрени (7 раз в месяц, мужчины 6 раз), приступы более продолжительны (у женщин 7, 5 часов, у мужчин 6,5). У женщин чаще всего причиной приступа является изменения погоды — атмосферное давление, температура воздуха, у мужчин — физическое напряжение. При приступе женщины сверхвосприимчивы к запахам и испытывают тошноту, а мужчины чаще отмечают депрессивное состояние и светочувствительность.
- Иногда перед приступом мигрени наблюдаются предвестники или продром, они выражаются слабостью, невозможностью сконцентрировать внимание, а также бывает постдром — общая слабость, зевота и бледность кожных покровов сразу после приступа.
- При мигрени симптомом, отличающим ее от прочих головных болей, является пульсирующая, давящая боль, захватывающая только одну половину головы, а начинается она чаще всего с виска, распространяясь на лоб и глаза.
- Иногда мигренозная боль локализуется и в затылочной области, затем переходя на всю половину головы.
- Периодически происходит смена сторон локализации, один раз приступ происходит в левой стороне, другой в правой.
- Отличительной особенностью этого заболевания является то, что, хоть один из симптомов мигрени обязательно будет сопровождать приступ — это тошнота, со рвотой или без и звукобоязнь или светобоязнь.
- Усиление головной боли вызывается резкими движениями, при обычной ходьбе, при подъеме по лестнице.
- У детей мигрень встречается достаточно редко, она сопровождается сонливостью и после сна обычно проходит.
- Чаще всего мигренью страдают женщины, поскольку у третьей части всех приступов мигрени у женщин, провокатором мигрени является менструация. Если мигрень длиться 2 суток с начала месячных — это менструальная мигрень, которая бывает в 10% случаев.
- Также использование ЗГТ (гормональные препараты при климаксе, негормональные препараты при климаксе) и применение оральных средств предохранения от беременности — гормональных контрацептивов, учащает частоту приступов и интенсивность болей в 80% случаев.
К прочим симптомам мигрени, которые могут и не проявляться, можно отнести — покраснение или наоборот бледность лица, повышенную утомляемость, слабость, депрессию, раздражительность или тревогу. Во время приступа пациент находится в состоянии повышенной чувствительности ко всему — к шуму, свету, движению и всему происходящему вокруг него, чаще всего он замыкается и старается уединиться в темном, в спокойном месте, особенно сильно при этом желание принять горизонтальное положение.
Боль при мигрени буквально не с чем сравнить, настолько она мучительная, изнуряющая и чаще всего длительная. Интенсивность и частота приступов очень индивидуальна, кого-то они беспокоят 1 раз в полгода, кого-то 2-4 раза в месяц, боли могут быть слабыми, а могут быть очень сильными, с частой рвотой. При движении височная артерия напрягается, пульсирует, а головная боль усиливается.
Любые односторонние головные боли, как постоянные, так и возникающие периодически, но не характерные для мигрени, требуют скорейшего обследования, чтобы исключить возможные органические поражения головного мозга!
Причины мигрени
Мигрень — это неврологическое заболевание, которое имеет иные причины возникновения, нежели головная боль, вызванная следующими патологическими состояниями:
- Перепады артериального давления
- Шейный остеохондроз
- Высокое внутричерепное давление
- Мышечное перенапряжение головы или шеи
- Глаукома
До сих пор механизм возникновения мигренозной боли до конца не изучен. Раньше это заболевание рассматривали исключительно как сосудистую патологию, поскольку при приступе возникает расширение сосудов твердой мозговой оболочки.
- Главной причиной болей при мигрени считается неравномерное расширение кровеносных сосудов мозга, которые расширяясь давят на ближайшие нервные клетки.
- Также после резкого сужения кровеносных сосудов происходит нарушение кровоснабжения тканей, что также сопровождается болью.
- Генетическая предрасположенность — в 70 процентов случаев мигрень передается от родителей, страдающих мигренью.
- Чаще всего мигренью страдают лица, имеющие нарушения обмена веществ или заболевания центральной нервной системы.
Серотониновая теория
На сегодняшний день такое заболевание как мигрень, симптомы и механизм возникновения боли объясняет такая теория, как серотониновая. Серотонин — это вещество, которое сужает сосуды и передает нервные сигналы в организме, а перед приступом мигрени количество этого вещества резко возрастает, создавая кратковременный спазм сосудов головного мозга. В каком участке мозга произошел спазм сосудов, в том месте и развиваются симптомы мигрени.
Внутримозговые сосуды не могут быть источником боли, поскольку у них нет болевых рецепторов. Почему тогда возникает боль? Защитная реакция организма на высокий уровень серотонина проявляется выделением других веществ, которые его расщепляют. После того, как серотонин резко уменьшился, тонус внутричерепных сосудов снижается, а в поверхностных височных артериях замедляется кровоток и происходит их расширение. Причем, в этих сосудах есть рецепторы, генерирующие болевые импульсы, поэтому и возникает боль. Как только серотонин приходит в норму, приступ мигрени купируется.
Боль при мигрени имеет второстепенное значение, так как ее появление вызвано выделением болевых нейропептидов-вазодилататоров из окончаний тригеминоваскулярных волокон. Поэтому, причиной мигрени является активация тригеминоваскулярной системы. Это происходит только у людей с повышенной возбудимостью коры головного мозга.
Связь с гипоталамусом
Недавно ученые обнаружили связь возникновения таких приступообразных болей с гипоталамусом (отдел мозга, отвечающий за функции эндокринной системы), в который поступают сигналы о происходящем в сердечной и дыхательной системах. В гипоталамусе находится центр тонуса сосудов, жажды, голода, контроль эмоций, реакция на раздражители, вызывающие головную боль.
Проведенные новейшие исследования установили, что при активности гипотоламуса возникает приступ мигрени. Возможно это открытие будет способствовать скорейшей разработке эффективных препаратов от мигрени.
Виды мигрени
Выделяют несколько клинических разновидностей мигрени:
- Мигрень сна — когда приступ заболевания появляется в период сна или утром после пробуждения
- Паническая мигрень или вегетативная — когда приступ, кроме головной боли дополняется вегетативными симптомами мигрени — сердцебиение, удушье, озноб, слезотечение, отек лица
- Хроническая мигрень — если приступы бывают 15 раз за месяц в течении 3 месяцев, причем, с каждым приступом интенсивность болей возрастает.
- Менструальная мигрень — если возникновение приступов зависит от менструального цикла, поскольку уровень эстрогенов влияет на это заболевание, то его падение перед менструацией вызывает мигрень.
| Мигрень с аурой считается если из перечисленных ниже 2-4 симптома были при 2 приступах | Мигрень без ауры считается если из перечисленных ниже 2-4 симптома были при 5 приступах |
Аура не приводит к двигательной слабости, а только возможны следующие симптомы:
- обратимое нарушение речи
- обратимые нарушения зрения — мерцающие пятна, полосы
- обратимые нарушения ощущений -покалывания в конечностях, онемение
Без лечения приступ длится 4-72 часа. Головная боль сопровождается хотя бы 2 из следующих симптомов:
- Зрительные нарушения или односторонние чувствительные симптомы — онемение, покалывание
- Если 1 симптом ауры имеет место в течении пяти и более минут
- Если каждый симптом длиться не менее 5 минут, но не более одного часа.
Головная боль сопровождается хотя бы 2 из следующих симптомов:
- пульсирующая боль
- одностороннее болевое ощущение
- средней или сильной интенсивности
- усиливается при обычном движении — ходьбе, подъеме по лестнице
Головная боль соответствует критериям мигрени без ауры, и возникает через час после ауры или во время нее. Если боль дополняется:
- тошнотой или рвотой
- фотофобией или фонофобией
Провокаторы мигрени
Чаще всего провокаторами мигрени считается стресс, голод, физическое перенапряжение, а также употребление продуктов питания, которые содержат тирамин и фенилэтиламин — шоколад, цитрусовые, вино и пр.
| Провокаторы мигрени — факторы риска | |
| Питание | Алкоголь, в том числе пиво, шампанское, вино, пища, содержащая пищевые добавки — моносодовый глютомат, аспартам, овощи и фрукты с нитратами, шоколад, орехи, какао, выдержанный сыр. Большие перерывы в еде, диеты. |
| Окружающая среда | Раздражающий яркий свет, шум, сверкающие огни, флуоресцентное освещение, различные запахи, любые колебания температуры, влажности воздуха, ветер, мороз, жара. |
| Гормональные | ЗГТ, прием гормональных контрацептивов, менструация, овуляция |
| Лекарственные средства | Гистамин, нитроглицерин, резерпин, эстроген, ранитидин, гидралазин |
| Психоэмоциональные | Стресс, и наоборот послестрессовое расслабление — отпуск, выходные, а также депрессия, тревога, нервное возбуждение |
| Прочие | Обострение хронических заболеваний, черепно-мозговая травма, переутомление, чрезмерная физическая активность, в том числе повышенная сексуальная активность |
| Сон | Пересыпание или недостаток сна |
Лечение мигрени
Лечение мигрени подразумевает 2 основных направления — купирование уже развившегося приступа, и профилактика появления приступов в дальнейшем.
Купирование приступа. Только невролог может назначить какие-либо средства для обезболивания при приступе мигрени, это зависит от интенсивности и их длительности. Если приступ средней или слабой тяжести и длиться не более 2 дней, то врач назначает простые анальгетики, возможно комбинированные.
- НПВП (ибупрофен), парацетамол (противопоказан при патологиях почек и печени), ацетилсалициловая кислота (нельзя принимать при склонности к кровотечениям и при заболеваниях ЖКТ)
- Комбинированные препараты, содержащие кодеин, парацетамол, фенобарбетал и метамизол натрия
- Если интенсивность боли высокая, длительность приступов свыше 2 дней, то назначают Триптаны от мигрени (список всех современных триптанов, цены, как их правильно принимать). Они выпускаются в свечах, растворах, спреях, инфекциях.
- Неселективные агонисты — Эрготамин и пр.
- Вспомогательные психотропные препараты — домперидон, метоклопрамид, хлорпромазин.
Триптаны, это препараты разработанные 20 лет назад и являющиеся производными серотонина. Они действуют сразу в нескольких направлениях:
- Обладают выраженным обезболивающим эффектом, уменьшая чувствительность тройничного нерва.
- Триптаны влияют на сосуды избирательно, уменьшая болезненную пульсацию только в головном мозге, не влияя на остальную сосудистую систему организма.
- Воздействуют только на особые продуцирующие вещества (рецепторы), которые провоцируют появление болей, сокращается их количество — уходит и боль.
При классическом варианте мигрени с аурой может помочь Папазол, принятый в первые минуты. Кому то помогает горячая ванна, кому-то воздействие холода, третьим облегчает состояние барокамера.
Лечение острого приступа мигрени
| НПВП+обычные обезболивающие средства+ противоровотные | в 60% случаев приступы купировать не удается |
| Наратриптан 2,5 мг | Мало побочных действий, реже становятся рецидивы |
| Золмитриптан 2,5 мг | Быстродействующий триптан |
| Суматриптан 50 или 100 мг | Эффект проявляется у 70-80% больных, через 4 часа дает эффект |
| Суматриптан, спрей, 20 мг | Оказывает очень быстрое действие |
| Эрготамин | В основном его заменили на триптаны |
| Суматриптан подкожный, 6 мг | Очень эффективен при сильных приступах с рвотой |
Профилактика мигрени
| b-блокаторы могут вызывать чувство усталости, их нельзя использовать лицам с бронхиальной астмой, и при сердечной недостаточности |
| Вальпроат натрия 200 мг | Увеличение массы тела и повышенная сонливость у 15% больных ограничивают их использование |
| Метизергид 1-2 мг | Частым побочным действием является боль в животе, редко — фиброз |
| Амитриптилин или дотиепин на ночь 25 мг | Оказывают обезболивающее действие, если приступ спровоцирован стрессом |
| Аспирин | Эффект и дозы не утверждены и не установлены, поэтому применение ограниченно |
| Пизотифен 1,5-3,0 мг | Также увеличивает вес, что многим пациентам противопоказано, сонливость купируется повышением дозы, постепенно в течение месяца. |
Общие правила при мигрени
Чтобы уменьшить интенсивность боли следует придерживаться некоторых простых правил:
- Отказ от вредных привычек — алкоголь и никотин разрушающе воздействуют на весь организм, в том числе и на сосудистую систему.
- Отказ от искусственных стимуляторов — такие стимуляторы как энергетические напитки (могут привести к смерти подростков), кофе, интенсивные тренировки приводят к большому расходу энергии, что при склонности к мигрени провоцирует приступы.
- Нормализуйте режим сна и отдыха, именно во время сна пополняются запасы энергии, особенно до 3 часов ночи. Учеными установлено, что после 3 ч. ночи возобновляется расход энергии, и длительное засиживание допоздна может приводить к истощению.
- Диета — известно, что полуфабрикаты, фаст-фуд, маринованные, копченые, острые блюда, пищевые добавки, ароматизаторы и консерванты настолько засоряют сосуды, что это приводит не только к нарушению кровообращения, и провоцирует приступы мигрени, но и увеличивает риск развития атеросклероза, инсульта, инфаркта.
- Слабое неяркое освещение, снижение умственной активности, частое нахождение на свежем воздухе, физический легкий труд на улице, тишина — все это снижает риск развития приступа.
Как лечить мигрень — советы одной женщины, которая страдает мигренью, как ей удается смягчать свои приступы
Собственные переживания пациентов и их способы борьбы с порой неизлечимыми заболеваниями — это новая концепция восприятия некоторых нервных или психических заболеваний, которая помогает раскрыть себя и добиться больших успехов в борьбе со своими недугами.
Длительное время одна женщина наблюдала за тем, когда и как происходят ее приступы мигрени. При этом она уяснила, что именно у нее мигрень появляется:
- после яркого солнечного света
- после вдыхания сильно загрязненного воздуха
- сильных запахов парфюмерии, химических веществ
- а также смена погоды и употребление покупных полуфабрикатов с химическими добавками и продуктов с красителями
- гроза, смена температуры обязательно вызывали у нее головные боли
Невозможно избежать такое количество провокаторов мигрени, они повсюду, особенно летом. Очень хорошо, если человек может заранее предчувствовать наступление приступа, это свойственно чувствительным натурам с хорошей интуицией и тем, кто прислушивается к своему организму. Когда у женщины начинается аура — перед глазами возникают пятна, а в левой руке ощущается покалывание. Она сразу же начинает принимать меры.
Самое главное, чтобы быстрее оказаться дома, где следует открыть все окна, зашторить их, включить вентилятор (если это летом), сесть в кресло и интенсивно массировать голову пальцами. Затем эта женщина ложится и кладет холодную грелку под голову, но возможно это подходит не для всех, и кому-то нужна, наоборот, горячая грелка. К тому же виски она натирает маслом лаванды или мяты (на которую может быть аллергия), затем старается немного поспать, голову повязав платком. После сна принимает прохладную ванну с мелиссой, ромашкой, душицей и корнем валерианы, чтобы успокоить нервную систему.
Если такие меры принять максимально быстро, то обычно головная боль незначительная и быстро проходит. Для профилактики эта женщина летом пьет настой примулы — 1 столовая ложка сухих листьев на 1 стакан кипятка, по четверти стакана 4 раза в день, также старается летом не пользоваться общественным транспортом во избежании запахов дезодорантов и носит темные очки.
Возможно, кому-то помогут подобные способы смягчения приступов мигрени в летнее время.
zdravotvet.ru
симптомы, причины, признаки и быстрое лечение в домашних условиях
Мигрень – регулярные приступы головной боли. В большинстве случаев, мигреневые боли охватывают либо левое, либо правое полушарие, поэтому эту болезнь иногда еще называют гимикранией, что с греческого переводится как половина головы.

Во время приступов мигрени болевые периоды могут длиться несколько дней. Такие затяжные приступы называются мигренозным статусом.
Мигренозный статус проходит очень тяжело, он выбивает человека из привычного ритма жизни, делает его нервным, уставшим и раздражительным. Мигренозный статус может привести к затяжной депрессии.
Признаки и симптомы
Первые признаки мигрени проявляются после 20 лет и могут повторяться с периодичностью до 6 месяцев, но с возрастом эти перерывы между приступами головной боли способны сокращаться до нескольких дней.
У детей до полового созревания мигрень диагностируется крайне редко, а интенсивность боли определить очень сложно. После полового созревания, приступы мигрени чаще наблюдается у девочек, чем у мальчиков и такие приступы имеют одноразовый характер и являются следствием злоупотребления компьютером или переутомлением.
В большинстве случаев приступы мигрени исчезают после 55 лет.
Характерные отличия мигрени:
- Имеет систематичность возникновения.
- Головная боль охватывает только одно полушарие мозга.
- Высокий уровень боли вплоть до потери трудоспособности.
- Пульсирующий характер боли.
- Болевой дискомфорт начинается с затылочно-теменной части головы.
- Боль усиливается при физической нагрузке.
В зависимости от побочных признаков, различают мигрень двух типов:
- Классическая – мигрень с аурой что это такое читайте здесь.
- Простая – мигрень без ауры.
Первый тип мигрени сопровождается рядом симптомов, предшествующих головной боли на 10-60 минут. Эти симптомы имеют свойство постепенно усиливаться. Если человек достаточно долгое время страдает мигренью с аурой, при малейших проявлениях предшествующих симптомов есть возможность среагировать, принять лекарство и предупредить головную боль.
Также читайте нашу статью про мигрень с аурой при беременности.
Второй тип называется простой мигренью либо мигренью без ауры и характеризуется появлением головной боли одновременно с сопровождающими симптомами, либо без них, либо сопутствующие симптомы проявляются спустя какое-то время после начала головной боли.
Сопутствующие симптомы мигрени различаются у разных больных, могут проявляться в разных комбинациях и иметь разную интенсивность.
Наиболее частые спутники мигрени:
- Повышенная чувствительность к яркому свету, звукам, запахам.
- Тошнота и рвота. Опасность рвоты во время мигрени заключается в невозможности принятия лекарств от мигренозной головной боли.
- Дисфункция зрения.
- Раздражительность.
- Нервозность.
- Быстрая возбудимость или, наоборот, упадок сил.
- Онемение конечностей.
- Звуковые, зрительные, тактильные галлюцинации. Галлюцинации могут быть как позитивные, так и негативные. К позитивным относятся: желтые круги перед глазами, звон в ушах, преследующий запах. Негативные могут проявляться как поиск телефона, который держишь в руке.
Назвать точный список пусковых механизмов мигрени невозможно в силу индивидуализации этого заболевания.
Практика показывает, что мигрень чаще всего преследует людей, занимающихся умственной деятельностью.
Вероятно, виной тому является:
- умственное перенапряжение;
- работа за компьютером;
- фокусировка на одном виде монотонной деятельности;
- отсутствие свежего воздуха;
- ограниченная физическая активность.
Задай вопрос врачу о своей ситуации
Причины
Причины мигрени:
- Наследственность, при этом мигрень передается по женской линии.

- Неврит тройничного лицевого нерва лечение народными средствами читайте здесь.
- Спазм сосудов головного мозга. Узнайте больше про симптомы спазмов головного мозга.
- Нарушенный обмен серотонина, катехоламинов и гистамина.
- Стресс.
- Переутомление.
- Нервное или умственное перенапряжение.
- Недостаток или переизбыток сна.
- Неудобное положение головы во время сна (неправильная подушка).
- Повышенная чувствительность к смене погоды.
- Подавленные эмоции.
- Акклиматизация.
- Дефецит свежего воздуха.
- ПМС у женщин.
- Несвоевременный прием пищи (например, отсутствие завтрака или диета).
- Злоупотребление телевизором, компьютером, наушниками.
- Нехватка кислорода в тканях мозга из-за сужения сосудов.
- Прием алкоголя.
- Перегрев на солнце.
- Эндокринная недостаточность.

Фазы мигрени
Считается, что приступы мигрени имеют несколько стадий:
- Продромальный период – период перед явными симптомами мигрени, который заключается в скрытых предзнаменованиях приступа. Это может быть: пониженное внимание, рассеянность, медлительность или, наоборот, суетливость. Большинство больных, могут оставлять без внимания эту фазу.
- Аура. Обычно аура включает помутнение зрения, тошноту, заторможенную речь.
- Острая головная боль – пик болевых ощущений. Боль может нарастать в течение нескольких часов, а затем до 20 часов оставаться без изменений. В это же время наиболее выражены сопутствующие признаки мигрени.
- Разрешение – отступление боли, снижение интенсивности сопутствующих факторов.
- Восстановление сил после мигрени. Больной чувствует вялость, сонливость, усталость.
Наличие всех 5 стадий необязательны при приступе мигрени. Чаще всего отсутствуют либо неярко выражены 1 и 2 фазы.
Лечение мигрени
Лечение мигрени состоит из двух направлений:
- остановка приступа острой головной боли;
- предупреждение новых приступов.
Назначает лечение невролог.
К средствам, помогающим немедленно снять боль, относятся:
- Массаж головы.
- Освежающий контрастный душ.
- Сон.
- Расслабляющая ванночка для ног.
- Прохладный влажный компресс на лоб.
Медиаментозное лечение
Здесь вы найдете полный список препаратов от сильной головной боли.
Лекарственные средства, применяемые для лечения мигрени:
- Анальгетики-антипиретики – можно принять во время проявления ауры для предотвращения головной
 боли. Эта группа лекарств является самым популярным средством от головных болей. Но врачи предупреждают, что частое употребление этих средств снижает порог болевой чувствительности и новые мигренозные приступы могут появляться чаще.
боли. Эта группа лекарств является самым популярным средством от головных болей. Но врачи предупреждают, что частое употребление этих средств снижает порог болевой чувствительности и новые мигренозные приступы могут появляться чаще. - Современные антидепрессанты, средства от апатии, тоски, бессонницы, назначают людям, страдающим мигренью по психологическим причинам (стресс или тревожность).
- Похожие свойства с антидепрессантами имеют транквилизаторы. Их также применяют для профилактического воздействия мигрени. Их действие направлено на уменьшение психомоторной возбудимости, эмоционального напряжения, улучшения качества сна.
- Если причиной головных болей стало нарушенное кровообращение, используют вазоконстрикторное средство.
- Кофеин часто рекомендует употреблять при головных болях. Во-первых, он на 40% увеличивает действие препаратов, блокирующих головную боль, и способствует быстрому усвоению фармакологических препаратов. Во-вторых, необязательно использовать лекарственные препараты кофеина. Достаточно употреблять продукты, содержащие его в своем составе: шоколад, кофе, чай, кола.
- Препараты с противомигренозной активностью (триптаны) принимают после окончания ауры, во время фазы нарастания боли. Триптаны блокируют головную боль, устраняют сопутствующие симптомы, снижают вероятность возвращения боли.
- Препараты спорыньи применяют для купирования головных болей. Часто этот препарат имеет в составе кофеин. Препараты спорыньи не совместимы с курением.
- Блокаторы b-адрено-рецепторов используются для профилактики головных болей.
- Блокаторы кальциевых каналов (антагонисты кальция) ускоряют метаболизм клеток головного мозга, стимулирует их обогащение кислородом.
- Антиконвульсанты или нейромодуляторы снижают болевую чувствительность во время болевых приступов.
Лечение мигрени лекарственными средствами следует очень осторожно. С одной стороны, принимать лекарства нужно вовремя, чтоб они успели подействовать до пика боли. С другой стороны, частое употребление лекарственных препаратов приводит к привыканию и снижения их эффективности.
Помимо медикаментозного лечения в борьбе с мигренью применяют такие методики:
- Мануальная терапия восстанавливает кровоток к голове, приводит кости черепа в привычную подвижность.
- Физиотерапия заключается в нормализации тонуса сосудов головного мозга во время приступов мигрени.
- Психотерапия используется не только как выявление скрытых тревог и подавленных эмоций, но и как метод игнорирования боли, концентрации на чем-то отвлекающем.
- Иглорефлексотерапия нормализует роботу нервной системы.
- Методика биологической обратной связи заключается в поиске путей саморегуляции своих биологических процессов.
Народные методы лечения мигрени
- Компресс из листьев лопуха или капусты снимает головную боль.
- Напиток из теплого молока и сырого яйца улучшает самочувствие.
- Согласно народной мудрости, янтарные украшения способны забирать головную боль.
- Для профилактики мигренозных болей используют отвар из душицы.
- Горчичные ванны для облегчения симптомов мигрени.
Профилактика мигрени
Чтобы избежать следующих припадков мигренозной головной боли, люди, склонные к этому заболеванию, меняют свой образ жизни и свои привычки.
Профилактика мигрени включает такие обязательные этапы:
- Здоровое питание.
- Психологическая разгрузка.
- Как можно больше свежего воздуха.
- Полноценный отдых и сон.
- Избегание провоцирующих факторов.
Мигрень не является опасным заболеванием в том смысле, что нет деструктивных последствий для физического здоровья. Но мигрень разрушает привычную жизнь человека, наносит непоправимый вред его психическому здоровью и забирает множество счастливых часов.


mozgvtonuse.com
Мигрень — причины, симптомы и лечение

Мигрень считают болезнью, вызываемой периодическим сужением и расширением артерий головного мозга, вследствие чего возникают сильные головные боли.
Причины мигрени
Мигрень является одной из наиболее сложных проблем медицины, потому что существует слишком много разных причин, которые могут вызвать один и тот же конечный результат – головную боль.
- Часто причиной головной боли может быть вирусная инфекция.
- У некоторых женщин головная боль возникает в периоды, совпадающие с началом менструального цикла.
- Головные боли могут иметь место вследствие повышения давления или аллергической реакции в синусах головы, так называемая синусная головная боль.
- К аналогичному состоянию может привести стресс.
- Иногда головная боль может быть сигналом об опасном состоянии кровеносных сосудов (аневризмы или закупорки), или о начинающейся опухоли мозга.
Если вы страдаете хронической мигренью, которая вызвана известными вам причинами, такими как аллергия, менструальный период, а также многими другими факторами, вам следует кроме лекарственных средств обратить внимание на средства народной медицины.
Мигрень (боль в голове) возникает в результате временного расширения кровеносных сосудов головы. Мигрень представляет собой пульсирующую головную боль с одной стороны, которая медленно начинается и обычно продолжается 12-18 ч.
Симптомы и влияющие факторы
Обычная и классическая мигрень
У каждого третьего, страдающего мигренью, отмечается аура (состояние, предшествующее приступу) за 10-30 мин до самого приступа. В это время происходит мерцание света в глазах, нечувствительность и частичная временная потеря зрения. Такая форма мигрени называется классическая мигрень.
Другая форма, при которой не наблюдается аура, называется обычная мигрень.
Мигрени, как правило, появляются через определенные промежутки времени – в месяц обычно отмечается от двух до четырех приступов. Как правило, приступы более часты в периоды эмоционального стресса.
Спусковые факторы
Употребление в пищу определенных продуктов провоцирует приступ. Чаще всего виновными в этом оказываются выдержанные сыры, шоколад, куриная печень, колбаса, цитрусовые и кофеин. Приступы могут быть ускорены употреблением алкогольных напитков, а также усталостью, охлаждением тела, изменением погоды и температуры, менструацией, наличием овуляции или беременности.
Мигрени часто сопровождаются тошнотой, рвотой и повышенной чувствительностью к свету. Сильная головная боль иногда выводит человека из строя. Человек, страдающий мигренью, как правило, начинает себя лучше чувствовать, когда приляжет.
Необычное лечение
Иногда рекомендуется психотерапия. По методу индивидуальной психогигиенической коррекции людей, мучающихся мигренью, обучают тому, как снять боль, концентрируясь на передвижении крови к рукам при появлении первого признака приступа. Как предполагают врачи, этот метод биообратной связи основан на том, что кровь как бы «отвлекается» (направляется в другую сторону) и не приливает к голове во время приступа мигрени.
Оральные контрацептивы могут ускорить приступ
Если женщина подвержена мигрени, то необходимо избегать приема оральных контрацептивных препаратов. Они могут ускорить приступ мигрени. У детей причиной мигрени может стать пищевая аллергия. Чаще всего приступы провоцируются сыром, орехами и шоколадом.
Пучковая головная боль
Пучковая головная боль (мигренозная невралгия) – аналогична мигрени, но, как правило, еще тяжелее по своему течению. Обычно жертвами становятся мужчины. Пучковая головная боль – начинается стремительно и обычно продолжается от 15 мин до 3 ч.
Пучковая головная боль часто пробуждает человека ото сна. Глаза при этом слезятся, нос забит, заложен. В отличие от мучающихся мигренью больной с пучковой головной болью слишком взволнован, чтобы улечься. В течение дня у него отмечаются несколько приступов такой боли, причем все это может продолжаться в течение шести–восьми недель. Затем боли могут исчезнуть и не появляться примерно год.
Пучковая головная боль может быть ускорена употреблением алкоголя, сосудорасширяющих препаратов, нитратов и антигистаминных медикаментов. Наследственный фактор в случаях с пучковой головной болью не играет никакой роли. Мигрень и пучковая головная боль называются сосудистыми болезнями, так как при них происходят изменения в кровеносных сосудах.
Лечение мигрени
С целью купирования приступа используют:
- Анальгетики (Анальгин) и препараты из группы нестероидных противовоспалительных средств (Ибупрофен, Индометацин) для устранения приступа легкой интенсивности.
- Комбинированные анальгетические препараты, в состав которых входит кофеин или кодеин (Пенталгин, Каффетин) для устранения приступа умеренной интенсивности.
- При тяжелом течении приступа могут быть использованы лекарства, в состав которых входит триптан или суматриптан.
- При тяжелом, упорном приступе терапию дополняют кортикостероидами (внутривенное или внутримышечное введение Дексаметазона).
Терапия менструальной мигрени:
- Прием нестероидных противовоспалительных средств (Ибупрофена, Индометацина).
- Бромокриптин за 4–6 дней до начала менструации.
- При неэффективности Бромокриптина внутримышечное введение Прогестерона за 10 дней до начала менструации.
Симптоматическая терапия мигрени:
- Для оказания противорвотного действия назначают Метоклопрамид.
- Для купирования судорог применяют Карбамазепин.
- Седативные препараты на растительной основе или антидепрессанты.
- Бета-адреноблокаторы (Анаприлин) в сочетании с препаратами, в состав которых входит никотин (Никошпан) при лечении ассоциированной формы мигрени.
- Если мигрень развивается на фоне повышения артериального давления целесообразно использование Верапамила в комбинации с психотропными препаратами (Феназепам) и Клофелином.
- Нормализация уровня тромбоцитов осуществляется с использованием препаратов, в состав которых входит аспирин (Аспирин кардио).
Физиотерапия
Физиотерапевтическое лечение мигрени назначает врач, учитывая форму заболевания. При развитии вазоспастической формы целесообразно проведение следующих процедур:
- Электрофорез лекарственными препаратами, которые подбирает врач.
- Магнитно-лазерное (или просто лазерное) лечение воротниковой зоны.
- Дарсонваль.
- Магнитотерапия.
При развитии вазопаралитической формы болезни назначают:
- Процедуру электрофореза хлорида кальцием.
- Облучение ультрафиолетом.
- Прием углекислых и контрастных ванн.
В периоды между приступами допускается домашнее лечение: электрофорез препаратами, который подбирает врач, а также проведение процедуры магнитотерапии. Между проведением процедур требуется соблюдение интервала – не менее получаса.
Народные средства
- Общие рекомендации. При приступе мигрени использовать болеутоляющие и снотворные средства. Можно принимать горячие ножные ванны, иногда ставить горячие компрессы на голову, применять тугое стягивание головы, горячее питье.
- Компресс. Если во время приступа мигрени одна половина головы краснеет, то на эту сторону надо положить холодную примочку, а ноги опустить в горячую воду. Если же больная часть головы побелела (т.е. кровь отлила), то на нее следует положить горячие примочки. Если же разницы в окраске головы не отмечается, то можно всю голову обвязать горячим полотенцем, захватывая виски, причем на виски положить по ломтику свежего лимона.
- Массаж. Выполнять массаж головы, начиная от лба и продвигаясь обеими руками к затылку.
- Камфарный и нашатырный спирт. Смешать равные части камфарного спирта и нашатырного, и эту смесь вдыхать.
- Сок свеклы или лука. Полезно положить в ухо тряпочку, смоченную соком красной свеклы или лука.
- Кислая капуста. Положить за уши и на виски кислую капусту в тряпочке. Голову следует обвязать полотенцем.
- Лавровый лист. Сделать смесь из равных частей лавровишневых, лавровых, лаврокамфарных, эвкалиптовых листьев и листьев мирры, перемешать и плотно зашить, наподобие подушечки. При головной боли лечь на эту подушку, прижавшись больным участком на 2-3 часа.
- Мята перечная. 1/2 ст. ложки травы мяты перечной залить 1 стаканом горячей кипяченой воды, накрыть крышкой и нагревать на водяной бане, постоянно помешивая, в течение 15 минут. Затем охладить при комнатной температуре в течение 45 минут. Процедить и долить кипяченой воды до объема 1 стакана. Принимать в теплом виде по 1/2-1/3 стакана 1-3 раза в день за 15 минут до еды. Настой хранить в прохладном месте не более двух суток.
- Прострел раскрытый. 2 ч. ложки травы прострела раскрытого (сон-трава, подснежник) настаивать в течение суток в стакане кипяченой воды. Выпить всю порцию настоя в холодном виде в течение дня.
- Скипидар. Принимать 2 раза в день очищенный скипидар по 5-15 капель.
- Селедка. Если мигрень началась на почве мозгового переутомления, то съесть кусочек селедки.
- Яйцо. Взять свежее яйцо, разбить его в стакане, залить кипящим молоком доверху, быстро размешать и выпить. Эту процедуру проводить несколько дней.
- Ванны. Применять не слишком горячие ножные ванны или ручные, а также контрастный душ.
nmedik.org
симптомы и лечение, причины возникновения
Мигрень считается широко распространенной патологией и является одной из основных причин появления головной боли. Она протекает с различной степенью интенсивности, иногда значительно снижая физическую и умственную активность человека. Изучение причин возникновения и способов лечения мигрени у взрослых и детей позволяет сократить количество приступов головной боли или полностью от них избавиться.
Что такое мигрень
Мигрень (гемикрания) — психоневрологическое заболевание, для которого характерны выраженные головные боли приступообразного течения. При этом серьезные органические патологии (инсульт, опухоль, черепно-мозговая травма и прочее) у человека отсутствуют, не наблюдается связь с изменениями артериального, внутричерепного давления, приступом глаукомы и прочее.
В данном случае болевые ощущения первичны и вызваны нестабильностью тонуса сосудов (смена вазоконстрикции вазодилатацией). Приступу мигрени свойственна односторонняя боль в голове (в лобной, височной, глазничной части), однако встречается и двусторонний вариант ее локализации. Происходит поражение мозговых артерий с проявлениями их спазма, дилатации, отека стенок сосудов, периартериальных тканей.
Периодичность приступов варьируется от пары раз в год до нескольких раз в неделю, в некоторых случаях наблюдается ежедневная неприятная симптоматика, их продолжительность колеблется от нескольких часов до 3 суток.
Возникает заболевание преимущественно в молодом и зрелом возрасте до 30 лет, чаще в диапазонах 18-20 лет, 30-35 лет. Однако встречается мигрень у детей с дебютом в 5-8 лет. У взрослого населения заболевание наблюдается чаще у женщин, чем у мужчин (в 2 раза).
С возрастом выраженность симптомов ослабевает, сокращается частота приступов. Для патологии характерна генетическая предрасположенность.
Гемикрания может возникать на фоне полного благополучия без каких-либо предпосылок или протекать с аурой перед приступом мигрени (боли предшествуют предвестники — характерная симптоматика).
Характерны 4 стадии течения приступа:
- Продромальная. Сопровождается дисфункцией зрения (выпадение полей зрения, фотопсия), возможно ощущение онемения одной из конечности.
- Аура. Характерно расширение сосудов по причине снижения их тонуса. Повышается их проницаемость, что формирует отек. При этом раздражаются рецепторы сосудов. Возникает головная боль. При этом мышцы шеи стягиваются, происходит выраженный приток крови к голове.
- Головная боль. На данной стадии сосудистая проницаемость увеличивается, просвет сужается. Отмечается усиление болевых ощущений, сопровождающееся и другими симптомами (тошнота, недомогание, рвота, падение артериального давления и прочее).
- Постмигренозная. Характеризуется дисфункцией нервной системы, общей слабостью, недомоганием.
Виды
Классификация мигрени достаточно обширна, поскольку заболевание имеет широкий спектр клинических проявлений.
Выделяют 2 больших группы гемикрании:
- Мигрень с аурой. Встречается в четверти случаев заболеваний. Представляет собой классическую мигрень с симптоматическим комплексом, указывающим на начало приступа (аурой). Характерно течение гемикрании с последовательным прохождением вышеперечисленных стадий. Продолжительность приступа ассоциированной мигрени с аурой составляет от 4 часов до 3 суток. В половине случаев он завершается сном, после которого наступает облегчение симптоматики с остаточными неврологическими явлениями. При этом аура может быть обычной (продолжительность 5-60 минут) или длительной (от часа до нескольких суток).
- Мигрень без ауры (простая, обычная). В большинстве случаев встречается данная форма заболевания (в 80%) с более легким течением, чем классическая. Характерно начало приступа при отсутствии предвестников.
В некоторых случаях наблюдаются обе формы патологии с чередованием между собой.
Исходя из клинических проявлений, выделяют следующую классификацию заболевания:
- Зрительная мигрень. Характерна дисфункция зрения, проявляющаяся соответствующими симптомами (мушки перед глазами, искажение изображения, потеря зрения). Встречается нечасто.
- Глазная мигрень (ретинальная). Отмечаются частичная или полная слепота в одном из глаз, «мерцания», «молнии», боли в его области, что выступает следствием нарушения кровоснабжения сетчатки. Особенностью мигрени глаза выступает отсутствие головной боли в подавляющем большинстве случаев. При установленном диагнозе терапия такого вида патологии не требуется.
- Офтальмоплегическая мигрень. Характерна симптоматика глазодвигательных нарушений (двоение, искажение изображения, опускание века и прочее). Патология вызвана сдавливанием глазодвигательного нерва, параличом мышц в области глаза, аневризмой. Требуется дифференциация диагноза с инсультом и опухолью мозга.
- Базилярная мигрень. Обычно свойственна женскому полу, преимущественно в пубертатный период, поскольку обусловлена гормональным дисбалансом. В этом случае характерны затылочная мигрень с локализацией боли в этой области, головокружение, шум и звон в ушах, тошнота, нарушения координации и прочее. При базилярной мигрени возможно присутствие изменений на ЭЭГ, что затрудняет постановку диагноза и дифференциацию с височной эпилепсией.
- Шейная мигрень. При данной форме заболевания отмечается вовлечение мышц шеи, а также плеча и конечности в патологический процесс. Наблюдается редкая периодичность приступов, часто они возникают в ночное время при неконтролируемых поворотах головы. Причиной патологии выступают проблемы с позвоночной артерией.
- Глоточная мигрень. Редкий вид патологии, проявляющийся дисфункцией глотания, ощущением инородного предмета в горле. Выступает следствием поражения позвоночной артерии.
- Лицевая мигрень. Характерны невротические проявления (агрессия, истерия, оцепенение и прочее). Локализация боли при лицевой мигрени с очаговыми неврологическими симптомами отмечается в области лица (нижняя челюсть, вокруг глаз), шеи. Наблюдаются частые рецидивы приступов до нескольких раз в неделю. Они тяжело поддаются купированию и могут начинаться от воздействия холодного ветра и даже обычной мимики. Прикосновения к определенным точкам (триггерным) также могут провоцировать возникновение приступа.
- Гемиплегическая мигрень. Считается наследственной аутоиммунной патологией. Начало приступа боли в голове сочетается с головокружением, нарушением восприятия, речи, возможна кратковременная амнезия. Характерен временный парез руки или верхней и нижней конечности, парестезии. Иногда возникают осложнения в виде приступов эпилепсии.
- Абдоминальная мигрень. Характерно сочетание болевых ощущений в голове с выраженными приступообразными болями в животе, сопровождаемыми мышечными судорогами брюшины. Их продолжительность составляет от нескольких часов до 3 суток. Чаще наблюдаются в детском возрасте, между приступами болезненность и иная симптоматика полностью отсутствуют.
- Детские мигрени. У детей признаки заболевания отличаются разнообразием (часто имеют двусторонний характер), впоследствии они приобретают типичную клиническую картину классических приступов, формируя хроническую мигрень. Чаще встречается у тех, чьи родители подвержены патологии. Распространенным детским вариантом болезни выступает грудничковая мигрень, которая наблюдается в первый год жизни ребенка. Головная боль у младенца сопровождается выраженным плачем, преимущественно вечером. Наблюдаются явления диспепсии (вздутие, тошнота, диарея). После отхождения газов болезненность в голове у ребенка склонна усиливаться, в этот период родителям крайне сложно успокоить малыша. Такой вид патологии также называют коликами.
- Вестибулярная мигрень. В данном случае при приступе головной боли наблюдается системное головокружение разной степени выраженности. Чаще встречается у женщин. При вестибулярной мигрени головокружение может возникать и вне приступа. Согласно статистике, данный симптом встречается у 50% больных мигренью.
- Мигренозный статус. Приступ отличается тяжелым течением, длительность которого может быть дольше 3 суток, либо отмечается их следование друг за другом с небольшим периодом просветления (менее 4 часов). Характерны острые боли с возможной госпитализацией пациента. Редкий вид патологии.
Помимо перечисленных, существуют и иные виды болезни, обусловленные различными причинами: синусовая мигрень (при воспалительных явлениях в придаточных пазухах носа), приступ при менструациях (за 2 суток до или на протяжении 3 суток после ее начала).
Существует редкая форма «обезглавленной» гемикрании, при которой наблюдается аура, но боль при этом не возникает.
Иногда дебют болезни приходится на период беременности, преимущественно на 1 триместр. А у женщин, страдавших мигренью ранее, во время вынашивания ребенка часто наблюдается стихание симптоматики.
к оглавлению ^Причины
Точные причины, вызывающие мигрень, наукой пока не установлены. Однако достоверно определен механизм появления и протекания приступа. Основными его причинами и провоцирующими факторами являются:
- Генетическая предрасположенность. Часто передаются симптомы мигрени по наследству, при этом, если от недуга страдала мать, вероятность заболевания у ребенка 72%, если отец — 20%. В случае присутствия болезни у обоих родителей риск составляет 60-90%.
- Стрессы, психотравмирующие ситуации.
- Адаптация к смене часового пояса, изменение жизненного ритма.
- Чрезмерная умственная и физическая нагрузка на организм.
- Гормональный дисбаланс. Сюда можно отнести колебания гормонов при беременности, овуляции, менструации, при приеме контрацептивов и прочее.
- Изменения погодных условий, атмосферного давления, пребывание на высоте, перегрев, холод.
- Недосып или избыток сна.
- Курение, употребление алкоголя, кислородное голодание.
- Употребление определенных продуктов питания, пищевых добавок и напитков: сосисок, сыра, копченостей, морепродуктов, шоколада, орехов, алкоголя, кофе, крепкого чая, Кока-Колы, усилителей вкуса, подсластителей, нитрата натрия, тирамина. Возможно наличие у больных индивидуальных особенностей в еде, провоцирующих обострение. При этом важно соблюдать режим приема пищи, поскольку нерегулярность, диеты, перекусы могут спровоцировать приступ.
- Воздействие яркого или мерцающего освещения, громких звуков, постоянного шума, различных запахов (парфюма, чистящих средств, табака и прочее).
- Нарушение кровообращения в мозге за счет сужения сосудов или их неравномерного расширения.
- Шейный остеохондроз.
- Глаукома.
- Дисфункции центральной нервной системы, в том числе при повреждении, травмировании головного или спинного мозга.
- Обменные нарушения.
- Прием некоторых лекарственных препаратов.
Симптомы
К первым симптомам мигрени относится аура, которая проявляется гиперчувствительностью к различным раздражителям (освещению, звукам, запахам), падением зрения, зрительной дисфункцией (мушки, круги перед глазами, вспышки и прочее), осязательными нарушениями («мурашки» по коже, онемение конечностей и прочее), проблемами со слухом (шум, звон в ушах), апатией, тошнотой, рвотой. Предвестники достаточно быстро проходят, возникает непосредственно приступ.
К симптомам проявления мигрени у женщин и мужчин относятся:
- Приступообразные головные боли разной продолжительности и интенсивности. При выяснении, как болит голова при мигрени, пациенты преимущественно описывают односторонние болезненные ощущения пульсирующего характера. При этом сторона может меняться от приступа к приступу, возможны двусторонние болевые явления. Обычно болезненность наблюдается в лобно-височной части, в редких случаях присутствует во всей верхней области головы.
- Усиление боли при физической активности, даже слабой (ходьба, поворот головы и прочее), умственной деятельности, эмоциональных перегрузках.
- Увеличение болевых ощущений при воздействии внешних раздражителей. В результате могут возникнуть звуко- и светобоязнь. Человек стремится к уединению в тихом, затемненном помещении.
- Головные боли часто сопровождаются тошнотой и приступами рвоты, возможно угнетение кишечной перистальтики, когда пища задерживается в желудке, не поступая в тонкий кишечник. Могут возникать абдоминальные болевые ощущения, потеря аппетита.
- Потеря трудоспособности, подавленность, апатия, слабость, раздражительность также выступают признаками патологии.
Симптомы мигрени у женщин обычно выражены сильнее, периодичность приступов чаще, что связано с деятельностью гормонов. При наступлении менструации, в беременность, при приеме оральных контрацептивов, заместительной гормональной терапии характерны обострения заболевания.
к оглавлению ^Диагностика
Постановка диагноза осуществляется, исходя из клинической картины, описываемой пациентом. Обычно диагностика затруднений не вызывает и выполнение дополнительных методов исследований не требуется (МРТ, ЭЭГ и прочее).
Более углубленное обследование производится в случае подозрений на органическое поражение мозга и других органов (глаз, ЛОР-органов и прочее), поскольку при мигрени оно отсутствует. В большинстве вариантов развития приступов неврологическая симптоматика отсутствует, наблюдаются боль и напряжение в одной или нескольких перикраниальных мышцах (миофасциальный синдром). Возможно присутствие вегетативной дисфункции: гипергидроз ладоней, изменение цвета пальцев на руках, признаки нервно-мышечной гипервозбудимости.
Диагноз мигрени дифференцируют с головной болью напряжения. Однако в последнем случае характерна двусторонняя боль сдавливающего характера с меньшей интенсивностью, чем при мигрени.
При диагностике гемикрании врач учитывает следующие критерии:
- Возникновение приступа не менее 5 раз.
- Продолжительность приступов от 3 до 72 часов при отсутствии терапии.
- Соответствие головной боли хотя бы 2 характеристикам: пульсирование, односторонность, средняя или тяжелая интенсивность проявлений, ведущая к нарушению привычной деятельности человека.
- Усиление признаков при физической активности, сопровождение болевых ощущений тошнотой или рвотой, звукобоязнь, светобоязнь, отсутствие связи с иными причинами головной боли.
Лечение
Терапия мигрени занимает длительное время, основные ее задачи заключаются в устранении болевого синдрома и предотвращении его формирования. Лечение позволяет пациентам держать заболевание под контролем и вести полноценную жизнь.
Терапию патологии проводит врач-невролог, выбирая лекарственные средства, исходя из интенсивности мигренозного приступа и влияния его на состояние человека. Народные рецепты и физиотерапия позволяют повысить эффективность лечения, сократить частоту и выраженность проявлений заболевания.
Если мигрень является следствием иных болезней (ЛОР-органов, глаз, гормональной дисфункции и прочее), производится терапия основной патологии.
Прогноз мигрени благоприятный, обычно с возрастом клиническая картина ослабевает, за исключением редких случаев возникновения опасных осложнений (мигренозный статус, инсульт).
к оглавлению ^Медикаментозное
Применение медикаментов преимущественно направлено на избавление от болевого синдрома, исходя из его выраженности и воздействия на повседневную деятельность человека.
к оглавлению ^На 1 степени мигрени
Первая степень мигрени характеризуется слабой симптоматикой и отсутствием ограничений в обычной жизни, применяется лечение народными средствами и стандартные обезболивающие лекарственные средства.
Анальгин
Активное составляющее — метамизол натрия. Применяется в форме таблеток или инъекций. Препарат обладает выраженными болеутоляющими, жаропонижающими свойствами. Отмечается слабый противовоспалительный эффект. При применении с целью устранения болевого синдрома при мигрени отличается довольно быстрым болеутоляющим действием, особенно при инъекционном введении.
Противопоказания: сверхчувствительность, астма, угнетение кроветворения и патологии крови, тяжелые почечные и печеночные дисфункции, беременность, лактация.
Побочные явления: реакции сверхчувствительности, дисфункции почек, падение артериального давления, агранулоцитоз, лейкопения, тромбоцитопения.
Ибупрофен

Препарат обладает выраженными болеутоляющими, противовоспалительными, противолихорадочными качествами. Эффективно купирует или ослабляет болевой синдром при мигренозном приступе.
Противопоказания: сверхчувствительность, язвы, воспаления и кровотечения в желудочно-кишечном тракте, нарушения гемостаза, период после аортокоронарного шунтирования, тяжелые печеночные и почечные дисфункции, беременность, лактация.
Побочные явления: гастропатия, язвы, кровотечение в желудочно-кишечном тракте, головная боль, спутанность сознания, дисфункции слуха и зрения, бронхоспазм, проявления сверхчувствительности, тахикардия, рост артериального давления, дисфункции мочевыделительной системы и печени, нарушения кроветворения.
к оглавлению ^На 2 степени
Вторая степень заболевания характеризуется умеренной или выраженной головной болью, ограничения в повседневной деятельности незначительны. Лекарственная терапия включает препараты НПВП или комбинированные обезболивающие медикаменты. При выраженности болевого синдрома назначаются лекарства триптановой группы. Они представлены препаратами 2 поколений: первого — на основе суматриптана (Амигренин), второго — с активным составляющим наратриптаном (Нарамиг) или золмитриптаном (Зомиг). Последние имеют меньшее количество побочных действий при большей эффективности.
Пенталгин

Активные составляющие: напроксен, кофеин, парацетамол, дротаверина гидрохлорид, фенирамина малеат. Комбинированный состав лекарства обусловливает его выраженные болеутоляющие, спазмолитические, противовоспалительные, противолихорадочные качества. Препарат оказывает психостимулирующий и легкий седативный эффект. Отмечается тонизирующее действие на сосуды головного мозга.
Противопоказания: язвы и кровотечения в желудочно-кишечном тракте, сверхчувствительность, тяжелые почечные и печеночные дисфункции, угнетение кроветворения, тяжелые органические и функциональные патологии сердца и сосудов, гиперкалиемия, беременность, лактация.
Побочные явления: проявления гиперчувствительности, нарушения кроветворения, рост артериального давления, аритмия, тремор, головная боль, диспепсия, абдоминальные боли, почечные и печеночные дисфункции.
Амигренин

Активное составляющее — суматриптан. Обладает выраженным болеутоляющим свойством при приступах мигрени. Отмечаются избирательное сосудосуживающее действие на сосуды сонных артерий, сокращение нейрогенного воспаления. При этом отсутствует воздействие на церебральный кровоток. Наблюдается подавление активности тройничного нерва.
Противопоказания: гемиплегическая, офтальмоплегическая, базилярная виды патологии, ишемическая болезнь сердца, инсульт, дисфункции мозгового кровообращения, терапия ингибиторами МАО, препаратами с эрготамином, окклюзионные болезни периферических артерий, гипертензия, беременность, лактация, возраст до 18 лет, сверхчувствительность.
Побочные явления: тахикардия или брадикардия, приступ стенокардии, падение или рост артериального давления, головокружение, дисфункции зрения, диспепсия, проявления сверхчувствительности.
Нарамиг

Активное составляющее — наратриптан. Противомигренозный препарат оказывает выраженный болеутоляющий эффект за счет сужения внутричерепных сосудов. Угнетает чувствительность тройничного нерва. Сужает сонные артерии, устраняет их отек.
Противопоказания: сверхчувствительность, ишемическая болезнь сердца, окклюзирующие патологии периферических сосудов, инсульт, печеночные и почечные дисфункции, терапия гемиплегического, базилярного, офтальмологического вида мигрени, беременность, лактация, возраст до 18 лет и после 65.
Побочные явления: ощущения покалывания, сжатия, тяжести в разных частях тела, диспепсия, проявления гиперчувствительности, стенокардия, инфаркт, нарушения кровообращения на периферии.
к оглавлению ^На 3-4 степени
На этих стадиях присутствует сильная головная боль, ограничения в повседневной деятельности умеренной или значительной выраженности. В данном случае для лечения применяются препараты из группы триптанов. В некоторых случаях назначаются сильнодействующие болеутоляющие (Залдиар). При тяжелом и упорном течении мигрени применяются гормональные медикаменты (Дексаметазон).
Зомиг

Активное составляющее — золмитриптан. Противомигренозный препарат в виде таблеток. Лекарство стимулирует специфические рецепторы, что приводит к вазоконстрикции сосудов. Отмечается ингибирование активности тройничного нерва. Рекомендуется принимать препарат после начала мигренозного приступа. Эффективен при гемикрании с аурой и без.
Противопоказания: сверхчувствительность, возраст до 18 лет и старше 65, беременность, гемиплегический, базилярный и офтальмоплегический вид патологии, ишемическая болезнь сердца, гипертензия, дисфункция мозгового кровообращения, тяжелые почечные дисфункции, терапия ингибиторами МАО.
Побочные явления: парестезии, головная боль, диспепсия, абдоминальные боли, миалгия, астения, ощущение стеснения дыхания, чувство сдавления в груди, шеи, конечностях, рост артериального давления, тахикардия, дисфункции почек, реакции сверхчувствительности.
Залдиар
Активные составляющие — трамадол, парацетамол. Комбинированное лекарственное средство на основе парацетамола и опиоидного синтетического анальгетика, обладающего значительными болеутоляющими свойствами. Парацетамол оказывает быстрый обезболивающий и жаропонижающий эффекты, трамадол обеспечивает пролонгированное действие.
Противопоказания: сверхчувствительность, интоксикация острого течения (алкоголем, препаратами, угнетающими ЦНС), терапия ингибиторами МАО, тяжелые почечные и печеночные дисфункции, эпилепсия, возраст до 14 лет.
Побочные явления: проявления сверхчувствительности, потливость, головная боль, стимуляция ЦНС, нарушение сна, координации движений, судороги, парестезии, диспепсия, боли в животе, дисфункции печени и почек, гипотензия, коллапс, тахикардия, дисфункции зрения, вкуса, гипогликемия, нарушение кроветворения, синдром «отмены».
Дексаметазон

Активное составляющее — дексаметазон. Гормональное лекарственное средство, обладающее десенсибилизирующими, противовоспалительными, антиаллергическими, антитоксическими, иммунодепрессивными, антишоковыми качествами. При мигрени препарат уменьшает проницаемость стенок сосудов, обладает мембранопротекторными свойствами, повышает артериальное давление, вызывает вазоконстрикцию сосудов.
Противопоказания: сверхчувствительность, галактоземия, недостаток лактазы, синдром глюкозо-галактозной мальабсорбции.
Побочные явления: проявления сверхчувствительности, недостаточность надпочечников, нарушение цикла у женщин, расстройства психики, рост внутричерепного давления, диспепсия, панкреатит, язвы, кровотечения в желудочно-кишечном тракте, гипертензия, сердечная недостаточность, тромбоэмболия, остеопороз, миопатия.
Для устранения сопутствующих приступу тошноты и рвоты применяют противорвотные препараты (Домперидон). Их использование осуществляется за 20 минут до употребления обезболивающих лекарств (НПВП, триптанов).
Домперидон

Активное составляющее — домперидон. Препарат обладает выраженными противорвотными качествами, избавляет от икоты и тошноты. Действие обусловлено блокировкой центральных дофаминовых рецепторов. Отмечается увеличение моторной функции желудочно-кишечного тракта.
Противопоказания: кровотечение, перфорация желудочно-кишечного тракта, кишечная непроходимость, пролактинома, дети до года, сверхчувствительность, беременность, лактация.
Побочные явления: экстрапирамидные, пищеварительные расстройства, преходящие кишечные спазмы, гиперпролактинемия, в том числе аменорея, проявления сверхчувствительности.
к оглавлению ^Физиотерапия
Методы физиотерапии при мигрени направлены на стабилизацию сосудистого тонуса, функционирования ЦНС, кровообращения в мозге. Применяются процедуры, способствующие расширению сосудов: гальванизация, электрофорез с вазодилататорами (никотиновой кислотой, папаверином). Для их сужения используется электрофорез с вазоконстрикторами (платифиллином, эуфиллином и прочее).
Для нормализации метаболизма в нервной ткани применяются трансцеребральная УВЧ-терапия, электрофорез с лекарственными средствами, улучшающими обменные процессы. Возможно назначение отвлекающих процедур, обладающих раздражающим эффектом: электростатического массажа, местной дарсонвализации.
При мигрени эффективно использование седативных методов физиотерапии, например, электросна. С этой же целью применяются ванны с хвоей, йодом, бромом. Тонизирующее действие на сосуды оказывают лечебный массаж, кислородные ванны, аэротерапия.
к оглавлению ^Народными средствами
Лечение в домашних условиях народными средствами применяется при невыраженной степени гемикрании либо в качестве дополнения к методам традиционной медицины.
к оглавлению ^Рецепт 1
В стакан горячей воды положить половину столовой ложки мяты и поместить на водяную баню. Держать 10 минут, остудить и процедить. Употреблять треть стакана 3 раза в сутки до приема пищи.
к оглавлению ^Рецепт 2
Снять капустный лист со свежего овоща, убрать плотную прожилку и приложить к больному месту, обернув повязкой.
к оглавлению ^Рецепт 3
Для предупреждения приступа эффективно употребление ромашкового чая. Для приготовления 1 чайную ложку растения заварить стаканом кипятка, процедить. На протяжении суток пить по 2-3 чашки.
к оглавлению ^Рецепт 4
При возникновении мигренозного приступа на больной области разместить холод (можно лед, помещенный в полотенце).
к оглавлению ^Рецепт 5
Сок черной смородины или калины употреблять 4 раза в сутки по 50 миллилитров.
к оглавлению ^Рецепт 6
2 кружочка лимона, очищенных от кожуры и белой кожицы, прикладывать к височной области.
к оглавлению ^Рецепт 7
2 чайные ложки лаванды заварить 2 стаканами кипятка, настаивать полчаса. Употреблять на протяжении суток малыми порциями.
к оглавлению ^Последствия и возможные осложнения
Обычно мигрень не представляет серьезной опасности для жизни и здоровья пациента, однако в некоторых случаях возможны следующие осложнения:
- Хроническая мигрень. Характеризуется повышенной частотой возникновения приступов. Диагноз устанавливается при наличии болевых ощущений 15 дней и более в месяц, в случае сохранения такой картины 3 месяца и дольше.
- Мигренозный статус. Осложнение, при котором болевые приступы продолжаются дольше 3 дней. Может привести к тяжелым состояниям, опасным для здоровья и жизни пациента: мигренозному инфаркту, инсульту, мигрень-эпилепсии.
- Устойчивая аура. Длительное сохранение предвестников приступа, иногда дольше недели (в этом случае речь идет о мигренозном инфаркте). При продолжительности ауры до 7 дней состояние называют мигренью с удлиненной аурой.
К осложнениям патологии относятся также последствия, непосредственно связанные с терапией заболевания:
- Патологии пищеварительной системы в результате длительного приема медикаментов или их больших доз для купирования приступов гемикрании (НПВС). К осложнениям относятся абдоминальные боли, язвы, кровотечения в желудочно-кишечном тракте, тошнота, рвота и прочее.
- Серотониновый синдром. Редкое, угрожающее жизни состояние. Формируется вследствие чрезмерного роста серотонина в организме. Причиной может выступать употребление триптанов и антидепрессантов.
- Лекарственные головные боли. Выступают следствием продолжительного приема средств для купирования приступа (дольше 10 дней в месяц на протяжении 3 месяцев и более). Если обычное лекарство от мигрени перестало помогать, следует посетить доктора, избегая увеличения дозы и частоты употребления медикамента.
Профилактика
Для профилактики и предотвращения мигрени рекомендуется соблюдать следующие правила:
- Устранение факторов, провоцирующих начало мигренозного приступа. При этом учитываются индивидуальные особенности организма: для одних пациентов наибольшим раздражителем выступает запах, для других — освещение и прочее.
- Соблюдение оптимального режима труда и отдыха. Умственную деятельность рекомендуется совершать с перерывами. Следует избегать чрезмерных физических нагрузок, занимаясь спокойными видами спорта (плавание, скандинавская ходьба и прочее).
- Нормализация сна. Спать следует не менее 8 часов в сутки, но и не допускать избытка сна. Рекомендуется засыпать за 2 часа до полуночи.
- Придерживаться питьевого режима, выпивая в сутки не менее 1,5 литра воды.
- Отказ от употребления алкоголя, курения.
- Правильное питание. Следует избегать пищевых стимуляторов: специй, кофе, шоколада, крепкого чая и прочее. Желательно не пропускать приемы пищи и придерживаться здорового питания.
- Избегать стрессовых ситуаций, стабилизировать свой эмоциональный фон.
Если Вам понравилась наша статья и Вам есть что добавить, поделитесь своими мыслями. Нам очень важно знать Ваше мнение!
woman-l.ru

 боли. Эта группа лекарств является самым популярным средством от головных болей. Но врачи предупреждают, что частое употребление этих средств снижает порог болевой чувствительности и новые мигренозные приступы могут появляться чаще.
боли. Эта группа лекарств является самым популярным средством от головных болей. Но врачи предупреждают, что частое употребление этих средств снижает порог болевой чувствительности и новые мигренозные приступы могут появляться чаще.