Лейкоциты понижены лимфоциты повышены: причины, симптомы
Большинство белых клеток крови, которых именуют лейкоциты, составляют нейтрофилы. Поэтому если анализ крови показывает, что лейкоциты понижены, лимфоциты повышены, нужно понимать, что понижены нейтрофилы. Это может быть признаком различных заболеваний. Чтобы понять, каких именно, необходимо разобраться, что являют собой нейтрофилы и лимфоциты (lymphocyte), а также какие условия способствуют изменению их показателей в анализе крови.
Нейтрофилы и lymphocyte
Нейтрофилы – это самый распространенный вид лейкоцитов в теле человека. Они классифицируются на два подтипа, сегментоядерные и палочкоядерные. Сегментоядерные нейтрофилы – это зрелые клетки с разделенными ядрами, палочкоядерные – незрелые клетки, ядро которых еще не разделено. Это не совсем точное название, потому как в микроскоп их ядра под сильным увеличением выглядят не как палочка, а напоминают подкову.
Нейтрофилы относятся к виду лейкоцитов, именуемому гранулоцитами. Они играют главную роль в борьбе с болезнями и инфекциями, являясь основной частью иммунитета. Поэтому пониженный уровень нейтрофилов – это один из первых сигналов о развивающихся в организме проблемах.
Дело в том, что люди с низким количеством нейтрофилов сильно подвержены инфекционным и другим заболеваниям. Аномально низкое число нейтрофилов на медицинском языке называется «нейтропения». Причиной этого состояния является пониженная выработка нейтрофилов или их усиленное разрушение. Пониженное число нейтрофилов может быть как врожденным (генетически обусловленным), так и приобретенным.
Что показывает при беременности общий анализ крови?3818Уменьшенное число нейтрофилов может быть результатом лейкемии или апластической анемии. Аутоиммунные заболевания, среди которых – системная красная волчанка, также могут вести к нейтропении, но главным здесь является ускорение разрушения нейтрофилов. К другим заболеваниям, сопровождаемым пониженным уровнем нейтрофилов, относятся:
- ревматоидный артрит;
- гепатит;
- миелофиброз;
- малярия;
- мононуклеоз;
- сепсис;
- увеличение селезенки;
- синдром Фелти;
- гистоплазмоз;
- рубеола;
- грипп;
- свинка;
- туберкулез;
- синдром Костмана.
Падение числа нейтрофилов может также быть побочным эффектом приема некоторых лекарственных средств и методов лечения. К ним относятся химиотерапия, антибиотики, диуретики, литий, фенотиазины. Недостаток витамина Б12 или фолиевой кислоты также ведут к уменьшению этой разновидности белых клеток. Такие лечебные мероприятия, как трансплантация костного мозга, диализ и искусственное кровообращение, могут в результате дать нейтропению.
Особенности lymphocyte
Лимфоциты, как и нейтрофилы, являются одной из разновидностей лейкоцитов. Вырабатываются они в основном клетками костного мозга. Существует три основные разновидности лейкоцитов:
- В-клетки, производящие антитела.
- Т-клетки, нападающие и уничтожающие на злокачественные клетки.
- Натуральные убийцы (NK-клетки), которые разрушают те клетки, в которых происходят патологические процессы.
Вне зависимости от того, лимфоциты в крови пониженные или повышенные, аномальное их число всегда дает повод заподозрить, что где-то в организме возникла проблема. В нормальных условиях белые клетки крови содержат от 15 до 40% лимфоцитов. Состояние, когда много лимфоцитов, называется лимфоцитоз. Если число лимфоцитов меньше нормы – это лимфоцитопения.
Повысить лейкоциты и лимфоциты в крови способны различные инфекции. Например, высокое количество лейкоцитов вызывает такое заболевание, как ветряная оспа. Показатели лейкоцитов повышаются при таких болезнях, как краснуха и свинка. Чисто лейкоцитов может также повышаться при токсоплазмозе, бруцеллезе (распространителем которого являются животные) и герпесе. Грипп и коклюш тоже могут спровоцировать повышение лимфоцитов в крови.
Мононуклеоз, гепатит и цитомегаловирус, инфекции желудка и глаз также могут увеличивать численность этих клеток. Такие болезни, как язвенный колит, воспалительные заболевания кишечника, болезнь Крона могут быть скрытой причиной высоких лимфоцитов в анализах крови. Кроме того, повышены лейкоциты могут быть из-за применения некоторых лекарственных средств и переливания крови.
Повышают лимфоциты аутоиммунные болезни и раковое заболевание клеток плазмы крови, такое, как множественная миелома. Острая лимфатическая и хроническая лимфоцитарная лейкемии сопровождаются лимфоцитозом.
Что такое лимфоцеле?
Вызвать увеличение числа лимфоцитов и одновременно понизить общее число лейкоцитов может такое новообразование, как лимфоцеле. Так называют кисту, спровоцированную повреждением лимфатического сосуда.
Дело в том, что в организме людей лимфа протекает через хорошо налаженную систему каналов, которые называются лимфатическими сосудами. В нормальном состоянии лимфа, одна из разновидностей межклеточной жидкости, циркулирует внутри лимфатической системы. При повреждении одного из лимфатических сосудов она скапливается в окружающих тканях. При этом может образоваться киста, называемая лимфоцеле. То есть лимфоцеле представляет собой жидкость, которая заполнила мешок, образованный тканями, полость и другие полости организма.
Лимфоцеле очень часто образуется как осложнение различных хирургических процедур. Такие кисты особенно часто возникают, если область хирургической операции очень обширна и включает значительное число тканей, которые сильно снабжены сетью лимфатических сосудов и узлов. Любое незначительное повреждение лимфатической ткани приводит к вытоку лимфы и формированию лимфоцеле. Симптомы лимфоцеле в основном зависят от места происхождения и размера кисты.

Если пациенту пересадили почку, такое формирование является случаем для принятия неотложных мер. Трансплантация почек – это очень серьезная процедура, и образование лимфоцеле после операции не должно пускаться на самотек. Присутствие лимфоцеле вызывает реакцию иммунной системы, при которой происходит отторжение пересаженного органа. Таким образом, лимфоцеле может не дать нормально прижиться и работать пересаженной почке. В этом случае симптоматикой является отторжение органа и неправильная работа пересаженной почки.
Лимфоцеле также может возникнуть у пациентов после тупой травмы груди, которая затронула лимфатические сосуды и узлы в груди в пространстве средостения. Кроме симптомов, связанных с травмой, лимфоцеле способно вызвать проблемы с дыханием или протекать мало- и бессимптомно. Кроме того, лимфоцеле может произойти в результате удаления лимфатических узлов в тазовой полости и в зоне аорты.
Кроме лимфоцеле существует еще несколько разновидностей нарушений в лимфатической системе, похожих на лимфоцеле. К ним относятся гематомы, серомы, абсцессы и уриномы. Диагностикой этих состояний занимается лечащий врач.
Чем опасна лейкемия
Одним из серьезных заболеваний, когда лейкоциты понижены, а лимфоциты повышены, является лейкемия или рак крови. При лейкемии количество белых клеток крови может как повышаться, так и понижаться. В общих чертах это заболевание подразделяется на лимфатическую и миелоидную, каждая из которых способна протекать в острой или хронической форме. Это заболевание можно обнаружить на ранних стадиях, если пациент обратит внимание на первые симптомы, которые отличаются, в зависимости от типа заболевания и места поражения.
Симптомы острой лейкемии можно обнаружить достаточно быстро. Человек замечает головные боли и расстройства зрения. При этом нередко помрачается сознание, появляется тошнота и рвота.
Причины повышения лейкоцитов в крови2553
Пациент становится подверженным инфекциям, которые очень быстро развиваются, беспричинно повышается температура, появляются усталость и упадок сил. В паху и на шее увеличиваются лимфатические узлы, падает вес. На осмотре видно увеличенную селезенку и печень. Появляется ломкость костей, трудности дыхания и другие симптомы. У детей, страдающих лейкемией, часто сопутствует анемия, они выглядят бледными, легко возникают кровоподтеки.
Если говорить про хроническую лейкемию, ранние симптомы обычно возникают спустя месяцы после начала заболевания. Эти симптомы очень легкие, прогрессируют постепенно.
Точные причины лейкемии в настоящее время не обнаружены. Но существуют факторы, способные увеличить риск возникновения лейкемии.
1diagnos.ru
Реабилитолог об осложнениях, вызванных терапией рака молочной железы, и методах восстановления после лечения
Расшифровка лекции Татьяны Ивановны Грушиной — доктора медицинских наук, врача-онколога, врача-физиотерапевта высшей категории, автора научных трудов, методических рекомендаций и книг по реабилитации онкологических больных.
Что такое лимфорея?
Лимфорея — свободное истечение лимфы из лимфатических сосудов, возникающее из-за их повреждения, например, во время операции. Лимфа начинает вытекать из открытой раны поврежденной области и может попасть в полость ближайших органов.
По статистике, бывает практически в 100% случаев, поскольку во время операции лимфатические сосуды невозможно перевязать. Они очень маленькие, и жидкость из них будет вытекать всегда. На дальнейшие осложнения влияет длительная и обильная лимфорея.
Почему важно лечить такие ранние послеоперационные осложнения? Они истощают защитные силы организма. Но самое главное (в онкологии) — они отсрочивают начало дополнительного лечения: химиотерапии и лучевой терапии. Если после операции наблюдается длительная и обильная лимфорея, расхождение швов или нагноение швов, дополнительное лечение назначается позже.
Отдельно нужно сказать о позднем послеоперационном осложнении —лимфоцеле. Это скопление остаточной лимфатической жидкости в виде объемных образований, капсул. Ничего страшного в этом нет, но, когда лимфоцеле находится в подмышечной области, оно может давить на сосудисто-нервный пучок. Лимфоцеле остается пожизненно и наблюдается. Если УЗИ показывает наличие лимфоцеле, не нужно волноваться, это не опухоль, а просто жидкость в капсуле.
Осложнения после овариоэкстомии и мастэктомии
Осложнения после этих операций делятся на три группы.
Когнитивно-сосудистые нарушения.
Нервно-психические нарушения (раздражительность, плаксивость, утомляемость).
Обменные нарушения (остеопорозы, истончение слизистой и т.д.).
Овариэктомия — операция по удалению яичников. Альтернатива лекарственного подавления функции яичников.
Мастэктомия — операция по удалению молочной железы.
Осложнения после лучевой терапии
Кроме злокачественных клеток, лучевая терапия воздействует в том числе на быстрорастущие (пролиферирующие) здоровые ткани: слизистую оболочку ЖКТ, кожу, костный мозг. При большом излучении здоровые ткани могут быть поражены (некроз). Из-за этого ограничивается воздействие лучевой терапии — ее доза. Постоянно ведутся исследования на тему того, как увеличить воздействие лучевой терапии на опухоль без вреда для здоровых тканей. Поэтому сейчас при лечении рака молочной железы стала распространяться с хорошими результатами т. н.3D конформная лучевая терапия. Она основана на определении трехмерного объема опухоли и анатомии критических органов. Молочная железа при этом облучается не по плоскости. Есть и другие режимы, например, крупное фракционирование (укрупнение фракций при уменьшении их числа, когда увеличивается доза, но при этом сокращается сам курс).
Осложнения после химиотерапии
Бывают локальными и системными. Локальные — в месте, куда вводится химиотерапевтический препарат, т. е. это осложнения со стороны вен. Системные — по всем органам, но в основном это быстрорастущие клетки (слизистая оболочка ЖКТ, кожа, костный мозг).
Осложнения гормонотерапии
Препаратов гормонотерапии сейчас много и, конечно, все они вызывают какие-то свои побочные эффекты и осложнения. Общие, системные — для всех одинаковы, другие -характерны для конкретной группы препаратов. Например, тамоксифен может вызвать увеличение слизистой матки и тромбофлебит. Другие препараты могут действовать на опорно-двигательный аппарат. В разнообразии препаратов гормонотерапии есть и свои преимущества. Чаще всего лечение начинают с тамоксифена и зитазониума и, если начинаются осложнения, всегда можно перейти на другую группу препаратов.
Важно. Нельзя отказываться от гормонотерапии из-за боязни осложнений. Во-первых, осложнения бывают практически при любом лечении. Во-вторых, гормонотерапия назначается только пациентам с рецептор-положительными опухолями, за счет этого прерывается цепочка взаимодействия между клетками опухоли и женскими половыми гормонами. Тем самым продолжаетсярадикальное лечение (основное понятие в онкологии) рака.
Основные осложнения
1. Отек руки на стороне операции.
Важно. Понятия или диагноза «лимфостаз» не существует. Либо мы говорим отек, либо лимфатический отек (лимфедема), либо лимфовенозный отек (флеболимфедема).
2. Ограничение подвижности в плечевом суставе, лучевые поражения нервных окончаний и легких, посткастрационный синдром (при гормонотерапии).
Отдельной причинойотека руки может быть метастатическое повреждение лимфатических узлов. Поэтому лечить отек руки, выяснять причину этого осложнения необходимо только в государственных специализированных медицинских учреждениях. Поскольку точно должна быть исключена причина — онкология. В частных клиниках не всегда обращают внимание на этот важный момент.
Если рак молочной железы установлен и проведена операция, отек руки может возникнуть вследствие нарушения лимфатического оттока при увеличении артериального давления (физические нагрузки, стресс, нахождение в душном помещении, долгое пребывание в неудобном положении) или нарушения венозного оттока (рубцы или фиброз после лучевой терапии).
Профилактики лимфедемы не существует
В целом ни о какой профилактике лимфедемы говорить нельзя, фактически ее не существует. Естьнесколько правил, которых нужно придерживаться. Нельзя засиживаться. При вынужденном статичном положении тела (на работе, за компьютером) необходимо периодически (желательно каждые 20 минут) вставать, делать плавательные движения руками, нагружать мышцы спины в течение по крайней мере 5 минут. Необходимо также следить за показателями артериального давления. Если есть склонность к гипертонии, не нужно заниматься самолечением и самостоятельно его снижать. В течение 2-3 недель нужно измерять давление утром и вечером, записывать показатели. С этой информацией нужно пойти к терапевту и выработать с ним план лечения, постоянного приема эффективных препаратов.
Важно.
* На отечной руке нельзя измерять давление, брать из нее кровь.
* При склонности к гипертонии нужно следить за количеством потребляемой воды. Есть мнение, что человеку нужно выпивать 1,5-2 литра воды в день. Для пациентов с РМЖ, склонных к гипертонии, — это слишком много.
* Авиаперелеты. Летать можно, если пациент не страдает гипертонией и нет отека руки. При полете длительностью 3-4 часа ничего страшного не случится. Если есть гипертония и большой отек, перед полетом лучше сходить к врачу. Он может рекомендовать прием аспирина, компрессионный рукав, сделать другие назначения. Но все это очень индивидуально.
Рожистое воспаление
Острое инфекционное заболевание, вызванное стрептококком, характеризующееся местным воспалительным процессом кожи и слизистых оболочек, повышением температуры. Может возникнуть только на отечной руке. Для пациентов с раком молочной железы это необязательное осложнение.
Если лимфоотток работает нормально, отека руки не наблюдается, беспокоиться не о чем. Лимфа — единственная жидкость в организме, которая «забирает» мертвые клетки, бактерии. Если появился отек, деятельность лимфы нарушена, появляется опасность рожистого воспаления.
Рожистые воспаления не возникают из-за того, что в лимфе слишком много белка. Это заблуждение ряда врачей.Главная причина развития рожистых воспалений — повреждение кожного покрова отечной руки. Если рука была травмирована (порез, ожег, неудачный маникюр), нужно немедленно обработать рану спиртосодержащими препаратами (не перекисью, а водкой, спиртом, йодом), хотя бы в течение часа. Можно заранее купить и держать дома проспиртованные салфетки. Желательно носить их с собой, положить в сумку, куртку и т. д.
Профилактика рожистого воспаления — по возможности избегать травмирования руки с отеком.
При возникновении острого инфекционного заболевания, вызванного стрептококком, дома необходимо соблюдать санитарно-эпидемиологический режим. Взять больничный, пользоваться только «своей» посудой. Если в семье маленький ребенок, и он болеет ангиной, также необходимо соблюдать осторожность, поскольку возбудитель тот же. Необходимо начатьнемедленную антибиотикотерапию. Она должна быть двухэтапной. Прием препаратов пенициллинового ряда в течение 14 дней. Если есть аллергия на пенициллин, это хуже. Придется использовать большие дозировки и эритромицин. Через две недели после окончания курса необходимо начать бициллиновую профилактику (бициллин-5, инъекция один раз в 21 день в течение минимум года и до трех лет). При несоблюдении этих условий возможно частое повторение рецидива рожистого воспаления.Антибиотики нужно пропить полным курсом, от бициллиновой профилактики не отказываться. Даже если есть кожные проявления.
Болевой синдром и ограничение подвижности руки на стороне операции
Часто ограничение подвижности руки возникает из-за отказа самого пациента от рекомендаций врача — заняться лечебной физкультурой в первый же день после операции. Проблема может заключаться и в том, что во время операции произошла какая-то травма, повреждение нервных окончаний. Кожа и нервы повреждаются всегда, но такие повреждения на функциональный, последующий результат не влияют. Единственное, что может чувствовать пациент в течение 2 лет после операции, онемение в области вмешательства (область подмышки, рука). Это состояние обратимо. Более серьезная ситуация, когда повреждается плечевое сплетение (плексит или плексопатия).
Лечится по показаниям. Оперативным вмешательством — иссекают рубцы, освобождают запаянные в рубцы плечевое сплетение. Операция достаточно сложная. Медикаментозный способ — блокады. Физиотерапия.
Лучевые повреждения легких
Во время облучения на передние отделы легких попадает определенный процент дозы лучевой нагрузки. Клинические проявления — сухой кашель, одышка, крайне редко — лихорадка, кровохарканье. Даже если врач видит на рентгене повреждение легких, у пациента вышеперечисленные симптомы могут не проявляться. Пациентам с диагнозом РМЖ (поскольку дозы лучевой терапии небольшие) повреждения легких ставятся максимум I-II степени.
Лечатся аэрозольтерапией, магнитотерапией, фармакотерапией (лекарственные препараты). За границей считается, что эффективны разжижающие кровь препараты, антибиотики и гормоны. Доказано — эти методы в случае лучевого пульмонита не работают.
Местнораздражающее действие химиотерапии
Флебиты, тромбофлебиты, флебосклероз, флеботромбоз — повреждение оболочки вен. Это нормальная реакция при терапии, она поддается лечению. Но есть и техническая погрешность — экстравазация или прокол вены. В этом случае химиотерапевтический препарат, правда в очень маленькой дозировке, попадает не в вену, а в подкожные ткани. Пациент чувствует это мгновенно (пощипывание, жжение). В такой ситуации нужно немедленно позвать медперсонал. Экстравазация лечится, вид препарата зависит от вида химиотерапии, которая была назначена пациенту.
Для предотвращения прогрессирования рака молочной железы важно:
радикальность противоопухолевого лечения;
регулярные обследования и наблюдение у врача-онколога;
психологический настрой на полное выздоровление;
продолжение трудовой деятельности в рекомендованном объеме;
занятие любимым делом, увлечениями, путешествия, творчество;
правильный режим ночного отдыха (сон не менее 8 часов).
Питание
Главное — еда должна приносить удовольствие и быть разнообразной. Есть надо все, но в разумных пределах. Никаких перекосов. «Рак любит сахар» — заблуждение! «Голод поможет победить рак» — заблуждение!
Для предупреждения прогрессирования заболевания необходимы:
— ежедневная умеренная физическая нагрузка (например, 30-ти минутная прогулка средней интенсивности). Большие физические нагрузки — и психологический, и физиологический стресс для организма;
— ежедневный прием 5-7 небольших порций сезонных овощей и фруктов;
— включение в рацион крестоцветных, цитрусовых, лесных ягод, зеленого чая, кофе, шоколада, продуктов с темным пигментом, содержащих фитоэстрогены, а также орехов и семечек.
* Фитоэстрогены, содержащиеся в косметической продукции, для перенесших РМЖ не опасны.
Направления реабилитации: оперативное и консервативное
Операции при отеке руки бывают нескольких видов.
Редукционные — очень тяжелые операции — с большими осложнениями. В этом случае иссекаются лишние ткани. Осложнения — рожистое воспаление, свищи и т. д.
Лимфовенозный анастомоз — выполнение соустья, соединения между расширенным лимфатическим сосудом и веной, чтобы лимфа текла по вене. Осложнения — анастомозы часто закрываются.
Липосакция — отсасывание жира из отечной руки. При длительно существующем отеке лимфатическая жидкость начинает частично перерождаться в жировую. Поэтому, если убрать эту жировую жидкость, проявление отека может снизиться. Операция малотравматичная, однако результат не всегда ожидаемый. Успешна примерно в 30-40% случаев.
Пересадка лимфатических узлов. Малорезультативный подход.
Консервативное лечение
Предпочтительно начинать именно с него. Если эффект сохраняется, необходимости оперативного лечения нет. Хотя некоторыми врачами практикуется мультидисциплинарный подход — и оперативное, и консервативное лечение.
Виды консервативного лечения. Пневматическая компрессия, лимфатический дренаж, мануальный лимфатический дренаж, фармакотерапия, компрессионный рукав, лечебная физкультура. Эффективность при применении каждого метода отдельно — не более 30%, если в сочетании (в зависимости от показаний, результатов обследований) — от 75%.
Важно. По приказу Минздрава у онкологических пациентов — пожизненное наблюдение у онколога. Когда врач говорит, что снимает такого пациента с учета, это нарушение.
Важно. Физиотерапия и санаторно-курортное лечение проводится только онкологическим пациентам, относящимся к III клинической группе: им поставлен диагноз, назначено радикальное лечение, это лечение успешно завершено.
Ошибочные утверждения и мифы
1. Физиотерапия противопоказана больным раком молочной железы
Методов физиотерапии много. Доказана онкобезопасность некоторых из них. Поэтому говорить, что физиотерапия полностью противопоказана пациентам с РМЖ нельзя.
2. Физиотерапию больным раком молочной железы можно назначать не ранее, чем через 5 лет после завершения лечения.
Неверно. Есть только один принцип — III клиническая группа. Если через месяц или два после операции возникла необходимость в физиотерапии или реабилитации, она будет назначена. Если такая необходимость возникла через условные 15 лет, значит, физиотерапия будет проводиться через 15 лет.
3. После операции, проведенной хорошим хирургом, не бывает отека руки.
Неверно.
4. Реконструкция молочной железы уменьшает отек руки.
Никакого отношения к лимфатическим сосудам эта операция не имеет.
5. При разнице диаметра рук в 2 см не требуется реабилитация.
Классификаций лимфатического отека в мире существует очень много. В России — девять. Объем руки определяется разными способами, например, измеряется в сантиметрах. Это неправильный подход. Если появился отек, нужно прийти на консультацию к доктору. В зависимости от проведенного лечения, сопутствующих заболеваний будет определено, какие меры необходимо принять и надо ли их принимать.
6. Рукой на стороне операции ничего делать нельзя.
Делать можно все, помня о том, что сильно руку нагружать не нужно. Например, хочется поиграть в теннис? Играйте, только ракетку держите в другой руке. Ходите на лыжах. Только без палок. Популярная скандинавская ходьба по сравнению с обычной прогулкой мало что дает — с медицинской точки зрения. Это доказано. Хочется заниматься огородом? Занимайтесь, только используйте плотные перчатки, наколенник или небольшую скамейку.
7. Отек руки неизлечим.
Излечим. Только чем раньше, тем лучше.
8. Для уменьшения отека руку надо поднимать, заводить за голову во время сна, самостоятельно массировать.
Правильное положение отечной руки — 90 градусов в каждом суставе, т. е. так, как вам хочется положить руку естественно. Что касается сна, здесь нет ограничений, кроме одного — спать на отечной руке нежелательно.
9. Руку на стороне операции нужно беречь от солнца, ходить с зонтом.
Солнце, безусловно, канцероген. Но вызывает только рак кожи и, редко, базолиому. И вызывает только тогда, когда человек пробудет на солнце без защиты 250-570 часов или получит в солярии 19 000 искусственных биодоз. Когда пациент проходит химиотерапию или лучевую терапию, солнца нужно остерегаться не из-за того, что оно может вызвать рак, а из-за того, что может появиться или усилиться т. н. аллергия на солнце (фотодерматоз). Как только пациент завершает лечение, никакой опасности в том, что будет стимулироваться фотодерматоз, — нет. Другое дело — жара. Если внутри тканей температура повышается до 38-39 градусов, происходит стимуляция роста опухоли. Поэтому от бани и сауны, тепловых косметических процедур лучше воздерживаться.
Если лучевая терапия и химиотерапия закончены, а пациент, находясь в средней полосе, выходит на улицу, зонтик ему не нужен, иначе у него не будет иммунитета, а кальций, для усвоения которого необходим витамин D, не попадет в кости, может развиться остеопороз. Если у пациента есть желание поехать на юг, противопоказаний к этому нет. Но только в том случае, если там нет жары, и не в случае, когда температура воздуха в его стране сильно разнится с температурой воздуха в той стране, куда он едет. Например, не надо ехать «из зимы в жаркое лето». Это стресс для организма, он подрывает иммунную систему, потому что на акклиматизацию уходит минимум две недели. Поэтому ехать зимой в Таиланд, да еще и на пять дней категорически нельзя.
Плавать полезно, но в природных водоемах и во второй половине дня, когда вода прогревается.
10. Надо постоянно носить компрессионный рукав.
Компрессионный рукав не является методом лечения отека. Это только поддерживающая терапия после курса лечения. Всем его носить необязательно, а только по рекомендации врача. Если пациентка носит рукав и не наблюдает никаких неприятных изменений (давление на руку, изменение цвета кожного покрова, распространение отека на кисть, отек пальцев), рукав можно носить.
ПРИСОЕДИНЯЙТЕСЬ К «ЖЕНСКОМУ ЗДОРОВЬЮ» В СОЦИАЛЬНЫХ СЕТЯХ!
FB
VK
OK
www.zenskoezdorovie.ru
лимфоцеле, реабилитация, осложнения и диета
Онкология предстательной железы – заболевание, решаемое хирургическим путем. Операция называется радикальная простатэктомия и представляет собой удаление простаты, семенных пузырьков. В чем преимущества и недостатки оперативного вмешательства, следует ли опасаться осложнений и как быстро восстановиться после операции – вопросы, в которых стоит разобраться подробнее.
Радикальная простатэктомия в лечении рака простаты
РПЭ считается малоинвазивным методом вмешательства и потому позволяет ускоренную активизацию пациента с сокращением срока госпитализации. Сегодня радикальный способ лечения считается единственным, показавшим минимальный риск смертности по сравнению с динамическим наблюдением. Основное преимущество РПЭ – полноценное избавление от болезни. Проведенная опытным хирургом операция, сопряжена с минимальным риском осложнений и высокими шансами на восстановление функциональности органов.
Следует помнить, что простатэктомия – крайне сложная операция, требующая от хирурга большого опыта и знаний. Преимущества инвазивного вмешательства:
- высокие показатели выживаемости;
- минимальный риск осложнения после простатэктомии;
- точность в определениях стадии заболевания, прогнозах;
- купирование осложнений;
- своевременное обнаружение рецидива по ПСА и возможность применения других методик лечения: облучение, гормональная терапия.
Есть и недостатки:
- риск неполного удаления органа, что грозит осложнениями после радикальной простатэктомии;
- недержание мочи, эректильная дисфункция;
- возможно образование кожного рубца;
- госпитализация – временная нетрудоспособность.
Следует отметить, что негативные проявления после простатэктомии чаще всего наблюдаются у пациентов, пренебрегающих советами доктора по реабилитации.
Важно! При локализованном характере образования и ожидаемой продолжительности жизни не менее 10 лет, целью операции должно быть излечение. При отказе от хирургического вмешательства уровень смертности в течение 10 лет составляет более 85%.
Возраст пациента не является абсолютным противопоказанием для проведения операции, но может служить одним из решающих факторов. Причина: увеличение числа сопутствующих заболеваний. Поэтому удаление простаты пациенту в возрасте от 70 лет проводится, только если риск летального исхода без операции выше, чем при проведении РПЭ.
Одной из важнейших задач доктора является сохранение потенции для прооперированного пациента. Работа уролога – оценка степени риска и возможность сохранения сосудисто-нервных пучков, ответственных за эректильную функцию. Показания для нервосохраняющей операции:
- наличие потенции и либидо;
- сниженный онкологический показатель (ПСА ниже 10 нг/мл, индекс по Глисону больше 6).
При отсутствии показаний повышается риск рецидива, потому сохранение сосудисто-нервных пучков не считается целесообразным. Чтобы возобновить половую жизнь пациенту предлагают лечение медикаментами, вакуумоэректоры или протезирование.
Рекомендуем к прочтению:
Важно! Настоятельная просьба пациента о сохранении сосудисто-нервных пучков рассматривается индивидуально. В этом случае доктор обязан предупредить о длительном сроке восстановления потенции (до 3 лет), высоких показателях риска болезни Пейрони (при локальной регидности полового члена) и полной утраты эректильной функции.
Подготовка к операции
Подготовительные процедуры к операции:
- осмотр пациента;
- анализы клинические, биохимические с оценкой результата;
- рентгенологическое исследование;
- ЭКГ;
- УЗИ.
Непосредственно перед операцией пациенту рекомендуется:
- сообщить доктору о принимаемых препаратах;
- отменить Аспирин, препараты, влияющие на свертываемость крови;
- ограничить прием тяжелой пищи, в ночь перед операцией ничего не есть;
- снизить уровень употребления жидкости;
- сделать очистительную клизму;
- за 1 час до вмешательства показано однократное введение антибиотиков.
Обязательным условием является компрессионное бинтование ног – это профилактика тромбоэмболии.
Длительность операции составляет 2-3 часа. Активизация пациента происходит уже на следующий день. По мере снижения раневого отделяемого (ниже 10 мл) снимаются дренажи. Уретральный катетер удаляется на 6-12 день. Рекомендуется заняться гимнастикой Кегеля и применять впитывающие прокладки – это минимизирует возможное осложнение в виде недержания мочи.
Виды хирургического вмешательства
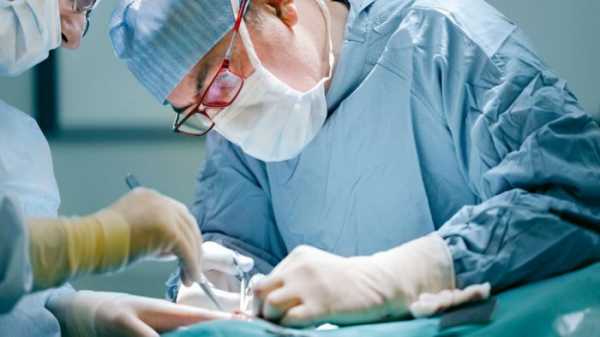
Клиники предлагают несколько вариантов проведения операции:
- Промежностная. В этом случае железа открывается через пространство между сфинктером и мошонкой. Недостатки: удаление части нервного пучка, сложность подхода к лимфоузлам для их иссечения. К тому же, после того, как проведена простатэктомия, осложнения могут возникнуть с работой органов таза. Способ операции применяется достаточно редко.
- Позадилонная. Осуществляется разрез от пупка до лобка, но в этом случае железа, семенные пузырьки и пораженные лифмоузлы удаляются достаточно быстро и легко. Дополнительные плюсы: возможность оценки тазовых органов, сохранение сосудисто-нервных пучков, более качественное удаление пораженных тканей.
- Чрезпузырная. При таком варианте железа удаляется через надлобковый разрез мочевого пузыря. Вариант максимально травматичный с высокими рисками осложнений. Применяется редко.
- Лапароскопия. Новая методика, где доступ к пораженным тканям производится через три прокола/разреза в брюшной полости для манипуляторов, эндоскопа. Контроль хода удаления через монитор. Преимущества: отсутствие риска осложнений, нет врачебной ошибки, микроразрезы, короткий срок реабилитации, сохранение нервных пучков, полное удаление пораженных тканей. Недостаток – высокая цена операции.
После лапароскопии пациент практически сразу может вести нормальную жизнь. Но чаще всего применяется позадилонный или позадилобковый вариант РПЭ, так как облегчает удаление тазовых лимфатических узлов.
Самый минимальный риск возникновения осложнений при проведении лапароскопии, промежностной РПЭ.
Восстановление после операции
Без проведения реабилитационных мероприятий пациент не сможет вернуться к нормальной жизни. Следует помнить: реабилитация после простатэктомии (срок, интенсивность, мероприятия) зависит от типа вмешательства и степени онкологического поражения, индивидуальных особенностей пациента. В случае несоблюдения рекомендаций доктора, пациент может усугубить заболевание, вследствие чего получить инвалидность, утрату нормальных функций мочеполовой системы, рецидивы. Как правило, восстановление после простатэктомии делится на два вида.
Рекомендуем к прочтению:
Ранняя реабилитация после проведения РПЭ

В течение 14 дней пациент находится в стационаре. Срок обусловлен травматичностью, сложностью вмешательства, необходимостью тщательного медицинского ухода. В частности:
- Установки мочевого катетера;
- Отслеживание динамики выздоровления;
- Предупреждении инфекционных заболеваний при нарушении правил асептики;
- Кровотечение бывает из-за недостаточности гомеостаза в период проведения операции. Обнаруживается кровотечение по сгусткам крови в мочевом катетере, однако, незначительная гематурия в первые послеоперационные сутки – норма;
- Сужение уретры. Это нарушит мочеиспускание, потому рекомендуется пить не менее 2-х литров жидкости для предупреждения разрастания рубцовой ткани.
- Лимфоцеле после простатэктомии возникает в случае повреждения лимфоузла. Жидкость и лимфа скапливаются, ткани отекают. Осложнение проходит само через 14-21 день, не требуя дополнительного вмешательства.
Позднее послеоперационное восстановление
Поздняя реабилитация после радикальной простатэктомии начинается с момента выхода пациента из стационара. Мужчине предлагается носить бандаж минимум 30 дней, а в течение 3-4 месяцев избегать тяжелой физической работы, весовых нагрузок более 3-х кг. При этом нет никаких ограничений на прогулки, плавание. Если работа связана с физическим трудом, рекомендовано начинать трудиться спустя 3-4 недели.

Главное опасение всех мужчин – импотенция. По статистике эректильная дисфункция встречается у 75% пациентов, что снижает уровень жизни и создает эмоциональные перегрузки. Справиться с проблемой можно, вот несколько советов:
- Прием ингибиторов (Виагра, Левитра) на ночь;
- Использование дважды в день вакуум-эректора;
- Инъекции Альпостадилома, вызывающего устойчивую эрекцию в течение 3-4 часов. Как ставить уколы, дозировку и схему научит уролог.
Если меры не помогают, восстанавливать половую жизнь придется посредством протезирования полового члена. Чтобы лечение прошло успешнее, пациентам назначаются упражнения для развития мышц таза. Они помогут сократить реабилитационный период, справиться с недержанием мочи, возвратить полноту половой жизни. Если пациент не в состоянии сам делать упражнения, на помощь придет электростимулятор – прибор, посылающий токовые импульсы, сокращающие и укрепляющие мышцы таза.
Неплохо принимать восходящий душ, пройти курс грязевых ванн. А вот от вождения авто, мотоцикла, велосипеда на несколько месяцев лучше отказаться – восстановление нормальной жизни требует минимальных сидячих нагрузок.
Чтобы сохранить половое здоровье мужчине следует как можно раньше вернуться к половой жизни. Удаленная простата не причина отказа от радостей жизни, врачи допускают мастурбацию уже в ранний послеоперационный период реабилитации.
Питание после простатэктомии
Ни одна реабилитация не обходится без ограничений в питании. Стандартная диета после простатэктомии – это:
- Обязательное обильное питье;
- Дробное питание не реже 5-6 раз в сутки малыми порциями;
- В ранний послеоперационный период исключение жирных, жаренных, острых и кислых кушаний;
- Меню должно включать много продуктов с содержанием клетчатки – это позволит избежать серьезной нагрузки кишечника и появления запоров.
Средиземноморская или японская диета отлично подойдет, чтобы закрепить лечение и сделать жизнь полноценной. Соблюдение рекомендаций гарантирует быстрое восстановление и возврат к нормальной жизни. Главное – вовремя заметить болезнь, попасть в руки хорошего хирурга и следовать рекомендациям лечащего врача.
manexpert.ru
Способ профилактики и лечения послеоперационных осложнений
Изобретение относится к медицине и может быть применимо для профилактики и лечения онкоурологических или онкогинекологических послеоперационных осложнений. Начиная с 7-го дня после операции или через 2-3 дня после удаления дренажа осуществляют диагностическое УЗИ брюшной полости, забрюшинного пространства, малого таза, области подвздошных и бедренных сосудов, послеоперационного рубца, участка вокруг дистального отдела дренажа или его проекции. Проводят повторно комплекс УЗИ по крайней мере 3 раза с промежутком от 1 до 7 дней. В случае выявления показаний к лечению лимфоцеле осуществляют лечение в зависимости от выявленного типа лимфоцеле. Способ позволяет выбрать оптимальную тактику ведения больных, расширить области возможного выявления лимфоцеле.
Изобретение относится к медицине, а именно к способам диагностирования с использованием ультразвуковых волн с целью обнаружения органических изменений в организме. Может быть использовано для лечения лимфоцеле (лимфатических кист) и профилактики вторичных онкогинекологических или онкоурологических послеоперационных осложнений, причиной которых является образование лимфатических кист (лимфоцеле).
Послеоперационный период онкологических гинекологических или урологических больных, несмотря на многочисленные методы дренирования малого таза, а в онкогинекологии и использования методики неполной перитонизации или «перитонизационных окошек» в большинстве случаев проходит с образованием лимфоцеле (ЛЦ). В клинике последнего наиболее опасным является формирование вторичных послеоперационных осложнений, обусловленных сдавлением органов и структур малого таза, которые в ряде случаев требуют повторных (иногда экстренных) хирургических вмешательств.
К вторичным послеоперационным осложнениям относятся: стеноз мочеточников, гидронефроз, бактериальное инфицирование лимфатической полости с образованием абсцесса, вследствие чего возможен разлитой перитонит или аррозивное кровотечение из подвздошных вен. Выраженное давление на прилежащие сосуды нарушает в них кровообращение, что является предрасполагающим фоном развития венозного тромбоза, исходом которого вероятна тромбоэмболия легочной артерии.
Консервативный метод лечения лимфатических кист, заключающийся в пункциях с введением в полость кисты антибиотиков, показывает только 40% эффективности.
Известен способ лечения ЛЦ путем хирургического вмешательства, а именно: лапароскопической марсупиализации (Varga Z, Hegele A, Olbert P, Hermann R, Schrader AJ. Laparoscopic peritoneal drainage of symptomatic lymphoceles after pelvic lymph node dissection using methylene blue instillation. // Urol Int. 2006; 76 (4): 335-8). Данный способ осуществляют с предварительным введением в полость ЛЦ контрастного вещества (мителен синий) для более точного установления месторасположения последнего. Данный метод лечения не только увеличивает сроки госпитализации, но и подвергает больных дополнительным операционным вмешательствам и анестезиологическим пособиям.
Другой известный способ «лапароскопической марсупиализации» также является хирургическим, но с интраоперационным трансвагинальным УЗИ, которое применяют с целью определения локализации лимфоцеле (Mekaru К, Kamiyama S, Masamoto H. et al. Laparoscopic marsupialization of pelvic lymphocele under transvaginal ultrasonographic guidance. // J Minim Invasive Gynecol. 2008 Jul-Aug; 15 (4): 498-501).
Наиболее близким к заявляемому способу по совокупности существенных признаков является хирургическое лечение, в случае неэффективности консервативной терапии или развития последовательных осложнений (нагноение кисты, сдавление мочеточника и т.д.), заключающееся во вскрытии, опорожнении, марсупиализации стенок кисты и тампонировании ее полости (Олейник В.В. «Лимфатические кисты после расширенных операций по поводу рака шейки матки и тела матки»: Дисс. канд. мед. наук, Санкт-Петербург, 1996 г.). Принят в качестве прототипа.
Однако предлагаемый автором хирургический метод лечения, также как рассмотренные выше, не только увеличивает сроки госпитализации, но и подвергает больных дополнительным операционным вмешательствам и анестезиологическим пособиям. Другие способы лечения лимфатических кист, используемые в известном способе, самим же автором ставятся под сомнение. Нежелательным в применении вакуумдренирования является то, что по мере падения давления, создаваемого аппаратом, происходит активное поступление новых порций лимфы в замкнутую полость забрюшинного пространства из пересеченных лимфатических сосудов. Наряду с этим трубки, с одной стороны, разобщают раневые поверхности и поддерживают существование полости, с другой — оказывают на ткани механическое раздражение и тем самым вызывают усиленную секрецию.
Автор способа-прототипа рекомендует также всем больным раком шейки матки и тела матки на 7-9 день после расширенной гистерэктомии проводить УЗИ подвздошных областей и мочевыводящих путей. Однако одноразовое послеоперацонное УЗИ недостаточно, поскольку, как показывает клиническая практика, формирование ЛЦ возможно в более поздние сроки после операции, вплоть до тридцать второго дня.
Заявляемое изобретение направлено на решение задачи лечения ЛЦ и профилактики вторичных онкоурологических или онкогинекологических послеоперационных осложнений, причиной которых является образование ЛЦ.
Использование в клинической практике заявляемого способа позволяет достичь нескольких технических (лечебных) результатов:
— возможность выбора оптимальной тактики ведения онкогинекологических и онкоурологических больных после лимфаденэктомии за счет применения комплекса УЗИ с использованием выделенных 3-х типов эхографической картины ЛЦ;
— возможность избежать повторных хирургических вмешательств пациентов с целью устранения ЛЦ на основании эхографических признаков типа ЛЦ с использованием инвазивных приемов лечения под контролем УЗ;
— расширение области выявления возможного формирования ЛЦ в различные сроки его появления.
Указанные лечебные результаты при осуществлении изобретения достигаются за счет того, что так же как в известном способе, на 7-й день после онкоурологической или онкогинекологической операции осуществляют диагностическое УЗИ подвздошной области и мочевыводящих путей.
Особенность заявляемого способа заключается в том, что начиная с 7-го дня после операции или через 2-3 дня после удаления дренажа осуществляют диагностическое УЗИ брюшной полости, забрюшинного пространства, малого таза, области подвздошных и бедренных сосудов, послеоперационного рубца, участка вокруг дистального отдела дренажа или его проекции, повторно проводят комплекс УЗИ по крайней мере 3 раза с промежутком от 1 до 7 дней, в случае выявления показаний к лечению ЛЦ и на основании эхографических признаков типа ЛЦ осуществляют инвазивное лечение путем аспирационных пункций и/или дренирования под контролем УЗ.
Сущность изобретения заключается в следующем.
В клиническом течении послеоперационных ЛЦ наблюдаются различные исходы. При небольших размерах происходит их самопроизвольное рассасывание. Увеличение размеров ЛЦ сопряжено с возможностью формирования ряда вторичных осложнений, обусловленных сдавлением органов и структур малого таза. Появляются признаки гидронефроза, тромбоза и/или стойкие отеки нижних конечностей. Возможно развитие кишечной непроходимости, отека мягких тканей лона и половых губ. Присоединение инфекции грозит формированию абсцесса, требующего хирургического вмешательства.
Авторами заявляемого изобретения установлено, что для профилактики возможных вторичных осложнений всем пациентам, перенесшим тазовую лимфаденэктомию, необходимо обязательное УЗ динамическое наблюдение в послеоперационном периоде для своевременной диагностики и при необходимости лечения ЛЦ.
Динамическое УЗ наблюдение за больными, перенесшими тазовую лимфодиссекцию, следует начинать с 7 дня после операции, либо через 2-3 дня после удаления дренажа.
В зону УЗИ должны входить брюшная полость, почки, забрюшинное пространство, малый таз, области подвздошных и бедренных сосудов, участок вокруг дистального отдела дренажа или его проекции.
В случае отсутствия формирования локального скопления лимфы при первом УЗИ целесообразно его повторить 2-3 раза с промежутком в 5-7 дней.
Проведенное авторами исследование позволило определить понятие ЛЦ как скопление лимфы в образовавшихся после операции свободных пространствах вследствие выполнения лимфаденэктомии с иссечением жировой клетчатки.
ЛЦ появляются в период с 5-6 по 32 день после операции. Обычные места его расположения: область обтураторных ямок, вблизи подвздошных сосудов, полость малого таза, редко предпузырная клетчатка.
Авторами определено, что структура ЛЦ, изначально всегда жидкостная, неизбежно имеет тенденцию к сгущению и проявляется разной степенью организации. ЛЦ обязательно последовательно претерпевает временные изменения, характер которых выявляется с помощью УЗ мониторинга.
В соответствии с выявленными эхографическими признаками авторами классифицировано три типа ЛЦ:
Эхографическая картина I типа — ЛЦ с жидкостным содержимым. Появившееся в послеоперационном периоде образование с неровными контурами пониженной эхогенности и/или с тонкими единичными нитевидными гиперэхогенными включениями (перегородками). Последнее формируется со 2 дня после операции или удаления дренажа.
Эхографическая картина II типа — ЛЦ с начальными признаками организации (начало формирования капсулы). Образование с четкими контурами пониженной эхогенности с тонкими единичными или множественными включениями (перегородками) формируется на 3-8 день с момента появления ЛЦ.
Эхографическая картина III типа — ЛЦ с признаками организации. Образование с четкими контурами, пониженной или слабопониженной эхогенности с множеством гиперэхогенных нитевидных перегородок разной толщины (тонких и толстых), которые объединяются или сливаются между собой, образуя сетчатую или губчатую структуру. Возможна и другая эхо-картина данного типа, имеющая в вышеописанной структуре участок пониженной эхогенности, свидетельствующий о продолжающем поступлении лимфы. Подобный тип формируется после 6-го дня с момента появления ЛЦ.
Наблюдения показали, что накопление лимфы прекращается к 38-60 дню с момента появления ЛЦ.
Результаты проведенного авторами исследования показали, что определение оптимальной тактики ведения больных непосредственно зависит от динамического наблюдения за ЛЦ и от типа их развития.
Благодаря применению разработанного алгоритма диагностики и применению усовершенствованных методик инвазивного лечения под контролем УЗИ — аспирационной пункции и/или дренирования, пациентам удалось избежать повторных хирургических вмешательств для эвакуации ЛЦ.
Способ осуществляют следующим образом.
Обследование пациентов проводят на ультразвуковых сканерах в режиме реального времени, конвексным датчиком 3,5 МГц, линейным датчиком 5-7 МГц, вагинально-ректальным датчиком 6-9 МГц.
В зону осмотра обязательно входит брюшная полость и забрюшинное пространство, малый таз, области подвздошных и бедреных сосудов, послеоперационный рубец, участок вокруг дистального отдела дренажа или его проекции. Комплекс диагностических процедур предусматривает и внутриполостное исследование (трансвагинальное и/или трансректальное), позволяющее более качественно визуализировать район удаленных структур, так как формирование гематом или воспалительных изменений в местах операционного вмешательства может иметь сходную эхографическую картину и клиническую симптоматику с ЛЦ.
Как для проведения первичной эхографической диагностики ЛЦ, так и для оценки возможности его инвазивного лечения под контролем УЗИ необходимы сведения о взаимоотношении патологической полости с сосудистыми структурами. Для этого к исследованию в В-режиме добавляют исследование в режиме пульсового и энергетического допплеровского картирования.
Эхографическими признаками формирования ЛЦ служит визуализация дополнительного образования, локализующегося в области хирургического вмешательства с однородным внутренним содержимым и/или наличием нитевидных гиперэхогенных включений (перегородок). Его контурами являются прилежащие петли кишки, сосудистый пучок, костные структуры таза.
В некоторых случаях, для правильной интерпретации выявленной «лишней» зоны, в которой возможен и мочевой затек, и геморрагическое содержимое, и серозное отделяемое, и ЛЦ, выполняют аспирационную пункцию. Полученный материал подвергают биохимическому исследованию, проводят микроскопический и бактериологический анализы. Его физические и химические свойства, оцененные на основании классических представлений о выпотных жидкостях, свидетельствуют о том, что материал смешанный и в основе своей является серозно-фибринозным экссудатом.
Проведенное авторами исследование показало, что эффективность лечения ЛЦ непосредственно зависит от эхографической картины типа развития последнего и результатов последовательного динамического наблюдения.
Тактика наблюдения и лечения больных при лимфоцеле следующая:
— при эхографической картине 1-го типа ЛЦ с предполагаемым объемом жидкости до 10 см3 проводят следующий осмотр через 3-5 дней. В случае нарастания объема, превышающего 30 см3, и даже не обнаруживая признаков уретеропиелокаликулэктазии и венозного тромбоза, связанного с нарушением оттока крови, осуществляют аспирационную пункцию с контрольным УЗИ на следующий день. Если происходит вновь наполнение жидкости до прежнего объема или больше, то выполняют повторную пункцию. Установив тенденцию к продолжающемуся поступлению лимфы, выполняют постановку дренажа.
— при эхографической картине II-го типа ЛЦ с объемом меньше 25 см3 повторяют УЗИ через 3-5 дней. Обнаружив постоянное увеличение образования с объемом большем 40 см3, и/или определив признаки уретеропиелокаликулэктазии и венозного тромбоза, выполняют аспирационную пункцию с контрольным УЗ-осмотром на следующий день. При дальнейшем поступлении экссудата повторно эвакуируют содержимое. Дренаж применяется в случае непрекращающегося накопления лимфы.
— при эхографической картине III-го типа ЛЦ, любого размера с признаками организации, повторяют УЗ-наблюдение через 3-5 дней. Определив в образовании эхографические признаки накопления лимфы объемом меньше 50 см3, повторно осматривают пациента через 3-5 дней. Увеличение объема жидкостной структуры служит показанием для аспирационной пункции и контрольного УЗИ в последующие 3 дня. Дренаж устанавливают при выявлении тенденции к продолжающемуся поступлению лимфы.
Показанием к проведению аспирационных пункций является: выявление ЛЦ III или II типа, признаки нарастающего локального поступления лимфы, уретеропиелокаликулэктазии, сдавления подвздошных сосудов, воспалительных изменений в лимфатической полости при объеме менее 15 см3. Целесообразность повторения данной методики не более 3 раз, в случае непрекращающегося накопления лимфы устанавливают дренаж.
Показанием к использованию дренажа типа «pig tail» служат: ЛЦ любого типа, тенденция к прогрессивному поступлению лимфы, неэффективность аспирационных пункций, признаки уретеропиелокаликулэктазии, сдавление подвздошных сосудов, воспалительные изменения в лимфатической полости при объеме, большем 15 см3.
Выявив показания для лечения ЛЦ, выбирают вариант инвазивного вмешательства под контролем УЗИ, определяя условия доступности образования для их проведения, а именно: отсутствие по ходу пункционной трассы петель кишечника и магистральных сосудов. Далее проводят манипуляцию одним из способов: аспирационной пункцией (иногда многократной) или дренированием с установкой дренажа типа «pig tail».
Предлагаемый способ разработанной УЗ-методики позволяет своевременно диагностировать и эффективно устранять сформировавшиеся ЛЦ с целью профилактики возможных вторичных осложнений, что дает возможность онкологическим больным избежать повторных хирургических вмешательств.
В результате проведения инвазивного лечения под контролем УЗИ представленными способами в клинике МНИОИ им. П.А.Герцена во всех наблюдениях результат был эффективным, а именно: в процессе динамического наблюдения ни по данным УЗИ, ни по клинической картине не отмечалось признаков повторного формирования полости ЛЦ.
Примеры выполнения
1. Больная В., 51 лет, вес 68 кг.
В 2006 г. в клинике МНИОИ им. П.А.Герцена в отделении онкогинекологии пациентка проходила лечение по поводу рака шейки матки 1b, T1b, N0, M0, в январе ей была выполнена расширенная экстирапация матки с транспозицией яичников. Послеоперационное гистологическое заключение: малодифференцированный плоскоклеточный рак. В 21 удаленных лимфатических узлах (из обтураторных областей — справа 7, слева 6; из подвздошных областей — справа 5, слева 3) метастазов опухоли не обнаружено, определен синусный гистиоцитоз, жировое замещение лимфоидной ткани.
УЗИ проведено на 7-й день после операции — признаков ЛЦ, а также свободной и осумкованной жидкости в брюшной полости, забрюшинном пространстве, полости малого таза не отмечены.
При следующем сонографическом наблюдении на 12 сутки после операции визуализировалось в правой подвздошной области медиально и над правыми наружними подвздошными сосудами лимфоцеле II типа объемом 20 см3. Также определялась свободная жидкость в полости малого таза около 50 см3. Назначен контрольный осмотр через 3 дня.
15-е сутки после операции: ранее выявленное ЛЦ II типа в правой подвздошной области увеличилось до 45 см3, появились эхографические признаки незначительного сдавления правой подвздошной вены. В полости малого таза объем свободной жидкости уменьшился до 40 см3. Учитывая увеличение лимфатического скопления правой подвздошной области, произведена аспирационная пункция, получено 44 см3 светлого содержимого (бактериологический и биохимический показатели не выявили патологических изменений).
18-е сутки: лимфоцеле II типа в правой подвздошной области вновь накопилось до 45 см3. Была выполнена аспирационная пункция лимфатического скопления и эвакуировано 40 мл светлого содержимого.
21-е сутки: сонографические признаки ЛЦ в правой подвздошной области III типа размером 35 см3. В остальных областях брюшной полости, забрюшинного пространства эхографическая картина без особенностей. В полости малого таза определяется свободная жидкость объемом около 20 см3.
Следующие контрольные УЗИ проводили на 24, 29, 38-е сутки — ЛЦ III типа без признаков накопления лимфы, стабильно уменьшающееся в размерах. Накопление свободной жидкости в полости малого таза не отмечено. В остальных областях брюшной полости, забрюшинного пространства — без изменений.
50-е сутки: при сонографическом осмотре брюшной полости, забрюшинного пространства, полости малого таза — эхографических признаков свободной и осумкованной жидкостей не выявлено.
Таким образом, применение аспирационной пункции под контролем сонографии и индивидуальное динамическое УЗ-наблюдение позволили купировать лимфоцеле и предотвратить возникновение тяжелых вторичных осложнений.
2. Больной Ч., 63 года, вес 92 кг.
В 2006 г. в клинике МНИОИ им. П.А.Герцена пациент проходил лечение по поводу рака предстательной железы 1ст, Т1б, Н0, М0, в апреле 2006 г. была выполнена радикальная простатэктомия. Послеоперационное гистологическое заключение: аденокарцинома обеих долей предстательной железы. В 17 удаленных лимфатических узлах (из обтураторных областей — справа 6, слева 4; из подвздошных областей — справа 3, слева 4) очаги липоматоза и гиперплазии лимфоидной ткани.
Послеоперационное УЗ наблюдение за пациентом начали с 7-го дня после операции: в левой подвздошной области определяется ЛЦ II типа с объемом 20 см3 — без эхо-признаков воспалительных изменений, сдавления сосудов и признаков пиелокаликулэктазии; в других отделах брюшной полости и забрюшинного пространства, полости малого таза — свободной и осумкованной жидкости не выявлено. Назначен контрольный осмотр через 2 дня.
На 9-е сутки при сонографическом исследовании, в левой подвздошной области отмечено увеличение до 50 см3 ранее выявленного ЛЦ I типа; в остальных органах и системах особенностей не наблюдалось.
На 10 сутки ЛЦ I типа в левой подвздошной области увеличилось до 85 см3, в связи с чем произведена аспирационная пункция и получено 85 мл светлого содержимого (бактериологический и биохимический показатели не выявили патологических изменений). При УЗ-осмотре других областей брюшной полости и забрюшинного пространства, полости малого таза, прилежащих органов и систем эхографическая картина без изменений.
При контрольном осмотре через 2 дня (12 сутки) ранее определяемое ЛЦ увеличилось до 150 мл, появились эхографические признаки сдавления наружных подвздошных сосудов слева и пиелокаликулэктазии левой почки. Вследствие обнаруженных изменений в органах и увеличения лимфатической полости практически в два раза решено применить методику дренирования ЛЦ под контролем УЗИ. Дренаж стоял 16 суток. Больной отмечал количество отделяемого из дренажа, показатели температуры тела. Контрольные УЗ-осмотры проводились каждые 3-6 дней. Экссудата выделялось до 190 мл за сутки; начиная с 23 суток после операции (с 11 суток после установки пластикового катетера), его количество постепенно уменьшалось, и на 27-28 сутки после операции (15 и 16 сутки после постановки дренажа) составляло 10 мл, отмечалось незначительное повышение температуры тела до 37,1°С. На 16 сутки дренаж удален, при динамических УЗ-осмотрах пациента на 3, 10, 20 и 30 сутки после удаления дренажа УЗ-картины поступления лимфы не визуализировалось.
Таким образом, применение методики аспирационной пункции и дренирования под контролем сонографии позволило купировать лимфоцеле и предотвратить появление вторичных осложнений, связанных с ним.
3. Больная И., 44 года, вес 80 кг, рост 164 см.
В 2006 г. в клинике МНИОИ им. П.А.Герцена пациентка проходила комбинированное лечение по поводу рака шейки матки IB2, T1b2N0M0. В ноябре 2007 г. ей была выполнена расширенная экстирапация матки с придатками. Послеоперационное гистологическое заключение: низкодифференцированный плоскоклеточный рак шейки матки. Удалено 19 лимфатических узлов (из обтураторных областей — справа 6, слева 6; из подвздошных областей — справа 3, слева 4).
УЗИ проведено на 7 и 12 дни после операции. ЛЦ, свободной и осумкованной жидкости в брюшной полости, забрюшинном пространстве, полости малого таза не визуализировалось. Следующее контрольное сонографическое обследование назначено через 10-14 дней.
При плановом УЗ-осмотре на 22 сутки после операции выявлено ЛЦ II типа объемом 10 см3 в левой подвздошной области без вторичных осложнений. При следующем динамическом УЗИ на 29 сутки после операции и проведения 2 сеансов лучевой терапии у больной обнаружены воспалительные изменения ранее выявляемого ЛЦ размером 12 см3. При этом самочувствие пациентки оставалось удовлетворительным, температура тела нормальная, хотя женщина отмечала невыраженные болевые ощущения в левой подвздошной области. При аспирационной пункции лимфатического скопления получено мутное содержимое. Цитологическое исследование эвакуированного материала подтвердило воспалительные изменения, но бактериологический анализ роста микрофлоры не выявил. Пациентке проводилась противовоспалительная терапия.
Контрольный УЗ-осмотр проводили через 5 дней после предыдущего исследования — эхографические признаки воспалительных изменений и размер ЛЦ прежние, температура тела женщины 36,7°С, жалоб не предъявляла. Следующее УЗ-наблюдение произведено через 6 дней — ЛЦ уменьшилось до 3,3 см3, температура тела больной
36,6°С, жалоб не было. При следующих УЗИ через 7, 14 и 60 дней ЛЦ не определялось.
Таким образом, разработанный индивидуальный план тактики ведения пациентки с послеоперационным ЛЦ привел к своевременной диагностике и лечению выявленного осложнения.
4. Больная Ж., 66 лет, 71 кг.
В 2006 г. в клинике МНИОИ им. П.А.Герцена в отделении онкогинекологии пациентка проходила лечение по поводу рака эндометрия 3 ст., T3b, N0, M0. В июле 2006 г. ей была выполнена экстирапация матки с придатками, подвздошно-обтураторная лимфаденэктомия. Послеоперационное гистологическое заключение: умеренно дифференцированная эндометриоидная аденокарцинома. В 19 удаленных лимфатических узлах (из обтураторных областей — справа 4, слева 4; из подвздошных областей — справа 6, слева 5) метастазов опухоли не обнаружено, отмечается синусный гистиоцитоз, гиперплазия лимфоидной ткани. На втором этапе лечения ей была назначена лучевая терапия.
УЗИ проведено на 7 сутки после операции: признаков ЛЦ и патологических особенностей в проекции оперативного вмешательства, а также свободной и осумкованной жидкостей в брюшной полости и забрюшинном пространстве не визуализировалось.
Однако на 12 сутки в полости малого таза выявлено лимфатическое скопление I типа 50 мл, на 18 сутки — оно увеличилось до 90 мл и имело УЗ-признаки II типа, на 21 сутки объем был 120 мл и соответствовал ЛЦ II типа. Патологических данных при сонографическом осмотре других органов и систем не отмечено. Температура тела больной была нормальной, но с увеличением лимфатического скопления пациентка стала жаловаться на постоянное чувство распирания внизу живота. В связи с тенденцией к увеличению лимфатической полости произвели аспирационную пункцию, и эвакуировали 120 мл светлого содержимого (бактериологический и биохимический показатели не выявили патологических изменений). Эту манипуляцию проводили через влагалище, предварительно проведя его обработку, так как этот доступ в данной ситуации был наименее травматичным.
С 22 дня пациентке стали проводить лучевое лечение.
При динамическом УЗИ на 23 сутки после операции лимфатическое скопление в полости малого таза составило 110 мл и соответствовало картине ЛЦ II типа, проведена повторная аспирационная пункция аналогичным способом. При осмотре других органов — патологических проявлений не выявлено.
При динамических контрольных сонографических осмотрах пациентки на 25, 30, 40 сутки — ЛЦ в полости малого таза составило 30 см3 и соответствовало ЛЦ III типа, на 50 сутки — оно уменьшилось до 12 см3, а на 90 сутки после операции лимфатическое скопление не определялось. При всех наблюдениях эхографических признаков свободной и осумкованной жидкостей в брюшной полости и забрюшинном пространстве, а также воспалительных изменений, симптомов сдавления сосудов, пиелокаликуэктазии не возникло.
Таким образом, применение методики аспирационной пункции под контролем сонографии позволило купировать ЛЦ и предотвратить возможные вторичные осложнения, связанные с ним. Несмотря на то что манипуляции проводились во время прохождения лучевой терапии, каких-либо осложнений не отмечено. В итоге больная успешно прошла комбинированное лечение.
Способ профилактики и лечения онкоурологических или онкогинекологических послеоперационных осложнений, включающий диагностическое ультразвуковое исследование (УЗИ) подвздошной области и мочевыводящих путей на 7-й день после операции, отличающийся тем, что начиная с 7-го дня после операции или через 2-3 дня после удаления дренажа осуществляют диагностическое УЗИ брюшной полости, забрюшинного пространства, малого таза, области подвздошных и бедренных сосудов, послеоперационного рубца, участка вокруг дистального отдела дренажа или его проекции, повторно проводят комплекс УЗИ по крайней мере 3 раза с промежутком от 1 до 7 дней, в случае выявления показаний к лечению лимфоцеле осуществляют лечение следующим образом:
при эхографической картине I типа лимфоцеле — образование с неровными контурами пониженной эхогенности и/или с тонкими единичными нитевидными гиперэхогенными включениями, с предполагаемым объемом жидкости до 10 см3 проводят следующий осмотр через 3-5 дней, в случае нарастания объема, превышающего 30 см3, осуществляют аспирационную пункцию с контрольным УЗИ на следующий день, если происходит вновь наполнение жидкости до прежнего объема или больше, выполняют повторную пункцию, установив тенденцию к продолжающемуся поступлению лимфы, выполняют постановку дренажа;
при эхографической картине II типа лимфоцеле — с начальными признаками организации, представляющими собой образование с четкими контурами пониженной эхогенности, с тонкими единичными или множественными включениями, с объемом меньше 25 см3 повторяют УЗИ через 3-5 дней, обнаружив постоянное увеличение образования с объемом, большим 40 см3, и/или, определив признаки уретеропиелокаликоэктазии и венозного тромбоза, выполняют аспирационную пункцию с контрольным УЗ-осмотром на следующий день, при дальнейшем поступлении экссудата повторно эвакуируют содержимое, дренаж устанавливают в случае непрекращающегося накопления лимфы;
при эхографической картине III типа лимфоцеле — с признаками организации, представляющими собой образование с четкими контурами пониженной или слабо-пониженной эхогенности, с множеством гиперэхогенных нитевидных перегородок, которые объединяются или сливаются между собой, повторяют УЗ-наблюдение через 3-5 дней, определив в образовании эхографические признаки накопления лимфы объемом меньше 50 см3, повторно осматривают пациента через 3-5 дней, при увеличении объема жидкостной структуры проводят аспирационную пункцию и контрольное УЗИ в последующие 3 дня, дренаж устанавливают при выявлении тенденции к продолжающемуся поступлению лимфы.
www.findpatent.ru
что это такое, как лечить заболевание
В регуляции жизнедеятельности организма лимфатическая система выполняет важную роль. Она является составляющей иммунитета человека, связующим звеном между тканями и кровеносной системой в процессе обмена веществ. Лимфа переносит жиры и некоторые ферменты, убирает из тканей продукты распада, эритроциты, токсины, бактерии. Лимфостаз – что это такое, какие нарушения деятельности лимфатической системы ведут к развитию болезни, как происходит лечение заболевания?
Что такое лимфостаз
В организме человека лимфа образуется после фильтрации плазмы крови в пространство между тканями, она движется сначала по мелким капиллярам, потом по периферическим сосудам к лимфатическим коллекторам (узлам) и грудному протоку. При патологических изменениях нарушается лимфообращение, снижается отток лимфы и происходит ее накопление в межтканевом пространстве. В мягких тканях образуется отек – лимфостаз.
При нормализации лимфообращения отек исчезает и никаких изменений в тканях не происходит. В случае затяжной болезни наблюдается необратимый процесс – распад белков и образование волокон, что ведет к разрастанию соединительной ткани. Патологические изменения вызывают уплотнение тканей мышц, фасций, жировой клетчатки и кожи, нарушение кровоснабжения пораженного участка и развитие осложнений.
Код по МКБ-10
По новой международной классификации болезней (по десятому пересмотру) лимфостаз имеет несколько кодов:
- 189.0. Этот код присвоен болезни под названием лимфангиэктазия.
- 189.1. Код относится к заболеванию лимфангит.
- 197.2. Под таким кодом различают постмастэктомический синдром.
- Q82.0. Код принят для болезни – наследственной лимфедемы.
Симптомы
Клинические проявления заболевания зависят от места локализации, стадии развития болезни. Лимфостаз сопровождается отеком и чувством тяжести. Отечность может исчезать утром и увеличиваться к вечеру или носить постоянный характер. При необратимых процессах пораженные ткани уплотняются, кожа темнеет, становится натянутой и болезненной, в случае осложнений возникают язвы. Чаще наблюдается лимфостаз голени, реже – верхних конечностей, встречаются случаи патологического отека брюшной полости, половых органов, вен.
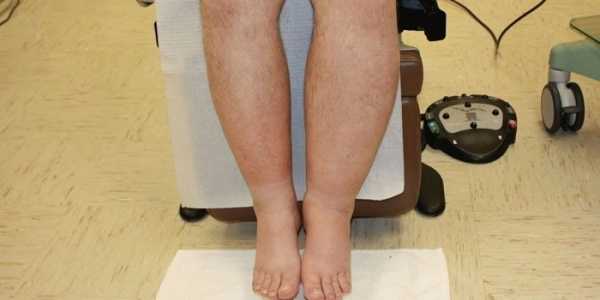
Причины
Лимфостаз может проявляться как самостоятельное заболевание, а также быть следствием других болезней или травм. Причинами болезни могут стать:
- Аплазия. Отсутствие одного из сегментов системы.
- Гипоплазия. Недоразвитость лимфатических сосудов.
- Гиперплазия. Чрезмерная извитость или гипертрофия стенок сосудов.
Врожденные аномалии системы препятствуют нормальному оттоку лимфы и ведут к образованию отеков. Вызвать лимфостаз могут заболевания:
- Варикозная болезнь. Наблюдается расширение лимфатических сосудов, снижение тонуса стенок, что ведет к развитию клапанной недостаточности системы и нарушению лимфообращения.
- Сердечная недостаточность и патология почек. Происходит снижение оттока лимфоидной жидкости от тканей нижних конечностей.
- Гипопротеинемия. При пониженном содержании белка в крови наблюдается задержка оттока лимфы, образование отечности.
- Воспалительные процессы, опухоли. Происходит сдавливание лимфатических сосудов и ограничение движения лимфы.
Лимфостаз встречается у больных с эндокринными нарушениями, при ожирении. Могут отечь ткани при больших физических нагрузках или при продолжительном нахождении в неподвижном состоянии. Развитие отека может стать следствием:
- травм;
- ожогов;
- операций (проведение при мастэктомии лимфодиссекции часто вызывает лимфостаз верхних конечностей).
Лимфостаз может вызываться паразитарным или вирусным поражением организма. Заболевание развивается у пациентов, у которых диагностированы:
- Стрептококковый лимфангит, флегмона, рожа. При стрептококковой инфекции наблюдается отек верхних или нижних конечностей.
- Филяриоз. При паразитарном поражении гельминты филярии локализуются в лимфатической системе, перекрывают русло течению лимфы, а это вызывает образование отечности нижних конечностей и мошонки.
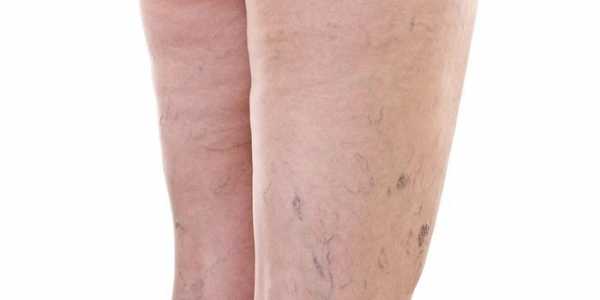
Разновидности лимфостаза
Классификацию видов заболевания проводят согласно клиническим проявлениям и причине возникновения болезни. Существуют следующие стадии развития лимфостаза:
- Нулевая. Это скрытая форма, когда происходит нарушение транспортирования лимфы, но отек не наблюдается.
- Первая – легкая степень тяжести. Характеризуется возникновением с тыльной стороны стопы обратимой отечности – лимфедемы, которая исчезает после сна или отдыха. Что такое лимфедема? Отек мягкий, подвижный, неболезненный, кожа над ним бледная, может собираться в складку. После надавливания образуется ямка, которая быстро исчезает.
- Вторая стадия – форма средней тяжести. Отмечается наличием постоянного стойкого отека (фибредемы), который распространяется на голень, становится плотным, болезненным. Происходит деформация конечности, снижение ее подвижности, могут наблюдаться судороги. Происходят необратимые процессы разрастания соединительной ткани.
- Третья стадия – тяжелая форма. Конечность сильно увеличивается в объеме, изменяются ее контуры, происходит развитие слоновости. Разрастания тканей в виде бугров приводят к образованию шишек, разделенных складками. Могут присоединяться гиперкератоз, папилломатоз или появляться осложнения: язва, экзема, остеоартроз. Больных беспокоит боль, они ограничены в движениях.
В зависимости от причин возникновения, различают первичную (идиопатическую) лимфедему и вторичную. Первичный лимфостаз является самостоятельным врожденным заболеванием лимфатической системы при аплазии, гипоплазии, гиперплазии, фиброзе, отсутствии лимфатических узлов и характеризуется ранним проявлением – встречается в подростковом возрасте, до тридцати лет. Вторичный развивается в старшем возрасте как следствие:
- инфекционных, хронических, воспалительных заболеваний, опухолей;
- травм, ожогов;
- операций;
- ограничения движений.
Диагностика
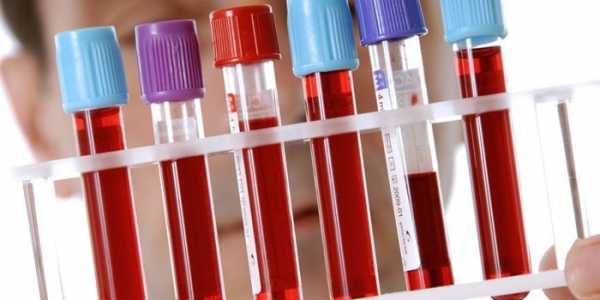
Определение диагноза пациента проводится путем осмотра больного и изучения его анамнеза: наличия других заболеваний, травм, наследственных факторов – родственников, страдающих лимфостазом. Большую вероятность заболеть имеют люди, у которых в семье были случаи лимфедемы. Врач проводит пальпацию опухоли, измерение объема конечности, пациенту дают направление на проведение:
- общего и биохимического анализа крови;
- ультразвукового исследования сосудов;
- лимфангиографии.
Лимфосцинтиграфия
Для получения достоверных результатов о состоянии лимфатической системы применяют современный метод исследования – лимфосцинтиграфию. Пациенту в обе конечности (для сравнения) под кожу вводят контраст – радионуклид и делают серию снимков. С их помощью специалист определяет прохождение вещества по сосудам и степень поражения лимфатической системы.
Лечение
Как лечить лимфостаз? Выздоровление – долгий процесс. Для достижения положительных результатов при лечении важно обратиться к специалистам – лимфологам, флебологам. Они назначают комплекс мероприятий, целью которых является устранение причин заболевания, обеспечение максимального оттока лимфы от поврежденного участка. При лечении сочетаются медикаментозная терапия с физиотерапевтическими процедурами. Больному рекомендуют:
- ношение компрессионного белья;
- подкладывание в состоянии покоя под больную конечность валиков;
- специальный комплекс упражнений, занятия плаванием;
- уход за больной кожей.
Медикаментозное
Больным назначают принимать препараты для лечения заболеваний, вызвавших образование отека. При наличии осложнений (язвы) применяют антибиотики. Эффективной для снятия отечности является аппаратная пневмокомпрессия. При отсутствии видимых результатов лечения используют микрохирургическое вмешательство с целью создания лимфатических анастомозов для отведения лимфы от пораженного участка.
Препараты, стимулирующие отток лимфы
При лимфодеме больному для восстановления нормального транспортирования лимфы назначают лекарственные препараты:
- для оттока лимфы из тканей – флеботоник Детралекс;
- для повышения тонуса сосудов – флеботропные гели Троксевазин, Венорутон форте;
- для стимуляции циркуляции крови и лимфы – Теоникол, Трентал, Но-шпа;
- для улучшения состояния тканей – Гиалуронидазу, Бутадион, Витамин В.

Массаж
Для удаления застоя лимфы проводят лимфодренажный массаж. Он может стать единственным методом лечения в начале заболевания, его включают в комплекс с другими мероприятиями на поздних этапах лимфостаза. В результате методического надавливания на отечные ткани больного происходит сужение лимфатических сосудов и улучшается циркуляция лимфы в системе.
Народные средства
Эффективность лечения можно повысить с помощью целебных свойств растений. В качестве компресса рекомендуют применять испеченную в кожуре луковицу. Ее смешивают с дегтем, наносят на ткань и прикладывают к отеку на ночь в течение двух месяцев. Облегчение приносит компресс из ржаной муки и кефира. Муку заливают кипятком в равных пропорциях, настаивают 20 минут, смешивают с кефиром, пропитывают марлю и обертывают отечность. Можно в стакан кипяченой воды добавить ложку меда с яблочным уксусом и употреблять напиток утром и вечером.
Профилактика
При лечении лимфостаза и для профилактики заболевания необходимо строго следовать следующим предписаниям:
- Соблюдение специальной диеты. Еда должна содержать минимум соли, животных жиров, белков. В рацион нужно включать свежие овощи, фрукты, кисломолочные продукты.
- Следить за весом.
- Вести подвижный образ жизни. Делать паузы в работе для физических упражнений.
- Своевременно проводить терапию заболеваний.
Видео
sovets.net
Лимфорея: лечение, причины, диагностика, осложнения
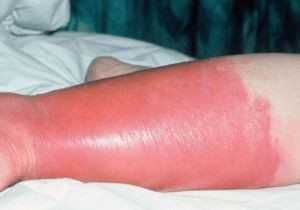
Лимфорея – это патологическое состояние, которое возникает в результате повреждения целостности лимфатических сосудов. В результате лимфоидная жидкость вытекает свободно из открытой раны наружу или же в полость определённого органа. Скорость течения может быть самой разной, это зависит от характера повреждения и величины поражённой структуры.
Содержание статьи:
Причины
Спровоцировать развитие лимфореи может немного факторов, однако чаще всего пусковым механизмом в данной проблеме является нарушение эвакуации лимфатической жидкости. Как правило, болезнь возникает из-за:
- Хирургических операций.
- Выполнения некоторых медицинских манипуляций.
- Нанесения травм тупого характера.
Последняя причина способствует развитию лимфореи крайне редко. Кроме того, недуг иногда становится следствием спонтанного разрыва лимфатических сосудов. Подобное происходит, если больной страдает лимфангиоматозом, кистами лимфатических структур, лимфомой или лимфангиэктазиями.
Клиническая картина
При возникновении лимфореи симптоматика зависит от степени поражения лимфатических сосудов. Если она развивается в послеоперационной ране, то появляется высокий риск присоединения инфекции, так как место рассечения постоянно влажное.
В случаях, когда лимфорея характеризуется истечением жидкости в какую-либо полость, у пациента появляются симптомы раздражения определённых структур, например, брюшины, плевры, перикарда.
В зависимости от места скопления выделяемой лимфатической жидкости, лимфорея разделяется на следующие типы:
- Хилоторакс – характеризуется скоплением лимфоидной жидкости в плевральной полости.
- Хилурия – возникает при наполнении лимфой мочевого пузыря, выделения при этом приобретают молочный цвет.
- Хилоперитонеум – развивается при вытекании лимфоидной жидкости в брюшную полость.
- Хилоперикард – хилорея скапливается в полости перикарда.
- Серома – скопление жидкости в межтканевом пространстве при нанесении тупой травмы.
Если жидкость вытекает наружу из открытой раны, она практически бесцветная. Как правило, подобное проявление может длиться от 3 до 10 суток. При развитии лимфореи у пациентов наблюдаются признаки истощения организма, в крови отмечается резкое снижение количества лимфоцитов.
При скоплении лимфы в полости кишечника возникают признаки мальабсорбции, также могут беспокоить поносы. При развитии лимфореи организм больного стремительно теряет большое количество питательных веществ.
Диагностика
Для выявления лимфореи специалист учитывает состояние больного, его жалобы. Кроме того, проводятся такие методы диагностики:
- Рентгенологическое исследование.
- Лапароцентез.
- Лимфография.
- Пункция полости, в которой вероятно накапливается хилорея: перикарда, брюшины, плевры.
Лечение
Для устранения проявлений лимфореи могут использоваться консервативные и хирургические методы. Какой именно эффективен, зависит от степени прогрессирования болезни и её локализации.
При наружном истечении лимфы из конечностей показано применение тугих повязок. Если на определённые места наложить её не удаётся или же она неэффективна, для лечения лимфореи может применяться тампонада раны.
Кроме того, на период лечения лимфореи больному запрещается употреблять любые продукты, в которых содержится хоть наименьшее количество жиров, так как это вещество значительно увеличивает выработку лимфоидной жидкости.
Также устранение лимфореи успешно проводится путём склерозирования поражённых мест раствором тетрациклина, положительного результата можно добиться и с помощью инсталляций доксициклина. В подобных ситуациях выздоровление наступало по истечении 2-4 дней.
При накоплении хилореи в торакальной полости пациент переводится на кормление через зонд. Для облегчения состояния больного при такой форме патологии проводятся пункции плевральной полости. При отсутствии положительной динамики принимается решение о перевязке грудного протока с помощью ещё одной операции. Подобное лечение лимфореи проводится и при хилоперитонеуме, хилоперикарде.
Если консервативное лечение лимфореи не приносит нужного результата, устранить патологию пытаются путём оперативного вмешательства. Чаще всего используются следующие методы:
- Склерозирование повреждённых структур.
- Лигирование.
- Постановка анастомозов.
Подобные вмешательства для устранения лимфореи проводятся в условиях специализированных медицинских учреждений, так как они требуют определённого оборудования, микроскопов.
В случаях, когда лимфорея значительно прогрессировала и никакие методики не помогают с ней справиться, применяют тампонаду перерезанного протока мышечной тканью. Подобный подход, как правило, используется при повреждении грудных лимфатических сосудов.
В последнее время современные медицинские специалисты успешно практикуют применение препаратов соматотропина для борьбы с патологией. Объясняется положительный эффект тем, что данные лекарственные средства купируют или снижают продукцию лимфы, это и приводит к остановке её выделения из мест повреждения целостности сосудов.
Чтобы предотвратить возникновение недуга, следует выполнять все предписания врача, не пренебрегать лечебной физкультурой после оперативных вмешательств. Также стоит избегать травм и своевременно лечить нарушения эвакуации лимфоидной жидкости.
Лимфорея является серьёзной болезнью, которая приносит значительный вред организму человека. Поэтому стоит способствовать её профилактике.
varikoznic.ru
Осложнения после модифицированной тазовой лимфаденэктомии
Лимфоцеле развивается из-за неполной перевязки пересеченных лимфатических сосудов. Оно проявляется болью в нижней половине живота и отеком нижних конечностей. При выполнении модифицированной лимфаденэктомии лимфоцеле встречается реже, менее выражено и через некоторое время спонтанно исчезает. Если лимфаденэктомия выполняется как самостоятельная операция, целесообразнее осуществить дренирование полости малого таза.
Лимфоцеле верифицируют с помощью КТ или УЗИ малого таза. Лечение этого осложнения состоит в пункции и аспирации лимфы под контролем КГ или МРТ и дренировании полости в течение 1-2 нед. Альтернативным методом лечения является лапароскопический с введением 3 троакаров (Gill et al., 1995) и интраоперационным УЗ-контролем. С помощью пункции и аспирации содержимого лимфоцеле уточняют его локализацию; при этом, чтобы убедиться, что это не мочевой пузырь, в последний через уретральный катетер вводят жидкость и наблюдают за его наполнением.
Затем в наиболее тонком отделе брюшной стенки выполняют разрез длиной 3-4 см, вводят лапароскоп и рассекают все спайки. Полноту эвакуации скопившейся лимфы контролируют с помощью УЗИ. Как метод лечения лимфоцеле применяют также марсупиализацию (в стенке лимфоцеле формируют «окно», края которого подшивают к краям операционной раны). Иногда выполняют склерозирование полости этиловым спиртом. Тромбоз вен таза может привести к тромбоэмболии легочной артерии. Если до операции наружная лучевая терапия не проводилась, то отек (вследствие лимфостаза) наружных половых органов и нижних конечностей развивается редко.
Химан Ф. «Оперативная урология: Атлас» (второе издание)
Права на издание пренадлежат издательскому дому «ГЭОТАР-МЕД». Материал представлен с ознакомительной целью. Публикация данного издания не преследует никакой личной коммерческой выгоды. Однако, подобное представление материала
способствует быстрейшему профессиональному росту врачей и является рекламой
бумажных изданий подобных документов.
Интересные статьи:
www.urolog-site.ru