Краснуха коревая — что это такое, причины, лечение, прогноз и исход
Чаще всего данное заболевание встречается у детей. Реже у взрослых. Возбудитель болезни – фильтрующий вирус особого вида. Преимущественно краснуха коревая передается воздушно-капельным путем.

Имеет значение в развитии заболевания близкое соприкосновение с больным человеком. Период заразности больного продолжается от последних дней до полного исчезновения сыпи. В большинстве случаев продолжительность инкубационного периода составляет от двенадцати до четырнадцати дней, но этот период может удлиняться до двадцати трех дней.
Перенесенное заболевание оставляет стойкий иммунитет. То есть заболеть снова практически невозможно. Свое название болезнь приобрела из-за цвета сыпи. Цвет сыпи при этом красный.
Что это такое?
Краснуха коревая – инфекционное заболевание, вызванное особым видом фильтрующего вируса. Данная болезнь в отличие от кори не является столь заразной. Клинические признаки в большинстве случаев стертые, то есть симптоматика развита слабо.
После инкубационного периода коревой краснухи начинается продромальный период. Длительность продромального периода от пяти дней. В продромальный период наблюдается определенная симптоматика.
Могут иметь значение осложнения при коревой краснухе. К осложнениям данного заболевания относят чаще всего энцефалит. Также значительно реже возникает тромбоцитопения крови и паротит.
Особую роль играет процесс присоединения вторичных вирусов. Чаще всего бактериальная природа вторичного инфицирования. Осложнения часто имеют специфический характер.
перейти наверхПричины
Основная причина болезни в развитии вирусов. Путь передачи инфекции – воздушно-капельный. Передается от больного к здоровому человеку. Вирус краснухи устойчив к низким температурам.
Разрушается вирус при повышенной температуре. Но, однако, вирус поддается обработке различными средствами. Чаще всего это дезинфицирующие вещества. Значительную роль играет передача вируса при непосредственном контакте:
- детские сады;
- ясли;
- школа.
Хотя чаще всего краснуха коревая является заболевание детей младшей возрастной группы. Требуется активная иммунизация ребенка. Иначе возможно заражение при контакте с больным.
перейти наверхСимптомы
Краснуха коревая в большинстве случаев не является тяжелой патологией. В продромальный период характерна определенная симптоматика. Симптомы в продромальный период следующие:
- лихорадка;
- общее недомогание;
- увеличение лимфатических узлов;
- лимфатические узлы увеличиваются на затылке и за ушами.
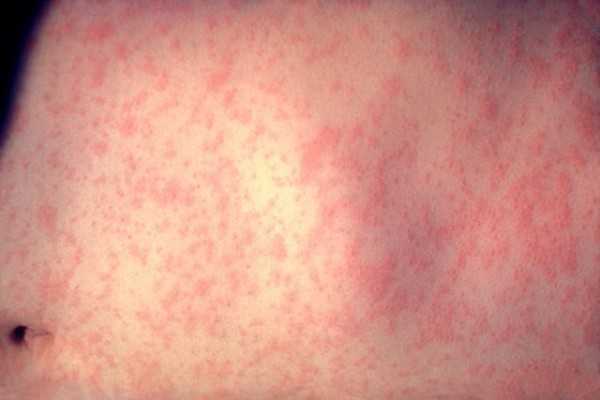
Коревая сыпь при данном заболевании распространяется на небольшом участке. Сыпь достаточно быстро проходит. Сыпь локализуется на следующих участках тела:
- шея;
- лицо;
- конечности;
- туловище.
Через два дня сыпь переходит в мелкие точки. Данный характер сыпи сопровождается румянцем, как при скарлатине. Коревая сыпь проходит через пять дней. У лиц старшего возраста симптомы коревой сыпи следующие:
- повышение температуры тела;
- головная боль;
- приступ слабости;
- небольшой ринит;
- тугая подвижность в суставе;
- артрит.
Однако после двух дней появления сыпи температура тела нормализуется. Болезнь может закончиться развитием осложнений. Или же наоборот перейти в стадию выздоровления.

Многое зависит не только от возраста больного, но и от особенностей иммунной системы. В том числе играет роль следующий признак:
- наличие инфекционных заболеваний;
- сниженный иммунитет;
- пожилой возраст больного;
- беременность.
За более подробной информацией обращайтесь на сайт: bolit.info
Данный сайт является информативным!
перейти наверхДиагностика
Диагностика при краснухе коревой включает данные анамнеза. Анамнез составляется медицинским работником. Большое значение уделяют клинической картине заболевания. В том числе имеют значение причины краснухи коревой.
При лабораторной диагностике большое значение имеет состояние больного. При этом учитываются некоторые следующие состояния больного:
- беременность;
- энцефалит;
- новорожденный ребенок.
При обнаружении в крови антител к краснухе диагноз подтверждается. Данное исследование заключается в серологической методике. Обнаруживается иммуноглобулин класса G.

Дифференцированная диагностика заболевания играет немаловажную роль. При этом важно исключить корь, скарлатину, сифилис вторичного вида, инфекционную эритему. При возможном развитии энцефалита учитывают исследования головного мозга. Для непосредственного исключения энцефалита.
Болезнь сопровождается поражением суставов, поэтому диагностика основывается на консультации специалиста. Данным специалистом является ревматолог. Также уместно консультирование инфекциониста и терапевта.
Широко используется в диагностике консультации отоларинголога. Особенно при явлениях ринита. Хотя ринит является слабовыраженным. Диагностика осложнений включает различные исследования лимфатических узлов. Так как картина лимфатических узлов изменена, наблюдается их патологическое состояние.
перейти наверхПрофилактика
Можно ли предупредить развитие краснухи коревой? Конечно можно. Для этого целесообразно провести изоляцию больного. В этом случае профилактическая методика неспецифическая.

Широко используется в профилактике заболевания метод активной иммунизации организма. То есть используют прививки, при которых вырабатываются антитела к краснухе. Особенно это касается молодых женщин.
Но прививки проделываются в соответствии с прививочным календарем. Нередко наблюдается сезонность заболевания. Вакцинацию не применяют в следующих случаях:
- состояние иммунодефицита;
- онкологические заболевания;
- беременность;
- применение препаратов крови.
Вакцинацию не следует применять сразу после выздоровления. После перенесенных респираторных заболеваний должно пройти некоторое время. Важно провести анализ состояния ребенка.
Для предупреждения осложнений при краснухе коревой необходимо следовать рекомендациям врача. Данные рекомендации включают комплексное лечение инфекции.
перейти наверхЛечение
Лечебный процесс при краснухе может проходить в домашних условиях. В данном случае большую роль играет процесс, направленный на соблюдение личной гигиены. Но мероприятия по соблюдению гигиены должны быть правильно организованными. Больной не должен контактировать со следующими лицами:
- здоровые люди;
- беременные женщины;
- дети.
Если лихорадочный период продолжительный, то целесообразно применить в лечении заболевания постельный режим и средства, обладающие жаропонижающим эффектом. Следует применять большое количество жидкости.
Также необходимо обеспечить определенные условия для больного. Данные условия следующего характера:
- отсутствие попадания лучей света в глаза;
- регулярное проветривание помещения.
Кожный покров больного должен содержаться в чистоте во избежание присоединения бактериальной инфекции. Для этого соблюдаются следующие мероприятия:
- частое мытье рук, лица;
- полоскание рта;
- Промывание слизистых оболочек.
Широко используют противовоспалительный препарат Делаксин. Данный препарат назначается в различном виде. Он противостоит попаданию вторичной инфекции. При явлениях гнойного конъюнктивита используют капли, содержащие антибиотик.
Сохнущие губы смазывают жиром. При сухости в ротовой полости используют полоскание водой. Вода должна быть кипяченной. Воду из крана не используют.
перейти наверхУ взрослых
Краснуха коревая у взрослых людей наиболее тяжелая патология. Это связано с развитием осложнений. Чаще всего наблюдается у молодых женщин детородного возраста. Причинами коревой краснухи у женщин детородного возраста является отсутствие иммунизации.
Женщинам проводится введение вакцины по календарю прививок. В случае беременности предлагается прерывание. Так как замедляется развитие ребенка в утробе матери. Если все же не удалось избежать прерывания беременности, то у ребенка проявляются следующие осложнения:
У взрослых людей при данном заболевании нередко поражается нервная система. При этом возможно развитие энцефалита, менингита, менингоэнцефалита. В случае с мужской частью населения при краснухе коревой развивается поражение яичек. Это ведет к бесплодию.
У женщин при данной патологии нередко развивается поражение суставов. Такое явление имеет значение на седьмой день проявления сыпи. Суставы при этом претерпевают следующие изменения:
- припухлость сустава;
- болевые ощущения в суставе;
- покраснение в области сустава.
Наиболее часто поражаются суставы на пальцах рук, реже на локтях, коленях. Однако через семь дней данные симптомы у взрослых исчезают. В любом случае данная симптоматика наиболее остро проявляется у людей пожилого возраста.
перейти наверхУ детей
Краснуха, по сути, является патологией детского возраста. Чаще всего осложнения при краснухе коревой возникают у детей вследствие присоединения вторичной инфекции. Эта инфекция бактериального характера. Имеет значимость, и поражение ребенка в утробе матери.
У девочек подросткового возраста нередко выявляется поражение суставов. Локализация поражения при этом одинаковая с взрослыми людьми. Осложнением краснухи коревой у детей является паротит. Данная патология нередко приводит к глухоте.
У мальчиков подросткового возраста поражаются яички. Что также способствует бесплодию. У девочек возможно проявление тромбоцитопенической пурпуры. Она возникает через семь дней после появления сыпи.
В данном случае пурпура сопровождается выделением крови из десен. В том числе возможно развитие гематурии. То есть наблюдается кровь в моче. Также образуется геморрагическая сыпь.
Профилактикой краснухи коревой у детей является вакцинация. Вакцинация проводиться по календарю прививок. Родители должны помнить, что регулярное проведение вакцинации способствует исключению риска заражения. В том числе можно избежать возможных осложнений.
Каковы же основные симптомы коревой краснухи у детей? К основным симптомам коревой краснухи у детей относят:
- насморк;
- першение в горле;
- кашель;
- лихорадка;
- светобоязнь.
Прогноз
При коревой краснухе прогноз чаще всего благоприятный. Главное – избежать вторичного бактериального заражения. Именно данное заражение неблагоприятно по прогнозированию.
Прогноз наилучший, если соблюдается гигиена кожных покровов. Обычно пятна заживают, не образуются рубцы. Необходимо соблюдать антисептику.
Прогноз наихудший, если болезнь сопровождается поражением центральной нервной системы. Также неблагоприятный прогноз при поражении головного мозга, а именно зрительного и слухового аппарата. Во многом прогноз зависит от состояния больного.
перейти наверхИсход
Обычно краснуха коревая не возникает повторно. Именно поэтому необходимо проводить иммунизацию, которая включает вакцинацию больного. Вакцинация способствует благоприятным исходам.
В противном случае происходит заражение. Заражение опасно как для мужчин, так и для женщин. Особенно, если поражается половая сфера. Данное поражение ведет к бесплодию у мужчин.
Выздоровление также возможно. Необходимо строго следовать рекомендациям врача. Во избежание неблагоприятных исходов следует применить комплексную терапию.
перейти наверхПродолжительность жизни
На продолжительность жизни оказывает влияние состояние больного. При этом учитывается возраст и наличие бактериального присоединения инфекции. В случае бактериального присоединения инфекции болезнь приобретает тяжелую патологию.
Продолжительность жизни будет зависеть от дальнейших мероприятий. Важным методом лечения является симптоматическая терапия. Также необходимо применить местное лечение.
Местное лечение предполагает гигиену кожных покровов. Именно гигиена способствует улучшению состояния больного. А значит, повышается длительность жизни!
bolit.info
причины и симптомы, лечение и профилактика
Коревая краснуха очень опасное заболевание, особенно для беременных женщин. Если у детей оно протекает довольно легко, то у подростков и взрослых очень тяжело.

Содержание статьи:
Болезнь краснуха была выявлена еще в 18 веке, однако особое внимание краснуха получила только после выявления пороков развития после перенесенной беременными инфекции. С 1969 года вакцина вводится повсеместно, так как страшна не столько сама болезнь, сколько осложнения после нее, в том числе гибель плода при беременности.
Пути передачи
Болезнь передается воздушно-капельным путем, поэтому ее очень легко подхватить. Также может передаваться через игрушки, вещи. Вспышки бывают не только в детских коллективах, но и во взрослых, вирус проникает в слизистую оболочку верхних дыхательных путей, затем в кровь. Перенесенное заболевание имеет стойкий иммунитет. Чаще всего заболевание диагностируется у детей в возрасте от 2-х до 10 лет, но может быть в любом возрасте. Повторные случаи заболевания очень редки.
РЕКЛАМА
Коревая краснуха вероятнее всего передается от матери к ребенку, что может вызвать гибель плода или различные врожденные заболевания, например:
- Пневмонию и энцефалит;
- Глухоту и глаукому;
- Поражение центральной нервной системы;
- Микроцефалию, пороки сердца;
- Поражение костей, легких;
- Снижение зрения, катаракту;
- Диабет, гепатит;
- Нарушения в иммунной системе.
Врожденные и приобретенные формы
Если инфекция попала с кровью матери, она считается врожденной, последствиями могут быть: замершая беременность, мертворожденные, выкидыши. Пороки развития зависят от того периода, когда и какие органы и системы закладывались у ребенка. Ребенок, родившийся с краснухой при внутриутробном заражении, может быть заразен до полутора лет. Если мама болела краснухой до беременности, то иммунитет передается ребенку и защищает его в утробе и на первом году жизни при грудном вскармливании.
Приобретенной инфекция считается, когда болезнь передалась воздушно-капельным путем.
Вирус — носитель инфекции обычно локализуется на слизистых, причем погибает только при очень высоких температурах, зато восприимчив к солнечным лучам, химической обработке, не устойчив во внешней среде.
Чаще всего коревая краснуха распространяется весной, когда воздух становится теплее. В это время иммунитет снижен, поэтому все болезни инфекционного характера легче подхватываются организмом.
Инкубационный период
Инкубационный период 17+6 дней, в последнюю неделю человек очень заразен для близких. Также возможность заражения будет актуальной даже спустя 10 дней после исчезновения пятен сыпи с тела. Заболевание начинается постепенно от пары часов до нескольких суток.
Иногда симптомы краснухи абсолютно не видны. Поэтому больные с такими формами несут большую опасность для окружающих.

Симптомы
Итак, какие симптомы коревой краснухи можно наблюдать, чтобы отличить эту болезнь от других:
У детей
- Температура в районе 38;
- Сыпь по телу красно-розового оттенка не сливается, без зуда. Сначала сыпь появится на лице, затем распространится по всему телу. Элементы сыпи розового цвета, слегка возвышаются над кожей. Сыпь напоминает коревую, но она чуть мельче. Больше располагается на спине, ягодицах, сгибателях. Исчезает через пару дней без шелушения и пигментации. Иногда краснуха может протекать и без сыпи;
- Боль в мышцах, жжение кожи лица;
- Увеличенные болезненные лимфоузлы заднешейные, затылочные;
- Воспаление слизистой носа и горла, светобоязнь;
- В редких случаях насморк.

У взрослых
- Температура за 40, озноб, интоксикация;
- Сухой кашель и насморк;
- Головная боль, фарингит;
- Обширные высыпания, сливаются между собой;
- Припухлость суставов рук, локтевых и коленных суставов.
Температура в среднем не более 2-х дней, симптомы исчезают после 5 дней. Сыпь может держаться всего сутки. Изоляция больных до 5 го дня с момента появления высыпаний. Однако врачи рекомендуют пациентам постельный режим не менее недели, так как болезнь больше страшна осложнениями.

Осложнения
Осложнениями заболевания могут быть:
- энцефалит,
- паротит,
- нарушение свертываемости крови.
Также могут быть проблемы с сердцем и сосудами, дыхательной системой. Иногда больные могут погибать, если осложнение слишком серьезное, такое как энцефалит. Также как вариант может возникнуть тромбоцитопеническая пурпура и артриты.
У девушек в виде осложнения часто встречается артрит, а у юношей может быть паротит, который ведет к бесплодию.
Диагностика
Проводится диагностика тремя способами: вирусологическим, иммуноферментным и при помощи анализа крови. Анализ крови делают дважды — в начале заболевания и через 2 недели. В крови будет лейкоцитоз, при высыпаниях лейкопения, лимфоцитоз и плазматические клетки.
Вирусологический анализ может быть взят из любых биологических жидкостей: кала, мочи, крови, смыв из носоглотки. На основании обследования ставится диагноз краснухи, которая по своей симптоматике может напоминать другие детские инфекции.

С какими заболеваниями схожа краснуха
Если врач не может поставить диагноз, всегда настаивайте на мазке из зева, так как лабораторные исследования не подведут.
Дифференцируют заболевание с аденовирусной инфекцией, корью, мононуклеозом инфекционным и скарлатиной. Иногда краснуха похожа на лекарственную сыпь, аллергию.
Отличие от кори, скарлатины, других болезней
При кори нет светобоязни и кашля, пятна исчезают быстрее. При скарлатине сильнее выражена симптоматика, также есть поражение сыпью ладоней и стоп. Различия можно выделить и по анализу крови.
При мононуклеозе сильнее проявления катаральной формы, период ангины и недомогания длится дольше. В крови есть мононуклеарные клетки.
Лечение
Как такового лечения краснухи нет, просто мероприятия направлены на устранение возникших симптомов.
Общее лечение
- При высокой температуре принимают жаропонижающие средства.
- Также при воспалении слизистой можно заниматься полосканием рта антисептическими растворами фурацилина, ромашки.
- При появлении расчесов можно наносить Делаксин или делать с ним примочки, ванночки. Однако это следует применять с назначения врача.
- Больному рекомендовано обильное питье, гигиена, промывание слизистых носоглотки, проветривание помещения. Питание должно быть дробное, обычное, в обязательном порядке богатое витаминами. Могут назначить и отдельный прием витаминов группы А, В, С. Полезными будут морсы с брусникой и клюквой, чай с лимоном. Кожу стоит промывать с мылом. При сухости смазывать кремами, лосьонами.
- При паротите и конъюнктивите врач может назначить антибиотики.
- Когда сильно сохнут губы, то помогут увлажняющие крема или бальзамы для губ.
- Если у мамы поставлен диагноз до 16 недель беременности и краснуха возникла впервые, то для профилактики осложнений часто рекомендуется ее прерывание, иначе плод может родиться с врожденными проблемами. Но конечно это зависит от конкретной ситуации, и чтобы принять решение, лучше проконсультироваться с несколькими специалистами.

Симптоматическое лечение
При насморке и кашле назначают противокашлевые и сосудосуживающие препараты. Так как может возникнуть светобоязнь и конъюнктивит, то лучше держать больного в комнате с полузакрытыми шторами. При гнойном конъюнктивите назначаются глазные капли с антибиотиками.
Чтобы исключить появление судорог у ребенка, обязательно отслеживайте температуру и увеличьте питьевой режим. Может начать развиваться энцефалит, поэтому обязательно обратите внимание на повышение температуры тела, головные боли или невозможность ребенка оторвать голову от подушки, что может означать, что начинается отек головного мозга. Данные симптомы говорят об опасности, и срочно нужна госпитализация.

Народные средства
При кашле и насморке можно использовать, в том числе и народные средства для улучшения состояния слизистой. Например, можно полоскать горло раствором ромашки, зверобоя, делать ингаляции с отваром почек сосны, эвкалипта, корневища девясила и других растений. Обязательно посоветуйтесь с врачом перед выбором трав, у них могут быть противопоказания.
Лечение при осложнениях
- Лечение артрита: применяют Бутадион, антигистаминные средства, например димедрол, а также Хингамин, Делагил. Лечение проводят в стационаре.
- При энцефалитах показаны стероидные препараты, капельницы с глюкозой и другими растворами. Лечение проводят только в стационаре.
- При врожденной форме краснухи больной подлежит госпитализации в обязательном порядке.
Профилактика
В качестве профилактики поможет только вакцина. Ее ставят в возрасте 1,5 лет, 6 лет и в 12 лет, когда прививают комплексной вакциной. Необходимо соблюдать карантин до 3-4-х недель. Чтобы инфекция не распространялась, необходимо соблюдать меры карантина, наложенные врачом и обязательно оповестить садик или ясли, что ребенок болен краснухой, чтобы были проведены меры по обработке очага.
Очень важно для мамы, планирующей беременность, чтобы все прививки от краснухи были сделаны вовремя, дабы исключить заражение в период беременности.
Подготовка ребенка к проведению вакцины
Так как в старшем возрасте чаще всего ставят комплексную прививку, которая содержит штаммы кори, паротита и краснухи, то можно подготовить ребенка к проведению вакцинации заранее. Особенно это касается аллергиков. Для них назначают перед прививкой курс антигистаминных таблеток, которые пропивают 5 дней. После проведения вакцинации человек не опасен в плане заражения окружающих, поэтому ее можно ставить даже тем, у кого есть еще в семье маленькие дети. При вакцинации кормящей мамы вирус не опасен для ее ребенка.
Противопоказания к постановке вакцины
- Болезни крови;
- Иммунодефицит;
- Аллергия на аминогликозиды;
- Острые и хронические заболевания в период обострения;
- Беременность.
Необходимо помнить, что ослабленному ребенку с температурой прививку ставить нельзя. Обязательно скажите врачу, что малыш плохо себя чувствует. Прививку перенесут до его выздоровления. Прививку ставят подкожно или внутримышечно. Она содержит ослабленный вирус краснухи.

Если ребенок родился с краснухой
При таких проблемах малыш чаще сильно ослаблен. Он обычно имеет малую массу тела. При нарушениях слуха ребенок либо сразу рождается глухим, либо болезнь очень быстро прогрессирует. В крови у таких детей анемия и тромбоцитопения. Катаракта может быть как односторонней, так и двухсторонней. Пороки могут быть в любой системе, как мочеполовой, дыхательной, сердечнососудистой, так и костной или нервной.
Рекомендации по прививкам
В любом случае переболеть данной инфекцией лучше в младшем возрасте, потом она может оказаться достаточно тяжелой. В западных странах болезнь считают легкой и специально ведут в дом к больному ребенка, чтобы малыши переболели в раннем возрасте. В России используют в качестве профилактики прививки, которые можно периодически ставить и во взрослом возрасте. Отслеживать их можно по календарю прививок и консультироваться у лечащего врача. Если женщина хочет родить здорового ребенка, то прививку нужно ставить еще до беременности.
myterapevt.com
Корь и краснуха: симптомы
Среди патологических состояний, имеющих яркие проявления на коже, особое значение приобретают корь и краснуха. Как правило, их относят к инфекциям детского возраста, но и взрослые, ранее не имевшие контакта с возбудителем, становятся для него мишенью. У этих заболеваний есть ряд сходных черт, диктующих необходимость осуществления дифференциальной диагностики.
Причины и механизмы
Сразу следует отметить, что корь и краснуха – это не одно и то же заболевание, а совершенно разные инфекции. Вызываются они РНК-содержащими вирусами, принадлежащими к различным таксонометрическим группам. Оба возбудителя не обладают устойчивостью к факторам окружающей среды. Источником инфекции становится больной человек (в том числе с атипичными формами) и вирусоноситель.
Основной путь, которым передаются корь, краснуха и другие респираторные инфекции – это воздушно-капельный. Находясь в частичках слюны, вирус проникает в верхние дыхательные пути, откуда и разносится по организму. Для краснухи особое значение приобретает трансплацентарное инфицирование плода от заболевшей матери. Это характерно и для кори, но в меньшей степени, поскольку ее вирус имеет более крупные размеры.
Сроки заразности у рассматриваемых инфекций также отличаются. Если при кори больной выделяет возбудителя с последних двух суток периода инкубации и до 5 дня с появления кожной сыпи (в целом не более 1,5 недели), то для краснухи время опасности для окружающих более длительное. Больной становится заразным еще за неделю до появления симптомов и продолжает инфицировать других еще на протяжении 21 дня после появления сыпи.
Источник клинических отличий кори и краснухи кроется в их возбудителях. Это инфекции, причиной которых становятся совершенно разные вирусы.
Симптомы

Наибольшее значение в дифференциальной диагностике типичных форм принимают клинические признаки. Как распознать корь и краснуху, врач знает хорошо, но и в этом вопросе иногда бывают сложности. Оба заболевания имеют острое начало, т. е. возникают внезапно. Но если при кори лихорадка возникает всегда и достигает высоких цифр, то краснуха может протекать и без нее (или с субфебрильными значениями). Симптомы интоксикации характерны для обоих инфекций:
- Недомогание.
- Утомляемость
- Головные боли.
- Снижение аппетита.
Продромальный период при краснухе непостоянен, он длится от нескольких часов до 2 суток. Иногда у детей встречаются небольшой насморк, першение в горле или покашливание. Постоянным признаком, появляющимся еще в начале болезни, становится увеличение заднешейных и затылочных лимфатических узлов, чего не бывает у пациентов с другой инфекцией.
При кори, в отличие от краснухи, этап продромальных изменений характеризуется яркими катаральными признаками. Он протекает достаточно бурно, с большим постоянством определяются:
- Ринит с обильным отделяемым из носа.
- Грубый лающий кашель.
- Конъюнктивит.
Внешний вид у таких пациентов достаточно характерен – веки отечные, склеры инъецированы, лицо одутловато, губы также припухают. Еще до сыпи на теле (экзантемы) при осмотре ротовой полости можно заметить типичный признак кори – пятна Филатова-Коплика. Они имеют вид мелких белесоватых точек на внутренней поверхности щек, окруженных венчиком гиперемии. Дополнительным симптомом заболевания становится коревая энантема в виде красных пятен на мягком небе и дужках, появляющихся за сутки до высыпаний на теле (хотя схожее явление встречается и при краснухе).
Еще в продромальном периоде есть ряд клинических признаков, указывающих врачу, как отличить корь от краснухи.
Возникновение сыпи на теле знаменует начало следующего периода в развитии инфекций. И если при краснухе экзантема появляется на фоне снижения температуры, то при кори, наоборот, возникновение новых элементов сочетается с волнами лихорадки. В первом случае кожные изменения сразу же распространяются по всему телу, а во втором характерна четкая этапность высыпаний: сначала ими покрываются лицо, шея и плечи, затем верхняя часть рук и туловище, а на 4 сутки – ноги, предплечья и кисти.
Сыпь при краснухе имеет вид бледно-розовых мелких пятнышек, достаточно обильных, но не склонных к слиянию и исчезающих бесследно. Характерным будет их преимущественная локализация на разгибательных поверхностях рук и ног, спине и пояснице, ягодицах. При кори же наблюдается совершенно иная картина:
- Сыпь насыщенно розовая.
- Пятнисто-папулезного характера.
- Локализуется по всему телу (с учетом этапности).
- Сначала мелкая, но вскоре становится средней и крупной.
- Склонная к слиянию с формированием полигональных очагов.
- Оставляет после себя пигментацию (а иногда и мелкое шелушение).
- Исчезает в том же порядке, в котором и появлялась (сверху вниз).
Пятнисто-папулезные, достаточно крупные и яркие элементы могут наблюдаться и в первые сутки у пациентов с краснухой. Но в дальнейшем сыпь приобретает характерный для нее вид. Это даже послужило для выделения отдельной формы болезни – коревая краснуха, хотя в настоящее время такой диагноз считается неправомочным.
Лишь в период пигментации при кори происходит нормализация температуры тела и общего состояния, постепенно исчезают катаральные проявления. Краснуха уже характеризуется более быстрым улучшением самочувствия. Необходимо также отметить, что при кори достаточно часто бывают осложнения:
- Ларинготрахеит (включая ложный круп).
- Бронхиты и пневмонии.
- Менингоэнцефалиты.
- Отиты.
В любом из периодов болезни могут возникнуть состояния, связанные с присоединением вторичной инфекции. Таких особенностей краснуха не имеет, однако она представляет опасность для плода – у него возникают как врожденные аномалии, так и собственно сама инфекция (в зависимости от того, на каком сроке произошло заражение матери).
Осуществить дифференциальную диагностику уже на первичном этапе можно по симптомам, неизменно сопутствующим кори или краснухе.
Дополнительные методы
Диагностические трудности могут возникнуть в ситуациях с атипичным течением инфекций. Известно, что корь у пациентов, получавших иммуноглобулин, может сопровождаться легкими катаральными признаками, более мелкими и не такими яркими высыпаниями, без пятен Филатова-Коплика и менее выраженной интоксикацией (митигированная форма). Тогда от краснухи ее можно отличить по данным лабораторных исследований:
- Общего анализа крови (отсутствие плазматических клеток).
- Биохимических показателей (иммуноглобулины).
- Серологических тестов (наличие специфических антител).
- Вирусологического метода (выявление возбудителя).
Как и все вирусные инфекции, корь с краснухой характеризуются лейко- и нейтропенией на фоне лимфоцитоза, что легко обнаруживается в клиническом анализе крови. СОЭ при этом остается нормальным. Однако лишь при краснухе имеет место повышение уровня плазматических клеток. Дальнейшее исследование с применением более специфических тестов позволяет максимально точно диагностировать заболевание.
Корь и краснуха являются распространенными инфекциями. Это два отдельных заболевания, которые, наряду с некоторой схожестью, имеют массу отличий – в причинах, эпидемиологических особенностях, клинической картине и течении, лабораторных признаках. И для опытного врача не будет никаких сложностей отличить одно от другого.
moyakoja.ru
Коревая краснуха у детей и взрослых: симптомы, профилактика, лечение
Наиболее яркий симптом – появление красной сыпи по всему телу. Не зная особенностей заболевания, его можно спутать с другой патологией.
Описание
Краснуха развивается из-за попадания в организм человека Rubella Virus. Он передается по воздуху, в некоторых случаях говорят о бытовой передаче через посуду или игрушки. Передача возбудителя от беременной женщины к ребенку происходит через плаценту.
Вирус хорошо размножается в лимфатических узлах, а потом кровью разносится по всему организму. Возбудитель коревой краснухи неприспособлен к жизни во внешней среде и погибает под действием ультрафиолета. Замечено, что пик заболеваемости приходится на весну.
Повторное инфицирование возникает в крайне редких случаях у людей с ослабленным иммунитетом.
Классификация
В зависимости от способа заражения можно говорить о приобретенной и врожденной краснухе.
Приобретенная появляется во внеутробном развитии ребенка. Ее основными особенностями являются мягкое течение и относительно благоприятный прогноз.
При врожденной форме инфицирование происходит через плаценту, в зависимости от сроков заражения говорят о разной вероятности риска возникновения нарушений у плода. Статистика утверждает, что при инфицировании на 3-4-й неделе беременности опасность развития патологии возникает в 60% случаев. В конце первого триместра – в 15% случаев, а на первой неделе второго триместра нарушения развития появляются у 7% детей.
В зависимости от характерных проявлений говорят о трех формах болезни: типичной, атипичной и скрытой. Атипичная форма появляется в 25-30% случаев и характеризуется отсутствием высыпаний. При скрытой признаков коревой краснухи нет.
Стадии заболевания
В процессе развития болезни четко выделяются 3 этапа:
- Начальная стадия. Данный этап начинается с момента попадания вируса в организм человека и завершается окончанием его циркуляции в крови. За это время возбудитель размножается в лимфатических узлах и распространяется по всему организму. В среднем длится от 16 до 22 дней. За 5-8 суток до окончания инкубационного периода человек становится источником заражения для других.
- Продромальный этап. На протяжении этой стадии, длящейся до трех дней, появляется сыпь. Больной остается заразным.
- Выздоровление. Высыпания начинают проходить, но вирус все еще может оставаться в организме. Для полного выздоровления требуется порядка 2 недель, примерно 5 дней от этого срока больной все еще может представлять опасность для других.

Симптомы
Приобретенная коревая краснуха у детей характеризуется невысокой температурой, ринитом, кашлем, конъюнктивитом, болью в горле. Главным отличием от других заболеваний является увеличение лимфатических узлов, в основном на затылке и шее. Их можно обнаружить еще до появления высыпаний при поглаживании ребенка.
В среднем через сутки от начала болезни появляется сыпь – пятна розового цвета диаметром не более 5 мм. Сначала они охватывают лицо, потом распространяются на затылок, спускаются на спину, захватывают остальные части тела. Процесс высыпания длится несколько часов. В атипичной форме сыпь может быть малозаметной. Чтобы уточнить ее характер, нажимают на какое-нибудь пятнышко – сначала оно бледнеет, потом появляется вновь. Высыпания бесследно исчезают к концу третьего дня.
Более тяжелое течение болезни отмечают у подростков и взрослых. Температура поднимается до 39-40 °С, держится в течение двух суток. Сопровождается ринитом, болью в горле, сухим кашлем, обильными высыпаниями.
У врожденной краснухи выделяют 2 симптомокомплекса:
- Малый краснушечный синдром. Данный симптомокомплекс носит также название синдрома Грега по имени автора, который впервые его описал. Синдром включает патологию глаз, преимущественно в виде катаракты, врожденную глухоту из-за неправильного формирования внутреннего уха, пороки сердца. В некоторых случаях появляется заячья губа, гидроцефалия или микроцефалия, задержка в прорезывании зубов или их деформация.
- Большой краснушечный синдром. Комплекс симптомов включает поражение головного мозга (возможно отсутствие коры), внутренних органов. Развиваются патологии глаз, ушей, крови. Примерно в 15% случаев плод погибает, в других ребенок становится инвалидом на всю жизнь.

Диагностика
Симптомы краснухи часто путают с признаками других заболеваний.
Корь характеризуются пятнами большого размера, в центре которых – белый пузырек, по бокам – краснота. Выделяется четко выраженный начальный этап, характеризующийся высокой температурой. Сыпь появляется этапами. Сначала она возникает на лице, потом переходит на шею, туловище, руки, нижние конечности. Интересно, что до середины XVIII века краснуху считали видом кори.
При скарлатине высыпания появляются не позднее второго дня болезни. Они поражают лицо (преимущественно щеки), затем шею, верхние, нижние конечности, тело. Концентрируются на груди, внутренних поверхностях рук и ног, в сгибах. Пятнышки – маленькие, не более 2 мм в диаметре. Кожа под ними – красная. Катаральные явления не возникают, иногда только краснеет горло.
На начальном этапе энтеровирусной инфекции поднимается высокая температура, сопровождаемая ломотой в мышцах, рвотой, болями в животе. На 3-4-й день появляются высыпания в виде пятнышек или маленьких папул преимущественно розового цвета. Исчезают в среднем через 3 дня.
Сыпь, охватывающая тело при ветряной оспе, похожа на капельки воды в мешочке красноватого цвета. Появляется на всем теле и слизистой неравномерно – старые везикулы соседствуют с новыми. Сопровождается зудом. Имеет четко выраженную стадийность развития: папула – пузырек – корочка.
Если высыпания напоминают ожог крапивы, говорят об аллергической реакции в виде крапивницы. В разных частях тела возникают ярко-красные плотные волдыри с видимыми границами. Они чешутся, а через некоторое время исчезают, не оставляя следа. Температура не повышается, лимфоузлы не увеличиваются.
Сыпь может появиться и при других заболеваниях, однако болезни, указанные выше, встречаются наиболее часто. При сложностях диагностики по внешним проявлениям патологии назначают лабораторные исследования:
- Вирусологический анализ. Для его проведения чаще всего берут сыворотку крови. Неудобство этого способа диагностики в том, что наибольшей информативностью он обладает при взятии пробы через 1-2 недели от заражения, причем до появления сыпи. Метод используется для подтверждения краснухи во внутриутробном периоде. В этом случае берут пробу околоплодных вод или кровь из пуповины.
- Полимеразная цепная реакция. Считается самым надежным способом подтверждения диагноза. Для анализа берут кровь, мокроту или другой биологический материал. В специальной пробирке создается множество копий ДНК возбудителя.
- Иммуноферментная диагностика. Данный метод направлен на выявление титров IgG, IgM. Первый указывает на то, что человек когда-либо болел краснухой, второй – на то, что болезнь протекает в настоящее время. Наиболее эффективен для подтверждения текущего диагноза на 12-й день с начала заболевания.
Осложнения
В детском возрасте краснуха обычно не оставляет никаких осложнений. У переболевших этим заболеванием подростков или взрослых иногда отмечают параличи, паротиты, нарушение свертываемости крови. Для женщин характерно развитие артрита. В редких случаях возникает менингит, ведущий к глухоте. К летальному исходу может привести краснушный энцефалит.
Возникновение краснухи при беременности часто приводит к патологии плода.

Лечение
Лекарственных препаратов, направленных на лечение краснухи, не существует. При тяжелой форме заболевания больного кладут в больницу. Легкую и среднюю степень тяжести лечат дома, соблюдая в острой стадии постельный режим и проводя симптоматическую терапию.
Снижение высокой температуры достигается приемом жаропонижающих. Уменьшить сыпь помогают антигистаминные средства и мази: Делаксин, Диметинден в виде геля, цинковая мазь. Взрослым назначают Гистан. При признаках конъюнктивита в глаза закапывают Альбуцид.
Комнату, в которой находится больной, регулярно проветривают. Если у пациента есть светобоязнь, в помещении поддерживают полумрак.
Обязательно соблюдение диеты. В период заболевания из рациона исключают жирную, жареную, копченую еду, увеличивают количество овощей, фруктов и соков.
Профилактика
Для того чтобы не допустить возникновения краснухи, детям делают прививку. Вакцина комплексная и направлена также против кори и паротита. Делают ее дважды: в первый раз в возрасте 1-1,5 лет, второй – в 6 лет. Если по какой-то причине первая прививка была сделана позже, вторую проводят не ранее, чем через 4 года. Считается, что повторная вакцинация обеспечивает защиту на несколько лет в 90% случаев.
В вакцине содержатся живые возбудители в ослабленном состоянии. Они могут вызвать покраснение участка, куда сделали прививку, увеличение лимфатических узлов, повышение температуры, суставные боли.
Вакцинация имеет постоянные и временные противопоказания. К постоянным относят:
- сильные осложнения при первичной вакцинации;
- СПИД;
- онкологические заболевания;
- аллергия на белок и аминогликозиды.
Временные включают химиотерапию, введение иммуноглобулина, обострение хронических патологий, острые вирусные инфекции.
Профилактика заболевания также включает повышение иммунитета, соблюдение гигиены и принципов здорового питания.
Коревая краснуха протекает обычно в легкой форме. Осложнения возникают у взрослых, беременных женщин и подростков. Для лечения болезни используются лекарственные препараты, направленные на уменьшение остроты симптомов. Своевременное принятие профилактических мер помогает предотвратить заболевание.
detzdrav.info
Коревая краснуха и ее симптомы
11 августа 2015
Просмотров: 1736
Принято считать, что коревая краснуха возникает только в детском возрасте. Но это не совсем так. Краснуха относится к категории заболеваний, которые возникают лишь один раз в жизни. В большинстве случаев ее переносят в детстве. Примерно 15% взрослых ей не болели, и если рядом с ними окажется носитель инфекции, то их организм отреагирует особенно восприимчиво. Тяжелее всего коревая краснуха протекает у беременных: заболевание может очень плохо отразиться на плоде и даже вызвать замирание беременности.

Как проявляется заболевание
Особенность коревой краснухи — скрытый инкубационный период, т.е. заболевание начинает явно проявляться только после окончания своего развития внутри организма человека. В среднем инкубационный период длится около трех недель. В это время инфицированный чувствует себя нормально, у него появляются лишь редкие высыпания на коже. Но риск заразить окружающих даже на этом этапе заболевания очень высок.
Внешние признаки краснухи очень похожи на корь, и поставить точный диагноз помогут только результаты анализов. Вирус способен в течение нескольких лет находиться в организме человека в состоянии покоя и проявиться только при наличии благоприятных для него условий.
Чаще всего эта инфекция передается воздушно-капельным путем. Реже через кровь и предметы личной гигиены. Если инкубационный период довольно длительный (от 20 до 24 дней), то промежуточный, или продромальный, период длится не более 5 дней. Основные симптомы, которые характеризуют болезнь:
- Ухудшение общего состояния организма.
- Лихорадка.
- Постоянное недомогание.
- Увеличение лимфатических узлов в зоне затылка и ушей.
- Повышение температуры тела.
- Ринит.
- Головная боль.
Первые признаки недуга: это повышение температуры и высыпания красного цвета. Чаще всего они появляются на шее, лице, руках и ногах. Через 2-3 дня сыпь становится менее яркой и превращается в воспаленные точки на коже. Температура приходит в норму на 2-3 день проявления болезни. Медики отмечают, что коревую краснуху у детей распознать сложнее. Зачастую заболевание у ребенка может пройти практически бессимптомно.
Диагностика заболевания
Диагностировать краснуху самостоятельно крайне сложно. Точный диагноз может поставить только врач. Как правило, к доктору обращаются, когда ухудшается общее самочувствие и появляется сыпь. Беременных женщин и новорожденных необходимо срочно госпитализировать, даже при малейшем подозрении на коревую краснуху.
Для точной постановки диагноза в первую очередь берут анализ крови. Учитывают количество антител к вирусу краснухи. Если их число превышает норму в 4 раза и более, то заболевание подтверждается.
Помимо грамотной расшифровки анализов больного, есть другие методы обнаружения болезни. При постановке диагноза также необходимо исключить вероятность заражения такими инфекциями, как корь, скарлатина, эритема, мононуклеоз, вторичный сифилис — их симптомы на ранних стадиях очень схожи.
Основное отличие краснухи от кори — это более быстрое течение заболевания и в большинстве случаев отсутствие осложнений: на теле нет воспаленных пятен, отсутствует изнуряющий кашель, общие симптомы менее продолжительные, сыпь проходит намного быстрее. Мононуклеоз отличается тем, что общее недомогание более тяжелое и длительность заболевания более продолжительная. При вторичном сифилисе воспаление лимфатических узлов не сопровождается болевыми ощущениями, а сыпь в основном локализуется на ладонях и стопах.
Основные методы лечения заболевания
Коревая форма краснухи не считается острым вирусным недугом, поэтому лечение можно проводить в домашних условиях. Но обязательно необходимо либо посетить врача в медицинском учреждении либо пригласить его на дом.
При лечении в домашних условиях медики рекомендуют придерживаться следующих правил:
- Тщательно проводить все гигиенические процедуры.
- Исключить все прямые контакты со здоровыми людьми. Особенно это касается маленьких детей, которые еще не перенесли краснуху.
- В период обострения заболевания, то есть при высокой температуре, общем плохом самочувствии, необходимо обеспечить больному постельный режим.
- По рецепту врача принимать медицинские препараты, обладающие жаропонижающим и общеукрепляющим действием.
- Пить большое количество жидкости.
- Помещение, где находится больной, необходимо периодически проветривать. Окна лучше занавесить, чтобы не допустить попадания прямых солнечных лучей.
Инфицированный должен как можно чаще мыть лицо и руки, полоскать рот специальным средством, несколько раз в день принимать душ с очищающими средствами.
Такие предметы гигиены, как банное полотенце, тоже должны быть индивидуальными и храниться как можно дальше от полотенец здоровых членов семьи.
Необходимо избегать пересушивания кожи и слизистых оболочек. Для этого можно использовать медицинские кремы и гели с противовоспалительным действием, делать примочки.
Если на фоне возникновения коревой краснухи воспалились глаза, появился гнойный конъюнктивит, то врачи рекомендуют лечиться каплями с антибиотиком для быстрого снятия воспаления. Сухие губы можно обрабатывать жиром или питательной гигиенической помадой. Если пересохла слизистая носа, то лучшим увлажняющим средством будет вазелиновое масло. Рот можно полоскать чистой кипяченой водой.
Возможные осложнения
При любом заболевании возможно возникновение осложнений. Чаще всего они зависят от общего состояния иммунитета пациента. В детском возрасте краснуха может дать осложнения, если в это же время организм был поражен другими вирусами или инфекциями.
У молодых женщин и девочек, достигших переходного возраста, возможно возникновение проблем с суставами. Основные симптомы проявляются на 7-9 день активного течения болезни. В основном поражаются суставы пальцев рук, локтей и коленей. Появляются боли, покраснение и отек. Через 7-8 дней эти симптомы исчезают.
При коревой краснухе наиболее нежелательное последствие — поражение нервной системы и возникновение таких осложнений, как менингоэнцефалит, менингит, энцефалит.
Еще одно серьезное осложнение после коревой краснухи — паротит. Это заболевание особенно нежелательно для представителей сильного пола любого возраста, так как основной зоной поражения являются яички. После перенесенного паротита возможно даже бесплодие.
Особенно аккуратными необходимо быть беременным женщинам, не переболевшим коревой краснухой. Для будущей мамы это заболевание опасности не несет, все осложнения отражаются на плоде: развитие уродств, патологий, замирание беременности, выкидыш. У родившегося ребенка может быть диагностирована глухота или врожденный порок сердца.
Профилактика заболевания
Время, когда вероятность заболеть коревой краснухой повышается, апрель, май. Именно в этот период организм наиболее ослаблен.
В детском возрасте профилактика не нужна. Возникновение краснухи — нормальное явление. Ребенок ее переносит очень легко, при правильном лечении осложнений не будет.
Задумываться о профилактических мерах необходимо после 18-20 лет. Самый популярный и надежный способ защиты организма от вируса краснухи коревой — это прививка. Сегодня есть много видов прививок от краснухи. Их главное различие — временной период активного действия: от нескольких месяцев до нескольких лет.
Запрещено ставить вакцину:
- Женщине в период беременности.
- Людям с онкологическими заболеваниями.
- Людям со слабым иммунитетом.
Не рекомендуется делать прививку против такого вида краснухи сразу после зимнего периода. Особенно если прививке предшествовало простудное заболевание. Врачи рекомендуют непосредственно перед плановой вакцинацией проверить общее состояние организма, чтобы точно убедиться, что уровень иммунитета в удовлетворительном состоянии.
Стоит помнить, особенно родителям: плановая вакцинация проводится в первую очередь не для того, чтобы защитить малыша от возникновения заболевания, а от возможной специфической реакции организма.
Автор:
Иван Иванов
Поделись статьей:
Оцените статью:
Загрузка…Похожие статьи
moipediatr.ru
Коревая краснуха: симптомы
В настоящее время коревая краснуха считается устаревшим названием такого заболевания, как краснуха, и всё ещё встречается в клинической практике. Это заболевание считается острозаразной вирусной патологией, которое проявляется быстро распространяющимися высыпаниями на коже, увеличением лимфатических узлов и умеренным подъёмом температуры.
Причины и распространённость

Научно доказано, что возбудителем краснухи является вирус из рода Rubivirus, относящийся к семейству Togaviridae. Инфекция весьма распространённая и повсеместная. Отмечается осенне-весенняя сезонность. В роли источника инфекции выступает человек, а именно:
- Больной с яркой клинической симптоматикой.
- Пациент с атипичной формой заболевания (без кожных симптомов).
- Ребёнок с врождённой формой. Вирус продолжает циркулировать в детском организме до 31-ого месяца.
Основная масса людей успевает переболеть краснухой в детской возрасте. Причём, как правило, большая её часть сталкивается с лёгкой формой заболевания. В то же время эта вирусная инфекция очень опасна для женщин, находящихся в детородном возрасте, а также не перенёсших краснуху ранее. Несмотря на все профилактические мероприятия, заболеваемость среди взрослого населения сохраняет устойчивую тенденцию к росту. Стоит заметить, что вирус из рода Rubivirus ответственен за появление внутриутробных дефектов у ребёнка примерно в 15% случаев.
Многие врачи старой школы продолжают пользоваться термином «коревая краснуха» при формулировке диагноза.
Клиническая картина
Медицинская статистика показывает, что почти у 90% детей болезнь протекает без выраженных симптомов. В основном характерно лёгкое течение, но возможно развитие различного рода осложнений и выраженного интоксикационного синдрома. В среднем продолжительность инкубационного периода колеблется от 10 суток до 3 недель.
Основные клинические признаки и симптомы коревой краснухи у детей:
- Предвестники заболевания обычно незначительны и проявляются в виде ухудшения общего состояния, слабости, сонливости, першения в горле, небольшого насморка и т. д.
- Начало разгара инфекции характеризуется внезапным возникновением высыпаний.
- Первоначально сыпь локализуется на голове и лице. Это бледно-розовые округлые пятна и узелки небольших размеров (от микроскопических до 2 мм).
- Для высыпаний характерно достаточно быстрое распространение по всему телу (туловище, ягодицы, бёдра и другие области). Вместе с тем ладони и подошвы остаются интактными (нетронутыми).
- Патологические элементы на коже могут быть очень схожими на коревую сыпь, особенно у детей. Скорее всего, это и было причиной, почему заболевания раньше называли коревая краснуха.
- Иногда возникают жалобы на ощущение лёгкого кожного зуда.
- На мягком нёбе обнаруживаются красно-розовые пятнышки, которые принято именовать «пятнами Форхгеймера».
- Высыпания проходят довольно-таки быстро (от нескольких часов до 4 суток). После них следов не остаётся.
- Одним из важных симптомов является увеличение лимфатических узлов (лимфоаденопатия). В начале болезни наблюдается увеличение шейных и затылочных лимфоузлов, затем в патологический процесс вовлекаются и другие.
- Отмечено, что лимфоаденопатию можно обнаружить гораздо чаще, по сравнению с характерными высыпаниями.
Интоксикационный синдром зачастую отсутствует или выражен умеренно. Может быть общая слабость, недомогание, потеря аппетита, подъём температуры, головные боли, проблемы со сном и т. д. На стадии разгара заболевания иногда фиксируется некоторое снижение кровяного давления, болезненность в животе, диарея. Однако медикаментозной коррекции эти явления не требуют.
В редких случаях возможно протекание коревой краснухи у детей без кожных симптомов (высыпаний).
Врождённая форма заболевания

Врождённая коревая краснуха у детей развивается вследствие инфицирования плода во время беременности. Существенно повышается риск возникновения внутриутробных пороков развития, если заражение женщины произошло в первом триместре. Выкидыши и мертворождение отмечаются в 15% случаев.
При врождённой форме заболевания характерно появление классической триады аномалий развития плода:
- Глухоты.
- Катаракты.
- Пороков сердца.
Чаще всего у детей, страдающих врождённой краснухой, наблюдается глухота. Степень её выраженности возможна различная. Кроме того, может быть как одностороннее, так и двустороннее поражение. Её достаточно трудно распознать у новорождённых, обычно замечают в более старшем возрасте. В некоторых случаях также фиксируются нарушения вестибулярного аппарата.
Например, что касается катаракты, то это наиболее типичное поражение глаз, наблюдаемое у детей с врождённой краснухой. Нередко сопутствует уменьшение глазного яблока (микроофтальм). Катаракта обнаруживается сразу или со временем. Может развиться глаукома, но значительно реже, чем помутнее хрусталика. Иногда наблюдается миопия, ретинопатия и другие нарушения органа зрения.
Врождённая краснуха довольно-таки часто приводит к формированию различных сердечных пороков. Как правило, диагностируют незаращение боталлова протока, дефекты перегородок, стенозы сосудов и т. д. Ко всему прочему, у плода может обнаружиться масса других аномалий:
- Недоразвитие головного мозга.
- Параличи.
- Слабоумие.
- Увеличение печени и селезёнки.
- Дефекты костной, мочеполовой и пищеварительной систем.
- Серьёзные проблемы с кровеносной системой.
- Поражение кожи.
Чем раньше беременная женщина заболела краснухой, тем более тяжёлые уродства диагностируются у ребёнка. При обнаружении серьёзных аномалий развития плода рекомендуют проводить искусственное прерывание беременности.
Осложнения
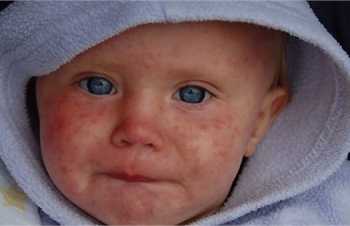
Активация эндогенной (внутренней) или присоединение внешней инфекции становятся причиной возникновения осложнений. Немаловажную роль играет существенное снижение иммунитета, которое обычно провоцирует вирус. Течение краснухи может осложняться развитием таких патологических состояний, как:
- Ангина.
- Бронхит.
- Воспаление лёгких.
- Отит.
- Артрит.
- Энцефалит.
- Менингит.
- Полиневрит.
- Геморрагический синдром.
Одно из самых грозных осложнений краснухи является воспаление головного мозга (энцефалит). Встречается достаточно редко. В соответствии с клиническими данными примерно раз на 7 тысяч случаев. Однако прогноз имеет крайне неблагоприятный, поскольку уровень летальности составляет 30% и нередко заканчивается серьёзными остаточными явлениями (парезами, параличами и т. д.). Симптомы поражения нервной системы могут возникнуть на любой стадии краснухи. Заподозрить энцефалит можно по следующим проявлениям:
- Сильные головные боли.
- Резкий подъём температуры.
- Рвота.
- Нарушение сознание.
- Судорожные приступы и др.
Тщательное наблюдение за состоянием здоровья ребёнка помогает своевременно обнаружить развитие осложнений инфекции.
Диагностика
Правильная оценка клинической симптоматики (характерная сыпь, увеличение лимфатических узлов) позволяет опытному врачу-специалисту определиться с диагнозом. Для подтверждения краснухи используют лабораторные методы диагностики. Наибольший интерес представляют различные серологические реакции, которые дают возможность определить появление специфических антител и нарастание их титра. Обнаружить вирус в организме помогает полимеразная цепная реакция (ПЦР). Для этого могут брать на анализ выделения из носоглоточной полости, кровь, мочу и спинномозговую жидкость.
Лечение

В большинстве случаев пациенты с типичной формой краснухи проходят лечение дома. Ребёнка изолируют от детских коллективов до исчезновения высыпаний. Госпитализация показана при тяжёлом течении заболевания и развитии осложнений. При лёгкой форме ограничений по режиму не устанавливают. Питание должно быть сбалансированным и рациональным.
Специфическая терапия коревой краснухи у детей отсутствует. Как правило, на момент постановки диагноза возбудитель в крови уже не обнаруживается, поэтому использование противовирусных препаратов будет вряд ли эффективным. Одно время даже применяли донорский иммуноглобулин, но его назначение не оправдало себя, поскольку отсутствовало существенное влияние на течение заболевания. Нет необходимости в использовании наружных лекарственных средств для избавления от сыпи. Она самостоятельно проходит через несколько дней от момента появления.
При серьёзных неврологических осложнениях (например, воспаление головного мозга) вполне оправдано назначение глюкокортикостероидов. Чаще всего задействуют Преднизолон или Метилпреднизолон. Для улучшения мозгового кровообращения и снижения агрегации тромбоцитов показано применение Трентала, Кавинтона, Курантила и др. Применение антибиотиков целесообразно при возникновении инфекционных осложнений бактериального характера. Если наблюдается высокая температура и/или выраженные боли в области суставов (артралгия), можно задействовать нестероидные противовоспалительные препараты.
Несмотря на то что термин «коревая краснуха» отсутствует в системе Международной классификации болезней, в некоторых иностранных источниках такое название болезни продолжает упоминаться.
Профилактика

Для проведения специфической профилактики краснухи используют плановую вакцинацию. Хотелось бы заметить, что краснушная вакцина входит в национальный календарь прививок около 100 стран мира. Первую вакцинацию проводят в возрасте 12 месяцев. Второе введение осуществляют в 6 лет. На сегодняшний день применяют как моновакцину, так и комбинированные иммунобиологические препараты. Если нет обоснованных противопоказаний, рекомендуют комбинированные вакцины от кори, паротита и краснухи, которые имеют даже некоторые преимущества. Ребёнку надо будет сделать не три укола, а всего лишь один. Эти иммунобиологические препараты достаточно хорошо переносятся.
Вирус, используемый в краснушных вакцинах, не заразен. Поэтому человек, которого вакцинировали, не представляет опасности для других людей. Более того, если женщина прошла случайную вакцинацию, будучи в положении, никто не будет рекомендовать прерывать беременность при отсутствии соответствующих противопоказаний. Поскольку нет подтверждённых клинических данных, что вакцина может спровоцировать синдром врождённой краснухи.
Однако следует отметить, что период вынашивания ребёнка относится к противопоказаниям для вакцинации от краснухи. Кроме того, после специфической иммунопрофилактики необходимо применять противозачаточные средства на протяжении 90 дней, чтобы предотвратить незапланированную беременность. В список абсолютных противопоказаний к вакцинации входят:
- Первичные иммунодефицитные состояния.
- Тяжёлые заболевания крови.
- Злокачественные опухоли.
- Проблемы со здоровьем, связанные с предыдущим введением вакцин (побочные эффекты, осложнения и т. д.).
- Аллергия на антибактериальные препараты из группы аминогликозиды и/или белок куриного яйца.
Также выделяют относительные противопоказания, к которым относят:
- Острую форму любых болезней.
- Обострение хронической патологии.
- Прохождение терапии с применением иммуноглобулинов или препаратов плазмы.
- Лечение иммуносупрессивными препаратами.
- Период вынашивания ребёнка.
Лечащий врач может разрешить введение вакцины пациентам через 14 дней после того, как наступило выздоровление. Также к специфической профилактике допускаются лица, которые достигли ремиссии при обострении хронической болезни. Если человек контактировал с инфицированным и раньше не болел краснухой, специалисты рекомендуют пройти экстренную вакцинацию.
moyakoja.ru
признаки, как выглядит, лечение, осложнения и профилактика
Краснуха это болезнь, которая возникает в детском возрасте. Помимо этого названия она имеет еще такие, как немецкая корь, коревая краснуха и рубелла. При развитии болезни краснуха, ее симптомы проявляются после окончания инкубационного периода вирусов, попавших в организм. Свое название болезнь получила из-за характерного цвета сыпи. Это заболевание очень опасно для беременных женщин, ведь в случае его возникновения может случиться замирание плода, поэтому при подозрении на заболевание делается анализ крови, расшифровка результатов которого помогает определить диагноз.
Человек, у которого развивается болезнь краснуха, начинает распространять вирус на последних днях, которые длится инкубационный период. Он составляет три недели. Особенностью данного заболевания является то, что до тех пор, пока период инкубации болезни в организме не будет завершен, ухудшение самочувствия больного не наблюдается. Период, когда инфекция начинает распространяться, составляет около недели, до момента пока появится коревая сыпь, и на протяжении десяти дней после прекращения высыпания. Около половины болеющих краснухой, даже не подозревают о своем заболевании, так как симптомы у них полностью отсутствуют, однако они представляют еще большую опасность для окружающих их людей. Поэтому выявить наличие вируса, можно только сделав анализ крови, расшифровка которого даст точный ответ. При внутриутробном заражении, ребенок становится потенциально заразным еще несколько месяцев после своего рождения. Данная болезнь является не такой заразной, как корь, и человек, ее перенесший приобретает против краснухи пожизненный иммунитет. Однако, поскольку краснуха выглядит похожей на корь, то определить точно заболевание помогает расшифровка результатов, которые показал анализ крови. Стоит отметить, что около пятнадцати процентов женщин молодого возраста являются очень восприимчивыми к вирусу, так как в детстве не болели таким заболеванием как коревая краснуха.
Причины и симптомы проявления заболевания
Основной причиной болезни краснуха является группа тоговирусов. Распространяется она, как и большинство вирусных заболеваний, воздушно-капельным путем, передаваясь от больного к здоровому человеку. Стоит отметить, что вирус краснухи очень устойчив к низким температурам и при -70С до -200С может находиться в состоянии покоя достаточно продолжительное время, вплоть до нескольких лет. Как только для продолжения его жизнедеятельности появляются наиболее благоприятные условия, он начинает распространяться. Разрушается вирус краснухи при повышенных температурах и +56С является для него губительным. Поддается он и обработке различными средствами, предусмотренными для дезинфекции.
В большем числе случаев заболевания краснухой не тяжелые. После инкубационного периода начинается продромальный, длительность которого составляет от одного до пяти дней. В это время появляются такие симптомы как лихорадка, общее недомогание, у взрослых увеличиваются лимфатические узлы на затылке, за ушами.
Признаки краснухи начинаются тем, что появляется коревая сыпь, которая распространяется на небольших участках тела и достаточно быстро пропадает. Чаще всего сыпь проявляется на шее, лице, конечностях и туловище и через два дня она переходит в мелкие точки, сопровождающиеся румянцем. как при скарлатине, В некоторых случаях лицо становится красным. Коревая сыпь проходит через пять дней, а во рту, в зоне мягкого неба элементы петихиальных пятен становятся красными.
У детей симптомы краснухи бывают легкими, с общим недомоганием, или вовсе отсутствуют. У лиц старшего возраста симптомы так же могут не выражаться, но иногда бывают: повышение температура тела, головные боли, приступы слабости, небольшой ринит, тугая подвижность в суставах, признаки артрита. Через два дня после появления сыпи, температура тела нормализуется. В очень редких случаях возникает энцефалит. Обычно такие осложнения возникают после эпидемиологической вспышки среди солдат, и могут закончиться летальным исходом. Так же очень редко, но возможна тромбоцитопения крови и паротит.
Диагностирование заболевания
Подозрение на такое заболевание как коревая краснуха может быть вызвано в том момент, когда появились характерные симптомы и сыпь. Диагностирование заболевания способом лабораторных исследований крови необходимо проводить в том случае, если пациентом является беременная женщина, новорожденный ребенок и человек, у которого выявлен энцефалит. Если в крови обнаружены антитела к краснухе, количество которых увеличилось в четыре раза и больше, диагноз подтверждается.
Стоит отметить, что после сдачи крови на анализ, большую роль играет его расшифровка, благодаря которой определяется авидность таких антител как IgG по отношению к краснухе. Авидность означает изучение оценки свойств данного вида антител к возможности связать чужеродное вещество, которым является антиген вирусной инфекции.
Анализ крови имеет очень большое значение, так как его расшифровка помогает определить момент начала выработки иммунной системы антител в качестве ответной реакции на проникновение вирусов краснухи в организм человека. В самом начале происходит выработка антител IgM, затем IgG, авидность которых на первой поре довольно низкая, слабо связывающая антиген, но постепенно набирает силу, по мере того, как начинает развиваться ответ иммунной системы. В результате чего авидность IgG начинает увеличиваться.
Когда производится диагностика заболевания дифференциальным способом, необходимо исключить другие болезни, такие как корь, которая внешне выглядит как краснуха, скарлатина, сифилис вторичного типа, реакция на определенный вид лекарственных препаратов, инфекционная эритема и мононуклеоз. Инфекционные заболевания, которые вызывают энтерно и парвовирусы практически не возможно различить в клинических условиях, поэтому необходимо проводить анализ крови, расшифровка которого даст возможность точного диагностирования болезни. Краснуха имеет отличие от похожего заболевания, такого как корь тем, что ее течение более легкое, коревая сыпь исчезает намного быстрее, симптомы более легкие и кратковременные, пятна на теле отсутствуют, как и фотофобия с кашлем.
При скарлатине, в отличие от краснухи, симптоматика более выражена, а вторичный сифилис сопровождается безболезненным увеличением лимфатических узлов и выраженной сыпью на ладошках и подошве ног, и очень легко определяется в лаборатории, когда исследуется анализ крови. В случае инфекционного мононуклеоза возникает ангина тяжелой формы, период общего недомогания длится намного дольше и тяжелее чем при краснухе или заболевании на корь, а анализ мазка крови показывает то, что в нем находятся атипичные мононуклеарные клетки и антитела к наличию вируса Эпштейна.
Как лечится краснуха
Лечение заболевания краснухой можно производить дома. В данном процессе большую роль играет то, что мероприятия, направленные на соблюдение гигиены, должны быть правильно организованы, больной не должен контактировать со здоровыми людьми, особенно с лицами детского возраста, для того, чтобы вирус краснухи не распространялся. Если держится повышенная температура, то в таком случае назначается постельный режим и средства, обладающие жаропонижающим действием. Следует употреблять большое количество жидкости и следить за тем, чтобы больному, лежащему в постели не попадали лучи света из окна в глаза. Рекомендуется регулярное проветривание помещения, в котором находится пациент.
Кожный покров больного краснухой должен постоянно содержаться в чистоте, поэтому необходимо как можно чаще мыть лицо, руки, периодически полоскать рот, промывать те слизистые оболочки, к которым имеется свободный доступ.
Вопрос по специальному уходу за кожей при краснухе стоит очень остро, так как специального метода лечения заболевания нет. Можно использовать в качестве противовоспалительного средства и для того, чтобы снять зуд медицинский препарат Делаксин комплексного действия. Он способен противостоять попаданию инфекции в места расчесов. Можно купаться, используя данный препарат для ополаскиваний или делая из него примочки в кожных складках. Можно наносить Делаксин крем в течение нескольких раз на сутки, при этом, использование для детей разрешено без каких-либо ограничений по возрасту. Когда вирус краснухи начнет пропадать, а это будет видно по симптоматике, крем необходимо наносить на участки кожи, в которых наблюдается шелушение до момента полного выздоровления больного.
Когда заболевание сопровождается гнойным конъюктивитом, или возникает паротит применяются капли, содержащие антибиотики. Сохнущие губы смазывают при помощи жира, а для увлажнения ноздрей используют вазелиновое масло. При появлении ощущения сухости в ротовой полости, необходимо полоскание прокипяченной водой.
Осложнения после заболевания
При заболевании краснухой детей, осложнения могут быть в случае, если к основной болезни присоединяются вирусы вторичной или инфекции бактериального характера. Но, кроме всего прочего, как у детей, так и у людей взрослых осложнения могут быть специфическими. Наиболее частыми они проявляются в том, что у девочек подросткового возраста и женщин поражаются суставы. Развитие этого явления, как правило, происходит на седьмой день после высыпания и последствия проявляются в виде припухлости суставов, появлению болей и покраснений в их области. Наиболее часто подвергаются страданию суставы на пальцах рук, несколько реже на локтях и коленях. Через неделю все симптомы пропадают.
Краснуха, как и корь может спровоцировать осложнения, при которых поражается нервная система, что сопровождается развитием таких заболеваний как энцефалит, менингит, менингоэнцефалит. Причиной детского вирусного менингита может быть паротит, и в одном случае из двадцати пяти способен привести к глухоте. Кроме того, паротит очень опасен в подростковом и взрослом возрасте у людей мужского пола, потому что зоной поражения болезни являются яички, что в итоге приводит к бесплодию. У девочек возможно появление тромбоцитопенической пурпуры через семь дней после того как появляется сыпь, данное явление сопровождается тем, что начинается выделение крови из десен, гематурия и образуется петехиальная или геморрагическая сыпь.
При беременности осложнения практически такие, как и при болезни корь, последствия могут быть неблагоприятны, особенно во время первого триместра и может закончиться уродством, замиранием плода и в конечном итоге — выкидышем. При рождении ребенка, последствия перенесенного матерью заболевания проявляются у малыша в виде глухоты, катаракты или порока сердца.
Профилактические мероприятия при краснухе
Данное заболевание в детском возрасте переносится достаточно легко, но серьезные последствия могут быть в старшем возрасте, особенно у беременных. Поэтому следует обратить внимание на профилактику болезни краснуха. Основным способом, избежать развития данного заболевания является прививка, при которой вырабатываются антитела к краснухе. Особенно это касается молодых женщин, которые не болели ею в детстве. Прививки бывают разных видов, поэтому антитела к краснухе способны сохраняться в организме от нескольких месяцев до нескольких лет, а то и вовсе на протяжении всей жизни.
Следует помнить, что краснуха является вирусным заболеванием и его вспышки происходят с наступлением определенного сезона. Как правило, это апрель и май месяцы. Это можно объяснить тем, что после зимы иммунитет у человека несколько снижен. Чтобы избежать возможного заражения краснухой или похожей болезнью, какой является корь, необходимо делать прививки согласно прививочному календарю. Вакцину не разрешается применять, если у детей и взрослых наблюдается состояние иммунодефицита, выявлены онкологические заболевания, при беременности, или в случае применения препаратов крови. Кроме того, перенесенные простудные заболевания ослабевают детский иммунитет, поэтому сразу после выздоровления не рекомендуется применить вакцинацию. Лучше всего сделать анализ общего состояния ребенка.
Прививки против заболевания
Против заболевания краснухой предусмотрена вакцинация для всех детей, согласно календарю, начиная с возраста одного года, а так же девочкам, достигшим четырнадцати лет. Вакцина используется КПК, которая является комплексной и служит защитой против таких болезней как корь, паротит и краснуха. Расшифровка названия вакцины заключается в первых заглавных буквах данных болезней. Действие прививки вакциной КПК основано на том, что она содержит живые вирусы болезни корь, паротит и краснуха, но они очень слабые, поэтому не могут вызвать ни одно из заболеваний. Вместо этого, вирусы способны вызывать ответ иммунной системы. Поэтому, в случае если корь, паротит или краснуха попадут в организм, то он с ними справится без последствий. Кроме отечественной вакцины КПК, разрешено применение импортной ММR, расшифровка которой соответствует английским названиям болезней: measles — это корь, mumps – паротит или свинка, rubella –это краснуха. В случае перенесенной болезни, детям разрешается посещение коллективов на шестой день после того, как появилась сыпь. Если были случаи контакта с заболевшим ребенком других детей, то они не разделяются, но карантин назначается на двадцать один день.
В результате того, что регулярно проводится вакцинация, болезни корь, паротит и краснуха, стали появляться очень редко, но стоит перестать делать прививки и они начнут свое развитие. Стоит помнить о том, что вакцинация помогает спастись не столько от развития заболевания, сколько от осложнений, которые провоцируют болезни корь, краснуха и паротит.
Так как в вакцине, используемой для прививок, содержатся живые вирусы, возможны проявления специфических реакций организма. Прежде всего, это означает, что прививка работает и состояние человека не является заразным, поэтому нет необходимости делать соответственный анализ.
Однако, существуют определенные случаи, при которых просто необходимо вызвать врача и провести соответствующие исследования, ведь только анализ способен дать ответы на причину реакции, происходящей в организме.
dermatitanet.ru