назначение врача, особенности подготовки, время проведения, показания, противопоказания и последствия
Еще несколько десятков лет назад вылечить проблемы с сердцем было практически невозможно. Любая проблема устанавливалась только при помощи обычного стетоскопа, который не мог точно определить причины возникших нарушений. Пусть сейчас не многие люди знают, как делается ЭФИ сердца правильно, врачи все чаще начинают использовать электрофизиологические исследования для установления нарушений сердечного ритма. На данный момент именно эту процедуру можно назвать наиболее комплексным и инвазивным методом для оценки состояния сердца.
Историческая справка
Несмотря на то, что процедура ЭФИ на сердце начала применяться относительно недавно, сами эксперименты по электрофизиологическим методикам начали применяться еще в конце XVIII века знаменитым врачом Луиджи Гальвани. Он не добился особых результатов, однако на протяжении последующих лет его эксперименты продолжали развивать его ученики и последователи.
Новый виток начинается в 1970-х годах, когда группа ученых вновь открыла интерес к данному методу диагностики. Сейчас все большее количество врачей в своей деятельности пользуются методом ЭФИ сердца.
Суть методики
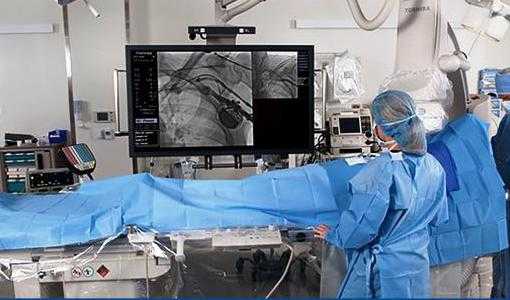
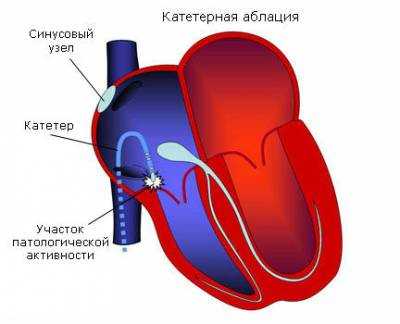
Сейчас исследования ЭФИ сердца проводится для проведения диагностики проводимости сердечной мышцы и нарушений ритма. В конечном итоге врач может сполна оценить состояние электрической сердечной системы, а с полученными знаниями оптимально подобрать принцип лечения.
Во время проведения ЭФИ сердца различные отделы сердца стимулируются, чтобы выявить имеющиеся нарушения сердечного ритма. Широко применяемые ЭКГ и суточное мониторирование электрокардиографии не позволяют добиться нужного результата в данной ситуации.
В медицине применяется два вида операций ЭФИ на сердце, каждый из которых в свою очередь делится на подвиды.
Инвазивное исследование
Подобное диагностирование проводится исключительно в стационарных условиях и разделяется на 3 подвида в зависимости от того, как ЭФИ сердца делается.
1. Эндокардиальное ЭФИ проводится при стимуляции внутренней оболочки самого сердца — эндокарда. Сама процедура не приводит к болевым ощущениям, поскольку здесь нет рецепторов боли, поэтому не требуется делать наркоз или давать медикаменты больному.
2. Эпикардиальное ЭФИ сердца стимулирует во время процедуры эпикард, поэтому применяется только в случаях операций на открытой сердечной мышце.
3. Комбинированное исследование применяет совместно оба способа.
Инвазивный метод ЭФИ имеет ряд преимуществ перед неинвазивным — в первую очередь подобным способом можно осуществить стимулирование любой из камер сердца, а всего их в теле четыре.
Неинвазивный метод
Данная методика более известна как чреспищеводное ЭФИ сердца или чреспищеводная электростимуляция. Распространена более широко, поскольку не требуется условий стационара. Проводиться процедура может и при простых амбулаторных условиях, поскольку стимулируется всего лишь 2 отдела сердца: левый желудочек и левое предсердие. Во время операции обязательно требуется применять наркоз, поскольку последствия ЭФИ сердца будут не только неприятны, но и весьма болезненны.
Все особенности проведения подобной процедуры обязательно предварительно решаются и обговариваются совместно с пациентом перед непосредственной отправкой. Но при этом всего одна проведенная процедура может полностью открыть картину на неясный диагноз и установить тактику лечения аритмии у больного.
Назначения врача
Из-за современного ритма жизни все чаще люди обращаются к врачам с проблемой аритмии, то есть нарушением сердечного ритма. Стандартно у здорового человека электрические сигналы проходят через сердце однообразно и очень четко. Но при этом повышенное давление, старение, сердечные приступы и многие иные причины могут привести к тому, что постепенно сердце начинает покрываться рубцами или кальциевыми отложениями. Все это сильно препятствует импульсам. Что и ведет к нарушениям сердечного ритма — будет ли это регулярность или последовательность пульса. Подобные нарушения и может выявить ЭФИ сердца.
Основные показания к инвазивной диагностике
В зависимости от методики исследования электрофизиологическая стимуляция сердца требует наличия следующих показаний.
Инвазивный ЭФИ проводится для установления диагноза при подобных сердечных нарушениях:
- мерцательной аритмии и узловой тахикардии, а также иных суправентрикулярных тахикардиях;
- брадиаритмии с приступами МАС;
- любой степени блокады антиовентрикулярной природы;
- пароксизмальной тахикардии желудочков со спонтанной фибрилляцией;
- блокадой Гиса с последующим переходом в блокаду, ведущую к смерти сердца;
- перед проведением операций по установлению кардиостимулятора, при проведении радиочастотной аблации и кардиоверсии.
Основные показания к неинвазивной стимуляции
Для проведения чреспищеводной стимуляции обязательно требуется наличие ряда следующих показаний:
- Частое замедление частоты сердечного пульса.
- Наджелудочковая тахикардия пароксизмальной природы.
- Одновременный синдром брадикардии и тахикардии.
- Решение вопроса о последующей установке кардиостимулятора в случаях, когда лечение медикаментозными препаратами не принесло успеха.
- Оценка эффективности антиаритмической терапии, которой подвергается больной.
Радиочастотная абляция
Для решения проблем с тахикардией, которая проявляется в ускоренном сердцебиении, используется ЭФИ РЧА сердца. Чаще всего это называется прижиганием, поскольку в данном случае полностью уничтожается небольшой участок сердца, в котором формируется патология частотного возбуждения. Тем, кто интересуется, как делается ЭФИ РЧА сердца, следует знать о воздействии на ткань радиочастотных сигналов, которые имеют эффект повреждения. Это препятствует появлению иных путей пульса. Но при этом не вредит нормальному сердцебиению, поэтому сердце продолжает функционировать в естественном состоянии.
Ряд противопоказаний
Несмотря на эффективность процедуры существует ряд противопоказаний, при наличии которых ни в коем случае нельзя проводить ЭФИ. В настоящее время к ним причисляются проблемы с внутренними органами, главным образом сердечно-сосудистые:
- длительная стенокардия на протяжении минимум месяца;
- острый инфаркт миокарда;
- аневризма в сердце или аорте;
- сердечные пороки с наличием сердечной недостаточности;
- тромбоэмболия;
- инсульт — геморрагический или ишемический;
- повышенная температура тела;
- нарушения кровообращения вместе с кардиомиопатией;
- воспаления пищеварительной системы;
- опухоли и стриктуры пищевода.
Предварительная подготовка
Назначение процедуры начинается с обязательного изучения истории болезни. Вся процедура обговаривается с пациентом, поскольку обязательно требуется наличие подписанного согласия. В зависимости от типа процедуры она проводится в стационарных или амбулаторных условиях.
При проведении ее амбулаторно больной обязан прибыть в клинику непосредственно за несколько часов до самой процедуры, поскольку часто требуется провести предварительный анализ крови. Врач в обязательном порядке обязан ознакомить больного с планом питания, однако лучше всего не пить и ничего не есть как минимум за 8 часов до самой процедуры, хотя этот промежуток может быть и дольше.
Также может понадобиться принять ряд лекарственных средств — они назначаются исключительно врачом и предназначаются для сужения сосудов и нормализации сердечного ритма. Может понадобиться прекратить прием некоторых медикаментов за несколько дней до процедуры, поэтому предварительно следует рассказать врачу обо всех препаратах, которые больной принимает для избегания осложнений.
После этого перед процедурой обязательно ставится капельница для седатации и обезболивания. Часто она остается на весь промежуток операции и даже после самого исследования.
Особенности проведения ЭФИ
Согласно отзывам, ЭФИ сердца не является приятной процедурой, но нельзя отрицать, что она позволяет эффективно диагностировать имеющиеся проблемы с нарушениями сердечного ритма.
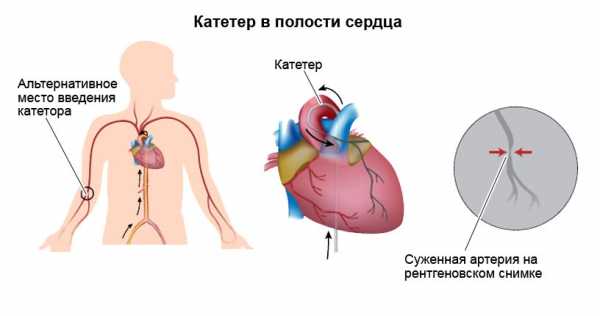
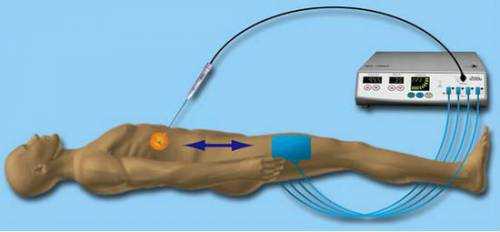
Для осуществления процедуры инвазивной ЭФИ врач вставляет в кровеносный сосуд, обычно им выступает бедренная вена, тончайшую трубку, называемую катетером. Этот сосуд обязательно должен двигаться к сердечной мышце. Находящийся на катетере электрод периодически позволяет посылать сигналы, но при этом и осуществлять запись собственной электрической активности сердца. Обычно проводится процедура под седацией (легким наркозом), или когда пациент находится в сознании.
Для проведения процедуры требуются условия стационара, поэтому больной ложится в больницу минимум на 2 дня. Сама процедура стандартно не занимает более 45 минут.
Неинвазивное исследование проводится иным методом, поскольку не требуется доступа к сосудам. Сама процедура очень неприятна, поэтому о появившихся неудобствах следует немедленно уведомить врача. Для получения результата предварительно записывается нормальная электрокардиограмма, а затем в рот или нос вставляется зонд с электродом, который постепенно вводится в пищевод. Его останавливают поблизости от сердца, а затем сравнивают полученные результаты.
Подобное ЭФИ может продлиться от часа до четырех часов. Оно может сопровождаться болями в груди или рвотным рефлексом, что сильно осложняет проведение исследования.
Побочные эффекты
Во время проведения операции часто проявляются хоть и не опасные, но неприятные побочные эффекты. К ним относятся:
- Сердечная аритмия, которая часто приводит к сильному головокружению и даже обморокам. Это считается вполне нормальной ситуацией, поэтому врач не прерывает ЭФИ сердца, а просто отправляет небольшой электрический разряд для последующего восстановления сердечного ритма.
- Кровяные сгустки на конце вводимого катетера. Временами они могут отрываться, а потому блокировать другие кровеносные сосуды. Для избегания подобных ситуаций во время ЭФИ вводятся препараты для разжижения крови на основе гепарина.
- В областях, куда непосредственно вводится катетер, могут начать появляться кровоподтеки или кровотечения. Также имеется возможность подхватить инфекцию, поэтому следует внимательно прислушиваться к советам врачей.
Последствия ЭФИ
После непосредственного окончания процедуры больной должен отдыхать в лежачем положении еще от часа до трех часов. Во время этого промежутка отдыха следует соблюдать следующие рекомендации: ни в коем случае не двигаться, пока не разрешит медсестра. Использованную в процедуре конечность следует держать в расслабленном состоянии.
Некоторое время после процедуры за состоянием пациента обязательно следит медсестра, чтобы сразу же выявить появившееся кровотечение или припухлости. После того, как пациент отойдет от наркоза, врач разъясняет результаты полученного исследования, а затем отпускает домой или через день.
Перед выпиской врач также обязательно дает инструкцию по дальнейшему лечению, которую необходимо исполнять. Прием пищи и лекарств обычно разрешается уже через 4 часа после диагностики. К нормальной жизни человек может вернуться уже спустя сутки. В течение нескольких дней место прокола будет неприятно болеть, может появиться синяк или кровоподтек — это вполне нормальное явление.
Возможные осложнения
В некоторых ситуациях обязательно следует вызвать скорую помощь:
- сильное и внезапное усиление припухлости в месте прокола;
- невозможность остановить кровотечение, несмотря на все рекомендации;
- онемение или покалывание конечности, через которую врач проводил исследование;
- рука или нога начинают менять цвет или ощущать холод;
- синяк или кровоподтек начинает становиться больше, распространяясь по разным сторонам;
- на месте прокола имеются выделения, или он отекает.
На самом деле, ЭФИ считается процедурой с малой степенью риска, поэтому осложнения бывают крайне редки. Правильно проведенная процедура с дезинфекцией и всеми аппаратами не приводит к осложнениям, зато позволяет точно установить диагноз. Неприятные ощущения, возникающие при процедуре, перетерпеть вполне возможно, но все же обо всех изменениях необходимо уведомлять врача.
fb.ru
что это такое, прижигание и операция при мерцательной аритмии
Люди, страдающие от тахикардии и других патологий сердечно-сосудистой системы, подвергаются риску развития серьезных осложнений. Сложность лечения заключается в малой эффективности даже самых проверенных медикаментов, которым не всегда под силу побороть резкие приступы и в дальнейшем удерживать в норме частоту биения сердца.
Но медицина не стоит на месте. И уже сегодня появилась прекрасная возможность избавиться от сердечных патологий и привести в норму сердечный ритм с помощью несложного, а главное безопасного оперативного вмешательства.
Специфика патологии
Радиочастотная абляция – это метод, который является миниинвазивным оперативным вмешательством на сердце. Основная его задача заключается в нормализации ритма сокращений сердечной мышцы. Современные специалисты в области кардиологии считают процедуру, которую еще называют прижигание сердца, высокоэффективным методом терапии.
Преимуществом является то, что она позволяет устранить даже самые запущенные формы патологий.
В результате проведения полностью блокируются патологические импульсы, и происходит возвращение синусового ритма в норму. Процедура проводится в специально оборудованных для этого операционных в медучреждении.
Главным достоинствами РЧА является хорошая переносимость больными. К минусам можно отнести только высокую стоимость. Это связано с тем, что для операции используется высокоточное оборудование, которое также дорого стоит.
Чем РЧА отличается от криоабляции?
Криоабляция представляет собой современный метод борьбы с нарушениями ритма сердцебиения. Суть данной операции заключается в охлаждении некоторых проблемных участков сердечной ткани до температуры 110-120 градусов ниже 0.
Таким образом, участки, которые вызывали сбои в работе сердца, отмирают. Продолжительность заморозки определяет степень поражения и структура стенок сердца. Эти факторы влияют и на выбор температуры.
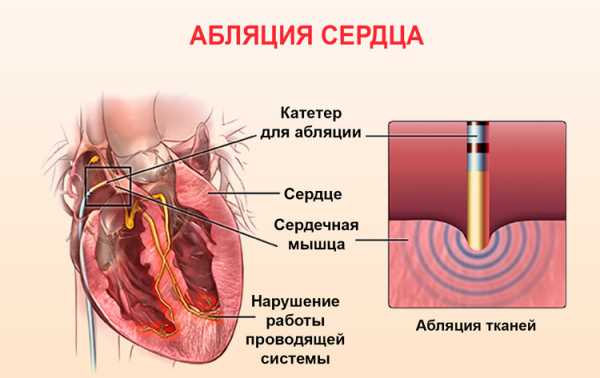
Процедура абляции
В отличие от криоабляции, при РЧА для этих же целей используется радиочастотная энергия (тепло). Это основное отличие между процедурами. Обе методики признаны эффективными и безопасными для здоровья.
Показания и противопоказания
Кардиохирург-аритмолог после осмотра и получения результатов обследования определяет необходимость проведения процедуры. Для этого ему необходимо тщательно изучить частоту и характер приступов, наличие случаев потери сознания, результаты ЭКГ. Случается, что абляция проводится в экстренном порядке.
Показания, которые позволяют проводить РЧА:

- признаки наджелудочковой аритмии;
- наличие риска полной остановки сердца;
- мерцательная аритмия;
- подтверждение синдрома Вольфа-Паркинсона-Уайта.
При мерцательной аритмии пациенту необходимо пройти ряд обследований, среди которых коронарография, МРТ сердца, а также вентрикулография (рентген с контрастным веществом).
По многим показаниям данный метод является безопасным, но, несмотря на это, он имеет небольшой перечень противопоказаний:
- Анемия.
- Инфаркт или острый инсульт.
- Хронические патологии (язва, сахарный диабет, бронхиальная астма).
- Наличие острых инфекционных болезней.
- Слабая свертываемость крови.

Перечень противопоказаний
В связи с высоким риском возникновения аллергической реакции на йод или контрастное вещество, пациентам делают аллергопробу перед проведением процедуры.
Преимущества данного метода
Эффективность процедуры доказана большим количеством удачных случаев возвращения сердечного ритма в норму. Она кардинально отличается от открытой хирургической операции и имеет целый ряд преимуществ:
 хорошая переносимость. Как показывает опыт, пациенты после РЧА восстанавливаются в течение 3-5 дней. Это время они находятся в стационаре под наблюдением медперсонала. После обычной операции больному понадобится намного больше времени;
хорошая переносимость. Как показывает опыт, пациенты после РЧА восстанавливаются в течение 3-5 дней. Это время они находятся в стационаре под наблюдением медперсонала. После обычной операции больному понадобится намного больше времени;- радиочастотная абляция является малоинвазивным вмешательством. А это значит, что после ее проведения на теле не останется заметных рубцов или шрамов. Для ее проведения необходимо сделать в области бедра маленький надрез;
- безболезненность. Пациент может испытывать легкий дискомфорт в области грудной клетки. Спустя немного времени он пройдет без помощи обезболивающих средств.
В большинстве случаев процедура проводится один раз. В повторном проведении необходимости нет.
Подготовка пациента
После того, как пациент прошел обследование и сдал необходимые анализы, он в плановом порядке ложится в стационар. Процедура требует выполнения нескольких рекомендаций:
 за 12 часов до РЧА пациенту нельзя употреблять пищу;
за 12 часов до РЧА пациенту нельзя употреблять пищу;- часто необходимо провести мероприятия по очищению кишечника;
- в ходе операции катетер будет находиться в области паха, поэтому необходимо избавиться от волос в месте небольшого надреза;
- за пару дней до операции исключить прием антиаритмических лекарственных средств;
- в день проведения операции нельзя принимать жидкость и еду.
Список диагностических мероприятий включает в себя: сдачу мочи и крови на анализы, маркеры ВИЧ и сифилиса, ультразвуковое обследование сердца, КТ/МРТ, тест на состояние нервной системы, рентген грудной клетки.
Процедура проведения
РЧА осуществляется в операционной. Она должна быть оснащена оборудованием, позволяющим держать под контролем жизненные показатели пациента, ЭФИ-оборудованием, а также специальной защитой для больного и персонала.
Области для пункций тщательно обрабатывают и используют местную анестезию. Катетерная абляция предполагает использование специального катетера, который через небольшой надрез проводится в кровяной сосуд и подводится к сердцу.
Проведение операции
Следующий этап – расположение катетера около участка, вызывающего сбои в сердечном ритме. Далее по нему поступают потоки электрического тока. Они разогревают катетер и нейтрализуют участок ткани.
Сложно точно сказать, сколько продлится операция. Это зависит от стадии и разновидности аритмии. Также специалист ориентируется на общее состояние больного. После этого катетер убирают, а на место надреза необходимо наложить сдавливающую повязку. Некоторое время пациенту следует провести в стационаре.
Возможные осложнения
В подавляющем большинстве случаев РЧА переносится хорошо и не влечет за собой неприятных последствий. Осложнения могут возникнуть (с вероятностью 1-2%) у пациентов старше 70 лет или при проблемах со свертываемостью крови. Также негативные реакции иногда возникают у диабетиков.

Период реабилитации и осложнения
Если во время операции были допущены ошибки, негативные последствия проявятся уже в течение первых двух часов после ее проведения. Может открыться местное кровотечение. На месте прокола иногда появляются мелкие гематомы.
Они могут быть результатом неправильного введения катетера, нарушения постельного режима, наличия заболеваний. Это незначительные проблемы, которые можно исправить. Дальнейшие рекомендации врача зависят от факторов, которые привели к развитию осложнений.
Реабилитация и прогноз
На протяжении 24 часов человеку нельзя подниматься с кровати и делать резкие движения. Каждые 5-6 часов ему делают тонометрию и ЭКГ. В стационаре человек находится около 4 дней, иногда выписка происходит на 2 сутки.
В этот период ему можно принимать только диетическую легкую пищу маленькими порциями. По истечении суток после РЧА больному можно вставать с кровати и медленно прогуливаться по коридору. Ежедневно персонал проводит осмотр и делает перевязки.

Жизнь после операции на сердце
Перед выпиской врач проводит осмотр и дает рекомендации, которые ускорят процесс полного выздоровления. В среднем реабилитация длится 3 месяца. В это время допускается прием противоаритмических лекарственных средств или антикоагулянтов.
Обязательным остается соблюдение диеты, подразумевающей исключение острой и жирной пищи, соли. Также запрещено употреблять спиртное и напитки, содержащие кофеин. Желательно оградить себя от стрессовых ситуаций и повременить с физическими нагрузками.
В 99% прогноз положительный. Если операция была проведена правильно, а больной полностью выполнял рекомендации врачей, уже в первые дни будет заметен эффект. На сегодняшний день абляция признана одним из самых эффективных и безопасных методов борьбы с различными видами аритмии.
Поставьте оценку статье!
(1 голосов, среднее: 5,00 из 5)
Загрузка… Поделитесь в сетях!
Эксперт проекта (акушерство и гинекология)
Образование:
- 2009 — 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 — 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
Внимание! Вся информация на сайте размещена с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания — обращайтесь к врачу за консультацией.
У вас остались вопросы после прочтения статьи? Или вы увидели ошибку в статье, напишите эксперту проекта.
simptomov.com
отзывы пациентов, показания и проведение
Радиочастотная абляция сердца (или, как ее еще называют, катетерная) – очень важная операция в кардиохирургии. РЧА проводят в тех случаях, когда у человека имеется осложненная мерцательная аритмия.
Эта процедура является малоинвазивным методом лечения, так как для ее выполнения не потребуется выполнять разрез.
История возникновения
РЧА начала свое развитие в 80-х годах двадцатого века. Именно тогда С. Хуанг вместе со своими коллегами проводил опыты на собаках. Они использовали радиочастотную энергию для нарушения целостности электрического сообщения между предсердиями и желудочками. Для этого применялся специальный катетер – электрод.
Опыты были успешными, и уже в 1987 году катетерная абляция была проведена первому пациенту. С того момента и началась история развития абляции – одной из самых эффективных процедур в устранении аритмии.
Показания к проведению
Радиочастотная абляция сердца не является процедурой, которую по желанию может выбрать пациент для своего лечения. Врач решает, когда именно следует применять эту операцию. Показания для ее проведения:
- неудовлетворительные результаты при использовании медикаментозного лечения;
- появление побочных эффектов при приеме лекарственных препаратов;
- очень большая вероятность неожиданной остановки сердца.
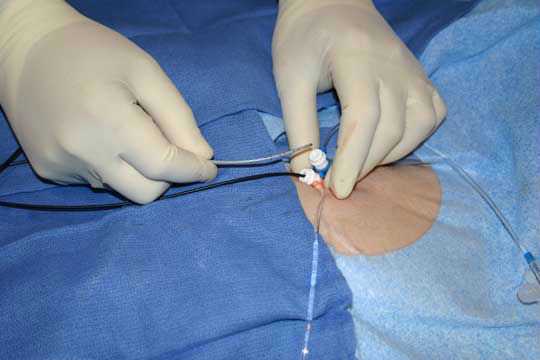
Катетерная абляция сердца – один из наиболее эффективных способов борьбы с аритмией
РЧА способна бороться с такими заболеваниями:
Противопоказания
Процедура катетерной абляции имеет множество противопоказаний. К ним относятся:
- постоянно повышенная температура тела;
- постоянная гипертония;
- проблемы с легкими;
- сильная чувствительность к йоду;
- недостаточность почек;
- плохое свертывание крови.
Однако есть и такие противопоказания, при которых РЧА откладывают до ремиссии или полного излечения. К ним относят:
- инфекционные заболевания;
- лихорадка;
- анемия.
Подготовка к РЧА
Чтобы после проведения или во время РЧА не возникло никаких осложнений, пациент должен пройти комплекс обследований. К ним относят:
- анализ крови. Он проводится на группу и резус-фактор крови. Также сдаются тесты для установления наличия или отсутствия гепатита В и С, вируса иммунодефицита человека. Еще проводится тест на наличие сифилиса;
- ЭКГ;
- тест на стресс;
- Эхо-КГ;
- магнитно-резонансная томография сердца.
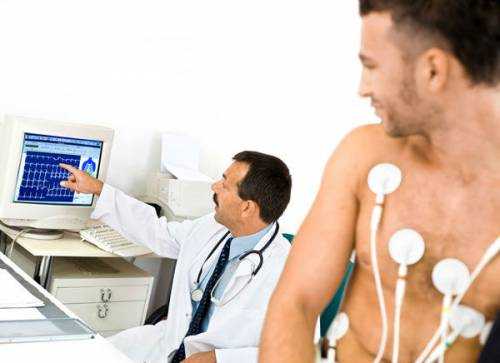
Тест на стресс – очень важный анализ перед проведением РЧА, поскольку нервные люди очень сложно переносят данную процедуру
При положительных результатах обследований можно назначать период проведения РЧА. При этом врач подготавливает пациентов, давая им некоторые указания. За два-три дня до начала процедуры необходимо остановить прием некоторых препаратов. Это касается антиаритмических средств, препаратов, снижающих содержание сахара в крови, и так далее. Пациент должен перестать принимать пищу и пить воду за 12 часов до проведения процедуры. Также необходимо побрить те зоны, через которые будет вводиться катетер.
Преимущества катетерной абляции
РЧА не зря является одной из лучших процедур в борьбе со многими болезнями сердца. Среди преимуществ над хирургическим вмешательством стоит отметить следующие.
1. Большинство пациентов очень легко переносят данную операцию. Когда больному необходимо провести эту процедуру, можно с уверенностью сказать, что он не будет находиться в больнице больше двух-трех суток. Это очень малый период, если сравнивать с хирургическим вмешательством. Во время открытой операции повреждается целостность человеческого организма, что приводит к долгому восстановлению. Поэтому пациент находится в стационаре не одну неделю.
2. Данная процедура относится к минимально-инвазивной операции. Чтобы ввести катетер, не нужно делать больших разрезов. Необходимую иглу вводят через маленький разрез в области бедер.
Введение катетера в артерию – процедура практически безболезненная
3. Безболезненность процедуры. После того, как пациенту сделали открытую операцию, он сталкивается с ужасной болью. Для ее подавления ему дают обезболивающие препараты. После проведения абляции такого не наблюдается. Человек чувствует дискомфорт лишь во время проведения процедуры. Ощущения, скорее, неудобные, нежели болезненные. После того как процедура будет завершена, уже в течение нескольких часов ощущения сдавливания груди проходят. При этом следует отметить, что не нужно принимать обезболивающие препараты.
4. Быстрое восстановление после операции. Уже через пару дней после проведения операции, если показания больного в норме, он может выписываться.
5. Косметический эффект. После проведения абляции не остается шрама. Это сильно отличается от открытой операции, при которой делают большой разрез на груди пациента, после чего остается огромный косметический дефект. Маленькие проколы, оставленные после введения катетеров, быстро заживают и полностью исчезают, не оставляя после себя никаких рубцов.
Проведение процедуры
Данную процедуру проводят в специальном помещении, в котором должна присутствовать такая аппаратура:
- специальные инструменты, необходимые для проведения катетеризации сердца;
- катетеры-электроды;
- аппарат для определения жизненных показателей организма человека;
- аппарат, записывающий электрограммы;
- дефибриллятор и другие аппараты для возобновления сердцебиения.
Катетер размещается в камере сердца, после чего будет подключено специальное оборудование для записи импульсов
Перед тем как начать операцию, врач дает пациенту седативное лекарство (делает человека расслабленным, спокойным) и выполняет местную анестезию. Она делается в области пункции, то есть того места, где будет проводиться прокол. После этого приступают к РЧА.
1. Для артериального доступа выбирают либо правую, либо левую бедренные артерии. Также могут избирать лучевые артерии. Зона прокалывания обрабатывается специальным антисептическим раствором, после чего накрывается стерильной тканью.
2. Затем в сосуд вводят иглу-проводник. Сразу после этого врач при помощи рентгенологического контроля производит введение катетера-электрода в артерию. Введение катетера происходит через гемостатическую трубку, которая доставляет его непосредственно к сердцу.
3. После введения катетеров врач разместит их в камерах сердца. Когда это будет выполнено, катетеры подключаются к оборудованию, которое записывает ЭКГ-сигналы. Именно этот процесс позволяет установить причину возникновения импульса, который и является источником аритмии. Если есть необходимость, врач может провести специальные тесты для вызывания аритмии.
4. Выполнять абляцию можно и через АВ-узел или в любом другом отделе источника ритма. После того как электрод воздействует на ткани сердца, они начнут нагреваться и достигнут температуры 40˚С. Такое нагревание провоцирует появление микро-шрама и искусственной АВ-блокады.
5. Чтобы поддерживать искусственно созданную АВ-блокаду, врач использует ранее введенные электроды.
6. Чтобы понять, дает процедура положительные результаты или нет, ЭКГ проводится снова. Если по результатам электрокардиологического исследования было выявлено, что результат неудовлетворительный, врач может имплантировать водитель ритма. Если же результаты положительные, операция будет считаться завершенной. В этом случае врач извлекает из больного катетеры и электроды.
По результатам операции больному может быть установлен водитель ритма, поддерживающий нормальное сердцебиение
7. На место прокалывания накладывают специальную кровоостанавливающую и антибактериальную повязку.
8. После окончания РЧА больному необходимо в течение 24 часов пребывать в постели. Если во время РЧА было выполнено прокалывание бедренной артерии, то ему запрещено сгибать ноги.
Длительность данной операции может колебаться от полутора до шести часов. Все зависит от глубины залегания причины возникновения аритмии.
Выписывают пациента уже через 2-4 дня после окончания процедуры.
Возможные проблемы
Радиочастотная абляция сердца относится к той категории процедур, при которых почти не возникает никаких послеоперационных проблем. Степень риска РЧА минимальна. В процентном соотношении возможность появления негативного последствия даже не достигает 1%.
Однако не все пациенты застрахованы от осложнений. К ним относятся:
- люди, у которых проблемы со свертыванием крови;
- люди, больные сахарным диабетом;
- пожилые люди. Люди, которым уже за семьдесят, больше всех подвержены возникновению осложнений.
К осложнениям, которые могут наблюдаться как сразу после проведения операции, так и по истечении некоторого времени, можно отнести:
- Возникновение кровотечения в месте прокалывания артерии.
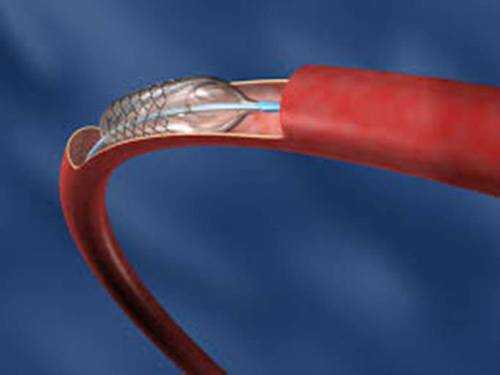
- Повреждение сосудистой стенки. Ее могут нарушить в момент продвижения проводника или катетера.
- Образование тромбов, которые могут разнестись по артериям.
- Сужение просвета легочных вен.
- Нарушение ритма сердца, что приводит к ухудшению аритмии. В этом случае имплантируют водитель ритма.
- Нарушение нормальной работы почек.
Повреждение стенки сосуда катетером
Послеоперационный период
После того как операция будет завершена, пациенту назначается постельный режим. Он находится под постоянным наблюдением врачей и мониторингом состояния его организма. Ко всему прочему, больной должен проходить через определенные промежутки времени повторные процедуры ЭКГ. Первый раз электрокардиография проводится через шесть часов после завершения абляции. Далее через двенадцать часов, и последняя – через сутки.
Также проводится измерение давления и состояния температуры тела.
Сразу после окончания операции у пациента могут наблюдаться неприятные ощущения в районе груди и легкая боль в зоне прокалывания артерий. Это нормальное послеоперационное состояние. Оно длится не более тридцати минут и проходит без приема каких-либо лекарственных препаратов.
Если такой дискомфорт становится болезненным или не проходит через тридцать минут, то больному необходимо сразу же сказать об этом врачу.
Первые несколько дней человек может ощущать неритмичное сердцебиение. Однако эта проблема очень быстро проходит.
Больного могут выписать на следующий день после окончания РЧА. Бывают случаи, когда состояние здоровья человека позволяет ему покинуть больницу уже через пару часов после проведения абляции. Если противопоказаний нет и врач допустит выписку пациента сразу после операции, то этому человеку не рекомендуется самому садиться за руль автомобиля. Лучше всего, если его кто-то отвезет домой.
Реабилитация
Период реабилитации после катетерной абляции может колебаться в пределах от двух до трех месяцев. Во время восстановления больному могут прописать специальные противоаритмические средства, такие как Пропанорм, Пропафенон и другие.
Существует ряд правил, придерживаясь которых, пациент сможет быстро поправиться и забыть о прошедшей процедуре навсегда. К ним относят:
- Соблюдать нормальный режим физической активности. Больной не должен перетруждаться. Но в то же время не стоит постоянно лежать в кровати. Необходимо найти ту оптимальную активность, при которой не будет наблюдаться скачков в ритме сердцебиения.
- На период реабилитации пациенту стоит свести потребление соли к минимуму.
- Стоит исключить потребление спиртных напитков.
- Отказаться на два-три месяца от кофе и всех напитков, в составе которых есть кофеин.
- Соблюдать диету. В частности, это касается жиров животного происхождение. Их потребление нужно свести к минимуму. По возможности, вообще исключить из рациона.
- При наличии такой вредной привычки, как курение, бросить курить.

Употребление алкоголя после процедуры РЧА может привести к ужасным последствиям
Если врач попался квалифицированный, операция была проведена успешно, и после пациент соблюдал все правила, то ее повторное проведение не понадобится. К тому же, в таком случае период восстановления будет минимальным и без каких-либо последствий.
Мнение пациентов
Судить по отзывам в интернете не стоит хотя бы из-за того, что его оставляют не все. Люди, которые не столкнулись с проблемами, не имели неприятных ощущений, редко оставляют отзыв. Это не новая процедура, поэтому она не вызывает ажиотажа среди населения. Однако многолетний опыт врачей позволяет подготовить пациента к процедуре и восстановлению после нее.
Негативных отзывов почти нет. Многие сообщают о неприятных ощущениях в груди, которые возникают как во время проведения операции, так и после ее окончания. Однако врачами замечено, что большинство пациентов не чувствуют вообще ничего.

Судить о пользе РЧА по отзывам в интернете нельзя. Решение о необходимости процедуры должен принимать квалифицированный специалист
Многие больные, которые прошли эту процедуру, полностью избавились от болезни и уже долгие годы не сталкиваются с аритмией.
Негативные отзывы в основном касаются стоимости процедуры. Эта процедура не из дешевых, так как для ее проведения требуется новейшее оборудование и высококвалифицированные специалисты.
Врачами замечено, что почти все нервные пациенты сталкиваются с проблемами возникновения болей как во время операции, так и после. Поэтому до проведения процедуры проводят тест на стресс.
Мнительные пациенты не высыпаются перед операцией, постоянно надумывают себе негативные последствия, которые действуют как плацебо. В результате это очень сильно сказывается на их состоянии здоровья.
Врачи рекомендуют не переживать и поспать не менее семи часов перед проведением процедуры.
serdec.ru
стоимость, подготовка к операции, алгоритм проведения
Радиочастотную катетерную абляцию впервые провели только в 1986 году, поэтому о ней и подобных операциях общественность знает гораздо меньше, чем о традиционных хирургических вмешательствах. К настоящему времени это надежный и безопасный, но также дорогой способ лечения аритмий. Стоимость РЧА сердца в разных медицинских центрах сильно отличается.
Что представляет собой РЧА
Радиочастотную абляцию сердца используют для лечения аритмий
Радиочастотная абляция принадлежит к малоинвазивным хирургическим операциям, ее выполняют, чтобы скорректировать нарушения сердечного ритма.
Суть процедуры состоит в том, что аритмогенные участки сердечной мышцы прижигают высокочастотными радиоволнами – отсюда и название метода.
Волны излучают электроды, их доставляют в сердечную полость посредством катетера, который под местным обезболиванием вводят через кровеносные сосуды.
Обычно используют бедренную и подключичную вены – с правой стороны или с левой зависимо от того, где конкретно требуется абляция, правую яремную и вены предплечья. Когда требуется артериальный доступ, производится пункция правой бедренной артерии, если нужно – левой и лучевых.
Длительность РЧА определяет разновидность аритмии. Если речь идет о синдроме Вольфа-Паркинсона-Уайта, продолжительность может составлять всего час, а при мерцательной аритмии – больше пяти часов. Основываясь на результатах предварительных исследований, доктор может примерно сказать пациенту, сколько времени займет процедура.
Такая операция безопасна и легко переносится организмом, поэтому для лечения ряда разновидностей аритмии применяют ее, а не операции на открытом сердце.
Также есть два альтернативных метода – лазерная и ультразвуковая абляция. Наиболее надежной считается РЧА, однако она дорогостоящая, поскольку требует высокоточного оборудования и работы узкоспециализированных хирургов.
После РЧА нормальная частота сердечных сокращений возвращается за счет нейтрализации аритмогенных очагов – групп клеток, которые сокращаются с большей частотой.
Когда нужна абляция
Мерцательная аритмия тяжелой степени является показанием к применению РЧА
РЧА имеет узкую область применения и четкие противопоказания.
Показания
Радиочастотную катетерную абляцию аритмологи назначают для лечения:
По решению врача данный метод может применяться и в иных случаях нарушений ритма, когда причину нельзя устранить медикаментозно.
Противопоказания
Запрещается проводить операцию, если в анамнезе присутствуют:
Актуальность части противопоказаний зависит от того, на каком конкретно участке сердца нужно провести абляцию. Проводить операцию или нет, может решить только врач.
Подготовка
Перед операцией РЧА необходимо сдать ряд анализов крови
РЧА проводится запланировано, и чтобы процедура прошла без осложнений и дала долгосрочный результат, к подготовке нужно подойти ответственно, соблюдая все предписания и рекомендации кардиолога.
Предварительное обследование
Так, в первую очередь пациент должен пройти ряд обследований, соответствующих международному протоколу:
Помимо консультации кардиолога-аритмолога, следует получить консультацию анестезиолога. При наличии других серьезных соматических заболеваний нужно проконсультироваться с соответствующими специалистами.
Тщательная диагностика обязательна, поскольку, лишь опираясь на ее результаты, врач может поставить точный диагноз, сделать прогноз и правильно подобрать лечение.
Что делать накануне операции
Кордарон нужно перестать принимать за 28 дней до РЧА
Для максимально эффективной подготовки пациента госпитализируют за два или три дня до абляции, он проходит контрольную диагностику и получает условия, в которых просто соблюдать психоэмоциональное и физическое спокойствие.
Если пациента не госпитализируют, ему нужно прийти в клинику на несколько часов раньше, чем запланировано начало операции.
За 28 дней до вмешательства нужно прекратить прием Кордарона, других антиаритмических медикаментов – за 2-3 дня. При этом желательно врачебное наблюдение, замеры давления – каждый день по прошествии шести часов, контрольные ЭКГ, отслеживание пульса.
Также необходимо уточнить у врача, можно ли принимать препараты, назначенные для лечения других заболеваний, в частности, инсулин при сахарном диабете.
Между абляцией и последним приемом пищи должно пройти не меньше восьми часов, лучше – двенадцать. Утром перед процедурой есть или пить запрещено. Ночью накануне производится очистка кишечника. В месте, где будет установлен катетер, надо сбрить волосы.
Выполнив ряд простых действий, пациент положительно влияет на исход предстоящей операции.
Как проходит РЧА
Во время РЧА аритмогенную зону в сердце прижигают электроволнами
Перед началом операции анестезиолог проводит неглубокий наркоз, чтобы пациент не двигался и был спокоен, затем – местную анестезию. Врач делает пунктирование, через интродьюсер в сосуд вводит катетер с электродом, далее продвигает его по направлению к сердцу.
По мере продвижения инъецируют рентгеноконтрастный препарат, который дает возможность с помощью рентгена следить за катетером на мониторе.
Когда все катетеры достигают полости сердца, их размещают в разных камерах и проводят электрофизиологическое исследование, результаты которого выводятся на монитор. Таким способом обнаруживают аритмогенные очаги.
В процессе проведения ЭФИ возможны болезненные или просто дискомфортные ощущения в груди – это нормально. Кардиохирург проводит тесты, провоцирующие аритмию, чтобы найти аномальные участки. Сердечный ритм периодически ускоряется или замедляется, происходят секундные остановки – это результат воздействия электроимпульсов, врач целиком контролирует ситуацию.
Когда аритмогенная зона определена, на нее, прижигая, воздействуют радиоволнами. Нагреваются и, соответственно, разрушаются лишь те ткани, с которыми взаимодействует электрод, здоровым участкам абляция не вредит.
Каждый отдел сердца последовательно диагностируют, нейтрализуют аномальные участки. Через двадцать минут после разрушения всех очагов проводится контрольное ЭФИ. При удовлетворительных показателях процедуру завершают: катетеры извлекают, места пункций обрабатывают и закрывают стерильной тугой повязкой.
Пациенту рекомендуется полный покой в течение двенадцати часов: нужно лежать на спине и не сгибать ноги. Таким образом, можно предотвратить кровотечения и гематомы после пунктирования, а также уменьшить риск осложнений, вызванных вероятными травмами вен изнутри.
Возможные осложнения
После РЧА может развиться тромбоз
РЧА принадлежит к малоинвазивным вмешательствам, поэтому травматичность минимальна, а риск появления осложнений низок. Они делятся на четыре типа:
- Связанные с радиочастотным воздействием: перфорация артерий, транзиторное нарушение кровообращения мозга, спазм либо закупорка коронарных сосудов, атриовентрикулярная блокада.
- Последствия прокола и катетеризации, в частности, гематомы и тромбозы, пневмоторакс, перфорация артерий и артериовенозный шунт.
- Вызванные катетерными манипуляциями непосредственно внутри сердца: перфорация стенки миокарда либо коронарного синуса, тромбоз, микроэмболия, расслоение коронарной артерии, механическое повреждение клапанов.
- Вызванные облучением (≈1 миллизиверт), поскольку операция выполняется с помощью рентгеноскопии. Однако оборудование нового поколения создает трехмерную карту сердца без использования рентгена, что сокращает дозу облучения.
Реже всего осложнения возникают при РЧА наджелудочковых тахикардий – в 0,8% случаев. При РЧА фибрилляций предсердий и желудочковых тахикардий, которые сочетаются с органическим заболеванием сердца, частота осложнений составляет 5,2 и 6% соответственно. Смертельный исход наблюдается менее чем в 0,2% случаев.
Вероятность развития осложнений зависит от типа операции, используемого оборудования и состояния пациента.
Стоимость РЧА
На цену радиочастотной катетерной абляции сильно влияет то, какое конкретно заболевание нужно излечить, кто будет проводить операцию и где она пройдет. Можно сказать, что последний фактор наиболее значимый – в том числе потому, что престижные клиники, как правило, оснащены новейшим оборудованием.
| Медицинский центр | Местонахождение | Стоимость |
| Клиника «Медис» | Россия, Москва | $4000 — $7000 |
| Тюменский кардиологический научный центр | Россия, Тюмень | $4700 — $8700 |
| НМИЦ им. В. А. Алмазова | Россия, Санкт-Петербург | $680 — $1800 |
| Академические клиники Университета Гамбург | Германия | €14500 — €22000 |
| Частная клиника Кардиолита | Литва | $12000 — $16000 |
| Кардиоцентр American Heart of Poland | Польша | $4800 — $7900 |
| Медицинский центр им. Сураски | Израиль | $16000 — $27000 |
| BLK клиника доктора Капура | Индия | $2750 — $4500 |
| Медицинский центр Текнон | Испания | €14000 — €15000 |
| Клиника Хелиос | Германия | €13000 — €13500 |
| Клиника Ассута | Израиль | от $15200 |
| Клиника Фортис | Индия | $6000 — $7000 |
Представленный список дает представление в целом, в какой стране в какую сумму обойдется РЧА.
Однако в выборе клиники лучше опираться не на стоимость операции, а на квалификацию врачей, программу комплексного обследования и наличие оборудования, повышающего эффективность процедуры. Следует заранее узнавать об условиях госпитализации.
Жизнь после РЧА: советы и прогнозы
После операции РЧА необходимо измерять артериальное давление раз в 6 часов
Выписаться из больницы пациент может через два-три дня после абляции, а в указанный период нужно врачебное наблюдение, регулярно – каждые шесть часов – измерять давление.
Первые месяцы после выписки необходимо ограничивать физическую нагрузку, стараться избегать стрессовых ситуаций, придерживаться диеты, согласованной с лечащим врачом, не курить и не употреблять спиртное.
Стандартный период реабилитации составляет 2-3 месяца, однако при необходимости лечащий врач уполномочен продлить этот срок. В реабилитационный период назначают легкие антикоагулянты и противоаритмические препараты. Наблюдаться у аритмолога нужно по меньшей мере год.
Абляция дает стойкий продолжительный, а часто и пожизненный эффект, и повторная операция нужна редко. Так, синдром Вольфа-Паркинсона-Уайта, а также наджелудочковые пароксизмальные тахикардии излечиваются без возможности рецидива, у 75% пациентов полностью уходит мерцательная аритмия, у остальных же патология становится менее выраженной либо отсутствует в течение месяцев или лет.
Большинство медикаментов, которые применялись для стабилизации ритма, больше не требуются. В особенно тяжелых случаях после проведения РЧА дают эффект препараты, которые прежде не действовали должным образом.
Смотрите видео про абляцию сердца:
Благодаря безопасности и действенности абляция стала главным способом лечения аритмий. Стоимость РЧА сердца соответствует эффекту от проведения операции – положительному практически в 99% случаев. Клиник, в которых делают абляцию, много не только за рубежом, но также в России. Выбирая, стоит изучить статистику клиники по уже проведенным вмешательствам данного типа.
organserdce.com
Радиочастотная абляция: подготовка, проведение и реабилитация
Нарушения сердечного ритма являются распространенными заболеваниями сердца, при которых не всегда нужно немедленное оперативное вмешательство, но которые заметно снижают качество жизни пациента. При отсутствии лечения аритмия может заканчиваться серьезными осложнениями. Хорошей альтернативой при этом заболевании становится лечение при помощи радиочастотной абляции.
Радиочастотная абляция (РЧА) — метод лечения аритмии, при котором через крупные сосуды под постоянным рентгенологическим контролем в сердце пациента вводятся тонкие катетеры-электроды. По ним поступает радиочастотный сигнал, который прижигает патологический очаг, подающий в сердце аномальные импульсы и вызывающий аритмию. Поскольку процедура является малоинвазивной, то есть не требует большого повреждения тканей, осложнений при ее проведении практически не возникает.
РЧА показала себя, как эффективная методика лечения многих нарушений сердечного ритма, которая позволяет пациенту полностью отказаться от приема антиаритмических препаратов и вести обычный образ жизни.
Процедура РЧА берет свое начало в 80-х годах прошлого века, когда ее впервые опробовали на животных, а затем, получив хорошие результаты, начали делать и людям. На данный момент это одна из самых эффективных процедур при лечении аритмий.
Виды абляций
Разрушение патологического очага, который вызывает сбои в нормальной работе сердца, может осуществляться при помощи нескольких физических воздействий, поэтому существуют следующие виды абляций:
- Радиочастотная.
- Ультразвуковая.
- Лазерная.
- Криодеструкция.
Однако наибольшую популярность среди них приобрела именно радиочастотная абляция, поскольку прижигание патологического участка с помощью высокочастотной электрической энергии является безопасным и безболезненным методом лечения. Иногда эту процедуру еще называют катетерной абляцией из-за того, что для ее выполнения в сердце вводят катетеры.
Показания к проведению
Операция РЧА проводится людям, у которых нарушение сердечного ритма не поддается корректировке при помощи лекарственных средств, лекарства вызывают сильные побочные действия или состояние организма является опасным для жизни и существует угроза внезапной остановки сердца. Назначает операцию врач кардиолог или кардиохирург. Проводится она при следующих заболеваниях:
- фибрилляция или трепетание предсердий;
- желудочковая и наджелудочковая тахикардии;
- синдром WPW;
- пароксизмальные тахикардии.
Противопоказания
Противопоказания к данной операции являются относительными, то есть при корректировке состояния пациента операция все же может быть проведена. Без предварительной стабилизации состояния организма нельзя проводить операцию в следующих случаях:
- Если у пациента постоянно повышенная температура тела;
- В период острого инфекционного заболевания;
- При тяжелых заболеваниях легких или почек;
- При воспалении внутренней оболочки сердца, то есть эндокардите;
- Если нестабильная стенокардия наблюдалась в течение четырех недель;
- При остром инфаркте миокарда в течение первых дней;
- Во время обострения сердечной недостаточности;
- При тяжелой артериальной гипертензии;
- Если аневризма левого желудочка сопровождается тромбом;
- Если есть тромбы в любой другой части сердца;
- При анемии;
- При нарушении свертываемости крови;
- При стенозе устья аорты, если необходим доступ в левый желудочек;
- Если отмечается аллергия на контрастное вещество или есть непереносимость йода.
Кроме этого, РЧА не проводят беременным женщинам, чтобы не поддавать ионизирующему облучению плод. Также осложнения при проведении этой процедуры могут возникнуть у пациентов с механическими протезами сердечных клапанов, через которые порой трудно пройти катетером для абляции.
Подготовка к операции
Подготовка к радиочастотной абляции состоит не только из проведения различных диагностических исследований, но и из непосредственной подготовки организма со стороны пациента.
Перед тем как назначить операцию, врач проводит несколько важных исследований:
- ЭКГ;
- ЭхоКГ;
- Холтеровское мониторирование — электрофизиологическое обследование, при котором электрокардиограмму снимают в течение суток;
- Анализы крови;
- Стресс-тест;
- МРТ сердца.
По результатам этих анализов и обследований принимается решение о необходимости лечения аритмии сердца с помощью прижигания патологического участка.
Со своей стороны пациент тоже должен предпринять несколько шагов для подготовки:
- Уточнить у врача, какие препараты необходимо прекратить принимать за несколько дней до операции. Антиаритмические средства обычно перестают принимать за 2-4 дня, а за несколько часов до процедуры и сахароснижающие;
- На операцию обязательно прийти с пустым желудком. Последний прием пищи допускается не позже двенадцати часов до РЧА;
- Побрить паховую область, где будет проводиться катетеризация;
- Снять все украшения
Проведение процедуры
Катетерная абляция проводится в больнице в специально оборудованном кабинете, где созданы все условия не только для проведения самой процедуры, но и для оценки ее эффективности, а также имеются средства для возобновления сердцебиения при необходимости.
Перед операцией пациенту обязательно дают успокаивающие препараты, а также с помощью местной анестезии обезболивают места введения катетеров. Обычно катетер вводят через правую или левую бедренные артерии, иногда через лучевые артерии. Место прокола тщательно обрабатывают антисептиком, чтобы не допустить попадания инфекции, а затем накрывают стерильным материалом.
Кровеносный сосуд пунктируется иглой, через которую затем вводят катетеры. Катетеры достигают сердца и располагаются в его камерах. Затем их подключают к специальному оборудованию, которое будет снимать электрокардиограмму. С помощью сигналов с внутренней стенки сердца можно установить источник аритмии. Иногда возникает необходимость дополнительно спровоцировать аритмию. Процедура называется электрофизиологическим исследованием сердца (ЭФИ).
ЭФИ — это метод исследования пациентов с нарушением ритма, во время которой врач дополнительно стимулирует различные отделы сердца и записывает электрокардиограмму. ЭФИ при РЧА проводится, чтобы установить точное расположение патологического очага.
При проведении ЭФИ могут наблюдаться неприятные ощущения в грудной клетке, небольшая боль или перебои в сердце. Этого не стоит бояться, поскольку все происходит под контролем врача и позволяет точно установить патологический очаг, посылающий сердцу неверные импульсы.
После того как патологический очаг обнаружен, к нему подводят электрод, который с помощью электрического тока воздействует на ткани сердца, нагревая их до сорока градусов. Под воздействием нагрева образуется микро-шрам, который блокирует неправильные нервные импульсы.
Чтобы понять, все ли получилось верно, ЭКГ снимают снова. Если результат процедуры удовлетворительный, из тела извлекаются электроды и катетеры, если нет, абляцию проводят снова. На место пункции накладывается давящая повязка, чтобы остановить кровотечение. После этого пациент на несколько дней остается в больнице. В первые сутки прописывается постельный режим и запрещается сгибать ноги, чтобы избежать осложнений.
Длительность самой процедуры обычно от полутора до шести часов, в зависимости и глубины залегания патологического очага.
Осложнения после РЧА
Осложнения после данной процедуры наблюдаются крайне редко, но все же необходимо иметь их ввиду. Чаще всего они возникают у пациентов с нарушенной свертываемостью крови, у больных сахарным диабетом и у пожилых людей после 75-ти лет. Это может быть:
- Кровотечение в месте пункции, особенно при плохой свертываемости крови;
- Прокол кровеносного сосуда во время проведения по нему катетеров, если стенки сосуда тонкие или же катетер нечаянно прошел не так;
- Образование тромбов в кровеносных сосудах, которые, попадая в более тонкие сосуды, могут закупоривать их;
- Нарушение целостности тканей сердца во время самой абляции;
- Нарушение работы почек после процедуры;
- Сбой в работе сердца, который еще сильнее усугубляет аритмию;
- Сужение легочных вен.
Реабилитационный период
Реабилитация после РЧА длится в течение двух-трех месяцев. На несколько дней пациент остается в отделении кардиологии, в первые сутки соблюдая строгий постельный режим. Сразу после операции может ощущаться некоторый дискомфорт в груди и давящая боль в месте прокола, однако в течение получаса эти ощущения должны пройти. Если же они держатся дольше, необходимо сообщить лечащему врачу. Если не возникло никаких осложнений, через несколько суток пациента выписывают домой.
Во время восстановления после РЧА могут назначаться противоаритмические средства, антикоагулянты и другие препараты, в зависимости от состояния пациента и сопутствующих заболеваний.
Обычно реабилитация проходит хорошо и в дальнейшем повторение процедуры не требуется, однако пациенту со своей стороны следует пересмотреть образ жизни: бросить курить, не употреблять алкоголь и напитки, содержащие кофеин, уменьшить потребление соли и жирной пищи. Важно также давать организму посильную нагрузку. Не перегружать его физическими упражнениями, но и не вести сидячий образ жизни. Сердце должно работать, но без перегрузок. Полезны прогулки на свежем воздухе.
Преимущества РЧА перед другими методами лечения
Пациенты, перенесшие РЧА, хорошо отзываются о процедуре. Врачи также считают, что данное хирургическое лечение аритмии сердца в настоящее время является одним из лучших методов.
Преимущества РЧА:
- Для операции не требуется делать большие разрезы, необходимо только сделать прокол для введения иглы.
- Процедура практически безболезненна. Место укола обрабатывается местным анестетиком, после окончания не требуется давать пациенту обезболивающие препараты. Во время самой процедуры могут наблюдаться лишь неприятные ощущения в груди, которые проходят в течение получаса после завершения.
- Пациенты легко переносят РЧА, восстанавливаются в короткие сроки. Выписываются домой уже через несколько суток, в отличие от тех людей, которым проводят полостные операции. Они проводят в стационарах иногда несколько недель. Реабилитация также занимает всего 2-3 месяца.
- После операции место пунктирования заживает очень быстро и совсем не оставляет следов, в отличие от шрама после полостной операции.
На данный момент РЧА является единственной альтернативой пациентам, которым по каким-либо причинам запрещены операции на открытом сердце.
Единственным недостатком, который можно назвать для данной процедуры, является ее цена, но это связано с тем, что для операции используется новейшее и дорогостоящее оборудование.
silaserdca.ru
Радиочастотная абляция сердца: ход процедуры и реабилитация
Операция на сердце прежде всего проводится для того, чтобы спасти жизнь человеку, имеющему тяжелую патологию данного органа. Хирургическое лечение сердца проводится лишь в крайнем случае, поэтому при принятии решения об операции кардиохирург должен тщательно обследовать пациента, а также оценить риск, связанный с оперативным вмешательством.
Радиочастотная абляция, или РЧА — это одна из востребованных операций в кардиохирургии. Ее назначают людям, которые имеют осложненную мерцательную аритмию. Процедура относится к малоинвазивным методам лечения, ведь для ее проведения на грудной клетке пациентов нужно сделать лишь несколько проколов. За ходом выполнения РЧА следят под непрерывным контролем рентгенографа.
Показания и противопоказания
К показаниям к проведению процедуры относят:
- мерцательную аритмию предсердий;
- желудочковую и наджелудочковую тахикардию;
- кардиомегалию;
- сердечную недостаточность;
- синдром WPW.
Однако радиочастотная абляция не проводится, если у пациента диагностированы следующие нарушения:
- острые инфекционные процессы;
- эндокардит;
- декомпенсированная сердечная недостаточность;
- тромбоз сосудов сердца;
- острая форма инфаркта миокарда;
- аллергия на рентгеноконтрастное вещество;
- стенокардия;
- нарушение водно-электролитного баланса;
- гипертония третьей степени;
- аневризма сердца;
- железодефицитная анемия;
- общее тяжелое состояние.
Суть метода
Радиочастотная абляция сердца — это вмешательство, которое проводится с целью устранения аритмии. Для нормализации ритма сердца его участок, провоцирующий аритмию, прижигается, из-за чего создается АВ-блокада. Область сердца, на которой было выполнено прижигание, блокирует прохождение импульса. При этом функции сердечной ткани, которая прилегает к образовавшемуся при РЧА рубцу, не нарушаются, а аритмия прекращается.

Прежде чем принять решение об РЧА, пациент должен быть тщательно обследован. Все люди, имеющие мерцательную аритмию или другие виды нарушения ритма, должны пройти электрофизиологическое исследование сердца. Это процедура, суть которой заключается в регистрации биологических потенциалов с внутренней поверхности сердца. Для ее выполнения применяются электроды-катетеры, подсоединенные к регистратору. Также исследование сердца перед операцией включает:
- электрокардиографию, в том числе и суточный мониторинг;
- эхокардиографию;
- лабораторные анализы крови;
- магнитно-резонансную томографию сердца.
Не менее чем за 8 часов до РЧА пациенту нельзя принимать пищу и медикаменты. Радиочастотная абляция проводится с введением комбинированной анестезии: сперва пациенту вводят анестетик местно, а затем внутривенно. После этого приступают к проведению РЧА:
- Специальный катетер проводится через сосуд к сердцу. Он позволяет снять необходимую информацию о состоянии сердца и обеспечить мониторинг процедуры.
- Пациенту устанавливаются зонды-электроды, которые обеспечивают беспрерывную кардиостимуляцию и стимуляцию левого желудочка. В переднесептальной области правого предсердия устанавливается абляционный электрод.
- На этом этапе РЧА исследуется функционирование пучка Гиса: для этого осуществляется многократная перестановка электродов и высокочастотное воздействие на источник аритмии. Воздействие осуществляется при температуре около 60 градусов.
- После создания АВ-блокады необходима временная электростимуляция. Если нормальный ритм является стабильным, абляция сердца заканчивается, однако при необходимости пациенту может имплантироваться водитель ритма.
РЧА при мерцательной аритмии длится до 6 часов. Кроме радиочастотной, существуют и другие виды абляции:
- криодиструктивная;
- лазерная;
- ультразвуковая.
Однако абляция сердца с созданием АВ-блокады, судя по отзывам пациентов, считается наиболее безопасным способом лечения мерцательной аритмии.
В ходе операции могут возникнуть такие осложнения:
- кровотечение в месте установки катетера;
- разрыв сосуда, в который вставлялся катетер;
- повреждение миокарда;
- сбой в функционировании электрической системы, усугубляющий аритмию;
- тромбоз, повышающий риск смерти;
- сужение легочных вен;
- поражение почек рентгеноконтрастом.
Риск осложнений после операции повышается у диабетиков, а также у людей старше 75 лет.
Реабилитация
Радиочастотная абляция, несмотря на свою малоинвазивность, требует восстановительного периода. Человек, перенесший РЧА, должен следовать всем рекомендациям кардиохирурга, ведь только так можно ограничить риск возникновения осложнений. После операции человек может ощутить боль в месте прокола сосуда. Если она не прошла через полчаса после вмешательства, об этом нужно сказать врачу.
Период послеоперационной реабилитации длится несколько месяцев. После РЧА пациенту показан прием противоаритмиков:
- Пропанорма.
- Пропафенона.
Если человек принимал противоаритмики и до абляции, он продолжает их прием и в послеоперационном периоде. В первые несколько дней после вмешательства пациент соблюдает постельный режим. В начале послеоперационного периода важно контролировать ритм сердца и артериальное давление человека. Чтобы предупредить повторное возникновение аритмии, пациенту следует:
- Ограничить употребление соли.
- Отказаться от алкоголя и кофе.
- Соблюдать лечебную диету.
- Не заниматься противопоказанными видами спорта.
Если пациенту был вживлен электрокардиостимулятор, врач расскажет, каким рекомендациям нужно следовать, чтобы устройство работало без перебоев. Если человек не будет следовать рекомендациям врача в послеоперационном периоде, ритм сердца вновь нарушится.
Абляция сердца имеет такие плюсы:
- короткий послеоперационный период;
- высокую эффективность;
- отсутствие шрамов и рубцов после вмешательства;
- отсутствие негативного влияния на другие органы.
Стоимость процедуры напрямую зависит от ее сложности.
asosudy.ru
Радиочастотная аблация сердца (РЧА)
Оглавление: [скрыть]
- Процедура радиочастотной абляции сердечной мышцы
- Подготовка к осуществлению РЧА сердца
- Показания к использованию РЧА сердца
- Реабилитация после радиочастотной абляции
РЧА сердца применяется в медицине с 80-х годов прошлого столетия. Благодаря использованию этого метода лечения аритмий можно обойтись без проведения открытых оперативных вмешательств на сердце. Нормальный ритм сокращения сердечной мышцы восстанавливается путем прижигания небольших участков сердца при проведении абляции.
Прижигание осуществляется при помощи использования различных физических методов воздействия на сердечную ткань. Создание АВ-блокады в результате прижигания ткани приводит к блокировке в этом месте проведения возбуждающего импульса, что способствует нормализации сердечного ритма и исчезновению тахикардии. Проведение импульсов возбуждения прекращается благодаря образованию поверхностных рубцов, при этом работа нижележащих мышечных волокон сердца не нарушается.
Процедура радиочастотной абляции сердечной мышцы
Выполняется РЧА сердца с использованием комбинированного типа анестезии. Проведение операции включает несколько последовательных этапов. После осуществления местной и внутренней анестезии проводится введение катетера через крупный сосуд. Такая процедура имеет название катетерная абляция. Как правило, для этой цели используют бедренную артерию.
После введения катетера проводится имплантация эндокардиальных зондов-электродов, при помощи которых осуществляется постоянная кардиостимуляция и временная стимуляция правого желудочка сердца.
Одновременно с этим проводится имплантация в переднесептальной зоне правого сердечного предсердия электрода для абляции.
На следующем этапе оперативного вмешательства проводится диагностирование работы пучка Гиса. Диагностирование работы пучка Гиса осуществляется путем многоразового перемещения электродов и последующего воздействия токами высокой частоты на сердечную ткань посредством создания высокой температуры, которая достигает 40-60 градусов Цельсия.
Путем энергетического воздействия разрушается очаг, генерирующий патимпульсы возбуждения, которые ведут к возникновению тахикардии.
Общее время проведения операционного вмешательства длится в течение от 1,5 до 6 часов. Хирургическое вмешательство проводят под контролем специального электрофизиологического медоборудования и рентгеновского телевидения.
Подобное радиочастотной абляции влияние на структуры сердца может быть осуществлено при помощи использования других разновидностей абляции, среди которых наиболее известными являются следующие:
- лазерная абляция;
- ультразвуковая абляция;
- криодеструкция — абляция при помощи использования низкой температуры.
В настоящий момент наиболее популярной является радиочастотная абляция, которая является наиболее безопасной для человека при одновременной максимальной эффективности.
Вернуться к оглавлению
Подготовка к осуществлению РЧА сердца
Подготовительный этап перед осуществлением радиочастотной абляции сердца заключен в электрофизиологическом обследовании органа. Необходимость использования метода РЧА сердца предписывается лечащим кардиологом на основании результатов обследования и истории недуга пациента. Для получения достоверных данных о состоянии сердца пациента проводят следующие диагностические исследования:
- электрокардиография — метод инструментальной диагностики, который позволяет регистрировать и исследовать электрические поля, образуемые в процессе функционирования сердца;
- длительная регистрация ЭКГ — электрофизиодиагностика, заключающаяся в непрерывной регистрации ЭКГ в течение суток.
После того как регистрируется приступ тахикардии, проводится госпитализация пациента в стационар для проведения полного курса медобследования и сдачи требуемых лабораторных анализов, на основе полученных данных обследования назначается радиочастотная аблация.
Перед проведением оперативного вмешательства в стационаре лечебного учреждения пациент проходит следующие обследования:
- лабораторные анализы: анализ крови, биохимические исследования, исследования гормонального фона, выявление количественного уровня липидов, исследование электролитного состава;
- стресс-тест и эхокардиографию;
- УЗИ сердца;
- МРТ.
Перед проведением на протяжении 12 часов больному запрещено употребление пищи и воды, аналогичный запрет относится также и к медпрепаратам.
Вернуться к оглавлению
Показания к использованию РЧА сердца
Радиочастотная аблация рекомендуется пациентам, у которых выявляются нарушения ритма, не поддающиеся корректировке при помощи медицинских препаратов. Среди таких нарушений наиболее распространенными являются следующие недуги:
- мерцательная аритмия предсердия;
- желудочковая или наджелудочковая тахикардия;
- синдром WPW;
- сердечная недостаточность;
- кардиомегалия;
- понижение фракции выброса.
Одновременно с медпоказаниями и рекомендациями к применению операция РЧА имеет целый ряд противопоказаний. Основными противопоказаниями, которые препятствуют проведению оперативного вмешательства в работу органа, является:
- наличие тяжелого состояния пациента;
- наличие острых инфекционных болезней у пациента;
- развитие в организме пациента тяжелого недуга системы дыхания или почек;
- воспалительные процессы на внутренней оболочке сердца — эндокардит;
- наличие нестабильной стенокардии на протяжении месяца;
- наличие острого инфарктного состояния;
- наличие сердечной недостаточности у больного;
- тяжелая форма гипертензии;
- развитая аневризма левого желудочка при наличии тромба;
- присутствие тромбов во внутренних полостях сердца;
- наличие в организме серьезного дисбаланса электролитов;
- анемия или патологии состава крови;
- наличие аллергических реакций у пациента, вызванных специфическими веществами, используемыми в процессе оперативного вмешательства;
- наличие йодонепереносимости.
Наличие любого из вышеперечисленных факторов способно усложнить проведение хирургического вмешательства или стать непреодолимым препятствием для проведения медоперации на сердце.
Вернуться к оглавлению
Реабилитация после радиочастотной абляции
Осложнения после оперативного вмешательства в сердечную деятельность по методу радиочастотной абляции являются очень редкими. Согласно данным медицинской статистики, негативные явления, вызванные использованием этого типа хирургического вмешательства, не превышают 1% от общего числа проведенных операций. Это обуславливает то, что операции этого типа относят к хирургическим вмешательствам с малой степенью риска. Для проведения профилактики возникновения нарушений разработан комплекс мер, которые принимаются при выявлении и лечении тахикардии.
Среди выявленных нарушений, которые могут возникнуть в результате проведения операции, наиболее вероятными являются следующие:
- появления кровотечения в месте введения катетера;
- повреждение целостности кровеносных сосудов при продвижении катетера по кровеносной системе по направлению к сердцу;
- повреждение тканей сердечной мышцы;
- появление временных сбоев в функционировании сердечной системы, способствующих усугублению ритма сердца;
- возникновение тромбов и перемещение их по кровеносному руслу;
- стеноз вен легких;
- повреждение почек.
Риск возникновения осложнений возрастает в случае наличия у пациента сахарного диабета, нарушений свертываемости крови или возраста более 75 лет.
После осуществления хирургического вмешательства пациент, который подвергся операции, находится под наблюдением лечащего врача на протяжении 1-2 дней. В этот период врач контролирует общее состояние пациента.
Сразу же после проведения хирургического вмешательства пациент способен почувствовать дискомфорт, который вызывает операционный разрез в месте введения катетера. Дискомфорт, как правило, проходит по истечении 5 минут после ее окончания. В случае усугубления дискомфортного состояния больной должен проинформировать об этом лечащего врача.
Полная реабилитация после проведенной операции проходит, как правило, на протяжении нескольких месяцев. В реабилитационный период больному, как правило, прописывается прием антиаритмических медпрепаратов. Постельного режима, если нет осложнений, требуется придерживаться только в первые сутки.
1poserdcu.ru

 хорошая переносимость. Как показывает опыт, пациенты после РЧА восстанавливаются в течение 3-5 дней. Это время они находятся в стационаре под наблюдением медперсонала. После обычной операции больному понадобится намного больше времени;
хорошая переносимость. Как показывает опыт, пациенты после РЧА восстанавливаются в течение 3-5 дней. Это время они находятся в стационаре под наблюдением медперсонала. После обычной операции больному понадобится намного больше времени; за 12 часов до РЧА пациенту нельзя употреблять пищу;
за 12 часов до РЧА пациенту нельзя употреблять пищу;