Стафилококк в мазке у женщин: лечение, норма, эпидермальный, золотистый
Стафилококк в мазке у женщин может обнаружиться совершенно неожиданно во время планового гинекологического обследования. Микроорганизм на протяжении длительного времени может себя не проявлять. Если исследование покажет, что допустимая количественная норма превышена, женщине будет назначена терапия.
Виды возбудителя
Стафилококки относятся к грамположительным микроорганизмам. Данные возбудители по большей части считаются условно-патогенными. Это значит, что они в норме присутствуют на теле человека, но не представляют для него опасности. Эпидермис заселен большим количеством микроорганизмов, активность которых подавляется иммунитетом. Однако при снижении защитной функции создаются благоприятные условия для развития воспалительных процессов. При увеличении количества стафилококка в мазке у женщины развивается кольпит.
Стафилококк в мазке у женщин может не сопровождаться симптомами
Об опасности стафилококка для организма пациентки можно судить по его виду:
- Наиболее патогенным и опасным считается золотистый.
 Этот возбудитель имеет высокую устойчивость перед иммунной системой. При заражении способен вызывать опасные заболевания, сопровождающиеся формированием гнойного экссудата. При обнаружении золотистого стафилококка в анализе требуется незамедлительно приступить к проведению терапии. Особую опасность представляет метициллин-резистентный подвид, который оказывается устойчивым по отношению к распространенным антибактериальным препаратам широкого спектра действия.
Этот возбудитель имеет высокую устойчивость перед иммунной системой. При заражении способен вызывать опасные заболевания, сопровождающиеся формированием гнойного экссудата. При обнаружении золотистого стафилококка в анализе требуется незамедлительно приступить к проведению терапии. Особую опасность представляет метициллин-резистентный подвид, который оказывается устойчивым по отношению к распространенным антибактериальным препаратам широкого спектра действия. - Гемолитический стафилококк считается не менее опасным. В отличие от своего предшественника, он локализуется в мочеполовой системе человека. Этот тип возбудителя чаще всего обнаруживается у женщин при рецидивирующих циститах, пиелонефритах, эндометритах, воспалении эпидермиса.
- Сапрофитный вид локализуется в мочевыделительной системе. Возбудитель вызывает воспалительные заболевания мочевого пузыря и уретры. Для обнаружения требуется выполнить бактериологический посев из мочеиспускательного канала.
- Эпидермальный населяет слизистые оболочки.
 Он может обнаружиться у женщин во влагалище. Также данный микроорганизм провоцирует конъюнктивит, эндокардит и способен даже привести к сепсису.
Он может обнаружиться у женщин во влагалище. Также данный микроорганизм провоцирует конъюнктивит, эндокардит и способен даже привести к сепсису.
Если во время проведения исследования было установлено, что объем условно-патогенной бактерии не превышает 1% от остальных микроорганизмов, то женщину признают здоровой. Повышение количественных показателей возбудителя требует врачебного вмешательства.
Симптомы инфицирования
Клиническая картина заболевания у многих пациенток отсутствует. Обнаруживается стафилококк при плановом обследовании или прохождении диспансеризации. Большинство современных работодателей требует проходить диагностику перед трудоустройством. Это позволяет чаще обнаруживать стафилококк в мазке у женщин при бессимптомном течении воспалительного процесса.
При снижении иммунитета происходит обострение заболевания, что сопровождается симптомами:
- зуд в области наружных половых органов;
- усиление влагалищных выделений и увеличение объема слизи;
- появление неприятного запаха из влагалища;
- дискомфорт при интимной близости;
- болезненные ощущения в нижней части живота;
- повышение нервозности и раздражения из-за некомфортного самочувствия;
- образование сыпи в области промежности.

Причиной заражения чаще всего становится незащищенный половой контакт
При запущенном воспалительном процессе у женщин происходит появление дополнительных симптомов. Поражение яичников сопровождается сбоями менструального цикла. Воспаление эндометрия приводит к прорывным кровотечениям. Если в малом тазу развивается спаечная болезнь, у женщины возникают хронические тазовые боли.
Причины появления стафилококка в мазке
Первопричиной заболевания становится проникновение возбудителей в интимные органы женщины. Есть несколько путей развития воспаления:
- Пренебрежение правилами интимной гигиены. Поскольку стафилококк является условно-патогенным микроорганизмом, он может проникнуть в половые органы с других участков тела. Такое случается при неправильном подмывании, нарушении правил ухода после дефекации, при ношении узкого нижнего белья.
- Занесение инфекции при медицинских манипуляциях.

- Интимная близость. Наиболее распространенной причиной инфицирования является незащищенный половой контакт. Нетрадиционные контакты повышают вероятность распространения инфекции из кишечника во влагалище.
Провоцирующими факторами для обострения воспалительного заболевания становятся:
- снижение иммунитета;
- злоупотребление спринцеванием;
- пренебрежение барьерными контрацептивами;
- длительное использование антибиотиков, гормонов, препаратов для химиотерапии;
- простуда и вирусные заболевания;
- целенаправленное подавление иммунитета с целью устранения некоторых болезней;
- дисбактериоз кишечника и влагалища.
При беременности может случиться вспышка роста показателей стафилококка.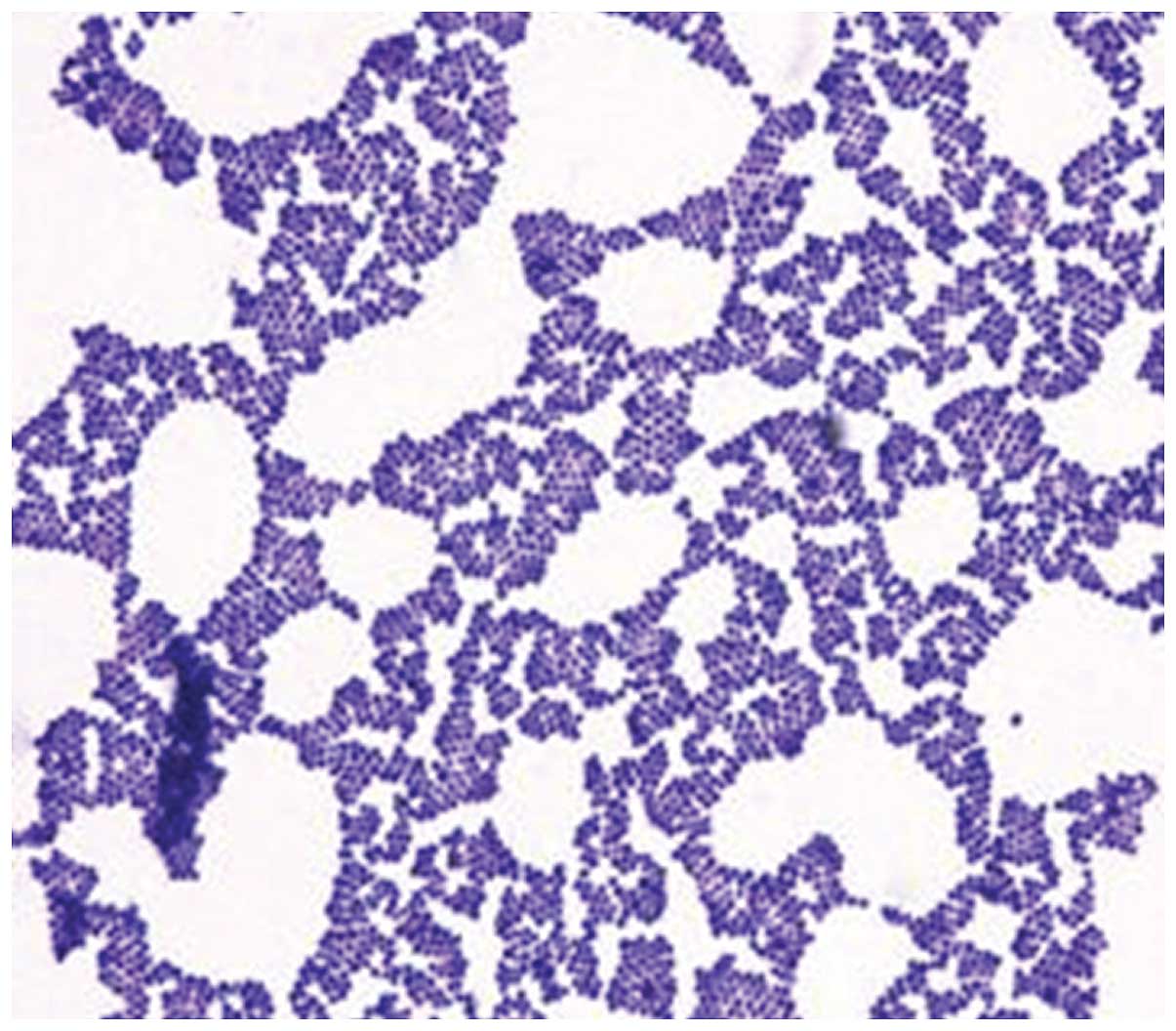
Диагностический минимум
Для выявления сапрофитного, гемолитического и других видов стафилококка требуется выполнить бактериологическое исследование. Для этого врач с помощью стерильного шпателя выполняет забор вагинального секрета, после чего наносит биологический материал на предметное стекло. Дальнейшее высеивание позволяет определить, с каким видом стафилококка женщина имеет дело.
Лечение назначается каждой пациентке индивидуально
Если диагностика показывает завышенные показатели колоний условно-патогенных микроорганизмов, пациентке назначается лечение. Для выбора эффективных лекарственных средств необходимо определить чувствительность бактерий. Это позволяет составить подходящую схему терапии для каждой пациентки индивидуально. Если во время диагностики был обнаружен стрептококк, трихомонада, гарднерелла или другие патогенные возбудители, то они тоже требуют отдельного лечения.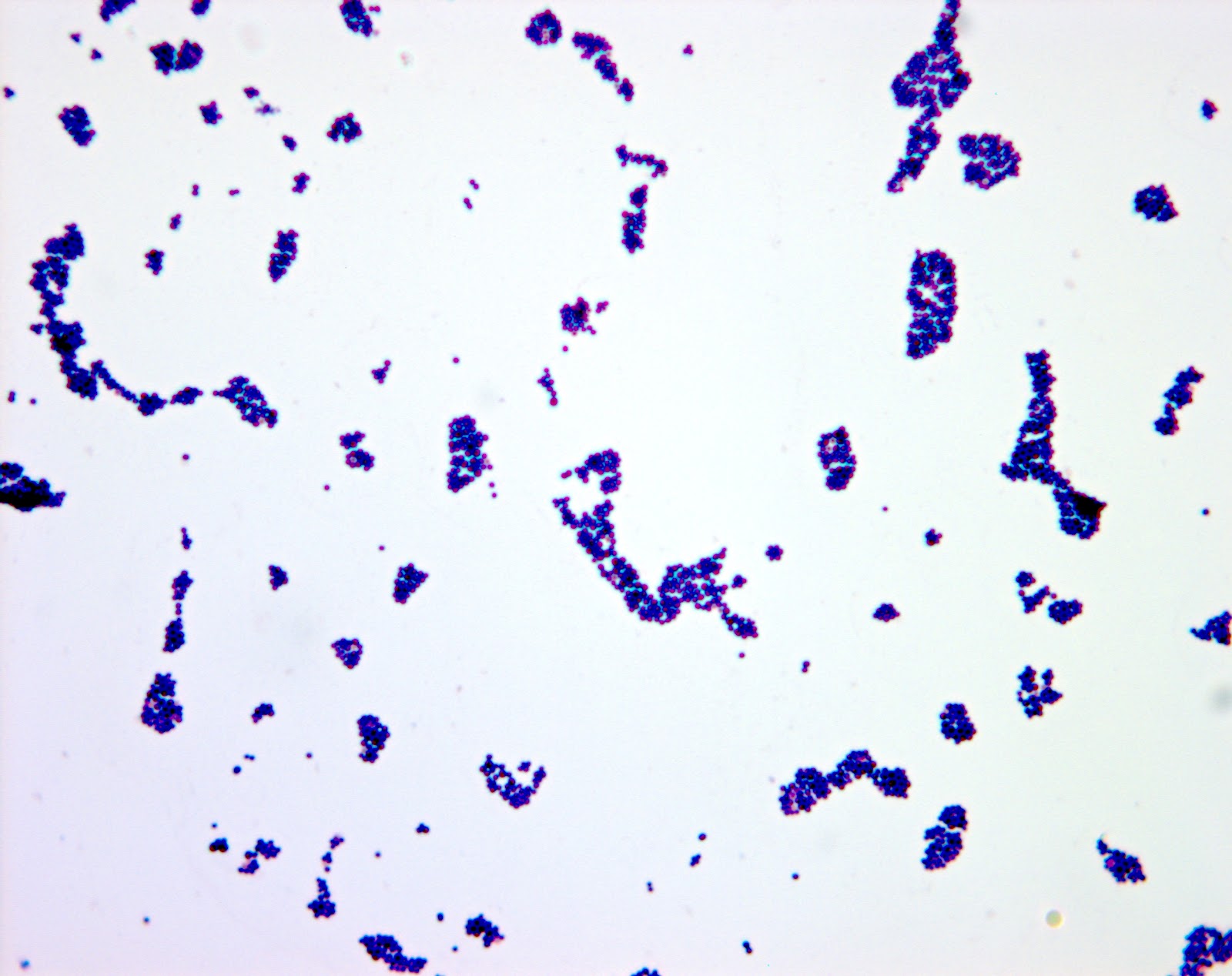
Методика лечения
Стафилококковая инфекция, обнаруженная во влагалище у женщин, требует комплексной терапии.
- Антибиотики широкого спектра действия назначаются для уничтожения возбудителей. При обнаружении нескольких видов инфекционных агентов может быть рекомендовано несколько препаратов.
- НПВС устраняют воспалительный процесс и оказывают обезболивающее действие. Они также помогают при гипертермии, если острое воспаление сопровождается повышением температуры тела.
- Иммуномодуляторы рекомендуют для повышения защитных свойств организма.
- Местное использование антисептиков. Препараты назначаются в виде суппозиториев, микроклизм и растворов для спринцевания.
- Лактобактерии для перорального приема и вагинального введения позволяют нормализовать микрофлору и повысить местный иммунитет.
Во избежание развития стрептококковой инфекции во влагалище женщине рекомендуется следить за личной гигиеной, не пренебрегать барьерными контрацептивами, поддерживать стойкий иммунитет и регулярно обследоваться у гинеколога.
Видео
Смотрите далее: стафилококк во время беременности
Микробиологическое (культуральное) исследование на золотистый стафилококк (Staphylococcus aureus) с определением чувствительности к антимикробным препаратам и бактериофагам
Метод исследования
- Культуральные исследования
Staphylococcus aureus (золотистый стафилококк) хорошо известен как возбудитель гнойно-септических инфекций у человека и животных. S. aureus наиболее часто выделяется при гнойной патологии: фолликулитах, фурункулах и карбункулах, гидраденитах, маститах, раневых инфекциях, бактериемиях и эндокардитах, менингитах, легочных инфекциях, остеомиелитах и артритах, а так же пищевых отравлениях, синдроме токсического шока. Источником стафилококковых инфекций является больной человек или здоровый носитель. Пути передачи: воздушно-капельный, воздушно-пылевой, контактный, пищевой. При пищевом пути передачи S. aureus вызывают пищевую токсикоинфекцию (отравление), характеризующуюся острым, бурным началом, выраженной интоксикацией, болью в животе, возможным повышением температуры. Фактором передачи являются молоко и молочные продукты, кондитерские изделия. Инкубационный период при пищевом отравлении стафилококковой этиологии – 2-4 часа. Восприимчивость к инфекции зависит от общего состояния организма и возраста. Наиболее восприимчивы дети, особенно новорожденные и грудного возраста.
Источником стафилококковых инфекций является больной человек или здоровый носитель. Пути передачи: воздушно-капельный, воздушно-пылевой, контактный, пищевой. При пищевом пути передачи S. aureus вызывают пищевую токсикоинфекцию (отравление), характеризующуюся острым, бурным началом, выраженной интоксикацией, болью в животе, возможным повышением температуры. Фактором передачи являются молоко и молочные продукты, кондитерские изделия. Инкубационный период при пищевом отравлении стафилококковой этиологии – 2-4 часа. Восприимчивость к инфекции зависит от общего состояния организма и возраста. Наиболее восприимчивы дети, особенно новорожденные и грудного возраста.
Культуральные исследования выполняются с применением высококачественных транспортных и питательных сред ведущих мировых производителей. Идентификацию выделенных микроорганизмов проводят с применением технологии лазерной времяпролетной масс-спектрометрии («MALDI-TOF MS», Microflex LT, Bruker, Германия). На следующем этапе лабораторного исследования выполняется определение чувствительности возбудителя к антимикробным препаратам и бактериофагам на современных микробиологических анализаторах.
Показания к исследованию:
- Обследование лиц с симпотомами пищевого отравления;
- Подбор антибактериальной терапии;
- Оценка эффективности антибактериальной терапии.
Посев на золотистый стафилококк чувствительность к антибиотикам (в мазке любой локализации, разовой порции мочи, грудном молоке)
ОписаниеПодготовкаПоказанияИнтерпретация результатов
Посев на золотистый стафилококк – тест, который позволяет выявить инфицирование золотистым стафилококком. Тест включает в себя определение чувствительности к антибиотикам.
Золотистый стафилококк окрашивается по граму положительно, является условно-патогенным микроорганизмом.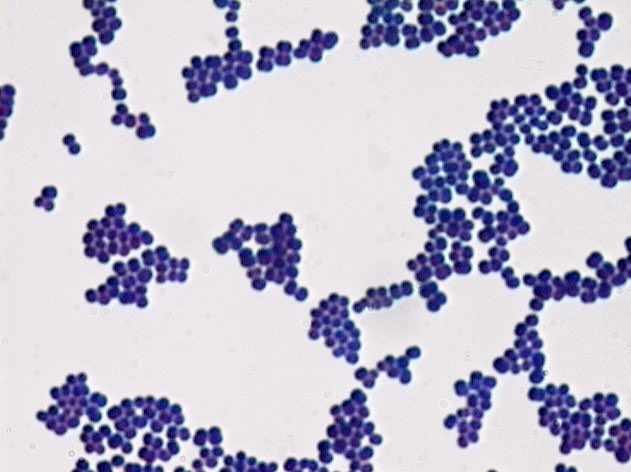 Данная бактерия является самой частой причиной внутрибольничных инфекций. Staphylococcus aureus в норме входят в состав микрофлоры кожных покровов, слизистых носа, гортани, кишечника и влагалища. Распространенность составляет около 30 процентов здоровых людей.
Данная бактерия является самой частой причиной внутрибольничных инфекций. Staphylococcus aureus в норме входят в состав микрофлоры кожных покровов, слизистых носа, гортани, кишечника и влагалища. Распространенность составляет около 30 процентов здоровых людей.
При ухудшении иммунитета или нарушении нормального состояния микрофлоры, то повреждение кожных покровов или слизистых может способствовать тому, что инфицирование Staphylococcus aureus приведет к различным инфекционно — воспалительным патологиям:
- Поражение кожи (фолликулит, карбункул, импетиго)
- Поражение молочной железы (мастит)
- Поражение ЛОР-органов и дыхательной системы (отит, гайморит, тонзиллит, фарингит, ларинготрахеит, воспаление легких)
- Поражение мочевыводящей системы (уретрит, цистит, пиелонефрит)
- Поражение ЖКТ (аппендицит, холецистит, энтероколит, перитонит, парапроктит)
- Поражение опорно-двигательной системы (артриты, остеомиелит)
В некоторых случаях Staphylococcus aureus вызывает генерализацию инфекции, при этом развивается септикопиемия. Энтеротоксин Staphylococcus aureus вызывает пищевые отравления, а также синдром токсического шока.
Энтеротоксин Staphylococcus aureus вызывает пищевые отравления, а также синдром токсического шока.
Источниками инфекции являются носители данной инфекции и больные люди, возможно инфицирование от животных. Золотистый стафилококк также часто содержится в пище (молочные продукты).
Пути передачи: контактный и воздушно-пылевой, а также аутоинфицирование. Анализ на золотистый стафилококк, который используется для его диагностики – это посев биологического материала на питательные среды. Рост колоний наблюдается спустя 18-24 часа.
Есть несколько штаммов Staphylococcus aureus, которые устойчивы к некоторым разновидностям антибиотиков. В клинической практике внутрибольничная инфекция развивается вследствие инфицирования MRSA — Staphylococcus aureus, которые устойчивы к группе пенициллина. Поэтому необходимо вместе с анализом на золотистый стафилококк, следует определить чувствительность возбудителя к антибактериальным препаратам для подборки максимально эффективного лечения.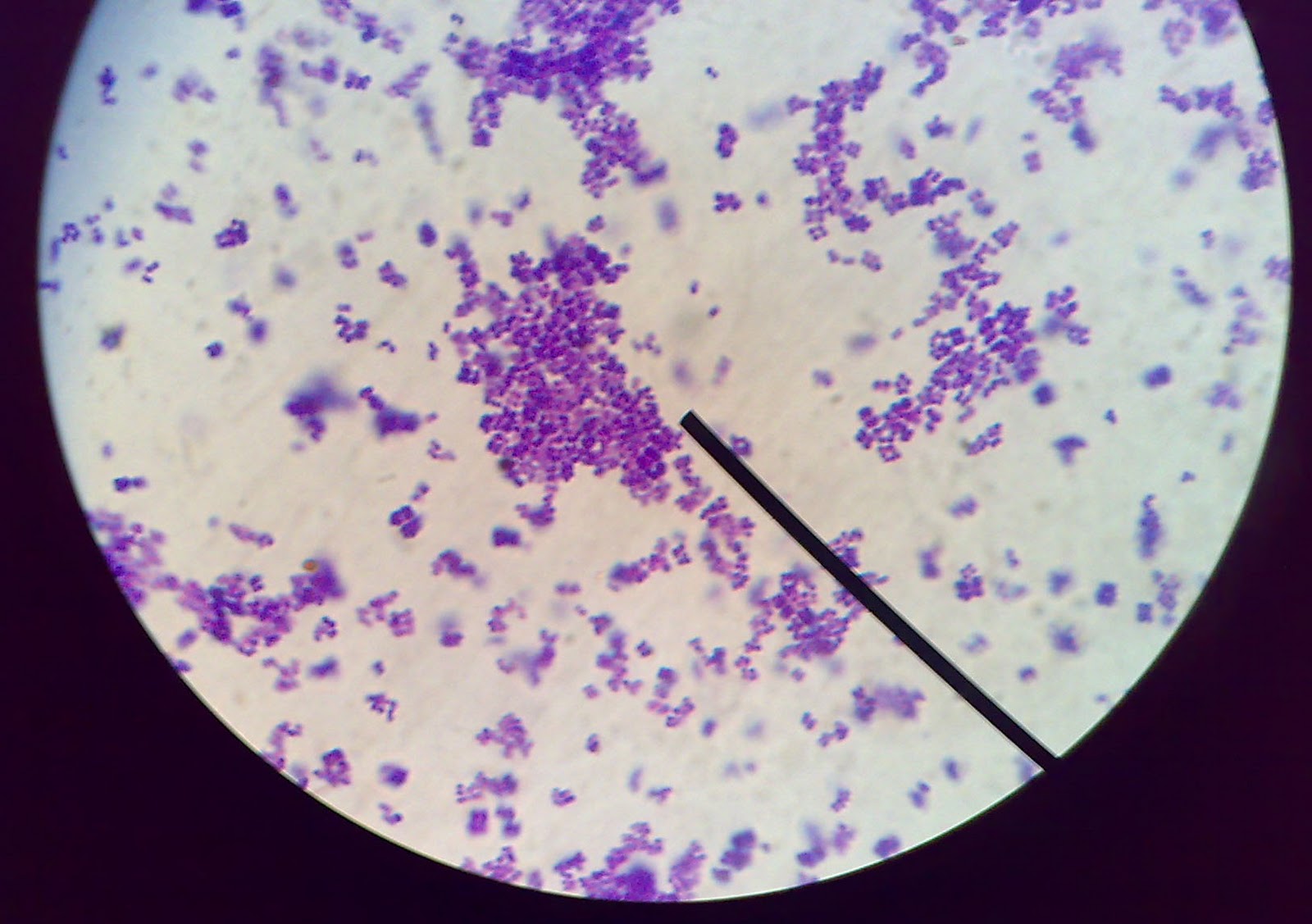
В результате описывается наличие или отсутствие роста Staphylococcus aureus. При наличии роста дается количественная оценка, а также определяется чувствительность микроорганизма к антибактериальным препаратам.
Стафилококк в мазке: причины появления, нормы
Симптомы напрямую зависят от локализации очага инфекции. Так, при развитии инфекции дыхательных путей, сначала происходит колонизация слизистой оболочки ротовой полости и носоглотки. Это проявляется в виде воспаления, отечности, гиперемии. Появляется боль при глотании, першение, жжение в горле, заложенность носа, присоединяется насморк с выделением желто-зеленой слизи, в зависимости от тяжести патологии.
По мере прогрессирования инфекционного процесса, развиваются признаки интоксикации, повышается температура, появляется слабость, понижается общая сопротивляемость организма, снижается иммунитет, в результате чего патологический процесс только усугубляется.
Могут развиться признаки системного поражения органов.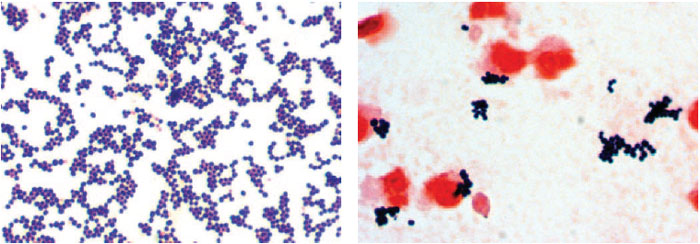 По нисходящим дыхательным путям, инфекция опускается вниз, вызывая бронхиты, пневмонии, плевриты с сильным кашлем, обильным отделением мокроты.
По нисходящим дыхательным путям, инфекция опускается вниз, вызывая бронхиты, пневмонии, плевриты с сильным кашлем, обильным отделением мокроты.
При развитии инфекции в области мочеполового тракта и репродуктивных органов, развивается сначала раздражение слизистых оболочек, появляется зуд, жжение, гиперемия. Постепенно патологический процесс прогрессирует, появляется воспаление, боль, выделения белого цвета со специфическим запахом. Появляется боль при мочеиспускании, жжение. Прогрессирование заболевания приводит к развитию интенсивного инфекционного процесса, который распространяется на область прямой кишки, промежности, внутренних органов.
При локализации воспалительного процесса на коже и раневой поверхности, происходит загноение раны, появляется специфический запах, может повыситься локальная, а затем локальная и общая температура тела. Очаг инфекции все время распространяется, рана «мокнет», не заживает, все время разрастается.
При развитии стафилококковой инфекции в области кишечника, появляются признаки пищевого отравления: возникает тошнота, рвота, диарея, расстройство пищеварения, стула, снижение аппетита. Появляется боль и воспаление в области ЖКТ: гастриты, энтериты, энтероколиты, проктиты. При генерализации воспалительного процесса и нарастании признаков интоксикации, повышается температура тела, развивается озноб, лихорадка.
Появляется боль и воспаление в области ЖКТ: гастриты, энтериты, энтероколиты, проктиты. При генерализации воспалительного процесса и нарастании признаков интоксикации, повышается температура тела, развивается озноб, лихорадка.
Первые признаки
Известны ранние симптомы, которые являются предвестниками заболевания. Они развиваются по мере того, как нарастает концентрация стафилококка в крови, и проявляются задолго до того, как появятся настоящие симптомы.
Так, развитие стафилококковой инфекции сопровождается учащением сердцебиения и дыхания, появляется дрожь в теле, озноб, жар. При ходьбе, повышенной нагрузке, может ощущаться нагрузка на сердце, легкие, появляется легкая одышка. Может появляться головная боль, мигрень, заложенность носа, ушей, реже – слезоточивость, першение и сухость в горле, сухость кожи и слизистых оболочек.
Часто появляется чувство повышенной температуры, однако при измерении она остается нормальной. Человек быстро утомляется, работоспособность резко снижается, появляется раздражение, плаксивость, сонливость.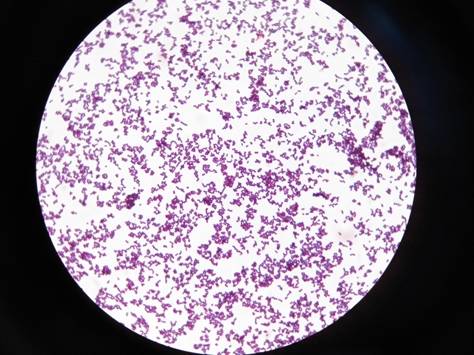 Может снижаться концентрация внимания, способность к сосредоточению.
Может снижаться концентрация внимания, способность к сосредоточению.
[19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Золотистый стафилококк в мазке
Золотистый стафилококк, S. aureus, является частым возбудителем воспалительных и инфекционных заболеваний внутренних органов человека и животных. Известно более 100 нозоологических форм заболеваний, обусловленных этим патогеном. В основе патогенеза золотистого стафилококка лежит целый комплекс токсических субстанций и факторов агрессии, ферментов, которые продуцируются микроорганизмов. Кроме того, установлено, что патогенность микроорганизма обусловлена генетическими факторами и влиянием окружающей среды.
Стоит подчеркнуть, что золотистый стафилококк обладает полиорганным тропизмом, то есть он может стать возбудителем патологического процесса в любом органе. Это проявляется в способности вызывать гнойно-воспалительные процессы в коже, подкожной клетчатке, лимфатических узлах, дыхательных путях, мочевыделительной системе, и даже опорно-двигательном аппарате. Является частым возбудителем пищевых токсикоинфекций. Особая значимость этого микроорганизма определяется его ролью в этиологии внутрибольничных инфекций. Среди золотистого стафилококка часто возникают метициллинрезистентные штаммы, которые обладают высокой устойчивостью к действию любых антибиотиков и антисептических средств.
Является частым возбудителем пищевых токсикоинфекций. Особая значимость этого микроорганизма определяется его ролью в этиологии внутрибольничных инфекций. Среди золотистого стафилококка часто возникают метициллинрезистентные штаммы, которые обладают высокой устойчивостью к действию любых антибиотиков и антисептических средств.
В мазке достаточно легко распознать, поскольку имеет вид грамположительных кокков, диаметр которых варьирует в пределах от 0,5 до 1,5 мкм, расположены попарно, короткими цепочками или скоплениями в виде грозди винограда. Неподвижные, спор не образуют. Произрастают в присутствии 10% хлорида натрия. Поверхностные структуры способны к синтезу ряда токсинов и ферментов, которые играют важную роль в метаболизме микроорганизмов и определяют их роль в этиологии стафилококковых инфекций.
Также в мазке легко распознать по таким морфологическим признакам, как наличие клеточной стенки, мембранных структур, капсулы и хлопьеобразующего фактора. Немаловажную роль в патогенезе играет аглютиноген А – белок, который равномерно распределяется по всей толщине клеточной стенки и ковалентными связями соединен с пептидогликаном. Биологическая активность этого белка разнообразна и является неблагоприятным фактором для макроорганизма. Способен вступать в реакцию со слизистым иммуноглобулином, образовывать комплексы, которые сопровождаются повреждением тромбоцитов и развитием тромбоэмболических реакций. Также является препятствием для активного фагоцитоза, способствует развитию аллергической реакции.
Биологическая активность этого белка разнообразна и является неблагоприятным фактором для макроорганизма. Способен вступать в реакцию со слизистым иммуноглобулином, образовывать комплексы, которые сопровождаются повреждением тромбоцитов и развитием тромбоэмболических реакций. Также является препятствием для активного фагоцитоза, способствует развитию аллергической реакции.
Эпидермальный стафилококк в мазке
Длительное время считалось, что эпидермальный стафилококк не обладает патогенностью. Но недавние исследования подтвердили, что это не так. Является представителем нормальной микрофлоры кожных покровов и способны вызывать заболевания у некоторых людей. Особенно это касается людей со сниженным иммунитетом, после ожогов, повреждения целостности кожи, с различными ранениями. В результате развития стафилококковой инфекции достаточно быстро развивается гнойно-септический воспалительный процесс, появляются зоны некроза, эрозии, язвы, нагноения.
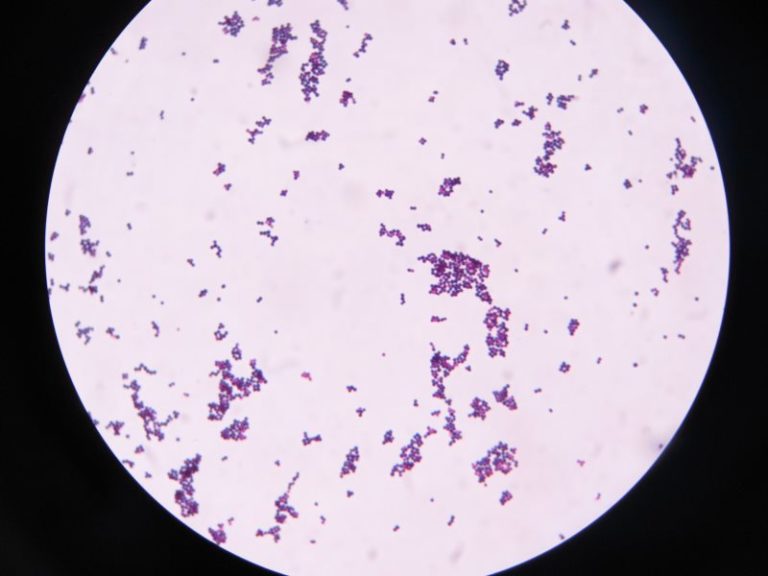
В мазке достаточно легко распознать по образованию пигментированных колоний, диаметром до 5 мм. Образуют форму кокков, могут быть единичными или объединять в полисоединения, напоминающие грозди винограда. Могут произрастать как в аэробных, так и в анаэробных условиях.
Образуют форму кокков, могут быть единичными или объединять в полисоединения, напоминающие грозди винограда. Могут произрастать как в аэробных, так и в анаэробных условиях.
[30], [31], [32], [33], [34], [35], [36]
Гемолитический стафилококк в мазке
Гемолитические свойства стафилококка – это его способность к лизису крови. Это свойство обеспечивается путем синтеза плазмокоагулазы и лейкоцидина – бактериальных токсинов, расщепляющих кровь. Именно способность расщеплять и коагулировать плазму, является ведущим и постоянным критерием, по которому патогенные стафилококки достаточно легко подлежат идентификации.
Принцип реакции состоит в том, что плазмокоагулаза вступает в реакцию с Ко-фактором плазмы, образует с ним коагулазотромбин, который преобразует тромбиноген в тромбин с образованием кровяного сгустка.
Плазмокоагулаза представляет собой фермент, который достаточно легко разрушается под действием протеолитических ферментов, например, трипсина, хемотрипсина, а также при нагревании до температуры 100 градусов и выше в течение 60 минут.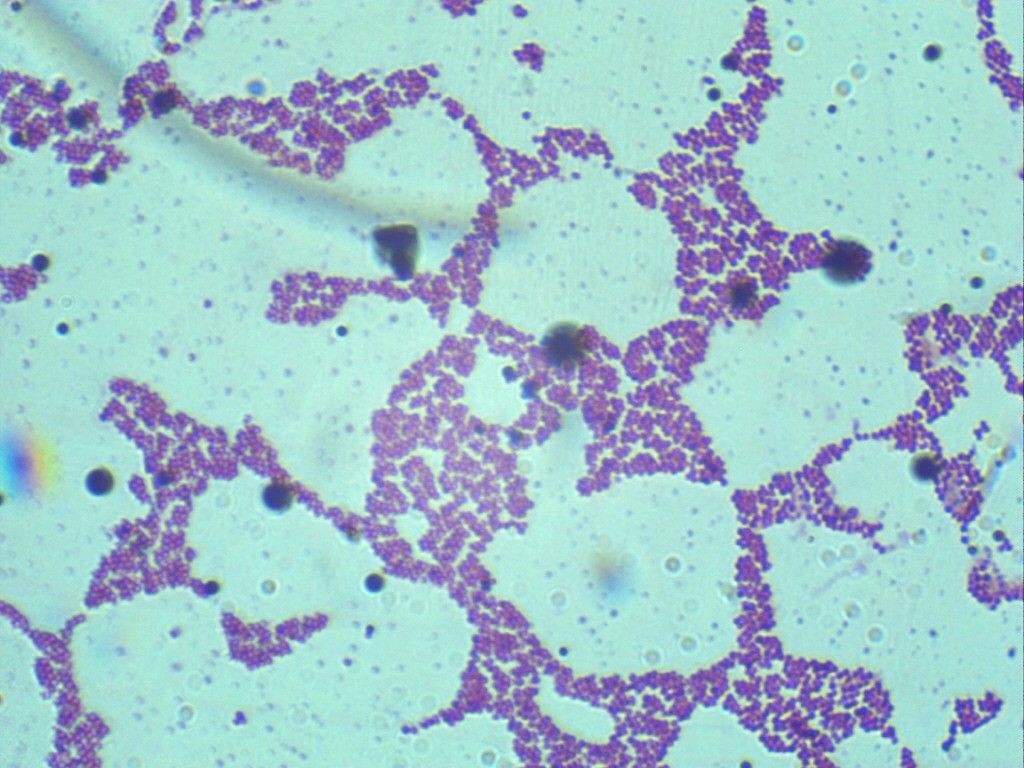 Большие концентрации коагулазы приводят к снижению способности крови к свертыванию, нарушается гемодинамика, происходит кислородное голодание тканей. Кроме того, фермент способствует образованию фибриновых барьеров вокруг микробной клетки, снижая тем самым эффективность фагоцитоза.
Большие концентрации коагулазы приводят к снижению способности крови к свертыванию, нарушается гемодинамика, происходит кислородное голодание тканей. Кроме того, фермент способствует образованию фибриновых барьеров вокруг микробной клетки, снижая тем самым эффективность фагоцитоза.
В настоящее время известно 5 типов гемолизинов, каждый из которых оказывает свой механизм действия. Альфа токсин не активен в отношении эритроцитов человека, но лизирует эритроциты овец, кролей, свиней, агрегирует тромбоциты, обладает летальным и дермонекротическим действием.
Бета-токсин вызывает лизис эритроцитов человека, проявляет цитотоксическое действие на фибробласты человека.
Гамма-токсин лизирует эритроциты человека. Известно также его литическое действие на лейкоциты. Не обладает токсическим воздействием при внутрикожном введении. При внутривенном введении приводит к смерти.
Дельта-токсин отличается от всех других токсинов термолабильностью, широким спектром цитотоксической активности, повреждает эритроциты, лейкоциты, лизосомы и митохондрии.
Эпсилон-токсин обеспечивает максимально широкую зону воздействия, лизируя все типы кровяных телец.
Коагулазонегативный стафилококк в мазке
Значение коагулазонегативных стафилококков в развитии патологии внутренних органов не вызывает сомнений. Как полагают исследователи, эта группа отвечает за развитие патологии урогенитального тракта примерно в 13-14% случаев. Являются возбудителями кожных и раневых инфекций, конъюнктивита, воспалительных процессов и сепсиса у новорожденных. Наиболее тяжелой формой инфекции является эндокардит. Особенно возросло количество подобных осложнений в связи с высокой распространенностью операций на сердце при установке искусственных клапанов и шунтировании кровеносных сосудов.
Рассматривая биологические свойства, целесообразно отметить, что микроорганизмы представляют собой кокки диаметром не более 5 мкм, пигментов не образуют, могут произрастать как в аэробных, так и в анаэробных условиях. Растут в присутствии 10% хлорида натрия.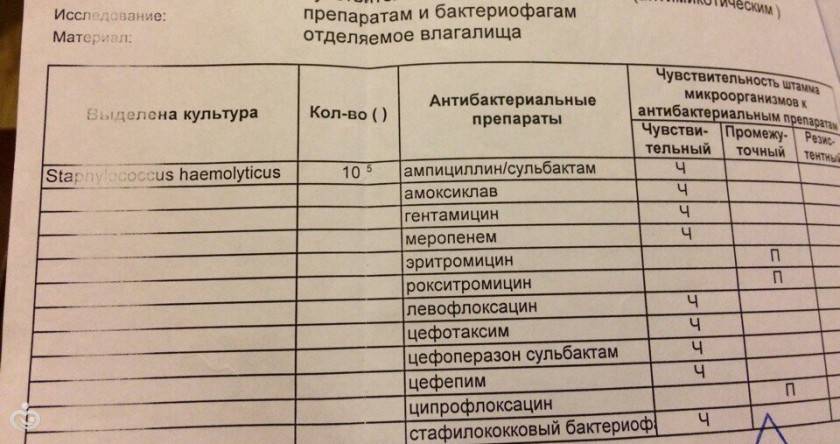 Способны к гемолизу, редукции нитратов, обладают уреазой, ДНК-азу не продуцируют. В аэробных условиях способны продуцировать лактозу, сахарозу, маннозу. Не способны к сбраживанию маннита и трегалозы.
Способны к гемолизу, редукции нитратов, обладают уреазой, ДНК-азу не продуцируют. В аэробных условиях способны продуцировать лактозу, сахарозу, маннозу. Не способны к сбраживанию маннита и трегалозы.
Наибольшую значимость имеет эпидермальный стафилококк, который является одним из ведущих клинически значимых патогенов. Вызывает септицемии, конъюнктивиты, пиодермии, инфекции мочевыводящих путей. Также среди коагулазонегативных штаммов много представителей внутрибольничных инфекций.
[37], [38], [39], [40], [41], [42], [43]
Стафилококк сапрофитикус, сапрофитный в мазке
Относится к коагулазонегативным штаммам, которые способны к существованию, как в аэробных, так и в анаэробных условиях. Активно размножаются в раневой поверхности, в поврежденных участках кожи, при сильных ожогах, при инородном теле в мягких тканях, при наличии трансплантатов, протезов, при инвазивных процедурах.
Часто приводят к развитию токсического шока. Этот эффект обусловлен действием эндотоксинов.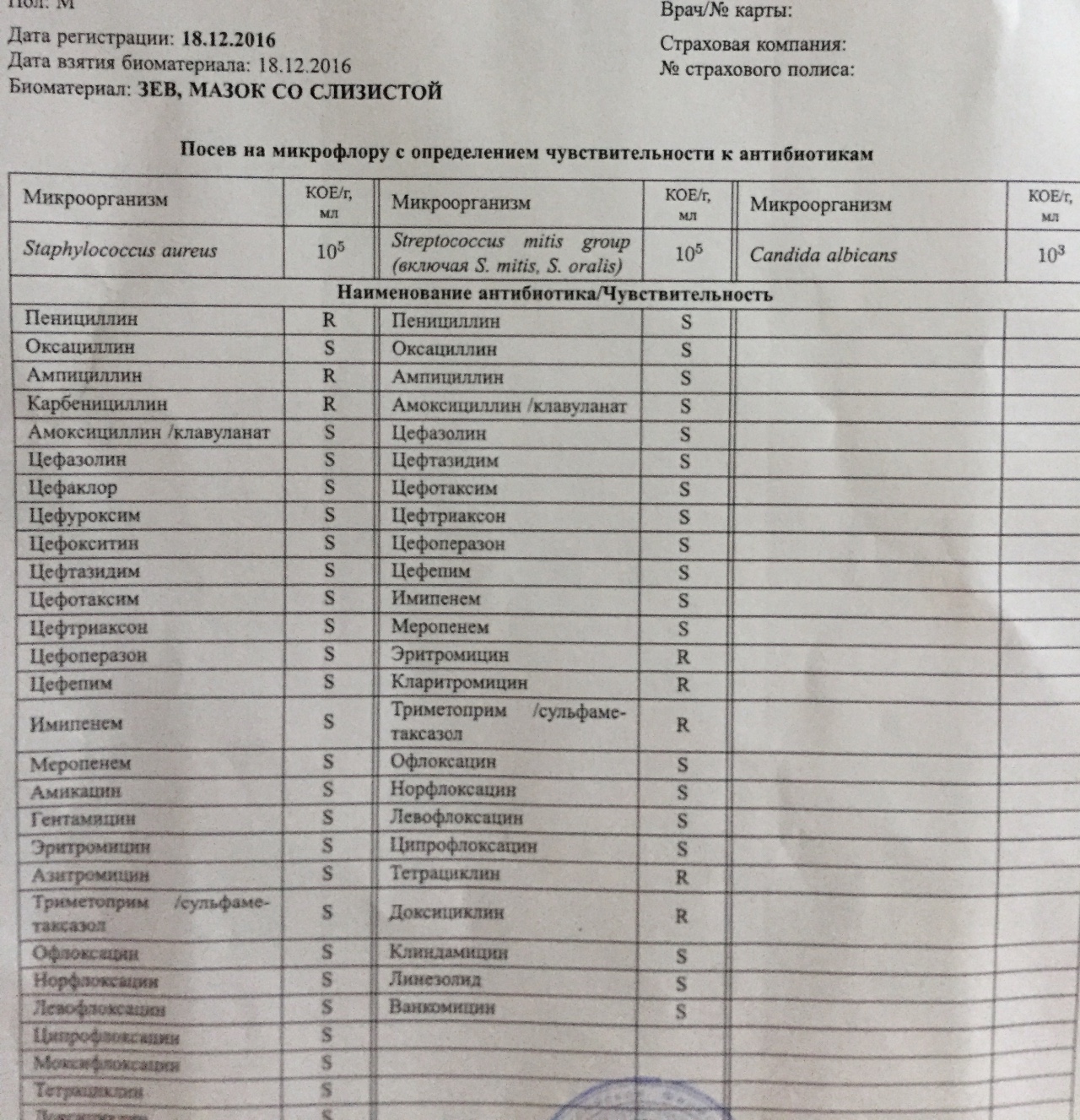 Часто развивается при использовании сорбирующих тампонов у женщин во время менструации, в послеродовый период, после абортов, выкидышей, гинекологических операций, после длительного применения барьерной контрацепции.
Часто развивается при использовании сорбирующих тампонов у женщин во время менструации, в послеродовый период, после абортов, выкидышей, гинекологических операций, после длительного применения барьерной контрацепции.
Клиническая картина представлена резким повышением температуры, тошноты, резких болей в мышцах и суставах. Позже появляются характерные пятнистые высыпания, чаще всего генерализированные. Развивается артериальная гипотония, сопровождающаяся потерей сознания. Смертность достигает 25%.
Фекальный стафилококк в мазке
Является основным возбудителем пищевых токсикоинфекций. Хорошо сохраняется в окружающей среде. Основной путь передачи – фекально-оральный. Выделяется в окружающую среду с каловыми массами. Попадает в организм с плохо проваренной пищей, грязными руками, немытыми продуктами.
Механизм действия осуществляется за счет стафилококковых энтеротоксинов, представляющих собой термостабильные полипептиды, образующиеся при размножении энтеротоксигенных штаммов, стафилококков в продуктах питания, кишечнике и искусственных питательных средах. Проявляют высокую устойчивость к действию пищевых ферментов.
Проявляют высокую устойчивость к действию пищевых ферментов.
Энтеропатогенность токсинов определяется их связью с эпителиальными клетками желудка и кишечника, воздействием на ферментативные системы эпителиоцитов. Это, в свою очередь, приводит к увеличению скорости образования простагландинов, гистамина, повышению секреции жидкостей в просвет желудка и кишечника. Кроме того, токсины повреждают мембраны эпителиальных клеток, увеличивая проницаемость кишечной стенки для других токсических продуктов бактериального происхождения.
Вирулентность фекальных энтеропатогенных стафилококков регулируется генетическим аппаратом бактериальной клетки в ответ на действие факторов окружающей среды, что позволяет микроорганизму быстро приспосабливаться к условиям окружающей среды, что позволяет микроорганизму быстро приспосабливаться к меняющимся условиям при переходе с одного микробиоценоза в другой.
опасность, лечение, профилактика – Medaboutme.ru
Стафилококки – условно-патогенные бактерии, то есть такие, которые при неблагоприятных условиях могут вызвать болезнь. И если анализы показали стафилококк в мазке при беременности, это может привести к опасным последствиям. Какие осложнения вызывает инфекция и как их предотвратить, расскажет MedAboutMe.
И если анализы показали стафилококк в мазке при беременности, это может привести к опасным последствиям. Какие осложнения вызывает инфекция и как их предотвратить, расскажет MedAboutMe.
Виды стафилококков, которые обнаруживаются в мазке
Стафилококки могут находиться на коже, слизистых и даже в крови. Беременных женщин больше всего настораживает обнаружение бактерии в мазке из цервикального канала.
В журнале Folia Microbiol (Praha) было опубликовано исследование микробиоты влагалища беременных, и из 33 положительных анализов наиболее часто встречался золотистый стафилококк (14 случаев). Этот вид бактерии – самый опасный, поскольку может спровоцировать множество видов заболеваний, от фурункулов на коже до смертельно опасного сепсиса.
Также в поле зрения попал эпидермальный стафилококк (4 случая) – менее агрессивный, но тоже представляющий потенциальную угрозу для женщины и ребенка.
Выявление стафилококка в мазке
Врачи разделяют понятия «положительный анализ на стафилококк» и «стафилококковую инфекцию».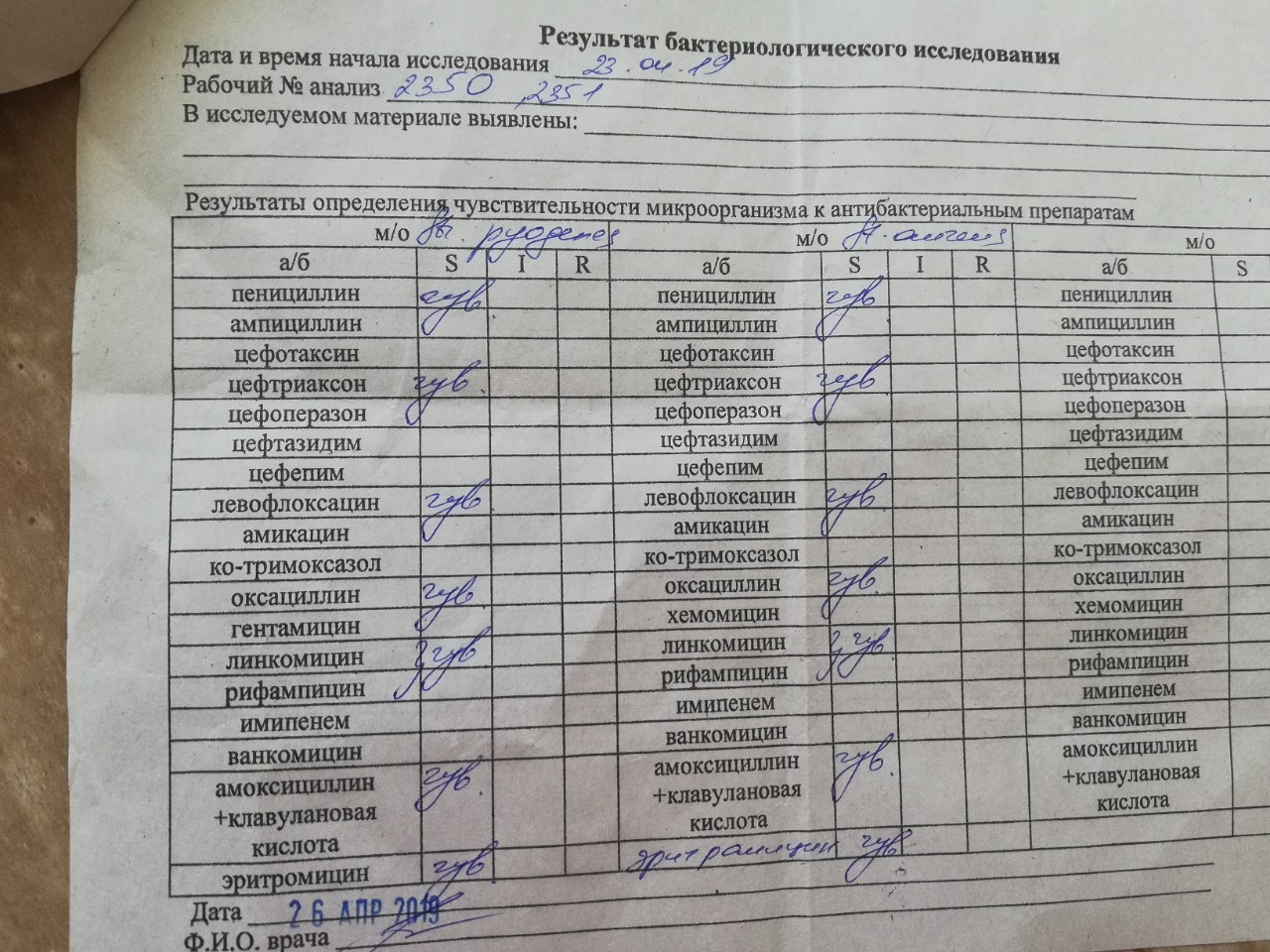 Само обнаружение бактерии в мазке из цервикального канала еще не говорит о необходимости лечения.
Само обнаружение бактерии в мазке из цервикального канала еще не говорит о необходимости лечения.
Результаты анализов должен оценить врач, именно он решает, насколько опасна ситуация. Если у женщины нет симптомов, она чувствует себя хорошо, а количество стафилококка в анализе не превышает допустимые нормы, выбирается выжидательная тактика. Это значит, что мазок нужно будет сдавать повторно и оценивать ситуацию в динамике.
Чем может быть опасен стафилококк при беременности
В первую очередь будущую маму интересует, если выявлен стафилококк при беременности, чем опасен он для ребенка?
Чаще всего инфекция передается ребенку во время родов, при прохождении родовых путей. В этом случае она может вызывать различные гнойные поражения кожи и заболевания органов дыхания. Если инфекцию не лечить, золотистый стафилококк распространяется дальше, поражая внутренние органы и попадая в кровь.
Если в мазке из цервикального канала обнаружено большое количество стафилококка, есть риск заражения плода через плаценту. И в этом случае последствия для ребенка будут намного хуже – пороки развития, патологии органов и прочее.
И в этом случае последствия для ребенка будут намного хуже – пороки развития, патологии органов и прочее.
Если же бактерия попадает в кровь беременной, инфекция может вызвать у женщины воспаление оболочек сердца, поражение других органов и даже сепсис.
Лечение стафилококка
Лечение назначается врачом только в том случае, если стафилококк представляет угрозу (рост количества бактерий, ослабленный организм женщины). Инфекция лечится антибиотиками. Прерывать терапию или самостоятельно менять дозировку недопустимо, поскольку в этом случае бактерии не уничтожаются полностью, и есть риск развития устойчивых к антибиотикам штаммов, которые провоцируют более серьезную болезнь.
Перед лечением сдается анализ на чувствительность к антибиотикам. Такая подготовка обязательна, поскольку по данным журнала Folia Microbiol (Praha), обнаруженные во влагалище стафилококки были устойчивы к пенициллину (100%), ванкомицину (97%), эритромицину (82%) и другим антибиотикам.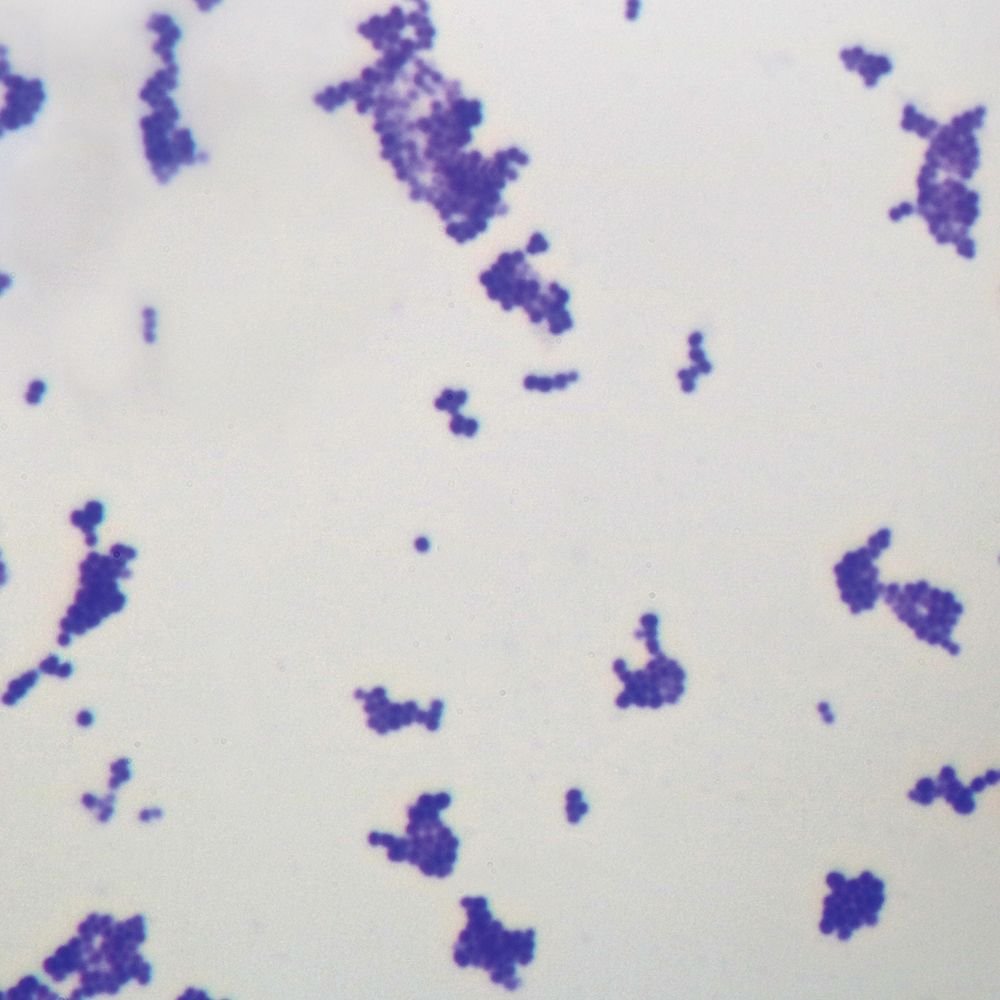
Если же стафилококк в мазке не превышает нормы, женщине важно следить за своим здоровьем – укреплять иммунитет, больше гулять, соблюдать правила гигиены, разнообразно питаться. Также нужно регулярно пересдавать анализ, чтобы врач мог контролировать ситуацию и при необходимости назначить лечение.
Использованы фотоматериалы Shutterstock
Мазок из уха
Мазок из уха – один из методов диагностики воспалительных процессов, применяемых в медицинском центре «Медлайн Сургут».
Мазок из уха назначается, когда врач подозревает развитие острого или хронического отита инфекционной и грибковой этиологии. Лабораторные исследования дают возможность отоларингологу поставить диагноз, подобрать соответствующее лечение, предотвратив переход заболевания в хроническую форму.
Как правило, мазок проводится до начала антибактериальной терапии.
Что выявляет?
Часто мазок из уха выявляет такие патогенные микроорганизмы:
- энтеробактерии;
- протей;
- золотистый стафилококк;
- стрептококки;
- непатогенные дифтероиды и грибы рода кандида.

Кроме того, данный анализ показывает микрофлору слизистой уха, дает возможность определить чувствительность патогенных микроорганизмов к основным группам антибиотиков.
Причины развития инфекции в ухе:
- переохлаждение;
- микротравмы, например, при чистке уха;
- снижение иммунитета;
- вода, попавшая в ухо и долго там находящаяся;
- авитаминоз;
- сахарный диабет;
- повышенное выделение ушного секрета;
- грибы;
- неправильное самолечение.
При развитии отита к основному возбудителю заболевания часто добавляется вторичная микрофлора, распознать которую помогает мазок. Чтобы правильно подобрать антибактериальное лечение, нужно сначала дифференцировать патогенную микрофлору.
Взятие мазка и результаты
- Мазок из уха лучше сдавать до начала приема антибактериальных препаратов, чтобы результат отображал реальную картину заболевания.

- Для бакпосева берется мазок из наружного уха или аспират из среднего уха.
- Мазок на флору берется из наружного уха ватной палочкой или ушным крючком и наносится на предметное стекло перекатыванием по нему ватной палочкой. Каждое стекло промаркировано, чтобы можно было различить исследование мазка, взятого из правого и левого уха, так как результаты анализов могут отличаться. Мазок на микрофлору и чувствительность к антибиотикам делается в пробирке.
В результате исследования могут выявиться:
- кишечная и синегнойная палочки – не являются нормой и требуют лечения;
- энтеробактерии – свидетельствуют о воспалительном процессе;
- нейтрофилы – разновидность лейкоцитов, наличие которых говорит о патологическом состоянии и об интоксикации тканей уха микроорганизмами;
- дрожжеподобные грибки – считаются нормой, так как они присутствуют в небольшом количестве в здоровой слизистой уха.
 Однако резкое увеличение их числа приводит к заболеванию, поэтому важную роль играет количественный показатель;
Однако резкое увеличение их числа приводит к заболеванию, поэтому важную роль играет количественный показатель; - процесс фагоцитоза (захват и переваривание патогенных микроорганизмов) – является подтверждением наличия патогенной микрофлоры в полости уха.
Анализ, диагностику и лечение всех ЛОР-заболеваний может проводить только специалист-отоларинголог! Обращайтесь за квалифицированной помощью в клинику «Медлайн Сургут»!
Золотистый стафилококк в мазках — Вопрос детскому лору
Если вы не нашли нужной информации среди ответов на этот вопрос, или же ваша проблема немного отличается от представленной, попробуйте задать дополнительный вопрос врачу на этой же странице, если он будет по теме основного вопроса. Вы также можете задать новый вопрос, и через некоторое время наши врачи на него ответят. Это бесплатно. Также можете поискать нужную информацию в похожих вопросах на этой странице или через страницу поиска по сайту. Мы будем очень благодарны, если Вы порекомендуете нас своим друзьям в социальных сетях.
Медпортал 03online.com осуществляет медконсультации в режиме переписки с врачами на сайте. Здесь вы получаете ответы от реальных практикующих специалистов в своей области. В настоящий момент на сайте можно получить консультацию по 74 направлениям: специалиста COVID-19, аллерголога, анестезиолога-реаниматолога, венеролога, гастроэнтеролога, гематолога, генетика, гепатолога, гериатра, гинеколога, гинеколога-эндокринолога, гомеопата, дерматолога, детского гастроэнтеролога, детского гинеколога, детского дерматолога, детского инфекциониста, детского кардиолога, детского лора, детского невролога, детского нефролога, детского онколога, детского офтальмолога, детского психолога, детского пульмонолога, детского ревматолога, детского уролога, детского хирурга, детского эндокринолога, дефектолога, диетолога, иммунолога, инфекциониста, кардиолога, клинического психолога, косметолога, липидолога, логопеда, лора, маммолога, медицинского юриста, нарколога, невропатолога, нейрохирурга, неонатолога, нефролога, нутрициолога, онколога, онкоуролога, ортопеда-травматолога, офтальмолога, паразитолога, педиатра, пластического хирурга, подолога, проктолога, психиатра, психолога, пульмонолога, ревматолога, рентгенолога, репродуктолога, сексолога-андролога, стоматолога, трихолога, уролога, фармацевта, физиотерапевта, фитотерапевта, флеболога, фтизиатра, хирурга, эндокринолога.
Мы отвечаем на 97.38% вопросов.
Оставайтесь с нами и будьте здоровы!
Прямая идентификация Staphylococcus aureus из флаконов с положительными культурами крови
Boston Medical Center, 3 Beth Israel Deaconess Medical Center, Boston, Massachusetts, 4 Cleveland Clinic Foundation, Cleveland, Ohio, 5 New York University School of Medicine, Bellevue Hospital, New York, 6 Montefiore Medical Center, Bronx, New York, 9 Университетская больница RWTH Aachen, Germany 7Stephen M.Brecher
Applied Biosystems, Bedford, 1 Boston VA Healthcare System, West Roxbury, 2 Lahey Clinic, Burlington, 8 AdvanDx, Concord, 10 Boston Medical Center, 3 Бостонский медицинский центр, Beth Israel Deconess, Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Медицинский факультет Нью-Йоркского университета, больница Белвью, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница RWTH Aachen , Германия 7
70006
Annette Durbin
Прикладные биосистемы, Бедфорд, 1 Бостон В. А. Система здравоохранения, Западный Роксбери, 2 Lahey Clinic, Burlington, 8 AdvandX, Cockord, 10 Boston Medical, 3 Медицинский центр Бет Исраэль Диаконисс, Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Школа медицины Нью-Йоркского университета ine, Bellevue Hospital, New York, 6 Медицинский центр Montefiore, Bronx, New York, 9 University Hospital RWTH Aachen, Germany 7
А. Система здравоохранения, Западный Роксбери, 2 Lahey Clinic, Burlington, 8 AdvandX, Cockord, 10 Boston Medical, 3 Медицинский центр Бет Исраэль Диаконисс, Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Школа медицины Нью-Йоркского университета ine, Bellevue Hospital, New York, 6 Медицинский центр Montefiore, Bronx, New York, 9 University Hospital RWTH Aachen, Germany 7
Daniel S.Shapiro
Applied Biosystems, Bedford, 1 Boston VA Healthcare System, West Roxbury, 2 Lahey Clinic, Burlington, 8 AdvanDx, Concord, 10 Boston Medical Center, Beaconess Medical Center, 6 Deth Israel 900 Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Медицинский факультет Нью-Йоркского университета, больница Белвью, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница RWTH Aachen , Германия 7
Дональд Р.
 Schwartz
SchwartzApplied Biosystems, Bedford, 1 Boston VA Healthcare System, West Roxbury, 2 Lahey Clinic, Burlington, 8 AdvanDx, Concord, 10 Boston Medical Center, Beaconess Medical Center, 6 Deth Israel 900 Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Медицинский факультет Нью-Йоркского университета, больница Белвью, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница RWTH Aachen , Германия 7
Паола К.De Girolami
Applied Biosystems, Bedford, 1 Boston VA Healthcare System, West Roxbury, 2 Lahey Clinic, Burlington, 8 AdvanDx, Concord, 10 Boston Medical Center,
5 6 th Israel Deaconess 9 , Бостон, Массачусетс,
4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Медицинский факультет Нью-Йоркского университета, больница Белвью, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница RWTH Ахен, Германия 7Джоанна Дакос
Applied Biosystems, Bedford, 1 Boston VA Healthcare System, West Roxbury, 2 Lahey Clinic, Burlington, 8 509, 10006 AdvanDx0, Boston Medical Center 3 Медицинский центр Бет Исраэль Диаконисс, Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Медицинский факультет Нью-Йоркского университета icine, Bellevue Hospital, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница Рейнско-Вестфальского технического университета Аахена, Германия 7
Гэри В.
 Procop
ProcopApplied Biosystems, Bedford, 1 Boston VA Healthcare System, West Roxbury, 2 Lahey Clinic, Burlington, 8 AdvanDx, Concord, 10 Boston Medical Center, 6 Deconess Medical Center, 6 Deconess Israel 900 Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Медицинский факультет Нью-Йоркского университета, больница Белвью, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница RWTH Aachen , Германия 7
Deborah Wilson
Прикладные биосистемы, Бедфорд, 1 Бостон В.А. Система здравоохранения, West Roxbury, 2 Lahey Clinic, Burlington, 8 Advandx, Cockord, 10 Boston Medical Center, 3 Медицинский центр Бет Исраэль Диаконисс, Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Медицинский факультет Нью-Йоркского университета ne, Bellevue Hospital, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница RWTH Aachen, Германия 7
Чад С.
 Hanna
HannaApplied Biosystems, Bedford, 1 Boston VA Healthcare System, West Roxbury, 2 Lahey Clinic, Burlington, 8 AdvanDx, Concord, 10 Boston Medical Center, 3 Бостонский медицинский центр, Beth Israel Deconess, 3 Boston, Massachusetts, 4 Cleveland Clinic Foundation, Cleveland, Ohio, 5 Медицинский факультет Нью-Йоркского университета, больница Bellevue, New York, 6 Медицинский центр Montefiore, Bronx, New York, 9 University Hospital RWTH Aachen , Германия 7
GERHARD HAASE
5 GERHARD HAASE
Прикладные биосистемы, Бедфорд,
1 Бостон В.А. Система здравоохранения, West Roxbury, 2 Lahey Clinic, Burlington, 8 Advandx, Cockord, 10 Boston Medical Center, 3 Медицинский центр Бет Исраэль Диаконисс, Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Медицинский факультет Нью-Йоркского университета , Bellevue Hospital, New York, 6 Медицинский центр Montefiore, Bronx, New York, 9 University Hospital RWTH Aachen, Germany 7 Heidrun Peltroche-Llacsahuanga
System, West Roxbury, 2 Клиника Lahey, Берлингтон, 8 AdvanDx, Concord, 10 Бостонский медицинский центр, 3 Медицинский центр Beth Israel Deaconess, Бостон, Массачусетс, 4 Кливлендский клинический фонд, Кливленд , 5 Медицинский факультет Нью-Йоркского университета, больница Белвью, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница Рейнско-Вестфальского технического университета Ахена, Германия 7
Кимберле С.
 Chapin
Chapin
Applied Biosystems, Bedford, 1 Boston VA Healthcare System, West Roxbury, 2 Lahey Clinic, Burlington, 8 AdvanDx, Concord, 10 Boston Medical Center, 3 Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Медицинский факультет Нью-Йоркского университета, больница Белвью, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница RWTH Aachen , Германия 7
Майкл С.Musgnug
Applied Biosystems, Bedford, 1 Boston VA Healthcare System, West Roxbury, 2 Lahey Clinic, Burlington, 8 AdvanDx, Concord, 10 Boston Medical Center, Beaconess Medical Center,
5 6 Deth Israel 90 Бостон, Массачусетс,
4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Медицинский факультет Нью-Йоркского университета, больница Белвью, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница RWTH Aachen , Германия 7Майкл Х.
 Levi
LeviApplied Biosystems, Bedford, 1 Boston VA Healthcare System, West Roxbury, 2 Lahey Clinic, Burlington, 8 AdvanDx, Concord, 10 Boston Medical Center, 3 Бостонский медицинский центр, Beth Israel Deconess, 3 Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Медицинский факультет Нью-Йоркского университета, больница Белвью, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница RWTH Aachen , Германия 7
70006
Cynthia Shoemaker
Прикладные биосистемы, Бедфорд, 1 Бостон В.А. Система здравоохранения, West Roxbury, 2 Lahey Clinic, Burlington, 8 AdvandX, Cockord, 10 Boston Medical Center, 3 Медицинский центр Бет Исраэль Диаконисс, Бостон, Массачусетс, 4 Фонд клиники Кливленда, Кливленд, Огайо, 5 Школа медицины Нью-Йоркского университета ine, Bellevue Hospital, New York, 6 Медицинский центр Montefiore, Bronx, New York, 9 University Hospital RWTH Aachen, Germany 7
Henrik Stender
Applied Biosystems, Bedford, 1 VA 9000 , West Roxbury, 2 Lahey Clinic, Burlington, 8 AdvanDx, Concord, 10 Boston Medical Center, 3 Beth Israel Deaconess Medical Center, Boston, Massachusetts, 4 Cleveland Clinico Foundation, Cleveland, 5 Медицинский факультет Нью-Йоркского университета, больница Белвью, Нью-Йорк, 6 Медицинский центр Монтефиоре, Бронкс, Нью-Йорк, 9 Университетская больница Рейнско-Вестфальского технического университета Аахена, Германия 7
Staphylococcus Aureus Microbiology
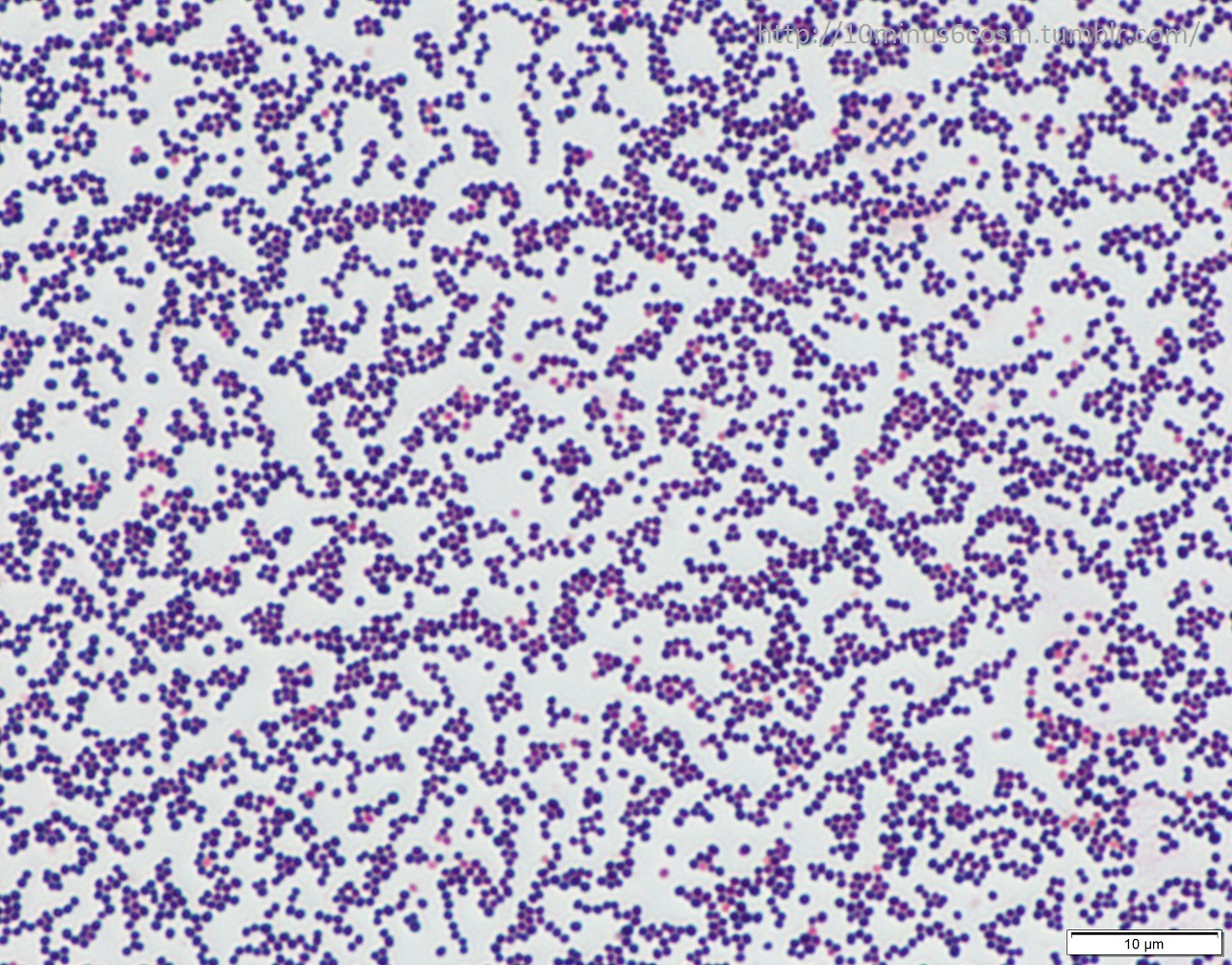
Бактерии Staphylococcus aureus являются патогенами как для человека, так и для других млекопитающих. Это грамположительные бактерии, которые имеют небольшую круглую форму (кокки) и встречаются в виде скоплений, которые при электронной микроскопии выглядят как гроздь винограда.
Это грамположительные бактерии, которые имеют небольшую круглую форму (кокки) и встречаются в виде скоплений, которые при электронной микроскопии выглядят как гроздь винограда.
Микробиология стафилококка: —
Коагулазная реакция
Staphylococcus ранее были разделены на две группы на основании их способности сворачивать плазму крови. Наиболее патогенными видами S aureus являются коагулазоположительные стафилококки. В настоящее время известно, что коагулазонегативные стафилококки (CNS) включают более 30 других видов.Именно ЦНС присутствует в виде безвредных бактерий на коже, но некоторые из них также могут вызывать инфекции.
В настоящее время коагулазная реакция больше не используется для классификации S.aureus. Это связано с тем, что коагулаза является маркером S. aureus , но прямых доказательств того, что она является фактором вирулентности, нет. Тем не менее, этот термин все еще широко используется клиническими микробиологами.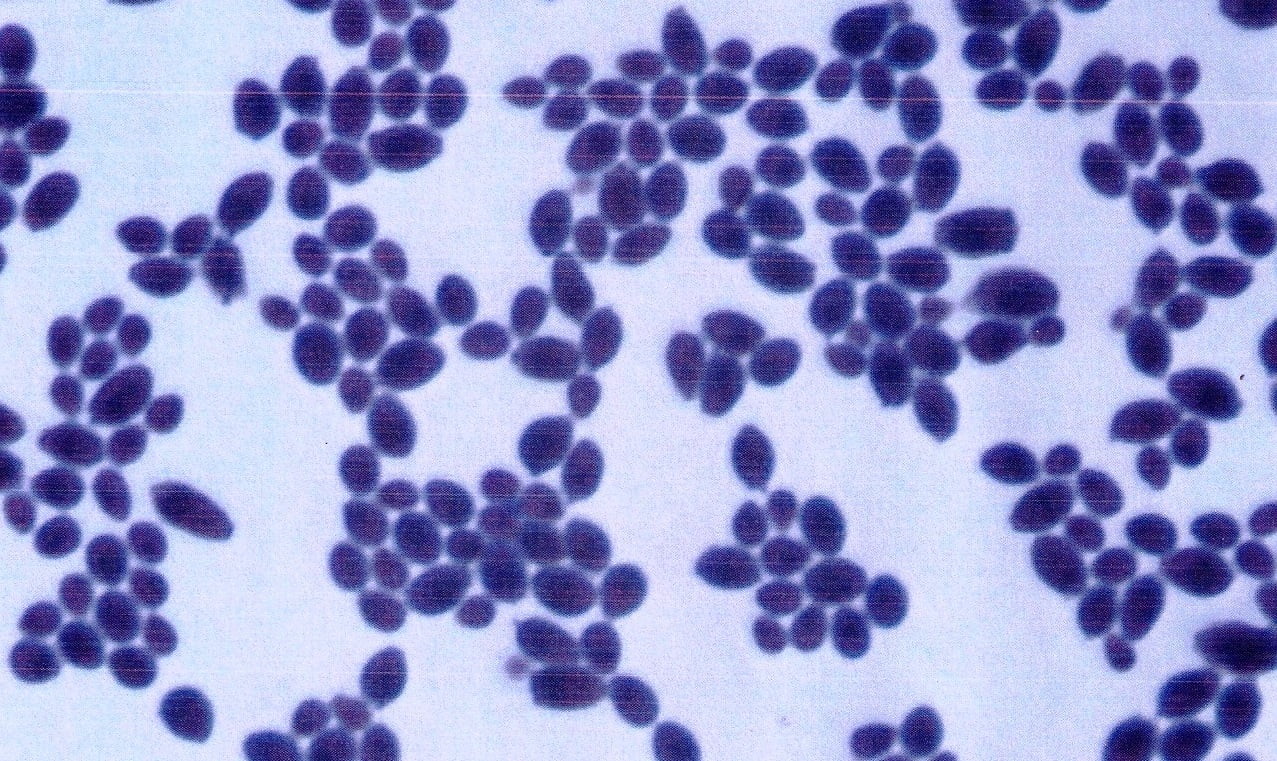
Белки и вирулентность
S. aureus экспрессирует на своей поверхности определенные белки и полисахариды.Это коррелирует с вирулентностью. Вирулентность – это действие многих факторов, выраженное при заражении. Бактерии также производят определенные токсины. В организме антитела нейтрализуют стафилококковые токсины и ферменты.
Таксономия и соглашения об именах
Биохимическим анализом выявлено не менее 30 видов стафилококков. Особенно это касается гибридизации ДНК-ДНК. Из них 11 находятся у человека в виде безвредных бактерий на коже, в носу и горле. В определенных ситуациях они могут вызывать заболевания и инфекции.
Идентификация под микроскопом
Эти бактерии представляют собой грамположительные кокки диаметром около 0,5–1,0 мкм. Они присутствуют в виде виноградных гроздей. Они также могут встречаться парами, а иногда и короткими цепочками. Скопления возникают из-за того, что стафилококки делятся в двух плоскостях. Это скопление помогает отличить стафилококки от стрептококков, которые обычно растут цепочками.
Это скопление помогает отличить стафилококки от стрептококков, которые обычно растут цепочками.
Растущие на твердой среде колонии S. aureus выглядят как золотистые сгустки.
Каталазный тест
Этот тест помогает различать стрептококки (каталазоотрицательные) и стафилококки (каталазоположительные).На скошенный агар или бульонную культуру бактерий наносят несколько капель 3% перекиси водорода. Каталазоположительные культуры сразу пузырятся. Этого нельзя делать на кровяном агаре, так как сама кровь образует пузырьки.
Идентификация S.aureus
После взятия образцов из поражений их можно окрасить по Граму. S. Aureus является грамположительным. Микроорганизм из клинического образца из культуры крови или гноя затем высевают штрихами на твердые среды, такие как кровяной агар, триптический соевый агар или агар с инфузией сердца.Если подозревается, что образец загрязнен, его высевают на агар с маннитоловой солью, содержащий 7,5% хлорида натрия.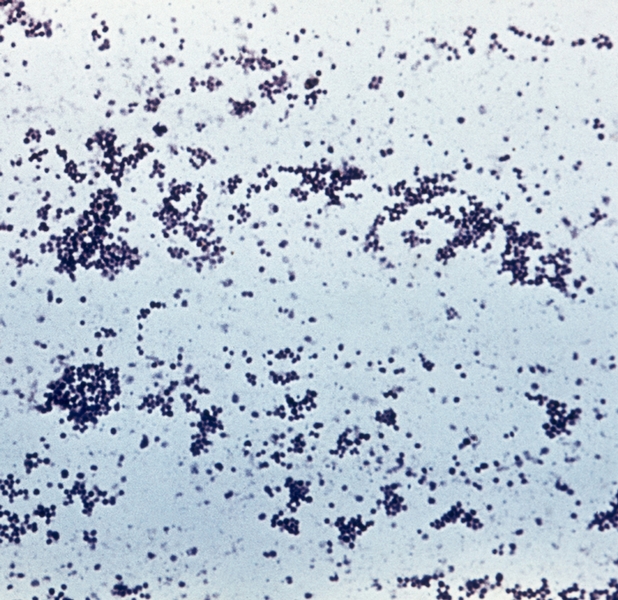
Другим тестом является производство термостабильной дезоксирибонуклеазы. S. aureus может быть подтвержден тестированием колоний на агглютинацию с латексными частицами, покрытыми иммуноглобулином G и фибриногеном, которые связывают белок А и фактор слипания соответственно.
Микроскопически клетки встречаются поодиночке и парами, короткими цепочками и гроздьями. Клеточная стенка бактерий содержит тейхоевую кислоту.Рибитолтейхоевая кислота (полисахарид А) присутствует в Staphylococcus aureus . Белок А равномерно покрывает поверхность S. aureus и обычно является оксидазоотрицательным.
Дополнительное чтение
Валидация окрашивания по грамму культуры крови для обнаружения золотистого стафилококка по «признаку просачивания», окружающему сгруппированные грамположительные кокки: проспективное обсервационное исследование | BMC Infectious Diseases
Насколько нам известно, это первое исследование диагностической эффективности окрашивания по Граму культуры крови для обнаружения S.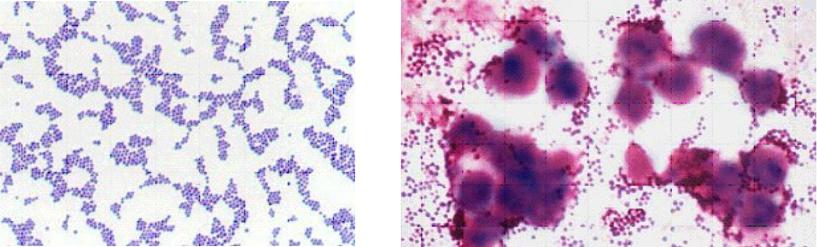 aureus сосредоточился на «симптоме просачивания» с помощью системы гемокультур BacT/ALERT. В этом исследовании этот «признак просачивания» имел высокую общую диагностическую эффективность, независимо от аэробной или анаэробной культуры. Этот «мокнущий признак» является простым и легким методом, позволяющим отличить S. aureus от других бактериальных штаммов. Предыдущее исследование показало, что критерии, основанные на характеристиках прямого окрашивания по Граму из положительных культур крови, были полезны для отличия S. aureus от других стафилококков [7].Это предыдущее исследование, которое было сосредоточено на размерах клеток и характеристиках кластеров, позволило провести различие между S. aureus и коагулазонегативными стафилококками. Общая чувствительность составила 89 %, а специфичность — 98 % для бутылок с культурой крови BacT/ALERT, которые относятся к тому же типу бутылок, которые использовались в нашем исследовании. Например, они обнаружили, что S.
aureus сосредоточился на «симптоме просачивания» с помощью системы гемокультур BacT/ALERT. В этом исследовании этот «признак просачивания» имел высокую общую диагностическую эффективность, независимо от аэробной или анаэробной культуры. Этот «мокнущий признак» является простым и легким методом, позволяющим отличить S. aureus от других бактериальных штаммов. Предыдущее исследование показало, что критерии, основанные на характеристиках прямого окрашивания по Граму из положительных культур крови, были полезны для отличия S. aureus от других стафилококков [7].Это предыдущее исследование, которое было сосредоточено на размерах клеток и характеристиках кластеров, позволило провести различие между S. aureus и коагулазонегативными стафилококками. Общая чувствительность составила 89 %, а специфичность — 98 % для бутылок с культурой крови BacT/ALERT, которые относятся к тому же типу бутылок, которые использовались в нашем исследовании. Например, они обнаружили, что S. aureus рос в виде небольших (< 1 мкм) неправильных скоплений, содержащих много бактерий, в анаэробных бутылках и в виде крупных (≥ 1 мкм) скоплений в аэробных бутылках.Напротив, в нашем исследовании оценивался только один простой результат — «просачивание» независимо от того, использовались аэробные или анаэробные бутылки. Наш метод не требует измерения размера клеток, поэтому он кажется более простым, что мы считаем преимуществом. Этот метод можно использовать в больницах с ограниченными ресурсами и за пределами Японии.
aureus рос в виде небольших (< 1 мкм) неправильных скоплений, содержащих много бактерий, в анаэробных бутылках и в виде крупных (≥ 1 мкм) скоплений в аэробных бутылках.Напротив, в нашем исследовании оценивался только один простой результат — «просачивание» независимо от того, использовались аэробные или анаэробные бутылки. Наш метод не требует измерения размера клеток, поэтому он кажется более простым, что мы считаем преимуществом. Этот метод можно использовать в больницах с ограниченными ресурсами и за пределами Японии.
Это исследование имеет некоторые ограничения. Во-первых, результаты этого исследования были основаны на субъективной оценке. На самом деле примерно 10% оценок не совпадали.В будущем экзаменаторам, возможно, придется просматривать слайды вместе, чтобы получить наилучшее согласие. Во-вторых, результаты этого исследования применимы только при использовании одних и тех же флаконов и системы для гемокультур, поскольку другие флаконы для гемокультур могут не дать такого же результата. В-третьих, окрашивание по Граму положительных флаконов не проводилось ночью, и существует вероятность того, что «симптом просачивания» является находкой, зависящей от времени. Однако мы не учитывали возможную связь со временем. Наконец, мы не знаем, что такое «сочащийся знак»; поэтому необходимы дальнейшие исследования, чтобы охарактеризовать этот «мокнущий знак».
В-третьих, окрашивание по Граму положительных флаконов не проводилось ночью, и существует вероятность того, что «симптом просачивания» является находкой, зависящей от времени. Однако мы не учитывали возможную связь со временем. Наконец, мы не знаем, что такое «сочащийся знак»; поэтому необходимы дальнейшие исследования, чтобы охарактеризовать этот «мокнущий знак».
Staphylococcus aureus, окраска по Граму: введение, принцип, процедура
ВведениеStaphylococcus aureus в одиночном, парном и кластерном окрашивании по Граму, как показано на рисунке выше. Окрашивание по Граму является дифференциальным окрашиванием и поэтому используется для дифференциации грамположительных и грамотрицательных бактерий. Первоначально он был разработан датским бактериологом Гансом Христианом Иоахимом Грамом (1884 г.) как метод окрашивания бактерий в его лаборатории.
Принцип окрашивания по ГрамуПринцип окрашивания по Граму на различных основаниях, таких как проницаемость клеточной стенки бактерий и образование комплекса краситель-йод, сродство, рН цитоплазмы организмов и присутствие рибонуклеата магния в качестве следующим образом:
Проницаемость клеточной стенки бактерий и образование комплекса краситель-йод (озеро): Проницаемость клеточной стенки грамотрицательных бактерий более пористая по сравнению с клеточной стенкой грамположительных бактерий. Формирование О. происходит в цитоплазме бактерий. Обесцвечивающий агент (спирт) не может пройти через клеточную стенку грамположительных бактерий, и, следовательно, эти клетки становятся пурпурными или фиолетовыми, тогда как клеточная стенка грамотрицательных бактерий пропускает вышеуказанный обесцвечивающий агент в клетку. Поскольку комплекс растворим в органическом растворителе и нерастворим в воде , комплекс краситель-йод будет вымываться из клетки. В результате эти клетки теперь бесцветны и приобретут цвет контрокраски, т.е.е. сафранина или нейтрального красного или разбавленного карболового фуксина и выглядят розовыми/красными, как показано в отрицательном контроле, как показано на рисунке выше.
Формирование О. происходит в цитоплазме бактерий. Обесцвечивающий агент (спирт) не может пройти через клеточную стенку грамположительных бактерий, и, следовательно, эти клетки становятся пурпурными или фиолетовыми, тогда как клеточная стенка грамотрицательных бактерий пропускает вышеуказанный обесцвечивающий агент в клетку. Поскольку комплекс растворим в органическом растворителе и нерастворим в воде , комплекс краситель-йод будет вымываться из клетки. В результате эти клетки теперь бесцветны и приобретут цвет контрокраски, т.е.е. сафранина или нейтрального красного или разбавленного карболового фуксина и выглядят розовыми/красными, как показано в отрицательном контроле, как показано на рисунке выше.
Сродство
Кислотные вещества имеют сродство к основным красителям, а основные вещества имеют сродство к кислым красителям.
рН цитоплазмы 0организмов
рН может быть еще одним фактором, который исследователи показали для описания принципа окрашивания по Граму. рН цитоплазмы грамположительных бактерий составляет 2-3, тогда как у грамотрицательных бактерий 4-5.Кислотность цитоплазмы еще более усиливается после добавления йода. Таким образом, именно кислотность цитоплазмы грамположительных бактерий имеет сродство к основному красителю.
рН цитоплазмы грамположительных бактерий составляет 2-3, тогда как у грамотрицательных бактерий 4-5.Кислотность цитоплазмы еще более усиливается после добавления йода. Таким образом, именно кислотность цитоплазмы грамположительных бактерий имеет сродство к основному красителю.
Присутствие рибонуклеата магния
Рибонуклеат магния в грамположительных бактериях имеет сродство к основным веществам. В результате грамположительные бактерии приобретают кристаллический фиолетовый цвет. Также было доказано, что эти бактерии становятся грамотрицательными после удаления рибонуклеата магния.
Требования к окрашиванию Staphylococcus aureus
a) Составное Световой микроскоп
- Bunsen Flame
- проволочная петля
- Чистые слайды без смазки
- Pen
- Crystal Violet (основной краситель)
- Грамский йод (Mordant)
- 95% этанол (обесцвечивающий агент)
- 1% сафранин или разбавитель Carbol Fuchsin или нейтральный красный
C) Управляющие деформации
Контроль (ПК): Staphylococcus aureus (ATCC 25923)
Отрицательный контроль (NC): Escherichia coli (ATCC 25922)
)
youtube.com/embed/bO2G6OlO-xU?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; clipboard-write; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>
Приготовление мазка на золотистый стафилококк- Возьмите чистое и обезжиренное предметное стекло для приготовления мазка.
- Возьмите петлю 0,85% физиологического раствора i. е. физиологического раствора и поместите его в центр предметного стекла.
- Прямой проволокой коснитесь поверхности хорошо изолированной колонии из кровяного агара и эмульгируйте в капле физиологического раствора, образуя тонкую пленку.
- Дайте мазку высохнуть на воздухе.
- Нагрейте мазок, удерживая предметное стекло за один конец и быстро пропуская мазок над пламенем горелки Бунзена два-три раза.
- Покройте мазок кристаллическим фиолетовым и оставьте на одну минуту.
- Аккуратно промойте мазок под проточной водой.

- Покройте мазок йодом Грама и оставьте на одну минуту.
- Снова осторожно промойте мазок под проточной водой.
- Обесцвечивание мазка 95% спиртом.
- Снова осторожно промойте мазок под проточной водой.
- Снова аккуратно покройте мазок сафранином на одну минуту.
- Снова аккуратно промойте мазок под водопроводной водой и высушите на воздухе.
- Осмотрите мазок сначала под объективом с малым увеличением (10X), а затем под иммерсионным объективом (100X).
Положительный контроль: фиолетового цвета, округлой формы поодиночке, парами и группами
Тест: фиолетового цвета, округлой формы и расположение поодиночке, парами и группами
Отрицательный контроль: красного цвета и палочковидной формы
Результат и интерпретация
Грамположительные: пурпурного или фиолетового цвета
Грамотрицательные: розового или красного цвета
Кокки: круглые в форме
Положительный контроль (ПК): грамположительные кокки в одиночном, парном и скоплении
Тест: грамположительные кокки в одиночном, парном и скоплении
Отрицательный контроль (НК): грамотрицательные бациллы, как показано на рисунке выше.
Дополнительная литература
- Маки и Мак Картни Практическая медицинская микробиология. Редакторы: Дж.Г. Колле, А.Г. Фрейзер, Б.П. Мармион, А. Симмоус, 4-е изд., Издательство Черчилль Ливинг Стоун, Нью-Йорк, Мельборн, Sans Franscisco, 1996.
- Справочник по клинической микробиологии профессора доктора Бхарата Мани Похрела
- Руководство по клинической микробиологии. Редакторы: П. Р. Мюррей, Э. Дж. Барон, М. А. Пфаллер, Ф. К. Теновер и Р. Х. Йолкен, 7-е изд., 2005 г., Издательство ASM, США
- Учебник по диагностической микробиологии.Редакторы: Конни Р. Махон, Дональд Г. Леман и Джордж Мануселис, 3-е издание, 2007 г., издательство Elsevier.
- Bailey & Scott’s Diagnostic Microbiology. Редакторы: Бетти А. Форбс, Дэниел Ф. Сам и Элис С. Вайсфельд, 12-е изд. 2007 г., издательство Elsevier.

- Справочник по процедурам клинической микробиологии Главный редактор Х.Д. Изенберг, Медицинский колледж Альберта Эйнштейна, Нью-Йорк, издательство ASM (Американское общество микробиологии), Вашингтон, округ Колумбия.
Стафилококк – обзор | ScienceDirect Topics
Энтеротоксигенный стафилококк
Staphylococcus spp.являются грамположительными и факультативно-анаэробными кокками, которые встречаются в основном в скоплениях. Эти микроорганизмы широко распространены в сыром молоке, поскольку некоторые виды рода Staphylococcus являются важными этиологическими агентами мастита, основного заболевания молочной железы. Стафилококк spp. могут колонизировать соски вымени, откуда смываются молоком во время дойки, поэтому молоко становится основным источником контаминирующего микроорганизма. Стафилококки можно разделить на коагулазоположительные стафилококки (CPS) и коагулазоотрицательные стафилококки (CNS) на основании способности коагулировать кроличью плазму. Это деление важно, потому что способность Staphylococcus коагулировать кроличью плазму широко использовалась как показатель продукции стафилококковых энтеротоксинов (SEs). Однако известно, что некоторые ЦНС могут также продуцировать СЭ, а также имеются сообщения о вспышках, вызванных штаммами ЦНС с низким уровнем продукции энтеротоксинов. Учитывая эти аспекты, энтеротоксигенный Staphylococcus был бы лучшим термином, отражающим патогенный потенциал этих микроорганизмов.
Это деление важно, потому что способность Staphylococcus коагулировать кроличью плазму широко использовалась как показатель продукции стафилококковых энтеротоксинов (SEs). Однако известно, что некоторые ЦНС могут также продуцировать СЭ, а также имеются сообщения о вспышках, вызванных штаммами ЦНС с низким уровнем продукции энтеротоксинов. Учитывая эти аспекты, энтеротоксигенный Staphylococcus был бы лучшим термином, отражающим патогенный потенциал этих микроорганизмов.
Основным патогеном и наиболее представителем группы стафилококков является S.aureus , который обычно является коагулазо-положительным, каталазо-положительным и оксидазо-отрицательным. S. aureus может расти при температуре от 7 до 48 °C, при этом 37 °C является оптимальной температурой для роста. Минимальная температура для производства стафилококкового энтеротоксина (SE) энтеротоксигенным Staphylococcus составляет 10 °C, при этом эта бактерия может расти при pH от 4 до 10 и активности воды ( a w ) от 0,83 до 0,99. S. aureus очень солеустойчив, растет на субстратах с содержанием соли более 10 % (Germano and Germano, 2011), концентрация намного выше, чем в большинстве сыров.
S. aureus очень солеустойчив, растет на субстратах с содержанием соли более 10 % (Germano and Germano, 2011), концентрация намного выше, чем в большинстве сыров.
Присутствие энтеротоксигенного Staphylococcus в молоке само по себе не является проблемой, поскольку клетки этой бактерии термочувствительны, а условия пастеризации способны обеспечить достаточную летальность для обеспечения безопасности молока и молочных продуктов. Актуальной проблемой являются СЭ, образующиеся при росте энтеротоксигенного стафилококка , обладающие высокой термостабильностью. На сегодняшний день описано более 20 СЭ, представляющих различные антигенные реакции, кодируемые фаговыми, хромосомными или плазмидными генами.Большинство энтеротоксигенных штаммов Staphylococcus обладают способностью продуцировать один или несколько типов SE и устойчивы к большинству протеолитических ферментов при рН около 2,0 (Медведьова и др., 2012). Энтеротоксигенные штаммы Staphylococcus способны продуцировать энтеротоксины и вызывать пищевое отравление, когда числа роста достигают > 10 6 КОЕ на грамм.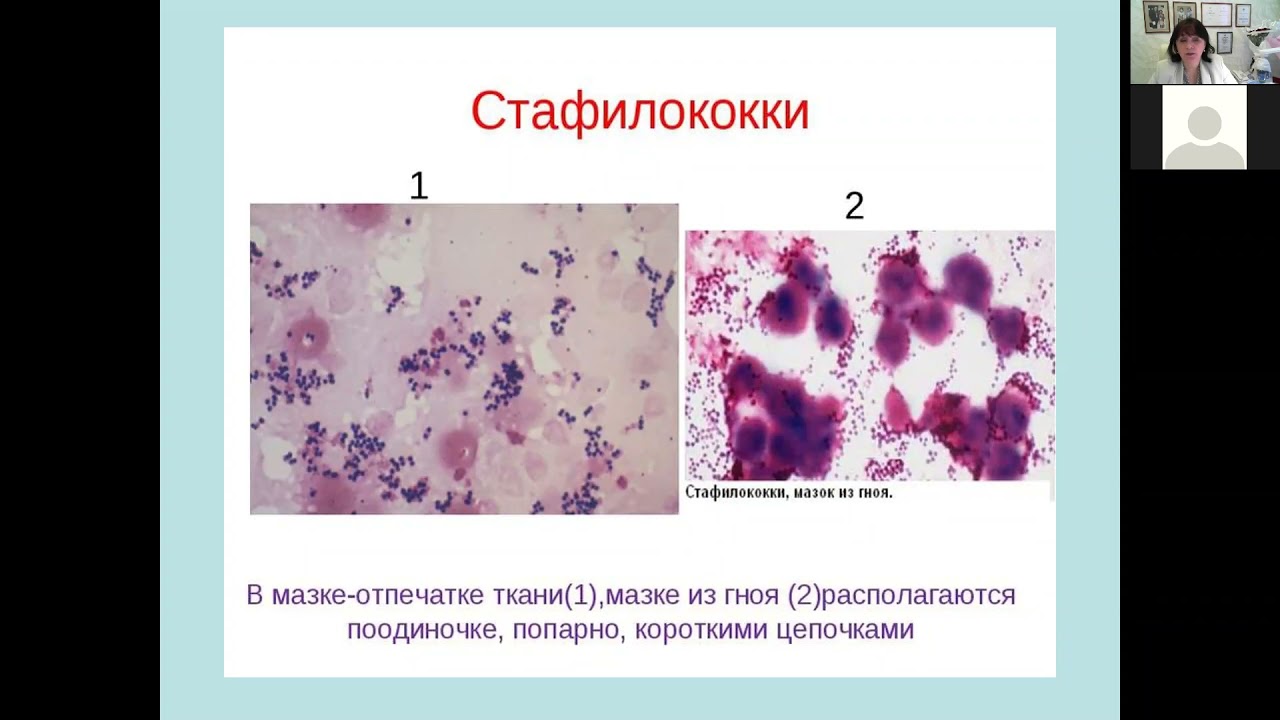 Важно подчеркнуть, что если сыр производится из молока нездоровых животных, плохо обработанного или хранящегося в неподходящих условиях, энтеротоксигенный Staphylococcus может легко достичь количества > 10 6 КОЕ на грамм, что может привести к вспышкам заболеваний.
Важно подчеркнуть, что если сыр производится из молока нездоровых животных, плохо обработанного или хранящегося в неподходящих условиях, энтеротоксигенный Staphylococcus может легко достичь количества > 10 6 КОЕ на грамм, что может привести к вспышкам заболеваний.
Сообщалось о нескольких вспышках, связанных с сыром, зараженным энтеротоксигенными Staphylococcus SE, причем большинство из них относились только к SE-A или вместе с другими SE. Например, в 2014 году потребление Tomme, мягкого сыра, изготовленного из сырого коровьего молока, зараженного SE типа A (>6 нг SE-A г −1 сыра) и SE типа D (>200 нг SE-D g −1 сыра) вызвал вспышку в швейцарской школе, от которой пострадали десять детей и четверо взрослых.Количество клеток S. aureus (штамм CPS) достигло > 10 6 КОЕ г -1 сыра, а изучение генотипа возбудителя показало, что он был исключительно связан с очень высокой распространенностью мастита в стаде ( Джохлер и др. , 2015). Стафилококковое пищевое отравление, вызванное SE типа E, было впервые выявлено во Франции в 2009 году. Мягкий сыр, изготовленный из непастеризованного коровьего молока, был вероятным распространенным и единственным источником шести вспышек, зарегистрированных в шести различных регионах Франции.Диагноз источника загрязнения был подтвержден высоким числом штаммов CPS, обнаружением SE типа E в подозрительном типе сыра и обнаружением гена см. в изолятах CPS из подозреваемых образцов сыра (Ostyn et al., 2010).
, 2015). Стафилококковое пищевое отравление, вызванное SE типа E, было впервые выявлено во Франции в 2009 году. Мягкий сыр, изготовленный из непастеризованного коровьего молока, был вероятным распространенным и единственным источником шести вспышек, зарегистрированных в шести различных регионах Франции.Диагноз источника загрязнения был подтвержден высоким числом штаммов CPS, обнаружением SE типа E в подозрительном типе сыра и обнаружением гена см. в изолятах CPS из подозреваемых образцов сыра (Ostyn et al., 2010).
Передовые методики окрашивания по 9 граммам — блог Microbiologics
Кейт Лауденбах 22 августа 2019 г.
Окрашивание по Граму — важная процедура, которой должны овладеть все микробиологи.Лаборант выполняет окрашивание по Граму по многим причинам — от скрининга качества образца мокроты до быстрого предварительного диагноза такого заболевания, как бактериальный менингит.
Вот пять основных шагов окрашивания по Граму:
- Закрепите образец на предметном стекле
- Окрасьте предметное стекло основным красителем, кристаллическим фиолетовым.
- Обработать пятно йодом (протрава).
- Аккуратно нанесите на мазок (мазки) обесцвечивающий агент, затем докрасьте сафранином.
- Грамположительные микроорганизмы, такие как Staphylococcus aureus , имеют голубовато-фиолетовый цвет. Грамотрицательные микроорганизмы, такие как Escherichia coli , имеют розовато-красный цвет.
Чтобы узнать больше, ознакомьтесь с подробным руководством по окрашиванию по Граму от MicrobeOnline. Читайте здесь.
Передовые методики окрашивания по ГрамуСледуйте этим рекомендациям, чтобы усовершенствовать технику окраски по Граму:
- Не делайте мазок слишком тяжелым. Это может помешать вашей способности видеть нужные структуры или организмы.

- Всегда проверяйте поступающие красители и реагенты. Продукты могут работать не так, как ожидалось, если они находились в неблагоприятных условиях во время транспортировки или хранения.
- Используйте свежую культуру. Ему должно быть меньше 24 часов. Реакции окрашивания по Граму могут быть вариабельными в старых культурах.
- Полностью высушите слайд перед его фиксацией.
- Зафиксируйте образец на предметном стекле с помощью тепла или метанола. Если вы используете тепло (например, пламя), будьте осторожны, чтобы не перегреться.
- Не обесцвечивайте слишком сильно. Слишком обесцвеченный образец может привести к неправильному результату. Не распыляйте обесцвечивающее средство непосредственно на мазок. Вместо этого держите предметное стекло под наклоном и дайте обесцвечивающему средству стечь по предметному стеклу. Прекратите обесцвечивание, когда жидкость, стекающая с предметного стекла, станет прозрачной.
 Шаг обесцвечивания должен занять всего несколько секунд. Смойте обесцвечиватель водой.
Шаг обесцвечивания должен занять всего несколько секунд. Смойте обесцвечиватель водой. - Храните реагенты закрытыми между использованием.
- Используйте правильный микроскоп и объектив, необходимые для просмотра образца. Если вы используете неправильный тип микроскопа или объектива для изучения пятна, вы можете упустить важные детали на предметном стекле.
- Берегите свой микроскоп.
- Часто очищайте микроскопы одобренными чистящими средствами.
- Используйте только иммерсионное масло для линз объектива со 100-кратным увеличением. Иммерсионное масло следует использовать только на сухих микроскопах.
- Курс контроля качества мазков LabCE: онлайновый вводный курс по окрашиванию по Граму.Участники имеют право на кредиты непрерывного образования, утвержденные ASCLS PACE. Выучить больше.
- QC Microbiology Slides: Microbiologics предлагает множество контрольных стекол, которые помогают лабораториям проводить обучение и проверку квалификации.
 На контрольном предметном стекле с окрашиванием по Граму представлены две высушенные на воздухе и фиксированные метанолом капли внутри двух протравленных кругов: одна капля грамположительного штамма Staphylococcus aureus и одна капля грамотрицательного штамма Escherichia coli . Выучить больше.
На контрольном предметном стекле с окрашиванием по Граму представлены две высушенные на воздухе и фиксированные метанолом капли внутри двух протравленных кругов: одна капля грамположительного штамма Staphylococcus aureus и одна капля грамотрицательного штамма Escherichia coli . Выучить больше.
Читать далее – 10 передовых методов проверки квалификации Окраска по
грамм, окраска на капсулы и окраска на эндоспоры Окраска по
по грамму, окраска на капсулы и окраска на эндоспоры ТЕХНИКА ОКРАШИВАНИЯ
(Читайте о методах окрашивания в Tortora et.al., глава 3, а о грамположительных и отрицательных клетках и их клеточных стенках — в главе 4, особенно в таблице 4.1. Также поищите все эти пятна в своей книге Лебоффа и Пирса.)
ОКРАСЕНИЕ ПО ГРАММУ
Это ДИФФЕРЕНЦИАЛЬНОЕ ПЯТНО. Требуется ПЕРВИЧНОЕ ЗАГРЯЗНЕНИЕ и
КОНТРАСТАНЦИЯ. Он делит большую часть EUBACTERIA на два больших
группы: Грамположительные бактерии и ГРАММООТРИЦАТЕЛЬНЫЕ бактерии.
Основная процедура выглядит следующим образом:
1.Возьмите термофиксированный бактериальный мазок.2. Залейте мазок CRYSTAL VIOLET на 1 минуту, затем промойте с водой. [ПЕРВИЧНОЕ ПЯТНО]
3. Залейте мазок ЙОДОМ на 1 минуту, затем промойте водой. [МОРДАНТ]
4. Быстро залейте мазок ЭТАНОЛО-АЦЕТОНОМ, затем промойте с водой. [УДАЛИТЬ ЦВЕТ]
5. Залейте мазок САФРАНИНОМ на 1 минуту, затем промойте вода. [КОНТРАСТАН]
6.Промокните мазок, высушите на воздухе и наблюдайте.
- ЭКСПЕРИМЕНТ:
- 1.) Окрашивание по Граму мазков, сделанных из следующие организмы:
- Золотистый стафилококк
- Кишечная палочка
- Corynebacterium minutissimum
2.
) Используйте стерильную палочку-аппликатор, чтобы получить образец «накипь» на зубах у линии десен.
Смешайте образец с петлей воды на предметном стекле микроскопа и позволяют образец для сушки на воздухе.
Исправление тепла и выполните окрашивание по Граму на этом образце.3.) Осмотрите все ваши образцы в масляной иммерсии и записать морфологию и расположение клеток и грамм реакция.
GRAM (+) организмы удерживают комплекс кристаллический фиолетовый-йод плотнее, чем у GRAM(-) бактерий. Однако это не абсолютное явление! Иногда появляются грамположительные (+) культуры (-) или GRAM VARIABLE (смесь грам (+) и грам (-) клеток). Что некоторые из причин для этого?
1. Чрезмерное обесцвечивание2. Слишком жесткая термофиксация
3.Слишком густой мазок
4. Неправильная стирка между этапами
5. Слишком старая культура
Слишком старая культура
6. Неочищенная или смешанная культура
Считается, что окрашивание по Граму Характеристики организма зависят от его клеточной стенки. Поэтому каждый раз, когда клеточная стенка повреждается, окрашивание по Граму характеристики грамположительных клеток изменятся. На С другой стороны, грам (-) клетки никогда не станут грам (+), если окраска процедура выполнена правильно.
Существуют фундаментальные биологические различия между грам(+) и грам(-) клетками. Они приведены в таблице 4.1 (Тортора и др.), и я хотел бы подчеркнуть следующие моменты:
1. Грамматические (+) клетки имеют более толстые клеточные стенки — больше пептидогликана и тейхоевой кислоты.2. Грамм (-) клетки содержат липополисахарид (эндотоксин) в внешней мембраны их клеточных стенок.
3.Грамматические (+) клетки обычно более чувствительны к антибиотики, влияющие на биохимию клеточной стенки, такие как пенициллин, ванкомицин и цефалоспорин.
4. Грамматические (+) клетки более чувствительны к лизоциму — a фермент, расщепляющий пептидогликаны.
Граммовая морфология некоторых распространенных бактерии:
Грамм (+) = Стафилококк, Стрептококк, Бациллы, клостридииГрамм (-) = колиформы: ( Escherichia, Klebsiella, Serratia ), кишечные возбудители: Salmonella, Шигелла , Кампилобактер
ПЯТНА КАПСУЛЫ — Пятно джина
У большинства бактерий есть КАПСУЛА.Эта вязкая поверхность
слой также известен как СЛОЙ СЛИЗИ, ГЛИКОКАЛИКС или
ВНЕКЛЕТОЧНОЕ ПОЛИМЕРНОЕ ВЕЩЕСТВО (ВПС). Большинство бактериальных
капсулы состоят из полисахаридов, однако некоторые виды производят
полипептидные капсулы. Капсульный материал очень влажный (слизистый)
и любое нагревание вызовет его усадку — именно по этой причине
мы не будем фиксировать слайд перед окрашиванием.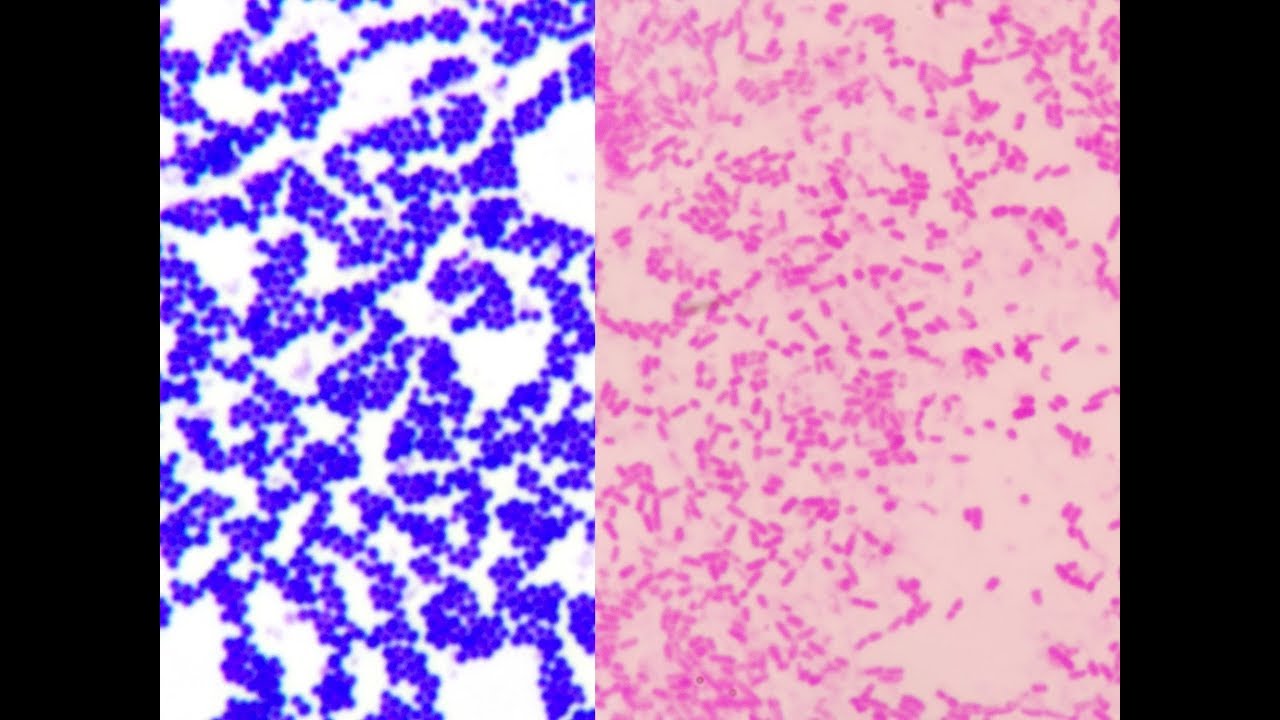 А еще отопление
может привести к уменьшению бактериальной клетки, что приведет к прозрачной зоне
вокруг клетки, что может привести к тому, что клетки, не имеющие капсулы,
появляются, как будто они делают.
А еще отопление
может привести к уменьшению бактериальной клетки, что приведет к прозрачной зоне
вокруг клетки, что может привести к тому, что клетки, не имеющие капсулы,
появляются, как будто они делают.
Полимеры, из которых состоит капсула, имеют тенденцию быть незаряженными и, как правило, такие они не легко окрашиваются. По этой причине мы используем ОТРИЦАТЕЛЬНОЕ ПЯТНО, чтобы визуализировать их. То есть мы используем пятно, которое окрашивает фон, на котором неокрашенная капсула может быть видимый. В нашей процедуре, методе Джина, для окрашивания используются тушь. фон и кристаллический фиолетовый для окрашивания бактериальной клетки «тело»
Эта структура помогает бактериальной клетке ПРИСОЕДИНЯТЬСЯ К ПОВЕРХНОСТЯМ и
ИЗБЕГАТЬ ФАГОЦИТОЗА.например, устный
стрептококки производят ЭПС на основе глюкана, который помогает им прикрепляться к
зубы. Когда этот материал начинает скапливаться на зубах
его называют зубным налетом. Как генерал
явление, организмы с капсулами, как правило, более вирулентны
предположительно из-за их устойчивости к фагоцитозу и гибели. Streptococcus pneumoniae существует в гладкой форме (инкапсулированной) и
грубая форма (неинкапсулированная). Только гладкая форма смертельна для
мышей.
Streptococcus pneumoniae существует в гладкой форме (инкапсулированной) и
грубая форма (неинкапсулированная). Только гладкая форма смертельна для
мышей.
- ЭКСПЕРИМЕНТ
- а. Используйте петлю, чтобы смешать каплю воды, каплю Индии чернила и небольшое количество Klebsiella pneumoniae вместе в конце предметного стекла.
б. Используйте другой слайд, чтобы размазать мазок, как кровь мазок. (Как покажет инструктор.) Дайте мазку высохнуть на воздухе.НЕ НАГРЕВАТЬ!
с. Залить мазок кристаллическим фиолетовым, 1 мин. Стирать водой, промокните, высушите, наблюдайте. Сравните свои наблюдения с иллюстрациями на странице 30 Лебоффа и Пирс.
ЭНДОСПОРЫ — Окраска Шеффера — Фултона
Это очень прочные структуры, сделанные всего несколькими родами
бактерии.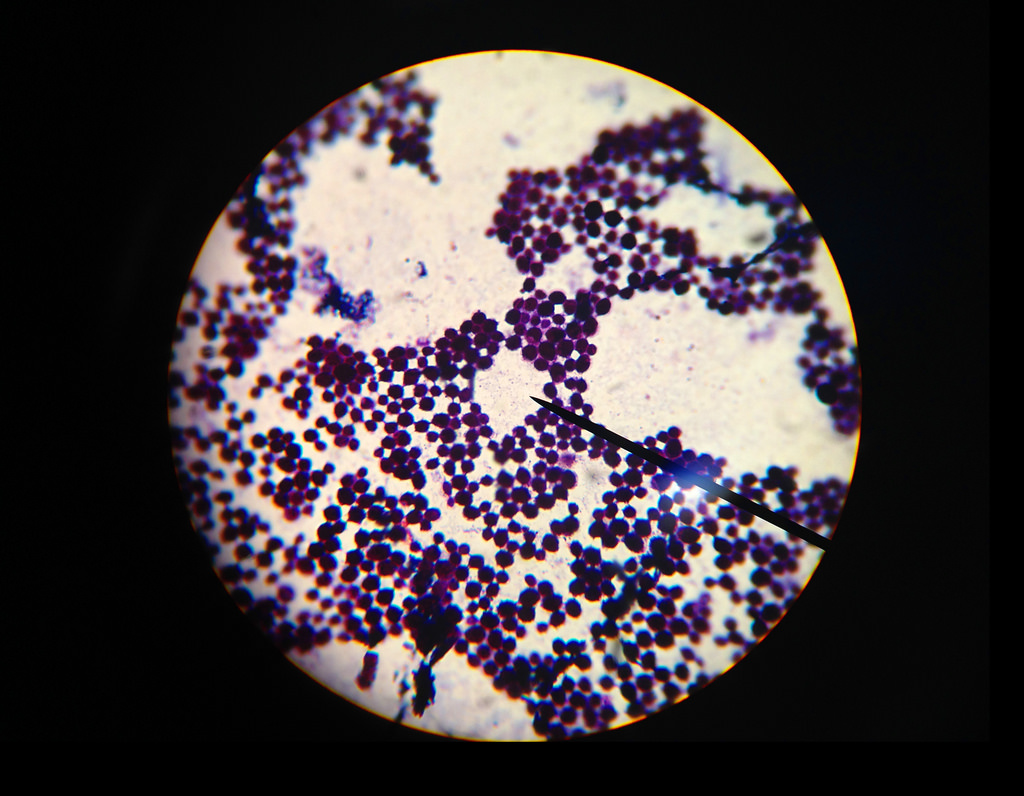 Два рода, которые мы будем изучать, это:
Два рода, которые мы будем изучать, это:
Споры представляют собой чрезвычайно стойкие структуры, которые трудно разрушить.
нагреванием или другими физическими и химическими дезинфицирующими средствами.
Разрушение эндоспор является стандартом для проверки работы
автоклав.
- ЭКСПЕРИМЕНТ
- Приготовить мазок Bacillus megaterium , дайте мазку высохнуть, а затем зафиксируйте теплом.
- Поместите предметное стекло на штатив для окрашивания в раковине и залить мазок малахитовой зеленкой.
- Нагрейте пятно до образования пара, пропустив зажженный бунзен. горелка над мазком. Не перегревайте пятно! Когда пар прекратится, проведите бунзеновской горелкой над снова скользить. По мере испарения пятна добавляйте еще пятно. Продолжайте эту процедуру в течение 5-10 минут.
- (Примечание по технике безопасности: пожалуйста, помните, что ацетон-спиртовой обесцвечиватель из эксперимента по окрашиванию по Граму чрезвычайно легко воспламеняется.
Не выполняйте этот пламенный шаг, пока люди окрашиваются по Граму! )
- Аккуратно и тщательно промойте мазок проточной водой. вода.
- Докрасьте водным раствором сафранина в течение 1 минуты.
- Промойте предметное стекло водой, осторожно промокните и дайте мазок, чтобы высохнуть на воздухе.
- Наблюдайте за погружением в масло и сравнивайте то, что видите с иллюстрациями в Leboffe и Пирс.
.

 Этот возбудитель имеет высокую устойчивость перед иммунной системой. При заражении способен вызывать опасные заболевания, сопровождающиеся формированием гнойного экссудата. При обнаружении золотистого стафилококка в анализе требуется незамедлительно приступить к проведению терапии. Особую опасность представляет метициллин-резистентный подвид, который оказывается устойчивым по отношению к распространенным антибактериальным препаратам широкого спектра действия.
Этот возбудитель имеет высокую устойчивость перед иммунной системой. При заражении способен вызывать опасные заболевания, сопровождающиеся формированием гнойного экссудата. При обнаружении золотистого стафилококка в анализе требуется незамедлительно приступить к проведению терапии. Особую опасность представляет метициллин-резистентный подвид, который оказывается устойчивым по отношению к распространенным антибактериальным препаратам широкого спектра действия.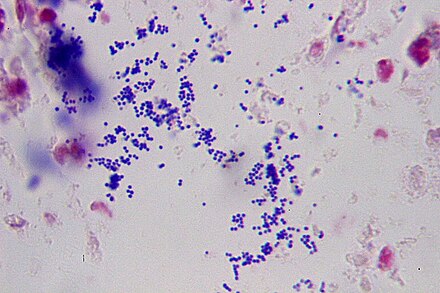 Он может обнаружиться у женщин во влагалище. Также данный микроорганизм провоцирует конъюнктивит, эндокардит и способен даже привести к сепсису.
Он может обнаружиться у женщин во влагалище. Также данный микроорганизм провоцирует конъюнктивит, эндокардит и способен даже привести к сепсису.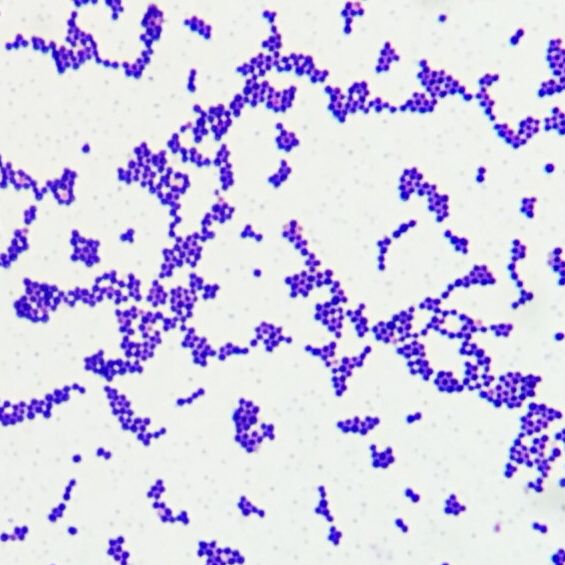

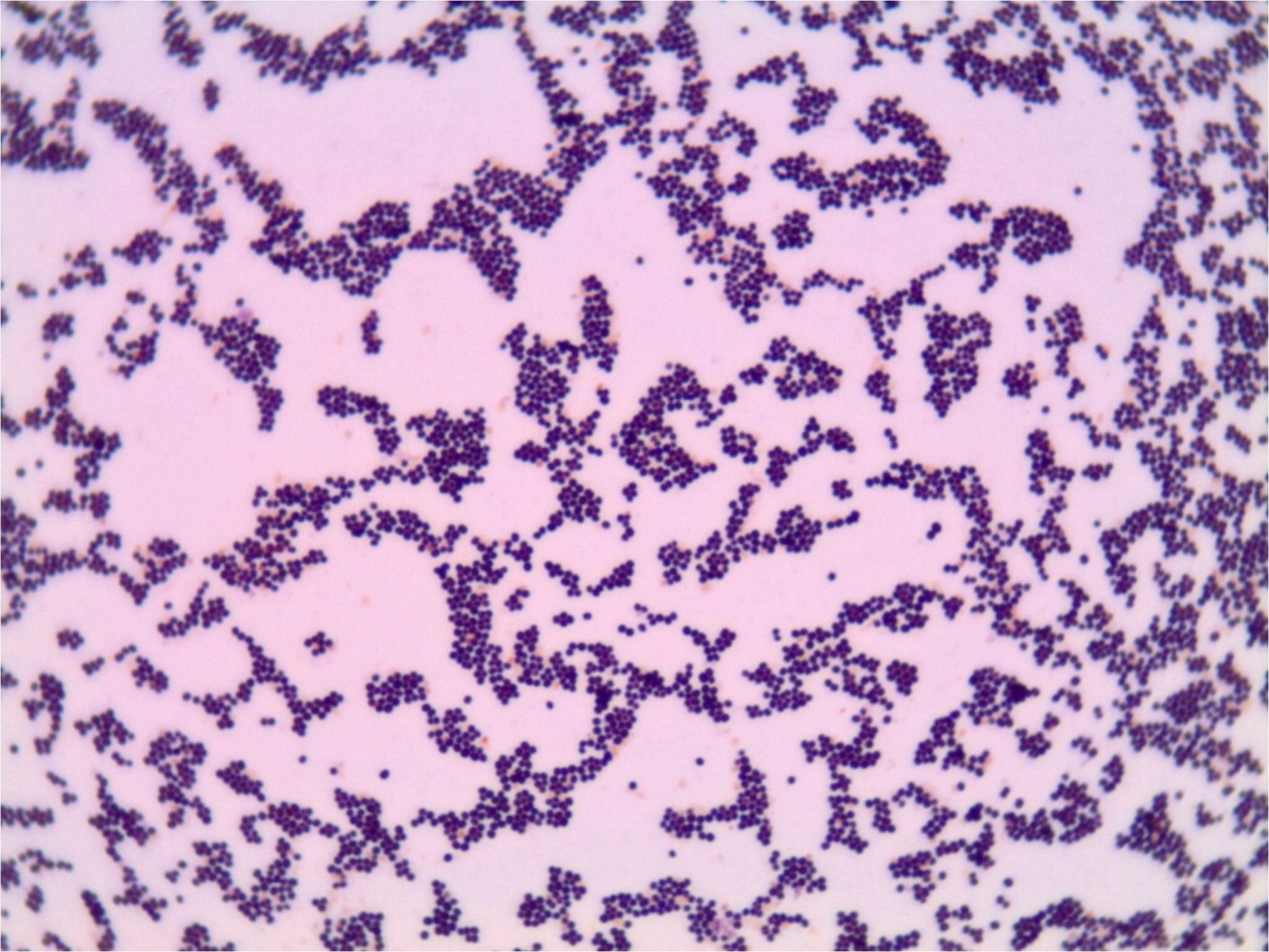

 Однако резкое увеличение их числа приводит к заболеванию, поэтому важную роль играет количественный показатель;
Однако резкое увеличение их числа приводит к заболеванию, поэтому важную роль играет количественный показатель; Chapin
Chapin

 Шаг обесцвечивания должен занять всего несколько секунд. Смойте обесцвечиватель водой.
Шаг обесцвечивания должен занять всего несколько секунд. Смойте обесцвечиватель водой. На контрольном предметном стекле с окрашиванием по Граму представлены две высушенные на воздухе и фиксированные метанолом капли внутри двух протравленных кругов: одна капля грамположительного штамма Staphylococcus aureus и одна капля грамотрицательного штамма Escherichia coli . Выучить больше.
На контрольном предметном стекле с окрашиванием по Граму представлены две высушенные на воздухе и фиксированные метанолом капли внутри двух протравленных кругов: одна капля грамположительного штамма Staphylococcus aureus и одна капля грамотрицательного штамма Escherichia coli . Выучить больше. ) Используйте стерильную палочку-аппликатор, чтобы получить образец
«накипь» на зубах у линии десен.
) Используйте стерильную палочку-аппликатор, чтобы получить образец
«накипь» на зубах у линии десен. 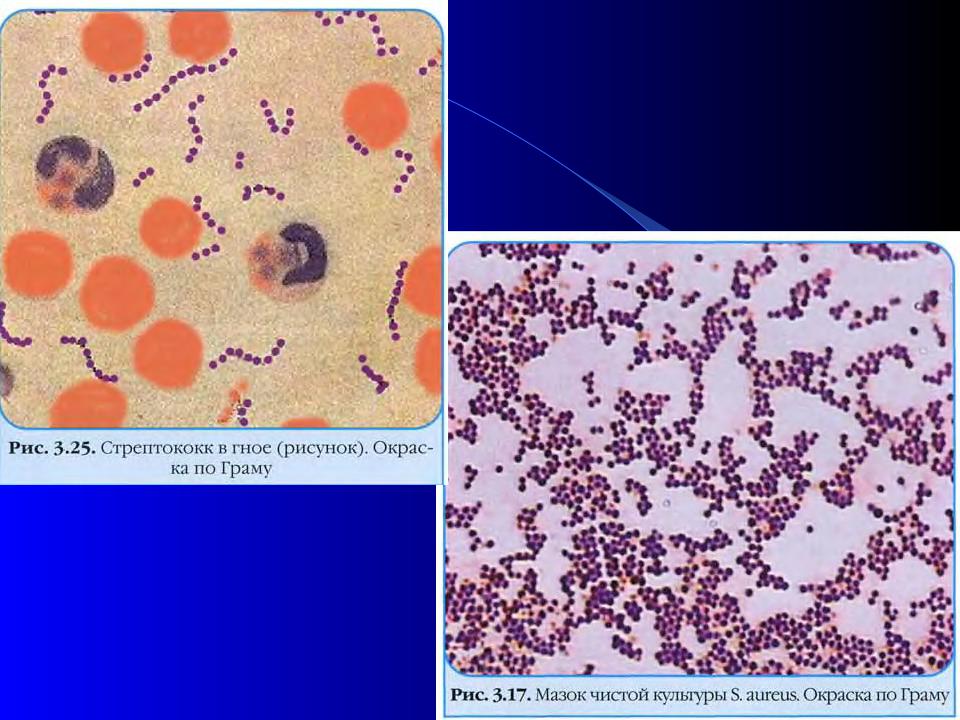
 Не выполняйте этот пламенный шаг, пока люди окрашиваются по Граму! )
Не выполняйте этот пламенный шаг, пока люди окрашиваются по Граму! )