Основные симптомы заболеваний ЖКТ и их лечение
С функциональными нарушениями работы ЖКТ сталкивается почти половина населения планеты вне зависимости от пола, возраста и страны проживания. Большинство признаков заболеваний желудочно-кишечного тракта во многом идентичны, поэтому нередко проведение диагностики, основываясь исключительно на описании симптоматики, затруднено, требуется тщательное обследование при помощи эзофагогастроскопии, ЭКГ, УЗИ, томографии и других методов. В числе основных симптомов заболеваний органов пищеварения выделяют боли в брюшине, изжогу, запоры, тошноту, метеоризм, рвоту и такой общий признак, как диспепсия
Боль как признак заболеваний пищеварительной системы и причины симптома
Боль в брюшной полости — это настораживающий симптом многих заболеваний ЖКТ. Первое, что нужно заподозрить, — острые воспаления органов брюшной полости, требующие экстренного хирургического вмешательства (синдром «острого живота»). Боль в брюшине как признак заболевания органов пищеварения может быть острой, подострой, хронической и рецидивирующей.
Причинами боли в животе могут быть хирургические, гинекологические, психические заболевания и многие внутренние болезни. Ранняя диагностика «острого живота» и выявление его причины уменьшают число осложнений и летальность.
Самые частые причины этого симптома болезней органов пищеварения у взрослых — острый аппендицит, а также кишечная, почечная и желчная колики. Как правило, боль в эпигастрии вызвана поражением верхних, а боль в гипогастрии — поражением нижних отделов желудочно-кишечного тракта.
Кроме болей в животе для заболеваний пищеварительной системы характерны такие признаки, как нарушение аппетита, отрыжка, тошнота, рвота, метеоризм, нарушение функций кишечника и т. д.
Боль в брюшной полости представляет собой сложное ощущение и в большинстве случаев служит проявлением патологического процесса в брюшной полости.
Боль как симптом болезней ЖКТ может быть:
- спастической (возникающей вследствие спазмов гладкой мускулатуры или растяжения полых органов),
- сосудистой (обусловленной ишемией органов брюшной полости)
- при патологическом процессе в брюшине.
При заболеваниях желудка и двенадцатиперстной кишки боль локализуется в эпигастральной области и связана с приемом пищи.
При заболеваниях печени и желчевыводящих путей боль локализуется в правом подреберье.
Боли в правой подвздошной области обусловлены обычно заболеванием слепой кишки и червеобразного отростка.
Симптом воспаления желудочно-кишечного тракта изжога и её лечение
Изжога — это ощущение дискомфорта или жжения в подложечной области и за грудиной. Этот симптом нарушений в ЖКТ возникает в результате расширения пищевода и забрасывания желудочного сока в пищевод. Изжога появляется периодически, чаще всего через час после еды, при физической нагрузке, при наклоне тела или в горизонтальном положении. Чувство изжоги может быть при любой кислотности желудочного сока, но чаще всего она встречается при повышенной кислотности. Причин, способствующих возникновению этого симптома заболевания органов пищеварения, очень много. При регулярных приступах изжоги необходимо обратиться к врачу.
Диагностика: расспрос больного, инструментальные обследования ЖКТ пациента (эзофагогастроскопия).
Наиболее часто этот симптом воспалений желудочно-кишечного тракта сигнализирует о гастроэзофагеальной рефлюксной болезни (ГЭРБ). Изжога часто (но не всегда) вызывает воспаление слизистой оболочки пищевода — эзофагит. Если при этом наблюдается ГЭРБ, то такое заболевание называется рефлюкс-эзофагит. Изжога также может сигнализировать о состояниях и являться симптомом заболеваний пищеварительной системы, являющихся осложнениями ГЭРБ: пептической язве пищевода, стриктурах пищевода, пищеводе Барретта (являющемся потенциально предраковым заболеванием) и аденокарциноме пищевода. Причиной изжоги могут быть также нарушения моторики пищевода, желудка и двенадцатиперстной кишки.
Для избавления от изжоги иногда достаточно выпить воды. Если это не помогает, при лечении данного симптома нарушений ЖКТ необходимо принимать препараты, содержащие вещества, нейтрализующие действие кислоты: маалокс, алюминия гидроокись, кальция карбонат, магния карбонат.
Принимать пищу нужно как минимум за 2—3 часа до того, как собираетесь прилечь. Не переедайте, попробуйте похудеть. Употребляйте больше продуктов с высоким содержанием белков и низким содержанием жиров.
Профилактика изжоги состоит в коррекции образа жизни. Отказ от шоколада, кофе, крепкого чая, мяты, жирных блюд, цитрусовых, горячих или спиртных напитков, прием пищи меньшими порциями, но более часто, отказ от еды перед сном, уменьшение веса тела, отказ от курения и алкоголя, стягивающей одежды, сон на кровати с поднятым изголовьем могут положительно повлиять на состояние и уменьшить число эпизодов изжоги.
Симптом нарушения пищеварения отрыжка
Отрыжка — это внезапное непроизвольное выделение в полость рта газа из желудка, сопровождающееся характерным звуком выходящего через рот воздуха. Отрыжка обусловлена сокращением желудочной мускулатуры при открытом кардиальном сфинктере, что связано с нарушением моторики желудка. С особой настороженностью стоит отнестись к отрыжке пищей. Иногда это явление возникает из-за переедания, носит временный характер и быстро исчезает.
Горькая отрыжка отмечается в результате забрасывания в желудок желчи, гнилостная — при длительном застое в желудке и гнилостном разложении его содержимого. Кислая отрыжка может наблюдаться при повышении кислотности желудочного содержимого (чаще это обусловлено гиперсекрецией соляной кислоты по разным причинам) или при брожении, которое возникает, наоборот, при отсутствии в желудочном соке соляной кислоты.
Наличие любого из этих симптомов нарушения пищеварения требует обязательного срочного обследования. В такой ситуации наиболее обоснованным представляется приоритетное назначение эзофагогастродуоденоскопии и внутрижелудочной pH-метрии (как обычной, таки эндоскопической).
Основные симптомы заболеваний органов пищеварения тошнота и рвота: причины и лечение нарушений
Одними из основных симптомов заболеваний органов пищеварения являются тошнота и рвота.
Тошнота — это неприятное ощущение в подложечной области в сочетании с чувством давления. Нередко предшествует рвоте. Этот симптом проблем с ЖКТ возникает при переедании, отравлениях, заболеваниях органов брюшной полости, центральной нервной системы, при беременности, укачивании и т. д. При некоторых заболеваниях, сопровождающихся потерей веса (рак, СПИД), тошнота может быть постоянной и, таким образом, угрожать жизни больного.
Рвота — это сложный рефлекторный акт, связанный с возбуждением рвотного центра мозга, которое происходит при различных изменениях внешней среды (укачивание, неприятный запах), при инфекциях, интоксикациях. Рвота является не только симптомом расстройства пищеварения, но и заболеванияй органов желудочно-кишечного тракта.
Рвота не является специфическим симптомом поражения органов желудочно-кишечного тракта. Рвотный рефлекс вызывают многие факторы: органические заболевания головного мозга и его оболочек, расстройство мозгового кровообращения, раздражение или поражение вестибулярного аппарата, лихорадочные состояния, раздражения слизистых оболочек желудка, кишечника, печени, желчного пузыря, брюшины, а также раздражения корня языка, зева. В большинстве случаев этому симптому инфекций ЖКТ предшествуют тошнота, повышенное слюноотделение.
Внешне рвота представляет собой неконтролируемое извержение содержимого желудка через рот, а в некоторых случаях и через нос. При острых кишечных инфекциях рвоте, в большинстве случаев, сопутствуют симптомы интоксикации: слабость, лихорадка, боль в суставах и мышцах. Во многих случаях рвота предшествует поносу либо данные симптомы возникают в одно время. В таких случаях рвота приносит больному чувство облегчения. К подобным заболеваниям относятся: пищевая токсико-инфекция, сальмонеллез, холера, иерсиниоз. Помимо этого, рвота может присутствовать при глистных инвазиях.
Важным фактором при установлении причин возникновения этого симптома желудочных заболеваний является содержимое рвотных масс. Например, если в них постоянно присутствует красного цвета кровь, это свидетельствует о наличии кровотечения из верхних отделов желудка (синдром Маллори-Вейсса), пищевода или сосудов глотки. Вступившая в реакцию с желудочным соком кровь будет окрашена в бурый цвет («кофейная гуща»). Если в рвотных массах имеется примесь такой крови, это свидетельствует о наличии кровотечения из желудка или, в более редких случаях, из двенадцатиперстной кишки. Примеси пены в рвоте с кровью — это в большинстве случаев признак легочного кровотечения.
Если рвотные массы окрашены в желтый или зеленый цвет и имеют горьковатый привкус, можно говорить о том, что это желчь. Присутствие в рвотных массах желчи может свидетельствовать о двух фактах: либо она просто была заброшена в желудок, либо речь идет о непроходимости двенадцатиперстной кишки. Только в небольшом проценте случаев к рвоте могут примешиваться гельминты, гной (флегмона желудка), тела инородного происхождения.
Происходящая в утреннее время рвота встречается у беременных, при алкогольном гастрите и заболеваниях головного мозга. Если рвота возникает во второй половине дня, то она может быть связана с болезнями, сопровождающимися нарушением эвакуации желудочного содержимого. При язвенной болезни и гастрите рвота проявляется после приема пищи.
По запаху рвотных масс можно судить о процессах, происходящих в желудочно-кишечном тракте. Например, кислый запах рвоты может свидетельствовать о язвенной болезни или других процессах с повышенным кислотообразованием. При застаивании пищи в желудке будет наблюдаться тухлый запах рвотных масс. При кишечной непроходимости для рвотных масс характерен запах кала. При употреблении суррогатов алкоголя или технических жидкостей рвота будет иметь характерный запах химических веществ. При почечной недостаточности рвота пахнет аммиаком, а при сахарном диабете — ацетоном.
Для диагностики проводится опрос пациента, инструментальные и лабораторные методы исследования: клинический анализ крови для выяснения характера заболевания (является ли оно инфекционным или каким-либо другим), биохимический анализ крови, фиброгастродуоденоскопия, рентгенография органов брюшной полости с контрастированием, дополнительные методы диагностики: компьютерная томография, ЭКГ, ультразвуковые исследования.
При возникновении этого симптома инфекций желудочно-кишечного тракта рекомендуется обратиться к врачу, особенно, если рвота возникает у пациентов, страдающих от диабета или других хронических заболеваний.
При неудержимой рвоте до вызова врача необходимо положить на живот грелку со льдом. Специального лечения рвоты не существует. Оно должно быть направлено на основное заболевание. Следует принять меры к прекращению или хотя бы уменьшению рвоты в том случае, если она носит упорный характер и вредно отражается на общем состоянии человека. При симптоматическом лечении наибольший эффект дают церукал, метоклопрамид, цизаприд. При рвоте, вызванной химиотерапией при онкологических заболеваниях, применяются гранисетрон, ондансетрон, трописетрон.
Чтобы избежать обезвоживания организма и нарушения электролитного баланса при частой рвоте, используются солевые растворы: для внутреннего применения — регидрон, для внутривенного введения — раствор Рингера. Для лечения этого симптома, характеризующего воспаление желудочно-кишечного тракта при пищевом отравлении, промывают желудок 2% раствором гидрокарбоната натрия или 1% раствором перманганата калия, вливают изотонический раствор хлорида натрия.
Для подавления рефлексогенных импульсов, которые могут поступать из желудка, назначают анестезин внутрь по 0,25—0,5 г 3 раза в день или свечи Papaverini hydrochlorici 0,04, Anaesthesini0,2, ButyriCacao 2,0; по 1 свече 2—3 раза в день. Таже для лечения этого симптома болезней ЖКТ используют новокаин 0,25 или 0,5% раствор внутрь по 20 мл несколько раз в день.
При появлении упорной рвоты или рвоты с различными примесями (например, крови) необходимо немедленно обратиться к врачу. Для устранения этого симптома, сопровождающего воспаление ЖКТ, необходима правильная организация питания (мытье рук перед едой, мытье овощей и фруктов перед употреблением, внимательное отношение к качеству пищи — необходимо проверять ее срок годности, внешний вид, запах).
Икота как симптом болезни пищеварительной системы: причины и устранение проблемы ЖКТ
Икота — это рефлекторный, периодически повторяющийся короткий и интенсивный вдох, обусловленный внезапными сокращениями диафрагмы при одновременном сокращении мышц гортани и направленный на удаление пищи или газов из желудка.
Самые вероятные причины – аэрофагия, курение, переедание или алкогольное опьянение, психогенная, болезни желудочно-кишечного тракта, послеоперационные осложнения — острое расширение желудка, раздражение диафрагмального нерва.
Каждый акт икоты сопровождается импульсным выпячиванием живота и характерным звуком. Икота эпизодического характера и наблюдаемая у здоровых людей редко служит поводом для обращения к врачу.
Однако упорная, длительная, часто повторяющаяся икота может быть симптомом поражения ЖКТ, опухоли головного мозга и пищевода, подциафрагмального абсцесса, инфаркта миокарда, поражения центральной нервной системы. Патологическая икота отличается частыми повторами, продолжительностью от нескольких часов до многих месяцев и даже лет. В этом случае необходимо тщательное обследование больного и прежде всего его нервной системы.
Так как икота не является симптомом, специфичным для какого-либо конкретного заболевания, ее диагностическое значение невелико, хотя нацеливает врача на исключение патологических очагов в зонах, иннервируемых диафрагмальным нервом.
Эпизодическая икота не требует лечения, она проходит самостоятельно, часто купируется двумя-тремя глотками воды или несколькими глубокими вдохами, можно подышать в бумажный пакет или в сложенные лодочкой руки или задержать дыхание. Можно также положить в рот кубик льда или осторожно надавить пальцами рук на глазные яблоки.
При продолжительной икоте, если диагноз болезни еще не установлен или этиотропное лечение вообще невозможно, применяется симптоматическая терапия. Для лечения икоты, являющейся симптомом заболеваний ЖКТ, в ряде случаев эффективно внутривенное введение 10 мл 10% раствора хлорида кальция.
При центральной и особенно психогенной икоте показаны седативные средства (препараты валерианы), транквилизаторы (диазепам),
Реже нейролептические средства (аминазин, дроперидол),
Иногда может быть целесообразна гипнотерапия.
При икоте разного генеза нередко эффективны метоклопрамид (реглан, церукал)
Тиэтилперазин (торекан).
Рекомендуются также сок тысячелистника (из всего цветущего растения) по 1 ст. л. 3 раза вдень после еды, сок валерианы (из свежих корней) по 1 ст. л. 2 раза в день перед едой.
Также для лечения этого симптома болезней желудочно-кишечного тракта принимают водный настой лекарственных растений: по одной части травы пустырника и корневища и корня валерианы. 1 столовую ложку смеси заваривают в 1 стакане кипятка, настаивают 1 час, процеживают. Принимают в теплом виде по 1/2 стакана 3 раза в день, последний прием на ночь.
При упорной икоте следует обратиться за квалифицированной помощью к врачу для исключения органических заболеваний.
Метеоризм при проблемах с пищеварением и лечение симптома воспаления ЖКТ
Метеоризм — это избыточное скопление газов в кишечнике в результате повышенного образования и нарушения их выделения. Проявляется чувством распирания и тяжести, урчанием и схваткообразными болями в животе, проходящими после отхождения газов. Возможно обильное («взрывное») выделение большого количества пищеварительных газов (флатуленция). Метеоризм как признак заболеваний ЖКТ может сочетаться с икотой, отрыжкой, головными болями.
Причиной метеоризма является аэрофагия — повышенное заглатывание воздуха при поспешной еде, проглатывании плохо прожеванной пиши, а также при частом курении, насморке, употреблении жевательной резинки.
Метеоризм может возникнуть у вполне здорового человека после употребления в пишу бобовых, черного хлеба, капусты, картофеля, цельного молока, кваса, пива и др.
Метеоризм может быть симптомом таких желудочно-кишечных заболеваний, как патологии печени и желчных путей, поджелудочной железы, дефицита кишечных ферментов, гнилостных и бродильных процессов в кишечнике при изменении нормальной микрофлоры.
Можно выделить два варианта проявления этой проблемы с пищеварением: значительно увеличен живот за счет вздутия кишечника, при этом отхождение газов не происходит из-за спазма толстой кишки. Основные ощущения — дискомфорт, распирание живота, боль. При втором варианте — постоянное бурное отхождение газов из кишечника, что значительно ограничивает качество жизни и пребывания в обществе. При этом болевой синдром выражен слабо, преобладают жалобы на «урчание» и «переливание» в животе. При метеоризме могут появляться внекишечные симптомы со стороны сердечно-сосудистой системы (жжение в области сердца, нарушение ритма, расстройство настроения, нарушение сна, общая слабость).
Лечение направлено на устранение причины повышенного газообразования и включает следующие этапы: коррекция диеты, лечение воспалений, вызвавших этот симптом заболеваний ЖКТ
Применение препаратов белой глины, полифепана, диметикона, полисорба, пепсина, панкреатина, натурального желудочного сока.
При метеоризме ветрогонный эффект оказывают некоторые растительные средства:
- на кусочек сахара капнуть 4—7 капель укропного или анисового масла и съесть;
- заварить 1 стаканом кипятка 2 чайные ложки семени укропа и настоять 1 час. Принимать по l/3 стакана 3-4 раза в день;
- ветрогонный чай: смешать 100 г цветов ромашки, 100г травы душицы. Заварить 1 стаканом кипятка 2 чайные ложки смеси, кипятить на малом огне 10 минут, настоять до остывания, процедить. Пить утром и вечером по 1 стакану;
- ветрогонный чай: смешать 120 г цветов ромашки, 80 г корня валерианы, 20 г плодов тмина. Заварить 1 стаканом кипятка 1 столовую ложку смеси, настоять 20 минут, процедить. Пить по 1/4 стакана утром и вечером;
- растворить сок половины лимона в 1 стакане кипяченой воды, добавить 1/3 чайной ложки соды и выпить небольшими глотками.
В процессе лечения этого симптома нарушения пищеварения нужна организация рационального питания путем исключения продуктов, содержащих грубую клетчатку (капуста, щавель, виноград, крыжовник), бобовых культур и продуктов, вызывающих бродильные реакции (квас, пиво, газированные воды). Рекомендуются кисломолочные продукты, рассыпчатые каши (гречневая, пшенная), овощи и фрукты в вареном виде (морковь, свекла), мясо только в отварном виде, хлеб пшеничный из муки грубого помола с отрубями.
Запор как симптом плохого пищеварения и лечение расстройства
Запор — это нарушение функции кишечника, выражающееся в увеличении интервалов между актами дефекации по сравнению с индивидуальной нормой или в систематически недостаточном опустошении кишечника. Запором считают хроническую задержку опустошения кишечника более чем на 48 часов, сопровождающуюся затруднением акта дефекации, чувством неполного опустошения с малым количеством (менее 100 граммов) кала повышенной твердости.
Функциональные запоры как основные симптомы заболеваний ЖКТ возникают при недостаточном поступлении с пищей клетчатки, воды и при недостаточной физической активности, в том числе у послеоперационных больных, после инфаркта миокарда, при преимущественно сидячем образе жизни. Органическое поражение кишечника служит причиной запоров при закупорке просвета толстой и прямой кишки. Например, этот признак болезней ЖКТ может свидетельствовать о сужении кишки опухолью, рубцами, механическом сдавливании прямой кишки извне, синдроме раздраженной толстой кишки, проблемах с дефекацией (анальных трещинах и др.).
Этот забо
wdoctor.ru
Неинфекционные желудочно-кишечные заболевания
В настоящее время высока частота хронических неинфекционных желудочно-кишечных заболеваний человека и важнейшую роль в развитии этих заболеваний человека играет микрофлора кишечника. Отмечается неуклонный рост числа больных, имеющих избыточную массу тела и ожирение, сопровождающиеся не только метаболическими нарушениями, но и микробиологическими.
Проведены исследования комплексных пробиотиков «Курунговит» и «Курунговит ЖКТ» в коррекции нарушений функций желудочно-кишечного тракта и метаболических нарушений у пациентов при неинфекционных заболеваниях человека. Какие направления исследовались?
Норма микрофлоры
Нормальная микрофлора человека или микробиота рассматривается как качественное и количественное соотношение популяций микробов отдельных органов и систем, поддерживающих биохимическое, метаболическое и иммунологическое равновесие организма хозяина.
Дисбактериоз, что это?
Дисбактериоз кишечника (микро экологические нарушения желудочно-кишечного тракта), рассматривается как клинико-лабораторный синдром, возникающий при целом ряде заболеваний и клинических ситуаций, в том числе при синдроме раздраженного кишечника, который характеризуется изменением качественного и/или количественного состава нормофлоры определенного биотопа, а также транслокацией различных ее представителей в несвойственные биотопы, а также метаболическими и иммунными нарушениями, сопровождающимися у части пациентов клиническими симптомами.
Дисбактериоз кишечника различной степени выраженности выявляется у 90% населения России по данным РАМН. Он возникает от разнообразных причин:
- характера питания;
- возраста;
- состояния окружающей среды;
- при пищевой аллергии и аллергических заболеваниях;
- у больных, длительно получающих антибактериальную терапию;
- от воздействия лучевой и цитостатической терапии;
- при гастроэнтерологической патологии;
- у больных метаболическим синдромом.
Происходит гибель нормальной кишечной микрофлоры, расширяется спектр потенциально-патогенных микроорганизмов, изменяется видовой и количественный состав.
Нарушение качественного и количественного соотношения микробного пейзажа кишечника в сторону увеличения потенциально патогенной и резкого уменьшения нормальной микрофлоры определяется как дисбиоз.
Дисбиоз
Дисбиоз кишечника является синдромом, всегда вторичным состоянием, приводящим к изменению внутренней среды кишечника, нарушению процессов пищеварения с повреждающим воздействием на кишечную стенку, а вслед за структурными морфологическими изменениями развиваются и функциональные, проявляющиеся синдромом нарушенного всасывания (мальабсорбцией) и нарушением моторно-эвакуаторной функции в виде запоров или поносов.
Синдром раздраженного кишечника
Синдром раздраженного кишечника определяется как комплекс функциональных кишечных нарушений, продолжительностью свыше 12 недель за истекший год, включающий в себя боль в животе, уменьшающуюся после акта дефекации, разнообразные кишечные расстройства, в том числе, метеоризм, поносы, запоры или их чередование, чувство неполного опорожнения кишечника и императивные позывы на дефекацию.
Следует указать, что синдром раздраженного кишечника распространен повсеместно, от которого на всем земном шаре страдают около миллиарда жителей.
Через дисбактериоз образуется патологический порочный круг, который необходимо разорвать, чтобы предупредить прогрессирование поражения кишечника и его функций, успешного лечения основного заболевания и диктует необходимость поиска и включение в комплекс реабилитационных мероприятий препаратов, направленных на восстановление нормального микробиоценоза кишечника.
Как могут помочь пробиотики?
Ключевыми элементами функционального питания во всем мире признаны поликомпонентные пробиотики, которые позволяют оптимизировать процессы пищеварения, устраняют газообразование в кишечнике, способствуя его очищению, нормализуют обмен веществ на клеточном уровне.
Их включение в пищевой рацион обеспечивает организм не только энергетическим и пластическим материалом, но в большей степени, влияет на функциональное состояние различных органов и систем, обеспечивая поддержание здоровья, смягчает воздействие неблагоприятных факторов внешней среды, стрессов, снижает рис развития ряда социально значимых заболеваний и т.д.
Общедоступные категории продуктов функционального питания являются пробиотические продукты, в том числе содержащих бифидобактерии и другие молочнокислые бактерии, пищевые волокна. К ним относится:
- «Курунговит» (бифидостимулирующий эффект моркови связан с наличием пантотенатсодержащих соединений, хорошо стимулируют рост лактобацилл)
- «Курунговит ЖКТ» (в состав которого включен имбирь и дигидрокверцетин).
Впервые научные доказательства полезных свойств молочнокислых бактерий были получены великим русским ученым, лауреатом нобелевской премии И.И. Мечниковым в начале xx века.
Целью исследования явилось изучение влияния пробиотиков «Курунговит» и «Курунговит ЖКТ» в коррекции нарушений функций желудочно-кишечного тракта и метаболических нарушений у пациентов при неинфекционных заболеваниях человека, оценка их клинической и микробиологической эффективности.
О полученных результатах исследования читайте в следующей статье.
Внимание! Копирование материалов без указания активной ссылки на ресурс https://mir-zdor.ru запрещено!
mir-zdor.ru
Заболевания желудочно-кишечного тракта (ЖКТ) — хронические, инфекционные: симптомы, лечение, диагностика
Анна Новикова12.01.2015
 Медицинская статистика отмечает, что в последние десятилетия патологии желудочно — кишечного тракта заняли в списке заболеваний ведущее место. Специалисты подтверждают, что большинство городских жителей, в той или иной мере страдает пищевыми расстройствами.
Медицинская статистика отмечает, что в последние десятилетия патологии желудочно — кишечного тракта заняли в списке заболеваний ведущее место. Специалисты подтверждают, что большинство городских жителей, в той или иной мере страдает пищевыми расстройствами.
Современный ритм жизни, насыщенный постоянными стрессами, плохая экология, неправильное и нерациональное питание ведут к тому, что к 30-ти годам каждый четвертый человек имеет в своем анамнезе одно из заболеваний ЖКТ. Какие из них наиболее распространены, в чем причина патологических состояний и как бороться с болезнями пищеварительного тракта?
Содержание страницы:
Подробнее о пищеварительном тракте человека
Всем известно, что человек не может жить без пищи, с ней он получает необходимые для жизнедеятельности организма белки, углеводы, жиры, витамины и микроэлементы. Они являются источником энергии и главным строительным материалом для новых клеток. А помогает получить эту энергию из поступающих продуктов желудочно-кишечный тракт человека.
 Главная функция пищеварительной системы — моторно-механическая, обеспечивающая расщепление пищи, передвижение ее по кишечнику и вывод из организма.
Главная функция пищеварительной системы — моторно-механическая, обеспечивающая расщепление пищи, передвижение ее по кишечнику и вывод из организма.- Секреторная функция отвечает за выработку ферментов, желчи и желудочных соков, необходимые для правильного и полноценного пищеварения.
- Всасывающая функция помогает усвоению организмом жидкости и необходимых питательных веществ.
Сама пищеварительная система состоит из следующих основных отделов: ротовая полость, глотка, пищевод, желудок. Далее следуют нижние отделы: тонкий и толстый кишечник, прямая кишка. Каждый из этих отделов выполняет определенную функцию по переработке и усвоению поступающей пищи.
Под воздействием неблагоприятных факторов возникают сбои в работе ЖКТ, ведущие к различным заболеваниям. Какие причины чаще всего становятся спусковым механизмом болезней?
Причины кишечных заболеваний
Заболевания органов пищеварительной системы могут спровоцировать следующие факторы:
- Неправильный режим питания. Это может быть переедание или напротив, неоправданные диеты, нерегулярный прием пищи, питание второпях, перекусы фаст-фудом, употребление холодной и однообразной пищи. Большое значение имеет несбалансированность рациона: преобладание рафинированной пищи, животных жиров и низкое содержание клетчатки. Употребление вместе с пищей и полуфабрикатами вредных пищевых добавок, искусственных красителей и консервантов.
 Экологическое неблагополучие окружающей среды. Пищеварительная система страдает от низкого качества питьевой воды, высокого содержания в овощах и фруктах пестицидов, нитратов, наличия в мясной продукции консервантов и антибиотиков.
Экологическое неблагополучие окружающей среды. Пищеварительная система страдает от низкого качества питьевой воды, высокого содержания в овощах и фруктах пестицидов, нитратов, наличия в мясной продукции консервантов и антибиотиков.- Наличие вредных привычек: курение, алкоголь.
- Прием некоторых лекарственных препаратов
- Генетическая предрасположенность к заболеваниям ЖКТ
- Нарушение санитарных правил при приготовлении пищи
- Постоянные стрессы и напряженное психоэмоциональное состояние
- Инфекционных заболевания
- Паразитарные инфекции
- Заболевания эндокринной системы
- Работа на производствах с вредными и тяжелыми условиями труда
Список неблагоприятных факторов достаточно обширен и риск развития патологии пищеварительной системы велик для каждого человека. Поэтому с особым вниманием следует относиться к малейшим признакам неблагополучия, чтобы избежать развития тяжелых и опасных болезней. На какие симптомы нужно обращать внимание?
Симптомы кишечных заболеваний
 Основные симптомы кишечных заболеваний известны многим. Но характер проявлений в каждом случае индивидуальный, а выраженность симптомов зависит от пораженного органа и стадии болезни.
Основные симптомы кишечных заболеваний известны многим. Но характер проявлений в каждом случае индивидуальный, а выраженность симптомов зависит от пораженного органа и стадии болезни.
- Боли в животе – самый частый симптом заболеваний пищеварительного тракта. Они могут возникать при язвенной болезни желудка, кишечной или печеночной колике, носить ноющий или схваткообразный характер и иррадиировать в самые разные участки тела. При прободной язве желудка и двенадцатиперстной кишки, когда в патологический процесс вовлекается брюшина и ее нервные окончания, появляются постоянные резкие боли с четкой локализацией. Выраженный болевой синдром сопровождает острый аппендицит, ущемленную грыжу и прочие патологии.
- Отрыжка. Появление многократной отрыжки свидетельствует о функциональных расстройствах желудка и связана чаще всего со снижением тонуса кардиального сфинктера или попаданием газа в пищевод. Отрыжка с запахом тухлых яиц указывает на патологическую задержку пищевых масс в желудке, а отрыжка воздухом или кислым содержимым желудка говорит о нарушении процесса пищеварения.
 Изжога. Ощущается, как чувство жжения в нижней части пищевода, и связана с забросом в него содержимого желудка. Обычно появление этого симптома не зависит от уровня кислотности желудка, а свидетельствует о его органическом поражении и чрезмерной секреции. При язвенной болезни изжога может сопровождаться болезненными ощущениями, а ее усиление в положении лежа указывает на образование диафрагмальной грыжи.
Изжога. Ощущается, как чувство жжения в нижней части пищевода, и связана с забросом в него содержимого желудка. Обычно появление этого симптома не зависит от уровня кислотности желудка, а свидетельствует о его органическом поражении и чрезмерной секреции. При язвенной болезни изжога может сопровождаться болезненными ощущениями, а ее усиление в положении лежа указывает на образование диафрагмальной грыжи.- Тошнота и рвота. Чаще всего эти проявления возникают при хронических заболеваниях ЖКТ. Постоянная умеренная тошнота может быть признаком хронического гастрита с пониженной кислотностью. Появление такого грозного симптома, как кровавая рвота укажет на язву или рак желудка.
- Метеоризм, вздутие живота. Развивается в тех случаях, когда в рационе преобладают продукты, содержащие грубую клетчатку (капуста, бобовые, черный хлеб) и образующие при переваривании большое количество газов. Кроме того метеоризмом сопровождаются такие патологические состояния, как секреторная недостаточность поджелудочной железы, дисбактериоз, кишечная непроходимость.
Кроме этих основных симптомов существует целый ряд характерных признаков, указывающих на поражение пищеварительной системы:
 Дискомфорт, чувство распирания и тяжести в животе на протяжении длительного времени
Дискомфорт, чувство распирания и тяжести в животе на протяжении длительного времени- Горечь, во рту, отсутствие аппетита или отвращение к пище (особенно мясной)
- Неприятный запах изо рта, появление белого налета на языке
- Повышенное слюноотделение или постоянная жажда
- Длительное расстройство стула с чередованием диареи и запоров
- Появление кровянистых выделений из прямой кишки
- Резкое снижение массы тела
- Проявления анемии (слабость, бледность, головокружения)
Большинство этих симптомов не представляют большой опасности, но значительно снижают качество жизни больного и влияют на его работоспособность. При игнорировании симптомов и позднем обращении за медицинской помощью заболевания пищеварительной системы переходят в хроническую форму, их обострение может иметь для пациента серьезные последствия.
Классификация заболеваний желудочно-кишечного тракта
Все заболевания пищеварительного тракта по природе происхождения делят на две большие группы:
- Инфекционные
- Неифекционные
 По локализации патологического процесса выделяют болезни следующих органов:
По локализации патологического процесса выделяют болезни следующих органов:
- Желудка
- Пищевода
- Кишечника (тонкого и толстого)
- Желчевыводящих путей
- Печени
Кроме того заболевания ЖКТ бывают приобретенными и наследственными, острыми и хроническими.
Острые кишечные заболевания в основном имеют бактериально-инфекционную природу и развиваются на фоне отравлений, аллергических реакций или некоторых патологических состояний (вирусный гепатит, эзофагит).
Хронические воспалительные процессы, такие как гастрит, колит, холецистит, развиваются на фоне длительного нарушения режима питания, употребления некачественных и вредных продуктов. Причем такие хронические болезни редко протекают изолированно, в большинстве случаев в воспалительный процесс вовлекается весь пищеварительный тракт. Рассмотрим подробнее наиболее распространенные патологические состояния ЖКТ.
Краткий перечень самых распространенных заболеваний ЖКТ:
 Гастриты различной этиологии. Самая распространенная патология, при которой происходит поражение слизистой оболочки стенок желудка. Возникает в результате воздействия специфической бактерии, носящей название Helicobacter pylori. Вместе с этим провоцирующими факторами является алкоголизм, курение, стрессы, погрешности в питании.
Гастриты различной этиологии. Самая распространенная патология, при которой происходит поражение слизистой оболочки стенок желудка. Возникает в результате воздействия специфической бактерии, носящей название Helicobacter pylori. Вместе с этим провоцирующими факторами является алкоголизм, курение, стрессы, погрешности в питании.- Колиты. Заболевание носит воспалительный характер, локализуется в области слизистой оболочки толстого кишечника. Возникает на фоне бактериальной инфекции, спровоцировать заболевание могут патогенные бактерии (стафилококки, кишечная палочка, стрептококки). Неспецифический язвенный колит (НЯК) поражает кишечник и проявляется характерными изъязвлениями слизистой оболочки органа. Такие язвенные поражения могут стать причиной серьезных осложнений: кишечных кровотечений и непроходимости, перитонита, злокачественных образований.
- Вирусные гепатиты. Группа опасных инфекционных заболеваний, вызываемых разными вирусами и поражающими печень.
- Цирроз печени. Смертельно опасное хроническое заболевание, которое характеризуется масштабным поражением клеток печени.
- Язва желудка и двенадцатиперстной кишки. При поражении органов происходит нарушение целостности тканей, образуется язва, в результате патологического процесса могут развиться осложнения, опасные для жизни.
- Дисбактериоз. Состояние, при котором происходит изменение нормального состава микрофлоры кишечника, в результате чего возникают нарушения в работе пищеварительной системы.
- Холецистит. Заболевание воспалительного характера, при котором поражается желчный пузырь, и возникают характерные симптомы: боли, тошнота, горечь во рту, нарушения дефекации, диспепсические явления.
- Панкреатит. Воспалительное заболевание поджелудочной железы, сопровождающееся болями, нарушением пищеварения, тошнотой, рвотой и другими характерными проявлениями.
- Цистит. Распространенное заболевание, возникающее в результате воспаления слизистой мочевого пузыря. В основном этой патологией страдают представительницы слабого пола.
- Геморрой. Воспалительное заболевание, связанное с патологическим расширением вен прямой кишки и образованием болезненных геморроидальных узлов.
- Аппендицит. Воспалительный процесс, поражающий червеобразный отросток слепой кишки. Симптомы заболевания зависят от того, в какой форме проявляется патология: острой или хронической.
Список заболеваний желудочно-кишечного тракта достаточно обширен и вышеперечисленные недуги составляют лишь небольшую их часть. Лечение кишечных заболеваний требует грамотного подхода, правильной и своевременной диагностики и своевременного обращения к врачу при появлении неблагополучных симптомов.
Диагностика заболеваний желудочно-кишечного тракта
 Для диагностики заболеваний пищеварительной системы применяются методы физикального и инструментального обследования.
Для диагностики заболеваний пищеварительной системы применяются методы физикального и инструментального обследования.
Физикальное обследование
Для начала врач проведет опрос больного, соберет анамнез, расспросит о жалобах, самочувствии, режиме питания, наследственности, наличии хронических заболеваний. Затем приступит к осмотру пациента с помощью таких диагностических методов, как пальпация, аускультация и перкуссия.
- Пальпация подразумевает прощупывание внутренних органов через брюшную полость. Метод основан на осязательных ощущениях и позволяет пальцами исследовать положение органов, их форму, консистенцию, подвижность и болезненность.
- Аускультация – это прослушивание внутренних органов с помощью фонендоскопа или стетоскопа.
- Перкуссия – метод, позволяющий с помощью постукивания на различных участках тела определить физическое состояние и топографию внутренних органов.
Инструментальное обследование
 В основе многих заболеваний ЖКТ лежит нарушение секреции и двигательной активности различных отделов пищеварительного тракта. Поэтому на первом месте стоят методы исследования кислотности желудочного сока, такие как внутрижелудочная, суточная и эндоскопическая рН-метрия.
В основе многих заболеваний ЖКТ лежит нарушение секреции и двигательной активности различных отделов пищеварительного тракта. Поэтому на первом месте стоят методы исследования кислотности желудочного сока, такие как внутрижелудочная, суточная и эндоскопическая рН-метрия.
Для исследования моторики ЖКТ применяют методы манометрии и гастрографии. Для того чтобы визуально осмотреть внутреннюю поверхность пищевода, желудка и кишечника используют эндоскопические методы.
Если необходимо осмотреть внутренний орган в целом чтобы выявить патологические изъяны, применяют методы рентгеноскопии, лапароскопии, МРТ (магнитно- резонансная томография), КТ (компьютерная томография) и УЗИ (ультразвуковое исследование). В некоторых случаях проводят диагностику с использованием радиоактивных веществ (сцинтиграфия).
Кроме того применяют лабораторные методы диагностики, осуществляют гистологическое исследование образцов тканей, забранных с помощью биопсии, проводят цитологические и микробилогические исследования.
Лечение кишечных заболеваний
 Терапию кишечных заболеваний начинают после тщательного обследования и уточнения диагноза. Курс лечения будет зависеть от конкретного заболевания, стадии его развития, общего состояния и самочувствия больного. В большинстве случаев применяют методы консервативной медикаментозной терапии. В ряде острых случаев возникает необходимость в хирургическом вмешательстве.
Терапию кишечных заболеваний начинают после тщательного обследования и уточнения диагноза. Курс лечения будет зависеть от конкретного заболевания, стадии его развития, общего состояния и самочувствия больного. В большинстве случаев применяют методы консервативной медикаментозной терапии. В ряде острых случаев возникает необходимость в хирургическом вмешательстве.
Лечением заболеваний ЖКТ занимается терапевт или гастроэнтеролог. При возникновении любых неблагоприятных симптомов, связанных с органами пищеварения важно своевременно обратится за врачебной помощью и установлением диагноза. Недопустимо заниматься самолечением и откладывать визит к врачу, это может обернуться серьезными осложнениями или состояниями, угрожающими жизни пациента.
Тактика лечения в каждом конкретном случае будет подбираться индивидуально, на основании результатов обследования. В комплексе с медикаментозной терапией многие используют народные средства: отвары и настои лекарственных растений. Они дают неплохой лечебный эффект, но применять их можно только после консультации с лечащим врачом и под его контролем.
Заболевания ЖКТ у детей
В последнее время наблюдается значительный рост числа заболеваний пищеварительной системы у детей. Этому способствует множество факторов:
- плохая экология,
- несбалансированное питание,
- наследственность.
 Большой вред детскому организму наносят так любимые многими сладости и кондитерские изделия с большим содержанием консервантов и искусственных красителей, фаст-фуд, газированные напитки. Возрастает роль аллергических реакций, нервно-психических факторов, неврозов. Врачи отмечают, что кишечные заболевания у детей имеют два возрастных пика: в 5-6 лет и в 9-11 лет. Основными патологическими состояниями являются:
Большой вред детскому организму наносят так любимые многими сладости и кондитерские изделия с большим содержанием консервантов и искусственных красителей, фаст-фуд, газированные напитки. Возрастает роль аллергических реакций, нервно-психических факторов, неврозов. Врачи отмечают, что кишечные заболевания у детей имеют два возрастных пика: в 5-6 лет и в 9-11 лет. Основными патологическими состояниями являются:
- Запор, диарея
- Хронические и острые гастриты и гастроэнтериты
- Хронический дуоденит
- Хронический энтероколит
- Язвенная болезнь желудка и двенадцатиперстной кишки
- Хронический холецистит
- Хронический панкреатит
- Заболевания желчевыводящих путей
- Хронические и острые гепатиты
Большое значение в возникновении и развитии болезней ЖКТ играет недостаточная способность детского организма сопротивляться инфекциям, так как иммунитет ребенка еще слаб. На формирование иммунитета большое влияние оказывает правильное вскармливание в первые месяцы жизни.
 Лучшим вариантом является грудное молоко, с которым от матери к ребенку передаются защитные тела, повышающие способность сопротивляться различным инфекциям. Дети, вскармливаемые искусственными смесями, чаще подвержены различным заболеваниям и имеют ослабленный иммунитет. Причиной нарушений в работе пищеварительной системы могут стать нерегулярное кормление или перекармливание ребенка, раннее введение прикорма, несоблюдение гигиенических норм.
Лучшим вариантом является грудное молоко, с которым от матери к ребенку передаются защитные тела, повышающие способность сопротивляться различным инфекциям. Дети, вскармливаемые искусственными смесями, чаще подвержены различным заболеваниям и имеют ослабленный иммунитет. Причиной нарушений в работе пищеварительной системы могут стать нерегулярное кормление или перекармливание ребенка, раннее введение прикорма, несоблюдение гигиенических норм.
Отдельную группу составляют острые кишечные болезни у детей (дизентерия, сальмонеллез). Их основными клиническими проявлениями являются диспепсические расстройства, дегидратация (обезвоживание) организма и симптомы интоксикации. Такие проявления очень опасны и требуют немедленной госпитализации больного ребенка.
Кишечные инфекции особенно часто диагностируются именно в детском возрасте, связано это с несовершенством защитных механизмов, физиологическими особенностями органов пищеварения и отсутствием у детей санитарно- гигиенических навыков. Особенно отрицательно острые кишечные инфекции сказываются на детях раннего возраста и могут привести к значительному снижению иммунитета, задержке физического развития, присоединению осложнений.
 Их начало сопровождается характерными признаками: резким повышением температуры, болями в животе, диареей, рвотой, потерей аппетита. Ребенок становится беспокойным, либо напротив вялым и заторможенным. Клиническая картина во многом зависит от того, какие отделы кишечника поражены. В любом случае ребенок нуждается в оказании неотложной медицинской помощи и проведении антибактериальной терапии.
Их начало сопровождается характерными признаками: резким повышением температуры, болями в животе, диареей, рвотой, потерей аппетита. Ребенок становится беспокойным, либо напротив вялым и заторможенным. Клиническая картина во многом зависит от того, какие отделы кишечника поражены. В любом случае ребенок нуждается в оказании неотложной медицинской помощи и проведении антибактериальной терапии.
Лечение заболеваний пищеварительной системы у малышей занимается детский гастроэнтеролог, именно к нему нужно обращаться при появлении неблагополучных симптомов.
Диета и особенности питания при заболеваниях желудочно-кишечного тракта
Заболевания ЖКТ настолько различны, что дать какие- то конкретные рекомендации, подходящие всем без исключения больным невозможно. Корректировка рациона в каждом конкретном случае производится врачом индивидуально, с учетом всех особенностей пациента и его диагноза. Мы можем рассматривать лишь принципы здорового питания, соблюдать которые должны все больные, страдающие патологиями пищеварительной системы.
 Диета при кишечных заболеваниях предполагает дробное питание, небольшими порциями, это позволяет не перегружать желудок и не допускать переедания. Питаться нужно 5-6 раз в день, желательно в одно и то же время. Обязательно соблюдение питьевого режима. В день больной должен выпивать 1,5-2 литра жидкости и виде воды, соков, компотов, некрепкого чая (лучше травяного или зеленого). Газированные напитки исключаются.
Диета при кишечных заболеваниях предполагает дробное питание, небольшими порциями, это позволяет не перегружать желудок и не допускать переедания. Питаться нужно 5-6 раз в день, желательно в одно и то же время. Обязательно соблюдение питьевого режима. В день больной должен выпивать 1,5-2 литра жидкости и виде воды, соков, компотов, некрепкого чая (лучше травяного или зеленого). Газированные напитки исключаются.
Пища должна быть максимально щадящей, не раздражающей слизистую оболочку желудка и кишечника. Предпочтительнее употреблять:
- каши, приготовленные на воде,
- нежирные мясные и рыбные бульоны,
- омлеты,
- пюре,
- суфле.
 Мясо лучше готовить в виде котлет, биточков, кнелей. Все продукты лучше отваривать, запекать или готовить на пару, от жареных блюд необходимо отказаться. Следует соблюдать температурный режим при подаче готовых блюд. Нельзя есть слишком горячую или холодную пищу. Блюда должны подаваться теплыми.
Мясо лучше готовить в виде котлет, биточков, кнелей. Все продукты лучше отваривать, запекать или готовить на пару, от жареных блюд необходимо отказаться. Следует соблюдать температурный режим при подаче готовых блюд. Нельзя есть слишком горячую или холодную пищу. Блюда должны подаваться теплыми.
Овощи лучше варить или делать из них пюре, фрукты можно натереть на терке или запечь (печеные яблоки). Овощи с грубой клетчаткой, вызывающие в желудке бродильные процессы и излишнее газообразование употреблять не рекомендуется. Это капуста, все виды бобовых, редис, кукуруза, редька, репа.
Следует ограничить или свести к минимуму употребление мучных и кондитерских изделий, сладостей, крепкого кофе, чая, оказаться от фаст-фуда. Категорически запрещается употреблять алкоголь, жирную, жареную, соленую, острую, маринованную пищу. Из рациона лучше исключить:
- приправы,
- соусы,
- полуфабрикаты,
- консервы и все остальные продукты, содержащие искусственные красители и консерванты.
Пища должна быть свежей, легко усваиваться и способствовать нормализации работы ЖКТ. Чем меньше будет в рационе рафинированной пищи, и больше продуктов, содержащих клетчатку и пищевые волокна, тем лучше будет работа пищеварительной системы.
Профилактика
 Профилактика кишечных заболеваний в первую очередь включает мероприятия по обеспечению сбалансированного и здорового питания. Соблюдайте меры личной гигиены и санитарные требования при приготовлении блюд. Этим вы обезопасите себя от пищевых инфекций.
Профилактика кишечных заболеваний в первую очередь включает мероприятия по обеспечению сбалансированного и здорового питания. Соблюдайте меры личной гигиены и санитарные требования при приготовлении блюд. Этим вы обезопасите себя от пищевых инфекций.
Ешьте больше фруктов и овощей, правильно выбирайте способы термической обработки продуктов (варка, тушение). Питайтесь дробно, не переедайте, откажитесь от перекусов на ходу и фаст-фуда. Питание должно быть сбалансированным и разнообразным, с правильным соотношением питательных веществ (белков, жиров, углеводов, витаминов).
Старайтесь больше двигаться, вести активный образ жизни, занимайтесь спортом, больше ходите пешком, выполняйте посильные физические упражнения, бегайте, плавайте.
Боритесь со стрессами и психологическим напряжением, для этого можно принимать натуральные успокоительные препараты (пустырник, валериану).
При возникновении любых неблагоприятных симптомов, связанных с работой пищеварительного тракта своевременно обращайтесь за врачебной помощью, не занимайтесь самолечением. Только так можно избежать перехода болезни в хроническую стадию и добиться выздоровления.
stopgemor.ru
Инфекционные заболевания системы пищеварения человека и их профилактика
Инфекционные заболевания системы пищеварения у человека, или желудочно-кишечные инфекции – это огромная группа заболеваний, отличающихся степенью опасности, инкубационным периодом, степенью тяжести и пр. Во многом они сходны по симптомам, путям заражения. Поскольку они поражают кишечник и желудок, то и классифицируются как кишечные инфекции, или инфекционные болезни системы пищеварения.
Виды
Видов инфицирования множество. Классификация проводится на основе типа возбудителей инфекционных болезней системы пищеварения. Различают 3 общие группы:
- Бактериальные.
- Вирусные.
- Пищевые.
Различают также по течению – острый воспалительный процесс и бессимптомное носительство. Пищевые интоксикации не относятся к инфекциям, поскольку при них нет возбудителя.
Типы кишечных инфекций
Кишечные инфекции локализованы в ЖКТ, протекают остро, вызывают воспаления в слизистых, нарушают пищеварительные процессы, сопровождаются резким ухудшением общего состояния.
Около 90 % случаев проходят сами, без лекарств, но при условии полноценного восполнения водно-электролитного равновесия в организме. Без этого даже легкая форма может приводить к тяжелым осложнениям. И только в 10 % случаев требуется медикаментозная терапия. Эти 10 % без лечения могут приводить к летальному исходу.
Какие бывают инфекционные болезни системы пищеварения у человека? Возбудителями становятся вирусы и бактерии, простейшие (протозойные). Далее будут рассмотрены наиболее часто встречающиеся инфекции кишечника.
Вирусные
Вирусы, вызывающие основные инфекционные заболевания системы пищеварения:
- Энтеровирус.
- Норовирус.
- Ротавирус или кишечный грипп и др.
Заражение происходит алиментарным, контактно-бытовым (от больного или носителя), аэрогенным путем, через немытые руки, при употреблении некипяченой воды.
Вирусы поражают стенки желудка и тонкого кишечника, дыхательные пути. Болезнь возникает чаще в осенне-зимний период. При правильном подходе излечение наступает на 7-й день, но еще в течение месяца человек остается заразным носителем.
Лечение вирусных инфекций – симптоматическое, основой становится диета, обильное питье для восстановления водно-электролитного баланса и лекарства для симптомов. Рекомендован карантин.
Бактериальные

К кишечным бактериальным инфекционным заболеваниям органов пищеварения относятся:
- Стафилококковая инфекция.
- Кишечная палочка.
- Сальмонелла.
- Шигелла — дизентерийная палочка. У нее несколько штаммов.
- Возбудители острых инфекций типа брюшного тифа, паратифа, ботулизма, холеры.
- Условно патогенная микрофлора (протей, синегнойная палочка) организма также может поражать кишечник при снижении иммунитета. Вызывает гнойные процессы.
Какие бывают инфекционные болезни системы пищеварения еще? Они бывают еще протозойными, т. е. вызываются простейшими паразитами – амебами и лямблиями.
Заболевания бактериальной группы чаще приводят к осложнениям, поэтому считаются более опасными.
Пути заражения — контактно-бытовой и фекально-оральный. Бактерии поражают желудок, кишечник, мочевыводящие пути. Сложность этой группы инфекций в том, что микроорганизмы выделяют токсины даже после своей гибели, причем в таком количестве, что могут вызывать токсический шок. Поэтому задачей лечения становится не только уничтожение возбудителя, но и вывод токсинов из организма. Главная роль принадлежит антибиотикам, но только при условии правильного приема и полноценного курса. Бактерии очень легко становятся к ним нечувствительными в противном случае.
Общие симптомы инфекции пищеварительной системы
Симптоматика инфекций зависит от возбудителя, но есть и общие симптомы. Первые проявления возникают после заражения не сразу, может пройти до 50 часов. Это инкубационный период, необходимый возбудителю для проникновения в стенку кишечника, начала размножения и выделения токсинов. Длительность такого скрытого периода у возбудителей разная: например, при сальмонеллезе — от 6 часов до 3 суток, а в случае холеры – 1-5 дней, но чаще симптоматика отмечается через 12 часов.
Незначительное недомогание быстро сменяется болями в животе. Появляются рвота и понос. Повышается температура, появляется озноб и признаки различной степени интоксикации.
Рвота и понос быстро обезвоживают организм, и если лечение не начато, наступают необратимые изменения – нарушения сердечно-сосудистой деятельности и работы почек, вплоть до летального исхода.
Температура может повышаться до 38-39 градусов, но, например, при холере она остается в норме, а при стафилококке быстро нормализуется.
При рвоте сначала выходят остатки пищи, затем желудочный сок, желчь и выпитая жидкость. Позывы на рвоту частые.
Боль в животе острая или ноющая, схваткообразная, локализация разная. Она может сопровождаться метеоризмом, урчанием, бурлением, коликой.
Для дизентерии характерны тенезмы – ложные позывы на стул.
Диарея проявляется по-разному в зависимости от возбудителя.
При холере кал напоминает рисовый отвар. Для сальмонеллеза характерен жидкий зеленый зловонный стул со слизью. При дизентерии месте с калом выходит слизь и кровь. Частота стула разная.
Общая слабость и недомогание – результат интоксикации и обезвоживания. По этой же причине учащается пульс, дыхание, снижается АД, бледнеет кожа. Также имеют место слабость и резкое ухудшение аппетита.
В 70 % случаев появляется сильная жажда, говорящая об обезвоживании. Это приводит к судорогам, аритмиям. Может быть потеря сознания, гиповолемический шок.
Обратиться к врачу нужно обязательно. Только по жалобам определить нозологию не сможет даже инфекционист, но он может поставить предположительный диагноз.
Клиника заболеваний вирусного происхождения
Вирусная инфекция ЖКТ имеет 3 основные формы течения:
- Легкая. Наблюдаются недомогание, субфебрильная или нормальная температура. Ротавирусную инфекцию называют кишечным гриппом. В этом случае присутствуют катаральные симптомы ОРВИ: насморк, воспаление горла, кашель. Затем присоединяются урчание, бурление в животе, метеоризм. У взрослых клиника чаще стертая, поэтому такие больные служат источником заражения, продолжая активно работать. Частота стула (кашицеобразного) — до 5 раз в сутки. Особого лечения не требуется.
- Средняя тяжесть. Подъем температуры до фебрильных цифр. Рвота многократная, с обезвоживанием. Живот вздут, понос до 15 раз в сутки, с резким неприятным запахом, пеной. Моча темная, мутная, сильная жажда.
- Тяжелая форма. Стул до 50 раз в сутки, боли в животе разной степени выраженности, эксикоз. Происходит развитие гиповолемического шока – падение давления, нитевидный пульс, диурез не больше 300 мл в сутки. Кожа дряблая, землисто-сероватая, лицо заостренное. Тяжелые формы наблюдаются у ослабленных и пожилых. В процентном соотношении не превышает 25 %.
Клиническая картина бактериальных инфекций

Дизентерия – это инфекционное заболевание, встречается повсеместно, чаще летом. Вызывается бактериями шигеллами. Источником является больной, а также употребление немытых овощей или фруктов, зараженной воды или во время купания в озерах. Это еще связано с менталитетом – люди часто справляют нужду во время плавания.
Сальмонеллез, пожалуй, наиболее частая инфекция, активна в течение всего года. Возбудители сальмонеллеза любят гнездиться в скоропортящихся продуктах, при этом внешне и по запаху эти продукты воспринимаются как свежие. Особенно сальмонеллы любят яйца, молочные и мясные продукты, колбасные изделия. Бактерии находятся внутри яиц, а не на скорлупе. Поэтому мытье яиц не спасает от заражения.
Сальмонеллы очень живучи, при 70 градусах погибают только через 10 минут. При малом кипячении, солении, копчении они прекрасно выживают внутри толстых кусков. Активность сохраняется несколько месяцев.
Классификация форм сальмонеллеза:
- локализованная;
- генерализованная;
- выделение бактерий.
Локализованная форма — самая частая, развивается со всеми симптомами в первые сутки. Опасна осложнениями. Тяжело протекает инфекция у детей.
Стафилококк условно-патогенен, при нормальном состоянии микрофлоры кишечника он не разовьется. Активация происходит при снижении иммунитета.
Стафилококковая кишечная инфекция развивается довольно медленно, и первые ее проявления — насморк и воспаление горла, не очень высокая температура.
Затем клиника напоминает типичное пищевое отравление. Симптомы:
- боль в животе;
- рвота;
- понос с примесью крови и слизи;
- общая слабость.
Зараженными продуктами часто оказываются торты, салаты, кремы, молочная продукция, яйца. Стафилококк лечить тяжело из-за его мутирования и резистентности к антибиотикам.
Клебсиелла и кишечная палочка активно ведут себя при ослаблении иммунитета — у маленьких детей и стариков, людей после операции, больных сахарным диабетом, гематологическими патологиями, алкоголиков. Протекает остро. Лечится пробиотиками и бактериофагами.
Коккобацилла вызывает кишечную инфекцию под названием иерсиниоз. Возникает обычно у младенцев, и молодых мужчин. Ее носители животные – грызуны, домашний скот. Антибиотики неэффективны, лечение симптоматическое. Течение не больше 5 дней при принятии мер.
Кишечная коли-инфекция, эшерихиоз вызываются одноименными бактериями – эшерихиями. Инфекция может поражать кишечник, желчевыводящие и мочевыводящие пути. Чаще всего от нее страдают недоношенные младенцы и маленькие дети.
Оказание первой помощи

Помощь при развитии кишечной болезни системы пищеварения (инфекции) должна начинаться при первых симптомах. Заподозрить проблему можно по быстрому повышению температуры тела, поносу и рвоте. Общее состояние быстро ухудшается. Нужно сразу вызывать скорую. До приезда медиков меры необходимо принять некоторые меры — промыть желудок, поставить очистительную клизму, принять сорбент.
Промывание желудка
Нужно для выведения хотя бы части токсинов из организма. Для промывания желудка используют вода комнатной температуры, выпивается залпом 2-3 стакана, чтобы вызвать рвоту. По современным протоколам использование для промывания раствора марганцовки при болезни системы пищеварения не приветствуется. По эффективности она не лучше обычной воды, а вот вызвать ожог слизистой она может.
Очистительная клизма и прием сорбентов
При инфекционных заболеваниях системы пищеварения она также помогает вывести токсины бактерий. Используется простая кипяченая вода, но только комнатной температуры. Холодная вода вызовет спазм, а горячая усилит всасывание токсинов.
Сорбенты. Подойдут любые сорбенты («Лактофильтрум», активированный уголь, «Смекта», «Фосфалюгель», «Сорбекс»). Их можно принимать до приезда скорой. Они выводят токсины путем впитывания и снижают уровень интоксикационного синдрома. Не следует превышать рекомендованную дозировку.
Жидкость при кишечных инфекциях необходима для организма в первую очередь. Можно пить кипяченую воду, минеральную без газа, зеленый чай. Прием должен производиться малыми порциями, но часто — по 5 глотков каждые 10 минут.
Остальная помощь уже будет оказываться в больнице. Основные препараты против инфекционного заболевания системы пищеварения будут назначены после постановки диагноза.
Постановка диагноза
Помимо осмотра больного и сбора подробного анамнеза, проводят биохимию крови для выявления сбоя электролитов и нарушений со стороны внутренних органов, берут анализ крови. Бактериологическое исследование кала необходимо для определения возбудителя и назначения этиологического лечения.
Профилактические мероприятия

Предупредить развитие инфекционных заболеваний системы пищеварения можно, прежде всего, соблюдением правил личной гигиены, при этом необходимо:
- Мыть руки после посещения туалета, возвращения с улицы.
- Отделить посуду больного и предметы его обихода.
- Покупать продукты в магазинах, где есть сертификат и разрешение на продажу.
- Тщательно мыть овощи и фрукты, даже очищенные от кожуры; испорченные выбрасывать, не действуя по принципу «лучше в нас, чем в таз».
- Пить только фильтрованную или кипяченую воду. Из колодцев и водоемов пить нельзя.
- Салаты готовить самим, не покупая готовые в супермаркетах. Соблюдать сроки хранения продуктов – мяса, молока, яиц и пр.
Профилактика инфекционных болезней системы пищеварения заключается не только в чистоте рук, но и в том, чтобы не пробовать немытые фрукты на рынке, не приобретать разрезанные бахчевые.
Важна своевременность лечения и диагностики. Для этого при появлении у ребенка или у взрослого признаков инфекционного заболевания системы пищеварения необходимо обращаться к врачу незамедлительно.
fb.ru
лечение, симптомы, признаки инфекционных и неинфекционных болезней
Болезни желудка и кишечника являются одними из самых распространенных среди всех заболеваний внутренних органов. Причинами их появления чаще является неправильное питание, стрессы, нездоровый образ жизни и плохая экология.
Симптоматика зависит от вида заболевания. Чаще всего диагностируется гастрит, панкреатит, язва и холецистит. Чтобы начать лечение на ранних сроках, необходимо знать основные симптомы болезни.
Причины
Переваривание пищи – сложный процесс, который состоит из множества этапов. Сбой может произойти на любом из них. Этому способствует множество факторов.
Причины заболеваний желудочно-кишечного тракта:
- Несоблюдение режима питания. Это самая распространенная причина. Речь идет о переедании или жестких диетах, нерегулярном употреблении пищи, перекусах на скорую руку, употреблении фаст-фуда. Проблемы с пищеварением могут возникнуть при несбалансированном рационе и скудном меню, избыточном потреблении животных жиров, острой и жареной пищи, продуктов с высоким содержанием вредных пищевых добавок, красителей и стабилизаторов, а также при недостаточном поступлении клетчатки в организм.
- Нехватка витаминов и микроэлементов.
- Вредные привычки (курение и употребление спиртных напитков).
- Плохая экология. Речь идет о некачественной питьевой воде, высоком содержании пестицидов и нитратов в овощах и фруктах.
- Прием лекарственных препаратов (антибиотики, гормональные препараты, обезболивающие средства).
- Работа на производстве с вредными условиями труда.
- Постоянные стрессы.
- Малоподвижный образ жизни.
- Сбои в работе эндокринной системы.
- Паразиты.
- Инфекционные заболевания.
- Наследственная предрасположенность.
Главной причиной гастрита и язвы желудка является бактерия Helicobacter pylori.
Симптомы
Симптомы болезней ЖКТ:
Нарушение обмена веществ приводит к возникновению следующих симптомов заболеваний желудочно-кишечного тракта – анемия, авитаминоз, снижение массы тела.
К специфическим признакам принадлежит нарушение глотания, кровь в кале, горечь во рту, кожные аллергические реакции.
Классификация
Заболевания ЖКТ классифицируют по нескольким признакам. По природе происхождения:
- Инфекционные. Нарушение функционирования пищеварительной системы вызвано действием инфекций.
- Неинфекционные. Расстройство пищеварения вызвано врожденными патологиями или хроническими процессами.
По локализации патологического процесса:
По характеру течения:
- Острые. Симптоматика ярко выраженная. Заболевания возникают на фоне инфекций, отравлений, аллергических реакций.
- Хронические. Болезни полностью не излечиваются, длятся годами. Для них характерны периоды обострения и ремиссии. Примером может быть хронический гастрит.
Самые распространенные болезни
Мужчины на 35% больше подвержены болезням ЖКТ, нежели женщины.
Заболевания пищеварительной системы присутствуют у 90% населения. Хроническим гастритом страдают до 80-90% пациентов, язва желудка встречается у каждого 15-го человека. Аппендицит встречается у 30% населения. Холецистит и желчнокаменная болезнь диагностируется у каждой 4-й женщины и 10-го мужчины.
Гастриты

Это воспаление слизистой оболочки желудка. Гастрит — одна из самых распространенных болезней ЖКТ, приводит к нарушению усвоения пищи. Возникает при воздействии бактерии Helicobacter pylori, употреблении алкоголя, а также из-за погрешностей в питании.
Колиты
Это воспаление слизистой оболочки толстого кишечника. Основные симптомы – колики в животе, метеоризм, тошнота и нарушение стула. Чаще причиной возникновения являются стрептококки, стафилококки и кишечные палочки.
Вирусные гепатиты
Это инфекционные заболевания, которые приводят к поражению и нарушению функционирования печени. Они провоцируют возникновение цирроза или рака печени.
Цирроз печени
Это смертельно опасное хроническое заболевание, для которого характерно поражение клеток печени. Цирроз приводит к печеночной недостаточности и раку.
Язва
Бывает язвенная болезнь желудка и двенадцатиперстной кишки. Это хроническое заболевание, которое проявляется появлением язв на слизистой органа. Язва желудка чаще является осложнением гастрита.
Дисбактериоз
Это болезнь, для которой характерно нарушение баланса между здоровой и патогенной микрофлорой кишечника. В результате этого нарушается функционирование пищеварительной системы. Подробнее про дисбактериоз →
Панкреатит
Это воспаление поджелудочной железы. Заболевание возникает из-за нарушения оттока желудочного сока и других ферментов в двенадцатиперстную кишку. Больного беспокоят боли, возникает тошнота и рвота, нарушается пищеварение.
Геморрой
Это расширение вен прямой кишки, в результате чего образовываются геморроидальные узлы. Они могут находиться внутри кишки или выпадать наружу. Подробнее про геморрой →
Аппендицит
Это воспаление червеобразного отростка слепой кишки. Болезнь может протекать в острой или хронической форме. В первом случае больной нуждается в экстренной операции по удалению аппендикса.
Какой врач лечит болезни ЖКТ?
Заболеваниями органов ЖКТ занимается терапевт и гастроэнтеролог.
Диагностика
Для выявления болезней желудочно-кишечного тракта применяют физикальные, лабораторные и инструментальные методики.
Врач собирает анамнез, выслушивает жалобы больного, проводит пальпацию живота. Далее, назначают анализ крови и мочи.
Для измерения кислотности желудка проводят эндоскопическую рН-метрию, моторику ЖКТ исследуют при помощи гастрографии и манометрии. Эндоскопические методики обследования применяют для осмотра пищевода, желудка и кишечника.
Дополнительно проводят УЗИ органов брюшной полости, лапароскопию, рентгеноскопию, МРТ, КТ и сцинтиграфию.
Общие принципы лечения
Выбор лечения зависит от вида заболевания ЖКТ. В большинстве случаев достаточно медикаментозной терапии. Лекарства подбирается индивидуально под больного после получения результатов обследования. В комплексе можно использовать народные средства, но только после консультации с врачом.
При возникновении первых симптомов заболеваний ЖКТ нельзя медлить с визитом к врачу. Могут возникнуть осложнения.
Для лечения подходят такие препараты:
- ферментные средства;
- антисекреторные препараты;
- спазмолитики;
- средства, стимулирующие моторику пищеварительного тракта;
- антибиотики;
- противовоспалительные средства;
- энтеросорбенты;
- пробиотики;
- слабительные.
В запущенных случаях не обойтись без хирургического вмешательства. Вид операции зависит от степени поражения органа.
Диета
Диетическое питание подбирается врачом исходя из диагноза. Основные принципы диеты:
- Дробное, но частое питание. Есть нужно до 5-6 раз в день, но маленькими порциями.
- Пища должна легко перевариваться, нельзя перегружать желудок. Стоит отдавать предпочтение кашам на воде, пюре, суфле, омлетам и нежирным бульонам. Фрукты перед употреблением лучше натирать на терке или запекать.
- Необходимо выпивать 1,5-2 л жидкости в день.
- Готовить нужно на пару, варить продукты или запекать в духовке.
- Употреблять пищу в теплом виде, отказаться от горячей и холодной пищи.
- Отказаться от газированных напитков, овощей, которые повышают газообразование. Огранить потребление мучных и кондитерских изделий, крепкого кофе и чая. Отказаться от фаст-фуда, алкоголя, жирной, жареной, соленой и острой пищи, соусов, приправ, солений, консерв и полуфабрикатов.
Больному нужно больше употреблять продуктов, которые содержат клетчатку и пищевые волокна.
Профилактика
Профилактические меры сводятся к сбалансированному и здоровому питанию. Чтобы уберечься от инфекций, необходимо соблюдать санитарные нормы во время приготовления пищи, использовать только качественные и свежие продукты.
Меню должно содержать сбалансированное количество белков, жиров, углеводов и витаминов.
Необходимо вести активный образ жизни, заниматься спортом, избавиться от вредных привычек, а также принимать лекарства только по назначению врача.
Болезни ЖКТ негативно отражаются на работе всего организма, приводят к нарушению обмена веществ и усваиванию полезных веществ, снижению иммунитета и как следствие ухудшению внешнего вида. Диагностика на ранней стадии является важной в лечении заболеваний.
zhkt.ru
Инфекционные желудочно-кишечные заболевания — Документ
Материалы для беседы с учащимися
Инфекционные
желудочно-кишечные заболевания
Вспышка желудочно-кишечных инфекций обычно наступает в летнее время. Возможно, это объясняется ослаблением барьерной функции желудка. Летом жарко, кровь притекает к коже, и желудочно-кишечный тракт снабжается ею недостаточно. Летом мы много пьем, а это приводит к разбавлению желудочного сока, и концентрация соляной кислоты в нем становится недостаточной для подавления микробов. Жара способствует выживанию целого ряда возбудителей, например микробов столбняка. Активизируются переносчики болезней — мухи, комары, клещи. Потребление больших количеств фруктов и овощей, с одной стороны, обогащает нас витаминами, микроэлементами и другими важными веществами, но, с другой стороны, оно вызывает брожение пищевых ] масс, а это благоприятствует размножению микроорганизмов. Кроме того, в теплый сезон усилено по сравнению с зимой движение воды в природе, что способствует распространению пищевых инфекций.
Наиболее опасными среди возбудителей пищевых инфекций являются микробы дизентерии и холеры. Оба возбудителя попадают в организм человека через рот вместе с загрязненной едой и водой. Дизентерию распространяют и мухи, посещающие всякие нечистоты. Если взять стекло, засиженное мухами, то нетрудно разглядеть на нем черные и белые пятна. Черные пятна — экскременты мух, а белые — следы их высохшей слюны. У мух пищеварение внешнее. Они выделяют на поверхность пищевых частиц слюну, которая переваривает частицы пищи, но не действует на микробы, затем выделенная жидкость всасывается вновь. Перелетая с предмета на предмет, мухи переносят многих микробов, в том числе микробов дизентерии. Они находятся не только в слюне, но и на лапках и теле насекомых.
Попав в кишечник, дизентерийные палочки размножаются, поражая толстый кишечник — на его слизистой оболочке образуются кровоточащие язвы. Микробы выделяют токсины, которые действуют на многие системы органов — на нервную систему, надпочечники. Боли в животе наступают через 3—4 дня. У больного начинается понос, выделения приобретают характер кровянистой слизи. Организм обезвоживается, больного мучит жажда, он сильно худеет.
Еще более опасным инфекционным заболеванием является холера. Возбудителем ее служит холерный вибрион — микроб, имеющий под микроскопом вид запятой. Холерные вибрионы поражают тонкую кишку. Больного мучает рвота и понос. Он теряет большое количество воды; выделяющиеся микробами токсины повышают проницаемость кровеносных сосудов кишечника. Вследствие этого нарушается водно-солевой обмен, что обычно и является причиной смерти. Сейчас, благодаря применению антибиотиков, лечение идет более успешно.
Неинфекционные желудочно-кишечные заболевания. Неправильное питание — еда всухомятку, несоблюдение режима, потребление спиртных напитков, курение — может вызвать ряд заболеваний неинфекционного характера. Так, при нарушении обмена веществ в организме в протоках печени и желчном пузыре образуются камни. Они бывают различного состава — холестериновые, билирубиновые и смешанные. Холестерин — жироподобное вещество, входящее в состав желчи и секретов других органов, из которого возникают много важных для организма соединений, например ацетилхолин, необходимый для нервной и гуморальной регуляции деятельности организма. Однако при нарушенииобмена веществ холестерин откладывается не только в сосудах (см. с. 87—88), но и в желчном пузыре, образуя камни. Билирубин — желчный пигмент оранжевого и коричневого цвета — образуется в результате распада гемоглобина. Обычно он поступает в кишечник и выводится из организма. Но у больных людей он кристаллизуется и может выпадать в виде камней в желчных путях.
Приступы болезни возникают тогда, когда камень закупоривает протоки печени и избыток желчи начинает поступать в кровь. Это легко узнать по белкам глаз и коже, которые приобретают желтоватый оттенок. Иногда причиной приступа может быть резкое сужение протоков в печени в результате нарушения нервной регуляции.
Между приступами больной ощущает небольшие боли в области печени, чувство сдавливания, его мучает отрыжка, кишечник переполнен газообразными продуктами. Во время приступа возникают резкие боли в правом подреберье с отдачей в правую лопатку. Это печеночная колика. Она сопровождается рвотой, ознобом и повышением температуры тела.
Во время приступов печеночной колики необходим пузырь со льдом. Нельзя прибегать к грелке, давать обезболивающие препараты. Надо срочно вызвать скорую помощь.
Другим довольно частым неинфекционным заболеванием являются язва желудка и двенадцатиперстной кишки. Нерегулярное питание, потребление спиртных напитков, курение, наличие конфликтных ситуаций вызывают нарушение рефлекторной регуляции работы органов пищеварения. В результате отделение пищеварительных соков не всегда соответствует характеру пищи. Процессы переваривания ее нарушаются, на стенках желудка или двенадцатиперстной кишки образуются язвы. После того как они заживают, остаются спайки, сужения. Желудок, например, становится похож на песочные часы. Возникающие узкие места препятствуют прохождению пищи.
В желудке и кишечнике скапливается большое количество газов. Нередко они выходят через пищевод, увлекая за собой жидкое содержимое желудка. Попав в пищевод, желудочный сок начинает переваривать его стенки. Возникает характерное чувство жжения, называемое изжогой. Оно обычно снимается, если выпить немного щелочной минеральной воды: боржоми, ессентуки № 4 или № 17. Применять для этого питьевую соду не рекомендуется, потому что сода, нейтрализуя соляную кислоту желудка, разлагается. Выделяется большое количество углекислого газа, который вызывает усиленное образование новых порций желудочного сока, и все повторяется снова. При использовании минеральной воды для ликвидации изжоги, ее следует немного подогреть, чтобы удалить углекислый газ.
Признаком язвы желудка являются ноющие, не очень сильные боли в средней части живота между мечевидным отростком и пупком, всегда связанные с приемом пищи. Иногда они наступают сразу, иногда через 2—3 ч, а то и через 5—6 ч после приема пищи(голодные боли). Болезнь обычно тянется вяло, приступы ее чередуются с довольно большими спокойными промежутками, обостряясь весной и осенью.
Наиболее грозным осложнением является прободение язвы. Больной ощущает резкую «кинжальную» боль. Она вызывается тем, что язва, захватившая все слои стенки желудка, прорывается и его содержимое оказывается в полости брюшины. В этом случае | нужна срочная операция.
При осложнениях язвенной болезни могут возникнуть и раковые новообразования. Поэтому язвы желудка и двенадцатиперстной кишки должны быть своевременно выявлены и сразу же должно начаться лечение.
Лечебное (диетическое) питание
Язва желудка на разных стадиях заболевания требует соблюдения определенной диеты. Во время остро протекающего периода недуга больной получает только молоко, сливочное масло, манную кашу, молочные и фруктовые кисели, затем ему разрешают есть вареное мясо в виде паровых котлет, протертую рисовую кашу, потом диета расширяется еще больше.
Лечебное питание применяется при лечении не только желудочно-кишечных заболеваний, но и многих других, казалось бы, совершенно не связанных с работой пищеварительной системы. Есть диеты, которые рекомендуются при заболевании сердечнососудистой системы, почек, после перенесения хирургических о°пе-раций. Одни диеты предлагают людям, которым необходимо поправиться, другие тем, кому надо похудеть. Эти диеты различаются по калорийности, химическому составу пищевых продуктов, по содержанию в них минеральных веществ и витаминов, по механической консистенции пищи, по кислотно-щелочному составу и по некоторым другим признакам.
Глистные инвазии. Червей, паразитирующих в организме человека, животных и растений, называют гельминтами, а заболевания, которые они вызывают,— гельминтозами. К числу гельминтов, паразитирующих в органах человека, относятся ленточные черви: бычий и свиной цепни, широкий лентец; сосальщики, например печеночный сосальщик. Это паразиты из типа плоских червей. Среди гельминтов человека встречаются и представители круглых червей: аскарида, острицы и др. Гельминты могут поражать не только органы пищеварения, но и другие органы — легкие,’ печень, глаза.
Несмотря на различия, связанные с местом паразитирования, прикреплением к органу, в котором находится паразит, с общим состоянием организма человека, существуют общие признаки, позволяющие заподозрить гельминтозы. Перечислим их.
Прежде всего человек, пораженный глистной инвазией, начинает худеть, несмотря на то что аппетит у него может оставаться хорошим. Если поражаются органы желудочно-кишечного тракта, то появляются поносы или запоры, реже тошнота и рвота. Поражение печени приводит к желтушности и отекам.
При всех гельминтозах у детей расстраивается память, понижается .трудоспособность, задерживаются их рост и: развитие.
Исследование фекальных масс и нахождение в них яиц гельминтов позволяют обнаружить гельминтозы органов пищеварения: кишечника, печени. Исследование мокроты выявляет глистные заболевания легких, исследование крови — типичные нарушения, возникающие при тех или иных гельминтозах.
Если гельминты обнаружены, то прежде всего выявляют вид, паразитирующий у данного человека. Это необходимо для организации правильного лечения. Многие паразиты имеют нескольких хозяев: бычий цепень поражает в личиночной стадии (финны) мышцы крупного рогатого скота, человек же заражается цепнем, если финны попадут в его желудочно-кишечный тракт. Это происходит, если он съест финнозное мясо, недостаточно проваренное или прожаренное. Лечение направлено на то, чтобы уничтожить гельминтов, паразитирующих у человека, и их яйца, на то, чтобы прервать цепочку развития паразита при смене хозяев. Санитарно-гигиенические мероприятия, связанные с уничтожением червей-паразитов, называют дегельминтизацией.
В СССР система мероприятий по борьбе с гельминтозами предусматривает наряду с массовой дегельминтизацией населения ветеринарно-санитарный контроль за мясом и органами убитых животных, в которых могут оказаться паразиты, санитарный контроль за очисткой населенных мест, за соблюдением санитарных правил при хранении и применении удобрений. Мясо проверяется не только в государственных магазинах, но и в кооперативах и на колхозных рынках.
refdb.ru
Заболевания ЖКТ
Заболевания ЖКТ – очень кратно.
Гастрит хронический
Хроническое заболевание, характеризующееся воспалением слизистой оболочки желудка, вызванным различными факторами. Нарушения питания, раздражение стенки желудка медикаментами и алкоголем, стресс и, конечно, инфекция Helicobacter pylori – вот основные причины, приводящие к развитию хронического гастрита, которым страдает более половины взрослого населения планеты. Симптомы – боли в области желудка, изжога, отрыжка, тошнота, склонность к запорам. Диагноз устанавливается с помощью фиброгастроскопии. Лечение – диета, нормализация секреторной и моторной функции, антимикробная терапия.
Гепатит хронический
К этому хроническому заболеванию печени обычно приводят такие факторы, как перенесенный вирусный гепатит, прием гепатотоксичных веществ и медикаментов, злоупотребление алкоголем, длительно текущие заболевания ЖКТ (желудка, кишечника, поджелудочной железы). Симптомы – боли в правом подреберье, тошнота, снижение аппетита, общая слабость, кожный зуд, кровотечения, поражения других органов. Заболевание может приводить к стойкой утрате трудоспособности и преждевременной гибели больных от осложнений гепатита (кровотечения, цирроз, рак печени). Лечение зависит от формы, степени активности болезни и направлено на нормализацию питания, купирование воспалительного процесса, предупреждение осложнений.
Гепатоз жировой
Заболевание, при котором развивается жировая дистрофия печени. Приводят к болезни злоупотребление алкоголем, прием жирной пищи, ожирение, сахарный диабет, тяжелые панкреатиты и энтериты, прием токсических веществ. Избыточное накопление жира в печеночных клетках вызывает затруднение их работы, нарушение функции печени. Больные жалуются на боли в левом подреберье, тошноту, метеоризм. Лечение – диета, мультивитамины, метионин, эссенциале, карсил.
Дисбактериоз
Синдром, характеризующийся количественным и качественным изменением состава микрофлоры желудочно-кишечного тракта. В норме дистальный отдел тонкой кишки и толстая кишка заселены лактобациллами, анаэробными стрептококками, кишечной палочкой, энтерококками и другими микроорганизмами. При дисбактериозе их количество уменьшается, зато появляется гнилостная, бродильная флора, грибы типа Candida, другие патогенные микробы, в норме нехарактерные для содержимого кишечника. Приводят к дисбактериозу различные заболевания ЖКТ, длительный прием антибиотиков. Симптомы – сниженный аппетит, тошнота, вздутие живота, понос, общая слабость. Лечение направлено на восстановление микрофлоры путем отмены антибиотиков и лечения основного заболевания, приема пробиотиков и пребиотиков.
Желчнокаменная болезнь
Заболевание, характеризующееся образованием камней в желчном пузыре и протоках вследствие нарушения обмена холестерина, желчных кислот, воспаления в желчном пузыре и застое в нем желчи. Чаще встречается у женщин, при ожирении, нерегулярном питании, малой подвижности. Проявляется приступами желчной колики с болями в правом подреберье, горечью во рту, тошнотой, отрыжкой. Уточняется диагноз при ультразвуковом и рентгенологическом исследовании. Лечение – попытки разрушить желчные камни с помощью лекарств или ударной волны, при неэффективности – удаление желчного пузыря.
Запор
Состояние, при котором нарушена моторно-эвакуаторная функция толстой кишки, в результате чего акт дефекации становится редким (1 раз в три дня и реже), затрудненным, сопровождается чувством неполного опорожнения кишечника. Вызывают запор различные функциональные и органические заболевания. Проявляется он кроме редкого стула болями и вздутием живота, дисбактериозом, общим недомоганием, раздражительностью, неуверенностью в себе. Необходимо тщательное обследование для исключения возможных серьезных заболеваний, приводящих к запору (долихосигма, опухоли кишечника, сахарный диабет, гипотиреоз и других). Лечение направлено на причину заболевания, нормализацию моторно-эвакуаторной функции кишечника.
Колит хронический
Хроническое заболевание ЖКТ, характеризующееся развитием воспалительных, дистрофических и атрофических изменений слизистой оболочки толстой кишки с нарушением ее моторной и секреторной функции. Возникает хронический колит после инфекционных заболеваний (чаще дизентерии), панкреатитов, гастритов, бесконтрольного приема антибиотиков и слабительных, воздействия токсических веществ, длительного нарушения правил здорового питания. Проявляется заболевание болями в животе, урчанием и метеоризмом, сочетанием запоров и поносов. Колоноскопия помогает поставить точный диагноз. Лечение – диета, медикаменты, местные процедуры.
Колит язвенный неспецифический
Заболевание толстого кишечника, при котором на воспаленной слизистой оболочке образуются язвы и кровоизлияния. Обострения возникают при физическом перенапряжении, стрессовых ситуациях. Причина заболевания не выяснена. Проявляется поносом, выделением крови с каловыми массами, болями в животе, общим недомоганием, апатией, похуданием. Диагноз уточняется с помощью ректороманоскопии с биопсией. Лечение многолетнее – диета, специфические препараты сульфасалазина и салазопиридазина, гормоны, иногда – хирургическое лечение.
Панкреатит острый
Остро возникающий процесс с развитием воспаления, отека поджелудочной железы или некроза (распада) ее ткани с образованием гнойников и кровоизлияний, зачастую приводящих к смерти. Причины – злоупотребление алкоголем и жирной, острой пищей, наличие острого воспаления желчного пузыря, лекарственной аллергии, нарушения кровообращения поджелудочной железы. Симптомы – сильная боль в животе, частая рвота, быстрое ухудшение общего состояния больного. Необходима срочная госпитализация в хирургическое отделение: голод, постельный режим, спазмолитики, анальгетики, гормоны, антиферментные препараты, антибиотики.
Панкреатит хронический
Длительно протекающее воспалительное заболевание поджелудочной железы, приводящее в итоге к фиброзу и обызвествлению ее ткани. Причины – алкоголизм, перенесенные острые панкреатиты, холециститы, заболевания печени, инфекционные болезни. Проявляется в период обострения неприятными ощущениями в левом подреберье, опоясывающими болями, рвотой, поносом, похуданием. УЗИ, анализы крови и кала помогают уточнить диагноз. Лечение таких заболеваний ЖКТ – строгая диета при обострении, антациды, антиферментные средства типа контрикала, антибиотики, ферментные препараты, исключение алкоголя.
Печеночная недостаточность
Состояние, развивающееся при тяжелом течении острого гепатита и быстром прогрессировании хронического поражения печени с выраженным нарушением ее функций. Проявляется заболевание развитием симптомов печеночной энцефалопатии (с нарушением поведения, внимания, памяти, настроения), нарастанием желтухи, размеров асцита. Без лечения быстро наступает кома с потерей сознания и смерть. Поэтому при первых симптомах печеночной недостаточности необходима госпитализация с проведением мероприятий интенсивной терапии.
Синдром раздраженной кишки
Встречается как самостоятельное заболевание и как синдром, сопутствующий многим болезням желудка, кишечника, поджелудочной железы. Проявляется болями в животе, запорами, поносами, метеоризмом. Уточняется диагноз при колоноскопии, ирригоскопии, анализе кала. Лечение – диета, седативные, препараты, нормализующие моторно-эвакуационную функцию кишечника, местные процедуры, массаж, различные методы рефлекторного воздействия, ЛФК.
Дискинезия желчевыводящих путей
Функциональное заболевание желчевыводящих путей с нарушением их тонуса и моторики. Встречается при самых различных состояниях – невротических расстройствах, нерациональном питании, малоподвижном образе жизни, болезнях желудка, кишечника, печени, желчного пузыря. В зависимости от формы дискинезии (гиперкинетической или гипокинетической) проявляется приступообразными или длительными ноющими болями в правом подреберье, горечью во рту, нарушением аппетита, вегетативными реакциями, раздражительностью. Лечение этого заболевания ЖКТ направлено на нормализацию моторно-эвакуаторной функции желчного пузыря с помощью диеты, минеральной воды, физиопроцедур и медикаментов.
Холангиты
Заболевания желчных протоков с воспалением их слизистой оболочки, сопутствующие холециститу, постхолецистэктомическому синдрому, а также протекающие самостоятельно. Проявляются болями в правом подреберье, лихорадкой, тошнотой, рвотой, желтухой, кожным зудом, увеличением печени и селезенки. Для уточнения диагноза используются холангиография, лапароскопия. Лечение – антибиотики, спазмолитики, желчегонные. Если желчные протоки заполнены камнями, может потребоваться хирургическое вмешательство.
Холецистит острый
Воспалительное заболевание желчного пузыря, возникающее при проникновении различных патогенных микроорганизмов (кишечной палочки, стрептококков, стафилококков), влияния аллергических и токсических факторов. Может протекать на фоне желчнокаменной болезни, а также без камней. Начинается заболевание обычно остро после погрешностей в пище, злоупотреблении алкоголем, которые провоцируют процесс. Появляются сильные боли в правом подреберье, тошнота, рвота, лихорадка, желтуха. Осложнения – абсцессы, перфорация желчного пузыря, перитонит, холангиты, реактивный панкреатит. Необходима неотложная госпитализация в хирургический стационар, наблюдение, постельный режим, голод, спазмолитики, антибиотики и при отсутствии положительной динамики – удаление желчного пузыря.
Холецистит хронический
Хронический воспалительный процесс в желчном пузыре с наличием в нем камней (хронический калькулезный холецистит) или без них (хронический бескаменный холецистит). Проявляется ноющими болями в правом подреберье, тошнотой, горечью во рту, вздутием живота, появляющимися обычно после употребления жирной и острой пищи. Часто при холецистите наблюдается дискинезия желчевыводящих путей с нарушением опорожнения желчного пузыря. Уточнить диагноз заболевания ЖКТ помогут УЗИ, холецистография, анализ дуоденального содержимого. Лечение – диета, минеральные воды, антибиотики, спазмолитики, желчегонные средства.
Цирроз печени
Заболевание, при котором наблюдается прогрессирующее поражение печени с нарушением всех ее функций и развитием печеночной недостаточности. Наиболее частые причины – перенесенные вирусные гепатиты и алкоголизм. Проявляется общей слабостью, похуданием, болями в животе, тошнотой, вздутием кишечника, появлением желтухи, покраснением ладоней, наличием сосудистых звездочек на теле. При прогрессировании цирроза нарастает скопление жидкости в животе, отеки на ногах, появляются кровотечения из варикозно расширенных вен пищевода, из носа, десен. Диагноз таких заболеваний ЖКТ устанавливается при лапароскопии печени с биопсией. Лечение – диета, витамины, гормоны, борьба с осложнениями.
Энтерит хронический
Заболевание тонкого кишечника, развивающееся при развитии в нем воспалительных или атрофических процессов. Инфекционные факторы, антибиотики, яды, аллергия, а также резекция желудка, хронический панкреатит, цирроз часто приводят к развитию хронического энтерита. Проявляется болями в животе, метеоризмом, поносом, похуданием, отеками, анемией, дисбактериозом. Лечение – диета, пробиотики, витамины, вяжущие средства.
Язвенная болезнь
Очень распространенное заболевание ЖКТ, характеризующееся язвенным поражением желудка или 12-перстной кишки. Развивается при повреждении слизистой оболочки желудочным соком, медикаментами. Причины – стрессы, нерациональное питание, инфекция Helicobacter pylori. Проявляется болями, изжогой, тошнотой, рвотой, раздражительностью. Может осложняться кровотечением, перфорацией, непроходимостью. Диагноз уточняется во время фиброгастроскопии. Лечение – диета, суггестивная психотерапия при хроническом стрессе, антибиотики, антисекреторные препараты.
www.home-medblog.ru
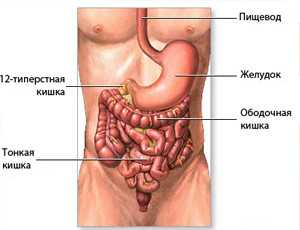 Главная функция пищеварительной системы — моторно-механическая, обеспечивающая расщепление пищи, передвижение ее по кишечнику и вывод из организма.
Главная функция пищеварительной системы — моторно-механическая, обеспечивающая расщепление пищи, передвижение ее по кишечнику и вывод из организма. Экологическое неблагополучие окружающей среды. Пищеварительная система страдает от низкого качества питьевой воды, высокого содержания в овощах и фруктах пестицидов, нитратов, наличия в мясной продукции консервантов и антибиотиков.
Экологическое неблагополучие окружающей среды. Пищеварительная система страдает от низкого качества питьевой воды, высокого содержания в овощах и фруктах пестицидов, нитратов, наличия в мясной продукции консервантов и антибиотиков. Изжога. Ощущается, как чувство жжения в нижней части пищевода, и связана с забросом в него содержимого желудка. Обычно появление этого симптома не зависит от уровня кислотности желудка, а свидетельствует о его органическом поражении и чрезмерной секреции. При язвенной болезни изжога может сопровождаться болезненными ощущениями, а ее усиление в положении лежа указывает на образование диафрагмальной грыжи.
Изжога. Ощущается, как чувство жжения в нижней части пищевода, и связана с забросом в него содержимого желудка. Обычно появление этого симптома не зависит от уровня кислотности желудка, а свидетельствует о его органическом поражении и чрезмерной секреции. При язвенной болезни изжога может сопровождаться болезненными ощущениями, а ее усиление в положении лежа указывает на образование диафрагмальной грыжи. Дискомфорт, чувство распирания и тяжести в животе на протяжении длительного времени
Дискомфорт, чувство распирания и тяжести в животе на протяжении длительного времени Гастриты различной этиологии. Самая распространенная патология, при которой происходит поражение слизистой оболочки стенок желудка. Возникает в результате воздействия специфической бактерии, носящей название Helicobacter pylori. Вместе с этим провоцирующими факторами является алкоголизм, курение, стрессы, погрешности в питании.
Гастриты различной этиологии. Самая распространенная патология, при которой происходит поражение слизистой оболочки стенок желудка. Возникает в результате воздействия специфической бактерии, носящей название Helicobacter pylori. Вместе с этим провоцирующими факторами является алкоголизм, курение, стрессы, погрешности в питании.