Кольпит: лечение, симптомы, признаки кольпита у женщин
Если у вас совпадает больше 80% перечисленных симптомов, то настоятельно рекомендуем вам обратиться к врачу за консультацией.

Кольпит или вагинит – это воспаление слизистой оболочки влагалища. Патология является одним из наиболее распространенных заболеваний женских наружных половых органов. В клинической практике наиболее часто встречается специфический вагинит, вызванный половыми инфекциями. Неспецифический кольпит, являющийся результатом активации условно-патогенной флоры, нечастый диагноз, ассоциированный, в основном, со снижением иммунитета.
Классификация
 Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
Принципиальное значение имеет разделение воспалительного процесса по причине возникновения:
-
Специфический кольпит диагностируется при туберкулезном воспалении влагалища, а также при попадании на его слизистую оболочку бактерий, передающихся половым путем. Он может быть вызван хламидиями, гонококками, трихомонадами, трепонемами, гарднереллами, а также комбинациями этих возбудителей.
-
Неспецифический кольпит вызывается активацией условно патогенной флоры, которая в норме присутствует в организме. Нарушение нормальной микрофлоры влагалища приводит к тому, что воспаление возникает под воздействием стафилококка, кишечной палочки, протея, грибов рода Кандида и прочих возбудителей.
-
Неинфекционный кольпит представляет наименее численную группу заболевания. В таких случаях воспаление возникает при аллергии, раздражении латексом, тампонами или растворами для спринцевания.
Исходя из характера протекания воспалительного процесса, различают следующие виды:
-
Острый кольпит диагностируется при выраженной клинической картине заболевания, которое протекает не больше двух недель. Это наиболее частая форма, диагностируемая у 70-80 процентов пациенток.
-
Подострый кольпит представляет собой стадию заболевания, через которую процесс переходит в хроническую форму. Данная стадия развития определяется при вялотекущем воспалении сроком от двух недель до двух месяцев.
-
Хронический кольпит — воспалительный процесс, протекающий более двух месяцев. Особая форма воспаления — хронический рецидивирующий вагинит, симптомы которого появляются больше трех раз за год, чередуясь с периодами ремиссии.
Причины и механизм развития
Непосредственными причинами специфического воспаления являются бактерии, которые передаются половым путем. Это происходит при частой смене партнеров, незащищенном акте и случайных сексуальных связях. Попадая на стенки влагалища, патогенные микроорганизмы проникают внутрь эпителиальный клеток, вызывая характерный воспалительный процесс. Иногда он проявляется не сразу, а через определенный отрезок времени, называемый инкубационным периодом. Это существенно усложняет поиск источника заражения и восстановления всей инфекционной цепочки.
Немного сложнее происходит развитие неспецифического вагинита. Микрофлора влагалища у здоровой женщины представлена сочетанием доброкачественных бактерий (палочек Додерляйна) и условно-патогенных микроорганизмов. Последние представлены в меньшем количестве, поэтому их наличие не сопровождается никакой клинической симптоматикой. Существует целый ряд предрасполагающих факторов, которые приводят к уменьшению количества палочек Додерляйна и активации условно-патогенной флоры. Они и вызывают неспецифический кольпит у женщин:
-
Механические, химические или физические повреждения слизистой оболочки.
-
Врожденные или приобретенные анатомические особенности наружных половых путей.
-
Заболевания эндокринной системы, приводящие к нарушению гормонального баланса.
-
Длительный бесконтрольный прием антибиотиков, влияющих на нормальную микрофлору.
-
Нарушения питания слизистой оболочки, что отмечается в старческом возрасте и имеет название атрофического кольпита.
-
Местные аллергические реакции слизистой оболочки на презерватив, мази, тампоны, свечи.
-
Несоблюдения правил интимной гигиены.
-
Нарушения иммунитета различной природы.
Неинфекционный кольпит, который может быть вызван некоторыми перечисленными факторами (раздражение, аллергия), протекает под видом местной воспалительной реакции. При этом не происходит нарушения нормальной микрофлоры влагалища.
Отдельную группу представляет собой воспаление, возникающие после аборта, родов или операций. В его развитии принимает участие раздражение половых путей, которое накладывается на нарушенную микрофлору при ослабленном иммунитете. В некоторых источниках послеродовой кольпит рассматривают как отдельную нозологию, требующею специального подхода.
Симптомы кольпита
Клинические проявления отличаются в зависимости от стадии воспалительного процесса. Наиболее яркой клиническая картина является при острой форме воспаления влагалища, когда женщины обнаруживают следующие симптомы:
-
Патологические выделения из половых путей. Нередко по их характеру можно предварительно установить природу заболевания. Белые творожистые выделения характерны для грибкового воспаления слизистой оболочки. Оно встречается наиболее часто, поэтому такой симптом знаком практически каждой женщине. Зеленоватые выделения с рыбным запахом присущи гарднерелез, а пенистые желто-зеленые – трихомонаде. При гонорее и хламидиях развивается гнойный кольпит, который в последнем случае может сопровождаться еще и кровянистыми выделениями.
-
Зуд и жжение во влагалище или его преддверии – части наружных половых органов, располагающейся между малыми половыми губами и входом во влагалище.
-
Боль внизу живота и области влагалища, которая усиливается после или во время сексуального акта, при физических нагрузках или во время мочеиспускания.
-
Частые позывы к мочеиспусканию. В тех случаях, когда они являются непродуктивными, их называют ложными или императивными.
-
Тяжелые формы заболевания приводят к глубокому поражению стенок влагалища, распространению воспалительного процесса на шейку матки или мочевой пузырь. Это может сопровождаться повышением температуры тела, общей слабостью, потливостью и недомоганием.
При хроническом течении воспаления клиника острого вагинита чередуется с бессимптомными периодами ремиссии. Нередко повторяющиеся обострения приводят к астено-невротическому синдрому. В таких случаях вагинальный кольпит приводит к раздражительности, бессоннице, упадку сил, а иногда даже к тяжелой депрессии.
Диагностика кольпита
 На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
На начальном этапе исследования диагностика заключается в выяснении жалоб пациентки, а также истории ее заболевания. После этого проводится объективное обследование, состоящее из следующих процедур:
-
Визуальный осмотр наружных половых органов (клитора, половых губ, устья мочеиспускательного канала). В пользу вагинита может свидетельствовать наличие отека, покраснения кожи и слизистых оболочек, трещины и изъязвления.
-
Бимануальное исследование, заключающееся в пальпации матки и ее придатков, проводится для выявления осложнений вагинита, а также сопутствующих заболеваний внутренних половых органов.
-
Осмотр влагалища и шейки матки в зеркалах. Это базовое исследование в гинекологии позволяет рассмотреть слизистые оболочки, отметить наличие воспаления, а также оценить характер выделений. Осмотр в зеркалах позволяет установить очаговый или диффузный характер вагинита.
-
Кольпоскопия – осмотр слизистой влагалища под многократным увеличением. Она дает возможность визуализировать незаметные глазу признаки воспалительного процесса и сделать фото пораженной зоны. При кольпоскопии проводится ряд химический реакций с секретом влагалища, благодаря чему можно установить характер воспаления.
Перечисленные методики обследования дают возможность диагностировать воспалительный кольпит и установить предположительную причину заболевания. Для подтверждения последней проводится ряд лабораторных исследований:
-
Микроскопия влагалищных выделений в некоторых случаях дает возможность установить причину воспаления. Часто на основании ее результатов назначается антибактериальная терапия.
-
Бактериологический посев выделений на питательную среду. Этот метод позволяет точно определить возбудителя и его чувствительность к антибиотикам. Основной недостаток исследования – продолжительность. Нередко для получения результатов требуется до 7 дней. За это время, при правильном лечении, болезнь может уже регрессировать.
-
Полимеразная цепная реакция (ПЦР)дает возможность в кратчайшие сроки установить причину воспаления. Точность диагностической процедуры приближается к 100%. Но высокая стоимость исследования не позволяет ему обрести широкое клиническое распространение.
-
Мазок на цитологию и УЗИ органов малого таза могут быть использованы как вспомогательные процедуры для выявления осложнений.
Помимо специфических методов исследования, женщины должны сдать общий анализ крови, мочи, анализы на ВИЧ и сифилис. Это входит в перечень обязательных исследований и нередко помогает врачу при назначении терапии.
Лечение кольпита
Лечение направлено на ликвидацию возбудителя и восстановление нормальной микрофлоры влагалища. Самолечение часто заканчивается неполным выздоровлением и хронизацией процесса. Это может приводить к серьезным последствиям, вплоть до инфекции внутренних половых органов и развития бесплодия. Курс лечения может быть прописан только гинекологом после комплексного обследования.
Этиотропное лечение
Главным направлением в лечении является устранение возбудителя. Терапию должна получать не только больная женщина, но и ее половой партнер, который, вероятнее всего, является носителем инфекции, даже если она не имеет клинических проявлений.
-
Бактериальный кольпит, вызванный неспецифической или некоторыми видами специфической флоры, лечится антибиотиками. Поскольку выявление возбудителя на ранних стадиях заболевания затруднено, терапию начинают с антибиотиков широкого спектра действия. В гинекологической практике наиболее распространенными и эффективными считаются азитромицин, доксициклин, тетрациклин, цефапексим.
-
При клинической картине трихомонадного вагинита используются противопротозойные средства (метронидазол). Нередко их применяют в комплексе с антибиотиками.
-
Кандидозный вагинит, широко известный как «молочница», хорошо отвечает на терапию противогрибковыми препаратами (флуконазол, кетоконазол).
-
Редкие случаи вирусного воспаления требуют назначения противовирусных средств (ацикловир, интерферон).
Антибиотики и противовирусные препараты чаще назначаются в виде таблеток, а противогрибковые средства – вагинальных свечей. Тяжелые инфекции половых путей могут требовать инъекционной терапии.
Средства для восстановления микрофлоры
Залогом успешного лечения является не только устранение возбудителя, но и восстановление нормальной микрофлоры влагалища. Это повышает защитные свойства организма и препятствует рецидиву заболевания. Среди множества бактериальных препаратов предпочтение следует отдавать лекарственным средствам в виде свечей. Оказывая местное воздействие, они обладают достаточной эффективностью. Среди распространенных препаратов можно выделить ацилак, вагилак, лактобактерин и бификол.
Немедикаментозное лечение
На стадии выздоровления хорошие результаты наблюдаются после использования физиотерапии. Она уменьшает воспалительный процесс и стимулирует восстановления нормального эпителия слизистой оболочки влагалища. Среди физиотерапевтических процедур используют УФ-облучение, УЧВ, ультрафонофорез и СМВ-терапию.
Во время лечения женщине необходимо придерживаться ряда рекомендаций, которые могут ускорить процесс выздоровления:
-
Необходимо ежедневно проводить гигиенические процедуры интимной зоны растворами антисептиков. Можно использовать как натуральные компоненты (отвар ромашки), так и лекарственные средства.
-
Во время лечения необходимо полностью исключить половые контакты, поскольку это служит дополнительным раздражающим фактором для слизистой оболочки влагалища.
-
Рекомендуется использовать нижнее белье из натуральных материалов, ежедневно менять его, стирать антиаллергенным порошком и обязательно гладить перед надеванием.
-
В период лечения женщине необходимо придерживаться диеты с исключением острых, соленых продуктов и алкогольных напитков. В рационе должны преобладать кисломолочные продукты, свежие овощи и фрукты, обогащенные витаминами.
При неосложненном течении заболевания, курс лечения не превышает 7 дней. По исчезновению клиники заболевания, на 5 день после менструации должны быть взяты мазки из влагалища. При наличии бактериального роста патогенной флоры, женщинам показан курс профилактического лечения.
Профилактика кольпита
 Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
Специфическая профилактика заболевания не используется, поскольку оно может быть вызвано большим количеством возбудителей. Неспецифическая профилактика заключается в соблюдении ряда мероприятий:
-
Половые отношения должны происходить с постоянным партнером. При смене сексуального партнера обязательно необходимо пользоваться барьерными средствами контрацепции – презервативами.
-
Соблюдение правил интимной гигиены. Современные гели могут содержать большое количество синтетических веществ, способных вызвать аллергию. Необходимо с осторожностью применять новые интимные гели, отдавая предпочтение натуральным продуктам.
-
Контрацептивы, тампоны, гели, свечи также могут быть причиной аллергической реакции. Предпочтение следует отдавать натуральным компонентам и производителям с мировым именем.
-
Регулярные профилактические осмотры у гинеколога являются залогом женского здоровья. Независимо от наличия или отсутствия проблем со здоровьем половых органов, женщины ежегодно должны обследоваться у гинеколога.
Подводя итог, необходимо отметить, что кольпит – частое заболевание половых органов, которое может быть вызвано большим количеством возбудителей, чему способствует еще большее количество факторов риска. Вагинит может вызвать восходящую инфекцию внутренних органов, имеющую серьезные последствия для репродуктивного здоровья. Лечение заболевания не всегда эффективно. Часто оно имеет хроническое течение с постоянными рецидивами. В таких условиях на первое место выходит профилактика кольпита, которая может предостеречь от неприятных симптомов и длительного лечения. Каждая женщина должна следить за своим здоровьем, соблюдать интимную гигиену и проходить регулярные осмотры у гинеколога.
www.drclinics.ru
симптомы и лечение у женщин, фото
На первом месте в списке самых распространенных заболеваний у женщин стоит кольпит, так как это очень широкое понятие. Этот недуг включает воспалительный характер и имеет много разновидностей. Некоторые женщины детородного возраста занимаются самолечением, боясь прийти на прием к врачу. Что ими движет, сказать сложно. Тем не менее, при недостаточном или неправильном лечении этот недуг способен приводить к нарушению детородной функции, бесплодию, нарушению микрофлоры женских половых органов. При первых признаках кольпита у женщин нужно в ближайшее время обратиться к врачу, который сделает осмотр, поставит правильный диагноз и назначит лечение.
Что такое кольпит?
Кольпит – воспалительный процесс слизистой оболочки влагалища, который может вызываться не только различные микроорганизмами, но и являться следствием физического и химического воздействия внешних факторов. Причиной кольпита может быть и ношение синтетического белья, и даже некоторые лекарства. Зачастую данное заболевание по-другому называют вагинитом, так оно звучит и в зарубежной медицине. Пожалуй, данный термин больше знаком женщинам, ведь каждой третьей хоть раз в жизни ставили такой диагноз. Почему такая статистика? Все это по той простой причине, что данный недуг может быть вызван множеством причин, в т.ч. и молочницей, которая очень распространена у женщин. Молочница приводит к так называемому кандидозному кольпиту. Воспаление слизистой оболочки влагалища вызывают также всем известные, но при этом очень опасные венерические заболевания, которые в большинстве случаев способны привести к бесплодию и другим проблемам.
При кольпите может возникать также воспаление шейки матки, которое, если не лечить, может перейти в хроническую форму.
Кольпит разделяют на специфический и неспецифический (бактериальный вагиноз).Первый вызывают различные возбудители, зачастую передаваемые половым путем: трихомонады, хламидии, уреаплазмы, микоплазмы, дрожжеподобные грибки.
А второй (неспецифический или бактериальный вагиноз) возникает в результате нарушения микрофлоры влагалища по различным неинфекционным причинам:
- наличие других воспалительных заболеваний мочеполовых органов;
- нарушение работы яичников и щитовидной железы;
- дисбактериоза кишечника;
- частая смена половых партнеров;
- недостаточная гигиена;
- длительным приемом антибиотиков, иммунодепрессантов, гормональных препаратов;
- аллергическая реакция на внешние раздражители (презервативы, белье).
Кольпит также может сочетаться с воспалением мочеиспускательного канала, которое приносит немало неприятностей многим женщинам. Данное заболевание по-научному называют уретритом. Очень часто данное заболевание возникает при снижении иммунитета. Дело в том, что в микрофлоре есть условно-патогенная флора, которая борется с возбудителями данного недуга, но при снижении иммунитета защитные силы организма по каким-то причинам ослабевают. Кольпит встречается также у женщин пожилого возраста, в данном случае он обусловлен изменения в гормональной сфере, которые происходят с возрастом у всех без исключения. Такая разновидность называется Сенильный (атрофический) кольпит, который возникает в следствии истощения истончение слизистой, ее ранимость и сухость. Поэтому узнайте, как повысить уровень эстрогенов в домашних условиях, чтобы получить возможность избежать такой проблемы после наступления менопаузы.
Кольпит у женщин при беременности в некоторых случаях может стать причиной осложнений, таких как преждевременные роды, выкидыш, преждевременный разрывом плодных оболочек и послеродовой эндометрит.
Симптомы
Если заболевание находится в острой форме, то женщина будет отмечать сильное жжение и зуд в области влагалища, который зачастую возникает спонтанно. Очень часто все это сопровождается обильными выделениями и неприятным запахом. При этом возникают очень неприятные ощущения внизу живота, боли тянущего характера. При осмотре клиническая картина выглядит, как покраснение и воспаление стенок влагалища.
Нередко при механическом воздействии на влагалище, например, при осмотре с помощью зеркал, появляется сильная кровоточивость и болезненность, из-за ранимости и сухости воспаленных тканей. В некоторых случаях кольпит сопровождается зудом и жжением при мочеиспускании, в этом случае говорят об уретрите. Однако иногда симптомы бывают стертыми, и тогда помочь выявить проблему может только осмотр.
Фото симптомов
Чаще всего заподозрить заболевание помогают выделения, особенно перед месячными и после полового акта. Которые сопровождаются неприятным запахом, похожим на рыбу, и зудом. Приведенные ниже фото кольпита мало чем способно помочь, так как нормально провести осмотр может только специалист.
Неприятные фото симптомов кольпита (нажмите, чтобы смотреть).
Заболевание вызвано возбудителем, который передается половым путем (специфический кольпит):
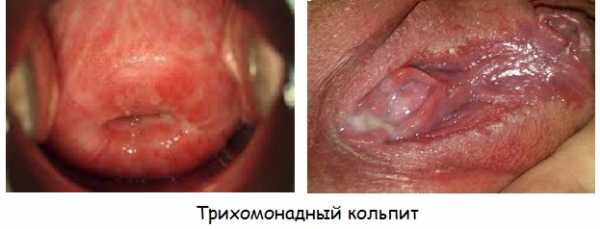 Вызван одним из самых частых возбудителей специфического кольпита – трихомонадой.
Вызван одним из самых частых возбудителей специфического кольпита – трихомонадой.

Молочница (кандидоз) – самая распространенная причина вагиноза среди инфекционных. Сопровождается проблема белыми выделениями и рядом других симптомов (боль, сильный зуд).
Заболевание вызвано нарушением микрофлоры (неспецифический кольпит):
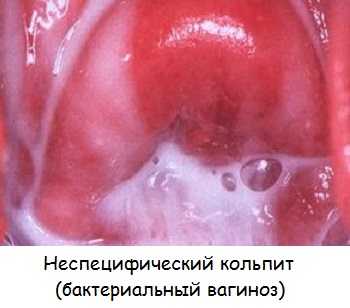
Обильные выделения при бактериальном вагинозе. Они выступают одним из основных первых симптомов, но заболевание может протекать и без них.

Возникает обычно после наступления менопаузы, когда нарушается выработка женских половых гормонов, что приводит к истощению и пересыханию слизистой.
Диагностика
Важно помнить, что не стоит бояться осмотра у гинеколога, так как в современных клиниках он проходит практически без неприятных ощущений. Своевременная диагностика позволяет выявить кольпит на ранней стадии, пока он еще не перешел в хроническую или острую форму, которые хуже поддаются лечению. Врач при осмотре также возьмет некоторые анализы, это может быть немного неприятно.
Если у женщины был один или несколько незащищенных половых актов, то хорошо бы сдать анализ на самые распространенные инфекции, которые передаются половым путем. Также очень часто применяется при диагностике кольпоскопия, которая проводится с помощью кольпоскопа – инструмента, состоящего из трубки, микроскопа, а также небольшого осветительного прибора. Он позволяет определить наличие во влагалище воспалительного процесса, а также повреждений слизистой оболочки.
Лечение
Лечение народными средствами применять ни в коем случае нельзя. Всякие спринцевания в домашних условиях только способны вымывать микроорганизмы, которые борются с возбудителями, из влагалища (палочки Додерлейна). Однако можно использовать свечи на натуральной основе, которые продаются исключительно в аптеках. То есть они должны пройти необходимую сертификацию. Лечение должен назначать только гинеколог. Нельзя использовать лекарства, которые вам посоветовала подруга, когда ее лечили от кольпита, так как препараты подбираются в индивидуальном порядке. Во время лечения кольпита нежелательно вступать в половой акт, следует постараться воздерживаться, так как это способно обострить заболевание.
Первым делом при кольпите убирают причину заболевания, то есть инфекцию. В этом случае назначаются антибиотики. Данное заболевание очень часто сопровождается сниженным иммунитетом, поэтому очень важно принимать препараты, способствующие его повышению. При кольпите может быть назначена специальная диета, которая исключает употребление жирного, соленого, жареного. Она необходима для общего укрепления организма. При необходимости параллельно необходимо пролечить уретрит. Очень часто при данном недуге назначаются противовоспалительные свечи. Важно также полностью перейти только на белье, которые изготовлено из натуральных материалов: хлопка, льна. Это позволит уменьшить проявления кольпита и выделений, которые его зачастую сопровождают. Большое значение при лечении имеет соблюдение правил личной гигиены.
Кольпит очень важно выявить и пролечить своевременно, иначе он может перейти в хроническую форму, тогда может потребоваться госпитализация. Не многим понравятся постоянные болезненные уколы, которые применяются при лечении данного заболевания. Поэтому важную роль имеет своевременная диагностика. Кольпит у женщин поддается лечению на всех стадиях. Это не смертельное заболевание.
Загрузка…zdorovko.info
симптомы и лечение у женщин, фото
Увы, многие женщины имеют смутное представление, как проявляет себя кольпит при беременности. При данной патологии воспалена слизистая влагалища, а также часть матки. Чем раньше женщина осознает, что у нее начинается кольпит, тем успешнее удастся излечиться от этого серьезного недуга.
Характерные симптомы
Кольпит в гинекологии уже хорошо изучен, в медицинской литературе неоднократно описаны симптомы и лечение у женщин, поэтому целесообразно довериться рекомендациям врача, чтобы как можно быстрее излечиться.
Вот основные симптомы кольпита:
- зуд и жжение — ощущаются на половых органах и вблизи от них;
- краснота и отечность слизистой влагалища;
- боли — ноющие, давящие и распирающие, локализованы по низу живота;
- выделения из влагалища — зловонные, гнилостные, кровянистые.
Как только совокупность перечисленных симптомов замечена, женщине следует задаться вопросом, что это такое, и обратиться к гинекологу. Плановый гинекологический осмотр помогает диагностировать кольпит у женщин, хотя сами больные вовремя не обратились за помощью, уже страдая данным заболеванием.
Основная опасность при беременности не столько в острых проявлениях кольпита, сколько в его осложнениях. Восходящая инфекция способна нанести серьезный вред развитию плода, но опасна также при рождении ребенка. При воспалении влагалища беременность нормально не вынашивается, инфицируется сам плод и заражаются окружающие его воды.
Атрофический кольпит
Если женщина страдает от гормональной дисфункции, существует опасность, что у нее разовьется атрофический кольпит. Провоцирующим фактором при этом является повышенная уязвимость слизистой влагалища из-за дефицита эстрогена.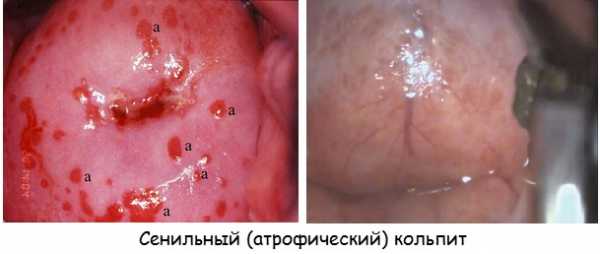
Трихомонадный кольпит
Половыми актами передается патогенная бактерия Trichomona vaginali, она быстро размножается во влажной среде влагалища и поражает клетки слизистой, паразитируя на них. Проникновение патологической микрофлоры внутрь слоя влагалищного эпителия приводит к развитию острого воспаления. Это трихомонадный кольпит.
Чем лечат кольпит
Залогом успешного излечения от кольпита является определение причины возникновения патологии акушером-гинекологом. От кольпита хорошо помогают противовоспалительные препараты и антибиотики.
Хороший эффект дает комплексное лечение с физиотерапией, травяными отварами, ванночками с кислыми растворами и аппликацией противомикробными мазями. Пациентке целесообразно соблюдать специальную диету.
Кольпит: причины, лечение
votinteresno.ru