Признаки бронхиальной астмы
Бронхиальная астма – заболевание, которое диагностируется во многом методом исключения. Обычно бывает так, что у человека обнаруживается один или несколько симптомов, позволяющих заподозрить эту патологию. Какие же признаки бронхиальной астмы у взрослого позволяют заподозрить это заболевание? Какие признаки заставляют врача искать другое объяснение жалобам пациента? Здесь мы не будем касаться данных инструментальных исследований, а поговорим только о жалобах больного.
Врач тщательно их оценивает и обязательно исследует функцию дыхания пациента с помощью спирометрии или пикфлоуметрии. Лишь после анализа истории болезни, жалоб, данных осмотра и инструментального обследования больной относится к одной из трех групп:
- диагноз вероятен;
- диагноз неясен;
- диагноз маловероятен.
Жалобы при бронхиальной астме
Кашель – частый симптом астмы
Больные предъявляют жалобы на один или несколько из перечисленных признаков:
- сухой кашель с трудноотделяемой вязкой мокротой;
- приступы удушья;
- ощущение заложенности и тяжести в груди, чувство нехватки воздуха;
- сухие хрипы, иногда слышимые на расстоянии.
Характерны следующие симптомы:
- усиление перечисленных жалоб в ночные или ранние утренние часы;
- появление их после контакта с аллергеном, выхода на холод или интенсивной мышечной нагрузки;
- развитие таких жалоб после употребления ацетисалициловой кислоты, нестероидных противовоспалительных средств, бета-блокаторов (анаприлина, атенолола, метопролола, значительно реже бисопролола).
Дополнительным подтверждением диагноза служат аллергические заболевания у самого пациента или его родственников (крапивница, аллергический ринит, аллергический дерматит и другие).
Симптомы, уменьшающие вероятность астмы
У курильщиков со стажем астма бывает нечасто
Перечисленные жалобы встречаются и при других болезнях органов дыхания. Понять, что у пациента, скорее всего, не астма, помогут следующие симптомы:
- эпизоды удушья сопровождаются головокружением, потемнением в глазах, онемением конечностей;
- пациент постоянно кашляет с выделением мокроты, но удушья у него не бывает;
- изменение голоса больного;
- появление жалоб только при развитии «простудного заболевания»;
- длительное курение;
- заболевания сердца, протекающие с сердечной недостаточностью.
Клинические признаки бронхиальной астмы
Ранние признаки бронхиальной астмы – повторяющиеся инфекции дыхательных путей с признаками бронхиальной обструкции. Это эпизоды интенсивного кашля, который усиливается от запахов, холодного воздуха, при вставании с постели, при нагрузке или нервном напряжении. Иногда в конце кашлевого приступа выделяется умеренное количество густой мокроты со слизистыми пробками.
Приступ астмы
Одновременно у такого больного нередко имеется аллергический ринит, крапивница, мигрень, перенесенный отек Квинке.
За несколько минут или часов до развития приступа развивается период предвестников. Он сопровождается обильным слизистым насморком, чиханием, зудом глаз, кожи.
Больного беспокоит приступообразный кашель, одышка, головная боль, обильное выделение мочи. Довольно часто пациенты ощущают слабость, они раздражительны, подавлены, полны плохих предчувствий.
В период разгара удушья появляется чувство нехватки воздуха и тяжесть в груди. Выражена экспираторная одышка – больной нормально вдыхает воздух, но выдохнуть его может с трудом. Во время выдоха появляются громкие свистящие хрипы, которые слышны на расстоянии.
Внешние признаки бронхиальной астмы
Для облегчения дыхания больному приходится принимать так называемое вынужденное положение. Он садится таким образом, чтобы руки его имели опору. В этом случае в выдохе начинают участвовать и мышцы плечевого пояса. Часто пациент упирает прямые руки в край кровати или наклоняется, ставя локти на колени. Он испуган, говорит с трудом.
Такое состояние может продолжаться от нескольких минут до нескольких суток. Обычно самочувствие улучшается после откашливания мокроты или использования лекарств для купирования приступа. В период регресса приступа больные испытывают слабость, иногда голод и жажду.
В некоторых случаях приступ осложняется развитием астматического статуса – тяжелого состояния, требующего немедленной медицинской помощи.
В зависимости от тяжести заболевания выделяют 4 группы пациентов, которые характеризуются разным количеством приступов в течение недели, наличием или отсутствием ночных симптомов, а также различными показателями функции внешнего дыхания. При хорошем контроле болезни симптомов, подобных описанному в этой статье, у больных не наблюдается. Это и есть одна из целей лекарственной терапии.
Отличный профессиональный рассказ по теме статьи:
ask-doctors.ru
Клиническая картина расспрос больного с бронхиальной астмой Жалобы
Удушье, экспираторная одышка, характеризующаяся резко затрудненным выдохом, при этом вдох делается коротким, сильным и глубоким, а выдох медленным, удлиненным и сопровождается громкими, продолжительными свистящими хрипами, слышными на расстоянии ( дистантные хрипы). Приступы удушья, возникают в любое время суток, особенно ночью или ранним утром, в морозную погоду, на сильном ветру, в период цветения некоторых растений и протекают от нескольких часов до 2-х и более дней (астматическое состояние). Возникновению удушья иногда предшествует так называемая аура. Симптомы ауры бывают самыми разнообразными, но чаще всего наступают изменения в настроении и поведении больного, появляется заложенность в носу, чихание.
Для бронхиальной астмы характерен также приступообразный кашельс отхождением скудного количества вязкой, стекловидной мокроты, возникающий после физической нагрузки, при вдыхании аллергенов, усиливающийся ночью или при пробуждении. Возможно также появлениеэпизодов хрипов или чувство сдавления в грудной клеткепри вышеназванных условиях.
Анамнез
У больного инфекционно-аллергической формой бронхиальной астмы имеются указания на перенесенные заболевания верхних дыхательных путей (риниты, гаймориты, ларингиты и т. д.), бронхиты и пневмонии; возникновение первых приступов удушья после них; простуда, которая «опускается в грудь» или продолжается более 10 дней. В последующие годы частота появления приступов удушья, их связь с холодной, сырой погодой, перенесенными острыми респираторными заболеваниями (грипп, бронхиты, пневмонии). При расспросе больного следует уточнить длительность приступного и межприступного периодов заболевания; эффективность лечения и его результаты в амбулаторных, стационарных условиях; использование медикаментозных средств, кортикостероидных препаратов; наличие осложнений — формирование пневмосклероза, эмфиземы легких, присоединение дыхательной и легочно-сердечной недостаточности.
У больного атопической формой бронхиальной астмы обострения болезни имеют сезонный характер, сопровождаются ринитом, конъюнктивитом; у больных бывает крапивница, отек Квинке, выявляется непереносимость некоторых пищевых продуктов (яйца, шоколад, апельсины и др.), лекарственных средств, пахучих веществ, отмечается наследственная предрасположенность к аллергическим заболеваниям.
Общий осмотр больного
Состояние больного
Может быть тяжелым, средней тяжести, удовлетворительным.
Положение больного в постели
В постели во время приступа бронхиальной астмы вынужденное с фиксированным плечевым поясом. Больной обычно сидит в постели, руками опираясь о колени или спинку стула. Больной громко дышит, часто, со свистом и шумом, рот открыт, ноздри раздуваются.
Осмотр лица
При выдохе появляется набухание шейных вен, которое уменьшается при вдохе. Лицо больного одутловато. Отмечается разлитой диффузный цианоз.
Осмотр кожных покровов
При развернутой клинике приступа удушья влажные и у некоторых больных пот струйкой стекает с лица, шеи, грудной клетки.
ИССЛЕДОВАНИЕ ОРГАНОВ ДЫХАНИЯ
ОСМОТР ГРУДНОЙ КЛЕТКИ
При осмотре грудная клетка эмфизематозной формы, во время приступа расширяется и занимает инспираторное положение (в положении максимального вдоха). В дыхании активно участвует вспомогательная мускулатура, мышцы плечевого пояса, спины, брюшной стенки. Мышцы напряжены, и их усилие возрастает в период выдоха. Из мышц верхнего плечевого пояса наибольшая нагрузка приходится на mm. trapezius, levator scapulae, rhomboideus, sternocleidomastoideus. Они приподнимают верхний плечевой пояс так, что создается впечатление короткой шеи. Надключичные ямки при этом выполнены выбухающей апикальной частью легких, что происходит из-за острого вздутия легочной ткани во время приступа удушья. Наружные и внутренние межреберные мышцы, активно участвуя в акте дыхания приводят к тому, что ребра горизонтально расположены, межреберные промежутки сглажены. Дыхание чаще редкое (10-14 дыхательных движений в минуту), а у некоторых больных, наоборот, частое.
studfiles.net
Бронхиальная астма симптомы и лечение в Поликлинике № 1 РАН
Чем опасна бронхиальная астма
Бронхиальная астма – это хроническое (чаще всего аллергическое) заболевание, которое характеризуется развитием обострений с характерной симптоматикой на фоне хронических воспалительных изменений в бронхиальном древе. Основными проявлениями астмы служат появление после воздействия аллергена экспираторной одышки, кашля, свистящих хрипов (которые можно слышать на расстоянии), тяжести в грудной клетке. Осложнениями на фоне приступа бронхиальной астмы могут быть: разрыв легкого с формированием пневмоторакса или пневмомедиастинума, ателектаз легкого (спадение доли легкого в результате закупорки дренирующего бронха густой слизистой пробкой), потеря сознания.
Причины заболевания
Механизм развития данного заболевания заключается в неинфекционном воспалении слизистой оболочки бронхов в результате активации иммунных клеток специфическим аллергеном. В свою очередь само воспаление поддерживает повышенную реактивность и гиперчувствительность бронхов к экзогенным воздействиям, что представляет собой замкнутый круг. Основным фактором риска развития астмы является генетическая предрасположенность к атопии (аллергическим реакциям). К внешним факторам, провоцирующими заболевание, относятся аллергены, инфекционные агенты, механические и химические раздражители, психическое и физическое переутомление, лекарственные препараты, курение. По механизму развития выделяют такие варианты астмы, как атопический (повышенная врожденная гиперреактивность), инфекционно-зависимый тип, аутоиммунный, психогенный, дисгормональный и адренергический. По течению болезни выделяют 4 степени тяжести: 1 степень характеризуется редкими симптомами (реже 1 раза в неделю), короткими обострениями, редкими ночными симптомами, объем форсированного выдоха за 1 секунду не менее 80 % от должного; 2 степень – ежедневные симптомы (но не чаще раза в день), ночные симптомы могут отмечаться чаще 2 раз в месяц,; 3 степень – частые ночные и дневные симптомы, ограничение форсированного выдоха за 1 секунду до 60 %; 4 степень – частые симптомы, значительно ограничивающие привычную физическую активность, снижение ОФВ1с менее 60 %.
Проявление астмы
В клинической картине данного заболевания основным проявлением служит приступ удушья или его эквиваленты (например, надсадный приступообразный кашель, одышка) на фоне воздействия раздражителя. Перед возникновением собственно приступа могут отмечаться предвестники (особенно при аллергическом характере) – аллергически ринит, покраснение конъюнктивы, редкий кашель. Приступ затрудненного выдоха (экспираторная одышка) сопровождается побледнением или посинением кожных покровов, принятием вынужденного положения ортопноэ (сидя с опорой и наклоном головы). Приступ завершается обычно после использования специфических препаратов (бронхолитиков) и характеризуется появлением влажного кашля, отделением вязкой мокроты и уменьшением одышки.
Диагностика заболевания
Диагностикой и лечением бронхиальной астмы занимается врач-терапевт, могут быть показаны консультации пульмонолога, иммунолога-аллерголога и других специалистов.
В основе диагностики лежит сбор анамнеза и жалоб, объективные осмотр, подтверждение обструктивного характера и обратимости, исключение других клинически схожих заболеваний. При выявлении жалоб характерна их связь с действием аллергенов или физических факторов, ухудшение состояния ночью и рано утром. В анамнезе важно отмечать указания на атопические заболевания у пациента и его родственников. При выслушивании легких могут отмечаться сухие распространенные хрипы (они отсутствуют при полной ремиссии), низкие показатели пиковой скорости выдоха, которую можно определить на первом же приеме. Инструментальное подтверждение обструкции возможно с помощью спирометрии (исследование дыхательных объемов и скоростей): при этом если выявляется признаки обструкции, то проводят тесты на ее обратимость (с бронхолитиками) – обратимость подтверждает диагноз бронхиальной астмы. Если на момент исследования патологии при спирометрии не отмечается, можно использовать провокационные тесты на выявление гиперреактивности. В анализе крови может определяться эозинофилия, повышение специфических антител, при аллергическом генезе заболевания показано проведение аллергодиагностики.
Дифференциальная диагностика бронхиальной астмы проводится в первую очередь с хронической обструктивной болезнью легких, бронхиолитом, бронхоэктатической болезнью, саркоидозом, раком легких.
Лечение астмы
Лечение включает как купирующую терапию по требованию, так и поддерживающую терапию, направленную на профилактику приступов. С этой целью используют такие бронхолитики, как бета-адреномиметики и холинолитики короткого и пролонгированного действия, глюкокортикоиды ингаляционные и пероральные, препараты других групп. При определении специфического аллергена может быть показана аллергенспецифическая иммунотерапия, с помощью которой можно достичь стойко ремиссии.
poliran.ru
Бронхиальная астма — виды, симптомы, диагностика и лечение, рекомендации пульмонологов
Если дыхательные пути не в порядке, например, присутствует воспаление, могут диагностировать бронхиальную астму (БА). Приступ, по словам специалистов, отличается резко-коротким вдохом и шумно-длительным выдохом. А также есть громкие свистящие хрипы, кашель, вязкая мокрота. В рамках диагностики оценивают данные аллергопроб, спирометрии, пикфлоуметрии. Учитывают показатели анализов крови (иммунологических и клинических). Для лечения применяют АСИТ, м-холинолитики, аэрозольные бета-адреномиметики. Если форма недуга тяжёлая, не обойтись без глюкокортикостероидов.Особенности бронхиальной астмы
По подсчётам экспертов в современном мире примерно 300 млн человек с астмой. Эти цифры позволяют считать БА одним из распространённых не проходящих заболеваний, с которым может столкнуться любой. Высокими показателями обозначена смертность. Кроме того, за минувшие несколько десятков лет астму диагностировали у большого количества детей, если сравнивать с более ранними периодами. При том, что рассматриваемое состояние относится к числу не простых, оно хорошо поддаётся лечебному воздействию, так что ремиссия обычно длительная. Приступов удушья, приёма лекарств многие могут миновать, если контролируют своё самочувствие, то есть астма – не помеха для активной жизни.Теперь рассмотрим, как и почему возникают приступы. Дело в том, что хроническое воспаление в органах дыхания оборачивается их гиперактивностью, а это чревато мгновенной обструкцией бронхов при взаимодействии с раздражителями и аллергенами. Скорость прохождения воздуха по итогу ограничивается, человек испытывает приступ удушья. Периодичность последних различна. Стоит знать, что даже при достижении ремиссии воспаление не исчезает. Поток воздуха проходит с нарушениями, так как:
— присутствуют спазмы гладкой мускулатуры бронхов или отёк их слизистой, из-за чего происходит обструкция;
— бронхи закупорены секретом подслизистых желёз дыхательных путей на фоне их гиперфункции;
— мышечная ткань бронхов замещается на соединительную, когда болезнь длительная, а это ведёт к формированию склеротических изменений в бронхах (в их стенках).
Врачи также добавляют к вышесказанному, что гиперсекреция желёз и отекание слизистой бронхов дают о себе знать при сенсибилизации организма, когда аллергия немедленного типа (имеет вид анафилаксий) приводит к выработке антител, но при следующем влиянии аллергена мгновенно высвобождается гистамин, то есть начинается рассматриваемая проблема. Аналогичным течением обладают реакции замедленной чувствительности с иммунокомплексными аллергическими, только симптоматика не такая явная. Помимо этого наличие в крови высокого количества ионов кальция врачи начали рассматривать как фактор, предрасполагающий к БА, ведь при избытке данного элемента мускулатура организма (включая бронхи), может спазмироваться.
Исследования показали: гибель при недуге (во время приступа удушья) происходит из-за того, что бронхи частично или полностью закупорились слизью (густой и вязкой). Также из-за трудно выполняемого вдоха имеет место эмфизематозное расширение лёгких. Железы гипертрофируются, слой мышц утолщён, а стенки бронхов инфильтративные, их эпителий подвержен десквамации (отслаиванию, шелушению).
Виды бронхиальной астмы
Параметров для того, чтобы подразделить БА на разновидности, достаточно много. Например, в плане происхождения болезнь бывает аллергической (включая профессиональную астму) и неаллергической (в том числе аспириновой астмой). Есть также смешанная и неуточнённая БА. С точки зрения тяжести болезнь бывает:— эпизодической или интермиттирующей, когда признаки проявляются реже одного раза за семь дней, а обострения быстрые, не частые;
— персистирующей, то есть протекает постоянно и тут уместно деление на три степени – лёгкую (симптомов ждать раз в неделю или в месяц), среднюю (приступы беспокоят каждый день) и тяжёлую (симптомы почти постоянны).
В плане течения БА отмечают обострения и нестабильную или стабильную ремиссии. Что касается контроля над приступами, здесь недуг бывает полностью, частично или совсем не контролируемым.
Бронхиальная астма и её причины
К опасным провокаторам относятся экзогенные аллергены. Распространёнными из этой группы считаются бытовые аллергены, например, пыль, перхоть животных и корм для рыбок. Не исключают такие аллергены как пищевые и растительного происхождения. В 20-40% случаев происходит реакция на лекарства, а 2% получают БА при работе на неполезном для здоровья производстве. Важное значение имеют инфекционные факторы, ведь проникшие микроорганизмы с продуктами своей жизнедеятельности способны стать аллергенами и привести к сенсибилизации организма.Ко всему прочему инфекция не даёт сойти на нет воспалительному процессу бронхиального дерева, то есть его фаза остаётся активной, а это делает человека особенно чувствительным к экзогенным аллергенам. Специалисты также упоминают гаптенные аллергены, структура которых не белковая. Оказавшись в теле, они связываются с его белками и приводят к приступу аллергии, что увеличивает риск развития БА. Не списывают со счетов наследственность, стрессы, переохлаждение.
Бронхиальная астма в симптомах
Условно астматический приступ можно разделить на период предвестников, разгара и обратного развития. Первый период особенно ярко проявляется, если природа БА инфекционно-аллергическая. Человек постоянно чихает, из носоглотки удаляются водянистые выделения в большом количестве. Во втором периоде, который у некоторых отличается внезапностью, в груди присутствует стесненность, не позволяющая свободно дышать. Вдох резкий и короткий, а выдох – шумный и длительный. Дыхание происходит со слышимыми хрипами и свистами. Есть кашель с трудно отходящей мокротой (по этой причине дыхание становится аритмичным).При этом не остаётся ничего, кроме как принять вынужденную позу. Как правило, человек сидит, наклонившись вперёд и найдя точку опоры. Его лицо одутловато, а при выдохе вены на шее набухают. Наконец, в третьем периоде мокрота постепенно отходит, хрипов становится меньше, приступ угасает.
Ко всему сказанному не помешает добавить, что заподозрить бронхиальную астму можно по следующим признакам:
— свистящие хрипы (в том числе повторяющиеся) при выдохе;
— кашель (усиливается ночью) с ощущением стеснённости в груди и затруднённым дыханием;
— проявление симптомов в зависимости от сезонов;
— присутствие аллергии, экземы в анамнезе;
— перечисленные выше симптомы проявились или ухудшились при взаимодействии с аллергеном, а также с дымом, при ОРЗ, перепадах температуры, эмоциональном или физперенапряжении;
— частые простуды, затрагивающие нижние отделы дыхательных путей;
— изменения самочувствия в лучшую сторону после приёма противоастматических и антигистаминных средств.
Методы диагностики бронхиальной астмы
Пульмонолог учитывает симптомы, а также жалобы обратившегося за помощью человека. В целом применяемые методики призваны установить этиологию болезни и выявить её тяжесть. Например, при аускультации над лёгкими получится прослушать везикулярное дыхание, отличающееся ослабленностью и сухими свистящими хрипами. Так как при БА лёгкие увеличены в объёме, тоны сердца станут приглушёнными. Относительно инструментальных методов можно отметить, например, спирометрию (для точности данных проводят несколько раз). Благодаря ей оценивают тяжесть обструкции бронхов, то, насколько она обратима и вариабельна. Врачи отмечают, что при БА можно отметить увеличение форсированного выдоха на 12% (200мл) и более за секунду после ингаляции бронхолитиком.Узнать о пиковой активности выдоха позволяет пикфлоуметрия. Если после первого измерения и ингаляции бронхолитика показатели выросли на 20% и больше, чем было до неё, говорят о БА. Дополнительно кроме указанных действий могут провести ЭКГ, тесты с аллергенами, бронхоскопию, рентген лёгких. Очень важны анализы крови. В частности, на обострения астмы укажут небольшой скачок СОЭ, изменения в ОАК. Плюс, исследуют мокроту. В этом помогает микроскопия, по итогам которой в мокроте могут найти массу эозинофилов с кристаллами Шарко-Лейдена (кристаллы прозрачного цвета и ромбовидной формы, которые образуются после того, как разрушились эозинофилы). Возможны нейтральные лейкоциты, если имеет место инфекционно-зависимая БА в периоде активного воспаления.
Способы лечения при бронхиальной астме
Так как болезнь хроническая, терапия направлена на исключение влияния аллергена, на соблюдение диеты и нормализацию жизни. Если аллерген обнаружен, минимизировать реакцию на него со стороны организма позволяет гипосенсибилизирующая терапия. Купировать приступы можно, применяя бета-адреномиметики (аэрозоль). Дозировку Орципреналина, Сальбутамола или фенотерола гидробромида назначают индивидуально. Эффективны препараты группы м-холинолитиков, то есть речь идёт об аэрозолях ипратропия бромида, а также его сочетании с фенотеролом.в виде таблеток могут рекомендовать ксантиновые производные. Отмечают антагонисты ионов кальция, кетотифен, кромогликат натрия. В тяжёлых случаях нужна терапия гормонами, четверть астматиков нуждается в глюкокортикостероидах. Утром им следует принимать 15-20 мг Преднизолона совместно с антацидными препаратами (вторые защищают желудок). Чтобы мокрота отходила лучше, показаны мукалитические средства. В целом при БА дозу лекарств стараются сделать небольшой, постепенно двигаясь в сторону её уменьшения.
Рекомендации пульмонологов при астме
Специалисты напоминают: рассмотренный в статье недуг протекает с периодами ремиссий и обострений, но если начать лечение вовремя, можно сделать ремиссию затяжной. Относительно прогнозов говорят следующее – чем внимательней человек относится к своему здоровью, к рекомендациям врача, тем лучше. В качестве профилактических мер советуют устранять инфекции разного рода, отказаться от курения, стараться не контактировать с аллергенами. Особенно это актуально для лиц из группы риска.doorinworld.ru
Учебные элементы
ГОУ ВПО Тверская ГМА Росздрава
Кафедра факультетской терапии
Фомина Л.А.
БРОНХИАЛЬНАЯ АСТМА
Методические рекомендации
для преподавателей
Под редакцией профессора В.В. Чернина
Тверь 2011
Тема: Бронхиальная астма
Цель занятия: Научиться ставить диагноз бронхиальной астмы с указанием степени тяжести, предполагаемого патогенетического варианта, проводить дифферинциальную диагностику и выбирать тактику лечения пациента.
В результате освоения темы студент должен знать:
Определения бронхиальной астмы;
Этиологические факторы;
Классификацию бронхиальной астмы;
Патогенетические механизмы развития бронхиальной астмы;
Основные клинические симптомы;
Методы лабораторной и инструментальной диагностики бронхиальной астмы;
Дифференциально-диагностические критерии бронхиальной астмы;
Принципы лечения бронхиальной астмы.
На основании полученных данных студент должен уметь:
Целенаправленно собрать жалобы и анамнез у пациента с бронхиальной астмой;
Провести клинический осмотр больного;
Составить план обследования больного с заболеванием органов дыхания;
Интерпретировать результаты дополнительных методов обследования;
Поставить диагноз бронхиальной астмы при типичном течении заболевания;
Выяснить степень тяжести бронхиальной астмы;
Провести дифференциальный диагноз с другими заболеваниями, протекающими со сходной клинической картиной;
Назначить соответствующее лечение.
Основные термины: бронхиальная астма, конрролируемая бронхиальная астма, триггеры, внутренние факторы, легкая интермитирующая бронхиальная астма, легкая персистирующая астма, персистирующая астма средней тяжести, тяжелая персистирующая астма, бронходилататоры, базисная терапия бронхиальной астмы.
Блок информации по теме
Бронхиальная астма – хроническое воспалительное заболевание дыхательных путей, сопровождающееся гиперреактивностью бронхов, кашлем, одышкой и приступами удушья, вызванными нарушением бронхиальной проходимости разной степени и выраженности.
Термин происходит от греческого слова – одышка, удушье.
По данным статистики число больных бронхиальной астмой в странах Европы и США в настоящее время достигает 5-7% от общей численности населения. При этом среди детей распространенность заболевания составляет 10-15%. В последние годы наблюдается увеличение не только числа случаев астмы, но и углубляется тяжесть течения заболевания. Это связано с загрязнением окружающей среды и появлением большого числа новых негативно действующих пневмофакторов, с ослаблением иммунитета, ростом стрессовых ситуаций. Несмотря на успехи, достигнутые в лечении данного страдания, смертность от астмы не снижается. По данным профессора Rabe (U.K.) в 2004 году только 10-15 % больных имели контролируемую астму, а в 2006 г это число снизилось до 5%.
Этиологические факторы вызывающие бронхиальную астму можно разделить на две группы. Факторы риска, которые предопределяют возможность развития заболевания и состояния, реализующие эту предопределенность.
Основным фактором риска является наследственность. Наличие предрасположенности достаточно очевидно в связи с преобладанием случаев астмы среди родственников. Наследование предрасположенности к данной патологии связано с различными генами, определяющими способность к гиперпродукции IgE, склонность к развитию сенсибилизации. Первый признак связан с В-лимфоцитами и наследуется по аутосомно-рецессивному типу. Другой признак, связанный с повышенной восприимчивостью к аллергии, определяется типами генов иммунного ответа, экспрессированными на Т-лимфоцитах. Функция Т-системы лимфоцитов обусловливается соотношением ее супрессорной и хелперной активности. Именно с повышенной хелперной активностью клеток связывают участие Т-лимфоцитов в развитии аллергического воспаления. Генетически обусловлено и образование интерлейкинов, определяющих стимуляцию синтеза IgE, дифференцировку базофилов, эозинофилов из предшественников и их миграцию в ткань бронхов. Наследственная предрасположенность вызывает развитие спастической реакции в ответ на гистамин, в то время как введение гистамина здоровым людям не приводит к бронхоспазму.
Развитие бронхиальной астмы связано с разнообразными факторами внешней среды, стимулирующими иммунопатологические реакции в бронхах, изменение свойств их ткани, нервно-рефлекторное раздражение, определяющее и поддерживающее бронхоспазм. Наибольшее значение имеют соединения, поступающие в организм с вдыхаемым воздухом (пневмоаллергены), а также компоненты пищевых продуктов, приобретающих свойства аллергена в результате их расщепления и всасывания в кровь через кишечную стенку. Среди пневмоаллергенов наиболее распространенны пыльца растений и трав, домашняя пыль и ее компоненты (особенно микроскопические клещи и продукты их метаболизма), частички эпидермиса, шерсть и перья домашних животных, споры плесневых грибов. Достаточно большое значение имеют две группы факторов: связанных с содержанием в атмосфере различных загрязняющих веществ и влияющих на развитие профессиональной бронхиальной астмы в условиях производственного контакта.
Отдельная проблема связана с курением. Курение, безусловно, является фактором, стимулирующим гиперреактивность бронхов. Имеется положительная зависимость между курением и умеренным повышением уровня антител. Однозначная статистика существует для астмы в детском возрасте: частота развития заболевания в раннем детстве совпадает с курением матери в период беременности и грудного вскармливания.
В развитии бронхиальной астмы имеют значение вирусные (в большей степени), бактериальные и грибковые инфекции. Внедрение вируса в дыхательные пути закономерно вызывает транзиторную гиперреактивность бронхов, сохраняющуюся в течение нескольких недель с начала заболевания. Вирус нарушает целостность дыхательного эпителия, повышает его проницаемость, облегчает доступ различных раздражителей к ирритантным рецепторам блуждающего нерва и стимуляцию бронхоспазма. Существенное значение имеет вовлечение периферических отделов бронхиального дерева. Особенность бактериальной инфекции при астме связана с участием не только патогенных, но условно патогенных и сапрофитных микроорганизмов, преобладанием сенсибилизирующего эффекта над токсическим.
Лекарственная аллергия является распространенным фактором риска при бронхиальной астме. При этом прямым противопоказанием для больных данной патологией является назначение β-адреноблокаторов.
Бронхоспазм в ответ на вдыхание холодного воздуха и изменение его влажности представляет характерный признак астмы. Его выраженность соответствует степени гиперреактивности бронхов. Механизм спазма связан с непосредственным раздражением ирритативных рецепторов и/или набуханием слизистой оболочки бронхов в условиях повышенной влажности с последующей дегрануляцией тучных клеток и высвобождением из них медиаторов бронхоспазма. Развитие внезапного тяжелого приступа астмы возможно при резком изменении окружающей температуры.
Провокаторами, реализующими возможность развития бронхиальной астмы, являются также сопутствующие заболевания (заболевания носоглотки, тиреотоксикоз, желудочно-пищеводный рефлюкс и др.).
Выраженное проявление эмоций могут приводить к гипервентиляции и вызывать бронхоспазм.
В основе патогенеза бронхиальной астмы лежат две основные закономерности: гиперреактивность бронхиального дерева и характерная картина воспалительного процесса. При этом каждый из механизмов стимулирует и поддерживает развитие другого.
Особенности воспаления при бронхиальной астме. Пусковым механизмом заболевания является повышенная дегранулирующая активность тучных клеток бронхов. В норме количество тучных клеток возрастает по направлению от внутренней поверхности (просвета) бронхов глубину, достигая максимума в составе базальной мембраны и далее. При астме эта закономерность приобретает противоположный характер: наблюдается повышенная инфильтрация тучными клетками эпителиального слоя, при этом эти клетки обладают постоянной дегранулирующей активностью. Основным медиатором тучных клеток является гистамин. Спастическая реакция в ответ, на который — один из основных признаков гиперреактивности бронхов. Кроме того, тучные клетки продуцируют специальный фактор хемотаксиса эозинофилов, стимулирующий миграцию эозинофилов к месту дегрануляции. Во всех случаях астмы находят активированные или разрушенные эозинофилы в тканях бронхов и повышенное содержание эозинофильных белков в их промывных водах. Из эозинофилов выделяется медленно реагирующая субстанция аллергии. По сравнению с гистамином, спазмогенный эффект этого вещества выражен более чем в 1000 раз и проявляется в течение нескольких часов после действия аллергена и, наряду со спазмом мускулатуры, сопровождается расширением посткапиллярных венул, выпотом из сосудов, отеком ткани и повышенным слизеобразованием. Состав медленно реагирующий субстанции определяют лейкотриены, обладающие выраженной спазмогенной и воспалительной активностью.
Наряду с характерной для астмы кооперацией тучных клеток и эозинофилов, в процесс воспаления закономерно вовлекаются другие клетки бронхов, в частности, макрофаги, лимфоциты, нейтрофилы. Макрофаги стимулируют реакции тканевого воспаления путем синтеза простагландинов, лейкотриенов, других факторов и, в первую очередь, цитокинов, вовлекающих в дальнейший процесс различные типы клеток. Совместно с макрофагами, способностью к образованию цитокинов обладают клетки бронхиального эпителия. Они первыми вступают в контакт с пневмофакторами окружающей среды. В процессе развития бронхиальной астмы эпителий подвергается необратимому повреждению вплоть до обнажения подлежащей пластинки и массивного слущивания клеток в просвет бронхов. Кроме того, эпителиальные клетки больных астмой отвечают более выраженной продукцией цитокинов по сравнению со здоровыми людьми, и эта особенность еще больше проявляется на фоне активации воспалительного процесса. Участие цитокинов стимулирует различные этапы воспалительной реакции бронхов и создает устойчивую кооперацию клеток, поддерживающую течение воспалительного процесса. Еще одним важным фактором воспаления при астме являются нейтрофилы. Они не участвуют в немедленной бронхоспастической реакции, а вовлекаются в процесс постепенно. При дегрануляции из тучных клеток высвобождается специальный фактор хемотаксиса нейтрофилов. Стимулированные нейтрофилы мигрируют из крови в ткань и вызывают поздний и повторный бронхоспастический эффект спустя 4 часа после «немедленного» бронхоспазма. Если патологический процесс принимает устойчивый характер, нейтрофилы инфильтрируют стенку бронха, создавая лейкоцитарный вал вокруг источника воспаления, и провоцируют дальнейшие изменения в ткани за счет высвобождения собственных медиаторов: простагландинов, лейкотриенов и лизосомальных ферментов, вызывающих дезорганизацию ткани бронха и развитие устойчивого повреждения. С активностью этих реакций связан переход к хроническому течению астмы с устойчивой обструкцией дыхательных путей, постоянным отеком слизистой оболочки бронхов. У больных бронхиальной астмой по сравнению со здоровыми людьми усилена агрегация тромбоцитов, а также повышено их отложение в ткани бронхов. Тромбоциты содержат вещества, обладающие спазмогенной активностью. Источником привлечения тромбоцитов является специальный фактор их агрегации, высвобождающийся из различных клеток, участвующих в воспалении бронхов. Этот фактор обладает бронхоспастической активностью, является мощным индуктором внутрисосудистой проницаемости и отека дыхательных путей, причем способен оказывать не только быструю спастическую реакцию (подобно гистамин-индуцированному бронхоспазму), но отсроченную и замедленную (при действии медиаторов из макрофагов и нейтрофилов).
Таким образом, в воспалении при бронхиальной астме участвуют многие клеточные элементы и выделяющиеся из них биологически активные вещества.
Гиперреактивность бронхов при бронхиальной астме. Гиперреактивность представляет собой устойчивую спастическую реакцию бронхов по отношению к факторам окружающей среды и внутренним медиаторам воспаления. Изменение бронхиального тонуса подвержено закономерным колебаниям в связи с биологическими ритмами организма, возрастом, влиянием эндокринного профиля. Повышение реактивности бронхов закономерно проявляется при инфекциях дыхательных путей, в первую очередь, вирусных, и при контакте с различными неблагоприятными факторами среды. В этих случаях гиперреактивность имеет транзиторный характер, при выздоровлении постепенно нормализуется или становится устойчивой в связи с длительным попаданием раздражителя в бронхи.
Гиперреактивность связана с сочетанным проявлением нескольких признаков: активацией кашлевого рефлекса, усиленным слизеобразованием, повышением тонуса гладкой мускулатуры. Повышенная реактивность бронхов сопровождается нарушением нервной регуляции бронхиального тонуса и повышением чувствительности к тканевым факторам бронхоспазма. Развитие гиперреактивности связано с повышением тонуса блуждающего нерва. У больных бронхиальной астмой наблюдается увеличение массы мускулатуры стенки бронхов. Независимо от того, первично ли это явление (определяет склонность к бронхоспазму) или вторично (развивается как результат болезни), объем мышечной ткани влияет на спастическую активность.
В GINA 2002 г. Предусмотрено выделение четырех степеней тяжести течения БА. (4 ступени заболевания). К критериям, определяющим степень тяжести, относят количество ночных и дневных приступов затруднения дыхания, выраженность нарушения физической активности и сна, частоту применения β2— адреномиметиков короткого действия, изменение показателей ОФВ1 и ПСВ, а также суточное изменение ПСВ.
I ступень: легкая интермиттирующая астма – симптомы заболевания возникают в ночное время не чаще 2 раз в месяц, в дневное время не чаще 1 раза в неделю. ОФВ1 и ПСВ составляют 80 % от должных величин, суточное изменение ПСВ менее 20%. Качество жизни не страдает.
II ступень: легкая персистирующая астма – симптомы возникают в ночное время чаще 2 раз в месяц, в дневное время чаще 1 раза в неделю, но не ежедневно. ОФВ1 и ПСВ вне приступа составляют 80 % от должных величин, суточное изменение ПСВ 20-30%. Обострения могут нарушать нормальную активность и сон.
III ступень: персистирующая астма средней степени тяжести – симптомы заболевания возникают ежедневно, в ночное время чаще 1 раза в неделю. ОФВ1 и ПСВ составляют 60-80 % от должных величин, суточные колебания ПСВ превышают 30%. Необходим ежедневный прием β2— адреномиметиков короткого действия. Снижается качество жизни больных.
IV ступень: тяжелая персистирующая астма — симптомы заболевания возникают несколько раз а течении дня и ночью. ОФВ1 и ПСВ ниже 60 % от должных величин, суточные колебания ПСВ превышают 30%. Частый ежедневный прием β2-адреномиметиков короткого действия. Значительно изменяется качество жизни больных.
В пересмотре GINA 2006 г. Рекомендуется классификация по степени контроля (контролируемая, частично контролируемая и неконтролируемая БА), отражающая представление о том, что степень тяжести БА зависит не только от выраженности ее проявлений, но и ответа на терапию.
Контролируемая БА: дневные симптомы отсутствуют (или ≤ 2 эпизодов в неделю), ночные симптомы отсутствуют, показатели ОФВ1 и ПСВ в N, обострения отсутствуют, потребность в бронходилататорах отсутствует (или ≤ 2 эпизодов в неделю).
Частично контролируемая БА: дневные симптомы > 2 эпизодов в неделю, ночные симптомы любые, показатели ОФВ1 и ПСВ < 80%, обострения 1 или более в год, потребность в бронходилататорах > 2 эпизодов в неделю.
Неконтролируемая БА: наличие трех или более признаков частично контролируемой БА в течение любой недели, обострение 1 в течение любой недели.
studfiles.net
Бронхиальная астма: симптомы и лечение
Бронхиальной астмой принято именовать заболевание, которое сопровождается временными нарушениями проходимости бронхиального дерева. Степень и длительность этих нарушений может быть различной. Последняя обуславливает ступень заболевания при постановке диагноза. Всего может быть пять ступеней бронхиальной астмы. Определить ступень заболевания по степени его тяжести важно, потому что от ступени зависит лечение болезни. Ныне считается, что упомянутые нарушения бронхиальной проходимости связаны с хроническим воспалительным процессом в легких, обострения которого и дают характерные клинические проявления заболевания: кашель, одышку, удушье.
Постоянное воспаление в слизистой оболочке бронхов повышает силу её реакции на внешний раздражитель, то есть делает бронхи гиперреактивными.
Чтобы своевременно распознать болезнь и начать необходимое лечение, важно знать признаки бронхиальной астмы. Лечение заболевания может как быть только лишь медикаментозным, так и допускать поддержку легких больного народными средствами. Также иногда применяется дыхательная гимнастика. При этом о каждом предпринимаемом пациентом шаге должен знать врач. Это важно, так как обострения заболевания могут иметь серьезные последствия: у больного может возникать тяжелая дыхательная недостаточность, вплоть до летального исхода из-за недостатка кислорода – удушья. Только избрав верное лечение и выполняя все рекомендации специалиста, можно избежать тяжелых приступов и вывести больного на качественный уровень жизни. Тогда болезнь не станет для пациента единственным важным, постоянным и мучительным, событием.
Беседа с пациентом
Чтобы распознать бронхиальную астму и поставить правильный диагноз, необходимо получить как можно больше информации о пациенте и его болезни.
Важно изучить его жалобы, исследовать функцию легких: как вдох, так и выдох, провести объективное обследование больного и сделать верные выводы. Также могут быть проведены дополнительные исследования, подтверждающие диагноз заболевания.

Визит больного к доктору обычно начинается с того, что врач собирает анамнез. Анамнез – это те сведения, которые удается добыть посредством расспроса больного. Именно эти воспоминания пациента обычно и являют собой основной, базовый вектор для последующего диагностического поиска. Обычно, чтобы собрать анамнез, врач тратит от пяти до пятнадцати минут. Часто уже первые жалобы больного указывают на поражение легких.
Первые клинические проявления заболевания могут быть весьма нестабильны, однако важно их распознать. Обычно пациент жалуется на то, что всё чаще и чаще чувствует, что выдох его затруднен. Также его беспокоит сухой сильный кашель, приступы которого случаются вместе с одышкой. При этом облегчения кашель не приносит. Важно узнать у пациента, каким образом проходят его приступы кашля и одышки. У носителя заболевания начало приступа обычно связано с переохлаждением, физической нагрузкой или волнением, а окончание либо происходит спонтанно, либо больному приходится использовать лекарственные средства, например, бронхорасширяющие препараты.
Анамнез обязательно должен включать информацию о том, случаются ли обострения повторно, как часто это происходит и с чем связывает их пациент: сезон, контакт с аллергенами и прочие факторы. Симптомы бронхиальной астмы у взрослых работающих людей могут быть также связаны с контактом слизистой оболочки легких с вдыхаемыми ими на работе раздражающими веществами – поллютантами.

К последним могут относиться химические соединения лакокрасочных изделий, пыль, пары металлов.
Анамнез есть основа для диагноза. Если в анамнезе у пациента явно прослеживаются постоянные обострения, проявляющиеся сухим кашлем, одышкой или удушьем, притом связанные с каким-либо сторонним фактором, например, контактом с аллергеном, диагноз бронхиальной астмы для врача, конечно, выходит на первый план.
Объективное обследование пациента
Объективным обследованием называется вся та информация, которую врач может получить посредством собственных органов чувств: запах, консистенция, звук, внешний вид, ощущение от ощупывания – пальпации.
Начинается объективное обследование обычно с осмотра. У больного бронхиальной астмой, если он болен уже в течение какого-то времени, могут формироваться внешние признаки заболевания. К последним можно отнести бочкообразную грудную клетку, как будто застывшую после того, как был произведен вдох. Надключичные ямки у больного обычно как бы западают, становятся очень выраженными.
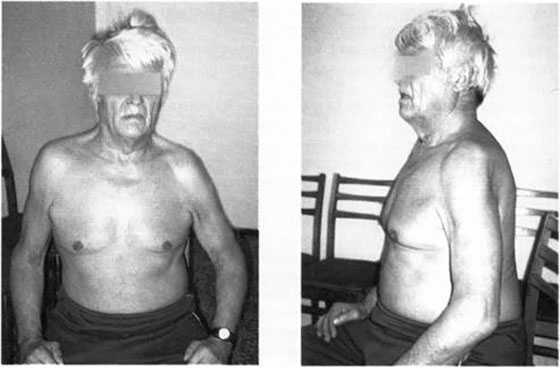
Бочкообразная грудная клетка, «застывшая» на вдохе.
Если же врач наблюдает пациента в момент обострения заболевания, он может увидеть раздувание крыльев носа у пациента при дыхании, речь больного при этом прерывиста, он возбужден, в дыхательном акте начинает участвовать дополнительная мускулатура: плечевого пояса, например. При этом пациент обычно старается опереться на спинку кровати или стула руками, чтобы подключить дополнительную мускулатуру было проще. Также врач может услышать хрипы и сухой кашель, который скоро истощает силы больного, но не приносит ему ощутимого облегчения.
После осмотра производится перкуссия, то есть выстукивание, легких по поверхности грудной клетки. Когда дыхательный аппарат функционирует нормально, звук, возникающий при выстукивании, называется ясным легочным. Он имеет богатую, как будто музыкальную, окраску. Когда пациент болен бронхиальной астмой, выдох его затруднен, ткань легких переполнена воздухом. Последнее обстоятельство дает так называемый коробочный перкуторный звук. Примерно такой же звук можно услышать, если провести перкуссию картонной коробки или подушки, набитой гусиными перьями.
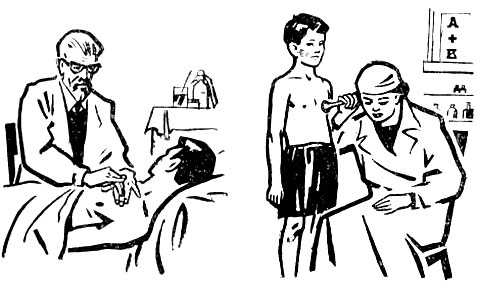
Слева на изображении виден прием перкуссии, справа – аускультации.
Далее проводится аускультация легких. Аускультация – это выслушивание дыхательных шумов над поверхностью грудной клетки, которое производится с помощью специального прибора – стетофонендоскопа. С одной стороны прибор имеет воронку: этот участок позволяет хорошо слышать низкочастотные шумы, с другой же стороны прибора находится мембрана. Физика приёма такова, что мембрана отсекает низкочастотные шумы и усиливает высокочастотные. При выслушивании астматика во время приступа, обычно удается различить сухие хрипы, которые рассеяны. Это обусловлено тем, что разные части бронхиального дерева сужены в разной степени. В период между приступами хрипы могут как выслушиваться, так и вовсе не проявляться.
Дополнительные исследования
Чтобы утвердиться в диагнозе, врач прибегает к различным дополнительным исследованиям. Последние могут помочь даже в определении причины заболевания, например, если астма имеет аллергическую природу.
Для оценки так называемого аллергологического статуса пациента применяются специальные провокационные тесты. Суть их заключается в том, что на ограниченном участке кожи пациент контактирует с предполагаемыми аллергенами. Если аллергия есть, то в месте контакта возникнут признаки воспаления: покраснение, жжение, боль. Кроме того, обычно больные аллергической формой бронхиальной астмы имеют родственников с тем же заболеванием.
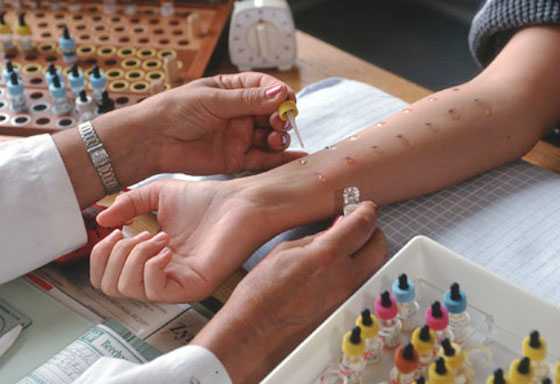
Так проводится кожная проба для разных аллергенов.
Также можно исследовать уровень иммуноглобулина Е, участвующего в аллергических реакциях, в сыворотке крови пациента. У некоторых людей он повышен. Такое состояние называется атопией, а бронхиальная астма такой природы – атопической.
Кроме иммуноглобулина Е, в анализе крови имеют значение иные показатели. В период обострения обычно также выявляется повышение эозинофилов крови – клеток, принимающих участие в реакциях гиперчувствительности или гиперреактивных реакциях. Также происходит увеличение количества лейкоцитов – белых клеток крови, увеличение СОЭ – скорости оседания эритроцитов, которая в нормальных условиях составляет 8-15 мм-час.
Когда проводят анализ мокроты пациента, обнаруживают так называемые кристаллы Шарко-Лейдена. Они представляют собой кристаллы ферментов клеток-эозинофилов, которые двигаются к гиперреактивным участкам слизистой оболочки бронхов. Также анализ мокроты обнаруживает спирали Куршмана. Спиралями Куршмана называются длинные, густые, по внешнему виду напоминающие стекло, слепки слизи. Форма спиралей обусловлена тем, что до отделения больным во внешнюю среду они заполняли мелкие бронхи.
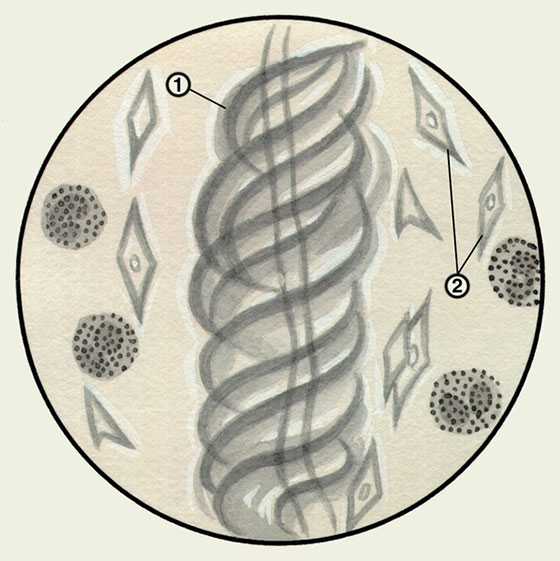
На схеме под цифрой 1 – спирали Куршмана, 2 – кристаллы Шарко-Лейдена.
Также хорошим и достоверным методом является исследование функций внешнего дыхания: для этого применяются спирометрия и пикфлоуметрия, которую впоследствии больной может проводить самостоятельно и на основании результатов вести специальный дневник, заглянув в который, можно понять, эффективно ли предпринимаемое им лечение.
Для проведения спирометрии используется специальный аппарат – спирометр, который устроен так, что может количественно оценить дыхательные объемы и емкости легких пациента, то есть зарегистрировать показатели его дыхания. Важные показатели — это объём форсированного выдоха за первую секунду или ОФВ1, а также пиковая скорость выдоха или ПСВ. У астматиков этот показатель со временем значительно увеличивается, обычно более, чем на 12 % от нормальных значений.
Для пациента большее значение имеет пикфлоуметрия. Небольших размеров прибор – пикфлуометр можно постоянно иметь при себе.

Так выглядит пикфлуометр.
Он позволяет по пиковой скорости выдоха контролировать степень обструкции или сужения бронхов больного. Дважды в день пациент проводит исследование, а результаты заносит в специальный дневник. Такой подход позволяет проводить динамическое наблюдение за проходимостью бронхов на протяжении длительного времени, а также своевременно отмечать ухудшение состояния астматика и принимать соответствующие меры.
Используя пикфлуометр, необходимо действовать в следующем порядке:
- Присоединить специальный мундштук к прибору.
- Убедиться, что бегунок находится на нулевой отметке, и стоя держать пикфлуометр в горизонтальном положении.
- Сделать глубокий вдох, после чего обхватить мундштук губами и резко выдохнуть. Именно резкий выдох дает возможность прибору уловить пиковую скорость выдоха пациента.
- Отметить результат.
- Повторить дыхательный маневр, пользуясь прибором, трижды.
- Лучший результат занести в дневник самонаблюдения.
(NB) Если пациенту сложно понять, как пользоваться прибором, нужно объяснить ему, что выдох нужно делать так, как будто он собирается задуть праздничные свечи на торте.
Иногда при исследовании астматика прибегают к рентгенологическому методу. Однако, метод этот служит скорее для опровержения иных возможных патологий, а не для подтверждения диагноза бронхиальной астмы как таковой. Обычно на рентгенограмме отмечается повышение воздушности ткани легких.
Обзор лечебных мероприятий
Лечение бронхиальной астмы предполагает установление и поддержание качества жизни пациента. Важно при этом стараться достичь таких результатов, при которых больной может без проблем проявлять хотя бы умеренную физическую активность.
Лечение заболевания в период обострения, тем более, если у больного возникает дыхательная недостаточность, должно быть только медикаментозным. Однако, если в межприступном периоде клинические проявления заболевания умерены, сами приступы редки, а лечащий врач не против, пациент может прибегать и к немедикаментозным способам для поддержания своего хорошего состояния. К последним относятся лечение народными средствами и дыхательная гимнастика.
Важно помнить о том, что медикаментозная терапия имеет строгие показания. Нельзя ими пренебрегать. Чтобы показания к применению тех или иных лекарственных средств были четко обозначены и грамотно выполнялись, астматику необходимо регулярно наблюдаться у специалиста. Прежде, чем будет начато лечение, больного необходимо обучить грамотному, правильному поведению в рамках его болезни.
Лекарственная терапия бронхиальной астмы
Лечение бронхиальной астмы предполагает использование двух больших групп препаратов. Во-первых, применяются бронхорасширяющие средства, во-вторых – противовоспалительные препараты, благотворно влияющие на воспаленную слизистую оболочку суженных бронхов. К бронхорасширяющим препаратам относятся ингаляционные средства, β-адреномиметики короткого и длительного действия. К противовоспалительным препаратам относятся применяемые местно в виде ингаляций, а также системные глюкокортикостероиды, антагонисты лейкотриеновых рецепторов и стабилизаторы мембран тучных клеток. Кроме того, иногда применяются препараты теофиллина.
(NB) Конкретные препараты и схемы лечения назначаются ТОЛЬКО врачом в отношении конкретного больного! Не стоит в данном случае заниматься самолечением, ибо препараты, применяемые при бронхиальной астме, требуют четкого учета противопоказаний.
Немедикаментозные способы лечения
Из немедикаментозных способов лечения бронхиальной астмы наиболее применяемыми являются дыхательная гимнастика и лечение народными средствами.
Можно способствовать хорошему состоянию пациента, пользуясь следующими народными средствами:
- Имбирь.

- Горчичное масло.

- Чеснок.

- Эвкалиптовое масло.

- Мед и корица.

- Лимон. Употреблять в пищу.

- Лук.

Лучше лишний раз проконсультироваться с врачом, какими народными рецептами можно безопасно пользоваться при бронхиальной астме.
Также при бронхиальной астме может применяться дыхательная гимнастика. Одной из хороших методик считается гимнастика А.Н. Стрельниковой. В основе методики лежат активный вдох и пассивный выдох, которые производятся пациентом быстро и регулярно. Вдох при этом напоминает шмыганье носом, а выдох происходит без усилий пациента, самостоятельно через рот. Обычно вдох и выдох делаются четыре или восемь раз, после чего пациент отдыхает в течение нескольких секунд. Далее серия вдох-выдох повторяется. Классически пациент повторяет 20 серий вдох-выдох за одно занятие. Если дыхательные упражнения выполнять правильно и регулярно, показатели дыхания больного улучшаются, гимнастика способствует тому, что обострения бронхиальной астмы случаются у пациента реже.
Как только астматик начинает ощущать начало приступа болезни: выдох его затруднен, кашель сильный и сухой, хочется опереться руками на что-то твердое, ему рекомендуется сразу сделать резкий вдох. После этого повторить серию выдох-вдох еще несколько раз. Иногда это позволяет сразу же уменьшить симптомы заболевания и облегчить течение болезни в период её обострения. Однако, если симптомы болезни не уменьшились, необходимо без промедления обратиться за скорой медицинской помощью.
Резюме
Чтобы своевременно распознать заболевание и приступить к его лечению, важно знать, как проявляется бронхиальная астма. Обычно пациент жалуется на то, что у него сильный сухой кашель, который сложно остановить, выдох затруднен вплоть до удушья, симптомы появляются регулярно. Важным пунктом для постановки диагноза является правильно собранный анамнез. Нередко в анамнезе больного прослеживается связь приступов болезни с переохлаждением, волнением или контактом с каким-то веществом-аллергеном. Если, после того, как собран анамнез и проведено объективное обследование, диагностический поиск несколько затруднен, для подтверждения диагноза применяются дополнительные методы диагностики: клинический анализ крови, анализ мокроты, спирометрия и пикфлоуметрия, рентгенологическое исследование.
Ярче всего симптомы бронхиальной астмы проявляются в период ее обострения. Затрудненный выдох, истощение работы дополнительной дыхательной мускулатуры, которая подключается больным для дыхания, сильнейший кашель приводят к тому, что у пациента быстро нарастает дыхательная недостаточность. Он нуждается в своевременной медицинской помощи.
Для лечения бронхиальной астмы могут подойти немедикаментозные мероприятия, такие, как дыхательная гимнастика или рецепты народной медицины. Однако, пациенту важно регулярно наблюдаться у врача и прибегать к медикаментозной терапии, если в этом есть необходимость. Необходимо также проводить самоконтроль при помощи прибора пикфлуометра и вести специальный журнал пиковой скорости выдоха, который позволит отследить состояние больного в динамике и вовремя заметить ухудшение, если оно имеет место быть.
Важно, чтобы врач обучил пациента грамотному восприятию собственной болезни. Для этого производятся непосредственные беседы с больным, а также выпускаются краткие обучающие брошюры, которые обычно бывают доступны больным на базе лечебного учреждения.
Советуем почитать: Сухой кашель при бронхиальной астме и способы его лечения
Видео: Передача «Семейный доктор»
jmedic.ru
Бронхиальная астма
Опросите больного бронхиальной астмой и выявите жалобы:экспираторная одышка, характеризующаяся резко затрудненным выдохом, при этом вдох делается коротким, а выдох удлиненным; приступы удушья, возникающие в любое время суток, особенно ночью или ранним утром, в морозную погоду, на сильном ветру, в период цветения некоторых растений и протекающие от нескольких часов до 2-х и более дней (астматическое состояние), приступообразный кашель с отхождением скудного количества вязкой, стекловидной мокроты, возникающий после физической нагрузки, при вдыхании аллергенов, усиливающийся ночью или при пробуждении; появление эпизодов хрипов или чувство сдавления в грудной клетке при вышеназванных условиях.
Соберите анамнез у больного инфекционно-аллергической формой бронхиальной астмы: указания на перенесенные заболевания верхних дыхательных путей (риниты, гаймориты, ларингиты и т. д.), бронхиты и пневмонии; возникновение первых приступов удушья после них; простуда, которая «опускается в грудь» или продолжается более 10 дней. В последующие годы частота появления приступов удушья, их связь с холодной, сырой погодой, перенесенными острыми респираторными заболеваниями (грипп, бронхиты, пневмонии). Длительность приступного и межприступного периодов заболевания. Эффективность лечения и его результаты в амбулаторных, стационарных условиях. Использование медикаментозных средств, кортикостероидных препаратов. Наличие осложнений — формирование пневмосклероза, эмфиземы легких, присоединение дыхательной и легочно-сердечной недостаточности.
Соберите анамнез у больного атопической формой бронхиальной астмы: обострения болезни имеют сезонный характер, сопровождаются ринитом, конъюнктивитом; у больных бывает крапивница, отек Квинке, выявляется непереносимость некоторых пищевых продуктов (яйца, шоколад, апельсины и др.), лекарственных средств, пахучих веществ, отмечается наследственная предрасположенность к аллергическим заболеваниям.
Проведите общий осмотр больного.Оцените состояние больного (которое может быть тяжелым), положение в постели: во время приступа бронхиальной астмы больной занимает вынужденное положение, обычно сидя в постели, руками опираясь о колени или спинку стула. Больной громко дышит, часто, со свистом и шумом, рот открыт, ноздри раздуваются. При выдохе появляется набухание шейных вен, которое уменьшается при вдохе. Отмечается разлитой диффузный цианоз.
Выявите симптомы бронхиальной астмы у больного при исследовании органов дыхания: при осмотре грудная клетка эмфизематозной формы, во время приступа расширяется и занимает инспираторное положение (в положении максимального вдоха). В дыхании активно участвует вспомогательная мускулатура, мышцы плечевого пояса, спины, брюшной стенки. При пальпации — определяется ригидная грудная клетка, ослабление голосового дрожания во всех отделах из-за повышенной воздушности легочной ткани. При сравнительной перкуссии отмечается появление коробочного звука над всей поверхностью легких, при топографической перкуссии: смещение границ вверх и вниз, увеличение ширины полей Кренига, ограничение подвижности нижнего легочного края. При аускультации легких на фоне ослабленного дыхания выслушивается большое количество сухих свистящих хрипов, нередко слышимых даже на расстоянии. Бронхофония ослаблена над всей поверхностью легких.
Выявите симптомы бронхиальной астмы при исследовании сердечно-сосудистой системы:при осмотре верхушечный толчок не определяется, отмечается набухание шейных вен. При пальпации верхушечный толчок ослаблен, ограничен или не определяется. Границы относительной тупости сердца при перкуссии определяются с трудом, а абсолютной — не определяются из-за острого вздутия легких. При аускультации тоны сердца ослаблены (из-за наличия эмфиземы легких), акцент II тона над легочной артерией, тахикардия.
При лабораторном исследовании у больного бронхиальной астмой в периферической крови характерно появление эозинофилии и умеренного лимфоцитоза. При исследовании мокроты — слизистая стекловидная, вязкая, при микроскопическом исследовании находят много эозинофилов, часто — спирали Куршмана и кристаллы Шарко-Лейдена.
Выявите симптомы бронхиальной астмы у больного при рентгенологическом исследовании грудной клетки: отмечается повышение прозрачности легочных полей и ограничение подвижности диафрагмы.
Оцените функцию внешнего дыхания: для бронхиальной астмы характерно, в первую очередь, снижение показателей бронхиальной проходимости (ОФВ1, теста Тиффно). Бронхиальная обструкция носит обратимый характер. Наблюдается увеличение ОО и ОЕЛ.
Отдифференцируйте приступ бронхиальной астмы от приступа сердечной астмы (см. табл. 6)и бронхиальную астму от хронического обструктивного бронхита (см. табл. 7).
Таблица 6
studfiles.net






