причины, симптомы, диагностика и лечение
Полиомиелит — вирусная инфекция, протекающая с преимущественным поражением центральной нервной системы (серого вещества спинного мозга) и приводящая к развитию вялых парезов и параличей. В зависимости от клинической формы течение полиомиелита может быть как малосимптомным (с кратковременной лихорадкой, катаральными явлениями, диспепсией), так и с выраженными менингеальными симптомами, вегетативными расстройствами, развитием периферических параличей, деформации конечностей и т. д. Диагностика полиомиелита основана на выделении вируса в биологических жидкостях, результатах РСК и ИФА-диагностики. Лечение полиомиелита включает симптоматическую терапию, витаминотерапию, физиолечение, ЛФК и массаж.
Общие сведения
Полиомиелит (болезнь Гейне-Медина, детский спинальный паралич) — энтеровирусная инфекция, вызываемая полиовирусами, поражающими мотонейроны передних рогов спинного мозга, что приводит к тяжелым паралитическим осложнениям с инвалидизацией больного. Наибольшая восприимчивость к полиомиелиту (60-80%) отмечается у детей в возрасте до 4-х лет, поэтому заболевание изучается, главным образом, в рамках педиатрии, детской неврологии и детской ортопедии.
Последняя эпидемия полиомиелита в Европе и Северной Америке была зафиксирована в середине прошлого столетия. В 1988 г. ВОЗ была принята резолюция, провозгласившая задачу ликвидации полиомиелита в мире. В настоящее время на территории стран, где проводится профилактическая вакцинация против полиомиелита, заболевание встречается в виде единичных, спорадических случаев. До сих пор эндемичными по полиомиелиту остаются Афганистан, Нигерия, Пакистан, Сирия, Индия. Страны Западной Европы, Северной Америки и Россия считаются территориями, свободными от полиомиелита.
Полиомиелит
Причины полиомиелита
Инфекция вызывается тремя антигенными типами полиовируса (I, II и III), относящегося к роду энтеровирусов, семейству пикорнавирусов. Наибольшую опасность представляет вирус полиомиелита I типа, вызывающий 85% всех случаев паралитической формы заболевания. Будучи устойчивым во внешней среде, вирус полиомиелита может до 100 суток сохраняться в воде и до 6 месяцев — в испражнениях; хорошо переносить высушивание и замораживание; не инактивируется под воздействием пищеварительных соков и антибиотиков. Гибель полиовируса наступает при нагревании и кипячении, ультрафиолетовом облучении, обработке дезинфицирующими средствами (хлорной известью, хлорамином, формалином).
Источником инфекции при полиомиелите может выступать как больной человек, так и бессимптомный вирусоноситель, выделяющий вирус с носоглоточной слизью и испражнениями. Передача заболевания может осуществляться контактным, воздушно-капельным и фекально-оральным путями. Восприимчивость к вирусу полиомиелита в популяции составляет 0,2–1%; абсолютное большинство заболевших составляют дети до 7 лет. Сезонные пики заболеваемости приходятся на летне-осенний период.
Вакцино-ассоциированный полиомиелит развивается у детей с выраженным врожденным или приобретенным иммунодефицитом (чаще ВИЧ-инфекцией), получавших живую оральную аттенуированную вакцину.
Условиями, способствующими распространению вируса полиомиелита, служат недостаточные гигиенические навыки у детей, плохие санитарно-гигиенические условия, скученность населения, отсутствие массовой специфической профилактики.
Входными воротами для вируса полиомиелита в организме нового хозяина служит лимфоэпителиальная ткань рото- и носоглотки, кишечника, где происходит первичная репликация возбудителя и откуда он проникает в кровь. В большинстве случаев первичная вирусемия длится 5-7 дней и при активации иммунной системы заканчивается выздоровлением. Лишь у 1-5% инфицированных развивается вторичная вирусемия с селективным поражением мотонейронов передних рогов спинного мозга и ствола головного мозга. Проникновение вируса полиомиелита в нервную ткань происходит не только через гематоэнцефалический барьер, но и периневральным путем.
Внедряясь в клетки, вирус полиомиелита вызывает нарушение синтеза нуклеиновых кислот и белка, приводя к дистрофическим и деструктивным изменениям вплоть до полной гибели нейрона. Разрушение 1/3-1/4 нервных клеток приводит к развитию парезов и полных параличей с последующей атрофией мышц и контрактурами.
Классификация полиомиелита
В клинической практике различают формы полиомиелита, протекающие без поражения нервной системы и с поражением ЦНС. К первой группе относятся инаппарантная и абортивная (висцеральная) формы; ко второй – непаралитическая (менингеальная) и паралитические формы полиомиелита.
В зависимости от уровня поражения нервной системы паралитическая форма полиомиелита может выражаться в следующих вариантах:
- спинальном, для которого характерны вялые параличи конечностей, шеи, диафрагмы, туловища;
- бульбарном, сопровождающимся нарушениями речи (дизартрией, дисфонией), глотания, сердечной деятельности, дыхания;
- понтинном, протекающим с полной или частичной утратой мимики, лагофтальмом, свисанием угла рта на одной половине лица;
- энцефалитическом с общемозговыми и очаговыми симптомами;
- смешанном (бульбоспинальном, понтоспинальном, бульбопонтоспинальном).
Отдельно рассматривается такое поствакцинальное осложнение, как вакциноассоциированный паралитический полиомиелит. Частота развития паралитических и непаралитических форм полиомиелита составляет 1:200.
В течении паралитических форм полиомиелита выделяют инкубационный, препаралитический, паралитический, восстановительный и резидуальный периоды.
Симптомы полиомиелита
Инкубационный период при различных формах полиомиелита в среднем составляет 8–12 дней.
Инаппарантная форма полиомиелита представляет собой носительство вируса, которое никак не проявляется клинически и может быть обнаружено только лабораторным путем.
Абортивная (висцеральная) форма полиомиелита составляет более 80% всех случаев болезни. Клинические проявления неспецифичны; среди них преобладают общеинфекционные симптомы – лихорадка, интоксикация, головная боль, умеренные катаральные явления, боли в животе, диарея. Болезнь заканчивается через 3-7 дней полным выздоровлением; остаточных неврологических симптомов не отмечается.
Менингеальная форма полиомиелита протекает по типу доброкачественного серозного менингита. При этом отмечается двухволновая лихорадка, головные боли, умеренно выраженные менингеальные симптомы (Брудзинского, Кернига, ригидность затылочных мышц). Через 3-4 недели наступает выздоровление.
Паралитическая форма полиомиелита имеет наиболее тяжелое течение и исходы. В препаралитическом периоде преобладает общеинфекционная симптоматика: повышение температуры, диспепсия, ринит, фарингит, трахеит и др. Вторая волна лихорадки сопровождается менингеальными явлениями, миалгией, болями в позвоночнике и конечностях, выраженной гиперестезией, гипергидрозом, спутанностью сознания и судорогами.
Примерно на 3-6 день заболевание вступает в паралитическую фазу, характеризующуюся внезапным развитием парезов и параличей чаще нижних конечностей при сохранной чувствительности. Для параличей при полиомиелите характерны асимметричность, неравномерность, преимущественное поражение проксимальных отделов конечностей. Несколько реже при полиомиелите развиваются парезы и параличи верхних конечностей, лица, мышц туловища. Через 10-14 дней наблюдаются первые признаки мышечной атрофии. Поражение жизненно важных центров продолговатого мозга может вызвать паралич дыхательных мышц и диафрагмы и послужить причиной гибели ребенка от острой дыхательной недостаточности.
В восстановительном периоде полиомиелита, который длится до 1 года, происходит постепенная активизация сухожильных рефлексов, восстанавливаются движения в отдельных мышечных группах. Мозаичность поражения и неравномерность восстановления обусловливает развитие атрофии и мышечных контрактур, отставание пораженной конечности в росте, формирование остеопороза и атрофии костной ткани.
В резидуальном периоде отмечаются остаточные явления полиомиелита – стойкие вялые параличи, контрактуры, паралитическая косолапость, укорочение и деформации конечностей, вальгусная деформация стоп, кифосколиозы и пр.
Течение полиомиелита у детей может осложняться ателектазами легких, пневмониями, интерстициальным миокардитом, желудочно-кишечными кровотечениями, кишечной непроходимостью и пр.
Диагностика полиомиелита
Полиомиелит у ребенка может быть заподозрен педиатром или детским неврологом на основании анамнеза, эпидемиологических данных, диагностически значимых симптомов. В препаралитической стадии распознавание полиомиелита затруднено, в связи с чем ошибочно устанавливается диагноз гриппа, ОВРИ, острой кишечной инфекции, серозного менингита другой этиологии.
Главную роль в этиологической диагностике полиомиелита играют лабораторные тесты: выделение вируса из слизи носоглотки, фекалий; методы ИФА (обнаружение IgM) и РСК (нарастание титра вирусоспецифических антител в парных сыворотках). Для дифференциации типов вируса полиомиелита используется ПЦР.
При проведении люмбальной пункции спинномозговая жидкость вытекает под повышенным давлением; исследование цереброспинальной жидкости при полиомиелите выявляет ее прозрачный, бесцветный характер, умеренное повышение концентрации белка и глюкозы. Электромиография подтверждает поражение на уровне передних рогов спинного мозга.
Дифференциальная диагностика полиомиелита осуществляется с миелитом, клещевым энцефалитом, ботулизмом, полиомиелитоподобными заболеваниями, серозными менингитами, синдромом Гийена-Барре.
Лечение полиомиелита
Манифестные формы полиомиелита лечатся стационарно. Общие мероприятия включают изоляцию больного ребенка, постельный режим, покой, высококалорийную диету. В правильном уходе за больным полиомиелитом важную роль играет придание конечностям правильного (физиологического) положения, профилактика пролежней, массаж грудной клетки. При дисфагии организуется питание через назогастральный зонд; при нарушении самостоятельного дыхания проводится ИВЛ.
Поскольку специфическое лечение полиомиелита не разработано, проводится, главным образом, симптоматическая и патогенетическая терапия. Назначаются витамины группы В, аскорбиновая кислота, обезболивающие и дегидратирующие препараты, неостигмина, дыхательные аналептики и др.
В восстановительном периоде основная роль в комплексной терапии полиомиелита отводится реабилитационным мероприятиям: ЛФК, ортопедическому массажу, парафинолечению, УВЧ, электромиостимуляции, общим лечебным ваннам, санаторно-курортному лечению.
Лечение полиомиелита проводится при участии детского ортопеда. Для предотвращения развития контрактур может быть показано наложение гипсовых повязок, лонгет, ортопедических шин, ношение ортопедической обуви. Ортопедо-хирургическое лечение остаточных явлений полиомиелита может включать теномиотомию и сухожильно-мышечную пластику, тенодез, артрориз и артродез суставов, резекцию и остеотомию костей, хирургическую коррекцию сколиоза и пр.
Прогноз и профилактика полиомиелита
Легкие формы полиомиелита (протекающие без поражения ЦНС и менингеальная) проходят бесследно. Тяжелые паралитические формы могут приводить к стойкой инвалидизации и летальному исходу. Благодаря многолетней целенаправленной вакцинопрофилактике полиомиелита в структуре заболевания преобладают легкие инаппарантная и абортивная формы инфекции; паралитические формы возникают только у невакцинированных лиц.
Профилактика полиомиелита включает обязательную плановую вакцинацию и ревакцинацию всех детей согласно национальному календарю прививок. Дети с подозрением на полиомиелит подлежат немедленной изоляции; в помещении проводится дезинфекция; контактные лица подлежат наблюдению и внеочередной иммунизации ОПВ.
www.krasotaimedicina.ru
Вирус полиомиелита, симптомы и лечение полиомиелита
Содержание статьи
Вирус полиомиелита, структура вируса, как распространяется, от чего погибает
Возбудитель болезни полиомиелита – вирус Poliovirus hominis. Выделен из организма инфицированного носителя в начале ХХ века. Относится к кишечной группе энтеровирусов (разновидности ЕСНО-вирусы и Коксаки).  Условно подразделен на три типажа – особое распространение среди людей получил I-й паразитирующий тип. Представляет собой сферическую молекулу простого строения около 30 нм размером, содержащую однонитевую РНК, которая обладает позитивной полярностью и состоит из более 7 тысяч нуклеидов. Особой патогенностью для человека владеет вирион I типа, он же является возбудителем известных эпидемий (85% паралитической формы болезни). Полиовирус II типа встречается реже. А возбудитель полиомиелита III типажа чаще всего вызывает латентный исход болезни (носительство).
Условно подразделен на три типажа – особое распространение среди людей получил I-й паразитирующий тип. Представляет собой сферическую молекулу простого строения около 30 нм размером, содержащую однонитевую РНК, которая обладает позитивной полярностью и состоит из более 7 тысяч нуклеидов. Особой патогенностью для человека владеет вирион I типа, он же является возбудителем известных эпидемий (85% паралитической формы болезни). Полиовирус II типа встречается реже. А возбудитель полиомиелита III типажа чаще всего вызывает латентный исход болезни (носительство).
Патогенез полиомиелита
Источником инфицирования является больной носитель. Поскольку характеристика болезни чаще всего является практически бессимптомной, или с идентичными легкой простуде признаками недомогания, носитель может не подозревать о существующем заражении.
Заражение полиомиелитом происходит
- фекально-оральным путем — немытые руки, предметы общего использования, пищевые продукты, мухи;
- воздушно-капельный – тесный контакт с вирусоносителем или больным на любой стадии болезни полиомиелит.
Слизистое отделяемое из носового прохода и слюна больного полиомиелитом содержит активный возбудитель полиомиелита первые две недели острого течения болезни. В последующем переболевший человек становится латентным носителем. Испражнения больного полиомиелитом и латентного носителя заразны на протяжении первых 6 месяцев.
Проникновение вируса полиомиелита в здоровый организм происходит через рот. Попадая на слизистую оболочку, вирион начинает активное размножение в области миндалин, кишечнике. Затем бактерия проникает в кровоток и лимфу, парализует функции и разрушает структуру двигательных клеток спинного мозга.
Прогноз выздоровления зависит от иммунной защиты организма инфицированного. При сильно ослабленном иммунитете в 2% случаев последствием перенесенного полиомиелита является вялотекущий паралич нижних конечностей (поражение поясничных позвонков). Грудные и шейные атрофии встречаются редко. Большинство заразившихся людей переносят легкую форму болезни без последствий, приобретают стойкий иммунитет и становятся полностью невосприимчивыми к последующим атакам вируса.
Полиомиелит: устойчивость возбудителя
Вирион обладает стабильной устойчивостью к внешней среде вне носителя. Зафиксированы случаи активной жизнедеятельности бактерии до 100 суток в воде и до 6 месяцев в фекалиях зараженного человека. Вирион устойчив к воздействию желудочных кислот и не чувствителен к антибиотикам. Резкая смена температурного режима переводит возбудитель в более пассивную стадию, однако случаи инфицирования замороженным вирусом не исключаются.
При нагревании более 50 градусов Цельсия наблюдались необратимые структурные изменения в молекуле до полного разрушения в течение получаса. Температура кипения воды, ультрафиолетовое облучение полностью уничтожают молекулярную активность возбудителя. Дезинфекция хлористыми содержащими растворами деактивирует способность вириона к популяризации.
Заболеваемость полиомиелитом
Вирусной популяризации полиомиелита способствуют климатические условия, образ жизни, постоянное нахождение в социуме, отсутствие нормальных условий медицинского обслуживания. Инфицирование фекально-оральным способом чаще всего происходит через грязное полотенце, не мытые продукты, зараженную воду, использование общих вещей — полотенца, чашки, тарелки или игрушек. Воздушное заражение обуславливается контактом с больным через рукопожатие, разговор, поцелуй.
 Клинические симптомы полиомиелита
Клинические симптомы полиомиелита
Степень проявления видимых показателей заболевания полиомиелитом зависит от устойчивости иммунитета ребенка. На развитие болезни также влияет количество находящихся в организме молекул вируса. При слабой иммунной системе после заражения полиомиелитом у детей развивается вирусемия (быстрое проникновение в кровь). Вирион в основном характеризуется поражением клеток ЦНС, однако способен инфицировать легкие, сердце, миндалины.
Период инкубации колеблется от 5 до 14 дней. Временной промежуток зависит от иммунной сопротивляемости, однако уже зараженный носитель является распространителем возбудителя. В период с 7 до 40 дней больным выделяется огромная концентрация вириона вместе с фекалиями.
Существующие классификации вирусных состояний после заражения полиомиелитом
- Инаппаратная
Бессимптомное течение болезни. Период активной выработки организмом иммунной защиты к вирусу. В это время вирион полиомиелита можно обнаружить только в лабораторных анализах при выделении антител. - Висцеральная (абортивная) – первый этап болезни (1-3 дня)
Наиболее распространенная классификация – до 80% больных. Проходит под обычными простудными симптомами: боль в голове, насморк, вялость, отсутствие аппетита, кашель и субфебрильная температура тела. Заканчивается через недели, обычно прогноз благоприятный. - Поражение ЦНС
Болезнь осложняется наступлением дефектного атрофирования у 50% больных. - Непаралитическая
Характерна проявлением более выраженных симптомов висцеральной классификации. Диагностировать полиомиелит можно по наличию миненгиальных проявлений – отсутствие или затрудненность двигательной реакции затылочных мышц, резкая боль в голове. Процесс выздоровления занимает около месяца, осложнений в виде паралича не наблюдалось. - Паралитическая (появление 4-6 день заболевания)
Отмечается быстрое нарастание признаков болезни, состояние больного ухудшается. Поражение ЦНС характеризуется бредом, головной болью, судорогами, нарушением сознания. Больной жалуется на боль по ходу нервных окончаний, симптомы менингии выражены. При обследовании смена местоположения тела больного очень болезненна, пальпаторно определяется локализация болевого синдрома в области позвонков.
Поскольку развитие паралитической классификации болезни бывает редко, в зависимости от места локализации вирусного поражения выделены несколько форм последствий полиомиелита (замещений погибших клеток глиозной органической тканью).
- спинальный – паралич вялый в области конечностей, туловища;
- бульбарный – нарушение функций глотания и дыхания, возможно речевое замедление;
- понтинный – атрофирование лицевых мышц;
- энцефалитный – поражение участков головного мозга с утратой подведомственных функций.
Проверить на наличие паралитической формы полиомиелита можно с помощью синдрома треножника – попросите больного коснуться губами коленок сидя на стуле. Пациент, заболевший паралитической формой полиомиелита, будет сидеть на стуле, немного наклонившись вперед и упираться на обе руки.
Внезапное возникновение полного паралича развивается на фоне сниженной температуры тела и сопровождается массовой гибелью третьей части нервных клеток переднероговой области спинного мозга. Вследствие клеточного отмирания атрофируются мышцы нижних конечностей, пациент прикован к постели по причине отказа двигательной функции ног и нуждается в сестринском уходе. Редко наблюдаются случаи атрофирования туловища или группы дыхательной мускулатуры.
Летальный исход заболевания полиомиелитом обусловлен поражением продолговатого мозга, где расположен центр жизнеобеспечения человеческого организма. Нередко значительно осложняющими исход болезни причинами являются бактериальное заражение крови, развитие воспалительного процесса дыхательных путей (более 10% летального исхода от полиомиелита).
Диагностика полиомиелита
Идентифицирование возбудителя проводится микробиологическим выделением белкового, лимфоцитного содержания, а также обнаружению антител классового расположения M и G, по биоматериалу больного – спинномозговой жидкости, крови, слизи носовых проходов и испражнениях.
Таблица дифференциации полиомиелита
| признаки | полиомиелит | синдром Гийена-Барре | миелит поперечный | неврит травматический |
| паралич | развитие за 1-2 суток | до 10 суток | до 4 суток | до 4 суток |
| температура | субфебрильная, затем проходит | не всегда | редко | до, в период и после паралича |
| паралич вялый | асимметричный (проксимальные мышцы) | симметричный в области дистальных мышц | симметричный, локализация-ноги | асимметричный, локализация-одна конечность |
| прогресс паралича | нисходящее | восходящее | ||
| тонус мышцы | затруднен или отсутствует | гипотония генерализованная | в ногах снижен | затруднен или отсутствует в месте поражения |
| рефлекс сухожилий | затруднен или отсутствует | отсутствует полностью | затруднен или отсутствует | затруднен или отсутствует |
| чувствительность | нарушений нет | спазмирование, покалывание | утрата по зоне иннервации | ягодичная боль |
| исследование спинномозговой жидкости | цитоз лимфоцитарный умеренный | белковая диссоциация на клеточном уровне | норма или цитоз умеренный | норма |
| явление | атрофия мышцы, затем скелетная деформация (до года) | атрофия симметричная | умеренно выраженная атрофия в области поражения | вялая параплегия, через много лет атрофия |
Лечение полиомиелита
На основании микробиологических данных разрабатывается комплекс назначений при обнаружении и классифицировании текущей стадии болезни. Поскольку сегодня эффективных лекарств для лечения полиомиелита не существует, комплексная терапия ограничивается снижением болевых ощущений и облегчением состояния больного до полного выздоровления.
Первоначальным этапом терапии является полная госпитализация выявленного больного с назначением обезболивающих, успокаивающих средств и тепловых процедур. С целью ограничения параличных осложнений пациенту обеспечивается полная физическая неподвижность, для стимуляции иммунной защиты применяются иммуноглобулины и витаминизированные инъекции. Использование физиопроцедур (парафиновое обертывание, диатермия, влажные аппликации) помогает минимизировать риски развития паралича. В восстановительном периоде применяются процедуры бассейного плавания, массаж и лечебные гимнастики.
Прогноз выздоровления после полиомиелита чаще всего благоприятен при непаралитической классификации заболевания. В случаях мышечного поражения велика вероятность последующей дефектной атрофии, поэтому очень важно своевременное соблюдение раннего ортопедического режима.
При формировании паралича очень важно начать быструю восстановительную терапию для развития и укрепления соседних участков головного мозга. Утрату подведомственных функций пораженной области могут восполнить неповрежденные участки ЦНС.
Полиомиелит — вакцинация
Вакцинирование – самый лучший и действующий способ профилактики полиомиелита. Учитывая специфику последствия заболевания, вакцина от полиомиелита включена МОЗ в список обязательных детских прививок до года.
На практике используются два вида прививок от полиомиелита:
- первая (живая вакцина полиомиелита) разработана А.Себиным на основе живого, но ослабленного вириона. Выпускается в виде драже или розовых капель от полиомиелита;
- вторая (инактивированная) синтезирована Д.Солком из синтетического полиовируса, деактивированная формалином. Применяется в виде инъекций.
Новорожденный грудничок находится под надежной защитой материнского иммунитета, поэтому до достижения 3 месяцев ребенок непривитый. Первая вакцинация проводится живой вакциной в виде розовых капель в рот детям 3, 4, 5 месячного возраста. Введение живой бактерии способствует возникновению и мощной стимуляции иммунной защиты организма, направленной на подавление ослабленного вибриона и активной выработке антител.
Первый час после введения вакцины полиомиелита кормить ребенка не рекомендуется.
Следующий период ревакцинации полиомиелита проводится в 1,5 года, 6 лет и 14 лет, ребенку вводится инактивированная прививка после АКДС. Троекратное внутримышечные прививки вакцины стимулирует развитие гуморального иммунитета у ребенка, начиная с периода профилактики полиомиелита в саду и заканчивая профилактическими мерами в школе.
Взрослым требуется вакцинация от полиомиелита в случаях, когда человек не был привит с детства, а также при посещении опасных зон по заболеванию. Последующая ревакцинация должна производиться каждые 5-10 лет.
На сегодняшний день обе вакцины являются самыми эффективными в профилактике полиомиелита. Однако современные врачи отдают предпочтение живой вакцине – вирионы, размножаясь в кишечнике, выделяются и циркулируют в социуме, постепенно вытесняя дикие неподконтрольные штаммы полиовируса.
С 1950 гг. эпидемии полиомиелита возникали во многих развитых странах. Вспышки характеризовались до 40% инвалидностью, и 10 % смертельного исхода. После разработки и введения живой вакцины (начало 1960гг.) заболеваемость резко снизилась. Инактивированная вакцина доказала свою эффективность. Широкая иммунизация привела к резкому упадку уровня заболеваемости среди населения. В некоторых населенных пунктах были полностью ликвидированы очаги болезни. Начиная с 1980 года, в России регистрируются единичные очаги инфекции, что составляет 0,0002% общего населения. Одиночные вспышки обусловлены миграцией не вакцинированных людей из стран подверженных возникновению и развитию очагов болезни (Таджикистан, Чечня, Дагестан, Ингушетия).
На сегодняшний день от полиомиелита привито более 98% всего населения России.
Существует тенденция к возникновению заболевания в самый уязвимый период – 4-5 лет. Во время стремления и окружающего познавания отмирающие клетки особо невосприимчивы к реабилитации и восстановлению. Заболевание полиомиелитом опасно и для взрослых, поэтому очень важно проводить своевременную вакцинацию населенного пункта повсеместно. Каждая новая вспышка полиомиелита способствует дальнейшему распространению вируса, поэтому пока есть риск заболевания полиомиелитом, необходимо строго соблюдать периоды вакцинации во избежание популяризации обширных эпидемий.
virus-proch.ru
Симптомы и лечение полиомиелита — Medside.ru
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (5)
- Инфекционные и паразитарные болезни (27)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (3)
- Вирусные поражения кожи (12)
- Микозы (10)
- Протозойные болезни (1)
- Гельминтозы (5)
- Злокачественные новообразования (9)
- Доброкачественные новообразования (7)
- Болезни крови и кроветворных органов (9)
- Болезни щитовидной железы (6)
- Болезни эндокринной системы (13)
- Недостаточности питания (1)
- Нарушения обмена веществ (1)
- Психические расстройства (31)
- Воспалительные болезни ЦНС (3)
- Болезни нервной системы (19)
- Двигательные нарушения (5)
- Болезни глаза (20)
- Болезни уха (4)
- Болезни системы кровообращения (10)
- Болезни сердца (11)
- Цереброваскулярные болезни (2)
- Болезни артерий, артериол и капилляров (9)
- Болезни вен, сосудов и лимф. узлов (8)
- Болезни органов дыхания (35)
- Болезни полости рта и челюстей (16)
- Болезни органов пищеварения (29)
- Болезни печени (2)
- Болезни желчного пузыря (8)
- Болезни кожи (32)
- Болезни костно-мышечной системы (49)
- Болезни мочеполовой системы (13)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (27)
- Беременность и роды (5)
- Болезни плода и новорожденного (4)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- …
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (123)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (155)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (385)
- Для печени (69)
medside.ru
Механизмы развития и симптомы полиомиелита у детей и взрослых
Симптомы полиомиелита у детей и взрослых. Патогенез. Инкубационный период. Последствия. Фото. ВидеоСтатьи раздела «Полиомиелит»
Полиомиелит — это острое вирусное высококонтагиозное заболевание. При заболевании поражаются двигательные нейроны спинного мозга и ядра черепно-мозговых нервов продолговатого мозга. Формы и симптомы полиомиелита разнообразны и зависят от степени иммунной защиты организма инфицированного и мест локализации поражения нервной системы. При развитии спинальной формы заболевания у больных развиваются вялые параличи периферического типа.
В ряде случаев при развитии параличей функция пораженных мышц восстанавливается не полностью и дефект сохраняется пожизненно. Но чаще всего патологический процесс ограничивается «малой формой» заболевания, которое протекает без поражения нервной системы. Самой опасной из них в эпидемиологическом плане является асимптомная форма полиомиелита, протекающая легко и без клинической симптоматики. Отсутствие клинических проявлений делает возможным заражение полиовирусами окружающих. Лучшей защитой от полиомиелита является вакцинация. Станы, где прививается от полиомиелита 95% детского населения и более, полиомиелит ликвидирован.
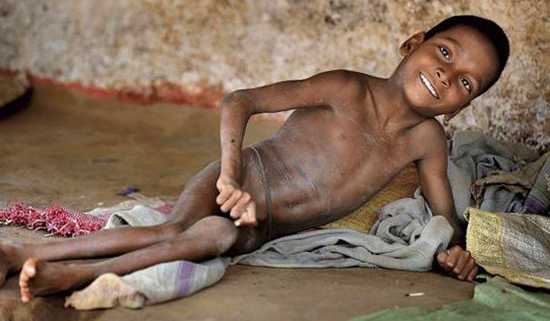
Рис. 1. В экономически отсталых странах при отсутствии поголовной вакцинации и невозможности сопротивления организма полиовирусу из-за хронической диареи и недоедания все еще регистрируется у детей большое число случаев полиомиелита.
Патогенез полиомиелита (как развивается болезнь)
Развитие полиомиелита, его течение и исход, отсутствие или наличие поражения нервной системы зависят от биологических свойств вируса и его генетических особенностей с одной стороны и иммунологических реакций организма (местного и общего иммунитета) с другой стороны.
Первоначально вирус полиомиелита проникает в клетки слизистых оболочек носоглотки и тонкой кишки, где начинает размножаться. При достаточном накоплении возбудители далее проникают в регионарную лимфоидную ткань: миндалины, пейеровы бляшки кишечника, солитарные фолликулы и региональные лимфатические узлы, где продолжают усиленно размножаться. Через 3 — 5 дней после заражения вирусы проникают в кровь (первичная непродолжительная вирусемия). С током крови возбудители распространяются по всему организму и оседают в печени, селезенке, легких и костном мозге, где происходит их дальнейшее размножение и накопление. После повторного выхода в кровь отмечается вторичная (большая) вирусемия, что проявляется общетоксическими симптомами.
Размножение полиовирусов стимулирует защитные реакции организма — макрофаги (клеточный иммунитет) и выработку иммуноглобулинов (гуморальный иммунитет). Полиомиелит в это время протекает в виде «малой болезни» — в абортивной, асимптомной или менингеальной формах. В большинстве случаев под влиянием иммунной системы вирусы погибают и наступает выздоровление. После перенесенного заболевания остается стойкий типоспецифический иммунитет.

Рис. 2. Фото вирусов полиомиелита (вид в электронном микроскопе).
Поражение нервных клеток
Массивная вирусемия длится от нескольких часов до нескольких дней и в ряде случаев становится причиной развития самой тяжелой формы заболевания — паралитической. Считается, что полиовирусы проникают в спинной и головной мозг по периферическим нервным окончаниям из мышц, куда попадают при вирусемии. Поражение нервных клеток регистрируется уже на ранней стадии заболевания. Процесс размножения вирусов заканчивается разрушением части нейронов и выходом возбудителей в межуточное вещество. Далее вирусы не только поражают соседние нейроны, но и распространяются по поперечнику спинного мозга.
Разрушение (деструкция) нейронов развивается быстрыми темпами. Особенно быстро развивается нарушение обмена нуклеопротеидов и исчезновение их из цитоплазмы нейронов, что является отличительной особенностью полиомиелита от других вирусных инфекций, например, бешенства. При нарушении обмена рибонуклеиновой кислоты в цитоплазме нейронов отмечается тигролиз — поражение цитоплазмы инфицированной клетки и кристаллоподобные скопления возбудителей.
Нервные клетки при полиомиелите поражаются неравномерно. Чаще всего повреждаются двигательные нейроны передних рогов спинного мозга, чуть реже — клетки продолговатого мозга и подкорковые ядра мозжечка, и совсем редко — двигательные нейроны коры головного мозга и задних рогов спинного мозга. Отмечается реакция мягкой мозговой оболочки в виде гиперемии, отека и клеточной инфильтрации.
Полиовирусы в нервной ткани присутствуют только на протяжении нескольких дней.
Однако далее воспалительная реакция продолжается вплоть до нескольких месяцев, вызывая дальнейшее поражение нейронов. Это объясняется активной миграцией и накоплением иммунных клеток, выделяющих биологически активные вещества, что негативно влияет на нейроны центральной нервной системы.
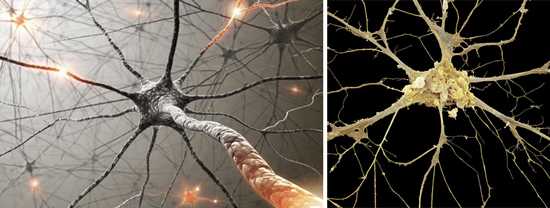
Рис. 3. Фото нейронов.
Последствия вирусного поражения нейронов
Гибель 25 — 30% нервных клеток ведет к развитию парезов и параличей. Погибшие нейроны замещаются глиозной и далее рубцовой тканью. Объем спинного мозга уменьшается. Поражение носит ассиметричный характер. Нейроны с небольшими повреждениями восстанавливаются. В пораженных мышцах отмечается нейрогенная атрофия с последующим замещением этих участков жировой и соединительной тканью. Внутренние органы изменяются незначительно. Чаще всего у больных развивается картина интерстициального миокардита.
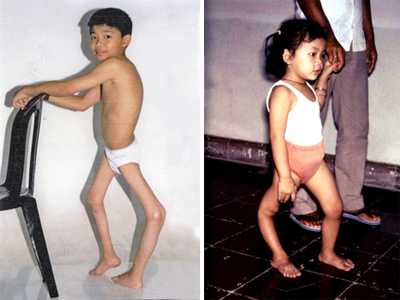
Рис. 4. Последствия полиомиелита у детей.
к содержанию ↑Иммунитет при полиомиелите
После перенесенного заболевания остается стойкий (пожизненный) типоспецифический иммунитет. Антитела в крови сохраняются только к тому серотипу вируса, который стал причиной заболевания. Антитела в сыворотке крови появляются еще до развития параличей, но они не предотвращают развитие параличей, если вирус уже проник в нервную систему. Важную роль в развитии иммунитета играют местные секреторные антитела слизистой оболочки кишечника и глотки.
Ребенок в течение полутора месяцев после рождения находится под защитой антител матери (пассивный иммунитет) и полиомиелитом не болеет.

Рис. 5. Последствия спинальной формы полиомиелита у взрослого. Паралич правой конечности. Нога укорочена. Мышцы атрофированы.
к содержанию ↑Классификация полиомиелита
По типу заболевания
- По типу заболевания полиомиелит подразделяется на типичную форму (с поражением центральной нервной системы) и атипичную (без поражения центральной нервной системы).
- Типичная форма полиомиелита подразделяется на непаралитическую — менингеальную и паралитическую — спинальную, бульбарную, понтинную и смешенную.
- Атипичная форма полиомиелита подразделяется на инаппаратную (вирусоносительство) и абортивную («малая болезнь»).
По тяжести течения
Полиомиелит может протекать в легкой форме, среднетяжелой и тяжелой. Критериями тяжести течения заболевания являются выраженность синдрома интоксикации и двигательные нарушения.
По характеру течения
Полиомиелит может иметь гладкое и осложненное течение.

Рис. 6. Последствия полиомиелита: нижние конечности деформированы, отмечается парез и атрофия мышц.
к содержанию ↑Инкубационный период при полиомиелите
Латентный или инкубационный период при непаралитической форме полиомиелита длится 3 — 6 дней, при паралитической форме — 7 — 14 дней (редко 4 — 6 суток). В среднем при всех формах полиомиелита инкубационный период длится от 8 до 12 суток. Возможный размах длительности латентного периода составляет от 3 до 35 суток.
к содержанию ↑Признаки и симптомы непаралитической формы полиомиелита
Непаралитический полиомиелит протекает в виде субклинической (асимптомной), абортивной и менингеальной формах. Наибольшее число случаев полиомиелита протекает асимптомно и выявить заболевание можно только с применением лабораторной диагностики.
Инаппаратная (бессимптомная) форма полиомиелита
Инаппаратная (асимптомная) форма заболевания протекает без каких-либо клинических проявлений. По существу асимптомная форма полиомиелита является здоровым носительством. У инфицированного человека формируется специфический иммунитет, в крови появляются специфические антитела. Асимптомная форма полиомиелита является самой опасной формой заболевания, так как отсутствие клинических проявлений делает возможным заражение полиомиелитом окружающих.
Признаки и симптомы абортивной формы полиомиелита
Абортивная (малосимптомная) форма полиомиелита встречается в 25 — 80% случаев. Заболевание протекает с явлениями ОРЗ, повышенной температурой тела, нарушениями работы кишечного тракта, без признаков поражения ЦНС.
- При вирусемии температура тела повышается значительно.
- Интоксикация сопровождается сильной слабостью, потливостью, недомоганием, ломотой во всем теле, головной болью, ребенок становится вялым.
- Поражение вирусами эпителиальных клеток дыхательных путей и лимфатического аппарата является причиной развития катаральных явлений.
- Гиперестезии, повышенная потливость и розовый дермографизм указывают на развитие вегетативных нарушений.
- Репликация полиовирусов в клетках слизистой оболочки и лимфатического аппарата тонкой кишки является причиной появления болей в животе, тошноты, жидкого стула.
Диагностика данной формы заболевания трудна и основана только на лабораторных данных (серологических тестах) и данных эпидемиологического расследования.
Течение абортивной формы полиомиелита доброкачественное и всегда заканчивается в течение 3-7 дней полным выздоровлением.
Признаки и симптомы менингеальной формы полиомиелита
Менингеальная (непаралитическая) форма полиомиелита протекает в виде асептического серозного менингита со всеми симптомами, присущими абортивной форме заболевания. Менингеальные симптомы появляются на 2 — 3 день заболевания: повторная рвота, сильная головная боль, тремор, подергивания отдельных мышц конечностей, боли в руках, ногах и спине, ригидность затылочных мышц, горизонтальный нистагм. О признаках раздражения оболочек мозга говорят положительные симптомы Брудзинского и Кернига. Регистрируются положительные симптомы натяжения нервных стволов и корешков — симптомы Ласега, Нери и Вассермана.
Менингорадикулярный синдром является вариантом течения заболевания, когда одновременно фиксируются корешковые боли и положительные симптомы Кернига и Ласега.
При менингеальной форме полиомиелита параличи не развиваются. В отдельных случаях больные жалуются на быстро проходящую утомляемость при ходьбе и мимолетную слабость в конечностях.
В спинномозговой жидкости отмечается повышенное количество лимфоцитов. Общее количество клеток (цитоз) повышается до 200 — 300 в 1 мм3. Сахар и белок повышены незначительно. Спиномозговая жидкость при пункции вытекает под небольшим давлением, прозрачная и бесцветная.
Заболевания протекает благоприятно и через 3 — 4 недели заканчивается выздоровлением. Большое сходство серозный менингит при полиомиелите имеет с серозными менингитами, вызванными паротитным вирусом, вирусами Коксаки и ЕСНО.

Рис. 7. В странах, где вакцинопрофилактика проводится не в полном объеме, в настоящее время регистрируются вспышки полиомиелита. Способствуют заболеванию антисанитария, недоедание и хроническая диарея.
к содержанию ↑Паралитическая форма полиомиелита
Большинство случаев полиомиелита протекает бессимптомно, обнаружить инфекцию можно только с применением лабораторных методов исследования. Но в ряде случаев по окончании инкубационного периода развивается опасная форма заболевания — паралитический полиомиелит (острый вялый периферический парез/ паралич). От 95 до 99% случаев полиомиелита у взрослых протекает без параличей.
- Предпаралитическая, острая форма заболевания, развивается после инкубационного периода и длится от 3 до 6 дней. Характеризуется повышением температуры тела до высоких цифр, рвотой, сильной потливостью, головными и мышечными болями. До ее появления регистрируется продромальный период, протекающий с симптомами катара верхних дыхательных путей и вегетативными нарушениями.
- Далее наступает период развития периферических параличей, затрагивающий проксимальные мышцы, чаще всего нижних, реже — верхних конечностей, шеи и туловища (спинальная форма). Парезы ассиметричны, появляются внезапно, в первые 2 — 3 дня и далее нарастают по выраженности вплоть до параличей. Чем больше зона поражения, тем тяжелее протекает заболевание. При поражении ядра лицевого нерва развивается понтинная форма полиомиелита, ядер IX, X, XII черепных нервов — бульбарная форма. Паралич дыхательных мышц и дыхательного центра приводит к больного к гибели. Паралитическая фаза длится около 2-х недель.
- После стадии параличей наступает восстановительный период. Иногда отмечается восстановление функции пораженных мышц, но часто дефект полностью не восстанавливается и больной остается инвалидом пожизненно.

Рис. 8. Последствия полиомиелита у ребенка.
к содержанию ↑Формы паралитического полиомиелита
Существует несколько форм паралитического полиомиелита. Они зависят от уровня поражения центральной нервной системы:
- Спинальная форма полиомиелита развивается при поражении спинного мозга.
- Бульбарная форма заболевания развивается при поражении ядер IX, X, XII черепных нервов.
- Понтинная форма полиомиелита развивается при поражении ядра лицевого нерва.
- Существуют смешанные формы — понтоспинальная, бульбоспинальная, понтобульбоспинальная.
- Энцефалическая форма полиомиелита развивается при развитии общемозговых симптомов и симптомов очагового поражения головного мозга.
Признаки и симптомы спинальной формы полиомиелита
Степень поражения при спинальной форме полиомиелита зависит от объема поражения мотонейронов. Очаги поражения чаще всего располагаются в передних рогах спинного мозга. Парезы и параличи при полиомиелите характеризуются беспорядочной локализацией, что объясняется неравномерностью распределения полиовирусов в нервных структурах. Чаще всего парезы и параличи развиваются в нижних конечностях, реже — верхних конечностях, мышцах туловища, шеи и диафрагмы. Параличи могут распространяться вверх («восходящая» форма), либо вниз («нисходящая» форма). Опасность представляют параличи дыхательных мышц — межреберных и диафрагмы, приводящие к тяжелому нарушению дыхания. В восстановительный период функция пораженных мышц восстанавливается. При неблагоприятном течении заболевания формируются стойкие вялые периферические параличи, которые сохраняются у больного всю жизнь. Пораженные мышцы атрофируются, развиваются контрактуры, конечности укорачиваются и деформируются, в костях развивается остеопороз. Больной остается пожизненно глубоким инвалидом.
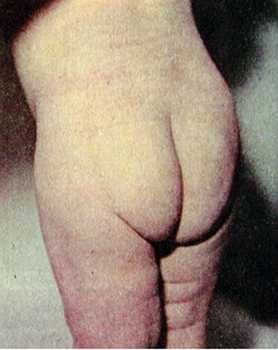
Рис. 9. Полиомиелит у ребенка, спинальная форма. Парез левой нижней конечности. Кожные складки сглажены.
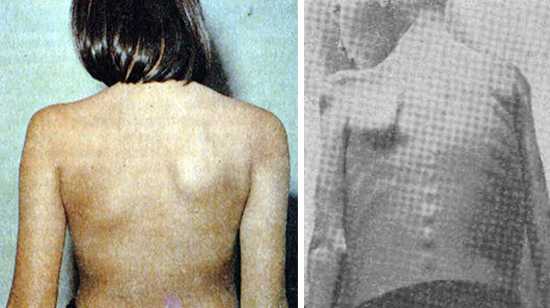
Рис. 10. Последствия полиомиелита. Поражены мышцы плечевого пояса слева.
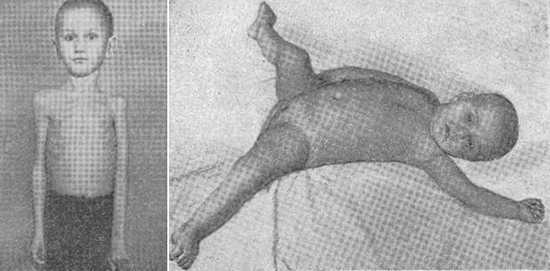
Рис. 11. Последствия полиомиелита у детей. Парез обеих рук и межреберных мышц (фото слева). Парез нижних конечностей и правой руки (фото справа).
Признаки и симптомы бульбарной формы полиомиелита
Данная форма паралитического полиомиелита развивается вследствие поражения двигательных ядер IX, X и XII пары черепно-мозговых нервов продолговатого мозга. Заболевание протекает остро, препаралитический период короткий, протекает с высокой температурой, повторной рвотой и сильной головной болью. Гиперемия лица и вишнево-красная окраска губ — ранние симптомы бульбарной формы полиомиелита.
При поражении ядер IX, X и XII пары черепно-мозговых нервов развиваются следующие симптомы:
- Детей часто беспокоит головокружение и головная боль. Отмечается нистагм.
- Нарушается акт глотания, появляется патологическая секреция слюны и слизи, которые скапливаются в верхних дыхательных путях. У ребенка отмечается поперхивание. Жидкая пища при еде попадает в нос.
- Поражение связок и мышц гортани приводит к нарушению фонации. Голос становится глухим, хриплым и тихим, кашель беззвучным.
- Развиваются параличи языка, гортани, глотки, реже — параличи наружных глазных мышц.
- Поражение дыхательного центра характеризуется появлением прерывистого, аритмичного, клокочущего дыхания с паузами. Нарастает одышка и цианоз. В легких развиваются ателектазы.
- Поражение сердечнососудистого центра проявляется аритмиями и нестабильностью артериального давления.
- В ряде случаев у больных развивается делирий, переходящий в кому.
- Паралич сосудодвигательного и дыхательного центров приводит к гибели ребенка.
При благоприятном течении спустя 2 — 3 дня наступает стабилизация патологического процесса. Через 2 — 3 недели начинается процесс восстановления.
При бульбоспинальной форме полиомиелита поражается спинной и продолговатый мозг.
Признаки и симптомы понтинной формы полиомиелита
При поражении ядер VII пары черепно-мозговых нервов (лицевого нерва) развивается понтинная форма полиомиелита. Паралич мимических мышц протекает без нарушения болевой чувствительности и слезотечения. Мимические движения нарушаются на одной половине лица, угол рта опускается, глазная щель не смыкается, носогубная складка сглаживается, рот перетягивается в здоровую сторону, ребенок не может наморщить лоб и надуть щеки. Реже развивается двухстороннее поражение. Заболевание протекает без лихорадки. Спинномозговая жидкость имеет нормальный состав.
Понтоспинальная форма развивается при одновременном поражении двигательных нейронов ядер лицевого нерва и спинного мозга.
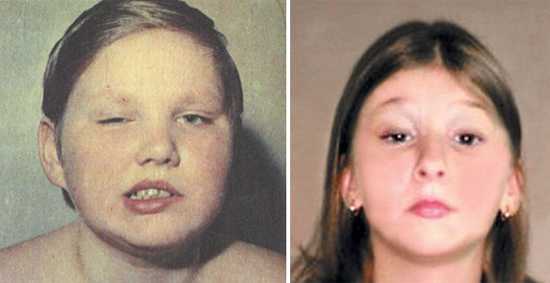
Рис. 12. На фото полиомиелит у ребенка, понтинная форма. Парез лицевого нерва (фото слева). Малозаметные признаки заболевания становятся явными при плаче и смехе (фото справа).
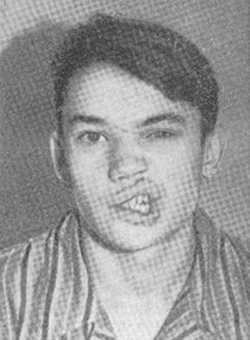
Рис. 13. Понтинная форма заболевания. Паралич мимических мышц.
Признаки и симптомы энцефалической формы полиомиелита
Развитие энцефалической формы полиомиелита характеризуется появлением общемозговых симптомов и симптомов очагового поражения головного мозга.
к содержанию ↑Признаки и симптомы паралитического полиомиелита у детей и взрослых в разные периоды заболевания
Паралитический полиомиелит в своем развитии проходит 4 стадии: предпаралитическую, паралитическую, период восстановления и период резидуальный (остаточных изменений).
Признаки и симптомы полиомиелита в предпаралитический период
При паралитической форме полиомиелита инкубационный период длится 7 — 14 дней (редко 4 — 6 суток). После него наступает продромальный период, характеризующийся появлением симптомов катара верхних дыхательных путей, расстройством работы кишечника и вегетативными нарушениями. У ребенка появляется головная боль, вялость и сонливость. Эта фаза длится 1 — 2 дня и носит название «малой болезни».
Спустя 2 — 4 дня (нередко после временного улучшения) появляются симптомы «большой болезни»: внезапно до 38 — 39оС повышается температура тела, у больных отмечается сильная головная боль и повторная рвота, повышенная потливость (особенно головы), выраженная вялость и сонливость. Кожные покровы становятся гиперемированными и влажными. У некоторых детей появляются «гусиная кожа» и красные пятна. Учащается пульс, снижается артериальное давление.
Появляются мышечные боли, тремор конечностей, подергивания отдельных групп мышц, гиперестезия, болезненность по ходу нервных корешков и стволов, нередко регистрируются менингеальные явления, горизонтальный нистагм, спутанность сознания. Дети принимают вынужденную позу. Сухожильные рефлексы снижены. Отмечается их ассиметрия.
В ликворе число лимфоцитов повышается до 250 в 1 мкл. При пункции спинномозговая жидкость вытекает под давлением. Уровень белка незначительно повышен.
Предпаралитическая стадия длится 3 — 5 дней.
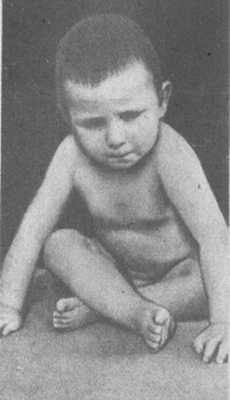
Рис. 14. В предпаралитический период ребенок не стоит, а при сидении опирается на постель руками (симптом треножника).
Признаки и симптомы полиомиелита в паралитический период
Паралитическая фаза развивается внезапно, в течение нескольких часов.
- Чаще всего регистрируется спинальная форма заболевания. Вначале парезы, а далее вялые параличи развиваются в мышцах нижних конечностей, реже — верхних конечностях, мышцах шеи и туловища. При спинальной форме полиомиелита параличи бываю «восходящими» и «нисходящими», локальными и распространенными. Самыми опасными являются дыхательные парезы.
- При поражении ядер IX, X, XII пар черепных нервов развиваются параличи мышц языка, гортани, глотки, реже — параличи наружных глазных мышц (глазных мышц).
- При поражении ядер VII пары черепно-мозговых нервов (лицевого нерва) развивается паралич мимических мышц.
- Нередко встречаются смешанные формы заболевания. При одновременном поражении головного и спинного мозга полиомиелит заканчивается смертью больного.
Вначале развиваются ассиметричные парезы, которые в течение 2 — 3 дней трансформируются в параличи. Развитию парезов предшествуют боли в мышцах и парестезии. Беспорядочность парезов и параличей обусловлена неравномерностью распределения полиовирусов в нервных структурах. В течение короткого времени движения ограничиваются и далее становятся невозможными, снижается тонус мышц, вплоть до атонии, сухожильные и кожные рефлексы исчезают. Чувствительность не нарушается. Вслед за этим развиваются параличи. Конечности становятся бледными и холодными, с цианотическим оттенком.
В ряде случаев с конца первой недели наступает улучшение. При неблагоприятном течении заболевания параличи остаются пожизненно, у больных развивается атрофия мышц и остеопороз.
Длительность паралитической фазы составляет от 1 до 2 недель.
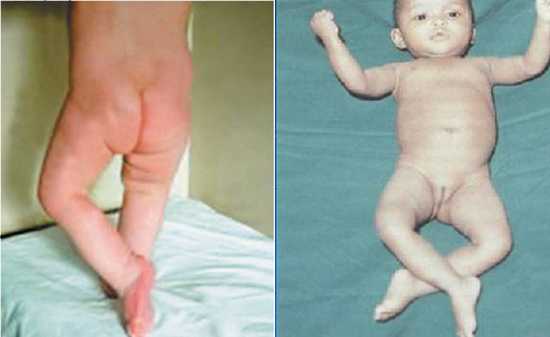
Рис. 15. Спинальная форма полиомиелит у детей. Вялый парез левой нижней конечности. Кожные складки сглажены (фото слева). Паралич нижних конечностей и атрофия мышц у ребенка (фото справа).
Признаки и симптомы полиомиелита в стадии восстановления
Через несколько суток после развития параличей начинается стадия восстановления. У больного исчезает головная боль и потливость, в отдельных группах мышц восстанавливаются движения, исчезают боли в конечностях и позвоночнике. Первые два месяца восстановление происходит быстрыми темпами, но далее процесс замедляется.
Функция мышц восстанавливается неравномерно. Период восстановления может продолжаться до 3-х лет.
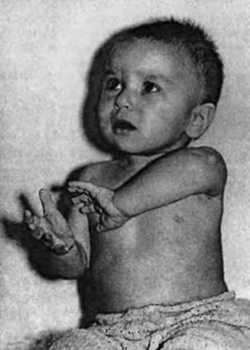
Рис. 16. Последствия полиомиелита у ребенка. Атрофический паралич правой руки.
Резидуальный период (последствия полиомиелита)
В ряде случаев при развитии параличей функция пораженных мышц восстанавливается не полностью и дефект сохраняется пожизненно. Это связано с массивной гибелью мотонейронов и перерождением осевых цилиндров. Поврежденные мышцы атрофируются, развиваются контрактуры, искривления и деформация конечностей. Пораженная конечность отстает в росте, возникает хромота.
Рис. 17. Последствия полиомиелита у ребенка. Атрофический паралич правой руки.
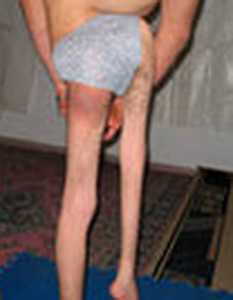
Рис. 18. Последствия полиомиелита у ребенка: паралич, атрофия мышц и укорочение правой конечности.

Рис. 19. Парез левой верхней конечности вследствие полиомиелита. Рука укорочена. Мышцы атрофированы.
Симптомы и выявление полиомиелита.
ПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Полиомиелит» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2019 Наверхmicrobak.ru
Полиомиелит: причины, симптомы, лечение, профилактика
Благодаря глобальной инициативе по ликвидации полиомиелита (ГИЛП), возглавляемой правительствами стран вместе с ВОЗ, такая страшная болезнь, как полиомиелит — приостановлена. Но в мире остаются ещё страны, где возбудитель продолжает поражать людей.
Что за болезнь полиомиелит? Почему в настоящее время ещё сохраняется вероятность подхватить этот вирус? Болеют ли взрослые этим заболеванием? Может ли привитый человек заразиться полиомиелитом? Давайте выясним всё об этой болезни.
Возбудитель полиомиелита
Полиомиелит (polio — серый, myelon — спинной мозг) — это вирусное воспаление нервных клеток мозга, которое приводит к параличу. Виновники распространения заболевания — энтеровирусы. Это семейство кишечных возбудителей, которых насчитывается до 60 типов: более 30 разновидностей вируса Коксаки и Эхо и три вида возбудителя полиомиелита. Часто паразитирует 1 тип. Это простые по строению и очень мелкие вирусы. Они живут непродолжительное время в пищеварительном тракте или носоглотке.

Возбудитель полиомиелита — poliovirus hominis выделили в 1909 году из спинного мозга больного человека. Вирус отличается хорошей устойчивостью — при комнатной температуре погибает только через 3 месяца, отлично переносит высушивание, низкие температуры, выдерживает действие пищеварительных соков человека. Нагревание до 56 градусов и воздействие дезинфицирующих средств с ультрафиолетом разрушает его через полчаса.
В чём коварство возбудителя полиомиелита? Это длительность периода вирулентности (способность заражать) и лёгкость передачи.
Пути передачи полиомиелита
Как происходит заражение полиомиелитом? Болезнь передаётся двумя путями.
 Через грязные руки, предметы общего пользования, иногда полиомиелит переносят мухи. Возможна передача вируса через молоко и пищевые продукты.
Через грязные руки, предметы общего пользования, иногда полиомиелит переносят мухи. Возможна передача вируса через молоко и пищевые продукты.- Второй путь заражения — воздушно-капельный от вирусоносителей и страдающих любыми формами полиомиелита. У заболевших заразны выделения из носа и глотки только в острый период (2 недели), а испражнения сохраняют вирус ещё нескольких месяцев.
Преобладает воздушно-капельный путь попадания вируса в организм. Он оседает в области лимфатических узлов глотки и начинает размножаться. Это переломный момент в возникновении заболевания.
В целом восприимчивость к возбудителю полиомиелита низкая. Среди детей, заразившихся вирусом, болеют лишь 0,2–1%. До какого возраста опасен вирус полиомиелита? Самый высокий процент болеющих (80%) приходится на возраст от года до пяти лет. Новорождённые болеют редко. Дети старшего возраста часто переносят скрытые формы болезни в результате чего получают стойкий иммунитет и повторно не болеют.
Клинические особенности
Симптомы полиомиелита у детей зависят от защитных факторов в области лимфоглоточного кольца и количества попавшего вируса. Если иммунитет слабый, то возбудитель проникает в кровь, возникает вирусемия. Чаще он стремится к нервным клеткам. Хотя может поражать и другие органы: лёгкие, бронхи, миндалины, сердце.
Инкубационный период полиомиелита составляет минимально пять дней, максимально до месяца, в среднем две недели. Дальнейшее течение заболевания будет зависеть от иммунитета человека. Вирус может вызвать пять различных состояний.
- Без клинических симптомов (инаппарантная форма). В этот период происходит выработка иммунитета. Её можно обнаружить только при исследовании крови на антитела к вирусу.
- Висцеральная или абортивная форма встречается часто до 80% случаев. Специфических признаков болезни нет, только лабораторное подтверждение. Для неё характерны обычные инфекционные симптомы: слабость, повышение температуры, головная боль, насморк, бронхит. Реже рвота, боли в животе. Неврологических нарушений нет. Течение благоприятное, напоминает простуду, всё заканчивается через неделю.
 Форма с поражением нервной системы. Протекает с различными исходами: с параличом либо без него.
Форма с поражением нервной системы. Протекает с различными исходами: с параличом либо без него.- Непаралитическая форма имеет симптомы, похожие на висцеральную, но они более выражены. Заподозрить полиомиелит можно при появлении менингеальных знаков (ригидность мышц затылка, сильная головная боль). Болезнь отступает через 2–4 недели. Параличей нет.
- Самая опасная форма — паралитическая. Характеризуется нарастанием симптоматики и тяжести состояния. На первый план выходят симптомы поражения нервной системы: бред, головная боль, рвота, нарушение сознания, судороги (особенно у маленьких детей). Наряду с менингеальными знаками, присутствуют боли по ходу нервных стволов. Изменение тела в постели сопровождается резкой болезненностью, пальпация (надавливание) вдоль позвоночника болезненная.
Внимание: есть характерные признаки паралитической формы полиомиелита — так называемый симптом треножника — больной не может коснуться губами своих колен. Сидит, слегка наклонившись вперёд с упором на обе руки.
Параличи возникают внезапно, обычно на фоне снижения температуры. Это период массовой гибели нервных клеток чаще в области передних рогов спинного мозга, реже в клетках мозгового ствола и ядер мозжечка. Полные параличи характеризуются гибелью четверти или даже трети нервных клеток. Возникает отмирание мышц. Чаще атрофируются мышцы ног, дельтовидная. Реже — туловища и дыхательные группы мышц. Прогноз паралитической формы неутешительный: отказывают ноги, человек навсегда прикован к постели.
Смерть от полиомиелита возможна, если вирус добрался до продолговатого мозга. Здесь расположены важные центры жизнеобеспечения. У взрослых летальные случаи встречаются чаще, чем у детей. Также причиной смерти могут быть бактериальные осложнения — тяжёлые пневмонии, сепсис. До 10% из числа заболевших паралитической формой умирают от паралича дыхательных мышц.
Осложнения после полиомиелита
Последствия полиомиелита — это замещение погибших клеток другим видом ткани (глиозной). На их месте возникает рубец. Отсутствие нервных клеток приводит к выпадению жизненных функций. В зависимости от того, где протекал воспалительный процесс, различают следующие варианты:
- спинальный — вялые параличи конечностей, шеи, туловища;
- бульбарный — нарушено глотание, речь, дыхание — это очень опасное осложнение полиомиелита;
- поражение лицевого нерва;
- поражение головного мозга.
Во многом исход заболевания предопределяет распространённость поражения, своевременно начатое лечение и серьёзное отношение к реабилитации. Если развиваются стойкие параличи, то это грозит инвалидностью.
Лечение полиомиелита
 Всех больных с подозрением заболевания госпитализируют в обязательном порядке. На сегодняшний день нет специфических препаратов для лечения полиомиелита. Противовирусные средства неэффективны, а антибиотики бесполезны. Лечение сводится к снятию симптомов в острый период.
Всех больных с подозрением заболевания госпитализируют в обязательном порядке. На сегодняшний день нет специфических препаратов для лечения полиомиелита. Противовирусные средства неэффективны, а антибиотики бесполезны. Лечение сводится к снятию симптомов в острый период.
Периоду реабилитации следует больше уделить времени. Сначала, с целью ограничения параличей, двигательная активность сводится к минимуму. Затем, по мере восстановления, хороший эффект дают лечебная гимнастика, электростимуляция парализованных мышц, массаж и водолечение. Цель терапии: развивать и укреплять соседние участки мозга, чтобы они взяли на себя часть утраченных функций.
Из препаратов в этот период уместны следующие средства:
- стимулирующие проведение нервных импульсов;
- трофические, для улучшения питания;
- гормоны.
Профилактические мероприятия
При подозрении на полиомиелит больного немедленно изолируют, а всех, кто с ним контактировал, подлежат наблюдению в течение 21 дня.
Безусловно, самый лучший способ профилактики полиомиелита — это вакцинация. На сегодняшний день пока не придумали ничего лучше, чем такая профилактика полиомиелита.
Прививочные мероприятия по предупреждению заболевания являются строго обязательными. Начинают вакцинацию с первых месяцев жизни ребёнка. Она включена в перечень обязательных детских прививок, поэтому проводится бесплатно.
Вакцина бывает двух видов:
- инактивированная (ИПВ) с убитыми вирусами — инъекционная форма;
- пероральная живая вакцина (ОПВ) в виде драже или жидкого раствора.
Родители должны знать всё о прививке от полиомиелита, — когда её делают, как вести себя после неё, какие возможны осложнения.
Вакцинация от полиомиелита
Первая волна вакцинации проходит в три этапа:
- в 3 месяца;
- в 4 месяца;
- в 5 месяцев.
Следующая волна вакцинации проходит в 18 месяцев, шесть лет и заканчивается в 14 лет. Вторая волна ревакцинации может быть проведена совместно с вакцинами от коклюша, столбняка и дифтерии (АКДС).
Как называется прививка от полиомиелита?
Однокомпонентные вакцины:
- российская вакцина полиомиелитная 1,2,3 типа (per os) — в виде капель;
- французская вакцина «Имовакс Полио» — раствор для внутримышечного введения;
- бельгийская инактивированная вакцина «Полиорикс» — внутримышечная инъекция.
Многокомпонентные вакцины:
- бельгийская многокомпонентная «Инфанрикс Пента» (коклюш, дифтерия, столбняк, гепатит B, полиомиелит) — инактивированная для инъекций;
- французская инактивированная «Тетраксим» многокомпонентная полиомиелит, дифтерия, столбняк, коклюш — для внутримышечного введения;
- бельгийская многокомпонентная «Инфанрикс Гекса» — гепатит B, столбняк, коклюш, дифтерия, полиомиелит (инактивированная) и от гемофильной палочки (менингит, пневмония) — инъекции;
- французская многокомпонентная вакцина «Пентаксим» (от столбняка, дифтерии, коклюша и полиомиелита, а также от гемофильной палочки, вызывающей менингит и пневмонии) — внутримышечно.
В течение часа после введения живой вакцины нельзя кормить и поить ребёнка.
Если рассматривать полиомиелит у взрослых, с точки зрения заражения и осложнений, то становится очевидна необходимость прививки, потому что взрослые тоже болеют этой болезнью. Для взрослых вакцинация необходима, если человек не получил её в детстве и при поездке в зоны опасные по данному заболеванию: Пакистан, Афганистан и т. д. Ревакцинация проводится каждые 5–10 лет.
Благодаря усилиям всеобщей вакцинации полиомиелит у беременных женщин встречается крайне редко. Раньше среди беременных заболеваемость была высокой, болезнь протекала тяжелее, чем у остальных людей. Нередки были случаи самопроизвольного аборта. Если случалось внутриутробное заражение, то плод имел различные виды параличей. Смертность таких детей приближалась к 25%.
Подведём итоги. Полиомиелит поражает самый уязвимый возраст 4–5 летних деток. Когда ребёнок стремится всё познать и исследовать. Отмирание нервных клеток в этом возрасте трудно будет восстановить даже самой продолжительной реабилитацией. Вирус опасен и для взрослых людей. Лекарства во время вспышки полиомиелита бесполезны, а каждый новый случай будет способствовать передаче вируса. И пока в мире остаётся хоть один инфицированный ребёнок, риску заражения полиомиелитом будут подвергаться все дети, поэтому лучший способ профилактики болезни — это вакцинация.
privivku.ru
Полиомиелит: симптомы, последствия, профилактика полиомиелита

Полиомиелит (детский паралич) – вирусное инфекционное заболевание с алиментарным путем передачи, которое приводит к развитию поражения нервной системы и параличу различных групп мышц. Заражение вирусами происходит преимущественно в детском возрасте. На сегодняшний день, благодаря вакцинации, заболеваемость полиомиелитом удалось свести к минимуму.
Причины полиомиелита
 Возбудитель полиомиелита – энтеровирус, который относится к семейству Пикорнавирус (Picornaviridae). Размеры вируса составляют порядка 8-12 нанометров, он состоит из одной нити РНК (генетический материал) и белковой капсулы. Во внешней среде вирус достаточно устойчив, выдерживает замораживание, в воде может сохранять свою жизнеспособность до 3 месяцев, в фекалиях до полугода. Губительно на вирус действует ультрафиолетовое излучение (солнечный свет) и растворы антисептиков (фурацилин, хлоргекседин, хлорная известь, перекись водорода). Выделяют три серологических типа возбудителя полиомиелита – І (приводит к вспышкам эпидемии с развитием паралича), ІІ (приводит к нечастым спорадическим случаям заболевания) и ІІІ (отличается высокой генетической изменчивостью, за счет чего может привести к заболеванию даже после вакцинации). Все типы вируса полиомиелита обладают тропностью к нервной ткани, они паразитирую в двигательных нейронах серого вещества спинного и головного мозга.
Возбудитель полиомиелита – энтеровирус, который относится к семейству Пикорнавирус (Picornaviridae). Размеры вируса составляют порядка 8-12 нанометров, он состоит из одной нити РНК (генетический материал) и белковой капсулы. Во внешней среде вирус достаточно устойчив, выдерживает замораживание, в воде может сохранять свою жизнеспособность до 3 месяцев, в фекалиях до полугода. Губительно на вирус действует ультрафиолетовое излучение (солнечный свет) и растворы антисептиков (фурацилин, хлоргекседин, хлорная известь, перекись водорода). Выделяют три серологических типа возбудителя полиомиелита – І (приводит к вспышкам эпидемии с развитием паралича), ІІ (приводит к нечастым спорадическим случаям заболевания) и ІІІ (отличается высокой генетической изменчивостью, за счет чего может привести к заболеванию даже после вакцинации). Все типы вируса полиомиелита обладают тропностью к нервной ткани, они паразитирую в двигательных нейронах серого вещества спинного и головного мозга.
Как передается полиомиелит?
Источником инфекции полиомиелита является только человек (антропонозная инфекция) – больной (в том числе и бессимптомными формами) и вирусоноситель. Во внешнюю среду вирус выделяется с испражнениями человека или слюной на начальных этапах развития заболевания. Он может длительно сохраняться в почве и воде. Заражение происходит несколькими путями:
- Воздушно-капельный путь – реализуется при вдыхании воздуха с взвешенными в нем вирусами.
- Алиментарный путь передачи – заражение происходит при употреблении в пищу загрязненных продуктов питания.
- Контактно-бытовой путь – возможен при использовании одной посуды для приема пищи разными людьми.
- Водный путь – вирус попадает в организм с водой.
К заболеванию полиомиелитом в наибольшей степени восприимчивы дети в возрасте от 3 месяцев до 2 лет, у которых еще недостаточно сформирован иммунитет. Наибольший уровень заболеваемости полиомиелитом сохраняется в странах с жарким влажным климатом (страны Юго-Востока Африки, Азии, Индия, Армения, Азербайджан, Болгария, Турция). Для полиомиелита характерна сезонность с увеличением уровня заболеваемости в весенне-летний период. После перенесенной инфекции остается устойчивый типоспецифический иммунитет.
Механизм развития заболевания
Входными воротами инфекции являются слизистые оболочки глотки и кишечника. После проникновения вируса полиомиелита в организм начинается его развитие, в котором выделяют 4 фазы:
 Энтеральная фаза – происходит первичное размножение (репликация) вирусных частиц в клетках слизистой кишечника (энтероциты).
Энтеральная фаза – происходит первичное размножение (репликация) вирусных частиц в клетках слизистой кишечника (энтероциты).- Лимфогенная фаза – вирус из клеток кишечника и глотки проникает в мезентеральные лимфатические узлы или лимфоидную ткань, где продолжается его репликация.
- Вирусемия – характеризуется выходом вирусных частиц из лимфоидной ткани в кровь и его распространением по всему организму. Из крови вирусные частицы проникают в клетки печени, селезенки, легких, сердца, костного мозга. В клетках этих органов происходит дальнейшая репликация и повторный выход вирусных частиц в кровь (вторичная вирусемия).
- Невральная фаза – переход вирусов из крови в двигательные нейроциты (клетки нервной системы) передних рогов спинного мозга и двигательных ядер головного мозга. Паразитируя в нейроцитах, вирусы вызывают их повреждение и гибель с развитием воспалительного процесса. В дальнейшем область погибших нервных клеток замещается соединительной тканью.
Выраженность и локализация паралича (отсутствие движений в скелетных мышцах вследствие поражения двигательных нейроцитов) зависят от количества вирусных частиц и их преимущественного расположения в органах центральной нервной системы.
Симптомы полиомиелита
Инкубационный период полиомиелита длится 7-12 дней (известны случаи более длительного инкубационного периода до 35 дней). В зависимости от того, какие группы симптомов превалируют в клиническом течении полиомиелита, выделяют несколько основных его форм:
- Типичная форма с поражением центральной нервной системы (не паралитическая и паралитическая).
- Атипичная форма (стертая или бессимптомная).
Также клиническая картина полиомиелита характеризуется тяжестью, выделяют легкое, среднетяжелое и тяжелое течение.
Симптомы типичной паралитической формы
Для клинической симптоматики этой формы полиомиелита характерно наличие нескольких периодов, которые следуют один за другим:
- Препаралитический период – длится от начала проявлений первых клинических симптомов после инкубационного периода до развития паралича, в среднем это занимает промежуток времени от 1 до 6 дней. В течение этого периода развиваются симптомы общей интоксикации (связаны с выходом вирусных частиц в кровь) – повышение температуры тела до 38º С и выше, головной болью и ломотой в мышцах и суставах. Также присоединяется боль в животе, рвота и диарея. Появляется и нарастает боль в поперечнополосатой мускулатуре.
 Паралитический период – характеризуется быстрым, в течение 24-36 часов, развитием параличей (парезов) отдельных групп скелетных мышц, с их слабостью и атрофией (уменьшение мышечной массы). Если поражаются нейроциты передних рогов спинного мозга, то развиваются параличи ног или рук с одной стороны (спинальная форма). При локализации вирусной инфекции двигательных нейронов черепно-мозговых нервов – развивается парез мышц лица и мягкого неба с появлением гнусавого голоса и невозможностью нормального глотания пищи. Бывают случаю изолированного поражения нейроцитов двигательного ядра лицевого нерва, при котором развивается паралич мимической мускулатуры с асимметрией лица, неполным смыканием рта и глаз.
Паралитический период – характеризуется быстрым, в течение 24-36 часов, развитием параличей (парезов) отдельных групп скелетных мышц, с их слабостью и атрофией (уменьшение мышечной массы). Если поражаются нейроциты передних рогов спинного мозга, то развиваются параличи ног или рук с одной стороны (спинальная форма). При локализации вирусной инфекции двигательных нейронов черепно-мозговых нервов – развивается парез мышц лица и мягкого неба с появлением гнусавого голоса и невозможностью нормального глотания пищи. Бывают случаю изолированного поражения нейроцитов двигательного ядра лицевого нерва, при котором развивается паралич мимической мускулатуры с асимметрией лица, неполным смыканием рта и глаз.- Восстановительный период (реконвалесценция) – по мере освобождения организма от вируса и восстановления двигательной функции нейроцитов, происходит постепенное восстановление мышц, движений в них и объема.
- Резидуальный период (период остаточных явлений) – этот период является самым длительным, характеризуется остаточными явлениями в виде контрактуры мышц, деформации позвоночника, мышечная атрофия, вялые параличи. Такие явления могут оставаться у переболевшего человека на протяжении всей жизни.
Симптомы типичной не паралитической формы
Эта клиническая форма характеризуется резким началом заболевания с повышением температуры тела и явлениями общей интоксикации. Затем в течение нескольких дней присоединяются симптомы раздражения оболочек головного мозга – выраженная головная боль, повышенная чувствительность к слуховым (гиперакузия) и зрительным (светобоязнь) раздражителям, ригидность затылочных мышц (их сопротивление при попытке наклонить голову вперед). Эта клиническая форма является благоприятной в связи с отсутствием паралича скелетных мышц. В течение 2 недель вся симптоматика постепенно исчезает.
Симптомы атипической формы
Течение атипической формы полиомиелита может быть стертым и бессимптомным. Стертое течение характеризуется появлением нескольких симптомов по окончанию инкубационного периода:
- Острое начало с проявлениями общей интоксикации и повышением температуры тела.
- Диспепсический синдром – вздутие живота, диарея, боли в животе, снижение аппетита.
- Синдром вегетативной дисфункции – снижение двигательной активности человека (адинамия), общая слабость, потливость, бледность кожных покровов.
- Катаральные явления в виде небольшого кашля, першения в горле, насморка с выделением небольшого количества прозрачной слизи.
Длительность этой формы составляет 3-5 дней, что в патогенезе инфекции соотвествует периоду выхода вируса в кровь. В дальнейшем происходит обратное развитие симптоматики без формирования параличей. Для бессимптомного течения характерно полное отсутствие каких-либо симптомов полиомиелита при наличии вируса в организме, которое возможно подтвердить только лабораторными методами исследования.
Диагностика
Заподозрить развитие полиомиелита позволяют эпидемиологические данные и характерная клиническая симптоматика. Заключительный диагноз ставится на основании выделения вируса или антител к нему с помощью лабораторной диагностики, которая включает:
 Определение наличия вируса полиомиелита в кале или спинномозговой жидкости с помощью полимеразной цепной реакции (ПЦР).
Определение наличия вируса полиомиелита в кале или спинномозговой жидкости с помощью полимеразной цепной реакции (ПЦР).- Иммуноферментный анализ (ИФА) для экспресс-диагностики и выявления вирусного РНК.
- Серологическое исследование плазмы крови, позволяющее определить в ней антитела к вирусу полиомиелита.
Также дополнительно для оценки структурных изменений в двигательных центрах головного и спинного мозга, выполняется клинический анализ спинномозговой жидкости и компьютерная или магниторезонансная томография.
Лечение полиомиелита
Вне зависимости от тяжести течения и выраженности клинической симптоматики, при подозрении на наличие полиомиелита, обязательно проводится госпитализация в медицинский стационар. Режим во время проведения терапевтических мероприятий только постельный, диета включает витамины, белки и углеводы, с достаточной калорийностью пищи, она должна быть легко усваиваемой. Терапевтические мероприятия включают медикаментозное этиотропное и патогенетическое лечение.
Этиотропная терапия
На сегодняшний день эффективных препаратов и средств, которые уничтожают вирус, нет. На ранних стадиях заболевания, в момент активной репликации вируса, применяются препараты на основе рекомбинантных интерферонов (реаферон, виферон), которые подавляют сборку вирусных частиц внутри клетки.
Патогенетическая терапия
Лечение направлено на снижение выраженности воспаления в органах центральной нервной системы (нестероидные противовоспалительные средства), снижение отека головного и спинного мозга (диуретики), восстановление нейроцитов (нейропротекторы) и применение витаминов. Также для улучшения двигательной функции парализованных мышц применяется физиотерапия, включающая грязевые ванные, аппликации с парафином, магнитотерапию.
Профилактика
Для предотвращения развития полиомиелита используется вакцинация, которая проводится с помощью живых ослабленных вирусов – они не могут вызвать развитие заболевания, но вызывают специфический иммунный ответ организма с формированием длительного устойчивого иммунитета. С этой целью в большинстве стран мира противополиомиелитная вакцинация включена в календарь обязательных прививок. Современные вакцины являются поливалентными – содержат все 3 серологические группы вируса полиомиелита.
Исход заболевания полиомиелитом зависит от его формы и тяжести течения. После перенесенной паралитической формы могут оставаться остаточные явления в виде вялых параличей и атрофии мышц. Актуальность этой инфекции на сегодняшний день остается высокой. В странах с теплым и влажным климатом периодически регистрируются вспышки полиомиелита среди детей.
bezboleznej.ru
Признаки и последствия полиомиелита
Острое вирусное заболевание полиомиелит (МКБ 10 – А80) сопровождается поражением преимущественного нервной системы, её серого вещества. Часто возбудитель размножается в мотонейронах ЦНС, приводя к их гибели и возникновению паралича.
Вирус полиомиелита – полиовирус, имеет широкое распространение в азиатских и африканских странах, что связывают с отсутствием своевременной вакцинации детей. Коварный вирус отличается высокой устойчивостью к различным влияниям: не погибает при высокой и низкой температуре, хорошо переносит высушивание и не угнетается под действием пищеварительного сока человека.
Полиомиелит в России диагностируется крайне редко. По статистическим данным заболевание выявляется у детей, чьи родители отказались от своевременной вакцинации ребенка, что является на сегодняшний день единственным эффективным средством профилактики в борьбе с опасной инфекцией.
Симптомы полиомиелита
Признаки полиомиелита разнообразны, что зависит от индивидуальности организма. При слабом иммунитете симптоматика прогрессирует и имеет выраженный характер.
Как проявляется полиомиелит на первых этапах развития болезни:
- В первую неделю после заражения наблюдаются симптомы, характерные для простудных заболеваний: обильный насморк, заложенность носа, кашель, боль в горле, высокая температура. Человек может жаловаться на головные боли, тошноту и дискомфортные ощущения в животе. Иногда бывает кратковременная рвота.
- Последующие две недели эти симптомы устраняются, но появляются другие признаки инфицирования: паралич конечностей, двигательные нарушения, ассиметричное выпячивание живота, признаки мышечной атрофии.
- На следующем, восстановительном этапе, продолжительностью до нескольких лет, происходит глубокое поражение тканей мышц.
- Заключительный, остаточный период характеризуется мышечной атрофией, вялыми параличами, деформациями костей и другими патологическими нарушениями.

Формы полиомиелита
Выделяются особые клинические формы полиомиелита:
- Инаппарантная – не имеет клинических симптомов, выявляется только путем лабораторного исследования.
- Абортивная – также не проявляется специфическими признаками, но может сопровождаться симптомами, характерными для простудных заболеваний: боли в горле, кашель, насморк, повышение температуры тела и т. д.
- Спинальная форма полиомиелита – вызывает необратимый паралич конечностей, шеи и туловища.
- Менингиальная форма – может спровоцировать паралич, проявляется острыми симптомами менингита.
- Непаралитическая – выраженная симптоматика, но без паралича.
- Понтинная форма полиомиелита, при которой наблюдается неестественное отвисание уголков рта, частичная или полная потеря мимики.
- Паралитическая – имеет выраженные симптомы, провоцирует серьезные осложнения. У больного могут наблюдаться судороги, усиленная рвота, бредовые состояния и другие неблагоприятные признаки, связанные с поражением нервной системы.
Как передается полиомиелит
Пути заражения полиомиелитом:
- воздушно-капельный;
- орально-фекальный.
Вирус полиомиелита может проникнуть в организм здорового человека через носоглотку. Далее происходит его размножение и проникновение в лимфатическую систему и кровь. Дальнейшее распространение – внутренние органы и костный мозг.
Заражение происходит от инфицированного человека воздушно-капельным путем. Особо опасны пациенты, не имеющие клинических признаков, но являющиеся переносчиками вируса. По статистике именно такие люди становятся главными переносчиками опасной инфекции, заражающие большое количество окружающих, что вызывает эпидемию.
Еще один способ передачи коварного вируса – орально-фекальный, при котором заражение может произойти внезапно после употребления обычных продуктов питания, обсемененных насекомыми. Часто переносчиками вируса полиомиелита являются обычные мухи.
Инкубационный период полиомиелита
Инкубационный период при полиомиелите составляет 2-35 дней, что зависит от индивидуальных особенностей человеческого организма. На первых этапах заражения болезнь не проявляется симптоматикой. В этот период происходит размножение вируса и последующее распространение с патологическим поражением более уязвимых отделов.
Лечение полиомиелита
Прежде чем назначить лечение, необходимо установить точный диагноз, основываясь на результатах исследований на полиовирус.
Диагностика полиомиелита включает:
- ИФА;
- вирусологическое исследование кала;
- серологический метод;
- лабораторные анализы;
- анализ спинномозговой жидкости;
- электромиографию.
По результатам диагностического исследования на наличие полиовируса врач определяет, как вылечить полиомиелит и снизить риски вероятных осложнений.
Данная болезнь не излечивается путем специфической терапии, что обусловлено высокой устойчивостью вируса к различным веществам. К сожалению, даже самые сильные препараты противовирусного и антибактериального действия бессильны в борьбе с коварным вирусом полиомиелита.
Если у пациента определяется диагноз полиомиелит, то его направляют в стационар.
Проводится лечение по такой схеме:
- введение дегидратационных и обезболивающих средств;
- применение антихолинэстеразных препаратов;
- гормонотерапия;
- витаминотерапия;
- профилактика контрактур;
- лечебная физкультура;
- курс массажей;
- протезирование и другие ортопедические процедуры по показаниям;
- электростимуляция парализованных мышц;
- тепловые процедуры;
- водолечение и другие методы физиотерапии по направлению доктора.
В некоторых случаях при полиомиелите с осложнениями назначается хирургическое лечение.
Полиомиелит при беременности
У беременных женщин восприимчивость организма к вирусу полиомиелита повышена, поэтому риски заражения достаточно высоки. При инфицировании в период вынашивания ребенка не определяется острая необходимость прерывания беременности, однако не исключается вероятность рождения мертвого малыша или внезапного выкидыша.
Полиомиелит при беременности проявляется такими симптомами:
- высокая температура тела в течение нескольких дней;
- расстройство пищеварения;
- нарушение стула;
- сильная головная боль;
- плохой сон;
- воспалительные процессы, характерные для простудных заболеваний;
- рвота, тошнота;
- повышенное потоотделение.
Вирус полиомиелита не оказывает негативного воздействия на плод, но может спровоцировать серьезные осложнения здоровья самой матери.
К вероятным последствиям инфицирования относят:
- развитие бронхита, пневмонии;
- проблемы с кишечником;
- прободение стенок желудка;
- внутренние кровотечения.
При выявлении вирусного заболевания у беременной женщины рекомендована срочная госпитализация в стационар. Острый полиомиелит предусматривает симптоматическое лечение, направленное на облегчение общего состояния и снижение рисков осложнений. Больной рекомендован курс физиотерапевтических процедур, массажи, лечебная физкультура и покой. При благоприятном течении и своевременно принятых мерах есть вероятность рождения здорового малыша.
Последствия полиомиелита
Наибольшую опасность представляет полиомиелит у детей, хотя также существует риск заражения полиовирусом взрослых людей, не имеющих профилактической вакцинации. Данное заболевание не поддается полноценному лечению и часто приводит к инвалидности.
Чем опасен полиомиелит:
- паралич конечностей;
- деформационные изменения;
- атрофия мышц;
- паралич дыхательной системы;
- поражение головного мозга и лицевого нерва;
- нарушение речи, глотания.
Как правило, при адекватном подходе к лечению вирусной болезни можно избежать неблагоприятных последствий полиомиелита. А чтобы вовсе исключить заражение, рекомендуется прививать детей по календарю с первых месяцев жизни. По статистике в странах, где практикуется профилактика полиомиелита методом вакцинации, случаи заражения встречаются крайне редко.
Меры профилактики полиомиелита
Единственная защита от заражения вирусом полиомиелита – профилактическая вакцинация, являющаяся обязательной в нашей стране для всех детей возрастом от рождения и до 5 лет.
Для эффективности специалисты рекомендуют проводить систематическую защиту, что предусматривает неоднократное применение вакцины по календарю. С каждым разом организм ребенка укрепляется, что, соответственно, снижает риски заражения к минимуму.
Малореактогенные вакцины от полиомиелита, при соблюдении всех правил, легко переносятся и практически не дают побочных реакций. В редких случаях отмечается незначительное повышение температуры тела, понос и инфильтрация. При выявлении данных признаков не следует принимать никаких мер, как правило, болезненные симптомы самоустраняются спустя 2-3 дня после прививки.
Вакцинация от полиомиелита в России проводится двумя видами вакцин: ОПВ и ИПВ. Прививка делается в несколько этапов. Первая — в первые дни жизни малыша и последняя вакцинация совершается при достижении ребенком 14 лет.
История открытия полиомиелита
Заболевание полиомиелит впервые было обнаружено еще в 5 веке, однако подробное изучение коварного вируса началось намного позже. Первые научные исследования были проведены в 19 веке. Именно в этот период наблюдалась эпидемия полиомиелита.
Большая распространенность заболевания отмечалась и в 20 веке. Во многих странах мира полиомиелит диагностировался у детей младшего возраста. По причине отсутствия эффективных методик лечения болезнь часто провоцировала развитие паралича. Только в 80-е годы 20 века была создана инициативная группа, занимающаяся разработкой эффективных средств, направленных на ликвидацию коварного вируса.
На базе исследовательских институтов была создана эффективная вакцина, позволяющая снизить риски заражения вирусом полиомиелита. С тех пор во многих развитых странах данное заболевание не является глобальной проблемой и выявляется в очень редких случаях.
На сегодняшний день проблема полиомиелита остается только в странах Азии и Африки, где до сих пор не проводится обязательная вакцинация детей.
Полиомиелит в России
С 2002 года Россия и ряд европейских стран признаны свободной территорией от полиомиелита. Последняя крупная эпидемия коварной болезни была зафиксирована в нашей стране в 50-е годы прошлого столетия. В 1993 году вирус полиомиелита был выявлен у 123 детей из 30 000 обследуемых.
Единичные случаи заражения были зафиксированы в 2003 и в 2010 гг. В целом, данной проблемы в современной России не существует. Это было достигнуто путем своевременной вакцинации детей, предупреждающей риски заражения опасной инфекцией.
Случаи полиомиелита в России за 2016 год: под подозрением оказалось двое несовершеннолетних пациентов (в Москве и Иркутске). Эти дети не являлись гражданами РФ. Вместе с родителями малыши прибыли на территорию нашей страны из Таджикистана, где на тот момент наблюдалась эпидемия полиомиелита. Для предотвращения распространения опасной инфекции по требованию Роспотребнадзора, был запрещен въезд детей из Таджикистана возрастом до шести лет. Также под запрет попали фрукты, транспортируемые в Россию из этой страны. Это был последний случай полиомиелита в России.
telemedicina.ru
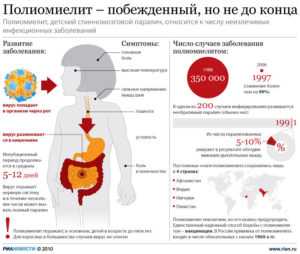 Клинические симптомы полиомиелита
Клинические симптомы полиомиелита Через грязные руки, предметы общего пользования, иногда полиомиелит переносят мухи. Возможна передача вируса через молоко и пищевые продукты.
Через грязные руки, предметы общего пользования, иногда полиомиелит переносят мухи. Возможна передача вируса через молоко и пищевые продукты. Форма с поражением нервной системы. Протекает с различными исходами: с параличом либо без него.
Форма с поражением нервной системы. Протекает с различными исходами: с параличом либо без него. Энтеральная фаза – происходит первичное размножение (репликация) вирусных частиц в клетках слизистой кишечника (энтероциты).
Энтеральная фаза – происходит первичное размножение (репликация) вирусных частиц в клетках слизистой кишечника (энтероциты). Паралитический период – характеризуется быстрым, в течение 24-36 часов, развитием параличей (парезов) отдельных групп скелетных мышц, с их слабостью и атрофией (уменьшение мышечной массы). Если поражаются нейроциты передних рогов спинного мозга, то развиваются параличи ног или рук с одной стороны (спинальная форма). При локализации вирусной инфекции двигательных нейронов черепно-мозговых нервов – развивается парез мышц лица и мягкого неба с появлением гнусавого голоса и невозможностью нормального глотания пищи. Бывают случаю изолированного поражения нейроцитов двигательного ядра лицевого нерва, при котором развивается паралич мимической мускулатуры с асимметрией лица, неполным смыканием рта и глаз.
Паралитический период – характеризуется быстрым, в течение 24-36 часов, развитием параличей (парезов) отдельных групп скелетных мышц, с их слабостью и атрофией (уменьшение мышечной массы). Если поражаются нейроциты передних рогов спинного мозга, то развиваются параличи ног или рук с одной стороны (спинальная форма). При локализации вирусной инфекции двигательных нейронов черепно-мозговых нервов – развивается парез мышц лица и мягкого неба с появлением гнусавого голоса и невозможностью нормального глотания пищи. Бывают случаю изолированного поражения нейроцитов двигательного ядра лицевого нерва, при котором развивается паралич мимической мускулатуры с асимметрией лица, неполным смыканием рта и глаз. Определение наличия вируса полиомиелита в кале или спинномозговой жидкости с помощью полимеразной цепной реакции (ПЦР).
Определение наличия вируса полиомиелита в кале или спинномозговой жидкости с помощью полимеразной цепной реакции (ПЦР).