Ювенильный ревматоидный артрит у детей: симптомы, диагностика и виды
Ювенильный ревматоидный артрит (ЮРА) представляет собой хроническое заболевание неизвестной этиологии (причины), которое возникает у детей до 16 лет и поражает суставы, причем довольно часто в патологический процесс вовлекаются внутренние органы.
 Ювенильный ревматоидный артрит у детей
Ювенильный ревматоидный артрит у детейЮвенильный ревматоидный артрит — это неоднородное заболевание. Существует различные его варианты, как по степени поражения суставов, так и вовлеченности (или нет) внутренних органов, каждый из которых имеет свои клинические проявления, особенности течения и различные исходы.
Если заболевание затрагивает внутренние органы, то говорят о системном ревматоидном артрите. Поражение одного сустава — это моноартрит, от 2- до 4-х — олигоартрит, более четырех — полиартрит.
Варианты ювенильного ревматоидного артрита
1. Системный ЮРА или синдром Стилла
2. Аллергосептический вариант ЮРА
3. Полиартрит серопозитивный (РФ+)
4. Полиартрит серонегативный (РФ-)
5. Олигоартрит
Надо отметить, что помимо ревматоидного артрита у детей возможны и другие стойкие хронические артриты, например: псориатический артрит, анкилозирующий спондилит и пр., которые в своем дебюте (начале) сходны с ЮРА, но в дальнейшем часто имеют более доброкачественное течение. Лечение их также может отличаться. В любом случае диагноз ювенильного ревматоидного артрита выставляется при выявлении с помощью клинического и лабораторного обследования обязательных диагностических признаков, характерных именно для этого заболевания.
Синдром Стилла — системный ревматоидный артрит у детей
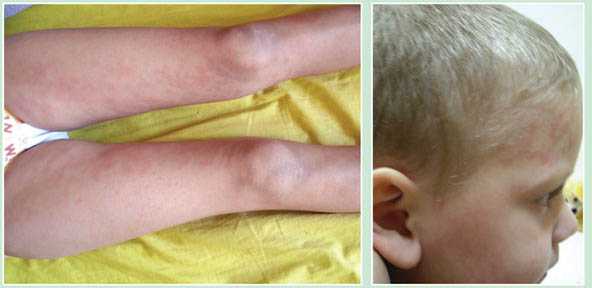
Эта форма заболевания была описана педиатром Дж.Ф. Стиллом в конце 19 века. Пик заболеваемости приходится на возраст 2-5 лет. В большинстве случаев эту форму ЮРА характеризует острое начало: повышается температура выше 38°С, увеличиваются все группы лимфатических узлов, а также печень и селезенка. На коже появляется сыпь, разнообразная по размеру и форме. Одновременно наблюдается выраженные отек, покраснение довольно большого количества суставов, изменение их внешнего вида. Возникают достаточно интенсивные боли, как в мелких суставах (кисти, стопы), так и в крупных (коленные, локтевые). Причем поражение суставов носит симметричный характер, т.е. например, если лучезапястный сустав болит, то и на правой и на левой руке. Часто вовлекаются в процесс суставы шейного отдела позвоночника и нижнечелюстные суставы. Характерна утренняя скованность: ребенок с утра плохо владеет руками и ногами, к обеду подвижность в них улучшается.
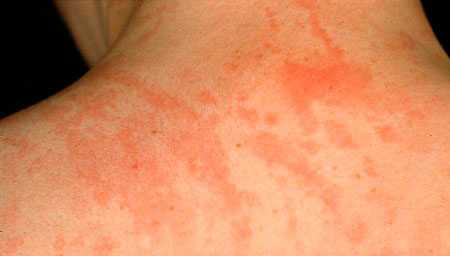 Сып — один из симптомов системного ювенильного ревматоидного артрита (Синдрома Стилла)
Сып — один из симптомов системного ювенильного ревматоидного артрита (Синдрома Стилла)В анализе крови выявляется повышенное количество лейкоцитов, нейтрофилов, ускоренная СОЭ, анемия, высокие значения С-реактивного белка.
Это одна из самых неблагоприятных форм ЮРА. При адекватном лечении общие проявления заболевания (лихорадка, лимфоаденопатия и пр.) уходят, но поражение суставов неуклонно прогрессирует, правда у всех с разной скоростью. У 25-30% детей, несмотря на терапию, происходят необратимые изменения в суставах с полной или частичной потерей подвижности в них, инвалидизацией. У половины пациентов существенно нарушается функция почек, нередко присоединяется осложнение — амилоидоз почек с развитием хронической почечной недостаточности.
К счастью, такой вариант течения ревматоидного артрита у детей встречается сейчас все реже (не более 10%).
Аллергосептический вариант ЮРА
Для него также характерно поражение внутренних органов, высокая лихорадка, кожная сыпь, увеличение лимфоузлов, печени и селезенки как при синдроме Стилла, однако артриты развиваются гораздо позже, что весьма затрудняет раннюю диагностику этого заболевания.
Температура при этом варианте очень высокая, поднимается по утрам, причем одновременно с подъемом температуры появляется сыпь на туловище, руках и ногах. Элементы ее обычно мелкие, скапливаются в виде полосок. Нередко поражаются почки (в моче появляются белок и эритроциты) и сердце (слабость, сердцебиение, быстрая утомляемость и одышка при движениях).
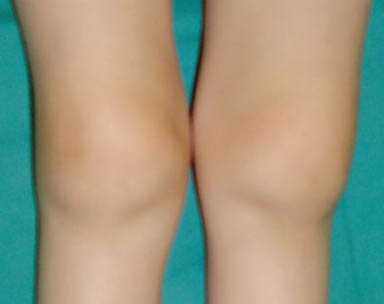
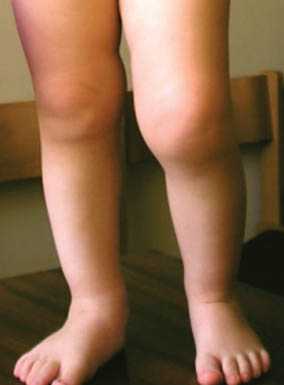
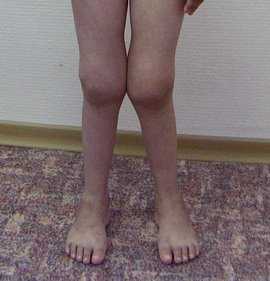 Изменение внешнего вида суставов при системном ревматоидном артрите у детей (фото) В начале болезни ребенок может жаловаться на боли в суставах, однако отека, покраснения и нарушения подвижности в них не определяется. Примерно через 2-3 года у части пациентов появляется симметричный артрит крупных суставов: тазобедренных, коленных, голеностопных. Кисти и стопы поражаются при этой форме крайне редко. В настоящее время при правильном лечении у более 50% детей аллергосептический вариант ревматоидного артрита заканчивается выздоровлением, без стойких и необратимых суставных изменений.
Изменение внешнего вида суставов при системном ревматоидном артрите у детей (фото) В начале болезни ребенок может жаловаться на боли в суставах, однако отека, покраснения и нарушения подвижности в них не определяется. Примерно через 2-3 года у части пациентов появляется симметричный артрит крупных суставов: тазобедренных, коленных, голеностопных. Кисти и стопы поражаются при этой форме крайне редко. В настоящее время при правильном лечении у более 50% детей аллергосептический вариант ревматоидного артрита заканчивается выздоровлением, без стойких и необратимых суставных изменений.Ревматоидный полиартрит без системных проявлений
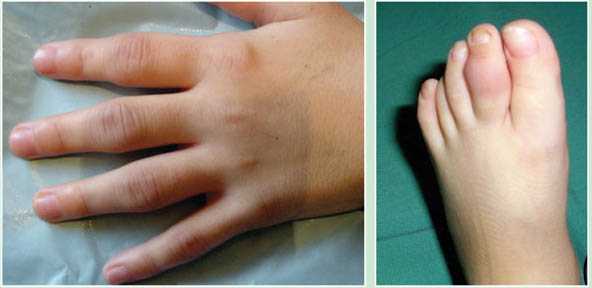
Этот вариант встречается чаще всего у девочек подросткового возраста и по своим симптомам и течению похож на ревматоидный артрит у взрослых. Поражаются симметрично на обеих руках и ногах мелкие суставы кистей и/или стоп, лучезапястные суставы, а также коленные и голеностопные. Утренняя скованность длиться от часа до 3-4 часов, в зависимости от активности процесса. Суставы болят, отекают, меняется их конфигурация, со временем появляются характерные для РА деформации и анкилозы (полная неподвижность сустава). Сила и мышечная масса снижается, т.е. возникает атрофия мышц около больных суставов. Внутренние органы при этом варианте не поражаются, в анализах крови обычно не бывает таких сильных сдвигов, как при синдроме Стилла, но может повышаться СОЭ, С-реактивный белок.
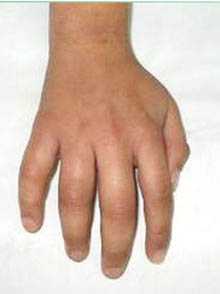
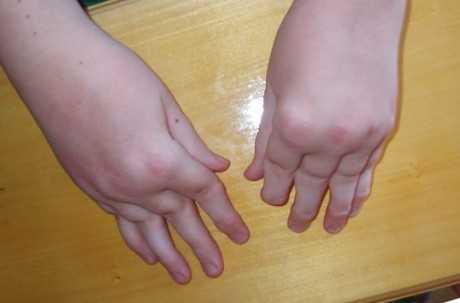 Симметричное поражение суставов кистей при ревматоидном полиартрите
Симметричное поражение суставов кистей при ревматоидном полиартритеПри обследовании пациентов с ЮРА обязательно определяют так называемый ревматоидный фактор (РФ). Варианты с положительным РФ (серопозитивный ревматоидный артрит) отличаются более агрессивным течением.
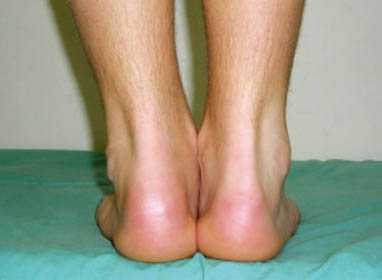
Олигоартритический вариант ЮРА
Чаще возникает у девочек в раннем возрасте. Обычно сначала появляются боли, припухлость и нарушение движения в одном суставе, чаще всего в правом коленном, либо в 2-4 суставах: дополнительно голеностопных и/или лучезапястных. Это благоприятные формы ЮРА: при них редко происходит полное разрушение суставных поверхностей. Приблизительно у 40% детей со временем появляются боли и припухлости и в других суставах, т.е. заболевание трансформируется в полиартрит, который, однако, течет благоприятно и затрагивает не так много суставов как в предыдущем варианте. Внутренние органы обычно не страдают.
У остальных детей заболевание протекает с периодическими обострениями в одном — двух — трех суставах без заметного прогрессирования, болевой синдром умеренный, подвижность достаточно хорошо сохранена. Этот серонегативный (РФ не определяется) вариант хорошо поддается терапии.
 Боль и сухость в глазах могут быть предвестником олигоартритической формы ювенильного ревматоидного артрита
Боль и сухость в глазах могут быть предвестником олигоартритической формы ювенильного ревматоидного артритаЧастым осложнением олигоартритической формы ЮРА является поражение глаз. Дети жалуются на боли, сухость, ощущение «песка в глазах», им становится трудно смотреть на яркий свет, острота зрения снижается. Иногда жалобы со стороны глаз появляются раньше, чем боли в суставах.
Методы диагностики ювенильного ревматоидного артрита
Как мы видим, ревматоидный артрит у детей протекает весьма по-разному, с разными симптомами и активностью аутоиммунного воспаления. Помогает врачам дифференцировать заболевание рентгенологическая диагностика. При рентгенограмме у больных ЮРА определяется разряжение кости (остеопороз), нарушение роста костей, сужение суставных щелей. При поздних стадиях или высокой активности заболевания на рентгенограмме появляются признаки разрушения суставных поверхностей, хрящей (кисты и узуры — изъязвления костей), сращивание их между собой (анкилоз).
Если в клинике имеется возможность провести специальные иммунологические исследования, то это дает возможность поставить диагноз ЮРА и его вариантов как можно раньше и вовремя начать лечение. Также как и у взрослых, чем раньше начата терапия, тем больше шансов сохранить функцию суставов и предотвратить тяжелые осложнения.
Врач-терапевт, кмн Ковальчук М.В.
www.webmedinfo.ru
симптомы и лечение, прогноз и рекомендации
Ревматоидный артрит может проявиться в любом возрасте. Выделяют отдельный вид заболевания, характерный для детского и юношеского возраста – ювенильный ревматоидный артрит у детей. Заболевание характеризуется целым комплексом симптомов, которые затрагивают не только суставы, но и весь организм в целом. Патология встречается редко, причины ее развития точно не выяснены, что во многом осложняет лечение заболевания.
Что такое «ювенильный ревматоидный артрит»?

Ювенильный ревматоидный артрит- это аутоиммунная патология
Ювенильный ревматоидный артрит или ЮРА – это заболевание, затрагивающее соединительную ткань, с преимущественным поражением суставов. Патология носит аутоиммунный характер, развивается внезапно и отличается хроническим течением.
Слово «ювенильный» означает, что болезнь относится к категории детских и юношеских заболеваний, и во взрослом возрасте не начинается. Особенности ювенильного артрита у детей:
- внезапное начало;
- впервые проявляется не раньше 2-х, и не позже 16-ти лет;
- характеризуется системным течением;
- сложно поддает лечению;
- часто приводит к ранней инвалидности.
Заболевание развивается достаточно быстро, может поражать как один, так и несколько суставов. По статистике, с артритом сталкивается около 0.7% пациентов детской ревматологии.
При отсутствии адекватной терапии патология быстро приобретает системный характер, то есть поражает одновременно и мелкие, и крупные суставы.
При подозрениях на ревматоидный артрит у ребенка необходимо как можно скорее обратиться к специалисту и пройти необходимые обследования. Чем раньше болезнь выявлена и начата терапия, тем выше шансы на нормализацию двигательной активности пораженных суставов. Запущенный ЮРА опасен нарушением функции суставов и инвалидизацией пациента. При отсутствии своевременного лечения существует риск потери трудоспособности в молодом возрасте.
Причины и провоцирующие факторы
Точные причины развития ювенильного ревматоидного артрита у детей до сих пор не выявлены. Большинство врачей склоняется к генетической природе этого заболевания. При этом наследственность влияет на предрасположенность к болезням суставов, но не предопределяет развитие ревматоидного артрита.
ЮРА относят к аутоиммунным нарушениям. Его развитие связано со сбоем в нормальном функционировании иммунной системы, в результате которого в организме вырабатываются специфические антитела, разрушающие коллаген в соединительных тканях. Это приводит к развитию воспалительного процесса в суставной капсуле и вызывает специфические симптомы артрита
Даже если ребенок склонен к этому заболеванию, для развития артрита необходимо действие провоцирующих факторов, выступающих своеобразным триггером, запускающим аутоиммунный процесс.
К факторам, провоцирующим развитие ювенильного артрита, относят:
- тяжелые вирусные и инфекционные заболевания;
- травмы суставов;
- вакцинацию;
- переохлаждение.
Вирусная природа заболевания не исключается, несмотря на то что она не была подтверждена. Тем не менее некоторые тяжелые инфекционные болезни могут приводить к выраженному сбою в работе иммунитета, следствием которого выступает выделение аутоантител, называемых также ревматоидным фактором.
Предположительно, артрит у детей может быть следствием инфицирования вирусом Эпштейна-Барра, паравирусом В19, рядом ретровирусов.
Тяжелые травмы суставов могут стать причиной начала иммунопатологического процесса. В результате организм начинает неадекватно реагировать на поврежденный сустав, выделяя антитела, атакующие соединительную ткань этого сустава, и вызывающие воспалительный процесс.
Несвоевременная вакцинация «живой» вакциной может стать пусковым моментом начала ревматоидного артрита. Артрит после вакцинации встречается очень редко. Такое осложнение может быть обусловлено изначальными нарушениями в работе иммунитета, которые не были замечены вовремя. К примеру, вакцинация на фоне снижения защитных сил организма часто приводит к общему недомоганию. В случае склонности к аутоиммунным нарушениям или болезням суставов, такое стечение обстоятельств может спровоцировать воспаление суставов.
При условии склонности к ревматоидным заболеваниям, триггером для развития ревматоидного артрита может выступать переохлаждение или перегревание суставов при длительном пребывании под солнцем. Это связано с тем, что перечисленные факторы усугубляют снижение местного иммунитета.
Классификация артритов у детей

Могут задействоваться все суставы организма при тяжелой форме артрита
При ревматоидном артрите у детей симптомы зависят от типа заболевания. По степени вовлеченности суставов в воспалительный процесс различают:
- системный артрит;
- олигоартрит;
- полиартрит.
Системный ревматоидный артрит – одна из самых тяжелых форм заболевания. Она характеризуется вовлечением в воспалительный процесс сразу всех суставов скелета. Патология начинается с поражения мелких суставов фаланг пальцев и постепенно распространяется по всему организму. Процесс может распространяться в восходящем или нисходящем направлении. В первом случае артрит начинается с поражения стоп и постепенно распространяется на голени, колени, тазобедренный сустав и руки. Во втором случае болезнь начинается с рук и распространяется сверху-вниз, в последнюю очередь поражая голеностопный сустав и стопу.
Олигоартрит – это ограниченный несколькими мелкими суставами патологический процесс. Обычно при этом поражается 2-3 сустава. Полиартрит характеризуется воспалением в четырех и больше суставах. Эти два типа заболевания могут быть ассиметричными, когда поражаются суставы только на одной стороне тела, и симметричными, при этом отмечается воспаление парных суставов.
Характерная особенность ревматоидного артрита – это симметричное поражение суставов. Даже если заболевание поразило только одну часть тела, например, правую ногу, со временем оно распространяется и на вторую конечность.
Ювенильный ревматоидный артрит может быть острым, или реактивным, и подострым. Острый ювенильный артрит развивается после перенесенных инфекционных заболеваний. Сначала он кажется осложнением после гриппа или другого вируса, однако сложно поддается лечению и примерно через 1-2 месяца переходит в хроническую форму. Реактивная форма характеризуется ярко выраженной симптоматикой с тенденцией к быстрому прогрессированию.
Подострый артрит начинается внезапно, без видимых причин. Он характеризуется незначительными болями и умеренно выраженным ограничением подвижности, с постепенным нарастанием симптомов.
По локализации воспалительного процесса артрит бывает суставным и суставно-висцеральным. Суставный ювенильный артрит характеризуется поражением только суставов. Для суставно-висцеральной формы заболевания характерно распространение патологического процесса за пределы суставной капсулы с поражением внутренних органов.
По степени нарастания симптомов различают медленно прогрессирующий, умеренно прогрессирующий и быстро прогрессирующий артрит. Наиболее опасным является быстро прогрессирующий артрит, который сложно поддается лечению и часто приводит к ранней инвалидности в молодом возрасте.
Симптомы заболевания

Температура и отек – первые признаки артрита у ребенка
Ревматоидный артрит развивается у ребенка в 2 года и старше. Чаще всего с патологией сталкиваются дети 6-10 лет, реже – подростки. Ревматоидный артрит у ребенка в 3 года может быть связан с недавно перенесенными инфекционными и вирусными заболеваниями или вакцинацией.
Проявления, признаки и симптомы ревматоидного артрита у детей зависят от формы течения заболевания. Острый ЮРА характеризуется:
- повышением температуры тела;
- отеком суставов;
- болевым синдромом;
- нарушением двигательной функции сустава;
- увеличением лимфатических узлов.
При остром ревматоидном артрите нередко появляется аллергическая сыпь. Патология может сопровождаться лихорадкой. Как правило, для артрита с острым течением характерно симметричное поражение суставов. Патология чаще всего начинается с коленного сустава и сопровождается его выраженным отеком.
Ревматоидный артрит у детей может вызывать резкое ухудшение зрения, изменения глазного дна. Патология дает осложнения на сердце.
При остром артрите часто выявляется значительное увеличение размеров печени и селезенки. При подостром артрите таких нарушений не наблюдается.
Для подострого течения болезни характерны следующие признаки:
- поражение сустава с одной стороны;
- легкая припухлость в пораженной зоне;
- ноющая боль;
- нарушение движения в конечности;
- скованность движений по утрам.
Опасность подострого артрита сильнее проявляется у детей в возрасте 2-3 лет, так как нарушение подвижности сустава в этом случае может привести к тому, что ребенок не сможет ходить. Тем не менее даже при потери двигательной активности прогноз при подостром артрите, как правило, более благоприятный, чем при острой форме болезни.
Диагностика

Обязательно нужно сделать рентген и сдать анализы для выявления артрита у ребенка
Диагностика ревматоидного артрита у детей включает:
- сбор анамнеза;
- проверку сгибательной функции суставов;
- рентген суставов;
- анализ крови на ревматоидный фактор;
- ЭКГ и УЗИ сердца;
- УЗИ печени и селезенки.
Диагноз ЮРА ставится в том случае, если развитию выраженного воспаления предшествовала симптоматика травматического или реактивного артрита в течение 1.5-2 месяцев.
Обязательно необходимо сделать рентген пораженных суставов. Это позволяет определить распространение патологического процесса и стадию артрита.
Ревматоидный фактор обнаруживается в крови. Его наличие свидетельствует об аутоиммунной патологии. Также в анализе крови выявляются специфические антитела, которые вырабатываются вследствие иммунопатологического процесса.
Острый ревматоидный артрит может давать осложнения на печень, селезенку и сердце. Для исключения нарушений в работе внутренних органов проводятся соответствующие обследования.
Принцип лечения

Лечение ювенильного артрита нельзя откладывать
При ревматоидном артрите у детей лечение необходимо начинать незамедлительно, в противном случае существует риск развития тяжелых осложнений.
Симптомы и лечение ревматоидного артрита у детей зависят от формы заболевания и его течения. Терапия включает:
- медикаментозное лечение;
- изменение питания;
- изменение образа жизни;
- немедикаментозное лечение.
Точные рекомендации при ревматоидном артрите у детей предоставит врач, на основании комплексного обследования.
Медикаментозное лечение
Медикаментозная терапия начинается сразу же после постановки диагноза. Лечение проводится исключительно в стационаре. Терапия осуществляется с помощью следующих лекарств:
- нестероидные противовоспалительные средства;
- глюкокортикостероиды;
- иммунодепрессанты.
Нестероидные противовоспалительные препараты, такие как Диклофенак и Ибупрофен, принимаются в виде таблеток. Их цель – купирование болевого синдрома и уменьшение воспалительной реакции в суставах. Точные дозировки и длительность терапии зависят от возраста и веса ребенка, а также клинического течения заболевания.
При остром артрите практикуется терапия глюкокортикостероидами. Они вводятся непосредственно в капсулу воспаленного сустава. Такие препараты быстро снимают воспаление и отек, избавляют от боли и возвращают нормальную двигательную активность, но требуют соблюдения осторожности, так как небезопасны для детского организма.
Базисная терапия артрита проводится с помощью препаратов метотрексат и сульфасалазин. Курс терапии этими средствами позволяет снизить потребность в симптоматическом лечении.
Ревматоидный артрит у детей лечится длительно, терапия должна быть согласована с врачом, при необходимости, лечение корректируется и дополняется. После купирования острого воспаления принимаются меры по нормализации двигательной активности.
Немедикаментозная терапия
Немедикаментозное лечение включает:
- ЛФК;
- фонофорез;
- УФО;
- лазеротерапию;
- мануальную терапию;
- грязелечение.
Все эти методы направлены на нормализацию обменных процессов в суставах и помогают восстановить двигательную функцию конечностей. Точные рекомендации по физиотерапии зависят от особенностей течения заболевания у конкретного ребенка.
Помимо физиотерапии, необходимо ежедневно выполнять упражнения из лечебной физкультуры. Такая гимнастика может проводится как в специализированном медицинском учреждении, так и самостоятельно в домашних условиях.
Изменение образа жизни
Лечение артрита у детей требует комплексного подхода. Помимо медикаментозной и физиотерапии, важную роль в лечении играет образ жизни пациента. Необходимо скорректировать рацион так, чтобы минимизировать потребление пищевых аллергенов. Ограничения также распространяются на соль, кондитерские изделия, копчености и соленья, животные жиры и белки. Основу рациона должна составлять легкая растительная пища, каши, кисломолочные продукты.
При артрите у детей дополнительно рекомендованы витаминно-минеральные комплексы, которые следует принимать для профилактики обострения. Прием иммуностимуляторов при этом крайне нежелателен, так как препараты этой группы могут спровоцировать внеочередное обострение.
Ребенку важно ограничить нагрузку на суставы. Следует избегать длительного пребывания на солнце и беречься от переохлаждения. При этом иммобилизация больных суставов также крайне нежелательна. Нагрузка на суставы ограничивается ЛФК и ежедневной гимнастикой.
Возможные осложнения и прогноз
При своевременном и правильном лечении возможно сохранить суставы ребенка
Ревматоидный артрит – тяжелое заболевание с хроническим течением. Оно требует своевременного лечения. Наиболее опасен острый артрит, впервые проявившийся у детей дошкольного возраста. Эта форма ЮРА опасна следующими осложнениями:
- осложнения на печень, сердца;
- ухудшение зрения;
- деформация суставов;
- нарушение подвижности суставов;
- инвалидность.
Артрит в подострой форме реже приводит к инвалидности. При правильном и своевременном лечение удается полностью восстановить, и сохранить в дальнейшем, двигательную функцию. Диагноз не мешает ребенку в повседневной жизни, больной может справляться с самообслуживанием, учебой и работой. При артрите у детей прогноз зависит от формы заболевания, однако следует знать, что ювенильный ревматоидный артрит – это пожизненный диагноз. Лечение и образ жизни направлены на предотвращение развития обострений, которые могут периодически случаться на протяжении всей жизни.
sustavy.guru
Ювенильный ревматоидный (идиопатический ) артрит
Обычно, артрит, проявляющийся болями, припухлостью, нарушением подвижности суставов – удел взрослых людей. Однако бывает, что на боль в коленных, локтевых суставах, в кистях рук или в стопах жалуется ребенок, тогда это тревожный сигнал: возможно, у ребенка развивается ревматоидный артрит, серьезное системное заболевание.
Ювенильный ревматоидный (идиопатический) артрит – что это за болезнь?
Ювенильный ревматоидный артрит (или Ювенильный идиопатический артрит- название, которое было принято международной лигой против ревматических заболеваний) — это отдельное заболевание, которое отличается от ревматоидного артрита взрослых как клиническими, так и лабораторными особенностями.
Ювенильный ревматоидный артрит (ЮРА) это системное мультифакторное заболевание: причина его до сих пор неизвестна, однако часто провоцирующим фактором является инфекция, которая, по- видимому, вызывает нарушение иммунной системы организма. Определенную роль играет наследственная предрасположенность: известно, что в тех семьях, где имеются случаи ревматических заболеваний, у детей чаще развивается ювенильный идиопатический артрит.
Ювенильный ревматоидный артрит имеет аутоиммунную природу: в ходе заболевания организм начинает «иммунную атаку» на собственную соединительную ткань. Поражаются преимущественно суставы.
Но поражение суставов – не единственное клиническое проявление ювенильного ревматоидного артрита. Заболевание очень многогранное, с разными проявлениями. Иногда поражаются глаза, вплоть до полной слепоты. При системной форме, когда в процесс вовлекаются внутренние органы, у ребенка развиваются такие симптомы, как сыпь, длительная лихорадка, а суставы при этом могут быть поражены слабо.
Как у ребенка можно заподозрить ревматоидный артрит?
Болезнь может появиться после респираторной инфекции, травмы, вследствие пережитого тяжелого стресса, изредка – после неправильно проведенной вакцинации. В ряде случаев провоцирующих факторов выявить не удается.
Если ребенок жалуется на боль в суставах (или только в одном суставе), и эта боль не проходит в течение 1-2 недель, — это повод обратиться к врачу-ревматологу.
Как диагностируется ревматоидный артрит?
К счастью, достижением последних лет стала быстрая диагностика системных заболеваний. Еще десять лет тому назад ребенок вынужден был обойти много врачей, и диагноз устанавливался уже тогда, когда состояние пациента становится достаточно тяжелым.
Сейчас, чтобы установить диагноз, требуется консультация специалиста — ревматолога и ряд исследований. Как правило требуется от месяца до полутора, чтобы установить ювенильный ревматоидный артрит, в таком случае диагноз считается поставленным своевременно.
При суставной форме ревматоидный артрит устанавливается по клинической картине: если в течение 2-3 недель у ребенка сохраняется боль, отечность, ограничение подвижности в суставах, скорее всего, у него ювенильный ревматоидный артрит.
При системной форме у ребенка наблюдаются симптомы, которые свойственны целому ряду заболеваний, сопровождающихся высокой лихорадкой. Поэтому, как правило, диагноз устанавливается методом исключения, с использованием лабораторных и инструментальных методов в условиях стационара.
Иногда у ребенка развивается кратковременный артрит, чаще после перенесенной вирусной инфекции (послевирусный артрит)– как осложнение после перенесенной инфекции. В этом случае, заболевание несет меньшую угрозу здоровью ребенка и проходит значительно быстрее: за несколько дней, за неделю. С послевирусным артритом, как правило, может справиться ваш участковый педиатр.
Еще одно частое заболевание, сопровождающееся воспалением суставов — это реактивный артрит, который развивается на фоне перенесенной кишечной или урогенитальной инфекции (иерсиниоз, дизентерия, сальмонеллез, хламидиоз.) Для выявления реактивного артрита требуется исследование на маркеры этих инфекций. Лечение с использованием антибиотиков позволит прервать это заболевание.
Иногда, из-за неясности симптомов, участковые педиатры при жалобе на суставы направляют ребенка к ортопеду, хирургу, физиотерапевту. К несчастью, подобная тактика только отнимает у пациента драгоценное время, и назначаемая терапия может только ухудшить его состояние. Важно, чтобы ребенка также как можно скорее посмотрел врач-ревматолог.
Когда ревматоидный артрит лечится в стационаре?
Ребенку показано лечиться в стационаре в одном из трех случаев:
1. У него подозрение на ювенильный ревматоидный артрит, требуется установить диагноз и подобрать терапию;
2. С целью контроля эффективности и безопасности терапии 1 раз в 6-12 месяцев;
3. Для проведения внутривенного лечения высокотехнологичными генно-инженерными биологическими препаратами.
При ревматоидном артрите целесообразна госпитализация, так как необходимо:
-
Исключить другие опасные заболевания. Иногда при системной форме ревматоидный артрит схож по симптомам с такими тяжелыми заболеваниями, как лейкоз, туберкулез. Наша задача – исключить эти тяжелые заболевания. Для этого проводится полноценное обследование.
-
Уточнить диагноз. Для этого ребенку придется сдать ряд анализов: кровь на маркеры активности заболевания, ревмапробы, с-реактивный белок, антинуклеарный фактор.
-
Оценить степень поражений. При суставной форме, в стационаре ребенку быстро сделают УЗИ, рентгенологическое исследование, при необходимости МРТ суставов, в зависимости от формы заболевания.
-
Обеспечить постоянное наблюдение за состоянием ребенка. Иногда при ревматоидном артрите состояние ребенка очень тяжелое, возникает угроза для его жизни. В такой ситуации необходимо, чтобы 24 часа в сутки рядом с ребенком находился врач, который следит за всеми изменениями его состояния.
Как долго будет проходить лечение?
Как правило, это заболевание требует длительного лечения. Мы используем, как и во всем мире, многоступенчатый метод: начинаем с простой и щадящей терапии, если она не помогает – переходим на следующую ступень, и так до тех пор, пока лечение не даст должного результата.
ЮРА- заболевание аутоиммунное. То есть, иммунная система организма перестает отличать некоторые собственные ткани организма от чужеродных, и начинает против них иммунную агрессию. Задача лечения – подавить эту агрессию.
На первом этапе — используются нестероидные противовоспалительные препараты, хорошо известные не только специалистам ревматологам — ибупрофен, диклофенак , мелоксикам и другие. Эта терапия, как правило проводится на этапе диагностического поиска и при обострении болевого синдрома. Ее назначение – уменьшение боли и других проявлений воспаления. Важно помнить что эти препараты не останавливают развитие заболевания и не предотвращают разрушение суставов, поэтому при ее неэффективности в течение 2-3 месяцев назначаются базисные препараты.
На втором этапе — назначаются базисные препараты — метотрексат или, значительно реже, другие иммуносупессивные препараты- сандиммун неорал, лефлуномид. Метотрексат является «золотым стандартом лечения ЮИА» и наиболее широко используется во всем мире для лечения ЮРА. При относительно нетяжелом течении заболевания и определенных клинических особенностях может быть использован препарат сульфасалазин.
На третьем этапе; при неэффективности метотрексата назначается генно- инженерная биологическая терапия — это препараты, блокирующие главные провоспалительные вещества, лежащие в основе развития заболевания. Терапия очень дорогостоящая и требующая постоянного контроля.
Несколько лет назад практически все аутоиммунные заболевания лечили при помощи гормональной терапии. Сейчас гормоны для лечения ЮРА используют намного реже и способами, позволяющими избежать влияния на развитие организма: при внутривенном и внутрисуставном введении, гормоны выводятся из организма в течение нескольких часов. Длительно и в виде перорально приема гормоны назначаются в исключительных случаях, при угрозе жизни.
Лечение от ревматоидного артрита – дорогостоящее?
Для пациента – нет. У большинства пациентов все лечение проводится в рамках полиса ОМС, пациенты получают все необходимые препараты. В случае тяжелых вариантов заболевания пациенты получают терапию высоких технологий — генно-инженерные препараты, которыми государство также обеспечивает бесплатно.
Можно ли полностью вылечиться от ревматоидного артрита?
Ювенильный ревматоидный артрит – это хроническое заболевание. Однако современная терапия позволяет достичь ремиссии, когда, получая препараты жизнь ребенка не будет ничем ограничена, примерно в трети случаев , при раннем начале современного лечения –есть шанс достигнуть даже безлекарственной ремиссии (то есть, ребенок будет жить полноценной жизнью, не принимая постоянно какие-либо препараты).
Обычно, если в течение двух лет после наступления ремиссии симптомы болезни не возвращается, мы постепенно отменяем поддерживающую терапию. В настоящий момент до 95% детей, у которых диагностирован ревматоидный артрит, избегают инвалидизации (еще 12-15 лет назад не становились инвалидами всего 40% детей).
При благоприятном исходе, после достижения ремиссии заболевания дети смогут танцевать, заниматься спортом и вести полноценный образ жизни. При этом не исключено, что во взрослом состоянии ревматоидный артрит снова даст о себе знать, изменить форму и проявление – поэтому стоит быть внимательными к своему здоровью.
navigator.mosgorzdrav.ru
Ювенильный ревматоидный артрит: что нужно знать
Если Вас заинтересовала эта статья, то, вероятно, Ваши дети болеют ювенильным ревматоидным артритом. Она написана именно для Вас, для того, чтобы Вы могли больше узнать о ювенильный ревматоидный артрит и лучше понять диагностику и лечение этого редкого ревматического заболевания. Вместе с врачом, которому Вы доверяете, можно сделать лучший выбор для выздоровления Вашего ребенка. Важно понять, что раннее начало лечения помогает достичь периода стихания болезни и предотвратить серьезным изменениям в суставах.
Ювенильный ревматоидный артрит иногда длится очень долго, на протяжении многих лет. Периоды обострений болезни чередуются с периодами ее стихания, что в сердцах родителей больного ребенка отражается надеждами и разочарованиями.
Ревматическое заболевание ребенка создает проблемы для всей семьи больного. Не только ребенок, болеющий ЮРА, нуждается в помощи специалистов. Целая семья нуждается в поддержке для получения общей победы над болезнью, для оптимистического трактовка ситуации и уверенности в будущем.
Что такое ревматические заболевания?
Понятие ревматического заболевания объединяет группу болезней, которые сопровождаются болями и воспалением в суставах, связках, костях, мягких тканях. Большинство ревматических болезней начинаются во взрослом возрасте. Однако некоторые из них могут возникать и у детей.
высыпания у больных ЮРА
Жалобы детей на боль в суставах очень частыми. Около 5-10% детей школьного возраста выражают жалобы по этому поводу. Однако в большинстве случаев ребенок не ревматического заболевания. Это так называемые «боли роста», которые наблюдаются у маленьких детей и чаще всего проявляются болями в коленных суставах. «Боли роста» могут быть достаточно сильными и продолжаться долго — месяцами, неделями, годами. Эти боли не является признаком повреждения суставов и проходят без последствий.
Ревматические повреждения суставов у детей имеют воспалительный характер.
Главным проявлением ревматического заболевания у ребенка есть воспаление сустава (суставов), то есть появление артрита. Внутри «воспаленного» сустава накапливается жидкость, которую называют выпотом. Артрит проявляется припухлостью сустава, ощущением боли, ограничением движений в нем. В результате развития воспаления в суставах возникают проблемы при движениях, а именно — при захвате предметов, писании, ходьбе. При воспалении многих суставов может развиваться ограничения общей подвижности ребенка.
Различают две большие группы заболеваний, которые проявляются воспалением суставов, — острые и хронические артриты. Существенная разница между этими заболеваниями заключается в том, что при остром артрите воспалительный процесс быстро проходит, а структуры сустава остаются невредимыми. При хроническом воспалении сустава риск серьезного его повреждения, вплоть до полного разрушения.
Чаще развиваются острые ревматические заболевания. Основной причиной их развития в основном являются вирусные инфекции, например, вирус краснухи или такие бактерии, как стрептококк, иерсиния, сальмонелла. Острые ревматические заболевания имеют доброкачественное течение и продолжаются от нескольких дней до нескольких недель. Лечение в этом случае обеспечивает полное выздоровление.
Хронические ревматические повреждения могут иметь инфекционный провоцирующий фактор, однако инфекция не является непосредственной причиной артрита. В большинстве случаев хроническое воспаление суставов начинается по неизвестным внешние причины. Иногда заболевание начинается очень скрытно, развивается медленно, что затрудняет его диагностику.
суставы у больных ЮРА
Наиболее распространенным хроническим ревматическим заболеванием суставов в детском возрасте является ювенильный ревматоидниий артрит (ЮРА). Ювенильный ревматоидный артрит — это хроническое заболевание, которое сопровождается постоянным воспалением одного и более суставов невыясненной причине, что длится более шести недель.
Каковы причины развития ЮРА?
Несмотря на современные достижения в медицине, невыясненными остаются причины развития ЮРА. Исследования последних лет свидетельствуют о роли многих факторов в развитии этого заболевания. Существуют сведения о врожденной склонности к ревматического (аутоиммунного) заболевания. Это подтверждено данными о участившиеся случаи такой болезни в одной семье. Однако склонность к ревматического заболевания не является пусковым механизмом и непосредственной причиной его возникновения.
Многие люди являются носителями генетической предрасположенности к ревматических болезней, однако никогда не болеют них. Вирусы и бактерии считаются «провокаторами» развития ревматических болезней. Вследствие неадекватной реакции иммунной системы на эти возбудители развивается воспалительный процесс в суставах, связках, а иногда во внутренних органах. Развиваются так называемые аутоиммунные болезни, которые возникают вследствие агрессивного воздействия иммунной системы на собственные органы из-за потери иммунитета различать «свои» и «чужие» клетки и ткани. Нередко начало ревматического заболевания наблюдают после перенесенной вирусной или бактериальной инфекции. Однако необходимо подчеркнуть, что ЮРА — неинфекционное заболевание, поэтому противоинфекционное лечения в этом случае больному ребенку не помогает. Ученые считают, что ЮРА является многофакторным заболеванием, которое развивается в результате сочетания генетической предрасположенности и воздействия факторов внешней среды. Однако точные механизмы развития ЮРА еще неизвестны.
Как распознать ЮРА у маленького ребенка?
Главным проявлением ЮРА является артрит, который проявляется отеком одного или нескольких суставов, повышенной температурой кожи над суставом, ограничением движений и болью в нем. Типичным признаком воспаления в суставе является утренняя скованность, которая возникает после длительного отдыха, особенно утром. Для уменьшения боли ребенок предоставляет концовке положение, в котором боль является наименьшим, а это — среднее положение между согнутой и разогнутой концовкой. Длительное пребывание в этом вынужденном положении приводит к сгибательных контрактур и мышечной атрофии конечности (фиксированное положение конечности).
У маленького ребенка не всегда можно заметить воспаление в суставе, поскольку оно проявляется лишь легким отеком вокруг сустава. Даже очень внимательные родители могут не обратить внимание на начало появления артрита. Иногда только такие изменения, как хромота, вынужденное положение конечности с пораженным суставом, ограничение движений в суставе, появление проблем при одевании, письме, рисовании, приеме пищи, отказ от игр могут свидетельствовать о начале заболевания сустава и вызвать подозрение у родителей.
Лучше всего можно обнаружить воспаление, когда в расслабленном состоянии проверять объем движений в суставе. В это время необходимо внимательно наблюдать за реакцией ребенка на движения в суставах. Появление боли при движениях в воспаленном суставе будет сопровождаться плачем, отрицательной реакцией ребенка, сопротивлением при движении в нем.
Что происходит в суставе больного ЮРА?
Сустав формируется из двух костно-хрящевых поверхностей, покрытых с каждой стороны синовиальной оболочкой. Для движения в суставе необходимо наличие синовиальной щели между этими поверхностями. В ней есть синовиальная жидкость, которая служит смазкой для движений в суставе. При ЮРА развивается воспаление синовиальной оболочки сустава. Постоянный воспалительный процесс в этой оболочке ведет к отеку, а впоследствии — к повреждению структур, которые она покрывает, а именно суставного хряща и кости. В результате хронического воспаления происходит образование костных эрозий, сужение межсуставной пространства, вплоть до полного соединения двух суставных поверхностей. Это становится причиной полного обездвиживания сустава.
Клинические формы ЮРА у детей?
В мире пользуются различными названиями ювенильного ревматоидного артрита. В Украине применяют термин ювенильный ревматоидный артрит (ЮРА). С 1997 года в детской ревматологии термин «ЮРА» изменено на более новый — ювенильный идиопатический артрит. Термин «идиопатический» означает, что причина заболевания неизвестна, а «ювенильный» — что заболевание начинается в детском возрасте.
ЮРА объединяет все формы хронического артрита неизвестной причине у детей при отрицании других известных заболеваний суставов детского возраста. На сегодня существует семь вариантов (видов, форм) течения ЮРА: системный, олигоартрит, полиартрит с отрицательным ревматоидным фактором, полиартрит с положительным ревматоидным фактором, артрит, ассоциированный с энтезитом, псориатический артрит, другие артриты. Эти формы ЮРА различают на основании таких особенностей заболевания, как возраст начала болезни, пол, количество и характер повреждения суставов в первые шесть месяцев болезни, результатов проведенных лабораторных исследований.
Системный ЮРА
Это тяжелый вариант течения ЮРА, который наблюдают у 10% больных детей. При системном ЮРА поражаются не только суставы, но и другие органы: сердце, легкие, печень, селезенка, лимфатические железы. Системный ЮРА начинается в возрасте 2-5 лет. Мальчики и девочки болеют с одинаковой частотой. Основным проявлением системного ЮРА является высокая лихорадка, которая длится неделями, а иногда и месяцами. Болезнь начинается с лихорадки, сопровождающейся появлением распространенного высыпания на теле в виде красных пятен.
Клинические формы ЮРА у детей?
В мире пользуются различными названиями ювенильного ревматоидного артрита. В Украине применяют термин ювенильный ревматоидный артрит (ЮРА). С 1997 года в детской ревматологии термин «ЮРА» изменено на более новый — ювенильный идиопатический артрит. Термин «идиопатический» означает, что причина заболевания неизвестна, а «ювенильный» — что заболевание начинается в детском возрасте.
ЮРА объединяет все формы хронического артрита неизвестной причине у детей при отрицании других известных заболеваний суставов детского возраста. На сегодня существует семь вариантов (видов, форм) течения ЮРА: системный, олигоартрит, полиартрит с отрицательным ревматоидным фактором, полиартрит с положительным ревматоидным фактором, артрит, ассоциированный с энтезитом, псориатический артрит, другие артриты. Эти формы ЮРА различают на основании таких особенностей заболевания, как возраст начала болезни, пол, количество и характер повреждения суставов в первые шесть месяцев болезни, результатов проведенных лабораторных исследований.
Системный ЮРА
Это тяжелый вариант течения ЮРА, который наблюдают у 10% больных детей. При системном ЮРА поражаются не только суставы, но и другие органы: сердце, легкие, печень, селезенка, лимфатические железы. Системный ЮРА начинается в возрасте 2-5 лет. Мальчики и девочки болеют с одинаковой частотой. Основным проявлением системного ЮРА является высокая лихорадка, которая длится неделями, а иногда и месяцами. Болезнь начинается с лихорадки, сопровождающейся появлением распространенного высыпания на теле в виде красных пятен.
Во время эпизодов подъема температуры ребенок становится вялым и апатичным. После нормализации температуры общее состояние ребенка быстро нормализуется. У этих больных обнаруживают увеличение лимфатических узлов, печени, селезенки. У каждого третьего ребенка развивается воспаление оболочки сердца (перикардит) или легких (плеврит). Эти изменения можно обнаружить при ультразвуковом обследовании сердца и легких.
Системный ЮРА
- начало до шести лет
- девочки = мальчики
- высокая лихорадка> 2 недель
- высыпания на коже
- увеличение печени и селезенки
- воспаление сердечной сумки, сердечной мышцы и легких
- артрит
Дети жалуются на боли в суставах, мышцах. Часто воспаление суставов отсутствует в начале болезни и развивается позже, иногда через шесть месяцев — один год от начала болезни.
При системной форме ЮРА могут быть повреждены несколько или много больших и малых суставов. В результате повреждения суставов шейного отдела позвоночника у детей часто наблюдают боли в этом отделе позвоночника. При длительном течении болезни могут развиваться тяжелые повреждения тазобедренных суставов.
Системный артрит, как правило, протекает с периодами обострения и стихания (ремиссии) болезни. У половины больных системные проявления могут исчезать, остаются только проявления воспаления суставов.
Олигоартикулярный ЮРА (олигоартрит)
Олигоартикулярный ЮРА (от олиго — немного) характеризуется повреждением менее пяти суставов в первые шесть месяцев болезни и отсутствием системных проявлений. Олигоартрит составляет 50% от всех вариантов ЮРА и начинается у детей до шести лет. В 70% случаев болеют девочки.
У больных с олигоартрите наблюдают несимметричное повреждения крупных суставов. Очень часто более выраженным является повреждение суставов одной стороны тела.
Чаще всего повреждаются коленные и голени ступни суставы. Артриты могут развиваться в локтевом суставах, лучевой-запястных, суставах кистей рук и стоп. У 40% больных с олигоартикулярним ЮРА обнаруживают воспаление только одного сустава.
 При олигоартрите высок риск развития воспаления глаз — хронического иридоциклита. В некоторых случаях повреждения глаз может протекать скрыто, то есть, без жалоб. Вовремя распознан и нелеченный иридоциклит может вызвать потерю зрения. Поэтому важны регулярные обзоры офтальмологом с применением щелевой лампы.
При олигоартрите высок риск развития воспаления глаз — хронического иридоциклита. В некоторых случаях повреждения глаз может протекать скрыто, то есть, без жалоб. Вовремя распознан и нелеченный иридоциклит может вызвать потерю зрения. Поэтому важны регулярные обзоры офтальмологом с применением щелевой лампы.В диагностике этого вида ЮРА помогают лабораторные исследования с выявлением антинуклеарных антител (АНА), которые являются положительными в 70% случаев. Выявление АНА свидетельствует о более тяжелое течение заболевания и высокий риск развития иридоциклита. Однако отсутствие АНА не возражает диагноза ЮРА.
Различают олигоартрит персистирующий и распространенный.
Олигоартрит персистирующий ограничивается повреждением одних и тех же суставов через шесть месяцев от начала болезни.
Олигоартикулярный ЮРА
- начало <шести лет девочки> мальчики
- асимметричные артриты (коленные, голени ступни)
- хронический иридоциклит
- антинуклеарные антитела в 70-80% положительные
Олигоартрит распространенный характеризуется захватом (распространением) заболевания на другие суставы через шесть месяцев от начала заболевания.
Полиартикулярний ЮРА (полиартрит)
Полиартикулярний ЮРА (от поле — много) характеризуется повреждением пяти и более суставов в течение первых шести месяцев заболевания.
Различают два подтипа полиартикулярного ЮРА: с отрицательным ревматоидным фактором (РФ) и с положительным РФ. Выделяют эти подтипы болезни на основании проведения лабораторных исследований с выявлением определенных аутоантител в крови, которые называют ревматоидным фактором.
Полиартрит, РФ отрицательный (полиартрит, серонегативный) развивается у 15-20% больных ЮРА. Полиартрит с отрицательным РФ может начинаться в любом возрасте. Девочки болеют чаще мальчиков. Основной его чертой является симметричное повреждения большого количества — около 8-10 суставов. Воспалительный процесс обнаруживают в локтевом, лучевой-запястных, тазобедренных, коленных, голеностопного, плечевых и мелких суставах кистей рук и стоп. Иногда в воспалительный процесс вовлекаются суставы шейного отдела позвоночника и суставы челюсти. Могут быть также повреждены сухожилия и связки.
Из-за повреждения большого количества суставов у этих больных наблюдают общее ограничение движений, измененную ходу. Чтобы сохранить нормальную подвижность суставов у ребенка, необходимо своевременно начать ее лечение.
Повреждения глаз у больных при серонегативном полиартрите обнаруживают редко. Но эти больные также нуждаются в наблюдении у офтальмолога.
В общем ход полиартрита у детей имеет доброкачественный характер, в отличие от взрослых.
Полиартрит, РФ положительный случается у 5% больных ЮРА. Это очень редкий вариант течения ЮРА, который считается аналогом взрослого ревматоидного артрита (РА) — так называемый раннее начало взрослого ревматоидного артрита у детей с симметричными повреждениями крупных и малых суставов. Вместе с повреждением суставов могут развиваться воспаление сухожилий. Полиартритом с положительным РФ чаще болеют девочки подросткового возраста (старше 10 лет).
Полиартрит, ревматоидный фактор — положительный
- начало> 10 лет
- девочки> мальчики
- симметричные артриты крупных и малых суставов
- ревматоидный фактор положительный
- антинуклеарные антитела у 50% положительные
Полиартрит, ревматоидный фактор — отрицательный
- начало — разный возраст
- девочки> мальчики
- симметричные артриты крупных и малых суставов
- ревматоидный фактор отрицательный
Энтезит-ассоциированный артрит
- начало> 8 лет
- мальчики> девочки
- асимметричные артриты
- Энтезит
- острый иридоциклит
- сакроилеит
Очень важно вовремя распознать эту форму ЮРА, поскольку ход такой формы заболевания является очень тяжелым и уже через несколько месяцев могут развиться серьезные повреждения суставов.
Артрит, ассоциированный с энтезитом
Артрит, ассоциированный с энтезитом, развивается у ребят школьного возраста и проявляется воспалением преимущественно одного или двух суставов. Особенностью этой формы ЮРА является воспаление сухожилий в месте крепления к кости (энтезиты).
Чаще всего повреждаются коленные и голени ступни суставы. Нередко развивается воспаление в тазобедренном суставе. Поврежденными могут быть суставы отдельных пальцев рук или стоп, локтей, плечо, лопатку суставы.
Можно наблюдать воспаление ахиллова сухожилия и сухожилий задней и нижней поверхности стопы. Это объясняет жалобы больных на боли в пятках и стопах.
Второй особенностью этой формы ЮРА является развитие воспаления глаз (иридоциклита), что проявляется резкой болью в глазах, покраснением и слезотечением.
- псориатический артрит
- начало — разный возраст
- девочки> мальчики
- преимущественно асимметричный артрит
- псориаз кожи
- семейный псориаз
- повреждения ногтей
Третья особенность энтезит-артрита — частое повреждение суставов позвоночника и таза. Тяжесть заболевания определяет появление воспаления подвздошно-крестцового отдела позвоночника (сакроилеита). Сакроилеит может проявляться болями в этой области, иногда распространяется в бедро.
Артрит, ассоциированный с энтезитом, может переходить во взрослом возрасте в болезнь Бехтерева (анкилозирующий спондилит). Речь идет о болезни с воспалением суставов всего позвоночника и формированием его общей штивности. Считают, что в 80-90% случаев энтезит-ассоциированный артрит переходит в болезнь Бехтерева.
Энтезит-ассоциированный артрит характеризуется четко выраженной генетической предрасположенностью. Считается, что в каждой третьей семье больного с этим вариантом ЮРА есть родственники с подобными ревматическими заболеваниями. Эта генетическая предрасположенность характеризуется наличием положительного HLA B27. HLA B27 — это врожденная генетический признак, который в Украине выявляют у 8-10% здоровых людей. Изолированное выявление HLA B27 не подтверждает это ревматическое заболевание. Для его развития необходимы внешние воздействия на организм. У 80-90% детей с энтезит-артритом оказывают положительное HLA B27.
Псориатический артрит
Псориатический воспаление суставов развивается примерно у каждого третьего больного с псориазом кожи. У детей, как правило, сначала появляется воспаление суставов, а псориатические изменения на коже — только через несколько лет. Заподозрить псориатический артрит можно тогда, когда в семье есть случаи псориаза. Псориатический артрит детского возраста протекает с несимметричным воспалением суставов. Типичны поражения одного пальца стопы или руки. Такие воспаления называют дактилит (рис. 12-13). У некоторых детей развивается воспаление многих суставов.
Какие лабораторные обследования важны?
Лабораторные исследования помогают в подтверждении диагноза и в проведении динамического наблюдения за больными с ЮРА. Важно не преувеличивать значение результатов лабораторного обследования для диагностики этого заболевания.
Для подтверждения диагноза ЮРА используют несколько лабораторных исследований. К сожалению, не существует универсального лабораторного исследования, которое могло бы поставить окончательный диагноз: подтвердить или опровергнуть наличие заболевания. Среди важных лабораторных исследований для диагностики ЮРА является выявление антинуклеарных антител (АНА), которые чаще всего обнаруживают при олигоартрите. Подтвердить диагноз энтезит-артрита помогает выявление генетического маркера HLA B27. Исследования ревматоидного фактора помогает только для подтверждения серопозитивного ЮРА, который в детском возрасте случается чрезвычайно редко.
Исследование показателей острой фазы воспаления (ранее называли «Ревмопробы») помогают определить степень активности воспалительного процесса и тяжести болезни при ЮРА. До сих обследований относятся определение уровня скорости оседания эритроцитов (СОЭ), с-реактивного белка (СРБ). У больных с проявлениями активного ревматического заболевания в крови обнаруживают увеличение количества лейкоцитов (белых кровяных клеток), тромбоцитов (кровяных пластинок), снижение уровня гемоглобина (анемия). Причина развития анемии заключается в развитии нарушений в обмене железа. На фоне нормализации воспалительного процесса при ЮРА происходит повышение уровня гемоглобина.
Может болезнь влиять на рост больного ЮРА?
Хронические заболевания ведут к задержке роста. Это касается и ЮРА. Степень задержки роста зависит от тяжести ЮРА.
Такие легкие формы ЮРА, как олигоартрит, не влияют на темпы роста. Наибольшее влияние на снижение темпов роста имеет тяжелая форма ЮРА — системная. В таком случае ребенок вырастает не более чем на 1-2 см в год. Чем дольше продолжается активный воспалительный процесс, тем сильнее отстают в росте от своих сверстников больные ЮРА. После достижения ремиссии заболевания дети быстро восстанавливают темпы роста, догоняя своих ровесников. Темпы роста больного с ЮРА является показателем тяжести самого заболевания. Замедление темпов роста может вызвать лечения, в частности применение ГКС. Важным является снижение дозы или отмена этих медикаментов после достижения периода ремиссии.
Кроме оценки темпов общего роста, у больного с ревматическими заболеваниями необходимо оценивать темпы локального роста костей. Зоны роста в костях расположены у сустава, а при ЮРА здесь злокализований воспалительный процесс, имеющий непосредственное влияние на рост самой кости. Наблюдают как замедление темпов роста отдельных костей, так и ускорения.
У старших детей воспаление мелких суставов кистей рук и стоп приводит к укорочению конечности. Это обусловлено быстрым закрытием зон роста.
Существует связь между степенью физической нагрузки и темпами роста костей. То есть ежедневная нагрузка на кисти рук и стоп стимулирует нормальный рост. Если такая связь нарушается и стопа или кисть имеет недостаточная физическая нагрузка, то происходит замедление роста. Например, при ходьбе нагружается стопа. Однако при наличии воспалительного процесса в тазобедренном, коленном или голеностопном суставе больной предохраняет эту конечность от нагрузки. Поэтому стопа начинает отставать в темпах роста.
Почему нужно регулярно обследоваться у офтальмолога?
Хотя ЮРА является болезнью суставов, однако могут повреждаться внутренние органы и глаза. Повреждение глаз может развиваться как в начале заболевания, так и позже. Важны регулярные обследования у офтальмолога.
Повреждения глаз у больных ЮРА воспалительный характер и проявляется иридоциклитом или увеитом. Воспаление начинается в переднем отделе глаза, поэтому в передней камере глаза появляется жидкость с воспалительными изменениями (рис. 14). Воспаление глаза может вызвать появление спаек (сращение) между радужкой и хрусталиком, которые называют задними синехиями. Эти изменения являются причиной обездвиживания цилиарной мышцы, а соответственно и зрачки — отверстия в центре радужки. Цилиарная мышцу в здоровом глазу меняет положение радужки в зависимости от количества света, попадающего на зрачок. В результате появления синехий у больного с иридоциклитом происходит обездвиживание радужки, в результате чего развиваются неспособность реагировать на свет и потеря зрения.
Повреждения глаз у больных ЮРА может проявляться как дистрофия роговицы и помутнение хрусталика, тоже становится причиной снижения зрения.
Иридоциклит у детей, больных ЮРА, развивается нечасто. Как правило, такое повреждение глаз появляется у детей с олигоартрите. Часто у детей с ЮРА и иридоциклитом жалоб нет. Только обследование с помощью щелевой лампы окулистом могут обнаружить эти изменения. Рекомендуют проводить обследование глаз раз в 3 месяца. Если иридоциклит не развился в течение первых 3-4 лет, то контрольные обследования можно проводить реже.

Появление иридоциклита при энтезит-ассоциированном артрите сопровождается слезотечением, покраснением глаз и резкой болью в глазах.
Какой прогноз у детей, больных ЮРА?
ЮРА различают как по вариантам течения, так и по тяжести течения. В общем прогноз ЮРА у детей является благоприятным по сравнению с прогнозом для взрослых, страдающих ревматоидным артритом. Лечение дает возможность большинству детей с ЮРА достичь ремиссии (затихания) болезни. Прогноз ЮРА зависит от тяжести и формы течения, а также от времени начала лечения. Чем раньше было начато лечение, тем лучшим является прогноз болезни. Речь идет об одновременном начале медикаментозного лечения и применения лечебной физкультуры. Если лечение было начато вовремя, то можно предотвратить развитие хронических повреждений и деформаций суставов у большинства больных.
Достижения медицины в течение последних десяти лет существенно улучшили возможности лечения ревматических болезней, а соответственно, и прогноз для больных ЮРА.
medictionary.ru
Классификация юра
(по Яковлевой А.А., 1984)
Формы заболевания:
Преимущественно суставная с поражением и без поражения глаз:
А. Полиартрит.
Б. Олигоартрит.
В. Моноартрит.
Суставно-висцеральная:
А. С ограниченными висцеритами.
Б. Синдром Стилла.
В. Аллергосепсис.
Ревматоидный артрит в сочетании:
А. С ревматизмом.
Б. С другими системными заболеваниями соединительной ткани.
Проба на ревматоидный фактор (РФ):
Положительная.
Отрицательная.
Течение:
Быстропрогрессирующее.
Медленнопрогрессирующее.
Без заметного прогрессирования.
Степени активности:
1. I степень.
2. II степень.
3. III степень.
Рентгенологические стадии:
Околосуставной остеопороз, выпот.
Сужение суставной щели.
Околосуставной остеопороз, выпот, сужение суставной щели и вывихи, подвывихи, распространенный остеопороз.
Околосуставной остеопороз, выпот, сужение суставной щели и вывихи, подвывихи, распространенный остеопороз и анкилоз.
Функциональная способность:
Сохранена.
Нарушена:
А. Способность к самообслуживанию сохранена.
Б. Частично утрачена.
В. Полностью утрачена.
Пример формулировки диагноза: Ювенильный ревматоидный артрит, преимущественно суставная форма, полиартрит, серонегативный, медленнопрогрессирующее течение, активность II степени, рентгенологически II стадия, функция суставов сохранена.
Диагностика
Обследование детей с ЮРА:
общий анализ крови: гипохромная анемия, нейтрофильный лейкоцитоз, повышена СОЭ, тромбоцитоз;
биохимический анализ крови: повышение уровня α2, γ-глобулинов, серомукоида, сиаловых кислот, СРБ, неоптерина;
определение РФ;
иммунограмма: снижение Т-лимфоцитов, повышение IgG и IgМ, ЦИК;
анализ синовиальной жидкости: снижение вязкости, рыхлый муциновый сгусток, лейкоцитоз (более 6х109/л) с нейтрофилезом (90-92%), повышенное содержание белка, снижение глюкозы, железа; большое значение имеет обнаружение РФ в умеренных и высоких титрах, более 5% рогоцитов.
рентгенологическое исследование суставов;
консультация окулиста с осмотром в щелевой лампе.
Диагностичеcкие критерии ЮРА:
Клинические признаки:
артрит одного сустава продолжительностью более 3 месяцев;
артрит второго сустава, возникающий через 2-3 месяца и позже;
симметричное поражение мелких суставов;
контрактура, мышечная атрофия, утренняя скованность;
ревматоидное поражение глаз;
ревматоидные узелки;
проявления ревматоидного васкулита (серозиты, кардит, пневмонит, нефрит и др.).
Рентгенологические признаки:
остеопороз:
мелкокистозная перестройка костной структуры эпифиза;
сужение суставной щели;
костные эрозии;
анкилоз суставов;
поражение шейного отдела позвоночника с ущемлением или подвывихом атланта.
Лабораторные признаки:
положительный РФ;
наличие более 5% рогоцитов в синовиальной жидкости;
положительные данные биопсии синовиальной оболочки (РФ, специфические ЦИК, криоглобулины и др.)
Иммуногенетические признаки:
признаки разбалансированности кооперации Т- и В-клеток;
общая иммуносупрессорная направленность иммунных реакций;
выявление гаплотипов системы гистосовместимости: HLA-DR1; DR2; DR4; DR5; B27; B35; B12 и др.
Наличие общих фенотипов предрасположенности к ЮРА по системе HLA у близких родственников больного.
Три признака болезни при наличии артрита говорит о вероятном диагнозе ЮРА; четыре признака — об определенном; восемь признаков — о классическом ЮРА.
studfiles.net
Ювенильный ревматоидный артрит (ЮРА) | Медицинский справочник
Хроническое системное заболевание суставов. Имеет прогрессирующее течение, приводит к поражению суставов.
Термин «ювенильный» был предложен в целях отличия ревматоидного артрита (РА) у детей и подростков от такового у взрослых, так как, несмотря на значительное сходство ЮРА и РА, имеются и различия. ЮРА — достаточно редкое заболевание, однако в последние годы он встречается намного чаще других ревматических болезней у детей. Тяжелые нарушения опорно-двигательного аппарата, прогрессирующее течение и ранняя инвалидизация создают сложные социальные проблемы.
Происхождение ЮРА, так же как и РА у взрослых, недостаточно ясно. Согласно двум наиболее распространенным гипотезам, в основе заболевания лежит инфекция — вирусная, бактериальная, микоплазменная. Другая точка зрения объясняет возникновение ЮРА с позиций аутоиммунных реакций в ответ на внешние воздействия.
Основное клиническое проявление ЮРА — артрит. Начало заболевания может быть острым и подострым. При остром начале у ребенка повышается температура, обычно до субфебрильных цифр, появляется боль, а затем припухлость, чаще — в одном, иногда — в нескольких суставах, обычно симметричных. В отличие от взрослых, у детей заболевание начинается с крупных суставов — коленных, голеностопных, реже — лучезапястных. Вследствие болезненности и отечности суставов движения в них становятся ограниченными, положение — вынужденным. Эти клинические проявления характерны для начальной экссудативной фазы воспаления. В последующем развивается продуктивная фаза, деформации суставов становятся стойкими, суставы приобретают типичную форму: мелкие суставы пальцев рук — веретенообразную, крупные — шаровидную. Развиваются бурситы, теносиновиты и одновременно с поражением суставов — гипотрофия мышц ниже пораженного сустава.
Изменения в околосуставных тканях приводят к развитию контрактур и вынужденному положению сустава. Чаще наблюдаются сгибательные контрактуры из-за слабости разгибательных мышц. Возможно формирование вывихов и подвывихов суставов, в результате чего голени разворачиваются кнаружи. У детей до 3—4 лет симптом утренней скованности проследить трудно, но в более старшем возрасте дети отмечают значительные затруднения движения в пораженных суставах по утрам. Длительность утренней скованности колеблется от 10—15 минут до 1—1,5 ч.
Клиника ЮРА многообразна. Различают две основные формы заболевания — преимущественно суставную и суставно-висцералыную, или системную. Преимущественно суставная форма ЮРА встречается наиболее часто — в 65—70% случаев. Поражение суставов может быть множественным, в виде полиартрита, и ограниченным, с вовлечением в процесс 2—3 суставов. Значительно реже (в 8—10% случаев) ЮРА протекает как моноартрит. При полиартрите в процесс вовлекаются практически все суставы конечностей, челюстно-височные суставы, шейный отдел позвоночника, грудиноключичные суставы. При олигоартрите, как правило, страдают крупные суставы: коленные, голеностопные, реже — лучезапястные. Моноартрит чаще всего представлен в форме гонита, поражения коленного сустава, реже — одного из голеностопных. Наиболее тяжело протекает полиартрит.
Основой современной терапии ЮРА является лекарственная: неспецифические противовоспалительные препараты, средства длительного действия, или базисные. Базисные препараты действуют медленно, они нормализуют иммунные процессы, замедляют развитие деструктивных изменений. Из неспецифических противовоспа-лительных используются: аспирин, индометацин и вольтарен, бруфен, напросин. Из базисных препаратов чаще других применяют хинолитики: делагил и плаквенил. В последние годы широкое распространение получил также метотрексат. Из новых базисных препаратов эффективен циклоспорин А.
В категории: Описание болезней.
Статья прочитана 9 735 раз
meddirectory.ru
Лечение юра
Цели терапии:
Купирование системных проявлений и суставного синдрома.
Сохранение функциональной способности суставов.
Предотвращение или замедление деструкции суставов, инвалидизации пациентов.
Достижение ремиссии.
Повышение качества жизни больных.
Минимизация побочных эффектов терапии.
Показания к госпитализации:
Развитие системных проявлений (лихорадка, поражение сердца, легких).
Выраженное обострение суставного синдрома.
Подбор иммуносупрессивных препаратов.
Отсутствие эффекта при амбулаторном лечении обострения.
Присоединение интеркуррентной инфекции.
Наличие сомнений в правильности установленного диагноза.
Проведение реабилитационных мероприятий в периоды обострения суставного синдрома (особенно при поражении тазобедренных суставов).
.Немедикаментозное лечение включает режим, диету, лечебную физкультуру, ортопедическую коррекцию.
В период обострения ребенку ограничивается двигательный режим. Иммобилизация суставов с наложением лангет противопоказана, так как это усугубляет остеопороз и ускоряет развитие анкилоза. Показана ЛФК.
Специальной диеты нет. Питание должно быть рациональным, сбалансированным по составу основных нутриентов, богатым микроэлементами, в частности кальцием, витаминами, соответствующим возрасту ребенка. Ортопедическая коррекция предусматривает применение статических ортезов типа шин, лонгет, стелек, легких съемных аппаратов. Иммобилизация должна быть прерывистой.
Лекарственная терапия юра
Нестероидные противовоспали-тельные препараты.
Монотерапию НПВП следует проводить не более 6-12 нед., до постановки достоверного диагноза ЮРА.
После этого НПВП обязательно сочетают с иммуносупрессивными препаратами.
Во избежание развития побочных реакций при сочетанном приёме иммунодепрессантов и НПВП дозировку последних снижают в два раза.
Целесообразно применение селективных ингибиторов ЦОГ-2 (нимесулид, мелоксикам).
Детям старше 5 лет в качестве препаратов первой линии показаны диклофенак и напроксен.
НПВН могут провоцировать развитие ДВС-синдрома или как его сегодня называют «синдрома активации макрофагов», поэтому следует с осторожностью применять их во время обострений системных проявлений ЮРА.
Глюкокортикоиды (ГК).
Пероральный прием ГК показан при неэффективности ВВИГ, иммуносупрессивных препаратов, внутрисуставного и внутривенного введения ГК.
Применение ГК для перорального приёма в качестве препаратов первого ряда для лечения больных с тяжёлыми системными, и особенно суставными вариантами ЮРА, нецелесообразно.
Не желательно назначать ГК детям до 5 лет (и особенно до 3 лет), а также в препубертатном возрасте. Назначение ГК может привести к полной остановке роста и подавлению пубертатного ростового скачка.
В случае назначения ГК доза преднизолона не должна превышать 0,2-0,5 мг/кг/сут, а суточная доза – 15 мг; обязательно сочетают с иммунодепрессантами и другими видами лечения.
Максимальную дозу ГК следует принимать не больше месяца после достижения ремиссии.
В дальнейшем, при лечении пациента — дозу ГК постепенно снижают до уровня поддерживающей (по схеме), с последующей их отменой.
Обеспечить быстрое достижение необходимого терапевтического эффекта без неблагоприятных последствий терапии могут внутривенный и внутрисуставной пути введения ГК.
Для профилактики остеопороза на фоне лечения ГК обязателен приём препаратов кальция (500-1000 мг) и витамин D (400 МЕ).
Для предупреждения развития стероидного остеопороза приём ГК с первых же месяцев необходимо сочетать с препаратами кальция.
Локальная терапия глюкокортикостероидами.
Локальная терапия ГК быстро купирует воспалительные изменения в суставах, сохраняет их функциональную активность.
Благодаря системному эффекту снижается общая воспалительная активность заболевания, активность системных проявлений, купируются воспалительные изменения в не пунктируемых суставах.
Для внутрисуставных инъекций используются ГК пролонгированного действия: метилпреднизолон, бетаметазон, триамцинолон.
Пульс-терапия метилпреднизолоном.
Пульс-терапия быстро подавляет активность воспалительного процесса у больных, резистентных к предшествующей терапии.
Доза метилпреднизолона составляет 5-15 мг/кг на одно введение (не выше 500 мг).
Иммуноглобулин для в/в введения
При полиартикулярном варианте ВВИГ вводят в дозе 1,2-1,5 г/кг на введение 2 раза в месяц в течение 2 мес., далее — ежемесячно в течение последующих 6 мес.
При системных вариантах ЮРА ВВИГ вводят в дозе 0,7-1,0 г/кг на курс: это индуцирует ремиссию системных проявлений, подавляет активность интеркуррентных инфекций.
ВВИГ противопоказан при селективном дефиците IgA.
Иммуносупрессивная терапия.
Иммуносупрессивная терапия должна быть дифференцированной, длительной и непрерывной.
Её следует начинать сразу после верификации диагноза и проводить в течение первых 3-6 мес. болезни.
Отменить препарат можно в том случае, если больной находится в состоянии клинико — лабораторной ремиссии не менее 1,5 – 2-х лет.
Отмена иммунодепрессантов у большинства больных вызывает обострение заболевания.
Метотрексат наиболее эффективен при суставных вариантах ЮРА: снижает активность заболевания, индуцирует сероконверсию по РФ. У большинства больных с системными вариантами ЮРА метотрексат в дозах 10-20 мг/м2/нед существенно не влияет на активность системных проявлений.
Сульфасалазин снижает активность периферического суставного синдрома, купирует энтезопатии, ригидность позвоночника, снижает лабораторные показатели активности, индуцирует развитие клинико-лабораторной ремиссии у больных с поздним олигоартикулярным и полиартикулярным ЮРА. Дозировка – 30-40мг/кг/сут. Клинический эффект наступает на 4-8-й неделе лечения.
Детям с системными вариантами течения болезни (субсепсис Висслера—Фанкони) назначают ГКС, обычно преднизолон в дозе от 0,8 — 1,0 мг/кг массы в сутки. Доза зависит от клинических проявлений болезни, общего состояния и возраста ребенка. Длительность лечения преднизолоном – 2-3 недели с последующим постепенным уменьшением дозы до уровня поддерживающей. Обязательна антибактериальная терапия.
При лечении преднизолоном необходимы коррекция уровня калия, контроль за показателями свертывающей системы крови, диурезом, показателями АД.
В случае отсутствия эффекта от вышеуказанной дозы в течение первых 7-10 дней следует провести курс пульс- терапии метпреднизолоном или дексазоном (доза в пересчете на преднизолон) по общепринятой методике: в течение 3 суток – в суточной дозе 10-12 мг/кг массы метилпреднизолона — внутривенно капельно в 150 — 200 мл изотонического раствора хлорида натрия, с назначением гепарина в дозе 100 ЕД на кг. массы тела. Обычно, у детей с системным вариантом ЮРА определяется высокая степень активности процесса, о чем говорят значительные гематологические и иммунологические показатели (высокая СОЭ, лейкоцитоз, высокий уровень ЦИК, возможно снижение уровня комплемента и др.). В связи с этим пульс-терапию преднизолоном возможно синхронизировать с методами экстракорпоральной сорбции, в частности — с плазмаферезом, что позволяет вывести из организма ЦИК, продукты воспаления, различные метаболиты, способствуя этим улучшению общего состояния ребенка.
После проведения пульс-терапии и купирования острого периода болезни ребенку следует продолжить базисную терапию преднизолоном (0,8 – 1,0 мг/кг массы тела в сутки), с последующим постепенным снижением дозы до поддерживающей (7,5 мг/сутки).
В случае присоединения суставного синдрома – детям назначают НСПВП в комбинации с аминохинолиновым препаратом (предпочтительнее плаквенил), если у ребенка нет поражения глаз.
Длительность поддерживающей терапии преднизолоном индивидуальна (от 6 мес. до 2 лет), она зависит от возраста ребенка, активности процесса, наличия признаков развития болезни Стилла, вялотекущего «ревматоидного васкулита». Часто в связи с быстрым развитием гиперкортицизма и недостаточным подавляющим эффектом — преднизолон целесообразно заменить цитостатическим иммунодепрессантом метотрексатом, сначала в дозе подавляющей активность процесса 10 — 15 мг/м2 в неделю, с последующим снижением дозы до 7,5 мг в неделю, что рассматривается в качестве базисной поддерживающей терапии. Его можно сочетать с половинной дозой НСПВП.
При лечении детей с преимущественно суставными вариантами ЮРА в качестве базисной терапии можно использовать внутрисуставное введение гормональных препаратов (лучше — дипроспан) и прием НСПВП.
Из группы НСПВП рекомендуется применять те препараты, которые обладают пролонгированным действием, дают меньше побочных эффектов и оказывают селективное влияние на циклооксигеназу-2 (ЦОГ-2), ингибируя ее.
В настоящее время в практической медицине используется около 5 лекарственных форм НСПВП, но в лечении детей с ЮРА предпочтение отдают только некоторым из них: натрия диклофенаку, ациклофенаку, ибупрофену, напроксену и пироксикаму. В последнее время появились сообщения об эффективности также перклюзона, кетопрофена и нимесулида. Созданы препараты, которые способны селективно ингибировать ЦОГ-2, что снижает выработку противовоспалительных простагландинов, не уменьшая при этом количество простагландинов, необходимых для физиологических целей организма (эти препараты не влияют на уровень и активность ЦОГ-1). К таким препаратам относятся мелоксикам, теноксикам и нимесулид.
После назначения НСПВП клинический эффект у детей с преимущественно суставной формой ЮРА наступает достаточно быстро, обычно к концу 1-й недели, но стойким становится только при продолжительном лечении (2-3 года). Иногда приходится индивидуально подбирать НСПВП, учитывая длительность болезни, возраст ребенка, характер течения ЮРА и побочные действия препаратов этой группы. Нередко НСПВП назначаются в свечах. Таблетированные формы требуют параллельного приема антацидов, обволакивающих средств.
Обычно на фоне лечения НСПВП ребенку назначается курс лечения внутрисуставным введением гормонов (кенолог, лучше дипроспан – это комбинированная форма быстро- и медленно действующего бета-метазона). При обострении суставного процесса — 2-3 инъекции с интервалом 1 мес. обычно дают хороший противовоспалительный эффект.
В качестве базисного препарата (из группы цитостатических депрессантов) используется метотрексат в дозе 5-7,5 -10 мг 1 раз в неделю в течение 2-3 лет.Часто назначают длительные курсы лечения (1-1,5 г) салазопрепаратами. Лекарственные средства этой группы (салазин, сульфасалазин, салазапиридазин) обладают хорошим противовоспалительным и умеренным иммуномоделирующим действием. Предполагается, что влияние на иммунную систему заключается в их способности повышать активность Т-клеток. В педиатрической практике эти препараты используются редко.
В последние годы выявлено модифицирующее влияние циклоспорина А на течение ЮРА у детей. Установлено, что циклоспорин А (сандиммун или сандимун-неорал) в дозе 3,5-4,5 мг/кг массы тела в сутки обладает высоким иммуносупрессивным действием. Показанием к назначению циклоспорина А служат быстропрогрессирующие эрозивные артриты, рано приводящие пациента к инвалидности.
В качестве маркеров быстрого прогрессирования ЮРА можно рассматривать симметричное полиартикулярное поражение суставов, постоянно повышенные СОЭ и уровень С-РБ (особенно в комбинации с повышением ИЛ –6), положительный РФ и высокие показатели IgG. Оптимальный курс лечения циклоспорином А—6-8 мес. с последующим переходом на половинную его дозу. Длительность приема — 1,5-2 года.
Многолетний опыт лечения детей ЮРА показывает, что эффекта максимальной иммунодепрессии следует добиваться на самых ранних стадиях болезни, так как прогрессирование, пусть даже медленное, рано или поздно приводит к необратимым процессам в организме ребенка и через 3-4 года – это уже дети-инвалиды.
В случаях быстропрогрессирующего течения ЮРАможно использовать модифицированную схему «опускающегося моста», рекомендованную американскими ревматологами. Терапию начинают с 10 мг преднизолона в сутки в течение 1 мес. Отсутствие эффекта через 1 мес. свидетельствует о наличии у ребенка «персистирующего синовита» и о высокой вероятности быстропрогрессирующего течения ЮРА с ранней деструкцией в суставах. В такой ситуации к 10 мг преднизолона добавляют: метотрексат — 10 мг 1 раз в неделю и сульфасалазин 1 г в сутки. При непереносимости сульфасалазина, а это бывает часто, его можно заменить хинолиновым препаратом (плаквенилом в дозе ½ -1 таблетка на ночь). В дальнейшем преднизолон отменяют через 3 мес., сульфасалазин (или хинолиновый препарат) – через 1 год, оставляя в качестве базисного иммуносупрессивного препарата – метотрексат на длительное время (2-2,5 года), при необходимости — в комбинации с НСПВП, внутрисуставным введением гормональных препаратов и с дополнительными курсами (по выше приведенной методике) лечения ВВИГ.
В лечении детей с ЮРА важное значение имеет иммунокоррекция, но пока не найдено действенных препаратов. Обсуждается применение спленина курсами по 10 дней внутримышечно в дозе 1 мг/сут. в течение 1 года, Т-активина. В последние годы отмечена эффективность использования циклоферона по общепринятой методике.
Из других методов терапии используются местно аппликации с раствором димексида (15 – 25%) на суставы, мази, гели, в состав которых входят НСПВП, озокерит, парафин, электрофорез с лидазой. Важное значение придается массажу, ЛФК. Особое внимание следует уделять лечению остеопороза – серьезного осложнения ЮРА.
В последние годы в педиатрии получила распространение энзимотерапия. Энзимы называют «катализаторами здоровья». Хорошо зарекомендовали себя вобензим, флогензим, мулсал. Они успешно используются в ревматологической практике. У детей с ЮРАвобензим подключается к лечебной схеме уже на фоне базисной терапии, подавляющей активность процесса. Дозы: 6-8 таблеток в сутки (в зависимости от возраста), длительность — 6-8 мес. Этот препарат стимулирует иммунную систему, снижает активность системы комплемента, активирует моноциты – макрофаги, усиливая их фагоцитарную функцию, повышает фибринолитическую активность, улучшает реологические свойства крови и микроциркуляцию, оказывает противовоспалительное действие и уменьшает отеки.
В состав вобензимавходит комплекс ферментов и препаратов различного происхождения, участвующих в физиологических процессах метаболизма в организме человека. Вобензим – это комбинация растительных (папаин, бромелаин), животных препаратов (трипсин, химотрипсин, панкреатин, амилаза, липаза) и неэнзиматического препарата – рутина. Энзимопрепараты этой группы хорошо переносятся, на их фоне значительно улучшаются самочувствие и общее состояние пациента.
В общем комплексе терапии детей с ЮРА важную роль играют оптимальный для ребенка режим дня, полноценное сбалансированное питание с достаточным количеством белков, жиров, минералов, витаминов, липотропных веществ, спокойная психо-эмоциональная атмосфера в семье.
У детей с ЮРА в результате хронического воспалительного процесса, как правило, развиваются прогрессирующие разрушения в структурах суставного хряща, формируется фиброз суставной капсулы, что способствует анкилозированию сустава. В связи с этим исключительно важным является своевременное включение в комплекс терапии детей с ЮРА препаратов, обладающих хондропротективным действием: хондроитинсульфат, структум, терафлекс и другие. В их состав входит хондроитинсерная кислота, то есть основной компонент протеогликанов, которые вместе с коллагеновыми волокнами составляют хрящевой матрикс.
Хондроитинсульфат имеет крайне низкую токсичность, не обладает мутагенным действием, что позволяет использовать его в особенно тяжелых случаях ЮРА.
Доказано, что лечебное действие хондропротекторов реализуется в организме по нескольким направлениям:
●будучи натуральным гликозаминогликаном, напрямую заменяют недостающий хондроитинсульфат суставного хряща, катаболизированный воспалением;
●ингибируют ферменты деградации в хрящевом матриксе –металлопротеиназы, в частности – лейкоцитарную эластазу;
●стимулируют функционирующие здоровые хондроциты в глубоких слоях хряща при синтезе компонентов матрикса;
●на фоне приема хондропротекторов уменьшается выброс медиаторов воспаления и болевых факторов через синовиоциты и макрофаги синовиальной оболочки и синовиальной жидкости.
В результате многостороннего влияния этой группы препаратов восстанавливается механическая и эластическая физиологическая целостность матрикса, что улучшает мобильность суставов. Одновременно уменьшается боль и воспаление в суставах, что позволяет снизить дозу НСПВП.
Опыт показывает, что традиционные базисные препараты обладают ограниченной возможностью влиять на прогрессирование ЮРА. Обычно клинико-лабораторная ремиссия длится 1,5-2,5 года, хотя и на этом фоне, пусть различными темпами, но идет прогрессирование артрита. Обычно, через 2-2,5 года после начала базисной терапии клинико-лабораторные показатели прогрессирования болезни начинают повышаться, а через 3 года — практически достигают исходного уровня. Этот феномен «потери эффекта» базисной терапии активно изучается. Есть сведения, что при при лечении НСПВП – он наступает через 2-2,5 года, при использовании хинолиновых препаратов – через 3 года, а при использовании метотрексата – через 2,5-3 года. Располагая этими данными, ребенку с ЮРА в плановом порядке, не дожидаясь явного обострения заболевания, следует каждые 2-2,5 года менять базисный препарат.
В настоящее время ревматологами рекомендуется «пилообразная» стратегия применения базисных препаратов при лечении детей с ЮРА. Она основывается на максимально раннем назначении базисной терапии, непрерывном ее применении при регулярной замене одного базисного препарата другим ориентировочно каждые 2-2,5 года на протяжении всей жизни больного.
studfiles.net