Болит язык, желтый налет и понос: на что указывают симптомы
Среди необычных симптомов особый дискомфорт людям доставляет чувство, когда болит язык, а желтый налет и понос появляются вместе. Существует определенный перечень причин этого состояния. И при постоянном проявлении симптомов пациенту нужно внимательно отнестись к своему здоровью – обратиться к доктору.
Распространенные причины боли, налета на языке и поноса
Среди наиболее распространенных непатологических факторов можно выделить особенность съеденных продуктов. Такое может возникнуть при злоупотреблении сладких леденцов: язык в этом случае окрашивается в желтый, болит, появляется налет, а понос становится следствием действия сахара на ЖТК. Подобные признаки возникают и при употреблении других продуктов: цитрусов, кофе (боль возникает как результат ожога), экзотической кухни.
Функциональные сбои в работе желудка
Вторая распространенная причина, при которой болит язык, образуется желтый налет и понос, — это патологии пищеварительной системы, вирусы и инфекции:
- если налет небольшой и легко удаляется при гигиенических процедурах – это следствие увеличения уровня шлаков и токсинов в организме;
- если присоединяется неприятный запах, а оттенок налета становится темным – это указывает на заболевания желудка.
Однако в системе ЖКТ появление налета сопровождает не только болезни желудка.
Нарушения печени и поджелудочной железы
Если желтый налет постепенно обретает зеленоватый оттенок, появляется горечь, то это – признак заболеваний печени или поджелудочной железы. Желчь, вырабатываемая в большом количестве, либо не выходящая с пищей, придает ощущение горечи. Если симптомы не выражены ярко, нужно нормализовать рацион: обогатить его клетчаткой и уменьшить количество жирных блюд. Присоединение поноса – признак острого течения патологии, желательно обратиться к доктору.
Ротавирусная инфекция
Вирусные заболевания – очень распространенная причина сочетания поноса, болей в горле и на языке, желтого налета. Они часто сопровождаются признаками респираторных инфекций, но протекают с устойчивым нарушением стула.
Осторожно вирусы! Симптом обложенного языка появляется при фарингите и простуде. Подобные признаки указывают на слабый общий иммунитет, что приводит к активному размножению патогенной флоры.
Ротавирусная инфекция протекает остро, сопровождается тошнотой и рвотой. Требует диетического лечения, восстановления баланса электролитов.
Результат приема медикаментов
Описанные симптомы могут появиться в ответ на лечение определенными препаратами. Чаще всего желтый налет образуется из-за антибиотиков.
Понос присоединяется при развитии дисбактериоза. Патология возникает из-за отсутствия параллельного приема пробиотиков, нормализующих микрофлору кишечника. Хороша новость тут в том, что проблема решается просто приемом пробиотических препаратов или кефира.
Если налет приобретает коричневый оттенок, это указывает на развитие серьезных нарушений в ЖКТ на фоне приема антибиотиков или других лекарств.
Другие причины
Иногда желтый налет на языке образуется по другим причинам. Не все они могут приводить к появлению диареи:
- обострение язвы – начинается сильная боль, нарушается аппетит, возможны проблемы со стулом и появление прожилок крови в кале;
- воспаление языка – в этом случае диарея, как правило, отсутствует, но желтый налет сопровождается болью;
- заболевания почек – так же, как и при расстройствах с печенью, появляется интенсивный желтый налет;
- неправильная гигиена ротовой полости и развитие инфекции.
Если налет локализован в определенной части, можно определить возможные патологии органов. Так, если он собран на кончике, это указывает на проблемы с сердцем. По сторонам – заболевания легких, а на самых боках – патологии печени и селезенки. Расположение на линии посередине указывает на проблемы с желудком и поджелудочной железой. Но подобное деление весьма условно и не может быть основным показателем для самодиагностики.
Если болит горло и появился налет
Респираторно-вирусные патологии часто вызывают налет разного цвета на языке. Желтый чаще всего встречается при ангине. Это же заболевание сопровождается острой болью в горле и высокой температурой. А вот понос бывает крайне редко – только при присоединении нарушений ЖКТ, которые могут быть вызваны приемом антибиотиков. При ангине именно эти лекарства используются чаще всего.
Вторая патологи, при которой болит горло и возникает желтый налет на языке, — это фарингит. Вот, по каким симптомам можно отличить заболевание:
- налет оседает на зубах, деснах, языке, он достаточно плотный, что указывает на активное размножение бактерий;
- горло красное, покрыто белым налетом;
- боль локализована неясно;
- слизистые оболочки языка сухие.
Боль на самом языке обычно отсутствует. При этом наслоений налета мало – он лежит тонким слоем. Чаще всего располагается по краю языка, либо на боках. Убрать такой налет почти полностью можно частыми полосканиями, употреблением жидкости.
Почти такие же симптомы наблюдаются при тонзиллите, но эта патология часто сохраняется в хронической форме. Тогда на языке налет появляется время от времени. Он отличается по цвету уклоном в белый оттенок.
Можно ли лечить понос, желтый налет самостоятельно
В домашних условиях можно попробовать избавиться от неприятных симптомов:
- принимают энтеросорбенты;
- переходят на диетическое питание;
- отказываются от приема других медикаментов;
- при температуре соблюдают постельный режим.

Если за 2-3 дня симптомы прошли, а желтый налет стал счищаться гигиеническими процедурами, то поход к доктору можно отложить. При сохранении и усилении признаков желательно обратиться к специалисту.
Такие симптомы, как желтый налет на языке в сочетании с поносом, могут быть признаками совершенно разных болезней: вирусных патологий, простуды, неправильного питания, заболеваний печени, кишечника и желудка. Для точного установления причины постоянного скопления желтой пленки на языке пациенту нужно посетить врача и сдать анализы.
diarey.net
Язык желтый и понос — Лечение гастрита
Что делать при поносе желтого цвета у взрослого?
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Нормальный стул взрослого человека должен быть оформленным, иметь мягкую консистенцию без включений, коричневый цвет разных оттенков, характерный запах без признаков зловония. Кал является итогом пищеварительного процесса, выводится из организма естественным путем не более 2 раз в сутки. Но при нарушениях функций кишечника или пищеварительного процесса, бактериальной инфекции или отравлении цвет и консистенция кала могут меняться. Понос желтого цвета у взрослого человека — признак многих патологических состояний, требующих правильной диагностики и адекватного лечения.
Сопровождающие симптомы
Диарея не является отдельным заболеванием. Она только указывает на нарушения в работе внутренних органов, преимущественно — желудочно-кишечном тракте. Патологический процесс захватывает разные отделы кишечника. В зависимости от основного заболевания жидкий стул желтого цвета сопровождают другие симптомы:
- Дискомфортные ощущения в животе, чувство брожения;
- Боль в эпигастральной области;
- Повышение температуры;
- Тошнота, рвота;
- Чувство жажды;
- Отсутствие аппетита;
- Головная боль;
- Повышенное потоотделений;
- Мышечная слабость.

Оранжевый понос может быть следствием приема некоторых лекарственных препаратов или пищевых продуктов (свекла). Любая нестандартная окраска каловых масс свидетельствует о нарушениях функций кишечника.
Причины
Причиной появления желтого жидкого стула у взрослого человека может быть патология работы органов, инфекция, расстройство гормонального характера, побочный эффект приема ряда лекарственных препаратов.
Общие причины развития диареи:
- Бактериальная инфекция;
- Вирусная инфекция;
- Заражение стафилококками;
- Заражение паразитами и грибками;
- Побочное действие медикаментозных препаратов;
- Гастрит;
- Панкреатит;
- Нарушения работы печени;
- Непереносимость компонентов пищи;
- Колит;
- Эндокринные заболевания;
- Сосудистые заболевания кишечника;
- Гормональные патологии.
Чем более водянистый понос, тем быстрее наступает обезвоживание: еще одна опасность, напрямую связанная с нарушением жизненных функций.
Заболевания, для которых характерен желтый понос у взрослого человека:
- Сальмонеллез. Ст
helik.gastrit-i-yazva.ru
Желтый язык при поносе — Лечение гастрита
Приступы холецистита
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Воспалительный процесс на стенках желчного пузыря носит название холецистит. Появляется этот приступ чаще всего вместе с желчнокаменной болезнью, которая опасна закупоркой камнями желчных протоков, что может повлечь за собой разрыв пузыря с летальным исходом. Таким образом, важно своевременно обращать внимание на симптомы, так как они являются основанием для госпитализации больного, а в некоторых случая даже для проведения экстренной операции. При наблюдении соответствующей симптоматики или при наличии других заболеваний, которые могут спровоцировать холецистит, больному и его родственникам следует ознакомиться с медицинскими рекомендациями, которые помогут снять приступ.
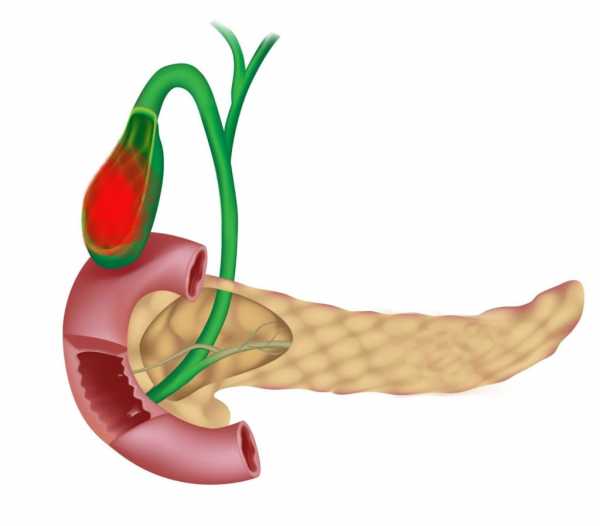 Возрастной фактор, неправильный режим питания и режим дня могут спровоцировать приступы.
Возрастной фактор, неправильный режим питания и режим дня могут спровоцировать приступы.
- 1 Причины приступа холецистита
- 2 Симптомы
- 3 Действия во время приступа
- 4 Что запрещено делать при приступе холецистита?
- 5 Терапия воспалительного процесса желчного пузыря
Причины приступа холецистита
Столкнуться с холециститом можно в следующих случаях:
- Неправильное питание и режим. Зачастую приступы холецистита появляются после праздников, когда человек употребляет большое количество пищи, особенно жареной и жирной. Когда рацион больного не включает жидкое (супы, борщи), а состоит лишь из блюд, «накалываемых на вилку».
- Чрезмерное употребление алкоголя и газированных сладких напитков, которые губительно влияют на работу желчного пузыря.
- Ожирение. Причиной возникновения приступа может стать лишний вес или, наоборот, резкое похудение, что способствует развитию желчнокаменной болезни.
- Возрастной фактор. Наиболее часто наблюдается заболевание у людей преклонного возраста, так как в их организме присутствует больше холестерина и шлака, чем у более молодых людей. Скопившиеся шлаки и холестерин способны замедлить процессы, которые происходят в организме при усвоении пищи и ухудшить работу внутренних органов.
Спровоцировать хронический приступ может слишком длительное пребывание на холоде, злоупотребление жареной пищи и слишком жирной, а также продолжительные физические нагрузки.
Вернуться к оглавлению
Симптомы
Больной с приступами холецистита наблюдает различные симптомы, которые зависят от формы заболевания. Таким образом, симптоматика хронического холецистита не ярко выражена и проявляется вздутием живота, поносом, тошнотой и тупой болью в правой части живота под ребрами. Спустя несколько часов после приема пищи, не входящей в каноны правильного питания, может случиться обострение холецистита, тогда больной будет наблюдать следующую симптоматику острого приступа:
- усиленные рвотные позывы с желчью или прожилками крови;
- болезненные ощущения под ребрами в правом боку с отдающей болью в плечо и поясницу;
- состояние ослабленное и появляется сонливость;
- отрыжка, которая сопровождается кислым запахом;
- кожные покровы приобретают желтый цвет;
- аппетит снижается;
- увеличивается на несколько делений на градуснике температура тела;
- учащается сердцебиение;
- запор;
- во рту горьковатый привкус и сухость, а язык приобретает белый налет.
Вернуться к оглавлению
Действия во время приступа
Необходимо принять горизонтальное положение и положить на область желчного пузыря холод.
Острый приступ холецистита требует срочных действий, которые должны осуществляться еще до приезда врачей в домашних условиях. Первая помощь больному должна выполняться без отлагательств, изначально следует принять горизонтальное положение и положить на живот холодный предмет или кусок замороженного мяса. Далее нужно убрать боль, для этого больному дают спазмолитические препараты. Помочь при тошноте может чай из мяты, негазированная минеральная вода. Важно следить, чтобы язык не западал во время рвотных позывов. После рвоты больному дают минеральную воду, которую нужно пить маленькими глотками.
Вернуться к оглавлению
Что запрещено делать при приступе холецистита?
При воспалении желчного пузыря больной может столкнуться с различной симптоматикой, которую следует купировать еще в домашних условиях, ведь боль, тошнота, рвота может быть остановлена еще до приезда врачей. Однако стоит знать несколько правил, которые под запретом при проявлении приступа.
Категорически запрещены обезболивающие препараты на основе наркотиков и анальгетиков, они скроют основную причину заболевания, и врач неправильно назначит лечение. Помимо этого, нельзя употреблять алкоголь, ставить клизмы и прикладывать тепло к правому боку и подреберью, это усугубит ситуацию и усилит процесс воспаления желчного пузыря.
Вернуться к оглавлению
Терапия воспалительного процесса желчного пузыря
Прием лекарственных препаратов вместе со средствами народной медицины дают положительный результат.
Лечение приступов холецистита основано на приеме лекарственных препаратов, а также с применением рецептов из народной медицины. В тяжелых случаях больному грозит хирургическое вмешательство. При заболевании важно придерживаться диеты, которая исключает жареные блюда, жирные, копчености, консервы, колбасы, шоколад, алкоголь и газированные напитки. Разрешается употреблять вегетарианские легкие супы и молочные, различные каши, овощи, приготовленные на пару или в мультиварке, рыбу и мясо такого же способа приготовления, как и овощи. Из напитков больному разрешается сок, чай, кисель, компот и кисломолочная продукция.
Терапия при холецистите основана на приеме трав и лекарственных средств с желчегонным эффектом. Нельзя пить желчегонные препараты, если в желчном пузыре имеются камни, поэтому важно придерживаться рекомендаций врача и не заниматься самолечением. Если больного беспокоят сильные боли, рекомендуется пить препараты, которые способны подавить мышечный спазм.
Народная медицина используется в случае воспаления желчного пузыря и «предлагает» следующие рецепты:
- Отвар из петрушки. Для приготовления потребуется взять 10 грамм петрушки и залить стаканом кипятка. Пить лечебную жидкость нужно в течение 2-ух недель каждый день по 100 миллилитров несколько раз в день.
- Отвар из бессмертника. Чтобы сделать отвар, нужно 10 грамм цветков залить стаканом кипятка. Пить каждый день по два раза.
- Настойка из перечной мяты. Для приготовления нужно взять 5 грамм мяты и залить стаканом кипятка. Готовую настойку следует употреблять по 100 миллилитров два раза в день. Длительность курса достигает от двух недель до 30 дней.
Настойки и отвары следует употреблять за 15 минут до приема пищи.
Гастроэнтерит — воспалительное заболевание желудка и тонкого кишечника — представляет серьезную проблему в связи с развитием тяжелых состояний у ребенка в случаях несвоевременного или неэффективного лечения. Обезвоживание организма в таких случаях может привести к летальному исходу.

Распространенные причины
Причинами гастроэнтерита являются:
- инфекция;
- отравление несвежей или непригодной к употреблению пищи;
- несочетаемые продукты;
- непереносимость некоторых продуктов.
Среди возбудителей гастроэнтерита могут быть разнообразные бактерии, вирусы, простейшие.
Клинические проявления болезни
При гастроэнтерите у детей симптомы соответствуют клинике любого острого воспалительного процесса в период обострения в желудке и тонком кишечнике, независимо от инфекционного агента, который стал возбудителем:
- боли в животе;
- тошнота и рвота;
- жидкий стул;
- метеоризм и урчание в животе;
- высокая температура;
- симптомы общей интоксикации;
- признаки обезвоживания.
По признакам гастроэнтерита у детей можно предположить возбудителя и понять, какой отдел пищеварительного тракта больше вовлечен в патологический процесс.
- Симптомы и методы лечения гастроэнтерита у взрослых
- Правильное питание при гастроэнтерите
- Особенности вирусного (ротавирусного, аденовирусного) гастроэнтерита
- Боли в животе не имеют четкой локализации, они непостоянные, тянущего характера. Ребенок указывает околопупочную область как самую болезненную.
- Жидкий стул может быть кашицеобразным или водянистым, с примесями непереваренной пищи или гнойными комочками, профузным или нечастым, с наличием зловонного запаха в некоторых случаях. Консистенция и запах, частота стула зависят от возбудителя, его вирулентности.
- Метеоризм — повышенное газообразование — сопровождает гастроэнтериты всегда, если в воспаление в большей мере вовлечен кишечник.
- Высокая температура необязательно достигает максимальных цифр. Но даже ее повышение до 37,5–39,50 С сильно сказывается на общем состоянии ребенка. Появляются выраженные признаки интоксикации, которые усугубляют его тяжелое положение.
- Симптомы общей интоксикации у ребенка в острый период могут быть выражены в разной степени и напрямую зависят от температуры. Они проявляются вялостью, капризностью, раздражительностью, головными болями, снижением активности.
- Признаки обезвоживания появляются в тяжелых случаях, при непрерывной рвоте, многократном поносе. Симптомы обезвоживания: сухой, густо обложенный толстым налетом язык; кожа с серым оттенком собирается в складку, которая плохо расправляется.
Обезвоживание — опасное состояние
Именно по степени обезвоживания ребенка определяется тяжесть гастроэнтерита. Ориентируются по частоте рвоты или поноса. В зависимости от того, какие симптомы преобладают, делают анализ количества эпизодов рвоты или жидкого стула и оценивают тяжесть заболевания.
- Легкая степень гастроэнтерита любой этиологии определяется по частоте ведущего симптома до трех раз.
- Средняя степень — до десяти раз.
- Тяжелая степень — больше десяти раз.
Это состояние у ребенка опасно потерей вместе с жидкостью микроэлементов (калия и натрия). Жидкость теряют все ткани, в т. ч. ткани головного мозга. Резкое снижение калия и натрия в организме ведёт к необратимым изменениям в сердечно-сосудистой системе.
Это неотложное состояние, требующее немедленной медицинской помощи.
В обязательном порядке производится анализ обезвоживания в процентах относительно исходного веса ребенка:
- первая степень — потеря веса 3–5%;
- вторая — 5–10%;
- третья — больше 10% потери массы.
Особенности вирусного гастроэнтерита у детей
Тяжелые формы заболевания вызывают вирусы. Самый часто встречающийся и распространенный — ротавирус, который провоцирует возникновение у ребенка так называемого кишечного гриппа. При вирусном гастроэнтерите у детей, вызванном специфическим ротавирусом, развивается тяжелейшее состояние, нуждающееся в немедленной коррекции. До недавнего времени эта патология относилась исключительно к педиатрической, т. к. в основном болеют дети начиная с грудного возраста до трех лет. В последние годы появились случаи заболевания у взрослых. Это связывают с возможной мутацией ротавируса.
Анализ статистики: ротавирусный гастроэнтерит у детей составляет 40% от всех гастроэнтеритов в детском возрасте. Его опасность состоит в высокой контагиозности: с первого дня попадания в организм малыша вирус начинает выделяться с калом. При ротавирусном гастроэнтерите у детей инкубационный период — от 3 до 5 суток. Инкубационный период характеризуется «продромой»: конъюнктивитом, гиперемией слизистой рта и носа. Развернутая клиническая картина характеризуется непрерывной рвотой, поносами с примесью крови более 20 раз в день, фебрильной лихорадкой. Отличительные симптомы — окраска мочи, которая становится темной из-за примесей крови, светлый зловонный кал из-за процессов брожения в кишечнике. В таких случаях лечить нужно немедленно.
Течение заболевания у годовалого ребенка
Особенностями гастроэнтерита у годовалого ребенка является атипичное течение с неспецифической симптоматикой и быстрое развитие обезвоживания. К этому приводит неукротимая рвота, тяжелая диарея (большое количество жидкого кала с примесью крови). Проявляется выраженной сухостью кожи, отсутствием слез при плаче, снижением рефлексов.
При неосложненном течении, если лечение начато вовремя, болезнь длится около недели, заканчивается полным выздоровлением.
Диагностика и лечение
При гастроэнтерите симптомы и лечение у детей взаимосвязаны.
При легкой и средней степени тяжести гастроэнтерита у детей лечение дома допустимо под наблюдением педиатра. При тяжелом течении гастроэнтерита у детей лечение проводится стационарно.
Поскольку для лечения гастроэнтерита у детей используются антибактериальные препараты, необходимо в первую очередь для правильного подбора антибиотика верифицировать диагноз, точно определить возбудителя. Для анализа на гастроэнтерит у детей проводят исследование кала на наличие ротавирусного антигена и крови на антитела, при подозрении на другие инфекции делается специальный анализ — бакпосев рвотных и каловых масс. А также необходим общеклинический анализ крови и анализ мочи.
Для лечения у детей лекарства используются с большой осторожностью, тщательно просчитываются дозы антибиотиков и других препаратов. Лечение сводится к борьбе с обезвоживанием и восстановлению нормальной функции пищеварительной системы. Обязательна диета и большое количество жидкости. При тяжелой форме лечение включает мероприятия по восстановлению водно-электролитного баланса и восполнению объема утраченной жидкости. Лекарства назначаются с первого дня на весь период заболевания.
Основные лекарства, которые делают успешным лечение:
- антибиотики;
- сорбенты;
- ферментативные препараты;
- пребиотики и пробиотики.
Профилактика — элементарные правила для всех
Для профилактики гастроэнтерита у детей необходимо научить строгому соблюдению правил личной гигиены. Профилактика заболевания включает и строжайшее соблюдение этих правил прежде всего взрослыми, которые находятся рядом с ребенком. Большое значение имеет порция — нельзя перекармливать. Нужно внимательно следить не только за тем, что едят дети, но и контролировать, что попадает к ним в рот. Профилактика заключается и в употреблении качественной воды: нельзя давать малышам воду из-под крана.
Соблюдая эти простые правила, можно уберечь малыша от опасных и неприятных болезней.
Достаточно частым патологическим состоянием у детей является понос желтого цвета. Этот патологический процесс является своеобразной защитной реакцией на влияние негативных внешних факторов. При появлении поноса желтого цвета, который не проходит длительный период, необходимо в обязательном порядке воспользоваться помощью доктора.
Особенности протекания патологии
Появление поноса желтого цвета может свидетельствовать о развитии инфекции в области тонкого кишечника.
В данном случае у малыша наблюдается жидкий стул, который включает в себя непереваренные кусочки пищи. Малыш ходит в туалет более 6 раз в день. Пациенты жалуются на появление болезненности в период опорожнения.
Если у ребенка инфекционным процессом поражается слизистая оболочка толстого кишечника, то это приводит к учащению процесса опорожнения. При дефекации у малыша наблюдаются сильные спазмы, которые он не может полноценно терпеть. Также дети жалуются на появление болезненности режущего характера.
В некоторых случаях наблюдается недержание кала у малыша. Ребенок может опорожняться в данном случае до 10 раз в день. При активном и продолжительном поносе у малыша может наблюдаться обезвоживание организма. Именно поэтому при появлении данного патологического состояния необходимо сразу же начинать его лечение.
Если наблюдается желтый понос у грудничка и при этом ребенок сильно плачет, а его губки трескаются, тогда необходимо срочно вызвать скорую помощь. Понос у детей желтого цвета является признаком серьезных заболеваний пищеварительного тракта. Именно поэтому если процесс длиться более трех дней, необходимо обращаться за помощью к доктору.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причины поноса
Понос желтого цвета может возникать на фоне влияния разнообразных факторов. Наиболее часто патология наблюдается на фоне кишечных инфекций.
У некоторых детей заболевание возникает при пищевых отравлениях. Если у маленького пациента обостряются заболевания хронического характера, то это может приводить к появлению поноса желтого цвета.
Понос желтого цвета достаточно часто является симптомом разнообразных вирусных болезней.
Патологическое состояние может свидетельствовать о неправильной работе организма малыша.
В данном случае необходимо провести комплексное обследование ребенка для определения причины патологии. В первый год жизни у малышей понос желтого цвета является нормой. Если патологическое состояние наблюдается не более трех дней, то родителям беспокоиться не стоит. Внезапный и продолжительный понос требует обращения за квалифицированной медицинской помощью.
В период развития поноса на фоне разнообразных заболеваний может наблюдаться появление сильного и опасного обезвоживания. Диарея у детей может возникать на фоне бактериальных или вирусных инфекций. Также причиной патологии достаточно часто выступают глистные инвазии. Понос может возникать не только на фоне появления в организме бактерий, но и их токсинов.
Достаточно часто патология наблюдается при употреблении неочищенной воды. Также болезнь может диагностироваться при пищевой токсикоинфекции. Если ребенок употребляет в пищу нативные молочные продукты, то это может становиться причиной патологии. Понос желтого цвета может диагностироваться при неправильном соблюдении правил личной гигиены.
После перенесения кишечных инфекций наблюдается ослабевание иммунной системы человека. Именно поэтому может наблюдаться появление повторного заражения. Достаточно часто диарея является симптомом разнообразных заболеваний. Наиболее часто патологическое состояние диагностируется на фоне:
- Гипертиреоза;
- Дивертикулеза;
- Инвагинации кишечника;
- Воспаления стенок ЖКТ.
Понос у детей может диагностироваться на фоне заболеваний, которые сопровождаются нарушениями переваривания пищи – целиакии, муковисцидоза, болезни Хартнупа, лактазной недостаточности и т.д. При нарушении баланса кишечной флоры у маленьких пациентов может наблюдаться появление патологического процесса.
Причина диареи может заключаться в пищевой аллергии. Если ребенок имеет определенное простудное заболевание, то при нем также может наблюдаться развитие патологии. В старшем школьном возрасте заболевание может возникать на фоне синдрома раздраженного кишечника. Понос у детей желтого цвета может возникать по разнообразным причинам. Именно поэтому родителям необходимо пристально следить за питанием и образом жизни малыша.
Симптоматика патологии
На степень развития симптоматики болезни напрямую влияет причина ее появления и степень выраженности.
Жидкий стул у ребенка не всегда относят к категории поносов. Если новорожденный ребенок находится на грудном вскармливании, то у него может при диарее наблюдаться опорожнение от 10 до 12 раз в сутки, несмотря на кашицеобразную консистенцию кала. Основным симптомом патологии являются частые позывы к подам в туалет.
Возникновение потребности в частом опорожнении кишечника может объясняться расстройствами его функций. Орган не может полноценно всасывать полезные вещества, которые поступают с едой. При появлении патологии у детей достаточно часто наблюдается сильный метеоризм и вздутие живота. Достаточно часто диарея сопровождается болезненностью, которая имеет различную степень выраженности.
Местом локализации боли является верхняя часть брюшины. Большинство детей при поносе жалуются на появление чувства переполненности кишечника. Также может наблюдаться урчание в животе. Если понос длиться продолжительное время, то боль может появляться внезапно и иметь режущий характер. Это объясняется тем. Что при патологическом состоянии спастика стенок кишечника является неравномерной.
Так как кишечник при диарее переполняется газами, то это приводит к появлению боли. В некоторых случаях понос у детей сопровождается рвотой. Наиболее часто данный симптом диагностируется, если диарея возникает на фоне бактериальных или вирусных инфекций, а также пищевых отравлений.
Изначально у маленького пациента наблюдается тошнота, которая переходит в рвоту. Такое состояние является защитной реакцией организма на проникновение в пищеварительный тракт болезнетворных бактерий. При рвоте в большинстве случаев наблюдается утрата полезных веществ и обезвоживание организма. При вирусных и бактериальных инфекциях, а также пищевых отравлениях сильная диарея может сопровождаться повышением температуры тела.
Ее показатель достаточно часто достигает 39 градусов. Маленькие пациенты могут жаловаться на появление головной боли. При появлении высокой температуры у ребенка наблюдается усиление потоотделения. При обследовании малыша диагностируется учащение пульса. Понос желтого цвета у ребенка характеризуется наличием ярко выраженных симптомов.
При появлении первых из них рекомендуется обратиться за помощью к доктору во избежание таких негативных последствий, как обезвоживание организма.
Лечение диареи
Если понос длиться у ребенка более двух дней, характеризуется высокой интенсивностью и сопровождается дополнительной симптоматикой, тогда необходимо в обязательном порядке начинать его лечение.
Если причиной патологии является нарушение моторики, тогда маленькому пациенту необходимо давать регуляторы моторики. Идеальным средством в данном случае является Имодиум, который разработан на основе лоперамида.
С помощью данного традиционного медикамента осуществляется восстановление пищеварительной системы до нормального состояния, что приводит к восстановлению адсорбции жидкостей.
Для лечения поноса у детей различного возраста рекомендуется применение сорбентов, что объясняется их высоким уровнем безопасности, так как они не всасываются в систему пищеварения. С помощью данных лекарственных средств производится укрепление каловых масс и замедление их продвижения. Также данными медикаментозными препаратами осуществляется поглощение токсинов, которые имеются в желудочно-кишечном тракте человека.
Принимать сорбенты необходимо максимально осторожно и только после консультации со специалистом. Большинство докторов рекомендуют проводить лечение пациентов пробиотиками. Данные вещества находятся в здоровом кишечнике и являются участниками пищеварительного процесса. Если принимать препараты, в состав которых входят пробиотики, то это приведет к устранению нарушений в работе пищеварительного тракта.
Питательные вещества начнут полноценно всасываться, что приведет к выздоровлению ребенка. Лечение диареи достаточно часто проводится с применением бактериальных и антибактериальных препаратов. Если понос наблюдается на фоне инфекционного процесса, то ребенку назначают антибактериальную терапию.
С ее помощью уничтожаются болезнетворные микроорганизмы, что приводит к стабилизации состояния здоровья малыша. Если понос развивается на фоне дисбактериоза, тогда необходимо применять лекарственные средства, в состав которых входят представители здоровой микрофлоры. Желтый понос у ребенка может наблюдаться по разнообразным причинам, связанными с неправильным образом жизни или более серьезными заболеваниями малыша.
Патологическое состояние может сопровождаться дополнительной симптоматикой, что требует срочного лечения. Если понос желтого цвета наблюдается более трех суток, то малыша необходимо повести на осмотр к доктору. Только специалист может назначить действенное лечение после соответствующей диагностики.
Видеосюжет расскажет о поносе у ребенка:
Расскажите друзьям! Расскажите об этой статье своим друзьям в любимой социальной сети с помощью социальных кнопок. Спасибо!
diareya.gastrit-i-yazva.ru
Желтый налет на языке: причины и лечение
На протяжении всей жизни человек может сталкиваться с изменением цвета языка. Когда на языке желтый налет, большинство людей воспринимают этот факт как должное и не обращают внимания, но как только он приобретает зеленый или оранжевый цвет, это вызывает настороженность. Медики утверждают, что именно желтый цвет должен стать поводом для беспокойства и ассоциируется с разного рода заболеваниями.

На медосмотре маленького ребенка врачи просят его открыть рот и показать язык, так как состояние этого органа может рассказать специалисту много того, о чем родители даже не догадываются.
Почему появляется желтый налет на языке
Несмотря на совершенно противоположное мнение врачей, большинство людей склоняются к суждению, что язык при нормальном состоянии здоровья и работе внутренних органов должен иметь светло-розовый цвет. Причины появления желтого налета на языке могут быть следующие:
- курение;
- употребление продуктов с красящими свойствами;
- обезвоживание;
- плохая ротовая гигиена;
- воспаление языка;
- сопутствующие заболевания внутренних органов.
Желтый налет на языке может появиться в результате употребления продуктов, содержащих такие приправы, как карри и куркума. Оставить налет могут фрукты и овощи, имеющие в своем составе природный краситель: абрикосы, морковь, цитрусовые. Газированные напитки с пищевыми красителями являются самыми главными виновниками смены цвета языка. Чтобы точно установить причины появления налета, следует почистить его щеткой и исключить те продукты, которые могут спровоцировать проблему. Если язык желтый, налет не исчез, то это значит, что причина кроется в другом.
К подобному состоянию очень часто приводит пагубная привычка — курение. Для людей, имеющих большой стаж курильщика, это пожизненная проблема. Образование налета может быть вызвано различными факторами, в том числе и обезвоживанием организма. Его могут вызвать инфекционные заболевания, характеризующиеся рвотой, сильной интоксикацией и диареей. Часто при таком состоянии у маленьких детей язык обложен налетом.
Причиной появления желтого языка у взрослого человека может стать недостаточная гигиена полости рта. Связано это с тем, что во рту находится очень много бактерий. После принятия пищи все продукты ее разложения, попавшие между зубов и на бороздки языка, становятся благоприятной средой для размножения болезнетворных микроорганизмов.
Порой безобидное нежелание почистить зубы и язык на ночь могут обернуться для человека, особенно ребенка, имеющего слабый иммунитет, проблемами со здоровьем.
Особенно болезненным и неприятным фактором, который может спровоцировать возникновение налета, является воспаление языка. Воспалительный процесс может развиться в результате стоматологических заболеваний: наличие кариеса, заболевание зубов, травма языка, высыпания на небе. Желтый язык может наблюдаться и при сухости во рту и болевых ощущениях, связанных с простудой или воспалением полости рта.
Очень часто язык желтый с зеленым налетом может говорить о таких заболеваниях желудочно-кишечного тракта, как гепатит, холецистит, панкреатит.
Главными показателями, на которые обращает внимание врач при медосмотре, являются: подвижность, цвет, форма и влажность языка. У здорового человека он имеет розовый цвет, хорошую подвижность, ровные четкие края без налета.
Вернуться к оглавлению
Как устранить проблему
Если язык покрыт желтым налетом на протяжении нескольких дней, стоит обратиться к врачу, чтобы диагностировать точную причину проблемы.
Очень часто это могут быть заболевания, которые находятся на начальной стадии и не имеют ярко выраженной симптоматики. Клинические анализы крови, мочи и кала помогут узнать, что спровоцировало подобное явление. Когда диагноз поставлен, врач сможет назначить лечение.
Часто причиной желтого налета являются заболевания внутренних органов пищеварения. Для лечения этих недугов эффективными являются гепатопротекторы: Хофитол, Холензим.
Если причина в плохой работе пищеварительной системы или желудка, уместно будет принять Фестал, Панкреатин, Мезим. Эти препараты являются прекрасными средствами, улучшающими секреторную способность желудка и кишечника.
Основными способами избавления от налета на языке можно считать:
- Нормализацию гигиены полости рта.
- Употребление достаточного количества жидкости в день.
- Сбалансированное питание, если необходимо, применение специальной диеты для нормализации работы органов ЖКТ.
Вернуться к оглавлению
Желтый налет на языке у детей
Случаи появления желтого налета на языке у грудных детей — явление, к которому многие мамы относятся с тревогой. Детские врачи рекомендуют обратить внимание на следующие факторы, которые приводят к такому состоянию малыша:
- резкая смена детской смеси;
- переход с грудного вскармливания на прикорм или искусственное кормление;
- плохая гигиена ротовой полости;
- частые срыгивания;
- остатки пищи после кормления.
Родители, которые следят за состоянием чистоты ротовой полости ребенка, понимают, что это самое комфортное место для размножения разных микробов, которые для детского организма могут нести большую угрозу. Особенно быстро налет образовывается на языке во время сна, поэтому перед приготовлением к нему необходимо обязательно чистить зубы и язык.
Даже у грудных деток, которые еще только ожидают появления первых зубов, рот должен подвергаться обработке и чистке языка.
Для устранения налета желательно влажной салфеткой, смоченной в содовом растворе, промокнуть язык малыша. Достаточное количество воды поможет убрать налет с языка. Стоит в течение дня понаблюдать за цветом языка своего малютки. Если налет не проходит более суток, целесообразно будет посетить детского терапевта.
Детская пищевая индустрия в настоящее время предусматривает наличие только качественных и натуральных продуктов питания, поэтому для употребления в пищу малышу следует давать проверенные, качественные, хорошо зарекомендовавшие себя на рынке детского питания продукты без красителей, консервантов, приправ.
Стоит обратить внимание, что налет на языке, не имеющий причин для беспокойства, легко удаляется при помощи детской щетки.
Нередкой причиной налета может быть неправильно выбранная смесь для кормления.
Если помимо желтизны языка наблюдаются такие симптомы, как понос, рвота, газы, следует обратиться к врачу.
При таких патологических изменениях в детском организме, как заболевания печени, желчного пузыря, язык приобретает желтый окрас из-за билирубина — вещества, выделяемого в организм при данных патологиях. Часто это происходит при желтухе и гастрите. Воспалительные процессы, затрагивающие органы пищеварительной системы у малыша, не только провоцируют изменение цвета, но и вызывают массу неприятных болезненных ощущений.
При употреблении слишком жирной пищи у ребенка также может наблюдаться желтушность языка. В летнее время желтизна у детей — это нормально, так как причиной может быть легкая форма обезвоживания в результате жары. Разноцветные налеты на детских язычках могут появиться и в результате большой любви сладкоежек к конфетам, в которые недобросовестные кондитеры кладут много пищевых красящих компонентов.
Причины желтого налета у детей могут быть точно диагностированы только детским специалистом. Путем забора анализов и их исследования можно установить точную причину данного явления.
Вернуться к оглавлению
О чем свидетельствуют цвета языка
По состоянию языка — основного органа, влияющего на многие функции в организме человека, можно определить, какая внутренняя функция дала сбой. Если язык обложен желтым налетом, а также коричневым или зеленым, то причина этого — инфекционные заболевания.
В зависимости от того, в какой части языка образовался налет, можно определить заболевание человека. Белый цвет на средней трети языка, а также в дополнении к этому повышенная температурой тела сигнализируют о болезнях кишечника и желудка. Если имеют место боли в желудке, нужно сменить рацион на более щадящий: без соленого, жирного и острого. У новорожденных детей налет белого цвета может говорить о наличии молочницы, запоров. Бледность языка может быть причиной понижения уровня гемоглобина в крови у малыша.
Налет в виде белых и красных пятен свидетельствует о таком заболевании, как скарлатина. Больному необходимо вызвать врача, который по состоянию здоровья назначит лечение.
Синий налет, переходящий в белый, может быть тревожным симптомом развития дизентерии или брюшного тифа.
Налет серого цвета сигнализирует о наличии проблем с работой желудочно-кишечного тракта, вызванных повышенной кислотностью и нарушением микрофлоры кишечника. У ребенка младшего возраста он может являться причиной ангины. Очень редко серость языка свидетельствует о ВИЧ-инфекции.
Не стоит бить тревогу, если на языке образовался коричневый, оранжевый и черный налет. Это могут быть красители, добавленные в продукты питания. При коричневом налете, не проходящем более трех дней, нужно проверить желудок и сдать анализы на наличие в микрофлоре кишечной палочки.
Зеленый цвет языка может говорить о наличии красителей в продуктах питания, которые употребляют дети и взрослые.
Вернуться к оглавлению
Рекомендации по профилактике
Уверенность в том, что появление налета на языке желтого цвета не является причиной заболеваний внутренних органов, можно иметь только при правильном отношении к своему здоровью в целом. Следует проводить медосмотры и сдавать клинические анализы хотя бы 1 раз в год, чтобы исключить наличие болезней.
Если окрас языка изменился и не нормализуется в течение нескольких дней, появились одновременно такие симптомы, как неприятный запах изо рта, сыпь на теле и языке, отечность горла, покраснение на небе и языке, то срочно необходимо обратиться к врачу. Эти проявления сигнализируют о тяжелых аллергических заболеваниях, которые могут спровоцировать обширный отек горла, привести к удушью и летальному исходу.
Ежедневные гигиенические процедуры полости рта и языка должны стать правильной привычкой на всю жизнь у каждого человека.
Исключение из питания таких продуктов, как газированные напитки с пищевыми красителями, еда с приправами красного и желтого цветов, конфеты сомнительного качества, большое количество очень крепкого чая и кофе, поможет забыть о проблеме при условии, что человек здоров.
Особое внимание стоит уделить здоровью маленьких детей.
Отказ от курения — вредной не только для себя, но и для окружающих привычки — поможет значительно улучшить цвет языка и сберечь здоровье.
dantistdoma.ru
Желтый налет на языке у взрослых: причины
Слизистая оболочка языка настолько чувствительна, что может изменять свою структуру и цвет. Обычный цвет здорового языка – ярко-розовый со слегка видным белым налетом. Это вполне нормально, ведь налет на языке образуется после приема пищи и находится там до момента чистки зубов и языка. Такой налет не является патологией и не представляет опасений для пациента. А вот желтый налет может свидетельствовать о серьезных отклонениях в работе пищеварительной системы. Врачу необходимо установить причины появления желтого налета и добиться их устранения.
Причины образования желтого налета
- Окрашивание натуральными продуктами – наиболее безобидная причина желтого налета. Наверное, многие взрослые замечают появление желтого цвета на языке после употребления цитрусовых, особенно, мандаринов и апельсинов. Этот натуральный налет образуется сразу после контакта с фруктом и легко удаляется после чистки зубов. Беспокоиться по причине такого налета не стоит.
- Окрашивание химическими компонентами – эта причина также не является поводом для беспокойства. В большинстве продуктов, производимых современной пищевой промышленностью, есть добавки – усилители вкуса, консерванты, стабилизаторы и красители. Поскольку ротовая полость первой «встречается» с продуктом, то именно здесь, на языке, и появляется окрашивание. Оставлять желтый след могут газированные напитки, леденцы, жевательные резинки и т.д. Для того чтобы избежать налета, необходимо отказаться от употребления подобной продукции.
- Заболевания печени – основная причина патологического налета на языке. Возникает налет из-за патологии самого органа. В случае поражения печени нарушается обмен билирубина, из-за чего он высвобождается и накапливается в тканях. В первую очередь билирубин можно заметить на языке, а уже потом – на склерах и кожном покрове. Причинами появления желтоватого оттенка языка могут быть гепатит, цирроз печени и рак.
- Поражение желчевыводящих путей – еще одна патологическая причина желтизны языка. Налет может образоваться из-за холецистита (воспаления желчного пузыря), опухолей, локализованных в районе желчевыводящих путей, желчекаменной болезни. Подобные поражения провоцируют застой желчи из-за сужения диаметра протоков, выносящих желчь. Кроме желтизны языка пациенты ощущают характерную горечь в ротовой полости, могут появляться тошнота, изжога и рвота.
- Надпеченочная желтуха – патологическое состояние, при котором у человека повышается уровень продуцирования билирубина. Следственно, билирубин не успевает выводиться из организма, накапливаясь в нем в избыточном количестве. Яркое проявление избытка билирубина – характерная желтизна, появляющаяся на языке.
- Гемолиз – быстрый распад эритроцитов. Такая патология наблюдается при талассемии, микрофосфероцитарной или серповидноклеточной анемии.
- Неполный синтез красных кровяных телец.
- Обширные кровотечения.
- Отравление некоторыми вредными веществами.
- Прием препаратов сульфаниламидной группы (например, Бисептола), сердечных гликозидов (Фуразолидон, Энтерофурил).
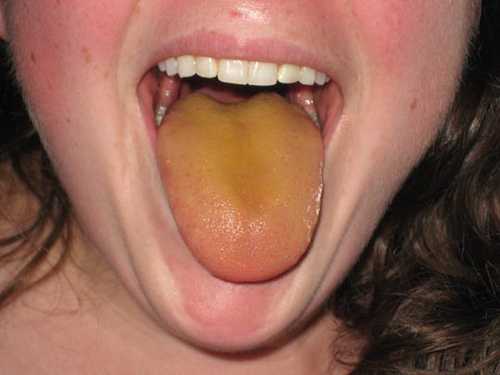
Проблемы с печенью и желчевыводящими путями практически всегда отражаются на цвете языка пациента. Однако на цвет языка влияет и состояние самого желудка. Желтый налет может быть спровоцирован:
- язвой двенадцатиперстной кишки и желудка;
- хроническим гастритом;
- гипомоторной дискинезией;
- острым панкреатитом;
- гастродуоденальным рефлюксом;
- грыжей;
- травмами желудка;
- сдавлением органа опухолями.
В этих случаях желтый налет является не единственным симптомом патологического процесса – пациенты ощущают изжогу, тошноту, боль в правом подреберье, у них появляется рвота с горечью.
Желтизна языка у взрослых может свидетельствовать о наличии кишечной инфекции, однако при ней на первое место выступают яркие признаки интоксикации – слабость, рвота, тошнота, озноб, холодный пот и повышение температуры.
При потере организмом жидкости налет толстый и более ярко выраженный, а вот при респираторной инфекции толщина налета прямо пропорциональна температуре больного – чем выше температура, тем чаще и насыщеннее можно увидеть налет на языке.
Еще одна причина воспаления языка – глоссит. Это заболевание представляет собой воспаление тканей языка, из-за чего он покрывается налетом грибковой или бактериальной природы. При этом на поверхности органа образуется налет желтоватого оттенка, иногда на фоне налета язык покрывается стоматитными язвами.
Провоцируют пожелтение языка и паразиты, поселяющиеся в теле человека. Так, желтый налет возникает из-за эхинококков в печени или лямблий. Это приводит к тому, что отток желчи нарушается, а язык покрывается налетом.
В некоторых случаях причина желтого налета довольно банальна – пациент является заядлым курильщиком, а смолы задерживаются языковыми сосочками. Стоит отметить, что в редких случаях причиной желтого налета может оказаться недостаточная гигиена полости рта и отсутствие привычки чистить не только зубы, но и язык.
Частое употребление кофе или чая постепенно изменяет не только цвет языка, но и цвет зубов, оставляя на них желтый налет. Поэтому кофеманам необходимо отказаться от своей привычки.
mojkishechnik.ru
Понос желтый язык озноб — Лечение гастрита
Оранжевый цвет мочи
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Цвет мочи является важным показателем при оценке работы почек, печени и других органов. В норме для урины здорового человека характерна желтая окраска. Она может иметь различную интенсивность, что обусловлено изменением концентрации в моче специальных пигментов в зависимости от количества потребляемой жидкости. При обезвоживании организма выделяется концентрированная темно-желтая или оранжевая моча.
Кроме того, такая окраска урины может быть связана и с другими естественными факторами, приемом определенных препаратов или продуктов питания. Оранжевый цвет мочи также может являться признаком протекания в организме патологических процессов, особенно если он сохраняется длительно, и при этом у человека присутствуют дополнительные симптомы.
Возможные причины появления оранжевой мочи
Почему выделяется моча оранжевого цвета? Существует ряд причин, приводящих к таким изменениям окраски урины. В некоторых случаях это явление носит временный характер и абсолютно безопасно для здоровья человека. Однако бывают ситуации, когда изменение окраски является тревожным симптомом и требует врачебной помощи. Основные причины выделения оранжевой мочи представлены ниже.
Продукты питания
Причиной появления мочи оранжевого цвета часто становится употребление определенных продуктов в больших количествах. К ним относятся овощи, зелень и фрукты, богатые витаминами группы B, провитамином A или витамином C. Изменение окраски урины в этом случае сохраняется до тех пор, пока из организма не будут полностью выведены эти соединения. Моча обычно приобретает темно-желтый цвет после чрезмерного употребления:
- щавеля, петрушки, шпината, сельдерея;
- продуктов, содержащих красители;
- моркови или морковного сока;
- облепихи;
- хурмы;
- спаржи;
- шиповника;
- тыквы;
- цитрусовых;
- черной смородины, малины и др.
Морковь превосходит все остальные продукты по количеству желто-оранжевого растительного пигмента каротина, из которого в организме образуется витамин А. После ее употребления возможно окрашивание не только урины, но и ладоней и стоп. Такие изменения обусловлены физиологическими особенностями организма и не представляют опасности для здоровья человека.
Лекарства
У людей, длительно принимающих определенные лекарственные препараты, может отмечаться окрашивание мочи в ярко-оранжевый цвет. Это обусловлено тем, что большинство препаратов выводятся из организма через почки и, соответственно, моча после их приема будет содержать действующие вещества или их метаболиты, придающие ей характерную окраску. Выделение урины темно-желтого цвета наблюдается у пациентов, которые принимают лекарственные средства, содержащие следующие вещества:
- антибиотик рифампицин;
- антимикробное средство сульфасалазин;
- антиагрегант варфарин;
- анальгетик уропирин;
- слабительное средство фенолфталеин;
- витамины A, C, B и др.
Важно: Моча оранжевого цвета часто отмечается у беременных женщин на фоне приема специальных витаминных комплексов.
Заболевания
Выделение мочи оранжевого цвета, причины которой не связаны с употреблением продуктов питания или лекарств, может быть одним из симптомов следующих патологических состояний:
- обезвоживание;
- токсикозы у беременных;
- пиелонефрит;
- гломерулонефрит;
- уролитиаз.
Изменение окраски урины при обезвоживании обусловлено высокой степенью ее концентрирования и повышением количества в единице объема пигментов, придающих ей желтизну. Такое состояние отмечается при недостаточном поступлении или значительной потере жидкости. Появление мочи оранжевого цвета отмечается при обильном потоотделении в жару или при интенсивных физических нагрузках, кишечных инфекциях, сопровождающихся диареей и рвотой. Оранжевая моча бывает у женщин в период беременности, которые страдают от раннего или позднего токсикоза. В первом случае потеря жидкости связана с частыми рвотами, а во втором – с выходом плазмы в межклеточное пространство и появлением отеков.
Важно: Выделение мочи оранжевого цвета по утрам считается нормой, так как ночью в организме повышается концентрация вазопрессина гормона, обладающего антидиуретическими свойствами.
Если причиной образования темно-желтой мочи являются заболевания органов мочевыделительной системы, то у пациента наблюдаются также и другие симптомы, приводящие к общему ухудшению его самочувствия. Урина приобретает неприятный запах, мочеиспускания становятся болезненными, отмечаются боли в области поясницы.
Что делать, если моча стала оранжевого цвета?
При обнаружении темно-желтой или оранжевой мочи в первую очередь важно выяснить причину таких изменений окраски. Если накануне человек употреблял морковь, тыкву, хурму или другие продукты, способные придать урине темно-желтую окраску, то не стоит беспокоиться – нормальный цвет мочи через время восстановится самостоятельно. При обезвоживании необходимо устранить его причину и восполнить потерю жидкости в организме.
Поводом для обращения к врачу является длительное сохранение оранжевого цвета мочи, сопровождающееся следующими симптомами:
- боли в области поясницы различного характера;
- повышение артериального давления;
- боли при мочеиспускании;
- повышение температуры тела;
- неприятный запах мочи;
- изменение диуреза;
- появление отеков.
Врач назначит дополнительные исследования, необходимые для уточнения диагноза, и подберет лечение. Чем раньше оно начнется, тем благоприятнее прогноз заболевания.
Совет: О любых изменениях цвета или запаха урины при беременности следует сразу сообщать гинекологу, так как в этот период организм женщины подвержен появлению ряда заболеваний почек, печени и других органов.
Но возможно правильнее лечить не следствие, а причину?
Рекомендуем прочитать историю Ольги Кировцевой, как она вылечила желудок… Читать статью >>
Причины, лечение поноса и температуры 38-39 градусов у взрослых и детей
В жизни бывают такие неприятные ситуации, когда понос и температура, которые застают человека в самый неподходящий момент.Такое состояние может быть вызвано инфекциий, болезнями желудочно-кишечного тракта, а также может проявляться как побочный эффект от принятия того или иного вида лекарственных средств и препаратов. Так как диарея и высокая температура — вещи крайне неожиданные и малоприятные, то каждый человек должен знать, как бороться с этими симптомами и как их лечить у самого себя или у своего ребенка.
- 1Общая характеристика
- 2Температура и понос у взрослого
- 3Причины и лечение проявлений
- 4Неприятные симптомы у ребенка
1Общая характеристика
Наверное, каждый человек в своей жизни хотя бы раз в жизни сталкивался с таким явлением, как диарея. Особенно, если такое состояние возникло у ребенка, то это вызывает опасения. У детей такая болезнь проходит несколько иначе, за ними нужно постоянно наблюдать, чтобы не стало хуже, в случае осложнения нужно вызывать скорую или врача на дом.
Если речь идет о диарее у взрослого человека, то такое состояние может сопровождаться тошнотой, рвотой, головными болями, общей слабостью всего организма, подавленным состоянием. Обычно понос возникает от того, что у человека ослаблена или плохо работает пищеварительная система. Но также на появление диареи первостепенным образом влияет и еда, которую человек употребляет в пищу. То есть, если еда была сомнительной свежести, плохо или недостаточно приготовленной, с истекшим сроком годности, с нарушениями условий хранения того или иного продукта, да и просто некачественная сама по себе, то понос не заставит себя долго ждать. Если это единичное пищевое отравление, то обычно человек лечится дома, и такое состояние проходит через несколько дней, когда из организма выйдут токсины и отравляющие его вещества.
Но если понос и высокая температура не прекращаются длительное время или появляются с подозрительно высокой частотой, то нужно обратиться к врачу или вызвать скорую помощь и вовремя установить причины. Это ни в коем случае нельзя оставлять без внимания.

2Температура и понос у взрослого
Как быть, если жидкий стул осложняется еще и высокой температурой? Нужно понимать, что температура и понос у взрослого может приводить организм к обезвоживанию. Поэтому нужно употреблять как можно больше жидкости. Не нужно пить сразу 2 литра воды и заставлять себя делать это насильно. Это может привести к рвоте. Пить нужно по чуть-чуть, но как можно чаще. Для питья хорошо подойдет сладкий чай, куриный бульон, ромашковый чай, простая кипяченая вода или же минеральная вода без газа. Категорически нельзя пить алкогольные напитки и кофе. От соков тоже лучше отказаться на некоторое время.
Нужно пересмотреть и свой привычный график питания. На время болезни нужно отказаться от острого, жирного, соленого, копченого, молока и молочных продуктов. Можно есть картошку, любые каши, вермишель, сваренные на воде. Подойдет легкий овощной супчик, можно с кусочками нежирного мяса. К нему нужно приготовить черный хлеб, желательно, немного подсушенный. Даже если аппетита нет, питаться нужно обязательно, чтобы у организма были силы и ресурсы на борьбу с болезнью. Но опять же, не нужно переедать. Можно съесть несколько ложек супа и пару сухариков, а если ничего больше не хочется, то не нужно заставлять себя. Это тоже может привести к рвоте.

3Причины и лечение проявлений
Чтобы понизить температуру у взрослого, лечение нужно начинать с питья. Токсины из организма будут выводиться вместе с мочой, поэтому частые походы по малой нужде в туалет — это очень хорошо в такой ситуации. Что лучше всего пить? Очень хорошо помогают при температуре морсы и компоты из ягод, которые содержат витамин С. Если под рукой не оказалось таких ягод, то хорошо при температуре помогает щелочная минеральная вода. Если обильное питье все-таки вызвало тошноту, то убрать ее можно с помощью нескольких листочков свежей мяты, которые нужно пожевать некоторое время.
Таблетки, которые останавливают диарею, типа Имодиум, принимать категорически не рекомендуется, так как они только лишь прекратят понос, инфекция останется в организме, а ее нужно оттуда вывести как можно скорее. Поэтому из лекарственных препаратов можно принять Активированный уголь или Смекту, как раз эти препараты выводят токсины из организма и делают это бережным путем, обволакивая стенки кишечника. Не стоит принимать антибиотики, так как они, скорее всего, уничтожат и полезную микрофлору, которая и так ослаблена в период болезни, а ее восстановление жизненно необходимо для нормальной работы кишечника и прекращения диареи.
Но если состояние больного не улучшается, температура и не думает снижаться, тошнота и рвота не прекращаются, в каловых массах стали наблюдаться кровянистые и слизистые вкрапления, не утихает боль в животе, то нужно немедленно прекратить заниматься самолечением и вызвать скорую помощь.
Больной человек считается разносчиком инфекции и может заразить окружающих, поэтому к квартире должны осуществляться проветривание и влажная уборка. Те, кто живет рядом с больным, должны как можно чаще мыть руки, это должен делать и сам больной.
Понос и температура у взрослого могут быть признаками кишечного расстройства или панкреатита. Причина такого заболевания — неправильное питание в совершенно разных его видах. Это может быть неправильная диета, длительное голодание или же, напротив, частые переедания, поедание некачественной, ненатуральной еды. Симптомами кишечного расстройства является понос, рвота, высокая температура, тотальная потеря аппетита. В этом случаи врачи советуют на сутки воздержаться от еды, а затем есть домашнюю пищу, но маленькими порциями. Идеально подойдут сухари, куриный теплый бульон, минеральная вода. Для облегчения состояния нужно купить в аптеке лекарственные препараты с содержанием ферментов. Если через несколько дней человеку не стало лучше, то нужно обращаться к врачу, который подберет нужное именно этому конкретному больному лечение.
Может быть и ротавирусная инфекция. В медицине этот феномен принято называть кишечным гриппом. Симптомами выступают: многократный понос, многократная или единичная рвота, высокая температура, слабость, потеря аппетита, мышечные боли, першение в горле, возможен насморк. Особого лечения эта инфекция не требует, нужно только не допустить обезвоживания, побольше пить воды, чая или морсов. Если это не помогает сбить температуру, и симптомы не ослабевают, то нужно выпить противовирусный препарат. Когда болезнь все-таки пройдет, то нужно посоветоваться с врачом по поводу необходимости приема препаратов, которые помогут восстановить микрофлору кишечника.
Причиной может быть и бактериальная инфекция. К бактериальным инфекциям относится дизентерия, стафилококк и многие другие. Температуру обычно очень трудно сбить, она бывает очень высокой. Понос не прекращается, а многократный, зеленоватого цвета, с кровянистыми вкраплениями. В каком-то смысле больному повезло. Ему не придется самостоятельно осуществлять лечение, так как бактериальная инфекция подразумевает госпитализацию, где больной будет находиться под присмотром врачей с осуществлением надлежащего лечения.

4Неприятные симптомы у ребенка
Такое явление может особенно обостряться в летнее время. Из-за жары портятся быстрее очень многие продукты, ребенок может съесть немытые или плохо вымытые фрукты или ягоды, выпить сырую воду. А за маленьким ребенком вообще трудно уследить, он может без разрешения взять что-то в рот или нахлебаться воды во время купания.
Ребенок, так же как и взрослый, может заражаться кишечными инфекциями, но есть и специфические детские заболевания, которыми болеют только дети. Например, корь, ветрянка, краснуха, скарлатина — все это может вызвать осложнение в виде температуры, рвоты и поноса. Однако небольшим успокаивающим фактором является то, что ребенок, переболев этим один раз в жизни, больше не заразится. Может подниматься температура и беспокоить жидкий стул, когда у ребенка начинают резаться зубы.

Родители должны относиться к ребенку с повышенной внимательностью, особенно, если он еще мал и не может сам внятно рассказать родителям, что у него болит. Если у ребенка поднялась температура, его рвет, болит живот, наблюдается жидкий стул, то нужно немедленно вызывать скорую или участкового врача. Если в каловых массах замечены кровь или вкрапления черного цвета, это может говорить о внутреннем кровотечении. Также это может говорить о заболеваниях органов брюшной полости. Как только ребенка осмотрит врач и назначит лечение, родители должны купить все необходимые лекарства и неукоснительно соблюдать рекомендации медицинского персонала.
Что касается рациона ребенка, то здесь стоит придерживаться таких же требований, как и в тех случаях, когда понос и температура беспокоят взрослого человека. То есть исключить жирное, жареное, молочное, сырые фрукты и овощи, соки, копчености, все соленое и кислое, тяжелую пищу. Нельзя допускать обезвоживания в детском организме. Если такая неприятность случилась с ребенком, который еще находится на грудном вскармливании, то прекращать его не нужно, так как в материнском молоке содержатся специальные вещества, которые помогаю кишечнику восстановиться. Если ребенок находится на искусственном вскармливании, то нужно на время, пока он не поправился, покупать смеси на основе сои.
Такое состояние, как понос и температура, должно в любом случае вызывать опасение, несмотря на то, наблюдается ли это у ребенка или у взрослого.
При осложнениях нужно незамедлительно обращаться к врачу.
bez-gastrita.ru
Постоянный желтый налет на языке — Гастроэнтерология
Ксения Чиркова (Женщина, 26 лет лет)
Налет на языкеДобрый день! Моему ребенку 2 мес, беспокоит наличие постоянного желто-белого налета на языке, который не снимается. Обрабатывала содовым раствором, тоже не помогло. Слизистые губ и щек чистые. Ребенок на смешанном…
Irina Irishka (Женщина, 27 лет лет)
Желтый налет на языке и желтые слюниЗдравствуйте! Стоит ли пить антибиотик, который прописал врач, или эти симптомы от чего то другого? 2 дня назад был поставлен диагноз … трахеита (где .. — непонятная закорючка). Терапевт не…
Надежда Александровна Семенихина (Женщина, 33 года лет)
Жёлтый налет на языкеЗдравствуйте! Две недели назад мой сыночек 6,5 месяцев переболел ротавирусом, лежали в инфекционной отделении 7 дней. Лечились: 2 дня капельницы, энтерол, КИП, антибиотики 5 дней. После выписки, через 10 дней…
Сергей Бондаренко (Мужчина, 26 лет лет)
Постоянный налёт на языкеДобрый день. Беспокоит постоянный налёт на языке бело-желтого цвета. Налёт у меня со школы, лет 10 уже, но я не предавал ему какого либо значения, т.к. больше ничего не беспокотло\ит,…
анонимно (Мужчина, 20 лет лет)
Желтый налет на языке дискомфорт в горлеЗдравствуйте. После того как покурил кальян, стал ощущать комок в горле, постоянный налет на языке с утра (иногда белый, иногда желтый), слегка красная глотка. Обращался два раза к лору ….
алексей сутки (Мужчина, 25 лет лет)
АЛТ и АСТ повышен постоянный жёлтый налёт на языкеДобрый день, меня зовут алексей! Беспокоил постоянно желтый налёт на языке. Недавно сдавал биохимический анализ, где обнаружилось повышенный в 3 раза алт и в 5 раз аст, немного билирубин на…
анонимно (Женщина, 24 года лет)
Запах изо рта желтовато-белый налет на языкеЗдравствуйте, юлия владимировна! В последнее время мучает неприятный запах изо рта и, как минимум год, белый, иногда сухой желтый налет на языке. Была у гастроэнтеролога в связи с возникшими болями…
health.mail.ru
