что это такое? Что способствует повышению уровня холестерина в крови
В сознании большинства холестерин является причиной атеросклероза, инфаркта и инсульта. Это мнение справедливо, но с одной оговоркой: в нашем организме есть .
Холестерин участвует в строительстве клеток, синтезе половых гормонов и процессах кроветворения. Он служит источником энергии для мышц, обеспечивает нормальную работу иммунной, нервной и пищеварительной систем. В то же время холестерин может вызвать грозные заболевания. Почему?
Это то, что они решают, с какой стороны борьба сияет между плохим и хорошим холестерином. Продукты животного происхождения и углеводы являются основными причинами высокого уровня холестерина и триглицеридов. Следующие два элемента, которые оказывают огромное влияние на то, что происходит в нашей жизни и в нашей жизни, — это регулярная физическая активность и курение сигарет. Здесь правило прост — первое, а второе — совсем нет.
Очевидно, что в борьбе с избыточным холестерином также употребляют наркотики. Хит последние годы статики. Сегодня это один из наиболее часто назначаемых препаратов в мире. Уменьшая уровень «плохого» холестерина, он защищает от сердечного приступа или церебрального инсульта. Все лекарства не свободны от побочных эффектов.
Холестерин можно условно разделить на липопротеиды высокой плотности и липопротеиды низкой плотности. Какой холестерин «хороший» , а какой холестерин «плохой» ? Липопротеиды высокой плотности – это «хороший» холестерин, а низкой плотности – «плохой».
Столь полярные характеристики фракций холестерина определяются их деятельностью в организме. «Плохой» холестерин образует на стенках сосудов склеротические бляшки, которые вызывают заболевания сердечно-сосудистой системы.
Говоря об этой группе наркотиков, нужно упомянуть одну вещь, которая длится долгое время. Статины все чаще предписываются людям, которые не были диагностированы с заболеванием системы кровообращения и имеют факторы риска для его развития, такие как курение сигарет, повышенное кровяное давление или диабет.
В общем, правило состоит в том, что статины помогают и должны быть назначены людям, которые по меньшей мере на 10% риск сердечного приступа в течение следующих десяти лет. Опытный врач может легко вычислить это, — говорит доктор Стивен Ниссен, специалист по кардиологии Кливлендской клиники.
«Хороший» холестерин разрушает склеротические бляшки. Он забирает из них «плохой» холестерин и переносит «вредителя» в печень, где тот перерабатывается. По сути дела, между ними идет непримиримая борьба, ставка в которой – человеческая жизнь.
Плохой и хороший холестерин – соотношение
Нормальный уровень общего холестерина в организме – 5,5 ммоль/л.
Здоровые люди вместо профилактических таблеток должны больше думать о диете и движении, — добавил Ниссен. Следующий большой разговор о холестерине — о вкусном завтраке или яйцах. Конечно, вы можете обсудить, как их подготовить, но здесь дело довольно простое — то, что приготовлено, более здорово, чем то, что жарится. Но сколько яиц и как часто мы можем есть? Длинные яйца обрабатывали почти как холестериновую бомбу, которую можно было потреблять до двух раз в неделю.
Однако в последние годы появились хорошие новости о яичках. Оказалось, что холестерин, содержащийся в яйцах, не является основной причиной менингококковой болезни и ее последствием ишемической болезни сердца. В одном яйце есть небольшая часть холестерина, которую мы производим в течение дня. Специалисты соглашаются — гораздо хуже, чем яйца, здесь курят сигареты, лишние килограммы на талии, отсутствие физической активности и избыток в рационе насыщенных жиров животного происхождения.
«Хороший» холестерин в норме не должен превышать следующих показателей: 1,63 ммоль/л для мужчин и 2,28 ммоль/л для женщин.
«Плохой» холестерин в норме должен составлять не более 4,79 ммоль/л для мужчин и 4,51 ммоль/л для женщин.
Соотношение между «плохим» и «хорошим» холестерином вычисляется делением уровня общего холестерина на уровень хорошего холестерина. Если получится число меньше 6 – это добрый признак. Он свидетельствует о том, что баланс между «плохим» и «хорошим» холестерином в норме и угрозы атеросклероза не существует.
В конце каждого года каждый из нас должен проходить тест на холестерин один раз в год. Особое внимание следует уделить тем, чьи родственники ранее страдали от нарушений кровообращения и подверглись, например, сердечному приступу. Холестерин также должен контролироваться: люди с ожирением, сидячие и курящие люди, люди с известным сердечно-сосудистым заболеванием — гипертония или ишемическая болезнь сердца, страдающие диабетом, заболеваниями почек, печени и щитовидной железы, лиц с врожденными расстройствами липидов, лиц с ишемической болезнью сердца, Слезы на веках, коже и в любом другом месте.
Но если уровень общего холестерина превышает нормальный, да к тому же повышен «плохой» холестерин – пора бить тревогу. Это значит, что в организме идет активный процесс образования холестериновых бляшек.
Как повысить «хороший» холестерин и как снизить «плохой» холестерин?
Прежде всего, следует отказаться от продуктов, содержащих «плохой» холестерин . Это все продукты животного происхождения:
За несколько дней до начала теста, и особенно за день до этого, мы не должны есть очень жирные продукты, что может смутить результаты испытаний. В течение этих нескольких дней мы также должны перестать пить. Мы должны сообщать только на тест на голодный желудок после минимум десяти часов отдыха.
Холестерин и эректильная — и как они могут быть вместе? Одним из основных условий, которые необходимо выполнить для правильного функционирования функционирующего мужчины, являются кровеносные сосуды. И, как известно, деменция, вызванная избытком холестерина, особенно в связи с курящими сигаретами, нападает на сосуды. Кроме того, кровоснабжение мужских половых органов значительно выше, чем, например, нервный сердечный ритм. Это важно, потому что чем меньше судно, тем быстрее заболевание вызывает повреждение и ухудшение.
- жирное мясо – говядина, свинина, баранина, сало, субпродукты;
- переработанное мясо – тушенка, паштет, колбасы, сосиски;
- животные жиры – майонез, кетчуп, сливочное масло и другие жирные молочные продукты;
- панцирные морепродукты – креветки, раки, крабы, омары, лобстеры.
Кроме того, нужно употреблять больше продуктов, содержащих «хороший» холестерин или вовсе не содержащих холестерина, а также продуктов с полиненасыщенными жирными кислотами Омега-3:
Другими словами — прежде чем мы начнем жевать мозги, у нас могут возникнуть серьезные проблемы с эректильной болезнью. Каждый сексолог и очень часто из своего кабинета направляет пациента к кардиологу, предупреждая, что проблемы с эрекцией могут быть только признаком гипертонии или ишеми
lugasat.ru
Холестерин плохой и хороший — что это такое и какие нормы?
Холестерин, как вещество, присутствующее в организме человека, может быть хороший и плохой. Важно знать, как следить за их соответствием нормам, так как это возможность сохранения здоровья.
Для многих холестерин ассоциируется с негативными признаками, его считают медленным убийцей человека. Это достаточно ошибочное понятие, которое внушается современным людям для повышения прибыли фармацевтических компаний. Стоит знать, что холестерин может оказывать на организм не только пагубное воздействие, но также полезное, то есть хороший холестерин, а есть плохой.
Представленная ниже информация поможет понять, что такое плохой и хороший холестерин, что такое завышенные показатели данного вещества и причины его образования. Также можно узнать, как эффективно при помощи смены образа жизни привести показатели холестерина в норму.
Что такое холестерин?
Холестерин плохой и хороший — это соединение химических компонентов, которое требуется каждому организму в качестве уникального строительного биологического материала. Он идет на восстановление клеточной мембраны и гормонов, среди которых можно отметить тестостерон и эстроген.
Процесс выработки вещества осуществляется в печени, это примерно 70-85%, остальное небольшое его количество можно получить из пищи, употребляя яйца, мясо, рыбу, молочные продукты, то есть пищу животного происхождения, так как в растительных продуктах нет данного вещества.
Печень не только вырабатывает холестерин, но также регулирует его общее количество. Процесс передвижения вещества в организме осуществляется по следующей схеме. Сразу после еды вещество всасывается в печень. Оттуда оно секретируется в организм по мере надобности.
Если холестерина накапливается очень много, он преобразуется в так называемые бляшки, располагаясь вдоль внутренних стенок сосудов и вен. На этом основании они сильно сужаются, отчего важные органы получают намного меньше, чем нужно питательных веществ, отчего автоматически осуществляется сбой в их работе, принося большой вред всему организму.
Основные виды холестерина
Сам по себе холестерин не может передвигаться по сосудам в составе крови, он присоединяется к белку, образуя вместе с ним липопротеинлипазы. Это особая форма жира, которая имеет название липопротеиды. Они в свою очередь подразделяются на категории по признаку, какое количества белка в них присутствует. Говоря иными словами, холестерин может быть трех основных видов – плохой – липопротеиды низкой плотности, хороший – липопротеиды высокой плотности и общий.
Вещества, которые характеризуются низкой плотностью, содержат более высокое процентное соотношение жира относительно белка – это и есть плохой холестерин.
Повышенный уровень данного компонента при полном отсутствии лечения повышает риск возникновения таких заболеваний, как:
- Сердечно-сосудистые патологии;
- Инсульт;
- Проблемы с периферическими артериями.
Проблемы с венами и сосудами в состоянии значительно ухудшить общее состояние здоровья.
Получается пагубный замкнутый круг – образуется бляшка, сосуд сужается, кровь течет медленнее, бляшка становится еще больше. Данные жировые образования могут через определенное время привести к появлению тромбов. Они в свою очередь становятся причиной сердечного приступа, инсульта или инфаркта, то есть приводит если не к летальному исходу, то к инвалидизации человека.
Описывая липопротеиды более высокого уровня плотности, можно отметить, что они состоят из небольшого количества жира и большого объема белка. Это хороший холестерин, который характеризуется способностью извлекать плохой холестерин из стеной вен и артерий, а также избавляться от них в печени.
Важно! Чем более высоким является соотношение полезного и хорошего холестерина к плохому в человеческом организме, тем более благоприятное воздействие он будет оказывать на весь организм в целом. Необходимое количество полезного холестерина способно эффективно защитить человека от проблем с сердцем и сосудами, от инсульта.
Допустимый уровень холестерина
Для точного измерения уровня холестерина в крови человека врач назначает анализы крови. Пациент на сдачу должен прийти, не позавтракав, желательно не принимать пищу за 12 часов до проводимого исследования. На основании полученных анализов врач делает выводы относительно степени развития заболевания и методов его устранения. Современной медициной установлены определенные нормы хорошего и плохого холестерина в крови.
Общий холестерин:
- Больше 200 – желательно;

- От 200 до 239 – погранично высокий;
- От 240 – высокий.
Липопротеид высокой плотности — хороший холестерин:
- Меньше 40 – низкий;
- Выше 60 – высокий.
Липопротеид низкой плотности — плохой холестерин:
- Меньше 100 – оптимальный;
- От 100 до 129 – близкий к нормальному;
- От 130 до 159 – погранично повышенный;
- От 160 до 189 – рядом с повышенным;
- Более 190 – критично высокий.
При отклонениях от нормы врач в обязательном порядке назначает качественное лечение современными препаратами, народными средствами лечения и изменением питания. Основная цель управления веществом заключается в том, чтобы получить такое изменение образа жизни и питания, которое позволит долгое время поддерживать холестерин в границах допустимого.
Важно! Стоит помнить, что высокой плотности липопротеиды, то есть хороший холестерин, в состоянии эффективно защитить проблем с сердцем. Это основная задача назначенного лечения и заключается она в повышении низкого уровня липопротеидов высокой плотности.
Продукты для снижения плохого холестерина
Существуют на международном уровне установленные принципы питания, которые позволяют снизить общий уровень плохого холестерина в составе крови и увеличить количество хорошего.
Чтобы оздоровить свой организм и гарантированно защитить себя от инсульта и сердечного приступа, стоит придерживаться следующих правил питания:
- Ограничение количества потребляемых животных жиров до 25-30%. Все зависит от общего количества потребляемых калорий.
- Количество насыщенных жиров нужно сократить до 7% от всей потребляемой пищи.
- Объем транс-жиров не должен быть более 1% от всех потребляемых калорий.
Оставшиеся жиры нужно пополнять из разных источников полиненасыщенных и мононенасыщенных жиров. Сюда можно отнести семена льна, разные виды орех, рыбу, причем более жирную, например, лосось, форель, сельдь, а также растительные масла.
можно отнести семена льна, разные виды орех, рыбу, причем более жирную, например, лосось, форель, сельдь, а также растительные масла.
В процессе лечения и соблюдения диеты важно следить за тем, чтобы в организм не поступало более 300 мг холестерина в сутки – это для здоровых людей. Для тех, кто имеет проблемы с сердцем и сосудами, данный показатель не должен превышать 200 мг.
Для достижения данной цели стоит отдать предпочтение продуктам, которые сами по себе вызывают снижение уровня плохого холестерина и повышение хорошего. Это пища, в составе которой содержится большое количество стеролов растительного происхождения, пищевые продукты с высоким содержанием пищевых волокон.
Стоит употреблять, как можно больше орех, рыбы, груш и яблок, а овощные салаты желательно заправлять оливковым маслом. При этом стоит понимать, что многие из этих продуктов отличаются высокой калорийностью, потому желательно соблюдать некоторую осторожность в их потреблении.
Лекарственные препараты от повышенного холестерина
Если уровень плохого холестерина в крови является критически высоким, врач назначает современные лекарственные препараты, направленные на быстрое его снижение.
Это такие категории современных препаратов, как:
- Ниацин;
- Статины;
- Фиброевая кислота и ее производные;
- Секвестранты желчных кислот.
Решение, какой лучше препарат подобрать для снижения повышенного плохого холестерина, что наиболее подходит для каждого пациента индивидуально, в состоянии решить только квалифицированный специалист.
Назначаемые лекарственные средства должны быть тщательно откорректированы и обязательно должны контролироваться на предмет разных побочных эффектов.
Все перечисленные категории медицинских препаратов играют определенную роль в процессе нормализации общего уровня холестерина. При сочетании лечения с диетами, полноценными физическими упражнениями и полным отказом от вредных привычек можно быстро добиться оптимального результата. Три категории препаратов в состоянии улучшить общее самочувствие, но вот полностью защитить от сердечного приступа могут только статины.
По мнению профессионалов, даже те пациенты, которые имеют 10-летний стаж в болезнях сердца, защищены от приступа на 80%. В этом заключается основное преимущество применения статинов. Посредством снижения плохого холестерина на 50% и увеличения хорошего, значительно увеличивается вероятность отступления всех сердечных заболеваний.
Не менее действенным при понижении плохого холестерина и повышении хорошего является Ниацин. Данный препарат назначается в небольших дозировках, которые постепенно увеличиваются со 100 мг до 3-6 грамм. При этом повышение можно проводить на протяжении нескольких недель.
Это важное правило в процессе лечения ниацином, так как резкое увеличение дозировки в состоянии вызвать серьезные аллергические реакции организма, кишечное расстройство, а также сбой в работе печени. Объем первоначальной дозы и ее последующее увеличение обязательно должно назначаться и контролироваться врачом.
Возможные риски и профилактика
Для эффективного снижения уровня плохого холестерина в крови стоит не только четко принимать все назначенные лекарственные препараты и потреблять полезные продукты питания, нужно также кардинально поменять привычный образ жизни.
Необходимо постараться избавиться от лишних килограмм, в чем может помочь только диета и определенная физическая активность. Снизить общий уровень плохого холестерина можно при помощи элементарного отказа но никотина.

Курение является основным фактором, повышающим риск возникновения разных сердечно-сосудистых патологий, инсульта и инфаркта, он просто убивает хороший холестерин. Не менее вредно и употребление спиртного, но при этом в минимальных количествах оно оказывает прямо противоположное воздействие на организм. Пара глотков вина на ужин позволяет значительно увеличить количество хорошего холестерина, одновременно с этим снизив плохой.
Положительный эффект в понижении плохого холестерина оказывает простое ежедневное расслабление. Для этого можно использовать специальные техники, а можно просто выстроить так режим дня, чтобы всегда оставалось время на отдых.
Как показали медицинские исследования, люди которые проходили лечение и наладили свой отдых, намного быстрее приводили в норму повышенный холестерин, чем те, что принимали то же лечение, но при этом продолжали жить в привычном напряженном графике.
myholesterin.ru
Плохой и хороший холестерин в анализе крови: норма и повышенный уровень
Химический состав крови должен оставаться в норме, иначе общее самочувствие резко ухудшается, беспокоит тревожными жалобами. Структурной единицей стероидов и липидов принято считать холестерин – природный жировой спирт вязкой структуры. Он в большой концентрации производится печенью и дополнительно проникает в организм с трапезой.
Норма уровня холестерина в крови

Для поддержки общего состояния на удовлетворительном уровне и обеспечения профилактики сердечно-сосудистых патологий следует контролировать указанный параметр. Общий показатель холестерина охватывает пределы 3-6 ммоль/л. Допустимый уровень для женщин и мужчин несколько отличается, о чем свидетельствуют представленные ниже данные. Имеются различия пределов нормы для взрослого и ребенка, позволяющие судить о специфике каждого организма.
У женщин
Если говорить о ЛПНП, нормой для женского организма считается интервал 1,92-4,5 ммоль/л, тогда как критерий оценки ЛПВП приближен к 0,86-2,28 ммоль/л. Указанные цифры могут отличаться, что обусловлено хроническими болезнями, возрастными изменениями или индивидуальными особенностями организма. Например, норма ЛПВП и ЛПНП в крови при беременности аномально занижен, а врачи по результатам клинических исследований не придают особого значения таким отклонениям.
Для мужчин
Норма холестерина в крови представителей сильного пола тоже имеет свои характерные отличия. При лабораторном исследовании ЛПНП допускаются пределы 2,25-4,82 ммоль/л, тогда как нормальный коэффициент ЛПВП соответствует интервалу 0,7-1,73 ммоль/л. Повышенный холестерин ЛПВП наталкивает на мысли о проблемах с сердечной деятельностью или сосудами, не исключено развитие атеросклероза, ишемии сердца.
Расшифровка анализа на холестерин
Для выявления уровня холестерола предлагается проведение специального лабораторного исследования. Биохимический анализ крови «хорошего» и «плохого» холестерина помогает определить соотношение этих компонентов, выявить скрытые заболевания, прогрессирующие патологические процессы, при своевременном реагировании спасти жизнь пациенту. Расшифровка, полученная на руки, может подтвердить или опровергнуть врачебные догадки, ускорить постановку окончательного диагноза.
Хороший холестерин

Липопротеины высокой плотности определяют «хороший холестерин» крови, который стал продуктивной профилактикой сердечно-сосудистых патологий, атеросклероза. Это важная структура белкового комплекса, а ее повышенный показатель крови формирует устойчивую защиту от обширного инфаркта. Допустимое значение – не более 1 ммоль/л. Среди других полезных свойств хорошего холестерина специалисты выделяют следующие моменты:
- получение из бляшек атеросклеротических хорошего холестерина;
- забор свободного ЛПВП с поверхности клеток;
- продвижение в фильтр организма хорошего холестерина для дальнейшей переработки, преобразования.
Холестерин липопротеинов низкой плотности
Данный показатель обширной медицинской практике известен, как «плохой холестерин». Известно, что ЛПНП разносит «строительный материал», производимый печенью, по клеткам. Если показатель выше допустимого предела, повышается риск рецидива сердечных заболеваний. Сосудистые стенки теряют свою привычную эластичность, не способны пропускать через себя требуемую порцию системного кровотока. Если не уменьшить плохой холестерин ЛПНП, для здоровья последствия неблагоприятные.
Имеются положительные функции природного жирового спирта. Плохой холестерин способствует очистке крови от продуктов интоксикации, укрепляет ослабленную основным заболеванием иммунную систему. Его присутствие приветствуется в химическом составе биологической жидкости, но в строго ограниченном количестве, согласно нормам. Липопротеиды низкой плотности для здорового организма соответствуют допустимой концентрации 3-3,5 ммоль/л.
Индекс атерогенности
Это еще один важный показатель химического состава крови, который отвечает за самочувствие и здоровье пациента. Индекс атерогенности отражает реальную клиническую картину больного организма, поскольку определяет соотношение между хорошим и плохим холестерином. Чтобы понять его содержание в крови, существует медицинская формула, которую используют врачи для подготовки расшифровки биохимического анализа крови. Выглядит она следующим образом:
Коэффициент атерогенности = (ОХС — ЛПВП) / ЛПВП, где ОХС – установленный общий показатель в пределах нормы.
Причина аномального результата свидетельствует о повышении уровня плохого холестерина, сопутствующих его сердечно-сосудистых патологий. Пониженное значение тоже вызывает определенные сомнения за свое здоровье, поскольку свидетельствует о формировании опасных атеросклеротических бляшек. В обеих клинических картинах требуется немедленное лечение, пожизненное соблюдение элементарных правил профилактики.
Соотношение плохого и хорошего холестерина
Первым делом стоит напомнить, что это органическое соединение принимает непосредственное участие в строении клеток, процессе системного кровотока и синтезе половых гормонов. Чтобы исключить снижение жизнедеятельности и выносливости организма, требуется поддерживать показатели плохого и хорошего холестерина на стабильном уровне в соответствии с таблицей допустимых значений. «Хороший» холестерин показывает:
- для женщин 2,28 ммоль/л;
- у мужчин – 1,63 ммоль/л.
«Плохой» холестерин показывает:
- для мужского организма 4,8 ммоль/л;
- для женщин – 4,51 ммоль/л.
Отношение плохого и хорошего показателей можно получить методом математического деления, а готовый результат является главным критерием оценки реального состояния организма. Идеальным вариантом принят коэффициент 6, который исключает риск атеросклероза, прочих болезней сосудов. Если же полученное значение выше такого показателя, самое время обратиться к врачу и уже медикаментозно снижать отклонение от нормы. В противном случае формируются атеросклеротические бляшки в полости сосудов.
Как сдать анализ на холестерин правильно

Не стоит задаваться преждевременно глобальным вопросом, как понизить плохой и хороший холестерин. Первым делом требуется сдавать анализ крови, чтобы изучить химический состав биологической жидкости, его специфику. Содержание плохого и хорошего холестерола зависит от правильной подготовки к лабораторному исследованию, соблюдения всех правил и врачебных предписаний. Важно знать следующие моменты:
- Требуемая порция биологического материала берется в утренние часы натощак, чтобы заметно снизить показатель сахара.
- Употребление «плохих» продуктов питания категорически запрещено 8 часов перед проведением исследования.
- За 2-3 суток до сдачи анализа из повседневного рациона обязательно убрать калорийные и жирные блюда, снизить порции потребляемого сахара.
- За день до обследования требуется ограничить потребление любых спиртных напитков. Это правило распространяется даже на пиво, слабоалкогольные коктейли.
- Курить за час до забора крови на хороший и плохой холестерин тоже категорически запрещается, иначе результат окажется недостоверным.
- Менструация не считается относительным противопоказанием к проведению указанного исследования, не влияет на плохой и хороший показатель.
- Обращаться за диагностикой лучше в лабораторию, где ранее брался забор, иначе реакция организма на химические реактивы может оказаться самой непредсказуемой.
- Перед сдачей анализа предварительно проконсультироваться с врачом, временно убрать отдельные медицинские препараты из своего повседневного обихода.
Это те несложные правила, соблюдение которых накануне забора крови на плохой, хороший холестерин гарантирует устойчивый и максимально правдивый результат. Такие подготовительные меры исключают повторное лабораторное исследование для подтверждения диагноза, а это означает: пациенту разрешено преступить к интенсивной терапии строго по показаниям. Чтобы обеспечить низкий показатель погрешности, последовательность действий такова:
- Рано утром пациент является в лабораторию для забора материала натощак.
- Врач использует тонкий одноразовый шприц, получая из вены порцию крови 5 мл.
- Выполнив анализ крови на холестерин, важно 10-15 минут полежать в горизонтальном положении, иначе при ходьбе может закружиться голова.
- Не возвращаться к вредным привычкам еще 3-4 часа, ограничиться легким перекусом.
- Врачи рекомендуют после анализа съесть плитку шоколада.
Видео: Как повысить хороший холестерин
sovets24.ru
Холестерин плохой и хороший — опасность и норма у женщин
Холестерин практически у всех людей ассоциируется с чем-то нехорошим. Однако в действительности этот липид бывает разным. В организме любого взрослого человека есть плохой и хороший холестерин.

Сегодня женский сайт «Красивая и Успешная» расскажет своим читательницам о том, чем первый отличается от второго, как эти липиды влияют на здоровье человека и что нужно делать, чтобы их уровень был в норме.
Плохой холестерин: чем отличается от хорошего?
Принято считать, что холестерин – это что-то очень вредное для здоровья. Однако в действительности это жироподобное вещество является естественным для организма. Оно представляет собой что-то среднее между жиром и спиртом. В переводе с греческого языка слово «холестерин» означает «твёрдая желчь». Этот жирный спирт в самом деле обладает свойствами, делающими его сходным с желчью.
Холестерин – это строительный материал, который нужен организму для регенерации клеточных мембран и производства гормонов. За выработку этого липида отвечает печень: она производит примерно 75% всего холестерина, который содержится в организме. Кроме того, печень отвечает за общий уровень жира в организме. Все липиды, которые поступают в организм с пищей, сначала попадают в печень, а уже оттуда направляются в другие органы.
Особенностью холестерина является то, что он не может передвигаться в теле человека самостоятельно. Для того, чтобы менять своё месторасположение, этот липид прикрепляется к белку. При этом образуется новое вещество – липопротеинлипазы, или липопротеиды. Они бывают двух видов – липопротеиды низкой плотности (ЛПНП) и высокой плотности (ЛПВП). Первый вид – это плохой холестерин. В его молекуле жиров по отношению к белкам гораздо больше. Именно этот липид оседает на стенках сосудов, образуя бляшки и препятствуя свободной циркуляции крови внутри них. Это приводит к развитию такого недуга, как атеросклероз.
Говоря о том, какой холестерин хороший, а какой плохой, следует иметь в виду, что название «вредный» для ЛПНП довольно условно: если это вещество полностью убрать из организма, то он не сможет функционировать. А приносить вред организму оно будет только в том случае, когда его накопится слишком много.
Хороший холестерин – это липопротеиды высокой плотности, которые отличаются высоким содержанием белков. Они не только не образуют бляшек, но и очищают от холестериновых засоров сосуды, а также печень. ЛПВП приносит организму и другую пользу:
- укрепляет клеточные стенки и защищает клетки от негативного воздействия внешней среды;
- участвует в производстве гормонов щитовидной железы и надпочечников;
- улучшает работу печени и способствует выработке витамина D и желчных кислот;
- входит в состав оболочки, которая покрывает клетки нервных волокон.
Существует такое понятие, как общий холестерин. Это сумма ЛПНП и ЛПВП. Как выяснил сайт sympaty.net, уровень общего холестерина может указать на серьёзные изменения в организме.
Норма общего, хорошего и плохого холестерина у женщин
Для определения уровня жирного спирта необходимо сделать специальный анализ крови. Чтобы анализ показал объективный результат, к нему необходимо подготовиться. Перед сдачей крови на холестерин рекомендуется в течение 12 часов ничего не есть. Сдавать анализ следует натощак.
Есть определённая разница в показателях нормы уровня холестерина для мужчин и женщин. Как правило, уровень общего холестерина у женщин выше, чем у мужчин, однако при этом у них ЛПНП не так быстро превращается на бляшки в сосудах: от атеросклероза дам защищают женские половые гормоны.
В норме уровень общего холестерина для взрослого человека должен составлять примерно от 3,3 до 5,2 ммоль/л.
Верхняя и нижняя границы нормы у мужчин и у женщин могут варьироваться в зависимости от возраста. При этом существует одна закономерность: чем старше человек, тем нормы показателей содержания жирного спирта могут быть выше. Однако в среднем уровень холестерина не должен превышать определённой нормы. Когда количество этого фермента достигает отметки 6,2 ммоль/л, речь идёт о максимально допустимом повышении. При более высоких показателях уровня речь идёт о высоком холестерине, данное состояние необходимо корректировать.
Загрузка…
Существует ещё такое понятие, как коэффициент атерогенности. Его высчитывают по соотношению всех видов холестерина к ЛПВП. В норме этот коэффициент не должен превышать 3. При повышении данного показателя до 4 появляется вероятность, что плохой холестерин будет накапливаться на стенках сосудов.
Повышение нормы хорошего или плохого холестерина происходит по ряду различных причин. Например, у женщин жирный спирт может «подпрыгнуть» во время беременности. Это является физиологической нормой и связано с гормональной перестройкой организма. Если анализ крови показал повышенный уровень ЛПНП, возможно, это связано со следующими факторами:
- Гипотериозом. При таком расстройстве щитовидной железы снижается количество гормонов, ответственных за регулирование уровня жирного спирта.
- Сахарным диабетом. При данной патологии нарушается выработка многих ферментов в организме, что может приводить к возрастанию количества жирного спирта в крови. Как не заболеть диабетом — советуем почитать тут
- Хирургическим вмешательством. После операции некоторые обменные процессы нарушаются, что приводит к непродолжительному скачку уровня ЛПНП.
- Расстройствами деятельности печени и желчного пузыря. Поскольку весь объём ЛПВП производится печенью, при патологиях этого органа количество «хорошего» холестерина может снижаться, что вызывает повышение уровня ЛПНП.
- Стрессом. Высокие нагрузки на организм вызывают в нём сбои привычных процессов, в результате могут наблюдаться скачки уровня печёночных ферментов.
- Вредными привычками. Увлечение алкогольными напитками и курение приводит к различным расстройствам метаболизма.
- Временем года. Исследования показали, что при анализе крови повышение уровня ЛПНП и ЛПВП в холодное время года отмечается чаще, чем поздней весной и летом.
Анализ крови иногда выявляет снижение уровня общего холестерина, что тоже является достаточно нехорошим сигналом. Такое состояние, например, может наблюдаться у людей, страдающих онкологией.
Когда уровень жирного спирта отклоняется от нормы, независимо от того, превышает он её или не достигает, появляется угроза для здоровья и жизни человека. В то же время важную роль играет соотношение между «хорошим» и «плохим» видами холестерина. Его нарушение называется дислипидемией. Данное состояние и может вызывать развитие атеросклероза, быть причиной инфарктов и инсультов.
Существуют определённые нормы соотношения ЛПНП и ЛПВП. У женщин в возрасте от 40 до 45 лет должно быть не более 4,51 ммоль/л «плохого» холестерина и 2,28 «хорошего» холестерина. У пациенток в возрасте от 45 до 50 лет эти показатели должны составлять примерно 4,82:2,28 ммоль/л. После 50 лет нормы соотношения между ЛПНП и ЛПВП составляют примерно 7,38:2,38 ммоль/л. Эти показатели у женщин практически не меняются до 65-летнего возраста. Потом они несколько снижаются.
Уровень ЛПВП имеет чрезвычайно важное значение для общего ферментного баланса организма. В среднем он не должен быть ниже 1 ммоль/л.
Высокий холестерин: как бороться?
Буквально несколько десятилетий назад врачи говорили, что главной причины повышения количества жирного спирта в крови и дислипидемии является неправильное питание. Разумеется, влияние питания на здоровье человека никто не отменит. Однако уже к концу прошлого столетия выяснилось, что неправильный рацион является далеко не главным фактором развития такого нарушения.
Повышение уровня холестерина прежде всего связано с генетической предрасположенностью: анализ крови показывает подобный сбой у людей с некоторыми особенностями обменных процессов, обусловленных генными заболеваниями. С повышенной выработкой этого фермента сталкивается практически 75% людей, родители которых страдали подобными отклонениями. Существуют и другие причины развития отклонения:
- Лишний вес. Как показали исследования, высокий уровень ЛПНП отмечается у 65% людей, страдающих ожирением. Стоит отметить, что учёные пока до конца не выяснили, что является причиной, а что следствием отклонения.
- Низкая физическая активность. При гиподинамии у человека начинают развиваться застойные процессы, что приводит к нарушениям метаболизма. Люди, ведущие активный образ жизни, обычно быстро снижают уровень «плохого» холестерина в крови и нормализуют соотношение между ЛПНП и ЛПВП.
- Приём лекарственных препаратов. Какие лекарства могут влиять на производство ферментов? Прежде всего гормональные. Они воздействуют на работу печени и обменные процессы, в результате этого она начинает интенсивно вырабатывать ЛПНП.
Исходя из факторов, вызывающих развитие недуга, можно сделать вывод, что для устранения расстройства можно предпринять несколько шагов:
- При высоком уровне жирного спирта, вызванном приёмом лекарственных препаратов, необходимо, при возможности, перестать их принимать или же спросить у врача, какой аналог может их заменить.
- Если норма хорошего и плохого холестерина нарушена, нужно обязательно изменить режим питания и меню. Самыми богатыми источниками жирного спирта являются желтки куриных яиц и говяжий мозг. При высоком уровне ЛПНП их потребление следует ограничить. При максимально допустимом уровне жирного спирта от указанных продуктов рекомендуется отказаться. Повышают «плохой» холестерин также креветки, икра, маргарин, печень, колбаса и копчёности, жирные сливки, твёрдые сыры, фастфуд.
- Существуют продукты, употребление которых способно снижать уровень ЛПНП и повышать «хороший» жирный спирт. К ним относятся растительные жиры (подсолнечное, оливковое, миндальное, льняное и другие масла), отруби, льняное семя, арахис, красные овощи, ягоды и фрукты, крупа ячменя и мука из него, зелёный чай, чёрный шоколад.
- Большую роль в борьбе с повышением «плохого» холестерина играет физическая активность и внимательность к весу. Людям, ведущим пассивный образ жизни, необходимо находить возможность двигаться: больше ходить пешком, подниматься на высокие этажи по лестнице, начать посещать спортзал и бассейн.
В случае с высоким уровнем ЛПНП главным лекарем оказывается изменение образа жизни. Переход на здоровое питание с низким содержанием углеводов и животных жиров, умеренные занятия спортом положительно сказываются не только на соотношении «хорошего» и «плохого» жирного спирта, но и на состоянии сосудов, сердца, внутренних органов.
Даже тем людям, у которых высокий холестерин был вызван генетическими расстройствами, удаётся снизить его уровень при помощи правильного образа жизни. Те, кто отказался от фастфуда, консервов, копчёностей, кондитерских изделий, начинают чувствовать себя бодрее, энергичнее, легче.
Женщинам и мужчинам с высоким холестерином можно обратиться также к медикаментозной терапии. Существуют хорошие препараты, способные снижать выработку ЛПНП в печени и одновременно повышать уровень ЛПВП. Какие это могут быть лекарства? Например, следующие:
- Трайкор, Липантил 200М. Данные препараты обычно назначают людям, страдающим сахарным диабетом.
- Средства, содержащие вещество аторвастит. Это вещество снижает выработку различных ферментов, в том числе и жирного спирта. Оно является главным действующим компонентом таких средств, как Торвакад, Липтонорм, Аторвастин и др.
- Лекарства, которые содержат сорвастатин – вещество, способное бороться с дислипидемией. К препаратам данной группы относятся такие лекарства, как Симвастол, Вазилип, Симгал и другие.
- Пробиотики. Кисломолочные палочки восстанавливают микрофлору кишечника, способствуя нормализации метаболизма. Это приводит к снижению уровня жирного спирта.
Какой из вышеперечисленных способов лечения повышенного уровня «плохого» холестерина лучше, сказать сложно. Для достижения действительно хорошего и устойчивого результата желательно использовать все вышеперечисленные меры комплексно.
Важно также периодически посещать врача-терапевта, отслеживать изменения уровня ЛПНП и ЛПВП в крови, чтобы не допускать состояния, при котором появится угроза для жизни. Особенно это касается тех, кто старше 40 лет. Наш сайт рекомендует всем женщинам и мужчинам внимательно следить за своим здоровьем, стараться быть активными, динамичными и жить полноценной жизнью до глубокой старости.
Сайт www.sympaty.net – Красивая и Успешная. Автор – Рыбак Елена Николаевна. Статья проверена практикующим семейным врачом Крижановской Елизаветой Анатольевной, стаж работы — 5 лет. Подробнее про авторов сайта
Копирование этой статьи запрещено!
www.sympaty.net
«Плохой» и «хороший» холестерин. Честный разговор

Дорогие друзья, здравствуйте!
Недавно получила письмо от одной читательницы:
«Не могли бы вы рассказать о препарате Крестор, его плюсах, минусах и о том, как его продавать и применять».
Как вы думаете, что меня больше всего удивило в этом сообщении?
Фраза «как его продавать?»
Я попыталась представить себе покупателя и его запрос, чтобы понять, в каком случае сотрудник аптеки может самостоятельно предложить рецептурный препарат, для назначения которого нужно тщательно выяснить анамнез, сопутствующие заболевания, принимаемые лекарства и, как минимум, взглянуть на липидный профиль клиента.
Забегая вперед, скажу, что Крестор может вызывать более 30 побочных реакций, среди которых сахарный диабет 2 типа, панкреатит и рабдомиолиз, т.е. разрушение мышц.
Однако, нарисовать в своем воображении портрет такого посетителя у меня не получилось.
Может, читательница имела ввиду что-то другое?
По правде говоря, я не люблю здесь говорить о рецептурных средствах, т.к. блог посещают не только сотрудники аптек. Очень боюсь, что кто-то неправильно использует ту информацию, которую здесь найдет, и навредит себе или своим близким. Понимаю, что нужно делать некоторые статьи закрытыми, доступными только сотрудникам аптек. Как это осуществить, пока не знаю.
Но просьба поговорить о статинах, поступала ко мне от вас неоднократно. И я решила, наконец, с ними разобраться.
А так как разговор на эту тему невозможен без самых элементарных знаний о холестерине и его роли в нашем организме, сегодня я вам об этом расскажу, чтобы в следующий раз побеседовать о статинах.
Мы разберем:
- Что такое холестерин?
- Как он попадает в кровь?
- Зачем он нам нужен?
- Что такое «плохой» и «хороший» холестерин?
- Так ли плох «плохой» холестерин, как его малюют?
- Как пища влияет на его уровень?
- Что такое атеросклероз?
- Как он возникает?
Итак, поехали!
Что такое холестерин, и как он попадает в кровь?
Холестерин – это жироподобное вещество, которое может оказаться в крови двумя способами:
Способ первый. 20% поступает с пищей, содержащей животные жиры. Это масло, творог, яйца, сыры, мясо, рыба и пр.
Способ второй. 80% образуется в организме, и главная фабрика по производству холестерина – печень.
А теперь внимание:
Многочисленными исследованиями было доказано: содержание холестерина в пище значимого влияния на его уровень в крови не оказывает, поскольку бОльшая его часть – это эндогенный холестерин.
В 1991 году авторитетный медицинский журнал «The new England journal of medicine» опубликовал статью профессора Фреда Керна. В ней рассказывалось о 88-летнем дедуле, который съедал по 25 яиц в день в течение 15 лет. В его медицинской карте было множество анализов крови на холестерин с абсолютно нормальными значениями: 3,88 – 5,18 ммоль/л.
Были проведены дополнительные исследования и выявлено, что при такой любви мужчины к яйцам его печень попросту на 20% снизила синтез холестерина.
Истории известны также результаты вскрытия тысяч трупов узников фашистских концлагерей: у всех был обнаружен атеросклероз, причем в самой тяжелой форме. Откуда, если они голодали?
Гипотезу о том, что от жирной пищи развивается атеросклероз, выдвинул 100 лет назад русский ученый Николай Аничков, проводя опыты над кроликами. Он кормил их смесью яиц с молоком, и бедолаги померли от атеросклероза.
Как ему пришла в голову идея кормить вегетарианцев не свойственными для них продуктами, неизвестно. Но эту гипотезу с тех пор никто так и не подтвердил, хотя и не «задвинул».
Зато появился повод «лечить» холестерин.
Уже много лет его считают главным виновником смертей от сердечно-сосудистых заболеваний. И никого почему-то не смущает, что половина людей, умирающих от инфаркта миокарда, имеет нормальные показатели холестерина.
Кстати, сам Аничков тоже умер от инфаркта миокарда.
Зачем нам нужен холестерин, и нужен ли?
Давайте подойдем к этой проблеме с другого боку: если холестерин — основной враг человечества, как заявляют многие деятели медицины, то зачем его синтезирует наша печень? Неужели Творец, создавая человека, так просчитался?
Разумеется, нет!
Холестерин нам нужен, да еще как!
Во-первых, он входит в состав мембраны каждой клетки, наподобие цемента «скрепляя» фосфолипиды и др. вещества, из которых состоит клеточная оболочка. Он придает ей жесткость и препятствует разрушению клетки.
Во-вторых, он необходим для синтеза половых гормонов (эстрогенов, прогестерона, тестостерона), минералокортикоидов и глюкокортикоидов.
В-третьих, без него невозможна выработка витамина D, который нужен нам, в первую очередь, для крепости костей.
В-четвертых, холестерин содержится в желчи, которая участвует в переваривании жиров.
В-пятых, холестерин входит в состав миелиновой оболочки, покрывающей нервные волокна. Он защищает от болезни Альцгеймера. Без него невозможно образование связей (синапсов) между нервными клетками. А это отражается на уровне интеллекта, памяти.
А еще холестерин необходим для выработки серотонина, или «гормона счастья». Оказывается, при низком содержании холестерина у людей на 40% повышается уровень агрессии и склонности к суициду, развивается депрессия.
Люди с пониженным холестерином на 30% чаще попадают в ДТП, т.к. у них в мозгу медленнее передаются нервные импульсы.
Холестерин необходим также для нормальной работы иммунной системы, поэтому неудивительно, что у больных СПИДом, онкологическими заболеваниями его уровень в крови ниже нормы.
А знаете ли вы, что новорожденный малыш с самых первых дней получает внушительные дозы холестерина? Грудное молоко содержит его в 2 раза больше, чем коровье! И это жизненно необходимо для роста и развития ребенка!
Вы когда-нибудь встречали младенца с атеросклерозом?
Вот и я нет.
Возможно, вы спросите:
О каком холестерине идет речь: о плохом или хорошем?
На самом деле, не существует плохого или хорошего холестерина. Он никакой. Нейтральный.
Хотя, учитывая все то, что он делает для нас, он великолепный! Он замечательный! Он классный!
Вы только представьте, как бы мы выглядели без холестерина: развалина из груды мышц и хрупких костей, неопределенного пола, дура дурой, вечно пребывающая в депрессии.
Но у нас есть чудесный холестерин и удивительная система регуляции его уровня в крови. Если человек вегетарианец, его печень все равно будет вырабатывать холестерина столько, сколько требуется организму для покрытия его нужд.
А если он любитель жирной пищи, печень попросту сократит его производство.
Это в норме, когда все системы «корабля» работают нормально.
«Плохой» и «хороший» холестерин
Так все-таки, как холестерин попадает в разряд «хорошего» или «плохого», если сам по себе он такой замечательный?
Это зависит от его «транспортёра».
Дело в том, что холестерин не растворяется в крови, поэтому самостоятельно путешествовать по организму не может. Для этого ему нужны переносчики – своего рода «такси», которые «посадят» его и повезут, куда нужно.
Они называются липопротеидами, или липопротеинами, что одно и то же.
Как ясно из названия, они состоят из жира и белка.
Жир – легкий, но объемный. Белок тяжелый и плотный.
Существует несколько видов «такси», т.е. липопротеидов, которые тоже вырабатываются в печени (и не только).
Но для простоты упомяну лишь два основных:
- Липопротеиды низкой плотности.
- Липопротеиды высокой плотности.
Липопротеиды низкой плотности (ЛПНП) большие и рыхлые. В них много жира, мало белка. Они доставляют холестерин ко всем клеткам, органам и тканям, где он нужен. В нашем организме постоянно идут процессы обновления клеток. Одни стареют и умирают, другие рождаются, и для их мембран нужен холестерин.
Липопротеиды низкой плотности называют «плохим» холестерином, потому что при определенных условиях он (в составе своих переносчиков) может откладываться в стенках сосудов и формировать те самые злосчастные холестериновые бляшки.
Хотя лично у меня язык не поворачивается назвать его «плохим»: он столько полезного делает в организме! Между прочим, намного больше «хорошего».
Липопротеиды высокой плотности (ЛПВП) маленькие и плотные, т.к. в них жира мало, а белка много. Их задача — собирать в организме излишки холестерина и доставлять обратно в печень, откуда они затем будут выведены с желчью.
Вот почему их называют «хорошим» холестерином.
Нормы холестерина
Приведу средние нормы холестерина, хотя в разных лабораториях они могут незначительно отличаться:
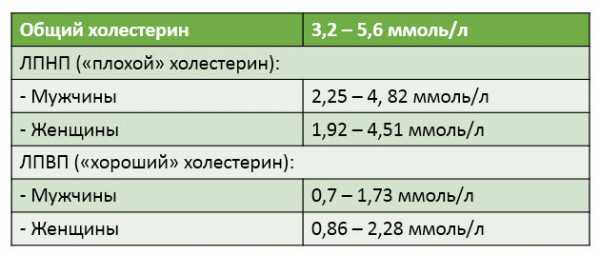
А если посмотреть нормы по возрастам, мы увидим, что с возрастом они повышаются. По крайней мере, так должно быть.
Что такое атеросклероз?
Вы обратили внимание на одну фразу несколькими строками выше?
Я сказала, что липопротеиды низкой плотности при определенных условиях могут откладываться в стенках сосудов.
Что же это за условия?
Пока стенки сосудов не повреждены, холестерин к ним не прилипает.
Но однажды по каким-либо причинам в эндотелии сосуда образуется микротрещина. Это повреждение не остается незамеченным для иммунных клеток. Они устремляются туда. А чтобы «зашпаклевать» повреждение, им нужен строительный материал. С этой целью они хватают проплывающие мимо липопротеиды низкой плотности («плохой» холестерин).
(Липопротеиды высокой плотности, для этого не подходят – у них другие задачи).
«Пойманные» иммунными клетками ЛПНП оседают на стенке сосуда. Формируется холестериновая бляшка, т.е. развивается атеросклероз – хроническое заболевание артерий, при котором во внутренней оболочке сосудов откладывается холестерин. Но кровоток еще сохранен, и человек никаких проблем со здоровьем не ощущает.
Проходят годы. Бляшка увеличивается в размерах, замещается соединительной тканью, пропитывается солями кальция. В конце концов она разрывается, а стенка сосуда еще больше повреждается. На повреждение «сбегаются» тромбоциты. Формируется тромб, который увеличивается в размерах, все сильнее перекрывая кровоток и нарушая питание органа, к которому идет этот сосуд.
Это выглядит примерно так:

Не получая питательных веществ и кислорода, орган «голодает». По-научному это называется «ишемия», что в переводе с греческого означает «задерживаю кровь».
Если дело происходит в коронарных сосудах (т.е. в тех, которые снабжают сердце), говорят об ишемической болезни сердца (ИБС).
ИБС имеет несколько форм. Если тромб полностью перекрыл сосуд, часть миокарда, которая снабжается этим сосудом, без питания «умирает». Это и есть инфаркт. Если тромб закрыл просвет сосуда частично, развивается стенокардия.
Если тромб находится в сосуде, который несет кровь в головной мозг, ухудшается память, появляются головные боли и головокружения, шум в ушах, нарушения речи, а если тромб полностью закрывает просвет такого сосуда, участок мозга лишается питания, и развивается ишемический инсульт.
При атеросклерозе сосудов нижних конечностей немеют и мерзнут стопы, болят ноги, часто бывают судороги, отмечается перемежающаяся (т.е. непостоянная) хромота.
Одним словом, симптоматика атеросклероза зависит от того, какой сосуд поражен.
Выводы:
- Чтобы на стенке сосуда отложился холестерин, она должна быть повреждена.
- Для развития атеросклероза не имеет значения, сколько в крови холестерина.
От чего стенки сосудов могут повреждаться?
Вот основные причины:
- Гипертония.
- Воздействие некоторых вирусов (герпеса, цитомегаловируса и др.), бактерий (хламидии и др.).
- Свободные радикалы, которые образуются в нашем организме в огромных количествах от курения, вдыхания выхлопных газов, солнечной радиации, воспалительных процессов, регулярного употребления жареной пищи и пр.
- Сахарный диабет («сладкая» кровь).
- Недостаток некоторых витаминов, и прежде всего, группы В и фолиевой кислоты.
- Стрессы.
- Некоторые диеты.
На этом я сегодняшний разговор закончу.
Но мне хочется, чтобы каждая статья побуждала вас думать.
В связи с этим я задам вам несколько вопросов:
- Как вы думаете, почему с возрастом повышаются нормы холестерина?
- Как уберечь себя от атеросклероза?
- Что может случиться, если препарат для снижения холестерина рекомендовать при остеопорозе?
- Почему у статинов так много побочных?
- О чем может свидетельствовать повышенное содержание холестерина в крови? Ответ «о том, что высок риск инфаркта/инсульта» не принимается.
- Почему был обнаружен атеросклероз у заключенных фашистских концлагерей?
И еще, в преддверии следующего разговора, я очень прошу вас написать мне, какие вопросы задают вам покупатели по этой теме или по препаратам для снижения холестерина.
И что может означать вопрос читательницы «как продавать Крестор»?
Ваши ответы, вопросы, дополнения, комментарии пишите в окошечке комментариев ниже.
Если вы еще не являетесь подписчиком блога, вы можете им стать, заполнив форму подписки, которую видите в конце каждой статьи и в правой боковой колонке. Далее следуйте инструкциям.
После подписки вам на почту придет письмо со ссылкой на скачивание полезных для работы шпаргалок. Если вдруг письма нет, пишите.
Став подписчиком блога, вы будете получать письма-уведомления о выходе новой статьи, чтобы не пропустить ничего важного и полезного.
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
nikafarm.ru
Что такое холестерин и чем он опасен? Хороший и плохой холестерин
Холестерин был объявлен врагом номер 1 в сердечно-сосудистых заболеваниях. Это повлекло повальное увлечение безжировыми диетами, обезжиренными продуктами. Так ли полезны безжировые диеты на самом деле? Что такое холестерин? Что такое хороший и плохой холестерин? Расскажем, почему не нужно бояться жира, выбрасывать яичный желток и садиться на безжировую диету.
Что такое холестерин и чем он опасен?
Холестерин – органическое жироподобное соединение. Входит в состав всех тканей организма, формирует клеточные мембраны и поддерживает каркас нашего тела. Содержится только в животных жирах.
- Из него синтезируется множество гормонов, в том числе кортизол и тестостерон
- Они, в свою очередь, регулируют многие процессы в организме, включая иммунитет
- Под солнечным светом из холестерина синтезируется витамин D
- Материнское молоко содержит большое количество холестерина для развития ребенка
- Важный компонент желчи
- Строительный материал для всех клеток организма
Вопреки расхожему мнению, количеством холестерина в еде мы мало можем повлиять на его повышение в крови. Примерно 70-80% холестерина вырабатывается самим организмом для своих нужд и только 20-30% можно получить из еды.
А вот диетой без жира можем повлиять существенно.. в отрицательную сторону!
Холестерин не растворяется в воде, соответственно и в крови тоже. Для его транспортировки по кровеносным сосудам используются специальные белковые соединения. Эти соединения условно делят его на 2 типа: плохой и хороший. Не будем вдаваться в подробности, но “плохой” разносит холестерин по тканям и органам, а “хороший” собирает излишки и выводит их.
Недостаток холестерина в пище провоцирует организм на повышенную выработку своего “плохого” холестерина, который повышает риск возникновения атеросклероза.
Причина бляшек в сосудах – не уровень холестерина, а повреждения сосудов. Холестерин выступает строительным материалом для ремонта повреждений. То есть устранять нужно причину повреждения сосудов, а не то, чем они ремонтируются. Более того, наличие “хорошего” холестерина убирает излишки и препятствует появлению бляшек. Бляшки в сосудах появляются не от повышенного холестерина.
Чем опасен повышенный холестерин?
Чтобы в организме было все хорошо, нам нужно соблюдать баланс белков, жиров и углеводов. Вот только, чтобы его соблюдать, нужно не отказываться от жирной пищи, а употреблять правильную жирную пищу!
Норма холестерина в крови – 5,5 ммоль/л. Если она превышена, то это не значит, что нужно бежать за таблетками и принимать “какие-нибудь от холестерина”. Нужно найти причину и чаще всего она не в еде.
Повышенный холестерин опасен атеросклерозом и другими сердечно-сосудистыми заболеваниями. Это показатель нарушений в обмене веществ и проблем со здоровьем. Самолечение в таких случаях может только навредить, а вот задуматься о своем образе жизни точно стоит. Бросить курить, начать заниматься физкультурой, избавиться от лишнего веса – вот первые шаги к нормальному уровню холестерина.
LDL – низкой плотности. HDL – высокой плотности
Как снизить холестерин в крови?
Средства, снижающие холестерин в крови бывают медикаментозные и без применения лекарств. Первый способ заключается в приеме специальных препаратов, второй – в правильном питании и здоровом образе жизни.
Препараты снижающие холестерин в крови
Самые эффективные средства с доказанным действием относятся к группе статинов. Эти препараты имеют побочные эффекты и должны применяться только по показаниям врача! Их нельзя принимать для профилактики или если увидели в анализах повышенный холестерин.
Список самых распространенных статинов:
- Симвастатин
- Ловастатин
- Правастатин
- Флувастатин
- Аторвастатин
- Церивастатин
- Розувастатин
- Питавастатин
Как снизить холестерин без лекарств?
Снизить холестерин без лекарств быстро и легко можно доступными методами (если, конечно, проблемы не переросли в серьезные диагнозы). Для нормализации баланса плохого и хорошего холестерина соблюдайте следующие рекомендации:
- Употребляйте достаточное количество белка. Белок укрепляет стенки сосудов и предотвращает повреждения. А бляшки в сосудах образуются именно на местах повреждений, об этом мы говорили выше.
- Следите за достатком витаминов и минералов в пище. Рекомендуем для профилактики принимать витаминно-минеральные комплексы (месяц принимаете, месяц – перерыв).
- Ведите активный образ жизни. Бег и другие физические нагрузки не дают холестерину откладываться.
- Не отказывайтесь от жирной пищи! Употребляйте правильные жиры и избегайте трансжиров.
- Избавьтесь от лишнего веса. Для этого, прежде всего, понизьте общую калорийность рациона, соблюдая баланс белков, жиров и углеводов.
Какие продукты снижают холестерин в крови?
Снижают холестерин в крови “правильные” жиры. Такие жиры попадают в организм только с пищей.
Список продуктов, снижающих холестерин в крови:
- Яйца с желтком (много белка, аминокислот и “хорошего” холестерина)
- Орехи
- Авокадо
- Жирная морская рыба и морепродукты
- Топленое масло (самое безопасное для жарки)
- Молоко (3-9% жирности)
- Оливковое масло
- Сливочное масло (лучше покупать более, чем 80%-ое)
- Добавки Омега-3
Видео о жирах, холестерине, их пользе и вреде
Рекомендуем посмотреть цикл познавательных видео от Бориса Цацулина о жирах и холестерине в пище.
Занимайтесь спортом, двигайтесь, путешествуйте и будьте здоровы! 🙂
P.S. если нашли ошибку, опечатку или вам есть, что обсудить – пишите в комментариях. Мы всегда рады общению 🙂
training365.ru
Плохой и хороший холестерин: правильное соотношение
Плохой и хороший холестерин (холестерол) есть в организме каждого человека. Его количество зависит от питания и состояния здоровья печени. Этот «страшный» холестерин представляет собой жизненно необходимое, жироподобное, похожее на воск вещество (в переводе с греческого — твердая желчь), которое при окислении радикалов приобретает вредные свойства.

В составе крови он подразделяется на три вида:
- общий;
- высокой плотности;
- низкой плотности.
Главное отличие хорошего от плохого в том, что он способен вырабатываться исключительно самим организмом. Его количество невозможно повысить продуктами питания. Он играет важную роль в слаженной работе всех органов. В каждой клетке присутствует это вещество, входящее в состав клеточных мембран, играет незаменимую роль в формировании половых гормонов: кортизола, эстрогена и тестостерона.
Уровень холестерина
 Соотношение плохого холестерола в крови и хорошего выявляется во время лабораторного обследования, и уровень измеряется в ммоль/л или мг/дл. Норма ЛПНП для здорового человека составляет менее 4 ммоль/л или 160 мг/дл. Его показатели зависят от многих факторов. Важными критериями является пол человека, возраст, вредные привычки, стрессы и наличие болезней. Люди, перенесшие инфаркт, инсульт или болеющие ишемическими патологиями сердца, должны иметь показатели не менее 2,5 ммоль/л, то есть 100 мг/дл.
Соотношение плохого холестерола в крови и хорошего выявляется во время лабораторного обследования, и уровень измеряется в ммоль/л или мг/дл. Норма ЛПНП для здорового человека составляет менее 4 ммоль/л или 160 мг/дл. Его показатели зависят от многих факторов. Важными критериями является пол человека, возраст, вредные привычки, стрессы и наличие болезней. Люди, перенесшие инфаркт, инсульт или болеющие ишемическими патологиями сердца, должны иметь показатели не менее 2,5 ммоль/л, то есть 100 мг/дл.
Для людей, которые предрасположены к сердечно-сосудистым заболеваниям, норма ЛПНП должна быть не более 3,3 ммоль/л, то есть менее 130 мг/дл. Доказано, что у мужчин уровень холестерола не должен превышать 7,17 ммоль/л, а у женшин 7,77 ммоль/л. Повышенный уровень холестерина способствует быстрому старению и это отражается на внешности, что немаловажно для женщин. Превышение плохого холестерина в крови говорит о наличии заболеваний печени и сердца.
Самое плохое соотношение, когда повышен плохой холестерин и понижен полезный.
Баланс хорошего и плохого холестерола
Переизбыток холестерола в крови опасен для здоровья человека, поэтому медицинские работники и средства массовой информации стали заострять внимание на правильном питании и здоровом образе жизни.
Последнее время так много о нем говорится, что порой начинаешь задумываться, так ли это на самом деле? А оказывается на самом деле важно, чтобы в организме присутствовал и хороший, и плохой холестерол, не нарушая баланса. Какой холестерин вреден, а какой полезен? «Плохой» (ЛПНП) имеет низкую плотность и способствует образованию склеротических бляшек, появление которых грозит серьезными заболеваниями сердечно-сосудистой системы, образованию холестериновых камней в желчном пузыре. «Хороший» холестерин (ЛПВП) представляет собой липопротеиды высокой плотности и способствует разрушению склеротических бляшек, перенося в печень вредное вещество, где оно перерабатывается.
Нормальный баланс — это когда «хорошего» холестерина более 0,45 г на 1 л, а «плохого» — не более 1 г на 1 л крови.
Питание играет роль
 Для укрепления здоровья надо пересмотреть свой рацион. Много холестерола содержится в сале, мясе, печени, жирном молоке и твороге, жирной рыбе. Несмотря на пользу этих продуктов ими нельзя злоупотреблять.
Для укрепления здоровья надо пересмотреть свой рацион. Много холестерола содержится в сале, мясе, печени, жирном молоке и твороге, жирной рыбе. Несмотря на пользу этих продуктов ими нельзя злоупотреблять.
В синтезе половых гормонов и росте костей большую роль играет холестерол, поэтому дети и подростки должны получать полноценное питание, в которое входят продукты животного происхождения. Они незаменимы для подрастающего поколения.
Снижению уровня холестерола в крови может способствовать употребление таких продуктов, как разные виды капусты, укроп, петрушка, салат, сельдерей, морковь в любом виде, орехи (содержат ненасыщенные жирные кислоты), лук, чеснок. Оливковое и подсолнечное масло обязательно должно присутствовать в рационе. Продукты, которые выводят вредное вещество, не давая ему откладываться в сосудах:
- бобы;
- фасоль;
- горох;
- чечевица ;
- овсянка;
- бурый рис.

Во многих странах мира были развернуты кампании по «борьбе» с холестерином. Производители пищевых продуктов стали на этикетках обозначать наличие вредного вещества, привлекая таким способом покупателей к определенным товарам. Но к сожалению, уровень потребления так называемых холестериновых продуктов снизился, а заболеваемость сердечно-сосудистыми заболеваниями даже стала увеличиваться.
В то же время французы, у которых в рационе постоянно присутствует жирное мясо, гораздо меньше других подвержены сердечно-сосудистым заболеваниям. Они, как и итальянцы, наряду с жирными и насыщенными блюдами много едят овощей, фруктов, зелени, запивая красным вином, которое является мощнейшим антиоксидантом. Японцы имеют высокую продолжительность жизни и хорошо себя чувствуют, употребляя в пищу много рыбы, водорослей, злаков, но почти исключают из рациона жирное мясо.
Оптимальный подбор продуктов создает благоприятную среду для избавления от «плохого» холестерина, он просто не имеет возможности накопиться в организме. Поэтому баланс в организме напрямую зависит от баланса продуктов питания.
Медикаментозное лечение
Высокий уровень холестерина снижается с помощью медицинских препаратов, к ним относится Ниацин, который в своем составе имеет никотиновую кислоту. Никотиновая кислота увеличивает количество ЛПВП и снижает ЛПНП.
Рекомендуется применять препараты, которые выравнивают уровень вредных и полезных веществ в крови путем блокировки выработки холестерола. Не позволяют всасываться ему в кишечнике. Все медицинские препараты разрешается принимать строго по назначению врача.
stopholesterin.ru