Что делает анестезиолог, пока пациент спит?
Самая важная часть работы анестезиолога для пациента остается за кадром. Когда он работает, пациент спит, а когда просыпается, то все уже закончено. Что происходит с пациентом во время операции, кроме собственно хирургического вмешательства? Об этом не всегда знают те, кому довелось оперироваться, и еще реже — те, кто, к счастью, на операциях не бывал.
Начало начал
Работа анестезиолога начинается за несколько дней до самой операции. Сначала он знакомится с историей болезни пациента. Затем проводит предварительное обследование сердечно-сосудистой системы, печени и почек (назначает анализы крови), расспрашивает про аллергию на лекарства, выясняет подробности о перенесенных и хронических заболеваниях, предыдущих наркозах и операциях. Все это необходимо, чтобы правильно подобрать анестезию.
Важен успокаивающий разговор с пациентом — а если это ребенок, то и с его родителями (иначе их беспокойство передастся ребенку и его будет тяжелее погрузить в сон). За сутки до операции анестезиолог приходит и в разговоре старается поддержать своего подопечного. Он мягко объясняет, что произойдет и почему не стоит бояться операции. Опять же важно, чтобы не нервничали и родители.
Но вот пациент оказывается в операционном блоке. Через полчаса он уже готов к операции. В это время он может находиться в глубоком сне или быть в сознании, но в любом случае он не должен чувствовать боль. Метод, которым достигается нужное для операции состояние, носит название анестезия.
Анестезия бывает общая, регионарная и местная
Общая анестезия — это всем известный наркоз. Погружение в наркоз происходит так. Сначала в вену пациента подается препарат-гипнотик. Кровь несет молекулы гипнотика к мозгу. Мозг реагирует на препарат, и вскоре наступает глубокий медикаментозный сон. Пациент будет спать до конца операции, а когда проснется, все уже останется позади.
Сознание пациента отключено, но его мышцы все равно могут сокращаться, реагируя на действия хирургов. Чтобы хирурги могли спокойно работать, мышцы пациента надо обездвижить. Это делают специальные вещества — миорелаксанты, которые блокируют передачу импульсов от нерва к мышце.
Однако, даже находясь в глубоком сне и будучи обездвиженным, человек все равно чувствует боль. Поэтому к операции можно приступать только после третьего этапа наркоза — обезболивания. Болевые импульсы при наркозе можно блокировать либо наркотическими анальгетиками, либо анестетиками. Наркотические анальгетики «подают в пациента» через вену. Газообразные анестетики — через маску; их используют только при операциях длительностью не более полутора часов.
Накачанный гипнотиками, миорелаксантами и обезболивающими пациент уже ни на что не реагирует. Значит, можно приступать к операции.
Локальное обезболивание
Регионарная анестезия называется так потому, что обезболивают лишь часть тела пациента. При центральной регионарной анестезии обезболивают большие участки тела (например, нижнюю часть туловища). При периферической — небольшой участок: руку, ногу, кисть, стопу. Но и в том, и в другом случае принцип один. Раствор местного анестетика вводят в область вокруг нервного пучка, блокируя проведение болевых импульсов. При этом чаще всего блокируется не один, а множество нервов, каждый из которых отвечает за свою зону.
Применяя такое обезболивание, можно обойтись без полного обездвиживания пациента и, в принципе, даже без погружения в сон. Однако сама процедура обезболивания неприятна, а порой даже болезненна. А для ребенка она еще и труднопереносима потому, что его не заставишь лежать спокойно несколько минут. К тому же во время операции пациент будет все слышать. Значит, лучше все-таки его усыпить.
Местную анестезию применяют только при малых хирургических вмешательствах (например, удаление родинки) и только при согласии пациента или его родителей. Препараты используют те же, что и для регионарной анестезии. Только в данном случае блокируются не крупные нервные пучки, а болевые рецепторы в области предполагаемой операции. Такое обезболивание делают сами хирурги, но обязательно в присутствии анестезиолога.
Когда без наркоза не обойдешься
Есть области хирургии, где наркоз — единственный возможный метод анестезии. Это нейрохирургия, кардиохирургия, сосудистая хирургия, торакальная хирургия (операции на органах грудной клетки) — тяжелейшие вмешательства, при которых нужен полный контроль над пациентом.
В менее сложных случаях врач выбирает способ анестезии по своему усмотрению, учитывая, разумеется, состояние пациента. Кто-то считает, что лучше всего общая анестезия, кто-то уверен, что будущее — за регионарной. Третьи полагают, что надо комбинировать эти методы, снижая тем самым применение наркотических и гипнотических препаратов и, соответственно, вред для организма.
Руки на пульсе
В течение всей операции анестезиолог внимательно следит за концентрацией в крови препаратов, которые вводятся внутривенно. Если концентрация станет выше предельно допустимой, может остановиться сердце. В таком случае анестезиолог немедленно делает непрямой массаж сердца. В большинстве случаев сердце возвращается к нормальной работе.
Пока идет операция, анестезиолог постоянно находится у головы пациента. Он поддерживает наркоз или проверяет, герметично ли прилегает маска. Следит за показателями приборов и монитора, к которым подключен пациент, — за артериальным давлением, пульсом, температурой тела, насыщением крови кислородом.
Конечно, он не может предугадать, с какими сложностями ему придется столкнуться. Если ситуация угрожает жизни пациента, то анестезиолог и хирург прекращают операцию.
Серьезных (с угрозой для жизни) осложнений во время операции много — остановка сердца, повреждение легких, повышение температуры и так далее. Но случаются они крайне редко.
Если же все идет нормально, пациент выходит из наркоза после операции. Возвращаются рефлексы, мышцы начинают сокращаться, появляется самостоятельное дыхание. Анестезиолог должен установить с пациентом контакт — поговорить с ним, попросить его открыть глаза и отвечать на вопросы.
После того как пациент вышел из наркоза, его отправляют в отделение, а если операция шла больше трех часов, то в реанимацию, где он окончательно просыпается. Так как самостоятельно он дышать еще не может, то искусственная вентиляция легких продолжается.
В палату его привозят сонным: в организме еще остаются препараты-гипнотики. Вставать с кровати до полного пробуждения нельзя. После наркоза вестибулярный аппарат не в порядке — человек плохо координирует свои движения и может упасть. Поэтому лучше лежать до полного восстановления сознания и контроля над телом.
Шаг за шагом
По мере подачи в кровь препаратов для общей анестезии человек проходит четыре стадии наркоза. Первая — сознание отсутствует, но рефлексы сохранены. Вторая — частично угнетены рефлексы. Третья — рефлексов нет совсем. Именно на этой стадии наркоза делается операция. Наконец, четвертая стадия — выход из наркоза и пробуждение.
Вдох — выдох
Поскольку дыхательные мышцы пациента заблокированы миорелаксантами, дыхание во время операции поддерживает аппарат ИВЛ (искусственной вентиляции легких). Выглядит он как тумба на колесиках, от которой идет ребристый шланг. Аппарат надувает легкие пациента с равномерными паузами. Если аппарат вдруг отключается (такое бывает, хотя и нечасто), анестезиолог делает искусственное дыхание — обычно с помощью так называемого мешка Амбу, которым можно накачивать воздух в легкие пациента.
Опасна ли анестезия?
Полностью безвредного и безопасного метода обезболивания нет. Препараты для наркоза сильно нагружают печень (которая выводит их из крови) и повреждают печеночные клетки. Если одного и того же пациента приходится погружать в наркоз чаще одного раза в месяц, у него может развиться желтуха, а в дальнейшем и цирроз печени. Достается и
При регионарной анестезии обычно применяют гипнотики (чтобы выключить пациента), которые негативно влияют на организм. Кроме того, у этого метода есть свои осложнения. При проведении местной анестезии можно случайно повредить иглой нерв, из-за чего определенная часть тела на время может потерять чувствительность. А при попадании анестетика в кровь могут начаться судороги и даже временно остановиться дыхание.
И все же регионарная анестезия менее опасна, чем наркоз, однако ее применение ограничено по нескольким причинам. Это и сложившиеся стереотипы, и не всегда обученный персонал, в том числе медицинские сестры. На использование многих препаратов-анестетиков для детей не дает разрешения Фармкомитет России. А в работе анестезиолога действует закон — что не разрешено, то запрещено. В аннотациях к местным анестетикам прописывают возраст пациента — обычно «от 12 лет». То есть детям младше 12 лет большинство местных анестетиков не показаны. И не потому, что они вредны, а потому, что до конца не исследованы. Поэтому для детей младше 12 лет анестезиологи вынуждены использовать препараты с небольшим сроком действия (до полутора часов). А если операция длится дольше, приходится делать наркоз.
Местная анестезия не так вредна для организма, как регионарная или общая, — конечно, если нет осложнений. Среди них — аллергия на препарат, попадание препарата в кровь. Кроме того, хирурги (особенно детские) не очень любят местную анестезию — ведь пациент находится в сознании и может видеть всю операцию. Что иногда вызывает у него шок, приводящий впоследствии к расстройствам психики.
- В медицине нет безвредных препаратов. Если вам говорят, что препарат безвреден, то он не действует — это закон. Организм — это сложная система с огромным количеством регулируемых параметров. Любое лекарство на что-нибудь да влияет негативно.
baik-info.ru
Анестезиолог: кто это, что лечит и как проходит осмотр
Анестезиолог – медицинская специальность, которая тесно связана с любыми видами хирургических манипуляций. Медик готовит человека перед операцией, подбирает оптимальную и безопасную дозировку наркоза, следит за состоянием пациента во время хода хирургического вмешательства, организовывает успешный выход из медицинского сна.
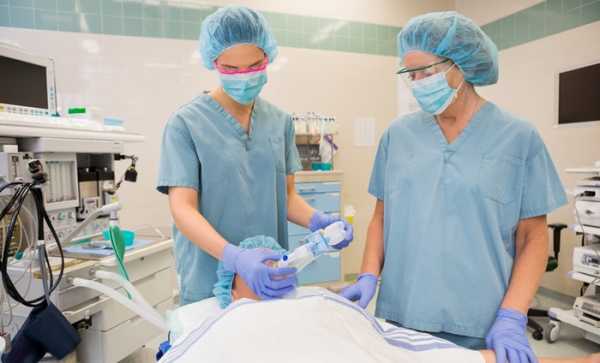
В чем заключается специфика работы?
Готовя человека к операции, врач-анестезиолог изучает анамнез, рассказывает о том, как будет проходить операционное вмешательство. Медик подбирает анестезию, проводит пробу на аллергическую реакцию. Направляет пациента на медицинское обследование печени, почек и сердечно-сосудистой системы. При наличии каких-либо отклонений в работе данных органов анестезиолог сообщает об этом хирургу.
Во время операции врач вводит пациенту высчитанную индивидуально дозу наркоза. В ходе всего хирургического вмешательства он следит за медицинскими приборами, отображающими состояние внутренних органов пациента. В том случае, если показатели отклоняются от нормы, проводятся экстренные медицинские манипуляции.
После операции анестезиолог следит за тем, как человек отходит от анестезии. В случае использования местного наркоза оставаться под наблюдением медицинского специалиста нужно несколько часов, в течение которых могут проявиться побочные симптомы и осложнения. Если применялась общая анестезия, врач следит за пациентом 1-2 дня.
Анестезиолог – крайне ответственная врачебная специальность. От того, насколько правильно врач подберет дозировку анестезии, зависит качество операции и легкость пробуждения пациента. Если речь идет об оперировании экстренного случая, у медика нет времени на проведение аллергических проб. Он фактически действует вслепую, опираясь в подборе препарата и его количества исключительно на свой опыт и чутье.
Какими качествами должен обладать специалист?
Данная медицинская специальность требует от врача максимальной отдачи, внимательности и ответственности. Анестезиолог должен обладать базовыми знаниями психологии, ведь, готовя к операции, медик не только объясняет пациенту, какие манипуляции будут проводиться, но и успокаивает человека, помогает ему преодолеть страхи и сомнения. Анестезиолог должен быть собранным и эмоционально стабильным.
Немаловажную роль играет физическое состояние врача, ведь операция может длиться несколько часов подряд, и в течение всего хода хирургического вмешательства анестезиолог должен быть предельно внимательным, сконцентрированным на оборудовании и состоянии пациента, не чувствовать себя уставшим.
Должностные обязанности специалиста
Анестезиолог не только подбирает нужный вид наркоза, в специализацию врача входят также следующие обязанности:
- анестезиологическая поддержка пациента во время операции;
- в экстренных случаях проведение интубации;
- оказание реанимационных манипуляций;
- установка тотального контроля над состоянием человека во время операции и после ее окончания;
- наблюдение за пациентками во время родов;
- оказание экстренной помощи в случаях проявления побочного эффекта от препарата, используемого для анестезии и при тяжелом пробуждении.
Анестезиолог может направить на сдачу лабораторных анализов и прохождение инструментальных диагностик. Обследование проводится до операционных манипуляций, если случай не экстренный, и после хирургического вмешательства, когда проявляются побочные симптомы от анестезии.
Какие виды наркоза используются во время хирургических операций?
Наркоз – это анестезия многокомпонентного типа, фактически, человека вводят в состояние комы, во время которой происходит отключение всех рецепторов и нервных окончаний. Анестезиолог применяет следующие методы анестезии:
- Общий наркоз – применяется при сложных или продолжительных хирургических манипуляциях. Используется в случае легких операций, если человек не мож6ет терпеть незначительные болевые ощущения и дискомфорт. Введение в наркоз и выход человека из данного состояния происходит быстро.
- Местный наркоз – обезболивание определенного участка тела путем введения анестезирующего препарата посредством инъекции. Используется при коротких, легких оперативных вмештельствах, особенно в тех случаях, кода врачу необходимо, чтобы пациент находился в сознании.
- Эпидуральный наркоз – полное отключение рецепторов и нервных окончаний, при этом пациент остается в сознании. Вводится анестезия в позвоночник. Область применения – преимущественно гинекология. Чаще всего данный вид наркоза применяется при проведении кесарева сечения и в качестве обезболивания при естественных родах.
Для наркоза используется одно или несколько лекарственных средств, которые могут оказывать различные действия. Важно не только отключить нервные окончания, но и привести в расслабленное состояние мышцы.
nebolet.com
виды и способы обезболивания пациента перед операцией
Считается, что первый наркоз был применен зубным врачом Томасом Мортоном. Он использовал пары эфира для обезболивания, и такое открытие спасло впоследствии не одну тысячу жизней. Несмотря на то, что прорыв в области анестезии произошел в далеком 1846 году, эта процедура до сих пор вызывает опасения и является источником большого числа споров и мифов.
«Устранение боли при операциях – химера, о которой непозволительно думать; режущий инструмент и боль – два понятия, неотделимые друг от друга в уме больного» (Вельпо)
Чтобы развенчать подобные заблуждения, необходимо разобраться, кто такой анестезиолог и какие функции он выполняет.
Характеристика специалиста
Специальность врача, отвечающего за безболезненность и безопасность проведения хирургической операции, носит название «анестезиолог-реаниматолог». В перечень его обязанностей входит:
- предварительное обследование пациента;
- изучение истории болезни;
- сбор сведений об аллергических реакциях организма на различные препараты;
- ввод наркоза и подключение больного к аппарату жизнедеятельности;
- контроль функционирования всех систем организма во время операции;
- вывод из бессознательного состояния по окончании комплексного воздействия.
Врач должен быть собран и спокоен в любой ситуации. В некоторых случаях он может оказать помощь при кровотечении или провести непрямой массаж сердца. От его умений во многом зависит успешность проведения хирургического вмешательства, так как именно он должен вовремя зафиксировать изменения состояния пациента. Также хороший анестезиолог – еще и опытный психолог. Ведь он общается с пациентом и родственниками на всех этапах лечения и может вселить в них уверенность в успехе.
«Очень сложно рассказывать спокойно и доброжелательно о боли до тех пор, пока от нее не освободишься» (Артур Голден)
Любая операция – это прежде всего травма. Повреждения, наносимые специальными хирургическими приспособлениями, вызывают раздражение периферических рецепторов. И уже от них сигнал передается в головной мозг. Правильный выбор анестезии гарантирует безболезненность процесса, неправильный может привести к ухудшению здоровья, замедлению заживления ран или стать причиной других, иногда трагических последствий.
Основные виды анестезии перед хирургическим вмешательством
- Местная. Такой вид обезболивания проводят при помощи препаратов, прерывающих импульсы рецепторов по нервной системе. Чаще всего анальгезирующее воздействие производится инъекционным (введение средства на нужную глубину шприцем) или аппликационным (нанесение мазей, гелей, кремов, закрепление пластырей на область локализации неприятных ощущений) способами.
- Проводниковая. Лекарственное средство доставляется в область проводящего нерва на небольшом расстоянии от оперируемого участка. Таким образом создается блокада этого участка. Подобный способ применяется не очень часто, так как существует вероятность повреждения крупного сосуда. А это может вызвать нарушение чувствительности и сбой в работе мышц.
- Региональная. Такой метод снятия боли проводится только опытным специалистом в медицинском учреждении. Суть его заключается во введении «Лидокаина», «Бувикаина», «Наропина» в спинномозговой канал тонкой длинной иглой. Эффект наступает уже через 2-3 минуты и сохраняется до двух часов.
- Общий наркоз. Процедура необходима при серьезных повреждениях или сильных болях. Обезболивание происходит за счет угнетения некоторых функций головного мозга и подкорковых структур. Различают два вида наркоза: внутривенный и ингаляционный. Свои названия они получили по способу доставки анальгетиков (укол, маска соответственно) к нужному участку.
Все способы анестезии давно изучены. Врачи знают о возможных негативных реакциях и готовы к ним. Но некоторые фобии не желают оставаться в прошлом.
Мифы о наркозе
1. Большая вероятность осложнений. Действительно, до появления высокотехнологичных приборов и современных медикаментозных средств риск возникновения негативных последствий достигал 60–70%, но сегодня эта цифра упала до 1-2%. По статистике, самое опасное проявление – это анафилактический шок. Но подобные аллергические реакции возникают лишь в одном случае на десять тысяч операций.
2. Можно заснуть и не проснуться. Такая легенда закрепилась по причине нежелания врачей выносить сор из избы. Большая часть смертей на хирургическом столе никак не связана с наркозом. Обычно причиной трагедии становятся осложнения или человеческий фактор.
3. Можно очнуться не вовремя. Это, наверное, самая распространенная фобия. Но современные медицинские аппараты не позволят телу восстановить функциональность раньше времени. Техника реагирует на малейшие изменения и при необходимости увеличивает дозировку лекарств.
medbooking.com
Что делает анестезиолог, пока пациент спит?
22 декабря 2011Скорая помощь, реанимация
Работа анестезиолога начинается за несколько дней до самой операции. Сначала он знакомится с историей болезни пациента. Затем проводит предварительное обследование сердечно-сосудистой системы, печени и почек (назначает анализы крови), расспрашивает про аллергию на лекарства, выясняет подробности о перенесенных и хронических заболеваниях, предыдущих наркозах и операциях. Все это необходимо, чтобы правильно подобрать анестезию.
Важен успокаивающий разговор с пациентом — а если это ребенок, то и с его родителями (иначе их беспокойство передастся ребенку и его будет тяжелее погрузить в сон). За сутки до операции анестезиолог приходит и в разговоре старается поддержать своего подопечного. Он мягко объясняет, что произойдет и почему не стоит бояться операции. Опять же важно, чтобы не нервничали и родители.
Но вот пациент оказывается в операционном блоке. Через полчаса он уже готов к операции. В это время он может находиться в глубоком сне или быть в сознании, но в любом случае он не должен чувствовать боль. Метод, которым достигается нужное для операции состояние, носит название…
…Анестезия
Анестезия бывает общая, регионарная и местная.
Общая анестезия — это всем известный “наркоз”. Погружение в наркоз происходит так. Сначала в вену пациента подается препарат-гипнотик. Кровь несет молекулы гипнотика к мозгу. Мозг реагирует на препарат, и вскоре наступает глубокий медикаментозный сон. Пациент будет спать до конца операции, а когда проснется, все уже останется позади.
Сознание пациента отключено, но его мышцы все равно могут сокращаться, реагируя на действия хирургов. Чтобы хирурги могли спокойно работать, мышцы пациента надо обездвижить. Это делают специальные вещества — миорелаксанты, которые блокируют передачу импульсов от нерва к мышце.
Однако, даже находясь в глубоком сне и будучи обездвиженным, человек все равно чувствует боль. Поэтому к операции можно приступать только после третьего этапа наркоза — обезболивания. Болевые импульсы при наркозе можно блокировать либо наркотическими анальгетиками, либо анестетиками. Наркотические анальгетики “подают в пациента” через вену. Газообразные анестетики — через маску; их используют только при операциях длительностью не более полутора часов.
“Накачанный” гипнотиками, миорелаксантами и обезболивающими пациент уже ни на что не реагирует. Значит, можно приступать к операции.
Регионарная анестезия называется так потому, что обезболивают лишь часть тела пациента. При центральной регионарной анестезии обезболивают большие участки тела (например, нижнюю часть туловища). При периферической — небольшой участок: руку, ногу, кисть, стопу. Но и в том, и в другом случае принцип один. Раствор местного анестетика вводят в область вокруг нервного пучка, блокируя проведение болевых импульсов. При этом чаще всего блокируется не один, а множество нервов, каждый из которых отвечает за свою зону.
При центральной регионарной анестезии препарат вводится прямо в спинномозговой канал, воздействуя на пучки нервов, выходящих непосредственно из спинного мозга.
Применяя такое обезболивание, можно обойтись без полного обездвиживания пациента и, в принципе, даже без погружения в сон. Однако сама процедура обезболивания неприятна, а порой даже болезненна. А для ребенка она еще и труднопереносима потому, что его не заставишь лежать спокойно несколько минут. К тому же во время операции пациент будет все слышать. Значит, лучше все-таки его усыпить.
Местную анестезию применяют только при малых хирургических вмешательствах (например, удаление родинки) и только при согласии пациента или его родителей. Препараты используют те же, что и для регионарной анестезии. Только в данном случае блокируются не крупные нервные пучки, а болевые рецепторы в области предполагаемой операции. Такое обезболивание делают сами хирурги, но обязательно в присутствии анестезиолога.
Есть области хирургии, где наркоз — единственный возможный метод анестезии. Это нейрохирургия, кардиохирургия, сосудистая хирургия, торакальная хирургия (операции на органах грудной клетки) — тяжелейшие вмешательства, при которых нужен полный контроль над пациентом.
В менее сложных случаях врач выбирает способ анестезии по своему усмотрению, учитывая, разумеется, состояние пациента. Кто-то считает, что лучше всего общая анестезия, кто-то уверен, что будущее – за регионарной. Третьи, к коим относится и автор, полагают, что надо комбинировать эти методы, снижая тем самым применение наркотических и гипнотических препаратов и, соответственно, вред для организма.
Руки на пульсе
В течение всей операции анестезиолог внимательно следит за концентрацией в крови препаратов, которые вводятся внутривенно. Если концентрация станет выше предельно допустимой, может остановиться сердце. В таком случае анестезиолог немедленно делает непрямой массаж сердца. В большинстве случаев сердце возвращается к нормальной работе.
Пока идет операция, анестезиолог постоянно находится у головы пациента. Он поддерживает наркоз или проверяет, герметично ли прилегает маска. Следит за показателями приборов и монитора, к которым подключен пациент, — за артериальным давлением, пульсом, температурой тела, насыщением крови кислородом.
Конечно, он не может предугадать, с какими сложностями ему придется столкнуться. Если ситуация угрожает жизни пациента, то анестезиолог и хирург прекращают операцию.
Серьезных (с угрозой для жизни) осложнений во время операции много — остановка сердца, повреждение легких, повышение температуры и так далее. Но случаются они крайне редко.
Если же все идет нормально, пациент выходит из наркоза после операции. Возвращаются рефлексы, мышцы начинают сокращаться, появляется самостоятельное дыхание. Анестезиолог должен установить с пациентом контакт — поговорить с ним, попросить его открыть глаза и отвечать на вопросы.
После того как пациент вышел из наркоза, его отправляют в отделение, а если операция шла больше трех часов, то в реанимацию, где он окончательно просыпается. Так как самостоятельно он дышать еще не может, то искусственная вентиляция легких продолжается.
В палату его привозят сонным: в организме еще остаются препараты-гипнотики. Вставать с кровати до полного пробуждения нельзя. После наркоза вестибулярный аппарат не в порядке — человек плохо координирует свои движения и может упасть. Поэтому лучше лежать до полного восстановления сознания и контроля над телом.
Опасна ли анестезия?
Полностью безвредного и безопасного метода обезболивания нет. Препараты для наркоза сильно нагружают печень (которая выводит их из крови) и повреждают печеночные клетки. Если одного и того же пациента приходится погружать в наркоз чаще одного раза в месяц, у него может развиться желтуха, а в дальнейшем и цирроз печени. Достается и сердечно-сосудистой системе, в особенности сердцу. Некоторые действия анестезиолога могут привести к травме — например, неаккуратное введение трубки в трахею для искусственной вентиляции легких.
При регионарной анестезии обычно применяют гипнотики (чтобы “выключить” пациента”), которые негативно влияют на организм. Кроме того, у этого метода есть свои осложнения. При проведении местной анестезии можно случайно повредить иглой нерв, из-за чего определенная часть тела на время может потерять чувствительность. А при попадании анестетика в кровь могут начаться судороги и даже временно остановиться дыхание.
И все же регионарная анестезия менее опасна, чем наркоз, однако ее применение ограничено по нескольким причинам. Это и сложившиеся стереотипы, и не всегда обученный персонал, в том числе медицинские сестры. На использование многих препаратов-анестетиков для детей не дает разрешения Фармкомитет России. А в работе анестезиолога действует закон — что не разрешено, то запрещено. В аннотациях к местным анестетикам прописывают возраст пациента — обычно “от 12 лет”. То есть детям младше 12 лет большинство местных анестетиков “не показаны”. И не потому, что они вредны, а потому, что до конца не исследованы. Поэтому для детей младше 12 лет анестезиологи вынуждены использовать препараты с небольшим сроком действия (до полутора часов). А если операция длится дольше, приходится делать наркоз.
Местная анестезия не так вредна для организма, как регионарная или общая — конечно, если нет осложнений. Среди них — аллергия на препарат, попадание препарата в кровь. Кроме того, хирурги (особенно детские) не очень любят местную анестезию — ведь пациент находится в сознании и может видеть всю операцию. Что иногда вызывает у него шок, приводящий впоследствии к расстройствам психики.
В медицине нет безвредных препаратов. Если вам говорят, что препарат безвреден, то он не действует — это закон. Организм — это сложная система с огромным количеством регулируемых параметров. Любое лекарство на что-нибудь да влияет негативно.
www.mosmedclinic.ru
Как они работают и стоит ли их бояться — Wonderzine
Правда ли, что можно проснуться во время наркоза или не проснуться после?
Проснуться во время операции теоретически можно, если неправильно рассчитана дозировка, неверно подобран анестетик или сам организм чрезмерно быстро перерабатывает введённые препараты. Но на практике такое встречается крайне редко. Обычно врач хорошо отслеживает ситуацию и знает, когда необходима «добавка» препарата, чтобы сон пациента оставался спокойным.
Риск не проснуться после проведённой под наркозом операции тоже существует, но эксперты обращают внимание, что вероятность летального исхода высока только в экстренной и нейрохирургии. Правда, и в этих ситуациях смерть чаще наступает не из-за наркоза, а по причине тяжёлого состояния — острой травмы или опасной для жизни болезни. В случае плановых операций вероятность не выжить по вине анестезии близка к нулю. В целом, если соблюдается техника и обеспечен необходимый контроль, наркоз не представляет угрозы для здоровья и тем более жизни.
Что такое седация
и зачем она нужна
Седация — это внутривенное введение ненаркотических снотворных препаратов, вызывающих поверхностный сон. Её применяют при разных видах эндоскопии, при колоноскопии, но чаще всего в кабинете стоматолога. Когда человек дремлет, с ним возможен лёгкий контакт: жизненно важные рефлексы и функции организма сохраняются и пациент реагирует на просьбы врача, например повернуть голову или «прикусить бумажку». Седация сопровождается местной анестезией, чтобы обезболить саму зону работы.
По словам анестезиолога Юрия Тимонина, пропофол не вызывает побочных эффектов, а само вещество обладает кратковременным действием и быстро выводится из организма. Большой плюс седации в том, что она позволяет увеличить время лечения до 3,5–4 часов, причём без стресса для пациента, с лёгким пробуждением и отсутствием неприятных последствий после него. Врачи советуют этот метод при артериальной гипертензии и стенокардии, а также тем, кто боится стоматологов до потери сознания.
Безопасна ли стоматологическая анестезия во время беременности?
Имплантолог Михаил Попов подчёркивает, что местное обезболивание не только не угрожает здоровью плода, но и рекомендуется при лечении зубов, особенно во втором и начале третьего триместра беременности. Анестетик всасывается в кровь в ничтожных количествах и не проникает через плаценту, поэтому на ход беременности и состояние плода не повлияет. Юрий Тимонин добавляет, что местная анестезия позволяет на 1–1,5 часа «отключить» достаточно большой участок челюсти, связанный с блокированным нервом. Причём вреда от неё всегда меньше, чем от источника инфекции во рту.
Женщинам стоит предупреждать зубного о беременности перед началом лечения: эта информация позволит сделать выбор в пользу препаратов без адреналина, которые лучше всего подходят для будущих мам. Отложить решение несрочных стоматологических проблем стоит на 35–40 неделях беременности — но в случае необходимости срочного лечения, например при воспалительных процессах и гнойниках, местную анестезию делают в течение всего срока беременности. Что касается седации, этот способ противопоказан беременным женщинам: воздействие препаратов для неё на плод до конца не изучено.
www.wonderzine.com
Врач-анестезиолог: «У анестезии почти нет побочных эффектов»
– Что должен рассказать пациент врачу-анестезиологу перед операцией, чтобы не случился летальный исход во время операции? (Sergio, по электронной почте)
– Риск летального исхода при проведении анестезии почти равен нулю. Есть процент, связанный с аллергической реакцией. Мы всегда опрашиваем пациента на предмет предположительных аллергических реакций. Обязательно – по поводу всех оперативных вмешательств: какие были операции, как выходили из анестезии, были ли осложнения, есть ли хронические заболевания, принимаются ли какие-либо препараты постоянно. Это достаточно серьезный осмотр. И, конечно, смотрим на анатомо-физиологические особенности человека.
– Лечить зубы с точки зрения здоровья лучше с анестезией или без (речь идет не об удалении нерва)? (Паша, по электронной почте)
– На данный момент используются анестетики с прогнозируемым эффектом. Серьезных побочных эффектов они не вызывают, поэтому зубы с анестезией можно лечить безбоязненно.
– Перед операцией (лапароскопией, гистероскопией) всегда страшно волнуюсь. Проблема уснуть. Можно ли принимать какое-то успокоительное, снотворное вечером накануне операции? Не повлияет ли это на эффективность наркоза? Очень боюсь проснуться, когда операция еще не закончилась (Mariya, по электронной почте).
– Принимать успокоительное и снотворное можно и нужно. По правилам пациент должен быть госпитализирован. Премедикация проводится накануне операции (ее пациент может провести и дома обычными препаратами «для сна»). Назначаются седативные препараты на ночь, чтобы больной мог выспаться и не сильно волновался. Потому что операция – это стресс, если будет высокое давление, анестезиологу придется его корригировать.
– Здравствуйте. Могут ли выпадать волосы после анестезии (длилась 3,5 часа)? Спустя два месяца начали очень сыпаться волосы. Анализы крови в норме (Катерина, по электронной почте).
– Нет, на данный момент не применяются препараты, провоцирующие облысение.
– Скажите, пожалуйста, нарушаются ли обменные процессы в организме после общего наркоза? Нужно ли каким-то образом выводить наркоз из организма? Может быть, необходимо пить какие-то препараты для печени или еще что-то? (Максим, по электронной почте)
– Обменные процессы во время обезболивания замедляются, но после выхода из наркоза они восстанавливаются в полном объеме. Выводить препараты из организма не нужно. Они быстро утилизируются. В течение первого дня их уже нет в крови.
– Здравствуйте! У меня была операция под общим наркозом. Спустя полгода диагностировали вегетативное нарушение нервной системы. Лечилась долго, все симптомы до конца не ушли, но предстоит еще одна операция под общим наркозом. Есть ли какие-то противопоказания? Может ли быть общий наркоз провокатором болезни? (Соня, по электронной почте)
– Нет такого понятия, как общий наркоз. Есть общая анестезия.
В настоящее время препараты применяются безопасные с точки зрения неврологических нарушений. Не понятен термин «вегетативное нарушение нервной системы» как таковой. Наверное, пациент неправильно прочел диагноз. Толчковым механизмом для появления неврологических нарушений, скорее всего, стал предоперационный или послеоперационный стресс.
– А вообще какие-то побочные эффекты, если анестезия проведена правильно, могут быть? («БГ»)
– На данный момент применяются препараты, которые лишены серьезных осложнений. Они быстро элиминируются из организма человека без каких-либо побочных явлений.
– Моя дочь при каждом посещении стоматолога после укола теряет сознание. Как можно проверить, это реакция на лекарство или нервы? Она говорит, что не боится (Мама_Оли, по электронной почте).
– Нужно провести аллергическую пробу на анестетики. Можно опросить дочку, была ли такая реакция при первом введении, т. е. была ли предварительная сенсибилизация. Если ее не было, то это не аллергия.
– Скажите, пожалуйста, влияет ли общий наркоз на качество спермы мужчины? Мы с мужем на активной стадии планирования, а ему в срочном порядке сделали операцию по удалению нароста в горле.(Альбина, по электронной почте).
– Анестезия не влияет на качество спермы.
– Добрый день! У меня сломался зуб. А через неделю после дня удаления мне предстоит операция на щитовидной железе. Можно ли удалять зубы за неделю до операции? (Олешка, по электронной почте)
– Противопоказаний нет, но желательно выдержать паузу до месяца. Считается, что между любыми операциями должен пройти месяц. Но экстракцию зуба за неделю до предстоящего оперативного вмешательства делать можно.
– Существуют ли контрольные вопросы, которые пациент может задать анестезиологу, чтобы понять, что перед ним профессионал? (ValentinKa, по электронной почте)
– Наверное, вряд ли есть такие вопросы. Но мне приятно, когда пациенты о чем-то спрашивают.
– Как вообще проходит общение с анестезиологом? («БГ»)
– Анестезиолог всегда осматривает пациента накануне операции и непосредственно перед операцией. Контактов с анестезиологом у пациента может быть при желании сколько угодно.
– Правда ли, что рыжеволосым анестезии требуется больше, чем, например, брюнетам? (Мифолог, по электронной почте)
– Нет. Есть некоторые различия между негроидной расой и европеоидной. Это связано не с болевым порогом, а с особенностями работы мочевыделительной системы.
– Делали гистероскопию и другие операции (около 10 раз). Последствия – трудно сконцентрировать внимание и плохая память, некоторые события из жизни не могу даже вспомнить. Предстоят еще 3 наркоза в связи с процедурой ЭКО. Каковы риски осложнений при последующих наркозах? Есть ли какие-то способы профилактики подобного явления? (Гость, по электронной почте)
– Проблемы с концентрацией внимания не могут быть связаны с применением анестезии.
– У меня стоят коронки на передних зубах. Может ли анестезиолог их повредить при введении наркоза? (Оксана К., по электронной почте)
– К сожалению, такой вариант возможен. В частности, это связано со сложностями при интубации трахеи. Мы прогнозируем сложную интубацию, но иногда можем ошибаться. Есть понятия короткая шея, ограничение открытия рта, большой надгортанник. Такие варианты возможны.
– Какой наркоз лучше – «маска» или «укол в вену», например, при гистероскопии? (Марго, по электронной почте)
– Внутривенный наркоз при данном оперативном вмешательстве оптимален.
– Мой ребенок в двухлетнем возрасте перенес две операции с применением анестезии. Может ли это ослабить его иммунитет и негативно отразиться на здоровье в будущем? (Анечка, по электронной почте)
– Нет.
– Добрый день! Подскажите, пожалуйста, является ли наличие татуировок на спине противопоказанием для спинномозговой анестезии? (Катя, по электронной почте)
– Нет.
– Добрый день. Я нахожусь на 14-й неделе беременности, предстоит операция по удалению кисты на глазу. Врачи говорят, что начнут с местной анестезии, но может потребоваться и общая. Как оба этих варианта наркоза могут сказаться на здоровье моего будущего ребенка? (Любопытная, по электронной почте)
– Анестезия никак не скажется на здоровье вашего будущего ребенка.
– Делается ли общая анестезия детям при проведении стоматологических операций? (Ольга, вопрос по телефону)
– Да, такое практикуется. В стоматологической поликлинике есть анестезиолог. Он приходит в определенные дни и проводит анестезию у детей. Можно применять с любого возраста. Риск связан только с введением препаратов, но он очень низкий.
– Добрый день. Скажите, пожалуйста, проводят ли какие-то исследования пациенту перед оперативным вмешательством, чтобы определить, есть ли у него аллергия на тот или иной препарат? (Гость_Я, по электронной почте)
– Нет.
– Как тогда определить возможную аллергическую реакцию? («БГ»)
– Степень выраженности аллергической реакции не зависит от дозы. Анафилактический шок может развиться на дозу 0,0001 препарата. Поэтому исходят из того, что обследование просто не имеет смысла. При проведении проб можно получить такую же реакцию, как при введении анестетика. Исследования на аллергическую реакцию могут проводить постфактум, в ситуации, когда нужно решить, аллергия это или ответ человеческого организма на стресс и в вариантах поливалентной аллергии.
– Мне предстоит операция по удалению миомы (вместе с маткой), но у меня проблемы с носом (искривление перегородки и постоянный аллергический ринит). Не повлияет ли это на ход операции и стоит ли чего-нибудь опасаться? (Пациентка, по электронной почте)
– Нужно предупредить анестезиолога, что у вас есть такая патология. Но это не противопоказание. Если пациент боится, то можно сделать ту же операцию под спинальной или эпидуральной анестезией. Это анестезия, которая характеризуется адекватным обезболиванием и позволяет минимизировать кровопотерю при операции.
– А почему говорят, что при родах эпидуральную анестезию нельзя? («БГ»)
– Это заблуждение. Эпидуральная анестезия обеспечивает комфортные роды, адекватную родовую деятельность. Будет минимальное количество разрывов, минимальная кровопотеря, отсутствие депрессии новорожденного.
– У нас ее проводят по желанию?
– Да. Противопоказанием является только отказ пациентки. Вообще в травматологии, гинекологии, урологии – это анестезия выбора.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
www.b-g.by
10 мифов о наркозе: чего стоит и не стоит бояться | Здоровая жизнь | Здоровье
Наш эксперт – руководитель отделения анестезиологии и терапии критических состояний МНИИ педиатрии и детской хирургии, доктор медицинских наук, профессор Андрей Лекманов.
1. Можно увидеть «тот свет».
Анестезия с клинической смертью не имеет ничего общего.
2. Можно очнуться в самый разгар операции.
Эту тему с замиранием сердца обсуждают тревожные больные. В принципе анестезиолог может разбудить больного специально, но он никогда этого не сделает. У него другая задача. А самому пациенту проснуться досрочно не под силу.
3. От наркоза можно стать умственно отсталым.
Специальные тесты показывают, что память, внимание, способности к запоминанию… после любой общей анестезии снижаются. Этот эффект длится от двух недель до нескольких месяцев, но уловить снижение под силу только специалисту, настолько эти нарушения минимальны.
4. Каждый наркоз уносит 5 лет жизни.
Некоторые дети уже до года получили по 15 и более анестезий. Сейчас это взрослые люди. Считайте сами.
5. Организм за анестезию потом всю жизнь расплачивается.
Как любая лекарственная терапия, наркоз действует определенный промежуток времени. Длительных последствий нет.
6. С каждой новой операцией придется применять все большую дозу наркоза.
Нет. При тяжелых ожогах некоторым детям делают анестезию до 15 раз за 2–3 месяца. И доза не увеличивается.
7. При наркозе можно заснуть и не проснуться.
В обозримом прошлом, а тем более настоящем, все больные просыпались.
8. От наркоза можно стать наркоманом.
За 40 лет работы я видел только один случай, когда ребенку с упорным болевым синдромом три месяца подряд бездумно давали наркотики и сделали его зависимым. Более таких больных я не наблюдал.
9. После анестезии человек еще долго будет заторможенным.
Нет. В США 70% операций проводятся в стационаре одного дня (утром больной приезжает на операцию, днем уезжает домой). На следующий день взрослый идет на работу, ребенок приступает к учебе. Без всяких поблажек.
10. После анестезии можно впасть в кратковременное буйство.
Можно. Но это индивидуальная реакция, которая при современной анестезии встречается крайне редко. Когда-то, лет 30 назад, когда еще применялся эфирный наркоз, возбуждение было нормальной реакцией как на вхождение, так и на выход из него.
Особенно много волнений вызывает необходимость использования наркоза, если речь идет не о взрослых пациентах, а о ребенке.
Проснулся – ничего не помню
Формально больные имеют полное право принимать участие в выборе анестезии. Но реально, если они не специалисты, этим правом воспользоваться им трудно. Приходится доверять клинике. Хотя понимать, что врачи вам предлагают, все-таки нелишне.
Если говорить о детях, сегодня считается нормой (в России – в теории, в Европе и в США – на практике), что любое оперативное вмешательство у них должно проводиться под общей анестезией. Состоит она из трех составляющих. Первая – наркоз или сон. На Западе говорят «гипнотический компонент». Ребенок не должен присутствовать на собственной операции. Он должен находиться в состоянии глубокого медикаментозного сна.
Следующий компонент – аналгезия. То есть собственно обезболивание.
Третий компонент – амнезия. Ребенок не должен помнить, что предшествовало непосредственно операции и, естественно, что было во время нее. Он должен проснуться в палате без всяких негативных воспоминаний. За рубежом, кстати, пациенты могут подать на врачей в суд и без проблем выиграть дело, если они получили психическую травму в результате операции, притом что ее можно было не допустить. Это не блажь, поскольку речь идет о навязчивых страхах, нарушениях сна, приступах гипертонии и озноба. Никаких тягостных впечатлений быть не должно!
Иногда требуется дополнительный четвертый компонент современной анестезии – миоплегия, расслабление всех мышц во время «больших» операций на легких, органах брюшной полости, на кишечнике… Но так как при этом расслабляется и дыхательная мускулатура, больному приходится делать искусственное дыхание. Вопреки досужим страхам, искусственное дыхание во время операции не вред, а благо, поскольку позволяет и анестезию дозировать более точно, и избежать многих осложнений.
И тут уместно рассказать о видах современной анестезии.
Укол или маска?
Если требуется расслабить мышцы, приходится делать искусственное дыхание. А при искусственном дыхании наркоз разумно подавать в легкие в виде газа, либо через эндотрахеальную трубку, либо через маску. Масочный наркоз требует от анестезиолога большего искусства, большего опыта, а эндотрахеальный позволяет более точно дозировать препарат и лучше прогнозировать реакцию организма.
Можно провести внутривенную анестезию. Американская школа настаивает на ингаляционной, европейская, в том числе и российская, – на внутривенной. Но детям все-таки чаще делают ингаляционный наркоз. Просто потому, что ввести иголку в вену малышу довольно хлопотно. Часто ребенка сначала усыпляют с помощью маски, а потом под наркозом пунктируют вену.
К радости педиатров, в нашу практику все шире входит поверхностная анестезия. На место предстоящего введения капельницы или иглы шприца наносится крем, через 45 минут это место становится нечувствительным. Укол получается безболезненным, маленький пациент не рыдает и не бьется в руках врача. Местная анестезия как самостоятельный вид к детям применяется сегодня крайне редко, только как вспомогательный компонент во время больших операций, для усиления обезболивания. Хотя раньше под ней даже аппендицит оперировали.
Сегодня очень распространена регионарная анестезия, когда анестетик вводится в область нерва и обеспечивает полное обезболивание конечности, кисти или стопы, а сознание больного отключается малыми дозами гипнотических препаратов. Этот вид анестезии удобен при травмах.
Есть еще и другие виды обезболивания, но какие-то из них устарели, какие-то применяются крайне редко, так что вникать в эти тонкости пациентам необязательно. Выбор анестетика – прерогатива врача. Хотя бы потому, что современный анестезиолог во время операции использует как минимум полтора десятка препаратов. И каждый препарат имеет несколько аналогов. Но приносить свои ампулы врачу не надо. Закон это запрещает.
Смотрите также:
www.aif.ru