Воспаление спинного нерва симптомы — в домашних условиях, диагностика и лечение, как передается, причины
Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…Читать далее »
Содержание:
- Что такое защемление нерва?
- Причины появления
- Чем опасно защемление
- Симптомы патологии
- Виды диагностики
- Лечение
- Профилактика
- Последствия и осложнения
Что такое защемление нерва?
Функционирование нервных соединений нарушается в результате давления, оказываемого со стороны окружающих его тканей, а именно мышц, хрящей, сухожилий и. конечно же, костей. Когда происходит защемление в позвоночнике, больной, как правило, ощущает режущие боли, покалывания. Также может присутствовать общая слабость и онемение в области защемления.
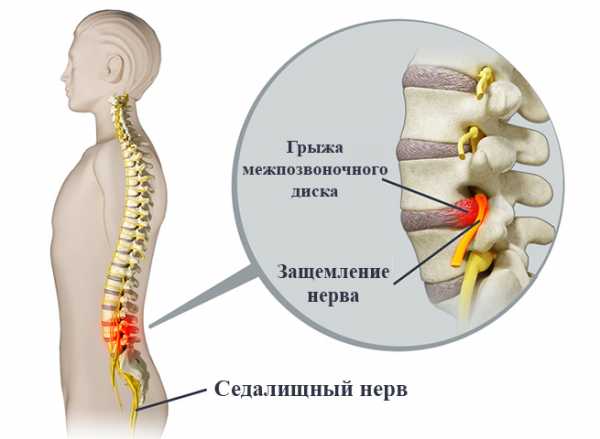
Данное явление может случиться в районе нижнего отдела позвоночника, чаще всего это вызвано грыжей между позвонками. Болезненные симптомы в данном случае будут проявляться в районе задней поверхности бедра.
Причины появления
Источников для возникновения данного вида патологии существует множество. Защемление позвоночного нерва может произойти в результате травмы, лишнего веса, регулярных тяжелых нагрузок. При воздействии на нерв вышеназванных факторов возникает его воспаление и нарушение функционирования.
Частой причиной для возникновения этой проблемы является остеохондроз, поскольку расстояние между позвонками уменьшается, и нервные ответвления зажимаются. Если зажатие не исправляется на протяжении длительного времени, то нервные ткани начнут отмирать, и больной будет ощущать онемение определенных частей тела.
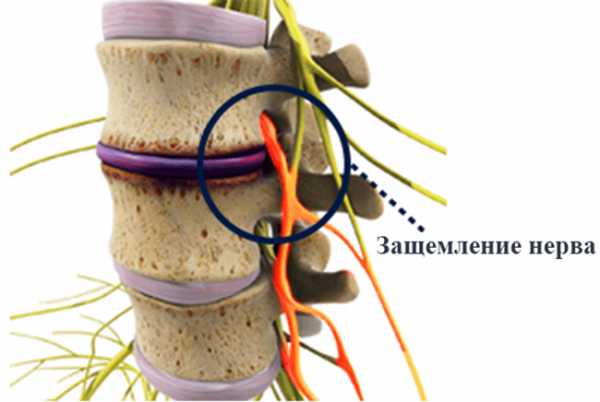
Резкие движения, резкие нагрузки и позвоночное смещение также могут стать источниками появления защемления. Наиболее подвержены этой патологии люди с предрасположенностью, которая передается по наследству и женщины в период беременности. Также в фактор риска попадают люди, работа которых связана с подниманием тяжестей.
Чем опасно защемление?
Как и при любом другом недуге, своевременное выявление защемления и корректное исправление данной патологии избавит пациента от всевозможных осложнений. Однако при затягивании с лечением может произойти воспаление спинного нерва.
Болевые ощущения, как правило, возникают резко, и длятся, как несколько часов, так и несколько дней. Даже в случае прекращения болезненного процесса, необходимо пройти обследование, поскольку приступы, как правило, повторяются. Воспаление спинного нерва приводит к появлению радикулита, и позвоночник, в результате, может искривиться.
Симптомы патологии
На то, какими именно симптомами проявляется недуг, влияет длительность, наличие воспалений и причины появления. Основным симптомом для защемлений во всех отделах позвоночника является сильная боль. При поражении вегетативных или двигательных нервов симптоматика разнится. Если поражен шейный отдел, появляется вероятность онемения конечностей.
Что касается зажимов в грудном отделе, то они проявляются сильными болями в груди и отдают в руки. Также данный вид патологии прямо влияет на функционирование печени и сердца. В случае нарушения функционирования нерва в области поясницы, больной ощущает онемение в ногах, зачастую хромоту и сниженную чувствительность. Патология в этом отделе сказывается на функционировании органов малого таза.
Виды диагностики
При обнаружении у себя вышеприведенных симптомов необходимо как можно скорее обратиться в медицинское учреждение, для того чтобы доктор правильно диагностировал вид патологии и выписал корректное лечение. Для установления точного диагноза доктор изначально проводит осмотр и опрашивает пациента о присущих жалобах.
После осмотра, как правило, назначается исследование, которое показывает проводимость нервов. Этот анализ проводится с помощью электродов, которые размещают на теле пациента, по результатам специалист может точно сказать о наличии повреждений в нервах. С помощью электромиографии доктор оценивает мышечную активность и обнаруживает повреждения нервов, которые ведут к мышцам.
Лечение
Терапия при защемлениях в позвоночнике, как правило, состоит из трех этапов. Прежде чем начать лечение врач рекомендует пациенту ограничить всякого рода физические нагрузки, которые могут воспрепятствовать курсу терапии. В первом этапе устраняются болевые ощущения путем принятия обезболивающих препаратов в виде мазей, таблеток или же уколов.
После этого переходят к снятию воспалений, путем противовоспалительных медикаментов. Зачастую, первая и вторая стадии терапии проводятся параллельно друг с другом. На последнем этапе с помощью массажей, иглоукалывания и специальных упражнений, восстанавливают корректное функционирование всех конечностей.
Как правило, из медикаментов прописывают Диклофенак, Финалгон и Аспирин. Чтобы снизить болевые ощущение, назначаются нестероидные противовоспалительные препараты, например, Ибупрофен или Вольтарен. Также, к списку обезболивающих без наркотического действия можно отнести Кетонал и Котолекс. В случае, когда пациент жалуется на мучительную боль, приписывают морфий или кодеин (наркотические препараты). Длительные боли в позвоночнике могут вызвать апатию, поэтому иногда необходимо принимать антидепрессанты. Такие препараты подбираются индивидуально.

При спазме мышечной ткани помимо лекарственных препаратов назначают электрофорез или массажи. В зависимости от причины появления защемления проводится следующая стадия терапии. В случае наличия опухолей, лечение должно назначаться исключительно онкологом. При наличии травм может понадобиться оперативное вмешательство. Помимо вышеназванных способов лечения пациенту необходимо придерживаться постельного режима и правильного питания. Из своего рациона больному нужно исключить жареную, острую и соленую еду.
При наличии ожирения, которое также является причиной появления патологии, больному необходимо будет придерживаться диеты не только на протяжении курса лечения, но и в последующие дни до нормализации веса.
Профилактика
Специальных методов профилактики не существует, но появление патологии можно предотвратить. Для этого ограничьтесь от тяжелой физической работы, особенно которая связана с напряжением позвоночника.
Кроме того, необходимо избегать резких движений. Займитесь спортом, с закачивайте мышцы спины, но только под присмотром тренера. Обратите внимание на полезные качества сна на ортопедическом матрасе и питания, наполненного всеми нужными организму микроэлементами.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Последствия и осложнения
Защемление нерва в районе позвоночника не является опасной патологией. При своевременном и корректном лечении, назначенным специалистом оно не несет никаких осложнений в будущем. Заниматься самолечением категорически противопоказано.
Пациенты, как правило заглушают боль обезболивающими препаратами, не находя причины, что может привести к воспалению нерва, которое очень сложно вылечить.
Ишиас это воспаления седалищного нерва. Симптомы и лечение ишиалгии
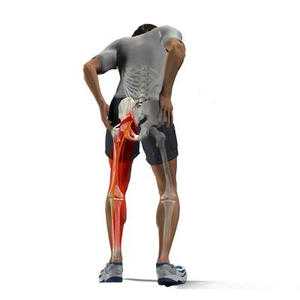 Ишиас или невралгия – это воспалительное заболевание седалищного нерва.
Ишиас или невралгия – это воспалительное заболевание седалищного нерва.
Ишиас – не самостоятельное заболевание, а комплекс симптомов, вызванных патологическими процессами в пояснично-крестцовом отделе позвоночника. В результате дегенеративных изменений в позвоночнике происходит сдавливание корешков седалищного нерва, выходящих из позвоночного столба.
Основная функция седалищного нерва – иннервация всей нижней конечности. Вследствие ущемления корешков пациент ощущает боль по ходу всего нерва: бедро, подколенная ямка, голень, стопа.
Но локализация боли находится на ягодице, в месте выхода седалищного нерва при этом сам пояснично-крестцовый отдел пациента может и не беспокоить.
Причины воспаления седалищного нерва (ишиаса, ишиалгии).
- Межпозвоночная грыжа. Студенистое ядро диска выходит за границы фиброзного кольца, сдавливая нервный корешок. Основной причиной грыжи поясничного диска являются дегенеративные и возрастные изменения организма, либо травма и крутое движение позвоночника.
- Остеохондроз, т.е. дистрофическое изменение межпозвоночных дисков. В результате этих изменений пульпозное ядро высыхает, уменьшается зазор между позвонками, происходит сжатие и воспаление седалищного нерва.
- Сужение позвоночного канала. Спинальный стеноз поясничного отдела – это естественный процесс старения организма в целом. Происходит разрастание мягких тканей, ослабевание мышечного корсета и выпучивание межпозвоночного диска, в итоге происходит сдавливание корешков нерва.
- Беременность. У женщины, в результате значительной прибавки в весе может произойти смещение центра тяжести, плюс гормональные изменения и как итог – ишиас. Приступу ишиаса менее подвержены женщины, занимающиеся специальными физическими упражнениями.
- Чрезмерно высокая физическая нагрузка на позвоночник.
- Резкое и длительное переохлаждение области поясницы.
- Смещение межпозвонковых дисков в результате неудачного поворота спины, резкого движения или травмы. Даже при незначительном переломе позвонка тело одного позвонка соскальзывает с другого, сдавливая нервный корешок.
- Опухоль спинного мозга

- Вирусное поражение седалищного нерва.
- Симптомы невралгии седалищного нерва
- Основной признак ишиаса – это сильная боль вдоль всей ноги.
- Боль начинается с прострела от поясничной области до самой пятки. Она возникает резко, порой совершенно внезапно.
- Но чаще болезнь начинается постепенно с небольших болей и неприятных ощущений в поясничном отделе. Незначительные боли, тяжесть в ногах, усталость в спине – пациенты часто относят к простому переутомлению.
- Длительность боли может достигать несколько дней.
- Нарушается двигательная активность человека. Боль лишает человека сидеть, стоять, наклоняться и даже лежать.
- Иногда происходит потеря чувствительности в нижней конечности.
- Возникают резкие колющие боли в разных местах ноги.
- Ограничено движение при сгибании колена или поднятии стопы.
- Боль усиливается при движении и не утихает в покое.
- Возникает ощущение «ползания мурашек» по коже.
- В постели больной старается согнуть больную ногу в колене и подтянуть ее к себе, что влечет за собой некоторое уменьшение боли.
Диагностика воспаления седалищного нерва
Болезнь диагностируется врачом путем визуального осмотра и истории болезни пациента. Для подтверждения диагноза проводится компьютерная томография, рентгеноскопия, магнитно-резонансная томография.
Иногда больные не спешат за помощью к специалистам, а сами в качестве лечения начинают применять мази и обезболивающие средства. Но местное лечение (по ходу седалищного нерва) или не приносит облегчения, или оказывает временную помощь.
Лечение воспаления седалищного нерва направлено на
- Высвобождение ущемленных нервных окончаний
- Ликвидацию болевого синдрома
- Устранение мышечных спазмов
- Улучшение трофики мышечных и нервных тканей и обменных процессов
- Очищение клеток от шлаков и токсинов
- Оздоровление всего позвоночника, нижних конечностей и органов малого таза
Подбор методов лечения проводится строго индивидуально. Для достижения стойкой ремиссии длительность курса лечения может быть от 6 до 12 недель.
Ишиас — комплексное лечение заболевания.
При лечении воспаления седалищного нерва используется комбинация из медикаментозного лечения, физиопроцедур и упражнений, которые можно выполнять в домашних условиях. Немного слов подробнее о том как лечить ишиас:
- Больному необходимо свести к минимуму все физические нагрузки
- Применение обезболивающих средств. Это первая, но не основная фаза лечения
- Применение нестероидных противовоспалительных препаратов снимает воспаление пораженного участка, уменьшает компрессию нервного корешка.
- Мануальное воздействие – чаще всего решающий фактор в лечении.
- Иглоукалывание
- Ручной массаж
- Рефлексотерапия
- Курс лечебной гимнастики
- Вакуум-терапия
- Применение согревающих мазей и препаратов (подробнее о мазях)
- Гирудотерапия
- Физиотерапия
- Фитотерапия с применением седативных отваров
- Аквааэробика
- Занятия йогой
При остром приступе невралгии оправдано применение последовательного чередования тепла и холода. Холодная грелка снимет острое воспаление, а тепло улучшит кровоснабжение.
К хирургическому методу лечения приступают довольно редко, т. к. консервативные методы лечения оказывают достаточно эффективное действие.
Лечение воспаления седалищного нерва народными средствами также дает свои результаты.
- Теплые ванны с бромом, шалфеем, ромашкой, спорышом.
- Растирание больных участков барсучьим или медвежьим салом.
- В период ремиссии можно посещать баню и париться березовым веником.
- Смазать больные места растопленным пчелиным воском и обмотать пищевой пленкой.
- Втирать масло зверобоя, майорана или лаванды.
- Пить чай из березовых листьев, можжевельника, черной бузины.
- Для выведения солей применяют настой петрушки и шиповника, которые обладают мочегонным свойством. После применения настоя отек уменьшается, спадает воспаление нервных корешков.
При стихании болей пациенту необходимо заняться лечебной физкультурой. Активные движения очень важны для восстановления кровообращения в нижних конечностях.
В занятиях физкультурой необходимо уделить внимание укреплению мышц брюшного пресса и спины. Сильный мышечный корсет будет в дальнейшем поддерживать позвонки в правильном положении.
Упражнения на растяжение мышц подколенных сухожилий и межпозвоночных связок помогут избежать тугоподвижности и улучшат гибкость всего тела.
Нужно лечь на спину, согнуть ноги в коленях, прижать их руками к груди. В такой позе необходимо пролежать несколько минут. Такое положение хорошо снимает напряжение в поясничном отделе спины.
Занятия плаванием разгружают позвоночник, укрепляют мышцы всего тела, возвращают хорошее самочувствие.
Профилактика воспаления седалищного нерва
- Коррекция нарушений осанки в детском возрасте.
- Устранение асимметрии тела путем мануальной терапии.
- Разумные занятия спортом и укрепление мышечного корсета.
- Употребление продуктов питания, богатых кальцием, магнием и полным набором витаминов.
- Укреплять руки и вытягивать позвоночник, вися на турнике.
- Поднимать тяжести по методу штангистов: переносить нагрузку на ноги, не привлекая позвоночник.
- Простые прогибы спины, стоя на четвереньках, улучшат фигуру и укрепят мышцы спины.
Сидячий образ жизни расслабляет спину, мышцы слабеют им все труднее удерживать спину в вертикальном положении. Позвоночник перенапрягается, и развиваются болезни. Но проблем можно избежать, если делать растяжку, качать пресс, заниматься спортом и следить за осанкой.
ofkis.ru
симтпомы и лечение неврита лицевого, лучевого нерва, в конечностях и других точках тела
 Боль – это главный сигнал того, что в организме происходит неестественный, воспалительный процесс, поражающий тот или иной орган, систему.
Боль – это главный сигнал того, что в организме происходит неестественный, воспалительный процесс, поражающий тот или иной орган, систему.
Так, воспаление нервных окончаний может причинить немало боли и неврологических проблем – онемение и вялый паралич, потеря работоспособности и так далее.
Воспаление нервных окончаний – воспалительный процесс, протекающий в организме и поражающий нервные волокна, окончания и как следствие имеет место развитие неврита.
Медики выделяют два вида неврита – первичный, который в свою очередь делят на простудный, туннельный или же ишемический, и вторичный, развивающийся на фоне иных неврологических патологий, или как следствие их развития.
От куда растут корни проблемы?
Воспаление окончания нерва может быть спровоцировано разными причинами:
- внешние факторы – это защемление, травма, отравление;
- внутренние факторы – к таковым причинам относят сахарный диабет и беременность, лишний вес и ревматизм, сбой в работе эндокринной системы, инфекцию и наследственность.
Но основными первопричинами, которые могут спровоцировать воспаление нервных корешков являются:
- переохлаждение и инфекции, которые развиваются при простудных заболеваниях;
- травмы и сбой в работе кровеносной системы;
- нехватка витаминов в организме пациента, в особенности витаминов группы В, а также отравление алкоголем, токсинами или иными вредными веществами и тяжелыми металлами;
- проблемы с работой желез внутренней секреции – это сахарный диабет или же зоб.
Симптоматика в зависимости от локализации
Симптоматика воспаления зависит от того, какой именно нерв, его окончание было поражено. Тем не мене, медики выделяют общие симптомы, характерные в общем для воспаления нервного окончания:
- приступы нейропатической боли, которые усиливаются при физических нагрузках, при переохлаждении или же после длительного пребывания в неудобной позе;
- потеря чувствительности и онемение, чувство покалывания и ползания «мурашек» по телу;
- неспособность полноценно двигать конечностями, мышцы слабеют, постепенно могут атрофироваться, уменьшаться в размерах;
- идет сбой в работе сосудистой системы, внутренних желез органов и систем, вследствие чего пациент чрезмерно потеет, на коже проступает синюшность и отечность.
Более узкая симптоматика воспаления нервного окончания будет зависит от вида неврита и его места локализации:
- Воспаления в области предплечья – локтевого, лучевого или же срединного нерва проявляет себя в виде сбоя в подвижности конечности, когда пациент неспособен согнуть или же двигает рукой с трудом, плохо шевелит пальцами. Параллельно развивается боль и чувство онемения или же покалывания по ходу самого пораженного нерва, в месте развития воспаления.
- Воспаление окончаний бедренного нерва – в этом случае идее нарушение в способности сгибать члены в тазобедренном и коленном суставе, чувствительность дермы снижается, в особенности в нижней части голени и стопе, мышцы становятся дряблыми и ослабевают, уменьшаясь в размере.
- Воспаление окончаний малоберцового нерва приводит к тому, что человек просто не способен полноценно опираться на пятки, меняется походка, развивается хромота и шарканье ногой.
- Поражение окончаний лицевого нерва – в этом случае пораженная половина лица станет более расслабленной, развивается асимметрия, могут не закрываться глаза, пациент не способен управлять мимикой, хуже двигаются губы.
Заболевания, возникающие на фоне воспаления нервов
В силу того, что воспалительным процессом является ущемление нервного окончания – это может привести к развитию многих неврологических заболеваний. В частности, при воспалении нервных окончаний той или иной локализации, у пациента могут развиваться следующие симптомы:
- Воспаление зрительных нервных корешков и как следствие – возникновение тумана перед глазами, проблемы с остротой зрения, боль при движении глазным яблоком.
- Воспалительный процесс, затрагивающий слуховой аппарат – в этом случае пациент слышит плохо, его беспокоят шумы в ушах. Если же воспалительный процесс распространяется на опоясывающий головной мозг и вестибулярный аппарат нерв – пациента может беспокоить обморок и головокружение, тошнота и приступы рвоты, развивается нейросенсорная тугоухость.
- Воспаление нервного окончания может привести и к поражению лицевого нерва и как следствие нижняя губа будет смещена вниз, глазная щель расширяться, пациент теряет способность управлять мимическими морщинами.
- Воспаление окончания лучевого нерва приводит к тому, что у пациента развивается синдром висячей кисти – неспособность разгибать предплечье, запястья, на тыльной ее части теряется чувствительность.
- Воспаление нервных окончаний, поражающие окончания малого берцового нерва приводит к развитию синдрома висячих нижних конечностей – пациент теряет способность полноценно двигаться и стоять на пятках. Меняется его походка и идет атрофия мышц в месте воспалительного процесса и ущемления окончания нерва.
- Воспалительный процесс и поражение им окончания плечевого нерва приводит к приступам боли в суставе, неспособности полноценно двигать рукой, диагностируется мышечная слабость, чувствительность дермы в месте развития воспаления.
- Солярит – речь идет о воспалении окончания нерва солнечного сплетения, ощущается острая боль в груди.
Как видно, воспаление нервной системы может локализоваться в любом месте – это может быть и глаза и плечи, руки и ноги, область солнечного сплетения, лицо и слуховой аппарат.
Чаще всего воспаление и соответственно ущемление окончания нервного отростка поражает лицевые, зрительные и берцовые нервы – нервная система пронизывает все тело пациента, что и определяет то, что место локализации неврита может быть любым.
Диагностика и лечение
Постановка диагноза предусматривает непосредственный осмотр пациента, сбор анамнеза, проводится забор биоматериала на анализ – крови и
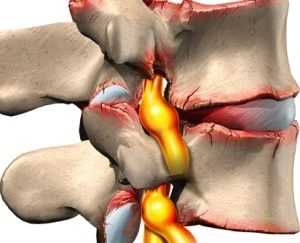
Грыжа провоцирует воспаление нервных окончаний позвоночника
мочи. Также необходимо направить пациента и на проведение электронейрографии (оценки проводимости нервов), осмотр у узкопрофильного специалиста.
Правильное и эффективное лечение начинается с устранения первопричины, которая спровоцировала воспалительный процесс, поражающий окончания нервов:
- Если причина – инфекционное поражение нервной системы, то врач прописывает курс антибиотиков, плюс антивирусные препараты, такие как Гамма глобулин или Интерферон.
- При развитии ишемии – врач прописывает курс препаратов, которые стимулируют работу и расширение сосудов, например, Папаверин и Эуфиллин.
- При травматическом поражении окончания нерва – в процессе лечения врач назначает анальгетики, а также противовоспалительные и обезболивающие медикаменты, такие как Ибупрофен и Диклофенак. В обязательном порядке медики прописывают препараты, снимающие отечность, витаминные комплексы, в большом количестве содержащие витамины группы В. В завершение назначают пациенту курс физиотерапевтических процедур – прогревание УВЧ, курс лечебной гимнастики и массажа, что позволяет восстановить и нормализовать работу мышц.
- Если имеет место сильное ущемление нервного окончания – может назначаться оперативное вмешательство, когда нейрохирурги освобождают ущемленное окончание или же весь нерв.
При отсутствии своевременного диагностирования и лечения у пациента могут развиваться следующие негативные последствия:
- сбой в двигательных функциях конечностей, всего тела, вплоть до развития полного или же вялого паралича;
- нарушение, полная или частичная потеря чувствительности, а также развитие атрофии мышечной ткани.
neurodoc.ru
Воспаления (невралгия, защемление) седалищного нерва (ишиас)
Воспаление седалищного нерва или ишиас — патологический процесс, характеризующийся воспалением оболочек и самого нервного ствола, при котором седалищный нерв подвергается механическому сдавливанию окружающими тканями. Это сопровождается возникновением тяжелого болевого синдрома с нарушениями чувствительности и моторики иннервируемой зоны.
Воспаление седалищного нерва может иметь характер первичного поражения, причинами которого чаще всего являются переохлаждение, инфекционный процесс, травма. Вторичное воспаление возникает при ущемлении нервных корешков, формирующих седалищный нерв, в результате протрузии, грыжи межпозвоночного диска, костных разрастаний вокруг позвоночника, спазма мышц из-за остеохондроза, физической перегрузки и т.д.
Заболевание встречается чаще у лиц старше 30 лет, хотя в последнее время патологии подвержены и лица более молодого возраста, что связано с ранним образованием дегенеративных изменений в мягких тканях вокруг позвоночного столба.

Симптомы заболевания
Среди клинических признаков ишиаса можно выделить:
- Болевой синдром с начальной локализацией в поясничной области, который быстро переходит в нижнюю конечность, по ходу нервного ствола. Боль чаще возникает с одной стороны с ущемлением только одного из седалищных нервов;
- Покалывание или жжение, а также онемение кожи поясницы, ягодичной области и нижней конечности;
- Затруднение и даже невозможность движений из-за усиления интенсивности боли и других проявлений;
- Вынужденное положение всего тела и конечностей затруднены, также кашель, чихание, а нередко и дыхание.
Ущемление седалищного нерва и его воспаление наиболее часто возникают при заболеваниях позвоночника, связанных с дегенеративными изменениями. Поэтому диагностика ишиаса предполагает выявление именно этих причинных факторов.
Лечение ишиаса
Мануальная терапия проявлений ишиаса позволяет устранить явления защемления нерва в результате спазма мышц, возникшего в ответ на физическое перенапряжение, протрузию диска и грыжу межпозвоночного диска. Нередко мануальными воздействиями можно облегчить состояние больного при образовании костных разрастаний, остеохондрозе и других нарушениях, связанных с дегенеративными изменениями.
Лечебные методики имеют комплексный характер и сочетаются с применением обезболивающих средств. Курс мануальной терапии довольно длительный и сопровождается процедурами, способствующими растяжению позвоночного столба в области крестца и поясницы. После ликвидации тяжелого болевого синдрома врач-вертеброневролог назначает пациенту курс лечебной гимнастики и физиотерапевтические процедуры, которые помогают окончательно снять воспалительные явления. Кроме того, лечебная физкультура подготавливает мышцы и суставно-связочный аппарат к дальнейшим нагрузкам. Причем, упражнения направлены, прежде всего, на усиление мышечного каркаса вокруг позвоночного столба.
Ишиас
Задачей мануального терапевта является не только облегчение состояния своего пациента при ишиасе, но и снабжение его ценными рекомендациями, необходимыми для предотвращения возобновления патологического процесса. Важно продолжать выполнять все врачебные назначения, несмотря на то, что клинические проявления ишиаса успешно устранены.
При неправильном режиме жизни и физических нагрузок симптомы ущемления седалищного нерва могут проявляться неоднократно. Чтобы предохранить себя от новых мучительных проявлений, больному следует регулярно наблюдаться у опытного вертебролога. Для этого необходимо проходить через профилактические курсы лечебной гимнастики и мануальной терапии.
Симптомы и признаки воспаления седалищного нерва
Воспаление седалищного нерва — патологический процесс, характеризующийся поражением самого крупного нервного ствола в человеческом организме. Основной ствол седалищного нерва образуется из многочисленных нервных корешков, берущих начало от пяти различных уровней спинного мозга. Все они выходят за пределы позвоночного канала в пояснично-крестцовой зоне, объединяясь в один общий ствол, который далее следует под большой ягодичной мышцей и направляется к нижней конечности. Здесь он разделяется на более мелкие ветви, иннервирующие бедро, голень, колено, стопу и пальцы.
Наиболее частые причины ишиаса
Среди причин воспаления седалищного нерва можно, в первую очередь, назвать проблемы позвоночника в области поясницы и крестца. Чаще всего дегенеративные нарушения именно этой зоны приводят к раздражению и ущемлению нервных корешков, формирующих седалищный нерв.
Первопричиной всех этих явлений можно назвать остеохондроз — именно он является началом протрузии и грыжи межпозвоночного диска, костных разрастаний при спондилезе и спондилолистезе. Слабость связок, мышц и хрящевых элементов в результате малоподвижного образа жизни, неправильного режима отдыха и нагрузок, нарушения обмена веществ и многие другие проблемы, прежде всего, вызывают остеохондроз.
Клинические проявления ишиаса
Главный признак воспаления седалищного нерва — боль. Болевой синдром возникает в крестцовой области, переходит на ягодицы, а затем локализуется на задней и наружной поверхности бедра и голени. Боль становится сильнее при любых движениях и внешнем раздражении зоны седалищного нерва.
Практикующие вертебрологи используют проявления боли при ишиасе для более точной диагностики в виде следующих симптомов:
- Симптом посадки — больной не может принять сидячее положение при разогнутой ноге. Только сгибая ногу в коленном суставе, он может попробовать сесть.
- Симптом Ласега — ограничение возможности подъема разогнутой ноги больного при положении его, лежа на спине. Врач при этом встречает сопротивление мышц из-за резкого усиления болезненности.
- Симптом Сикара — боль усиливается при сгибании стопы в тыльном направлении.
Седалищный нерв
В результате сильной боли мышцы на пораженной стороне ослабевают. При пальпации можно явственно ощутить их дряблость, гипотонию. Особенно хорошо это заметно в области большой ягодичной мышцы — ягодичная складка на стороне воспаления заметно опущена вниз. Ослаблен рефлекс ахиллова сухожилия. Вследствие резкой интенсивной болезненности больной может потерять возможность двигаться и находится на постельном режиме.
Как правило, ишиас — односторонняя патология. При классическом варианте поражения боль возникает в пояснице, а затем быстро спускается вниз, поэтапно охватывая ягодичную зону, бедро, голень, стопы до кончиков пальцев. При другом варианте боль возникает только в ноге в виде разнообразных комбинаций.
Болевой синдром сопровождается нарушениями чувствительности — онемением кожи, жжением и покалыванием, «мурашками» и т.д. Боль может быть ноющей, стреляющей, а порой имеет такую жестокую интенсивность, что больной не может выполнять элементарные движения типа поворотов в постели, вплоть до того, что не может даже погрузиться в сон.
Лечение воспаления (невралгии) седалищного нерва
Воспаление (невралгия) седалищного нерва — патологическое состояние, характеризующееся болью, нарушениями чувствительности в области иннервации седалищного нерва, которое возникает в результате ущемления корешков, формирующих основной нервный ствол. Седалищный нерв формируется в пояснично-крестцовой зоне из спинномозговых нервов, исходящих из позвоночника. Поэтому ущемление корешков связано, в первую очередь, с изменениями позвоночника в этой области.
Причины невралгии седалищного нерва
Воспаление седалищного нерва редко возникает в результате прямого повреждения нервного ствола. Первичное поражение нерва может иметь место при инфекционных невритах, абсцессах прилежащих мягких тканей, травмах и переохлаждениях. Патология такого рода может наблюдаться у лиц любого возраста.
Однако чаще всего воспаление седалищного нервного ствола является следствием нарушений со стороны позвоночника. При этом самому воспалению предшествует раздражение нервных корешков в месте их выхода из позвоночного канала.
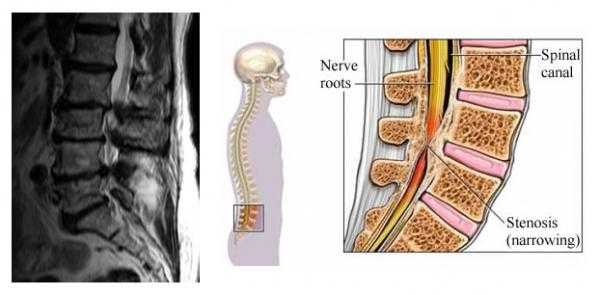
Cпинальный стеноз
Возникновению картины защемления способствуют дегенеративные изменения костно-суставного и мышечно-связочного аппарата позвоночного столба. При этом различные патологии типа протрузии межпозвонкого диска, грыжи дисков, костные разрастания позвонков, явления остеохондроза, спазм мышц в ответ на чрезмерные нагрузки вызывают механическое раздражение оболочек нерва. Эти явления довольно быстро усиливаются, формируя сдавливание корешков и последующее их воспаление.
Симптомы невралгии седалищного нерва
Среди симптомов главное место занимает болевой синдром, который вначале проявляется в виде жжения, покалывания в пояснично-крестцовой области. Явления дискомфорта быстро нарастают, образуя интенсивную боль, которая переходит в область ягодицы и заднюю поверхность бедра и голени.
Поражение обоих нервов возникает редко, поэтому боль можно наблюдать, как правило, только с одной стороны. Интенсивность болевого синдрома бывает настолько высокой, что больной полностью теряет возможность движений, как туловищем, так и конечностями. Любое движение, даже кашель, чихание или вздох усиливают боль. Нарушена также чувствительность кожи в области иннервации седалищного нерва, т.е. в пояснице, ягодицах и всей нижней конечности.
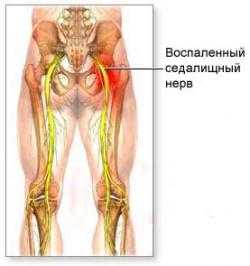
Лечение заключается, прежде всего, в снятии сильнейшей боли, которая практически обездвиживает больного. Мануальные методики, применяющиеся в клинике, способны намного облегчить состояние пациента, усмирив боль или уменьшив ее до менее интенсивных проявлений.
Для назначения наиболее эффективного курса мануальных воздействий врачу необходимо знать причину невралгических болей при ишиасе. Именно устранение причинного фактора — главная задача любых лечебных манипуляций. Однако первый сеанс мануальной терапии проводится практически сразу же после обращения больного за помощью. При этом врач-вертебролог принимает все меры, чтобы снять болевой мышечный спазм. Уже только это намного облегчит проявления патологического процесса.
Мануальные воздействия часто бывают гораздо эффективнее любых медикаментозных средств, даже обезболивающих препаратов. Ведь анестезия только временно блокирует нервные окончания, а руки врача-вертеброневролога помогают избавиться от первопричины патологии.
По материалам сайта
osanka.in.ua
Похожие страницы
www.pozvonochnik.org
Воспаление нервных корешков симптомы лечение. Воспаление нервных корешков позвоночника симптомы и лечение. Причины и симптомы
В неврологии существует такое понятие, как корешковый синдром поясничного отдела, представляющий собой целый комплекс неврологических симптомов и признаков, возникающих из-за компрессионного сдавливания нервных ответвлений в спинномозговом канале позвоночника.
Как правило, неврологическая патология имеет хроническое течение прогрессирующего характера, и является наиболее частым признаком среди всех болевых синдромов (дорсопатий), встречающихся в различных отделах позвоночного столба.
Перед тем как лечить корешковый синдром, необходимо установить клиническую симптоматику и причины неврологии. Считается, что причинно-следственная связь неврологической патологии заключается в прогрессирующем течении остеохондроза в поясничном отделе позвоночника, при котором образуются различные дегенеративно-дистрофические процессы, например, образование остеофитов, грыж в позвонке или протрузии межпозвоночного канала.
Воспаление нервных корешков – это результат деформационного состояния межпозвоночных дисков, происходящего из-за недостаточного кровоснабжения и ограничения обменных функций в теле позвоночника. Вследствие дегенеративных преобразований меняется высота межпозвоночного диска, что влечет за собой его осевое смещение, и как результат сдавливание мягких тканей соседствующих суставных сегментов. Чаще всего компрессия поражает спинномозговой нерв у выходного отверстия костного канала позвоночника, провоцируя воспаление корешков, которые представляют собой наиболее чувствительные нервные образования позвоночной системы. Техническая причина воспалительного процесса – это сдавления всей нервно-сосудистой системы проходящей в каналах поясничного отдела позвоночника.
К прочим, провоцирующим заболевание факторам, относятся:
- инфекционное поражение суставных компонентов поясницы;
- результат ослабления костной ткани после различных травм и болезней;
- статическое перенапряжение и малая активность поясничной зоны;
- гормональный сбой и эндокринные нарушения;
- рубцовые образования, опухоли;
- переохлаждение костно-суставных элементов позвоночного отдела.
На неполноценное развитие соединительной ткани, приводящей к воспалению корешка, может влиять наследственный фактор, как наиболее активно формирующий прогрессирующее состояние радикулопатии (корешкового синдрома поясничного отдела позвоночника). Приблизить процесс дегенерации суставных тканей может нерациональное питание, когда организм недополучает достаточного количества витаминных и минеральных микрокомпонентов, а также злоупотребление спиртными напитками, значительно ускорит тканевую дистрофию позвоночника.
Симптомы компрессионного сдавливания нервного корешка
Боль различной степени интенсивности – это основной симптом корешкового синдрома поясничного отдела. Лечение неврологического состояния невозможно без определения полной клинической картины. В месте ущемления нервного корешка болевой приступ откликается: острой, режущей, пульсирующей, ноющей или тянущей болью, которая усиливается при любых активных физических действиях: ходьбе, поворотах, наклонах, кашле и чихании. Болевой синдром имеет не только местную локализацию в поясничной зоне. По ходу следования нервного ответвления, резкая боль может распространяться в ягодичную область, грушевидную мышцу и внутреннюю часть бедра.
Отмечается также, что расстройство чувствительности (парестезия) возникает, и, в нижних конечностях, выражаясь покалыванием, онемением, ползанием мурашек в нижних суставных отделах скелетного каркаса. Иногда усиление болевого синдрома сопровождается вегетативными процессами, в виде отёчности, покраснения кожного покрова, потливости организма и так далее.
Иррадиирование болевых ощущений в область малого таза и паховую зону, вызывает затруднения при дефекации, мочеиспускании, а также ослабляет половую чувствительность человеческого организма.
Нарушение иннервации нервного корешка обеспечивает человеку не только пониженную чувствительность к внешним раздражителям, но и вызывает мышечную атрофию пораженных сегментов позвоночника. Такое «усыхание» анатомических органов ограничивает их подвижность и физическую активность.
Диагностика
Обеспечить правильное терапевтическое лечение корешкового синдрома в поясничном отделе позвоночного каркаса невозможно без качественного диагностического обследования. Клинические данные, подтверждающие состояние нервного корешка – это основополагающий фактор при выборе медикаментозного или физиотерапевтического воздействия. Лишь инструментальная диагностика, с высокой долей вероятности, позволяет правильно установить место локализации неврологического нарушения. Однако при визуальном диагностическом осмотре опытный специалист всегда сможет определить корешковый синдром поясничного отдела на определенных участках позвоночного столба:
- Компрессионное давление спинномозгового нервного ответвления на уровне L1-L3 позвонков – это боль и/или дискомфортное состояние в пояснице, в области промежности, нижних отделов живота, внутренних и передних поверхностей бедра, а также их он
ackg.ru
Защемление спинного нерва симптомы | Лечение ног
Болевые ощущения, невозможность делать какую-либо работу и даже просто полностью выпрямиться – это ощущают люди с защемлением нерва в спине. Такое состояние достаточно распространено и хотя бы раз в жизни наблюдается у 50% взрослых людей.
Содержание статьи:
Причины состоянияСимптомы
Способы коррекцииПроявления и лечение плечевого плексита
Защемление происходит, когда корешки нервов, отходящие от спинного мозга, сдавливаются позвонками, находящимися по соседству. Защемление сопровождается сильными болями. Форм данного недуга много, но наиболее часто встречаются защемления седалищного и шейного нервов.
Наиболее часто защемление образуется по причине обострения остеохондроза: между позвонками сужается зазор и нервные ответвления защемляются. Спазмирование мышц усугубляет процесс. Когда защемление длится долго, нервные ткани начинают отмирать, таким образом пропадает чувствительность некоторых участков кожи. В некоторых случаях защемленный нерв воспаляется, в том числе при радикулите.
Другие причины защемления:
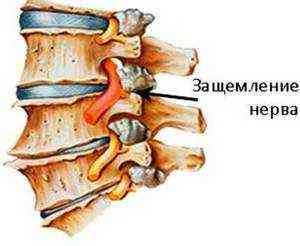 резкая нагрузка на позвоночник; дефекты позвоночника как врожденные, так и приобретенные; различные травмы, вывихи, ушибы, переломы и т.п.; гормональный сбой; остеохондроз, грыжа, смещение позвонков и т.п.; инфекционные заболевания; спазмированность мышц; ожирение.
резкая нагрузка на позвоночник; дефекты позвоночника как врожденные, так и приобретенные; различные травмы, вывихи, ушибы, переломы и т.п.; гормональный сбой; остеохондроз, грыжа, смещение позвонков и т.п.; инфекционные заболевания; спазмированность мышц; ожирение.
Если появились первые симптомы защемления нерва, рекомендуется незамедлительно обратиться в медучреждение. Самолечение, в том числе с помощью народных методов, гораздо ухудшит текущую ситуацию и приведет к осложнениям. Врач же разберется в причинах появления данного недуга и назначит правильное лечение.
Когда происходит защемление нерва в шейном отделе, человек испытывает головокружение и шум в ушах. Это вызывается нарушением кровоснабжения мозга, потому что вместе с нервами защемляются кровеносные сосуды. Кроме того больной испытывает нехватку кислорода, которая понижает работоспособность мозга, ухудшает память, нарушает координацию и сказывается на общем состоянии организма.
Болевые ощущения могут быть локализованными в определенном месте либо иррадиировать под плечо, лопатку и т.п. В месте защемления часто краснеет кожа, и возникают отеки.
Важно знать:Проблемы с суставами — прямой путь к инвалидности!
Хватит терпеть эту боль в суставах! Записывайте проверенный рецепт…
Первые симптомы: сильная боль, локализованная в одном месте. Если защемление наблюдается с левой стороны, то боль будет отдавать за грудину, в плечо, под лопатку. Если с правой – в область поджелудочной и печени. Мышцы грудной клетки теряют свою работоспособность, что нарушает двигательную функцию грудины. Из-за этого при вдохе и выдохе, кашле появляются спазмы, часто болезненные.
Этот недуг в 80 процентах случаях образуется из-за остеохондроза. По причине чрезмерных нагрузок на позвоночник страдает седалищный нерв. Симптомы: дискомфорт в пояснично-крестцовой области, боль в ягодицах, нарушение подвижности конечностей.
Защемление спинного нерва у полных людей – главный «побочный» эффект лишнего веса. По этой причине им необходимо не только лечиться, но заняться сбросом лишних килограммов.
Таким образом, когда защемило нерв, следует незамедлительно обратить на это внимание, иначе возникнут осложнения: обездвиженность, временный паралич, а также инвалидность. Подвижность можно восстановить, но на это потребуются годы, усилия и большие финансовые затраты.
Врач назначит медицинское обследование, которое включает:
stopa-info.ru
Из-за чего возникает воспаление корешков спинномозговых нервов?
Позвоночник – орган, отвечающий за нормальную работу опорно-двигательного аппарата и внутренних органов, к каждому из которых тянется сеть нервных окончаний.
Нервные стволы берут начало из корешков, идущих от задних и передних рогов спинного мозга.
В позвоночнике насчитывается 62 нервных корешка, соответственно их – 31 пара.
Корешки спинно-мозговых нервов передают сигналы, поступающие от внутренних органов, в спинной, а затем и в головной мозг – центральную «систему управления» организмом.
«Команды», идущие из головного мозга, сначала получает спинной мозг, раздающий их по организму через нервные окончания.
Функции спинно-мозговых корешков и отклонения от нормы
Указанное количество парных корешков обусловлено строением позвоночного столба. Спинно-мозговые корешки отходят от позвонков шеи (8 пар), от позвоночных сегментов груди (12 пар), поясницы (5 пар), крестца (5 пар), копчика (1 пара).
Воспалительные процессы на этих участках приводят к защемлению нервных волокон, сильному болевому синдрому и нарушению иннервации внутренних органов, рук, ног, кожи.
- Задние корешки регулируют деятельность болевых рецепторов и отвечают за сенсорное восприятие. Они состоят из афферентных волокон. При повреждении задних корешков наблюдаются неврологические расстройства. При сильной компрессии этих волокон развивается острый болевой синдром, нарушается мышечная трофика. При любой попытке движения боль усиливается, так как увеличивается компрессия на спинномозговой нерв. Если он поврежден, двигательные функции сохраняются, но теряется чувствительность кожных рецепторов.
- Передние корешки образованы аксонами эфферентных нейронов. Они отвечают за движения и рефлексы, сокращения связок. Не будь этих волокон, двигательная активность была бы невозможна: человек не мог бы брать в руки предметы, ходить, бегать, выполнять физическую работу. Нерв, образующийся из передних корешков спинного мозга, при повреждении и иссечении не вызывает болевых ощущений, кроме случаев возвратной рецепции (в переднем корешке спинномозгового нерва можно обнаружить афферентные волокна, проходящие через него, затем поворачивающие в задний корешок и уходящие к спинному мозгу). Их повреждение становится причиной сильной боли, которая исчезает при иссечении 2-3 задних корешков.
Сдавливание и ущемление задних и передних корешков становится не только причиной болезненного состояния, но и при отсутствии лечения приводит к инвалидизации.
Если рука или нога теряют чувствительность, в мягких тканях появляются «мурашки» и онемение, движения в них ограничены – нужно срочно обратиться к врачу для установки точного диагноза.
Заболевание в запущенной стадии может потребовать радикального метода решения проблемы – оперативного вмешательства.
Причины
Поскольку корешки содержат волокна, от которых зависит рецепторная чувствительность мягких тканей и работа опорно-двигательного аппарата, то немедленная госпитализация и тщательное обследование больного позволяют миновать самое страшное – парализацию рук и ног, атрофию мышечных тканей.
В процессе диагностических мероприятий устанавливаются и истинные причины патологического состояния. Это:
Данные снимков МРТ, КТ, рентгенологическое и ультразвуковое обследование и другие диагностические мероприятия позволяют оценить степень поражения спинномозговых корешков, определить место локализации процесса, после чего специалисты принимают решение о направлении лечения и назначают комплекс лечебных процедур.
Лечение
Традиционные методы терапии состоят из приема обезболивающих и нестероидных противовоспалительных препаратов, ограничения двигательной активности, применения миорелаксантов, витаминных препаратов.
Но если симптомы не теряют свое выраженности и продолжают нарастать, то специалисты могут принять решение о целесообразности хирургического вмешательства. Это могут быть:
- Микродискэктомия.
- Оперативная декомпрессия корешков.
- Импульсная радиочастотная абляция (латынь слово «абляция» переводит, как «отнятие»).
Микродискэктомия – малоинвазивный способ, не нарушающий структуры нервных волокон, но позволяющий освободить их от сдавления путем удаления части костной ткани, из-за которой и начался воспалительный процесс.
Оперативная декомпрессия корешков используется при грыжах и опухолях, которые, увеличиваясь в размерах, вызывают ущемление нервных волокон. Цель операции – удалить частично или полностью эти образования.
Импульсная радиочастотная абляция в 80% случаев дает желаемый результат, потому что при проведении операции не нарушается целостность позвоночных сегментов.
Путем пункции в область грыжевого образования вводится электрод, и через него поступают импульсы холодной плазмы. Грыжа начинает «таять», заметно уменьшается в размерах и в ряде случаев вправляется обратно.
Но такое возможно, если фиброзное кольцо не разорвалось, и студенистое содержимое осталось в пределах этой оболочки.
Позвоночные патологии опасны тем, что любое промедление и игнорирование ухудшающегося состояния может привести к настоящей катастрофе. Спинной мозг неразрывно связан с мозговыми структурами головы.
Симпатические нервные волокна, идущие от позвоночных сегментов к внутренним органам, передают сигналы о неполадках в «главный центр».
И если нарушена работа любого из звеньев этой цепочки, то последствия позднего обращения к докторам, возможно, придется исправлять все оставшиеся годы.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
osteohondrosy.net
Лечение воспаления седалищного нерва консервативными и народными средствами
Седалищный нерв является самым длинным и самым крупным (толщиной с палец) из всех нервных окончаний в организме.
Седалищный нерв начинается в нижней части позвоночника и проходит от спины через бедро и ягодицу вниз по ноге и в колене делится на две ветви. Каждая нога имеет свой собственный седалищный нерв.
Радикулит – это воспалительный процесс седалищного нерва, которое характеризуется болью по всей длине этого нерва и уходит глубоко в ягодицу и вниз по задней части ноги, а иногда даже к подножию.
Симптомы воспаления
 При радикулите боль может сопровождаться покалыванием, как «иголками», или онемением, а иногда и мышечной слабостью в ноге.
При радикулите боль может сопровождаться покалыванием, как «иголками», или онемением, а иногда и мышечной слабостью в ноге.Ощущения схожи с электрическим током, который последовательно проходит по всей длине нерва.
Уровень боли может быть разный: от отдаленных неприятных ощущений до потери трудоспособности из-за невыносимых болевых приступов.
Воспаленный седалищный нерв, как правило, дает о себе знать резкой болью в пояснице при чихании, кашле, походе в туалет и долгом положении сидя.
Как правило, радикулит проходит самостоятельно в течение нескольких недель и не приводит к серьезным осложнениям. Но если перечисленные ниже симптомы будут продолжаться в течение месяца, нужно обязательно обратиться к врачу.
- Потеря контроля над мочевым пузырем;
- Необъяснимая лихорадка и постоянные боли в спине;
- Боль в спине после сильного удара или падения;
- Покраснение или отек внизу позвоночника;
- Боль опускается от нижней части спины по ноге ниже колена;
- Слабость и онемение в ягодицах, бедрах, ногах или внутри таза;
- Жжение при мочеиспускании или кровь в моче;
- Боль в спине становится сильнее, когда вы ложитесь спать, из-за чего постоянно просыпаетесь ночью;
- В любом положении спины вам не комфортно;
- Неожиданно быстрая потеря веса;
- Периодическое появление боли в течение нескольких лет, но такие сильные болевые ощущения впервые.
Причины возникновения заболевания
Причинами возникновения воспалительного процесса в седалищном нерве могут стать определенные жизненные обстоятельства:
- Травма. Резкое движение при поднятии тяжелого предмета может вызвать чрезмерное напряжение в нижнем поясничном и крестцовом отделах позвоночника, что иногда приводит к воспалению седалищного нерва.
- Старение. После 30 лет межпозвоночные диски становятся тоньше, суше и слабее и не могут обеспечить позвонкам прежнюю защиту от напряжения и ударов.
- Специфический род деятельности. Дальнобойщики постоянно страдают от болей в спине, так как им приходится весь рабочий день сидеть и подвергать спину непрерывной вибрации, что способствует быстрому изнашиванию межпозвоночных дисков.
- Беременность. У беременных женщин может воспалиться седалищный нерв из-за смещения органов брюшной полости, перераспределения массы тела и ослабления связок в области малого таза, когда организм готовится к родам.
- Психологические и социальные факторы. Длительные депрессии, неудовлетворенность в работе, ежедневные стрессы могут ослабить нервную систему и вызвать воспаление седалищного нерва, который постоянно подвергается нагрузкам.
Радикулит может возникнуть, как следствие некоторых видов заболеваний:
- Грыжа или выпячивание диска в нижней части спины. В случае грыжи или смещения диски могут надавить на близлежащий седалищный нерв, вызывая его раздражение и воспаление.
- Кость шпоры в нижней части спины. Костные шпоры при артрите могут выступать внутрь спинной области, раздражая нервы, что приводит к радикулиту.
- Остеохондроз. При остеохондрозе часто один диск выступает над другим и задевает седалищный нерв, что приводит к воспалительному процессу.
- Синдром грушевидной мышцы. Эта мышца находится глубоко под мышцами ягодиц, под ней проходит седалищный нерв. В случае сильного ушиба, грушевидная мышца может стать более жесткой и набухнуть, что приводить к пережатию седалищного нерва.
- Поясничный стеноз позвоночного канала. Стеноз – это уменьшение сечения. Стеноз позвоночного канала в области поясницы приводит к сужению пространства, доступного для нервов в поясничном отделе позвоночника, и давит на седалищный нерв.
- Спондилолистез. Заболевание характеризует скольжение верхнего позвоночника по поверхности нижнего. Это искажает спинномозговой канал и может привести к пережатию нервных окончаний седалищного нерва.
Консервативное лечение
Как правило, после обращения к врачу с симптомами воспаления седалищного нерва, больному назначают консервативное лечение. Консервативные методы широко используются во врачебной практике, так являются менее агрессивной отправной точкой лечения большинства опасных заболеваний.
При радикулите консервативное лечение назначают, чтобы избавить пациента от боли, онемения и слабости в ногах.
Постельный режим
 В Норвежском медицинском центре был проведен ряд исследований о пользе постельного режима при воспалении седалищного нерва.
В Норвежском медицинском центре был проведен ряд исследований о пользе постельного режима при воспалении седалищного нерва.Оказалось, что постельный режим в случае радикулита полезен для уменьшения мышечных спазмов лишь в ограниченном количестве.
Мышечные спазмы возникают, когда мышца бесконтрольно сокращается, чтобы ограничить движение поврежденной области.
Постельный режим позволяет снять напряжение с воспаленной части спины и ослабляет болевые ощущения.Тем не менее, для позвоночника постельный режим означает ограниченную подвижность. Как следствие,позвоночник не дополучает необходимые питательные вещества, как и части тела в неподвижном состоянии.
Отсутствие движения в течение длительного времени может привести к потере прочности и нарушить способность позвоночника к реабилитации. Эксперимент с группой больных показал, что подвижные пациенты выздоравливают и восстанавливаются быстрее, чем пациенты, которым был прописан постельный режим.
Медикаменты
При радикулите врач может назначить обезболивающие препараты.
- Ацетаминофен (Тайленол) является безопасным и эффективным обезболивающим при легкой или умеренно острой боли в спине.Ацетаминофен используется для снижения температуры.
- Противовоспалительные нестероидные препараты (ПНВП).Кратковременное применение ПНВП может помочь пациентам избавиться от острых болевых ощущений в спине. Существует огромное количество ПНВП доступных без рецепта: аспирин, ибупрофен, напроксен, кетопрофен, флурбипрофен, диклофенак, толметин, кетопрофен и дексибупрофен.
- Трамадол. Трамадол — это обезболивающее средство, которое является альтернативой опиоидов. Обладая опиоидными свойствами трамадол не вызывает привыкания.
- Опиоидные обезболивающие средства. Эти препараты действуют, как выключатель сигнального болевого центра нервной системы. Опиоидные препараты являются наиболее сильными лекарствами от боли в спине и ноге, но могут вызвать привыкание. Сильные обезболивающие делятся на два типа: натуральные опиаты (морфин и кодеин), которые получают из природного опиума и синтетические опиаты, которые получают из оксикодона (перкодан, перкосет, оксиконтин), гидрокодона (викодин) и оксиморфона (нуморфан).
- Эпидуральные инъекции кортикостероидами. Кортикостероидные (стероидные) инъекции используются не только для уменьшения боли, но и для лечения воспаленного седалищного нерва.
- Трициклические антидепрессанты. Антидепрессанты снижают болевые ощущения у пациентов с хронической болью в спине, но их нельзя использовать регулярно. К трициклическим антидепрессантам относятся амитриптилин, дезипрамин, доксепин, имипрамин, амоксапин, нортриптилин и мапротилин. Также отлично помогает от боли в спине антидепрессант дулоксетина гидрохлорид.
- Миорелаксанты. Сочетание миорелаксантов таких, как циклобензаприн, диазепам, каризопродол или метокарбамол, с нестероидными противовоспалительными препаратами используется для избавления пациентов от острой поясничной боли.
- Лекарственные препараты на растительной основе. Как правило, эти препараты не проходят тщательное тестирование и оценку эффективности, как лекарства химического происхождения, поэтому следует использовать их с осторожностью и по назначению врача. Растительные препараты способствуют снятию боли в пояснице и снижают воспаление седалищного нерва.
Физиотерапия
Физиотерапия с квалифицированным специалистом может значительно ускорить снятие воспаления седалищного нерва.
Физиотерапия включает в себя:
- Обучение пациента держать спину в правильном положении;
- Упражнения, чтобы помочь пациенту ослаблять напряжение в позвоночнике в любых случаях повседневной деятельности;
Людям с хронической болью в спине следует избегать положений, которые приводят к чрезмерной нагрузке на нижнюю часть спины или требуют резких движений, например, во время игры в футбол или гольф, в танце и при поднятии тяжестей.
Поэтому следует знать, в каком положении можно держать спину, чтобы не возникло резкой боли в ответственные моменты активной жизни.
Массаж
 Массаж в сочетании с физиотерапией может помочь в ослаблении болевых ощущений во время воспаления седалищного нерва.
Массаж в сочетании с физиотерапией может помочь в ослаблении болевых ощущений во время воспаления седалищного нерва.Как правило, массаж для лечения спины используют хиропрактики. Хиропрактика была основана в США в конце 1800-х годах.
Цель хиропрактики – это массаж позвоночника для активизации функций седалищного нерва.
Еще одно направление массажа спины – остеопатия, которая также была основана в начале 19 века.
Остеопатия – это своеобразные манипуляции костями, мышцами и сухожилиями для улучшения циркуляции крови. Но следует заметить, что нет никаких конкретных доказательств об эффективном действии массажных процедур.
Лечебная физкультура
Следует с осторожностью относиться к любым видам упражнений, так как во время обострения радикулита даже незначительное напряжение может вызвать осложнение заболевания. Но спустя 4 — 8 недель болевых ощущений, программа реабилитации может принести незаменимую пользу пациенту.
Существует два направления программ лечебной физкультуры:
- Аэробные программы упражнений. Такие упражнения, как ходьба, езда на велосипеде и плавание, укрепляют мышцы живота и спины без чрезмерной нагрузки на спину. Их можно применять уже после 2 недель болевых ощущений. Бег, как правило, не рекомендуется, пока не исчезнет боль, и не окрепнут мышцы. Если выполнение упражнения доставляет боль, то следует его прекратить.
- Упражнения на гибкость. Упражнения, которые позволяют увеличить амплитуду гибкости частей вашего тела, включая спину, способствуют укреплению мышечной ткани и улучшению кровоснабжения, метаболических процессов и качеству функций спины. В качестве программы для растяжки прекрасно подойдет йога-терапия.
- Стабилизация позвоночника при помощи силовых тренировок. Силовые упражнения укрепляют живот и улучшают подвижность, силу и выносливость поясницы, а также повышают гибкость бедер.
Адаптированная программа упражнений, которая разрабатывается специально под индивидуальный график пациента, в том числе: ежедневные прогулки и занятия дома и на работе — может снизить хронические боли и улучшить функцию спины за 12 месяцев.
Операция
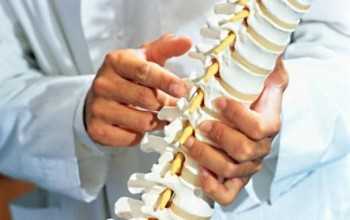 Врачи стараются использовать все нехирургические методы лечения прежде, чем прийти к выводу о необходимости операции.
Врачи стараются использовать все нехирургические методы лечения прежде, чем прийти к выводу о необходимости операции.Наиболее распространенными причинами для операции являются грыжа межпозвоночных дисков и стеноз позвоночного канала.
Операцию обычно назначают, как более эффективный и быстрый метод удаления причин воспалительного процесса седалищного нерва, относительно использования нехирургического лечения.
Следует отметить, что операция не всегда способствуют улучшению состояния больного, а в некоторых случаях, может даже усугубить ситуацию.
Существует несколько типов хирургического вмешательства в этой области.
- Дискэктомия — это хирургическое удаление пораженного диска. Процедура снимает давление на позвоночник и рекомендуется при грыже межпозвоночного диска.
- Микродискэктомия — это современная дискэктомия, которая осуществляется через небольшой разрез (от 2 до 5 см.). Задние мышцы аккуратно приподнимают и отодвигают от позвоночника, после чего ткань диска, которая пережимает седалищный нерв, аккуратно удаляется.
- Ламинэктомия — это операция по удалению либо пластинки, либо костной шпоры. Этот тип операции часто используется для лечения позвоночного стеноза.
- Спондилодез — это операция по сплавке костей позвоночника (позвонков). Операцию делают, чтобы предотвратить всякое движение в определенном участке позвоночника путем помещения между позвонками специального фиксатора.
- Замена диска на искусственный имплантат. Полная замена диска назначается пациентам с сильным повреждением межпозвоночных дисков.
Народные средства
Отвары
Существует множество рецептов приготовления растительных отваров для лечения радикулита:
- Отвар для лечения радикулита из-за простуды. Необходимо взять в равной пропорции кору ивы, листья мать-и-мачехи и траву душицы обыкновенной и тщательно перемешать. К травяной смеси в количестве одной столовой ложки добавить 400 мл горячей воды и кипятить 10 минут. Горячий отвар пить на ночь в количестве 200 мл.
- Отвар при болях в мышцах спины. Необходимо взять в равных пропорциях траву чабреца и богородскую траву и тщательно перемешать. В смесь трав в количестве одной столовой ложки добавить 200 мл горячей воды, поставить на небольшой огонь на 15 минут, залить в закрывающийся сосуд и оставить на час в темном месте, после чего процедить. Пить отвар по столовой ложке через 40-60 минут после еды 3 раза в сутки.
- Отвар при радикулитах, связанных с поднятием тяжестей. Необходимо взять две столовых ложки травы репешка обыкновенного и добавить 200 мл горячей воды, после чего поставить на слабый огонь на 15 минут. Принимать отвар нужно по трети стакана за 30 минут до приема пищи.
Настои
Настои на лечебных травах могут снизить болевые ощущения, снять напряжение и успокоить воспаленный седалищный нерв.
- Настой при радикулите от нервного напряжения. Необходимо взять в равных пропорциях траву омелы белой, шишки хмеля обыкновенного, корень и корневище дягиля лекарственного, листья березы повислой, кору ольховидной крушины и корень валериана лекарственного. Смесь трав заливают горячей водой и настаивают в темном месте в течение суток, после чего принимают по 100 мл 3 раза в сутки за полчаса до еды.
- Настой от радикулита при физическом перенапряжении. Необходимо взять одну столовую ложку сушеной травы репешка обыкновенного, залить кипятком (200 мл) и накрыть крышкой. Траву настаивают в течение трех часов и процеживают. Принимать настой необходимо за полчаса до еды по полстакана три раза в день.
Лечебная эмульсия
При радикулите снять боль поможет лечебная эмульсия из сливочного масла и березовых почек. Купите килограмм качественного соленого сливочного масла и березовых почек. Возьмите глиняный горшок и поместите туда оба ингредиента слоями, каждый слой должен быть не толще одного сантиметра. Плотно закройте горшок и поставьте томиться в горячую русскую печь или в духовку с низкой температурой на сутки. Затем нужно процедить масло и добавить чайную ложку порошка камфары. Получившуюся эмульсию следует держать в прохладном месте в плотно закрытом сосуде и натирать больную спину не менее одного раза в день.
Компрессы
От боли в пояснице могут спасти компрессы:
- Компресс для улучшения кровоснабжения и снижения боли в пояснице. Натрите свежий хрен на мелкой терке, чтобы получилась мягкая каша, и наложите на спину в виде компресса.
- Компресс от болевых ощущений при радикулите. Необходимо взять несколько корешков тамуса обыкновенного, завернуть в марлю и обдать кипятком, затем приложить в виде компресса к больному месту.
Натирания
При радикулите могут облегчить боль и снять напряжение настойки из трав на спирту, которые втирают в нижнюю часть спины.
- Настойка при напряжении седалищного нерва. Необходимо взять цветки белой акации, в количестве четыре столовых ложки, и 100 мл 70% спирта или 200мл обычной водки. Смесь нужно хранить в темном месте около 7 дней, после чего процедить и перелить в удобный флакон. Настойку применяют наружно и натирают ей спину в моменты сильных болевых ощущений.
- Настойка при хроническом радикулите. Необходимо взять цветки конского каштана в количестве двух столовых ложек, залить половиной стакана спирта 70% и настаивать в течение двух недель в темном месте. Настойку можно принимать внутрь и натирать.
- Настойка от сильных болевых ощущений при хроническом радикулите. Необходимо взять корневище сабельника болотного в количестве двух столовых ложек и залить траву половиной стакана спирта 70%. После двух недель настойку можно использовать для натирания.
Апитерапия
| Апитерапия – это методика лечения спины пчелиным ядом. | |
Терапия пчелиным ядом является одной из видов древней терапии, которая отлично подходит для лечения воспалительного процесса седалищного нерва. Механизм апитерапии заключается в точечном применении пчелиного яда на поверхности спины в районе поясницы.
Терапия пчелиным ядом безопасна и очень эффективна. Пчелиный яд является природным веществом, которое дает стимул для активации иммунной системы. Он содержит ряд полезных веществ, таких как апамин, мелиттин, фосфолипазу и гиалуронидазу, которые ингибируют нервную систему и стимулируют надпочечники и сердце.
Профилактика
Существует ряд мер, соблюдение которых позволит предотвратить или уменьшить вероятность воспаления седалищного нерва.
- Старайтесь всегда следить за своими позами и поддерживать правильную осанку во время ходьбы, сидения или стояния.
- Регулярно проводите фитнес мероприятия в виде аэробных, силовых и упражнений на гибкость брюшных мышц и мышц спины.
- Используйте безопасный способ подъема тяжестей. При подъеме тяжелого предмета всегда сгибайте ноги в коленях и держите спину прямо, что позволит распределить нагрузку на ноги и бедра, но не спину.Держите тяжести близко к телу, чтобы перевести центр тяжести как можно дальше от нижней части спины.
- Убедитесь, что ваша спина имеет хорошую поддержку в положении сидя. Используйте стулья, которые дают хорошую опору для спины и обеспечивают правильный уголок осанки.
- Не курите.
- Поддерживайте здоровый вес тела.
Также очень важно беречь спину от сквозняка и тепло одеваться в холодную погоду, чтобы обычная простуда не послужила причиной столь неприятного заболевания, как радикулит.
vashaspina.com