Волчаночноподобный синдром: что способно его вызвать
Волчаночноподобный синдром обратимого типа представляет собой лекарственную волчанку, которая спровоцирована приемом медикаментозных препаратов.
Симптоматика подобного заболевания очень напоминает клиническую картину при СКВ: лихорадка, артралгия, миалгия, полиартрит, плеврит, гепатомегалия, гломерулонефрит.
После постановки диагноза потребуется выяснить, на какой препарат организм дал подобную реакцию и отменить его прием.
Природа лекарственной волчанки
Лекарственная волчанка – комплекс симптомов, возникновение которых обуславливается побочными действиями лекарственных средств. Он обратим, то есть, при отмене приема медикамента, спровоцировавшего подобные реакции организма, все симптомы ЛВ уходят.
Лекарственный волчаночноподобный синдром имеет аутоиммунную природу и разнообразную симптоматику. Это усложняет задачу выявления проблемы и подбора адекватного лечения осложнений, которые она вызывает. Ревматология диагностирует лекарственную форму такой болезни в среднем в 10 раз реже, чем идиопатическую системную красную волчанку.
СКВ может возникать у пациентов любого возраста, а волчанка, возникшая после приема препаратов, в большинстве случаев, характерна пожилым людям в возрасте от 50 лет. Оба типа одинаково распространены и у женщин, и у мужчин, то есть половой фактор никоим образом не влияет на особенности возникновения лекарственной волчанки.
Причины лекарственной волчанки
ЛВ развивается на фоне продолжительного приема или высоких дозировок большого перечня медикаментозных препаратов, которые назначаются пациентам при терапии разного рода болезней. Заболевания подобного рода характерны пациентам со следующими проблемами:
- артериальная гипертензия;
- аритмия;
- туберкулез легких;
- эпилепсия;
- ревматоидный артрит;
- разного рода инфекционные заболевания.
Перечисленные заболевания лечатся с помощью медикаментов длительным курсом, для чего используются антигипертензивные, противоаритмические, противотуберкулезные, противосудорожные лекарства, сульфаниламиды, антибиотики, нейролептики, соли лития, золота и другие. Это и провоцирует развитие волчаночноподобного синдрома у немалого процента пациентов.
На заметку! Такая проблема может коснуться представительниц прекрасного пола, принимающих оральные гормональные таблетки от нежелательной беременности.
Еще одной причиной проявления волчаночноподобного синдрома является генетическая предрасположенность к патологии. Если пациент принадлежит к ацетилирующему фенотипу, то ферменты его печени крайне медленно и малоэффективно перерабатывают некоторые медикаментозные средства. На фоне такой генетики организм вырабатывает более высокие титры AHA, что и провоцирует развитие волчанки из-за лекарств.
Симптомы лекарственной волчанки
Значительным образом повысить эффективность лечения любого заболевания можно путем внимательного изучения жалоб пациента. Симптомы, проявление которых говорит о наличии у пациента волчаночноподобного синдрома, следующие:
- потеря веса незначительного характера;
- боль и дискомфорт в мышцах как следствие гипертонуса мышечного эпителия в спокойном состоянии и при напряжении;
- патологии суставов;
- эритематозные образования на коже;
- синдром Рейно;
- резкое повышение температуры тела, дрожь;
- редко – гепатомегалия, лимфаденопатия, бабочковидная эритема на скулах лица;
- серозиты на фоне лечения противоаритмическими медикаментами;
- гломерулонефрит на фоне длительного приема апрессина;
- общая слабость;
- стоматит, осложненный язвочками;
- расстройства психического и невротического характера;
- сильная ломкость и выпадение волос.
Если человек замечает высыпания на коже и 2-3 симптома из данного списка, стоит обратиться к врачу для прохождения обследования.
На видео ниже рассказывается о причинах появления и особенностях протекания системных заболеваниях соединительной ткани, которые имеют аутоимунный характер: СВК, волчаночноподобный синдром и др.
Этапы диагностики лекарственной волчанки
Большую роль в устранении волчаночноподобного синдрома играет правильно организованная диагностика. Диагноз ставят на основании консультаций и осмотров следующих врачей:
- пульмонолог;
- ревматолог;
- кардиолог.
Каждый из перечисленных специалистов должен осмотреть пациента и выслушать его жалобы. Подтвердить диагноз можно путем сопоставления времени проявления первых симптомов синдрома и принятия лекарственных средств.
Совместно с медицинским работником проводится глубокий анализ клинической картины болезни, осуществляется узкопрофильное иммунологическое тестирование пациента. Это позволит определить сложности состояния больного и обозначить направление его лечения.
При постановке диагноза важно исключить у пациента такие заболевания, как: идиопатическая СКВ, средостения, злокачественные новообразования в легких, поскольку их симптоматика похожа на клиническую картину при волчанке по причине приема лекарств. Только после этого можно отменять препараты, которые нанесли здоровью пациента вред, спровоцировав ЛВ.
Терапия лекарственной волчанки
Ликвидировать проявление СКВ можно путем отмены приема лекарства, спровоцировавшего похожую реакцию со стороны организма человека. На снятие болевого синдрома может уйти от 2-3-х дней до 2-х недель, а для выведения антинуклеарных антител времени потребуется гораздо больше: от месяца до года.
При боли в суставах показаны противовоспалительные нестероидные средства, купирующие симптом. Если же синдром проявляется особенно остро, стоит назначить пациенту препараты-глюкокортикоиды.
Чтобы избежать такой формы волчанки важно придерживаться следующих правил:
- не стоит пить лекарственные средства на свое усмотрение и без назначения профильного специалиста;
- нельзя самостоятельно увеличивать дозу или менять схему приема медикамента, назначенного врачом.
При возникновении волчаночного синдрома, препарат-возбудитель проблемы нужно заменить адекватным аналогом. Подбор аналогичного препарата по фармакологическому воздействию на организм пациента осуществляется исключительно квалифицированным специалистом.
Сделаем выводы
ЛКВ является следствием длительного приема и больших доз медикаментозных препаратов, применяемых для лечения ряда заболеваний. Иммунитет человека не справляется, а собственные клетки организма поедают друг друга.
Симптомы синдрома могут иметь разную интенсивность. При отмене лекарственного препарата-возбудителя волчаночноподобного синдрома, болезнь постепенно регрессирует.
syponline.ru
Лекарственная волчанка — причины, симптомы, диагностика и лечение
Лекарственная волчанка
Общие сведения
Лекарственная волчанка (лекарственный волчаночный синдром) – симптомокомплекс, обусловленный побочным действием лекарственных средств и регрессирующий после их отмены. Лекарственная волчанка по своим клиническим проявлениям и иммунобиологическим механизмам сходна с системной красной волчанкой. В ревматологии лекарственная волчанка диагностируется примерно в 10 раз реже, чем идиопатическая СКВ. В большинстве случаев лекарственно-индуцированный волчаночноподобный синдром развивается у пациентов в возрасте старше 50 лет, практически с одинаковой частотой у мужчин и женщин.
Лекарственная волчанка
Причины лекарственной волчанки
Развитие лекарственной волчанки может провоцироваться длительным применением или высокими дозировками большого круга лекарственных препаратов. К медикаментам с известным побочным эффектом относятся антигипертензивные (метилдопа, гидралазин, атенолол), противоаритмические (новокаинамид), противотуберкулезные (изониазид), противосудорожные средства (гидантоин, фенитоин), сульфаниламиды и антибиотики (пенициллин, тетрациклин), нейролептики (хлорпромазин), соли лития, золота и другие препараты. Чаще всего лекарственная волчанка возникает у пациентов, страдающих артериальной гипертензией, аритмией, туберкулезом, эпилепсией, ревматоидным артритом, инфекционными заболеваниями и принимающих перечисленные препараты. Возможно развитие волчаночноподобного синдрома у женщин, длительно применяющих оральные контрацептивы.
Патогенез лекарственной волчанки связывается со способностью названных лекарственных препаратов вызывать в организме образование антинуклеарных антител (АНА). Большую роль в предрасположенности к патологии играет генетическая детерминация, а именно – ацетилирующий фенотип пациента. Медленное ацетилирование данных препаратов ферментами печени сопровождается выработкой более высоких титров AHA и более частым развитием лекарственной волчанки. Вместе с тем, у больных с волчаночным синдромом, индуцированным новокаинамидом или гидралазином, выявляется медленный тип ацетилирования.
В целом вероятность развития лекарственной волчанки зависит от дозы препарата и длительности фармакотерапии. При продолжительном приеме лекарственного средства у 10-30% пациентов, имеющих в сыворотке крови антинуклеарные антитела, развивается волчаночноподобный синдром.
Симптомы лекарственной волчанки
В клинике лекарственной волчанки преобладают общие проявления, суставной и кардио-пульмональный синдромы. Заболевание может манифестировать остро или постепенно с таких неспецифических симптомов, как недомогание, миалгия, лихорадка, незначительная потеря массы тела. 80% пациентов беспокоят артралгии, реже – полиартриты. У пациентов, принимающих противоаритмические средства (прокаинамид) наблюдаются серозиты (экссудативный плеврит, перикардит), тампонада сердца, пневмонит, асептические инфильтраты в легких. В ряде случаев возможно развитие лимфаденопатии, гепатомегалии, появление эритематозных высыпаний на коже.
В отличие от идиопатической системной красной волчанки, при лекарственно индуцированном синдроме редко встречаются бабочковидная эритема на щеках, язвенный стоматит, синдром Рейно, алопеция, нефротический синдром, неврологические и психические расстройства (судорожный синдром, психозы). Вместе с тем, для лекарственной волчанки, вызванной приемом апрессина, характерно развитие гломерулонефрита.
Диагностика лекарственной волчанки
От момента появления первых клинических симптомов лекарственной волчанки до постановки диагноза нередко проходит от нескольких месяцев до нескольких лет. В течение этого времени пациенты могут безрезультатно обследоваться у пульмонолога, кардиолога, ревматолога по поводу отдельных проявлений синдрома. Правильная постановка диагноза возможна при всесторонней оценке клинической симптоматики, сопоставлении признаков болезни с приемом определенных лекарственных средств, проведении иммунологических тестов.
Наиболее специфичными лабораторными критериями, указывающими на лекарственную волчанку, служит наличие в крови антинуклеарных антител (антител к гистонам), антинуклеарного фактора, антител к односпиральной ДНК, LE-клеток, снижение уровня комплемента. Менее специфичны для волчаночного синдрома, но высокоспецифичными для СКВ, являются антитела к ds ДНК, анти-Ro/SS-A, Ат к Sm-антигену, анти-La/SS-B. Дифференциальную диагностику лекарственной волчанки необходимо осуществлять с идиопатической СКВ, злокачественными опухолями легких и средостения.
Лечение лекарственной волчанки
Отмена лекарственного препарата, вызвавшего лекарственную волчанку, приводит к постепенному регрессу клинико-лабораторных признаков синдрома. Исчезновение клинической симптоматики обычно происходит в течение нескольких дней или недель после прекращения приема лекарственного средства. Антинуклеарные антитела исчезают медленнее — в течение нескольких месяцев (иногда до 1 года и дольше). С целью купирования суставного синдрома возможно назначение нестероидных противовоспалительных средств. При тяжелом течении лекарственной волчанки, длительной персистенции клинических симптомов обосновано назначение глюкокортикоидов.
Во избежание развития лекарственной волчанки не следует самопроизвольно и бесконтрольно принимать медикаменты; назначение фармакологических средств должно быть обоснованным и согласованным с лечащим врачом. Для предотвращения рецидива волчаночного синдрома необходима адекватная замена причинно значимого препарата альтернативным лекарственным средством.
www.krasotaimedicina.ru
Волчаночный синдром симптомы и лечение
Волчанка — это заболевание аутоиммунного типа, при котором защитные силы организма начинают атаковать собственные клетки. Патологическому процессу обычно сопутствует воспаление и повреждение тканей. В результате волчанка провоцирует появление иных, часто более серьезных недугов.
Красная волчанка: что это за болезнь?
Фото многих патологий внушают страх. К их числу можно отнести волчанку. Это народное наименование заболевания, которое полностью звучит как системная красная (эритематозная) волчанка. Оно относится к патологиям аутоиммунной системы. Для них характерно длительное отсутствие симптомов, поэтому своевременная диагностика часто бывает затруднена. Для получения окончательного вердикта у некоторых пациентов уходят годы.
Нередко волчанку путают с ревматоидным артритом и иными недугами схожей природы. Основной характеристикой этого заболевания является воспаление, возникающее одновременно на нескольких участках тела. Представительницы прекрасного пола в большей степени подвержены развитию этой патологии. Как правило, заболевание диагностируют у женщин в возрасте 20-40 лет, но и мужчины не являются исключением.
Историческая справка
В 1828 году впервые были описаны симптомы и признаки волчанки. Через 45 лет дерматолог Kaposhi сделал очередное открытие. Он заметил, что при этом заболевании симптомы проявляются не только на кожных покровах, но также затрагивают работу внутренних органов.
Ученые продолжили изучать пациентов с диагнозом «красная волчанка». Что это за болезнь, стало известно в 1890 году. Исследователи высказали предположение о бессимптомном течении этого недуга и подтвердили его конкретными примерами. Если выраженных изменений на коже не наблюдается, патология может «съедать» внутренние органы, поражая тем самым важные системы.
В 1948 году произошел еще один важный рывок в изучении заболевания. Медики стали более внимательно проверять анализы крови зараженных. В результате были обнаружены так называемые ЛЕ-клетки, то есть элементы красной волчанки. Такой анализ активно используется в медицинской практике и сегодня, что позволяет на ранних стадиях выявлять больных.
В 1954 году было сделано самое важно открытие, которое помогло объяснить причины развития аутоиммунных нарушений. В крови зараженных были выявлены чужеродные белки, которые действовали против здоровых клеток. Анализ на антитела помог разработать сверхчувствительные тесты, позволяющие своевременно диагностировать заболевание волчанка.
Основные причины
Назвать однозначные причины развития этого заболевания не представляется возможным. Однако предпосылки, способствующие возникновению патологии, известны точно.
Волчанка — это аутоиммунное заболевание. Она сопровождается выделением специфических белков, которые воздействуют на собственные клетки и ткани организма. Данный вариант иммунного ответа называется аутоиммунизацией. Подобный тип функционирования защитной системы обусловлен определенными аномалиями на генетическом уровне. Это значит, что красная волчанка имеет наследственную предрасположенность. Также данный факт подтверждают многочисленные семейные случаи заболевания.
В происхождении недуга определенная роль отводится различным инфекциям. Их этиология не имеет особого значения, поскольку основным моментом считается «напряжение» иммунитета и последующая выработка антител. При вирусных инфекциях наблюдаются деструктивные нарушения в области внедрения возбудителя (например, слизистые оболочки). В результате вырабатывается иммунный ответ и создаются максимально благоприятные условия для образования аутоантител.
Среди иных провоцирующих заболевание факторов можно отметить следующие:
- длительное пребывание на солнце;
- аборты и роды;
- психоэмоциональные перегрузки, стрессы;
- нарушение гормонального фона;
- прием некоторых групп лекарственных препаратов.
В совокупности эти факторы влияют на развитие такого заболевания, как волчанка. Причины, описанные выше, обуславливают течение недуга и проявление его в различных формах.
Клиническая картина
Симптомы заболевания у всех пациентов проявляются по-разному. Многие жалуются на усталость. Иногда отмечается незначительное повышение температуры и потеря веса. Такие симптомы часто сопровождаются следующими состояниями:
- Дискомфорт в мускулах и суставах. У большей части пациентов появляются боли в суставах и мышцах, которые усиливаются в утренние часы. Иногда красная волчанка сопровождается незначительной отечностью в местах поражения. Крайне редко врачи диагностируют артрит или иные нарушения подвижности суставов.
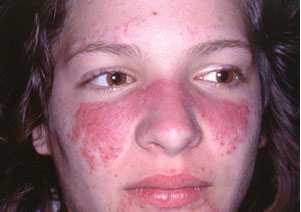
- Поражение кожи, волос, ротовой полости. Раздражение в области щек — это типичный симптом заболевания. Красная сыпь может появиться в местах, куда часто попадают ультрафиолетовые лучи. Болезнь также отражается на кровеносных сосудах, нарушая их работу. В особо серьезных случаях у пациентов наблюдается очаговое облысение.
- Кровь и лимфосистема. Волчанка часто сопровождается некоторыми формами анемии. Нетипичным ее осложнением является образование тромбов и отечность лимфоузлов.
- Сердце, легкие и почки. Волчанка обычно сопровождается воспалением поверхностных тканей легких и главной мышцы организма. В результате возникают боль и чувство дискомфорта в груди. Воспалительный процесс в почках характеризуется появлением белковых и кровяных выделений, которые выходят вместе с мочой.
- Мозг и ЦНС. В большинстве случаев красная волчанка сопровождается депрессией и постоянно преследующим чувством эмоционального дискомфорта.
Проявление симптомов этого заболевания может варьироваться. У одних заразившихся присутствует только один признак из перечисленных выше, у других — целый набор. Первоначально волчанку списывают на другие заболевания, ведь практически все они сопровождаются усталостью и общим недомоганием. Как правило, в ее течении присутствуют периоды обострений и ремиссий. Причины данного чередования пока не были выявлены.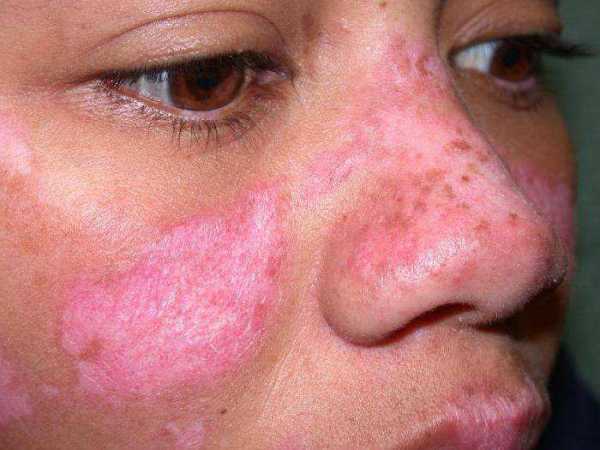
Классификация заболевания
У генерализованной формы заболевания выделяют три разновидности течения. Далее рассмотрим каждую более подробно.
Острый вариант отличается внезапным стартом. Часто пациенты могут точно назвать время, когда именно начала свое развитие красная волчанка. Что это за болезнь они, как правило, узнают после посещения врача. Среди основных симптомов можно отметить появление высыпаний на кожных покровах, развитие полиартрита, повышение температуры. Множественное поражение органов влечет за собой резкое ухудшение состояния, которое в некоторых случаях продолжается до двух лет. Своевременное лечение медикаментами позволяет добиться стойкой ремиссии.
Для подострого волнообразного течения свойственно постепенное развитие патологического процесса. Первоначально в него вовлекаются суставы и кожа. Остальные органы присоединяются каждый раз при рецидиве. Системная волчанка развивается очень медленно, поэтому имеет многосиндромную клиническую картину.
Хронический вариант недуга проявляется одним или несколькими симптомами. На фоне отличного самочувствия у больных появляются кожные высыпания и артриты. Патологический процесс очень медленно развивается, постепенно захватывая все новые системы органов.
Волчанка у детей и беременных
К сожалению, и среди маленьких пациентов встречается волчанка. Фото детей, которые представлены в материалах этой статьи, отражают общую клиническую картину. Она практически не отличается от симптоматики у взрослых пациентов. В большей степени подвержены заболеванию дети младшего школьного возраста и подростки. 
Волчанка, фото которой в большинстве случаев внушают страх, считается женским недугом. Именно поэтому не является редкостью ее появление в период беременности. Зачатие малыша может спровоцировать дебют недуга или его обострение. С другой стороны, снижение активности иммунитета иногда приводит к улучшению состояния женщины, а риск развития осложнений уменьшается. Благодаря достижениям современной медицины, женщинам в положении теперь не предлагают искусственное прерывание. Будущую мамочку окружают вниманием гинекологи и ревматологи. Эти специалисты совместно подбирают наиболее эффективную тактику ведения пациентки. Такой усиленный контроль позволяет 50% женщин благополучно дойти до логического завершения беременности и стать матерью. Примерно у четверти больных развиваются осложнения в виде множественных кровотечений и гибели плода.
Медицинское обследование пациента
При появлении симптомов недуга следует показаться врачу. Специалист на приеме должен рассказать, какими чаще всего сопровождается признаками красная волчанка, что это за болезнь. Фото пациентов из медицинских справочников являются наглядным доказательством всей серьезности недуга.
Особая роль в постановке диагноза принадлежит комплексному обследованию. Оно включает в себя иммунологические, клинические, лабораторные и гистологические данные. Первоначально врач проводит физикальный осмотр, благодаря которому можно определить характер высыпаний на кожных покровах и изменений на слизистых. Ярко выраженные внешние симптомы уже на этом этапе позволяют заподозрить заболевание красная волчанка. Фото бывает достаточно, чтобы поставить окончательный диагноз.
Иммунологические методы обследования используются для уточнения системной природы заболевания (исследование здоровых и пораженных участков, изменения в составе крови). При реакции Вассермана может наблюдаться ложноположительный результат. При подозрении на волчанку проводится дополнительный анализ крови. В биологическом материале больных обычно обнаруживаются антиядерные антитела и элементы с двуспиральной ДНК.
В обязательном порядке всем пациентам назначается дополнительное обследование органов брюшной полости для оценки распространения недуга. Оно подразумевает под собой общий/биохимический анализы крови, рентгенографию, УЗИ, ЭКГ.
Существует ли эффективное лечение?
Волчанка — это неизлечимое заболевание. С другой стороны, если своевременно начать терапию, можно достичь наибольших успехов и облегчить симптоматику. Программа лечения разрабатывается в индивидуальном порядке. Пациенты с легким течением волчанки часто не требуют специальной терапии.
Подострые и острые суставные формы болезни лечат нестероидными противовоспалительными средствами («Вольтарен», «Бруфен»). При вовлечении в патологический процесс кожных покровов назначают медикаментозные препараты хинолинового ряда («Делагил», «Хлорохин»). Однако такое лечение используют в исключительных случаях, ведь эти лекарства могут давать побочные эффекты в виде дерматита и диспепсических расстройств.
Основными препаратами в борьбе с волчанкой все же являются глюкокортикоиды («Преднизолон»). Их назначают вне зависимости от формы заболевания, клинической картины и активности патологического процесса. Молодые женщины и подростки часто отказываются от гормонов, боясь набрать лишний вес. Волчанка — это довольно серьезное заболевание, при котором не должен стоять такой выбор. Без применения глюкокортикоидов продолжительность жизни сокращается, а ее качество заметно падает. Если в течение длительного времени использование гормонов не дает положительной динамики, переходят к лечению цитотоксическими иммунодепрессантами.
Помимо приема медикаментозных препаратов, пациенты с таким диагнозом нуждаются в особом рационе и симптоматической терапии (витамины, антибактериальные и противоязвенные средства).
Как жить с волчанкой?
Если у вас обнаружили это заболевание, вовсе не значит, что можно ставить на себе крест. Многие люди живут с диагнозом «красная волчанка». Фото таких пациентов наглядно доказывают, что бороться с недугом просто необходимо. Вероятно, вам придется несколько изменить привычный образ жизни. Врачи рекомендуют по мере необходимости отдыхать. Лучше прилечь несколько раз за день, чем работать на износ.
Изучите основные симптомы, указывающие на переход недуга в стадию обострения. Обычно ей предшествуют сильные стрессы, длительное нахождение под солнцем, простуда. Если избегать этих провоцирующих факторов, жизнь может стать намного легче.
Не стоит забывать о регулярных физических нагрузках, но и перетруждать организм не следует. В качестве основного вида спорта можно выбрать пилатес или йогу. С другой стороны, необходимо отказаться от всех вредных привычек. Курение и употребление алкогольных напитков не прибавляют здоровья. Такие люди чаще болеют, перегружают сердце и почки. Не стоит рисковать собственной жизнью из-за минутного удовольствия.
Примите свой диагноз, при необходимости проконсультируйтесь с врачом. Специалист должен рассказать, как развивается волчанка, что это за болезнь. Фото пациентов, живущих с таким недугом, могут мотивировать вас продолжать активно с ним бороться.
Особое внимание необходимо уделить рациону. Рекомендуется отказаться от всех вредных продуктов, ведь они негативно влияют на работу основных систем внутренних органов. Кофеин и его содержащие продукты также находятся под запретом. Это вещество заставляет сердце биться чаще, не дает отдохнуть, перегружая тем самым ЦНС. Рацион должен состоять из нежирного мяса, рыбы в больших количествах, а также овощей и свежих фруктов. Не стоит забывать о молочных продуктах. В них содержится больное количество кальция и витамина D, что позволяет предупредить остеопороз. 
Профилактика недуга
Теперь вы знаете, какими симптомами сопровождается волчанка, что это за болезнь. Фото симптомов этого недуга также представлены в материалах этой статьи. Можно ли предупредить его развитие?
По словам специалистов, качественных методов профилактики этого заболевания еще не разработано. Однако можно предупредить возникновение рецидивов и поддерживать состояние больных в стойкой ремиссии. В первую очередь необходимо регулярно проходить обследование у ревматолога, принимать назначенные препараты в рекомендуемой дозировке. При возникновении побочных эффектов следует повторно обратиться к врачу. Крайне важно соблюдать режим труда и отдыха, спать не менее восьми часов в сутки. Соблюдение сбалансированной диеты — это еще один шаг на пути к предотвращению рецидивов.
Когда ставят диагноз «красная волчанка», причины появления заболевания должен пояснить врач. Пациенту следует запомнить, что эта патология «боится» оперативных вмешательств, переохлаждений и не приемлет «шоколадного загара». Больным волчанкой следует забыть на всю жизнь об отдыхе в южных широтах.
Волчанкой называется заболевание аутоиммунного типа, в процессе которого защитная система, которой располагает организм человека (то есть, его иммунная система), производит атаку на свои же ткани, игнорируя при этом чужеродные организмы и вещества в виде вирусов и бактерий. Процессу этому сопутствует воспаление и волчанка, симптомы которой проявляются в виде боли, опухлости и повреждении тканей во всем организме, находясь в острой своей стадии, провоцирует появление других серьёзных заболеваний.
Общая информация
Волчанка, как ее воспринимают в сокращенном ее названии, полностью определяется как системная красная волчанка. И хотя у значительного количества больных данным заболеванием проявление симптомов происходит в слабом их выражении, волчанка сама по себе является неизлечимой, угрожая во многих случаях обострением. Контролировать характерные симптомы, а также предотвращать развитие тех или иных заболеваний, касающихся органов, пациенты могут, для чего следует в регулярном порядке проходить осмотры у специалиста, уделяя значительное количество времени активному образу жизни и отдыху и, конечно, принимая своевременно предписанные медпрепараты.
Волчанка: симптомы заболевания
Основные симптомы, которые проявляются при волчанке, заключаются в сильной усталости и в появлении кожной сыпи, кроме того, появляется также и боль в суставах. В случае прогрессирования заболевания актуальными становятся такого рода поражения, которые сказываются на функционировании и общем состоянии сердца, почек, нервной системы, крови и легких.
Проявляющиеся при волчанке симптомы напрямую зависят от того, какие органы ею поражены, а также от того, какая степень повреждения для них характерна на конкретный момент их проявления. Рассмотрим основные из этих симптомов.
- Слабость. Едва ли не все пациенты с диагнозом волчанка утверждают, что им приходится испытывать усталость в различной степени ее проявления. И даже если речь идет о слабой волчанке, симптомы ее вносят значительные коррективы в привычный для больного образ жизни, мешая активной деятельности и занятиям спортом. Если усталость отмечается достаточно сильная в своем проявлении, то здесь уже речь идет о ней как о признаке, указывающем на скорое обострение симптомов.
- Боли в мускулах, в суставах. Большинству пациентов, которым поставлен диагноз волчанка, приходится время от времени испытывать боль, возникающую в суставах (то есть артрит). При этом порядка свыше 70% из общего их числа утверждает, что возникающая в мускулах боль была первым проявлением заболевания. Что касается суставов, то они могут подвергаться покраснению, также они немного опухают и теплеют. Некоторые из случаев указывают на ощущение неподвижности в утреннее время суток. При волчанке артрит преимущественно возникает в запястьях, а также в руках, коленях, щиколотках и локтях.
- Кожные заболевания. Преимущественное большинство больных волчанкой сталкивается также с появлением кожной сыпи. Системная красная волчанка, симптомы которой указывают на возможную причастность к данному заболеванию, именно за счет этого проявления позволяют диагностировать заболевание. На переносице и на щеках, помимо характерной сыпи, нередко появляются красные болезненные пятна в области рук, спины, шеи, на губах и даже во рту. Также сыпь может быть фиолетовой бугристой или красной и сухой, все также сосредотачиваясь в области лица, кожи головы, шеи, груди и рук.
- Повышенная чувствительность к воздействию света. В частности ультрафиолет (солярий, солнце) способствует обострению сыпи, параллельно провоцируя и обострение остальных симптомов, характерных для волчанки. Особенно чувствительны к подобному воздействию ультрафиолета люди светловолосые и белокожие.
- Нарушения в работе нервной системы. Достаточно часто волчанку сопровождают заболевания, связанные с работой нервной системы. Сюда в частности относятся головные боли и депрессии, тревоги и т.д. Актуальным, хотя и менее распространенным проявлением отмечается ухудшение памяти.
- Различные заболевания сердца. Многие из пациентов, страдающих от волчанки, также сталкиваются и с данного типа заболеваниями. Так, нередко возникает воспаление в области околосердечной сумки (иначе определяемое как перикардит). Это, в свою очередь, может спровоцировать появление острой боли по центру левой части грудной клетки. Далее такая боль может распространиться спине и шее, а также к плечам и к рукам.
- Психические расстройства. Волчанка также сопровождается и психическими расстройствами, к примеру, они могут заключаться в постоянном и немотивированном чувстве тревоги или же выражаться в виде депрессии. Вызываются эти симптомы, как самим заболеванием, так и препаратами против него, также свою роль в их появлении играют стрессы, сопровождающие множество различных хронических заболеваний.
- Изменение температуры. Нередко волчанка проявляется с таким одним из своих симптомов, как невысокая температура, что также в некоторых случаях позволяет диагностировать данное заболевание.
- Изменение веса. Обострения волчанки, как правило, сопровождаются стремительной потерей веса.
- Потеря волос. Выпадение волос в случае с волчанкой является проявлением временного характера. Выпадение происходит либо небольшими клочками, либо равномерно вдоль всей головы.
- Воспаление лимфоузлов. При обострении свойственных волчанке симптомов пациенты зачастую сталкиваются с опуханием лимфоузлов.
- Феномен Рейно (или виброболезнь). Данное заболевание в некоторых случаях сопутствует волчанке, при этом поражению подвергаются малые сосуды, вдоль которых осуществляется поступление крови к мягким тканям и к коже под ними в области пальцев ног и рук. За счет этого процесса они приобретают белый, красный или голубоватый оттенок. Кроме того, пораженные участки испытывают онемение и покалывание с одновременным повышением их температуры.
- Воспалительные процессы в кровяных сосудах кожи (или кожный васкулит). Красная волчанка, симптомы которой мы перечислили, также может сопровождаться воспалением кровеносных сосудов и их кровоточением, что, в свою очередь, провоцирует образование красных или голубых пятен различных размеров по коже, а также в ногтевых пластинах.
- Опухание ступней, ладоней. Некоторые пациенты при волчанке сталкиваются с заболеванием почек, ею спровоцированным. Это становится препятствием для выведения из организма жидкости. Соответственно, накапливание избытка жидкости может привести к опуханию ступней и ладоней.
- Анемия. Анемия, как, возможно, вам известно – это состояние, характеризующееся понижением количества в кровяных клетках гемоглобина, за счет которого производится транспортировка кислорода. Многие люди, у которых имеются те или иные хронические заболевания, сталкиваются со временем с анемией, что вызывается, соответственно, понижением уровня красных кровяных клеток.
Системная красная волчанка: симптомы, требующие устранения
Приступать к лечению волчанки следует как можно быстрее – это позволит избежать поражений органов, носящих необратимый характер в своих последствиях. Что касается основных препаратов, применяемым в терапии против волчанки, то к таковым относятся препараты противовоспалительного действия и кортикостероиды, а также средства, чье действие направлено на подавление активности, характерной для иммунной системы. Между тем, порядка половины из общего числа пациентов, у которых поставлен диагноз системной красной волчанки, лечению с использованием для них стандартных методов, не поддаются.
По этой причине назначается терапия с использованием стволовых клеток. Заключается она в их заборе у пациента, после чего проводится терапия, направленная на подавление иммунной системы, что полностью ее разрушает. Далее, чтобы восстановить иммунную систему, осуществляется ввод в кровяное русло стволовых клеток, которые ранее были изъяты. Как правило, эффективность данного метода достигается при рефрактерном и тяжелом течении заболевания, причем рекомендуется он даже в самых тяжелых, если не сказать, безнадежных случаях.
Что касается диагностирования заболевания, то в случае возникновения тех или иных перечисленных симптомов при подозрении на него следует обратиться к ревматологу.
Источник:
simptomy-ilechenie.ru
Красная волчанка — Справочник — Доктор Комаровский
Красная волчанка — коллагеноз, важную роль в патогенезе которого играет нарушение регуляторной функции T-лимфоцитов, появление иммунных комплексов и их отложение в тканях. Болеют в основном женщины (около 90%) в возрасте 20—45 лет. Причины заболевания неизвестны. Предполагается, что провоцирующие факторы (некоторые химические вещества, лекарственные средства, инфекция) в сочетании с наследственной предрасположенностью (например, с врожденной недостаточностью компонентов комплемента, особенно C2) вызывают нарушение регуляторной функции T-супрессоров. Это, в свою очередь, приводит к пролиферации B-лимфоцитов, стимуляции синтеза антител и образованию избыточного количества иммунных комплексов, которые откладываются в тканях и повреждают их.
А. Классификация. Существует несколько классификаций красной волчанки. Согласно одной из них, выделяют 5 форм этого заболевания.
1. СКВ. У 75% больных красной волчанкой заболевание удовлетворяет критериям СКВ, разработанным Американской ревматологической ассоциацией.
2. Дискоидная красная волчанка. Поражение кожи, выявляемое при гистологическом исследовании, характерно для СКВ, остальные критерии СКВ отсутствуют.
3. Подострая кожная красная волчанка обычно наблюдается как самостоятельное заболевание, может сочетаться с СКВ или дискоидной красной волчанкой. При подострой кожной красной волчанке отсутствует рубцевание, выявляются антитела к антигену Ro/SS-A и антиген HLA-DR3.
4. Лекарственный волчаночный синдром — осложнение лечения некоторыми лекарственными средствами (их известно около 50). Он сходен с СКВ, однако внутренние органы поражаются незначительно. Все проявления лекарственного волчаночного синдрома проходят после отмены препарата.
5. Перекрестный синдром и смешанное заболевание соединительной ткани. Для этих заболеваний характерны некоторые признаки СКВ.
Б. Клиническая картина
1. У 90% больных наблюдается артралгия, которая нередко и становится причиной обращения к врачу. Поражение суставов может напоминать таковое при ревматоидном артрите, однако боль обычно мигрирующая, костные эрозии и деформация суставов редки. Асептический некроз головки бедренной кости возможен даже в отсутствие лечения кортикостероидами. Изредка развивается миозит, который проявляется мышечной слабостью.
2. Общие симптомы. Лихорадка, как правило, незначительная, может быть постоянной или перемежающейся. При первом обращении к врачу часты жалобы на недомогание и похудание.
3. Поражение кожи и сосудов. Характерный симптом — эритема типа бабочки, которая обычно усиливается под действием солнечного света. Пятнисто-папулезная сыпь чаще всего локализуется на лице, шее и руках. В тяжелых случаях на коже появляются папулы и бляшки, покрытые плотно сидящими чешуйками с роговыми шипиками на нижней поверхности, поражаются придатки кожи, возникает рубцовая атрофия и гипопигментация. Методом иммунофлюоресценции у 70% больных СКВ и 100% больных дискоидной красной волчанкой в пораженных участках кожи выявляются отложения IgG, IgM, IgA, C3 и фибриногена на границе эпидермиса и дермы. При СКВ отложения иммуноглобулинов, C3 и фибриногена могут наблюдаться и в непораженных участках кожи. Характерна повышенная чувствительность к ультрафиолетовому излучению. У 30% больных СКВ наблюдается поражение слизистых рта, носоглотки и влагалища. Типичны алопеция, истончение и повышенная ломкость волос, мраморный рисунок кожи (признак нарушения регуляции тонуса сосудов). У 30% больных независимо от тяжести заболевания развивается синдром Рейно. К признакам системного васкулита относятся язвы голеней, атрофия и рубцевание ногтевого ложа и кончиков пальцев, гангрена кончиков пальцев. Для подострой кожной красной волчанки характерны псориазиформные высыпания или кольцевидные элементы сыпи и отсутствие рубцевания кожи (в отличие от дискоидной красной волчанки).
4. Поражение сердца выявляют у 50% больных. Чаще всего наблюдается перикардит. Миокардит обычно проявляется аритмиями, реже — умеренной дисфункцией миокарда. Эндокардит Либмана—Сакса может осложняться инфекцией и тромбоэмболией. В сыворотке при эндокардите Либмана—Сакса часто выявляются антитела к фосфолипидам.
5. Волчаночный нефрит развивается у 40% больных СКВ. Он обусловлен отложением иммунных комплексов в клубочках с последующей активацией комплемента. Согласно классификации ВОЗ, выделяют 6 морфологических типов волчаночного нефрита: I — болезнь минимальных изменений, II — мезангиальный гломерулонефрит (течение доброкачественное, эффективны низкие дозы кортикостероидов), III — очаговый пролиферативный гломерулонефрит, IV — диффузный пролиферативный гломерулонефрит (у 50% больных через 10 лет развивается ХПН), V — мембранозная нефропатия (характеризуется медленным прогрессированием), VI — гломерулосклероз (необратимые изменения почечной паренхимы, конечная стадия волчаночного нефрита). Для оценки тяжести волчаночного нефрита Национальный институт здоровья США рекомендует использовать в качестве дополнительного показателя индекс хронизации. При высоком индексе хронизации изменения почек необратимы, иммуносупрессивная терапия неэффективна. Нефротический синдром (протеинурия свыше 3,5 г/сут, уровень альбумина сыворотки ниже 2,8 г%, гиперлипопротеидемия, отеки и электролитные нарушения) считается плохим прогностическим признаком.
6. Поражение легких, часто бессимптомное, выявляют у 50% больных. Часто наблюдается плеврит, проявляющийся болью в боку при дыхании и плевральным выпотом. Впоследствии могут возникнуть плевральные спайки. У 10% больных развивается пневмонит, однако он редко приводит к дыхательной недостаточности. При антифосфолипидном синдроме возможна ТЭЛА. Изредка наблюдаются легочное кровотечение, легочная гипертензия и фиброз диафрагмы. Последний может привести к прогрессирующей легочной дистрофии, проявляющейся уменьшением общей емкости легких.
7. Поражение нервной системы при СКВ разнообразно. У 10% развивается васкулит сосудов головного мозга, проявляющийся эпилептическими припадками, лихорадкой, менингизмом, психозами, ступором или комой. При антифосфолипидном синдроме независимо от тяжести заболевания возможен инсульт, вызванный тромбоэмболией. У большинства больных СКВ выявляются психические нарушения: снижение внимания, сосредоточения, памяти, умственной работоспособности. Возможны также периферическая нейропатия (симметричная полинейропатия или множественная мононейропатия), поражение лицевых нервов, поперечный миелит. Головная боль, обусловленная поражением ЦНС, может напоминать мигрень.
8. При СКВ часто наблюдаются аутоиммунная тромбоцитопения, гемолитическая анемия и лимфопения. У 15—20% больных отмечается увеличение лимфоузлов.
9. Боль в животе при СКВ обусловлена поражением брюшины. К частым проявлениям заболевания также относятся рефлюкс-эзофагит, хронический панкреатит, васкулит сосудов брыжейки, перфорация кишечника. Волчаночный гепатит протекает как хронический активный гепатит любой другой этиологии.
10. Антифосфолипидный синдром может проявляться тромбоцитопенией, эндокардитом Либмана—Сакса, ишемическими некрозами, ТЭЛА, инсультом, ливедо-васкулитом, артериальными и венозными тромбозами, привычным самопроизвольным абортом, гангреной. У трети больных СКВ отмечаются ложноположительные нетрепонемные реакции, увеличено АЧТВ и с помощью твердофазного ИФА выявляются IgG к кардиолипину. Антифосфолипидные антитела выявляются при разных заболеваниях, однако при СКВ они играют патогенетическую роль — ингибируют синтез простагландинов и активируют тромбоциты, что способствует тромбообразованию. У трети больных СКВ, у которых определяются антифосфолипидные антитела, развивается антифосфолипидный синдром.
11. Лекарственный волчаночный синдром вызывают более 50 лекарственных средств, среди них — изониазид, прокаинамид, гидралазин. Лекарственный волчаночный синдром проявляется лихорадкой, миалгией, артралгией, артритом, серозитом, реже — анемией. Поражение почек наблюдается крайне редко. При лабораторных исследованиях отмечается повышение СОЭ и уровня альфа-глобулинов и обнаруживаются антинуклеарные антитела. Последние могут появляться при лечении изониазидом, прокаинамидом и гидралазином в отсутствие других признаков лекарственного волчаночного синдрома. Так, при применении прокаинамида антинуклеарные антитела выявляются у 75% больных, а лекарственный волчаночный синдром — менее чем у 20%. При этом синдроме наблюдаются антитела к ДНК (не к двухцепочечной, как при СКВ, а к одноцепочечной), антитела к рибонуклеопротеиду и гистонам. Проявления лекарственного волчаночного синдрома обычно обратимы, их выраженность зависит от дозы и длительности приема препарата. Мужчины и женщины болеют с одинаковой частотой, среди белых лекарственный волчаночный синдром встречается чаще. Лечения обычно не требуется, достаточно лишь отмены препарата, вызвавшего заболевание. Иногда назначают аспирин или другие НПВС. Потребность в кортикостероидах возникает редко. На течение СКВ препараты, вызывающие лекарственный волчаночный синдром, не влияют.
В. Лабораторные исследования
1. Исследование аутоантител. Для подтверждения диагноза СКВ выявляют антинуклеарные антитела методом иммунофлюоресценции и антитела к ДНК. Часто наблюдаются ложноположительные нетрепонемные реакции, при этом реакция иммобилизации трепонем, как правило, отрицательна. У 20% больных обнаруживают ревматоидный фактор. При иммунной гемолитической анемии с помощью прямой или непрямой пробы Кумбса можно выявить антитела к эритроцитам, при тромбоцитопении определяются антитела к тромбоцитам, при лимфопении — антитела к одной или нескольким субпопуляциям лимфоцитов. Антифосфолипидные антитела вызывают повышение АЧТВ и протромбинового времени и могут стать причиной тромбозов и самопроизвольных абортов. В сыворотке могут присутствовать и другие аутоантитела, например антитела к рибонуклеопротеиду, антигенам Ro/SS-A, La/SS-B и Sm. Антитела к антигену Ro/SS-A обнаруживаются и при других заболеваниях, например синдроме Шегрена, фотодерматозах. Проникая через плаценту, эти антитела могут вызывать сыпь, характерную для красной волчанки, и врожденную АВ-блокаду. При обострении СКВ повышается общий уровень иммуноглобулинов сыворотки, хотя иммунный ответ на вакцины нередко снижен.
2. Для обострения СКВ характерно увеличение СОЭ.
3. Обычно повышено содержание фибриногена, гамма-глобулинов и других фракций глобулинов. Возможно повышение уровня криоглобулинов и C-реактивного белка. При смешивании сыворотки больного с лейкоцитами здорового и ядрами разрушенных клеток образуются LE-клетки. Кроме того, у большинства больных СКВ LE-клетки выявляются в плевральном, перитонеальном и перикардиальном выпоте и СМЖ.
4. Гемолитическая активность комплемента во время обострения СКВ нередко снижена, вне обострения — может быть нормальной. Поскольку комплемент может активироваться как по классическому, так и по альтернативному пути, возможно снижение уровня как C3, так и C4. Среди больных СКВ чаще, чем среди населения в целом, встречается наследственная недостаточность компонентов комплемента C1, C2, C4 и C5.
5. Поражение почек приводит к повышению уровня и снижению клиренса креатинина. При исследовании мочи нередко выявляются протеинурия и гематурия, в осадке мочи — гиалиновые, зернистые и эритроцитарные цилиндры.
6. Исследование синовиальной жидкости.
7. Исследование СМЖ. У трети больных СКВ, сопровождающейся поражением ЦНС, выявляются плеоцитоз, снижение уровня глюкозы и повышение уровня белка в СМЖ. Иногда обнаруживаются антитела к нейронам, LE-клетки, олигоклональные иммуноглобулины и повышение уровня IgG.
Г. Лечение
1. Лечебные мероприятия при СКВ делятся на 4 группы: общие мероприятия, медикаментозное лечение, обучение и консультирование больных, хирургическое лечение. Тактика лечения зависит от тяжести заболевания.
а. Красная волчанка без поражения внутренних органов: дискоидная красная волчанка, лекарственный волчаночный синдром, подострая кожная красная волчанка.
1) Общие мероприятия. Следует избегать прямого солнечного света, использовать солнцезащитные средства. При артрите делают теплые влажные компрессы. Из рациона исключают побеги люцерны, поскольку они содержат большое количество аминокислоты L-канаванина, усиливающей проявления СКВ. Назначают физические упражнения, направленные на профилактику контрактур, атрофии мышц и остеопороза, физиотерапию, проводят профессиональную реабилитацию.
2) Медикаментозное лечение. При СКВ используются те же препараты, что при ревматоидном артрите. Кроме того, показано применение солнцезащитных средств с коэффициентом защиты не менее 15. При обострении дискоидной красной волчанки и подострой кожной красной волчанки назначают мази (реже кремы и гели), содержащие фторированные кортикостероиды. При поражении лица (для снижения риска атрофии кожи) применяют нефторированные кортикостероиды. НПВС уменьшают лихорадку, обладают противовоспалительным и обезболивающим действием, но не замедляют прогрессирование болезни. С особой осторожностью эти препараты следует использовать у больных с поражением почек и печени. Применение НПВС при красной волчанке не одобрено FDA. Гидроксихлорохин в дозе 5—7 мг/кг/сут внутрь в течение 2 лет снижает риск поражения внутренних органов при красной волчанке и предупреждает диссеминированное поражение кожи. Хлорохин и мепакрин назначают лишь при тяжелом поражении кожи и выраженных общих симптомах. Начальная доза хлорохина — 250—500 мг/сут внутрь, поддерживающая — 250 мг/сут внутрь. Мепакрин назначают в дозе 50—100 мг/сут внутрь. Кортикостероиды (обычно преднизон, начинают с 15 мг/сут, не более 40 мг/сут, внутрь в течение 2 нед) при красной волчанке без поражения внутренних органов назначают редко. Метотрексат в дозе 15 мг/нед эффективен при артрите. При патологии почек и повышенной чувствительности к солнечному свету метотрексат назначают с осторожностью.
3) Обучение и консультирование играют важную роль в лечении больных красной волчанкой. При синдроме Рейно и головной боли применяют методы биологической обратной связи и релаксации. Всем больным показано медико-генетическое консультирование.
4) Хирургическое лечение показано при асептическом некрозе костей и выраженной деформации суставов. На ранних стадиях асептического некроза головки бедренной кости может быть эффективна хирургическая декомпрессия кости, на поздних стадиях показано эндопротезирование сустава. В настоящее время при красной волчанке все чаще проводят артроскопические операции.
б. СКВ требует более энергичного медикаментозного лечения. При очаговом и диффузном пролиферативном гломерулонефрите, иммунной гемолитической анемии, остром гепатите, остром миокардите, легочном кровотечении назначают преднизон, 1 мг/кг/сут внутрь, или другой кортикостероид в эквивалентной дозе. Преднизон в этой дозе применяют в течение 6—12 нед, затем дозу снижают на 10% каждые 7—10 сут. При остром поражении внутренних органов проводят пульс-терапию кортикостероидами: метилпреднизолон, 1 г/сут в/в в течение 1—3 сут. При назначении кортикостероидов в таких дозах возможны электролитные нарушения, аритмии, психозы, эпилептические припадки, поэтому во время пульс-терапии необходимо тщательно наблюдать за больными. Азатиоприн, 1—2 мг/кг/сут внутрь, применяют при волчаночном гепатите, иногда этот препарат позволяет снизить дозу кортикостероидов. При поражении почек и других внутренних органов азатиоприн лишь незначительно повышает эффективность кортикостероидов. Циклофосфамид, 50—200 мг/сут внутрь или 750 мг/м2в/в каждые 1—3 мес, эффективен при очаговом и диффузном пролиферативном гломерулонефрите. Среди побочных действий следует отметить панцитопению, алопецию и геморрагический цистит, при длительном применении циклофосфамид повышает риск злокачественных новообразований и бесплодия. Риск побочных действий циклофосфамида при в/в введении препарата ниже, чем при приеме внутрь. В редких случаях при неэффективности или непереносимости перечисленных препаратов назначают хлорметин, хлорамбуцил или циклоспорин. При угрожающих жизни осложнениях СКВ — ДВС-синдроме, тромботической тромбоцитопенической пурпуре, остром поражении ЦНС — применяют кортикостероиды в/в, циклофосфамид или комбинации иммунодепрессантов, проводят плазмаферез.
в. Лечение отдельных проявлений СКВ
1) При антифосфолипидном синдроме для профилактики тромбозов назначают аспирин в низких дозах, хлорохин, гидроксихлорохин и другие препараты, угнетающие агрегацию тромбоцитов. Кортикостероиды снижают титр антифосфолипидных антител, но не уменьшают риск тромбозов. Если с помощью антиагрегантов не удается предотвратить тромбоз, пожизненно назначают варфарин. Изредка (обычно при беременности) больным назначают гепарин.
2) При тромбоцитопении применяют даназол, 200—600 мг/сут внутрь, в тяжелых случаях — нормальный иммуноглобулин для в/в введения, 500 мг/кг/сут в течение нескольких суток.
3) При поражении кожи, когда неэффективны другие средства, применяют ретиноиды, например изотретиноин, 20—80 мг/сут внутрь, в сочетании с солнцезащитными средствами или дапсоном, 50—200 мг/сут внутрь, или клофазимином, 100 мг/сут внутрь. Дапсон назначают после исключения недостаточности Г-6-ФД.
Источник: Г.Лолор-младший, Т.Фишер, Д.Адельман «Клиническая иммунология и аллергология» (пер. с англ.), Москва, «Практика», 2000
опубликовано 18/08/2011 11:57
обновлено 18/08/2011
— Аутоиммунные заболевания
spravka.komarovskiy.net
Системная красная волчанка — Клиники, медицина, болезни, врачи, интернет-аптека, консультации — WebMed.com.ua
Определение понятия (что это?)
Причины
Механизмы возникновения и развития (патогенез)
Клиническая картина (симптомы и синдромы)
Диагностика
Лечение
К каким докторам обращаться
Источники
Определение понятия
Системная красная волчанка (СКВ) — коллагеноз, важную роль в патогенезе которого играет нарушение регуляторной функции T-лимфоцитов, появление иммунных комплексов и их отложение в тканях. Болеют в основном женщины (около 90%) в возрасте 20-45 лет.
Вернуться к содержанию
Причины заболевания
Причины заболевания неизвестны. Предполагается, что провоцирующие факторы (некоторые химические вещества, лекарственные средства, инфекция) в сочетании с наследственной предрасположенностью (например, с врожденной недостаточностью компонентов комплемента, особенно C2) вызывают нарушение регуляторной функции T-супрессоров. Это, в свою очередь, приводит к пролиферации B-лимфоцитов, стимуляции синтеза антител и образованию избыточного количества иммунных комплексов, которые откладываются в тканях и повреждают их.
Вернуться к содержанию
Механизмы возникновения и развития заболевания (патогенез)
В патогенезе СКВ большое значение имеют как аутоиммунный, так и иммунокомплексный процесс, обусловленные общей генетически детерминированной предрасположенностью к нарушению иммунорегуляции. Для СКВ характерно развитие иммунного ответа по отношению к компонентам ядер и цитоплазмы клеток антинуклеарных антител. Характерной чертой СКВ является избыточная продукция антител к нативной (двуспиральной) ДНК. Гиперпродукция антинуклеарных антител при СКВ обусловлена избыточной активностью В-лимфоцитов, возникающей в результате нарушения иммунорегуляторных механизмов. При СКВ наблюдается нарушение как супрессорной, так и хелперной Т-клеточной регуляции, недостаточная продукция интерлейкина-2.
В результате взаимодействия антигенов и антител с участием отдельных компонентов комплемента (С1, С3, С4) образуются циркулирующие иммунные комплексы (ЦИК). ЦИК обладают высокой антигенной активностью. Они откладываются в различных органах и тканях, в основном в микроциркуляторном русле. Под влиянием иммунных комплексов происходит освобождение лизосомальных ферментов, которые повреждают различные органы и ткани. В поврежденных органах развивается иммунное воспаление, ведущее к деструкции соединительной ткани. Продукты этой деструкции являются новыми антигенами, к которым образуются новые антитела. Весь этот процесс вновь повторяется в виде замкнутого круга, обеспечивая хронический характер заболевания.
Хронизация вирусной инфекции связана с определенными генетическими особенностями организма. Семейная распространенность СКВ во много раз выше популяционной.
Многочисленными исследованиями показана ассоциация между носительством определенных антигенов гистосовместимости — HLA и СКВ. При СКВ чаще, чем в контроле, встречались антигены HLA All, В7, В35, а также DR2 и DR3.
Значение эстрогенной стимуляции в развитии СКВ в последние годы подтверждено рядом клинических наблюдений и специальным исследованием гормонального профиля. У мужчин с СКВ обнаружено снижение тестостерона и относительное повышение эстрадиола. В эксперименте у мышей введение мужских гормонов подавляло аутоиммунитет, а женских, наоборот, усиливало.
При СКВ наблюдается системная дезорганизация соединительной ткани и генерализованное поражение сосудистого русла.
Вернуться к содержанию
Клиническая картина заболевания (симптомы и синдромы)
Существует несколько классификаций красной волчанки. Согласно одной из них, выделяют 5 форм этого заболевания.
1. СКВ. У 75% больных красной волчанкой заболевание удовлетворяет критериям СКВ, разработанным Американской ревматологической ассоциацией (1982 г.).
Диагноз СКВ ставят, если в течение любого периода наблюдения присутствуют 4 из 11 критериев:
1. Эритема типа бабочки: Стойкая эритема (плоская или возвышенная) на скулах, обычно не захватывает носогубные складки
2. Дискоидная сыпь: Возвышающиеся с плотно сидящими чешуйками, закрывающими волосяные фолликулы, впоследствии замещаются атрофическими рубцами
3. Фотосенсибилизация: Сыпь, появляющаяся под действием солнечного света (по данным анамнеза или при осмотре)
4. Язвы слизистой рта и носоглотки: Обычно безболезненные (выявляются при осмотре)
5. Артрит: Без деформаций, поражение не менее 2 суставов, проявляющееся с увеличением их объема, болезненностью и выпотом
6. Серозит: Плеврит (боль в боку при дыхании в анамнезе или шум трения плевры при аускультации, плевральный выпот) или перикардит (изменения на ЭКГ или шум трения перикарда, перикардиальный выпот)
7. Поражение почек: Стойкая протеинурия (более 0,5 г/сут) или цилиндрурия (эритроцитарные, гемоглобиновые, зернистые, эпителиальные и смешанные цилиндры)
8. Поражение ЦНС: Эпилептические припадки или психозы, не связанные с применением лекарственных средств и метаболическими нарушениями: уремией, кетоацидозом, электролитными нарушениями
9. Гематологические нарушения: Гемолитическая анемия с ретикулоцитозом, или лейкопения (число лейкоцитов не более 4000 (мкл в степени -1) не менее чем при двух исследованиях крови), или лимфопения (число лимфоцитов не более 1500 (мкл в степени -1) не менее чем при двух исследованиях крови), или тромбоцитопения (число тромбоцитов не более 100000 (мкл в степени -1)), не связанная с приемом лекарственных средств
10. Иммунные нарушения: Наличие LE-клеток, или антител к нативной ДНК в сыворотке, или антител к Sm-антигену, или положительные нетрепонемные реакции, сохраняющиеся в течение 6 мес. при отрицательных результатах реакций иммунофлюоресценции — абсорбции и иммобилизации бледных трепонем
11. Антинуклеарные антитела: Постоянно повышенный титр антинуклеарных антител, выявляемых при иммунофлюоресценции, не связанный с приемом лекарственных средств, вызывающих лекарственный волчаночный синдром.
2. Дискоидная красная волчанка. Поражение кожи, выявляемое при гистологическом исследовании, характерно для СКВ, остальные критерии СКВ отсутствуют.
3. Подострая кожная красная волчанка обычно наблюдается как самостоятельное заболевание, может сочетаться с СКВ или дискоидной красной волчанкой. При подострой кожной красной волчанке отсутствует рубцевание, выявляются антитела к антигену Ro/SS-A и антиген HLA-DR3.
4. Лекарственный волчаночный синдром — осложнение лечения некоторыми лекарственными средствами (их известно около 50). Он сходен с СКВ, однако внутренние органы поражаются незначительно. Все проявления лекарственного волчаночного синдрома проходят после отмены препарата.
5. Перекрестный синдром и смешанное заболевание соединительной ткани. Для этих заболеваний характерны некоторые признаки СКВ. Для смешанного заболевания соединительной ткани характерно сочетание симптомов склеродермии, ревматоидного артрита, полимиозита и СКВ. Около 10% больных СКВ удовлетворяют критериям смешанного заболевания соединительной ткани, разработанным Американской ревматологической ассоциацией. Обычно смешанное заболевание соединительной ткани больше всего напоминает склеродермию. Артриты и артралгия отмечаются у 96% больных, отек кистей — у 88%, синдром Рейно — у 84%, нарушение моторики пищевода — у 77%, миозит — у 72%, увеличение лимфоузлов — у 68%, лихорадка, серозит, гепатоспленомегалия — у 20-33% больных. Поражение почек характерно для детей, у взрослых встречается редко.
Характерен высокий титр антител к рибонуклеопротеиду и отсутствие или низкий титр антител к другим экстрагируемым ядерным антигенам и ДНК. При исследовании антинуклеарных антител методом иммунофлюоресценции наблюдается пятнистое окрашивание срезов тканей. У некоторых больных имеются признаки нескольких аутоиммунных заболеваний, но, в отличие от больных смешанным заболеванием соединительной ткани, отсутствуют антитела к рибонуклеопротеиду. В этом случае, если имеющиеся признаки удовлетворяют критериям сразу нескольких аутоиммунных заболеваний, ставят диагноз перекрестного синдрома, а если нет — диагноз недифференцированного заболевания соединительной ткани. Впоследствии обычно появляются признаки, позволяющие поставить диагноз того или иного заболевания: ревматоидного артрита, СКВ, системной склеродермии и т.д. Лечение зависит от клинической картины и направлено на преобладающие проявления заболевания.
Клиническая картина (симптомы и синдромы)
1. У 90% больных наблюдается артралгия, которая нередко и становится причиной обращения к врачу. Поражение суставов может напоминать таковое при ревматоидном артрите, однако боль обычно мигрирующая, костные эрозии и деформация суставов редки. Асептический некроз головки бедренной кости возможен даже в отсутствие лечения кортикостероидами. Изредка развивается миозит, который проявляется мышечной слабостью.
2. Общие симптомы. Лихорадка, как правило, незначительная, может быть постоянной или перемежающейся. При первом обращении к врачу часты жалобы на недомогание и похудание.
3. Поражение кожи и сосудов. Характерный симптом — эритема типа бабочки, которая обычно усиливается под действием солнечного света. Пятнисто-папулезная сыпь чаще всего локализуется на лице, шее и руках. В тяжелых случаях на коже появляются папулы и бляшки, покрытые плотно сидящими чешуйками с роговыми шипиками на нижней поверхности, поражаются придатки кожи, возникает рубцовая атрофия и гипопигментация. Методом иммунофлюоресценции у 70% больных СКВ и 100% больных дискоидной красной волчанкой в пораженных участках кожи выявляются отложения IgG, IgM, IgA, C3 и фибриногена на границе эпидермиса и дермы. При СКВ отложения иммуноглобулинов, C3 и фибриногена могут наблюдаться и в непораженных участках кожи. Характерна повышенная чувствительность к ультрафиолетовому излучению. У 30% больных СКВ наблюдается поражение слизистых рта, носоглотки и влагалища. Типичны алопеция, истончение и повышенная ломкость волос, мраморный рисунок кожи (признак нарушения регуляции тонуса сосудов). У 30% больных независимо от тяжести заболевания развивается синдром Рейно. К признакам системного васкулита относятся язвы голеней, атрофия и рубцевание ногтевого ложа и кончиков пальцев, гангрена кончиков пальцев. Для подострой кожной красной волчанки характерны псориазиформные высыпания или кольцевидные элементы сыпи и отсутствие рубцевания кожи (в отличие от дискоидной красной волчанки).
4. Поражение сердца выявляют у 50% больных. Чаще всего наблюдается перикардит. Миокардит обычно проявляется аритмиями, реже — умеренной дисфункцией миокарда. Эндокардит Либмана-Сакса может осложняться инфекцией и тромбоэмболией. В сыворотке при эндокардите Либмана-Сакса часто выявляются антитела к фосфолипидам.
5. Волчаночный нефрит развивается у 40% больных СКВ. Он обусловлен отложением иммунных комплексов в клубочках с последующей активацией комплемента. Согласно классификации ВОЗ, выделяют 6 морфологических типов волчаночного нефрита: I — болезнь минимальных изменений, II — мезангиальный гломерулонефрит (течение доброкачественное, эффективны низкие дозы кортикостероидов), III — очаговый пролиферативный гломерулонефрит, IV — диффузный пролиферативный гломерулонефрит (у 50% больных через 10 лет развивается ХПН), V — мембранозная нефропатия (характеризуется медленным прогрессированием), VI — гломерулосклероз (необратимые изменения почечной паренхимы, конечная стадия волчаночного нефрита). Для оценки тяжести волчаночного нефрита Национальный институт здоровья США рекомендует использовать в качестве дополнительного показателя индекс хронизации. При высоком индексе хронизации изменения почек необратимы, иммуносупрессивная терапия неэффективна. Нефротический синдром (протеинурия свыше 3,5 г/сут, уровень альбумина сыворотки ниже 2,8 г%, гиперлипопротеидемия, отеки и электролитные нарушения) считается плохим прогностическим признаком.
6. Поражение легких, часто бессимптомное, выявляют у 50% больных. Часто наблюдается плеврит, проявляющийся болью в боку при дыхании и плевральным выпотом. Впоследствии могут возникнуть плевральные спайки. У 10% больных развивается пневмонит, однако он редко приводит к дыхательной недостаточности. При антифосфолипидном синдроме возможна ТЭЛА. Изредка наблюдаются легочное кровотечение, легочная гипертензия и фиброз диафрагмы. Последний может привести к прогрессирующей легочной дистрофии, проявляющейся уменьшением общей емкости легких.
7. Поражение нервной системы при СКВ разнообразно. У 10% развивается васкулит сосудов головного мозга, проявляющийся эпилептическими припадками, лихорадкой, менингизмом, психозами, ступором или комой. При антифосфолипидном синдроме независимо от тяжести заболевания возможен инсульт, вызванный тромбоэмболией. У большинства больных СКВ выявляются психические нарушения: снижение внимания, сосредоточения, памяти, умственной работоспособности. Возможны также периферическая нейропатия (симметричная полинейропатия или множественная мононейропатия), поражение лицевых нервов, поперечный миелит. Головная боль, обусловленная поражением ЦНС, может напоминать мигрень.
8. При СКВ часто наблюдаются аутоиммунная тромбоцитопения, гемолитическая анемия и лимфопения. У 15—20% больных отмечается увеличение лимфоузлов.
9. Боль в животе при СКВ обусловлена поражением брюшины. К частым проявлениям заболевания также относятся рефлюкс-эзофагит, хронический панкреатит, васкулит сосудов брыжейки, перфорация кишечника. Волчаночный гепатит протекает как хронический активный гепатит любой другой этиологии.
10. Антифосфолипидный синдром может проявляться тромбоцитопенией, эндокардитом Либмана-Сакса, ишемическими некрозами, ТЭЛА, инсультом, ливедо-васкулитом, артериальными и венозными тромбозами, привычным самопроизвольным абортом, гангреной. У трети больных СКВ отмечаются ложноположительные нетрепонемные реакции, увеличено АЧТВ и с помощью твердофазного ИФА выявляются IgG к кардиолипину. Антифосфолипидные антитела выявляются при разных заболеваниях, однако при СКВ они играют патогенетическую роль — ингибируют синтез простагландинов и активируют тромбоциты, что способствует тромбообразованию. У трети больных СКВ, у которых определяются антифосфолипидные антитела, развивается антифосфолипидный синдром.
11. Лекарственный волчаночный синдром вызывают более 50 лекарственных средств, среди них — изониазид, прокаинамид, гидралазин. Лекарственный волчаночный синдром проявляется лихорадкой, миалгией, артралгией, артритом, серозитом, реже — анемией. Поражение почек наблюдается крайне редко. При лабораторных исследованиях отмечается повышение СОЭ и уровня альфа-глобулинов и обнаруживаются антинуклеарные антитела. Последние могут появляться при лечении изониазидом, прокаинамидом и гидралазином в отсутствие других признаков лекарственного волчаночного синдрома. Так, при применении прокаинамида антинуклеарные антитела выявляются у 75% больных, а лекарственный волчаночный синдром — менее чем у 20%. При этом синдроме наблюдаются антитела к ДНК (не к двухцепочечной, как при СКВ, а к одноцепочечной), антитела к рибонуклеопротеиду и гистонам. Проявления лекарственного волчаночного синдрома обычно обратимы, их выраженность зависит от дозы и длительности приема препарата. Мужчины и женщины болеют с одинаковой частотой, среди белых лекарственный волчаночный синдром встречается чаще. Лечения обычно не требуется, достаточно лишь отмены препарата, вызвавшего заболевание. Иногда назначают аспирин или другие НПВС. Потребность в кортикостероидах возникает редко. На течение СКВ препараты, вызывающие лекарственный волчаночный синдром, не влияют.
Вернуться к содержанию
Диагностика заболевания
1. Исследование аутоантител. Для подтверждения диагноза СКВ выявляют антинуклеарные антитела методом иммунофлюоресценции и антитела к ДНК. Часто наблюдаются ложноположительные нетрепонемные реакции, при этом реакция иммобилизации трепонем, как правило, отрицательна. У 20% больных обнаруживают ревматоидный фактор. При иммунной гемолитической анемии с помощью прямой или непрямой пробы Кумбса можно выявить антитела к эритроцитам, при тромбоцитопении определяются антитела к тромбоцитам, при лимфопении — антитела к одной или нескольким субпопуляциям лимфоцитов. Антифосфолипидные антитела вызывают повышение АЧТВ и протромбинового времени и могут стать причиной тромбозов и самопроизвольных абортов. В сыворотке могут присутствовать и другие аутоантитела, например антитела к рибонуклеопротеиду, антигенам Ro/SS-A, La/SS-B и Sm. Антитела к антигену Ro/SS-A обнаруживаются и при других заболеваниях, например синдроме Шегрена, фотодерматозах. Проникая через плаценту, эти антитела могут вызывать сыпь, характерную для красной волчанки, и врожденную АВ-блокаду. При обострении СКВ повышается общий уровень иммуноглобулинов сыворотки, хотя иммунный ответ на вакцины нередко снижен.
2. Для обострения СКВ характерно увеличение СОЭ.
3. Обычно повышено содержание фибриногена, гамма-глобулинов и других фракций глобулинов. Возможно повышение уровня криоглобулинов и C-реактивного белка. При смешивании сыворотки больного с лейкоцитами здорового и ядрами разрушенных клеток образуются LE-клетки. Кроме того, у большинства больных СКВ LE-клетки выявляются в плевральном, перитонеальном и перикардиальном выпоте и СМЖ.
4. Гемолитическая активность комплемента во время обострения СКВ нередко снижена, вне обострения — может быть нормальной. Поскольку комплемент может активироваться как по классическому, так и по альтернативному пути, возможно снижение уровня как C3, так и C4. Среди больных СКВ чаще, чем среди населения в целом, встречается наследственная недостаточность компонентов комплемента C1, C2, C4 и C5.
5. Поражение почек приводит к повышению уровня и снижению клиренса креатинина. При исследовании мочи нередко выявляются протеинурия и гематурия, в осадке мочи — гиалиновые, зернистые и эритроцитарные цилиндры.
6. Исследование синовиальной жидкости.
7. Исследование СМЖ. У трети больных СКВ, сопровождающейся поражением ЦНС, выявляются плеоцитоз, снижение уровня глюкозы и повышение уровня белка в СМЖ. Иногда обнаруживаются антитела к нейронам, LE-клетки, олигоклональные иммуноглобулины и повышение уровня IgG.
Дифференциальный диагноз часто вызывает определенные трудности, особенно в дебюте СКВ, когда отсутствует типичная полисистемность поражения, и проводится прежде всего с ревматическими заболеваниями.
Для первичного ревматизма характерно раннее формирование порока сердца, мигрирующий асимметричный полиартрит крупных суставов, хороший эффект от лечения салицилатами и не характерны похудание, полиадения, дерматит, лейкопения, анемия, наличие LE-клеток.
Ревматоидный артрит отличает от СКВ упорство суставного синдрома (эрозивный артрит) с ранней прогрессирующей деформацией суставов, сравнительно редкое поражение внутренних органов и кожи, наличие ревматоидного фактора в сыворотке крови и синовиальной жидкости.
При выраженных признаках почечного процесса необходимо дифференцировать СКВ с хроническим гломерулонефритом. Хронический гломерулонефрит обычно протекает без лихорадки и похудания, для него не типичны полиадения, полиартрит, поражения кожи и других внутренних органов, отсутствуют трофические расстройства, а также LE-клетки, стойкое повышение СОЭ.
Полисиндромность клинических проявлений и высокая лихорадка могут наблюдаться при бактериальном сепсисе, но септический процесс характеризуется наличием входных ворот инфекции, лихорадкой с потрясающими ознобами и проливными потами, септикопиемией или септицемией, значительным нейтрофильным лейкоцитозом, отсутствием волчаночных клеток.
Иммунологические механизмы патогенеза СКВ объясняют ее сходство с лекарственной болезнью. Однако для лекарственной болезни характерна связь с приемом медикаментов, в полиморфизме клинических симптомов преобладают поражение кожи и слизистых. В крови определяется эозинофилия, обычно отсутствуют LE-клетки. Проводимая терапия дает быстрый эффект.
Вернуться к содержанию
Лечение заболевания
Лечебные мероприятия при СКВ делятся на 4 группы: общие мероприятия, медикаментозное лечение, обучение и консультирование больных, хирургическое лечение. Тактика лечения зависит от тяжести заболевания.
Консервативное лечение
Красная волчанка без поражения внутренних органов: дискоидная красная волчанка, лекарственный волчаночный синдром, подострая кожная красная волчанка.
1) Общие мероприятия. Следует избегать прямого солнечного света, использовать солнцезащитные средства. При артрите делают теплые влажные компрессы. Из рациона исключают побеги люцерны, поскольку они содержат большое количество аминокислоты L-канаванина, усиливающей проявления СКВ. Назначают физические упражнения, направленные на профилактику контрактур, атрофии мышц и остеопороза, физиотерапию, проводят профессиональную реабилитацию.
2) Медикаментозное лечение. При СКВ используются те же препараты, что при ревматоидном артрите. Кроме того, показано применение солнцезащитных средств с коэффициентом защиты не менее 15. При обострении дискоидной красной волчанки и подострой кожной красной волчанки назначают мази (реже кремы и гели), содержащие фторированные кортикостероиды. При поражении лица (для снижения риска атрофии кожи) применяют нефторированные кортикостероиды. НПВС уменьшают лихорадку, обладают противовоспалительным и обезболивающим действием, но не замедляют прогрессирование болезни. С особой осторожностью эти препараты следует использовать у больных с поражением почек и печени. Применение НПВС при красной волчанке не одобрено FDA. Гидроксихлорохин в дозе 5—7 мг/кг/сут внутрь в течение 2 лет снижает риск поражения внутренних органов при красной волчанке и предупреждает диссеминированное поражение кожи. Хлорохин и мепакрин назначают лишь при тяжелом поражении кожи и выраженных общих симптомах. Начальная доза хлорохина — 250—500 мг/сут внутрь, поддерживающая — 250 мг/сут внутрь. Мепакрин назначают в дозе 50—100 мг/сут внутрь. Кортикостероиды (обычно преднизон, начинают с 15 мг/сут, не более 40 мг/сут, внутрь в течение 2 нед) при красной волчанке без поражения внутренних органов назначают редко. Метотрексат в дозе 15 мг/нед эффективен при артрите. При патологии почек и повышенной чувствительности к солнечному свету метотрексат назначают с осторожностью.
3) Обучение и консультирование играют важную роль в лечении больных красной волчанкой. При синдроме Рейно и головной боли применяют методы биологической обратной связи и релаксации. Всем больным показано медико-генетическое консультирование.
СКВ с поражением внутренних органов: требует более энергичного медикаментозного лечения. При очаговом и диффузном пролиферативном гломерулонефрите, иммунной гемолитической анемии, остром гепатите, остром миокардите, легочном кровотечении назначают преднизон, 1 мг/кг/сут внутрь, или другой кортикостероид в эквивалентной дозе. Преднизон в этой дозе применяют в течение 6—12 нед, затем дозу снижают на 10% каждые 7—10 сут. При остром поражении внутренних органов проводят пульстерапию кортикостероидами: метилпреднизолон, 1 г/сут в/в в течение 1—3 сут. При назначении кортикостероидов в таких дозах возможны электролитные нарушения, аритмии, психозы, эпилептические припадки, поэтому во время пульстерапии необходимо тщательно наблюдать за больными. Азатиоприн, 1—2 мг/кг/сут внутрь, применяют при волчаночном гепатите, иногда этот препарат позволяет снизить дозу кортикостероидов. При поражении почек и других внутренних органов азатиоприн лишь незначительно повышает эффективность кортикостероидов. Циклофосфамид, 50—200 мг/сут внутрь или 750 мг/м2 в/в каждые 1—3 мес (расчет площади поверхности тела приведен в приложении I, п. А), эффективен при очаговом и диффузном пролиферативном гломерулонефрите. Среди побочных действий следует отметить панцитопению, алопецию и геморрагический цистит, при длительном применении циклофосфамид повышает риск злокачественных новообразований и бесплодия. Риск побочных действий циклофосфамида при в/в введении препарата ниже, чем при приеме внутрь. В редких случаях при неэффективности или непереносимости перечисленных препаратов назначают хлорметин, хлорамбуцил или циклоспорин. При угрожающих жизни осложнениях СКВ — ДВС-синдроме, тромботической тромбоцитопенической пурпуре, остром поражении ЦНС — применяют кортикостероиды в/в, циклофосфамид или комбинации иммунодепрессантов, проводят плазмаферез.
Лечение отдельных проявлений СКВ.
1) При антифосфолипидном синдроме для профилактики тромбозов назначают аспирин в низких дозах, хлорохин, гидроксихлорохин и другие препараты, угнетающие агрегацию тромбоцитов. Кортикостероиды снижают титр антифосфолипидных антител, но не уменьшают риск тромбозов. Если с помощью антиагрегантов не удается предотвратить тромбоз, пожизненно назначают варфарин. Изредка (обычно при беременности) больным назначают гепарин.
2) При тромбоцитопении применяют даназол, 200—600 мг/сут внутрь, в тяжелых случаях — нормальный иммуноглобулин для в/в введения, 500 мг/кг/сут в течение нескольких суток.
3) При поражении кожи, когда неэффективны другие средства, применяют ретиноиды, например изотретиноин, 20—80 мг/сут внутрь, в сочетании с солнцезащитными средствами или дапсоном, 50—200 мг/сут внутрь, или клофазимином, 100 мг/сут внутрь. Дапсон назначают после исключения недостаточности Г-6-ФД.
Хирургическое лечение показано при асептическом некрозе костей и выраженной деформации суставов. На ранних стадиях асептического некроза головки бедренной кости может быть эффективна хирургическая декомпрессия кости, на поздних стадиях показано эндопротезирование сустава. В настоящее время при красной волчанке все чаще проводят артроскопические операции.
Вернуться к содержанию
К каким докторам обращаться
Терапевт
Ревматолог
Иммунолог
Вернуться к содержанию
Использованная литература
1. Клінічна імунологія та алергологія: Підручник/ Г.М. Дранік, О.С. Прилуцький, Ю.І. Бажора та ін. ; за ред. проф. Г.М. Драніка.- К.: Здоров’я, 2006.- 888 с.
2. Казмірчук В. Є., Ковальчук Л. В. Клінічна імунологія і алергологія.- Вінниця: Нова книга, 2006, 504 с.
3. Андрєйчин М.А., Чоп’як В.В., Господарський І.Я. Клінічна імунологія та алергологія: Підручник – Тернопіль: Укрмедкнига, 2005.- 372 с.
4. Клиническая иммунология и аллергология: Учебное пособие/ Под ред. А.В. караулова.- М.: Медицинское информационное агентство, 2002.- 651 с.
5. Никулин Б.А. Оценка и коррекция иммунного статуса.- М.: ГЭОТАР-Медиа, 2007.- 376 с.
6. Бурместер Г.Р. Наглядная иммунология, пер с англ. – М.: БИНОМ.Лаборатория знаний, 2007.- 329 с.
7. Змушко Е. И. Клиническая иммунология: руководство для врачей. – СПб: «Питер», 2001. – 576 с.
8. E. M. Tan, A. S. Cohen, J. F. Fries et al. The 1982 revised criteria for the classification of systemic lupus erythematotus. Arthritis Rheum. 25: 1271 — 1277, 1982.
9. http://ogmastudents.narod.ru/terapya/0214.htm
Вернуться к содержанию
webmed.com.ua
ЛЕКАРСТВЕННО-ИНДУЦИРОВАННЫЙ ВОЛЧАНОЧНЫЙ СИНДРОМ
Чаще лекарственно-индуцированный волчаночный синдром вызывают прокаинамид, гидралазин, пеницилламин, изониазид, интерферон альфа, метилдопа, хлорпромазин.
Клиническая картина синдрома приведена ниже.
■ Системные проявления: лихорадка, миалгии, сыпь, артралгии, артриты, серозиты.
■ Кожные проявления: эритематозная сыпь, васкулит.
■ Возможно поражение почек в виде иммунокомплексного гломерулонефрита.
■ Возможны гематологические нарушения, снижение концентрации белков системы комплемента и наличие АТ к ДНК.
Диагноз лекарственного волчаночного синдрома считают достоверным, если возникает спонтанное разрешение заболевания в течение 1–7 мес после прекращения применения причинного ЛС.Один из основных диагностических критериев — наличие в анамнезе данных о связи между применением ЛС и развитием симптомов заболевания. Дифференциальную диагностику лекарственного волчаночного синдрома необходимо проводить с системной красной волчанкой. Лечение проводят в условиях специализированного стационара.
СИСТЕМНЫЙ ЛЕКАРСТВЕННЫЙ ВАСКУЛИТ
Причиной системного лекарственного васкулита могут быть сульфаниламиды (включая тиазидные диуретики), пенициллины, цефалоспорины, аллопуринол, препараты йода.
Среди типичных клинических проявлений — лихорадка, петехиальная сыпь, крапивница, артралгии, лимфаденопатия, повышение СОЭ. У большинства пациентов симптомы васкулита начинаются через 7–10 сут после применения причинного ЛС. Однако латентный период может быть более коротким (от 2 до 7 сут) при повторных контактах с причинным препаратом или более длинным (более 2 нед) при применении длительно действующих медикаментов. Внутренние органы вовлекаются в процесс нечасто, но их повреждения могут быть серьёзными. Описаны гломерулонефриты, интерстициальные нефриты, поражения печени; реже отмечают вовлечение в патологический процесс лёгких, ССС и ЦНС.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
Лабораторную диагностику лекарственной аллергии проводят в специализированных аллергологических учреждениях и аллергологической/иммунологической лаборатории многопрофильного лечебного учреждения.
Кроме лабораторных исследований, для диагностики IgEопосредованной аллергии на лекарства применяют следующие методы.
Кожные тесты: капельный, prickтест, скарификационный, внутрикожный (выполняет врачаллерголог в аллергологическом кабинете).
Провокационные тесты: подъязычный, пероральный, в/в (выполняет врачаллерголог в аллергологическом стационаре).
С целью диагностики реакций замедленного типа на ЛС для местного применения используют аппликационную пробу (выполняет врачаллерголог в аллергологическом кабинете).
ДИФФЕРЕНЦИАЛЬНЫЙ ДИАГНОЗ
Дифференциальный диагноз лекарственной аллергии проводят с нежелательными побочными реакциями другого генеза и псевдоаллергическими реакциями.
Псевдоаллергические реакции (используют специфическое аллергологическое обследование).
Нежелательные побочные реакции другого генеза ❖ Фармакологическое побочное действие ❖ Токсическое побочное действие (при передозировке ЛС, нарушениях экскреторной функции организма, кумуляции ЛС, при усилении всасывания ЛС, при ферментной ингибиции, при неправильном введении
ЛС) ❖ Местное раздражающее действие.
• Особенности аллергических реакций на ЛС о Не напоминают фармакологического действия ЛС
❖ Возникают от минимального количества ЛС о После первого контакта с ЛС должен пройти период сенсибилизации — 5—7 дней (исключение составляет так называемая «скрытая сенсибилизация») ❖ Клинические проявления в виде классических симптомов аллергии ❖ Аллергические симптомы повторяются при последующих введениях лекарстваллергенов ❖ Развитие аллергических реакций не зависит от способа введения лекарствааллергена ❖ Реакции могут воспроизводиться при введении разных медикаментов, имеющих сходную химическую структуру и обладающих общими аллергенными детерминантами. Показания к консультации аллерголога • Клинические признаки аллергической реакции на ЛС • Анамнестические сведения о любых реакциях непереносимости ЛС.
ЛЕЧЕНИЕ
К целям лечения лекарственной аллергии относят: купирование симптомов аллергии, восстановление нарушенных в результате аллергической реакции функций органов, нормализация общего состояния больного. Показания к госпитализации:
■ Тяжёлое состояние больного (системные реакции, генерализованная крапивница, отёк Квинке угрожающей локализации, некупирующийся приступ бронхиальной астмы).
■ Невозможность оказания адекватной медицинской помощи в амбулаторных условиях.
Немедикаментозное лечение — гипоаллергенная диета, парентеральное питание у тяжёлых больных.
Принципы медикаментозной терапии
■ Элиминация медикамента, мероприятия для уменьшения его всасывания (необходимо прекратить парентеральное введение препарата; промыть желудок, если препарат вводился внутрь; назначить очистительную клизму, энтеросорбенты). Если реакция наступила при внутривенном введении препарата, немедленно прекращают его введение, а венепункцию используют при последующем купировании аллергической реакции (введение по показаниям глюкокортикоидов, кардиотонических средств, бронхолитических средств и др.).
Прекратить дальнейшее введение лекарства, а при быстром развитии лекарственной болезни по возможности прекратить дальнейшее поступление аллергена в кровь; если лекарственная болезнь вызвана подкожной или внутримышечной инъекцией лекарств, то, если это возможно, наложить жгут выше места укола. В место инъекции немедленно ввести 0,5 мл 0,1% раствора адреналина. При шоке подкожно ввести 0,5 мл 0,1% раствора адреналина, а в тяжелых случаях — внутривенно в 10—20 мл 40% раствора глюкозы. Если кровяное давление не восстановится, то введение адреналина повторить. При отсутствии улучшения провести капельное внутривенное введение норадреналина (5 мл 0,2% раствора развести в 500 мл 5% раствора глюкозы и вводить со скоростью 40—50 капель в 1 мин.). При явлениях бронхоспазма ввести медленно внутривенно 10 мл 2,4% раствора эуфиллина.
При любых проявлениях быстро развивающейся лекарственной болезни, особенно при кожных, ввести внутримышечно антигистаминные препараты: 1—2 мл 2,5% раствора пипольфена, либо 1 — 2 мл 2% раствора супрастина (можно осторожно внутривенно), либо 5 мл 1% раствора димедрола. Подострую и позднюю лекарственную болезнь лучше лечить кортикостероидами (преднизолон,триамцинолон, дексаметазон, гидрокортизон-ацетат) перорально или внутримышечно.
При своевременном лечении прогноз благоприятен.
В каждом случае применения лекарства, особенно парэнтерально, при подозрении на индивидуальную непереносимость рекомендуется иметь наготове шприц с раствором адреналина; кроме того, парэнтерально вводить лекарство следует в дистальную часть конечности, чтобы при надобности иметь возможность задержать поступление лекарства в общий кровоток перетяжкой конечности больного жгутом выше места инъекции.
При тяжелой Л. б., протекающей по замедленному типу, наиболее целесообразно применять преднизолон или другие кортикостероиды в средних дозах достаточно длительное время; лечение лекарством, вызвавшим Л. б., необходимо прекратить.
Используют также более легкие десенсибилизирующие средства: димедрол, дипразин (пипольфен), этизин, новокаин, ацетилсалициловую кислоту (аспирин), хлористый кальций, амидопирин (пирамидон), анальгин (если нет лейкопении), не забывая, что каждое из них может в свою очередь вызывать аллергию. Стремятся также разрушить, обезвредить или скорее вывести из организма ставшее патогенным лекарство.
■ Симптоматическая терапия, направленная на устранение развившейся реакции.
■ Десенситизация (проводит врач-аллерголог в стационаре, если невозможно исключить медикамент, являющийся причиной развития аллергической реакции).
Врач-аллерголог выдаёт больному «Паспорт больного аллергическим заболеванием», где указаны непереносимые ЛС с категорическим запретом их дальнейшего применения, а также с рекомендациями по мерам неотложной помощи в случае возникновения аллергической реакции на препараты. Больному выдают памятку по непереносимости препаратов определённых химических групп и о наличии перекрёстных реакций между пищевыми продуктами и лекарственными препаратами.
Проводят обучение больного в аллергошколе.
ДАЛЬНЕЙШЕЕ ВЕДЕНИЕ ПАЦИЕНТА
■ При уточнённой истинной аллергии на препарат запрещают введение этого ЛС, комплексных препаратов, содержащих причинно-значимое аллергенное ЛС и все препараты из общей с этим лекарством химической группы.
■ При псевдоаллергических реакциях необходимо исключить все возможные провоцирующие факторы (лечение заболеваний ЖКТ, сосудистых нарушений, эндокринной патологии и др.), после чего возможен приём препаратов при строгом соблюдении дозы, кратности введения с учётом нарушений метаболизма и выведения препарата у конкретного пациента. По показаниям назначают антигистаминные препараты за 1 ч до приёма лекарств, обладающих гистаминолиберирующим действием.
Обучение пациента
Врач-аллерголог выдаёт больному «Паспорт больного аллергическим заболеванием», где указаны непереносимые ЛС с категорическим запретом их дальнейшего применения, а также с рекомендациями по мерам неотложной помощи в случае возникновения аллергической реакции на ЛС. Больному выдают памятку по непереносимости ЛС определённых химических групп и наличии перекрёстных реакций между пищевыми продуктами и ЛС • Обучение больного в аллергошколе. Показания к консультации специалиста. Для выявления сопутствующей патологии, оказывающей влияние на формирование истинной или псевдоаллергии, а также для коррекции патологических изменений при аллергической реакции больным лекарственной аллергией показаны консультации гастроэнтеролога, невропатолога, эндокринолога, кардиолога, ЛОРврача, стоматолога, окулиста, дерматолога.
Дальнейшее ведение • При уточнённой истинной аллергии на ЛС запрещают введение этого ЛС, комбинированных препаратов, содержащих причиннозначимое аллергенное ЛС, и все препараты из общей с этим ЛС химической группы• При псевдоаллергических реакциях необходимо исключить все возможные провоцирующие факторы (коррекция заболеваний ЖКТ и гепатобилиарной системы, сосудистых нарушений, эндокринной патологии и др.), после чего возможен приём ЛС при строгом соблюдении дозы, кратности введения и с учётом нарушений метаболизма и выведения ЛС у конкретного пациента. По показаниям назначают антигистаминные ЛС за 1 ч до приёма ЛС, обладающих гнетамииолиберирующим действием.
ПРОФИЛАКТИКА
Тщательно собирать и анализировать фармакологический анамнез.
Не назначать ЛС (и комбинированные препараты, его содержащие), которое ранее вызывало истинную аллергическую реакцию.
Не назначать ЛС, относящиеся к одной химической группе с лекарством аллергеном. Необходимо знать, к какой химической группе относится медикамент, назначаемый больному, так как существуют перекрёстные аллергические реакции на медикаменты внутри одной химической группы.
Не рекомендуют назначение ЛС, обладающих свойствами гистаминолиберации, лицам, страдающим заболеваниями ЖКТ и гепатобилиарной системы, обмена веществ; по возможности заменять их на ЛС из других химических групп.
Назначать дозы ЛС в соответствии с возрастом и массой тела больного.
Строго соблюдать инструкцию по методике введения ЛС.
Пациентам с имевшимися в анамнезе реакциями непереносимости рентгеноконтрастных веществ по возможности назначать другие методы обследования (например, УЗИ).
В кабинетах, где проводят исследования и лечение с применением ЛС, обладающих сенсибилизирующими (например, антибиотики, лечебные аллергены и др.) и гистаминолиберирующими (например, местные анестетики, йодконтрастные вещества, витамины и др.) свойствами, обязательно наличие противошокового набора и инструкции по оказанию первой неотложной помощи при реакциях на медикаменты.
При необходимости экстренного оперативного вмешательства, экстракции зубов, введении рентгеноконтрастных веществ лицам с отягощенным фармакологическим анамнезом и при невозможности уточнения характера имевшихся нежелательных реакций следует обязательно проводить премедикацию: за 1 ч до вмешательства в/в капельно ввести 4—8 мг дексаметазона или 30— 60 мг преднизолона на 0,9% рре натрия хлорида и 2 мл клемастина на 0,9% рре натрия хлорида или 5% рре глюкозы.
На титульном листе амбулаторной и/или стационарной карты указать ЛС, вызвавшее аллергическую реакцию, ее вид и дату реакции. Для профилактики Л. б. чрезвычайно важно не злоупотреблять лекарствами, особенно у лиц с аллергическим диатезом; необходимо подробно выяснять у каждого больного наличие хотя бы малых признаков непереносимости того или другого лекарства. Людям, подозреваемым в сенсибилизации к лекарственному средству, но при настойчивых показаниях к лечению этим средством, дают вначале минимальную дозу (например, 1/100 лечебной), избегая по возможности парэнтерального, особенно внутривенного, введения; лечение проводят под защитой кортикостероидов. Специфическую десенсибилизацию удается проводить очень редко.
СЫВОРОТОЧНАЯ БОЛЕЗНЬ
Сывороточная болезнь — симптомокомплекс, развивающийся в ответ на однократное внутримышечное или внутривенное введение в организм чужеродной сыворотки, преимущественно гетерологичной. и некоторых др. лекарственных препаратов и природных соединений.
Впервые сывороточная болезнь описали Пирке и Шик в 1903 г., наблюдавшие ее после введения противодифтерийной сыворотки.
Этиологические факторы сывороточной болезни следующие: сыворотки, введенные с профилактической или лечебной целью (противостолбнячная, против ботулизма, противодифтерийная, антирабическая, антилимфоцитарная), антирабический v-глобулин, иммуноглобулины, столбнячный анатоксин: в редких случаях — переливания крови, плазмы; гормоны — инсулин, АКТГ; низкомоллекулярные вещества со свойствами гаптенов — пенициллин, цефалоспорины, сульфаниламиды и др.; яд насекомых, преимущественно перепончатокрылых.
Рекомендуемые страницы:
lektsia.com
Chaj protivostojat: Синдром волчаночного антикоагулянта
Синдром волчаночный антикоагулянт это состояние, когда есть антитела, которые образуются, которые нападают на белки плазмы в крови. Таким образом, это аутоиммунное заболевание, так как эти антитела не должны атаковать собственные клетки организма. Эти антитела не в состоянии различать чужеродных клеток и собственных клеток организма, что приводит к разрушению белков плазмы. Разрушение белков плазмы приводит к высокому риску образования тромбов. Это состояние чаще наблюдается у женщин по сравнению с мужчинами. Ниже приводятся различные причины, симптомы и лечение волчанки синдром антикоагулянта.
Причины синдрома волчанки антикоагулянтов
Это не совсем ясно, что вызывает болезнь волчаночный антикоагулянт. Само название на самом деле вводят в заблуждение, так как это заболевание может или не может рассматриваться в сочетании с системной красной волчанкой. Другие аутоиммунные заболевания или ревматоидный может также показать этим синдромом. Он по праву называется антифосфолипидным синдромом. Это потому, что антитела действуют против фосфолипидов, вещества клеточной мембраны. Это не совсем понял, какие подстрекает активации комплемента. Тем не менее, активация системы комплемента, в конечном счете приводит к гиперкоагуляции и рецидивирующих тромбозов, которые могут повлиять на практически любой орган.
Lupus Симптомы синдрома антикоагулянтов
Антифосфолипидный синдром может вызвать образование тромбов в артериях и венах в любом органе. Это также может привести к серьезным осложнениям, связанных с беременностью, а также. Ниже приводятся различные признаки антифосфолипидного синдрома:
* Самый распространенный случай рассматривается является тромбоз глубоких вен нижних конечностей. Таким образом, есть образование тромба в глубоких венах ног. Это происходит, когда периферической венозной системы зависит.
* Самая распространенная артериального тромба часто приводит к инсульту. Когда он влияет на центральную нервную систему, он также может привести к тромбозу синуса.
* Там может быть сгусток крови в легких, также известный как тромбоэмболия легочной артерии, что может привести к легочной гипертензии.
* Глазные изменения, связанные с волчанкой синдром включает антикоагулянт слепота и сетчатки тромбоза.
* Если есть тромб в надпочечники, то это может привести к надпочечников миокарда и кровоизлияния.
* Если тромб возникает в костно-мышечной системы, то это может привести к асептического некроза кости.
* У беременных женщин, которые пострадали от антифосфолипидный синдром, выкидыш может произойти до 20 недели беременности, во время которой было сообщено, что даже преэклампсии может произойти. Плацентарные инфаркты, досрочных родов и мертворождений Сообщается также у женщин с антифосфолипидным синдромом. У некоторых детей, синдром волчаночного антикоагулянта может быть основной причиной умственной отсталости.
* Другие симптомы, которые могут рассматриваться включают тромбоцитопения (уменьшение количества тромбоцитов), заболевания клапанов сердца и сетчатое ливедо, головные боли, приступы мигрени и oscillopsia. Тем не менее, эти и другие симптомы сами по себе не достаточно, чтобы диагностировать человека с расстройством волчанка антикоагулянта.
Волчаночный антикоагулянт синдром лечение
Для лечения волчанки расстройство антикоагулянт будет состоять из предоставляя низкие дозы аспирина. Низкие дозы аспирина предотвращает внутри судна свертывания путем ингибирования активации тромбоцитов. Даже варфарин может быть предоставлена, поскольку он также выступает в качестве антикоагулянта. Это делается прежде всего как профилактическое лечение, чтобы сохранить пациентам INR между 2,0 — 3,0. Однако это обращение не выбрали у пациентов, которые не имеют истории тромботические симптомы. У беременных дам, низкомолекулярного гепарина и аспирина в низких дозах используется вместо варфарина, в связи с тератогенным природы варфарин в. В тяжелых резистентных случаях, плазмаферез используется. Подробнее о витамина К и варфарин.
Синдром волчаночный антикоагулянт необходимо принимать всерьез, потому что в редких случаях, если это заболевание прогрессирует беспрепятственно, то это может привести к тромбозу обобщенных и быстрый отказ органа. Таким образом, в таких случаях, лучше всего следить за признаками и симптомами этого заболевания, так как для диагностики и лечения его в ближайшее время.
chajprotivostojat.blogspot.com