Миозит — лечение, симптомы, причины, диагностика
Миозит означает состояние, сопровождающееся воспалением в одной или более мышцах. Слабость отечность и боль, наиболее характерные симптомы миозита. Причинами миозита могут быть инфекции травма аутоиммунные заболевания и побочные действия лекарств. Лечение миозита зависит от причины заболевания.
Причины
Миозит вызывается различными состояниями, которые приводят к воспалению в мышцах. Причины миозита могут быть разделены на несколько главных групп:
Воспалительные заболевания, вызывающие миозит
Заболевания, вызывающие воспалительные процессы по всему организму, могут оказать влияние на мышцы, вызывая миозит. Многие из этих состояний — аутоиммунные заболевания, при которых антитела оказывают повреждающее действие на собственные ткани организма. К воспалительным заболеваниям вызывающим потенциально тяжелый миозит относятся:
- Дерматомиозит
- Полимиозит
- Оссифицирующий миозит (болезнь Мюнхмейера)
Другие воспалительные заболевания могут вызывать более умеренные формы миозита:
- Системная красная волчанка
- Склеродермия
- Ревматоидный артрит
Воспалительные заболевания наиболее серьезные причины миозита, требующие длительного лечения.
Инфекционный миозит
Вирусные инфекции – являются наиболее распространенной инфекцией, вызывающей миозит. Гораздо реже миозит может быть вызван бактериями грибками или другими микроорганизмами. Вирусы или бактерии могут сами непосредственно воздействовать на мышцы или с помощью выделяемых токсинов. Вирусы ОРЗ гриппа также как и вирус иммунодефицита тоже могут быть причиной миозита.
Медикаменты, вызывающие миозит
Существует достаточно много медикаментов, которые могут вызвать нестойкие повреждения мышц. Поскольку не удается в таких случаях подтвердить воспалительный процесс, то эти состояния иногда называют миопатией, а не миозитом. Медикаменты, вызывающие миозит и/или миопатию, включают:
- Статины
- Колхицин
- Плаквенил
- Альфа-интерферон
- Кокаин
- Алкоголь
Миопатия может появиться сразу после начала приема медикаментов или же через некоторое время (несколько месяцев) особенно когда речь идет о наркотиках. Как правило, медикаментозный миозит редко бывает тяжелым.
Как правило, медикаментозный миозит редко бывает тяжелым.
Миозит после травмы. Интенсивные нагрузки особенно при нетренированных мышцах могут привести к болям в мышцах отечности и слабости в течение часов или дней после нагрузки. Воспаление в мышцах связано с микронадрывами в мышечной ткани и, как правило, симптомы такого миозита быстро исчезают после достаточного отдыха. Иногда при сильном повреждении мышц возможен некроз мышечной ткани. Такое состояние называется рабдомиолиз .Он возникает при повреждении большой группы мышц и сопровождается общей реакцией организма на некротическую мышечную ткань. Молекулы миоглобина могут изменить цвет мочи от коричневого до красного.
Симптомы миозита
Главный симптом миозита – слабость мышце. Слабость может быть очевидной или обнаруживаться только при тестировании. Боли в мышцах (миалгии) могут быть или отсутствовать.
Дерматомиозит, полимиозит и другие воспалительные заболевания сопровождающиеся миозитом проявляются мышечной слабостью с тенденцией к постепенному нарастанию в течение недель или месяцев. Мышечная слабость может захватывать многочисленные группы мышц, включая шею, плечи, бедра, мышцы спины. Как правило, бывает двухсторонняя мышечная слабость.
Мышечная слабость может захватывать многочисленные группы мышц, включая шею, плечи, бедра, мышцы спины. Как правило, бывает двухсторонняя мышечная слабость.
Мышечная слабость при миозите может приводить к падениям, и даже сложности при выполнении простых двигательных функций, таких как вставание, со стула или с кровати Другие симптомы миозита, которые могут присутствовать при воспалительных заболеваниями, включают:
- Высыпание
- Усталость
- Утолщения кожи на руках
- Трудности при глотании
- Нарушение дыхания
У пациентов с миозитом, вызванным вирусом обычно, есть симптомы вирусной инфекции, такие как насморк, ангина фебрилитет, кашель тошнота и диарея. Однако симптомы вирусной инфекции могут исчезнуть за несколько дней или недель до появления симптомов миозита.
У некоторых пациентов с миозитом бывают боли в мышцах, но нередко боли отсутствуют. У половины пациентов с миозитом вследствие воспалительного заболевания не бывает интенсивной боли в мышцах.
Большинство болей в мышцах связано не с миозитом, а перенапряжением мышц или реактивной реакцией при острых респираторных заболеваниях (ОРЗ или грипп). Эти и другие обычные боли в мышцах называют миалгиями.
Диагностика
Врач может заподозрить миозит, на основе таких симптомов как слабость в мышцах болей и других симптомов, характерных для миозита. В диагностике миозита используются:
Анализы крови. Повышенные уровни ферментов тканей мышцы (например, креатинкиназа), могут быть свидетельством повреждения мышечной ткани. Анализы на наличие аутоантител могут идентифицировать аутоиммунное заболевание.
Магнитно-резонансная томография (МРТ). Сканирование с использованием мощного магнита и компьютера позволяет получить изображение мышц. Анализ МРТ помогает идентифицировать зоны повреждения мышц в текущий момент и в динамике.
Электромиография (ЭМГ). С помощью введения игольчатых электродов в мышцы, врач может проверить реакцию мышц на электрические стимуляторы и нервные импульсы.
Биопсия мышцы. Это — самый точный анализ при диагностике миозита. Доктор определяет слабую мышцу, делает маленький разрез, и удаляет небольшой кусочек ткани мышцы для того, чтобы исследовать ткань под микроскопом. Биопсия мышцы дает достоверный диагноз миозита.
Существует достаточно много причин мышечной слабости и болей в мышцах более распространенных чем миозит. И поэтому диагноз миозит может быть поставлен не сразу, а через некоторое время.
Лечение
Лечение миозита зависит от причины болезни.
Воспалительные (аутоиммунные) заболевания, вызывающие миозит, нередко требуют лечения препаратами, которые подавляют иммунную систему, включая:
- Преднизон
- Имуран
- Метотрексат
Миозит, вызванный инфекцией, как правило, вирусной не требует лечения. Миозит, вызванный бактериями встречается не часто и требуется лечение антибиотиками (вплоть до внутривенного введения для того чтобы избежать опасного состояния для организма такого как сепсис).
Хотя острый некроз скелетных мышц редко бывает при миозите но при наличии рабдомиолиза необходимо госпитализировать пациента так как нужно проводить большие инфузии жидкости для того чтобы предотвратить повреждение почек.
Миозит, связанный с приемом лекарственным средств, лечится прекращением приема этих препаратов. В случаях миозита, вызванного статиновыми препаратами, воспаление мышцы уменьшается в течение нескольких недель после прекращения приема препарата.
Миозит — это… Что такое Миозит?
воспаление мышцы различной этиологии, основными проявлениями которого являются боли в ней (миалгия) и мышечная слабость. Острый гнойный М. возникает чаще как осложнение гнойных процессов (например, остеомиелита) или септикопиемии. Вызывается стафилококком, стрептококком, пневмококком, анаэробными микроорганизмами. В мышцах возникают ограниченные или распространенные некрозы, абсцессы, флегмоны. Клиническая картина характеризуется сильными локальными болями, усиливающимися при движениях или пальпации мышц. Пораженные мышцы отечны, сила их уменьшена. Нередко наблюдаются ознобы, повышение температуры тела, изменения в крови, характерные для воспалительных процессов.
Пораженные мышцы отечны, сила их уменьшена. Нередко наблюдаются ознобы, повышение температуры тела, изменения в крови, характерные для воспалительных процессов.Инфекционные негнойные М. развиваются при острых и хронических инфекционных заболеваниях (тифах, бруцеллезе, сифилисе), а также при вирусных инфекциях — гриппе, энтеровирусных заболеваниях. Основные проявления (боли, слабость мышц) выражены значительно меньше, чем при остром гнойном миозите. В некоторых случаях единственным проявлением болезни служат миалгии.
Миозит при аутоиммунных заболеваниях — почти обязательный компонент клинической картины, а при некоторых из них он в форме полимиозита или дерматомиозита превалирует в клинической картине. Полимиозит характеризуется умеренным болевым синдромом и прогрессирующей слабостью мышц. Атрофия мышц и выпадение сухожильных рефлексов наблюдаются только при крайне тяжелых формах болезни. У детей поражение мышц нередко сопровождается гиперемией, отечностью кожи. Полимиозиты часто сочетаются с поражением легких, развитием миокардитов, васкулитов.
 Болевой синдром выражен слабо. Мышцы очень плотны, при их пальпации выявляются более плотные участки — кальцинаты (см. Кальциноз). Диагноз устанавливают на основании типичной клинической картины, в которой во всех случаях значительное место занимают поражение мышечной ткани, характерные изменения в крови. Электромиография выявляет признаки разрушения мышечных волокон (потенциалы фибрилляций, положительные острые волны, полифазию и уменьшение длительности двигательных единиц). При необходимости диагноз уточняют с помощью морфологического исследования участков мышц, полученных при биопсии.
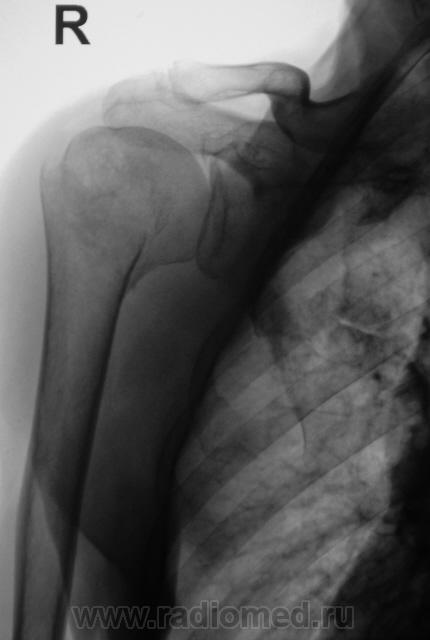
Оссифицирующий М. имеет характерную рентгенологическую картину: в области пораженных мышц на снимках определяются тени неправильной коралловидной или удлиненной формы по ходу мышечных волокон (
Болевой синдром выражен слабо. Мышцы очень плотны, при их пальпации выявляются более плотные участки — кальцинаты (см. Кальциноз). Диагноз устанавливают на основании типичной клинической картины, в которой во всех случаях значительное место занимают поражение мышечной ткани, характерные изменения в крови. Электромиография выявляет признаки разрушения мышечных волокон (потенциалы фибрилляций, положительные острые волны, полифазию и уменьшение длительности двигательных единиц). При необходимости диагноз уточняют с помощью морфологического исследования участков мышц, полученных при биопсии.
Оссифицирующий М. имеет характерную рентгенологическую картину: в области пораженных мышц на снимках определяются тени неправильной коралловидной или удлиненной формы по ходу мышечных волокон ( Кости, как правило, не изменяются.
Кости, как правило, не изменяются.Рентгенологическую картину оссифицирующего М. нужно дифференцировать с рентгенологической картиной остеогенной саркомы. Для оссифицирующего М. характерны наличие не связанных с костью обызвествлений в области массивов мышц, отсутствие периостальной реакции.
Лечение включает воздействие на основной процесс (назначение антибиотиков при гнойных заболеваниях и туберкулезе, противоглистных препаратов, специфических сывороток), противовоспалительную терапию. При аутоиммунных заболеваниях проводят терапию кортикостероидными препаратами в больших дозах. Длительность лечения зависит от течения М., прием препаратов может быть прекращен только при наступлении ремиссии, подтверждаемой клиническим, серологическим и электромиографическим исследованием. Нередко наряду с кортикостероидными препаратами необходимо назначение иммуносупрессоров. В тяжелых случаях используют Плазмаферез, Цитаферез. Обязательна симптоматическая терапия — вазоактивные препараты и обезболивающие средства. Важны уход, лечебная гимнастика, рациональная диета, содержащая достаточное количество легкоусвояемых белков. Библиогр.: Бадалян Л.О. и Скворцов И.А. Клиническая электромиография, М., 1986; Гаусманова-Петрусевич И. Мышечные заболевания, пер. с польск., Варшава, 1971; Гехт Б.М. и Ильина Н.А. Нервно-мышечные болезни, М., 1982.
Важны уход, лечебная гимнастика, рациональная диета, содержащая достаточное количество легкоусвояемых белков. Библиогр.: Бадалян Л.О. и Скворцов И.А. Клиническая электромиография, М., 1986; Гаусманова-Петрусевич И. Мышечные заболевания, пер. с польск., Варшава, 1971; Гехт Б.М. и Ильина Н.А. Нервно-мышечные болезни, М., 1982.Рентгенограмма бедра при оссифицирующем миозите: в области четырехглавой мышцы бедра видны множественные тени неправильной формы.
воспаление мышц, проявляющееся болевым синдромом, развитием мышечной слабости,. иногда атрофией пораженных мышечных групп.
Миози́т брюшнотифо́зный (m. abdominotyphosa) — острый М., возникающий как осложнение брюшного тифа, поражающий мышцы живота, большие и малые грудные, приводящие мышцы бедер и сопровождающийся их атрофией.
Миози́т гно́йный (m. purulenta) — М., вызванный гноеродными бактериями и характеризующийся образованием в толще мышц, а также в околомышечной соединительной ткани абсцессов и флегмон.
Миози́т инфекцио́нный (m. infectiosa) — общее название М., возникающих как осложнение инфекционных болезней.
Миози́т оссифици́рующий (m. ossificans; син. остеома мышечная) — дистрофия мышечной ткани, сопровождающаяся образованием участков костной ткани в толще мышц, а также в околомышечной соединительной ткани, сухожилиях и апоневрозах.Миози́т оссифици́рующий прогресси́рующий (m. ossificans progressiva) — см. Миозит оссифицирующий трофоневротический.
Миози́т оссифици́рующий травмати́ческий (m. ossificans traumatica) — М. о., обусловленный многократной травмой (чаще вывихом) или микротравматизацией мышц.
Миози́т оссифици́рующий трофоневроти́ческий (m. ossificans trophoneurotica: син. М. оссифицирующий прогрессирующий) — М. о., обусловленный трофическими изменениями мышечной ткани при патологических процессах в центральной и (или) периферической нервной системе, например при сирингомиелии, травмах спинного мозга, полиневритах.
Миози́т паразита́рный (m. parasitica) — М., обусловленный внедрением в мышцы каких-либо гельминтов, например трихинелл.
Миози́т профессиона́льный (m. professionalis) — М., обусловленный воздействием на работающего профессиональных вредностей, чаще хронического переутомления и (или) микротравматизации мышц.
Миози́т сифилити́ческий (m. syphilitica) — М. при сифилисе, сопровождающийся диффузным склерозом мышечной ткани или образованием гумм.
Миози́т токси́ческий (m. toxica) — М., наблюдающийся при некоторых интоксикациях, например как симптом хронического алкоголизма.Миози́т туберкулёзный (m. tuberculosa) — М. при туберкулезе, характеризующийся образованием в мышцах специфических бугорков, сопровождающихся инфильтрацией соединительной ткани, склерозом сосудов и (или) возникновением очагов некроза.
Миози́т фибро́зный (m. fibrosa) — М., сопровождающийся развитием в толще мышц фиброзной ткани.
Подробно обо всем, что нужно знать о наколенниках
Наколенник – это бандаж на колено. Ортез легкой, средней или сильной степени фиксации в виде повязки, охватывающей коленный сустав и плотно прилегающей к нему. Может быть разных типов и отличающегося строения – для различного назначения.
Ортез легкой, средней или сильной степени фиксации в виде повязки, охватывающей коленный сустав и плотно прилегающей к нему. Может быть разных типов и отличающегося строения – для различного назначения.
Узнайте о его видах, пользе, принципе работы, правилах подбора и использования в нашей статье.
Принцип работы наколенника
Комплекс действий, который оказывает эластичный бандаж на коленный сустав, заключается в создании сжатия, микромассажа, а также согревания колена. Такие бандажи укрепляют суставную капсулу, удерживают ткани от смещения, при этом не ограничивают движения и не видны под одеждой.
Эластичные бандажи изготавливаются чаще всего из полиамида и эластана. Эти материалы обеспечивают хорошую воздухо- и влагопроницаемость, прочность и легкость. Также полиамид и эластан долговечны: не протираются в местах изгибов, не мнутся, быстро сохнут и не подвержены образованию грибка. Большинство наколенников имеют специальную – менее плотную – вязку над коленной чашечкой для сохранения нормального кровотока.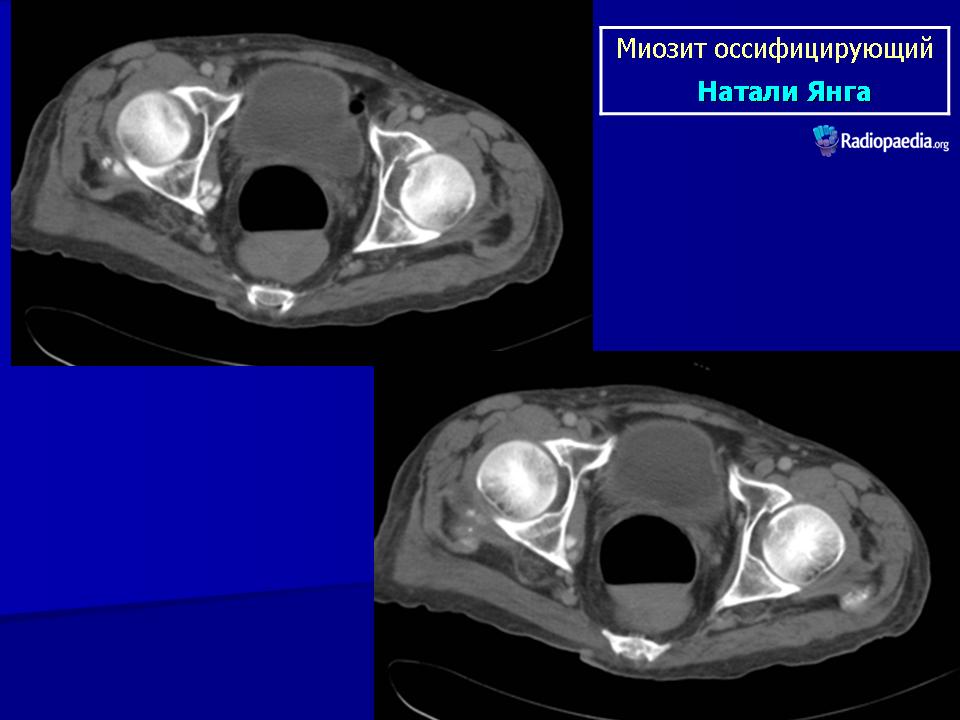
Когда поможет наколенник – основные показания к применению
Для того, чтобы коленный сустав быстро восстановился и пришел в норму, важно обеспечить ему покой, и для этого нужен ортез на коленный сустав.
Когда может понадобиться наколенник:
- Все виды воспалений коленного сустава – например, артриты, бурситы, тендиниты, воспаление мениска.
- Дегенеративно-дистрофические заболевания – например, остеохондропатии, гонартроз.
- Легкие травмы и ушибы мышц и связок коленного сустава.
- Реабилитация после травм и операций.
- Боли и отечности в области коленного сустава.
- Профилактика травм во время нагрузок и занятий спортом.
- Некоторые производители в показаниях к применению указывают такие заболевания, как киста Бейкета, миозит и миалгия.
Отличие наколенников по степени фиксации
- Легкая степень фиксации — ограничение объема не более чем на одну треть от физиологического объема движения.

- Средняя, или полужесткая, степень фиксации — ограничение объема не более чем на половину от физиологического объема движения.
- Сильная, или жесткая, степень фиксации — ограничение объема не более чем на две трети от физиологического объема движения.
Формирование стоимости изделия
Стоимость складывается из таких характеристик, как максимальное прилегание к телу для лучшей фиксации, долговечность, эстетика, комфорт ношения.
Исходя из этого, на стоимость влияют:
- Используемые материалы. Недорогие плотные ткани и корсет заметны под одеждой. Дорогостоящие материалы сохраняют эстетику внешнего вида, не сползают за счет силиконовых вставок и позволяют носить красивую одежду.
- Крой. Обыкновенный крой не дает плотное прилегание к телу, и лечебный эффект хуже. Анатомичный крой обеспечивает плотное прилегание к телу.
- Обработка краев изделия. Грубая обработка спровоцирует появление потертостей.
 Качественная обработка защитит от раздражения на коже.
Качественная обработка защитит от раздражения на коже.
Какой ортез на коленный сустав лучше
- Головное предприятие компании Ottobock находится в Германии. Дочерние предприятия располагаются в сорока шести странах мира. Компания ведет свою историю с 1919-го и носит имя своего создателя — Отто Бока. Вся продукция фирмы прошла испытания и одобрена Немецкой ассоциацией по сертификации, которая работает в рамках Международной системы контроля качества. Модели Ottobock спроектированы с учетом комфорта и эстетики ношения. Они не заметны под одеждой, имеют удобный анатомичный дизайн. Специальные материалы пропускают воздух и влагу, обладают гипоаллергенными свойствами, упругие и износостойкие.
- Немецкая компания Medi существует с двадцатых годов прошлого столетия. Компания разработала и применяет собственные технологии, улучшающие качество своей продукции.
- Российская компания ORTO расположена в Санкт-Петербурге и работает на рынке ортопедии около двадцати лет.
 Особенностью ORTO является то, что бренд выпускает, помимо ортопедических товаров, компоненты для их изготовления. Это позволяет контролировать качество продукции на всех этапах производства. ORTO производится в России, Германии, Испании и странах Юго-Восточной Азии — по эксклюзивным партнерским контрактам.
Особенностью ORTO является то, что бренд выпускает, помимо ортопедических товаров, компоненты для их изготовления. Это позволяет контролировать качество продукции на всех этапах производства. ORTO производится в России, Германии, Испании и странах Юго-Восточной Азии — по эксклюзивным партнерским контрактам.
Какие бывают наколенники
Мы насчитали девять видов наколенников, каждый из которых имеет отличительные конструктивные черты и различия по показаниям к применению.
- Эластичные бандажи.
- Эластичные бандажи с ребрами.
- Эластичные бандажи с силиконовым кольцом.
- Эластичный бандаж с ребрами и кольцом.
- Согревающие бандажи (неопреновые и просто согревающие).
- Бандаж для фиксации надколенника.
- Ортез с шарнирами.
- Брейс с ограничением амплитуды движения.
- Шина иммобилизирующая.
Эластичный бандаж – ортез на коленный сустав, простая конструкция из плотного, тянущегося трикотажа. Цель использования – распределение нагрузки при полном сохранении подвижности. Предотвращает боли в колене.
Цель использования – распределение нагрузки при полном сохранении подвижности. Предотвращает боли в колене.
|
|
|
|
Эластичный бандаж на колено с ребрами жесткости – ортез на коленный сустав, который отличается от эластичного бандажа тем, что по бокам имеет одинарные или парные пружинные или спиральные гибкие ребра жесткости в виде пластин. Такая конструкция используется в бандажах для дополнительной фиксации и разгрузки капсульно-связочного аппарата, а также для предотвращения скручивания изделия. Некоторые модели производителей в своей конструкции имеют отверстие над коленной чашечкой для стабилизации надколенника.
|
|
|
|
Эластичный бандаж на колено с силиконовым кольцом – ортез на коленный сустав, который отличается от эластичного бандажа тем, что имеет силиконовую вставку в виде кольца в области коленной чашечки.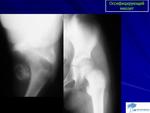 Такая конструкция используется для стабилизации надколенника, защиты колена и надколенника от ударных нагрузок, профилактики вывихов надколенника при повышенных нагрузках. В показаниях к применению у такого вида бандажей добавляются: болезнь Осгуда-Шлаттера, гипермобильность, нестабильность надколенника, хондропластика надколенника, синовиты коленного сустава. Почти у всех производителей и моделей силиконовое кольцо можно вытащить при необходимости.
Такая конструкция используется для стабилизации надколенника, защиты колена и надколенника от ударных нагрузок, профилактики вывихов надколенника при повышенных нагрузках. В показаниях к применению у такого вида бандажей добавляются: болезнь Осгуда-Шлаттера, гипермобильность, нестабильность надколенника, хондропластика надколенника, синовиты коленного сустава. Почти у всех производителей и моделей силиконовое кольцо можно вытащить при необходимости.
|
|
|
|
Эластичный бандаж на колено с силиконовым кольцом и ребрами жесткости – ортез средней степени фиксации в виде повязки, охватывающий коленный сустав и плотно прилегающий к нему.
В конструкции бандажа присутствуют ребра жесткости – для дополнительной фиксации и предотвращения скручивания изделия, а также силиконовое кольцо – для стабилизации надколенника, защиты колена и надколенника от ударных нагрузок, профилактики вывихов надколенника при повышенных нагрузках./GettyImages-157594567-56a2b8065f9b58b7d0cdb5c9.jpg) В состав изделия, помимо полиамида и эластана, добавляется вискоза.
В состав изделия, помимо полиамида и эластана, добавляется вискоза.
Принцип действия данного типа изделия заключается в градуированной компрессии профилактического класса, микромассаже, стабилизации и фиксации коленного сустава и надколенника, улучшение проприоцепции (ощущение положения частей собственного тела относительно друг друга и в пространстве). Такие бандажи укрепляют капсульно-связочный аппарат, исключают смещение околосуставных тканей, препятствуют патологическим движениям и малозаметны под одеждой. Общие показания к применению эластичных бандажей с пателлярным кольцом и ребрами жесткости:
- Все виды воспалений коленного сустава (например, артриты, бурситы, тендиниты, воспаление мениска).
- Дегенеративно-дистрофические заболевания (например, остеохондропатии, гонартроз, болезнь Осгуда-Шлаттера).
- Легкие травмы и ушибы мышц и связок коленного сустава.
- Реабилитация после травм и операций.
- Боли и отечности в области коленного сустава.

- Профилактика травм во время нагрузок и занятий спортом.
- Синовиты коленного сустава.
- Гипермобильность, нестабильность надколенника.
|
|
|
|
Согревающий бандаж – ортез легкой степени фиксации в виде повязки, охватывающий коленный сустав и плотно прилегающий к нему. Такой бандаж отличается от эластичного бандажа тем, что изготавливается из трикотажа с добавлением натуральной шерсти – собачьей, овечьей, верблюжьей. Они оказывают микромассажное и согревающее действия, усиливают действие лекарственных средств местного применения, наносимых на сустав (мази, гели, кремы). Также предотвращают возникновение и развитие воспалительных заболеваний в холодное время года.
В показания к применению такого типа изделий добавлены следующие:
- Профилактика переохлаждения коленного сустава, в том числе при занятиях спортом.
- Увеличенная нагрузка на коленный сустав у пожилых людей и у людей с избыточным весом.
|
|
|
|
Бандаж для фиксации надколенника – ортез легкой, средней и сильной степени фиксации в виде узкой повязки-пояса, охватывающий коленный сустав и плотно прилегающий к нему.
Данный тип изделия оказывает стабилизирующее действие на надколенник, ограничивает боковое смещение, а бандажи сильной степени фиксации дополнительно обеспечивают функциональную разгрузку пателлофеморального сустава и окружающих его мягких тканей, восстанавливают правильную траекторию движения надколенника при сгибании и разгибании.
Показания к применению всех бандажей для фиксации надколенника следующие:
- Пателлофеморальный болевой синдром – например, при хондромаляции надколенника, начальном артрозе феморопателлярного сустава.
- Патологическое смещение надколенника.
- Необходимость стабилизации надколенника после вывиха и подвывиха.
- Гипермобильность, нестабильность надколенника.
|
|
|
|
Ортез с шарнирами – ортез сильной степени фиксации в виде широкого пояса-повязки, охватывающий коленный сустав.
Конструктивные особенности данного типа изделия следующие:
-
Наличие по боковым поверхностям жестких шин с шарнирами.
 Шарниры бывают двух видов: моноцентрические (двухосевые, свободнодвижущиеся) и полицентрические (ограничивают движения колена в плоскости).
Шарниры бывают двух видов: моноцентрические (двухосевые, свободнодвижущиеся) и полицентрические (ограничивают движения колена в плоскости). - Преимущественно присутствует отверстие над коленной чашечкой для уменьшения давления на надколенник, стабилизации надколенника и облегчения сгибания в колене.
- Разъемный (для облегчения надевания) и неразъемный.
- Ремни и застежки-«липучки» для дополнительной фиксации.
- У некоторых производителей имеется силиконовое кольцо.
- У некоторых производителей имеются силиконовые ленты или капли на внутренней стороне изделия для того, чтобы ортез не сползал.
Действия, которые оказывают ортезы с шарнирами, заключаются в фиксации и разгрузке капсульно-связочного аппарата, боковой стабилизации коленного сустава и стабилизации надколенника (при наличии силиконового пелота), предотвращении переразгибания колена, компрессии и микромассаже, активации работы мышц, согревании (при использовании такого материала, как неопрен).
Показания к применению:
- Реабилитация после травм и операций.
- Дегенеративно-дистрофические заболевания (например, остеохондропатии, гонартроз).
- Гипермобильность, нестабильность коленного сустава.
- Несостоятельность капсульно-связочного аппарата.
- Легкие и средние травмы, растяжения и ушибы мышц и связок коленного сустава.
- Профилактика патологической установки голени.
- Воспалительные заболевания коленного сустава.
- Профилактика травм и заболеваний коленного сустава при повышенной физической нагрузке и занятиях спортом.
|
|
|
|
Брейсы с ограничением амплитуды движения – ортезы сильной степени фиксации, которые крепятся на ноге с помощью четырех ремней (два на голени, два на бедре) и регулируемых по длине (не у всех производителей) телескопических боковых шин. Это обеспечивает возможность индивидуальной подгонки в соответствии с анатомическими особенностями и медицинскими показаниями. Внутренние мягкие пластины обеспечивают комфорт при ношении, препятствуют натиранию и раздражению кожи.
Это обеспечивает возможность индивидуальной подгонки в соответствии с анатомическими особенностями и медицинскими показаниями. Внутренние мягкие пластины обеспечивают комфорт при ношении, препятствуют натиранию и раздражению кожи.
В конструкции изделий данного типа присутствуют боковые шины с полицентрическими замками, благодаря чему такие бандажи стабилизируют коленный сустав в плоскости сгибания/разгибания и ограничивают амплитуду движений вплоть до иммобилизации сустава. Шаг регулировки угла в шарнирах может быть 5, 10 или 15 градусов. Как правило, брейсы имеют универсальный размер и подходят и для правой, и для левой ноги.
Показания для применения данного типа изделий:
- Реабилитация после травм и операций.
- Несостоятельность, нестабильность капсульно-связочного аппарата.
- Травмы коленного сустава и связок (разрыв передней, задней или обеих крестообразных связок, в том числе в сочетании с повреждением коллатеральных связок и/или менисков).

- Иммобилизация коленного сустава.
- Период ранней реабилитация после снятия гипса.
- Дегенеративно-дистрофические заболевания коленного сустава.
|
|
|
|
Иммобилизирующая шина – в отличие от брейсов, у данного ортеза нет амплитуды сгибания и разгибания коленного сустава. Ортез фиксируется на ноге с помощью широких ремней с застежками-«липучками» и имеет отверстие над коленной чашечкой. Действие данного типа изделия заключается в жесткой фиксации и стабилизации коленного сустава.
Показаниями к применению шин являются:
- Иммобилизация коленного сустава.
- Острые травмы коленного сустава.
- Период ранней реабилитации после снятия гипса.

- В качестве шины при транспортной иммобилизации.
- В качестве альтернативы гипсовой повязки по назначению врача.
- Профилактика развития сгибательной контрактуры, восстановление физиологической оси конечности.
Относительные противопоказания:
- Необходимость индивидуального ортезирования сустава.
- Злокачественные новообразования в области использования бандажа.
- Наличие в области применения бандажа контактных дерматитов, трофических язв и пролежней.
- Аллергическая реакция на материалы, из которых изготовлено изделие.
- Тромбофлебит вен в области применения бандажа.
- Гонартроз с вальгусной или варусной деформацией нижних конечностей.
- Нарушения кровоснабжения и венозного оттока в нижних конечностях.
- Не рекомендуется надевать ортез после нанесения на кожу согревающего крема или мази.
|
|
|
|
Как определить размер наколенника
Для того чтобы правильно подобрать размер изделия, необходимо:
- измерить обхват коленного сустава, чуть-чуть согнув ногу;
- измерить окружность над коленной чашечкой;
- измерить окружность на 5 см ниже и на 15 см выше коленной чашечки.

Как выбрать наколенник
Итак, изучив всю информацию по наколенникам, вы переходите к следующим пунктам:
1. Проконсультироваться с врачом на тему приобретения наколенника. Список заболеваний коленного сустава, к которым подходит ношение наколенника, достаточно широк. И самих типов этих изделий тоже немало. Врач поможет определить, какой наколенник будет наиболее полезен в конкретном случае, какая фиксация изделия предпочтительна. А также назначит режим и длительность его ношения.
2. Определить цель ношения.
Также формирует лечащий врач, на основании состояния коленного сустава.
Чаще всего наколенник выбирают:
- по рекомендации врача: воспалительные процессы, травмы, операции;
- для профилактики и лечения травм после занятий активными видами спорта и танцев,
- для профилактики и лечения травм во время работы, связанной с усиленной нагрузкой на колени.

3. Определить размер изделия.
Если изделие будет большим, оно не сможет зафиксировать сустав надлежащим образом, а если маленьким – может пережать сосуды и спровоцировать прогрессирование заболевания.
4. Выбрать производителя, у которого вы решили приобрести наколенник. Взвесьте все «за» и «против» относительно комфорта ношения, ведь если наколенник дает ощущение неудобства, то эффективность его ношения будет минимальной или пропадет. В этом случае лучше приобрести изделие с более высокой стоимостью или, наоборот, не ориентироваться на стоимость в выборе изделия и остановиться на том наколеннике, в котором наиболее комфортно.
Как правильно надеть наколенник
- Надевайте наколенник утром. Так вы ограничите опухание колена.
- Надевайте наколенник правильной стороной. Убедитесь, что не перепутаны верх и низ.
- Надевайте наколенник одним непрерывным движением без резких, дергающих движений – для защиты коленной чашечки.

- Надевайте наколенник в сидячем положении на ногу, согнутую под углом примерно 30º. Вы должны удобно и безопасно сидеть.
- Соблюдайте правильную последовательность затягивания ремней. При затягивании ремней двигайтесь в направлении от колена к голени и от колена к бедру.
- Не затягивайте фиксирующие ремни слишком сильно. Если вы чувствуете пульсацию в области фиксации наколенника, значит, вы слишком туго затянули ремень и его нужно обязательно ослабить. При этом он не должен сползать с колена.
Как правильно носить наколенник
Сам наколенник и режим его ношения наколенника назначаются и определяются лечащим врачом. Чаще всего специалист рекомендует носить наколенник в следующем режиме: утром надели, вечером сняли – в период обострения заболевания.
Что касается длительности ношения одного изделия, большинство производителей дают гарантию на наколенник в размере шести месяцев.
Как постирать ортез на коленный сустав?
Рекомендации по уходу за наколенником следующие:
- ручная стирка в теплой воде – при t = 30 °С;
- не использовать во время стирки растворители, отбеливатели; не тереть и не выжимать изделие;
- сушить в расправленном виде вдали от нагревательных приборов и прямого солнечного света;
- не гладить изделие утюгом.

Если у вас возникли вопросы, задавайте их в комментариях под этой статьей. Также вы всегда можете позвонить нам по бесплатному телефону 8 800 777-05-48 или зайти в любой из салонов нашей сети – консультанты Ortix дадут вам подробный ответ.
Чем нас лечат: Вольтарен. Гель и пластыри против боли в мышцах и суставах
Как и кетопрофен, диклофенак в виде гелей и мазей лучше борется с болью в костях и мышцах, чем плацебо (здесь это был гель с тем же составом, что и лечебный, но без НПВП). Это ученые установили, когда проанализировали исследования на более чем десяти тысячах пациентов. Большинство испытуемых были старше 40 лет и страдали от болей в коленях из-за артрита. Где-то 20% больных получили местные побочные эффекты (раздражение кожи, покраснение, аллергические реакции и так далее). Кстати, другие нестероидные противовоспалительные препараты не показали значительного результата.
Другой обзор, уже не Кохрейновский, но с теми же критериями включения статей, также приходит к выводу, что диклофенак при местном применении облегчает боль при артритах и ревматоидных заболеваниях. Авторы также добавляют, что диклофенак уменьшает воспаление у пациентов.
Авторы также добавляют, что диклофенак уменьшает воспаление у пациентов.
Еще один обзор систематизирует данные из других Кохрейновских обзоров. В нем рассматривается список из нескольких нестероидных противовоспалительных препаратов, в числе которых пластыри и гели с диклофенаком, в сумме испытанные на тридцати тысячах пациентов. Для пациентов с артритами и артрозами локтей и коленей диклофенак стал эффективным обезболивающим, как и кетопрофен. А вот от послеоперационной невралгии помогал гель с капсаицином (компонентом, полученным из острого перца). Другие лекарства в такой же форме не оказали сильного воздействия.
Indicator.Ru рекомендует: подходит для устранения боли, но не причин
Как и Фастум-гель, Вольтарен может помочь при ревматоидном артрите и других заболеваниях, которые вызывают немало проблем у людей старшего возраста. При этом не нужно забывать, что, хотя нестероидный противовоспалительный препарат может хорошо справиться со своей работой, уменьшив боль и воспаление, но это могут быть лишь симптомы, лежащие на поверхности, а само разрушение суставов, защемление нервов или другая внутренняя причина заболевания от Вольтарена не пройдет. Обезболивающие только маскируют болезнь, но не борются с ней, иногда не давая заметить новые тревожные симптомы.
Обезболивающие только маскируют болезнь, но не борются с ней, иногда не давая заметить новые тревожные симптомы.
Значение, Определение, Предложения . Что такое миозит
Миозит — определение, значение, синонимы, антонимы
Значение Викисловарь
Значение Википедия
Значение ФЭБ
миозит
1. общее название заболеваний, характеризующихся как воспалительное поражение скелетной мускулатуры различного происхождения, различной симптоматики и течения заболевания
Источник: Викисловарь
- Миози́т (др.-греч. μυς, род. пад. μύος — мышца + лат. -itis — суффикс, означающий воспаление) — общее название заболеваний, характеризующихся как воспалительное поражение скелетной мускулатуры различного происхождения, различной симптоматики и течения заболевания.

Для миозита характерны локальные боли в области поражения, интенсивность которых увеличивается со временем. Боль значительно усиливается при движениях, вызывающих сокращение пораженных мышц, а также при их пальпации. В связи с тем, что возникает защитное напряжение мышц, со временем возникает ограничение движений в суставах. Из-за боли и ограничения движения постепенно нарастает мышечная слабость, вплоть до атрофии поражённых мышц.
Источник: Википедия
МИОЗИ́Т, -а, м. Мед. Воспаление скелетных мышц.
[От греч. μυ̃ς, μυός — мышца]
Источник (печатная версия): Словарь русского языка: В 4-х т. / РАН, Ин-т лингвистич. исследований; Под ред. А. П. Евгеньевой. — 4-е изд., стер. — М.: Рус. яз.; Полиграфресурсы, 1999; (электронная версия): Фундаментальная электронная библиотека
— 4-е изд., стер. — М.: Рус. яз.; Полиграфресурсы, 1999; (электронная версия): Фундаментальная электронная библиотека
На данной странице приводится толкование (значение) слова «миозит», а также синонимы, антонимы и предложения в которых содержится слово «миозит». Мы стремимся сделать толковый словарь English-Grammar.Biz, в том числе и толкование слова «миозит», максимально корректным и информативным. Если у вас есть предложения или замечания по поводу качеству значения слова «миозит», просим написать нам в разделе «Обратная связь».
Вирус Коксаки: симптомы и лечение
Вирус Коксаки является возбудителем синдрома «рука-нога-рот» (или энтеровирусный везикулярный стоматит с экзантемой) — симптомокомплекс, состоящий из поражения слизистой ротовой полости — энантемы и появления сыпи на верхних и нижних конечностях — экзантемы.
Инкубационный период с момента инфицирования до появления первых признаков синдрома длится четыре-семь дней.
Преимущественно вирус Коксаки проявляется нарушением работы кишечника, диареей, общей интоксикацией и характерной сыпью. Течение инфекционного процесса в целом благоприятное, но бывают случаи развития осложнений.
Человек может заразиться от другого больного человека, а нередко — от вирусоносителя. Часто люди подхватывают инфекцию в отелях Турции, Кипра или в других местах отдыха. Передается вирус Коксаки, так же как и вирус гриппа, воздушно-капельным путем. Второй способ попадания в организм — алиментарный. Общая посуда, грязные руки могут стать источником заражения. Не исключено инфицирование от немытых фруктов и овощей. Наиболее вероятный способ попадания вируса в организм — через верхние дыхательные пути.
Вирус Коксаки — внутриклеточный паразит. Вначале вирусные частички накапливаются в слизистых оболочках и лимфоидной ткани носовой полости, глотки, тонкого кишечника. Затем он выходит в кровь и перемещается по кровяному руслу к разным органам. Распространяясь в организме, вирусные частицы оседают в различных органах, проникают в их клетки, где приводят к развитию воспалительного процесса.
Затем он выходит в кровь и перемещается по кровяному руслу к разным органам. Распространяясь в организме, вирусные частицы оседают в различных органах, проникают в их клетки, где приводят к развитию воспалительного процесса.
Наибольшее количество вируса паразитирует в нервных клетках (нейроциты), поперечнополосатых мышцах, коже и внутренних органах (печень, почки). На последней стадии включается иммунная система, и ее Т-лимфоциты уничтожают вирус и зараженные им клетки.
В зависимости от преимущественной локализации вируса болезнь может развиваться в различных направлениях.
Гриппоподобная форма
Ее называют летним гриппом или трехдневной лихорадкой. Это самое легкое течение болезни. Признаки болезни очень похожи на ОРВИ. Период развития инфекции около трех-четырех дней. Температура тела может подняться до 39-40˚ С, но за короткое время все проходит без последствий, и ребенок выздоравливает.
Энтеровирусная экзантема
Главный отличительный признак этой формы — сыпь на руках, груди и голове. Появляющиеся пузырьки лопаются с образованием корок. На этих местах может шелушиться и отслаиваться кожа. Одновременно у ребенка повышается температура тела. Это проявление болезни нередко путают с краснухой или ветряной оспой. Но проходит она, как и гриппоподобная форма, довольно быстро — от трех до пяти дней и без последствий.
Появляющиеся пузырьки лопаются с образованием корок. На этих местах может шелушиться и отслаиваться кожа. Одновременно у ребенка повышается температура тела. Это проявление болезни нередко путают с краснухой или ветряной оспой. Но проходит она, как и гриппоподобная форма, довольно быстро — от трех до пяти дней и без последствий.
Герпетическая ангина
Инкубационный период у такой инфекции одна-две недели. В этом случае вирус поражает слизистую глотки. Признаки заболевания: высокая температура, слабость, боль в горле. Хоть и назвали эту форму ангиной, симптомов привычной большинству формы тонзиллита не наблюдается. Состояние усугубляется головной болью. Могут увеличиться лимфоузлы и начаться насморк. В отличие от классической ангины, на слизистой миндалин и ротовой полости появляются пузырьки с жидкостью. Через некоторое время они лопаются. При осмотре можно наблюдать скопление маленьких эрозий, покрытых белым налетом. Болезнь даже больше похожа на стоматит, чем на ангину. Все симптомы проходят примерно через неделю.
Все симптомы проходят примерно через неделю.
Геморрагический конъюнктивит
Развивается молниеносно — от момента заражения до первых признаков проходит не более двух дней. Эта форма инфекции характеризуется ощущением песка в глазах, болью, светобоязнью, слезотечением, отечностью век, многочисленными кровоизлияниями, гнойными выделениями из глаз. Обычно вначале поражается один глаз, затем симптомы появляются и в другом глазу. При этом чувствует себя больной относительно неплохо. Болезнь продолжается в течение двух недель.
Кишечная форма
Симптомы типичные для кишечных инфекций: понос темного цвета (до восьми раз в сутки), рвота. Состояние усугубляется болью в животе, лихорадкой. У маленьких детей, кроме кишечной симптоматики, может начаться насморк, заболеть горло. Обычно диарея продолжается от одного до трех дней, полное восстановление кишечных функций происходит через 10-14 дней.
Полиомиелитоподобная форма
Все проявления как при полиомиелите. Но в отличие от него параличи развиваются молниеносно, не такие тяжелые, пораженные мышцы восстанавливаются быстро. При этой форме, как и при других, могут отмечаться все классические симптомы поражения вирусом Коксаки: сыпь, лихорадка, диарея.
Но в отличие от него параличи развиваются молниеносно, не такие тяжелые, пораженные мышцы восстанавливаются быстро. При этой форме, как и при других, могут отмечаться все классические симптомы поражения вирусом Коксаки: сыпь, лихорадка, диарея.
Гепатит
Вирус Коксаки может атаковать клетки печени, которая увеличивается в размерах, отмечается чувство тяжести в правом боку.
Плевродиния
Болезнь проявляется в виде мышечных поражений. При оседании вируса в мышцах развивается миозит. Боль отмечается в разных частях тела. Очень часто болезненные проявления локализуются в межреберных мышцах. В этом случае может затрудняться дыхание, однако плевра не повреждается. При ходьбе или выполнении каких-то других движений боли усиливаются. Обычно они носят волнообразный характер (повторяются через определенный промежуток времени). Эта форма встречается довольно редко.
Нарушения в работе сердца
Могут развиться эндокардит, перикардит, миокардит.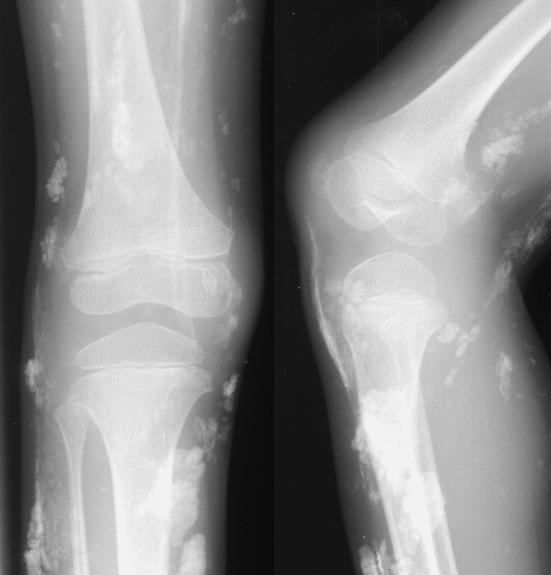 Отмечаются боль в груди, слабость. Болезнь развивается при заражении вирусами типа В. Очень тяжелая форма. Может понизиться артериальное давление, повыситься температура, ребенку постоянно хочется спать. Также часты проявления тахикардии, одышки, аритмии, отеков и увеличения печени.
Отмечаются боль в груди, слабость. Болезнь развивается при заражении вирусами типа В. Очень тяжелая форма. Может понизиться артериальное давление, повыситься температура, ребенку постоянно хочется спать. Также часты проявления тахикардии, одышки, аритмии, отеков и увеличения печени.
Серозный менингит
По-другому этот вид менингита называют вирусным, так как возникает в результате вирусного поражения. Вызывать его могут различные вирусы, в том числе и вирус Коксаки.
В основном инфицирование вирусом Коксаки проходит без осложнений. Но в некоторых случаях заболевание имеет последствия.
На сегодняшний день вакцины от вируса Коксаки, впрочем, как и от других энтеровирусов, не получено. Единственная профилактика — соблюдение личной гигиены. Желательно, чтобы ребенок меньше бывал в людных местах, особенно в эпидемический период.
Материал подготовлен на основе информации открытых источников
Миофасциальный синдром: происхождение, проявления, принципы лечения (обзор литературы) :: ТРУДНЫЙ ПАЦИЕНТ
М.
 В. Тардов
В. ТардовМосковский научно-практический центр оториноларингологии им. Л.И.Свержевского Департамента здравоохранения г.Москвы
В обзоре представлены современные взгляды на формирование миофасциального синдрома. Рассмотрены миографические и ультразвуковые методы диагностики триггерных точек, характерные признаки локальных мышечных гипертонусов – болевые и неболевые. Особое внимание уделено таким феноменам, как дисфункция височно-нижнечелюстного сустава и постхлыстовой синдром. Описана лечебная тактика, а именно медикаментозные и немедикаментозные подходы.
Ключевые слова: миофасциальный синдром, триггерная точка, ультразвуковая диагностика, электромиография, височно-нижнечелюстной сустав.
Сведения об авторе:
Тардов Михаил Владимирович – д.м.н., ведущий научный сотрудник Московского научно-практического центра оториноларингологии им. Л.И.Свержевского Департамента здравоохранения г. Москвы
Myofascial Syndrome: Origin, Manifestations, Treatment Approaches (A Literature Review)
M. V. Tardov
V. Tardov
L.I.Sverzhevsky Science and Practical Center for Otorhinolaryngology, Moscow
The paper reviews current data on myofascial syndrome origin. Ultrasound and myographic signs for trigger point detection are described, as well as significant symptoms of local muscular hypertonic nodes, that may be painful or painless. Special attention is paid to such phenomena as mandibular joint dysfunction and whiplash syndrome. The paper presents drug and physical principles for treatment.
Keywords: myofacial syndrome, trigger point, ultrasound, myography, temporomandibular joint.
===
Мышцы присутствуют во всех частях тела и, соответственно, продуцируя болевой синдром, могут маскировать самые разные заболевания, относящиеся к данной анатомической области. Кроме того, благодаря некоторым рефлекторным механизмам, зона возбуждения в мышце может провоцировать множество, с первого взгляда, не связанных с мышечной системой, явлений: вегетативные симптомы в виде изменения потоотделения и цвета кожи; головокружения; шума в ухе и снижения слуха. Несмотря на широкое распространение перечисленных феноменов, болевые проявления описываются, как правило, в рамках отдельных специальностей применительно к узкому спектру нозологий, а неболевые миогенные симптомы вообще упускаются. В настоящем обзоре предпринята попытка суммировать факты о мышечно-тонических синдромах, накопленные к сегодняшнему дню в разных отраслях медицины.
Несмотря на широкое распространение перечисленных феноменов, болевые проявления описываются, как правило, в рамках отдельных специальностей применительно к узкому спектру нозологий, а неболевые миогенные симптомы вообще упускаются. В настоящем обзоре предпринята попытка суммировать факты о мышечно-тонических синдромах, накопленные к сегодняшнему дню в разных отраслях медицины.
Доктором J.Travell в 1948 г. было введено понятие миофасциальной триггерной точки (ТТ), под которой понимали «гипервозбудимую точку, расположенную обычно в пределах плотного пучка скелетной мышцы или в мышечной фасции, которая болезненна при компрессии и может вызывать характерную отраженную боль, болезненность, и автономные (вегетативные) явления».
Учитывая высокую распространенность мышечной боли во всех возрастных группах, достигающую по оценке многих исследователей 65–75%, понятен интерес научных работников и практических докторов к данной проблеме во все времена. Frorier в 1834 г. называл «мышечной мозолью» болезненные тяжи в мышцах. Вирхов пользовался термином «мышечный ревматизм», а Lewellyn и Jones (1915 г.) те же явления описывали как «фиброзит». В литературе можно встретить понятия «зоны миогеллеза» Шаде, «миалгические точки» Гатштейна, узелки Корнелиуса, узлы Мюллера, отраженные мышечные боли Келлгрена. Наиболее фундаментальным исследованием по миофасциальному синдрому стал труд J.Travell и D.Simons, опубликованный в 1984 г. [1]. Со времени издания этой работы весь мир стал пользоваться единой терминологией.
Вирхов пользовался термином «мышечный ревматизм», а Lewellyn и Jones (1915 г.) те же явления описывали как «фиброзит». В литературе можно встретить понятия «зоны миогеллеза» Шаде, «миалгические точки» Гатштейна, узелки Корнелиуса, узлы Мюллера, отраженные мышечные боли Келлгрена. Наиболее фундаментальным исследованием по миофасциальному синдрому стал труд J.Travell и D.Simons, опубликованный в 1984 г. [1]. Со времени издания этой работы весь мир стал пользоваться единой терминологией.
Причины, способствующие образованию ТТ связаны с прямыми или опосредованными воздействиями на мышцу: ушиб или растяжение при неудачном резком движении, сдавление (лямки рюкзака, бюстгальтер, тяжелая шуба, ремень), напряжение нетренированных мышц (дачный сезон). К длительному избыточному напряжению мышцы приводят такие распространенные скелетные аномалии как плоскостопие, асимметрия длины нижних конечностей более 1 см, узкие плечи, удлинение второй плюсневой кости. Провоцирующими факторами могут быть: длительная иммобилизация конечности (во сне, посттравматическая фиксация), позное напряжение в нефизиологическом положении (работа с клавиатурой и монитором, вождение автомобиля, чтение текста в наладонных компьютерах; профессии музыканта, парикмахера, дантиста), общее или локальное переохлаждение [2]. Также имеют большое значение висцеральная импульсация от пораженных органов и суставов, эмоциональные стрессы (универсальная инстинктивная защитная реакция – напряжение мышц лица и пояса верхних конечностей).
Также имеют большое значение висцеральная импульсация от пораженных органов и суставов, эмоциональные стрессы (универсальная инстинктивная защитная реакция – напряжение мышц лица и пояса верхних конечностей).
Представление о структуре и механизмах формирования ТТ важно для осуществления мероприятий по их элиминации, а также предотвращению возникновения и рецидивирования. Анатомически ТТ – это, конечно, не точка, а объемный очаг спазмированных мышечных волокон в глубине поперечно-полосатой мышцы размером 1–3 мм3, однако группа из нескольких таких очагов может достигать в диаметре 1 см [3].
Образование ТТ связывают [4] в первую очередь с длительным мышечным напряжением малой интенсивности, которое приводит к существенному повышению внутримышечного давления, нарушающего тканевую перфузию. Вследствие этого происходит переход на анаэробный гликолиз, который в условиях нарушенной микроциркуляции приводит к накоплению в мышце молочной кислоты. Нарастающий ацидоз вызывает снижение активности ацетилхолинестеразы и высвобождение медиаторов воспаления, что усиливает эффект ацетилхолина на постсинаптической мембране: поддерживается сокращение саркомера, замыкая патологическую цепь событий. Еще один патологический круг связан с накоплением свободных ионов кальция, которые в обычных условиях благодаря кальциевой помпе возвращаются в саркоплазматическую сеть после размыкания актин-миозиновых мотиков. При гипоксии энергии для такого размыкания недостаточно, в связи с чем концентрация ионов кальция растет, поддерживая спазм саркомера и вызывая деструкцию мышечного волокна. Описанные на клеточном уровне процессы способствуют развитию локального мышечного гипертонуса – ТТ. Исследования [1, 5] подтверждают большую вероятность формирования ТТ в зоне моторной концевой пластинки, а не в области мышечного веретена. На основании тех же данных выдвинуто предположение о мультифокальном характере триггерного пункта, включающего несколько ТТ.
Еще один патологический круг связан с накоплением свободных ионов кальция, которые в обычных условиях благодаря кальциевой помпе возвращаются в саркоплазматическую сеть после размыкания актин-миозиновых мотиков. При гипоксии энергии для такого размыкания недостаточно, в связи с чем концентрация ионов кальция растет, поддерживая спазм саркомера и вызывая деструкцию мышечного волокна. Описанные на клеточном уровне процессы способствуют развитию локального мышечного гипертонуса – ТТ. Исследования [1, 5] подтверждают большую вероятность формирования ТТ в зоне моторной концевой пластинки, а не в области мышечного веретена. На основании тех же данных выдвинуто предположение о мультифокальном характере триггерного пункта, включающего несколько ТТ.
Целый ряд гипотез, к которым относятся теория «Золушки», субмаксимального концентрического и эксцентрического сокращений, обосновывают формирование ТТ за счет последовательной реакции тонких и толстых волокон и деструкции мышечного цитоскелета под влиянием различных вариантов стимуляции [6]. В итоге сверхраздражимые участки мышцы служат основой феномена периферической сенситизации, который заключается в усилении возбудимости интрафузальных волокон под действием ноцицептивной стимуляции. Активированные таким образом рецепторные структуры обеспечивают повышение афферентации к дорсальным рогам спинного мозга, что приводит в свою очередь к возрастанию реактивности их нейронов. Данный механизм приводит к центральной сенситизации, формируется генератор патологически усиленного возбуждения и зоны вторичной гипералгезии: процесс переходит в хроническую фазу.
В итоге сверхраздражимые участки мышцы служат основой феномена периферической сенситизации, который заключается в усилении возбудимости интрафузальных волокон под действием ноцицептивной стимуляции. Активированные таким образом рецепторные структуры обеспечивают повышение афферентации к дорсальным рогам спинного мозга, что приводит в свою очередь к возрастанию реактивности их нейронов. Данный механизм приводит к центральной сенситизации, формируется генератор патологически усиленного возбуждения и зоны вторичной гипералгезии: процесс переходит в хроническую фазу.
Пальпаторно ТТ воспринимается как ограниченное уплотнение или узелок; несколько сливающихся узлов могут формировать тяж. Надавливание на ТТ вызывает острую локальную боль, сопровождающуюся вздрагиванием (симптом прыжка), а также боль, иррадиирующую (отраженную) в отдаленную строго определенную зону. Картография зон отраженной боли подробно представлена в руководстве J. Travell & D. Simons. Каждая ТТ имеет специфическую зону отражения болей, находящуюся в пределах соответствующего склеротома. Отраженная боль обычно характеризуется как тупая или ноющая и может сопровождаться парестезиями в той же области и вегетативными проявлениями в виде изменения потоотделения, цвета кожи, волосяного покрова [7, 8].
Отраженная боль обычно характеризуется как тупая или ноющая и может сопровождаться парестезиями в той же области и вегетативными проявлениями в виде изменения потоотделения, цвета кожи, волосяного покрова [7, 8].
Активные ТТ проявляются спонтанной и отраженной болью, для латентных ТТ характерна локальная болезненность лишь при пальпации без иррадиации в типичную зону. Латентные ТТ встречаются в 10 раз чаще, чем активные. При воздействии провоцирующих факторов латентные ТТ могут трансформироваться в активную форму. Кроме того первичная ТТ может активировать вторичную ТТ в зоне отраженных болей, которая аналогичным образом способна стимулировать ТТ третьего порядка и т.д.
Активные ТТ служат основой для миофасциального болевого синдрома (МФБС), который, по определению, рекомендованному Международной Ассоциацией по Изучению Боли (IASP), представляет собой хронический болевой синдром, возникающий от одного или нескольких триггерных пунктов одной или нескольких мышц позвоночника. МФБС характеризуется не только болью: наличие ТТ в мышце приводит к ее укорочению и ослаблению, компенсаторному усилению активности окружающих мышц, изменению двигательного стереотипа и формированию дисфункциональной вынужденной позы. Выделяют три фазы миофасциального болевого синдрома [9]:
МФБС характеризуется не только болью: наличие ТТ в мышце приводит к ее укорочению и ослаблению, компенсаторному усилению активности окружающих мышц, изменению двигательного стереотипа и формированию дисфункциональной вынужденной позы. Выделяют три фазы миофасциального болевого синдрома [9]:
І. Острая фаза характеризуется постоянной мучительной болью, поддерживаемой активными триггерными точками.
ІІ. Подострая фаза: боли возникает только при движении и отсутствует в покое.
ІІІ. Хроническая фаза. Сохраняется умеренная мышечная дисфункция с чувством дискомфорта. Выявляются только латентные триггерные точки, способные к реактивации при воздействии дополнительных факторов.
Критерии диагностики МФБС, предложенные J.Travell, D.Simons и одобренные IASP:
А. «Большие» критерии, включающие все 5 признаков:
1) жалобы на местную или региональную боль;
2) пальпируемый «тугой» тяж в мышце;
3) участок повышенной чувствительности в пределах «тугого» тяжа;
4) характерный рисунок отраженной боли или обнаружение зон расстройств чувствительности;
5) ограничение функциональной активности мышцы, имеющей ТТ.
Б. «Малые» критерии (необходим хотя бы 1 из 3):
1) воспроизводимость боли или чувствительных нарушений при стимуляции ТТ;
2) локальный судорожный ответ при пальпации ТТ пораженной мышцы или при проколе ее инъекционной иглой;
3) уменьшение боли при растяжении мышцы, поверхностном охлаждении (хлорэтил) или при введении в ТТ анестетика.
В МКБ-10 термин, полностью соответствующий МФБС, отсутствует, что достаточно странно, учитывая частоту его встречаемости, высокую долю среди причин госпитализации и обилие соответствующей литературы. Из относительно близких по клинике заболеваний представлены в классе болезней костно-мышечной системы: миозит (М60.9), острый миофасциит (М60.9), миофиброз (М62.8), миофиброзит (М79.0), межреберная миалгия (М79.1), фасциит (М72.5). В классе болезней нервной системы боли в мышцах представлены такой нозологической формой как миопатия (G72.9). К ревматизму неуточненной этиологии относят фибромиалгию (М79.0), которая (ФМА), согласно определению IASP, представляет собой мышечно-скелетную дисфункцию в сочетании с болью диффузного характера и зонами гипералгезии, свойства которых, в сущности, не отличаются от МФТП.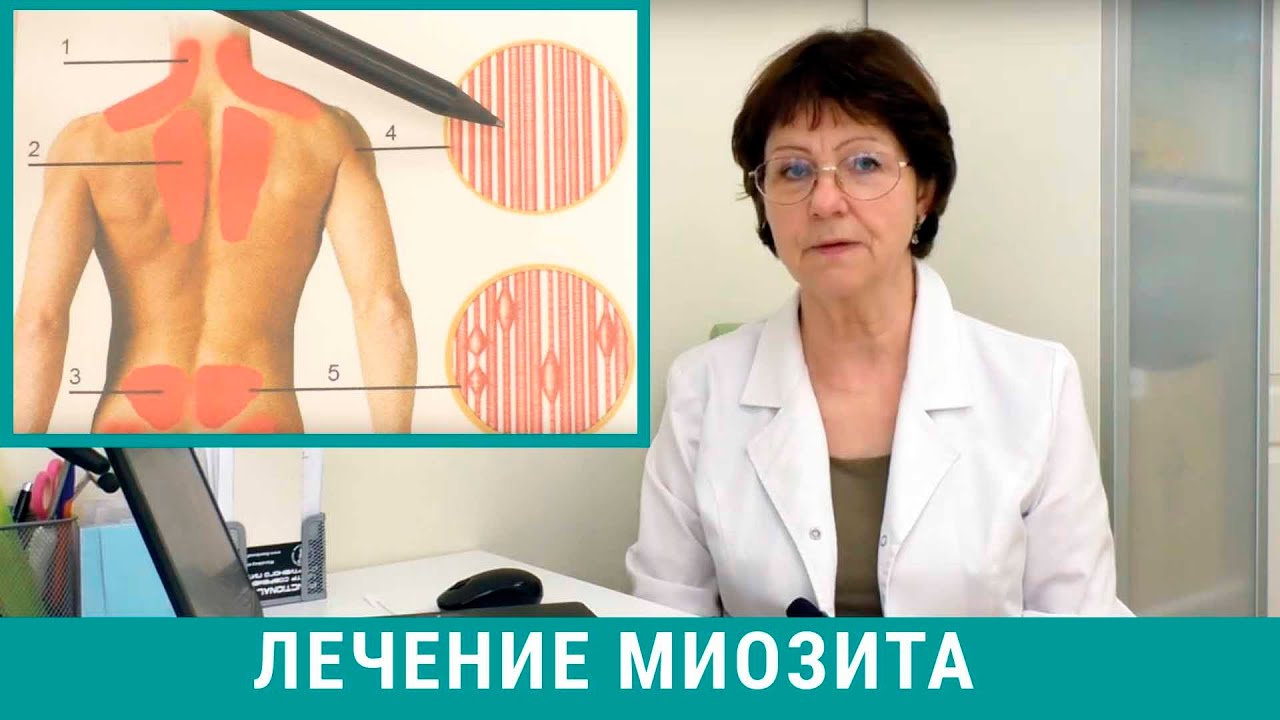 По поводу родства МФБС и ФМА существуют разные мнения, но, по-видимому, ФМА можно рассматривать как хронический МФБС, поддерживаемый персистированием множества латентных ТТ. Вот почему при ФМА в отличие от МФБС давление на характерные точки не вызывает симптома прыжка и типичного распространения отраженной боли.
По поводу родства МФБС и ФМА существуют разные мнения, но, по-видимому, ФМА можно рассматривать как хронический МФБС, поддерживаемый персистированием множества латентных ТТ. Вот почему при ФМА в отличие от МФБС давление на характерные точки не вызывает симптома прыжка и типичного распространения отраженной боли.
Терминологическую путаницу представляет одновременное существование в русскоязычной прессе термина МФБС и «мышечно-тонический синдром» (МТС). Ряд авторов [10] разделяет эти понятия, подразумевая под МТС рефлекторный мышечный спазм в ответ на болевое раздражение грыжевым выпячиванием нерва Люшка, иннервирующего внешнюю фиброзную капсулу межпозвонкового диска, в отличие от МФБС, при котором мышцы страдают первично. Принципиальная разница в происхождении МТС и МФБС не очевидна: в обоих случаях речь идет о спастической реакции мышцы под воздействием различных факторов. Логичным представляется предположение об универсальной мышечной реакции на внешнюю или внутреннюю стимуляцию; отличия могут быть связаны с интенсивностью воздействия и проявляться в формировании активных или латентных ТТ, а также в их количестве [11]. В англоязычной литературе существует понятие «myotonic syndrome», что и на русский переводится как «миотонический синдром», клинически проявляется неполной релаксацией мышцы после произвольного сокращения или прямой перкуссии мышцы и рассматривается в разделе генетически детерминированных нервно-мышечных заболеваний. По-видимому, с целью унифицирования терминологии более целесообразно пользоваться термином МФБС.
В англоязычной литературе существует понятие «myotonic syndrome», что и на русский переводится как «миотонический синдром», клинически проявляется неполной релаксацией мышцы после произвольного сокращения или прямой перкуссии мышцы и рассматривается в разделе генетически детерминированных нервно-мышечных заболеваний. По-видимому, с целью унифицирования терминологии более целесообразно пользоваться термином МФБС.
Для объективизации ТТ возможно использование электронейромиографических (ЭМГ) методик. По данным D.G.Simons (1993), спонтанная активность ЭМГ в области ТТ не регистрируется. При выполнении игольчатой ЭМГ введение электрода непосредственно в болезненную точку мышцы, не находящейся под нагрузкой, вызывает залпообразную активность, связанную с локальным судорожным ответом [12], аналогичная картина наблюдается при компрессии ТТ. Противоречивы данные о наличии у больных МФБС электродиагностических признаков текущего денервационного процесса: их не обнаруживает часть авторов [13, 14], но подтверждают другие, регистрируя разнообразные по форме и длительности разряды спонтанной активности в зоне ТТ [15]. Интерференционная ЭМГ с отведением биопотенциалов в зоне МТП не обнаруживает существенных изменений. Согласно Г.А.Иваничеву [16], электромиографические критерии ТТ включают: 1) потенциалы погружения игольчатых электродов, сохраняющиеся более 10 с; 2) распределение гистограммы ПДДЕ с наличием укороченных (меньше 5 мс в 25 % от общего количества) и удлиненных (больше 10 мс в 25 % от общего количества) потенциалов; 3) залп электромиографической активности при поперечной пальпации мышцы, что соответствует локальному судорожному ответу.
Интерференционная ЭМГ с отведением биопотенциалов в зоне МТП не обнаруживает существенных изменений. Согласно Г.А.Иваничеву [16], электромиографические критерии ТТ включают: 1) потенциалы погружения игольчатых электродов, сохраняющиеся более 10 с; 2) распределение гистограммы ПДДЕ с наличием укороченных (меньше 5 мс в 25 % от общего количества) и удлиненных (больше 10 мс в 25 % от общего количества) потенциалов; 3) залп электромиографической активности при поперечной пальпации мышцы, что соответствует локальному судорожному ответу.
Визуализация ТТ возможна при помощи ультразвукового исследования (УЗИ). При УЗИ неизмененные мышцы характеризуются наличием тонких гиперэхогенных полосок, параллельных длинной оси мышцы, на гипоэхогенном фоне [17]. Такая исчерченность обусловлена соединительнотканными перимизиальными оболочками, покрывающими каждый мышечный пучок. При произвольном сокращении эхогенность мышцы более однородна. МФБС характеризуется появлением точечных и линейных гиперэхогенных включений в соединительнотканные структуры мышцы, нарушающих непрерывность фасцикулярных линий. Эхогенность нарастает по мере увеличения степени фиброзирования, таким образом ТТ предстает негомогенной зоной, где на гипоэхогенном фоне регистрируются локальные повышения эхогенной плотности в толще мышцы [18, 19]. Современные ультразвуковые сканеры позволяют идентифицировать ТТ в В-режиме при исследовании линейным датчиком. Качество изображения можно улучшить, применяя режимы тканевой гармоники и изменения цветовой палитры. Описан метод диагностирования ТТ при помощи вибрационной соноэластографии [20]. Адаптированные для проводниковой анестезии аппараты дают возможность прицельного введения иглы – «сухой» или с местным анестетиком – непосредственно в ТТ.
Эхогенность нарастает по мере увеличения степени фиброзирования, таким образом ТТ предстает негомогенной зоной, где на гипоэхогенном фоне регистрируются локальные повышения эхогенной плотности в толще мышцы [18, 19]. Современные ультразвуковые сканеры позволяют идентифицировать ТТ в В-режиме при исследовании линейным датчиком. Качество изображения можно улучшить, применяя режимы тканевой гармоники и изменения цветовой палитры. Описан метод диагностирования ТТ при помощи вибрационной соноэластографии [20]. Адаптированные для проводниковой анестезии аппараты дают возможность прицельного введения иглы – «сухой» или с местным анестетиком – непосредственно в ТТ.
Говоря о болевых проявлениях МФБС, необходимо упомянуть такие нозологические формы как головные боли напряжения (ГБН), синдром «хлыстовой» травмы (ХТ) и болевую дисфункцию височно-нижнечелюстного сустава (ДВНЧС). ГБН встречаются у 70% общей популяции, из них в 80% случаев в основе болей лежит именно МФБС, о причинах которого говорилось выше [21, 22]. Тем не менее, до сих пор диагностика этой болевой формы нередко запаздывает: пациенты часто годами получают противомигренозную терапию, лечение «от остеохондроза», а если в составе лечебного комплекса иногда и встречаются миорелаксанты, то локальные процедуры для расслабления мышц – крайне редко.
Тем не менее, до сих пор диагностика этой болевой формы нередко запаздывает: пациенты часто годами получают противомигренозную терапию, лечение «от остеохондроза», а если в составе лечебного комплекса иногда и встречаются миорелаксанты, то локальные процедуры для расслабления мышц – крайне редко.
ХТ шеи – широко распространенное явление, особенно характерное для людей, испытавших резкое торможение в транспорте: при этом происходит внезапное чрезмерное сгибание, а, затем, резкое переразгибание шеи. В результате травматизации связок и мышц образуются ТТ: в подзатылочной группе мышц либо в кивательных мышцах; зачастую – в обеих группах. В некоторых случаях – особенно при легкой травматизации – формирование развернутой клинической картины занимает несколько месяцев. Совокупность болевых проявлений и связанных с теми же механизмами головокружений формируют постхлыстовой синдром [23, 24]. Пациент к моменту дебюта алгических проявлений может не помнить о травме; диагностика страдает и проводится лечение «вертебро-базилярной недостаточности» [25].
Особенно сложную задачу представляет диагностика ДВНЧС. По данным разных авторов синдром встречается у 15–30% молодых людей. Причины: разного рода травмы, нарушение прикуса врожденное или приобретенное, бруксизм и др. Проявления: щелчки и блокирование в суставах, головные и лицевые боли, боли в самих суставах, изменение прикуса; боль, заложенность в ухе, снижение слуха вплоть до его полной потери [26]. Подробная информация о роли височно-нижнечелюстных суставов в поддержании позы тела и позиции головы, о биомеханических взаимоотношениях всей группы жевательных, подзатылочных и кивательных мышц приводится в обзоре В.В.Иванова и Н.М.Маркова [27]. Предлагаемая авторами обзора концепция обосновывает поэтапное развитие МФБС в мышцах перечисленных групп при патологии височно-нижнечелюстного сустава. Зачастую прозопалгия такого рода трактуется как тригеминальная невралгия или синусогенная боль, в то время как несколько дополнительных вопросов и пальпация височных, жевательных мышц и области прикрепления крыловидных мышц к нижнечелюстной кости легко обеспечивают адекватную диагностику.
Понимание этих закономерностей важно для назначения лечения – не только медикаментозного, но и местных процедур, направленных непосредственно на расслабление перенапряженных мышц и коррекцию прикуса. Лишь в редких случаях возникают показания к артропластике.
Следует отметить, что присоединение МФБС к уже имеющемуся иному болевому феномену усугубляет страдание и усложняет диагностику. Представлены сочетания МФБС с невралгией тройничного нерва [28] и с мигренью без ауры [29]; показано существенное облегчение клинической картины при введении в терапевтическую схему средств лечения мышечных болей. Наличие комплекса болевых синдромов в одной анатомической области всегда заставляет задуматься: какой из патологических процессов был первичен у конкретного больного? В Клинике ЛОР-болезней, например, часто приходится сталкиваться с болями, имитирующими фарингит, синусит или отит, которые при детальном мануальном обследовании оказываются маской МФБС кивательных, жевательных, подзатылочных или мимических мышц [30]. Также МФБС может имитировать боли характерные для висцеральных заболеваний, включая заболевания почек, поджелудочной железы и желчного пузыря, язву двенадцатиперстной кишки, дивертикулит толстой кишки и эндометриоз.
Также МФБС может имитировать боли характерные для висцеральных заболеваний, включая заболевания почек, поджелудочной железы и желчного пузыря, язву двенадцатиперстной кишки, дивертикулит толстой кишки и эндометриоз.
МФБС может скрываться не только под видом различных болевых синдромов, но и проявляться неболевыми признаками и даже сложными симптомокомплексами. К этой группе синдромов можно отнести уже упомянутый «постхлыстовой» синдром, синдром нижней косой мышцы головы, синдром передней лестничной мышцы. Все они и многие другие подробно описаны в работах казанской неврологической школы [8, 12].
Заслуживают внимания проявления МФБС, мимикрирующие проявления патологии уха и перечисленные при описании ДВНЧС, включая острую нейросенсорную тугоухость и меньероподобные приступы [31]. Глухота может быть обусловленна нарушением функции мышцы напрягающей барабанную перепонку вследствие формирования в ней вторичной ТТ – в зоне отражения ТТ кивательной мышцы. Звон в ухе может возникать при активации ТТ в стременной мышце, находящейся в области иррадиации ТТ верхних волокон глубокой части жевательной мышцы [1, 32]. Заложенность или чувство наполненности в ухе часто связаны с локальным гипертонусом в медиальной крыловидной мышце, под которой ущемляется мышца напрягающая мягкое небо, в результате чего утрачивается возможность открытия устья слуховой трубы.
Заложенность или чувство наполненности в ухе часто связаны с локальным гипертонусом в медиальной крыловидной мышце, под которой ущемляется мышца напрягающая мягкое небо, в результате чего утрачивается возможность открытия устья слуховой трубы.
Принципы лечения миофасциальных синдромов с учетом опыта многочисленных исследователей были сформулированы Д.Г.Симонс и Д.Г.Трэвелл более 30 лет назад [1]. Основные элементы лечения: обезболивание, расслабление и растяжение. В каждой группе присутствуют фармакологические и нефармакологические методы.
Обезболивание достигается применением нестероидные противовоспалительных препаратов, особенно селективных ингибиторов ЦОГ-2. В исключительных случаях могут применяться опиоидные аналгетики. Местная анестезия достигается новокаиновыми или лидокаиновыми блокадами; допустимо использование метода «сухой иглы» – введение стерильной иглы без лечебного состава в ТТ. Также эффективно действуют пластыри с лидокаином. При хроническом болевом процессе обязательным элементом анталгической терапии являются антидепрессанты (группы трициклических и селективных ингибиторов обратного захвата серотонина), противосудорожные препараты [33].
Для расслабления мышцы с успехом используются миорелаксанты центрального действия: доступные в РФ (тизанидин, мидокалм, баклофен) и еще не зарегистрированные в РФ (Cyclobenzaprine, Thiocolchicoside) [34]. В сочетании с медикаментозной терапией эффективны местные процедуры: компрессия (после анестезии) для достижения постишемической гиперемии, горячие примочки, разогревающие мази. Широко используются физиотерапевтические методы воздействия, оказывающие и обезболивающий, и расслабляющий эффект на мышцу: ультразвуковые, лазерные, электрофоретические; транскутанная электронейростимуляция и внутримышечная электростимуляция, магнитная стимуляция. В последние годы обосновано применение ботулинического токсина типа А [35]. Возможно применение аналгезирующих и релаксирующих средств с помощью помп – инфузоматов, подводящих лекарственное вещество через эпидуральный катетер в подоболочечное пространство спинного мозга и создающих постоянную концентрацию препарата в цереброспинальной жидкости.
Растяжение пораженной ТТ мышцы осуществляется последовательно по мере обезболивания и расслабления. Используются сочетания мягкотканевых методик мануальной терапии и остеопатии, упражнения постизометрической релаксации [36, 37]. По достижении эффекта – регресс боли, восстановление полного объема движений, отсутствие ТТ – необходимо поддерживать стабильное состояние. Эта часть лечебного процесса зависит преимущественно от выполнения пациентом предписанного комплекса лечебной физкультуры и регулярных дозированных динамических физических нагрузок: оптимально – плавание правильным стилем.
Заключение
В настоящем обзоре отражены диагностика и лечение МФБС, разрабатываемые в течение многих лет врачами разных профилей по всему миру. Тем не менее, на практике адекватный диагноз и назначение терапии нередко запаздывают из-за многообразия клинических проявлений МФБС. По-видимому, для более успешной курации больных целесообразно шире информировать молодых докторов в разных отраслях медицины о возможности объяснения «необычной» клинической картины развитием МФБС и о принципах лечения ТТ. Диагностика основана на твердом следовании алгоритму изучения алгического синдрома, ядром которого по-прежнему являются детальная характеристика боли и мануальное исследование зон интереса, а также учет неболевых проявлений. Разработка индивидуальной лечебной программы помимо мер, непосредственно купирующих болевой синдром, может потребовать совместной деятельности невролога, ортопеда, челюстного-лицевого хирурга и других специалистов, особенно при работе с такими полисимптомными нозологиями как ДВНЧС.
Диагностика основана на твердом следовании алгоритму изучения алгического синдрома, ядром которого по-прежнему являются детальная характеристика боли и мануальное исследование зон интереса, а также учет неболевых проявлений. Разработка индивидуальной лечебной программы помимо мер, непосредственно купирующих болевой синдром, может потребовать совместной деятельности невролога, ортопеда, челюстного-лицевого хирурга и других специалистов, особенно при работе с такими полисимптомными нозологиями как ДВНЧС.
Литература
1. Трэвелл Д.Г., Симонс Д.Г. Миофасциальные боли. 1989; 2.
2. Данилов А.Б. Возможности применения тизанидина в клинической практике. РМЖ. 2009; 20: 1370–1376.
3. Годзенко А.А., Бадокин В.В. Локальная терапия миофасциального болевого синдрома. РМЖ. Ревматология. 2007; 26: 1998–2003.
4. Bron C., Dommerholt J.D. Etiology of Myofascial Trigger Points. Curr Pain Headache Rep. 2012; 16: 439–444.
5. Пилипович А.А. Миофасциальный болевой синдром. Новая аптека. 2011; 9: 68–72.
2011; 9: 68–72.
6. Hagg G.M. Human muscle fibre abnormalities related to occupational load. Eur J Appl Physiol. 2000; 83: 159–65.
7. Campbell D., Parsons C. Referred head pain and its concomitants. J Nerv Mental Dis. 1944; 99: 544–51.
8. Иваничев Г.А. Мануальная терапия: руководство, атлас. Казань, 1997; 448.
9. Карлов В.А. Неврология: Руководство для врачей. 3-е изд., перераб. и доп. М.: Медицинское информационное агентство, 2011; 664.
10. Федотова А.В., Вознесенская T.Г. Баклофен при лечении болей в спине мышечно-тонических и миофасциальных болевых синдромов. Лечение нервных болезней. 2004; 2 (14): 19–22.
11. Дадашева М.Н., Агафонов Б.В., Шевцова Н.Н. Алгоритм терапии миофасциального болевого синдрома. Трудный пациент. 2013; 11: 47–50.
12. Попелянский Я.Ю. Болезни периферической нервной системы. М.: Медицина, 1989; 462 .
13. Durette M.R., Rodriquez A.A., Agre J.C. Needle electromyographic evaluation of patients with myofacial or fibromyalgic pain. Am J Phys Med Rehabil. 1991: 70 (3): 154–156.
1991: 70 (3): 154–156.
14. Hubbard D.R., Berkoff G.M. Myofacial trigger points show spontaneous needle EMG activity. Spine. 1993; 18: 1803–1807.
15. Есин Р.Г., Файзуллин Р.И., Рогожин А.А., Девликамова Ф.И. Клиническая миология. Казань: Фэн, 2003: 272.
16. Иваничев Г.А. Патогенетические аспекты формирования и проявления классических болевых мышечных синдромов. Мануальная терапия. 2009; 3 (35): 3–12.
17. Бубнов Р.В., Клитинский Ю.В. Использование «сухого» иглоукалывания триггерных точек под ультразвуковым контролем в лечении дисфункции височно-нижнечелюстного сустава. Дентальные технологии. 2010; 1 (44): 45–52.
18. Kenneth P.B., Kavita Sharma, Romeo S., Bharat C.P. Ultrasound-Guided Trigger Point Injections in the Cervicothoracic Musculature: A New and Unreported Technique. Pain Physician. 2008; 11: 885–889.
19. Thomas K., Shankar H. Targeting myofascial taut bands by ultrasound. Curr Pain Headache Rep. 2013 Jul; 17 (7): 349.
20. Sikdar S., Shah J.P., Gebreab T.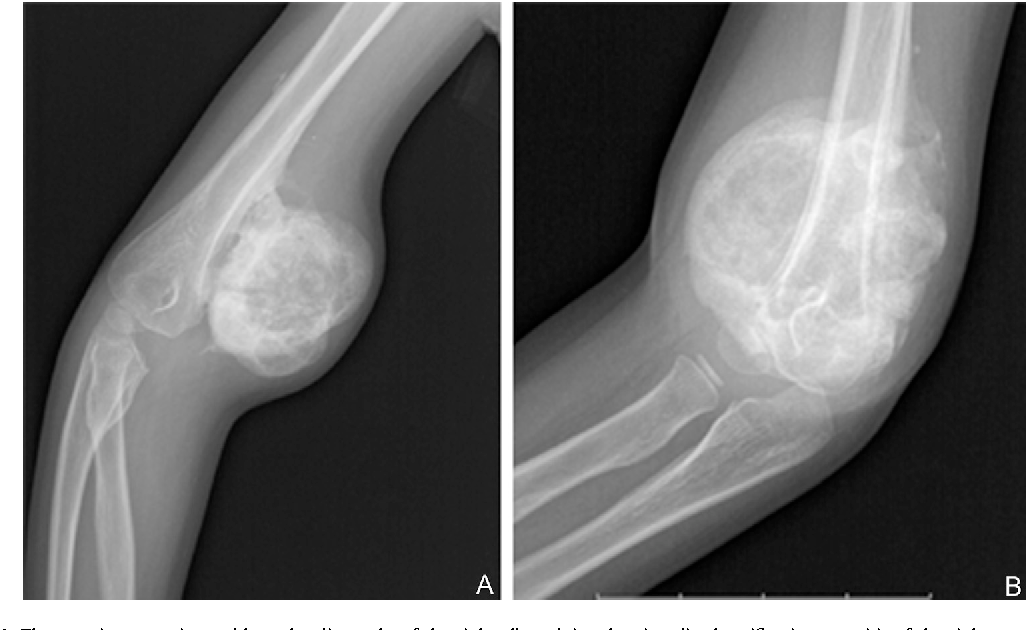 , Yen R.H. et al. Novel applications of ultrasound technology to visualize and characterize myofascial trigger points and surrounding soft tissue. Arch Phys Med Rehabil. 2009 Nov; 90 (11): 1829–38.
, Yen R.H. et al. Novel applications of ultrasound technology to visualize and characterize myofascial trigger points and surrounding soft tissue. Arch Phys Med Rehabil. 2009 Nov; 90 (11): 1829–38.
21. Морозова О.Г., Ярошевский А.А. Миофасциальная дисфункция и нарушение биомеханики позвоночника в генезе головной боли и головокружения. Международный неврологический журнал. 2012; 4 (50): 44–56.
22. Fiahin N., Karatafl O., Ozkaya M., Cakmak A., Berker E. Demographics features, clinical findings and functional status in a group of subjects with cervical myofascial pain syndrome. AGRI. 2008; 20: 3: 14–19.
23. Packard RC. The relationship of neck injury and post-traumatic headache. Curr Pain Headache Rep. 2002 Aug; 6 (4): 301–7.
24. Graziano D.L., Nitsch W., Huijbregts P.A. Positive Cervical Artery Testing in a Patient with Chronic Whiplash Syndrome: Clinical Decision-Making in the Presence of Diagnostic Uncertainty. J Man Manip Ther. 2007; 15 (3): 45–63.
25. Brandt T, Bronstein A. M. Cervical vertigo. J Neurol Neurosurg Psychiatry. 2001; 71: 8–12.
M. Cervical vertigo. J Neurol Neurosurg Psychiatry. 2001; 71: 8–12.
26. Manolopoulos L., Vlastarakos P.V., Georgiou L., Giotakis I., Loizos A., Nikolopoulos T.P. Myofascial pain syndromes in the maxillofacial area: a common but underdiagnosed cause of head and neck pain. Int J Oral Maxillofac Surg. 2008 Nov; 37 (11): 975–84.
27. Иванов В.В., Марков Н.М. Влияние зубочелюстной системы на постуральный статус пациента. Мануальная терапия. 2013; 3 (51): 83–89.
28. Беглярова М., Орлова О. Вторичный миофасциальный болевой синдром при невралгии тройничного нерва. Врач. 2007; 36: 105–107.
29. Якупова А.А., Исмагилов М.Ф. Миофасциальный болевой синдром как фактор, влияющий на тяжесть клинических проявлений мигрени без ауры. Неврологический журнал. 2008; 2: 21–23.
30. Ferendiuk E., Zajdel K., Pihut M. Incidence of Otolaryngological Symptoms in Patients with Temporomandibular Joint Dysfunctions. Hindawi Publishing CorporationBioMed Research International:Volume 2014, Article ID 824684, 5 pages http://dx. doi.org/10.1155/2014/824684.
doi.org/10.1155/2014/824684.
31. Tanit Ganz Sanchez, Carina Bezerra Rocha. Diagnosis and management of somatosensory tinnitus: review article. Clinics. 2011; 66 (6): 1089–1094.
32. Calderon P. dos Santos, Hildenberg P.B., Rosetti L.M., Laurenti J.V., Conti P.C. Influence of tinnitus on pain severity and quality of life in patients with temporomandibular disorders. J Appl Oral Sci. 2012; 20 (2): 170–3.
33. Wheeler AH. Myofascial pain disorders: theory to therapy. Drugs. 2004; 64 (1): 45–62.
34. Mehul J. Desai, Vikramjeet Saini, Shawnjeet S. Myofascial Pain Syndrome: A Treatment Review Pain Ther. Jun 2013; 2 (1): 21–36.
35. Soares A, Andriolo RB, Atallah AN, da Silva EM. Botulinum toxin for myofascial pain syndromes in adults. Cochrane Database Syst Rev. 2012 Apr 18; 4.
36. Peter C. Emary DC. Chiropractic management of a 40-year-old female patient with Meniere disease. Journal of Chiropractic Medicine. 2010; 9: 22–27.
37. Richard G. Strunk DC, Cheryl Hawk DC. Effects of chiropractic care on dizziness, neck pain, and balance: a single-group, preexperimental, feasibility study. Journal of Chiropractic Medicine. 2009; 8: 156–164.
Journal of Chiropractic Medicine. 2009; 8: 156–164.
Некротическая миопатия | Ассоциация миозитов
Некротическая миопатия также может быть названа некротической аутоиммунной миопатией (NAM) или иммуноопосредованной некротической миопатией (IMNM). Состояние характеризуется признаками некроза или гибели клеток в мышцах, что вызывает слабость и утомляемость. Как и в случае других типов миозита, у некротической миопатии нет известной причины или лечения. Однако существуют методы лечения, которые могут успешно справиться с симптомами.
Признаки и симптомы
Как и другие формы миозита, пациенты с некротической миопатией могут испытывать следующие симптомы:
- Слабость в мышцах, ближайших к центру тела, таких как предплечья, бедра, бедра, плечи, шея и спина
- Трудности подъема по лестнице и вставания со стула
- Трудности подъема рук над головой
- Падение и трудности с подъемом после падения
- Общее чувство усталости
Отказ от полимиозита
Некротическая миопатия — это новая форма идиопатической воспалительной миопатии, или миозита. Пациенты с некротической миопатией проходят биопсию мышц, которая показывает гораздо меньшее воспаление в мышечной ткани, чем пациенты с полимиозитом, но у них больше доказательств гибели или некроза мышечных клеток.
Пациенты с некротической миопатией проходят биопсию мышц, которая показывает гораздо меньшее воспаление в мышечной ткани, чем пациенты с полимиозитом, но у них больше доказательств гибели или некроза мышечных клеток.
В прошлом у всех пациентов с мышечной слабостью, повышенным уровнем креатинкиназы в крови и другими симптомами миопатии, но без поражения кожи был диагностирован полимиозит. Теперь признано, что у некоторых из этих пациентов есть уникальные результаты биопсии мышц, которые отличают их от пациентов с полимиозитом или другими формами миозита.
Категории некротических миопатий
Исследователи также начинают различать разные категории некротической миопатии, которые имеют разные факторы риска и разные методы лечения. Эти различия основаны на наличии различных аутоантител в крови пациента и, скорее всего, указывают на то, что это разные заболевания.
Пациенты с аутоантителами к SRP
Аутоантитела против частиц распознавания сигнала (SRP) обнаруживаются в анализах крови многих людей с симптомами некротической миопатии. Пациенты обычно испытывают внезапную и сильную мышечную слабость и боли. У некоторых также может быть поражение сердца.
Пациенты обычно испытывают внезапную и сильную мышечную слабость и боли. У некоторых также может быть поражение сердца.
Пациенты с аутоантителами к HMGCR
HMGCR (3-гидрокси-3-метилглутарил-кофермент А-редуктаза) является ключевым ферментом в производстве холестерина. У пациентов, у которых есть антитела к HMGCR и которые принимают статины для контроля высокого холестерина, может неосознанно развиваться этот тип индуцированной статинами некротической миопатии.
Все остальные пациенты
Все остальные пациенты с некротической миопатией, у которых в анализах крови не обнаружены аутоантитела к SRP или HMGCR, считаются некоторыми экспертами включенными в отдельную, третью группу некротической миопатии.
Если вы испытываете мышечные симптомы, включающие слабость или утомляемость, мы рекомендуем вам поговорить со своим врачом, чтобы начать процесс диагностики, который включает биопсию мышц для выявления некроза и различные анализы крови для определения наличия аутоантител..jpg) Поскольку некротическая миопатия — редкое заболевание, многие врачи могут не знать ее признаки и симптомы. Если вы не можете поставить точный диагноз, вам может помочь визит к специалисту.
Поскольку некротическая миопатия — редкое заболевание, многие врачи могут не знать ее признаки и симптомы. Если вы не можете поставить точный диагноз, вам может помочь визит к специалисту.
Миозит с включенными тельцами | Информационный центр по генетическим и редким заболеваниям (GARD) — программа NCATS
Миозит с включенными тельцами (IBM) — прогрессирующее мышечное заболевание, характеризующееся мышечным воспалением, слабостью и атрофией (истощением).Это разновидность воспалительной миопатии. IBM развивается в зрелом возрасте, обычно после 50 лет. Симптомы и скорость прогрессирования варьируются от человека к человеку. Наиболее частые симптомы включают прогрессирующую слабость ног, рук, пальцев и запястий. У некоторых людей также наблюдается слабость лицевых мышц (особенно мышц, контролирующих закрытие глаз) или затрудненное глотание (дисфагия). Мышечные спазмы и боль возникают нечасто, но у некоторых людей они наблюдались. [1] [2]Большинство людей с IBM прогрессируют до инвалидности в течение нескольких лет.В целом, чем старше человек в начале работы IBM, тем быстрее прогрессирует заболевание. Большинству людей в течение 15 лет требуется помощь в выполнении основных повседневных дел, а некоторым людям потребуется инвалидная коляска. Продолжительность жизни считается нормальной, но серьезные осложнения (например, аспирационная пневмония) могут привести к смерти. [3]
Основная причина IBM плохо изучена и, вероятно, связана с взаимодействием генетических, иммунных и экологических факторов.У некоторых людей может быть генетическая предрасположенность к развитию IBM, но само заболевание обычно не передается по наследству. [2]
В настоящее время нет лекарства от IBM. [2] Основная цель лечения — оптимизировать мышечную силу и функцию. [3] Лечение может включать упражнения, предотвращение падений, физиотерапию, трудотерапию и логопед (при дисфагии). Имеются ограниченные данные о том, что небольшая часть пациентов может получить пользу от лекарств, подавляющих иммунную систему (особенно с основными аутоиммунными нарушениями), но в остальном такая терапия обычно не рекомендуется. [3]
Последнее обновление: 12.10.2017
Полимиозит — Physiopedia
Содержание
- 1 Определение / Описание 1,2
- 2 Распространенность 2
- 3 Характеристики / Клиническая картина 1,2
- 4 Сопутствующие заболевания 1,2,3,4
- 5 Лекарственные препараты 1
- 6 диагностических тестов / лабораторных тестов / лабораторных значений 1
- 7 Этиология / причины 1,5
- 8 Системное участие 13
- 9 Медицинский менеджмент (актуальные доказательства) 6
- 10 Физиотерапевтическое управление (лучшие на данный момент доказательства) 6,7,8,9,10,11,12
- 11 Дифференциальная диагностика 18
- 12 Примеры / примеры использования
- 13 ресурсов
- 14 Список литературы
Определение / Описание
1,2 [править | править источник] Полимиозит (ПМ) — это хроническая воспалительная миопатия, которая классифицируется как стойкое воспалительное заболевание мышц.PM влияет на поперечно-полосатые мышечные волокна, но щадит гладкие мышцы по всему телу и может появляться постепенно в течение недель или месяцев. PM воздействует на проксимальную мускулатуру без боли или почти без боли, снижает силу и характеризуется повышенным уровнем сывороточных мышечных ферментов и широким спектром кожных аномалий, иногда включая сердечно-легочные нарушения. Хотя боли нет, некоторая болезненность может возникать непосредственно над задействованной мускулатурой, но все глубокие рефлексы сухожилий сохраняются. Общий подход к лечению полимиозита — это фармакологическое и консервативное лечение для увеличения силы и предотвращения развития внемышечных заболеваний с целью улучшения результатов для пациента.
PM — это аутоиммунное заболевание, при котором воспалительные клетки (Т-клетки и макрофаги) окружают, проникают и разрушают волокна. У пациентов с хроническим заболеванием потеря мышечной ткани заменяется жировой тканью. Изображение мышечной биопсии ниже иллюстрирует пролиферацию воспалительных клеток вокруг нормальных миофибрилл. 14
В современной литературе нет ясности в отношении возраста обращения: в некоторых статьях утверждается, что он чаще всего поражает взрослых в возрасте от 30 до 50 лет, в то время как другие источники говорят, что начало заболевания наблюдается у взрослых в возрасте 50-70 лет.Хотя исследования показывают, что заболевание редко начинается раньше 18 лет, было доказано, что женщины более восприимчивы к PM, чем мужчины, в соотношении 2: 1. Один из 100000 человек имеет ПМ, причем афроамериканцы диагностируются чаще, чем жители европеоидной расы.
Характеристики / Клиническая картина
1,2 [редактировать | править источник]Симптомы симметричны и могут появляться постепенно или могут колебаться в течение коротких или длительных периодов времени. Функционально у пациентов могут быть проблемы с поднятием стакана с высокой полки, подъемом по лестнице, вставанием или сидением на кушетке.
По мере прогрессирования заболевания мускулатура шеи и плечевого пояса может быть задействована, что приведет к минимальному сокращению мышц или параличу.
Вот краткое изложение признаков и симптомов
Атрофия проксимальных мышц 15
- Слабость проксимальных мышц
- Затрудненное глотание (дисфагия)
- Затруднения при разговоре
- Слабая болезненность суставов или мышц
- Усталость
- Артралагия
- Одышка
- Недоедание
- Похудание
- Кальциевые отложения
- Утренняя скованность
По мере развития ПМ он может поражать верхний отдел пищевода, а также поперечно-полосатые мышечные волокна грудной стенки.В результате у пациентов могут появиться более сложные признаки и симптомы, такие как:
- Аспирационная пневмония
- Дыхательная недостаточность
- Различные сердечно-сосудистые осложнения (например, ХСН, аритмии)
- Интерстициальная болезнь легких
Сопутствующие заболевания
1,2,3,4 [править | править источник] Поскольку полимиозит является аутоиммунным заболеванием, он часто ассоциируется с другими аутоиммунными заболеваниями и инфекционными заболеваниями:
- Болезни соединительной ткани : волчанка, РА, склеродермия, Sjogrens
- Сердечно-сосудистые заболевания : миокардит, ХСН, сердечные аритмии
- Болезнь легких
- ВИЧ / СПИД
- Феномен Рейно
Раннее лечение всегда лучше — ваш врач на основе ваших симптомов решит, какое лечение будет более подходящим для вас.Научных исследований, влияющих на страховое покрытие, проведено не так много, и вам следует внимательно следить за нежелательными побочными эффектами:
- Кортикостероиды
- Иммуносупрессивные методы лечения (если кортикостероиды не работают)
1. Кортикостероидные консерванты (азасан, имуран, трексалл, метотрексат, ревматрекс).
2. Внутривенный иммуноглобулин (ВВИГ).
3. Такролимус (Програф)
4. Циклофосфамид (Цитоксан)
5.Циклоспорин (Генграф, Неорал, Сандиммун) - Биологические методы лечения (тяжелые случаи, только если два вышеперечисленных не помогли)
1. Ритуксимаб (Ритуксан)
2. Ингибиторы фактора некроза опухоли (TNF) (Enbrel, Remicade)
диагностических тестов / лабораторных тестов / лабораторных значений
1 [править | править источник] Существует несколько различных диагностических инструментов, позволяющих определить, есть ли у пациента полимиозит, это может быть длительный процесс, и как поставщикам медицинских услуг, так и пациентам рекомендуется оставаться терпеливыми:
- Магнитно-резонансная томография (МРТ)
- Электромиография
- Биопсия мышц (поиск воспаления, повреждения или инфекции / аномальных белков и дефицита ферментов)
- Анализы крови:
1.Повышенная креатинкиназа
2. Повышенная альдолаза
Причина официально неизвестна, но было показано, что она связана с другими аутоиммунными заболеваниями с обнаруживаемым уровнем аутоантител в их крови, генетикой и некоторыми нераскрытыми вирусами. (1)
Опорно-двигательный аппарат
Сердечно-легочные
- Одышка
- Кашель
- Сердечные аритмии могут возникать, но часто бессимптомны
Желудочно-кишечные
- Более частое проявление у детей
- Гематемезис (рвота кровью)
- Мелена (черная, дегтеобразный кал)
- Ишемическая перфорация кишечника
Медицинское ведение (лучшие на данный момент доказательства)
6 [редактировать | править источник]
Полимиозит неизлечим, однако данные подтверждают, что медицинское лечение может облегчить симптомы пациента и дать пациентам больше контроля над своим состоянием.Управление симптомами может улучшить функции пациентов и улучшить качество жизни.
Симптомы сильно различаются от пациента к пациенту, и все лекарства имеют разные побочные эффекты. Учитывая разницу в симптомах и индивидуальных реакциях на лекарства, курс лечения индивидуален для каждого пациента. Лечение может включать комбинацию фармакологического вмешательства, физиотерапии и альтернативной / холистической медицины. Фармакологическое лечение обычно состоит из комбинации кортикостероидов и иммунодепрессантов.Кортикостероиды используются для уменьшения воспаления, снятия боли и повышения силы, в то время как иммунодепрессанты помогают ослабить неблагоприятный иммунный ответ организма на мышцы пациентов.
Фармакологическое управление
Кортикостероиды
• Преднизон — типичный препарат выбора. Используется для уменьшения воспаления, снятия боли и повышения силы. Преднизолон обычно назначают в высоких дозах перед постепенным снижением дозы, чтобы снизить риск побочных реакций на лекарства при длительном применении кортикостероидов.
Иммунодепрессанты
• Метотрексат / азатиприн — часто используются в комбинации с преднизоном или для того, чтобы пациенты могли быстрее отказаться от преднизона. Пациентов обычно лечат комбинацией преднизона и метотрексата с самого начала лечения.
• Циклофосфамид — более мощный, чем метотрексат, и обычно используется у пациентов с заболеваниями легких, такими как интерстициальное заболевание легких.
Актар — естественный гормон, вырабатываемый гипофизом.Стимулирует высвобождение кортизола из надпочечников пациента, что является естественной альтернативой приему кортикостероидов. Актар также уменьшал гиперактивную иммунную реакцию организма, таким образом действуя как кортикостероид, так и иммунодепрессант. Хотя Acthar может показаться идеальным фармакологическим лечением, клинические исследования его эффективности ограничены. Текущие исследования продолжают оценивать роль Acthar в лечении полимиозита.
Внутривенный иммунный глобулин (ВВИГ) — продукт крови, полученный из плазмы человека, который фактически усиливает реакцию иммунной системы организма.Поскольку иммуносупрессия является основным методом лечения, неясно, почему некоторым пациентам с миозитом помогает ВВИГ. ВВИГ обычно назначают только пациентам, резистентным к другому фармакологическому лечению.
Биологические агенты — Белки или моноклональные антитела, которые ингибируют цитокины, которые играют ключевую роль в воспалении миозита.
Агенты против TNF — подавляют белки фактора некроза опухоли, которые связаны с воспалением.
Ритуксимаб — Нацелены на В-клетки (лимфоциты) иммунной системы, которые играют роль в воспалении, связанном с полимиозитом.
Алемтузумаб — нацелены на Т-клетки (лимфоциты) иммунной системы, которые играют роль в воспалении, связанном с полимиозитом.
Физиотерапия
Сосредоточьтесь на разработке программы упражнений для увеличения физической активности, уменьшения нарушений и инвалидности, а также повышения общего качества жизни.
Как и в случае с фармакологическим лечением, каждый пациент индивидуален и должен проконсультироваться со своим физиотерапевтом, чтобы составить конкретный план лечения, отвечающий их конкретным потребностям и целям.
Альтернативная / холлистическая медицина
Большинство врачей рекомендуют целостный подход к общему благополучию в дополнение к фармакологическому лечению. Это включает диету / питание, соответствующие упражнения, физиотерапию, витамины и добавки.
Управление физиотерапией (текущие наилучшие доказательства)
6,7,8,9,10,11,12 [править | править источник]Полимиозит и другие идиопатические воспалительные миопатии имеют широкий спектр системных клинических проявлений.К числу наиболее актуальных для физиотерапии относятся мышечная слабость, утомляемость и одышка. Наиболее поражена мускулатура проксимальнее туловища с выраженной слабостью в шее, спине, плечах, предплечьях, бедрах и бедрах. Может возникнуть дистальная слабость, но она встречается реже, однако туловище часто остается крепким. Дыхательная мускулатура также обычно задействована, поэтому лучшие доказательства подтверждают комбинацию силовых тренировок и аэробных тренировок. Традиционная школа мысли заключалась в том, что упражнения безопасны и эффективны для улучшения мышечной силы и функции у пациентов с хроническим стабильным полимиозитом, но могут не подходить для пациентов с активными, недавно начавшимися воспалительными миопатиями.Более современные исследования с тех пор показали, что программа упражнений безопасна и полезна для пациентов в течение недавнего периода заболевания. Во время обострения рекомендуется, чтобы пациенты использовали фармакологическое лечение для контроля воспаления до начала своей программы упражнений и ограничивали свою физическую активность до нормальной функциональной подвижности. Ключевой целью физиотерапии является поддержание функции и снижение риска падений у пациентов с ПМ. Важно, чтобы пациенты оставались активными для поддержания функций, и рекомендуется выполнять упражнения 5-6 раз в неделю.Укрепляющие упражнения не должны выполняться в дни подряд, однако рекомендуется, чтобы пациенты практиковали «дни активного отдыха», когда они сосредотачиваются на ROM, позиционировании и расслаблении, а не на укреплении.
Функциональные нарушения, вторичные по отношению к выраженной слабости
• Проблемы со всей функциональной мобильностью (ходьба, подъем по лестнице и т. Д.)
• Проблемы с подъемом, переносом предметов
• Проблемы с ADL
• Нарушение равновесия
• Сильная усталость
Тренировки с отягощениями
• Сохранение мышечной функции
• Предотвращение неиспользования атрофии
• Легкое сопротивление (будьте осторожны при эксцентрической активности)
• Укрепление дистальной мускулатуры, которая имеет больший потенциал для увеличения силы, может значительно способствовать общее улучшение производительности с ADL
• Упражнения с открытой цепью потребляют меньше энергии, чем с закрытой цепью, но упражнения с закрытой цепью дают наилучшие результаты при функциональной мобильности.
• Энергосбережение является ключевым моментом (избегайте упражнений с открытой цепью с высоким сопротивлением или агрессивных упражнений с замкнутой цепью (например, плиометрика))
Аэробные тренировки
• Велоэргометр
• Ходьба
PROM / AAROM / AROM / Растяжка
• Профилактика контрактур
Aquatic Therapy
• Обеспечивает способность отражать функциональные движения с уменьшенным расходом энергии
• Пациент может контролировать сопротивление воды с помощью измененных движений
• Плавучесть помогает с осанкой и слабостью мышц нижних конечностей
• Гидростатический объем воды увеличивает объем крови в грудной полости.У пациентов может наблюдаться значительное увеличение ударного объема и сердечного выброса.
• Турбулентность воды увеличивает приток крови к поверхности кожи
• Терапевтические преимущества с уменьшенным риском падения
Обучение пациентов
• Потеря мышечной массы приводит к слабости и утомляемости, что может привести к сидячему образу жизни. Очень важно, чтобы пациенты оставались активными, чтобы избежать атрофии неиспользования и дальнейшей мышечной слабости.
Учитывая интенсивный режим лечения, связанный с аутоиммунными заболеваниями, очень важно, чтобы врачи ставили точный диагноз в случае воспалительных миопатий.Биопсия мышц важна для точного диагноза, однако признается, что существует патологическое перекрытие при различных воспалительных миопатиях (например, полимиозит и дерматомиозит) и других мышечных заболеваниях, таких как врожденные мышечные дистрофии.
| ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ВОСПАЛИТЕЛЬНОЙ МИОПАТИИ |
| Мышечные дистрофии |
| Мышечная дистрофия конечностей и пояса, особенно 2B типа (дисферлинопатия) |
| Миопатия миоши (дисферлинопатия) |
| Дистрофинопатия (мышечная дистрофия Беккера, изолированные женщины-носители дистрофинопатии) |
| Лице-лопаточно-плечевая дистрофия |
| Метаболические миопатии |
| Дефицит миофофорилазы (болезнь Макардла) |
| Дефицит фосфофруктокиназы |
| Митохондриальная миопатия |
| Дефицит кислой мальтазы |
| Эндокринные миопатии |
| Миопатии, вызванные лекарственными средствами |
| D-пеницилламин |
| Хинидин |
| прокаинамид |
| Ингибиторы бета-гидрокси-бета-метилглутарил-кофермента А редуктазы (статины) |
| Интерферон альфа |
| Интерлейкин-2 |
| Болезнь двигательных нейронов |
| Спинальная мышечная атрофия (поздние формы) |
Миастения гравис |
Отчеты о случаях / Примеры [править | править источник]
Эдвардс Р.Д., Уайлс С.М., Роудн Дж.М., Джексон М.Дж., Янг А.Разрушение и восстановление мышц при полимиозите: тематическое исследование. Мышцы и нервы. 1979; 2: 223-8.
http://web.ebscohost.com/ehost/detail?vid=4&sid=911e8741-3235-4f64-9808-b6661aa55f53%40sessionmgr11&hid=14&bdata=JnNpdGU9ZWhvc3QtbGl2ZQ%3d=c3d=3med##
Далис С., Бертолуччи Ф., Симонелла С., Росси Б., Чисари С. Интенсивные аэробные тренировки улучшают двигательную активность и эффективность окислительного метаболизма при хроническом полимиозите: клинический случай. Нервно-мышечные расстройства.2012; 22: S221-S225
http://web.ebscohost.com/ehost/detail?vid=6&sid=911e8741-3235-4f64-9808-b6661aa55f53%40sessionmgr11&hid=14&bdata=JnNpdGU9ZWhvc3%%13&apid=3bGl2Zd#09ZWhvc3Qt3bGl2Zd59
Hejazi SMA, Engkasan JP, Qomi MSM. Интенсивные упражнения и больной в острой фазе полимиозита. Журнал реабилитации спины и опорно-двигательного аппарата. 2012; 25: 231-234.
http://web.ebscohost.com/ehost/detail?vid=12&sid=911e8741-3235-4f64-9808-b6661aa55f53%40sessionmgr11&hid=14&bdata=JnNpdGU9ZWhvc3QtbGl2ZQ%3b%3d=109nn 90d03d&hl=ru Двир З.Распространение и прогрессирование мышечной слабости в двух случаях полимиозита. Изокинетика и наука о физических упражнениях. 2012; 20: 1-4.
http://web.ebscohost.com/ehost/detail?vid=14&sid=911e8741-3235-4f64-9808-b6661aa55f53%40sessionmgr11&hid=14&bdata=JnNpdGU9ZWhvc3QtbGl2ZQ%3d%3d=9eld=3d&hl=ru; Kepple TM; Stanhope SJ. Тематическое исследование компенсации походки при слабости мышц бедра при идиопатической воспалительной миопатии. Клиническая биомеханика. 2007; 22: 319-26.
http://web.ebscohost.com/ehost/detail?vid=16&sid=911e8741-3235-4f64-9808-b6661aa55f53%40sessionmgr11&hid=14&bdata=JnNpdGU9ZWhvc3QtbGl2Zinger%3d=173d#903d&hl=ru Quittan M; Graninger M; Seeber A; Ebenbichler G; Sturm B; Кершан К; Смолен Дж; Гарингер В. Преимущества длительных 6-месячных физических тренировок у пациентов с полимиозитом / дерматомиозитом. Британский журнал ревматологии. 1998: 37: 1338-42.
http://web.ebscohost.com/ehost/detail?vid=4&sid=7c2f2da5-3418-4310-bb2b-e2542e351cc6%40sessionmgr12&hid=12&bdata=JnNpdGU9ZWhvc3QtbGl2Zd%1000&BD%3Med&hl=ru
Ассоциация миозитов http: // www.myositis.org/
Американская академия неврологии http://www.aan.com/
Американская ассоциация аутоиммунных заболеваний http://www.aarda.org/
Американский колледж ревматологии http://www.rheumatology.org /
Защита хронических состояний, прав и социальных услуг (ACCESS) http://www.accredo.com/home.html
Центр миозита Джона Хопкинса http://www.hopkinsmedicine.org/myositis
Группа поддержки миозита, Великобритания http: // www.myositis.org.uk/
Национальный институт артрита, скелетно-мышечных и кожных заболеваний (NIAMS) http://www.niams.nih.gov/default.asp
Национальный институт неврологических расстройств и инсульта (NINDS) http : //www.ninds.nih.gov/index.htm
Ассоциация мышечной дистрофии http://www.mdausa.org/
Клинические испытания полимиозита
http://www.clinicaltrials.gov/ct/ search; jsessionid = D9D2A78BB81C717131DA90D4EDBB3E54? term = polymyositis & submit = Search
1.Фонд Мэйо медицинского образования и исследований (MFMER). Полимиозит. http://www.mayoclinic.com/health/polymyositis/DS00334/DSECTION=symptoms. Июль 2011 г. Апрель 2013 г.
2. Хантер К., Лион М. Оценка и лечение полимиозита. Индийский журнал дерматологии. 2012; 57 (5): 371-374
3. Pheonix Neurological Associates. Полимиозит. http://www.phoenixneurology.com/specialties/polymyositis.php. 2011. Апрель 2013 г.
4. Национальный институт неврологических расстройств и инсульта. Информационная страница о полимиозите.http://www.ninds.nih.gov/disorders/polymyositis/polymyositis.htm. 2011. Апрель 2013.
5. Шейл, В. Полимиозит и дерматомиозит. http://www.medicinenet.com/polymyositis/article.htm#what_causes_polymyositis. 2012. Апрель 2013.
6. Ассоциация миозитов. http://myositis.org/ (доступ 5 февраля 2013 г.)
7. Cup E, Pieterse A, ten Broeck-Pastoor JM, Munneke M, van Engelen B, Hendricks H, van der Wilt G, Oostendorp R. и другие виды физиотерапии для пациентов с нервно-мышечными заболеваниями: систематический обзор.Физическая медицина и реабилитация. 2007; 88: 1452-1464.
8. Varju C, Petho E, Kutas R, Czirjak L. Эффект физических упражнений после обострения острого заболевания у пациентов с дермато / полимиозитом. Клиническая реабилитация. 2003; 17: 83-87.
9. Alexanderson H, Stenstrom C, Jenner G, Lundberg I. Безопасность программы упражнений с сопротивлением в домашних условиях у пациентов с недавно начавшимся активным полимиозитом или дерматомиозитом. Scand J Rheumatol 2000; 29: 295-301.
10. Далакас М. Терапевтические мишени у пациентов с воспалительными миопатиями: современные подходы и взгляд в будущее.Нервно-мышечные расстройства. 2006; 16: 223-236.
11. Мари И., Маутон Л. Терапия полимиозита и дерматомиозита. Обзоры аутоиммунитета. 2011; 11: 6-13.
12. Баргас Дж. И Джонсон Д. Физическая терапия и миозит. Веб-сайт ассоциации миозитов. 2011 г. Доступно по адресу: http://myositis.org/storage/documents/2011_Conference_Presentations/Myositis_and_Exercise_Part_1_-_PT_and_OT_Final.pdf. Проверено 5 февраля 2013 г.
13. Merck. Полимиозит и дерматомиозит. Руководство Merck для специалистов в области здравоохранения.http://www.merckmanuals.com/professional/musculoskeletal_and_connective_tissue_disorders/autoimmune_rheumatic_disorders/polymyositis_and_dermatomyositis.html. Опубликовано в феврале 2012 г. Проверено 11 апреля 2013 г.
14. Полимиозит. Википедия. http://en.wikipedia.org/wiki/Polymyositis (по состоянию на 18 апреля 2013 г.)
15. Полимиозит. За пределами целостного естественного здоровья и благополучия. http://www.naturalhealth-wellness.com/index.cfm?option=view&newsitemid=11846&nid=9603&optionid=9603
(по состоянию на 18 апреля 2013 г.)
16.Полимиозит. MDA. http://mda.org/disease/polymyositis/overview (по состоянию на 18 апреля 2013 г.)
17. Полимиозит. Текстовая медицинская поисковая система. http://www.textmed.com/disease/polymyositis.htm (доступ 18 апреля 2013 г.)
18. Нирмаланатан Н., Холтон Дж., Ханна М. Это действительно миозит? Рассмотрение дифференциального диагноза. Curr Opin Rheumatol. 2004; 16: 684-691.
Симптомы, причины, тесты и лечение
Обзор
Что такое миозит с тельцами включения (IBM)?
Миозит с включенными тельцами (IBM) — это воспалительное дегенеративное заболевание мышц, которое вызывает безболезненное ослабление мышц.
Состояние IBM ухудшается медленно, и его иногда ошибочно принимают за устойчивый к лечению полимиозит, еще одно воспалительное заболевание мышц, вызывающее мышечную слабость. IBM также может быть ошибочно диагностирован как боковой амиотрофический склероз (БАС или болезнь Лу Герига).
Симптомы болезни обычно проявляются после 50 лет, хотя болезнь может возникнуть и раньше. ИБГ чаще встречается у мужчин, чем у женщин, и является наиболее распространенным заболеванием мышц у людей в возрасте 50 лет и старше.
Симптомы и причины
Что вызывает миозит с тельцами включения (IBM)?
Причина IBM неизвестна.Из-за воспаления, связанного с ИБМ, некоторые врачи считают, что это заболевание является формой аутоиммунного расстройства. При таком расстройстве иммунная система организма дает сбой и атакует собственные ткани — в данном случае мышцы. Некоторые эксперты связывают IBM с заражением вирусом, который еще предстоит идентифицировать. Другие исследователи считают, что основная проблема IBM — возрастная неспособность мышц справляться с разрушительными химическими веществами.
Каковы симптомы миозита с тельцами включения (IBM)?
В IBM мышечная слабость обычно проявляется постепенно, в течение месяцев или лет.Падение и спотыкание обычно являются первыми заметными симптомами. Для некоторых людей IBM начинает со слабости в руках. У людей с IBM может быть:
- Затруднения с захватом, защемлением и застегиванием пуговиц.
- Слабость мышц запястья и пальцев.
- Атрофия (сокращение или истощение) мышц предплечий.
- Слабость и видимое истощение четырехглавой мышцы (большие мышцы передней части бедер).
- Слабость мышц голени ниже колен.
- Слабость мышц пищевода, которая может вызывать дисфагию (затруднение глотания) примерно у 30-40 процентов пациентов.
- Слабость других групп мышц по мере прогрессирования заболевания.
Диагностика и тесты
Как диагностируется миозит с тельцами включения (IBM)?
Врачи используют биопсию мышц для диагностики IBM. После введения анестетика врач берет образец ткани одной из пораженных мышц для исследования в лаборатории.
При просмотре под микроскопом мышечные клетки людей с ИБМ содержат вакуоли (закругленные пустые пространства). Внутри вакуолей обычно находятся аномальные скопления нескольких белков, включая один, называемый амилоидом. Белковые комки, или тельца включения, дали название IBM. Это отличительная черта IBM.
Ведение и лечение
Как лечится миозит с тельцами включения (IBM)?
Не существует эффективного курса лечения IBM. Заболевание не поддается лечению кортикостероидами и иммунодепрессантами — двумя препаратами, которые часто лечат воспалительные или аутоиммунные состояния.Некоторые данные свидетельствуют о том, что внутривенный иммуноглобулин может незначительно помочь в небольшом количестве случаев, но эффект длится недолго.
Физическая терапия может быть полезна для поддержания подвижности и помогает сохранять подвижность суставов. Другая терапия, включая лечение проблем с глотанием, является симптоматической и поддерживающей.
Ресурсы
Для получения дополнительной информации см .:
Ассоциация мышечной дистрофии — США
Национальный офис
161 N.Clark, Suite 3550
Chicago, IL 60601
www.mda.org
Бесплатный звонок: 800.572.1717
Myositis Association
1940 Duke Street, Suite 200
Alexandria, VA 22314
Бесплатная линия: 800.821.7356
Электронная почта: [электронная почта защищена]
www.myositis.org
Американская ассоциация аутоиммунных заболеваний, Inc.
22100 Gratiot Avenue
Eastpointe, MI 48021
Тел .: 586.776.3900
Электронная почта: [электронная почта защищена]
www.aarda.org
Полимиозит — Симптомы и причины
Обзор
Полимиозит (pol-e-my-o-SY-tis) — это необычное воспалительное заболевание, которое вызывает мышечную слабость, поражающую обе стороны тела.Это состояние может затруднить подъем по лестнице, подъем из сидячего положения, поднимать предметы или дотянуться до головы.
Полимиозит чаще всего поражает взрослых в возрасте 30, 40 или 50 лет. Это чаще встречается у чернокожих, чем у белых, и женщины страдают чаще, чем мужчины. Признаки и симптомы обычно развиваются постепенно, в течение недель или месяцев.
Хотя полимиозит неизлечим, лечение — от лекарств до физиотерапии — может улучшить вашу мышечную силу и функцию.
Продукты и услуги
Показать больше продуктов от Mayo ClinicСимптомы
Слабость мышц, связанная с полимиозитом, затрагивает мышцы, расположенные ближе всего к туловищу, например бедра, бедра, плечи, плечи и шею. Слабость поражает как левую, так и правую части тела и имеет тенденцию постепенно ухудшаться.
Когда обращаться к врачу
Обратитесь за медицинской помощью, если у вас возникла необъяснимая мышечная слабость.
Причины
Точная причина полимиозита неизвестна, но это заболевание имеет много общих характеристик с аутоиммунными заболеваниями, при которых ваша иммунная система по ошибке атакует ткани вашего собственного тела.
Факторы риска
Риск полимиозита выше, если у вас волчанка, ревматоидный артрит, склеродермия или синдром Шегрена.
Осложнения
Возможные осложнения полимиозита включают:
- Затрудненное глотание. Если поражены мышцы пищевода, у вас могут возникнуть проблемы с глотанием (дисфагия), что, в свою очередь, может привести к потере веса и недоеданию.
- Аспирационная пневмония. Из-за затрудненного глотания вы также можете вдыхать пищу или жидкости, включая слюну, в легкие (аспирация), что может привести к пневмонии.
- Проблемы с дыханием. Если заболевание поражает мышцы груди, у вас могут возникнуть проблемы с дыханием, такие как одышка или, в тяжелых случаях, дыхательная недостаточность.
Сопутствующие состояния
Хотя это не осложнения, полимиозит часто связан с другими состояниями, которые могут вызывать дальнейшие осложнения сами по себе или в сочетании с симптомами полимиозита. Связанные условия включают:
- Феномен Рейно. Это состояние, при котором ваши пальцы рук, ног, щеки, нос и уши сначала бледнеют при воздействии низких температур.
- Другие болезни соединительной ткани. Другие состояния, такие как волчанка, ревматоидный артрит, склеродермия и синдром Шегрена, могут возникать в сочетании с полимиозитом.
- Сердечно-сосудистые заболевания. Полимиозит может вызвать воспаление мышечных стенок сердца (миокардит). У небольшого числа людей с полимиозитом может развиться застойная сердечная недостаточность и сердечные аритмии.
- Болезнь легких. При полимиозите может развиться состояние, называемое интерстициальным заболеванием легких.Интерстициальное заболевание легких относится к группе заболеваний, которые вызывают рубцевание (фиброз) легочной ткани, делая легкие жесткими и неэластичными. Признаки и симптомы включают сухой кашель и одышку.
- Рак. Люди с полимиозитом имеют повышенный риск рака.
Миозит с включенными тельцами (IBM) | Центр миозита Джонса Хопкинса
Миозит с включенными тельцами (IBM) — воспалительное заболевание мышц, характеризующееся прогрессирующей мышечной слабостью и истощением.У пациентов, страдающих от IBM, обычно появляются симптомы IBM после 50 лет; однако у некоторых пациентов симптомы могут появиться уже после 30 лет. У пациентов обычно возникают затруднения при глотании (дисфагия), слабость запястий или пальцев и атрофия предплечий и / или мышц бедра.
В отличие от других форм миозита, IBM примерно в два раза чаще встречается у мужчин, чем у женщин.
Симптомы
- мышечная слабость часто прогрессирует медленно в течение месяцев или лет
- слабость в бедрах, запястьях и пальцах
- затруднение глотания (дисфагия)
- пациенты могут иметь в анамнезе частые падения
Диагностические тесты
Ваш врач запросит полную историю болезни и проведет тщательный медицинский осмотр.
Будут заказаны определенные анализы крови и может быть сделана биопсия мышц. Биопсия мышц — это несложная процедура. Применяется местный анестетик и удаляется небольшой кусок мышцы — обычно из мышцы бедра или мышцы плеча.
Биопсия — один из важнейших диагностических тестов, позволяющих определить, страдаете ли вы миозитом с тельцами включения.
Лечение
Если у вас миозит с тельцами включения, ваш врач может назначить лекарства, подавляющие иммунную систему, например кортикостероиды.К сожалению, однако, многие пациенты с миозитом с тельцами включения не реагируют на эти лекарства так же хорошо, как пациенты с полимиозитом или дерматомиозитом.
Серия обучающих видео по болезням
Посмотрите нашу серию из 5 частей о миозите с включенными тельцами. Мы освещаем обзор болезней, признаки и симптомы, диагностику, лечение и жизнь с IBM.
Инфекционный миозит: история болезни, патофизиология, эпидемиология
Автор
Мохаммед Дж. Зафар, доктор медицины, FAAN, FACP, FASN Адъюнкт-профессор медицины, Школа медицины Западно-Мичиганского университета; Невролог, клинический нейрофизиолог и нейроимейджер, Центр нервов Каламазу, PLLC
Мохаммед Дж. Зафар, доктор медицины, FAAN, FACP, FASN является членом следующих медицинских обществ: Американской академии неврологии, Американской ассоциации нервно-мышечной и электродиагностической медицины, Американского колледжа Врачи, Американское общество головной боли, Американский институт ультразвука в медицине, Американское общество нейровизуализации
Раскрытие информации: нечего раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Флориан П. Томас, доктор медицины, доктор наук, магистр медицины, магистр медицины Председатель Института неврологии и Отдел неврологии, директор Национального центра рассеянного склероза РС и Центра передового опыта Фонда наследственной невропатии Медицинского центра Университета Хакенсак; Председатель-основатель и профессор кафедры неврологии Медицинской школы Хакенсак-Меридиан Университета Сетон-Холл; Почетный профессор кафедры неврологии Медицинской школы университета Сент-Луиса; Главный редактор журнала «Медицина спинного мозга»
Флориан П. Томас, доктор медицинских наук, магистр наук, магистр медицины, является членом следующих медицинских обществ: Академия специалистов по травмам спинного мозга, Американская академия неврологии, Американская неврологическая ассоциация, Консорциум Центров рассеянного склероза, Национальное общество рассеянного склероза, Sigma Xi, The Scientific Research Honor Society
Раскрытие: нечего раскрывать.
Главный редактор
Ниранджан Н Сингх, MBBS, MD, DM, FAHS, FAANEM Адъюнкт-профессор неврологии, Медицинский факультет Университета Миссури-Колумбия; Медицинский директор программы по лечению инсульта Святой Марии, Институт неврологии SSM, SSM Health
Ниранджан Н. Сингх, MBBS, MD, DM, FAHS, FAANEM является членом следующих медицинских обществ: Американской академии неврологии, Американской ассоциации нервно-мышечной и электродиагностической медицины. , Американское общество головной боли
Раскрытие информации: нечего раскрывать.
Дополнительные участники
Роберта Дж. Сейдман, доктор медицины Адъюнкт-профессор патологии, директор невропатологии отделения патологии Медицинской школы Возрождения при Университете Стони Брук, Стони Брук Медицина
Роберта Дж. Сейдман, доктор медицины, является членом следующих медицинских обществ: Американских Академия неврологии, Американская ассоциация невропатологов, Нью-Йоркская ассоциация невропатологов (Neuroplex)
Раскрытие информации: нечего раскрывать.
.
 Качественная обработка защитит от раздражения на коже.
Качественная обработка защитит от раздражения на коже. Особенностью ORTO является то, что бренд выпускает, помимо ортопедических товаров, компоненты для их изготовления. Это позволяет контролировать качество продукции на всех этапах производства. ORTO производится в России, Германии, Испании и странах Юго-Восточной Азии — по эксклюзивным партнерским контрактам.
Особенностью ORTO является то, что бренд выпускает, помимо ортопедических товаров, компоненты для их изготовления. Это позволяет контролировать качество продукции на всех этапах производства. ORTO производится в России, Германии, Испании и странах Юго-Восточной Азии — по эксклюзивным партнерским контрактам. Шарниры бывают двух видов: моноцентрические (двухосевые, свободнодвижущиеся) и полицентрические (ограничивают движения колена в плоскости).
Шарниры бывают двух видов: моноцентрические (двухосевые, свободнодвижущиеся) и полицентрические (ограничивают движения колена в плоскости)./GettyImages-124871555-56b7ab485f9b5829f83b0562.jpg)