Ультрасонография – UZI.ONE

Среди различных методов исследования организма ультрасонография (УЗИ) — самый популярный.
Введение
В последнее время для конкретных направлений в диагностике появляются ультразвуковые сканеры с особыми приспособлениями и программным обеспечением, разрабатываются новые методики. Они более точно отображают картину заболевания.
К сравнительно новым и достоверным методам диагностики зон, труднодоступных для визуализации, относится эндоскопическая ультрасонография. Ее еще называют эндосонографией, эндоУСГ или эндоУЗИ, ЭУЗИ.
Исследование сочетает стандартную ультразвуковую диагностику с эндоскопией, оно проводится изнутри, поэтому врач может видеть внутренние органы и глубинные ткани в деталях, обнаружить образования размером до 1 мм.
Выполняется исследование с помощью специального эндоскопа, который подводят максимально близко к изучаемому органу. На конце прибора находится оптика и миниатюрный ультразвуковой датчик с частотой 20 МГц. Совмещение двух технологий позволяет получить информативное и качественное изображение.
Как подготовиться к эндоскопической ультрасонографии?
Данный вид обследования назначается врачом и может быть использован для диагностики и терапии, но не для профилактики. Показания и противопоказания определяются индивидуально для каждого пациента, который должен сообщить о заболеваниях сердечно-сосудистой и дыхательной систем, диабете и согласовать с врачом прием лекарств перед процедурой.
Обычно запрещаются активированный уголь, препараты, содержащие железо, висмут, разрешается аспирин и другие средства, разжижающие кровь.
Как при обычной эндоскопии, накануне, не позже 18 часов, легко ужинают. Если предстоит обследование толстого кишечника, делают очистительную клизму. За 6 часов до диагностирования нельзя есть и пить. Запрещается курение, т. к. оно способствует выделению большого количества слюны, которая мешает проведению обследования.
Перед эндосонографией пациент принимает седативные препараты, чтобы расслабиться, или их ему вводят внутривенно для кратковременного медикаментозного сна. На восстановление после процедуры необходимо около получаса.
Хотя исследование проходит безболезненно, неприятные ощущения после него возможны. Хорошо, если в это время рядом будет находиться близкий человек, который позже поможет добраться до дома. В течение 12 часов после обследования нельзя управлять автотранспортом.
Показания к эндоУЗИ
Эндоскопическое ультразвуковое исследование позволяет диагностировать заболевания полых органов: желудка, пищевода, толстой и тонкой кишок, маточных труб, областей, расположенных возле них, а также средостения и лимфатических узлов.
Метод очень важен для диагностирования онкологии, т. к. дает возможность определить размер опухоли, степень ее прорастания в ткани до операции и выбрать оптимальную тактику для ее проведения.
УЗИ через пищевод назначают при подозрении на наличие злокачественных новообразований:
- в ЖКТ;
- в печени;
- в желчевыводящей системе;
- в поджелудочной железе;
- желчного пузыря.
Обследуемого кладут обычно на левый бок и вводят через рот тонкую гибкую трубку в желудок и двенадцатиперстную кишку. Чтобы горло было менее чувствительным, его обезболивают местной анестезией — гелем или аэрозолем. Сканирование начинается после удаления воздуха и заполнения полости водой. Аппарат охватывает ткани в радиусе 12 см и передает информацию в цифровом формате.
Система оборудована специальным датчиком для прицельной пункционной биопсии новообразований под контролем УЗИ. В зависимости от необходимости проведения этой манипуляции, обследование может длиться от 15 до 50 минут. Результаты диагностики пациент получает сразу, а биопсии — через несколько дней.
Ультрасонография при болезнях желчного пузыря
Боли в правом подреберье, горечь во рту, тошнота могут быть симптомами заболеваний желчного пузыря. В большинстве случаев для диагностирования бывает достаточно обследования методом УСГ.
Он выявляет камни и застойную желчь с достоверностью выше 95%, оценивает форму и размеры желчного пузыря, толщину его стенок, наличие полипов и других новообразований, определяет диаметр протоков.
УЗИ является первоначальным исследованием, незаменимым для выявления следующих заболеваний органа:
- дискенезии;
- холестаза;
- перфорации;
- эмпиемы;
- врожденных аномалий;
- билиарного сладжа.
Давно доказана безопасность УЗИ для диагностирования такого распространенного заболевания пищеварительной системы, как холецистит. При вялотекущем воспалительном процессе желчь сгущается, возникает осадок и образуются камни. В то же время они сами, как инородные тела, являются постоянным источником воспаления желчного пузыря.
Для удаления камней и сохранения органа разработан метод контактного химического холелитолиза, суть которого состоит в том, что пациенту через кожу в желчный пузырь под контролем УЗИ вводят тонкий катетер, по которому в орган поступает каплями препарат, растворяющий холестериновые и другие камни. Их количество и размеры не важны. Метод результативен в 90% случаев.
Чаще холецистит встречается у женщин, людей с ожирением, и нередко именно лишний вес пациента мешает качественно провести обследование методом УЗИ, повышая вероятность ошибки более чем на 20%. Поэтому, если требуется уточнение данных о состоянии выходных отделов протоков желчного пузыря и поджелудочной железы, Фатерова сосочка, о новообразованиях, применяют ЭУЗИ.
Ультрасонография маточных труб
Каждая женщина должна не реже 1 раза в год проходить профилактический осмотр у гинеколога, включающий УЗИ. Незамедлительно следует обратиться за консультацией к врачу при появлении болей в нижней части живота, необычных выделениях из влагалища, нарушении цикла.
Если женщина не может забеременеть, прежде всего назначают УЗИ проходимости маточных труб по методу — гистеросальпинографии или УЗ-гистерографии. Обе методики являются примерами бережного отношения к женскому здоровью.
Перед обследованием необходимо сделать такие анализы:
- мазок на флору, определяющий наличие воспалительного процесса, простейшие организмы;
- кровь из вены на гепатит В, С, ВИЧ и сифилис;
- УЗИ малого таза;
- мазок на онкоцитологию.
Исследование проходимости маточных труб является одним из первых исследований в выявлении причин бесплодия у женщин. Выполнять процедуру можно с 8 по 11 день менструального цикла. Делают это в кабинете гинеколога. В полость матки вводится катетер, имеющий на конце раздувающий баллон для фиксации.
При помощи вагинального датчика УЗИ контролируют его правильное расположение, после чего проводят по катетеру стерильный гель или физиологический раствор, насыщенный большим количеством воздушных пузырьков, который при нормальной проходимости маточных труб поступает в них и доходит до яичников. Объем жидкости может составлять от 20-40 до 100 мл.
Продвижение раствора, внутреннюю структуру маточных труб и спайки врач видит на мониторе. Проводится исследование 15-30 минут. Приблизительно в каждом третьем случае бездетности у женщины имеется частичная или полная непроходимость одной или обеих маточных труб
Сегодня невозможно встретить специалистов акушерства и гинекологии и других областей медицины, которые не пользуются для диагностики ультразвуковыми сканерами. Уже разработаны датчики для двухмерной визуализации с частотами 30-50 МГц и новые технологии, названные ультразвуковой биомикроскопией, которые позволят еще тщательней рассматривать органы и ткани.
Читайте также
uzi.one
УЗИ на проходимость маточных труб: как делают диагностику?
Диагностика женского бесплодия начинается с обязательного обследования фаллопиевых труб на проходимость. Согласно статистике, приблизительно треть бесплодных женщин страдают от трубной непроходимости. Обязательный параметр для успешного зачатия – это здоровая маточная труба, способная обеспечить встречу яйцеклетки и сперматозоида.
 Фаллопиевы трубы, расположенные по обеим сторонам матки, являются крайне важным репродуктивным органом. Очень часто женское бесплодие связано с их непроходимостью или аномалиями развития
Фаллопиевы трубы, расположенные по обеим сторонам матки, являются крайне важным репродуктивным органом. Очень часто женское бесплодие связано с их непроходимостью или аномалиями развитияВозможные источники трубной непроходимости
- Воспаление инфекционной этиологии, вызванное передающимся половым путем заболеванием (ЗППП).
- Воспалительный процесс неспецифического характера. Обычно воспаления такого типа провоцируются патологическим делением бактерий, попавших в неестественную для них среду обитания. Ярким примером является попадание кишечных бактерий во влагалище.
- Аномальное физиологическое строение органов мочеполовой системы. Очень редко, но встречается отсутствие фаллопиевых труб или их частей.
- Стеноз или зарощение. Основной фактор возникновения патологии – грубое, неделикатное терапевтическое вмешательство в маточную полость. Стеноз фаллопиевой трубы развивается при грубом, чрезмерном выскабливании во время аборта. В таком случае оголяется базальный слой тканей, и в местах травмирования происходит рубцевание тканей.
- Возникновение спаек. Спаечный процесс начинает развиваться после проведения хирургических операций в брюшной полости и органах мочеполовой системы. Особенно активно происходит спаивание тканей после флегмонозного аппендицита, аппендицита, осложненного перитонитом, гнойников яичников.
Факторы риска развития патологии
Гинекологическое УЗИ и проверка маточных труб – это основные обследования при выявлении причин возможного бесплодия.Все возможные факторы риска стоит рассматривать только при условии отсутствия беременности на протяжении 6 месяцев постоянных попыток:- инфекционное ЗППП в анамнезе, запущенное или перенесенное неоднократно;
- хронические воспалительные процессы в яичниках неспецифического характера;
- неаккуратный или осложненный аборт;
- хирургическое вмешательство, осложненное гнойно–воспалительным процессом.
Методика диагностики
Метод ультразвуковой гистеросальпингоскопии или эхогидротубации является самым информативным, безопасным и не причиняющим болезненных ощущений. Проверка маточных труб с помощью гистеросальпингоскопии проводится следующим образом: в шейку матки через цервикальный канал осуществляется введение одноразового стерильного катетера. Фиксируется катетер с помощью раздувающегося баллона. Через этот катетер в полость матки поступает раствор Эховиста или физраствор, который распространяется по полости и трубам, если в них нет патологических процессов, позволяя увидеть все структурные изменения. Объем вводимой специальной жидкости не больше 15 мл. Введение гидротубационного катетера иногда сопровождается некоторыми дискомфортными ощущениями, похожими на менструальные боли.
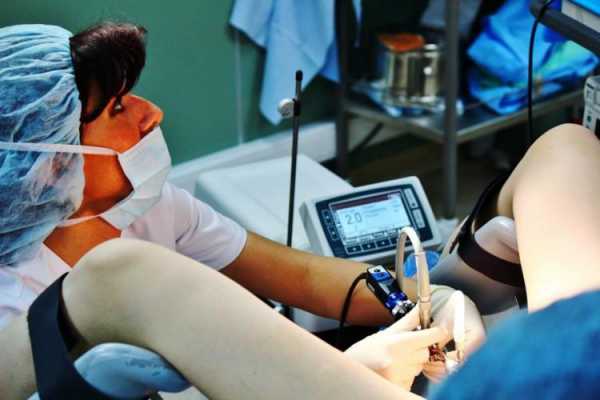
Гистеросальпингоскопию делают для получения размерной оценки матки и ее структурных изменений. С целью последующей расшифровки результатов проводят УЗИ матки и придатков в качестве дополнительного обследования. УЗИ проходимости маточных труб дает возможность получить точную информацию о том, на каком именно участке возникла непроходимость. Эти показатели влияют на выбор дальнейших терапевтических методик.
Эхогидротубационная диагностика проходимости маточных труб выгодно отличается от других методик, за счет того, что отсутствует вредное излучение, и сохраняется возможность продолжать планировать беременность даже в период обследования.
После процедуры обследования шансы успешного зачатия в некоторой степени увеличиваются. Используемый раствор обладает способностью смывать дериват, рассоединять небольшие сращения. Также активизируются бахромчатые выросты, которые захватывают и продвигают яйцеклетку.
Положительные стороны УЗИ маточных труб:
- не требуется госпитализация;
- отсутствие вредных факторов;
- информативность и достоверность;
- незатянутость по времени;
- попутное проведение диагностики полости матки;
- общедоступность.
УЗИ проходимости маточных труб делают только при условии выполнения следующих пунктов:
- отсутствие воспалительных и инфекционных заболеваний мочеполовой системы;
- проведение предварительной диагностики на наличие раковых патологий;
- день овуляции или ближайший к нему, т.к. в этот момент цервикальный канал максимально расширен, и процесс введения катетера не причиняет сильного дискомфорта.
- наличие необходимых лабораторных исследований: урогенитальное (мазок из влагалища), цитологическое, исследование на наличие ЗППП.
Основная подготовка к проверке фаллопиевых труб заключается в обязательном лечении имеющихся воспалительных заболеваний мочеполовой системы, проведение гигиенического туалета перед процедурой и предварительное применение спазмолитических препаратов по назначению врача.
Поделитесь с друьями!
uzimetod.com
Узи маточных труб — Сайт о Женском здоровье и семье
Узи маточных труб – очень важная процедура в гинекологии. Узи маточных труб проводится для определения их проходимости, а так же для диагностики возможных патологий. Основными показаниями для данной процедуры являются нерегулярные менструации и подозрение на бесплодие, вызванное непроходимостью маточных труб, определение выраженности спаечного процесса. Зачастую, проблемы бесплодия вызывают психологические проблемы у пары, пытающейся забеременеть. В этом случае обязательно нужно прибегать к квалифицированной помощи психолога.
Иногда узи маточных труб используют как лечебную процедуру.
Маточные трубы, как и другие женские половые органы, составляют единую репродуктивную систему, нормальное функционирование которой является залогом для стабильной способности к беременности, а также к вынашиванию и рождению здорового малыша. Поэтому узи маточных труб является преимущественным способом исследования женских половых органов, ведь, в отличие от рентгена, при подобной процедуре не происходит облучение этих органов.
При этом узи обычно проводится амбулаторно, занимает немного времени – всего 10-20 минут и является практически безболезненным.
Процедура проводится следующим образом – специальная жидкость вводится в полость матки. Движение этой жидкости регистрируется аппаратом УЗИ. Большим плюсом такого обследования является то, что оно практически не требует подготовки. Необходимо лишь предварительно пройти осмотр и консультацию у гинеколога, который должен также взять гинекологический мазок.
Однако есть и определенные противопоказания. Среди них – кровотечение и острые воспалительные процессы в придатках.
Наиболее благоприятным временем для проведения узи маточных труб является период с пятого по двадцатый день менструального цикла.
family-guide.ru