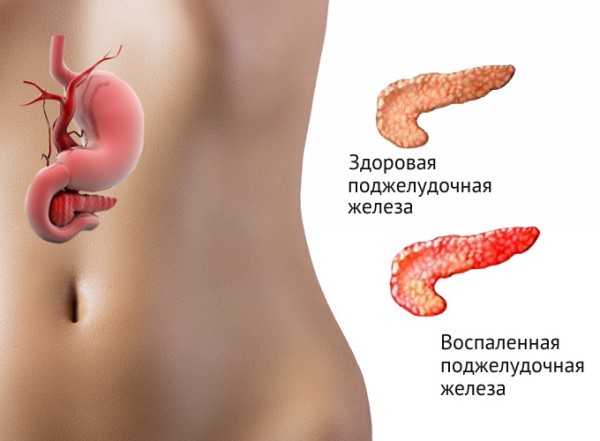
причины воспаления поджелудочной железы у ребенка, симптомы, лечение, диета, фото, видео
Острый панкреатит у детей – заболевание, которое сопровождается наличием воспалительного процесса в поджелудочной железе. Возникает такое состояние по причине высокой активности собственных панкреатических ферментов. У ребенка 4–17 лет появляются такие признаки: болит живот, плохой аппетит, тошнота, высокая температура, потеря веса.

Виды
Для назначения эффективного лечения, необходимо точно поставить диагноз. А здесь уже следует разобраться с разновидностями этой патологии.
Реактивный
Реактивный панкреатит у детей – частое явление. Он поражает организм ребенка в юном возрасте (10–14 лет). Реактивный панкреатит у детей характеризуется наличием в организме инфекционных процессов, дающих осложнение на работу поджелудочной железы.
Также нагрузка на этот орган осуществляется еще во время приема лекарственных средств и антибиотиков. Реактивный панкреатит у детей имеет такие симптомы, как повышенная температура, болевой приступ и рвота.
Хронический
Хронический панкреатит у детей поражает организм маленького пациента не так часто. Возникает у детей в возрасте от 6 до 17 лет. Причина развития – неправильное питание, способствующее замещению нормальной ткани железы на неактивную. При хронической форме заболевания возможны осложнения, происходит воспалительный процесс в пораженном органе, для которого характерна высокая температура, и болевые ощущения.
Острый
Острый панкреатит у детей возникает в возрасте 10–12 лет. Причины его образования – отек поджелудочной железы, вызванный сильной аллергией на определенный внешний аллерген или медикамент. В случае оказания неверного лечения возникает обострение, характеризующиеся развитием гнойно-некротическим панкреатитом.

Причины
Чтобы начать лечение болезни, следует разобраться, каковы причины провоцируют ее развитие. Ведь, в большинстве случаев терапевтические мероприятия направлены на устранение именно явлений и процессов, вызвавших такое состояние. Выделяют следующие причины образования панкреатита у ребенка:
- чрезмерное употребление жирной и сладкой пищи;
- потребление пищи в больших количествах;
- пищевые отравления;
- застойные и воспалительные процессы в кишечнике;
- болезни пузыря;
- наличие глистов и паразитарных заболеваний;
- применение лекарственных медикаментов;
- прививки.
Симптомы
Приступ панкреатита у детей и подростков в возрасте 8–17 лет протекает в легкой форме. В тяжелой форме недуг проявляется очень редко. У детей 5–8 лет признаки заболевания менее выражены.
Острого:
Острый панкреатит детей в возрасте 1017 лет характеризуется следующими симптомами:
- приступ боли;
- плохой аппетит;
- чувство тошноты;
- вздутие;
- понос;
- рвота;
- температура 37 градусов.
Представленные симптомы острого панкреатита у детей поражают детский организм в возрасте 10–17 –го года и вызывают массу неприятностей. Такие проявления требуют немедленной консультации у специалиста.
Хронического:
Хронический панкреатит у ребенка характеризуется продолжительностью, стадией и формой недуга. Признаки панкреатита в хронической форме поражают детей в возрасте 6–17- го года. Выделяют следующие проявления заболевания:
Приступ боли, который присутствует постоянно или возникают периодами. Такой приступ может продолжаться от 1–2 часов до нескольких дней. Возникает по причине чрезмерной и физической активности.
- плохой аппетит;
- чувство тошноты;
- запор;
- рвота;
- повышенная температура тела.
Диагностика
Диагностика панкреатита у пациентов, возраст которых достигает 5–17-го года, основана на проявлениях недуга, результатах анализов и УЗИ.
[veo class=»veo-yt» string=»V4yP4ZfQfHA»]Анализы
Во время прощупывания ребенка возникают болезненные ощущения. Если имеет место панкреатит острой формы, то общий анализ крови показывает умеренный нейтрофильный лейкоцитоз. Если диагностика показала наличие у детей 4–17 лет стеатореи и креатореи, то это явный признак панкреатита в острой фазе.
УЗИ
Диагностика панкреатита при помощи УЗИ дает возможность увидеть увеличение объема органа, наличие уплотнений. Диагностика при обзорной рентгенографии позволяет обнаружить изменения в органах пищеварения. Если потребуется, то диагностика может включать КТ и МРТ брюшной полости.
Лечение
Что делать при панкреатите у ребенка? Лечение панкреатита у детей возрастной группы 5–17- го года основано на консервативной тактике. Оно направлено на налаживание работы поджелудочной железы, удаление всех признаков (рвота, температура, боли) и этиологических факторов.
Диета
Лечить острую фазу недуга у малышей возрастной группы 5–17 – года нужно в стационаре. Такая терапия сопровождается обязательным соблюдением постельного и питьевого режима. Когда пищевая адаптации прошла, то назначается диета при панкреатите у детей. Кормить ребенка нужно такой пищей, которая не стимулировала панкреатическую секрецию.
На 3-й день питание маленьких пациентов может включать жидкую протертую кашу. Ее можно сварить на молоке или воде. Меню может включать жидкое пюре из отварных овощей, кисель и компоты, сваренные из сухофруктов. При улучшении состояния меню моно расширить и кормить детей вегетарианскими овощными и крупяными супами, омлетом из белков.
Уже, начиная со – второй недели питание, может включать яблоки в запеченном виде, овощные запеканки. Все питание должно подаваться в теплом виде.
Уже спустя месяц меню детей может расшириться. Питание предполагает употребление блюд в тушенном, запеченном виде. Меню предполагает употребление таких продуктов, как:
- курица;
- рыба и мясо;
- творожные запеканки;
- пудинги;
- макаронные изделия.

Питание обязательно должно включать употребление яиц (варенных или в виде омлета). Меню уже предполагает добавление к каше небольшого кусочка сливочного масла, а суп и овощные пюре можно заправить сметаной.
Меню на 14 дней
Чтобы не придумывать самим различные рецепты блюд для детей при панкреатите, можно использовать следующее меню, рассчитанное на 2 недели:
- На завтрак можно использовать рецепты таких блюд, как овсяная каша. Залить 3 больших ложки хлопьев кипятком на ночь, а с утра варите разбухшую овсянку. Спустя 14 дней рецепты приготовления могут расшириться. В питание разрешено включить овсяную кашу с запеченными фруктами.
- На обед желательно использовать рецепты приготовления супа-пюре. Меню предполагает варить суп из моркови, свеклы, с рисовой или гречневой крупы.
- Полдник задействует меню, включающее употребление твороженного пудинга. Рецепты приготовления этого блюда разнообразные. Можно взять 2 больших ложки манки, белок яйца воды и творога.
- На ужин отыщите рецепты приготовления отварного минтая. Также в питание можно включить обезжиренный творог.
Используя такое меню детям в возрасте 5–17-го года можно восстановить ресурсы
железы.
Медикаментозное
Лечить панкреатит у детей возрастной группы 5–17- го года можно при помощи медикаментов. Они помогают не только устранить неприятные симптомы (высокая температура, боли и т. д), но и побороть недуг. Лечение хронического панкреатита у детей включает в себя применение следующих препаратов:
- анальгетики и спазмолитики;
- антисекреторные,
- медикаменты ферментов железы.
Панкреатит у маленьких больных – серьезное расстройство поджелудочной железы. Проявляется болезнь очень неприятными симптомами. Маленьким деткам очень тяжело переносить это состояние. Поэтому не нужно тянуть время. При обнаружении первых проявлений сразу обращайтесь к специалисту.
▼СОВЕТУЕМ ОБЯЗАТЕЛЬНО ИЗУЧИТЬ▼
lecheniedetej.ru
Острый панкреатит у детей — симптомы болезни, профилактика и лечение Острого панкреатита у детей, причины заболевания и его диагностика на EUROLAB
Что такое Острый панкреатит у детей —
Острый панкреатит у детей – острое поражение поджелудочной железы воспалительно-деструктивного характера, которое связано с активацией панкреатических ферментов внутри самой железы и ферментативной токсемией. У детей эта форма панкреатита встречается не настолько часто, как у взрослых. Тем не менее, клинические случаи есть по всему миру.
Виды острого панкреатита:
- интерстициальный
- деструктивный
Последний вид известен также как панкреонекроз.
Что провоцирует / Причины Острого панкреатита у детей:
Среди наиболее частых причин, вызывающих рассматриваемую болезнь, выделяют:
- инфекции,
- обструкцию и повышение давления в панкреатических протоках,
- тупую травму поджелудочной железы,
- гиперкальциемию,
- гепатобилиарную патологию
- медикаментозные и токсические поражения
Острый панктеатит у детей могут вызвать такие инфекции как вирусный гепатит, эпидемический паротит, Коксаки В, энтеровирус, герпес, ветряная оспа, псевдотуберкулез, грипп, сальмонеллез, дизентерия, сепсис и пр. Тупую травму ребенок может получить вследствие удара в живот большой силы.
Повышение давления и обструкцию в панкреатических протоках вызывают такие болезни:
- холедохолитиаз
- папиллит
- дуоденостаз с дуоденопанкреатическим рефлюксом
- киста или стриктура холедоха
- описторхоз
- закупорка дуоденального соска аскаридами
- клонорхоз
- фасциолез
Что касается гепатобилиарной патологии, сюда относят хронический холецистит и желчнокаменную болезнь. Гиперкальциемия возникает в результате гипервитаминоза D или гиперпаратиреоза у ребенка. Токсические поражения – это отравления свинцом, мышьяком, ртутью, фосфором. А медикаментозные поражения поджелудочной возникают от приема препаратов:
- гипотиазид,
- азатиоприн,
- метронидазол,
- фуросемид,
- сульфаниламиды,
- тетрациклины,
- глюкокортикоиды в высоких дозах
Дополнительный фактор, влияющий на проявления заболевания, это потребление жирной и/или жаренной пищи в больших количествах. Примерно у четверти детей с острым панкреатитом не удается выявить причину начала болезни.
Патогенез (что происходит?) во время Острого панкреатита у детей:
Повреждение ткани поджелудочной железы приводит к развитию воспалительного процесса. Высвобождаются лизосомальные ферменты, которые осуществляют интрапанкреатическую активацию ферментов (трипсиногена), повреждающих железу. В крови повышается уровень биологически активных веществ, что приводит к общим волемическим и микроциркуляторным расстройствам, вероятен коллапс.
Симптомы Острого панкреатита у детей:
Для детей характерен в большинстве случаев интерстициальная форма острого панкреатита. Основным симптомом являются боли в животе такой характеристики:
- ощущаются в эпигастрии или области пупка
- пронизывающие, интенсивные
- сопровождаются чувством тяжести, метеоризмом и отрыжкой
- «отдают» чаще в левое подреберье, левую поясничную область
Может быть и такой симптом как рвота, возможно – повторная. Температура в норме или субфебрильная. Осмотр врача дает возможность зафиксировать такие симптомы:
- небольшое вздутие живота
- нарастание болей после пальпации живота
- иногда – резистентность мышц в эпигастрии
- тахикардия, тенденция к артериальной гипотензии
- положительные симптомы Френкеля, Мейо-Робсона, Бергмана и Калька
- бледность или гиперемия лица
- устойчивая болезненность при глубокой пальпации в зоне Шоффара
Лабораторный анализ крови показывает небольшой лейкоцитоз, нейтрофилез, может быть также повышение АЛТ, гипогликемия. При интерстициальном панкреатите умеренно повышены уровни липазы, амилазы и трипсина, но только непродолжительное время.
Деструктивный острый панкреатит у детей бывает гораздо реже. Для него типичны такие симптомы:
- неукротимая рвота
- очень интенсивная постоянная упорная боль в левом боку
- возможен жировой некроз подкожно-жировой клетчатки на животе, реже на лице и конечностях
- гемодинамические расстройства: шок, коллапс
- вероятны экхимозы, геморрагическая сыпь, желтуха
- субфебрильная или фебрильная температура тела
Осмотр показывает:
- частый слабо наполненный пульс
- артериальную гипотензию
- напряжение и вздутие живота
- утрудненность пальпации из-за напряжения передней брюшной стенки
Анализ крови показывает выраженный нейтрофильный лейкоцитоз, тромбоцитопению, СОЭ выше нормы. Наблюдается выраженная и стойкая гиперферментемия. Панкреонекроз может проходить с осложнениями: ранними и поздники. К ранним относят печеночную недостаточность, шок, ДВС, почечную недостаточность, сахарный диабет, кровотечения. К поздним относят абсцессы и флегмону поджелудочной железы, псевдокисты поджелудочной железы, перитонит, свищи.
При тяжелых формах острого панкреатита у детей может быть летальный исход (смерть). Он наступает в результате кровотечения, шока, гнойного перитонита.
Диагностика Острого панкреатита у детей:
Диагностируют острый панкреатит у детей на основе анамнеза и проявляющихся симптомов. Берут во внимание повышение уровня ферментов поджелудочной железы в крови и моче: амилазы, липазы и трипсина. Как метод диагностики применяют УЗИ и компьютерную томографию. При остром панкреатите отмечают диффузное увеличение поджелудочной железы в размерах, снижение эхогенности ткани, нечеткую визуализацию контуров.
Острый панкреатит у детей в диагностике отличают от болезней, при которых также есть интенсивные боли в животе:
- острый холецистит
- острый аппендицит
- острая кишечная непроходимость
- перфорация язвы
- желчные колики
Лечение Острого панкреатита у детей:
Острую форму заболевания лечат в стационаре. Ребенку нужен как физический, так и психический покой. Для этого нужно придерживаться постельного режима. Что касается пищевого режима, поджелудочной нужен покой. Соблюдают принципы механического и химического щажения пищеварительного тракта. Для этого 1-2 дня ребенок должен полностью голодать. В эти дни ему дают только щелочную минеральную воду типа «Боржоми» без газа, теплую. Доза составляет 5 мл на 1 кг, приниматьб 5-6 раз в сутки. На третий или второй день можно вводить щадящее питание. Необходима индивидуальная диета на 10–15 дней.
В первый день ребенку парентерально вводят глюкозу. Если есть показания, также плазму и белковые препараты. Со 2-го дня можно протертую гречневую или овсяную каши, чай без сахара с сухарями, паровой омлет. С 4-х суток дают несвежий белый хлеб, протертую кашу, творог, молочный кисель. С пятых суток дают овощные пюре, протертые овощные супы.
С 8-10 дня можно давать ребенку паровые котлеты, фарш из отварного мяса, рыбы. С 14-го дня в рацион вводятся печеные яблоки, фруктовые кисели. Еще через несколько суток можно свежие фрукты и овощи в ограниченном количестве. Когда проведена пищевая адаптация, назначают диету №5п с калорийностью 2500–2700 ккал. В ней соблюдается принцип увеличения белка на 30%, уменьшения жиров и углеводов на 20%.
Ребенок обязательно должен кушать 5–6 раз в сутки маленькими порциями только вареные и тушеные блюда. Категорически запрещено давать больному блюда с выраженными холеретическим, сокогонным, холекинетическим эффектами, сырые овощи и фрукты, мясные и рыбные бульоны, копчености, шоколад, маринады.
Медикаментозное лечение острого панкреатита у детей проводится при помощи спазмалитиков: но-шпы, платифиллина и т.д. Одновременно с ними дают болеутоляющие средства в дозировке согласно возрасту. Один их ключевых моментов лечения – дезинтоксикационная терапия путем внутривенного введения 5-10%-ного раствора глюкозы, плазмы. В зависимости от тяжести и формы заболевания назначаются кортикостероидные препараты короткими курсами.
Если есть показания, врачи дают ребенку препараты кальция, антигистаминные препараты, рутин, аскорбиновую кислоту и пр. В тяжелых случаях применяют для лечения острого панкреатита у детей ингибиторы протеаз: контрикал (трасилол), гордокс. В связи с недостаточностью поджелудочной железы ребенка назначаются ферментные препараты, наиболее популярным является панкреатин. При выраженном холестазе применяются легкие желчегонные препараты, отвары трав: кукурузные рыльца, цветки ромашки.
Профилактика Острого панкреатита у детей:
Профилактика первичного и рецидивирующего острого панкреатита начинается с соблюдения режима питания. Запрещено за 1 раз употреблять большие объемы пищи. Спиртное категорически запрещено. Необходимо родителям следить за здоровьем ребенка и своевременно лечить появляющиеся у него заболевания пищеварительной системы.
При остром и хроническом калькулезном холецистите, холедохолитиазе, непроходимости билиопанкреатических протоков оперативное лечение должно проводиться как можно раньше. Предотвратить рецидив острого панкреатита или переход его в хронический панкреатит можно благодаря раннему и правильному лечению первичных форм острого панкреатита. Лечение больных в стационаре должно проводиться до ликвидации острых изменений в поджелудочной железе. Способствуют профилактике острого панкреатита систематическое диспансерное наблюдение за больными гастроэнтерологического профиля, их лечение в амбулатории и поликлинике.
К каким докторам следует обращаться если у Вас Острый панкреатит у детей:
Педиатр
Гастроэнтеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого панкреатита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.www.eurolab.ua
Реактивный панкреатит у ребенка: признаки, лечение и диета
Воспалительные и инфекционные заболевания редко проходят бесследно для организма. После них врачи часто диагностируют реактивный панкреатит. У детей симптомы этого заболевания свидетельствуют о поражении главного органа пищеварительной системы — поджелудочной железы. Однако дискомфорт в животе, отрыжка и изжога не всегда указывают на воспалительный процесс. Если ребенок жалуется на боли, нужно незамедлительно вызвать врача. Самостоятельное лечение может закончиться осложнением патологического процесса.
Что необходимо знать о болезни?
Панкреатит является одним из самых распространенных заболеваний поджелудочной железы. Он бывает как у взрослых, так и у детей. Клиническая картина и характер течения патологического процесса определяют его форму — острую или хроническую. Такое состояние очень опасно. Если своевременно не предпринять шаги по устранению причины заболевания, придется соблюдать строгую диету на протяжении всей жизни.
Реактивный панкреатит у ребенка несколько отличается от основной формы заболевания. Его развитие начинается с воспаления поджелудочной железы. В результате нарушается работа органа, а возложенные на него функции не выполняются в полном объеме. Ферменты, которые принимают участие в процессе расщепления пищи, не могут пройти через воспаленные протоки. Они остаются в поджелудочной железе и начинают буквально переваривать ее изнутри.
Причины воспалительного процесса
В последнее время реактивный панкреатит у детей диагностируется все чаще. Врачи объясняют данную тенденцию изменением вкусовых пристрастий населения. Сегодня рацион ребенка состоит преимущественно из продуктов, в составе которых присутствует большое количество консервантов, красителей и ароматизаторов. Эти вещества негативно отражаются на работе поджелудочной железы. Они провоцируют спазм протоков органа, в результате чего ферменты не попадают в пищеварительный тракт. Постепенно развивается воспалительный процесс.
Реактивный панкреатит у ребенка может возникнуть вследствие перенесенных недавно инфекционных заболеваний. Например, ОРВИ или ОРЗ часто выступают в роли пускового механизма патологического процесса. Другой причиной заболевания является антибиотикотерапия. Использование «Метронидазола» или «Фуросемида» при лечении повышает риск развития недуга.
В редких случаях реактивный панкреатит развивается на фоне врожденных заболеваний поджелудочной железы. К ним относится лактазная недостаточность, муковисцидоз, аномальное изменение проходов двенадцатиперстной кишки. Такие пациенты с ранних лет знают о проблемах со здоровьем, поэтому соблюдают специальную диету и принимают лекарства. Вероятность возникновения воспаления в поджелудочной железе у них ничтожно мала, но все же существует.

Первые проявления недуга
Признаки реактивного панкреатита у детей практически не отличаются от симптомов заболевания у взрослых. Развитие патологического процесса сопровождается сильной болью в эпигастральной области. Клиническая картина дополняется тошнотой, нарушением стула. Приступы диареи сменяются запором. При поносе стул жидкий, а каловые массы покрыты блестящим налетом. Дети часто жалуются на сухость во рту, сильную жажду. Аппетит ухудшается, а некоторые малыши вовсе отказываются от еды.
Заболевание часто сопровождается симптомами общего недомогания. Ребенок становится вялым и апатичным, теряет интерес ко всему происходящему. Ему постоянно хочется спать, а высокая температура не позволяет заниматься привычными делами.
Выраженность симптомов заболевания зависит от возраста пациента. Чем старше ребенок, тем сильнее проявляются признаки недуга. У новорожденных боль в животе выражается капризностью и усилением двигательной активности. Реактивный панкреатит у детей младшего возраста также сопровождается сильным дискомфортом в области пупка. Однако они не могут показать точное место локализации боли. Дети старшего возраста обычно жалуются на сильную тошноту и рвоту. Все перечисленные симптомы могут служить основанием для незамедлительного обращения к врачу.
Первая помощь при приступе панкреатита
При появлении симптомов реактивного панкреатита необходимо сразу вызвать бригаду медицинских работников. До приезда помощи нужно аккуратно уложить ребенка на диван или кровать, обеспечить ему полный покой. На область живота можно положить холодную грелку. Не рекомендуется давать больному анальгетики или другие лекарственные препараты, поскольку они могут смазать общую клиническую картину. Реактивный панкреатит у детей, симптомы которого часто застают врасплох родителей, является скоротечным заболеванием. Поэтому к его лечению следует относиться со всей серьезностью и ответственностью.

Методы диагностики
Прежде чем приступать к лечению заболевания, юному пациенту необходимо пройти полное медицинское обследование.
- Общий анализ крови требуется для подсчета лейкоцитов. Количество этих элементов увеличивается при панкреатите.
- УЗИ органов брюшной полости показывает уплотнения в железе, а также иные патологические изменения в органе.
- Биохимический анализ крови позволяет оценить уровень содержания ферментов, вырабатываемых поджелудочной железой.
- С помощью гастроскопии доктор может взять материал для цитологического исследования в лабораторных условиях.
Если анализы подтверждают реактивный панкреатит у ребенка, лечение заболевания начинают незамедлительно.
Основные принципы терапии
Лечение воспаления в поджелудочной железе требует комплексного подхода. Обычно оно включает прием лекарственных средств и соблюдение строгой диеты. Выбор конкретных медикаментов для лечения зависит от состояния пациента и особенностей его организма. Больного обязательно помещают в стационар. В течение первых нескольких дней ему следует обеспечить полный покой. Больничный режим в период обострения недуга позволяет не мучиться вопросом о том, каким должно быть меню при реактивном панкреатите у детей.
Родителям нужно строго придерживаться рекомендаций врача, ведь он желает ребенку только скорейшего выздоровления. Поэтому все ограничения в питании нельзя считать капризом доктора, как может показаться многим. Если у маленького пациента уже случился приступ реактивного панкреатита, проявились его симптомы, соблюдение строгой диеты является неотъемлемой частью терапии. В противном случае может произойти рецидив.
Диета при воспалении поджелудочной железы
Что необходимо изменить в рационе при диагнозе «реактивный панкреатит»? Ребенка диета не должна смущать. Он должен считать ее частью привычного образа жизни, ведь основные ограничения распространяются только на вредные продукты. В этот список входят жирные и острые блюда, копчености и фаст-фуд. Также рекомендуется исключить шоколад, какао и концентрированные соки. Остальные правила диетического питания перечислены ниже.
- Необходимо обеспечить поджелудочной железе функциональный покой. Из рациона маленького пациента в первую очередь нужно исключить все раздражители. Продукты, сваренные или приготовленные на пару, следует подавать в измельченном виде комнатной температуры.
- Важно позаботиться о сохранении энергетической и пищевой ценности рациона. Нет необходимости кормить малыша исключительно белковой пищей. Рацион должен быть максимально разнообразным и также включать углеводные продукты.
- Кушать следует небольшими порциями, но часто. Рекомендуется вспомнить о принципах дробного питания. Промежуток между приемами пищи не должен превышать четырех часов.
Чтобы предупредить новые вспышки болезни, нужно постоянно следить за питанием. Любые эксперименты с едой могут привести к новому приступу и необходимости принимать лекарства.

Каким должно быть питание при реактивном панкреатите?
Детей с признаками воспалительного процесса в первую очередь сажают на голодную диету. В течение двух суток больным разрешается пить только обычную минеральную воду. С третьего дня лечения рацион дополняют домашними сухариками и чаем без сахара, овсяной кашей на воде. Затем можно включать кисель, кисломолочные продукты, черствый белый хлеб. На пятый день терапии разрешаются несложные овощные бульоны или пюре. Еще через пять суток, при условии положительной динамики, больные могут есть постное мясо, паровые котлеты. Свежие овощи и фрукты следует вводить в рацион постепенно, лучше самыми последними. Полный перечень разрешенных блюд на каждом этапе диеты должен определить лечащий врач.
Лечение реактивного панкреатита медикаментами
Использование при этом заболевании лекарственных препаратов позволяет остановить его прогрессирование и купировать симптоматику. Все медикаменты, входящие в стандартный курс терапии, можно разделить на две условные группы:
- Спазмолитики. К этой группе относятся «чистые» медикаменты («Но-шпа») и препараты, имеющие в своем составе обезболивающие компоненты («Анальгин», «Парацетамол»).
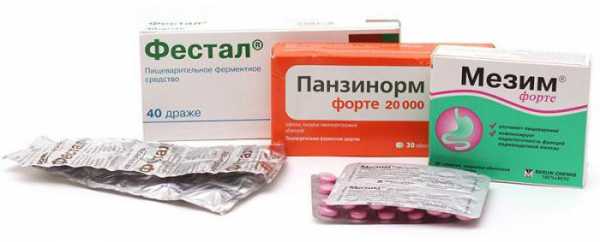
- Ферментные средства. Их действие направлено на улучшение процесса пищеварения. В этой группе препараты делятся на две категории: имеющие в своем составе ферменты («Мезим», «Панкреатин») и содержащие желчь («Фестал», «Ферестал»). Злоупотреблять лекарствами не нужно, ведь организм может привыкнуть к такой искусственной помощи. Препараты из второй группы дают хороший терапевтический эффект, но их применение противопоказано при желчекаменной болезни и обострении гастрита.
Чтобы усилить лечебное воздействие медикаментов, врачи рекомендуют дополнительно принимать антацидные средства. Они способствуют снижению кислотности желудка, увеличивая тем самым полезный эффект от лекарств.
Лечение народными средствами
Реактивный панкреатит у ребенка нельзя вылечить без использования лекарственных препаратов. Однако для купирования симптоматики можно прибегнуть к помощи рецептов народных лекарей. Перед началом курса терапии следует проконсультироваться с врачом.
Одним из популярных продуктов в лечении панкреатита является маточное молочко. Применять его можно только в том случае, если у ребенка нет аллергии на мед. Продолжительность курса терапии составляет 2-3 месяца. Затем необходимо сделать короткий перерыв на несколько дней. Принимать маточное молочко рекомендуется по чайной ложке трижды в день. Лучше медленно рассасывать сладкое лакомство, а не глотать его целиком.
Также можно сделать домашний квас из чистотела. Для его приготовления потребуется 3 л молочной сыворотки. Если ее найти не удается, можно заменить обычной водой. Жидкость необходимо налить в сосуд, добавить по чайной ложке сметаны и сахара. В марлевый мешочек следует насыпать полстакана травы чистотела, опустить в банку с водой или молочной сывороткой. В течение двух недель нужно ежедневно помешивать квас. Если четко следовать представленной инструкции, на 10 сутки напиток должен начать пениться. Принимают квас на протяжении недели по столовой ложке трижды в день.

Меры профилактики
Не всегда родители могут уберечь свое чадо от факторов, способствующих возникновению реактивного панкреатита. Именно поэтому они должны объяснить ребенку всю серьезность заболевания, рассказать о необходимости соблюдения специальной диеты.
Многие дети являются сладкоежками. Именно торты и пирожные наносят самый сильный удар по поджелудочной железе. Одной из мер профилактики заболевания является ограничение потребления сладостей. В роли их заменителя может выступать самый обычный мед. Однако и с этим лакомством важно не переусердствовать. Малышу достаточно двух столовых ложек данного продукта, при условии отсутствия аллергии. Еще одно важное правило — не переедать. Ребенок должен вставать из-за стола с легким чувством голода.
Другим способом профилактики недуга является своевременное лечение инфекционных и воспалительных патологий, болезней ЖКТ. Очень часто на фоне подобных проблем и развивается реактивный панкреатит у ребенка. Только благодаря грамотной терапии можно избежать саморазрушения поджелудочной железы. Следует заметить, что любые препараты для лечения должен назначать врач. Самостоятельный подбор медикаментов категорически запрещен.
Подведем итоги
Реактивный панкреатит у детей, симптомы и лечение которого описаны в этой статье, считается опасным состоянием. При появлении первых симптомов заболевания необходимо срочно обратиться за медицинской помощью. Игнорирование патологии может привести к неприятным последствиям. Среди них самым тревожным является саморазрушение поджелудочной железы. По причине несвоевременного обращения к врачу в будущем у ребенка может развиться сахарный диабет.
fb.ru
Острый панкреатит у детей — симптомы болезни, профилактика и лечение Острого панкреатита у детей, причины заболевания и его диагностика на EUROLAB
Что такое Острый панкреатит у детей —
Острый панкреатит у детей – острое поражение поджелудочной железы воспалительно-деструктивного характера, которое связано с активацией панкреатических ферментов внутри самой железы и ферментативной токсемией. У детей эта форма панкреатита встречается не настолько часто, как у взрослых. Тем не менее, клинические случаи есть по всему миру.
Виды острого панкреатита:
- интерстициальный
- деструктивный
Последний вид известен также как панкреонекроз.
Что провоцирует / Причины Острого панкреатита у детей:
Среди наиболее частых причин, вызывающих рассматриваемую болезнь, выделяют:
- инфекции,
- обструкцию и повышение давления в панкреатических протоках,
- тупую травму поджелудочной железы,
- гиперкальциемию,
- гепатобилиарную патологию
- медикаментозные и токсические поражения
Острый панктеатит у детей могут вызвать такие инфекции как вирусный гепатит, эпидемический паротит, Коксаки В, энтеровирус, герпес, ветряная оспа, псевдотуберкулез, грипп, сальмонеллез, дизентерия, сепсис и пр. Тупую травму ребенок может получить вследствие удара в живот большой силы.
Повышение давления и обструкцию в панкреатических протоках вызывают такие болезни:
- холедохолитиаз
- папиллит
- дуоденостаз с дуоденопанкреатическим рефлюксом
- киста или стриктура холедоха
- описторхоз
- закупорка дуоденального соска аскаридами
- клонорхоз
- фасциолез
Что касается гепатобилиарной патологии, сюда относят хронический холецистит и желчнокаменную болезнь. Гиперкальциемия возникает в результате гипервитаминоза D или гиперпаратиреоза у ребенка. Токсические поражения – это отравления свинцом, мышьяком, ртутью, фосфором. А медикаментозные поражения поджелудочной возникают от приема препаратов:
- гипотиазид,
- азатиоприн,
- метронидазол,
- фуросемид,
- сульфаниламиды,
- тетрациклины,
- глюкокортикоиды в высоких дозах
Дополнительный фактор, влияющий на проявления заболевания, это потребление жирной и/или жаренной пищи в больших количествах. Примерно у четверти детей с острым панкреатитом не удается выявить причину начала болезни.
Патогенез (что происходит?) во время Острого панкреатита у детей:
Повреждение ткани поджелудочной железы приводит к развитию воспалительного процесса. Высвобождаются лизосомальные ферменты, которые осуществляют интрапанкреатическую активацию ферментов (трипсиногена), повреждающих железу. В крови повышается уровень биологически активных веществ, что приводит к общим волемическим и микроциркуляторным расстройствам, вероятен коллапс.

Симптомы Острого панкреатита у детей:
Для детей характерен в большинстве случаев интерстициальная форма острого панкреатита. Основным симптомом являются боли в животе такой характеристики:
- ощущаются в эпигастрии или области пупка
- пронизывающие, интенсивные
- сопровождаются чувством тяжести, метеоризмом и отрыжкой
- «отдают» чаще в левое подреберье, левую поясничную область
Может быть и такой симптом как рвота, возможно – повторная. Температура в норме или субфебрильная. Осмотр врача дает возможность зафиксировать такие симптомы:
- небольшое вздутие живота
- нарастание болей после пальпации живота
- иногда – резистентность мышц в эпигастрии
- тахикардия, тенденция к артериальной гипотензии
- положительные симптомы Френкеля, Мейо-Робсона, Бергмана и Калька
- бледность или гиперемия лица
- устойчивая болезненность при глубокой пальпации в зоне Шоффара
Лабораторный анализ крови показывает небольшой лейкоцитоз, нейтрофилез, может быть также повышение АЛТ, гипогликемия. При интерстициальном панкреатите умеренно повышены уровни липазы, амилазы и трипсина, но только непродолжительное время.
Деструктивный острый панкреатит у детей бывает гораздо реже. Для него типичны такие симптомы:
- неукротимая рвота
- очень интенсивная постоянная упорная боль в левом боку
- возможен жировой некроз подкожно-жировой клетчатки на животе, реже на лице и конечностях
- гемодинамические расстройства: шок, коллапс
- вероятны экхимозы, геморрагическая сыпь, желтуха
- субфебрильная или фебрильная температура тела
Осмотр показывает:
- частый слабо наполненный пульс
- артериальную гипотензию
- напряжение и вздутие живота
- утрудненность пальпации из-за напряжения передней брюшной стенки
Анализ крови показывает выраженный нейтрофильный лейкоцитоз, тромбоцитопению, СОЭ выше нормы. Наблюдается выраженная и стойкая гиперферментемия. Панкреонекроз может проходить с осложнениями: ранними и поздники. К ранним относят печеночную недостаточность, шок, ДВС, почечную недостаточность, сахарный диабет, кровотечения. К поздним относят абсцессы и флегмону поджелудочной железы, псевдокисты поджелудочной железы, перитонит, свищи.
При тяжелых формах острого панкреатита у детей может быть летальный исход (смерть). Он наступает в результате кровотечения, шока, гнойного перитонита.
Диагностика Острого панкреатита у детей:
Диагностируют острый панкреатит у детей на основе анамнеза и проявляющихся симптомов. Берут во внимание повышение уровня ферментов поджелудочной железы в крови и моче: амилазы, липазы и трипсина. Как метод диагностики применяют УЗИ и компьютерную томографию. При остром панкреатите отмечают диффузное увеличение поджелудочной железы в размерах, снижение эхогенности ткани, нечеткую визуализацию контуров.
Острый панкреатит у детей в диагностике отличают от болезней, при которых также есть интенсивные боли в животе:
- острый холецистит
- острый аппендицит
- острая кишечная непроходимость
- перфорация язвы
- желчные колики
Лечение Острого панкреатита у детей:
Острую форму заболевания лечат в стационаре. Ребенку нужен как физический, так и психический покой. Для этого нужно придерживаться постельного режима. Что касается пищевого режима, поджелудочной нужен покой. Соблюдают принципы механического и химического щажения пищеварительного тракта. Для этого 1-2 дня ребенок должен полностью голодать. В эти дни ему дают только щелочную минеральную воду типа «Боржоми» без газа, теплую. Доза составляет 5 мл на 1 кг, приниматьб 5-6 раз в сутки. На третий или второй день можно вводить щадящее питание. Необходима индивидуальная диета на 10–15 дней.
В первый день ребенку парентерально вводят глюкозу. Если есть показания, также плазму и белковые препараты. Со 2-го дня можно протертую гречневую или овсяную каши, чай без сахара с сухарями, паровой омлет. С 4-х суток дают несвежий белый хлеб, протертую кашу, творог, молочный кисель. С пятых суток дают овощные пюре, протертые овощные супы.
С 8-10 дня можно давать ребенку паровые котлеты, фарш из отварного мяса, рыбы. С 14-го дня в рацион вводятся печеные яблоки, фруктовые кисели. Еще через несколько суток можно свежие фрукты и овощи в ограниченном количестве. Когда проведена пищевая адаптация, назначают диету №5п с калорийностью 2500–2700 ккал. В ней соблюдается принцип увеличения белка на 30%, уменьшения жиров и углеводов на 20%.
Ребенок обязательно должен кушать 5–6 раз в сутки маленькими порциями только вареные и тушеные блюда. Категорически запрещено давать больному блюда с выраженными холеретическим, сокогонным, холекинетическим эффектами, сырые овощи и фрукты, мясные и рыбные бульоны, копчености, шоколад, маринады.
Медикаментозное лечение острого панкреатита у детей проводится при помощи спазмалитиков: но-шпы, платифиллина и т.д. Одновременно с ними дают болеутоляющие средства в дозировке согласно возрасту. Один их ключевых моментов лечения – дезинтоксикационная терапия путем внутривенного введения 5-10%-ного раствора глюкозы, плазмы. В зависимости от тяжести и формы заболевания назначаются кортикостероидные препараты короткими курсами.
Если есть показания, врачи дают ребенку препараты кальция, антигистаминные препараты, рутин, аскорбиновую кислоту и пр. В тяжелых случаях применяют для лечения острого панкреатита у детей ингибиторы протеаз: контрикал (трасилол), гордокс. В связи с недостаточностью поджелудочной железы ребенка назначаются ферментные препараты, наиболее популярным является панкреатин. При выраженном холестазе применяются легкие желчегонные препараты, отвары трав: кукурузные рыльца, цветки ромашки.
Профилактика Острого панкреатита у детей:
Профилактика первичного и рецидивирующего острого панкреатита начинается с соблюдения режима питания. Запрещено за 1 раз употреблять большие объемы пищи. Спиртное категорически запрещено. Необходимо родителям следить за здоровьем ребенка и своевременно лечить появляющиеся у него заболевания пищеварительной системы.
При остром и хроническом калькулезном холецистите, холедохолитиазе, непроходимости билиопанкреатических протоков оперативное лечение должно проводиться как можно раньше. Предотвратить рецидив острого панкреатита или переход его в хронический панкреатит можно благодаря раннему и правильному лечению первичных форм острого панкреатита. Лечение больных в стационаре должно проводиться до ликвидации острых изменений в поджелудочной железе. Способствуют профилактике острого панкреатита систематическое диспансерное наблюдение за больными гастроэнтерологического профиля, их лечение в амбулатории и поликлинике.
К каким докторам следует обращаться если у Вас Острый панкреатит у детей:
Педиатр
Гастроэнтеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Острого панкреатита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.www.eurolab-portal.ru
Хронический панкреатит у детей — симптомы болезни, профилактика и лечение Хронического панкреатита у детей, причины заболевания и его диагностика на EUROLAB
Что такое Хронический панкреатит у детей —
Хронический панкреатит – мало распространенное детское заболевание воспалительно-дистрофического характера, касающееся железистой ткани поджелудочной железы, проходимости ее протоков, вызывающее при дальнейшем прогрессировании заболевания ткани железы и нарушение внутри- и внешнесекреторной функции.
Среди детей заболевание распространено в возрастной категории от 7 до 16 лет. По этиологии (причинам) заболевание делят на такие виды:
- метаболический
- алиментарный
- идиопатический
- наследственный
Все выше названные виды относятся к первичному хроническому панкреатиту у детей. Вторичный может развиваться при хронических гепатитах и циррозе печени, патологии желчевыводящих путей, хронических гастритах, язвенной болезни, язвенном колите.
По клиническим проявлениям болезнь делят на:
- болевой
- рецидивирующий
- склерозирующий
- псевдоопухолевый
- латентный (скрытый)
Степени тяжести хронического панкреатита у ребенка:
- легкая
- среднетяжелая
- тяжелая
Фазы болезни:
— обострение
— затухающее обострение
— ремиссия
Существуют такие осложнения:
Для детей характерны такие формы:
— хронический панкреатит с болевым синдромом
— хронический рецидивирующий панкреатит
— безболевой латентный панкреатит
Что провоцирует / Причины Хронического панкреатита у детей:
Чаще всего хронический панкреатит возникает по причине болезней желчевыводящей системы, из-за вирусных инфекций (таких как гепатиты А и В), пищевой аллергии, травмы поджелудочной железы и проч. Способствуют развитию болезни наследственные факторы, неполноценный рацион, в котором содержится слишком мало белка, нарушение обмена веществ, сниженная функция щитовидной железы.
Симптомы Хронического панкреатита у детей:
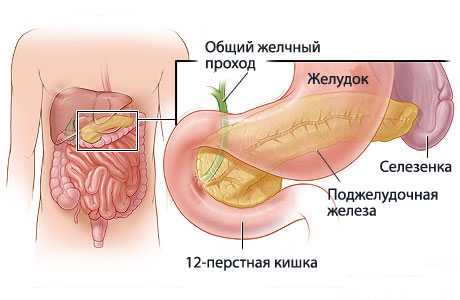
Симптомов хронического панкреатита у детей множество. Они стерты и бывают слабо проявлены. Для заболевания типичны такие симптомы:
— боли в области эпигастрия с иррадиацией в левое подреберье, поясницу, левую лопатку. Иногда боли имеют опоясывающий характер.
— боли длительные и кратковременные
— боли после приема жирной пищи, при нарушении режима питания
— вместе с болью возникают такие симптомы: отвращение к жирной пище, плохой аппетит, рвота или тошнота, избыточное образование газов в кишечнике, дисфункция кишечника.
Симптомом хронического рецидивирующего панкреатита у детей являются боли тупого ноющего характера в верхней половине живота или в виде периодических приступов. Если поражена головка поджелудочной, то болит в правом подреберье. Если поражено тело поджелудочной, то болит в области эпигастрия. У малышей до 8 лет болит верхняя часть живота, в основном после обеда. Боль усиливается к вечеру, в особенности при физической активности, употреблении сильно жирной еды или при эмоциональной перегрузке. Боль может «отдавать» в спину. Отмечаются положительные симптомы Кача, Мейо-Робсона и др.
Если заболевание длится долго, могут фиксировать атрофию подкожной клетчатки слева от пупка в соответствии с проекцией на переднюю брюшную стенку тела и хвоста поджелудочной железы (симптом Гротта). Для болезни характерный диспептический синдром, который может быть постоянным. У ребенка есть рвота или тоншота, повышенное слюноотделение, отрыжка после еды, отвращение к отдельным видам пищи, ухудшение аппетита.
У ребенка может быть неустойчивость стула, склонность к запорам. В периоде обострения фиксируют такие симптомы:
- потеря массы тела
- утомляемость
- раздражительность
- субфебрилитет
- повышение СОЭ
- лейкоцитоз
При болевой форме хронического панкреатита у детей наблюдают постоянные боли в верхней части живота, тошнота, ухудшение аппетита, снижение массы тела, неустойчивый стул, метеоризм, вздутие живота. Для детей эта форма болезни не характерна, всё же есть некоторые случаи. Они протекает параллельно с язвой кишки или желудка, заболеваниями гепатобилиарной системы, доуденитами.
Диагностика Хронического панкреатита у детей:
Хронический панкреатит у детей диагностируют по прямым и косвенным симптомам, которые можно выявить при помощи рентгенологических методов. К прямым признакам относят обызвествление паренхимы поджелудочной железы, увеличение размеров и болезненность поджелудочной железы, дуоденопанкреатический рефлюкс, камни в протоках. К косвенным симптомам относят: дуоденит, смещение и деформацию желудка и двенадцатиперстной кишки, недостаточность сфинктера печеночно-поджелудочной ампулы.
Только по строгим показаниям детям проводят эндоскопическую ретроградную панкреатографию. Этот метод позволяет выявить наличие стеноза или расширения, аномалии развития, кальционные отложения, обызвествление паренхимы железы. УЗИ проводят, чтобы выявить степень плотности паренхимы поджелудочной, увеличение размеров, отек железы, ширину панкреатического протока.
При диагностике заболевания врачи учитывают такие факторы:
- связь боли в животе с приемом определенной еды
- время появления болевого синдрома
- куда «отдают» боли
Оценивают диспепсический синдром:
— самоограничение в еде в связи со страхом перед болями
— слюнотечение
— отвращение к отдельным видам пищи
Учитывают нарушения переваривания основных продуктов питания по данным копрограммы; изменение секреции панкреатических ферментов и повышение их активности в сыворотке крови и в моче, патологические углеводные кривые. Дифференциировать заболевания следует от болезней патологии желчного пузыря, заболеваний гастродуоденальной зоны.
Лечение Хронического панкреатита у детей:
Лечение хронического панкреатита у детей проходит в три этапа. На первом оно проходит в условиях стационара. На втором необходимо диспансерное наблюдение в районной поликлинике. Третий этап – санаторное лечение. В стационаре при обострении хронического процесса лечение проводят на протяжении 5-6 недель. Ребенку для выздоровления необходим физический и эмоциональный покой. Потому больному обеспечивают постельный режим. По мере улучшения состояния ребенку разрешают вставать.
При неустойчивом настроении ребенку дают седативные средства: бром, валериана. Важно разгрузить пищеварительную систему, обеспечивать пищевой покой на некоторое время. В первый день ребенку нельзя кушать, можно пить только слабоминерализированную щелочную воду, например, Ессентуки № 4 или Боржоми, комнатной температуры. Со вторых суток можно отвар шиповника, несладкий некрепкий чай с сухарями, слизистые супы (без добавления масла), протертые каши на воде. Постепенно ребенку становится лучше, что позволяет расширить диету. Сначала в еду добавляют молоко, потом творог, хлеб и чуть-чуть сливочного масла.
С пятого дня ребенку с обострением хронического панкреатита можно кушать протертые овощи; с 7 — 9-го дня отварные мясо и рыбу в протертом виде, с 16- 17-го — фруктовые и овощные соки в виде творожно-фруктовых паст. Постепенно в будущем небольшими порциями вводят свежие фрукты и овощи. Когда проходят 1-1,5 месяцев такой диеты, ребенка сажают на диету № 5 П.
При диете 5 П нужно как можно меньше (или вовсе исключают из рациона) сокогонных и желчегонных видов пищи. В рацион вводят овсяную крупу, яичный белок, картофель, соевые бобы. Продукты давать ребенку можно только в вареном виде. Что касается медикаментов, применяют:
- ганглиоблокаторы (ганглерон, кватерон, бензогексоний)
- антихолинергические препараты (метацин, атропин, платифиллин)
- ингибиторы карбоангидразы (гипотиазид, фонурит, диамокс)
Устраняют обменные нарушения внутривенно и проводят дезинтоксикацию с помощью внутривенного введения раствора глюкозы 10% в количестве от 200 до 400 мл с инсулином, альбумина, физиологического раствора, аскорбиновой кислоты, гемодеза и витамина В1.
При тяжелой интоксикации нужно провести форсированный диурез (маннитол и 2,4% раствор эуфиллина). Острый панкреатит со склонностью к коллапсу лечат кортикостероидами, курс составляет 5-7 дней. Одновременно ребенку дают антибактериальные препараты. Спазм в холедохопан-креатической системе снимают и уменьшают боли при помощи спазмолитиков – но-шпы, папаверина, баралгина и прочих. Чтобы уменьшить болевой синдром, также одновременно применяют электрофорез с новокаином на область солнечного сплетения.
Антиферментная терапия:
- гордокс
- трасилол
- контрикал
Антибактериальная терапия:
- эритромицин
- сульфаниламиды
- олеандомицин
Препараты для уменьшения вязкости желчи и явлений холестаза:
- минеральные воды
- валериана
- кукурузные рыльца
- оксафенамид
- птичий горицвет
Детям для лечения хронического панкреатита вводят витамины B1, B2, С в дозах, соответствующих возрасту больного. Если от комплексной консервативной терапии обострений панкреатита нет эффекта, то прибегают к хирургическому лечению. Показаниями являются прогрессирование пан-креонекроза с развитием шока и олигурии, нарастание клинических признаков перитонита, эрозивные кровотечения из сосудов панкреатодуоденальной зоны.
Если на протяжении 5 лет наблюдения в поликлинике у ребенка благополучное состояние, его снимают с наблюдения. На протяжении всего срока санируют очаги хронической инфекции, проводят закаливание, выявляют и вовремя лечат болезни ЖКТ. Лечение в дальнейшем проводят в санаториях гастроэнтерологического профиля.
Профилактика Хронического панкреатита у детей:
Ребенку создают жизненные условия, которые исключают возможность развития или обострения панкреатита:
- сбалансированное питание, отвечающее возрасту
- физическая культура
- закаливание
- профилактика инфекций
- своевременное выявление и лечение любых заболеваний системы пищеварения
К каким докторам следует обращаться если у Вас Хронический панкреатит у детей:
Педиатр
Гастроэнтеролог
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Хронического панкреатита у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.www.eurolab-portal.ru
симптомы и лечение острой формы
Содержание статьи:
Панкреатит развивается у детей в результате воспалительных процессов в тканях и протоках поджелудочной железы по причине усиления активности ферментов. Заболевание сопровождается острыми болевыми ощущениями в области желудка, повышением температуры у ребенка, тошнотой и рвотой. При хронической форме наблюдается резкое снижение аппетита, уменьшение веса, жидкий стул, расстройство вегетативной нервной системы.
Для выявления диагноза врач назначает ребенку исследование крови и мочи на качество ферментов, ультразвуковое исследование, прохождение рентгенографии и компьютерной томографии.
При выявлении панкреатита у детей предписывается специальная диета, назначаются антибиотики и лекарственные препараты на основе ферментов. При запущенной форме заболевания требуется хирургическое вмешательство.
Виды заболевания
В зависимости от степени заболевания разделяют хронический и острый панкреатит у детей. При острой форме заболевания поджелудочная железа отекает и возможен воспалительный процесс. При тяжелой форме наблюдается излияние крови, некроз тканей поджелудочной железы и отравление токсинами организма.
Хронический панкреатит чаще всего образуется в результате развития склероза, фиброза, атрофии поджелудочной железы, что приводит к нарушению основных рабочих функций органа. У детей и подростков чаще всего встречается хроническая форма заболевания и реже острая.
Также различают у детей панкреатит гнойный, острый отечный, жировой и геморрагический, в зависимости от клинических изменений заболевания. Панкреатит хронической формы может быть первичный и вторичный по происхождению, рецидивирующий и латентный по развитию, легкий, среднетяжелый и тяжелый по тяжести заболевания.
Рецидивирующий панкреатит может обостряться, стихать и повторно развиваться после кажущегося выздоровления. Латентный панкреатит не имеет явные клинические симптомы.
Реактивный панкреатит образуется в виде реакции организма на воспалительные процессы по причине различных заболеваний. Если вовремя предпринять меры и начать лечение развивающихся воспалений, можно остановить образование панкреатита. В случае же запущенного заболевания реактивный панкреатит может перерасти в полноценное заболевание, осложняя работу поджелудочной железы.
Также разделяют панкреатит, передающийся наследственным путем ребенку.
Симптомы панкреатита у детей
В зависимости от того, какой вид панкреатита диагностируется, острый хронический или реактивный, различают симптомы проявления заболевания у ребенка.
Острый панкреатит может нести большую опасность для здоровья ребенка, развиваясь быстрыми темпами и оставляя после себя серьезные осложнения. При острой форме заболевания ребенок испытывает сильную боль в верхней части живота. При воспалении всей поджелудочной железы боль опоясывает и отдается в область левой лопатки, спины или грудины.
Дети, как правило, испытывают общее плохое состояние, повышение температуры, отказываются от еды, испытывают тошноту и иногда рвоту. Живот при развитии заболевания сильно надувается и уплотняется. Также заболевание может сопровождать желтуха.
При хронической форме заболевания все симптомы аналогичны. Кроме того, ребенок начинает резко терять вес без какой-либо явной причины. Дополнительно наблюдается стул с жирными бледноватого оттенка фекалиями. Все вышеназванные симптомы проявляются в период обострения заболевания. Во время ремиссии никаких явных симптомов наблюдаться не будет.
Реактивный панкреатит проявляется в виде приступа панкреатита острой формы. Приступ сопровождается обострением заболеваний печени, желчного пузыря, желудка и двенадцатиперстной кишки у ребенка, реактивный панкриотит крайне опасен.
Если не предпринимать какие-либо меры по оказанию медицинской помощи или неправильно лечить заболевание, могут развиться серьезные осложнения, среди которых некроз поджелудочной железы, образование ложной кисты, панкреатогенный асцит и многие другие нарушения детского здоровья.
Развитие острого панкреатита у детей
Острый панкреатит у ребенка чаще всего сопровождается опухолью поджелудочной железы. Ребенок может испытывать несколько видов болевых ощущений в районе живота:
- Боль ощущается в районе пупка;
- Болевые ощущения по силе пронизывают и оказывают интенсивное воздействие на пораженный орган;
- В животе ощущается чувство тяжести, нередко наблюдается метеоризм и отрыжка;
- Боли отдаются в левую часть поясничного отдела и подреберья.
- При заболевании температура остается в норме. Возможна регулярная рвота, и умеренное диффузное изменение поджелудочной железы.
В результате осмотра врач может наблюдать следующие симптомы у ребенка:
- Живот слегка вздут;
- При ощупывании живота ребенок ощущает нарастающие боли;
- Наблюдается учащенное сердцебиение;
- Кожа на лице ребенка имеет бледный оттенок или, наоборот, наблюдается покраснение;
При ощупывании живота в зоне Шоффара ребенок чувствует неутихающую боль.
После проведения лабораторных анализов крови диагностируется повышенное количество лейкоцитов, увеличение нейтрофильных гранулоцитов в крови, повышение аланинаминотрансфераза, снижение сахара в крови. При интерстициальном панкреатите фиксируется увеличенное количество липазы, амилазы и трипсина.
Для деструктивного острого панкреатита типичны такие признаки, как постоянная рвота, сильные непрекращающиеся боли в левом боку, шоковое состояние, желтушность на коже. Также на животе, конечностях или лице могут наблюдаться очаги омертвения подкожно-жировых тканей. При осмотре врач выявляет учащенный слабый пульс, снижение артериального давления, напряженное и вздутое состояние живота.
На наличие заболевания указывают такие показатели анализа в крови как увеличение числа нейтрофилов в крови, низкий уровень тромбоцитов в крови, повышенный показатель скорости оседания эритроцитов. При панкреатите наблюдается повышенная активность некоторых ферментов и требуется лечение.
Осложнения панкреатита также различаются по степени развития заболевания. Ранние осложнения сопровождаются шоковым состоянием, печеночной и почечной недостаточностью, сахарным диабетом, кровотечением разной стадии. Поздние осложнения включают развитие псевдокисты поджелудочной железы, абсцессов, флегмон, свищей и перитонита.
Тяжелая форма острого заболевания в результате обильного кровотечения, гнойного перитонита или шокового состояния может привести к смерти ребенка.
Развитие реактивного панкреатита
Такая форма заболевания возникает у детей внезапно как реакция организма на какой-либо процесс. Во время заболевания у ребенка наблюдается повышение температуры, тошнота, жидкий стул, сильные боли в области живота, сухость во рту, белый налет на языке, лечение необходимо незамедлительное.
Как правило, это заболевание возникает у детей в результате образования опухоли по причине аллергической реакции на какие-либо продукты или препараты, поэтому реактивный панкреатит в детском организме протекает гораздо проще, чем у взрослых. Симптомы заболевания могут быть не такими явными.
По этой причине следует проявлять особое внимание к здоровью ребенка, если он регулярно жалуется на боли в животе, и обратиться к врачу для уточнения диагноза, чтобы было проведено лечение. Специалист осмотрит ребенка, назначит необходимую диету и выпишет специальные препараты для лечения.
Нередко реактивный панкреатит может вызывать осложнения у ребенка. Заболевание сказывается на состоянии желудочно-кишечного тракта и брюшной полости, вызывая абсцесс, эрозию или язву, после излечение необходимо будет изучить гликемический индекс продуктов и уделять внимание рациону питания ребенка.
Лечение панкреатита
Вид лечения зависит в первую очередь от степени развития заболевания. Для уменьшения объема выработки желудочного сока врачами предписывается пирензепин и подобные аналогичные препараты, которые замедляют активность работы поджелудочной железы.
С целью снижения болевых ощущений и улучшения пищеварительной системы лечение предполагает, что применяется Фестал и Панкреатин. Среди спазмолитических у болеутоляющих препаратов – Платифиллин и Но-шпа.
Чтобы снять воспаление, которое образовалось из-за разрушения клеток поджелудочной железы, используются антибактериальные средств аи ферменты.
Лечение панкреатита у детей проходит с назначением строгого постельного режима, лечение голодом, питье с повышенным содержанием соды, холодные компрессы на область живота, процедура промывания желудка.
diabethelp.org
Панкреатит у детей: симптомы и лечение
Хотя воспаление поджелудочной железы считается сугубо взрослым заболеванием, панкреатит у детей может возникать достаточно часто.
Данный патологический процесс связан с пагубным действием собственных панкреатических ферментов на ткань органа, активизация которых происходит на фоне воспаления или деструкции.
Панкреатит у детей симптомы имеет разносторонние — они проявляются не только со стороны пораженного органа. В соответствии с этим требуется многокомпонентное терапевтическое воздействие на серьезное для педиатрической практики заболевание.
Суть детской патологии
Клинически панкреатит у детей протекает как автокаталитический процесс с проявлениями воспаления и деструкции.
Из общего числа патологий кишечника и пищеварительных желез на долю панкреатита приходится от пяти до двадцати процентов случаев.
Несколько отлично это заболевание протекает в растущем детском организме: в его этиологии может сыграть роль гораздо больше факторов внешней и внутренней среды, заболевание может протекать в скрытой форме или маскироваться под другие, схожие процессы. Панкреатит у детей достаточно подробно изучается и является одной из актуальных проблем отдельного звена детской гастроэнтерологии.
Воспаление поджелудочной железы у ребенка может протекать в виде острого или хронического процесса.
Это определяет степень изменений в органе:
- При остром панкреатите железа имеет очаги воспаления, что сопровождается характерными симптомами: отеком органа, уменьшением его ферментативной деятельности. Такой тип патологии достаточно редкий во всех возрастных группах.
- При хроническом процессе преобладает склероз органа, когда участки железы замещаются фиброзной тканью и также перестают вырабатывать вещества эндокринного и ферментативного назначения. Такой детский панкреатит характерен для школьного возраста, имеет латентное течение и редко полностью излечивается, плохо отвечая на поликомпонентную терапию.
Панкреатит у ребенка подразделяют также по типу патологического процесса. Так, в органе может преобладать интерстициальный отек, может развиться кровоизлияние, гнойный очаг или быть вовсе жировое перерождение.
Отдельно выделяют реактивный панкреатит у подростков и детей, симптомы и лечение которого имеют высокую специфичность. Это связано с особенностями воспалительной реакции в железе, которая развивается как ответ на инфекционное поражение смежных отделов пищеварительной системы. Такой вид заболевания считается обратимым, но в некоторых случаях он переходит в истинный панкреатит, хотя симптомы основного заболевания полностью купированы.
Поджелудочная железа в своей ферментативной деятельности ответственна за переваривание белков. Они расщепляются до легко усвояемых аминокислот под воздействием протеаз, которые при активации и оказывают токсичное действие на ткань железы. Повреждение паренхимы сопровождается выработкой особых веществ — также токсичных при попадании в кровеносное русло. Это опосредует не только локальное воспаление в органе, но и вторичную общую интоксикацию.
Воспаление поджелудочной железы у детей (хронический тип) возникает после перенесенного острого процесса в семидесяти процентах случаев. Заболевание редко встречается единожды, так как дети порой не способны придерживаться диеты и прочих ограничений длительное время.
Существует также множество факторов, которые заставляют воспаление в железе манифестировать.
Для запуска патогенетических аспектов панкреатита следующие агенты могут становиться и первичными этиологическими причинами:
- механические;
- аллергические;
- нейрогуморальные.
Нормальному оттоку пищеварительного секрета для поджелудочной могут препятствовать:
- Врожденные аномалии выводящего хода панкреатической железы или непосредственно выводного отверстия в толще кишечника.
- Обструкция нормально расположенного протока или отверстия при гельминтозах, инфекционном поражении, раковой опухоли.
- Симптомы панкреатита у детей развиваются при гипердеятельности экзокринного характера на фоне иррационального питания и его режима. Железа работает в усиленном режиме, когда ребенок питается острыми и жирными блюдами, злоупотребляет чипсами, фастфудом, сладкими газированными напитками.
- Аллергические реакции различного типа могут также опосредовать сбой в работе органа. Обычно они развиваются при иммунном ответе на некоторые лекарства и пищевые токсины. Прием цитостатиков, кортикостероидов, некоторых антибактериальных средств сопровождается опасностью развития панкреатита.
- Множество соматических заболеваний органов и их систем становится фоном для развития воспаления в поджелудочной железе. Ими могут быть ожирение, эндокринная патология, гемохроматоз и муковисцидоз. Тяжелые инфекции и сепсис формируют множество воспалительных очагов, которые могут появиться и в поджелудочной.
Таким образом, для панкреатита у детей причин имеется множество.
Даже всесторонняя профилактика порой не может уберечь железу ребенка от опасного заболевания.
Однако современная медицина с каждым днем позволяет лечить данную патологию все более продуктивно и безрецидивно.
Клиническая картина
Статистика в педиатрической практике отражает тот факт, что заболевания поджелудочной железы протекают в легкой форме чаще всего, а некроз и деструкция органа происходит крайне редко.
В грудничковом и младенческом возрасте панкреатит обычно не случается, так как погрешности в питании, которые являются самыми частыми этиологическими факторами, маловероятны.
Сбор анамнеза и осмотр маленьких пациентов помогает врачу распознать клинические проявления острой или хронической проблемы поджелудочной железы.
Для панкреатита у детей симптомы характерны такие:
- Врачу удается установить проявления выраженного болевого синдрома, который могут описать родители или сам ребенок. Малышу тяжело локализовать боль: неприятные ощущения носят распространенный, опоясывающий характер. Болеть может не только живот в эпигастрии или верхне-средней части живота. Боль часто иррадиирует в область левой лопатки, в поясницу, отчего ребенку тяжело стоять или сидеть.
- Панкреатит у детей сопровождается клиникой диспепсии. Начинается все с того, что ребенок отказывается от еды, его тошнит от запахов и вида некоторых блюд. Тошнота может переходить во рвоту: сначала съеденной пищей, затем желчью. Вздутие живота обычно сочетается запорами и частыми безрезультатными позывами к опорожнению кишечника. Некоторые пациенты школьного возраста, наоборот, страдают от интенсивной диареи.
- Часто в клинике детского панкреатита присутствует интоксикационный синдром. Температура обычно не достигает высоких цифр, держится субфебрильно, кожные покровы приобретают бледность, ребенок жалуется на жажду, неприятный вкус во рту.
- Когда панкреатит имеет гнойно-некротическую природу, выраженность всех клинических симптомов усиливается. Интоксикация нарастает до высокой температуры, рвота и понос становятся неукротимыми, у ребенка быстро нарастает обезвоживание с потерей важнейших электролитов. Вскоре наступает парез кишечника, который способен заканчиваться развитием коллапса.
Для панкреатита у детей лечение требуется и на стадии хронического воспаления. Функциональная недостаточность поджелудочной железы может нарастать стадийно и периодически, так что некоторые симптомы этого опасного заболевания возможно пропустить.
Заподозрить хронический панкреатит можно в том случае, если боль появляется или усиливается при погрешностях в питании. Детские праздники с изобилием сладостей, газированных напитков, фастфуда в дальнейшем не приносят радости и заставляют ребенка мучиться от боли и диспепсических расстройств. А также панкреатит дает о себе знать после физических нагрузок, эмоциональных потрясений, стрессовых ситуаций. При скрытом течении болезни ребенок способен существенно потерять в весе, получить астеновегетативный синдром. Латентное течение панкреатита маскируется под некоторые системные болезни: перитонит, сахарный диабет.
Долгое некомпенсированное течение воспаления в поджелудочной железе дает:
- образование ложных кист в органе;
- панкреонекроз;
- панкреолитиаз.
Скорая диагностика и терапия
Нередко панкреатит представляет собой острое заболевание, которое требует срочной удостоверяющей диагностики и незамедлительной терапии. Точный диагноз основывается на достоверном сборе анамнезе от ребенка и его родственников, общего осмотра маленького пациента, взятии анализов и их скорой интерпретации, инструментальных исследований.
При возможности проводится пальпация живота. Боль может локализоваться в определенном месте и соответствовать расположению поджелудочной железы, а также «разливаться по всей поверхности живота». Нередко ребенок не позволяет дотронуться до живота.
Анализ крови, взятый при обращении за врачебной помощью, обычно отражает воспалительную картину:
- Увеличивается количество белых кровяных телец — лейкоцитов, среди которых преобладают нейтрофилы.
- Скорость оседания эритроцитов также значительно возрастает.
Информативен для клиники острого панкреатита биохимический анализ крови, где стремительно растут ферменты поджелудочной железы. В крови может отмечаться высокая гликемия. Лечебный стационар в последующем исследует каловые массы на предмет стеатореи и креатореи, что подтверждает клинический диагноз хронического панкреатита.
Необходимые исследования:
- При подозрении на панкреатит практически сразу прибегают к УЗИ-диагностике. Ультразвуковая картина отражает значительное увеличение поджелудочной, ее высокую эхогенность, что говорит об уплотнении и неоднородности паренхимы.
- Рентген-диагностика позволяет установить обструкцию в пищеварительном тракте, выявить врожденные несоответствия и аномалии.
- Сложные случаи рассматриваются с помощью компьютерной томографии и МРТ-исследования, которые обычно не оставляют вопросов для постановки диагноза.
Порой бывает непросто отличить истинный панкреатит от язвы желудка и ее осложнений, воспаления желчного пузыря, почечной колики, острого живота на фоне аппендицита или кишечной непроходимости.
Лечение панкреатита у детей ввиду полиэтиологичной клиники обычно представителей собой комплексную программу.
Она основывается:
- на ферментативном покое поджелудочной железы;
- на симптоматической терапии;
- на устранении основного провоцирующего фактора.
Экстренная госпитализация требуется детям с острым панкреатитом. Прежде всего, таким пациентам прописывают постельный режим и непродолжительный голод не более чем на двое суток. Обильный питьевой режим сохраняется, к приёму показана щелочная минеральная вода. Энергетически маленькие пациенты поддерживаются парентеральным введением глюкозы. Может проводиться инфузия изотонических растворов, ингибиторов протеолитических энзимов.
Голод постепенно заменяется щадящим режимом питания. В рацион вводятся блюда, которые не перегружают поджелудочную железу и пищеварительный тракт в целом.
Медикаментозная терапия в педиатрической практике обычно включает:
- спазмолитики с анальгезирующим действием;
- препараты, снижающие ферментативную активность поджелудочной железы;
- заместительные лекарственные вещества.
В зависимости от этиологии процесса в терапию также включают:
- антибактериальные средства;
- гормональные препараты;
- противоглистные медикаменты.
В отсутствии эффекта от консервативной терапии прибегают к хирургической операции, когда полностью или частично удаляют железу, дренируют её парапанкреатическую клетчатку.
Благоприятный прогноз для исхода заболевания имеют те пациенты, у которых болезнь протекает в легкой форме и достаточно быстро была диагностирована. Развитие разлитого воспаления и панкреонекроза формирует предпосылки для более продолжительного лечения и формирования осложнений. Течение хронической формы болезни зависит от количества обострений патологического процесса.
Единичные и последующие эпизоды панкреатита должны заставлять уделять должное внимание профилактическим мероприятиям и процедурам. Они основываются на составлении рациона в соответствии с возрастом и потребностями ребенка, питания, обогащенного витаминами и ценными веществами. Это не позволит возникнуть патологическому процессу и в других отделах пищеварительного тракта, сформирует мощную иммунную защиту против распространенных вирусных и бактериальных агентов. Важно отводить должное внимание гигиеническим процедурам во избежание глистной инвазии, распространенной у детей младшего школьного возраста.
Хронический панкреатит требует диспансерного наблюдения со стороны участкового педиатра и детского гастроэнтеролога. Таких детей каждые полгода обследуют на предмет уровня протеолитических ферментов, инструментально исследуют железу и брюшную полость. Для них показано оздоровительное санаторно-курортное лечение в специализированных медицинских учреждениях и базах отдыха.
zheludoc.ru