Чем лечить защемление седалищного нерва: препараты, лекарства
Защемление седалищного нерва, по-другому называющееся ишиас, поражает огромное количество людей. Испытывая мучительную боль, хочется поскорее избавиться от нее и найти способы, чем лечить защемление седалищного нерва. Причин воспаления и защемления нерва много: постоянные переохлаждения организма, чрезмерные физические нагрузки, заболевания позвоночника. Чтобы облегчить болезненное состояние организма и как можно быстрее избавиться от ишиаса, нужно разобраться, что это за заболевание, по каким причинам оно возникает и как правильно его вылечить.
Причины заболевания
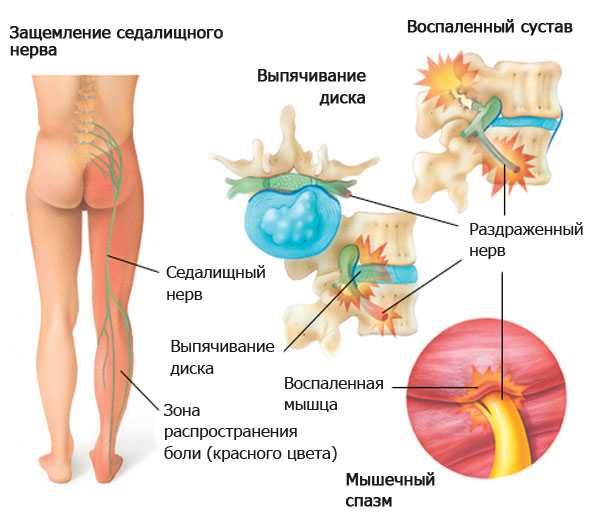
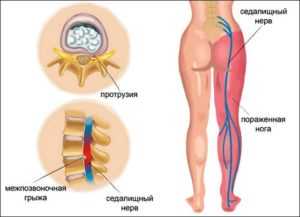 Защемление седалищного нерва происходит в результате сдавливания нервных окончаний, локализующегося в области пояснично-крестцового отдела позвоночника. Многие люди, столкнувшиеся с этой бедой, знают о сильной, изматывающей боли, которая начинается от поясницы, уходя вниз, вдоль ягодицы, в ногу. Объясняется такая локализация болевых ощущений тем, что седалищный нерв является самым крупным в организме человека. Спускаясь вниз по ноге, начиная от поясничного отдела, он разветвляется на множество нервных окончаний. Отсюда и проявления болевого синдрома, который может быть слегка выраженным, а может быть настолько сильным, что не позволяет человеку ни спать, ни работать, отнимая массу нервной энергии.
Защемление седалищного нерва происходит в результате сдавливания нервных окончаний, локализующегося в области пояснично-крестцового отдела позвоночника. Многие люди, столкнувшиеся с этой бедой, знают о сильной, изматывающей боли, которая начинается от поясницы, уходя вниз, вдоль ягодицы, в ногу. Объясняется такая локализация болевых ощущений тем, что седалищный нерв является самым крупным в организме человека. Спускаясь вниз по ноге, начиная от поясничного отдела, он разветвляется на множество нервных окончаний. Отсюда и проявления болевого синдрома, который может быть слегка выраженным, а может быть настолько сильным, что не позволяет человеку ни спать, ни работать, отнимая массу нервной энергии.
Развивается ишиас по следующим причинам:
- грыжи позвоночника, локализующиеся в поясничном отделе;
- остеохондроз с развернутой стадии, вызвавший деформацию межпозвонковых дисков, их протрузии (выпячивания) и смещение;
- сужение спинномозгового канала, вследствие смещения позвонков;
- чрезмерные нагрузки на организм, в частности, связанные с физической работой или занятиями тяжелыми видами спорта;
- заболевания инфекционного характера, оказывающие сильное негативное влияние на нервную систему человека – бруцеллез, туберкулез, опоясывающий герпес;
- злокачественные образования в организме, точнее процесс их распада, интоксикации медицинскими препаратами, токсинами;
- патологические изменения в кроветворной системе организма;
- алкоголизм;
- сахарный диабет;
- травмы позвоночника.
Нужно заметить, что дети не подвержены развитию ишиаса. Проявляется защемление чаще всего в пожилом возрасте, в связи с патологическими изменениями в организме, происходящими на фоне возрастных изменений. Хотя, все чаще к врачам стали обращаться люди более молодого возраста, страдающих от сосудистых нарушений в области пояснично-крестцового отдела.
Симптомы
Главным симптомом, указывающим на защемление седалищного нерва, является сильный болевой синдром. Возникают первые болевые ощущения при ишиасе, как правило, ночью, особенно, если за день до этого человек подвергся сильному стрессу или переохлаждению организма. Сначала боль локализуется в поясничном отделе, и только потом начинает распространяться на ягодицы, бедра, голени и стопы. Характер болей – жгучий, режущий, острый. Возникают они внезапно, в виде прострелов, потом могут резко прекратиться и так же резко появиться вновь.
Распознать защемление нерва можно по следующим признакам:
- измененная походка. Чтобы облегчить боль при ходьбе, человек начинает склоняться в противоположную воспалению сторону, испытывая при этом небольшое облегчение во время передвижения;
- чувство онемения кожных покровов и потеря чувствительности на той стороне тела, в которой произошел приступ ишиаса. Характерно, что чувствительность то пропадает совсем, то появляется, когда болезнь немного отступает;
- сниженный мышечный тонус на пораженной стороне;
- потливость стоп, ладоней, а также отечность и покраснение кожных покровов, вследствие вегетативных нарушений на фоне сильной боли (вплоть до обморочного состояния).
Лечение
Оптимальным вариантом при защемлении седалищного нерва, станет незамедлительное обращение к врачу, который подскажет чем лечить ишиас и как облегчить мучительные боли. Поставить правильный диагноз можно по предварительному осмотру больного, а также на основании результатов обследования, в частности:
- рентгенографическое исследование костей и органов поясницы и малого таза;
- ультразвуковое исследование пораженных областей тела;
- компьютерная, либо магнитно – резонансная томография;
Проведенные исследования помогут выяснить, присутствуют ли в организме серьезные изменения в костной системе. Также, если врач посчитает нужным, необходимо будет провести несколько лабораторных анализов – крови и мочи.
Лечение защемления основывается на принципе комплексного подхода. Поэтому, в очень редких случаях больному удается обойтись только приемом обезболивающих и противовоспалительных препаратов. Для длительного положительного эффекта от лечения нужно совмещать медикаментозную терапию со вспомогательными процедурами. Нужно рассмотреть все реабилитационные меры в отдельности:
- Медикаментозное лечение
Для избавления от болевого синдрома и воспаления, применяют препараты из группы противовоспалительных нестероидных препаратов. К ним относятся Ибупрофен, Диклофенак, Индометацин, Кеторолак и другие. Какой препарат больше подойдет для лечения, скажет врач, исходя из общего анамнеза пациента. Применять препараты группы НПВП нужно с особой осторожностью, так как чрезмерный их прием может спровоцировать снижение свертываемости крови, обострение болезни почек и ЖКТ. В случае проблем с желудком и кишечником, врач выберет для назначения препараты Мовалис, Нимесулид, Аркоксия. Приниматься эти препараты должны одновременно с Омепразалом, который защитит слизистую желудка от побочного влияния медикаментов. При ярко-выраженном болевом синдроме возможно проведение новокаиновой блокады, дающей быстрый обезболивающий эффект.
Одновременно с приемом обезболивающих и противовоспалительных средств, пациенту назначаются витамины группы В, В12, витамин Е, а также комплексные витаминные препараты, для улучшения проницаемости сосудов, восстановления и регенерации нервных окончаний.
- Физиотерапия
Назначаются физиопроцедуры только в комплексе с медикаментозным лечением, так как отдельно они дают некоторый обезболивающий эффект, но не могут убрать истинную причину защемления седалищного нерва. Хороший эффект дают фонофорез, аппликации парафина и озокерита, магнитотерапия, УФО пораженной области, электросон, терапия УВЧ. Наиболее часто применяется электрофорез с лекарственными средствами из группы спазмолитиков, миорелаксантов и противовоспалительных препаратов. Физиопроцедуры должны проводиться регулярно, только тогда они дают стойкий положительный эффект – снятие спазма с мышц, улучшение кровоснабжения пораженной области и устранение болевого синдрома.
- Массаж
Сеансы массажа, проводящиеся в период затихания острого воспалительного процесса ишиаса, способны снять отечность тканей, чрезмерное напряжение мышц, облегчить боль. Применяют как обычный, показанный при защемлении седалищного нерва, массаж, так точечный, баночный, или с использованием аппликаторов.
- Лечебная физкультура
Начинать терапию лечебной гимнастикой можно тогда, когда острый период воспаления остался позади. Занятия ЛФК должны проводиться под контролем лечащего врача, во избежание перенапряжения мышц. Эффективны занятия на велотренажере, вращение тазом, упражнения на растяжку, ходьба на ягодицах по полу. Самое главное – выполнять упражнения плавно и осторожно, не допуская резких движений.
В качестве профилактических мер, во избежание повторных приступов защемления, нужно спать на жестком матрасе, избегать физических нагрузок и подъема тяжестей, регулярно выполнять комплексы упражнений на растяжку, способствующие освобождению защемленных нервных корешков. Также, хороший эффект можно получить, ежедневно используя аппликатор Кузнецова, а также раз в 6-7 дней проводя банные процедуры с эвкалиптовым, дубовым или березовым веником.
hondrozz.ru
Какие препараты при воспалении седалищного нерва
Медикаментозное лечение воспаления седалищного нерва
Расстройство здоровья – это всегда неприятно, вдвойне неприятно, если это сопровождается мучительной болью. Ишиас относится именно к таким патологиям. Снять симптомы воспаления и исправить ситуацию может только комплексная терапия, которая включает в себя физиотерапевтическое лечение и комплекс специальных упражнений. Однако в острый период медикаментозное лечение неизбежно. Рассмотрим его основные принципы.
Немного анатомии
Седалищный нерв представляет собой самый крупный нерв в организме человека. Беря свое начало от крестцового нервного сплетения, он спускается от ягодиц по задней поверхности ног примерно до уровня голени, где распадается на две более мелкие ветви. Воспаление седалищного нерва, которое в медицине получило название ишиас, сопровождается характерными болями по ходу нерва. Невралгия седалищного нерва, ишиас не является отдельным заболеванием. Это симптомокомплекс, сопровождающий многие патологии позвоночника.
Причины и факторы развития ишиаса
Воспаление седалищного нерва могут вызвать как различные патологии позвоночного столба, так и заболевания внутренних органов, в частности, органов малого таза. Наиболее часто ишиас является следствием следующих заболеваний:
остеохондроз, остеоартроз межпозвонковых суставов – при этих патологиях на позвонках образуются костные выросты (остеофиты), которые сдавливают нерв, провоцируя воспалительный процесс; межпозвоночные грыжи – защемление корешков, образующих нерв, происходит за счет грыжевого выпячивания; синдром грушевидной мышцы, другие туннельные невропатии; инфекционные процессы – нерв воспаляется в результате поражения токсинами при таких заболеваниях, как туберкулез, сифилис, тиф, малярия, генерализированный сепсис; интоксикация организма – ишиас может стать следствием как внешнего воздействия (алкоголь, отравление ядами), так и поражения веществами, выработанными в самом организме (при подагре, сахарном диабете).
Часто фактором, спровоцировавшим воспаление седалищного нерва, становится переохлаждение. Под действием низких температур защитные реакции организма ослабляются, симптомы воспаления набирают силу.
Симптомы
Основным симптомом защемления седалищного нерва будет боль по ходу нервных волокон. Симптомы поражения сводятся к боли в пояснице, которая спускается на ягодицу и дальше – по задней поверхности бедра и голени к стопе. Невралгия чаще всего бывает односторонней, но может захватывать и обе конечности. Болевые симптомы носят резкий, стреляющий характер, усиливаясь при движении или нагрузке. Характерный признак ишиаса – симптомы натяжения: боли резко усиливаются при сгибании пораженной конечности в тазовом суставе, наклоне вперед головы или туловища.
Отмечаются и другие неврологические признаки:
жжение, онемение или «мурашки» на коже по задней поверхности ноги; снижение чувствительности; шаткость походки.
Все эти признаки позволяют довольно легко определить проблему. Несмотря на это, ставить диагноз и назначать лечение должен невролог. Ведь в зависимости от причины, которая вызвала воспаление седалищного нерва, схемы терапии могут значительно отличаться друг от друга.
Лечение
Ишиас сегодня представляет собой хорошо изученную патологию, схема его лечения уже отраб
lechim-nogi.ru
Лечение защемления седалищного нерва | Лекарства и упражнения для лечения защемления седалищного нерва
Упражнения при защемлении седалищного нерва
Несмотря на болезненность, защемление седалищного нерва устраняется путем лечебной физкультуры, йоги и специальных упражнений. Конечно, возможность выполнения тех или иных движений определяется степенью поражения. При выраженном болевом синдроме и постоянных прострелах следует начинать занятия с комфортных статических поз на расслабление и растяжение. С этой целью подойдет йоговская поза «ребенка» – из положения сидя на коленях вытянуться вперед, лоб прижать к полу, а руки положить вдоль тела или вытянуть вперед над головой.
Динамические упражнения при защемлении седалищного нерва показаны в стадии выздоровления, когда обострение миновало. В этот период подойдут: плавание, ходьба, полуприседание, движение «велосипед», передвижение на ягодицах, неспешный бег, вращение бедрами. Данные упражнения позволяют нагрузке равномерно распределяются на левую и правую часть тела. Если имеет место сопутствующее заболевание такое, как грыжа, то лечебная гимнастика разрешается только специалистом с разработкой индивидуальной программы.
[1], [2], [3], [4], [5]
Препараты для лечения защемления седалищного нерва
Все препараты для лечения защемления седалищного нерва можно разделить на:
- обезболивающие и противовоспалительные средства;
- вещества, повышающие защитные силы организма;
- мази, гели, растирки местного действия, улучшающие кровообращение, снимающие отек и болевой синдром;
- витамины группы В, нормализующие обменные процессы и кровообращение.
Зачастую лечение ущемления нервных корешков начинают именно с устранения боли и снятия воспаления.
Здесь спектр медикаментов настолько широк (от привычного анальгина до опиоидных препаратов), что лекарственное средство выбирается на основании тяжести симптоматики, индивидуальных особенностей течения заболевания и склонности к аллергии. Пациенту могут быть назначены таблетки либо инъекции нестероидными веществами, которые получили наибольшее распространение благодаря своей эффективности. В случаях особо острого состояния рекомендованы курсы стероидных блокад. Данные фармакологические вещества обладают длинным перечнем побочных действий, поэтому перед применением требуется консультация специалиста.
Витамин В1, В6, В12 и Е, а также минеральные комплексы благотворно сказываются на обмене веществ, кровообращении и помогают расслабить спазмированные мышцы.
Мазь при защемлении седалищного нерва
Крема и мази на основе конского каштана оказывают выраженное расслабляющее действие на мышцы и обладают обезболивающим эффектом. Бальзам «Чага», серия расслабляющих, антиварикозных кремов «Рецепты Бабушки Агафьи», крем «Венитан» применяют при варикозной болезни, но они помогают облегчить состояние в результате ущемления нервных корешков.
Гомеопатическая мазь при защемлении седалищного нерва «Траумель С» и «Цель Т» оказывают обезболивающее и противовоспалительное действие. Несмотря на то, что препараты состоят из натуральных компонентов, перед использованием рекомендуется проконсультироваться у врача. Особенно это касается аллергиков, беременных и кормящих женщин.
Защемление седалищного нерва лечится мазями с разогревающе-раздражающим действием. Они обеспечивают кровоприток в область нанесения и расширяют сосуды, насыщая клетки питательными веществами, улучшая обменные процессы. К таким анальгетикам относят – «Финалгон», «Випросал», «Капсикам», «Апизартрон», «Никофлекс».
Нестероидные анальгетики считаются наиболее эффективными и быстродействующими, но с другой стороны данные мази обладают самым обширным перечнем противопоказаний и побочных явлений. Для комплексной терапии ущемления нервных окончаний используют – «Диклофенак», «Кетопрофен», «Ибупрофен» и т.п.
Обезболивающее при защемлении седалищного нерва
С целью обезболивания и облегчения состояния пациента назначают противовоспалительные средства нестероидной группы, блокирующих выработку в организме химических компонентов, отвечающих на болезненные ощущения (простагландины). Обезболивающее при защемлении седалищного нерва подразделяется на кратковременного и длительного действия. Наиболее распространены следующие фармакологические вещества: «Пироксикам», «Ибупрофен», «Целебрекс», «Ортофен» и т.д. Нестероидные лекарства характеризуются побочными явлениями – раздражают слизистую желудка, разжижают кровь и неблагоприятно отражаются на почечной функции. В связи с этим они противопоказаны пациентам с язвенной болезнью желудка и 12-п кишки, страдающих от повышенного давления и анемии, при почечной/печеночной недостаточности и заболеваниях сердца.
Противовоспалительные стероидные препараты на основе кортизола (человеческий гормон) рекомендованы к приему на срок не более чем на две недели. Это обусловлено серьезными побочными эффектами от лекарств – понижение иммунитета, отеки лица, увеличение веса, остеопороз, язва. Действие стероидных лекарственных средств базируется на одновременном снятии воспаления и устранении отечности ткани.
Облегчение при выраженном болевом синдроме приносит эпидуральная инъекция. Обезболивание достигается благодаря местному действию стероидного препарата (непосредственно в зоне воспаленного нерва). Метод люмбальной пункции обеспечивает временное облегчение и показан не всем пациентам, однако положительно зарекомендовал себя, так как позволяет снизить побочные явления при меньшей дозе вводимого лекарства.
Следует понимать, что обезболивание носит временный характер и без устранения причины ущемления нервного корешка вернуть пациента к полноценной жизни достаточно сложно.
[6], [7]
Диклофенак при защемлении седалищного нерва
Лекарственное средство «Диклофенак» входит в фармакологическую группу препаратов с анальгезирующим, противовоспалительным, жаропонижающим, антиагрегационным и противоревматическим действием. Лекарство выпускается в растворе для инъекций, в таблетированной форме, в виде мази и свечей.
Диклофенак при защемлении седалищного нерва назначается с целью обезболивания, устранения отечности. Рекомендуемая дозировка:
- таблетки – взрослым пациентам до 50мг, детям старше 6 лет по 2мг на каждый кг веса до трех раз за день;
- свечи – взрослым не более 50мг раз в день, малышам после 6 лет 2мг на кг два-три раза за сутки;
- внутримышечные инъекции – суточная норма взрослым 75мг, детям противопоказано;
- мазь – наносят взрослым на болезненный участок до четырех раз.
Лечение «Диклофенаком» запрещено при нарушении функции кроветворения, язве желудка и 12-п кишки, воспалении кишечника в острой фазе, бронхиальной астме, индивидуальной непереносимости одного из компонентов препарата, детям младше 6 лет, в последние месяцы вынашивания. Ограничения использования касаются пациентов с сердечной недостаточностью, дисфункцией печени и почек, порфирией, в период беременности и кормления грудью.
[8], [9]
Уколы при защемлении седалищного нерва
В последнее время для снятия болевого синдрома от ущемления нерва широко применяют инъекции витаминами группы В. Витаминные комплексы оказывают положительное влияние на иннервацию мускулатуры, нормализуют обмен веществ, способствуют восстановлению пораженных нервов. Витамины В1, В6, В12 содержат лидокаин, усиливающий локальное анальгетическое действие. Показаны уколы витаминов «Тригамма», «Мильгамма», «Нейробион», «Комбилипен» только при острых процессах (не более 14 дней), а в случае хронического и рецидивирующего заболевания они не дают необходимого эффекта.
Устранить боль и значительно уменьшить воспаление помогут уколы при защемлении седалищного нерва нестероидными препаратами. Как показали исследования, данная группа лекарственных средств отличается высокой эффективностью наряду с максимумом побочных действий, возникающих у 50% пациентов. Наименее токсичен среди них «Ибупрофен». Эти обезболивающие рекомендуется применять строго по назначению. Причем если одно средство не помогает заменять его на препарат той же группы не имеет смысла (ожидаемого эффекта не будет).
Блокада при защемлении седалищного нерва
Чаще всего защемление седалищного нерва происходит на фоне напряжения мышц, проходящих вдоль позвоночного столба. Уколы в трапециевидные мышцы по всей спине позволяют избавиться от болевого синдрома уже через 10 минут. В качестве инъекционного раствора подойдет смесь ампулы анальгина 50% -ого с двумя ампулами хлорида натрия 0.9%-ого. Процедуру можно повторять до 4-х раз за месяц.
Новокаиновая/лидокаиновая блокада при защемлении седалищного нерва выполняется также от ягодиц до лопаток по точкам наибольшей болезненности с максимальными уплотнениями. Обкалывание триггерных зон лидокаином или новокаином может принести временное облегчение, но нередко проведение одной блокады способствует восстановлению мышечного тонуса, устраняет спазм и возвращает двигательную активность. Положительная динамика наблюдается у пациентов с ущемлением нервных корешков при инъекциях гомеопатическими препаратами «Дискус композитум», «Цель-Т» и «Траумель С».
Преимущества лечебных блокад:
- быстрое купирование боли;
- действие прямо в очаг поражения;
- минимум побочных эффектов;
- понижают напряжение мышц, снимают отек и воспаление, устраняют спазм сосудов.
[10], [11]
Массаж при защемлении седалищного нерва
Массаж и защемление седалищного нерва – вещи совместимые в том случае, если проведена комплексная диагностика и врач не выявил противопоказаний.
В случае острого корешкового синдрома не рекомендован глубокий массаж при защемлении седалищного нерва так же, как и применение согревающих мазей. Массажные движения ягодичной области не должны быть слишком интенсивными, потому что способны вызвать обострение и приступ нестерпимой боли. С целью активации циркуляции крови и снятия отечности допустимы легкие поглаживания, аккуратная вибрация (выполняет лимфодренажную функцию) в зоне ущемления нерва. Терапия включает обязательный массаж живота, особенно со стороны поражения в области подвздошно-поясничной мышцы. По возможности (в отсутствии проблем с кишечником, обязательно на пустой желудок) проводят компрессионные толчки со стороны брюшины над местом защемления с последующим массажем ноги. Важно прорабатывать точки крестцовой зоны и крылья подвздошных костей по обе стороны.
Массажная техника при ущемлении нервных корешков достаточно сложная и доверить себя можно только настоящему профессионалу своего дела.
Гимнастика при защемлении седалищного нерва
Как ни парадоксально, защемление седалищного нерва лечиться движением, которое улучшает кровоприток в пораженной области. Начинайте с обычной ходьбы по несколько минут каждый час. Вам может быть придется преодолевать болевой синдром, но залеживаться нельзя.
При появлении первых улучшений рекомендована гимнастика при защемлении седалищного нерва, целью которой является растяжение позвонков:
- в положении лежа на спине – выдохнуть и подтянуть колени к груди, обхватить их руками. Со вдохом соединить колени со лбом. Задержитесь на несколько минут, а затем полностью расслабьтесь и выпрямите тело;
- медленно садиться на пятки, выпрямиться вперед и тянуться руками к полу;
- спина прижата к полу, прямые ноги согнуты под прямым углом и лежат на стене. Ягодицы при этом плотно прижаты к поверхности, руками упереться в бедра. Выдержать позицию до 10 минут;
- стоя (колени «мягкие», полусогнуты), спина прямая и слегка наклонена вперед. Упор ладоней в бедра. Давим руками в таз, растягивая поясничные позвонки;
- сидя на полу с вытянутыми ногами и сцепленными руками на затылке – аккуратно переместиться на спину, при этом ноги поднять по возможности выше и развести шире. Лежать несколько секунд не отрывая лопаток от пола. Вставать следует осторожно, через бок с опорой на руки.
Народные средства от защемления седалищного нерва
Достаточно эффективным способом лечения считается нетрадиционная медицина, к которой относят рецепты от самой природы. Конечно, заниматься самолечением, испытывая на себе новые примочки и целебные снадобья, тоже не стоит. Во всем должен быть здравый смысл и четкое понимание, что под симптомами ущемления нервных волокон может скрываться более серьезное заболевание. Без консультации специалиста прибегать к «бабушкиным» рецептам иногда даже опасно. Обычный массаж, согревающий компресс или мануальная коррекция в некоторых случаях строго противопоказаны.
Народные средства от защемления седалищного нерва:
- медовый компресс с яблочным уксусом (200г меда и столовая ложка уксуса). Состав распределяют по хлопчатобумажной ткани и прикладывают к проблемному месту на полчаса;
- теплая смесь из 300г жидкого меда (при необходимости растопить на пару) и 50г спирта идеально подойдет для получасового массажа;
- обезболивающий настой лаврового листа – приблизительно 18 некрупных лавровых листиков погружают в 200г водки/спирта, настаивают трое суток в темном месте. Такой настойкой аккуратно смазывают болезненный участок;
- ростки картофеля заливают 2 стаканами водки/спирта и настаивают в темном месте в течение 14 дней. Настойку применяют утром, втирая в пораженный участок. После чего поясницу на целый день укутывают шарфом;
- среднего размера корень хрена пропускают через мясорубку (получают ориентировочно ½ стакана), смешивают с таким же количеством картофеля, добавляют 1ст. ложку меда. На предварительно смазанную маслом или кремом поясницу накладывают изготовленную кашицу, утепляют полиэтиленом и шерстяным шарфом. Полежать необходимо до часа. Процедуру повторяют через день;
- болезненную зону смазывают прополисом, сверху накладывают теплый пчелиный воск, затем укрывают полиэтиленом и одеялом. Такой компресс показан на сон грядущий;
- равные количества ромашки и бузины, ошпаренные кипятком, помещают в льняную ткань и прикладывают к пояснице. Пациента укутывают и оставляют на 6 часов.
Защемление седалищного нерва причиняет много дискомфорта, но перед началом лечения важно установить первопричину патологического состояния. Если ущемление произошло при смещении межпозвоночного диска, то прогревание может увеличить болевой синдром и только усугубит положение пациента. Лечение народными методами запрещено при наличии опухолевых процессов.
[12], [13], [14]
Йога при защемлении седалищного нерва
Ряд медицинских источников утверждает, что защемление седалищного нерва имеет место при нервном расстройстве, если в качестве первопричины не выявлено дегенеративных изменений в позвоночнике либо не было механического повреждения. Причем у женщин поражается чаще правая конечность, а у мужчин – левая, что объясняется доминирующим полушарием головного мозга. Клинической практике известны случаи «чудодейственного исцеления» путем обеспечения постельного режима (обездвиживание и расслабление) с одновременной нормализацией функции нервной системы.
Пациентам, страдающим от частых депрессий, бессильных перед стрессами рекомендована йога при защемлении седалищного нерва в качестве действенной терапии и профилактики. Оставаться активным, жизнерадостным и спокойным помогут несложные асаны, медитация и дыхательная практика. Если у вас совершенно нет времени на посещение групповых занятий либо вы просто ленивы, то уделите своей нервной системе до 15 минут в день и забудете об ущемлении нервных корешков навсегда. Новичкам все же не помешают несколько занятий у грамотного инструктора, остальным достаточно составить комплекс упражнений для себя. Благо информации на эту тему масса.
На что нужно обратить внимание при выборе позиций? Отдавайте предпочтение асанам на расслабление, растяжку, без динамических переходов и скруток. Идеально подойдут следующие позы:
- младенца (зародыша) – из положения сидя на коленях, колени разведены в стороны на уровне таза, большие пальцы ног соприкасаются, прямую спину (на сколько это возможно) наклонить вперед, коснуться лбом пола. Руки вытянуты над головой и прижаты ладонями к полу или лежат вдоль туловища. Важно: полностью расслабиться, отпустить зажимы области поясницы и грудины;
- шавасана (или поза мертвого) – расслабление всех отделов тела в положении лежа на спине. Руки вдоль туловища ладонями вверх, ноги вытянуты и разведены в стороны. Считается самой сложной асаной йоги! Силой ума (при остановке внутреннего диалога) необходимо охватить вниманием каждый участок организма, отследить блоки и зажимы, максимально расслабиться и раскрепостить тело;
- методика из Японии (для выполнения понадобиться валик диаметром 7-10см и длиной не менее 40см) – лечь спиной на твердую поверхность, под поясницей разместить валик (точно под пупок). Прямые ноги отводим на ширину плеч (от пола не отрываем) и соединяем большие пальцы вместе (между пятками около 25см). Прямые руки вывести за голову ладонями к полу и скрепляем мизинцы. Вылежать нужно 5 минут, но сразу получится с трудом. Поясницу, спину, бедра от пола не отрывать.
Находитесь в асанах столь долго, сколько вам хочется. Вообще в йоге все построено на личных ощущениях и зависит от вашего умения слушать свое тело. Из всех позиций выходить следует мягко, без рывков, спокойно и с улыбкой. Описанные несложные упражнения помогают даже в случаях с выраженным болевым синдромом, чередуемые с приемом солевых либо травяных ванн.
ЛФК при защемлении седалищного нерва
Пережить защемление седалищного нерва и вернуться в привычный жизненный ритм поможет плавание, легкий бег, ходьба, а также простые физические упражнения:
- плавное вращение бедер;
- передвижение на попе – сидя на полу с прямыми ногами, опираясь руками в пол, шагать ягодицами вперед-назад;
- движение «велосипед» – выполняется с небольшой амплитудой, скоростью и длительностью. Увеличивать нагрузку по мере затухания болезненной симптоматики;
- «кошка добрая/злая» – простое и знакомое упражнение с детства. Стоя на четвереньках скругляем и прогибаем спину;
- выполнять приседания с упором (стул, спинка дивана), причем ступни расположены на ширине плеч.
Если вы страдаете от ущемления нервных корешков, то выполнение комплекса ЛФК при защемлении седалищного нерва сведет на нет возможные рецидивы. Тренируйтесь каждый день, уделяйте внимание всем группам мышц. Создайте индивидуальную последовательность движений, которая будет приносить максимум пользы и радости, а тратить на нее придется не более 15 минут в день.
Иглоукалывание при защемлении седалищного нерва
Восточная медицина устраняет болезненность по ходу седалищного нерва, восстанавливая подвижность, посредствам иглоукалывания. Методика основана на целенаправленной терапии по акупунктурным точкам, запускающей ответную реакцию организма на внешнее раздражение. Таким образом активизируется механизм самоисцеления. Параллельно происходит регенерация тканей, активизируется кровообращение, нормализуются обменные процессы.
Иглоукалывание при защемлении седалищного нерва снимает боль в тех случаях, когда иные способы лечения не принесли долгожданного облегчения. Техника иглоукалывания представляет собой сложную схему влияния на энергию жизни (Ци), текущую по меридианам тела. Решившись на курс иглотерапии, следует выбирать специализированную клинику и забыть об экономии. Перед началом лечения мастер по акупунктуре оценит состояние организма в целом, определит уровень жизненной энергии, установит степень дисбаланса.
Следует помнить, что защемление седалищного нерва вызывают патологии позвоночного столба, поэтому позаботьтесь о достаточной диагностике и установлении истинной причины болей.
Надо отметить, что лечение защемления седалищного нерва всегда поэтапное:
- снятие болей – использование анальгетиков и противовоспалительных лекарственных средств (ибупрофен, найз, диклофенак и т.п.). При болевом синдроме выраженной интенсивности показаны кортикостероиды и анальгетики внутримышечно;
- выявление первопричины патологического состояния – наиболее важная задача для врача-диагноста;
- физиотерапия – различные виды массажа (если нет ограничений), электрофорез, УВЧ и прочие;
- комплекс физических упражнений – для расслабления и растяжения ущемленной области;
- нетрадиционные методы лечения – иглотерапия, акупунктурный либо баночный массаж, гирудотерапия и т.д.
[15], [16], [17]
ilive.com.ua
Лечение седалищного нерва медикаментами — обзор препаратов
Лечение седалищного нерва медикаментами проводится под контролем врача. При его воспалении существенное улучшение ощущает пациент в течение первого месяца терапии. При ущемлении нерва рекомендуется пройти комплексное лечение, которое включает в себя прием медикаментов в виде таблеток, инъекций, мазей.
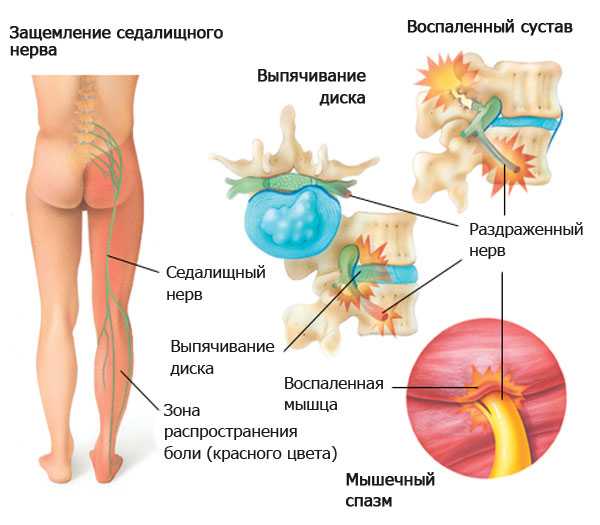
Классификация обезболивающих средств
В остром периоде лечение направлено на уменьшение боли, затем проводится основная терапия. Из обезболивающих назначают:
- анальгетики — если пациент не переносит НПВП, выписывают Анальгин, который снижает температуру, устраняя боль;
- глюкокортикоиды — если нестероидные лекарства не снимают боль, назначается Дексаметазон либо Преднизолон, эти медикаменты устраняют воспаление, они более эффективны, если их вводить в эпидуральное пространство.
Для предотвращения попадания импульсов в ЦНС и устранения боли проводится блокада Новокаином. Если есть его непереносимость, назначается Лидокаин. Чтобы купировать невыносимую боль, выписывают анальгетики наркотического типа. Одновременно рекомендуется снять спазм в области поражения. Для этого используется мазь. Дополнительно нужно повысить иммунитет, активизировав процесс обмена. Поэтому пациенту назначается витаминотерапия.
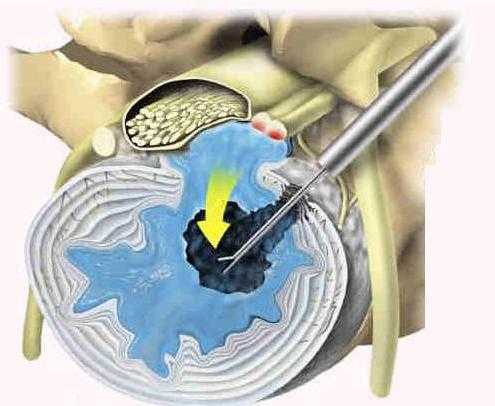
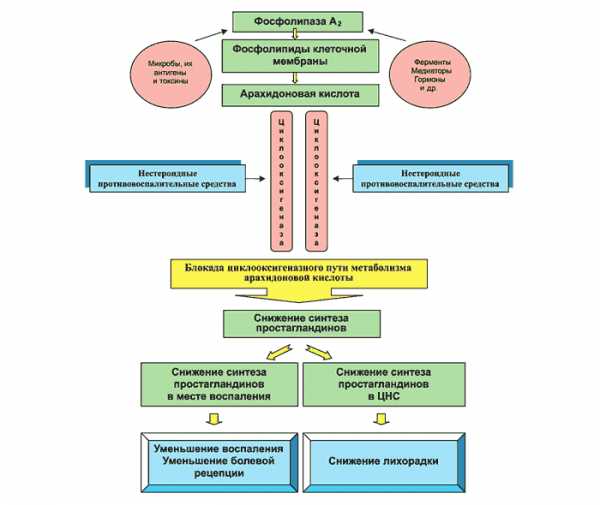
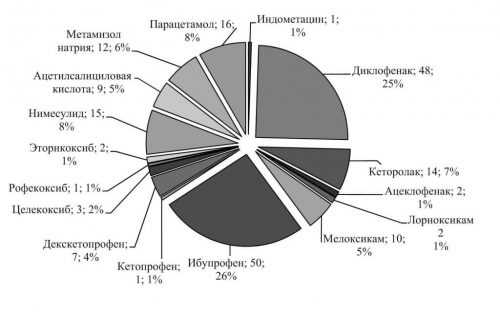
Медикаментозное лечение воспаления седалищного нерва направлено на устранение боли. Для этого пациенту назначают НПВП:
- безрецептурные препараты — Аспирин, Кетопрофен, Ибупрофен;
- рецептурные — Напроксен, Кетопрофен, Диклофенак.
Если принимать НПВП с пищей, можно уменьшить дискомфорт в желудке. На фоне постоянного приема препаратов повышается риск сердечного приступа. При этом существует угроза развития язвы. Для уменьшения осложнений и риска средство принимается в минимальной дозировке. НПВП могут спровоцировать следующие побочные эффекты:
- диспепсию;
- сонливость;
- высокое давление;
- мигрень;
- сыпь.
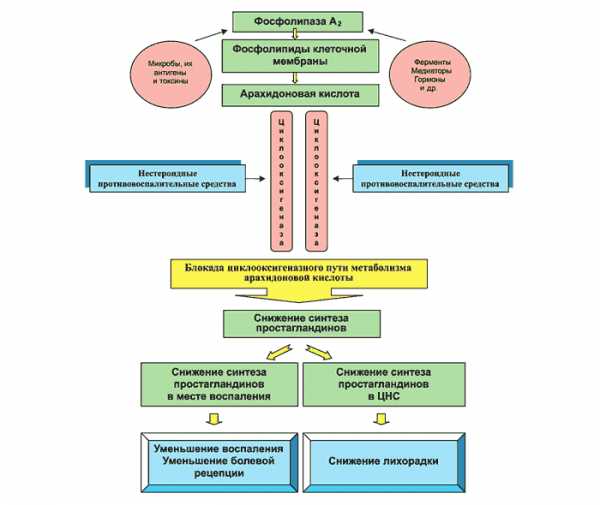
Нестероидные лекарства могут спровоцировать кровотечение. В группу риска входят люди старше 60 лет, страдающие язвой и сердечными заболеваниями. С помощью блокаторов предотвращается и лечится язва, вызванная приемом НПВП. В данную группу входят Омепразол, Лансопразол. Можно вылечить воспаленный седалищный нерв, принимая Трамадол. Это обезболивающее средство, применяемое в качестве альтернативы опиоидам.
При этом данное средство не вызывает привыкания и зависимости. Но Трамадол способен вызвать тошноту. В отличие от НПВП, не провоцирует серьезных побочных реакций. При сильной боли медикаментозное лечение включает в себя прием Ультрасета либо Трамадола+Парацетамола.
Терапия опиоидными лекарствами
Наркотики относятся к химическим веществам, вызывающим ступор и нечувствительность к болевому синдрому. Чаще такой термин применяется для обозначения опиатов — Морфин+Кодеин. Аналогичное обозначение у оксиморфона — Нуморфан, который считается наркотическим анальгетиком. Таблетки эффективны, если их пить кратковременно. Прием опиатов в течение 16 недель для лечения болевого синдрома в пояснице изучен частично. Доказано, что существует высокий риск привыкания, если препараты пить, не соблюдая рекомендаций врача.
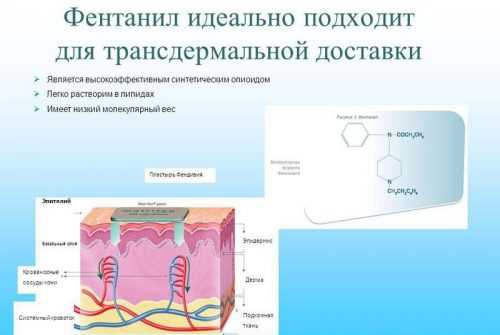
Можно устранить боль с помощью пластыря, в состав которого входят опиоидные средства. Названия таких средств подбирает врач для каждого пациента индивидуально. Чаще выписывается Трансдермальный Фентанил. Он уменьшает боль в пояснице. К побочным эффектам препаратов фармакологической группы опиоды относят:
- беспокойство;
- головокружение;
- проблемы с дыханием.
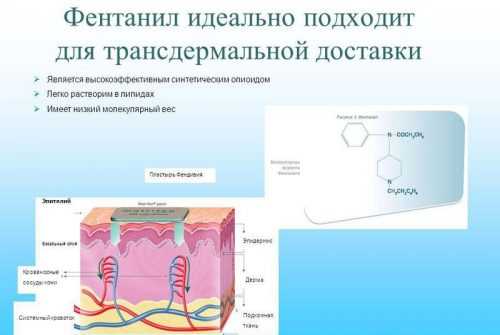
Ученые доказали, что при правильном приеме в долгосрочной перспективе опиоды безопаснее нестероидов.
Терапия инъекциями
К причинам воспаления нерва относят травму, переохлаждение, ущемление. Перед тем как лечить седалищный нерв, проводится диагностика. Предварительно назначается вакуумная, мануальная терапия. Если эти методы терапии неэффективны, назначают обезболивающие уколы. Их делают, если сильно обострилась болезнь. Методы введения:
- внутривенно;
- внутримышечно;
- в эпидуральное пространство столба позвоночника.
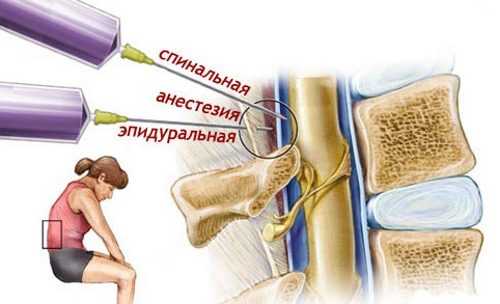
Количество и дозировка инъекций определяется неврологом индивидуально. Если лечение препаратами неэффективно, дополнительно проводятся физиотерапия, массаж, ЛФК. В ягодичную область чаще вводят следующие обезболивающие уколы:
- Диклофенак;
- Индометацин.
С помощью таких инъекций устраняются воспаление и отечность нервных волокон. Препараты этой фармакологической группы нейтрализуют фермент, который вырабатывает простагландин, провоцирующий боль. Если терапия неэффективна, пациенту назначают уколы стероидными противовоспалительными средствами с гормонами. Подобное медикаментозное лечение снижает либо полностью устраняет боль, расслабляя мышцы. При этом увеличивается амплитуда движений.
Чаще инъекции вводят в эпидуральное пространство, максимально близко к поврежденному нерву. Препараты для лечения воспаления устраняют боль на несколько месяцев.
Названия используемых медикаментов
При рассматриваемом заболевании пациенту могут выписать следующие препараты:
- Артрозан — эффективный НПВП, выпускаемый в форме таблеток и инъекций. Артрозан снимает боль, снижает температуру, уменьшая воспаление. При сильной боли делают инъекции, которые затем заменяют таблетками.
- Вольтарен вводится внутримышечно первые 3 дня. Нельзя вводить при ишиасе в больную ягодичную мышцу. В противном случае возникает рефлекторное усиление боли. После острого периода лечение продолжается таблетками.
- Кеторол — действенный НПВП, обладающий жаропонижающим и противовоспалительным свойствами. Препарат не вызывает привыкания, угнетая работу простагландинов. Инъекции Кеторола вводятся внутримышечно в течение 5 дней.
- Прозерин назначается в тяжелом случае, когда боль не купируется иными средствами. Дозировка синтетического вещества назначается с учетом степени болевого синдрома. Если назначена инъекция, ее вводят подкожно дважды в день.
- Диклофенак — НПВП, который быстро купирует боль. Этот анальгетик противопоказан при болезни печени и желудка.
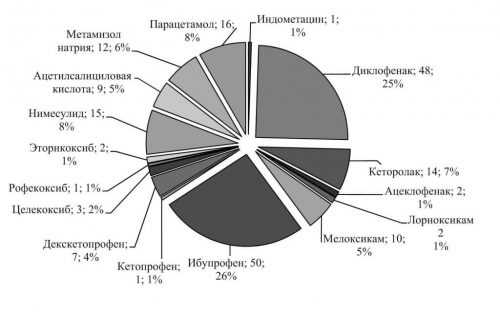
При рассматриваемом заболевании назначается терапия мазями. Эти средства отличаются от вышеописанных препаратов по действующему веществу, количеству активных компонентов, консистенции. Эффективные мази при воспалении седалищного нерва:
- Гомеопатические (Траумель С, Цель Т) улучшают обмен веществ, укрепляя иммунитет, снимая боль. В основе таких мазей находятся травяные экстракты. Курс лечения длится 3 недели.
- Раздражающие (Капсикам, Эфкамон, Финалгон) снимают боль, усиливая кровообращение, улучшая питание и насыщение кислородом. Наносятся тонким слоем на протяжении 10 дней.
- Хондропротекторы (Хондроксид, Терафлекс М) — в основе находятся соединения серы, которая является строительным компонентом дисков.
- НПВП (Бутадион, Диклофит) — самые опасные кремы для самолечения, поэтому их используют по назначению врача. Терапия длится 3–4 дня.
- Комбинированные (Долобене) устраняют воспаление и боль, оказывая тромболитический эффект. При этом улучшается регенерация тканей.
Лечение защемленного нерва
Можно лечить защемление седалищного нерва с помощью следующих препаратов:
- НПВП;
- витамины;
- местные средства, действие которых направлено на улучшение кровообращения, снятие отека и боли;
- витамин В, нормализующий обменный процесс.
 Чаще терапия рассматриваемого явления начинается с устранения боли и снятия воспалительного процесса. Медикаменты назначает врач с учетом тяжести клинической картины, индивидуальных особенностей проявления болезни, склонности к аллергическим реакциям. Пациенту назначают таблетки либо инъекции нестероидов. Если наблюдается острое состояние, показан курс стероидных блокад. С помощью витаминов В1 и В6 расслабляются спазмированные мышцы.
Чаще терапия рассматриваемого явления начинается с устранения боли и снятия воспалительного процесса. Медикаменты назначает врач с учетом тяжести клинической картины, индивидуальных особенностей проявления болезни, склонности к аллергическим реакциям. Пациенту назначают таблетки либо инъекции нестероидов. Если наблюдается острое состояние, показан курс стероидных блокад. С помощью витаминов В1 и В6 расслабляются спазмированные мышцы.
Чаще защемление нерва связано с напряжением мышц, которые проходят вдоль позвоночного столба. Уколы, вводимые в трапециевидные мышцы по всей спине, способствуют избавлению от боли через 10 минут. Из эффективных инъекционных растворов используют 50% Анальгин с 2 ампулами 0,9% хлорида натрия. Манипуляция повторяется 4 раза в месяц.
Лидокаиновая либо новокаиновая блокада при рассматриваемом явлении выполняется аналогично от ягодиц до лопаток. Если обкалывать триггерные зоны Лидокаином либо Новокаином, можно получить временное облегчение. Иногда такая блокада восстанавливает мышечный тонус, устраняет спазм, возвращая двигательную активность. Положительный прогноз наблюдается у пациентов, прошедших курс лечения инъекциями гомеопатических средств (Дискус композитум, Траумель С).
К плюсам такой терапии относят:
- быстрое купирование болевого синдрома;
- прямое воздействие на очаг;
- минимальное количество побочных эффектов;
- снижение напряжения мышц, устранение отека и воспаления.
Так как воспаление и защемление седалищного нерва связаны с разными патологиями позвоночного столба и травмой, поэтому перед лечением необходимо пройти полную диагностику, установив истинную причину боли.
ortocure.ru
Какие препараты принимать при защемлении седалищного нерва
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечение седалищного нерва медикаментами проводится под контролем врача. При его воспалении существенное улучшение ощущает пациент в течение первого месяца терапии. При ущемлении нерва рекомендуется пройти комплексное лечение, которое включает в себя прием медикаментов в виде таблеток, инъекций, мазей.
Классификация обезболивающих средств
В остром периоде лечение направлено на уменьшение боли, затем проводится основная терапия. Из обезболивающих назначают:
- анальгетики — если пациент не переносит НПВП, выписывают Анальгин, который снижает температуру, устраняя боль;
- глюкокортикоиды — если нестероидные лекарства не снимают боль, назначается Дексаметазон либо Преднизолон, эти медикаменты устраняют воспаление, они более эффективны, если их вводить в эпидуральное пространство.
Для предотвращения попадания импульсов в ЦНС и устранения боли проводится блокада Новокаином. Если есть его непереносимость, назначается Лидокаин. Чтобы купировать невыносимую боль, выписывают анальгетики наркотического типа. Одновременно рекомендуется снять спазм в области поражения. Для этого используется мазь. Дополнительно нужно повысить иммунитет, активизировав процесс обмена. Поэтому пациенту назначается витаминотерапия.
Медикаментозное лечение воспаления седалищного нерва направлено на устранение боли. Для этого пациенту назначают НПВП:
- безрецептурные препараты — Аспирин, Кетопрофен, Ибупрофен;
- рецептурные — Напроксен, Кетопрофен, Диклофенак.
Если принимать НПВП с пищей, можно уменьшить дискомфорт в желудке. На фоне постоянного приема препаратов повышается риск сердечного приступа. При этом существует угроза развития язвы. Для уменьшения осложнений и риска средство принимается в минимальной дозировке. НПВП могут спровоцировать следующие побочные эффекты:
- диспепсию;
- сонливость;
- высокое давление;
- мигрень;
- сыпь.
Нестероидные лекарства могут спровоцировать кровотечение. В группу риска входят люди старше 60 лет, страдающие язвой и сердечными заболеваниями. С помощью блокаторов предотвращается и лечится язва, вызванная приемом НПВП. В данную группу входят Омепразол, Лансопразол. Можно вылечить воспаленный седалищный нерв, принимая Трамадол. Это обезболивающее средство, применяемое в качестве альтернативы опиоидам.
При этом данное средство не вызывает привыкания и зависимости. Но Трамадол способен вызвать тошноту. В отличие от НПВП, не провоцирует серьезных побочных реакций. При сильной боли медикаментозное лечение включает в себя прием Ультрасета либо Трамадола+Парацетамола.
Терапия опиоидными лекарствами
Наркотики относятся к химическим веществам, вызывающим ступор и нечувствительность к болевому синдрому. Чаще такой термин применяется для обозначения опиатов — Морфин+Кодеин. Аналогичное обозначение у оксиморфона — Нуморфан, который считается наркотическим анальгетиком. Таблетки эффективны, если их пить кратковременно. Прием опиатов в течение 16 недель для лечения болевого синдрома в пояснице изучен частично. Доказано, что существует высокий риск привыкания, если препараты пить, не соблюдая рекомендаций врача.
Можно устранить боль с помощью пластыря, в состав которого входят опиоидные средства. Названия таких средств подбирает врач для каждого пациента индивидуально. Чаще выписывается Трансдермальный Фентанил. Он уменьшает боль в пояснице. К побочным эффектам препаратов фармакологической группы опиоды относят:
- беспокойство;
- головокружение;
- проблемы с дыханием.
Ученые доказали, что при правильном приеме в долгосрочной перспективе опиоды безопаснее нестероидов.
Терапия инъекциями
К причинам воспаления нерва относят травму, переохлаждение, ущемление. Перед тем как лечить седалищный нерв, проводится диагностика. Предварительно назначается вакуумная, мануальная терапия. Если эти методы терапии неэффективны, назначают обезболивающие уколы. Их делают, если сильно обострилась болезнь. Методы введения:
- внутривенно;
- внутримышечно;
- в эпидуральное пространство столба позвоночника.
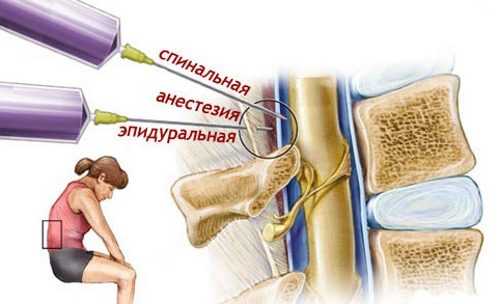
Количество и дозировка инъекций определяется неврологом индивидуально. Если лечение препаратами неэффективно, дополнительно проводятся физиотерапия, массаж, ЛФК. В ягодичную область чаще вводят следующие обезболивающие уколы:
- Диклофенак;
- Индометацин.
С помощью таких инъекций устраняются воспаление и отечность нервных волокон. Препараты этой фармакологической группы нейтрализуют фермент, который вырабатывает простагландин, провоцирующий боль. Если терапия неэффективна, пациенту назначают уколы стероидными противовоспалительными средствами с гормонами. Подобное медикаментозное лечение снижает либо полностью устраняет боль, расслабляя мышцы. При этом увеличивается амплитуда движений.
Чаще инъекции вводят в эпидуральное пространство, максимально близко к поврежденному нерву. Препараты для лечения воспаления устраняют боль на несколько месяцев.
Названия используемых медикаментов
При рассматриваемом заболевании пациенту могут выписать следующие препараты:
- Артрозан — эффективный НПВП, выпускаемый в форме таблеток и инъекций. Артрозан снимает боль, снижает температуру, уменьшая воспаление. При сильной боли делают инъекции, которые затем заменяют таблетками.
- Вольтарен вводится внутримышечно первые 3 дня. Нельзя вводить при ишиасе в больную ягодичную мышцу. В противном случае возникает рефлекторное усиление боли. После острого периода лечение продолжается таблетками.
- Кеторол — действенный НПВП, обладающий жаропонижающим и противовоспалительным свойствами. Препарат не вызывает привыкания, угнетая работу простагландинов. Инъекции Кеторола вводятся внутримышечно в течение 5 дней.
- Прозерин назначается в тяжелом случае, когда боль не купируется иными средствами. Дозировка синтетического вещества назначается с учетом степени болевого синдрома. Если назначена инъекция, ее вводят подкожно дважды в день.
- Диклофенак — НПВП, который быстро купирует боль. Этот анальгетик противопоказан при болезни печени и желудка.
При рассматриваемом заболевании назначается терапия мазями. Эти средства отличаются от вышеописанных препаратов по действующему веществу, количеству активных компонентов, консистенции. Эффективные мази при воспалении седалищного нерва:
- Гомеопатические (Траумель С, Цель Т) улучшают обмен веществ, укрепляя иммунитет, снимая боль. В основе таких мазей находятся травяные экстракты. Курс лечения длится 3 недели.
- Раздражающие (Капсикам, Эфкамон, Финалгон) снимают боль, усиливая кровообращение, улучшая питание и насыщение кислородом. Наносятся тонким слоем на протяжении 10 дней.
- Хондропротекторы (Хондроксид, Терафлекс М) — в основе находятся соединения серы, которая является строительным компонентом дисков.
- НПВП (Бутадион, Диклофит) — самые опасные кремы для самолечения, поэтому их используют по назначению врача. Терапия длится 3–4 дня.
- Комбинированные (Долобене) устраняют воспаление и боль, оказывая тромболитический эффект. При этом улучшается регенерация тканей.
Лечение защемленного нерва
Можно лечить защемление седалищного нерва с помощью следующих препаратов:
- НПВП;
- витамины;
- местные средства, действие которых направлено на улучшение кровообращения, снятие отека и боли;
- витамин В, нормализующий обменный процесс.
 Чаще терапия рассматриваемого явления начинается с устранения боли и снятия воспалительного процесса. Медикаменты назначает врач с учетом тяжести клинической картины, индивидуальных особенностей проявления болезни, склонности к аллергическим реакциям. Пациенту назначают таблетки либо инъекции нестероидов. Если наблюдается острое состояние, показан курс стероидных блокад. С помощью витаминов В1 и В6 расслабляются спазмированные мышцы.
Чаще терапия рассматриваемого явления начинается с устранения боли и снятия воспалительного процесса. Медикаменты назначает врач с учетом тяжести клинической картины, индивидуальных особенностей проявления болезни, склонности к аллергическим реакциям. Пациенту назначают таблетки либо инъекции нестероидов. Если наблюдается острое состояние, показан курс стероидных блокад. С помощью витаминов В1 и В6 расслабляются спазмированные мышцы.
Чаще защемление нерва связано с напряжением мышц, которые проходят вдоль позвоночного столба. Уколы, вводимые в трапециевидные мышцы по всей спине, способствуют избавлению от боли через 10 минут. Из эффективных инъекционных растворов используют 50% Анальгин с 2 ампулами 0,9% хлорида натрия. Манипуляция повторяется 4 раза в месяц.
Лидокаиновая либо новокаиновая блокада при рассматриваемом явлении выполняется аналогично от ягодиц до лопаток. Если обкалывать триггерные зоны Лидокаином либо Новокаином, можно получить временное облегчение. Иногда такая блокада восстанавливает мышечный тонус, устраняет спазм, возвращая двигательную активность. Положительный прогноз наблюдается у пациентов, прошедших курс лечения инъекциями гомеопатических средств (Дискус композитум, Траумель С).
К плюсам такой терапии относят:
- быстрое купирование болевого синдрома;
- прямое воздействие на очаг;
- минимальное количество побочных эффектов;
- снижение напряжения мышц, устранение отека и воспаления.
Так как воспаление и защемление седалищного нерва связаны с разными патологиями позвоночного столба и травмой, поэтому перед лечением необходимо пройти полную диагностику, установив истинную причину боли.
Как должно происходить лечение воспаления седалищного нерва — это вопрос, который интересует многих. Но для начала разберемся, почему происходит воспаление.
Невропатия, или воспалительный процесс седалищного нерва (ишиас) — это патология, характеризующаяся болями, нарушением чувствительности в районе разветвления седалищного нерва, появляющаяся в результате защемления корешков, которые формируют главный нервный ствол. Множество корешков, в свою очередь, исходят от 5 разных ступеней спинного мозга. Все они отходят за границы канала позвоночника в пояснично-крестцовую зону, соединяясь в общий ствол, который впоследствии проходит под большой мышцей ягодицы (ягодичная мышца) и следует к нижним конечностям. Там он делится на совсем мелкие веточки, осуществляющие разветвление бедра, голени, стопы и пальцев (иннервируется мышца ног).
Невропатия чаще всего встречается у лиц старше 30 лет и требует немедленной врачебной помощи, так как часто сопровождается непереносимой болью. Лечение ишиаса проводится невропатологом. Прежде чем говорить о симптомах и лечении, следует уделить внимание причинам возникновения процесса защемления седалищного нерва.
Причины
Процесс защемления и воспаления седалищного нерва происходит по ряду причин, таких как появление межпозвоночной грыжи. Грыжа выбивает ядро межпозвоночного диска за границы канала позвоночника. Выпячивающийся диск защемляет корешки нервов, от которых исходит седалищный нерв.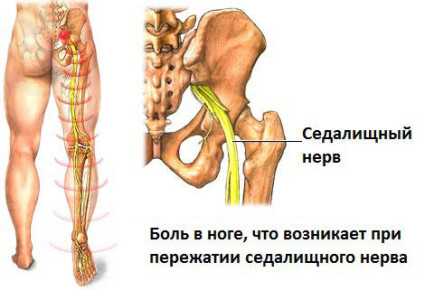 Инфекционные заболевания: наличие гриппа, туберкулеза, брюшного и сыпного тифа, малярии, скарлатины, сепсиса, сифилиса. Во время инфекций яды и токсины болезнетворных микроорганизмов воспаляют седалищный нерв. Развитие стеноза поясницы в спинномозговом канале. Этому заболеванию характерно сужение канального просвета спинного мозга. Развитие спондилолистеза — заболевания, при котором один позвоночный диск ОПУСКАЕТСЯ И сползает по отношению к другому. Переохлаждение как предшественник ишиаса. Если нерв застужен, начинается воспалительный процесс и провоцируется инфекция.
Инфекционные заболевания: наличие гриппа, туберкулеза, брюшного и сыпного тифа, малярии, скарлатины, сепсиса, сифилиса. Во время инфекций яды и токсины болезнетворных микроорганизмов воспаляют седалищный нерв. Развитие стеноза поясницы в спинномозговом канале. Этому заболеванию характерно сужение канального просвета спинного мозга. Развитие спондилолистеза — заболевания, при котором один позвоночный диск ОПУСКАЕТСЯ И сползает по отношению к другому. Переохлаждение как предшественник ишиаса. Если нерв застужен, начинается воспалительный процесс и провоцируется инфекция.
Особое внимание
Существование остеофитов — костных выростов, которые могут выглядеть как конус, шишки, шипы, образующиеся на позвоночных дисках. Остеофиты появляются из-за остеохондроза, остеоартроза позвоночника и спондилеза. Заболевания придавливают корешки нервов спинного мозга и вызывают ишиас.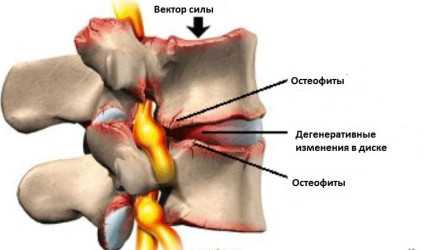
Помимо перечисленных причин, ущемление нерва, как говорит медицина, вызывается доброкачественными и злокачественными опухолями позвоночных дисков, отравлениями алкоголем, ртутью, мышьяком и свинцом. Заболевание также начинает прогрессировать в результате возникновения в организме отравляющих веществ при подагре и появлении сахарного диабета. Иные причины заболевания: беременность, грушевидная мышца (самая распространенная туннельная невропатия), травмы, внутренние кровоизлияния, артрит, гинекологические заболевания.
Грушевидная мышца заслуживает особого внимания. Невропатия седалищного нерва может возникать с развитием синдрома грушевидной мышцы. Такая мышца вместе с крестцово-остистой связкой могут сдавливать седалищный нерв. Другая ситуация, если сама мышца проходит вместе с седалищным нервом, сдавливая при этом его самого.
Симптомы
Причин, как мы выяснили, достаточно много. Соответственно, и симптомы довольно разнообразны. Даже боль может быть различная: стреляющая, покалывание, жжение, онемение, «мурашки». Существуют ситуации, когда она может расползтись по всему седалищному нерву, ягодицам, ногам, доходя до кончиков пальцев. Бывает, когда в поясничном отделе позвоночного столба признаки боли вовсе отсутствуют, а есть лишь неприятные ощущения в бедре или ягодице, голени, ступне, или вовсе исключительно в пальцах ног.
Обычно при ишиасе происходит повреждение и поражение только одной конечности, однако есть случаи, когда больной ощущает боль в двух ногах одновременно.
Болевые ощущения могут динамично передвигаться. Сначала появиться в поясничном отделе, затем переместиться в ягодицу, потом спуститься по бедру к колену, попасть в голень, ступню и достигнуть кончиков пальцев. Есть и другой вариант: боли в пояснице нет, но есть вышеописанные симптомы различной комбинации.
Какими бы ни были боли при защемлении, их нельзя просто терпеть, потому как с течением времени они только лишь усиливаются. Если запустить заболевание, приступы станут настолько мучительны и сильны, что больной будет испытывать серьезные боли во время наклонов и поворотов, будет тяжело не только ходить, но и стоять, даже сидеть. Боли могут нарушать спокойствие вплоть до положения лежа, не давая заснуть.
Диагноз: невропатия
Итак, первым и самым главным симптомом медицина предусматривает боль. Симптомы в общем и целом связаны с болевыми ощущениями в различных частях тела, зависимых от седалищного нерва. Ущемление седалищного нерва сопровождают также другие симптомы: жжение в нижнем районе ног,» гусиная кожа» или «мурашки», онемение. Симптомы нестерпимой боли возникают при запущенных стадиях заболевания. Человек в этом случае не может вести нормальную двигательную активность.
Диагноз невропатия ставится при болях и парестезиях в районе, где нерв непосредственно разветвляется, при двигательном и чувствительном дискомфорте, а также при вибрационном симптоме Тинеля. Неврит в различном проявлении диагностируется с помощью электронейромиографического исследования, в ходе которого определяется, насколько повреждено нервное волокно, во сколько раз меньше нормального он проводит импульс.
Опасно также, когда нервный импульс не получает седалищно-пещеристая мышца. Седалищно-пещеристая мышца располагается на половом члене и отвечает непосредственно за эрекцию. Когда нерв воспален или застужен или же происходят другие патологии с седалищным нервом, мужчина может столкнуться с проблемой эректильной дисфункции.
Методика лечения
Лечение защемления седалищного нерва производится множеством различных вариантов. Суть лечения, прежде всего, в устранении колоссальной боли, обездвиживающей пациента. Эффективное лечение подбирается индивидуально под больного и прямо зависит от симптоматического течения болезни и тяжести состояния. Диагностика невропатии седалищного нерва в лечении требует от врача знаний этиологии и патогенеза болезни. В лечение входит:
Соблюдение режима. Во время острой боли больной должен лежать в кровати на жестком матрасе, при этом ограничить движение, пока не пройдут симптомы воспаления. Применение препаратов. Медицина рекомендует использование нестероидных противовоспалительных средств, миорелаксантов, витаминов. На локализацию болей наносят мази и гели раздражающего воздействия, снимающие болевые признаки и уменьшающие спастический синдром. Физиотерапевтические процедуры. Это огревающий компресс, прогревание, электро- либо фонофорез. Эффект гораздо больше, если сочетать лекарственные препараты (спазмолитики, противовоспалительные средства, миорелаксанты, витамины) совместно с физиопроцедурами. Массаж. Проводится, когда уже устраняются симптомы острого течения болезни. Благодаря массажу уменьшается боль, повышается проводимая возможность поврежденного нерва, улучшается кровоснабжение,ток лимфоузлов, предупреждается гипотрофия мышцы, мышца приводится в тонус, устраняются спазмы. Лечебная физкультура. Как только причина воспаления седалищного нерва установлена, больному выбирают программу упражнений. Некоторые выполняются в самые первые сутки заболевания, не вставая с постели. Данная невропатия также лечится посещениями бассейна. Вода понижает болевой синдром, устраняет мышечный спазм, облегчается движение.
Лечебная физкультура. Как только причина воспаления седалищного нерва установлена, больному выбирают программу упражнений. Некоторые выполняются в самые первые сутки заболевания, не вставая с постели. Данная невропатия также лечится посещениями бассейна. Вода понижает болевой синдром, устраняет мышечный спазм, облегчается движение.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Тем не менее существуют препараты, способные временно устранить болевой синдром и симптомы защемления нерва. Продаются они без рецепта врача и могут применяться почти всеми. Сюда можно отнести «Мовалис», «Диклофенак» и другие. «Мовалис» используется в форме уколов. Уколы «мовалиса» способны снять повреждение, воспаление и боль. «Мовалис» и «Амелотекс» являются препаратами дорогостоящего типа.
Мышца спины укрепляется с помощью сеансов физиотерапии, исправляющих осанку. Если по прошествии месяцев боль никак не может стихнуть, врач может назначить уколы эпидуральных стероидов. При этом вокруг нерва сокращается участок воспаления.
Лечение защемления седалищного нерва осуществляется невропатологом. Невропатия седалищного нерва имеет в своей основе развитие патологических процессов, которые подавляются с помощью медицинских вазоактивных медикаментов. В свою очередь, нерв сможет улучшить микроциркуляцию и активизацию процессов обмена и гликолиза у больных путем употребления «Кавинтона», «галидора», «трентала» и других.
Лечение при беременности
Невропатия седалищного нерва может беспокоить женщин в результате давления растущего плода. Ишиас вызывает сильную боль в ногах, мучительно беспокоящую женщин. Лечение воспаления седалищного нерва у женщин проводится специальными упражнениями. Как правило, боль возникает на одной стороне тела, поэтому простое правило облегчения состояния — лежать на здоровой.
Самым простым упражнением являются наклоны таза, также распространено растяжение мышц задней поверхности бедра — наиболее популярное упражнение специального характера.
Какое бы лечение вы не выбрали при защемлении седалищного нерва — уколы, таблетки, мази с массажем, не ждите молниеносного излечения. Это болезнь не одного дня. Главное следить за своим здоровьем и не допускать воспаления.
2016-01-09
Заболеваниям позвоночного столба отводят особое место среди патологии опорно-двигательной системы. Осевой скелет играет ключевую роль в прямохождении, в чем заключается важное эволюционное значение для человека. Но в связи с этим на позвоночник приходится дополнительная нагрузка, которая зачастую не соответствует его возможностям. Тогда и возникают различные проблемы, среди которых распространено защемление седалищного нерва.
Причины
Поясничный отдел страдает не только при избыточном давлении на структуры позвоночника, что возникает при поднятии и ношении тяжестей, длительных вынужденных позах, но и в результате малоподвижного образа жизни. Последнее – настоящий бич современности, который в прямом смысле слова ложится на спины представителей многих профессий. Не самым лучшим образом отражается на позвоночнике и погоня за достижениями в определенных видах спорта. А с возрастом ситуация только ухудшается, поскольку присоединяются различные нарушения в обменных процессах и сосудистой системе. Все это становится благоприятной почвой для развития следующих состояний:
- Остеохондроз.
- Межпозвонковые грыжи.
- Спондилез.
- Искривления позвоночника.
- Спондилолистез.
- Травматические повреждения.
Указанная патология и может стать причиной защемления седалищного нерва в пояснице. Но чтобы поставить единственно верный диагноз, необходимо прежде всего посетить врача. Только специалист может определить, почему болит спина у конкретного человека и как нужно лечить заболевание.
Причин защемления седалищного нерва довольно много, их выявление должно стать основной задачей первичного этапа оказания врачебной помощи.
Симптомы
Если говорят об ущемлении седалищного нерва, то предполагают поражение пояснично-крестцового отдела, при котором происходит сжатие спинномозговых корешков. Они проходят через довольно узкие каналы, образованные соседними позвонками, давая начало самому крупному нерву нижних конечностей. Под влиянием вышеуказанных факторов начинают появляться различные признаки патологии, каждый из которых важен для врача. Когда диагностируют защемление седалищного нерва, симптомы, независимо от их выраженности, требуют детализации.
Болевой синдром
Основным признаком защемления становится боль. Большинство пациентов обращается за помощью именно с этим симптомом. В зависимости от характера и степени патологического воздействия, она может иметь такие характеристики:
- Стреляющая, ноющая, режущая.
- Локализуется в пояснице (люмбалгия), а затем распространяется в ноги (ишиалгия).
- Продолжается от часов до нескольких дней.
- Умеренной или выраженной интенсивности.
- Усиливается при любых движениях в пояснице.
Пациентам с люмбоишиалгией зачастую сложно подняться с постели, невозможно наклониться, им приходится максимально щадить спину. Появляются рефлекторные симптомы защемления седалищного нерва, к которым следует отнести мышечное напряжение. Это происходит в ответ на боль для уменьшения амплитуды движений. Тогда в области поясницы пальпируются чувствительные паравертебральные точки и спазмированные мышцы спины в виде валика вдоль позвоночника.
Болевые ощущения мешают пациентам вести привычный образ жизни и заставляют существенно ограничивать физическую активность.
Корешковый синдром
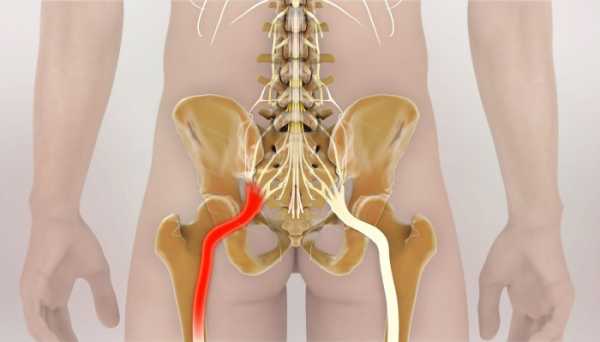
При защемлении седалищного нерва клиническая картина не ограничивается лишь болью. Повреждение корешков приводит к появлению симптомов, которые объединяются в понятие радикулопатии. Поскольку в составе нерва проходят различные волокна – моторные, сенсорные, вегетативные – то и проявления будут соответствующие:
- Онемение, покалывание, жжение кожи.
- Снижение тактильной и температурной чувствительности.
- Оживление, а затем угнетение рефлексов с нижних конечностей.
- Ощущение слабости в ногах.
- Сухость кожных покровов, бледность или «мраморность», изменение дермографизма.
В появлении этих признаков принимает участие не только механический фактор (сжатие), но и сосудистые изменения корешка, а также воспаление нерва, которое может присоединяться со временем. При выраженных изменениях ущемление седалищного нерва даже становится причиной инвалидности.
Наряду с болью, при защемлении седалищного нерва наблюдаются неврологические расстройства, которые непременно сопровождают это состояние.
Диагностика
Если пациентов беспокоит боль в результате защемления седалищного нерва, клинический осмотр, проводимый врачом, необходимо дополнить другими методами исследования. В основном применяют инструментальное обследование, результаты которого позволяют наглядно представить и оценить характер и степень патологии. Для этого рекомендуют воспользоваться следующими диагностическими процедурами:
- Рентгенография в двух проекциях.
- Томография (магнитно-резонансная и компьютерная).
- Миелография.
- Электромиография.
При защемлении седалищного нерва можно увидеть те патологические образования, которые спровоцировали появление боли – грыжи дисков, остеофиты, костные отломки, смещение позвонков. После проведения инструментального обследования необходимо проконсультироваться с неврологом или вертебрологом для составления плана дальнейших мероприятий.
Окончательный диагноз защемления седалищного нерва ставится на основании визуализационных методов диагностики.
Лечение
Эффективно лечить защемление седалищного нерва можно путем воздействия на причину и устранения последствий патологического процесса. Для этого применяют различные методики, которые обладают не только терапевтическим, но и профилактическим эффектом, предупреждая обострения и прогрессирование болезни. В некоторых случаях можно проводить лечение ишиаса в домашних условиях, используя доступные методы избавления от боли, в том числе и народные средства.
Медикаментозная терапия

Чтобы лечить защемление нерва, используют медикаментозные препараты в различных формах: инъекции (уколы), таблетки, мази, гели, пластыри. Их список достаточно широк, но выбор определенного лекарства должен основываться на клинической ситуации и особенностях организма пациента. Если посмотреть на это в целом, то можно выделить особенно популярные препараты:
- Нестероидные противовоспалительные (Диклоберл, Ксефокам, Ларфикс).
- Миорелаксанты (Мидокалм).
- Противоотечные (L-лизина эсцинат).
- Витамины (Мильгамма, Нейромидин).
- Сосудистые (Актовегин, Латрен).
- Антиоксиданты (Мексидол).
Указанные лекарства позволяют снять боль, отечность и мышечный спазм, нормализовать метаболизм в нервной ткани. Сначала лучше делать уколы препаратов, чтобы достичь более выраженного эффекта, а затем переходить на другие формы. Иногда приходится делать паравертебральные блокады с анестетиками (Новокаин) или применять гормональные средства (Дексаметазон), чтобы устранить выраженный болевой синдром.
Вполне допустимо лечить защемление нерва медикаментами в домашних условиях. Но при этом нужно соблюдать все рекомендации врача и применять не уколы, а таблетки или мазь.
Физиотерапия
Чтобы снять обострение ишиалгии, наряду с медикаментами, используют средства физического воздействия на позвоночник и нервные корешки. Они помогают быстрее устранить боль и воспалительные явления в области поврежденных структур. Кроме того, процедуры имеют положительное влияние на биохимические процессы в мягких тканях, способствуют восстановлению нервной проводимости. Как правило, рекомендуют использовать такие методы:
- Электро- или фонофорез препаратов.
- Магнитотерапию.
- Лазерное лечение.
- УВЧ-терапию.
- Рефлексотерапию.
- Озокерито- и парфинотерапию.
- Водо- и грязелечение.
Физиотерапевт совместно с лечащим врачом определит, какие процедуры показаны конкретному пациенту. Прохождение рекомендованного курса позволит лечить ущемление нерва более эффективно.
Лечебная гимнастика
Во время обострения пациенту показан постельный режим на ортопедическом матрасе, в дальнейшем может потребоваться ношение фиксирующего корсета, который разгружает поясницу. В это время нельзя предпринимать активных движений в позвоночнике, ограничиваясь легкими упражнениями, которые выполняются лежа. Но когда боль ушла, можно заниматься в любом положении, постепенно интенсифицируя гимнастику.
Лечение защемления седалищного нерва может включать такие упражнения:
- Лежа на спине, попеременно поднимать прямые ноги, приводить согнутые в коленях конечности к грудной клетке.
- Лежа на боку, отводить прямую ногу вперед и назад, нижележащую при этом согнуть в колене.
- Лежа на животе, приподнимать верхнюю часть корпуса, опираясь руками о пол.
- Стоя на четвереньках, попеременно поднимать прямые ноги вверх, приводить их к животу, прогибать поясницу.
- Из положения стоя выполнять наклоны корпуса в стороны, махи прямой ногой.
- Ходить на месте, высоко поднимая голени.
Если диагностировано защемление седалищного нерва, лечение в домашних условиях должно обязательно включать гимнастические упражнения. Но для этого пациенты сначала проходят занятия под руководством врача. Народные методы также могут включать некоторые из указанных упражнений.
Гимнастику следует выполнять осторожно, чтобы не вызвать боль, постепенно наращивая интенсивность нагрузки. Необходимо добиться формирования хорошего мышечного корсета.
Мануальная терапия и массаж
Лечить патологию позвоночного столба, которая сопровождается защемлением нервных корешков, можно с помощью мануальной терапии. Это метод терапии, когда специалист руками устраняет патологические нарушения. Так можно снять мышечные блоки, убрать подвывихи суставов, вытянуть позвоночник для декомпрессии нервов. Но прежде чем выполнять активные действия, нужно сделать массаж, чтобы разогреть мягкие ткани, расслабить мускулатуру и улучшить кровоток.
Народные методы

Лечение седалищного нерва в домашних условиях многие любят проводить с помощью народных средств. Но их нельзя позиционировать как замену традиционным. Не стоит отказываться от препаратов в уколах или таблетках, считая рецепты нетрадиционной медицины эффективной альтернативой. Природные компоненты, которые в них используются, хоть и обладают достаточно мягким действием и хорошей безопасностью, но не могут сравниться с классическими методами лечения по эффективности. А в качестве дополнения можно воспользоваться такими народными средствами:
- Прием отвара листьев осины или календулы.
- Общее и местное применение настоя сосновых почек.
- Растирка для поясницы из настойки полыни, измельченного хрена, редьки или красного перца.
- Компресс из листьев капусты, березы или лопуха.
- Аппликации на область поясницы из пчелиного воска.
Вылечить ущемление нерва одними народными методами невозможно, их можно использовать в составе комплексной терапии.
Операция
Когда консервативные мероприятия уже должны оказать свой эффект, а боль все еще сохраняется, стоит подумать о хирургической коррекции. Зачастую это становится единственным средством эффективного лечения. Операция позволяет устранить непосредственную причину сдавления нерва – грыжу, костные наросты, смещение позвонков. В дальнейшем необходимы реабилитационные мероприятия, позволяющие восстановить прежнюю активность пациента.
Прежде чем лечить ишиас, необходимо определить его причину. А установив диагноз, нужно использовать те методы, с которыми пациент может надеяться на скорейшее облегчение.
med.lechenie-sustavy.ru
Таблетки при защемлении седалищного нерва
Защемление седалищного нерва является хорошо изученным патологическим состоянием, и специалист знает, как его лечить. Для оказания помощи при данном заболевании используется комплексное лечение, которое включает ряд препаратов.
Немалую роль в медикаментозной терапии играют уколы и таблетки при защемлении седалищного нерва.
В основе лечения лежит снятие воспаление и купирование болевого приступа. Какие таблетки следует пить для достижения этой цели?
Существует несколько групп препаратов, которые уже много лет успешно и эффективно используются при ишиасе.
НПВС
В первую очередь врач назначает эту группу средств, поскольку они помогают не только снять боль, но и уменьшают воспаление в поврежденной области.
В основе механизма действия данных таблеток лежит блокировка синтеза простагландинов, которые относятся к медиаторам воспалительного процесса. Препараты этого ряда не вызывают привыкания и свободно продаются в аптечной сети.
Нестероидные противовоспалительные таблетки имеют ряд побочных эффектов, поэтому прежде чем начинать лечение, следует посоветоваться с врачом о его целесообразности и длительности. Во время бесконтрольного использования:
- может обостриться язва желудка,
- повышается риск кишечного кровотечения,
- нарушается работа почек,
- развиваются отеки,
- повышается артериальное давление.
Стероидные гормональные средства
При отсутствии положительного результата с использованием НПВС, врач может порекомендовать прием глюкокортикоидов.
Они не снимают боль непосредственно, но за счет мощного противовоспалительного эффекта устраняют отечность ткани в зоне поражения, ущемление нерва уменьшается, и болевой синдром ослабевает или исчезает совсем.
Однако их рекомендуют принимать коротким курсом, поскольку в результате длительного использования возникают выраженные побочные действия:
- язвенная болезнь желудка;
- вымывание кальция из костной ткани;
- развитие отеков;
- резкий набор веса;
- снижение иммунных сил организма.
По этой причине некоторые специалисты отказываются от назначения этой группы средств и предпочитают заменять их другими.
Миорелаксанты
Лечение боли заключается и в снятии мышечного спазма в области защемления седалищного нерва. С такой целью успешно справляются миорелаксанты центрального действия.
Их можно сочетать с противовоспалительными препаратами, тем более что они снижают неблагоприятное воздействие последних на слизистую желудка.
Очень хорошо использовать эти средства в сочетании с мануальной терапией, физиотерапией или занятиями лечебной физкультурой. В таком случае результативность лечения значительно увеличивается.
К побочным эффектам, которыми они обладают, следует отнести сонливость, снижение концентрации внимания. Поэтому их не рекомендуется использовать людям, которые садятся за руль или работают в условиях, требующих постоянного контроля.
Анальгетики
При непереносимости прочих средств, препаратами выбора при таком заболевании становятся анальгетики. Они могут быть наркотическими (используются при непереносимой боли) и ненаркотическими.
Наркотические средства вызывают сильнейшее привыкание, поэтому их рекомендуют использовать только первые несколько дней от начала приступа, а затем переходить на другие лекарственные вещества.
Витамины
В терапии также используются комплексные витаминные препараты. Лучше всего с этой целью принимать группу витаминов B, которые помогают улучшить нервную проводимость, восстановить миелиновую оболочку и чувствительность тканей, некоторым образом снизить болевой синдром. Курс лечения составляет не менее одного месяца.
Психотропные средства
Сильная боль, которую испытывает пациент во время ущемления нерва, может приводить к нарушению сна и психоэмоциональному беспокойству. С этой целью врач рекомендует прием антидепрессантов, нейролептиков или транквилизаторов.
Эти сильнодействующие вещества служат для улучшения общего состояния и усиливают влияние обезболивающих препаратов.
Если возникают симптомы защемления седалищного нерва, то не следует самостоятельно выбирать препараты. Лечение в таком случае может назначить только специалист. Попытка бесконтрольного приема средств может закончиться довольно печально, ведь только врач знает, какие таблетки и в каком количестве следует принимать в каждом конкретном случае.
Кстати, если вы хотите получить пошаговый план лечения ущемления седалищного нерва, то перейдите прямо сейчас на эту страницу.
Там вы найдете бесплатный обучающий курс, который поможет вам раз и навсегда избавиться от этой проблемы в домашних условиях.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
osteohondrosy.net
Медикаментозное лечение ишиаса: таблетки, уколы, эпидуральная анестезия
Медикаментозное лечение ишиаса заключается в использовании обезболивающих препаратов. Ведь основным признаком ишиаса является боль, которая не даёт человеку возможности вести активный образ жизни. Ишиас – заболевание седалищного нерва, сопровождающееся воспалительным процессом, является осложнением болезней позвоночника. Это даже не болезнь, а признак возникших трудностей с позвоночником.

Самый большой нерв в человеческом организме – седалищный. Поэтому защемление, сопровождающееся воспалительным процессом, выражается в нестерпимых болях, которые необходимо устранить. Для этого отлично подходит лечение ишиаса медицинскими препаратами.
Содержание статьи
Причины
Зачастую ишиас вытекает из других заболеваний, связанных с позвоночником. Основными причинами являются:
- Переохлаждение на поясничный отдел;
- Остеохондроз;
- Травмы позвоночного ствола;
- Межпозвоночные грыжи;
- Возникновение злокачественных опухолей на фоне туберкулёза или других заболеваний;
- Воспалительный процесс мочевыделительной системы.
Отсюда делается вывод, что заболевание возникает как само по себе, в результате патологии строения позвоночника, так и на фоне проблем внутренних органов человека.
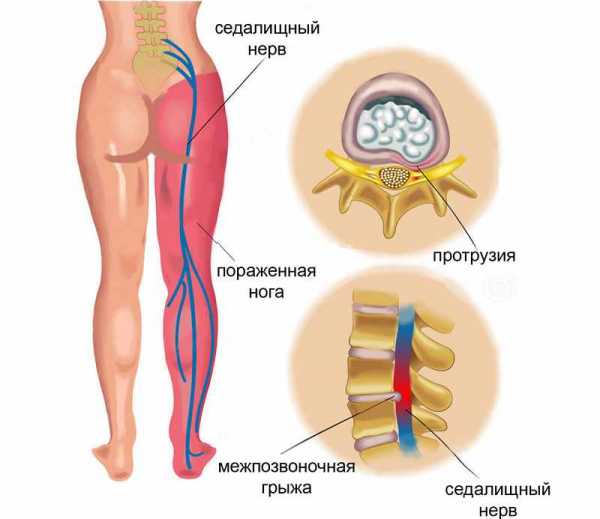
Лечение
Для начала хотелось бы отметить, что при возникшем ишиасе седалищного нерва существуют определённые методы борьбы с возникающей болью в седалищном нерве.
Способы самостоятельного избавления от болевого синдрома:
- Держите ровно спину, и не сгибайте позвоночник. Не тягайте тяжёлые предметы и не садитесь на мягкие поверхности, так как всё это приведёт к увеличению болезненных ощущений в ноге;
- Если Вы не аллергик, то можно принять ибупрофен или ацетилсалициловую кислоту. Также подойдут любые нестероидные антивоспалительные средства. В случаях употребления разжижающих кровь препаратов, средства указанные выше, не годны к применению;
- Холодный компресс. Локально осуществляйте прикладывания к больному месту;
- Выполняя кубиками льда разминающие движения, Вы сможете снизить боль;
- Используйте как холодный компресс, так и прикладывание тепла;
- Подложите что-нибудь под колени при горизонтальном положении тела на твердой плоскости. Данный способ снизит уровень напряжения седалищного нерва и облегчит болевой эффект.
Препараты
Лечение ишиаса седалищного нерва, применяя медикаментозные препараты локального и общего действия, помогают ускорить лечение. Физиотерапия закрепляет полученный результат от медикаментозного лечения. На практике таблетки не имеют применения. Основным способом являются уколы.
Нестероидные
Все обезболивающие средства делятся на группы. Из них мы остановим внимание на нестероидных средствах, действие которых формируется на блокировке выработки химических веществ, ответственных за болевые ощущения. Такие средства называются простагландинами. Данные препараты используются для недугов напрямую связанных с болевым синдромом. На сегодняшний день существует огромное количество медикаментов данной категории. Они делятся на быстродействующие и продолжительные. Вторые можно потреблять всего лишь раз в день.
- Выписывающиеся без рецепта врача: ацетилсалициловая кислота, ибупрофен, кетопрофен и другие.
- Рецептурные препараты: Мотрин, Ансейд, Серактил и другие.
Чтобы снизить степень негативных воздействий медикаментозного лечения приём должен осуществляться после питания. Побочные эффекты от нестероидных противовоспалительных средств:
- Из-за воздействия на слизистую желудка могут стать причиной тошноты и рвоты. В запущенных случаях может сопровождаться кровотечением и возникновением язвы желудка.
- Падение уровня свёртываемости крови. Если пациент принимает разжижающие кровь средства, то велик риск возникновения внутренних кровотечений.
- Негативно воздействует на почки.
Противопоказания употребления НПВП:
- Заболевания язвой кишечника или желудка;
- Малокровие;
- Тенденция к внутренним кровотечениям
- Повышенное АД;
- Болезни сердечно-сосудистой, мочевыводительной систем, заболевания печени.
Стероидные
Другая категория средств – стероидные антивоспалительные препараты, которые используются для лечения ишиаса при воспалении седалищного нерва. Эти медикаментозные средства специально созданы для выработки организмом человека гормона гидрокортизона. Кортизол – биологически активный гормон, имеющий в структуре стерановое ядро. Выработка организмом происходит в надпочечниках под влиянием адренокортикотропного гормона. Стероидный курс лечения назначается на коротких промежуток времени, не превышающий двух недель. Дальнейшее применение лекарств можно обратиться серьёзным последствиями на организм человека. Эффект от воздействия данной категории медикаментозных средств основывается на снятии отёка, и снижении уровня воспалительного процесса в тканях.
Побочные эффекты от стероидных противовоспалительных средств:
- Набор лишнего веса;
- Язвенные болезни;
- Остеопороз;
- Появление отёков лицевой части головы;
- Увеличение уровня свёртываемости крови;
- Падение общего уровня иммунитета.
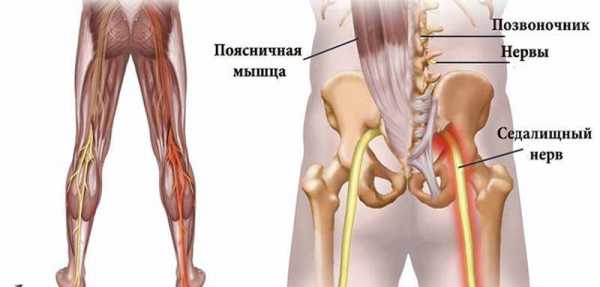
Эпидуральная терапия
Эпидуральные инъекции являются одним из ультрасовременных и часто используемых способов борьбы с болевыми ощущениями в позвоночнике. Процесс заключается в введении лекарственного средства в окружающую спинной мозг полость, в которой находятся корни нервных ответвлений. Эффект от эпидуральной терапии имеет периодический характер, но быстро снимают боль, возникшую в результате невралгии. Такая категория лекарств используется в медицине с 1952 года. Главная задача инъекций – снижение болей в поясничном отделе позвоночника. Преимуществом этого способа лечения является воздействие меньшей дозой препарата, потому что вводится непосредственно в очаг заболевания. Соответственно, риск возникновения негативных воздействий от медикаментозного лечения становится ниже.
Опиоидные средства
Можно лечить ишиас медикаментами в состав которых включаются наркотические элементы. Смысл заключается в том, что химические элементы поглощают болевые ощущения, затуманивая общее восприятие нервной системы. Эти препараты являются самыми сильнодействующими.
Опиаты отлично снимают боль на короткий промежуток времени. Употребление их более четырёх месяцев опасно, так как возникает зависимость к наркотику.
В наше время существуют новые методы использования обезболивающих средств. Кожный пластырь, в состав которого входят опиоидные вещества, снижает уровень болевого синдрома в очаге заболевания и делает это в разы лучше, чем потребление опиатов перорально.
Побочные эффекты от опиоидных обезболивающих средств:
- Нервное напряжение;
- Проблемы с желудочно-кишечным трактом;
- Паранойя;
- Сонное и вялое состояние;
- Заторможенность.
При полном соблюдении условий применения в течение длительного промежутка времени опиоиды безопасны. Стопором для назначения данного медикаментозного лечения у врачей является наличие факта приёма наркотических средств у молодых людей. Поэтому такая терапия по-настоящему редкое явление в нашей медицине.
Одним из наиболее доступных препаратов стал Трамадол. Препарат имеет и другое название – Ультрам. Обезболивающее, являющееся альтернативным вариантом лечения с применением опиоидных веществ. Трамодол не формирует сильной зависимости, хоть и имеет ряд подобных опиоидам свойств. Препарат не воздействует на желудочно-кишечный тракт. Применяя Трамадол и парацетамол вместе, можно гораздо быстрее уменьшить болевые ощущения, чем любое другое медикаментозное лечение.
| Ваш отзыв на статью |
👨⚕️РЕКОМЕНДУЕМЫЕ САЙТЫ И СТАТЬИ👩⚕️
pozvonochnik.guru