симптомы, лечение и чем опасен
Нарушение трофики (питания) головного мозга рано или поздно заканчиваются острой цереброваскулярной недостаточностью — инсультом разной степени обширности.
Согласно статистическим данным, это состояние уносит жизней больше, чем рак и прочие патологии, конкурировать в смертоносности может разве что инфаркт, поражение сердца.
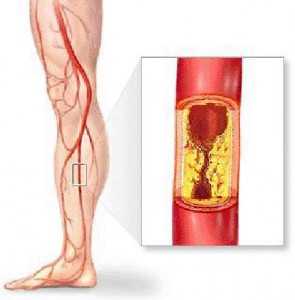
Атеросклероз сонных артерий — это хроническое расстройство, суть которого заключается в стенозе (сужении) или закупорке кровеносных сосудов холестериновой бляшкой, в ходе чего невозможно нормальное питание головного мозга. Считается предшествующим инсульту явлением.
Вероятность неотложного состояния на фоне текущей патологии повышается на 10-30% в течение первых 2-3-х лет, а затем еще больше. Сложные случаи сопровождаются стремительным сужением и острой недостаточностью гемодинамики (кровотока), результатом чего оказывается инсульт.
В этом случае предшествующей фазы развития нет, и атеросклероз становится виновником некроза нервных тканей сразу же.
Лечение проводится в срочном порядке, потому, как не известно, в какой момент пациента настигнет неотложное состояние и чем оно закончится (учитывая прогностические и статистические факторы, точно ничем хорошим).
Терапия консервативная и оперативная. В зависимости от случая. На вооружение врачей масса методов, важно своевременно обратиться в больницу.
Механизм развития
Выше вопрос частично поднимался. Суть патологического процесса в одном из двух моментов.
Первый и менее распространенный, это сужение или спазм сонных артерий.

Почему оно происходит: как итог длительного курения, в качестве индивидуальной реакции организма на никотин, в результате приема спиртного, наркотиков, из-за соматических заболеваний, вопрос несколько другой.
Важно, что сонные артерии сужаются. Кровоток становится хуже.
Второй вариант встречается в 80%. Суть его заключается в закупорке сосудов холестериновой бляшкой.

Это радиальное разрастание жирного соединения на стенке артерии, оно создает механическое препятствие.
Обычной причиной оказывается врожденное или приобретенное нарушение обмена веществ (в первую очередь липидного).
Далее суть расстройства значения в рамках описания механизма не имеет. Просвет сосуда сужен, диаметр полой структуры меньше нормы.
Потому крови приходится преодолевать больше сопротивления, создается избыточная нагрузка на сердце, артерию, что рано или поздно само может закончиться нарушением анатомической целостности сосуда.

Основная же проблема в краткосрочной перспективе — недостаточное питание головного мозга. Чем меньше крови поступает, тем хуже общая ситуация.
На начальных стадиях гемодинамика снижается незначительно, потому симптоматика минимальна или отсутствует полностью. Тело еще способно компенсировать отклонение, ресурсов хватает.
Затем нарастает клиника неврологических расстройств. Не все даже при очевидных проблемах со здоровьем обращаются к врачу, что и обуславливает печальную статистику по этому заболевания. А в конечном итоге развивается стремительный инсульт.
При поражении сразу двух сонных артерий вероятность летального исхода выше, почти неминуемо наступает гибель больного. Такой участи можно избежать только при своевременном выявлении и лечении.
То же касается поражения так называемых внутренних сонных артерий, которые расположены глубоко, частично уходят в черепную область.

Симптомы
Клиническая картина зависит от этапа патологического процесса. Полный перечень проявлений выглядит следующим образом.
Головная боль
Считается первым и наиболее распространенным признаком атеросклероза сонных артерий. Таким нехитрым способом организм сигнализирует о недостаточном питании церебральных структур.
На начальной стадии дискомфорт эпизодический, незначительный. Болезнь развивается, синдром усиливается в разы и становится невыносимым.
Проявление ощущается крайне мучительно, не проходит само практически никогда. Возникает регулярно, по несколько раз в день.
Стандартными подручными препаратами не снимается полностью.
По характеру дискомфорт тюкающий, стреляющий, распирающий. Локализуется в лобной, теменной областях, висках. Может быть диффузным, разлитым по всему черепу.
Головокружение
Встречается наравне с первым симптомом. Говорит о прогрессирующем нарушении питания церебральных структур, задействованы лобная, височная доли, мозжечок.
cardiogid.com
Стенозирующий атеросклероз сонных артерий — Про холестерин
Атеросклероз сосудов головы: его причины, симптомы и лечение
Многие годы безуспешно боретесь с ХОЛЕСТЕРИНОМ?
Глава Института: «Вы будете поражены, насколько просто можно снизить холестерин просто принимая каждый день…
Читать далее »
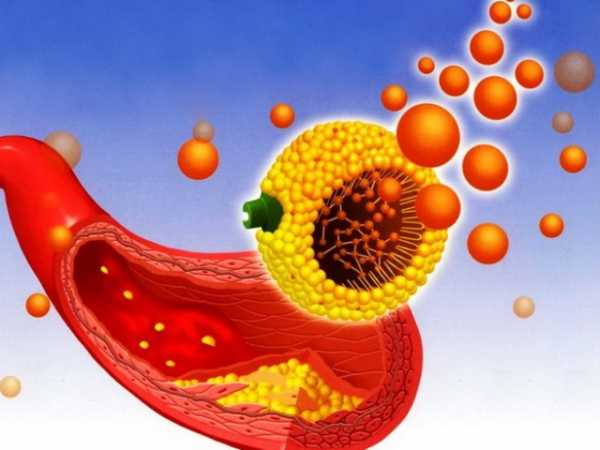
Одно из наиболее распространенных и серьезных заболеваний нашего времени — атеросклероз сосудов головного мозга. Несмотря на то, что заболевание локализуется на стенках сосудов, страдает от него весь организм. Холестерин, откладываясь в стенке сосуда, создает так называемые атеросклеротические бляшки, состоящие из разросшейся соединительной ткани и жира. Перекрывая просвет канала, они блокируют естественное течение крови и препятствуют попаданию кислорода и полезных веществ во все отделы мозга.
В результате в сосудах мозговой ткани образуются тромбы, наибольшее количество которых скапливается в коре мозга и возле базальных узлов. Следствием тромбоза становятся некротические пятна, кисты и рубцы на ткани мозга. Дистрофия нейронов (нервных клеток) препятствует нормальной умственной деятельности. Следовательно, церебральный атеросклероз представляет собой довольно опасное прогрессирующее заболевание.

Чаще всего холестериновыми бляшками, окрашенными в желтый и белый цвета, поражаются основная и средняя артерии головного мозга. Особенно много их в местах отхождения боковых ветвей от артерий. В небольших артериях изменения возникают редко, в крайних случаях возможны жировые пятна — липоидоз. Мелкие капилляры практически никогда не поражаются.
Атеросклероз брахиоцефальных артерий (БЦА)
Брахиоцефальный ствол — это крупный сосуд, отходящий от аорты, ветви которого снабжают кровью головной мозг. При появлении на стенках правых подключичной, сонной и позвоночной артерий бляшек ставится диагноз атеросклероз БЦА. Его симптомами являются сильное головокружение, возникающее во время поворотов головы, а также при снижении давления. При отсутствии лечения атеросклероз брахиоцефальных артерий способен вызвать инсульт.
Медики выделяют два вида поражения БЦА:
- Cтенозирующий (более опасный) атеросклероз с бляшками, перекрывающими просвет сосудов.
- Нестенозирующий атеросклероз, при котором бляшка увеличивается по длине сосуда и может только снижать кровоток.
Распространенные причины атеросклероза
Патогенез атеросклероза включает в себя целый комплекс разных факторов. Сюда относятся:
- Избыток холестерина в организме;
- Задержка выведения холестерина;
- Артериальная гипертензия;
- Возраст от 40 — 45 лет;
- Общее состояние здоровья.
Симптомы заболевания
Клиническая картина атеросклеротического поражения сосудов головного мозга проявляется медленно. Первыми симптомами являются:
- Неустойчивое эмоциональное состояние;
- Депрессии;
- Ослабление внимания;
- Головокружения и головные боли;
- Снижение памяти;
- Нарушения сна;
- Обмороки;
- Пониженная трудоспособность.
При обследовании специалистом выявляются следующие симптомы разной степени церебрального атеросклероза , позволяющие определить стадию развития заболевания:
Стадия I:
- Слабые реакции зрачков на яркий свет;
- Патологические и асимметричные рефлексы.
Стадия II:
- Сильные нарушения памяти и воли;
- Снижение трудоспособности;
- Ухудшение когнитивных функций;
- Микроинсульты, вызывающие параличи и обмороки.
Стадия III:
- Обширные повреждения мозговой ткани и нарушения когнитивных функций.
Можно ли получить инвалидность при атеросклерозе мозга?
Атеросклероз II степени значительно ограничивает возможности больных: работы, требующие сосредоточения внимания, напряжения и быстрой реакции, становятся таким больным непосильными. Когда атеросклероз вызывает экстрапирамидное дрожание, люди не могут выполнять точные и мелкие работы. И на основе этих ограничений медико-социальной экспертизой присваивается III группа инвалидности. Для направления на инвалидность, необходимо обратиться к лечащему врачу или руководству ЛПУ.
Как избавиться от атеросклероза?
Особое влияние на течение болезни и ее профилактику имеет режим труда и отдыха: необходимо устранить стрессы, уменьшить рабочие нагрузки, добавить дополнительный сон в течение дня. Лечебная физкультура и тренировки также пойдут на пользу. Вредные привычки вроде курения, обжорства и злоупотребления алкоголем, способствующие появлению атеросклероза, необходимо категорически пресекать.

Калорийность еды должна быть снижена до нормативной, чтобы не способствовать появлению атеросклероза головного мозга. Большую часть животных жиров необходимо заменить растительными. В обязательный недельный рацион должны входить продукты с высоким содержанием белка — мясо, рыба, морская капуста, яичные белки, кисломолочные продукты (кефир, творог ), небольшое количество сметаны. Ежедневно необходимо употреблять большое количество овощей и фруктов. А продукты, богатые животными жирами и холестерином, необходимо исключить из рациона (печень, сливки, жирные сорта мяса, яйца, кондитерские изделия).
Подробнее о диете, правилах питания и других рекомендациях по профилактике атеросклероза читайте по ссылке.
Дополнением к правильному питанию станут витамины минеральные вещества:
- Аскорбиновая кислота, он же витамин С;
- Йодосодержащие препараты.
Лекарственные препараты
Медикаментозное лечение атеросклероза сосудов головного мозга назначается исключительно врачом на основе результатов индивидуальных анализов. Для тех, кто задается вопросом, как же все-таки лечить атеросклероз, пойдет на пользу прочтение серьезной тематической литературы.
В современной российской медицине наиболее распространено назначение следующих препаратов:
- Если содержание белка протромбина в крови и ее свертываемость повышаются, в профилактических целях прописывают аспирин кардио или кардиомагнил.
- Для улучшения тока крови, периодически необходимо употреблять средства, расширяющие сосуды и снимающие спазмы: актовегин, кавинтон, курантил.
- Препаратами направленного действия в таких случаях являются статины, однако они назначаются исключительно врачом после изучения липидного спектра и постоянного его контроля во время приема данных препаратов.
- Кроме того, для нормализации эмоционального фона применяют успокаивающие препараты, можно гомеопатические, при выраженных депрессивных состояниях и нарушении сна показаны антидепрессанты и снотворные. В качестве анальгетиков при головных болях целесообразно применять лекакрственные средства, обладающие спазмолитическим эффектом (спазмалгон).
Хорошее влияние на организм имеют физиотерапевтические процедуры, например, гидротерапия с использованием кислородных, радоновых или углекислых ванн. Отдых в санаториях благоприятно скажется на общем самочувствии.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Помните, что только своевременное обращение к врачу и здоровый образ жизни способны предотвратить появление и развитие атеросклероза — заболевания, коренным образом нарушающего жизнь людей.
Видео: о лечении атеросклероза, мнение врача
Шаг 2: после оплаты задайте свой вопрос в форму ниже ↓ Шаг 3: Вы можете дополнительно отблагодарить специалиста еще одним платежом на произвольную сумму ↑
Диагностика и лечение стенозирующего атеросклероза
Сегодня диагноз «стенозирующий атеросклероз» получает всё больше людей, возраст которых перевалил за 40 лет. Что такое «атеросклероз», почему он «стенозирующий» и чего ждать, если диагноз в медицинской карте записан как «стенозирующий атеросклероз брахиоцефальных артерий»? Ответы на эти вопросы – ниже.

Коротко о стенозирующем атеросклерозе
Атеросклероз – это хроническая болезнь, характеризующаяся поражением артерий с образованием в них холестериновых бляшек. На данный момент врачи считают, что его причиной служит нарушение обмена веществ, в основном белков и липидов. Лишний холестерин, который остается в организме ввиду неправильной работы липопротеинов, оседает на артериях, образуя бляшки.
Эти бляшки незначительно сужают просвет артерии и не дают о себе знать на ранней стадии заболевания. Но если уровень холестерина в крови не снижается, то они разрастаются, прорастают в стенку сосуда и провоцируют появление соединительной ткани (этот процесс называется склерозом). В итоге происходит уплотнение внутренней стенки артерии, на пути крови вырастает преграда, и ткани, к которым ведет сосуд, не получают нужного количества кислорода.
На первых порах развития атеросклероза бляшки настолько малы, что почти не влияют на кровоток, и диагноз звучит как «нестенозирующий атеросклероз». Когда же просвет серьёзно сужается, появляется «стеноз» и приставка «не-» исчезает. Стенозирующим атеросклерозом условно считается сужение эффективного диаметра артерии на 50%.
Стоит отметить интересный факт: диагноза «нестенозирующий атеросклероз» в мировой классификации болезней (МКБ-10) не существует. Это связано с тем, что врачи не до конца сходятся с методами его классификации и диагностики.
Причины стенозирующего атеросклероза
Факторы риска для этой болезни в большинстве своем лежат в образе жизни. Именно поэтому данное заболевание так широко распространено во всем мире. Если отбросить некоторые редкие и узконаправленные причины, основной список выглядит так:
- Курение. По мнению Европейского кардиологического сообщества, никотиновая зависимость – главная причина развития атеросклероза.
- Сахарный диабет.
- Ожирение. Сюда же входит малоподвижный образ жизни.
- Повышенный уровень холестерина, избыток липидов.
- Гипертензия. Если давление выше, чем 140/90, то есть повод задуматься.
- Стресс. Этот фактор оказывает отрицательное влияние на весь организм, в первую очередь на сердечно-сосудистую и нервную системы.
- Неправильное питание. Особенно опасным считается повышенное содержание жиров и холестерина в рационе.
- Наследственность.

Хотя бы один из перечисленных пунктов можно найти практически у любого человека. По этой причине стенозирующий атеросклероз занимает первое место по причине смерти у больных сердечными заболеваниями и составляет 8 случаев на 1000 человек.
Симптомы стенозирующего атеросклероза
Так как артерий в теле человека много, то и симптомов может быть предостаточно. Если рассматривать основные зоны поражения, то можно выделить: сердце, почки, нижние конечности, аорта, сонные артерии, мозг.
Коронарные артерии
Проявления стенозирующего атеросклероза коронарных артерий связаны с ИБС (ишемическая болезнь сердца) и сердечной недостаточностью, так как миокард не получает нужного количества кислорода. В итоге центральная сердечная мышца, камеры и клапаны деградируют. Больные жалуются на:
- Головокружение.
- Тахикардию.
- Приступы стенокардии. Сначала боль за грудиной появляется только при физических нагрузках, впоследствии получасовые приступы могут возникать и в состоянии покоя.
- Инфаркт миокарда.
Инфаркт – последнее и самое опасное следствие венечного атеросклероза. Артерия полностью блокируется, миокард подвергается некрозу. Практически гарантировано развитие осложнений: аневризма, шок, разрыв и внезапная смерть. Если произошел инфаркт миокарда, значит, коронарные артерии сердца сильно пострадали от болезни.
Почки
Атеросклероз почечных артерий выдает себя единственным симптомом – постоянным несбивающимся повышением артериального давления. В случае блокирования одной почки болезнь протекает плавно, при симметричной блокировке возможно злокачественное течение болезни.
Ноги
Стенозирующий атеросклероз артерий нижних конечностей становится причиной инвалидности: хромоты, постоянной боли, ампутации. Болезнь начинается с незначительных проявлений, таких, как покалывание в некоторых областях, чувство холода, онемение. Если не принимать меры по оздоровлению, мелкие симптомы развиваются в хромоту, мышечную слабость, ярко выраженное замерзание конечностей, сильным болям. На последней стадии появляются судороги, некроз тканей и трофические язвы.
Аорта
Чаще всего атеросклеротические бляшки возникают в главной артерии тела. Из неё оторвавшиеся кусочки тромба могут попасть в любую часть тела, перекрыть проход и вызвать инфаркт. Кроме того, прорастание бляшек приводит к утолщению стенок аорты, аортальному расслоению и дальнейшему разрыву, что приводит к сиюминутной смерти.
Нередко от атеросклеротических изменений аорты страдает кишечник. Пациенты жалуются на внезапную резкую боль в желудке, болями неясного характера в кишечнике. В таких случаях нужна срочная госпитализация, так как возможен разрыв тканей внутри брюшины.
Сонные артерии
Стенозирующий атеросклероз сонных артерий ведет к нарушениям мышления и мимики. Сначала возникает головная боль и быстрая утомляемость, за ними следуют нарушения в работе памяти. В тяжелых случаях страдает четкость речи, зрение, лицевые мышцы перестают сокращаться симметрично.
Мозг
Наиболее заметны нарушения в работе мозга (головного и спинного) и связанных с ними отделов. Стенозирующий церебральный атеросклероз повреждает разные участки коры головного мозга, ввиду чего изменяется мышление, личность и поведение человека. При локализации некротических процессов в областях, ответственных за речь, зрение и слух, пациент получает тяжелые повреждения этих функций вплоть до полного отказа.
При атеросклерозе внечерепных отделов брахиоцефальных артерий появляется сильная боль в шее и тошнота, особенно при поворотах головы.
Если стенозирующий атеросклероз БЦА затронул спинной мозг, больной испытывает боль в спине и грудине, зуд и показывания в конечностях, тошноту. Давление понижено; зрение, слух и речь ухудшены.

Последствия атеросклероза
При отсутствии адекватного лечения конечной стадией стеноза любой артерии является инфаркт органа, к которому она ведет. Это значит, что кислород перестает поступать в орган, и тот быстро умирает с образованием некротической (мёртвой) ткани.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для снижения холестерина наши читатели успешно используют Aterol. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Для сердца это означает инфаркт миокарда, для мозга – инсульт, для почек – инфаркт почки и так далее. Инфаркты опасны не только тем, что орган перестает работать, но и тем, что омертвевшая ткань разлагается, выделяя токсины в организм. Часто эти проявление патологии ведет к смерти.
Чтобы избежать печального финала, нужно вовремя распознать надвигающуюся угрозу и обратиться к врачу для диагностики и лечения.
Диагностика стенозирующего атеросклероза
В основе диагностики лежит расспрос пациента о его самочувствии, внешний осмотр и анализы крови и мочи. Основываясь на этих данных, лечащий врач может назначить дополнительные обследования:
- ЭКГ, ЭхоКГ и УЗИ. Зачастую этих процедур хватает для уточнения диагноза.
- МРТ. Четкая картина срезов тела уточняет картину происходящего в организме.
- Ангиография сосудов. Проведение обследования с введением контраста позволяет точно увидеть, где появились заторы.
- Триплексное сканирование. Этот инструмент диагностики даёт много информации о сердечно-сосудистой системе: степень сужения, деформации и далее по списку.
- Реовазография. Исследование качественных характеристик крови.
- Допплеровское исследование. Эхографические признаки стенозирующего атеросклероза помогают понять уровень развития бляшек.
- Консультация специалистов из других областей. В зависимости от локализации атеросклероза может понадобиться совет невролога, хирурга, окулиста или других врачей.
Список исследований стеноза в сосудах широк и зависит от конкретного пациента. Врач должен назначать обследования до тех пор, пока точно не выявит причину болезни.
Методы лечения
В медицине все виды лечения делятся на традиционные (таблетки) и хирургические (операция). В нашем случае традиционное лечение так же делится на медикаментозное и оздоровительное. В свою очередь, при стенозирующем атеросклерозе медикаментозное лечение делится на симптоматическое и непосредственно лечебное. Чтобы не запутаться в этой иерархии, начнем с самого низа.
Симптоматическое лечение направлено на устранение симптомов, вызванных атеросклерозом. Это может быть аспирин для разжижения крови, болеутоляющие для снятия боли, широкий список препаратов для приведения мозга в порядок.
Лечебные препараты сдерживают саму болезнь. Некоторые таблетки могут снижать уровень холестерина в крови, некоторые понижают АД, чтобы уменьшить нагрузку на кровяную систему.
Вместе с лечебными и симптоматическими препаратами пациенту назначают ЛФК и оздоровительные процедуры. Поскольку заболевание чаще всего бывает спровоцировано неправильным образом жизни, больному нужно отказаться от курения, больше ходить, тренироваться, меньше нервничать, хорошо спать и правильно питаться. Этот же список входит в терапию атеросклероза.
В сумме таблетки и здоровый образ жизни должны остановить развитие атеросклероза и медленно восстанавливать поврежденные артерии. Но иногда болезнь заходит настолько далеко, что традиционного лечения уже недостаточно. В этом случае специалист может назначить хирургическое вмешательство – шунтирование, ангиопластика, стентирование или операцию по удалению. При шунтировании в обход пораженной артерии устанавливается искусственный сосуд, ангиопластика расширяет просвет сосуда, стентирование замедляет развитие бляшки с помощью специального каркаса, а при удалении поврежденный сосуд полностью удаляется.
В целом помощь хирургов требуется относительно нечасто. Если пациент вовремя обратился к врачу и не навредил себе самолечением, его обычно можно лечить традиционными методами.
Итак, стенозирующий атеросклероз – это системное хроническое заболевание, которое бессимптомно развивается долгое время и дает о себе знать примерно после 40 лет. Оно проявляется в виде бляшек в артериях и ухудшает кровоток вплоть до полной его блокировки. Будучи невылеченным, оно приводит к тяжелым нарушениям в организме, инвалидности и смерти. При подозрении на эту болезнь не стоит заниматься самолечением, чтобы не упустить время – нужно как можно скорее обратиться к врачу и начать обследование.
Особенности и терапия нестенозирующего атеросклероза
Одна из наиболее распространенных патологий сосудов – нестенозирующий атеросклероз артерий. Приблизительно половина людей старше пятидесяти лет имеет это отклонение. Ранее такое состояние сосудов можно было выявить лишь на вскрытии, но современные методы диагностики позволяют вовремя заметить сосудистые изменения и обратить внимание на терапию. Это особенно важно, если у больного есть нестенозирующий атеросклероз брахиоцефальных артерий, снабжающих кровью головной мозг. Распознать патологию очень важно, поскольку внешние проявления стеноза появляются в том случае, если перекрыто более половины диаметра артерии. Каждый вовремя поставленный диагноз может спасти жизнь пациенту.
- Группы риска
- Изменения сосудов при патологии
- Факторы нестенозирующего атеросклероза
- Признаки патологии
- Диагностика патологии
- Осложнения при заболевании
- Терапия патологии
- Профилактика
Группы риска
Заболевание может появиться не только у людей старшего возраста, но и у молодежи. Большинство населения легкомысленно считают, что сосудистые патологии поражают лишь стариков, а в молодом возрасте беспокоиться о них не стоит. Это далеко не так, ведь значительно помолодели такие заболевания, как артериальная гипертензия, инсульт головного мозга, инфаркт. Все эти заболевания, так или иначе, связаны с проходимостью сосудов и их возможностью обеспечивать органы кровью, кислородом и питательными веществами.
Однако исследования показали, что в группу риска заболеть нестенозирующим атеросклерозом входят и молодые люди. Получить патологию рискуют следующие группы лиц:
- Имеющие подобное заболевание у ближайших родственников.
- Перенесшие ранее инсульт или инфаркт.
- Страдающие гиподинамией, имеющие мало физической нагрузки.
- Имеющие лишний вес.
- Питающиеся нерационально.
- Склонные к переживаниям и стрессам.
Подобные категории населения, как можно заметить, не имеют возраста и полового признака, поэтому нестенозирующий атеросклероз грозит всем людям, входящим в группу риска.
Изменения сосудов при патологии
Нестенозирующий атеросклероз появляется не сразу, ему предшествует длительный подготовительный период, в течение которого организм испытывает влияние неблагоприятных факторов.
На первом этапе развития патологии можно отметить склонность сосудов к спазмам – сокращениям сосудистой стенки. Врачи считают, что это является защитной реакцией организма на стрессовые ситуации, причем спазмирование сосудов не зависит от воли человека, а контролируется гипофизарно-надпочечниковой системой. Поэтому при даже самом маленьком стрессе, который человек старается перенести без переживаний, сосуды могут резко сокращаться. Впоследствии может возникнуть нестенозирующий атеросклероз внечерепных брахиоцефальных артерий. Чтобы ситуация усугублялась далее, стенки сосуда должны быть истончены, а их проницаемость – повышена. Определенные факторы, воздействующие на человека, провоцируют и такие патологические изменения.
В фазе липоидоза мишенью становятся непосредственно сосудистые стенки, в которые без всякого препятствия проникают жировые включения, поступившие в сосуд с плазмой крови.
Интересен тот факт, что отложения жиров при стенозирующем атеросклерозе отличны от нестенозирующего.
Если при стенозирующей форме патологии сосуд перекрывается бляшкой, то при нестенозирующем атеросклерозе бляшки как таковой не существует, зато все жировые отложения распределяются по стенкам сосуда пятнами или полосами.
Факторы нестенозирующего атеросклероза
Поскольку выявить нестенозирущий атеросклероз на ранней стадии развития недуга бывает трудно даже современными методами, врачи делают предположительные прогнозы на основании факторов, влияющих на человека. Если они присутствуют в жизни больного, то вероятность нестенозирующего атеросклероза довольно велика.
К таким факторам относят:
- Склонность к возникновению ангиоспазмов.
- Патологии сосудов (врожденные, приобретенные).
- Наличие таких заболеваний, как цирроз печени, сахарный диабет, гипотиреоз, панкреатит.
- Высокий уровень холестерина и наличие вредных липопротеинов в крови.
Больше всего заболевание поражает сосуды ног и черепа, поэтому диагнозы нестенозирующий атеросклероз артерий нижних конечностей и нестенозирующий атеросклероз экстракраниальных артерий держат лидирующие позиции среди такого вида патологий.
Признаки патологии
Как уже упоминалось, нестенозирующий атеросклероз можно считать тихой болезнью – лечение ее начинают тогда, когда уже появились признаки расстройств на позднем этапе развития недуга. В связи с этим можно выделить два этапа развития недуга:
- Доклинический, когда отложения на стенках сосудов не приводят к появлению симптомов патологии.
- С наличием клинических признаков, когда больные уже жалуются на плохое самочувствие. На этом этапе развития недуга чаще всего отмечают быструю утомляемость, плохую память, раздражительность, бессонницу, невозможность сконцентрироваться на чем-то, невнимательность. Пациенты, обратившиеся к врачу с такими признаками, имеют характерный внешний вид – они словно раньше стареют. Уже в пятидесятилетнем возрасте они движутся маленькими шагами, словно боясь оступиться, как старики. Их кожа раньше становится сухой и дряблой, у мужчин появляются лысины, начинается ломкость ногтей. Страдает интеллектуальный образ пациента. Пациенты жалуются на головную боль и шум в ушах, тошноту, появление чувства онемения конечности, мушек в глазах, быстрого утомления зрения. Больные могут ощущать боль в сердце, а если есть нестенозирующий атеросклероз сонных артерий – болезненные спазмы в области шеи, возникающие словно прострелы. Тяжелее диагностировать атеросклероз бца, поскольку нужно провести тщательную дифференциальную диагностику с другими патологиями.
Диагностика патологии
Для категории пациентов с возможным нестенозирующим атеросклерозом проводят следующие обследования:
- Реоэнцефалографию.
- Реовазографию.
- УЗИ сердца.
- Ангиографию.
- Допплеровское сканирование (определяет атеросклероз внечерепных отделов).
- Ультразвуковое исследование сонных артерий.
- Изотопное сканирование.
Только при помощи этих исследований можно с высокой точностью говорить о том, что такое изменение сосудов присутствует.
Чтобы вовремя начать лечение заболевания, его нужно диагностировать как можно раньше. Ряд признаков патологии должен быть подтвержден аппаратными методиками исследования.
Осложнения при заболевании
Сам по себе нестенозирующий атеросклероз может протекать долгие годы без видимых осложнений, но он опасен тем, что дает тяжелые осложнения для всего организма. Первое осложнение начинается на ишемической стадии – у пациента начинаются приступы стенокардии, страдают крупные артерии, возникает ишемия головного мозга. На второй стадии появляются тромбонекротические осложнения, грозящие возникновением инфаркта миокарда, эмболии, инсульта. Наиболее тяжелая третья стадия – происходят необратимые изменения в органах, когда появляется рубцевание, а паренхима не может в полном объеме выполнять свои функции.
Терапия патологии
Лечение заболевания должно быть начато еще на ранней стадии. Пациентам рекомендуют активный образ жизни, легкую физкультуру, посещение бассейна. Обязателен отказ от вредных привычек – алкоголизма и табакокурения. Стоит снизить поступление соли и животных жиров в организм. Также лечение патологии обязательно подкрепляется медикаментозными средствами. Врач назначит пациенту препарат из группы статинов, сосудорасширяющие средства, препараты для предотвращения тромбообразования и разжижения крови, комплексы витаминов и минералов, иммуномодуляторы. Обязательны препараты для выведения жиров из организма, тормозящие всасывание и синтез холестерина.
Важно! Медикаментозное лечение нестенозирующего атеросклероза должен назначать только врач на основании данных обследования и клинической картины заболевания.
Профилактика
Наибольший эффект в отношении нестенозирующего атеросклероза дает профилактика с раннего возраста. Еще в молодости пациенты должны знать о своей предрасположенности к нестенозирующему атеросклерозу, поэтому людям из группы риска рекомендовано начать профилактику задолго до того, как может понадобиться лечение. Поэтому для этих пациентов всегда остаются актуальными вопросы контроля уровня холестерина в крови, стабилизации артериального давления, снижение уровня стресса в их жизни, чередование режима труда и отдыха.
holesterin-lechenie.ru
эхопризнаки, лечение СА артерий, БЦА, нижних конечностей, коронарных и сонных артерий, церебрального
При сужении просвета артерий из-за формирования атеросклеротической бляшки ставится диагноз стенозирующего атеросклероза. Он преимущественно поражает коронарные, периферические и церебральные сосуды, приводя к ишемии тканей. Клиническими проявлениями являются: стенокардия, дисциркуляторная энцефалопатия, перемежающаяся хромота.
Для лечения применяют препараты, снижающие содержание холестерина в крови, антиагреганты и сосудорасширяющие средства.
Читайте в этой статье
Причины появления стенозирующего атеросклероза
Несмотря на то, что роль многих факторов в развитии атеросклероза считается окончательно доказанной, это заболевание не до конца изучено. До сих пор не удалось установить причину, по которой стенозирующий атеросклероз у одних пациентов поражает сердце, а у других сосуды конечностей или головного мозга. Также нет единства в определении провоцирующего воздействия, после которого начинается стремительное прогрессирование признаков болезни.
Общее мнение у ученых отмечается при выделении состояний, при которых многократно возрастает риск поражения артериальной стенки. К ним относятся:
- алкогольная и никотиновая зависимость;
- пожилой возраст;
- отягощенная наследственность;
- климактерический период;
- сахарный диабет;
- артериальная гипертензия;
- избыток холестерина в пище;
- нарушение соотношения фракций холестерина;
- ожирение;
- гипотиреоз;
- стрессовые ситуации;
- недостаток движения;
- хронические инфекции.
При сочетании у одного пациента нескольких факторов процесс закупорки артерий начинается в более молодом возрасте, тяжелее протекает и сопровождается осложнениями – инфаркт, инсульт, гангрена конечностей.
Рекомендуем прочитать статью о стенозе сонной артерии. Из нее вы узнаете о факторах риска и симптомах патологии, степенях стеноза, проведении диагностики и лечения.А здесь подробнее об атеросклерозе сосудов шеи.
Симптомы развития заболевания
Клинические проявления стенозирующего атеросклероза возникают при сужении просвета крупных и средних артерий более чем наполовину. Непосредственной причиной такого процесса является отложение липопротеиновых комплексов низкой и очень низкой плотности во внутренней оболочке сосуда. Однажды появившись, холестериновые конгломераты растут, развиваются от жирового пятна до атерокальциноза, постепенно уменьшая приток крови к тканям.
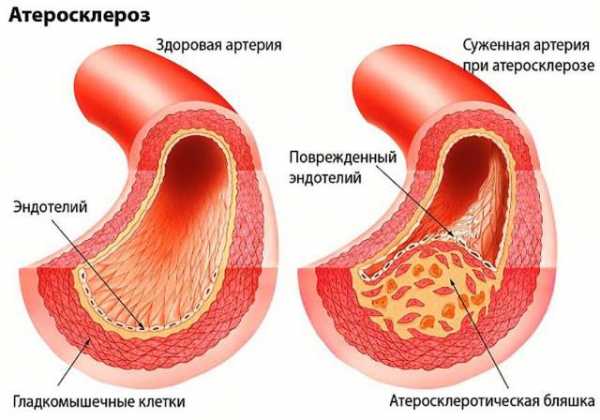
Церебральный атеросклероз (БЦА, сонные артерии)
Питание клеток головного мозга осуществляется через систему брахиоцефальных артерий (БЦА). К ним относятся плечеголовной ствол (правая общая сонная и подключичная) и одноименные левые ветви. Если в какой-либо из них происходит формирование бляшек (чаще всего в месте ветвления общей сонной), то у пациента диагностируют атеросклероз БЦА.
Он может быть нестенозирующим только на раннем этапе развития, когда холестериновое пятно имеет вид полосы и не достигает половины диаметра сосуда. Практически все подобные процессы переходят в стенозирующие с течением времени.
Это заболевания может протекать в виде дисциркуляторной энцефалопатии при медленной закупорке артерии или ишемического инсульта при внезапном перекрывании тромбом, эмболом (частью бляшки).
Ранними признаками хронической недостаточности поступления крови в головной мозг бывают:
- постоянная слабость;
- быстрое утомление при обычных нагрузках;
- трудность концентрации внимания;
- эмоциональная нестабильность;
- сонливость днем и бессонница ночью;
- ослабление памяти;
- замедленное мышление;
- головная боль;
- шум в ушах.
По мере прогрессирования ишемии головного мозга нарушается запоминание и анализ информации, изменяется эмоциональный фон – пациенты становятся раздражительными, мнительными, склонными к депрессивным реакциям. Постоянный шум в ушах, ослабление зрения и слуха, шаткость походки, дрожание рук отражают дальнейшее снижение притока крови.
На этой стадии отмечается потеря интереса к любому виду активности, утрата способность к эффективной работе. Наступление деменции характеризуют следующие отклонения:
- низкий интеллект;
- провалы в памяти;
- неразборчивая речь;
- исчезновение интереса к окружающим;
- потеря способности к самообслуживанию и личной гигиене.
При резком прекращении кровотока в тканях головного мозга развиваются некротические процессы, что проявляется в виде инсульта. Его симптоматика зависит от локализации пораженной артерии, ее диаметра и степени развития обходных путей (коллатералей).
Общемозговая симптоматика в таких случаях следующая:
- головная боль с тошнотой или рвотой;
- прогрессирующее нарушение сознания – от состояния оглушенности до комы;
- потеря способности к самостоятельным движениям в конечностях;
- перекос лица;
- изменения речи;
- затруднение глотания.
Нижние конечности
При хроническом течении стенозирующего атеросклероза на ранних стадиях у пациента появляется боль в мышцах голени при ходьбе, периодическое онемение и повышенная чувствительность ног к холоду. По мере сужения просвета артерии боль беспокоит при меньшей нагрузке, кожные покровы приобретают бледный, а затем багрово-синюшный цвет.
Синдром перемежающейся хромоты нарастает при подъеме по лестнице, вначале он возникает только при ходьбе на длинные дистанции, а потом пациент не может без остановки пройти даже 25 метров.
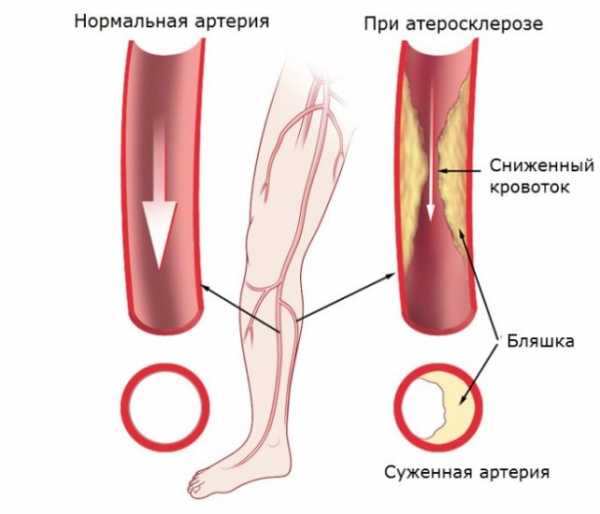
Тяжелая форма атеросклероза и острая закупорка могут привести к гангрене ноги и необходимости ампутации. Об угрозе такого тяжелого осложнения свидетельствуют долго незаживающие язвы на голени, прекращение пульсации артерии на стопе.
Коронарные артерии
Снижение кровотока в венечных артериях вызывает приступ боли в сердце – стенокардию. Она характеризуется появлением неприятных ощущений за грудиной в виде сжимания, жжения. Интенсивность болевого синдрома варьирует от умеренной до нестерпимой, боль может распространиться на область лопаток, левую руку, шею. Преходящие нарушения коронарного кровотока отмечаются после интенсивной физической нагрузки, стресса, по ночам.
В момент приступа возникает нехватка воздуха, холод в руках и онемение, пульс становится неритмичным, возможны колебания артериального давления. Длительная боль может означать развитие инфаркта. К числу осложнений стенокардии относится замещение функционирующей сердечной ткани соединительной (кардиосклероз) и нарастание сердечной недостаточности.
Смотрите на видео о стенозирующем атеросклерозе, его симптомах и лечении:
Эхопризнаки и другие показатели наличия заболевания
Одним из методов диагностики, который помогает исследовать проходимость артериальных сосудов, оценить степень их стеноза (сужения) является эхокардиография – УЗИ в режиме дуплексного сканирования. Она помогает обнаружить наличие атеросклеротической бляшки, ее размеры и соотношение с диаметром артерии, нарушения кровообращения в анатомической области. Признаками нестенозирующего процесса являются:
- обнаружение отложений холестерина, занимающих менее 50% просвета артерии;
- бляшка при этом находится в ранних стадиях формирования;
- магистральный кровоток незначительно ослаблен.
 Важную информацию при атеросклерозе коронарных артерий можно получить при помощи ЭКГ – на высоте приступа понижается сегмент ST, а Т становится отрицательным, появляются нарушения ритма и проводимости.
Важную информацию при атеросклерозе коронарных артерий можно получить при помощи ЭКГ – на высоте приступа понижается сегмент ST, а Т становится отрицательным, появляются нарушения ритма и проводимости.Ускоренный пульс на фоне приступа свидетельствует о стенокардии напряжения, а нормальный – о спонтанной форме. Детальная диагностика состояния коронарного кровообращения проводится при помощи нагрузочных проб и суточного мониторирования ЭКГ.
Коронарография, ангиография церебральных или периферических артерий помогает с высокой достоверностью выявить нарушения кровотока, место закупорки и, что особенно важно, состояние обходных (коллатеральных путей) и микроциркуляции в капиллярах. Ее в обязательном порядке назначают перед проведением операции для выбора правильной техники. Помимо классического рентгеновского контроля используют МРТ-ангиографию.
Лабораторная диагностика при атеросклерозе предусматривает следующие исследования:
- биохимический анализ крови;
- липидограмма;
- коагулограмма;
- определение креатинфосфокиназы, тропонина, АЛТ и АСТ при подозрении на инфаркт миокарда.
Лечение стенозирующего атеросклероза
Вне зависимости от локализации атеросклероза пациентам с нарушениями содержания холестерина в крови назначается специальная диета. В ней ограничивают животный жир, консервы, колбасу, соусы промышленного изготовления, маргарин, сливочное масло, субпродукты, полуфабрикаты. В меню должно быть достаточное количество сырых и отварных овощей, каш из цельного зерна, фруктов.
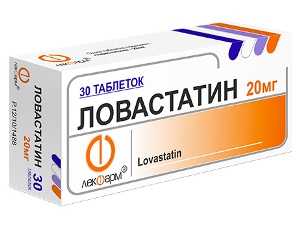 Для нормализации состава крови применяют препараты, действующие на липидный обмен – Симгал, Ловастатин, Зокор, никотиновую кислоту.
Для нормализации состава крови применяют препараты, действующие на липидный обмен – Симгал, Ловастатин, Зокор, никотиновую кислоту.Для профилактики образования тромбов рекомендуют Аспирин и Тиклид. Обязательным условием является поддержание нормальных показателей артериального давления и содержания сахара в крови.
При церебральном атеросклерозе используют также сосудорасширяющие средства (Кавинтон, Нимотоп), препараты для улучшения микроциркуляции (Агапурин, Курантил), стимуляторы обмена (Глицин, Билобил), ноотропы для улучшения памяти (Сермион, Луцетам, Сомазина).
При поражении нижних конечностей показаны спазмолитики (Ксантинола никотинат, Галидор), витамины группы В, ангиопротекторы (Вазапростан, Кальция добезилат), проводят новокаиновые блокады для обезболивания, при закупорке тромбом вводят Стрептокиназу.
Для купирования приступа стенокардии применяют Нитроглицерин, для постоянного лечения – нитраты продленного действия (Изокет, Моносан), Сиднофарм, бета-блокаторы (Конкор, Анаприлин), антагонисты кальция (Изоптин, Коринфар ретард), Предуктал.
В том случае, если медикаменты не дали ожидаемого эффекта, решается вопрос о проведении оперативного лечения. Бляшка с частью внутренней оболочки удаляется при эндартерэктомии, просвет артерии расширяется баллоном и имплантируется стент, взамен пораженной части вшивается вена или протез, прокладываются обходные пути (шунтирование).

Профилактика
Успех любого метода лечения атеросклероза зависит от того, насколько удалось избавиться от основных факторов риска – курения, алкоголя, гиподинамии, ожирения, стрессов. Рациональное питание и физические нагрузки являются важными условиями для предотвращения развития тяжелых осложнений атеросклероза.
Требуется контролировать и компенсировать медикаментами повышенное артериальное давление, высокие показатели холестерина и глюкозы, свертывающей способности крови.
Рекомендуем прочитать статью об атеросклерозе брюшного отдела аорты. Из нее вы узнаете о факторах риска патологии и ее симптомах, возникновении аневризмы, методах диагностики и лечения.А здесь подробнее об облитерирующем атеросклерозе сосудов нижних конечностей.
Стенозирующий атеросклероз протекает с сужением диаметра артерии более чем на 50%. Он возникает при нарушении липидного обмена у пациентов из группы риска болезней сосудов. При поражении коронарных артерий появляются приступы стенокардии, если бляшки формируются в сосудах нижних конечностей, то развивается перемежающаяся хромота.
Церебральный атеросклероз характеризуется закупоркой брахиоцефальных путей кровотока, клинические проявления его – дисциркуляторная энцефалопатия. Для лечения назначают медикаменты, оперативные методы, обязательным условием является диета, физическая активность и избавление от вредных привычек, коррекция гипертонии, ожирения, диабета.
Читайте также
-

Холестериновые бляшки в сонной артерии: лечение, как…
Обнаруженные холестериновые бляшки в сонной артерии несут серьезную угрозу для головного мозга. Лечение зачастую заключается в проведении операции. Удаление народными методами может быть неэффективным. Как убрать с диетой? -

Облитерирующий атеросклероз сосудов нижних…
Если вдруг появилась хромота, боль во время хождения, то эти признаки могут указать на облитерирующий атеросклероз сосудов нижних конечностей. В запущенном состоянии болезни, которая проходит в 4 стадии, может потребоваться операция по ампутации. Какие возможны варианты лечения? -

Стеноз сонной артерии: симптомы, степени, критический…
Как результат атеросклероза и других заболеваний может возникнуть стеноз сонной артерии. Он может быть критический и гемодинамически значимый, иметь разные степени.Симптомы подскажут варианты лечения, в том числе и когда нужна операция. Каков прогноз для жизни? -

Возраст атеросклероза: с какого может развиться…
Считается, что возраст атеросклероза — первый год жизни. То есть он накапливается и начинает развиваться буквально с пеленок. Факторы риска (курение, ожирение, стрессы, наследственность и прочие) приводят к тому, что заболевание может быть констатировано и в молодом, и в старческом возрасте. -

Атеросклероз почечных артерий: причины, симптомы…
Развивается атеросклероз почечных артерий из-за возраста, вредных привычек, избыточной массы тела. Вначале симптомы скрыты, если они проявились, то болезнь сильно прогрессирует. В этом случае необходимо медикаментозное лечение или операция.
cardiobook.ru
Атеросклероз (стеноз и окклюзия) сонных артерий
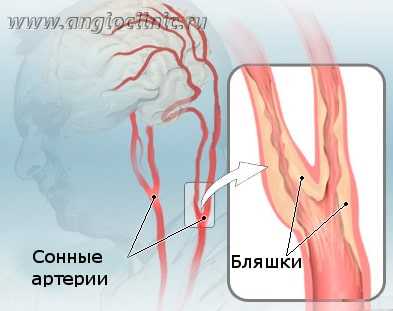 Основной причиной нарушений мозгового кровообращения является атеросклероз сонных артерий. Атеросклеротические бляшки вызывают сужение сонных артерий, которое является препятствием для нормального кровообращения в головном мозге. Постепенно развивается полная закупорка сонной артерии, которая называется окклюзией. Нарушение проходимости сонной артерии является основной причиной ишемического инсульта в современном мире. Вероятность развития инсульта при симптомном сужении сонной артерии на 70% и более составляет около 15% в год.
Основной причиной нарушений мозгового кровообращения является атеросклероз сонных артерий. Атеросклеротические бляшки вызывают сужение сонных артерий, которое является препятствием для нормального кровообращения в головном мозге. Постепенно развивается полная закупорка сонной артерии, которая называется окклюзией. Нарушение проходимости сонной артерии является основной причиной ишемического инсульта в современном мире. Вероятность развития инсульта при симптомном сужении сонной артерии на 70% и более составляет около 15% в год.
От инсульта ежегодно погибают или становятся инвалидами множество людей, хотя современная сосудистая хирургия позволяет предотвратить его у большинства пациентов. Только регулярная диагностика и доверие врачам позволит значительно снизить риск инсульта. Значительно проще лечить атеросклероз сонной артерии, чем ишемический инсульт и его последствия.
Причины и факторы риска
Сонные артерии парные крупные артериальные сосуды, которые кровоснабжают головной мозг в тех отделах, где расположены центры мышления, речи, личности, чувствительной и двигательной функции. Сонные артерии проходят по шее и через отверстия в черепе проникают в головной мозг.
При накоплении жировых веществ и холестерина образуется атеросклеротическая бляшка, которая сужает сонные артерии. Это уменьшает поток крови к мозгу и увеличивает риск ишемического инсульта. Инсульт происходит, когда поток крови не поступает в какие-либо отделы головного мозга. При инсульте внезапно выпадают некоторые функции мозга. Если отсутствие кровотока длится более трех-шести часов, то эти нарушения становятся необратимыми.
Почему при сужении сонной артерии развивается инсульт?
- Значительное сужение сонной артерии снижает кровообращение в мозге, а при внезапном падении давления (резко встать с постели, перелеты, перегрев на солнце или большая хирургическая операция) кровоток внезапно прекращается, что приводит к гибели нервных клеток.
- Отрыв кусочка атеросклеротической бляшки с переносом его кровотоком в мелкие артерии головного мозга, что приводит к их закупорке.
- Острый тромбоз (образование кровяного сгустка) на фоне сужения сонной артерии с полным прекращением кровотока в определенных областях мозга.
Факторы риска атеросклероза сонных артерий
Факторы риска для заболевания сонной артерии сходны с таковыми при других видах сердечно-сосудистых заболеваний. Они включают в себя:
- Возраст
- Курение
- Гипертония (высокое артериальное давление) — самый важный фактор риска развития инсульта
- Высокий уровень холестерина
- Сахарный диабет
- Ожирение
- Малоподвижный образ жизни
- Отягощенная наследственность по атеросклерозу
Мужчины моложе 75 лет имеют больший риск развития стеноза сонной артерии, чем женщины в той же возрастной группе. В группе старше 75 лет женщины имеют больший риск инсульта . У пациентов страдающих ИБС нередко выявляются сужения сонной артерии.
Клинические формы
Атеросклеротические поражения сонных артерий чаще всего различаются по локализации основного процесса:
- Атеросклероз общих сонных артерий — редко способствует ишемическому инсульту, даже при полной закупорке общей сонной артерии кровоток по внутренней сонной может быть сохранен. Однако могут быть общемозговые нарушения — плохая память, общая слабость, головные боли.
- Атеросклероз бифуркации общей сонной артерии — атеросклеротические бляшки суживают вход в внутреннюю сонную артерию и могут полностью ее закупорить. Это наиболее распространенная форма поражения. При такой локализации чаще всего развиваются транзиторные ишемические атаки и ишемические инсульты.
- Атеросклероз внутримозговых отделов сонной артерии — бляшки расположены в сонных артериях и их основных ветвях. Часто развивается ишемический инсульт, связанный с тромбозом суженных артерий.
По УЗИ выделяется два основных типа атеросклеротических бляшек:
- Стабильная бляшка — сужение артерии имеет ровные контуры, без подрытых краев, с небольшим ускорением кровотока на бляшке.
- Нестабильная бляшка — чаще кальцинированная бляшка с рваными контурами, могут отмечаться подвижные элементы, значительная турбулентность кровотока при допплерографии.
По степени сужения сонной артерии выделяют:
- Гемодинамически незначимый стеноз (сужение артерии менее чем на 70%, без локального ускорения кровотока)
- Гемодинамически значимый стеноз (сужение артерии более чем на 70%, с ускорением кровотока)
- Окклюзию — полную закупорку сонной артерии
Жалобы и симптомы
Атеросклероз сонных артерий может протекать бессимптомно или вызывать жалобы, связанные с нарушением мозгового кровотока. Чаще всего пациенты могут жаловаться на временные нарушения функций мозга (транзиторная ишемическая атака) или стойкое их выпадение (ишемический инсульт).
Транзиторная ишемическая атака (ТИА)
ТИА происходит, когда кратковременно нарушается мозговой кровоток . Это начальная фаза острого нарушения мозгового кровообращения, которая является обратимой. Она имеет такие же симптомы как инсульт, но эти симптомы проходят через несколько минут или часов.
При ТИА необходима неотложная медицинская помощь, поскольку невозможно предугадать, будет ли она прогрессировать в инсульт. Немедленное лечение может спасти жизнь и увеличить шансы на полное выздоровление.
Современные исследования показали, что пациенты, перенесшие ТИА имеют в 10 раз больше вероятность пострадать от обширного инсульта, чем человек, который не имел ТИА.
Ишемический инсульт имеет следующие признаки:
- Внезапная потеря зрения, нечеткость зрения, затруднение в том, что один или оба глаза.
- Слабость, покалывание или онемение на одной стороне лица, с одной стороны тела, или в одной руке или ноге.
- Внезапные трудности при ходьбе, потеря равновесия, отсутствие координации.
- Внезапное головокружение.
- Трудно говорить (афазия).
- Внезапная сильная головная боль.
- Внезапные проблемы с памятью
- Затруднение глотания (дисфагия)
Ишемический инсульт и транзиторная ишемическая атака начинаются одинаково, поэтому любой ишемический инсульт можно назвать ишемической атакой, если симптомы полностью регрессируют в течение 24 часов от начала заболевания. Наличие временного промежутка между появлением симптомов инсульта и гибелью участков мозга позволяет выполнять срочную операцию по восстановлению мозгового кровотока.
Течение заболевания
Появившись, атеросклеротические бляшки уже не смогут рассосаться, но только постепенно прогрессируют. Скорость роста атерсклеротической бляшки зависит от многих факторов риска, от уровня холестерина. Всем людям старше 50 лет рекомендуется ежегодно выполнять УЗИ сонных артерий, для того, чтобы исключить развитие атеросклеротических бляшек и возникновение риска ишемического инсульта.
При развитии осложнений атеросклероза сонных артерий быстро прогрессирует дисциркуляторная энцефалопатия. Частые ТИА, а тем более ишемический инсульт, способствуют гибели части мозговой ткани и нарушению функций головного мозга. У пациентов с атеросклерозом сонных артерий нередко развивается сосудистая деменция (слабоумие).
После восстановления проходимости сонной артерии явления сосудисто-мозговой недостаточности купируются, вероятность повторных нарушений мозгового кровообращения значительно уменьшается.
Прогноз
Атеросклероз сонных артерий имеет значительный риск ишемического инсульта. При бессимптомном сужении внутренней сонной артерии более 70% риск ишемического инсульта превышает 5% в год. Если у пациента отмечались эпизоды нарушений мозгового кровообращения, то такой риск составляет уже 25% в год.
Риск ишемического инсульта при асимптомных атеросклеротических бляшках с сужением менее 70% не превышает такового у пациентов без атеросклероза.
После адекватного восстановления кровообращения по сонным артериям риск ишемического инсульта снижается более чем в 3 раза.
angioclinic.ru
Атеросклероз сонных артерий и сосудов шеи: симптомы и лечение
Содержание статьи
Главные сосуды шеи: расположение и функции
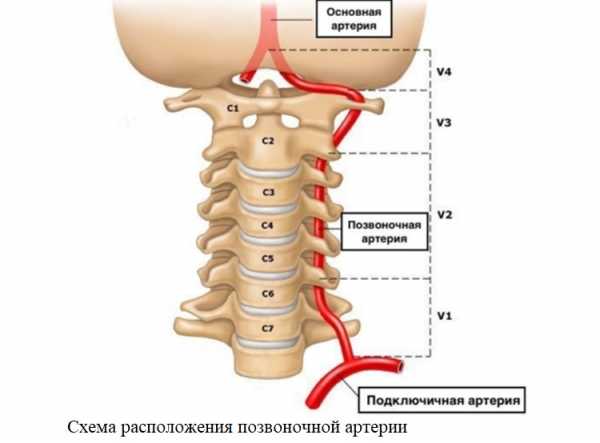
У человека есть два основных вида магистральных артерий шеи – сонные и вертебральные (позвоночные). Обе являются парными. Правая отходит от плечеголовного ствола, левая – от дуги аорты. Далее они на уровне верхнего края щитовидного хряща разделяются на наружную и внутреннюю сонную артерию (НСА и ВСА соответственно).
Общая сонная артерия кровоснабжает кожу головы, язык, мышцы глотки, внутренняя – орган зрения, большие полушария головного мозга и промежуточный мозг (таламус и гипоталамус).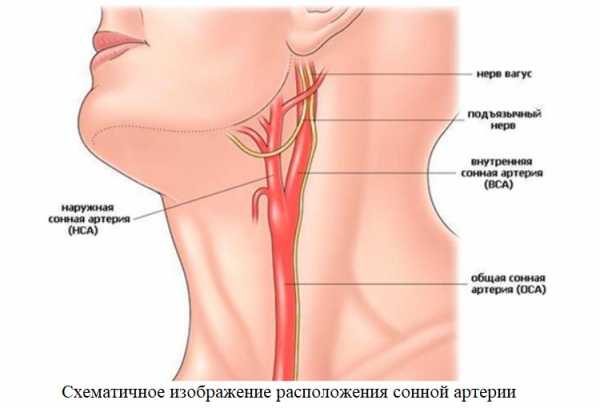
Позвоночные артерии отходят от подключичных и через отверстия в позвонках шейного отдела направляются к головному мозгу, где они формируют так называемый вертебро-базиллярный бассейн, который кровоснабжает спинной и продолговатый мозг, а также мозжечок. ВСА и позвоночные артерии как главные источники питания головного мозга объединены под названием «брахиоцефальные» или «экстракраниальные».
Основную проблему представляет атеросклероз внутренних сонных артерий.
Атеросклероз сонных артерий
Патология представляет собой хроническое сосудистое заболевание, при котором в стенке сонных артерий откладывается холестерин. Со временем формируются бляшки, сужающие их просвет и нарушающие гемодинамику головном мозге. В международной классификации болезней эта патология находится под шифром I65.2. Риск ишемического инсульта (смерти участка мозга вследствие прекращения или затруднения поступления крови) при сужении просвета ВСА более, чем на 50 %, возрастает в 3 раза.
Атеросклероз ВСА является причиной примерно 20 % ишемических инсультов.
Атеросклероз сонных артерий входит в структуру так называемой цереброваскулярной болезни, которая наряду с инфарктом миокарда и инсультом занимает ведущие позиции среди причин смерти. Ее распространенность составляет примерно 6000 случаев на 100 000 населения. Особенно часто она встречается у пожилых людей.
Причины и механизм развития болезни
Атеросклероз сонных артерий развивается вследствие множества причин. Перечислим их в порядке значимости:
- Дислипидемия. Представляет собой нарушение обмена липидов, а именно появление высокого уровеня общего холестерина, липопротеидов низкой плотности («плохой холестерин»), а также низкое содержание липопротеидов высокой плотности («хороший холестерин»). Иногда встречается наследственная гиперхолестеринемия.
- Высокое артериальное давление. Постоянно повышенное АД увеличивает риск осложнений любых болезней сердца и сосудов .
- Сахарный диабет. Уже давно известно, что длительная высокая концентрация глюкозы в крови в несколько раз ускоряет развитие атеросклероза.
- Ожирение. У людей с избыточным весом уровень холестерина и триглицеридов в крови намного выше, чем у тех, которые имеют нормальную массу тела. Определить свой индекс массы тела можно здесь.
- Малоподвижный образ жизни – недостаточная физическая активность закономерно ведет к ожирению.
- Курение – компоненты табачного дыма, в том числе и никотин, способствуют образованию в организме свободных радикалов (активных форм кислорода), запускающих перекисное окисление липидов. Такой холестерин откладывается в стенках сосудов.
- Неправильное питание. Избыток в рационе мяса и недостаток овощей, фруктов и рыбы ведут к метаболическому синдрому, который повышает риски фатальных сердечных состояний.
- Стресс приводит к повышению артериального давления и выбросу гормонов, увеличивающих содержание глюкозы в крови.
- Генетическая предрасположенность.
- Мужской пол. У мужчин раньше и быстрее развивается атеросклероз, потому что женские половые гормоны (эстрогены) способны замедлять процесс формирования бляшек.
Сам механизм образования атеросклеротической бляшки довольно сложен и до конца не выяснен.
Стоит отметить, что у любого человека на крупных сосудах имеются отложения холестерина, даже у мертворожденных детей на вскрытии обнаруживают минимальные атеросклеротические изменения в стенках аорты.
На данный момент времени ученые выделяют три основные стадии атеросклероза:
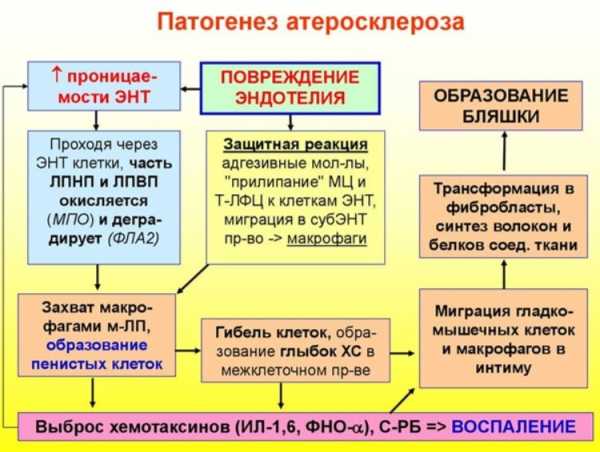
- Образование липидных пятен и полосок. Первым звеном является повреждение эндотелия (внутренней оболочки) артерии, что создает благоприятные условия для проникновения частиц холестерина. Сильнее всего этому способствует высокое АД. Макрофаги поглощают молекулы липопротеида, превращаясь в пенистые клетки.
- Появление фиброзной бляшки. Далее из-за повреждения эндотелия и скопления пенистых клеток выделяются факторы роста, что приводит к усиленному делению гладкомышечных клеток и выработке соединительнотканных волокон (коллагена и эластина). Формируется стабильная бляшка с толстой и плотной фиброзной покрышкой и мягким липидным ядром, сужающая просвет сосуда.
- Формирование осложненной бляшки. Прогрессирование процесса ведет к увеличению липидного ядра, постепенному истончению фиброзной капсулы, разрыву и пристеночному тромбообразованию, почти или полностью закупоривающим просвет артерии.
В случае внутренней сонной артерии пристеночный тромб отрывается и закупоривает более мелкие сосуды (среднюю, переднюю мозговую артерии), вызывая ишемический инсульт.
Любимые места бляшек
Наиболее часто атеросклеротические бляшки располагаются в следующих местах:
- в области бифуркации сонной артерии, т. е. там, где общая сонная разделяется на наружную и внутреннюю;
- в устье ВСА – начальный сегмент ее ответвления от НСА;
- в устье позвоночных артерий;
- в сифоне ВСА (месте изгиба при ее входе в череп).
Это объясняется тем, что в этих местах из-за неровности хода сосуда создается турбулентный (вихревой) поток крови, что увеличивает вероятность повреждение эндотелия.
Симптомы и жалобы больного
Клинические симптомы атеросклероза сосудов шеи возникают, когда просвет артерии сужен более чем на 50 %, и головной мозг начинает испытывать кислородное голодание. Как показывает практика, есть пациенты и с большей степенью стеноза, которые не предъявляют никаких жалоб и чувствуют себя вполне здоровыми. Длительная недостаточность кровоснабжения головного мозга называется хронической ишемией или дисциркуляторной энцефалопатией. Ее симптомы:
- быстрое наступление усталости, снижение физической и интеллектуальной работоспособности;
- ухудшение памяти и умственная деградация;
- утрата критического мышления;
- частые перепады настроения;
- нарушение сна – сонливость днем, бессонница ночью;
- головокружение, головная боль, шум в ушах.
Коварство атеросклероза в том, что долгое время он может протекать абсолютно бессимптомно вплоть до развития острых состояний. К ним относятся:
- транзиторная ишемическая атака;
- ишемический инсульт (ОНМК).
Транзиторная ишемическая атака (ТИА) – это резкое ухудшение кровообращения определенного участка головного мозга. Она является предынсультным состоянием. Симптомы:
- головокружение;
- нарушение равновесия, шаткость походки;
- преходящая слепота на 1 глаз;
- нарушение речи;
- онемение, чувство слабости в одной половине лица, руке, ноге и т. д.
При ишемическом инсульте наблюдается практически та же картина, но более тяжелая, с риском летального исхода, также может наступить полный паралич одной половины тела или эпилептический припадок. Основное отличие ТИА от инсульта состоит в том, что ее симптомы полностью проходят через 24 часа, а в случае с ОНМК остаются надолго, а также требуют проведения специализированных мероприятий. Если ТИА вовремя не диагностировать и не оказать квалифицированное лечение, то она может перейти в инсульт.
Признаки атеросклероза на УЗИ, доплере и дуплексе
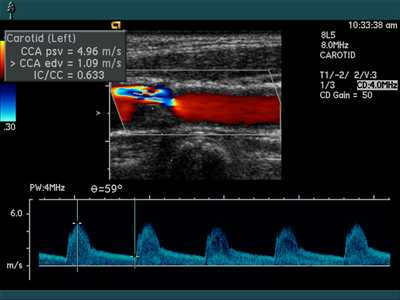
УЗИ – это быстрый и простой способ оценить, в каком состоянии находятся сосуды. Это один из первых инструментальных методов диагностики, который назначается пациенту при подозрении на такой диагноз, как атеросклероз сонных артерий.
Существует 2 метода ультразвукового исследования сосудов:
- допплерография;
- дуплексное сканирование.
При допплерографии можно увидеть только скорость кровотока и определить, нарушен ли он. Дуплексное сканирование позволяет оценить анатомию сосуда, его извитость, толщину стенки и бляшки. Для диагностики атеросклероза сонных артерий назначается именно этот вид исследования, так как он более информативен.
Методы лечения
Лечение атеросклероза сонных артерий представляет собой сложную задачу. Способ терапии напрямую зависит от степени стеноза сосудов и клинической картины, а именно наличия дисциркуляторной энцефалопатии и перенесенных транзиторных ишемических атак и инсультов. При небольшом сужении ВСА и незначительной симптоматике, отсутствии острых состояний можно обойтись только лекарственной терапией:
- Статины (Аторвастатин, Розувастатин) – основной вид препаратов, замедляющих прогрессирование атеросклероза. Они снижают концентрацию холестерина в крови. Целевой уровень липопротеидов низкой плотности составляет меньше 1,8 ммоль/л.
- Ацетилсалициловая кислота предотвращает образование тромба на атеросклеротической бляшке. Если у пациента есть язвенная болезнь желудка или 12-перстной кишки, ему предпочтительно назначается Клопидогрель.
- Средства для снижения артериального давления. Пациенту необходимо поддерживать цифры АД на определенном уровне (<140/90 мм рт. ст., а при сахарном диабете <130/80 мм рт. ст.). Для больных с атеросклерозом из всех фармакологических групп предпочтительны ингибиторы АПФ (Периндоприл, Лизиноприл), сартаны (Лозартан, Валсартан) или антагонисты кальция (Амлодипин).
- Лекарства для сахарного диабета. Для стабилизации уровня глюкозы в крови назначают сахароснижающие средства (Метформин, Глибенкламид) или инъекции инсулина.
Какие же хирургические методы лечения применимы при атеросклерозе сосудов шеи? Есть 3 основные показания к их использованию:
- стеноз более 70 % при абсолютно бессимптомном течении;
- стеноз более 60 % при дисциркуляторной энцефалопатии;
- стеноз более 50 %, если имелись острые состояния (ТИА или ишемический инсульт).
Даже если человеку решено проводить оперативное лечение атеросклеротической бляшки в сонной артерии, он все равно должен принимать лекарственные препараты, перечисленные выше.
Существует следующие способы оперативного вмешательства при атеросклерозе ВСА, у каждого из которых есть свои тонкости и нюансы:
- каротидная эндартерэктомия – классическая и эверсионная;
- стентирование.
При классической эндартерэктомии операция выполняется под общей анестезией. После рассечения кожи и подкожной жировой клетчатки выделяется сонная артерия в области бифуркации. Затем во избежание массивного кровотечения ОСА пережимается. Проводится продольный разрез ВСА, шпателем аккуратно отделяется атеросклеротическая бляшка от интимы.
Отверстие закрывается заплатой из большой подкожной вены или синтетического материала. Ее установка предпочтительнее простого ушивания, так как имеет меньшую частоту рестенозов. Данный метод используется при протяженности бляшки более 2 см.
Эверсионная эндратерэктомия отличается тем, что предполагает не продольный разрез ВСА, а полное ее отделение от ОСА, постепенное выворачивание и очищение от холестериновой бляшки. Преимущество такого метода заключается в меньшей деформации и снижении риска рестеноза артерии. Однако он может применяться только при небольшой протяженности поражения (до 1,5-2 см).
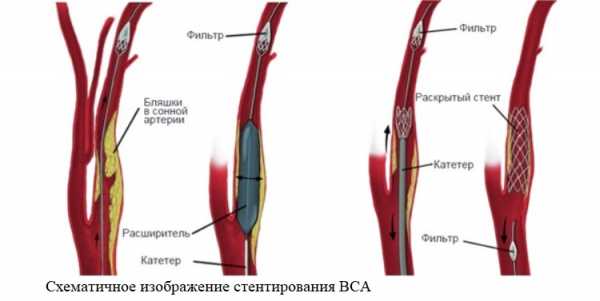
Третий способ – эндоваскулярное стентирование. Эта операция выполняется под местной анестезией. Через прокол в бедренной артерии вводится катетер с баллончиком. Под контролем рентгеноскопии он добирается до места сужения в сонной артерии. Баллончик раздувается, затем с помощью другого катетера устанавливается металлический стент (проволочный цилиндр), удерживающий сосуд в расширенном состоянии. Данная операция малотравматична, более безопасна, не требует общей анестезии. Однако она менее эффективна по сравнению с эндартерэктомией, особенно при выраженной степени стеноза (более 85 %).
Советы специалиста: изменение образа жизни
Помимо медикаментозного и хирургического лечения, немаловажную роль играет коррекция образа жизни. Я всегда рекомендую своим пациентам отказаться от курения, регулярно заниматься физическими упражнениями, внести изменения в свой рацион питания (кушать больше овощей, фруктов и рыбы). Больным сахарным диабетом нужно периодически сдавать кровь на гликированный гемоглобин, соблюдать низкоуглеводную диету, посещать эндокринолога и принимать назначенные препараты для снижения сахара в крови.
Стенозирующий и нестенозирующий атеросклероз сонной артерии: разница в симптомах и лечении
На самом деле, это лишь разные стадии одного заболевания. Нестенозирующий атеросклероз – это состояние, при котором бляшка занимает менее 50 % просвета артерии. Как правило, он никак себя не проявляет. Заподозрить его можно по слабому систолическому шуму на сонных артериях. В некоторых случаях нужна лекарственная терапия (статины, антигипертензивные препараты и т. д.). Подробное описание клинической картины и лечения стенозирующего атеросклероза приведено выше.
Атеросклеротическое поражение других сосудов шеи: признаки, диагностика и лечение
Атеросклероз позвоночных артерий встречается реже и развивается в более позднем возрасте, чем сонных. Тем не менее, он является причиной 20 % ишемических инсультов затылочной области головного мозга.
Клинические симптомы следующие:
- проблемы со зрением – двоение в глазах, вспышки, молнии, затуманенность или выпадение полей зрения;
- ухудшение слуха, шум в ушах;
- нарушение равновесия, неустойчивость тела при ходьбе или стоянии;
- головокружение, иногда настолько сильное, что вызывает тошноту и рвоту.
Весьма характерным признаком поражения позвоночных артерий являются дроп-атаки. Это внезапные падения без потери сознания, возникающие при резких поворотах или запрокидывании головы. При выраженном стенозе могут развиться описанные выше острые состояния (ТИА и инсульт). Диагностика осуществляется теми же методами, что и при атеросклерозе сонных артерий – ультразвуковая допплерография и дуплексное сканирование. Иногда применяется КТ-ангиография.
Медикаментозная терапия остается без изменений, а показания к оперативному вмешательству несколько отличаются.
Если у пациента нет никаких симптомов нарушения мозгового кровообращения, то операция не проводится, даже несмотря на выраженную степень стеноза.
При наличии клинических признаков и стенозе более 50 % выполняется хирургическое вмешательство. Предпочтение отдается открытой эндартерэктомии, так как эндоваскулярное стентирование у таких больных показало очень низкую эффективность.
Случай из практики: атеросклероз вертебральных артерий
Мужчина 57 лет начал жаловаться на небольшое головокружение, ухудшение слуха. Близкие сказали ему, что его походка стала неровной. Неделю назад, когда он резко повернул голову, произошла потеря чувства равновесия и падение, после чего пациент пришел к врачу.
При расспросе выяснилось, что он страдает гипертонией и сахарным диабетом 2 типа. Прописанные лекарства принимает нерегулярно. При измерении артериального давления тонометр показал значение 165/95 мм рт. ст. Подозревая атеросклеротическое поражение позвоночных артерий, я назначил дуплексное сканирование, в ходе которого были обнаружены стеноз правой ПА до 65 %, сужение левой ПА до 40 %. Я направил больного на хирургическое лечение.
Проведена эндартерэктомия правой ПА. Также больному прописано лекарственную терапию – Розувастатин, Ацетилсалициловая кислота, Периндоприл, Метформин. Пациент отметил значительное улучшение – головокружения прекратились, вернулось чувство равновесия.
cardiograf.com
Стенозирующий атеросклероз сосудов и артерий — чем характеризуется и как лечить?
Сосудистые заболевания развиваются в организме человека медленно, но несут тяжёлые последствия практически для каждой системы органов. Стенозирующий атеросклероз возникает при прогрессировании патологии, когда на смену латентному течению заболевания приходят симптомы ишемического поражения тканей.
Характеристика нестенозирующего атеросклероза брахиоцефальных сосудов
Атеросклероз поражает преимущественно крупные сосуды мышечно-эластичного типа. Среди этих артерий можно выделить БЦС (брахиоцефальные сосуды), артерии верхних и нижних конечностей, шеи и головы. Каждый из сосудов отвечает за кровоснабжение определенного участка тела и симптомы проявляющиеся при стенозе возникнут соответственно месту локализации.
Нестенозирующий атеросклероз брахиоцефальных артерий (БЦА) беден на клинические проявления, может проходить бессимптомно или не давать специфических признаков заболевания. Такое течение связано с разрастанием бляшек в продольном направлении сосуда, а при наличии стенозирующего атеросклероза брахиоцефальных сосудов холестериновая бляшка образуется поперёк хода артерии, тем самым закрывая его просвет по всей окружности. Нестенозирующий атеросклероз экстракраниальных отделов приводит лишь к незначительным гемодинамическим нарушениям, сохраняя кровоток к органам.
Стенозирующий атеросклероз брахиоцефального ствола и его ветвей

Стенозирующий атеросклероз брахиоцефальных артерий возникает при перекрытии бляшкой просвета плечеголовного ствола. Чтобы понимать принцип развития симптомов, нужно знать топографическое размещение артерий. Брахиоцефальная артерия первая выходит из аортальной дуги, имеет длину около 4 см, направляется вправо и проходит позади грудинно-ключичного сустава, где разделяется на свои конечные ветви:
- Правая общая сонная артерия.
- Правая подключичная артерия.
- Правая позвоночная артерия, которая является ветвью подключичной артерии.
Расстройство кровообращения верхней конечности
Атеросклероз брахиоцефальных сосудов сопровождается расстройством кровообращения в правой верхней конечности. Кровоснабжение руки устроено так, что коллатерального (обходного) кровообращения она не лишена. Правая подключичная артерия является основной в кровоснабжении руки, но благодаря компенсации кровью от других ветвей ствола, процесс ишемии развивается медленно.
Вначале из-за атеросклероза брахиоцефальных артерий рука становится бледной, нарушается чувствительность, появляются парестезии, затем на правой лучевой артерии пропадает пульс, пропадает волосяной покров, мышцы предплечья слабеют, но симптомы имеют преходящий характер, чаще возникают при физической нагрузке.
Далее стенозирующий атеросклероз экстракраниального отдела сопровождается образованием на руках трофических язв, некроза пальцев и всей конечности. При поражении правой подключичной артерии возникают обмороки и головокружение, снижение зрения, головные боли, из-за симптома мозгового обкрадывания, который возникает в ответ на ишемию верхней конечности.
Расстройство кровообращения в сосудах шеи и головы

Атеросклероз магистральных артерий шеи возникает при поражении общей сонной артерии, и её внутренней и наружной ветви. Учитывая, что при такой локализации холестериновых бляшек нарушается кровоснабжение лица и мозга, симптомы будут соответствующие. Пропадает чувствительность правой половины лица, появляются ощущения «ползанья мурашек».
Атеросклероз экстракраниальных сегментов магистральных артерий головы и шеи, не приводит к тяжёлым мозговым осложнениям, возникают лишь транзиторные ишемические атаки, сопровождающиеся головной болью и головокружением. Благодаря тому, что кровообращение в вышеобозначенных сегментах восполняется левой общей сонной артерией, которая не зависит от стенозирующего атеросклероза брахиоцефальных сосудов, не возникает острой мозговой недостаточности.
Левые отделы через Виллизиев круг частично компенсируют гемодинамические расстройства из правой половины. Опасным симптомом является прогрессирующее снижение зрения, которое приводит к слепоте, это говорит о нарушении компенсации кровообращения в системе сонных артерий.
Нарушение кровообращения в позвоночных артериях
Атеросклероз внечерепных отделов брахиоцефальных артерий со стенозированием также относится к вертебральным сосудам. Этот сегмент кровоснабжает задние отделы головы и шеи, при этом существует внутричерепной отдел этих артерий, который имеет собственный коллатеральный путь (круг Захарченко), не сообщающийся с системой Виллизиевого круга.
Атеросклероз магистральных артерий головного мозга из позвоночных сегментов сопровождается нарушениями координации, движения становятся несогласованными (мозжечковая атаксия), ходьба становится неуверенной, больной может упасть на ровном месте. При полном закрытии обоих вертебральных сосудов у пациента начинаются грубые расстройства функции мозжечка и затылочной коры, больной не сможет сидеть и может полностью потерять зрение. Исходом заболевания будет ишемический инсульт затылочной зоны мозга.
Нарушение мозгового кровообращения
Атеросклероз магистральных сосудов головного мозга из системы внутренней сонной артерии — самый опасный сегмент, пораженный холестериновыми бляшками. Если поражённый сегмент расположен дальше Виллизиевого круга, то при облитерации сосуда больше 70% возникает высокая вероятность ишемического инсульта кровоснабжаемой зоны.
- При нарушении кровообращения в лобной доле, что соответствует передней мозговой артерии, больной теряет способность к сознательным движениям, нарушаются речевые и эмоциональные функции, полностью исчезают когнитивные (познавательные) способности, проявляются патологические рефлексы.
- При нарушении кровообращения в теменной доле, что соответствует средней мозговой артерии, больной не воспринимает проекцию своего тела, путает правую и левую стороны, неспособен узнавать и описывать предметы, полностью теряет глубокую и поверхностную чувствительность.
- При нарушении кровообращения височной доли из средней мозговой артерии пациент лишается способности слышать, различать звуки.
Клинические проявления нестенозирующего атеросклероза сосудов мозга
Нестенозирующий атеросклероз магистральных артерий головы протекает более мягко, приводит к симптомам обкрадывания и транзиторным ишемическим атакам, которые быстро проходят благодаря компенсации кровотока коллатералями и морфологических особенностей продольно расположенной бляшки.
Атеросклеротическое поражение сосудов сердца

Стенозирующий атеросклероз коронарных артерий сопровождается приступами стенокардии, возникает высокий риск инфаркта миокарда. Локализация атеросклеротических бляшек в собственных артериях сердца опасна, поскольку диаметр их просвета мал и полная окклюзия сосуда развивается быстро.
Стеноз сосудов нижних конечностей
Стенозирующий атеросклероз артерий нижних конечностей имеет симптомы схожие с таковыми на верхних конечностях. На первых стадиях возникает расстройство чувствительности и температуры конечностей. Затем появляется патогномический симптом для бляшек, локализованных на сосудах нижних конечностей, является перемежающаяся хромота, которая проявляется ноющими болями в ногах, появляющимися на фоне ходьбы и пропадающими при остановке и отдыхе.
При запущенных формах болезни возникает фасциальный отёк мышц, который переходит в трофические нарушения конечностей, что грозит ампутацией.
УЗИ диагностика нестенозирующего и стенозирующего атеросклероза
Для диагностики заболевания используют ультразвуковую диагностику. Эхографические признаки нестенозирующего атеросклероза лучше всего заметны при триплексном сканировании. Отмечается продольное расположение холестериновой бляшки, скорость кровотока немного снижена, коллатеральное кровообращение развито и обеспечивает хорошую гемодинамику в тканях.
Эхографические признаки стенозирующего атеросклероза имеют более яркие проявления. Поперечное расположение бляшки перекрывает просвет сосуда более чем на 70%, скорость кровотока критически значительно снижена, кровообращение в сегменте обеспечивается коллатеральными артериями лучше, чем магистральной.
Принципы профилактики и лечения
Для профилактики образования новых бляшек и уменьшения уже имеющихся используют диету и медикаментозные препараты, но для высокоэффективного лечения стенозирующего атеросклероза артерий нужно лечение хирургического характера. Критические стенозы корректируются с использованием эндоваскулярного стентирования или шунтирования, независимо от локализации патологического процесса.
oskleroze.ru
Атеросклероз сонных артерий — причины, симптомы и лечение
Серьезное хроническое заболевание сосудов – это атеросклероз сонных артерий. Оно является основной причиной, приводящей к развитию ишемического инсульта. Заболевание развивается постепенно, сопровождается другими нарушениями кровообращения. Сегодня медики сходятся во мнении, что главной причиной его развития является образ жизни и пищевые привычки. Подход к лечению этого заболевания должен быть комплексным.
Предпосылки для развития болезни
Атеросклероз – это закупорка сосудов тромбами, состоящими из холестерина, других липидов и соединительной ткани. Заболевание всегда сопровождается нарушениями функций сосудов, недостаточным тонусом. Опасность заключается в том, что поражение сонной артерии наступает тогда, когда болезнь уже сильно запущена.
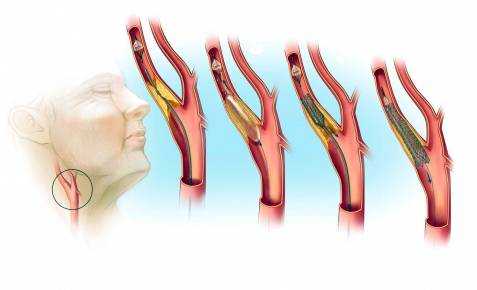
Сосуды ветвятся и сгибаются бесчисленно количество раз. Для обеспечения кровотока требуется, чтобы их стенки били чистыми и гладкими. При таких обменных нарушениях, как диабет или ожирение кровоток даже по здоровым сосудам затруднен. Курение и частое употребление алкоголя обезвоживают организм, еще сильнее ухудшая качество кровообращения.
Традиционно в группе риска находятся люди, страдающие следующими патологическими состояниями:
- гипертония;
- аневризма сосудов любого типа;
- венозная недостаточность;
- курение и алкоголизм;
- диабет и избыточный вес;
- повышенное содержание холестерина.
Атеросклероз сонных артерий – заболевание, которое развивается годами и не имеет выраженных симптомов. В пожилом возрасте, когда чаще всего ставится диагноз, оно уже приобрело хроническую форму. Такое состояние, как ранний атеросклероз – крайне редкое явление. Оно возникает на фоне генетической предрасположенности или аутоиммунных реакций. По этой причине болезнь плохо поддается лечению.
Бляшки могут быть стабильными и нестабильными. Второе встречается чаще и сопровождается образованием трещин в стенках сосудов. Микротравмы возникают на фоне сопутствующих заболеваний и сильных стрессов. В районе пораженных участков образуются тромбы, происходит разрастание соединительной ткани. Просвет сосудов сужается еще сильнее, появляется риск отрыва тромбов и попадания их в мелкие сосуды мозга. В результате у пациента диагностируют обширный ишемический инсульт.

Симптомы атеросклероза
В процессе отложения холестерина в просвете сосуда образуются бляшки. Стенка сосуда очень эластична, поэтому она выбухает наружу, чтобы компенсировать сужение просвета. Так как атеросклероз чаще поражает внутренние артерии, эти симптомы обычно не видимы.
Главным проявлением, характеризующим поражение сонных артерий, являются ишемические атаки. Они проявляются покалыванием, зудом или онемением конечностей слева или справа. Снижение чувствительности кожных покровов на лице, шее, плечах и груди – еще один явный симптом. Эти состояния длятся от нескольких минут до суток, затем бесследно проходят. Они могут практически незаметными, а могут сопровождаться головными болями, слабостью и тошнотой. Эти признаки — предвестники инсультов, и обращение за медицинской помощью должно быть незамедлительным.
Атеросклероз сонных артерий, симптомы которого проявляются внешне, считается хроническим. Он поражает не только артерии, снабжающие мозг, но и другие сосуды. В зависимости от локализации атеросклероз может проявляться следующими признаками:
- транзиторная ишемическая атака – при поражении сонной артерии;
- сильные головне боли, ознобы, слабость в конечностях – при атеросклерозе периферических артерий;
- любые формы ишемии – первый признак развития атеросклероза всех типов;
- головная боль, нарушение зрения, боль в глазных яблоках – при атеросклерозе сосудов позвоночника.
Закупорка позвоночных артерий
Заболевания сосудов не бывают локальными, они поражают весь организм. Атеросклероз позвоночных артерий встречается у всех, кто страдает поражениями сонных артерий. Он проявляется специфически и выражается следующими симптомами:
- головные боли по типу мигреней;
- эпизодические нарушения зрения и слуха;
- боли в области глазных яблок;
- нарушение координации движений, тремор;
- аритмия, стенокардия.
Поражение внутренних сонных артерий характеризуется частыми и долго не проходящими болями. Они могут быть не сильными, но из-за своего хронического характера сильно изматывают пациента. Так как головные боли редко ассоциируются с закупоркой сосудов, их пытаются ослабить анальгетиками. Естественно, этот метод не помогает, а облегчение наступает как будто само по себе. На самом деле боль проходит только тогда, когда восстанавливается кровоток.
Атеросклероз – заболевание системное. По этой причине поражения позвоночных и внутренних артерий диагностируются одновременно. В некоторых случаях сложно дифференцировать атеросклероз артерий и их сдавливание. Сдвиги позвонков, компрессионные переломы и запущенные формы остеохондроза сопровождаются схожими симптомами.
Диагностика
Диагностика атеросклероза производится специфическими методами. В некоторых случаях образование бляшек сопровождается их кальцинированием. Такие патологии диагностируются проще всего, однако и считаются наиболее опасными. Поражения крупных сосудов можно выявить при помощи УЗИ.
Бляшки образуются в определенных местах – в разветвлениях и области изгибов. Опытный врач, зная, где искать патологию, быстро находит деформированный сосуд. Артерия, внутри которой содержится атеросклеротическая бляшка, имеет характерные внешние особенности. По структуре стенки такого сосуда более рыхлые, нарушена их сократительная способность. Исследование при помощи УЗИ покажет размытые контуры, по которым врач определяет наличие бляшки. Тип бляшки и ее размер, а также диаметр просвета сосуда рассмотреть не удастся.
МРТ позволяет в подробностях рассмотреть структуру сосуда и форму бляшек. Нарушение кровотока явно просматривается на снимках, поэтому местоположение их определяется точно. МРТ – наиболее безопасный из всех высокоточных методов диагностики.
Обследование с помощью рентгеноконтрастного вещества сейчас проводится все реже. Оно называется ангиографией и способно точно определить размер и местоположение бляшки. Вещество – маркер может спровоцировать отрыв тромба, что в тяжелых случаях смертельно опасно. Диагностика с помощью рентгеновских лучей не желательна, она негативно сказывается на здоровье. Такой метод используют сегодня крайне редко.
Диагностировать атеросклероз можно по результатам анализов и сбору анамнеза. Точные методы применяются только тогда, когда болезнь запущена и есть риск полной закупорки сосуда. Локализация бляшки выясняется для наблюдения за ней и в случае решения вопроса об операции.
Методы терапии
В зависимости от тяжести заболевания применяют медикаментозное или оперативное лечение. Для коррекции работы сосудов и улучшения состава крови применяют препараты следующих групп.
- Препараты для снижения холестерина. Одни могут связывать жирные кислоты в кишечнике, мешая их усвоению. Другая группа препаратов действует непосредственно на состав крови. Например, никотиновая кислота регулируют соотношение «плохого» и «хорошего» холестерина в пользу последнего.
- Препараты, улучшающие кровоснабжение тканей. К этой группе относятся стимуляторы регенерации и витамины. Они восстанавливают обмен веществ в стенках сосудов, улучшают их тонус и способность к восстановлению.
- Антикоагулянты – препараты, предупреждающие образование тромбов. Лечение антикоагулянтами должно производиться только под присмотром врача. Даже банальный аспирин в случае с запущенным атеросклерозом способен привести к серьезным последствиям. Среди них обильные внутренние кровотечения или отрыв тромбов. В случае контролируемого приема эти препараты способны предупреждать тромбоз. При сужении сосудов кровоснабжение органов затруднено, и антикоагулянты решают эту проблему.
- Препараты для восстановления эластичности сосудов – витаминные группы на основе аскорбиновой кислоты. Они призваны улучшить динамику, и проницаемость сосудов.
- Витамины группы B – восстанавливают иннервацию сосудов, улучшают их тонус. Ткани при атеросклерозе страдают от недостатка кислорода и питательных веществ. Тиамин и другие витамины группы B ускоряют обменные процессы, нивелируя этот дефицит.
- Антагонисты кальция – препараты, препятствующие накоплению этого минерала в стенках сосудов. Большое количество карбонатов делает жесткими и не эластичными, провоцирует микротрещины.
Лечить атеросклероз только таблетками не эффективно, подход должен быть комплексным. Кроме медикаментов пациенту назначают специальную весьма строгую диету. Применяют методы физиотерапии и рефлексотерапии, а также лечебную физкультуру. Снижение веса также является непременным условием успешной борьбы с болезнью.
Профилактика заболевания
Питание и образ жизни признается всеми без исключения медиками главной причиной развития атеросклероза. Это заболевание развивается у тех людей, для кого характерны застойные явления: отеки, остеохондрозы. Пациенты с диагнозом «атеросклероз» в 95% случаев имеют лишний вес и ожирение II – III степени. Изменение режима питания и качества пищи – первый и главный метод профилактики.

Диета – не единственный способ борьбы за свое здоровье. Регулярные занятия физкультурой не просто предупреждают болезнь, но и значительно ускоряют выздоровление. Занятия не обязательно должны быть интенсивными, гораздо важнее регулярность. При тренировке мышц их тонус усиливается. Каждая мышца начинает работать как маленькое сердце, помогая прокачивать кровь по организму. Устраняются застойные явления, снижается вес, улучшается кровоснабжение мозга и других органов.
Начинать занятия спортом следует под наблюдением физиотерапевта. Люди с избыточным весом, не имеющие подготовки, могут травмировать свои суставы. Программа ЛФК должна состоять из двух типов нагрузки – аэробной и функциональной. Интенсивность первой нужно наращивать постепенно с ростом выносливости и по мере снижения веса.
Атеросклероз поддается лечению, однако наибольшую трудность составляет именно изменение режима. Смена привычек дается тяжело, однако это единственный способ вернуть себе здоровье.
sosude.ru