патогенез, симптомы, причины, и методы лечения
Нарушение процесса саморегуляции, способности человеческого организма поддерживать функциональные значимые процессы жизнедеятельности, связанное с недостатком запасов свертываемой системы крови, называется ДВС-синдром. Данный вид патологии приводит к развитию и образованию тромбозов, нарушений геморрагических и микроциркуляторных состояний. Основными характерными признаками ДВС-синдрома, являются высыпания на теле, повышенная кровоточивость, нарушения функциональных особенностей органов и систем.
ДВС-синдром расшифровывается как диссеминированное внутрисосудистое свертывание. Иными словами его называют геморрагически диатезом. Данный вид патологии характерен повышенным ускорением коагуляции внутри сосудов, образованием сгустков рыхлой консистенции в микроциркуляторной сети.
Помимо этого, при наличии тромбогеморрагического синдрома, развиваются изменения в органах дистрофического, гипоксического и некротического характера. Они плохо поддаются устранению, так как существует риск возникновения обширных кровотечений в легочных структурах, почках, надпочечниках, печени и селезенке. Это связано с тем, что эти органы имеют общую микроциркуляторную сеть.
Характерным для ДВС-синдрома, является плохое заживление ран, добавление инфекции гнойного характера, развитие рубцевания.
Возникновение проблем с гомеостазом при тромбогеморрагическом синдроме, происходит за счет повышенной стимуляции свертывающей системы и чрезмерно быстром истощении антикоагулянтной и фибринообразующей систем.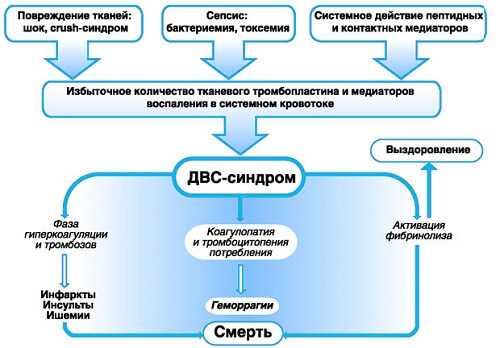 Развивается патологический синдром по причине нескольких факторов, которые возникают в русле крови, способные активировать процесс свертываемости. В некоторых случаях, факторы влияют на медиаторы, действуя через эндотелий сосудистых стенок.
Развивается патологический синдром по причине нескольких факторов, которые возникают в русле крови, способные активировать процесс свертываемости. В некоторых случаях, факторы влияют на медиаторы, действуя через эндотелий сосудистых стенок.
- Токсические вещества;
- Бактериальные ферменты;
- Амниотическая жидкость;
- Комплексы иммунной системы;
- Катехоламин, вырабатываемый в момент сильного стресса;
- Снижение выброса крови из сердечной мышцы;
- Ацидоз;
- Сокращение объема циркулирующей крови.
В процессе изучения ДВС-синдрома, ученым удалось выделить четкие 4 стадии развития патологического процесса, сменяющие друг друга.
- Стадия – является начальной и характерна повышенной свертываемостью и объединением элементов клеточных структур внутри сосудов. Данная стадия обуславливается резким выбросом в кровяное русло тромбопластина, или же иных веществ, способных действовать как тромбопластин, запуская процессы внутреннего и внешнего свертывания. Начинает происходить спустя несколько минут после активации, или же на протяжении нескольких дней или месяцев в случае хронического течения.
- Стадия – характерна прогрессированием коагулопатии. В этот момент начинает развиваться острая недостача фибриногена, пластинок крови и факторов плазмы, в последствии того, что происходит избыточный расход при тромбообразовании и недостатке возмещения.
- Стадия – является критической стадией с выраженным понижением свертываемости. В этой стадии отмечают смещение баланса в гомеостазе с заметным замедлением свертываемости крови.
- Стадия – восстановления. В процессе развития данной стадии, наблюдаются частичные изменения в тканях и органах дистрофического и некротического характера. В случае осложнений, возникает острая недостаточность органов и систем организма.
Причины появления заболевания
Тромбогеморрагический синдром, развивается, как правило, не отдельно, а на фоне иных недугов, которые характеризуются повреждением целостности тканей, сосудов, форменных элементов крови. Основная причина возникновения патологии, это септические осложнения при вирусных и бактериальных инфекционных поражениях. Кроме того, ДВС-синдром, может развиваться у человека, после перенесенного сильного шока.Важно! ДВС-синдром, достаточно распространенное явление в акушерской практике, наблюдающееся при тяжелом течении беременности, предлежании плаценты, преждевременном отслоении плаценты, гибели плода внутри утробы матери, эмболии околоплодной жидкостью, ручном отделении последа и при кесаревом сечении.
Причиной появления патологии, могут быть и метастазы от злокачественных новообразований, травмы обширного характера, ожоги, оперативные вмешательства.
Достаточно часто ДВС-синдром, регистрируют после проведения оперативных вмешательств, связанных с протезированием сосудов и клапанов сердечной мышцы, транссфузии крови и ее частиц, пересадке органов и тканей, а также после применения искусственного кровообращения.
- Заболевания сердечно-сосудистой системы, различное этиологии;
- Прием лекарственных препаратов – диуретиков и оральных контрацептивов;
- Отравления острого характера, например змеиным ядом;
- Тяжелые аллергические проявления.
Классификация ДВС-синдрома
В зависимости от скорости, с которой начинает развиваться ДВС-синдром, его принято классифицировать на:
- Острый;
- Подострый;
- Хронический;
- Рецидивирующий.
Острая форма развития, происходит при слишком резком выбросе в кровяное русло тромбопластин и похожих на него факторов. Как правило, происходит данная форма при патологиях в акушерстве, больших полостных оперативных вмешательствах, больших травмах и при длительном сдавливании тканей. Характерными чертами для острой формы, являются резкая смена стадий и отсутствие защитного механизма антикоагуляции.
Что примечательно, данная патология, может быть локальной, ограниченной одним органом, или же распространенной на всех органах человеческого организма. Кроме форм ДВС-синдрома, различают также и разделение по компенсаторному потенциалу.
Существует синдром:
- Компенсированный – сгустки крови, которые образовываются, поддаются распаду, в процессе усиления фибринолиза, факторы крови восполняются из запасов в процессе биосинтеза.
- Субкомпенсированный – проявляется в виде синдрома средней степени прохождения.
- Декопенсированный
Симптоматика синдрома
 Проявление ДВС-синдрома в клинической картине, определено за счет темпов развития и распространения пораженных участков. А также зависит от стадии протекания патологического процесса, состояния в целом механизмов замещения, присоединение другого, сопутствующего недуга.
Проявление ДВС-синдрома в клинической картине, определено за счет темпов развития и распространения пораженных участков. А также зависит от стадии протекания патологического процесса, состояния в целом механизмов замещения, присоединение другого, сопутствующего недуга.
Острая, манифестная форма, характеризуется резким ухудшением состояния пациента, шоковым состоянием, резким падением артериального давления, потерей сознания, признаками отека легочных структур и острой недостаточности дыхания. Нарастает кровоточивость, с кровотечениями обильного характера в легких, матке, носовой полости и пищеварительном тракте.
В частоте случаев возникает дистрофия сердечной мышцы, отмирание клеток поджелудочной железы, воспаления желудка. При возникновении подобной стадии ДВС-синдрома в процессе родоразрешения и эмболии амниотической жидкостью, нарастает геморрагический шок, и летальность для матери и плода наступает в 85% случаев.
В легочных, почечных и печеночных структурах образовывается отек и повышенное наполнение этих органов кровью. Появляются очаги некроза и большое количество кровоизлияний. Коварность подострой формы в том, что, как правило, она протекает совершенно бессимптомно.
Осложнениями тромбогеморрагического синдрома, являются:
- Острая недостаточность дыхания;
- Отмирание клеток печени;
- Язвенные образования на слизистой поверхности желудка;
- Множественные кровоизлияния в кишечном тракте;
- Отмирание клеток поджелудочной железы;
- Инсульт ишемического характера;
- Постгеморрагическая анемия.
Диагностика тромбогеморрагии
Для того чтобы точно поставить диагноз, специалисту необходимо знать анамнез, для поиска этиологического фактора. Помимо этого, используют данные лабораторных исследований, заключающихся в заборе крови и урины, а также мазке крови, коагулограмме и иммунофлюорисцентном анализе.
Патология характеризуется кровоизлияниями сразу в нескольких местах. Малосимптомное течение можно выявить только при помощи лабораторных исследований. Обязательными тестами, которые необходимо сдать пациенту для постановки точного диагноза, являются:
- Определение количества тромбоцитов;
- Определение количества фибриногена;
- Активированное частичное тромбопластиновое время;
- Время свертываемости крови по Ли-Уайту.
Кроме того, проводят исследование специальными маркерами свертывания внутри сосудов и применяют методику паракоагуляционных проб, для подтверждения диагноза.
В дополнение к анализам лабораторных исследований, назначают исследования легочных структур, почек, печени, системы сердца и сосудов, а также, что немаловажно, мозга. к содержанию ↑
Лечение ДВС-синдрома
Пациенты с ДВС-синдромом, нуждаются в своевременном, немедленном лечении. Производится доставка больного в реанимационное отделение, с привлечением врачей реаниматологов, специалистов, по переливанию крови и врачей, специализирующихся на нарушениях свертываемости крови.
- Прежде всего, необходимо устранить причину появления ДВС-синдрома. Для этого назначают антибиотикотерапию при инфекционных недугах, позволяющую прекратить рост и размножение бактериальной микрофлоры. Также назначаются и противовирусные и противомикотические средства.
- Если быстро устранить причину не представляется возможным – в случае большого размера злокачественного новообразования, которая по мере роста и развития поражает расположенные рядом ткани, необходима длительная терапия и профилактика тромбогеморрагического синдрома.
- Важным пунктом, является нормализация кровообращения. Для этого широко применяют специальные растворы, способные заменить жидкую часть крови – плазмозаменители. Назначаются медикаментозные препараты, способные расширять мелкие артерии, а также лекарственные средства, для нормализации резко упавшего давления в артериях – вазопрессоры.
- Нормализовать свертываемость крови, помогут специальные медикаментозные средства – прямые антикоагулянты. Они позволяют снизить или же прекратить образование новых тромбов.
- Введение свежезамороженной плазмы крови от донора, для восполнения недостающих факторов для нормальной свертываемости крови, для восстановления свертываемости и остановки кровотечений.
- Вливание тромбоцитарной массы от доноров для воспаления уровня тромбоцитов.
- Аппаратная методика очистки крови – плазмафорез.
- В случае поражения внутренних органов и систем, проводится искусственная вентиляция легочных структур.
Осложнения и последствия синдрома
В последствии перенесенного патологического процесса, возможно нарушение общего кровотока, что влечет за собой нарушения функциональных особенностей внутренних органов человека, помимо этого, наблюдается:
- Резкое падение артериального и венозного давления, влияющее на общее состояние органов пациента.
- Малокровие постгеморрагического типа – характерно резким снижением общего количества форменных элементов крови – эритроцитов, переносящих кислород к тканям и клеткам организма.
- Кома анемического характера – потеря сознания, отсутствие реакций на раздражители, по причине недостаточного снабжения головного мозга кислородом.
При отсутствии надлежащего лечения, летальный исход наступает в 98% случаев у всех пациентов, независимо от возраста, пола и сопутствующих заболеваний. При своевременно оказанной помощи, удается выжить четырем из пяти пациентов.
medjenciklopedija.ru
ДВС-синдром
ДВС-синдром — патологическая ситуация, непосредственно связанная с дисфункцией системы гемостаза организма. Основное различие локального тромбоза и ДВС-синдрома заключается в относительно ограниченном характере этих изменений в первом случае и их генерализацией с преимущественной локализацией в микроциркуляторном русле — во втором. Тромбоз более крупных сосудов может развиваться как компонент или финал данного синдрома. В соответствии с этиопатогенетическими особенностями синдрома преобладают нарушения прокоагулянтного или сосудисто-тромбоцитарного звена гемостаза либо оба они активируются в равной степени.ДВС-синдром неспецифичен и развивается при многочисленных заболеваниях и патологических состояниях: сердечно-сосудистых (крупноочаговый ИМ, врожденные «синие» пороки сердца, СН и др.), всех видах шока, включая кардиогенный. ДВС-синдром входит в число осложнений трансфузии несовместимой крови, травматологической, инфекционно-септической, онкологической, акушерской, ятрогенной, аутоиммунной и иммунокомплексной патологии, аллергических реакций, отравлений гемокоагулянтами и гемолитическими ядами, обширных оперативных вмешательств, в том числе с применением АИК.
Патогенез ДВС-синдрома определяется активацией факторов свертывания крови с последующим их истощением, избыточной стимуляцией фибринолиза, что сопровождаются массивными, крайне трудно купируемыми кровотечениями и кровоизлияниями. Непосредственные причины развития ДВС-синдрома неоднозначны. Чаще всего его факторами становятся продукты гемолиза, амниотическая жидкость, эндотоксины, прогрессирующий ацидоз, протеолитические энзимы, эллаговая кислота, избыток АДФ, некоторые липидные фракции плазмы и циркулирующие иммунные комплексы, гиперадреналинемия, общие гемодинамические нарушения и др. В основе активации этими факторами системы коагуляции и снижения эффективности процессов, сдерживающих свертывание крови, лежат 2 главных механизма: высвобождение в кровоток тканевых факторов и альтерация эндотелиального монослоя.
Многочисленные факторы, инициирующие ДВС-синдром, часто тесно взаимосвязаны. Даже ограниченное повреждение эндотелия стимулирует прокоагулянтную активность посредством экспрессии тканевого фактора. В числе причин, способных провоцировать повреждение эндотелия, особое значение имеют гипоксия, ацидоз и шок как наиболее характерные для кардиологической патологии. Продукция тканевого тромбоплас тина резко возрастает при расширении зоны альтерации эндотелия с обнажением субэндотелиальных структур, активированием тромбоцитов и внутреннего пути свертывания крови через контактный XII фактор Хагемана, который действует на калликреин-кининовую систему, фибринолиз, систему комплемента. Это сопровождается блокадой фагоцитарной функции мононук леаров, которые в физиологических условиях поддерживают равновесие процессов гемостаза, элиминируя из крови растворимые комплексы фибрина.
Инициация ДВС-синдрома непосредственно связана с действием как тромбопластина и тромбина, так и эндотелиотропных медиаторов. В результате этого коагуляция и тромбогенез оказываются первичными процессами с последующей активацией и агрегацией тромбоцитов, которые высвобождают биологи чески активные соединения в сочетании с интенсивным потреблением факторов свертывания крови. При этом компенсаторная активация тромбином противосвертывающей системы, в норме обеспечивающей адекватное повышение антикоагулянтного и фибринолитического фона, оказывается недостаточной. Распространенный микротромбогенез сопровождается ростом активности системы фибринолиза с появлением в крови плазмина, который гидролизирует фибрин, инактивирует факторы V, VIII, IX, XI и снижает их концентрацию в крови.
Протеиназы тромбин и плазмин обусловливают преципитацию фибрина. В то же время они расщепляют его и фибриноген с образованием ранних и поздних продуктов деградации, которые препятствуют полимеризации фибринамономера и вызывают дисфункцию тромбоцитов. Вместе с тем некоторая часть фибринмономеров полимеризуется в микрососудах и, захватывая форменные элементы крови, провоцирует реакцию фибрин — эритроциты и микроангиопатогенную гемолитическую анемию высвобождением в кровь фосфолипидов и АТФ, которые являются индукторами ДВС. Часть тромбоцитов, предварительно активированных различными индукторами, включая тромбин и коллаген, связывается в этих микротромботических комплексах, высвобождая тромбоспондин, фибропластин и другие адгезивные белки, что также способствует истощению защитных механизмов противосвертывающей системы. Избыточное потребление факторов свертывания, высокий уровень растворимых комплексов фибрина, тромбоцитопения, дисфункция противосвертывающих механизмов приводят к реализации вторичных процессов гиперкоагуляции, недостаточности гемостаза, кровотечениям и кровоизлияниям.
В развитии ДВС-синдрома различают 4 стадии, которые некоторыми исследователями рассматриваются скорее как формы этого патологического процесса. Первая стадия морфологически характеризуется массированным микротромбозом с блокированием микрососудов, обусловленным гиперкоагуляцией и внутрисосудистой агрегацией форменных элементов крови на фоне активации плазменных систем гемостаза. Морфологическими эквивалентами этой стадии ДВС-синдрома являются фибриновые, гиалиновые, глобулярные, тромбоцитарные, лейкоцитарные, эритроцитарные (красные) микротромбы, состав и строение которых не соответствует структуре тромбов в макрососудах. Фибриновые микротромбы, которым при морфологической диагностике ДВС-синдрома отводится решающая роль, как и гиалиновые, состоят преимущественно из фибрина с более или менее значительной примесью фибриногена (рис. 2.4).
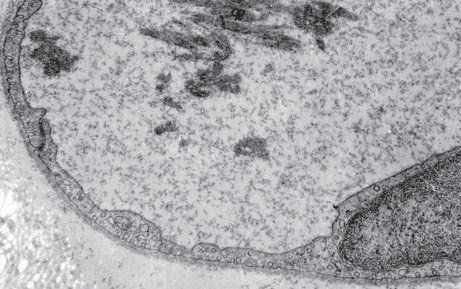
Рис. 2.4. Преципитаты фибрина в просвете кровеносного микрососуда
Каркасом глобулярных микротромбов служат агрегированные эритроциты с явлениями гемолиза, на выщелоченных оболочках которых откладываются фибриновые массы. Тромбоцитарные или пластинчатые микротромбы, наряду с компакт но расположенными кровяными пластинками, включают единичные эритроциты, лейкоциты и нити фибрина. Предрасполагающим фактором для образования таких микротромбов являются альтеративные изменения эндотелиоцитов.
Белые или лейкоцитарные тромбы чаще образуются при ДВС-синдроме инфекционной этиологии, располагаясь преимущественно в дистальных отделах микрогемоциркуляторного русла. Красные тромбы, главным компонентом которых являются выщелоченные сладжированные эритроциты и преципитаты фибрина, выявляют на всех участках микрогемоциркуляторного русла.
Вторая стадия ДВС-синдрома, коагулопатия потребления, определяется тромбоцитопенией, внутриваскулярной преципитацией фибрина со снижением в крови содержания фибриногена и других плазменных факторов свертывания. Проявляется как гипер-, так и гипокоагуляцией в виде кровотечений и признаков геморрагического диатеза. Коагулопатия потребления является следствием распространенного микротромбоза с повышенным использованием факторов свертывания крови и удаления коагулятов фибрина из кровотока фагоцитами, а также клетками печени и селезенки.
Активация фибринолиза в третьей стадии ДВС-синдрома обеспечивает восстановление гемоперфузии в микрогемоциркуляторном русле, освобождая просветы микрососудов от тромботических масс. Вместе с тем появление в крови плазмина — высокоактивной протеазы, расщепляющей фибриноген и фибрин, способствует вторичному формированию так называемых гиалиновых микро тромбов.
Четвертая, восстановительная, стадия сводится к остаточным проявлениям предшествовавшей блокады микрососудов в виде дистрофических и некротических изменений наиболее пострадавших тканей, завершается выздоровлением либо при неблагоприятном течении процесса развитием ОПН, острой печеночной, надпочечниковой, легочной или другой органной недостаточности.
Клинико-морфологическая картина ДВС-синдрома определяется характером этиологических факторов, их интенсивностью и длительностью действия, адекватностью и эффективностью лечебных мероприятий. Не смотря на генерализованный характер патологического процесса, в общей картине часто доминируют региональные нарушения с преимущественным поражением легких (68%), почек (66%), селезенки и печени (соответственно 52 и 50%).
Частое повреждение легких объясняется их функцией своеобразного сосудистого фильтра. В кровеносных капиллярах легких задерживаются продукты альтерации и инородные частицы, являясь триггером для запуска ДВС-синдрома, провоцируя внутрисосудистую коагуляцию, агрегацию, сладж и агглютинацию форменных элементов крови с образованием всех вариантов микротромбов. Множественные полиморфные по составу микротромбы вызывают явления дистрофии в паренхиматозных органах, а при пролонгированном течении процесса — некробиотические и некротические изменения. Микрогемодинамические нарушения при значительной распространенности и продолжительности способны приводить к органной недостаточности, резко усугубляющей клиническую картину. Интенсивное распространенное микротромбообразование иногда осложняется тромботической окклюзией предрасположенных к этому артерий мышечного и мышечно-эластического типа, например при атеросклерозе или системных поражениях соединительной ткани.
Облигатным компонентом клинико-морфологической картины крови при ДВС является тромбогеморрагический синдром, который почти в 40% случаев протекает с выраженной кровопотерей, множественными точечными или обширными кровоизлияниями в различных органах. Чаще всего это легочные альвеолы, толща надпочечников, паренхима печени, селезенки, почек, субэндо- и субэпикардиальные зоны в сердце. Отмечают также появление мелко- и крупнопятнистой геморрагической сыпи на коже, множественные кровоизлияния в местах инъекций и операционных разрезов.
В ЦНС микронекрозы, чаще всего вызываемые фибриновыми тромбами, сочетаются с внутри тка не вы ми и интраоболочечными кровоизлияниями. В ЖКТ распространенный микротромбоз и кровоизлияния в слизистую оболочку приводят к острым язвам желудка, эрозивному гастриту, энтероколиту. Моно- или полиорганная недостаточность, гипофибриногенемия и тромбогеморрагический синдром часто дополняются постгеморрагической анемией и выраженной гипотензией, нарушениями сердечного ритма и мозговой симптоматикой.
В зависимости от темпов развития и особенностей течения принято различать острую, подострую и хроническую формы ДВС-синдрома. Генерализованный характер острой формы вследствие быстрого массированного поступления тромбопластинового компонента в кровоток в период от нескольких часов до суток приводит к шоковому состоянию: затемнению сознания, гипотензии, острой полиорганной недостаточности, часто с явлениями очагового панкреонекроза и эрозивно-язвенного энтероколита.
Подострая форма развивается в течение нескольких суток, а иногда и 1 нед. Мозаичность сопутствующей симптоматики свидетельствует о полиорганном процессе, однако в клинической картине чаще всего доминируют признакипре имущественного повреждения какого-либо одного органа или системы. В целом умеренно выраженные признаки тромбогеморрагического синдрома могут резко усиливаться, приобретая выраженный генерализованный характер, при присоединении даже небольшого экзо- или эндогенного стимула, например при онкологической, ятрогенной патологии, затяжных коронарных кризах.
Хронический ДВС-синдром, сопутствующий воспалительным и аутоиммунным процессам (гепатиту, панкреатиту, пневмониям, системным поражениям соединительной ткани, онкопатологии, ИБС), может продолжаться месяцами. Ослабляясь на период ремиссии и усиливаясь при обострении, ДВС-синдром может оказывать существенное влияние на клиническую картину основного заболевания.
Исход ДВС-синдрома определяется причиной, степенью выраженности и характером развития. При наиболее тяжелой, острой форме почти в 50% случаев угрожающей летальным исходом, решающее значение имеет своевременность диагностики и сбалансированность лечебных мероприятий, ориентированных на оптимизацию процессов гемокоагуляции. При менее тяжелых пролонгированных формах ДВС-синдрома акцент смещается на адекватную терапию провоцирующих его заболеваний и процессов.
А.С. Гавриш «Нарушения кровообращения»
medbe.ru
ДВС-синдром. Механизм развития, стадии, симптомы, диагностика и лечение заболевания
ДВС-синдромом называется универсальное неспецифическое нарушение системы, обеспечивающей сохранение жидкого состояния крови, которое характеризуется рассеянным свертыванием крови внутри сосудов.
При этом образуется множество агрегатов крови и микросгустков фибрина, которым свойственно оседать на капиллярах органов и которые вызывают в этих органах функционально-дистрофические и глубокие микроциркуляторные изменения.
Данный синдром считается тяжелым состоянием организма, которое ставит его на грань между жизнью и смертью. При этом происходят тяжелые фазовые нарушения в системе, обеспечивающей сохранение жидкого состояния крови, а также развиваются нарушения микроциркуляции и тяжелые нарушения метаболизма и дисфункции в органах. Также отмечается образование тромбов, геморрагии, протеолиза, интоксикации, шокового состояния.
Механизм развития
Данный синдром может развиться при различных заболеваниях и чаще всего развивается при всех термальных состояниях, которые появляются в результате возникновения в крови тканевого тромбопластина. Сейчас этот синдром рассматривается обычно как общебиологический процесс, который предназначен для того, чтобы остановить кровь при нарушениях целостности сосуда, а так же для отграничения пораженных тканей от всего остального организма.
Блокада микроциркуляции и образование микротромбов могут развиваться во всей системе кровообращения, преимущественно, в таких внутренних органах как легкие, печень, почки, головной мозг, кишечник, желудок, надпочечники. Так же эти процессы могут происходить в отдельных органах и в различных частях тела. В этом случае речь идет о региональной форме патологии.
Синдром может возникать в острой форме. В этом случае он нередко возникает молниеносно и сопутствует при этом тяжелым инфекционно-септическим заболеваниям, акушерской патологии, массивным гемотрансфузиям и в некоторых случаях острым отравлениям и острым аллергическим реакциям.
Процесс заболевания так же может быть подострым. Такая форма заболевания наблюдается, как правило, при более легком течении болезней описанных выше, а также при гибели плода внутри утробы матери, позднем токсикозе, лейкозах, гемолитико-уремическом синдроме и иммунокомплексных болезнях.
Так же заболевание может протекать в хронической форме, которая зачастую осложняет злокачественные новообразования, процессы сгущения крови, хронические лейкозы, хроническую сердечную недостаточность, легочно-сердечную недостаточность, васкулиты, хрониосепсис, гигантские гемангиомы, а так же массивный контакт крови с той или иной чужеродной поверхностью.
Помимо этого ДВС-синдром может иметь рецидивирующую форму, которой характерны периоды стихания и обострения.
В зависимости от того, какой механизм спровоцировал начало нарушений свертывающей системы крови, выделяют форму ДВС-синдрома, при которой преобладает активация прокоагулянтного звена свертывания крови; форму ДВС-синдрома, которая протекает с преобладанием активности сосудисто-тромбоцитарного свертывания в результате поражения сосудистого эндотелия или при первичной активации тромбоцитов. Кроме того, выделяют ДВС-синдром с одинаковой активностью сосудисто-тромбоцитарного и прокоагулянтного свертывания крови через фосфолипиды клеточных мембран или через ХII фактор.
Важным фактором развития данного синдрома является агрегация клеток крови в зоне микроциркуляции, которая приводит к нарушению микроциркуляции. При этом происходит освобождение веществ с прокоагулянтной активностью из клеток, усугубляющее активацию системы свертываемости крови, а также приводит к развитию микротромбозов и дальнейшему прогрессированию ДВС-синдрома. Данный механизм играет важную роль практически при всех видах шока.
Стадии ДВС-синдрома
Стадия 1 или стадия гиперкоагуляции. На данной стадии обычно происходит активация процесса свертывания крови и процесса агрегации клеток. Стоит отметить, что при хроническом течении агрегация сохраняется длительное время из-за компенсаторого механизма противосвертывающей системы.
Стадии 2 или стадия нарастающей коагулопатии потребления. На данной стадии отмечается уменьшение количества фибриногена и тромбоцитов. Это связано с расходом этих компонентов на образование тромбов.
Стадия 3 или стадия выраженной гипокоагуляции. На данной стадии синдрома обычно происходит формирование особых растворимых комплексов фибрин-мономеров, которые обладают сопротивляемостью к тромбину. Эта стадия развивается из-за таких факторов как коагулопатия потребления, блокирование процесса полимеризации фибрин-мономеров и активация фибринолиза. Причем, в процессе активации фибринолиза образуются продукты деградации фибрина, которые обладают антикоагулянтным свойством. Фибрин–мономеры образуются при избытке тромбина в циркуляции и при избытке белка фибриногена, который накапливается продуктами процесса деградации фибрина.
4 стадия или восстановительная стадия. Если наблюдается неблагоприятное течение ДВС-синдрома, то на этой стадии могут сформироваться осложнения, приводящие часто к летальному исходу.
Симптомы
Основные симптомы болезни обычно определяются в зависимости от тяжести состояния системы свертываемости крови; в зависимости от наличия, локализации и выраженности кровотечений и тромбозов; в зависимости от продолжительности и выраженности гемодинамических нарушений, а также в зависимости от наличия и степени выраженности дыхательной недостаточности и кислородного голодания. Так же при формировании симптоматики болезни огромную роль играет наличие поражения и тяжесть поражения таких органов как почки, сердце, печень, мозг, надпочечники, а также выраженность анемии, и степень нарушения баланса электролитов крови и баланса кислотно-основного равновесия. Так, состояние системы свертываемости крови у пациента можно определить по общим проводимым коагуляционным тестам, по содержанию растворимого фибрина, а также по содержанию в крови больного тромбоцитов и их агрегатов.
Клинические симптомы ДВС-синдрома складываются в основном из симптомов основного заболевания, которое стало причиной развития синдрома, глубоких нарушений звеньев системы свертываемости крови, признаков развившегося шока, а также из признаков нарушения функций в некоторых органах и нарушений метаболизма.
Стоит отметить, что чем острее ДВС-синдром, тем фаза повышенного свертывания крови более кратковременна и тем тяжелее процесс фазы сниженного свертывания крови и процесса кровоточивости. Подобные острые формы синдрома в основном характерны для акушерского, инфекционно-септического, посттравматического, токсического, хирургического, а так же для всех видов шокогенного ДВС-синдрома. Тяжесть болезни в этих случаях, как правило, зависит от того насколько выражена основная патология, от исходного состояния организма пациента и от того, как своевременно была оказана первая помощь. Кроме того, в этих случаях течение синдрома зависит от полноты обезболивания, от того, насколько своевременно были сделаны оперативные вмешательства, от контроля за системой свертываемости крови, а также от полноты предупреждения и устранения нарушений в системе свертываемости.
Возникновение и прогрессирование данного синдрома может происходить из-за недостаточно быстрого и недостаточно полного выведения пациента из гипотонии и шока. Кроме того, этому может способствовать повышенная травматичность при оперативных вмешательствах, недостаточная коррекция гиповолемии, непоказанные переливания консервированной крови, которая сдержит огромное количество микросгустков. Такая кровь усугубляет течение ДВС-синдрома.
Острый ДВС-синдром также наблюдается при различных деструктивных процессах во внутренних органах, при деструкциях легких, при острой дистрофии печени вирусного и токсического происхождения, при остром геморрагическом и некротическом панкреатите. Эти формы патологии довольно часто сочетаются с появлением патологического агента в крови больного и различными формами суперинфекции, которые трудно поддаются лечению. Стоит отметить, что при всех этих типах патологии возможно волнообразное течение синдрома. В этом случае периоды тяжелого нарушения свертываемости крови могут сменяться удовлетворительными состояниями пациентов. После этого обычно снова наступает ухудшение.
Диагностика
Диагностика ДВС-синдрома в ранний период носит обычно ситуационный характер и основывается на выявлении патологий и состояний, при которых данный синдром развивается вполне закономерно. Во всех случаях нужно начать раннюю профилактическую терапию еще до появления выраженных лабораторных и клинических признаков данного синдрома.
Диагностика болезни основывается на анализе симптоматики ДВС-синдрома, а также на тщательном исследовании свертывающей системы крови для выявления формы и стадии синдрома. Кроме того, проводится оценка реакции свертываемости на проводимое лечение с помощью противотромботических препаратов.
К лабораторным проявлениям синдрома относится фрагментация эритроцитов, тромбоцитопения, удлинение протромбинового времени, отмечается снижение уровня фибриногена при потреблении факторов свертывания, а так же выявляется повышение уровня продуктов деградации фибрина из-за интенсивного вторичного фибринолиза. Протромбиновое время считается показателем общего состояния внешнего механизма свертывания. Необходимо также учитывать активированное частичное тромбопластиновое время, которое показывает активность внутреннего механизма свертывания. Стоит отметить, что склонность человека к кровоточивости довольно сильно связана со снижением уровня фибриногена.
Лечение
Из-за разнообразия причин, которые приводят к развитию ДВС-синдрома, невозможно дать точных рекомендаций по лечению в каждом отдельном конкретном случае. В любом случае при лечении данного синдрома нужно придерживаться таких принципов как патогенетичность, комплексность и дифференцированность, которая в основном зависит от стадии патологического процесса. Лечение болезни в основном направлено на остановку образования тромбов внутри сосудов, а также на ликвидацию основной причины возникновения ДВС-синдрома. Поэтому при лечении используются антибиотики с широким спектром действий и цитостатики. Так же проводится активная противошоковая терапия и терапия по нормализации объема циркулирующей крови.
Если вовремя не начать лечение, то будет сложно спасти жизнь пациента. Все больные должны быть срочно направлены или переведены в отделение интенсивной терапии и реанимации. Для лечения должны быть привлечены трансфузиологии и специалисты по различным патологиям системы свертываемости крови.
При инфузионно-трансфузионной терапии ДВС-синдрома высокая эффективность лечения достигается благодаря своевременным подключениям струйных трансфузий со свежезамороженной плазмой. Подобные трансфузии показаны практически на всех стадиях данного синдрома. Это связано обычно с тем, что они возмещают недостаток всех необходимых компонентов, как свертывающей системы, так и антисвертывающей системы.
Методы плазмозамены и плазмотерапии повышают эффективность лечения ДВС-синдрома и лечение тех заболеваний, которые вызывает. Кроме того, такие методы лечения в несколько раз снижают летальность. Этот факт позволяет считать эти методы одними из основных методов лечения пациентов с подобным нарушением свертываемости крови.
При снижении гематокрита и при выраженной анемии пациентам необходимо провести трансфузии свежей консервированной крови и эритроцитной массы. Следует помнить, что слишком обильные гемотрансфузии приводят к усугублению ДВС-синдрома. Из-за этого при проведении инфузионно-трансфузионной терапии нужно учитывать не только количество переливаемой крови, но и кровопотерю, объем мочи и потерю организмом жидкости.
При комплексной терапии ДВС-синдрома важным является применение препаратов, которые улучшают микроциркуляцию крови во внутренних органах и препаратов дезагрегантов.
Статья защищена законом об авторских и смежных правах. При использовании и перепечатке материала активная ссылка на портал о здоровом образе жизни hnb.com.ua обязательна!
hnb.com.ua
ДВС синдром и его стадии
Диссеминированное внутрисосудистое свертывание крови, сокращенное название синдром ДВС — довольно тяжелое, нередко угрожающее жизни состояние, которое развивается у человека при некоторых заболеваниях, часто сопровождает термальные состояния. В организме происходят такие изменения, из-за которых возникает блокада микроциркуляции, образуются микротромбы. Преимущественно страдают легкие, почки, печень, желудок, кишечник, головной мозг. Эти патологические процессы могут происходить во всей системе кровообращения или в отдельных органах.
Острый ДВС синдром может развиваться молниеносно, что в 30% случаев приводит к летальному исходу. Хронический процесс может тянуться месяцами, но любой стресс или заболевание способны спровоцировать переход синдрома в острую форму со всеми неприятными последствиями.
Каковы стадии развития ДВС?
Существует несколько классификаций стадий ДВС синдрома, мы остановимся на одной из самых распространенных и понятных обычному человеку:
- 1 стадия — гиперкоагуляция,
- 2 стадия — коагуляция потребления,
- 3 стадия — гипокоагуляция,
- 4 стадия — восстановительная.
Стадия гиперкоагуляции
Эта стадия кратковременна, специфических симптомов она не имеет и характеризуется повышением свертывающих свойств крови.
 Проявления ДВС в стадии гиперкоагуляции:
Проявления ДВС в стадии гиперкоагуляции:
- Бледность кожи или, наоборот, покраснение,
- Акроцианоз (синюшность конечностей),
- Повышение артериального давления,
- Тахикардия,
- Уменьшение количества выделяемой мочи,
- Ацидоз (нарушение баланса организма в сторону повышения кислотности),
- Повышение температуры тела до 390 C.
Человек чувствует себя плохо, симптомы могут быть похожи на проявления общей интоксикации, поэтому особое внимание следует уделить лабораторным анализам больного, именно они сигнализируют о начавшемся процессе ДВС. Так, в крови обнаруживается повышенная концентрация тромбокиназы. Усиление свертывания крови показывают такие исследования, как тромбоэластография, электрокоагулография.
Стадия коагуляции потребления
 На данной стадии развития синдрома происходит ускоренная реакция образования тромбопластина с одновременным уменьшением концентрации фибриногена, количества тромбоцитов, протромбина и других факторов свертывания крови. Они расходуются на образование тромбов, однако благодаря усиленной выработке других факторов происходит растворение и разрушение этих тромбов. То есть организм пытается поддерживать баланс, хотя ему это дается трудно. Данная стадия может протекать без явных симптомов, но могут быть и некоторые проявления:
На данной стадии развития синдрома происходит ускоренная реакция образования тромбопластина с одновременным уменьшением концентрации фибриногена, количества тромбоцитов, протромбина и других факторов свертывания крови. Они расходуются на образование тромбов, однако благодаря усиленной выработке других факторов происходит растворение и разрушение этих тромбов. То есть организм пытается поддерживать баланс, хотя ему это дается трудно. Данная стадия может протекать без явных симптомов, но могут быть и некоторые проявления:
- Бледность кожи с признаками мраморности,
- Геморрагический синдром (кровоизлияния на коже или слизистых оболочках),
- Ацидоз,
- Возможны повышение давления, повышение температуры до 400 C.
Стадия гипокоагуляции
Эту стадию называют еще афибриногенемия, стадия декомпенсации. Коагуляционные и фибринолитические системы крови истощаются (ведь они работали с перегрузкой, пока развивалась стадия коагуляции потребления), поэтому способность крови к свертыванию значительно падает, соответственно нарастают геморрагические явления. Количество фибриногена значительно снижается вплоть до полного его отсутствия в крови.
Симптомы 3 стадии ДВС:
- Парез периферических сосудов,
- Нарастание сосудистой проницаемости,
- Тяжелые проявления геморрагического синдрома,
- Внутренние кровотечения.
Исследования на этой стадии показывают увеличение времени свертывания крови, уменьшение потребления протромбина, выраженную тромбоцитопению.
Восстановительная стадия
При благоприятном течении происходит постепенный возврат к физиологическим параметрам и прекращению клинических проявлений. При неблагоприятном — формируются осложнения, приводящие к летальному исходу, среди которых отек мозга, эмболии сосудов сердца.
Таким образом, ДВС синдром является тяжелым нарушением в работе всего организма и может спровоцировать шоковое состояние. Главными целями в лечении этой патологии являются устранение причин, вызвавших это состояние и профилактика или вывод больного из шока, что позволяет спасти ему жизнь.
tvoyaybolit.ru
Стадии ДВС синдрома и их лечение
ДВС синдром представляет собой тяжелое отклонение в работе организма человека, которое провоцирует риск летального исхода и характеризуется сильными нарушениями гомеостаза, образованием геморрагии и тромбов, нарушением циркуляции и нарушением метаболизма, интоксикацией и возникновением шоковых явлений. Стадии ДВС синдрома показывают тяжесть развития патологии.
При усилении свойств свертываемости крови формируется уменьшение способности к её свертываемости, снижение концентрации тромбоцитов в крови и кровотечения. Данный синдром может сопровождать различные заболевания и приводит он к утрате жидких свойств крови и нарушению кровотока в капиллярах. Это несовместимо с правильной работой организма.
Скорость прогрессирования и распространенность симптома очень разнообразны — от быстро прогрессирующих смертельных форм до скрытого и затяжного течения, от местных до обширных поражений организма.
Симптоматика патологии
Клинические проявления ДВС синдрома складываются из:
- признаков основной патологии, ставшей главной причиной формирования ДВС синдрома;
- признаков шокового состояния — острый ДВС синдром;
- глубоких отклонений в работе гомеостаза, кровотечений, тромбоза;
- уменьшения наполнения кровью русла сосудов;
- нарушений работы и дистрофии органов;
- нарушений обменных процессов в организме.
Чем острее проявления ДВС синдром, тем более краткосрочной будет фаза увеличения свертываемости крови и тем тяжелее будет фаза ярко выраженного снижения свертываемости крови и обильной кровоточивости.
 Подобные острые течения патологического процесса характерны для акушерского, инфекционного, септического, посттравматического, токсического, хирургического и других видов ДВС синдрома, сопровождающихся шоковым состоянием.
Подобные острые течения патологического процесса характерны для акушерского, инфекционного, септического, посттравматического, токсического, хирургического и других видов ДВС синдрома, сопровождающихся шоковым состоянием.
Тяжесть течения болезни при этом соотносится с:
- силой проявления первичного поражения организма и с исходным состоянием организма человека;
- от вовремя проведенной диагностики и лечения;
- от пользы первой помощи;
- от полноты устранения боли и анестезии последующем;
- от своевременности и минимальной травматичности хирургических операций;
- от контроля за процессами гомеостаза;
- от полноты предотвращения и профилактики нарушений гомеостаза;
- от эффективности борьбы с отклонениями в микроциркуляции крови и общей гемодинамики.
Развитию и прогрессированию заболевания способствуют следующие факторы:
- слишком медленное и неполное выведение пациента из состояния шока и гипотонии;
- высокая степень травматичности хирургических вмешательств;
- непоказанные переливания крови, в составе которой содержится большое количество мелких сгустков, которые усугубляют течение ДВС синдрома.
Помимо всего прочего острая форма ДВС синдрома формируется при деструктивных отклонениях работы органов, при стафилококковой или другой деструкции в легких, при сильной дистрофии печени вирусной или токсической природы, при остром панкреатите геморрагической или некротической формы.
Перечисленные патологии часто объединяются с образованием патологического агента в токе крови и разными формами трудноизлечимых суперинфекций. При каждом таком заболевании появляется риск проявления волнообразного течения ДВС синдрома — когда период сильного нарушения гомеостаза на некоторое время сменяется удовлетворительным состоянием пациента, но затем происходит возобновление катастрофических отклонений.
Стадии развития
- 1 стадия — или стадия гиперкоагуляции, когда происходит активизация процессов агрегации клеток и увеличение свертываемости крови. При хроническом протекании патологии 1 стадия затягивается на длительный срок благодаря механизму компенсации в системе организма, противостоящей свертываемости. Когда механизмы компенсации ухудшают свою работу, патология переходит на вторую стадию развития.
- 2 стадия — стадия нарастающей коагулопатии потребления — при этом происходит снижение концентрации тромбоцитов и фибриногенов по причине их расходования на формирование тромбов.
- 3 стадия — стадия ярко выраженной гипокоагуляции, характеризующаяся образованием растворимых комплексов, которые проявляют устойчивость к тромбину.
- 4 стадия — обратное развития патологии.
Процесс лечения ДВС синдрома
Процесс лечения ДВС синдрома доставляет немало проблем и не всегда гарантирует успех от предпринятых действий. При развитии острой формы летальный исход наблюдается в 30% случаев. Противоречивость данных о смертельных случаях при развитии ДВС синдрома связана с тем, что в сводках статистики находятся больные с различной степенью тяжести дополнительных болезней и разной степенью проявления непосредственно ДВС синдрома.
 В первую очередь при организации лечения патологии требуется вести активною борьбу с патологическими процессами в организме больного, которые спровоцировали возникновение и усугубляют течение заболевания. Такое лечение предполагает проведение устранения гнойно-септических процессов, которые часто становятся этиологическим факторов ДВС синдрома. В этой ситуации пациенту требуется ранняя противомикробная терапия, основанная на клинической симптоматике, а не на запаздывающем бактериологическом обследовании.
В первую очередь при организации лечения патологии требуется вести активною борьбу с патологическими процессами в организме больного, которые спровоцировали возникновение и усугубляют течение заболевания. Такое лечение предполагает проведение устранения гнойно-септических процессов, которые часто становятся этиологическим факторов ДВС синдрома. В этой ситуации пациенту требуется ранняя противомикробная терапия, основанная на клинической симптоматике, а не на запаздывающем бактериологическом обследовании.
Ещё одним ведущим компонентом проведения лечения ДВС синдрома является купирование развития шоковых состояний, быстрое устранение которых дает возможность оборвать развитие начавшегося ДВС синдрома или заметно облегчить его течение. В качестве такого лечения чаще всего используются инъекции с солевыми растворами, реополиглюкин, струйно-капельные вливания плазмы, глюкокортикостероиды.
Важное составляющее лечения заключается в использовании дезагрегантов и лекарственных препаратов, способных улучшить микроциркуляцию крови в органах.
На поздней стадии развития ДВС синдрома с целью остановки кровотечений необходимо разводить применяемые трансфузии концентратов эритроцитов и концентратов тромбоцитов. Для достижения желаемого результата больному ставится по четыре — шесть доз за сутки.
tvoelechenie.ru