Искривление грудной клетки: причины, виды, лечение
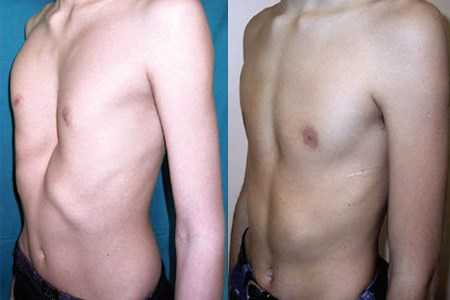
Искривление ребер приводит к асимметрии грудной клетки. Состояние опасно для здоровья человека. Уменьшение размеров грудной полости сопровождается сдавлением сердца и легких. На этом фоне возникают застойные изменения легочных сосудов, что может спровоцировать скопление инфильтрата в плевральной полости (экссудативный плеврит), в околосердечной области (перикардит) и другие серьезные осложнения.
Наиболее часто причинами искривления грудной клетки являются врожденные дефекты. Воронкообразная или килевидная клетка приводит к искривлению ребер. Если не осуществляется лечение патологии, она будет прогрессировать на протяжении всей жизни. При ранней же терапии можно избежать негативных последствий.
Почему возникает патология
Причинами подобных состояний являются 2 фактора:
- врожденное отклонение грудины;
- разрастание реберного хряща.
При наличии дополнительных хрящевых асимметрий вначале у ребенка прослеживается кривая грудная клетка с одной стороны. Если не исправить дефект своевременно, возникает сложная деформация с искривлением ребер, которую можно будет устранить только оперативным способом. Рассмотрим вышеописанные факты подробнее.
Врожденные патологии
Искривление ребер у ребенка провоцируется врожденными и приобретенными факторами. Врожденные аномалии, приводящие к асимметрии грудной клетки у ребенка:
- нарушение образования костной и хрящевой ткани;
- неврологические болезни с блоком мышечной иннервации;
- аномалия грудины (расщелина, удвоение).
В редких случаях у ребенка может наблюдаться сочетанная патология. К примеру, впалая (воронкообразная) грудь может сочетаться с выпуклой (килевидной). Патология осложняется на фоне повреждений диафрагмы. В такой ситуации у малышей смещение ребер наблюдается одновременно с грыжами пищеводного отверстия диафрагмы.
Чем опасна впалая грудная клетка? Читайте здесь.
Почему выпирает грудная клетка? Можно ли ее вправить?
Причины воронкообразной и килевидной деформации ученые активно изучают. Выяснено, что патология чаще наблюдается у девочек (в 4 раза чаще). Клинические эксперименты установили, что у большинства пациентов с данным заболеванием имеются также изменения костохондрального хряща. Они могут быть односторонние и двухсторонние.
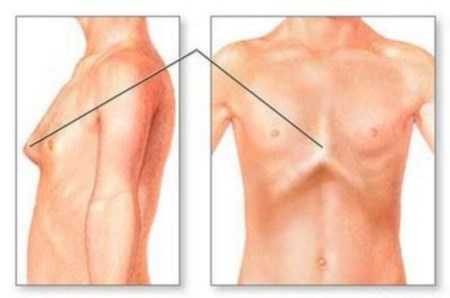
Дефекты грудины
Дефекты грудины разделяют на 3 типа:
- шейная и грудная эктопия;
- расщепление грудины;
- смещение сердца.
Сердце не защищено плотными тканями, поэтому его расширение и смещение приводит к искривлению грудной клетки. При смещении сердца очень сложно провести эффективное лечение патологии. Литературные источники говорят о том, что после хирургического вмешательства только у 3 из 30 детей наблюдалось облегчение состояния.
При шейной эктопии сердца орган смещен вверх. В такой ситуации прогноз крайне неблагоприятен (вплоть до летального). У детей с абдоминальной локализацией органа шансы выжить выше. Дефекты в брюшной стенке ушиваются хирургически, а искривление ребер корректируется с помощью пластической хирургии.
Синдромы Полланда и Жена
К редким врожденным аномалиям грудной клетки относятся синдромы:
- Поланда;
- Жена.
Синдром Поланда относится к заболеваниям, развивающимся вследствие аномалий следующих мышечных групп:
- малая и большая грудная;
- передняя зубчатая;
- межреберная.
Болезнь развивается редко с частотой 1 случай на 30 000 детей. Встречается патология у мальчиков в 3 раза чаще, чем у девочек. В 75% случаев поражается правая сторона. На фоне патологии ученые часто выявляют недоразвитие подключичной артерии и некоторых внутренних органов.
Нередко синдром Поланда сочетается с врожденной аномалией Мебиуса. При ней наблюдаются косметические дефекты, вздутие легкого. У некоторых пациентов на фоне патологии возникают функциональные нарушения дыхания. Тем не менее непосредственно легкие при патологии не изменяются.
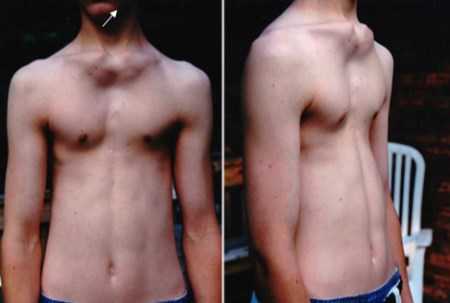
Синдром Жена представляет собой дистрофию груди, возникающую вследствие гипоплазии легких и нарушения роста костей. Впервые патология была описана в 1954 г. В большинстве случаев синдром Жена является наследственным. Он передается из поколения в поколение по аутосомно-рецессивному типу.
Можно ли исправить проблему
Кривая грудная клетка у ребенка из-за множественных осложнений и наличия патологических смещений внутренних органов требует тщательного подбора тактики лечения. Чтобы исправить искривление ребер применяются консервативные и хирургические методы.
Принципы консервативного лечения:
- ношение ортопедических ортезов;
- противовоспалительные и обезболивающие препараты;
- симптоматическое лечение;
- коррекция нарушений обмена веществ;
- лечебная гимнастика.
Вышеописанные процедуры редко оказываются эффективными. Они лишь позволяют предотвратить прогрессирование заболевания. Применяется консервативное лечение и перед оперативным вмешательством.
Хирургическое лечение
Хирургическое лечение смещения ребер базируется на использовании следующих методов:
- торакопластика по Кондрашину, Урмонасу и Равичу – предполагает восстановление реберно-грудинного комплекса без искусственных фиксаторов;
- торакопластика по Маршеву, Плаксейчук, Гроссу, Гафарову и Исакову – предполагает использование наружных фиксаторов;
- методики поворота грудины под углом в 180 градусов и исключение патологии мышечной системы;
- использование искусственных имплантатов для ликвидации небольших деформаций 1-2-й степени;
- торакопластика по Тимощенко, Рейхбен и Нассу – предполагает установку внутренних фиксаторов.
Кривая грудная клетка у ребенка наиболее эффективно устраняется с помощью хирургического вмешательства. Имплантация специальных пластин позволяет предотвратить искривление груди и скорректировать восстановление ребер. Внутренние имплантаты помогают сократить время реабилитационного периода. Устройство не мешает вести привычный образ жизни не вызывает у ребенка дискомфорта.
Воронкообразная грудная клетка и килевидная деформация приводит к вторичным изменениям со стороны внутренних органов. Патология осложняется выраженными косметическими дефектами. Чтобы ее исправить, нередко необходимо провести множество операций в течение нескольких лет.
Кривая грудь у ребенка способна спровоцировать серьезную патологию, которую будет очень сложно вылечить консервативными способами. Чтобы исправить искривление, чаще всего необходимо хирургическое лечение.
Сердце и воронкообразная грудная клетка
Сегодня мы вновь беседуем с торакальным хирургом, руководителем клиники Grudina.ru Кузьмичевым Владимиром Александровичем. Наша тема — кардиохирургия и воронкообразная грудная клетка.

— Какое влияние оказывает воронкообразная деформация грудной клетки (ВДГК) на сердце?
Воронкообразная деформация, в первую очередь, оказывает влияние на правые отделы сердца, из-за того, что вогнутая, углубленная грудина непосредственно соприкасается с этими отделами и часто приводит к их сдавливанию. При выраженной деформации происходит так называемое оттеснение сердца влево. В какой-то степени это компенсаторная ситуация, потому что между грудиной и позвоночником, где располагается сердце, при выраженной деформации остается совсем мало места. Если бы сердце не сдвигалось в сторону, оно бы просто не могло сокращаться.
— Какое влияние оказывает воронкообразная деформация грудной клетки на легкие?
В этом случае я не всегда согласен, когда говорят о компрессии легких, поскольку как такового давления на легкие нет. Все равно остается достаточно много пространства для работы легких. Хотя при функциональных исследованиях отмечают небольшие ограничения, рестрикции. Если говорить о влиянии ВДГК на легкие, в большей степени, можно говорить об изменении биомеханики дыхания. Именно способ дыхания, которым владеет пациент ВДГК, несколько отличается: дышат разные отделы. В связи с этим, возможно, дыхание менее эффективно. Но это спорный вопрос. Широко известно, что в плане дыхания пациент страдает меньше, большее влияние деформация оказывает на работу сердца.

— В какой момент пациенту с деформацией грудной клетки необходимо обратиться к доктору для решения проблемы?
Наличие деформации очевидно для пациента. Как только это начинает беспокоить пациента, необходимо обратиться к специалисту. В основном это проявляется в виде сниженной выносливости, сердцебиения, нарушения ритма, болей в области сердца.
— В каком возрасте могут появиться такие проявления ВДГК?
Описанные симптомы могут появиться в подростковом возрасте, во взрослом возрасте они могут усилиться.
— В каком возрасте лучше проводить хирургическое лечение ВДГК: в подростковый период или уже в более взрослом возрасте, сформировавшемуся человеку?
В подростковом периоде хирургу коррекцию проводить проще и она намного легче переносится пациентом. Можно достичь прекрасных результатов коррекции начиная с 12 лет. У девочек можно проводить коррекцию раньше. Мы следим за ростом грудных желез. Как только они начинают появляться и формироваться, мы четко видим, где проводить разрезы, чтобы результат операции был максимально незаметный.
— Обращаются к доктору пациенты с ВДГК по причине недовольством эстетики или по самочувствию?
Побуждающим моментом к обращению, как правило, бывает эстетика, особенно, если речь идет о молодых людях. Мы вторично выясняем, что у пациента и с точки зрения самочувствия есть проблемы. Но в молодом возрасте волнует больше эстетический вопрос, функциональные проблемы (работа сердца и легких) проявляются во взрослом возрасте. С возрастом снижается компенсация. Удовлетворительные функциональные состояния, которые были в молодом возрасте, наблюдаются более выраженно в старшем возрасте.
— Какие заболевания сердца сопровождают деформацию?
Если мы исследуем эхокардиографию, почти у всех пациентов с впалой грудной клеткой мы видим пролапс митрального клапана с различной степенью рекрудитации. Сложно сказать, это следствие деформации или это параллельно существующие изменения. У ряда пациентов бывают ощущения неблагополучия в области сердца, нарушения ритма, нарушения проводимости. Здесь иногда говорят о так называемой компрессионной кардиопотери. Такой термин недавно прозвучал в одной из публикаций. Нам кажется этот термин достаточно аргументированным. Проведенные методы лечения полностью его подтверждают.При килевидной деформации (Pectus Carinatum), при выгнутой грудной клетке (Pectus Aruatum) болевые синдромы в области сердца – редкость, таких пациентов беспокоят боли в области деформированных хрящей. Нередко это сопровождается нарушением положения плечевого пояса при выраженной килевидной деформации. Например, при килевидной деформации пациенты не могут спать на животе, испытывают трудности с подбором одежды. Качество жизни меняется не в лучшую сторону. Под эстетикой мы подразумеваем отклонения, которые тем не менее вписываются в повседневное понимание комфортной жизни. А здесь мы говорим о неудобстве, которое нарушает социальный статус: из-за выраженного киля пациент не может надеть рубашку с галстуком, а ходит все время в широких свитерах, также путь во многие профессии закрыт из-за изменений внешности.
— Как правильно проводить лечение пациентов с ВДГК и кардио проблемами: скорректировать ВДГК, а потом заниматься сердцем, если проблема не исчезла?
Если у пациента какая-то патология с сердцем, например, у пациентов более старшего возраста ишемическая болезнь сердца, нарушение ритма, то надо понять выраженность деформации. Насколько она может влиять на сердце. Проблема в том, что некоторые врачи пытаются лечить проблемы сердца, не обращая внимания на деформацию, хотя, мы не отрицаем случаев, когда без коррекции деформации удается справиться с проблемой сердца.
К коррекции ВДГК прибегают, когда традиционные методы лечения не позволяют справиться с проблемой сердца. Это так называемая «злокачественная воронкообразная деформация», когда только исправив ее, удается справиться с патологией сердца.
Помимо деформации грудной клетки у пациента могут быть параллельные показания к хирургическому вмешательству на сердце. Это может быть, например, если потребуется операция по поводу коронарных сосудов, шунтирование, операция на клапан сердца, операция на аорте… Грудина является той зоной, через которую происходит доступ хирургического вмешательства — срединная стернотомия. Она имеет особенности, если это кардиохирургический больной с деформацией грудной клетки: особенности доступа, местоположения кардиохирурга, торакального хирурга во время операции.
Часто кардиохирурги не обращают на это внимание, делают стандартную стернотомию, приспосабливаются, используют специальные ретракторы: производят вмешательство на сердце, потом зашивают, не воздействуя никаким образом на деформацию. Здесь могут быть определенные нежелательные проблемы: то давление, которое раньше деформация оказывала просто на сердце, теперь она оказывает на оперированное сердце, – это дополнительный негативный фактор.
В связи с этим распространены два подхода:
- Если операцию на сердце можно отсрочить, то проводится вначале операция по коррекции воронкообразной грудной клетки, а после, через 2-3 года, пациента прооперируют по поводу болезни сердца.
- Если операция на сердце является неотложной ситуацией и у больного выраженная деформация грудной клетки, то в подготовленных клиниках проводят одномоментное вмешательство по поводу сердца и деформации. В этом случае все делается за одну операцию, за один наркоз, работают два специалиста. И это всего лишь плюс 20 минут к кардиохирургической операции.
— А если рассмотреть другой сценарий: вначале кардио операция, а через некоторое время – коррекция деформации. Какие тут особенности?
Через год-два после кардиохирургической операции делать коррекцию деформации намного сложнее, поскольку сердце тесно прилегает к опущенной грудине. В этом случае задача усложняется. Сегодня считается, что единственно безопасным способом такой коррекции является повторная стернотомия, коррекция деформации и повторное зашивание грудины. Это существенно более травматичное вмешательство, чем если это делать одномоментно (кардио операция и коррекция деформации грудной клетки).
— А кардиохирурги деформацию не могут скорректировать?
Обычно кардиохирурги не занимаются коррекциями деформаций грудной клетки и особо об этом не беспокоятся, если у пациента имеется данная патология. Многие пациенты не проинформированы, что две проблемы можно исправить одномоментно, нужно только привлечь профильного специалиста. К сожалению, в большинстве случаев пациенты сами вынуждены искать обоих специалистов (кардиохирурга и торакального хирурга) и пытаться их состыковать.
— После коррекции ВДГК проблемы сердца уходят?
Не всегда. Если речь шла о так называемой злокачественной ВДГК у взрослых, то коррекция решает проблемы с сердцем.
Злокачественная ВДГК предполагает необъяснимые другими причинами проблемы гемодинамики: сердце явно не справляется со своей работой, хотя это не коронарные сосуды и нарушений ритма нет. В таком случае нестабильную работу сердца можно объяснить только наличием деформации. Такие ситуации описаны, тогда происходит разительное улучшение состояние пациента после коррекции ВДГК. Собственно, мы часто видим, когда у пациента после коррекции прибывают силы, возрастает выносливость, сердце меняет положение. Безусловно, это положительные фактор.
— Что нового Ваши коллеги кардиохирурги говорят о влиянии ВДГК на сердце?
Это влияние, основанное на двух основных методах. Первый – динамическая ядерно-магнитная томография. Второй – эхокардиография со специальным векторным анализом через пищевод. Эти исследования важны тем, что позволяют четко показать, какой вариант деформации как и на какие отдела сердца влияет в первую очередь. Сейчас это глубоко исследуется, готовятся классификации таких влияний.
В большей степени происходят нарушения по типу аритмии, по типу нарушения наполняемости правых отделов сердца, соответственно, происходит снижение выносливости, повышения венозного давления.
Векторный анализ через пищеводную эхокардиографию четко позволяет показать, что в условиях компрессии сердца правые отделы сердца некоординированно сокращаются, и, помимо фактора повышения давления и снижения объемов правых отделов сердца, имеются нарушения так называемой координированности их сокращения.
— Давайте рассмотрим клинический случай, представленный в данной статье.
В статье представлено описание интересного случая. У пациентки с ВДГК после стернотомии вследствие дополнительного давления, которое оказывала сшитая грудина на сердце, развивалась обструкция правого желудочка, что приводило к обморокам. При этом, у данной пациентки в детском возрасте уже была проведена операция на сердце, когда еще воронкообразная деформация грудной клетки была небольшая. Соответственно, сердце зафиксировалось в срединном положении, не могло смещаться. По мере роста деформация несколько увеличилась, и сердце не могло сместиться влево, в связи с этим возникала очень сильная компрессия. Ситуация длилась очень долго, пока не была проведена операция по устранению деформации. Это пример злокачественного течения деформации у пациентки после операции на сердце.
То есть еще раз объясню. При выраженной деформации бывает, что сердце смещается влево, при этом там появляется достаточно много места для его функционирования. Если же проводилась операция стернотомия, то из-за рубцовых процессов, которые могут быть в этом случае, происходит некое обратное смещение сердца медиально, поскольку хирургам так удобнее оперировать. В связи с этим функционирование сердца после стернотомии иногда становится хуже, чем до операции с точки зрения функционирования камер.
Большое спасибо!
GRUDINA.ru
estetmedicina.ru
Впалая грудная клетка у мужчин: причины и методы исправления
Впалая грудная клетка – это врожденная патология, регистрируемая у 0,1 % всех людей на планете. В медицине это состояние носит название воронкообразная деформация грудной клетки (ВДГК). В легкой форме не представляет опасности для здоровья мужчины и является лишь эстетическим дефектом. Выраженная деформация может привести к нарушению функции внутренних органов и формированию серьезных осложнений.
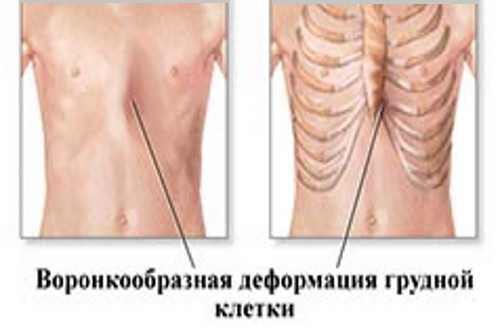
ВДГК в легкой форме -лишь эстетический дефект, осложнения опасны для здоровья
Причины
Современные средства для самообороны — это внушительный список предметов, разных по принципам действия. Наибольшей популярностью пользуются те, на которые не нужна лицензия или разрешение на покупку и использование. В интернет магазине Tesakov.com, Вы можете купить средства самозащиты без лицензии.В большинстве случаев воронкообразная деформация грудной клетки является врожденным заболеванием. Точные причины порока не известны. Предполагается влияние ионизирующего излучения, лекарственных средств и иных факторов, действующих на плод. Не исключена поломка в генетическом материале и возможность передачи болезни по наследству.
Рахит — одна из причин развития ВДГК
Впалая грудная клетка также имеет другое название – «грудь сапожника». Подобная деформация отмечалась ранее у подростков – учеников сапожника. Во время работы мальчик был вынужден держать обувь так, что ее каблук упирался в нижнюю часть грудины, что неизбежно приводило к деформации неокрепших костей. В современном мире подобное состояние практически не встречается, и сейчас впалая грудная клетка регистрируется преимущественно как врожденный порок развития.
Факторы, способные привести к деформации грудной клетки после рождения:
- рахит;
- остеомиелит – гнойное воспаление костной ткани;
- туберкулез костей;
- опухоли;
- травмы.
ВДГК является самым распространенным дефектом развития грудной клетки (до 96 %). У мужчин заболевание встречается чаще, чем у женщин (до 70 % всех случаев приходится на долю новорожденных мальчиков).
Симптомы
Заподозрить врожденный дефект грудной клетки можно уже в родильном зале при осмотре новорожденного. В месте соединения грудины с ребрами отмечается незначительное западение костей. Со временем это углубление увеличивается.
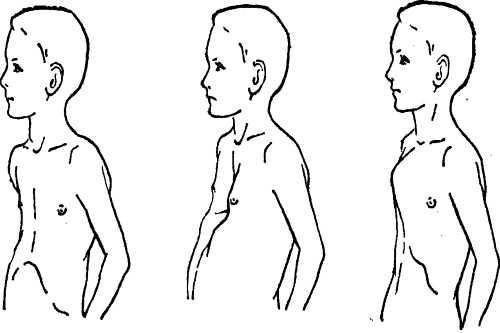
ВДГК — врожденный порок, прогрессирующий по мере роста
Своего пика деформация достигает к 3-5 годам, когда становятся заметными другие сопутствующие изменения скелета:
- кифоз – искривление позвоночника в грудном отделе с изгибом назад и возможным образованием горба;
- кифосколиоз – добавляется искривление позвоночника справа налево;
- опущение плеч;
- выступание живота вперед;
- гипотрофия (недоразвитие) дыхательных мышц.
После 5-6 лет прогрессирование болезни замедляется, однако уже имеющиеся изменения не пропадают. Окончательно деформация формируется к подростковому возрасту.
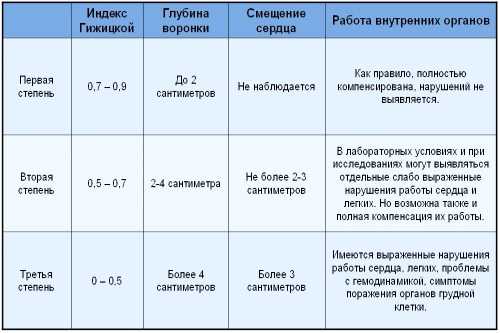
Выделяют три степени тяжести заболевания:
- 1 степень – западение грудной клетки до 2 см;
- 2 степень – 2-4 см;
- 3 степень – более 4 см.
3 степени тяжести заболевания
В клинической практике также определяют различные типы ВДГК, что позволяет не просто выставить диагноз, но и определиться с дальнейшей тактикой лечения.
Осложнения
Впалая грудная клетка – это не только эстетический дефект. Вдавление костей приводит к неизбежному смещению внутренних органов, что неблагоприятно сказывается на их работе. Больше всего страдают сердце и легкие, что приводит к возникновению таких состояний:
- смещение оси сердца влево;
- сдавление сердца и легких;
- уменьшение жизненной емкости легких.
Смещение сердца приводит к перегрузке его правых отделов, что в перспективе может стать причиной сердечной недостаточности. Довольно часто регистрируются приобретенные пороки клапанов сердца (обычно пролапс митрального клапана, но возможны варианты). Все изменения, происходящие в самом важном органе человеческого организма, можно отследить на ЭКГ или эхоКГ.

Смещение отделов сердца может привести к сердечной недостаточности
Смещение легких приводит к уменьшению их жизненной емкости. Возникают проблемы с дыханием, довольно часто наблюдается одышка. В детском и подростковом возрасте отмечается задержка физического развития, склонность к частым простудным заболеваниям. Подобное состояние мешает подростку адекватно адаптироваться в обществе и создает сложности во взрослой жизни.
У молодых мужчин наряду с уже описанными симптомами возникают и другие неприятные состояния:
- повышение артериального давления;
- аритмия;
- одышка;
- боль в грудном и поясничном отделе позвоночника;
- боль в области сердца.
Все эти симптомы связаны со сдавлением внутренних органов и указывают на нарушение их нормальной работы. В тяжелых случаях впалая грудная клетка становится не просто косметическим дефектом, но создает серьезную угрозу здоровью и даже жизни мужчины.
Диагностика
Рентген грудной клетки при ВДГК
Выявление патологии не составляет особых сложностей, поскольку впалая грудная клетка видна хорошо при первичном осмотре. Для уточнения степени тяжести и выявления сопутствующей патологии проводятся такие обследования:
- рентгенография грудной клетки;
- компьютерная томография с 3D-конструкцией ребер;
- МРТ.
Все эти исследования позволяют не только оценить форму грудной клетки, но и выявить особенности сочленения ребер, состояние хрящей, степень деформации и смещения внутренних органов. Для оценки состояния сердца обязательно проводится ЭКГ, эхоКГ и другие тесты по показаниям.
Принципы терапии
В лечении впалой грудной клетки выделяют два метода:
Консервативная терапия
Воронкообразная деформация грудной клетки не поддается на 100 % исправлению консервативными методами. Все, что может сделать врач – улучшить состояние пациента, убрать, насколько это возможно, видимый эстетический дефект и облегчить функционирование органов. Чем меньше степень деформации, тем больше шансов на благоприятный исход и возможность жить полноценной жизнью без существенных ограничений.
Методы консервативного лечения:
- массаж;
- лечебная гимнастика;
- дыхательная гимнастика для улучшения функции легких;
- плавание;
- ношение ортезов.
Ортезы – это специальные приспособления, которыми грудная клетка фиксируется снаружи. Носить ортезы нужно длительно в течение многих лет. Эффект от подобной терапии следует ожидать только в детском и подростковом возрасте, пока кости не сформировались. У взрослых мужчин этот метод лечения не применяется.
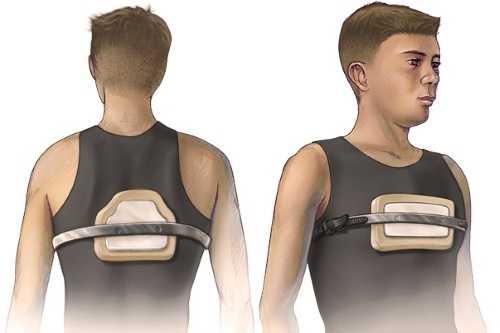
Ношение ортезов показано только в детском и подростковом возрасте
Вакуумный подъемник – еще одна хорошая методика консервативной терапии. Применяется в той ситуации, когда грудная клетка достаточно подвижна. Специальный прибор создает над грудиной вакуум, за счет чего кости чуть приподнимаются. В России эта методика не слишком популярна, однако пользуется спросом в клиниках Европы.
При незначительных деформациях без существенного нарушения функции сердца и легких для коррекции применяется гель «Макролайн». Препарат вводится инъекционно в углубление, что позволяет исправить косметический дефект. Процедура достаточно безопасна и может проводиться в амбулаторных условиях.
Хирургическое лечение
Показания к операции:
- Нарушение функции внутренних органов (сердца, легких) на фоне деформации грудной клетки.
- Патология позвоночника, связанная с ВДГК.
- Косметические показания.
Операция проводится в том случае, когда консервативная терапия не принесла желаемого эффекта или от нее сразу отказались из-за выраженной деформации грудной клетки.
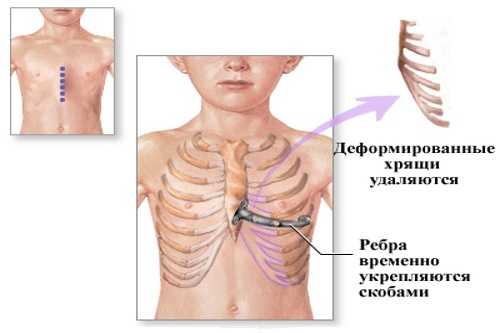
Впалую грудную клетку корректируют хирургически, если терапия не эффективна
Существует несколько разновидностей хирургического лечения:
- Применение силиконовых имплантов. Показано при незначительной деформации. Позволяет добиться только улучшения внешнего вида, не влияет на функционирование внутренних органов.
- Коррекция по методу Насса.
- Операция по методу Равича.
Методика Насса – один из самых популярных способов хирургического лечения. Хирург делает два разреза по бокам от грудной клетки. В разрезы вводится видеоторакоскоп – эндоскопический аппарат, с помощью которого проводится операция и осуществляется контроль всех действия врача. На первом этапе хирург накладывает титановые пластины. Второй этап проводится через 4 года, и тогда пластины удаляют, а грудная клетка выпрямляется. При этом пациент довольно быстро возвращается к привычной жизни. Ограничения на физические нагрузки длятся не более 1 месяца после каждого этапа операции. Во время ношения пластин пациенту разрешается постепенно увеличивать нагрузку и спустя 6 месяцев даже допускаются занятия спортом.
Метод Равича похож на операцию Насса по сути, однако здесь все манипуляции делают через большой разрез на груди. После такой операции восстановление занимает значительно больше времени. В последние годы приоритет отдается малоинвазивным методикам.
Оперативное лечение при впалой грудной клетке рекомендуют проводить в подростковом возрасте. В это время кости еще достаточно податливы, но вместе с тем риски воздействия наркоза и самой операции меньше, чем у маленьких детей. У малышей хирургическая коррекция проводится только по жизненным показаниям.
Взрослому мужчине также может быть предложена операция при необходимости.
- Борода не растет? Или она не такая густая и шикарная, как хотелось бы? Не все еще потеряно.
- Косметика и аксессуары для правильного ухода за бородой и усами. Зайдите сейчас!
menquestions.ru
Деформация грудной клетки: симптомы, лечение
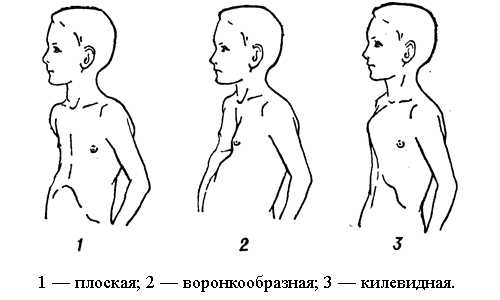
Деформация грудной клетки может быть приобретенной, врожденной. Выделяется воронкообразная, килевидная, плоская деформация. Приобретенная деформация может быть ладьевидной, эмфизематозной, кифосколиотической, паралитической. Из-за деформации грудной клетки возникают проблемы с легкими, сердцем, другими внутренними органами, в результате нарушается их нормальная работа.
Виды деформации грудной клетки
Наблюдается – диспластическая, приобретенная форма. Врожденная возникает редко, чаще наблюдается приобретенная. У новорожденного деформация грудной клетки возникает из-за аномальных процессов в позвоночнике, грудине, ребрах, мышцах. Деформация развивается из-за нарушений в костной структуре.
Врожденная деформация грудной клетки
Если заболевание является врожденным, могут возникать проблемы с передней частью грудной клетки. Из-за того, что грудина и мышцы недоразвиты, нарушается форма, также наблюдаются патологические процессы в формировании ребер.
Одним из пороков развития является воронкообразная грудная клетка, когда изменяется нормальная структура хряща, соединительных тканей. У детей, которые имеют воронкообразную грудь, в семейном анамнезе кто-то имеет заболевание.
Из-за того, что западает грудина, наблюдается порок в развитии, в результате уменьшается объем полости груди. Из-за деформированной формы груди, у человек может искривляться позвоночник, нарушается работа легких, сердца, возникают сбои в артериальном давлении.
Симптомы деформации грудной клетки
При первой степени воронка не глубокая, сердце не смещается. Вторая степень имеет воронку глубиной 4 см, может на 3 см смещаться сердце. Третья степень характеризуется достаточно глубокой воронкой, при этом сердце смещается больше 3 см.
У новорожденного деформацию сложно увидеть, когда он вдыхает, могут западать ребра, грудина. Когда ребенок начинает расти, патологический процесс усугубляется. Особенно опасна деформация для ребенка 3 лет. Дети с врожденной патологией имеют проблемы с физическим развитием, у них возникают вегетативные расстройства, частые простуды.
Затем деформация является фиксированная, резко увеличивается глубина воронки, у ребенка может развиться грудной кифоз, сколиоз, уменьшается дыхательная экскурсия грудной клетки. Возникают проблемы с сосудами, сердцем, дыхательной системой. Чтобы диагностировать грудную деформацию в легких, сердце проводится рентген, ЭКГ, эхокардиография.
Лечение грудной деформации
Консервативные методы лечения при врожденной деформации не всегда являются эффективными. На запущенных стадиях деформацию лечат с помощью операции, возвращают в норму грудную клетку, так работа легких, сердца восстанавливается.
Последнее время используют для лечения магнитные пластины. Одна имплантируется загрудную область, вторая устанавливается наружу, для этого используется специальный корсет.
Развитие куриной груди
Килевидная грудная деформация разрастается в реберных хрящах. Грудина может выступать вперед, поэтому грудь приобретает форму киля. При килевидной грудной клетки может увеличиваться переднезадний размер.
Когда ребенок начинает расти, может нарушиться форма, наблюдается косметический дефект. В данной ситуации возникают проблемы с позвоночником, внутренними органами. Сердце становится в виде капли, его называют висячим. Пациента беспокоит постоянная одышка, он быстро устает, учащается биение сердца при физических нагрузках. Операцию делают только в том случае, если нарушается функциональность во внутренних органах, противопоказана маленьким деткам.
Особенности плоской грудной клетки
Возникает из-за неравномерного развития грудной клетки, при котором уменьшается ее переднезадний размер. Возникает заболевание после перенесенного заболевания – пневмонии, туберкулеза, рахита. В процесс вовлечены задние и боковые мышцы грудной области.
Плоская грудная клетка является последствием перенесенной хронической легочной эмфиземы. Передний размер значительно увеличен, грудь имеет форму бочки. Легочные заболевания приводят к уменьшению дыхательной экскурсии.
Другие деформации грудной клетки
1. Паралитическая грудная клетка. При заболевании значительно уменьшается боковой и переднезадний размер грудной области. Расширяются промежутки между ребрами, заметно могут отставать от спины лопатки, заметна ключица. Возникают патологические хронические заболевания легких, плевры.
2. Ладьевидная грудная клетка появляется у пациента, у которых сирингомиелия. При ней углубляется середина и вверх грудины.
3. Кифосколиотическая грудная клетка возникает из-за патологии позвоночника, при которой изменяется его форма. Все изменения виды на рентгене, КТ области позвоночника. Возникает при туберкулезе, из-за кифосколиотической деформации нарушается работа легких, сердца, излечить заболевание невозможно.
Когда грудная клетка расщеплена, обязательно нужно провести операцию, какое именно хирургическое лечение необходимо, зависит от того, сколько лет ребенку. Если малышу еще не исполнился год, грудину иссекают частично, сшивают посередине, обратите внимание, что в этом возрасте кости ребенка являются гибкими, соединены. Когда ребенку больше, чем 1 год, необходимо частично иссечь грудину, затем выполнять упражнение для расширения грудной части.
Профилактика грудной деформации
Для того чтобы защитить грудную клетку от деформации, необходимо вовремя избавляться от всех хронических заболеваний легких, беречь грудную клетку, защищаться от травмы, ожогов. В школьном возрасте ребенок должен выполнять упражнения лечебной физкультуры, заниматься спортом, подтянуть и укрепить позвоночные мышцы, качать нижний, верхний пресс. Так вы сможете постоянно держать мышцы в тонусе, это защитит от разных искривлений грудной части.
Итак, грудная деформация очень опасное заболевание, приводит к серьезным патологическим нарушениям внутренних органов.
medportal.su
Деформация грудной клетки в детском возрасте — Первенец — сайт для родителей
Деформация грудной клетки у детей представляет собой патологию в развитии, суть которой состоит в образовании западения грудины, реберных хрящей и передних отделов ребер. Данная патология сопровождается изменением нормальных анатомических процессов в грудино-реберном комплексе.
Факторы, способствующие возникновению недуга
Причины, по которым возникла деформация груди у детей, до настоящего момента полностью не известна. Были разработаны теории ее появления: неврогенная, эмбриональная, механическая, токсико-инфекционная.
Последняя теория предполагает развитие данной патологии по причине наследственного сифилиса и воспалений, протекающих в плевре, средостении, перикарде. Но так эта теория не нашла своего подтверждения, поэтому ее опровергли.
Неврогенная теории также не нашла своего подтверждения в результате клинических наблюдений, ведь окружность грудной клети наблюдается преимущество у нормальных детей, которые не болели на эпилепсию или прочие расстройства нервной системы.
Можно выделить механическую и эмбриональную теорию. Имеются определенные данные, согласно которым можно полагать, что воронкообразная грудная клетка возникает из-за воздействия давления внутри утроба на грудину плода пятой, локтем, сильно согнуто головой. Хотя и эти факты являются очень сомнительными.
Воронкообразная деформация все- таки может возникнуть по причине нарушения эмбрионального развития плода.
Воронкообразная деформация все- таки может возникнуть по причине нарушения эмбрионального развития плода. Как утверждает большинство ученых, этот факт носит название — аномалия формирования передних сухожильных участков диафрагмы, которые играют важную роль и принимают участие в дыхании. Они все время втягивают грудину, когда ребенок делает вдох. Окружность грудной клетки может возникнуть и по причине задержки окостенения нижней части грудины.
Классификация воронкообразной грудной клетки
На данный момент имеется четко разработанная классификация недуга, по результатам которой можно поделить больных, согласно клиническому проявлению недуга, виду, форме и выраженности патологии.
Имеется 3 степени деформации грудины, которые зависят от степени смещения сердца и глубины воронки:
- Для первой степени характерно значение глубины воронки до 2 см, смещение сердца не наблюдается;
- Для второй степени глубина воронки составляет 4 см, сердце смешено на 2-3 см;
- Третья степень характеризуется глубиной воронки более 4 см, а сдвиг сердца произошел больше чем на 3 см.
Клиническое течение недуга определяет степень изменения грудины. Имеется компенсированная, субкомпенсированная и декомпенсированная стадии заболевания:
- Компенсированная стадия сопровождается одним лишь косметическим дефектом, поэтому ни о каких функциональных нарушениях и реи быть не может. Для данной стадии характерна первая степень деформации грудной клетки.
- Для субкомпенсированной стадии характерна вторая степень патологии. Здесь следует отметить значительные функциональные изменения, происходящие в работе легких и сердца.
- Декомпенсированная стадия характеризуется третьей степени. Здесь наблюдаются обширные функциональные нарушения.
Воронкообразная грудина по форме может быть обычной, плосковоронкообразной, а по виду бывает симметричной и ассиметричной.
Плосковоронкообразная – возникает, когда прогрессирует глубокая воронкообразная грудина. Окружность симметричной формы проявляется равномерным развитием двух половин грудной клетки.Также представленная патология может принимать форму пологую, крючкообразную.
Симптомы, возникающие при данном недуге
Воронкообразная деформация у только что родившихся детей имеет вид небольшого вдавления
Воронкообразная деформация у только что родившихся детей имеет вид небольшого вдавления. Основным проявлением патологии у грудного ребенка служит «парадокс вдоха». Для него характерно западение грудины во время того, как ребенок кричит или плачет. Согласно статистике у 50% детей впалая грудная клетка и парадоксальное дыхание уходят в первые месяцы, а у остальной половины деформация увеличивается по мере тог, как они растут. Для данного периода характерно наличие выступов реберных дуг и образование под ними борозды. Когда малыш приподнимается, то края ребер начинают отодвигать прямые мышцы живота вперед, в результате чего создаётся эффект его увеличения. Представленные признаки по ошибке принимают за симптомы рахита.
У определенной части детей может возникнуть стридорозное дыхание, при котором свистящий затрудненный вдох сопровождается значительным напряжением мускул дыхательной системы. Проводя ЭКГ у грудного ребенка, изменений не находят.
Воронкообразная деформация в случае ее увеличения в течение первых шести месяцев может вызвать нарушение работоспособности органов грудной клетки, организм ребенка будет склонен к хроническим пневмониям и респираторным болезням верхних путей.
Воронкообразная грудная клетка обладает наиболее яркими симптомамиу ребенка в возрасте после 3- х лет. В данном периоде происходит завершение постепенного перехода к фиксированному искривлению грудину и ребер. Осанка ребенка имеет вид, который является типичным для детей, у которых впалая грудная клетка.
На представленном этапе можно наблюдать, как усиливается грудной кифор, спина уже реже становится плоской, а также возникают искривления позвоночника по бокам. Когда ребенка осматривает врач, то у него опущенные надплечья, выступает живот, грудная клетка уплощена и наблюдается окружность.
Значение глубины и объема воронки разнообразные, все зависит от симптоматики патологии и возраста ребёнка. Измерить глубину воронки можно расстоянием от плоскости, которая соединяет два края вдавления, до верхней точки воронки. Также эту величину определяют и с учетом количества жидкости, которая в нее вмещается. Если говорить про объем воронки, то в случае незначительных деформаций он равняется 10-20 см3, а при больших — до 200 см3.
Диагностирование недуга
Окружность деформации диагностируется с учетом внешнего вида и значения глубины впадины.
Воронка может обладать различной глубиной. В некоторых случаях глубина впадины может иметь настолько большое значение, что ее дно располагается практически возле позвоночника. В таких ситуациях окружность расположена между третьими и восьмым ребрами.
Когда имеют место тяжелые степени деформации, то здесь стоит говорить о том, что произошло смещение внутренних органов. В результате этого диафрагма, сердце и лёгкие меняют свое положение. Такие последствия чреваты нарушением гемодинамики, увеличением диастолического и венозного давления, уменьшением систолического.
Окружность грудной клетки способствует тому, что грудная клетка постоянно наклонена вперед, а это взывает увеличение кифоза в грудном отделе. У больных, страдающих на это заболевание, легочная ёмкость не сильно снижается, ведь на момент роста ребенка происходит увеличение переднезадних диаметров двух половин грудины. Емкость легких может быть снижена на 10-20%. Воронкообразная деформация характеризуется выпирающим животом и медленным увеличением кифоза.
Когда ребенок только родился, родителям очень сложно заметить эту патологию. Лишь в пятилетнем возрасте формируется впалая грудина на участке, где происходит переход в мечевидный отросток с втягиванием реберных концов.
Процесс развития деформации переходит в заключительный этап, когда наступает стадия полового созревания. Дети, у которых воронкообразная грудина, являются гораздо слабее в физическом плане своих сверстников, они тощие и очень часто болеют гриппом.
Если имеет место окружность деформации приобретённой формы, то она возникает по причине перенесенного рахита. Ее отличие от типичной деформации заключается в выпячивании дуг ребер. Когда ребёнок растёт и происходит лечение рахита, наблюдается уменьшение деформации и в некоторых случаях она может полностью исчезнуть.
Лечение недуга
Окружность деформации диагностируется с учетом внешнего вида и значения глубины впадины.
Если окружность деформации является врождённой патологией, то самоустранение ее происходит очень редко. Когда у ребенка первая степень деформации, то ее устраняют консервативными методами. Терапию необходимо начинать сразу после того, как была обнаружена патология, преимущественно в дошкольном возрасте. Причем лечение должно осуществляться систематически, а особенно, когда происходит бурный рост ребенка.
Терапия недуга включает в себя:
- Массаж мышц;
- Дыхательные упражнения;
- Водные упражнения;
- Ношение корсета.
Также следует обучать детей правильно делать «напряженный выдох». Здесь следует делать выдох при суженой и прикрытой голосовой щели. Отлично, если ребенок будет комбинировать «напряженный выдох» со сжатием грудиной руками с боков.
Консервативное лечение эффективно до того момента, когда глубина воронки небольшая. В противном случае детей оперируют, так как наблюдается нарушение работы дыхательной системы и сердца.
pervenets.com
Перелом грудины — причины, симптомы, диагностика и лечение
Перелом грудины — это нарушение целостности грудины. Сопровождается локальным отеком, кровоподтеками, интенсивной болью, усиливающейся при дыхании. Смещенные отломки грудины могут повредить плевру и легкие, что приводит к развитию пневмо- и гемоторакса. Диагностика переломов грудины основывается на жалобах, результатах осмотра и рентгенологических данных. Лечение состоит в фиксации места перелома сроком на 14 дней. При переломах грудины со смещением и многооскольчатых переломах производится репозиция отломков и их фиксация винтами.
Общие сведения
Перелом грудины встречается редко, составляет около 5% от общего количества закрытых травматических поражений грудной клетки. Может быть изолированным или встречаться в составе сочетанных травм груди. В последнем случае сопряжен с достаточно высокой летальностью (от 25 до 45%) из-за сопутствующих травм внутренних органов и тяжелых нарушений дыхания. Для пациентов детского возраста подобные переломы нехарактерны, поскольку их грудная клетка очень эластична.
Причины
Как правило, повреждение грудной клетки с переломом грудины возникает в результате дорожно-транспортного происшествия (при ударе грудью о рулевую колонку), сильного прямого удара в грудь или сдавления грудной клетки между деформированными частями автомобиля и сочетается с множественными переломами ребер. Реже травма становится следствием резкого перерастяжения при форсированном разгибании или разгибании корпуса.
Патогенез
Грудина – плоская вытянутая кость, расположенная по передней поверхности грудной клетки. Своими верхнебоковыми отделами она соединяется с ключицами. По бокам к грудине прикрепляются хрящевые части ребер. Соединение с хрящами, играющими роль амортизаторов, обеспечивает достаточную подвижность грудины, поэтому для возникновения перелома требуется приложение значительной травмирующей силы.
Наиболее распространенными локализациями переломов являются зона соединения тела и рукоятки грудины, а также область прикрепления четвертого ребра. При сдавлении перекатывающимся колесом автомобиля или движущимся прессом на производстве могут развиваться Z-образные переломы. Повреждения могут сопровождаться или не сопровождаться смещением отломков. При переломе со смещением центральная часть грудины вдавливается внутрь.
Симптомы перелома грудины
Пациент жалуется на боль в месте повреждения. При дыхании боль усиливается, поэтому больной старается делать поверхностные вдохи. В области перелома выявляются отек и кровоизлияния различной степени выраженности. Пальпация болезненна, иногда во время ощупывания удается прощупать отломки грудины. При смещении костных фрагментов может обнаруживаться видимая деформация по передней поверхности грудной клетки. Западение отломков грудины на вдохе выявляется очень редко, обычно – при многооскольчатых переломах.
При переломе грудины без смещения отломков боли могут быть выражены относительно слабо, особенно если травма сопровождается множественными переломами ребер, определяющими основную клиническую симптоматику. При изолированных повреждениях грудины состояние чаще удовлетворительное, значимые нарушения дыхания отсутствуют. При сочетанной травме состояние нередко тяжелое, возможен шок, выявляются выраженные дыхательные расстройства.
Осложнения
При переломе грудины с большим смещением отломков возможно повреждение органов грудной клетки. В результате повреждения плевры и легких может развиться гемоторакс (скопление крови) или пневмоторакс (скопление воздуха в грудной клетке). Достаточно распространенным осложнением такого перелома считается ушиб сердца. В отсутствие срочной медицинской помощи перечисленные осложнения представляют опасность для жизни больного.
Диагностика
Диагноз перелома грудины выставляется врачом-травматологом. Из-за незначительной распространенности повреждения и неинтенсивных болях при изолированных переломах без смещения иногда наблюдается позднее обращение за медицинской помощью, ошибки при диагностике. План обследования включает следующие мероприятия:
- Опрос. Повысить настороженность врача относительно возможного перелома грудины позволяет тщательно собранный анамнез с уточнением характерного механизма травматического воздействия.
- Внешний осмотр. При объективном обследовании обращают внимание на наличие и расположение кровоподтеков. Пальпируют грудину для выявления отломков и крепитации (костного хруста).
- Лучевые методики. Выполняют рентгенограммы грудины в прямой и боковой проекциях. В большинстве случаев наиболее информативен боковой снимок. При сомнительных результатах рентгенологического исследования дополнительно назначают КТ.
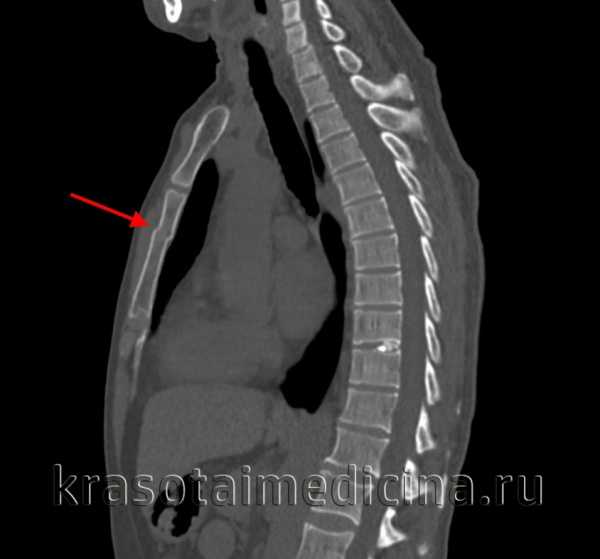
КТ ОГК. Поперечный перелом тела грудины с незначительным смещением отломков по ширине
При сопутствующих тяжелых повреждениях ОГК показана консультация грудного хирурга. При выраженных дыхательных нарушениях, нестабильности гемодинамики, признаках шока требуется осмотр реаниматолога.

КТ ОГК (3D-реконструкция). Перелом грудины (этот же пациент)
Лечение перелома грудины
Консервативная терапия
Лечение осуществляется в отделении травматологии и ортопедии. Производится местное обезболивание области перелома. Всем пациентам назначают болеутоляющие средства. Производят иммобилизацию:
- При переломе без смещения отломков место повреждения фиксируют широкой полосой липкого пластыря сроком на 2 недели.
- При переломе со смещением проводят репозицию отломков. Пациента укладывают на кровать со щитом. Между лопатками помещают специальный валик, благодаря которому тело больного находится в состоянии переразгибания. Мышцы тянут отломки грудины, и смещение постепенно устраняется.
Физиотерапевтические методы лечения включают кварц, УВЧ, дыхательную гимнастику для предупреждения застойных явлений в легких.
Хирургическое лечение
Оперативное лечение при переломах грудины требуется редко. В отдельных случаях (переломы с большим смещением отломков и многооскольчатые повреждения) осуществляется открытая фиксация фрагментов. Остеосинтез грудины проводят с использованием спиц, проволоки или специальных винтов.
Прогноз и профилактика
При изолированных повреждениях прогноз обычно благоприятный. Перелом грудины полностью срастается примерно за полтора месяца. При сочетанных травмах, многоскольчатых переломах и значительном смещении костных фрагментов исход определяется тяжестью сопутствующих повреждений органов грудной клетки. Профилактика включает мероприятия по предупреждению автодорожного и производственного травматизма.
www.krasotaimedicina.ru
у детей и взрослых, степени, лечение (операция, упражнения, ЛФК, массаж), МКБ-10, фото, рентген, причины
Воронкообразная деформация грудной клетки является наиболее распространенным врожденным пороком развития, при котором западает грудина и ребра. Данное состояние является не просто косметическим дефектом. Оно негативно влияет на внутренние органы, в частности дыхательную и сердечно-сосудистую системы.
Воронкообразная деформация грудной клетки: суть проблемы
Данная патология характеризуется вдавливанием или западением грудины, вследствие чего на грудной клетке происходит формирование воронки или ямки. Мужчины в большей мере подвержены данному заболеванию, чем женщины. Кроме того, за счет грудных желез у женщин данный дефект заметен меньше. Но косметический дефект — это одна сторона вопроса. Гораздо серьезнее то, что эта деформация приводит к проблемам со здоровьем. Так, происходят следующие патологические и дегенеративные процессы:
- уменьшается объем грудной клетки, вследствие чего происходит гипертензия в малом круге кровообращения;
- развивается гипоксемия хронического характера;
- нарушается функционирование органов дыхания;
- происходит атрофированние и потеря эластичности мышц, которые принимают участие в дыхании;
- сдавливаются бронхи.
Грудная клетка становится менее эластичной и подвижной, уменьшается ее экскурсия, развивается парадоксальное дыхание.
Такие осложнения являются показанием к операции даже у ребенка.
Классификация заболевания
В медицине принято классифицировать ВДГК в зависимости от деформации грудной клетки и ребер. При этом учитывается глубина воронки и степень смещения сердца. Всего выделяют 3 степени:
- Глубина впадины не превышает 2 см. Сердце не смещено.
- Глубина ямки составляет от 2 до 4 см. Сердце смещено на 2-3 см.
- Глубина воронки превышает 4 см. Смещение сердца превышает 3 см.
Кроме того, в зависимости от степени деформации, выделяют несколько стадий развития заболевания:
- Компенсированная. Присутствует только косметический дефект. Нарушений внутренних органов нет, или они незначительны. Данная стадия соответствует первой степени деформации.
- Субкомпенсированная. Присутствуют нарушения работы сердца, легких, но они не очень выражены. Эта стадия соответствует второй степени деформации.
- Декомпенсированная. Функциональные изменения внутренних органов очень выражены. Данная стадия соответствует третьей степени деформации.
Кроме того, классифицируют болезнь и по форме и виду воронки. По форме различают обычную и плосковоронкообразную, по виду — симметричную и асимметричную (право- и левостороннюю).
Симптомы заболевания
Воронкообразная деформация грудной клетки отмечается у ребенка сразу после рождения. Визуально это выглядит как небольшое углубление в грудной клетке. Кроме того, наблюдается характерная симптоматика и со стороны дыхания. У грудных деток это называют парадоксой вдоха: когда ребенок делает вдох или плачет, грудина и ребра западают еще больше.
У многих новорожденных такая деформация проходит самостоятельно через несколько месяцев, но у некоторых детей она не только остается, но и увеличивается с возрастом. По мере этого наблюдаются новые симптомы:
- края ребер выступают, под ними образуется борозда;
- края ребер отодвигают прямые брюшные мышцы, в результате чего живот кажется больше;
- нарушение работы органов грудной клетки;
- подверженность к респираторным болезням, пневмонии;
- стридорозное дыхание: вдох затруднен, выполняется со свистом, при этом дыхательная мускулатура напрягается, яремная впадина втягивается.
Как правило, деформацию легко заметить, когда ребенку исполняется 3 года. Именно в этот период начинается фиксированное искривление грудной клетки и ребер. Осанка ребенка и его внешний вид приобретают все более характерные признаки:
- кифоз грудного отдела, который усиливается;
- возможные боковые искривления позвоночного столба;
- предплечья опущены;
- живот выступает вперед;
- происходит уплощение грудной клетки;
- воронка становится более заметной.
Глубина впадины зависит от прогрессирования деформации и возраста пациента.
Причины развития заболевания
В данном случае у врачей нет единого мнения. Существует 4 основных подхода к объяснению причин развития болезни:
- Неравномерный рост костно-хрящевых образований грудины и мечевидного отростка. Неравномерное формирование грудной клетки. Причиной этому является патология эмбрионального развития.
- Врожденные изменения диафрагмы, а именно: укорочение и отставание в развитии грудинной части диафрагмы, укороченная грудинно-диафрагмальная связка. Направление ребер излишне наклоненное или косое, что является причиной изменения положения мышц грудины и диафрагмы.
- Несовершенное развитие грудной клетки в период эмбрионального развития, дисплазия соединительной ткани. Это является причиной изменений со стороны грудной клетки, дыхательной и сердечно-сосудистой системы. В свою очередь, это приводит к нарушению метаболизма всего организма.
- Неправильное положение плода в матке. Кроме того, согласно данному подходу, причиной могут стать и инфекционные процессы, которые протекали в средостении.
Каждый из подходов в определенной мере объясняет деформацию наследственностью.
Лечение заболевания ВДГК
В зависимости от степени развития болезни и деформации грудной клетки, лечение болезни может быть как консервативным, так и хирургическим.
Причем главенствующую роль в данном случае играет даже не возраст пациента, а осложнение в виде нарушения работы органов.
К консервативным методам относится:
- Метод вакуумного колокола или подъемника. При достаточной подвижности грудной клетки этот метод используется очень широко. Лечение отличается своей продолжительностью. Метод заключается во внешнем воздействии на область деформации. Над воронкой специальный прибор создает вакуум, благодаря которому грудная клетка поднимается.
- Инъекции. Если имеется незначительный косметический дефект, можно заполнить воронку гелем «Макролайн». Это не лечение болезни, а лишь маскировка дефекта.
- Ортезы, или ортопедические приспособления. Они широко применяются для лечения детей, особенно маленьких. Выглядят они как своего рода корсеты, которые крепятся к телу ребенка. За счет давления и упражнений, которые выполняет ребенок, деформация выправляется.
Лечебная физкультура играет важную роль при деформациях подобного рода.
Упражнения при деформации
ЛФК не является способом коррекции дефекта, но на начальной стадии развития заболевания может дать очень хорошие результаты. Комплекс состоит из следующих упражнений:
- Разминка. Обычная ходьба по залу (2 мин.). Поднятие и опускание рук (2 мин.).
- Основная стойка — руки опустить вдоль тела, ноги вместе. Отвести левую ногу назад, поднять руки и сделать вдох. Вернуться в исходную позицию и сделать выдох. Поменять ногу. Повторить 8 раз.
- Из исходной позиции наклониться вперед, развести в стороны руки и вдохнуть. Вернуться в исходное положение и выдохнуть. Повторить 8 раз.
- Сесть на пол, расставить ноги в стороны, упереться позади себя на руки. Оторвать таз от пола, немного прогнуться, запрокинув назад голову, и вдохнуть. После этого вернуться в исходную позицию и выдохнуть. Сделать 6 повторов.
- Лечь на спину, руки «по швам», дыхание глубокое, грудное. Сделать 4 глубоких вдоха и выдоха. Сгибать поочередно левую и правую стопы (по 10 раз). Развести в стороны руки, согнуть левую ногу, прижать колено к животу, выпрямить ногу и поднять. Вновь согнуть и опустить. Повторить на другую ногу (всего 10 повторов).
- Исходная позиция та же. Согнуть руки к плечам, расставить ноги в стороны и вдохнуть. Вернуться в исходное положение и выдохнуть. Повторить 10 раз.
- «Велосипед». Имитировать езду на велосипеде. Повторить 10 раз. Поднять руки, одновременно согнуть колени и прижать ноги к животу, глубоко вдохнуть. Затем вернуться в исходное положение и выдохнуть. Повторить 8 раз.
- Лечь на живот, руки «по швам». Руки провести вперед через стороны, ноги тоже развести в стороны и вдохнуть. Вернуться в исходное положение и выдохнуть. Повторить 10 раз.
- Лежа на животе, развести руки в стороны и выполнить 10 круговых движений назад.
- Лежа на животе, взять в руки гимнастическую палочку. Выставить руки вперед, затем за лопатки, сделать вдох. Вернуться в исходное положение и выдохнуть. Повторить до 10 раз.
- Лежа на животе, развести руки в стороны под углом 90°. Согнуть колени, выставить руки вперед и немного приподняться. Сделать 10 повторов.
- Исходное положение — на животе, подбородок положить на тыльную сторону кистей, локти развести. Завести руки за голову и вдохнуть. После вернуться в исходную позицию и выдохнуть. Повторить 6 раз.
- Положение то же. Медленно обхватить руками голеностоп и вернуться к исходному положению. Повторить 6 раз.
Завершить занятие неспешной ходьбой по залу (2 мин.).
Лечение заболевания хирургическим путем
Есть несколько оперативных методов коррекции деформации грудной клетки. К ним относится:
- Метод имплантации. Он заключается в том, что пациенту вживляют специально разработанные импланты, выполненные из силикона. Этот метод показан при незначительной деформации, при которой имеется только косметический дефект, а жизненно важные органы не задеты.
- Метод по Марку Равичу. Этот метод предполагает стернохондропластику. Операция заключается в введении в грудную клетку выправляющей, или корригирующей, пластины. Применяется открытый способ, при котором рассекается грудина и удаляются деформированные хрящи.
- Операция Насса, или метод мини-инвазивной коррекции ВГДК по Нассу. Этот метод тоже предполагает внедрение пластины, но отличается меньшей травматичностью, по сравнению с техникой Равича. Выполняются разрезы по бокам, при этом ход операции постоянно контролирует эндоскопическое оборудование.
Данная техника считается наиболее удачным вариантом операции на сегодняшний день.
Поделись статьей:
Оцените статью:
Загрузка…pozvonochnik03.ru