Слизисто-гнойный хронический бронхит (J41.1) > Справочник заболеваний MedElement > MedElement
1. Для диагностики активности хронического бронхита важное значение придается исследованию мокроты: макроскопическому, цитологическому, биохимическому. Мокрота имеет гнойный характер, содержит преимущественно нейтрофильные лейкоциты, отмечаются повышенное содержание кислых мукополисахаридов и волокон ДНК, увеличивающих вязкость мокроты, снижение содержания лизоцима и т. д.
2. Бронхоскопия оказывает значительную помощь в распознавании и дифференциальной диагностике хронического гнойного бронхита. При ее проведении визуально оценивают эндобронхиальные проявления воспалительного процесса (катаральный, гнойный, гипертрофический, атрофический, геморрагический, фибринозно-язвенный эндобронхитЭндобронхит — морфологический вариант бронхита, характеризующийся локализацией воспалительного процесса в слизистой оболочке бронха
) и его выраженность (но только до уровня субсегментарных бронхов).
3. Основное поражение при хроническом бронхите чаще всего локализуется в более мелких ветвях бронхиального дерева, в связи с этим в его диагностике используют бронхо- и рентгенографию.
На начальных стадиях заболевания изменения на бронхограммах у большинства больных отсутствуют.
При хроническом бронхите, имеющем длительное течение, на бронхограммах могут выявляться обрывы бронхов среднего калибра и отсутствие заполнения мелких разветвлений (вследствие обструкции), что создает картину «мертвого дерева». В периферических отделах возможно обнаружение бронхоэктазов в виде заполненных контрастом мелких полостных образований (диаметром до 5 мм), соединенных с мелкими бронхиальными ветвями.
4. СпирометрияСпирометрия — измерение жизненной емкости легких и других легочных объемов при помощи спирометра
. При функционально стабильном процессе изменения могут быть не выявлены как в стадии обострения, так и в стадии ремиссии. В случае присоединения обструкции выявляют умеренно выраженные нарушения по обструктивному типу (ОФВ1ОФВ1 — объем форсированного выдоха за первую секунду маневра форсированного выдоха; показатель, оцениваемый при проведении спирометрии
>50% от нормы), что свидетельствует о функционально нестабильном процессе. Дестабилизацию провоцирует персистирующая вирусная инфекция (особенно аденовирус, вирус гриппа В, респираторно-синтициальный вирус).
1. Рентгенография применяется в основном:
— у пациентов пожилого возраста, т.к. данная категория пациентов может не иметь клинических признаков пневмонии даже при ее возникновении;
— при подозрении на развитие бронхопневмонии у пациентов любого возраста;
— для дифференциальной диагностики у курящих пациентов.
2. Бронхоскопия показана при:
— длительном некупирующемся кашле;
— кровохарканьи;
— проведении дифференциальной диагностики.
diseases.medelement.com
Гнойный бронхит — что это, причины, опасность, симптомы, лечение
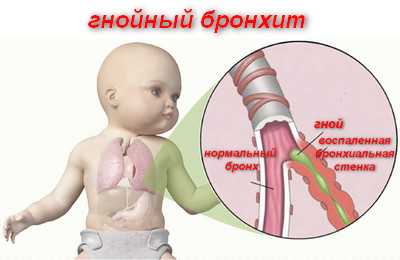 Гнойный бронхит среди разных форм является наиболее тяжелой и опасной. Напомним, что бронхит является распространенным осложнением вирусной инфекции. У каждого пациента хотя бы один раз в жизни возникал простой бронхит после перенесенной ОРВИ. Опасность заключается в том, что простой бронхит иногда трансформируется в гнойный. Любая гнойная патология может привести к возникновению множества опасных осложнений.
Гнойный бронхит среди разных форм является наиболее тяжелой и опасной. Напомним, что бронхит является распространенным осложнением вирусной инфекции. У каждого пациента хотя бы один раз в жизни возникал простой бронхит после перенесенной ОРВИ. Опасность заключается в том, что простой бронхит иногда трансформируется в гнойный. Любая гнойная патология может привести к возникновению множества опасных осложнений.
Переход бронхита в гнойную форму не происходит за один день. Это достаточно длительный процесс. И этот переход при внимательном отношении к лечению можно и не допустить.
Особенно опасен этот переход для людей старшего поколения (свыше 65 лет) у которых в связи с уменьшением объема движения возникает обструкция и гнойный процесс переходит в гнойно-обструктивный.
Внимание! Такое развитие патологии часто заканчивается дыхательной недостаточностью или даже пневмонией с летальным исходом.
Содержание статьи
Что такое гнойный бронхит
Бронхитом называется воспаление слизистой оболочки бронхов.
Справочно. Вирусный бронхит называют простым. Гнойным он становится в том случае, если появляется бактериальная флора.
 В норме слизистая бронхов устойчива к воздействию инфекционных агентов, потому бронхит появляется в уже скомпрометированном бронхиальном дереве.
В норме слизистая бронхов устойчива к воздействию инфекционных агентов, потому бронхит появляется в уже скомпрометированном бронхиальном дереве.
Нормальная слизистая покрыта реснитчатым эпителием. Цилиндрические клетки плотно прилегают друг к другу, не пропуская инфекцию вглубь. Реснички движутся в направлении к носовым ходам, как бы выметая загрязнения и пыль, попадающие в бронхи.
Сверху эпителий покрыт мукоидом – слизью. Он необходим для того, чтобы склеивать частички грязи и инфекционные агенты. Таким образом их легче удалить из бронхиального дерева. Кроме того, в мукоиде содержатся иммуноглобулины, обезвреживающие чужеродные антигены.
Под слизистой оболочкой располагается соединительная ткань с кровеносными сосудами и иммунными клетками. Последние необходимы для того, чтобы бороться с проникающей через эпителиальный барьер инфекцией. В результате действия этих клеток возникает воспаление.
Справочно. При изменении эпителиальной выстилки под действием вирусов или неблагоприятных факторов окружающей среды, бактерии могут свободно проникать в подслизистый слой.
Здесь с ними встречаются иммунные клетки, прежде всего, нейтрофилы. В результате их взаимодействия возникает воспаление, слизистая бронхов становится отечной, просвет заполняется экссудатом. В этом экссудате большое количество бактерий и погибших нейтрофилов, что делает его гнойным.
Гной отходит при кашле в виде мокроты. Кашель же вызывается раздражением рецепторов на поверхности бронхов. Кроме того, погибшие нейтрофилы выделяют медиаторы, которые способствуют повышению температуры тела. Ухудшается общее состояние пациента.
Справочно. Со временем экссудат становится более вязким, теперь он хуже откашливается и закупоривает бронхи. Наступает обструкция – сужение просвета бронхиального дерева.
Если лечение не начато своевременно, изменения наступают не только в слизистой бронхов, но и в подслизистом слое. Здесь эластическая ткань заменяется на коллагеновую, которая не может расширяться и сокращаться. Так возникает хронический бронхит и его осложнения.
Причины
Справочно. Гнойный бронхит развивается в том случае, если в скомпрометированные патологическим процессом бронхи попадает бактериальная инфекция.
Причиной снижения барьерной функции слизистой бронхов может быть: 
- ОРВИ. Каждый респираторный вирус имеет тропность к своему отделу дыхательной системы. Как правило, они затрагивают верхние дыхательные пути, а после этого распространяются на нижние отделы респираторного тракта. В этом случае возникает простой бронхит или бронхиолит.
- Курение. Сигаретный дым способствует тому, что эпителий бронхов превращается из реснитчатого в плоский. Этот процесс называется метаплазией. Вследствие метаплазии, во-первых, увеличивается вероятность возникновения бактериальной инфекции, а во-вторых возможно развитие опухолевого процесса. Стоит помнить, что опасно не только активное курение, но и пассивное вдыхание табачного дыма.
- Производственные вредности. В группы риска попадают работники шахт, заводов, лакокрасочного производства, мучных цехов. Они вдыхают пыль, которая повреждает бронхи и способствует метаплазии также, как сигаретный дым.
- Снижение иммунитета. Иммунные клетки играют важную роль в защите бронхов от бактериальной инфекции. Снижение иммунитета может наступить вследствие длительного заболевания, воздействия ионизирующего излучения, приема глюкокортикоидов или цитостатиков.
- Переохлаждение. Долгое нахождение в условиях низких температур опасно по двум причинам. Первая заключается в том, что снижается общая реактивность организма и, как следствие, иммунный ответ в бронхах. Вторая обусловлена повреждением потоками холодного воздуха слизистой бронхиального дерева.
Справочно. Все перечисленные причины так или иначе снижают местную защиту бронхов открывая путь бактериальной инфекции.
Сам инфекционный агент может быть экзогенного происхождения, если он попадает в бронхи из окружающей среды или эндогенной этиологии. Во втором случае бактерии проникают в бронхи из хронического очага инфекции, например, из гайморовой пазухи при гайморите или из кариозной полости больного зуба.
Классификация
Для удобства диагностики и лечения гнойный бронхит принято делить на три вида следующим образом:
- Катаральный. Катар – это воспаление, при котором в экссудате преобладает слизь. Слизисто-гнойный бронхит возникает тогда, когда к простому бронхиту присоединяется бактериальная флора и в мокроте начинают появляться желто-зеленые прожилки. Это самое начало гнойного воспаления.
- Гнойно-обструктивный. Его можно назвать следующим этапом воспаления. Гнойный экссудат становится преобладающим, мокрота приобретает вязкую консистенцию, неприятный запах и желто-зеленый цвет. Вязкий секрет закупоривает бронхи, появляется обструктивный компонент.
- Хронический. Первые два вида являлись острыми или подострыми, при этом изменения в бронхах были обратимыми. При хроническом гнойном бронхите происходит ремоделирование не только слизистой, но и самих бронхов. Чаще всего хронический гнойный бронхит обусловлен бронхоэктазами – участками расширения в бронхах, куда периодически попадает инфекция и заболевание приобретает волнообразный характер – периоды ремиссии сменяются периодами обострения.
Как правило, перечисленные виды гнойного бронхита развиваются последовательно один за другим в том случае, если патологию не начать вовремя лечить.
Симптомы
Проявления заболевания зависят от его вида. Острый гнойный бронхит проявляется следующими симптомами:
- Повышение температуры. При простом бронхите температура повышается кратковременно до субфебрильных цифр. Для гнойного бронхита характерна более длительная лихорадка, температура при этом повышается до 38-39оС.
- Кашель. Для катаральной формы характерен продуктивный кашель со слизистой мокротой, в которой появляются прожилки гноя. Постепенно мокрота приобретает полностью гнойный характер.
- Кровохарканье. Это необязательный симптом, который появляется вследствие продолжительного мучительного кашля. Из-за постоянного повышения давления в бронхах разрываются мелкие сосуды, кровь из которых попадает в просвет бронхиального дерева. Кровь появляется при кашле в мокроте.
- Снижение работоспособности, быстрая утомляемость. Эти симптомы входят в состав астеновегетативного синдрома, который характерен для любого инфекционного заболевания.
Справочно. В том случае, если развивается гнойно-обструктивный бронхит, у пациента появляется одышка экспираторного характера.
Сначала больной замечает, что ему трудно дышать при выполнении физических упражнений. Частоты дыхания увеличивается, оно становится поверхностнее обычного, выдох удлиняется.
Со временем эти симптомы появляются в покое, что говорит о развитии дыхательной недостаточности.
Внимание. При гнойно-обструктивном бронхите температура редко достигает 39оС, чаще оставаясь на уровне субфебрилитета. Кашель становится менее продуктивным, мокрота приобретает вязкий характер.
Хронический гнойный бронхит течет волнообразно. Обострения похожи на катаральный или гнойно-обструктивный бронхит, а в период ремиссии пациент чувствует себя удовлетворительно. Однако даже в ремиссию возможно сохранение субфебрилитета и дыхательной недостаточности.
Опасность патологии
Внимание. Среди всех воспалительных заболеваний бронхиального дерева гнойный бронхит является наиболее опасным.
Как и при любом гнойном воспалении, инфекция может распространяться дальше по организму несколькими путями:
- По продолжению. В этом случае возникает бронхогенная пневмония. Гнойные воспаления легких приводят к быстрому истощению организму, в легких могут формироваться очаги некроза и островки разрастания соединительной ткани. В тяжелых случаях пневмония может закончиться летально или привести к пожизненной дыхательной недостаточности.
- Лимфогенно. Инфекционный агент током лимфы попадает в легкие, лимфатические узлы средостения, плевру. Развивается гнойное воспаление органов грудной клетки, что также значительно ухудшает состояние.
- Гематогенно. Это наиболее неблагоприятный вариант, при котором бактерии током крови разносятся по всему организму. Такое состояние называется сепсисом, оно опасно развитием инфекционно-токсического шока и вторичных инфекционных очагов в разных органах и тканях. Эти состояния более характерны для детей и лиц с ослабленным иммунитетом.
 Помимо распространения инфекции, гнойный бронхит опасен рядом осложнений. При гнойно-обструктивном бронхите из-за сужения просвета бронхиального дерева развивается дыхательная недостаточность.
Помимо распространения инфекции, гнойный бронхит опасен рядом осложнений. При гнойно-обструктивном бронхите из-за сужения просвета бронхиального дерева развивается дыхательная недостаточность.
Пациенту, ослабленному самим заболеванием и борьбой с бактериальной инфекцией, становится трудно дышать. Удушье при обструктивном бронхите наступает редко, но качество жизни пациента значительно снижается.
Хронический бронхит сам по себе является осложнением. Переход заболевания в хроническую форму говорит об отсутствии адекватного лечения острой патологии.
Внимание! Хронический гнойный бронхит опасен тем, что в бронхах происходят необратимые изменения. Бронхиальное дерево навсегда утрачивает свои первоначальные свойства.
При этом возможно развитие бронхоэктатической болезни, эмфиземы легких и хронического обструктивного заболевания. Вылечить эти болезни невозможно, пациент всю жизнь вынужден принимать поддерживающую терапию.
Диагностика гнойного бронхита
При подозрении на любое заболевание бронхолегочной системы используют следующие способы диагностики:
- Физикальное исследование. Включает в себя перкуссию и аускультацию легких. Перкуторно бронхит выявить невозможно. Если нет патологических изменений, значит, можно исключить пневмонию. По данным аускультации выявляются рассеянные хрипы, чаще всего влажные средне- и крупнопузырчатые.
- Общий анализ крови с лейкограммой. Позволяет выявить бактериальное заболевание. При этом наблюдается увеличение числа лейкоцитов, увеличение доли палочкоядерных нейтрофилов, ускорение СОЭ.
- Анализ мокроты. Он необходим для того, чтобы установить характер экссудата, выявить возбудителя и установить его чувствительно к антибиотикам. При гнойном бронхите в мокроте обнаруживается большое количество нейтрофильных лейкоцитов и бактерии определенного вида.
- Рентгенография органов грудной клетки. Необходима для того, чтобы исключить пневмонию. Сам бронхит на рентгенограмме может проявляться увеличением интенсивности тени бронхиального дерева. Кроме того, таким образом выявляют ряд осложнений, например, эмфизему легких. Для обнаружения обструкции и бронхоэктазов проводят рентгенологическое исследование после ингаляционного введения контрастного вещества – бронхографию.
- Спирометрия. Это исследование позволяет выявить наличие функционально значимой обструкции. Дыхание пациента оценивает компьютер по нескольким показателям. При гнойно-обструктивном бронхите наблюдаются изменения объема форсированного выдоха и индекса Тиффно, при хроническом бронхите – жизненной емкости легких. Катаральный бронхит, как правило, не дает изменений на спирограмме.
- Бронхоскопия. Проводится не всем пациентам, поскольку методика является инвазивной. Зонд с камерой позволяет увидеть состояние слизистой бронхиального дерева, участки обструкции и другие изменения в просвете бронхов.
Как лечить гнойный бронхит у взрослых
Справочно. Лечение данного заболевания делится на этиотропное, патогенетическое и симптоматическое.
Первое направлено на уничтожение бактериальной флоры в бронхах. Вначале назначают антибиотики или синтетические химиопрепараты широкого спектра действия. Это необходимо потому, что анализ на чувствительность к антибиотикам занимает не менее недели. Когда получены результаты этого анализа и известно, какой антибиотик способен уничтожить данный вид бактерий, препараты меняют.
Внимание. Важно принимать антибиотики строго по назначению врача в одно время, в одной дозировке и полным курсом.
 Патогенетическая терапия направлена на уменьшение воспаления и обструкции. При катаральном бронхите ее могут не назначать. Лечение заключается в ингаляциях бронходилататоров и глюкокортикоидов. К первым относятся такие группы препаратов, как: бета-адреномиметики, холиноблокаторы и ксантины. Иногда назначают комбинации этих препаратов в одном ингаляторе.
Патогенетическая терапия направлена на уменьшение воспаления и обструкции. При катаральном бронхите ее могут не назначать. Лечение заключается в ингаляциях бронходилататоров и глюкокортикоидов. К первым относятся такие группы препаратов, как: бета-адреномиметики, холиноблокаторы и ксантины. Иногда назначают комбинации этих препаратов в одном ингаляторе.
Симптоматическая терапия показана при любом виде бронхита. Применяют муколитические препараты, например, Амброксол или АЦЦ. Кроме того, возможно назначение витаминных препаратов и обильного теплого питья.
Существуют также методы физиотерапевтического воздействия, например, лаваж бронхиального дерева, постуральная терапия и лечебная физкультура. Гнойный бронхит у детей лечится по той же схеме, но в меньших дозировках.
Прогноз
Прогноз заболевания зависит от его вида и своевременности диагностики. Вовремя выявленный катаральный бронхит хорошо поддается лечению. Прогноз при этом благоприятный, возможно наступление полного выздоровления.
Гнойно-обструктивный бронхит протекает более тяжело, лечение его требует большего количества препаратов. Прогноз заболевания сомнительный.
Справочно. Хронический гнойный бронхит имеет неблагоприятный прогноз, поскольку вылечить его полностью не представляется возможным.
Профилактика
 Профилактика бронхитов заключается в уменьшении воздействия факторов риска, которые приводят к их возникновению. Прежде всего, это отказ от активного и пассивного курения, которые на данный момент являются самыми распространенными причинами разных заболеваний бронхиального дерева.
Профилактика бронхитов заключается в уменьшении воздействия факторов риска, которые приводят к их возникновению. Прежде всего, это отказ от активного и пассивного курения, которые на данный момент являются самыми распространенными причинами разных заболеваний бронхиального дерева.
Кроме того, важным является соблюдение щадящего режима при возникновении ОРВИ. Вылечить вирусную инфекцию невозможно, но стоит больше времени проводить в постели, принимать витамины, есть обогащенную белком пищу при возникновении этой патологии. Тогда организм сам справиться с ОРВИ и бронхит не возникнет.
Людям с производственными вредностями положены путевки в санаторно-курортные учреждения, позволяющие восстановить функцию бронхолегочной системы.
Пациентам со сниженным иммунитетом противопоказаны переохлаждения, перегревания, нахождение в людных местах. При выходе из палаты или собственной комнаты им необходимо надевать медицинскую маску.
mypulmonolog.ru
Гнойный бронхит симптомы
Главная » Бронхит » Гнойный бронхит симптомы
Как лечить гнойный бронхит?
Гнойный бронхит может возникнуть вследствие острой формы заболевания, если во время лечения назначались препараты, которые неспособны бороться с вирусами. В этом случае острый бронхит переходит в более сложную форму. Если у больного наблюдается сильный кашель, изматывающий его днем и ночью, следует обязательно обратиться к врачу. Необходимо, чтобы специалисты провели полный анализ выделяемой во время кашля мокроты на микрофлору, что позволит назначить качественное лечение, которое приведет к скорому выздоровлению.
Симптомы заболевания
Гнойная форма бронхита отличается от острой значительным выделением при кашле слизистой мокроты, которая содержит гной. Именно хронический бронхит часто переходит в гнойный, при котором количество выделяемой мокроты больного в течение суток может достигнуть 250 мл. Выделения бывают очень густыми, и иногда пациенту требуется много усилий, чтобы их откашлять. Температура тела у пациента может повышаться до 38° С и держаться несколько дней. Также часто наблюдаются такие признаки, как приступы одышки, болевые ощущения в грудной клетке и во всех мышцах, возникающие во время кашля. Иногда именно появление одышки заставляет больного обратиться за помощью к врачу.
Из-за чувства постоянной усталости у пациента может наблюдаться усиленное потоотделение. Такое состояние наступает на фоне ослабленной иммунной системы. Если вовремя не оказать медицинскую помощь, то велика вероятность перехода болезни в более сложную форму, например, пневмонию или туберкулез. Обострение заболевания может произойти из-за простуды, аллергии, сильного перенапряжения или стресса.
Лечение гнойного бронхита
Чаще всего лечащий врач назначает антибактериальные препараты, например, Азитрокс, Амоксиклав, Цефтриаксон или Офлоксацин. Чтобы улучшить отхождение мокроты, пациент применяет муколитические и антигистаминные препараты, такие как Лазолван, Геделикс, Тавегил и Супрастин. Если имеется отечность, то чтобы снять ее и расширить бронхи, применяют Эуфиллин. Хороший эффект при лечении можно получить от приема иммуностимуляторов (Виферон или Генферон), и витаминов.
Лечение назначается после тщательного анализа выделяемой гнойной мокроты. Может быть назначена бронхоскопия, с помощью которой определяют, какие именно бактерии стали возбудителем заболевания. Такие процедуры могут проводить несколько раз с интервалом от 3 до 7 дней. Только на основании результатов анализов врач назначает конкретные медикаментозные препараты, их дозировку и курс приема. Хронический бронхит может сопровождаться инфекцией. Чтобы этого не допустить, врач назначает прием ацетилсалициловой кислоты. На протяжении первых 3 недель доза может достигать до 0,5 г данного препарата, по мере улучшения состояния доза постепенно уменьшается.
Острый период заболевания проходит в стационаре или дома – это зависит от состояния больного и решается в каждом отдельном случае. Но постельный режим необходим в любой ситуации. Помещение, в котором находится пациент, следует регулярно проветривать, желательно 2 раза в день. Надо проводить ежедневную влажную уборку и следить, чтобы воздух в комнате не был пересушенным.
В дополнение к медикаментозным препаратам назначают ингаляции с Амброксолом или Беродуалом. При отсутствии повышенной температуры назначают физиотерапевтические процедуры, например, электрофорез с использованием Димексида или йодистого калия. Такая процедура воздействует на бронхи и область корней легких.
Очень полезно проводить сеансы массажа: выделение мокроты после такой процедуры значительно улучшится, следовательно, лечение пройдет более успешно. Выполнение массажа можно доверить специалисту в массажном кабинете или проводить его в домашних условиях. Назначают также и лечебную гимнастику, упражнения для которой подбирает специалист. Когда острая фаза болезни проходит, необходимо каждый день гулять на свежем воздухе, стараясь при этом не переохлаждаться.
Кроме основного лечения, вра
proprostudu.ru
описание, возможные причины, виды и отзывы
Среди многочисленных форм бронхита наибольшую опасность представляет гнойный. Заболевание возникает внезапно. Если своевременно не приступить к его лечению, не исключено появление серьезных осложнений.
Механизм развития патологии
Гнойный бронхит — это заболевание воспалительного характера. Его течение сопровождается выделением слизи, что существенно затрудняет дыхание.
Виновниками опасной патологии являются бактерии. Чаще всего инфицирование происходит пневмококками, гемофильной палочкой и стрептококками. Они могут проникать в организм воздушно-капельным путем или с лимфотоком. При заражении внутренняя оболочка бронхов покрывается слизисто-гнойным налетом. В результате проходимость дыхательных путей нарушается.
Ослабевший после перенесенного гриппа или ОРВИ организм не способен оказывать должное сопротивление патогенной флоре. Стремительно размножающиеся бактерии провоцируют отечность бронхов, одышку и выделение густой мокроты. Пассивное курение, загрязнение воздуха и аллергические реакции только усиливают степень тяжести недуга. Одновременно с этим бронхи становятся еще более уязвимыми к бактериям.
В течение патологического процесса принято выделять 2 фазы:
- Первичная, при которой происходит поражение альвеол и бронхов.
- Вторичная. Воспалительный процесс распространяется на другие органы дыхательной системы.
Развитие гнойного бронхита занимает продолжительное время. Если своевременно его распознать и сразу приступить к терапии, можно надеяться на благоприятный прогноз. В противном случае патологический процесс приобретет хроническую форму.
Основные причины
Появлению гнойного отделяемого обычно предшествует неправильное лечение острой формы бронхита. Назначенные антибактериальные средства не смогли очистить очаг от патогенных микроорганизмов по причине низкой чувствительности последних к медикаментам.
Кроме того, врачи выделяют группу факторов, воздействие на организм которых провоцирует гнойное воспаление:
- резкая смена температурного режима;
- ослабленный иммунитет;
- хронические болезни околоносовых пазух;
- частые простуды.
У курящих людей врачи часто выявляют бронхит. С течением времени и при отсутствии терапии заболевание может трансформироваться в гнойную форму.
Разновидности патологии
Гнойное осложнение болезни врачи-пульмонологи подразделяют на 3 типа:
- Катаральный. Патология проявляется мучительным кашлем и обильным отхаркиванием. Во время диагностики в анализе слизи иногда обнаруживаются лейкоциты.
- Обструктивный. В мокроте всегда просматриваются гнойные или кровяные прожилки.
- Хронический. Это вялотекущая форма патологии, для которой характерны периоды ремиссии и рецидивы.
Наибольшую опасность представляет обструктивный гнойный бронхит. Он развивается на фоне обострения инфекционных болезней, вызванных активностью патогенной микрофлоры. При этом у пациента повышается температура, появляются боли в суставах и мышцах. Любые промедления и отсутствие лечения могут привести к необратимым изменениям в легочной системе, летальному исходу.
Клиническая картина
Заболевание обычно проявляется в зимний период. Его первичные симптомы могут напоминать ОРЗ или банальную простуду. Сначала появляется першение в горле, которое принимается за ангину или тонзиллит. Через некоторое время к нему присоединяется сильный сухой кашель. Каждый приступ может сопровождаться болью в груди. Иногда пациентам трудно дышать из-за большого скопления слизи в бронхах. Чуть позже кашель становится влажным, а мокрота при отхаркивании приобретает желтоватый оттенок.
Среди других симптомов острого бронхита врачи выделяют:
- повышенную потливость;
- сильную слабость;
- незначительное повышение температуры до субфебрильных отметок;
- одышку.
Заболевание может обостряться до 2-3 раз в год. К рецидиву обычно приводят переохлаждение или длительная простуда. В этом случае клиническая картина становится более выраженной: кашель усиливается, а объем выделяемой слизи резко возрастает.
Как своевременно распознать хроническую форму болезни?
При хроническом гнойном бронхите с кашлем выделяется до 250 мл мокроты в сутки. Ее цвет варьируется от бледно-желтого до зеленого. В гное могут просматриваться кровяные прожилки.
Заболевание характеризуется затяжным течением с обязательным усилением обструкции бронхов. Наиболее опасным его осложнением считается острая дыхательная недостаточность. Если у больного дыхание удлиняется и становится напряженным, при этом появляются сухие свистящие звуки, пришло время бить тревогу. Такие симптомы свидетельствуют о резком ухудшении самочувствия.
Методы диагностики
При появлении сильного кашля или одышки необходимо обратиться за консультацией к терапевту. Именно этот специалист сможет правильно поставить диагноз, а после этого назначит необходимое лечение.
Стандартное обследование пациента при подозрении на гнойный бронхит включает в себя следующие мероприятия:
- Анализ мокроты.
- Рентгенография. Дает возможность оценить степень поражения бронхов, выявить патологические очаги.
- Бронхоскопия. Позволяет отличить гнойную форму заболевания от вторичной, вызванную туберкулезом или пневмонией.
- Анализ крови. Необходим для оценки общего состояния здоровья пациента.
В обязательном порядке врач должен осмотреть больного, изучить его анамнез и особенности клинической картины. Непосредственное внимание при этом уделяется сопровождающим гнойным бронхит симптомам.
Лечение заболевания всегда проводится комплексно. Сначала необходимо удалить экссудат из бронхов. С этой целью назначаются отхаркивающие препараты и муколитики. В запущенных случаях может потребоваться помощь бронхоскопии. Более подробно о каждом методе терапевтического воздействия будет рассказано ниже.
Применение антибактериальных препаратов
Острый период гнойного бронхита всегда требует соблюдения постельного режима, отказа от курения и ограничения негативного воздействия на дыхательную систему. Госпитализация пациента показана только в экстренных случаях, когда основное заболевание дополняется выраженной интоксикацией или сердечной недостаточностью.
Основным методом терапевтического воздействия признается прием антибиотиков. Обычно используются медикаменты следующих групп:
- Макролиды («Сумамед», «Азитрокс»). Оказывают разрушающее воздействие на процесс синтеза белка в клетках патогенной флоры, что снижает их способность к дальнейшему делению.
- Аминопенициллины («Амоксиклав»). Такие лекарства оказывают губительный эффект только на ткани бактерий, не причиняя вреда организму человека. Однако их применение часто сопровождается аллергическими реакциями.
- Цефалоспорины («Цефтриаксон», «Цефазолин»). Антибиотики из этой группы провоцируют торможение синтеза веществ, которые являются основой мембраны клеток бактерий.
- Фторхинолоны («Офлоксацин», «Ципрофлоксацин»). Оказывают разрушающее действие на ДНК бактерий, что способствует их гибели. Длительное применение часто является причиной выраженного дисбактериоза.
Антибиотики при гнойном бронхите целесообразно назначать после проведения анализа мокроты на предмет чувствительности патогенных микроорганизмов. В противном случае их применение будет неэффективно.
Комплексное лечение
В дополнение к антибиотикам для устранения патологического процесса всегда назначаются муколитические средства. Они помогают ускорить отхождение мокроты. Для снятия отечности тканей и ликвидации аллергических проявлений могут использоваться антигистаминные препараты.
В комплексное лечение также входят различные физиотерапевтические процедуры, курортно-санаторный отдых. Положительно влияют на состояние пациента:
- ингаляции с «Мукалтином» и «Гидрокортизоном»;
- электрофорез с йодистым калием;
- процедуры глубокого прогревания.
После улучшения состояния полезно посещать сеансы оздоровительного массажа, дыхательную гимнастику.
Проведение бронхоскопии
Бронхоскопия является эндоскопической процедурой, которую используют с диагностической и лечебной целью. С ее помощью врач очищает дыхательные пути от скопившейся мокроты. При гнойном бронхите назначают 2-4 процедуры, а между ними может быть промежуток от 3 дней до недели.
Курс бронхоскопии всегда завершают эндобронхиальной санацией. Посредством специального шприца и гибкого катетера врач вводит лекарство. Это может быть «Фурацилин», «Димексид» или «Риванол». Вся процедура осуществляется под местной анестезией.
Возможные последствия
Острый гнойный бронхит, согласно отзывам врачей и пациентов, требует грамотного и своевременного лечения. В противном случае болезнь может трансформироваться в хроническую форму или пневмонию.
Во время развития патологического процесса на стенках бронхов образуется гной. Слизистый слой начинает набухать. По мере прогрессирования воспаление все больше углубляется в ткани стенок. Болезнь принимает тяжелую форму, которая характеризуется нарушением работы бронхов, дренажной функции, атрофированием стенок слизистых.
Слизисто-гнойный хронический бронхит опасен тем, что часто сопровождается следующими расстройствами:
- бронхоэктазы и синдромы астматического характера;
- кровохарканье;
- эмфизема легких;
- диффузный пневмосклероз;
- недостаточность правого желудочка сердца.
Однако соблюдение всех рекомендаций врача позволяет избежать перечисленных последствий.
Отзывы пациентов
Гнойная форма бронхита — это серьезное и одновременно распространенное заболевание. Согласно отзывам пациентов, избежать его развития можно, если своевременно лечить все простудные недуги и следить за состоянием здоровья.
Когда предупредить появление недуга не удалось, нужно четко следовать рекомендациям врача по лечению. Как утверждают пациенты, стандартный комплекс терапии подразумевает под собой применение антибиотиков и муколитических препаратов. В редких случаях требуется проведение бронхоскопии.
fb.ru
Гнойный хронический бронхит: симптомы и лечение 2019
Гнойный бронхит – это воспалительное заболевание бронхов, протекающее с мучительным кашлем с отделением мокроты с гноем. При бактериальном поражении слизистой оболочки бронхов возникает острая форма воспаления. Для хронической формы бронхита характерно продолжительное протекание с обострениями, длящимися не менее 3 месяцев в году на протяжении 2 и более лет. К наиболее опасным формам этого заболевания относят обструктивный бронхит, возникающий преимущественно у пожилых людей и сопровождающийся нарушением проходимости дыхательных путей.
Гнойный бронхит
Гнойная форма заболевания возникает при бактериальном инфицировании слизистой оболочки бронхов. Возбудителями болезни служат пневмококки, стрептококки, синегнойная, гемофильная палочка.
При заражении внутренняя оболочка бронхов покрывается слизисто-гнойным налетом, что нарушает функции дренажа дыхательных путей и их проходимости. Бронхиальный секрет становится густым, вязким, нарушается способность слизистой к самоочищению. Задержка мокроты в бронхах способствует размножению в ней бактерий и приводит к появлению гноя в мокроте при кашле.
Гнойный процесс в бронхах может возникать первично и являться самостоятельным заболеванием. Или же носить вторичный характер и сопровождать хроническую пневмонию, туберкулез. Появление гноя в мокроте может быть вызвано хроническим гайморитом, ринитом, фарингитом.
Причины болезни
Воспалению дыхательных путей способствуют факторы инфекционной и неинфекционной природы:
- ослабление иммунной системы;
- частые простуды;
- хронические заболевания околоносовых пазух, ротоглотки;
- загрязнение воздуха;
- перегревание, переохлаждение;
- аллергия;
- курение.
К появлению гноя в мокроте способно привести длительное самолечение, бессистемное применение препаратов без назначения врача.
Симптомы и лечение
Острая форма воспаления развивается после перенесенного простудного заболевания и проявляется симптомами:
 одышкой при движении и в покое;
одышкой при движении и в покое;- гноем в мокроте при кашле;
- запахом изо рта;
- ухудшением аппетита;
- надсадным влажным кашлем.
Острая форма болезни вызывает снижение работоспособности, резкую слабость, повышение температуры до 38 0С. Слабость сопровождается потливостью, особенно в ночное время. У больного отмечаются боли в груди из-за перенапряжения мышц при кашле.
Лекарственное лечение
Гнойный бронхит лечат комплексно, используя лекарственные препараты и эндоскопические методики. Чтобы восстановить свободное дыхание, бронхи очищают от мокроты и гноя методами бронхоскопии и эндотрахеальных вливаний.
В лекарственной терапии ведущая роль принадлежит антибиотикам. Препарат назначают после проведения анализа мазка мокроты на чувствительность. Для разжижения и стимуляции отхождения мокроты назначают муколитики, отхаркивающие средства.
При аллергическом бронхите больному выписывают антигистаминные препараты (супрастин, тавегил). Эффективны при лечении гнойного бронхита ингаляции через небулайзер, применение лекарственных средств с антибиотиком в виде аэрозолей.
В комплексную терапию входят физиотерапевтические процедуры, курортно-санаторное лечение. Положительно влияют на состояние больного:
- ингаляции с гидрокортизоном, мукалтином;
- электрофорез с йодистым калием, димексином;
- процедуры глубокого прогревания ИКВ, УВЧ.
Полезно при улучшении состояния выполнять дыхательную гимнастику, проводить курсы массажа.
 Справиться с гнойным бронхитом под силу только противомикробным средствам. Препаратами выбора служат:
Справиться с гнойным бронхитом под силу только противомикробным средствам. Препаратами выбора служат:
- аминопенициллины — амоксициллин, амоксиклав;
- макролиды – азитромицин, кларитромицин, сумамед, азитрал;
- фторхинолоны – левофлоксацин, офлоксацин, ципролет;
- цефалоспорины – цефотаксим, цефипим, цефтриаксон.
У детей в 99% случаев бронхиты имеют вирусное происхождение и антибиотиками не лечатся, а гной в мокроте может быть вызван гайморитом, фарингитом. Взрослым назначают антибиотики в таблетках, уколах, аэрозолях.
При гнойном бронхите применяют аэрозоль Биопарокс. Аэрозоль действует непосредственно на слизистую оболочку бронхов, не проникая в кровь больного и не накапливаясь в организме, что позволяет использовать его при беременности.
Для разжижения мокроты назначают амброксол, бромгексин, АЦЦ. В составе комплексного лечения используют:
- противогрибковые препараты, направленные на предупреждение молочницы;
- спазмолитики;
- отхаркивающие средства;
- пробиотики, необходимые для нормализации микрофлоры кишечника;
- иммуномодуляторы;
- комплексные витаминные препараты.
Для устранения гнойного процесса в бронхах назначают бронхоскопию, эндотрахеальные вливания.
Как проводят бронхоскопию
Бронхоскопия – это эндоскопическая методика, использующая бронхоскоп. Его применяют с диагностической и лечебной целью.
С помощью бронхоскопии очищают дыхательные пути от загустевшей слизи и гноя. С лечебной целью назначают 2-4 процедуры с промежутками от 3 дней до недели.
Курс бронхоскопии заканчивают эндобронхиальной санацией. Это лечение выполняется методом эндотрахеального вливания с помощью специального шприца или гибкого катетера. Процедуру проводят под местной анестезией.
- Больного просят хорошо откашлять мокроту.
- В трахею вводят 30-50 мл теплого 0,9% физраствора.
- Небольшими порциями последовательно вливают разбавленный раствор фурацилина, диоксидина, антибиотика.
Врач может назначить процедуру фибробронхоскопии, при которой бронхи санируют раствором фурацилина, фурагина, димексида, хлорофиллипта, риванола.
Режим дня, питание
Больному необходимо достаточно отдыхать, при улучшении самочувствия чаще бывать на свежем воздухе, рационально питаться. Рекомендуется легкая пища, не отягощающая состояние печени, испытывающей большую нагрузку при лечении антибиотиками.
В день нужно выпивать не менее 2 л чистой воды, часто пить теплые морсы, компоты, кисели, чай. Это поможет сделать мокроту менее вязкой.
Хронический гнойный бронхит
При хроническом гнойном бронхите с кашлем выделяется до 250 мл мокроты в сутки. Цвет мокроты из-за содержащегося в ней гноя желто-зеленого цвета. В гное могут присутствовать прожилки кровянистых выделений. Заболевание обостряется после любой простуды, переохлаждения.
Болезнь отличается затяжным протеканием, с усиление обструкции (закупорки) бронхов мокротой. Среди осложнений заболевания особую опасность представляет острая дыхательная недостаточность и распространение бактериальной инфекции на легкие. Признаки ухудшения дыхательной функции бронхов:
- удлинение выдоха;
- напряженное дыхание – сжатые губы, набухшие вены;
- сухие свистящие звуки, сопровождающие дыхание.
Больной, особенно в пожилом возрасте, должен соблюдать постельный режим, полностью исключить курение, в том числе и пассивное. Об ухудшении самочувствия можно судить по усиливающимся признакам интоксикации:
- серому цвету лица;
- появлению тошноты;
- диарее;
- обильному потоотделению.
Без лечения гнойный бронхит способен привести к осложнениям в виде пневмонии и эмфиземы легких. При своевременном лечении прогноз гнойного бронхита благоприятный. Заболевание не вызывает длительной утраты трудоспособности, не приводит к инвалидности.
Лечение бактериального бронхита и его отличия от вирусного.
Особенности протекания и лечения острого бронхита.
Разновидности бронхита у детей и взрослых.
Про аллергическую форма бронхита.
pakpred.ru
Гнойный бронхит: симптомы и лечение заболевания
Бронхи – часть дыхательной системы, представленная в виде трубочек, она связывает трахею с легкими. Воспаления инфекционного характера провоцируют бронхит. Тяжело поддающимся лечению считается бронхит гнойного характера.
Гнойный бронхит – это патологические изменения в бронхиальном дереве, которые имеют воспалительный характер. Симптомами является выделение слизи, с гнойными примесями, происхождение бронхита связывается с появлением вторичной бактериальной инфекции.
При образовании бронхита гнойной этиологии возникает кашель влажной формы, с отделяемой мокротой, имеющей зеленовато-желтый цвет, стойкое повышение температуры до субфебрильных показателей – 37.5 С, не более. Наличие потливости и одышки.
Диагноз ставится, когда получают информацию рентгеноскопического исследования и показания исследований вод, которые смываются с бронхиального дерева и выделяемой мокроты.
Терапия бронхита гнойного характера подразумевает курсы, направленные на уничтожение возбудителя, прием отхаркивающих препаратов, промывание бронхов, лечебно-физкультурную гимнастику и физиопроцедуры.
Возникновение и причины
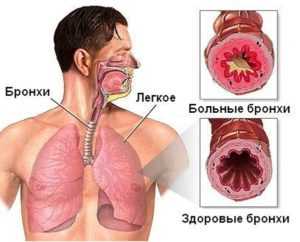
Причиной развития гнойного бронхита является появление вторичной патогенной бактериальной микрофлоры
Этот вид бронхита представляет собой острый или хронический бронхит, с характерной клинической картиной. Отличием является выделение мокроты, путем откашливания, имеющее гнойное происхождение.
Такой воспалительный процесс в медицине подразделяют на катаральный и гнойный. Реже встречаются виды воспалительного характера, такие как: геморрагический и фибринозный.
Проявление бронхита первичного или вторичного. Это означает, что он может появиться как абсолютно отдельный вид недуга, так и на фоне других видов воспалений респираторных путей, таких как: туберкулез, пневмония хронического характера.
Огромное значение имеет комплексность факторов неинфекционного характера, внутренних и внешних факторов.
Из внешних факторов выделяют – грязную атмосферу, вдыхание паров табачного дыма с примесями смол, как при пассивном так и при активном курении, перегревы и переохлаждения, связанные с окружающей средой.
Все эти причины являются раздражающими для слизистой оболочки, выстилающей бронхиальное дерево и респираторный тракт. Это облегчает путь проникновения патогенным микроорганизмам, служит подоплекой для их неконтролируемого роста и развития.
Нарушение вызывают инфекционные заболевания:
- грипп;
- парагрипп;
- риновирусная инфекция;
- синтициально-респираторная инфекция.
Внутренними факторами являются, причины, происходящие в организме человека, такие как:
- пожилой возраст;
- сильные степени ожирения;
- пониженное содержание витаминов;
- дефициты в иммунной системе;
- повышенное употребление спиртных напитков.
Причиной развития гнойного бронхита является появление вторичной патогенной бактериальной микрофлоры. Возбудителями будут пневмококки, синегнойная палочка и гемофильная палочка.
Прохождение процессов в бронхиальном дереве воспалительного гнойного характера обусловлено инфекционными очагами в носоглотке:
- воспаления придаточных пазух;
- хроническое воспаление миндалин;
- хроническое заболевание легких;
- хронические абсцессы;
- пневмонии хронического характера;
- туберкулез легочных тканей.
Продолжительные раздражительные действия на бронхи человека имеют механический, физический или химический характер. Факторы провоцируют возбудимость клеток эпителия. В следствии повышенной функции выделения секрета клетками, выстелающими респираторный тракт, появляется гиперкриния (большое количество слизи) и дискриния (смена вязкости и состава).
Такие преображения повышают риск возникновения бактериальных инфекций в дыхательных путях. При воспалительном процессе, с микробным характером, кардинально меняется состав клеток бронхов, там резко повышается количество нейтрофильных белых кровяных телец.
Выделяемая мокрота становится с гнойными примесями, сильно вязкой и плохо откашливается.
Симптоматика гнойного бронхита

Инфекция в бронхах имеет характерное опускание вниз, поэтому отмечается появление насморка, инфекционные воспаления в горле и трахеи
Наличие гнойного бронхита характеризуется предшествующими недугами:
- простудными болезнями;
- переохлаждениями;
- реакциями аллергического типа;
- стрессовыми факторами.
Инфекция в бронхах имеет характерное опускание вниз, поэтому отмечается появление насморка, инфекционные воспаления в горле и трахеи.
Клинические проявления гнойного бронхита характеризуются проявление сильного отравления организма продуктами жизнедеятельности патогенных микроорганизмов, сильным приступообразным кашлем и проявление одышки. Острый период заболеваний характерен проявлением температуры тела до 37.5 градусов, общего недомогания, слабости и повышенной потливости.
Заболевшего беспокоят приступы кашля, с выделением густой мокроты, имеющей желтовато-зеленоватый цвет, в частоте случаев с неприятным запахом. Мокрота при заболевании может выделятся постоянно, а может не выделяться.
При небольших физических нагрузках у больного наблюдается сильная одышка, быстрое чувство усталости. У пациентов отмечаются кровяные прожилки или сгустки в мокроте, что объясняется раневыми повреждениями в слизистой оболочке бронхов.
Длительный процесс бронхита, приводит к накоплению мокроты и изменению стенок бронхиального дерева. Это приводит к закупорке бронхиальных просветов, вызывая одышку, свист при акте вдыхания и выдыхания воздуха, надсадный кашель.
Процесс, при несвоевременном лечении, может вызвать начало эмфиземы легких (патологическое увеличение объема альвеол и нарушение перегородок между ними) и легочное сердце (увеличение правых отделов сердца в результате повышения артериального давления).
Диагностика гнойного бронхита
Чтобы провести диагностику нужно обратиться к специалисту, который проведет предварительный осмотр, направит на сдачу лабораторных анализов
Чтобы провести диагностику нужно обратиться к специалисту, который проведет предварительный осмотр, направит на сдачу лабораторных анализов. Они включают в себя:
- общий анализ крови;
- анализ мокроты;
- рентгенографию;
- бронхоскопия.
При проведении общего анализа крови, обращают внимание на сдвиги в лейкоцитарной формуле и в скорости оседания эритроцитов.
В случае биохимического анализа крови обнаруживают наличие гипер–альфа1 и альфа2–глобулинемию и специфических показателей.
Рентгенографическое исследование является информативным при диагностике гнойного бронхита. На снимке будет усиление рисунка и расширение легочных корней, признаки эмфиземы легких и пневмосклероза.
Бронхоскопия является информативным методом, при проведении исследования, можно обнаружить признаки эндобронхита – покраснение и отеки слизистых оболочек, наличие большого количества гнойного секрета в просветах бронхиального дерева.
При бронхоскопии берут пробы секрета из бронхов, это понадобится для проведения микроскопического, бактериологического и цитологического исследования.
Лечение гнойного бронхита
Важно при диагностированном заболевании соблюдать постельный режим
Важно при диагностированном заболевании соблюдать постельный режим, максимально отказаться от вредных привычек и иных факторов, провоцирующих развитие бронхита. При сильной выраженности отравления токсинами микроорганизмов, возможна госпитализация пациента.
Главными методами терапии являются:
При появлении гнойного бронхита прогноз является благоприятным в случае своевременно начатого лечения. В случае долгого протекания заболевания, возможно ухудшения качеств жизни, возникновение пневмоний, легочной эмфиземы, гипертензии.
telemedicina.one
Гнойный бронхит: причины, разновидности, симптомы
Среди разнообразных форм наиболее тяжелый и опасный гнойный бронхит, при котором повышается риск серьезных осложнений. Но гнойная форма не развивается внезапно, и при адекватном, своевременно начатом лечении острого катарального бронхита можно не допустить его перехода в гнойный хронический тип. Данную разновидность проще предупредить, чем вылечить, поскольку в воспалительный процесс зачастую вовлекаются многие другие органы.
Острый бронхит в гнойной форме протекает редко, она более характерна для хронического заболевания, причем симптомы в виде выделения гнойной мокроты иногда наблюдаются даже в период ремиссий.
Место в общей классификации
Есть множество подходов к классификации бронхита, в частности, различают разные его виды по характеру экссудата, образующегося при воспалении. Некоторые из них характерны для острой формы течения, а другие присущи хроническому бронхиту.
Острый бронхит подразделяют на такие формы:
- катаральный, мокрота серозная, прозрачная и водянистая;
- слизистый – мокрота вязкая, желеобразная, слизистая;
- катарально-гнойный, мокрота слизистая с примесями гноя, значительным количеством лейкоцитов, более жидкая.
Гнойный острый бронхит развивается редко. При нем содержание лейкоцитов в отделяемой слизи увеличивается, могут встречаться эритроциты, что проявляются в виде мутно-зеленоватой вязкой мокроты, иногда с красновато-коричневыми вкраплениями.
Хроническая форма по характеру отделяемой слизи и наличию осложнений может быть:
- неосложненным, сухим или с выделением слизистой мокроты;
- гнойным. Гнойная мокрота выделяется постоянно или периодически;
- обструктивным. Мокрота слизистая, наблюдаются выраженная обструкция дыхания;
- гнойно-обструктивным. Симптомы стойкой обструкции сопровождаются выделением гнойной мокроты.
Возбудители и механизм развития
Катаральный бронхит обычно имеет вирусную или аллергическую природу, слизистый – чаще вирусно-бактериальную и бактериальную. Возбудителями гнойного бронхита являются грамотрицательные бактерии, преимущественно стрептококки.

Их жизнедеятельность вызывает такие симптомы:
- слизистая бронхов отекает, затрудняется дыхание;
- образуется умеренно вязкая слизисто-гнойная или вязкая гнойная мокрота, ее объем может достигать 250 мл в сутки.
Инфекция может проникать в бронхи разными путями:
- респираторным, при инфекционных заболеваниях верхних дыхательных путей;
- с током лимфы, при воспалении лимфоузлов инфекционной природы;
- с током крови, при наличии очага инфекции в любых внутренних органах.

Последние 2 случая рассматривают как вторичный тип, а гнойный бронхит респираторной природы считается первичным.
Чаще всего хронический бронхит с гнойными отделениями развивается вследствие недостаточно эффективного лечения ряда заболеваний:
- ОРВИ, гриппа в случае присоединения бактериальной инфекции;
- бактериальной ангины;
- трахеита;
- острого бронхита.
Затяжной характер этих заболеваний приводит к ослаблению иммунной системы. В результате возбудитель, жизнедеятельность которого на время была подавлена, вновь активизируется.
Также создаются благоприятные условия для проникновения в бронхи новых патогенных микроорганизмов. Наличие незалеченных очагов инфекции в ЛОР-органах, травмы грудной клетки, длительное воздействие на органы дыхания химикатов, табачного дыма, загрязненного или чрезмерно сухого воздуха, переохлаждение являются дополнительными факторами риска.

Симптоматика
Для гнойной формы бронхита характерны достаточно специфические симптомы, выраженность которых зависит от фазы заболевания:
- кашель влажный, вне обострений приступы могут наблюдаться только по утрам;
- мокрота густая, гнойная или слизисто-гнойная, плохо отходит. У некоторых больных такой характер мокроты наблюдается постоянно, в период обострений и ремиссий. У других вне обострений мокрота может быть слизистой;
- хронический бронхит сопровождается субфебрильной температурой, которая зачастую держится и в перерывах между обострениями;
- повышенная утомляемость и потливость;
- одышка, особенно выраженная при гнойно-обструктивной форме;
- болезненность дыхательных мышц, вызванная постоянным напряжением (миалгия).

Хронический бронхит, в том числе гнойный, обостряется несколько раз в год. Обострение могут спровоцировать переохлаждение, контакт с аллергеном в случае повышенной чувствительности; активизация воспалительных процессов в других органах, стресс.
В стадии обострения клинические симптомы приобретают более выраженный характер:
- приступы кашля учащаются и становятся более затяжными и изнурительными;
- характер мокроты может меняться на гнойный, если в период ремиссии она была слизистой, а ее объем увеличивается;
- симптомы бронхиальной обструкции проявляются, если отсутствовали вне обострения. Или усиливаются, если наблюдались и раньше;
- это же касается проявлений дыхательной недостаточности;
- если у больного имеются сопутствующие заболевания сердечно-сосудистой, эндокринной системы, начинается их декомпенсация. Происходит нарастание основных признаков, что приводит к общему ухудшению состояния;
- возможно лихорадочное состояние, но температура обычно сильно не повышается, держится на уровне субфебрильной.
На основании анализа симптоматического комплекса врач не всегда может утверждать, что у больного именно гнойный бронхит, и поэтому назначает ряд исследований. Анализ крови малоинформативен – ее биохимические показатели и лейкоцитарная формула при обострении изменяются незначительно.

Более показательны исследования мокроты. Одним из признаков гнойного характера является повышенная концентрация в ней нейрофильных лейкоцитов. Рентген и бронхография в большинстве случаев выявляют бронхоэктазы – расширения бронхов, особенно мелких. Объем форсируемого выдоха сокращается более чем вдвое.
В чем опасность?
Поскольку гнойным чаще всего бывает хронический бронхит, носящий затяжной характер, с частыми обострениями, постоянным нарастанием обструкции. При этом велик риск осложнений, например, может развиться гнойно-обструктивный вид. У людей старше 65 лет вероятность хронической обструкции увеличивается.

Она имеет такие симптомы:
- выдох удлиненный, сопровождается свистом;
- губы при дыхании сжаты, а на шее в процессе выдоха набухают вены;
- прослушиваются сухие хрипы свистящего звучания.
В периоды обострения хронический гнойно-обструктивный бронхит часто приводит к развитию острой дыхательной недостаточности. Среди других возможных осложнений:
- расплавление гноем реснитчатого эпителия и нарушение отхождения мокроты;
- вовлечение в процесс стенок бронхов и патологическое расширение бронхиол (бронхоэктатическая болезнь), в результате чего повышается уязвимость бронхов и легких для инфекций, развивается склонность к кровохарканью;
- распространение инфекции на легкие, развитие пневмонии.
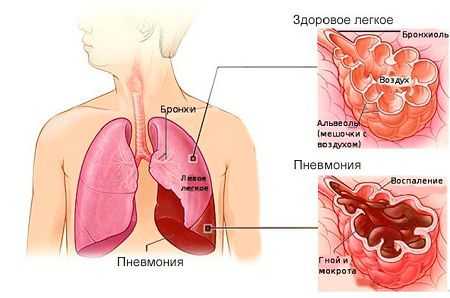
Лечение
Поскольку гнойный бронхит вызывает бактериальная инфекция, для его лечения необходима антибиотикотерапия. Наиболее эффективно назначение антибиотиков с учетом возбудителя по результатам бакпосева. Практикуется введение этих препаратов путем внутривенных инъекций и эндотрахеальных вливаний. Результаты терапии должны регулярно контролироваться, учитывать нужно не только объективные и субъективные симптомы, их динамику, но и результаты аппаратной диагностики.
С интервалами 3-7 дней необходимо выполнять бронхоскопию, пока не будет выявлено затухание воспалительного процесса.

Помимо антибиотиков показаны такие препараты:
- муколитики для нейтрализации побочного действия антибиотиков, ухудшающих отхождение мокроты;
- бронхолитики и спазмолитики при симптомах обструкции, бронхоспазме;
- десенсибилизирующие и антигистаминные препараты при чувствительности к аллергенам, некоторым лекарственным препаратам, либо инфекционной сенсибилизации.
Эффективно дополняют медикаментозную терапию лечебный массаж, ЛФК, постуральный дренаж. Параллельно требуется проводить лечение обострившихся сопутствующих заболеваний, не допускать прогрессирования легочно-сердечной недостаточности.

Влажный кашель с затрудненным отхождением вязкой зеленоватой мокроты – характерный признак гнойного бронхита. Эта болезнь обычно развивается как осложнение других респираторных заболеваний и может, в свою очередь, приводить к более серьезным осложнениям. Наиболее тяжелой формой является хронический гнойно-обструктивный бронхит, требующий комплексного лечения обструкции и бактериальной инфекции.
Узнайте какими средствами традиционной и народной медицины лучше лечиться.
Автор: врач-инфекционист, Мемешев Шабан Юсуфович
prolegkie.ru
 одышкой при движении и в покое;
одышкой при движении и в покое;