лечение, прогноз, симптомы, диагностика, причины
Склеродермия – аутоиммунное заболевание, поражающее глубокие слои дермы. Оба его типа: бляшечный и линейный, очень похожи, но имеют разные внешние проявления. И для того, чтобы вовремя распознать недуг и обратиться к врачу, важно знать, как выглядит бляшечная склеродермия.
Особенности болезни
Линейная склеродермия – это подвид очаговой склеродермии, которую от бляшечной фермы отличают очертания образований на поверхности кожи. У больного на эпидермисе лице и теле присутствуют пятна, по форме напоминающие удары саблей или лентой. На протяжении разных стадий они имеют различный цвет и вызывают разные ощущения при тактильном прикосновении к коже, в зависимости от стадии болезни.
Согласно МКБ-10 линейная склеродермия носит шифр L94.1.
Согласно данным статистики, очаговой, а, следовательно, и линейной склеродермией чаще болеют дети, нежели взрослые.
В этом видео описана линейная и другие формы склеродермии:
Причины возникновения
Склеродермия — аутоиммунное заболевание, а природу явлений, согласно которым антитела иммунитета атакуют неопасные для здоровья антигены, а ткани собственного организма. Существуют большое количество теорий, которые претендуют на обоснование этиологии аутоиммунных процессов, но пока ни одна из них не является научно доказанной.
Что касается непосредственно линейной склеродермии, врачи заметили тенденцию, согласно которой люди, у которых диагностировалась данная патология, имели близким родственников с таким же диагнозом. Таким образом, наследственный фактор недуга виден довольно ярко.
Но для того, чтобы генетически заложенное заболевание проявилось, необходимо воздействие некоего провоцирующего фактора, в роли которого могут выступить:
То есть, любая нагрузка на иммунитет человека, генетически предрасположенного к патологической активности иммунной системы, может привести к развитию болезни.
- Отравление и длительное пребывание в низких температурах воздействуют на иммунитет напрямую, заставляя его работать активнее.
- А патологии гормональной и нервной системы всегда, так или иначе, влияют на иммунитет, так как иммунная, нервная и эндокринная система тесно взаимосвязаны, и функциональные нарушения в работе одной из них приводит к изменениям и в двух других.
Линейная склеродермия (фото)
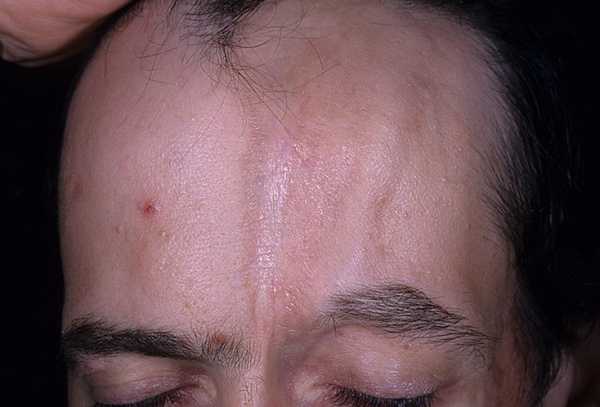
Симптомы линейной склеродермии
Линейная склеродермия протекает медленно, зачастую длительное время остается незамеченной, и обнаруживается случайно, например, во время диспансеризации или осмотра врачом в рамках диагностики другого заболевания. ЛС без лечения может входить в ремиссию, но вызвать обострение может любой незначительный фактор, например, простуда.
Клиническую картину линейной склеродермии удобнее рассматривать отдельно в каждой стадии.
- На второй стадии на коже лица и конечностей появляются отеки. Определить их можно визуально или путем нажатия пальцем на кожу, после которого остается заметная вмятина.
- На последней, третьей стадии в месте расположения отеков дерма уплотняется, становится толстой и грубой. Ее цвет постепенно меняется с багрового до белого. Поражение тканей дермы распространяется и на мышечную ткань, за счет чего возникает чувство скованности при движениях.
Диагностика
Очаговую склеродермию принято дифференцировать с системной красной волчанкой, дерматомиозитом, лихеном. Но линейная форма недуга имеет такие четкие проявления, что обычно отличать ее от других патологий нет необходимости.
С целью подтверждения подозреваемого диагноза проводятся следующие лабораторные исследования:
- общий анализ крови для определения скорости оседания эритроцитов, эозинофилов и гемоглобина, при линейной склеродермии два первых показателя повышены, последний – снижен;
- биохимический анализ крови для выявления ревматоидного фактора;
- иммунограмма для определения патологической активности иммунитета;
- биопсия кожи и изучения взятой ткани под микроскопом для выявления типичной для склеродермии морфологической картины.
Процессом диагностики занимается дерматолог, к которому необходимо обратиться сразу после обнаружения первых признаков болезни.
Лечение
Лечение линейной склеродермии проводится комплексно, медикаментозными и физиотерапевтическими методами.
Терапевтическое
Физиотерапия используется как дополнение к медикаментозному лечению, либо как самостоятельный метод при дебюте патологии, когда клиническая картина его не развернута полностью, а есть лишь отдельные признаки недуга.
Для того чтобы улучшить процесс регенерации кожи и замедлить атрофический процесс, рекомендуется прибегать к массажу, грязелечению, кислородным барокамерам. Нелишней будет и лечебная физкультура, в особенности когда речь идет о недуге конечностей.
Среди аппаратных методов наибольшей эффективностью пользуются:
- лазер;
- электромагнит;
- электрофорез;
- фонофорез.
Кроме того, во время лечения важно поддерживать состояние иммунной системы продолжительным глубоким сном, правильным сбалансированным рационом.
О лечении и особенностях линейной склеродермии расскажет врач в видео ниже:
Медикаментозное
Лекарственную терапию можно проводить исключительно под контролем врача. Дело в том, что для полного излечения требуется прием препаратов не менее 6 месяцев, но непрерывно пить необходимые лекарства нельзя, так как они могут негативно отразиться на здоровье.
Поэтому врач составляет индивидуальный план терапии, при котором курсы разбит на несколько частей, чтобы организм смог передохнуть от воздействия препаратов, но при этом склеродермия держалась под контролем.Для лечения используются следующие препараты:
- Пенициллиновые антибиотики:
- Препараты-ферменты:
- Антагонисты кальция:
- Сосудорасширяющие средства:
- Mildronate;
- Trental;
- Acidum nicotinicum.
В качестве средств для местного применения используются мази: Ретинол, Актовегин, Метилурацил.
Народные средства
Народное лечение при линейной склеродермии можно разделить на две категории:
- укрепление иммунной системы изнутри;
- мази и лосьоны для внешнего применения, снижающие выраженность симптомов.
Укреплению иммунитета способствуют спиртовые отвары из растения под названием красная щетка. Не менее двух недель следует трижды раз в день употреблять капли из расчета 2 капле на 1 кг веса. После того корневище одуванчика заваривается кипятком (1 ст. л. корня на 220 мл воды) и пьется дважды в сутки до приема пищи.
Компрессы можно сделать из свежих листьев растений, например, из мякоти алоэ, которая прикладывается к местам поражения кожи и фиксируется бинтом. А мази можно изготовить из животного жира, которые смешивается с отварами растений, обладающими регенерирующими свойствами, например, полынь.
Профилактика заболевания
Профилактику линейной склеродермии можно условно разделить на защиту иммунитета и защиту непосредственно кожи.
- Защита иммунитета – это,
- в первую очередь, его укрепление: правильное закаливание, сбалансированное питание, надлежащее лечение возникающих заболеваний.
- Во-вторых, важно оберегать иммунную систему от повышенной нагрузки: проводить правильную профилактику вирусных и бактериальных заболеваний, устранение очагов хронической инфекции.
- Защита кожи особенно актуальна в том случае, если наследственный фактор отягощен склеродермией. Важно не допускать переохлаждения кожи, чрезмерного загара, воздействия на дерму химических веществ.
Осложнения
При своевременном и правильном лечении риск развития осложнения минимален. Но если терапия не была проведена вовремя, антитела иммунной системы могут начать атаковать не только соединительную ткань кожи, но и ткань других органов.
Наиболее часто «мишенями» процесса становятся сердце, почки и суставы. Летальный исход в таких случаях происходит нечасто, но, тем не менее, такой риск есть.
Прогноз
При правильно проведенном лечении прогноз линейной склеродермии благоприятен, при чем как у взрослых, так и детей. Но важно довести терапию до конца, чтобы патология не рецидивировала через некоторые время под воздействием провоцирующих факторов, что также вполне реально. Как уже подмечали сердце, почки и суставы могут стать мишеням осложнений при таком недуге.
gidmed.com
симптомы, лечение, прогноз — Онлайн-диагностика
Медучреждения, в которые можно обратитьсяОбщее описание
Линейная склеродермия — это очаговая склеродермия с участками поражения в виде полос уплотнения, изменения цвета кожи.
Данная форма заболевания чаще встречается у детей. Могут быть семейные случаи заболевания.
Симптомы линейной склеродермии
Постепенно появляются очаги уплотнения кожи (чаще в области лба), начинающиеся с волосистой части головы (напоминают рубец от удара саблей). Реже встречаются поражения ног в виде трудно заживающих изъязвлений. Данная патология часто сочетается с синдромом Рейно, суставным синдромом.
Очаговая склеродермия начинается медленно, незаметно. Склеродермические изменения могут обнаружиться случайно. Течение принимает хронический характер с обострениями и длительными ремиссиями.
Факторами, провоцирующими обострение, являются инфекции, переохлаждение.
В течении очаговой склеродермии отмечается 3 стадии:
- Стадия отека.
- Стадия склероза (уплотнения).
- Стадия атрофии.
При физикальном осмотре кожи выявляют единичные плотные неравномерные полосовидные образования буро-коричневого или желтоватого цвета.
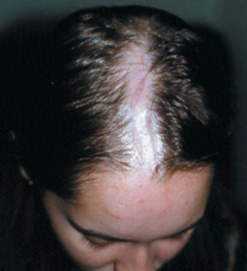


Диагностика
Диагноз ставится на основании дерматологической картины. Проводятся общий анализ крови (эозинофилия, повышение скорости оседания эритроцитов), исследование крови (гипергаммаглобулинемия, ревматоидный фактор, антиядерные антитела, гипокомплементемия), капилляроскопия ногтевого ложа.
Дифференциальный диагноз:
- Системная красная волчанка.
- Дерматомиозит.
- Лихен.
Лечение линейной склеродермии
Лечение назначается только после подтверждения диагноза врачом-специалистом. В начале заболевания показаны антибиотикотерапия, витаминотерапия, сосудистые препараты. При выраженном склерозе — ферменты, физиолечение.
Профилактика: защита кожи от переохлаждения, вибраций, травм, воздействия раздражающих веществ.
Основные лекарственные препараты
Имеются противопоказания. Необходима консультация специалиста.
- Пенициллин (антибиотик широкого спектра действия). Дозировка: препарат вводится внутримышечно по 100000 ЕД через каждые 3 часа, на курс — 12000000–15000000 ЕД.
- Лидаза (Гиалуронидаза) — препарат с протеолитической активностью. Дозировка: при рубцовых поражениях п/к (под рубцово-измененные ткани) или в/м (вблизи места поражения) вводят по 64 УЕ (1 мл) через день; весь курс составляет 15 инъекций. Спустя месяц лечение лидазой повторяют; всего назначается от 6 до 8 курсов терапии.
- Актовегин (препарат, способствующий восстановлению тканей и улучшающий трофику). Дозировка: тонким слоем на пораженный участок кожи наносится Актовегин 5%. Курс применения препарата — не меньше 12 дней, на стадии активной регенерации курс продолжается. Лекарство принимается не меньше 2 раз в сутки.
- Преднизолон (ГКС для системного применения). Дозировка препарата и длительность лечения назначается врачом индивидуально исходя из тяжести заболевания и показаний. Суточная доза препарата принимается за один раз, суточная доза принимается через день, учитывая циркадный ритм эндогенной секреции глюкокортикостероидов в промежутке от 6 до 8 часов утра. Есть возможность разделять большую суточную дозу на 2-4 приема, но утром необходимо принимать большую часть суточной дозы. Таблетки принимаются во время приема пищи или сразу же после и запиваются малым количеством воды. При осложнениях и в качестве заместительной терапии взрослым назначают на первый прием 20-30 мг в сутки, поддерживающая дозировка равна 5-10 мг в сутки. При необходимости первый прием может составлять 15-100 мг в сутки, поддерживающая дозировка составляет 5-15 мг в сутки. Начальная доза для детей составляет 1-2 мг на килограмм массы тела в день за 4-6 приемов, поддерживающая — 300-600 мкг на килограмм массы тела в сутки. Если заметен эффект от терапии, дозировка постепенно уменьшается до 5 мг, после по 2,5 мг с интервалами в 3-5 дней. Если препарат применяется длительный промежуток времени дозировку необходимо понижать постепенно. Длительное лечение нельзя прерывать резко! Чем дольше применялась глюкокортикостероидная терапия, тем медленнее проводится отмена поддерживающей дозы.
Рекомендации
Рекомендуются консультация дерматовенеролога, исследование крови на антиядерные антитела.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0.5 | 1 | 5.1 | 12 | 12 | 10 | 6 | 0.5 | 1 | 5.1 | 18 | 18 | 8 | 3 |
Симптомы
online-diagnos.ru
Линейная склеродермия: причины, симптомы, диагностика, лечение
Каждому человеку неприятно сталкиваться с проблемами во внешности. Хорошо, если их можно исправить с помощью косметологических процедур, однако, есть заболевания, от которых избавиться не просто. Примером этому служит линейная склеродермия.
Сам термин «склеродермия» применяется к диффузным поражениям соединительной ткани. При этом отдельные участки кожи покрываются рубцовой тканью. Эти места имеют форму полосы, поэтому заболевание называется линейным.
Это заболевание чаще всего проявляется на коже лба, на лице и распространяется на спинку носа, начиная от волосистой части головы. Такая ограниченная склеродермия похожа на след от удара саблей. Однако обнаружить такие признаки можно на нижних конечностях, в грудной области и вдоль нервных стволов, что указывает на нейтрофический патогенез. Такая форма иногда сочетается с выраженной атрофией половины лица и редко встречается у детей.
к содержанию ↑Причины
Точные причины заболевания до конца не изучены, однако, большинство врачей склоняются к мнению, что склеродермия — это наследственное заболевание. Такой вывод напрашивается из-за того, что в одной семье часто встречаются несколько случаев заболевания.

Однако наследственная предрасположенность не является единственной причиной. Дело в том, что есть дополнительные факторы, служащие толчком к развитию недуга. К ним относятся:
- воздействие токсических веществ;
- обморожения и переохлаждения;
- частое влияние вибрации;
- инфекционные заболевания, поражающие нервную систему;
- нарушения в эндокринной системе.
Многие исследователи подчеркивают, что развитие склеродермии связано с травмами и поражением головного мозга. Важно понимать, что основной механизм возникновения недуга связан с нарушением синтеза коллагена. Сделать такое заключение можно на основании того, что в культуре ткани увеличивается активность фибробластов, а эта ткань берется на исследование в активной фазе недуга.
Из-за такой активности вырабатывается незрелый коллаген, который приводит к нарушению в обменных процессах. Развитию данных процессов способствуют сбои в иммунной системе и дисфункции нейромышечного характера.
к содержанию ↑Симптомы
Кроме того, что существуют различные выражения склеродермии, примером чему является линейный тип, существуют еще некоторые формы заболевания.
Стоит отметить распространенную или диффузную форму заболевания. Обычно она встречается у женщин, которым исполнилось тридцать лет. При этом процесс может распространяться по всему телу, то есть очаги располагаются на лице, конечностях и туловище. Заболевание развивается постепенно.
Первый этап системной склеродермии проявляется следующим образом:
- изменение чувствительности кожи;
- суставные боли;
- боли невралгического характера;
- похудение, плохой аппетит;
- чувствительность к холоду, что иногда приводит к появлению синдрома Рейно.
В дальнейшем у человека появляются отеки, которые распространяются на лицо, кисти и стопы. В это время кожа гладкая, исчезает привычный кожный рисунок и появляется заметное напряжение.
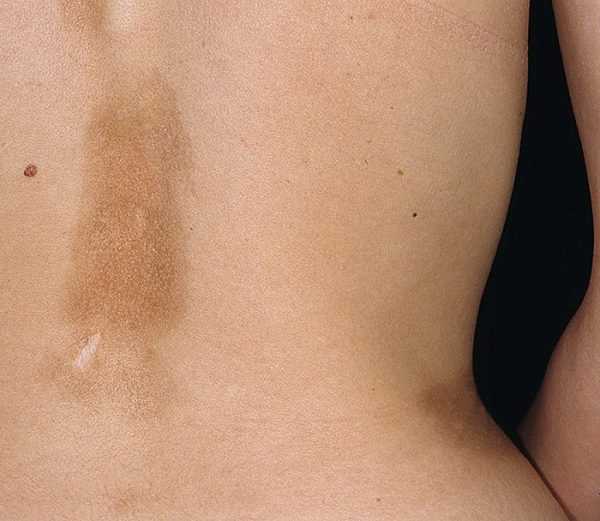
Отеки могут держаться не одну неделю, хотя чаще всего болезнь быстро прогрессирует и переходит в стадию уплотнения. Это значит, что кожа становится «деревянной» и спаивается с подлежащими тканями.
Системная склеродермия проявляется в поражении обширных кожных участков, поэтому пациенты ощущают разные системные нарушения:
- ограничение подвижности;
- скованность;
- трудности в передвижении;
- сгорбленная стена;
- полусогнутые пальцы, на кончиках которых может наблюдаться нагноение, трансформирующее в трофические язвы.
Так как при линейной форме поражаются не только конечности, но и лицо, симптомы касаются и этой части тела. Лицо выглядит окаменевшим, потому что уменьшается подвижность мышц и кожи. Так как ограничивается подвижность мышц лица, шеи и грудной клетки, процесс заживания ослабляется довольно сильно. Может затрудняться процесс дыхания и разговора.
Кожа у пациентов становится коричневой или грязно-бурой, причем бледные участки выражено ярко.
Процесс заболевания осложняется поражением соединительной ткани внутренних органов, таких как сердце, легкие, печень и пищевод.
По сути можно выделить три стадии развития заболевания:
- Стадия отека. Несмотря на то, что она встречается редко, все же стоит знать: эта стадия проявляется изменением цвета: кожа может становиться ярко-красной, гладкой и напряженной.
- Стадия уплотнения. На этой стадии кожа становится «хрящеватой» и холодной на ощупь. Ее очень трудно взять в складку. Пораженные участки становятся грязно-серыми или желтыми. Стадия отека может перейти в эту стадию, но может произойти и обратный процесс.
- Атрофическая стадия. Кожа истончается и становится пергаментовидной. Кожа прилегает к костям.
Диагностика
Диагностика склеродермии основывается на клинической картине. Также проводятся некоторые лабораторные анализы, которые выявляют некоторые изменения.
- СОЭ увеличивается до двадцати мм/ч и больше у половины пациентов.
- Повышается содержание фибриногена.
- Наблюдаются признаки анемии у двадцати процентов.
- Появление аутоантител.
Лечение
Склеродермию обычно лечат препаратами, которые называются гиалуронидазы. Лидаза — это стекловидное тело. Данное лекарство применяется в стадии уплотнения и склероза. Оно вводится внутримышечно или в пораженные очаги, когда склеродермия ограниченная.

Делается это с помощью ультразвука и электрофореза. Курс состоит из 15 или 20 инъекций.
Для достижения лучшего эффекта их чередуют с инъекциями ангиотрофина или другими средствами, обладающими сосудорасширяющими свойствами и регулирующие микроциркуляцию.
Если болезнь достигла фазы уплотнения или склероза, используются довольно большие дозы антибиотиков из пенициллинового ряда. Кроме того, назначают витамины В15, Е, А и С. Иногда применяют синтетические противомалярийные препараты, такие как плаквенил и хингамин. Эффективно использование гормонов щитовидной железы.
Системную склеродермию лечат низкомолекулярными декстранами, которые способствуют снижению кровяной вязкости и улучшению кровяного тока. Также применяют ультразвук, лечебные грязи, сероводородные ванны и так далее. Врач может назначить лечебную гимнастику и массаж.
к содержанию ↑Осложнения
При линейной форме склеродермии прогноз достаточно благоприятный. Однако в том случае, если заболевание начинает носить системный характер, это заметно сказывается на здоровье человека. В таких случаях выживаемость составляет 68 процентов.
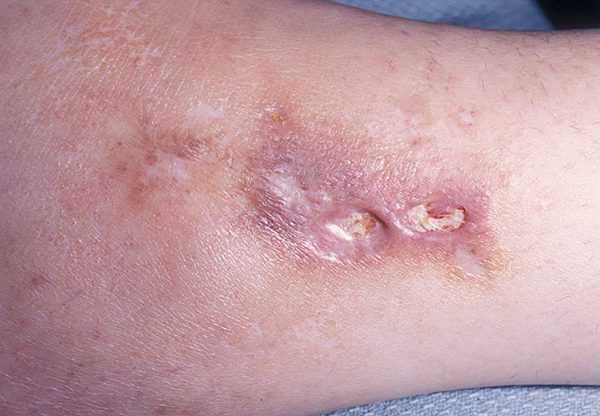
Иногда довольно сложно предсказать исход склеродермии. Однако возможность летального исхода говорит о том, что необходимо сразу приступать к лечению. Лучше всего принять профилактические меры.
к содержанию ↑Профилактика
Профилактические меры направлены на закаливание организма и своевременное лечение заболеваний инфекционного характера. Важно вести здоровый образ жизни, не допускать обморожений и переохлаждения.
Те, кто уже болен склеродермией, должны находиться на учете и проходить курсы терапии. Врач должен осматривать пациента не реже одного раза в полгода, желательно раз в три месяца. Эти моменты особенно важно учитывать тем, кто имеет наследственную предрасположенность к этому заболеванию. Внимательность и своевременное лечение — залог долгой жизни.
cardio-life.info
Линейная склеродермия: причины, симптомы, диагностика, лечение
Каждому человеку неприятно сталкиваться с проблемами во внешности. Хорошо, если их можно исправить с помощью косметологических процедур, однако, есть заболевания, от которых избавиться не просто. Примером этому служит линейная склеродермия.
Сам термин «склеродермия» применяется к диффузным поражениям соединительной ткани. При этом отдельные участки кожи покрываются рубцовой тканью. Эти места имеют форму полосы, поэтому заболевание называется линейным.
Это заболевание чаще всего проявляется на коже лба, на лице и распространяется на спинку носа, начиная от волосистой части головы. Такая ограниченная склеродермия похожа на след от удара саблей. Однако обнаружить такие признаки можно на нижних конечностях, в грудной области и вдоль нервных стволов, что указывает на нейтрофический патогенез. Такая форма иногда сочетается с выраженной атрофией половины лица и редко встречается у детей.
к содержанию ↑Причины
Точные причины заболевания до конца не изучены, однако, большинство врачей склоняются к мнению, что склеродермия — это наследственное заболевание. Такой вывод напрашивается из-за того, что в одной семье часто встречаются несколько случаев заболевания.

Однако наследственная предрасположенность не является единственной причиной. Дело в том, что есть дополнительные факторы, служащие толчком к развитию недуга. К ним относятся:
- воздействие токсических веществ;
- обморожения и переохлаждения;
- частое влияние вибрации;
- инфекционные заболевания, поражающие нервную систему;
- нарушения в эндокринной системе.
Многие исследователи подчеркивают, что развитие склеродермии связано с травмами и поражением головного мозга. Важно понимать, что основной механизм возникновения недуга связан с нарушением синтеза коллагена. Сделать такое заключение можно на основании того, что в культуре ткани увеличивается активность фибробластов, а эта ткань берется на исследование в активной фазе недуга.
Из-за такой активности вырабатывается незрелый коллаген, который приводит к нарушению в обменных процессах. Развитию данных процессов способствуют сбои в иммунной системе и дисфункции нейромышечного характера.
к содержанию ↑Симптомы
Кроме того, что существуют различные выражения склеродермии, примером чему является линейный тип, существуют еще некоторые формы заболевания.
Стоит отметить распространенную или диффузную форму заболевания. Обычно она встречается у женщин, которым исполнилось тридцать лет. При этом процесс может распространяться по всему телу, то есть очаги располагаются на лице, конечностях и туловище. Заболевание развивается постепенно.
Первый этап системной склеродермии проявляется следующим образом:
- изменение чувствительности кожи;
- суставные боли;
- боли невралгического характера;
- похудение, плохой аппетит;
- чувствительность к холоду, что иногда приводит к появлению синдрома Рейно.
В дальнейшем у человека появляются отеки, которые распространяются на лицо, кисти и стопы. В это время кожа гладкая, исчезает привычный кожный рисунок и появляется заметное напряжение.

Отеки могут держаться не одну неделю, хотя чаще всего болезнь быстро прогрессирует и переходит в стадию уплотнения. Это значит, что кожа становится «деревянной» и спаивается с подлежащими тканями.
Системная склеродермия проявляется в поражении обширных кожных участков, поэтому пациенты ощущают разные системные нарушения:
- ограничение подвижности;
- скованность;
- трудности в передвижении;
- сгорбленная стена;
- полусогнутые пальцы, на кончиках которых может наблюдаться нагноение, трансформирующее в трофические язвы.
Так как при линейной форме поражаются не только конечности, но и лицо, симптомы касаются и этой части тела. Лицо выглядит окаменевшим, потому что уменьшается подвижность мышц и кожи. Так как ограничивается подвижность мышц лица, шеи и грудной клетки, процесс заживания ослабляется довольно сильно. Может затрудняться процесс дыхания и разговора.
Кожа у пациентов становится коричневой или грязно-бурой, причем бледные участки выражено ярко.
Процесс заболевания осложняется поражением соединительной ткани внутренних органов, таких как сердце, легкие, печень и пищевод.
По сути можно выделить три стадии развития заболевания:
- Стадия отека. Несмотря на то, что она встречается редко, все же стоит знать: эта стадия проявляется изменением цвета: кожа может становиться ярко-красной, гладкой и напряженной.
- Стадия уплотнения. На этой стадии кожа становится «хрящеватой» и холодной на ощупь. Ее очень трудно взять в складку. Пораженные участки становятся грязно-серыми или желтыми. Стадия отека может перейти в эту стадию, но может произойти и обратный процесс.
- Атрофическая стадия. Кожа истончается и становится пергаментовидной. Кожа прилегает к костям.
Диагностика
Диагностика склеродермии основывается на клинической картине. Также проводятся некоторые лабораторные анализы, которые выявляют некоторые изменения.
- СОЭ увеличивается до двадцати мм/ч и больше у половины пациентов.
- Повышается содержание фибриногена.
- Наблюдаются признаки анемии у двадцати процентов.
- Появление аутоантител.
Лечение
Склеродермию обычно лечат препаратами, которые называются гиалуронидазы. Лидаза — это стекловидное тело. Данное лекарство применяется в стадии уплотнения и склероза. Оно вводится внутримышечно или в пораженные очаги, когда склеродермия ограниченная.

Делается это с помощью ультразвука и электрофореза. Курс состоит из 15 или 20 инъекций.
Для достижения лучшего эффекта их чередуют с инъекциями ангиотрофина или другими средствами, обладающими сосудорасширяющими свойствами и регулирующие микроциркуляцию.
Если болезнь достигла фазы уплотнения или склероза, используются довольно большие дозы антибиотиков из пенициллинового ряда. Кроме того, назначают витамины В15, Е, А и С. Иногда применяют синтетические противомалярийные препараты, такие как плаквенил и хингамин. Эффективно использование гормонов щитовидной железы.
Системную склеродермию лечат низкомолекулярными декстранами, которые способствуют снижению кровяной вязкости и улучшению кровяного тока. Также применяют ультразвук, лечебные грязи, сероводородные ванны и так далее. Врач может назначить лечебную гимнастику и массаж.
к содержанию ↑Осложнения
При линейной форме склеродермии прогноз достаточно благоприятный. Однако в том случае, если заболевание начинает носить системный характер, это заметно сказывается на здоровье человека. В таких случаях выживаемость составляет 68 процентов.

Иногда довольно сложно предсказать исход склеродермии. Однако возможность летального исхода говорит о том, что необходимо сразу приступать к лечению. Лучше всего принять профилактические меры.
к содержанию ↑Профилактика
Профилактические меры направлены на закаливание организма и своевременное лечение заболеваний инфекционного характера. Важно вести здоровый образ жизни, не допускать обморожений и переохлаждения.
Те, кто уже болен склеродермией, должны находиться на учете и проходить курсы терапии. Врач должен осматривать пациента не реже одного раза в полгода, желательно раз в три месяца. Эти моменты особенно важно учитывать тем, кто имеет наследственную предрасположенность к этому заболеванию. Внимательность и своевременное лечение — залог долгой жизни.
cardio-life.ru
Склеродермия | Симптомы и лечение cклеродермия
Ограниченная склеродермия
Ограниченная склеродермия проявляется в виде бляшечных, линейных, глубоких узловатых и мелкопятнистых (капельных) поверхностных очагов (болезнь белых пятен, белый лишай Цумбуша и др.).
Бляшечная склеродермия
Наиболее часто встречается бляшечная форма склеродермии, клинически характеризующаяся наличием пятен различных размеров, овальных, округлых или неправильных очертаний, располагающихся преимущественно на туловище и конечностях, иногда унилатерально. В их зоне имеются поверхностные уплотнения, лишь в редких случаях процесс захватывает глубоколежащие ткани (глубокая форма). Цвет элементов вначале розовый, затем меняется на восковидно-белый в центре очага. По периферии его сохраняется узкое сиреневое кольцо, наличие которого свидетельствует об активности процесса. Иногда на поверхности отдельных бляшек могут быть пузыри. При регрессе процесса остаются атрофия, пигментация и телеангиэктазии.
Одновременно могут быть мелкие очаги поражения типа lichen aibus Zumbusch или lichen sclerosus et atrohicus, что дало основание ряду авторов рассматривать последние как поверхностный вариант склеродермии.
Линейная склеродермия
Линейная склеродермия чаще возникает в детском возрасте, но может развиваться и у пожилых. Очаги располагаются преимущественно на волосистой части головы с переходом на кожу лба, носа, сопровождаются выраженной атрофией не только кожи, но и подлежащих тканей, что придает им сходство с рубцом после удара саблей, иногда сочетается с гемиатрофией лица Ромберга. Очаги могут локализоваться также на конечностях, вызывая атрофию глубоких тканей, а также в виде кольца на половом члене.
Патоморфология ограниченной склеродермии
В ранней стадии процесса (стадия эритемы) в дерме наблюдается выраженная воспалительная реакция различной интенсивности. Она может быть периваскулярной или диффузной, вовлекает всю толщу дермы и подкожную клетчатку. Инфильтраты могут локализоваться вокруг волосяных фолликулов, эккринных желез, нервов и состоят в основном из лимфоцитов, гистиоцитов, иногда с примесью небольшого количества эозинофилов. Встречаются структуры, напоминающие лимфатические фолликулы. При электронной микроскопии воспалительных инфильтратов выявлено, что они состоят преимущественно из незрелых плазматических клеток, содержащих в своей цитоплазме расширенные цистерны гранулярной эндоплазматической сети и ядра с диспергированным хроматином. Среди них, кроме того, находится большое число макрофагов с крупными глобулами и миелиновыми фигурами. Лимфоциты по своей структуре напоминают бластные клетки с массивной цитоплазмой и большим числом свободных рибосом. Среди описанных клеточных элементов местами выявляется клеточный детрит. С помощью иммунологических методов показано, что в инфильтрате преобладают Т-лимфоциты. Среди клеток воспалительного инфильтрата можно видеть тонкие новообразованные коллaгeновые волокна, представляющие собой коллаген III типа. При прогрессировании процесса соединительная ткань уплотняется, появляются участки гомогенизации, однако среди них много фибробластов, гликозаминогликанов и гликопротеидов. С течением времени коллагеновые волокна становятся более зрелыми, их толщина достигает 80-100 нм, методом непрямой иммунофлюоресценции с использованием антител против различных типов коллагена выявлено, что в этот период обнаруживается коллаген I и III типов. Гистохимически показано наличие коллагена и гликозаминогликанов типа дерматана сульфата, хотя имеются хондроитинсульфаты — 4 или 6. Содержание гиалуроновой кислоты уменьшено, несмотря на большое число фибробластов. Это объясняется тем, что имеются разные типы фибробластов, способные продуцировать и нормальный коллаген.
В поздней (склеротической) стадии воспалительные явления исчезают, а пучки коллагеновых волокон становятся гомогенизированными и гиалинизированными. В начале процесса они окрашиваются эозином интенсивно, а затем — бледно. Клеточных элементов и сосудов очень мало, стенки последних утолщены, просветы сужены. Эпидермис обычно изменен мало, в воспалительной стадии он несколько утолщенный, в склеротической — атрофичный.
Гистогенез
У 70 % больных ограниченной склеродермией выявляют антинуклеарные антитела, нередко также обнаруживают ревматоидный фактор, антитела к нативной ДНК (nDNA) и антицентромерные антитела. TJ. Woo и J.E. Rasmussen (1985) обнаружили у 13 из 24 больных ограниченной склеродермией антинуклеарные антитела, у 7 из 17 — ревматоидный фактор, у 5 из них выявлены и антинуклеарные антитела. У 2 больных этой группы обнаружены системные проявления (нефрит, феномен Рейно), что указывает на потенциально системный характер этой формы склеродермии. При линейной форме чаще, чем при других, вовлекается в процесс нервная система.
Системная склеродермия
Системная склеродермия — аутоиммунное заболевание соединительной ткани, основные клинические проявления которого связаны с распространенными ишемическими нарушениями, обусловленными облитерируюшей микроапгиопатией, фиброзом кожи и внутренних органов (легких, сердца, пищеварительного тракта, почек), поражением опорно-двигательного аппарата.
Системная склеродермия — генерализованное поражение соединительной ткани и сосудов с вовлечением в процесс кожи и внутренних органов. Клинически может проявляться в виде диффузного поражения всего кожного покрова с наиболее значительными изменениями кожи лица и дистальных частей конечностей. Стадия отека сменяется атрофией кожи, мышц, лицо становится амимичным, наблюдаются гипер- и депигментация, телеангиэктазии, трофические расстройства, особенно на кончиках пальцев, акроостеолиз, изъязвление, кальциноз (синдром Тибьержа-Вейссенбаха), контрактуры. Сочетание кальциноза, феномена Рейно, склеродактилии и телеангиэктазии называется CRST-синдромом, а при наличии поражения пищевода — CREST-синдромом. Могут наблюдаться келоидоподобные очаги, возникновение которых рассматривается как своеобразная реакция на воспалительный компонент у лиц, предрасположенных к келоидам.
Патоморфология системной склеродермии
Изменения сходны с таковыми при ограниченной форме, в результате чего их иногда невозможно дифференцировать. Однако в ранней стадии воспалительная реакция при системной склеродермии слабая, в более поздних стадиях отмечаются выраженные изменения в сосудах, а среди гиалинизированных коллагеновых волокон находят в большем количестве фибробласты. Сосудистые изменения при системной склеродермии выражены значительно, что и определяет появление феномена Рейно. Поражаются мелкие артерии и капилляры кожи и внутренних органов. Стенки их утолщены, просветы сужены, иногда облитерированы, количество капилляров уменьшено. При электронной микроскопии обнаруживают альтерацию, вакуолизацию и деструкцию эндотелиоцитов, редупликацию базальной мембраны, удлинение перицитов и наличие мононуклеарных клеток инфильтрата периваскулярно. Вокруг них располагаются активные фибробласты с выраженной эндоплазматической сетью в цитоплазме. Капилляры субэпидермального отдела дермы, напротив, резко расширены с явлениями пролиферации эндотелиоцитов и повышенной их активности, что представляет собой, вероятно, компенсаторный акт. Методом непрямой иммунофлюоресценции в стенках пораженных капилляров и мелких артерий обнаружены субинтимальные отложения коллагена III типа и фибронектина, однако коллаген I типа отсутствует. В более поздних стадиях системной склеродермии отмечаются атрофия эпидермиса, утолщение и слияние пучков коллагеновых волокон с образованием обширных участков гиалиноза, иногда с отложением солей кальция.
Гистогенез
В развитии заболевания придается большое значение нарушениям синтеза коллагена, о чем свидетельствуют повышенная активность фибробластов в культуре и продукция коллагена в фазе обострения заболевания; усиленная экскреция оксипролина; нарушения микроциркуляции в связи с генерализованным поражением капиллярной сети и мелких артерий; дефект иммунной системы, характеризующийся наличием аутоантител — антинуклеарных, антицентромерных, против РНК (Sm, Ro (SS-A), PM-Scl-70), коллагена и др., иммунных комплексов. Антитела против ДНК в отличие от системной красной волчанки не определяются. Установлены большая частота положительных серологических реакций при системной склеродермии, неодинаковая ассоциация различных показателей с разными формами заболевания. Так, CREST-синдром ассоциирован с антицентромерными антителами, антитела к Scl-70 рассматриваются как маркер диффузной склеродермии. Отмечено состояние иммунодефицита. Показано участие гистамина и серотонина в патогенезе заболевания.
Хотя и имеются наблюдения семейных случаев заболевания, выявлена ассоциация с некоторыми антигенами тканевой совместимости, такими как В37, BW40, DR1 и DR5, однако роль наследственной предрасположенности, по-видимому, небольшая. Не доказана и роль вирусной инфекции. Высказывалось мнение о связи склеродермии с боррелиозом, вызванным спирохетами Borrelia burgdorferi, что также пока не доказано.
Склеродермоподобные изменения наблюдаются при синдроме «эозинофилия-миалгия», вызываемом приемом продуктов, содержащих L-триптофан; в поздней стадии реакции «трансплантат против хозяина»; при длительном контакте с силиконом, органическими растворителями, эпоксидными смолами, винилхлоридом; при лечении блеомицином или L-5-гидрокситриптофаном.
ilive.com.ua
Склеродермия — Болезни дерматологии и венерологии
Заболевание соединительной ткани.Этиология и патогенез склеродермии
Изучены недостаточно. В возникновении большое значение имеют функциональные расстройства нервной и эндокринной системы. В ряде случаев развивается после родов, абортов, в климактерическом периоде. Чаще болеют женщины. Нередко в очагах наблюдаются расстройства сало — и потоотделения. В последнее время указывается на инфекционную, вирусную природу. Может развиваться после введения сывороток, вакцин, лекарств, после физических и психических травм, охлаждений, ожогов. Важная роль придается аутоиммунным сдвигам на почве нейроэндокринных нарушений, процессам дезорганизации соединительной ткани, иммунным и метаболическим расстройствам. Установлены изменения гуморального и клеточного иммунитета.Классификация склеродермии
Различают ограниченную и системную склеродермию. Не исключена возможность трансформации ограниченной склеродермии в системную склеродермию.Склеродермия ограниченная (бляшечная). Женщины болеют в 3 раза чаще, чем мужчины. Может наблюдаться у детей.
Клиника склеродермии
Появляется округлое, розово-красного цвета с фиолетовым оттенком и сиреневым ободком по периферии пятно. Развивается уплотнение поверхностное или проникающее глубоко в дерму, иногда до фасций и мышц. Кожа бело-желтого цвета (цвет слоновой кости). На ней нет волос. Отсутствует пото — и салоотделение, чувствительность уменьшена. Нередко появляются гиперпигментации и телеангиэктазии. Величина очагов различная до 9-10 см и более в диаметре. Могут быть едичные и множественные. Субъективно легкие парестезии. Высыпания преимущественно располагаются на туловище, конечностях, лице. При локализации в складках кожи (чаще паховых) в результате трения могут возникнуть изъязвления. Впоследствие сиреневое кольцо исчезает, рассасывается уплотнение и развивается атрофия кожи. Бляшечная склеродермия иногда сопровождается отложением извести в коже. Течение длительное. Очаги могут существовать иногда несколько лет при хорошем общем состоянии. Нередко в патологический процесс вовлекаются внутренние органы и нервная система. Наблюдаются миокардиодистрофия, гастрит, поражение почек (10-15% случаев). Неврологические нарушения проявляются изменением функций черепно-мозговых нервов, повышением или понижением сухожильных рефлексов, изменением кожной температуры, удлинением чувствительной хронаксии.Склеродермия линейная (полосовидная)
Возникает в детском возрасте. Как вариант ограниченной склеродермии. Характерным является линейное расположение.Клиника. Процесс обычно начинается с волосистой части головы и распространяется на кожу лба, спинку носа, оставляя после себя рубец, как после удара саблей. Локализуется на верхних или чаще на нижних конечностях, где иногда наблюдается плохо заживающие изъязвления. Может располагаться по ходу сосудов и нервов (линейная, листовидная), вокруг туловища (зостериформная), переходить с кожи на слизистую. Клиническое течение как при бляшечной склеродермии — отек-уплотнение-атрофия кожи.
Склеродермия поверхностная ограниченная (болезнь белых пятен, белый лишай Цумбуша, склеродермия каплевидная)
Рассматривают как поверхностную склеродермию. Чаще болеют взрослые женщины, реже дети.Клиника. На шее, груди, плечах, туловище, конечностях, наружных половых органах появляются округлые, снежно-белого, перламутрового цвета пятна размером до 5-10 мм. По периферии отмечается узкая цианотичная кайма, напоминающая сиреневое кольцо при бляшечной склеродермии. Иногда пятна имеют эритематозный характер. Поверхность пятен шероховатая, фарфоро-белая (вид «измятого пергамента»). В некоторых случаях в центре отмечается углубление, заполненное роговой пробочкой. Пятна сливаются в бляшки различных размеров с округлыми или фестончатыми очертаниями. Существуют длительно. После регресса остается атрофия кожи. В отдельных случаях наблюдается фолликулярное расположение пятен. Описана буллезная форма. Встречаются узелковые высыпания, напоминающие папулы красного плоского лишая и которые локализуются в области вульвы. У одного и того же больного могут наблюдаться разные формы ограниченной склеродермии, сочетаясь с типичными очагами бляшечной склеродермии.
Атрофодермия идиопатическая Пазини-Пьерини
Разновидность ограниченной склеродермии, переходная форма между бляшечной склеродермией и атрофией кожи. Чаще болеют молодые женщины.Клиника. На туловище, спине появляются синевато-фиолетовые пятна, располагающиеся в глубоких частях дермы и подкожной жировой клетчатки, с просвечивающимися крупными сосудами и гладким, слегка западающим центром. Иногда вокруг пятен отмечается сиреневое кольцо. Характерно отсутствие уплотнения. Нередко наблюдается гиперпигментация.
Дифференциальный диагноз. Витилиго. Более четкие границы. Высыпания часто локализуются симметрично на коже лица, конечностей. В их зоне уменьшено сало- и потоотделение. Поверхность пятен гладкая без атрофии и шелушения. Пятна длительно сохраняются без развития атрофии. Ложная лейкодерма. Появляется на местах бывших очагов отрубевидного лишая, псориаза, у больных, подвергающихся солнечному или ультрафиолетовому облучению. Пет уплотнения. Исчезают после ослабления загара.
Системная (диффузная) склеродермия
Системное заболевание. Проявляется дегенеративно-некротическими изменениями соединительной ткани и сосудов. Женщины болеют чаще мужчин, дети реже, чем взрослые.Этиология, патогенез. Возникает после перенесенных инфекционных болезней (грипп, малярия, скарлатина), а также вследствие прогрессирования очаговой склеродермии.
Клиника. Выделяют синдромы. Кожный синдром (акросклероз, кальцификация тканей, склеродактилия, диффузно-генерализованный склероз кожи, синдром Рейно и др.). Внекожный синдром (сердечно-легочной, неврологический, костно-мышечный и др.). Появлению высыпаний предшествуют продромальные явления: общее недомогание, боли в суставах, повышение температуры, слабость. Поражение кожи начинается с конечностей и лица (акросклероз). Патологический процесс протекает в 3 стадии: отек, уплотнение, атрофия. Вначале кожа диффузно отечная, холодная, в складку не собирается. Затем развивается уплотнение, особенно выраженное на тыле кистей и стоп. Лицо становится маскообразным. Появляются телеангиэктазии, участки гипер — и депигментации. В заключительной стадии склеротический процесс распространяется на подкожную жировую клетчатку и мышцы. Движения затрудняются. Отсутствует мимика лица. Поражаются слизистые рта, пищевода, ротовое отверстие суживается. Пальцы кистей становятся тонкими и находятся в полусогнутом состоянии, покрыты истонченной кожей, плотно прилегающей к костям. Могут развиваться изъязвления на кистях и стопах, что приводит к мутиляции. Кожа на суставах уплотнена, натянута, движения затруднены. Отмечаются фиброзные изменения мышц, развивающиеся первично или после склеродермических изменений кожи. Гистологическая картина как при ограниченной склеродермии, но фиброзно-дегенеративные изменения в коллагеновых волокнах и сосудах выражены более резко. Часто в патологический процесс вовлекаются пищевод, легкие, сердце, реже почки, желудочно-кишечный тракт, кости, причем нередко одновременно несколько органов. Может развиваться двусторонняя катаракта, (в молодом возрасте). Иногда до кожных поражений носа могут возникать телеангиэктазии и ангиомы, сопровождающиеся носовыми кровотечениями.
Дифференциальный диагноз.
Системная красная волчанка.
Внезапное начало: высокая температура, общая слабость, боли в суставах, мышцах. Поражение кожи лица в виде отечной диффузной эритемы с четкими границами (в форме «бабочки»). Может распространяться на шею, верхнюю часть груди. В острых случаях выражен отек, глазная щель суживается, появляются мелкие множественные красные узелки на волосистой части головы, туловище и конечностях. В тяжелых случаях возникают пузыри и пузырьки, которые вскрываются с образованием эрозивио-язвенных поверхностей, которые покрываются корками. Наблюдаются высыпания в области коленных суставов, голеней и напоминать ознобыши. Могут быть дистрофические изменения — выпадение волос, ногтей, пролежни. Поражаются многие органы и системы. Наблюдаются изменения в крови (лейкопения, анемия, тромбоцитопения). Протекает тяжело и заканчивается летальным исходом. При лабораторном исследовании в крови находят клетки красной волчанки (нейтрофильные лейкоциты, содержащие фагоцитированные ядерные включения).
Ограниченная склеродермия.
На туловище, конечностях, лице появляется округлое, розово-красное с фиолетовым оттенком и сиреневым ободком по периферии пятно. Развивается уплотнение поверхностное или проникающее глубоко в дерму, иногда до фасций и мышц. Кожа бело-желтого цвета (цвет слоновой кости). Отсутствуют волосы, пото — и сало отделение. Чувствительность уменьшена. Нередко появляются гиперпигментации и телеангиэктазии. Величина очагов различная до 9-10 см и более в диаметре. Субъективно легкие парестезии. Сиреневое кольцо исчезает, рассасывается уплотнение и развивается атрофия кожи. Течение длительное. Очаги могут существовать несколько лет при хорошем общем состоянии. Нередко в процесс вовлекаются внутренние органы и нервная система. Наблюдаются миокардиодистрофия, гастрит, поражение почек (10-15% случаев). Неврологические нарушения проявляются изменением функций черепно-мозговых нервов, повышением или понижением сухожильных рефлексов, изменением кожной температуры, удлинением чувствительной хронаксии.
Лечение склеродермии
Глюкокортикостероидные гормоны, иммунодепресанты, антибиотики (пеницилин 10-15 млн ЕД на курс лечения), препараты гиалуронидазы (лидаза внутримышечно или подкожно непосредственно в очаги по 64-128 ЕД), противомалярийные препараты (хингамин, плаквенил), ваазоактивные препараты, витамины (А, С, Вь В2, В6, Bt2). Диета богатая витаминами, белками. Диатермия, ультразвук, диадинамические токи, сероводородные ванны. Наружно вазоактивные мази (кремы), аппликации 50% раствора димексида, ультразвук с гидрокортизоном, электрофорез лидазы или йодида калия, апликации парафина или озокерита, грязи, массаж.Прогноз склеродермии
При ограниченных формах благоприятный. При прогрессирующих менее благоприятный.Профилактика склеродермии
Диспансерное наблюдение. Правильное быто — и трудоустройство. Своевременное лечение. Физио- и бальнеотерапия.vse-zabolevaniya.ru
Локализованная склеродермия – линейная, бляшечная, очаговая
Хроническое заболевание соединительной ткани, поражающее кожу, сосуды и часть внутренних органов человека, называют склеродермией.
Различают две основные формы данной патологии:
- ограниченная (локализованная) склеродермия – поражается кожа, мышечная ткань, кости и суставы, внутренние органы не затрагиваются;
- системная склеродермия – патологические изменения распространяются и на внутренние органы (миокард, почки, легкие, ЖКТ).
Локализованная склеродермия в зависимости от типа и формы патологических очагов делится на линейную, бляшечную и пятнистую.
Линейная склеродермия
Чаще всего линейная форма заболевания диагностируется у детей. Патологический процесс начинается с появления на коже красного пятна, которое со временем отекает, уплотняется, после чего переходит в стадию атрофии.
Очаг поражения, как правило, только один. Он распространяется линейно (отсюда и название данной формы склеродермии) с волосистой части головы на лоб и спинку носа.
Довольно редко наблюдается локализация линейной склеродермии в области туловища или конечностей по ходу нервных пучков. Иногда у больных поражается не только кожа, но и лежащие под ней мышцы, связки и кости.
Бляшечная склеродермия
Очаги поражения при бляшечной форме могут появиться на любом участке тела. В своем развитии патологический очаг проходит три стадии: отека, уплотнения, атрофии.
Вначале на поверхности кожи появляются розоватые пятна, имеющие фиолетовый оттенок. Они небольшого размера, но постепенно их диаметр может увеличиться до 15 сантиметров и более.
Чем дальше развивается патологический процесс, тем больше пятен появляется на коже пациента. Постепенно в центре пятен образуется уплотнения, а по краям они отграничиваются от здоровых тканей фиолетовым кольцом.
По мере прогрессирования заболевания кожа в очагах поражения утолщается, становится гладкой. Уплотнение может быть настолько сильным, что начинает напоминать по консистенции хрящевую ткань. Лиловое кольцо со временем пропадает.
Течение данной формы склеродермии длительное. В течение многих лет пациент, имея очаги поражения на теле, может чувствовать себя хорошо. Осложнения случаются довольно редко.
Лечение очаговой склеродермии
В связи с тем, что причины заболевания на сегодняшний день не установлены, лечение в основном симптоматическое.
Оно направлено на устранение беспокоящих пациента симптомов и предотвращение возможных осложнений. К сожалению, полное выздоровление пациента невозможно, причем это касается не только системной формы заболевания, но и такого вида, как очаговая склеродермия.
Методы лечения включают в себя прием следующих групп лекарственных средств:
- ферменты;
- препараты, угнетающие иммунитет;
- противовоспалительные средства;
- сосудорасширяющие препараты;
- удаление из организма токсинов (хелаторная терапия).
Очаговая склеродермия (фото которой можно увидеть ниже) лечится комплексно.
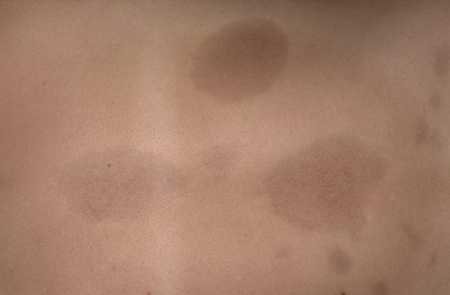
Терапия включает в себя прием следующих групп препаратов:
- Антибактериальные средства пенициллинового ряда.
- Сосудистые средства. Обычно назначают препараты никотиновой кислоты, которые улучшают обменные процессы и способствуют расширению просвета сосудов.
- Лидаза. Она содержит в своем составе фермент, расщепляющий гиалуроновую кислоту, которая, как известно, является важной частью соединительной ткани. Помимо этого при приеме Лидазы облегчается движение жидкости в межтканевом пространстве и увеличивается проницаемость тканей.
- Антагонисты ионов кальция. Лекарственные средства, относящиеся к данной группе, уменьшают сопротивление в сосудах и расслабляют мышечные волокна. При их приеме улучшается снабжение миокарда кислородом, периферические сосуды расширяются, что способствует снижению давления.
Если при очаговой склеродермии наблюдаются единичные патологические очаги и пациент не испытывает никакого дискомфорта, то лечение может ограничиться приемом витамина В12 ректально и фонофорезом с трипсином, Лидазой. Местное лечение очаговой склеродермии включает в себя физиотерапию и аппликации наружных средств.
При активно развивающемся патологическом процессе число курсов лечения должно быть не менее шести с интервалом в один-два месяца. После наступления стабилизации интервал увеличивают до четырех месяцев. В профилактических целях дважды в год проводят терапию препаратами, которые улучшают микроциркуляцию.
Очаговая склеродермия — чем опасна?
Такое заболевание, как очаговая склеродермия может привести к развитию целого ряда осложнений, среди которых стоит отметить:
- Развитие сосудистых сеток на коже.
- Синдром Рейно.
- Кальциноз.
- Нарушение терморегуляции.
- Переход заболевания в системную форму склеродермии.
Опасно ли для жизни?
Своевременно диагностированная очаговая склеродермия не представляет опасности для жизни пациента. Она лишь вызывает формирование косметических недостатков, которые можно устранить.
Прогноз для жизни благоприятный, но полное излечение обычно невозможно. Пациенты должны находиться под наблюдением врача, беречь свое здоровье, избегать ОРВИ, стрессов и физического перенапряжения.
derma-wiki.ru