Заболевание почек — симптомы, признаки и лечение в Железнодорожном
10.08.2015Что грозит нашим почкам и как этого избежать
По статистике почти 4% населения имеет то или иное заболевание почек. Хотя официальная статистика называет женщин более склонными к подобным болезням, в реальности мужчины страдают от них хотя и меньше, но не сильно. Разница между официальными данными и реальными объясняется нежеланием мужчин обращаться к врачам с подобными «мелочами». Как следствие, на прием попадают в основном те представители сильной половины, у которых болезнь дошла до критической точки и дальше терпеть просто невозможно. В лучшем случае такой больной обращается за помощью сам, в худшем — его доставляет к врачу бригада «Скорой помощи».
Существует некоторые признаки заболевания почек, которые могут рассказать о возникшей проблеме даже без осмотра у врача, к которому обращаться все же обязательно нужно. К таковым симптомам можно отнести:
- Боли, покалывание в области почек.

- Резь в паху или половых органах, особенно при мочеиспускании.
Заболевание почек: признаки
Одним из характерных свойств заболеваний почек является постоянство боли. Она не проходит при изменении положения тела, почти не изменяется при надавливании или других манипуляциях, как это случается при иных заболеваниях. Поэтому пациенты очень остро реагируют на подобные болевые симптомы. Постоянство и непрерывность боли плохо влияют на психику. Хотя боль не усиливается, но человеку кажется, что она с каждой минутой становится все резче и неприятнее. Острые случаи могут сопровождаться тошнотой и даже рвотой, особенно при приеме пищи или жидкости.
Среди всех заболеваний почек наиболее часто встречаются следующие:
- Мочекаменная болезнь почек. Ее особенностью является наличие песка и даже камней в почках. Народное название так и звучит – «камни в почках».
- Пиелонефрит – инфекционное заболевание почек. Довольно часто бывает хроническим.
 Обострение может вызвать даже банальное переохлаждение. Чаще встречается у женщин и девушек из-за любви к короткой верхней одежде в холодное время года.
Обострение может вызвать даже банальное переохлаждение. Чаще встречается у женщин и девушек из-за любви к короткой верхней одежде в холодное время года. - Нефроптоз – излишняя подвижность почек. Болезнь также известна под названием «опущение почек». Спровоцировать ее может тяжелый физический труд, истощение организма, резкая потеря веса, травмы.
- Есть и другие болезни этих органов со своими особенностями.
Лечение почек
При любой болезни почек избавиться от нее поможет только правильное лечение. Народные методы могут только облегчить состояние, но не убрать очаг заболевания, особенно если он инфекционного происхождения.
Отлично помогает при заболевании почек диета, если она правильно подобрана. Полезной она будет и для здоровых людей, но применять ее стоит не часто и правильно.
Систем питания при почечных болезнях много, но имеют они и общие пункты. Одним из них является полный или почти полный отказ от соли. Основным методом приготовления блюд являет варка. В некоторых случаях допускается обжаривание или запекание, но только с предварительным отвариванием.
В некоторых случаях допускается обжаривание или запекание, но только с предварительным отвариванием.
Такие продукты, как алкоголь, пряности, острые, жирные, соленые блюда также должны исключаться из рациона. Приветствуется и ограничение количества белковой пищи, ведь в результате ее переработки в организме образуются токсины, которые пагубно влияют на печень.
Что же касается других продуктов, то их список формируется в зависимости от заболевания и его стадии. Выбирать диету должен только диетолог. Самодеятельность здесь не сильно поможет. Хотя отказ от алкоголя, острой и соленой пищи полезен всегда и может упредить заболевание почек симптомы, которого только начали проявляться. Но это не относится к инфекционным случаям.
Признаки заболевания почек :: Нефрологический Экспертный Совет
К сожалению, при многих серьезных заболеваниях почки не болят и,
соответственно не зовут к врачу, да и жить в свое удовольствие не мешают.
Поэтому огромное количество нефрологических больных узнают о том, что имеют
проблемы с почками через много лет после того, как они начались. Как же
понять есть ли у человека заболевание почек? Ведь белок в моче (протеинурия),
небольшое количество крови (микрогематурия) или лейкоциты и цилиндры в моче
человек не ощущает никак. Да и к повышенному артериальному давлению часто
быстро привыкают. И получается, что более 500 миллионов человек во всем мире,
т.е. примерно каждый десятый взрослый житель нашей планеты живет с различными
заболеваниями почек и узнает об этом только при развитии осложнений. У большой
части этих людей со временем развивается почечная недостаточность, означающая
лечение гемодиализом или другими методами заместительной почечной терапии. Эти
люди имеют гораздо больший, чем те у кого нет заболевания почек, риск
инфарктов и инсультов, развития тяжелой анемии и проблем с костями. Это
происходит потому, что почки кроме очищения организма от токсичных продуктов
еще и участвуют в кровообразовании и метаболизме витамина D, отвечают за
поддержание химического постоянства внутренней среды.
Как же
понять есть ли у человека заболевание почек? Ведь белок в моче (протеинурия),
небольшое количество крови (микрогематурия) или лейкоциты и цилиндры в моче
человек не ощущает никак. Да и к повышенному артериальному давлению часто
быстро привыкают. И получается, что более 500 миллионов человек во всем мире,
т.е. примерно каждый десятый взрослый житель нашей планеты живет с различными
заболеваниями почек и узнает об этом только при развитии осложнений. У большой
части этих людей со временем развивается почечная недостаточность, означающая
лечение гемодиализом или другими методами заместительной почечной терапии. Эти
люди имеют гораздо больший, чем те у кого нет заболевания почек, риск
инфарктов и инсультов, развития тяжелой анемии и проблем с костями. Это
происходит потому, что почки кроме очищения организма от токсичных продуктов
еще и участвуют в кровообразовании и метаболизме витамина D, отвечают за
поддержание химического постоянства внутренней среды.
Чтобы понять есть ли у человека проблемы с почками достаточно сделать всего лишь несколько рутинных анализов: общий анализ мочи, общий анализ крови, биохимический анализ «из вены» (креатинин, мочевина, мочевая кислота) и ультразвуковое исследование почек и мочевыводящих путей, доступные практически везде. Важно хотя бы иногда, особенно при плохом самочувствии измерять артериальное давление и записывать результаты. Повышение артериального давления, особенно в молодом возрасте может свидетельствовать о болезни почек. Появление отеков так же может говорить о почечном заболевании. Их появление можно заподозрить, если вдруг стала мала вся обувь, остаются глубокие следы от колец или резинок носков и при нажатии на голень в районе большеберцовой кости остаются отчетливые вмятины.
Правда есть состояния, когда почки действительно болят. Это камни в почках,
пиелонефрит, паранефрит, иногда нефроптоз и кисты почек. Но для их лечения
также нужно определиться с рядом показателей, чтобы избежать осложнений и
необоснованных
назначений.
Но для их лечения
также нужно определиться с рядом показателей, чтобы избежать осложнений и
необоснованных
назначений.
Заболеваний почек очень много, многие из них развиваются в результате болезней, казалось бы, не имеющих к почкам никакого отношения: артериальной гипертензии, сахарного диабета, инфекционных и ревматических заболеваний, применения токсичных веществ и некоторых лекарств и пр. Самое главное, к чему стремятся при лечении любого почечного недуга — предупреждение наступления почечной недостаточности, когда почки не справляются со своими функциями и приходится проводить заместительную почечную терапию: гемодиализ, перитонеальный диализ и трансплантацию почки.
Лечением почечных заболеваний занимается врач-нефролог. Он ориентируется по
первым данным и назначает соответствующее обследование, определяет диагноз,
подбирает специальную, «почечную» диету разную при различных заболеваниях и
назначает лечение.
Признаками заболевания почек могут быть:
- повышение артериального давления
- изменения при мочеиспускании: пенистая моча, кровь в моче, увеличение или уменьшение объема мочи (по сравнению с обычным диурезом), необходимость вставать ночью, чтобы помочиться.
- усталость — недостаток энергии и чувство подавляющей усталости могут быть связаны с заболеванием почек.
- отеки на руках и/или ногах. Больные почки не удаляют лишнюю жидкость, которая накапливается в организме.
- кожный зуд — токсины, накапливающиеся в крови, могут вызывать очень сильный зуд.
- боль в пояснице. Эта боль не усиливается при движении
Заболевание почек (пиелонефрит, гломерулонефрит)
Почки испытывают большие нагрузки ежедневно, а различные факторы могут спровоцировать развитие заболеваний.
- пиелонефрит,
- гломерулонефрит,
- мочекаменная болезнь.
В результате не только ухудшается качество жизни: страдают и остальные органы. Так как важнейшая функция почек — вывод шлаков и токсинов, очистка крови и доставка её к другим органам и тканям.
Квалифицированное лечение почек в Калуге можно получить в клинике «МедикПро». Консультация терапевта поможет определить источник заболевания, его характер и стадию. После тщательного обследования врач назначит лечение или направит к нефрологу.
Причины заболеваний почек
Большинство недугов развивается по следующим причинам:
- чрезмерное переохлаждение;
- злоупотребление алкоголем;
- нерациональное питание, чрезмерно солёная пища;
- бесконтрольный приём лекарств;
- наличие инфекций в организме, в том числе гнойных;
- новообразования, опухоли, онкология;
- частые запоры;
- несвоевременное опустошение мочевого пузыря.

Кроме того, снижение защитных функций организма может привести к воспалительным процессам в почках. В некоторых случаях развитие патологий наблюдается из-за снижения функции фильтрации в результате сильной потери веса.
Пиелонефрит
Пиелонефрит — заболевание бактериального происхождения. Может быть вызвано различными бактериями, в том числе кишечной палочкой. Сниженный иммунитет и патологии мочеполовой системы могут стимулировать развитие недуга.
Симптомы пиелонефрита
Острый пиелонефрит сопровождается следующей симптоматикой:
- боль в области поясницы, с одной или обеих сторон (при поражении обеих почек), отдающая в бок и пах, усиливающаяся при наклоне вперёд;
- лихорадка, повышение температуры тела — до 38-40 градусов;
- озноб, дрожь, слабость и недомогание;
- снижение аппетита;
- болезненные ощущения при мочеиспускании;
- тошнота, рвота.

Из-за снижения функции почек появляется отёчность: лица и нижних конечностей. Может присутствовать кровь в моче.
Хронический пиелонефрит в течение длительного времени может протекать бессимптомно. В период обострения проявляются вышеуказанные симптомы. Определить характер заболевания поможет грамотная диагностика в нашей клинике.
Диагностика и лечение пиелонефрита
Для получения полной картины заболевания пациенту назначается ряд диагностических мероприятий:
- анализ мочи: общий, по Нечипоренко, бак-посев;
- анализ крови: общий, биохимический;
- инструментальное обследование: УЗИ, компьютерная томография.
На основе полученных данных ставится точный диагноз. Лечение пиелонефрита включает следующие составляющие:
- Диета. Врач даёт рекомендации по питанию: исключение жирной, острой, чрезмерно солёной пищи и некоторых продуктов.
- Антибактериальная терапия.
 Подбирается антибиотик, который важно принимать на протяжении всего курса лечения (от 5 до 14 дней) для полного уничтожения бактерий.
Подбирается антибиотик, который важно принимать на протяжении всего курса лечения (от 5 до 14 дней) для полного уничтожения бактерий. - Симптоматическая терапия. Врач подбирает препараты, купирующие болевой синдром, рекомендует постельный режим.
Методы лечения острого и хронического пиелонефрита определяются индивидуально. Важно при снижении острой симптоматики возобновлять двигательную активность для восстановления выведения мочи.
Гломерулонефрит
Гломерулонефрит возникает вследствие иммуно-воспалительных процессов в организме. Причинами его возникновения могут стать:
- инфекции мочевыводящих путей;
- наследственная предрасположенность;
- аутоиммунные заболевания.
Классифицируется на острую и хроническую форму.
Симптомы гломерулонефрита
Заболевание сопровождается следующей симптоматикой:
- признаки интоксикации: слабость, недомогание, отсутствие аппетита, лихорадка, головные боли, тошнота;
- отёчность, преимущественно лица;
- сокращение мочевыделения;
- наличие крови в моче;
- боли в области поясницы;
- повышение артериального давления.

Иногда могут наблюдаться нарушения работы центральной нервной системы. Хронический гломерулонефрит обычно протекает бессимптомно и развивается медленно, а в состоянии обострения проявляются описанные симптомы.
Диагностика и лечение гломерулонефрита в Калуге
Врач терапевт нашей клиники проведёт необходимое обследование и назначит ряд диагностических процедур: анализ крови и мочи (в том числе пробу Зимницского для оценки объёма мочеиспускания), УЗИ и при необходимости биопсию.
Лечение острого гломерулонефрита определяется по результатам обследования. Как правило, это:
- Медикаментозная терапия. Антибиотики, иммуномодуляторы, противовоспалительные, болеутоляющие и снижающие давление препараты.
- Диетическое питание. Исключение некоторых продуктов, ограничение потребления соли и белка.
В течение всего периода лечения и ещё на протяжении двух недель после необходимо наблюдение лечащего врача.
 В большинстве случаях пациентам показана госпитализация, а по окончании курса терапии врач может назначить санаторно-курортное лечение.
В большинстве случаях пациентам показана госпитализация, а по окончании курса терапии врач может назначить санаторно-курортное лечение.Врач клиники «МедикПро» эффективно лечит заболевания почек в различных проявлениях и на любой стадии. Главное — не игнорировать симптомы и своевременно обращаться за помощью. Записаться на приём к терапевту в Калуге можно по телефону клиники или через форму обратной связи на сайте.
Лечим почки травами. Фитотерапия при заболеваниях почек. (Часть 1)
Один из десяти человек в мире страдает заболеванием почек. Это очень серьёзная статистика.
Почки отвечают за очищение организма от шлаков, поддержание кровяного давления, регуляцию кислотно — щелочного баланса. При нарушении функций главного фильтра возникают серьёзные осложнения. Помимо медицинских препаратов, врачи часто рекомендуют однокомпонентные или многокомпонентные растительные сборы.
- Универсального сбора нет, поэтому важно подобрать тот вариант, который будет лучше работать в каждом конкретном случае.

Фитосборы для почек снимают мучительные симптомы, восстанавливают здоровье и помогают организму вернуться к нормальной жизнедеятельности.
В целебных травах содержатся биологически активные вещества с терапевтическим эффектом: алкалоиды, гликозиды, органические кислоты и слизи, фитонциды и эфирные масла. Эти химические соединения вызывают диуретическое, противовоспалительное, спазмолитическое и антимикробное действие.
Что важно знать до начала фитотерапии?
- Главный принцип при любом методе лечения — не навреди.
- Используйте качественное сырьё. Растительные компоненты желательно подбирать индивидуально и не игнорировать рекомендации врача. Проявляйте терпение и прислушивайтесь к своему организму. Одни травы действую быстро, а другие медленно, и в таком случае результат проявится со временем.
- Мочегонные настои и отвары не употребляют после 17 часов. Не рекомендуется использовать их свыше десяти дней, поскольку в этом случае нарушается электролитный обмен в организме и возникает потеря минералов, необходимых для нормальной жизнедеятельности организма.

- При приёме мочегонных средств, в рацион вводят продукты, богатые калием, пьют компот из сухофруктов.
- Настои и отвары применяют натощак.
- Мочегонные сборы при почечной недостаточности используют с особой осторожностью и только под контролем лечащего врача.
- При лечении травами необходимо учитывать уровень их совместимости с фармацевтическими препаратами, которые принимаются в этот период.
- Курс фитотерапевтического лечения продолжается от десяти дней до полугода, с перерывами. На его продолжительность влияют диагноз и тяжесть течения заболевания, особенности растительного сырья и индивидуальная реакция организма.
- Рекомендуется тщательно соблюдать дозировку растительного сырья, а перед началом курса пройти обследование и повторить его через месяц после окончания, чтобы оценить результат.
Показания и противопоказания к лечению травами
Фитотерапию назначают при мочекаменной болезни, воспалительных заболеваниях мочевыводящих путей, хронических и острых формах пиелонефрита и гломерулонефрита, нефроонкологии. При лечении почек лекарственными растениями помните и о противопоказаниях.
При лечении почек лекарственными растениями помните и о противопоказаниях.
Сила лекарственных трав способна исцелять и разрушать.
- Не рекомендуют проводить фитотерапию при наличии аллергических реакций на растительные средства, в период обострения заболеваний, при крупном диаметре камней в почках, в период прохождения сеанса химиотерапии.
- Беременным женщинам и детям фитотерапию назначают только при наличии прямых показаний, после предварительной консультации. Некоторые растения токсичны в период беременности и вызывают преждевременные роды, негативно воздействуют на детский организм.
- Лечение травами при мочекаменной болезни допустимо проводить под наблюдением врача и контроле УЗИ.
Фитотерапия — не панацея, но она относится к давним и испытанным методам борьбы с заболеваниями почек.
- При выборе вида фитотерапии отдавайте предпочтение безопасным растительным средствам, периодически проходите лабораторные исследования, тогда лечение травами принесёт пользу, поможет справиться с симптомами заболевания и повысит качество жизни.

- Всегда консультируйтесь с врачом.
Растения, которым почки будут благодарны
- Медвежьи ушки, или толокнянка, пользуются уважением народной и официальной медицины. Толокнянку назначают при стационарном лечении, как лечебное и профилактическое средство, а в народе она издавна применяется в качестве мочегонного и противовоспалительного, облегающего работу почек, средства: на один стакан сырья добавить 0,5 л воды, выдержать на водяной бане 15 минут, пить по 100 мл 3 раза в день.
- Календула лекарственная — растение, которое используют в лечебных целях для приготовления комплексных травяных сборов с хвощём, створками фасоли, зверобоем и корнем солодки. Сбор оказывает противовоспалительный и обезболивающий эффект при пиелонефрите и гломерулонефрите. Календула содержит фловоноиды, благодаря которым устраняются спазмы. Зверобой улучшает очистительную работу почек.
- Из ягод брусники делают вкусный морс. Он обладает превосходным противовоспалительным и мочегонным действием, хорошо выводит токсины из организма.
 Для приготовления берут 1 кг ягод брусники и стакан сахара на 5-6 л воды. Ягоды предварительно размять, отжать сок, выжимки прокипятить пару минут, охладить, потом соединить с соком. Брусничный лист заваривают из расчета 2 ст. ложки на 1 л кипятка, настаивают и пьют по полстакана в день.
Для приготовления берут 1 кг ягод брусники и стакан сахара на 5-6 л воды. Ягоды предварительно размять, отжать сок, выжимки прокипятить пару минут, охладить, потом соединить с соком. Брусничный лист заваривают из расчета 2 ст. ложки на 1 л кипятка, настаивают и пьют по полстакана в день. - В состав тибетского очистительного сбора входит бессмертник, который выводит шлаки из организма. Для приготовления такого настоя нужно взять 15 г травы на 200 мл заранее прокипячённой холодной воды, настоять 6-8 часов, принимать по 100 мл, 3-4 раза в день.
- Ромашка лекарственная пользуется непреходящей популярностью, часто входит в состав мочегонных сборов. Она устраняет спазмы при почечных заболеваниях, выводит токсические соединения из организма. Отвар из соцветий ромашки готовят так: 4 столовые ложки сырья на один стакан кипятка, в течение 20-ти минут выдержать на водяной бане, принимать по 50 мл, 3 раза в день.
Будьте здоровы!
Автор: валеолог отделения профилактики М. Верещагина
Верещагина
Болезни почек и мочевыделительной системы у детей
Наиболее частый – восходящий путь инфицирования, особенно у девочек (короткая уретра, влагалище, анус). Основным возбудителем являются представители микрофлоры кишечника. 40-90% это кишечная палочка, далее протей и клебсиелла. Развитию воспалительного процесса в мочевых путях способствуют ослабление иммунитета неправильный и нерегулярный туалет промежности, застой мочи. размножение бактерий и прикрепление их жгутиками, вульвовагинит, баланопостит.
Поэтому прежде всего для постановки правильного диагноза от родителей требуется правильный забор мочи (После подмывания девочек спереди назад – забор средней порции мочи в стерильный контейнер).
Необходимые методы диагностики – УЗИ почек и мочевого пузыря, общий анализ мочи, анализ крови, посев мочи на стерильность. Клинические симптомы у детей старшего возраста – чаще всего учащенное, болезненное мочеиспускание. В зависимости от уровня поражения МВС повышение температуры
У детей с ПН младшего возраста обязательно повышение температуры. интоксикация и неспецифические симптомы В последние годы увеличилось число детей с расширением лоханок почек., так как улучшилась УЗИ диагностика. В этом случае обязательна консультация врача нефролога. Только он определит правильную тактику ведения таких детей. Она будет разной у пациентов с пиэлоэктазией и не позволит прийти к печальному исходу (ХПН) Все будет зависеть не только от данных УЗИ, но и от многих других факторов (возраста, размеров и формы расширения, клинических симптомов и др.)
интоксикация и неспецифические симптомы В последние годы увеличилось число детей с расширением лоханок почек., так как улучшилась УЗИ диагностика. В этом случае обязательна консультация врача нефролога. Только он определит правильную тактику ведения таких детей. Она будет разной у пациентов с пиэлоэктазией и не позволит прийти к печальному исходу (ХПН) Все будет зависеть не только от данных УЗИ, но и от многих других факторов (возраста, размеров и формы расширения, клинических симптомов и др.)
Лечение детей с ИМС антибактериальными препаратами необходимо начинать только после назначения врача. Самолечение даже травами недопустимо, так как в настоящее время в связи с неблагоприятной экологической ситуацией участились у детей (даже раннего возраста) – дисметаболическая нефропатия (т.е. повышенная кристализация). При этой патологии ряд общепринятых трав (например, клюкву) надо исключать.
Заболевания почек: причины и симптомы | Еженедельник АПТЕКА
Почки выполняют большое количество важных для организма функций, поэтому их повреждение и нарушение функционирования способно привести к возникновению различных болезней. Существует множество факторов, приводящих к патологии данного органа. Также бывают случаи, когда с самого рождения почки плохо сформированы.
Существует множество факторов, приводящих к патологии данного органа. Также бывают случаи, когда с самого рождения почки плохо сформированы.
Рассмотрим основные заболевания указанного органа, а также их причины.
Диабетическая нефропатия. Заболевание вызвано нарушением метаболизма липидов, углеводов в почечных тканях и сахарным диабетом. Происходит поражение капилляров почек. Симптомы: головная боль, усталость, зуд кожи, опухание ног. Симптомы могут не проявляться долгое время, а дать о себе знать после поражения капилляров.
Камни в почках. Появляются в результате образования нароста, состоящего из минералов. Могут вызывать появление сильных болей. В случае блокирования почечным камнем мочеточника функционирование органа может быть нарушено.
Почечная инфекция. Чаще всего вызвана бактериями, находящимися в мочевом пузыре, откуда они потом попадают в сами почки. В результате инфекции возникают сильные поясничные боли, лихорадка и болезненное мочеиспускание. Также можно увидеть изменение в состоянии самой мочи — меняется цвет, в ней появляется кровь. Почечная инфекция больше характерна для женщин. Поддается медикаментозному лечению (антибиотики).
Почечная инфекция больше характерна для женщин. Поддается медикаментозному лечению (антибиотики).
Гидронефроз почки. Название можно перевести как «вода на почке». Болезнь вызвана невозможностью мочи выйти из почек, так как нарушается ее отток, что в итоге может привести к атрофии почечной паренхимы. Симптомы проявляются в виде появления сильной боли.
Почечная недостаточность. Проявляется в неспособности почек нормально отфильтровывать из крови ненужные продукты обмена. Заболевание может появиться в результате полученной травмы, в данном случае при лечении возможно полное восстановление.
Дублирование мочеточника. Заболевание характеризуется наличием 2 мочеточников между почками и 1 мочевым пузырем. Является причиной более частого возникновения инфекций мочевых путей.
Интерстициальный нефрит. Воспаление интерстициальной ткани почек и канальцевого аппарата нефрона, которое может быть вызвано определенными лекарственными средствами или бактериями.
Опухоль почек. Может быть как доброкачественной, так и злокачественной.
Может быть как доброкачественной, так и злокачественной.
Нефротический синдром. Происходит нарушение функционирования почек, в мочи возрастает количество белков, что, в свою очередь, приводит к задержке воды в организме. Характеризуется опухшими глазами, повышенным уровнем холестерина, присутствием жидкости в легких и анемией.
Почки могут быть повреждены вследствие воздействия различных факторов:
- алкоголь —может помешать почечной фильтрации крови, также способен привести к обезвоживанию организма и повысить артериальное давление, что также негативным образом сказывается на функционировании почек;
- химиотерапия —способна приводить к острому повреждению почек, вызывать рвоту и диарею;
- литий — прописывают пациентам с шизофренией и биполярным расстройством, может спровоцировать появление нефропатии;
- иммуноглобулины А —вследствие их отложения в почках может развиться болезнь Бергера — нарушение способности почек фильтровать токсины и выводить жидкость из организма;
- анальгетики — при длительном приеме обезболивающих возможно повреждение почек.

По материалам www.medicalnewstoday.com
Клиники Чайка — Chaika.com
Острый пиелонефрит — один из видов инфекции мочевыделительной системы, при которой поражаются почки. Воспалительный процесс, как правило, начинается в нижних отделах мочевыделительного тракта — уретре и мочевом пузыре, а затем бактериальная инфекция поднимается по мочеточникам и попадает в почки. Воспаление может развиваться в одной или обеих почках.
Самый частый возбудитель острого пиелонефрита — кишечная палочка E.coli. Эта бактерия является частью нормальной флоры кишечника, но, попадая в нижние отделы мочевыделительного тракта, вызывает воспалительный процесс.
Симптомы
- Температура свыше 38°С, озноб;
- Боль в боку в проекции почек;
- Тошнота, рвота.
Этому состоянию могут предшествовать или параллельно наблюдаться симптомы воспаления нижних отделов мочевых путей:
- Жжение или боль при мочеиспускании;
- Учащенное мочеиспускание, частые и болезненные позывы к мочеиспусканию;
- Изменение цвета и запаха мочи, мутная моча, моча с примесью крови;
- Боль внизу живота или над лобком в области мочевого пузыря.

Если же у человека нет болей в туловище и повышения температуры, но мочеиспускание стало учащенным и болезненным, более вероятно, что это воспаление мочевого пузыря (острый цистит).
Факторы риска
- Женский пол. Короткий мочеиспускательный канал (уретра) и близость влагалища и анального отверстия создают в женском организме условия для попадания бактерий в мочевой пузырь, а затем и в почки. К заболеванию может привести нарушение гигиенических условий во время секса, многократный секс, новый половой партнер, использование спермицидных средств или диафрагмы для контрацепции, а также состояние менопаузы — в это время снижается уровень эстрогенов, что приводит к нарушению микрофлоры во влагалище и околоуретральной зоне.
- Состояния, нарушающие отток мочи из почек. Камни в почках, увеличение предстательной железы у мужчин, мочеточниковый рефлюкс — нарушение оттока мочи через мочеточники к мочевому пузырю и частичный заброс мочи обратно в почки, что часто встречается у детей.

- Нарушения иммунной системы. Вероятность развития острого пиелонефрита повышают хронические состояния, ослабляющие иммунную систему, — сахарный диабет, системные заболевания, ВИЧ-инфекция, а также применение некоторых препаратов – глюкокортикостероидов, химиотерапии и препаратов, используемых при пересадке органов.
- Поражения спинного мозга и нарушение нервной регуляции мочевого пузыря. В этом случае пациент может не заметить первые признаки заболевания мочевыводящих путей.
- Использование мочевого катетера.
- Другие инфекции мочевыделительной системы, которыми человек переболел в течение последних 12 месяцев.
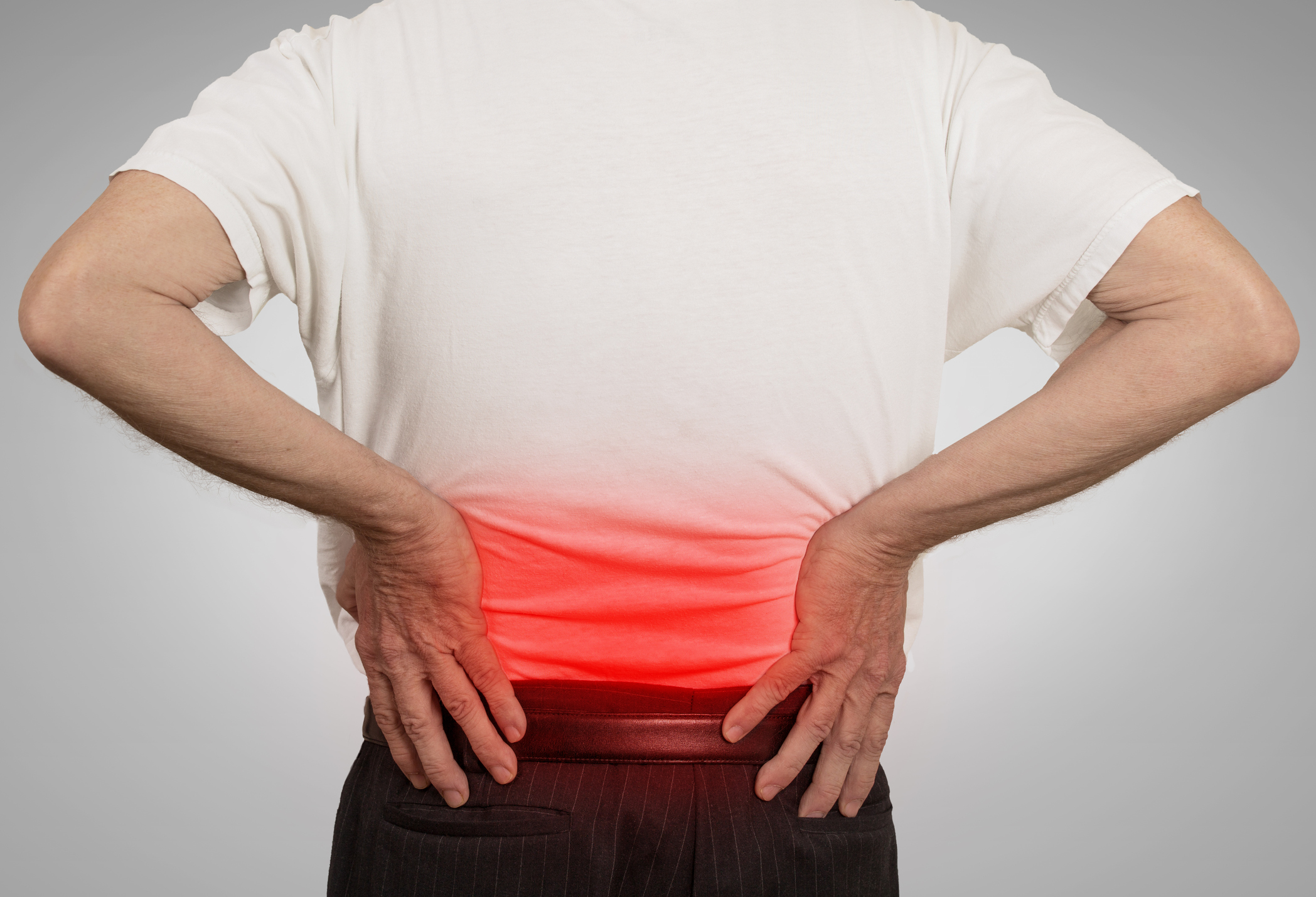
Боль в почках против боли в спине: почему болят почки
Что такое боль в почках?
Боль в почках — это дискомфорт, который исходит из области, где находятся почки. Это часто описывается как тупая боль, которую вы чувствуете в боках, спине или животе. Но боль в этих областях не всегда является признаком проблемы с почками. Боль в почках легко принять за обычную боль в спине. Но есть некоторые различия в том, как ощущается боль в почках и где она находится, по сравнению с болью в спине.
Боль в почках легко принять за обычную боль в спине. Но есть некоторые различия в том, как ощущается боль в почках и где она находится, по сравнению с болью в спине.
Боль в почках может иметь множество причин, некоторые из которых могут быть серьезными.Важно сообщить своему врачу, если вы заметили боль, которая, по вашему мнению, может исходить от одного или обоих этих органов.
Где ваши почки?
Ваши почки — это два небольших органа в форме фасоли. У вас есть по одному с каждой стороны вашего тела. Каждый размером с ваш кулак. Они находятся под грудной клеткой по обе стороны от спинного мозга.
Ваши почки выполняют важную работу. Они очищают вашу кровь от воды, кислот и шлаков. Они производят мочу, чтобы ваше тело вымывало отходы.Если они больны или повреждены каким-либо образом, они не могут выполнять свою работу по поддержанию здорового баланса солей, минералов, таких как кальций, и воды в вашей крови.
Ваши почки также вырабатывают гормоны, которые помогают контролировать кровяное давление, укрепляют кости и вырабатывают красные кровяные тельца.
Поэтому важно следить за любыми признаками заболевания или повреждения почек, такими как боль.
Симптомы боли в почках
Симптомы боли в почках включают:
- Тупая боль, которая обычно бывает постоянной
- Боль под грудной клеткой или в животе
- Боль в бок; обычно только с одной стороны, но иногда болят обе
- Острая или сильная боль, которая может приходить волнообразно
- Боль, которая может распространяться на паховую область или живот
Другие симптомы, которые могут возникать при боли в почках
Симптомы Ваша боль в почках зависит от ее причины.С болью в почках у вас также может быть:
Причины боли в почках
У боли в почках много возможных причин. Эти органы связаны с другими органами, такими как мочевой пузырь и мочеточники, в которых вы храните мочу и избавляетесь от нее.
Камни в почках. Сильная, внезапная, колющая боль может быть камнем в почках. Это минеральные отложения, которые могут стать достаточно большими, чтобы заблокировать мочеточник — трубку, соединяющую почки и мочевой пузырь. В этом случае вы почувствуете резкую боль или спазмы в спине или боку.Он также может распространяться на пах. Когда вы пытаетесь мочиться из камня, вы можете почувствовать волны боли.
Это минеральные отложения, которые могут стать достаточно большими, чтобы заблокировать мочеточник — трубку, соединяющую почки и мочевой пузырь. В этом случае вы почувствуете резкую боль или спазмы в спине или боку.Он также может распространяться на пах. Когда вы пытаетесь мочиться из камня, вы можете почувствовать волны боли.
Инфекция почек. Эта инфекция, также называемая пиелонефритом, может вызывать дискомфорт в одной или обеих почках. Вы можете чувствовать боль в спине, в боку или с обеих сторон под ребрами или в паху. У вас также будет температура. Дискомфорт в этом органе вызывают и инфекции мочевыводящих путей.
Набухание почек. Это состояние, называемое гидронефрозом, может возникнуть, если ваши почки заблокированы.Моча не может стекать должным образом и накапливается в почках. Это может произойти в одной или обеих почках и иногда вызывает боль.
Кисты почек. Вы можете не почувствовать простую кисту почки, пока она не станет больше.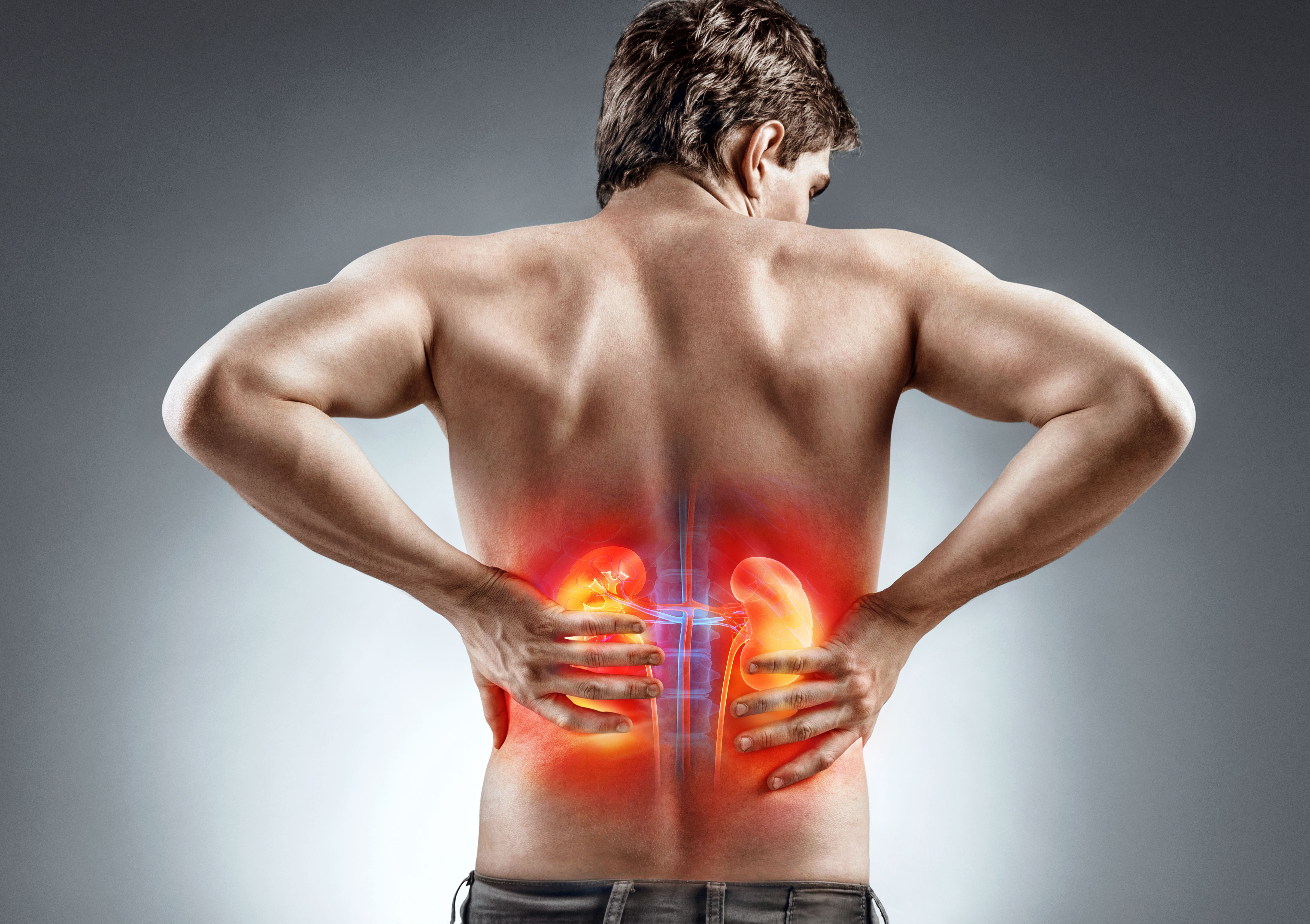 Когда он станет большим, вы можете почувствовать тупую боль в боку или спине или почувствовать боль в верхней части живота.
Когда он станет большим, вы можете почувствовать тупую боль в боку или спине или почувствовать боль в верхней части живота.
Поликистоз почек. Это генетическое заболевание вызывает рост множества кист в почках. Они могут вызвать у вас боль в спине или боку.
Рак почки. Опухоли в почках могут не вызывать дискомфорта на раннем этапе. По мере обострения рака вы можете заметить боль в боку, спине или животе, которая не приходит и не проходит или становится менее интенсивной.
Доброкачественная опухоль или новообразование почки. Почечное новообразование — это доброкачественная опухоль или новообразование. Это похоже на боль в боку, между ребрами и бедрами на боку. У вас также будет продолжающаяся боль в пояснице на одной стороне тела.
Тромбоз почечной вены. В одной из вен вашей почки может образоваться тромб. Это вызывает сильную непрекращающуюся боль в боку или боку. Иногда вы также можете ощущать спазмы боли. Может ощущаться болезненность в области вокруг пораженной почки между грудной клеткой и позвоночником.
Иногда вы также можете ощущать спазмы боли. Может ощущаться болезненность в области вокруг пораженной почки между грудной клеткой и позвоночником.
Травма почек. Многие контактные виды спорта или активные действия, такие как футбол, бокс, верховая езда или футбол, могут подвергнуть вас риску травмы почек.
Если это произойдет, дискомфорт может быть в обеих сторонах живота или пояснице.Она может варьироваться от легкой до очень сильной, в зависимости от того, насколько серьезно вы травмированы.
Боль в почках и боль в спине
Боль в почках легко спутать с болью в спине. Как узнать разницу?
Расположение. Это может быть ваша почка, а не ваша спина, если вы чувствуете ее выше на спине. Проблемы со спиной обычно затрагивают нижнюю часть спины.
Боль в почках ощущается сильнее и глубже в теле, чем боль в спине. Вы можете почувствовать это в верхней части спины, а не в нижней части.В отличие от дискомфорта в спине, он ощущается с одной или двух сторон, обычно под грудной клеткой.
Часто бывает постоянно. Это, вероятно, не исчезнет, когда вы переместите свое тело. Что касается спины, она может уменьшиться, когда вы измените положение.
Признаки того, что это ваша спина
Боль в спине:
- Поражает одну ногу
- Скорее колющая, чем тупая и постоянная
- Становится хуже или вспыхивает, когда вы выполняете определенные действия, например, поднимаете ящик или наклоняется
- Когда вы отдыхаете или ложитесь, боль в спине может уменьшиться
- Могут также быть мышечные боли
Другие симптомы, на которые следует обратить внимание
В зависимости от причины боли у вас могут быть и другие симптомы .Если у вас есть эти признаки, обратитесь к врачу. У вас может быть серьезная проблема с почками:
Кроме того, если вы недавно перенесли инфекцию мочевыводящих путей (ИМП), позвоните своему врачу. Если у вас есть кровь в моче или если ваша боль внезапная и невыносимая даже без следов крови в моче, немедленно обратитесь за медицинской помощью.
Лечение боли в почках
Чтобы вылечить боль в почках, врач сначала должен выяснить ее причину. Они могут использовать один или несколько тестов, чтобы выяснить причину вашей боли.Эти тесты включают:
- Анализы мочи для проверки вашей мочи на наличие крови, белка, слишком большого количества лейкоцитов и других признаков конкретных проблем с почками
- Ультразвук или компьютерная томография для поиска камней в почках или других физических проблемы с почками и мочевыводящими путями
После того, как врач определит причину боли в почках, он может выбрать лучший план лечения для вас.
Причины, лечение, когда обращаться к врачу
Обзор
Что такое боль в почках?
Люди часто принимают боль в почках за боль в спине.
В отличие от боли в спине, которая обычно возникает в пояснице, боль в почках глубже и выше по спине. Почки находятся под грудной клеткой по обе стороны от позвоночника. Боль почек ощущается по бокам или от середины до верхней части спины (чаще всего под ребрами, справа или слева от позвоночника). Боль может распространяться и на другие области, например, на живот или пах.
Боль почек ощущается по бокам или от середины до верхней части спины (чаще всего под ребрами, справа или слева от позвоночника). Боль может распространяться и на другие области, например, на живот или пах.
Боль в почках возникает в результате отека или закупорки почек или мочевыводящих путей.Другие симптомы, такие как лихорадка, рвота или болезненное мочеиспускание, указывают на то, что боль является результатом проблемы с почками.
Возможные причины
Каковы возможные причины боли в почках?
Поскольку почки фильтруют кровь, образуют мочу и выводят ее из организма через трубки, называемые мочеточниками, проблемы в любой из этих областей могут вызывать боль. Некоторые из наиболее распространенных причин боли в почках включают:
- Камни в почках : Камни в почках образуются в результате накопления в организме минералов или химических отходов.Камни могут быть размером с песчинку или крупнее жемчужины.
 Если они маленькие, они могут выйти из тела. Однако более крупные камни могут застрять в мочевыводящих путях и препятствовать отхождению мочи. В любом случае может возникнуть сильная боль.
Если они маленькие, они могут выйти из тела. Однако более крупные камни могут застрять в мочевыводящих путях и препятствовать отхождению мочи. В любом случае может возникнуть сильная боль. - Инфекция мочевыводящих путей : Инфекция в любом месте мочевыводящих путей, вызванная бактериями, оставшимися после мочеиспускания. Симптомы могут включать жар, болезненное мочеиспускание, мутную мочу и общую усталость.
- Инфекция почек (пиелонефрит): Инфекция почек возникает, когда бактерии от инфекции мочевого пузыря попадают в почки.Люди с диабетом или с закупоркой мочевыводящих путей с большей вероятностью могут получить инфекцию почек. В хронических случаях из-за некоторых проблем с мочевыводящими путями моча оттекает обратно от мочевого пузыря к почкам, что приводит к повторным инфекциям и, возможно, необратимому повреждению почек.
- Поликистоз почек : Наследственное заболевание, при котором внутри почек развиваются мешочки (кисты), наполненные жидкостью.
 По мере того как кисты расширяются, почки увеличиваются в размерах и со временем могут потерять способность функционировать.
По мере того как кисты расширяются, почки увеличиваются в размерах и со временем могут потерять способность функционировать. - Травма или травма: Любой сильный удар или тупое воздействие на область почек (например, при контактных видах спорта или несчастном случае) может вызвать разрыв или другое физическое повреждение почек. Такие инциденты также могут вызвать нарушение нормального кровотока почек. Острая (внезапная) почечная недостаточность может возникнуть в результате травмы почек.
- Рак почки : Почечно-клеточная карцинома является наиболее распространенным типом рака почки. Обычно он поражает людей в возрасте от 60 до 70 лет и редко появляется у лиц моложе 50 лет.Если они вообще возникают, симптомы включают кровь в моче, постоянную боль в спине или боку чуть ниже ребер, а также уплотнение или припухлость на боку.
Уход и лечение
Как лечится боль в почках?
Лечение боли в почках зависит от того, какое заболевание ее вызывает. Чтобы точно определить причину, существует ряд инструментов, которые помогут вашему врачу поставить диагноз:
Чтобы точно определить причину, существует ряд инструментов, которые помогут вашему врачу поставить диагноз:
- Общий анализ мочи: Проверяет наличие крови, избыточных лейкоцитов (которые могут указывать на инфекцию), белков и некоторых химических веществ, которые связаны с различными заболеваниями почек.
- Визуальные тесты: Ультразвук или компьютерная томография (компьютерная томография) позволяют получить изображение физической структуры почек и мочевыводящих путей, определить наличие камней и определить адекватность кровотока.
Когда звонить доктору
Когда мне следует позвонить своему врачу?
Обратитесь к врачу, если у вас постоянная боль в области почек, а также если у вас есть боль в спине вместе с любым из следующих симптомов:
- Лихорадка
- Обесцвеченная моча
- Болезненное мочеиспускание
- Кровь в моче
- Повторяющаяся острая потребность в мочеиспускании
- Появление твердого вещества (камней в почках) в моче
- Общее ощущение болезни или вялости, которая не проходит
Хроническая болезнь почек — Заболевания почек и мочевыводящих путей
Симптомы обычно развиваются очень медленно.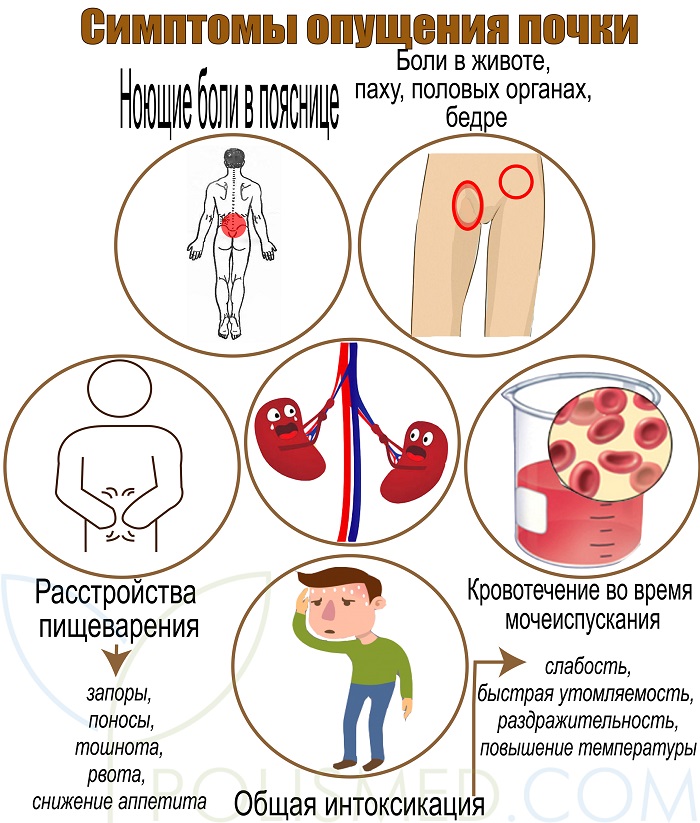 По мере прогрессирования почечной недостаточности и накопления продуктов метаболизма в крови симптомы прогрессируют.
По мере прогрессирования почечной недостаточности и накопления продуктов метаболизма в крови симптомы прогрессируют.
Легкая или умеренная потеря функции почек может вызывать только легкие симптомы, такие как потребность в мочеиспускании несколько раз в течение ночи (никтурия). Ноктурия возникает из-за того, что почки не могут поглощать воду из мочи, чтобы уменьшить ее объем и сконцентрировать, как это обычно происходит в ночное время.
По мере того как функция почек ухудшается, и в крови накапливается больше продуктов метаболизма, люди могут чувствовать усталость и в целом слабость и могут стать менее внимательными.У некоторых наблюдается потеря аппетита и одышка. Анемия также способствует утомляемости и общей слабости.
Накопление метаболических отходов также вызывает потерю аппетита, тошноту, рвоту и неприятный привкус во рту, что может привести к недоеданию и потере веса. У людей с хроническим заболеванием почек часто возникают синяки или кровотечение в течение необычно долгого времени после порезов или других травм. Хроническая болезнь почек также снижает способность организма бороться с инфекциями.Подагра может вызвать острый артрит с болью в суставах и опухолью.
Хроническая болезнь почек также снижает способность организма бороться с инфекциями.Подагра может вызвать острый артрит с болью в суставах и опухолью.
Тяжелая потеря функции почек приводит к тому, что метаболические отходы накапливаются в крови до более высоких уровней. Повреждение мышц и нервов может вызвать мышечные подергивания, мышечную слабость, судороги и боль. Люди также могут ощущать покалывание в руках и ногах и терять чувствительность в определенных областях тела. У них может развиться синдром беспокойных ног. Энцефалопатия, состояние, при котором нарушается работа мозга, может привести к спутанности сознания, летаргии и судорогам.
Сердечная недостаточность может вызвать одышку. Может развиться отек тела, особенно ног. Перикардит может вызвать боль в груди и низкое кровяное давление. У людей с запущенным хроническим заболеванием почек обычно развиваются язвы желудочно-кишечного тракта и кровотечение. Кожа может стать желто-коричневой, а иногда концентрация мочевины настолько высока, что она кристаллизуется из пота, образуя на коже белый порошок. Некоторые люди с хроническим заболеванием почек чешутся по всему телу.Их дыхание также может быть неприятным.
Некоторые люди с хроническим заболеванием почек чешутся по всему телу.Их дыхание также может быть неприятным.
Болезнь почек: признаки и симптомы
Хроническая болезнь почек (ХБП) — это общий термин, используемый для описания длительного заболевания или состояния, которое вызывает прогрессирующую потерю почечной (почечной) функции. Основные функции почек — вывод шлаков и регулирование водного и кислотно-щелочного баланса организма. Без этих функций человек не может выжить. Хотя существует множество различных причин ХБП, включая диабет, гипертонию, инфекции и аутоиммунные заболевания, симптомы часто будут схожими независимо от основного состояния.
В зависимости от стадии заболевания у вас могут наблюдаться неспецифические симптомы, такие как усталость, недомогание, тошнота и потеря аппетита, наряду с более характерными признаками, такими как боль в почках, пенистая моча и дыхание с запахом аммиака.
Со временем прогрессирующая потеря функции почек может вызвать каскад симптомов, подобных домино, влияющих на сердце, легкие, мозг, кости и другие органы.
Частые симптомы
Симптомы ХБП часто упускаются из виду на ранних стадиях заболевания и во многих случаях остаются полностью незаметными до тех пор, пока не будет нанесен значительный ущерб.В отличие от острого повреждения почек (ОПП), при котором симптомы появляются внезапно и часто обратимы, ХБП характеризуется прогрессирующим и необратимым повреждением в течение месяцев и лет.
Симптомы ХБП развиваются по мере того, как почки менее способны фильтровать воду и отходы из крови. Накопление этих и других выделительных веществ (таких как мочевая кислота, кальций и альбумин) может нарушить нормальный баланс кислот и электролитов в организме и нарушить кровообращение, кровяное давление, пищеварение, дыхание и даже деятельность мозга.
Более того, когда почки начинают отказывать, они перестают вырабатывать гормон эритропоэтин, который сообщает организму, как вырабатывать эритроциты (красные кровяные тельца). Истощение этих клеток, переносящих кислород, называется анемией.
Нарушение функции почек может вызвать такие характерные симптомы, как:
- Непереносимость холода (постоянное ощущение холода)
- Затрудненное мочеиспускание
- Головокружение и дурноту
- Дисгевзия (металлический привкус)
- Одышка (затрудненное дыхание)
- Легкие синяки
- Отек лица (отек лица)
- Усталость
- Пенистая моча (из-за избытка белка в моче)
- Потеря концентрации
- Тошнота и рвота
- Ноктурия (частое мочеиспускание в ночное время)
- Боль в ногах и верхней части спины
- Периферический отек (отек конечностей, особенно кистей, лодыжек и стоп)
- Зуд (зуд)
- Уремия зловоние (аммиачное дыхание)
Осложнения
По мере прогрессирования ХБП и снижения функции почек ниже 25% от нормального значения ряд симптомов становится серьезным.
Как часть взаимосвязанной системы, потеря функции почек неизменно влияет на все другие системы органов. Без средств фильтрации крови и очистки отходов даже полезные вещества могут накапливаться до токсичных уровней, что приводит к таким метаболическим осложнениям, как гиперкальциемия (избыток кальция), гиперкалиемия (избыток калия), гиперфосфатемия (избыток фосфатов) и уремическая токсичность (избыток мочевой кислоты. ).
Без средств фильтрации крови и очистки отходов даже полезные вещества могут накапливаться до токсичных уровней, что приводит к таким метаболическим осложнениям, как гиперкальциемия (избыток кальция), гиперкалиемия (избыток калия), гиперфосфатемия (избыток фосфатов) и уремическая токсичность (избыток мочевой кислоты. ).
Взаимосвязь между почками и другими органами вызывает проблемы со здоровьем, которые часто порождают другие проблемы со здоровьем.
Например, высокое кровяное давление — частая причина ХБП — может оказывать постоянное воздействие на почки, вызывая повреждение и развитие почечной гипертензии (высокое кровяное давление почек). Это, в свою очередь, может еще больше повысить кровяное давление. и способствуют развитию атеросклероза (затвердевание артерий) и ишемической болезни сердца.
Последствия этого метаболического дисбаланса могут быть далеко идущими и серьезными. Из их:
- Гиперкальциемия может вызывать обильное мочеиспускание, камни в почках, летаргию, потерю аппетита, спутанность сознания, никтурию, слабость, обмороки и кому.

- Гиперкалиемия может вызывать боль в груди, одышку, недомогание, мышечную слабость, тошноту, онемение, сердцебиение, замедление сердечного ритма, слабый пульс и внезапную сердечную смерть.
- Гиперфосфатемия может вызывать боль в костях, мышечные спазмы, боли в суставах и зуд.
- Почечная гипертензия может вызывать нечеткое зрение, спутанность сознания, двоение в глазах, одышку, головные боли, тошноту, носовые кровотечения, рвоту, хрипы и отек легких (скопление жидкости в легких).
- Уремическая токсичность может вызывать боль в животе, деминерализацию костей, боль в груди, эректильную дисфункцию, гематурию (кровь в моче), бессонницу, нерегулярные периоды, потерю либидо, потерю памяти / спутанность сознания, периферическую невропатию (ощущения «иголки и иголки») ), перикардит (воспаление сердца), изменения личности, судороги и ишемическая болезнь сердца.
Терминальная стадия почечной недостаточности
Наибольшее беспокойство возникает, когда почки начинают отключаться, состояние, называемое почечной недостаточностью или терминальной стадией почечной недостаточности (ТПН). ТПН требует, чтобы пациент прошел диализ или трансплантацию почки, чтобы выжить.
ТПН требует, чтобы пациент прошел диализ или трансплантацию почки, чтобы выжить.
Без поддерживающих жизнь вмешательств токсины могут быстро накапливаться, вызывая состояние, называемое уремией.
Смерть обычно наступает в течение от нескольких дней до нескольких недель. Если принято решение не проводить диализ, необходима паллиативная помощь, чтобы пациенту было максимально комфортно в его или ее последние дни.
Симптомы терминальной стадии обычно включают:
- Потеря аппетита
- Беспокойство
- Спит большую часть дня
- Дезориентация и замешательство
- Галлюцинации
- Накопление жидкости в легких
- Изменения дыхания
- Изменение цвета и температуры кожи
Остановка сердца — наиболее частая причина смерти людей с ХПН.Другие возможные причины включают инфекцию, сепсис, инсульт и кровотечение.
Когда обращаться к врачу
Симптомы ХБП часто неспецифичны и носят общий характер, что означает, что их можно принять за любое количество других заболеваний. Поскольку ваши почки легко адаптируются и способны компенсировать утраченную функцию, признаки и симптомы могут не проявляться до тех пор, пока не произойдет необратимое повреждение.
Поскольку ваши почки легко адаптируются и способны компенсировать утраченную функцию, признаки и симптомы могут не проявляться до тех пор, пока не произойдет необратимое повреждение.
С этой целью важно определить ваши личные факторы риска и обратиться к врачу, если у вас возникнут какие-либо симптомы, указывающие на ХБП.
Часто задаваемые вопросы
Каковы стадии заболевания почек?
На стадии 1 ваши почки функционируют, но у вас могут быть некоторые легкие симптомы, а на стадии 2 ваши почки все еще функционируют, но у вас есть дополнительные симптомы. На стадии 3 ваша функция почек снизилась, и у вас могут быть более заметные симптомы, а на стадии 4 ваша функция почек очень плохая. Стадия 5 близка к почечной недостаточности или в ней, и вам может потребоваться диализ или трансплантация.
Излечимо ли хроническое заболевание почек?
Нет, хроническое заболевание почек неизлечимо, но существуют варианты лечения, замедляющие снижение функции почек.
Дискуссионное руководство для врача по хронической болезни почек
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором было отправлено на {{form.электронное письмо}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Признаки проблем с почками | Ада
Что такое проблема с почками?
Почки являются частью мочевыделительной системы, одной из основных систем фильтрации организма. У большинства людей две почки расположены в верхней части живота по направлению к мышцам спины и краю ребер. Почки образуют часть мочевыделительной системы вместе с двумя мочеточниками, мочевым пузырем и уретрой. Проблемы с почками влияют на почки, но поскольку система работает вместе, последствия проблемы с почками иногда ощущаются по всей системе.
Сами почки очищают кровь, фильтруя ее в нефронах, которые состоят из почечного канальца и почечного тельца. Тельце состоит из клубочка, окруженного капсулой Боумена. Чтобы фильтровать кровь, она проходит через клубочки под более высоким давлением, чем обычное кровяное давление в организме. Отфильтрованные отходы собираются внутри капсулы Боумена, а фильтрованная чистая кровь возвращается из клубочков в кровеносную систему. Трубочка собирает отходы из капсулы Боумена, а также работает над дальнейшим обменом определенных веществ, а также реабсорбирует воду и определенные минералы, чтобы они не уходили впустую.Конечная полученная жидкость затем попадает в мочеточники в виде мочи. Моча собирается в мочевом пузыре, где она хранится до тех пор, пока не будет выпущена из уретры.
Проблемы с почками у взрослых и подростков, как правило, вызывают дискомфорт, но врачи могут относительно легко их вылечить. Проблемы с почками у беременных женщин вызывают особую озабоченность , поскольку они могут оказывать влияние как на беременную женщину, так и на ребенка. Диагностировать проблемы с почками у младенцев и детей ясельного возраста может быть сложно.
Диагностировать проблемы с почками у младенцев и детей ясельного возраста может быть сложно.
Общие признаки проблем с почками
Хотя существует много типов проблем с почками, у большинства инфекций почек , таких как острый пиелонефрит, есть общие симптомы. К ним относятся:
- Частое и / или срочное мочеиспускание
- Боль или жжение при мочеиспускании
- Гной в моче
- Мутная или дурно пахнущая моча
- Пенистая, пенистая или пузырьковая моча
- Розовая, красная или коричневая моча
- Лихорадка
- Озноб
- Тошнота
- Боль в спине, в боку и / или в паху
Пенистая моча является признаком протеинурии, которая также часто сопровождается отеком рук, ног, живота и / или лица.Протеинурия является симптомом нефротического синдрома (см. Ниже).
Розовая, красная или коричневая моча является признаком видимой крови в моче, известной как макрогематурия , которая является симптомом нефритического синдрома (см. Ниже). Это состояние требует лечения, и пострадавшему следует обратиться за медицинской помощью.
Ниже). Это состояние требует лечения, и пострадавшему следует обратиться за медицинской помощью.
Кроме того, другие проблемы с почками, не относящиеся к инфекциям , такие как нефротический синдром, также могут проявляться такими симптомами, как:
- Усталость
- Отек или отечность лица, живота или ног
- Увеличение веса за счет задержки жидкости
- Гипертония
- Необъяснимая потеря веса
Обеспокоены тем, что у вас могут быть проблемы с почками? Ада готова приступить к оценке симптомов.
Признаки общих проблем с почками
Признаки острого пиелонефрита
Острый пиелонефрит — это болезненная бактериальная инфекция почек, которая возникает, когда бактерии попадают в уретру, перемещаются в мочевой пузырь, поднимаются по мочеточникам и поражают почки. Обычно это вызвано бактерией Escherichia coli, но иногда может быть вызвано и другими бактериями.
Острый пиелонефрит — распространенное заболевание почек у женщин, особенно в возрасте от 15 до 29 лет. Заболевание редко встречается у мужчин, хотя чаще встречается у мужчин старше 65 лет или мужчин с анатомическими аномалиями мочевыводящих путей. Однако это может повлиять на людей любого возраста. Хотя это довольно неприятно, острый пиелонефрит редко является причиной долговременных проблем с почками. Некоторые основные состояния могут увеличить риск развития острого пиелонефрита. К ним относятся:
Заболевание редко встречается у мужчин, хотя чаще встречается у мужчин старше 65 лет или мужчин с анатомическими аномалиями мочевыводящих путей. Однако это может повлиять на людей любого возраста. Хотя это довольно неприятно, острый пиелонефрит редко является причиной долговременных проблем с почками. Некоторые основные состояния могут увеличить риск развития острого пиелонефрита. К ним относятся:
Наиболее отличительными признаками острого пиелонефрита являются боли в пояснице, боли в боку, вдоль нижних ребер или внизу живота, лихорадка 38 градусов Цельсия / 100.4 градуса по Фаренгейту и более, озноб, тошнота и рвота. Другие симптомы острого пиелонефрита включают:
- Моча с резким запахом или неприятным запахом
- Кровь в моче, также известная как гематурия
- Частое и / или срочное мочеиспускание
- Болезненное или затрудненное мочеиспускание
- Не вырабатывает мочу
- Низкое кровяное давление, которое может проявляться головокружением и / или обмороком
У мужчин и женщин старше 65 лет вышеупомянутые симптомы могут отсутствовать, а дополнительные симптомы могут включать:
- Путаница
- Беспорядочная речь
- Галлюцинации
Полезно знать: До половины всех людей в возрасте 75 лет и старше могут иметь хронические заболевания почек в той или иной степени. В большинстве случаев проблема с почками не является результатом фактического заболевания, а является результатом нормального старения. Большинство случаев легкие или средние, но не тяжелые. Однако, если у пожилого человека проявляются симптомы проблемы с почками, ему следует обратиться к врачу для оценки функции почек. Дополнительную информацию о признаках возрастного хронического заболевания почек см. В разделе ниже.
В большинстве случаев проблема с почками не является результатом фактического заболевания, а является результатом нормального старения. Большинство случаев легкие или средние, но не тяжелые. Однако, если у пожилого человека проявляются симптомы проблемы с почками, ему следует обратиться к врачу для оценки функции почек. Дополнительную информацию о признаках возрастного хронического заболевания почек см. В разделе ниже.
Полезно знать: У младенцев и детей ясельного возраста единственным признаком острого пиелонефрита может быть высокая температура.
Для получения дополнительной информации обратитесь к этому ресурсу по острому пиелонефриту. Если вы беспокоитесь, что у вас или у вашего близкого может быть пиелонефрит, вы можете провести оценку симптомов с помощью Ada.
Признаки нефритического синдрома
Нефритический синдром — это название, данное совокупности признаков и симптомов, возникающих при воспалении почек. Синдром обычно является результатом основного состояния, такого как острый гломерулонефрит, бактериальная или вирусная инфекция, системного заболевания, такого как системная красная волчанка, или наследственного заболевания, такого как синдром Альпорта. Синдром — это группа симптомов, которые часто возникают вместе и часто развиваются в результате другого состояния.
Синдром — это группа симптомов, которые часто возникают вместе и часто развиваются в результате другого состояния.
Нефритический синдром приводит к тому, что почки менее эффективно фильтруют отходы из крови. У людей с нефритическим синдромом в моче могут быть обнаружены белок и кровь. Однако в большинстве случаев нефритический синдром носит хронический характер и имеет незначительные симптомы. Однако острый нефритический синдром обычно проявляется симптомами.
Типичные симптомы острого нефритического синдрома включают выделение меньшего количества мочи, чем обычно, наличие крови в моче и отек ног или лица (отек).Другие возможные симптомы нефритического синдрома, также в зависимости от первопричины, могут включать:
- Боль в спине и / или боках
- Головная боль
- Одышка
- Симптомы, связанные с основной причиной, например сыпь или боль в суставах
Симптомы нефритического синдрома различаются в зависимости от того, наблюдается ли острая или хроническая форма синдрома.
Симптомы острого нефритического синдрома включают:
- Отеки лица и ног
- Низкое образование мочи
- Кровь в моче
- Гипертония / высокое кровяное давление
- Лихорадка
- Слабость и утомляемость
- Потеря аппетита
- Тошнота и / или рвота
- Боль в животе
- Недомогание (чувство плохого самочувствия)
Хронический нефритический синдром обычно проявляется довольно легкими или даже невыявленными симптомами, которые могут включать:
Хронический нефритический синдром может привести к почечной недостаточности на более поздних стадиях.
Как при хроническом, так и при остром нефритическом синдроме моча обычно содержит эритроциты или их части, поскольку клетки крови просачиваются из поврежденных клубочков. Моча обычно не содержит эритроцитов или их остатков.
Для получения дополнительной информации обратитесь к этому ресурсу по нефритическому синдрому. Вы можете провести бесплатную оценку симптомов с помощью Ada, если вы обеспокоены тем, что у вас или у кого-то еще может быть нефритический синдром.
Вы можете провести бесплатную оценку симптомов с помощью Ada, если вы обеспокоены тем, что у вас или у кого-то еще может быть нефритический синдром.
Признаки нефротического синдрома
Нефротический синдром — это синдром, указывающий на наличие проблемы с почками, из-за которой человек теряет значительное количество белка с мочой.Это может повлиять на людей любого возраста, но чаще всего является источником проблем с почками у малышей, детей и подростков. Синдром — это группа симптомов, которые часто возникают вместе и развиваются в результате другого состояния.
У детей эта проблема с почками обычно вызвана заболеванием почек, известным как болезнь минимальных изменений . Болеют мальчики больше, чем девочки, и большинство детей будут испытывать это заболевание в возрасте от 18 месяцев до четырех лет.
У взрослых нефротический синдром часто вызывается двумя заболеваниями почек, связанными с e.г. диабет, аутоиммунные заболевания, такие как системная красная волчанка, или инфекции, такие как гепатит B или C, или ВИЧ-инфекция. Кроме того, тяжелая преэклампсия является причиной нефротического синдрома у беременных.
Кроме того, тяжелая преэклампсия является причиной нефротического синдрома у беременных.
Симптомы нефротического синдрома включают:
- Потеря аппетита
- Недомогание и утомляемость
- Пенистая моча
- Отек или отечность в любом месте тела, особенно вокруг глаз
- Высокий холестерин
- Высокое кровяное давление
- Гипоальбуминемия, низкий уровень белка альбумина в крови
- Альбуминурия, высокий уровень альбумина в моче
Протеинурия и отек — два наиболее характерных симптома нефротического расстройства. Отек, особенно вокруг глаз, является одним из первых видимых признаков нефротического синдрома.
Для получения дополнительной информации обратитесь к этому ресурсу по нефротическому синдрому. Обеспокоены тем, что у вас может быть нефротический синдром? Ада готова приступить к оценке симптомов.
Признаки хронической болезни почек
Хроническая болезнь почек (ХБП) обычно без симптомов и безболезненна на ранних стадиях, за исключением ситуаций, когда основное заболевание вызывает боль. Хроническая болезнь почек развивается долго. Если симптомы у пострадавшего человека развиваются в течение нескольких часов или нескольких дней, более вероятно, что проблема с почками, которую он испытывает, — это острое повреждение почек (см. Ниже).
Хроническая болезнь почек развивается долго. Если симптомы у пострадавшего человека развиваются в течение нескольких часов или нескольких дней, более вероятно, что проблема с почками, которую он испытывает, — это острое повреждение почек (см. Ниже).
Хроническая болезнь почек — распространенное заболевание, при этом примерно у 1 из 10 человек в США наблюдается определенная степень заболевания. Хроническое заболевание почек может возникнуть в любом возрасте, но чаще встречается у пожилых людей и у женщин, чем у мужчин.У пожилых людей ХБП часто является результатом старения, а не основного заболевания.
Диагноз хронической болезни почек часто ставится только на поздних стадиях заболевания. На ранних стадиях заболевание может не вызывать расстройств, которые можно измерить клинически. Симптомы появляются только позже, и как только они появятся, больной будет обследован врачом, чтобы подтвердить наличие ХБП.
Некоторые состояния предрасполагают людей к хронической болезни почек. К ним относятся:
Другие факторы, которые могут увеличить вероятность развития хронической болезни почек:
- Курение
- Чрезмерное или длительное использование НПВП, таких как ибупрофен, высокие дозы аспирина и напроксен
- Семейный анамнез наследственной болезни почек
Признаки более позднего хронического заболевания почек
Хроническая болезнь почек обычно имеет симптомы только на средней и поздней стадиях.К ним относятся:
- Похудание
- Бледность
- Гипертония
- Тошнота
- Сухая, зудящая кожа
- Плохой аппетит
- Усталость и слабость
- Общее плохое самочувствие
- Мышечные судороги
- Частое или неотложное мочеиспускание, особенно ночью
- Задержка жидкости в нижних конечностях и стопах
- Отек легких
- Отечность вокруг глаз и на лице
- Туманное мышление
- Головные боли
- Проблемы со сном
- Беспокойные ноги
На более поздних стадиях могут возникнуть другие симптомы, в том числе:
- Перикардит
- Плеврит, воспаление тканей, выстилающих легкие и грудную полость
- пигментных пятен
- Энцефалопатия
- Проблемы с бодрствованием
- Периферическая невропатия, вызывающая онемение и покалывание в конечностях
- Недоедание
- Нарушение функции тромбоцитов и аномальное кровотечение
- Снижение либидо и эректильная дисфункция у мужчин
В тяжелой хронической болезни почек могут возникать икота, перикардит, судороги и кома.Другие симптомы включают анемию и ломкость костей из-за истончения костей. Симптомы анемии включают:
- Усталость
- Снижение способности выполнять упражнения или выполнять нормальную деятельность
- Замешательство и туманное мышление
- Нарушение иммунной функции, ведущее к более легкому заболеванию
Хроническая болезнь почек, если не лечить и не лечить должным образом, может привести к острой почечной недостаточности. Симптомы острой почечной недостаточности включают:
- Боль в животе и / или спине
- Диарея
- Лихорадка
- Рвота
- Носовое кровотечение
- Сыпь
При появлении этих симптомов как можно скорее обратитесь за медицинской помощью.Обратитесь за неотложной помощью, если у вас проблемы с дыханием или боли в области груди, вы не можете бодрствовать, несмотря на попытки, или вообще не можете удерживать жидкость.
Для получения дополнительной информации о хронической болезни почек прочтите этот ресурс о хронической почечной недостаточности.
Признаки острой почечной недостаточности
Острое повреждение почек — это быстрое или резкое ухудшение функции почек, и считается неотложной медицинской помощью. Возникает при прямом повреждении одной или обеих почек, закупорке мочеточника или другом состоянии, вызывающем недостаточный приток крови к почкам.
У взрослых почечная недостаточность может быть вызвана:
Некоторые лекарства, такие как диуретики, аминогликозидные антибиотики и некоторые таблетки от артериального давления, также могут вызывать острую почечную недостаточность. Пожилые люди, а также люди с сопутствующими заболеваниями, такими как диабет, болезни печени или сердца, подвергаются повышенному риску.
У детей почечная недостаточность может быть вызвана:
- Сильная диарея
- Тяжелая инфекция
- Рак клеток крови
- Гипотония (пониженное давление)
- Нефрит
- Обезвоживание
Полезно знать: Особому риску обезвоживания подвержены люди, такие как пожилые люди, инвалиды и дети, которые зависят от попечителей в вопросах снабжения жидкостями.
Симптомы острой почечной недостаточности включают :
- Выделение меньше мочи, чем обычно
- Тошнота и рвота
- Диарея
- Плохой аппетит
- Одышка
- Отек ног, живота или лица.
- Сыпь
- Носовое кровотечение
- Вялость и / или проблемы с бодрствованием
- Астериксис, разновидность непроизвольного дрожания рук
- Болезненность живота
- Болезненность или болезненность в области нижних ребер
Признаки проблем с почками при беременности
Преэклампсия
Преэклампсия поражает только беременных женщин после 20-й недели беременности и проходит вскоре после рождения ребенка.Хотя по происхождению это не первичная проблема почек, она затрагивает почки. Его характеризует:
- Гипертония
- Протеинурия, или белок в моче
Другие симптомы, которые могут появляться как часть преэклампсии или прогрессирования преэклампсии, включают:
- Головная боль, которую невозможно облегчить обезболивающими
- Отек (опухоль) кистей рук, лица и / или ног
- Затуманенное зрение, другие нарушения зрения или слепые зоны
- Замешательство или дезориентация
- Тошнота и рвота
- Боль в правом верхнем углу живота, чуть ниже ребер
- Изжога, которую нельзя облегчить антацидами
- Чувство сильного недомогания
- Олигурия (низкий диурез) 500 мл или менее в течение 24 часов
- Неспособность чувствовать, как ребенок двигается так же сильно, как раньше
- Одышка, возможно, из-за отека легких (избыток жидкости в легких)
- Ход. Очень редко
Полезно знать: Если беременная женщина внезапно обнаруживает, что ее часы, браслеты или кольца больше не подходят ее руке или руке, или что их рукава внезапно затягиваются, им следует немедленно обратиться за медицинской помощью. Преэклампсия может привести к эклампсии и синдрому HELLP и считается неотложной медицинской помощью.
Для получения дополнительной информации см. Этот ресурс о преэклампсии, эклампсии и синдроме HELLP.
Если вы обеспокоены тем, что у вас или вашего близкого может быть преэклампсия, эклампсия или синдром HELLP, загрузите приложение Ada для бесплатной оценки симптомов.
Камни в почках или нефролитиаз
Камни в почках обычно состоят из твердых скоплений минералов, которые образуются в почечной системе. Эти камни могут оставаться в почках довольно долгое время. Они часто становятся болезненными, когда выходят из почки в мочеточник. Боль часто описывается как сильная коликообразная боль, обычно ощущаемая в мочеточнике между почкой и мочевым пузырем. Камни в почках могут быть очень болезненными.
Колики, от сильной до очень сильной боли, волнообразно повторяющейся, являются наиболее очевидными симптомами камней в почках. Местоположение боли и место ее распространения позволяют понять, где в настоящее время находится камень в мочевыводящей системе. Боль от камня в почках, проходящего через мочевыделительную систему, ощущается внезапно и сильно в боку (сбоку) и распространяется вниз по паху с той же стороны. Не все камни вызывают иррадиирующую боль. Некоторые камни могут не вызывать боли.
Полезно знать: Боль от камней в почках часто описывают как мучительную. Боль в почках из-за камней в почках может приходить и уходить.Это может происходить приступами продолжительностью от 20 минут до часа. Люди с болезненными камнями в почках часто не могут усидеть на месте из-за дискомфорта. Часто они бледные и потные, с болезненным и болезненным животом.
Другие симптомы камней в почках включают:
- Тошнота
- Рвота
- Лихорадка
- Озноб
- Болезненное мочеиспускание, а также частое и очень срочное или неконтролируемое мочеиспускание
- Гематурия, видимая кровь в моче
- Мутная и / или дурно пахнущая моча
- Невозможность мочеиспускания из-за закупорки мочеточника
- Гравийные или камнеподобные частицы в моче
Для получения дополнительной информации прочтите этот ресурс о камнях в почках.
Если вас беспокоит, что у вас могут быть камни в почках или нефролитиаз, обратитесь к приложению Ada для оценки симптомов.
Обзор литературы
Семьдесят процентов из 20 миллионов человек в Соединенных Штатах, страдающих хроническим заболеванием почек, сообщают о боли. Наличие боли у этих пациентов связано с более низким качеством жизни, включая более низкую функциональную способность.
Пациенты с хронической болезнью почек (ХБП) часто страдают хронической болью.В этой популяции может быть трудно выбрать подходящую анальгетическую терапию, поскольку многим пациентам требуется комплексное лечение сопутствующих заболеваний, сопровождающих почечную недостаточность. Сниженная скорость клубочковой фильтрации (СКФ) изменяет нормальную фармакокинетику анальгетиков и увеличивает вероятность токсичности, нежелательных побочных эффектов и лекарственных взаимодействий. Соответствующий выбор анальгетиков, титрование дозы и мониторинг имеют решающее значение для успешного ведения этой популяции.
Проблема
Более 20 миллионов человек в США страдают ХБП, в том числе примерно 33% взрослых с диабетом и 20% взрослых с высоким кровяным давлением. 1,2 В недавнем исследовании 70% пациентов с ХБП сообщили о боли. 3 Сообщается, что боль является наиболее частым симптомом, испытываемым пациентами с ХБП, и часто ее не лечат. 4,5 Было обнаружено, что наличие боли у пациентов с умеренной и тяжелой ХБП связано с более низкими показателями качества жизни (КЖ) по сравнению с населением в целом. 3 Пониженное качество жизни ограничивает функциональные возможности пациентов и ухудшает их социальные способности. 6 Пониженное качество жизни может отрицательно повлиять на индекс массы тела, артериальное давление, уровень боли и прием лекарств. 7
Определение причины боли у пациентов с ХБП необходимо для соответствующего лечения. Помимо общих причин боли в общей популяции, пациенты с ХБП имеют многофакторные (ишемические, нейропатические, костные и скелетно-мышечные) состояния боли, связанные с их заболеванием. 8 Они могут испытывать боль, вызванную первичным заболеванием (поликистоз почек), заболеванием костей (кистозно-фиброзный остеит, остеомаляция и амилоидоз 2-микроглобулина), почечной недостаточностью (уремическая нейропатия и кальцифилаксия) и сопутствующими заболеваниями (сердечно-сосудистые заболевания, ишемия). или диабетическая невропатия и заболевание периферических сосудов).
Эффективное обезболивание в этой группе населения затруднено, поскольку поставщики первичной медико-санитарной помощи и нефрологи получают ограниченную подготовку по оценке и лечению хронической боли.Многие врачи не принимают во внимание измененную фармакокинетику и побочные эффекты лекарств при заболевании почек. 8
Выбор анальгетиков
Всемирная организация здравоохранения (ВОЗ) установила трехступенчатую лестницу для лечения боли при раке в 1986 году (таблица 1). Хотя не существует конкретных рекомендаций по лечению боли у пациентов с почечной недостаточностью, модель ВОЗ использовалась в качестве руководства для лечения рака и нераковой боли. 9 На первом этапе фармакологического вмешательства при легкой боли обычно используются неопиоидные анальгетики, такие как парацетамол или нестероидные противовоспалительные препараты (НПВП).При умеренном уровне боли второй этап включает добавление опиоидов из списка II, таких как кодеин и гидрокодон. На этом этапе можно ввести трамадол. В случаях, когда боль сохраняется, несмотря на прием опиоидов с более низкой активностью, или если боль сильная, третий шаг включает добавление морфина, оксикодона (оксиконтин, роксикодон и др.), Гидроморфона (дилаудид, экзальго и др.), Метадона ( Dolophine, Methadose, другие) или фентанил (Duragesic, Subsys, другие). 10,11
Адъювантные анальгетики могут быть добавлены на любой ступени лестницы ВОЗ в зависимости от природы и этиологии боли.В общем, адъювантные агенты включают антидепрессанты при состояниях хронической боли, кортикостероиды при воспалительных заболеваниях, противосудорожные средства при невропатической боли, миорелаксанты при боли, связанной с мышечным спазмом, и бисфосфонаты при боли в костях, связанной с метастатическим заболеванием. 10,12
При выборе анальгетиков следует учитывать тип боли, тяжесть, ожидаемую продолжительность лечения, побочные эффекты и взаимодействие с другими лекарствами.Способность распознавать характер боли необходима для подбора эффективной анальгетической терапии. Соматическая боль, которая характеризуется как ноющая и локализуемая, часто хорошо поддается лечению НПВП и опиоидами. Висцеральная боль, которая обычно является глубокой и плохо локализованной, может поддаваться лечению опиоидами, но в некоторых случаях опиоиды могут усугубить основную проблему, такую как непроходимость кишечника. Невропатическая боль, которая характеризуется как жгучая или стреляющая по своей природе, часто связана с покалыванием, онемением и сенсорным дефицитом.Невропатическая боль менее чувствительна к опиоидам и более чувствительна к противосудорожным и антидепрессивным средствам. 13
ацетаминофен
Ацетаминофен (Тайленол и др.) — одно из наиболее часто назначаемых лекарств. Он хорошо известен своими обезболивающими и жаропонижающими свойствами. Он признан анальгетиком периферического действия, хотя его истинный механизм действия остается неясным. 13 Ацетаминофен обладает минимальным противовоспалительным действием против
.Это связано со слабым ингибированием изоформ фермента циклооксигеназы (ЦОГ) ЦОГ-1 и 2. 14
С 1996 года Национальный фонд почек поддерживает использование парацетамола в качестве ненаркотического средства выбора для эпизодического лечения легкой и умеренной боли у пациентов с ХБП. 7 Ацетаминофен является хорошим анальгетиком для пациентов с запущенной ХБП и терминальной стадией почечной недостаточности (ТПН), поскольку он не вызывает угнетения тромбоцитов или раздражения желудочно-кишечного тракта. 13
Сообщалось, что ацетаминофен может быть безопасным для использования у пациентов с поздней стадией ХБП 4–5 стадий без увеличения скорости прогрессирования заболевания. 15 Ацетаминофен метаболизируется в печени и не требует корректировки дозы при наличии ХБП. Важно понимать, что парацетамол часто сочетается с наркотиками низкой активности и содержится во многих лекарствах, отпускаемых без рецепта. Одновременный прием нескольких препаратов, содержащих ацетаминофен, может подвергнуть пациентов с ХБП риску печеночной недостаточности. 16 В таблице 2 представлены рекомендуемые снижения дозировки ацетаминофена для пациентов со сниженной скоростью клубочковой фильтрации (СКФ). 17
НПВП
НПВП подавляют синтез простагландинов, воздействуя на ферменты ЦОГ. 18 СОХ-1 экспрессируется во многих тканях, особенно в слизистой оболочке желудочно-кишечного тракта. ЦОГ-2 экспрессируется в основном в очагах воспаления. 19 Посредством этих путей использование НПВП может привести к подавлению функции тромбоцитов и раздражению слизистой оболочки желудочно-кишечного тракта, что увеличивает риск кровотечения, особенно у пациентов с уремией. 13 НПВП связаны с прямыми нефротоксическими эффектами, которые включают значительное снижение СКФ и почечную вазоконстрикцию, опосредованную ингибированием почечного простагландина. Известно, что они, помимо других состояний, вызывают интерстициальный нефрит, нефротический синдром и мембранозную гломерулонефропатию. 13,20,21 НПВП были связаны с гипертонией, гипонатриемией и отеками из-за их влияния на реабсорбцию натрия в дистальных отделах почек и секрецию антидиуретического гормона. 13 В метаанализе было продемонстрировано, что гипертензивный эффект НПВП был выше у пациентов с ранее существовавшей гипертензией по сравнению с пациентами без них. 22
Считается, что использование селективных агентов ЦОГ-2 (коксибы, целебрекс) связано со снижением риска желудочно-кишечных и гематологических эффектов. Опубликованные испытания, сравнивающие эффекты селективных агентов ЦОГ-2 против неселективных агентов, исключили пациентов с клинически значимой ХБП. 23,24 Следовательно, желудочно-кишечные и гематологические эффекты ингибиторов ЦОГ-2 у уязвимых пациентов с ТПН не установлены. 13 Смерть от сердечно-сосудистых заболеваний в популяции пациентов с терминальной почечной недостаточностью является проблемой, связанной с использованием ингибиторов ЦОГ-2. 25 Пациенты с ТПН с ишемической болезнью сердца не должны получать ингибиторы ЦОГ-2.
Учитывая множество рисков, связанных с НПВП, их следует ограничивать конкретными показаниями (острая боль) и краткосрочным применением (от 3 до 7 дней). Хорошим примером краткосрочного использования может быть контроль симптомов, связанных с острым приступом подагры. Время между приемами должно быть максимально увеличено, чтобы ограничить риски и побочные эффекты.Следует избегать приема НПВП с периодом полувыведения более 12 часов (например, мелоксикама, напроксена), поскольку они могут снижать почечный кровоток, вызывая значительное снижение СКФ и острую почечную недостаточность, а также опасную для жизни гиперкалиемию. 26
Опиоиды
Когда пациент с ТПН испытывает умеренную или сильную боль, которая сохраняется, несмотря на лечение неопиоидами, следует учитывать потенциальные преимущества опиоидных препаратов. 27 Как и у других обезболивающих, фармакокинетика опиоидов изменяется при почечной недостаточности.Большинство опиоидов метаболизируются в печени и выводятся почками, поэтому у пациентов с ХБП и более низкой СКФ часто требуется корректировка дозировки. Здесь мы рассмотрим наиболее часто используемые опиоиды и их рекомендуемое использование:
- С осторожностью рекомендуют: гидроморфон, фентанил, трамадол, оксикодон и бупренорфин
- Рекомендуется с осторожностью, кратковременное применение: морфин
- Не рекомендуются: кодеин и меперидин
Морфин
Сульфат морфина — один из старейших встречающихся в природе опиатов и, следовательно, один из наиболее хорошо изученных опиоидных препаратов.Практикующие врачи обычно используют морфин в качестве стандарта, с которым сравнивают другие опиоидные препараты. Морфин в основном метаболизируется в печени до его основных метаболитов: морфин-3-глюкуронида (M3G), морфин-6-глюкуронида (M6G) и норморфина. Он подвергается интенсивному метаболизму при первом прохождении, в результате чего пероральная биодоступность составляет менее 40%. 28 Все метаболиты в основном выводятся с мочой, при этом до 10% выводится в неизмененном виде. Известно, что при почечной недостаточности эти метаболиты накапливаются, что приводит к побочным эффектам, включая миоклонию и угнетение дыхания. 29-32 Были сообщения о случаях, предполагающих, что пациенты с ТПН могут подвергаться большему риску морфин-индуцированных осложнений центральной нервной системы (ЦНС) и угнетения дыхания. 33 Было показано, что M3G противодействует анальгезии, вызванной морфином, что приводит к плохому контролю боли. 34,35 M6G накапливается у пациентов с почечной недостаточностью и может вызывать угнетение дыхания. У пациентов с ТПН период полувыведения M6G составляет примерно 50 часов по сравнению с 3-5 часами у пациентов с нормальной функцией почек. 36 Составы морфина с замедленным высвобождением могут иметь период полураспада, превышающий 10 часов, поэтому при их использовании следует проявлять особую осторожность. 37
Кодеин
Кодеин — это встречающийся в природе метилированный морфин. Считается слабым опиоидным анальгетиком. Кодеин обычно используется при слабой и умеренной боли, а также в качестве противокашлевого средства. Он метаболизируется в печени через цитохром P450 (CYP450) до кодеин-6-глюкуронида, норкодеина, морфина (примерно 10%), M3G, M6G и норморфина. 38 Guay et al. Обнаружили, что кодеин и его метаболиты имеют значительно более длительный период полураспада у пациентов, находящихся на гемодиализе. 39 Нормальный период полувыведения основных метаболитов кодеина составляет примерно 2,5 часа, тогда как у пациентов с ТПН он составляет почти 13 часов. 36 Использование кодеина у пациентов с почечной недостаточностью было связано с угнетением ЦНС и остановкой дыхания. 40,41 Кроме того, у пациентов, находящихся на гемодиализе, кодеин не удаляется. 36 Учитывая потенциальную токсичность кодеина у пациентов с почечной недостаточностью, его использование не рекомендуется.
Оксикодон
Оксикодон — полусинтетический опиоид, показанный для лечения умеренной и сильной боли. Он доступен в формах краткосрочного и длительного действия, а также в комбинированных продуктах, содержащих НПВП или ацетаминофен. Он метаболизируется в печени через CYP450 до его первичных метаболитов нороксикодона и оксиморфона, при этом менее 10% выводится в неизмененном виде с мочой. 36 Считается, что нороксикодон неактивен. Однако оксиморфон (Opana и др.) Является сильнодействующим опиоидным анальгетиком.Его период полувыведения составляет от 2 до 4 часов у нормальных здоровых пациентов и удлиняется до 3-5 часов у пациентов с ТПН. Кирвела и др. Показали, что средний период полувыведения оксикодона и его метаболитов был увеличен у пациентов с уремией с ТПН. 42
Учитывая пониженную экскрецию метаболитов оксикодона и потенциальную токсичность для ЦНС, рекомендуется сниженная дозировка. Банн и Эшли рекомендуют начинать с самой низкой дозы у пациентов с СКФ <10 мл / мин,
, и увеличивать ее по мере переносимости до эффективной дозы. 36 Лонг, однако, рекомендует начинать с 75% нормальной дозы оксикодона у пациентов с СКФ от 10 до 50 мл / мин и 50% дозы от нормальной дозы у пациентов с СКФ <10 мл / мин. 43 Банн и Эшли рекомендуют дозировать пациентам, находящимся на гемодиализе, так же, как пациентам с СКФ <10 мл / мин. Эти предостережения следует применять к препаратам длительного действия и оксиморфону. 36
Гидрокодон
Гидрокодон, полусинтетический опиоид, получают из кодеина.Чаще всего его назначают в виде комбинированного препарата с ацетаминофеном (Викодин и др.). Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) недавно одобрило состав с пролонгированным высвобождением под названием Zohydro, который не содержит ацетаминофен. Это разрешение подверглось некоторой проверке из-за опасений по поводу возможности неправильного использования и злоупотреблений. 44 Хотя в настоящее время нет окончательных рекомендаций, поскольку гидрокодон метаболизируется в печени (через CYP450) до гидроморфона, было бы разумно следовать руководствам, аналогичным руководящим принципам для гидроморфона.
Гидроморфон
Гидроморфон (Дилаудид, Экзальго и др.) — мощный полусинтетический опиоид (гидрогенизированный кетон морфина), который в 5-7 раз сильнее морфина. Гидроморфон метаболизируется в печени до его основных метаболитов — гидроморфон-3-глюкуронида (h4G), дигидроморфина и дигидроизоморфина. Эти метаболиты выводятся с мочой. В 2001 году Durnin et al изучили влияние почечной недостаточности на фармакокинетику гидроморфона. Они показали нарушение выведения метаболитов гидроморфона у пациентов с умеренной и тяжелой почечной недостаточностью по сравнению со здоровыми людьми.45 Кроме того, они показали, что гемодиализ эффективен в снижении уровня гидроморфона в плазме. 45 Babul et al. Также сообщили о накоплении метаболитов у пациентов с ХБП. 46 Накопление метаболитов, особенно h4G, который похож на M3G морфина, может привести к нейровозбуждению и когнитивным нарушениям. 36 В ретроспективном исследовании Lee et al. Показали улучшенные профили побочных эффектов (снижение когнитивных функций / эффектов сонливости / тошноты) у 80% пациентов с ХБП, перешедших с другого опиоида на гидроморфон. 47 Пациенты с ХБП, получающие гидроморфон, должны иметь корректировку дозировки в соответствии с их уровнем почечной недостаточности.
Меперидин
Меперидин (Демерол и др.), Первый синтетический опиоид, был представлен на рынке в 1932 году. Он метаболизируется в печени до своего первичного активного метаболита нормеперидина. Нормеперидин — это проконвульсантный метаболит с нейровозбуждающими свойствами, которые наблюдаются в основном у лиц с нарушением функции почек. 48 В 1983 году Kaiko et al сообщили о серии случаев из 48 пациентов, которые испытали побочные эффекты от меперидина, и у 29% этих пациентов была почечная недостаточность. 49 Наиболее частые побочные эффекты меперидина включают судороги, миоклонус (внезапные подергивания или подергивания) и изменения психического статуса. 50-52 Побочные эффекты наиболее эффективно лечатся гемодиализом (HD), а не конкурирующими антагонистами, такими как налоксон. 50 Меперидин никогда не следует применять пациентам, принимающим селективные ингибиторы обратного захвата серотонина или ингибиторы моноаминоксидазы, поскольку их комбинация значительно увеличивает риск развития потенциально смертельного серотонинового синдрома.Учитывая возможность этих серьезных осложнений, меперидин не рекомендуется применять пациентам с ХБП, и его следует избегать.
Метадон
Метадон — это синтетический опиоид, который был разработан в 1937 году. Метадон обладает двойным действием, являясь как агонистом мю-опиоидов, так и антагонистом рецептора N-метил-D-аспарата (NMDA). 53 Его активность антагониста NMDA может снижать толерантность к опиоидам и экситоксичность глутамата. Метадон использовался как для лечения опиоидной зависимости, так и для лечения хронической боли.Метаболизируется в печени до своего первичного метаболита 2-этилиден-1,
5-диметил-1,3-дифенилпирролидин, который неактивен. 54 Он имеет высокую пероральную биодоступность и типичный период полувыведения от 13 до 47 часов. 36 Сообщалось о периоде полураспада до 120 часов из-за его растворимости в липидах. 55
Kreek et al. Показали, что у пациента с анурией, находящегося на гемодиализе, от 10% до 45% метаболитов метадона выводятся с фекалиями. 56 Метадон не удаляется гемодиализом. 36,57 Кроме того, не было доказательств накопления метадона или метаболитов у 3 исследованных пациентов с ХЗП. 56
Перед началом приема метадона пациенты должны пройти базовую электрокардиограмму. Через неделю после начала приема метадона пациентам следует сделать повторную электрокардиограмму для оценки удлинения интервала QT и регулярно контролировать риск Torsades de Pointes, особенно после увеличения дозы. Justo et al. Провели обзор литературы и определили почечную недостаточность как фактор риска удлинения интервала QT у пациентов, получавших метадон от опиоидной зависимости.58 У пациентов с нормальной функцией почек, получавших метадон от боли, одно исследование в обзоре показало, что у 5% пациентов был серьезный риск возникновения торсадов с временами QTc> 500 мс. 58 Клиницисты должны помнить о любых лекарственных взаимодействиях (например, ципрофлоксацин [Cipro, др.], Эсциталопрам [Lexapro, др.], Галоперидол [Haldol, др.]), Которые могут повышать уровень метадона и / или увеличивать интервал QT, увеличивая риск торсадов. 59
Согласно имеющимся данным, метадон является безопасным вариантом лечения пациентов с ХБП при надлежащем контроле.Банн и Эшли рекомендуют начальную дозу 50% от нормальной для пациентов с СКФ <10 мл / мин и нормальную дозировку для пациентов с легкой и умеренной почечной недостаточностью. 36 Из-за потенциальных побочных эффектов, связанных с метадоном, рекомендуется, чтобы это средство прописывали только врачи, знакомые с его использованием.
Фентанил
Фентанил — это мощный синтетический опиоид с быстрым началом и короткой продолжительностью действия, который был впервые синтезирован в 1960 году. По сравнению с морфином, фентанил является гораздо более липофильным и в 50–100 раз более активным.Это вызывает меньшее высвобождение гистамина и связано с меньшей частотой запоров. Он доступен в нескольких формах, но трансдермальный пластырь чаще всего используется для лечения хронической боли, а трансмукозальные формы немедленного высвобождения помогают при резкой боли. 60
Фентанил подвергается быстрому метаболизму в печени до своего первичного неактивного метаболита норфентанила. 61 Менее 7% выводится в неизмененном виде с мочой. 36 Фентанил не удаляется гемодиализом из-за его высокого связывания с белками и низкой растворимости в воде. 36 Koehntop et al. Отметили снижение клиренса фентанила у пациентов с тяжелой уремией (азот мочевины крови> 60 мг / дл), что привело к послеоперационному угнетению дыхания. 62 Официально производители трансдермального пластыря с фентанилом ссылаются на это исследование и рекомендуют не использовать пластырь у пациентов с тяжелой почечной недостаточностью. 63 Данных о применении трансдермального фентанила у пациентов с почечной недостаточностью легкой и средней степени тяжести недостаточно. Банн и Эшли рекомендуют регулировать дозировку в соответствии с СКФ. 36 Учитывая отсутствие активных метаболитов, первичный метаболизм в печени и доступные данные по безопасности, фентанил можно безопасно использовать у пациентов с легкой и умеренной ХБП. Предлагается корректировка дозировки, и этот препарат следует применять с осторожностью у пациентов с уремией. Необходимы дополнительные исследования использования трансдермального фентанила у пациентов с хронической болью и ХБП.
Бупренорфин
Бупренорфин представляет собой полусинтетический модулятор опиоидных рецепторов со смешанным агонистом-антагонистом. 64 Он играет роль в лечении опиоидной зависимости, где его можно узнать под торговой маркой Suboxone. В более низких дозах бупренорфин может использоваться для купирования острой и хронической боли от умеренной до сильной (Бутранс). 65
Бупренорфин метаболизируется в печени до активных метаболитов норбупренорфина и бупренорфин-3-глюкуронида. Он выводится через желчную систему в неизмененном виде, а его метаболиты выводятся почками. 66 В исследовании Hand et al. Было обнаружено, что концентрации в плазме метаболитов норбупренорфина и бупренорфин-3-глюкуронида повышены у пациентов с почечной недостаточностью. 67 Считается гораздо менее сильнодействующим обезболивающим, Хэнд и его коллеги предположили, что эти метаболиты могут быть незначительными.
Дахан и его коллеги продемонстрировали, что бупренорфин оказывает максимальное влияние на угнетение дыхания. Было обнаружено, что антиреспираторные эффекты выравниваются примерно на 50% от исходной скорости дыхания по сравнению с другими опиоидами, такими как фентанил, которые могут вызывать полное апноэ при сопоставимых дозах. 68 Filitz et al не обнаружили повышенных уровней бупренорфина или норбупренорфина у пациентов с почечной недостаточностью, принимающих трансдермальный бупренорфин до 70 мкг / ч.Кроме того, они обнаружили, что гемодиализ не влияет на уровень бупренорфина в плазме. 69
Кажущийся безопасным для пациентов с почечной недостаточностью трансдермальный бупренорфин может играть полезную роль при лечении таких состояний, как боль при остеоартрите. Непрерывная анальгезия может проводиться в течение 7 дней в форме бутрана (трансдермального бупренорфина) с дозой до 20 мкг / час. Трансдермальная доставка бупренорфина обеспечивает системную доставку лекарства в течение длительного периода и поддерживает стабильные концентрации в плазме. 70
Атипичные опиоиды
Трамадол
Трамадол является слабым агонистом мю-опиоидных рецепторов и ингибитором обратного захвата серотонина и норадреналина. 71 Он действует как периферически, так и центрально, поэтому эффективен как при ноцицептивной, так и при нейропатической боли. Трамадол также вызывает меньшее седативное действие и угнетение дыхания, чем другие опиаты. Он играет роль в лечении умеренной боли у пациентов с ХБП. Трамадол метаболизируется в печени. Однако его активный метаболит, О-деметил трамадол, выводится через почки.Его период полувыведения составляет приблизительно 5 часов у пациентов с нормальной функцией почек, но период полувыведения может быть значительно увеличен у людей со сниженной СКФ. 72 У него отсутствует потенциал злоупотребления, характерный для других опиоидов. 73 Общие побочные эффекты включают тошноту, угнетение ЦНС и запор. Было показано, что трамадол вызывает судороги у пациентов со сниженным судорожным порогом, например у пациентов с уремией. 74,75 Трамадол несет риск усиления серотонинового синдрома, и его не следует назначать пациентам, принимающим СИОЗС или другие серотонинергические препараты. 76
Противосудорожные препараты
Габапентин
Габапентин — противоэпилептический препарат, который обычно используется в качестве адъювантного анальгетика при лечении нейропатической боли. Хотя он структурно связан с гамма-аминомасляной кислотой (ГАМК), он не связывается с рецепторами ГАМК. Некоторая его активность может быть опосредована воздействием на потенциал-управляемые кальциевые каналы, но точный механизм его действия неясен. Габапентин может использоваться для лечения периферической нейропатии, постгерпетической невралгии, синдрома беспокойных ног и вторичного зуда на фоне уремии. 77-81
Известно, что габапентин вызывает множество побочных эффектов со стороны ЦНС, включая головокружение, летаргию и атаксию (нарушение мышечного контроля в руках и ногах). Габапентин выводится через почки, и скорость его выведения зависит от СКФ. 82,83 У пациентов с нормальной СКФ начальная доза составляет 300 мг в 1-й день, 300 мг два раза в день во 2-й день и 300 мг трижды в день в 3-й день. Затем дозу увеличивают в соответствии с ответом на 1,2. грамм в день, в 3 приема. 36 Уровни габапентина в плазме можно снизить примерно на 35% после гемодиализа. 84,85
Прегабалин
Прегабалин хорошо известен своей ролью в лечении заболеваний ЦНС и его действием на контроль невропатической боли. Это альфа-2-дельта-лиганд, который, связываясь с потенциалозависимыми кальциевыми каналами, снижает приток кальция в нервы. Это приводит к снижению высвобождения нейромедиаторов, включая глутамат, норадреналин и вещество P, которое придает ему анальгетические, анксиолитические и противосудорожные свойства.Прегабалин неактивен в отношении рецепторов ГАМК-А и ГАМК-В. Он не превращается метаболически в ГАМК или антагонист ГАМК, а также не изменяет захват или деградацию ГАМК. 86,87 Не связывается с белками плазмы и существенно не метаболизируется.
Благодаря этим свойствам более 90% его выводится в неизмененном виде через почки. 88 Его фармакокинетический профиль является линейным, при этом уровни в плазме пропорционально возрастают с увеличением дозы. 89 Он продемонстрировал небольшой потенциал взаимодействия с другими лекарствами. 90,91 Randinitis et al. Продемонстрировали, что клиренс прегабалина прямо пропорционален клиренсу креатина (CrCl), поэтому следует рассмотреть возможность корректировки дозировки для пациентов с CrCl <60 мл / мин. 92 Авторы рекомендуют снижать дозу прегабалина примерно на 50% на каждые 50% снижения CrCl. 92 При лечении пациентов, находящихся на гемодиализе, может потребоваться повышенная доза прегабалина для поддержания равновесного состояния после каждого лечения. 92
Карбамазепин
Карбамазепин — еще один противоэпилептический препарат, который используется в качестве адъювантного анальгетика при лечении нейропатической боли.Он действует, стабилизируя потенциал-управляемые натриевые каналы и избирательно блокируя активно возбуждающие ноцицепторные волокна. В отличие от габапентина, карбамазепин выводится печенью. У пациентов с почечной недостаточностью коррекции дозы не требуется. Карбамазепин полезен для лечения невралгии тройничного нерва и диабетической невропатии. Он также эффективен для уменьшения боли, связанной с постгерпетической невралгией. 93,94 Общие побочные эффекты включают головокружение, усталость и атаксию. Редкий, но значительный побочный эффект, связанный с этим лекарством, — агранулоцитоз (снижение способности вырабатывать лейкоциты).Пациенты, которые принимают лекарство в течение длительного периода, должны проходить общий анализ крови каждые 2–4 месяца для контроля агранулоцитоза и апластической анемии. Для пациентов с нормальной СКФ рекомендуемая начальная доза составляет 100 мг 1-2 раза в день; обычная доза увеличивается до 200 мг 3-4 раза в день. 36 Максимальная доза составляет 1,6 г в день — затем доза постепенно снижается по мере того, как боль переходит в стадию ремиссии. 36
Трициклические антидепрессанты
Трициклические антидепрессанты (ТЦА) — это антидепрессанты, которые используются в качестве адъювантных анальгетиков при лечении нейропатической боли. 78 ТЦА часто оказывают обезболивающее в более низких дозах, чем обычно используются для лечения депрессии. При использовании в сочетании с опиоидами ТЦА обладают синергетическим обезболивающим эффектом, который может помочь снизить необходимую дозу опиоидов. 13 ТЦА подвергаются метаболизму в печени и имеют значительные побочные эффекты, которые часто ограничивают их использование, особенно у пациентов с ХБП. Это связано с повышенными уровнями глюкуронидированных метаболитов ТЦА в сыворотке крови, которые были обнаружены у пациентов с почечной недостаточностью в фармакокинетических исследованиях. 95 ТЦА обычно имеют антихолинергические побочные эффекты, включая ортостаз, седативный эффект, запор, задержку мочи, нечеткость зрения, ухудшение памяти, спутанность сознания, делирий и сухость во рту. Этот последний побочный эффект плохо переносится диализными пациентами. ТЦА усиливают жажду, вызванную ограничением жидкости, гипергликемией и гиперосмоляльностью у пациентов с ТПН. Нортриптилин — это ТЦА, обладающая меньшим антихолинергическим действием и, как правило, более безопасная для этой группы населения.ТЦА могут увеличивать интервал QT, поэтому эти агенты следует применять с осторожностью у пациентов с нарушениями сердечной проводимости, особенно у пациентов с ХБП, которые обычно страдают от электролитных нарушений, таких как гиперкалиемия, гипокальциемия и алкалоз. 96
Сводка
Лестница ВОЗ обеспечивает важную основу для лечения боли у пациентов с ХБП. Ацетаминофен обладает отличным профилем безопасности в этой популяции и играет важную роль в облегчении боли от легкой до умеренной.По возможности следует избегать применения НПВП у пациентов с ХБП. Если использование НПВП необходимо, предпочтительны препараты короткого действия, и их следует прекратить как можно скорее. Селективные ингибиторы ЦОГ-2 недостаточно изучены у пациентов с ХБП, поэтому при их применении следует соблюдать осторожность. Опиоиды часто требуют тщательного мониторинга токсичности и корректировки дозы, поскольку они содержат метаболиты и изменяют фармакокинетику у пациентов с почечной недостаточностью, что часто вызывает побочные эффекты.Метадон, фентанил и бупренорфин хорошо переносятся этой группой пациентов и должны рассматриваться для лечения сильной хронической боли. Адъювантные анальгетики, такие как противосудорожные средства и ТЦА, повышают эффективность других анальгетиков и играют очень важную роль в лечении боли. Одновременное использование адъювантов может позволить снизить дозировку опиатов и ограничить нежелательные побочные эффекты.
Продолжить чтение: диализ, опиоиды и обезболивание
Последнее обновление: 17 октября 2014 г.
Как определить боль в почках или спине
Ваши почки расположены чуть ниже грудной клетки, причем каждая почка расположена по обе стороны от позвоночника.Почки помогают отфильтровывать токсины и лишнюю жидкость из организма, чтобы остальная часть вашего тела работала нормально. Распространенные причины боли в почках включают ИМП, почечные инфекции и камни в почках. Поскольку почки опираются на мышцы спины, иногда бывает трудно отличить боль в почках от боли в спине. Чтобы помочь вам различать эти два явления, мы разберем признаки и симптомы, позволяющие определить, является ли это болью в спине или почек.
Как распознать боль в спине или почек
Место нахождения
Боль в спине может ощущаться в любом месте спины, от верха позвоночника к основанию шеи до низа позвоночника около копчика.Возможные причины боли в спине могут включать повреждение нервов, мышц, дисков или любого позвонка позвоночника. Боль в почках возникает в более конкретной области, чем общая боль в спине. Локализация боли в почках обычно находится в области, где почки находятся по обе стороны от позвоночника у основания грудной клетки. В зависимости от причины боль может ощущаться как на одной, так и на обеих сторонах позвоночника. Боль в почках может также распространяться не на спину, а на бок, живот, пах или бедро.
Тип боли
В зависимости от причины боли в спине, тип боли может варьироваться от постепенной боли, которая остается локализованной в области воспаления, как в случае растяжения мышц или связок, до онемения и покалывания, которые характерны для боли в седалищном поясе. Когда доходит до боли в почках, тип боли, связанный с почечными инфекциями, обычно описывается как тупая, постоянная болезненность или болезненность. Большие камни в почках могут вызывать более сильную и резкую боль, которая усиливается по мере того, как камни в почках начинают выходить.
Время
Временная шкала — еще один способ отличить боль в спине от боли в почках. Боль в спине может приходить и уходить и может быть вызвана определенными движениями, такими как наклонение или сидение. С другой стороны, боль, связанная с почками, обычно остается тупой и стабильной и обычно не меняется при движении. Боль в почках также обычно не проходит сама по себе, если только эта боль не вызвана камнями в почках. Чаще всего боль в спине проходит сама по себе.
Сопутствующие симптомы
Обычно боль в спине не имеет сопутствующих симптомов, кроме самой боли. Боль в почках с большей вероятностью будет иметь другие симптомы, такие как тошнота, лихорадка, рвота и проблемы с мочеиспусканием или кишечником. Если у вас нет других симптомов, кроме боли в спине, проблема, вероятно, связана с позвоночником или мышцами спины, но если у вас есть другие сопутствующие симптомы, связанные с болью в спине, позвоните своему врачу, чтобы убедиться, что это не более серьезная проблема. проблема с почками.
Назначить встречу
В Durham Nephrology мы предоставляем комплексную помощь пациентам в Дареме и Оксфорде, Северная Каролина, с заболеваниями почек и высоким кровяным давлением. Наша команда имеет опыт лечения боли в почках и ее основных причин. Если у вас есть вопросы о боли в почках или вы испытываете какие-либо симптомы помимо боли в почках, позвоните нам по телефону 919-477-3005, чтобы поговорить с сотрудником и записаться на прием.

 Обострение может вызвать даже банальное переохлаждение. Чаще встречается у женщин и девушек из-за любви к короткой верхней одежде в холодное время года.
Обострение может вызвать даже банальное переохлаждение. Чаще встречается у женщин и девушек из-за любви к короткой верхней одежде в холодное время года.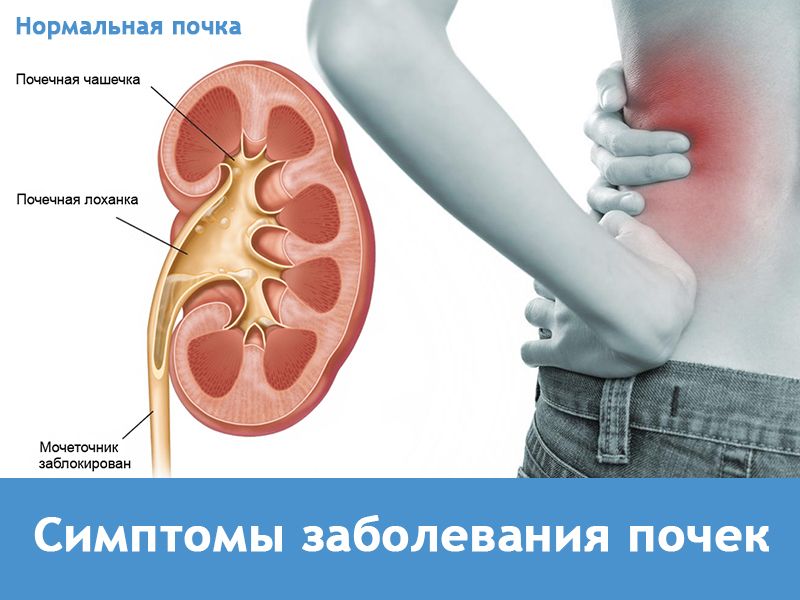

 Подбирается антибиотик, который важно принимать на протяжении всего курса лечения (от 5 до 14 дней) для полного уничтожения бактерий.
Подбирается антибиотик, который важно принимать на протяжении всего курса лечения (от 5 до 14 дней) для полного уничтожения бактерий.



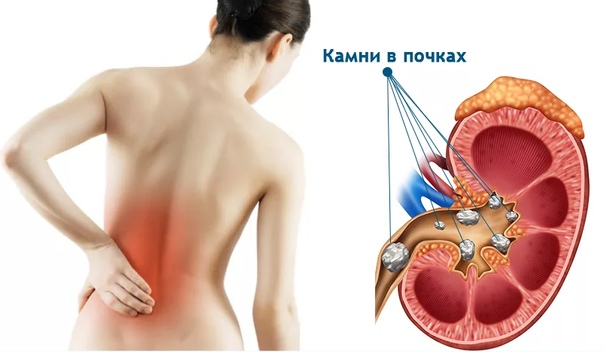 Для приготовления берут 1 кг ягод брусники и стакан сахара на 5-6 л воды. Ягоды предварительно размять, отжать сок, выжимки прокипятить пару минут, охладить, потом соединить с соком. Брусничный лист заваривают из расчета 2 ст. ложки на 1 л кипятка, настаивают и пьют по полстакана в день.
Для приготовления берут 1 кг ягод брусники и стакан сахара на 5-6 л воды. Ягоды предварительно размять, отжать сок, выжимки прокипятить пару минут, охладить, потом соединить с соком. Брусничный лист заваривают из расчета 2 ст. ложки на 1 л кипятка, настаивают и пьют по полстакана в день.


 Если они маленькие, они могут выйти из тела. Однако более крупные камни могут застрять в мочевыводящих путях и препятствовать отхождению мочи. В любом случае может возникнуть сильная боль.
Если они маленькие, они могут выйти из тела. Однако более крупные камни могут застрять в мочевыводящих путях и препятствовать отхождению мочи. В любом случае может возникнуть сильная боль. По мере того как кисты расширяются, почки увеличиваются в размерах и со временем могут потерять способность функционировать.
По мере того как кисты расширяются, почки увеличиваются в размерах и со временем могут потерять способность функционировать.