54) Сахарный диабет, его виды. Этиология и патогенез сахарного диабета 1 и 2 типа. Стоматологические проявления сахарного диабета.
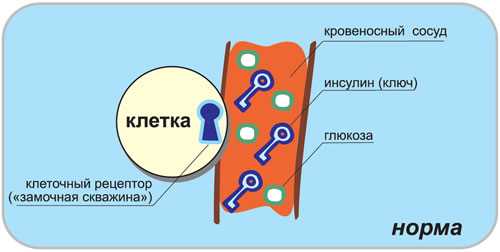
Сахарный диабет — это состояние хронической гипергликемии, обусловленной недостаточностью инсулина или избыточностью факторов, противодействующих его активности. Проявления диабета включают нарушения обмена веществ, углеводного, кетоацидоз, прогрессирующее поражение капилляров почек, сетчатки, поражения периферических нервов и выраженный атеросклероз .
Основные проявления диабета — гипергликемия, достигающая иногда 25 ммоль/л, гликозурия с содержанием глюкозы в моче до 555 — 666 ммоль/сут (100 — 120 г/сут), полиурия (до 10 — 12 л мочи в сутки), полифагия и полидипсия.
Этиология. Причиной сахарного диабета является инсулиновая недостаточность. По механизму возникновения инсулиновая недостаточность может быть панкреатической— связанной с нарушением биосинтеза и выделения инсулина, или внепанкреатической (относительной)-
Инсулиновая недостаточность может быть связана с генетическими либо приобретенными факторами.
Классификация.
В зависимости от причин и степени инсулиновой недостаточности: первичный и вторичный (симптоматический).
В первичном сахарном диабете, выделен инсулинзависимый ( I типа) и инсулиннезависимый ( II типа).
Вторичный связан с определенными заболеваниями: акромегалией, болезнью Иценко—Кушинга, болезнями поджелудочной железы, действием лекарственных, химических средств, генетическими синдромами.
Отдельные классы представляет диабет, связанный с недостаточностью питания, и диабет беременных.
Распространен первичный диабет. В его происхождении наряду с генетическими факторами определенную роль играют иммунные механизмы и внешнесредовые влияния.
Инсулинзависимый сахарный диабет (ИЗСД) характеризуется инсулинопенией- абсолютной инсулиновой недостаточностью, с метаболическими нарушениями сцлонный к кетоацидозу. Развивается эта форма в юношеском возрасте, генетическая предрасположенность сочетается с определенными антигенами системы HLA. Чаще ( HLA-B8-DR3 и B15-DR4). Имеются сочетание с другими аутоиммунными заболеваниями (инсулинит, тиреоидит), наличие антител к инсулину, β-клеткам. Начало заболевания связано с предшествующей вирусной инфекцией (корь, краснуха, гепатит, эпидемический паротит). Взаимосвязь генетических и иммунных механизмов объясняется расположением генов системы HLA вблизи локуса, ответственного за иммунный ответ организма, на 6-й хромосоме. Наличие определенных лейкоцитарных антигенов свидетельствует об особенностях иммунного статуса организма. Внешним фактором, способствующим реализации наследственной предрасположенности к сахарному диабету: вирусы, обладающие повышенной бета-тропностью у лиц, носителей антигенов системы HLA. Вирусы разрушают β-клетки либо, повреждая их, дают начало аутоиммунному процессу.
Инсулиннезависимый сахарный диабет (ИНСД) характеризуется минимальными метаболическими нарушениями. В основе лежит относительная инсулиновая недостаточность, провоцируемая перееданием, ожирением, уменьшением числа рецепторов к инсулину. Антитела к бетта-клеткам и инсулину отсутствуют. Диабет проявляется после 40 лет, имеет более выраженную наследственную обусловленность.
Патогенез. Инсулиновая недостаточность при сахарном диабете сопровождается нарушением всех видов обмена.Углеводного- проявляется гипергликемийе и гликозурией.
Патогенетических механизм нарушений углеводного обмена при сахарном диабете является замедление скорости гексокиназной реакции, обусловленное снижением проницаемости клеточных мембран и транспорта глюкозы в клетки, понижением активности гексокиназы в клетках, в печени, свободно проницаемых для глюкозы. Это приводит к замедлению образования глюкозо-6-фосфата (Г-6-Ф), а затем и использования этого первого метаболита обмена глюкозы на всех путях превращения его в клетке — синтез гликогена, пентозофосфатный цикл и гликолиз. В печени дефицит Г-6-Ф компенсируется образованием его в процессе гликонеогенеза. Повышение активности фосфорилазы и глюкозо-6-фосфатазы печени способствует усилению глюкозообразования и понижению образования гликогена в ней.
Отмечается активация гликонеогенеза, которая объясняется преобладанием гликокортикоидов, индуцирующих синтез необходимых для этого ферментов.
Гипергликемия при сахарном диабете имеет компенсаторный характер, т.к. при высоком уровне глюкозы в крови потребление ее тканями улучшается. Гипергликемия имеет и отрицательное значение, являясь патогенетическим фактором диабетических ангиопатий. Ангиопатии возникают при сахарном диабе с длительным течением и неполной компенсацией инсулиновой недостаточности. Проявляются в виде склероза, облитерации и других поражений кровеносных сосудов. Факторами осложнений: генетическая предрасположенность, гиперпродукция контринсулярных гормонов и метаболичекие сдвиги, гипергликемия и гиперхолестеринемия. Гипергликемия сопровождается повышением концентрации глико- и мукопротеидов, которые выпадают в соединительной ткани, способствуя образованию гиалина и поражению сосудистой стенки.
Гипергликемия; и нарушение процессов фосфорилирования и дефосфорилирования глюкозы в канальцах нефрона приводят к гликозурии. Повышение осмотического давления мочи способствует полиурии, которая вызывает обезвоживание организма и, его, усиленную жажду (полидипсия).
Стоматологическое проявление:
— ускоренное прорезывание постоянных зубов у детей, выраженно у девушек; прорезывание сопровождается гингивитом.
— структурные изменения слюнных желез, нарушение слюноотделения и биохимические сдвиги в составе слюны, что вызывает ксеростомию и развитие осложнений: множественный кариес, кандидоз, галитоз.
-Повышается восприимчивость к кариесу; у детей с СД-1 выявляется начальные и глубокие кариозные поражения; у взрослых с СД-2 выше прирост кариеса, наблюдается кариес корней зубов, вторичные кариозные поражения, ведущие к развитию периодонтита; повышается количество периапикальных очагов инфекции и эндодонтически леченых зубов; увеличивается вероятность потери зубов; высокий уровень КПУ у мужчин сопряжен с высоким уровнем гликированного гемоглобина (HbA1).
-На фоне системной иммунодепрессии развиваются хронические заболевания слизистой оболочки полости рта (красный плоский лишай, рецидивирующий афтозный стоматит, рецидивирующие бактериальные, вирусные и грибковые стоматиты), оппортунистические инфекции, множественные абсцессы при пародонтите, галитоз, удлиняется период репарации при оперативных вмешательствах, хуже приживление имплантатов.
-Неврологические нарушения (жжение во рту и языке), извращения вкуса; нарушения гигиены полости рта, а извращение вкуса ведет к гиперфагии и ожирению; в ухудшается контроль гликемии .
-Состав микрофлоры у больных с контролируемым СД такой же, как при пародонтите, при неконтролируемом СД — меняется: процент колоний
— Повышается частота развития воспалительных заболеваний пародонта (гингивит, пародонтит).
studfiles.net
Этиология, патогенез и клиника сахарного диабета
Диабет – один из самых распространённых диагнозов современности. Он поражает людей всех национальностей, возрастов и сословий. Казалось бы, от него невозможно уберечься или застраховаться. Это невидимый недуг, который может подкрасться неожиданно и внезапно. Однако это не всегда так.
Данная статья посвящена этиологии, патогенезу, клинике сахарного диабета (СД). Также мы коротко коснёмся вопроса его диагностирования и лечения. Вы увидите, что у данного заболевания есть конкретные провокаторы и причины, учитывая которые, можно выработать профилактические меры по его предупреждению. Также вы узнаете основные симптомы болезни, что поможет вам вовремя определить её появление и обратиться за своевременной квалифицированной помощью.
Итак – сахарный диабет (этиология, клиника, лечение рассмотрены ниже).
Кратко о недуге
СД – это хроническое заболевание эндокринной системы, связанное с производством инсулина, проявляющееся в избыточном содержании глюкозы в крови. Данная болезнь может провоцировать нарушение обмена веществ и являться причиной других серьёзных недугов со стороны сердца, почек, сосудов и так далее.
Классификация
Прежде чем изучить основные обстоятельства заболевания сахарного диабета (клиника, лечение, профилактика представлены в данном материале), следует ознакомиться с его общепризнанной классификацией.
Согласно медицинской систематизации, данное заболевание подразделяется на:
- Сахарный диабет первого типа, который обуславливается абсолютной нехваткой инсулина из-за того, что эндокринные органы не могут произвести его в нужной мере. Другое название СД 1-го типа – инсулинозависимый, так как его единственным способом лечения является регулярное пожизненное введение инсулина.
- Сахарный диабет второго типа является следствием неправильного взаимодействия инсулина и клеток тканей. Данный недуг считается инсулиннезависимым, так как он не предполагает употребление этого препарата в целях лечения.
Как видим, причины возникновения данных заболеваний разительно отличаются друг от друга. Поэтому клиники сахарного диабета типа 1 и типа 2 также будут различны. Однако об этом мы поговорим чуть позже.
Что же происходит в организме во время заболевания?
Патогенез болезни
Механизм зарождения и развития СД обусловлен двумя основными направлениями:
- Недостаточная производительность инсулина поджелудочной железой. Это может происходить из-за массового разрушения эндокринных клеток данного органа вследствие панкреатита, вирусных инфекций, стрессовых ситуаций, онкологических и аутоиммунных недугов.
- Несогласованность общих процессов между клетками тканей и инсулином. Данное состояние может наступить в результате патологических изменений в структуре инсулина или же нарушения клеточных рецепторов.
Этиология болезни
Прежде чем ознакомиться с диагностикой, клиникой, лечением сахарного диабета, следует узнать о причинах его возникновения.
Принято считать, что СД является наследственным заболеванием, осложнённым другими провоцирующими факторами.
Если говорить о сахарном диабете первого типа, то причиной заболевания могут являться вирусные инфекции, поражающие клетки поджелудочной железы (краснуха, паротит, ветрянка).
В случае с СД 2-го типа провокатором заболевания может быть ожирение.
Немаловажным фактором проявления клиники сахарного диабета следует считать и стрессовые ситуации, способные оказать негативное влияние на работу эндокринной системы и выработку инсулина, а также вредные привычки и малоподвижный образ жизни.

Итак, мы разобрались в этиологии сахарного диабета. Клиника данного заболевания будет подана ниже.
Общие симптомы
Очень важно узнать основные проявления СД, чтобы вовремя заметить их, обратиться к специалисту и приступить к индивидуальной терапии. Клиника сахарного диабета (диагностику, лечение, профилактические меры разберем подробно) очень взаимосвязана с симптоматическими показателями.
К основным клиническим признакам заболевания следует отнести:
- Обильное мочеиспускание, особенно в ночное время. Это обусловлено избыточным присутствием глюкозы в моче.
- Непрерывное ощущение жажды, провоцируемое большими потерями жидкости, а также повышением кровяного давления.
- Неутолимое чувство голода, которое возникает в результате нарушения обмена веществ.
Данные симптомы, появляющиеся быстро и одновременно, являются характерными показателями клиники сахарного диабета 1 типа. Хотя они, как правило, считаются общими признаками для СД всех типов. Если говорить об инсулинозависимом недуге, то тут следует упомянуть и сильное похудение, вызванное повышенным метаболическим распадом жиров и белков.
Увеличение веса присуще клинике сахарного диабета 2 типа.

К второстепенным симптомам СД всех видов следует отнести:
- ощущение жжения кожных и слизистых покровов;
- слабость в мышцах;
- расстройство зрения;
- плохая заживляемость ран.
Как видим, клинические проявления сахарного диабета ярко выражены и требуют незамедлительного обращения к специалисту.
Осложнения болезни
Очень важно начать своевременное лечение. Потому что для сахарного диабета характерно провоцирование таких серьёзных заболеваний, как атеросклероз, депрессия, ишемия, судороги, поражение почек, язвенные нарывы, потеря зрения.
Более того, если не лечить данный недуг или пренебрегать назначениями врача, то возможны такие нежелательные последствия, как кома и летальный исход.
Как же осуществляется диагностика сахарного диабета? Клиника заболевания должна насторожить лечащего врача и побудить его назначить скрупулёзное обследование. Что оно будет в себя включать?
Диагностирование болезни
Прежде всего, пациенту будет предложено сдать анализ крови на концентрацию глюкозы. Это необходимо сделать натощак, после десятичасового голодания. На какие показатели в обследовании стоит обратить внимание?

Для сахарного диабета характерно большое повышение нормативов (обычно, показатели при заболевании будут превышать 6 ммоль/л).
Также специалист может посчитать нужным провести глюкозотолерантный тест, перед которым пациенту необходимо будет выпить специальный раствор глюкозы. Затем в течение двух часов будут проведены лабораторные исследования, определяющие толерантность организма к глюкозе. Если показатели будут превышать 11,0 ммоль/л, то стоит говорить о диагностировании сахарного диабета. Клиника заболевания станет ярким доказательством этого, так как позднее, возможно, будет рекомендовано проверить степень гликозилированного гемоглобина (нормальным показателем которого считается уровень ниже 6,5%).
Также лечащий врач может предписать сдать на анализ мочу, чтобы определить в биоматериале наличие сахара и ацетона.
Итак, мы определились с диагностикой сахарного диабета. Клиника и лечение данного заболевания будут описываться чуть ниже.
Лечение болезни первого типа
Прежде чем узнать, как лечить СД, следует выяснить конкретный диагноз, то есть определить тип заболевания и его стадию. Как видим, общая клиника сахарного диабета очень важна при назначении лечения.
Если речь идёт о СД 1-го типа, то специалист назначит индивидуальную инсулинотерапию, где просчитает необходимую суточную и разовую дозу препарата. Этот метод может применяться и при инсулинозависимом диабете второго типа.
Препарат инсулина – это гормон, извлечённый из экстракта поджелудочной железы различных животных или человека. Различают моновидные и комбинированные инсулины, короткого действия и пролонгированного действия, традиционные, монопиковые и монокомпонентные. Существуют также аналоги человеческого инсулина.
Препарат вводится в жировую складку, подкожно, с помощью короткого шприца или специального приспособления в виде ручки с небольшой иглой.
Данные манипуляции помогут возместить перебои, вызванные нарушением углеводного обмена веществ. Иногда пациенту устанавливают инсулиновую помпу.
Лекарственное средство инъекцинируется несколько раз в день, в зависимости от приёмов пищи и врачебного назначения.
Другими принципами лечения сахарного диабета первого типа является медикаментозное устранение клинических симптомов, профилактика осложнений заболевания, а также улучшение функционирования поджелудочной железы (для этого могут использоваться такие препараты, как “Актовегин”, “Фестал”, “Цитохром”).
Для достижения максимального эффекта фармакологического лечения больному будет рекомендована диета и умеренные физические нагрузки.
Лечение болезни второго типа
Лечение инсулиннезависимого сахарного диабета 2-го типа обычно начинают с диетотерапии и умеренных гимнастических упражнений. Они помогут снизить вес и сбалансировать обмен веществ.

Если же заболевание диагностировано на поздних стадиях, то лечащий врач назначит медикаментозные препараты такого спектра действия:
- Снижение количества глюкозы в кишечнике и печени, а также улучшение чувствительности тканей к выработанному инсулину (на основе метформина: “Форметин”, “Метфогама”, “Диаформин”, “Глиформин”; на основе росиглитазона: “Авандия”, пиоглитазона: “Актос”). В народе данную терапию называют сахаропонижающей.
- Усиление секреции инсулина. Это могут быть фармакологические средства, производные сульфанилмочевины второго поколения (“Манинил”, “Диабетон”, “Глимепирид”, “Диамерид”, “Глимакс”, “Глюненорм”), а также меглитиниды (“Диаглинид”, “Старликс”).
- Угнетение кишечных ферментов с целью понижения всасываемости глюкозы в ЖКТ (препараты на основе акарбозы).
- Снижение уровня холестерина, стимулирование рецепторов в клетках сосудов, улучшение липидного обмена (препараты, действующим веществом которых является фенофибрат – международное непатентованное наименование активного компонента, рекомендованного ВОЗ).
Общие рекомендации
Как видим, немаловажными факторами лечения сахарного диабета любого типа являются строгая диета и отрегулированные физические нагрузки.
Более того, в процессе диабетической терапии следует учитывать то, что заболевание является хроническим и неизлечимым. Поэтому все медикаментозные средства необходимо будет принимать пожизненно и пунктуально.
Немаловажную роль в лечении СД играет и самоконтроль – чем серьёзнее и ответственнее пациент относится к своему самочувствию, тем легче и безболезненнее проходит клиническое течение болезни.
И напоследок
Да, сахарный диабет – это неприятное и сложное заболевание, способное спровоцировать много тяжёлых болезней и недугов. Клиническая картина СД имеет ярко выраженные симптомы и признаки.
Своевременная медицинская помощь играет важную роль в лечении недуга и устранении болезненных проявлений. Если пациент строго придерживается назначений врача, соблюдает диету, ведёт активный образ жизни и сохраняет положительный настрой, то клинические показатели диабета будут сведены к минимуму, и больной сможет в полной мере чувствовать себя здоровым и полноценным человеком.
sammedic.ru
Этиология и патогенез сахарного диабета 1 и 2 типа
 Сахарный диабет, даже несмотря на свое название, жизнь человека слаще не делает. Эта мысль не нова и не претендует на оригинальность.
Сахарный диабет, даже несмотря на свое название, жизнь человека слаще не делает. Эта мысль не нова и не претендует на оригинальность.
Напротив, сахарный недуг вносит жесткие и нещадные коррективы во весь жизненный уклад больного.
Но это не повод для отчаяния. Треть миллиарда жителей планеты, знающих не понаслышке об этой болезни, не падая духом, противостоят ей. Они не просто верят и надеются, но и решительно настроены на победу над этим злосчастным недугом.
И все-таки давайте разберемся, что за болезнь такая – сахарный диабет.
Содержание статьи
Виды сахарной болезни
Этиология диабета достаточно изучена и в общем плане ее можно описать следующим образом. Когда с эндокринной системой возникают проблемы патологического характера, вследствие чего поджелудочная железа перестает синтезировать инсулин, отвечающий за утилизацию углеводов или же, напротив, ткани не реагирует на «помощь» со стороны своего органа, врачи констатируют возникновение этого тяжелого заболевания.
Вследствие этих изменений сахар начинает накапливаться в крови, повышая ее «сахаристость». Сразу без замедления включается другой негативный фактор – обезвоживание. Ткани не способны удерживать в клетках воду и почки выводят из организма сахарный сироп в виде мочи. Простите, за столь вольную трактовку процесса – это просто для лучшего понимания.
Кстати, именно по этому признаку в Древнем Китае диагностировали данную болезнь, подпуская муравьев к моче.

У несведущего читателя может возникнуть естественный вопрос: а почему так опасна это сахарная болезнь, дескать, ну слаще стала кровь, что из этого?
Прежде всего, СД опасен осложнениями, которые он провоцирует. Происходит поражение глаз, почек, костей и суставов, головного мозга, отмирание тканей верхних и нижних конечностей.
Словом – это злейший враг не только человека, но и человечества, если опять вернуться к статистике.
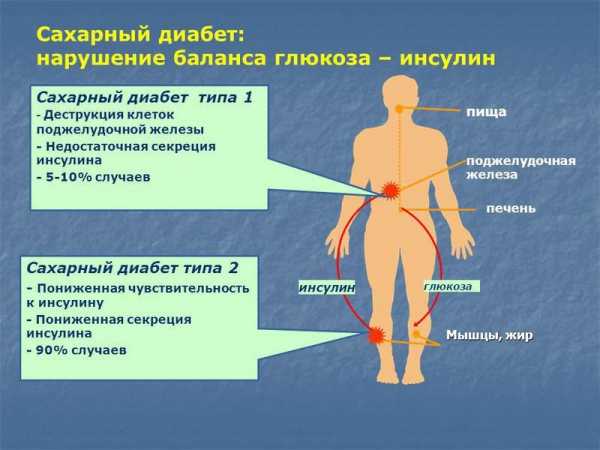
Медицина разделяет СД на два вида (типа):
- Инсулинозависимый – 1 тип. Особенность его заключена в дисфункции поджелудочной железы, которая из-за своей болезни, не способна вырабатывать инсулин в достаточном для организма количестве.
- Инсулинонезависимый – 2 тип. Здесь характерен обратный процесс – гормон (инсулин) вырабатывается в достаточном объеме, однако, в силу определенных патологических обстоятельств, ткани неспособны адекватно на него реагировать.
Нужно отметить, что второй тип проявляется у 75% больных. Им чаще всего болеют люди старшего и пожилого возраста. Первый тип, напротив, не щадит детей и молодежь.
Важно! Из этого следует, что людям после сорока лет, необходимо более тщательно следить за режимом питания, увеличивать посильные физические нагрузки, проявляя, таким образом, заботу о своем здоровье.
Причины развития диабета 1 типа
Этот тип диабета, который еще называют ювенильным, является злейшим врагом юных, ибо чаще всего он проявляется в возрасте до 30 лет. Этиология и патогенез СД 1 типа непрерывно изучаются. Некоторые ученые от медицины склонны считать, что причина возникновения данного заболевания кроется в вирусах, которые провоцируют возникновение кори, краснухи, ветряной оспы, эпидемического паротита, гепатита, а также кишечный вирус Коксаки.
Что же происходит в этих случаях в организме?
Вышеперечисленные болячки способны поразить поджелудочную железу и ее составляющие – β-клетки. Последние прекращают вырабатывать инсулин в необходимом для обменных процессов количестве.
Ученые выделяют важнейшие этиологические факторы СД у детей:
- длительные температурные стрессы организма: перегревание и переохлаждение;
- избыточный прием белков;
- наследственная предрасположенность.
Свою «мерзкую» суть сахарный убийца проявляет не сразу, а после того, как погибнет большинство – 80% клеток, осуществляющих синтез инсулина.
Схема патогенеза СД или сценарий (алгоритм) развития болезни, характерен для большинства больных и затрагивает общие причинно-следственные связи:
- Генетическая мотивация развития болезни.
- Психоэмоциональный удар. Более того, заложниками болезни могут стать люди с повышенной возбудимостью из-за каждодневной неблагоприятной обстановки в психологическом плане.
- Инсулит – воспалительный процесс участков поджелудочной железы и мутация β-клеток.
- Возникновение цитотоксических (киллерских) антител, которые угнетают, а затем блокируют естественную иммунную реакцию организма, нарушая общий метаболический процесс.
- Некроз (отмирание) β-клеток и проявление явных признаков диабета.
Видео от доктора Комаровского:
Факторы риска развития диабета 2 типа
Причины развития СД 2 типа, в отличие от первого, заключены в снижении или отсутствии восприятия тканями вырабатываемого поджелудочной железой инсулина.
Проще говоря: для расщепления сахара в крови β-клетки вырабатывают достаточное количество этого гормона, однако органы, задействованные в обменном процессе, в силу различных причин его не «видят» и не «ощущают».
Такое состояние называется инсулинорезистентность или пониженная чувствительность тканей.
К факторам риска медицина относит следующие негативные предпосылки:
- Генетические. Статистика «настаивает», что 10% людей, в роду которых есть диабетики 2 типа, рискуют пополнить ряды больных.
- Ожирение. Это, пожалуй, решающая причина, помогающая в ускоренном темпе заполучить этот недуг. В чем тут убеждать? Все предельно просто – из-за толстого слоя жира ткани перестают воспринимать инсулин, более того, они вообще его не «видят»!
- Нарушение режима питания. Этот фактор «пуповиной» связан с предыдущим. Неуемный жор, сдобренный изрядным количеством мучных, сладких, острых и копченых вкусностей не только способствует набору веса, но еще и нещадно терзает поджелудочную железу.
- Сердечно-сосудистые заболевания. Способствуют не восприятию инсулина на клеточном уровне такие болезни, как атеросклероз, артериальная гипертония, ишемическая болезнь сердца.
- Стресс и постоянные пиковые нервные нагрузки. В этот период происходит мощное выделение катехоламинов в виде адреналина и норадреналина, которые, в свою очередь, повышают сахар в крови.
- Гипокортицизм. Это хроническая дисфункция коры надпочечников.
Патогенез сахарного диабета 2 типа можно описать как последовательность неоднородных (гетерогенных) нарушений, проявленных в ходе метаболического (обменного) процесса в организме. В основе, как раньше уже подчеркивалось, лежит инсулинорезистентность, то есть не восприятие тканями инсулина, предназначенного для утилизации глюкозы.
В результате наблюдается мощнейший дисбаланс между секрецией (производством) инсулина и его восприятием (чувствительностью) тканями.
На простом примере, используя ненаучные термины, происходящее можно объяснить следующим образом. При здоровом процессе поджелудочная железа, «видя», что произошло повышение содержания сахара в крови, вместе с β-клетками генерирует инсулин и вбрасывает его в кровь. Это происходит во время так называемой первой (быстрой) фазы.
Эта фаза отсутствует при патологии, т. к. железа «не видит» необходимости в генерации инсулина, дескать, зачем, он и так присутствует. Но проблема в этом и заключается, что обратная реакция не наступает, уровень сахара не снижается, так как ткани не подключают его процесс расщепления.
Медленная или 2-я фаза секреции происходит уже как реакция на гипергликемию. В тоническом (постоянном) режиме происходит производство инсулина, однако, несмотря на избыток гормона, снижение сахара по известной опять же причине не происходит. Так повторяется бесконечно.
Важно! Такой режим функционирования организма самым негативным образом отражается на глюкозотоксичности (активности) β-клеток. Пагубный цикл (круг) замыкается, ибо многолетняя гипергликемия попросту физически истощает и уничтожает их, заставляя непрерывно работать на выработку невостребованного инсулина. Это отрицательно сказывается на здоровье больного.
Видео от доктора Малышевой:
Обменные нарушения
Рассмотрение этиопатогенеза сахарного диабета 1 и 2 типа, его причинно-следственных связей, непременно приведет к анализу таких явлений, как нарушение обменных процессов, которые усиливают течение болезни.
Стоит сразу заметить, что сами нарушения не лечатся одними таблетками. Они потребуют изменения всего жизненного уклада: питания, физических и эмоциональных нагрузок.
Жировой обмен
Вопреки устоявшемуся мнению о вреде жиров, стоит отметить, что именно жиры являются источниками энергии для поперечнополосатых мышц, почек и печени.
Говоря о гармонии и проповедуя аксиому – все должно быть в меру, необходимо подчеркнуть, что отклонение от нормы количества жиров, в ту или иную сторону, в равной степени вредно для организма.
Характерные нарушения жирового обмена:
- Ожирение. Норма накопленного жира в тканях: для мужчин – 20%, для женщин – до 30%. Все что выше – патология. Ожирение – это открытые ворота для развития ишемической болезни сердца, гипертонии, сахарного диабета, атеросклероза.
- Кахексия (истощение). Это состояние, при котором жировая масса, присутствующая в организме, ниже нормы. Причины истощения могут быть разные: от длительного приема в пищу низкокалорийных продуктов, до гормональной патологии, такой, как дефицит глюкокортикоидов, инсулина, соматостатина.
- Дислипопротеинемия. Данное заболевание обусловлено дисбалансом в нормальной пропорции между различными жирами, присутствующими в плазме. Дислипопротеинемия – это сопутствующая составляющая таких заболеваний, как ИБС, воспаление поджелудки, атеросклероз.
Основной и энергетический обмен
Белки, жиры, углеводы – это своего рода топливо, для энергетического двигателя всего организма. При интоксикации организма продуктами распада из-за различных патологий, в том числе болезней надпочечников, поджелудочной и щитовидной железы, в организме происходит нарушение энергетического обмена.
Как определить и в чем выразить оптимальное количество энергетических затрат, необходимых для жизнеобеспечения человека?
Ученые ввели такое понятие, как основной обмен, на практике означающее количество энергии, требующееся для нормального функционирования организма при минимальных метаболических процессах.
Простыми и доходчивыми словами это можно объяснить следующим образом: наука утверждает, что здоровому человеку нормальной комплекции весом в 70 кг натощак, в лежачем положении, при абсолютном расслабленном состоянии мышц и температуре в помещении 18°C для поддержания всех жизненных функций необходимо 1700 ккал/сутки.
Если основной обмен осуществляется с отклонением ± 15%, то это считается в пределах нормы, в противном случае констатируется патология.
Патология, провоцирующая повышение основного обмена:
- гипертиреоз, хроническое заболевание щитовидной железы;
- гиперактивность симпатических нервов;
- увеличение производства норадреналина и адреналина;
- повышение функций половых желез.
Снижение показателя основного обмена может стать следствием длительного голодания, которое способно спровоцировать дисфункцию щитовидной и поджелудочной желез.
Обмен воды
Вода – это важнейший компонент живого организма. Ее роль и значение как идеального «транспортного» средства органических и неорганических веществ, а также оптимальной среды растворения и различных реакций в обменных процессах, невозможно переоценить.
Но и здесь, говоря о балансе и гармонии, стоит подчеркнуть, что как ее избыток, так и недостаток одинаково вредны для организма.
При СД возможны нарушения процессов обмена воды как в одну, так и в другую сторону:
- Обезвоживание наступает в результате длительного голодания и при повышенной потере жидкости, обусловленной активностью почек при диабете.
- В другом случае, когда почки не справляются с возложенными на них задачами, происходит избыточное накопление воды в межклеточном пространстве и в полостях тела. Это состояние называется гиперосмолярная гипергидратация.
Для восстановления кислотно-щелочного баланса, стимуляции метаболических процессов и восстановление оптимальной водной среды, врачи рекомендуют пить минеральную воду.
Лучшая вода из природных минеральных источников:
- Боржоми;
- Ессентуки;
- Миргорода;
- Пятигорска;
- Истису;
- Березовских минерализованных вод.
Важно! При диабете 1 и 2 типа употребление минеральной воды не только разрешено, но и чрезвычайно желательно, т. к. это благотворно влияет на обмен углеводов, мотивирует инсулиновые рецепторы, усиливает реакцию ферментов, участвующих в процессе доставки глюкозы в ткани организма.
Углеводный обмен
Наиболее распространенными видами нарушения обменных процессов являются гипогликемия и гипергликемия.
Созвучные названия имеют различия принципиального характера:
- Гипогликемия. Это состояние, в котором уровень глюкозы в крови значительно ниже нормы. Причина гипогликемии может заключаться в пищеварении, из-за произошедших нарушений в механизме расщепления и всасывания углеводов. Но не только эта причина может быть. Патология печени, почек, щитовидной железы, надпочечников, а также диета с низким содержанием углеводов может стать причиной снижения сахара до уровня критического.
- Гипергликемия. Это состояние полная противоположность вышеописанному, когда уровень сахара значительно превышает норму. Этиология гипергликемии: режим питания, стресс, опухоли коры надпочечников, опухоль мозгового вещества надпочечников (феохромоцитома), патологическое увеличение щитовидной железы (гипертиреоз), печеночная недостаточность.
Симптоматика нарушения углеводных процессов при СД
Пониженное количество углеводов:
- апатия, депрессивное состояние;
- нездоровое снижение веса;
- слабость, головокружение, сонливость;
- кетоацидоз, состояние, при котором клетки нуждаются в глюкозе, но не получают ее по каким-то причинам.
Повышенное количество углеводов:
- высокое давление;
- гиперактивность;
- проблемы с сердечно-сосудистой системой;
- тремор тела — быстрое, ритмичное дрожание тела, связанное с разбалансировкой нервной системы.
Заболевания, возникающие из-за нарушения углеводного обмена:
| Этиология | Болезнь | Симптоматика |
|---|---|---|
| Избыток углеводов | Ожирение | Прерывистое тяжелое дыхание, одышка |
| Неконтролируемый набор веса | ||
| Гипертония | ||
| Неуемный аппетит | ||
| Жировая дистрофия внутренних органов как следствие их болезни | ||
| Сахарный диабет | Болезненные колебания веса (набор, снижение) | |
| Зуд кожного покрова | ||
| Усталость, слабость, сонливость | ||
| Повышенное мочевыделение | ||
| Незаживающие раны | ||
| Недостаток углеводов | Гипогликемия | Сонливость |
| Потливость | ||
| Головокружение | ||
| Тошнота | ||
| Голод | ||
| Болезнь Гирке или гликогеноз – наследственное заболевание, обусловленное дефектами ферментов, которые участвуют в производстве или расщеплении гликогена | Гипертермия | |
| Ксантома кожи – нарушение липидного (жирового) обмена кожи | ||
| Задержка полового созревания и роста | ||
| Нарушение дыхательного ритма, одышка |
Официальная медицина утверждает, что диабет 1 и 2 типа полностью вылечить не представляется возможным. Но благодаря постоянному мониторингу состояния своего здоровья, а также использованию медикаментозной терапии, болезнь в своем развитии замедлится настолько, что позволит больному не ощущать определенную ограниченность в восприятии каждодневных радостей и зажить полноценной жизнью.
diabethelp.guru
сахарный диабет, классификация, этиология, патогенез, клиника, диагностика
Количество часов: 5,5
Место проведения: учебная аудитория, отделение эндокринологии
Цель: научить студентов диагностировать сахарный диабет, определять факторы риска, различать типы сахарного диабета, оценивать тяжесть, степень компенсации диабета, проводить дифференциальную диагностику между разновидностями сахарного диабета и другими заболеваниями.
Профессиональная ориентация студентов:
У 2-6% населения земного шара болеет сахарным диабетом. Кроме этого, наблюдается постоянный рост этого заболевания. Каждые 10-15 лет количество больных диабетом во всех странах мира удваивается. В Украине на 2001 год на учете состояло около 1 млн. больных. В связи с большой распространенностью и ростом количества больных сахарным диабетом относят к социальным болезням, он входит в триаду заболеваний вместе с онкологическими и сердечно-сосудистыми, которые являются главными причинами инвалидности и смертности. Поэтому не случайно этой проблеме уделяется большое внимание исследователей и практических врачей.
Базовый уровень знаний и умений.
Студент должен знать:
1. Патология углеводного обмена (биохимия).
2. Этиология и патогенез сахарного диабета (патофизиология).
3. Морфология при сахарном диабете (патанатомия).
4.Симптоматология, клиническая, инструментальная и лабораторная диагностика сахарного диабета (пропедевтика внутренних болезней).
Студент должен уметь:
1. Собирать анамнез у больного сахарным диабетом.
2. Выявлять объективные проявления хронической гипергликемии.
3. Оценить результаты лабораторных исследований у больных сахарным диабетом.
Программа самоподготовки студентов:
1. Эпидемиология сахарного диабета в Украине и мире, распространенность сахарного диабета в разных возрастных группах.
2. Этиология сахарного диабета.
3. Патогенез сахарного диабета. Роль вирусной инфекции и аутоиммунных процессов в патогенезе сахарного диабета 1 типа. Роль генетической предрасположенности, ожирение в патогенезе сахарного диабета 2 типа. Метаболический синдром.
4. Классификации (ВОЗ, 1999; клиническая А.С.Єфімова, 1983, 1998).
5. Клиника. Характеристика типов диабета. Особенности течения MODY диабета. Патология внутренних органов у больных сахарным диабетом.
6. Особенности клинического течения сахарного диабета у лиц молодого, пожилого возраста, у беременных и хирургических больных.
7. Диагностика сахарного диабета и нарушений углеводного обмена.
8. Ранняя диагностика сахарного диабета. Показания и правила проведения глюкозотолерантного теста.
9. Дифференциальная диагностика основных типов сахарного диабета.
КРАТКОЕ СОДЕРЖАНИЕ ТЕМЫ
Сахарный диабет — это состояние хронической гипергликемии, что возникает вследствие абсолютной или относительной недостаточности инсулина и инсулинорезистентности, сопровождается нарушением всех видов обмена веществ, прежде всего углеводного и развитием хронических осложнений.
Специфические симптомы сахарного диабета.
Полиурия является проявлением осмотического диуреза. При сахарном диабете суточная секреция мочи может увеличиваться до 3-5 л и более.
Полидипсия. Значительная полиурия обезвоживает больного, вызывает жажду. Полидипсию также вызывают сухость слизистой оболочки ротовой полости, угнетение функции слюнных желез, повышение осмолярности крови, уменьшение объема циркулирующей крови.
Потеря массы тела. Преобладание катаболических процессов при декомпенсации сахарного диабета приводит к прогрессирующей потере массы тела. Похудение обусловливают также обезвоживание, липолиз, глюконеогенез.
Полифагия. Увеличение аппетита при сахарном диабете связано с ослабленной утилизацией глюкозы, активацией глюконеогенеза, значительной потерей глюкозы организмом, где она необходима для энергетических нужд.
studfiles.net
Этиология сахарного диабета — это… Что такое Этиология сахарного диабета?
Это статья о сахарном диабете. См. также несахарный диабет.
Са́харный диабе́т (лат. diabetes mellitus) — группа эндокринных заболеваний, развивающихся вследствие относительного или абсолютного недостатка гормона инсулина или нарушения его взаимодействия с клетками организма, в результате чего развивается стойкое увеличение содержания сахара (глюкозы) в крови (гипергликемия). Заболевание характеризуется хроническим течением и нарушением всех видов обмена веществ (углеводного, жирового, белкового, минерального и водно-солевого). (ВОЗ, 1999 г.) Кроме человека, данному заболеванию подвержены также и некоторые животные, например кошки.
История (научные парадигмы) сахарного диабета
В истории научных представлений о сахарном диабете можно выделить смену следующих парадигм.
Недержание воды
Первые описания этого патологического состояния выделяли, прежде всего, наиболее яркие его симптомы — потерю жидкости (полиурия) и неутолимую жажду (полидипсия) Термин диабет (англ. Diabetes mellitus) впервые был использован Деметриосом из Апамании (II век до нашей эры), происходит от греческого διαβήτης, что означает «проникать сквозь». Таково было представление о диабете — состоянии, при котором человек непрерывно теряет жидкость и её восполняет, «как сифон», что относится к одному из основных симптомов диабета — полиурии (избыточное выделение мочи). В те времена сахарный диабет рассматривался как патологическое состояние, при котором организм утрачивает способность удерживать жидкость.
Недержание глюкозы
В 1675 г. Томас Уиллис показал, что при полиурии (повышенном выделении мочи) моча может быть «сладкой», а может быть и «безвкусной». В первом случае он добавил к слову диабет (лат. diabetes) слово mellitus, что с латинского означает «сладкий, как мёд» (лат. diabetes mellitus), а во втором — «insipidus», что означает «безвкусный». Безвкусным был назван несахарный диабет — патология, вызванная либо заболеванием почек (нефрогенный несахарный диабет), либо заболеванием гипофиза (нейрогипофиза) и характеризующаяся нарушением секреции или билогического действия антидиуретического гормона.
Мэтью Добсон доказал, что сладкий вкус мочи и крови больных диабетом обусловлен большим содержанием сахара. Древние индийцы заметили, что моча больных диабетом притягивает муравьёв и назвали это заболевание «болезнью сладкой мочи»). Корейские, китайские и японские аналоги этого слова основываются на той же идеограмме и так же означают «болезнь сладкой мочи».
Повышенный сахар крови
Когда появились технические возможности измерять сахар не только в моче, но и в крови, выяснилось, что вначале сахар повышается в крови, и только когда его концентрация в крови превышает пороговое для почек значение (около 9 ммоль/л), только тогда он появляется и в моче. Парадигму сахарного диабета снова пришлось менять, поскольку оказалось, что механизм удержания сахара почками не нарушен, а значит нет как такового «недержания сахара». Вместе с тем, старая парадигма осталась за обнаруженным новым патологическим состоянием, так называемым «почечным диабетом». Причиной этого заболевания действительно было снижение почечного порога для сахара крови и, как следствие, появление сахара в моче при нормальных показателях сахара крови. То есть, как и в случае несахарного диабета, старая парадигма оказалась пригодной не для сахарного диабета, а для совсем другого патологического состояния.
Итак, от парадигмы «недержание сахара» отказались в пользу парадигмы «повышенный сахар крови». Эта парадигма и является на сегодня главным и единственным идеологическим инструментом диагностики, а также оценки эффективности проводимой терапии. При этом современная парадигма о диабете не исчерпывается только лишь фактом повышенного сахара в крови. Более того, можно с уверенностью утверждать, что парадигмой «повышенный сахар крови» заканчивается история научных парадигм сахарного диабета, сводящихся к представлениям о концентрации сахара в жидкостях.
Инсулиновая недостаточность
Позже начинается новая, «гормональная» история научных парадигм сахарного диабета. К появлению новой парадигмы диабета как об инсулиновой недостаточности» привели несколько открытий. В 1889 г. Джозеф фон Меринг и Оскар Минковски показали, что после удаления поджелудочной железы у собаки развиваются симптомы сахарного диабета. А в 1910 сэр Эдвард Альберт Шарпей-Шефер предположил, что диабет вызван недостаточностью химического вещества, выделяемого островками Лангерганса в поджелудочной железе. Он назвал это вещество инсулином, от латинского insula, что означает остров(2002). Эндокринная функция поджелудочной железы и роль инсулина в развитии диабета были подтверждены в 1921 г. двумя учёными, |Фредериком Грант Бантингоми Чарльзом Гербертом Бестом. Они повторили эксперименты Фон Меринга и Минковски, показав, что симптомы диабета у собак с удалённой поджелудочной железой можно устранить путём введения им экстракта островков Лангерганса здоровых собак Бантинг, Бест и их сотрудники (в особенности химик Коллип) очистили инсулин, выделенный из поджелудочной железы крупного рогатого скота и применили его для лечения первых больных в 1922 г. За это открытие ученые получили Нобелевскую премию по медицине в 1923 г. Производство инсулина и применение его в лечении сахарного диабета стали бурно развиваться.
Однако, как только был разработан метод исследования инсулина в крови, то выяснилось, что у ряда больных диабетом концентрация инсулина в крови не только не снижена, но и значительно повышена. В 1936 г. сэр Гарольд Персиваль Химсворт опубликовал работу, в которой диабет 1 и 2 типа впервые отмечались как отдельные заболевания. Это вновь изменило парадигму диабета, разделяя его на два типа — с абсолютной инсулиновой недостаточностью (1-й тип) и относительной инсулиновой недостаточностью (2-й тип). В результате сахарный диабет превратился в синдром, который может встречаться, как минимум, при двух заболеваниях: сахарном диабете 1-го или 2-го типов. Этим представлением и исчерпывается современная парадигма сахарного диабета.
Смену научных парадигм вызывают новые технические возможности диагностики нарушений в организме. Однако даже открытие инсулина и разделения диабета на два типа относительно чувствительности к его биологическому действию не изменило принцип диагностики диабета исключительно по |гипергликемии. Следовательно, после того, как было принято считать сахарный диабет патологическим состоянием, диагностируемым по гипергликемии, принципиально новых методов диагностики диабета больше не предлагалось и, соответственно, не выдвигалось новых парадигм сахарного диабета.
Несмотря на впечатляющие достижения диабетологии последних десятилетий, диагностика этого заболевания до сих пор основывается всего лишь на исследовании такого статического параметра углеводного обмена, как уровень сахара крови, точно так же, как и столетия назад.
Современная терминология
Термин «сахарный диабет 1-го типа» объединяет в себе некоторые ранее использовавшиеся термины, такие как детский диабет и инсулинозависимый диабет. Термин «сахарный диабет 2-го типа» также объединяет несколько старых терминов: диабет взрослых, диабет, связанный с ожирением и инсулиннезависимый диабет. Международные стандарты включают только 1-й тип и 2-й тип. Некоторые источники выделяют также термин «диабет 3 типа», который включает в себя:
- гестационный сахарный диабет [1],
- инсулинрезистентный диабет 1-го типа («двойной диабет»),
- диабет второго типа, прогрессирующий до необходимости инъекций инсулина,
- латентный аутоиммунный диабет у взрослых (LADA, «диабет 1,5 типа»).
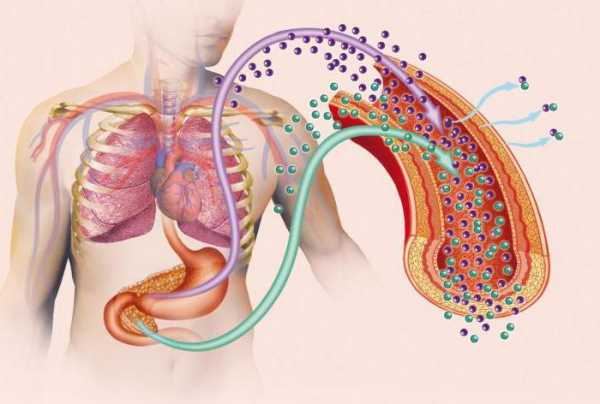
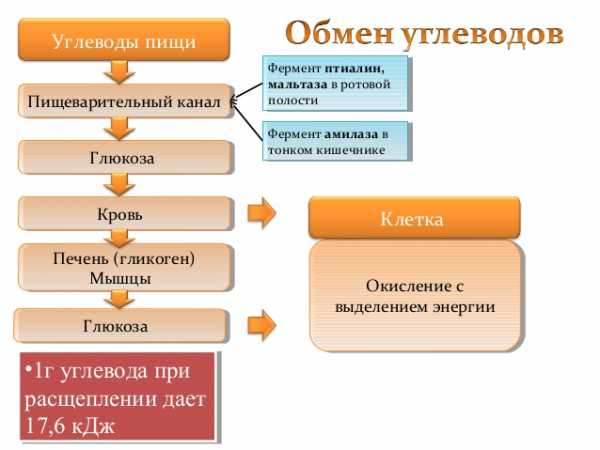
Метаболизм глюкозы в организме человека
Эффект инсулина в захвате и метаболизме глюкозы. Связывание рецептора с инсулином(1) запускает активацию большого количества белков (2). Например: перенос Glut-4-переносчика на плазматическую мембрану и поступление глюкозы внутрь клетки(3), синтез гликогена(4), гликолиз (5), синтез жирных кислот (6).α и β глюкозы
Переход глюкозы из проекции Фишера в проекцию Хеуорса.
Пищевые продукты содержат различные типы углеводов. Некоторые из них, такие как глюкоза, состоят из одной молекулы и всасываются на уровне кишечника безо всяких изменений. Другие, такие как сахароза (дисахарид) или крахмал (полисахарид), состоят из двух или более спаянных между собой молекул глюкозы. Эти вещества подвергаются расщеплению под действием различных ферментов желудочно-кишечного тракта до молекул глюкозы, и в конечном счёте, также всасываются в кровь. Помимо этого, в кровь поступают и такие простые молекулы, как лактоза и фруктоза, которые в печени превращаются в глюкозу. Таким образом, глюкоза является основным углеводом крови и всего организма. Ей принадлежит исключительная роль в обмене веществ организма человека: она является основным и универсальным источником энергии для всего организма. Многие органы и ткани (например мозг) могут использовать в качестве топлива только глюкозу.
Основную роль в регуляции углеводного обмена организма играет гормон поджелудочной железы — инсулин. Он представляет собой белок, синтезируемый в островках Лангерганса (скопление эндокринных клеток в ткани поджелудочной железы) и призван стимулировать переработку глюкозы клетками. Почти все ткани и органы (например, печень, мышцы, жировая ткань) способны перерабатывать глюкозу только в его присутствии. Эти ткани и органы называются инсулинзависимыми. Другие ткани и органы, как например мозг, не нуждаются в инсулине для того, чтобы перерабатывать глюкозу, и потому называются инсулиннезависимыми.
Непереработанная глюкоза депонируется (запасается) в печени и мышцах в виде полисахарида гликогена, который в дальнейшем может быть снова превращён в глюкозу. Но для того, чтобы превратить глюкозу в гликоген, нужен опять-таки инсулин.
В норме содержание глюкозы в крови колеблется в достаточно узких пределах: от 70 до 110 мг/дл (миллиграмм на декалитр) (3,3- 5,5 ммоль/л) утром после сна и от 120 до 140 мг/дл после еды. Этот феномен реализуется благодаря тому, что поджелудочная железа производит тем больше инсулина, чем выше уровень глюкозы в крови.
При недостаточности инсулина (сахарный диабет 1-го типа) или нарушении механизма взаимодействия инсулина с клетками организма (сахарный диабет 2-го типа) глюкоза накапливается в крови в больших количествах (гипергликемия), а клетки организма (за исключением инсулиннезависимых) лишаются основного источника энергии.[2]
Классификация сахарного диабета
Этиологическая классификация
Причины диабета I. Сахарный диабет 1-го типа Основная причина и эндемизм детского диабета
- Аутоиммунный
- Идиопатический
II. Сахарный диабет 2-го типа Основная экологическая причина возникновения диабета
III. Другие типы диабета при:
- генетических дефектах функции β-клеток,
- генетических дефектах в действии инсулина,
- болезнях экдокринной части поджелудочной железы,
- эндокринопатиях,
- диабет, индуцированный лекарствами,
- диабет, индуцированный инфекциями,
- необычные формы иммунноопосредованного диабета,
- генетические синдромы, сочетающиеся с сахарным диабетом.
IV. Гестационный сахарный диабет
Классификация по тяжести течения
- Лёгкое течение.
- Средней степени тяжести.
- Тяжёлое течение.
Классификация по степени компенсации углеводного обмена
- Фаза компенсации
- Фаза субкомпенсации
- Фаза декомпенсации
Классификация по осложнениям
Формулировка диагноза
При формулировке диагноза на первое место выставляться тип диабета, для диабета 2 типа указывается чувствительность к пероральным сахароснижающим срествам (с резистеностью или без), затем состояние углеводного обмена, далее следует перечисление осложнений сахарного диабета.
Патогенез
В патогенезе сахарного диабета выделяют два основных момента:
- 1) недостаточное производство инсулина эндокринными клетками поджелудочной железы,
- 2) нарушение взаимодействия инсулина с клетками тканей организма (инсулинорезистентность) как следствие изменения структуры или уменьшения количества специфических рецепторов для инсулина, изменения структуры самого инсулина или нарушения внутриклеточных механизмов передачи сигнала от рецепторов к органеллам клетки.
Первый тип нарушений характерен для диабета 1 типа (устаревшее название — инсулинозависимый диабет). Отправным моментом в развитии этого типа диабета является массивное разрушение эндокринных клеток поджелудочной железы (островков Лангерганса) и, как следствие, критическое снижение уровня инсулина в крови. Массовая гибель эндокринных клеток поджелудочной железы может иметь место в случае вирусных инфекций, стрессовых состояний, различных аутоиммунных заболеваний, при которых клетки иммунной системы вырабатывают антитела против β-клеток поджелудочной железы, разрушая их. Этот тип диабета характерен для детей и лиц молодого возраста (до 40 лет).
Для диабета 2 типа (устаревшее название — инсулинонезависимый диабет) характерны нарушения, указанные в пункте 2. (см. выше). При этом типе диабета инсулин производится в нормальных количествах или даже в повышенных, однако механизм взаимодействия инсулина с клетками организма нарушается (инсулинорезистентность). Главной причиной инсулинрезистентности является нарушение функций мембранных рецепторов для инсулина при ожирении (основной фактор риска) — рецепторы становятся неспособными взаимодействовать с гормоном в силу изменения их структуры или количества. Также, при некоторых видах диабета 2-го типа может нарушаться структура самого инсулина (генетические дефекты). Наряду с ожирением, пожилой возраст, вредные привычки, артериальная гипертония, хроническое переедание, малоподвижный образ жизни также являются факторами риска для сахарного диабета 2-го типа. В целом этот вид диабета наиболее часто поражает людей старше 40 лет.
Существует наследственная предрасположенность к сахарному диабету. Если болен один из родителей, то вероятность унаследовать диабет первого типа равна 10 %, а диабет второго типа — 80 %.
Независимо от механизмов развития, общей чертой всех типов диабета является стойкое повышение уровня глюкозы в крови и нарушение метаболизма тканей организма, неспособных более захватывать глюкозу.
- Неспособность тканей использовать глюкозу приводит к усиленному катаболизму жиров и белков с развитием кетоацидоза.
- Повышение концентрации глюкозы в крови приводит к повышению осмотического давления крови, что обусловливает серьёзную потерю воды и электролитов с мочой.
- Стойкое повышение концентрации глюкозы в крови негативно влияет на состояние многих органов и тканей, что в конце концов приводит к развитию тяжёлых осложнений: диабетическая нефропатия, нейропатия, офтальмопатия, микро и макроангиопатия, различные виды диабетических ком и др.
- У больных диабетом наблюдается снижение реактивности иммунной системы и тяжёлое течение инфекционных заболеваний.
Клинические признаки диабета
В клинической картине диабета принято различать две группы симптомов: основные и второстепенные.
К основным симптомам относятся:
- полиурия — усиленное выделение мочи, вызванное повышением осмотического давления мочи за счёт растворенной в ней глюкозы (в норме глюкоза в моче отсутствует).
- Полидипсия (постоянная неутолимая жажда) — обусловлена значительными потерями воды с мочой и повышением осмотического давления крови.
- Полифагия — постоянный неутолимый голод. Этот симптом вызван нарушением обмена веществ при диабете, а именно неспособностью клеток захватывать и перерабатывать глюкозу в отсутствие инсулина.
- Похудание (особенно характерно для диабета первого типа) — частый симптом диабета, который развивается несмотря на повышенный аппетит больных. Похудание (и даже истощение) обусловлено повышенным катаболизмом белков и жиров из-за выключения глюкозы из энергетического обмена клеток.
Основные симптомы наиболее характерны для диабета 1 типа. Они развиваются остро. Пациенты, как правило, могут точно назвать дату или период их появления.
К вторичным симптомам относятся малоспецифичные клинические знаки, развивающиеся медленно на протяжение долгого времени. Эти симптомы характерны для диабета как 1, так и 2 типа:
- зуд кожи и слизистых оболочек (вагинальный зуд),
- сухость во рту,
- общая мышечная слабость,
- головная боль,
- воспалительные поражения кожи, трудно поддающиеся лечению,
- нарушение зрения,
- наличие ацетона в моче при диабете 1 типа. Ацетон является результатом сжигания жировых запасов.[3]
Некоторые типы диабета
Сахарный диабет 1-го типа
В основе патогенетического механизма развития диабета 1 типа лежит недостаточность производства инсулина эндокринными клетками поджелудочной железы (β-клетки поджелудочной железы), вызванное их разрушением под влиянием тех или иных патогенных факторов (вирусная инфекция, стресс, аутоиммунные заболевания и др.). Диабет 1 типа составляет 10-15 % от всех случаев диабета и в большинстве случаев развивается в детском или подростковом возрасте. Для этого типа диабета характерно появление основных симптомов, которые быстро прогрессируют с течением времени. Основным методом лечения являются инъекции инсулина, нормализующие обмен веществ организма. В отсутствие лечения диабет 1 типа быстро прогрессирует и приводит к возникновению тяжёлых осложнений, таких как кетоацидоз и диабетическая кома, заканчивающиеся смертью больного[4].
Сахарный диабет 2-го типа
Этот тип заболевания обусловлен снижением чувствительности тканей к действию инсулина (инсулинорезистентность), который на начальных стадиях заболевания синтезируется в нормальных или даже повышенных количествах. Диета и снижение веса пациента в некоторых случаях помогают нормализовать углеводный обмен организма и снизить синтез глюкозы на уровне печени. Однако с течением заболевания выделение инсулина β-клетками поджелудочной железы снижается, что делает необходимыми инъекции.
Диабет 2 типа составляет 85-90 % от всех случаев заболевания и наиболее часто развивается у людей старше 40 лет, и, как правило, связан с ожирением. Заболевание протекает медленно. Для него характерны второстепенные симптомы; кетоацидоз развивается редко. С течением времени развиваются такие осложнение как микро- и макроангиопатия, нефро- и нейропатия, ретинопатия и др.
Лечение диабета 2 типа начинают с назначения диеты и умеренной физической нагрузки. На начальных стадиях диабета даже незначительное снижение веса помогает нормализовать углеводный обмен организма и снизить синтез глюкозы на уровне печени. Для лечения более поздних стадий применяют различные лекарственные препараты.
- Производные сульфонилмочевины (толбутамид, глипизид) повышают выделение инсулина клетками поджелудочной железы.
- Прандиальные регуляторы гликемии (репаглинид, натеглинид) отличаются от производных сульфонилмочевины быстрым и коротким действием
- Бигуаниды (метформин) снижают абсорбцию глюкозы в кишечнике и её производство в печени, повышают чувствительность тканей к действию инсулина.
- Тиазолидиндионы (розиглитазон, пиоглитазон) стимулируют генетические механизмы, участвующие в метаболизме глюкозы, повышают чувствительность тканей к глюкозе.
- Ингибиторы α-гликозидазы (акарбоза) угнетают кишечные ферменты, расщепляющие сложные углеводы до глюкозы, тем самым снижая всасываемость глюкозы на уровне кишечника[5].
- Добавки магния позволяют регулировать содержание сахара в крови. В результате потребность в пероральных антидиабетических препаратах обычно снижается, либо даже полностью исчезает.
Гестационный сахарный диабет
Возникает во время беременности и может полностью исчезнуть или значительно облегчиться после родов. Механизмы возникновения гестационного диабета схожи с таковыми в случае диабета 2-го типа. Частота возникновения гестационного диабета составляет примерно 2-5 % среди беременных женщин. Несмотря на то, что после родов этот тип диабета может полностью исчезнуть, во время беременности это заболевание наносит существенный вред здоровью матери и ребёнка. Женщины, страдавшие гестационным диабетом во время беременности, подвержены большому риску заболеть впоследствии диабетом 2-го типа. Влияние диабета на плод выражается в избыточной массе ребёнка на момент рождения (макросомия), различными уродствами и врожденными пороками развития.
Диагностика
Диагностика диабета 1 и 2 типа облегчается присутствием основных симптомов: полиурии, полифагии, похудания. Однако, основным методом диагностики является определение концентрации глюкозы в крови. Диагноз диабета устанавливается в случае, если:
- концентрация сахара (глюкозы) в капиллярной крови натощак превышает 6,1 ммоль/л (миллимоль на литр), а через 2 часа после приема пищи (постпрандиальная гликемия) превышает 11,1 ммоль/л;
- в результате проведения глюкозотолерантного теста (в сомнительных случаях) уровень сахара крови превышает 11,1 ммоль/л;
- уровень гликозилированного гемоглобина превышает 5,9 %;
- в моче присутствует сахар;
- в моче содержится ацетон (Ацетонурия).
Осложнения
Острые
- Диабетический кетоацидоз — тяжёлое состояние, развивающееся вследствие накопления в крови продуктов промежуточного метаболизма жиров (кетоновые тела). Возникает при сопутствующих заболеваниях, прежде всего — инфекциях, травмах, операциях, при недостаточном питании. Может приводить к потере сознания и нарушению жизненно важных функций организма. Является жизненным показанием для срочной госпитализации.[6]
- Гипогликемия — снижение уровня сахара в крови ниже нормального значения (обычно ниже 4,4 ммоль/л), происходит из-за передозировки сахароснижающих препаратов, сопутствующих заболеваний, непривычной физической нагрузки или недостаточного питания, приёма крепкого алкоголя. Первая помощь заключается в даче больному раствора сахара или любого сладкого питья внутрь, приема пищи, богатой углеводами (сахар или мед можно держать под языком для более быстрого всасывания), при возможности введения в мышцу препаратов глюкагона («ГлюкаГен»), введения в вену 40 % раствора глюкозы.
- Гиперосмолярная кома. Встречается, главным образом, у пожилых больных с диабетом 2 типа в анамнезе или без него и всегда связана с сильным обезвоживанием. Часто имеют место полиурия и полидипсия продолжительностью от дней до недель перед развитием синдрома. Пожилые люди предрасположены к гиперосмолярной коме, так как у них чаще наблюдается нарушение восприятия чувства жажды. Ещё одна сложная проблема — изменение функции почек (обычно встречается у пожилых) — препятствует клиренсу избытка глюкозы в моче. Оба фактора способствуют обезвоживанию и заметной гипергликемии. Отсутствие метаболического ацидоза обусловлено наличием циркулирующего в крови инсулина и/или более низкими уровнями контринсулиновых гормонов. Эти два фактора препятствуют липолизу и продукции кетонов. Уже начавшаяся гипергликемия ведет к глюкозурии, осмотическому диурезу, гиперосмолярности, гиповолемии, шоку, и, если не лечить, к смерти. Является жизненным показанием для срочной госпитализации.
Поздние
- Диабетическая ретинопатия — поражение сетчатки глаза в виде микроаневризм, точечных и пятнистых кровоизлияний, твердых экссудатов, отека, образования новых сосудов. Заканчивается кровоизлиянияи на глазном дне, может привести к отслойке сетчатки. Начальные стадии ретинопатии определяются у 25 % больных с впервые выявленным сахарным диабетом 2 типа. Частота заболевания ретинопатией увеличивается на 8 % в год, так что через 8 лет от начала заболевания ретинопатия выявляется уже у 50 % всех больных, а через 20 лет приблизительно у 100 % больных. Чаще встречается при 2 типе, степень её выраженности коррелирует с выраженностью нейропатии. Главная причина слепоты у лиц среднего и пожилого возраста.
- Диабетическая микро- и макроангиопатия — нарушение проницаемости сосудов, повышение их ломкости, склонность к тромбозам и развитию атеросклероза (возникает рано, поражаются преимущественно мелкие сосуды).
- Диабетическая полинейропатия — чаще всего в виде двусторонней периферической нейропатии по типу «перчаток и чулок», начинающаяся в нижних частях конечностей. Потеря болевой и температурной чувствительности — наиболее важный фактор в развитии нейропатических язв и вывихов суставов. Симптомами периферической нейропатии является онемение, чувство жжения или парестезии, начинающиеся в дистальных областях конечности. Характерно усиление симптоматики в ночное время. Потеря чувствительности приводит к легко возникающим травмам.
- Диабетическая нефропатия — поражение почек, сначала в виде микроальбуминурии (выделения белка альбумина с мочой), затем протеинурии. Приводит к развитию хронической почечной недостаточности.
- Диабетическая артропатия — боли в суставах, «хруст», ограничение подвижности, уменьшение количества синовиальной жидкости и повышение её вязкости.
- Диабетическая офтальмопатия — раннее развитие катаракты (помутнения хрусталика), ретинопатии (поражение сетчатки).
- Диабетическая энцефалопатия — изменения психики и настроения, эмоциональная лабильность или депрессия.
- Диабетическая стопа — поражение стоп больного сахарным диабетом в виде гнойно-некротических процессов, язв и костно-суставных поражений, возникающее на фоне изменения периферических нервов, сосудов, кожи и мягких тканей, костей и суставов. Является основной причиной ампутаций у больных сахарным диабетом.
Лечение
Лечение сахарного диабета 1-го типа
- Диетотерапия — снижение потребления углеводов, контроль количества потребляемой углеводистой пищи. Является вспомогательным методом, и эффективна только в сочетании с инсулинотерапией.
- Физические нагрузки — обеспечение адекватного режима труда и отдыха, обеспечивающего снижение массы тела до оптимальной для данного человека, контроль энергопотребления и энергозатрат.
- Заместительная инсулинотерапия — подбор базового уровня продленных инсулинов, и купирование после едовых подьемов глюкозы крови, с помощью инсулинов короткого и ультракороткого действия.
Лечение сахарного диабета 2-го типа
- диетотерапия — снижение потребления углеводов, контроль количества потребляемой углеводистой пищи.
- физические нагрузки — обеспечение адекватного режима труда и отдыха, обеспечивающего снижение массы тела для оптимальной для данного человека, контроль энергопотребления и энергозатрат.
- пероральные сахароснижающие препараты — применяються с целью стимуляции секреции β-клетками поджелудочной железы дополнительного инсулина, с целью востановление нормальной концентрации глюкозы в крови.
- контроль артериального давления, преимущество отдается метаболически нейтральным (ИАПФ, сартаны) и метаболически позитивным (моксонидин) препаратам.
- наначение гиполипидемической терапии: фенофибрат/трайкор (контроль ТГ, ЛПНП и повышение ЛПВП и снижение прогрессирования ретинопатии, нейропати, ИБС), статины (контроль ЛПНП, снижение ИБС) Комбинация фенофибрата и статинов у пациентов высокого риска с макросудистыми осложнениями в анамнезе. Назначение фенофибрата\трайкор возможно и при нормальной липидограмме, если у пациента есть признаки ретинопатии полинейропатии.
- заместительная инсулинотерапия при неэффективности других мер[7]
Метаболическая хирургия в лечении сахарного диабета 2-го типа
В настоящее время не существует консервативных методов лечения, с помощью которых можно добиться излечения сахарного диабета 2 типа. Вместе с тем очень высокие шансы на полное излечение (80-90 %) дает метаболическая хирургия в виде желудочного и билиопанкреатического шунтирования. Эти операции в настоящее время очень широко применяются для радикального лечения избыточного веса. Как известно, у пациентов с избыточным весом очень часто встречается диабет 2 типа в качестве коморбидной патологии. Оказалось, что выполнение таких операций не только приводит к нормализации веса, но и 80-98 % случаев полностью излечивает диабет [8]. Этот факт послужил отправной точкой исследований о возможности использования такой метаболической хирургии для радикального лечения сахарного диабета 2 типа у пациентов не только с ожирением, но и с нормальным весом либо при наличии умеренного избытка массы тела (с ИМТ 25-30).
Интенсивные исследования проводятся в отношении механизма действия метаболической хирургии. Вначале предполагалось, что снижение массы тела является ведущим механизмом в нормализации гликемии. Однако оказалось, что нормализация гликемии и гликированного гемоглобина происходит почти сразу после выполнения желудочного шунтирования, ещё до того, как начинает снижаться масса тела [9]. Данный факт заставил искать другие объяснения позитивному влиянию операции на метаболизм. В настоящее время считается, что главным механизмом действия операции является выключение двенадцатиперстной кишки из пассажа пищи. При операции желудочного шунтирования пища направляется прямо в подвздошную кишку. Прямое воздействие пищи на слизистую подвздошной кишки приводит к секреции глюкагоноподобного пептида-1 (GLP-1), который относится к инкретинам. Данный пептид имеет целый ряд свойств [10][11]. Он стимулирует выработку инсулина при наличии повышенного уровня глюкозы. Он стимулирует рост бета-клеток в поджелудочной железе (известно, что при диабете 2 типа имеется повышенный апоптоз бета-клеток). Восстановление пула бета-клеток является крайне позитивным фактором. GLP-1 блокирует глюкагон-стимулированную продукцию глюкозы в печени. GLP-1 способствует чувству насыщения путем стимуляции дугообразного ядра гипоталамуса.
Клинические исследования.
Операция желудочного шунтирования насчитывает более чем 60-ти летнюю историю. Позитивное влияние данного типа метаболической хирургии на течение сахарного диабета неоднократно подтверждено многочисленными клиническими исследованиями, в которых изучались отдаленные результаты операций, направленных на снижение избыточной массы тела. Было показано, что полное излечение диабета отмечено у 90 % пациентов. Эти пациенты смогли полностью отказаться от любой медикаментозной терапии. У оставшихся 10 % была отмечена положительная динамика в виде снижения дозировок противодиабетических препаратов[12]. Изучение отдаленных результатов показало, что смертность от осложнений сахарного диабета в группе, где было выполнено желудочное шунтирование, была на 92 % ниже, чем в группе, где проводилось консервативное лечение [13].
Проводились клинические исследования, в которых изучалось влияние метаболической хирургии на течение диабета 2 типа у пациентов с нормальной массой тела и наличием умеренного избытка массы тела (с ИМТ до 30) [14]. Эти исследования полностью продублировали позитивные результаты 90 % излечения диабета 2 типа у этой категории пациентов и положительную динамику у оставшихся 10 %.
Сходные результаты в отношении излечения диабета 2 типа после выполнения желудочного шунтирования были получены и у пациентов подросткового возраста [15]
В настоящее время остается неясным вопрос о том, кому показана метаболическая хирургия для лечения сахарного диабета 2 типа. Если индекс массы тела у пациента с диабетом составляет 35 и выше, операция считается показанной. В тоже время, когда ситуация касается пациентов с нормальной либо умеренной повышенной массой тела, необходима оценка рисков хирургии и тех потенциальных позитивных эффектов, которые можно получить за счет излечения диабета. Учитывая тот факт, что даже проведение грамотной консервативной терапии не является надежной профилактикой осложнений диабета (диабетические ретинопатия, нефропатия, нейропатия и ангиопатия со всем спектром их тяжелых последствий) применение метаболической хирургии может оказаться перспективным методом лечения даже в этой группе пациентов с сахарным диабетом 2 типа.
Примечания
- ↑ American Diabetes Association Other «Types» of Diabetes. (August 25, 2005)
- ↑ Алмазов В. А. Клиническая патофизиология : Учеб.пособие для студентов вузов /С.-Петерб.гос. мед.ун-т им. И. П. Павлова М. : ВУНМЦ, 1999
- ↑ Строев Ю. И.и др.:Сахарный диабет Спб, 1992
- ↑ Диабет 1 типа
- ↑ Диабет 2 типа
- ↑ Клинические аспекты сахарного диабета
- ↑ Дистергова О. В. Руководство по лечению сахарного диабета, Омск, 1996
- ↑ Pories WJ, Swanson MS, MacDonald KG, et al. Who would have thought it? An operation proves to be the most effective therapy for adult-onset diabetes mellitus. Ann Surg. 1995;222:339-352.
- ↑ Cohen R, Schiavon CA, Pinheiro JC, et al. Duodenal-jejunal bypass for the treatment of type 2 diabetes in patients with body mass index of 22-34 kg/m2: a report of two cases. Surg Obes Relat Dis. 2007;3:195-197
- ↑ Holst JJ. The physiology of glucagon-like peptide 1. Physiol Rev. 2007;87:1409-1439.
- ↑ Kieffer TJ, Habener JF. The glucagon-like peptides. Endocrine Rev. 1999;20:876-913
- ↑ Pories WJ, Swanson MS, MacDonald KG, et al. Who would have thought it? An operation proves to be the most effective therapy for adult-onset diabetes mellitus. Ann Surg. 1995;222:339-352.
- ↑ Adams, TD; Gress RE, Smith SC, et al (2007). «Long-term mortality after gastric bypass surgery». N. Engl. J. Med. 357 (8): 753-61
- ↑ Cohen R, Pinheiro JS, Correa JL, Schiavon CA. Laparoscopic Roux-en-Y gastric bypass for BMI<35kg/m2: a tailored approach. Surg Obes Rel Dis. 2006;2:401–404
- ↑ Inge TH, Miyano G, Bean J, Helmrath M, Courcoulas A, Harmon CM, Chen MK, Wilson K, Daniels SR, Garcia VF, Brandt ML, Dolan LM. Reversal of type 2 diabetes mellitus and improvements in cardiovascular risk factors after surgical weight loss in adolescents. Pediatrics. 2009 Jan;123(1):214-22.
См. также
Ссылки
Литература
- Алан Л. Рубин Диабет для «чайников» = Diabetes For Dummies. — 2-е изд. — М.: «Диалектика», 2006. — С. 496. — ISBN 0-7645-6820-5
Wikimedia Foundation. 2010.
dic.academic.ru
Сахарный диабет — Детские болезни
Сахарный диабет — заболевание, в основе которого лежит абсолютная недостаточность инсулина в результате поражения эндокринной части поджелудочной железы или относительная его недостаточность, возникающая на почве противоинсулярного воздействия на процессы обмена ряда внепанкреатических факторов.Заболевание у детей чаще наблюдается в возрасте 5 — 7 и 10 — 13 лет, описаны случаи сахарного диабета у детей первых месяцев жизни. За последние 10 — 15 лет отмечается заметный рост заболеваемости во всех странах мира, что объясняется увеличением числа лиц с аутосомно-рецессивным типом наследования и возможностью полигенного наследования предрасположенности к диабету (Е. Ф. Давиденкова и др.). Существует мнение, что в мире имеется около 1 млн. детей, болеющих сахарным диабетом.
Проявления сахарного диабета были известны еще в древние времена, однако причины и сущность заболевания долгое время оставались неясными. Лишь в 1900 — 1901 гг. русский ученый Л. В.Соболев опубликовал ряд работ, посвященных роли поджелудочной железы в регуляции углеводного обмена и значению поражения ее эндокринной части в развитии сахарной болезни. Он впервые также указал способ выделения инсулина из поджелудочной железы в чистом и активном виде. Спустя 20 лет, в 1921 г., в Торонто Banting и Best выделили инсулин из поджелудочной железы новорожденного теленка и, введя полученный препарат депанкреатизированной собаке с клиническими проявлениями сахарного диабета, добились нормализации у нее уровня глюкозы в крови. В 1922 г. инсулин был применен для лечения больных сахарным диабетом.
Этиология сахарного диабета
В настоящее время большое значение в развитии сахарного диабета придается наследственной предрасположенности. Предполагается, что наследование заболевания идет по аутосомно-рецессивному или доминантному типу. Провоцируют его возникновениезлоупотребления продуктами, богатыми углеводами и жирами, ожирение, физические и нервно-психические травмы, инфекции и интоксикации, острый и хронический панкреатит, некоторые эндокринные заболевания (акромегалия, болезнь Иценко — Кушинга, диффузный токсический зоб и др.). Сахарный диабет может развиться после панкреатэкгомии, при кистозе поджелудочной железы и некоторых вирусных заболеваниях (корь, ветряная оспа, эпидемический паротит).Патогенез сахарного диабета
Патогенез чрезвычайно сложен. В развитии сахарного диабета ведущая роль принадлежит относительной (внепанкреатической) или абсолютной (панкреатической) недостаточности инсулина. При относительной недостаточности синтез и секреция инсулина нарушаются мало, содержание его в крови бывает нередко нормальным и даже повышенным. Развитию заболевания в таких случаях способствует нарушение реакции тканей на инсулин под влиянием негормональных (синальбумин, избыток в крови неэстерофицированных жирных кислот, липопротеиновый ингибитор, антитела к инсулину) и гормональных (гормоны гипофиза — кортикотропин и соматотропин, гормоны щитовидной железы, надпочечников) антагонистов инсулина. Синальбумин, конкурируя с молекулой инсулина, препятствует транспорту глюкозы через клеточную мембрану; свободные жирные кислоты способствуют нарушению проницаемости оболочек клетки для глюкозы и приводят к повышению ее резистентности к инсулину; липопротеиновый ингибитор тормозит гексокиназную реакцию, вследствие чего нарушается фосфорилирование глюкозы; продукция и накопление в организме антител к инсулину обусловливают связывание и нейтрализацию инсулина. Механизм развития сахарного диабета при акромегалии, гигантизме связан с повышенной продукцией соматотропина, который тормозит образование жира из углеводов и окисление глюкозы в тканях, способствует повышенной продукции глюкагона и увеличению свободных жирных кислот. Развитие стероидного диабета при болезни Иценко — Кушинга обусловлено повышенной продукцией кортикотропина и гликокортикоидов, а диабет при диффузном токсическом зобе является следствием повышения образования тиреоидных гормонов. Способствует развитию сахарного диабета также гиперпродукция катехоламинов, что бывает при повторных стрессовых воздействиях, феохромоцитоме.Как абсолютная, так и относительная недостаточность инсулина приводят к нарушению всех видов обмена веществ.Патоморфология сахарного диабета
Поджелудочная железа бывает уменьшена за счет сморщивания. Гистологически можно обнаружить уменьшение числа панкреатических островков, их фиброз, отложение в них гликогена и гиалина. Кроме этого, в островках иногда отмечаются лимфоцитарная инфильтрация, кровоизлияния, некрозы. Параллельно с процессами дегенерации могут наблюдаться и признаки регенерации.Клиника сахарного диабета
При потенциальном диабете клинических признаков заболевания не отмечается, гипергликемия и гликозурия отсутствуют, проба на толерантность к глюкозе не нарушена. К предрасположенным к диабету относят детей, у которых родители или родственники больны диабетом.Латентная стадия сахарного диабета у некоторых больных может проявляться зудом кожи и наружных половых органов, фурункулезом, снижением остроты зрения, признаками гепатита и холецистита. Повышения уровня глюкозы в крови натощак и гликозурии не наблюдается.
Явный (клинический) диабет характеризуется множеством жалоб и симптомов. Наиболее частой жалобой является сухость во рту и жажда (полидипсия), обусловленные обезвоживанием организма и повышенным содержанием в крови и тканях натрия хлорида, мочевины и глюкозы (дети могут выпивать до 3 — 5 л и более жидкости за сутки). Характерно обильное выделение мочи (полиурия), суточный диурез может достигать более 6 л. Моча светлая, относительная плотность ее высокая за счет глюкозы, нередко содержатся продукты обмена белка, кетоновые тела. Полиурии сопутствует иногда энурез, внезапное появление которого должно вызвать подозрение на сахарный диабет. Значительно повышен аппетит (полифагия), что связано с потерей энергии за счет усиленного превращения белков и жиров в углеводы, которые не используются организмом и выводятся с мочой в виде глюкозы. Снижение аппетита наблюдается лишь при декомпенсации процесса, полный отказ от пищи — в прекоматозном состоянии. У больных отмечается общая слабость, исхудание, порой значительное (до 5 — 6 кг) за сравнительно короткое время. При осмотре ребенка часто обнаруживается сухость кожи со сниженным тургором, шелушение на ладонях, подошвах, голенях и плечах (следствие обезвоживания), сухая себорея на волосистой части головы, утолщение ногтей. Могут развиваться дерматит, пиодермия и фурункулез в результате присоединения вторичной инфекции при расчесах зудящих поверхностей. При тяжелых формах сахарного диабета нередко отмечается гиперемия кожи в области надбровных дуг, скуловых костей и подбородка (расширение капилляров и артериол в связи с гипергликемией), раздражение в углах рта (гиповитаминоз), молочница и стоматит. Язык сухой, темно-вишневого цвета. Подкожный слой часто развит недостаточно. В стадии декомпенсации заболевания, когда преобладают катаболические процессы над анаболическими, мышцы конечностей становятся дряблыми, атрофичными, возможен артрит, остеопороз костей и задержка роста.
При явном, скрытом и даже потенциальном сахарном диабете наблюдаются дегенеративные поражения капилляров, артериол и венул преимущественно в клубочках почечных телец, сетчатке и нижних конечностей (диабетическая микроангиопатия). Для микроангиопатии характерны также изменения в капиллярах типа аневризм, утолщения базальной мембраны сосудов и отложения в их интиме гликогена, лицидов и гликопротеидов. Эти изменения связаны в значительной мере с нарушением белкового, углеводного и липидного обмена, гиперфункцией системы гипоталамус — гипофиз-кора надпочечников, диетой, богатой жирами, а также определенное значение имеет аллергический компонент. Продукты обмена и белковая молекула инсулина приобретают антигенные свойства, в капиллярах развивается реакция антиген — антитело с последующим их повреждением. Клинически диабетическая микроангиопатия проявляется зябкостью, снижением зрения, болью и парестезией в конечностях, протеинурией, микрогематурией и цилиндрурией.
Со стороны сердечно-сосудистой системы отмечается склонность к тахикардии, реже к брадикардии, приглушенность тонов, систолический шум над верхушкой сердца, что обусловлено диффузным поражением миокарда, в тяжелых случаях — явления коллапса (похолодание конечностей, нитевидный пульс, бледность кожи, цианоз слизистых оболочек, артериальная гипотензия, олигурия).
При сахарном диабете может отмечаться активизация скрытых очагов туберкулеза, стоматит, гингивит, выпадение зубов, снижение секреторной и кислотообразующей функций желудка, обусловленное микроангиопатией, стойкой гипергликемией и дефицитом инсулина; хронический гастрит, понос в связи с поражением поджелудочной железы, увеличение печени за счет жировой инфильтрации. Нередко развивается цистит и пиелонефрит.
Могут развиваться изменения нервной системы. Дети часто становятся раздражительными, с неустойчивым настроением, страдают ослаблением памяти и головной болью, сонливы, сухожильные и кожные рефлексы у них понижены, возможен полиневрит. Перечисленная симптоматика обусловлена также нарушением процессов обмена веществ, полигиповитаминозом.
Важным диагностическим признаком сахарного диабета является наличие глюкозы в моче (гликозурия) за счет резкого снижения усвояемости углеводов. В суточной моче уровень глюкозы может достичь нескольких десятков граммов, при декомпенсированных формах — до 120 — 150 г. Представление о потере глюкозы можно получить по определению ее содержания в суточном количестве мочи, в отдельных ее порциях в течение суток (гликозурический профиль). В зависимости от результатов определяют дозу инсулина и вносят коррективы в инсулинотерапию. Высокое содержание глюкозы в крови (гипергликемия), как и гликозурия, также частый признак явного диабета. Уровень глюкозы в крови при определении натощак превышает 7,22 ммоль7л (норма 3,33 — 5,55 ммоль/л). С целью оценки функции панкреатических островков и определения лечебных доз инсулина уровень сахара в крови исследуют в течение суток (гликемический профиль). В крови отмечается и повышенное содержание неэстерифицированных жирных кислот (НЭЖК), холестерина, а2- В- и у-глобулинов, се2-гликопротеидов, сниженное — альбуминов. Часто наблюдается гиперкетонемия и кетонурия.
Сахарный диабет у новорожденных и грудных детей встречается крайне редко и выявляется обычно случайно во время интеркуррентных заболеваний уже в состоянии тяжелого кетоацидоза или диабетической комы. Мальчики болеют в два раза чаще, чем девочки. Характерные признаки: низкая масса тела доношенных детей при рождении, обусловленная дегидратацией, жажда, частое мочеиспускание, исхудание при нормальном аппетите, отложение кристаллов глюкозы на пеленках. Заболевание протекает тяжело. Из-за недостаточного резерва гликогена и электролитов быстро развивается ацидоз и обезвоживание. У таких детей имеется наклонность к частым острым респираторным заболеваниям, гнойничковым поражениям кожи, наблюдается врожденная катаракта и увеличение печени.
По В. Г. Баранову (1977), сахарный диабет I степени характеризуется гипергликемией не более 7,77 ммоль/л, поддающейся коррекции диетой, отсутствием кетоза; при II степени — кетоза нет или может быть, но он устраняется соблюдением диеты, имеется гипергликемия и гликозурия, которые не ликвидируются диетотерапией, уровень глюкозы в крови натощак не превышает 12,21 ммоль/л, отмечаются нарушения обмена веществ, устраняемые инсулинотерапией; при заболевании III степени — гликемия натощак, выше 12,21 ммоль/л, имеется склонность к развитию кетоза, компенсация нарушенных процессов обмена достигается с большим трудом, наблюдаются осложнения.
Диагноз сахарного диабета
Диагноз явного сахарного диабета устанавливается при наличии описанных выше характерных симптомов. Латентный диабет часто проявляется зудом кожи и наружных половых органов, фурункулезом, сосудистыми нарушениями, понижением остроты зрения, гепатохолециститом. Уровень глюкозы в крови натощак может быть как повышенным (более 7,22 ммоль/л), так и нормальным, гликозурия не наблюдается. В распознавании латентного диабета следует учитывать показатели теста толерантности к глюкозе. При потенциальном диабете клинические признаки отсутствуют, гипергликемии и гликозурии нет, проба на толерантность к глюкозе нормальная. Одним из информативных тестов в диагностике потенциального диабета является метод исследования НЭЖК под влиянием нагрузки глюкозой (уровень их повышается). При выявлении потенциального диабета следует придавать значение предиабетическому состоянию, которое в дальнейшем может привести к развитию заболевания.В оценке проблемы предиабета врачу-педиатру следует руководствоваться такими понятиями, как «наибольший риск» и «относительный риск» заболевания. «Наибольшему риску» сопутствует и наибольшая заболеваемость сахарным диабетом.Дифференциальный диагноз сахарного диабета
Сахарный диабет дифференцируют с почечным диабетом, ренальной гликозурией, бронзовым диабетом, алиментарной гликозурией, преходящей гликозурией и несахарным диабетом.Почечный диабет — следствие наследственных дефектов в ферментных системах, обеспечивающих реабсорбцию гексокиназы и щелочной фосфатазы в канальцах нефронов. Почечный порог для глюкозы понижен, поэтому она обнаруживается в моче, гипергликемии натощак нет и не нарушен тест толерантности к глюкозе, отсутствуют симптомы и осложнения, присущие сахарному диабету.
Ренальная гликозурия наблюдается при пиелонефрите, гломерулонефрите, нефротических синдромах, функциональных и органических поражениях центральной нервной системы, лечении гликокортикоидами. Бронзовый диабет проявляется желто-бурой или бронзовой пигментацией кожи преимущественно на открытых местах, обусловленной отложением гемосидерина, гемофусцина и меланина, циррозом печени. Признаки диабета при данной патологии у 70 % больных проявляются поздно.
Алиментарная гликозурия возникает у некоторых дегей при приеме натощак большого количества легко Есгсываемых питательных веществ, содержащих сахар. Гипергликемия при этом не отмечается, гликемическая кривая нормальная. Преходящая гликозурия бывает при лихорадочных состояниях, токсикозах, отравлениях и т. д.
Осложнения сахарного диабета
К ранним осложнениям сахарного диабета относятся ретинопатия, жировая инфильтрация печени, липодистрофия, катаракта, задержка полового развития; к поздним — нейроретинит, синдром Киммелстила — Уилсона (ретинопатия, артериальная гипертензия, протеинурия, отек, гиперазотемия), полиневрит, кальцификация сосудов, синдром Мориака (значительное увеличение печени в связи с жировой инфильтрацией ее, отставание в росте и половом развитии на почве недостаточности инсулина, выраженное отложение жира в области груди и живота с отчетливой венозной сетью на коже, отставание в возрастной дифференциации костей, скелета) и наиболее тяжелые — диабетическая и гипогликемическая комаПрогноз сахарного диабета
Своевременная диагностика заболевания, рациональная терапия в стационаре с последующим лечением и наблюдением в амбулаторно-поликлинических условиях обеспечивают нормальный рост и развитие детей. Систематическое выполнение лечебного комплекса и соблюдение рекомендованного режима у отдельных больных позволяют добиваться ремиссии заболевания с нормализацией толерантности к глюкозе.Лечение сахарного диабета
Лечение предусматривает рациональную диетотерапию, назначение лекарственных средств и соблюдение режима. С помощью диетотерапии достигается нормализация обмена веществ, успешно устраняются клинические проявления заболевания, обеспечивается нормальный рост и развитие ребенка. Диета должна быть щадящей (уменьшение поступления углеводов и жиров) и назначаться с учетом возраста, роста и массы тела, быть строго индивидуальной и разнообразной по набору продуктов, иметь хорошие вкусовые качества. Исключаются легко усвояемые углеводы (сахар, мед, варенье, конфеты), используются продукты, богатые витаминами группы В (гречневая крупа, фасоль, горох, бобы), назначается «диабетический» хлеб. Разрешаются в неограниченном количестве овощи (огурцы, капуста, кабачки и др.), так как в них содержится не более 3 % углеводов; ограничивается картофель, морковь, свекла. Разрешаются пивные и пекарские дрожжи, отвар шиповника, а также продукты, богатые метионином — творог, треска, обезжиренная баранина. Рекомендуется кефир, простокваша, целесообразно добавлять в суточный рацион в счет общего количества углеводов фрукты или ягоды до 100 — 200 г. Вместо сахара назначается сорбит (10 — 20 г/сут), ксилит (5 — 10 г на прием 1 — 2 раза в день), фруктоза (15 — 20 г/сут).Необходимо в диету вводить белок от 2 до 3 г/кг/сут (в зависимости от возраста). При этом не менее 50 % должен составлять животный белок. В связи с уменьшением количества жиров и углеводов соотношение белков, жиров и углеводов для дошкольников и младших школьников равно 1 : (0,8 — 0,9) : (3 — 3,5) вместо 1:1:4 для здоровых детей этого возраста, для старших школьников и подростков — 1 : (0,7 — 0,8) : (3,5 — 4) вместо 1:1: (5 — 6). Число приемов пищи и распределение полноценных углеводов в течение дня должно соответствовать физиологическому ритму питания ребенка с учетом сроков действия инсулина (М. И. Мартынова, 1977). Поскольку дети в основном получают инсулин быстрого и пролонгированного действия, оптимальным считается пяти-, шестиразовое кормление — первый и второй завтрак, обед, полдник, первый и второй ужин; завтрак — 30 %, обед — 40 %, полдник — 10 % и ужин — 20 % суточной энергетической ценности. Энергетическая ценность дополнительных завтраков и ужинов входит в расчет основных приемов пищи. Часы приема пищи: 9.00 — первый завтрак; 11 (11.30) — второй завтрак; 13.30 — обед; 16.30 — 17.00 — полдник; 19.30 — 20.00 — ужин; 21.00 второй ужин. В зависимости от необходимости допускаются отклонения от рекомендуемых часов приема пищи. Диета может корригироваться с учетом стадии и фазы сахарного диабета. Соблюдение такого принципа диетотерапии обеспечивает равномерное поступление в организм углеводов и их усвоение, предупреждает гипогликемию, несмотря на введение инсулина.
Однако лечение детей одной диетой в отличие от взрослых проводится крайне редко. Это объясняется быстрым развитием и прогрессирующим течением заболевания и инсулинозависимостью.Параллельно диете назначают витамины (тиамин, рибофлавин, аскорбиновую кислоту, цианокобаламин и др.), липокаин, панкреатин, индуктотермию на область печени. Применение инсулина и его препаратов продленного действия (протамин-цинк-инсулин и др.) наиболее эффективно. Инсулин усиливает проникновение через клеточные мембраны чувствительных к нему тканей ряда Сахаров, участвует в фосфорилировании, влияет на образование фосфорных соединений, способствует окислению углеводов в цикле Кребса.
Доза инсулина определяется уровнем глюкозы в крови, показателями гликозурии и чувствительностью организма к препарату. 1 ЕД инсулина способствует усвоению в среднем 4 г глюкозы (В. В. Потемкин, 1978). Лечение начинают простым инсулином в средней дозе (при отсутствии кетоацидоза) 8 — 10 ЕД на одну подкожную инъекцию, 2 — 3 раза в сутки, за 15 — 20 мин. до завтрака, обеда и ужина. Для более точного распределения доз иНс?улина;й течение суток необходимо исследовать гликемический и гликозурический профиль (обычно определяется уровень глюкозы в крови и в моче каждые 3 или 4 ч). Кроме того, разовая доза инсулина зависит от сахарной ценности пищи, которая дается ребенку перед введением инсулина. Простой инсулин применяют до стойкого исчезновения кетоацидоза, затем назначают сочетание инсулина короткого действия с его пролонгированными препаратами.
При легких формах сахарного диабета допускается применение сахароснижающих препаратов — производных сульфонилмочевины (карбонмид, бутамид и др.) и особенно бигуанидов (фенформин, буформин, метформин), но только в комбинации с инсулином. Эти препараты назначают и с целью уменьшения суточной потребности инсулина при инсулинорезистентных формах сахарного диабета, а также при необходимости снижения компенсации углеводного обмена у детей с лабильным течением заболевания и склонностью к частым гипогликемическим состояниям. Производные сульфонилмочевины стимулируют активность Р-клеток панкреатических островков, угнетают активность а-клеток, вырабатывающих глюкагон, увеличивают отложение гликогена в печени и мышцах; бигуаниды, действуя более мягко, увеличивают проницаемость клеточных мембран для глюкозы и повышают потребление ее тканями, замедляют всасывание глюкозы, поступающей с пищей, влияют на адренергическую систему, вызывая стабилизацию углеводного обмена путем торможения секреции адреналина надпочечниками. Лечение бигуанидами обычно начинают небольшими дозами с последующим повышением при хорошей переносимости каждые 2 — 4 дня. Суточные дозы бигуанидов: фенформин 50 — 200 мг, буформин 150 — 400 мг, метформин 500 — 3 000 мг. Препараты распределяют равномерно на 3 — 4 приема сразу после еды для предотвращения побочного действия на пищевой канал (потеря аппетита, металлический вкус во рту, боль в животе, тошнота, рвота, понос).
Лечение указанными препаратами проводится до достижения нормогликемии и минимальной гликозурии. В период компенсации заболевания ребенок должен посещать школу, заниматься спортом, т. е. его режим не должен отличаться от режима здорового ребенка. Все больные сахарным диабетом должны состоять на диспансерном учете и систематически наблюдаться педиатром и детским эндокринологом.
В прекоматозном состоянии назначают инсулин для инъекций, начальная доза которого определяется индивидуально в зависимости от уровня глюкозы в крови и моче; последующие дозы — по показателям гипергликемии. Диета щадящая, бедная жирами и углеводами, но с достаточным содержанием белка. Питье не ограничивается. Каждые 2 — 3 ч проводят определение содержания глюкозы в крови и моче, ацетона в моче.
Лечение при диабетической коме требует госпитализации ребенка и интенсивной терапии, направленной на борьбу с ацидозом, токсикозом и дегидратацией. Начальная доза инсулина зависит от возраста больного, длительности и тяжести комы, уровня гипергликемии. Обычно, при выраженной коме вводят сразу 50 — 100 ЕД инсулина для инъекций; 20-50% — внутривенно, остальное количество — подкожно. Если через 2 ч после введения первоначальной дозы инсулина уровень глюкозы в крови снижается менее чем на 25 %, повторяют ту же дозу. При более значительном снижении глюкозы в крови по сравнению с исходными цифрами (до начала лечения инсулином) доза инсулина уменьшается в2 раза и далее постепенно уменьшается. Интервалы между введениями препарата также постепенно удлиняются. Для выведения больного из комы обычно достаточно 150 — 300 ЕД (реже — больше) инсулина в сутки.
Одновременно с введением инсулина для борьбы с дегидратацией назначают внутривенно струйно 200 — 300 мл изотонического раствора натрия хлорида. В течение последующего часа жидкость (2/3 раствора Рингера и 1/3 5 % раствора глюкозы) вводят капельно. В течение суток детям в возрасте до 3 лет переливают 1000 мл жидкости,4 — 6 лет — 1500 мл, 7 — 10 лет — 2000 мл, старше 10 лет — 2500 — 3000 мл. С жидкостями вводят витамины (аскорбиновую кислоту, тиамин, рибофлавин), кокарбоксилазу (50 — 200 мг). Применяют плазмозамещающие растворы: неокомпенсан (100 — 200 мл), полиглюкин (1 Ђ0 — 200мл). Впервые 6 ч вводят 50 % суточного количества жидкости, последующие 6 ч — 25 % ив последние 12 ч — 25 %. В первые 6 ч, целесообразна трансфузия плазмы крови (200 — 300 мл). На вторые сутки жидкость вводят энтерально, струйно внутривенно или через клизму (150 мл раствора Рингера или 2% раствора натрия гидрокарбоната). После прекращения рвоты ребенку дают сладкий чай, щелочные минеральные воды, кисели, фруктовые соки. На 2 — 3-й день в диету включают каши, овощные и фруктовые пюре, протертые супы, кефир, молоко, творог. Дефицит калия устраняется введением5 — 10 % раствора калия ацетата или калия хлорида (3 — 5г). В последующие дни диета расширяется до физиологической нормы, но с ограничением жиров до исчезновения ацетона в моче и нормализации уровня кетоновых тел в крови.
В прекоматозном состоянии и при диабетической коме показан строфантин или коргликон, кордиамин, глутаминовая кислота (3 — 6 г/сут), двухнедельный постельный режим.
При гипогликемии основным методом лечения является введение кристаллических углеводов (сахар через рот), при коме — внутривенно 40 % раствор глюкозы, увлажненный кислород, глутаминовая кислота, кофеин. Предложение применять в этих случаях адреналин и гликокортикоиды разделяется не всеми из-за дефицита в организме гликогена.
Дети с потенциальным диабетом (с предрасположенностью к диабету) должны находиться на диспансерном учете, у них определяется периодически толерантность к глюкозе, исследуется моча на наличие глюкозы. При диабетической гликемической кривой назначают корригирующую диету.
Профилактика сахарного диабета
Предупреждение перекармливания детей, психического и физического травмирования, своевременное лечение острых и хронических заболеваний; борьба с хроническими очагами вторичной инфекции; раннее выявление предиабетических состояний и латентных форм, проведение мер, способных задержать дальнейшее развитие заболевания.vse-zabolevaniya.ru
Этиология и патогенез сахарного диабета 1 типа
СД-1 — органоспецифическое аутоиммунное заболевание, приводящее к деструкции инсулинпродуцирующих β-клеток островков ПЖЖ, проявляющееся абсолютным дефицитом инсулина. В ряде случаев у пациентов с явным СД-1 отсутствуют маркеры аутоиммунного поражения β-клеток (идиопатический СД-1).
Этиология
СД-1 является заболеванием с наследственной предрасположенностью, но ее вклад в развитие заболевания невелик (определяет его развитие примерно на 1/3)- Конкордантность у однояйцевых близнецов по СД-1 составляет всего 36 %. Вероятность развития СД-1 у ребенка при больной матери составляет 1—2 %, отце — 3-6 %, брате или сестре — 6 %. Одни или несколько гуморальных маркеров аутоиммунного поражения β-клеток, к которым относятся антитела к островкам ПЖЖ, антитела к глутамат-декарбоксилазе (GAD65) и антитела к тирозин-фосфатазе (IA-2 и IA-2β), обнаруживаются у 85-90 % пациентов. Тем не менее основное значение в деструкции β-клеток придается факторам клеточного иммунитета. СД-1 ассоциирован с такими гаплотипами HLA, как DQA и DQB, при этом одни аллели HLA-DR/DQ могут быть предрасполагающими к развитию заболевания, тогда как другие — протективными. С повышенной частотой СД-1 сочетается с другими аутоиммунными эндокринными (аутоиммунный тиреоидит, болезнь Аддисона) и неэндокринными заболеваниями, такими как алопеция, витилиго, болезнь Крона, ревматические заболевания (табл. 1).
Таблица 1
Сахарный диабет 1 типа
|
Этиология |
Т-клеточная аутоиммунная деструкция β-клеток островков ПЖЖ. У 90 % пациентов определяется генотип HLA-DR3 и/или HLA-DR4, а также антитела к островкам ПЖЖ, к глутамат-декарбоксилазе (GAD65) и тирозин-фосфатазе (IA-2 и IA-2β). |
|
Патогенез |
Абсолютный дефицит инсулина обусловливает гипергликемию, интенсификацию липолиза, протеолиза и продукции кетоновых тел. Следствием этого является обезвоживание, кетоацидоз и электролитные расстройства. |
|
Эпидемиология |
1,5-2 % от всех случаев СД. Распространенность варьирует от 0,2 % популяции в Европе до 0,02 % в Африке. Заболеваемость максимальна в Финляндии (30—35 случаев на 100 000 в год), минимальна в Японии, Китае и Корее (0,5—2,0 случая). Возрастной пик — 10—13 лет; в большинстве случаев манифестирует до 40 лет. |
|
Основные клинические проявления |
В типичных случаях у детей и молодых манифестное развитие заболевание в течение нескольких месяцев: полидипсия, полиурия, похудение, общая и мышечная слабость, запах ацетона изо рта, прогрессирующее нарушение сознания. В относительно редких случаях развития СД-1 старше 40 лет более стертая клиническая картина с развитием признаков абсолютного дефицита инсулина на протяжении нескольких лет (латентный аутоиммунный диабет взрослых). При неадекватной компенсации спустя несколько лет начинают развиваться поздние осложнения (нефропатия, ретинопатия, нейропатия, синдром диабетической стопы, макроангиопатия). |
|
Диагностика |
Гипергликемия (как правило, выраженная), кетонурия, яркая манифестация в молодом возрасте; низкий уровень С-пептида, часто — метаболический ацидоз |
| Дифференциальная диагностика | Другие типы СД, заболевания, протекающие с выраженной потерей массы тела. |
| Лечение | Инсулинотерапия (оптимально — интенсивный вариант с подбором дозы инсулина в зависимости от уровня гликемии, содержания углеводов в пище и физических нагрузок). |
| Прогноз | При отсутствии инсулинотерапии — смерть от кетоацидотической комы. При неадекватной инсулинотерапии (хроническая декомпенсация) определяется прогрессированием поздних осложнений, в первую очередь микроангиопатии (нефропатия, ретинопатия) и нейропатии (синдром диабетической стопы). |
Патогенез
СД-1 манифестирует при разрушении аутоиммунным процессом 80—90 % β-клеток. Скорость и интенсивность этого процесса может существенно варьировать. Наиболее часто при типичном течении заболевания у детей и молодых людей этот процесс протекает достаточно быстро с последующей бурной манифестацией заболевания, при которой от появления первых клинических симптомов до развития кетоацидоза (вплоть до кетоацидотической комы) может пройти всего несколько недель.
В других, значительно более редких случаях, как правило, у взрослых старше 40 лет, заболевание может протекать латентно (латентный аутоиммунный диабет взрослых — LADA), при этом в дебюте заболевания таким пациентам нередко устанавливается диагноз СД-2, и на протяжении нескольких лет компенсация СД может достигаться назначением препаратов сульфонилмочевины. Но в дальнейшем, обычно спустя 3 года, появляются признаки абсолютного дефицита инсулина (похудение, кетонурия, выраженная гипергликемия, несмотря на прием таблетированных сахароснижающих препаратов).
В основе патогенеза СД-1, как указывалось, лежит абсолютный дефицит инсулина. Невозможность поступления глюкозы в инсулинзависимые ткани (жировая и мышечная) приводит к энергетической недостаточности в результате чего интенсифицируется липолиз и протеолиз, с которыми связана потеря массы тела. Повышение уровня гликемии вызывает гиперосмолярность, что сопровождается осмотическим диурезом и выраженным обезвоживанием. В условиях дефицита инсулина и энергетической недостаточности растормаживается продукция контринсулярных гормонов (глюкагон, кортизол, гормон роста), которая, несмотря на нарастающую гликемию, обусловливает стимуляцию глюконеогенеза. Усиление липолиза в жировой ткани приводит к значительному увеличению концентрации свободных жирных кислот. При дефиците инсулина липосинтетическая способность печени оказывается подавленной, и свободные жирные кислоты начинают включаться в кетогенез. Накопление кетоновых тел приводит к развитию диабетического кетоза, а в дальнейшем — кетоацидоза. При прогрессирующем нарастании обезвоживания и ацидоза развивается коматозное состояние, которое при отсутствии инсулинотерапии и регидратации неизбежно заканчивается смертью.
Дедов И.И., Мельниченко Г.А., Фадеев В.Ф.
Эндокринология
medbe.ru