Саркома шеи | Рак — лечение и профилактика
Саркома шеи — это объединяющее название группы злокачественных новообразований, которые развиваются в области шеи, нередко дают метастазы в регионарные лимфоузлы, поражают одинаково часто и мужчин, и женщин. Саркома шеи с самого начала развития вызывает асимметрию и деформацию тканей, нарушение функций и дискомфорт.
Что такое саркома шеи
В области шеи встречаются липосаркома, ангиосаркома, синовиальная саркома, очень редко рабдомиобластома и лейомиосаркома, другие типы опухолей. Наиболее часто встречается синовиальная саркома.
Синовиальная саркома делится на несколько типов опухоли:
- Состоящая из веретенообразных клеток.
- Состоящая из подобных эпителию клеток, с формированием альвеолярных структур или «железистых» полостей.
- Круглоклеточная саркома, образующая полости, заполненные слизистой массой.
- Полиморфно-клеточная саркома.
Синовиальная саркома из веретенообразных клеток и полиморфно-клеточная саркома относятся к менее дифференцированным опухолям, данные типы опухолей склонны к быстрому метастазированию. Два других типа синовиальной саркомы склонны к развитию рецидива опухоли. Синовиальная саркома шеи может состоять из одного узла, а может представлять собой несколько узлов больших размеров. У большинства больных саркома шеи располагается на боковой поверхности.
Миогенные опухоли на шее встречаются крайне редко. Развитие лейомиосаркомы происходит из гладкомышечных элементов сосудистой ткани, отличается разнообразием локализации, характеризуется бурным ростом, быстро дает метастазы, течение заболевания крайне неблагоприятное. Рабдомиосаркома чаще встречается у детей, опухоли растут быстро, достигая больших размеров, обладают высокой степенью злокачественности, метастазы распространяются лимфогенным и гематогенным путем, редко бывают рецидивы опухоли.
Саркома шеи, признаки заболевания
Саркома шеи часто характеризуется симптомами, которые находятся в отдалении от очага опухоли. Очень часто отеки и иррадиирущая боль возникают на отдалении от опухоли, что связывают с хорошим кровоснабжением и иннервацией этого участка организма. Саркома шеи часто проявляется отеками лица, части лица, шеи, ушной области, могут появиться выделения из носа с примесью крови, заложенность носа с одной стороны, которая носит постоянный характер. С ростом опухоли увеличивается деформация тканей шеи, асимметрия шеи. Возникает боль, которая может быть точечной или распространяться на область головы, шеи, плеча, в зависимости от расположения очага опухоли. Саркома шеи может вызвать проблемы с глотанием, дыханием, резко снижается качество жизни. Злокачественное новообразование часто поражает лимфатический коллектор, который находится в области шеи.
Саркома шеи, лечение
Для лечения саркомы шеи применяют все традиционные методы, которые применяют для лечения рака и злокачественных новообразований. Методы лечения зависят от вида опухоли, ее стадии, состояния больного, от расположения саркомы.
Методы лечения злокачественной опухоли: хирургический метод, химиотерапия, облучение, комбинированный метод лечения. Основным методом лечения таких заболеваний остается хирургический метод, который проводится в виде широкого иссечения злокачественной опухоли. Показания к хирургической операции основываются на целесообразности и адекватности хирургического вмешательства, учитывается особенность анатомического расположения опухоли, степень распространения образования, особенности клинического течения заболевания. Опухоли задней и передней поверхности шеи оперируются с удалением прилегающих к саркоме тканей и фасциальных футляров. Для удаления опухоли боковой поверхности шеи наиболее адекватным считается применение операции Крайля.
www.no-onco.ru
Симптомы и лечение саркомы — Medside.ru
Читайте нас и будьте здоровы! Пользовательское соглашение о портале обратная связь- Врачи
- Болезни
- Кишечные инфекции (6)
- Инфекционные и паразитарные болезни (28)
- Инфекции, передающиеся половым путем (6)
- Вирусные инфекции ЦНС (3)
- Вирусные поражения кожи (12)
- Микозы (10)
- Протозойные болезни (1)
- Гельминтозы (5)
- Злокачественные новообразования (9)
- Доброкачественные новообразования (7)
- Болезни крови и кроветворных органов (10)
- Болезни щитовидной железы (6)
- Болезни эндокринной системы (13)
- Недостаточности питания (1)
- Нарушения обмена веществ (2)
- Психические расстройства (31)
- Воспалительные болезни ЦНС (3)
- Болезни нервной системы (19)
- Двигательные нарушения (7)
- Болезни глаза (20)
- Болезни уха (6)
- Болезни системы кровообращения (11)
- Болезни сердца (19)
- Цереброваскулярные болезни (2)
- Болезни артерий, артериол и капилляров (9)
- Болезни вен, сосудов и лимф. узлов (8)
- Болезни органов дыхания (37)
- Болезни полости рта и челюстей (16)
- Болезни органов пищеварения (31)
- Болезни печени (2)
- Болезни желчного пузыря (9)
- Болезни кожи (32)
- Болезни костно-мышечной системы (53)
- Болезни мочеполовой системы (14)
- Болезни мужских половых органов (8)
- Болезни молочной железы (3)
- Болезни женских половых органов (30)
- Беременность и роды (5)
- Болезни плода и новорожденного (4)
- Симптомы
- Амнезия (потеря памяти)
- Анальный зуд
- Апатия
- Афазия
- Афония
- Ацетон в моче
- Бели (выделения из влагалища)
- Белый налет на языке
- Боль в глазах
- Боль в колене
- Боль в левом подреберье
- Боль в области копчика
- Боль при половом акте
- Вздутие живота
- Волдыри
- Воспаленные гланды
- Выделения из молочных желез
- Выделения с запахом рыбы
- Вялость
- Галлюцинации
- Гнойники на коже (Пустула)
- Головокружение
- Горечь во рту
- Депигментация кожи
- Дизартрия
- Диспепсия (Несварение)
- Дисплазия
- Дисфагия (Нарушение глотания)
- Дисфония
- Дисфория
- Жажда
- Жар
- Желтая кожа
- Желтые выделения у женщин
- …
- ПОЛНЫЙ СПИСОК СИМПТОМОВ>
- Лекарства
- Антибиотики (211)
- Антисептики (123)
- Биологически активные добавки (210)
- Витамины (192)
- Гинекологические (183)
- Гормональные (155)
- Дерматологические (258)
- Диабетические (46)
- Для глаз (124)
- Для крови (77)
- Для нервной системы (385)
- Для печени (69)
- Для повышения потенции (24)
- Для полости рта (68)
- Для похудения (40)
- Для суставов (161)
- Для ушей (15)
- Другие (306)
- Желудочно-кишечные (314)
- Кардиологические (149)
- Контрацептивы (48)
- Мочегонные (32)
- Обезболивающие (280)
- От аллергии (102)
- От кашля (137)
- От насморка (91)
- Повышение иммунитета (123)
- Противовирусные (113)
- Противогрибковые (126)
- Противомикробные (145)
- Противоопухолевые (65)
- Противопаразитарные (49)
- Противопростудные (90)
- Сердечно-сосудистые (351)
- Урологические (89)
- ДЕЙСТВУЮЩИЕ ВЕЩЕСТВА
- Справочник
- Аллергология (4)
- Анализы и диагностика (6)
- Беременность (25)
- Витамины (15)
- Вредные привычки (4)
- Геронтология (Старение) (4)
- Дерматология (3)
- Дети (15)
- Другие статьи (22)
- Женское здоровье (4)
- Инфекция (1)
- Контрацепция (11)
- Косметология (23)
- Народная медицина (17)
- Обзоры заболеваний (27)
- Обзоры лекарств (34)
- Ортопедия и
medside.ru
Саркома шеи — Онкология
Саркомы шеи бывают нескольких видов – первичная саркома, метастатическая саркома, фибросаркома.
Первичные саркомы мягких тканей, особенно фибросаркомы, могут встречаться на шее и иметь разные размеры и форму. Развиваясь из различных подкожных и межмышечных соединительнотканных элементов, фибросаркомы иногда инфильтрируют кожу. Большей частью незапущенные формы остаются подвижными в отношении глубоких мышц, костей и внутренних органов шеи. Многие врачи считают их резистентными к лучевой терапии, но некоторые онкологи наблюдали эффект после рентгенотерапии и рекомендуют проводить ее предоперационно. Особенно в плане новых методов лечения саркомы шеи преуспели немецкие клиники, подходящую можно выбрать здесь http://www.dmu-medical.com/ru/clinics.
Фибросаркомы требуют тщательного хирургического иссечения, так, чтобы все манипуляции проходили только в здоровых тканях. Желательно пользоваться электрохирургическим методом и интубационным наркозом. После операции показана лучевая терапия.
Фибросаркомы шеи, как и других областей, имеют большую наклонность к местному рецидивированию, причем часто обнаруживают анаплазию. Наряду с участками фиброзного типа в них оказываются веретенообразноклеточные и полиморфноклеточные структуры. Рецидивы следует подвергать облучению и при подвижности — оперативному удалению. Повторные операции целесообразнее проводить под общим обезболиванием (интубационный наркоз) и пользоваться электрохирургическим методом. После повторных иссечений и облучений опухоли часто опять рецидивируют. Метастазирование этих опухолей во внутренние органы может развиваться поздно.
Другие первичные саркомы мягких тканей шеи (рабдомиосаркомы, веретенообразноклеточные, круглоклеточные) встречаются чрезвычайно редко и их лечат по общим принятым в онкологии правилам лучевыми и хирургическими методами. Круглоклеточные и малодифференцированные саркомы раньше и чаще метастазируют, чем фибросаркомы.
На шее иногда образуются вне ее органов и лимфатических узлов неэпителиальные опухоли из фасций и мышц, приводимые как редкие казуистические наблюдения. Рихтер описал хондрому, развившуюся из дистопированных жаберных закладок. Такую же подвижную опухоль размером с грецкий орех на левой поверхности шеи наблюдал украинский онколог Ковальчук.
В качестве исключительно редкого наблюдения описана не метастатическая, а первичная меланоидная опухоль шеи, располагающаяся по ходу сосудистого пучка. Онкологи Института рака наблюдали меланоидную опухоль размером 6x5x4 см, располагавшуюся снаружи от сосудистого пучка шеи, справа под кивательной мышцы, у угла нижней челюсти.
Статью подготовил и отредактировал: врач-хирург Пигович И.Б.
Видео:
Полезно:
surgeryzone.net
Саркома мягких тканей
Саркома мягких тканей — это раковые новообразования в мягких тканях организма. Мягкие ткани включают в себя мышцы, сухожилия, суставы, жир, соединительную ткань, сосуды, нервы. Существует множество видов саркомы. Лечение назначается в зависимости от вида саркомы, ее расположения и стадии заболевания.
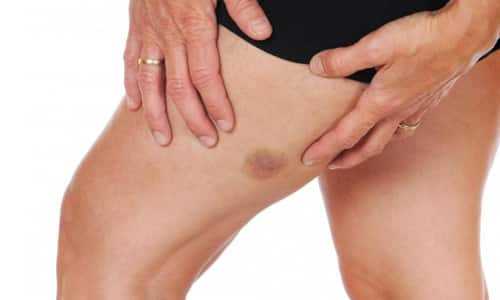
Рак возникает, когда клетки в мышечной ткани начинают активно делиться, таким образом, появляется масса из ткани, называемая опухолью. Рак — это термин злокачественных опухолей, которые имеют возможность проникать в другие органы и поражать их. Доброкачественные же опухоли не могут распространяться на другие органы. Саркома мягких тканей — относительно редкое заболевание, встречается преимущественно у пожилых людей, хотя есть случаи поражения и детей.
Разновидности саркомы
В медицине имеется множество наименований сарком мягких тканей. Каждый вид имеет свое расположение, этиологию и методы лечения. К самым часто встречаемым можно отнести следующие виды:
- Фибросаркома, поражаются фиброциты, клетки в мягких тканях.
- Миксофибросаркома развивается в соединительной ткани.
- Десмоидная опухоль тоже берет развитие в соединительной ткани, но не распространяется дальше.
- Липосаркома находится в жировой части.
- Синовиальная саркома — суставная опухоль.
- Рабдомиосаркома. Образуется на подвижных мышцах, имеет подвиды.
- Лейомиосаркома поражает гладкую мускулатуру — стенки матки, кишечника, желудка и др. То же при опухоли периферической нервной системы.
- Ангиосаркомы поражают клетки нервной системы.
- Саркома органов желудочно-кишечного тракта.
- Саркома Капоши характеризуется появлением пятен на коже с дальнейшим поражением других органов.
- Альвеолярная саркома мягких тканей поражает область легких, ткани головы, шеи, реже бедра.
- Гемангиоперицитома — данное определение характерно для сосудистых опухолей.
Вернуться к оглавлению
Стадии развития и причины появления сарком мягких тканей
Мягкотканная саркома делится на стадии течения болезни.
I стадия — опухоль начинает расти, не образуя метастазов.
II стадия — опухоль приобретает размер 5 см в диаметре.
III стадия — новообразования располагаются в глубоких мышечных слоях и имеют размер более 5 см.
IV стадия — опухоль начинает пускать метастазы на соседние органы.
Причины, по которым может развиться саркома:
- Химические канцерогены, их воздействие на организм.
- Наследственный фактор.
- Снижение иммунитета из-за хронических болезней или по другим причинам.
- Вирусы различной этиологии.
- Плохая экология, загрязненный воздух.
- Радиоактивные излучения.
- Травмирование мягких тканей.
Вернуться к оглавлению
Симптомы саркомы мягких тканей
Так как видов саркомы мягких тканей множество и симптоматика у них может быть разная, стоит выделить лишь основные объединяющие признаки данной болезни:
- Первоначальным признаком саркомы может стать припухлость или отечность участка тела.
- Осматривая тело, человек может заметить выпуклое новообразование.
- Если опухоль задевает нервные волокна, то будет чувствоваться боль.
- Общее состояние ухудшается, появляется вялость, сонливость, ночью же человек, наоборот, не может уснуть.
- Заметное похудение.
- В месте опухоли меняется внешний вид кожи, она может изменить цвет или появляются язвочки.
Вернуться к оглавлению
Диагностика заболевания
Часто саркома кожи долгое время может развиваться бессимптомно и только на поздних стадиях дает о себе знать. Если у человека имеется наследственная предрасположенность к развитию сарком и на его теле появились характерные припухлости, то стоит немедленно обращаться за врачебной помощью. Первым делом врач направит на диагностирование заболевания, которое включает в себя:
- Рентген позволяет обнаружить новообразование и определить точное его расположение.
- КТ (компьютерная томография) — рассмотрение опухоли в поперечном расположении, дает возможность увидеть метастазы.
- МРТ (магнитно-резонансная томография) — дает возможность определить характер новообразования, а после операции подтвердить отсутствие метастазов.
- Тонкоигольная биопсия — с помощью тонкой иглы берется материал из самой опухоли, который в дальнейшем изучается в лабораторных условиях.
- Тест на изменение хромосом.
Вернуться к оглавлению
Лечение саркомы мягких тканей
Хирургическое лечение. Оперативный метод предусматривает иссечение локализованной саркомы до пределов здоровых тканей. При этом используется биопсия и гистологический контроль. Если саркома расположена на конечностях, операция проводится в зависимости от размеров опухоли и глубины ее проникновения в ткани.
- Внутриочаговое удаление проводится без исследования опухоли с неизвестным патогенезом. Таких больных следует срочным образом отправлять в онкоцентры, чтобы провести предварительные анализы и выявить природу происхождения новообразования.
- Применение псевдокапсулы. При таком удалении рецидивы могут появляться с частотой 20-70%.
- Иссечение опухоли с небольшим отступлением от ее границ.
- Радикальное иссечение предусматривает захват предлежащих тканей и сухожилий, при таком виде операции функции конечности уже невозможно восстановить.
- Ампутация конечности. Применяется этот метод при большой локализации опухоли.
При саркомах на других участках тела оперативный метод лечения остается также преимущественным.
Химиотерапия предусматривает прием соответствующих медикаментов. Этот метод может быть как основным, так и вспомогательным наряду с хирургическим вмешательством. Химиотерапия проводится с целью остановить развитие опухоли и прорастание ее в другие органы. Многие врачи считают, что роль химиотерапии при саркоме мягких тканей незначительна. Она не может полностью избавить больного от опухоли. До сих пор ведутся клинические испытания, связанные с ролью химиотерапии при раковых заболеваниях.
Лучевая терапия. Данная терапия может проводиться двумя способами:
- Наружное облучение.
- Брахитерапия, когда облучение проводится непосредственно внутри опухоли.
Эти два метода можно сочетать или проводить только брахитерапию. Бывают случаи, когда больные в силу преклонного возраста или при наличии других хронических болезней не могут перенести операцию, тогда лучевая терапия применяется как основное лечение при саркоме мягких тканей.
У остальных же пациентов лучевая терапия проводится после хирургического удаления опухоли. Те части новообразований, которые не получилось удалить при операции, удаляются лучевым методом.
Часто при лучевой терапии больной может себя плохо чувствовать, быстро утомляться, могут появиться изменения на коже. Но после прекращения курса лечения данные симптомы обычно исчезают.
Так как лучевая терапия может задеть и соседние ткани, возможны временные нарушения работы внутренних органов. Появляется соответствующая симптоматика. Со стороны желудочно-кишечного тракта могут появиться следующие признаки: понос, рвота, жидкий стул. Со стороны легких может появиться одышка. Если облучение производилось на конечности, может наблюдаться их отек и припухлость.
Такие побочные эффекты может давать и сопутствующая химиотерапия. Если саркома появилась в области головы, то лучевая терапия может сказаться через несколько лет после ее проведения. Обычно она проявляется в виде головных болей и задержки мышления.
Рецидив саркомы мягких тканей. В случае возникновения рецидива в месте удаления саркомы проводится повторная хирургия. Другим способом может стать лучевая наружная терапия, если ранее она не применялась, если же этот метод был использован, то проводится брахитерапия. Часто при рецидивах может появляться невыносимая боль, в этом случае для облегчения болевого синдрома также проводится лучевая терапия.
При единичных метастазах проводится операция, в случае множественного метастазирования — химиотерапия.
Вернуться к оглавлению
Результаты лечения и их прогноз
Результаты лечения во многом зависят от степени заболевания. Неблагоприятный прогноз можно дать при следующих обстоятельствах:
- Опухоль значительных размеров.
- Глубокое проникновение в мягкие ткани.
- Высокая степень злокачественности.
- Внутриочаговое иссечение.
- Метастазы во внутренних органах и забрюшинной части.
Прогноз выживаемости в этом случае может достигать 5 лет. Не стоит затягивать с диагностикой при подозрениях на опухоль мягких тканей, чем раньше начато лечение, тем лучше будет его результат.
onkoved.ru
Синовиальная саркома — Мед Др
По степени дифференцировки и преобладания различных структур выделяются несколько типов синовиальных сарком (Т. П. Виноградова, 1958; И. Г. Ольховская, 1966; В. Г. Рукавишникова, 1966; Wright, 1951, и др.):
- круглоклеточная с формированием полостей, содержащих слизеподобные массы;
- состоящая из клеток, напоминающих эпителий с формированием то «железистых» полостей, то альвеолярных структур;
- преимущественно из веретенообразных клеток;
- полиморфно-клеточная.
Первые два типа сарком являются более зрелыми, дифференцированными, вторые — менее дифференцированными. При первых двух типах более часто наблюдаются рецидивы, а при вторых — более выражены тенденция к метастазированию.
Клинически синовиальные саркомы шеи проявляются солитарной опухолью, иногда состоящей из нескольких узлов, достигающих значительных размеров. Развитие опухоли часто торпидное, сменяющееся скачкообразным ростом. Опухоли одинаково часто наблюдаются у мужчин и у женщин в любом возрасте (для синовиальных сарком других локализаций указывается на более частое поражение мужчин сравнительно молодого возраста).
Типичной локализации на шее выделить не удается, однако у большинства наблюдавшихся нами больных опухоли располагались на боковой поверхности, в зоне грудино-ключично-сосцевидной мышцы. В одном наблюдении опухоль залегала в сонном треугольнике, но не обнаруживала парафарингеального роста. При больших размерах отмечается ограниченная подвижность опухоли. Компрессионные синдромы, включая болевые, обычно не наблюдаются.
Синовиальные саркомы довольно часто дают лимфогенные метастазы в регионарные лимфатические узлы (до 15%, по данным Pack, Ariel, 1958). В наших наблюдениях регионарные метастазы отмечены у 1 из 6 больных. Для синовиальных сарком характерна высокая частота рецидивов — у 60 —70% больных, обычно в течение первого года после лечения. Примерно такая же частота отдаленного метастазирования, преимущественно в легкие, что и является причиной смерти больных.
Миогенные опухоли — рабдомиосаркомы и лейомиосаркомы — на шее располагаются очень редко. Мы наблюдали 4 больных с лейомиосаркомами и двух — с рабдомиосаркомами. А. И. Ошмянская (1977) у 4 из 115 больных с опухолями шеи мезодермального генеза наблюдала такие новообразования.
Лейомисаркомы шеи, по-видимому, развиваются из гладкомышечных элементов сосудистой стенки.
Макроскопически опухоли инкапсулированы, плотные, на разрезе серовато-розового цвета с заметной волокнистостью. Диаметр их достигает 6—8—12 см. Микроскопически опухоли состоят из вытянутых клеток с палочкообразными ядрами. Клетки формируются в пучки. Наблюдаются выраженный клеточный полиморфизм, атипичные фигуры деления, гиперхромия ядер. Лейомиосаркомы шеи отличаются значительным многообразием локализации. Они могут располагаться в сонном треугольнике, надключичной области, в зоне грудино-ключично-сосцевидной мышцы, на задней поверхности шеи. Связь с крупными сосудами отмечена в одном случае. Опухоли плотные, ограниченно подвижные, отличаются быстрым темпом роста. Течение их крайне неблагоприятно — часто наблюдаются рецидивы, иногда многократные, и отдаленные метастазы (в легкие).
Рабдомиосаркомы — опухоли из клеток-предшественннков поперечной полосатой мускулатуры, на шее локализуются еще реже. По-видимому, более часто встречаются у детей. Мы наблюдали рабдомиосаркомы в боковых отделах шеи, вблизи плечевого пояса у двух больных. Опухоли были значительных размеров, ограниченно подвижные, с выраженным инфильтративпым ростом. В микроскопическом строении отмечается выраженный полиморфизм клеток, которые могут быть округлыми, веретенообразными, лентовидными. Фибриллы с поперечной исчерченностью обнаруживаются не всегда. Опухоли обладают высокой степенью злокачественности, часто дают гематогенные и лимфогенные отдаленные метастазы. Рецидивы наблюдаются реже.
«Опухоли шеи», Г. В. Фалилеев
Читайте далее:
www.meddr.ru
Саркома Юинга — причины, симптомы, диагностика и лечение
Саркома Юинга – это злокачественное новообразование, развивающееся из костной ткани. Чаще возникает в подростковом или юношеском возрасте. Поражает плоские и длинные трубчатые кости. Является одной из наиболее агрессивных опухолей, склонна к раннему метастазированию. Проявляется болью, затем – отеком, местной гиперемией и гипертермией, а также локальным расширением венозной сети. На поздних стадиях определяется опухоль, нередко возникает патологический перелом пораженной кости. Лечение комбинированное, включает в себя операцию (при возможности – радикальное удаление новообразования) в сочетании с лучевой терапией, а также пред- и послеоперационной химиотерапией.
Общие сведения
Саркома Юинга – злокачественная опухоль костей, характеризующаяся быстрым ростом и ранним появлением метастазов. Обычно развивается у детей, подростков и лиц молодого возраста. Сопровождается болями и местными изменениями мягких тканей (отек, гиперемия, гипертермия). На поздних стадиях опухоль становится заметна при осмотре и пальпации. Лечение осуществляется врачом-онкологом, включает в себя оперативное удаление новообразования, химио- и лучевую терапию.
Саркома Юинга – вторая по частоте злокачественная опухоль костной ткани, возникающая в детском возрасте, составляет от 10 до 15% от общего числа злокачественных новообразований костей. У взрослых старше 30 и детей младше 5 лет встречается редко. Наибольшее количество случаев заболевания приходится на возраст от 10 до 15 лет. Мальчики болеют чаще девочек, европеоиды – чаще представителей негроидной и монголоидной расы.
В отдельных случаях первичное новообразование при этом заболевании возникает в мягких тканях, а не в костях. Такая форма заболевания называется экстраоссальной (внекостной) саркомой Юинга. Кроме того, существуют сходные по характеру и структуре агрессивные злокачественные опухоли, относящиеся к группе так называемых опухолей семейства саркомы Юинга. В эту группу, кроме внекостной и костной саркомы относят ПНЭО (периферические примитивные нейроэктодермальные опухоли). Внекостные формы и ПНЭО в сумме составляют около 15% от всего числа случаев саркомы Юинга.
Саркома Юинга
Причины
Причины развития саркомы Юинга в настоящее время точно не установлены. Однако ряд исследователей в сфере современной онкологии считает, что определенную роль в возникновении этого заболевания играет наследственная предрасположенность. Примерно в 40% случаев выявляется связь с предшествующей травмой. Существуют данные, свидетельствующие о повышении вероятности развития болезни у пациентов с некоторыми разновидностями скелетных аномалий (аневризмальной костной кистой, энхондромой и др.), а также нарушениями внутриутробного развития мочеполовой системы (редупликацией почечной системы, гипоспадиями). Какой-либо связи с воздействием ионизирующей радиации не установлено.
Патанатомия
Чаще всего саркома Юинга выявляется в бедренной кости, костях таза, большеберцовой и малоберцовой кости, лопатке, ребрах, плечевой кости и позвонках. При возникновении в длинных трубчатых костях опухоль обычно локализуется в области диафиза, а затем по мере роста распространяется в сторону эпифизов. Более чем в 90% случаев отмечается интрамедуллярное расположение новообразования и тенденция к распространению опухолевых клеток по костномозговому каналу.
Саркома Юинга наиболее часто метастазирует в легкие. На втором месте по распространенности – метастазы в костный мозг и костную ткань. На поздних стадиях практически у всех больных определяются метастазы в центральную нервную систему. В редких случаях выявляются отдаленные метастазы в плевру, лимфатические узлы средостения, внутренние органы и забрюшинное пространство. Из-за раннего метастазирования к моменту постановки диагноза от 15 до 50% пациентов уже имеют метастазы, которые можно выявить при помощи рутинных исследований. У подавляющего количества больных есть микрометастазы.
Симптомы саркомы Юинга
Первым, самым ранним признаком заболевания становится боль в области поражения. Вначале она слабая или умеренная, самопроизвольно ослабевает или исчезает, а затем появляется снова. В отличие от болей при воспалительных процессах такая боль не ослабевает в покое, по ночам или при фиксации конечности. Напротив, для саркомы Юинга характерно усиление болей в ночное время.
По мере прогрессирования боли становятся более интенсивными, лишают сна и ограничивают повседневную активность. В близлежащем суставе развивается болевая контрактура. Пальпация области поражения болезненна. Температура кожи над ней повышена. Отмечается пастозность мягких тканей, местная гиперемия и расширение подкожных вен. Опухоль быстро увеличивается и (обычно спустя несколько месяцев после возникновения первых симптомов) становится настолько крупной, что ее можно прощупать. На поздних стадиях в области новообразования нередко возникает патологический перелом.
Местные клинические признаки сочетаются с нарастающими симптомами общей опухолевой интоксикации. Больные предъявляют жалобы на слабость и потерю аппетита. Отмечается снижение веса вплоть до истощения. Температура тела повышена до субфебрильных или даже фебрильных цифр. Определяется регионарный лимфаденит. По анализам крови выявляется анемия.
Некоторые симптомы зависят от локализации новообразования. Так, при возникновении саркомы Юинга на костях нижних конечностей появляется хромота. При поражении позвонков возможно развитие компрессионно-ишемической миелопатии с нарушением функции тазовых органов и явлениями параплегии. При новообразованиях в области костей грудной клетки может возникнуть дыхательная недостаточность, плевральный выпот и кровохарканье.
Диагностика
Как правило, на начальном этапе пациенты обращаются к врачам-травматологам. И первым исследованием, позволяющим заподозрить саркому Юинга, становится рентгенография пораженной кости. Для данного патологического процесса характерно сочетание реактивного и деструктивного процессов костеобразования. Контуры кортикального слоя нечеткие, определяется расслоение и разволокнение кортикальной пластинки.
При вовлечении в процесс надкостницы на рентгенограмме выявляются мелкие пластинчатые или игольчатые образования. Кроме того, на снимках видна область изменения мягких тканей, по своему размеру превышающая первичную костную опухоль. При этом мягкотканный опухолевый компонент отличается однородностью, хрящевые включение, очаги обызвествления или патологического костеобразования отсутствуют.
При выявлении типичных рентгенологических признаков саркомы Юинга больного направляют в отделение онкологии, где проводится расширенное обследование для оценки состояния первичного очага и выявления метастазов. В ходе такого обследования выполняется компьютерная томография или магнитно-резонансная томография костей и мягких тканей, пораженных злокачественным процессом. Данные исследования позволяют точно определить размер новообразования, степень его распространения по костно-мозговому каналу, связь с сосудисто-нервным пучком и окружающими тканями.
Для выявления метастазов в легочную ткань применяется компьютерная томография и рентгенография легких. Для обнаружения метастазов в костях, костном мозге и внутренних органах – позитронно-эмиссионная томография, УЗИ и остеосцинтиграфия. Кроме того, выполняется ряд исследований для точной оценки характера новообразования.
Производится биопсия, при этом материал берут из участка костной ткани рядом с костномозговым каналом, либо, если это невозможно – из мягкотканого компонента опухоли. Поскольку для саркомы Юинга характерно местное и отдаленное поражение костного мозга, выполняется билатеральная трепанобиопсия, в ходе которой производится забор костного мозга из крыльев подвздошной кости. Для оценки характера процесса также может проводиться иммуногистохимическое исследование и молекулярно-генетические исследования (флуоресцентная гибридизация – для подтверждения диагноза, полимеразная цепная реакция – для выявления микрометастазов).
Лечение саркомы Юинга
Поскольку данная опухоль относится к категории высокоагрессивных неоплазий, рано дающих метастазы, ее лечение должно включать в себя воздействие на весь организм, а не только на первичный очаг, даже в тех случаях, когда метастазы не были обнаружены. Дело в том, что существует очень высокая вероятность раннего появления микрометастазов, которые на момент постановки диагноза невозможно выявить при помощи существующих методов. Лечение саркомы Юинга комбинированное, включает в себя как консервативную терапию, так и хирургические вмешательства и состоит из следующих компонентов:
- Пред- и послеоперационная химиотерапия, как правило – с использованием нескольких препаратов (доксорубицин, винкристин, циклофосфан, ифосфамид, этопозид и актиномицин в различных комбинациях). После курса лечения оценивается ответ опухоли на терапию. Хорошим результатом считается наличие не более 5% живых клеток опухоли.
- Лучевая терапия с использованием высоких доз. Проводится на первичный очаг, а, при наличии метастазов в легочную ткань – и на легкие.
- Хирургическая операция. Если это возможно, опухоль удаляют радикально, вместе с мягкотканым компонентом. При этом удаленный участок кости заменяют эндопротезом. Но даже если в силу места расположения и размера новообразования удалить его полностью не представляется возможным, оперативное лечение (частичная резекция) позволяет улучшить контроль над опухолью и повысить шансы на благополучный исход.
В прошлом при саркоме Юинга обычно проводились калечащие операции – ампутации и экзартикуляции. Современные техники позволяют выполнять органосохраняющие оперативные вмешательства не только на мелких (малоберцовой, лучевой, локтевой, лопатке, ключице и ребрах), но и на крупных костях (плечевой, бедренной и даже костях таза). При метастазировании в костный мозг и кости назначается интенсивная терапия, включающая в себя тотальное облучение всего тела, химиотерапию с использованием мегадоз препаратов и трансплантацию периферических стволовых клеток или костного мозга.
Прогноз и профилактика
Своевременное комбинированное лечение обеспечивает 70% общую выживаемость пациентов с локализованной саркомой Юинга. При наличии метастазов в кости и костный мозг прогноз существенно ухудшается, однако сочетание высокодозной химиотерапии, тотальной лучевой терапии и трансплантации костного мозга дает возможность повысить выживаемость больных с метастатической формой заболевания с 10% до 30% и более.
Все пациенты после излечения должны проходить регулярное обследование для раннего выявления рецидивов и контроля над побочными эффектами. Следует учитывать, что ряд побочных эффектов может возникать не только при прохождении курса лечения, но и спустя длительное время после его окончания. К числу таких эффектов относится мужское и женское бесплодие, кардиомиопатия, нарушение роста костей и увеличение вероятности развития вторичных злокачественных новообразований. Однако многие пациенты, прошедшие лечение по поводу саркомы Юинга могут жить полноценной жизнью. Профилактика не разработана.
www.krasotaimedicina.ru
причины, диагностика и методы лечения

Саркома (sarcoma) – онкологическое заболевание, характеризующееся формированием неэпителиальной злокачественной опухоли, формирующейся из клеток соединительной ткани различного типа: хрящевой, жировой, мышечной, костной, а также из стенок лимфатических и кровеносных сосудов. Бывает саркома матки, молочной железы, влагалища, костей, ангиосаркома печени и так далее.
Принципиальным отличием такой опухоли от другого вида рака является то, что «обычное» раковое новообразование состоит из перерожденных клеток эпителия, выстилающего внутренние поверхности органов, а саркома из соединительнотканных.
Она характеризуется стремительным течением, хотя изменения происходят такие же, как при других видах рака: инфильтрирующий рост опухоли с разрушением близлежащих тканей, формирование метастазов в органы, рецидивирование после хирургического удаления.
Содержание
Причины развития
Перерождение клеток обусловлено множеством этиологических факторов:
- Предраковые заболевания или доброкачественные опухоли являются главной причиной развития саркомы. Малигнизация всегда наблюдается при диффузном полипозе кишечника, а миома матки перерождается в рак далеко не во всех случаях.
- Наследственная предрасположенность, генетически обусловленные заболевания и синдромы. Как пример, нейрофиброматоз, синдром Вернера или Гарднера, ретинобластома и другие.
- Сбой работы иммунной системы, проявляющийся иммунодефицитными состояниями: атаксия-телеангиэктазия, агаммаглобулинемия, синдром Незелофа, Гитлина, а также вынужденное длительное применение иммуносупрессоров, необходимое при некоторых болезнях либо после трансплантации органа.
- Длительное нахождение инородных тел в организме, будь то осколки или металлические пластины.
- Механические повреждения тканей (термические ожоги, травмы разной степени тяжести).
- Химические канцерогены. Работа на химкомбинате или других вредных производствах, связанная с длительным контактом с вредными веществами, например, асбестом, винилхлоридом, красителями.
- Курение.
- Радиоактивное или ультрафиолетовое облучение. Подобное воздействие на организм может приводит к генетическим мутациям в клетках, их атипии. Даже облучение в лечебных целях в 10–50 раз увеличивает риск формирования саркомы спустя много лет после радиационного лечения.
- Наличие в организме онкогенных вирусов. Это актуально для саркомы Капоши, основная причина возникновения которой – попадание в организм вируса герпеса.
- Хронический лимфостаз рук после мастэктомии может через несколько лет закончиться развитием лимфангиосаркомы.
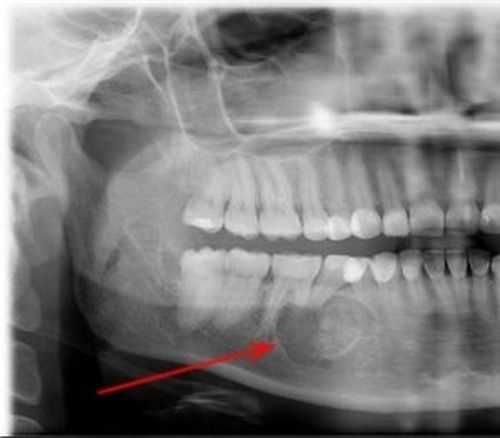
- Быстрый рост скелета подростков, связанный с гормональной перестройкой в пубертатном периоде. Установлено, что саркома бедерной кости обнаруживается чаще у высоких мальчиков старшего школьного возраста. Это связано с усиленным ростом костной ткани в переходном периоде.
Классификация
Существует много видов сарком, различающихся относительно типа соединительной ткани, из клеток которой она произошла.
Виды сарком из твердых тканей (хрящевой, костной):
- Хондросаркома – одна из самых часто диагностируемых видов злокачественной опухоли, возникающей из хрящевой ткани. Ей подвержены ребра, плоские кости тазового и плечевого пояса. Реже формируется в трубчатых костях. Может наблюдаться как на неизменных участках кости, так и перерождаться из доброкачественных костных опухолей. От общего количества всех раковых новообразований костей она встречается в 7–16% случаев.
- Саркома Юинга – злокачественное поражение в основном нижней части трубчатых костей. Обнаруживается в ребрах, ключице, лопатке, позвоночнике, костях таза. Характеризуется стремительным ростом и быстрым появлением метастазов. Диагностируется преимущественно у людей молодого возраста.
- Юкстакортикальная, или паростальная: саркома – редкое костеобразующее злокачественное новообразование, являющееся разновидностью остеосаркомы. Формируется на поверхности кости, отличается менее агрессивным, но более длительным течением.
- Остеосаркома – злокачественное образование из костной ткани. Выделяют остеопластическую, остеолитическую и смешанную формы. Любая из них очень серьезна. Саркома кости обусловлена быстрым увеличением размера опухоли, ранним метастазированием.
Наиболее распространенные виды опухолей, формирующихся из мягких тканей (жировой, мышечной):
- Ретикулосаркома – онкологическое образование, состоящее из ретикулярной ткани. Характеризуется выраженным инфильтрирующим разрастанием ткани из недифференцированных полиморфных ретикулярных клеток. Наблюдается в лимфоузлах, забрюшинном пространстве, костях, печени и других органах.
- Липосаркома– мезинхемальное злокачественное образование из липобластов. Различают большое количество видов. У детей почти не выявляется. С возрастом частота обнаружения увеличивается, достигая максимума у людей 50–60 лет.
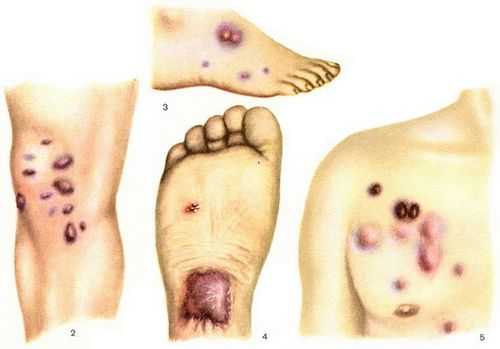
- Саркома Капоши, или множественный идеопатический геморрагический саркоматоз – онкологическое заболевание, обусловленное появлением множества злокачественных очагов, развивающихся из эндотелиальных клеток кровеносных и лимфатических сосудов, проходящих в коже. Характерные места локализации – лимфоузлы, кожа, слизистая рта.
- Фибросаркома – распространенное злокачественное образование из фибробластов, составляющее до 12% от общего числа сарком мягких тканей. Возникает преимущественно у женщин любого возраста, но чаще после 50–70 лет, бывает врожденной. Локализуется в основном на нижних конечностях, реже на верхних, туловище и шеи. У взрослых обнаруживается на бедре, у детей на стопе или лодыжке.
- Лимфосаркома – формирование злокачественной опухоли из мономорфных клеток маленького размера (лимфоцитарная форма) либо из крупных полиморфных лимфоидных клеток (лимфобластная). Располагается в лимфоузлах, может прорастать через капсулу органа в окружающие ткани.
Остальные виды поражений мягких тканей:
- Цитосаркома.
- Мягкотканая альвеолярная саркома.
- Гемангиосаркома.
- Ангиосаркома.
- Синовиальная.
- Нейрогенная.
- Эпителиоидная.
- Недифференцированная плеоморфная.
- Злокачественная форма фиброзной гистиоцитомы.
- Дерматофибросаркома.
- Саркома кожи, внутренних органов.
- Лейомиосаркома.
- Нейрофибросаркома.
- Рабдомиосаркома.
Клиническая картина
Течение и выраженность клинических проявлений зависят от локализации и типа клеток, из которых сформировалась опухоль. Вначале появляется маленький узелок, быстро увеличивающийся в размерах. При саркоме Капоши на коже появляется множество шелушащихся синюшных пятен плотно-эластичной консистенции, напоминающих мелкие кровоизлияния. Инфильтрируя, пятнышки увеличиваются в размерах, образуя узлы или диски, которые продолжают расти. Узлы болезненны, причиняют много неудобств больному.
Симптомы саркомы кости нарастают постепенно, исподволь. Появляются тупые боли в области поражения. Болевой синдром по мере роста опухоли усиливается. Костный участок увеличивается в объеме, опухоль распространяется на окружающие ткани. На коже в области поражения появляется припухлость и сетка из мелких расширенных вен.
Возникает тугоподвижность суставов, расположенных вблизи болезненной при пальпации опухоли. По мере прогрессирования болезни клетки опухоли разносятся по организму, оседая в различных органах.
Саркома мягких тканей прорастает в близлежащие ткани, часто метастазирует по кровеносному руслу в легкие. Ее первым признаком является формирование болезненного образования без четких границ на любом участке тела. У половины пациентов появляется на нижних конечностях, особенно на бедре.
В 25% случаев на верхних конечностях, реже на туловище и голове. Опухоль представляет собой округлое образование с гладкой либо бугристой поверхностью беловатой либо желтовато-серой окраски различной консистенции, зависящей от гистологического строения. Опухоль при фибросаркоме или остеосаркоме твердая, при ангио- или липосаркоме мягкая.
При некоторых видах, например, паростальной остеоме, болезненные ощущения отсутствуют. Она отличается медленным бессимптомным течением. В редких случаях отмечается мышечная атрофия и видимая деформация кости, возможно незначительное нарушение походки.
Для рабдомиосаркомы характерно стремительное прогрессирование с обширным распространением и ранним формированием метастазов. Цитосаркома метастазирует редко, но склонна к повторному росту на том же участке, на котором она удалялась хирургическим путем.
Методы диагностики
Для подтверждения наличия саркомы и определения ее вида требуется комплексное обследование, состоящее из визуального осмотра, неинвазивных, малоинвазивных и лабораторных методов исследований, разных в каждом конкретном случае.
Диагностика, необходимая при поражении молочной железы:
- маммография;
- МРТ и УЗИ железы;
- сцинтиграфия.
При саркоме матки:
- УЗИ;
- лапароскопия;
- гистероскопия;
- ангиография;
- гистероцервикография;
- лимфография.
При остеосаркоме:
- рентгенография;
- КТ и МРТ;
- сцинтиграфия
Для окончательного подтверждения диагноза и идентификации опухоли проводится биопсия (аспирационная, трепан-биопсия или другая) с взятием биоптата для морфологического исследования.
Только на основании результатов цитологии и гистологии биоматериала определяется какой процесс развивается в организме – злокачественный или доброкачественный. По характерным изменениям клеток выявляется тип рака. Если это саркома, то ее вид.
Видео
Способы лечения саркомы
Превалирующий способ лечения – хирургическое удаление злокачественного новообразования. Радикальное хирургическое вмешательство – полное удаление опухоли – осуществляется на ранних этапах болезни при маленьком размере опухоли и отсутствии метастазов. Или после эффективной лучевой и химиотерапии, назначаемой перед хирургическим вмешательством.
Паллиативная операция с частичным удалением новообразования проводится в случае труднодоступности месторасположения ракового образования, затрагивания тканей, не подлежащих удалению или в последних стадиях болезни для облегчения состояния больного, а также уменьшения объема опухоли для повышения эффективности химиотерапевтического воздействия.
Хирургическим путем удаляется как сама опухоль, так и крупные метастазы. В некоторых случаях возможно ампутация новообразования путем криогенной деструкции.
Другими методами является химиотерапия и лучевое воздействие, назначаемые дополнительно перед операцией, после или вместо нее. Агрессивные виды сарком с высокой степенью злокачественности, как правило, одновременно лечатся этими тремя способами.
Лучевая терапия показана при чувствительных к воздействию радиации опухолях. В практической онкологии применяются несколько вариантов облучения – внутриполостная лучевая терапия, дистанционная гамма-терапия, радиационное воздействие с использованием нейронов, радиоактивных изотопов и т. д. Лучевое воздействие после операции снижает риск возникновения рецидивов.
Предоперационная (неоадъювантная) химиотерапия направлена на подавление мелких метастазов и уменьшение размера опухоли. Послеоперационная (адъювантная) – на окончательное уничтожение раковых клеток, оставшихся в месте ампутированного новообразования или в области метастазов, а также предотвращение рецидивирования процесса.
Химиотерапия индукционная проводится при неоперабельном раке с целью облегчения симптомов, уменьшения размера опухоли, возможном переводе его в операбельный.
Лечение саркомы – всегда длительный процесс с частыми осложнениями от химиотерапевтического и лучевого воздействия. Прогноз зависит от вида, месторасположения, стадии, степени злокачественности новообразования, своевременности начатого лечения, правильного подбора терапии, ее эффективности.
При саркоме мягких тканей пятилетняя выживаемость наблюдается у 75% пациентов, матки – до 40%. Общая выживаемость при онкологическом поражении трубчатых костей отмечается в 70% случаев.
medinfa.ru