Лечение диабета у детей : цены, отзывы
Сахарный диабет — группа заболеваний, для которых характерен повышенный уровень глюкозы в крови. Это заболевание может быть связано с нарушениями выработки инсулина или его действия, а также с комбинацией этих механизмов.Лечение сахарного диабета у детей не предусматривает полного избавления от недуга, главной задачей является полная компенсация болезни и поддержание нормального уровня сахара в крови. Важно регулярно контролировать состояние, это поможет избежать тяжелых осложнений и обеспечить нормальное качество жизни ребенка.
Глюкоза является главным источником энергии в организме человека. В норме ее уровень в крови не должен превышать 5,6 ммоль/л натощак и 7,8 ммоль/л после приема пищи. Глюкоза поступает в кровь после того, как ребенок поел, или в ответ на стресс из депо. В ответ на этот процесс в клетках поджелудочной железы вырабатывается гормон инсулин. Он способствует поступлению сахара внутрь клеток, где он используется в качестве «топлива» — энергетического материала или запасается в виде гликогена либо жира.
Инсулин вырабатывается не только после приема пищи, но и постоянно — такая выработка называется базальной. Это помогает поддерживать нормальный уровень глюкозы в промежутках между приемами пищи и во время ночного сна.
Типы сахарного диабета
С диабетом 1 типа у детей эндокринологи сталкиваются чаще. Это самый распространенный тип, на него приходится более 90% всех случаев заболеваний. Считается, что это наследственная форма болезни, обусловленная генетикой. Заболевают диабетом 1 типа дети в семьях, где недуг диагностирован в третьем поколении и ранее. Поэтому диагностика может включать и генетические исследования.Эта форма сахарного диабета имеет следующий механизм развития: патология иммунной системы вызывают гибель клеток поджелудочной железы, ответственных за выработку инсулина. Снижение уровня гормона приводит к тому, что глюкоза не может попасть в клетки организма и выполнять свою функцию. Клетки испытывают энергетическое голодание, а сахар остается избыточно циркулировать в крови.
Чтобы снизить концентрацию глюкозы, необходима вода — с этим связано чувство жажды. Организм избавляется от лишней глюкозы через выделительную систему, а именно через почки, вместе с водой. В это же время в условиях энергетического голода клеток начинают задействоваться другие ресурсы — происходит расщепление белков и жиров. Это приводит к кетозу — появлению в крови и моче кетоновых тел, которые токсичны для организма.
Неонатальный сахарный диабет представляет собой очень редкую форму патологии. Диагностируют его на первом году жизни ребенка.
Сахарный диабет второго типа крайне редко встречается у детей. Он связан с ожирением, и в связи с ростом частоты набора лишнего веса увеличивается и статистический показатель заболеваемости детей. Подход к лечению этого заболевания отличается, и врач обязательно порекомендует снижение массы тела, при необходимости направит к диетологу.
Симптомы сахарного диабета
У сахарного диабета есть как характерные, так и неспецифические симптомы:- утомляемость и слабость, общий упадок сил;
- повышенная жажда;
- частое мочеиспускание — ребенок может начать вставать в туалет по ночам;
- постоянный голод в сочетании с отсутствием прибавки в весе и даже похуданием;
- запах ацетона изо рта при кетозе.

Критерий диагностики — повышение уровня сахара в крови более 11,1 ммоль/л. Если уровень глюкозы находится в пределах более 5,6 ммоль/л и менее 11,1 ммоль/л, требуется дообследование. Возможно, речь идет о дебюте СД 1 типа или семейной форме диабета. Если ребенок при этом страдает ожирением, возможен и СД 2 типа.
Особенности лечения
Сегодня нет способов полного избавления от диабета. Однако это не значит, что болезнь не поддается контролю: современные препараты и подходы позволяют сделать жизнь ребенка с диабетом практически ничем не отличающейся от жизни здорового. Важно поддерживать стабильные показатели уровня глюкозы.Лечение сахарного диабета у детей предполагает следование нескольким принципам:
- заместительная инсулинотерапия;
- самоконтроль;
- диета, предусматривающая подсчет углеводов;
- психологическая поддержка ребенка и его семьи.

Использование инсулиновой помпы считается более физиологичным. Важно помнить, что единой для всех дозы инсулина, как и способов его введения, нет: схема терапии подбирается индивидуально для каждого ребенка. Эндокринолог учтет возраст, вес, физиологические особенности маленького пациента.
Питание ребенка не имеет существенных отличий. Однако важно следить за качественным составом рациона. Нужно обеспечить ребенка сбалансированной пищей, следить за тем, чтобы он получал нужное соотношение белков, жиров и углеводов, достаточное количество витаминов, аминокислот, минералов.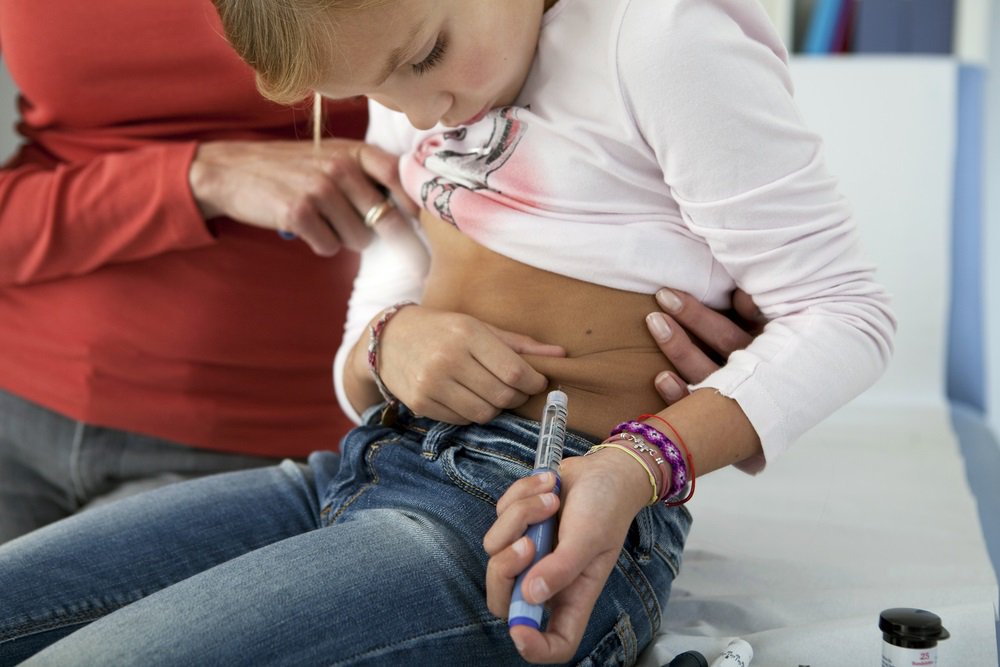
Основной принцип диеты — баланс между поступающими углеводами и вводимым инсулином. Подсчитывать углеводы принято с помощью системы хлебных единиц: 1 хлебная единица = 10–12 углеводов; также обязательно учитывается индивидуальная потребность в инсулине конкретного организма. Но следует помнить, что повышение уровня глюкозы в крови зависит и от количества углеводов, и от гликемического индекса продукта. Врач-эндокринолог подробно расскажет о том, как правильно вести подсчет, разработает оптимальный режим питания, разъяснит, какие продукты и как именно могут повлиять на уровень сахара.
Получить качественную помощь детского эндокринолога вы можете в клинике «Семейный доктор». Наши специалисты успешно занимаются лечением сахарного диабета у детей. Мы сделаем все для того, чтобы контролировать состояние, поддерживать стабильные показатели и достичь компенсации заболевания.
Для записи на удобное для Вас время, позвоните по телефону единого контакт-центра в Москве +7 (495) 775 75 66, воспользуйтесь сервисом онлайн-записи к врачу или обратитесь в регистратуру клиники.
Стоимость
врач-детский эндокринолог
врач-эндокринолог, ведущий специалист клиники
Диабет у детей: как с этим жить? Советы немецкого эксперта | Культура и стиль жизни в Германии и Европе | DW
Ребенок испытывает сильную жажду? Часто встает ночью в туалет? Быстро устает на уроках? Эти, на первый взгляд, не такие уж и тревожные признаки могут указывать на опасное заболевание — сахарный диабет. Каждый год 14 ноября отмечается Всемирный день борьбы с диабетом. Как показывает статистика, диабет — сахарная болезнь в просторечии — все чаще поражает детей. В Германии — 32 тысячи пациентов с диабетом в возрасте до 20 лет, из них почти две трети — дети в возрасте до 14 лет. Ежегодно выявляется около 3200 новых случаев (из них 2000 приходится на диабет второго типа). А число детей, заболевших диабетом 1-го типа, увеличивается каждый год примерно на 3,5 процента в год, говорит в интервью DW врач-эндокринолог и диабетолог Томас Капеллен (Thomas Kapellen) из университетской клиники Лейпцига.
Мифы о сахарном диабете
Самое распространенное заблуждение: сахарный диабет возникает у детей исключительно из-за неправильного рациона питания. «Не надо себя упрекать, — говорит немецкий врач. — Это первое, что мы пытаемся объяснить родителям. Мы стараемся избавить их от чувства вины и развеять стереотипы. Это аутоиммунное заболевание, если точнее — сбой в иммунной системе, который приводит к сокращению бета-клеток поджелудочной железы, вырабатывающих инсулин». Однозначного ответа на вопрос, почему это происходит, у ученых во всем мире пока нет. У некоторых людей есть генетическая предрасположенность к сахарному диабету, но при этом большинство из них никогда не болеют им.
«Значит, — подчеркивает специалист из Лейпцига, — должны быть внешние факторы. И здесь ученые подразумевают не только загрязнение окружающей среды, но и распространение вирусных заболеваний, участившуюся практику кесаревого сечения». Впрочем, о причинах можно только догадываться, как и о том, например, почему на севере Европы диабет первого типа чаще встречается, чем на юге, а на западе детей, заболевших диабетом, больше, чем на востоке.
Инсулиновая помпа
Другое, не менее распространенное заблуждение: ребенку, заболевшему диабетом 1-го типа, нельзя есть сладкое. «25 лет назад, когда я только начинал заниматься детской диабетологией, мы действительно работали со строгой диетой. Но сегодня мы подбираем индивидуальную терапию, которая учитывает образ жизни ребенка», — объясняет эксперт. Ребенку с диабетом 1-го типа больше не запрещают есть торт на дне рождении и пить сладкие газированные напитки. Разумеется, это требует корректировки терапии, чтобы организм получил нужное количество инсулина.
Заблуждением является и то, что диабета можно избежать, принимая превентивные меры, то есть придерживаться здорового образа жизни и питания. Такое утверждение справедливо, только если речь идет о диабете второго типа. «Диабет первого типа — это судьбоносное заболевание, — комментирует Томас Капеллен. — Иммунная система делает то, что она не должна была бы делать. Родители, как правило, быстро понимают, что это на всю жизнь. Дети осознают не сразу. Им сложно принять этот факт».
Жить с диабетом
Немецкое общество диабета (Deutsche Diabetes Gesellschaft) помогает семьям, столкнувшимся с этим диагнозам. «Никто не виноват в том, что у тебя диабет. Он возникает просто так. Диабет не имеет никакого отношения к тому, кто сколько ел сладкого», — объясняют эксперты маленьким пациентам. В доступной форме и на понятном языке детей и подростков готовят к разным ситуациям, — будь то поход вместе с классом или занятия спортом в школе. С первого дня после постановки диагноза врачи просят и учат детей и родителей говорить об этой болезни открыто.
С первого дня после постановки диагноза врачи просят и учат детей и родителей говорить об этой болезни открыто.
Первое, что сделал учитель гимназии 13-летней Анны, которой недавно поставили диагноз «диабет 1-го типа»: он провел урок о диабете и рассказал ее одноклассникам об этом заболевании. Девочке не нужно искать укромного места, чтобы измерить показатели и сделать необходимую инъекцию. Открытость и как можно больше «нормальности», — к этому призывают врачи семью и окружение детей, заболевших сахарной болезнью. Ребенок с диабетом может делать все то же самое, что и его сверстники, только должен контролировать уровень сахара в крови и корректировать его.
Конечно, инсулиновая терапия несет с собой много ограничений. Каждый день нужно вводить инсулин, причинять боль ребенку. Это очень тяжело, в первую очередь, для родителей маленьких пациентов. Но сегодня у них и их родителей есть выбор: шприцы-ручки, помпы — небольшое электронное устройство, которое вводит инсулин по заранее запрограммированным индивидуальным настройкам. Современные технологии облегчают проведение терапии. Так, с инсулиновой помпой отпадает необходимость ежедневных инъекций, так как прибор позволяет проводить интенсивную инсулинотерапию в сочетании с мониторингом уровня глюкозы и подсчетом количества углеводов.
Современные технологии облегчают проведение терапии. Так, с инсулиновой помпой отпадает необходимость ежедневных инъекций, так как прибор позволяет проводить интенсивную инсулинотерапию в сочетании с мониторингом уровня глюкозы и подсчетом количества углеводов.
Без паники
При выборе будущей профессии врачи обращают внимание на то, что с точки зрения закона человеку с инсулиновой терапией при наличии большого риска возникновения недостатка инсулина не разрешается приступать к службе с оружием и деятельности, которая может повлечь нанесение ущерба третьим лицам. Конкретно: нельзя стать пилотом, водителем автобуса, машинистом поезда, полицейским, военным. Однако, как подчеркивают в Немецком обществе диабета, сейчас многое меняется. Раньше, например, не разрешалось даже водить грузовики. Теперь это ограничение снято, а значит — профессия дальнобойщика стала доступной для диабетиков.
Сахарный диабет вылечить невозможно, но можно научиться жить с этой болезнью. После того, как ребенку поставили такой диагноз, важно обучить его и вернуть к нормальному образу жизни. Детей постарше учат самим делать уколы инсулина. Конечно, требуется высокий уровень самоконтроля. Пока родители контролируют ситуации, трудности не возникают. Проблемы появляются в переходном возрасте. Голова подростка занята совершенно другими вещами, и он может утратить бдительность.
После того, как ребенку поставили такой диагноз, важно обучить его и вернуть к нормальному образу жизни. Детей постарше учат самим делать уколы инсулина. Конечно, требуется высокий уровень самоконтроля. Пока родители контролируют ситуации, трудности не возникают. Проблемы появляются в переходном возрасте. Голова подростка занята совершенно другими вещами, и он может утратить бдительность.
Однако отвечая на вопрос, как часто диабет приводит к летальному исходу, диабетолог из Лейпцига успокаивает: «В Саксонии очень хорошо разработана база данных и регистрации. За последние 15 лет я могу сказать только о двух смертельных случаях. В первом был слишком поздно установлен диагноз. Во втором молодой человек неадекватно выполнял предписания врачей. То, чего так боятся многие родители, — реальной опасности для жизни в результате диабетической комы — в моей практике еще никогда не было «, — говорит немецкий врач.
Смотрите также:
Горькие факты о сахаре
Одно из самых опасных последствий злоупотребления сахаром и продуктами, его содержащими (например конфетами, шоколадом и пирожными), — диабет 2-го типа.
 Это эндокринное заболевание врачи обычно так и называют: сахарный диабет. Сегодня в мире почти 200 миллионов людей, страдающих диабетом. Больные с тяжелой формой нуждаются в постоянных инъкцих инсулина.
Это эндокринное заболевание врачи обычно так и называют: сахарный диабет. Сегодня в мире почти 200 миллионов людей, страдающих диабетом. Больные с тяжелой формой нуждаются в постоянных инъкцих инсулина.Горькие факты о сахаре
Нередко наш мозг реагирует на сахар примерно так же, как на алкоголь и другие вещества, способные вызывать зависимость. Попробуйте несколько дней полностью воздержаться от сладкого! Это, наверняка, будет непросто.
Горькие факты о сахаре
Одно из самых распространенных заблуждений, связанных с сахаром: коричневый сахар «здоровее» белого рафинада, более полезен для организма. Увы, это не так. Скажем, в 100 граммах и того, и другого вида сахара — 400 килокалорий, для зубов одинаково вредны и белый, и коричневый. Короче говоря, «оба хуже».
Горькие факты о сахаре
Сахар наш организм усваивает в два раза быстрее, а иногда и в пять раз быстрее, чем крахмал, превращая его в жиры.
 Это значит, что сладостями мы буквально подкармливаем наши жировые клетки. Люди, которые едят много сладкого, нередко страдают от избыточного веса. Кроме того, в жиры наша печень перерабатывает и фруктозу, что может привести к сахарному диабету.
Это значит, что сладостями мы буквально подкармливаем наши жировые клетки. Люди, которые едят много сладкого, нередко страдают от избыточного веса. Кроме того, в жиры наша печень перерабатывает и фруктозу, что может привести к сахарному диабету.Горькие факты о сахаре
У любителей сладкого кожа стареет быстрее. Чрезмерное употребление сахара вызывает реакцию организма, которую называют гликированием. Это «засахаривание» кожных тканей. Молекулы сахара приклеиваются к коллагеновым волокнам, которые теряют при этом естественную эластичность и способность выводить шлаки и яды из организма, что ведет к ускорению процесса старения клеток.
Горькие факты о сахаре
Многочисленные исследования немецких ученых подтверждают, что излишнее употребление сахара повышает и риск заболевания болезнью Альцгеймера. Высокие показатели содержания сахара в крови у пациентов с сахарным диабетом могут стать виновниками и нейродегенеративных заболеваний.

Горькие факты о сахаре
Любители сладкого склонны быстрее впадать в агрессию. Известно, что симптомы синдрома дефицита внимания и гиперактивности (СДВГ) у детей и подростков усиливаются от употребления сахара. Они становятся беспокойными, менее концентрированными и на любые мелочи реагируют более агрессивно.
Горькие факты о сахаре
Здоровая микрофлора кишечника защищает желудочно-кишечный тракт от влияния вредоносных бактерий и оказывает всяческую поддержку пищеварительному процессу. Чем больше сахара попадает в кишечник, тем легче непрошенные «гости» могут в нем размножаться. Грибки и паразиты обожают сахар! Особенно сandida albicans имеет обыкновение досаждать нам, провоцируя пресловутое «расстройство желудка».
Горькие факты о сахаре
Излишний сахар отягощает работу иммунной системы, отвечающей за борьбу с возбудителями различных заболеваний. Вскоре после излишней порции сладкого наш иммунитет функционирует на 40 процентов слабее, и мы рискуем «поймать» какое-нибудь воспаление.
 Ведь сахар поглощает и столь необходимый нам витамин С.
Ведь сахар поглощает и столь необходимый нам витамин С.Автор: Инга Ваннер
Как распознать диабет у ребенка — Российская газета
Почти в каждом втором случае диагноз «диабет первого типа» ставится ребенку, когда возникает реальная угроза его жизни — гипергликемия (высокий уровень глюкозы в крови), иногда вплоть до тяжелого бессознательного состояния — гипергликемической комы. Ребенка на «скорой» увозят в больницу, а потом родителям сообщают о заболевании.
Чтобы таких чрезвычайных ситуаций было как можно меньше, в регионах страны стартовал проект «Дети тоже болеют диабетом». Главная задача — научить родителей, на что обратить внимание, чтобы, если ребенок болен, установить это как можно раньше.
Диагностировать диабет совсем несложно — нужно только вовремя сдать соответствующие анализы крови. Болезнь дает о себе знать не сразу, симптомы нарастают постепенно. И чтобы не допустить развития гипергликемии, которая может закончиться трагедией, родители просто-напросто обязаны внимательнее наблюдать за ребенком. И в случае чего — немедленно отвести его к врачу и обследовать.
И в случае чего — немедленно отвести его к врачу и обследовать.
Однако, как показал недавний опрос ФОМ, половина родителей вообще не осведомлены о ранних симптомах заболевания. А каждый четвертый назвал ошибочные симптомы, например, тягу к сладкому.
Понятно, что до критических ситуаций лучше не доводить. И обследовать ребенка не дожидаясь осложнений, при первых признаках неблагополучия (см. рис.)
Компетентно
Жажда — это не к добру
Валентина Петеркова, главный внештатный детский специалист эндокринолог Минздрава России:
— Сахарный диабет 1-го типа сегодня — одно из наиболее распространенных эндокринных заболеваний у детей и подростков. Оно возникает в результате комплексного взаимодействия генетических факторов, вирусных и иммунологических нарушений, и наследственность здесь не играет большой роли. Предотвратить с помощью каких-либо профилактических мер возникновение диабета, к сожалению, невозможно, но можно вовремя поставить диагноз и подобрать подходящую конкретному пациенту терапию.:max_bytes(150000):strip_icc()/GettyImages-166272581-5774a13b3df78cb62c96bbdb.jpg) Это обеспечит хороший уровень компенсации, ребенок сможет жить полноценно, если будет соблюдать назначения врача. Главное, к чему мы призываем родителей, — необходимо вовремя обратить внимание на симптомы. Должны насторожить чрезмерная жажда, снижение веса при повышенном аппетите, частое мочеиспускание, особенно в ночное время. Если с вашим ребенком происходит подобное — не нужно ждать, ведите его к врачу и обследуйтесь.
Это обеспечит хороший уровень компенсации, ребенок сможет жить полноценно, если будет соблюдать назначения врача. Главное, к чему мы призываем родителей, — необходимо вовремя обратить внимание на симптомы. Должны насторожить чрезмерная жажда, снижение веса при повышенном аппетите, частое мочеиспускание, особенно в ночное время. Если с вашим ребенком происходит подобное — не нужно ждать, ведите его к врачу и обследуйтесь.
Советы специалиста
Защищаемся от угрозы заболеть
1. Закаливание, регулярные занятия физкультурой, доброжелательная, теплая обстановка в семье — все это поможет ребенку противостоять провоцирующим факторам, запускающим болезнь, — стрессам и инфекциям.
2. Если вы вызвали «скорую» при подозрении на симптомы гипергликемии или на гипергликемическую кому у ребенка, расскажите врачу о ваших наблюдениях. Не отказывайтесь от госпитализации. Описанные симптомы помогут врачам точнее и быстрее выбрать алгоритм лечения.
3. Щадите поджелудочную железу ребенка: ограничьте у потребление сладостей, включая и напитки с добавлением сахара, до разумных количеств.
4. Самое главное — вы не должны допустить, чтобы болезнь была обнаружена на поздней стадии. При первых же симптомах обращайтесь к детскому эндокринологу.
5. Если у вашего ребенка диагностирован диабет, об этом должны знать его воспитатель в детсаду, школьный учитель, чтобы они могли оказать помощь.
Важно
Не многие знают, чем страшен диабет
При длительном плохом контроле он провоцирует:
сердечно-сосудистые заболевания, инфаркт;
артериальная гипертония, инсульт;
плохое заживление ран, трофические язвы;
проблемы со зрением вплоть до полной слепоты;
проблемы с почками вплоть до почечной недостаточности;
«диабетическая стопа», угроза гангрены и ампутации конечностей;
кома.
Инфографика «РГ»/ Леонид Кулешов/ Ирина Невинная
Диабеды: почему растет число страдающих сахарным диабетом детей | Статьи
На всероссийском онлайн-форуме «Про питание», посвященном организации школьного питания, уполномоченный при президенте РФ по правам ребенка Анна Кузнецова рассказала, что число детей, страдающих сахарным диабетом, увеличивается. «По данным Минздрава Российской Федерации, предоставленным по нашему запросу, число детей, страдающих сахарным диабетом, с каждым годом растет», — заметила детский омбудсмен. Поэтому, в том числе и для таких детей, нужен системный подход к организации в школах специализированного питания. В прошлом году эта категория школьников вообще не была обеспечена питанием в 11 регионах России. О том, за счет чего идет рост заболевших и почему, о профилактике заболеваемости и идеальном завтраке для ребенка «Известия» спросили у экспертов.
«По данным Минздрава Российской Федерации, предоставленным по нашему запросу, число детей, страдающих сахарным диабетом, с каждым годом растет», — заметила детский омбудсмен. Поэтому, в том числе и для таких детей, нужен системный подход к организации в школах специализированного питания. В прошлом году эта категория школьников вообще не была обеспечена питанием в 11 регионах России. О том, за счет чего идет рост заболевших и почему, о профилактике заболеваемости и идеальном завтраке для ребенка «Известия» спросили у экспертов.
По словам детского эндокринолога, педиатра, диабетолога Анны Гавриловой, нужно разбираться, рост какого типа диабета имеется в виду.
«Сахарный диабет 1-го типа — это заболевание, вызванное аутоиммунным поражением поджелудочной железы. Диабет 2-го типа связан с неправильным питанием, лишним весом и формированием инсулинорезистентности, когда поджелудочная железа не справляется с огромным количеством углеводов, которые потребляет ребенок», — поясняет «Известиям» врач.
Принято считать, что диабет 1-го типа (его еще называют инсулинозависимым, «диабетом молодых») как раз характерен для детей и подростков. 2-й тип, который встречается в разы чаще (инсулинонезависимый), характерен для взрослых. Но всё меняется. По словам Анны Гавриловой, в последнее время существенно увеличился рост и процент детей с сахарным диабетом именно 2-го типа. Эту тенденцию отмечает и президент Российской диабетической ассоциации, врач-диабетолог Михаил Богомолов.
«За более 3500 лет наблюдения сахарного диабета, начиная с папируса Эберса, диабет 2-го типа не встречался в детском возрасте. Но с 2000 года количество выявленных случаев детского ожирения и сахарного диабета 2-го типа у детей увеличивается», — отмечает в беседе с «Известиями» Михаил Богомолов. По его словам, заболеваемость 1-м типом сахарного диабета относительно стабильна — небольшой рост есть, но не такой, как у 2-го типа.
Фото: ТАСС/Александр Рюмин
В 2019 году, по данным Минздрава России, в стране насчитывалось около 42 тыс. детей, больных диабетом. «Известия» обратились в Минздрав РФ с просьбой уточнить, какие данные имела в виду Анна Кузнецова, каковы причины роста, но на момент публикации не получили ответа. К слову, вряд ли в ближайшее время намечается спад заболеваемости. Особенно после пандемии.
детей, больных диабетом. «Известия» обратились в Минздрав РФ с просьбой уточнить, какие данные имела в виду Анна Кузнецова, каковы причины роста, но на момент публикации не получили ответа. К слову, вряд ли в ближайшее время намечается спад заболеваемости. Особенно после пандемии.
«Карантин — хорошая платформа для того, чтобы дети сидели дома, снижалась их физическая активность, повышалось количество приемов пищи, набирался лишний вес и тем самым провоцировалось развитие диабета 2-го типа», — говорит Анна Гаврилова.
Михаил Богомолов отмечает, что после вспышки коронавируса международные организации фиксируют вспышку ожирения: «Она всегда несет за собой вспышку заболеваемости диабетом 2-го типа. Ожирение — это основной фактор риска».
Бабушкина радостьГоворя о причинах диабета 1-го типа, специалисты в первую очередь называют генетическую предрасположенность к аутоиммунным заболеваниям, и тут мало что известно. Кто-то считает рост заболеваемости следствием ухудшения экологической ситуации. Также говорят о эпигенетике (с греч. «эпи» — «над», исследование изменения активности генов под действием механизмов, которые не затрагивают первичную структуру ДНК) и эпигенетике питания.
Также говорят о эпигенетике (с греч. «эпи» — «над», исследование изменения активности генов под действием механизмов, которые не затрагивают первичную структуру ДНК) и эпигенетике питания.
«Концепция заключается в том, что питание матери до беременности, во время беременности и питание ребенка в первый год жизни сказываются на его здоровье всю последующую жизнь, — говорит Михаил Богомолов. — Гены — это как книга: на какой странице она раскроется (на здоровой или на больной), зависит от внешних факторов. Союзы производителей во многих странах вводят понятие «эпигенетически полезный продукт». Этот продукт содержит компоненты, которые способствуют тому, чтобы заболевания не передавались последующим поколениям».
Главные причины сахарного диабета 2-го типа — снижение физической активности, неправильное питание: преобладание в рационе большого количества углеводов, рафинированной пищи (шоколадки, печенье и так далее).
«В чем вина родителей? В том, что они не контролируют количество сахара и углеводов, которое потребляют дети. Позволяют ему всё — ребенок употребляет много сладкого, соответственно увеличивается вес, питание не сбалансировано», — говорит Анна Гаврилова.
Фото: Global Look Press/West Coast Surfer
Диетолог, эндокринолог Екатерина Иванникова отмечает, что именно в семье мы получаем пищевую привычку. И если решать проблему того же ожирения как фактора риска, то всей семьей. «Не должно быть такого: родители не дают ребенку что-то съесть, но при этом едят это сами», — говорит в беседе с «Известиями» врач.
«Ребенка заставляют доедать до последнего, его хвалят и формируют у него такой паттерн, как «я сделал что-то хорошо, я молодец, значит, я что беру? С полки пирожок». Заслужил. Потом вот это «заслужил» ребенок тянет во взрослую жизнь, и что он делает, если не выспался, понервничал, хочет как-то себя порадовать? Идет и заедает, — отмечает Екатерина Иванникова. — Дорогие и любимые наши бабушки пытаются откормить внучат. Часто вижу, как в ребенка буквально запихивают еду: «Нет, ты должен доесть до последнего!» Тут очень тонкая грань. У ребенка до 3–4 лет формируется привычка есть и необходимый для этого объем пищи. При поступлении пищи в большом объеме желудок растягивается: чем больше в него помещают еды, тем он становится больше. Лучше есть по чуть-чуть, но часто, чем всё за один раз».
— Дорогие и любимые наши бабушки пытаются откормить внучат. Часто вижу, как в ребенка буквально запихивают еду: «Нет, ты должен доесть до последнего!» Тут очень тонкая грань. У ребенка до 3–4 лет формируется привычка есть и необходимый для этого объем пищи. При поступлении пищи в большом объеме желудок растягивается: чем больше в него помещают еды, тем он становится больше. Лучше есть по чуть-чуть, но часто, чем всё за один раз».
Специалист поясняет, что о детском ожирении заговорили в последние 50–60 лет: в послевоенное время у людей не было возможности полноценно питаться, и у производителей был посыл — небольшим количеством еды накормить больше населения.
«Отсюда появился сахар, термически обработанные продукты — те же самые мюсли или готовые завтраки несут в себе очень большую нагрузку на поджелудочную железу, и, таким образом, ребенок с детства привыкает есть достаточно большое количество быстрых углеводов. Вместо того чтобы дать длительное чувство насыщения, такие углеводы еще больше стимулируют голод, — поясняет Екатерина Иванникова. — Ребенок постоянно хочет есть, требует что-то сладкое, насыщенного вкуса. Хотя для нас самый оптимальный вид десерта — это фрукты и ягоды».
— Ребенок постоянно хочет есть, требует что-то сладкое, насыщенного вкуса. Хотя для нас самый оптимальный вид десерта — это фрукты и ягоды».
«Покидая школу, девочка знает про наночастицы, решает дифференциальные уравнения, но не знает, как в обычном магазине купить на семью из трех человек рациональный набор продуктов питания. Таких навыков нет. Соответственно, производятся навыки социального наследования, — сокрушается Михаил Богомолов. — Например, к 25 годам вес уже, мягко говоря, избыточен, потому что мама варила пельмени и кидала в кастрюлю пачку сливочного масла. Дочка это воспроизводит, а потом говорит, что «у нас в семье лишний вес — это наследственное». И это проблема. Врачи ее осознают, но когда у поликлинического врача в государственной клинике 12 минут на прием и он должен заполнить восемь документов формата А4, то когда и какое разъяснение он может дать? А детских эндокринологов вообще мало».
Фото: РИА Новости/Виталий Аньков
Президент Российской диабетической ассоциации описывает в теории систему маркировки продуктов, которая могла бы помочь грамотному подходу к питанию и выбору продуктов.
«Человек идет с телефоном, который считывает штрихкоды: вот этого продукта можно взять на неделю одну пачку, а вот этого две. И когда человек проходит через кассовый аппарат, ему не только показывают, что и на сколько он купил, но и дают раскладку по жирам, белкам, углеводам и килокалориям. Технически это несложно сделать, — говорит Богомолов. — Но, как мне пояснили, любые изменения в кассовые аппараты контролируются не только налоговой службой, но и Федеральной службой безопасности. Согласования чрезвычайно сложные. Если информация о том, что люди едят, станет публичной, это может иметь некие негативные последствия».
Тревожный звоночекПока профилактики сахарного диабета 1-го типа, в отличие от 2-го, нет. Главное — вовремя выявить. Какие симптомы выдадут заболевание? В одной из статей главный внештатный детский эндокринолог, главный врач ГБУЗ «Морозовская ДГКБ департамента здравоохранения города Москвы» доктор медицинских наук Елена Петряйкина называла следующие признаки, на которые нужно обратить внимание: ребенок внезапно худеет, при этом аппетит у него хороший, даже слишком; жалобы на слабость, ребенок стал вялым; много пьет и слишком часто ходит в туалет, даже по ночам; жалобы на боль в животе, тошноту, рвоту.
Елена Петряйкина отмечает, что детей с такими симптомами часто увозят в инфекционную больницу, где выясняется, что так себя проявляет диабет. Поэтому при малейших сомнениях лучше сдать анализ.
Говоря о сахарном диабете 2-го типа, обращать внимание нужно на другую крайность — лишний вес.
Фото: Depositphotos
«Родителям нужно бить тревогу, когда они отмечают, что у ребенка появляется лишний вес. И чем раньше, тем лучше. Потому что когда избыток веса существенный, накладывает определенный отпечаток на анализы, на физиологию организма, то зачастую уже поздно бить тревогу, — отмечает детский эндокринолог Анна Гаврилова. — Примерно половина пациентов приходит именно с лишним весом и именно для того, чтобы установить эндокринные причины лишнего веса. Тогда как истинные причины кроются в неправильном питании и в неправильном образе жизни».
Екатерина Иванникова замечает, что если у ребенка или подростка избыточная масса тела, то необходимо обязательно проконсультироваться с врачом и не с одним.
«Как правило, это терапевт, эндокринолог и обязательно консультация врача ЛФК или реабилитолога для того, чтобы подобрать индивидуальные физические упражнения. Возникает и вопрос стеснения своего тела — есть смысл поговорить с психологом. Ну и всё начинается с семьи».
Яйца и каша — еда нашаКак может выглядеть нормальный завтрак здорового ребенка? Анна Гаврилова перечисляет ингредиенты: цельнозерновая крупа (гречка, пшено, булгур), овсяные хлопья плюс яйцо, овощи или фрукты. Каша может быть на молоке, но не нулевого процента жирности.
«Для ребенка, больного диабетом, правильный завтрак будет выглядеть примерно так же, единственное, что он будет контролировать — это количество углеводов. Соответственно, если вес большой, то количество углеводов сделать поменьше, а вместо одного яйца дать два, потому что яйцо — это белок».
По словам врача, для профилактики диабета 2-го типа ребенку следует употреблять меньше рафинированных углеводов.
Фото: Depositphotos
«Не покупать хлопья, соки, печенье, компоты, булочки, пирожные и прочее. Ограничить максимально эти продукты и следить за тем, чтобы у ребенка была физическая активность на улице, а не игры в гаджетах», — отмечает Анна Гаврилова.
На ужин, например, специалисты рекомендуют классический белок: рыба, морепродукты, курица, индейка, говядина, телятина, кролик — тушить, варить, запекать. Овощи, гарнир из каши или картофеля, но не больше 150 г готового гарнира.
«Плюс детям очень важно, так же как и взрослым, соблюдать распорядок дня, ложиться в одно и то же время — до 22:00. Высыпаться и, конечно же, минимизировать психоэмоциональные нагрузки. Стрессы и прочее тоже вносят свой негативный вклад», — говорит Екатерина Иванникова.
Ребенок инвалид сахарный диабет \ Акты, образцы, формы, договоры \ Консультант Плюс
]]>Подборка наиболее важных документов по запросу Ребенок инвалид сахарный диабет (нормативно–правовые акты, формы, статьи, консультации экспертов и многое другое).
Подборка судебных решений за 2019 год: Статья 6.2 «Набор социальных услуг» Федерального закона «О государственной социальной помощи»
(ООО юридическая фирма «ЮРИНФОРМ ВМ»)Руководствуясь статьей 6.2 Федерального закона от 17.07.1999 N 178-ФЗ «О государственной социальной помощи» и установив, что несовершеннолетней установлена группа инвалидности после установления ей диагноза «сахарный диабет»; несовершеннолетней оказана высокотехнологичная медицинская помощь по установке инсулиновой помпы, для использования данного аппарата необходимы расходные материалы: инфузионные и сервисные наборы, суд правомерно признал незаконным бездействие, выразившееся в непринятии мер к обеспечению ребенка расходными материалами к инсулиновой помпе, а также к обеспечению тест-полосками к глюкометру, и обязал обеспечить расходными материалами, обоснованно исходя из того, что сахарный диабет входит в Перечень заболеваний, при амбулаторном лечении которого лекарственные средства и изделия медицинского назначения отпускаются по рецептам врачей бесплатно, при этом применяемая при его лечении инсулиновая помпа включена в Перечень медицинских изделий, предоставляемых в рамках программы государственных гарантий бесплатного оказания гражданам медицинской помощи, у ответчиков отсутствовали основания для отказа истцу в обеспечении расходными материалами к инсулиновой помпе и тест-полосками.
 Открыть документ в вашей системе КонсультантПлюс:
Открыть документ в вашей системе КонсультантПлюс:Определение Третьего кассационного суда общей юрисдикции от 23.06.2021 N 88-9776/2021 по делу N 2-1741/2020
Категория: Споры с органами государственной власти.
Требования: Об обязании организовать и обеспечить оказание первичной медико-санитарной помощи ребенку в соответствии с рекомендациями врача-эндокринолога.
Обстоятельства: Истица указала, что ее сын является ребенком-инвалидом, имеет диагноз «сахарный диабет 1 типа», находится на помповой инсулинотерапии, зачислен в детский сад на основании договора об образовании по образовательным программам дошкольного образования, рекомендации врача в период пребывания ребенка в саду не выполняются.
Решение: Дело направлено на новое рассмотрение.Однако выводы судебных инстанций не соответствуют положениям действующего законодательства в области социальной защиты инвалидов, образования и здравоохранения, а наличие в законодательстве пробелов в части организации в образовательных учреждениях медицинской помощи детям, страдающим сахарным диабетом, не исключает возможности определения судом соответствующих обязанностей ответчиков на основе общих принципов, вытекающих из этих положений законодательства, и с учетом целей и задач гражданского судопроизводства, обозначенных в статье 2 ГПК РФ.
 Статьи, комментарии, ответы на вопросы: Ребенок инвалид сахарный диабет Открыть документ в вашей системе КонсультантПлюс:
Статьи, комментарии, ответы на вопросы: Ребенок инвалид сахарный диабет Открыть документ в вашей системе КонсультантПлюс:Ситуация: Какие льготы предусмотрены для больных сахарным диабетом?
(«Электронный журнал «Азбука права», 2021)Наличие сахарного диабета, в том числе 1-го и 2-го типа, при определенных условиях (со значительно выраженным множественным нарушением функций органов и систем организма) является основанием для установления инвалидности. При этом освидетельствование проводится заочно и без указания срока переосвидетельствования. Детям с инсулинозависимым сахарным диабетом устанавливается категория «ребенок-инвалид» до достижения возраста 18 лет (п. п. 9, 10, 16, 23 Правил, утв. Постановлением Правительства РФ от 20.02.2006 N 95, пп. «а» п. 17(1), п. 51 Приложения к ним; п. 4.2 разд. I, п. 19.2 разд. II Приложения к Приказу Минтруда России N 402н, Минздрава России N 631н от 10.
 06.2021). Открыть документ в вашей системе КонсультантПлюс:
06.2021). Открыть документ в вашей системе КонсультантПлюс:Ситуация: Могут ли признать инвалидом без указания срока переосвидетельствования?
(«Электронный журнал «Азбука права», 2021)Категория «ребенок-инвалид» сроком на пять лет, до достижения возраста 14 лет или 18 лет устанавливается гражданам, имеющим установленные законодательством заболевания, дефекты, необратимые морфологические изменения, нарушения функций органов и систем организма. Так, категория «ребенок-инвалид» до достижения возраста 18 лет устанавливается, в частности, при освидетельствовании детей с инсулинозависимым сахарным диабетом (п. 10, пп. «а» п. 17(1) Правил).Нормативные акты: Ребенок инвалид сахарный диабет
На сегодняшний день, более миллиона детей в мире больны сахарным диабетом. И эта тревожная цифра неуклонно растет: так, за последние 15 лет, число малышей с серьёзной эндокринной патологией увеличилось вдвое.
На сегодняшний день, более миллиона детей в мире больны сахарным диабетом. И эта тревожная цифра неуклонно растет: так, за последние 15 лет, число малышей с серьёзной эндокринной патологией увеличилось вдвое.
О том, почему сахарный диабет бросает вызов мировому сообществу, и как этому вызову противостоять, рассказала заведующая эндокринологическим отделением СПбГПМУ, профессор Людмила Тыртова.
Людмила Викторовна, что можно сказать о распространенности сахарного диабета на сегодняшний день? Насколько это актуальная проблема?
– Сахарный диабет занимает 4 место среди болезней, которые приводят к летальному исходу. К сожалению, в развитых странах мира число диабетиков удваивается каждые 15 лет. Согласно прогнозу, к 2025 году их будет 500 миллионов, а к 2045 – 629 миллионов. При этом, сахарный диабет первого типа составляет около 10-15% всех случаев заболевания – у взрослых.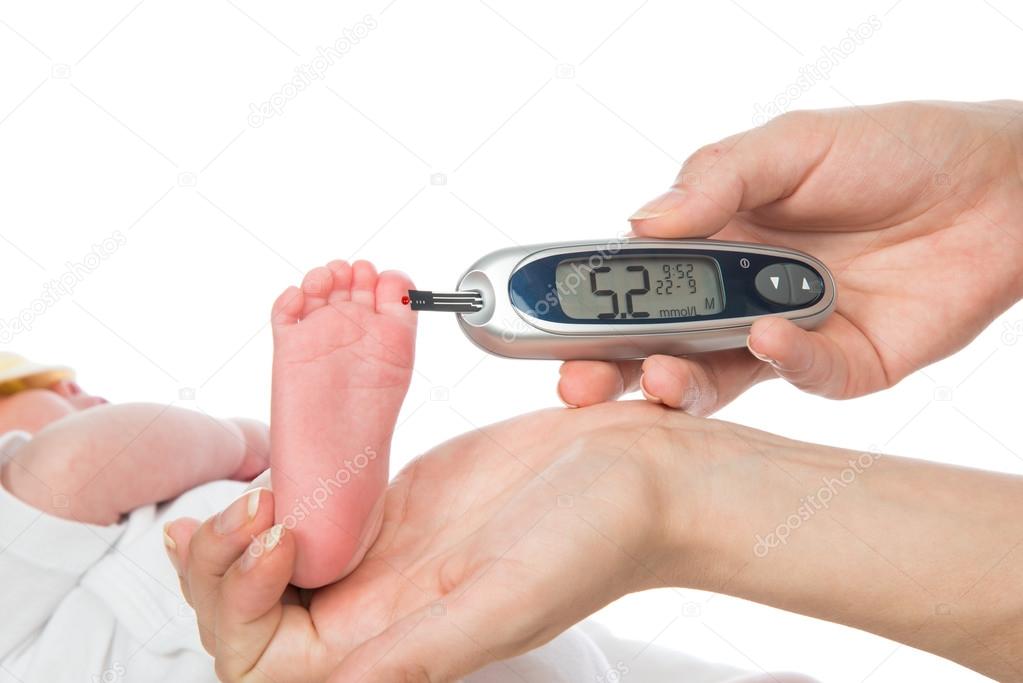 Среди детей картина противоположная.
Среди детей картина противоположная.
Чем отличается диабет первого и второго типа?
– Сахарный диабет первого типа – это аутоиммунное заболевание генетической природы. Оно считается наследственным. У больного человека неправильно функционирует поджелудочная железа: либо совсем не вырабатывает гормон инсулин, либо вырабатывает в недостаточном объеме.Из-за этого даже небольшое количество глюкозы, поступившей в организм с пищей, не усваивается,а ее уровень в крови увеличивается. При прогрессировании заболевания и при повышении глюкозы крови более 11 ммоль/л появляется глюкоза в моче. Сахарный диабет ещё называют сахарным мочеизнурением.
В XXI веке впервые за всю историю человечества у детей и подростков стали регистрироваться случаи сахарного диабета второго типа. При данной форме заболевания, поджелудочная железа вырабатывает инсулин, но организм не может эффективно его использовать, что тоже обусловлено генетической предрасположенностью. Кроме того, в развитии диабета второго типа могут принимать участие гены, регулирующие аппетит, энергозатраты, накопление жира. Поэтому часто это заболевание сопряжено с ожирением, но известны случаи, когда оно возникало у детей с нормальной массой тела.
Поэтому часто это заболевание сопряжено с ожирением, но известны случаи, когда оно возникало у детей с нормальной массой тела.
Ожирение – это следствие или причина диабета второго типа?
– Само ожирение не рассматривается как следствие сахарного диабета. В свою очередь, при прогрессирующем ожирении развитие сахарного диабета второго типа неизбежно. В его основе будет лежать не первичный дефицит инсулина, а снижение чувствительности к этому гормону из-за избыточной подкожно-жировой клетчатки.
Можно ли спрогнозировать развитие сахарного диабета у будущего ребенка?
– У детей, у которых есть родственники, больные сахарным диабетом, вероятность столкнуться с этой патологией выше. Но даже если у малыша есть генетическая предрасположенность, он может никогда не заболеть, если не произойдут так называемые «провоцирующие события». К таким событиям можно отнести, в первую очередь, перенесенные вирусные заболевания. Среди вирусов-провокаторов следует выделить вирусы коксаки, краснухи, кори, эпидемического паротита, реовирусы (например, ротавирусы), цитомегаловирусы, вирус Эпштейна-Барр и другие.
Важным фактором является питание. Существуют исследования, которые подтверждают, что искусственное вскармливание, употребление коровьего молока в раннем детском возрасте (до двух лет) может спровоцировать развитие диабета у генетически предрасположенных детей. Употребление в пищу копченых продуктов, содержащих так называемые нитрозамины, может вызвать разрушение инсулиновых клеток. Аналогичный эффект вызывают пищевые цианиды, которые содержатся в абрикосовых косточках, миндале, бамбуке.
Есть какие-то «тревожные звоночки», сигнализирующие, что у ребёнка может в перспективе быть диабет? На что должны обратить внимание родители?
– Сахарный диабет длительное время может протекать бессимптомно. Однако, уже при скрытых стадиях заболевания у ребенка могут отмечаться рецидивирующие гнойничковые заболевания кожи и слизистых (фурункулез, стоматит, ячмени). При острых заболеваниях, стрессовых ситуациях, травмах, операциях у ребенка со скрытыми нарушениями углеводного обмена могут отмечаться временные повышения сахара крови.
Родителям необходимо знать, что если у ребенка участились мочеиспускания, появилась жажда, увеличился обьем потребляемой жидкости; ребенок похудел, у него наблюдается сухость кожи нужно немедленно обратиться к врачу. Несвоевременная диагностика сахарного диабета приводит к тяжелым осложнениям.
Какие исследования помогут выявить диабет на ранней стадии?
– В группах риска (то есть, если есть диабет у родственников) мы рекомендуем периодически контролировать уровень сахара в крови — особенно после перенесенных заболеваний и травм. В норме сахар крови натощак- 3,3 -5,5 ммоль/л, а после еды не должен превышать 7,8 ммоль/л. В моче сахара быть не должно. Если есть какие-то отклонения, то необходимо сдать анализ на антитела к инсулиновым клеткам, тест на толерантность к глюкозе и при возможности пройти молекуряно-генетическое исследование для уточнения природы сахарного диабета.
Можно ли держать диабет под контролем?
– Несомненно можно и нужно! Менее столетия назад открытие инсулина подарило больным сахарным диабетом возможность не умирать от этого заболевания. Основная цель инсулинотерапии – максимально имитировать физиологическую секрецию инсулина без развития нежелательных побочных эффектов. При дебюте заболевания мы обучаем пациентов технике введения инсулина. Больные узнают, какую необходимо соблюдать диету, как избежать осложнений. Соблюдение всех правил дает диабетикам возможность жить и, на время, забывать о своей болезни.
Основная цель инсулинотерапии – максимально имитировать физиологическую секрецию инсулина без развития нежелательных побочных эффектов. При дебюте заболевания мы обучаем пациентов технике введения инсулина. Больные узнают, какую необходимо соблюдать диету, как избежать осложнений. Соблюдение всех правил дает диабетикам возможность жить и, на время, забывать о своей болезни.
Возможно ли остановить рост заболеваемости этим недугом, особенно у детей?
– Сахарный диабет — поистине грозный вызов мировому сообществу. Человечество должно пересмотреть свой образ жизни и культуру пищевого поведения. Дети с раннего возраста приучены к сладким газированным напиткам, фаст-фуду, сладостям, мало двигаются и проводят много времени за компьютерами. Все это способствует прогрессированию ожирения и развитию сахарного диабета 2 типа.
Памятка о сахарном диабете
В рамках реализации профилактического проекта «Дети тоже болеют диабетом» проводится широкая информационная кампания, направленная на повышение уровня знаний родителей о ранних признаках сахарного диабета у детей.
Уважаемые родители! Обратите внимание на своего ребенка и при малейших признаках обратитесь к врачу.
Кто из детей наиболее подвержен риску заболеть сахарным диабетом?
1. У кого есть родственники, имеющие этот диагноз.
2. У кого уже обнаружены другие нарушения обмена веществ.
3. Кто при рождении имел большую массу тела (свыше 4,5 кг).
4. У кого наблюдается снижение иммунитета.
Какие события в жизни ребенка чаще всего провоцируют начало заболевания?
1. Вирусное инфекционное заболевание.
2. Сильное нервное потрясение.
По каким ранним признакам можно предположить начало развития диабета?
1. У ребенка повышается потребность в сладком.
2. Он трудно переносит большие перерывы между приемами пищи, испытывает мучительное чувство голода.
3. Через полтора — два часа после еды ощущает сильную слабость.
А если диабет уже набрал силу, что вам укажет на это?
1. Сильная жажда, обильное мочеотделение.
Сильная жажда, обильное мочеотделение.
2. Резкое изменение аппетита.
3. Стремительная потеря веса.
4. Сонливость, раздражительность, повышенная утомленность.
Что должны делать родители в стремлении уберечь ребенка от сахарного диабета?
1. Прежде всего реально оценить, насколько велик у него диабетический риск.
2. Побеседовать по этому поводу с детским эндокринологом, почитать популярную медицинскую литературу.
3. Закаливание, регулярное занятие физкультурой, доброжелательный психологический микроклимат в семье — эти и другие профилактические меры помогут вашему ребенку противостоять провоцирующим факторам — стрессам и инфекциям.
4. Щадите его поджелудочную железу!
5. Выбирайте свежие ягоды, соки, фрукты вместо конфет и пирожных.
6. О том, что ваш ребенок подвержен повышенному диабетическому риску, должны знать его воспитатель в детском саду, школьный учитель, участковый педиатр.
7. И самое главное — вы не должны допустить, чтобы болезнь была обнаружена на поздней стадии.
И самое главное — вы не должны допустить, чтобы болезнь была обнаружена на поздней стадии.
8. При первых симптомах ее развития обращайтесь к детскому эндокринологу.
9. Если случилось так, что ребенок уже находится в крайне тяжелом состоянии, и врач «скорой» решил везти его в больницу, обязательно предупредите о возможном диагнозе. Тогда ребенка доставят по назначению — в эндокринологическое отделение, а не в хирургию, не в инфекционную больницу и т.п.
Министерство здравоохранения Российской Федерации в связи с проведением информирования населения по вопросам оказания медицинской помощи и социальной адаптации детей, страдающих сахарным диабетом, а также раннего выявления и профилактики острых осложнений сахарного диабета у детей, в том числе путем размещения информации в средствах массовой информации, медицинских и образовательных организациях, организациях социального обслуживания и иных общественных местах представляет методические рекомендации по реализации информационной кампании «Дети тоже болеют диабетом» (далее — методические рекомендации).
Материалы доступны по ссылке: https://yadi.sk/d/S-1e_mGv_epAhg
Диабет Mellitus у детей и подростков — Pediatrics
Рейтинальный мониторинг
Несколько ежедневных проверок глюкозы с помощью пальца или непрерывной глюкозы
HBA1C измерения каждые 3 месяца
в диабете , глюкоза может потребоваться проверка уровней от 6 до 10 раз в день для оптимизации контроля. Уровни глюкозы следует измерять с помощью образца из пальца перед каждым приемом пищи и перед сном.Уровни также следует проверять в ночное время (около 2–3 часов ночи), если есть опасения по поводу ночной гипогликемии (например, из-за гипогликемии или интенсивных физических упражнений в течение дня или при увеличении дозы инсулина). Поскольку физические упражнения могут снизить уровень глюкозы на срок до 24 часов, уровень глюкозы следует проверять чаще в те дни, когда дети тренируются или более активны. Чтобы предотвратить гипогликемию, дети могут увеличить потребление углеводов или снизить дозу инсулина, когда они ожидают повышенной активности. Больничный лист следует использовать при гипергликемии или болезни.
Чтобы предотвратить гипогликемию, дети могут увеличить потребление углеводов или снизить дозу инсулина, когда они ожидают повышенной активности. Больничный лист следует использовать при гипергликемии или болезни.
Родители должны вести подробный ежедневный учет всех факторов, которые могут повлиять на гликемический контроль, включая уровень глюкозы в крови; время и количество доз инсулина, потребление углеводов и физическая активность; и любые другие соответствующие факторы (например, болезнь, поздний перекус, пропущенная доза инсулина).
Пациенты с диабетом 2 типа обычно самостоятельно контролируют уровень глюкозы в крови реже, чем при диабете 1 типа, но частота варьируется в зависимости от типа применяемой медикаментозной терапии.Дети и подростки, получающие многократные инъекции инсулина в день, больные и лица с субоптимальным контролем должны контролировать уровень глюкозы не менее 3 раз в день. Те, кто находится на стабильных режимах метформина и только инсулина длительного действия, которые достигают своих целей без гипогликемии, могут проводить мониторинг реже, обычно два раза в день (натощак и через 2 часа после приема пищи). Дети и подростки с СД 2 типа, находящиеся на схемах инсулинотерапии с многократными ежедневными инъекциями, иногда используют системы непрерывного мониторинга глюкозы, но это менее распространено, чем при СД 1 типа.
Дети и подростки с СД 2 типа, находящиеся на схемах инсулинотерапии с многократными ежедневными инъекциями, иногда используют системы непрерывного мониторинга глюкозы, но это менее распространено, чем при СД 1 типа.
Непрерывный мониторинг глюкозы Системы (CGM) представляют собой более сложный и эффективный подход к мониторингу, в котором используется подкожный датчик для измерения уровня глюкозы в интерстициальной жидкости каждые 1–5 минут, что позволяет более точно выявлять колебания уровня глюкозы, на которые затем можно воздействовать в в реальном времени. Системы CGM передают результаты по беспроводной связи на устройство мониторинга и отображения, которое может быть встроено в инсулиновую помпу или быть автономным устройством. Определяя время постоянной гипергликемии и время повышенного риска гипогликемии, системы CGM могут помочь пациентам с диабетом 1 типа более безопасно достичь целевых показателей гликемии.Соответствующим образом откалиброванные устройства CGM теперь одобрены для использования в режиме реального времени и могут заменить рутинный самоконтроль уровня глюкозы в крови для некоторых пациентов. Однако, в зависимости от используемой технологии, некоторые результаты CGM должны подтверждаться периодическими образцами из пальца. По сравнению с прерывистым мониторингом, системы непрерывного мониторинга могут снизить уровень HbA1c, увеличить процент времени пребывания в диапазоне и снизить риск гипогликемии. Использование НГМ у детей увеличилось как в США (с 4% в 2013 г. до примерно 30% в 2017 г.), так и во всем мире и, вероятно, будет продолжать расти.
Однако, в зависимости от используемой технологии, некоторые результаты CGM должны подтверждаться периодическими образцами из пальца. По сравнению с прерывистым мониторингом, системы непрерывного мониторинга могут снизить уровень HbA1c, увеличить процент времени пребывания в диапазоне и снизить риск гипогликемии. Использование НГМ у детей увеличилось как в США (с 4% в 2013 г. до примерно 30% в 2017 г.), так и во всем мире и, вероятно, будет продолжать расти.
Все устройства CGM позволяют устанавливать цели; сигналы тревоги предупредят пользователя, если уровень глюкозы выше или ниже целевого значения, а некоторые системы CGM, интегрированные с помпой, могут также приостанавливать базальную скорость на срок до 2 часов, когда уровень глюкозы падает ниже установленного порога. Хотя устройства CGM можно использовать с любым режимом, их обычно носят пользователи инсулиновых помп.
Так называемая искусственная поджелудочная железа (замкнутая система доставки инсулина) доступна для пациентов ≥ 14 лет. Эти системы автоматизируют управление уровнем глюкозы в крови с помощью сложных компьютерных алгоритмов, встроенных в смартфон или аналогичное устройство. Системы искусственной поджелудочной железы связывают датчик CGM и инсулиновую помпу для определения уровня глюкозы в крови и контроля доставки инсулина. Эти системы помогают более жестко контролировать дозировку инсулина и ограничивать эпизоды гипергликемии и гипогликемии.
Эти системы автоматизируют управление уровнем глюкозы в крови с помощью сложных компьютерных алгоритмов, встроенных в смартфон или аналогичное устройство. Системы искусственной поджелудочной железы связывают датчик CGM и инсулиновую помпу для определения уровня глюкозы в крови и контроля доставки инсулина. Эти системы помогают более жестко контролировать дозировку инсулина и ограничивать эпизоды гипергликемии и гипогликемии.
При диабете 2 типа уровень глюкозы в крови следует измерять регулярно, но, как правило, реже, чем при диабете 1 типа.Частота самоконтроля уровня глюкозы в крови должна быть индивидуальной на основе уровня глюкозы пациента натощак и после приема пищи, степени гликемического контроля, который считается достижимым, и доступных ресурсов. Частота мониторинга должна увеличиваться, если не достигаются цели гликемического контроля, во время болезни или при появлении симптомов гипогликемии или гипергликемии. Как только цели достигнуты, домашнее тестирование ограничивается несколькими измерениями уровня глюкозы в крови натощак и после приема пищи в неделю.
Уровни HbA1c следует измерять каждые 3 месяца при диабете 1 типа и при диабете 2 типа, если используется инсулин или метаболический контроль не оптимален. В противном случае при диабете 2 типа уровни можно измерять два раза в год, хотя оптимально каждые 3 месяца.
Сахарный диабет 1 типа у детей. Симптомы и причины
Обзор
Сахарный диабет 1 типа у детей — это состояние, при котором организм ребенка больше не вырабатывает важный гормон (инсулин).Ваш ребенок нуждается в инсулине, чтобы выжить, поэтому недостающий инсулин необходимо восполнить с помощью инъекций или с помощью инсулиновой помпы. Диабет 1 типа у детей раньше называли ювенильным диабетом или инсулинозависимым диабетом.
Диагноз диабета 1 типа у детей может быть ошеломляющим, особенно в начале. Внезапно вы и ваш ребенок — в зависимости от его или ее возраста — должны научиться делать инъекции, считать углеводы и контролировать уровень сахара в крови.
Диабет 1 типа у детей неизлечим, но им можно управлять.Достижения в области мониторинга уровня сахара в крови и доставки инсулина улучшили контроль уровня сахара в крови и качество жизни детей с диабетом 1 типа.
Товары и услуги
Показать больше продуктов Mayo ClinicСимптомы
Признаки и симптомы диабета 1 типа у детей обычно развиваются быстро и могут включать:
- Повышенная жажда
- Частое мочеиспускание, возможно ночное недержание мочи у ребенка, приученного к туалету
- Крайний голод
- Непреднамеренная потеря веса
- Усталость
- Раздражительность или изменение поведения
- Дыхание с фруктовым запахом
Когда обращаться к врачу
Обратитесь к врачу вашего ребенка, если вы заметили какие-либо признаки или симптомы диабета 1 типа.
Причины
Точная причина диабета 1 типа неизвестна.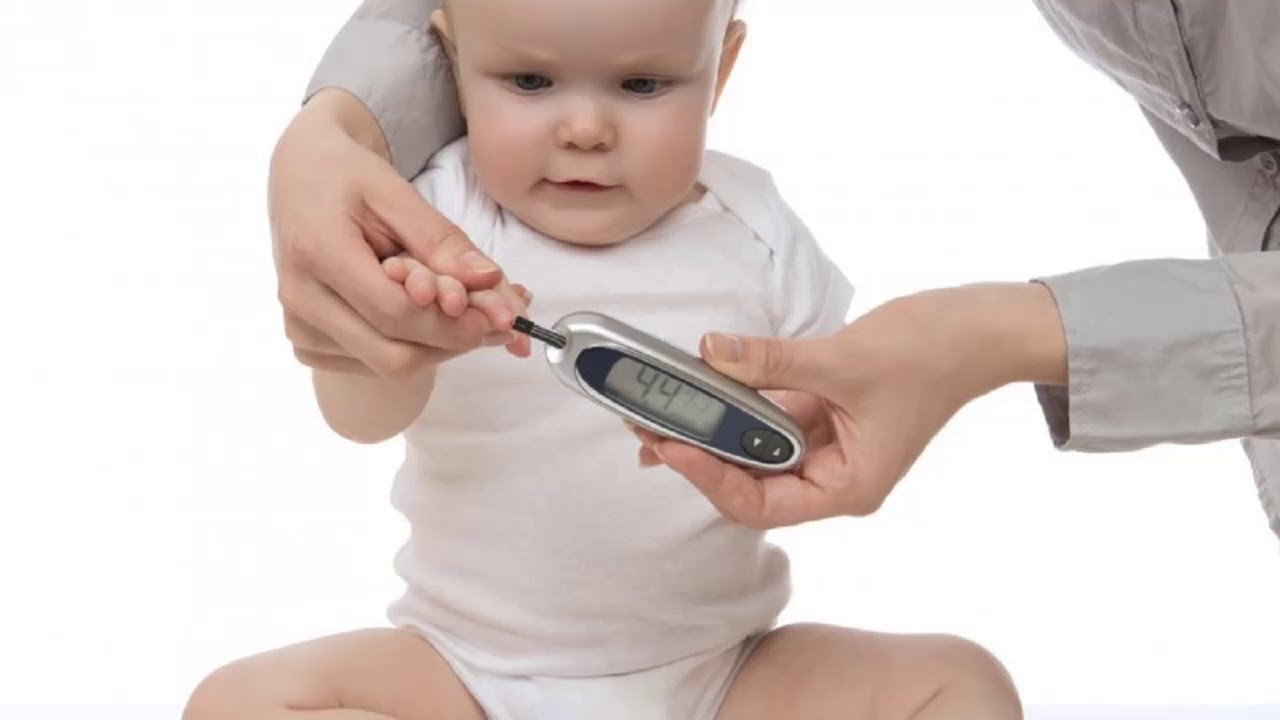 Но у большинства людей с диабетом 1 типа иммунная система организма, которая обычно борется с вредоносными бактериями и вирусами, по ошибке уничтожает инсулин-продуцирующие (островковые) клетки поджелудочной железы. Генетика и факторы окружающей среды, по-видимому, играют роль в этом процессе.
Но у большинства людей с диабетом 1 типа иммунная система организма, которая обычно борется с вредоносными бактериями и вирусами, по ошибке уничтожает инсулин-продуцирующие (островковые) клетки поджелудочной железы. Генетика и факторы окружающей среды, по-видимому, играют роль в этом процессе.
После разрушения островковых клеток поджелудочной железы ваш ребенок вырабатывает мало инсулина или вообще не вырабатывает его.Инсулин выполняет важнейшую работу по перемещению сахара (глюкозы) из кровотока в клетки организма. Сахар попадает в кровоток, когда пища переваривается.
Без достаточного количества инсулина сахар накапливается в кровотоке вашего ребенка, что может привести к опасным для жизни осложнениям, если его не лечить.
Факторы риска
Факторы риска диабета 1 типа у детей включают:
- Семейный анамнез. Любой, у кого есть родители или братья и сестры с диабетом 1 типа, имеет несколько повышенный риск развития этого заболевания.

- Генетика. Определенные гены указывают на повышенный риск развития диабета 1 типа.
- Гонка. В США диабет 1 типа чаще встречается среди белых детей неиспаноязычного происхождения, чем среди детей других рас.
- Некоторые вирусы. Воздействие различных вирусов может вызвать аутоиммунное разрушение островковых клеток.
Осложнения
Диабет 1 типа может поражать основные органы вашего тела.Поддержание уровня сахара в крови близко к нормальному большую часть времени может значительно снизить риск многих осложнений.
Осложнения могут включать:
- Болезни сердца и сосудов. Диабет увеличивает риск развития у вашего ребенка таких состояний, как сужение кровеносных сосудов, высокое кровяное давление, болезни сердца и инсульт в более позднем возрасте.
- Повреждение нерва. Избыток сахара может повредить стенки крошечных кровеносных сосудов, которые питают нервы вашего ребенка.
 Это может вызвать покалывание, онемение, жжение или боль. Повреждение нерва обычно происходит постепенно в течение длительного периода времени.
Это может вызвать покалывание, онемение, жжение или боль. Повреждение нерва обычно происходит постепенно в течение длительного периода времени. - Поражение почек. Диабет может повредить многочисленные скопления крошечных кровеносных сосудов, которые фильтруют отходы из крови вашего ребенка.
- Повреждение глаз. Диабет может повредить кровеносные сосуды сетчатки, что может привести к проблемам со зрением.
- Остеопороз. Диабет может привести к снижению минеральной плотности костей по сравнению с нормальным, что повышает риск развития остеопороза у вашего ребенка во взрослом возрасте.
Профилактика
В настоящее время не существует известного способа предотвращения диабета 1 типа, но это очень активная область исследований. Исследователи работают над:
- Профилактика сахарного диабета 1 типа у людей с высоким риском заболевания, и недавно выявлено по крайней мере одно лекарство, которое может замедлить развитие заболевания.

- Предотвращение дальнейшего разрушения островковых клеток у людей с недавно поставленным диагнозом.
Врачи могут обнаружить антитела, связанные с диабетом 1 типа, у детей с высоким риском заболевания.Эти антитела можно обнаружить за месяцы или даже годы до появления первых симптомов диабета 1 типа, но в настоящее время нет известного способа замедлить или предотвратить заболевание при обнаружении антител. Также важно знать, что не у всех с этими антителами развивается диабет 1 типа.
Хотя вы ничего не могли бы сделать, чтобы предотвратить диабет 1 типа у вашего ребенка, вы можете помочь своему ребенку предотвратить его осложнения, выполнив следующие действия:
- Максимально помочь вашему ребенку поддерживать хороший контроль уровня сахара в крови
- Обучение вашего ребенка важности здорового питания и регулярной физической активности
- Планирование регулярных визитов к врачу-диетологу вашего ребенка и ежегодного осмотра глаз, начиная не позднее, чем через пять лет после первоначального диагноза диабета или в возрасте 10 лет
Ян. 30, 2020
30, 2020
Педиатрический сахарный диабет 2 типа — StatPearls
Непрерывное обучение
Сахарный диабет 2 типа представляет собой нарушение обмена веществ, характеризующееся периферической инсулинорезистентностью, приводящее к гипергликемии. Когда-то считавшаяся взрослой патологией, ее распространенность среди детей увеличивается. Проявление и лечение диабета II типа у детей отличаются от таковых у взрослых, и дети с диабетом любого типа подвержены повышенному риску многих осложнений заболевания.Раннее выявление, скрининг и лечение детей с сахарным диабетом 2 типа имеют решающее значение для предотвращения долгосрочных осложнений. В этом мероприятии рассматривается оценка и лечение сахарного диабета 2 типа у детей и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для больных пациентов.
Цели:
Выявление детей с риском развития сахарного диабета 2 типа.

Опишите клиническую картину ребенка с сахарным диабетом 2 типа.
Изучите рекомендации по лечению сахарного диабета 2 типа у ребенка.
Объясните важность улучшения координации между межпрофессиональной командой для улучшения ухода за пациентами, страдающими сахарным диабетом 2 типа.
Введение
Сахарный диабет 2 типа – это нарушение обмена веществ, характеризующееся периферической резистентностью к инсулину и неспособностью бета-клеток компенсировать это, что приводит к гипергликемии.[1][2][3] Хотя когда-то она считалась патологией взрослых, она все чаще встречается у детей. Факторы риска для детей аналогичны факторам риска для взрослых: этническая принадлежность, семейный анамнез, ожирение и малоподвижный образ жизни. Однако проявления и лечение отличаются от взрослых с расстройством. Дети с сахарным диабетом (любого типа) подвержены повышенному риску многих осложнений заболевания. Раннее выявление, скрининг и лечение детей с сахарным диабетом 2 типа важны для предотвращения долгосрочных осложнений заболевания.
Раннее выявление, скрининг и лечение детей с сахарным диабетом 2 типа важны для предотвращения долгосрочных осложнений заболевания.
Этиология
Гипергликемия возникает при относительном недостатке инсулина по сравнению с глюкозой в крови. При сахарном диабете 2 типа резистентность к инсулину сначала приводит к увеличению выработки инсулина бета-клетками поджелудочной железы. Когда бета-клетки не могут производить достаточное количество инсулина для поддержания эугликемии, возникает гипергликемия. Гипергликемия оказывает повреждающее воздействие на многие органы, включая почки, глаза, сердце и нервы. Кроме того, гипергликемия подвергает детей риску других электролитных нарушений.[4]
Для сравнения, сахарный диабет 1 типа характеризуется аутоиммунным разрушением бета-клеток в поджелудочной железе, что приводит к недостаточной выработке инсулина.
Эпидемиология
Диабет 1 типа остается наиболее распространенной формой диабета у детей. Однако, по оценкам, сахарный диабет 2 типа встречается у каждого третьего (от 20% до 33%) новых диагнозов диабета у детей сегодня. Уровень заболеваемости сахарным диабетом 2 типа у детей продолжает расти, даже несмотря на то, что уровень ожирения в этих возрастных группах стабилизировался.Факторы риска включают в себя этническую принадлежность с высоким риском (афроамериканцы, латиноамериканцы, коренные американцы, жители островов Тихого океана, американцы азиатского происхождения), положительный родственник первой степени родства с расстройством, ожирение, низкий вес при рождении, мать с гестационным диабетом и женский пол. Его чаще диагностируют в подростковом возрасте, когда резистентность к инсулину является обычным явлением из-за множества факторов, включая гормональные изменения. [5][6]
Уровень заболеваемости сахарным диабетом 2 типа у детей продолжает расти, даже несмотря на то, что уровень ожирения в этих возрастных группах стабилизировался.Факторы риска включают в себя этническую принадлежность с высоким риском (афроамериканцы, латиноамериканцы, коренные американцы, жители островов Тихого океана, американцы азиатского происхождения), положительный родственник первой степени родства с расстройством, ожирение, низкий вес при рождении, мать с гестационным диабетом и женский пол. Его чаще диагностируют в подростковом возрасте, когда резистентность к инсулину является обычным явлением из-за множества факторов, включая гормональные изменения. [5][6]
Патофизиология
Ожирение приводит к периферической резистентности к инсулину, что, в свою очередь, приводит к гипергликемии, как уже обсуждалось.Независимо от ожирения, некоторые этнические группы имеют более высокий риск резистентности к инсулину и дисфункции бета-клеток. Гипергликемия приводит к осмотическому диурезу (полиурии), который усиливает жажду (полидипсия). Этот диурез вызывает умеренную или тяжелую дегидратацию. Продолжительная гипергликемия может вызвать два различных возникающих состояния при сахарном диабете 2 типа у детей: [7]
Этот диурез вызывает умеренную или тяжелую дегидратацию. Продолжительная гипергликемия может вызвать два различных возникающих состояния при сахарном диабете 2 типа у детей: [7]
Диабетический кетоацидоз: гораздо чаще встречается у детей с сахарным диабетом 2 типа по сравнению со взрослыми. Недостаток инсулина подавляет способность организма использовать глюкозу для получения энергии и возвращается к расщеплению жира для получения энергии.Это приводит к кетозу, ацидозу и электролитным нарушениям и может привести к коме и смерти.
Гипергликемическое гиперосмолярное состояние (ГГС): характеризуется гипертонусом, выраженной гипергликемией (> 600 мг/дл) и тяжелым обезвоживанием. Глубокая гипергликемия приводит к продолжению осмотического диуреза и внутрисосудистому истощению.
Анамнез и физикальное исследование
Дети с сахарным диабетом 2 типа чаще всего обнаруживаются при бессимптомном скрининге.
У детей могут быть типичные симптомы полиурии, полидипсии, полифагии и потери веса. Дети с сахарным диабетом 2 типа чаще, чем взрослые с этим расстройством, имеют ДКА (от 5% до 13%), особенно если они принадлежат к этническим меньшинствам. У подростков с сахарным диабетом 2 типа также может наблюдаться гиперосмолярное гипергликемическое состояние (ГГС).
Дети с сахарным диабетом 2 типа чаще, чем взрослые с этим расстройством, имеют ДКА (от 5% до 13%), особенно если они принадлежат к этническим меньшинствам. У подростков с сахарным диабетом 2 типа также может наблюдаться гиперосмолярное гипергликемическое состояние (ГГС).
Результаты физического осмотра могут включать черный акантоз (темная бархатистая сыпь в подмышечных впадинах и на шее). Американская диабетическая ассоциация рекомендует проводить скрининг детей в возрасте 10 лет или в начале полового созревания у детей с ожирением (ИМТ > 95-го процентиля для возраста) или с избыточным весом (ИМТ > 85-го процентиля для возраста или > 120% идеальной массы тела) и два фактора риска.Этими факторами могут быть положительный семейный анамнез, этническая принадлежность с высоким риском, признаки резистентности к инсулину (синдром поликистозных яичников (СПКЯ), акантоз, симптомы) или история гестационного сахарного диабета у матери.
Оценка
Американская диабетическая ассоциация рекомендует проводить скрининг на сахарный диабет 2 типа каждые три года, начиная с десятилетнего возраста (или в начале полового созревания), у пациентов, которые:[8][9][10]
Ожирение (индекс массы тела (ИМТ) больше или равен 95-му процентилю для возраста)
Избыточный вес (ИМТ больше или равен 85-му процентилю) и наличие как минимум двух факторов риска (положительный семейный анамнез, раса с более высоким риском или этническая принадлежность, признаки инсулинорезистентности, материнский анамнез гестационного СД).

Диагностические критерии:
Случайное определение уровня глюкозы в плазме крови 200 мг/дл или выше с симптомами полиурии, полидипсии или потери веса.
Если диагноз между сахарным диабетом 1 и 2 типа неясен, полезные лабораторные исследования включают инсулин натощак или с-пептид (как правило, высокий или нормальный уровень при сахарном диабете 2 типа, низкий уровень при сахарном диабете 1 типа) и аутоантитела для сахарный диабет 1 типа.
Лечение/управление
Американская академия педиатрии рекомендует изменение образа жизни и метформин в качестве терапии первой линии.Изменения в образе жизни включают упражнения от умеренных до энергичных в течение 60 минут в день, ограничение времени использования экрана до менее двух часов в день и рекомендации по диете.[11][12][13][14]
Метформин и/или инсулин следует начинать при постановке диагноза. Метформин является препаратом первой линии и доступен в виде жидкости. Начните с 500 мг/день и увеличивайте на 500 мг каждые одну-две недели до максимальной дозы 2000 мг два раза в день. Постепенное увеличение дозы препарата и прием его во время еды помогает предотвратить побочные эффекты со стороны желудочно-кишечного тракта.
Начните с 500 мг/день и увеличивайте на 500 мг каждые одну-две недели до максимальной дозы 2000 мг два раза в день. Постепенное увеличение дозы препарата и прием его во время еды помогает предотвратить побочные эффекты со стороны желудочно-кишечного тракта.
Инсулин следует назначать пациентам с кетоновой болезнью или диабетическим кетоацидозом (ДКА), со случайным уровнем глюкозы в крови > 250 мг/дл, A1C > 9,0 % или у которых не установлен диагноз типа 1 по сравнению с типом 2. чистый. Можно использовать базисный/болюсный режим, как при сахарном диабете 1 типа, но обычно пациентам с сахарным диабетом 2 типа требуются более высокие дозы (2 единицы/кг/день — 3 единицы/кг/день). Введение инсулина должно назначаться и контролироваться детскими эндокринологами. Принимающие инсулин имеют риск гипогликемии; поэтому требуется частый мониторинг.
Мониторинг уровня глюкозы в домашних условиях рекомендуется тем, кто принимает инсулин, не достиг целей контроля уровня глюкозы, меняет лекарства или болен.
Цели теста A1C различаются в зависимости от ассоциации. Американская диабетическая ассоциация и Американская академия педиатрии указывают цель теста A1C <7%, в то время как Американская ассоциация клинических эндокринологов ставит цель <6,5%.
Pearls and Other Issues
Осложнения диабета 2 типа у детей аналогичны осложнениям у взрослых.Осложнения, как правило, возникают после того, как человек болеет болезнью в течение многих лет. Те, у кого диагноз поставлен в детстве, болеют более длительное время. Поэтому строгий контроль и управление уровнем глюкозы в крови имеют решающее значение для предотвращения этих осложнений. Все люди с диабетом должны проходить регулярные осмотры глаз с расширением зрачка (для выявления диабетической ретинопатии), скрининг микроальбумина в моче через соответствующие промежутки времени (оценка на предмет поражения почек), скрининг/лечение гиперлипидемии, скрининг/лечение гипертензии и регулярный мониторинг.
Улучшение результатов работы команды здравоохранения
С диабетом 2 типа у детей лучше всего справляется межпрофессиональная команда, в которую входят педиатр, лечащий врач, диабетическая медсестра, эндокринолог и соответствующие специалисты. Американская академия педиатрии рекомендует изменение образа жизни и метформин в качестве терапии первой линии. Изменения в образе жизни включают упражнения от умеренных до энергичных в течение 60 минут в день, ограничение времени перед экраном менее чем двумя часами в день и рекомендации по диете.
Американская академия педиатрии рекомендует изменение образа жизни и метформин в качестве терапии первой линии. Изменения в образе жизни включают упражнения от умеренных до энергичных в течение 60 минут в день, ограничение времени перед экраном менее чем двумя часами в день и рекомендации по диете.
Крайне важно, чтобы эти дети также были осмотрены офтальмологом, нефрологом, кардиологом и хирургом-стоматологом. Осложнения сахарного диабета 2 типа у детей аналогичны таковым у взрослых. Осложнения, как правило, возникают после того, как человек болеет болезнью в течение многих лет. Те, у кого диагноз поставлен в детстве, болеют более длительное время. Поэтому строгий контроль и управление уровнем глюкозы в крови имеют решающее значение для предотвращения этих осложнений. Все люди с диабетом должны проходить регулярные осмотры глаз с расширением зрачка (для выявления диабетической ретинопатии), скрининг микроальбумина в моче через соответствующие промежутки времени (оценка на предмет поражения почек), скрининг/лечение гиперлипидемии, скрининг/лечение гипертензии и регулярный мониторинг. [15]
[15]
Ссылки
- 1.
- Chen Y, Wang T, Liu X, Shankar RR. Распространенность диабета 1 и 2 типа среди детского населения США в базе данных MarketScan Multi-State с 2002 по 2016 год. Детский диабет. 2019 авг; 20 (5): 523-529. [PubMed: 30861241]
- 2.
- Winhusen T, Theobald J, Kaelber DC, Lewis D. Медицинские осложнения, связанные с расстройствами, связанными с употреблением психоактивных веществ, у пациентов с диабетом 2 типа и гипертонией: данные электронной медицинской карты.Зависимость. 2019 авг; 114 (8): 1462-1470. [Бесплатная статья PMC: PMC6626564] [PubMed: 30851217]
- 3.
- Кроуфорд Р., Симс Э.Д., Ван К.В., Юссеф М., Надараджа А., Ривас А., Банфилд Л., Табане Л., Самаан М.С. Традиционные основанные на знаниях вмешательства в образ жизни для профилактики ожирения и диабета 2 типа у детей из числа коренных народов в Канаде: протокол систематического обзора. Syst Rev. 2019 Mar 06;8(1):69. [Бесплатная статья PMC: PMC6402164] [PubMed: 30841917]
- 4.

- Эрнандес-Монтойя Д., Сориано-Флорес А., Эспарса-Агилар М., Бенджет С., Льянес-Диас Н.Изменение заболеваемости сахарным диабетом 2 типа: временные ряды мексиканских подростков. Энн Эпидемиол. 2019 фев;30:15-21. [PubMed: 30528324]
- 5.
- Jensen ET, Dabelea D. Диабет 2 типа у молодежи: новые уроки исследования SEARCH. Curr Diab Rep. 08 мая 2018 г.; 18 (6): 36. [Бесплатная статья PMC: PMC6438166] [PubMed: 29737424]
- 6.
- Пелхэм Дж. Х., Хэнкс Л., Аслибекян С., Доула С., Ашраф А. П. Более высокие профили гемоглобина A1C и атерогенных липопротеинов у детей и подростков с сахарным диабетом 2 типа.J Clin Transl Endocrinol. 2019 март;15:30-34. [Статья бесплатно PMC: PMC6282872] [PubMed: 30547005]
- 7.
- Caprio S, Pierpont B, Kursawe R. Гипотеза «расширяемости жировой ткани»: потенциальный механизм резистентности к инсулину у тучных молодых людей. Horm Mol Biol Clin Investig. 29 марта 2018 г .; 33 (2) [PubMed: 29596053]
- 8.

- Lee AM, Fermin CR, Filipp SL, Gurka MJ, DeBoer MD. Изучение тенденций предиабета и его связи с метаболическим синдромом у подростков в США, 1999–2014 гг.Акта Диабетол. 2017 Апрель; 54 (4): 373-381. [Статья бесплатно PMC: PMC5394428] [PubMed: 28070750]
- 9.
- Hagman E, Danielsson P, Brandt L, Ekbom A, Marcus C. Связь между нарушением гликемии натощак при ожирении у детей и диабетом 2 типа в молодом возрасте. Нутр Диабет. 22 августа 2016 г.; 6(8):e227. [Бесплатная статья PMC: PMC5022148] [PubMed: 27548712]
- 10.
- Oester IM, Kloppenborg JT, Olsen BS, Johannesen J. Сахарный диабет 2 типа у датских детей и подростков в 2014 г.Педиатр Диабет. 2016 авг; 17 (5): 368-73. [PubMed: 26111830]
- 11.
- Бхатт М., Нахари А., Ван П.В., Кирсли Э., Фальцоне Н., Чен С., Фу Э., Джеякумар Ю., Зуковски Дж., Банфилд Л., Табане Л., Самаан М.С. Качество руководств по клинической практике лечения сахарного диабета 2 типа у детей: систематический обзор с использованием инструмента AGREE II.
 Системная редакция 15 ноября 2018 г .; 7 (1): 193. [Бесплатная статья PMC: PMC6238336] [PubMed: 30442196]
Системная редакция 15 ноября 2018 г .; 7 (1): 193. [Бесплатная статья PMC: PMC6238336] [PubMed: 30442196] - 12.
- Albert Pérez E, Mateu Olivares V, Martinez-Espinosa RM, Molina Vila MD, Reig García-Galbis M.Новые идеи о том, как вмешаться у детей и подростков с метаболическим синдромом: диета, физические упражнения и изменения в составе тела. Систематический обзор РКИ. Питательные вещества. 2018 Jul 06;10(7) [бесплатная статья PMC: PMC6073719] [PubMed: 29986479]
- 13.
- Cha E, Paul S, Braxter BJ, Umpierrez G, Faulkner MS. Диетическое поведение и метаболизм глюкозы у молодых людей, подверженных риску диабета 2 типа. Обучение диабету. 2018 Апрель; 44 (2): 158-167. [Бесплатная статья PMC: PMC6431295] [PubMed: 29495910]
- 14.
- Vaughan EM, Johnston CA, Cardenas VJ, Moreno JP, Foreyt JP. Интеграция ОРЗ в состав групповых посещений группы диабетиков: рандомизированное контролируемое технико-экономическое обоснование. Обучение диабету. 2017 декабрь;43(6):589-599.
 [Бесплатная статья PMC: PMC5753422] [PubMed: 226]
[Бесплатная статья PMC: PMC5753422] [PubMed: 226] - 15.
- Зурита-Крус Дж. Н., Мануэль-Аполинар Л., Арельяно-Флорес М. Исходы качества жизни Снижение качества жизни при сахарном диабете 2 типа: перекрестное исследование.Здоровье Качество жизни Результаты. 2018 15 мая; 16 (1): 94. [Бесплатная статья PMC: PMC5952418] [PubMed: 29764429]
Сахарный диабет 1-го типа у детей — StatPearls
Continuing Education Activity
Диабет 1-го типа — это аутоиммунное заболевание, которое приводит к разрушению бета-клеток поджелудочной железы, что, в свою очередь, вызывает недостаточная выработка инсулина, что приводит к гипергликемии. Диабет 1 типа является хроническим заболеванием, требующим замены инсулина и интенсивных усилий со стороны пациента.Лечение направлено на снижение гипергликемии при одновременном минимизации риска гипогликемии. На сложный баланс глюкозы влияют пища, дозы инсулина, стрессы организма, физические упражнения и десятки других факторов. Ключевое значение имеет обучение пациента и семьи, а также признание нормальных стадий развития и проблем, которые это создает в контексте повседневной жизни с хроническим заболеванием. При надлежащем уходе и поддержке дети и подростки с диабетом 1 типа могут рассчитывать на долгую и полноценную жизнь.В этом мероприятии рассматривается оценка и лечение сахарного диабета 1 типа у детей и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для больных пациентов.
Ключевое значение имеет обучение пациента и семьи, а также признание нормальных стадий развития и проблем, которые это создает в контексте повседневной жизни с хроническим заболеванием. При надлежащем уходе и поддержке дети и подростки с диабетом 1 типа могут рассчитывать на долгую и полноценную жизнь.В этом мероприятии рассматривается оценка и лечение сахарного диабета 1 типа у детей и подчеркивается роль членов межпрофессиональной команды в сотрудничестве для обеспечения хорошо скоординированного ухода и улучшения результатов для больных пациентов.
Цели:
Сравните этиологию сахарного диабета 1 и 2 типа.
Сравните факторы риска развития сахарного диабета 1 и 2 типа.
Объясните, чем отличается лечение сахарного диабета 1 типа у детей и взрослых.
Объясните важность улучшения координации между межпрофессиональной командой для улучшения ухода за детьми, страдающими сахарным диабетом 1 типа.

Введение
Диабет 1 типа возникает при аутоиммунном разрушении бета-клеток поджелудочной железы, что приводит к недостаточной выработке инсулина и, как следствие, к гипергликемии. При замещении инсулина диабет 1 типа является хроническим заболеванием, требующим интенсивных усилий со стороны больного диабетом и лиц, осуществляющих уход.Акцент делается на снижении гипергликемии при минимизации риска гипогликемии. На сложный баланс глюкозы влияют пища, дозы инсулина, стрессы организма, физические упражнения и десятки других факторов. Ключевое значение имеет обучение пациента и семьи, а также признание нормальных стадий развития и проблем, которые это создает в контексте повседневной жизни с хроническим заболеванием. При надлежащем уходе и поддержке дети и подростки с диабетом 1 типа могут рассчитывать на долгую и полноценную жизнь.[1][2]
Этиология
Как генетические, так и экологические факторы приводят к иммуноопосредованной потере функции бета-клеток, что приводит к гипергликемии и пожизненной инсулиновой зависимости. У человека, подверженного риску (гаплотип человеческого лейкоцитарного антигена (HLA) составляет от 30% до 50% их генетического риска. В ходе исследований генов-кандидатов и полногеномных ассоциаций было обнаружено более 50 других генов. «Вызывающий» инсульт (например, , материнская и внутриутробная среда, воздействие вирусов, микробиом хозяина, диета и многие другие факторы, как полагают, способствуют восприимчивости к заболеванию) предположительно инициируют процесс, который привлекает антиген-презентирующие клетки для транспортировки собственных антигенов бета-клеток к аутореактивным Т-клеткам.Из-за нарушения самопереносимости эти Т-клетки опосредуют уничтожение бета-клеток и воспаление, что приводит к инсулинопении и симптоматическому диабету. Недавно были выявлены доклинические стадии сахарного диабета 1 типа. Стадия 1 определяется наличием аутоиммунитета бета-клеток, но нормальной обработкой глюкозы, стадия 2 определяется аномальной обработкой глюкозы, но без явных симптомов, и, наконец, стадия 3 определяется клинически очевидными симптомами инсулинопении.
У человека, подверженного риску (гаплотип человеческого лейкоцитарного антигена (HLA) составляет от 30% до 50% их генетического риска. В ходе исследований генов-кандидатов и полногеномных ассоциаций было обнаружено более 50 других генов. «Вызывающий» инсульт (например, , материнская и внутриутробная среда, воздействие вирусов, микробиом хозяина, диета и многие другие факторы, как полагают, способствуют восприимчивости к заболеванию) предположительно инициируют процесс, который привлекает антиген-презентирующие клетки для транспортировки собственных антигенов бета-клеток к аутореактивным Т-клеткам.Из-за нарушения самопереносимости эти Т-клетки опосредуют уничтожение бета-клеток и воспаление, что приводит к инсулинопении и симптоматическому диабету. Недавно были выявлены доклинические стадии сахарного диабета 1 типа. Стадия 1 определяется наличием аутоиммунитета бета-клеток, но нормальной обработкой глюкозы, стадия 2 определяется аномальной обработкой глюкозы, но без явных симптомов, и, наконец, стадия 3 определяется клинически очевидными симптомами инсулинопении. Прохождение этих стадий может занять годы.Хотя доклиническая стадия обычно не имеет клинического значения, исследования, сосредоточенные на вмешательствах в доклинических группах, могут помочь отсрочить или предотвратить начало диабета 1 типа.[3][2]
Прохождение этих стадий может занять годы.Хотя доклиническая стадия обычно не имеет клинического значения, исследования, сосредоточенные на вмешательствах в доклинических группах, могут помочь отсрочить или предотвратить начало диабета 1 типа.[3][2]
Эпидемиология
Сахарный диабет 1 типа может быть диагностирован практически в любом возрасте, хотя пик проявления приходится на возраст от 5 до 7 лет и примерно в период полового созревания. По-видимому, существуют сезонные колебания: больше случаев диагностируется осенью и зимой. В отличие от большинства аутоиммунных заболеваний, диабет 1 типа несколько чаще встречается у мальчиков и мужчин.За последние несколько десятилетий заболеваемость и распространенность диабета 1 типа увеличились в большинстве возрастных, половых и расовых/этнических групп, при этом наиболее быстрый рост наблюдается среди детей младшего возраста. Существует значительная вариабельность заболеваемости в зависимости от географии и этнической принадлежности. Например, заболеваемость в Финляндии составляет 60 на 100 000 человеко-лет, а в Китае — 0,1 на 100 000 человек. В США на 100 000 человеко-лет приходится от 20 до 30 новых диагнозов. За последние несколько десятилетий эти случаи увеличились на 200-300%.В Соединенных Штатах в настоящее время более 1,25 миллиона человек живут с диабетом 1 типа, из них около 500 000 детей.[4]
Например, заболеваемость в Финляндии составляет 60 на 100 000 человеко-лет, а в Китае — 0,1 на 100 000 человек. В США на 100 000 человеко-лет приходится от 20 до 30 новых диагнозов. За последние несколько десятилетий эти случаи увеличились на 200-300%.В Соединенных Штатах в настоящее время более 1,25 миллиона человек живут с диабетом 1 типа, из них около 500 000 детей.[4]
Если у ребенка диабет 1 типа, конкордантность у другого брата или сестры составляет около 5%. У разнояйцевых близнецов он составляет от 10% до 30%, а у однояйцевых близнецов — от 40% до 50%. Дети взрослых с диабетом 1 типа подвержены риску примерно от 5% до 8%. В Соединенных Штатах общий популяционный риск составляет примерно 0,3%.[5]
Патофизиология
Недостаток эндогенного инсулина приводит к гипергликемии, гиперглюкагонемии, глюкозурии и, без лечения, в конечном итоге к кетозу, ацидозу, обезвоживанию и смерти.Около трети пациентов с недавно диагностированным диабетом 1 типа имеют диабетический кетоацидоз (ДКА), смертность от которого составляет около 0,3–0,5%, несмотря на агрессивное лечение. [6][2]
[6][2]
The Diabetes Control and Complications Trial — основное исследование, опубликованное в 1993 году, в котором задокументирована четкая связь хронической гипергликемии с долговременными микрососудистыми осложнениями, такими как ретинопатия, нейропатия и микроальбуминурия (в качестве суррогата нефропатии). [7] Последующие исследования задокументировали связь хронической гипергликемии с макрососудистыми осложнениями, а также смертностью от всех причин.[8] Однако ятрогенная гипогликемия была определена как основной фактор, ограничивающий интенсивный контроль уровня глюкозы.[9]
В течение последних нескольких десятилетий терапия была направлена на нормализацию уровня глюкозы при минимизации риска гипогликемии при одновременном мониторинге хронических осложнений и признании важных психосоциальных факторов, влияющих на растущих и развивающихся детей с хроническими заболеваниями.
Токсикокинетика
Недостаток инсулина и/или плохой пероральный прием могут привести к развитию кетоза. Если не распознать и не лечить соответствующим образом, кетокислоты увеличиваются и вызывают ацидоз, который в тяжелых случаях может потребовать госпитализации. Показатели госпитализации по поводу диабетического кетоацидоза низкие, большинству детей никогда не требуется госпитализация, хотя примерно 5% детей госпитализируются в год и примерно 1% госпитализируются несколько раз в год [6]. Показатели самые высокие среди подростков, женщин и людей с плохой социальной поддержкой.
Если не распознать и не лечить соответствующим образом, кетокислоты увеличиваются и вызывают ацидоз, который в тяжелых случаях может потребовать госпитализации. Показатели госпитализации по поводу диабетического кетоацидоза низкие, большинству детей никогда не требуется госпитализация, хотя примерно 5% детей госпитализируются в год и примерно 1% госпитализируются несколько раз в год [6]. Показатели самые высокие среди подростков, женщин и людей с плохой социальной поддержкой.
Анамнез и физикальное исследование
При поступлении у детей в анамнезе обычно отмечают полиурию, полидипсию и потерю веса от нескольких дней до месяцев.Если диагноз ставится с опозданием, возможны рвота, вялость, изменение психического состояния, обезвоживание и ацидоз. После постановки диагноза и начала инсулинотерапии последующее наблюдение обычно координируется детским эндокринологом примерно раз в квартал.
Некоторые дети присутствуют с кетоацидозом, связанным со следующими особенностями:
Запах KETONES
боли в животе
в брюшной полости
Куссмаул дыхания
рвота
Coma
Измененное психическое состояние
При регулярных посещениях врач будет оценивать изменения в диабетическом статусе и жизненные обстоятельства, влияющие на лечение диабета, например, школьный опыт, изменения в режимах физических упражнений и диеты, этап развития ребенка , их участие в задачах по лечению диабета, изменения в семейной и домашней жизни , а также приверженность терапии. Анамнез и физическое состояние также сосредоточены на оценке вопросов, связанных с мониторингом уровня глюкозы, доставкой инсулина (например, липодистрофия, толерантность кожи к медицинским клеям при диабетической технологии) и скринингом на наличие симптомов сопутствующих медицинских проблем, таких как дисфункция щитовидной железы или глютеновая болезнь. [2][11] Поскольку большинство детей с диабетом 1 типа в остальном здоровы, анамнез и медицинский осмотр обычно ограничиваются оценкой соответствующего лечения диабета.
Анамнез и физическое состояние также сосредоточены на оценке вопросов, связанных с мониторингом уровня глюкозы, доставкой инсулина (например, липодистрофия, толерантность кожи к медицинским клеям при диабетической технологии) и скринингом на наличие симптомов сопутствующих медицинских проблем, таких как дисфункция щитовидной железы или глютеновая болезнь. [2][11] Поскольку большинство детей с диабетом 1 типа в остальном здоровы, анамнез и медицинский осмотр обычно ограничиваются оценкой соответствующего лечения диабета.
Оценка
Особое внимание уделяется домашнему мониторингу уровня глюкозы, чтобы изучить закономерности изменчивости уровня глюкозы и их связь с жизненными обстоятельствами, такими как школа, физические упражнения и физические нагрузки, такие как болезни и менструации.Коррекция дозы инсулина проводится с участием ребенка и семьи, если это необходимо.
Гемоглобин A1c обычно измеряется при посещении клиники как показатель среднего уровня глюкозы за предыдущие два-три месяца. Американская диабетическая ассоциация рекомендует, чтобы гемоглобин A1c был ниже 7,5 %, хотя крупные популяционные исследования показывают, что этого достигают только от 20 % до 25 % детей и подростков.[12] Диабетические организации в других развитых странах могут предложить более низкие целевые показатели гемоглобина A1c и несколько более успешно достигают этих целей.[13]
Американская диабетическая ассоциация рекомендует, чтобы гемоглобин A1c был ниже 7,5 %, хотя крупные популяционные исследования показывают, что этого достигают только от 20 % до 25 % детей и подростков.[12] Диабетические организации в других развитых странах могут предложить более низкие целевые показатели гемоглобина A1c и несколько более успешно достигают этих целей.[13]
Непрерывный мониторинг уровня глюкозы (НГМ) стал более распространенным у детей и подростков, и измерения «времени в диапазоне» и вариабельности уровня глюкозы, вероятно, будут даже более ценными, чем гемоглобин A1c, хотя страхование не всегда покрывает НГМ и не всегда желательна для пациентов.
Скрининг на заболевания щитовидной железы проводится через регулярные промежутки времени, также обычно проводится скрининг на целиакию, хотя частота не установлена. В зависимости от продолжительности диабета рекомендуется регулярный скрининг на нарушения липидного обмена, микроальбуминурию и ретинопатию.Также важна оценка психического здоровья и психосоциальных факторов. [2]
[2]
Антитела к островковым клеткам обычно не измеряют для постановки диагноза диабета 1 типа. Эти антитела обнаруживаются примерно у 5% детей и не являются специфическими маркерами. Необходимо получить исходный профиль липидов. Кроме того, введение альбумина в моче следует начинать с 12 лет, так как у этих детей имеется предрасположенность к терминальной стадии почечной недостаточности.
Лечение/управление
Бригада диабетиков может включать медицинского работника, медсестру, преподавателя диабета, диетолога, социального работника и психолога; Однако не все специальности всегда доступны, удобны или покрываются страховкой.Контакты между ребенком, семьей и медицинской бригадой между визитами в офис происходят часто, по крайней мере, на начальном этапе, пока лечение корректируется, и семья изучает повседневные управленческие задачи по уходу за ребенком с диабетом. Пациент и семья принимают долгосрочные повседневные решения о лечении.
Введение инсулина осуществляется путем многократных ежедневных инъекций (ДАИ) или с помощью инсулиновой помпы для имитации физиологии эндогенного инсулина. Многократные ежедневные инъекции включают базальный инсулин один или два раза в день, а болюсный инсулин обычно вводят во время еды три или более раз в день и основаны на содержании углеводов и текущем уровне глюкозы в крови.Инсулиновые помпы вводят только быстродействующий инсулин и обеспечивают базальную дозу инсулина, которая либо запрограммирована, либо автоматически регулируется на основе непрерывного ввода монитора глюкозы в некоторых помпах, а инсулин во время еды обычно рассчитывается на основе введенных во время еды углеводов и текущего уровня глюкозы в крови.
Многократные ежедневные инъекции включают базальный инсулин один или два раза в день, а болюсный инсулин обычно вводят во время еды три или более раз в день и основаны на содержании углеводов и текущем уровне глюкозы в крови.Инсулиновые помпы вводят только быстродействующий инсулин и обеспечивают базальную дозу инсулина, которая либо запрограммирована, либо автоматически регулируется на основе непрерывного ввода монитора глюкозы в некоторых помпах, а инсулин во время еды обычно рассчитывается на основе введенных во время еды углеводов и текущего уровня глюкозы в крови.
Поставщик также проведет скрининг сопутствующих заболеваний (например, заболевания щитовидной железы, глютеновая болезнь, дислипидемия), обеспечит скрининг осложнений хронической гипергликемии (например, ретинопатия, невропатия, нефропатия) и постоянную медицинскую помощь, такую как вакцинация против гриппа.Подробное описание лечения диабета задокументировано в публикации Стандартов медицинской помощи при диабете Американской диабетической ассоциации, которая обновляется каждый январь в журнале Diabetes Care. [2]
[2]
Должны быть разработаны стратегии, позволяющие родителю добиться наилучшего контроля гликемии. Было обнаружено, что поведенческие вмешательства помогают соблюдать режим приема лекарств и улучшают результаты.
Родители должны быть осведомлены о гипогликемии, ее признаках и лечении.
Недавнее исследование показало, что добавление пробиотиков в возрасте до 3 лет у младенцев с диабетом 1 типа привело к снижению развития аутоиммунитета островковых клеток поджелудочной железы.
Консультация по питанию является важным компонентом лечения диабета. Текущий консенсус рекомендует следующее:
Углеводы должны обеспечивать 50-55% ежедневного потребления энергии, но простые углеводы, такие как сахароза, не должны составлять более 10% от общего количества.
Жиры должны обеспечивать около 30% суточного потребления энергии
Белки должны обеспечивать 10-15% суточного потребления энергии.
Дифференциальный диагноз
Салицилат Токсичность
Pheochromocytoma
Диабет INSIPIDUS
При гликозурии / гипергликемии обращаются с эндокринолог
Дифференцировать заболевание типа 1 и типа 2
Детям обычно требуется интенсивный режим инсулинотерапии с многократными ежедневными инъекциями
Оценка уровня A1c каждые 3 месяца
- Необходимо контролировать уровень глюкозы в крови 900 раз в день
Детям следует рекомендовать непрерывный мониторинг уровня глюкозы в крови
Мониторинг кетонов, когда ребенок болен или имеет инфекцию
Оптимизация питания
- 90 рекомендуется; проверять уровень глюкозы в крови до и после тренировки для выявления гипогликемии и гипергликемии
Соблюдать режим приема лекарств; отсутствие инсулина является основной причиной ДКА
Скрининг на альбуминурию после 10 лет
Обеспечьте ребенку ежегодное обследование глаз в возрасте 10 лет и ежегодно после этого
Контролируйте АД; часто используемых ингибиторов АПФ
Мониторинг уровня холестерина ЛПНП и, при отклонении от нормы, лечение с помощью диеты; если это не помогает, используйте статин.

поддерживают A1C до менее 7,5%
несут сахарные закуски в случае гипогликемии
мониторинга функции щитовидной железы, если есть вариабельность роста
Экран для целиакии
обучать о вреде курение
Катаракта
ретинопатия
Гастропарез
Почечная недостаточность
Гипертензия
Преждевременное коронарная disese
заболевания периферических сосудов
невропатия
Повышенная восприимчивость к инфекциям
- 1.
- Чанг Д.Л., Маас Д.М., Гарви К.С., Худ К.К., Лаффель Л.М., Вайнцимер С.А., Вольфсдорф Д.И., Шац Д. Диабет 1 типа у детей и подростков: Заявление о позиции Американской диабетической ассоциации. Уход за диабетом. 2018 сен;41(9):2026-2044. [Бесплатная статья PMC: PMC6105320] [PubMed: 30093549]
- 2.
- Американская диабетическая ассоциация. 13. Дети и подростки: Стандарты медицинской помощи при сахарном диабете-2019 . Уход за диабетом. 2019 Январь; 42 (Приложение 1): S148-S164. [PubMed: 30559239]
- 3.
- Инсел Р.А., Данн Дж.Л., Аткинсон М.А., Чанг Дж.Л., Дабелеа Д., Готтлиб П.А., Гринбаум С.Дж., Герольд К.С., Кришер Дж.П., Лернмарк А., Ратнер Р.Е., Реверс М.Дж., Шац Д.А., Скайлер Дж.С., Сосенко Дж.М., Циглер А.Г. Стадия предсимптомного диабета 1 типа: научное заявление JDRF, Эндокринного общества и Американской диабетической ассоциации. Уход за диабетом. 2015 окт; 38(10):1964-74. [Бесплатная статья PMC: PMC5321245] [PubMed: 26404926]
- 4.

- Аткинсон М.А., Эйзенбарт Г.С., Михельс А.В. Диабет 1 типа.Ланцет. 2014 04 января; 383 (9911): 69-82. [Бесплатная статья PMC: PMC4380133] [PubMed: 238
] - 5.
- Triolo TM, Fouts A, Pyle L, Yu L, Gottlieb PA, Steck AK., Исследовательская группа TrialNet по диабету 1 типа. Идентичные и неидентичные близнецы: риск и факторы, участвующие в развитии островкового аутоиммунитета и диабета 1 типа. Уход за диабетом. 2019 фев; 42 (2): 192-199. [Бесплатная статья PMC: PMC6341285] [PubMed: 30061316]
- 6.
- Wolfsdorf JI, Glaser N, Agus M, Fritsch M, Hanas R, Rewers A, Sperling MA, Codner E.Согласованное руководство по клинической практике ISPAD 2018: диабетический кетоацидоз и гипергликемическое гиперосмолярное состояние. Педиатр Диабет. 2018 Октябрь; 19 Приложение 27: 155-177. [PubMed: 291]
- 7.
- Исследовательская группа по контролю диабета и осложнений. Натан Д.М., Генут С., Лачин Дж., Клири П., Кроффорд О., Дэвис М.
 , Рэнд Л., Зиберт С. Влияние интенсивного лечения диабета на развитие и прогрессирование долгосрочных осложнений при инсулинозависимом сахарном диабете. N Engl J Med.1993 г., 30 сентября; 329(14):977-86. [PubMed: 8366922]
, Рэнд Л., Зиберт С. Влияние интенсивного лечения диабета на развитие и прогрессирование долгосрочных осложнений при инсулинозависимом сахарном диабете. N Engl J Med.1993 г., 30 сентября; 329(14):977-86. [PubMed: 8366922]- 8.
- Исследование контроля диабета и осложнений (DCCT)/Эпидемиология вмешательств и осложнений диабета (EDIC) Исследовательская группа. Интенсивное лечение диабета и сердечно-сосудистые исходы при диабете 1 типа: 30-летнее наблюдение исследования DCCT/EDIC. Уход за диабетом. 2016 май; 39(5):686-93. [Бесплатная статья PMC: PMC4839174] [PubMed: 26861924]
- 9.
- Гипогликемия в исследовании контроля диабета и осложнений.Исследовательская группа по контролю диабета и осложнений. Сахарный диабет. 1997 г., февраль; 46 (2): 271–86. [PubMed:05]
- 10.
- Фрич М., Розенбауэр Дж., Шобер Э., Ной А., Плачек К., Холл Р.В., Немецкая сеть компетентности по сахарному диабету и инициатива DPV. Предикторы диабетического кетоацидоза у детей и подростков с сахарным диабетом 1 типа.
 Опыт работы с большой многоцентровой базой данных. Педиатр Диабет. 2011 июнь; 12 (4 часть 1): 307-12. [PubMed: 21466644]
Опыт работы с большой многоцентровой базой данных. Педиатр Диабет. 2011 июнь; 12 (4 часть 1): 307-12. [PubMed: 21466644]- 11.
- Фелан Х., Ланге К., Ченгиз Э., Гальего П., Маджалива Э., Пеликанд Дж., Смарт С., Хофер С.Э.Согласованное руководство по клинической практике ISPAD 2018 г.: Обучение диабету детей и подростков. Педиатр Диабет. 2018 Окт;19 Дополнение 27:75-83. [PubMed: 30175451]
- 12.
- Miller KM, Foster NC, Beck RW, Bergenstal RM, DuBose SN, DiMeglio LA, Maahs DM, Tamborlane WV., T1D Exchange Clinic Network. Текущее состояние лечения диабета 1 типа в США: обновленные данные из реестра клиник T1D Exchange. Уход за диабетом. 2015 июнь; 38 (6): 971-8. [PubMed: 25998289]
- 13.
- Макнайт Дж.А., Уайлд С.Х., Лэмб М.Дж., Купер М.Н., Джонс Т.В., Дэвис Э.А., Хофер С., Фрич М., Шобер Э., Свенссон Дж., Алмдал Т., Янг Р., Уорнер Дж.Т., Делемер Б., Сушон П.Ф., Холл Р.В., Каргес В., Кинингер Д.М., Тигас С., Баргиота А., Сампанис С., Керубини В.
 , Гезуита Р., Стреле И., Пилдава С., Коппелл К.Дж., Маги Г., Купер Дж.Г., Диннин С.Ф., Эг-Олофссон К., Свенссон А.М., Гудбьернсдоттир С., Визе Х., Анстут Х.Дж., Халангот М., Тамборлейн В.В., Миллер К.М. Гликемический контроль диабета 1 типа в клинической практике в начале 21 века: международное сравнение.Диабет Мед. 2015 авг; 32 (8): 1036-50. [PubMed: 25510978]
, Гезуита Р., Стреле И., Пилдава С., Коппелл К.Дж., Маги Г., Купер Дж.Г., Диннин С.Ф., Эг-Олофссон К., Свенссон А.М., Гудбьернсдоттир С., Визе Х., Анстут Х.Дж., Халангот М., Тамборлейн В.В., Миллер К.М. Гликемический контроль диабета 1 типа в клинической практике в начале 21 века: международное сравнение.Диабет Мед. 2015 авг; 32 (8): 1036-50. [PubMed: 25510978]Диабет у детей | Медицина Джона Хопкинса
Что такое сахарный диабет?
Диабет или сахарный диабет — это заболевание, при котором организм не может правильно использовать глюкозу в качестве источника энергии. При диабете 1 типа организм не вырабатывает достаточного количества гормона инсулина, который позволяет организму правильно использовать глюкозу. Диабет 1 типа развивается, когда бета-клетки поджелудочной железы, вырабатывающие инсулин, разрушаются из-за аутоиммунного процесса, при котором иммунная система организма ошибочно разрушает собственные органы или ткани.
 Людям с диабетом 1 типа необходимы ежедневные инъекции инсулина. Это наиболее распространенная форма диабета у детей и молодых людей. При диабете 2 типа поджелудочная железа вырабатывает достаточное количество инсулина, но организм не может эффективно его использовать, что называется резистентностью к инсулину. Постепенно выработка инсулина замедляется, как это имеет место при диабете 1 типа . Диабет 2 типа , ранее неслыханный для детей и подростков, теперь чаще диагностируется у детей младшего возраста, что многие эксперты в области общественного здравоохранения винят в растущей волне детского ожирения.
Людям с диабетом 1 типа необходимы ежедневные инъекции инсулина. Это наиболее распространенная форма диабета у детей и молодых людей. При диабете 2 типа поджелудочная железа вырабатывает достаточное количество инсулина, но организм не может эффективно его использовать, что называется резистентностью к инсулину. Постепенно выработка инсулина замедляется, как это имеет место при диабете 1 типа . Диабет 2 типа , ранее неслыханный для детей и подростков, теперь чаще диагностируется у детей младшего возраста, что многие эксперты в области общественного здравоохранения винят в растущей волне детского ожирения.Симптомы
Головные боли
Повышенная жажда
Частое мочеиспускание
Повышенный аппетит
Потеря веса
Затуманенное зрение
Усталость
Сухость во рту
Примечание: Несмотря на то, что для развития диабета 1 типа могут потребоваться годы, симптомы появляются довольно внезапно и быстро.
 Без диагностики и лечения человек с диабетом 1 типа может впасть в опасную для жизни диабетическую кому (кетоацидоз). Симптомы диабета 2 типа те же, что и симптомы диабета 1 типа , но в отличие от диабета 1 типа симптомы имеют тенденцию развиваться медленно и постепенно.
Без диагностики и лечения человек с диабетом 1 типа может впасть в опасную для жизни диабетическую кому (кетоацидоз). Симптомы диабета 2 типа те же, что и симптомы диабета 1 типа , но в отличие от диабета 1 типа симптомы имеют тенденцию развиваться медленно и постепенно.Диагностика
Диагноз обычно ставится с помощью теста на глюкозу крови, измеряющего уровень сахара в крови. В состоянии, называемом преддиабетом, уровень сахара в крови натощак повышен, но не до такой степени, которая представляет собой диабет.Говорят, что люди, у которых повторные тесты показывают повышенный уровень глюкозы натощак, имеют преддиабет, состояние, которое увеличивает риск развития полномасштабного диабета.
Когда обращаться за помощью
Если у вашего ребенка появились какие-либо из вышеперечисленных симптомов, немедленно обратитесь к педиатру.
Лечение
Сахарный диабет 1 типа:
Ежедневные инъекции инсулина
Изменение образа жизни, включая диету и физические упражнения
Частая проверка уровня глюкозы в крови для мониторинга уровня глюкозы в крови
В зависимости от степени прогрессирования сахарного диабета 2 типа лечат с помощью:
Изменение образа жизни, включая диету и физические упражнения
Регулярное определение уровня глюкозы в крови
Пероральные препараты
Инъекции инсулина
Регулярные медицинские осмотры крайне важны для людей с обоими типами диабета, чтобы контролировать и лечить любые возникающие осложнения, такие как проблемы со зрением, заболевания почек, сердечно-сосудистые заболевания и невропатия (повреждение нервов).

Диабет 2 типа: что это такое? (для родителей)
Что такое диабет?
Диабет — это заболевание, которое влияет на то, как организм использует глюкозу, основной вид сахара в крови.
Что происходит при диабете?
Наш организм расщепляет пищу, которую мы едим, на глюкозу и другие необходимые нам питательные вещества, которые затем всасываются в кровоток из желудочно-кишечного тракта. Уровень глюкозы в крови повышается после еды и заставляет поджелудочную железу вырабатывать гормон инсулин и выделять его в кровоток.Но у людей с диабетом организм либо не может вырабатывать инсулин, либо не может правильно реагировать на него.
Инсулин работает как ключ, который открывает двери в клетки и пропускает внутрь глюкозу. Без инсулина глюкоза не может попасть в клетки (двери «заперты» и ключа нет) и поэтому остается в кровотоке. В результате уровень сахара в крови остается выше нормы. Высокий уровень сахара в крови является проблемой, потому что он может вызвать ряд проблем со здоровьем.

Что такое диабет 2 типа?
Два типа диабета: тип 1 и тип 2 .Оба повышают уровень сахара в крови выше нормы, но делают это по-разному.
Диабет 1 типа возникает, когда иммунная система атакует и разрушает клетки поджелудочной железы, вырабатывающие инсулин. Дети с диабетом 1 типа нуждаются в инсулине, чтобы поддерживать уровень сахара в крови в нормальном диапазоне.
Диабет 2 типа отличается. Человек с диабетом 2 типа все еще вырабатывает инсулин, но организм не реагирует на него нормально. Глюкоза менее способна проникать в клетки и выполнять свою работу по снабжению энергией (проблема, называемая резистентностью к инсулину).Это повышает уровень сахара в крови, поэтому поджелудочная железа усердно работает, чтобы вырабатывать еще больше инсулина. В конце концов, этот штамм может сделать поджелудочную железу неспособной производить достаточное количество инсулина для поддержания нормального уровня сахара в крови.

У людей с резистентностью к инсулину может развиться или не развиться диабет 2 типа — все зависит от того, может ли поджелудочная железа вырабатывать достаточно инсулина для поддержания нормального уровня сахара в крови. Высокий уровень сахара в крови, который случается часто, является признаком того, что у человека развился диабет.
Кто болеет диабетом 2 типа?
Никто точно не знает, что вызывает диабет 2 типа.Но у многих детей, у которых он развивается, есть по крайней мере один родитель с диабетом и семейный анамнез заболевания, поэтому, похоже, существует генетический риск.
Большинство людей с диабетом 2 типа имеют избыточный вес. Избыток жира затрудняет реакцию клеток на инсулин, а отсутствие физической активности усугубляет ситуацию. Раньше диабет 2 типа в основном поражал взрослых, но теперь все больше и больше детей и подростков в США, особенно с избыточным весом, заболевают этим заболеванием.
Кроме того, у детей в период полового созревания он встречается чаще, чем у детей младшего возраста, вероятно, из-за нормального повышения уровня гормонов, которое может вызвать резистентность к инсулину на этом этапе быстрого роста и физического развития.

р
Каковы признаки и симптомы диабета 2 типа?
Симптомы диабета 2 типа не всегда очевидны, и их развитие может занять много времени. Иногда симптомы отсутствуют. Важно помнить, что не у всех с инсулинорезистентностью или диабетом 2 типа появляются эти тревожные признаки, и не у всех, у кого есть эти симптомы, обязательно диабет 2 типа.
Но дети или подростки, у которых развивается диабет 2 типа, могут:
- Нужно много мочиться. Почки реагируют на высокий уровень глюкозы в крови, вымывая лишнюю глюкозу с мочой (мочой). Детям с высоким уровнем сахара в крови нужно чаще мочиться и делать больше.
- Пейте много жидкости. Из-за того, что они так часто писают и теряют так много жидкости, они могут испытывать сильную жажду и много пить, пытаясь поддерживать нормальный уровень воды в организме.
- Частая усталость. Это происходит потому, что организм не может правильно использовать глюкозу для получения энергии.

Как диагностируется диабет 2 типа?
Врачи могут определить, есть ли у человека диабет 2 типа, проверяя образцы крови на глюкозу. Даже если у ребенка или подростка нет симптомов диабета 2 типа, врачи могут проверить уровень сахара в крови у детей, которые более склонны к нему, например у детей с избыточным весом.
Иногда врачи могут провести еще один анализ крови, называемый тестом на гликозилированный гемоглобин (гемоглобин A1c или HbA1c), чтобы проверить наличие диабета у детей с повышенным риском развития диабета 2 типа.Этот тест показывает, как изменялся уровень сахара в крови за последние несколько месяцев.
При подозрении или подтверждении диабета врач может направить вас к детскому эндокринологу, врачу, специализирующемуся на диагностике и лечении заболеваний эндокринной системы (таких как диабет и нарушения роста) у детей.
Как лечится диабет 2 типа?
Дети и подростки с диабетом 2 типа используют диету, физические упражнения и лекарства, которые улучшают реакцию организма на инсулин, чтобы контролировать уровень сахара в крови.
 Некоторым, возможно, потребуется делать инъекции инсулина или использовать инсулиновую помпу.
Некоторым, возможно, потребуется делать инъекции инсулина или использовать инсулиновую помпу.Какие проблемы могут возникнуть при диабете 2 типа?
Иногда у детей и подростков с диабетом 2 типа, резистентностью к инсулину или ожирением может развиваться толстая, темная, бархатистая кожа вокруг шеи, подмышек, паха, между пальцами рук и ног или на локтях и коленях — косметическое состояние кожи, называемое черный акантоз. Это потемнение кожи может со временем стать светлее с улучшением резистентности к инсулину.
Синдром поликистозных яичников (СПКЯ) у девочек также часто связан с резистентностью к инсулину.Эта гормональная проблема может привести к увеличению яичников и развитию кист (заполненных жидкостью мешочков). У девочек с СПКЯ могут быть нерегулярные менструации, менструации могут прекратиться, а также может наблюдаться избыточный рост волос на лице и теле. Это также может вызвать проблемы с фертильностью.
Люди с резистентностью к инсулину или диабетом 2 типа также более склонны к развитию гипертонии (высокого кровяного давления) или аномального уровня жиров в крови (холестерина и триглицеридов).
 Когда эти проблемы объединяются, это называется метаболическим синдромом .Люди с метаболическим синдромом подвержены риску сердечных заболеваний, инсульта и других проблем со здоровьем.
Когда эти проблемы объединяются, это называется метаболическим синдромом .Люди с метаболическим синдромом подвержены риску сердечных заболеваний, инсульта и других проблем со здоровьем.Диабет также может вызывать сердечные заболевания и инсульт, а также другие долговременные осложнения, включая проблемы со зрением, заболевания почек, повреждение нервов и заболевания десен. Хотя эти проблемы обычно не проявляются у детей или подростков, страдающих диабетом 2 типа всего несколько лет, они могут повлиять на них во взрослом возрасте, особенно если их диабет плохо контролируется.
р
Что нового в лечении диабета 2 типа?
Врачи и исследователи разрабатывают новое оборудование и методы лечения, чтобы помочь детям справиться с особыми проблемами взросления с диабетом.
Некоторые дети и подростки уже используют новые устройства, облегчающие и повышающие эффективность измерения уровня глюкозы в крови и инъекции инсулина. Одним из них является инсулиновая помпа, механическое устройство, которое можно запрограммировать на подачу инсулина, как это делает поджелудочная железа.

Исследователи также тестируют способы остановить диабет до того, как он начнется. Например, ученые изучают, можно ли предотвратить диабет у тех, кто, возможно, унаследовал повышенный риск заболевания.
Как я могу помочь своему ребенку?
Диабет — это хроническое заболевание, требующее пристального внимания.Вы будете самым важным партнером вашего ребенка в обучении жить с этим.
Детям или подросткам с диабетом 2 типа может потребоваться:
- Достичь и поддерживать нормальный вес тела.
- Регулярно контролируйте уровень сахара в крови.
- Соблюдайте здоровую диету в соответствии с решением лечащей бригады.
- Регулярная физическая активность для достижения здорового веса и более эффективной работы инсулина.
- Принимайте инсулин или другие лекарства, которые помогают организму более эффективно реагировать на инсулин.
- Тесно сотрудничайте со своими врачами и лечащими врачами, чтобы добиться наилучшего контроля над диабетом.

- Наблюдайте за признаками осложнений и других проблем со здоровьем, связанных с диабетом.
Жизнь с диабетом является проблемой для всех, но у детей и подростков часто возникают особые проблемы. Маленькие дети могут не понимать, зачем им нужны анализы крови и лекарства. Они могут быть напуганы, злы и отказываются сотрудничать.
Подростки могут чувствовать себя отличными от своих сверстников и хотеть вести более беззаботный образ жизни, чем позволяет их диабет.Даже когда они добросовестно следуют своему графику лечения, они могут чувствовать разочарование, если естественные изменения организма в период полового созревания затрудняют контроль диабета.
Иногда рождение ребенка с диабетом может показаться невыносимым, но вы не одиноки. Если у вас есть вопросы или проблемы, обратитесь к группе специалистов по лечению диабета — они могут помочь с медицинскими вопросами и готовы поддержать и помочь вам и вашему ребенку.
Сахарный диабет 2 типа у детей и подростков
ВВЕДЕНИЕ
Тридцать лет назад считалось, что сахарный диабет 2 типа редко встречается у детей и подростков.
 Однако в середине 1990-х годов исследователи начали наблюдать рост заболеваемости сахарным диабетом 2 типа во всем мире [1]. Это особенно характерно для США[1,2], но также было зарегистрировано в других странах, таких как Канада, Япония, Австрия, Великобритания и Германия[3-10]. В некоторых регионах США сахарный диабет 2 типа встречается так же часто, как сахарный диабет 1 типа у подростков [11].
Однако в середине 1990-х годов исследователи начали наблюдать рост заболеваемости сахарным диабетом 2 типа во всем мире [1]. Это особенно характерно для США[1,2], но также было зарегистрировано в других странах, таких как Канада, Япония, Австрия, Великобритания и Германия[3-10]. В некоторых регионах США сахарный диабет 2 типа встречается так же часто, как сахарный диабет 1 типа у подростков [11].Это наблюдение последовало за поразительным увеличением как распространенности, так и степени ожирения у детей и подростков во многих популяциях [12,13].Избыточный вес в настоящее время является наиболее распространенной проблемой здоровья детей как в развитых, так и в развивающихся странах[13]. В то время как ожирение больше не растет в Соединенных Штатах и некоторых странах Европы [14,15], распространенность сахарного диабета 2 типа увеличилась в три раза [15]. Это объясняется тем фактом, что увеличивается не распространенность ожирения, а степень ожирения у больных детей и подростков [15].

Сахарный диабет 2 типа — серьезное и дорогостоящее заболевание.К хроническим осложнениям сахарного диабета относятся ускоренное развитие сердечно-сосудистых заболеваний, терминальная стадия почечной недостаточности, потеря остроты зрения, ампутации конечностей. Все эти осложнения способствуют повышенной заболеваемости и смертности у лиц с сахарным диабетом.
Поскольку заболеваемость и распространенность сахарного диабета 2 типа среди детей увеличивается, и если этот рост не удастся обратить вспять, наше общество столкнется с серьезными проблемами. То есть бремя сахарного диабета и его осложнений коснется гораздо большего числа людей, чем ожидается в настоящее время, и стоимость сахарного диабета для нашего общества заставит нас потреблять огромные ресурсы.
ПАТОФИЗИОЛОГИЯ САХАРНОГО ДИАБЕТА 2-ГО ТИПА У ДЕТЕЙ И ПОДРОСТКОВ
Сахарный диабет 2-го типа представляет собой сложное метаболическое расстройство гетерогенной этиологии с социальными, поведенческими и экологическими факторами риска, обнажающими эффекты генетической предрасположенности [16].
 Существует сильный наследственный (вероятно, мультигенный) компонент заболевания, роль генетических детерминант которого проиллюстрирована при рассмотрении различий в распространенности сахарного диабета 2 типа в различных расовых группах [17].Несмотря на значительный прогресс в наших знаниях о генетической основе сахарного диабета 2 типа, эти новые открытия представляют собой лишь небольшую часть генетической вариации, лежащей в основе предрасположенности к этому заболеванию [17]. Кроме того, наблюдаемое в последнее время увеличение распространенности сахарного диабета слишком быстро, чтобы быть результатом увеличения частоты генов и изменения генофонда, что подчеркивает важность факторов окружающей среды.
Существует сильный наследственный (вероятно, мультигенный) компонент заболевания, роль генетических детерминант которого проиллюстрирована при рассмотрении различий в распространенности сахарного диабета 2 типа в различных расовых группах [17].Несмотря на значительный прогресс в наших знаниях о генетической основе сахарного диабета 2 типа, эти новые открытия представляют собой лишь небольшую часть генетической вариации, лежащей в основе предрасположенности к этому заболеванию [17]. Кроме того, наблюдаемое в последнее время увеличение распространенности сахарного диабета слишком быстро, чтобы быть результатом увеличения частоты генов и изменения генофонда, что подчеркивает важность факторов окружающей среды.Гомеостаз глюкозы зависит от баланса между секрецией инсулина β-клетками поджелудочной железы и действием инсулина.Хорошо известно, что инсулинорезистентность к стимулированному инсулином поглощению глюкозы является характерным признаком у пациентов с сахарным диабетом 2 типа и нарушением метаболизма глюкозы.
 Эволюция от нормальной к нарушенной толерантности к глюкозе (НТГ) связана с ухудшением резистентности к инсулину. Нарушение толерантности к глюкозе является промежуточной стадией в естественном течении сахарного диабета 2 типа и является предиктором риска развития сахарного диабета и сердечно-сосудистых заболеваний [7,10,11,18].Однако у детей и подростков с нарушением толерантности к глюкозе в течение следующих 3–5 лет наблюдается высокая скорость спонтанной конверсии НТГ в нормальную толерантность к глюкозе [19, 20]. Эта нормализация объясняется изменениями резистентности к инсулину в конце полового созревания.
Эволюция от нормальной к нарушенной толерантности к глюкозе (НТГ) связана с ухудшением резистентности к инсулину. Нарушение толерантности к глюкозе является промежуточной стадией в естественном течении сахарного диабета 2 типа и является предиктором риска развития сахарного диабета и сердечно-сосудистых заболеваний [7,10,11,18].Однако у детей и подростков с нарушением толерантности к глюкозе в течение следующих 3–5 лет наблюдается высокая скорость спонтанной конверсии НТГ в нормальную толерантность к глюкозе [19, 20]. Эта нормализация объясняется изменениями резистентности к инсулину в конце полового созревания.Половое созревание играет важную роль в развитии сахарного диабета 2 типа у детей[11]. В период полового созревания возникает повышенная резистентность к действию инсулина, что приводит к гиперинсулинемии. После полового созревания базальный и стимулированный инсулиновые ответы снижаются.Гиперинсулинемические и эугликемические клэмп-исследования показали, что инсулин-опосредованное удаление глюкозы в среднем на 30% ниже у подростков между II и IV стадиями по Таннеру по сравнению с детьми препубертатного возраста и молодыми взрослыми.
 Повышенная секреция гормона роста в период полового созревания считается ответственной за резистентность к инсулину в период полового созревания [21]. Учитывая эту информацию, неудивительно, что пиковый возраст проявления сахарного диабета 2 типа у детей совпадает с обычным возрастом середины полового созревания [3,11].
Повышенная секреция гормона роста в период полового созревания считается ответственной за резистентность к инсулину в период полового созревания [21]. Учитывая эту информацию, неудивительно, что пиковый возраст проявления сахарного диабета 2 типа у детей совпадает с обычным возрастом середины полового созревания [3,11].Для развития инсулинорезистентности при сахарном диабете одной недостаточно, необходима неадекватная секреция инсулина β-клетками [7,10,11,18]. У пациентов с сахарным диабетом 2 типа присутствуют как нарушение действия инсулина, так и недостаточность секреции инсулина. Было высказано предположение, что гипергликемия может ухудшать как резистентность к инсулину, так и нарушения секреции инсулина, тем самым усиливая переход от нарушенной толерантности к глюкозе к сахарному диабету [11].
Неблагоприятное влияние ожирения на метаболизм глюкозы проявляется в раннем детстве.Дети с ожирением гиперинсулинемичны и имеют примерно на 40% более низкий метаболизм глюкозы, стимулированный инсулином, по сравнению с детьми без ожирения [22].
 Кроме того, обратная связь между чувствительностью к инсулину и абдоминальным жиром сильнее выражена для висцерального, чем для подкожного жира [22,23].
Кроме того, обратная связь между чувствительностью к инсулину и абдоминальным жиром сильнее выражена для висцерального, чем для подкожного жира [22,23].Интересно отметить, что жировая ткань, разрастающаяся в состоянии ожирения, синтезирует и секретирует метаболиты и сигнальные белки, такие как лептин, адипонектин и фактор некроза опухоли-альфа. Известно, что эти факторы изменяют секрецию и чувствительность к инсулину и даже вызывают резистентность к инсулину в экспериментальных и клинических условиях [24].
Расовые различия в чувствительности к инсулину также очевидны в детстве. У афроамериканских детей в возрасте от 7 до 11 лет уровень инсулина значительно выше, чем у белых детей того же возраста [25]. Эти данные свидетельствуют о том, что определенные этнические группы могут иметь генетическую предрасположенность к резистентности к инсулину, что может увеличить риск развития у них сахарного диабета 2 типа. Соответственно, шведские дети с ожирением имеют более высокий уровень глюкозы натощак, чем немецкие дети с ожирением [26].

ЭПИДЕМИОЛОГИЯ САХАРНОГО ДИАБЕТА 2 ТИПА У ДЕТЕЙ И ПОДРОСТКОВ
Распространенность сахарного диабета 2 типа у детей и подростков в США составляет приблизительно 12:100000 [15,27,28], в то время как в Европе он все еще редко встречается ( примерно 2.5:100000)[8,29]. Большинство молодых людей с диагнозом сахарный диабет 2 типа было обнаружено в определенных этнических подгруппах, таких как афроамериканцы, латиноамериканцы, жители азиатских/тихоокеанских островов и американские индейцы, причем самый высокий показатель был у индейцев пима (22,3/1000 у детей в возрасте 10–14 лет). )[30]. Кроме того, подавляющее большинство детей страдало ожирением. Скрининговые исследования подростков с ожирением показали распространенность от 0,4% до 1% сахарного диабета 2 типа у детей с ожирением ≥ 12 лет [3,31,32]. Во всей обследованной педиатрической когорте общая заболеваемость сахарным диабетом 2 типа оставалась низкой по сравнению с сахарным диабетом 1 типа.Это заставило некоторых исследователей подвергнуть сомнению заявления об «эпидемии» детского сахарного диабета 2 типа [33], хотя существует общее мнение, что сахарный диабет 2 типа у детей становится серьезной клинической проблемой [9,34].
 .
.КЛИНИЧЕСКАЯ ПРОЯВЛЕНИЕ САХАРНОГО ДИАБЕТА 2 ТИПА У ДЕТЕЙ И ПОДРОСТКОВ
Ожирение является отличительной чертой сахарного диабета 2 типа[10]. Большинство детей с сахарным диабетом 2 типа на момент постановки диагноза имеют ожирение или крайнее ожирение и имеют глюкозурию без кетонурии, отсутствие или легкую полиурию и полидипсию, а также небольшую потерю веса или ее отсутствие [3,10].В настоящее время сахарный диабет 2 типа у детей обычно диагностируется в возрасте старше 10 лет и находится в периоде среднего или позднего полового созревания [3,10,11].
При сахарном диабете 2 типа в наиболее легкой форме диагноз устанавливается у бессимптомного ребенка при плановом медицинском осмотре путем выявления гипергликемии или глюкозурии[10]. У одной трети пациентов диагноз ставится по анализу мочи во время обычного медицинского осмотра [10,11]. В наиболее тяжелой форме у ребенка наблюдаются полиурия, полидипсия, потеря веса.До 33% в определенных этнических группах имеют кетонурию при постановке диагноза и 5-25% кетоацидоз при поступлении [10,11] (таблица 1).
Таблица 1 Сравнение детей и подростков европеоидной и неевропеоидной расы с сахарным диабетом 2 типа. Очень редко сахарный диабет 2 типа проявляется гипергликемической гиперосмолярной комой. При такой клинической картине часто отличить сахарный диабет 1 типа от диабета 1-го типа невозможно до нескольких месяцев спустя, когда потребность в инсулине снижается и развивается инсулиннезависимый курс, не зависящий от инсулина для выживания.
Очень редко сахарный диабет 2 типа проявляется гипергликемической гиперосмолярной комой. При такой клинической картине часто отличить сахарный диабет 1 типа от диабета 1-го типа невозможно до нескольких месяцев спустя, когда потребность в инсулине снижается и развивается инсулиннезависимый курс, не зависящий от инсулина для выживания.
- 4 Планирование лечения
Текущие указания
Ежедневная физическая нагрузка в течение 6 мин
Прогноз
Диабет 1 типа характеризуется высокой заболеваемостью и смертностью. У многих людей продолжительность жизни сокращается на 10-20 лет. Расстройство связано с многочисленными осложнениями, включая гипогликемию и диабетический кетоацидоз.Для детей лечение диабета может привести к огромному стрессу, и депрессия является обычным явлением. Дети особенно умирают от ДКА в основном из-за несвоевременной диагностики.
Осложнения
Сдерживание и обучение пациентов
Необходим долгосрочный мониторинг. При каждом посещении необходимо оценивать рост ребенка. Кроме того, следует обследовать места инъекций и обследовать стопы на предмет нейропатии.
При каждом посещении необходимо оценивать рост ребенка. Кроме того, следует обследовать места инъекций и обследовать стопы на предмет нейропатии.
Необходимо регулярно проверять кровяное давление, офтальмологический осмотр и анализ мочи.
Pearls and Other Issues
Немногие другие хронические заболевания требуют от пациента и его семьи такой же бдительности в отношении таких регулярных действий, как прием пищи, физические упражнения и посещение школы. Психосоциальные последствия жизни с диабетом могут быть проблемой для любого ребенка и любой семьи , но особенно обременительны для тех, у кого неадекватные навыки преодоления трудностей.В результате иногда может проявляться плохой контроль уровня глюкозы. В Соединенных Штатах исследование почти 30 000 человек с диабетом 1 типа задокументировало уровень гемоглобина A1c на протяжении всей жизни и показало выраженный пик в подростковом и юношеском возрасте [12]. Медицинские работники, семьи и пациенты должны быть осведомлены о проблемах развития и психосоциальных проблемах в этой возрастной группе и сосредоточиться на подходах, ориентированных на пациента, для расширения возможностей, снижения бремени и облегчения жизни при диабете.
Улучшение результатов работы бригады здравоохранения
Для ведения пациентов с диабетом 1 типа требуется, чтобы бригада лечащих врачей по диабету могла включать медицинского работника, медсестру, преподавателя диабета, диетолога, социального работника и психолога; Однако не все специальности всегда доступны, удобны или покрываются страховкой.Контакты между ребенком, семьей и медицинской бригадой между визитами в офис происходят часто, по крайней мере, на начальном этапе, пока лечение корректируется, и семья изучает повседневные управленческие задачи по уходу за ребенком с диабетом. Пациент и семья принимают долгосрочные повседневные решения о лечении.
Необходимо привлечь социального работника, чтобы убедиться, что ребенок имеет адекватную поддержку и средства для лечения. Специалист по физическим упражнениям должен научить ребенка, какие упражнения могут быть полезными. Медсестра-диабетик должна оценивать рост ребенка, артериальное давление и место инъекции при каждом посещении на дому. Поскольку многие дети с диабетом впадают в депрессию, медсестра по психическому здоровью должна проводить консультации. Сестринский персонал должен помогать в координации ухода и обучения пациента и его семьи с клиницистами.
Поскольку многие дети с диабетом впадают в депрессию, медсестра по психическому здоровью должна проводить консультации. Сестринский персонал должен помогать в координации ухода и обучения пациента и его семьи с клиницистами.
Все пациенты и их семьи нуждаются в всестороннем просвещении о заболевании и его возможных осложнениях. Кроме того, все диабетики должны быть направлены к офтальмологу, нефрологу, кардиологу и неврологу для базового обследования соответствующих систем органов.
Поставщик также проведет скрининг сопутствующих заболеваний (например, заболевания щитовидной железы, глютеновая болезнь, дислипидемия), обеспечит скрининг осложнений хронической гипергликемии (например, ретинопатия, невропатия, нефропатия) и постоянную медицинскую помощь, такую как вакцинация против гриппа. Подробное описание лечения диабета задокументировано в публикации Стандартов медицинской помощи при диабете Американской диабетической ассоциации, которая обновляется каждый январь в журнале Diabetes Care. [2]
[2]


 Это эндокринное заболевание врачи обычно так и называют: сахарный диабет. Сегодня в мире почти 200 миллионов людей, страдающих диабетом. Больные с тяжелой формой нуждаются в постоянных инъкцих инсулина.
Это эндокринное заболевание врачи обычно так и называют: сахарный диабет. Сегодня в мире почти 200 миллионов людей, страдающих диабетом. Больные с тяжелой формой нуждаются в постоянных инъкцих инсулина. Это значит, что сладостями мы буквально подкармливаем наши жировые клетки. Люди, которые едят много сладкого, нередко страдают от избыточного веса. Кроме того, в жиры наша печень перерабатывает и фруктозу, что может привести к сахарному диабету.
Это значит, что сладостями мы буквально подкармливаем наши жировые клетки. Люди, которые едят много сладкого, нередко страдают от избыточного веса. Кроме того, в жиры наша печень перерабатывает и фруктозу, что может привести к сахарному диабету.
 Ведь сахар поглощает и столь необходимый нам витамин С.
Ведь сахар поглощает и столь необходимый нам витамин С.
 Это может вызвать покалывание, онемение, жжение или боль. Повреждение нерва обычно происходит постепенно в течение длительного периода времени.
Это может вызвать покалывание, онемение, жжение или боль. Повреждение нерва обычно происходит постепенно в течение длительного периода времени.




 Системная редакция 15 ноября 2018 г .; 7 (1): 193. [Бесплатная статья PMC: PMC6238336] [PubMed: 30442196]
Системная редакция 15 ноября 2018 г .; 7 (1): 193. [Бесплатная статья PMC: PMC6238336] [PubMed: 30442196] [Бесплатная статья PMC: PMC5753422] [PubMed: 226]
[Бесплатная статья PMC: PMC5753422] [PubMed: 226]

 , Рэнд Л., Зиберт С. Влияние интенсивного лечения диабета на развитие и прогрессирование долгосрочных осложнений при инсулинозависимом сахарном диабете. N Engl J Med.1993 г., 30 сентября; 329(14):977-86. [PubMed: 8366922]
, Рэнд Л., Зиберт С. Влияние интенсивного лечения диабета на развитие и прогрессирование долгосрочных осложнений при инсулинозависимом сахарном диабете. N Engl J Med.1993 г., 30 сентября; 329(14):977-86. [PubMed: 8366922] Опыт работы с большой многоцентровой базой данных. Педиатр Диабет. 2011 июнь; 12 (4 часть 1): 307-12. [PubMed: 21466644]
Опыт работы с большой многоцентровой базой данных. Педиатр Диабет. 2011 июнь; 12 (4 часть 1): 307-12. [PubMed: 21466644] , Гезуита Р., Стреле И., Пилдава С., Коппелл К.Дж., Маги Г., Купер Дж.Г., Диннин С.Ф., Эг-Олофссон К., Свенссон А.М., Гудбьернсдоттир С., Визе Х., Анстут Х.Дж., Халангот М., Тамборлейн В.В., Миллер К.М. Гликемический контроль диабета 1 типа в клинической практике в начале 21 века: международное сравнение.Диабет Мед. 2015 авг; 32 (8): 1036-50. [PubMed: 25510978]
, Гезуита Р., Стреле И., Пилдава С., Коппелл К.Дж., Маги Г., Купер Дж.Г., Диннин С.Ф., Эг-Олофссон К., Свенссон А.М., Гудбьернсдоттир С., Визе Х., Анстут Х.Дж., Халангот М., Тамборлейн В.В., Миллер К.М. Гликемический контроль диабета 1 типа в клинической практике в начале 21 века: международное сравнение.Диабет Мед. 2015 авг; 32 (8): 1036-50. [PubMed: 25510978] Людям с диабетом 1 типа необходимы ежедневные инъекции инсулина. Это наиболее распространенная форма диабета у детей и молодых людей. При диабете 2 типа поджелудочная железа вырабатывает достаточное количество инсулина, но организм не может эффективно его использовать, что называется резистентностью к инсулину. Постепенно выработка инсулина замедляется, как это имеет место при диабете 1 типа . Диабет 2 типа , ранее неслыханный для детей и подростков, теперь чаще диагностируется у детей младшего возраста, что многие эксперты в области общественного здравоохранения винят в растущей волне детского ожирения.
Людям с диабетом 1 типа необходимы ежедневные инъекции инсулина. Это наиболее распространенная форма диабета у детей и молодых людей. При диабете 2 типа поджелудочная железа вырабатывает достаточное количество инсулина, но организм не может эффективно его использовать, что называется резистентностью к инсулину. Постепенно выработка инсулина замедляется, как это имеет место при диабете 1 типа . Диабет 2 типа , ранее неслыханный для детей и подростков, теперь чаще диагностируется у детей младшего возраста, что многие эксперты в области общественного здравоохранения винят в растущей волне детского ожирения. Без диагностики и лечения человек с диабетом 1 типа может впасть в опасную для жизни диабетическую кому (кетоацидоз). Симптомы диабета 2 типа те же, что и симптомы диабета 1 типа , но в отличие от диабета 1 типа симптомы имеют тенденцию развиваться медленно и постепенно.
Без диагностики и лечения человек с диабетом 1 типа может впасть в опасную для жизни диабетическую кому (кетоацидоз). Симптомы диабета 2 типа те же, что и симптомы диабета 1 типа , но в отличие от диабета 1 типа симптомы имеют тенденцию развиваться медленно и постепенно.




 Некоторым, возможно, потребуется делать инъекции инсулина или использовать инсулиновую помпу.
Некоторым, возможно, потребуется делать инъекции инсулина или использовать инсулиновую помпу. Когда эти проблемы объединяются, это называется метаболическим синдромом .Люди с метаболическим синдромом подвержены риску сердечных заболеваний, инсульта и других проблем со здоровьем.
Когда эти проблемы объединяются, это называется метаболическим синдромом .Люди с метаболическим синдромом подвержены риску сердечных заболеваний, инсульта и других проблем со здоровьем.
 Однако в середине 1990-х годов исследователи начали наблюдать рост заболеваемости сахарным диабетом 2 типа во всем мире [1]. Это особенно характерно для США[1,2], но также было зарегистрировано в других странах, таких как Канада, Япония, Австрия, Великобритания и Германия[3-10]. В некоторых регионах США сахарный диабет 2 типа встречается так же часто, как сахарный диабет 1 типа у подростков [11].
Однако в середине 1990-х годов исследователи начали наблюдать рост заболеваемости сахарным диабетом 2 типа во всем мире [1]. Это особенно характерно для США[1,2], но также было зарегистрировано в других странах, таких как Канада, Япония, Австрия, Великобритания и Германия[3-10]. В некоторых регионах США сахарный диабет 2 типа встречается так же часто, как сахарный диабет 1 типа у подростков [11].
 Существует сильный наследственный (вероятно, мультигенный) компонент заболевания, роль генетических детерминант которого проиллюстрирована при рассмотрении различий в распространенности сахарного диабета 2 типа в различных расовых группах [17].Несмотря на значительный прогресс в наших знаниях о генетической основе сахарного диабета 2 типа, эти новые открытия представляют собой лишь небольшую часть генетической вариации, лежащей в основе предрасположенности к этому заболеванию [17]. Кроме того, наблюдаемое в последнее время увеличение распространенности сахарного диабета слишком быстро, чтобы быть результатом увеличения частоты генов и изменения генофонда, что подчеркивает важность факторов окружающей среды.
Существует сильный наследственный (вероятно, мультигенный) компонент заболевания, роль генетических детерминант которого проиллюстрирована при рассмотрении различий в распространенности сахарного диабета 2 типа в различных расовых группах [17].Несмотря на значительный прогресс в наших знаниях о генетической основе сахарного диабета 2 типа, эти новые открытия представляют собой лишь небольшую часть генетической вариации, лежащей в основе предрасположенности к этому заболеванию [17]. Кроме того, наблюдаемое в последнее время увеличение распространенности сахарного диабета слишком быстро, чтобы быть результатом увеличения частоты генов и изменения генофонда, что подчеркивает важность факторов окружающей среды. Эволюция от нормальной к нарушенной толерантности к глюкозе (НТГ) связана с ухудшением резистентности к инсулину. Нарушение толерантности к глюкозе является промежуточной стадией в естественном течении сахарного диабета 2 типа и является предиктором риска развития сахарного диабета и сердечно-сосудистых заболеваний [7,10,11,18].Однако у детей и подростков с нарушением толерантности к глюкозе в течение следующих 3–5 лет наблюдается высокая скорость спонтанной конверсии НТГ в нормальную толерантность к глюкозе [19, 20]. Эта нормализация объясняется изменениями резистентности к инсулину в конце полового созревания.
Эволюция от нормальной к нарушенной толерантности к глюкозе (НТГ) связана с ухудшением резистентности к инсулину. Нарушение толерантности к глюкозе является промежуточной стадией в естественном течении сахарного диабета 2 типа и является предиктором риска развития сахарного диабета и сердечно-сосудистых заболеваний [7,10,11,18].Однако у детей и подростков с нарушением толерантности к глюкозе в течение следующих 3–5 лет наблюдается высокая скорость спонтанной конверсии НТГ в нормальную толерантность к глюкозе [19, 20]. Эта нормализация объясняется изменениями резистентности к инсулину в конце полового созревания.
 .
. Очень редко сахарный диабет 2 типа проявляется гипергликемической гиперосмолярной комой. При такой клинической картине часто отличить сахарный диабет 1 типа от диабета 1-го типа невозможно до нескольких месяцев спустя, когда потребность в инсулине снижается и развивается инсулиннезависимый курс, не зависящий от инсулина для выживания.
Очень редко сахарный диабет 2 типа проявляется гипергликемической гиперосмолярной комой. При такой клинической картине часто отличить сахарный диабет 1 типа от диабета 1-го типа невозможно до нескольких месяцев спустя, когда потребность в инсулине снижается и развивается инсулиннезависимый курс, не зависящий от инсулина для выживания. Среди пациентов 74-100% имеют родственников первой или второй степени родства с сахарным диабетом 2 типа [10]. Следует отметить, что сахарный диабет у родителей или других родственников может быть не распознан до тех пор, пока ребенку не будет поставлен диагноз.
Среди пациентов 74-100% имеют родственников первой или второй степени родства с сахарным диабетом 2 типа [10]. Следует отметить, что сахарный диабет у родителей или других родственников может быть не распознан до тех пор, пока ребенку не будет поставлен диагноз. У представителей меньшинств при манифестации сахарного диабета чаще наблюдалось большее количество симптомов и более высокий уровень инсулина и С-пептида [11].
У представителей меньшинств при манифестации сахарного диабета чаще наблюдалось большее количество симптомов и более высокий уровень инсулина и С-пептида [11]. После метаболической стабилизации у них может быть начальный период снижения потребности в инсулине, после чего им требуется инсулин для выживания.
После метаболической стабилизации у них может быть начальный период снижения потребности в инсулине, после чего им требуется инсулин для выживания. м.
м. Например, повышенная распространенность сахарного диабета 2 типа среди всего населения означает, что многие люди с сахарным диабетом 1 типа в настоящее время с большей вероятностью имеют семейный анамнез сахарного диабета 2 типа. Точно так же сахарный диабет 1 типа также проявляется у лиц с избыточным весом/ожирением, и действительно распространенность проблем, связанных с весом, при сахарном диабете 1 типа представляется значительной [36].
Например, повышенная распространенность сахарного диабета 2 типа среди всего населения означает, что многие люди с сахарным диабетом 1 типа в настоящее время с большей вероятностью имеют семейный анамнез сахарного диабета 2 типа. Точно так же сахарный диабет 1 типа также проявляется у лиц с избыточным весом/ожирением, и действительно распространенность проблем, связанных с весом, при сахарном диабете 1 типа представляется значительной [36]. . Исследования во всем мире выявили 10-20% пациентов с диабетом с аутоантителами к β-клеткам у взрослых диабетиков, не нуждающихся в инсулине [38-40].Пациенты с LADA имеют такую же инсулинорезистентность, как и пациенты с сахарным диабетом 2 типа, но демонстрируют более серьезный дефект способности β-клеток [41]. Следуя терминологии «латентный аутоиммунный сахарный диабет в зрелом возрасте», дети и подростки с инсулиннезависимым диабетом с аутоантителами к β-клеткам могут быть названы «латентным аутоиммунным сахарным диабетом в молодости» (LADY). Двойной сахарный диабет или сахарный диабет 1,5 типа — другие предложенные названия для этого состояния.
. Исследования во всем мире выявили 10-20% пациентов с диабетом с аутоантителами к β-клеткам у взрослых диабетиков, не нуждающихся в инсулине [38-40].Пациенты с LADA имеют такую же инсулинорезистентность, как и пациенты с сахарным диабетом 2 типа, но демонстрируют более серьезный дефект способности β-клеток [41]. Следуя терминологии «латентный аутоиммунный сахарный диабет в зрелом возрасте», дети и подростки с инсулиннезависимым диабетом с аутоантителами к β-клеткам могут быть названы «латентным аутоиммунным сахарным диабетом в молодости» (LADY). Двойной сахарный диабет или сахарный диабет 1,5 типа — другие предложенные названия для этого состояния. Недавние исследования показывают, что клиническая картина MODY широка: от бессимптомной гипергликемии до тяжелых острых проявлений. MODY встречается у всех рас/этнических групп. Эти генные аномалии считаются редкими и подлежат молекулярно-диагностическому тестированию.
Недавние исследования показывают, что клиническая картина MODY широка: от бессимптомной гипергликемии до тяжелых острых проявлений. MODY встречается у всех рас/этнических групп. Эти генные аномалии считаются редкими и подлежат молекулярно-диагностическому тестированию.
 . Сахарный диабет 1 типа также имеет сильную связь с HLA; однако типирование HLA не является полезным диагностическим инструментом.
. Сахарный диабет 1 типа также имеет сильную связь с HLA; однако типирование HLA не является полезным диагностическим инструментом.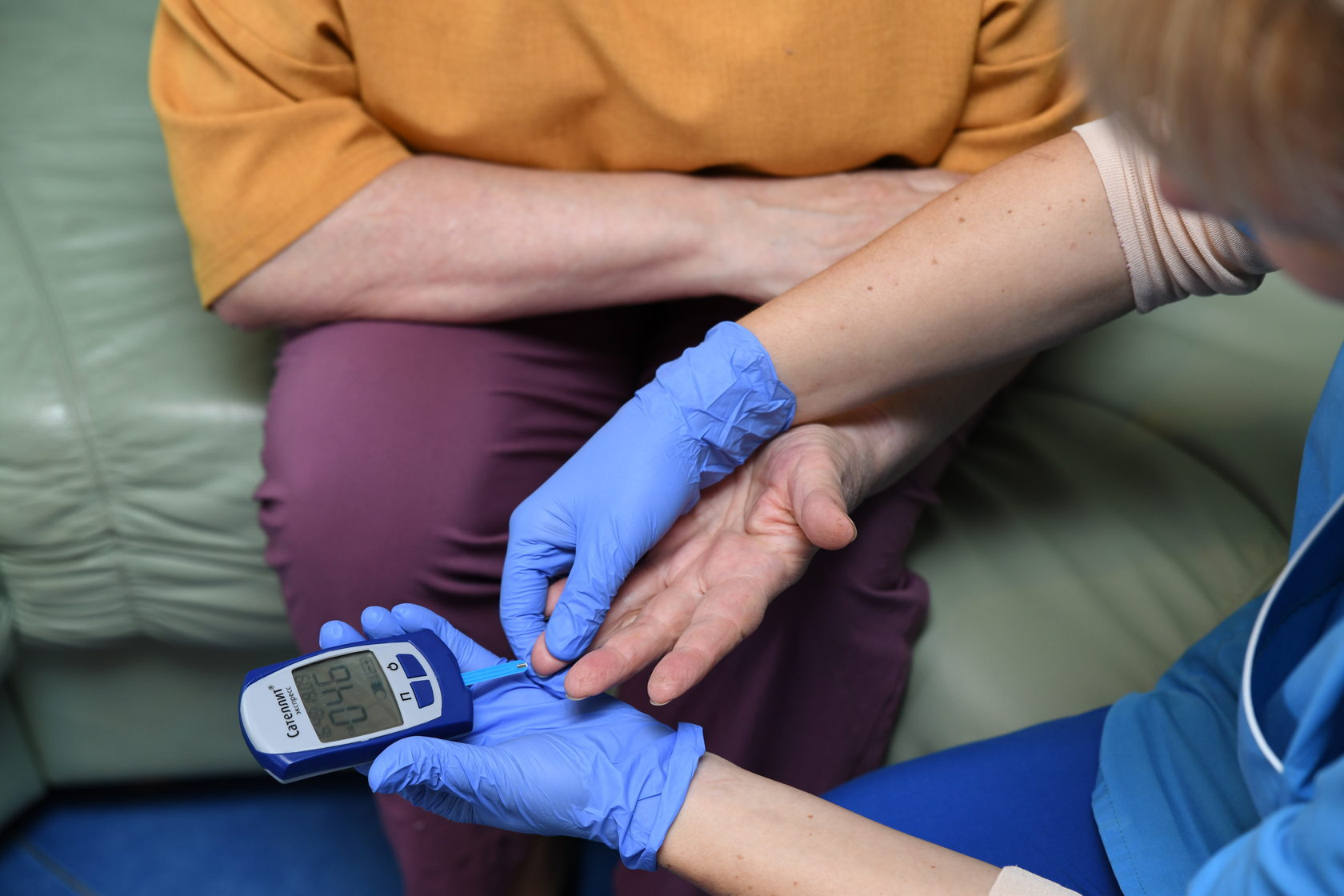 Поэтому представляется необходимым целенаправленный скрининг. В соответствии с рекомендациями по скринингу взрослых, тестировать следует только детей с существенным риском наличия или развития сахарного диабета 2 типа. Скрининг в группе высокого риска выявил сахарный диабет 2 типа примерно у 1% детей европеоидной расы с ожирением в Германии [32,46] и у 4% обследованных подростков с ожирением в определенных этнических группах в США[31].ADA рекомендует проводить скрининг у детей и подростков с избыточной массой тела в начале полового созревания у пациентов с высоким риском (таблица 3) [7]. Тестирование следует проводить каждые 2 года, начиная с 10-летнего возраста или в начале полового созревания, если оно происходит в более молодом возрасте, при измерении уровня глюкозы натощак или оГТТ [7].
Поэтому представляется необходимым целенаправленный скрининг. В соответствии с рекомендациями по скринингу взрослых, тестировать следует только детей с существенным риском наличия или развития сахарного диабета 2 типа. Скрининг в группе высокого риска выявил сахарный диабет 2 типа примерно у 1% детей европеоидной расы с ожирением в Германии [32,46] и у 4% обследованных подростков с ожирением в определенных этнических группах в США[31].ADA рекомендует проводить скрининг у детей и подростков с избыточной массой тела в начале полового созревания у пациентов с высоким риском (таблица 3) [7]. Тестирование следует проводить каждые 2 года, начиная с 10-летнего возраста или в начале полового созревания, если оно происходит в более молодом возрасте, при измерении уровня глюкозы натощак или оГТТ [7]. 5 процентиль)
5 процентиль) Исследования с использованием HbA1c в качестве инструмента скрининга оказались разочаровывающими, поскольку у одной трети бессимптомных детей с сахарным диабетом 2 типа были нормальные значения [3].Процесс стандартизации HbA1c, возможно, улучшил его скрининговую ценность, поскольку HbA1c был включен в рекомендации ADA по диагностике сахарного диабета [18, 45]. Однако исследования, проверяющие полезность HbA1c после процесса стандартизации в качестве инструмента скрининга, еще отсутствуют.
Исследования с использованием HbA1c в качестве инструмента скрининга оказались разочаровывающими, поскольку у одной трети бессимптомных детей с сахарным диабетом 2 типа были нормальные значения [3].Процесс стандартизации HbA1c, возможно, улучшил его скрининговую ценность, поскольку HbA1c был включен в рекомендации ADA по диагностике сахарного диабета [18, 45]. Однако исследования, проверяющие полезность HbA1c после процесса стандартизации в качестве инструмента скрининга, еще отсутствуют. Одним из примечательных результатов анализа проспективного исследования сахарного диабета в Великобритании (UKPDS) было наблюдение, что начисление конечных точек было процессом, зависящим от времени [50]. Таким образом, дети и подростки с сахарным диабетом 2 типа имеют более высокий риск осложнений по сравнению со взрослыми с сахарным диабетом. Соответственно, развитие сахарного диабета 2 типа в более молодом возрасте также связано с гораздо более высоким риском долгосрочных сердечно-сосудистых заболеваний, чем у тех, у кого сахарный диабет 2 типа развивается в среднем возрасте [51].Молодые люди с сахарным диабетом 2-го типа, по-видимому, подвержены гораздо более высокому риску развития ранних осложнений, связанных с сахарным диабетом, чем люди с сахарным диабетом 1-го типа. Этот более высокий уровень риска, по-видимому, связан не с общим уровнем гликемического контроля или продолжительностью заболевания, а с возникновением гипертонии и дислипидемии [52]. Эти сердечно-сосудистые факторы риска чаще встречаются у подростков, страдающих сахарным диабетом 2 типа, чем у подростков с сахарным диабетом 1 типа [35].
Одним из примечательных результатов анализа проспективного исследования сахарного диабета в Великобритании (UKPDS) было наблюдение, что начисление конечных точек было процессом, зависящим от времени [50]. Таким образом, дети и подростки с сахарным диабетом 2 типа имеют более высокий риск осложнений по сравнению со взрослыми с сахарным диабетом. Соответственно, развитие сахарного диабета 2 типа в более молодом возрасте также связано с гораздо более высоким риском долгосрочных сердечно-сосудистых заболеваний, чем у тех, у кого сахарный диабет 2 типа развивается в среднем возрасте [51].Молодые люди с сахарным диабетом 2-го типа, по-видимому, подвержены гораздо более высокому риску развития ранних осложнений, связанных с сахарным диабетом, чем люди с сахарным диабетом 1-го типа. Этот более высокий уровень риска, по-видимому, связан не с общим уровнем гликемического контроля или продолжительностью заболевания, а с возникновением гипертонии и дислипидемии [52]. Эти сердечно-сосудистые факторы риска чаще встречаются у подростков, страдающих сахарным диабетом 2 типа, чем у подростков с сахарным диабетом 1 типа [35]. В исследовании TODAY 14% подростков с сахарным диабетом 2 типа страдали артериальной гипертензией, у 80% были выявлены низкие концентрации ЛПВП, а у 10% — гипертриглицеридемия [35]. В исследовании SEARCH 92% подростков с сахарным диабетом 2 типа соответствовали определению метаболического синдрома[2]. Эти распространенности аналогичны сердечно-сосудистым факторам риска у европейских подростков с сахарным диабетом 2 типа [4,53].
В исследовании TODAY 14% подростков с сахарным диабетом 2 типа страдали артериальной гипертензией, у 80% были выявлены низкие концентрации ЛПВП, а у 10% — гипертриглицеридемия [35]. В исследовании SEARCH 92% подростков с сахарным диабетом 2 типа соответствовали определению метаболического синдрома[2]. Эти распространенности аналогичны сердечно-сосудистым факторам риска у европейских подростков с сахарным диабетом 2 типа [4,53].

 Контроль веса необходим для достижения целей лечения и эффективен при лечении сахарного диабета 2 типа у подростков [59]. Однако изменения образа жизни не могут быть навязаны, необходима самомотивация [60,61]. Необходимо направление к диетологу, обладающему знаниями и опытом в области питания детей с сахарным диабетом [60]. Рекомендации по питанию должны соответствовать культурным традициям, учитывать ресурсы семьи и предоставляться всем лицам, осуществляющим уход. Поощрение здоровых пищевых привычек всей семьей имеет важное значение [58,60].
Контроль веса необходим для достижения целей лечения и эффективен при лечении сахарного диабета 2 типа у подростков [59]. Однако изменения образа жизни не могут быть навязаны, необходима самомотивация [60,61]. Необходимо направление к диетологу, обладающему знаниями и опытом в области питания детей с сахарным диабетом [60]. Рекомендации по питанию должны соответствовать культурным традициям, учитывать ресурсы семьи и предоставляться всем лицам, осуществляющим уход. Поощрение здоровых пищевых привычек всей семьей имеет важное значение [58,60]. HbA1c следует анализировать для контроля гликемического контроля.
HbA1c следует анализировать для контроля гликемического контроля.