причины, симптомы и лечение в статье ревматолога Семизарова И. В.
Дата публикации 6 апреля 2020Обновлено 20 апреля 2020
Определение болезни. Причины заболевания
Термин «ревматизм» в настоящее время употребляется в основном русскоязычной медициной. Согласно официальной международной терминологии, название заболевания — «острая ревматическая лихорадка». В обывательском понимании под термином «ревматизм» неверно подразумеваются исключительно заболевания опорно-двигательного аппарата.
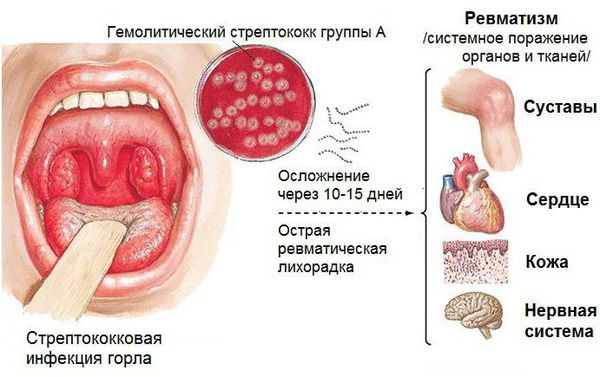
Острая ревматическая лихорадка (ОРЛ) — системное воспалительное заболевание соединительной ткани с преимущественной локализацией процесса в сердечно-сосудистой системе. Может возникнуть у предрасположенных лиц после перенесённой ангины или фарингита, вызванных бета-гемолитическим стрептококком группы А [4].
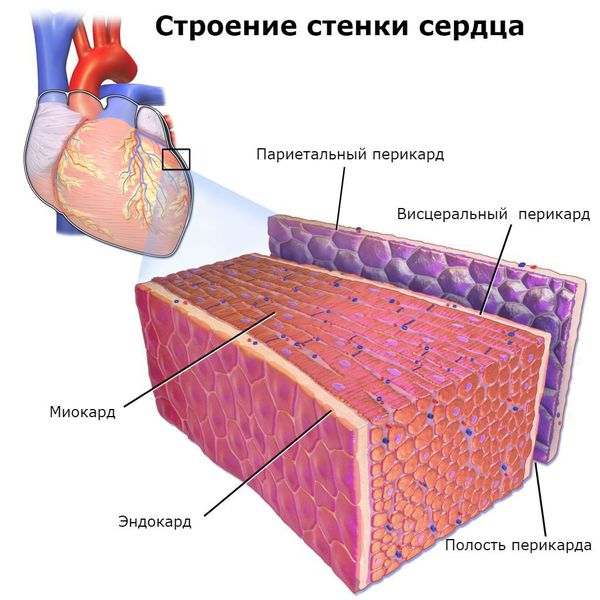
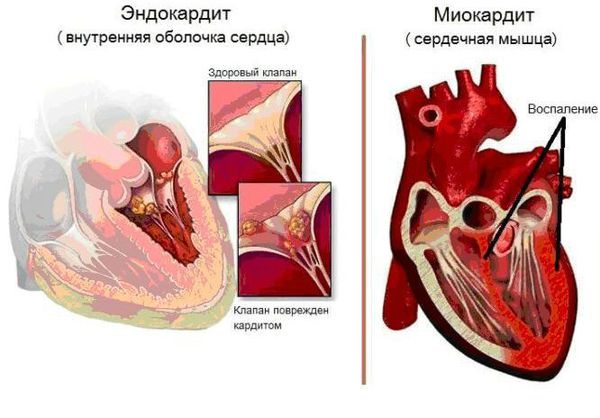
Болезнь поражает все оболочки сердца, особенно миокард (средний мышечный слой) и эндокард (внутреннюю оболочку). В дальнейшем деформируется клапанный аппарат с развитием порока сердца и сердечной недостаточности.
Это заболевание известно человечеству с давних времён. Первые упоминания об острой ревматической лихорадке как о болезни суставов появились в древнекитайской медицине, и вплоть до XVIII века ревматизм рассматривали только как поражение суставов. Раньше врачи считали, что воспаление связано с тем, что какая-то ядовитая жидкость растекается по всему телу. Отсюда и произошло название болезни — «ревматизм» (от греческого rheuma — течение) [7]. Само это понятие ввёл римский врач и естествоиспытатель Клавдий Гален.
В XIX веке французский врач Ж. Буйо (1836) и русский профессор И.Г. Сокольский первыми описали ревматические пороки сердца. Заслуги этих учёных настолько велики в изучении ОРЛ, что ревматизм называли их именем — болезнью Сокольского — Буйо [1][2][7].
Русский клиницист С.П. Боткин одним из первых в России поднял проблему ОРЛ. Он рассматривал данное заболевание как системное, поражающее все органы, в том числе сердце и суставы. Тогда ОРЛ впервые связали со стрептококковой инфекцией (если обратиться к терминологии того времени — это острый суставной ревматизм). Тогда же Боткин обратил внимание на связь болезни со скарлатиной. Ещё причинами он назвал плохое питание, скученность людей и неблагоприятные социально-бытовые условия [7].
Факторы риска развития ОРЛ
Ревматизм чаще развивается у молодых людей и детей. Им свойственно более частое заболевание стрептококковой инфекцией. Большую роль в развитии ОРЛ играет наследственная предрасположенность. Важным доказательством влияния наследственности на ОРЛ можно считать открытие в 1985 году В-лимфоцитарного аллоантигена, определяемого с помощью моноклональных антител Д8\17. У больных ОРЛ наблюдается высокое носительство этого антигена [2]. Не случайно ревматизм возникает лишь у одного из 100 переболевших ангиной.
Ещё одним фактором развития ревматизма являются плохие социально-бытовые условиях, а именно низкая температура и высокая влажность в помещении, где находится много людей. Такие условия могут наблюдаться в казармах, что объясняет вспышки ревматизма у новобранцев [1][2].
ОРЛ и её последствия представляли серьёзную проблему для здоровья и жизни людей вплоть до середины XX века, когда был открыт пенициллин. От этого заболевания погибали люди молодого возраста, в том числе военнослужащие. В России заболеваемость ревматизмом была очень высокой. В 1920-1930-х гг. смертность от ОРЛ с вовлечением сердца доходила до 40 %, частота формирования пороков — до 75 % [5]. Благодаря активной противоревматической работе, организационным мероприятиям и научным достижениям к середине XX века заболеваемость ревматизмом начала снижаться, и в 1980-е гг. составляла 5 человек на 100 000 населения. К 2007 году первичная заболеваемость ревматизмом составляла 0,016 на 1000 населения. В настоящее время изменился характер течения ОРЛ. Нередко болезнь протекает со слабовыраженными признаками воспаления, что затрудняет своевременную диагностику.
Этиология
Отмечено, что заболевшие ОРЛ незадолго до начала болезни перенесли ангину, обострение хронического тонзиллита или скарлатину. В крови у таких пациентов было зафиксировано повышенное количество стрептококкового антигена и противострептококковых антител, что подтверждает связь ревматизма со стрептококковой инфекцией [5].
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы ревматизма
Основным, а в большинстве случаев и единственным проявлением ревматизма является поражение сердца, вызванное воспалением — ревмокардит (кардит). При ревмокардите происходит одновременное поражение миокарда и эндокарда. Это главный синдром, определяющий тяжесть и исход заболевания.
В случае кардита взрослые пациенты испытывают дискомфорт в области сердца, перебои сердечного ритма, учащённое сердцебиение. Может быть лёгкая одышка при физической нагрузке [4][5][7]. У детей эта патология протекает тяжелее: заболевание начинается с сердцебиения, появляется одышка в покое и при нагрузке, постоянные боли в области сердца [7]. Однако, согласно наблюдениям большинства педиатров, дети редко предъявляют субъективные жалобы. Только 4-5 % пациентов детского возраста отмечают неприятные ощущения в области сердца в начале заболевания. Зато около 12 % больных предъявляют жалобы на усталость и утомляемость, особенно после занятий в школе [2][10].
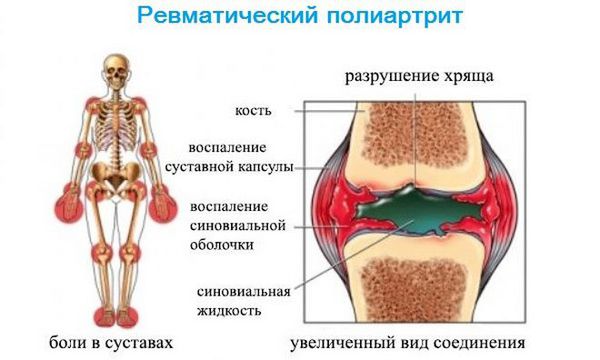
При ОРЛ возможно развитие ревматического полиартрита, который поражает опорно-двигательный аппарат. Это второе по частоте клиническое проявление ОРЛ. Распространённость ревматического полиартрита варьирует по разным данным от 60 до 100 % [3]. Пациенты жалуются на боли в крупных суставах, невозможность двигаться, увеличение суставов в объёме [4]. Полиартрит может протекать изолированно или в сочетании с другим синдромом, чаще всего с кардитом. Особенностью заболевания является быстрое и полное обратное развитие при своевременном назначении противоревматической терапии.
Ревматические поражения нервной системы встречаются преимущественно у детей. Стоит отметить такое заболевание, как «малая хорея», или ревматическая хорея (хорея Сиденхама, пляска святого Вита). Она проявляется эмоциональной нестабильностью и насильственными, беспорядочными, непроизвольными движениями (гиперкинезами) верхней части туловища, верхних конечностей и мимической мускулатуры [1][2].
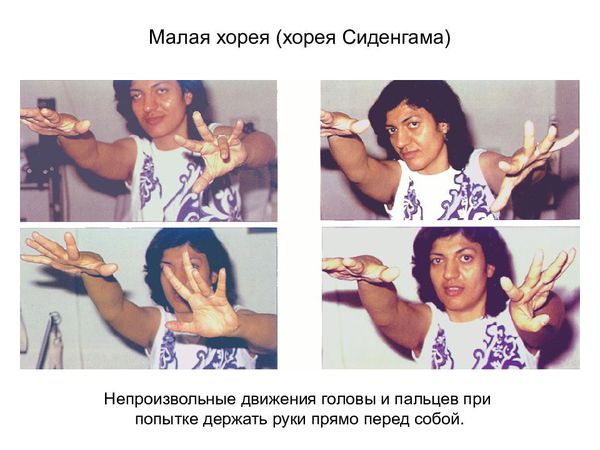
Ревматическая хорея встречается у 12-17 % детей, чаще болеют девочки от 6 до 15 лет [11]. Начало постепенное: у пациентов возникает плаксивость, раздражительность, подёргивания мышц туловища, конечностей, лица. Они жалуются на неустойчивость походки, нарушение почерка. Продолжительность хореи — от 3 до 6 месяцев. Заканчивается обычно выздоровлением, но у некоторых больных в течение длительного времени сохраняются астеническое состояние (повышенная утомляемость, неустойчивость настроения, нарушение сна), снижение тонуса мышц, смазанность речи [1][2].
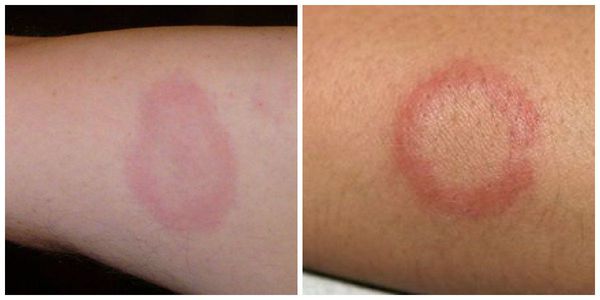
Кольцевидная эритема — редкое, но специфическое клиническое проявление ОРЛ. Она появляется в период наибольшей активности процесса примерно у 7-17 % детей. Кольцевидная эритема представляет собой незудящую сыпь бледно-розовой окраски. Она не возвышается над уровнем кожи, появляется на ногах, животе, шее, внутренней поверхности рук. Элементы сыпи имеют вид тонкого ободка, который исчезает при надавливании. Диаметр элементов — от нескольких миллиметров до ширины детской ладони.
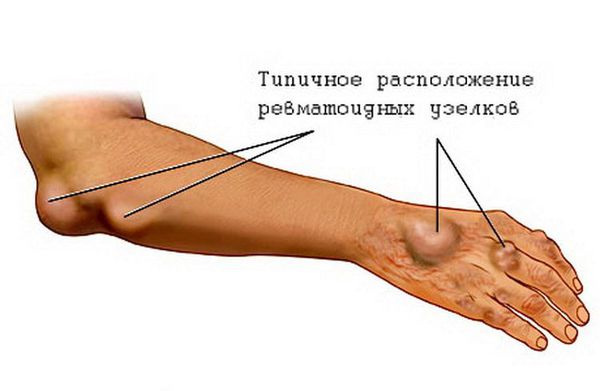
Подкожные ревматические узелки также являются редким признаком ОРЛ. Это округлые, плотные, безболезненные образования, варьирующие по размерам от 2 мм до 1-2 см. Они образуются в местах костных выступов (вдоль остистых отростков позвонков, краёв лопаток) или по ходу сухожилий (обычно в области голеностопных суставов). Иногда представляют собой скопления, состоящие из нескольких узелков. Часто сочетаются с тяжёлым кардитом.
К дополнительным клиническим проявлениям ОРЛ относят абдоминальный синдром (острую боль в животе) и полисерозит — воспаление серозных оболочек нескольких полостей тела (плевры, перикарда, брюшины и др.). Эти синдромы развиваются у детей на фоне высокой воспалительной активности. Абдоминальный синдром, обусловленный перитонитом (воспалением брюшины), проявляется острой диффузной болью в животе, иногда она сопровождается тошнотой и рвотой, вздутием живота, задержкой стула и газов.
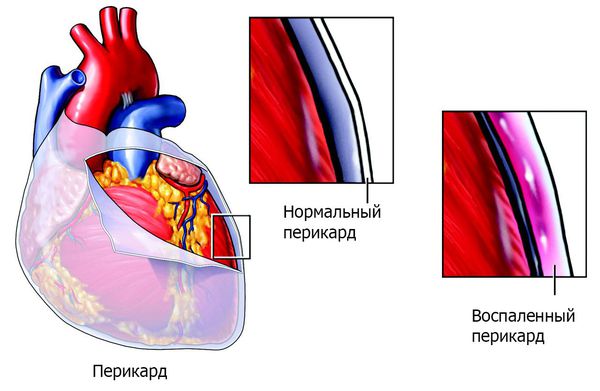
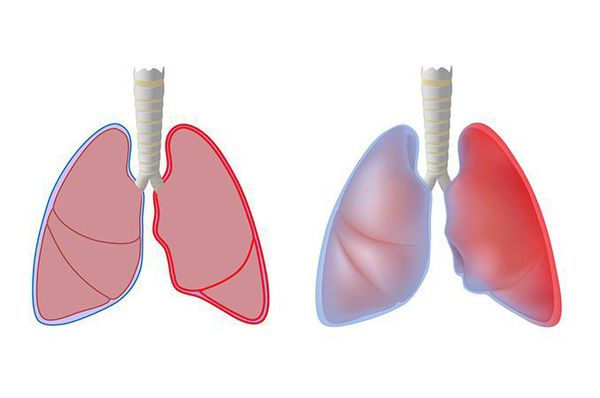
Помимо перикардита возможно развитие плеврита (воспаления серозной оболочки, покрывающей поверхность лёгких). Плеврит может быть сухим или экссудативным. Сухой плеврит — это воспаление плевральных листков с образованием на них фибрина. Экссудативный — воспаление, сопровождающееся скоплением в плевральной полости экссудата различного характера. При ОРЛ чаще наблюдается сухой плеврит. В настоящее время это проявление ОРЛ наблюдается редко. Может протекать клинически бессимптомно или сопровождаться болью при дыхании, сухим кашлем, иногда выслушивается шум трения плевры [5][6][7].
Патогенез ревматизма
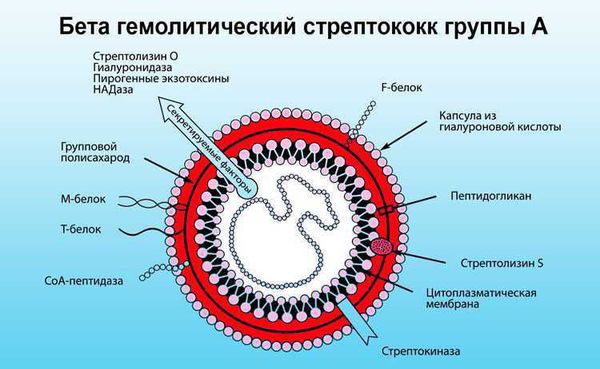
В ответ на проникновение стрептококковой инфекции организм начинает вырабатывать противострептококковые антитела. В то же время образуются иммунные комплексы, циркулирующие в крови и оседающие в микроциркуляторном русле. Стрептококк синтезирует токсины и ферменты. К токсинам относятся:
- стрептолизин О, который обладает кардиотоксическим действием, т. е. повреждает сердце;
- стрептолизин S, который обладает артритогенным действием, т.е. повреждает суставы.
Ферменты — это гиалуронидаза, стрептокиназа и дезоксирибонуклеаза, они участвуют в развитии воспаления.
Иммунная система распознает эти токсины и ферменты, начинает их атаковать, но под удар попадают миокард и соединительная ткань. Чаще всего поражается митральный клапан, реже происходит поражение аортального и трёхстворчатого клапанов. На разных стадиях ОРЛ возникают разные пороки сердца:
- Через 6 месяцев после начала атаки развивается недостаточность митрального клапана (митральный клапан не может полностью смыкаться, что вызывает обратный патологический ток крови из левого желудочка в левое предсердие.
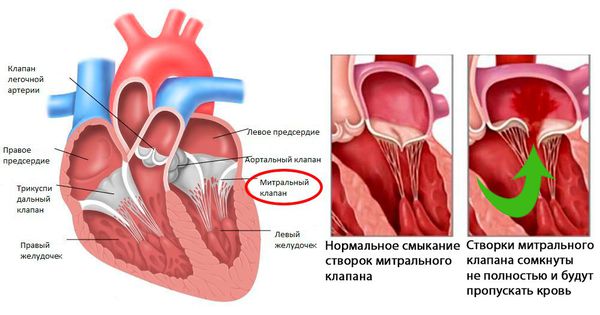
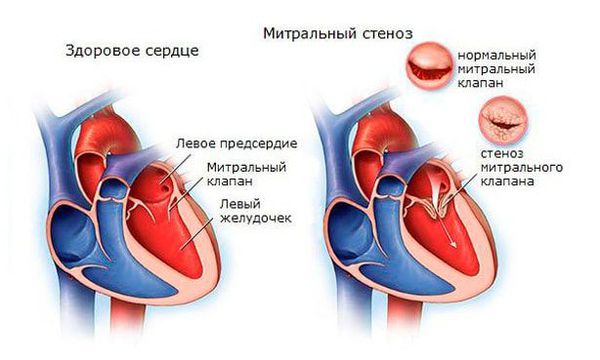
- Через 2 года после атаки формируется митральный стеноз — сужение просвета клапанного кольца между левым предсердием и желудочком, что приводит к нарушению нормального выброса крови [4][9].
Установлено, что исход ревматизма определяется частотой формирования порока сердца, а частота формирования пороков сердца, в свою очередь, зависит от тяжести перенесённого ревмокардита. Известно также, что процент пороков сердца после первичного ревмокардита снизился в 2,5 раза. Следовательно, исход ревматизма стал более благоприятным.
Классификация и стадии развития ревматизма
Современная классификация ОРЛ была принята Ассоциацией ревматологов России (АРР) в 2003 году. Она существенно отличается от предыдущих классификаций ревматизма 1964 и 1990 гг. В частности, в соответствии с принятым новым названием болезни каждая повторная атака рассматривается как новый эпизод ОРЛ, а не обострение ревматизма как хронического заболевания. По современным представлениям эпизод ОРЛ может закончиться либо выздоровлением, либо формированием хронической ревматической болезни сердца (ХРБС) [4]. Стоит отметить, что хроническая ревматическая болезнь не может появиться в других органах, это поражение только сердца, при котором формируется порок сердца [4][9].
Классификация и стадии развития заболевания
Код ревматизма по МКБ10 — 100-102.
- Общеклинические интерпретации:
- острая ревматическая лихорадка — т. е. впервые возникшая;
- возвратная ревматическая лихорадка — возникшая после перенесённой предыдущей атаки ОРЛ.
- Общеклинические явления (возможные клинические проявления ОРЛ):
- основные: артрит, хорея, кардит, кольцевидная эритема, ревматические узелки;
- дополнительные: артралгии, абдоминальный синдром, лихорадка, серозиты.
- Результат:
- выздоровление;
- хроническая ревматическая болезнь сердца.
По классификации Н.Д. Стражеско и В.Х. Василенко есть несколько стадий нарушения кровообращения:
- I стадия (начальная) — недостаточность кровообращения проявляется только во время физических нагрузок. У пациента возникает одышка, учащённое сердцебиение, утомляемость. В покое этих симптомов не наблюдается. Гемодинамика не нарушена.
- II стадия (выраженная) — длительная недостаточность кровообращения, сопровождающаяся нарушением гемодинамики (застой в малом и большом кругах кровообращения). Признаки проявляются в покое.
- IIА стадия — в состоянии покоя симптомы недостаточности кровообращения выражены умеренно. Нарушения гемодинамики наблюдаются только в одном из отделов сердечно-сосудистой системы (в большом или малом круге кровообращения).
- IБ стадия — характеризуется выраженными гемодинамическими нарушениями с вовлечением всей сердечно-сосудистой системы (и большого, и малого кругов кровообращения).
- II стадия (конечная, дистрофическая) — проявляется серьёзными нарушениями гемодинамики, стойкими изменениями обмена веществ и необратимыми поражениями в структуре органов и тканей.
По классификации Нью-Йоркской ассоциации кардиологов есть несколько функциональных классов (ФК):
- 1 ФК — пациент перенёс или имеет заболевание сердца, но его физическая активность не ограничена. Привычные нагрузки не приводят к возникновению слабости, сердцебиения, одышки или ангинозных болей (давящих или сжимающих болей в области сердца).
- 2 ФК — пациент испытывает небольшие трудности с физической активностью. В покое состояние больного нормальное, но при обычных физических нагрузках появляется слабость, сердцебиение, одышка или ангинозные боли.
- 3 ФК — у пациента имеется заболевание сердца, которое значительно ограничивает его физическую активность. Больной чувствует себя комфортно только в состоянии покоя. При незначительных нагрузках появляется слабость, сердцебиение, одышка или ангинозные боли.
- 4 ФК — даже при минимальной физической нагрузке больные испытывают дискомфорт. Проявления сердечной недостаточности и синдром стенокардии могут проявляться в покое [12].
Осложнения ревматизма
Осложнения при ОРЛ: тромбозы глубоких вен, тромбоэмболия лёгочных артерий, застойная сердечная недостаточность, инфекционный эндокардит, нарушение ритма и проводимости.
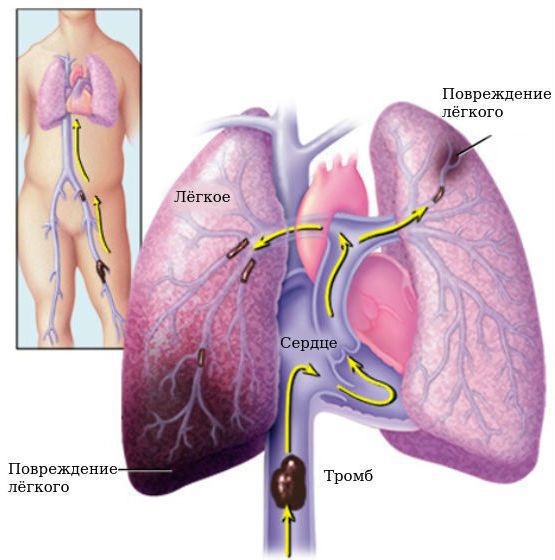
Тромбоэмболия лёгочной артерии — угрожающее жизни состояние, при котором из вен нижних конечностей или из левого предсердия отрывается тромб и закупоривает всю лёгочную артерию (при этом наступает смерть) или мелкие её ветви (в этом случае прогноз более благоприятный).
Сердечная недостаточность — это симптомокомплекс, характеризующийся одышкой, сердцебиениями, отёками нижних конечностей, увеличением печени. В начальной стадии эти признаки не так сильно выражены и могут быть обратимы. В конечной стадии они необратимы и заканчиваются летальным исходом.
Инфекционный эндокардит — инфекционное полипозно-язвенное воспаление эндокарда (внутренней оболочки сердца). При этом заболевании страдает не только сердце, но и другие внутренние органы. На сердечных клапанах образуются скопления микроорганизмов (вегетации), они могут отрываться от сердца и с током крови попадать в другие органы, например в мозг, почки, кишечник. Там они вызывают закупорку сосудов (тромбозы) с соответствующей тяжёлой клиникой вплоть до летального исхода.
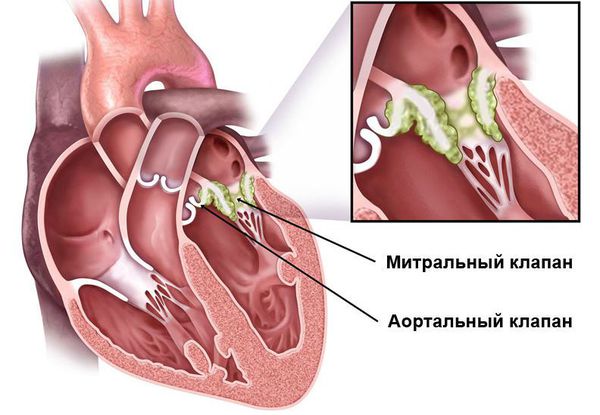
После перенесённой ОРЛ возможно формирование порока сердца. При возвратном (вторичном) ревмокардите число случаев последующего формирования порока сердца возрастает, особенно в подростковом возрасте. Ревматический процесс вызывает укорочение створок клапана (недостаточность) или сужение клапанного отверстия (стеноз). В результате возникают нарушения сердечного кровообращения и камеры сердца увеличиваются в размерах. Затем возникает и прогрессирует сердечная недостаточность.
Диагностика ревматизма
Для диагностики ОРЛ используют критерии Киселя — Джонса. Они были пересмотрены Американской кардиологической ассоциацией в 1992 году, а в 2003 году преобразованы Ассоциацией ревматологов России. Это очень важный шаг, так как он способствовал раннему распознаванию и правильной трактовке клинических явлений. Критерии Киселя — Джонса разделили на две группы: большие и малые.
К большим относятся:
- Кардит.
- Полиартрит.
- Хорея.
- Кольцевидная эритема.
- Подкожные ревматические узелки.
К малым:
- Клинические критерии: артралгия (боли в суставах), лихорадка.
- Лабораторные критерии: увеличение скорости оседания эритроцитов (СОЭ), повышение концентрации C-реактивного белка (СРБ).
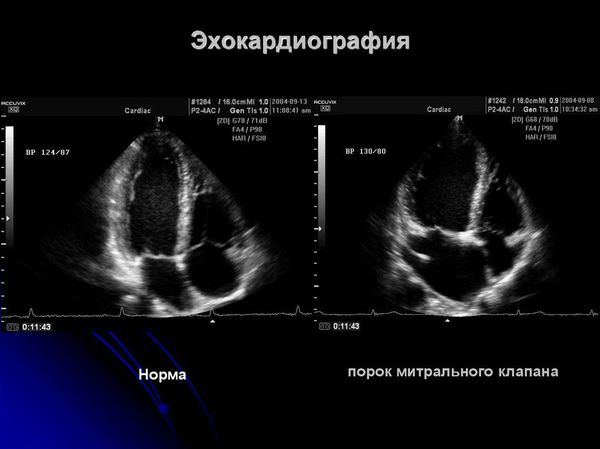
- Признаки митральной и/или аортальной регургитации (патологического обратного тока крови из левого желудочка в предсердие) при эхокардиографии.
Данные, подтверждающие предшествовавшую БГСА-инфекцию (бета-гемолитическую стрептококковую А инфекцию)
- Положительная БГСА-культура, выделенная из зева, или положительный тест быстрого определения группового БГСА-Аr.
- Повышение титров противострептококковых антител.
Вероятность ОРЛ высока, если подтверждено два момента:
- У больного выявлено два больших критерия или один большой и два малых критерия.
- Больной ранее перенёс БГСА-инфекцию [1][2][9].
Случаи исключения:
- Изолированная («чистая») хорея в случае отсутствия других причин.
- «Поздний» кардит — длительное (более 2 месяцев) развитие клинических и инструментальных признаков вальвулита (воспаления тканей, образующих клапаны сердца) при отсутствии других причин.
- Повторная острая ревматическая лихорадка на фоне хронической ревматической болезни сердца (или без неё).
Лабораторная диагностика
- Общий анализ крови, анализ на уровень С-реактивного белка, на уровень антител к стрептококку и его токсинам.
- Исследование мазка из зева для обнаружения бета-гемолитического стрептококка группы А.
При подозрении на ОРЛ необходимо взять мазок из зева и кровь на АСЛ-О (антистрептолизин-О — антитела, которые организм вырабатывает против стрептолизина) [2][6]. Лабораторные показатели, как правило, коррелируют со степенью активности ревматического процесса за исключением хореи, при которой показатели могут быть нормальными [8][10].
Инструментальные методы
Для оценки поражения сердца применяют:
- электрокардиографию (ЭКГ) — помогает выявить нарушения ритма и проводимости сердца;
- фонокардиографию — позволяет выявить и дать характеристику шумов, тонов сердца;
- эхокардиографию (ЭХО КГ) для выявления клапанной патологии, перикардита.
Дифференциальный диагноз
- Инфекционный эндокардит — инфекционное воспаление внутренних оболочек камер сердца.
- Неревматический миокардит — воспаление сердечной мышцы (миокарда).
- Идиопатический пролапс митрального клапана — провисание створок левого предсердия в полость левого желудочка. При небольшой степени гемодинамические изменения незначительны и на общее состояние не влияют. При выраженной степени (3-4 стадия) могут быть признаки сердечной недостаточности. Дифференцировать необходимо с помощью ЭХО КГ.
- Клещевая мигрирующая эритема (Лайм-боррелиоз, или болезнь Лайма). Имеются в виду кожные проявления.
Лечение ревматизма
При ОРЛ, особенно с выраженным кардитом, больные должны соблюдать постельный режим в течение 2-3 недель. В дальнейшем необходимо включать комплексы лечебной гимнастики.
Пациентам с кардитом рекомендуется ограничить потребление поваренной соли и углеводов (примерно до 300 г в сутки). Считается, что эти вещества усиливают воспалительные процессы в организме [5]. Количество полноценных белков (мясо, творог, рыба, яйца, сыр) должно составлять не менее 2 г на 1 кг массы тела. Содержащиеся в них фосфолипиды оказывают защитное действие по отношению к инфекции.
Этиотропная (противострептококковая) терапия. Основа — препараты бензилпенициллина. Антибиотики назначают немедленно после установления диагноза ОРЛ, продолжительность лечения составляет 10 дней для большинства препаратов. Сразу после окончания курса антибиотиков назначается бензатин бензилпенициллин (экстенциллин, ретарпен) для вторичной профилактики ОРЛ [3][5]. При ОРЛ не рекомендуется назначать тетрациклин, левомицетин, так как стрептококк мало чувствителен к этим препаратам.
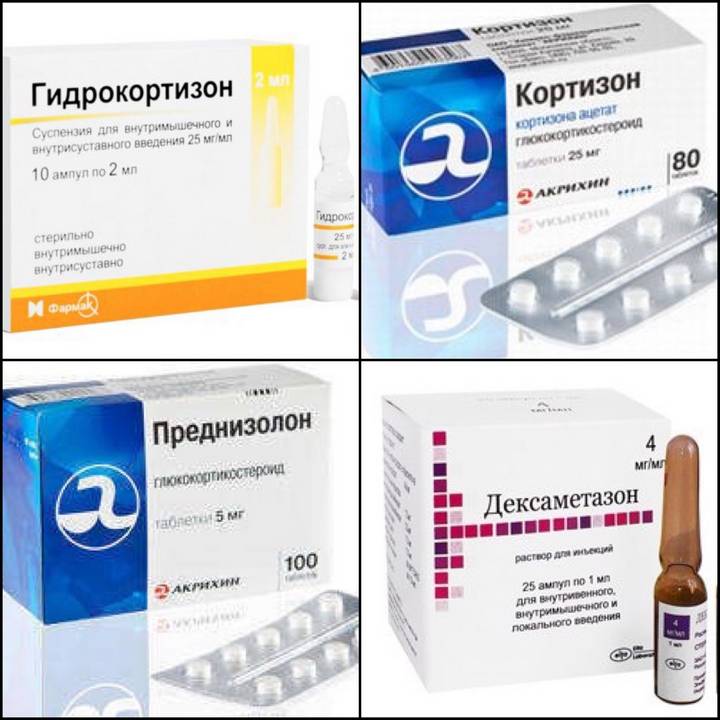
При тяжёлом течении заболевания (СОЭ 30 мм/час, кардит) назначаются глюкокортикоиды (ГКС). Препарат выбора — преднизолон 15-25 мг/сутки. Принимать следует в утренние часы в один приём до достижения терапевтического эффекта, в среднем курс составляет 2 недели. Один раз в 5-7 дней нужно снижать дозу на 2,5 мг. Общая продолжительность курса —1,5 -2 месяца
НПВП (нестероидные противовоспалительные препараты) назначают в следующих случаях:
- при слабо выраженном кардите;
- при ревматическом артрите без кардита;
- при минимальной активности процесса (СОЭ менее 30 мм/час);
- при необходимости продолжительного лечения после снижения высокой активности;
- после отмены ГКС;
- после повторной атаки острой ревматической лихорадки на фоне ревматического порока.
НПВП имеют выраженный противовоспалительный эффект и в течение 10-14 дней помогают снизить проявления лихорадки, артрита, приводят к положительной динамике кардита, улучшению лабораторных показателей. При длительном применении НПВП могут вызвать побочные реакции: изменение клеточных элементов крови, поражение слизистой желудочно-кишечного тракта и др. [1][3][5] С целью контроля периодически проводят исследования кала на скрытую кровь, по показаниям выполняют фиброгастроскопию, определяют лейкоциты и тромбоциты в периферической крови.
Симптоматическая терапия заключается в коррекции сердечной недостаточности, которая может развиться у больных с ревматическими пороками сердца или активным воспалением тканей, образующих клапаны сердца. Симптоматическое лечение подразумевает использование по показаниям сердечных гликозидов, диуретиков, и-АПФ и бета-блокаторов. Для лечения хореи назначают противовоспалительные препараты, при выраженных гиперкинезах дополнительно применяют нейротропные средства: фенобарбитал 0,015-0,03 г 3-4 раза в сутки или «Финлепсин» 0,4 г\ сут.
Прогноз. Профилактика
При своевременном и правильном лечении прогноз благоприятный. Если формируется порок сердца, то в дальнейшем необходима хирургическая коррекция (протезирование, пластика).
Профилактика
В соответствии с рекомендациями Комитета экспертов Всемирной организации здравоохранения (ВОЗ) различают первичную профилактику ревматической лихорадки (профилактику первичной заболеваемости) и вторичную (профилактику рецидивов болезни).
Первичная профилактика — это комплекс общественных и индивидуальных мер, которые направлены на предупреждение заболеваемости ангинами, фарингитами. Комплекс включает закаливание, повышение жизненного уровня, улучшение жилищных условий, обязательные прогулки на свежем воздухе.
Очень важно раннее лечение ангин и других острых заболеваний верхних дыхательных путей, вызванных стрептококком. Любое лечение ангины должно продолжаться не менее 10 дней. В этом случае возможно полное излечение стрептококковой инфекции.
Вторичную профилактику начинают ещё в стационаре, сразу после окончания 10-дневной терапии пенициллинами или макролидами. Важно иметь в виду — чем меньше возраст пациента при первой атаке, тем выше риск рецидива. Длительность вторичной профилактики определяется индивидуально.
- Пациенты без поражения сердца должны проходить противорецидивную профилактику минимум 5 лет после последней атаки, по крайней мере до 21 года, после этого возраста частота рецидивов, как правило, снижается.
- Больным, у которых есть поражение сердца, проводят профилактику до 40 лет.
- Если пациенты перенесли операцию на сердце, то вторичная профилактика проводится пожизненно [10].
Одновременно с осуществлением вторичной профилактики больным ОРЛ в случае присоединения острых респираторных инфекций, ангин, фарингита рекомендуется проведение текущей профилактики. Последняя предусматривает назначение 10-дневного курса лечения пенициллином.
Накопленный многолетний опыт свидетельствует о том, что бициллинопрофилактика наряду с комплексом других мероприятий является высокоэффективным средством предупреждения рецидива ОРЛ у детей и взрослых [6][8]. Однако, согласно многочисленным наблюдениям, при проведении бициллинопрофилактики у 0,7-5,0 % больных возникают побочные реакции, преимущественно аллергические.
Санаторно-курортное лечение — важное звено в комплексе реабилитационных (восстановительных) мероприятий больных ревматической лихорадкой в неактивной фазе заболевания или с минимальной степенью активности ревматического процесса. Таких пациентов направляют в санатории Крыма, Северного Кавказа, Сочи, Мацесты, Цхалтубо, Кисловодска. Больным с выраженной активностью ревматического процесса курортное лечение противопоказано [3][5].
что это такое? Симптоматика, лечение, диагностика
Содержание статьи
Ревматизм появляется при аллергенном воздействии стрептококка после перенесенных инфекций. Характерными симптомами является воспалительное поражение сердца, суставов, головного мозга, кожи и легких. Своевременное лечение прекрасно справляется с болезнью, не вызывая тяжелых осложнений.

Что такое ревматизм?
Хроническое заболевание известно человечеству давно. Еще знаменитый Гиппократ описывал способы лечения ревматизма. Ученые медики вели долгие споры, от чего появляется патология, и только в девятнадцатом веке Сокольский и Буйно разгадали этиологию заболевания.
Риску заболеть системным заболеванием чаще всего подвергаются дети в возрасте от семи до пятнадцати лет. Очень редко ревматизм появляется в пожилом возрасте у лиц с ослабленным иммунитетом.
По статистике, девочки заболевают ревматической лихорадкой намного чаще, чем подростки-мальчики. Пик заболеваемости приходится на младший школьный возраст и до тринадцати лет. Вспышки ревматизма начинаются после эпидемий ангин или скарлатины, хронических фарингитов.
Детский организм, подверженный регулярной атаке инфекционного возбудителя, после выздоровления переходит в стадию аллергической восприимчивости к стрептококку. Происходит это при несовершенстве развития иммунной системы формирующегося организма.
Отмечено, что ревматизмом чаще болеют жители Восточной Европы, Азии и Австралии, в Северной Америке и западной части Европы случаи болезни встречаются гораздо реже. У каждого восьмого из десяти заболевших наблюдается приобретенные пороки сердца, этот факт обусловлен особой восприимчивости сердечной мышцы к стрептококковому штамму.
Причины появления
Предшествующим состоянием, после которого у человека возникает ревматизм, является инфекционное поражение организма стрептококком.
К таким заболеваниям относятся:
- частые ангины;
- скарлатина;
- хронический тонзиллит;
- фарингит.
Влияние патогенного микроорганизма очень токсично для организма. Стрептококк продуцирует чужеродные белки, которые по своему строению похожи на белковый компонент, обнаруженный в оболочках головного мозга, мышце сердца и клапанов. Этот фактор объясняет патогенное влияние бактерии на сердце, мозг, а также кожу и суставы.
Не каждый инфицированный может заболеть ревматизмом, у подавляющего большинства наступает полное выздоровление с формированием иммунитета к инфекционному заболеванию. Три человека из ста подвергаются поражению ревматизмом.
При этом десенсибилизация организма к стрептококку возникает на фоне провоцирующих факторов:
- неблагоприятное состояние окружающей среды;
- снижение защитных сил организма при плохом иммунитете;
- скудное питание, состояние гиповитаминоза;
- проживание на одной площади большого количества людей;
- низкий социальный статус.
Одну из основополагающих ролей играет генетическая предрасположенность. Из поколения в поколение человек наследует D8/17 В-клеточные антигены, а также антигены совместимые по гистологии второго класса. Наличие специфических белков в клетках при атаке со стороны микроорганизма дает толчок к развитию ревматизма при дополнительном негативном влиянии внешних факторов.

Классификация ревматизма
Ревматизм подразделяется на фазы и стадии в зависимости от клинической картины патологии.
Фазы ревматизма:
- неактивная – симптоматика отсутствует, при проведении анализа крови лабораторных признаков наличия болезни не наблюдается;
- активная фаза, которая в свою очередь, может быть минимально активной (заболевание протекает в легкой форме), средней активности (клиническая картина с умеренными проявлениями), тяжелая степень заболевания (симптоматика яркая, поражены все органы и системы, которые могут быть задействованы в патологии).
По степени течения ревматизма выделяются:
- Острый ревматизм характеризуется внезапным началом с резким подъемом температуры тела, развитием яркой картины патологии с вовлечением всех органов, подверженных поражению. Своевременное лечение дает положительный результат.
- В подостром течении ревматизма проявления менее выражены, а терапевтические мероприятия не дают быстрого положительного результата. Заболевание протекает от трех месяцев до шести.
- Затяжной ревматизм длится от полугода, но не более двенадцати месяцев. При этом патология развивается медленно, признаки заболевания выражены слабо.
- Латентное течение не проявляется клинически, в крови не обнаруживается ревматический фактор, скрытый процесс опасен незаметный развитием осложнений. Часто порок сердечного клапана может диагностироваться раньше, чем ревматическая лихорадка.
- Рецидивирующая форма протекает длительно с появлением острых приступов с сильными проявлениями болезни, возникают обострение в межсезонье (весна, осень). В ремиссионный период затишья симптоматики не наступает. Болезнь продолжает стремительно прогрессировать, быстро поражая внутренние органы.
Ревматизм может проявляться, как комплекс характерных для него синдромов с поражением сердца, кожных покровов, оболочек головного мозга, суставов и легких, так и вовлеченностью в процесс одного органа. В тяжелых случаях процесс может распространяться на почки, сосуды.
Симптомы заболевания
Признаки развивающегося ревматизма можно заметить через неделю, в некоторых случаях через двадцать один день после инфекционной патологии. У человека резко понимается температура до высоких значений, которой предшествует сильный озноб.
Суставы становятся болезненными и слегка припухшими, сопровождается все неприятной ломотой. Больной чувствует слабость, у него появляются симптомы тахикардии, усиливается работа потовых желез.
Через небольшой промежуток времени симптоматика набирает силу:
- все суставы отекают, становятся горячими и красными при визуализации, при пальпации и локальном надавливании появляется сильная боль;
- со стороны сердца наблюдается учащенное сердцебиение и сбой ритма сердца, боль за грудиной.
Острое течение сопровождается поражением соединительной ткани в разных органах. Выделяется пять характерных синдромов ревматизма.
Ревмокардит
Поражение мышц сердца наблюдается у восьми из десяти больных ревматизмом. Воспаление проявляется колющими болями в сердце, учащенным пульсом, аритмией, одышкой, усиленным сердцебиением, кашлем при физической нагрузке. Человек становится вялым, быстро утомляется, у него нет аппетита, появляется апатия.
Температура тела не поднимается выше 38 градусов. Сердце увеличивается в размерах, приспосабливаясь к нагрузкам при общем воспалении. Наблюдается понижение артериального давления, потливости. При прослушивании диагностируются патологические шумы и грубые нарушения сердечного ритма.
В тяжелых случаях наблюдаются грубые нарушения сердечной деятельности:
- сердечные боли усиливаются;
- одышка присутствует в спокойном состоянии;
- пульс становится тихим;
- наблюдаются признаки нарушения периферического кровообращения;
- осложнением может стать сердечная астма или отек легких.
Ревмополиартрит
Воспаление в суставах появляется одновременно с изменениями в сердце. Поражение начинается с крупных суставов.
Появляются все признаки классического воспаления:
- сильная боль при движении в состоянии покоя, в мелких суставах симптом носит летучий характер: появляется то в одном, то в другом сочленении;
- суставы отекают, часто симметрично;
- кожа над больным местом становится красной и горячей при пальпации;
- двигательная функция нарушается.
Состояние осложняется тем, что болит множество суставов, температура тела повышается до 39 градусов, колебание значений в течение дня может достигать одного градуса. При этом больной становится слабым, наблюдается ломкость сосудов с частыми кровотечениями из носа.
Полиартрит хорошо поддается лечению. После выздоровления не остается признаков артрита, суставные сумки не деформируются, контрактуры не формируются.
Ревмохорея
Воздействию стрептококка подвержены мелкие сосуды, расположенные вокруг сосудистых оболочек головного мозга. Стенки сосудов воспаляются и вызывают нарушение мозговой деятельности при гипоксии клеток мозга. Данное состояние имеет неврологический характер и вызывается нарушения психики и поведения:
- непроизвольное сокращение мелких лицевых мышц, которое сопровождается гримасами, растягиванием уголков рта;
- поведение больного становится беспокойным, агрессивным;
- страдает мелкая моторика, меняется почерк, больной не может самостоятельно держать столовые приборы, застегивать пуговицы, выполнять элементарные движения по уходу за собой;
- в характере появляется эгоистичность, растерянность и пассивность может сменяться истеричностью и подвижностью;
- с прогрессированием процесса нарушается мышечный тонус, человек не может самостоятельно передвигаться, держать предметы, нарушается акт мочеиспускания и дефекации.
Кожный ревматизм
Патологическое влияние на кожу проявляется аллергическими проявлениями в форме эритем и подкожных образований:
- кольцевая эритема – округлые высыпания с бледно-розовой каймой, которые не болят и не зудят, над кожей не выделяются;
- узловатая форма эритемы – появление на ногах уплотнений разного размера от одного до трех сантиметров в диаметре, которые расположены в толще подкожного слоя;
- появляются мелкие гематомы при нарушении целостности ослабленных капилляров;
- ревматоидные узлы образуются не только под кожей, но и в полости сустава, соединительной оболочке, которая покрывает мышечные волокна;
- вся кожная симптоматика проявляется на фоне бледной кожи и повышенной работе потовых желез.
Ревмоплеврит
Поражение легочной ткани усугубляет состояние ревматизма, присоединяя острую нехватку кислорода.
При плеврите появляются следующие симптомы:
- при каждом вдохе в спокойном состоянии чувствуется сильная боль;
- лихорадочное состояние;
- хронический кашель, не поддающийся лечению;
- учащенное дыхание;
- при прослушивании шум вдоха и выдоха отсутствует, преобладает звук трения плевры.
В тяжелых случаях возможно появление экссудата в плевральных оболочках. Вовлечение в ревматоидный процесс почек, печени случается крайне редко.
Дополнительные признаки
Симптомы острого ревматизма развиваются молниеносно. У человека наступает резкое ухудшение с характерным поражением сердца и суставов. Проявления болезни могут также резко исчезнуть, как и появиться без дополнительного лечения.
Предугадать срок, на который наступает ремиссия, иногда бывает невозможно. Одни подвергаются возращению острой фазы через пару месяцев, а других не беспокоит симптоматика годами.
Диагностика может затрудняться скрытым течением вначале заболевания. Ревматизм может обнаружиться только во время развития тяжелых осложнений, которые тяжело поддаются лечению.

Возможные осложнения
Затяжное течение хронического ревматизма может служить причиной опасных осложнений. Один из самых частых является развитие тяжелой формы аритмии мерцательного характера. Тяжелое состояние сопровождается миокардитом и многочисленными пороками сердца, которые могут стать причиной декомпенсации сердечной деятельности.
Нарушение кровообращение отражается на работе всех органов и тканей. При ухудшении состояния при плевритах возможно развитие отека легких, как осложнения, которое не совместимо с жизнью.
Одно из самых грозных состояний – образование тромбов при воспалении эндокарда. Закупорка крупных кровеносных сосудов грозит развитием тромбоэмболии. Эндокардит может привести к некротическому поражению почек, селезенки, сосудов сетчатки глаза, нарушения функции головного мозга при острой нехватке кровотока.
Диагностические мероприятия
Постановка правильного диагноза невозможна без комплексного обследования пациента. В число диагностических процедур входит инструментальные методы обследования, осмотр и опрос больного медицинским специалистом.
На приеме врач выслушивает жалобы больного и визуально оценивает общее состояние. После прослушивания сердца и легких стетофонендоскопом, назначается электрокардиограмма для мониторинга работы сердечно-сосудистой системы. Ультразвуковое обследование покажет состояние сердечных клапанов, суставных сумок, кровеносных сосудов. Взятие суставной жидкости на бактериологический анализ для проведения дифференциальной диагностики с другими суставными патологиями.
Результат лабораторного анализа крови поможет выявить ревматизм при наличии следующих нарушений:
- увеличение лейкоцитарной массы;
- скорость оседания эритроцитов превышает допустимые показатели в несколько раз;
- обнаруживаются антитела, образованные при взаимодействии со стрептококком;
- уменьшение количества эритроцитов;
- выявление С-реактивного белка.
При осмотре суставов видно отекание мягких тканей в районе пораженных суставов. При попытке совершить движение больной испытывает боль. Под кожей просматриваются неподвижные «шишки» плотной консистенции. Наличие нескольких характерных симптомов, подкрепленные изменениями в крови, на фоне перенесенной инфекции не оставляют сомнения при постановке диагноза.
Лечение ревматизма
Терапевтические действия при ревматизме направлены на ликвидацию воспалительных явлений, симптоматического лечения, устранения очагов стрептококковой инфекции. Добиться эффективного результата без осложненных состояний с риском для жизни можно при четком соблюдении инструкций и следовании рекомендациям. Выписывать препараты может только врач, консультация обязательна.
Нестероидные противовоспалительные препараты
Фармакологическая группа является приоритетом выбора для лечения ревматизма. Лечение начинают с назначения Аспирина, Новандола, Ацесала. НПВС отлично справляется с воспалением, болью в суставах и голове, одновременно контролируя температуру тела, предупреждая лихорадочное состояние. Кроме того, медикаменты предотвращают склеивание эритроцитов и образование тромбов.
Прием начинают с маленьких цифр, постепенно увеличивая дозировку. Нестероидные обезболивающие быстро помогают добиться выздоровления суставов при ревматизме, благотворно влияет на устранение патологии со стороны сердца. Если прием НПВС не дает должного эффекта через четыре дня после начала лечения, данный препарат отменяют и назначают стероидные гормоны.
Кортикостероиды
Преднизолон назначается при неэффективности нестероидных средств, а иногда и одновременно для профилактики рецидивирующих осложнений со стороны сердца. Гормональное средство незаменимо в борьбе с сильными воспалениями, назначается с минимальных доз в таблетированной форме. Если эффект отсутствует или недостаточный, через два дня Преднизолон вводят внутривенно.
После положительного результата дозировка уменьшается и на смену гормонам вновь приходят нестероидные противовоспалительные средства, которые принимаются еще в течение четырнадцати дней.
Для лечения ревматоидного воспаления суставов назначается лечебная пункция сустава с введением в суставную сумку стероидных гормонов (Преднизолон, Гидрокортизон). Заполнения суставом лекарством помогает быстро справиться с поражением суставов.
Антибиотики
Антибактериальные препараты принимают для ликвидации непосредственного возбудителя тяжелой системной болезни. Бициллин, Бензатин назначаются внутримышечно. В первые две недели препарат вводится в лечебной дозировке для лечения очагов стрептококковой инфекции.
Проводить лечение за более короткий срок не рекомендуется, кроме привыкания организма и прекращении восприимчивости к антибиотикотерапии. Более длительный период не принесет пользы кроме интоксикации организма.
Чтобы ревматизм не вернулся снова, инъекции антибиотиков продолжают еще в течение пяти лет после угасания симптоматики: один раз в три недели. Профилактика антибиотиками при риске сердечных осложнений не должна проводиться более десяти лет, а больные с хореей будут лечиться пожизненно.
Имуннодепресанты
Делагил, Плаквенил относятся к группе препаратов, которые угнетают процессы иммунной системы. Применяются при ревматизме для подавления аутоиммунных процессов, во время которых разрушению подвергается соединительная ткань, в том числе и хрящи суставов при ревматическом полиартрите.
Седативные препараты
Успокаивающие лекарственные средства при ревматизме помогают восстановить нервную систему, которая страдает из-за постоянных болей в голове и суставах. Тенотен, Новопассит, Афобазол помогают избавиться от бессонницы и нормализовать общее состояние.
Дополнительные меры
Болезнь нельзя «переносить на ногах», поэтому соблюдение постельного режима при тяжелом течении заболевания может назначаться сроком до одного месяца. Двигательный режим при легких формах ограничивается, более чем на неделю запрещаются активные движения, рекомендуется больше времени тратить на отдых.
В борьбе с патологией важно избавиться от очагов хронической инфекции, располагающихся в носовой и ротовой полости. Лечение кариеса у стоматолога, хронического воспаления миндалин, фарингита, отита у отоларинголога устранит явные причины для развития ревматоидной лихорадки.
Для проведения лечения у стоматолога или отоларинголога ревматологами не рекомендуется кратковременное лечение антибиотиками, которое может вызывать невосприимчивость человека к антибактериальным средствам в дальнейшем.

Народные рецепты
- Для лечения ревматизма знахари советовали пить облепиховый чай. Листья облепихи залить водой и кипятить на слабом огне в течение десяти минут. Отвар остудить процедить и пить ежедневно. Облепиха укрепляет сосуды, повышает иммунитет, нормализует обмен веществ.
- Растирания с муравьиным спиртом поможет избавиться от ревматоидных шишек на ногах. Ежедневно необходимо распаривать ноги в горячей ванночке и втирать муравьиный спирт в больные места.
- Для приготовления лечебной растирки необходимо взять два яйца, отделить белки и взбить их венчиком. К белкам добавить пятьдесят граммов яичного порошка и сто миллилитров камфорного спирта. Полученной смесью растирать пораженные суставы перед сном.
- Мазь из прополиса поможет в борьбе с воспалением и болью. Косметический вазелин разогревают до теплого состояния на водяной бане, к нему добавляют пятнадцать грамм измельченного прополиса. После тщательного перемешивания смесь готова к использованию.
- Корень аконита измельчить и залить небольшим количеством воды. Довести до кипения и оставить на огне на тридцать минут, после чего остудить и втирать в пораженные суставы.
- Снять боль с воспаленных суставов поможет лист капусты. Пораженное место смазывают медом, а сверху накладывают капустные листы, которые фиксируются пищевой пленкой и укрываются теплым шарфом. Мед в сочетании с капустой снимут боль и лечат воспаление.
- Один стакан сока черной редьки смешивают с половиной стакана меда, добавляют немного соли и медицинского спирта. Все перемешивают и используют для втирания в больные суставы.
- Куриное яйцо взбить и смешать с яблочным уксусом, к полученному составу добавить сливочное масло. После тщательного перемешивания целебный состав оставляют в прохладном месте и используют при ревматических узлах.
- Картофель в сыром виде натереть на крупную терку. При болях кашицу выкладывают на натуральную ткань и прикладывают к больному месту. Сверху можно обернуть целлофаном и укрыть теплым одеялом. Компресс можно оставить на всю ночь, после чего кожу обмывают и смазывают увлажняющим кремом.
Профилактика ревматизма
На лечение ревматизма потребуется много времени и сил, гораздо проще приложить все усилия, чтобы патология не поразила жизненно важные органы:
- обеспечить правильное питание с достаточным содержанием витаминов и минералов для поддержки иммунитета;
- каждые полгода проходить курс витаминотерапии;
- стараться избегать большого скопления людей в период возможных вспышек простудных заболеваний;
- своевременно лечить испорченные зубы и красное горло;
- людям, склонным к ревматизму, проводить профилактический курс антибиотиками;
- полезны закаливающие процедуры;
- обеспечение хороших условий проживания;
- прохождение профилактического курса процедур от ревматизма в специализированных санаториях и профилакториях;
- соблюдать врачебные рекомендации и постельный режим при лечении инфекционных патологий.
Больные после наступления стадии ремиссии должны наблюдаться у кардиолога и ревматолога. Регулярная сдача крови и мочи необходима для врачебного мониторинга, чтобы не допустить возвращения патологии в активную фазу. Данные меры позволяют оградить ребенка или взрослого от ревматизма даже при наличии генетической предрасположенности.
Ревматизм: симптомы и лечение у взрослых и детей
Многие из нас по-прежнему убеждены, что ревматизм — это болезнь, которая наносит ущерб только костной системе. Но, к сожалению, спектр этой патологии намного шире. Она влияет на всю костно-мышечную и сердечную систему взрослых и детей.
Конечно, отличительной чертой болезни является боль в мышцах и суставах, на которую жалуются пациентам с этим диагнозом.
В этой статье мы рассмотрим все, что связано с заболеванием, которое является диагнозом для все большего числа людей.
Причины появления, этиология. Стрептококки, хламидиоз
За началом болезненного ревматизма чаще всего возникает носоглоточная инфекция, чаще всего это стрептококк. Эта бактерия провоцирует выработку определенных иммунных клеток. Антитела, в свою очередь, начинают атаковать молекулы, продуцируемые стрептококками.
Входя в кровоток, молекулы вызывают не только фарингит и тонзиллит, но также влияют на сердце (возможно, вызывая стенокардию).
Это, конечно, не означает, что каждая банальная простуда грозит ревматизмом. Основной причиной заболевания является прохождение инфекционной патологии от острой до хронической формы.
Хламидии и стрептококки являются основой ревматизма.
Инфекция хламидий, передающаяся половым путем, также вызывает ревматизм. Помимо половых органов, хламидийная инфекция повреждает суставы, печень и легкие. Эти бактерии достигают этих органов через кровоток. В некоторых случаях инфекция может также повредить глаза.
Появлению ревматизма также способствуют несколько этиологических факторов:
- наследственная предрасположенность
- появление общих инфекционных заболеваний, поражающих носоглотку, особенно тех, у кого стрептококковая этиология
- наличие повышенных уровней специфического B-белкового маркера D8 / 17
- аллергия, вызванная введением стрептококков в организм
- пол пациента — повышен риск для представителей женщин
Ревматизм у детей
Детям от 3 до 15 лет наиболее подвержены риску ревматизма. Но чаще всего заболевание диагностируется у детей школьного возраста. Как правило, симптомы ревматизма у детей возникают примерно через неделю, не позднее, чем через месяц после заражения.
Не обязательно, чтобы состояние ребенка ухудшалось и повышало температуру, чтобы суставы подвергались нападению со стороны патогенного агента. Достаточно, чтобы иммунная система столкнулась с патогеном и начала бороться с ней.
Часто ревматизм возникает у детей после скарлатины.
Назальная инфекция со стрептококковым происхождением, которая приобрела хронический характер, также может вызвать заболевание.
Ревматизм у детей — обычно начинается после инфекции.
Вторичные факторы также влияют на развитие болезни. К ним относятся гипотермия и несбалансированное питание. Все эти факторы являются предпосылкой для начала заболевания.
Ревматизм у детей — состояние чрезвычайно серьезное из-за опасностей и осложнений, связанных с ним. Это может привести к серьезным заболеваниям сердца.
Чаще всего воспаляется внутренняя оболочка органа, и это приводит к нарушениям сердечного ритма и сердечной недостаточности. Ишемия мозга — еще одно возможное осложнение. Поражения могут затрагивать почки и селезенку.
Ниже мы обсудим специфическое лечение ревматизма у детей.
Симптомы ревматизма, признаки
Первые признаки ревматизма происходят на самой ранней неделе после заражения. Не позднее начала симптомов может появиться месяц после заболевания.
Патологии часто предшествует боль в горле (болезни, такие как фарингит или тонзиллит). В этом случае симптомы обычно заметны примерно через 2-3 недели после выздоровления пациента.
В качестве первого признака ревматизма наблюдается повышение температуры тела. Лихорадка и признаки заболевания (усталость, слабость, боль в теле) являются первыми симптомами, указывающими на начало патологии.
Ревматическая боль связана с дискомфортными ощущениями, затрагивающими преимущественно крупные или средние суставы. Это суставы ног и рук. Часто повреждение влияет на суставы пальцев.
Начальные стадии заболевания сопровождаются усталостью и общим недомоганием.
В области болевых суставов часто наблюдается отек. Это характерно для острой формы ревматизма.
Ревматоидные узелки и эритематозные высыпания являются двумя другими признаками, связанными с ревматической болезнью. На самом деле это наиболее редкие симптомы патологии.
Узлы локализуются в области крупных и средних суставов. Это округлые и плотные образования. Они в основном формируются в сухожилиях. В редких случаях, в сложной форме ревматизма, ревматоидные узелки остаются на месте между 1 и 2 месяцами.
Поражения кожи, ревматоидные узлы и боли в суставах — часть симптомов ревматизма.
Ревматическая эритема также связана с ревматизмом. Она образуются на поверхности кожи и имеет бледно-розовый цвет. Появляется у 7-10% взрослых пациентов с ревматизмом во время острой фазы заболевания.
Ревматоидный артрит и полиартрит
Другие ревматические заболевания включают ревматоидный артрит и полиартрит.
Ревматоидный артрит характеризуется быстрым развитием патологического процесса. Это считается аутоиммунным заболеванием, когда наши собственные антитела атакуют суставы. Болезнь чаще всего поражает суставы локтей, коленей и лодыжек.
В отличие от ревматизма, ревматоидный артрит не связан с повышенной температурой. Хотя пострадавший район чувствуется теплее. Пациент испытывает дискомфорт от утренней скованности. Постепенно больной теряет мобильность.
Полиартрит — это заболевание, которое поражает несколько суставов поэтапно или одновременно. И это заболевание может быть вызвано инфекцией. Но если начать лечиться рано, можно избежать серьезных повреждений суставов.
Ишиас и люмбаго, шипы
- Ревматизм также является причиной провокации ишиаса. Типичными являются неврологические боли, которые локализованы в области талии и ног. Боль острая. Возникает, когда пациент пытается встать, сесть или поднять тяжелый предмет.
- Как правило, термин «люмбаго» связывает все боли в области талии, независимо от причин их возникновения.
- Так называемые шипы также относятся к ревматическим заболеваниям. Эти образования влияют на кость в области шеи, пятки, коленного сустава или тазобедренных суставов. Не исключено, что кость повлияет на близлежащий нерв. Это приводит к сильной боли, отеку, деформации пораженного сустава и иммобилизации.
Сопутствующие заболевания
Около 75-80% случаев ревматизма происходят с симптомами сердечной недостаточности. Жалобы связаны с сердечной болью, сердцебиением и одышкой. Они наблюдаются при тяжелых сердечных заболеваниях.
Ревматизм может также влиять на печень. Нет повреждений легких. Прописанная патология также может поражать почки и органы брюшной полости. Но это происходит крайне редко и в основном в тех случаях, когда заболевание очень тяжелое.
Исследования ревматизма, диагностика
Нет никакого исследования, чтобы однозначно диагностировать ревматизм. Основным ориентиром для диагностики является состояние кожи (сыпь), а также состояние горла (недавняя инфекция).
К какому врачу мы обращаемся?
Чтобы диагностировать и назначить лечение, необходимо обратиться к ревматологу. Диагноз также может быть сделан педиатром, но подтверждается после результатов конкретного исследования.
При необходимости, если затронуто сердце, также могут помочь кардиолог.
Перед подтверждением диагноза ревматизма выявляется причина заболевания. Во-первых, сомнения переходят к глотке, и специалист ищет причину. Лабораторный анализ проводится с секрецией, взятой из глотки.
Также должны быть протестированы стрептококковые антитела. Если их значение повышено, это означает инфекцию стрептококкового горла и, в меньшей степени, инфекцию кожи.
При диагностике важно также имеет значение СОЭ (скорость оседания эритроцитов). Обычно для ревматизма этот показатель выше.
Пробы крови тестируются на предмет подозрения на эндокардит.
Рентгенография — еще один ценный метод диагностики ревматизма. Рентгенологическое исследование в области грудной клетки показывает увеличение сердца и снижение сократимости миокарда.
Электрокардиограмма также может предоставить информацию о наличии заболевания. Она содержит информацию о наличии приобретенных дефектов в сердце в результате распространения стрептококковой инфекции.
Если подозревается артрит с септическим характером, проводится артрогенез. Также возможно исследование ревматоидного фактора.
Лечение ревматизма, общие принципы
Лечение ревматизма происходит в 3 этапа. Цель комплексной терапии заключается, прежде всего, в подавлении стрептококковой инфекции, которая отвечает за заболевание, а также во избежание сердечных осложнений.
Первый этап терапии является обязательным в условиях стационара. Второй этап связан с реабилитацией, а третий — с периодическим диспансерным наблюдением.
В связи с необходимостью контролировать стрептококковую инфекцию, между 10 и 14 днями назначается терапия пенициллином. Если присутствует хронический тонзиллит, к терапии добавляется еще один препарат антибиотика (макролид или амоксициллин).
Лечение острого ревматизма происходит с нестероидными противовоспалительными препаратами как минимум полтора месяца (даже после обострения воспалительной активности).
В активной фазе заболевания преднизолон вводят в течение 10-14 дней при более высокой дозе, затем постепенно снижают на 2,5 мг в течение 5-7 дней.
Лечение продолжается препаратами хинолина. Их потребление колеблется от нескольких месяцев до нескольких лет.
Ацетилсалициловая кислота и глюкокортикостероиды назначаются при лечении кардита в конкретном графике и дозировке. Кардиохирургические методы могут применяться только в периоды ремиссии основного заболевания.
Диуретики, ингибиторы АПФ и сердечные гликозиды могут назначаться при наличии сердечной недостаточности.
Профилактика ревматизма. Антибиотики, пенициллин, диета
Последующие этапы лечения и профилактики ревматизма связаны с укреплением сердца и иммунной системы.
На данном этапе рекомендуется санаторное лечение. Рекомендуются специальные лечебные упражнения. Также должны быть излечены существующие хронические заболевания.
Лабораторные и клинические исследования проводятся два раза в год. Весной и осенью проводится месячный курс нестероидных противовоспалительных препаратов.
Профилактика продолжается при приеме пенициллинового антибиотика.
Если сердце не пострадало от болезни, через пять лет после первоначального заболевания, проводится профилактика бициллином 5. В противном случае препарат также принимается во время стационарного лечения. Затем один раз каждые 2-4 недели в течение одного года.
Диета ревматических пациентов должна содержать много белка (половина должна быть животного происхождения). Их общая сумма должна составлять около 140 г в день.
Углеводные продукты ограничены примерно 250-300 г в день. Фруктовые соки, особенно лимон и черная смородина, обязательно должны присутствовать в меню.
Острая фаза избегает продуктов с высокой кислотностью, молоком, сахаром, кофе, специями, рыбой и яйцами.
Лечение детей
Уже при первых симптомах ревматизма у детей следует начинать лечение, чтобы избежать осложнений. Терапия является обязательной в больничных условиях. В острой фазе заболевания пациент должен находиться в состоянии покоя.
Детям труднее ограничивать свою двигательную активность, в отличие от взрослых. В этом случае родители должны правильно организовать день своего ребенка.
После этого периода ребенку назначают реабилитационные упражнения. Медикаменты используются для устранения возбудителя, вызывающего болезнь.
Чаще всего они относятся к группе антибиотиков пенициллина, которые в этом случае применяются парентерально. Как правило, лекарственная терапия в этой группе длится 10 дней.
Минимальный период лечения антибиотиками при ревматизме у детей составляет ровно неделю.
Затем переключитесь на использование бициллина. Аллергия на пенициллин не исключается. В этом случае терапия проводится с помощью эритромицина.
Если патоген вызывает повреждение сердечной мышцы, лечение ревматизма у детей осуществляется с помощью препаратов из нестероидной группы с противовоспалительным действием и обязательно глюкокортикоидом.
Наиболее распространенной комбинацией является ацетилсалициловая кислота и преднизолон. При замещении следует наблюдать постепенное снижение дозы и изъятие препарата.
Витаминные комплексы и препараты на основе калия являются обязательными.
Препараты для ревматизма
Мы рассмотрим основные лекарства, назначаемые для ревматизма. Мы уже объясняли выше, на основании каких критериев сделан их выбор. Точные схемы и курс могут назначаться специалистом.
Аспирин, витамины
При ревматизме с выраженным симптоматическим эффектом принимается аспирин. Он не влияет на течение болезни. Рекомендуется особенно в тех случаях, когда заболевание происходит с температурой. Обычно его принимают в течение 6-12 недель.
При назначении точной дозы специалист руководствуется эффективностью препарата и концентрацией салицилата в сыворотке (он должен составлять 20-30 мг%).
Аспирин вводится в суточной дозе 5-8 г / день перорально в 4-6 ступеней приема (у детей — 60-120 мг / кг / день перорально в 4-6 дозах).
Но этот препарат, согласно недавним исследованиям, не лучший вариант для детей, так как это может привести к развитию синдрома Рэя.
Препараты с витамином С, витаминами В и калием также назначают для терапии, что дополнительно ускоряет процесс лечения. Они также помогают улучшить иммунную функцию.
Медрол, таблетки
При лечении ревматической лихорадки препарат кортикостероидов представляет собой метилпреднизолон на основе меррола.
В течение 3-7 дней после начала приема препарата состояние улучшается. Исключением является то, что ревматизм наносит ущерб сердцу. Точная доза и продолжительность лекарственной терапии будут определены вашим доктором.
Постепенно доза уменьшается после удовлетворительных результатов лечения. Лекарство также предписывается детям.
Флостерон в ампулах
Синтетический кортикостероид, который основан на бетаметазоне, также используется при лечении ревматизма. Он вводится как инъекция.
Флостерон действует дольше из-за более медленного использования основного компонента.
Он используется в дозах от 0,25 до 2 мл (в зависимости от размера сустава). Между курсами должен быть 4-недельный интервал.
Капсулы Неофлексин
При ревматизме и любом совместном заболевании лечение может быть дополнено капсулами Neoflexin.
Они содержат сложные экстракты, которые полезны для всего костно-суставного аппарата (гиалуроновая кислота, омега-три, коллаген типа II, белая ива, витамин Е и т. д.).
Из этого комплекса рекомендуется принимать 3-4 капсулы в день. Каждая записывается водой, за четверть часа до еды. После 3-месячного приема делается промежуток в 15 дней, после чего курс можно продолжить.
Таблетки Профенид
Нестероидный препарат Бипропенид, который основан на кетопрофене, также используется при лечении ревматизма (острый и хронический) у пациентов старше 15 лет.
Одна или две таблетки принимаются в день, как предписано специалистом. Лекарство принимается во время еды, и вся таблетка запивается большим количеством воды.
Капсулы Наклофен (и Наклофен Дуо)
Основным веществом, которое снимает боль в этом случае, является диклофенак.
Таблетки имеют гастроустойчивое покрытие, которое гарантирует их растворение только после попадания в желудок.
Для взрослых суточная доза составляет 100-150 мг. Для детей старше 1 года доза рассчитывается по формуле — 1-3 мг на каждый килограмм веса ребенка. Лекарство принимается во время еды с большим количеством воды.
Таблетки Тилкотил
Другим нестероидным противовоспалительным лекарственным средством является Тилкотил. Таблетки содержат активный ингредиент теноксикам. Принимается одна таблетка в день (20 мг), если врач не думает иначе.
Капсулы Артплюс
Они содержат мощные аюрведические экстракты с доказанным положительным эффектом на боль в суставах.
Необходимо принимать каждый день 1-2 капсулы, обязательно после еды. Цена пачки по 60 капсул составляет 35 левов.
Гомеопатия: Апис меллифика, Калиум йодатум, Рус токсикодендрон
Гомеопатия также предлагает эффективные решения для ревматизма. Выбор правильного препарата и воздйствие определяется гомеопатом. Но мы укажем на 3 препарата с доказанным положительным эффектом на ревматические заболевания.
- Апис меллифика — это препарат, полученный из медоносной пчелы, который быстро успокаивает ревматическую боль.
- Калиум йодатум — препарат, который быстро успокаивает боль. Он подходит для суставов, отеак гортани, секреции зеленоватых водянистых выделений.
- Рус токсикодендрон — хорошая гомеопатическая альтернатива. Он оказывает положительное влияние на жалобы, связанные с жесткостью и болью в суставах и сухожилиях.
Травы для ревматизма
Лечение ревматизма приводит к более быстрым результатам, когда речь идет о травах. Натуральных лекарств от боли, вызванных заболеваниями суставов, довольно много.
Хрен
Замечательный хрен — невероятное средство от ревматизма. Залить ложку тертого хрена кипятком (1 столовая ложка). Подождите час, затем четыре раза перед едой выпейте чашку с жидкостью.
Но будьте осторожны, чтобы не передозировать. В противном случае неизбежны симптомы интоксикации.
Яблочный уксус
Яблочный уксус снимает помощь при отеках, вызванных ревматическими заболеваниями. Вы можете использовать только кислую жидкость. Но это даже лучше, когда вы используете его в сочетании с другими ингредиентами с аналогичным эффектом.
Так, например, смешать 100 г жидкости с 150 г свиного сала и шесть зубчиков измельченного чеснока. С помощью этой смеси делают компрессы.
Теплая ванна с шалфеем
Горячая ванна с шалфеем также помогает облегчить боль. Горсть травы варят в двух литрах воды около 10 минут, а затем добавить готовую жидкость в ванну с водой.
Клюква, фрукты
Вспомогательный эффект при лечении ревматизма имеют плоды клюквы. Вы можете потреблять их свежими или использовать их в сухом виде для приготовления инфузии.
Готовят из двух чайных ложек, которые настаивают полчаса в кипящей воде (четверть литра).
Звездчатый анис
Это мощное средство, облегчающее ревматоидную боль. Возьмите две звездочки и раздавите их. Приготовьте 5 минут в литре кипящей воды, затем процедите.
Готовая жидкость пьется в течение дня.
Лапчатка
Лапчатка также помогает при ревматической боли, но внутренне. Средство против ревматизма готовится из двух столовых ложек травы. Количество кипятят в пол-литра воды в течение пяти минут.
Из отфильтрованной жидкости принимайте дозу 100 мл, 4 раза в день до еды.
Ревматизм кожи, мышц, мягких тканей
Самым большим внешним проявлением ревматической патологии является так называемый кожный синдром.
Признаки, которые возникают, — подкожные узелки, лихорадка и эритема. Лечение назначается после проверки. Оно обычно включает кортикостероидные препараты как для внешнего, так и для внутреннего потребления. Вам также могут понадобиться антибиотики для борьбы со стрептококком.
Общей формой ревматического заболевания является так называемый мышечный ревматизм. Он получается после длительного пребывания с входящими воздушными потоками (открытое окно, кондиционер). Пациент жалуется на сильную жесткость и болезненные ощущения на спине и шее.
В этом случае назначают болеутоляющие средства с противовоспалительным действием. Процедуры тепловой физиотерапии имеют быстрый эффект.
Ревматизм мягких тканей охватывает структуры, расположенные вне суставов. Антидепрессанты также могут быть добавлены к обычному лечению. Требуются лекарства для облегчения боли. Назначаются физиотерапия и лечебная гимнастика.
Ревматизм, который поражает сердце
К сожалению, предательский ревматизм может также влиять на сердце. Он протекает с воспалением сердечной мышцы. Болезнь связана с патологическими изменениями митрального клапана и аорты.
Ревматический кардит происходит с температурой, повышенным потоотделением при физических нагрузках, общей слабостью, недомоганием, сердцебиением и одышкой.
Пациент получает полный отдых в течение 7-14 дней, но не более, так как организм должен двигаться, чтобы сердце работало полностью. Антикоагулянты и антиаритмические препараты включены в терапию.
Хорея — еще одно заболевание, связанное с ревматизмом. Болезненная патология предрасполагает к этой проблеме. Пациенты с хореей имеют странные выражения лица и выполняют несогласованные движения конечностями.
Лечение в этом случае в основном направлено на устранение возбудителей.
Позвоночник и суставы
Ревматическое воспаление также может быть локализовано в суставах позвоночника. Он протекает с сильной болью и скованностью. Лечение проводится с помощью методов в общем случае ревматических заболеваний.
Ревматизм на практике может влиять на каждый сустав в нашем организме. За термином острый суставной ревматизм стоит обострение болезни. Это может продолжаться от нескольких дней до нескольких месяцев (3-6 месяцев).
Вирусный ревматизм — это тот, который вызван вирусами. В большинстве случаев они несут ответственность за заболевание. Лечение направлено на устранение возбудителя и проводится так, как уже описано, — антибиотиком и нестероидным противовоспалительным.
Ревматический перикардит, эндокардит, миокардит
От 5 до 10% пациентов с ревматизмом получают осложнения, называемые ревматическим перикардитом. Это воспаление кардиального перикарда (мешочек вокруг сердца). Стрептококковая группа А является основной причиной заболевания.
Пенициллиновые антибиотики и салицилаты являются основными препаратами, с которыми осуществляются лечение ревматического перикардита.
Стрептококки вызывают и воспаление клапанов сердца, известное как эндокардит. Повышенная температура, шумы в сердце и поражение кожи являются основными симптомами заболевания.
Консервативная терапия обязательно включает антибиотик пенициллина и аминоглюкозид. В некоторых случаях также может потребоваться хирургическое вмешательство.
Ревматические заболевания глаз
Ревматоидные заболевания сначала атакуют глаза, прежде чем воздействуют на органы и системы, отличные от суставов. Квалифицированный специалист должен заметить симптомы. Это связано с чрезмерной сухостью, окклюзией сосудистой оболочки сетчатки, склеритом и т. д.
Эффективное сотрудничество между офтальмологом и другими специалистами, отслеживающих лечением ревматических заболеваний, является залогом предотвращения серьезных осложнений, затрагивающие не только костные суставы, но и зрительный аппарат.
Крайне важно, чтобы больше людей знали о симптомах, лечении и осложнениях ревматизма. Так что помогите нам продвигать этот материал, распространяя в социальных сетях. Заранее спасибо!
🤒🧬 Ревматизм суставов ног и рук, симпотомы, признаки и лечение ревматизма
Что такое ревматизм?
Ревматизмом в обиходе называют заболевание суставов, ревматический артрит (полиартрит). Однако это заболевание является лишь одним из проявлений ревматизма, или, как еще называют этот недуг, острой ревматической лихорадкой.
Так что же такое ревматизм? Острая ревматическая лихорадка – это системное заболевание, поражающее соединительные ткани организма человека. Причем в основном поражаются ткани сердечной мышцы. В настоящее время считается установленным, что ревматизм возникает как осложнение стрептококковой инфекции (ангины), не получавшей своевременного и адекватного лечения, и что заболевание имеет генетическо-иммунный механизм возникновения. Оно поражает ткани сердца, суставов, кожи, мозга, других органов.
Признаки ревматизма, такие, как полиартрит, боли в суставах, отеки ног появляются обычно уже спустя пару недель после перенесения больным стрептококковой инфекции. Они замечаются больным прежде всего, и «заглушают» симптомы кардита – заболевания сердца, которое у многих больных поражается в наиболее значительной степени. В данной статье мы расскажем о том, кто входит в «группу риска» развития острой ревматической лихорадки, в чем должна заключаться профилактика ревматизма, а также о том, как специалисты нашей клиники предлагают его лечить.
Кому грозит острая ревматическая лихорадка
 Заболевание наиболее часто впервые возникает у людей молодого возраста, у детей, у девочек – несколько раз чаще, чем у мальчиков. Как уже упоминалось, острая ревматическая лихорадка является следствием иммунной реакции организма на стрептококк группы А. Поэтому те, кто часто болеет ангинами, и к тому же имеют предрасположенность к этому заболеванию, также должны опасаться острой ревматической лихорадки. О предрасположенности можно судить по наличию этого заболевания у близких родственников больного.
Заболевание наиболее часто впервые возникает у людей молодого возраста, у детей, у девочек – несколько раз чаще, чем у мальчиков. Как уже упоминалось, острая ревматическая лихорадка является следствием иммунной реакции организма на стрептококк группы А. Поэтому те, кто часто болеет ангинами, и к тому же имеют предрасположенность к этому заболеванию, также должны опасаться острой ревматической лихорадки. О предрасположенности можно судить по наличию этого заболевания у близких родственников больного.
Симптомы ревматизма
У молодых людей болезнь чаще начинается остро. Яркими симптомами являются боли в суставах рук и ног, отечность тканей вокруг суставов, характерно самопроизвольное исчезновение этих признаков на одних суставах и их появление на других. Также острое начало ревматизма характеризуется повышением температуры тела с появлением пота, но обычно без озноба. Через две-три недели признаки ревматического полиартрита исчезают, но сам ревматизм остается, давая о себе знать не очень выраженными, но заметными симптомами кардита.
Без лечения заболевание прогрессирует. Причем симптомы ревматизма могут почти исчезнуть на какое-то время (латентная форма заболевания), однако, скорее всего, заболевание поразит не только суставы, но и приведет к развитию порока сердца, сделает больного инвалидом.
Поэтому не подлежит сомнению, что такое заболевание, как ревматизм, нельзя лечить, руководствуясь советами знакомых, родственников (даже страдающих от этого недуга) или знахарей. Популярные статьи на тему «Как лечить ревматизм» также не принесут выздоровления. Самостоятельное лечение ревматизма суставов лишь приведет к потере времени, прогрессу заболевания и нанесет тяжелый вред больному.
Вот почему лечение нужно проводить в хорошей клинике, под наблюдением опытного и квалифицированного врача. В такой клинике, как GMS Clinic.
А вот профилактика ревматизма – нужна, и её должен проводить каждый человек. Эта профилактика должна заключаться, прежде всего, в своевременном и эффективном уничтожении стрептококковых инфекций, в избегании переохлаждений, в защите иммунной системы организма, приеме витаминов. Как видно, профилактика – несложна, однако она значительно снижает риск развития заболевания.
Как лечить ревматизм?
Как лечить ревматизм – знает врач! Эту простую истину нужно понять и принять, и при первых же признаках заболевания – обращаться к врачу, который выполнит диагностику, разработает стратегию лечения ревматизма, которая максимально быстро поможет победить этот недуг. На вооружении у врачей Центра лечения полиартрита GMS Clinic – самые современные методы борьбы с этим недугом, и Вы можете быть уверены, что такое заболевание, как острая ревматическая лихорадка – излечимо, при условии своевременного обращения к врачу и выполнения всех его предписаний.
Если Вы заметили у себя или своего ребенка признаки острой ревматической лихорадки, не теряйте времени! Звоните нам!
Признаки ревматизма у взрослых — как распознать первые признаки заболевания
Ревматизм является системным заболеванием, которое поражает соединительную ткань в организме человека. Чаще всего болезнь встречается у детей, а провоцирует ее стрептококковая инфекция. Но и взрослый человек может заболеть ревматизмом, особенно в пожилом возрасте.
[contents]

Ревматизм является серьезным заболеванием, которое провоцирует тяжелые осложнения при отсутствии своевременной терапии. Первые признаки ревматизма у взрослых являются причиной немедленно обратиться к врачу и начать лечение.
Проявления ревматизма у взрослого
Многие пациенты уверены, что ревматизм является исключительно суставным заболеванием, но на самом деле это не так. Так как соединительная ткань располагается по всему телу и во внутренних органах, ревматизм может поражать сердце, легкие, суставы и даже кожные покровы.
Кроме того, воспаление суставов не является самым страшным осложнением ревматизма. Намного опаснее поражение сердца, ведь даже после курса лечения есть риск, что возникнет порок сердечной мышцы.

Симптомы ревматизм у взрослых весьма разнообразны, поэтому очень важно обратиться в больницу и с дать анализы прежде чем начинать лечение. Врач сможет оценить состояние пациента и приведет дифференциальную диагностику.
Ревматизм у взрослых может проявлять следующими симптомами:
- Ухудшение общего самочувствия, слабость, головная боль;
- Повышение температуры тела.
- Появление признаков артрита: суставы краснеют, болят, опухают;
- Появление признаков ревмокардита: боль в сердце, одышка, отечность нижних конечностей;
- При поражении нервной системы наблюдается нарушение памяти, нервозное состояние, депрессии;
- При поражении кожи возникают высыпания в виде кольцевидной эритемы;
- При поражении почек наблюдаются симптомы их воспаления: боли, отеки нижних конечностей, постоянная жажда, уменьшение количества мочи.
- Может наблюдаться снижение остроты зрения.
- При поражении сосудов наблюдаются признаки тромбоза.
- Ревматическое поражение легких сопровождается признаками их воспаления.
Начинается заболевание резко через 2-3 недели после перенесенной стафилококковой инфекции, например, ангины, фарингита, либо кожного воспаления. У пациента повышается температура, воспаляются суставы, появляются проблемы с сердцем. Симптомы поражения других внутренних органов обычно появляются реже, чаще в запущенных случаях.
Температура при ревматизме у взрослого
Ревматическая лихорадка у взрослых и детей в период обострения всегда сопровождается высокой температурой тела. Иногда температура доходит до 40 градусов, но чаще держится в районе 38-39 градусов.
Сопровождается повышение температуры тела ухудшением общего состояния: пациента беспокоит потливость, слабость, тошнота. Держится высокая температура не более недели, а затем стихает вместе с суставными болями.

Вялотекущий ревматизм может сопровождаться невысокой температурой, не более 37,5. Часто пациенты даже не обращают на нее внимание и продолжают заниматься обычными делами, пока не появятся признаки артрита или ревмокардита. Очень важно при лечении ревматизма у взрослых уделять внимание понижению температуры тела.
Виды ревматизма у взрослых
В зависимости от того, какие симптомы ревматизма у взрослых возникли, заболевания разделяют на несколько видов:
- Ревматический полиартрит. При такой форме поражаются суставы, чаще всего крупные, например, коленные и локтевые. Мелкие суставы воспаляются довольно редко.
- Ревмокардит. При таком виде ревматизма возникает поражение сердца.
- Кольцевая эритема — это кожное проявление ревматизма. Заболевание проявляется большими красными пятнами на теле.
- Ревматическая хорея — это расстройство встречается редко и поражает преимущественно детей.
- Ревматический плеврит — это поражение легких.
Чаще всего у взрослых наблюдаются симптомы ревматического полиартрита и ревмокардита, поэтому на на них нужно обратить особое внимание. Если через пару недель после ангины заболело сердце или суставы, нужно немедленно обратиться к терапевту.
Врач общей практики назначит сдать анализы и направит к узкому специалисту — ревматологу. Чем раньше начнется лечение, тем больше вероятность избежать порока сердца и артроза в будущем.
что такое, симптомы и лечение, отличия от ревматического
Ревматизм — воспалительная инфекционно-аллергическая системная патология, поражающая соединительнотканные структуры. Ведущими клиническими проявлениями заболевания являются повышенная температура тела, множественные симметричные артралгии летучего характера. Для ревматизма характерно как одновременное, так и последовательное вовлечение в патологический процесс нескольких суставов. Основная причина развития заболевания — неадекватный ответ иммунной системы на внедрение определенных патогенных микроорганизмов.
В диагностике ревматизма наиболее информативны серологические и бактериологические исследования: определение уровня С-реактивного белка, обнаружение повышенного титра антител. Для выявления степени повреждения суставов проводятся рентгенография, МРТ, КТ. Лечение консервативное с использованием иммунодепрессантов, глюкокортикостероидов, нестероидных противовоспалительных препаратов.
Патогенез, причины, провоцирующие факторы
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Ревматизм суставов чаще всего диагностируется у детей и подростков в возрасте 7-15 лет. Наиболее подвержены развитию патологии представительницы слабого пола. Патология поражает не только опорно-двигательный аппарат, но серозные оболочки, кожные покровы, сердечно-сосудистую и центральную нервную систему. При изучении этиологических аспектов была обнаружена взаимосвязь между возникновением ревматизма и предшествующим проникновением в организм возбудителей скарлатины, тонзиллита, фарингита, рожи, отита. Эти бета-гемолитические стрептококки группы А провоцируют развитие воспалительного процесса. Они выделяют в окружающее пространство токсичные продукты своей жизнедеятельности, что приводит к появлению симптомов общей интоксикации.
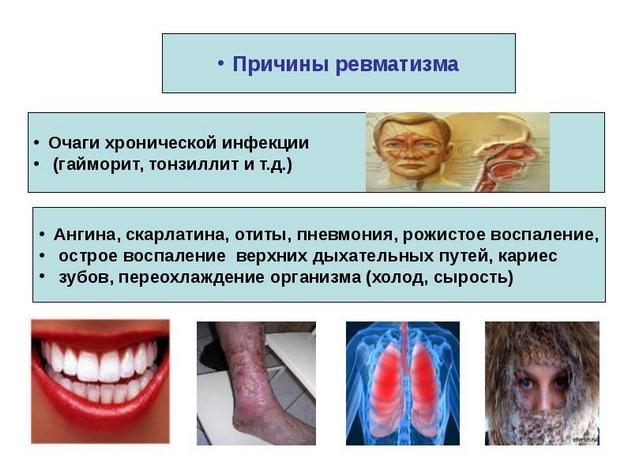
Более 95% заболевших стрептококковыми инфекциями полностью выздоравливают после курса антибиотикотерапии, приобретают стойкий иммунитет к возбудителям. У остальных инфицированных не происходит формирования полноценного иммунного ответа. Поэтому при повторном проникновении бета-гемолитических стрептококков наблюдается развитие сложной аутоиммунной воспалительной реакции. В роли провоцирующих факторов выступают:
- резкое снижение иммунитета;
- нахождение в больших коллективах в период неблагоприятной эпидемиологической обстановки;
- несбалансированный рацион питания, отсутствие в нем продуктов с высоким содержанием микроэлементов, жиро- и водорастворимых витаминов;
- частые переохлаждения;
- отягощенный анамнез, в том числе семейный.
После внедрения в организм инфекционных агентов иммунной системой вырабатывается большое количество антистрептококковых антител — антистрептолизина-О, антистрептогиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы B. Из иммуноглобулинов, антигенов стрептококков, компонентов системы комплемента начинают стремительно формироваться иммунные комплексы. Они циркулируют в кровеносном русле, распространяясь по организму и оседая в соединительнотканных структурах. Там, где локализовались иммунные комплексы, запускаются асептические аутоиммунные воспалительные процессы. Для стрептококковых антигенов характерны выраженные кардиотоксические свойства, поэтому большинство аутоантител образуется к сердечной мышце. Рецидивирующее, прогрессирующее течение болезни суставов обусловлено повторным инфицированием, стрессовыми и депрессивными состояниями, переохлаждением.
| Формы течения ревматизма | Характерные особенности развития патологии |
| Острая | Ревматическая атака возникает внезапно, все симптомы выражены ярка. Характерна полисиндромность (вовлечение всех органов) поражения, высокая активность воспалительного процесса. Проведенная терапия отличается высокой эффективностью |
| Подострая | Рецидив может продолжаться до полугода. Клинические проявления средней степени выраженности, активность атаки умеренная. Результат лечения зависит от состояния иммунитета больного |
| Затяжная | Ревматическая атака длится более 6 месяцев. Ее динамика вялая, активность воспаления невысокая. Признаки поражения могут проявляться только со стороны опорно-двигательного аппарата. При проведении диагностических мероприятий обнаруживается обычно только ранее сформировавшийся порок сердца, а новые признаки поражения суставов пока отсутствуют |
| Рецидивирующая | Клинические проявления полисиндромны, быстро прогрессирует поражение не только суставов, но и внутренних органов. Характерно волнообразное течение с частыми болезненными рецидивами |
Клинические симптомы и отличия ревматоидного от ревматического артрита
При ревматизме признаки поражения суставов возникают у 20% обследуемых пациентов. Болями в сердце проявляются многие патологии сердечно-сосудистой системы, а артралгия довольно специфична, прямо указывает на развитие в сочленениях воспалительного процесса. Отмечается схожесть клинической картины ревматизма с симптомами ревматоидного артрита. Они возникают спустя 7-14 дней после уже перенесенной инфекции — фарингита, скарлатины, тонзиллита. То есть человек считает себя полностью здоровым, когда его состояние вновь резко ухудшается. Повышается температура тела до 39°C, он жалуется на слабость, утомляемость, головные боли, страдает от избыточного потоотделения, озноба.
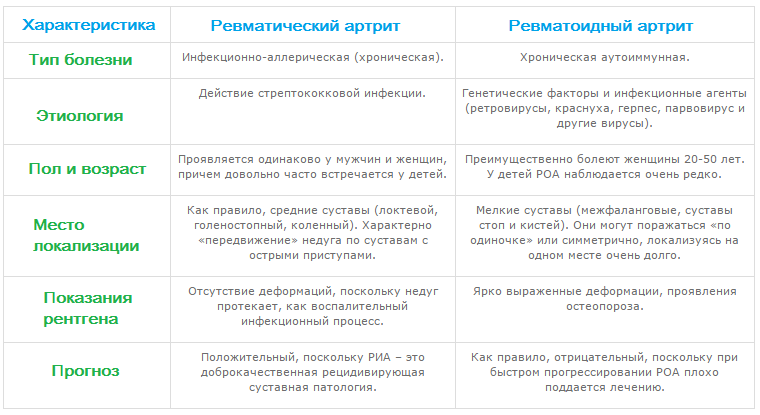
В отличие от ревматического артрита (что существенно облегчает диагностику) вначале поражаются не мелкие плюснефаланговые суставы кистей и стоп, а крупные сочленения — голеностопные, коленные, плечевые, локтевые. Характер артралгии множественный, симметричный и летучий. Это означает, что поражается сразу несколько парных суставов, а боли ощущаются в течение дня в различных сочленениях. К основным симптомам ревматизма относятся:
- припухлость отечность суставов, особенно в утренние часы;
- покраснение кожи над сочленением, гиперемия;
- резкое снижение объема движений, тугоподвижность;
- формирование плотных, округлых, безболезненных, малоподвижных узелков, локализованных области суставов;
- выраженность болевого синдрома усиливается при повышении двигательной активности или подъеме тяжестей.
Патология в большинстве случаев протекает доброкачественно. Даже острый воспалительный процесс не провоцирует повреждение хрящевых, костных, соединительнотканных суставных структур. Не происходит деформации сочленений, но умеренная болезненность сохраняется на протяжении довольно длительного времени.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>Симптоматика наиболее интенсивна в начале ревматической атаки из-за повышения температуры тела и лихорадочного состояния. Возникает специфическая ломота в суставах, появляются ноющие, тупые, давящие, «грызущие» боли, не стихающие в ночное время. Схожесть ревматизма и ревматоидного артрита заключается и в обязательном присутствии внесуставной симптоматики. Ухудшается общее состояние здоровья, снижается функциональная активность некоторых систем жизнедеятельности. При ревматизме воспаляются сердечные оболочки, возникают перебои в работе сердца, в особенно тяжелых случаях у пациентов диагностируется недостаточность кровообращения. Одно из осложнений — хорея, проявляющаяся в непроизвольном подергивании мышц.
Диагностика ревматизма
Первичный диагноз выставляется на основании жалоб пациента, его внешнего осмотра, изучения анамнеза. Определенной подсказкой становится недавно перенесенная стрептококковая инфекция. При проведении бактериологических исследований устанавливается повышенный титр антител, вырабатываемых иммунной системой для уничтожения болезнетворных бактерий. Это антистрептолизин, антистрептокиназа, антигиалуронидаза. Производится посев биологического образца, взятого из зева, в питательные среды. По количеству сформировавшихся колоний определяется стадия воспалительного процесса. Окончательный диагноз выставляется после обнаружения следующих диагностических критериев ревматической атаки:
- полиартрит — поражение нескольких суставов;
- наличие подкожных узелков;
- кольцевидная эритема — полиэтиологическое заболевание кожного покрова;
- клинические проявления кардита, хорея;
- боли в суставах на фоне лихорадочного состояния;
- повышенная скорость оседания крови, лейкоцитоз, наличие С-реактивного белка в общем анализе крови;
- удлиненный Р–Q интервал на электрокардиограмме.
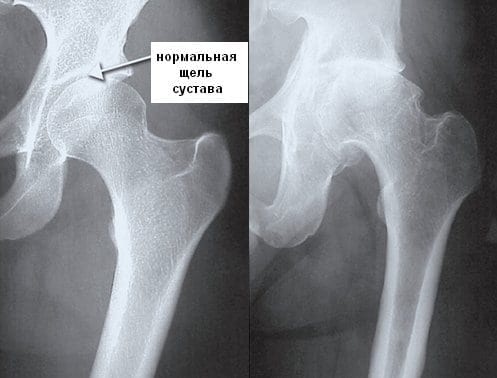
Пример поражения ТБС.
Рентгенография, КТ, МРТ проводятся для оценки состояния суставных структур, исключения других воспалительных и дегенеративно-дистрофических патологий. Также необходима дифференциальная диагностика с туберкулезом, неврозами, неспецифическим эндокардитом.
Что происходит при отсутствии лечения
Каждая стадия патологии длится не более 2 месяцев. Во время каждого рецидива возникают повторные тканевые поражения в области сформировавшихся фиброзных очагов. Помимо суставов в воспалительный процесс вовлекается ткань сердечных клапанов, происходят многочисленные склеротические изменения в их створках. Они начинают сращиваться между собой, что существенно повышает вероятность последующего приобретенного порока сердца. Для ревмокардита характерна следующая симптоматика:
- сильное сердцебиение;
- отек легких, одышка;
- сердечные боли различной интенсивности;
- повышенная утомляемость, слабость;
- нарушение сердечного ритма.
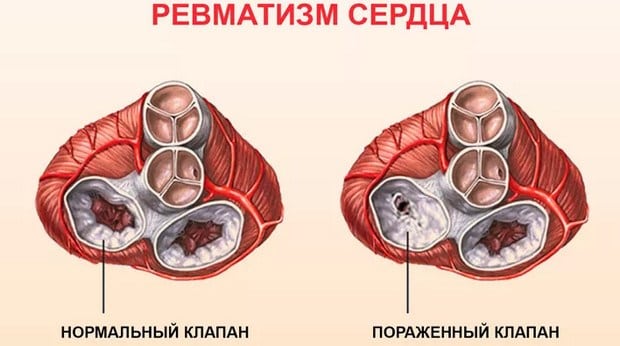
Ревмокардит диагностируется наиболее часто у пациентов 14-25 лет. Его клинические проявления могут быть незначительными, но выявляются и тяжелые поражения клапана сердца. При ревматизме происходит нарушение работы центральной нервной системы, особенно у детей. Это выражается в капризности, раздражительности, рассеянности, апатии. В дальнейшем возникают проблемы с запоминанием, речью, концентрацией внимания. У взрослых и детей возможно поражение органов брюшной полости. Развивается абдоминальный синдром — возникают боли в животе, тошнота, рвота.
Тактика лечения
При острых суставных болях, возникающих на фоне нарушения работы сердечно-сосудистой системы пациент госпитализируется. В остальных случаях лечение проводится в домашних условиях. Антибиотикотерапия показана только при наличии в организме инфекционных очагов. Во время бакпосева выясняется чувствительность стрептококков к антибактериальным средствам, что становится основным критерием их выбора. Как правило, в лечебные схемы включаются препараты из группы пенициллинов в виде растворов для внутримышечного введения. Длительность терапевтического курса зависит от степени инфицирования тканей.

Инфекционные агенты.
Для устранения болей применяются противовоспалительные нестероидные препараты — Ибупрофен, Диклофенак, Целекоксиб, Кетопрофен, Кеторолак, Мелоксикам, Найз. Избавиться от слабовыраженной артралгии можно с помощью наружных средств Фастум, Нимесулид, Артрозилен, Финалгель.
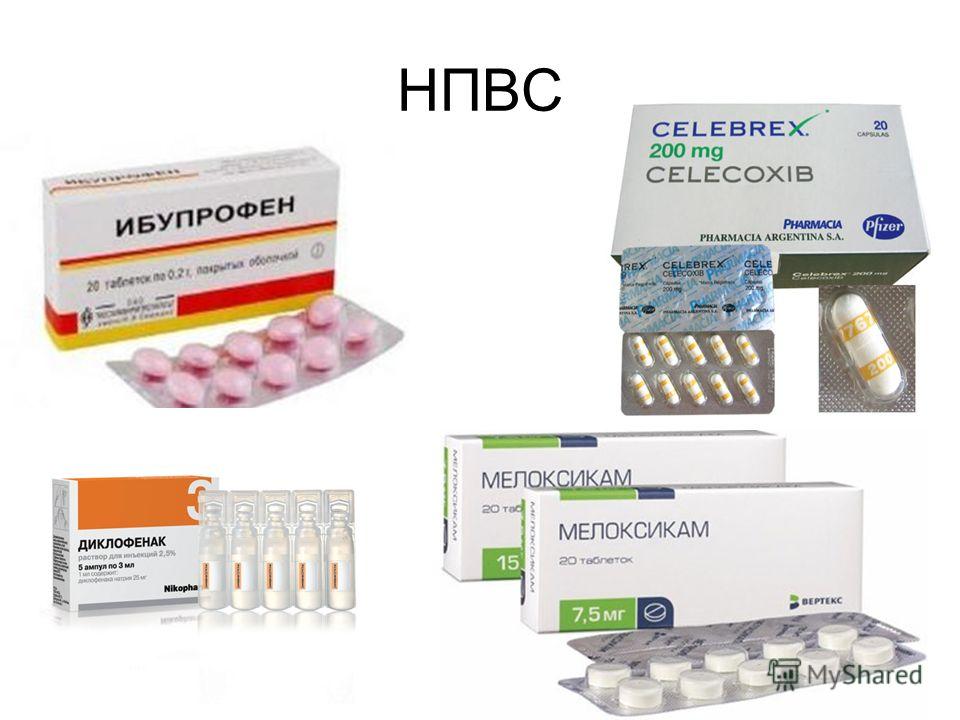
Если боли интенсивные, не стихающие в течение длительного времени, то НПВС вводятся внутримышечно. Для лечения ревматизма также используются следующие препараты:
- глюкокортикостероиды Преднизолон, Гидрокортизон, Дипроспан, Дексаметазон для устранения острого воспаления и сильных болей;

- иммунодепрессанты Азатиоприн, Циклоспорин, Гидроксихлорохин для коррекции иммунного ответа.

После купирования воспалительного процесса пациентам назначаются согревающие мази — Капсикам, Финалгон, Апизартрон, Випросал. Они оказывают обезболивающее, противоотечное, улучшающее кровообращение действие. Для предупреждения рецидивов патологии осенью и весной рекомендован прием НПВС в сниженных дозировках и в комбинации с ингибиторами протонного насоса в течение месяца.

Прогноз на полное выздоровление благоприятный только при своевременно проведенном лечении, пока патологией не поражены органы сердечно-сосудистой системы. Поэтому необходимо обращаться за медицинской помощью при первых клинических проявлениях ревматизма.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Ревматизм суставов: сущность, причины и признаки
Сегодня термин «ревматизм» можно услышать в медицинском учреждении довольно редко. Чаще пациентам, страдающим суставными недугами, ставят диагноз «ревматоидный артрит». Что же такое ревматизм суставов, и есть ли какие-то различия между ревматизмом и ревматоидным артритом?


Сущность, причины и признаки
Что же такое ревматизм
Надо сразу сказать, что у обычных людей и у специалистов-медиков разные представления об этой болезни:
- В народе ревматизм — это что-то наподобие радикулита, только не для спины, а для суставов, и им обычно называют любую суставную боль возрастного характера.
- Доктора прошлых веков называли ревматизмом как деформирующие патологии (артрозы), так и воспалительные (артриты).
- Сегодня ревматизм суставов отделяют в узкую группу заболеваний, отличающейся симптомами поражения не сколько твердых, сколько мягких соединительных оболочек, преимущественно сердечных.
Кардиотоксические симптомы объясняются наличием у β-гемолитического стрептококка особых ферментов, а также антигенных структур, аналогичных сердечным оболочкам. Это приводит иммунные антитела в замешательство, и они начинают без раздумья уничтожать и стрептококки, и ткани сердца
Немного истории
Одновременно два врача, независимо друг от друга, обнаружили способность ревматизма поражать сердце:
- Французский военный врач Жан-Буйо
- Русский профессор, доктор медицины Сокольский Г. И.
Поэтому во врачебных кругах можно услышать и другое название ревматизма — болезнь Сокольского-Буйо.
Разница между артритом и ревматизмом
- Артрит подразделяется на многие разновидности и имеет конкретные наименования, в зависимости от своей широкой этиологии:
- Ревматизм — более разноречивое, расплывчатое понятие, под которым сегодня более подразумевают некие характерные симптомы и признаки. В то же время сама этиология заболевания довольно узкая и в основном инфекционная.
- Разделение на артрит и ревматизм делают порой тогда, когда нужно отделить поражение локомоторных (опорно-двигательных) функций от поражений мягких тканей:
- если преобладает чисто суставная форма, заболевание относят к артриту
- если висцеральная — к ревматизму


- Но грань между обоими заболеваниями, если учитывать их сущность, практически неуловима и похожа больше на акцент:
- И артрит, и ревматизм относятся к системным заболевания, затрагивающим как суставы, так и мягкие ткани, и, вдобавок ко всему, другие органы и кожу
- Единственная существенная разница — это возраст больных:
- Артрит может развиваться в любом возрасте у взрослых и детей
- Ревматизм суставов бывает чаще всего у детей или подростков в диапазоне между 7 и 15 годами, поэтому возрастным, как ошибочно считают в народе, это заболевание не является
Ревматизм всегда вторичен
Если артрит, например, дегенеративная его форма, может быть первичным заболеванием, то ревматизм всегда вторичен, то есть развивается спустя какое-то время после возникновения очага стрептококковой инфекции
Из-за своей вторичности и бактериологической природы ревматизм можно отнести к реактивному или инфекционному артриту, с той лишь разницей, что инфекционный артрит:
- может развиваться на почве не только стрептококковой, но и стафилококковой, гонококковой и другого рода инфекции
- это болезнь не только детей, но и взрослых
Причины ревматизма
Заболевание провоцируется:


- Стрептококковой инфекцией, β-гемолитической, гр. А
- Инфекционными очагами:
- ангиной, хроническими тонзиллитом или фарингитом, скарлатиной
- гнойной стоматологической инфекцией
- Генетическими факторами
Имеет значение частота инфицирования одним и тем же возбудителем:
Единичное заболевание редко приводит к ревматизму — иное дело, когда больной с пониженным иммунитетом не может вырваться из круга бесконечных и частых простуд
Признаки и клинические симптомы ревматизма
Главные признаки ревматизма — в поражении следующих систем и органов:
- сердечно-сосудистой (ревмокардит)
- дыхательной (ревмоплеврит)
- сосудов головного мозга (ревмохорея)
- кожи (ревмодерматит)
Помимо этих синдромов, возможен также ревмополиартрит, для которого характерны признаки суставного поражения.
Первые симптомы могут проявиться спустя одной — трех недель после перенесенной острой инфекции.
- Почти всегда ревматизм сопровождается высокой температурой, из-за чего его во всем мире называют острой ревматической лихорадкой.
- Для этой патологии свойственно поражение в основном крупных суставов — коленного, локтевого, голеностопного, плечевого и т. д., причем вначале может быть затронут один сустав, затем после выздоровления первого другой — и так ревматизм последовательно путешествует по всему телу.
- Однако эти атаки обычно кратковременные и не длятся дольше двух недель, таким образом серьезно навредить именно суставам болезнь не успевает. А вот для сердца и других органов последствия более серьезны.
Понятие «хронический ревматизм» сегодня почти не используется, так как при переходе в хроническую форму заболевание приобретает в основном суставную форму ревматоидного артрита.
Признаки ревмокардита
При ревмокардите поражаются прежде всего миокард и сердечные оболочки, а также сердечная мышца
При этом наблюдаются такие признаки:
- Тянущие или колющие сердечные боли
- Фебрильная, свыше 38 °C, температура
- Понижение аппетита, повышенные слабость и потливость
- Пониженное давление
- Тахикардия
- Приглушенные тона сердца
- Диастолические и систолические шумы
- Гипертрофия (увеличение) сердца
Клиническая картина ревмокардита


- Легкая (латентная) форма:
- Из-за поражений лишь отдельных участков сердечной мышцы кровообращение еще не нарушено, и внешние симптомы отсутствуют
- Средняя форма:
- Поражение сердечной мышцы прогрессирует
- Наблюдается умеренная гипертрофия
- Появляются боль за грудиной, одышка, быстрая утомляемость и учащение сердечного ритма при малейших нагрузках
- Тяжелая форма:
- Сердечная мышца серьезно ослаблена
- Сердце имеет очень большие размеры
- Боли, тахикардия и одышка сохраняются даже при покое
- Ноги отекают
- Развиваются пороки сердечных клапанов
Симптомы ревмоплеврита
- Боли в груди с усилением на вдохе
- При прослушивании стетоскопом отчетливо слышны шумы от трения плевры
- На пораженной стороне дыхания неслышно
- Лихорадочное состояние
- Сухой без мокроты кашель
- Одышка, особенно при нагрузках и движении
Симптомы ревмохореи
По-другому ревмохорею называют Пляской святого Витта. Заболевание связано с васкулитом сосудов головного мозга, в основном мелких. Страдают им преимущественно дети.


Признаки ревмохореи целиком отражают название синдрома, так как наблюдаются такие проявления:
- Повышенная двигательная активность и беспокойство, подергивания конечностей
- Движения не скоординированы, нарушается почерк
- Больной не может держать предметы, ходить, сидеть, глотать
- Появляются психические нарушения:
- агрессивность, эмоциональность, гримасничанье, либо, напротив, полная пассивность и безразличие
Симптомы ревмодерматита
Кожные проявления могут быть в виде:
- Ревматических плотных и малоподвижных узелков под кожей, в мышечных фасциях, суставных сумках, сухожильных пластинах (апоневрозах)
- Кольцевых эритем — бледных, кольцеобразных, плоских высыпаний
- Узловых эритем — выступающих, багрово-красных образований, обычно на ногах
- Мелких кровоизлияний из-за повышенной проницаемости капилляров
- Бледности кожи и потливости
Поражение зрения, органов пищеварения при ревматизме бывают сравнительно редко.
Как лечить ревматизм суставов
Диагностика
Диагностика включает в себя:
- лабораторный анализ, позволяющий констатировать статус ревматического больного
- обследование сердца при помощи кардиограмм, выявляющих поражение сердца
Лабораторные обследования
Результаты лабораторного анализа больных ревматизмом:


- Лейкоцитоз умеренного типа со сдвигом формулы влево
- Позднее может наблюдаться лимфоцитоз, моноцитоз и эозинофилия
- СОЭ, как правило, высокое
- Протеинограмма отмечает нарастание количества глобулинов с одновременным снижением альбуминов
- В составе крови обнаруживается С-реактивный белок — важный индикатор ревматизма
- Еще один важный диагностический признак — наличие антител к ферментам β-гемолитического стрептококка
- У больных также повышен уровень фибриногена — до 1% (при норме не более 0.4%) и мукопротеинов
Кардиограмма ревматического больного
Делаются два вида кардиограммы — электрическая (ЭКГ) и функциональная (ФКГ).
Кардиолог на ЭКГ отмечает:
- Нарушенные проводимость и ритм
- Понижение амплитуды зубцов и снижение сегментов — признаки трофических нарушений в сердечной мышце


ФКГ позволяет зафиксировать:
Появление шумов и изменения тонов
Антибактериальное лечение ревматизма
Препараты группы пенициллина


Лечение ревматизма связано в первую очередь со стрептококком, находящимся в крови, поэтому оно в основном антибактериальное.
Применяются антибиотики — пенициллин и бициллин, а также их аналоги (оксациллин, ампициллин, ретарпен).
Подавить бактерии достаточно легко — обычно с ними удается справиться в течение двухнедельной терапии. Однако это всего лишь окончание активной фазы лечения, дальше через три недели после основного курса начинается пассивное лечение ревматизма:
- в течении пяти лет каждые три недели больному производится инъекция бициллина
Это делается из-за опасности рецидива:
β-гемолитический стрептококк — очень опасная бактерия, разрушающая эритроциты, понижающая иммунитет больного, поэтому опасность повторного заражения возникает вновь и вновь.
Другие антибиотики
В последнее время простудные инфекции, атакующие людей, как правило смешанного типа, поэтому ревматизм суставов, вызванный атипичными инфекциями, приходится лечить антибиотиками широкого спектра действия.
К ним, например, можно отнести:
Эритромицин, цефалоспорин, цефтриаксон и др.
Противовоспалительные антиревматические препараты
Но как лечить ревматизм суставов, если он перешел в хроническую форму, то есть уже является фактически ревматическим артритом со всеми его «прелестями»:
- Болят и отекают суставы
- Трудно двигаться и т. д.
Лечение ревматизма с преобладающими суставными проявлениями мало отличается от лечения ревматоидного артрита:
- Это прием вместе с антибиотиками и нестероидных противовоспалительных средств (НПВС)
- Если такое лечение не достигает своих целей, то прибегают к более сильным гормональным препаратам из группы кортикостероидов:
- преднизолона, гидрокортизона
Профилактика ревматизма суставов
Профилактика направлена в первую очередь на создание мощной антиинфекционной защиты в виде:
- Повышения иммунитета при помощи:
- занятий спортом
- закалки
- приема витаминов
- здорового питания


- Нормального отдыха, способствующего оздоровлению:
- важно не допускать усталости и больших нагрузок
- желательно каждое лето ездить на курорт, лучше в пределах места проживания, чтобы исключить акклиматизацию и знакомство с «чужими» микробами
- Исключения возможности простуд:
- соблюдения личной гигиены
- самоизоляции от инфицированных больных
- своевременной борьба с начинающейся болезнью
- Периодической санации ротовой полости
Очень важны продукты, которые мы ежедневно потребляем, а также народные средства лечения ревматизма, но об этом в нашей следующей статье.
Видео: Лечение ревматизма
Прежде чем читать дальше, я задам вам оддин вопрос: вы все еще в поисках волшебного прибора, способного с первого раза восстановить суставы, или надеетесь на русский ‘авось пронесет’?
Некоторые успокаивают боль противовоспалительными, обезбаливающими таблетками, мазями из рекламы, ставят блокады, но суставы от этого не вылечиваются.
Единственное средство, которое хоть как-то поможет — Артропант.
Чтобы вы не подумали, что вам втюхивают очередную ‘панацею от всех болезней’, я не буду расписывать, какой это действенный препарат… Если интересно, читайте всю информацию о нем сами. Вот ссылка на официальный сайт.
Причины, симптомы и естественные решения
Ревматизм охватывает широкий спектр состояний здоровья, от местного воспаления одного конкретного сустава или области тела (например, замороженного плеча) до более общих состояний суставов и мышц, таких как ревматоидный артрит и другие связанные с артритом состояния.
Эти заболевания получили название ревматических заболеваний, и сегодня врачи, специализирующиеся на этих заболеваниях, известны как ревматологи.
Итак, хотя слово «ревматизм» больше не имеет особого медицинского значения, его употребление продолжает использоваться в отделениях ревматологии больниц по всему миру.
Остальная часть этой страницы дает краткое описание ревматических симптомов и ревматических состояний.
A.Vogel Absolüt Arnica Gel
Симптомы остеоартрита? A.Гель Vogel Arnica снимает боль при остеоартрозе в колене и руке. Эффективность без побочных эффектов синтетических обезболивающих.
Распространенные ревматические состояния, поражающие один сустав или участок тела
- Тендинит — воспаление сухожилия.
- Бурсит — когда воспаляется наполненная жидкостью подушка вокруг сустава, известная как бурса.
- Повторяющееся растяжение травмы — Обычно поражаются руки и запястья офисных работников, но можно увидеть и на других мелких суставах тела.
- Замороженное плечо — вызывает трудности с поднятием руки. Иногда это связано с повреждением тканей, таким как растяжение мышцы (или растяжение мышцы), но в других случаях очевидную причину невозможно определить.
- Синдром запястного канала — возникает из-за давления на нерв запястья, вызывающего покалывание в руках.
- Боль в шее — также описывается как боль в плече, часто затрудняет поворот головы.
- Подагра — Воспаление суставов в результате отложения кристаллов мочевой кислоты в суставной ткани.
- Остеоартрит — это фактически износ суставов, а не, строго говоря, ревматическое состояние. Однако наблюдаются аналогичные симптомы боли и ограничения движений.
- Боль в спине — может иметь много причин. Некоторые из них, такие как смещение межпозвоночного диска, следует лечить у остеопата, мануального терапевта или ортопеда.
Ревматические симптомы или боль могут поражать многие части тела. Обычно это то, что врачи называют аутоиммунными заболеваниями — когда иммунная система начинает атаковать наши клетки, а не вторгающиеся патогены, такие как бактерии и вирусы.
Распространенные ревматические состояния, поражающие более одной области или части тела
- Ревматоидный артрит — Возникает в нескольких вариантах с общей особенностью иммунной системы, действующей на ткани в суставах и вокруг них.
- Фибромиалгия — характеризуется воспалением мышц и соединительной ткани в организме по разным причинам.
- Ревматическая полимиалгия — поражает мышцы плеч и бедер.
- Волчанка, склеродермия, полимиозит, дерматомиозит — аутоиммунные заболевания, поражающие мышцы и соединительную ткань.
Сочетание различных терапевтических стратегий может помочь облегчить боль.
Диета
Известно, что одни продукты усиливают воспаление, а другие уменьшают его. Выбор велик, поэтому в здоровой кладовой будет более чем достаточно, чтобы удовлетворить самый сердечный аппетит — это просто вопрос выбора другого. Здоровое пищеварение и повышенное количество полезной для кишечника микрофлоры могут снизить кислотность и тем самым улучшить гибкость суставов.Подробнее здесь: Изменение диеты и образа жизни при боли в мышцах и суставах
Работа с эмоциями
(особенно в случае хронических заболеваний):
- Чувство беспомощности и замкнутости
- Перепады настроения, беспокойство и нарушения сна
Passion Flower и Deep Sleep.
Осанка
Тем, у кого проблемы с ревматизмом более давнишние, особенно тем, кто страдает от болей в мышцах и пояснице, обратите внимание на осанку, чтобы облегчить симптомы:
- При движении потяните сиденье вперед и согните ноги в коленях.Убедитесь, что ваши колени выше бедер. Сядьте прямо и положите руки высоко на руль.
- Убедитесь, что у вашей кровати хороший, жесткий матрас.
- Ходьба — отличное упражнение, но при ходьбе убедитесь, что ваше тело находится в равновесии.
- Сидя, поставьте одну ногу выше другой. Поднимая что-то, всегда сгибайте ноги в коленях, а не в талии.
- При подъеме следите за тем, чтобы ваша спина оставалась прямой, и всегда поднимайте, сгибая колени, удерживая их вместе.Никогда не поднимайте больше, чем вы можете с комфортом справиться.
- Старайтесь носить одинаковый вес в каждой руке во время покупок или путешествий.
- Массаж, рефлексотерапия и ароматерапия могут принести облегчение, так же как и паровые бани, сауны и джакузи.
Для облегчения повседневных дел
В случае боли и воспаления мышц и суставов, связанных с остеоартритом:
- Выберите инструменты с толстыми ручками или ручками с нескользящей текстурой.
- Используйте инструменты, удерживающие предметы на месте: нескользящий коврик, подставку для книг и т. Д.
- Сдвигайте или катите предметы, вместо того чтобы поднимать или переносить их.
- Используйте большие соединения для защиты мелких, хрупких соединений.
- Поднимите сиденья, чтобы было легче садиться и вставать.
- Избегайте длительного стояния.
Ревматоидный артрит — это заболевание, которое может вызывать боли в суставах с относительно раннего возраста.
Это состояние, которое врачи называют аутоиммунным заболеванием, при котором иммунная система организма, обычно предназначенная для нападения на вторгшиеся организмы, такие как бактерии и вирусы, атакует собственные клетки.
Обычно ревматоидный артрит вызывает боль одновременно в нескольких суставах. В отличие от остеоартрита, в первую очередь поражаются более мелкие суставы, такие как суставы рук и ног.
Симптомы ревматоидного артрита могут появляться и исчезать. «Вспышки» боли чередуются с более спокойными периодами без боли. Это серьезное заболевание, которым в первую очередь следует лечить врач или больничный специалист.
,9 Ранние признаки и симптомы ревматоидного артрита
Ревматоидный артрит (РА) — это аутоиммунное заболевание, которое вызывает хроническое воспаление суставов.
РА обычно начинается медленно с незначительных симптомов, которые появляются и исчезают, обычно на обеих сторонах тела, которые прогрессируют в течение недель или месяцев.
Симптомы этого хронического состояния варьируются от человека к человеку и могут меняться день ото дня. Приступы симптомов РА называются обострениями, а неактивные периоды, когда симптомы менее заметны, называются ремиссией.
Вы можете почувствовать необычную усталость задолго до того, как станут очевидными другие симптомы. Усталость может наступить до появления других симптомов за недели или месяцы.
Он может приходить и уходить из недели в неделю или изо дня в день. Усталость иногда сопровождается общим плохим самочувствием или даже депрессией.
Утренняя скованность часто является ранним признаком артрита. Скованность, сохраняющаяся в течение нескольких минут, обычно является симптомом формы артрита, которая может со временем ухудшиться без надлежащего лечения.
Скованность, сохраняющаяся в течение нескольких часов, как правило, является симптомом воспалительного артрита и типична для РА. Вы также можете почувствовать скованность после любого периода длительного бездействия, например, после сна или сидения.
Скованность в одном или нескольких суставах меньшего размера — частый ранний признак РА. Это может происходить в любое время суток, независимо от того, активны вы или нет.
Обычно скованность начинается в суставах рук. Обычно это происходит медленно, но может возникнуть внезапно и затронуть несколько суставов в течение одного или двух дней.
Жесткость суставов часто сопровождается болезненностью или болью в суставах во время движения или в покое. Это также одинаково влияет на обе стороны тела.
При раннем РА наиболее частыми местами боли являются пальцы и запястья. Вы также можете испытывать боль в коленях, ступнях, лодыжках или плечах.
Легкое воспаление суставов типично на ранней стадии, из-за чего ваши суставы кажутся больше, чем обычно. Этот отек обычно связан с теплом суставов.
Вспышки могут длиться от нескольких дней до нескольких недель, и можно ожидать, что со временем эта картина будет увеличиваться.Последующие обострения могут ощущаться в тех же суставах или в других суставах.
Низкая температура, сопровождающаяся другими симптомами, такими как боль в суставах и воспаление, может быть ранним признаком того, что у вас РА.
Однако температура выше 100 ° F (38 ° C) с большей вероятностью может быть признаком какой-либо другой формы болезни или инфекции.
Воспаление сухожилий может оказывать давление на нервы. Это может вызвать онемение, покалывание или чувство жжения в руках, что называется синдромом канала запястья.
Суставы ваших рук или ног могут даже издавать скрип или треск, так как поврежденный хрящ скользит по суставам при движении.
Воспаление суставов может стать причиной нестабильности или деформации сухожилий и связок. По мере прогрессирования заболевания вы можете оказаться не в состоянии сгибать или разгибать некоторые суставы.
Хотя на ваш диапазон движений также может влиять боль, важно регулярно выполнять легкие упражнения.
На ранних стадиях РА вы можете почувствовать различные симптомы, в том числе:
- общая слабость или чувство недомогания
- сухость во рту
- сухость, зуд или воспаление глаз
- выделения из глаз
- трудности со сном
- Боль в груди при дыхании (плеврит)
- твердые шишки под кожей на руках
- потеря аппетита
- потеря веса
Обратитесь к врачу, чтобы поставить правильный диагноз, если вы испытываете некоторые из ранние симптомы РА.
У членов нашего сообщества RA в Facebook есть много советов для жизни с RA:
«Физические упражнения — лучшее лекарство от РА, но кому это нравится в большинстве случаев? Я стараюсь делать немного каждый день, а в хороший день буду делать больше. Я также нахожу приятным приготовление домашнего хлеба, потому что замешивание помогает вашим рукам. Самое приятное — потом попробовать отличный хлеб! »
— Джинни
«Я присоединилась к местной группе поддержки, так как обнаружила, что никто не понимает так, как другой страдающий.Теперь у меня есть люди, которым я могу позвонить, и наоборот, когда мне очень плохо… и это действительно помогло мне ».
— Jacqui
Присоединяйтесь к нашему сообществу Facebook для RA.
.Палиндромный ревматизм | Причины, симптомы, лечение
Зои Ли поставили диагноз «палиндромный ревматизм» пять лет назад, но путь к постановке диагноза был нелегким.
«Это началось с мучительной боли и отека в лодыжках и запястьях, но каждый раз, когда мне удавалось попасть на прием к врачу, они уходили. Я думаю, это была одна из тех вещей, где для них это была серая зона.
«Я сам провел небольшое исследование артрита, и мне все время говорили, что я слишком молод.Это продолжалось, продолжалось и продолжалось, пока однажды утром у меня не появилась такая опухшая рука, что казалось, будто меня укусил паук.
«Врач общей практики только взглянул на меня и сказал:« Тебе нужно пойти и сдать кровь, я думаю, нам придется направить тебя в ревматологию ».
«Когда я вернулся после четырехнедельного приема напроксена и гидроксихлорохина, я почувствовал себя лучше, чем когда-либо, и подумал, что, возможно, он меня выпишет. Но он усадил меня и сказал, что у меня палиндромный ревматизм.
«Я помню то, что они говорили мне об анализах крови, рентгеновских снимках и рисках A, B, C и D. Я не мог все это понять. Я был убежден, что это просто собирался уйти, и что мне не пришлось с этим жить.
«В конце концов, я начал принимать метотрексат, и я отказался от него, чтобы иметь своего маленького мальчика. С его появлением все стало еще хуже. Когда вы беременны, все встает на свои места, и вы почти не подозреваете, что у вас артрит. затем это вернулось с удвоенной силой после того, как я получил его, что они предупреждали меня, вероятно, произойдет.
«Если у меня обострение, лучшее для меня — продолжать двигаться, и боль, как правило, уменьшается намного быстрее. Иногда это может быть сложно, так как мои обострения часто случаются в ранние часы, но вы делаете все возможное, чтобы справиться.
«Иногда у меня слезы, но мой маленький мальчик не может постоять за себя. Он думает, что это здорово, когда мне приходится спускаться по лестнице на заднице!
«Когда мне говорят:« Где у тебя артрит? » Я говорю: «У меня странный вид, который просто перескакивает с сустава на сустав».На одной неделе это могло быть мое запястье, на следующей неделе это могли быть мои колени, я мог две недели быть в полном порядке, даже не думать об этом, а потом это могли быть мои бедра.
«Мне жаль, что я не пошел к терапевту с исследованиями, которые я провел, и, возможно, помог им понять, что я достаточно взрослый, что нет возрастных ограничений для артрита и что это может случиться с кем угодно в любом возрасте.
«Я изо всех сил старался не позволить этому повлиять на мою жизнь. Но теперь я обнаруживаю, что я мама, хозяйка дома, работаю и пытаюсь жить нормальной жизнью, иногда это мешает.Но хотите верьте, хотите нет, но хорошие дни действительно перевешивают плохие ».
.Воспалительный ревматизм: симптомы, типы и многое другое
Воспалительный ревматизм — это общий термин, используемый для обозначения десятков заболеваний. Их обычно называют ревматическими заболеваниями. Это состояния, связанные с воспаленными суставами, мышцами и тканями, которые соединяют или поддерживают ваши органы и другие внутренние части тела.
Многие ревматические заболевания являются аутоиммунными. Это заболевания, которые развиваются, когда иммунная система организма атакует здоровые ткани в организме, а не микробы, бактерии и вирусы.Другие ревматические расстройства вызываются кристаллами, например кристаллами мочевой кислоты при подагре.
Область медицины, которая занимается этими вопросами, называется ревматологией. Ревматологи — это врачи, специализирующиеся на заболеваниях суставов, мышц и иммунной системы. Важно понимать основные типы ревматических заболеваний, чтобы понять, что такое воспалительный ревматизм.
Ревматоидный артрит
Наиболее распространенным типом ревматического заболевания является ревматоидный артрит (РА).Это хроническое воспалительное заболевание. У людей с РА опухшие и воспаленные суставы. Это потому, что их иммунная система атакует слизистую оболочку суставов. РА может быть очень болезненным.
RA также может привести к необратимому повреждению и обезображиванию ваших суставов. Обычно он ограничивается более мелкими суставами тела, такими как суставы пальцев рук или пальцев ног. РА также может иметь системные симптомы. Это означает, что он влияет на другие области, такие как:
- легкие
- глаза
- кровеносные сосуды
- кожа
Однако первыми заметными симптомами РА обычно являются болезненные и жесткие суставы в руках или ногах.
Подагра
Подагра — очень болезненное воспалительное заболевание сустава. Это происходит, когда в тканях тела накапливается слишком много кристаллов мочевой кислоты. Это приводит к отеку, покраснению и ощущению жара в пораженном суставе. Кристаллы мочевой кислоты также могут привести к снижению функции почек.
Подагра часто развивается в большом пальце ноги, но может обостряться и в других суставах. Если заболевание не лечить слишком долго, могут образоваться узелки, известные как тофусы.
Васкулит
Васкулит — редкое, но потенциально опасное для жизни воспаление кровеносных сосудов.Это может привести к снижению притока крови к тканям, известному как ишемия. Сильная боль может возникнуть в ткани, до которой доходит пораженный кровеносный сосуд.
Симптомы васкулита могут включать:
- красные пятна
- болезненные шишки или язвочки на коже
- слабость в конечностях
- кашель
- лихорадка
Волчанка
Волчанка — это аутоиммунное заболевание. Он может развиваться у мужчин и женщин в любом возрасте, но гораздо чаще встречается у молодых женщин, чем у мужчин.При этом у мужчин болезнь протекает тяжелее, чем у женщин.
Вспышки волчанки могут привести к:
- болезненным и скованным суставам
- кожным высыпаниям
- язвам во рту, носу или волосистой части головы
- лихорадке
- усталости
- затруднениям при глубоком вдохе
склеродермии
Склеродермия — это хроническое рубцевание. Поражает соединительную ткань в различных частях тела. Самый очевидный симптом — уплотнение кожи.В зависимости от того, какие органы поражены, такие частые признаки, как изжога, также могут указывать на склеродермию.
Синдром Шегрена
Синдром Шегрена является распространенным, но часто не распознаваемым ревматическим заболеванием. От него страдают около 4 миллионов человек в Соединенных Штатах. Женщины чаще страдают этим расстройством. На их долю приходится девять из 10 человек, у которых он есть. Тем не менее, это состояние встречается у мужчин и в детстве.
Симптомы болезни Шегрена схожи с симптомами других заболеваний, поэтому ее часто неправильно диагностируют.Симптомы могут включать:
- сухость во рту
- сухость или жжение в горле
- трудности при разговоре, жевании или глотании
- усталость
- проблемы с пищеварением
- сухость влагалища
- кожная сыпь или сухость
- боль в суставах
- нервная боль
- опухшие околоушные железы
Если у вас волчанка или другое ревматическое заболевание, важно тесно сотрудничать со своими врачами.
Лечение ревматоидных заболеваний может включать использование стероидов и нестероидных противовоспалительных препаратов (НПВП), таких как ибупрофен (Адвил) и напроксен (Алив).Оба этих метода лечения помогают уменьшить воспаление. Стероиды также снижают гиперактивность иммунной системы. Это может помочь уменьшить симптомы и предотвратить повреждение тканей.
Ряд других препаратов разработан специально для блокирования иммунной системы. Их часто назначают, если стероиды не могут контролировать ваши симптомы. Иммунодепрессанты могут быть очень эффективными, но также могут иметь побочные эффекты. Одна из серьезных проблем заключается в том, что из-за того, что лекарства снижают активность вашей иммунной системы, вы не так хорошо подготовлены, чтобы бороться с инфекцией.
Подагра лечится препаратом колхицин (Колкрис). Колхицин можно принимать регулярно, чтобы предотвратить обострения или бороться с симптомами при приступе подагры. Если приступы часты, ваш врач может прописать лекарства для растворения кристаллов, которые покидают ваше тело в моче.
Если у вас есть семейная история ревматических заболеваний, у вас может быть повышенный риск. Женщины также более уязвимы к ревматоидному артриту, волчанке и другим аутоиммунным заболеваниям, включая склеродермию.Причина этого до сих пор не изучена. Эстроген может играть роль в воспалении.
Ревматические расстройства могут возникнуть в любом возрасте. Однако некоторые состояния обычно развиваются в определенные периоды вашей жизни. Например, волчанка обычно появляется в подростковом или 20-летнем возрасте. Ревматоидный артрит, как правило, проявляется в возрасте от 40 до 60 лет.
Если у вас возникла боль в суставах, не имеющая очевидной причины, например, вывихнутая лодыжка, сообщите об этом своему врачу. Вас могут направить к ревматологу для дальнейшего обследования и диагностики.
Ваш врач проведет физический осмотр, чтобы проверить наличие признаков отека и горячих точек. Иногда при обострениях ревматических заболеваний пораженные суставы становятся теплыми на ощупь.
Некоторые из этих заболеваний трудно диагностировать, особенно если они не имеют внешних кожных симптомов. Вашему врачу может потребоваться выполнить анализы крови, рентген или другие визуализационные тесты, такие как ультразвук.
Многие из наиболее распространенных ревматоидных заболеваний поддаются лечению с помощью лекарств и здорового образа жизни.Даже без лечения часто удается справиться с ревматическим заболеванием и его симптомами. К счастью, это область активных медицинских исследований. Улучшенные лекарства и другие методы лечения постоянно помогают людям справляться с ревматизмом во всех его формах.
.