Противорецидивное лечение
Если характер первоначального курса лечения четко не дифференцируется в зависимости от локализации язвы, то к проти-ворецидивной терапии это целиком отнести нельзя. Она находит преимущественное применение при дуоденальной язве, как отличающейся от медиогастральной более четкой цикличностью течения, а главное — безопасной в онкологическом плане.
В нашей стране принято проводить сезонное противорецидив-ное профилактическое лечение язвенной болезни. В этих интересах используют диетотерапию, антациды, холинолитики, а иногда стимулирующие репаративные процессы и психотропные агенты. Такое лечение официально регламентировано, но его эффективность оценивается неоднозначно. Большинство зарубежных авторов отрицают его действенность. В противовес этому существует мнение о положительном превентивном эффекте от сезонной и особенно перманентной такого рода терапии. Все же сейчас преимущественный интерес представляет использование в подобных целях современных противоязвенных средств.
Остается, однако, спорным как подход к отбору больных для поддерживающей противорецидивной терапии, так и длительность ее проведения. В литературе последнего времени появилось представление о факторах риска, предвещающих повышенную склонность к рецидивам и осложнениям, а поэтому обосновывающих длительное назначение противоязвенных средств. Ориентироваться в факторах риска следует после завершения первоначального курса лечения ЯБ.
Согласно A. Walan и М. Strom (1985), к группе повышенного риска относятся больные с повторными кровотечениями в прошлом, с отягощенным соматическим фоном, длительным желудочным анамнезом, злостные курильщики, злоупотребляющие крепкими алкогольными напитками, принимающие нестероидные противовоспалительные средства, имеющие высокие секреторные показатели, а также больные с крупными язвами. В таких случаях авторы рекомендуют прием на ночь в течение 2—3 лет 400 мг ци-метидина или 150—300 мг ранитидина, с чем можно согласиться.
Правда, в литературе высказывалось опасение, что продолжительное подавление секреции желудка может вести к нарастанию активности его микробной флоры, в том числе ее нитрато-редуцирующих представителей. Последние способны служить источником образования канцерогенных нитрозаминов. Однако такого рода теоретические предвидения не нашли пока убедительного подтверждения в клинике.
В литературе и по сей день мало освещен вопрос о возможном использовании протективных средств в качестве противорецидивной терапии у больных с дуоденальными язвами. Все же в недавнее время появились первые публикации об успешном применении с этой целью де-нола. По опыту прошлых лет длительное назначение этого препарата казалось невозможным из-за опасности развития висмутовой энцефалопатии. Авторы впервые оценили противорецидивную активность субцитрата коллоидного висмута, а не субнитрата или субгаллата, как это делалось ранее, и установили его профилактическое лечебное действие при сравнении с плацебо. Прием 120 мг (1 таблетка) де-нола перед сном в течение полугода сопровождался достоверным снижением числа эндоскопически доказанных рецидивов язвы. Они не без основания предполагают, что упомянутая форма KB имеет в этом отношении определенные преимущества по сравнению с На-гистами-норецепторными блокаторами. Важно отметить, что длительный прием такого препарата не сопровождался какими-либо проявлениями побочного действия, что было обусловлено тем, что содержание висмута в крови больных оставалось заведомо ниже теоретически установленного уровня (100 мкг/л), при котором могут развиваться те или иные токсические реакции. К исходу 1987 г. в странах Европы KB использовался более чем у 1,5 млн больных ЯБ и в настоящее время расценивается как эффективное средство курсового их лечения. Его противорецидивная активность привлекает все большее внимание гастроэнтерологов, но требует более строгих доказательств.
Сказанное относились к дуоденальной язве. Подходы к про-тиворецидивному лечению язв тела желудка пока недостаточно разработаны. В отдельных сообщениях положительно оцениваются результаты длительного (до 2 лет) назначения блокато-puu IL-гистаминивых рецепторов. Все же, учитывая преимущественное участие в генезе медиогастральных язв снижения резистентности гастральной слизистой, кажется, что предпочтительнее использовать для противорецидивной терапии протектив-ные средства (сукральфат, де-нол).
При отсутствии факторов риска лечение при любой локализации язвы проводится «по требованию». Поводом к тому служит возникновение клинических признаков рецидива, а тем более рентгенологическое или эндоскопическое обнаружение повторного язвообразования. Курс терапии при этом строится по такому же образцу, что и при впервые обнаруженной язве. При замедленном ее заживлении прием лекарств продлевается до 2 мес и более. Частые рецидивы обосновывают переход к непрерывной поддерживающей терапии. Только в случае ^е крайне малой успешности или возникновения осложнений ставится вопрос о хирургическом вмешательстве.
Длительность поддерживающей терапии при ЯБ точно не установлена. Согласно S. Zeil и соавт. (1987), она должна составлять при дуоденальной локализации язвы 3 года, а ме-диогастральной — 2 года. При этом больные принимают 400 мг циметидина или 150 мг ранитидина перед сном. Возможно, что эти сроки в дальнейшем будут пересматриваться. В целом, любой из обсужденных вариантов поддерживающего лечения пока не решил главной задачи — кардинального изменения течения заболевания, а тем более его полного излечения. Все же поддерживающая терапия активно действующими средствами, несомненно, уменьшила общее число операций по поводу ЯБ в большинстве стран Европы и США. Наряду с этим снизилась яркость клинических проявлений «язвенного диатеза» во время обострении. Однако существование дуоденальных язв, рефракторных к консервативной терапии, и повседневная возможность развития осложнений сохраняют необходимость разумного альянса между терапевтом и хирургом при лечении рассматриваемого заболевания.
studfiles.net
Профилактика обострений, противорецидивная терапия
Корректные суждения о профилактике остеохондроза требуют учета полифакториальности заболевания, преимущественной роли наследственного предрасположения и в первую очередь статико-динамических перегрузок. Поэтому в системе образования, санитарной пропаганды и профотбора важен дифференцированный подход к лицам из семей с предрасположением к остеохондрозу сравнительно с другой частью человечества, относительно свободной от риска заболевания. Это относится также к двум группам людей: 1) с наличием врожденных аномалий позвоночника; 2) без таких аномалий. В отношении лиц с наследственной предрасположенностью или с аномалией развития позвоночника в большей степени актуальны все рекомендации, которые необходимы при вторичной профилактике, т.е. при предупреждении обострений.Это в большой степени касается и первичной профилактики, сведения о которой читатель почерпнет и в парагра лишь, что особенно взвешенная тактика профилактики требуется начиная с детского и юношеского возрастало периода прочной фиксации фиброзного кольца в лимбусе. С одной стороны, не допускаются мощные рывковые нагрузки, злоупотребление штангой и пр., с другой стороны, требуется укрепление мышечного корсета, что особенно важно для детей с суставной гипермобильностью (она отмечается у 7% школьников — Carter С, Williams R., 1964). Что касается режима питания, наши сведения весьма скромны. Следует, пожалуй, помнить о роли протеинодефицитного фактора питания в формировании узкого позвоночного канала. У детей размеры позвоночного канала в скелетах древних индейцев, как, впрочем, и у негров Южной Африки, оказались меньше, чем у питающихся богатыми белком продуктами (Care G.A. etai, 1985).
Ремиссия является целью лечебных усилий врача. Однако при изложении лечебных средств, начиная от хирургических и кончая лекарственными, мы многократно фиксировали внимание на том, какой ценой достигается ремиссия. Это, видимо, небезразлично и для дальнейшего течения заболевания, т.к. за ремиссией следует новое обострение. Поэтому следует добиваться ремиссии.
Остановимся на качестве достигнутой ремиссии и на средствах лечения в период относительной ремиссии, на профилактике обострений (вторичной профилактике). Будет ли ремиссия устойчивой или нет — это зависит от ряда факторов, среди которых до последнего времени фиксировался главным образом один — патогенетическая ситуация в позвоночнике, в пораженном и соседнем сегментах с их нервными образованиями. На них в первую очередь и направляются мероприятия оперативные, лекарственные и даже курортные (Осна А.И., 1973). Однако качество ремиссии не в меньшей, а в некоторых отношениях в большей степени зависит и от экстравертебральных факторов: от ряда экстеро-, интеро- и проприоцептивных влияний, состояния центральных аппаратов, иммунологической и гуморальной конъюнктуры во всем организме. А т.к. все эти факторы действуют в человеческом обществе, речь пойдет и о роли труда и быта, спортивных и других условий в развитии, лечении и профилактике остеохондроза и его синдромов.
С наступлением относительной или полной ремиссии больной остеохондрозом не исчезает из поля зрения врача. На данной стадии возникает новая задача — профилактика нового обострения. В частности, насущной задачей становится дальнейшее укрепление мышечного корсета, мышечного воротника и, что не менее важно, создание такого режима труда и быта, при котором практически исключались бы повторное выпадение диска, дополнительный отек корешка травматического генеза, а также повторная декомпенсация в сфере экстравертебральных факторов. Санитарная пропаганда, диспансерные, санаторно-курортные мероприятия, организация профилакториев, специальных зон и групп здоровья в зависимости от уровня постановки дела могут в той же мере препятствовать, в какой и способствовать повторным обострениям. Непоправимо отрицательную роль играют непродуманные, рецензируемые случайными «авторитетами» публикации в популярных журналах о различного рода гимнастических комплексах, о «секциях закаливания», о «моржах», которые навсегда распрощались с недугом благодаря какому-либо виду спорта, стандартному комплексу упражнений и пр. В этом крайне серьезном вопросе нежелательны попытки самостоятельных публикаций, популяризации отдельных медикаментов, упражнений и т.д.
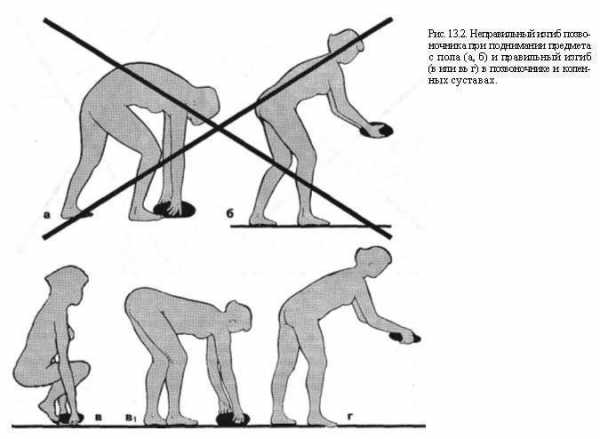
Нельзя согласиться с V.Janda и K.Lewit (I973), рекомендующими упражнения наклона туловища вперед и сопровождающиеся подниманием предметов, расположенных впереди больного. Любые наклоны типа «подъемного крана», пусть и при полусогнутой ноге — это наклоны туловища вперед более чем на 15-25°. Это относится и к рывковым движениям шеи. Такие движения, как показали ЭМГ, клинические и кинезиологические исследования нашей клиники и согласно литературным данным, совершаются при выключенной или недостаточно активной мускулатуре. Связочный аппарат, а также капсулы суставов подвергаются при этом перерастяжению (Henssge J., 1969). Подъем тяжестей в этой позе является важнейшим стимулятором декомпенсации.
Для больных же, однажды перенесших приступ болезни, особенно для тех, у которых были поражены сегмент Ly-Si и корешок Sb наиболее опасны наклоны туловища вперед. Эта опасность больше у пациентов с плохо натренированной поясничной мускулатурой: она в момент разгибания туловища остается малоактивной, разгибание совершается больше мышцами тазобедренного сустава. Плохо фиксированный же больной позвоночный сегмент остается во власти травмирующих перегрузок, как бы безнаказанно обрушивающихся на диск и суставы. К началу ремиссии может идти речь лишь об осторожном приседании на корточки с подниманием предмета, расположенного сбоку и чуть кпереди или кзади от больного. В период устойчивой ремиссии можно, но не внезапно, не невзначай поднимать и тяжелые грузы из положения приседания со слегка разогнутой спиной. Исследования D.Hart et al. (1987) показали, что подъем тяжести в положении поясничного лордоза уменьшает сгибательный момент в грудном отделе, активизирует разгибатели спины. В кифотическом же положении поясницы при этом подавляется активность указанных мышц. Когда больной в период неполной ремиссии занят тяжелым физическим трудом, в целях профилактики обострений рекомендуют ношение пояса штангиста (Настев Г., Ценов И., 1965).
Особая осторожность требуется при добавочных динамических нагрузках в виде ударов и толчков, как, например, во время езды в автомобиле (Lippert А., 1966). Это особенно важно для людей с суставной гипермобильностью (с гипермобильностью ПДС). На шейном уровне все это способствует травматизации корешка и позвоночной артерии унковертебральными разрастаниями, а спинного мозга — задними костными разрастаниями. С другой стороны, физическая активность и специальные упражнения необходимы, т.к. гипокинезия грозит не только остеопорозом позвонков (а потому и усилением костно-хрящевой дистрофической патологии — Матцен П., 1968; Подрушняк Е.П., 1972), но и демобилизацией мышечного корсета, детренированностью координации поясничных мышц, их «ловкости» (Попелянский Я.Ю. с соавт., 1975). Имеются некоторые данные о предрасположенности: гипокинезия способствует возникновению синдромов остеохондроза чаще всего у обладателей группы крови А, особенно у тех из них, у родителей или сибсов которых в анамнезе были синдромы остеохондроза в возрасте до 30 лет (Рицнер М.С., Шехтер И.А., 1977).
Формы бытовой, трудовой деятельности, а также спортивные упражнения должны быть специально продуманы. Так, под влиянием упражнений метания диска люмбосакральные структуры подвергаются динамическим напряжениям и деформациям на скручивание (Дортгеймер А. и соавт., 1959 и мн. др.). Эти напряжения особенно значительны при подготовительных движениях. Для повреждения диска при скручивании препарата позвоночника достаточен статический момент силы в 4,5 кг при угле поворота в промежутке Liv-v ДО 20°. Поэтому вращательный момент может превосходить деформирующую силу во много раз. Деформация возможна при неумелом выполнении метания снаряда вследствие слабой техники, отсутствия тренировки. Опасна внезапная остановка во время подготовительных вращательных движений, когда снаряд еще не пущен. Та же деформация на скручивание возможна при нанесении ударов теннисной ракеткой, при метании камней. Мышцы-антагонисты туловища действуют противоположно направлению вращения тела. Они могут вовремя не сработать в момент холостого удара, например, когда удар ракеткой по мячу с отскоком в неожиданном направлении не достигает цели. В этом случае туловище совершит поворот вокруг своей оси на угол, больший физиологически допустимого: не было своевременного сигнала в виде реакции соударения для тормозящей работы мышц-антагонистов. Ф.Ф.Огиенко (1971), описывая механизм развития люмбоишиальгии у косца, установил, что боль в пояснице возникла в момент, когда больной не встретил подсказанного ему зрением и личным опытом сопротивления (не оказалось ожидаемого плотного сорняка). Туловище по инерции совершило несоразмерно большой разворот влево, соответствующие мышцы вовремя не выключились, а их антагонисты вовремя не сократились: нейтрализация крутящегося момента выпала на долю суставно-связочного аппарата позвоночника.
Координация деятельности различных мышечных групп и темп усилий совершенствуются в процессе «врабатываемости». В процессе производственного обучения постепенно уменьшаются интервалы времени, в течение которых успевают развиться волны ускорений, скоростей и завершиться мышечные тетанусы (Косилов С.А., 1960). Известно, что врабатывание и процессы утомления стимулируют восстановительные процессы в организме (Фольборт Г.В., 1958) и способствуют нейрогуморальной перестройке (Фроль-кис В.В., 1969). Эргометрические исследования в условиях выполнения легкой работы установили уменьшающееся с возрастом утомление при удлинении периода врабатывания (Муравов И.В., 1966). Таким образом, физическая деятельность, притом деятельность активная, приводящая к утомлению, особенно у пожилых, стимулирует восстановительные процессы и улучшает координацию мышечных групп. Однако выбор упражнений, их интенсивность и темп должны обеспечить полную безопасность для пораженного диска, межпозвонкового сустава, равно как и для экстравертебральных мышц. Поэтому целесообразно пользоваться в первую очередь безусловно безвредными формами физических упражнений, например, плаванием, т.к. оно сочетает физическую активность поясничных мышц с растяжением. При плавании в бассейне целесообразно поддерживать температуру воды в пределах 27-28°С. При этом артериальное давление и пульс восстанавливаются в течение 5 минут после плавания. Плавание особенно ярко иллюстрирует принцип, пропагандируемый M.Feldenkrais (1973): достигать успехов не столько за счет физического напряжения, сколько путем вовлечения в действие максимального числа мышц — оптимальное построение движений (Бернштейн Н.А., 1947). При более низких температурах перегружаются системы терморегуляции (Тихонова А.А., 1990). У пловцов, занимающихся этим видом спорта с детства, остеохондроз развивается редко. Вряд ли можно считать обоснованным предостережение CArseni и M.Stanciu (1970), считающих недопустимым плавание в стиле брасс из-за требующейся при этом поясничной гиперэкстензии.
Недостаточно разработан вопрос о целесообразных рекомендациях по бытовой и рабочей позе сидя и стоя у больных остеохондрозом (рис. 13.1). Напомним, что внутридисковое давление минимально в положении лежа, оно возрастает в положении стоя и особенно в положении сидя. В этой позе максимальным оказывается и внутримышечное давление в паравертебральной области поясницы. Обычно при сидении с сохранением физиологического лордоза нагрузка на диски меньше и распределяется равномернее, чем при кифозе. Однако дело не в одних лишь дисках.
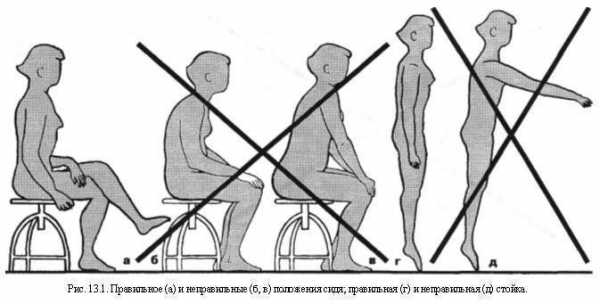
Еще со времен H.Meyer (1867) продолжается спор о преимуществах лордотической (Эрисман Ф.Ф., 1959; Корсунская М.И., 1928; Флеров Д.В., 1953) или кифотической позы сидя (Akerblom В., 1948; Lunderwold A., 1951; Сидоров О.А., 1962; Vanessova M., 1964; Повилейко Р.П., 1965; Williams Р., 1965; Arseni С, Stanciu M., 1970). При лордотической позе («передний вид посадки») таз наклонен вперед, а падение тела предотвращается напряжением поясничных мышц. При кифотической позе, наоборот, напрягаются брюшные мышцы. В первом случае требуется опора для туловища спереди, во втором — сзади. В тех случаях, когда лордотическая поза несомненно предпочтительна сравнительно с кифотической, она может быть достигнута не только благодаря определенной форме спинки стула, но и наклоненному вперед на 14° сиденью (Огиенко Ф.Ф., 1980). Для решения вопроса о предпочтительной позе сидя или стоя следует учесть степень статического напряжения, требуемого при этом на разных этапах пребывания в этих позах. H.Habestreit (I930) показал, что в положении сидя энергозатраты вначале незначительны, а при продолжительном пребывании в этом положении они превосходят энергозатраты, требуемые в положении стоя. Особенно вредно сидение в наклонном положении. При этом, поданным О.А.Сидорова (1962), выполняется мышечная работа, большая почти в два раза сравнительно с сидением прямо. В наклонном же положении стоя эта работа больше в 5 раз. Статическое напряжение — самая утомительная форма мышечной деятельности.
Длительное физическое напряжение ведет к острому нарушению обменных процессов — исчерпанию запасов АТФ в мышцах (Добровольский В.К., 1967). Не удивительно, что у гребца ощущение усталости появляется не столько в мышцах плечевого пояса, выполняющих динамическую работу, сколько в икроножных мышцах (Скрябин В.В., Розенблат В.В., 1958). Да и в спокойном положении сидя, если оно продолжительно, обменные процессы в мышцах нарушаются, в частности, выключается венозный насос камбаловидной мышцы. Особенно значительны все эти изменения при врожденном или приобретенном недоразвитии мускулатуры позвоночника и брюшного пресса, что ведет к перегрузке его суставно-связочного аппарата (Hadley L., 1951; House F., O’ConnorS., 1958; DarrisC, 1960; Koworth M., 1963). По мнению В.3.Колтуна (1971), посадка не должна быть фиксированной в каком-либо, даже наиболее выгодном со всех точек зрения одном положении. Лишь чередование видов посадки (переднего, заднего и промежуточного положений) способно обеспечить периодическую смену работающих мышц и изменение величины статических усилий. Все это касается и положения головы — не рекомендуется длительное пребывание в положении с наклоненной головой. Требуются дальнейшие исследования, в какой мере целесообразны различные посадки в зависимости от характера и направления пролапса, от степени нейроостеофиброза поясничных и других мышц и т.д. На этапе регрессирования и в начале ремиссии мы рекомендуем сидение на стуле, максимально придвинутом к столу: так, чтобы туловище было иммобилизовано между столом и спинкой стула. Также и сидение оператора на производстве или в автомобиле и кабине летчика должно обеспечить опору на спинку (Гончаров З.Н., 1964; Берновский К.Б., Сипухин Я.М., 1965; Williams P., 1965; Eisner R., 1969). Больным с болями в области копчика лучше избегать продолжительной езды в автомобиле (Thiele G., 1950).
В положении стоя, на производстве, при умывании или на кухне больному остеохондрозом следует полностью исключить позу полунаклона или наклона. Поднимать предмет следует, согнув ноги в коленях и сохраняя вертикальное положение туловища. В случае же наклона в тазобедренном суставе следует сгибать ноги и в коленях (рис. 13.2). Поднимание тяжелого груза без крайней надобности — не для человека, склонного к обострениям остеохондроза. Как уже упоминалось выше, этот вид работы сказывается неблагоприятно в условиях несостоятельности кинематической цепи «позвоночник-ноги» и при отсутствии остеохондроза у лиц с плоскостопием. У больных остеохондрозом при наличии функциональной недостаточности стоп пребывание в положении стоя вызывает утомление на 8-10-й минуте. При выполнении той же задачи, но с дополнительным грузом, утомление регистрировалось уже на 5-8-й минуте и при отсутствии функциональной недостаточности стоп.
При длительной ходьбе, особенно по лестнице с высокими ступенями, возникают толчкообразные статико-динамические нагрузки на диски и на зоны нейроостеофиброза на ногах. Особенно нежелательна при этом поза гиперлордоза. У человека в положении легкого гиперлордоза при спуске по лестнице с высокими ступенями нагрузка примерно удваивается сравнительно с нагрузкой при низких ступенях и нормальных физиологических искривлениях позвоночника (Munchinger R., 1964).
Профилактика обострений — это профилактика поражений не только диска, но и экстравертебральных структур. При длительном существовании пареза «отдельных мышц в викарно перегружаемых соседних мышцах формируется нейроостеофиброз. Поэтому массаж паретичных мышц, их стимуляция — это профилактика нейроостеофиброза соседних мышц. Сказанное касается и позных перегрузок, например при послеоперационном фиксированном кифозе (еще одно отрицательное последствие оперативного лечения остеохондроза). После перенесенного поражения грушевидной мышцы дистрофические нарушения развиваются в различных мышцах голени неравномерно — больше других страдает длинная малоберцовая мышца. Воздействия на нее и на викарно перегружаемую икроножную мышцу, особенно ее внутреннюю головку, требуют дифференцированного подхода: первую следует стимулировать, во второй необходимо устранять явления нейроостеофиброза. Остается неразрешенным вопрос о регуляции нагрузок на продольные мышцы и аддукторы бедра (о соотносительной интенсивности упражнений и процедур и об их характере). Индивидуальная оценка профилактических мероприятий требуется и при других синдромах.
Вторичная профилактика в период ремиссии включает укрепление мышечного корсета и мышечного воротника. Упражнения для укрепления мышечного корсета не должны сопровождаться фазической активностью поясничных мышц, т.е. возможностью смещения неполноценного диска. Они не должны перегружать и диск статико-динамичес-кими нагрузками в положении больного стоя или сидя. Но и при этом выбор упражнений должен вестись с учетом безопасности для пораженных дисков и складывающихся на данном этапе двигательных стереотипов. Так, рывковый подъем руки сказывается механически и синергически (через мышечный корсет) на состоянии поясничных ПДС и крестцово-подвздошных сочленений (брахиокруральный симптом А.А.Опокина, 1935). Мы предлагаем в этих целях безопасную интенсивную синергическую активность мышечного корсета. В положении на спине при согнутых в коленях ногах больной совершает 6-8 активных движений против сопротивления: ладонями вытянутых рук он поочередно сопротивляется сгибанию бедер (ладонями отталкивает сопротивляющиеся колени), их разгибанию (ладонями пытается прижимать сопротивляющиеся колени к животу), их приведению и отведению; следующие два движения — прижимание локтей (и одновременно таза) к постели и прижимание ладони к ладони. В любой последовательности эти упражнения выполняются по 3-4 минуты несколько раз в день (см. «Лечебная физкультура»).
Для шейной мускулатуры рекомендуется изометрическое произвольное напряжение самих шейных мышц (Касванадзе З.В., 1971, 1990).
При разработке профилактических мероприятий следует, наконец, учитывать роль психогенно вызванного мышечного напряжения при наличии определенной возбудимости центральных аппаратов. Т.к. через эти аппараты замыкаются и патологические рефлексы, следует считать, что профилактика рефлекторных синдромов — это и снижение такой возбудимости. В.А.Миненков (1978), выявивший у больных остеохондрозом ряд психопатологических синдромов, главным образом неврозоподобных, считает, что лечение психотропными средствами требуется и в порядке профилактики обострений.
По наблюдениям Л.Р.Хаббарда (1996), устранение клеточной «записи» (инграммы) о давней психогенной или другой травме в системе психосоматики — важнейший путь профилактики «артрита». «Исчезает инграмма — уходит боль, пропадает артрит» (с. 73). При всех диагностических и других трактовках сама мысль более чем интересна.
Важное значение в профилактике обострений имеет и предотвращение неблагоприятных температурных влияний. Согласно нашим наблюдениям над рабочими ремонтно-инструментального завода, в цехах, где не устранены сквозняки, люмбальгии и люмбаго обострялись в три раза чаще, чем в цехах без сквозняков. На роль данного фактора указывали все авторы, занимавшиеся заболеваемостью «радикулитами» в условиях производства. Необходимо остерегаться не только сквозняков, но и влажного холода, пота, поэтому не следует кутаться (Лихтенштейн В.А., 1967). Значение охлаждения было подчеркнуто в главах о патогенезе и течении. Особенно велико значение охлаждения как раздражителя, вызывающего неблагоприятные рефлекторные реакции. Кроме того, холод является разрушающим фактором в иммунобиологическом компоненте патогенеза. Предотвращение обострений — это, в частности, исключение охлаждения, макро- и микротравм. Такова система воздействия режима и физических факторов.
Что касается травм, например, в условиях трудовых и спортивных перегрузок у лиц, перенесших одно или несколько обострений, то это не только перегрузки, воздействующие на диск механически. Травма сказывается неблагоприятно на мышце, поврежденные элементы которой становятся аутоантигенами. В плане профилактики следует учесть, что повреждения дистрофично-мышечных тканей происходят, во-первых, как уже упоминалось, при резких маховых движениях, превышающих по амплитуде пределы подвижности в соответствующих суставах. Это возможно в условиях спортивной деятельности при соскоке с гимнастического снаряда с чрезмерно резким прогибом, в момент замаха или задержанного выпуска снаряда при метании (Добровольский В. К., 1967). Повреждения происходят, во-вторых, при внезапном противодействии сильному сокращению или растяжению сокращающейся мышцы. Это возможно при закрепощенном некоординированном движении, особенно при поднятии тяжестей, срыве намеченного движения. Повреждение, в-третьих, происходит при ударе по мышце или сухожилию в момент их сокращения.
При отсутствии остеохондроза и явлений нейроостеофиброза умеренные боли в мышцах в начальном периоде интенсивной тренировки быстро проходя щи. Однако у некоторых тренирующихся, особенно при нагрузках большой интенсивности, развивается острая миальгия. Боли беспокоят не только при движениях и ощупывании, но и в покое. Появляется общее чувство разбитости, иногда повышается температура тела из-за общей интоксикации. Объем движений ограничивается, а наиболее нагруженные мышцы приобретают почти хрящеподобную плотность. Если при ощупывании расслабленных мышц в них определяются уплотненные участки, говорят об остром миогелозе и объясняют его исчерпанием запасов АТФ в «окоченевших» участках.
Требуются специальные исследования для выяснения взаимосвязи аутоиммунных процессов мышц и дисков, диагностической и прогностической значимости описанных клинических, биохимических и иммунологических сдвигов — в какой мере они имеют и не имеют отношение к остеохондрозу. Однако, и это ясно уже в настоящее время, лицам, перенесшим обострение остеохондроза, противопоказаны не только перепады температур, не только известные неблагоприятные позы, особенно при подъеме тяжести, но и упомянутые маховые движения, резкие прогибы в момент замаха, внезапные противодействия сильному сокращению или растяжению мышцы и др.
Возникает вопрос о сроках, в течение которых недопустимы или относительно нежелательны мышечные перегрузки. Этот вопрос связан и с продолжительностью необходимого предупредительного лечения в стадии ремиссии. По этому поводу имеются разрозненные данные. Л.О.Голо-сова (1969), наблюдавшая эффективность вибрационных ванн при шейном остеохондрозе, обратила внимание, что повторный курс требуется через 6-8 месяцев, без чего часто наступает рецидив. Относительно поясничного остеохондроза имеются наблюдения В.И.Приходько (1968), согласно которым в тяжелых случаях требуется противорецидивное лечение через 3 месяца, а в более легких — через 6 месяцев. Ранние сроки противорецидивного лечения (через 2-3 месяца), по данным автора, требуются у лиц, у которых был недостаточным эффект лечения в остром периоде. Так, в нашей клинике ТИ.Бобровникова и И.З.Марченко (1963) показали, что обострения легче возникают у тех, у кого при выписке из стационара остаются мышечно-тонические нарушения и локальные вегетативно-сосудистые нарушения. В.И.Приходько (1968) придает особое значение стойкому спастическому состоянию сосудов ног. Естественно, что одного этого показателя недостаточно для решения вопроса о времени проведения противорецидивного лечения. Кроме того, не только устойчивое вазоспастическое, но и вазопаретическое состояние, притом еще в большей степени, требует лечебных мероприятий. Как показано нами, вазодилатация наблюдается часто при наличии дополнительного экстравертебрального очага ирритации, особенно со стороны гениталий или других внутренних органов. В этой связи сроки противорецидивного лечения должны определяться и наличием экстравертебральных заболеваний.
Лечение указанных заболеваний требуется и тогда, когда с обычной точки зрения гинеколога или интерниста «процесс закончен». Рубцовые изменения в малом тазу или брюшной полости и при отсутствии воспаления являются источником патологической импульсации, зачастую субсенсорной. Поэтому невропатолог и в подобного рода случаях должен настаивать на соответствующем лечении.
Итак, сроки противорецидивного лечения находятся в пределах между 3 и 6 месяцами после завершения обострения. Что же касается характера требуемых мероприятий, то он определяется как особенностями патогенеза резидуальных явлений, так и условиями проведения этих мероприятий.
В период ремиссии одни авторы ограничивают объем лечебных мероприятий массажем и ЛФК, другие — комплексом самых разнообразных нейроортопедических, физиотерапевтических, инъекционных и других лекарственных средств.
Выбор средств профилактического лечения во многом определяется, как упоминалось выше, патогенезом резидуальных явлений, которые в любое время могут стать актуальными, процессуальными. В этой связи необходимы, во-первых, мероприятия по укреплению мышечного корсета и воротника в целях стабилизации пораженного сегмента. Во-вторых, требуются мероприятия по размягчению и рассасыванию эпидуральных и арахноидальных Рубцовых образований, по улучшению кровообращения в корешках. Сказанное относится и к необходимым воздействиям на экстравертебральные очаги поражения. Как было показано в нашей клинике, в период ремиссии требуется детальный учет зон нейроостеофиброза в районах викарных и позных перегрузок. Учет зон нейроостеофиброза необходим с целью локального воздействия аппликациями димексида с другими лекарственными веществами, воздействия фонофорезом гидрокортизона, сегментарным массажем и пр. Если нейроостеофиброз локализован в подколенной ямке и сопровождается приступами крампи, требуется назначение препаратов атропина и воздействие на церебральную патологию, проведение курса инъекций, например, растворов глюкозы и сернокислой магнезии.
Т.к. функциональная недостаточность стоп является в некоторой степени и следствием остеохондроза, и фактором его усугубления, потребовалась разработка специального комплекса ее лечения. В целях «воспитания» нормальных реципрокных отношений в деятельности мышц голени и стопы после активного расслабления мы предлагаем проводить специальные упражнения (Иваничев Г.Л., 1975). Больной медленно, но ритмично в течение трех секунд совершает сгибание стоп с одновременным сгибанием пальцев. Следующие три секунды выделяются для расслабления до исходного уровня. Отдых — 10-15 с. Затем в таком же темпе проводится разгибание стоп, далее опять сгибание стоп и в том же порядке движения пронации и супинации и т.д. Больному рекомендуется дальнейшее применение упражнений на расслабление и тренировку координации в домашних условиях. Установлено, что лучшие результаты наблюдаются при сочетании тренировки координации и ЛФК. Критерием компенсации функциональной недостаточности стоп является исчезновение утомляемости мышц голени и стоп при статической работе по удержанию веса тела в течение 15 минут, сокращение времени упомянутой динамической пробы и нормализация биоэлектрических показателей реципрокных отношений.
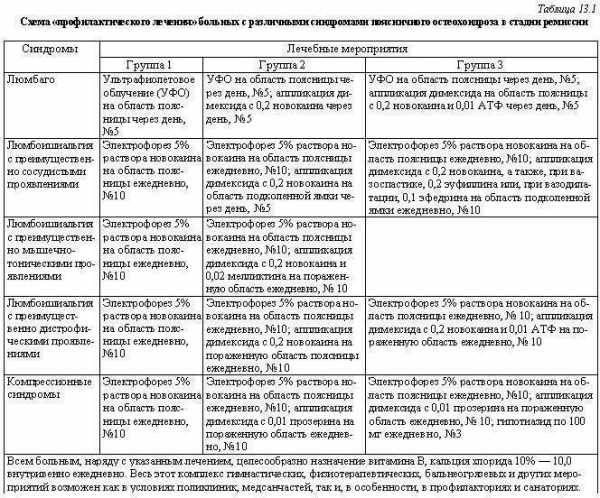
В нашей клинике разработана схема «профилактического лечения» остеохондроза позвоночника в стадии ремиссии с учетом синдромов предшествовавшего острого периода, а также с учетом выраженности резидуальных явлений — едва выявляемых, скрытых (1 группа), слабо выраженных, явно не препятствующих трудовой деятельности (2 группа) и выраженных резидуальных явлений (3 группа). Данные для патологии поясничного отдела представлены в табл. 13.1.
Способствует урежению и укорочению обострений работа по «профилактическому лечению» в специальных амбулаториях и стационарах. По инициативе новокузнечан в начале 60-х годов (Гутман Е.Г., Заславский Е.С., 1974) такие учреждения диспансерного типа были созданы в Ставрополе, Киеве, Донецке, Биробиджане, Запорожье, Иваново и других городах. И.А.Шехтер и М.С.Рицнер (1978) сообщают о дополнении специализированного стационара соответствующим поликлиническим звеном. Специальный кабинет был создан при областной поликлинике без увеличения штатного расписания за счет перераспределения потока неврологических больных. Врач и фельдшер занимаются приемом и консультацией больных остеохондрозом, реабилитацией, диспансеризацией и методической работой. Кабинет оснащен тракционным оборудованием с комнатой для инъекционного лечения. Рядом располагаются физиотерапевтический кабинет, комнаты для массажа и ЛФК. Благодаря организации кабинета удалось снизить почти наполовину количество выдаваемых больничных листов, продолжительность пребывания на больничном листе при рефлекторных синдромах, в меньшей степени (с 22 до 18 дней) — при корешковых синдромах. Б.Ф.Зимовский еще в 1966 г. рекомендовал организацию специализированных 90-коечных отделений при всех областных больницах. Это уже осуществлено во многих регионах.
Я.Ю. Попелянский
Ортопедическая неврология (вертеброневрология)
medbe.ru
О противорецидивном лечении язвенной болезни
Под противорецидивным лечением язвенной болезни понимается не непосредственное лечение язвенной болезни, а выполнение всего комплекса лечебно-профилактических мероприятий, направленных против возможного возникновения рецидива заболевания. Если у больного наблюдаются симптомы язвенной болезни (характерные боли и моторно-секреторные нарушения, диспепсия, образование дефекта слизистой оболочки желудка и двенадцатиперстной кишки), то ему назначают не противорецидивное лечение, а специфический противоязвенный курс лечения в стационаре.Спорным остаётся вопрос — когда лучше проводить противорецидивное лечение: в период «угрожаемый» (весна и осень) или же в период, предшествующий возможному рецидиву?
В последнее время считается, что противорецидивное лечение больных следует проводить как в межприступный период, так и в период наиболее вероятного рецидива. Дело в том, что, руководствуясь только сезонностью заболевания, можно опоздать с противорецидивным лечением, поскольку начало заболевания порой месяц на месяц не приходится. Если же проводить противорецидивные мероприятия только в межприступный период, то они могут оказаться недостаточно эффективными для предотвращения возможного рецидива заболевания в «угрожаемом» периоде.
Итак, больным проводят длительное противорецидивное лечение (не менее 5 лет после последнего обострения). Особенно это касается больных, у которых имеется склонность к ежегодным обострениям. А объём проводимых противорецидивных мероприятий в межприступным периоде и в «угрожаемом» (весна, осень) — различен.
В период возможного рецидива заболевания рекомендуется:
1. Сведение до минимум нервно-психической и физической травматизации как на работе, так и в условиях семьи; освобождение от работы в ночных сменах и от командировок.
2. Строгое соблюдение полупостельного режима или пребывание больного в специализированных ночных профилакториях, обеспечивающих психический и физический покой в течение свободного от работы времени.
3. Строгое соблюдение диеты №1 по Певзнеру. Возможные отклонения с учётом переносимости продуктов, наличия сопутствующих заболеваний (панкреатит, холецистит, энтероколит) и степени выраженности основного заболевания, то есть язвенной болезни.nourriture.ru
Профилактика и противорецидивное лечение язвы желудка
Своеобразие и сложность этиологических факторов, обусловливающих развитие язвенной болезни, создает большие затруднения в составлении конкретной программы мероприятий, предупреждающих возникновение данного заболевания. Профилактика язвенной болезни должна проводиться по двум основным направлениям: организация оздоровительных мероприятий в области труда, быта, питания, психогигиены, физкультуры и спорта и организация системы лечебно-профилактических мероприятий по обслуживанию больных (А. А. Кривицкий, 1968). Наиболее качественно проводить диспансеризацию больных возможно лишь при наличии широкой сети специализированных гастроэнтерологических кабинетов в городских поликлиниках и центральных районных больницах. Первые такие кабинеты уже созданы в Ленинграде, на Украине (Черновцы, Донецк), в Эстонии.
Язвенная болезнь является хроническим рецидивирующим заболеванием, и актуальной проблемой борьбы с ним служит профилактика рецидивов, которые наступают в 50—80% случаев. В части случаев ремиссия может быть длительной, но обычно даже в случаях полного заживления язвы и клинического выздоровления рецидивы возникают с промежутками от 3 месяцев до 1—2 лет (реже).
Среди причин рецидивов необходимо упомянуть физическое переутомление (подчас тяжелая работа или однократный подъем тяжестей), эмоциональные перегрузки, ночная работа, недостаточный сон, нарушения диеты, аллергические заболевания и интеркуррентные инфекции, прием ульцерогенных лекарств, употребление алкоголя, злостное курение. Определенное значение имеет и время года. Обычно действует несколько провоцирующих обострение факторов.
Какие же можно предложить мероприятия для профилактики рецидивов?
1. Тщательное лечение первых проявлений язвенной болезни и обязательная диспансеризация с последующим активным наблюдением за больным.
Очевидно, большое значение имеют систематические (1 раз в 3—4 месяца) профилактические курсы одного из холинолитиков в сочетании с викалином или другими антацидами, на фоне строгой диеты в течение 2—3 недель. Эти курсы следует проводить даже при отсутствии болей и диспепсических расстройств. При возникновении обострения необходима госпитализация. У больных с четко выраженной сезонностью рецидивов за месяц до предполагаемой вспышки следует провести курс превентивной терапии. Эти курсы удлиняют сроки ремиссии, сокращают число дней нетрудоспособности, уменьшают тяжесть рецидивов.
Периодическая госпитализация, несомненно, удлиняет сроки последующей ремиссии.
2. Создание спокойной обстановки вокруг больного, устранение отрицательных эмоций, травмирующих психику факторов.
3. Следует добиваться перевода больных на более легкую работу, соблюдения нормального рабочего дня, с освобождением от дополнительных нагрузок, а также обеспечения 8-часового сна и одного дневного часа отдыха.
4. Соблюдение режима питания с периодическими пищевыми «зигзагами», но строгим запрещением продуктов, раздражающих слизистую оболочку гастро-дуоденальной зоны (см. раздел о диете).
5. Курение и алкоголь должны быть запрещены. Кофе и крепкий чай могут употребляться в ограниченных количествах.
6. Ограничение ульцерогенных лекарств (бутадион, аспирин, резерпин, антикоагулянты).
7. Необходимо активно бороться с аллергическими и интеркуррентными заболеваниями.
8. Необходимо добиваться понимания со стороны больного в отношении природы, течения и характера «своего» заболевания и значения необходимых лечебно-профилактических мероприятий.
Показателями эффективности курсов профилактического лечения являются: общее число дней нетрудоспособности в год по язвенной болезни, количество обострений, их длительность и среднее количество дней нетрудоспособности одного человека.
Л. Ф. Кимлач и Р. И. Спазинецкая (1968) установили, что при отсутствии профилактических курсов обострения заболевания имели место у 38%, а после их широкого внедрения в амбулаторную практику — только у 22,4% больных. По их данным, заболеваемость с временной утратой трудоспособности среди рабочих в расчете на 100 человек в 1962 г. (до профилактических курсов лечения) составила 2,5 наблюдения и 41 день нетрудоспособности, а в 1967 г. — 1,5 и 25,3 дня. В 1961 г. процент инвалидизации в связи с язвенной болезнью был равен 2,8, а в 1967 г. — 0,9.
Е. И. Самсон (1970) считает необходимым проводить профилактическое лечение больных язвенной болезнью в течение 5 лет, причем в первые 2 года лечение должно быть пролонгированным, подчас беспрерывным, а в последующие 3 года при отсутствии выраженных рецидивов профилактические курсы проводятся 2 раза в год в течение 1,5—2 месяцев, обычно весной и осенью. При тяжелых обострениях заболевания показана повторная госпитализация.
Приведенные материалы со всей очевидностью свидетельствуют о большой пользе профилактических курсов терапии как в лечебном, так и социальном аспекте.
Широкое проведение активных профилактических мероприятий может реально способствовать снижению заболеваемости и предупреждению ранней инвалидизации больших контингентов населения.
www.medical-enc.ru
Способ противорецидивного лечения больных язвенной болезнью
Изобретение относится к медицине, а именно к гастроэнтерологии и может быть использовано для лечения больных язвенной болезнью. Сущность изобретения: устанавливают даты предшествующих обострений, после чего в двенадцатимесячном годовом интервале прогнозируют даты возможных обострений относительно каждого из них, полагая их кратными 91 дню, в результате на годовой шкале времени определяют четыре группы дат, крайние из которых в пределах каждой из них, принимают ограничивающими периоды наиболее угрожаемые по рецидивированию заболевания и от их средины в интервале 15 дней проводят противорецидивное лечение медикаментозными средствами и в интервале 22 дня проводят мероприятия режимно-ограничительного и диетического плана. В случае впервые выявленной язвенной болезни от даты ее обострения устанавливают прогнозируемые даты обострения кратные 91 дню и от них аналогичным образом проводят противорецидивное лечение, в дальнейшем — по результатам клинического течения заболевания — уточняют угрожаемые периоды и сроки противорецидивного лечения.
Изобретение относится к медицине, в частности, гастроэнтерологии, и может быть использовано для прогнозирования сроков противорецидивного лечения больных язвенной болезнью желудка и двенадцатиперстной кишки.
Известно, что рецидивирование язвенной болезни связано с воздействием причин, как экзогенного, так и эндогенного характера /В.Х.Василенко/. В частности, что рецидивирование подвержено сезонным колебаниям /Мойнингам, 1913, Зимницкий С.С. 1926, Бурчинский Г.Н. 1954, Цаунис М.Ф. 1975, Комаров ФиИ. 1989, и др./. В качестве прототипа, как наиболее близкого способа по технической сущности и достигаемому положительному эффекту нами принят известный способ, согласно которому противорецидивное лечение производится в наиболее угрожаемый в плане рецидивирования язвенной болезни осенне-весенние периоды. К преимуществам данного метода следует отнести возможность экстраполирования на всю массу больных, страдающих язвенной болезнью. К недостаткам невысокую прогностическую точность, не позволяющую осуществлять проведение противорецидивной терапии индивидуально, конкретному больному язвенной болезнью. Кроме того, указанный способ не учитывает рецидивы заболевания в зимне-летние периоды года. Цель изобретения: повысить эффективность противорецидивной терапии путем индивидуального прогнозирования вероятных сроков рецидивирования язвенной болезни. Цель достигается тем, что устанавливаются даты предшествующих обострений, после чего в двенадцатимесячном годовом интервале относительно каждого из них прогнозируют даты возможных обострений, полагая их кратными 91 дня, в результате на годовой шкале времени определяют четыре группы дат, крайние из которых в пределах каждой из них, ограничивают периоды наиболее угрожаемые по рецидивированию и от их середины в интервале 15 дней проводят противорецидивное лечение медикаментозными средствами, а в интервале 22 дня — мероприятия режимно-ограничительного и диетического плана, в случае впервые выявленной язвенной болезни от даты ее обострения устанавливают прогнозируемые даты обострения кратные 91 дню и от них аналогичным образом производят противорецидивное лечение, в дальнейшем по результатам клинического течения заболевания уточняют угрожаемые периоды и сроки противорецидивного лечения. Отсутствие в известных технических решениях использования для повышения точности прогнозирования времени рецидивирования язвенной болезни показателя «даты начала предшествующего обострения /рецидива/ язвенной болезни конкретного больного» свидетельствует о соответствии заявленного технического решения критерию «новизна». В настоящее время, считается, что рецидивирование наиболее вероятно в осенне-зимнее время, в указанном способе для прогнозирования рецидивов язвенной болезни также используется оценивание временных интервалов но на протяжении всего года. Признаки «кратность 91 дню» относительно даты начала предшествующего обострения заболевания» и «угрожаемые периоды по рецидивированию заболевания продолжительностью до 45 дней» «новые». Совокупность указанных и новых существенных признаков позволяет получить сверхсуммарный положительный эффект, с большей точностью прогнозировать возможность рецидивирования, и благодаря своевременно проведенному лечению, снизить частоту рецидивирования известной болезни. Сказанное свидетельствует о соответствии заявленного техническому критерию «существенное отличие». Пример реализации способа: больной Б. 1958 года рождения, поступил в клинику 5.12.91 г. с диагнозом: язвенная болезнь в фазе обострения, язва желудка, язва луковицы двенадцатиперстной кишки. Дуоденит. Рубцово-язвенная деформация луковицы двенадцатиперстной кишки. Диагноз установлен 3.12.91 г. при эндоскопическом исследовании. На передней стенке луковицы двенадцатиперстной кишки выявлена язва размером 0,7 0,8 см. Их анамнеза установлено, что язвенной болезнью страдает с 1988 года, когда впервые /по данным медицинской документации/ с 20.8.88 г. почувствовал боли в эпигастральной области. Диагноз был верифицирован в результате стационарного обследования. Последующие обострения: с 5.3.89 г. с 23.11.89 г. с 26.5.91 г. Последнее обострение с 25.11.91 г. клинически проявившееся появлением болевого синдрома в эпигастральной области в первой половине ночи, а также через 1 1,5 часа после приема пищи. Исходя из имеющихся данных сроки противорецидивного лечения для данного больного определяем в следующей последовательности: 1/на основании дат обострений в двенадцатимесячном годовом интервале определяем возможные даты обострения, полагая их кратными 91 дню от каждого ранее имевшегося в анамнезе; а/ 20.8.88 г. возможное обострение 19.11; 19.2. 22.5. 20.8. б/ 5.3.89 г. возможные обострения 4.12. 5.3. 5.6. 4.9. в/ 23.11.89 г. возможные обострения 23.11. 22.2. 24.5. 23.8. г/ 26.5.91 г. возможные обострения 24.11. 23.2. 26.5. 26.8. д/ 25.11.91 г. возможные обострения 25.11. 24.2. 25.5. 25.8. 2/ на годовой шкале определяем четыре группы дат прогнозируемых обострений: а/ 19.11. 4.12. 23.11. 24.11. 25.11. б/ 19.2. 5.3. 22.2. 23.2. 24.2. в/ 22.5. 5.6. 24.5. 26.5. 25.5. г/ 20.8. 4.9. 25.8. 26.8. 3/ определяем продолжительность угрожаемых по рецидивированию периодов в пределах каждой из четырех групп дат: а/ с 19.11 по 4.12; б/ с 19.2 по 5.3; в/ с 22.5 по 5.6; г/ с 20.8 по 4.9. 4/ устанавливаем даты соответствующие середине каждого периода: а/ 26.11. б/ 26.2. в/ 28.5. г/ 28.8. 5/ определяем периоды противорецидивного лечения в течение года, полагая, что они находятся в интервалах от дат установленных в п.4: а/ для медикаментозного лечения 15 дней и для данного больного будут являться следующими: с 11.11 по 10.12;с 11.2 по 12.3;
с 13.5 по 12.6;
с 13.8 по 12.9;
б/ периоды, в пределах которых проводится весь комплекс противорецидивных мероприятий, включающий кроме медикаментозной терапии мероприятия режимно-ограничительного плана и соблюдение соответствующей диеты устанавливаются в интервалах 22 дня от дат выявленных в п. 4:
с 4.11 по 18.12;
с 4.2 по 20.3;
с 6.5 по 19.6;
с 6.8 по 19.9;
Доказательство полученного положительного эффекта: проанализировано 698 случаев язвенной болезни желудка и 2412 случаев язвенной болезни двенадцатиперстной кишки у больных, проходивших лечение в стационарах в период с 1984 по 1990 год. Сезонные колебания заболеваемости представлены ниже. ЯБЖ больные язвенной болезнью желудка в абсолютных числах;
ЯБ12к больные язвенной болезнью двенадцатиперстной кишки и абсолютных числах;
количество больных язвенной болезнью желудка и двенадцатиперстной кишки находившихся на лечении в различные сезоны года в процентном выражении. Как следует из представленных таблиц 48,6 13,4% больных язвенной болезнью желудка и 47,1 6,3% больных язвенной болезнью двенадцатиперстной кишки в зимне-летние периоды года не охвачены противорецидивным лечением при существующих подходах к противорецидивной терапии данной категории больных. Столь значительный процент больных не охваченных противорецидивным лечением, психологический негативизм больных к необходимости проведения непрерывной терапии на протяжении 6 месяцев в осенне-весеннее время /в некоторых странах на протяжении года/ являются факторами низкой эффективности существующей системы диспансерного наблюдения на лицами, страдающими язвенной болезнью. Для изучения временных особенностей рецидивирования, течения заболевания отобрана группа больных с язвенной болезнью в анамнезе. Из них язвенной болезнью желудка страдало 97 человек и 165 язвенной болезнью двенадцатиперстной кишки. На основании детального изучения предшествующего течения заболевания выявлены даты начала всех имевшихся ранее обострений. Установлено, что начала обострений у конкретного больного наступали в определенные, фиксированные на протяжении года, периоды, также как существовали периоды в течение которых обострений заболевания, тем более рецидивов, не наблюдалось. К примеру: больной К, 1946 года рождения, страдает по поводу язвенной болезни двенадцатиперстной кишки с 1971 года. Первое обострение с 10.9.71 г. последующие с 2.3.73 г. 17.9.73 г. 22.6.78 г. 5.12.79 г. 12.3.80 г. 25.9.83 г. 28.2.84 г. 16.9.87 г. /вышеуказанные даты установлены по результатам изучения медицинской документации/. Второй случай — больной В. 1938 года рождения, по поводу язвенной болезни желудка страдает с 1978 года, когда впервые 27.10 выявлена язва антрального отдела желудка. Начало обострения с 14.10.78 г. последующие обострения с 28.4.81 г. 1.7.83г. 26.10.84 г. 18.4.85 г. 5.1.86 г. Как видим из приведенных примеров, в первом случае клинического наблюдения неблагоприятными, в плане рецидивирования, явились периоды времени включающие март, июнь, сентябрь, декабрь, во втором январь, апрель, июль и октябрь. У наблюдаемой группы больных сроки обострения заболевания повторялись с кратностью близкой к трем месяцам от предшествующих обострений, что наиболее отчетливо выявлялось у лиц с часто рецидивирующим течением. Эта закономерность одинаково прослеживалась как у больных с язвенной болезнью желудка так и у больных с язвенной болезнью двенадцатиперстной кишки. Данный факт указывает на то, что язвенная болезнь циклическое заболевание, рецидивирующее в определенные, характерные для каждого больного периоды, количество которых в течение года равно четырем. Для определения продолжительности этих периодов у каждого больного в двенадцатимесячном годовом интервале времени устанавливались прогнозируемые даты обострений, полагая их кратными 91 дню от начала всех имевшихся ранее обострений. В результате на вышеупомянутой шкале времени формировалось четыре группы дат, крайние из которых, в пределах каждой группы ограничивали продолжительность предполагаемых по рецидивированию периодов. С помощью вышеописанной методики установлено, что максимальная продолжительность данных периодов у наблюдаемых больных приближалась к 45 дням в каждом из них. Колебания составили от 0 до 43 дней, при этом в интервале 0 — 10 дней даты начала обострений находились у 18,8% больных, 10 20 дней у 29,1% больных, 20 30 дней у 33,3% больных, 30 45 дней у 18,8% больных. Следовательно, наиболее угрожаемый интервал времени в пределах прогнозируемых периодов для каждого больного равен 30 дням, на которые приходилось 81,2% рецидивов язвенной болезни, что является основанием к проведению медикаментозной терапии /патогенетически обоснованной для каждого больного/ именно такой продолжительности, независимо от длительности угрожаемых по рецидивированию периодов установленных индивидуально для каждого больного по результатам предшествующего течения заболевания. Начало и окончание противорецидивной терапии в различные периоды года определяются путем вычисления середины каждого из прогнозируемых периодов и от этих дат в интервале 15 дней устанавливаются сроки противорецидивного лечения. Аналогично определяются сроки проведения режимно-ограничительных мероприятий и диетического питания, которые проводят в интервале 22 дня. В случае впервые выявленной язвенной болезни, от даты начала обострения устанавливают прогнозируемые даты обострений кратные 91 дню и от них в соответствии с вышеизложенным проводят противорецидивное лечение и комплекс режимно-ограничительных мероприятий, в дальнейшем по результатам клинического течения заболевания уточняют угрожаемые периоды и сроки противорецидивного лечения. В процессе наблюдения с 1986 по 1992 год из 262 у 224 больных, что составляет 85,5% наступали рецидивы заболевания, которые подтверждались результатами клинического, лабораторного и эндоскопического исследования. Во всех случаях даты начала обострения заболевания находились в пределах временных интервалов в течении которых заранее указанным выше расчетным методом предполагалось проведение противорецидивного лечения, что подтверждает высокую прогностическую значимость предложенного способа. Таким образом, предложенный способ позволяет:
1/ прогнозировать индивидуальные вероятные периоды времени, угрожаемые по рецидиву заболевания для всех больных язвенной болезнью;
2/осуществлять индивидуальное противорецидивное лечение у всех больных данным заболеванием;
3/ сократить длительность профилактической медикаментозной терапии до 4-х месяцев в году у каждого больного язвенной болезнью и таким образом уменьшить ятрогенное воздействие на организм.
Формула изобретения
РИСУНКИ
Рисунок 1findpatent.ru
Противорецидивное лечение колита — советы специалистов
Вопрос о длительности и характере противорецидивного лечения язвенного колита остается пока нерешенным. Существует мнение, что противорецидивное лечение нужно проводить пожизненно.
Длительность лечения
Но, учитывая риск возникновения побочных эффектов при длительном применении препаратов и высокую стоимость этих препаратов, в гастроэнтерологическом отделении ГНЦК придерживаются следующей схемы: сначала купируют атаку язвенного колита, затем назначают поддерживающую дозу аминосалицилатов (2,0 г месалазина или 3,0 г сульфасалазина в сутки) сроком до 6 месяцев.
В том случае, если в этот период обострений заболеваний не было отмечено и при контрольном эндоскопическом исследовании констатируется ремиссия, противорецидивное лечение отменяют. Если же во время противорецидивной терапии у больного состояние было нестабильным, требовалось иногда увеличивать дозу аминосалицилатов для устранения обострения и контрольная эндоскопия показывает активное воспаление, противорецидивное лечение продляют еще на 6 месяцев. Больные с хроническим язвенным колитом нуждаются в непрерывном длительном лечении высокими дозами аминосалицилатов. Но эта терапия является не столько противорецидивной, сколько сдерживающим противовоспалительным лечением.
Для лечения этой категории больных широко используются интермиттирующие схемы приема кортикостероидов и цитостатики (6-меркаптопурин или азатиоприн).
Видео — лечение колита
Понравилась статья? Поделись с друзьями!
www.kolit.su
Противорецидивная терапия в СПб в клинике «Аванта».
Противорецидивная терапия (стабилизация ремиссии) — это важный этап в борьбе с алкогольной зависимостью. В этот период человеку необходима всесторонняя поддержка близкий людей и лечащего врача, так как этот период является своеобразным испытанием для пациента, когда он не должен больше употреблять алкоголь.
Противорецидивная терапия требует обязательного согласия на лечение со стороны пациента, поэтому если зависимый не осознал необходимости такого лечения, все попытки будут безуспешными. Убедить самостоятельно больного вряд ли удастся, так как многие, страдающие от алкогольной и любой другой зависимости, обычно не осознают своего положения. А все разговоры с родственниками перерастают в ссоры и взаимные упреки. Такая эмоциональная обстановка в семье может только усугубить ситуацию. Для того, чтобы смягчить этот этап, обратитесь к профессиональному психологу или психотерапевту, которые помогут разобраться в проблеме, помочь выбрать правильные слова и попробовать склонить зависимого человека в сторону попытки побороть зависимость.
Если вы столкнулись с проблемой запойного алкоголизма, то сначала необходимо вывести больного из этого состояния и достичь стабилизации. После этого Вы уже можете начинать консультации со специалистами и делать выбор в пользу того или иного вида лечения.
Этапы противорецидивной терапии
Медицинский центр «Аванта» предлагает услуги по противорецидивной терапии. Специалисты центра имеют большой опыт в работе с различными зависимостями и целый арсенал современных и эффективных методов лечений. Лечение от алкоголизма — это длительный и сложный процесс, поэтому крайне важно, кто будет оказывать помощь и поддержку алкогользависимому пациенту и его родственникам.
Все пациенты разные, поэтому в медицинском центре «Аванта» все курсы лечений разрабатываются индивидуально после полноценного обследования. Однако, половина успеха — это всегда желание самого больного, его усердность и беспрекословное следование рекомендациям специалиста.
Общий курс противорецидивной терапии включает в себя следующие этапы:
- Детоксикация — очень важный этап, который позволяет полностью очистить организм от токсичных продуктов распада алкоголя;
- Диагностика организма — на этом этапе производится изучение картины заболевания и проводятся клинические исследования общего состояния здоровья;
- Противорецидивная терапия — это проведение самих терапевтических процедур, которые должны привести к устойчивой ремиссии;
- По желанию пациента — Проба с алкоголем — данная проба позволяет оценить эффективность лечения;
- Психотерапия — поддерживающее лечение после возращения к нормальной жизни;
- Восстановительное лечение — восстановление прежнего состояния здоровья.
В медицинском центре «Аванта» Вас ждут компетентные и деликатные специалисты, комфортные условия обслуживания, наиболее эффективные методики и, конечно, индивидуальный подход. Не откладывайте лечение, позаботьтесь о своем здоровье.
mc-avanta.ru