Профилактика пролежней и лечение лежачего больного
Профилактика пролежней у лежачего больного
Пролежни — это повреждения кожного покрова человека, появляются на теле человека от длительного сдавливания мягких тканей.
В результате постоянного давления нарушается микроциркуляция, питающая клетки, они гибнут, развивается некроз мягких тканей. Чаще всего пролежни – это результат ненадлежащего ухода за лежачими больными.
Симптомы
Первым симптомом начинающегося пролежня для пациента, у которого сохранена чувствительность, становятся покалывание, а затем онемение в тех местах, на которые идет давление. Такие жалобы говорят о начинающемся пролежне.
Часто больной человек не в состоянии почувствовать или пожаловаться, например, после инсульта или спинномозговой травмы. Люди, которые ухаживают за такими больными, обязательно должны знать видимые симптомы пролежней.
*Еще обязательно читайте: Почему не заживают пролежни — распространенные ошибки при уходе
Внешне они начинают проявляться, как стойкое покраснение и набухание кожи в самых выступающих местах, которое не проходит и после того, как давление прекратилось.
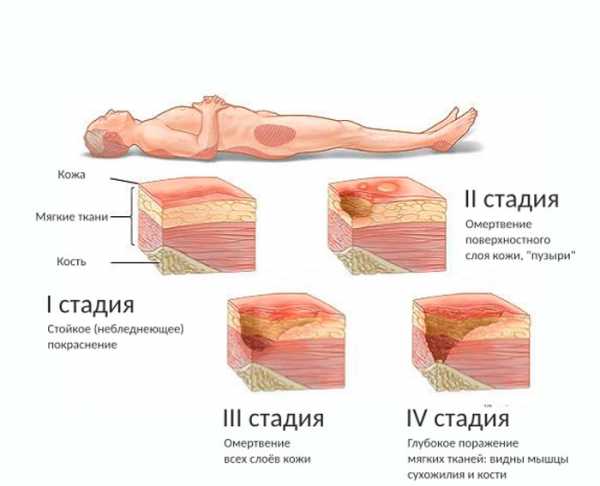
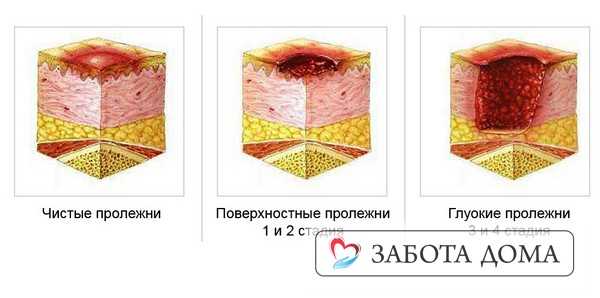
Четыре степени пролежней
Описанный выше симптом – признак пролежня первой степени. Всего их четыре, и при отсутствии лечения развитие от одной степени к другой происходит очень быстро, а лечатся они долго и трудно. Поэтому очень важно не допустить образование и развитие пролежней.
Пролежни первой степени
При пролежнях первой степени кожный покров не нарушен. Покраснение кожи имеет цвет синюшно-красный от бледного до интенсивного, кожа теплая на ощупь, болезненная. При обнаружении таких признаков нужно срочно прекратить давление на пораженные области.
Cтепени (стадии) пролежней
Затем кожу промывают физраствором или перекисью водорода, тщательно просушивают и обрабатывают средствами, которые улучшают местное кровообращение. При должном лечении и профилактике еще возможно восстановление тканей кожи.
Пролежни второй степени
На второй стадии целостность кожного покрова нарушается. Пораженная поверхность становится более интенсивного оттенка, с видимым отеком и повышенной температурой. Образуются мелкие пузырьки с жидкостью, и начинается отслойка эпидермиса.
Развитие пролежня приобретает стремительный характер. Нарушение питания клеток кожи приводит к тому, что в них скапливается жидкость, они набухают и разрываются. Поражение распространяется и на подкожный слой.
Пролежни третьей степени
Пролежни третьей степени. Некроз поражает кожу на всю толщину, вплоть до мышечной ткани. Поражение приобретает вид раны, с нагноением или без. Возможно выделение жидкости.
Пролежни четвертой степени
Четвертая степень характеризуется углублением раны, которая приобретает вид полости. На стенках полости наблюдается гнойное воспаление. Полость расширяется за счет воспаления стенок, при этом видимое повреждение не отражает истинных размеров поражения тканей.
На 3-й и 4-й стадиях высок риск инфекционных осложнений. Лечение пролежней 3-й и 4-й стадий возможно только хирургическим путем с последующей реабилитацией. Следует отметить, что одновременно на разных частях тела могут быть пролежни разной степени.
Наиболее частые места развития пролежней
У сидячих больных
У сидячих больных самые распространенные места пролежневых очагов – седалищные бугры, зона смыкания ягодиц, копчик, а также пятки и пальцы стопы. Усугубляет развитие пролежней трение мягких тканей о твердую поверхность.
Такое возможно, если пациент сползает по кровати или стулу из-за слабости в ногах, или пытаясь изменить положение тела. Трение вызывает разрыв капилляров с нарушением питания клеток и соответствующими последствиями.
У лежачих больных
У лежачих больных в положении на спине основные места локализации пролежней – затылок, лопатки, локти, область остистых отростков позвоночника, крестец, пятки. Наиболее распространены пролежни в области крестца.
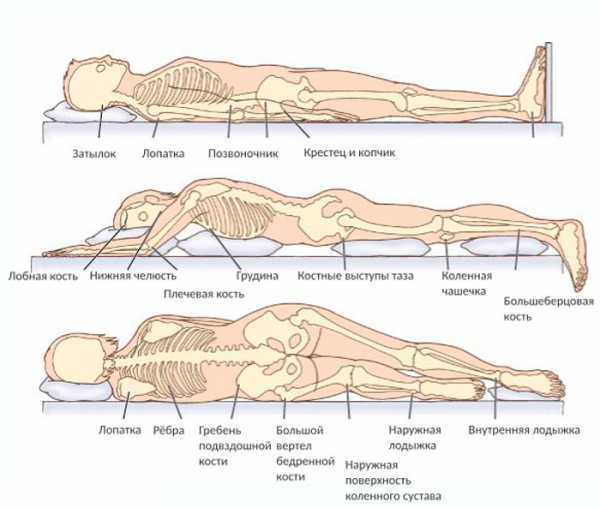
Расположение пролежней
Если пациент длительное время находился в положении лежа на боку, у него могли пострадать мягкие ткани головы, в том числе уши, плечо в области плечевого сустава, мягкие ткани в области ребер, тазобедренного сустава, коленей, лодыжек. У лежащих на животе локализация следующая: скулы, ребра, лобковая кость, колени, пальцы ног.
Пролежни также могут образоваться при переломах под воздействием гипсовой повязки и во рту при давлении на слизистую зубного протеза.
Факторы риска для развития пролежней
Пролежни возникают и прогрессируют у разных людей по-разному. Существует ряд факторов, которые увеличивают риск их образования и скорость течения болезни.
Состояние кожи пожилых людей
Один из таких факторов – состояние кожи пожилых людей. С возрастом у людей исчезают коллагеновые волокна, истончается подкожный жир, и кожа становится более сухой и тонкой, а ее защитные функции и сопротивляемость негативным воздействиям значительно снижены.
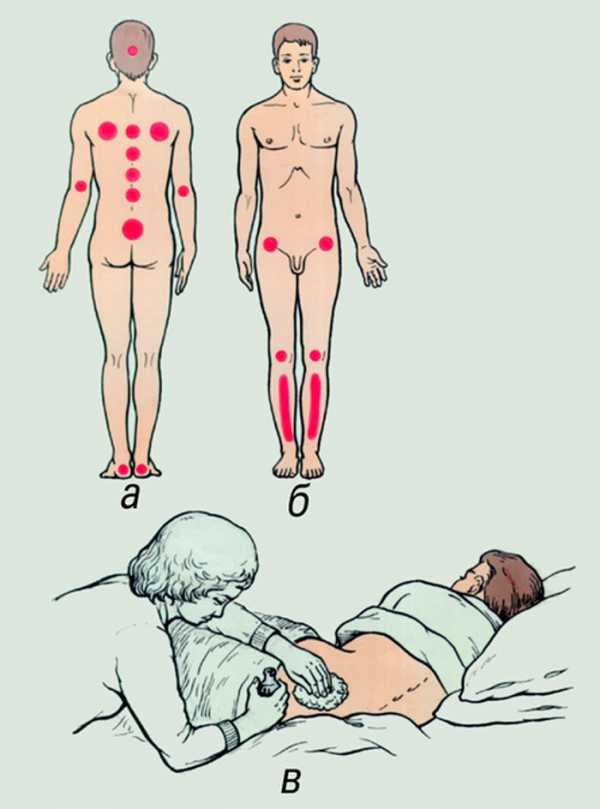
Основные места образования пролежней у пожилых
Для пожилых пациентов выше риск появления пролежней, если на постельном или нательном белье будут толстые швы или складки, в постели посторонние предметы. Поэтому важно обеспечить за лежачими больными пожилого возраста более тщательный уход.
Пониженная чувствительность
Если у больного пониженная чувствительность, он вовремя не распознает самые первые симптомы пролежней – покалывание и онемение. У парализованных пациентов чувствительность отсутствует полностью, и пролежни у них могут возникать даже, например, под давлением края обуви.
В ситуации полного отсутствия чувствительности пациенту должен быть обеспечен профессиональный уход за лежачими больными, включающий все необходимые в его состоянии противопролежневые мероприятия.
Потеря веса
Потеря веса, низкая масса тела, истощение у обездвиженных больных значительно повышают риск образования пролежней.
При истощении мышечная ткань и подкожный жир сведены к минимуму, но именно они создают своеобразную амортизационную подушку между кожей и выступающей частью кости, снижающую давление. Поэтому у истощенных пациентов пролежни образуются намного чаще.
Видео: Профилактика пролежней
Плохое питание
Плохое несбалансированное питание может не сопровождаться похуданием. Однако недостаток в организме питательных веществ и жидкости серьезно снижает его способность сопротивляться образованию пролежней.
Особенно сказывается нехватка белка, витамина С и жидкости. Недостаточное потребление жидкости может привести к водно-солевому дисбалансу и нарушению обмена веществ. Белок же является одним из основных строительных материалов клеток и тканей, его дефицит создает предпосылки для быстрого развития пролежней.
Недержание
Недержание мочи и кала – довольно распространенная проблема в пожилом возрасте. Пациентам, для которых она актуальна, нужен более тщательный уход.
Ведь бактерии, содержащиеся в каловых массах, при попадании на пораженные участки, могут их инфицировать и привести к осложнениям. Кроме того, влажная кожа способствует образованию и развитию пролежней.
Одна из мер для таких больных — использование одноразовых подгузников и впитывающих простыней с регулярной их сменой или памперс автоматический для лежачих больных, преимущества и недостатки мы описали подробно в статье.
Заболевания, вызывающие нарушение кровообращения
Заболевания, вызывающие нарушение кровообращения, — один из негативных факторов для развития пролежней у пожилых людей. К таким болезням, осложняющим борьбу организма с пролежнями, относится, в первую очередь, сахарный диабет (читайте подробнее по ссылке — Сахарный диабет у пожилых, симптомы и лечение).
При нарушенном периферическом кровообращении клетки кожи уже страдают от недостатка питательных веществ.
Диагностика
Для качественных назначений при лечении пролежней нужна полноценная их диагностика. Диагностика пролежней заключается в определении степени трофического поражения — их четыре, они описаны выше.
Степени определяются визуально. Важны также размер и форма пролежня, объем пролежневой раны, состояние ее краев, дна и окружающих тканей. Чаще всего для измерения объема раны ее наполняют физраствором, по количеству которого определяют необходимый объем.
*Еще читайте: Шкала Ватерлоу для оценки степени риска развития пролежней
Также существуют компьютерные средства диагностики пролежней: на основе снимка пораженного участка производится автоматический расчет всех параметров.
Лечение и лекарственные препараты
Алгоритм лечения пролежней в каждом случае подбирается индивидуально – в зависимости от их степени, размеров и количества очагов поражения. В любом случае необходимо базовые принципы лечения:
- мероприятия по профилактике пролежней обязательны на любом этапе и стадии;
- прекращение давления на пораженную область и максимальное восстановление в ней кровообращения;
- применение методов и средств для отторжения мертвых тканей;
- применение методов и средств для заживления раны.
Пролежни 1-й и 2-й степени лечатся консервативными методами. Для обеззараживания и подсушивания кожи проводится обработка перекисью водорода, зеленкой, раствором камфорного спирта и ультрафиолетовое облучение.
Чтобы восстановить кровообращение и восстановление тканей, используются солкосерил, актовегин и другие ранозаживляющие препараты. При наличии воспалительного процесса применяют антибактериальные и антисептические средства, например левомеколь, раствор фурацилина. Для пролежней 3-й и 4-й степени единственный путь – операция.
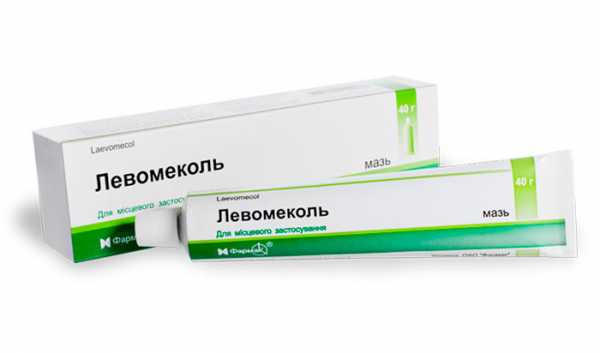
Левомеколь
Первое, что должно быть сделано, как только обнаружены пролежни, — уменьшение давления на пораженные участки. Для этого используется регулярное изменение положения тела пациента, здесь эффективны противопролежневые матрасы.
Для удаления поврежденных тканей сначала проводится очищение раны антисептиками, затем обработка очищающих препаратов, таких как ируксол или протеокс.
Хирургическое лечение заключается в иссечении некротизированных тканей и пластике кожного покрова различными методами – так называемая свободная пластика, пластика окружающими тканями, пересадка собственной кожи или кожно-мышечной ткани.
Важно: Не занимайтесь самолечением — при первых признаках пролежней у больного — обратитесь к врачу!
Профилактика
Основное профилактическое противопролежневое мероприятие – это регулярное (каждые 2 часа) изменение положения тела больного.
Изменение положения тела в инвалидной коляске
У пациентов в инвалидной коляске обязательно обратить внимание на распределение нагрузки на поверхность бедер – она должна быть максимально равномерной.
Подлокотники и подставки для ног регулируются соответствующим образом. Также необходимо проследить, чтобы не было складок и других выпуклостей, создающих давление.
Изменение положения тела в кровати
Лежачих больных при отсутствии противопролежневых матрасов надо поворачивать каждые 2 часа. Также для профилактики пролежней полезен массаж.
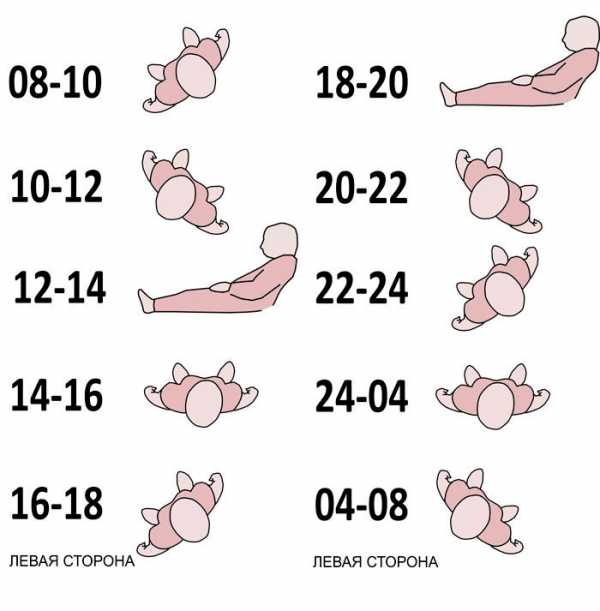
Положение тела пациента в течении суток
Уход за кожей
Уход за кожей – также очень важный элемент профилактики пролежней. Обязательно должен быть туалет кожного покрова 2 раза в сутки, постельное и нательное белье должны быть чистыми.
Видео: Профилактика пролежней
Заключение
Уход за обездвиженными пациентами — очень сложная и кропотливая работа.
Однако лечение пролежней, если они образовались – еще более затратный процесс, чреватый осложнениями. Поэтому необходимо прикладывать максимум усилий по их предупреждению.
noalone.ru
Как обрабатывать пролежни у лежачих больных: способы и приемы
Пролежни — это патологическое изменение кожи и подкожной клетчатки, возникающее в результате нарушения кровообращения в местах постоянного сдавливания тканей и мышц. Поражение кожных покровов всегда происходит в четыре стадии. Наиболее часто пролежни образуются в области крестца, ягодиц, позвоночника, лопаток, затылка, ушных раковин, под коленками. При уходе за лежачим больным, опекун должен позаботиться о проведении профилактических мероприятий. В случае, если у человека уже есть пораженные участи кожи, то необходимо правильно и качественно обрабатывать пролежни, чтобы не допустить появления осложнений.
Как обрабатывать пролежни пациентам?
Процесс обрабатывания пролежней довольно прост, но опекун обязан быть внимательным и качественно выполнять все этапы, чтобы помочь тяжелобольному человеку. Последовательность действий:
- Прежде чем начать работу с больным, опекун должен тщательно вымыть руки и надеть на лицо маску.
- В заранее подготовленную стерильную емкость, наливается средство для промывания и очистки ран, например, камфорный спирт.
- Больному необходимо принять удобное положение, позволяющее беспрепятственно обработать пораженные участки кожи. Если человек не может самостоятельно двигаться, опекун должен раздеть и перевернуть больного. Во время процедуры необходимо убрать грязные пеленки и подгузники, полностью снять одежду с пораженных участков тела. Переворачивая неподвижного больного следует соблюдать технику безопасности.
- Перед обработкой, необходимо проверить состояние уже имеющихся ран и наличие новых осложнений.
- Обмыть здоровые участки кожи мягким мыльным раствором и дать им высохнуть.
- С помощью ватного тампона протереть раны камфорным спиртом. Тампоны можно приобрести в любой аптеке. Не стоит использовать обычную вату, так как она сильно распушится, а ворс может попасть в рану.
- При необходимости нанести мази, лекарственные средства или наложить повязку.
- Обработанные части тела необходимо изолировать или приподнять, чтобы дать коже «отдохнуть» и высохнуть. Для этого можно использовать специальный круг или поролоновый валик, обернутый в ткань.
- По окончанию процедуры, опекуну следует прибрать рабочее место, продезинфицировать все использованные инструменты, выкинуть перчатки и помыть руки с кожным антисептиком.
Способы и приемы обработки
Обработка пролежней — это комплекс гигиенических, профилактических и лечебных действий, направленных на увлажнение, смягчение и повышение упругости отдельных участков кожи. Технология обработки определяется местом локализации, формой проявления некроза (сухая или гнойная), а также степенью поражения кожного покрова.
| № стадии | Проявление некроза | Что чаще всего назначают? |
| 1 | Изменение цвета кожи | мази Солкосерил и Актовегин |
| 2 | Малые и средние язвы | Хлоргексин, Солкосерил, Актовегин, специальные гидрогелевые повязки |
| 3 | Поражение тканей | Гидрокортизон, Пирикарбат , Бепантен, Трипсин |
| 4 | Поражение мышц, сухожилий, костей | Физиотерапевтические процедуры, хирургическое вмешательство |
Первая стадия
Процесс обработки пролежней на этой стадии довольно прост. Необходимо регулярно промывать кожу больного теплой водой, чтобы расширить сосуды, и повысить питание тканей. Чем обработать пролежни? Для улучшения кровообращения используют «Солкосерил» и «Актовегин», а для снятия воспаления — камфорный спирт или мазь «Ксероформ». Важно при очистке не повредить кожу, запрещается массировать и давить поврежденные участи.
Вторая (переходная) стадия
Чтобы удалить ороговевшие клеточки и скапливающийся гной, пораженные участки необходимо регулярно тщательно очищать. Для снятия воспалительного процесса применяют антибактериальные мази и накладывают антисептические повязки.
Во время процедуры отмерший слой необходимо очищать до тех пор, пока не возникнет капиллярное кровотечение, по — другому вылечить пролежни практически невозможно.
Третья стадия
На последних стадиях развития некроза необходим строгий контроль врача. На третьем этапе можно наблюдать резкое ухудшение состояния пораженных кожных покровов. Некроз распространяется на подкожную клетчатку и соединительные ткани. Процесс обработки подразумевает выполнение регулярных действий:
- промывание и очистка ран;
- нанесение противовоспалительных препаратов;
- использование лекарств и медицинских средств для улучшения кровообращения и регенерации тканей.
Четвертая стадия
Чем обрабатывать пролежни четвертой степени? На последней стадии практически невозможно определить границы пораженных участков. Во время обработки ран и пораженных участков кожи необходимо удалить все омертвевшие массы. Затем наложить ранозаживляющую или абсорбирующую повязку. Когда пораженные поверхности будут полноценно обработаны, на них можно наносить лекарственные препараты.
Обработка ран в домашних условиях
Чаще всего лежачие больные, чье состояние здоровья удовлетворительное, находятся дома, под присмотром родственников. Это приносит определенные трудности, так как не всегда родные могут быть рядом с больным. Как обрабатывать пролежни дома? Для этого следует приобрести все ряд средств: лекарственные препараты по назначению лечащего врача, одноразовые антисептические повязки, маски и перчатки, противопролежневый матрас, специальные подгузники и впитывающие пеленки.
Часто в качестве дополнения к основному лечению пролежней родственники применяют народные методы обработки (эфирные масла, пищевую соду, репчатый лук, козий жир).
Помните! При лечении пролежней важно строго следовать назначениям и рекомендация врача. При применении народных средств можно серьезно ухудшить состояние здоровья лежачего больного.
Антисептики
Все используемые средства должны предотвращать развитие инфекций, а также устранять боль и дискомфорт в пораженных областях. Антисептические средства должны оказывать щадящее действие на кожу. Лучше всего для обработки подходят препараты на основе хлоргексидина. Категорически запрещено использовать йод, «зеленку», перекись водорода и марганцовку.
Видео
009
zabota-doma.ru
Пролежни у лежачих больных на пятках, на ягодицах
Пролежни – это бич всех лежачих больных. К сожалению, когда человек перестает двигаться, работоспособность всех систем снижается в несколько раз и тогда могут формироваться очаги некроза тканей. Давайте поговорим об этом подробней дабы понимать, что можно сделать для профилактики пролежней и их успешного лечения в будущем.
Что такое пролежни
Начиная с анатомии, напомню о том, что в организме человека по сосудистой сетке циркулирует кровь по большому и малому кругам для стимуляции и сохранения всех жизненно необходимых процессов. Она доставляет кислород, питательные вещества и тем самым поддерживает гомеостаз в организме на должном уровне.
Когда циркуляция крови нарушена, в тканях образуется дефицит, который ничем не компенсируется и приводит к их омертвению.
Это и есть пролежень. При этом, начинается процесс нервной атрофии и очаги поражения увеличиваются по мере отсутствия кровообращения.
Пролежни формируются чаще на:
— крестце
— лопатках
— пятках
— в зоне седалищной кости
— локтевых суставах
— по линии ребер
Симптомы пролежней
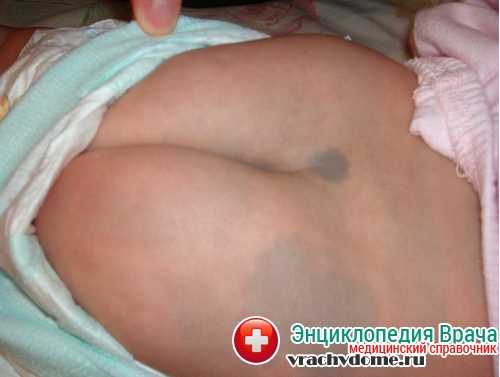
Пятна, кровоподтеки и раны — это все симптомы пролежней
Если выделять симптомы пролежней, то тут стоит начать сначала с этапов их формирования.
В традиционной медицинской практике есть классификация пролежней согласно степени поражения тканей и внешних признаков.
Итак, выделяют такие стадии пролежней:
— первая степень, когда есть устойчивое покраснение на коже, которое не уходит даже при уменьшении общего давления
— вторая стадия, есть нарушение кожных покровов с формирование пузыря или отслойкой эпидермиса, гиперимия.
— третья стадия – явный очаг с поражением мышечной ткани, жидкие выделения, формирование некроза
— четвертая стадия – серьезный некроз с обнажением костей, сухожилей и формированием глубоких полостей.
Обычно, пролежни начальная стадия лечение подразумевает достаточно щадящее, а вот последние стадии – это только оперативное вмешательство. Об этом ниже.
Причины пролежней

Пролежни у лежачих больных появляются при анемии и неверном уходе
Самая простая причина пролежней – это нарушение циркуляции крови, а значит и – обездвиживание больного.
При этом, пролежни пяток формируются при постоянном лежании на спине, равно как и проблемы с областью ягодиц.
Из других причин формирования пролежней можно выделить:
— серьезную железодефицитную анемию
— проблемы с естественными нуждами и постоянное недержание мочи
— большой вес больного
— сниженная питательность пищи с малым количеством белков и питательных веществ
— повышенная сухость кожи
— наличие сопутствующих заболеваний эндокринной системы: диабет, зоб и т.д.
— повышенная постоянная температура теле или ее снижение
— неверный уход за лежачим больным
Это основные причины формирования пролежней у лежачих больных.
Диагностика пролежней

Осмотра врача достаточно для выявления пролежня
Опытному дерматологу или семейному врачу просто определить пролежни сразу при осмотре лежачего больного.
Ведь, они формируются в очагах, где затруднен уход и есть снижение кровообращения.
Видно, пролежни фото которых ниже – это зоны покраснения, а потом и развития обширного некроза тканей.
Лечение пролежней
Риск развития пролежней есть всегда у лежачих больных с параличом нижних конечностей, различными онкологическими заболеваниями и другими серьезными проблемами, ограничивающими возможность передвижения. Дабы не доводить до осложнения, лучше посмотреть как выглядят пролежни начальная стадия лечение фото. Обычно, это покраснение или кровоподтек, который в будущем станет похож на ожог. Вот до этого момента нужно экстренно принять меры. В первую очередь, следует блокировать пролежень на копчике.
Для этого под больного подкладывают специальный резиновый круг или банальный детский надувной экземпляр.
С его помощью добиваются меньшей нагрузки на поясничный отдел и дополнительной циркуляции воздуха.
Если есть недержание мочи и кала обязательно устанавливается катетер с мочесборником и укладываются одноразовые пеленки, облегчающие гигиенические процедуры.

Матрац от пролежней поможет избежать появления новых очагов
При большом весе больного нужно подкладывать под него валики и стараться ими переворачивать лежачего или просто прокатывать участки тела.
Важно активно массажировать места с перспективными пролежнями с камфорным спиртом. Для этого подойдет ежовая рукавица или массажный ролик. Некоторые даже банной мочалкой могут получить положительную динамику. После этого, зону поражения смазывают зеленкой или же мазью с ментолом дабы активизировать приток крови к больному месту. Если есть уже раны, то тогда выбирается любая мазь от пролежней:
— левомиколь
— стрептомициновая
— Траумель
— любая другая, содержащая антибиотики
Дополнительно, каждый день, открытые раны важно обрабатывать хлоргексидином или перекисью водорода, а потом подсушивать с помощью порошка банеоцин. В крайних случаях, можно простой стрептоцид использовать в порошке и им присыпать очаги поражения.
В современной медицине хорошо себя показали препараты, содержащие серебро. Это типовые крема и смеси: Арговит, Дермазин и тд.
Их применяют местно для профилактики бактериальных инфекций и стимуляции заживления ран.
На этапе выписки из больницы, на вопрос родственников чем лечить пролежни у лежачих, врач всегда отвечает – хорошим противопролежневым матрацем. Это на сегодня самый оптимальный вариант помочь телу справиться с нормальной циркуляцией крови и блокировать увеличение очагов поражения. Устройство очень простое. По сути, речь идет о резиновом матраце с ячейками и насосе, который постоянно в шахматном порядке надувает ячейки, создавая нужное давление.
Для профилактики заражения крови, при наличии обширных пролежней нужно обязательно больному давать антибактериальные средства курсами раз в месяц.
Обычно, врач подбирает антибиотики широкого спектра: цефалоспорины последнего поколения типа цефикса или цефтриаксона.
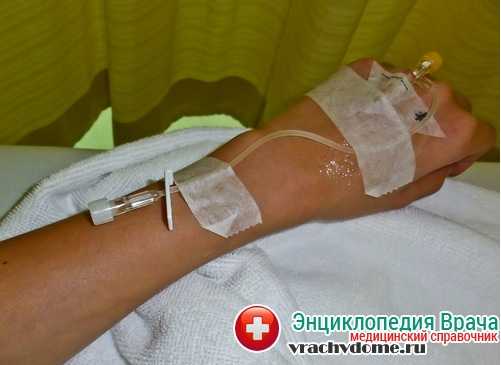
Капельницы с антибактериальными средствами помогут заживлению ран при пролежнях
Параллельно к ним нужно пройти курс витаминов и средств для уменьшения токсичности организма. Препараты первого ряда: Рибоксин, Армадин и другие. Если врач считает необходимым, то обязательно еще Актовегин для ускорения обменных процессов и на рану – Солкосерил мазь. Для снятия воспаления рекомендованы кортикостероиды: Дексаметазон, Преднизолон т.д.
Если уже третья или четвертая стадия формирования пролежня, то показано хирургическое вмешательство для удаления пораженных тканей и установки дренажа дабы не допустить заражения крови или проникновения инфекции в костную систему. Дальнейший уход за пролежнями осуществляется в стационаре до получения положительной динамики в целом. Обязательно ультрафиолетовое облучение и стимуляция других зон электрофарезом для исключения новых пролежней.
В дополнение ко всему, когда идет речь о том, как лечить пролежни у лежачих больных, врач обязательно рекомендует успокоительные средства и консультацию психиатра.
Ведь, Таким больным сложно сразу адаптироваться к ситуации и могут наблюдаться случаи депрессии, тревожных расстройств и неврозов.
Лечение пролежней народными средствами

Облепиховое масло хорошо помогает т пролежней
Пролежни – это самое опасное в ситуации с лежачими больными. Но не стоит отчаиваться. Лечение пролежней в домашних условиях полнее реально. Наберитесь терпения и постоянно выполняйте все процедуры. В первую очередь, стоит помнить о переворачиваниях больного. Об этом врач при выписке скажет сам. Но не всегда каждые пару часов можно это сделать и тогда появляется посинение и отечность на коже.
Так вот дабы не доводить до полноценного пролежня нужно разогнать там кровь специальными спиртовыми настойками. Подойдут хорошо: одуванчик, календула с ромашкой, сирень, цвет каштана.
Их нужно залить спиртом или водкой, а потом выдержать два дня в темном месте. Если уже пролежень сформировался и есть рана, тогда нужно приготовить домашнюю мазь. Это настоящее спасение. В равных частях воск и растительное масло топят, а потом туда добавляют вареный желток. В смесь можно капнуть пару капель эфирных масел и покрошить прополис. Когда все это остынет, хранить только в холодном месте и наносить на очищенную рану регулярно по три раза в день.
Еще одно проверенное средство – шампунь с водкой от пролежней. Звучит странновато, но помогает. Только нужна детская шампунь без добавок или простое хозяйственное мыло. Последнее даже лучше, когда нужно действенное средство от пролежней. Смесь готовят по мере надобности и не хранят. Наносить после антибактериальной обработки и оставлять для затягивания раны.
Пролежень на ягодице трудней всего одолеть. Они формируются чаще всего первыми, а пропадают уже в последнюю очередь.
Для того, чтоб можно было контролировать их, нужно делать специальные компрессы с болтушкой. Для ее изготовления подойдет: сливочное масло, 10 мл обычного инсулина для диабетиков, 10 таблеток левомицетина, несколько ложек хорошего меда, четыре ложки спирта и немного новокаина.
Полученную массу хранят на нижней полке холодильника. Наносить нужно на марлевую основу и прикладывать к пролежням при переворачивании на спину. В положении на боку, смесь наносить сразу на пролежень и оставить доступ кислорода.
При нагноении пролежни нужно обрабатывать смесью печеного лука и меда. Только при этом стоит регулярно менять повязку и смазывать пролежни любым антисептиком. Когда рана немного затянется, сверху ее присыпают крахмалом, смешанным со стрептоцидом.
Мазь от пролежней готовить нужно с воском и растительным маслом
В народе рекомендуется обработка пролежней пихтовым и облепиховым маслами. Их чередуют и в перерывах протирают настойкой календулы очаг поражения. Это рецепт идеально подойдет при небольших пролежнях и отсутствии нагноений.
Столетник тоже хорош для заживления ран при пролежнях. Его нижние листья срезают и оставляют в холодном месте на день. Потом с них выдавливают сок и наносят на рану. Сверху ее прикрывают подорожником и оставляют так на некоторое время. Потом можно компресс поменять.
После того, как все раны затянутся, нужно изготовить специальный матрац. Для этого, нужен пододеяльник и просо, семена льна или овес.
Пододеяльник лучше с молнией. В него насыпают выбранную основу и хорошо распределяют. Для удобства, лучше подготовить специальные карманы. Для этого, ткань прошивают квадратами и сразу засыпают основу. Для больного такой матрац станет идеальным средством против пролежней.
Многие советуют для дополнительной профилактики поставить под кровать лежачего больного таз с холодной водой. Но это средство неоправданно и пролежни все равно появляются. Лучше не экспериментировать и сделать мазь с прополисом против пролежней на козьем или барсучьем жиру. Жир топят и туда добавляют прополис и вкрутую сваренный желток. Смесь лучше выдержать на паровой бане до однородности, а потом переложить в стеклянную тару. Еще есть вариант с жиром, поваренной солью и печеным луком. Лук заранее нужно подготовить в духовке, протомив его до получения мягкой кашеобразной массы. Но это хорошее средство уже при нагноениях и блокированию развития сепсиса.
В общем, лечение пролежней у больных даже в домашних условиях – дело посильное. Главное – время и желание. Конечно, лучше стараться максимально не допускать их и тогда уход за лежачим больным будет более простым и шансов развития различных осложнений будет гораздо меньше.
vrachvdome.ru
Пролежни у лежачих больных — лечение в домашних условиях
Пролежни — повреждение мягких тканей, образованное вследствие их некроза (омертвения) под действием постоянного давления и других сопутствующих факторов. Омертвение происходит в том случае, если давление на кожу извне превышает давление в мелких сосудах мягких тканей.
В патогенезе заболевания лежит нарушение кровообращения и лимфооттока. Сдавленный участок перестает получать должное количество крови, а вместе с ней кислорода, необходимого для клеточного дыхания.
Помимо этого, на месте сдавления происходит застой жидкостей и накопление отработанных клетками продуктов, которые становятся токсичными для тканей. Постепенно это ведет к некротическим процессам.
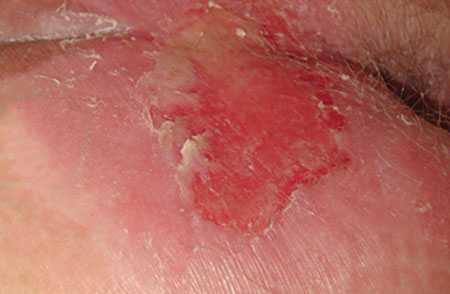
Пролежни обычно развиваются у тяжелобольных, находящихся в лежачем положении. Но это не единственное условие для их образования. Существует ряд предрасполагающих факторов, запускающих некротический процесс образования пролежней у лежачих больных:
- Нахождение пациента длительное время в одном и том же положении, когда давление собственного тела на кровать приходится на одни и те же точки соприкосновения.
- Грубое постельное белье, крошки и складки в постели. Несвоевременная смена постельного белья.
- Одежда на больном из жестких материалов с наличием твердых предметов (пуговицы, замки, бусины и т.д.).
- Нервные заболевания, при которых снижена чувствительность.
- Повышенная или пониженная масса тела лежачего больного.
- Неполноценное питание, недостаточное потребление воды.
- Наличие сахарного диабета. При СД страдает кровообращение микроциркуляторного русла.
- Плохой уход за тяжелобольным, несвоевременная смена белья и подгузников, из-за чего кожные покровы имеют длительный контакт с мочой и экскрементами.
- Высокая или низкая температура тела.
- Слишком сухая кожа или, наоборот, повышенная потливость.
Классификация пролежней
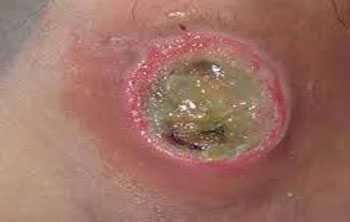
Образование пролежней протекает в несколько стадий.
- 1 стадия – пролежень выглядит в виде красного пятна на коже, которое не меняет свою окраску, даже если давление на этот участок прекращено. Это самая легкая стадия, когда повреждения не распространяются за пределы кожи.
- 2 стадия – некроз распространяется на подкожную жировую клетчатку. Место пролежня ярко-красной окраски, отмечается отслоение кожи на этом участке.
- 3 стадия – в патологический процесс вовлекаются мышцы. Пролежень выглядит как рана – на дне раны видны ярко-красные мышечные ткани. Из раны может выделяться прозрачная жидкость.
- 4 стадия – самая запущенная. Некроз распространяется на все слои мягких тканей. Пролежень представляет собой глубокую рану, которая обнажает кости, хрящи, сухожилия.
Первые две стадии еще поддаются консервативному лечению, тогда как при последних двух лечение проводится только оперативным путем. 3 и 4 стадия часто сопровождаются присоединением бактериальной инфекции. В таком случае присоединяется гнойное воспаление: рана заполнена гноем, имеет грязно-зеленый оттенок, источает неприятный запах.
Лечение пролежней в домашних условиях
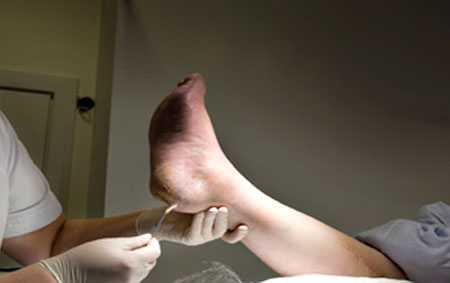
Лечение пролежней у лежачих больных очень сложное, отнимает большое количество времени и является достаточно затратным.
Наиболее благоприятным, в отношении положительного результата при лечении — начальная стадия, когда изменения в тканях минимальны и пролежень представляет собой участок кожи красного цвета.
К сожалению, спохватиться на этом этапе и приступить к терапии удается не всегда и не всем. Зачастую пролежни в этой стадии остаются незамеченными. Особенно, если человек находится дома, а не под наблюдением врачей. Люди никогда их не видевшие могут расценивать первую стадию как проявление аллергии, синяк или просто натертость.
Лечить пролежни у лежачих больных в домашних условиях возможно только на первых двух стадиях развития. Третья и четвертая лечатся в условиях стационара хирургическим путем. Применение мазей, кремов и народных рецептов в этих случаях могут только навредить.
Рана настолько глубока, что внесение в нее микробов вместе с лекарственными средствами способствуют заражению крови и развитию сепсиса. Сепсис у лежачего больного может закончиться смертью.
Лечение пролежней первой и второй стадии у лежачих больных на дому необходимо проводить теми средствами, которые посоветует врач.
Принципы лечения заключаются в создании следующих условий:
- Снятие давление с места застоя на весь период лечения.
- Улучшение кровоснабжения поврежденного участка.
- Запуск регенерации.
- Профилактика вторичного инфицирования.
- Снятие болей.
В связи с этими принципами разработаны группы препаратов:
- Мази (Ируксол, Левомеколь, Бепантен, Метилурацил, Солкосерил).
- Кремы (Аргосульфан-крем, Меналинд).
- Растворы ( Хлоргексидин, Фурациллин, растворы серебра).
Применять народные средства в терапии пролежней врачи не советуют.
- Во-первых, в таких рецептах используются лекарственные растения, которые могут вызвать аллергию у тяжелобольного. Его ослабленный организм может не выдержать такой нагрузки.
- Во-вторых, применяя нестерильные растворы и мази, приготовленные в домашних условиях — подвергать дополнительному риску занесения инфекцию в рану.
Осложнения пролежней
Невнимание к лежачему больному может вам стоит человеческой жизни. Пролежни – заболевание опасное и трудноизлечимое.
Возможные осложнения от пролежней:
При запущенных стадиях нередко требуется ампутация конечностей, а значительная потеря крови или распространение инфекции по кровеносному руслу приводят к летальному исходу. Зачастую тяжелые пациенты погибают от осложнений, а не от основного заболевания.
Профилактика – надежнее, чем лечение!
Предупредить образование пролежней гораздо легче, чем вылечить. Это давно известно медикам, ведь еще со времен Гиппократа застои пытались лечить различными методами, большинство которых не оправдали себя.
Современная медицина разработала достаточно профилактических методов, которые позволяют лежачим больным сохранить кожные покровы невредимыми.
Профилактика пролежней у лежачего больного проводится следующим образом:
- Каждые два часа больного следует переворачивать в постели.
- Использовать одежду из мягких тканей, постельное белье должно тщательно расправляться и утюжиться, чтобы не образовывалось складок.
- Под крестцовую область подкладывать надувной резиновый круг, который можно приобрести в аптеке и специализированных отделениях.
- Использовать специальные матрасы против пролежней. В качестве наполнителя в них может выступать вода, воздух, сено, пенопластовые шарики.
- Проводить туалет кожных покровов лежачего больного. Сейчас разработано огромное количество специальных гигиенических средств, которые используются даже без воды — это шампуни, салфетки, лосьоны и гели для мытья тела. Специально разработанная формула позволяет применять их в условиях, когда нет возможности помыть больного в душе или ванной. Пена наносится на волосы или тело, абсорбируя грязь и отмершие клетки, затем удаляется полотенцем.
- Использовать массажные процедуры.
- Немаловажным фактором является питание тяжелобольного. Для профилактики пролежней врачи советуют употреблять большое количество белка.
Профилактика пролежней – процесс трудоемкий, но лечение уже развивающегося заболевания еще сложнее. В аптеках на сегодняшний день представлено много товаров, облегчающих уход за лежачими больными. Однако стоит отметить, что цены на эти приспособления далеко не низкие.
medknsltant.com
Пролежни у лежачих больных — чем лечить и обрабатывать? Крема и мази против болезни.
 Пролежни – очень неприятные последствия сдавления мягких тканей. При этом кровообращение в мышцах нарушается, прекращается, и ткань начинает отмирать. Образуется глубокая дыра, распространяющая отвратительный трупный смрад.
Пролежни – очень неприятные последствия сдавления мягких тканей. При этом кровообращение в мышцах нарушается, прекращается, и ткань начинает отмирать. Образуется глубокая дыра, распространяющая отвратительный трупный смрад.
Пролежни – это бич лежачих больных, когда к страданиям от болезни и воспаления лёгких добавляются страдания от дурного запаха и боли от обнажившихся мышц.
Как правило, больной лежит на спине. В этом случае в первую очередь страдают ткани и кожа, расположенные под выступающими костями – тазовыми, лопатками, прогибами позвоночника. Очень часты пролежни на спине, ягодицах и копчике, и на голени.
Чем обрабатывать пролежни у лежачих больных?
 В данном случае многое зависит от стадии пролежневой раны. Пока кожа ещё не повреждена, нужно обмывать больного холодной водой для стимуляции капилляров, обрабатывать кожу 2%-ным камфорным спиртом или 1%-ным салициловым спиртом, актовегином, тщательно осушать её салфетками, посыпая тальком.
В данном случае многое зависит от стадии пролежневой раны. Пока кожа ещё не повреждена, нужно обмывать больного холодной водой для стимуляции капилляров, обрабатывать кожу 2%-ным камфорным спиртом или 1%-ным салициловым спиртом, актовегином, тщательно осушать её салфетками, посыпая тальком.
Если пролежень – это уже открытая рана, то нужно избегать попадания в неё сильных окислителей типа перманганата калия, йода, бриллиантового зелёного – того, что может нанести химический ожог и усугубить страдания больного. В таком случае нужно обрабатывать рану 25% магния сульфата, 10% гипертоническим раствором хлорида натрия с химотрипсином, 0,5% водным раствором хлоргексидина биглюконата.
Вообще, лечение такого пролежня по сути, является лечением гнойной раны. Понятно, что гнойные раны с трудом поддаются лечению вообще, а для лежачего больного положение усугубляется давлением тела на рану и постоянным загрязнением раны выделениями, способствующими размножению бактерий.
Поэтому здесь применяются антисептические растворы типа фурацилина, борной кислоты, 0,5% раствора йодопирона, 1% раствора диоксидина, стоит это запомнить.
Крема и мази от недуга
 Традиционно для подавления микробной инвазии в рану используют бальзамический линимент по Вишневскому или антибиотиковые эмульсии – синтомициновую, тетрациклиновую, неомициновую, Троксевазин и т.д.). Такие средства, впрочем, в силу своей гидрофобности не впитывают гной, оставляя его в ране.
Традиционно для подавления микробной инвазии в рану используют бальзамический линимент по Вишневскому или антибиотиковые эмульсии – синтомициновую, тетрациклиновую, неомициновую, Троксевазин и т.д.). Такие средства, впрочем, в силу своей гидрофобности не впитывают гной, оставляя его в ране.
Более современные средства – это водные эмульсии – Левомеколь и Левосин. Кроме того, в мази могут содержаться ферменты, разлагающие белки (трипсин, химотрипсин), они расщепляют мёртвые ткани и способствуют их отделению от раневой поверхности. Очень хороша для этого мазь Ируксол.
Народные рецепты лечения
В некоторой степени помогают растительные антисептики – фитонциды. Это в первую очередь, сок алоэ, чистотела и каланхоэ. Такие средства смешиваются с мёдом и наносятся на поражённые участки тела. Также для обеззараживания и питания тканей можно использовать облепиховое, шиповниковое масло.
 Для промывания пролежней и окружающих рану тканей используют отвары коры дуба, шалфея, календулы, берёзовых почек и зверобоя. Их настаивают на кипятке и обрабатывают раны.
Для промывания пролежней и окружающих рану тканей используют отвары коры дуба, шалфея, календулы, берёзовых почек и зверобоя. Их настаивают на кипятке и обрабатывают раны.
Кустарные мази состоят из растительного масла, размешанного в расплавленном пчелином воске. Утверждают, что эта смесь помогает против образования пролежней. Во многих рецептах фигурирует запечённый репчатый лук, по-видимому, не вызывающий ожога и раздражения кожи. Чеснок для лечения пролежней не применяется вообще, помните это.
В некоторых случаях рекомендуют присыпать кожу, на которой вот-вот образуются пролежни, не тальком, а картофельным крахмалом.
Узнаем, чем лечить ангину у взрослого. Что следует учесть при выборе того или иного препарата?Как лечить и что делать, если пропал голос, рассмотрим в нашей статье. Советы специалистов.
Теперь рассмотрим все о том, как лечить трещину заднего прохода. Чем может быть опасен недуг?
Матрас для лежачих больных
Кроме химических и биологических средств, существуют ещё физические методы воздействия на пролежни. Так как некроз есть следствие затруднения и прекращения капиллярного кровообращения, необходимо это самое кровообращение стимулировать.
 Именно для этого и существуют виброматрасы, массирующие нижнюю часть тела. Вибрирующее разминание тела в некоторой степени усиливает кровообращение и замедляет процесс некроза. Надо сказать, как и в случае применения лекарственных средств, вибромассаж не в силах остановить омертвление и распад тканей, он только его замедляет. Надо полагать, лекарства и массаж нужно применять совместно.
Именно для этого и существуют виброматрасы, массирующие нижнюю часть тела. Вибрирующее разминание тела в некоторой степени усиливает кровообращение и замедляет процесс некроза. Надо сказать, как и в случае применения лекарственных средств, вибромассаж не в силах остановить омертвление и распад тканей, он только его замедляет. Надо полагать, лекарства и массаж нужно применять совместно.
Матрас имеет те преимущества, что больного не надо перекладывать и ворочать, всё происходит само собой, достаточно лишь выставить время, интенсивность и частоту вибрации. С другой стороны, матрас довольно дорог и быстро пропитывается нечистотами и выделениями больного, так что после смерти навряд ли удастся сдать его в аренду или продать другому несчастному.
Профилактика пролежней
Сущность профилактики вытекает из самого явления. Нужно как можно сильнее препятствовать омертвлению мышечной ткани тогда, когда кожа только ещё начинает краснеть.
- Это означает:
- использовать только совершенно мягкую одежду и постель, безо всяких швов и складок;
- не кормить больного жирной, копчёной, излишне сладкой пищей, давать много питья;
- регулярно производить туалет больного, промывать и протирать его кожу дезинфицирующими жидкостями;
- перекладывать и переворачивать тело каждые 2 часа, если болезнь это допускает;
- усаживать больного, если это возможно;
- если пролежень обусловлен неудачным протезированием зубов – срочно удалить дефектную коронку.
medkons.com