Лечение подагры в Терапевтической клинике ЕМС в Москве
Рассказывает Евгений Жиляев,
профессор, д.м.н., врач высшей категории.
Заболевание подагра переводится на русский язык как «нога в капкане» и является одной из самых частых болезней суставов. При подагре в суставах и костях откладываются кристаллы мочевой кислоты, вызывающие воспаление и острые приступы боли. Причиной развития заболевания является отсутствие в организме человека фермента уриказа, который разрушает мочевую кислоту.
Подагра сильно снижает качество жизни пациента. На начальном этапе подагра чаще всего поражает сустав основания большого пальца ноги и проявляется периодическими приступами сильной боли. Могут также поражаться голеностопный и коленный суставы, сустав свода стопы.
Боль при подагре возникает внезапно, с течением времени усиливается, сопровождается сильным отеком пораженного сустава, резкой болезненностью при прикосновении и иногда покраснением сустава.
Подагра чаще диагностируется у мужчин и бывает первичной или вторичной. Развитие первичной подагры в большинстве случаев обусловлено наследственной предрасположенностью. С генами передается фермент, способный вырабатывать большее количество мочевой кислоты. Вторичная подагра развивается вследствие нарушения функции почек, когда мочевая кислота производится в небольших количествах, но не выводится из организма. Женщины болеют подагрой существенно реже мужчин, и у женщин она в большинстве случаев вторична.
Различают подтвержденную и предполагаемую подагру. Подтвержденным считается заболевание, которое диагностировано с использованием соответствующего оборудования в лаборатории, когда под микроскопом визуализируются кристаллы мочевой кислоты, полученные из сустава или из подкожного их скопления (тофуса).
Осложнения подагры
Подагра при отсутствии лечения может перерасти в хронический артрит. Со временем приступы острой боли учащаются, в процесс вовлекаются несколько суставов. Боль, стихая в одном суставе, возникает в другом. И в результате пациент постоянно испытывает сильные боли. Хроническая подагра — это тяжелейшая суставная болезнь, которая фактически приковывает пациента к постели.
Мочевая кислота в повышенной концентрации токсична для почек и со временем нарушает их функции. Чем больше нарушается функция почек, тем меньше скорость выведения мочевой кислоты и тем быстрее растет ее содержание в крови. Обычно к тому моменту, когда у пациента проявляются признаки подагры, уже присутствует повреждение почек.
При подагре повышен риск развития сердечно-сосудистых заболеваний: инфаркта, инсульта и др. У пациента с подагрой риск инсульта примерно такой же, как у пациента с сахарным диабетом. Не всегда сердечно-сосудистые заболевания связаны только с подагрой.
 Подагра часто сопровождается ожирением, гипертензией или нарушением толерантности к глюкозе.
Подагра часто сопровождается ожирением, гипертензией или нарушением толерантности к глюкозе.
Диагностика подагры в Европейском медицинском центре
Для подтверждения наличия заболевания требуется выявление кристаллов мочевой кислоты в суставной жидкости. Для этого врач проводит пункцию сустава, при которой с помощью специальной иглы берется образец суставной жидкости для последующего исследования в лаборатории. В последние годы практикуются подходы к диагностике подагры, не требующие проведения пункции.
Лечение подагры
Лечение подагры состоит из двух этапов:Купирование приступа. С этой целью используются нестероидные противовоспалительные препараты. Для купирования в ряде случаев используется Колхицин. Применяется также введение небольших доз длительно действующего противовоспалительного гормона локально в воспаленный сустав. В отдельных случаях при хронической стадии заболевания для лечения подагры используется системная терапия глюкокортикоидными гормонами.
 Врач принимает решение о выборе того или иного препарата индивидуально в каждом конкретном случае.
Врач принимает решение о выборе того или иного препарата индивидуально в каждом конкретном случае.Снижение в крови концентрации мочевой кислоты. Рекомендуется диета со строгим ограничением употребления всех видов мяса и птицы, некоторым ограничением употребления рыбы и морепродуктов. Очень важно полностью исключить употребление алкоголя, потому что алкоголь блокирует выведение мочевой кислоты и усиливает нагрузку на почки, тем самым ускоряя процесс их разрушения. Лечащий врач составит подробные рекомендации по ограничению продуктов и изменению рациона. Диета индивидуальна в каждом конкретном случае. Для снижения уровня мочевой кислоты назначаются медикаментозные препараты. Цель – снижение концентрации мочевой кислоты ниже 350 мкмоль/л, при таких показателях мочевая кислота теряет способность кристаллизоваться и откладываться в суставах. Если поддерживать целевой уровень в течение года, все имеющиеся отложения и даже массивные тофусы растворяются и исчезают. У большинства пациентов, у которых нет видимых тофусов, полное растворение обычно происходит в течение 3 месяцев.

Преимущества Европейского медицинского центра в лечении подагры
Диагностику и лечение ревматологических заболеваний в ЕМС осуществляют высококвалифицированные врачи по современным протоколам, доказавшим свою эффективность. Все врачи отделения имеют значительный опыт работы в данном направлении.

Мультидисциплинарный подход: в лечении пациента принимают участие врачи нескольких специальностей (ревматолог, нефролог, диетолог и т.д.), что позволяет добиваться наилучших результатов даже в самых сложных случаях.
Комфорт и удобство: все диагностические процедуры, консультации специалистов проводятся в одной клинике при необходимости в один день.
Круглосуточное наблюдение пациентов и купирование приступов. В экстренных случаях бригада скорой помощи ЕМС выезжает на дом к пациенту.
Возможность госпитализации в комфортабельный стационар для лечения и наблюдения. Меню в стационаре адаптировано с учетом медицинских показаний.
Евгений Жиляев
Медикаментозное купирование острого приступа подагры uMEDp
В статье рассмотрены механизмы развития подагры, критерии ее диагностики и способы лечения. Для локальной терапии острого подагрического артрита часто используют периартикулярное или внутрисуставное (при обязательном исключении септического артрита) введение глюкокортикостероидов, в частности Дипроспана.
Подагра – заболевание, связанное с нарушением пуринового обмена, характеризующееся повышением содержания мочевой кислоты в крови (гиперурикемией) и отложением уратов в суставных и/или околосуставных тканях, почках и других органах [1–3].
Подагрой страдают около 0,1% населения. Это преимущественно лица среднего или старшего возраста (80–90%) с предшествующей в течение 20–30 лет бессимптомной гиперурикемией. Установлено, что мужчины болеют подагрой в 20 раз чаще.
Европейская лига по борьбе с ревматизмом (European League Against Rheumatism – EULAR) рекомендует считать гиперурикемией уровень мочевой кислоты (МК) выше 360 мкмоль/л (6 мг/дл). Причинами гиперурикемии могут быть ожирение, артериальная гипертензия, прием лекарственных препаратов (диуретиков, малых доз ацетилсалициловой кислоты, аминофиллина, диазепама, дифенгидрамина, допамина, препаратов, содержащих кофеин, витаминов В12 и С, свинца), генетические дефекты, употребление алкоголя.
Накопление МК в крови может быть обусловлено либо ее высокой продукцией (повышен синтез эндогенных пуринов), либо низкой экскрецией, либо сочетанием этих механизмов. Первичная гиперпродукция связана с дефектами ферментативной системы синтеза МК (недостаточность гипоксантин-гуанинфосфорибозилтрансферазы и повышение активности рибозофосфатпирофосфокиназы). Вторичная гиперпродукция – с повышенным распадом клеток при гемобластозах, парапротеинемиях, хроническом гемолизе, проведении химиотерапии. Гиперурикемия часто сопутствует псориазу [4].
В результате кристаллизации МК формируются микротофусы (скопления кристаллов) в синовиальной оболочке и хряще. Из-за травмы, повышения температуры в суставе или изменения концентрации МК в крови или синовиальной жидкости микротофусы разрушаются и кристаллы попадают в суставную полость. Синовиальные клетки продуцируют цитокины (интерлейкины 1, 6, 8 и фактор некроза опухоли альфа), выполняющие роль хемоаттрактантов для нейтрофилов. Иммуноглобулины и компоненты комплемента опсонизируют ураты, стимулируя фагоцитарную активность нейтрофилов.
Снижение экскреции МК может быть индуцировано кристаллизацией уратов в почках на фоне повышения их выделения (больше 800 мг/сут) при первичной гиперпродукции МК. В результате развивается уратный тубулоинтерстициальный нефрит [5].
Клиническая картина подагры – наличие тофусов, поражение суставов и почек (интерстициального нефрита и нефролитиаза). Известно, что подагра оказывает существенное влияние на развитие атеросклеротического процесса и, следовательно, сердечно-сосудистых заболеваний, что определяет прогноз данного заболевания [6, 7].
Дебютом подагры считают первый приступ острого подагрического артрита, хотя нередко до его развития длительное время может наблюдаться гиперурикемия, способствующая развитию нефролитиаза [8, 9].
Острый подагрический артрит провоцируется травмой, физической нагрузкой, посещением сауны, эмоциональным стрессом, изменением диеты (как перееданием, так и голоданием), употреблением алкогольных напитков, инфекцией, хирургическими вмешательствами, применением лекарств (наиболее часто тиазидных диуретиков, химиотерапевтических противоопухолевых средств). В дебюте заболевания нередко наблюдается поражение одного сустава нижних конечностей, причем у 50% больных поражен первый плюснефаланговый сустав (ПФС).
В дебюте заболевания нередко наблюдается поражение одного сустава нижних конечностей, причем у 50% больных поражен первый плюснефаланговый сустав (ПФС).
Подагрические атаки чаще возникают ночью и протекают с быстрым нарастанием эритемы и температуры в области сустава, отека и боли. Воспаление может перейти на мягкие ткани, формируя клиническую картину воспаления подкожной клетчатки или флебита. Отмечается повышение температуры тела до фебрильных цифр. Обычная продолжительность приступа – от нескольких дней до нескольких недель. При этом сустав не деформируется.
В клиническом анализе крови во время острых приступов подагры у больных определяют лейкоцитоз с нейтрофильным сдвигом влево и увеличение СОЭ. В сыворотке крови – повышенное содержание МК (у мужчин более 7 мг% (0,42 ммоль/л), у женщин более 6 мг% (0,36 ммоль/л)).
Исследование экскреции МК должно проводиться после трехдневной диеты, исключающей пурины (мясо, бульоны, рыбу, птицу, бобовые, чай, кофе, какао, алкоголь, пиво). Определяют объем суточной мочи, pH, концентрацию МК и креатинина в моче и сыворотке крови. В норме за сутки экскретируется 300–600 мг (1,8–3,6 ммоль/л) МК.
Определяют объем суточной мочи, pH, концентрацию МК и креатинина в моче и сыворотке крови. В норме за сутки экскретируется 300–600 мг (1,8–3,6 ммоль/л) МК.
При анализе синовиальной жидкости, полученной из пораженного сустава, обнаруживают повышенное содержание лейкоцитов (до 10–60 × 109/л) с преобладанием нейтрофилов. Диагностическое значение имеет наличие игольчатых кристаллов уратов, расположенных внутриклеточно и двоякопреломляющих свет при исследовании с помощью поляризационного микроскопа.
При рентгенологическом исследовании суставов стоп в случае хронического подагрического артрита наблюдаются краевые костные или кистовидные образования правильной формы с четкими, иногда склерозированными контурами (симптом пробойника). С течением времени выраженная деструкция отмечается не только на субхондральном участке кости, но и в эпифизе и даже в диафизе, развивается внутрисуставной остеолиз. Обычно данные изменения наиболее выражены в суставах стоп (в первую очередь в суставах большого пальца) [10].
В настоящее время наиболее широко используются критерии подагрического артрита, предложенные S. Wallace и соавт. и одобренные Всемирной организацией здравоохранения (2000) [11]:
А. Наличие характерных мононатриевых уратных кристаллов в синовиальной жидкости.
B. Подтвержденный тофус (химический анализ или поляризационная микроскопия).
С. Наличие 6 из 12 клинических, лабораторных и рентгенологических признаков:
- максимальное воспаление сустава в первый день;
- наличие более чем одной атаки артрита;
- моноартрит;
- покраснение суставов;
- боль и воспаление первого ПФС;
- асимметричное воспаление ПФС;
- одностороннее поражение тарзальных суставов;
- подозрение на тофусы;
- гиперурикемия;
- асимметричное воспаление суставов;
- субкортикальные кисты без эрозий при рентгенологическом исследовании;
- отсутствие микроорганизмов в культуре синовиальной жидкости.

Необходимо отметить, что у 95,5% больных подагрой пять и более признаков отмечаются уже на ранней стадии заболевания.
Лечение подагры предусматривает комплекс немедикаментозных и медикаментозных методов, направленных на снижение уровня МК в крови и профилактику поражения различных органов и систем. При подагрическом артрите назначается лечебное питание (стол № 6): исключаются продукты, содержащие большое количество пуринов, ограничивается потребление натрия, жиров, добавляются щелочные минеральные воды и цитрусовые (для повышения выведения из организма уратов). Общее количество свободной жидкости увеличивается до 2,5 л, если нет противопоказаний со стороны сердечно-сосудистой системы.
При отсутствии противопоказаний средствами выбора являются нестероидные противовоспалительные препараты (НПВП) в полных терапевтических дозах: индометацин (25–50 мг четыре раза в день), напроксен (500 мг два раза в день), диклофенак (25–50 мг четыре раза в день), нимесулид (100 мг два раза в день), эторикоксиб (Аркоксиа) (120 мг в день). При неэффективности НПВП или наличии противопоказаний (например, лечение варфарином) применяют колхицин (0,5–0,6 мг внутрь каждый час до купирования острого артрита). Этот препарат не следует назначать пациентам с тяжелым поражением почек, при заболеваниях ЖКТ, сердечно-сосудистой системы, поскольку увеличивается риск тяжелых побочных эффектов. Абсолютным противопоказанием для назначения колхицина является сочетание почечной и печеночной недостаточности, выраженное снижение скорости клубочковой фильтрации и внепеченочная билиарная обструкция.
При неэффективности НПВП или наличии противопоказаний (например, лечение варфарином) применяют колхицин (0,5–0,6 мг внутрь каждый час до купирования острого артрита). Этот препарат не следует назначать пациентам с тяжелым поражением почек, при заболеваниях ЖКТ, сердечно-сосудистой системы, поскольку увеличивается риск тяжелых побочных эффектов. Абсолютным противопоказанием для назначения колхицина является сочетание почечной и печеночной недостаточности, выраженное снижение скорости клубочковой фильтрации и внепеченочная билиарная обструкция.
В случае невозможности применения НПВП или колхицина назначают глюкокортикостероиды (ГКС) в следующих вариантах: преднизолон в дозе 40–60 мг в первые сутки (таблетированная форма) с последующим снижением дозы по 5 мг через день; триамцинолон – 60 мг в/м, при необходимости введение можно повторить через 24 часа; метилпреднизолон – 50–150 мг в/в капельно, в тяжелых случаях применяют малую пульс-терапию: однократно 250–500 мг, при необходимости введение можно повторить через 24 часа.
Необходимо отметить, что применение ГКС (в/в или в/м) при подагре может вызвать синдром рикошета и побочные эффекты, что требует пребывания больного в стационаре. Именно поэтому считается оправданным одновременный прием небольших доз колхицина (1–2 мг/сут) [9].
Для локальной инъекционной терапии острого подагрического артрита используют периартикулярное или внутрисуставное (при обязательном исключении септического артрита) введение ГКС.
Характеристика ГКС, применяемых для локальной инъекционной терапии острого подагрического артрита, представлена в табл. 1. Гидрокортизона ацетат (ГКС короткого действия) выпускается в виде микрокристаллической суспензии во флаконах по 5 мл, содержащих 125 мг препарата. По выраженности и длительности действия значительно уступает пролонгированным ГКС, в связи с чем в последние годы его применяют все реже – в основном для инфильтрации периартикулярных тканей или при слабо выраженных признаках синовита.
Кеналог 40 – водная кристал-
лическая суспензия синтетического фторированного ГКС (триамцинолона ацетонида).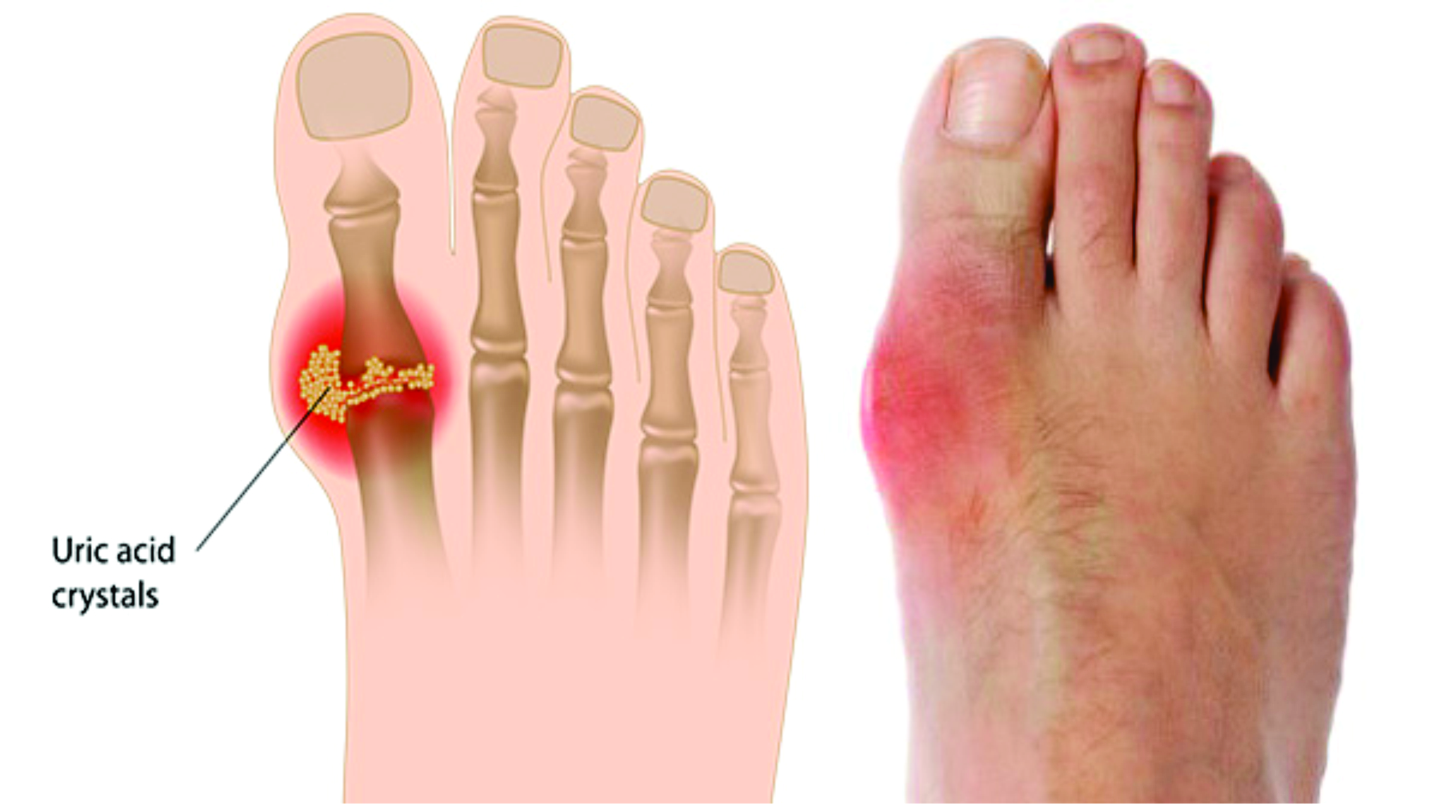 Выпускается в ампулах по 1 и 5 мл в концентрации 40 мг/мл. Противовоспалительное действие наступает через один – три дня после внутрисуставной инъекции и продолжается в среднем до одного месяца. Следует отметить, что препарат чаще других ГКС вызывает атрофию кожи и подкожной жировой клетчатки, некроз сухожилий, связок, мышц.
Выпускается в ампулах по 1 и 5 мл в концентрации 40 мг/мл. Противовоспалительное действие наступает через один – три дня после внутрисуставной инъекции и продолжается в среднем до одного месяца. Следует отметить, что препарат чаще других ГКС вызывает атрофию кожи и подкожной жировой клетчатки, некроз сухожилий, связок, мышц.
Дипроспан® является пролонгированной лекарственной формой бетаметазона – фторированного производного метилпреднизолона. Выпускается в ампулах по 1 мл, в которых содержится 2 мг бетаметазона динатрия фосфата и 5 мг бетаметазона дипропионата. Первая составляющая (хорошо растворимый, быстро всасывающийся эфир) обеспечивает быстрое наступление эффекта, а вторая (слабо растворимая, медленно абсорбирующаяся депо-фракция) – пролонгированное действие. Благодаря такой комбинации действие Дипроспана начинается уже через 2–4 часа после внутрисуставной инъекции и сохраняется до трех недель. Еще одно достоинство препарата заключается в том, что кристаллы суспензии микронизированы. Так, концентрация кристаллов в 1 мл Дипроспана равна 6,4 мг/мл, в то время как в 1 мл Кеналога –
Так, концентрация кристаллов в 1 мл Дипроспана равна 6,4 мг/мл, в то время как в 1 мл Кеналога –
40 мг/мл. Кроме того, средний размер кристаллов Дипроспана составляет от 2 до 6 мкм, тогда как величина кристаллов Кеналога
40 – около 12 мкм. Как следствие, внесуставные инъекции практически безболезненны и не сопровождаются осложнениями. Это позволяет применять Дипроспан без анестетика.
Собственный опыт применения Дипроспана и Кеналога 40 у больных с подагрическим артритом показал более высокую эффективность первого. Использование Дипроспана позволило сократить дозу принимаемых НПВП и тем самым уменьшить риск развития НПВП-гастропатии [9].
Следовательно, местное применение Дипроспана имеет большие преимущества перед другими ГКС.
Согласно рекомендациям EULAR по диагностике и лечению подагры наиболее безопасны и эффективны именно внутрисуставные инъекции пролонгированных ГКС. Дозирование и кратность их введения в крупные, средние и мелкие суставы представлены в табл. 2.
2.
Перспективным методом купирования острого приступа подагры считается применение средств биологической терапии. Изучение действия анакинры и канакинумаба, рекомбинантных растворимых антагонистов интерлейкина 1 человека, позволило предположить, что блокирование интерлейкина 1 может иметь клиническое значение при указанной патологии [9, 10]. В частности, при подкожном введении препарата по 300 мг в сутки (инъекции повторяли три раза) отмечалось быстрое купирование подагрической атаки. Негативных явлений при этом не наблюдалось. Следовательно, в случае неэффективности традиционно используемых препаратов (НПВП, колхицина, ГКС) представляется возможным применение биологических препаратов.
Таким образом, раннее распознавание подагрического артрита и правильная медикаментозная тактика помогут сохранить трудоспособность пациентов на долгие годы и улучшить прогноз заболевания.
Не подорваться на подагре
Ее называют болезнью царей и царицей болезней: чаще всего она встречается у людей умных и талантливых, но при этом не дает повода для гордости — причиняемые ею боли порой бывают невыносимыми.
Она хорошо изучена — еще Гиппократ в свое время называл ее «болезнью воскресного вечера и утра в понедельник» — но при этом весьма актуальна и для современного общества. Ее носителей называют милым словом «подагрики», но сама подагра по своей природе достаточно коварна и капризна. Правда, к счастью, вполне управляема. Как контролировать это хроническое заболевание, не позволять ему влиять на качество жизни пациента, Modus vivendi выяснял с помощью известного ревматолога и терапевта, доктора медицинских наук Николая СОРОКИ.
АКТУАЛИЗАЦИЯ
В появлении приступов подагры «виновата» мочевая кислота — она выпадает в осадок в суставах и вызывает артрит. Как отмечает Николай Сорока, подагра не сдает позиций и на сегодняшний день: «За последние 20 лет заболевание стало встречаться в 2 раза чаще. По Беларуси нет точной статистики, но в западных странах подагрический артрит диагностируется у 1-2% мужчин, а в Новой Зеландии цифра может доходить до 6%. Болезнь актуальна своим внезапным стартом: человек чувствует себя в норме, но затем неожиданно появляются боли в суставах, которые полностью обездвиживают пациента. Бытует мнение, что если сустав зажать в тисках до боли — по ощущениям это ревматизм, а если тиски крутануть еще раз — это подагра. Ее приступы выключают человека из активной жизни, и если пациент не лечится, он постепенно становится инвалидом».
Болезнь актуальна своим внезапным стартом: человек чувствует себя в норме, но затем неожиданно появляются боли в суставах, которые полностью обездвиживают пациента. Бытует мнение, что если сустав зажать в тисках до боли — по ощущениям это ревматизм, а если тиски крутануть еще раз — это подагра. Ее приступы выключают человека из активной жизни, и если пациент не лечится, он постепенно становится инвалидом».
ПРИЧИНЫ
«Взгляд на подагру за последние десятилетия принципиально изменился, — рассказывает врач-ревматолог. — Считается, что в 90% случаев возникновение подагры связано с проблемой в почках — нарушением транспорта мочевой кислоты на уровне специальных белков-транспортеров, и только у 10% пациентов имеются генетические дефекты других ферментов, участвующих в обмене мочевой кислоты в организме и влияющих на ее содержание в крови.
В последнее время заметно увеличилось количество пациентов с лекарственно-индуцированной подагрой, которая провоцируется приемом медпрепаратов для лечения других заболеваний. К ним в первую очередь относятся препараты, содержащие ацетилсалициловую кислоту, которые часто прописываются кардиологами, но надо учитывать, что ацетилсалициловая кислота блокирует выведение мочевой кислоты из организма, повышает ее содержание, провоцирует приступы подагры. Вторая группа нежелательных препаратов — мочегонные средства, которые входят в комбинированное лечение той же артериальной гипертензии.
К ним в первую очередь относятся препараты, содержащие ацетилсалициловую кислоту, которые часто прописываются кардиологами, но надо учитывать, что ацетилсалициловая кислота блокирует выведение мочевой кислоты из организма, повышает ее содержание, провоцирует приступы подагры. Вторая группа нежелательных препаратов — мочегонные средства, которые входят в комбинированное лечение той же артериальной гипертензии.
СИМПТОМАТИКА
Подагрой значительно чаще болеют мужчины, поскольку женские половые гормоны (эстрогены) обладают защитным действием, снижая уровень мочевой кислоты в организме. До наступления менопаузы женщины страдают подагрическим артритом крайне редко.
«Болезнь обычно начинается ночью с очень сильных болей, отека, припухлости большого пальца ноги, — поясняет Николай Сорока. — В течение нескольких ночных часов боль заметно прогрессирует, становится невыносимой, а в целом первый приступ подагры длится 5-7 дней. Потом симптомы исчезают, и человек может полгода-год ничего не чувствовать, считая, что он абсолютно здоров. Но затем после провоцирующего фактора (общее переедание, употребление большого количества мясных продуктов, алкоголь, физическая перегрузка, стрессовая ситуация) у пациента вновь возникает подагрический артрит, после чего обычно и обращаются к врачу, который видит, что процесс серьезный и неслучайный. От подагры избавиться невозможно, но ее можно успешно контролировать».
Но затем после провоцирующего фактора (общее переедание, употребление большого количества мясных продуктов, алкоголь, физическая перегрузка, стрессовая ситуация) у пациента вновь возникает подагрический артрит, после чего обычно и обращаются к врачу, который видит, что процесс серьезный и неслучайный. От подагры избавиться невозможно, но ее можно успешно контролировать».
ДИАГНОСТИКА
«У подагры клинический диагноз — врач может определить заболевание на основе типичных клинических проявлений. Дополнительно можно сдать биохимический анализ крови, чтобы увидеть повышенный уровень мочевой кислоты, хотя он определяется не у всех пациентов. К сожалению, у нас нет возможности использовать абсолютный диагностический принцип — пропунктировать сустав и с помощью поляризационного микроскопа обнаружить кристаллы мочевой кислоты. Поэтому основными показателями для выявления болезни по-прежнему являются клиника и повышенный уровень мочевой кислоты в крови. Любопытно, что во время приступа этот уровень может быть нормальным и даже сниженным, что неопытного врача вводит в заблуждение. Ее снижение в этот период вызывается выпадением мочевой кислоты в осадок, а затем ее уровень вновь повышается», — резюмирует доктор медицинских наук.
Ее снижение в этот период вызывается выпадением мочевой кислоты в осадок, а затем ее уровень вновь повышается», — резюмирует доктор медицинских наук.
ЛЕЧЕНИЕ
Николай Сорока разделяет лечение подагры на два медикаментозных этапа: «Для пациента самое главное — снять болевой синдром, для чего применяются нестероидные противовоспалительные препараты, способные прервать развитие приступа подагрического артрита. Некоторые из них оказывают действие в течение часа, полностью приступ может быть купирован за несколько дней. Назначение этих лекарственных средств отменяют сразу после прохождения болей — никаким целительным эффектом они не обладают.
Если пациент обращает внимание исключительно на боли, то для врача важно общее состояние человека, для чего проводится второй этап лечения, включающий прием препаратов, снижающих уровень мочевой кислоты в крови. Это существенно влияет на профилактику новых приступов заболевания, и если из-за каких-то стрессовых ситуаций или других факторов риска приступ подагры все-таки возникает, то, во-первых, он не бывает столь выраженным, а во-вторых, легко купируется современными противовоспалительными средствами».
ПРОФИЛАКТИКА
«Первичной профилактики (как не заболеть подагрой) не существует – давать всему населению препараты, снижающие уровень мочевой кислоты, нелогично, — иронизирует врач-ревматолог. — Поэтому существует только вторичная профилактика, предусматривающая ряд рекомендаций для предотвращения новых болевых приступов. Одна из основных — советы по соблюдению диеты, которые не так строги, как раньше. Важно ограничить потребление продуктов, содержащих пуриновые основания и фруктозу, которая, особенно в больших количествах, увеличивает уровень мочевой кислоты в крови. Сегодня сняты все ограничения на продукты с пуриновыми основаниями растительного происхождения — спаржа, чечевица, фасоль, бобы, помидоры и т.д. Диета для пациентов с подагрой — исключение из рациона морепродуктов, внутренних органов животных (потроха), сладких напитков с содержанием фруктозы. Желательно ограничить потребление мясных продуктов, в умеренном количестве разрешены чай и кофе. Нет ограничений на нежирные молочные продукты. А вот фруктовые соки, апельсины, мед, арбузы, содержащие фруктозу, не показаны или заметно ограничиваются. Из спиртных напитков для подагриков категорически запрещено пиво, в 2,5 раза увеличивающее риск развития заболевания; очень нежелательны виски, коньяк; водку можно потреблять очень умеренно, из менее крепких напитков наименее опасно сухое вино. Во всем надо знать меру, тогда значительно повышаются шансы для контроля болезни».
А вот фруктовые соки, апельсины, мед, арбузы, содержащие фруктозу, не показаны или заметно ограничиваются. Из спиртных напитков для подагриков категорически запрещено пиво, в 2,5 раза увеличивающее риск развития заболевания; очень нежелательны виски, коньяк; водку можно потреблять очень умеренно, из менее крепких напитков наименее опасно сухое вино. Во всем надо знать меру, тогда значительно повышаются шансы для контроля болезни».
СПРАВКА Modus vivendi. Николай Сорока в 1972г. окончил Минский мединститут по специальности «лечебное дело». Доктор медицинских наук, профессор, заведующий 2-й кафедрой внутренних болезней БГМУ. Автор боле 450 научных работ, член редколлегий ряда белорусских и зарубежных специализированных медицинских журналов. Подготовил более 20 докторов и кандидатов медицинских наук.
БелГазета, 18 июня 2012
Подагра (подагрический артрит) | Медицинский центр Ваше Здоровье
Подагра (подагрический артрит) – это обменная патология организма, при которой затрагивается обмен пуринов (производные мочевой кислоты), что приводит к избыточному отложению солей мочевой кислоты в некоторых тканях организма.
Именно в результате этих отложений формируются нарушения функций органов и тканей. Особенно страдают суставы, почки и некоторые другие органы (кости, связки, печень).
Подагра известна давно, протекает с периодами ремиссий и подагрических приступов, чаще поражает мужчин среднего возраста, женщины страдают не более чем в 1-2% от всех случаев подагры.
Причины
Основа подагры – это генетически унаследованный дефект в обменных процессах мочевой кислоты, дефект ферментов, помогающих ее утилизации и выведению, а также дефекты в системе внутреннего синтеза пуриновых веществ.
Помимо генетических причин, для развития подагры не менее важны еще и факторы риска, внешние влияния, которые предрасполагают к развитию подагры:
- повышенное поступление пуриновых оснований с пищей при злоупотреблении мясными продуктами,
- ожирение и избыточный вес,
- алкоголизм, неумеренное употребление вина,
- вредные привычки, малоподвижность.

Возможно развитие и вторичной подагры
- на фоне опухолевых процессов с изменением обмена пуринов,
- на фоне повышенного распада белков тела,
- при лечении тиазидными диуретиками (дихлотиазид, политиазид),
- при применении цитостатиков (доксорубицин, фторурацил, гидроксимочевина, циклофосфан).
Приступы подагры могут провоцироваться стрессовыми реакциями на алкоголь, цитрусы, вирусные инфекции, физические или психические нагрузки, травмы и переохлаждение, ушибы, колебания давления, прием препаратов.
Виды
Чаще всего при подагре поражаются почки и суставы, поэтому, можно выделить
- подагрический артрит
- подагрическое поражение почек.
Также выделяют три типа подагрических нарушений, исходя из уровня мочевой кислоты в моче:
- метаболическая форма с самым высоким количеством мочевой кислоты.
- почечная форма, умеренное количество мочевой кислоты с повышением солей,
- смешанная форма – много и мочевой кислоты и ее солей, которые дают кристаллы.

Симптомы подагры
Подагра это хроническое и прогрессирующее заболевание, оно может протекать в три сменяющихся последовательно стадии –
- острый артрит подагрического происхождения,
- стадия межприступной подагры,
- тофусная хроническая стадия подагры.
Подагрический артрит возникает внезапно: ночью или утром, возникают жгучие, пульсирующие или рвущие боли одного или нескольких суставов, обычно на ногах и поражение их несимметрично.
Достаточно часто первым поражается сустав большого пальца ноги.
Поражение обычно захватывает стопу или голеностоп, колени, суставы пальцев на руках, локти. Может быть набухание вен около сустава, повышение температуры и озноб.
Из-за сильной боли и отека, движения сустава почти невозможны. Днем боли несколько стихают, а к ночи снова возникают, что приводит к неврозу и раздражительности.
Через 3-4 суток боли стихают, сустав приобретает синюшный оттенок, постепенно спадает отек.
Во время приступов изменяются анализы крови — в крови выявляется воспаление с ускорением СОЭ, высокими лейкоцитами и повышением белков острой фазы воспаления.
Приступы могут возникать в разный период — от одного раза в полгода до нескольких лет. По мере прогрессирования подагры частота приступов нарастает, они становятся более длинными и менее острыми, но в процесс вовлекаются все новые суставы.
Хроническая подагра
Хроническая подагра формирует участки тофусов – это узелковые скопления солей в тканях примерно через 5-7 лет от начала заболевания.
Тофусы возникают внутри ушных раковин, в зоне суставов кистей и стоп, локтей, коленей, их размеры могут быть от пары миллиметров до горошины и более. По мере прогрессирования изменяются суставы, возникают их деформации, искривления, ограничение подвижности и боли при движении.
Кроме суставов поражаются почки. Изменения тем сильнее, чем выше уровень мочевой кислоты и уратов в моче, и чем длительнее болезнь.
Возникает так называемая уратная нефропатия с воспалением тканей почек, выделением солей, отложением песка и камушков и формированием мочекаменной болезни.
Возникают периоды почечной колики с болями в пояснице, тошнотой и рвотой, а также может развиться вторичный пиелонефрит, с лихорадкой, лейкоцитами в моче, явлениями дизурии и общим тяжелым состоянием.
Ураты могут откладываться не только в лоханке почки, но и в ткани почки, ее корковом и мозговом слое, это приводит к постепенному атрофированию функций почек и развитию почечной недостаточности.
Могут быть поражения сухожилий с отложением в них солей, при этом развивается краснота и отек в зоне сухожилий, сильная боль и проблемность движений.
Также выше риск развития ишемической болезни сердца, у части больных возникает сильное ожирение.
Диагностика
Основа диагноза – типичные приступы подагры с поражением суставов. Дополняют данные анализов крови с признаками острого воспаления, анализы мочи с высоким уровнем уратов и мочевой кислоты, креатинина, в пунктате из сустава обнаружение уратных солей.
При острой подагре
Для первичной диагностики необходимо исследование суставной жидкости. При приступах подагры она прозрачна, снижена ее вязкость, лейкоцитов в ней до 75%, обнаруживаются кристаллы мочевой кислоты.
При длительно текущей подагре
Обязательно проведение рентгена с обнаружением определенных признаков в клинике:
- максимум воспаления в первые сутки,
- несколько атак артрита,
- поражение одного сустава,
- краснота сустава,
- воспаление в первом суставе большого пальца ноги,
- подозрение на тофус,
- увеличение уровня в крови и моче уратов,
- типичные признаки поражения суставов на рентгене.
Лечение
Одни и те же симптомы могут быть признаками разных заболеваний, а болезнь может протекать не по учебнику. Не пытайтесь лечиться сами — посоветуйтесь с врачом.
При лечении острого подагрического артрита очень важны покой и прохладные обертывания.
Важное место занимает колхицин, назначаемый по 0,5 мг каждый час до стихания артрита, или до появления побочных явлений (рвоты, поноса), но не менее 6–8 мг/сут.
Для лечения острого приступа подагры колхицин применяют не более суток.
Индометацин, ибупрофен, напроксен, пироксикам применяют обычно в больших дозах и коротким курсом (2–3 дня). Следует соблюдать особую осторожность при сопутствующих заболеваниях печени и почек, особенно у пациентов пожилого возраста.
Лечение противоподагрическими препаратами проводят при первичной подагре пожизненно, при вторичной – в зависимости от устранимости ситуации, провоцирующей развитие подагры.
При пониженном выведении уратов, сохраненной функции почек и отсутствии мочевых камней возможно применение аллопуринол + бензбромарон, применяемый по 1 таблетке 1 р./сут., пробенецид.
Общепризнанным урикостатическим (т.е. блокирующим продукцию уратов) препаратом считают аллопуринол.
Аллопуринол назначают в стартовой дозе 100 мг/сут. с последующим постепенным увеличением дозы до 300 мг/сут. за 3-4 нед.
с последующим постепенным увеличением дозы до 300 мг/сут. за 3-4 нед.
При повышенном выведении мочевой кислоты с мочой и/или подагрическом поражении почек предпочтение отдают аллопуринолу.
Диета при подагре
Продукты, потребление которых необходимо исключить:
- алкогольные напитки (особенно пиво),
- внутренние органы животных (печень, почки).
Пищевые продукты, потребление которых следует ограничить:
- рыба (икра, балтийская сельдь, сардины и др.; в диете допустима более крупная рыба),
- ракообразные,
- мясо (телятина, свинина, птица, бульоны),
- некоторые овощи (горох, бобы, грибы, цветная капуста, спаржа, шпинат).
Пищевые продукты, которые можно употреблять без ограничений:
- зерновые (хлеб, каши, отруби),
- молочные продукты (молоко, сметана, сыр),
- все фрукты и фруктовые соки,
- жиры (масло, маргарин, кулинарный жир),
- кофе, чай,
- шоколад,
- большинство овощей (картофель, салат, капуста, помидоры, огурцы, тыква, лук, морковь, свекла, редис, сельдерей),
- сахар (но: вызывает прибавку массы тела!),
- специи.

Прогноз
Подагра – это хроническое прогрессирующее заболевание, полного излечения добиться нельзя, но можно привести болезнь в состояние длительной ремиссии.
Приступы обычно лечатся за 2-4 недели, но могут возникать раз в полгода и чаще, поэтому прием препаратов, снижающих уровень мочевой кислоты и ее солей, может быть даже пожизненным.
Источник: diagnos.ru
Лечение подагры в Екатеринбурге без операции
Подагрический артрит — распространенное заболевание суставов. Болезнь возникает в результате отложений избыточного количества соли мочевой кислоты в суставах, вследствие чего они воспаляются.
Очень часто недуг поражает пальцы ног, но может затрагивать и суставы пальцев рук, локтевые суставы. Приступ подагры способен серьезно понизить качество жизни и уровень самочувствия.
Подагра: особенности и симптомы
Атака острого приступа подагры может начаться после щедрого застолья, употребления алкоголя или приема лекарственных препаратов. Повышение в организме мочевой кислоты также встречается у женщин в период постменопаузы.
Повышение в организме мочевой кислоты также встречается у женщин в период постменопаузы.
Симптомы подагрической атаки
- резкая боль при движении (чаще в одном суставе)
- припухлость в пораженной области
- пораженный сустав краснеет, становится горячим на ощупь
Атака может длится от 1 до 10 дней. Затем болезнь затихает, чтобы через время снова дать о себе знать. В 70-90% случаев первый приступ начинается с поражения большого пальца стопы.
Стадии заболевания
- Латентный. На этом этапе выявить заболевание могут только анализы крови и мочи, которые покажут повышенную концентрацию мочевой кислоты.
- Острый. Данный период характеризуется поражением суставов и резкими болевыми приступами.
- Хронический. Состоит из периодов рецидивов и длительных ремиссий.
Если не лечить подагру, приступы будут становиться чаще, боль — интенсивнее. Соли мочевой кислоты будут кристаллизоваться и накапливаться в виде болезненных узелков (тофусов), деформируя сустав. Это может в итоге привести к полной инвалидизации.
Это может в итоге привести к полной инвалидизации.
Лечение подагры
Лечение подагрического артрита можно пройти центре профилактики и реабилитации «Эволайф» в Екатеринбурге. Терапия проводится безоперационным консервативным методом посредством физиопроцедур и начинается с приема опытного травматолога-ортопеда.
Квалифицированный специалист проведет диагностику и назначит эффективное лечение. Схема лечения зависит от возраста и образа жизни пациента.
Процедура разрушает микрокристаллы солей, активизирует выработку коллагена, повышает микроциркуляцию крови в тканях, смягчает уплотнения фиброзного типа. Для успешного лечения потребуется курс процедур УВТ.
Ультразвук уменьшает воспалительный процесс, способствует снижению болевого синдрома.
Во время процедуры достигается глубокое проникновение молекул лекарственного вещества в пораженные ткани.
Улучшает региональное кровообращение, ускоряет проникновение лекарственных препаратов для обезболивания и стимуляции пораженных тканей.
Плазмаферез успешно применяется при лечении подагры. Терапия плазмой крови обезболивает, уменьшает уровень мочевой кислоты в крови, снимает воспаление, ускоряет рассасывание тофусов.
Медики назвали первые симптомы подагры – болезни Юлии Началовой
Чем опасна подагра, ставшая одной из причин трагической смерти певицы Юлии Началовой, каковы ее основные симптомы и как снизить частоту приступов, рассказали специалисты американской клиники Мэйо.
16 марта скончалась российская певица Юлия Началова. Одной из причин ее тяжелого состояния, которое привело к смерти, была подагра — с ней певица боролась последние восемь лет.
В основе возникновения подагры лежит накопление мочевой кислоты и уменьшение ее выведения почками, что приводит к повышению концентрации последней в крови.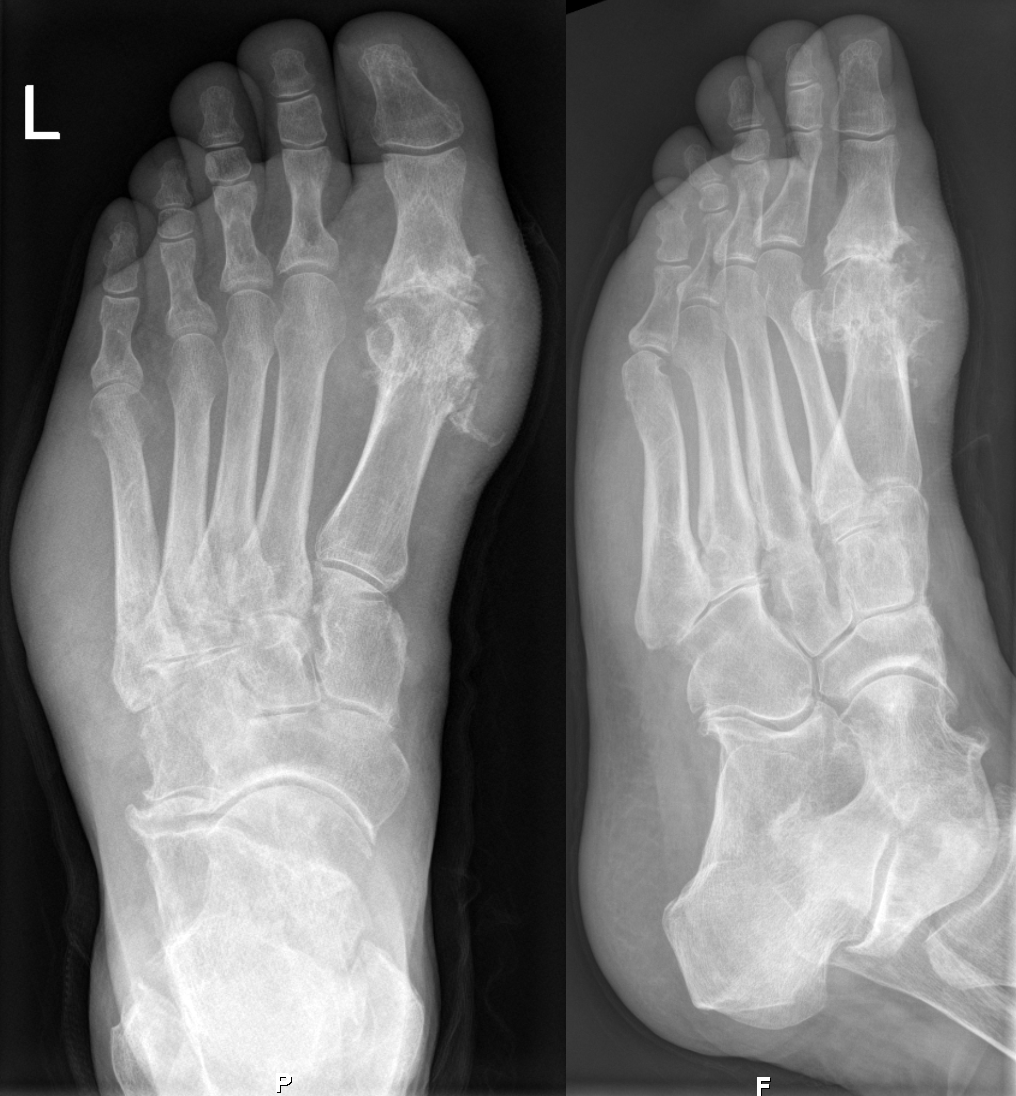 Кристаллы уратов в форме мочевой кислоты откладываются в различных тканях организма.
Кристаллы уратов в форме мочевой кислоты откладываются в различных тканях организма.
Клинически подагра проявляется рецидивирующим острым артритом и образованием подагрических узлов — тофусов.
Поражение почек также является одним из основных клинических проявлений подагры наряду с артритом.
Специалисты американской клиники Мэйо рассказали, на какие симптомы следует обратить внимание, чтобы вовремя диагностировать заболевание, и какие меры стоит принять, чтобы избежать рецидивов и осложнений.
Сильная боль в суставах — основной симптом подагры. Чаще всего она поражает сустав большого пальца ноги, реже — лодыжки, колени, локти, запястья. Боль наиболее выражена первые 4-12 часов. Но после того, как она стихает, дискомфорт в суставах может длиться неделями. По мере развития болезни приступы длятся дольше и затрагивают больше суставов.
Пораженные суставы краснеют и опухают, их движения ограничены. При отсутствии лечения симптомы со временем будут лишь ухудшаться. Специалисты клиники настоятельно рекомендуют при боли в суставах, их опухании и покраснении как можно скорее обратиться к врачу.
Специалисты клиники настоятельно рекомендуют при боли в суставах, их опухании и покраснении как можно скорее обратиться к врачу.
Среди факторов риска развития подагры — богатый мясом и морепродуктами рацион и употребление напитков с фруктозой: все это способствует повышению уровня мочевой кислоты. Также подагру провоцирует избыток алкоголя, особенно, пива.
В зоне риска находятся люди с ожирением — у них организм вырабатывает больше мочевой кислоты, а почки хуже ее выводят.
Подагру могут спровоцировать некоторые заболевания — диабет, болезни сердца и почек, метаболический синдром. Также ее развитию может способствовать ряд лекарств — тиазидные диуретики (используются при гипертонии), низкие дозы аспирина: все это способствует повышению уровня мочевой кислоты. На риск влияют и препараты, препятствующие отторжению органов при трансплантации. В принципе, любая операция или травма повышает риск развития подагры.
Также риск повышен у людей с семейной историей подагры. Болезнь чаще возникает у мужчин, так как у них в целом выше уровень мочевой кислоты, но после менопаузы он поднимается и у женщин. У мужчин подагра развивается в более раннем возрасте — 30-50 лет, — у женщин же — в основном после менопаузы.
Болезнь чаще возникает у мужчин, так как у них в целом выше уровень мочевой кислоты, но после менопаузы он поднимается и у женщин. У мужчин подагра развивается в более раннем возрасте — 30-50 лет, — у женщин же — в основном после менопаузы.
У некоторых людей проявления подагры могут быть единичными, другие же сталкиваются с ними по нескольку раз в год. При отсутствии лечения суставы постепенно разрушаются. Кроме того, без лечения подагра может привести к образованию подагрических тофусов — отложению кристаллов мочевой кислоты в мягких тканях. Сами по себе они безболезненны, но при приступах их содержимое может разжижаться и выходить через свищи. Также тофусы могут вызвать воспаление в околосуставных сумках и сухожилиях. Опасна нелеченная подагра и повышенным риском образования почечных камней.
Тем, кому не посчастливилось получить такой диагноз, врачи советуют в периоды ремиссии пить больше жидкости, ограничивая себя в напитках, содержащих фруктозу. Также следует снизить употребление алкоголя, а лучше полностью от него отказаться. Белок лучше получать из нежирных молочных продуктов, а потребление мяса, рыбы и птицы придется ограничить. Стоит поддерживать здоровый вес, однако резкого похудения лучше избегать — оно может временно повысить уровень мочевой кислоты в организме.
Белок лучше получать из нежирных молочных продуктов, а потребление мяса, рыбы и птицы придется ограничить. Стоит поддерживать здоровый вес, однако резкого похудения лучше избегать — оно может временно повысить уровень мочевой кислоты в организме.
Подагрой страдал один из самых могущественных королей — Карл V.
Это установили исследователи из университета Барселоны, проанализировав мумифицированный королевский мизинец. Анализ ткани показал наличие иглообразных кристаллов — отложений мочевой кислоты.
Карл V, по всей видимости, отличался прекрасным аппетитом, особенную слабость питал к мясным блюдам и выпил за свою жизнь огромное количество пива и вина. Умер он, как считается, от малярии. Но до этого подагра измучила его настолько, что король отказался от своих далеко идущих планов и короны. В частности, приступ подагры заставил императора отказаться от попыток вернуть Франции город Мец, где позже королевская армия потерпела поражение.
Подагра
Подагра – это заболевание суставов, вызванное отложением в них солей мочевой кислоты.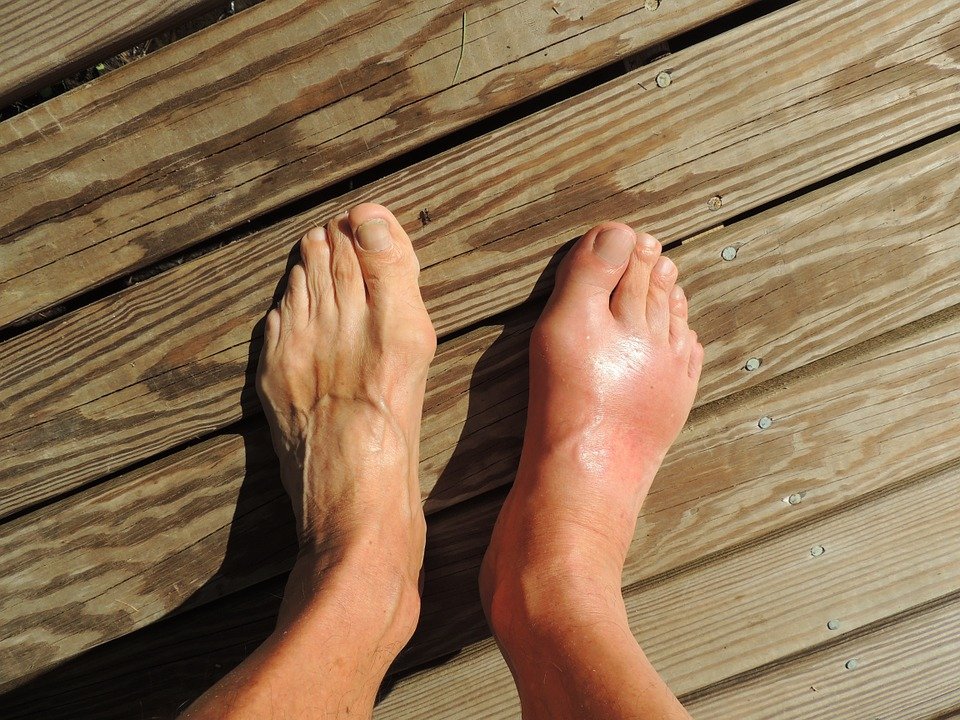 У больного случаются приступы интенсивных болей в суставах, суставы при этом припухают, кожа над ними краснеет, чаще всего это большой палец ноги.
У больного случаются приступы интенсивных болей в суставах, суставы при этом припухают, кожа над ними краснеет, чаще всего это большой палец ноги.
Синонимы английские
Gout, Podagra.
Симптомы
Симптомыподагры проявляются внезапно, чаще в ночное время.
- Сильная боль в суставах. Как правило, сначала в больших пальцах ног, но иногда и в ступнях, лодыжках, коленях, руках, запястьях. Наиболее интенсивная боль сохраняется в течение первых 12-24 часов с начала приступа.
- Длительная ноющая боль в суставах. После того, как проходят сильные боли, в суставах остаются некоторые неприятные ощущения – от нескольких дней до нескольких недель. Со временем болевые приступы становятся интенсивнее и продолжаются дольше, так как поражается все большее количество суставов.
- Воспаление и покраснение суставов. Пораженные суставы припухают, краснеют, становятся очень чувствительными.
- Бугорки под кожей (тофусы).
 При длительном течении подагры под кожей могут образоваться бугорки, наиболее часто в области пальцев кистей и стоп, на локтях, коленях, коже ушных раковин.
При длительном течении подагры под кожей могут образоваться бугорки, наиболее часто в области пальцев кистей и стоп, на локтях, коленях, коже ушных раковин.
Общая информация
Подагра возникает, когда в крови повышается уровень мочевой кислоты. Соли мочевой кислоты начинают оседать в суставах и окружающих их тканях, вызывая воспаление и сильную боль. Концентрация мочевой кислоты в крови может повышаться в результате нарушения ее выведения из организма, а также повышенного образования, что связано с чрезмерным употреблением в пищу пуринов.
Пурины представляют собой вещества, из которых образуется мочевая кислота. Некоторые пищевые продукты содержат пурины и, сооветственно, увеличивают количество мочевой кислоты в организме:
- алкоголь (особенно пиво, вино),
- мед, кофе, крепкий чай, шоколад, какао,
- сыры,
- бульоны (мясные, куриные, рыбные),
- сырокопченые продукты,
- субпродукты из внутренних органов (сердца, почек, печени, мозгов, языка),
- рыбные, мясные консервы,
- бобовые (горошек, фасоль, баклажаны, бобы, орехи, семечки, соя),
- щавель, шпинат,
- цветная капуста,
- грибы, грибные бульоны,
- малина, инжир.

Так как мочевая кислота выводится с мочой через почки, то при заболеваниях почек процесс ее выделения может нарушаться, что предрасполагает к подагре.
У некоторых людей подагра обостряется часто, в то время как у других – лишь несколько раз в год. Предотвратить повтор приступов подагры поможет прием лекарств.
При подагре под кожей на пальцах, руках, ногах, локтях иногда появляются узелки (тофусы), состоящие из отложений солей мочевой кислоты. Обычно они не вызывает боли, однако во время приступов подагры становятся очень чувствительными и опухают.
Кристаллы солей мочевой кислоты могут откладываться в мочевыводящих путях больных подагрой, образуя камни. В таких случаях лекарства помогают снизить риск образования камней в почках.
Кто в группе риска?
В группу риска входят люди с высоким содержанием в организме мочевой кислоты.
Уровень мочевой кислоты повышают:
- регулярное употребление алкоголя (особенно пива),
- хронические заболевания (диабет, гиперлипидемия, атеросклероз),
- повышенное кровяное давление,
- прием некоторых лекарств, например используемых для лечения артериальной гипертензии, сердечной недостаточности или предписанных после трансплантации органов,
- наследственная предрасположенность,
- возраст и пол – подагра чаще встречается у мужчин, так как их нормальный уровень мочевой кислоты выше, чем у женщин (однако после наступления климакса уровень мочевой кислоты у женщин повышается; как у женщин, так и у мужчин подагра чаще всего развивается в возрасте 40-50 лет.

Диагностика
Диагноз «подага» чаще всего ставится с учетом характерных симптомов и истории развития заболевания.
Лабораторная диагностика
- Мочевая кислота в сыворотке. Повышенный уровень мочевой кислоты – аргумент в пользу диагноза «подагра». Тем не менее не все люди, у которых повышен уровень мочевой кислотой, страдают от подагры. В то же время у небольшого числа пациентов с выраженными проявлениями этого заболевания уровень мочевой кислоты в крови может быть в пределах нормы.
- В острый период заболевания уровень мочевой кислоты в сыворотке не столь важен, так как мочевая кислота выходит в ткани и ее концентрация в крови может снижаться.
- Общий анализ крови (без лейкоцитарной формулы и СОЭ) (ОАК). Во время острого приступа подагры уровень лейкоцитов может умеренно повышаться, а скорость оседания эритроцитов (СОЭ) – значительно увеличиваться.
Другие исследования
- Исследование синовиальной (суставной) жидкости.
 Обнаружение в ней кристаллов мочевой кислоты является специфичным для подагры.
Обнаружение в ней кристаллов мочевой кислоты является специфичным для подагры. - Рентген суставов и костей при подагре имеет вспомогательное значение. На поздних стадиях заболевания на рентгенограммах костей могут быть видны крупные бугорки – признаки отложения в них солей мочевой кислоты.
Лечение
Лечение подагры, как правило, заключается в приеме лекарств.
В зависимости от особенностей организма пациента врач определяет наиболее подходящие ему лекарства. Существуют препараты для лечения острых приступов, для предотвращения повторных приступов, для снижения риска осложнений при подагре.
Помимо приема лекарств, облегчить приступ подагры можно с помощью:
- употребления большого количества воды во время приступа (2-4 литра в день),
- полного покоя (при этом рекомендуется разместить пораженную конечность повыше, например, под ступню подкладывают подушку),
- диеты, преимущественно состоящей из жидкой пищи (молока, молочных супов, молочнокислых продуктов, киселя, компота, овощных и фруктовых соков, жидких каш).

Обязателен во время приступа отказ от алкоголя и от продуктов, повышающих уровень мочевой кислоты в крови.
Профилактика
- Употребление достаточного количества жидкости (2-4 литра в день).
- Отказ от алкоголя. Алкогольные напитки, особенно пиво, способствуют повышению уровня мочевой кислоты в крови.
- Здоровое питание. Необходимо употреблять больше фруктов, овощей, цельных злаков, нежирных или маложирных молочных продуктов. Следует ограничить употребление мяса, птицы, рыбы.
- Поддержание нормального веса. При лишнем весе рекомендуется постепенное, плавное его снижение с помощью физических упражнений и здорового питания.
Рекомендуемые анализы
Диуретики: причина подагры? — Клиника Мэйо
Да. Диуретики могут увеличить риск развития подагры — типа артрита, вызванного накоплением кристаллов мочевой кислоты в суставе.
Это может произойти из-за того, что диуретики усиливают мочеиспускание, что снижает количество жидкости в организме. Но оставшаяся жидкость более концентрированная, что может увеличить риск образования кристаллов, вызывающих подагру. Некоторые виды диуретиков также уменьшают выведение почками уратов, компонента мочевой кислоты.
Но оставшаяся жидкость более концентрированная, что может увеличить риск образования кристаллов, вызывающих подагру. Некоторые виды диуретиков также уменьшают выведение почками уратов, компонента мочевой кислоты.
Вы и ваш врач решите, лучше ли вам продолжать прием мочегонного средства или перейти на другое лекарство. Есть много других лекарств от кровяного давления, которые не увеличивают риск подагры. Кроме того, многие меры, которые вы принимаете для снижения артериального давления, имеют дополнительное преимущество — снижение уровня мочевой кислоты. Другие меры, которые вы можете предпринять для снижения уровня мочевой кислоты, включают:
- Соблюдение здоровой диеты с упором на овощи, растительные белки, нежирные молочные продукты и цельнозерновые продукты, а также уменьшенное количество мяса и морепродуктов
- Немного или совсем не употребляю алкоголь
- Ограничение количества напитков, содержащих сахар, и ограничение пищевых продуктов и напитков, содержащих кукурузный сироп с высоким содержанием фруктозы
- Похудение и поддержание здорового веса на основе индекса массы тела
Чтобы справиться с подагрой, важно также не пить много воды. Вы также можете ограничить потребление продуктов, богатых пурином, который при расщеплении образует мочевую кислоту. Обычные продукты, богатые пуринами, включают печень, скумбрию, сельдь, дичь и сардины.
Вы также можете ограничить потребление продуктов, богатых пурином, который при расщеплении образует мочевую кислоту. Обычные продукты, богатые пуринами, включают печень, скумбрию, сельдь, дичь и сардины.
- Глюкозамин: может ли он ухудшить симптомы подагры?
- Салем CB, et al. Лекарственная гиперурикемия и подагра. Ревматология. 2017; 56: 679.
- Becker MA. Гиперурикемия и подагра, вызванные диуретиками. https: //www.uptodate.com / contents / search. Доступ 28 августа 2017 г.
- Вопросы и ответы по подагре. Национальный институт артрита, опорно-двигательного аппарата и кожных заболеваний. http://www.niams.nih.gov/Health_Info/Gout. Доступ 28 августа 2017 г.
- Как лечить высокое кровяное давление? Национальный институт сердца, легких и крови. https://www.nhlbi.nih.gov/health/health-topics/topics/hbp/treatment. По состоянию на 29 августа 2017 г.
- Обучение пациентов: подагра (основы).
 https://www.uptodate.com/contents/search.Доступ 30 августа 2017 г.
https://www.uptodate.com/contents/search.Доступ 30 августа 2017 г.
Продукция и услуги
- Книга: Клиника Майо по артриту
- Книга: Справочник клиники Майо по обезболиванию
.
Что это такое, симптомы, причины, лечение
Обзор
Что такое подагра?
Врачи называют подагру общим термином «артрит» — широкий спектр заболеваний суставов и боли в суставах.Некоторые формы артрита вызывают воспаление суставов, а другие — нет. Подагра — распространенная форма воспалительного артрита. Это связано с кристаллом мочевой кислоты.
Подагра вызывает боль и отек в одном или нескольких суставах. Обычно поражает большой палец ноги. Но он также обнаружен в других суставах, включая колено, лодыжку, стопу, руку, запястье и локоть.
Обычно поражает большой палец ноги. Но он также обнаружен в других суставах, включая колено, лодыжку, стопу, руку, запястье и локоть.
Кто болеет подагрой?
Подагра может поразить любого. Обычно это происходит раньше у мужчин, чем у женщин. Обычно это происходит у женщин после менопаузы.Мужчины могут получить его в три раза чаще, чем женщины, потому что большую часть жизни у них уровень мочевой кислоты выше. Женщины достигают такого уровня мочевой кислоты после менопаузы.
У людей больше шансов заболеть подагрой, если они болеют:
У вас также больше шансов заболеть подагрой, если вы:
- Придерживайтесь диеты с высоким содержанием животных белков
- Употребляет значительное количество алкоголя
- Принимают водные таблетки (диуретики).
Симптомы и причины
Что вызывает подагру?
Человеческое тело вырабатывает мочевую кислоту при расщеплении химических веществ, называемых пуринами, которые содержатся в определенных продуктах питания и напитках. Этот нормальный побочный продукт проходит через почки и выходит из организма, когда вы писаете.
Этот нормальный побочный продукт проходит через почки и выходит из организма, когда вы писаете.
Иногда организм вырабатывает слишком много мочевой кислоты. Или почки не справляются с этим. Когда в организме высокий уровень мочевой кислоты или гиперурикемия, кристаллы мочевой кислоты могут концентрироваться в суставах. Острые игольчатые кристаллы вызывают подагру. Однако многие люди с повышенным уровнем мочевой кислоты никогда не заболевают подагрой.
Каковы симптомы подагры?
Приступ подагры называется приступом подагры.Приступы подагры очень болезненны и могут возникнуть внезапно, часто в одночасье. Во время приступа подагры симптомы пораженного сустава (суставов) могут включать:
- Сильная боль.
- Покраснение.
- Жесткость.
- Отек.
- Нежность даже к легкому прикосновению, например, от простыни.
- Тепло или ощущение, будто сустав горит.
- Как долго длится приступ подагры?
Приступ подагры может длиться неделю или две. Между приступами подагры симптомы могут вообще отсутствовать.
Между приступами подагры симптомы могут вообще отсутствовать.
Как часто случаются приступы подагры?
У некоторых людей приступы подагры случаются часто, у других между приступами проходят годы. Если подагру не лечить, приступы могут стать более частыми и продолжаться дольше. Приступы подагры могут повторяться снова и снова в одном и том же суставе или поражать разные суставы.
Диагностика и тесты
Как врач диагностирует подагру?
Если у вас возникла внезапная или сильная боль в суставе, вам следует поговорить со своим лечащим врачом (PCP).Ваш основной лечащий врач может направить вас к ревматологу, врачу, специализирующемуся на подагре и других видах артрита.
Медицинские работники учитывают несколько факторов при подтверждении подагры:
- Симптомы: Врач попросит вас описать ваши симптомы, как часто они возникают и как долго длятся.

- Медицинский осмотр: Ваш врач осмотрит пораженный сустав (суставы) на предмет отека, покраснения и тепла.
- Анализ крови: Тест позволяет определить количество мочевой кислоты в крови.
- Визуальные тесты: Вы можете сделать снимки пораженного сустава (суставов) с помощью рентгена, ультразвука или МРТ.
- Аспирация: Врач может использовать иглу для извлечения жидкости из сустава. Используя микроскоп, член команды может искать кристаллы мочевой кислоты (подтверждающие подагру) или другую проблему (например, бактерии с инфекцией или кристаллы другого типа).
Ведение и лечение
Как лечится подагра?
Ваш лечащий врач может назначить определенные лекарства для лечения подагры.
Некоторые препараты помогают контролировать симптомы:
- НПВП могут уменьшить боль и отек. Некоторые люди с заболеванием почек, язвой желудка и другими проблемами со здоровьем не могут принимать НПВП.
- Колхицин может уменьшить воспаление и боль, если вы примете его в течение 24 часов после приступа подагры. Его принимают внутрь.
- Кортикостероиды могут облегчить боль и отек. Вы принимаете стероиды внутрь или в виде инъекций.
Лекарства, которые помогают снизить уровень мочевой кислоты в организме, чтобы предотвратить или уменьшить будущие приступы подагры:
- Аллопуринол в таблетках.
- Фебуксостат в таблетках.
- Пеглотиказа, вводимая внутривенно (в вену).
- Пробенецид в таблетках.
Профилактика
Можно ли предотвратить подагру?
Вы можете внести определенные изменения в образ жизни, чтобы предотвратить подагру:
- Пейте много воды, чтобы улучшить работу почек и избежать обезвоживания.

- Регулярно делайте физические упражнения, чтобы поддерживать нормальный вес. Избыточный вес увеличивает количество мочевой кислоты в организме и увеличивает нагрузку на суставы.
Постарайтесь ограничить количество пуринов в организме, поскольку эти химические вещества могут вызвать накопление мочевой кислоты. Продукты и напитки с высоким содержанием пуринов включают:
- Спирт.
- Красное мясо и субпродукты (например, печень).
- Моллюски.
- Соус.
- Напитки и продукты с высоким содержанием фруктозы (фруктовый сахар).
- Белок животного происхождения. Весь белок из мяса животных потенциально может привести к повышению уровня мочевой кислоты.
Некоторые лекарства могут повышать уровень мочевой кислоты. Эти лекарства включают:
- Диуретики, также известные как «водные таблетки».
- Иммунодепрессанты или препараты, замедляющие работу иммунной системы (например, обычно при трансплантации органов).

Перспективы / Прогноз
Когда мне следует позвонить своему врачу по поводу симптомов подагры?
Если вы испытываете внезапную сильную боль в суставе, немедленно обратитесь к врачу.Если сустав горячий и воспаленный, у вас может быть подагра или другая проблема, например, инфекция.
Каковы перспективы у людей с подагрой?
Нелеченная подагра может привести к необратимому повреждению суставов. Накопление мочевой кислоты в суставах и мягких тканях называется тофусом. У некоторых людей с подагрой могут развиться и другие проблемы со здоровьем, такие как тяжелый артрит, камни в почках и болезни сердца. Важно обсудить свои симптомы с врачом.
Жить с
Как я могу справиться с приступом подагры?
При приступе подагры вы можете управлять своими симптомами с помощью:
- Отказ от алкоголя и сладких напитков.

- Обильное питье.
- Подъем шва (ов).
- Прикладывание льда к стыку (стыкам).
- Ограничение любых нагрузок на соединение (-и).
Что еще мне следует спросить у врача о подагре?
Вы можете спросить своего поставщика медицинских услуг:
- Что вызывает подагру?
- Есть ли у меня повреждения суставов?
- Что я могу сделать, чтобы предотвратить атаки в будущем?
- Могут ли мне помочь лекарства от подагры?
- Как долго мне нужно будет принимать лекарства от подагры?
Записка из клиники Кливленда
Подагра — болезненная форма артрита.Избыток мочевой кислоты в вашем теле образует острые кристаллы в суставах, что приводит к опуханию и чрезмерной болезненности. Подагра обычно начинается с большого пальца ноги, но может поражать и другие суставы. Подагра — это заболевание, которое поддается лечению, и уровень мочевой кислоты можно снизить с помощью лекарств и изменения образа жизни.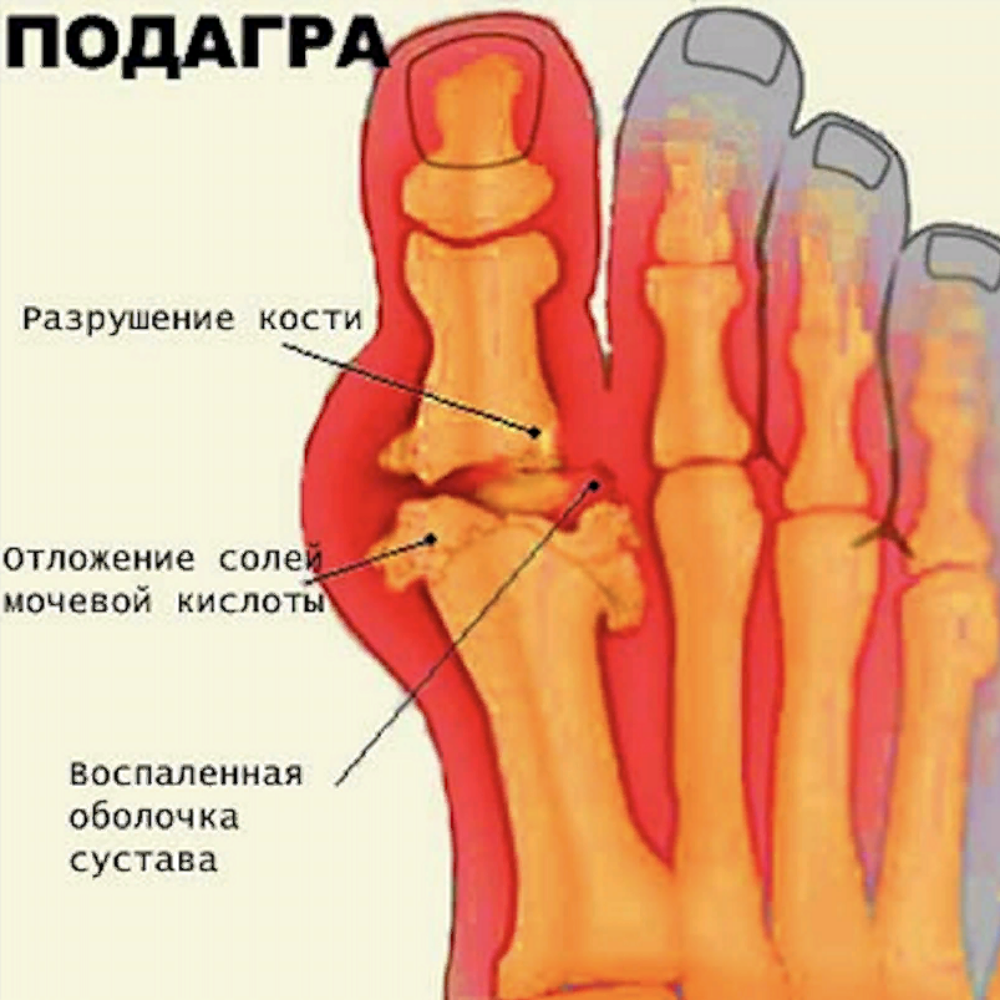 Поговорите со своим врачом о лекарствах, которые могут снизить уровень мочевой кислоты. Они также могут обсудить изменения, которые вы можете внести в свой рацион и образ жизни, чтобы предотвратить и уменьшить приступы подагры.
Поговорите со своим врачом о лекарствах, которые могут снизить уровень мочевой кислоты. Они также могут обсудить изменения, которые вы можете внести в свой рацион и образ жизни, чтобы предотвратить и уменьшить приступы подагры.
Что это такое, симптомы, причины, лечение
Обзор
Что такое подагра?
Врачи называют подагру общим термином «артрит» — широкий спектр заболеваний суставов и боли в суставах.Некоторые формы артрита вызывают воспаление суставов, а другие — нет. Подагра — распространенная форма воспалительного артрита. Это связано с кристаллом мочевой кислоты.
Подагра вызывает боль и отек в одном или нескольких суставах. Обычно поражает большой палец ноги. Но он также обнаружен в других суставах, включая колено, лодыжку, стопу, руку, запястье и локоть.
Кто болеет подагрой?
Подагра может поразить любого. Обычно это происходит раньше у мужчин, чем у женщин. Обычно это происходит у женщин после менопаузы.Мужчины могут получить его в три раза чаще, чем женщины, потому что большую часть жизни у них уровень мочевой кислоты выше. Женщины достигают такого уровня мочевой кислоты после менопаузы.
У людей больше шансов заболеть подагрой, если они болеют:
У вас также больше шансов заболеть подагрой, если вы:
- Придерживайтесь диеты с высоким содержанием животных белков
- Употребляет значительное количество алкоголя
- Принимают водные таблетки (диуретики).
Симптомы и причины
Что вызывает подагру?
Человеческое тело вырабатывает мочевую кислоту при расщеплении химических веществ, называемых пуринами, которые содержатся в определенных продуктах питания и напитках.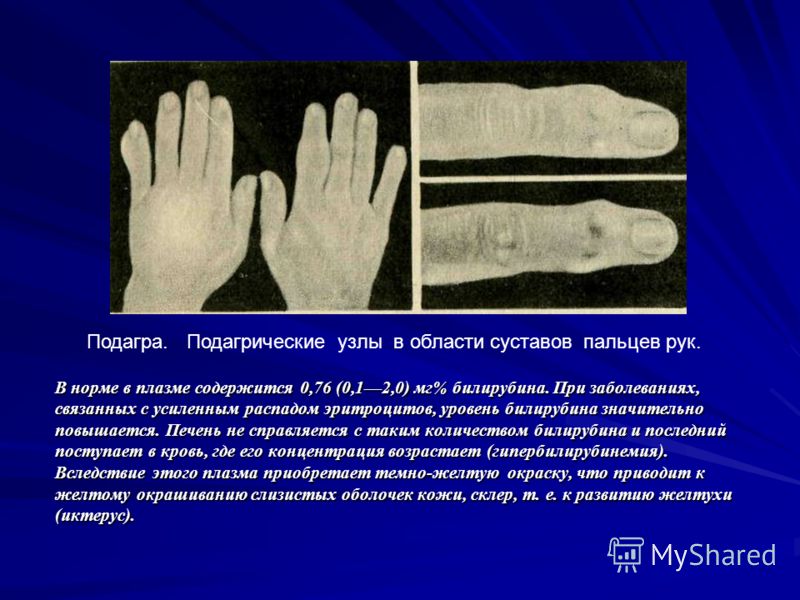 Этот нормальный побочный продукт проходит через почки и выходит из организма, когда вы писаете.
Этот нормальный побочный продукт проходит через почки и выходит из организма, когда вы писаете.
Иногда организм вырабатывает слишком много мочевой кислоты. Или почки не справляются с этим. Когда в организме высокий уровень мочевой кислоты или гиперурикемия, кристаллы мочевой кислоты могут концентрироваться в суставах. Острые игольчатые кристаллы вызывают подагру. Однако многие люди с повышенным уровнем мочевой кислоты никогда не заболевают подагрой.
Каковы симптомы подагры?
Приступ подагры называется приступом подагры.Приступы подагры очень болезненны и могут возникнуть внезапно, часто в одночасье. Во время приступа подагры симптомы пораженного сустава (суставов) могут включать:
- Сильная боль.
- Покраснение.
- Жесткость.
- Отек.
- Нежность даже к легкому прикосновению, например, от простыни.
- Тепло или ощущение, будто сустав горит.
- Как долго длится приступ подагры?
Приступ подагры может длиться неделю или две. Между приступами подагры симптомы могут вообще отсутствовать.
Между приступами подагры симптомы могут вообще отсутствовать.
Как часто случаются приступы подагры?
У некоторых людей приступы подагры случаются часто, у других между приступами проходят годы. Если подагру не лечить, приступы могут стать более частыми и продолжаться дольше. Приступы подагры могут повторяться снова и снова в одном и том же суставе или поражать разные суставы.
Диагностика и тесты
Как врач диагностирует подагру?
Если у вас возникла внезапная или сильная боль в суставе, вам следует поговорить со своим лечащим врачом (PCP).Ваш основной лечащий врач может направить вас к ревматологу, врачу, специализирующемуся на подагре и других видах артрита.
Медицинские работники учитывают несколько факторов при подтверждении подагры:
- Симптомы: Врач попросит вас описать ваши симптомы, как часто они возникают и как долго длятся.

- Медицинский осмотр: Ваш врач осмотрит пораженный сустав (суставы) на предмет отека, покраснения и тепла.
- Анализ крови: Тест позволяет определить количество мочевой кислоты в крови.
- Визуальные тесты: Вы можете сделать снимки пораженного сустава (суставов) с помощью рентгена, ультразвука или МРТ.
- Аспирация: Врач может использовать иглу для извлечения жидкости из сустава. Используя микроскоп, член команды может искать кристаллы мочевой кислоты (подтверждающие подагру) или другую проблему (например, бактерии с инфекцией или кристаллы другого типа).
Ведение и лечение
Как лечится подагра?
Ваш лечащий врач может назначить определенные лекарства для лечения подагры.
Некоторые препараты помогают контролировать симптомы:
- НПВП могут уменьшить боль и отек. Некоторые люди с заболеванием почек, язвой желудка и другими проблемами со здоровьем не могут принимать НПВП.
- Колхицин может уменьшить воспаление и боль, если вы примете его в течение 24 часов после приступа подагры. Его принимают внутрь.
- Кортикостероиды могут облегчить боль и отек. Вы принимаете стероиды внутрь или в виде инъекций.
Лекарства, которые помогают снизить уровень мочевой кислоты в организме, чтобы предотвратить или уменьшить будущие приступы подагры:
- Аллопуринол в таблетках.
- Фебуксостат в таблетках.
- Пеглотиказа, вводимая внутривенно (в вену).
- Пробенецид в таблетках.
Профилактика
Можно ли предотвратить подагру?
Вы можете внести определенные изменения в образ жизни, чтобы предотвратить подагру:
- Пейте много воды, чтобы улучшить работу почек и избежать обезвоживания.

- Регулярно делайте физические упражнения, чтобы поддерживать нормальный вес. Избыточный вес увеличивает количество мочевой кислоты в организме и увеличивает нагрузку на суставы.
Постарайтесь ограничить количество пуринов в организме, поскольку эти химические вещества могут вызвать накопление мочевой кислоты. Продукты и напитки с высоким содержанием пуринов включают:
- Спирт.
- Красное мясо и субпродукты (например, печень).
- Моллюски.
- Соус.
- Напитки и продукты с высоким содержанием фруктозы (фруктовый сахар).
- Белок животного происхождения. Весь белок из мяса животных потенциально может привести к повышению уровня мочевой кислоты.
Некоторые лекарства могут повышать уровень мочевой кислоты. Эти лекарства включают:
- Диуретики, также известные как «водные таблетки».
- Иммунодепрессанты или препараты, замедляющие работу иммунной системы (например, обычно при трансплантации органов).

Перспективы / Прогноз
Когда мне следует позвонить своему врачу по поводу симптомов подагры?
Если вы испытываете внезапную сильную боль в суставе, немедленно обратитесь к врачу.Если сустав горячий и воспаленный, у вас может быть подагра или другая проблема, например, инфекция.
Каковы перспективы у людей с подагрой?
Нелеченная подагра может привести к необратимому повреждению суставов. Накопление мочевой кислоты в суставах и мягких тканях называется тофусом. У некоторых людей с подагрой могут развиться и другие проблемы со здоровьем, такие как тяжелый артрит, камни в почках и болезни сердца. Важно обсудить свои симптомы с врачом.
Жить с
Как я могу справиться с приступом подагры?
При приступе подагры вы можете управлять своими симптомами с помощью:
- Отказ от алкоголя и сладких напитков.

- Обильное питье.
- Подъем шва (ов).
- Прикладывание льда к стыку (стыкам).
- Ограничение любых нагрузок на соединение (-и).
Что еще мне следует спросить у врача о подагре?
Вы можете спросить своего поставщика медицинских услуг:
- Что вызывает подагру?
- Есть ли у меня повреждения суставов?
- Что я могу сделать, чтобы предотвратить атаки в будущем?
- Могут ли мне помочь лекарства от подагры?
- Как долго мне нужно будет принимать лекарства от подагры?
Записка из клиники Кливленда
Подагра — болезненная форма артрита.Избыток мочевой кислоты в вашем теле образует острые кристаллы в суставах, что приводит к опуханию и чрезмерной болезненности. Подагра обычно начинается с большого пальца ноги, но может поражать и другие суставы. Подагра — это заболевание, которое поддается лечению, и уровень мочевой кислоты можно снизить с помощью лекарств и изменения образа жизни.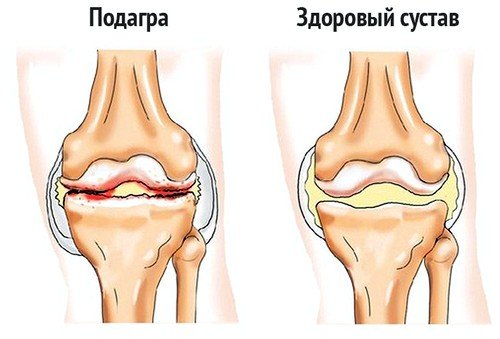 Поговорите со своим врачом о лекарствах, которые могут снизить уровень мочевой кислоты. Они также могут обсудить изменения, которые вы можете внести в свой рацион и образ жизни, чтобы предотвратить и уменьшить приступы подагры.
Поговорите со своим врачом о лекарствах, которые могут снизить уровень мочевой кислоты. Они также могут обсудить изменения, которые вы можете внести в свой рацион и образ жизни, чтобы предотвратить и уменьшить приступы подагры.
Что это такое, симптомы, причины, лечение
Обзор
Что такое подагра?
Врачи называют подагру общим термином «артрит» — широкий спектр заболеваний суставов и боли в суставах.Некоторые формы артрита вызывают воспаление суставов, а другие — нет. Подагра — распространенная форма воспалительного артрита. Это связано с кристаллом мочевой кислоты.
Подагра вызывает боль и отек в одном или нескольких суставах. Обычно поражает большой палец ноги. Но он также обнаружен в других суставах, включая колено, лодыжку, стопу, руку, запястье и локоть.
Кто болеет подагрой?
Подагра может поразить любого. Обычно это происходит раньше у мужчин, чем у женщин. Обычно это происходит у женщин после менопаузы.Мужчины могут получить его в три раза чаще, чем женщины, потому что большую часть жизни у них уровень мочевой кислоты выше. Женщины достигают такого уровня мочевой кислоты после менопаузы.
У людей больше шансов заболеть подагрой, если они болеют:
У вас также больше шансов заболеть подагрой, если вы:
- Придерживайтесь диеты с высоким содержанием животных белков
- Употребляет значительное количество алкоголя
- Принимают водные таблетки (диуретики).
Симптомы и причины
Что вызывает подагру?
Человеческое тело вырабатывает мочевую кислоту при расщеплении химических веществ, называемых пуринами, которые содержатся в определенных продуктах питания и напитках.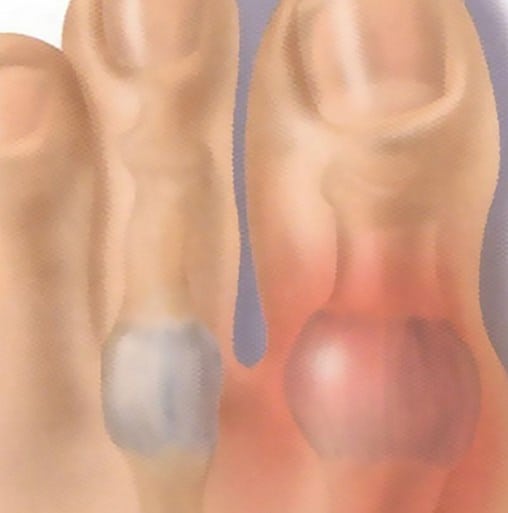 Этот нормальный побочный продукт проходит через почки и выходит из организма, когда вы писаете.
Этот нормальный побочный продукт проходит через почки и выходит из организма, когда вы писаете.
Иногда организм вырабатывает слишком много мочевой кислоты. Или почки не справляются с этим. Когда в организме высокий уровень мочевой кислоты или гиперурикемия, кристаллы мочевой кислоты могут концентрироваться в суставах. Острые игольчатые кристаллы вызывают подагру. Однако многие люди с повышенным уровнем мочевой кислоты никогда не заболевают подагрой.
Каковы симптомы подагры?
Приступ подагры называется приступом подагры.Приступы подагры очень болезненны и могут возникнуть внезапно, часто в одночасье. Во время приступа подагры симптомы пораженного сустава (суставов) могут включать:
- Сильная боль.
- Покраснение.
- Жесткость.
- Отек.
- Нежность даже к легкому прикосновению, например, от простыни.
- Тепло или ощущение, будто сустав горит.
- Как долго длится приступ подагры?
Приступ подагры может длиться неделю или две. Между приступами подагры симптомы могут вообще отсутствовать.
Между приступами подагры симптомы могут вообще отсутствовать.
Как часто случаются приступы подагры?
У некоторых людей приступы подагры случаются часто, у других между приступами проходят годы. Если подагру не лечить, приступы могут стать более частыми и продолжаться дольше. Приступы подагры могут повторяться снова и снова в одном и том же суставе или поражать разные суставы.
Диагностика и тесты
Как врач диагностирует подагру?
Если у вас возникла внезапная или сильная боль в суставе, вам следует поговорить со своим лечащим врачом (PCP).Ваш основной лечащий врач может направить вас к ревматологу, врачу, специализирующемуся на подагре и других видах артрита.
Медицинские работники учитывают несколько факторов при подтверждении подагры:
- Симптомы: Врач попросит вас описать ваши симптомы, как часто они возникают и как долго длятся.

- Медицинский осмотр: Ваш врач осмотрит пораженный сустав (суставы) на предмет отека, покраснения и тепла.
- Анализ крови: Тест позволяет определить количество мочевой кислоты в крови.
- Визуальные тесты: Вы можете сделать снимки пораженного сустава (суставов) с помощью рентгена, ультразвука или МРТ.
- Аспирация: Врач может использовать иглу для извлечения жидкости из сустава. Используя микроскоп, член команды может искать кристаллы мочевой кислоты (подтверждающие подагру) или другую проблему (например, бактерии с инфекцией или кристаллы другого типа).
Ведение и лечение
Как лечится подагра?
Ваш лечащий врач может назначить определенные лекарства для лечения подагры.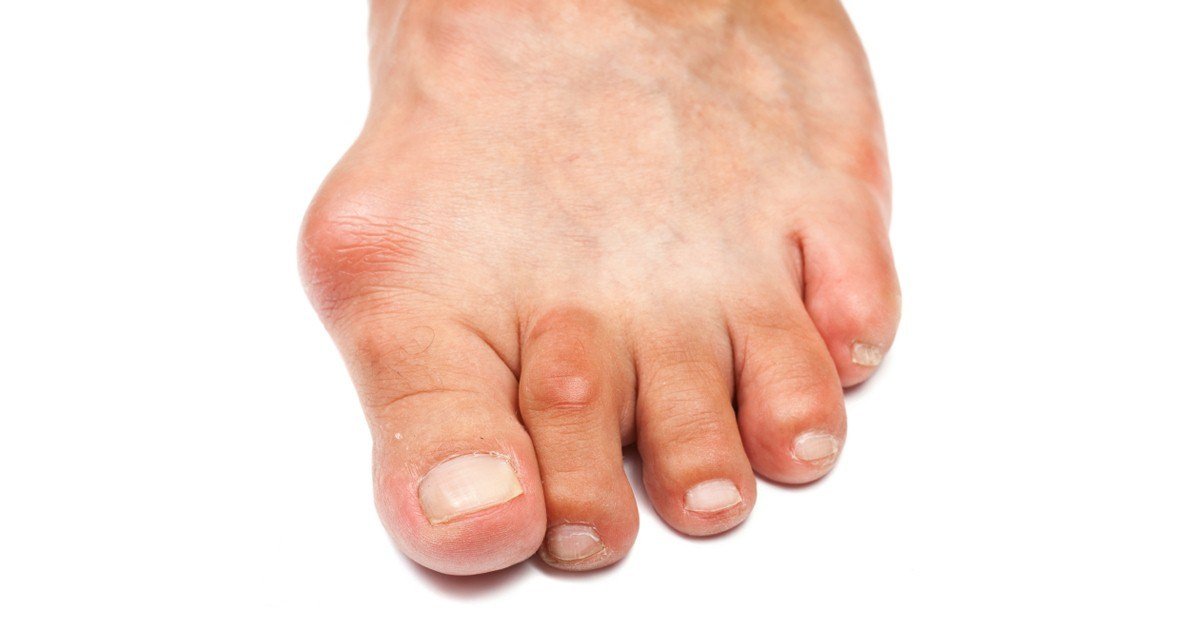
Некоторые препараты помогают контролировать симптомы:
- НПВП могут уменьшить боль и отек. Некоторые люди с заболеванием почек, язвой желудка и другими проблемами со здоровьем не могут принимать НПВП.
- Колхицин может уменьшить воспаление и боль, если вы примете его в течение 24 часов после приступа подагры. Его принимают внутрь.
- Кортикостероиды могут облегчить боль и отек. Вы принимаете стероиды внутрь или в виде инъекций.
Лекарства, которые помогают снизить уровень мочевой кислоты в организме, чтобы предотвратить или уменьшить будущие приступы подагры:
- Аллопуринол в таблетках.
- Фебуксостат в таблетках.
- Пеглотиказа, вводимая внутривенно (в вену).
- Пробенецид в таблетках.
Профилактика
Можно ли предотвратить подагру?
Вы можете внести определенные изменения в образ жизни, чтобы предотвратить подагру:
- Пейте много воды, чтобы улучшить работу почек и избежать обезвоживания.

- Регулярно делайте физические упражнения, чтобы поддерживать нормальный вес. Избыточный вес увеличивает количество мочевой кислоты в организме и увеличивает нагрузку на суставы.
Постарайтесь ограничить количество пуринов в организме, поскольку эти химические вещества могут вызвать накопление мочевой кислоты. Продукты и напитки с высоким содержанием пуринов включают:
- Спирт.
- Красное мясо и субпродукты (например, печень).
- Моллюски.
- Соус.
- Напитки и продукты с высоким содержанием фруктозы (фруктовый сахар).
- Белок животного происхождения. Весь белок из мяса животных потенциально может привести к повышению уровня мочевой кислоты.
Некоторые лекарства могут повышать уровень мочевой кислоты. Эти лекарства включают:
- Диуретики, также известные как «водные таблетки».
- Иммунодепрессанты или препараты, замедляющие работу иммунной системы (например, обычно при трансплантации органов).

Перспективы / Прогноз
Когда мне следует позвонить своему врачу по поводу симптомов подагры?
Если вы испытываете внезапную сильную боль в суставе, немедленно обратитесь к врачу.Если сустав горячий и воспаленный, у вас может быть подагра или другая проблема, например, инфекция.
Каковы перспективы у людей с подагрой?
Нелеченная подагра может привести к необратимому повреждению суставов. Накопление мочевой кислоты в суставах и мягких тканях называется тофусом. У некоторых людей с подагрой могут развиться и другие проблемы со здоровьем, такие как тяжелый артрит, камни в почках и болезни сердца. Важно обсудить свои симптомы с врачом.
Жить с
Как я могу справиться с приступом подагры?
При приступе подагры вы можете управлять своими симптомами с помощью:
- Отказ от алкоголя и сладких напитков.

- Обильное питье.
- Подъем шва (ов).
- Прикладывание льда к стыку (стыкам).
- Ограничение любых нагрузок на соединение (-и).
Что еще мне следует спросить у врача о подагре?
Вы можете спросить своего поставщика медицинских услуг:
- Что вызывает подагру?
- Есть ли у меня повреждения суставов?
- Что я могу сделать, чтобы предотвратить атаки в будущем?
- Могут ли мне помочь лекарства от подагры?
- Как долго мне нужно будет принимать лекарства от подагры?
Записка из клиники Кливленда
Подагра — болезненная форма артрита.Избыток мочевой кислоты в вашем теле образует острые кристаллы в суставах, что приводит к опуханию и чрезмерной болезненности. Подагра обычно начинается с большого пальца ноги, но может поражать и другие суставы. Подагра — это заболевание, которое поддается лечению, и уровень мочевой кислоты можно снизить с помощью лекарств и изменения образа жизни. Поговорите со своим врачом о лекарствах, которые могут снизить уровень мочевой кислоты. Они также могут обсудить изменения, которые вы можете внести в свой рацион и образ жизни, чтобы предотвратить и уменьшить приступы подагры.
Поговорите со своим врачом о лекарствах, которые могут снизить уровень мочевой кислоты. Они также могут обсудить изменения, которые вы можете внести в свой рацион и образ жизни, чтобы предотвратить и уменьшить приступы подагры.
Лечение обострения подагры — Фонд артрита
Возьмите лекарство, которое есть у вас под рукой
Немедленно начните лечение ибупрофеном ( Motrin , Advil ) или напроксеном ( Aleve ), но никогда не принимайте аспирин, так как это может усугубить обострение.Если у вас раньше была обострение, и ваш врач прописал противовоспалительное лекарство, которое следует принять в случае другого, примите прописанное вам лекарство в соответствии с указаниями врача. Если вы уже принимаете препарат, снижающий уровень мочевой кислоты, чтобы снизить риск обострений, продолжайте прием этого препарата.
Ледяной пух
Прикладывание пакета со льдом к болезненному суставу может помочь облегчить боль и воспаление. Оберните пакет (также подойдет пакет с колотым льдом или замороженным горошком) в тряпку для посуды и нанесите на пораженный участок на 20–30 минут подряд несколько раз в день.
Оберните пакет (также подойдет пакет с колотым льдом или замороженным горошком) в тряпку для посуды и нанесите на пораженный участок на 20–30 минут подряд несколько раз в день.Позвоните своему врачу. Немедленно сообщите своему врачу, что происходит. Она может назначить новое лекарство, или вы пришли в офис для анализа жидкости в суставах (для подтверждения диагноза подагры) или инъекции кортикостероидов, чтобы быстро снять воспаление. Лечение в течение первых 24 часов после начала обострения может уменьшить его продолжительность и тяжесть.
Пейте много жидкости
Сохранение гидратации помогает вывести мочевую кислоту (причину боли в суставах) и предотвратить образование камней в почках — еще одну возможную проблему, связанную с высоким уровнем мочевой кислоты.Старайтесь выпивать от восьми до 16 чашек жидкости в день, по крайней мере, половина из них — вода.
Избегайте алкоголя.
Хотя может возникнуть соблазн выпить, чтобы расслабиться, когда вы испытываете боль, важно избегать алкоголя, особенно пива, которое содержит большое количество пуринов.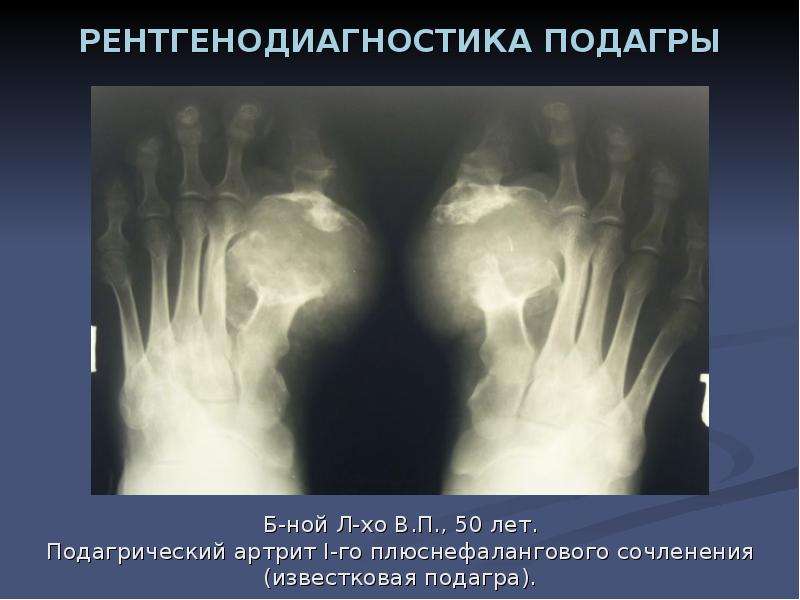 При метаболизме пуринов организм вырабатывает мочевую кислоту. Кроме того, алкоголь препятствует выведению мочевой кислоты из организма.
При метаболизме пуринов организм вырабатывает мочевую кислоту. Кроме того, алкоголь препятствует выведению мочевой кислоты из организма.
Получить трость
Прогулка с тростью во время обострения гоу поможет снизить давление на болезненный сустав.
Поднимите ногу, если она затронута
Поднимите ступню с подушкой выше уровня груди, чтобы уменьшить отек.
Создание носков для защиты от подагры
Вырежьте большой палец из дешевых носков или полностью отрежьте носок, чтобы ноги оставались теплыми без боли в пальцах.
Расслабиться
Постарайтесь расслабиться, если можете; стресс может усугубить подагру. Посмотрите фильм, поговорите с другом, почитайте книгу или послушайте музыку.
Обновить меню
Прекратите есть неприятные продукты с высоким содержанием пуринов, такие как моллюски, красное мясо, сладкий хлеб и подливки.
Подагра | Фонд артрита
Лечение острого приступа подагры
Вот шаги, которые помогут как можно быстрее справиться с болью и отеком при приступе подагры:
- Позвоните своему врачу и запишитесь на прием.
- Лед и приподнимите сустав.
- Пейте много жидкости (без алкоголя и сладких газированных напитков).
- Уменьшите стресс, который может усугубить приступ.
- Попросите друзей и семью помочь вам с повседневными задачами, чтобы уменьшить нагрузку на суставы.
Лекарства от острого приступа подагры
Вот лекарства, которые ваш врач может назначить при первых признаках приступа:
- Нестероидные противовоспалительные препараты (НПВП) часто используются для облегчения боли и отека при остром приступе подагры. Они могут сократить приступ, особенно если их принять в первые 24 часа.
- Кортикостероиды — эти препараты можно принимать внутрь или вводить в воспаленный сустав для быстрого облегчения боли и отека при остром приступе.
 Кортикостероиды обычно начинают действовать в течение 24 часов после их приема.
Кортикостероиды обычно начинают действовать в течение 24 часов после их приема. - Колхицин — это противовоспалительное лекарство работает лучше всего, если его принимать в течение первых 24 часов после приступа подагры.
Снижение уровня мочевой кислоты
Врач подождет, пока не закончится острый приступ, прежде чем начать прием лекарств для снижения уровня мочевой кислоты. Иногда эти препараты могут сначала вызвать приступ, потому что уровень мочевой кислоты падает и кристаллы в суставах сдвигаются.Но соблюдение плана лечения — лучший способ предотвратить будущие приступы. Врач может назначить низкую, но регулярную дозу колхицина вместе с одним из перечисленных ниже лекарств для предотвращения приступов.
Лекарства для снижения уровня мочевой кислоты
Врач подождет, пока закончится острый приступ, прежде чем начинать прием лекарств для снижения уровня мочевой кислоты. Иногда эти препараты могут сначала вызвать приступ, потому что уровень мочевой кислоты падает и кристаллы в суставах сдвигаются. Но соблюдение плана лечения — лучший способ предотвратить будущие приступы. Врач может назначить низкую, но регулярную дозу колхицина вместе с одним из перечисленных ниже лекарств для предотвращения приступов.
Но соблюдение плана лечения — лучший способ предотвратить будущие приступы. Врач может назначить низкую, но регулярную дозу колхицина вместе с одним из перечисленных ниже лекарств для предотвращения приступов.
- Аллопуринол ( Зилоприм ) снижает выработку мочевой кислоты в организме. Часто сначала назначают небольшую суточную дозу, которую постепенно увеличивают, если уровень мочевой кислоты остается высоким. Этот препарат выпускается в форме таблеток.
- Febuxostat ( Uloric ) снижает выработку мочевой кислоты в организме.Как и аллопуринол, его начинают с более низкой дозы, которая может быть увеличена, если уровень мочевой кислоты остается высоким. Этот препарат выпускается в форме таблеток.
- Пробенецид действует на почки, помогая организму вывести мочевую кислоту. Препарат принимают два раза в день, и его можно комбинировать с фебуксостатом для повышения эффективности. Этот препарат выпускается в форме таблеток.

- Pegloticase ( Krystexxa ) используется, когда стандартные лекарства не могут снизить уровень мочевой кислоты. Он быстро снижает уровень мочевой кислоты до более низкого уровня, чем другие лекарства.Препарат вводят каждые две недели путем внутривенной (в / в) инфузии.
Все лекарства сопряжены с риском. Чтобы узнать больше об этих препаратах и их побочных эффектах, посетите справочник по препаратам.
Диета
Пейте много воды и избегайте алкоголя, пива, продуктов с высоким содержанием пуринов и сладких напитков, чтобы уменьшить накопление мочевой кислоты.
Подагра (подагрический артрит) Факторы риска, диагностика и лечение
Подагра может быть чрезвычайно болезненной и приводить к потере трудоспособности, но почти у всех пациентов поддается лечению.Важно выявлять и лечить его на ранней стадии, чтобы избежать боли и осложнений. Подагра — серьезная проблема для стопы, но она также может поражать многие другие суставы.
Что такое подагра?
Подагра — древнее заболевание, связанное с отложениями мочевой кислоты, особенно в суставах и почках. Египтяне определили местную боль в стопе, в большом пальце ноги, как специфическое заболевание в 2640 году до нашей эры, еще до того, как слово «подагра» вообще было использовано. Он был описан Гиппократом, который отметил его высокое соотношение мужчин и женщин и его связь с алкоголем .Доктор Томас Сиденхэм (1624-1689) описал комочки мочевой кислоты (называемые тофами), которые можно увидеть при подагре, основываясь на своем собственном страдании. Однако до начала 19 века подагра не была хорошо отделена от других воспалительных типов артрита. Только в 20 веке были прояснены пути производства мочевой кислоты в организме и доказана способность кристаллов мочевой кислоты вызывать воспаление суставов.
Подагра может быть чрезвычайно болезненной и приводить к потере трудоспособности, но очень поддаётся лечению почти у всех пациентов. Чаще всего встречается у большого пальца стопы , а также у средней части стопы, голеностопного сустава и колена . (См. Ниже более подробную информацию о том, как подагра поражает эти и другие суставы.)
Чаще всего встречается у большого пальца стопы , а также у средней части стопы, голеностопного сустава и колена . (См. Ниже более подробную информацию о том, как подагра поражает эти и другие суставы.)
Важно, , выявить и лечить как можно раньше, , чтобы избежать боли и осложнений. Женщины не свободны от риска подагры и начинают «догонять» мужчин после наступления менопаузы.
Хотя алкоголь может вызывать приступы подагры, генетика гораздо важнее алкоголя в определении того, у кого подагра, и многие, кто никогда не употребляет алкоголь, страдают подагрой.Фактически, считается, что французские королевские семьи, страдающие подагрой, развили это состояние больше из-за отравления свинцом из бочек, используемых для их вина, чем из-за самого вина, поскольку свинец повреждает почки и ухудшает их способность выводить мочевую кислоту из них. система. Эту ситуацию имитировали в последнее время, когда после употребления «самогонного виски», часто производимого в радиаторах, содержащих свинец, развилась подагра, связанная с отравлением свинцом («сатурнианская подагра»). Избыточная масса тела также связана с подагрой.Преуспевающий и толстый бюргер с подагрой — классический европейский образ XIX века, но на самом деле подагра поражает представителей всех экономических слоев.
Подагра — распространенное заболевание. Было подсчитано, что в Соединенных Штатах может быть до пяти миллионов больных подагрой. Даже по более консервативным оценкам, это число превышает два миллиона (оценка клиники Мэйо). Популяционные исследования как в клинике Майо, так и в Тайване показали значительное увеличение распространенности подагры в последнее время по сравнению с началом 1990-х годов.
Распространенность подагры возросла как у пожилых, так и у молодых людей. Увеличение количества молодых людей не объясняется, но увеличение количества пожилых людей, по крайней мере частично, связано с увеличением продолжительности жизни, увеличением веса (ожирение связано с подагрой) и увеличением использования диуретиков. Например, диуретики обычно используются при гипертонии, они повышают уровень мочевой кислоты в крови и могут увеличить риск подагры.
Четыре стадии подагры
Подагра лучше всего понять, рассматривая ее как имеющую четыре фазы или стадии (см. Рисунок 1: Стадии подагры ):
Стадия 1: высокое содержание мочевой кислоты
Повышенный уровень мочевой кислоты без подагры или камней в почках, эта стадия не имеет симптомов и обычно не лечится.
Этап 2: Острые обострения
Эта стадия характеризуется острыми приступами подагры, вызывающими боль и воспаление в одном или нескольких суставах.
Стадия 3: межкритические периоды
Это периоды времени между острыми приступами, в течение которых человек чувствует себя нормально, но имеет риск повторения острых приступов.
Стадия 4: развитая подагра
Это стадия хронического подагрического артрита, при которой наблюдаются «комочки» мочевой кислоты или тофусов (см. Рисунок 2: Изображение сустава пальца стопы с подагрическим тофусом ), частые приступы острой подагры и часто степень боль даже между приступами (см. Рисунок 3: Развитие подагры ).
Рисунок 1: Стадии подагры
Рисунок 2: Изображение сустава пальца стопы с подагрическим тофусом. (Левый) нормальный сустав пальца стопы; (Справа) Кристаллы уратов, показанные белым цветом, в «суставе большого пальца стопы», представляют подагрический тофус.)
Рисунок 3: Развитие подагры
(Вернуться к началу статьи)
Что вызывает подагру?
Подагра явно связана с накоплением мочевой кислоты. Мочевая кислота образуется в процессе метаболизма пуринов, которые вырабатываются организмом при расщеплении любого из многих пуринсодержащих веществ, включая нуклеиновые кислоты из нашего рациона или в результате распада наших собственных клеток.
Рисунок 4 , слева, показывает упрощенный путь от пуринов до мочевой кислоты, а справа показано, как действуют лекарства от подагры, что дополнительно обсуждается в разделах 5 и 6 ниже ( Рисунок 4: Пути от пуринов к мочевой кислоте ). В зависимости от лаборатории, нормальные значения мочевой кислоты колеблются от 3,6 мг / дл до 8,3 мг / дл. Чем выше уровень мочевой кислоты в крови, тем больше риск отложения мочевой кислоты в суставах и последующих приступов подагры.
У млекопитающих, кроме человека и человекообразных обезьян, фермент уриказа расщепляет мочевую кислоту на более растворимый аллантоин, который легче выводится с мочой.У людей, которым не хватает этого фермента, повышается уровень мочевой кислоты, поэтому они подвержены подагре.
Рисунок 4: Путь от пуринов до мочевой кислоты
У кого подагра?
Подагра может развиться у человека либо потому, что он производит слишком много мочевой кислоты, либо потому, что он не может вывести ее с мочой (или и то, и другое). Наиболее частой причиной подагры (около 90% случаев) является неспособность вывести достаточное количество мочевой кислоты с мочой. Эта неспособность может возникнуть по ряду причин.Наиболее распространенным является генетический дефект веществ, называемых переносчиками органических анионов в почках, который приводит к чрезмерной реабсорбции мочевой кислоты из почки и, следовательно, к слишком большому количеству мочевой кислоты в крови. Однако нарушение выведения мочевой кислоты также может возникать из-за приема лекарств, таких как диуретики, аспирин в низких дозах или алкоголь. Нарушение выведения мочевой кислоты также происходит при плохой работе почек.
Около 10% случаев подагры вызваны перепроизводством мочевой кислоты.Когда мочевая кислота чрезмерно продуцируется, она повышается не только в крови, но и в моче, что повышает риск как подагры, так и камней в почках. Некоторые люди чрезмерно продуцируют мочевую кислоту из-за генетического дефекта фермента пути расщепления пуринов (см. , рис. 4, ), что приводит к повышенной активности этого пути. Поскольку клетки содержат ДНК, а ДНК — пурины, все, что увеличивает распад клеток в организме, может привести к увеличению количества мочевой кислоты и подагре. Например, если пациент получает химиотерапию от опухоли, поскольку лечение убивает опухолевые клетки, в результате распада пуринов из этих клеток может развиться приступ подагры или почечный камень.
Продукты питания также могут приводить к перепроизводству мочевой кислоты, например, мясо, мясные подливы и пиво, которые содержат большое количество пуринов.
Мужчины болеют подагрой чаще, чем женщины, и в более молодом возрасте; соотношение мужчин и женщин составляет 9: 1. Чаще всего возникает заболевание в возрасте от 40 до 60 лет. Подагра довольно редко встречается у женщин до наступления менопаузы. Одна из теорий состоит в том, что эстроген блокирует переносчик анионного обмена (см. Выше) в почках, вызывая выделение большего количества мочевой кислоты с мочой и тем самым снижая уровень мочевой кислоты в крови.Чаще всего подагра начинается у людей в возрасте от 40 до 60 лет, хотя у людей с генетической предрасположенностью она может начаться раньше, чем в 40 лет, а также может возникнуть впервые, когда кому-то исполнилось 80 лет.
В некоторых случаях травмы могут спровоцировать приступ подагры. «Обрубок пальца ноги» может привести к приступу подагры, если уже было достаточно кристаллов мочевой кислоты, насыщающих хрящ.
Каким бы ни был механизм повышенного содержания мочевой кислоты, ключевым событием при подагре является перемещение кристаллов мочевой кислоты в суставную жидкость.Защитные механизмы организма, включая лейкоциты (нейтрофилы), поглощают кристаллы мочевой кислоты, что приводит к высвобождению воспалительных химических веществ (называемых цитокинами), которые вызывают все признаки воспаления, включая жар, покраснение, отек и боль. Этот цикл также привлекает больше лейкоцитов в сустав, что ускоряет воспалительный процесс.
Что касается подагры, то полезная модель была предложена Вортманном1. Кристаллы мочевой кислоты можно рассматривать как спички, которые могут сидеть тихо или воспламеняться.Кристаллы могут годами присутствовать в хрящах или даже в суставной жидкости, не вызывая воспаления. Затем в какой-то момент из-за увеличения количества кристаллов или другого побуждающего фактора спички «чиркаются» и начинается воспаление. Эта аналогия важна как для концептуального представления кристаллов мочевой кислоты в суставе, так и для понимания различных типов лечения подагры (см. Ниже), некоторые из которых воздействуют на воспаление (поливают горящие спички водой), а некоторые удаляют мочевую кислоту. кристаллы (спички заберите).
(Вернуться к началу статьи)
Какие суставы поражаются подагрическим артритом и почему чаще всего поражаются стопы?
Как и у всех других известных типов артрита, у подагры есть определенные суставы, которые она имеет тенденцию атаковать, и стопа является ее наиболее частым местом. Подагра особенно благоприятствует большому суставу, известному как первый плюснефаланговый сустав (у основания большого пальца стопы), но также часто встречаются лодыжка, средняя часть стопы и колено, как и бурса, которая покрывает локоть.
Костный сустав является первым суставом, пораженным у 75% пациентов, и в конечном итоге он поражается более чем у 90% пациентов с этим заболеванием. (Рисунок 5: Место приступа подагры). Считается, что этот сустав особенно поражен при подагре, потому что это сустав, который получает наибольшее давление в фунтах на квадратный дюйм при ходьбе или беге.
Поздняя стадия подагры, если ее не лечить, может поражать несколько суставов, включая пальцы и запястья. Плечевой сустав очень редко поражается подагрой, как и тазобедренный сустав.
Рисунок 5: Место атаки подагры
Как выглядит приступ подагры? Как выглядят ступни при подагре?
Когда возникает подагра, сустав имеет тенденцию быть чрезвычайно болезненным, теплым, красным и опухшим ( Рисунок 6: Пальцы ноги с острым приступом подагры ). Воспаление, которое является частью приступа подагры, носит системный характер, поэтому жар и озноб, утомляемость и недомогание нередко являются частью картины приступа подагры.
Рисунок 6: Палец стопы с острым приступом подагры
Приступы подагры могут возникать в суставах, которые выглядят нормально, или в суставах, которые имеют легко видимые отложения мочевой кислоты.Эти отложения называются тофами (см. Рисунки : 7a и 7b: тофусы на стопе и над ахилловым сухожилием, рисунок 8: тофус на локте, рисунок 9: тофусы на руках и рисунок 10: большой тофус пальца ) и могут быть во многих местах, но особенно на ступнях и локтях. На рисунке , рис. 9 , мизинец правой руки перевязан, так как из него только что была удалена жидкость, что демонстрирует бесчисленные кристаллы мочевой кислоты.
Рисунок 7a: Tophi пешком
Рисунок 7b: Тофус над ахилловым сухожилием
Рисунок 8: Тофус на локте
Рисунок 9: Tophi на руках
Рис.10: Большой носок пальца
Хотя некоторые приступы подагры проходят быстро сами по себе, большинство из них будут продолжаться неделю, несколько недель или даже дольше, если их не лечить.Поскольку приступы подагры обычно довольно болезненны и часто затрудняют ходьбу, большинство больных подагрой будут просить специального лечения своего болезненного состояния.
(Вернуться к началу статьи)
Как диагностируется подагра?
В очевидном случае врач первичной медико-санитарной помощи может с высокой степенью уверенности поставить диагноз подагры. Однако часто существует две или более возможных причин воспаления пальца ноги или другого сустава, которые имитируют некоторые симптомы подагры, поэтому проводятся тесты для определения присутствия мочевой кислоты.
Поскольку лечение подагры продолжается всю жизнь, очень важно поставить окончательный диагноз. В идеале диагноз ставится путем выявления кристаллов мочевой кислоты в суставной жидкости или в массе мочевой кислоты (тофус). Их можно увидеть, поместив каплю жидкости на предметное стекло и изучив ее с помощью поляризационного микроскопа, который использует то, как кристаллы мочевой кислоты искривляют свет. По возможности, неревматолог может удалить жидкость из сустава, отсасывая ее с помощью небольшой иглы, и отправить в лабораторию для анализа.У ревматолога, вероятно, есть поляризационная насадка на микроскопе в офисе. Кристаллы подагры имеют игольчатую форму и желтые или синие, в зависимости от того, как они расположены на предметном стекле (см. Рис. 11: Кристаллы мочевой кислоты под микроскопией в поляризационном свете, ).
Рисунок 11: Кристаллы мочевой кислоты под микроскопией в поляризационном свете
Есть много обстоятельств, при которых, каким бы идеальным он ни был, нет жидкости или другого образца для исследования, но необходимо поставить диагноз подагры.Был установлен набор критериев, помогающих поставить диагноз подагры в этой обстановке (см. Таблица 1 — Диагностика подагры при невозможности идентификации кристаллов ) .2
В этих критериях используются особенности подагры, которые отделяют ее от других типов воспалительного артрита, таких как ревматоидный артрит. Например, воспаление при подагре имеет тенденцию достигать максимума в течение 24 часов, в то время как другие типы артрита имеют тенденцию развиваться медленнее. Точно так же наличие покраснения над суставом, поражение «бурсита» сустава и высокий уровень мочевой кислоты в крови — все это особенности, повышающие вероятность подагры.Диагноз подагры ставится при наличии 6 из 10 критериев, перечисленных в таблице 1 .
Таблица 1: Диагностика подагры при невозможности идентификации кристаллов
В идеале должны присутствовать 6 из 10 функций из следующих:
- Воспаление достигает максимума в течение одного дня (быстрое ускорение воспаления).
- Наличие в анамнезе аналогичного эпизода воспаления
- Приступ артрита единственного сустава.
- Покраснение пораженного сустава (подагра вызывает сильное воспаление)
- Поражение основания большого пальца стопы с одной стороны (наиболее частое место при подагре)
- Поражение суставов в средней части стопы
- Повышение уровня мочевой кислоты в крови
- Рентгенологические данные несимметричного припухлости суставов
- Жидкость суставов проверена на наличие инфекции и дает отрицательный результат.
- Рентген показывает характерные изменения подагры, включая кисты в костях и эрозии.
При постановке диагноза подагра необходимо обследовать человека на предмет ее осложнений:
- Коллекции мочевой кислоты (тофи) необходимо искать, и они могут находиться во многих местах (см. Рисунки 7-10 ).
- Следует выяснить в анамнезе почечный камень , поскольку пациенту с подагрой и камнями в почках, вероятно, потребуется более быстрое и агрессивное снижение уровня мочевой кислоты (см. Ниже), чем пациенту без камней, чтобы попытаться предотвратить повторное камнеобразование.
- Широкий спектр исследований показал, что пациент с подагрой имеет более высокий риск коронарного заболевания и должен иметь оценку, соответствующую коронарному риску (например, лабораторные тесты на уровень холестерина и триглицеридов) 3
Важно диагностировать повреждение костей от подагры, поскольку задокументированное повреждение является четким показанием для долгосрочной терапии (см. Ниже). Как только повреждение началось, важно снизить общий уровень мочевой кислоты в организме, который, благодаря уравновешиванию, заставляет мочевую кислоту выходить из суставов.Это связано с тем, что уровни мочевой кислоты в крови и суставах достигают определенного уровня, называемого «устойчивым состоянием», при заданном уровне мочевой кислоты в крови. Если уровень в крови снижается, то постепенно будет снижаться и общий уровень мочевой кислоты. Это приводит к уменьшению или полному прекращению приступов подагры со временем, а также к реабсорбции и уменьшению или полному исчезновению тофусов.
Для снижения общего содержания мочевой кислоты в организме можно использовать разные подходы. Выработка мочевой кислоты в организме может быть уменьшена (например, с помощью аллопуринола, см. Ниже) или выведение мочевой кислоты может быть увеличено (например, с помощью пробенецида, см. Ниже).Кристаллы также могут расщепляться в организме (см. Ниже 7a, re: расбуриказа, и 7b ниже, re: пегилированная уриказа).
Рентгеновские снимкиявляются стандартным методом визуализации при подагре (см. Рисунки 12-17: Рисунок 12: Подагра основания 1-го пальца; Рисунок 13: Подагра дистальных суставов пальцев; Рисунок 14: Подагрическое изменение и кальцификация мягких тканей. Об основании 1-го пальца ноги; Рисунок 15: Подагрическая деструкция в нескольких суставах пальцев; Рисунок 16: Подагрическая эрозия проксимального отдела локтевой кости в локте; Рисунок 17: Большой тофус в локтевом суставе как масса мягкой ткани (), но в особых случаях , например, когда подагру необходимо отделить от инфекции или опухоли, магнитно-резонансная томография (МРТ) ( Рисунок 18: МРТ коленного сустава, показывающая массу мягких тканей подагры и эрозию коленной чашечки ) или ультразвуковое исследование ( Рисунок 19: Энергетический допплер Исследование, показывающее подагрическое воспаление у основания 1-го пальца стопы (), будет полезным.
Рисунок 12: Подагра основания 1-го пальца стопы
Рисунок 13: Подагра дистальных суставов пальцев
Рисунок 14: Подагрическое изменение и кальцификация мягких тканей у основания 1-го пальца
Рисунок 15: Подагрическая деструкция нескольких суставов пальцев
Рисунок 16. Подагрическая эрозия проксимального отдела локтевой кости в локтевом суставе
Рис.17: Большой тофус в виде массы мягких тканей в локте
Рисунок 18: МРТ коленного сустава, показывающая подагрическую массовую эрозию мягких тканей коленной чашечки
Рисунок 19: Исследование с помощью энергетического допплера, показывающее подагрическое воспаление у основания 1-го пальца стопы
Красные и горячие суставы в сочетании с быстрым учащением боли в суставах убедительно указывают на подагру, и определение тофусов, если они есть (см. Рисунки 7-10 ), помогают в дальнейшем.
Необходимо приложить особые усилия, чтобы отличить подагру от других типов артрита, индуцированного кристаллами. Например, псевдоподагра , вызванная другим типом кристаллов (пирофосфат кальция), вызывает тот же тип горячих красных суставов и такое же быстрое учащение боли, что и подагра. Псевдоподагра можно отличить по отложениям кальция в суставах на рентгеновском снимке, которые отлагаются иначе, чем при подагре. Когда исследуется жидкость из воспаленного сустава при псевдоподагре, можно увидеть конкретный причинный кристалл.
Третий тип артрита, индуцированного кристаллами, болезнь отложения гидроксиапатита , имеет тип кристалла, который требует специальных исследований (одно из таких исследований — электронная микроскопия) для идентификации. Присутствие этих других типов воспаления, связанного с кристаллами, дополнительно подчеркивает важность выявления кристаллов мочевой кислоты как причины артрита конкретного пациента, когда это возможно, чтобы гарантировать правильное лечение.
(Вернуться к началу статьи)
Как лечить приступ подагры?
Лечение острого приступа подагры сильно отличается от профилактики последующих приступов.(См. Общий подход к лечению и профилактике подагры , рис. 4 .)
Лечебные препараты, используемые для профилактики, такие как аллопуринол (см. Ниже), на самом деле могут ухудшить ситуацию, если их вводить во время приступа, и поэтому их необходимо сдерживать, пока приступ не пройдет в течение нескольких недель.
Существует ряд мер, которые могут помочь справиться с приступом подагры. См. Таблицу 2 для краткого обзора стратегий лечения острой подагры. Один из принципов заключается в том, что лечение приступа подагры следует начинать быстро, поскольку быстрое лечение часто может быть вознаграждено быстрым улучшением.
Если приступ подагры длиться более суток или около того до начала лечения, реакция на лечение может быть намного медленнее.
Таблица 2: Лекарства для лечения острых приступов подагры
- Нестероидные противовоспалительные препараты (НПВП) или ингибиторы ЦОГ-2
Примеры НПВП: Напроксен 500 мг два раза в день, индометацин 25 мг три раза в день. Пример ингибитора ЦОГ-2: целекоксиб 200 мг два раза в день. Возможные побочные эффекты: повышение артериального давления, отек лодыжек, расстройство желудка, язва (длительное употребление может иметь повышенный риск сердечного приступа или инсульта, но применение подагры обычно очень кратковременное).Используйте с осторожностью при проблемах с почками или печенью. - Противовоспалительные кортикостероиды
Примеры противовоспалительных кортикостероидов: преднизон 40 мг в первый день, 30 мг во второй день, 20 мг в третий день, 10 мг в четвертый день. Возможные побочные эффекты: повышение артериального давления, повышение уровня сахара в крови, изменение настроения. Кратковременное применение, как при подагре, обычно переносится лучше, чем длительное. С осторожностью применять при диабете. - Колхицин
В прошлом высокие дозы колхицина применялись при приступах подагры, но это, как правило, вызывало диарею у большого числа пациентов.Было показано, что более низкие дозы колхицина так же эффективны при приступе подагры, как и высокие, и гораздо лучше переносятся. При отсутствии других медицинских проблем, требующих корректировки дозы, при приступе подагры пациент получит две таблетки колхицина, по 0,6 мг каждая, как можно скорее после начала приступа подагры. Через час они получат еще одну таблетку. Дозу колхицина необходимо корректировать у пациентов со значительно сниженной функцией почек. Колхицин взаимодействует с некоторыми другими лекарствами, в первую очередь с кларитромицином (Биаксин®). - Местные инъекции стероидов
Пример инъекций стероидов: используются разные дозы в зависимости от размера пораженного сустава и доступны несколько препаратов. Возможные побочные эффекты: в 1-2% случаев может возникнуть местная реакция на инъекцию, и на следующий день может возникнуть временное ухудшение сустава, требующее применения льда. У диабетиков однократная местная инъекция может временно повысить уровень сахара в крови. - Следует ли мне ходить при подагре?
Хотя упражнения отлично подходят для похудания и, как правило, подходят для пациентов с подагрой, при обострении подагры пальца ноги, ступни, лодыжки или колена рекомендуется как можно больше не ступать на ногу, пока обострение не исчезнет.Удары по воспаленному подагрическому суставу могут продлить обострение. Можно выполнять другие виды упражнений, например любые упражнения, затрагивающие верхнюю часть тела, но дать подагрическому суставу отдохнуть. Это еще одна причина для быстрого лечения обострений подагры, поскольку раннее начало часто означает, что обострение будет непродолжительным, и вы можете ограничить время, когда не ходите на ноги.
Физические меры при остром приступе подагры
Важно отойти от стопы, если приступ подагры пришелся на нижнюю конечность.Попытка игнорировать атаку может привести к более продолжительной продолжительности. Было показано, что помогает местный лед (не более 10 минут за раз, чтобы избежать повреждения кожи). Некоторым полезно поднять ногу.
Лекарства от острой подагры
- Нестероидные противовоспалительные средства и ингибиторы ЦОГ-2 являются основой терапии острых приступов подагры у пациентов, не имеющих противопоказаний к ним. Эти лекарства включают такие агенты, как напроксен (Naprosyn®), ибупрофен (Motrin®), целекоксиб (Celebrex®), индометацин (Indocin®) и многие другие.Эти средства надежно уменьшают воспаление и боль при подагре. Однако пациенты с язвами, гипертонией, коронарной болезнью и задержкой жидкости должны быть осторожны с этими агентами, даже в течение коротких курсов (обычно 3-7 дней), необходимых для купирования приступа подагры. Дозы нестероидных противовоспалительных средств, необходимые для купирования приступа подагры, являются более высокими, поскольку необходим полный противовоспалительный эффект. См. Примеры дозировки в Таблица 2 . Уровни дозировки, отпускаемые без рецепта, например, 200 мг ибупрофена, две таблетки три раза в день, часто недостаточны.
- Кортикостероиды , такие как преднизон и метилпреднизолон (Medrol®), являются противовоспалительными средствами, которые довольно эффективны при приступах подагры. Противовоспалительные стероиды сильно отличаются по действию и побочным эффектам от стероидов мужских гормонов. Противовоспалительные стероиды имеют долгосрочные риски, такие как истончение костей и инфекция, но их риск для краткосрочной (например, 3-7 дней) терапии относительно низок. Эти агенты могут повышать кровяное давление и уровень сахара в крови, поэтому могут быть проблемой для людей с неконтролируемой гипертонией или неконтролируемым сахарным диабетом.
- Колхицин (Colcrys®, Mitigare®) играет роль как в профилактике, так и в лечении приступов подагры (см. Ниже обсуждение его роли в профилактике). См. Подробную информацию о колхицине при приступах подагры в Таблица 2 . Привлекательная особенность колхицина в том, насколько он специфичен. Например, он может устранить приступ подагры, но не помогает при обострении ревматоидного артрита. Если уровень колхицина становится слишком высоким, как это может быть, если обычная доза вводится пациенту с тяжелым заболеванием почек, может возникнуть токсичность, такая как подавление производства клеток крови.В прошлом колхицин также использовался внутривенно в дополнение к его пероральному применению. Внутривенное введение может быть очень эффективным и не вызывает диарею при этом пути, но это средство необходимо вводить с особой осторожностью, поскольку ошибка в дозировке может остановить производство клеток крови костным мозгом и потенциально привести к летальному исходу. По этой причине внутривенный колхицин сегодня используется очень редко. Пациенты часто спрашивают, почему колхицин, который в течение многих лет был доступен в небрендированной форме, теперь стал фирменным препаратом (Colcrys®, Mitigare®).Это результат усилий FDA по обзору и стандартизации производства лекарств, которые существуют уже давно и ранее не рассматривались FDA. Колхицин — один из небольшого числа лекарств, где были проведены новые исследования (например, взаимодействия лекарств и переоценки дозирования), когда FDA предоставило производителю статус торговой марки, несмотря на то, что безымянная форма уже давно доступна.
- Местное введение кристаллических препаратов кортикостероидов может быть отличным вариантом, если у человека однократный суставной приступ подагры.Вводимые составы включают ацетат метилпреднизолона (Depo-Medrol®), триамцинолон (Aristospan®) и бетаметазон (Celestone®). Из всех этих препаратов бетаметазон действует в течение минимального времени в сочетании с этими препаратами, но в любом случае подагра, как правило, купируется самостоятельно в течение нескольких недель, так что этот вариант может быть весьма успешным. Преимущество бетаметазона заключается в снижении вероятности временного обострения обострений на следующий день после инъекции, что является наиболее частой побочной реакцией на местные инъекции стероидов.Местная инъекция также несет очень небольшой риск инфицирования сустава, но имеет то преимущество, что, если подагра еще не диагностирована окончательно, можно взять образец жидкости через ту же иглу и проанализировать на наличие мочевой кислоты. кристаллы.
- Anakinra (торговая марка Kineret®) — это биологический препарат, блокирующий воспалительный белок (цитокин) IL1. IL1 играет важную роль в воспалении подагры. Это лекарство вводится пациенту подкожно один раз в день, обычно в течение 3 дней, но при необходимости для устранения обострения его можно использовать и дольше.Хотя многие данные подтверждают эффективность и безопасность этого лекарства от подагры, оно дорогое и еще не одобрено FDA для лечения приступов подагры. Он по-прежнему используется не по назначению при подагре, особенно у госпитализированных пациентов, у которых часто есть факторы риска, которые делают использование большинства других методов лечения обострения подагры более рискованным.
(Вернуться к началу статьи)
Как предотвратить приступ подагры?
Диета играет ключевую роль в профилактике подагры: поскольку продукты питания могут непосредственно вызывать приступ подагры, пациенты с подагрой должны получать консультации относительно того, какие продукты с большей вероятностью могут вызвать приступ.Также часто помогает похудание. Однако, как бы ни была важна диета при подагре, для большинства людей с подагрой диеты и даже потери веса недостаточно, и для достижения цели по мочевой кислоте потребуются лекарства.
Роль диеты в профилактике подагры
Диетического контроля может быть достаточно у пациента с умеренно повышенным уровнем мочевой кислоты, например, 7,0 мг / дл (с учетом того, что любой уровень мочевой кислоты выше 6,0 считается повышенным для пациента с подагрой, даже если в пределах того, что лаборатория называет «нормальным»). диапазон.”)
Для людей с более высоким уровнем, например 10,0 мг / дл, одна диета обычно не предотвращает подагру. Что касается последнего, даже очень строгая диета снижает уровень мочевой кислоты в крови примерно на 1 мг / дл — в целом этого недостаточно для предотвращения осаждения мочевой кислоты в суставах. Граница, при которой пациенты с подагрой, по-видимому, резко сокращают количество приступов, — это когда уровень их мочевой кислоты опускается ниже 6,0 мг / дл4
С указанными выше квалификациями внимание к диете у пациентов с подагрой полезно, особенно при первом приеме лекарств для снижения уровня мочевой кислоты (что, как это ни парадоксально, может первоначально спровоцировать приступы подагры).Есть несколько основных принципов диеты при подагре, которые выдержали множество исследований: ограничьте употребление красного мяса и мясных соусов, ограничьте потребление моллюсков и ограничьте потребление алкоголя, особенно пива.5,6 Красное мясо и моллюски (например, гребешки, креветки и мидии) в идеале следует есть реже, меньшими порциями (например, 3 унции). Все виды алкоголя вызывают реабсорбцию мочевой кислоты почками, повышая уровень мочевой кислоты в крови, но пиво имеет свой собственный высокий уровень пуринов и, таким образом, способствует повышению уровня мочевой кислоты в крови двумя разными способами.Растительный белок расщепляется на пурин, но, по-видимому, не является важным фактором при подагре. Молочные продукты с низким содержанием жира, несмотря на то, что мягкий белок расщепляется на пурин, похоже, также не способствуют риску подагры (и могут даже быть защитными) .5 Некоторые углеводы, такие как овсянка, зародыши пшеницы и отруби, имеют умеренное содержание пуринов, но не имеют. было показано, что они являются значительными факторами риска подагры. Для тех, кто заинтересован в достижении максимального снижения уровня мочевой кислоты с помощью диетических средств, в разделе «Книги о подагре» перечислены две «Поваренные книги для ненавистников подагры».и все четыре их кулинарные книги можно приобрести в Интернете.
Роль физических нагрузок в профилактике подагры
Наряду с диетой, физическая активность может помочь с потерей веса, а подагра связана с избыточным весом.7 у пациентов с хорошо диагностированной подагрой, особенно если рентгеновские лучи продемонстрировали повреждение суставов в стопе, программа упражнений с малым воздействием разумно. Программа упражнений в сочетании с диетой при подагре может снизить риск приступов.7 Если кажется, что приступ начинается в нижней конечности, пациентам рекомендуется попытаться встать с ног, поскольку воздействие, по-видимому, усугубляет приступы подагры.Признаки возникновения приступа подагры включают местный отек, жар, покраснение и болезненность сустава, особенно стопы, лодыжки или колена. У некоторых пациентов жар и озноб являются первым предупреждением о приближении приступа подагры.
Роль лекарств в профилактике подагры
(См. Сводку лекарств для предотвращения приступов подагры в таблице 3 .)
Таблица 3: Лекарства против приступов подагры
- Колхицин: снижает способность кристаллов мочевой кислоты вызывать воспаление.
- Аллопуринол и фебуксостат: для снижения выработки мочевой кислоты
- Пробенецид и лесинурад: для увеличения выведения мочевой кислоты
- Пеглотиказа: для увеличения расщепления мочевой кислоты
Стандартные препараты для профилактики приступов подагры
и. Колхицин (Colcrys®, Mitigare®): используя аналогию «спичек», описанную выше1, использование колхицина можно рассматривать как «ослабление» «спичек» мочевой кислоты. Колхицин не снижает запасы мочевой кислоты в организме, но снижает интенсивность воспалительной реакции организма на эти кристаллы.Недавние исследования показали, что по крайней мере один механизм действия колхицина заключается в предотвращении каскада реакций, которые приводят к выработке интерлейкина 1-бета, который является воспалительным белком (цитокином), который играет важную роль при подагрическом воспалении.
При использовании в виде одной или двух таблеток в день (по 0,6 мг каждая) большинство людей хорошо переносят это лекарство, и эта доза может помочь предотвратить приступы подагры. Некоторые врачи назначают колхицин после одного или двух приступов подагры средней тяжести, а затем используют аллопуринол.Если у пациента наблюдается два приступа подагры в течение одних и тех же 12 месяцев, обычно рекомендуется лечить его лекарствами, снижающими уровень мочевой кислоты, чего не может добиться колхицин. См. Ниже обсуждение средств, снижающих уровень мочевой кислоты, аллопуринола и пробенецида. Длительный прием колхицина оказывает редкое влияние на нервы и мышцы, и у пациентов, регулярно принимающих колхицин, проводят анализ крови из мышц (КФК) примерно с шестимесячными интервалами.Колхицин также играет важную роль, когда пациенты начинают терапию аллопуринолом (см. Ниже), чтобы предотвратить учащение приступов подагры, которое может произойти в начале приема аллопуринола. В этом случае колхицин часто отменяют примерно через шесть месяцев, если не было приступов подагры.
ii. Аллопуринол : Это средство в настоящее время является наиболее часто используемым лекарством для профилактики подагры. Аллопуринол блокирует фермент ксантиноксидазу, который блокирует расщепление пуринов, тем самым уменьшая общее количество мочевой кислоты в организме.Аллопуринол эффективен в профилактике подагры независимо от механизма повышения уровня мочевой кислоты. Независимо от того, вырабатывает ли человек слишком много мочевой кислоты или испытывает трудности с ее выводом через почки, снижение выработки мочевой кислоты аллопуринолом приводит к той же цели: снижению общего содержания мочевой кислоты в организме.
В течение недели после приема дозы аллопуринол значительно снижает уровень мочевой кислоты. Наиболее частая побочная реакция на аллопуринол — учащение приступов подагры на ранних этапах терапии.По этой причине его сначала часто начинают вместе с колхицином (см. Выше), так что, хотя «спички» 1 медленно удаляются, оставшиеся «смачиваются». Другие побочные реакции на аллопуринол включают кожную сыпь, отклонение от нормы анализов крови печени и иногда снижение количества лейкоцитов. Ампициллин, антибиотик, по-видимому, вызывает больше высыпаний у пациентов, уже принимающих аллопуринол. Редким, но очень серьезным побочным эффектом является синдром гиперчувствительности к аллопуринолу, который может проявляться тяжелой сыпью наряду с тяжелыми нарушениями функции печени и клеток крови.Сообщалось, что этот синдром более вероятен, если у пациента есть нарушение функции почек.9 Хотя по этому поводу ведутся серьезные споры10, в целом принято считать, что пациентам с нарушением функции почек следует начинать прием аллопуринола с низких доз и наращивать его количество, чтобы гарантировать что аллопуринол эффективно выводится из организма. За уровнем мочевой кислоты у этих пациентов внимательно следят, и уровень мочевой кислоты используется в качестве ориентира, поскольку доза аллопуринола медленно увеличивается. Тяжесть синдрома гиперчувствительности к аллопуринолу является напоминанием о том, что необходимо использовать определенные критерии, чтобы решить, каких пациентов следует лечить аллопуринолом (см. , Таблица 4: Причины использования лекарств для снижения мочевой кислоты ).
Таблица 4: Причины использования лекарств для снижения мочевой кислоты
- Подагра с более чем двумя приступами в год, вызванными перепроизводством мочевой кислоты или затрудненным ее выведением
- Видимые хронические скопления мочевой кислоты (тофи)
- Высокое содержание мочевой кислоты в моче (более 800 мг в сутки), особенно при наличии в анамнезе камней в почках
- Неспособность других средств борьбы с артритом подагры (например, неэффективность пробенецида)
- Когда человек получает химиотерапию от лейкемии или лимфомы и ожидается, что многие опухолевые клетки погибнут (поскольку одним из продуктов распада клеток является пурин, который расщепляется до мочевой кислоты)
iii. Фебуксостат (Uloric®): этот препарат был одобрен FDA в феврале 2009 года для лечения пациентов с подагрой путем снижения уровня мочевой кислоты. Он работает аналогично аллопуринолу в том, что он ингибирует ксантиноксидазу, ключевой фермент в метаболическом пути, который производит мочевую кислоту, и тем самым снижает общий уровень мочевой кислоты в организме.
Как и аллопуринол, наиболее частым побочным эффектом фебуксостата является обострение подагры после начала приема этого препарата. Как и в случае с аллопуринолом, по возможности целесообразно добавлять профилактическое лекарство, такое как колхицин, по крайней мере в течение первых шести месяцев после начала приема фебуксостата, чтобы избежать обострений подагры.Позже, когда общая мочевая кислота в организме уменьшится, в этом, как правило, больше не будет необходимости.
Одним из потенциальных преимуществ фебуксостата является то, что он структурно сильно отличается от аллопуринола и, следовательно, может быть использован у пациентов с аллергией на аллопуринол. На сегодняшний день изучено лишь ограниченное число пациентов с аллергией на аллопуринол, но у этих пациентов препарат переносился. Другим преимуществом является то, что его выведение осуществляется больше печенью, чем почками, в отличие от аллопуринола, и поэтому фебуксостат может иметь некоторое преимущество у пациентов с дисфункцией почек.
В отличие от аллопуринола, который взаимодействует с варфарином (Coumadin®), при изучении фебуксостат не имел этого взаимодействия. Фебуксостат одобрен FDA для начала с 40 мг в день, и если мочевая кислота не достигла целевого значения (менее 6,0 мг / дл) после двух недель лечения, дозу можно увеличить до 80 мг в день. Доза фебуксостата 80 мг позволила большему количеству пациентов получить уровень мочевой кислоты менее 6 мг / дл, чем 300 мг аллопуринола, наиболее часто используемой дозы аллопуринола. Ревматологи часто корректируют дозы аллопуринола выше 300 мг, когда это необходимо для достижения целевого уровня мочевой кислоты, хотя литература о более высоких дозах аллопуринола ограничена.
Пациенты с контролируемым уровнем мочевой кислоты и хорошо себя чувствующие на аллопуриноле, похоже, не имеют причин переходить на это новое средство, учитывая более низкую стоимость аллопуринола и 40-летнюю историю очень хороших показателей безопасности в целом (см. Обсуждение «Аллопуринола» выше) .
В марте 2018 года было опубликовано исследование безопасности сердца аллопуринола и фебуксостата. В этом исследовании, CARES, участвовали 5000 пациентов, у всех из которых в анамнезе были сердечно-сосудистые заболевания, будь то сердечный приступ, инсульт, минимальный инсульт или потребность в срочной операции на сердце по поводу ишемической болезни сердца.В исследовании изучали, была ли комбинация сердечно-сосудистых исходов (инфаркт, инсульт, сердечная смерть, мини-инсульт, неотложная операция на сердце по поводу ишемической болезни сердца) более распространенной в группе аллопуринола или фебуксостата. Для комбинации этих результатов два препарата были одинаковыми. Однако сердечная смертность была выше в группе фебуксостата. Были некоторые проблемы с интерпретацией исследования, поскольку почти все умершие пациенты уже прекратили прием лекарств от подагры, будь то аллопуринол или фебуксостат.В ходе 5-летнего исследования также был высокий уровень отсева. Многие ревматологи не считают, что это окончательное исследование, и есть другие данные, которые не показывают увеличения сердечного риска при приеме фебуксостата. Однако FDA интерпретировало это исследование и сделало предупреждение для фебуксостата, что его следует использовать во второй линии после аллопуринола.
Теперь, когда FDA поставило это предупреждение для фебуксостата, даже людям с почечной недостаточностью мы, скорее всего, сначала начнем с аллопуринола. Для людей, уже принимающих фебуксостат, но никогда не принимавших аллопуринол, решение о переходе на аллопуринол принимается в индивидуальном порядке.Это трудное решение, поскольку они хорошо переносят фебуксостат и, возможно, не переносят аллопуринол. Аллопуринол имеет более высокий риск тяжелой кожной реакции у людей с нарушением функции почек, и люди с этим нарушением часто принимают фебуксостат. После рассмотрения всех этих данных многие пациенты в этой ситуации решили остаться на фебуксостате, но это решение принимает каждый человек вместе со своим врачом.
Однако в сентябре 2020 года журнал The Lancet опубликовал исследование FAST, европейское исследование, очень похожее на исследование CARES, которое показало другой результат.Здесь не было разницы в уровне смертности пациентов, получавших фебуксостат, по сравнению с пациентами, принимавшими аллопуринол. В этом испытании на самом деле было намного меньше выбывших из него, и все обозреватели сочли, что испытание FAST является более прочной основой, чем испытание CARES, для принятия решений об использовании фебуксостата. Некоторые призывали FDA пересмотреть свои рекомендации, но на сегодняшний день никаких изменений не внесено. Исследование FAST значительно утешает пациентов, которые в настоящее время принимают фебуксостат. Принято считать, что у нас нет доказательств того, что фебуксостат отрицательно влияет на сердце, только вопрос исследования CARES о том, не обладает ли он таким защитным действием, как аллопуринол.Испытание FAST ставит это под сомнение, и вполне может быть, что они в равной степени защищают.
iv. Пробенецид : это лекарство увеличивает количество мочевой кислоты, которая выводится с мочой, за счет уменьшения количества, которое реабсорбируется почками. Лекарства, которые могут вызвать выделение большего количества мочевой кислоты с мочой, называются урикозурическими средствами. Пробенецид является основным таким средством, используемым в США. Пробенецид может успешно снижать уровень мочевой кислоты в крови до уровня ниже 6,0 и уменьшать или предотвращать приступы подагры.
Подобно аллопуринолу, при назначении пробенецида может возникнуть повышенное количество приступов подагры, и по этой причине колхицин часто назначают в течение первых шести месяцев терапии. Однако, в отличие от аллопуринола, на ранних этапах терапии пробенецид может повышать уровень мочевой кислоты в моче, что может привести к развитию камня в почках. По этой причине разумно проверить 24-часовой образец мочи на мочевую кислоту до начала пробенецида, и если этот результат> 800 мг / 24 часа, эту терапию следует пересмотреть.Если результат пограничный, пациенту рекомендуется как минимум пить больше жидкости, чтобы предотвратить образование камней в почках на ранней стадии лечения. Существуют также лекарства, которые могут изменить кислотность мочи, и за счет подщелачивания мочи в таком случае можно снизить риск образования камней в почках (мочевая кислота более растворима в щелочной среде, поэтому вероятность кристаллизации меньше). Пробенецид также может вызывать сыпь, но с меньшей вероятностью, чем аллопуринол, вызывает очень тяжелую реакцию гиперчувствительности. Пробенецид не эффективен, если у пациента дисфункция почек [креатинин выше 2.0 — (креатинин — это мера продукта жизнедеятельности, выводимого почками). Из-за вышеуказанных ограничений аллопуринол часто используется в качестве препарата выбора у пациентов, целью которых является снижение уровня мочевой кислоты, но пробенецид остается в арсенале средств против подагры.
v. Lesinurad (Zurampic®): (Хотя мы предоставляем информацию об этом лекарстве, он больше не доступен в Соединенных Штатах.) Это пероральное лекарство для приема один раз в день увеличивает количество мочевой кислоты, которая выходит из организма. моча, механизм, который он разделяет с пробенецидом (см. iv выше).Этот препарат был одобрен FDA для лечения подагры в 2016 году для использования вместе с аллопуринолом или фебуксостатом, чтобы помочь пациентам снизить уровень мочевой кислоты до уровня ниже 6. Он не одобрен для использования отдельно от подагры. Этот препарат в целом хорошо переносился в исследованиях. 11 Он не одобрен для использования у людей со значительным снижением функции почек, а у некоторых пациентов при приеме лесинурада отмечалось ухудшение функции почек (которое, как правило, было обратимым). Таким образом, функция почек проверяется до и во время лечения.Лесинурад принимают один раз в день, что удобнее, чем пробенецид. Теоретически этот препарат, как и пробенецид, может увеличить риск образования камней в почках, вызванных мочевой кислотой, но в опубликованных исследованиях это был минимальный риск, а комбинация либо с аллопуринолом, либо с пробенецидом, вероятно, значительно снижает этот риск. Лесинурад теперь доступен в комбинации с аллопуринолом, что позволяет человеку, принимающему оба препарата, принимать по одной таблетке в день. Комбинированная таблетка продается как Duzallo®, которая поставляется в виде комбинации 300 мг аллопуринола с 200 мг лесинурада или комбинации 200 мг аллопуринола и 200 мг лесинурада.
vi. Пегилированная уриказа — пеглотиказа (Krystexxa®): это внутривенное лекарство чрезвычайно эффективно при значительном быстром снижении уровня мочевой кислоты. В конце 2010 года он был одобрен для использования у пациентов с подагрой, у которых не получилось или у которых была непереносимость как аллопуринола, так и фебуксостата. Похоже, что при использовании этого средства тофусы сокращаются быстрее, чем при использовании любого другого средства, применяемого для лечения подагры. Были представлены более раннее исследование фазы II13 и два практически идентичных исследования фазы III (исследование, по крайней мере, среднего размера, в котором сравнивается новое лечение с текущими стандартами лечения пациентов), подагра 1 и подагра 2.14 Данные об усыхании тофусов этим агентом также были представлены в 6 / 09.15
.Сердечные события произошли во время исследований Krystexxa®, и FDA внимательно изучило их и пришло к выводу, что они не появились из-за лекарства. Были также события аллергического типа и события, когда у пациентов снижалось артериальное давление, когда им вводили внутривенный агент. Однако ни один из этих эпизодов падения артериального давления не приводил к смерти или долгосрочным проблемам для пациентов, и в этих случаях артериальное давление возвращалось к исходному уровню.Падение артериального давления по-прежнему вызывает беспокойство, и это лекарство необходимо использовать в условиях, когда можно управлять лечением падения артериального давления. Пеглотиказа может быть особенно полезна пациентам с очень большим скоплением мочевой кислоты (тофусы), особенно если они стекают на кожу.
Как и Uloric®, Krystexxa®, по-видимому, не зависит от удаления почки из организма, что позволяет рассматривать его у пациентов со сниженной функцией почек. Поскольку Krystexxa® вводится внутривенно, можно ожидать, что подавляющее большинство его использования будут ревматологами, а не терапевтами или терапевтами.
Более свежие данные посвящены способам уменьшения образования антител к пеглотиказе, вырабатываемых организмом. Было показано, что если мы можем предотвратить образование антител, реакции на инфузию резко уменьшаются, а эффективность пеглотиказы также сохраняется намного лучше. Ранние данные касались таких лекарств, как метотрексат, микофенолятмофетил (Cellcept®) и азатиоприн (Imura®), которые вводились во время курса лечения пеглотиказой, и на сегодняшний день результаты были очень обнадеживающими.Продолжается более крупное испытание метотрексата и пеглотиказы.
Что делать, если пациент не может принимать обычные лекарства?Если у пациента аллергия на аллопуринол, варианты часто ограничены. Если сыпь была относительно легкой, одним из вариантов является режим пероральной десенсибилизации для этого агента.11 Это предполагает, что фармацевт приготовит раствор очень низкой концентрации аллопуринола с последующим постепенным увеличением концентрации в течение месяца. Хотя иногда сыпь появляется снова во время этого процесса, часто пациент может быть десенсибилизирован таким образом и впоследствии переносить аллопуринол.Хотя у некоторых пациентов появляется легкая сыпь на аллопуринол, которая остается легкой с течением времени, или они реагируют на антигистаминные препараты, продолжать прием аллопуринола, несмотря на сыпь, не рекомендуется, поскольку сыпь может ухудшиться непредсказуемо.
Если пациент не переносит аллопуринол и соответствует критериям (см. Выше) для пробенецида, это можно попробовать. Есть некоторые лекарства, которые используются по другим показаниям, но которые обладают умеренным эффектом для снижения уровня мочевой кислоты, такие как лозартан (Cozaar®), применяемый при гипертонии, и фенофибрат (Tricor®), применяемый при повышенном уровне триглицеридов, но они могут применяться лишь в редких случаях. достаточно низкий уровень мочевой кислоты.
Если ни один из вышеперечисленных вариантов невозможен или успешен, врачи часто ищут для своего пациента клинические испытания нового агента от подагры, если таковые имеются. См. Раздел 7 ниже для обсуждения агентов, изучаемых в настоящее время при подагре. Интернет-ресурсы, такие как ClinicalTrails.gov, могут помочь определить клинические испытания.
Альтернативные / дополнительные лекарства / добавки
Подагра — распространенное заболевание, и многие лекарства и добавки были перепробованы.
Вишневый сок , который долгое время был альтернативным лекарством и который имел неофициальную поддержку, в настоящее время изучен.На встрече Американского колледжа ревматологии в ноябре 2010 г. (данные доступны) было проведено два исследования вишневого сока. Похоже, что вишневый сок может иметь небольшое влияние на снижение выработки мочевой кислоты. Кроме того, возможно, благодаря содержанию витамина С, он может увеличить выведение мочевой кислоты почками.
В отдельном более раннем исследовании Витамин С сам по себе действительно увеличивал экскрецию мочевой кислоты. Однако эффект (при дозировке 500 мг в день) был небольшим — только падение уровня мочевой кислоты в крови примерно на 0.5 мг / дл, и почти всем пациентам с подагрой необходимо снизить дозу выше этого, чтобы достичь цели менее 6,0 мг / дл. Эти ранние исследования вишневого сока интересны и могут иметь отношение к пациенту, который «почти достиг» своей цели по мочевой кислоте, но больному подагрой следует быть очень осторожным, доверяя вишневому соку управлять своей мочевой кислотой. Судя по данным, результат, скорее всего, будет недостаточным.
Диета обсуждалась более подробно выше, и подагра, несомненно, является одним из ревматических заболеваний, при котором диета однозначно важна. Коготь дьявола (Harpagophytum procumbens) , куркумин (компонент куркумы) и многие другие лечебные травы были предложены в качестве терапии подагры, и показаны их дальнейшие исследования.
Основная идея этого обзора — подчеркнуть, насколько эффективны стандартные лекарства от подагры как при лечении острых состояний, так и при профилактике. Профиль безопасности лечения подагры в целом довольно хороший, несмотря на оговорки, упомянутые выше, например, при обсуждении «колхицина» и «аллопуринола».По этой причине я считаю, что подавляющему большинству больных подагрой будет полезно сначала изучить традиционные варианты лечения подагры, а затем выбрать их. Многие из моих пациентов исследовали множество нетрадиционных подходов к лечению подагры, часто в сочетании с традиционными методами.
По моему личному мнению, травяные и другие альтернативные / дополнительные подходы в конечном итоге могут быть доказаны для уменьшения воспаления при подагре, но снижение уровня мочевой кислоты является ключом к успеху в лечении подагры.
Наши нынешние агенты, такие как аллопуринол и пробенецид, настолько эффективны, достаточно безопасны и предсказуемы, что кажется маловероятным, что они будут полностью вытеснены в будущем. Однако есть небольшая, но очень важная группа пациентов, которые не переносят эти настоящие агенты. Было бы горячо приветствоваться разработка новых препаратов, снижающих уровень мочевой кислоты, с даже меньшим количеством побочных эффектов, чем у наших нынешних средств.
(Вернуться к началу статьи)
Когда считается операция при подагре?
Вопрос об операции по поводу подагры чаще всего возникает, когда у пациента имеется большое скопление кристаллов уратов (тофус), которое вызывает проблемы.Это может быть, если тофус находится на подошве стопы, и человеку трудно ходить по нему, или на стороне стопы, что затрудняет ношение обуви. Особенно сложная проблема возникает, когда кристаллы уратов внутри тофуса вырываются на поверхность кожи. Это может позволить бактериям попасть в точку проникновения, что может привести к инфекции, которая может даже вернуться к кости. Однако по возможности мы стараемся избегать хирургического вмешательства по удалению тофусов. Проблема в том, что кристаллы часто бывают обширными и возвращаются к кости, поэтому после удаления тофуса не остается хорошей поверхности для заживления.В некоторых редких случаях, например, когда тофус инфицирован или когда его местоположение вызывает серьезную инвалидность, может быть рассмотрено хирургическое удаление.
Поскольку после удаления тофуса кожу трудно зажить, может потребоваться кожный трансплантат. По этой причине мы часто очень стараемся лечить тофус с медицинской точки зрения. Если мы дадим большие дозы лекарств для снижения уровня уратов, таких как аллопуринол, со временем тофус будет постепенно реабсорбироваться. В тяжелых случаях мы можем рассмотреть возможность использования внутривенного лекарства пеглотиказы (Krystexxa®), так как оно наиболее резко снижает уровень уратов и может привести к быстрому сокращению тофуса.
Каковы возможные методы лечения подагры в будущем?
К счастью, существующие лекарства эффективны для подавляющего большинства пациентов с подагрой. Но некоторые пациенты не переносят наш нынешний арсенал лекарств от подагры. Для других эти средства недостаточно эффективны. Поэтому постоянно ведется поиск новых методов лечения. Некоторые из наиболее многообещающих включают анакинра, рилонасепт, канакинумаб, BCX4208 и архалофенат.
- Anakinra (Kineret®): См. Обсуждение выше.Этот биологический агент в настоящее время одобрен FDA для лечения ревматоидного артрита, и мы действительно используем его «не по назначению» во многих случаях трудноуправляемой подагры. Он блокирует рецептор интерлейкина 1-бета, важного воспалительного химического вещества (цитокина). Поскольку было показано, что интерлейкин 1-бета играет ключевую роль в развитии подагрического воспаления (см. Выше в разделе «Колхицин для лечения острой подагры»), этот агент изучался при лечении приступов подагры и, по-видимому, успешно прошел предварительные исследования.16
- Рилонацепт (Arcalyst®) — это гибридный белок, который действует как блокатор интерлейкина 1-бета, и имеет более длительную продолжительность действия, чем Анакинра. Этот агент был изучен в ходе 14-недельного испытания и показал улучшение симптомов подагры.17 Этот агент может сыграть в будущем роль в предотвращении приступов подагры, когда пациенты начинают принимать препараты, снижающие уровень мочевой кислоты, но могут принимать обычные профилактические средства против приступов. которые часто являются ранним результатом этой терапии (например, они не могут использовать колхицин).Также могут быть выбраны пациенты, у которых лечение рилонасептом может быть более долгосрочной альтернативой.
- Канакинумаб (Иларис®) — человеческое моноклональное антитело, нацеленное на интерлейкин 1-бета, и в недавнем реферате рассматривается его способность лечить и предотвращать приступы подагры, которые показали некоторый успех.17 Как и в случае с рилонасептом, описанным выше, этот агент может иметь будущая роль в неотложном лечении и относительно краткосрочной профилактике подагры и может иметь более долгосрочную роль у отдельных пациентов с проблемами с множеством других вариантов.
- BCX4208: Это соединение изучается как альтернативный способ снижения выработки мочевой кислоты. Его можно использовать отдельно или вместе с лекарством, таким как аллопуринол или фебуксостат, у пациентов, у которых иначе не удалось бы снизить уровень мочевой кислоты ниже 6. Этот агент работает как ингибитор пуриновой нуклеозидфосфорилазы, что отличается от механизма действия любого из лекарств. хронически пониженная мочевая кислота, описанная выше. Ранние исследования показывают, что этот новый механизм эффективен в снижении уровня мочевой кислоты.18
- Архалофенат: Это лекарство снижает уровень мочевой кислоты и воспаление при подагре, и в настоящее время изучается как лекарство, которое может позволить снизить уровень уратов без добавления лекарства для уменьшения воспаления (например, колхицина).
(Вернуться к началу статьи)
Сводка
Подагра — распространенное заболевание, которое со временем становится все более распространенным. Нам повезло, что мы располагаем мощным вооружением против этого состояния с новыми агентами в разработке.
Принимая во внимание эффективность наших методов лечения, важно, чтобы правильный диагноз был поставлен как можно раньше, а лечение было начато быстро, когда это необходимо. Другие состояния (например, псевдоподагра), которые могут имитировать подагру, должны быть окончательно исключены путем идентификации кристаллов в суставной жидкости, когда это возможно.
Немедикаментозные методы лечения подагры имеют важное значение, например, воздерживаться от стопы при воспалении и соблюдать диету, как для уменьшения потребления пуринов, так и для похудания при наличии показаний.
При острых приступах подагры ключевым моментом является как можно более быстрое лечение и выбор лекарства, которое с наименьшей вероятностью вызывает побочные эффекты, с особым вниманием к индивидуальным сопутствующим заболеваниям. Для хронической профилактики подагры важно то, что нынешние методы лечения работают у огромного большинства пациентов и, как правило, хорошо переносятся.
Пациентам важно понимать четыре стадии подагры (см. , рис. 1, ), поскольку лечение каждой из них отличается.Также важно, чтобы пациенты с подагрой получали тщательный совет сообщать своему врачу о любых изменениях частоты приступов подагры.
Врач первичной медико-санитарной помощи часто может справиться с подагрой без консультации с ревматологом, но следует рассмотреть возможность консультации, если диагноз неясен, есть неуверенность в том, начинать ли прием препаратов, снижающих уровень мочевой кислоты, приступы продолжают возникать, несмотря на лечение, или возможные побочные эффекты лекарств затрудняют лечение.
(Вернуться к началу статьи)
Раскрытие информации
Д-р Филдс входит в состав Консультативного совета Horizon Pharmaceuticals и Avion Pharmaceuticals. Он не получает компенсации, связанной с продажей или назначением каких-либо лекарств.
(Вернуться к началу статьи)
Дополнительная информация
Интернет-ресурсы
- MedLine Plus — сайт NIH для медицинской информации для общественности, на котором есть ценные ссылки по подагре, включая клинические испытания, испанскую версию, интерактивное руководство, информацию о питании и список организаций, которые могут помочь пациентам с подагрой.Этот сайт является ценным ресурсом по спектру артритов.
- Фонд артрита по подагре — также можно заказать бесплатную печатную копию брошюры.
- Лабораторные тесты онлайн — этот сайт является хорошим ресурсом, чтобы узнать о анализе крови на мочевую кислоту, о том, что означают результаты ваших лабораторных анализов и почему они проводятся.
Книги о подагре (аннотированная библиография)
- Schneiter J. Поваренная книга ненавистника подагры: рецепты с низким содержанием пуринов и жира. (Reachment Publications; 2000) В дополнение к исчерпывающим спискам продуктов с низким, относительно высоким и высоким содержанием пуринов, эта книга предлагает около 100 рецептов с низким содержанием пуринов.
- Schneiter J. Поваренная книга ненавистника подагры II: Поваренная книга низкопуриновой диеты . (Публикации Reachment: 2001) Другие рецепты от того же автора. Эта книга полезна, поскольку люди часто находят рекомендации относительно низкопуриновых диет запутанными и трудными для выполнения.
- Wortmann RL, Schumacher RH и Becker M: Кристаллические артропатии: подагра, псевдоподагра и синдромы, связанные с апатитом .Lavoisier Booksellers, Cachan Cedex, France, 2006. Подробный обзор различных типов артрита, индуцированного кристаллами, нацеленный на профессиональную аудиторию.
- Эммерсон B: Избавление от подагры: руководство по лечению и профилактике . Oxford University Press, Лондон: 1996. Специалист по почкам, специализирующийся на подагре, подробно объясняет ее состояние для непрофессиональной аудитории.
- Паркер Дж. Н. и Паркер П. М. (редакторы): Официальный справочник пациентов по подагре за 2002 год.Пересмотренный и обновленный Справочник для эпохи Интернета . Icon Health Publications, 2002. Источник, охватывающий широкий спектр источников информации о подагре, включая глоссарий и резюме исследований.
- Портер и Руссо GS: Подагра: болезнь патрициев . Yale University Press, 2000. Социально-медицинский анамнез подагры, в том числе известные личности, которые страдали от нее, такие как Бенджамин Франклин и Томас Джефферсон.
Аннотированные ссылки
- Wortmann RL.Эффективное лечение подагры: аналогия. Am J Med. 1998 Dec; 105 (6): 513-4. Обзорная статья, которая включает аналогию «спички», чтобы помочь пациентам понять, как вести себя на различных стадиях подагры, рассматривая мочевую кислоту как спички, которые можно «зажигать» (т.е. вызывать воспаление), «увлажнять», чтобы уменьшить воспаление, или удалять из них. соединение.
- Изменено из Wallace, SL, et al: Предварительные критерии для классификации острого артрита первичной подагры. Arthritis Rheum., 20: 895, 1977.
- Baker et al: Сывороточная мочевая кислота и сердечно-сосудистые заболевания: последние разработки, и что они нас оставляют? Am J Med, 118: 816-26, 2005. Обзорная статья, в которой делается вывод о том, что мочевая кислота является независимым фактором риска ишемической болезни сердца.
- Shoji et al: ретроспективное исследование взаимосвязи между уровнем уратов в сыворотке и рецидивирующими приступами подагрического артрита: доказательства уменьшения рецидивов подагрического артрита с помощью антигиперурикемической терапии. Arthritis Rheum, 51 (3): 321-5, 2004.Это одно из группы исследований, демонстрирующих пользу поддержания уровня мочевой кислоты ниже 6,0 у пациентов с подагрой.
- Choi HK et al: Продукты, богатые пуринами, потребление молочных продуктов и белков, а также риск подагры у мужчин. New Engl J Med, (11): 1093-103, 2004. В этой статье подчеркивается вывод о том, что красное мясо и моллюски увеличивают риск подагры, в то время как потребление маложирных молочных продуктов, по-видимому, снижает его.
- Choi HK et al: Потребление алкоголя и риск возникновения подагры у мужчин: проспективное исследование. Ланцет, 363 (9417): 1277-81, 2004.Эта статья указывает на то, что пиво является особым фактором риска подагры.
- Saag KG и Choi H: Эпидемиология, факторы риска и изменения образа жизни при подагре. Arthritis Res Ther 8 Suppl 1: S2, 2006. В этой статье рассматриваются изменения в образе жизни, которые могут повлиять на риск подагры, включая потерю веса, алкоголь и диету.
- Дрент Дж. И ван дер Меер Дж. Инфламмасома — полузащитник врожденной защиты. N Engl J Med 355: 730-732, 2006. Обзор недавно обнаруженного пути, с помощью которого колхицин подавляет воспалительный процесс подагры.
- Сингер Дж. З., Уоллес С. Л.: Синдром гиперчувствительности к аллопуринолу: ненужная заболеваемость и смертность. Arthritis Rheum 29: 82-6, 1986. В этой статье подчеркивается важность аномалии почек как фактора риска гиперчувствительности к аллопуринолу, а также важность снижения дозы аллопуринола у пациентов с дисфункцией почек и обеспечения того, чтобы только пациенты, отвечающие соответствующим критериям, получали лечится аллопуринолом.
- Dalbeth N и Stamp L. Дозирование аллопуринола при почечной недостаточности: переход по канату между адекватным снижением уровня уратов и побочными эффектами.Seminars in Dialysis 20: 5, 391-395, 2007. В этом обзоре подчеркивается, что не было доказано, что тяжелые аллергические реакции на аллопуринол связаны с дозой или что они чаще встречаются у пациентов с проблемами почек. Авторы также подчеркивают, что слишком низкие дозы аллопуринола часто приводят к неадекватному контролю уровня мочевой кислоты.
- Saag KG, Fitz-Patrick D, Kopicko J, Fung M, Bhakta N, Adler S, Storgard C, Baumgartner S, Becker MA: Лесинурад в сочетании с аллопуринолом: рандомизированное, двойное слепое, плацебо-контролируемое исследование у пациентов с подагрой с неадекватным Ответ на стандарт лечения Аллопуринол (исследование в США).Arthritis Rheumatol. 2016 26 августа. Doi: 10.1002 / art.39840. [Epub перед печатью]. Демонстрация эффективности лесинурада в сочетании с аллопуринолом в достижении пациентом целевого уровня мочевой кислоты.
- Sundy JS и др.: Снижение уровней уратов в плазме после лечения несколькими дозами пеглотиказы (полиэтиленгликоль-конъюгированная уриказа) у пациентов с подагрой, не прошедшей лечение: результаты рандомизированного исследования фазы II. Arthritis Rheum 58: 9, 2882-2891, 2008.
- Сунди Дж. С. и др.: Эффективность и безопасность внутривенной пеглотиказы (PGL) при неэффективном лечении подагры (TFG): результаты исследований подагры-1 и подагры-2.Резюме Европейской лиги против ревматизма THU0446, июнь 2009 г. Резюме заседания Европейской лиги против ревматизма 2009 г.
- Бараф, HSB и др.: Уменьшение размера тофуса с помощью пеглотиказы (PGL) при неэффективном лечении подагры (TFG): результаты исследований подагры-1 и подагры-2, Резюме Европейской лиги против ревматизма OP-0047, июнь 2009 г. Резюме Европейской лиги Встреча против ревматизма 2009
- So A et al: пилотное исследование ингибирования IL-1 анакинрой при острой подагре. Исследования и терапия артрита 9 (2): R28, 2007.Ранние данные о том, что анакинра эффективна при приступах подагры.
- Terkeltaub R et al: Ингибитор интерлейкина 1 рилонасепт в лечении хронического подагрического артрита: результаты плацебо-контролируемого, перекрестного монопоследовательного, нерандомизированного, одинарного слепого пилотного исследования. Annals of Rheumatic Disease 68: 1613-1617, 2009
- So A at al: Canakinumab (ACZ885) Vs. Триамцинолона ацетонид для лечения острых обострений и профилактики повторных обострений у пациентов с подагрическим артритом, резистентных к НПВП и / или колхицину или противопоказанных к ним.Резюме Американского колледжа ревматологии LB4, октябрь 2009 г. Резюме собрания Американского колледжа ревматологии, октябрь 2009 г.
- Фитц-Патрик и др.: Реферат 150: Влияние ингибитора пуриновой нуклеозид-фосфорилазы, BCX4208, на концентрацию мочевой кислоты в сыворотке крови у пациентов с подагрой. Выписка из собрания Американского колледжа ревматологов, ноябрь 2010 г.
(Вернуться к началу статьи)
Обновлено: 18.05.2021
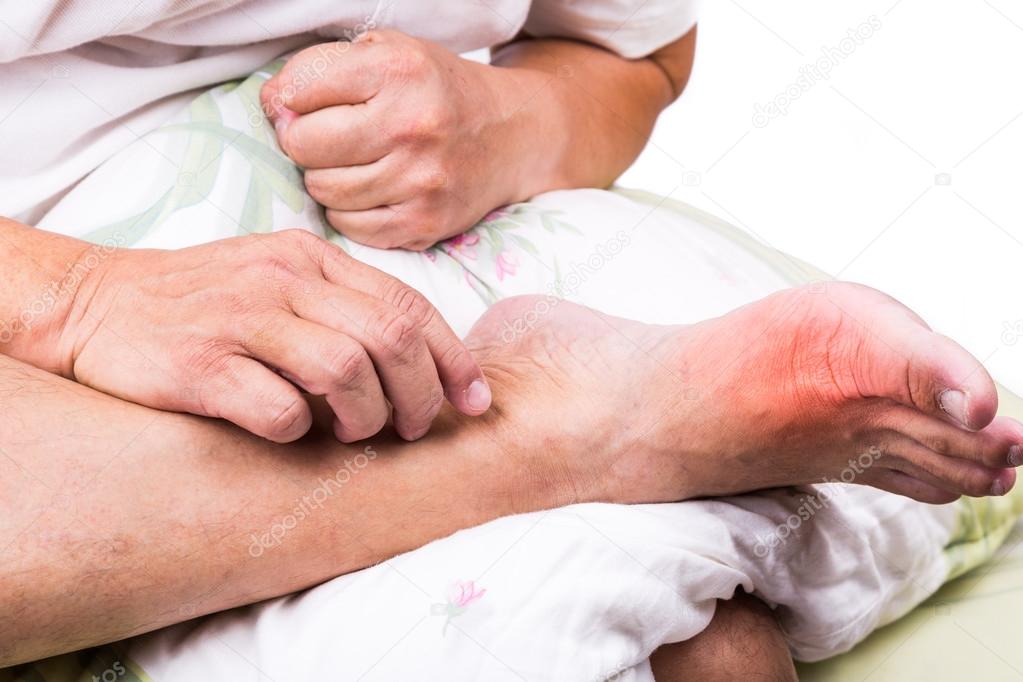 Подагра часто сопровождается ожирением, гипертензией или нарушением толерантности к глюкозе.
Подагра часто сопровождается ожирением, гипертензией или нарушением толерантности к глюкозе.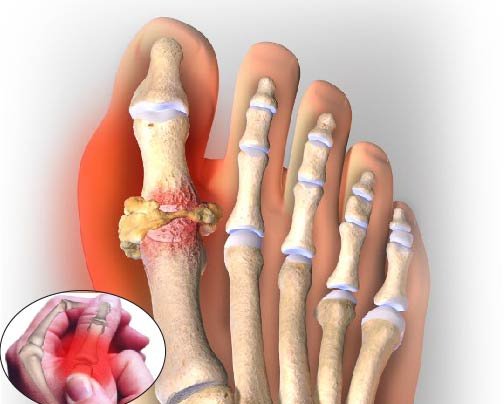 Врач принимает решение о выборе того или иного препарата индивидуально в каждом конкретном случае.
Врач принимает решение о выборе того или иного препарата индивидуально в каждом конкретном случае.

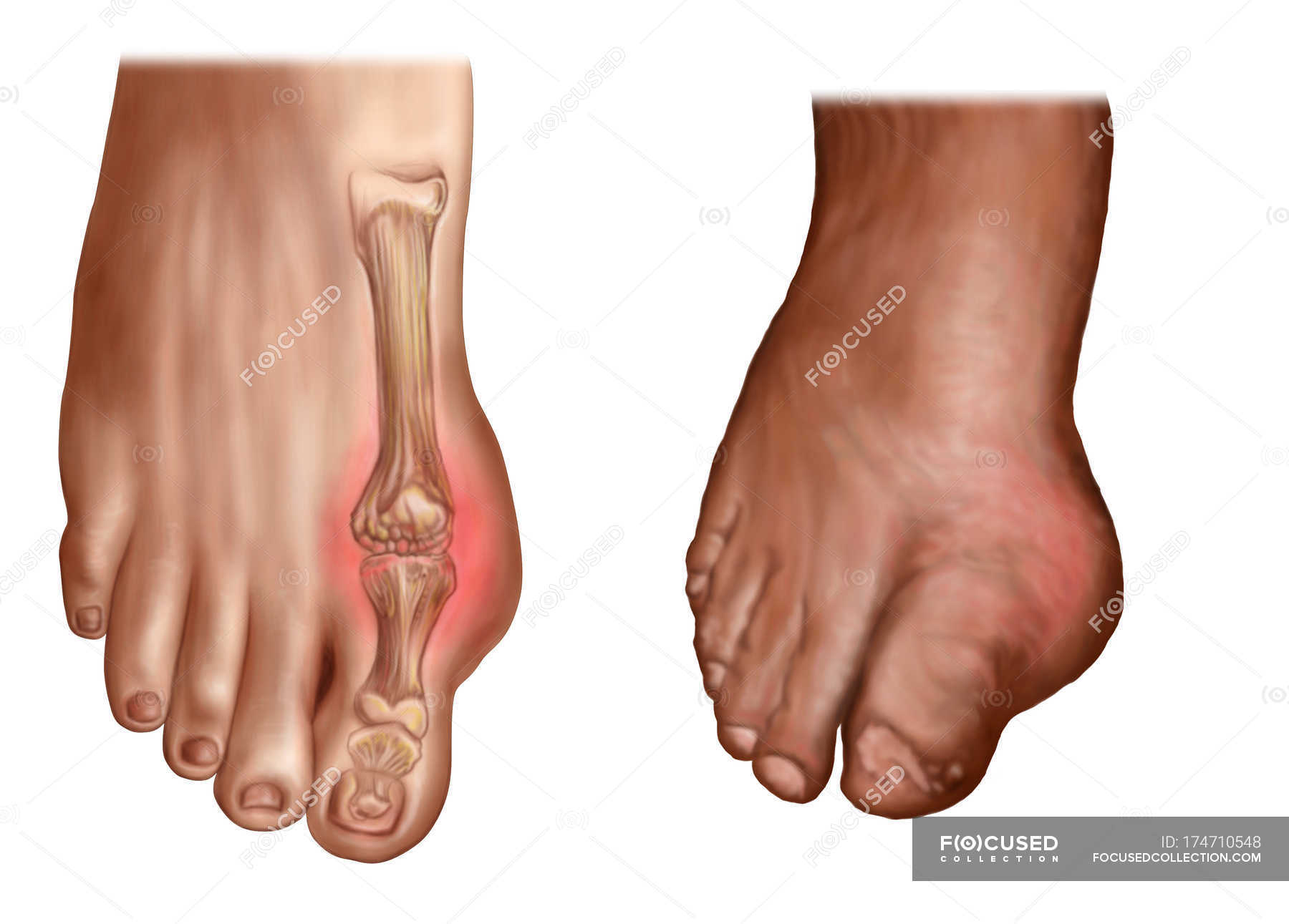



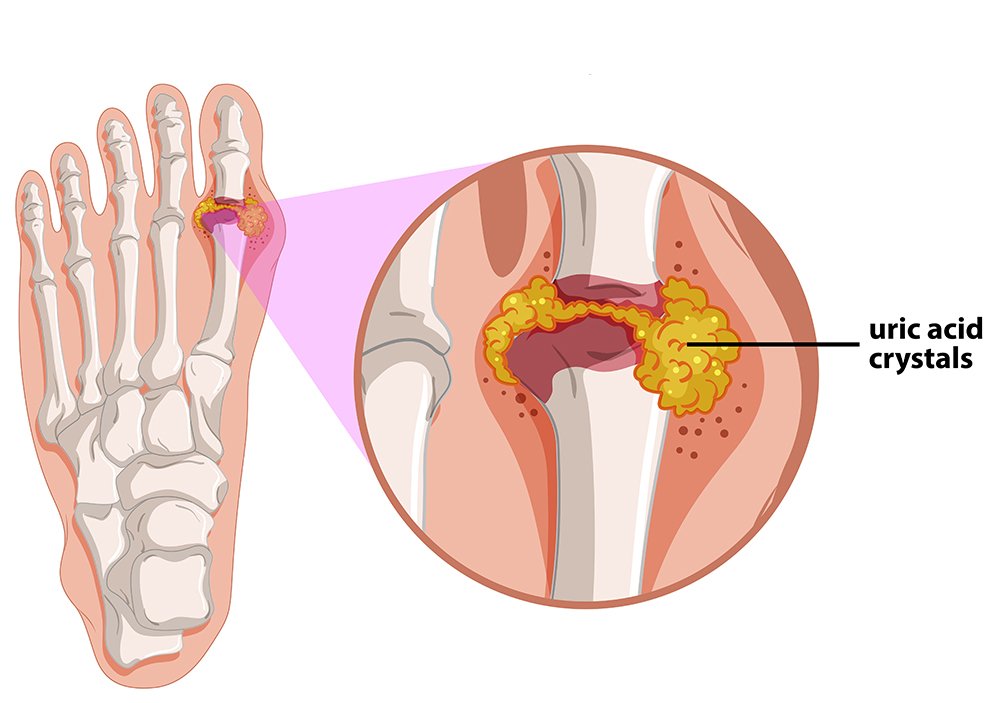
 При длительном течении подагры под кожей могут образоваться бугорки, наиболее часто в области пальцев кистей и стоп, на локтях, коленях, коже ушных раковин.
При длительном течении подагры под кожей могут образоваться бугорки, наиболее часто в области пальцев кистей и стоп, на локтях, коленях, коже ушных раковин.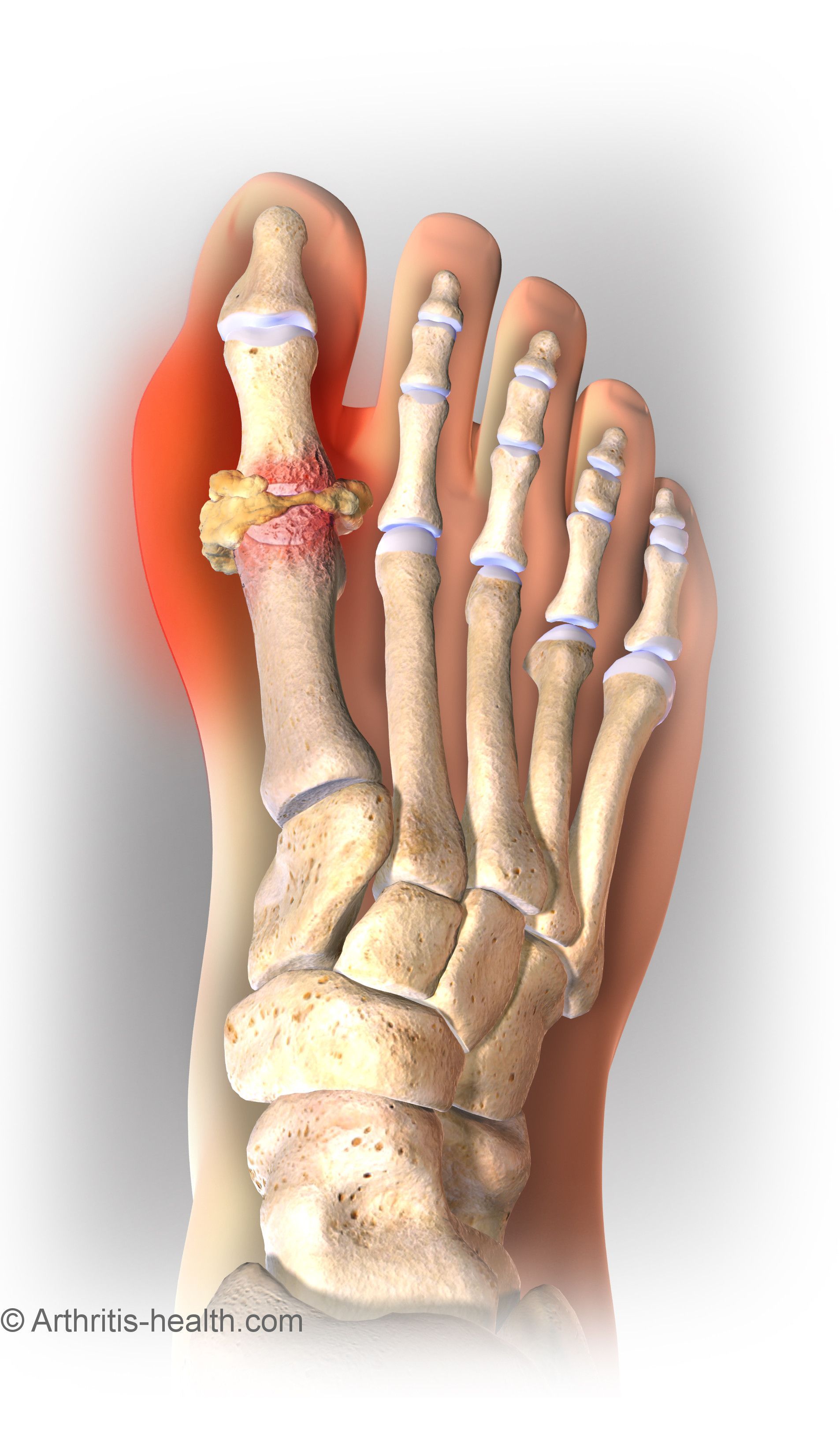

 Обнаружение в ней кристаллов мочевой кислоты является специфичным для подагры.
Обнаружение в ней кристаллов мочевой кислоты является специфичным для подагры.
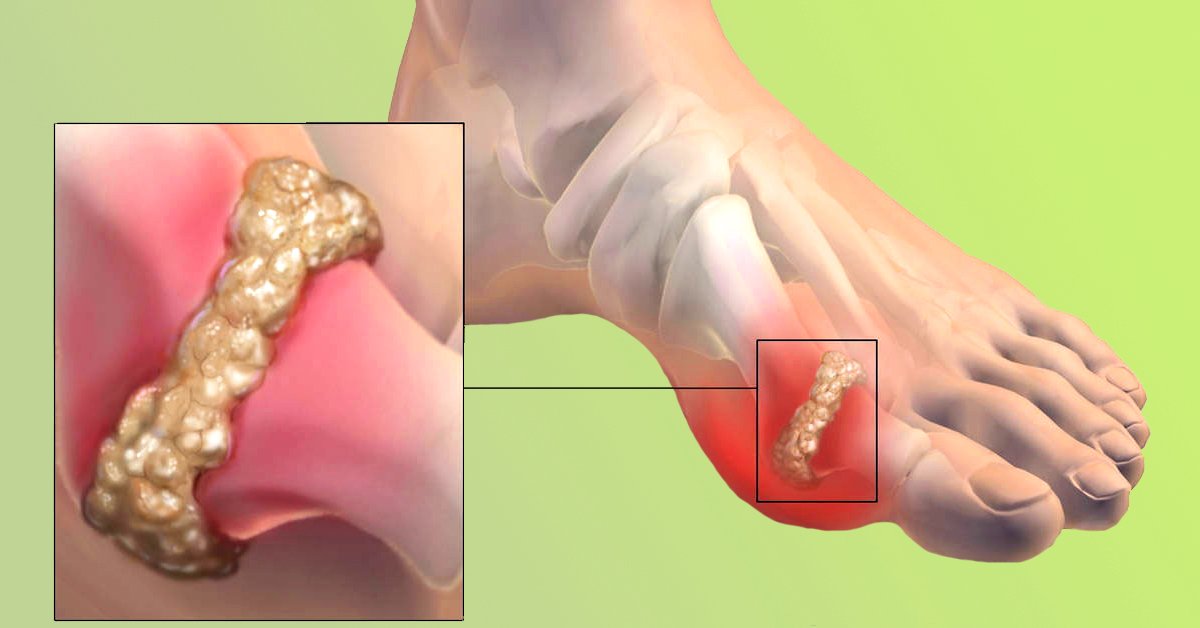 https://www.uptodate.com/contents/search.Доступ 30 августа 2017 г.
https://www.uptodate.com/contents/search.Доступ 30 августа 2017 г.








 Кортикостероиды обычно начинают действовать в течение 24 часов после их приема.
Кортикостероиды обычно начинают действовать в течение 24 часов после их приема.