Системная красная волчанка
Иммунная система человека – «страж» нашего организма. Она защищает нас от патогенных микроорганизмов, бактерий, раковых клеток, обладает способностью их распознавать и уничтожать.
Но, как и в любой другой системе, функции иммунитета могут быть нарушены. Сдвиг в работе иммунной системы часто приводит к тому, что она становится агрессивной не только к чужеродным агентам, но и начинает отталкивать и уничтожать собственные ткани и клетки. Такие нарушения приводят к развитию аутоиммунных заболеваний, которые развиваются на фоне разрушения внутренних органов и систем собственными иммунными клетками. Существует большое количество аутоиммунных заболеваний, механизм развития которых плохо изучен медициной и наукой. Одним из немногих, но распространенных заболеваний иммунной системы, считается системная красная волчанка (СКВ), которая не подается лечению, но при длительной ремиссии продлевает жизнь человеку.Периодические рецидивы болезни вызывают нарушения в работе одного или нескольких внутренних органов, поэтому прогнозировать о течении болезни и возможности ее лечения трудно.
Как развивается системная красная волчанка?
Системная красная волчанка – хроническое заболевание, которое характеризуется иммунными нарушениями с последующим поражением соединительных тканей и внутренних органов. В ревматологии данное заболевание можно встретить под несколькими терминами: «острая красная волчанка», «эритематозный хрониосепсис». Согласно статистическим исследованиям ВОЗ, СКВ, чаще встречается у женщин и подростков от 15 до 30 лет, реже у мужчин и детей.
В процессе развития СКВ, иммунная система атакует собственные ткани и клетки. При нормальном функционировании иммунитета, он вырабатывает антитела, которые эффективно борятся с чужеродными организмами. При развитии СКВ, иммунная система начинают атаковать собственные клетки, в результате чего происходит нарушения в целом организме, с последующим поражением внутренних органов и систем. Чаще всего такие антитела поражают сердце, почки, легкие, кожу, нервную систему. Кроме того заболевание может поражать как один орган, так и несколько систем и органов.
Причины системной красной волчанки
Несмотря на достижения в современной медицине и ревматологии, точная причина развития болезни неизвестна, но в ходе длительных исследований было установлено несколько факторов и причин, которые способны спровоцировать развитие болезни:
- генетическая предрасположенность;
- частые вирусные и бактериальные инфекции;
- гормональный дисбаланс;
- ультрафиолетовое излучения;
- длительное воздействие ультрафиолетовых лучей;
- длительный прием некоторых лекарственных препаратов: сульфаниламидные, противоэпилептические, антибактериальные, химиопрепараты.
К большому сожалению, ни одна из причин не является точной, поэтому большинство врачей относят волчанку к полиэтиологическим заболеваниям.
Как проявляется болезнь
В начале развития системной красной волчанки симптомы не имеют выраженных признаков. Практически всегда первым клиническим признаком болезни считается появление на коже лица покраснений, которые локализуются на крыльях носа или щетках, имеют форму «бабочки». Также высыпания могут появиться в зоне декольте, но они со временем проходят. Не редко в воспалительный процесс вовлекаются слизистые оболочки рта, губы, верхние и нижние конечности. Помимо высыпаний отмечается и другие симптомы:
- периодическое повышение температуры тела до 38—39 С;
- постоянная усталость;
- мышечные и суставные боли;
- частая головная боль, которая не проходит после приема обезболивающего препарата;
- увеличение лимфатических узлов;
- частая смена настроения.
Важно отметить, что системная красная волчанка – симптомы не проходят после приема антибактериальных, обезболивающих или противовоспалительных препаратов. По истечению определенного времени симптомы болезни могут исчезнуть самостоятельно. Период ремиссии зависимости от течения болезни, внутренних заболеваний, типа болезни.
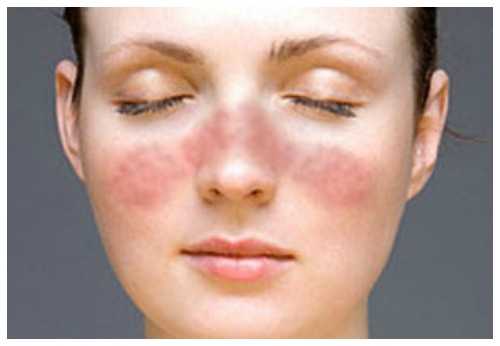
Обострения чаще всего появляются на фоне провоцирующих факторов. Каждое обострение, ведет к тому, что к патологическому процессу присоединяются новые органы и системы.
Хроническое течение болезни длительное, но состояние больного с каждым новым рецидивом ухудшается. На протяжении 5 – 10 лет болезнь прогрессирует, проявляется обострениями полиартрита, синдромом Рейно, эпилептиформным синдромами, также отмечается выраженное повреждение нервной системы, легких, почек и сердца. В случаи, когда болезнь быстро прогрессирует, серьезно нарушена работа одного из жизненноважных органов или происходит присоединение любой вторичной инфекции, появляется большой риск смерти больного.

При поражении внутренних органов у больных наблюдается развитие следующих заболеваний и нарушений:
- Нарушения в работе сердечно-сосудистой системы — перикардит, атипичный бородавчатый эндокардит, миокардит, синдром Рейно, сосудистые поражения;
- Дыхательная система и легкие — пневмококковая инфекция, сосудистая пневмония.
- Желудочно-кишечный тракт – отсутствие аппетита, постоянная боль в животе, а также инфаркт селезенки, язва пищевода, желудка.
- Поражение почек – гломерулонефрит.
- Нервно-психологические нарушения – хроническая слабость, частые депрессии, повышенная раздражительность, нарушения сна.
- ЦНС и периферическая системы — менингоэнцефалит или энцефаломиелит.
- Лимфатическая система — увеличение лимфатических узлов: подчелюстных, мышечных, ушных.
- Поражение печени — жировая дистрофия, волчаночный гепатит, цирроз печени.
- Поражение суставов – артрит, мигрирующие артралгии, деформация суставов, миалгия, миозит.
Помимо вышеперечисленных нарушений в работе внутренних органов и систем могут отмечаться и другие: болезни крови, сосудов, селезенки. Течение болезни зависит от многих факторов, но, пожалуй, самым главным считается своевременное диагностирование и правильное лечение, которое поможет увеличить ремиссию, тем самым увеличить продолжительность жизни.
Диагностика заболевания
Диагностировать СКВ может только врач – ревматолог после собранного анамнеза пациента, результатов обследований. Наиболее информативными считаются следующие обследования:
- общий анализ крови;
- анализ крови на уровень антинуклеарных антител;
- клинический анализ мочи;
- рентген легких;
- эхокардиография;
- УЗИ внутренних органов.
Результаты обследований помогут врачу составить полную картину болезни, выявить стадию болезни, при необходимости назначить дополнительные исследования. Больные, в анамнезе которых присутствует системная красная волчанка – симптомы, при которых наблюдается поражение внутренних органов, нуждаются в постоянном наблюдении врача, а также в комплексном лечение, от которого зависит здоровье, а возможно и жизнь пациента.
Лечение системной красной волчанки
Диагноз «системная красная волчанка» — лечение, должно проводиться комплексно и только по назначению лечащего врача. Основным в лечении считается приостановить аутоиммунный конфликт в организме, перевести болезнь в стадию ремиссии. Полностью вылечится от данного недуга невозможно, но многие больные при правильном лечении, соблюдении всех рекомендаций врача, могут прожить с таким диагнозом много лет.

В основном лечение системной красной волчанки проводится курсами и зависит от активности болезни, тяжести, количества поврежденных органов и систем. Многие врачи ревматологи придерживаются мнения, что результат от лечения будет, зависит от того, настолько пациент готов выполнять все рекомендации и помогать ему в лечении.
Больные, которые заботятся о своем здоровье, имеют стимул в жизни, способны вести нормальную жизнь, особенно в период ремиссии. Чтоб не спровоцировать обострение болезни, нужно избегать провоцирующих факторов, периодически посещать врача и строго придерживаться его рекомендаций.
Медикаментозное лечение системной красной волчанки включает прием гормональных препаратов, цитостатиков. Такие лекарства принимаются по определенной схеме, которую составляет лечащий врач. При повышении температуры, мышечных болях назначаются нестероидные противовоспалительные препараты: Ибупрофен, Диклофенак.
Помимо основного лечения, пациенту назначаются лекарственные препараты для восстановления функциональности поврежденных органов. Выбор препарата, фармакологической группы зависит от органа или системы, которые пострадали от СКВ.

Системная красная волчанка – продолжительность жизни зависит от многих факторов, но если пациент своевременно обращается к врачу и всерьез занимается своим лечением, тогда прогноз благоприятный. Выживаемость среди больных, которые болеют СКВ около 5 лет, составляет 90%. Смертность от системной красной волчанки наблюдается в том случаи, когда болезнь поздно диагностируется, при присоединении инфекционных заболеваний, когда отмечаются выраженные нарушения в работе внутренних органов, которые невозможно восстановить и другие нарушения.
Профилактика обострений
Продлить период ремиссии, тем самым уменьшить рецидивы болезни помогут профилактические меры. Важно помнить, что при каждом обострении болезни поражается новый орган или система, поэтому, чем меньше будет рецидивов, тем больше шансов на продлении жизни. 1. при ухудшении самочувствия обращаться к врачу;
- не медлить с лечением;
- полностью исключить самолечение;
- строго соблюдать схемы лечения, которые назначает врач;
- избегать длительного пребывания на солнце;
- избегать переохлаждений;
- заниматься профилактикой вирусных заболеваний;
- избегать стрессов и депрессий;
- правильно питаться;
- полностью отказаться от приема алкоголя и курения.
Соблюдая простые правила, можно не только увеличить ремиссию болезни, но и жить полноценной жизни. В случаи несоблюдения рекомендаций врача, рецидивы болезни будут частыми, что в конечном итоге приведет к летальному исходу.
antirodinka.ru
Системная красная волчанка: причины, симптомы лечение
 Здоровье © Depositphotos
Здоровье © Depositphotos
Системная красная волчанка — серьезное системное аутоиммунное заболевание, которое вызывает воспаление сосудов и соединительной ткани. Если в здоровом организме иммунная система человека вырабатывает антитела, чтобы атаковать чужеродные агенты, попадающие в организм, то при системной волчанке образуется большое количество антител к клеткам своего собственного организма, а также к их компонентам. Поэтому образовавшиеся иммунокомплексы создают воспалительный процесс, который поражает системы и органы. При развитии волчанки страдает сердце, кожа, почки, легкие, суставы, а также нервная система.
Системная красная волчанка может начаться в любом возрасте, очень часто заболевания системной красной волчанкой начинается еще в детском возрасте (пятая часть всех заболевших), как правило, после 8 лет, но наиболее часто болезнь начинается у женщин в возрасте от 15 до 40 лет. Системная красная волчанка у детей протекает более остро и тяжело, чем у взрослых.
Причины возникновения системной красной волчанки
Причины заболевания до конца не установлены, но часто заболевание возникает спустя какое-то время после перенесенных вирусных заболеваний.
Существует мнение, что вирусы, токсические вещества и лекарственные средства могут быть причиной развития системной красной волчанки. В ряде случаев у больных системной красной волчанкой обнаруживают антитела к вирусу Эпштейна – Барр. Современная медицина считает, что очень большое значение в данном случае имеет наследственность. Роль генетических факторов подтверждает связь системной красной волчанки с наследственным дефицитом отдельных компонентов иммунной системы.
Многие больные этим недугом в прошлом страдали от аллергических реакций на пищу или медикаменты. Если у человека есть родственники, болевшие красной волчанкой, то вероятность недуга резко повышается. Интересуясь, заразна ли волчанка, следует учесть, что заразиться недугом нельзя, но он наследуется по рецессивному типу, то есть через несколько поколений. Поэтому лечение волчанки должно проводиться с учетом влияния всех указанных факторов.
Гормональные влияния. Системная красная волчанка развивается в основном у женщин детородного возраста, но гормональные факторы, возможно, больше влияют на проявления заболевания. Течение заболевания у женщин заметно ухудшается в дни месячных, к тому же волчанка может проявиться вследствие беременности, родов.
Туберкулезная волчанка – это разновидность проявления туберкулеза кожи, ее проявление провоцирует микобактерия туберкулеза.
Формы системной красной волчанки
По характеру течения системной красной волчанки, выделяется три варианта болезни: острая, подострая и хроническая формы.
При острой системной красной волчанке отмечается непрерывное рецидивирующее течение болезни. Многочисленные симптомы проявляются рано и активно, отмечается устойчивость к лечению. Наиболее злокачественная форма заболевания. По этому типу часто протекает системная красная волчанка у детей.
Чаще всего встречается подострая волчанка, когда симптомы нарастают достаточно медленно, но при этом они все-таки прогрессируют.
Хроническая форма – это доброкачественный вариант недуга, который может протекать много лет. При этом с помощью периодической терапии удается добиться длительных ремиссий. Чаще всего при данной форме поражается кожа, а также суставы.
По клиническим проявлениям выделяют 4 формы заболевания:
1. Дискоидная красная волчанка – относительно легкая форма болезни. На коже появляется несколько очагов высыпаний, чаще всего на лице, в виде «бабочки», высыпания также могут локализоваться за ушами, на шее, груди или спине. Больше никаких симптомов не отмечается, через некоторое время бляшки покрываются чешуйками и при их удалении на коже могут остаться рубцы.
2. Диссеминированная красная волчанка – от предыдущей формы отличается количеством очагов поражения – они возникают по всей поверхности тела. Возможен переход в системную форму и поражение внутренних органов.
3. Эрозивно-язвенная форма – на слизистой оболочке губ и ротовой полости обнаруживаются очаги воспаления, которые приводят к появлению трещин, глубоких ранок и язв.
4. Системная форма – самая тяжелая, заболевание начинается остро, появляется лихорадка до 39-40 градусов, затем возникает головная боль, слабость во всем теле, боль в суставах и пораженных органах. Для этой формы болезни характерны высыпания на коже рук, лица и на ногтевых пластинах, патологические изменения соединительной ткани многих органов и систем.
Симптомы системной красной волчанки
 Здоровье © Depositphotos
Здоровье © Depositphotos
Красная волчанка может протекать с преимущественным поражением кожи или с преимущественным поражением внутренних органов. В первом варианте это будет дискоидная или диссеминированная красная волчанка, во втором — системная красная волчанка.
В случае преимущественного поражения кожи симптомы красной волчанки проявляются преимущественно на лице: появляются красные пятна, которые со временем превращаются в бляшки, а позже покрываются чешуйками. Чешуйки имеют шипы на обратной поверхности. Бляшки ограничены от остальной кожи красной возвышенной каймой. Через некоторое время очаги воспаления начинают заживать, кожа под ними атрофируется, становясь бледной и тонкой. Образуются рубцы. Если воспаление было на волосистой части, то в этом месте волосы больше не растут. Классическая «бабочка» при волчанке — сыпь на коже носа и щек.
При системной красной волчанке симптомы поражения кожи уходят на второй план. Массивные повреждения внутренних органов приводят к развитию полиорганной недостаточности. Постепенное нарастание общих симптомов — своеобразный инкубационный период волчанки, когда основных проявлений болезни еще нет. С накоплением большого количества антител отклонения в работе организма усиливаются. Человек чувствует хроническую усталость, у него болят суставы и мышцы, пропадает аппетит, повышена температура. На фоне этих проявлений нередко развивается депрессия. Увеличиваются лимфоузлы. Соответственно внутренним изменениям наблюдаются изменения в крови: снижается количество эритроцитов, лейкоцитов, появляются специфические клетки волчанки, уменьшается количество белка. При этом белок обнаруживается в моче.
Диагностика волчанки
 Здоровье © Depositphotos
Здоровье © Depositphotos
1. Общий анализ крови
2. Антинуклеарные антитела
3. Обнаружение в крови LE-клеток
4. Диагностические критерии Американской ревматологической ассоциации
Диагноз системной красной волчанки считают достоверным при наличии 4 и более критериев:
- Сыпь на скулах в виде «бабочки»
- Дискоидная сыпь: красные приподнимающиеся бляшки с прилипающими кожными чешуйками.
- Фотодерматит: кожная сыпь, возникающая в результате необычной реакции на солнечный свет.
- Язвы в ротовой полости: изъязвления полости рта или носоглотки, обычно безболезненные.
- Артрит (поражение суставов).
- Плеврит.
- Перикардит.
- Поражение почек.
- Судороги: в отсутствие приема лекарств или метаболических нарушений
- Психоз: в отсутствие приема лекарств или электролитных нарушений.
- Гематологические нарушения
- Анти-ДНК: антитела к ДНК выше нормы.
- Повышение титра антинуклеарных антител в любой период болезни в отсутствие приема лекарств, вызывающих волчаночноподобный синдром.
Лечение системной красной волчанки
 Здоровье © Depositphotos
Здоровье © Depositphotos
Системная красная волчанка относится к заболеваниям, на данный момент считающимся неизлечимыми.
Тем не менее комплексное лечение системной красной волчанки способно снять агрессивные проявления заболевания, сделать волчаночные кризы более редкими и менее активными, а периоды улучшения состояния более длительными.
Лечение системной красной волчанки осуществляется по трем направлениям:
- симптоматическая терапия;
- иммунокоррекция;
- общеукрепляющая терапия, в том числе и изменение образа жизни в сторону более здорового.
Волчаночные кризы снимаются высокими дозами гормональных противовоспалительных препаратов, гормональными средствами также лечится системная красная волчанка у детей.
Начинать лечение болезни нужно при появлении первых признаков:
Основными препаратами выбора являются гормональные (кортикостероиды) – они подавляют иммунный ответ организма и обладают выраженным противовоспалительным действием;
Нестероидные противовоспалительные средства;
Иммунодепрессанты – позволяют прекратить выработку аутоиммунных антител;
Высыпания на коже лечат гормональными кремами и мазями;
Применение препаратов для лечения заболеваний внутренних органов – мочегонное, препараты калия, дезагреганты.
Лечение волчанки народными средствами
Необходимо, чтобы врач первым ознакомился с народными средствами, которые хотелось бы применить, так как волчанка заболевание очень серьезное и навредить подобным лечением вероятность достаточно высокая.
Такое лечение возможно для облегчения состояния и устранения очагов воспаления на пораженной коже или слизистых оболочках пораженных органов и может способствовать их регенерации. Лечение волчанки народными средствами включает использование следующих рецептов:
1. Сбор трав для приема внутрь готовится из следующих компонентов: цвет пижмы, лист брусники, лист березы, корень одуванчика, трава донника, тысячелистник, душица, мать-и-мачеха, трава крапивы. Все ингредиенты в равных количествах смешать и хорошо измельчить. 50 г сбора заливают половиной литра воды и настаивают на водяной бане, принимают по 50 грамм от 3 раз в день. Принимать этот травяной сбор необходимо не менее двух месяцев.
2. Корни молодой ивы являются целесообразными в лечении волчанки народными средствами. Высушенные и измельченные в порошок корни молодой ивы завариваются крутым кипятком (на стакан воды берется столовая ложка этого ингредиента), настаиваются на протяжении 8-12 часов. Полученный отвар принимается по 15 мл каждый час в течение дня, на протяжении месяца.
Подписывайся на наш telegram и будь в курсе всех самых интересных и актуальных новостей!
lady.tochka.net
Системная красная волчанка — причины, патогенез, симптомы, диагностика, лечение, прогноз
Системная красная волчанка (СКВ) – заболевание соединительной ткани, протекающее с поражением различных систем организма, обусловленным циркулирующими иммунными комплексами и аутоантителами. Для системной красной волчанки типичны поражения суставов, кожи, серозных оболочек, ЦНС и внутренних органов с нарушением их функции. Распространенность заболевания составляет 20–50 случаев на 100 тыс. человек. Встречается главным образом у женщин репродуктивного возраста (90% случаев).
Этиология
Этиология заболевания в настоящее время неизвестна. Волчанка характеризуется нарушениями иммунного ответа, проявляющимися повышенной активацией Т-лимфоцитов и В-лимфоцитов, которая обусловлена генетической предрасположенностью и влиянием неблагоприятных факторов внешней среды.
Роль генетических факторов подтверждается большим числом семейных случаев заболевания (10–15%) и более высокой конкордантностью у однояйцовых близнецов (до 50%).
К неблагоприятным факторам внешней среды относят вирусы, включая и ретровирусы, токсические вещества и лекарства. Но убедительных доказательств значения этих факторов в патогенезе волчанки нет, за исключением ультрафиолетового облучения, провоцирующего обострение заболевания.
В патогенезе существенную роль играют гормоны, участвующие в развитии иммунологической толерантности. У женщин с системной красной волчанкой выявлен избыток эстрогенов и пролактина, вызывающих поликлональную активацию В-лимфоцитов. Поэтому женщины детородного возраста заболевают в 8–9 раз чаще, чем мужчины.
Патогенез
Патогенетической основой системной красной волчанки является постоянная выработка аутоантител и иммунных комплексов. У больных высокоаффинные аутоантитела вырабатываются отдельными клонами В-лимфоцитов (поликлональная активация иммунитета).
Продукцию аутоантител стимулируют также Т-лифоциты (CD4, CD8 и Т-лифоциты, не экспрессирующие ни CD4, ни CD8). Активация В- и Т-лимфоцитов является следствием апоптоза (программированной гибели) клеток различных тканей, нарушений иммунологической толерантности и выведения иммунных комплексов ретикуло-эндотелиальной системой, пролифераций, контролирующих иммунный ответ клеток. Антигенами, имеющими значение в иммунопатогенезе системной красной волчанки, являются компоненты собственных клеток (нуклеосомы, рибонуклеопротеиды, поверхностные антигены лимфоцитов и эритроцитов).
Образующиеся аутоантитела обладают повреждающим действием на ткани в результате специфического связывания с антигенами или, обладая положительным зарядом, способны связываться с отрицательно заряженными структурами. Так, аутоантитела к эритроцитам вызывают гемолитическую анемию, к тромбоцитам – тромбоцитопению, к лимфоцитам – лейкопению и нарушение функции Т-лимфоцитов. Аутоантитела к ДНК реагируют с базальной мембраной клубочков. Аутоантитела к Р-белку рибосом повреждают ткани мозговых оболочек, антинейронные антитела – нейроны.
Образующиеся комплексы аутоантиген–аутоантитело циркулируют в крови, активируют комплемент и фиксируются в капиллярах и почечных канальцах, приводя к повреждению тканей.
Патологическая анатомия
Для системной красной волчанки типичными изменениями, характеризующими повреждение соединительной ткани, являются скопление в ней аморфных масс ядерного вещества, окрашиваемого гематоксилином в пурпурно-синий цвет. Обнаруживают также очаги фибриноидного некроза, образованные иммунными комплексами, состоящими из ДНК, антител к ДНК и комплемента.
Кожа. Поражение кожи в начале заболевания проявляется неспецифической лимфоцитарной инфильтрацией. В последующем происходит отложение Ig и комплемента, развиваются дистрофия базального слоя эпидермиса и некроз дермоэпидермального соединения. Характерны инфильтраты из лимфоцитов, макрофагов и плазматических клеток вокруг придатков кожи и сосудов верхних слоев дермы. Нередко выявляют открытые повреждения стенок небольших сосудов.
Почки. Отложения иммунных комплексов в мезангии и базальной мембране клубочков вызывает развитие гломерулонефрита. Отложение Ig только в мезангии приводит к развитию наиболее часто выявляемого мезангиального нефрита, характеризующегося легким течением и не приводящего к почечной недостаточности. Отложение иммунных комплексов в базальной мембране ухудшает прогноз. При вовлечении сегментов клубочков — в более чем 50% клубочков развивается очаговый пролиферативный гломерулонефрит, который может прогрессировать с развитием диффузного пролиферативного гломерулонефрита, характеризующегося клеточной пролиферацией большинства сегментов клубочков более чем в 50% клубочков. Мембранозный нефрит, при котором поражаются периферические капиллярные петли без пролиферации клеток клубочков, развивается редко. Прогноз при этой форме относительно благоприятный.
Для оценки активности процесса и его хронизации проводят биопсию почек. Высокая активность воспаления характеризуется некрозом клубочков, эпителиальными полулуниями, некротическими васкулитами и интерстициальными инфильтратами. Гломерулосклероз, фиброзные полулуния и атрофия канальцев – признаки необратимого поражения почек.
Центральная нервная система. Поражаются все отделы головного мозга, мозговые оболочки, спинной мозг, черепные и спинномозговые нервы. Морфологическим субстратом этих поражений являются периваскулярные воспалительные изменения мелких сосудов, микроинфаркты и микрогеморрагии.
Классификация
Классификация системной красной волчанки, используемая в России, разработана В. А. Насоновой (1972–1986). В классификации представлены характер течения болезни (острое, подострое и хроническое), фазы и степень активности болезни в соответствии с выраженностью клинических симптомов и уровнем лабораторных показателей в данный отрезок времени (0 — ремиссия, I — минимальная, II — умеренная, III — высокая) и клинико-морфологическая характеристика поражений.
Острое течение характеризуется фебрильной лихорадкой, быстрой утомляемостью, общей слабостью, выраженным суставным синдромом по типу полиартрита. Причем в большинстве случаев больной помнит день начала заболевания. В ближайшие месяцы развивается полисиндромная картина с вовлечением в патологический процесс жизненно важных органов.
При подостром течении начало заболевания не столь выражено, на протяжении 1-1,5 лет от первых симптомов заболевания формируется полисистемность, имеется тенденция к прогрессированию, когда во время очередного обострения в патологический процесс вовлекаются новые органы или системы.
При хроническом течении на протяжении нескольких лет имеют место один синдром (моносиндромность) или несколько синдромов или симптомов, которые невозможно объединить в системную красную волчанку. Обострение сменяется спонтанными ремиссиями, в ряде случаев не требуется терапия глюкокортикоидами.
Симптомы
Системной красной волчанкой болеют преимущественно женщины в возрасте 20–30 лет. Начало заболевания имеет различные варианты. Возможно поражение одной системы с последующим распространением на другие, но возможно поражение сразу нескольких систем. Основные общие симптомы системной красной волчанки – слабость, быстрая утомляемость, снижение аппетита, похудание.
- При остром течении заболевание развивается в течение двух-трех дней. У больных возникают лихорадка, сопровождающаяся ознобами, острый полиартрит, полисерозит, симптом «бабочки».
- При хроническом течении заболевания длительное время основными синдромами являются полиартрит, реже полисерозит, синдром Рейно. На 5–10-м году болезни присоединяются нефрит, пневмонит, полиневрит. Хроническое течение наиболее благоприятное.
Костно-мышечная система. Наиболее частыми признаками являются артралгия и миалгия, которые обнаруживаются у 85–90% больных в начале заболевания. В последующем у большинства из них развивается артрит. Обычно поражаются мелкие суставы кистей, лучезапястные и голеностопные суставы, реже – коленные суставы. Суставы отечны, может развиться веретенообразное утолщение пальцев. При рентгенологическом исследовании выявляют эпифизарный остеопороз главным образом суставов кистей и лучезапястных, при хроническом полиартрите – истончение субхондриальных пластинок. Деформация суставов и эрозии суставных поверхностей обычно отсутствуют. У большинства больных развиваются упорная миалгия, миозит, мышечные атрофии, особенно выраженные на тыле кистей. Причинами поражения мышц могут быть воспаление и побочное действие лекарственных средств (глюкокортикоидов, производных аминохинолинов).
Кожа. Поражение кожных покровов – характерный симптом системной красной волчанки. Наиболее типична эритема-бабочка (стойкое покраснение кожи с цианотическим оттенком на щеках, переносице, часто распространяющееся на ушные раковины и подбородок). Покраснение усиливается при инсоляции и воздействии ветра и холода. У некоторых больных выявляют неспецифическую экссудативную эритему на коже конечностей и грудной клетки по типу декольте. Примерно у 20% больных развивается дискоидная эритема на лице, груди, конечностях. Сравнительно рано появляется диффузное или очаговое выпадение волос на голове, которые при улучшении состояния могут отрастать. Диагностическое значение имеет сопутствующий васкулит кожи, проявляющийся геморрагической сыпью, инфарктами ногтевых валиков, язвами и гангреной пальцев. Кожные высыпания нередко сочетаются с язвами на слизистой полости рта, ангулярным стоматитом и поражением красной каймы губ.
Почки. Поражение почек (волчаночный гломерулонефрит) развивается у половины больных. На ранних стадиях у некоторых больных выявляют нефротический синдром, характеризующийся протеинурией, гематурией и цилиндрурией. Функция почек обычно нормальная. Диффузный пролиферативный гломерулонефрит быстро приводит к ухудшению функции почек, требующему немедленного начала активного лечения высокими дозами глюкокортикоидов и цитостатиками. Целесообразно перед началом лечения провести биопсию почек. Если терапия неэффективна и в сыворотке повышается уровень креатинина более чем 270 мкмоль/л (3 мг/%), это свидетельствует о склерозе значительной части клубочков, что должно быть подтверждено биопсией почек. Таким больным проводят гемодиализ или трансплантацию почек. Повышенный риск развития тяжелого гломерулонефрита имеется также у больных со стойкими изменениями в моче, высоким титром антител к нативной ДНК и низким уровнем комплемента в сыворотке.
Нервная система. Поражается у 55–60% больных. Самые частые проявления – симптомы астеновегетативного синдрома: слабость, адинамия, головная боль, раздражительность, нарушения сна. При прогрессировании заболевания возможны эпилептические припадки, полиневрит, снижение сухожильных рефлексов. Реже наблюдаются изменения эмоциональной сферы, подавленное настроение, нарушения памяти и интеллекта, психозы. У отдельных больных развиваются экстрапирамидальные и мозжечковые расстройства, поражение гипоталамуса с нарушением секреции АДГ, серозный менингит, внутричерепная гипертензия, неврит зрительного нерва и сенсорно-моторная нейропатия. На ЭЭГ у 70% больных обнаруживают генерализованное замедление ритма или очаговые изменения, которые можно выявить с помощью КТ и ангиографии. МРТ позволяет обнаружить у большинства больных изменения в мозге, но они неспецифичны. Больным с неврологической симптоматикой показана люмбальная пункция. В спинномозговой жидкости у половины больных повышен уровень белка, у трети – число лимфоцитов, у отдельных больных выявляются иммуноглобулины и антитела к нейронам.
Сердечно-сосудистая система. Поражение сердечно-сосудистой системы характерно для системной красной волчанки. Чаще всего возникает экссудативный перикардит, быстрое прогрессирование которого может привести к тампонаде сердца. Возможно развитие миокардита, сопровождающееся нарушением ритма, блокадами и сердечной недостаточностью. Характерный признак волчанки – асептический тромбоэндокардит Либмана–Сакса, приводящий иногда к эмболии сосудов мозга, селезенки и почек, аортальным или митральным порокам сердца. Развиваются различные поражения сосудов (синдром Рейно, тромбозы артерий и вен), сопровождающиеся тяжелыми осложнениями. Поражения сосудов являются следствием васкулитов. Но имеются данные, свидетельствующие о возможности тромбозов без воспаления в результате действия антифосфолипидных антител (волчаночный антикоагулянт, антитела к кардиолипину). У некоторых больных развиваются атеросклеротические поражения сосудов на фоне гиперлипопротеидемии, являющейся следствием длительной терапии глюкокортикоидами.
Дыхательная система. Поражения органов дыхания обычно развиваются на 2–3-м году болезни, чаще всего сухой или экссудативный плеврит. Иногда развивается волчаночный пневмонит, характеризующийся одышкой, кашлем, лихорадкой. При рентгенологическом исследовании обнаруживают легочные интерстициальные инфильтраты и субсегментарные ателектазы. Инфильтраты на ранних стадиях излечимы с помощью глюкокортикоидов. Но возможно развитие фиброза легких, лечение которого неэффективно. Кроме пневмонита, могут развиваться вторичные бактериальные пневмонии, кандидоз, туберкулез. К очень редким осложнениям относится легочная гипертензия и респираторный дистресс-синдром взрослых.
Желудочно-кишечный тракт. Поражения желудочно-кишечного тракта могут проявляться волчаночным перитонитом и васкулитом сосудов брыжейки, сопровождающимися схваткообразными болями в животе, тошнотой, рвотой и поносом. Иногда развивается синдром псевдоабструкции тонкой кишки из-за отека ее стенки. При этих желудочно-кишечных нарушениях эффективны глюкокортикоиды. В случае перфорации кишечника необходима срочная операция. У некоторых больных повышается активность аминотрансфераз без выраженного поражения печени, которая снижается при стихании обострения.
Глаза. Поражение глаз относится к тяжелым поражениям системной красной волчанки. Возможно развитие хориоидита, приводящего в течение нескольких дней к слепоте, конъюктивита, эписклерита, неврита зрительного нерва. На глазном дне при офтальмоскопии обнаруживают сужение артерии и очаги белого цвета возле них.
Антифосфолипидный синдром. Данный синдром развивается приблизительно у 20–30% больных и характеризуется появлением волчаночного антикоагулянта и антител к кардиолипину. Подтверждается наличие волчаночного антикоагулянта удлинением АЧТВ и его нормализацией в присутствии фосфолипидов. Иногда у больных в сыворотке обнаруживают антитела-ингибиторы VIII или IX факторов свертывания. Клинические проявления антифосфолипидного синдрома – рецидивирующие тромбозы чаще всего артерий головного мозга с клиникой ишемических микроинсультов и глубоких вен нижних конечностей, печеночных и воротных вен. У некоторых больных поражаются клапаны сердца (от небольших утолщений створок до тяжелых митральных и аортальных пороков). Иногда развивается тромбоз коронарных артерий с развитием инфаркта миокарда. У женщин антифосфолипидный синдром проявляется повторными спонтанными абортами, внутриутробной гибелью плода в любые сроки беременности и преэклампсией. При тромбоцитопении и гипопротромбинемии, сочетающимися с волчаночным антикоагулянтом, у больных возможны кровотечения. Другой причиной кровотечения могут быть антитела – ингибиторы факторов свертывания.
Диагностика
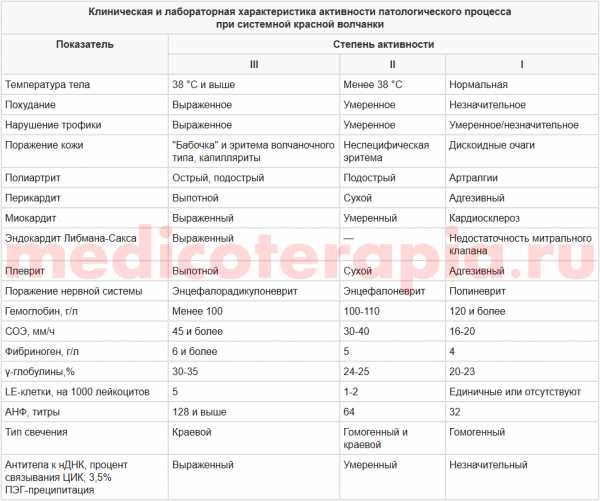 В общем анализе крови выявляют гипохромную, реже гемолитическую, анемию, лейкопению и тромбоцитопению. СОЭ у большинства больных слабо коррелирует с активностью заболевания. В моче при волчаночном гломерулонефрите с высокой активностью обнаруживают протеинурию, гематурию, цилиндры, включая и зернистые. Обязательно у больных с поражением почек исследование уровня протеина сыворотки. Для оценки активности процесса и его хронизации проводят биопсию почек.
В общем анализе крови выявляют гипохромную, реже гемолитическую, анемию, лейкопению и тромбоцитопению. СОЭ у большинства больных слабо коррелирует с активностью заболевания. В моче при волчаночном гломерулонефрите с высокой активностью обнаруживают протеинурию, гематурию, цилиндры, включая и зернистые. Обязательно у больных с поражением почек исследование уровня протеина сыворотки. Для оценки активности процесса и его хронизации проводят биопсию почек.
Иммунологические исследования позволяют выявить аутоантитела, характерные для системной красной волчанки. Антинуклеарные антитела, определяемые с помощью иммунофлюоресцентных методов с использованием эпителиальных клеток человека (клеточных линий WIL-2 и HEp-2), выявляют у 95% больных. Антинуклеарные антитела при взаимодействии с компонентами ядер эпителиальных клеток образуют флюоресцирующие иммунные комплексы, имеющие диффузное, гомогенное или кольцевое окрашивание. Но они не специфичны для красной волчанки, так как обнаруживаются в сыворотке здоровых, особенно пожилых людей, при других аутоиммунных заболеваниях, вирусных инфекциях и хроническом воспалении.
Более специфичны для волчанки антитела к нативной ДНК и Sm-антигену, который состоит из белков, связанных с малыми ядерными рибонуклеопротеинами (РНП) U1, U2, U4/6 и U9. При синдроме Шёгрена, подострой кожной красной волчанке и у пожилых больных СКВ выявляют антитела к Ro/SS-A, способные вызвать гломерулонефрит. Если одновременно с этими антителами выявляют антитела к антигену La/SS-B, это свидетельствует о низком риске гломерулонефрита. Степени активности красной волчанки определяются по клиническим и лабораторным характеристикам.
 Диагностика системной красной волчанки в типичных случаях, при которых выявляют характерные кожные синдромы, полиартрит и серозит, не вызывает затруднения. Лабораторные исследования иммунного статуса подтверждают диагноз и позволяют исключить другие заболевания. Для диагностики красной волчанки используют критерии Американской Ревматологической Ассоциации. Присутствие 4 из 11 критериев подтверждает диагноз.
Диагностика системной красной волчанки в типичных случаях, при которых выявляют характерные кожные синдромы, полиартрит и серозит, не вызывает затруднения. Лабораторные исследования иммунного статуса подтверждают диагноз и позволяют исключить другие заболевания. Для диагностики красной волчанки используют критерии Американской Ревматологической Ассоциации. Присутствие 4 из 11 критериев подтверждает диагноз.
Дифференциальная диагностика:
- Дифференциальная диагностика проводится с ревматоидным артритом, при котором возможны внесуставные проявления (серозиты, кардит). В отличие от системной красной волчанки, при ревматоидном артрите выявляются стойкий суставной синдром, быстрое развитие эрозивно-деструктивных изменений в мелких суставах, менее выраженная системность.
- Большие трудности возникают при проведении дифференциального диагноза со смешанным заболеванием соединительной ткани, имеющим признаки нескольких заболеваний соединительной ткани (системная красная волчанка, дерматомиозита, склеродермии, воспалительных поражений мышц). У больных с такой патологией обычно не развиваются диффузный гломерулонефрит и поражение ЦНС. При длительном наблюдении заболевание трансформируется в системную склеродермию или системную красную волчанку.
- Системную красную волчанку необходимо дифференцировать также с лекарственным волчаночным синдромом, который может развиться при длительном приеме некоторых препаратов (пеницилламина, фенитоина, гидралазина, прокаинамида и др.). При лекарственном волчаночном синдроме характерны полисерозит, артрит и появление антител к гистонам.
- Антифосфолипидный синдром часто является следствием красной волчанки и характеризуется венозными и артериальными тромбозами, удлинением показателей протромбинового времени, ложноположительными серологическими реакциями на сифилис и положительными антифосфолипидным тестом.
Лечение
Лечение системной красной волчанки малоэффективно. Возможно при интенсивной терапии достижение ремиссии, но она обычно непродолжительна и сменяется обострением. В комплексе лечебных мероприятий обязательно разъяснение больным особенностей течения заболевания, рекомендации по уменьшению психоэмоциональных нагрузок и инсоляции, диете.
Пища не должна содержать большое количество жиров, которые заменяются полиненасыщенными жирными кислотами. Рекомендуется регулярный прием витаминов и кальция. Необходимо лечение сопутствующих инфекций, включая и вакцинирование. Не рекомендуется прием пероральных контрацептивов с высоким содержанием эстрогенов.
Медикаментозное лечение зависит от степени активности и тяжести клинических проявлений системной красной волчанки.
При легкой форме (I степень активности) для лечения артралгии, миалгии, артрита и умеренно выраженного серозита используют салицилаты и нестероидные противовоспалительные средства (НПВС). Но НПВС у больных могут повысить активность аминотрансфераз в сыворотке, вызвать серозный менингит и нарушение функции почек.
При поражении кожи и повышенной утомляемости назначают противомалярийные препараты (хлорохин, гидроксихлорохин). В первые 3 мес гидроксихлорохин назначают в дозе 400 мг/сут. При уменьшении кожных проявлений дозу уменьшают до 200 мг/сут. Побочные эффекты (ретинопатия, сыпь, миопатия, нейропатия) развиваются редко. Но из-за повышенного риска ретинопатии больных должен осматривать офтальмолог не реже 1 раза в год. Назначение глюкокортикоидов при легких формах красной волчанки нецелесообразно.
При умеренной активности (полисерозите, обострении артрита, мочевом синдроме, анемии, тромбоцитопении) больным назначают глюкокортикоиды внутрь в средних дозах (≤35 мг/сут) в течение 2–4 нед с постепенным снижением дозы до минимальной поддерживающей.
При высокой активности и тяжелых осложнениях (миокардите, тампонаде сердца, коронарном васкулите, быстропрогрессирующем гломерулонефрите, выраженных неврологических, легочных, желудочно-кишечных и гематологических расстройствах), угрожающих жизни, больным назначают глюкокортикоиды в высоких дозах (эквивалентных 1–2 мг/кг/сут). Глюкокортикоиды рекомендуют принимать 2 раза в сутки в течение 4–10 недель до стихания симптомов заболевания. Затем дозу постепенно уменьшают, не допуская рецидива заболевания. Некоторым больным рекомендуют прием преднизолона или метилпреднизолона утром через день.
При обострении красной волчанки, в том числе при диффузном пролиферативном гломерулонефрите, эффективна пульс-терапия метилпреднизолоном по 1000 мг в/в капельно в течение 3–5 сут с последующим переходом на меньшие дозы глюкокортикоидов. Поддерживающие дозы препаратов 5–10 мг/сут.
При длительном лечении большими дозами глюкокортикоидов необходим постоянный контроль за развитием побочных эффектов (синдрома Кушинга, артериальной гипертензии, инфекций, остеопороза, асептичексих некрозов костей, сахарного диабета, надпочечниковой недостаточности и др.) и их профилактика. Побочные эффекты реже развиваются при приеме преднизолона в дозе 10–15 мг/сут в утренние часы. При инфекционных осложнениях проводят противовоспалительную терапию. Для профилактики остеопороза больным назначают препараты кальция (1 г/сут в пересчете на кальций). При суточной экскреции кальция ниже 120 мг назначают эргокальциферол (витамин Д2) 1–5 мг внутрь или внутримышечно 1–2 раза в неделю под контролем уровня кальция в крови.
Цитостатические препараты в комбинации с глюкокортикоидами позволяют снизить активность заболевания, частоту обострений и дозу глюкокортикоидов. Цитостатические препараты назначают при волчаночном гломерулонефрите, осложненном почечной недостаточностью, и тяжелом поражении ЦНС. Наиболее эффективным для лечения красной волчанки с поражением почек и ЦНС является циклофосфамид, который применяют внутрь в дозе 1,5–2,5 мг/кг/сут в/в ежедневно. Возможна пульс-терапия циклофосфамидом в дозе 10–15 мг/кг в/в 1 раз в 4 недель в течение не менее 6 месяцев, затем каждые 3 месяца в течение 2 лет. Наиболее частые побочные эффекты циклофосфамида включают геморрагический цистит и угнетение кроветворения.
Менее токсичными цитостатиками, но и менее эффективными являются азатиоприн (его применяют в дозе 2–3 мг/кг/сут ежедневно) и метотрексат, который назначают внутрь и внутримышечно в дозе до 15 мг/нед. Эти препараты применяют больным, резистентным к глюкокортикоидам, или в качестве компонента комплексной поддерживающей терапии ремиссии, достигнутой с помощью циклофосфамида. Лечение цитостатиками продолжают в течение нескольких месяцев и после стихания обострения дозу постепенно снижают.
При антифосфолипидном синдроме для профилактики тромбозов артерий и вен назначают ацетилсалициловую кислоту в дозе 75 мг/сут внутрь или непрямой антикоагулянт варфарин в высоких дозах длительными курсами (под контролем МНО). Показатель МНО (международное нормализованное отношение) — важный показатель свертываемости крови, был введен в клиническую практику, чтобы стандартизировать результаты теста на протромбиновое время. Нормальные значения МНО у здоровых людей от 0,8 до 1,3. При МНО выше 5,0 наблюдается высокий риск кровотечения, при МНО ниже 0,5 — высокий риск тромбообразования. При терапии варфарином целевой уровень МНО должен быть 2,0-3,0. На стабилизацию показателя МНО и подбор необходимой дозы варфарина обычно уходит 10-14 дней. После этого пациенту раз в 2-4 недели необходимо сдавать кровь повторно и при необходимости корректировать дозу.
Целесообразно назначение антималярийных препаратов, обладающих антитромботической и антигиперлипидемической активностью. При психических расстройствах применяют психотропные средства.
Тяжелым больным с осложнениями, сопровождающимися прогрессивным нарушением функции органов и угрожающими жизни, показан плазмаферез в сочетании с терапией глюкокортикоидами и циклофосфамидом. При развитии ХПН следует проводить программный гемодиализ.
Прогноз
Выживаемость больных через 5 лет составляет 85–90%, через 10 лет – 75–80%, а через 20 лет – 60%. Прогноз ухудшается при нефротическом синдроме, гипоальбуминемии, анемии, тромбоцитопении, тяжелом поражении ЦНС, высоких титрах антифосфолипидных антител, снижении уровня комплемента в сыворотке.
В течение первых 10 лет болезни основными причинами смерти являются инфекции и почечная недостаточность, на поздних стадиях – атеросклероз сосудов и тромбоэмболии.
medicoterapia.ru
что это такое, симптомы, лечение, признаки, причины
СКВ — хроническое аутоиммунное заболевание, характеризуемое продукцией разнообразных аутоантител к внутриклеточным и поверхностным клеточным антигенам и наиболее часто — антинукпеарных антител. Заболевание чаще наблюдают у молодых женщин (в Великобритании с частотой 1:3000) и в 10 раз чаще встречают среди темнокожего населения Западной Индии.
Системная красная волчанка: опрос пациента
При поступлении в отделение неотложной помощи пациента с СКВ необходимо выяснить следующее:
- В случае установленного ранее диагноза — отражают ли симптомы активность заболевания и что послужило причиной его обострения, нет ли иных причин, обусловливающих тяжелое состояние пациента.
- При неустановленном диагнозе и необходимости его подтверждения врачу необходимо помнить о разнообразии проявлений СКВ.
Причины и патогенез системной красной волчанки
Неизвестна. Как возможные причины обсуждаются наследственная предрасположенность, вирусная инфекция, роль половых гормонов и факторов окружающей среды (ультрафиолетового облучения, лекарственных препаратов, охлаждения и др.).
Взаимодействие окружающей среды и генетических факторов в этиологии
При масштабном исследовании генома с использованием анализа сцепления было показано, что во многих семьях развитие СКВ связано с несколькими генетическими локусами. В основном комплексе гистосовместимости были обнаружены аллели, связанные с СКВ (Fcγ-рецепторы, гомологи рецепторов иммуноглобулинов, молекулы системы клеточных сигналов, цитокины/хемокины, комплемент, опсонины и т.д.). Конкордантность у однояйцевых близнецов составляет <60%, что говорит о значимом вкладе в развитие заболевания факторов окружающей среды.
СКВ, как уже отмечено, характеризуется широким диапазоном аутоАТ, которые нацелены на внутриклеточные, цитоплазматические, поверхностно-клеточные и плазменные Аг. АутоАТ к ДНК и гистонам, как по отдельности, так и вместе (как нуклеосомный комплекс), обнаруживаются в сыворотке пациентов за многие годы до проявления заболевания, а нарастающее накопление этих аутоАТ предшествует дебюту заболевания. Понимание механизма, приводящего к тому, что В-клетки презентируют и последовательно синтезируют AT к ядерным Аг, которые защищены от иммунного надзора, имеет важнейшее значение для определения патогенеза СКВ. Общая черта между многими Аг, служащими мишенями при СКВ, заключается в том, что они перемещаются на поверхность клетки как ядерные пузырьки при апоптозе. Современная догма заключается в том, что клиренс интактных мертвых клеток предупреждает вторичный некроз апоптозных клеток и соответственно высвобождение ядерных пузырьков, содержащих потенциальные аутоАг.
Однако в особых условиях апоптозные клетки могут стать триггером иммунного ответа, который может активировать Т- и В-клетки и синтез аутоАТ.
Патогенез
Развивается неконтролируемая поликлональная В-клеточная гиперреактивность и нарушение клиренса циркулирующих иммунных комплексов. Фиксация в тканях аутоантител и иммунных комплексов через активацию системы комплемента, кининкаллекреиновой, свертывающей систем и повреждение тканей фагоцитами приводят к иммунному воспалению и органным нарушениям. Клинические проявления системной красной волчанки обусловлены развитием вторичных васкулитов.
Симптомы и признаки системной красной волчанки
В типичных случаях заболевание начинается с общих проявлений в виде слабости, лихорадки, быстрой утомляемости, похудания, к которым присоединяются боли в суставах, различные кожные высыпания. Характерно волнообразное течение с обострениями после инсоляции, переутомления, стрессов, охлаждения, инфекций или во время беременности. В последующем в процесс вовлекаются другие органы и системы. Полисиндромность развивается обычно через 5-10 лет.
Поражение кожных покровов и слизистых оболочек отмечается у 90 % больных. Характерны эритема в области скуловых дуг, переходящая на спинку носа («бабочка»), энантема на твердом нёбе, может быть хейлит, афтозный или ангулярный стоматит, безболезненные язвочки на слизистой оболочке полости рта, носовых ходов и красной кайме губ.
Поражение суставов (у 90-100 % пациентов) наблюдается в виде мигрирующих артралгий или нестойких артритов без деформаций.
Поражение почек (люпус-нефрит) отмечается у большинства больных при генерализации иммуновоспалительных проявлений. Характерны типичные для гломерулонефрита изменения со стороны мочи и АГ.
При системной красной волчанке частыми являются гематологические нарушения, поражения легких, желудочно-кишечного тракта (ЖКТ), вторичный антифосфолипидный синдром с венозными и артериальными тромбозами, livedo reticularis и тромбоцитопенией.
Изменения сердечно-сосудистой системы проявляются миокардитом, реже — перикардитом, у отдельных больных возможен эндокардит Либмана — Сакса (неинфекционные вегетации на створках с последующим формированием клапанной недостаточности).
У многих больных возможны возникновение неврологических и психических нарушений, упорная головная боль, «провалы» памяти, нарушения сознания (от заторможенности до комы), приступы эпилепсии, очаговая симптоматика (кровоизлияния, тромбоз).
Прогноз. В связи с улучшением диагностики и лечения в последние годы продолжительность жизни больных увеличилась. Смерть наступает от почечной недостаточности, кровоизлияний в мозг и инфекционных осложнений.
- Конституциональные (90%): Лихорадка, общая слабость, потеря массы тела.
- Скелетно-мышечные: Артралгия, миалгия, миозит, деформирующая артропатия (Жакку), сопровождаемая ослаблением связок и капсулы сустава, асептический некроз на фоне терапии глюкокортикоидами.
- Кожные (80-90%): Симптом бабочки, появление сыпи при попадании на кожу солнечного света, дисковидные бпяшки, феномен Рейно, пурпура, рубцовая аллопеция, сетчатое ливедо, крапивница.
- Гематологические (75%): Тромбоцитопения, анемия (нормохромная нормоцитарная с положительной реакцией Кумбса в 15%), лейкопения и лимфопения.
- Нейропсихиатрические(55%): Депрессия, психоз, подергивания, гемиплегия, поражение черепно-мозговых нервов, атаксия, хорея,асептический менингит или энцефалит.
- Почечные (50%): Гломерулонефрит, нефрит или нефротический синдром, протеинурия, гипертензия.
- Сердечно-сосудистая и дыхательная системы (40%): Плеврит, перикардит, плевральный или перикардиальный выпот, эндокардит Либмана-Сакса, фиброз легких.
Диагностика системной красной волчанки
СКВ — заболевание, характеризующееся синтезом различных AT к компонентам ядра клетки; эти AT вызывают воспаление и повреждение многих органов. СКВ в первую очередь поражает женщин, начиная с позднего подросткового возраста и максимальной частотой в возрасте от 15 до 45 лет. В европейской популяции заболеваемость составляет 12-64 случая на 100 000 населения, она в 3-5 раз выше среди афроамериканских и афрокарибских женщин. Недавние исследования популяции людей и моделей животных связали с началом заболевания элементы внутренней иммунной системы и аномалий рецепторов незрелых В-лимфоцитов. В патогенезе важную роль играет разнообразие цитокинов, наиболее значимы ИФНI типа (ИФН-α и ИФН-β).
Диагностические критерии СКВ, разработанные ACR, используются как «памятная записка» для многосистемной природы СКВ и исследований, которые необходимо проводить. Пациенты с СКВ почти всегда страдают от изнуряющей слабости, а у большинства отмечают связанные с заболеванием потерю массы тела и лихорадку. Три четверти пациентов с СКВ имеют поражение слизистой оболочки и кожи в виде высыпаний по типу «бабочки», язв полости рта, алопеции и феномена Рейно; реже встречаются пурпура, васкулит или крапивница. У большинства (60%) наблюдают артралгии или артриты; таким образом, это может походить на РА. Заболевание почек и нарушения в клинической картине крови встречаются примерно у одной трети пациентов; у 20% отмечают патологию со стороны сердца, психоневрологические расстройства и проблемы со стороны ЖКТ.
Диагностические критерии системной красной волчанки
- Высыпания на скулах.
- Фиксированная эритема на скулах, не захватывающая носогубные складки
- Дискоидные высыпания.
- Эритематозные пятна с прилегающими чешуйками и фолликулярными пробками
- Фотосенсибилизация
- Изъязвление слизистой оболочки полости рта
- Артрит.
- Неэрозивное воспаление, как минимум, 2 периферических суставов
- Плеврит и/или перикардит
- Поражение почек.
- Протеинурия >0,5 г/сут или цилиндрурия
- Неврологические нарушения.
- Эпилептические припадки или психозы (не связанные с приемом лекарственных средств или метаболическими изменениями)
- Гематологические нарушения.
- Гемолитическая анемия, лейкопения, лимфопения, тромбоцитопения
- Иммунные нарушения.
- AT к нативной ДНК, AT к Sm-Ar, антифосфолипидные AT
- АНАТ
Недостаточное количество АНAT при титре 1:160 или выше делают диагноз СКВ маловероятным. При дальнейшем обследовании у пациентов часто выявляют анти-Ro AT. Частота ложноположительных результатов определения АНАТ повышается с возрастом; до 5% здоровых лиц могут быть АНАТ-позитивными. Возможно обнаружение специфичных для АНАТ иммунофлюоресцентных типов окрашивания, таких как антицентромерные, антиядрышковые или ядерный Аг-пролиферирующих клеток, которые не требуют дальнейшей детализации. Сыворотку с гомогенным или периферическим типом окрашивания при анализе на АНАТ следует подвергнуть исследованию на выявление анти-дсДНК AT, а при пятнистом окрашивании — на AT к экстрагируемым ядерным Аг. Анти-дсДНК AT — наиболее специфичные AT; однако они не очень чувствительны и встречаются лишь у половины пациентов с СКВ в период заболевания. Анти-дсДНК AT можно обнаружить также при аутоиммунном гепатите и хронических инфекциях, таких как сифилис, подострый бактериальный эндокардит и паразитарная инфекция. Наличие анти-Sm AT выделено в качестве критерия ACR, несмотря на то что их низкие титры были обнаружены и при других заболеваниях. Анти-Sm очень редко встречаются у здоровых лиц и фактически патогномоничны для СКВ. Их выявляют у 5-30% пациентов с СКВ, эти AT встречаются чаще у темнокожих американцев.
Срочные лабораторно-инструментальные методы исследования
- Общий анализ крови: Анемия, лейкопения, тромбоцитопения.
- Мочевина, креатинин, электролиты. Признаки почечной недостаточности.
- Скорость оседания эритроцитов. Повышение при обострении заболевания.
- С-реактивный белок: Обычно в норме. Повышение указывает на инфекцию.
- Активированное частичное тромбо-пластиновое время: Увеличено при наличии антител к кардиолипину (IgM или IgG).
- Посев крови: Позволяет установить роль инфекции в обострении заболевания.
- Анализ мочи: Экспресс-методы по выявлению протеинурии или гематурии, посев мочи, микроскопическое(цилиндрурия).
- Рентгенография легких: Проводят с целью выявления признаков инфекции и плеврита.
- Газы артериальной крови: Гипоксия на фоне инфекции.
Практические рекомендации
Для СКВ в большинстве случаев характерно повышение СОЭ при нормальном уровне СРБ.
Лечение системной красной волчанки
Другие виды лабораторно-инструментальных методов исследования
- Иммунологические — Антинуклеарные антитела, ДНК, экстрагируемый ядерный антиген, антитела к коллагену, уровень комплемента
- Функциональные пробы печени — Обычно в норме
- Вирусологическое обследование — Обнаружение цитомегаловируса с помощью полимеразной цепной реакции
- Исследование мочи — Определение клиренса креатинина и экскреции белка в суточной моче
Иммунология
- Более чем у 95% пациентов обнаруживают антинуклеарные антитела (антитела к двунитевой ДНК наиболее патогномоничны для СКВ).
- Титр антител антител к двунитевой ДНК коррелирует с активностью заболевания.
- У 40% пациентов обнаруживают ревматоидный фактор.
- Иммуносупрессивная терапия повышает восприимчивость пациен тов к оппортунистическим инфекциям, в том числе к пневмоцистной, цитомегаповирусной и микобактериальной.
- В клинической практике наиболее частыми источниками инфекции у больных СКВ выступают легкие и моча.
- В активной стадии заболевания отмечают повышение СОЭ при относительно нормальном содержании СРБ.
- Повышение СРБ должно служить поводом к выявлении: инфекционного процесса.
Преднизолон 30-60 мг один раз в день.
Иммуносупрессивная терапия (метилпреднизолон, азатиоприн, циклофосфамид) должна назначаться только после консультации с ревматологом.
При подозрении на инфекционный процесс следует назначить антибактериальную терапию (например, цефотаксим), эффективную в отношении возбудителей, вызывающих инфекции респираторного и мочевыделительного трактов. При неустановленном источнике следует более рационально подходить к выбору антибиотика.
Гидроксихлорохин (200 мг/сут) добавляют к лечению при вовлечении в процесс кожи и суставов.
www.wyli.ru
Системная красная волчанка: причины, симптомы, диагностика, лечение и профилактика — МедОбоз,- последние новости здоровья
Системное заболевание, характеризующееся тяжелым течение, при котором иммунная система человека воспринимает собственные клетки как чужеродные и начинает с ними бороться. Характеризуется сыпью на переносице и щеках в виде бабочки, чаще всего диагностируется у женщин от 20 до 40 лет.
Причины системной красной волчанки
Это комбинация нескольких факторов – генетические; гормональные колебания организма в период полового созревания, беременность, период после выполнения аборта, период менопаузы; простудные заболевания, факторы окружающей среды, сильные стрессы, солнечные излучения, определенные лекарства, инфекции, вирусы, ослабленная иммунная система; депрессии; синдром Рейно.
Симптомы системной красной волчанки
Общее чувство слабости, быстрая утомляемость, повышение температуры тела, боли в суставах и мышцах, головная боль, высыпание на коже лица в области скул в виде бабочки, повышенная чувствительность к ультрафиолетовым излучению; оттеки ног, глаз; увеличение лимфатических узлов; выпадение волос; кожа пальцев кистей или стоп на холоде приобретает синий или бледный оттенок; сильный стресс; боль в груди при глубоком дыхании; анемия, депрессия, судороги, язвы ротовой полости.
Диагностика системной красной волчанки
Проводится общий врачебный осмотр, анализ крови (общий и биохимический ), исследование мочи, исследование крови на антинуклеарные тела, электрокардиография, рентгенография грудной клетки и суставов, УЗИ органов брюшной полости, неврологические исследования, исследования Вассермана; биопсия кожи и/или почек.
Лечение системной красной волчанки
Лечение пациента основывается на точных данных, касающихся диагноза, учитываются индивидуальные особенности. Назначают препараты: Преднизолон, Азатиоприн, Циклофосфан. Назначают плазмофорез, пульс-терапию, симптоматическое лечение. Применяется также высокодозная иммуносупрессивная терапия с проведением трансплантации стволовых кроветворных клеток.
Профилактика системной красной волчанки
Необходимо соблюдать сбалансированную диету, избегать стрессов, лимитировать пребывание на солнце, придерживаться здорового образа жизни, рекомендованы умеренные физические нагрузки.
www.obozrevatel.com
симптомы, диагностика, лечение. Профилактика патологии
СКВ или системная красная волчанка относится к категории аутоиммунных заболеваний, имеющих неизвестную этиологию. Заболевание развивается в результате генетически спровоцированных сбоев в иммунной регуляции, вследствие чего запускается процесс образования органонеспецифических антител к антигенам клеточных ядер, что приводит к развитию иммунного воспаления в тканях органов.
Другими словами данная патология называется мультисистемным воспалительным заболеванием, ведь происходит поражение большей части систем и органов: головного мозга, почек, кожи, суставов.
В группе риска развития системной красной волчанки находятся молодые женщины детородного возраста, особенно если они принадлежат к негроидной расе – примерно 70% случаев развития системной красной волчанки диагностируется именно у описанной группы населения. Но СКВ также может развиваться в любом возрасте, включая период новорожденности. Среди детей заболевание наиболее распространено в возрастной группе от 14 до 18 лет, при этом чаще наблюдается у девочек. Данная статья расскажет о причинах развития, симптоматике и вариантах лечения системной красной волчанки.
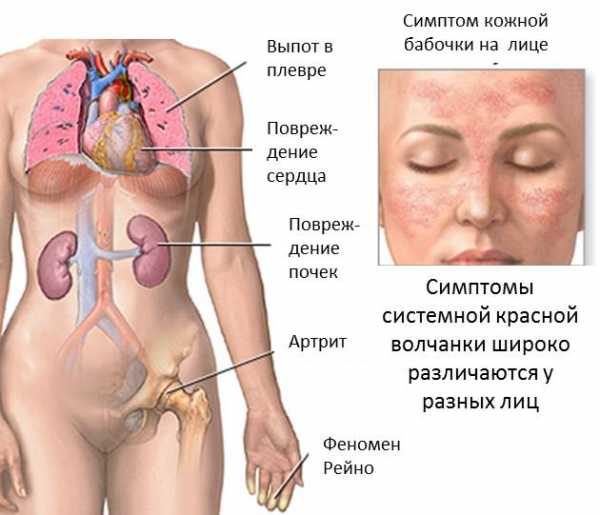
Причины развития системной красной волчанки
Истинные причины развития патологии на сегодняшний день не установлены. Принято выделять несколько теорий относительно развития системной красной волчанки, которые являются довольно спорными и имеют как ряд подтверждающих, так и ряд опровергающих факторов:
Действие физических факторов. Известно, ультрафиолетовое излучение может запустить синтез аутоантител клетками кожи, характерно для людей предрасположенных к СКВ.
Гормональная теория. У женщин, которые страдают от системной красной волчанки, довольно часто диагностируют наличие повышенного уровня гормонов эстрогена и пролактина. Также отмечают довольно частое первичное проявление системной красной волчанки во время беременности или в послеродовом периоде, когда организм женщины претерпевает значительные гормональные перестройки.
Бактериальная теория. Доказано, что ДНК целого ряда бактерий способно стимулировать выработку антиядерных аутоантител.
Вирусная теория. Определено, что у пациентов, которые страдают от системной красной волчанки, довольно часто обнаруживают наличие вируса Эпштейн-Барра.
Генетическая теория. По данной теории заболевание имеет генетическое происхождение. Но конкретный ген, который провоцирует развитие системной красной волчанки, до сегодняшнего дня не обнаружен.
Ни одна из перечисленных выше теорий не позволяет объяснить причину развития патологии со стопроцентной точностью. Вследствие этого СКВ относится к полиэтиологическим патологиям, происхождение которых обусловлено несколькими причинами.
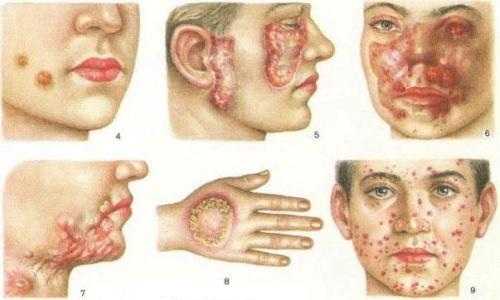
Виды системной красной волчанки
Данная патология классифицируется по признаку стадий течения:
Острая форма, в момент возникновения системной красной волчанки, симптомы отличаются внезапным, резким проявлением: высокая иммунологическая активность, быстрое поражение сразу нескольких органов, повышение температуры до субфебрильных температур.
Подострая форма отличается периодичностью обострений, но с менее выраженной симптоматикой, чем при остром течении системной красной волчанки. Полиорганное поражение развивается на протяжении первого года заболевания.
Хроническая форма отличается долговременным проявлением одного или нескольких симптомов. Особенно характерным является сочетание системной красной волчанки и антифосфолипидного синдрома при наличии хронической формы СКВ.
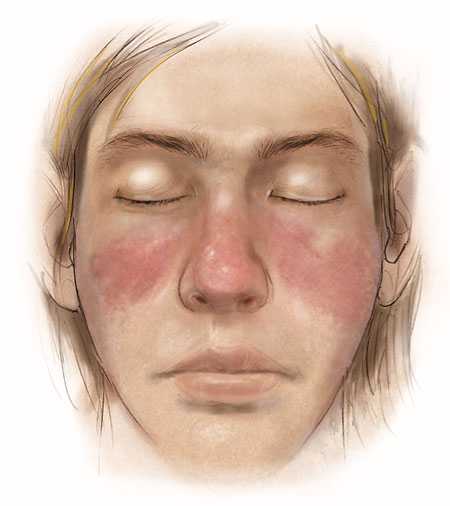
Патогенез СКВ (процессы, происходящие в организме)
Действие одного причинного фактора либо их коалиция в условиях нарушения функции иммунной системы приводит к своеобразному «обнажению» ДНК различных клеток. Такие клетки начинают восприниматься собственным организмом как антигены или чужеродные. Тотчас организм начинает секретировать особенные белки-антитела, которые специфичны к данным клеткам и защищают организм от них. В результате такого взаимодействия антигенов и антител формируются иммунные комплексы, которые фиксируются в определенных органах.
Этот процесс запускает развитие иммунной воспалительной реакции и приводит к повреждению клеток. Чаще всего поражаются соединительнотканные клетки, таким образом, системная красная волчанка относится к патологиям именно соединительной ткани организма. Данная ткань широко представлена во всех системах и органах организма, поэтому в патологический процесс СКВ вовлекается весь организм.
Иммунные комплексы при фиксации их на сосудистых стенках могут спровоцировать процесс тромбообразования. Антитела, которые циркулируют по крови, могут оказывать токсическое действие, провоцируя развитие тромбоцитопении и анемии.
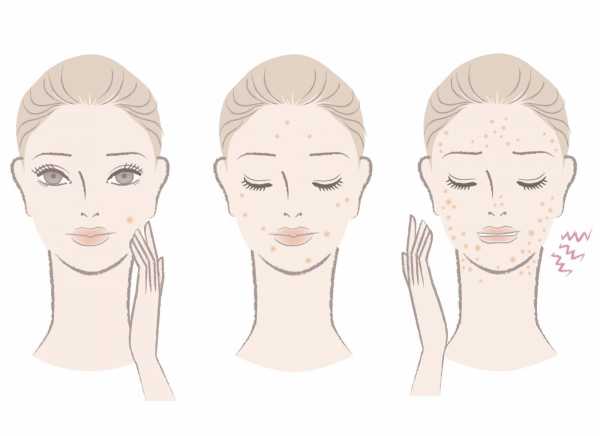
Открытие ученых
В одном из двух последних исследований, по мнению специалистов, был открыт механизм, который управляет агрессией человеческого организма против собственных клеток и тканей. Открытие дает новые возможности для разработки дополнительных приемов диагностики и позволяет разработать более эффективное направление в лечении системной красной волчанки.
Данное открытие произошло, когда Американское управление контроля качества лекарственных препаратов собиралось огласить решение относительно использования биологического препарата «Бенлиста». Этот, совершенно новый препарат, сегодня уже разрешен для использования при лечении системной красной волчанки.
Суть открытия следующая.
При наличии СКВ организм продуцирует антитела против собственного ДНК, которые называют антинуклеарные антитела (АНА). Анализ крови на АНА у больного с подозрением на системную красную волчанку позволяет правильно интерпретировать диагноз.
Основной загадкой системной красной волчанки являлся механизм выхода клеток ДНК наружу. В 2004 году было установлено, взрывоподобная гибель нейтрофилов приводит к выбросу их содержимого, включая ядерную ДНК, наружу в виде нитей, в «сети» которых легко запутываются патогенные бактерии, грибы, вирусы. У здорового человека подобные нейтрофильные ловушки с легкостью разрушаются в межклеточном пространстве. У людей, которые страдают от СКВ, противомикробные белки HNP и LL37 не позволяют остаткам ядерной ДНК разрушиться.
Эти остатки ДНК и белки вместе могут активировать плазмоцитоидные дендритные клетки, которые продуцируют интерферон (белки), поддерживающий иммунный ответ организма. Интерферон провоцирует нейтрофилы выпускать большее количество нитей-ловушек, поддерживая таким образом нескончаемый патологический процесс.
Таким образом, согласно мнению ученых, патогенез системной красной волчанки заключается в цикле гибели нейтрофилов на клеточном уровне и хроническом воспалении тканей. Такое открытие очень важно для диагностики, а также для лечения СКВ. Если удастся выделить белок, который станет маркером системной красной волчанки, процесс диагностики будет значительно упрощен.
Еще один интересный факт. Среди 118 пациентов, которые участвовали в исследовании направленном на обнаружение дефицита витамина Д у людей, страдающих от патологий соединительной ткани. Так, среди 67 пациентов с наличием аутоиммунного заболевания (системной красной волчанки, ревматоидного артрита) дефицит витамина Д был обнаружен у 52%, тогда как у 51 больного с наличием фиброза легких другой природы – у 20%. Это подтверждает необходимость и эффективность от добавления к курсу терапии системной красной волчанки и других аутоиммунных патологий курса витамина Д.

Симптомы
Симптомы патологии зависят от стадии ее развития. При остром первичном проявлении системной красной волчанки внезапно развивается:
болезненность суставов;
утомляемость;
слабость;
лихорадка до 390 С.
Часто пациенты могут назвать дату начала клинических проявлений патологии – настолько выраженной может быть симптоматика. Спустя 1-2 месяца начинает формироваться четкое поражение важных для жизни органов. Если заболевание продолжит прогрессировать дальше, то через 1-2 года пациент погибает.
При подостром течении первые симптомы болезни выражены менее ярко, также более медленно развивается и патологический процесс – постепенное развитие поражений органов, на протяжении 1-1,5 года.
При хроническом течении на протяжении нескольких лет постоянно проявляется только один или несколько симптомов. Обострение патологии возникает резко, без нарушения работы жизненно важных органов.
В основном начальные проявления системной красной волчанки не имеют определенной специфичности и легко купируются при лечении с помощью противовоспалительных средств, или даже самостоятельно проходят. Ремиссия отличается продолжительностью. Рано или поздно, но обострение патологии возникает, чаще это наблюдается в весенне-летний период вследствие увеличения количества солнечного излучения, при этом наблюдается резкое ухудшение состояния кожных покровов у больного. Со временем появляются поражения органов.
Вовлечение кожи в патологический процесс является наиболее частым симптомом системной красной волчанки у лиц женского пола, возникновение которых можно связать с воздействием конкретного причинного фактора: психоэмоциональное потрясение, пребывание на морозе, длительное воздействие солнечного излучения.
Характерным для СКВ является покраснение участков кожи в области щек и носа, которое по форме напоминает крылья бабочки. Кроме лица, эритема появляется и на открытых участках кожи – зоне декольте, верхних конечностях. Эритема имеет склонность к периферическому разрастанию.
При наличии дискоидной красной волчанки кожная эритема уступает место воспалительному отеку. Область поражения постепенно уплотняется и спустя некоторое время атрофируется с образованием рубца в месте локализации отека. Очаги дискоидной волчанки могут встречаться на любом участке тела больного, что говорит о диссеминации процесса.
Еще одним из симптомов системной красной волчанки является капиллярит, который проявляется отеком, покраснением и многочисленными кровоизлияниями в виде небольших точек, которые локализуются на ладонях, подошвах, подушечках пальцев рук.
Поражение волос при волчанке проявляется в виде постепенного частичного или полного облысения. Во время обострения характерно также изменение структуры ногтей, которое довольно часто становится причиной атрофии околоногтевого валика.

Очаговое или генерализованное облысение, крапивница, кожный зуд – это наиболее характерные признаки системной красной волчанки. Помимо кожных проявления больной страдает от перепадов настроения от агрессии до эйфории, изменения функций сердца и почек, головных болей.
Чаще всего страдают слизистые оболочки носа и рта: возникают покраснения, образуются энантемы (эрозии) на слизистой оболочке и небольшие язвочки во рту. В случае образования трещин, изъязвлений и эрозий красной каймы губ развивается люпус-хейлит. Очаги патологии проявляются в виде плотных синюшных бляшек, которые вызывают боль при приеме пищи и имеют склонность к изъязвлению, также они четко ограничены и покрыты отрубевидными чешуйками (в некоторых случаях).
Около 90% больных системной красной волчанкой страдают от поражения суставов. Поражаются мелкие суставы, в частности пальцы кисти. Распространение патологического процесса происходит симметрично, приводя, в конечном итоге, к скованности в суставах. Довольно часто возникают некрозы кости, имеющие асептический характер. Кроме суставов кисти, также страдают и коленные и бедренные суставы, что вызывает их функциональную недостаточность. Если в этот процесс вовлекается связочный аппарат конечности, то начинают развиваться контрактуры непостоянного характера, в случаях тяжелого течения системной красной волчанки – вплоть до подвывихов и вывихов.
Чаще всего поражаются легкие, что проявляется развитием легочных геморрагий, острых волчаночных пневмонитов, двухсторонних плевритов. Две первые патологии несут угрозу жизни больного.
В подавляющем большинстве случаев возникает эндокардит Лимбана-Сакса с вовлечением в волчаночный процесс митрального клапана сердца. Происходит срастание створок клапана и формируется порок сердца по стенозирующему типу. В случае возникновения перикардита листки перикарда начинают утолщаться. Миокардит вызывает болевой синдром в грудной клетке и провоцирует увеличение сердца в размерах. Довольно часто страдают небольшие и средние сосуды (в числе которых и жизненно важные коронарные артерии, а также сосуды мозга), это приводит к летальному исходу вследствие ИБС и инсульта мозга.
Неврологическая симптоматика довольно разнообразна, начиная от банальной мигрени и заканчивая ишемическими атаками по транзисторному типу и инсультами. Могут развиваться эпилептические припадки, хорея, церебральная атаксия. Периферическая нейропатия возникает у пятой части пациентов, при ее наличии весьма неблагоприятным явлением является воспаление зрительного нерва, которое приводит к потере зрения.
При диагностировании системной красной волчанки у детей, изначально проявляются признаки поражения суставов (подострый и острый периартрит, артралгии летучего характера), которые не прогрессируют, также типичным является поражение кожи по эритематозному типу (сыпь), развивается анемия. Нужно дифференцировать СКВ с атопическим дерматитом у ребенка.
Дифференциальная диагностика
Хроническая красная волчанка должна быть дифференцирована от синдрома Шенгрена, раннего ревматоидного артрита, туберкулезной лейкоплакии и волчанки, красного плоского лишая. В случае поражения красной каймы губ хроническая системная красная волчанка должна быть дифференцирована от актинического хейлита и абразивного преканцерозного хейлита Манганотти. Учитывая тот факт, что поражение внутренних органов всегда имеет схожее течение с различными и инфекционными процессами, системную красную волчанку нужно дифференцировать от ВИЧ-инфекции, мононуклеоза, сифилиса, болезни Лайма.
Лечение красной волчанки
Лечение данного жизнеугрожающего заболевания должно подбираться в индивидуальном порядке для каждого пациента. Комплекс терапевтических мероприятий подлежит выполнению в амбулаторных условиях.
Показаниями для госпитализации пациента являются:
отсутствие эффекта от амбулаторной терапии;
резкая тромбоцитопения, значительное снижение уровня лимфоцитов и эритроцитов в крови;
неврологические осложнения;
развитие жизнеугрожающих состояний: кровотечение из легких, острый пневмонит, злокачественная почечная недостаточность;
стойкая гипертермия без видимых причин.
В остром периоде системную красную волчанку лечат с помощью гормональных препаратов (кортикостероидные мази, преднизолон) и цитостатиками (циклофосфамид по схеме). Применение нестероидных противовоспалительных средств (Диклофенак) показано при развитии поражений опорно-двигательного аппарата и наличии гипертермии.
В случае локализации процесса в каком-либо органе необходимо пройти консультацию у узкоспециализированного врача, который назначит соответствующую корригирующую терапию.
Люди, которые страдают от системной красной волчанки, должны избегать нахождения под прямыми лучами солнца. Открытые участки кожи нужно тщательно смазывать защитными кремами от ультрафиолетовых лучей.
Иммунодепрессивная терапия при помощи собственных стволовых клеток довольно эффективна, особенно в тяжелых случаях. Чаще всего это приводит к прекращению аутоиммунной агрессии и стабилизации состояния больного.
Огромное значение имеет соблюдение здорового образа жизни, психологический комфорт, рациональное питание, посильная физическая нагрузка, отказ от вредных привычек.
Профилактика и прогноз
Нужно отметить, что полностью излечиться от системной красной волчанки невозможно.
Прогноз для жизни при наличии своевременного и адекватного лечения благоприятный. Около 90% пациентов имеют пятилетнюю и более выживаемость. Неблагоприятен прогноз только в том случае, когда имеется раннее начало заболевания, присоединение инфекции, развитие волчаночного нефрита и высокая активность процесса. Также прогноз для жизни неблагоприятен при развитии системной красной волчанки у лиц мужского пола.
Исходя из невыясненной этиологии системной красной волчанки, первичная профилактика для патологии не разработана. В качестве профилактики обострений патологии следует избегать прямого влияния солнечного излучения и максимально защищать собственную кожу, особенно ее открытые участки (применение солнцезащитных кремов, одежды).
Профилактика обострений системной красной волчанки у лиц детского возраста заключается в организации домашнего обучения, укреплении иммунитета и профилактике инфекций. Вакцинация может проводиться только в условиях абсолютной ремиссии патологии. Введение гамма-глобулина может проводиться только при наличии абсолютных показателей.
doctoroff.ru