СИМПТОМАТИЧЕСКИЕ АРТЕРИАЛЬНЫЕ ГИПЕРТЕНЗ
Доктор медицинских наук, профессор В.А. Осадчий
СИМПТОМАТИЧЕСКИЕ АРТЕРИАЛЬНЫЕ ГИПЕРТЕНЗИИ
Симптоматические артериальные гипертензии (САГ) – это артериальные гипертензии (АГ), причинно связанные с заболеваниями или повреждениями органов, участвующих в регуляции артериального давления (АД). При этом, АГ, являясь следствием основного заболевания, нередко определяет тяжесть его течения. Среди всех гипертензивных состояний САГ составляют приблизительно 20%. Однако по мере углубления наших знаний в области патогенеза и открытия новых форм САГ их распространенность будет расти.
Классификация САГ. В настоящее время известно около 60 заболеваний, протекающих с высоким уровнем АД. Существует множество классификаций САГ. Однако наиболее удобна для использования в практической деятельности классификация, предложенная Г.Г. Арабидзе (1982). Согласно его данным, САГ можно разделить на
Почечные артериальные гипертензии наиболее часто встречаются при диффузном гломерулонефрите, как остром, так и хроническом, при пиелонефрите, первичном и вторичном амилоидозе почек, диабетическом гломерулосклерозе. Мочекаменная болезнь, опухоли и туберкулез почек в ряде случаев также сопровождаются повышением АД. С синдромом АГ протекают врожденные аномалии развития почек и мочевыводящих путей такие как гипоплазия, дистопия и поликистоз почек, гидронефроз, подковообразная патологически подвижная почка, удвоение, атрезия и гипоплазия мочевыводящих путей.
Одной из причин симптоматической почечной гипертензии являются стенозирующие поражения магистральных почечных артерий. Это так называемые реноваскулярные гипертонии. В их основе лежат врожденные или приобретенные изменения почечных артерий, чаще всего атеросклероз или неспецифический аортоартериит. Особой формой патологии почечных сосудов может считаться фиброзно-мышечная дисплазия. Для нее характерно разрастание волокон мышечной оболочки стенки артерии, приводящее к постепенной облитерации ее просвета.
Гипертонии, связанные с нарушениями гемодинамики, развиваются при коарктации аорты, атеросклерозе аорты и ее крупных ветвей, недостаточности аортального клапана, полной атриовентрикулярной блокаде и застойной недостаточности кровообращения.
При эритремии и вторичных эритроцитозах может наблюдаться так называемый реологический вариант гемодинамической АГ. Он связан с нарастанием вязкости крови и увеличением общего периферического сопротивления в ответ на снижение ударного и минутного объемов сердца.
Окончательно не решен вопрос о выделении в качестве самостоятельной формы климактерической АГ. Ряд авторов считают ее симптоматической. Однако, есть мнение, что повышение АД у женщин в период климакса нельзя объяснить только гормональным дисбалансом, выражающимся в уменьшении эстрогенной функции надпочечников и повышении функции коры надпочечников. Соответственно, данный вид АГ является одним из вариантов течения ГБ, а ведущим фактором ее становления является «климактерический невроз», приводящий к дисфункции сосудодвигательного центра.
Существует большая группа гипертоний, вызванных поражениями ЦНС
, такими как опухоли, сосудистые и воспалительные заболевания головного мозга. Высокие цифры АД могут наблюдаться у больных с посткоммоционным и постконтузионным синдромами.И, наконец, выделяют несколько особых форм САГ. Возникновение солевой АГ связывают с чрезмерным употреблением натрия хлорида, пищевой — продуктов, богатых тирамином (сыр, красные вина), медикаментозной — длительным приемом лекарств, повышающих АД. Это могут быть кортикостероиды, катехоламины, гормональные контрацептивы, нестероидные противовоспалительные препараты, некоторые антидепрессанты и др.
Почечные артериальные гипертензии. САГ, как доброкачественные, так и злокачественные, чаще всего имеют почечное происхождение. В начальных стадиях своего течения заболевания почек, как правило, протекают с нормальным уровнем АД. Гипертония возникает лишь при клинически выраженных признаках поражения почек.
Патогенез почечных АГ.
Действуя как вазодилататор непосредственно на сосудистое русло, он повышает периферическое сопротивление, вызывая тем самым рост АД. Под его влиянием возрастает секреция альдостеронакорой надпочечников с последующей задержкой натрия и воды и увеличением объема циркулирующей крови. В дальнейшем в результате отека сосудистой стенки происходит вторичное увеличение периферического сопротивления. Развившаяся под влиянием указанных факторов АГ, в свою очередь, вызывает формирование вторичного нефроангиосклероза, и вновь запускает прессорные механизмы. Тем самым формируется порочный круг.
Наряду с гиперфункцией ренин-ангиотензин-альдостероновой системы отмечается гибель нефронов и снижение секреции физиологических депрессорных веществ — простагландинов.
Особенности почечной АГ при различных заболеваниях. Наиболее часто возникновение САГ наблюдается при гипертонической и смешанной формах хронического диффузного гломерулонефрита, который чаще встречается у лиц молодого и среднего возраста. В анамнезе могут быть указания на перенесенные в детском или юношеском возрасте частые ангины, острый нефрит или нефропатию беременных. Характерно устойчивое повышение АД, преимущественно за счет диастолического. Рано возникает гипо- и изостенурия, наблюдается протеинурия около 1,0-2,0 г/сут, гематурия и цилиндрурия. Одной из отличительных особенностей АГ при данном заболевании является нерезко выраженная и сравнительно поздняя гипертрофия левого желудочка. Поражение сосудов глазного дна развивается лишь при длительной АГ. Во время офтальмоскопии обычно выявляются мелкоочаговые кровоизлияния, умеренное сужение артериол и расширение венул. Нередко отмечается анемия, связанная со снижением выработки эритропоэтина, не характерная для ГБ. Окончательному установлению причины АГ помогает изотопная реновазография, по данным которой выявляется двустороннее снижение секреторно-экскреторной функции почек, а также биопсия почек, обнаруживающая воспалительные и склеротические изменения клубочков.
САГ в 10-15% случаев сопутствует хроническому пиелонефриту. При этом у 12-20% больных она имеет злокачественное течение, характеризующееся высокой стойкой гипертонией и тяжелым осложненным течением. Хронический пиелонефрит в 2-3 раза чаще встречается у женщин. У мужчин заболевание проявляется преимущественно в пожилом возрасте в связи с развитием аденомы предстательной железы. При постановке диагноза необходимо учитывать наличие в анамнезе мочекаменной болезни, цистита, врожденных аномалий развития почек и других урологических заболеваний. Трудность диагностики хронического пиелонефрита состоит в том, что обычно он протекает со стертыми клиническими проявлениями и без отчетливых признаков воспалительного процесса в мочевыводящих путях. В период обострения заболевания, как правило, наблюдается постоянное или периодическое повышение температуры до субфебрильных цифр, одно- или двусторонние боли в пояснице и дизурические расстройства.
Помочь в диагностике могут данные дополнительных методов исследования. В моче нередко выявляется пиурия, умеренная протеинурия, гипо- и изостенурия. Ночной диурез преобладает над дневным или равен ему. Ультразвуковое исследование почек обнаруживает уплотнение и уменьшение размеров пораженного органа, расширение и деформацию чашечно-лоханочной системы. Во время экскреторной урографии отмечается деформация и расширение лоханок, изменение контуров почек, уменьшение толщины их паренхимы. Косвенными признаками хронического пиелонефрита, наблюдающимися при вышеперечисленных исследованиях, являются дистопия почек, в основном в виде опущения почки, изменения структуры и тонуса мочеточников. Точные данные о функциональном состоянии почек можно получить при экскреторной радионуклидной ренографии, отражающей их концентрационную способность. Выявляют асимметрию кривых выведения радионуклида за счет ее уплощения на стороне пораженной почки. В неясных случаях для уточнения диагноза показано выполнение брюшной аортографии. Это исследование позволяет изучить архитектонику почечных сосудов. Для хронического пиелонефрита характерен симптом «обгорелого дерева», представляющий собой обеднение сосудистого рисунка по периферии органа.
Из особенностей течения собственно АГ при данном заболевании, следует отметить преимущественное повышение диастолического АД и отсутствие гипертонических кризов (ГК).
В 50-80% случаев АГ сопутствует поликистозу почек – врожденному заболеванию, которое характеризуется наличием в почках множественных кист, сдавливающих почечную ткань. Причинами подъема АД бывают вторичный пиелонефрит или ишемия почки, возникающая вследствие сдавления внутриорганных сосудов растущими кистами. Болезнь длительное время протекает бессимптомно. Первые жалобы появляются в возрасте 30-40 лет. В диагностике поликистоза почек имеет значение семейный анамнез, частое сочетание с кистами печени, поджелудочной железы и другими врожденными дефектами. Процесс обычно двусторонний. Клинически заболевание проявляется тупыми болями в пояснице, преходящей протеинурией, двусторонним увеличением почек, определяемым объективно и инструментально. Ультразвуковое исследование почек и экскреторная урография выявляют наличие кист и удлинение лоханки.
В заключение следует особо обратить внимание на общие критерии диагностики почечно-паренхиматозных АГ:
наличие анамнестических данных о перенесенных ранее заболеваниях почек;
стойкое повышение АД, преимущественно за счет диастолического, а также отсутствие ГК;
наблюдаются клинические, лабораторные, инструментальные и морфологические данные, свидетельствующие о первичном поражении почек и вторичном характере АГ;
отмечается гипотензивный эффект от специфической терапии заболевания почек.
К развитию вторичного гипертензивного синдрома, называемого реноваскулярной или вазоренальной гипертонией, приводят облитерирующие поражения почечных артерий. Подъем АД возникает при сужении просвета этих сосудов более чем на 70% от первоначального. В подавляющем большинстве случаев отмечается одностороннее поражение почечных артерий.
В 70-80% случаев причиной возникновения вазоренальной гипертонии является атеросклеротический стеноз почечных артерий. Болеют обычно лица старше 60 лет и больные сахарным диабетом. У лиц молодого и среднего возраста реноваскулярная гипертензия может сопровождать течение фиброзно-мышечной дисплазии и аортоартериита. На эти заболевания приходится около 20-30% случаев данного варианта САГ.
Клинические проявления стеноза почечных артерий неспецифичны и не зависят от его этиологии. Больные предъявляют жалобы на преходящие головные боли, кардио- и люмбалгии. Измерение АД выявляет высокую систоло-диастолическую АГ.
Важным критерием диагностики вазоренальной гипертонии является выявление систолического шума в области проекции пораженной почечной артерии на переднюю брюшную стенку и спину. В 25% случаев он проводится в эпигастральную область. Появление этого феномена объясняется турбулентностью тока крови в сосудах вследствие их сужения, а также развитием коллатеральной сети кровообращения.
У больных аортоартериитом нередко определяется асимметрия АД на верхних конечностях, связанная с различной степенью поражения их артериальных бассейнов.
Значительных изменений в анализе мочи как при одностороннем, так и при двустороннем поражении почечных артерий не наблюдается. Это связано с развитием коллатерального кровотока, предотвращающего резкую ишемию на стороне поражения, и гиперфункцией здоровой почки.
Вазоренальная гипертония характеризуется ранними и выраженными изменениями сосудов глазного дна. При офтальмоскопии выявляется значительное генерализованное сужение артериол, расширение и извитость венул, симптом «перекреста» 2-3-й степени. Поражение сетчатки наблюдается уже в ранние стадии заболевания.
Ультразвуковое исследование почек, экскреторная урография и радиоизотопная ренография позволяют обнаружить снижение функции пораженной почки, уменьшение ее размеров и уплотнение.
Перечисленные клинические и параклинические критерии позволяют с высокой долей вероятности установить генез АГ, но не уточняют ее этиологию. Определить причину вазоренальной гипертонии можно при помощи брюшной аортографии, позволяющей оценить характер, локализацию, распространенность поражения сосуда и степень развития коллатерального кровообращения. При атеросклеротическом поражении, как правило, сужение располагается в зоне устья почечных артерий, коллатеральное кровообращение развито слабо. На ангиограммах больных фиброзно-мышечной дисплазией измененная артерия имеет «четкообразный» вид, коллатеральная сеть развита незначительно. При аортоартериите выявляется стеноз почечных артерий на протяженном участке, обычно от ее устья до средней трети. На аортограмме определяется обильная коллатеральная сеть.
Вазоренальная гипертония отличается злокачественным, быстропрогрессирующим течением. Высокий уровень АД плохо корригируется гипотензивными препаратами.
С учетом изложенного можно выделить диагностические критерии реноваскулярной гипертонии:
высокая систоло-диастолическая гипертензия, рефрактерная к лечению;
наличие систолического шума при аускультации в зоне проекции почечных артерий, нередко проводящегося в эпигастральную область;
уплотнение и уменьшение размеров одной из почек, снижение ее экскреторной функции, выявляемые по данным параклинических методов исследования;
высокое содержание ренина плазмы крови;
сужение одной или обеих почечных артерий по данным ангиограммы.
Гемодинамические артериальные гипертонии. Гемодинамические артериальные гипертонии обусловлены, в первую очередь, поражением сердца и крупных сосудов.
В зависимости от особенностей патогенеза выделяют 4 варианта гемодинамических САГ. Во-первых, регионарные гипертензии, возникающие, например, при коарктации аорты. В основе их развития лежит наличие механического препятствия на пути кровотока. Во-вторых, систолические гипертонии, наблюдаемые при атеросклерозе аорты, аортальной недостаточности и брадикардии. Ведущим звеном их патогенеза является увеличение минутного и ударного объемов сердца. У лиц, страдающих тяжелой недостаточностью кровообращения, может наблюдаться так называемая застойная артериальная гипертония. Ее развитие объясняют повышением сосудистого тонуса в ответ на подъем давления в воротной вене, а также стимуляцией ренин-ангиотензин-альдостероновой системы. И, наконец, четвертым патогенетическим вариантом вторичных гемодинамических гипертоний является реологическая. Она развивается при эритремии (болезни Вакеза). Ее возникновение связывают с повышением тонуса артериол в ответ на уменьшение сердечного выброса и увеличение вязкости крови.
Наиболее ярким примером регионарной артериальной гипертонии является гипертония, возникающая при коарктации аорты, которая чаще всего выявляется у подростков и молодых мужчин. В основе гемодинамических нарушений, возникающих при данном заболевании, лежит врожденное сужение аорты, располагающееся в ее дуге, реже — в нисходящей части. Выраженная облитерация просвета сосуда приводит к развитию АГ в верхней половине тела и недостаточному кровоснабжению – в нижней. Резко возрастает нагрузка на левый желудочек. В системах внутренней грудной и межреберных артерий развиваются коллатерали, благодаря которым кровоснабжается нижняя половина тела.
Ведущим проявлением заболевания является синдром АГ. Характерны жалобы на боли в затылке, рецидивирующие носовые кровотечения, быструю утомляемость. Систолическое и диастолическое давление на руках высокое, а на ногах резко снижено или не определяется (в норме АД на бедренных артериях на 10-20 мм рт. ст. выше, чем на плечевых). Рано развивается гипертрофия левого желудочка. Усиливается и смещается влево и вниз верхушечный толчок. Отмечается расширение левой границы относительной сердечной тупости.
Аускультативная картинаобусловлена стенозом аорты, повышением АД и изменениями левых отделов сердца, связанных с гипертонией. Характерен поздний систолический шум во 2-4-ом межреберьях справа или слева от грудины, проводящийся на сосуды шеи и в межлопаточную область. Шум может сочетаться с пальпируемым дрожанием. Отмечается акцент 2 тона на аорте. Позднее появляются признаки, обусловленные формированием относительной недостаточности митрального клапана. В результате этого над верхушкой исчезает или ослабеваетIтон, выслушивается систолический шум, проводящийся в подмышечную область.
Другая группа симптомов обусловлена недостаточным кровоснабжением нижней половины тела. Больные отмечают зябкость и похолодание стоп, боли в икрах в покое и при ходьбе. Пульсация бедренных, подколенных и более латеральных артерий уменьшена и запаздывает по сравнению с пульсацией лучевых артерий.
Развитие коллатерального кровообращения через межреберные артерии приводит к их расширению. Они извиты, визуально определяется их усиленная пульсация.
Из рутинных методов обследования диагноз коарктации аорты можно косвенно подтвердить рентгенологически. При рентгеноскопии органов грудной клетки выявляется супрастенотическое, а иногда и постстенотическое расширение аорты. Определяется узурация нижних краев ребер расширенными межреберными артериями. Точное представление о локализации и выраженности сужения аорты можно получить при аортографии.
Несмотря на схожесть показателей АД, наблюдаемых при систолических артериальных гипертониях, каждое из заболеваний, способствующих их развитию, имеет ряд клинико-патогенетических особенностей.
АГ при атеросклерозе аорты и ее крупных ветвей связана преимущественно с поражением баро- и хеморецепторов, располагающихся в стенке этих сосудов. У здоровых они реагируют на изменения АД. По волокнам IX и X пар черепно-мозговых нервов происходит возбуждение сосудодвигательного центра продолговатого мозга. Отсюда по адрено- и холинергическим волокнам на периферию поступают импульсы, регулирующие тонус артериол, емкость венул, частоту и силу сердечных сокращений. Происходит коррекция АД.
У больных с атеросклеротическим поражением дуги аорты чувствительность к подъемам АД постепенно снижается. Формируется АГ.
Данной формой вторичной гипертензии страдают в основном лица пожилого возраста. Одной из ее особенностей является повышение систолического давления при нормальном или сниженном диастолическом. Пульсовое давление всегда высокое.
Диагноз базируется на выявлении признаков атеросклеротического поражения аорты, ее ветвей и других артериальных бассейнов. Наиболее существенными из них являются металлический оттенок 2-го тона на аорте и наличие функционального систолического шума в этой точке. При эхо- и рентгеноскопии определяется уплотнение и расширение аорты. Тетраполярная реография выявляет увеличение скорости распространения пульсовой волны на аорте и крупных сосудах. Клиническими и параклиническими методами обнаруживаются проявления гипертрофии левых отделов сердца.
Повышение АД при аортальной недостаточности обусловлено изменениями внутрисердечной гемодинамики. В результате неполного смыкания створок аортального клапана значительная часть крови возвращается из аорты в левый желудочек. При выраженном пороке объем регургитации может достигать величины сердечного выброса. Развивается диастолическая перегрузка левого желудочка. Увеличиваются минутный и ударный объем крови, за счет чего возрастает систолическое АД. Параллельно этому в зависимости от степени регургитации снижается диастолическое давление.
Касаясь клинических проявлений настоящего заболевания, следует отметить, что для него характерно длительное бессимптомное течение. В результате больших компенсаторных возможностей левого желудочка больные в состоянии выполнять значительные физические нагрузки.
Ранними симптомами аортальной недостаточности являются ощущения сердцебиения, а также пульсации в голове и конечностях. Позднее, по мере развития левожелудочковой недостаточности кровообращения, присоединяются одышка, кашель со скудной мокротой серозного характера. Могут отмечаться приступы кардиальной астмы. Возможны приступы стенокардии, возникающие нередко вне связи с физической нагрузкой. Боли плохо купируются нитроглицерином.
При осмотре кожные покровы бледные, теплые на ощупь. Заметны пульсация зрачков, шейных и других крупных периферических артерий, качание головы и движение конечностей в такт систоле.
Исследование сердечно-сосудистой системы выявляет гипертрофию левого желудочка. Конфигурация сердца аортальная. Аускультативная картина аортальной недостаточности типична. Во 2-3-ем межреберьях справа от грудины выслушивается дующий протодиастолический шум. Более отчетливо он определяется при задержке дыхания на полном вдохе в положении сидя с наклоном вперед.
Пульс на крупных артериальных сосудах высокий и скорый. При аускультации бедренной артерии выслушивается двойной тон Траубе (систолическое расширение артерии и ее спадение) и двойной шум Виноградова-Дюрозье.
Касаясь особенностей синдрома АГ, следует отметить, что при данном заболевании наблюдается значительное увеличение систолического АД, величина которого в среднем составляет около 200 мм рт. ст. Параллельно снижается диастолическое давление, иногда вплоть до 0 (феномен «бесконечного тона»). В поздних стадиях оно может увеличиваться.
Из параклинических методов исследования, способных уточнить генез АГ, необходимо выделить эхокардиоскопию и рентгеноскопию органов грудной клетки. Уже на ранних стадиях заболевания эхография позволяет выявить изменения створок аортального клапана и регургитацию крови из аорты в левый желудочек. В дальнейшем на исходные данные наслаиваются изменения, связанные с гипертрофией и дилатацией левого желудочка.
Рентгенологически определяется гипертрофия левого желудочка и выбухание дуги аорты. Формируется аортальная конфигурация сердца с выраженной талией.
В ряде случаев АГ встречается при патологических брадикардиях, наиболее часто наблюдающихся при синдроме слабости синусового узла и атриовентрикулярных блокадах. Ее патогенез является наглядным отражением закона Франка-Старлинга, гласящего, что удлинение диастолы сопровождается усилением систолы. В результате этого повышается систолическое АД при неизменном диастолическом.
Застойная артериальная гипертензия встречается приблизительно у 5% больных с синдромом недостаточности кровообращения, обычно во 2-3-ей стадиях. Патогенез ее сложен. Предполагают, что развитие этого варианта гипертонии в основном связано с повышением тонуса артериол в ответ на подъем давления в воротной вене. Способствовать росту уровня АД может вторичный гиперальдостеронизм, наблюдаемый при сердечной недостаточности.
Отличительными особенностями застойной артериальной гипертонии являются ее доброкачественное течение, редкость ГК и маловыраженные вторичные изменения органов-мишеней. Уточнить ее происхождение помогает выявление заболеваний сердца, сопровождающихся недостаточностью кровообращения, а также одновременное нарастание явлений декомпенсации и уровня АД.
АГ является нередким симптомом эритремии (болезни Вакеза). В основе заболевания лежит увеличение массы форменных элементов крови, особенно эритроцитов. Ведущими патогенетическими механизмами развития гипертонии являются перестройка гемодинамики по гиперкинетическому типу. В дальнейшем включается почечный механизм АГ.
Повышение АД наблюдается в стадию выраженных клинических проявлений заболевания. В связи с тем, что эритремия отличается наличием множества характерных симптомов, установить причину гипертонии обычно не сложно.
Типичной жалобой больных являются так называемые эритромелалгии — приступообразные жгучие боли в кончиках пальцев рук и ног, сопровождающиеся их покраснением.
При объективном обследовании обращает на себя внимание типичная красно-цианотичная окраска кожных покровов и видимых слизистых оболочек. У 80% больных отмечается увеличение селезенки, а у 40% — печени.
Важное место в клинике заболевания занимают проявления тромбогеморрагического синдрома. Может отмечаться тромбообразование в мозговых и коронарных артериях, сосудах нижних конечностей с развитием соответствующей симптоматики. Помимо этого у больных эритремией наблюдается склонность к развитию кровотечений. Имеют место десневые и носовые кровотечения, кожные геморрагии.
Данные гемограммы и стернальной пункции позволяют установить окончательный диагноз. В периферической крови увеличивается количество лейкоцитов, тромбоцитов и особенно эритроцитов. Это обозначается термином «панцитоз». Повышается показатель гематокрита. Увеличение количества форменных элементов и вязкости крови приводит к резкому снижению СОЭ. В костном мозге больных с развернутой стадией эритремии отмечается гиперплазия всех трех ростков кроветворения с выраженным мегакариоцитозом.
studfiles.net
виды, диагностика, симптоматика, причины и лечение
У многих людей наблюдается повышенное артериальное давление (АД). Этот симптом сигнализирует о гипертонической болезни. Почти у 90 % пациентов это самостоятельное заболевание. Связано оно с нарушением мозговой регуляции тонуса сосудов. Во всех остальных случаях гипертония появляется в результате болезни какого-то органа. В этом случае она носит название симптоматическая, или вторичная, гипертензия.
Что провоцирует гипертонию?
Существует немало патологий, которые вызывают ее. Для удобства диагностирования патологии принята классификация симптоматической артериальной гипертонии по заболеваниям, которые ее провоцируют:
- Почечная – возникает при сужении почечной артерии. Этому способствуют следующие состояния: возникновение тромба, воспаление, гематомы, опухоли, травмы, врожденная дисплазия артерии, пиелонефрит, гломерулонефрит.
- Нейрогенная – развивается вследствие нарушения работы головного мозга, вызванного травмой, инсультом или появлением новообразования.
- Эндокринная – появляется из-за болезней эндокринной системы: гипертиреоз, феохромоцитома, тиреотоксикоз.
- Токсическая – этот вид симптоматической гипертонии возникает при отравлении организма токсическими веществами: алкоголем, тирамином, свинцом, таллием.
- Гемодинамическая – начинается при возникновении патологий сердечно-сосудистой системы: атеросклероз, порок клапанов сердца, сердечная недостаточность.
- Лекарственная – формируется при приеме некоторых медикаментов: контрацептивов, стимуляторов нервной системы, нестероидных препаратов.
- Стрессовая – начинается после сильных психоэмоциональных потрясений, вызванных ожоговыми поражениями, масштабными хирургическими операциями.
Для оказания полноценной помощи перед назначением курса лечения устанавливают причину повышенного давления. Для устранения вторичной гипертонии недостаточно применения гипотензивных препаратов, необходима терапия основного заболевания.
Классификация по степени тяжести
По степени тяжести течения и в зависимости от величины гипертрофии левого желудочка и изменений сосудов глазного дна существуют следующие виды симптоматической гипертонии:
- Транзиторная – незначительное увеличение давления. Его провоцируют: стресс, малоподвижный образ жизни, лишний вес, излишки употребления соли, вредные привычки. В этом случае нет увеличения левого желудочка и изменений глазного дна. При своевременном лечении проблема исчезает.
- Лабильная – периодическое увеличение давления. Для снижения используют медицинские препараты. Возможна гипертрофия левого желудочка и небольшое сужение сосудов внутренней поверхности глазного яблока. Могут происходить резкие скачки давления.
- Стабильная – постоянно повышенное давление. Возникает при патологиях сосудов глазного дна и увеличении миокарда левого желудочка.
- Злокачественная – устойчиво высокое давление, плохо снижается лекарственными средствами. Имеется большой риск инсультов и инфарктов, а также осложнений, связанных с глазным дном.
Такая классификация симптоматической гипертонии не является полной. К гипертензии может привести не одно заболевание, а их сочетания, например, атеросклероз аорты и опухоль почки. Кроме этого, в классификации не участвуют хронические легочные заболевания, при которых происходит повышение давления.
Признаки, отличающие симптоматическую от самостоятельной гипертензии
Для определения правильного курса терапии следует предварительно определить вид гипертонии. При имеющихся проблемах у пациента с почками, неврологическими нарушениями, эндокринными сбоями или болезнями, связанными с сердечно-сосудистой системой, можно сделать предположение, что давление повышается из-за развития симптоматической артериальной гипертонии. Зачастую основная болезнь протекает со слабовыраженными признаками или совсем их не проявляет. Предположительно определить вторичную гипертонию можно по следующим симптомам:
- неожиданно и стабильно повышенное АД;
- большая или, наоборот, маленькая разница между показателями диастолического и систолического давления;
- быстрое прогрессирование признаков гипертонии;
- злокачественное течение заболевания;
- возраст пациента – симптоматическая гипертония развивается у молодых или людей старше пятидесятилетнего возраста;
- отсутствует эффект от приема гипотензивных средств;
- возникновение панических кризов.

По этим признакам можно только предположить наличие вторичной гипертензии. Для уточнения вида необходимо проводить диагностику заболевания.
Причины вторичной гипертензии
В зависимости от наличия заболевания, вызывающего рост давления, причины симптоматической гипертонии следующие:
- Болезни почек – нарушение кровообращения в почках, скопление жидкости в организме, сужение артерий. При воспалительных процессах и нарушениях кровообращения происходит повышенная выработка ренина, что ведет к росту АД.
- Эндокринные заболевания – нарушение работы надпочечников, щитовидной железы, гипофиза. При этих заболеваниях увеличивается выработка гормонов, что вызывает гипертонию.
- Заболевания ЦНС – травмы, повышенное внутричерепное давление, опухоли головного мозга, энцефалит. Недостаточное кровоснабжение увеличивает рост АД, что способствует возникновению симптоматической гипертонии.
- Недуги сердечно-сосудистой системы – сердечная недостаточность, приобретенные и врожденные пороки, поражения аорты. Нарушение работы сердца и сосудов приводит к повышению давления.
- Бесконтрольный прием лекарственных средств – антидепрессантов, глюкокортикоидов, оральных контрацептивов, содержащих эстрогены.
Нередко вторичной гипертонией страдают люди, склонные к регулярному употреблению алкогольных напитков. Хронический алкоголизм – это одна из причин симптоматической гипертонии.
Симптомы вторичной гипертензии
Основным симптомом вторичной гипертензии является повышенное артериальное давление, а к нему присоединяются признаки основного заболевания. Больной чаще всего жалуется на:
- шум и звон в ушах;
- частый пульс;
- эпизодическое головокружение и головные боли;
- дискомфорт и боль в области сердца;
- появление черных мушек перед глазами;
- болезненные ощущения в затылочной части головы;
- отек нижних конечностей;
- постоянную усталость;
- возникновение тошноты, иногда рвоты;
- усиленное потоотделение;
- повторяющееся время от времени повышение температуры тела;
- взвинченность или вялость после повышения давления.

При начальном развитии вторичная симптоматическая гипертония может никак себя не проявлять. Она будет выражаться легким недомоганием, которое многие принимают за усталость. На самом деле оно свидетельствует о развитии серьезного заболевания, лечить которое надо как можно быстрее. При осмотре больного врачом могут обнаружиться сосудистые изменения глазного дна, гипертрофия левого желудочка или усиление второго тона легочной артерии. Индивид, имеющий хронические заболевания, обязательно должен знать симптомы вторичной гипертонии, чтобы уберечь себя от осложнений.
Диф. диагностика гипертонической болезни и симптоматической гипертонии
Для диагностики заболевания проводятся следующие стандартные процедуры:
- Беседа с больным – для сбора анамнеза врач выслушивает жалобы, выявляет сведения о перенесенных ранее заболеваниях, наследственной предрасположенности, травмах.
- Осмотр – определяется наличие отечности конечностей и лица, пальпируется щитовидная железа.
- Производится измерение АД. Больному рекомендуется вести дневник, где он будет фиксировать показания измерений давления.
- Назначается общий анализ урины – определяется нарушение водно-электролитного баланса, наличие воспалительного процесса.
- Общий и биохимический анализ крови – помогает обнаружить различные заболевания внутренних органов.
- Анализ крови на гормоны – показывает уровень гормонов для определения эндокринных и гемодинамических расстройств.
- КТ – проводится для выявления состояния сосудов, опухолей, различных изменений в органах.
- ЭКГ – поможет определить изменения в работе сердечной мышцы.
- Допплерография – используется для оценки сосудистого кровотока.
- Ангиография – дает возможность выявить сужение сосудов, появление тромбов и атеросклеротических бляшек.
При возникновении сомнений в выставлении диагноза больного госпитализируют для проведения дополнительных процедур и врачебного наблюдения.
Лечение заболевания
Лечение симптоматической гипертонии заключается в устранении причины, которая способствует повышению артериального давления. Во всех случаях проводится комплексная продолжительная терапия, сконцентрированная на основной болезни и мерах по снижению давления. Лечение осуществляется двумя методами. При атеросклерозе почечных артерий самым результативным методом лечения является оперативное вмешательство. Часто для этого используют стентирование или баллонную ангиопластику. А также хирургическим путем решается вопрос по устранению пороков митрального клапана сердца. Радикальные операции при симптоматических гипертониях незаменимы при различных новообразованиях в почках, железах внутренних секреций, мозге.
При медикаментозном лечении пациенту потребуется:
- Подбор лекарственных средств, учитывая этиологию основного заболевания. В каждом конкретном случае их назначает врач с учетом всех особенностей организма.
- Антигипертензивная терапия. Для этого используют ингибиторы кальциевых каналов, диуретики, бета-блокаторы, гипотензивные средства, ингибиторы АПФ.
- Коррекция питания. Больным рекомендуется употреблять больше растительной и молочной пищи, ввести в рацион каши. Отказаться от копченых, соленых, консервированных и жирных продуктов. Правильное питание поможет уменьшить тяжесть и частоту скачков АД.
- Изменение образа жизни. Для стабилизации давления и предупреждения опасных осложнений врачи советуют снизить вес, увеличить время на активный отдых, отказаться от вредных привычек. Все эти мероприятия способствуют улучшению кислородного обмена в тканях и укреплению сосудистой системы, а значит, и нормализации давления.
Правильно подобранное лечение при определенном виде симптоматической артериальной гипертонии и уход за больным, особенно в пожилом возрасте, значительно снижает или полностью устраняет гипертензию и облегчает течение основного заболевания. При выборе терапии врач учитывает конкретную болезнь, которая вызвала повышение давления, тяжесть проявления симптомов гипертонии, индивидуальные особенности пациента и его возраст.
Почечная гипертензия
По медицинской статистике считается, что большая часть всех случаев вторичной гипертонии приходится на патологии, связанные с болезнями почек. К ним относятся приобретенные или врожденные патологии структуры почек и питающих их артерий. Выраженность заболевания зависит от быстроты закупорки почечных сосудов. В начале развития почечной патологии давление пациента не изменяется.
Симптоматическая почечная гипертония начинает проявлять себя, когда ткани органа будут уже значительно поражены. Заболевание особенно опасно для пациентов, у которых был выявлен пиелонефрит. Воспалительные процессы в почечных лоханках создают значительный риск возникновения повышенного кровяного давления. Другое инфекционное заболевание почек, называемое гломерулонефритом, также вызывает вторичную гипертонию. Отмечается, что почечная гипертензия нередко встречается у молодых людей, которые невнимательно относятся к своему здоровью. Симптоматическая артериальная гипертония при инфекционных заболеваниях почек часто имеет злокачественное течение.
Гипертония у детей
При артериальной гипертензии повышение АД у детей может быть стойким или проявляться в виде кризов. Дети первых лет жизни редко страдают этим недугом. Чаще он развивается у подростков как вторичный признак другого заболевания, во время полового созревания. Это объясняется перестройкой организма, проходящей с гормональными и вегетативными сбоями. Возникновение детской и подростковой гипертонии зависит от возраста и патологий внутренних органов. Чаще всего в возрастных группах гипертонию вызывают следующие причины:
- У грудничков – сужения и тромбы в почечных артериях, врожденные дефекты строения почек, легких, пороки сердца.
- У дошкольников – воспалительные процессы в тканях почек, сужение аорты и почечных сосудов, злокачественная опухоль Вильмса.
- У школьников в возрасте до 10 лет – воспаление почек, структурные почечные заболевания.
- У детей старше десятилетнего возраста – первичная артериальная гипертензия, воспаления паренхимы почек.

Встречаются и другие аномалии, вызывающие повышение давления:
- эндокринные заболевания;
- системные васкулиты;
- патологии головного мозга;
- болезни соединительной ткани;
- бесконтрольный прием лекарств.
При отсутствии вышеперечисленных причин ставится диагноз первичная гипертоническая болезнь, симптоматическая гипертония – в противном случае. Причинами первичной гипертензии у ребенка могут быть:
- повышенный вес;
- наследственность;
- постоянное эмоциональное напряжение;
- темперамент;
- избыточное употребление соли.
Клиническая картина детской вторичной гипертонии
Для умеренной гипертензии характерно отсутствие клинических проявлений, поэтому родители и ребенок могут не подозревать о возникновении заболевания. Жалобы на утомляемость, головную боль и раздражительность списываются обычно на возрастные особенности ребенка и большую учебную нагрузку. При тщательном обследовании обнаруживаются вегетативные дисфункции, аномалии строения почек или сердца. Самочувствие ребенка ухудшается и становится стабильным при выраженной форме гипертонии. У него начинается головокружение, учащенное сердцебиение, появляется боль в сердце, снижается память. На приеме у врача обнаруживается тахикардия, гипертрофия левого желудочка, сужение сосудов клетчатки.
Злокачественный вид симптоматической артериальной гипертонии и уход за больным ребенком требует особого внимания родителей. Давление может принимать высокие значения, а проводимые лечебные мероприятия иметь небольшую эффективность. В этом случае наблюдается высокий летальный исход. Для гипертонического криза характерны следующие осложнения:
- Острая гипертоническая энцефалопатия, сопровождающаяся расстройством зрения, головной болью, тошнотой, рвотой, судорогами, нарушением сознания.
- Левожелудочковая недостаточность с болями в сердце, одышкой, отеком легких.
- Почечная недостаточность с выделением большого количества белка, появлением в моче крови, уменьшением количества отделяемой урины.
Симптоматическую гипертонию у детей необходимо диагностировать на ранних стадиях, чтобы избежать необратимых последствий.
Профилактика заболевания
Профилактические меры по предупреждению вторичной артериальной гипертензии включают следующие мероприятия:
- Выполнять правила здорового питания. Эта мера препятствует появлению лишнего веса и обеспечивает организм полезными веществами. Следует увеличить употребление морепродуктов, цитрусовых, сухофруктов, меда, зелени, сократить жиры животного происхождения, способствующие увеличению уровня холестерина и закупорке сосудов. Мясо для приготовления пищи использовать только нежирных сортов. В рационе увеличить количество продуктов, богатых калием, уменьшить потребление соли.
- Периодически применять витаминно-минеральные комплексы.
- Постоянно заниматься физическими упражнениями и спортом. Посильная нагрузка способствует укреплению сосудистой системы.
- Отказаться от курения.
- Избегать стрессовых ситуаций. Соблюдать режим дня: спать не менее восьми часов, ежедневно совершать пешие прогулки.

Кроме этих рекомендаций, следует не злоупотреблять спиртными напитками. Людям, имеющим лишний вес, обязательно придерживаться специальной диеты. Для укрепления нервной системы использовать продукты, содержащие витамины группы B: бобовые и любые орехи. При соблюдении рекомендаций предупредить гипертонию не составит труда.
fb.ru
Симптоматическая артериальная гипертензия — причины, диагностика, лечение
Симптоматическая артериальная гипертензия – заболевание, которое диагностируется у 15 % людей. Для того чтобы понять, как бороться с этим недугом и как его избежать, нужно знать причины его возникновения, симптомы и отличия от других видов гипертонии.
Что это?
Симптоматической гипертензией называют хроническое повышение артериального давления вторичного генеза. Иными словами, в организме присутствует патология, являющаяся катализатором подъема кровяного давления.
Существенной проблемой заболевания является невозможность устранить его без выявления причины и борьбы с ней. Таким образом, гипертония становится хронической и провоцирует другие функциональные нарушения и органические поражения. Со временем дифференцировать симптоматическую гипертонию от первичной становится сложнее, что усугубляет самочувствие человека и снижает вероятность благоприятного прогноза.

Этиология
Можно выявить 4 основные причины симптоматической гипертонии.
- Нефрогенные – почки являются органами, играющими существенную роль в формировании кровяного давления. При заболеваниях почек давление может повышаться за счет выработки ренина – вещества, призванного повысить кровоток в почечных артериях локально, но давление повышается во всем кровяном русле. Вторая причина нефрогенной гипертонии заключается в задержке жидкости в организме, происходящей при снижении функции почек. Жидкость повышает объем крови, в результате чего показатели давления растут.
- Гормональные – гормональная система человека управляет всеми остальными органами и системами. При повышенной выработке определенных гормонов формируется симптоматическая гипертония. Например, это явление может возникнуть при гиперфункции щитовидной железы (тиреотоксикоз, гипертиреоз) или надпочечников (феохромоцитома). Важно знать, что иногда гормональный дисбаланс может возникать при приеме гормональных препаратов, например, левотироксина при недостаточной выработке гормонов щитовидной железой, или при приеме глюкокортикостероидов при инфекциях или аутоиммунных заболеваниях.
- Нейрогенные – заболевания нервной системы нередко становятся провокаторами повышения давления. Это могут быть травмы головного мозга или опухоли, повышение внутричерепного давления.
- Гемодинамические – при сердечной недостаточности, пороке митрального клапана или поражениях артерий и сосудов организма обычно развивается гипертония.
Самой распространенной причиной, из-за которой возникает симптоматическая гипертензия, являются заболевания почек. Но у многих пациентов фиксируется сразу несколько причин заболевания, чаще всего – две.
Патогенез
Главным симптомом заболевания является непосредственно высокое давление, которое фиксируется при помощи тонометра.
Также клиническую картину дополняют симптомы основного заболевания, из-за которого возникла гипертония. Но эти признаки не являются специфическими, так как чувствительность человека может быть низкой. Некоторые пациенты не замечают и повышения давления, поэтому важно регулярно производить замер давления даже при хорошем самочувствии.
Первопричина заболевания выявляется при помощи врачебной диагностики, но существует ряд симптомов, которые указывают на пораженный орган или систему:
- при нефрогенной форме – нарушение мочеиспускания, изменения цвета и количества мочи;
- при эндокринной форме – эмоциональная лабильность, тремор, панические атаки;
- при нейрогенной форме – головная боль, судороги, тошнота и рвота;
- при гемодинамической форме – тяжесть в груди, одышка.
Виды и формы
Симптоматические артериальные гипертензии развиваются намного быстрее, чем первичные, но можно выявить 4 стадии болезни.
- Транзиторная – бессимптомная стадия, при которой давление поднимается немного выше нормальных показателей периодически. На этой стадии организм способен компенсировать урон, наносимый гипертензией, поэтому поражения внутренних органов и систем не возникает.
- Лабильная – стадия, на которой симптоматика начинает постепенно проявляться. Повышение уровня кровяного давления остается незначительным, как и на транзиторной стадии, но становится стабильным и уже не опускается до нормальных показателей. При функциональных исследованиях работы сердца и изучении глазного дна выявляются незначительные нарушения.
- Стабильная – стадия стабильно повышенного давления. На данной стадии чаще всего диагностируется заболевание, так как высокое давление провоцирует плохое самочувствие. Постоянная нагрузка на сосуды и сердца провоцирует патологические изменения в организме, которые можно обнаружить на УЗИ сердца и при изучении глазного дна.
- Злокачественная – самая неблагоприятная форма патологии, при которой нормализовать давление сложно даже специальными препаратами. Риск внутренних кровоизлияний в данный период очень высок.
Диагностика
Основная задача врача, к которому обратился пациент, дифференцировать вторичную гипертензию от первичной. Симптоматические гипертонии, вне зависимости от генеза, имеют ряд отличительных признаков:
- внезапное развитие патологии;
- высокая скорость прогрессирования;
- молодой возраст пациента;
- низкая эффективность гипотензивных препаратов;
- наличие панических атак.
Процесс диагностики в обязательном порядке включает в себя мониторинг давления для выявления степени злокачественности гипертонии, а также обследование для выявления первопричины болезни:
- исследование молекулярного состава крови для определения уровня эритроцитов, лейкоцитов и гемоглобина;
- биохимическое исследование крови для определения уровня креатинина, мочевой кислоты, общего белка;
- липидограмма;
- полный анализ мочи и проба Реберга для выявления функциональных отклонений в работе почек;
- ультразвуковое исследование сердца и сосудов;
- исследование крови на уровень гормонов щитовидной железы и надпочечников.
План обследования составляется исходя из симптоматики пациента. Если клиническая картина выражена неспецифическими признаками, назначаются все описанные лабораторные и функциональные исследования.
Лечение
Терапия вторичной гипертонии состоит из лечения первопричины патологии. После правильно проведенного лечения при ранних стадиях давление стабилизируется самостоятельно.
Во время лечения важно нормализовать давление при помощи медикаментов. При начальных стадиях вторичной гипертензии показатели кровяного давления легко приходят в норму на фоне приема ингибиторов АПФ, при злокачественном течении болезни требуется комплекс препаратов из ингибиторов АПФ, бета-блокаторов и блокаторов кальциевых каналов. Также используются диуретики.
На фоне приема препаратов рекомендуется соблюдать диету с минимальным количеством натрия, простых углеводов и жиров.
На первых стадиях симптоматической гипертензии прогноз, как правило, благоприятен. На двух последующих – менее благоприятен, так как повреждения, нанесенные органам, сложно компенсировать даже после нормализации и стабилизации давления. Поэтому медикаментозное лечение в этом случае рекомендовано продолжать пожизненно.
gipertoniya-med.ru
Симптоматическая гипертония — симптомы, лечение, формы, причины
МоскваСанкт-ПетербургАлтайский крайБарнаул, Алтайский крайАлейск, Алтайский крайБийск, Алтайский крайБелокуриха, Алтайский крайРубцовск, Алтайский крайНовоалтайск, Алтайский крайКамень-на-Оби, Алтайский крайСлавгород, Алтайский крайЗаринск, Алтайский крайЯровое, Алтайский крайГорняк, Алтайский крайЗмеиногорск, Алтайский крайАмурская областьБлаговещенск, Амурская областьШимановск, Амурская областьСвободный, Амурская областьРайчихинск, Амурская областьЗея, Амурская областьТында, Амурская областьСковородино, Амурская областьЗавитинск, Амурская областьАрхангельская областьНоводвинск, Архангельская областьСеверодвинск, Архангельская областьАрхангельск, Архангельская областьКоряжма, Архангельская областьШенкурск, Архангельская областьОнега, Архангельская областьНяндома, Архангельская областьМезень, Архангельская областьКотлас, Архангельская областьСольвычегодск, Архангельская областьКаргополь, Архангельская областьВельск, Архангельская областьАстраханская областьЗнаменск, Астраханская областьХарабали, Астраханская областьНариманов, Астраханская областьКамызяк, Астраханская областьАхтубинск, Астраханская областьАстрахань, Астраханская областьБелгородская областьБелгород, Белгородская областьСтарый Оскол, Белгородская областьШебекино, Белгородская областьГубкин, Белгородская областьСтроитель, Белгородская областьНовый Оскол, Белгородская областьБирюч, Белгородская областьКороча, Белгородская областьГрайворон, Белгородская областьВалуйки, Белгородская областьАлексеевка, Белгородская областьБрянская областьБрянск, Брянская областьКлинцы, Брянская областьСельцо, Брянская областьНовозыбков, Брянская областьУнеча, Брянская областьТрубчевск, Брянская областьСураж, Брянская областьСтародуб, Брянская областьСевск, Брянская областьПочеп, Брянская областьМглин, Брянская областьКарачев, Брянская областьЗлынка, Брянская областьЖуковка, Брянская областьДятьково, Брянская областьФокино, Брянская областьЧеченская РеспубликаГрозный, Чеченская РеспубликаАргун, Чеченская РеспубликаШали, Чеченская РеспубликаУрус-Мартан, Чеченская РеспубликаГудермес, Чеченская РеспубликаЧелябинская областьЧелябинск, Челябинская областьВерхний Уфалей, Челябинская областьЗлатоуст, Челябинская областьКарабаш, Челябинская областьКопейск, Челябинская областьКыштым, Челябинская областьМагнитогорск, Челябинская областьМиасс, Челябинская областьУсть-Катав, Челябинская областьТрехгорный, Челябинская областьСнежинск, Челябинская областьЮжноуральск, Челябинская областьТроицк, Челябинская областьЧебаркуль, Челябинская областьКоркино, Челябинская областьЕманжелинск, Челябинская областьПласт, Челябинская областьНязепетровск, Челябинская областьКуса, Челябинская областьВерхнеуральск, Челябинская областьБакал, Челябинская областьСатка, Челябинская областьКасли, Челябинская областьЮрюзань, Челябинская областьКатав-Ивановск, Челябинская областьКарталы, Челябинская областьМиньяр, Челябинская областьСим, Челябинская областьАша, Челябинская областьЧукотский автономный округАнадырь, Чукотский автономный округБилибино, Чукотский автономный округПевек, Чукотский автономный округЧувашская РеспубликаЧебоксары, Чувашская РеспубликаКанаш, Чувашская РеспубликаАлатырь, Чувашская РеспубликаШумерля, Чувашская РеспубликаНовочебоксарск, Чувашская РеспубликаЯдрин, Чувашская РеспубликаЦивильск, Чувашская РеспубликаМариинский Посад, Чувашская РеспубликаКозловка, Чувашская РеспубликаЕврейская автономная областьБиробиджан, Еврейская автономная областьОблучье, Еврейская автономная областьХабаровский крайХабаровск, Хабаровский крайНиколаевск-на-Амуре, Хабаровский крайКомсомольск-на-Амуре, Хабаровский крайСоветская Гавань, Хабаровский крайБикин, Хабаровский крайАмурск, Хабаровский крайВяземский, Хабаровский крайХанты-Мансийский автономный округКогалым, Ханты-Мансийский автономный округЛангепас, Ханты-Мансийский автономный округМегион, Ханты-Мансийский автономный округХанты-Мансийск, Ханты-Мансийский автономный округПыть-Ях, Ханты-Мансийский автономный округНягань, Ханты-Мансийский автономный округУрай, Ханты-Мансийский автономный округСургут, Ханты-Мансийский автономный округПокачи, Ханты-Мансийский автономный округБелоярский, Ханты-Мансийский автономный округЮгорск, Ханты-Мансийский автономный округНефтеюганск, Ханты-Мансийский автономный округНижневартовск, Ханты-Мансийский автономный округЛянтор, Ханты-Мансийский автономный округСоветский, Ханты-Мансийский автономный округИркутская областьСаянск, Иркутская областьАнгарск, Иркутская областьИркутск, Иркутская областьБратск, Иркутская областьБодайбо, Иркутская областьЗима, Иркутская областьУсолье-Сибирское, Иркутская областьНижнеудинск, Иркутская областьТайшет, Иркутская областьТулун, Иркутская областьУсть-Кут, Иркутская областьШелехов, Иркутская областьСвирск, Иркутская областьЧеремхово, Иркутская областьУсть-Илимск, Иркутская областьБирюсинск, Иркутская областьСлюдянка, Иркутская областьБайкальск, Иркутская областьАлзамай, Иркутская областьЖелезногорск-Илимский, Иркутская областьКиренск, Иркутская областьВихоревка, Иркутская областьИвановская областьИваново, Ивановская областьЮжа, Ивановская областьЮрьевец, Ивановская областьФурманов, Ивановская областьШуя, Ивановская областьРодники, Ивановская областьТейково, Ивановская областьПлес, Ивановская областьПриволжск, Ивановская областьПучеж, Ивановская областьКомсомольск, Ивановская областьКинешма, Ивановская областьНаволоки, Ивановская областьВичуга, Ивановская областьЗаволжск, Ивановская областьГаврилов Посад, Ивановская областьКохма, Ивановская областьКабардино-Балкарская РеспубликаНальчик, Кабардино-Балкарская РеспубликаПрохладный, Кабардино-Балкарская РеспубликаБаксан, Кабардино-Балкарская РеспубликаТырныауз, Кабардино-Балкарская РеспубликаЧегем, Кабардино-Балкарская РеспубликаТерек, Кабардино-Балкарская РеспубликаНарткала, Кабардино-Балкарская РеспубликаМайский, Кабардино-Балкарская РеспубликаКалининградская областьКалининград, Калининградская областьПионерский, Калининградская областьМамоново, Калининградская областьЛадушкин, Калининградская областьСветлый, Калининградская областьСветлогорск, Калининградская областьЧерняховск, Калининградская областьПриморск, Калининградская областьБалтийск, Калининградская областьСлавск, Калининградская областьПолесск, Калининградская областьПравдинск, Калининградская областьНестеров, Калининградская областьОзерск, Калининградская областьГусев, Калининградская областьКраснознаменск, Калининградская областьЗеленоградск, Калининградская областьНеман, Калининградская областьБагратионовск, Калининградская областьГвардейск, Калининградская областьКалужская областьКалуга, Калужская областьОбнинск, Калужская областьЮхнов, Калужская областьТаруса, Калужская областьМосальск, Калужская областьСухиничи, Калужская областьМедынь, Калужская областьМещовск, Калужская областьЛюдиново, Калужская областьМалоярославец, Калужская областьКиров, Калужская областьСосенский, Калужская областьКозельск, Калужская областьЖиздра, Калужская областьКременки, Калужская областьЖуков, Калужская областьБелоусово, Калужская областьКондрово, Калужская областьСпас-Деменск, Калужская областьБалабаново, Калужская областьБоровск, Калужская областьЕрмолино, Калужская областьКамчатский крайПетропавловск-Камчатский, Камчатский крайВилючинск, Камчатский крайЕлизово, Камчатский крайКарачаево-Черкесская РеспубликаЧеркесск, Карачаево-Черкесская РеспубликаКарачаевск, Карачаево-Черкесская РеспубликаТеберда, Карачаево-Черкесская РеспубликаУсть-Джегута, Карачаево-Черкесская РеспубликаКемеровская областьАнжеро-Судженск, Кемеровская областьКиселевск, Кемеровская областьКалтан, Кемеровская областьМыски, Кемеровская областьОсинники, Кемеровская областьКемерово, Кемеровская областьТайга, Кемеровская областьЛенинск-Кузнецкий, Кемеровская областьНовокузнецк, Кемеровская областьПолысаево, Кемеровская областьПрокопьевск, Кемеровская областьЮрга, Кемеровская областьБелово, Кемеровская областьМеждуреченск, Кемеровская областьТопки, Кемеровская областьТаштагол, Кемеровская областьМариинск, Кемеровская областьГурьевск, Кемеровская областьСалаир, Кемеровская областьКировская областьЯранск, Кировская областьУржум, Кировская областьСоветск, Кировская областьСлободской, Кировская областьОрлов, Кировская областьНолинск, Кировская областьОмутнинск, Кировская областьМураши, Кировская областьЛуза, Кировская областьМалмыж, Кировская областьКотельнич, Кировская областьКирово-Чепецк, Кировская областьЗуевка, Кировская областьВятские Поляны, Кировская областьСосновка, Кировская областьБелая Холуница, Кировская областьКирс, Кировская областьКостромская областьВолгореченск, Костромская областьШарья, Костромская областьЧухлома, Костромская областьСолигалич, Костромская областьНея, Костромская областьНерехта, Костромская областьКологрив, Костромская областьМакарьев, Костромская областьМантурово, Костромская областьГалич, Костромская областьБуй, Костромская областьКострома, Костромская областьКраснодарский крайКраснодар, Краснодарский крайГеленджик, Краснодарский крайАрмавир, Краснодарский крайГорячий Ключ, Краснодарский крайНовороссийск, Краснодарский крайСочи, Краснодарский крайУсть-Лабинск, Краснодарский крайТуапсе, Краснодарский крайТихорецк, Краснодарский крайТимашевск, Краснодарский крайТемрюк, Краснодарский крайСлавянск-на-Кубани, Краснодарский крайПриморско-Ахтарск, Краснодарский крайНовокубанск, Краснодарский крайЛабинск, Краснодарский крайКурганинск, Краснодарский крайКрымск, Краснодарский крайКореновск, Краснодарский крайКропоткин, Краснодарский крайЕйск, Краснодарский крайГулькевичи, Краснодарский крайБелореченск, Краснодарский крайАпшеронск, Краснодарский крайХадыженск, Краснодарский крайАнапа, Краснодарский крайАбинск, Краснодарский крайКрасноярский крайКрасноярск, Красноярский крайДивногорск, Красноярский крайЖелезногорск, Красноярский крайБородино, Красноярский крайНорильск, Красноярский крайЛесосибирск, Красноярский крайЗеленогорск, Красноярский крайАчинск, Красноярский крайБоготол, Красноярский крайМинусинск, Красноярский крайЕнисейск, Красноярский крайСосновоборск, Красноярский крайКанск, Красноярский крайШарыпово, Красноярский крайНазарово, Красноярский крайДудинка, Красноярский крайУяр, Красноярский крайУжур, Красноярский крайИгарка, Красноярский крайЗаозерный, Красноярский крайАртемовск, Красноярский крайКодинск, Красноярский крайИланский, Красноярский крайКрымБелогорск, КрымКурганская областьКурган, Курганская областьШадринск, Курганская областьЩучье, Курганская областьШумиха, Курганская областьПетухово, Курганская областьМакушино, Курганская областьКуртамыш, Курганская областьКатайск, Курганская областьДалматово, Курганская областьКурская областьКурск, Курская областьКурчатов, Курская областьЛьгов, Курская областьЩигры, Курская областьФатеж, Курская областьСуджа, Курская областьРыльск, Курская областьОбоянь, Курская областьДмитриев, Курская областьЛенинградская областьСосновый Бор, Ленинградская областьЛюбань, Ленинградская областьНикольское, Ленинградская областьТосно, Ленинградская областьТихвин, Ленинградская областьСланцы, Ленинградская областьПриозерск, Ленинградская областьПодпорожье, Ленинградская областьЛуга, Ленинградская областьЛодейное Поле, Ленинградская областьШлиссельбург, Ленинградская областьКировск, Ленинградская областьОтрадное, Ленинградская областьКириши, Ленинградская областьИвангород, Ленинградская областьКингисепп, Ленинградская областьКоммунар, Ленинградская областьГатчина, Ленинградская областьВыборг, Ленинградская областьКаменногорск, Ленинградская областьВысоцк, Ленинградская областьСветогорск, Ленинградская областьСертолово, Ленинградская областьВсеволожск, Ленинградская областьВолхов, Ленинградская областьНовая Ладога, Ленинградская областьСясьстрой, Ленинградская областьБокситогорск, Ленинградская областьПикалево, Ленинградская областьВолосово, Ленинградская областьЛипецкая областьЛипецк, Липецкая область
medaboutme.ru
причины, методы диагностики и лечения за рубежом
Симптоматическая гипертензия (вторичная гипертензия, СГ) – это артериальная гипертензия, связанная с определенными заболеваниями или повреждениями внутренних органов (или систем), которые участвуют в регуляции артериального давления. Согласно статистике, около 5-15% больных артериальной гипертензией имеют именно симптоматическую форму заболевания. В нашей стране повышенное давление часто снижают корвалолом или валокордином, показатели тонометра выше 140 считаются нормальным явлением для организма, на которое больные не обращают внимания.
Однако основная причина смерти в России – это заболевания сердечно-сосудистой системы, в 70% случаев смерть наступает вследствие инсульта или инфаркта, поэтому своевременное лечение и диагностика заболевания очень важны, так как способны продлить жизнь на долгие годы.
Причины возникновения симптоматической гипертензии
Причинами возникновения симптоматической гипертензии являются более 70 различных видов заболеваний:
- Болезни почек, почечных артерий и мочевыводящей системы: хронический пиелонефрит, диабетический гломерулосклероз, туберкулез почек, тромбоз и эмболия почечных артерий, опухоли, атеросклероз, интерстициальный нефрит, аномалии развития почечных артерий, патологически подвижная почка, дистопия, поликистоз почек и другие.
- Заболевания эндокринной системы: альдостерома, феохромоцитома и феохромо-бластома, кортикостерома, акромегалия, диффузный токсический зоб.
- Болезни сердца, аорты и крупных сосудов: приобретенные и врожденные пороки сердца, заболевания сердца, сопровождающиеся застойной сердечной недостаточностью, врожденные и приобретенные поражения аорты, стенозирующие поражения сонных и позвоночных артерий.
- Заболевания центральной нервной системы: энцефалит, опухоль мозга, очаговые ишемические поражения.
Заболевание могут также спровоцировать прием содержащих эстрогены контрацептивов, нестероидных противовоспалительных препаратов, амфетаминов, трициклических антидепрессантов.
Развитию артериальной гипертензии способствуют также злоупотребление алкоголем, сильное психоэмоциональное потрясение, ожоговая болезнь, послеоперационные состояния.
к оглавлению ^Симптомы заболевания и группы риска
О наличии симптоматической гипертонии свидетельствуют следующие симптомы:
- Носовое кровотечение.
- Пульсация в висках и затылке.
- Протеинурия, эритроцитурия, лейкоцитурия и цилиндрурия.
- Головокружение.
- Сильная утомляемость.
- Повышенный уровень креатина в сыворотке крови.
- Головные боли.
- Снижение зрения.
- Затруднения в пространственной ориентации.
- Шум в ушах.
- Плохая концентрация.
В зоне риска находятся категории лиц, у которых имеются:
- Вредные привычки.
- Атеросклероз.
- Авитаминоз.
- Генетическая предрасположенность.
- Сахарный диабет.
- Избыток натрия.
- Онкология.
- Гиподинамия.
- Избыточный вес.
- Беременность.
- Недостаток калия.
- Психологический стресс.
Профилактика
Для профилактики возникновения симптоматической артериальной гипертензии пациенты, находящиеся в группе риска, должны соблюдать следующие правила:
- Нормализовать обмен веществ.
- Исключить из ежедневного рациона крепкий кофе, чай, ограничить употребления жидкости и соли, спиртных напитков.
- Бросить курить.
- Заниматься физическими упражнениями.
- Спать не менее 8 часов в сутки.
Основные виды симптоматической гипертензии
В зависимости от величины и стойкости артериального давления, степени гипертрофии левого желудочка, стадии изменения сосудов глазного дна выделяют следующие основные виды симптоматической гипертензии (классификация по тяжести течения):
- Транзиторная гипертензия: стойкое повышение давления у пациента не наблюдается, отсутствуют изменения глазного дна и увеличение левого желудочка.
- Злокачественная гипертензия: характеризуется внезапным и быстрым развитием, стабильно высоким уровнем давления, особенно это касается диастолического (до 130 миллиметров ртутного столба). При такой форме заболевания существует опасность возникновения тяжелых осложнений со стороны сосудов, сердца, мозга, глазного дна.
- Стабильная гипертензия: устойчивое повышение артериального давления, выраженное изменение глазных сосудов, увеличение миокарда левого желудочка.
- Лабильная гипертензия: у пациента наблюдается умеренное повышение артериального давления, которое самостоятельно не снижается, слабо выраженное сужение сосудов внутренней поверхности глазного яблока, незначительная гипертрофия левого желудочка.
Диагностика и лечение симптоматической гипертензии за рубежом
Для диагностики симптоматической гипертензии необходимо исследовать не только кровеносную систему, выявить нарушения в работе сердечной мышцы и установить динамику тонуса сосудов, но и собрать данные функционирования внутренних органов, эндокринной системы и исключить онкологию. Для этого в зарубежных клиниках проводится комплексная диагностика, включающая:
- Сбор анализов крови и мочи.
- ЭКГ.
- Измерение давления.
- Биопсию.
- МРТ.
В клиниках Германии и Израиля диагностические процедуры можно пройти в день обращения, потому эти страны посещают пациенты, желающие максимально сократить время, проведенное в стационаре.
В немецких и израильских клиниках созданы все условия для иностранных пациентов:
- Возможность неамбулаторного лечения.
- Палаты для семейного проживания.
- Отели при больницах.
- Штатные переводчики и юристы-консультанты.
 В Швейцарии комплексная диагностика симптоматической гипертензии займет до одной недели, во время которой врачи наблюдают за общим состоянием организма пациента при исключении неблагоприятных условий, которые способствуют развитию болезни. В швейцарских клиниках пациентам предоставляют услуги психологов и диетологов, которые разрабатывают индивидуальный рацион питания и план дня, подготавливающие пациента к последующей терапии и ускоряющие реабилитацию.
В Швейцарии комплексная диагностика симптоматической гипертензии займет до одной недели, во время которой врачи наблюдают за общим состоянием организма пациента при исключении неблагоприятных условий, которые способствуют развитию болезни. В швейцарских клиниках пациентам предоставляют услуги психологов и диетологов, которые разрабатывают индивидуальный рацион питания и план дня, подготавливающие пациента к последующей терапии и ускоряющие реабилитацию.
Диагностическое обследование на высоком уровне зарубежным клиентам предоставляют также клиники и центры Сингапура, Австрии, Южной Кореи, Финляндии, Кубы.
Зарубежные клиники для лечения этой формы гипертензии используют медикаментозную терапию, назначаемую каждому пациенту индивидуально. Так, клиники Израиля благодаря обширному фармацевтическому рынку, изобилующему как альтернативными препаратами, так и недорогостоящими дженериками, предоставляют своим пациентам качественную, а также бюджетную медикаментозную терапию. В Германии, Швейцарии и Австрии лечение симптоматической гипертензии займет около месяца, лечение обязательно включает специальную диету, физиотерапию и терапию лекарственными препаратами.
В Чехии существуют специальные спа-курорты для пациентов с повышенным артериальным давлением, которые являются отличным вариантом для реабилитации и профилактики при нарушениях кровеносной системы. Лучшими из таких курортов считаются:
- Frantiskovy Lazne.
- Teplice.
- Karlova Studánka.
- Marianske Lazne.
- Podebrady.
- Jeseník.
- Luhacovice.
Симптомы и причины вторичной легочной гипертензии
Вторичную легочную гипертензию провоцируют приобретенные или врожденные нарушения в сосудах, питающих легкие, из-за повышенного артериального давления в сосудах происходят изменения тканей легких, поэтому со временем у пациента развивается сердечная недостаточность.
Вторичная легочная гипертензия развивается при наличии у пациента следующих заболеваний:
- Бронхиальная астма.
- Силикоз.
- Дефект межжелудочковой перегородки.
- Повышенное давление левого предсердия.
- Образование тромбов.
- Фиброз легких.
- Склеродермия.
- Миксома.
- Лучевая болезнь.
- Саркоидоз.
- Цирроз печени.
- Туберкулез.
- Асбестоз.
- Дерматомиозит.
- СКВ.
к оглавлению ^Характерными симптомами заболевания являются: кашель, одышка, боли в груди, отеки в ногах, охриплость голоса, обмороки, посинение конечностей, кровохарканье.
Диагностика и лечения вторичной легочной гипертензии за рубежом
В клиниках Германии, Израиля, Швейцарии, Кореи, Австрии, США, Китая и Сингапура иностранные пациенты могут наиболее быстро и эффективно диагностировать, и вылечить заболевание. Комплексное исследование в клиниках этих стран включает следующие диагностические процедуры:
- ЭхоКГ.
- Рентгенография.
- Югулярная флебография.
- ЭКГ.
- Биопсия печени.
- Сцинтиграфия легких.
- Катетеризация сердца.
В зарубежных клиниках и медицинских центрах обычно назначают курс медикаментозной терапии, однако если легкие больного подверглись необратимым изменениям вследствие гипертонии, то назначается трансплантация. Быстрее всего трансплантацию легких можно провести в Израиле, где создана специальная система поиска донора при помощи общей электронной базы.
В клиниках Германии также успешно пересаживают внутренние органы: по статистике в стране лучшие мировые показатели по выживаемости пациентов после проведения подобной операции, но времени на поиск донорского материала потребуется гораздо больше.
В США проводить трансплантацию, не имея собственного донора, не рекомендовано из-за неоднозначности и нестабильности американской страховой системы. Трансплантацию легких безопасно и эффективно проводят в Корее, и Японии, клиники которых известны своими инновационными разработками в области микроскопической хирургии. В самых тяжелых случаях вторичной легочной гипертензии может потребоваться пересадка всего легочно-сердечного комплекса: данная операция очень сложная и опасная, поэтому проводится не во всех странах мира, лучше всего для ее проведения обращаться в клиники Израиля, Китая и Германии, в которых выживаемость больных после подобной операции достигает 70-75%.
medtur-gid.com
Симптоматическая артериальная гипертензия – что это такое, причины и лечение вторичной гипертонии

Содержание статьи
Причины возникновения
Симптоматическая гипертензия – повышенное давление, возникшее вследствие поражения органов или систем организма, принимающих участие в регулировке АД.
При этом происходит внутрисосудистая закупорка атеросклерозными бляшками или сужение сосудов из-за увеличенного количества ферментов, регулирующих диаметр артерии. Данный вид заболевания относится к вторичной гипертонии.
При обнаружении гипертензии в этой форме, подвергаются поражению жизненно важные органы человека: мозг, почки, сердце, сосуды, печень.
Повышенное внутрисосудистое давление является следствием патологических процессов, протекающих в этих органах, в редких случаях гипертензия способна являться источником возникновения патологии в органах-мишенях.
Отталкиваясь от статистики, вторичная гипертензия в данной форме проявляется в 5-15% случаев, зафиксированных врачами. При этом жалобы людей с первичной и симптоматической гипертонией были практически идентичны.
Отталкиваясь от этиологии заболевания, существует около 70 наименований диагнозов, провоцирующих повышение внутрисосудистого давления. Данный фактор является не более чем симптомом, поэтому следует обращаться к врачу, а не заниматься самолечением. Рассмотрим самые распространенные явления, при которых у людей появляется гипертензия:
- Чаще всего вторичная внутрисосудистая гипертензия возникает в почечной форме, вследствие заболеваний мочевыделительных органов, почек, также почечных сосудов. Данные отклонения могут быть врожденными и приобретенными.
К врожденным относятся: аномальное развитие органов, почечный поликистоз, гипоплазия, подвижная почка, гидронефроз, дистопия.
К приобретенным принято относить: системные васкулиты, диффузный гломерулонефрит, мочекаменную болезнь, онкологические заболевания почечной, мочевыделительной и сосудистой системы, атеросклероз, пиелонефрит, тромбоз, почечный туберкулез, эмболию артерий почек.
- Эндокринная форма вторичной гипертензии возникает на фоне патологических процессов желез внутренней секреции. Тиреотоксикоз, синдром Иценко-Кушинга, Феохромоцитома и синдром Конна являются ярким примером этого явления.
Тиреотоксикоз – болезнь, спровоцированная нарушением функциональности щитовидной железы. При этом в организм поступает тироксин (гормон) в избыточном количестве. Данное заболевание характеризуется неординарным повышением показателей внутрисосудистого давления, при котором диастолические значения остаются в пределах нормы, а систолические сильно возрастают.
Феохромоцитома тоже относится к эндокринной форме гипертонии и возникает вследствие опухоли надпочечников. Увеличение показателей внутрисосудистого давления – основной симптом заболевания. При этом значения могут варьироваться у каждого человека индивидуально: у одного больного держаться в определенных пределах, а у другого – вызывать гипертонические приступы.
Альдостерома или синдром Конна появляется вследствие увеличенного выброса в кровь гормона – альдостерона, провоцирующего несвоевременное выведение натрия из организма. Данный фермент в избыточном количестве способен негативно влиять на человека.
Синдром Иценко-Кушинга чаще всего провоцирует вторичную гипертонию в эндокринной форме (практически 80% случаев). Основными признаками заболевания является несоответствие лица и конечностей. При этом ноги и руки больного остаются в неизменном виде, а лицо приобретает лунообразную, одутловатую форму.
Климакс также способен вызывать артериальную гипертензию вследствие снижения половой активности.
- Нейрогенная форма артериальной гипертензии характеризуется сбоем в функциональности нервной системы. Причина нейрогенной вторичной артериальной гипертензии – черепно-мозговые травмы, ишемические состояния, возникновение новообразований, энцефалитов в области головного мозга. При этом возникает множество различных симптомов, поэтому этот вид гипертонии легко спутать с сердечными заболеваниями (без проведения специальной диагностики).
Лечение такого рода гипертензии направленно на восстановление мозговых функций и работоспособности органа.
- Гемодинамические симптоматические проявления гипертонии возникают вследствие поражения сердечных артерий и самого органа: аортальное сужение врожденного характера, атеросклероз, брадикардия, врожденный порок митрального клапана, ишемическая болезнь, недостаточность сердца. Очень часто врачи устанавливают в этой форме болезни расхождение показателей артериального давления: подвергаются увеличению именно систолические значения.
Также симптоматическая гипертония может стать результатом сочетания нескольких сердечных или сердечно-почечных заболеваний.
Врачи нередко фиксировали лекарственные симптоматические артериальные гипертензии, появившиеся вследствие употребления человеком медицинских препаратов, повышающих внутрисосудистые значения тонометра, а именно: контрацептивы, средства, содержащие в составе глюкокортикоиды, индометацин, сочетающийся с эфедрином, левотироксин.
Также стоит отметить, что симптоматические гипертонии разделяются на транзиторную, любильную, стабильную и злокачественную. Такое разнообразие протекания гипертонических болезней зависит от причины их возникновения, повреждения органов-мишеней и запущенности заболевания, поэтому рекомендуется обратить внимание на симптомы, присущие внутрисосудистой артериальной гипертензии, а при малейшем повышении давления (в спокойном состоянии) обращаться к врачу.
Симптомы вторичной артериальной гипертензии
Кроме повышения внутрисосудистого давления при вторичной гипертензии, у больного возникают и другие симптомы. Специалисты зарегистрировали клинические проявления симптоматической гипертонии, состоящие их 3 факторов: увеличенные значения АД (выражающиеся стойкостью или скачками показателей), ухудшение общего состояния и наличие симптоматики, присущей патологическому процессу, протекающему в гемодинамической, нейрогенной, эндокринной и почечной форме.
В некоторых случаях патологические процессы протекают в скрытой форме, но провоцируют единственный симптом, указывающий на них – вторичную гипертензивную болезнь. Поэтому, не следует прислушиваться к мнению родственников, друзей и прибегать к лечению без тщательной врачебной диагностики, или лечить гипертензию исключительно народными средствами.
Симптоматическая гипертензивная болезнь может выражаться симптоматикой, которая способна присутствовать стабильно в определенных пределах, или внезапно появляться и исчезать. Гипертоник может заметить следующие недомогания:
- Болевые ощущения в области, затылка, висков, лобной доли.
- Трудности с выведением мочи.
- Головные кружения.
- Тошнотность, которая сочетается со рвотой.
- Судороги.
- Нарушение внимания или памяти.
- Усталость и слабость, вялость.
- Появление «мушек» перед глазами.
- Увеличение частоты ночных походов в туалет.
- Импотенцию или нарушение менструального цикла.
- Чрезмерное выведение мочи из организма.
- Повышенную утомляемость.
- Шум в ушах.
- Дискомфортные или болевые ощущения в сердечной области.
- Дрожь тела или рук.
- Нарост волос на теле.
- Ломкость костей.
- Лихорадочное состояние.
- Повышение телесной температуры, не вызванное инфекционной болезнью.
- Отклонения со стороны психики (центральной нервной системы), в виде апатии или психологического возбуждения. Они возникают вследствие перенесения больным гипертонического криза.
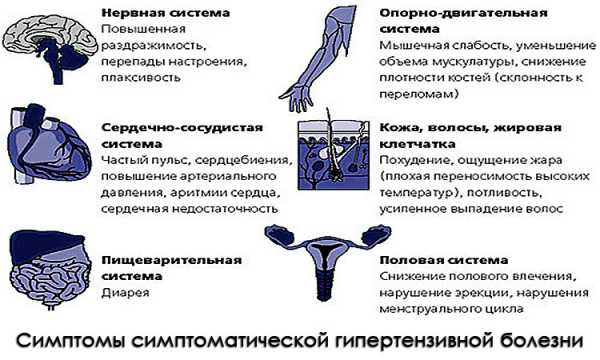 Учитывая, что центральная нервная система испытывает стрессовое состояние, спровоцированное болезнью, она может сильно тревожить человека приступами страха, паники, тревоги, боязни смерти.
Учитывая, что центральная нервная система испытывает стрессовое состояние, спровоцированное болезнью, она может сильно тревожить человека приступами страха, паники, тревоги, боязни смерти.
В качестве симптомов дополнительного характера служат учащенное биение сердца, увеличенное выделение пота и бледность кожи без факторов, способных повлиять на эти проявления.
Также стоит отметить, что вышеописанные симптомы имеют сходство с признаками внутричерепной гипертензии. Этот факт в очередной раз доказывает необходимость именно врачебного осмотра.
Особенности
Отталкиваясь от проявлений гипертонии, многие люди путают вторичную гипертензию с первичной. Неправильное лечение при этом приводит к неожиданным последствиям: гипертоническому кризу, ишемической сердечной болезни, инсульту, инфаркту миокарда, что значительно усложняет протекание заболевания и приводит к преждевременной смерти.
Симптоматическая гипертоническая болезнь отличается от первичной такими признаками:
- Применяя гипотензивные средства, артериальное давление не всегда нормализуется, или же долго приходит в норму.
- Возникают частые панические приступы.
- Скачки давления возникают внезапно, держаться на одних показателях или приходят в норму на короткое время.
- Заболевание быстро прогрессирует.
- Наблюдается у человека, не достигшего 20 лет, или прожившего свыше 60 лет.
Если у вас имеются вышеописанные симптомы и признаки вторичной гипертензивной болезни, то следует сразу отправляться к врачу. Важно помнить: чем раньше был установлен диагноз, тем легче устранить причину возникновения внутрисосудистого давления и не допустить появление осложнений.
Лечение
Лечение вторичной формы артериальной гипертензии направлено на снижение внутрисосудистых показателей. Естественно, это станет возможным после устранения причины их появления – патологических процессов в организме.
Для этого применяется 2 вида терапии:
- Оперативное вмешательство. Это позволяет устранить новообразования желез внутренней секреции, мозга и почек, сердечные пороки, провоцирующие гипертоническую болезнь. По необходимости, во время операции человеку вживляют искусственные имплантаты, или извлекают пораженные участки органов.
- Медикаментозная терапия требуется, когда после хирургического вмешательства гипертония сохранилась из-за неизлечимых гормональных нарушений. В таком случае больной должен употреблять лекарства до самой смерти (беспрерывно).
Для лечения используются медикаментозные средства – антагонисты, блокирующие выработку вредоносных гормонов и останавливающие развитие гипертензии: мочегонные, сартаны, АПФ ингибиторы, бета-блокаторы и блокаторы кальциевых каналов, лекарства центрального воздействия, альфа-адреноблокаторы и средства, блокирующие сосудистые рецепторы.
Следовательно, вторичная гипертоническая болезнь характеризуется сложным состоянием человека, включающая в себя патологические болезни органов-мишеней, поэтому в данном случае самолечение недопустимо. Рекомендуется ежегодно проходить обследование у кардиолога, даже если гипертензивная симптоматика полностью отсутствует, ведь человек может не обращать внимания на слабовыраженное недомогание (списывать гипертензию на усталость) или не заметить появление гипертонии в скрытой форме, позволяя болезни активно набирать обороты и сокращать жизнь.
cardiograf.com
Симптоматическая артериальная гипертензия: классификация, причины, лечение
Стойкое повышение АД может быть не только самостоятельной патологией, но и сопутствовать различным болезням. Симптоматическая артериальная гипертензия, так же как и первичная, наносит вред сердцу, глазам, почкам, головному мозгу и провоцирует серьезные осложнения. Лечение гипертензивного синдрома состоит в избавлении от первичной болезни, устранении симптомов повышенного давления и предупреждении осложнений. При легком течении помогает коррекция образа жизни и диета, а в более сложных случаях применяются лекарства.
ВАЖНО ЗНАТЬ! Табаков О.: «Я могу порекомендовать лишь одно средство для быстрой нормализации давления» читать далее…

Причины гипертензивного синдрома
Артериальное давление может повышаться на фоне различных заболеваний органов, участвующих в его регуляции. Симптоматический гипертензивный синдром диагностируется нечасто, имеет стойкий или периодический характер. Чаще всего сопровождает болезни почек, однако встречается и на фоне недугов сердечно-сосудистой, нервной и эндокринной систем. Повышение АД при симптоматической гипертензии происходит в результате роста количества вазопрессорных гормонов в крови, патологических процессов в аорте, сосудах сердца, сильной вязкости крови, поражения центров регуляции давления в головном мозге. Причины симптоматической артериальной гипертензии:
- воспаления, травмы, опущения почек;
- аномалии развития мочевыводящей системы;
- тромбоз, стеноз, эмболия почечных артерий;
- феохромоцитома;
- акромегалия;
- гиперфункция щитовидной железы, коры надпочечников;
- инфекции мозговых оболочек;
- внутричерепная гипертензия;
- врожденные и приобретенные болезни сердца и сосудов;
- травмы, опухоли, ишемия головного мозга;
- длительный прием лекарственных препаратов.
Вернуться к оглавлениюСимптоматическая гипертензия отличается внезапным появлением, стабильно высокими цифрами АД, и плохо поддается традиционному лечению.
Перечень проявлений повышенного давления
При такой болезни может быть шум в ухе.Гипертензия как сопутствующий симптом заболеваний не всегда имеет выраженные проявления, нанося при этом урон организму. Признаки первоначального заболевания всегда ярче и больше беспокоят пациента, поэтому сопутствующая гипертония часто выявляется только при регулярном измерении АД. Интенсивность синдрома зависит от тяжести соматического недуга. Клиническая картина симптоматической артериальной гипертензии включает такие проявления основной болезни и признаки повышенного АД, как:
- распирающая или сжимающая головная боль;
- шум в ушах;
- головокружение;
- «мушки» перед глазами;
- приступы тошноты;
- тахикардия;
- дискомфорт и боли за грудиной;
- тревожность, раздражительность, быстрое утомление;
- проблемы со сном;
- кровотечения из носа;
- отеки;
- одышка.
Разновидности патологии
 Патология может быть вызвана неполадками в работе нервной системы.
Патология может быть вызвана неполадками в работе нервной системы.Классификация симптоматической формы гипертензии основывается на этиологии первичной болезни. Деление на виды помогает объяснить причины повышения показателей АД, подобрать методы терапевтического влияния, избежать возможных осложнений. Симптоматические артериальные гипертонии имеют следующие разновидности:
- нефрогенные — почечные;
- нейрогенные — вызванные патологиями нервной системы;
- эндокринные;
- гемодинамические — возникают на фоне болезней сердца, сосудов, недостаточности кровообращения;
- лекарственные.
Классификация по стадиям
Любой из видов симптоматической гипертензии сопровождается повышением артериального давления до различных показателей. Степень патологии определяется уровнем АД до старта терапии. С каждой стадией усугубляется поражение органов-мишеней гипертонии. В развитии вторичных форм гипертонии выделяют три стадии.
| Стадия | Особенности |
| l | Неустойчивое повышение до 180/100 мм рт. ст. проходит самостоятельно |
| Не сопровождается жалобами | |
| Изменения в органах-мишенях отсутствуют | |
| ll | Более стойкий и высокий уровень АД |
| Выраженные симптомы | |
| Поражения сердца, почек, глазного дна | |
| Развитие кризов | |
| lll | Стабильные показатели около 230/120 мм рт. ст. |
| Прогрессирующее поражение органов | |
| Тяжелое течение с кризовыми состояниями |
Мероприятия по диагностике
Со всеми своими жалобами больной должен обратиться к терапевту.Выявить вторичную гипертонию бывает сложно из-за того, что пациенты обращаются к врачу с жалобами на симптомы основного заболевания, а показатели АД их волнуют не всегда. Однако случается, что человек долгое время принимает антигипертензивные средства, а результат не появляется. Для выяснения причин повышенного АД и проведения дифференциальной диагностики с эссенциальной гипертонией, необходимо обратиться к терапевту или кардиологу. После тщательного сбора анамнеза, осмотра и прослушивания тонов сердца, пациента направляют на диагностическое обследование, которое включает:
- лабораторное исследование крови и мочи на общие показатели, уровень сахара, креатинин, мочевину;
- определение уровня гормонов;
- ЭКГ;
- осмотр глазного дна;
- сканирование мозговых сосудов;
- суточный мониторинг показателей АД;
- УЗИ почек, надпочечников, сердца, щитовидки;
- МРТ мозга.
Как проходит лечение?
Избавление от лишнего веса поможет улучшить самочувствие человека.Терапия симптоматической артериальной гипертензии направлена, прежде всего, на излечение от заболевания, которое стало первопричиной повышенного АД. Начальные стадии патологии поддаются устранению без применения медикаментов, путем коррекции образа жизни. Больному необходимо полноценное и качественное питание, с ограничением количества жиров и соли в рационе, избавление от избыточного веса. А также полезны ежедневные умеренные физические нагрузки, например, получасовые прогулки. Рекомендуется отказаться от курения и алкогольных напитков. Если для снижения АД необходимы медикаменты, применяются комбинации из диуретиков, ингибиторов АПФ, адреноблокаторов, периферических вазодилататоров.
Вернуться к оглавлениюВторичная артериальная гипертония опасна такими осложнениями, как инфаркт, инсульт, отек зрительного нерва, недостаточность почечной функции.
Профилактика гипертензии
В большинстве случаев, после излечения основного заболевания показатели АД нормализуются. Чтобы не допустить формирования гипертензивного синдрома на фоне внутренних заболеваний, нужно придерживаться профилактических рекомендаций. При имеющейся гипертонической болезни в семейной истории необходимо контролировать показатели тонометра, стараться не набирать лишний вес. Держать в тонусе сердечно-сосудистую систему поможет активный образ жизни, ежедневная зарядка, занятия физкультурой. А также следует избавиться от привычки курить и пить алкогольные напитки, сократить количество жиров и соли в рационе. Для сохранения здоровья сердечно-сосудистой системы очень важно научиться спокойнее реагировать и справляться со стрессовыми ситуациями.
Вам все еще кажется, что вылечить гипертонию тяжело?
Судя по тому, что вы сейчас читаете эти строки — победа в борьбе с давлением пока не на вашей стороне…
Последствия высокого давления известны всем: это необратимые поражения различных органов (сердца, мозга, почек, сосудов, глазного дна). На более поздних стадиях нарушается координация, появляется слабость в руках и ногах, ухудшается зрение, значительно снижаются память и интеллект, может быть спровоцирован инсульт.
Чтобы не доводить до осложнений и операций, Табаков Олег рекомендует проверенный способ… Читать полностью про способ >>
vsedavlenie.ru
