Аускультация при бронхите — данные при остром виде заболевания
Необходимость аускультации при бронхите – одна из весомых причин, которая заставляет пациента идти к врачу. Если сбить температуру или принять отхаркивающие препараты можно без помощи врача, то прослушать состояние дыхательных путей неквалифицированному специалисту не под силу. Опытный врач по характеру хрипов и месту их локализации поставит точный диагноз и назначит правильное лечение, поэтому появление кашля – повод обратиться к врачу.
Содержание статьи
Дыхательные шумы
Движение воздуха по дыхательным путям, а также раскрытие просвета бронхов и альвеол сопровождается определенным шумом. Различают здоровый дыхательный шум и патологические дополнительные звуки – хрипы, крепитацию, звук трения плевры.
Прослушивая фонендоскопом область спины и груди, врач может определить, есть ли сбои в акте дыхания у пациента и какие этому причины.
К основным (здоровым) дыхательным шумам относят:
- Альвеолярное дыхание. Характерный звук слышен у каждого здорового человека. Он возникает при расширении альвеол и эластичного растяжении их стенок вследствие заполнения воздухом при вдохе. Имеет мягкий дующий звук, который не прекращается на протяжении всего акта вдыхания. Похожий звук слышен и в начальном этапе выдоха, когда стенки альвеол начинают стягиваться обратно. Незначительные изменения от общепринятого представления об альвеолярном шуме могут считаться нормальными и являться следствием физиологии (у людей астенического телосложения, детей). У таких пациентов одинаковые изменения прослушиваются в обоих легких.
- Бронхиальное. Слышится громче альвеолярного. Это объясняется быстрым и закрученным движением воздуха в области гортани и трахеи. На выдохе такой шум продолжается дольше, чем при вдыхании воздуха. В норме подобный тип шума должен прослушиваться только в определенных областях.
Дополнительные звуки, которые появляются при патологических состояниях:
- Влажные хрипы. Типичный симптом бронхита, который часто слышат все врачи. Хрипящий и булькающий звук появляется, когда вдыхаемый воздух проходит через бронхиальный секрет.
- Крепитация. Одновременное раскрытие множества альвеол звучит как треск или шуршание.
- Трение плевры. Возникает при воспалении в плевральной области и обезвоживании организма.
- Жесткое дыхание. Часто выслушивается при бронхиолите. Такой тип сопровождается грубым и усиленным как вдохом, как и выдохом.
Изменение дыхательных звуков при остром бронхите
Альвеолярное дыхание может, как усиливаться при воспалительном процессе, так и ослабляться. При патологическом состоянии изменение может появляться как на всем легком, так и на каком-то его участке. Иногда шум слышится более сильно, в других случаях – абсолютно не прослушивается.
Качество шума при альвеолярном дыхании зависит от количества альвеол, эластичности их стенок, скорости и полноты заполнения воздухом, длительности вдоха. Ослабление дыхания вызвано атрофией альвеол и рассасыванием перегородок, которые их разделяют. Это приводит к образованию крупных областей, которые менее эластичны и не спадают на выдохе.
При бронхите также наблюдается ослабление альвеолярного шума из-за воспалительного процесса и набухания стенок альвеол. Кроме того, при бронхите поступление воздуха затруднено из-за скопления мокроты, сужения просвета трахеи и бронхов.
Обструктивный бронхит, отек слизистой и бронхоспазм провоцируют усиление альвеолярного дыхания на выдохе. Это объясняется затруднением прохождения воздуха по дыхательным путям и напряжением стенок альвеол.
Жестким дыханием считается усиленный шум во время фазы вдоха и выдоха. Воспалительный процесс при бронхите приводит к неравномерному сужению эластичных стенок бронхиол, которое происходит достаточно резко.
Чаще всего при остром бронхите врач слышит хрипы, констатирует жесткое дыхание и замечает удлиненный выдох.
Процедура аускультации

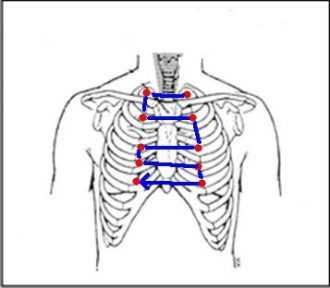
С помощью фонендоскопа врач слушает дыхательные пути в различных локациях – сзади, спереди и сбоку. Цель аускультации – выявление шумов и определение их характера. Слушать можно в положении лежа, стоя и сидя.
Альвеолярное дыхание лучше всего выслушивается фонендоскопом спереди грудной клетки или же в области лопаток. Больной должен при этом глубоко дышать.
Во время аускультации врач обращает внимание на симметричность шума и идентичность основных типов. Кроме этого, он внимательно выслушивает патологические звуки в различных локализациях. При обнаружении нехарактерных звуков могут потребоваться дополнительные методы диагностики дыхательной системы или результаты анализа крови.
Опытный врач всегда качественно и внимательно слушает разные отделы дыхательных путей. Он может определить расположение, тембр, глубину и продолжительность шума, которого в норме быть не должно.
Виды хрипов

Патологические шумы, которые появляются при респираторных заболеваниях и отсутствуют в здоровом состоянии, называют хрипами. Различают такие виды:
- Сухие хрипы. Возникают, когда проходимость бронхов нарушена. Свистящие хрипы в легких и над всей их поверхностью отчетливо слышны при бронхите и бронхопневмонии. В крупных бронхах звук напоминает жужжание, в более мелких – свист. Его слышимость может меняться – периодически звук ослабевает или пропадает, а затем усиливается. При бронхиальной астме наблюдается тотальное сужение бронхиального просвета и сухие хрипы выслушиваются по всей длине дыхательных путей. При бронхите сужение неравномерное, поэтому патологический шум может диагностироваться только в определенных областях. Более серьезные заболевания, например туберкулез, сопровождаются очаговым нарушением проходимости.
Патологические шумы доктор оценивает только после того, как получил данные о характере нормальных (основных) шумов пациента. Основные шумы рекомендуется выслушивать, когда пациент дышит носом, патологические – при глубоком вдохе через рот.
Бронхофония
Разновидность аускультации, когда врач слушает не чистое дыхание, а звуки во время разговора. Пациента шепотом просят произносить слова, которые содержат буквы «р» и «ч». У здорового человека звуки тихие, а бронхофония отсутствует. Скопление жидкости ухудшает проведение звука, а уплотнение легочной ткани – улучшает.
Диагностика дыхательной системы с помощью аускультации имеет свои недостатки
Главным направлением в лечении респираторных заболеваний является очищение дыхательных путей от скопившейся мокроты и облегчение дыхания. Для этого применяются отхаркивающие препараты и средства, разжижающие мокроту. Детям порошки и сиропы, разжижающие мокроту, разрешены с самого раннего возраста. Такие препараты имеют высокий профиль безопасности и помогают предотвратить тяжелые осложнения и дальнейшее распространение инфекции.
Видео об аускультации легких
На видео врач объясняет что это за процедура и как выполняется.
Вконтакте
Google+
bronhit.guru
как проводится и для чего нужна?
Чтобы понимать, что такое аускультация и с какой целью ее проводят, необходимо знать — это особый метод исследования, который заключается в выслушивании звуковых явлений (тонов, шумов, ритма), возникающих в организме. Специалисты делят это исследование на два вида: прямая аускультация (когда врач прикладывает ухо к телу пациента) и непрямая (при помощи специального устройства — стетоскопа). В наше время прямая аускультация не применяется в современной медицине, так как непрямая более предпочтительна из-за ее информативности и высокой чувствительности.

Аускультация при выслушивании грудной клетки выявляет дыхательные шумы главным образом на вдохе, но не менее важной является и оценка дыхания на выдохе, поэтому врач непременно анализирует оба эти показателя.
Цель проведения аускультации — выявить и описать шумы, а также бронхофонию над поверхностью легких.
Классификация дыхательных шумов
Что представляют собой дыхательные шумы? Этим термином в медицине принято называть звуковые явления, которые возникают во время акта дыхания.
Основные дыхательные шумы:
- Везикулярное (или альвеолярное) дыхание — это низкочастотный дыхательный шум, определяемый при аускультации здоровых легких. По своему звучанию очень отчетливо напоминает звук «ффф». У взрослых людей с тонкой грудной клеткой шум этого дыхания определяется как более громкий при вдохе и более протяженный на выдохе.
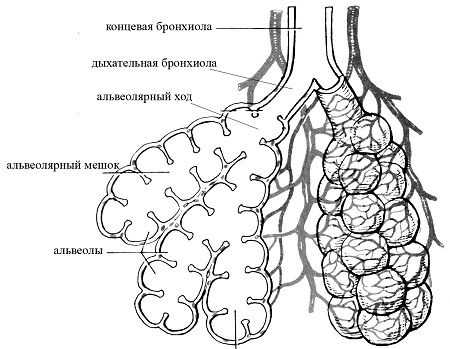
- Бронхиальное дыхание (его еще называют ларинго-трахеальное) — характеризуется более высоким тембром, возникающим из-за завихрений воздуха в трахее и гортани. Напоминает грубое звучание «ххх», оно определяется на вдохе и выдохе, при этом выдох слышен сильнее, чем вдох. Бронхиальное дыхание отличается от везикулярного большей громкостью, особым тембром, а также тем, что в фазе выдоха этот шум продолжительней, чем на вдохе. Если бронхиальное дыхание прослушивается в любом другом участке грудной клетки, кроме зоны легких, это всегда должно настораживать и служить сигналом к более тщательному обследованию.
- Жесткое дыхание. Врач при аускультации может выслушивать более грубые (по сравнению с везикулярным дыханием) вдох и выдох. Жесткое дыхание характерно для острого бронхиолита и хронического бронхита.
При патологических изменениях (бронхите, плеврите, трахеите), которые связаны с работой дыхательной системы, к основным шумам добавляются дополнительные — различные хрипы, крепитация. Качественное, внимательное выслушивание позволяет установить тембр, глубину, расположение и продолжительность возникшего патологического шума.
Дополнительные шумы:
- шум трения плевры обычно характеризует сухой плеврит. Возникает также при метастазах в плевру, сильном обезвоживании организма;
- крепитацией называют обычный шум дыхания, который проявляется при одновременном рассоединении множества альвеол. Звучание при крепитации похоже на треск или шуршание целлофана или трение пальцами о волосы около уха;
- влажные хрипы. Появляются, когда поток воздуха проходит через особый секрет. При этом маловязкая жидкость вспенивается, на ее поверхности появляются и лопаются мельчайшие пузырьки.

Аускультация при остром бронхите
При подозрении на острый бронхит дыхание может быть равномерным и неравномерным, местами жестким, а выдох чаще всего удлиненный. Хрипы — влажными и сухими, иметь различный калибр и тембр в зависимости от вовлечения в воспалительный процесс бронхов меньшего и большего размера. При поражении инфекцией мелких бронхов и бронхиол хрипы могут вообще отсутствовать.
Как проходит аускультация?
Как известно, целью проведения данного обследования является выявление и описание шумов в дыхательной системе, бронхофонии над площадью легких. Аускультацию легких, определение точек выслушивания обычно проводят в положении сидя, стоя, а также лежа (если пациент слишком слаб). Аускультация проводится спереди, в боковом отделе и сзади. Чтобы получить достоверные результаты, пациент должен глубоко дышать.
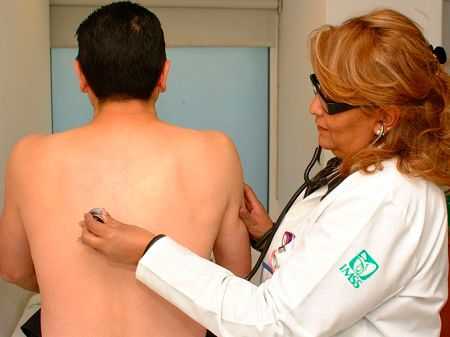
После внимательного выслушивания легких, врач может дать оценку ее результатов:
- идентичность основного шума в симметрично расположенных точках;
- основной тип шумов, который выслушивается во всех точках аускультации;
- наличие побочного нехарактерного шума и определение его местонахождения.
Виды хрипов при бронхите
Хрипами называют патологические дыхательные шумы. Их различают по механизму возникновения и звуковым ощущениям. Делят на сухие и влажные.
Влажные хрипы
Обычно влажные хрипы проявляются тогда, когда в бронхах скапливается жидкость (секрет или кровь), которая вспенивается потоком поступающего воздуха. Пузырьки на ее поверхности лопаются и воспринимаются ухом как влажные хрипы. Если в бронхах или бронхиолах скопилась жидкость, то при выслушивании определяются мелкопузырчатые хрипы (при бронхопневмонии, бронхиолите).
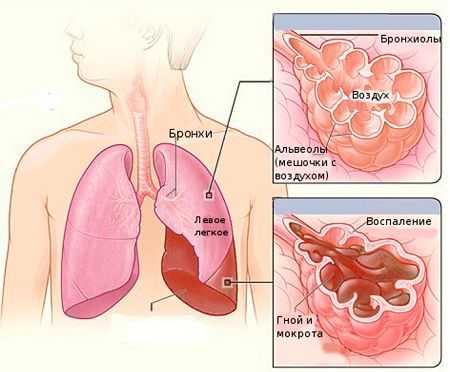
Если же жидкий секрет или кровь находятся в стенках бронхов среднего или крупного калибра, то выслушиваются среднепузырчатые или крупнопузырчатые хрипы (при бронхите, отеке легкого, бронхоэктазе, абсцессе).
Сухие хрипы
Они обычно возникают в случае нарушения проходимости бронхов (спазма или сдавления бронха, скопления в нем вязкой мокроты или слизи). Жужжащие сухие хрипы образуются всегда в крупных бронхах, а свистящие — в бронхиолах и бронхах мелкого калибра. При бронхите сухие свистящие хрипы можно определить над всей поверхностью легких. Сухие хрипы характеризуются большим непостоянством, так как они за короткий промежуток времени и на одном и том же участке могут то увеличиваться, то исчезать, уменьшаться.
Постоянные сухие хрипы над определенным участком легочного поля имеют важное диагностическое значение, потому что являются симптомом воспалительного очага или новообразования в легком.
Бронхофония
Так называют особый тип аускультации, во время которого пациент произносит слова, содержащие буквы «р» и «ч», шепотом по просьбе врача. Если слова легко определяются, то речь идет об уплотнении легкого или о наличии полостей. Такие симптомы чаще всего говорят о наличии бронхиальной астмы. У здорового человека при данном исследовании выслушиваются шелест или тихие звуки, то есть бронхофония отсутствует.
Несмотря на огромное значение аускультации в диагностике бронхита, современная медицина заменяет ее улучшенными, аппаратными методами диагностики. Результат проведения аускультации может иметь некоторые неточности. Поэтому обязательным исследованием, показанным всем больным с осложненным бронхитом, является рентгенография, которую проводят в двух плоскостях. Довольно результативными современными специальными методами исследования являются: компьютерная томография, бронхография, ангиография, плеврография, бронхоскопия (исследование верхних дыхательных путей при помощи бронхоскопа), торакоскопия и другие.
Советуем прочесть о том, как не заболеть бронхитом.
Автор: врач-инфекционист, Мемешев Шабан Юсуфович
prolegkie.ru
как проводится и для чего нужна?
Бронхит в любой его форме требует диагностики. Ее проводят различными способами, среди которых выделяют аускультацию – первая диагностическая процедура еще при первом визите пациента. Она нужна для того, чтобы прослушать шумы, тона и ритм дыхательной системы, которые происходят внутри грудной клетки. По их характеристикам врач может сделать первые предположения о том, чем болен человек.
Аускультация делится сайтом bronhi.com на два вида:
- Прямая – когда врач прикладывает ухо к телу пациента и слушает. Данный метод уже не используется.
- Непрямая – когда врач использует специальный инструмент (стетоскоп), чтобы послушать работу бронхов и легких. Данный метод наиболее распространен на сегодняшний день.
С помощью аускультации врач способен описать шумы, которые возникают в легких, а также на поверхности бронхов как во время вдоха, так и во время выдоха. На основе полученных данных он может выдвинуть предположения, основываясь на своем опыте, когда при той или иной болезни возникают определенные шумы.
Классификация дыхательных шумов
Дыхательными шумами в медицине называются звуковые явления в дыхательной системе, которые возникают во время процессов вдоха и выдоха.

Их следующим образом классифицируют:
- Альвеолярное (везикулярное) дыхание – низкочастотный дыхательный шум у здоровых людей, напоминающий звук «ффф». Если грудная клетка тонкая, тогда такие шумы являются звонкими на вдохе и продолжительными на выдохе.
- Ларинго-трахеальное (бронхиальное) дыхание – звонкое звучание завихрений воздуха из-за патологий в гортани или трахее. Звучит как грубое «ххх», которое становится наиболее звонким во время вдоха. На вдохе звук бронхиального дыхания намного звонче, чем при здоровом процессе, а на выдохе максимально продолжительный. Должны насторожить звуки, которые слышны не только в легких, но и в других областях грудной клетки.
- Жесткое дыхание – оно характеризуется особыми жесткими ритмами и сильными шумами, которые характерны хроническому бронхиту или острому бронхиолиту.
При патологиях, то есть болезненных состояниях бронхов, трахеи и легких, возникают различные шумы, крепитация, дополнительные звуки. Врач их внимательно прослушивает, чтобы определить месторасположение, глубину их звучания и пр. Дополнительными шумами являются:
- Шум трения плевры, который наблюдается при сухом плеврите, метастазах в плевре или сильном обезвоживании.
- Влажные хрипы – когда воздух проходит через маловязкую мокроту, на поверхности которой лопаются пузырьки.
- Крепитация – звуки при раскрытии сразу нескольких альвеол. Звучание похоже на шуршание целлофана или трение пальцев о волосы около уха.
Аускультация при остром бронхите
С острым бронхитом врачам приходится сталкиваться намного чаще. При нем возникают различные шумы в организме:
- Равномерное и неравномерное дыхание.
- Различный тембр и калибр шумов.
- Сухие или влажные хрипы.
- Отсутствие хрипов при поражении бронхиол и мелких бронхов.
- Жесткий вдох и продолжительный выдох.
Как проходит аускультация?
Аускультацию проводит врач при первом посещении его больным. После выслушивания жалоб и внешнего осмотра врач начинает прослушивать его дыхание под грудной клеткой. Для этого он использует стетоскоп, который прикладывается к телу больного спереди, с боковых поверхностей или сзади. Пациент при этом может лежать (если слишком слаб), сидеть или стоять. Также его просят как можно глубже подышать, что позволит определить характер хрипов.
В зависимости от локализации шумов, можно определить область расположения болезни. Также важными становятся звучания самих хрипов и шумов, что наблюдается при определенных заболеваниях.
Врач не только слушает шумы, но и делает определенные выводы:
- Симметричность шумов.
- Главный вид шума, который слышен при аускультации.
- Определение местонахождения и выявление необычного шума.
Если шумы в грудной клетке отсутствуют, тогда врач обращает внимание на другие отделы дыхательной системы либо же рекомендует обратиться к другим специалистам, которые тоже сталкиваются в своей практике с теми жалобами, с которыми пришел пациент. Если же шумы отмечаются при дыхании, тогда назначаются дополнительные инструментальные процедуры, которые должны показать, на какой стадии заболевания поражен тот или иной орган.
перейти наверхВиды шумов при бронхите
При бронхите выделяются шумы в районе бронхов, которые бывают сухими или влажными:
- Влажные хрипы – возникают из-за скопления в бронхах крови или мокроты. Когда сквозь них проходит воздух, жидкость вспенивается, а на ее поверхности лопаются пузырьки, что и слышится как хрипы. Мелкопузырчатые хрипы возникают при бронхопневмонии или бронхиолите, когда мокрота скапливается в мелких бронхах или бронхиолах. Если же слизь скапливается в крупных или средних бронхах, тогда слышны среднепузырчатые или крупнопузырчатые хрипы, что указывает на отек легкого, абсцесс, бронхоэктаз или бронхит.
- Сухие хрипы – возникают при спазмах или скоплении в бронхах слизи, из-за чего нарушается дыхание. Жужжащие хрипы сухого характера возникают при скоплении мокроты в крупных бронхах, а свистящие – в мелких бронхах или бронхиолах. Бронхит характеризуется сухими хрипами по всей поверхности. При этом сами хрипы отличаются своим непостоянством: то они звучат очень громко, то исчезают, то слышатся тихо.
Если сухие хрипы являются постоянными и отмечаются в определенном участке дыхательной системы, тогда можно выдвинуть предположение о воспалительном процессе либо о наличии новообразования в легком.
перейти наверхБронхофония
Еще одним видом аускультации является бронхофония – когда пациент шепотом произносит слова с буквами «р» или «ч». При четком определении слов можно говорить об уплотнениях или полостях в легких. Это указывает на бронхиальную астму. У здорового человека бронхофония отсутствует, то есть слышны лишь шелест или тихие звуки.
Однако аускультация не является точным диагностическим способом. Врач обязательно назначает другие инструментальные диагностики, которые должны подтвердить его подозрения о наличии той или иной болезни. Поэтому пациент должен знать о том, что аускультация – это гипотеза, которую нужно еще подтвердить.
Дополнительными инструментальными методиками являются:
- Рентгенография.
- Бронхография.
- Компьютерная томография.
- Плеврография.
- Ангиография.
- Торакоскопия.
- Бронхоскопия (использование бронхоскопа) и пр.
Прогноз
Лишь на основе одной аускультации не следует делать окончательные выводы. Врач должен увидеть болезнь, что позволяют сделать лишь аппаратные инструменты. До этого можно выдвигать лишь гипотезы, которые не должны становиться окончательными, чтобы не начать неправильное лечение и не ухудшить свои прогнозы выздоровления.
Обычно бронхит хорошо лечится, если больной обращается за помощью на ранних сроках болезни. Также здесь помогут и народные методы лечения, которые ускорят выздоровление. Пусть врач назначает препараты, которые устранят причины бронхита, а сам человек может помочь себе убрать симптомы болезни.
bronhi.com
классификация, диагностика, виды дыхательных шумов
Аускультация при бронхите — это часть физикального обследования, проводящееся после опроса, осмотра, перкуссии (простукивания). Осуществляется прослушивание фонендоскопом области легких, дыхания, хрипа. Позволяет судить о том, какие процессы происходят в бронхах и легочной ткани.

Во время аускультации осуществляется прослушивание фонендоскопом области легких, дыхания, хрипа.
Классификация
Процедура подразделяется на 2 вида.
Посредственный
Выслушивание легких происходит посредством стето- или фонендоскопа, который прикладывают к основным точкам аускультации спереди, сзади и сбоку. Сравнивается звук с левой и правой сторон.
Непосредственный
При данном способе врач прикладывает ухо к груди больного.
Особенности диагностики разных видов бронхита
Разные формы бронхита отличаются по основным дыхательным шумам (альвеолярное и бронхиальное дыхание) при аускультации, по наличию дополнительных шумов — хрипов, крепитации. Для более точной диагностики используются методы: компьютерная томография, рентген, спирометрия, пикфлоуметрия, пневмотахометрия, фибробронхоскопия, ангиография.
Хронический
Хроническая форма бронхита развивается как продолжение острой разновидности при плохом ее лечении либо как следствие курения, вдыхания пыли, копоти на вредной работе.
Клетки иммунной системы выделяют биологически активные вещества — простагландины, лейкотриены. Поэтому слизистая оболочка вырабатывает секрет, который и обуславливает появление хрипов. Мышечные компоненты мелких бронхов при постоянном воспалении атрофируются, разрастается соединительная ткань, что приводит к ослаблению стенки бронхов и бронхиол, они расширяются, развивается бронхоэктатическая болезнь. Это отражается на выслушиваемом при аускультации дыхании.При этом нарушается процесс естественного очищения — мукоцилиарный клиренс, удаление пылевых частиц реснитчатым эпителием.
При поражении средних и мелких ветвей бронхиального дерева кашель продуктивный, с выделением слизисто-гнойной мокроты, крупных — сухой. Присутствует одышка, иногда синюшность кожи. В легких также присутствует мокрота, т. к. нарушен мукоцилиарный клиренс, поэтому при перкуссии будет тимпанический звук, обусловленный наличием воздуха и жидкости при обострении. При развитии эмфиземы, т. е. повышения воздушности легочной ткани вследствие слияния альвеол, звук при перкуссии коробочный.

Хронический бронхит сопровождается продуктивным кашлем и одышкой.
При аускультации дыхание жесткое, присутствуют свистящие, жужжащие хрипы. Снизу и сзади возможно появление влажных хрипов из-за скопления там мокроты.
Рентгенологическое исследование выявляет усиленный легочный рисунок. При бронхоэктатической болезни видны расширенные бронхи.
Острый
Острый воспалительный процесс развивается после переохлаждения, а также при вирусных инфекциях — гриппе.
В анализе крови выявляется умеренное повышение СОЭ, лейкоцитоз. На рентгене видно усиление тени корней легких. В мокроте находят инфекционный агент, а также большое количество лейкоцитов.Часто отмечается повышение температуры тела. Сначала сухой, потом продуктивный кашель с отхождением мокроты. При аускультации — свистящие, жужжащие хрипы. После откашливания изменяются.
При остром типе бронхита в анализе крови выявляется умеренное повышение СОЭ, лейкоцитоз.
Обструктивный
При обструктивном бронхите воздухоносные пути перекрываются отеком слизистой, наличием вязкого секрета. Возникает одышка на выдохе и удлинение вдоха. Выслушиваются свистящие хрипы.
Облитерирующий бронхиолит — тяжелое заболевание, при котором бронхи мелкого калибра зарастают соединительной тканью. На регтгеновском снимке отмечается усиление легочного рисунка за счет интерстиция. При спирометрии регистрируют обструкцию.
Виды дыхательных шумов
При аускультации на вдохе и выдохе выслушиваются звуки — дыхательные шумы.

При аускультации на вдохе и выдохе выслушиваются звуки — дыхательные шумы.
Основные
Существует 3 типа основных шумов:
- Везикулярное (альвеолярное) дыхание. Низкочастотный шум над легочной тканью, напоминающий звук «ффф». Выслушивается на вдохе и в начале выдоха. При тонкой грудной клетке оно более звонкое, «пуэрильное». У пожилых людей оно приглушено.
- Бронхиальное (ларинго-трахеальное) — шум при завихрении воздуха в трахее или гортани при их отеке, воспалении. Звучит как «ххх», более звонкое на вдохе.
- Жесткое дыхание — сильные шумы, сопровождающие хронический бронхит и острый бронхиолит.
Дополнительные
При бронхитах, воспалении легких, плевритах выслушивают дополнительные шумы:
- Шум трения плевры — при обезвоживании, сухом плеврите, метастазах.
- Влажные хрипы — звук прохождения воздуха через несильно вязкую мокроту.
- Крепитация — раскрытие нескольких легочных альвеол, напоминает шелестение.
Шумы легких — Бронхиальное дыхание
аускультация легких
Бронхофония
Это выслушивание легочной ткани во время произнесения звуков «р», «ч». Пациента просят произносить «чашка чая» шепотом. Оценивается симметричность бронхофонии над левыми и правыми точками выслушивания, усиление или ослабление ее. При воспалительных заболеваниях бронхов она усиливается.
bronhitoff.ru
Бронхит хронический
Содержание
Хронический бронхит (ХБ) — диффузное неспецифическое воспалительное поражение бронхиального дерева, обусловленное длительным раздражением бронхов различными вредными агентами, имеющее волнообразное прогрессирующее течение и характеризующееся нарушением слизеобразования и дренажной функции бронхов, которое клинически проявляется кашлем, отделением мокроты и одышкой.
Согласно определению ВОЗ, принятому в англоязычных странах, бронхит считается хроническим, если кашель с отделением мокроты наблюдается большинство дней в течение 3-х месяцев в год, не менее двух лет подряд
К этой группе больных также относятся лица, выделяющие мокроту и заглатывающие ее, но отрицающие наличие кашля
Распространенность ХБ выше среди мужчин: в возрасте старше 40 лет они болеют и умирают от этого заболевания в 2 раза чаще, чем женщины того же возраста
Поданным эпидемиологических исследований, распространенность ХБ в России в 2009 г. составила 2799 случаев на 100 000 населения при заболеваемости 227,7. В последнее время отмечена тенденция к снижению этих показателей Хронический бронхит занимает пятое место среди всех причин смерти, уступая лишь заболеваниям сердечно-сосудистой системы, онкологии, инсультам и смерти от несчастных случаев
Этиология хронического бронхита
Ведущий этиологический фактор заболевания — курение. По данным зарубежных и отечественных авторов, с этим связано до 87% всех случаев возникновения ХБ.
Компоненты табачного дыма содержат более 2 тысяч потенциально токсических веществ (никотин, полициклические ароматические углеводороды, крезолы, фенолы, радиоактивные металлы, окись углерода, азота, акроилеин, цианистый водород и др.), которые вызывают повреждение слизистой оболочки бронхов и альвеолярных стенок, способствуют возникновению бронхоспазма, замедляют мукоцилиарный транспорт вследствие избыточного образования вязкой слизи, снижают местный иммунитет и увеличивают гипоксию
Причем частота возникновения, тяжесть течения и смертность от ХБ прямо пропорциональны стажу курения, количеству выкуриваемых в день сигарет.
У курящих ХБ возникает в 5 раз чаще, чем у некурящих, протекает более тяжело, чаще сопровождается обструктивными явлениями. После прекращения курения симптомы хронического бронхита могут регрессировать вплоть до полного исчезновения, если больной курил недолго.
Возникновение ХБ может быть обусловлено пассивным, так называемым «принудительным» курением: в семьях курящих заболевание встречается чаще, особенно среди детей.
Определенную роль в возникновении ХБ играет загрязнение атмосферы отходами современных производств и продуктами сгорания различных видов топлива. Воздушные поллютанты по химическим свойствам разделены на две группы: восстановители (двуокись серы и углеродистые вещества) и окислители (окись азота, углеводороды, поллютанты с положительной фотохимической реакцией: альдегиды, органические нитраты).
При этом наибольшее значение имеет содержание следующих компонентов: окисей серы и азота, угарного и углекислого газов, гидрокарбонатов, органических растворителей, инсектицидов, радиоактивной пыли. Воздействие указанных веществ находится в зависимости от метеорологических условий — освещенности, ветрености, влажности, наличия тумана.
На возникновение ХБ оказывают влияние профессиональные вредности — производства, сопровождающиеся выделением большого количества органической (мучной, хлопковой и др.) и неорганической (угольной, цементной, кварцевой и др.) пыли, токсических паров и газов (хлор, аммиак, окись углерода и др.)
Вдыхание поллютантов приводит к раздражению и повреждению слизистой оболочки бронхов, что повышает секрецию бронхиальных желез, снижает моторную функцию мерцательного эпителия, повышает сопротивление току воздуха в бронхах. Длительное воздействие указанных факторов способствует метаплазии слизистой оболочки и развитию фиброза паренхимы легких.
Неблагоприятный сопутствующий фактор — изменение производственного микроклимата: сквозняки, низкие и высокие температуры, влажный или очень сухой воздух.
Развитию ХБ способствует загрязненный воздух домашних помещений и прежде всего — домашняя пыль. В домах отмечается скопление газов, пыли, окиси азота, образующихся на кухне, дыма сигарет. Возникновение заболевания обусловлено высокой влажностью в помещениях, недостаточностью солнечного света, возможностью перекрестного инфицирования вследствие большого скопления людей.
На распространенность хронического бронхита влияют некоторые климатические факторы: низкая температура воздуха, сырость, туманы. Они способствуют переохлаждению организма, нарушают его терморегуляцию, снижают обшую и местную иммунную реактивность. Вдыхание холодного воздуха вызывает бронхоспазм; высокая влажность воздуха и туман повышают концентрацию пыли и токсических веществ в нижних слоях атмосферы.
Выявлена зависимость между частотой обострений и смертельных исходов хронического бронхита от времени года: в холодный период, когда уменьшается солнечное облучение и повышается влажность воздуха, обострения ХБ возникают в 2,6 раза чаще, чем в теплый период года, в это же время отмечается и наибольшая смертность больных.
Инфекции в возникновении хронического бронхита отводится вторичная роль, т.е. считается, что ее присоединение в большей степени определяет период обострения заболевания, нежели его возникновение. Бактериальные или вирусные агенты приводят к повреждению слизистой оболочки бронхов и нарушению локальных механизмов иммунологической защиты. Повышенная чувствительность больных ХБ к инфекциям обусловлена дефектом мукоцилиарного транспорта, аномалией альвеолярных макрофагов, нарушением других иммунологических механизмов защиты, что способствует развитию патогенной микрофлоры в дыхательных путях.
Наибольшая роль в возникновении и рецидивировании ХБ принадлежит вирусной инфекции. Вирусы, воздействуя на мерцательный эпителий, повреждают его и способствуют внедрению бактерий в слизистую оболочку бронхов.
Хронический бронхит после перенесенного острого формируется у 10% больных, чаще при смешанных вирусных, вирусно-микоплазменных, вирусно-бактериальных микст-инфекциях. Решающее значение в хронизации заболевания имеют нарушения бронхиальной проходимости.
Среди бактериальной флоры, обусловливающей воспалительный процесс в бронхах, называют прежде всего пневмококки и гемофильную палочку, которые выявляются у 92% обследованных. Условно-патогенная флора — стафилококки, гемолитические стрептококки — выявляются у 15—30% больных в стадии неполной ремиссии. При гнойных бронхитах более часто определяются микробные ассоциации.
Рядом исследователей рассматривается вопрос о возникновении хронического бронхита на фоне других легочных инфекций: пневмонии, бронхоэктатической болезни, абсцессов. Его развитие связывают с нарушением локальных защитных механизмов и явным или скрытым бронхоспазмом.
Хронический бронхит может быть обусловлен внелегочными очагами хронической инфекции (вторичный): тонзиллитами, риносинуситами, фарингитами, при которых инфицированный секрет из очагов инфекции попадает в бронхиальное дерево.
Хронический бронхит относится к болезням с наследственной предрасположенностью, реализация которой зависит от совокупного действия различных экзогенных и эндогенных факторов. У 72% больных родители или кровные родственники имели хронические заболевания легких. Выявлены некоторые генетически обусловленные патогенетические факторы: дефицит в организме а-1-антипротеазы, способствующий возникновению эмфиземы легких и хронического бронхита, дефицит иммуноглобулинов, особенно секреторного иммуноглобулина А, вызывающий вторичную иммунологическую недостаточность. Генетически обусловлены также нарушения мукоцилиарного транспорта вследствие изменения состава и количества бронхиальной слизи, гиперреактивность бронхов, которая способствует формированию обструктивного и бронхоспастического синдромов.
Примерно у 80% больных ХБ выявляются аллергические заболевания различной локализации: лекарственная непереносимость, эозинофилия, вазомоторные расстройства верхних дыхательный путей, что также рассматривается как один из факторов развития заболевания
Роль алкоголя при ХБ обусловлена его непосредственным токсическим действием на бронхиальную систему: через дыхательные пути выделяются продукты метаболизма алкоголя. При этом разрушается липопротеидная выстилка альвеол, замедляется мукоцилиарный транспорт, угнетается кашлевой рефлекс. В результате снижается вентиляция легких, нарушается их дренажная функция. Алкоголь подавляет иммунологическую реактивность организма: угнетается антителообразование, продукция иммуноглобулинов, замедляется фагоцитоз, нарушается функционирование альвеолярных макрофагов.
Особенно неблагоприятным является сочетание курения и алкоголизма: среди курящих и пьющих хронический бронхит встречается в 6 раз чаще. Возникновение ХБ может наблюдаться при длительном нарушении кровообращения в малом круге (митральные пороки, кардиосклероз) — «застойный бронхит»; он сопровождает заболевания почек с ХПН, поскольку через легкие происходит выделение азотсодержащих шлаков. При подагре и мочекислом диатезе мочевая кислота откладывается в бронхиальных хрящах и слизистой оболочке бронхов, что также увеличивает риск возникновения хронического бронхита.
Частота хронических бронхитов увеличивается также при ожирении вследствие хронической гиповентиляции легких, обусловленной ограничением дыхательной экскурсии диафрагмы, повышением внутриплеврального давления и сужением воздухоносных путей.
Патогенез хронического бронхита
Возникновение и развитие ХБ обусловлено сочетанием патогенных внешних воздействий и нарушением механизмов саногенеза легких.
Длительные неблагоприятные внешние воздействия приводят к перенапряжению защитных механизмов, их неполноценности, вторичному дисбалансу и недостаточности.
Для ХБ характерно изменение структуры слизистой оболочки бронхов: гипертрофируются бронхиальные железы, увеличивается количество бокаловидных клеток. Увеличение слизеобразования сопровождается изменением качественных характеристик слизи — нарушаются ее реологические свойства, увеличивается вязкость. Снижается бактерицидная активность мокроты: уменьшается содержание секреторного IgA, лизоцима, лактоферрина, развивается мукоцилиарная недостаточность.
Нарушается состояние местного иммунитета: снижается функциональная активность альвеолярных макрофагов, уменьшается их количество, снижаются показатели функциональной активности нейтрофилов. Появляются признаки тотальной вторичной иммунологической недостаточности. Нарушение бронхиального дренажа и угнетение иммунных реакций способствует присоединению бронхогенной инфекции. Впоследствии бронхогенная инфекция приобретает персистирующий характер, вызывая повреждение бронхов.
Наиболее тяжелая форма заболевания наблюдается при возникновении бронхиальной обструкции, которая отличается стойкостью и малой обратимостью. Развитие обструктивного синдрома при ХБ связывают с нарушением бронхиального клиренса и гиперпродукцией слизи; гиперреактивностью бронхов с возникновением бронхоспазма; воспалительной клеточной инфильтрацией и отеком стенки бронхов; реакцией гиперчувствительности немедленного типа с повышением уровня реагинов; истощением системы инактивации медиаторов воспаления и аллергии с развитием медиатор-обусловленного бронхоспазма. Одновременно отмечается накопление в крови ацетилхолина (вагус-обусловленный бронхоспазм) и коллапс мелких бронхов на выдохе вследствие снижения эластичности легочной ткани
У больных ХБ отмечается нарушение активности сурфактанта, лимфо- и кровообращения, что наряду с хронической бронхиальной обструкцией вызывает формирование эмфиземы легких, которая способствует прогрессированию явлений бронхиальной обструкции.
Нарушение вентиляционно-перфузионных отношений приводит к артериальной гипоксемии. В зонах легких с тотальной бронхиальной обструкцией кровь не оксигенируется, здесь формируются участки гиповентиляции и артериовенозного шунтирования. Снижается эффективность актов дыхания.
Артериальная гипоксемия вызывает возбуждение дыхательного центра с повышением минутного объема дыхания (МОД). Происходит перераспределение вентиляции: резко увеличивается вентиляция верхних отделов легких
Данный компенсаторный механизм чаще всего недостаточен, что связано с относительно слабо развитой сосудистой сетью верхушек легких. Компенсаторное увеличение МОД приводит к гипервентиляции, что еще сильнее ухудшает вентиляцию в зонах обструкции. Постоянная перегрузка дыхательной мускулатуры приводит к асинхронной деятельности разных мышечных групп и снижению сократительной способности мышечного аппарата: развивается стойкая гиповентиляция легких с прогрессирующим нарушением газового состава крови — гиперкапнией, артериальной гипоксемией.
Генерализованный спазм легочных артериол, повышение легочного сосудистого периферического сопротивления в сочетании с распространенной обструкцией дыхательных путей становятся причиной повышения давления в системе легочной артерии и способствуют прогрессированию легочной гипертензии Легочная гипертензия в последующем приобретает постоянный характер и способствует развитию хронического легочного сердца, для которого характерны гипертрофия правого желудочка и дистрофические изменения его миокарда.
Симптомы хронического бронхита
Клиника заболевания характеризуется наличием кашля, выделением мокроты и одышкой.
Кашель является наиболее ранним и частым симптомом ХБ. На ранних этапах заболевания кашель появляется по утрам, вследствие ночного снижения активности мукоцилиарного транспорта, сразу же после пробуждения или вскоре после него. Появление «утреннего» кашля связано с повышением физической активности утром, сопровождающейся ростом вентиляционных нагрузок Впоследствии при формировании бронхо-обструкции кашель может появляться в течение всего дня, а при выраженном бронхо-обструктивном синдроме и в ночное время.
Возникновение кашля может провоцировать резкая смена температуры вдыхаемого воздуха, наличие в нем раздражающих веществ.
Пусковым механизмом защитного кашлевого рефлекса является раздражение рецепторов блуждающего нерва в кашлевых рефлексогенных зонах слизистой оболочки гортани, голосовых связок, бифуркации трахеи и областях деления крупных бронхов — бронхиальных шпорах. Мелкие бронхи не содержат рецепторов кашлевого рефлекса («немая зона»), поэтому при их избирательном поражении кашель может отсутствовать. При обострении бронхита чувствительность рефлексогенных зон увеличивается и, как правило, наблюдается усиление кашля, который становится надсадным, лающим, мучительным, приступообразным.
На поздних этапах развития болезни, сопровождающихся ночным кашлем, механизм возникновения последнего не связан с активацией мукоцилиарной системы и поэтому не носит защитного характера. Его появление обусловлено раздражением парасимпатической нервной системы в результате развития атрофических процессов в слизистой бронхов
На поздней стадии развития заболевания вследствие гибели рефлексогенных зон кашлевой рефлекс может угасать и кашель отсутствует даже при наличии большого количества гнойной мокроты. В таких случаях необходимо стимулировать кашель до полного дренирования бронхов.
При ХБ может наблюдаться развитие бронхоспастического синдрома, для которого характерно возникновение приступообразного, нередко без видимой причины, надсадного кашля, который длится до 30—40 мин и имеет типичный суточный ритм (вечер, ночь). Такой кашель сопровождается ощущением затрудненного дыхания, свистящими дистанционными хрипами и удушьем. Для его купирования используют бронхолитики.
Наличие мокроты при возникновении кашля определяет его продуктивность. При достаточной бронхиальной проходимости уже после 2—3 кашлевых толчков отмечается проявление легко отделяемой мокроты, количество которой не превышает 50 мл в сутки. Отхождение мокроты сопровождается субъективным ощущением облегчения — это кашель продуктивный. Он позволяет дренировать бронхиальное дерево и, следовательно, его подавление не оправдано.
При синдроме бронхиальной обструкции кашель приобретает иной характер: увеличивается количество кашлевых толчков, снижается их сила. При этом приступ сопровождается мучительным напряжением больного: у него вздуваются шейные вены. Наблюдается гиперемия кожи груди и лица, но количество выделяемой при этом мокроты незначительно. Наиболее часто надсадный малопродуктивный кашель бывает утром. В течение дня проходимость бронхов улучшается и дренаж мокроты возрастает — больной «раскашливается». Такой надсадный малопродуктивный кашель не способствует дренажной функций бронхов, а только усугубляет развитие бронхообструкции, поэтому он должен подавляться.
На ранних стадиях заболевания мокрота светлая, скудная, имеет слизистый характер. При обострении процесса она приобретает слизисто-гнойный или гнойный характер, увеличивается ее вязкость, поэтому отхождение такой мокроты затрудняется. Отделение мокроты ухудшается в сырую погоду, после употребления алкоголя. Количество мокроты при ХБ обычно не превышает 50 мл, однако ее увеличение наблюдается при гнойном бронхите и бронхите, осложненном бронхоэктазами.
Редкой формой ХБ является фибринозный бронхит, для которого характерен кашель с отхаркиванием бронхиальных пробок — «муляжей» бронхиального дерева.
Хронический бронхит редко может сопровождаться кровохарканьем, которое никогда не достигает выраженности легочного кровотечения.
Третьим характерным для ХБ клиническим симптомом является одышка, возникающая при развитии функциональной дыхательной недостаточности, обструктивном или астматическом (бронхоспастическом) синдромах.
Одышка как проявление дыхательной недостаточности зависит от нагрузки на дыхательную систему: появляется или утяжеляется при физических нагрузках или других состояниях, сопровождающихся повышением потребности в кислороде.
При синдроме бронхиальной обструкции одышка возникает исподволь, постепенно, но впоследствии неуклонно прогрессирует. На ранних этапах бронхо-обструкции она непостоянна, зависит от метеорологических и других факторов — температуры, влажности, атмосферного давления и т.д.; в последующем она может возникать у больного и в покое.
Астматический (бронхоспастический) синдром обусловлен гиперчувствительностью бронхов к различным раздражителям, проявляется приступами экспираторной одышки после воздействия провоцирующих факторов — вдыхания холодного, влажного или горячего и сухого воздуха, ирритантов. Приступы одышки по клиническим проявлениям могут быть аналогичны легким приступам бронхиальной астмы.
При незначительном бронхоспазме больные могут отмечать только периодическое ощущение затрудненного дыхания, не связанное с физической нагрузкой, чаще вечером или ночью.
Бронхоспазм в отличие от бронхиальной обструкции характеризуется нестойкостью, обратимостью, положительной динамикой от введения бронхо-спазмолитиков. При наличии выраженной эмфиземы легких типичным является усиление одышки после приступа кашля — при неосложненном ХБ одышка после откашливания мокроты уменьшается.
Дыхательная недостаточность нередко обусловливает возникновение синдрома гиперкапнии, приводящего к рефлекторному расширению мозговых сосудов. При этом больные отмечают головную боль, нарастающую в ночное время (за счет гиповентиляции), нарушение ритма сна — дневная сонливость сменяется бессонницей ночью, анорексию, единичные мышечные подергивания или значительный тремор вплоть до судорог, нарушения сознания (от снижения способности к концентрации внимания вплоть до спутанности сознания, ступора и комы).
При развитии хронического легочного сердца больные предъявляют жалобы на постоянные ноющие или давящие боли в области сердца, не имеющие связи с физической нагрузкой, не сопровождающиеся иррадиацией и не купирующиеся приемом нитратов. Довольно часто боли в области сердца могут быть обусловлены сопутствующей ИБС, при которой они приобретают характер, свойственный стенокардии.
При обострении ХБ, вызванного воздействием инфекционного агента, может возникать синдром общей интоксикации, который проявляется общим недомоганием, зябкостью или потливостью, особенно ночью (симптом «влажной подушки»), сонливостью, тахикардией при нормальной или субфебрильной температуре.
Физикальные данные
При осмотре больного ХБ наблюдается диффузный теплый цианоз кожи и слизистых оболочек, выраженность которого зависит от уровня гемоглобина крови; его возникновение обусловлено артериальной гипоксемией. При присоединении хронического легочного сердца и развитии правожелудочковой недостаточности диагностируется акроцианоз, связанный с замедлением венозного оттока. У больного наблюдается одновременно набухание шейных вен и пастозность лица
Развитие эмфиземы легких сопровождается изменением формы грудной клетки: она приобретает бочкообразную или колоколо-образную форму (увеличивается ее переднезадний размер, развивается кифоз грудного отдела позвоночника, ребра приобретают горизонтальное направление, реберный угол становится тупым, надключичные пространства выбухают, шея укорачивается). Дыхательная экскурсия грудной клетки уменьшается и сопровождается напряжением вспомогательных дыхательных мышц, втяжением межреберных промежутков.
Перкуторно определяется коробочный оттенок звука (при наличии эмфиземы легких), который чередуется с его притуплением (пневмосклероз).
Возникает так называемый «мозаичный» характер перкуторного звука. Нижние границы легких опущены, резко снижена их подвижность. Вследствие «расползания» медиальных краев легких размеры абсолютной сердечной тупости уменьшаются, границы относительной сердечной тупости приобретают нечеткий характер.
Аускультация при нарушении бронхиальной проходимости выявляет удлинение выдоха, жесткое дыхание, имеющее неровный, «шероховатый» характер.
Возникшая эмфизема легких приводит к ослаблению дыхания — это так называемое «ватное дыхание». Аускультативно выявляются также сухие хрипы, тональность которых зависит от калибра бронхов: чем меньше калибр пораженных бронхов, тем выше тональность хрипов. При поражении мелких бронхов, сопровождающемся скоплением в них вязкой мокроты, сужением их просвета вследствие бронхоспазма, появляются свистящие хрипы высокой тональности. Преимущественное поражение бронхов среднего калибра проявляется жужжащими хрипами; в крупных бронхах возникают низкие басовые хрипы.
Появление мокроты подтверждает наличие влажных хрипов: крупнопузырчатых — при поражении крупных бронхов и наличии бронхоэктазов, среднепузырчатых — при поражении бронхов среднего калибра.
Поражение сердечно-сосудистой системы может приводить к появлению патологической эпигастральной пульсации, обусловленной гипертрофией правого желудочка. Пульс нередко полный, скачущий. Тоны сердца приглушены (эмфизематозное ослабление), при легочной гипертензии выслушивается акцент II тона над легочной артерией. При хроническом легочном сердце с правожелудочковой недостаточностью может выслушиваться ритм галопа над мечевидным отростком.
При выраженной эмфиземе легких наблюдается смещение печени книзу. При этом печень безболезненная, эластичная, не сочетается с отеками. Развитие легочного сердца сопровождается увеличением печени — «застойная» печень. Прогноз ХБ зависит от формы бронхита, тяжести течения заболевания, наличия осложнений.
Прогностически неблагоприятными признаками являются похудание, наличие легочной гипертензии, стойкой гиперкапнии и гипоксии, признаки поражения сердца.
Диагностика хронического бронхита
Лабораторные исследования. В клиническом анализе крови наблюдается вторичный компенсаторный эритроцитоз с увеличением гематокрита и повышением уровня гемоглобина (обусловлен компенсацией хронической гипоксии у больных с дыхательной недостаточностью). Эритроцитоз вызывает фиксацию или снижение СОЭ, отсутствие лейкоцитарной реакции.
При присоединении бронхоспастического (астматического) синдрома отмечается эозинофилия различной степени выраженности. В стадии обострения заболевания может наблюдаться лейкоцитоз. Исследование клинического анализа мокроты позволяет определить ее характер слизистая и слизисто-гнойная мокрота выявляется при катаральном бронхите, при гнойном — мокрота гнойного характера.
Мокрота содержит большое количество нейтрофильных лейкоцитов, макрофагов, клеток бронхиального эпителия. Косвенным признаком обструктивного синдрома и бронхоспазма являются слизистые и гнойные пробки, бронхиальные слепки.
При фибринозной форме хронического бронхита в мокроте выявляются «муляжи» бронхиального дерева Характерно изменение физико-химических свойств мокроты утренняя мокрота имеет щелочную реакцию, суточная — кислую или нейтральную.
Для установления этиологического диагноза ХБ (определения инфекционного возбудителя) используют микробиологическое исследование мокроты или бронхиальных смывов, аспиратов из бронхов, редко — мазков из гортани или зева.
При биохимическом исследовании в сыворотке крови при активном воспалительном процессе повышаются уровни гаптоглобина, сиаловых кислот, серомукоидов, С-реактивного белка, а-2- и у-глобулинов, реже а-1-глобулина, снижается альбумин-глобулиновый коэффициент.
Инструментальные методы.
При рентгенологическом исследовании специфических симптомов нет. Изменения на рентгенограммах диагностируются только при наличии осложнений ХБ. Так, при возникновении пневмосклероза рентгенологически выявляется усиление легочного рисунка, диффузная сотообразная или сетчатая его деформация, особенно в базальных отделах легких. При эмфиземе легких наблюдается расширение крупных сосудов корней легких, низкое стояние и уплощение купола диафрагмы, увеличивается прозрачность легочных полей, их общая площадь, значительно расширяются реберно-диафрагмальные синусы, увеличиваются реберно-диафрагмальные углы. Возникновение легочной гипертензии рентгенологически характеризуется уменьшением калибра мелких периферических сосудов вследствие генерализованного сосудистого спазма на фоне расширения крупных ветвей легочной артерии — симптом «скачка калибра».
Бронхоскопическое исследование позволяет определить морфологическую форму эндобронхита — катаральный, гнойный, атрофический, гипертрофический, фибринозно-язвенный, гранулирующий, геморрагический, а также количество и характер секрета, состояние межхрящевых промежутков. В ходе бронхоскопии получают промывные воды или аспират для микробиологического и цитологического исследований. Показатели функции внешнего дыхания зависят от формы бронхита. Так, при хроническом необструктивном бронхите изменений обычно нет. Хронический обструктивный бронхит проявляется синдромом необратимого нарушения бронхиальной проходимости со стойким снижением объема форсированного выдоха и повышением аэродинамического сопротивления дыханию, снижением ЖЕЛ и индекса Тиффно.
При исследовании газового состава крови и кислотно-щелочного состояния выявляют гиперкапнию и дыхательный ацидоз.
ЭКГ-исследование способствует выявлению признаков хронического легочного сердца: отклонение электрической оси сердца вправо и гипертрофия правого желудочка, блокада правой ножки пучка Гиса.
При эхокардиографии можно определить гипертрофию и дилатацию правого желудочка, парадоксальное движение межжелудочковой перегородки.
Особенности течения разных форм хронического бронхита
При простом необструктивном катаральном бронхите (встречается у 10— 15% больных ХБ) наблюдаются: сухой непродуктивный кашель по утрам, реже — с выделением небольшого количества мокроты. При обострении заболевания появляются признаки интоксикации: потливость, субфебрилитет, общая слабость. При аускультации — жесткое дыхание, иногда сухие свистящие хрипы па высоте форсированною выдоха. Бронхоскопически определяют диффузный катаральный эндобронхит; на рентгенограмме и в лабораторных тестах чаще изменений нет.
Хронический гнойный необструктивный бронхит (20—25% больных) характеризуется постоянным кашлем с выделением гнойной мокроты. При аускультации: на фоне жесткого дыхания — рассеянные сухие и единичные влажные хрипы. Обострения протекают тяжело, с выраженной интоксикацией.
Рентгенологически — сетчатый пневмосклероз; бронхоскопически — катарально-гнойный эндобронхит, скопление гнойной слизи. Вентиляционные нарушения умеренные.
При хроническом обструктивном бронхите (до 65% больных) больного беспокоят: затрудненное дыхание, экспираторная одышка, усиливающаяся при физической нагрузке, пароксизмальный мучительный, надсадный кашель с отхождением небольшого количества вязкой слизистой трудноотделяемой мокроты. Аускультативно: на фоне удлиненного выдоха — музыкальные жужжащие хрипы низкого тона и свистящие хрипы высокого тона, влажные разнокалиберные хрипы на фоне ослабленного везикулярного дыхания, признаки эмфиземы легких. Примерно у половины больных при данной форме бронхита развивается клиника хронического легочного сердца.
Для гнойно-обструктивного бронхита характерна клиника хронического обструктивного бронхита, но имеет место постоянное выделение гнойной мокроты на фоне интоксикации. При данной форме заболевания обычно формируются бронхоэктазы (обильное отделение гнойной мокроты по утрам), периодически — кровохарканье. Течение гнойно-обструктивного бронхита может привести к развитию амилоидоза внутренних органов.
При фибринозном бронхите наблюдается отложение в просвете бронхов фибрина, слизи, кристаллов Шарко-Лейдена и спиралей Куршмана с образованием «муляжей» бронхиального дерева — слепков бронхов, выделяющихся при кашле. При данной форме ХБ может наблюдаться эозинофилия крови и мокроты. Использование антибиотиков и бронхолитиков неэффективно.
Для геморрагического бронхита характерно преобладание в клинике упорного кровохарканья, что необходимо учитывать при проведении дифференциального диагноза с бронхокарциномой. При проведении эндоскопического исследования определяется проксимальный необструктивный бронхит, слизистая оболочка бронхов истончена, с выраженным сосудистым рисунком, многочисленными геморрагиями, которые легко кровоточат.
Осложнения хронического бронхита
Хроническая дыхательная недостаточность проявляется одышкой, которая вначале возникает только при значительной физической нагрузке. При прогрессировании дыхательной недостаточности одышка появляется при малейшем физическом напряжении или в покое. Для выраженной дыхательной недостаточности характерны: стойкая гиперкапния, проявляющаяся головными болями, усиливающимися по ночам, бессонницей, нередко спутанностью сознания, повышенной потливостью, анорексией, мышечными подергиваниями, судорогами.
Для вторичной легочной гипертензии характерны неприятные ощущения в области сердца или за грудиной, интенсивность которых может возрастать до болевых ощущений — легочная «грудная жаба». Боли толерантны к нитроглицерину. Отмечается синусовая тахикардия, полный скачущий пульс, воз можно повышение систолического АД
Развитие хронического легочного сердца характеризуется акцептом II тона над легочной артерией, патологической эпигастральной пульсацией, в тяжелых случаях — ритмом галопа, выслушивающимся над мечевидным отростком
Эмфизема легких приводит к стойкому повышению давления в малом круге кровообращения. Клинически проявляется удлинением выдоха, одышкой.
Может вызывать приглушенность сердечных тонов и позиционное смещение сердца вниз и вправо, клинически проявляющееся пульсацией в эпигастральной области. При выраженной эмфиземе возможно и позиционное опущение печени, край печени при этом безболезненный, отсутствуют периферические отеки.
Острая дыхательная недостаточность у больных ХБ может развиться на фоне присоединения острой вирусной или бактериальной инфекции, тромбоэмболии ветвей легочной артерии, при спонтанном пневмотораксе, экссудативном плеврите. Клинически характеризуется остро возникшей одышкой или ее внезапным усилением «без видимой причины»
Острая пневмония развивается при обтурации бронхов вязкой мокротой с образованием зоны ателектаза и вторичного воспаления. Ее присоединение ухудшает течение основного заболевания и приводит к трансформации катарального воспаления в гнойное; развивается обструктивный синдром.
Лечение хронического бронхита зависит от стадии заболевания, степени тяжести и характера функциональных нарушений.
1. Диетическое питание. Обычно назначается стол № 15. При присоединении дыхательной недостаточности или патологии сердца — стол № 10
2. Антибиотики. При обострении заболевания, обусловленного присоединением вторичной инфекции, назначают антибиотики, подбор которых осуществляют с учетом выявленной микрофлоры. Критерием правильного выбора препарата до получения данных бактериологического посева является положительная температурная динамика в течение 2— 3 дней лечения
3. Сульфаниламидные препараты. Применяют при тяжелых резистентных инфекциях совместно с антибиотиками или изолированно при непереносимости антибиотиков. Курс лечения в среднем составляет 7—14 дней.
4. Для коррекции обратимых нарушений бронхиальной проходимости используют бета-адреномиметики.
5. Для лечения обструктивного синдрома используют производные ксантина, особенно эуфиллин, вводимый внутривенно (реже в таблетках), по 7— 10 мл 2,4% р-ра. Аналогичным действием обладает теофиллин.
При обструктивном синдроме средней тяжести используют холинолитики: атровент — в аэрозоле для ингаляций (1 доза — 0,02 мг) или порошок для ингаляций 0,2 мг в капсулах.
6. При нарушении реалогических свойств мокроты применяют муколитики.
7. Назначение отхаркивающих препаратов обусловлено их раздражающим действием на слизистую оболочку бронхов, что способствует усилению секреции жидкого компонента бронхиальными железами, разжижению мокроты. Применяют настои и отвары корня ипекакуаны, истода, травы термопсиса, мать-и-мачехи, фиалки трехцветной, чабреца, листьев подорожника, 3% р-р калия йодида.
8. Применение противокашлевых средств показано при непродуктивном мучительном кашле: либексин — таблетки по 0,1 г, принимают 2— 4 раза в день, и др.
9. Иммуномодуляторы назначают при наличии тяжелых затяжных обострений, частом рецидивировании заболевания: Т-активин — по 100 мкг подкожно 1 раз в день в течение 3-х дней; левамизол (декарис) — по 0,1—0,15 г в течение 3 дней с перерывом на 4—5 дней, всего 8—12 циклов.
10. Для стимуляции неспецифической реактивности организма используют адаптогены: настойка женьшеня, заманихи, продигиозан, элеутерококк и др.
11. При хроническом бронхите широко используется ингаляционная терапия. В виде аэрозолей могут вводиться антибиотики, муколитики, протеолитические ферменты — трипсин, химотрипсин, химопсин, бронходилататоры
12. В стадию клинической ремиссии при отсутствии дыхательной недостаточности показано лечение в санаториях Южного берега Крыма (Ялта, Симеиз, Гурзуф) и др.
Для получения более подробной информации пожалуйста пройдите по ссылке
Консультация по поводу лечения методами традиционной восточной медицины (точечный массаж, мануальная терапия, иглоукалывание, фитотерапия, даосская психотерапия и другие немедикаментозные методы лечения) проводится по адресу: г. Санкт-Петербург, ул. Ломоносова 14,К.1 (7-10 минут пешком от станции метро «Владимирская/Достоевская»), с 9.00 до 21.00, без обеда и выходных.
Уже давно известно, что наилучший эффект в лечении заболеваний достигается при сочетанном использовании «западных» и «восточных» подходов. Значительно уменьшаются сроки лечения, снижается вероятность рецидива заболевания. Поскольку «восточный» подход кроме техник направленных на лечение основного заболевания большое внимание уделяет «чистке» крови, лимфы, сосудов, путей пищеварения, мыслей и др. – зачастую это даже необходимое условие.
Консультация проводится бесплатно и ни к чему Вас не обязывает. На ней крайне желательны все данные Ваших лабораторных и инструментальных методов исследования за последние 3-5 лет. Потратив всего 30-40 минут Вашего времени вы узнаете об альтернативных методах лечения, узнаете как можно повысить эффективность уже назначенной терапии, и, самое главное, о том, как можно самостоятельно бороться с болезнью. Вы, возможно, удивитесь — как все будет логично построено, а понимание сути и причин – первый шаг к успешному решению проблемы!
emchi-med.ru