Мокроты — причины, болезни, диагностика, профилактика и лечение — Likar24
Мокроты – это слизь, которая вырабатывается в легких и дыхательных путях. Она важна для предотвращения попадания микробов в дыхательные пути и легкие. Обычно она прозрачная и тонкая, совсем незаметна. Однако, когда появляется инфекция, слизь может загустеть и изменить цвет. Поэтому в зависимости от заболевания, может образовываться слизь разных цветов:
Прозрачная мокрота: прозрачная мокрота обычно нормальная, хотя она может увеличиваться при некоторых заболеваниях легких.
Белая или серая мокрота: белый или серый оттенок мокроты также является нормой, но может увеличиваться при некоторых заболеваниях легких или предшествовать другим изменениям цвета, связанными с другими заболеваниями.
Темно-желтая / зеленая мокрота: тип белых кровяных телец, известный как нейтрофилы, имеет зеленую окраску. Эти типы лейкоцитов привлекаются к месту бактериальных инфекций, и поэтому бактериальные инфекции нижних дыхательных путей, такие как пневмония, могут вызвать появление зеленой мокроты.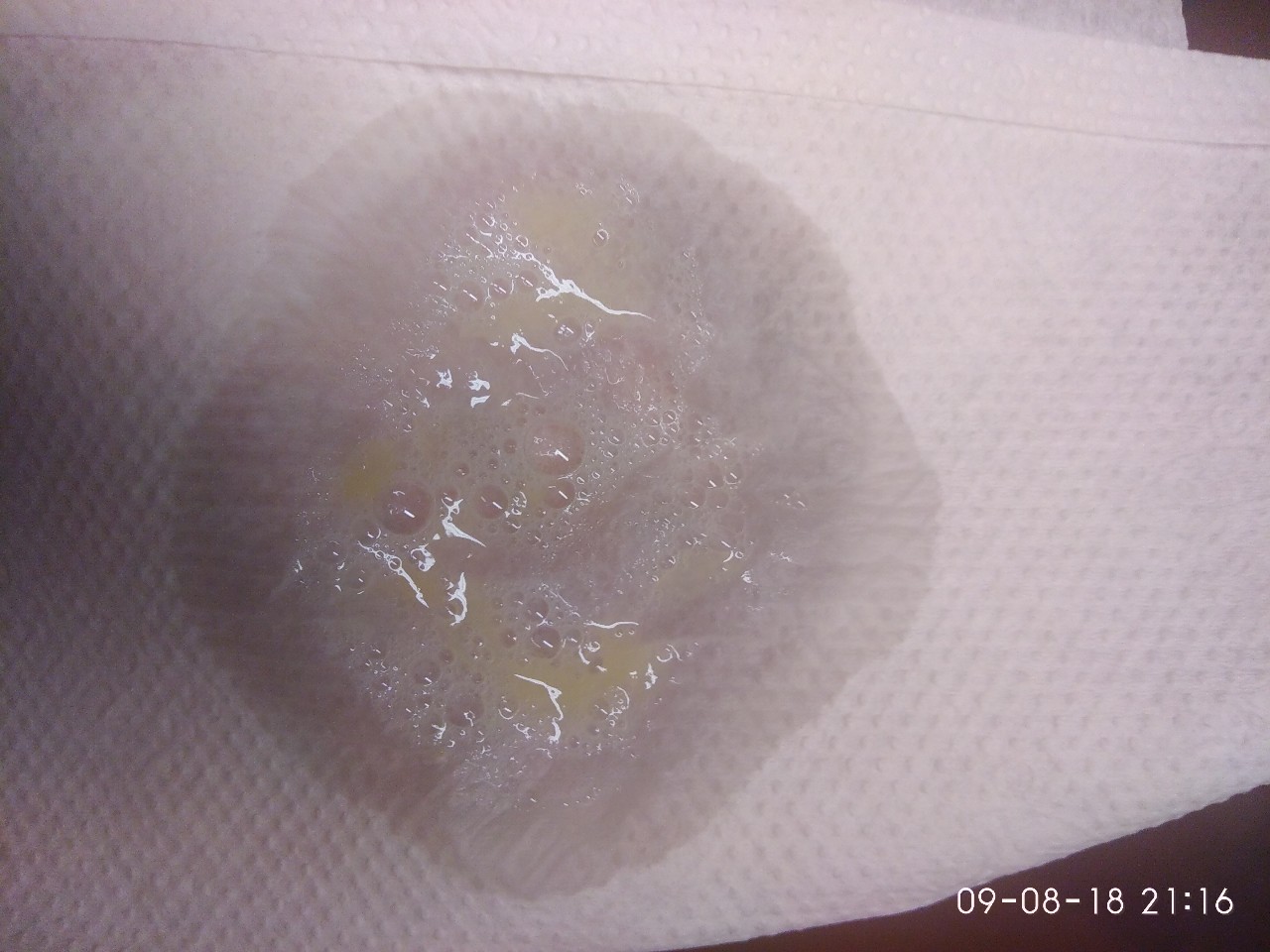
Коричневая мокрота: коричневая мокрота появляется через наличие дегтя, иногда встречается у людей, которые курят. Мокрота может также быть коричневой или черной из-за наличия старой крови в легких.
Розовая мокрота: розовая, особенно пенистая розовая мокрота может возникнуть от отека легких, состояния, при котором жидкость и малое количество крови вытекают из капилляров в альвеолы легких. Отек легких часто является осложнением застойной сердечной недостаточности. Розовая или кровянистая мокрота обычно вызывается туберкулезом.
Кровянистая мокрота: откашливание крови первый признак рака легких. Кровянистая мокрота может возникать при легочной эмболии, состоянии, при котором сгусток крови в ноге отрывается и попадает в легкие.
Мокрота может быть разной текстуры, начиная от водянистой до густой:
Тонкая и водянистая слизь обычно нормальная и указывает на здоровый дыхательный тракт. Во время инфекции в мокроте накапливаются иммунные клетки, микробы и мусор, делая её более густой и липкой. Пенистая мокрота – это слизь, которая содержит пузырьки. Беловато-серый и пенистый слизь может быть признаком хронической обструктивной болезни легких. Розовая и пенистая мокрота может означать, что наблюдается сильная левосторонняя сердечная недостаточность.
Пенистая мокрота – это слизь, которая содержит пузырьки. Беловато-серый и пенистый слизь может быть признаком хронической обструктивной болезни легких. Розовая и пенистая мокрота может означать, что наблюдается сильная левосторонняя сердечная недостаточность.
Зеленые или желтые мокроты
Это обычно знак того, что организм борется с инфекцией. Цвет происходит от лейкоцитов. Изменение происходит со степенью тяжести и продолжительности возможной болезни.
Зеленые или желтые мокроты обычно вызываются:
- Бронхитом: обычно начинается с сухого кашля и со временем с ясной или белой мокроты образуется зеленая или желтая.
- Пневмонией: это, как правило, осложнение другого дыхательного заболевания. Симптомы зависят от типа пневмонии. Кашель, лихорадка, озноб и одышка являются общими симптомами при всех видах пневмонии.
- Синуситом: также известен как синусовая инфекция. Этот вирус может вызвать другой вирус, аллергия или бактерии.
- Муковисцидозом: хроническое заболевание легких, когда в них скапливается слизь.

Коричневые мокроты
Коричневый цвет часто означает старую кровь. Такой цвет обычно вызывается:
- Бактериальной пневмонией.
- Бактериальным бронхитом: увеличивается риск развить хронический бронхит, если курите или часто вдыхаете разные испарения и другие раздражители.
- Муковисцидозом.
- Пневмокониозом: вдыхание различной пыли, например угля, асбеста и силикоза, может вызвать эту неизлечимую болезнь легких.
- Легочным абсцессом: это полость, заполненная гноем внутри легких. Обычно он окружен инфицированной и воспаленной тканью.
Белые мокроты
Белая мокрота обычно вызывается:
- Вирусным бронхитом;
- ГЭРБ: это хроническое состояние влияет на пищеварительную систему.
- ХОБЛ: это состояние приводит к сужению дыхательных путей, а легкие – к избытку слизи.
- Застойной сердечной недостаточностью: это происходит, когда сердце недостаточно перекачивает кровь в другие части тела.
 Жидкость накапливается в различных областях, приводя к отекам. Жидкость накапливается в легких и может привести к увеличению белой мокроты.
Жидкость накапливается в различных областях, приводя к отекам. Жидкость накапливается в легких и может привести к увеличению белой мокроты.
Черное мокроты
Черную мокроту еще называют меланоптизом. Появление черной мокроты может означать, что состоялся вдох большого количества чего-то черного, как угольная пыль. Это также может означать, что существует грибковая инфекция. Черная мокрота обычно вызывается:
- Курением: курение сигарет или других наркотиков может привести к появлению мокроты.
- Пневмокониозом.
- Грибковой инфекцией: черные дрожжи под названием Exophiala dermatitidis вызывают эту инфекцию. Они чаще поражают людей, страдающих муковисцидозом.
Прозрачные мокроты
Прозрачная мокрота обычно вызывается:
- Аллергическим ринитом: также называется назальной аллергией либо иногда сенной лихорадкой.
- Вирусным бронхитом: в некоторых случаях можно обнаружить, что мокрота прогрессирует до желтого или зеленого цвета.

- Вирусной пневмонией.
Кровянистые мокроты
Красная или розовая мокрота обычно вызывается:
- Пневмонией: эта инфекция легких может вызвать красную мокроту по мере прогрессирования, может сопровождаться ознобом, повышением температуры, болью в груди.
- Туберкулезом: основными симптомами являются кашель более трех недель, откашливание крови и красной мокроты, повышение температуры и ночная потливость.
- Застойной сердечной недостаточностью кроме розового или красного оттенка мокроты, вы можете почувствовать одышку.
- Легочной эмболией: это состояние угрожает жизни, а также может повлечь одышку и боли в груди.
- Раком легких: это состояние вызывает много респираторных симптомов: кашель красной мокротой или даже кровью.
Для определения причины врач может провести различные анализы, включая рентгенографию и анализ мокроты. Мокрота может быть проанализирована в лаборатории для определения ее содержания и для определения инфекции или рака.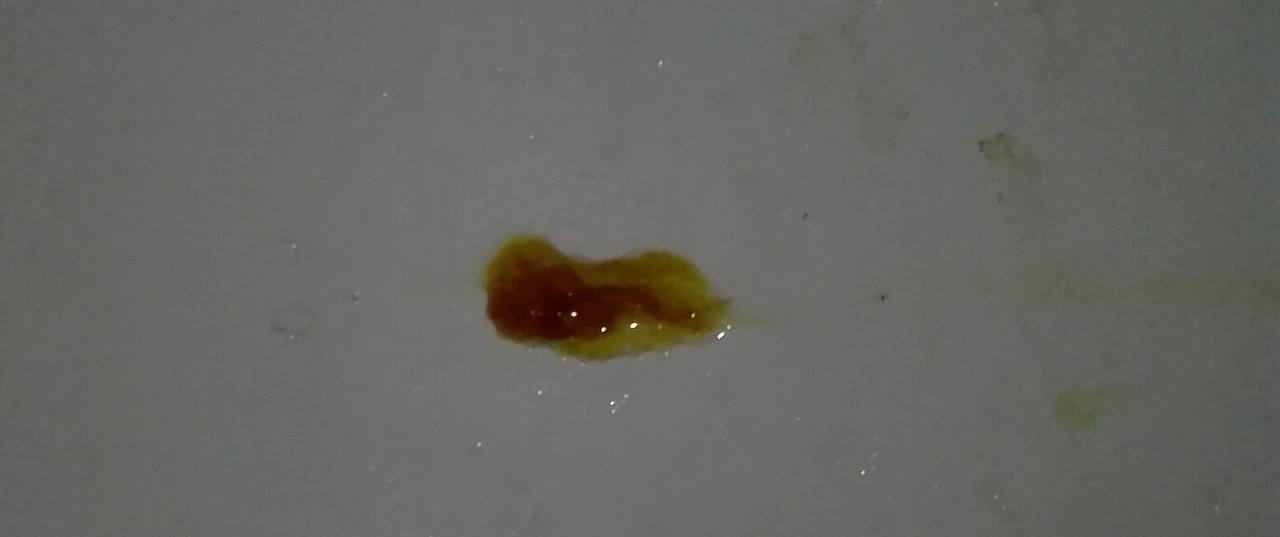 Тесты могут включать:
Тесты могут включать:
Культура мокроты: культура мокроты делается путем размещения образца мокроты в растущей среде (посуде с агаром) и поиском наличии роста. Это можно сделать для определения конкретного типа бактерий, вызывающих пневмонию.
Мокрота на определение туберкулеза: Для поиска туберкулеза может быть получена проба мокроты.
Цитология мокроты: В цитологии мокроты образец мокроты оценивают под микроскопом. Это можно сделать для поиска признаков туберкулеза или признаков раковых клеток. В свое время считалось, что цитология мокроты может обнаружить рак легких, но это не эффективный инструмент скрининга.
Некоторые условия, которые приводят к увеличению мокроты:
- хронический бронхит;
- бронхоэктазы;
- отек легких;
- застойная сердечная недостаточность;
- легочная эмболия;
- туберкулез;
- обструктивная болезнь легких;
- аллергия;
- муковисцидоз,
- пневмокониоз;
- грибковая инфекция.

Выделение мокроты является частью дыхательной системы. Однако это угрожает здоровью, если начинает влиять на нормальную повседневную жизнь. Стоит обратиться к семейному врачу, чтобы он установил правильный диагноз и начать лечение. Важно осознавать, что врачи не могут диагностировать конкретное заболевание, исходя из цвета мокроты. Нужны дополнительные анализы.
Можно пользоваться такими методами профилактики заболеваний легких:
Отказ от курения
Курение повреждает легкие и увеличивает риск для ряда заболеваний. Это происходит потому, что при сгорании материалов выделяются вредные вещества в легкие (токсины и канцерогены). Если все-таки курите – бросить никогда не поздно. Кроме того, держитесь подальше от постороннего дыма, остаточных табачных паров, прилегающих к стенам и мебели, которые вместе с загрязнителями в помещении образуют поражающие соединения. Почистите ковры. Покрасьте стены красками с низким содержанием ЛОС.
Ежедневная гигиена
Тщательно мойте руки с мылом и водой несколько раз в день, чтобы микробы не могли попасть в организм.
Защита
Чтобы помочь остановить распространение микробов, при кашле или чихании покройте рот и нос тканью или марлевой повязкой. Держитесь подальше от толпы во время пикового сезона простуды и гриппа, отдыхайте, питайтесь правильно и держите под контролем уровень стресса.
Очищение дома
Освежители воздуха, плесень, перхоть домашних животных и строительные материалы – это потенциальная проблема. Когда готовите, включите вентилятор и избегайте использования аэрозольных продуктов, таких как спрей для волос. Поменяйте свой воздушный фильтр. Плохая вентиляция, закрытые рабочие зоны и повышения тепла также являются виновниками болезней. Избегайте вдыхания токсичных паров от химических веществ, растворителей и красок. Носите защитные маски при работе с химическими веществами и сообщайте об опасных условиях труда.
Регулярное обследование
Обратитесь обязательно к врачу, если возникает одышка, боль при дыхании, головокружение, постоянный кашель, хрип, кашель при физической нагрузке, боли в дыхательных путях. Регулярно делайте флюорографию (максимум 1 раз в год).
Регулярно делайте флюорографию (максимум 1 раз в год).
Физическая активность
Ежедневно занимайтесь спортом или физической деятельностью в течение 30 минут, чтобы облегчить нагрузку на легкие и повысить эффективность транспортировки кислорода и обмена веществ. Люди с заболеваниями легких, такими как астма и ХОБЛ, должны уделять особое внимание уровню загрязнения воздуха.
Вязкая мокрота — причины, диагностика и лечение
Вязкая (густая) мокрота — симптом хронических заболеваний нижних дыхательных путей, к которым относят бронхит, застойную пневмонию, бронхиальную астму, хроническую обструктивную болезнь легких (ХОБЛ). Вязкая мокрота характерна для туберкулеза, муковисцидоза, врожденных и приобретенных бронхоэктазов. Для диагностики причины выделения густой мокроты назначают рентгенологические исследования (КТ, рентгеноскопию, бронхографию), эндоскопические и функциональные методы. Обязательно проводится анализ мокроты, стандартные исследования крови.
Причины появления вязкой мокроты
Хронический бронхит
Вязкая мокрота типична для обострений бронхита, когда больного беспокоит влажный кашель и незначительное ухудшение состояния. За сутки выделяется до 100 мл мутной густой слизи. Откашливанию бронхиального секрета предшествует болезненность в грудной клетке, одышка. Приступ кашля вызывают вдыхание дыма, резкие запахи, но часто никаких провоцирующих факторов нет.
С такой клинической картиной обычно протекает катаральный бронхит. При присоединении обструктивного компонента возникает одышка, мучительные приступы кашля, завершающиеся выделением небольшого количества густой слизи. Если развивается гнойный бронхит, в откашливаемой вязкой мокроте появляются прожилки гноя, а при тяжелых обострениях она становится обильной гнойной.
Бронхиальная астма
Отхождение густой стекловидной мокроты — патогномоничный признак астматического приступа. Вначале возникает приступ удушья и сухого кашля. Постепенно дыхание восстанавливается (самостоятельно или после ингаляции через небулайзер), появляется влажный кашель, в ходе которого отделяется скудная прозрачная слизь. Зачастую больной испытывает сложности с откашливанием вязкой мокроты, беспокоит ощущение, что она застряла в дыхательных путях.
Отделившаяся слизь указывает на окончание приступа бронхиальной астмы, вскоре состояние пациента улучшается. Если одышка нарастает, и мокрота не откашливается, говорят об астматическом статусе, требующем неотложной медицинской помощи. Пароксизмы удушья провоцируются физической нагрузкой, психоэмоциональным напряжением, контактом с аллергенами — цветочной пыльцой, шерстью животных.
Хроническая обструктивная болезнь легких
Кашлевые приступы с густой мокротой встречаются при легком и среднетяжелом течении заболевания. На этом этапе больных эпизодически беспокоит кашель, который сопровождается отхаркиванием скудной густой мутной слизи. За сутки мокрота выделяется в объеме, не превышающем 60 мл. В период обострения ХОБЛ слизь отходит в большем количестве и разжижается, приобретает желто-зеленый цвет, неприятный запах.
На этом этапе больных эпизодически беспокоит кашель, который сопровождается отхаркиванием скудной густой мутной слизи. За сутки мокрота выделяется в объеме, не превышающем 60 мл. В период обострения ХОБЛ слизь отходит в большем количестве и разжижается, приобретает желто-зеленый цвет, неприятный запах.
Возможно, здесь скрыты шокирующие фото медицинских операций, на которых видна кровь и кишки
Вам исполнилось 18 лет?
Вязкая мокрота
Застойная пневмония
При этом заболевании развивается кашель с выделением вязкой слизистой или слизисто-гнойной мокроты. Застойная пневмония в основном выявляется у пациентов, соблюдающих по состоянию здоровья постельный режим, в результате чего слизь отхаркивается сложнее. Обычно мокрота накапливается в горле и в ротовой полости, человек не может от нее избавиться. Нарастают слабость, одышка.
Ларингиты и трахеиты
Появление густой мокроты характерно для хронического течения ларинготрахеита. Сначала после кашля отхаркивается жидкая слизь, но спустя 2-3 недели при условии неэффективности лечения она становится вязкой, количество отделяемого уменьшается. Мокрота, скопившаяся в области голосовых складок, приводит к нарушениям голоса, человек ощущает затруднение дыхания. При попытке откашляться отходит мутноватая слизь в скудном количестве.
Сначала после кашля отхаркивается жидкая слизь, но спустя 2-3 недели при условии неэффективности лечения она становится вязкой, количество отделяемого уменьшается. Мокрота, скопившаяся в области голосовых складок, приводит к нарушениям голоса, человек ощущает затруднение дыхания. При попытке откашляться отходит мутноватая слизь в скудном количестве.
Воспаление верхних дыхательных путей
При хронических ринитах и синуситах наблюдается синдром постназального затекания слизи. Выделения распространяются по задней стенке глотки и вызывают кашлевой приступ с вязкой мокротой слизистого или гнойного характера. Кашлевые пароксизмы зачастую начинаются утром сразу после пробуждения либо при длительном нахождении в лежачем положении. Симптоматика чаще встречается у детей.
Туберкулез
При инфицировании палочкой Коха преобладает покашливание с выделением густой скудной мокроты. Симптомы длятся нескольких месяцев. Отмечается постепенное усиление кашля, увеличение количества отделяемой вязкой слизи. Помимо респираторных симптомов беспокоит беспричинная слабость и утомляемость, ночная потливость. Об обострении туберкулеза свидетельствует сильный кашель, сопровождающийся болями в груди и отхаркиванием вязкой слизистой мокроты.
Помимо респираторных симптомов беспокоит беспричинная слабость и утомляемость, ночная потливость. Об обострении туберкулеза свидетельствует сильный кашель, сопровождающийся болями в груди и отхаркиванием вязкой слизистой мокроты.
Муковисцидоз
Клинические проявления манифестируют в раннем детском возрасте. При легочной форме муковисцидоза обращают на себя внимание пароксизмы мучительного кашля с густой слизисто-гнойной мокротой. В связи с врожденными нарушениями биохимического состава слизь является очень вязкой, поэтому скапливается в бронхах, вызывая затяжные бронхиты и двусторонние пневмонии.
Закупорка бронхиального дерева густой мокротой приводит к затруднениям дыхания, смешанной одышке. После кашлевого приступа и отхаркивания секрета состояние улучшается. При длительно протекающем муковисцидозе помимо кашлевых приступов с густой слизью наблюдаются симптомы дыхательной и сердечной недостаточности. Дети часто болеют, отстают в физическом развитии.
Бронхоэктатическая болезнь
У больных с бронхоэктазами отмечается отхождение обильной густой мокроты, которая имеет гнойный характер и зловонный запах. Особенно выражен симптом по утрам: после приступа кашля мокрота выделяется «полным ртом» в количестве 50-100 мл и более. В течение дня постоянно возникает кашель, сочетающийся с отхаркиванием густого гноя. При разрыве кровеносных сосудов из-за сильных кашлевых пароксизмов в вязкой мокроте видны включения крови.
Диагностика
Пациент с жалобами на вязкую мокроту проходит комплексное обследование у врача-пульмонолога. Ценную информацию дают физикальные методы обследования: пальпация (болезненность грудной клетки), перкуссия (локальные зоны притупления, коробочный звук), аускультация (влажные хрипы разного калибра, ослабленное дыхание, бронхофония). Диагностический план включает следующие лабораторные и инструментальные методы:
- Рентгенография. Стандартная рентгенограмма ОГК проводится, чтобы обнаружить локальную патологию — очаги инфильтрации или распада легочной ткани, признаки аномалий развития.
 Дополнительно выполняется рентгеноскопия. Чтобы детально рассмотреть структуру органов грудной клетки, необходима компьютерная томография.
Дополнительно выполняется рентгеноскопия. Чтобы детально рассмотреть структуру органов грудной клетки, необходима компьютерная томография. - Спирометрия. Исследование функции внешнего дыхания показывает снижение ОФВ1, признаки дыхательных нарушений обструктивного или рестриктивного типа. Для дифференцировки между ХОБЛ и бронхиальной астмой ставится тест с сальбутамолом, по результатам которого оценивают степень обратимости обструкции.
- Инвазивные исследования. Для осмотра внутренней поверхности бронхов, выявления признаков воспалительного процесса, забора образцов слизи проводится бронхоскопия. Чтобы оценить структуру бронхиального дерева, диагностировать хронический бронхит и бронхоэктазы, делают бронхографию с контрастным веществом.
- Анализ мокроты. При микроскопии слизь содержит большое количество нейтрофилов (при инфекционном воспалении), кристаллы Шарко-Лейдена и спирали Куршмана (при бронхиальной астме).
 Для уточнения этиологии патологического процесса производится бактериологический посев полученного секрета.
Для уточнения этиологии патологического процесса производится бактериологический посев полученного секрета. - Дополнительные лабораторные методы. Типичные отклонения в гемограмме: лейкоцитоз со сдвигом влево при бактериальной инфекции, лимфоцитоз при вирусных возбудителях, эозинофилия — при аллергических заболеваниях легких. В биохимии крови определяют острофазовые показатели, уровень IgE. Иногда назначается расширенная иммунограмма.
При аускультации легких выслушиваются влажные хрипы разного калибра
Лечение
Помощь до постановки диагноза
Чтобы улучшить отхождение вязкой мокроты, применяется метод постурального дренажа: похлопывание и постукивание по грудной клетке, нахождение в положении с опущенным головным концом. Больным в удовлетворительном состоянии рекомендованы дозированные физические нагрузки. Эффективно работает специальная дыхательная гимнастика. Выделение густой мокроты — симптом серьезных болезней, поэтому необходимо обратиться к врачу.
Консервативная терапия
Основные препараты для устранения вязкой мокроты — муколитики. Лекарства состоят из протеолитических ферментов и других активных веществ, которые разжижают бронхиальную слизь, улучшают отхаркивание, устраняют застойные явления. Чтобы повысить эффективность муколитиков, их комбинируют с секретомоторными лекарствами, увеличивающими объем слизистых выделений и ускоряющими их выведение. С этиопатогенетической целью в терапии также применяют:
- Антибиотики. Назначаются при затяжных пневмониях, обострившемся хроническом бронхите и бронхоэктатической болезни. Их подбирают с учетом антибиотикограммы. В схеме лечения туберкулеза, как правило, подбирается комбинация 3-4 препаратов, предназначенных для длительного приема.
- Бронходилататоры. Медикаменты из группы бета-2-агонистов и М-холинолитиков расширяют просвет дыхательных путей, улучшают выведение вязкой мокроты. Они устраняют явления одышки и обструкции, эффективны для оказания неотложной помощи при приступе удушья.

- Противовоспалительные препараты. Нетяжелые формы легочных болезней хорошо поддаются лечению нестероидными противовоспалительными средствами (НПВС). Также используются ингаляционные кортикостероиды, которые снимают отечность бронхов, уменьшают продукцию слизи. Страдающим бронхиальной астмой для длительной терапии назначают кромогликат натрия.
- Противоаллергические средства. Применяются таблетированные формы: антигистаминные препараты, ингибиторы лейкотриеновых рецепторов. При атопической бронхиальной астме в периоде ремиссии проводится аллерген-специфическая иммунотерапия.
Для разжижения вязкой мокроты эффективны физиотерапевтические методики: ингаляции с щелочными растворами и лекарственными препаратами, вибрационный массаж грудной клетки, электрофорез. Пациентам рекомендованы занятия ЛФК, регулярная дыхательная гимнастика. При хронических заболеваниях органов дыхания показаны курсы спелеотерапии, санаторно-курортное лечение.
Хирургическое лечение
При тяжелом течении хронического бронхита, бронхоэктазах применяются инвазивные методики лечения: санационные брохноскопии, бронхоальвеолярный лаваж. При врожденных пороках дыхательной системы, ограниченных формах бронхоэктатической болезни рекомендовано оперативное вмешательство. Проводится резекция пораженных сегментов легкого или удаление целой доли (лобэктомия).
ГБУЗ СО «Тольяттинская городская клиническая больница №5»
Кашель представляет собой естественную реакцию организма, который пытается избавиться от жидкости или инородных тел в легких, а также реакцию на раздражение дыхательной системы. Надо понимать, что кашель не бывает одинаковым. Он отличается по причинам образования, соответственно, и типы бывают разные.
latest Nike Sneakers | THE SNEAKER BULLETINСухой кашель
Самый непродуктивный вид кашля, так как при нем не выделяется жидкости. Причин его образования может быть множество. Например, сухой кашель образуется из-за раздражающего фактора в горле — загрязнения, пыль, пары химических веществ, табачного дыма. Отсюда першение и желание устранить его. Это просто кашлевой рефлекс, необходимый для устранения раздражителя из горла.
Причин его образования может быть множество. Например, сухой кашель образуется из-за раздражающего фактора в горле — загрязнения, пыль, пары химических веществ, табачного дыма. Отсюда першение и желание устранить его. Это просто кашлевой рефлекс, необходимый для устранения раздражителя из горла.
Сухой вид кашля может возникать из-за обезвоживания, сухого воздуха, табачного дыма и низкого образования слизи. Воспалительный процесс из-за инфекции или вируса, физического напряжения или изменений условий окружающей среды — другая причина. Даже после выздоровления и нормализации выделения слизи может оставаться сухой поствирусный кашель. А сильно продолжительное использование голоса (дикторы, певцы, артисты, зрители на матчах) тоже приводит к приступам.
Лечить подобный вид кашля нужно в зависимости от причины. В одних случаях потребуется глоток воды или леденцы для горла, в другом могут быть задействованы антибиотики. В любом случае лучше обратиться к врачу, чтобы выявить провоцирующий фактор и устранить проблему.
Влажный кашель
Он же — грудной кашель, звучащий тяжело и тихо. При нем выделяется слизь, что благоприятствует ее выведению из организма. Причинами становятся разные заболевания: пневмония, аллергия, простуда, грипп. Опять-таки лечение отталкивается от того, почему вид кашель образовался. Важно применять отхаркивающие средства, чтобы мокрота лучше разжижалась и выходила. Но препараты от кашля врачи не рекомендуют применять, чтобы не подавлять кашлевой рефлекс. Слизь в таком случае остается в легких, что в итоге может вызвать инфекции и пневмонии.
Кашель с репризами
При сильном кашле может выделяться много кислорода, что провоцирует задыхание и судорожное вдыхание между кашлями. Это характерно для коклюша, бактериальной инфекции. Этот же симптом может быть при других тяжелых состояниях: пневмония, тяжелые приступы астмы, эмфизема легких, хроническая обструктивная болезнь легких (ХОБЛ) и туберкулез. В таком случае нужно обязательно посетить врача, чтобы он поставил диагноз и назначил правильное решение.
Лающий кашель
Похож на лай собаки, что объясняется воспалениями верхних дыхательных путей, особенно части, окружающей гортань. Также свойственен крупу — вирусной инфекции, характеризующейся отеком бронхов, трахеи, гортани. В тяжелых случаях доктор назначает противовоспалительные средства, чтобы уменьшить отечность.
Жгучий кашель
Когда испытываете жжение в груди или горле, может случиться так, что вы откашливаете кислоту из желудка. Это симптом гастроэзофагеальной рефлюксной болезни, также называемой ГЭРБ, кислотным рефлюксом или изжогой. Иногда вызывает срыгивание или рвоту.Лечить проблему можно только при наблюдении врача.
Кашель с мокротой
Мокрота отличается от слизи тем, что слизь вырабатывается организмом для защиты тканей от инородных частиц и болезнетворных микробов, предотвращения высыхания тканей. Мокрота — слизь, сделавшая дело, в ней уже есть микробы, инородные частицы, клетки иммунной системы. Обычная слизь прозрачная, мокрота может принимать разный окрас, так, желтая или зеленая говорит о вирусе или бактерии, коричневая — о застарелой крови, а черная — из-за угольной пыли в легких или частицах дыма. Чаще всего причиной такого вида кашля является бронхит, вызванный инфекцией легких.
Обычная слизь прозрачная, мокрота может принимать разный окрас, так, желтая или зеленая говорит о вирусе или бактерии, коричневая — о застарелой крови, а черная — из-за угольной пыли в легких или частицах дыма. Чаще всего причиной такого вида кашля является бронхит, вызванный инфекцией легких.
Прозрачная мокрота — симптом какого заболевания?
Автор admin На чтение 3 мин. Просмотров 1.2k. Опубликовано
Мокрота — это жидкостные выделения из органов дыхания, появляющиеся как защитная реакция организма на воспалительные процессы. Выделение мокроты происходит при кашле или отхаркивании. Мокрота — это смесь слюны, слизистых выделений носа и бронхов. По внешнему виду мокроты, ее консистенции, наличию паразитов и примесей, врачи способны диагностировать патологию.
Мокрота — это смесь слюны, слизистых выделений носа и бронхов. По внешнему виду мокроты, ее консистенции, наличию паразитов и примесей, врачи способны диагностировать патологию.
Диагностика заболеваний в зависимости от характера мокроты
Итак, специфика слизистых выделений помогает идентифицировать характер заболевания. Прозрачная мокрота при кашле может быть не только маркером болезни, но и следствием вредных привычек. Например, в утренние часы прозрачная мокрота выделяется при кашле у курильщиков.
Если говорить о недугах, прозрачная мокрота — это, прежде всего, маркер бронхита. При бронхите мокрота выделяется очень обильно, она бесцветная и не очень густая, без комочков и примесей. Бронхит эффективно лечится отхаркивающими сборами, которые стимулируют отделение прозрачной мокроты при кашле.
Кровянистая мокрота
Отдельного рассмотрения заслуживают прецеденты выделения мокроты с примесями или вкраплениями органических образований. Чаще всего в мокроту попадает кровь, и это очень серьезный сигнал о том, что в организме происходят серьезные отклонения.
Наличие крови в слизистых выделениях может быть свидетельством:
- туберкулеза: в мокроте содержится небольшое количество нитевидных сгустков крови; также могут содержаться фрагменты гнойных жидкостей
- рака легких: при онкологии легких в мокроте наблюдаются ярко-красные прожилки. Нужно незамедлительно сделать рентгеновские снимки легких на наличие опухолей
- острой формы бронхита: при остром бронхите кровяные вкрапления являются маркером тяжелой стадии заболевания
- пневмонии
- абсцесса легких: помимо кровяных выделений и больного наблюдается общая слабость, высокая температура, гнилостный запах изо рта, отсутствие аппетита.
Мокрота с зелеными или коричневыми вкраплениями
Также у больных могут встречаться зеленые и коричневые вкрапления в составе мокроты. Если у больного в мокроте начали появляться примеси подобного цвета, то обратиться к терапевту нужно незамедлительно. Зеленые сгустки в мокроте могут означать протекание острых воспалительных процессов в органах дыхания.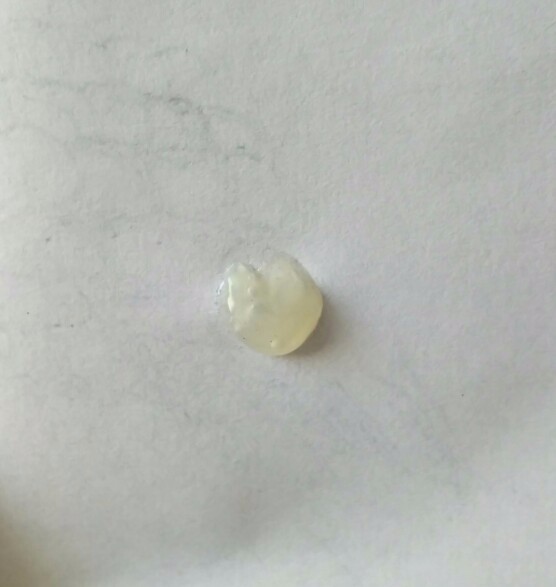 Зеленые вкрапления — это гной. Источниками воспалительных процессов могут служить вирусные инфекции, аллергены попавшие в органы дыхания. Проблема в том, что мокрота с зелеными вкраплениями не является идентификатором какой-то конкретной патологии. Данный симптом универсален для рака легких, бронхиальной астмы.
Зеленые вкрапления — это гной. Источниками воспалительных процессов могут служить вирусные инфекции, аллергены попавшие в органы дыхания. Проблема в том, что мокрота с зелеными вкраплениями не является идентификатором какой-то конкретной патологии. Данный симптом универсален для рака легких, бронхиальной астмы.
При наличии зеленых вкраплений важную роль играет консистенция мокроты. Если слизистые выделения очень густые, то, скорее всего в легких начались застойные или даже некротические процессы и в этом случае потребуется длительный курс терапии антибиотиками.
Наличие коричневых примесей в отделяемой мокроте также свидетельствует о возможном воспалительном процессе, катализатором которого может быть целый ряд факторов — чаще всего, инфекции и бактерии. Проблема снова в том, что по одной лишь мокроте нельзя диагностировать точный недуг. Правда, слизистые выделения с коричневыми вкраплениями это более или менее точный признак зарождающийся пневмонии. Поэтому, нужна оперативная диагностика. Но коричневая мокрота характерна и для тяжелых форм ОРВИ.
Но коричневая мокрота характерна и для тяжелых форм ОРВИ.
Мокрота без цветовых выделений
Если началось отделение мокроты и в жидкости нет примесей, то не стоит успокаиваться. Прозрачная мокрота в горле может выделяться и без кашля. В таком случае больной имеет дело с процессами отека слизистой органов носоглотки или отека легких. Водянистая прозрачная мокрота с пузырьками свидетельствует об остром или хроническом поражении верхних и нижних дыхательных путей. Также отделение пенистой мокроты с пузырьками наблюдается при бронхиальной астме и эозинофилии.
Таким образом, мокрота является наглядной «лакмусовой бумажкой», которая даст понять о характере отклонений, происходящих в системе органов дыхания. При одновременном общем ухудшении самочувствия и обильном отделении слизких масс, необходимо сдать пробу мокроты лечащему врачу или в диагностический центр.
81-81-001 Общеклиническое исследование мокроты — Лечебный центр «Сейран»
Биоматериал: Мокрота
Срок выполнения (в лаборатории): от 1 р. д.
д.
Описание
Мокрота — выделяемый при кашле патологически измененный трахеобронхиальный секрет, выделяется при заболеваниях легких и дыхательных путей.
Общеклиническое исследование мокроты включает в себя описание ее общих свойств и микроскопическое исследование нативных и окрашенных препаратов. При исследовании определяются следующие показатели: количество мокроты, ее цвет, запах, реакция и характер, альвеолярные макрофаги, клетки мерцательного эпителия, плоский эпителий, лейкоциты, эритроциты, эластические волокна, коралловидные волокна, обызвествленные волокна, спирали Куршмана (состоят из слизи), кристаллы Шарко-Лейдена (образуются при распаде эозинофилов, состоят из белков), кристаллы холестерина и гематоидина, друзы актиномицета, элементы эхинококка, пробки Дитриха (детрит с бактериями, иглами жирных кислот, каплями нейтрального жира), сферулы и мицелий грибов, личинки аскарид и кишечной угрицы, яйца легочной двуустки, атипичные клетки.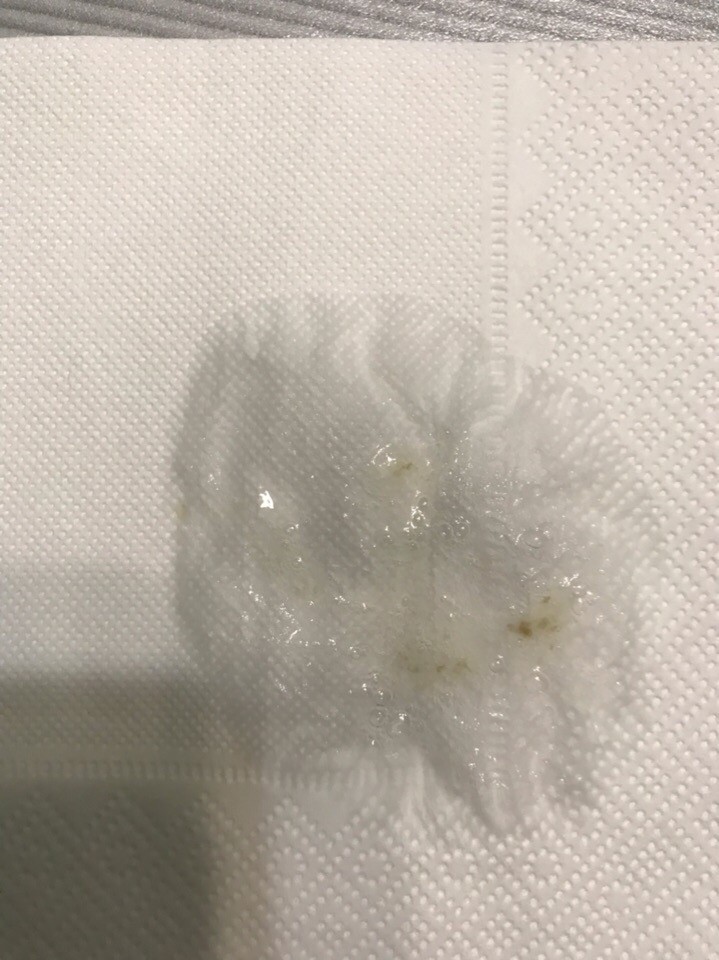
Показания к назначению
- Острые и хронические бронхиты,
- Пневмонии,
- Туберкулез,
- Онкологические заболевания.
Подготовка к исследованию
Специальной подготовки к исследованию не требуется. Мокроту необходимо собирать утром до приема пищи. Чтобы предотвратить примешивание к мокроте содержимого полости рта, перед тем как выделить мокроту, тщательно почистить зубы и прополоскать рот и глотку кипяченой водой. Следует собирать только мокроту, отделяющуюся при кашле, а не при отхаркивании.
Информация для специалистов
Объем выделяемой мокроты небольшой при остром бронхите, бронхиальной астме, увеличен — при абсцессе, гангрене, туберкулезе легких.
Цвет определяется составом мокроты: ржавый — при крупозной пневмонии (распад эритроцитов), желтый — из-за большого количества эозинофилов, зеленоватый — при застое гнойной мокроты, черный — присутствие угольной пыли.
Свежевыделенная мокрота, как правило, не имеет запаха. Гнилостный запах характерен для гнойных заболеваний: абсцесс и гангрена легких.
По консистенции мокрота делится на жидкую, густую и вязкую. Характер мокроты отражает течение патологического процесса: слизистая — бесцветная, вязкая наблюдается при астме, гнойная мокрота возможна при вскрытии эмпиемы плевры, абсцессе и гангрене легкого. Слизисто — гнойная мокрота выделяется при бактериальной пневмонии и гнойных бронхитах. При отеке легких выделяется серозная мокрота — прозрачная, жидкая. Мокрота,содержащая сгустки и прожилки крови отмечается при остром или хроническом бронхите, пневмонии,абсцессе, раке легкого, бронхоэктазах, туберкулезе.
При микроскопии увеличенное количество эозинофилов свидетельствует о бронхиальной астме и других аллергических заболеваниях, глистной инвазии, неизмененные эритроциты характерны для инфаркта легкого. Спирали Куршмана обнаруживаются при бронхиальной астме, абсцессах и новообразованиях легких. Эластические волокна характерны при деструктивных изменениях в легких, а коралловидные волокна — при кавернозном туберкулезе. Кристаллы Шарко — Лейдена характерны для бронхиальной астмы и аллергических состояний. В гнойной мокроте обнаруживаются пробки Дитриха, характерные для абсцесса легкого и бронхоэктатической болезни. Выявление атипичных клеток требует уточнения диагноза опухоли другими диагностическими методами.
Спирали Куршмана обнаруживаются при бронхиальной астме, абсцессах и новообразованиях легких. Эластические волокна характерны при деструктивных изменениях в легких, а коралловидные волокна — при кавернозном туберкулезе. Кристаллы Шарко — Лейдена характерны для бронхиальной астмы и аллергических состояний. В гнойной мокроте обнаруживаются пробки Дитриха, характерные для абсцесса легкого и бронхоэктатической болезни. Выявление атипичных клеток требует уточнения диагноза опухоли другими диагностическими методами.
Когда ваш кашель является симптомом чего-то серьезного?
Кашель является нормальным явлением, но может сигнализировать о серьезных проблемах со здоровьем.
Кашель является нормальной реакцией организма на устранение раздражителей в дыхательных путях. Есть много вещей, которые могут вызвать кашель — от простуды и гриппа до аллергии и других более серьезных респираторных заболеваний. Кашель может длиться от нескольких дней до месяцев.
Есть много вещей, которые могут вызвать кашель — от простуды и гриппа до аллергии и других более серьезных респираторных заболеваний. Кашель может длиться от нескольких дней до месяцев.
Но что делать, если кашель сочетается с другими неприятными симптомами и никак не проходит? Это может быть связано с более серьезным заболеванием, требующим медицинской помощи.Вот несколько случаев, когда вам необходимо обратиться к врачу как можно скорее:
1. Кашель с кровью
Кровохарканье (кровохарканье) является признаком того, что происходит что-то серьезное. Он может сигнализировать обо всем, от инфекций, рака до проблем с кровеносными сосудами легких.
Такие состояния, как рак легких, туберкулез, застойная сердечная недостаточность, внутреннее повреждение легких или легочная эмболия (сгусток крови в легких) могут вызывать кровохарканье.Хотя эти причины менее распространены при хроническом кашле, вы всегда должны обращаться за медицинской помощью при кашле с кровью.
2. Ночная потливость
Обильное потоотделение ночью, сопровождающееся кашлем, может указывать на туберкулез легких (ТБ). Туберкулез является воздушно-капельным заболеванием, которое может распространяться, когда носители кашляют, а другие вдыхают переносимые по воздуху бактерии. Вы также можете испытывать необъяснимую потерю веса и постоянную усталость.
3. Густая слизь или мокрота
Когда вы откашливаете розовую пенистую мокроту с пузырьками, это может указывать на избыток жидкости в легких (отек легких), что требует неотложной медицинской помощи. Когда вы откашливаете очень густую слизь или мокроту, это может быть признаком бронхита или хронической обструктивной болезни легких (ХОБЛ). Зеленая или желтая слизь может быть симптомом инфекции, такой как синусит или пневмония.
4. Свистящее дыхание и затрудненное дыхание
Если у вас постоянно возникает одышка при кашле, возможно, у вас астма. Вы также будете издавать свистящий звук. Бронхит вызывает отек, воспаление и раздражение дыхательных путей в легких, что очень затрудняет дыхание.
Вы также будете издавать свистящий звук. Бронхит вызывает отек, воспаление и раздражение дыхательных путей в легких, что очень затрудняет дыхание.
Изображение предоставлено: iStock
Что необходимо для кашля, чтобы вывести слизь из дыхательных путей
Кашель является одним из наиболее частых симптомов обращения за медицинской помощью (1, 2). Если кашель причиняет столько неприятностей, то оно того стоит, и клинические данные свидетельствуют о том, что это действительно так.Пациенты с нарушением кашля из-за нервно-мышечного заболевания или послеоперационной седации часто страдают ателектазами и пневмониями из-за невозможности выведения секрета из дыхательных путей, и есть доказательства того, что усиление кашлевого рефлекса улучшает здоровье (3, 4). Главным среди выделений из дыхательных путей является слизь, а при PNAS, Button et al. (5) проанализировать биофизические потребности кашля, чтобы отделить прилипшую слизь от стенки дыхательных путей. Прежде чем углубляться в детали, стоит сделать обзор того, что известно о биохимии слизи и силах, создаваемых кашлем.
Прежде чем углубляться в детали, стоит сделать обзор того, что известно о биохимии слизи и силах, создаваемых кашлем.
Слизь является важной защитой от возмущений внешнего мира на влажных эпителиальных поверхностях по всему телу, включая глаза, дыхательные пути, желудочно-кишечный тракт и мочеполовой тракт. Его важность раскрывается при нарушении работы слизистого барьера при таких заболеваниях, как сухость глаз или воспалительное заболевание кишечника. Слизь — замечательное многообразное вещество, свойства которого находятся на границе между вязкой жидкостью и мягким эластичным твердым телом. Его свойства в первую очередь отражают взаимодействие гликопротеинов муцина (∼0.5% масс.) с водой (~98%) и солями (~1%). Глобулярные белки также присутствуют в нормальной слизи (около 0,5% массы), но не оказывают существенного влияния на физические свойства слизи, если только они и ДНК не присутствуют в ненормальных количествах при патологических процессах (3). Муцины представляют собой очень большие сильно гликозилированные молекулы, что объясняет их интенсивное взаимодействие с водой. Секретируемые муцины полимеризуются в цепочки и сети, которые придают слизи ее полутвердую консистенцию. Однако физические свойства слизи сильно зависят от концентрации муцина: разбавленная слизь действует как жидкость, а концентрированная слизь — как твердое вещество (6).Кроме того, разбавленная слизь является отличной смазкой, тогда как концентрированная слизь является клейкой (7⇓⇓–10).
Секретируемые муцины полимеризуются в цепочки и сети, которые придают слизи ее полутвердую консистенцию. Однако физические свойства слизи сильно зависят от концентрации муцина: разбавленная слизь действует как жидкость, а концентрированная слизь — как твердое вещество (6).Кроме того, разбавленная слизь является отличной смазкой, тогда как концентрированная слизь является клейкой (7⇓⇓–10).
В легких слой слизи непрерывно продвигается от периферических к центральным дыхательным путям за счет ударов ресничек по эпителиальным клеткам, которые вкраплены среди секреторных клеток в виде мозаики (рис. 1, , нижний правый ). Вдыхаемые частицы и патогены попадают на слой слизи и перемещаются ресничками вверх по трахее через голосовые связки, а затем проглатываются и выводятся из желудочно-кишечного тракта (рис.1, Верхний правый ). Топологически легкое представляет собой слепой мешок, поэтому без клиренса частиц и патогенов подвижным слоем слизи эти материалы накапливались бы. Напротив, желудочно-кишечный тракт представляет собой открытую трубку, через которую легко проходят частицы и патогены. Слой слизи образуется за счет секреции муцинов из поверхностных эпителиальных клеток (рис. 1, , нижний правый ) и подслизистых желез (не показано). Мерцание ресничек является основным механизмом очищения от слизи, а кашель является резервным механизмом, когда слизь скапливается в дыхательных путях или прилипает к стенкам дыхательных путей (3, 11).
Напротив, желудочно-кишечный тракт представляет собой открытую трубку, через которую легко проходят частицы и патогены. Слой слизи образуется за счет секреции муцинов из поверхностных эпителиальных клеток (рис. 1, , нижний правый ) и подслизистых желез (не показано). Мерцание ресничек является основным механизмом очищения от слизи, а кашель является резервным механизмом, когда слизь скапливается в дыхательных путях или прилипает к стенкам дыхательных путей (3, 11).
Система очистки легких от слизи. Муцины синтезируются секреторными клетками поверхностного эпителия дыхательных путей (, нижний правый, ) и подслизистых желез (не показаны). Секретируемые муцины поднимаются через перицилиарный слой и смешиваются с водой и солями, образуя покрывающий их слой слизи, который перемещается из периферических дыхательных путей в центральные благодаря биению ресничек. В норме реснички продвигают тонкий слой слизи вверх по трахее и через гортань в задней комиссуре ( вверху справа ), которая покрыта мукоцилиарным эпителием (в отличие от голосовых связок, которые покрыты плоским эпителием), а затем в глотке, где он смешивается со слюной изо рта и проглатывается в пищевод ( слева ). Во время кашля центральные дыхательные пути сужаются ( Справа посередине ), и шарики слизи с силой выбрасываются столбом воздуха, движущимся с высокой скоростью, прямо в глотку, где они либо проглатываются, либо отхаркиваются, в то время как небольшие фрагменты слизи отрываются. путешествовать в виде капель с выдыхаемым воздухом (20). Изображение предоставлено Онкологическим центром имени доктора медицины Андерсона Техасского университета.
Во время кашля центральные дыхательные пути сужаются ( Справа посередине ), и шарики слизи с силой выбрасываются столбом воздуха, движущимся с высокой скоростью, прямо в глотку, где они либо проглатываются, либо отхаркиваются, в то время как небольшие фрагменты слизи отрываются. путешествовать в виде капель с выдыхаемым воздухом (20). Изображение предоставлено Онкологическим центром имени доктора медицины Андерсона Техасского университета.
Кашель широко изучался, поэтому его механизм и вызываемые им силы хорошо известны (12).Кашель начинается с быстрого вдоха для наполнения легких воздухом, за которым следует закрытие голосовой щели, сокращение экспираторных мышц грудной клетки и живота для создания высокого внутригрудного давления и внезапное открытие голосовой щели для принудительного вытеснения воздуха из рот. Во время кашля внутригрудное давление может достигать 200 см вод. ст. 2 O, что обеспечивает движущую силу воздушного потока (до 8 л/с) и сужает центральные дыхательные пути за счет сжатия (рис. 1, , средний правый ) для максимальной скорости (до 28 000 см/с или 626 миль/ч).Это выталкивает выделения из дыхательных путей в горло (глотку) (рис. 1, , слева ), где их можно либо проглотить, либо отхаркнуть. Что было почти полностью неизвестно до сих пор, так это то, как сила сдвига, создаваемая кашлем, взаимодействует с прилипшей слизью в дыхательных путях.
1, , средний правый ) для максимальной скорости (до 28 000 см/с или 626 миль/ч).Это выталкивает выделения из дыхательных путей в горло (глотку) (рис. 1, , слева ), где их можно либо проглотить, либо отхаркнуть. Что было почти полностью неизвестно до сих пор, так это то, как сила сдвига, создаваемая кашлем, взаимодействует с прилипшей слизью в дыхательных путях.
Чтобы решить эту проблему, Button et al. (5) впервые разработал концептуальную модель, в соответствии с которой прилипшая слизь может быть отделена от стенки дыхательных путей за счет когезионного или адгезивного разрыва. Когезионная недостаточность включает в себя разрушение прилипшей слизи путем физического разрушения муцинов и других полимеров внутри слизи, тогда как адгезивная недостаточность включает отделение прилипшей слизи от гликокаликса нижележащих клеточных поверхностей (см.5). Затем они установили устройство для проверки отслаивания, чтобы измерить силу, необходимую для отслаивания прилипшего слоя слизи от слоя эпителиальных клеток дыхательных путей, чтобы проверить свою модель. Эта система также использовалась для оценки роли концентрации муцина и рН в определении силы сцепления и адгезии слизи, обнаружив, что эффекты концентрации муцина доминируют над рН в пределах физиологических диапазонов этих двух параметров. Наконец, они оценили влияние терапевтических методов, таких как гидратация слизи физиологическим раствором, лизис полимера муцина с помощью восстанавливающего агента для разрыва дисульфидных связей и снижение когезии и адгезии с помощью поверхностно-активного вещества.Каждый из этих методов приносил пользу при использовании по отдельности, а комбинация гидратации и лизиса муцина была особенно эффективной.
Эта система также использовалась для оценки роли концентрации муцина и рН в определении силы сцепления и адгезии слизи, обнаружив, что эффекты концентрации муцина доминируют над рН в пределах физиологических диапазонов этих двух параметров. Наконец, они оценили влияние терапевтических методов, таких как гидратация слизи физиологическим раствором, лизис полимера муцина с помощью восстанавливающего агента для разрыва дисульфидных связей и снижение когезии и адгезии с помощью поверхностно-активного вещества.Каждый из этих методов приносил пользу при использовании по отдельности, а комбинация гидратации и лизиса муцина была особенно эффективной.
Подвижный слизистый слой является важной защитой легких млекопитающих, о чем свидетельствует гибель мышей от инфекции, воспаления и обструкции, когда удаляется главный секретируемый муцин дыхательных путей, Muc5b (13). Важность этой защиты для здоровья человека подчеркивается тем фактом, что сверхэкспрессирующий аллель MUC5B был настолько сильно отобран, что он присутствует у 20% белых (14), подобно частоте аллеля серповидного гемоглобина в районах гиперэндемии малярии.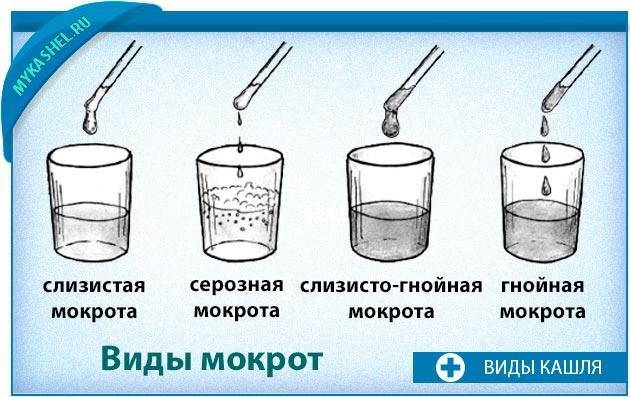 .Подобно серповидному гемоглобину, за защиту приходится платить, потому что аллель MUC5B со сверхэкспрессией является основным фактором риска идиопатического легочного фиброза в позднем возрасте, вероятно, в результате истощения эпителиальных клеток-предшественников, вызванного протеостазным стрессом, вызванным продуцированием высоких уровней этого крупного гемоглобина. и сложная молекула (14, 15).
.Подобно серповидному гемоглобину, за защиту приходится платить, потому что аллель MUC5B со сверхэкспрессией является основным фактором риска идиопатического легочного фиброза в позднем возрасте, вероятно, в результате истощения эпителиальных клеток-предшественников, вызванного протеостазным стрессом, вызванным продуцированием высоких уровней этого крупного гемоглобина. и сложная молекула (14, 15).
Гораздо более распространенными, чем проблемы, вызываемые гиперэкспрессией MUC5B при легочном фиброзе, являются центральные роли, которые дисфункция слизи играет в обструктивных заболеваниях дыхательных путей, таких как астма, хроническая обструктивная болезнь легких (ХОБЛ) и кистозный фиброз (МВ).При астме дисфункция слизи в основном связана с гиперпродукцией другого секретируемого муцина дыхательных путей, MUC5AC, вместе с аномальным присутствием белков плазмы, что является результатом воспаления как части защиты от аберрантных патогенов (16). При муковисцидозе дисфункция слизи связана с недостаточным транспортом хлоридов и бикарбонатов в просвет дыхательных путей, чтобы обеспечить адекватную гидратацию и расширение муцина (17). При ХОБЛ дисфункция слизи обусловлена комбинацией механизмов, действующих при астме и муковисцидозе, а также цилиарной дисфункцией, вызванной сигаретным дымом (3).При этих заболеваниях слизь скапливается как в крупных центральных дыхательных путях, так и закупоривает мелкие периферические дыхательные пути. Скопление слизи в центральных дыхательных путях относительно эффективно очищается при кашле, потому что на этом уровне поток воздуха высок, а слизь не так концентрирована, как при закупорке периферических дыхательных путей. Однако в мелких дыхательных путях поток воздуха во время кашля сужается на периферии, и концентрированная слизь становится заблокированной. Рентгенологическое исследование пациентов с астмой показало, что слизистые пробки в периферических дыхательных путях сохраняются в течение многих лет (18).Дыхательные пути среднего размера и расстояния от трахеи работают так же, как у Button et al. (5), вероятно, будет иметь наибольшее влияние. Тщательное определение сил, участвующих в очищении слизи, прилипшей к стенкам дыхательных путей, при кашле, в сочетании с анализом взаимодействия новых методов лечения слизи с этими силами, позволит нам извлечь пользу из сложного механизма биологической защиты, заключающегося в удалении слизи, при минимизации неблагоприятные последствия дисфункции слизи (19).
При ХОБЛ дисфункция слизи обусловлена комбинацией механизмов, действующих при астме и муковисцидозе, а также цилиарной дисфункцией, вызванной сигаретным дымом (3).При этих заболеваниях слизь скапливается как в крупных центральных дыхательных путях, так и закупоривает мелкие периферические дыхательные пути. Скопление слизи в центральных дыхательных путях относительно эффективно очищается при кашле, потому что на этом уровне поток воздуха высок, а слизь не так концентрирована, как при закупорке периферических дыхательных путей. Однако в мелких дыхательных путях поток воздуха во время кашля сужается на периферии, и концентрированная слизь становится заблокированной. Рентгенологическое исследование пациентов с астмой показало, что слизистые пробки в периферических дыхательных путях сохраняются в течение многих лет (18).Дыхательные пути среднего размера и расстояния от трахеи работают так же, как у Button et al. (5), вероятно, будет иметь наибольшее влияние. Тщательное определение сил, участвующих в очищении слизи, прилипшей к стенкам дыхательных путей, при кашле, в сочетании с анализом взаимодействия новых методов лечения слизи с этими силами, позволит нам извлечь пользу из сложного механизма биологической защиты, заключающегося в удалении слизи, при минимизации неблагоприятные последствия дисфункции слизи (19).
Благодарности
Благодарю Дэвида М.Aten, MA, CMI, за художественное оформление. Это исследование поддерживается грантом R01 HL129795 Национального института сердца, легких и крови NIH, грантом R21 AI137319 Национального института аллергии и инфекционных заболеваний NIH и грантом DICKEY18G0 Фонда муковисцидоза.
Сноски
Вклад авторов: B.F.D. написал бумагу.
Автор заявляет об отсутствии конфликта интересов.
См. сопутствующую статью на стр. 12501.
Что такое слизь? Симптомы, причины, диагностика, лечение и профилактика
Избыток слизи можно устранить с помощью лекарств или домашних средств.
Варианты лекарств Противозастойные средства Вы можете использовать безрецептурные назальные или пероральные противозастойные средства, чтобы уменьшить количество слизи в легких или носовых ходах. Эти лекарства очищают густую слизь, но не следует злоупотреблять ими, так как они могут привести к побочным эффектам или осложнениям.
Противозастойные средства действуют путем сужения кровеносных сосудов в носовых ходах, ограничения кровотока и уменьшения количества вырабатываемой слизи. Проблема в том, что при чрезмерном употреблении эти препараты могут высушивать слизистые оболочки и сгущать выделяемую ими слизь, что приводит к заложенности носа.Противоотечные средства также были связаны с побочными эффектами, такими как головокружение, нервозность и высокое кровяное давление.
Антигистаминные препараты Эти препараты предназначены для блокирования или ограничения активности гистамина, вещества, вырабатываемого организмом во время аллергической реакции. Они отлично подходят для лечения таких симптомов, как зуд или насморк, но могут вызывать побочные эффекты, включая сонливость, головокружение, сухость во рту и головную боль, особенно если ими злоупотреблять.
Отхаркивающие средства Лекарства от простуды и гриппа, как безрецептурные, так и отпускаемые по рецепту, содержат отхаркивающие средства (например, гвайфенезин), которые разжижают слизь и от нее легче избавиться.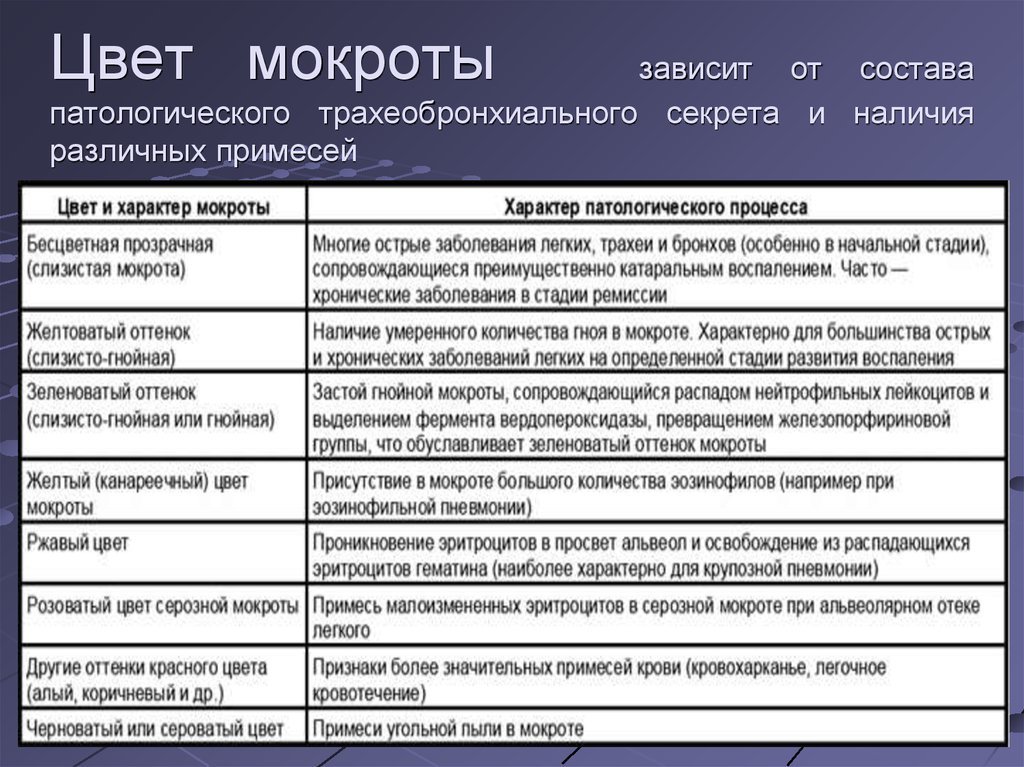
Промывание носа — это естественный метод избавления от избыточной слизи. Его можно выполнять с помощью нети-пота, шприца с грушей или бутылочки с соленой водой. Накачивая соленую воду в ноздри, вы помогаете разжижать слизь в носовых ходах и вымывать ее.
Одно важное предостережение: Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) рекомендует использовать только дистиллированную, стерильную или кипяченую воду.Не следует использовать водопроводную воду, потому что она недостаточно фильтруется или обрабатывается. (4) Водопроводная вода может содержать небольшое количество микроорганизмов, которые при проглатывании обычно погибают от желудочного сока. Однако в ваших носовых ходах эти насекомые могут задерживаться и вызывать потенциально серьезные инфекции. В очень редких случаях, говорят Центры по контролю и профилактике заболеваний (CDC), они могут привести к летальному исходу. (5)
(5)
Как и в случае с деконгестантами и антигистаминными препаратами, чрезмерное использование промывания носа может привести к осложнениям.
Хотя процесс промывания помогает разжижать слизь и удалять бактерии и аллергены, он также может смыть часть слизистой оболочки и других защитных тканей, которые удерживают вас от болезней.
Чтобы уменьшить выделение слизи и заложенность носа, клиника Кливленда рекомендует делать следующее: (3)
- Пейте больше воды (достаточно, чтобы ваша моча была бледной) и меньше употребляйте напитки, содержащие кофеин, которые могут вызывать обезвоживание.
- Попробуйте использовать увлажнитель воздуха, чтобы держать горло и носовые проходы влажными (это противодействует чрезмерному образованию слизи и мокроты).
- Убедитесь, что фильтры вашей системы отопления и охлаждения чистые; это может помочь уменьшить переносимые по воздуху раздражители.
- Попробуйте назальный спрей с солевым раствором, который помогает поддерживать влажность тканей носа и придаточных пазух носа.

Также может быть полезно дать себе дозу тепла и пара. Попробуйте дышать через теплую тряпку или включить душ и вдыхать пар, который разжижает слизь и облегчает ее отхождение.
Профилактика образования слизиВы не хотите предотвращать образование слизи в организме.Но вы можете попробовать стратегии и лекарства, предложенные выше, если вы хотите предотвратить избыток слизи или устранить густую слизь.
Слизь Против. Флегма: в чем разница?
Если вы болеете простудой, гриппом или аллергией, ваше тело может производить избыточное количество слизи, особенно в носу и придаточных пазухах, горле или легких. В зависимости от типа инфекции эта избыточная слизь иногда может быть опасной, поскольку она может закупоривать дыхательные пути и может быть признаком других проблем со здоровьем.Важно понимать различные причины скопления слизи и способы лечения, чтобы найти облегчение.
Следующие часто задаваемые вопросы должны помочь вам понять, как вы сталкиваетесь с избытком слизи и как вы можете справиться с этим.
В: Слизь и мокрота — это одно и то же?
A: По сути, да. Мокрота — это термин, используемый для описания слизи, которая вырабатывается дыхательной системой. Когда вы страдаете от инфекции (например, простуды), мокрота содержит как вирус/бактерии, вызывающие инфекцию, так и лейкоциты вашего тела, которые борются с инфекцией.
Пожалуйста, проконсультируйтесь с врачом или врачом, чтобы проверить симптомы выделения слизи, когда это может быть что-то другое, чем симптомы кашля, простуды или гриппа.
В: Опасны ли мокрота и избыток слизи?
А: Возможно. Мокрота может скапливаться в горле и груди и закупоривать дыхательные пути, если ее не устранить.
Пожалуйста, проконсультируйтесь с врачом или врачом, чтобы проверить симптомы выделения слизи, когда это может быть что-то другое, чем симптомы кашля, простуды или гриппа.
В: Как узнать, есть ли у меня избыток слизи?
A: Когда вы больны, ощущение першения в задней части горла часто может быть вызвано избытком слизи. Раздражение и болезненность в горле обычно возникают из-за выделения из носа и кашля.
Раздражение и болезненность в горле обычно возникают из-за выделения из носа и кашля.
В: Как избавиться от лишней слизи?
A: Есть много безрецептурных (OTC) лекарств от кашля, предназначенных для борьбы с избыточной слизью. Прием лекарств, содержащих отхаркивающее средство, например гвайфенезин, может помочь разжижить и разжижить слизь, связанную с продуктивным кашлем.
В: Что делать, если у меня избыток слизи, когда я не болен?
A: Если вы регулярно испытываете избыток слизи, вам следует внимательно следить за этим и подумать о том, чтобы поговорить со своим врачом.
Пожалуйста, проконсультируйтесь с врачом или врачом, чтобы проверить симптомы выделения слизи, когда это может быть что-то другое, чем симптомы кашля, простуды или гриппа.
В: Является ли избыток слизи «плохим» явлением?
А: Это зависит. Слизь в целом является естественным компонентом вашего тела и важна для общих функций организма и благополучия. Слизь задерживает раздражители, попавшие в ваше тело, и удаляет их всякий раз, когда вы кашляете или чихаете.
Слизь задерживает раздражители, попавшие в ваше тело, и удаляет их всякий раз, когда вы кашляете или чихаете.
Кроме того, слизь может быть эффективным индикатором вашего общего состояния здоровья. Например, розовая или красноватая слизь может быть индикатором жидкости с небольшими следами крови в легких (отек легких). Слизь с прожилками крови может быть признаком чего угодно, от бронхита до серьезных заболеваний, таких как туберкулез (ТБ), пневмония или рак.
Важно отметить, что цвет слизи сам по себе не должен использоваться в качестве диагностического инструмента для вашего здоровья.Пожалуйста, проконсультируйтесь с врачом или терапевтом, чтобы проверить симптомы слизи, когда это может быть что-то другое, чем симптомы кашля, простуды или гриппа.
В: Имеет ли значение цвет моей мокроты?
А: Да. Цвет вашей мокроты может дать представление о вашем текущем состоянии вашего здоровья. Прозрачная слизь может быть признаком «аллергии», но серая, белая или зелено-желтая мокрота является признаком того, что вы, вероятно, страдаете от бактериальной или вирусной инфекции в вашей дыхательной системе.
Мокрота серого или белого цвета является признаком инфекции верхних дыхательных путей. Вероятно, вы кашляете такой мокротой, потому что слизь стекает в заднюю часть горла из носовых пазух. Серая мокрота также может быть показателем того, что ваше тело пытается высвободить токсины, вдыхаемые из большого количества загрязнителей воздуха, включая сигаретный дым.
Темно-желтая или зеленая мокрота может быть признаком вирусной или бактериальной, синусовой инфекции или инфекции нижних дыхательных путей.Оттенок возникает, когда ваше тело посылает нейтрофилы (лейкоциты) в область инфекции. Эти клетки содержат белок, из-за которого слизь становится зеленой, если присутствует в избыточном количестве.
В целом, обратите внимание на симптомы простуды или гриппа и на избыток слизи, который они могут вызвать. Знание того, от чего страдает ваше тело, может помочь вам бороться с ним и найти облегчение. Таблетки пролонгированного действия Robitussin Maximum Strength 12 Hour Cough & Mucus Extended-Release — отличное место для начала, поскольку они содержат мощное средство от кашля декстрометорфан, которое действует до 12 часов, помогая контролировать кашель.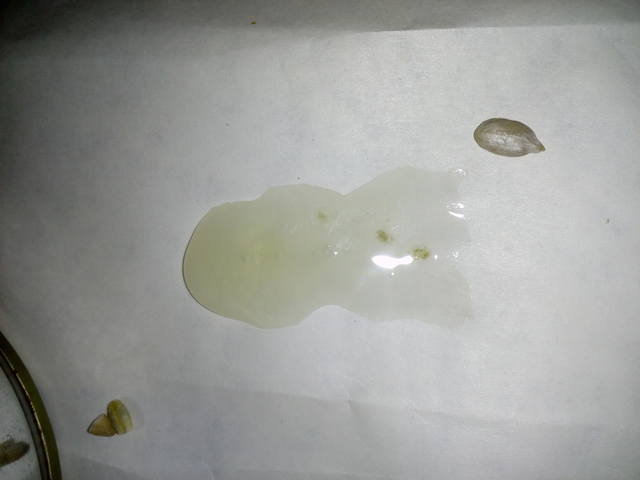 Кроме того, он разжижает и разжижает слизь, увеличивая количество воды в выделениях, помогая избавиться от скопления мокроты и облегчая вам дыхание.
Кроме того, он разжижает и разжижает слизь, увеличивая количество воды в выделениях, помогая избавиться от скопления мокроты и облегчая вам дыхание.
Пожалуйста, проконсультируйтесь с врачом или врачом, чтобы проверить симптомы выделения слизи, когда это может быть что-то другое, чем симптомы кашля, простуды или гриппа.
Посев мокроты: медицинский тест MedlinePlus
Что такое посев мокроты?
Культура мокроты — это тест, который проверяет наличие бактерий или других типов организмов, которые могут вызывать инфекцию в ваших легких или дыхательных путях, ведущих к легким.Мокрота, также известная как мокрота, представляет собой густую слизь, образующуюся в легких. Если у вас есть инфекция или хроническое заболевание, поражающее легкие или дыхательные пути, это может вызвать кашель с мокротой.
Мокрота — это не то же самое, что слюна или слюна. Мокрота содержит клетки иммунной системы, которые помогают бороться с бактериями, грибками или другими посторонними веществами в легких или дыхательных путях. Плотность мокроты помогает задержать инородный материал. Это позволяет ресничкам (крошечным волоскам) в дыхательных путях протолкнуть его через рот и выкашлять.
Плотность мокроты помогает задержать инородный материал. Это позволяет ресничкам (крошечным волоскам) в дыхательных путях протолкнуть его через рот и выкашлять.
Мокрота может быть одного из нескольких цветов. Цвета могут помочь определить тип инфекции, которая у вас может быть, или если хроническое заболевание ухудшилось:
- Прозрачный. Обычно это означает отсутствие заболевания, но большое количество прозрачной мокроты может быть признаком заболевания легких.
- Белый или серый. Это также может быть нормальным, но повышенное количество может означать заболевание легких.
- Темно-желтый или зеленый. Часто это означает бактериальную инфекцию, например пневмонию.Желтовато-зеленая мокрота также часто встречается у людей с муковисцидозом. Муковисцидоз — это наследственное заболевание, при котором в легких и других органах накапливается слизь.
- Коричневый. Это часто проявляется у курящих людей.
 Это также распространенный признак черной болезни легких. Черная болезнь легких — серьезное заболевание, которое может возникнуть при длительном воздействии угольной пыли.
Это также распространенный признак черной болезни легких. Черная болезнь легких — серьезное заболевание, которое может возникнуть при длительном воздействии угольной пыли. - Розовый. Это может быть признаком отека легких, состояния, при котором в легких накапливается избыток жидкости.Отек легких часто встречается у людей с застойной сердечной недостаточностью.
- Красный. Это может быть ранним признаком рака легких. Это также может быть признаком легочной эмболии, опасного для жизни состояния, при котором сгусток крови из ноги или другой части тела отрывается и попадает в легкие. Если вы кашляете красной или кровянистой мокротой, позвоните по номеру 911 или немедленно обратитесь за медицинской помощью.
Другие названия: респираторный посев, бактериальный посев мокроты, рутинный посев мокроты
Симптомы рака легких | Исследование рака Великобритании
Рак легких не всегда вызывает симптомы на ранних стадиях.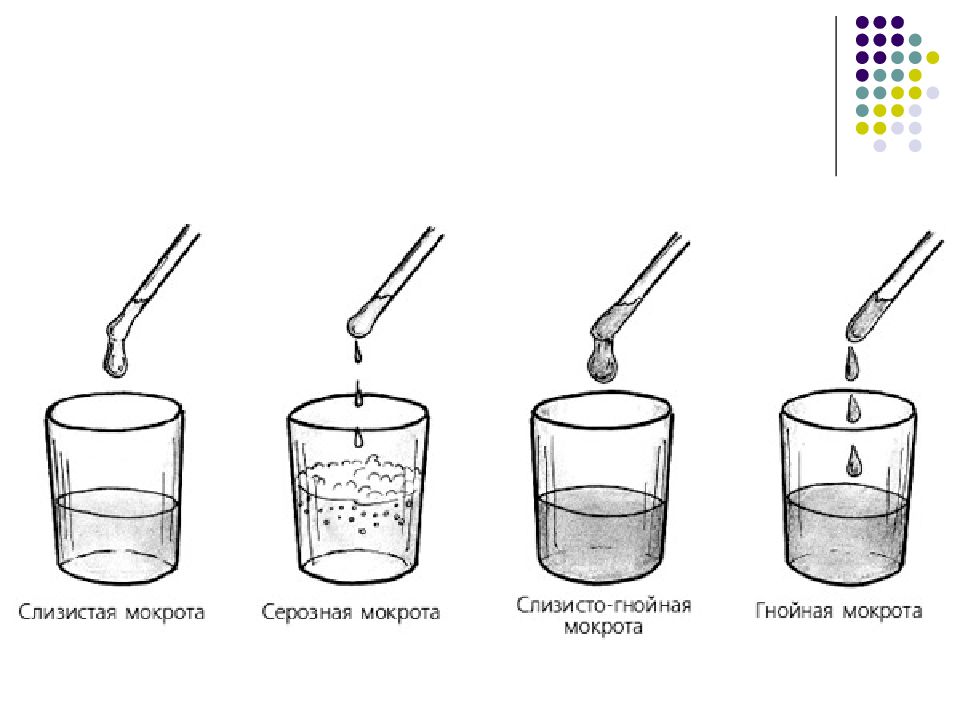 Многие признаки и симптомы также могут быть вызваны другими заболеваниями, но раннее обнаружение рака легких может означать, что его легче лечить. Поэтому, если вы заметили какие-либо симптомы или изменения, как можно скорее проверьте их у своего лечащего врача.
Многие признаки и симптомы также могут быть вызваны другими заболеваниями, но раннее обнаружение рака легких может означать, что его легче лечить. Поэтому, если вы заметили какие-либо симптомы или изменения, как можно скорее проверьте их у своего лечащего врача.
Наиболее распространенными симптомами рака легких являются:
- кашель большую часть времени
- изменение кашля, который у вас был в течение длительного времени — он может звучать по-другому или быть болезненным, когда вы кашляете проблема
- кашель с мокротой (мокротой) с кровью
- боль или боль в груди или плече
- инфекции органов грудной клетки, которые продолжают возвращаться или инфекция органов грудной клетки, которая не проходит
- потеря аппетита
- постоянное чувство усталости (усталость)
- похудение
Кашель также является симптомом коронавируса. По-прежнему важно связаться с врачом общей практики, если у вас появился новый или ухудшающийся кашель. Они могут поговорить с вами по телефону или по видеосвязи и организовать тесты, если они вам нужны.
По-прежнему важно связаться с врачом общей практики, если у вас появился новый или ухудшающийся кашель. Они могут поговорить с вами по телефону или по видеосвязи и организовать тесты, если они вам нужны.
Существует ряд симптомов рака легких, но все они также могут быть вызваны менее серьезными заболеваниями. Эти симптомы включают:
- кашель, который не проходит, или изменение кашля, который у вас был в течение длительного времени
- одышка
- кашель с мокротой со следами крови
- боль в груди или плече при дыхании или кашле
- потеря аппетита или необъяснимая усталость или потеря веса
Если вы считаете, что у вас есть какие-либо из этих симптомов, обратитесь к врачу.Если рак легкого диагностирован на ранней стадии, то лечение, скорее всего, будет успешным.
Изменения легких, выявляемые на рентгенограмме
Иногда врачи могут обнаружить необычные изменения на рентгенограмме грудной клетки. Ваш врач мог назначить рентген по другим причинам, и у вас может не быть никаких симптомов.
Ваш врач мог назначить рентген по другим причинам, и у вас может не быть никаких симптомов.
Изменения на рентгенограмме грудной клетки не всегда означают, что у вас рак легких. Могут быть и другие причины, например инфекция. Но ваш врач может назначить другие тесты, чтобы подробнее изучить изменения.
Менее распространенные или редкие симптомы
У некоторых людей опухают пальцы и ногти (барабанные палочки). У них также может быть боль и отек в суставах. Это состояние называется гипертрофической легочной остеоартропатией (ГПОА).
Симптомы, связанные с гормонами
Редко, но некоторые типы клеток рака легкого вырабатывают гормоны, которые попадают в кровоток. Эти гормоны могут вызывать симптомы, которые не кажутся связанными с раком легких. Врачи называют их паранеопластическим синдромом.
Эти гормональные симптомы могут включать:
- покалывание или онемение пальцев рук или ног
- мышечная слабость
- сонливость, слабость, головокружение и спутанность сознания
- опухоль молочной железы у мужчин
- сгустки крови
рак легкого очень редкий тип9 опухоли Панкоста
прямо в верхней части легкого называется опухолью Панкоста. Эти опухоли вызывают очень специфические симптомы.
Эти опухоли вызывают очень специфические симптомы. Наиболее распространенным симптомом является сильная боль в плече или боль, распространяющаяся вниз по руке.
Опухоли Панкоста также могут вызывать набор симптомов, называемый синдромом Горнера. Это:
- опущение или слабость одного века
- маленький зрачок в том же глазу
- потеря потоотделения на одной стороне лица
Симптомы синдрома Горнера вызваны опухолью, сдавливающей или повреждающей нерв, идущий вверх от шеи к этой стороне лица.
История рака легких: Диагноз Энн
В этом видео Энн рассказывает свою историю о своем диагнозе.Видео длится 2 минуты.
Энн : Меня зовут Энн Лонг, я живу в Торнби. Мой муж умер от рака легких 36 лет назад. Мне поставили диагноз 9 лет назад.
Однажды утром я чистил зубы и увидел эту крошечную штуку в своей мокроте и подумал, что ее там быть не должно.
Я пошел к своему врачу, и она сказала: «О, не беспокойтесь об этом, я пошлю вас на рентген». Что она и сделала, и выяснилось, что у меня была тень на легком.
Я был на приеме в больнице Саутпорта, и мы вошли туда, и один джентльмен сказал мне, что у меня рак легких.
Я был очень потрясен, потому что на самом деле это не приходило мне в голову. И я подумала, как я буду рассказывать детям?
Утром в день операции мне забрали половину левого легкого и все. Я ни в чем не нуждался и с тех пор ни в чем не нуждался.
Когда я только что понял, как мне повезло, что я действительно смотрел на свое тело и заботился о себе.Очень важно следить за собой.
Я ценю, что мой рак был диагностирован на ранней стадии. Вот почему я здесь. Вот почему спустя 9 лет я все еще здесь, и каждый божий день для меня — бонус.
Симптомы распространенного рака легкого
У вас могут быть другие симптомы, если у вас запущенный рак.
В этом видеоролике объясняется, как важно обратиться к врачу общей практики, если вы заметили какие-либо возможные симптомы рака. Он длится 42 секунды.
Если вы заметили какие-либо возможные симптомы рака или любые необычные для вас изменения, обратитесь к врачу, потому что ранняя диагностика рака спасает жизни.Из-за коронавируса меньше людей обращаются к врачу. Ваш местный хирург готов помочь вам безопасно. Они могут поговорить с вами по телефону или по видеосвязи и могут организовать тесты. Что бы ни случилось, сообщите своему врачу, если ваши симптомы ухудшаются или не улучшаются. Ранняя диагностика спасает жизни. Свяжитесь со своим лечащим врачом сейчас или перейдите на CRUK.org/coronavirus для получения дополнительной информации.
Физиология образования слизи и мокроты в дыхательной системе
Основной функцией дыхательной системы является втягивание воздуха в легкие для обеспечения газообмена с кровью, циркулирующей в легких.
Эта статья была обновлена
Доказательства в этой статье больше не актуальны. Щелкните здесь, чтобы просмотреть обновленную и расширенную статью
. Реферат
ТОМ: 99, ВЫПУСК: 23, НОМЕР СТРАНИЦЫ: 63
Марион Ричардсон, BD, CertEd, DipN, RGN, RNT, старший преподаватель и руководитель программы по неотложной помощи, Университет Хартфордшира
Эта кровь снабжает клетки организма кислородом и выводит продукты метаболизма.Ткани дыхательных путей тонкие и нежные, наиболее тонкие на поверхности авеол, где происходит газообмен. В организме есть ряд механизмов, которые защищают эти ткани и гарантируют, что мусор и бактерии не достигнут их.
Крошечные волоски, называемые ресничками, улавливают крупные частицы мусора и выводят их из дыхательных путей; рефлексы чихания и кашля помогают удалить частицы из дыхательной системы, а образование слизи поддерживает влажность тканей и помогает улавливать мелкие частицы инородных тел.
Выработка слизи в дыхательных путях в норме. Без него дыхательные пути пересыхают и выходят из строя. Но иногда слизь вырабатывается в избытке и меняет характер. Это приводит к позывам к кашлю и отхаркиванию этой слизи в виде мокроты. Отхаркивание мокроты не является нормальным явлением и всегда имеет первопричину патологии.
Слизь
Слизь выделяется из двух отдельных участков легочной ткани. В поверхностном эпителии, являющемся частью тканевой выстилки дыхательных путей, имеются слизеобразующие клетки, называемые бокаловидными клетками.Слой соединительной ткани под эпителием слизистой оболочки содержит серозно-слизистые железы, которые также вырабатывают слизь.
Дыхательные пути производят около двух литров слизи в день из этих желез (Martini, 2003), и она состоит из воды, углеводов, белков и липидов. Высокое содержание воды помогает увлажнять проходящий вдыхаемый воздух. Слизь содержит гликопротеины (или муцины), а также белки, полученные из плазмы, и продукты гибели клеток, такие как ДНК.
Слизь липкая, что помогает задерживать частицы пыли, бактерии и другие вдыхаемые частицы мусора.Слизь также содержит естественные антибиотики, которые помогают уничтожать бактерии — эпителиальные клетки выделяют вещество, называемое дефенсисом. Слизь также содержит лизоцим, который является антибактериальным ферментом.
Движение слизи
Реснички в носу перемещают образовавшуюся там слизь к горлу, где она проглатывается и переваривается в желудке. В холодную погоду этот процесс замедляется и слизь иногда скапливается в носу и капает или капает наружу – зимний насморк.
Частицы диаметром более 4 мм обычно задерживаются в слизи в носу и редко попадают дальше в дыхательные пути.Слизистая оболочка носа имеет множество чувствительных нервных окончаний, и крупные частицы раздражают эти нервы, вызывая чихание — сильный выброс воздуха, при котором частицы выбрасываются вместе со слизью.
Далее по дыхательным путям реснички трахеи и бронхов также переносят слизь к глотке для проглатывания. Это движение против силы тяжести иногда называют эскалатором слизи. В норме это восходящее движение незаметно, за исключением случаев, когда мы прочищаем горло. Однако, если накапливается большее количество слизи, кашлевые рецепторы могут стимулироваться, и воздух и слизь будут принудительно выбрасываться из трахеи.
Это движение против силы тяжести иногда называют эскалатором слизи. В норме это восходящее движение незаметно, за исключением случаев, когда мы прочищаем горло. Однако, если накапливается большее количество слизи, кашлевые рецепторы могут стимулироваться, и воздух и слизь будут принудительно выбрасываться из трахеи.
Двигаясь по дыхательным путям, эпителий слизистой оболочки истончается и меняет свой характер. В бронхиолах всего несколько ресничек и нет клеток, продуцирующих слизь, поэтому любой переносимый по воздуху мусор удаляется макрофагами в альвеолах или выкашливается.
Производство мокроты
Раздражение дыхательной системы вызывает как воспаление дыхательных путей, так и значительное увеличение секреции слизи. Человек может осознавать, что глотает слизь, или воспаление может вызвать кашлевой рефлекс, так что он отхаркивает эти выделения в виде мокроты.
Похоже, что воспаление слизистой оболочки ответственно за образование мокроты, а не за какие-либо другие изменения, происходящие в пораженной легочной ткани (Jeffrey Maestrelli et al, 2001).
Отхаркиваемая мокрота содержит выделения из нижних дыхательных путей, а также выделения из носа, рта и глотки, а также клеточный дебрис и микроорганизмы (Rubin, 2002). При некоторых болезненных процессах мокрота меняет характер и цвет.
Заболевания дыхательных путей и мокрота
Образование мокроты связано со многими процессами заболеваний легких, и мокрота может быть заражена, окрашена кровью или содержать аномальные клетки.
Курение — Курение оказывает множество воздействий на дыхательные пути. Вдыхаемый дым разрушает реснички, которые важны для перемещения слизи в горло для проглатывания. В результате слизь скапливается в бронхиолах и раздражает находящиеся там чувствительные ткани, вызывая кашель. Кашель жизненно важен, так как это единственный способ, которым курильщики могут удалить слизь из легких и сохранить чистоту дыхательных путей (Rubin, 2002). Характеризуется «кашлем курильщика».
Постоянный кашель для отхождения мокроты влияет на гладкую мускулатуру бронхиол, которая гипертрофируется (увеличивается или разрастается). Это, в свою очередь, приводит к развитию большего количества слизистых желез.
Это, в свою очередь, приводит к развитию большего количества слизистых желез.
Курение также вызывает гиперплазию (чрезмерное деление и рост клеток) бокаловидных клеток, продуцирующих слизь (Maestrelli et al, 2001). Из-за постоянного раздражения в альвеолах вырабатывается и накапливается больше слизи, которая может перегружаться и разрушаться.
Другим следствием курения является развитие эмфиземы легких, когда альвеолы расширяются, ухудшается капиллярное кровоснабжение и снижается газообмен. Курение усугубляет другие заболевания легких и является основной причиной рака легких и многих других видов рака.
Отказ от курения улучшает здоровье легких — бронхи расслабляются и работа дыхания становится легче, а реснички начинают отрастать в течение нескольких месяцев, поэтому слизь и мусор можно очистить без необходимости постоянного кашля. Кроме того, риск развития рака со временем снижается.
Бронхит — Бронхит представляет собой воспаление слизистой оболочки бронхов. Это обычно связано с курением сигарет, но также вызывается раздражителями из окружающей среды, такими как химические пары, выхлопные газы или пестициды.В ответ на воспаление образуется избыток слизи. Это может блокировать мелкие дыхательные пути и снижать эффективность дыхания, например, при хронической обструкции дыхательных путей. Чрезмерное выделение слизи приводит к частому кашлю, который еще больше раздражает ткани и вызывает еще большее выделение слизи.
Это обычно связано с курением сигарет, но также вызывается раздражителями из окружающей среды, такими как химические пары, выхлопные газы или пестициды.В ответ на воспаление образуется избыток слизи. Это может блокировать мелкие дыхательные пути и снижать эффективность дыхания, например, при хронической обструкции дыхательных путей. Чрезмерное выделение слизи приводит к частому кашлю, который еще больше раздражает ткани и вызывает еще большее выделение слизи.
Хроническая обструктивная болезнь легких. Характер стойких респираторных симптомов (хронический бронхит, хроническая обструкция дыхательных путей и эмфизема) называется хронической обструктивной болезнью легких (ХОБЛ).У большинства пациентов с ХОБЛ гиперсекреция слизи в дыхательных путях характеризуется следующими признаками:
— Производство мокроты;
— Увеличение слизи в просвете дыхательных путей;
— Гипертрофия подслизистых слизеобразующих желез;
— Гиперплазия бокаловидных клеток.
Гиперсекреция слизи приводит к нарушению газообмена и уменьшению мукоцилиарного клиренса, способствуя бактериальной колонизации и обострению заболевания (Rogers, 2001). Гиперсекреция слизи может способствовать заболеваемости у этих пациентов.
Гиперсекреция слизи может способствовать заболеваемости у этих пациентов.
Астма (острая обструктивная болезнь дыхательных путей) — Дыхательные пути некоторых людей чувствительны к аллергенам, таким как лекарства, загрязнение окружающей среды или бактерии, и это вызывает разрыв тучных клеток в их тканях и высвобождение гистамина и простагландина.
В ответ слизистая оболочка дыхательных путей становится опухшей и отечной, увеличивается выработка слизи в попытке избавить организм от аллергена. Гладкие мышцы сужаются, особенно вокруг терминальных бронхиол, и дыхание становится затрудненным.Транспорт слизи замедляется, и жидкость накапливается в дыхательных путях.
Эта гиперсекреция слизи является важной причиной болезни и смерти у пациентов с астмой. Специфических методов лечения не существует (Fahy, 2002). Количество бокаловидных клеток увеличивается, и больной накапливает и выделяет больше муцина, что делает мокроту густой и липкой. Астма может быть фатальной, и смерть обычно вызывается закупоркой узких дыхательных путей пробкой мокроты.
Муковисцидоз — Муковисцидоз является смертельным заболеванием, которое передается по наследству и поражает лиц европеоидной расы североевропейского происхождения.Дефектный ген, расположенный на хромосоме 7, означает, что белок, называемый трансмембранным регулятором муковисцидоза, ответственный за активный транспорт ионов хлора внутри клеток, не функционирует нормально.
Этот белок в изобилии содержится в клетках, которые производят водянистые выделения, такие как слизь. Аномалия означает, что секреторные клетки не могут эффективно транспортировать соли и воду, и выделения становятся густыми. Это влияет на слизистые железы в дыхательных путях и секреторные железы в желудочно-кишечном тракте.
В дыхательных путях сверхвязкая, липкая слизь прилипает к дыхательным путям и не может быть правильно транспортирована — слизистый эскалатор перестает работать, а слизистые пробки блокируют более мелкие дыхательные пути. Дыхание становится затрудненным, а проблемы с транспортировкой слизи могут привести к бактериальной колонизации.
Средняя продолжительность жизни людей с муковисцидозом в Великобритании составляет 31 год (National Services Division, 2002). Люди с муковисцидозом умирают от хронических рецидивирующих бактериальных инфекций легких и связанной с ними сердечной недостаточности.
Оценка мокроты
Мокрота может дать ряд сведений о состоянии здоровья пациента. Количество мокроты, выделяемой за сутки, оценить сложно (Law, 2000), но существует много терминов для ее описания — слизистая, гнойная, слизисто-гнойная, пенистая, вязкая или с примесью крови.
Цвет слизи также значительно варьирует от белого или непрозрачного до серого, оранжевого, зеленого, коричневого или иногда черного. Желтая, оранжевая или зеленая мокрота обычно связана с бактериальной инфекцией.Чем больше нейтрофилов присутствует в мокроте, тем зеленее она становится, и пациентам может потребоваться лечение антибиотиками.
Однако у людей с астмой в мокроте часто обнаруживаются нейтрофилы — мокрота может быть окрашена, но не содержит инфекции.
При кашле прозрачная мокрота: Пульмонологическое отделение | | ГКБ №23 имени И.В. Давыдовского




 Это движение против силы тяжести иногда называют эскалатором слизи. В норме это восходящее движение незаметно, за исключением случаев, когда мы прочищаем горло. Однако, если накапливается большее количество слизи, кашлевые рецепторы могут стимулироваться, и воздух и слизь будут принудительно выбрасываться из трахеи.
Это движение против силы тяжести иногда называют эскалатором слизи. В норме это восходящее движение незаметно, за исключением случаев, когда мы прочищаем горло. Однако, если накапливается большее количество слизи, кашлевые рецепторы могут стимулироваться, и воздух и слизь будут принудительно выбрасываться из трахеи.
 Это, в свою очередь, приводит к развитию большего количества слизистых желез.
Это, в свою очередь, приводит к развитию большего количества слизистых желез. Это обычно связано с курением сигарет, но также вызывается раздражителями из окружающей среды, такими как химические пары, выхлопные газы или пестициды.В ответ на воспаление образуется избыток слизи. Это может блокировать мелкие дыхательные пути и снижать эффективность дыхания, например, при хронической обструкции дыхательных путей. Чрезмерное выделение слизи приводит к частому кашлю, который еще больше раздражает ткани и вызывает еще большее выделение слизи.
Это обычно связано с курением сигарет, но также вызывается раздражителями из окружающей среды, такими как химические пары, выхлопные газы или пестициды.В ответ на воспаление образуется избыток слизи. Это может блокировать мелкие дыхательные пути и снижать эффективность дыхания, например, при хронической обструкции дыхательных путей. Чрезмерное выделение слизи приводит к частому кашлю, который еще больше раздражает ткани и вызывает еще большее выделение слизи. Гиперсекреция слизи может способствовать заболеваемости у этих пациентов.
Гиперсекреция слизи может способствовать заболеваемости у этих пациентов.



 Жидкость накапливается в различных областях, приводя к отекам. Жидкость накапливается в легких и может привести к увеличению белой мокроты.
Жидкость накапливается в различных областях, приводя к отекам. Жидкость накапливается в легких и может привести к увеличению белой мокроты.

 Дополнительно выполняется рентгеноскопия. Чтобы детально рассмотреть структуру органов грудной клетки, необходима компьютерная томография.
Дополнительно выполняется рентгеноскопия. Чтобы детально рассмотреть структуру органов грудной клетки, необходима компьютерная томография. Для уточнения этиологии патологического процесса производится бактериологический посев полученного секрета.
Для уточнения этиологии патологического процесса производится бактериологический посев полученного секрета.

 Это также распространенный признак черной болезни легких. Черная болезнь легких — серьезное заболевание, которое может возникнуть при длительном воздействии угольной пыли.
Это также распространенный признак черной болезни легких. Черная болезнь легких — серьезное заболевание, которое может возникнуть при длительном воздействии угольной пыли. Эти опухоли вызывают очень специфические симптомы.
Эти опухоли вызывают очень специфические симптомы.