в домашних условиях, лечение, меню, признаки
Какие продукты можно есть после инсульта?
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Ишемический инсульт головного мозга – сердечно-сосудистое заболевание, при котором происходит нарушение кровотока в сосудах мозга вследствие тромбоза или эмболии. Инсульт может быть вызван разными причинами, в том числе и неправильным питанием.
Чрезмерное употребление определенных продуктов приводит к нарушению обмена веществ, отложению холестерина на сосудистых стенках, ожирению. Доказано,
что люди с избыточным весом больше подвержены ишемическому инсульту.
Правильное питание является профилактической мерой для предупреждения появления инсульта и помогает быстрее восстановиться тем, кто уже его пережил. Питание после инсульта должно включать в себя все необходимые микроэлементы и витамины для восстановления работоспособности систем организма. Диету нужно соблюдать все время для предотвращения новых инсультов.
Чтобы подобрать полезное и рациональное меню для пациента, нужно понять, что можно есть после инсульта, а что стоит исключить.
Запрещенные продукты
Исключение определенных продуктов из рациона помогает снизить массу тела тем, кто страдает от ожирения, и восстановиться после инсульта. Необходимыми ограничениями в питании является снижение потребления соли и отказ от жирной пищи.
Диета при инсульте содержит жесткие ограничения для тех, кто еще проходит курс лечения. Для ослабленного организма тяжелая пища может стать губительной. Пренебрежение рекомендациями лечащего врача часто приводит к смертельно опасным последствиям.
Для составления правильного меню нужно тщательно изучить список запрещенных продуктов и тех, употребление которых ограничивается. Категорически запрещается употреблять:
- кофе и сладкую газировку;
- алкогольные напитки в больших количествах;
- острые специи;
- сдобную выпечку.
Питание при инсульте не должно содержать соли вообще. По мере восстановления организма можно добавлять соль в блюда в малых дозах, но пищу нужно оставлять недосоленной. Соленья и маринады также под запретом.
Свинина, баранина, гусятина и утятина относятся к жирным сортам мяса и птицы, которые не подходят для диетического меню. Также под ограничения попадают жирные сорта рыбы (можно изредка). Полностью из рациона исключают копчености, сало и колбасы. Животные жиры накапливаются в организме, оседая бляшками на стенках сосудов и препятствуя кровотоку.
Молочные продукты с большим процентом жирности (сливочное масло, сметана, сливки, сгущенка) не подходят для диетического питания. А от небольшого количества кисломолочных продуктов вреда не будет. Полезными считаются нежирный творог и йогурт, приготовленные в домашних условиях. Употребление яиц ограничивается до одного в сутки.
Рекомендуемые продукты
Питание после инсульта головного мозга должно содержать необходимые для восстановления функций головного мозга овощи и фрукты. Именно эти продукты снижают риск повторения инсульта на 30%. Из фруктов полезны бананы, так как они содержат много калия. Тем, кто болеет сахарным диабетом, стоит быть осторожными с бананами, так эти фрукты содержат глюкозу.
Кроме бананов полезны апельсины, абрикосы и сухофрукты. Джемы и повидла домашнего приготовления можно употреблять как десерт, в небольших количествах. Соки лучше пить свежевыжатые. При отсутствии возможности приготовить свежевыжатый сок лучше заменить их компотами и несладкими морсами. Из остальных напитков подходят зеленый чай или некрепкий черный с молоком.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В ежедневный рацион нужно включить соевые и бобовые культуры, которые содержат много фолиевой кислоты. Мясо содержит полный набор аминокислот, необходимых организму для строительства новых клеток, чтобы заменить ими поврежденные. Но питание при инсульте допускает употребление только диетических сортов мяса (курица, кролик, постная телятина). Позже можно изредка употреблять постную свинину или баранину.
Тем, кто пережил ишемический инсульт, пару раз в неделю нужно есть рыбу, запеченную или приготовленную на пару. Для диетического питания подходит треска, судак, окунь и другие нежирные сорта. Рыба содержит жирные кислоты Омега-3, очень полезные в послереабилитационный период.
Наиболее полезными после инсульта кашами будут гречневая, овсяная, рисовая и пшенная. Рис стоит брать нешлифованный, так как он способствует очищению организма. Макаронные изделия включают в рацион изредка, а хлеб лучше брать из муки грубого помола, ржаной и с отрубями.
Употребление сахара необходимо снизить, но он все же должен присутствовать в рационе. Глюкоза активизирует мозговую деятельность, поэтому иногда можно выпить сладкий чай или съесть немного запеканки. На десерт лучше использовать фруктовые смузи, желе или пудинги.
Из овощей полезны все сорта капусты, зелень (укроп, петрушка, фенхель), кабачки. Рекомендуется употреблять цветные овощи: тыкву, помидоры, морковь и другие. Овощи полезны как в свежем виде, так и запеченные или отварные. Можно приготовить омлет с овощами.
Как правильно готовить и питаться?
Важно не только правильно составить диетическое меню, но и правильно приготовить блюда. Питание необходимо разбить на 4-5 приемов в сутки. Последний прием пищи перед сном должен быть самым легким. Рецептов диетических блюд много, поэтому не стоит готовить одно и то же изо дня в день.
Картофель разрешается пару раз в неделю в тушеном или запеченном виде. Мясо тоже лучше отваривать или запекать. Рыба в идеале готовится на пару или запекается без использования сметаны или майонеза. Можно готовить запеканки с мясом или рыбой. Для заправки салатов лучше использовать оливковое или другое растительное масло.
Диета после инсульта может быть адаптирована для пациентов, которые утратили жевательную функцию или им сложно глотать. Практически все блюда можно приготовить в домашних условиях так, чтобы такие пациенты тоже могли их кушать. Для этого приготовленные продукты перетирают или взбивают блендером. Как альтернативный вариант используют детское питание в баночках. А воду и чай подают через трубочку.
При нарушении у пациента глотательного рефлекса рекомендуется питание через зонд. Пища, поступающая через зонд, не только доводиться до пюреобразного состояния, но и разбавляется до жидкой консистенции.
Все питание пациента согласовывается с лечащим врачом. Перечень запрещенных продуктов может быть расширен для конкретного человека, ведь кроме пережитого инсульта, могут присутствовать и другие заболевания.
Первая помощь при давлении 180 на 130
Если повышенное артериальное давление для человека начинает принимать регулярный характер, то это повод для обращения к врачу. Но так просто установить диагноз невозможно. Специалист назначит пациенту завести дневник, куда ежедневно записать показатели АД.
Проводить мероприятия нужно в течение нескольких недель или даже месяца. Исключение составляет ситуация, когда во время приема у пациента показатели АД составляют 180/130. При таком повышенном АД врач мгновенно поставит диагноз «гипертония 3 степени», а затем уже назначается диагностика.
Причины
Давление 180/130 не всегда является симптомом гипертензии. Нередко повышенное давление – признаки серьезной патологии. Врачи выделяют следующие заболевание, характеризующиеся давлением 180/130:
- Нарушенная работа надпочечников и почек. Показатели АД 180 на 130 может быть симптомом стеноза почечных артерий, альдестеронизма (повышенная концентрация гормона надпочечников альдостерона), феохромоцитома (гормональная опухоль клеток надпочечников).
- Патологии наследственного характера. Нередко генетические болезни приводят к развитию высокого давления. К ним относят те, что влияют на работу почек: гиперальдостеронизм (процесс, при котором кора надпочечников производит большее количество альдостерона), синдром мнимого переизбытка кортикостероидов, поликистоз почек. Их диагностируют в детском возрасте.
- Болезни эндокринной системы. Давление 180/130 наблюдается у пациентов с сахарным диабетом, при болезнях щитовидки.
- Акромегалии. Это состояние сопровождается повышенной концентрацией гормона роста в крови, в результате чего повышается давление 180/130.
- Заболевания сердечно-сосудистой системы, а особенно это относится к пациентам, страдающим гипертонией левого желудка.
- Синдром апноэ во сне. Когда человек храпит во время ночного сна, то это указывает на нарушение дыхания, а в организм поступает недостаточно кислорода. Для возмещения потери сердце начинает биться сильнее, возникают спазмы сосудов, а АД повышается.
- Нервные расстройства. Когда вегетативная нервная система находится в возбужденном состоянии, то организм производит вещества, приводящие в тонус гладкие мускулы, увеличивающие частоту сокращений сердца. А это прямой путь к гипертонии.
Что происходит в организме при давлении 180/130
Давление 180 на 130 приводит к развитию в организме следующих отрицательных явлений:
- Сужение сосудов, а их стенки приобретают хрупкость;
- Понижение зрения, развитие глаукомы;
- Повышенная нагрузка на сердце, в результате чего развивается тахикардия;
- Повышенная нагрузка на почки, в результате чего нарушается их работа;
- Развитие атеросклероза аорты, сердечных и мозговых сосудов.
Если не нормализовать давление, то представленные явления могут стать причиной инсульта, инфаркта, недостаточной работы почек и сердца, нарушенной работу головного мозга.
Что предпринимать при давлении 180/130
Давление 180 на 130 что делать? Первым делом нужно вызвать бригаду скорой помощи. Если на следующий день давление нормализовалось, то обратиться за помощью к терапевту.
Он сможет назначить диагностику и составить лечение. До приезда скорой можно предпринять следующие действия:
- Принять горизонтальное положение и не нервничать. Вы должны быт максимально спокойны.
- Уложить на кисти рук и стопы что-нибудь холодное.
- Употребить чай с мелиссой и черной смородиной.
- Если в области груди боли, принять таблетку нитроглицерина. Только делать это при условии, что отсутствуют противопоказания.
- Не стоит употреблять Папаверин и Диабозол, так как они только усугубят ситуацию.
- Если противопоказания отсутствуют, то можно принять Каптоприл или Нифедипин.
Профилактика
Чтобы давление 180 на 130 не стало регулярным симптомом, принимайте ряд профилактических мероприятий.
Использование лечебных трав
Для снижения АД можно использовать следующие рецепты:
- Соединить в емкости по 5 г пустырник и корня валерианы, по 2 г тысячелистника и плодов аниса. Добавить к ним 2 стакан кипятка и употребить смесь в несколько подходов за день.
- Подготовить такие составляющие, как корень лапчатки, сушеницу, плоды калины. Взять их в количестве 50 г, залить 1,5 стаканами воды. Подождать 30 минут, отфильтровать и вести прием по 10 мл перед тем, как трапезничать.
- Для получения березовой спиртовой настойки потребуется взять 10 г почек березы, добавить спирт. Держать смесь в темной емкости3 недели. Отфильтровать и употреблять по 15 капель 4 раза в день.
- Для создания брусничной настойки предстоит взять 15 г сушеных листьев, добавить стакан воды. Установить на плиту, варить 20 минут. Отфильтровать и употреблять мелкими глотками на протяжении 2 дней.
Правильное питание
Продукты, которые содержаться в вашем рационе, оказывают определенное влияние на все процессы, которые происходят в организме. Чтобы давление не повышалось, придерживайтесь следующих нехитрых рекомендаций:
- Как можно меньше употреблять соленые, копченые продукты. При высокой концентрации соли в организме происходит задержка жидкости в организме, а это приводит к повышению нагрузки на сердце и сосуды.
- Контролировать вес. Если масса тела выше нормы, то стоит ограничить дневную калорийность еды до 1200-1500 калорий. Так что придется отказаться от сдобы и сладостей. Лишний вес – это вспомогательная нагрузка на суставы, кровеносные сосуды и усиленная работа сердца.
- Не употреблять жирные продукты, так как они приводят к повышению уровня холестерина и образованию таких болезней, как диабет, гипертония и атеросклероз.
- Пополнить рацион продуктами, состав которых богат на магний, кремний. Они приводят в норму функционирование нервной системы, укрепляют сердце и снижают АД.
Давление 180 на 130 – это симптом опасного недуга, который требует немедленного лечения. Если показатели не понизить, то это может привести к необратимым последствиям. Шутить с этим нельзя, так что сразу после облегчения состояния необходимо пройти тщательное обследование.
Способы лечения давления 140/100
140/100 – повышенный уровень артериального давления, который указывает на начальную стадию гипертонии. Обычно такое состояние требует серьезного пересмотра образа жизни. При необходимости может назначаться медикаментозная терапия, которая проводится под контролем квалифицированного лечащего врача.
Причины
Уровень артериального давления на отметке 140 на 100 является первой стадией гипертензии. Такое состояние указывает на то, что сердечная мышца работает с максимальной силой. Из-за этого ее ресурс изнашивается достаточно быстро. При этом многие люди не обращают внимание на возникающий дискомфорт, у других же – он может вовсе отсутствовать. Именно по этой причине начальная стадия гипертензии достаточно быстро перерастает в АГ 2 стадии. Если вовремя не приступить к лечению, риск возникновения серьезных осложнений, таких как инсульт, инфаркт, тахикардия или стенокардия значительно повышаются. Также в опасности состояние сердца, головного мозга и почек. Спровоцировать повышение артериального давления до 140/100 мм. рт. ст. могут следующие причины:
- Стрессы и другие эмоциональные потрясения;
- Сильный испуг;
- Возрастные патологии в организме;
- Недостаточное количество сна;
- Хроническая усталость;
- Нарушения функционирования эндокринных желез;
- Заболевания сердечно-сосудистой системы;
- Болезни почек;
- Неправильное и несбалансированное питание;
- Наличие избыточной массы тела;
- Употребление слишком большого количества жидкости;
- Заболевания желудочно-кишечного тракта;
- Генетическая предрасположенность;
- Атеросклероз;
- Малоподвижный образ жизни.
Симптомы
Давление 140 на 100 мм. рт. ст. может проявлять себя отличительными симптомами, а может – не вызывать никаких признаков. Чаще всего распознать такое состояние удается по следующим проявления:
- Головокружению и сильной головной боли;
- Постоянной тошноте, приступам рвоты;
- Покраснению кожного покрова;
- Сильной слабости, шуму в ушах;
- Мушкам перед глазами;
- Нарушению сна;
- Чрезмерной тревожности;
- Снижению внимания и концентрации;
- Давящим болям в области сердца;
- Учащенному сердцебиению;
- Пульсу в висках;
- Липкому поту.
Чем опасен такой уровень давления?
Давление на уровне 140 на 100 мм. рт. ст. крайне негативно сказывается на состоянии организма, а в частности – сердечно-сосудистой системе человека. Оно легко может стать причиной болезненных ощущений в грудине. Исследования показали, что такое артериальное давление увеличивает риск развития инфаркта и инсульта в 7 раз. Кроме того, начинает формироваться ишемическая болезнь сердца и стенокардия. Повышение артериального давления до таких значений указывает на серьезные патологии сосудов, которые могут привести к снижению памяти, внимания, частым головным болям.
Из-за высокого уровня артериального давления начинают серьезно страдать кровеносные сосуды: их стенки становятся менее эластичными, что может стать причиной варикозного расширения вен. Также падает острота зрения, может развиваться почечная недостаточность. Все это значительно портит качество жизни, может сокращать ее продолжительность на 10-20 лет. Кроме того, артериальная гипертензия является распространенной причиной остановки сердца.
140/100 – нормальное давление?
Каждый организм – индивидуальная система. Именно по этой причине для кого-то 140/100 – повышенное давление, для других же – абсолютная норма. Нужно учитывать, что чаще всего такое состояние преследует пожилых людей – у них под воздействием дегенеративных процессов стенки сосудов становятся менее эластичными, из-за чего артериальное давление и возрастает. Если же давление постоянно находится на уровне 140 на 100 мм. рт. ст., значит, необходимо незамедлительно начинать медикаментозную терапию.
Профилактика повышенного давления
Первичное лечение повышенного до 140/100 мм. рт. ст. давления заключается в немедикаментозном воздействии. На начальных этапах применяются физиотерапевтические процедуры, специальное правильное питание, фитотерапия. Обычно медикаментозное лечение назначается лишь при наличии осложнений или же каких-либо серьезных хронических патологий. Наиболее важными рекомендациями по нормализации уровня артериального давления являются:
- Полный отказ ото всех вредных привычек – курения, употребления алкогольных напитков;
- Нормализация режима дня – полноценный отдых, умеренный труд;
- Оптимальные физические нагрузки – регулярные прогулки на свежем воздухе, умеренный спорт;
- Правильное и сбалансированное питание – отказ от вредных продуктов, преобладание растительной пищи;
- Психорелаксация – гипноз, расслабляющий массаж, иглотерапия;
- Нетрадиционная медицина – употребление отваров, соков, настоев;
- Фитотерапия – лечение повышенного давления отварами лечебных трав;
- Физиотерапия – электрофорез, сероводородные ванны, электросон.
Лекарства от повышенного давления
Чаще всего для лечения повышенного артериального давления назначаются медикаментозные препараты. В большинстве случаях при 140 на 100 мм. рт. ст. используются следующие лекарства:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Бисопролол – помогает снизить частоту сердечных сокращений, снижает нагрузку на миокард;
- Карведилол – снижает частоту и силу сокращений сердца, расширяет артерии;
- Лозап – повышают уровень адреналина и альдостерона в крови, повышают сопротивляемость сосудов;
- Норваск – снижают артериальное давление, повышают поступление кислорода в миокард;
- Нолипрел – предупреждает образование осложнений;
- Рамиприл – облегчает работу сердца, выводит лишнюю жидкость из организма;
- Телмисартан – избавляет от гипертонической болезни и сердечной недостаточности.
Народные средства от давления
Снизить повышенный уровень артериального давления помогут методы народного лечения. Однако перед их применением необходимо проконсультироваться с лечащим врачом. Чаще всего для снижения 140 на 100 мм. рт. ст. применяются следующие рецепты:
- Семена льна – залейте их небольшим количеством воды так, чтобы она полностью их покрывала. Разбухшие семена принимайте каждое утро по 1 чайной ложке сразу после пробуждения. Также их вы можете добавлять в салаты и другие блюда.
- Настойка из красных сосновых шишек – плотно уложите их в банку, после чего доверху залейте спиртом. Оставьте лекарство на 10 дней в темном месте, после чего достаньте шишки. Принимайте настой по чайной ложке 3 раза в день перед едой.
- Чесночный настой – залейте 100 граммов чеснока 200 мл водки, после чего оставьте в темном месте на 1 неделю. По прошествии этого времени выпивайте по чайной ложке перед едой в течение 2-3 месяцев, после чего делают месячный перерыв и снова повторяют лечение.
norma.lechenie-gipertoniya.ru
Ишемическая болезнь головного мозга: причины, симптомы и лечение
Сужение просвета мозговых артерий, либо их полная закупорка приводит к ослаблению притока крови, гипоксии, ведущей к нарушениям нормального кровообращения. Развивается ишемическая болезнь головного мозга, требующая проведения тщательной диагностики для последующего адекватного лечения. При отсутствии необходимой лечебной терапии, заболевание переходит в хроническую форму. Наблюдается процесс усугубления дисфункции, приводящей к не поддающимся лечению последствиям, поскольку гипоксия вызывает некроз тканей.

Группы риска
Специалисты относят к группам повышенного риска людей пожилого возраста, страдающих заболеваниями сердечно-сосудистой системы, диабетом любого типа, злоупотребляющих алкоголем, курящих, работающих на вредных производствах, а также часто испытывающих стресс. Люди пожилого возраста составляют основную группу риска, хотя список возрастных категорий населения с диагностированной ишемической болезнью, значительно расширился. Ишемией болеют как молодые, так и люди зрелого возраста. Увеличилось количество больных также и среди новорождённых детей.
Симптомы ишемии головного мозга
Для каждой возрастной группы характерны некоторые особенности симптоматики заболевания, а также причин, способствующих развитию болезни. Однако имеется и основной перечень симптомов ишемии, позволяющий заподозрить патологию на ранних стадиях и вовремя обратиться к специалисту для своевременной диагностики и назначения лечебной терапии.
Ярко выраженные симптомы, свидетельствующие о возможном развитии заболевания:
- Быстрое утомление во время любой активной мыслительной деятельности;
- Периодическая забывчивость, наступающая вследствие нарушения памяти;
- Слабость, особенно выраженная в первые часы после пробуждения и в послеобеденное время;
- Перевозбуждение, раздражительность;
- Бессонница, чуткий, поверхностный сон;
- Периодическая потеря чувствительности в той или иной степени;
- Головные боли, сложно поддающиеся воздействию лекарственных препаратов;
- Резкое повышение и снижение кровяного давления;
- Тошнота и рвота, проявляющиеся во время перепадов давления крови;
- Внезапные головокружения, потеря сознания;
- Нарушения зрения и речи различной степени тяжести.
Важно! Описанные симптомы могут свидетельствовать как об ишемической болезни, так и о развитии других заболеваний. В таких случаях самолечение может привести к необратимым последствиям. Для точной постановки диагноза больному требуется консультация специалиста и проведение диагностики.
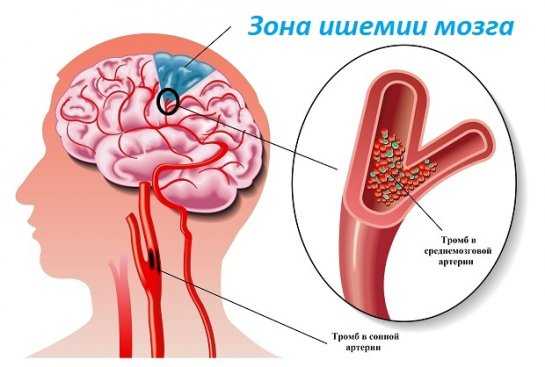
Стадии ишемической болезни
Прогрессирующая гипоксия или нарушение кровоснабжения вызывает ухудшение состояния больного и присоединение симптомов в соответствии со стадией цереброваскулярного расстройства.
Начальная стадия ишемии характеризуется частыми головными болями, наличием шума различной интенсивности, периодического ощущения тяжести в голове, выраженным понижением концентрации внимания и способности к запоминанию, частыми головокружениями, проблемами со сном, эмоциональной нестабильностью, хронической слабостью. При этом наличие объективных неврологических симптомов у больного медики не наблюдают. Для начальной стадии ишемической болезни также характерно ослабление познавательной активности человека.
Для стадии субкомпенсации, в свою очередь, характерны некоторые изменения личности больного, выраженные в апатии, хронической депрессии, вызывающей процесс понижения критики, а также оказывающей непосредственное влияние напостепенное изменение интересов человека. Страдают процессы социальной и профессиональной адаптации человека при сохранении возможности самообслуживания. На стадии субкомпенсации заболевания наблюдается присоединение координаторных расстройств, рефлексов орального автоматизма в легкой степени.
Стадия декомпенсации обозначается грубыми неврологическими расстройствами. Причина — лакунарные и корковые инсульты, выраженные рядом синдромов, таких как пирамидный, псевдобульбарный, дискоординаторный, амниостатический и психоорганический и стремительной сосудистой деменцией. У больного ишемией учащаются случаи обморочных состояний, падений и эпилептических приступов. Наблюдается гипомимия, мышечная ригидность и сложность при двигательной инициации. Личностные нарушения, дополненные эмоциональными расстройствами, проявляются в расторможенном поведении и апатико-амбулическим синдроме. Больной ишемией теряет трудоспособность, у него нарушается адаптация в быту и социуме, утрачивается возможность обслуживать самого себя.
Причины развития ишемии
Указанная симптоматика с учетом основных факторов, включающих атеросклеротические изменения стенок сосудов, сопровождающиеся артериальной гипертензией, болезни миокарда, диабет, нарушенную микроциркуляцию, тромбообразование, закупорка артериол – достаточная причина для немедленного обращения к врачу и проведения диагностических исследований. Кроме того, ишемия сосудов головного мозга развивается вследствие приобретенныханомалий сонных артерий, аорты, артериях encephalon, протекающих без выраженной симптоматики, но обладающих спастическими, а также атеросклеротическими проблемами в сосудистом русле.
К дополнительным причинам, приводящих к болезни, также относятся тромбофлебиты и тромбозы (патологические процессы венозной системы), заболевания позвоночника, определяемые как деструктивные либо воспалительные, и сопровождающиеся затруднением кровотока в позвоночных артериях, амилоидоз, коллагенозы, васкулиты. Список причин дополняет ишемическое заболевание почек, кессонная болезнь, наследственная ангиопатия, кровопотери, интоксикации, анемии, эритроцитоз, сопровождающийся повышением вязкости крови, а также нарушения кровотока в артерии вследствие сдавливания новообразованиями, ожирение, злоупотребление алкоголем и курение.
Внимание! Постановка диагноза ишемия и назначение лечебной терапии осуществляется только на основании данных диагностики. Наличие одной или нескольких причин, способствующих заболеванию ишемией, а также характерных симптомов, не может быть основанием для определения окончательного диагноза.
Методы диагностики
Диагностические исследования, предусмотренные при необходимости подтверждения диагноза, включают в себя:
- Сбор и анализ анамнеза предполагаемой ишемической болезни;
- Кардиологические обследования (включают в себя электрокардиографию, эхокардиографию, хотлеровское мониторирование, электроэнцефалограмму), позволяющие установить одну или несколько причин возникновения патологических симптомов;
- Лабораторные методы диагностики, необходимые для исключения вероятности присутствиясоматических патологий;
- Параклинические методы (включают в себя назначения КТ и МРТ, дуплексное ультразвукове сканирование, ультразвуковую и транскраниальную допплерографию). Также параклинические методы позволяют установить степень происходящих нарушений кровообращения, наличие врожденных аномалий и патологической извитости.
Формы ишемии
Своевременно проведенная диагностика ишемической болезни с дальнейшим прохождением курса лечебных мероприятий, в соответствии с установленным диагнозом, позволяет избежать трансформации заболевания из легкой формы в тяжелую, взывающую необратимые изменения органов и систем организма больного. В тех случаях, если назначенное лечение не проводится, ишемия сосудов головного мозга прогрессирует. Это выражается в переходе в:
- Острую форму (микроинсульт). Основные характеристики ТИА (транзиторной ишемической атаки) – внезапность и непродолжительность (не более суток). ТИА в ряде случаев провоцирует такие отклонения у больного, как слепота, головокружение, слабость мышц. При транзиторной ишемической атаке ярко выраженные симптомы преходящие. Это наиболее распространенная причина откладывания визита к специалисту, а в дальнейшем, в случае отказа от лечебной терапии, развития инсульта.
- Хроническую форму. Развивается в результате длительного кислородного голодания сосудов ГМ больного человека и затяжного течения острой формы ишемии, при условии отсутствия лечебных мероприятий для ее устранения.

Лечение
Лечебная терапия ишемической болезни головного мозга ориентирована на достижение двух целей:
- Устранение текущих симптомов;
- Предотвращение прогрессирования болезни с последующим переходом в острую и хроническую форму.
Для этого, в первую очередь, предпринимаются меры по нормализации образа жизни и питания пациента. Сюда входят рекомендации отказа от курения, избегания хронических стрессовых ситуаций, эмоциональных перенапряжений, индивидуальное определение диеты для больного, беседы с родственниками.
Медикаментозное лечение подразумевает назначение сосудорасширяющих и антиоксидантных препаратов. Для расширения сосудов головного мозга и улучшения кровотока чаще всего назначается пирацетам, церебролизин или актовегин. Также показан прием витаминных комплексов, включающих в себя витамины С и Е с антиоксидантным эффектом. Анксиолитики и антидепрессанты больной принимает в тех случаях, когда необходимо устранить чувство тревоги, снять эмоциональное напряжение или избавиться от чувства страха.
Помимо лекарственных препаратов, комплексная лечебная терапия включает в себя сеансы массажа, посещение бассейна, занятия лечебной физкультурой. При условии выполнения всех рекомендаций врача, хроническая ишемическая болезнь не развивается, а пациент получает возможность вернуться к активной жизни, избежав каких-либо изменений в деятельности головного мозга, включая инсульт и сосудистую деменцию.
В отдельных случаях при ишемической болезни применяется хирургическое лечение. Оно представляет собой оперативное вмешательство, в результате которого удаляется тромб или атеросклеротическая бляшка, ставшая причиной закупорки просвета сосуда. Проводится хирургическое вмешательство под местным наркозом. Эффективность проявляется в ближайшее время, а закрепить положительный результат позволяет реабилитационный период, во время которого происходит полное либо частичное восстановление функций организма больного.

Меры профилактики
С тяжелые формами ишемии лечение не всегда справляется. Человек уже не может вести прежний активный образ жизни, часто становится инвалидом. Для предотвращения подобных последствий необходимо заблаговременно позаботиться о мерах профилактики развития ишемии.
Прежде всего, особенно людям пожилого возраста, требуется ведение активного образа жизни. Доступные виды физических нагрузок, от лечебной физкультуры до занятий спортом, способствуют нормализации кровообращения, ускорению обмена веществ, и, соответственно, установке препятствий к отложению холестерина и тромбообразованию. Возраст после сорока лет – основание для обязательных ежегодных медицинских обследований.
Не следует отказываться от профилактического лечения, если в результате обследования был выявлен повышенный риск развития ишемических заболеваний. Такая терапия предусматривает прием антикоагулянтов. Хорошим подспорьем будет применение средств народной медицины. Дополнительно специалист может назначить посещение сеансов гирудотерапии. Важное место отводится и вторичной профилактике, подразумевающей обязательное лечение заболеваний сердечно-сосудистой системы, гипертонии.
Диета
Одной из действенных мер профилактики, а также неотъемлемой составляющей лечения ишемической болезни, является индивидуально подобранная диета. Ее основная задача – снизить уровень сахара и холестерина в крови больного. Вариантов лечебных диет может быть множество, поскольку важно учитывать индивидуальные особенности пациента. Для разработки программы питания придерживаются следующих принципов:
- Питаться не менее пяти или шести раз в день. Порции небольшие.
- Количество соли свести к минимуму.
- Минимальным должно быть и употребление жиров животного происхождения. Например, свинину заменить мясом курицы или индейки.
- Углеводы получать, употребляя овощи и фрукты. Сдоба, сахар и любые кондитерские изделия для этой цели не подходят.
- Запрещено превышать суточное количество углеводов в 300 мг.
Прогноз
Комплексныйподход к излечению ишемии позволяет не только обеспечить компенсацию при нарушенных церебральных функциях и патологиях мозгового кровообращения, но обезопасить больного от развития инсульта. Регулярное наблюдение у лечащего врача и своевременное лечебные мероприятия обещают благоприятный прогноз.
Отсутствие обязательных мер по излечению сопутствующих заболеваний, таких как аритмия, гипертония, кардиомиопатия, сахарный диабет, либо позднее обращение за медицинской помощью, влечет за собой присоединение вестибулярных нарушений, развитие множественных микроинсультов, массивных инсультов, отеков мозговой ткани и отмирание нервных клеток. В таком случае, прогноз будет неблагоприятным. Полного излечения ишемической болезни не происходит. Наступает инвалидность, либо возможен летальный исход.
sosude.ru
Ишемия головного мозга Лечение Здоровье Subscribe.Ru
Ишемия головного мозга – это патологическое состояние, которое постепенно развивается из-за нехватки кислорода, связанной с недостаточным кровоснабжением мозга и мелкими повреждениями ткани. Функционирование головного мозга в таких условиях нарушается. Ишемическая болезнь головного мозга может быть как острой, так и хронической. Острая ишемия возникает в условиях внезапного кислородного голодания, а хроническая связана с постоянным нарушением кровообращения в мозге и развивается постепенно. Нарушения мозгового кровообращения чаще всего вызваны сужением артерий или их закупоркой, тромбозом.Ишемия мозга может также возникать у новорожденных; как правило, она связана с тем, что во время беременности к тканям плода поступало недостаточное количество кислорода.
Двумя основными причинами возникновения ишемии мозга являются атеросклероз сосудов мозга и артериальная гипертензия. Атеросклероз – это заболевание, при котором в стенках сосудов откладываются холестерин и белки. Как правило, эта болезнь связана с нарушением обменных процессов в организме. Чем больше холестерина откладывается в сосуде, тем меньше становится его просвет, вплоть до полной закупорки. Естественно, это снижает кровоток и уменьшает количество кислорода, приходящего к тканям.
Еще одной причиной, которая может привести к закупорке сосудов, является оторвавшийся тромб, перекрывший просвет сосуда. Это может произойти при тромбозе вен.
Другими факторами, оказывающими влияние на развитие ишемической болезни, являются:
Острая сердечная недостаточность и заболевания сердечно-сосудистой системы
Брадикардия, тахикардия и другие виды аритмии.
Сахарный диабет, системный васкулит
Врожденные аномалии сосудов
Эритроцитоз, анемия и другие заболевания крови.
Атеросклероз аорты
Сдавливание сосудов из-за образования опухоли или аневризмы.
Симптомы ишемии головного мозга
Первым симптомом ишемической болезни мозга является быстрая утомляемость во время интеллектуальной деятельности, а также проблемы с запоминанием, сложности с обучением. Следующими симптомами становятся головные боли, локализованные в разных участках головы, тошнота, рвота. Артериальное давление может внезапно повышаться или понижаться, возникают головокружения и обмороки, слабость. Затем могут возникать расстройства зрения, речи и чувствительности, а также эмоциональные и двигательные нарушения.
Для симптомов ишемии характерно постепенное развитие с несколькими стадиями.
На первой стадии можно заметить изменение походки, замедленность и неуверенность движений. Больной становится раздражительными тревожным, ему сложно сосредоточить внимание на чем-то одном. Интеллектуальные задачи выполняет медленнее.
На второй стадии жалобы на расстройства внимания и памяти становятся реже, однако усугубляются эмоциональные проблемы. Человеку становится сложно планировать и контролировать свои действия, он не в состоянии решать несложные задачи.
На третьей стадии болезни у человека возникают серьезные проблемы с ходьбой и равновесием, он часто падает, начинается недержание мочи. Больной перестает объективно оценивать свое состояние, поэтому жалоб становится еще меньше. Становятся очевидными расстройства речи, мышления, прогрессирующие вплоть до деменции. Возможна утрата работоспособности и простых бытовых навыков.
Диагностика
Для диагностики используется сочетание нескольких методов. Врач смотрит историю болезни на наличие в прошлом (или настоящем) таких болезней как ишемическая болезнь сердца, инфаркт миокарда, артериальная гипертензия, стенокардия, атеросклероз, сахарный диабет. Затем проводится медицинский осмотр с измерением кровяного давления. Больной должен сдать анализ крови, также может потребоваться анализ на уровень сахара в крови. Затем необходимо пройти ЭКГ, дуплексное сканирование сосудов головного мозга, эхокардиографию, офтальмоскопию и УЗДГ артерий головы.
Диагностика важна для того, чтобы не перепутать ишемию с образованием раковых опухолей мозга, с другими соматическими заболеваниями или с психическими расстройствами. Методы лечения зависят от поставленного диагноза и могут повлиять на жизнь человека.
Лечение ишемии головного мозга
В первую очередь лечение направлено на то, чтобы приостановить разрушительные процессы в головном мозге. Лечение проводится в условиях поликлиники (кроме случаев с осложнениями, такими как инсульт). При госпитализации больной теряет привычную среду, а в условиях нарушения работы головного мозга это может его дезориентировать и негативно сказаться на ходе заболевания.
Лечение может быть медикаментозным и хирургическим. Медикаментозное лечение направлено на восстановление нормального кровообращения и на улучшение состояния сосудов, для этого применяются сосудорасширяющие средства. Также необходимо поддерживать стабильное артериальное давление, поскольку его колебания влияют на мозговое кровоснабжение. Для этого назначаются антигипертензивные средства.
Если были обнаружены атеросклеротические изменения в сосудах мозга, то потребуется изменить питание (употреблять меньше жирных продуктов) и принимать статины. Эти препараты обладают гиполипидемическими свойствами, улучшают состояние внутренней оболочки сосудов, снижают вязкость крови, что облегчает ее прохождение по сосудам. Для разжижения крови и предотвращения образования тромбов может также применяться ацетилсалициловая кислота и препараты-антиагреганты. Подробнее можно прочитать в статье о лечении атеросклероза аорты. Назначают также ноотропные
препараты, способные улучшить деятельность мозга.При хронической форме заболевания может потребоваться хирургическое вмешательство: стентирование внутренних сонных артерий и каротидная эндартерэктомия. Операции также проводятся при наличии тромба или атеросклеротической бляшки в сосуде — это позволяет вернуть сосудам нормальную проходимость и обеспечить поступление кислорода к тканям мозга.
Если диагностика и лечение проведены своевременно, то они позволят остановить прогрессирование ишемической болезни.
Профилактикой служит соблюдение здорового образа жизни на протяжении длительного времени. Необходимы регулярные физические упражнения, которые позволять избежать гиподинамии и излишнего веса. Постарайтесь избегать хронических эмоциональных стрессов, откажитесь от курения. Вовремя лечите появляющиеся заболевания, особенно атеросклероз и сахарный диабет.
subscribe.ru
Ишемия головного мозга питание продукты
Какие продукты можно есть после инсульта?
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Ишемический инсульт головного мозга – сердечно-сосудистое заболевание, при котором происходит нарушение кровотока в сосудах мозга вследствие тромбоза или эмболии. Инсульт может быть вызван разными причинами, в том числе и неправильным питанием.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Чрезмерное употребление определенных продуктов приводит к нарушению обмена веществ, отложению холестерина на сосудистых стенках, ожирению. Доказано,
что люди с избыточным весом больше подвержены ишемическому инсульту.
Правильное питание является профилактической мерой для предупреждения появления инсульта и помогает быстрее восстановиться тем, кто уже его пережил. Питание после инсульта должно включать в себя все необходимые микроэлементы и витамины для восстановления работоспособности систем организма. Диету нужно соблюдать все время для предотвращения новых инсультов.
Чтобы подобрать полезное и рациональное меню для пациента, нужно понять, что можно есть после инсульта, а что стоит исключить.
Запрещенные продукты
Исключение определенных продуктов из рациона помогает снизить массу тела тем, кто страдает от ожирения, и восстановиться после инсульта. Необходимыми ограничениями в питании является снижение потребления соли и отказ от жирной пищи.
Диета при инсульте содержит жесткие ограничения для тех, кто еще проходит курс лечения. Для ослабленного организма тяжелая пища может стать губительной. Пренебрежение рекомендациями лечащего врача часто приводит к смертельно опасным последствиям.
Для составления правильного меню нужно тщательно изучить список запрещенных продуктов и тех, употребление которых ограничивается. Категорически запрещается употреблять:
- кофе и сладкую газировку;
- алкогольные напитки в больших количествах;
- острые специи;
- сдобную выпечку.
Питание при инсульте не должно содержать соли вообще. По мере восстановления организма можно добавлять соль в блюда в малых дозах, но пищу нужно оставлять недосоленной. Соленья и маринады также под запретом.
Свинина, баранина, гусятина и утятина относятся к жирным сортам мяса и птицы, которые не подходят для диетического меню. Также под ограничения попадают жирные сорта рыбы (можно изредка). Полностью из рациона исключают копчености, сало и колбасы. Животные жиры накапливаются в организме, оседая бляшками на стенках сосудов и препятствуя кровотоку.
Молочные продукты с большим процентом жирности (сливочное масло, сметана, сливки, сгущенка) не подходят для диетического питания. А от небольшого количества кисломолочных продуктов вреда не будет. Полезными считаются нежирный творог и йогурт, приготовленные в домашних условиях. Употребление яиц ограничивается до одного в сутки.
Рекомендуемые продукты
Питание после инсульта головного мозга должно содержать необходимые для восстановления функций головного мозга овощи и фрукты. Именно эти продукты снижают риск повторения инсульта на 30%. Из фруктов полезны бананы, так как они содержат много калия. Тем, кто болеет сахарным диабетом, стоит быть осторожными с бананами, так эти фрукты содержат глюкозу.
Кроме бананов полезны апельсины, абрикосы и сухофрукты. Джемы и повидла домашнего приготовления можно употреблять как десерт, в небольших количествах. Соки лучше пить свежевыжатые. При отсутствии возможности приготовить свежевыжатый сок лучше заменить их компотами и несладкими морсами. Из остальных напитков подходят зеленый чай или некрепкий черный с молоком.
В ежедневный рацион нужно включить соевые и бобовые культуры, которые содержат много фолиевой кислоты. Мясо содержит полный набор аминокислот, необходимых организму для строительства новых клеток, чтобы заменить ими поврежденные. Но питание при инсульте допускает употребление только диетических сортов мяса (курица, кролик, постная телятина). Позже можно изредка употреблять постную свинину или баранину.
Тем, кто пережил ишемический инсульт, пару раз в неделю нужно есть рыбу, запеченную или приготовленную на пару. Для диетического питания подходит треска, судак, окунь и другие нежирные сорта. Рыба содержит жирные кислоты Омега-3, очень полезные в послереабилитационный период.
Наиболее полезными после инсульта кашами будут гречневая, овсяная, рисовая и пшенная. Рис стоит брать нешлифованный, так как он способствует очищению организма. Макаронные изделия включают в рацион изредка, а хлеб лучше брать из муки грубого помола, ржаной и с отрубями.
Употребление сахара необходимо снизить, но он все же должен присутствовать в рационе. Глюкоза активизирует мозговую деятельность, поэтому иногда можно выпить сладкий чай или съесть немного запеканки. На десерт лучше использовать фруктовые смузи, желе или пудинги.
Из овощей полезны все сорта капусты, зелень (укроп, петрушка, фенхель), кабачки. Рекомендуется употреблять цветные овощи: тыкву, помидоры, морковь и другие. Овощи полезны как в свежем виде, так и запеченные или отварные. Можно приготовить омлет с овощами.
Как правильно готовить и питаться?
Важно не только правильно составить диетическое меню, но и правильно приготовить блюда. Питание необходимо разбить на 4-5 приемов в сутки. Последний прием пищи перед сном должен быть самым легким. Рецептов диетических блюд много, поэтому не стоит готовить одно и то же изо дня в день.
Картофель разрешается пару раз в неделю в тушеном или запеченном виде. Мясо тоже лучше отваривать или запекать. Рыба в идеале готовится на пару или запекается без использования сметаны или майонеза. Можно готовить запеканки с мясом или рыбой. Для заправки салатов лучше использовать оливковое или другое растительное масло.
Диета после инсульта может быть адаптирована для пациентов, которые утратили жевательную функцию или им сложно глотать. Практически все блюда можно приготовить в домашних условиях так, чтобы такие пациенты тоже могли их кушать. Для этого приготовленные продукты перетирают или взбивают блендером. Как альтернативный вариант используют детское питание в баночках. А воду и чай подают через трубочку.
При нарушении у пациента глотательного рефлекса рекомендуется питание через зонд. Пища, поступающая через зонд, не только доводиться до пюреобразного состояния, но и разбавляется до жидкой консистенции.
Все питание пациента согласовывается с лечащим врачом. Перечень запрещенных продуктов может быть расширен для конкретного человека, ведь кроме пережитого инсульта, могут присутствовать и другие заболевания.
Тромбоз сосудов головного мозга
Тромбоз — это свертывание крови, вследствие которого в сосудах образуются тромбы. Они мешают току крови, из-за чего страдает весь организм. В группу риска данного заболевания попадают люди не только преклонного возраста — тромбоз сосудов головного мозга в последнее время поражает и молодое поколение. Данное заболевание очень опасно не только в силу своей распространенности, но и из-за возможности осложнений и летального исхода.
Что такое тромбоз головного мозга?
Тромбоз в контексте мозга представляет собой образование сгустков крови — тромбов — в сосудах, которые питают мозг. Из-за того, что ток крови в затромбированных сосудах нарушается, в мозг поступает недостаточно кислорода и питательных веществ. И если тромб в мелком сосуде руки или ноги не слишком опасен для здоровья, то человеческий мозг очень чувствительно относится к закупоркам в своей сосудистой системе.
Для серьезного нарушения кровообращения внутри головного мозга достаточно одного тромба. Питание головного мозга тут же ослабевает, состояние больного постепенно ухудшается. Следует понимать, что непроходимость сосудов, а вследствие и тромбоз головного мозга, не случается сам по себе. На начальных этапах мало кто может заподозрить у себя данное заболевание, но, усугубляясь, оно приводит к сильным головным болям, рвоте, повышению температуры, судорогам и т. д.
Классификация тромбозов
Классификация этого заболевания отталкивается от локализации тромба, т. е. от места его расположения. Тромбы могут появляться в артериях, венах и венозных синусах. Наиболее часто встречающийся тип — тромбоз синуса. Сам по себе синус — это своеобразный «резервуар» внешних и внутренних вен, из которых они получают кровь. Именно из синусов кровь течет в крупные яремные вены, что означает, что закупорка синусов всегда чревата тяжелыми последствиями, ведь они играют важную роль в кровообращении мозга человека.
Традиционно различают тромбоз синусов головного мозга таких типов, как:
- нижнего и верхнего каменистого синуса;
- сагиттального;
- сигмовидного;
- прямого;
- затылочного;
- поперечного;
- клиновидно-теменного синуса.
Не смотря на сложные названия, всё это венозные синусы человеческого головного мозга. Из-за закупорки хотя бы одного из этих синусов может нарушиться отток крови от мозга, вследствие чего у человека проявляются перечисленные выше симптомы (судороги, головная боль, нарушение зрения, ослабление мышц и т. п.).
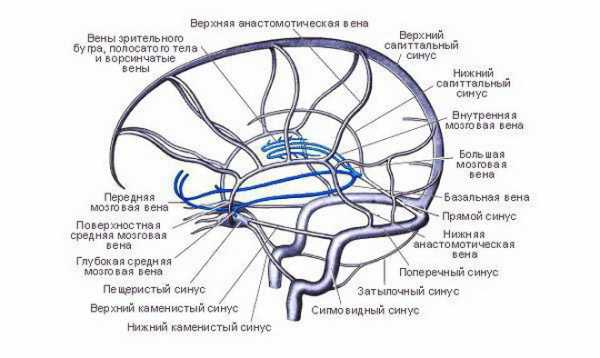
Артериальный тромбоз
Кровяные сгустки могут появляться не только в венах, но и в артериях, а потому различают еще и артериальный тромбоз — закупорку тромбом артерии. Неправильный ток крови в артериях головного мозга — главный признак надвигающейся ишемии, т. е. недостатка кровообращения. При отрыве тромба от стенки артерии, где он расположен, происходит его движение в сторону головного мозга, а уже там, в мозговой артерии он становится причиной инсульта.
Закупорка артериальных сосудов может быть как внечерепной, так и внутричерепной. В первом случае симптомов нет или они слишком слабо выражены. Чтобы компенсировать нарушение кровяного тока, в нашей кровеносной системе срабатывает защитный механизм, который позволяет запустить обходное кровообращение. Это предполагает, что нагрузку пораженного сосуда берут на себя другие артерии, т. о. компенсируя недостаток необходимых для кровяного тока путей.
А вот внутричерепной артериальный тромбоз более опасен для мозга: при его возникновении у больного наблюдается полный пакет синдромов, которые предшествуют инсульту, случившемуся из-за ишемии. Помимо боли, человек чувствует головокружение, сонливость, упадок сил, переходящие нарушения двигательных функций и т. д. Если кровеносная система не в состоянии компенсировать нарушение тока крови, тогда у больного развивается острое нарушение мозгового кровотока ишемического типа.
Общая симптоматика заболевания
Не смотря на такое большое количество различных типов тромбоза в головном мозгу, у них есть общая симптоматика. Ориентируясь на нее, можно понять, когда следует бить тревогу и кто находится в группе риска заболевания. Главные симптомы тромбоза ГМ (любого типа) — это:
- Повышенная температура.
- Проблемы с координацией.
- Нарушение зрения и слуха.
- Паралич и судороги конечностей.
- Онемение тела, конечностей, лица.
- Постоянная головная боль ноющего типа.
- Слабость в теле, ярко выраженная вялость.
- Сонливость, снижение работоспособности, нарушения сна.
- В редких случаях могут также наблюдаться проблемы с памятью, когнитивными навыками.

Частные симптомы
Когда сгустки крови закупоривают вены, можно наблюдать большинство симптомов, описанных выше. Плюс, при закупорке вен прослеживается психомоторное возбуждение, рвота, сильная спутанность сознания. При этом одни симптомы сменяют другие, какие-то из признаков появляются, а какие-то исчезают.
Говоря про тромбоз конкретно мозговых синусов, специалисты делят симптоматику на три группы:
- Общемозговые: тошнота, головные боли, светобоязнь, высокая температура тела, ломота суставов, судороги, повышение внутричерепного давления.
- Очаговые: являются показателями для той области, где и образовался тромб. Характеризуются нарушением кровотока в области глазницы, выпячиванием глазного яблока, цианозом кожи, трудностями с вращениями глаза.
- Интоксикация: высокая температура, ломота в теле и суставах, слабость и сонливость.
В подострой стадии больной может находиться от двух до тридцати дней. На скорость прогрессирования болезни в значительной степени влияет возраст, общее состояние здоровья и т. д. Наиболее острые признаки синус тромбоза традиционно развиваются и всплывают наружу в течение одного-двух дней, а после прогрессируют по нарастающей (без врачебного вмешательства) около месяца.
При артериальном тромбозе у больных присутствуют дезориентация, ощущение оглушенности, спутанность мышления. Каждый из перечисленных симптомов даже для простого человека без медицинского образования — это повод задуматься о своем здоровье и обратиться к врачу.
Возможные осложнения
Если заболевание поздно диагностировали или приступили к лечению на последних стадиях, значит, возможно развитие осложнений. К их числу относятся ухудшение зрения, снижение или прекращение выработки гормонов гипофизом, опущение века, сепсис (заражение крови), воспаление в головном мозгу с образованием кист, анизокория (разные по размеру зрачки), воспаление почек, ишемия, эмболия (закупорка сосудов) и др.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
При своевременном обращении к врачебной помощи, этих пост-заболеваний можно избежать. На их прогрессирование влияет не только начало лечения, но и другие показатели. У людей преклонных лет возрастает риск получить опасные осложнения после тромбоза в мозговых синусах или артериях.
Причины возникновения
Первостепенно в группу риска входят люди, которые ведут неправильный образ жизни. Курение, стресс, неправильное питание, лишний вес, алкоголь, недостаток сна и перепады давления из-за употребления большого количества чая, кофе, алкогольных напитков — факторы, которые могут спровоцировать тромбоз. Плюс, опасности подвержены люди преклонного возраста, а также больные сахарным диабетом. Гипертония, постоянный стресс, наличие психических расстройств тоже увеличивают риски заработать тромбоз.

К другим общим факторам, провоцирующим данное заболевание, относятся:
- беременность, первые послеродовые дни;
- воспаления среднего уха;
- неудачные операции;
- различные травмы;
- гайморит.
Артериальный тромбоз провоцируют такие факторы, как атеросклероз (поражение сосудов холестериновыми отложениями), различные воспалительные процессы в организме вследствие болезней, тромбоэмболия кардиальной области (нарушение проходимости сосудов в сердце).
Главной причиной тромбоза венозных синусов в головном мозге выступают воспалительные процессы стенок вен (тромбофлебит). А при тромбозе синусов в группу риска попадают те люди, которые перенесли или все еще страдают от таких заболеваний, как:
- Инфекции, поражающие ткани головы: отиты, синуситы, гнойные осложнения на ранах черепа, стоматиты и т. д.
- Септические инфекции: вирусы, грибки, туберкулез.
- Воспалительные заболевания: красная волчанка, височный артериит, саркоидоз.
- Патологии без инфекций: травмы головы, последствия трепанации черепа, осложнения после оперативного вмешательства или анестезии, посторонние новообразования в черепе, операции на внутренних органах.
- Роды: токсикоз (поздний), гипертония, большое количество операций с кесаревым сечением, осложнения после родов.
- Патологии и другие причины: в системе кровообращения, гипертония, нарушения свертываемости крови, диабет, обезвоживание, постоянный прием гормональных контрацептивов, лечение устаревшими препаратами.
Образование тромбов, особенно при нарушениях свертываемости крови, имеет прогрессирующий характер. Тромб увеличивается в размерах, заполняет синус мозга, а после распространяется и на вены. Из-за этого синус тромбоз часто идет в сочетании с венозным.
Как бороться: профилактика и лечение
Чтобы предупредить появление данного заболевания, следует отказаться от курения, большого количества алкоголя и кофеина. Все воспалительные заболевания (отиты, гаймориты) лечатся врачом до полного выздоровления.
При ранней диагностике у большинства пациентов есть шанс на выздоровление без каких-либо осложнений. Лечение легкого или артериального тромбоза проводится с помощью препаратов, нормализирующих ток крови (расширение мозговых сосудов), плюс, массаж. При остром тромбозе лечение проводится в режиме реанимации и палаты интенсивной терапии.
Витамины для сердца и сосудов: список препаратов
Малоподвижный образ жизни, частые стрессы, вредные привычки, неправильное питание, ненормированный рабочий день, – сейчас так выглядит жизнь многих людей. Такие нагрузки не могут не сказаться на здоровье сердечно-сосудистой системы, и количество пациентов у кардиологов неуклонно растет. Отмечается и тот печальный факт, что среди них все чаще встречаются молодые люди, подростки и дети.
Справиться с этой проблемой и минимизировать негативное влияние на сердце и сосуды можно не только путем соблюдения правил здорового образа жизни и регулярного наблюдения у врача, но и при помощи периодического приема витаминов и микроэлементов, которые способны весомо поддерживать сердечно-сосудистую систему. Подобрать такой витаминно-минеральный комплекс вам поможет терапевт или кардиолог, который учтет ваши индивидуальные особенности: возраст, вес и состояние здоровья. В нашей статье мы познакомим вас с теми витаминами, минералами и препаратами на их основе, которые способны восстанавливать и поддерживать сердце и сосуды.
Какие витамины полезны для сердца и сосудов?
 Чем разнообразнее питание человека, тем больше натуральных витаминов и микроэлементов он получает.
Чем разнообразнее питание человека, тем больше натуральных витаминов и микроэлементов он получает.
В список витаминов, укрепляющих сердце и сосуды, входят:
- Витамин С (или аскорбиновая кислота) – способен ускорять все обменные процессы, укрепляет миокард и сосудистые стенки, препятствует чрезмерному образованию холестерина.
- Витамин А (или ретинол) – препятствует развитию атеросклеротических процессов на стенках сосудов и улучшает обменные процессы.
- Витамин Е (токоферол) – является антиоксидантом и препятствует окислению жиров. Такое воздействие защищает ткани сосудов и сердца от повреждений.
- Витамин P (рутин) – укрепляет стенки артерий и препятствует излишней кровоточивости.
- Витамин F (группа полиненасыщенных жирных кислот: линолевая, арахидоновая и линоленовая кислота) – укрепляют ткани сердца, предупреждают появление холестериновых бляшек и тромбов на внутреннем слое артерий.
- Кофермент Q10 – это витаминоподобное вещество синтезируется в печени, необходимо для получения энергии, предупреждает инфаркт миокарда, аритмии и преждевременное старение.
- Витамин В1 (тиамин) – после поступления в организм превращается в кокарбоксилазу, которая необходима для стимуляции сердечных сокращений.
- Витамин В6 (пиридоксин) – нормализует липидный обмен и способствует распаду и выведению избыточного холестерина.
Какие микроэлементы полезны для сердца и сосудов?
В список микроэлементов, укрепляющих сердце и сосуды, входят:
- Магний – обеспечивает баланс калия и натрия, стабилизирует артериальное давление, улучшает обмен веществ в миокарде и предупреждает образование тромбов.
- Кальций – укрепляет стенки сосудов и нормализует сокращения сердечной мышцы. Для лучшего усвоения принимается с витамином D.
- Калий – обеспечивает качественное проведение нервного импульса, необходимого для сокращения миокарда, по нервному волокну.
- Фосфор – является строительным материалом для мембран клеток и обеспечивает передачу нервных импульсов и сокращение миокарда.
- Селен – разрушает свободные радикалы, которые повреждают стенки сосудов и ткани сердца, и способствует лучшему усвоению других витаминов и минералов.
Кому в первую очередь следует принимать витаминно-минеральные препараты для сердца и сосудов?
Большинство людей начинают задумываться о здоровье сердца и сосудов и их поддержке только тогда, когда у них обнаруживается какое-то заболевание. Известно, что профилактика сердечно-сосудистых патологий не только может уберечь от прогрессирования недуга, но и предупреждает его появление.
Кардиологи выделяют такие группы лиц, которым показано принимать витаминно-минеральные комплексы для сердца и сосудов:
- пациенты с патологиями сосудов головы или нижних конечностей;
- пациенты, которые перенесли тяжелые сердечно-сосудистые заболевания;
- люди старше 35 лет;
- спортсмены;
- люди, работающие на вредных производствах или занимающиеся тяжелым физическим трудом;
- дети и подростки (по показаниям).
Если вы принадлежите к одной из вышеперечисленных групп, то вам стоит обратиться к терапевту или кардиологу, который подберет необходимый именно вам препарат. Учитывая ваши индивидуальные особенности, врач сможет назначить дозу, посоветует, в какое время года лучше пройти курс витаминотерапии, определит длительность и частоту приема.
Наиболее эффективные и популярные витаминно-минеральные комплексы для сердца и сосудов
Сегодня на прилавках аптек можно найти множество витаминных препаратов для сердечно-сосудистой системы. В некоторые из них входят минералы и различные натуральные компоненты (шиповник, имбирь, боярышник, гинко билоба, мята, L-цистеин и др.). Рассмотрим наиболее эффективные и популярные из них.
Аскорутин
В состав этого препарат входит витамин С и рутин. Его прием способствует уменьшению ломкости и проницаемости капилляров, укрепляет сосудистые стенки, устраняет их воспаление и отечность. Аскорутин обладает антиоксидантным и радиопротекторным действием, способствует нормализации углеводного обмена, ускоряет регенерацию тканей и повышает сопротивляемость к внешним неблагоприятным факторам.
Аспаркам
В состав этого препарата входит калия аспартат и магния аспартат, которые поддерживают работу сердца, восстанавливают электролитный баланс и оказывают антиаритмическое действие. Он может применяться не только в качестве витаминной добавки, но и как полноценное лекарственное средство при аритмиях, инфаркте миокарда, дигиталисной интоксикации и сердечной недостаточности. Кроме благотворного влияния на сердце Аспаркам улучшает пищеварение и усиливает сократительные способности скелетных мышц.
БАД Боярышник форте
В состав этой пищевой добавки входит боярышник (плоды и экстракт цветков), аспарагинат магния и аспарагинат калия, которые способствуют нормализации сердечного ритма, снижению артериального давления и оказывают общеукрепляющее и мягкое успокоительное действие. Содержащиеся в боярышнике рутин, гиперозид и кверцетин оздоравливают капилляры, устраняют воспаление сосудистых стенок, борются с вирусами и защищают кровеносные сосуды от воздействия неблагоприятных факторов. Входящий в состав препарата витексин устраняет спазмы и нормализует работу миокарда, активируя его ферменты.
Витрум Кардио
Этот витаминно-минеральный комплекс содержит комплекс витаминов А, Е, D3, С, В1, В12, В6, В2, пантотеновую и фолиевую кислоту, никотинамид, селен, хром, соевый лецитин, бета-сито стерол, цинк, семена подорожника, овсяные отруби и рыбий жир. Препарат применяется для профилактики развития ИБС и атеросклероза, назначается во время реабилитации после инсульта и инфаркта миокарда. Витрум Кардио нормализует липидный обмен и способствует нормализации уровня триглицеридов и холестерина в крови.
Направит
В состав этого препарата входят витамины В1, В2 и В6, аспаргинат калия и магния, плоды шиповника, цветы боярышника и экстракт гинко билоба. Эти компоненты укрепляют сосудистые стенки, нормализуют кровообращение, восстанавливают миокард и улучшают его сократительную способность. Препарат способен замедлять атеросклеротические процессы в коронарных сосудах и препятствует развитию сердечных приступов.
Кардио Форте
В состав этого витаминно-минерального комплекса входят витамины С, В6, В12, Е, фолиевая кислота и бета-каротин, магний, ликопин, экстракты боярышника и валерианы, полиненасыщенные жирные кислоты, L-аргинин, L-таурин, калий и корица. Кардио Форте применяется для лечения и профилактики нейроциркуляторной дистонии кардиального или гипертонического типа, артериальной гипертензии и других патологий сердца и сосудов. Также препарат может назначаться людям, которые входят в группу риска по развитию заболеваний сердца и сосудов.
Доппельгерц Кардиовитал
В состав этого препарат входит экстракт листьев и цветков боярышника, который обладает спазмолитическим, кардиотоническим и седативным действием. Прием Доппельгерц Кардиовитал обеспечивает избирательное расширение кровеносных сосудов головы и сердца, способствует нормализации артериального давления и нормализует венозное давление. Препарат применяется в составе комплексной терапии сердечной недостаточности I-II степени.
CoQ10 (кофермент Q10)
В состав этого уникального препарат входит коэнзим Q10, который способствует выработке и накоплению энергии в клетках. Прием CoQ10 обеспечивает повышение иммунитета и нормализацию работы сердца и сосудов. Препарат применяется для лечения и профилактики гипертонической болезни, сердечной недостаточности, миокардита и миокардиодистрофии. Коэнзим Q10 способствует снижению артериального давления, нормализует кровообращение, положительно влияет на работу головного мозга и обеспечивает необходимой энергией весь организм.
Кардиохелс
В состав этого препарата входят витамины А, С (в четырех формах), Е, В12, фолиевая кислота, калий, селен, цинк, магний, ниацин, коэнзим Q10, L-карнитин, чеснок, гинко билоба, ива белая и боярышник. Прием Кардиохелса способствует стабилизации обмена веществ, снижению уровня протромбина и холестерина, укреплению сосудистых стенок, восстановлению их эластичности, предотвращению образованию атеросклеротических изменений, улучшению работы нервной системы и нормализации кровообращения. Препарат оказывает противовоспалительное, иммуностимулирующее, гипотензивное и желчегонное действие.
Синхрон-7
В состав этого препарата входит семь природных форм витамина С, грейпфрутовый пектин, биофлавониды и диетические индолы. Синхрон-7 с успехом применяется кардиологами для лечения выраженного атеросклероза, некоторых пороков сердца и миокардитов. Также препарат может назначаться для нормализации уровня холестерина в крови, поддержания иммунитета, устранения гормонального дисбаланса, ускорения регенерации тканей и для поддержания умственной и физической активности во время интенсивных нагрузок.
Существует еще множество поливитаминных препаратов для сердца и сосудов. В этой статье мы ознакомили вас лишь с некоторыми из них и описали основные их свойства. Какой из них окажется лучшим именно для вас? Ответ на этот вопрос можно получить, консультируясь с врачом, т. к. у каждого препарата существует свой ряд показаний и противопоказаний. Помните об этом и будьте здоровы!
prichiny.lechenie-gipertoniya.ru
Симптомы и лечение ишемии головного мозга
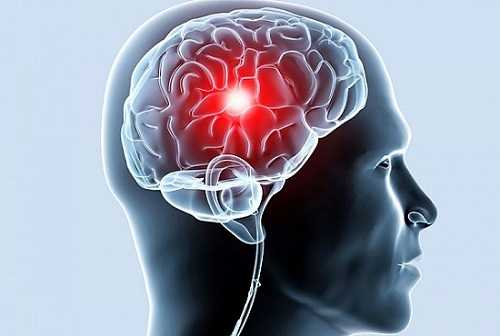
Запись к лучшим врачам-специалистам: 8 (499) 519-35-82 Под ишемией подразумевают голод тканей головного мозга, возникающий из-за недостаточного кровоснабжения организма. Существует множество причин возникновения данного недуга в сосудах головы и сердца, в частности, отдельный раздел медицины составляют симптомы и лечение ишемии головного мозга, как болезни, опасной для здоровья. Острая форма заболевания заметна сразу, в то время как хронический вариант ишемии протекает часто бессимптомно, что приводит к необратимым процессам.
Под ишемией подразумевают голод тканей головного мозга, возникающий из-за недостаточного кровоснабжения организма. Существует множество причин возникновения данного недуга в сосудах головы и сердца, в частности, отдельный раздел медицины составляют симптомы и лечение ишемии головного мозга, как болезни, опасной для здоровья. Острая форма заболевания заметна сразу, в то время как хронический вариант ишемии протекает часто бессимптомно, что приводит к необратимым процессам.
Симптомы ишемии головного мозга
Прежде чем определить основные признаки острой и хронической ишемии сосудов, важно учитывать факторы, от которых они зависят. Та или иная степень выраженности симптоматической картины заболевания головного мозга зависит от:
- стадии сужения сосудистой системы;
- наличия врожденных патологий сосудов;
- масштаба распространения ишемического очага;
- уровня метаболизма в клетках, особенно при стрессовых ситуациях, а также при физическом перенапряжении;
- возможности замещения кровотока, вышедшего из строя, вспомогательным;
- стремительности развития голодания тканей.
 В целом симптоматика ишемического поражения мозга зависит от его вида. Наиболее явными будут признаки острого заболевания головного мозга, которые неврология называет двумя общими понятиями – гипертоническим кризом или инсультом. Главная опасность таких явлений заключается в полном прекращении циркуляции крови. При своевременной помощи восстановление от ишемического инсульта мозга будет возможным без последствий для организма.
В целом симптоматика ишемического поражения мозга зависит от его вида. Наиболее явными будут признаки острого заболевания головного мозга, которые неврология называет двумя общими понятиями – гипертоническим кризом или инсультом. Главная опасность таких явлений заключается в полном прекращении циркуляции крови. При своевременной помощи восстановление от ишемического инсульта мозга будет возможным без последствий для организма.
Типичные признаки острой стадии ишемии головного мозга:
- Онемение в конечностях, слабость, ощущение отсутствия ног и рук.
- Сильные головные боли в области висков, затылка и темени.
- Обмороки, в ходе которых происходит изменение сознания.
- Сильное головокружение с ощущением потери ориентира в пространстве, неустойчивая ходьба, потеря уверенности, чувство вращения предметов вокруг.
- Нарушение работы зрительного аппарата, проявляющееся главным образом в размытой картинке, выпадении отдельных предметов из поля зрения, появлении черных пятен.
- Расстройство речи, невозможность управлять речевым аппаратом, шум в ушах, покраснение лица, пульсация в голове.
- Нарушение сна, беспокойство.
- Похолодание в области рук и ног, болезненные ощущения в области сердца, сбои сердечного ритма.
Симптомы ишемии головного мозга могут проявлять себя в различной комбинации, в зависимости от масштабов очага поражения, а также особенностей организма пациента. Клинические признаки ишемии головного мозга могут проявляться различными симптомами, в зависимости от уровня сужения сосудистой системы, к примеру, при кризе ствола аорты возможно резкое потемнение в глазах и холод в руках, в то время как расстройства речи практически не наблюдается.
Часто под формой острой ишемии мозга подразумевают инсульт, клинические проявления которого выражаются в сильной головной боли, дезориентации и спутанности мыслей. Мерцание симптомов приводит к стойкому нарушению различных отделов мозга, что выводит из строя определенные органы. Полная закупорка артерии приводит к потере сознания и состоянию комы.
Симптомы хронической ишемии головного мозга у пожилых и молодых следующие:
 частые боли головы;
частые боли головы;- потемнение в глазах, сопровождающееся головокружением;
- шум в ушах и голове;
- нарушение памяти, частичная дезориентация;
- бессонница, которая продолжается длительное время.
По сути, хроническая ишемия 2 степени и остальных форм тяжести представляет собой постепенное протекание патологических процессов в организме, приводящих к постепенному перекрытию сосудов, в результате чего кровь не поступает в головной мозг. Признаки болезни в данном случае возникают постепенно и поступательно, приводят к инсультам и инфарктам.
Главная сложность диагностирования ишемии заключается в частом совпадении ее симптомов с простой усталостью и возрастом. В связи с этим, определить поражение головного мозга в пожилом возрасте удается на последних стадиях развития болезни, носящей хронический характер.
Лечение ишемии головного мозга
 Поскольку симптомы и правильное лечение ишемии головного мозга представляет собой обширный раздел современной медицины, актуальные методы диагностики позволяют выявить болезнь на ранней стадии, при условии своевременного обращения к врачу. Тактика терапии определяется тяжестью состояния пациента, а также типом ишемии головного мозга. Лечение предусматривает два типа воздействия – консервативное и хирургическое.
Поскольку симптомы и правильное лечение ишемии головного мозга представляет собой обширный раздел современной медицины, актуальные методы диагностики позволяют выявить болезнь на ранней стадии, при условии своевременного обращения к врачу. Тактика терапии определяется тяжестью состояния пациента, а также типом ишемии головного мозга. Лечение предусматривает два типа воздействия – консервативное и хирургическое.
В первом случае предусматривается прием определенных препаратов, направленных на повышение эластичности сосудов, улучшение кровотока и повышение общего тонуса организма. Самым опасным вариантом болезни является острая ишемия, которая может проявлять себя не только у взрослых, но и у новорожденных. В этом случае возможным будет кислородное голодание мозга, что, в свою очередь, запускает необратимые процессы в организме вплоть до летального исхода. Главным направлением лечения острой ишемии мозга будет нормализация дыхания и снижение давления.
Стандарт лечения хронической ишемии головы предусматривает пять направлений:
- Профилактические мероприятия в отношении риска возникновения инсульта.
- Купирование спазмов и остановка прогресса изменений атеросклеротического характера.
- Развитие кровообращения коллатерального типа.
- Создание условий для восстановления обменных нейронных процессов.
- Проведение профилактики в отношении недугов, вызывающих кислородное голодание мозга – остеохондрозов, гипертонии и сахарного диабета.
Госпитализация при ишемии неосложенной формы не практикуется, поскольку может привести к нежелательным последствиям из-за проведения терапии в незнакомых условиях, в то время как домашняя обстановка будет способствовать выздоровлению. Необходимо соблюдать диету, которая позволит благотворно повлиять на состояние сосудов: отказаться от жареного и жирного, консервов и острых приправ. Предпочтительно постное меню с минимумом вареного нежирного мяса, молочные продукты и натуральные соки. При наличии ишемии алкоголь противопоказан.
Препараты от ишемии головного мозга
 Медикаментозная терапия предусматривает лечение следующими лекарствами, комбинация и дозировка которых определяется врачом:
Медикаментозная терапия предусматривает лечение следующими лекарствами, комбинация и дозировка которых определяется врачом:
- Препараты антиагрегантного действия, при помощи которых снижается склеивание тромбоцитов. Также улучшается проходимость сосудов, что способствует лучшему кровообращению. К лекарствам данной категории относятся Дипиридамол и Клопидогрел.
- Статины, которые противодействуют процессу развития атеросклероза. Предпочтительными при лечении ишемии сердца считаются Розувастатин, Аторвастатин и Симвастатин.
- Препараты с ацетилсалициловой кислотой в составе, действие их направлено на снижение свертываемости крови. Благодаря разжижению основной жидкости организма, увеличивается кровоток и проходимость сосудов. Чаще всего это Кардиомагнил, либо обычный Аспирин.
- Витаминные комплексы, с помощью которых можно поддержать организм в тонусе. Полезными при ишемии будут Мильгамма, а также Неуромультивит. Эти средства направлены непосредственно на питание витаминами сосудистой системы и органов, которые испытывают кислородное голодание.
- Для улучшения метаболизма мозговых клеток применяются нейропротекторы, при помощи которых клетки приспосабливаются к нехватке кислорода без ущерба для их состава. Врачи при ишемии прописывают такие нейропротекторы, как Пирацетам, Энцефабол и Актовегин.
- Отдельно ото всех лекарственных групп назначается препарат Цитофлавин, отличающийся энергокоррегирующими свойствами, направленными на антиоксидантное и метаболическое действие. Лекарство отличается многокомпонентностью, при помощи которой возможно воздействие на различные звенья получении энергии клеткой. В связи с этим Цитофлавин одинаково эффективно применяется как и в остром периоде ишемического инсульта, так и в процессе реабилитации.
Помимо таблеток, терапия ишемии головного мозга проводится при помощи специальных физиотерапевтических процедур. Чаще всего это электрофорез в комбинации со специальными лекарствами, а также магнитное воздействие, известное своей положительной динамикой влияния на сосуды. Помимо физиотерапии хорошие результаты дает лечебная физкультура и правильный массаж. С помощью комбинированного воздействия можно не только добиться восстановления физических функций, нарушенных в результате инсульта, но и изменить поведенческие привычки пациента.
Схема медикаментозной терапии назначается врачом после постановки диагноза, самолечение в данном случае является опасным. Только специалист сможет подобрать правильные лекарства и скорректировать их дозировку относительно особенностей организма пациента.
При отсутствии положительного результата от консервативного лечения, в медицинской практике применяется оперативное вмешательство. Однако данная процедура требует от специалиста высокой квалификации, поскольку хирургия головного мозга является ювелирной работой. Последствия операции очень непредсказуемы, кроме того, нередко в ее ходе случаются летальные исходы при попытке спасти пациента.
Народные средства от ишемии головного мозга
 Помимо традиционного лечения ишемии, на практике часто используется терапия заболевания народными средствами. Несмотря на относительную натуральность всех применяемых методов нетрадиционного воздействия, предварительная консультация с врачом является обязательной. Кроме того, важно понимать, что ни одно народное средство, каким бы эффективным оно ни было, не сможет избавить от патологических последствий ишемии. Тем не менее, травяные отвары и настои можно применять комбинировано с традиционным лечением медикаментами. Правильно подобранные натуральные рецепты позволят усилить действие аптечных лекарств и физиотерапии.
Помимо традиционного лечения ишемии, на практике часто используется терапия заболевания народными средствами. Несмотря на относительную натуральность всех применяемых методов нетрадиционного воздействия, предварительная консультация с врачом является обязательной. Кроме того, важно понимать, что ни одно народное средство, каким бы эффективным оно ни было, не сможет избавить от патологических последствий ишемии. Тем не менее, травяные отвары и настои можно применять комбинировано с традиционным лечением медикаментами. Правильно подобранные натуральные рецепты позволят усилить действие аптечных лекарств и физиотерапии.
Наиболее распространены следующие рецепты:
- Залить семена укропа горячей водой и дать настояться в течение получаса. Употреблять полученный состав следует регулярно по три раза в день перед приемом пищи.
- Настой из чеснока на спирту способен создать положительную динамику в лечении ишемической болезни головного мозга. Чеснок предварительно измельчить и засыпать его в стеклянную емкость в таком количестве, чтобы продукт заполнил ее на одну треть. Далее, залить емкость спиртом до краев, оставить настаиваться средство на 10-14 дней. Предпочтительно, чтобы местом хранения было сухое темное место. Принимать натуральное лекарство три раза в день по пять капель, растворенных в ложке простой воды.
 Морковный сок в свежевыжатом виде оказывает благотворное влияние на сосуды и стимулирует кровоток. Употреблять сок следует сразу же после его получения.
Морковный сок в свежевыжатом виде оказывает благотворное влияние на сосуды и стимулирует кровоток. Употреблять сок следует сразу же после его получения.- Смесь из 2 частей соцветия огурца, темной нонеи и по одной части чабреца, мяты, сушеницы, укропных семян и пустырника заливается литром кипятка. Будущее лекарство должно настояться в течение двух часов в темном месте, после чего процедить. Принимать отвар каждые 8-9 часов по половине стакана. Желательно, чтобы терапия этим средством проводилась за полчаса до еды. Регулярное употребление такого настоя позволит избавиться от головокружения и шума в ушах, вызванных ишемией.
- Еще один рецепт включает в себя две части листочков березы, часть нонеи, шишек хмеля, лесного чистеца и лимонного котовника. Чайная ложка состава заливается стаканом кипятка, процеживается после двух часов. Принимать настойку каждые 8-9 часов по 2 ложке, желательно перед едой.
- Для улучшения показателей крови прекрасно подойдет отвар из донника лекарственного: ложка растения заливается половиной литра кипятка. Дать настояться в течение 6 часов, процедить и принимать по 100 мл перед трапезой. Средняя продолжительность курса терапии составляет около семи дней с последующим перерывом.
- В качестве болеутоляющих и седативных отваров можно использовать настои на мяте, валериане и пустырнике. Данные натуральные средства не вызывают привыкания и прекрасно тонизируют организм.
Ишемия головного мозга представляет собой болезнь с тяжелыми последствиями, вплоть до летального исхода. Ключевым залогом успешного лечения и купирования патологий болезни является своевременная диагностика заболевания по его симптомам.
Друзья! Если статья была для Вас полезной, поделитесь пожалуйста ей с друзьями или оставьте комментарий.
Ваш комментарий:
Добавить комментарий
Читайте также
 Симптомы хронического бронхита у взрослых
Симптомы хронического бронхита у взрослыхБронхит – это воспалительный процесс, протекающий в бронхах. Возникает заболевание в случае отсутствия своевременного или же эффективного лечения острой формы бронхита. Основной симптом патологи…
 Симптомы хронического панкреатита у взрослых
Симптомы хронического панкреатита у взрослыхХронический панкреатит – воспалительный процесс поджелудочной железы, который приводит к нарушению работы органа. Больной жалуется на боли в верхней части живота, отдающие в левое подреберье. На…
 Лечение и симптомы кишечных колик у взрослых
Лечение и симптомы кишечных колик у взрослыхКишечная колика характеризуется острой резкой болью в нижней части живота. Схваткообразные ощущения заставляют человека согнуться (так легче переносится приступ). Колика длится недолго: от нескольких …
 Ларингит: симптомы и лечение у взрослых
Ларингит: симптомы и лечение у взрослыхМедицине известна масса заболеваний, поражающих верхние дыхательные пути и отделы дыхательной системы в целом. Среди них, одной из самых неприятных и при этом довольно часто встречающихся болезней, яв…
medportal.net
 частые боли головы;
частые боли головы; Морковный сок в свежевыжатом виде оказывает благотворное влияние на сосуды и стимулирует кровоток. Употреблять сок следует сразу же после его получения.
Морковный сок в свежевыжатом виде оказывает благотворное влияние на сосуды и стимулирует кровоток. Употреблять сок следует сразу же после его получения.