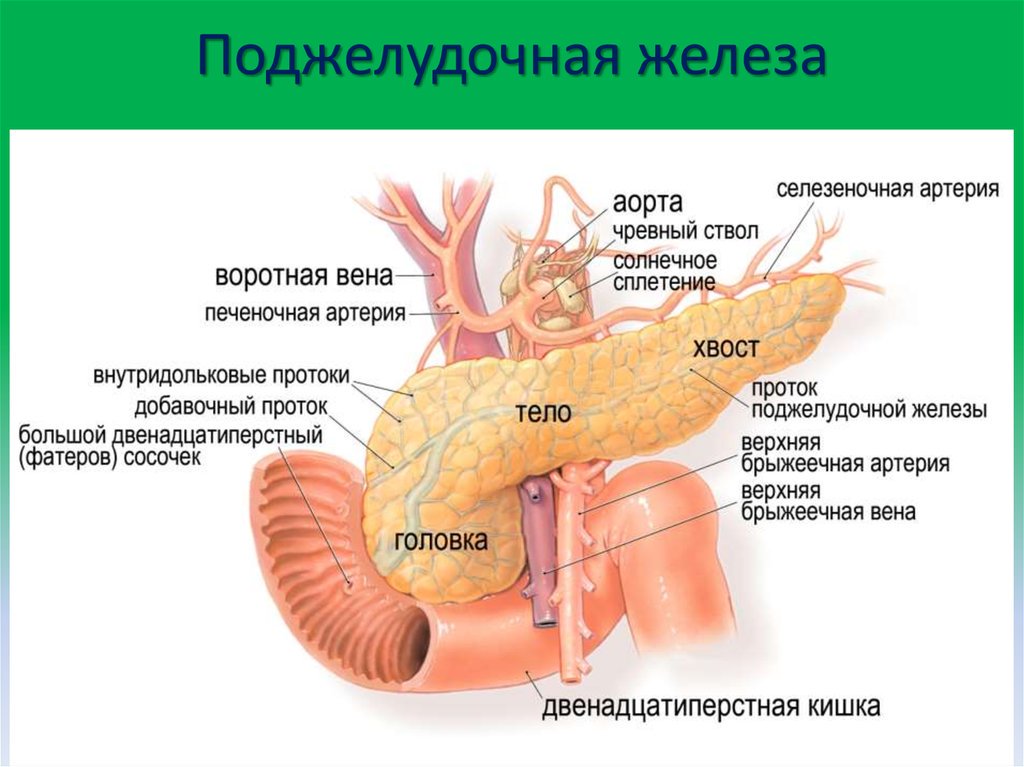
Признаки, симптомы и лечение болезни поджелудочной железы. Панкреатит.
В этой статье речь пойдет о чрезвычайно полезном органе, участвующем в пищеварении — о поджелудочной железе. Этот орган отвечает за образование очень важных для пищеварения ферментов и инсулина — гормона, который контролирует уровень сахара в крови. Рассмотрим признаки, симптомы и лечение болезни поджелудочной железы у мужчин и женщин. Лечение хронического панкреатита также лучше доверить профессионалам врачам из клиники Медлафн-Сервис.
Она находится непосредственно за желудком и располагается поперек живота. Его средняя длина составляет 15 сантиметров. Поджелудочная железа работает следующим образом. Ее клетки богаты панкреатическим соком, который состоит из пищеварительных ферментов. Этот сок, смешиваясь с желчью, попадает в 12-перстную кишку, где ферменты начинают свою работу по расщеплению белков, углеводов и жиров. Одними из главных причин дисфункции поджелудочной железы являются злоупотребление алкоголем или желчнокаменная болезнь (когда желчные протоки, по которым панкреатический сок попадает в 12-перстную кишку, закупориваются).
Как следствие этого процесса обычно возникает острый панкреатит, то есть воспаление поджелудочной железы. Это воспаление заставляет человека испытывать сильнейшие боли в животе и подвергает его риску летального исхода. В случае острого панкреатита больного следует немедленно госпитализировать.
Хронический панкреатит характеризуется медленным и постепенным воспалением поджелудочной железы, вследствие чего ткани железы зарубцовываются. Это приводит к дисфункции пищеварительного процесса из-за нехватки вырабатываемых ферментов, а также к дефициту инсулина. Возникает риск заболевания сахарным диабетом. Типичные симптомы хронического панкреатита: понос, метеоризмы, тошнота и отрыжка. В случае обнаружения этих симптомов следует немедленно обратиться к врачу-гастроэнтерологу. Если сахарный диабет уже развился, то лечением будет заниматься врач-эндокринолог.
Самое опасное онкологическое заболевание — рак поджелудочной железы. Эта болезнь протекает незаметно для больного и обнаруживает себя лишь тогда, когда опухоль распространяется и на другие органы, и возникают метастазы. Довольно часто эта болезнь оказывается смертельной.
«Признаки заболевания поджелудочной железы» – Яндекс.Кью
Часто люди, имеющие боли в подложечной области, списывают недомогание на гастрит, дуоденит или остеохондроз. Специалисты бьют тревогу, поскольку число людей с хроническими панкреатитами и сопутствующей секреторной недостаточностью постоянно, год от года, увеличивается.
Немного о поджелудочной железе
Основная роль данного органа — производство ферментов и гормонов. Вместе с панкреатическим соком ферменты (трипсин, химотрипсин, амилаза и липаза) попадают в двенадцатиперстную кишку, где принимают участие в процессах дальнейшего переваривания пищи.
При недостаточном производстве секрета или нарушении оттока панкреатического сока пища полностью не расщепляется, особенно это касается белков и жиров. Также страдают и процессы всасывания питательных веществ. Некачественно переработанный пищевой комок транзитом проходит по кишечнику, в результате чего количество каловых масс увеличивается.
Также страдают и процессы всасывания питательных веществ. Некачественно переработанный пищевой комок транзитом проходит по кишечнику, в результате чего количество каловых масс увеличивается.
Гормоны, производимые поджелудочной железой — инсулин, глюкагон и липокаин. При заболеваниях поджелудочной железы они перестают вырабатываться в достаточном количестве, что может привести к сахарному диабету или липоматозу самой железы.
Первые признаки заболевания поджелудочной железы
Чаще всего — это боли в области эпигастрия, которые имеют тенденцию к нарастанию. Боль может носить опоясывающий характер и отдавать в область поясницы, левую лопатку, позвоночник. Характерна повышенная кожная чувствительность. Нередко патологию поджелудочной железы путают с остеохондрозом позвоночника, мочекаменной болезнью, заболеваниями сердца, холециститом и аппендицитом.
Наряду с болезненностью присоединяются признаки недостаточной секреторной активности органа:
- «жирный» стул, который плохо смывается с поверхности унитаза.
 Увеличение количества жира в кале связано с недостаточностью липазы — фермента, который не имеет в организме «дублеров». Нарушается основная функция липазы — расщепление жиров в присутствии компонентов желчи.
Увеличение количества жира в кале связано с недостаточностью липазы — фермента, который не имеет в организме «дублеров». Нарушается основная функция липазы — расщепление жиров в присутствии компонентов желчи. - Кашицеобразный обильный стул, выделяющийся 4-5 раз в день. Каловые массы часто бывают серого цвета.
- Вздутие живота и колики.
- Тошнота и тяжесть в животе, особенно после приема жирной и копченой пищи.
- Похудение, которое происходит вследствие плохого усвоения питательных веществ. Аппетит может быть сохранен на начальных этапах.
Помогает выявить патологию исследование копрограммы. В кале обнаруживают большое количество нейтрального жира (стеаторея), а также непереваренные зерна крахмала и мышечных (мясных) волокон.
Плохое качество панкреатического сока является препятствием для всасывания жиров и части витаминов, поэтому, спустя некоторые время, присоединяются признаки витаминной недостаточности. Гиповитаминоз Д проявляется в склонности к переломам костей, судорожным сокращениям мышц. Недостаток витамина А — в сухости кожи, нарушениях зрения; гиповитаминоз К характеризуется плохой свертываемостью крови.
Недостаток витамина А — в сухости кожи, нарушениях зрения; гиповитаминоз К характеризуется плохой свертываемостью крови.
Вследствие плохого расщепления белков развивается гиповитаминоз В12, который может привести к тяжелому заболеванию — пернициозной анемии.
Данные симптомы появляются при следующих заболеваниях:
- острое воспаление железы, острый панкреатит;
- хронический панкреатит;
- опухоли;
- муковисцидоз;
- липоматоз и фиброз железы;
- заболевания тонкого кишечника.
Признаки панкреатита
Если же возникло острое воспаление — панкреатит, болевой симптом выражен особенно остро. Нередко пациент не может лежать на левом боку, а принимает вынужденное положение — сидя, согнувшись вперед. Боль локализуется в подложечной области, с левой стороны живота, носит опоясывающий характер. Позже присоединяется рвота, не приносящая облегчения.
При пальпации живота находят болезненность в левой его части, немного выше пупка. Чтобы не спутать панкреатит с остеохондрозом, следует пальцами ощупать позвоночник. При панкреатите он будет безболезненным.
Согласно исследованиям, большинство случаев панкреатита возникает после приема больших доз алкоголя (в 70%). И лишь только в 10 % эпизодов поражение поджелудочной железы возникает в результате заболеваний — желчнокаменной болезни, опухоли, бактериальной или вирусной инфекции, хронических поражениях пищеварительного тракта, аутоиммунных нарушениях. В 20% выявить причину патологии не удается.
Повторные острые панкреатиты переводят заболевание в хроническую форму. Постепенно происходит замещение железистой ткани рубцовой, а это может привести к нарушению ее эндокринологической функции и развитию сахарного диабета.
Проводится в зависимости от остроты и тяжести процесса. Лучше проконсультироваться с врачом, чтобы исключить заболевания других органов.
Лучше проконсультироваться с врачом, чтобы исключить заболевания других органов.
При остром панкреатите назначаются голодные дни, практикуется прикладывание пузыря со льдом на область живота. Для купирования боли показаны спазмолитические и обезболивающие средства.
Назначаются ферментативные препараты, не содержащие компонентов желчи.
Профилактика
Следует избегать злоупотребления жирной пищей, алкоголем, при избыточной массе тела необходимо снизить вес. Также не следует использовать некоторые пищевые приправы, особенно острые. Своевременно лечите заболевания желудка, кишечника, органов желчеотделения, и соблюдайте назначенную врачом диету при панкреатите.
Материал предоставлен doctor.kzПанкреатит поджелудочной железы: симптомы, диагностика, обострение, лечение, осложнения, диета. Питание при хроническом панкреатите
Панкреатит – это воспаление поджелудочной железы, когда выделяемые органом ферменты начинают накапливаться в нем и производят разрушающее действие. Кроме того, ферменты и токсины могут проникнуть в кровоток и навредить другим внутренним органам.
Кроме того, ферменты и токсины могут проникнуть в кровоток и навредить другим внутренним органам.
Причины приступа панкреатита
Панкреатит диагностируют у больных желчекаменной болезнью, а также у тех, кто не отказывает себе в чрезмерном употреблении алкоголя и обильных приемах пищи. Регулярный прием алкоголя через 5-7 лет неминуемо приводит к развитию панкреатита. Спровоцировать панкреатит могут и такие факторы, как:
- отравление,
- травма,
- вирусные заболевания,
- операции,
- бесконтрольный прием витаминов группы А,
- аутоиммунные заболевания,
- наследственность.
Как проявляется панкреатит?
Больной с диагнозом панкреатит часто испытывает распространенные симптомы:- снижение массы тела,
- тошнота, рвота,
- вздутие живота и избыточное газообразование,
- жидкий бесцветный стул,
- зуд кожных покровов,
- изнуряющие боли в животе, усиливающиеся при приеме пищи,
- слабость и раздражительность,
- нарушение сна.

Как обнаружить заболевание?
При продолжительных болях в животе пациенту необходимо обратиться к врачу и пройти ультразвуковое исследование. Для диагностики панкреатита специалист назначит анализы крови, мочи и кала. Диагноз хронический панкреатит ставится также после рентгенологического обследования или КТ.
Виды панкреатита
Различают несколько видов заболевания:
- Острый панкреатит, вызываемый токсическим воздействием алкоголя, других продуктов или лекарственных средств;
- Хронический панкреатит, медленно текущее воспаление поджелудочной железы с постепенным нарушением функциональных параметров органа;
- Реактивный панкреатит, возникающий на фоне обострения заболеваний других органов желудочно-кишечного тракта.
Лечение панкреатита
Главной задачей при лечении панкреатита считается снятие болевых ощущений, налаживание пищеварения и остановка разрушительного процесса. Лечить панкреатит поджелудочной железы необходимо под наблюдением опытного специалиста. Больному назначают обезболивающие средства и спазмалитики, а также ферментные препараты для компенсации ферментной недостаточности.
Больному назначают обезболивающие средства и спазмалитики, а также ферментные препараты для компенсации ферментной недостаточности.
Что будет, если панкреатит не лечить?
Болезни органов ЖКТ отражаются на работе всего организма. От их правильной работы зависит, насколько хорошо будут получать полезные вещества все органы и ткани. Хронический панкреатит способен спровоцировать сахарный диабет, абсцессы, холецистит, появление кистозных образований, проблемы с органами дыхания, сепсис вплоть до летального исхода.
Диета при панкреатите
Как и любое заболевание органов ЖКТ, панкреатит требует соблюдения определенного меню и особого подхода к приему пищи. В первые дни острого течения заболевания рекомендуется полностью воздержаться от пищи и пить только минеральную воду, способную снизить уровень кислотности. Затем, когда болевой синдром угасает, в рацион допускается вводить каши, нежирное мясо, отварную рыбу. В период лечения категорически запрещено употреблять сырые овощи и фрукты, молочные продукты. Больному рекомендуется полностью отказаться от употребления алкоголя и жирной пищи, острых и соленых продуктов.
Больному рекомендуется полностью отказаться от употребления алкоголя и жирной пищи, острых и соленых продуктов.
Для полноценного и качественного лечения панкреатита исключите все факторы, провоцирующие болезнь, принимайте ферментные препараты и соблюдайте диету, приготовьтесь к длительному лечению и не забрасывайте прием назначенных врачом средств, иначе рецидива не избежать.
Проконсультироваться о диагностике и лечении панкреатита и записаться к специалисту вы можете, позвонив в нашу клинику или записавшись через форму на сайте.
УЗНАТЬ ЦЕНЫ
Поджелудочная железа, симптомы — Клиника Здоровье 365 г. Екатеринбург
Поджелудочная железа. Симптомы заболеваний поджелудочной железы схожи и, как правило, варьируют в зависимости от степени выраженности процесса и локализации в хвосте, теле, головке поджелудочной железы.
При заболеваниях поджелудочной железы основные симптомы могут включать в себя:
- боль в верхней части живота;
- боль в животе, которая иррадиирует (отдает) в спину, или опоясывает;
- боль в животе, которая усиливается после приема пищи;
- боль в животе, которая несколько стихает в согнутом положении;
- тошнота;
- рвота;
- болезненность при прикосновении к животу;
- нарушение переваривания пищи;
- потеря веса;
- зловонный стул с примесью жира (стеаторея).

Среди заболеваний поджелудочной железы выделяют:
- функциональные расстройства поджелудочной железы;
- аномалии поджелудочной железы;
- острый и хронический панкреатит;
- туберкулез поджелудочной железы;
- сифилис поджелудочной железы;
- сосудистые поражения поджелудочной железы;
- кисты поджелудочной железы;
- камни и кальцификаты поджелудочной железы;
- амилоидоз поджелудочной железы;
- опухоли поджелудочной железы.
Поджелудочная железа является эндокринным органом и располагается в проекции желудка в верхней части живота. Поджелудочная железа вырабатывает ферменты, которые участвуют в процессе пищеварения и гормоны (инсулин и глюкагон), которые участвуют в регулировании уровня сахара (глюкозы) крови.
Когда обращаться к врачу.
Посетите врача, если вас беспокоят стойкие боли в животе. Немедленно обратитесь за медицинской помощью, если боль в животе настолько серьезна, что вы не можете найти положение тела, в котором боль не беспокоит.
Боль и поджелудочная железа
Стенограмма лекции
XXV Всероссийской Образовательной Интернет Сессии для врачей
Общая продолжительность: 20:42
00:00
Оксана Михайловна Драпкина, секретарь межведомственного Научного Совета по терапии РАМН, доктор медицинских наук, профессор:
— Следующее сообщение сделает профессор Шифрин Олег Самуилович: «Боль и поджелудочная железа».
Олег Самуилович Шифрин, доктор медицинских наук:
— Глубокоуважаемые коллеги! Свое выступление я начну с небольшого клинического примера. В нашу клинику (под руководством академика Владимира Трофимовича Ивашкина) обратился пациент 55-ти лет с жалобами на эпигастральные боли с иррадиацией в спину, левое подреберье, возникающие через 40-50 минут после приема пищи, а также и в ночное время. Боли достаточно интенсивные, резко снижающие качество жизни больного.
Из истории заболевания. Считает себя больным в течение трех лет, когда после еды стали возникать подобные болевые ощущения. Вначале менее интенсивные, но затем все более усиливающиеся. Из анамнеза обращало внимание, что в течение длительного времени мужчина интенсивно курил, потребляя до полутора, двух пачек сигарет в день.
Больному уже на догоспитальном этапе был поставлен диагноз хронического панкреатита. Назначались различные ферментные препараты, содержащие желчные кислоты, в сочетании с блокаторами протонной помпы. Эффекта не было. Пациента продолжали беспокоить интенсивные боли, в том числе и ночные. Добавление спазмолитиков также радикально ситуацию не улучшило.
В нашей клинике пациенту был подтвержден диагноз болевой формы хронического панкреатита. В качестве антиангинального средства назначены таблетки панкреатина, не содержащие желчные кислоты, в виде мезима 10000. На этом фоне наступило почти радикальное улучшение. Болевая симптоматика практически исчезла.
Абдоминальная боль – это важнейший кардинальный симптом начальных этапов развития хронического панкреатита. На данном слайде приведена работа конца прошлого века, в которой на основании оценки значительного количества наблюдений установлено, что абдоминальная боль беспокоит почти 90% больных хроническим панкреатитом в начальных стадиях. В то же время остальные симптомы хронического панкреатита (диарея, симптомы панкреагенного сахарного диабета, желтуха) гораздо реже беспокоят пациентов.
02:52
Но боль боли рознь. Боль при хроническом панкреатите имеет разное происхождение. Оценивать ее мы должны по-разному. С чем может быть связана абдоминальная боль при хроническом панкреатите? Прежде всего, с собственно воспалением тканей поджелудочной железы. Воспалительный экссудат сдавливает нервные окончания, закономерно вызывая боль.
Если в процессе воспаления преобладает альтерация, то биологически активные вещества повреждают гиалиновые мембраны нервных волокон и воздействуют на нервные сплетения. Абдоминальная боль в этих случаях будет даже более интенсивной.
Абдоминальная боль в этих случаях будет даже более интенсивной.
Я привел примеры этиологии так называемой боли типа А. Боли, связанной непосредственно с воспалением тканей поджелудочной железы. Но при панкреатитах часто встречается и другая боль. Принципиально другая боль по своему характеру! Боль, связанная уже с собственно осложнением воспаления в тканях поджелудочной железы.
Эта боль может быть связана с повышением давления в протоках поджелудочной железы в связи с обтурацией их кальцинатами или со сдавлением фибротически измененной ткани поджелудочной железы.
При повышении давления в протоках поджелудочной железы происходит слущивание черепицеобразного эпителия, выстилающего их. Агрессивный панкреатический сок воздействует на нервные сплетения, содержащиеся в их стенке.
Другая причина подобного типа боли – это псевдокисты, своеобразные раны в теле поджелудочной железы, где агрессивный панкреатический сок так же воздействует на обнаженные нервные окончания.
Нередкая причина подобной боли (боли типа В): сдавление общего желчного протока увеличенной головкой поджелудочной железы или стенозирование двенадцатиперстной кишки за счет той же причины.
Кратко суммируя основные причины панкреатической боли, можно свести к следующим факторам. Повышение внутрипротокового давления и растяжение капсулы поджелудочной железы. Сдавление протоков поджелудочной железы за счет фибротически измененной ткани органа. Ишемизация тканей поджелудочной железы. Деструкция протокового эпителия.
05:31
Боль может быть связана так же и с теми изменениями, которые происходят при хроническом панкреатите в других органах. Это, прежде всего, гастродуоденальные язвы, возникающие за счет уменьшения ощелачивающей роли раствора бикарбонатов, которые вырабатывает поджелудочная железа в условиях болезни.
Возможны тромбозы селезеночной вены при развитии острого панкреатита. Наконец, при тяжелых формах острого панкреатита может возникать и плеврит, который также в отдельных случаях дает выраженную абдоминальную боль.
Боль может возникать также вследствие снижения экзокринной функции поджелудочной железы. Уменьшение выработки ферментов, уменьшение выработки раствора бикарбонатов поджелудочной железой приводит к излишней ацидификации начальных отделов двенадцатиперстной кишки, нарушению моторики и закономерному развитию такого симптома как метеоризм.
Причем пациенту иногда очень трудно различить, что его беспокоит: метеоризм или боль. Эти симптомы субъективно могут перекрещиваться между собой.
В конце прошлого века были проведены классические контролированные исследования по сравнению влияния ферментных препаратов различного типа на уровень абдоминальной боли при хроническом панкреатите. В это исследование вошли тысячи пациентов. Установлено, что традиционные таблетированные препараты панкреатина достоверно уменьшали давление в панкреатических протоках поджелудочной железы и снижали уровень абдоминальной боли.
В то же время микрогранулированные препараты панкреатина достоверно не снижали повышенный уровень давления в протоках поджелудочной железы и не уменьшали выраженность абдоминальной боли у пациентов.
Почему же это происходит? Частицы панкреатина, покрытые энтеросолюбильной оболочкой, содержащиеся в микрогранулированном препарате, попадая в верхние отдел двенадцатиперстной кишки и желудка, не могут вовремя расщепиться вследствие того, что функция выработки бикарбонатов поджелудочной железой страдает в первую очередь при экзокринной недостаточности.
Вследствие этого происходит ацидификация верхних отделов двенадцатиперстной кишки. Микрогранулы панкреатина начинают расщепляться в более глубоких отделах двенадцатиперстной кишки, где рилизинг-система уже не работает.
08:44
В то же время таблетки панкреатина, в которых частицы действующего вещества не защищены энтеросолюбильной оболочкой, начинают распадаться, начинают свою биологическую функцию уже в верхних отделах двенадцатиперстной кишки, где работает рилизинг-система.
Соответственно, по закону, по механизму обратной отрицательной связи уменьшается выработка панкреатических ферментов поджелудочной железой. Снижается давление в этом органе, в его протоках и в паренхиме. Уменьшается уровень боли.
Рассмотрим алгоритм лечения болевой формы хронического панкреатита, предложенный Американской гастроэнтерологической ассоциацией в конце прошлого века.
На первом этапе мы должны подтвердить диагноз. Боль в верхних отделах брюшной полости вызывает далеко не только панкреатит. Это может быть и язвенная болезнь, рак поджелудочной железы, многие другие заболевания, поэтому нельзя болевые ощущения, от которых страдает пациент, сводить только к хроническому панкреатиту.
Диагноз требует подтверждения (это сложный диагноз). Проведением современных ультразвуковых методов исследования, компьютерной томографии, магнитно-резонансной томографии, современных лабораторных методов мы можем и должны подтвердить данный диагноз.
В отдельных редких случаях возможно использование ЭРХПГ, но, направляя пациента на это исследование, следует помнить, что почти в 10% случаев оно отягощается развитием острого панкреатита, поэтому должно выполняться только по строгим показаниям.
Хорошо – подтвердили диагноз панкреатита. Пациенту в любом случае назначается диета с низким содержанием жиров. Пациент должен исключить алкоголь, подчеркиваю, при любой форме хронического панкреатита! Как при алкогольном, так и не при алкогольном. Пациент должен исключить курение. Это важнейший панкреатогенный фактор, значение которого, к несчастью, пока не в достаточной мере оценивается ни пациентами, ни даже врачами.
Для того чтобы лечащий врач мог должным образом оценивать состояние больного, пациенту рекомендуется ежедневное ведение дневника мониторинга своего самочувствия, в котором он оценивает уровень абдоминальной боли. При сохранении болевых ощущений пациент может и должен применять антиангинальные препараты. Например, такие как тримебутин и парацетамол.
11:35
Эти мероприятия неэффективны? Тогда пациенту назначается длительный курс таблетированных препаратов, содержащих панкреатин, причем в высоких дозах. Эти препараты можно комбинировать с ингибиторами желудочной секреции: прежде всего, с блокаторами протонной помпы. Н2-блокаторы здесь гораздо менее эффективны.
Не помогаем мы больному? У него остаются абдоминальные боли? Тогда пациенту следует предложить выбор между выжидательной тактикой и проведением оперативного лечения. Но при этом должно объяснить больному положительные возможности хирургического лечения и возможные осложнения хирургического лечения.
При наличии дилатации протоков пациент посылается на дренирующие операции. Если протоки не расширены, то проводится хирургическая денервация поджелудочной железы или даже резекция части данного органа.
Итак, основные лечебные направления при ведении пациентов с болевой формой хронического панкреатита. На первом этапе это диета, полное прекращение употребления алкоголя (я добавлю – курения). Назначение анальгетиков. Таблетированные ферментные препараты в высоких дозах. Во-первых, с целью создания функционального покоя органа и в качестве заместительной терапии.
Лечение спастических расстройств, которые закономерно возникают при хроническом панкреатите со стороны гладкомышечных органов, со стороны желчных путей, со стороны различных отделов кишечника. Целесообразно назначение тримебутина – препарата, обладающего как спазмолитическим, так и анальгетическим действием.
Нельзя забывать о проведении медикаментозной денервации поджелудочной железы. Здесь нам могут помочь хорошо всем известные циклические антидепрессанты.
Наконец, при неэффективности всех этих мероприятий пациент направляется на консультацию к эндоскописту и хирургу для решения дальнейшей тактики ведения.
13:55
В нашей клинике проведено неконтролированное сравнение влияния на боль традиционных таблеток панкреатина в виде мезима 10000 и микрогранулированного препарата, также содержащего 10000 единиц липазы. Период наблюдения – 4 недели. Группы пациентов были примерно однотипные. Они состояли из больных хроническим панкреатитом алкогольной, билиарной этиологии и смешанной этиологии.
Мы убедились в том, что таблетированный препарат панкреатина в большей степени уменьшает выраженность абдоминальной боли, нежели микрогранулированный препарат. Причем влияние на уровень метеоризма оказалось примерно одинаковым.
Важно отметить, что таблетированный препарат панкреатина реже вызывал запоры, нежели микрогранулированный препарат. Хочу подчеркнуть, что мы рассматривали пациентов с относительно сохраненной внешней секреторной функцией поджелудочной железы. У них не было грубых нарушений со стороны внешней секреторной функции в виде тяжелой диареи, мальабсорбции и так далее.
Назначение адекватных таблетированных ферментов поджелудочной железы позволяет во многом отказаться от применения антисекреторных препаратов. На данной таблице показано, что почти половине пациентов, которым мы назначали мезим 10000, удалось отказаться от применения блокаторов протонной помпы.
Отдельную группу составляют больные хроническим панкреатитом с выраженным атеросклерозом мезентериальных сосудов. На данном слайде приведен пример пожилого пациента (72-х лет) с выраженным кальцинозом мезентериальных сосудов.
15:59
Ведение этих пациентов имеет некоторые особенности. Поскольку у подобных пациентов достоверно более часто диагностируются гастродуоденальные эрозивные поражения, в качестве антиангинальных препаратов им не следует назначать НПВС, о чем говорилось в предыдущей лекции.
Этим пациентам лучше назначать такие антиангинальные препараты, как парацетамол или тримебутин. Они в гораздо меньшей степени представляют угрозу в плане развития гастродуоденальных кровотечений.
Очень важный аспект – это курение. Курение по своей значимости, очевидно, немногим уступает алкоголю в плане своего отрицательного панкреатогенного влияния. Обратите внимание: все наши старания, все наши усилия по лечению абдоминальной боли у больных курильщиков, страдающих панкреатитом, оказывались, как правило, малоэффективными.
Для того чтобы мы могли им помочь, им нужно было или бросить курить, или значительно уменьшить количество потребляемых сигарет. По крайней мере, меньше 10 в день – чтобы индекс курильщика был у них низким.
Обратите внимание на данную таблицу. Опрос проводился среди пациентов, страдающих хроническим панкреатитом, москвичей, как правило, имеющих высшее образование.
О том, что табакокурение негативно влияет на легкие, знают все. О том, что табакокурение обладает кардиотоксическим влиянием, знает большинство. О том, что курение негативно воздействует на желудок, на потенцию у мужчин, знает примерно половина. Но только 10%, только трое из тридцати больных, страдающих хроническим панкреатитом, социально активных людей, имеющих высшее образование, знали, что курение отрицательно влияет на поджелудочную железу.
Это, конечно, убийственные цифры, говорящие о низкой эффективности нашей пропаганды среди больных.
Итак, еще раз подчеркнем возможные причины неэффективности антиангинальной терапии у пациентов с хроническим панкреатитом. Это, прежде всего, неадекватные дозы препарата, когда врач знает, что мы должны назначать лекарство по одной таблетке три раза в день. Это совершенно неправильно!
Мы должны исходить из того, что клиническая картина в каждом конкретном случае индивидуальна. Пациенту нужно назначать такое количество лекарственного средства, которое ему нужно, чтобы устранить симптомы заболевания, устранить дальнейшее развитие заболевания.
Несоблюдение больным схемы лечения. Мы встречались со случаями, когда, например, пациенты принимали ферментные препараты при панкреатите через полчаса после еды. Они объясняли это тем, что они не хотят повредить желудку. Врач не объяснил на догоспитальном этапе, когда следует принимать препарат. Это казалось бы смешным, если бы не было грустным.
Неверный выбор схемы лечения. Как я уже приводил в клиническом примере, ангинальную боль при хроническом панкреатите пытаются лечить ферментными препаратами, содержащими желчные кислоты.
Неверный диагноз. Естественно, никакой лекарственный препарат (ни ферментативный, ни секреторный) не поможет при раке поджелудочной железы. В данном случае пациенту может помочь только вовремя поставленный диагноз.
Наконец, лечащему врачу следует помнить, что для оценки эффективности выбранной тактики лечения нужен достаточный срок. Как правило, не менее 2-4 недель. Только так мы сможем помочь больному хроническим панкреатитом, страдающему абдоминальной болью.
Большое спасибо.
20:42
симптомы, лечение, признаки, приступы у взрослых
Что такое панкреатит
Поджелудочная железа находится под желудком и ответственна за переваривание пищи. Она выделяет ферменты, которые отвечают за пищеварение: амилазу, трипсин и липазу. Через проток она направляет выработанные ферменты в двенадцатиперстную кишку (рис. 1).
Рисунок 1. Роль поджелудочной железы в процессе пищеварения. Источник: aboutkidshealth. caПомимо пищеварения, железа участвует в выработке важных гормонов, в частности инсулина, соматостатина и глюкагона, и защищает двенадцатиперстную кишку от желудочной кислоты.
В пищеварительной системе человека поджелудочная железа — это та самая костяшка домино, которая, падая, заставляет упасть все остальные. Сбой в железе приводит к нарушению всей перистальтики. Если железа воспаляется, развивается тяжелое и угрожающее жизни заболевание — панкреатит.
Причины панкреатита
По данным Рабочей группы по острому панкреатиту Великобритании, основными причинами болезни являются камни в желчном пузыре (50% наблюдений) и злоупотребление спиртными напитками (20–25%).
Поджелудочная соединяется с желчным пузырем через общий желчный проток. Если камень из желчного пузыря попадет в проток и заблокирует его, то поджелудочная не сможет направлять панкреатический сок, содержащий ферменты, в двенадцатиперстную кишку. Сок будет накапливаться в железе, и это приведет к панкреатиту: железа начнет переваривать сама себя.
Рисунок 2. Панкреатит может стать следствием закупорки желчного протока. Источник: childrenshospital. orgВлияние алкоголя на поджелудочную
В США половина случаев хронического панкреатита происходит из-за злоупотребления алкоголем. Причем речь идет даже не о постоянном пристрастии к алкоголю, а о единоразовом употреблении его чрезмерного количества. Пока неясно, как алкоголь разрушает поджелудочную. Врачи считают, что виноваты токсины, которые вырабатываются при расщеплении спирта. Под чрезмерным количеством выпитого врачи понимают более 1,5 литров пива (5%об.) или 5 бокалов (625 мл) вина (13%об.) за раз для мужчин и примерно 1 литр пива или 2 бокала (250 мл) вина за раз для женщин. Для того, чтобы оценить, с какими рисками для здоровья может быть сопряжена ваша обычная доза спиртного, воспользуйтесь этим калькулятором.
Впрочем, желчнокаменная болезнь и алкоголизм не единственные причины. Среди других:
- изобилие жирной пищи в питании, ожирение, нарушение обмена веществ,
- наследственная предрасположенность,
- прием некоторых лекарств (фуросемида, эстрогенов, антибиотиков, сульфаниламидов и т. д.),
- травмы и ранения живота,
- генетические нарушения (кистозный фиброз, аутоиммунный панкреатит),
- инфекции (свинка, вирусные гепатиты В, С, и др.),
- опухоли в канале поджелудочной железы,
- язвенная болезнь двенадцатиперстной кишки,
- сосудистые заболевания,
- диагностические инвазивные процедуры (в частности, эндоскопическая ретроградная холангиопанкреатография),
- повышенный уровень триглицеридов и кальция в крови; возможно образование камней в поджелудочной (кальцификация),
- недоедание (недостаток белка),
- спонтанный (идиопатический) панкреатит (когда хронический панкреатит возникает без видимой причины).
Как развивается панкреатит
Воспаление в железе происходит из-за того, что ферменты, выделяемые поджелудочной, накапливаются в ней и начинают разрушать ее саму (рис. 3). Появляется боль в левой верхней части живота, под ребрами, которая затем начинает отдавать в левую лопатку. В большинстве случаев боль сопровождается рвотой и температурой. Ферменты вместо того, чтобы отправиться в двенадцатиперстную кишку и далее в другие пищеварительные органы, поступают в кровь. Наступает интоксикация организма.
Рисунок 3. Развитие панкреатита. Источник: aboutkidshealth. caКогда поджелудочная теряет свою функциональность, двенадцатиперстная кишка остается без защиты перед кислотой желудка, что приводит к образованию в ней язвы. Ведь прежде поджелудочная вырабатывала бикарбонат натрия, который защищал кишку. Кишечник без необходимых для пищеварения ферментов не может справиться с его содержимым. Возникает кишечная непроходимость и отек органа. При хронической форме болезни страдает сама поджелудочная — она покрывается рубцами (панкреонекроз) и перестает справляться со своими функциями по выработке ферментов и гормонов.
Формы панкреатита
Единая классификация форм панкреатита отсутствует. Обычно врачи делят панкреатит на острый и хронический. Отдельную подгруппу составляет острая рецидивирующая форма, которую в зависимости от момента возникновения и тяжести воспаления могут относить к острой или хронической форме.
Условность деления панкреатита
Деление на формы врачи признают довольно условным. Это связано с тем, что каждый случай болезни имеет свои особенности. Болезнь может протекать с отеком железы или без, приводить к осложнениям в виде отмирания тканей, перитонита, сепсиса или даже не иметь других симптомов, кроме острой боли. При хронической форме может произойти неожиданное обострение — острый панкреатит. А псевдокисты, появление которых врачи часто приписывают хроническому заболеванию, могут стать осложнением острой формы. К тому же нельзя сказать, что острой форме присущ один воспалительный процесс, а хронической — другой.
Острый панкреатит
Это острое неожиданное воспаление поджелудочной железы. Оно может приводить к отмиранию частей или полностью органа (панкреонекрозу) или переизбытку в нем жира. Острый панкреатит в зависимости от тяжести может пройти сам в течение нескольких дней или недель или перейти в хроническую форму.
Острая форма бывает тяжелой или нетяжелой. При тяжелой форме болезнь сопровождает панкреонекроз с накоплением токсических для организма веществ. Смертность пациентов в этом случае составляет 50–60%. При нетяжелом течении железа отекает, а панкреонекроз, хоть и возможен, но носит ограниченный характер. Легкая форма панкреатита может пройти сама после того, как спадет отек, а смертность при ней гораздо ниже — 2–3%.
Хронический панкреатит
Хроническая форма связана с определенными непоправимыми изменениями в поджелудочной, которые в большинстве случаев вызывает алкоголизм. При этом происходит изменение структуры органа. Забиваются протоки, ткань железы покрывается рубцами.
При хроническом течении болезни боли не такие сильные и состояние пациента не настолько тяжелое, как при острой форме. Хронический панкреатит может обостряться, то есть переходить в острую форму с сильными болями. Другое развитие болезни — это появление свободной жидкости в железе (ложные кисты). Разрыв кист или их расширение нарушают работу других органов пищеварительной системы. Помимо этого, они могут приводить к раку поджелудочной.
Чем опасен панкреатит
Поджелудочная железа — важное колесико во всей пищеварительной системе. Потеря функциональности железы приводит к воспалению, повреждению других органов желудочно-кишечного тракта и интоксикации организма.
Панкреатит губителен для самой железы — возникает отек или отмирание органа. Помимо этого, у болезни есть большой список осложнений, которые затрагивают весь организм:
- воспаление тканей с гноем (абсцессы) не только брюшины, но и всего пространства от диафрагмы до малого таза,
- появление жидкости в брюшине (асцит),
- воспаление легких (плеврит), сердца (перикардит),
- образование кист и свищей,
- кровотечение в желудке и кишечнике, кишечная непроходимость,
- острый холецистит,
- острая почечная недостаточность,
- полиорганная недостаточность,
- диабет (из-за неспособности железы вырабатывать инсулин),
- злокачественная опухоль железы,
- сепсис и септический шок (угрожающее жизни состояние организма, при котором начинают отказывать органы).
Смерть как осложнение панкреатита
Общая смертность от острого панкреатита составляет 21%. Сюда относят последствия в виде инфекций и вторичных нарушений пищеварения и случаи, выявленные на аутопсии. При хроническом панкреатите смертность составляет 17%, включая случаи смерти из-за осложнений в виде рака поджелудочной, желудочно-кишечного кровотечения и послеоперационных осложнений.
Симптомы панкреатита
Общие симптомы включают боль в животе и постоянную рвоту, после которой не наступает улучшение состояния. Боль возникает в верхней части живота (под левым ребром), она острая, может пропадать на какое-то время, но всегда возвращается. Обычно болевые ощущения ухудшаются после еды, особенно если еда была тяжелой: жирной, острой, пережаренной, и после алкоголя. Отдавать боль может в левую лопатку, поясницу или опоясывать верхнюю часть живота и спины. Все другие симптомы могут варьироваться в зависимости от формы заболевания.
Симптомы острого панкреатита
Симптомы нетяжелой и тяжелой форм острого панкреатита в начале заболевания совпадают. Разница в том, что нетяжелая форма вызывает отек железы и может пройти самостоятельно. А вот тяжелую форму всегда сопровождает некроз (отмирание клеток) поджелудочной. Главные признаки острого панкреатита:
- постоянная сильная боль под левым ребром,
- постоянная рвота,
- отечность в верхней части живота,
- учащенное сердцебиение,
- низкое артериальное давление,
- повышенная температура (до 37—38℃, в редких случаях),
- изменение стула (в начале болезни стул обычный, затем возникают диарея, в кале присутствуют жировые пятна, запах — резкий и неприятный),
- вздутие верхней части живота,
- появление фиолетовых пятен на лице и конечностях (цианоз).
Важно! В случае с панкреатитом обезболивающие препараты боль не ослабляют. После еды боль усиливается. Также ее усиливают кашель, движение и глубокий вздох. Бывает, что пациент жалуется на боль во всем животе. Она может отдавать в левую лопатку, поясницу и плечо или быть опоясывающей. Если приступ болезни и ее симптомы держатся более 1 недели, значит острый панкреатит перешел в свою тяжелую форму: появились осложнения в виде некроза и инфекции железы.
Симптомы хронического панкреатита
Для хронической формы характерны:
- боль в верхней части живота,
- рвота с желчью,
- диарея и присутствие в кале жировых пятен (стеаторея),
- потеря веса (из-за недостатка ферментов и, как следствие, плохого усвоения и переваривания пищи),
- повышенная утомляемость и нарушение сна,
- потливость, головные боли и головокружение.
Важно! Хронический панкреатит может протекать и бессимптомно. Часто пациентов беспокоит лишь тупая постоянная боль выше пупка. В начале заболевания боль может быть разной силы, но постоянной. По мере развития болезни боль отходит на второй план, становится тупой или вообще прекращается. Время от времени могут случаться приступы острого панкреатита с присущими ему симптомами.
Что делать при приступе панкреатита
При приступе боли необходимо вызвать бригаду скорой помощи. Симптомы панкреатита похожи на аппендицит и инфаркт, поэтому важно не заниматься самолечением. При ожидании скорой нужно следовать простым правилам:
- Не пить обезболивающие препараты. Они могут скрыть симптомы и врачу сложно будет определить реальную картину.
- Наклониться вперед или выпрямить спину. При таких позициях боль должна немного уменьшиться.
- Ничего не есть и желательно не пить до приезда скорой.
- Не курить. Никотин может спровоцировать приступ боли.
- Нужно положить холод на верхнюю часть живота. Это поможет немного снизить воспаление.
- Нужно обеспечить пациенту полный покой: без резких движений, способных вызвать боль и новый приступ рвоты.
Номер для вызова скорой медицинской помощи в России: 103. Единый номер экстренных служб (в т. ч. МЧС, полиции, ГИБДД): 112 (работает при заблокированном счете телефона, при отсутствии SIM-карты).
Диагностика панкреатита
Диагностика осложняется сопутствующими нарушениями работы органов желудочно-кишечного тракта у пациентов. Болезнь может маскироваться под пищевое отравление или кишечную колику. Так как железа расположена в верхней части живота, практике известны случаи, когда панкреатит ошибочно принимали за инфаркт. Резкая боль и рвота — симптомы аппендицита, поэтому за ними бывает сложно распознать болезнь поджелудочной.
После первичного осмотра врач назначает общий и биохимический анализ крови. Помимо крови, пациент сдает анализы на мочу и кал. Так, одними из параметров, которые говорят о наличии панкреатита, являются повышенный уровень амилазы (в крови и моче) и липазы (в крови), а также сниженный уровень эластазы (в кале).
Для анализа могут брать и сок из поджелудочной железы, чтобы определить количество ферментов. Процедура называется канюляцией и состоит в введении трубки в главный проток органа. При проблемах с железой ферменты будут накапливаться в органе. Их избыточное количество говорит о панкреатите.
При наличии показаний, в частности при желтухе, холицистите, жидкости в брюшине (экссудата), острых хирургических заболеваний, выполняют также лапароскопию и лапароцентез.
Все методы диагностики панкреатита разделяют на инструментальные и лучевые, то есть с проникновением внутрь органа или с помощью визуализации органа на экране оборудования соответственно.
Инструментальные методы
Эти методы подразумевают введение эндоскопа через рот. Решение о применении того или иного метода принимает врач на основании результатов первичного осмотра. Сюда входят:
- эндоскопическая ретроградная холангиопанкреатография, ЭРХПГ (позволяет определить наличие кист, камней, сужения протоков, сделать рентген железы и биопсию, при необходимости — удалить камень, который застрял в желчном протоке и мешает продвижению панкреатической жидкости),
- фиброгастродуоденоскопия (позволяет оценить, повреждена ли слизистая желудка и двенадцатиперстной кишки, выявить язвы и эрозии, определить отек железы),
- эндосонография (позволяет выявить наличие метастазов, размер и стадию опухолей, изменения в поджелудочной и ее протоках).
В последнее время ЭРХПГ применяют нечасто, так как метод может привести к осложнениям в виде кровотечения или к возникновению острого панкреатита. Исследования говорят, что вероятность таких последствий — 1–9%.
Лучевые методы
Эти методы не предполагают проникновение внутрь человека. Увидеть железу на экране оборудования позволяют:
- ультразвуковое исследование (УЗИ),
- рентген,
- компьютерная томография,
- магнитно-резонансное исследование (МРТ).
УЗИ — один из самых простых и не требующих специальной подготовки способов выявления панкреатита. Исследование позволяет определить неровность контуров железы, ее неоднородность, увеличение размеров. На УЗИ врач сможет увидеть отек железы и наличие жидкости вокруг нее. При проведении исследования видны и камни в желчном пузыре — основная причина возникновения панкреатита. Врач оценит состояние желчных протоков и увидит, не переместился ли туда камень.
Можно ли ставить диагноз только по УЗИ?
Нет, УЗИ используется как дополнительный метод диагностики панкреатита. Если кишечник заполнен лишними газами, то врачу сложно будет разглядеть отек железы. Более того, изменение структуры и контуров органа не всегда говорит о панкреатите. Такие признаки встречаются у людей с проблемой ожирения и у пожилых людей.
На рентгене четко видны желчные протоки: их сужение и смещение, а также участки с кальцинозом (накопление солей кальция). Но этот метод не позволяет поставить диагноз «панкреатит».
Компьютерная томография выявляет опухоли, кисты и абсцессы (наличие гноя). На экране отображаются размеры и структура поджелудочной. Метод также применяют для определения избытка кальция в железе (кальцификация). При МРТ видны поджелудочная и ее протоки, а также желчный пузырь. Метод часто используют как наиболее безопасный по сравнению с ЭРХПГ и компьютерной томографией, которой сопутствует рентгеновское излучение.
Лечение панкреатита
Стратегия лечения панкреатита зависит от тяжести заболевания. Оно может включать прием различных лекарственных препаратов, направленных на снятие нагрузки с поджелудочной железы, парентеральное питание и хирургическое вмешательство.
Лечение острого панкреатита
Пациентов с диагнозом острый панкреатит отправляют в стационар. Врач изучает клиническую картину, направляет на анализы и обследование. При тяжелой форме панкреатита пациента направляют в реанимационное отделение, при нетяжелой — в хирургическое. Главной задачей врачей будет обеспечить пациенту покой, а поджелудочной — полный голод.
Лечение нетяжелой формы включает зондирование содержимого желудка, назначение анальгетиков и спазмолитиков, введение инфузионных растворов. При тяжелой форме пациента направляют на операцию, если эндоскопические методы не способны устранить возникшие осложнения панкреатита (кровотечение, острую кишечную непроходимость и т. д.). Важной составляющей лечения является антибиотикотерапия.
Лечение хронического панкреатита
При хроническом панкреатите врачи выбирают консервативное или оперативное лечение. Перед принятием решения производится оценка состояния всей пищеварительной системы. Отсутствие операции может привести к потере функций поджелудочной железы, в то время как ранняя операция влечет риск появления тяжелых послеоперационных последствий. Врачи прибегают к операции, когда налицо осложнения панкреатита и есть вероятность поражения других органов пищеварительной системы. Кисты, свищи и нарушение проходимости желудочно-кишечного тракта — другие показания к проведению операции.
При консервативном лечении прописывают покой, холод на живот, прием антибиотиков и анальгетиков, а также витамины (А, D, Е и К). Для восстановления микрофлоры кишечника прописывают бифидо- и лактобактерии. Для восполнения ферментов (амилазы, трипсина и липазы), которые поджелудочная железа не в состоянии вырабатывать в нужном количестве, назначают ферментные препараты. Врач подбирает подходящий препарат и определяет его дозировку и длительность лечения.
Важно! Суточную дозу ферментного препарата нужно употреблять в течение всего дня во время еды. Необходимо строго следовать указаниям врача о диете, отказаться от алкоголя и вредной пищи. Особенно противопоказана жирная пища.
Диета, питание при панкреатите
Диета необычайна важна для лечения панкреатита. Нарушение работы поджелудочной сказывается на работе других органов: им становится сложнее переваривать пищу. Поэтому чем легче будет пища, тем лучше будет перистальтика. Речь идет не только об отсутствии в питании жирных продуктов и алкоголя. Важно также исключить продукты, которые вызывают желчеотделение и газообразование. Питаться лучше дробно, резать пищу на мелкие куски. Следует выбирать продукты с низким содержанием жиров и белков.
Соблюдать диету нужно будет на протяжении всей жизни. Врачи советуют придерживаться стола № 5.
Диета № 5 существует в базовом и расширенном варианте. Базовый вариант показан при рецидивах хронического панкреатита и при остром характере заболевания. В острой фазе диета более строгая со множеством ограничений. Она направлена на разгрузку поджелудочной железы и снятие симптомов острого воспаления. В первые 3 дня острой стадии пациенту рекомендуется голодание. Далее в течение 3-7 дней разрешено питание углеводными продуктами маленькими порциями с небольшими интервалами. После снятия симптомов острого панкреатита диета расширяется, и в нее добавляются другие продукты, повышается количество белка в рационе и общая калорийность питания.
Взято из статьи: «Диета при панкреатите»Что можно есть
Среди разрешенных продуктов при панкреатите:
- Несвежий хлеб, сухое печенье и бисквит, сухари,
- Отварные или приготовленные на пару овощи (картофель, свеклу, кабачки, морковь, цветную капусту, тыкву, брокколи, брюссельскую капусту),
- Овощные супы-пюре,
- Курица, индейка, говядина, телятина, кролик (отварные или на пару),
- Нежирная рыба (судак, треска, щука, окунь),
- Каши на воде (овсяная, гречневая, манная, рисовая),
- Нежирные молочные продукты: молоко (лучше в блюде), йогурт, творог, сметана, кефир, сыр,
- Сливочное масло без соли и с низким содержанием жира в ограниченном количестве,
- Сладости в ограниченном количестве: мед, зефир, джем, варенье,
- Фрукты: некислые яблоки, клубника, бананы (не в период обострения заболевания и желательно в виде пюре или запеченные), некислая черника и вишня,
- Напитки: компоты из сухофруктов, кисели, слабый несладкий чай, некислые соки, вода без газа,
- Омлет или яйца в духовке.
Что нельзя есть
Диета при панкреатите призвана щадить поджелудочную железу.
Американский Национальный фонд по поддержке больных панкреатитом рекомендует пациентам ограничивать потребление жира до 30-50 граммов в день, при этом ни один прием пищи не должен содержать более 10 граммов жира.
Запрещены тяжелые для переваривания и жирные продукты (видео 1):
- Свежий хлеб, пицца, пельмени и вареники,
- Свежие овощи: бобы, горох, белокочанная капуста, огурцы, помидоры, грибы, репа, редька, щавель,
- Супы на бульонах (рыбном или мясном), окрошка, свекольник, острые супы,
- Баранина, свинина, утка, гусь, сосиски, колбасы, копченое мясо, бекон, консервы, сало,
- Рыба: жирные сорта, консервы, копченая рыба, икра, соленая рыба, морепродукты,
- Каши: пшенная, перловая, кукурузная,
- Жирные молочные продукты: жирное молоко, сыр, сметана, сливки,
- Маргарин, майонез, кетчуп, горчица,
- Торты, пирожные, сдобные булочки, мороженое, шоколад, варенье,
- Бананы, цитрусовые, виноград, финики, кислые фрукты,
- Алкоголь, кофе, какао, горячий шоколад, газированные напитки, пакетированные соки, энергетические коктейли, газированная вода, крепкий чай,
- Яйца: жаренные или вареные вкрутую.
Важно! Пищеварительная система некоторых пациентов с диагнозом «панкреатит» плохо переваривает свежие овощи, в частности помидоры. Врачи в этом случае советуют быть осторожными с потреблением помидоров, огурцов и некоторых других свежих овощей и готовить их на пару или тушить.
Видео 1. Диета при панкреатите.
Народные методы
Панкреатит — серьезное заболевание, которое способно привести к поражению всех органов пищеварительной системы. Самолечение народными средствами без обращения за помощью к врачу может привести к серьезным последствиям. Так, абсолютно противопоказано применение любых желчегонных препаратов: листьев артишока, расторопши, куркумы, чистотела и др.
Американский Национальный фонд по поддержке больных панкреатитом советует взрослым заниматься йогой три раза в неделю для уменьшения боли, медитировать для избавления от стресса и больше двигаться. Пищеварительная система вообще приветствует физическую активность. Врачи говорят о необходимости раннего движения даже после операционного вмешательства на брюшную полость. Это улучшает перистальтику и помогает органам быстрее наладить процессы всасывания и переваривания пищи.
Естественно применение народных рецептов не приведет ни к избавлению от панкреатита, ни к его усугублению. А вот отсутствие своевременного квалифицированного лечения может иметь плачевный результат. Важно помнить, что следствием невылеченного панкреатита может стать летальный исход.
Профилактика
При появлении симптомов обязательно нужно вовремя обращаться за врачебной помощью. Игнорирование боли в животе может привести к серьезным повреждениям органов желудочно-кишечного тракта. В целях профилактики болезни нужно приучить себя к дробному питанию в одно и то же время и избегать перекусов. Так мы приучаем наш организм вырабатывать соки, жидкости и ферменты только во время поступления пищи. Если организм не знает, когда ждать пищу, он трудится постоянно. Тот же желудочный сок будет разъедать желудок, если в нем нет еды.
Важно не переедать и употреблять пищу только в теплом виде. Немногие знают, что горячая пища вредна для кишечника. Здоровой привычкой станет исключение из своего рациона жирных, жареных и острых блюд, даже в небольшом количестве. Нужно употреблять меньше молочных продуктов, особенно жирных. Каши рекомендуется готовить на воде. Пациенты должны строго следить за питанием: никаких полуфабрикатов, консервов, солений или продуктов быстрого приготовления.
Ни в коем случае нельзя употреблять алкоголь. Он абсолютно противопоказан в любом количестве, если есть наследственная вероятность развития панкреатита или уже установлен диагноз. Курение тоже под запретом. Хотя врачи сходятся во мнении, что никотин не вызывает болезнь поджелудочной, он способен спровоцировать приступ. И, конечно же, необходимо исключить из своей жизни стрессовые ситуации.
Заключение
Панкреатит — это воспаление поджелудочной железы. Характеризуется болью в верхней части живота, под левым ребром, и постоянной рвотой, после которой самочувствие не улучшается. Острая нетяжелая форма может пройти самостоятельно, тяжелая — привести к отмиранию участков органа. Другая опасность — переход заболевания в хроническую форму, когда повреждается и уже не подлежит восстановлению структура и ткани поджелудочной. Общая смертность от острого панкреатита составляет 21%.
Основные причины панкреатита — это желчнокаменная болезнь (камни в желчном пузыре) и алкоголизм. Камни из желчного могут попасть в проток и заблокировать путь панкреатической жидкости. Это чревато сбоем всех других органов пищеварительной системы.
Диагностика включает анализы крови, мочи и кала и исследования — с проникновением внутрь или визуальным осмотром с помощью оборудования. Первичная помощь — это покой, голод и холод на живот. В зависимости от тяжести заболевания врачи назначают антибиотики, витамины и ферментные препараты. При осложнениях показана операция.
Источники
- Острый панкреатит (Протоколы диагностики и лечения). Авторы: С. Ф. Багненко, А. Д. Толстой, В. Б. Краснорогов, А. А. Курыгин, М. В. Гринев, В. Н. Лапшин, В. Р. Гольцов. Санкт-Петербургский научно-исследовательский институт Скорой помощи им. И. И. Джанелидзе (директор — профессор С. Ф. Багненко).
- Клиника высоких медицинских технологий им. Н. И. Пирогова СпбГУ. Хронический панкреатит.
- Справочник MSD. Острый панкреатит.
- Санкт-Петербургский государственный медицинский университет имени академика И. П. Павлова. Кафедра факультетской терапии, автор заслуженный врач РФ Доцент Е. В. Краевский. Хронический панкреатит.
Панкреатит хронический › Болезни › ДокторПитер.ру
Хронический панкреатит — медленно прогрессирующее воспаление поджелудочной железы, сопровождающееся нарушениями ее функций. Заболевание протекает с периодическими обострениями на фоне временных улучшений.
Главная функция поджелудочной железы– выработка панкреатического сока для переваривания пищи. Поэтому при ее воспалении в первую очередь нарушается процесс пищеварения. Панкреатит — очень распространенное заболевание — в мире им болеет каждая пятая женщина и каждый десятый мужчина.
Признаки
Первый признак — боль. При хроническом панкреатите может болеть где угодно. Все зависит от того, какая часть железы воспалена. Поджелудочная железа напоминает своим внешним видом длинного зверька (у нее есть головка, тело и хвост). Если «болеет» головка поджелудочной железы, то боль локализуется в правом подреберье, если тело, то — в подложечной области, если хвост, то — в левом подреберье. Опоясывающая боль, отдающая в спину, за грудину или левую лопатку возникает при воспалении всей железы. Случается даже, что боль отдает в подвздошные или паховые области, в левое бедро, в область копчика или промежность.
Боли бывают самые разные – тянущие, острые, постоянные или периодические. Обычно они возникают через 1-3 часа после еды, но бывают и через 10-15 минут. Поэтому многие страдающие хроническим панкреатитом предпочитают вообще не есть, чем терпеть выматывающую боль. После физической нагрузки тоже появляется боль из-за растяжения капсулы железы. При приступе панкреатита приходится сидеть с наклоном вперед, чтобы уменьшить боль. Она может сопровождаться признаками воспаления, парезом кишечника, тошнотой и рвотой.
Другие симптомы болезни связаны с нарушением внешней секреции, такими, как резкое снижение аппетита, метеоризм, частый и обильный стул, поносы или запоры, потеря в массе тела.
При недостаточности внутренней секреции, то есть уменьшении выработки инсулина, появляются признаки сахарного диабета: сухость во рту, жажда, непереносимость сахара.
Происходит разжижение стула, его количество увеличивается в объеме. Характерен панкреатический понос с выделением обильного кашицеобразного зловонного с жирным блеском кала, который тяжело смывается со стенок унитаза.
Температура тела, как правило, нормальная и несколько повышается при обострении. Возможна непостоянная легкая желтушность.
Очень редко (в 5% всех случаев) встречается латентный (безболевой) панкреатит. При нем наблюдаются диарея, стеаторея — «масляный стул», снижение массы тела, слабость, сахарный диабет.
Нередкая форма заболевания (11-30% всех случаев) – это калькулезный («каменный») панкреатит. При нем боль проявляется только в головке поджелудочной железы. Кроме того, его признаками являются: трудноизлечимые запоры, повышение уровня амилазы крови и мочи, желтуха. При камнеобразовании во всех отделах железы обычно наблюдаются быстро прогрессирующая внешнесекреторная недостаточность (поносы, вздутие живота и пр.) и сахарный диабет, а боли, как правило, не выражены.
Описание
Хронический панкреатит формируется постепенно на фоне:
- хронического холецистита
- желчнокаменной болезни
- бессистемного нерегулярного питания
- частого употребления острой и жирной пищи
- хронического алкоголизм
- язвы желудка или двенадцатиперстной кишки,
- атеросклеротического поражения сосудов поджелудочной железы
- инфекционных заболеваний
- интоксикаций свинцом, ртутью, фосфором, мышьяком
- травмы
- приема лекарств — иммуносупрессанты, антибиотики, сульфаниламиды, натрийуретики;
- сосудистых заболеваний
- болезней соединительной ткани
- стрессов.
Предрасполагающим моментом к развитию хронического панкреатита является застой секрета поджелудочной железы, вызванный механическим препятствием в выводных протоках железы.
В возникновении панкреатита большая роль принадлежит желчи. Считается, что желчные кислоты вызывают коагуляционный некроз железы. Кроме того, в желчи содержится лецитин, который под влиянием панкреатической фосфолипазы А превращается в лизолецитин, приводя к самоперевариванию поджелудочной железы.
Первая помощь
Обращение к врачу обязательно. При обострении хронического панкреатита необходимы голод, холод и покой. Это значит, что нужно оставаться в постели, 2-3 дня не есть вообще, только пить по 3-4 стакана травяных настоев в день (не больше!). На место, где болит, нужно приложить пузырь со льдом (удобнее – пакет с замороженными овощами). При сильной боли применять спазмолитики, в том числе селективные антагонисты кальция.
Диагностика
Главное в лечении панкреатита — устранение первопричины данного заболевания, которую установить иногда очень сложно. Для этого требуется тщательное комплексное обследование.
При диагностике хронического панкреатита прежде всего исключают опухоли поджелудочной железы, желчнокаменную болезнь, язвенную болезнь желудка и двенадцатиперстной кишки, хронический энтерит и другие заболевания ЖКТ.
Диагноз панкреатита ставится не только по клинической картине. Важны результаты анализов крови и мочи.
Эффективные и точные данные дает эхотомография или УЗИ. Иногда делают компьютерную томографию, при которой определяют размеры, форму, структуру поджелудочной железы, взаимоотношение с окружающими тканями, наличие в ней очагов воспаления, камней в протоках. Дуоденорентгенография выявляет деформации внутреннего контура петли двенадцатиперстной кишки и вдавления, обусловленные увеличением головки поджелудочной железы. Радиоизотопное сканирование показывает размеры и интенсивность тени поджелудочной железы.
Денситометрия дает возможность судить о плотности органа. С помощью ретроградной панкреато-холангиографии узнают о состоянии не только общего желчного, но и панкреатического протока.
Лечение
В начальных стадиях заболевания и при отсутствии тяжелых осложнений назначается консервативное лечение. В период обострения его желательно проводить в условиях стационара.
Первые два дня рекомендуется воздержаться от приема пищи и употреблять небольшое количество жидкости. Диетический режим в фазе обострения соответствует столу № 5а или №5 с суточным количеством белка 100-200 г (№ 5а) и 140-150 г (№ 5). Запрещаются крепкий чай, кофе, какао, шоколадные изделия.
Медикаментозная терапия должна быть комплексной и проводится в стационаре. Для устранения болей назначают анальгетики. Снять боли могут новокаиновые блокады, которые проводит врач.
Внешнесекреторная активность подавляется благодаря голодной диете, холинолитиками. Местно применяют холод. Для борьбы с самоперевариванием железы назначаются медикаменты, для выведения токсических продуктов и ферментов переливают электролитные растворы (Рингера и др.). Чтобы восстановить нарушенный белковый обмен переливают свежую нативную плазму или плазмозаменители. Назначают антигистаминные препараты.
Антибактериальную терапию проводят с помощью антибиотиков широкого спектра действия — тетрациклинов, которые хорошо выделяются в составе сока поджелудочной железы.
При инкреторной (инсулиновой) недостаточности, а также при снижении питания показана инсулиноглюкозная терапия. Назначаются также анаболические препараты внутримышечно, поскольку при этом подавляются панкреатические ферменты в крови, улучшается общее самочувствие, наблюдается некоторое снижение гипергликемии. При хроническом панкреатите отмечается дефицит витаминов, поэтому назначаются витамины А, С, В и группы В.
Для заместительной терапии назначают препараты сухой поджелудочной железы, содержащие ее ферменты по 1-2 таблетке 3 раза в день с каждым приемом пищи. Надо сказать, что заместительную терапию нужно назначать, если существует внешнесекреторная недостаточность железы. Если концентрация ферментов не снижена, назначение этих препаратов ошибочно.
Во время ремиссии показано санаторно-курортное лечение в Железноводске, Ессентуках, Боржоми, Трускавце на других курортах гастроэнтерологического профиля.
К сожалению, традиционное лечение панкреатита, заключающееся в голодании, заместительной (ферментативные препараты) и антибактериальной терапии, снятии болевого синдрома не может избавить от панкреатита навсегда. При панкреатите структура и функции поджелудочной железы нарушены и не восстанавливаются. Получается, что человек с хроническим панкреатитом обречен на пожизненный прием лекарств и пожизненную диету, при малейшем нарушении которой возможен рецидив, а следовательно, резкое снижение качества жизни. Поэтому больные и врачи ищут лечение, направленное на восстановление структуры и функций органа. Многим помогают натуропатия, гомеопатия, а также иглоукалывание. Но нужно найти проверенного специалиста.
Питание – часть комплексного лечения. Оно должно быть дробным, 5-6-разовым, небольшими порциями. Исключают алкоголь, в том числе, и пиво, маринады, соленья, жареную, жирную и острую пищу, крепкие бульоны. Диета должна содержать повышенное количество белков (стол № 5) в виде нежирных сортов мяса, рыбы, свежего нежирного творога, неострого сыра. Нельзя есть сырые фрукты и овощи. Грибы категорически противопоказаны. Содержание жиров в пищевом рационе должно быть ограничено до 70-80 грамм в сутки. Ограничивают углеводы, особенно при развитии сахарного диабета. Еда должна быть теплой. Кофе и чай, в том числе зеленый нужно исключить из своего рациона. Пить рекомендуется только натуральные соки, не содержащие сахар, а также травяные чаи и отвары сухих фруктов.
Допускаются молочные продукты, но с минимальным процентом жирности.
При панкреатите не допускается употребление острой пищи, различных консерваций, копченых и маринованных продуктов, газированных и алкогольных напитков, сладкого.
В целом, рацион больного панкреатитом должен быть построен из быстро переваривающихся продуктов.
Поджелудочная железа очень капризна, поэтому даже к назначенной врачом диете нужно подходить крайне осторожно, все, что разрешено, нужно есть по чуть-чуть, а в период ремиссии можно осторожно расширять диету – пробовать новые продукты и прекращать их есть при малейшем дискомфорте в животе.
Профилактика
Необходимо своевременное лечение заболеваний, влияющих на возникновение панкреатита, устранение возможности хронических интоксикаций, способствующих развитию этого заболевания (производственных, а также алкоголизма), обеспечение рационального питания и режима дня.
Чтобы панкреатита у вас не было, следует исключить стрессы, не злоупотреблять алкоголем, не переедать, не есть сильно жаренную, очень жирную и очень острую пищу, следить, чтобы питание было полноценным.
© Доктор Питер
Симптомы, причины, диагностика, лечение, тесты
Что такое панкреатит?
Панкреатит — это заболевание, при котором воспаляется поджелудочная железа.
Поджелудочная железа — это большая железа позади желудка и рядом с тонкой кишкой. Поджелудочная железа выполняет две основные функции:
- Она выделяет в тонкий кишечник мощные пищеварительные ферменты, помогающие переваривать пищу.
- Высвобождает инсулин и глюкагон в кровоток. Эти гормоны помогают вашему организму контролировать то, как оно использует пищу для получения энергии.
Ваша поджелудочная железа может быть повреждена, если пищеварительные ферменты начинают работать до того, как поджелудочная железа их высвобождает.
Типы панкреатита
Две формы панкреатита — острая и хроническая.
- Острый панкреатит — внезапное воспаление, которое длится непродолжительное время. Он может варьироваться от легкого дискомфорта до тяжелого, опасного для жизни заболевания. Большинство людей с острым панкреатитом полностью выздоравливают после правильного лечения. В тяжелых случаях острый панкреатит может вызвать кровотечение, серьезное повреждение тканей, инфекцию и кисты.Тяжелый панкреатит также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки.
- Хронический панкреатит — длительное воспаление. Чаще всего это происходит после приступа острого панкреатита. Другая основная причина — употребление большого количества алкоголя в течение длительного периода времени. Повреждение поджелудочной железы в результате чрезмерного употребления алкоголя может не вызывать симптомов в течение многих лет, но затем у вас могут внезапно появиться серьезные симптомы панкреатита.
Симптомы панкреатита
Симптомы острого панкреатита
Симптомы хронического панкреатита
Симптомы хронического панкреатита аналогичны симптомам острого панкреатита.Но у вас также может быть:
- Постоянная боль в верхней части живота, отдающая в спину. Эта боль может выводить из строя.
- Диарея и потеря веса из-за того, что ваша поджелудочная железа не выделяет достаточно ферментов для расщепления пищи
- Расстройство желудка и рвота
Причины и факторы риска панкреатита
Причины острого панкреатита включают:
До 15% случаев у людей с острым панкреатитом причина неизвестна.
Причины хронического панкреатита включают:
Примерно в 20–30% случаев причина хронического панкреатита неизвестна.Люди с хроническим панкреатитом, как правило, мужчины в возрасте от 30 до 40 лет.
Осложнения панкреатита
Панкреатит может иметь серьезные осложнения, в том числе:
- Диабет, если есть повреждение клеток, вырабатывающих инсулин
- Инфекция поджелудочной железы
- Почечная недостаточность
- Недоедание, если ваше тело не может получать достаточное количество питательных веществ из пищи, которую вы едите из-за недостатка пищеварительных ферментов
- Рак поджелудочной железы
- Некроз поджелудочной железы, когда ткани умирают из-за того, что ваша поджелудочная железа не получает достаточно крови
- Проблемы с вашим дыхание, когда химические изменения в вашем теле влияют на ваши легкие
- Псевдокисты, когда жидкость скапливается в карманах поджелудочной железы.Они могут лопнуть и заразиться.
Диагностика панкреатита
Чтобы диагностировать острый панкреатит, ваш врач исследует вашу кровь для измерения двух пищеварительных ферментов: амилазы и липазы. Высокий уровень этих двух ферментов означает, что у вас, вероятно, острый панкреатит.
Другие тесты могут включать:
- Функциональный тест поджелудочной железы, чтобы определить, вырабатывает ли ваша поджелудочная железа нужное количество пищеварительных ферментов
- Ультразвук, компьютерная томография и МРТ, которые делают изображения вашей поджелудочной железы
- ERCP, в которых ваш Врач использует длинную трубку с камерой на конце для осмотра поджелудочной железы и желчных протоков
- Биопсия, при которой врач с помощью иглы удаляет небольшой кусочек ткани из поджелудочной железы, которую необходимо изучить
В некоторых случаях, Ваш врач может проверить вашу кровь и фекалии, чтобы подтвердить диагноз.Они также могут провести тест на толерантность к глюкозе, чтобы измерить повреждение клеток поджелудочной железы, вырабатывающих инсулин.
Лечение панкреатита
Лечение острого панкреатита
Вам, вероятно, потребуется остаться в больнице, где ваше лечение может включать:
- Антибиотики, если ваша поджелудочная железа инфицирована
- Внутривенные (IV) жидкости, вводимые через игла
- Нежирная диета или голодание. Возможно, вам придется прекратить есть, чтобы поджелудочная железа могла восстановиться.В этом случае вы будете получать питание через зонд.
- Обезболивающее
Если ваш случай более серьезен, ваше лечение может включать:
- ERCP для удаления камней в желчном пузыре, если они блокируют вашу желчь или протоки поджелудочной железы
- Операция на желчном пузыре, если камни в желчном пузыре вызвали панкреатит
- Операция на поджелудочной железе для очистки от жидкости, мертвых или пораженных тканей
Лечение хронического панкреатита
Если у вас хронический панкреатит, вам могут потребоваться дополнительные методы лечения, в том числе:
- Инсулин для лечения диабета
- Обезболивающие
- Ферменты поджелудочной железы для помочь вашему организму получить достаточно питательных веществ из пищи
- Хирургия или процедуры для облегчения боли, помощи с дренажом или лечения закупорки
Профилактика панкреатита
Поскольку многие случаи панкреатита вызваны злоупотреблением алкоголем, профилактика часто фокусируется на ограничении количества пьешь или не пьешь совсем.Если ваше употребление алкоголя вызывает беспокойство, поговорите со своим врачом или медицинским работником о центре лечения алкоголизма. Группа поддержки, такая как Анонимные Алкоголики, также может помочь.
Бросьте курить, следуйте советам врача и диетолога по поводу диеты и принимайте лекарства, чтобы у вас было меньше и меньше приступов панкреатита.
Симптомы, причины, диагностика, лечение, тесты
Что такое панкреатит?
Панкреатит — это заболевание, при котором воспаляется поджелудочная железа.
Поджелудочная железа — это большая железа позади желудка и рядом с тонкой кишкой. Поджелудочная железа выполняет две основные функции:
- Она выделяет в тонкий кишечник мощные пищеварительные ферменты, помогающие переваривать пищу.
- Высвобождает инсулин и глюкагон в кровоток. Эти гормоны помогают вашему организму контролировать то, как оно использует пищу для получения энергии.
Ваша поджелудочная железа может быть повреждена, если пищеварительные ферменты начинают работать до того, как поджелудочная железа их высвобождает.
Типы панкреатита
Две формы панкреатита — острая и хроническая.
- Острый панкреатит — внезапное воспаление, которое длится непродолжительное время. Он может варьироваться от легкого дискомфорта до тяжелого, опасного для жизни заболевания. Большинство людей с острым панкреатитом полностью выздоравливают после правильного лечения. В тяжелых случаях острый панкреатит может вызвать кровотечение, серьезное повреждение тканей, инфекцию и кисты. Тяжелый панкреатит также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки.
- Хронический панкреатит — длительное воспаление. Чаще всего это происходит после приступа острого панкреатита. Другая основная причина — употребление большого количества алкоголя в течение длительного периода времени. Повреждение поджелудочной железы в результате чрезмерного употребления алкоголя может не вызывать симптомов в течение многих лет, но затем у вас могут внезапно появиться серьезные симптомы панкреатита.
Симптомы панкреатита
Симптомы острого панкреатита
Симптомы хронического панкреатита
Симптомы хронического панкреатита аналогичны симптомам острого панкреатита.Но у вас также может быть:
- Постоянная боль в верхней части живота, отдающая в спину. Эта боль может выводить из строя.
- Диарея и потеря веса из-за того, что ваша поджелудочная железа не выделяет достаточно ферментов для расщепления пищи
- Расстройство желудка и рвота
Причины и факторы риска панкреатита
Причины острого панкреатита включают:
До 15% случаев у людей с острым панкреатитом причина неизвестна.
Причины хронического панкреатита включают:
Примерно в 20–30% случаев причина хронического панкреатита неизвестна.Люди с хроническим панкреатитом, как правило, мужчины в возрасте от 30 до 40 лет.
Осложнения панкреатита
Панкреатит может иметь серьезные осложнения, в том числе:
- Диабет, если есть повреждение клеток, вырабатывающих инсулин
- Инфекция поджелудочной железы
- Почечная недостаточность
- Недоедание, если ваше тело не может получать достаточное количество питательных веществ из пищи, которую вы едите из-за недостатка пищеварительных ферментов
- Рак поджелудочной железы
- Некроз поджелудочной железы, когда ткани умирают из-за того, что ваша поджелудочная железа не получает достаточно крови
- Проблемы с вашим дыхание, когда химические изменения в вашем теле влияют на ваши легкие
- Псевдокисты, когда жидкость скапливается в карманах поджелудочной железы.Они могут лопнуть и заразиться.
Диагностика панкреатита
Чтобы диагностировать острый панкреатит, ваш врач исследует вашу кровь для измерения двух пищеварительных ферментов: амилазы и липазы. Высокий уровень этих двух ферментов означает, что у вас, вероятно, острый панкреатит.
Другие тесты могут включать:
- Функциональный тест поджелудочной железы, чтобы определить, вырабатывает ли ваша поджелудочная железа нужное количество пищеварительных ферментов
- Ультразвук, компьютерная томография и МРТ, которые делают изображения вашей поджелудочной железы
- ERCP, в которых ваш Врач использует длинную трубку с камерой на конце для осмотра поджелудочной железы и желчных протоков
- Биопсия, при которой врач с помощью иглы удаляет небольшой кусочек ткани из поджелудочной железы, которую необходимо изучить
В некоторых случаях, Ваш врач может проверить вашу кровь и фекалии, чтобы подтвердить диагноз.Они также могут провести тест на толерантность к глюкозе, чтобы измерить повреждение клеток поджелудочной железы, вырабатывающих инсулин.
Лечение панкреатита
Лечение острого панкреатита
Вам, вероятно, потребуется остаться в больнице, где ваше лечение может включать:
- Антибиотики, если ваша поджелудочная железа инфицирована
- Внутривенные (IV) жидкости, вводимые через игла
- Нежирная диета или голодание. Возможно, вам придется прекратить есть, чтобы поджелудочная железа могла восстановиться.В этом случае вы будете получать питание через зонд.
- Обезболивающее
Если ваш случай более серьезен, ваше лечение может включать:
- ERCP для удаления камней в желчном пузыре, если они блокируют вашу желчь или протоки поджелудочной железы
- Операция на желчном пузыре, если камни в желчном пузыре вызвали панкреатит
- Операция на поджелудочной железе для очистки от жидкости, мертвых или пораженных тканей
Лечение хронического панкреатита
Если у вас хронический панкреатит, вам могут потребоваться дополнительные методы лечения, в том числе:
- Инсулин для лечения диабета
- Обезболивающие
- Ферменты поджелудочной железы для помочь вашему организму получить достаточно питательных веществ из пищи
- Хирургия или процедуры для облегчения боли, помощи с дренажом или лечения закупорки
Профилактика панкреатита
Поскольку многие случаи панкреатита вызваны злоупотреблением алкоголем, профилактика часто фокусируется на ограничении количества пьешь или не пьешь совсем.Если ваше употребление алкоголя вызывает беспокойство, поговорите со своим врачом или медицинским работником о центре лечения алкоголизма. Группа поддержки, такая как Анонимные Алкоголики, также может помочь.
Бросьте курить, следуйте советам врача и диетолога по поводу диеты и принимайте лекарства, чтобы у вас было меньше и меньше приступов панкреатита.
Симптомы, причины, диагностика, лечение, тесты
Что такое панкреатит?
Панкреатит — это заболевание, при котором воспаляется поджелудочная железа.
Поджелудочная железа — это большая железа позади желудка и рядом с тонкой кишкой. Поджелудочная железа выполняет две основные функции:
- Она выделяет в тонкий кишечник мощные пищеварительные ферменты, помогающие переваривать пищу.
- Высвобождает инсулин и глюкагон в кровоток. Эти гормоны помогают вашему организму контролировать то, как оно использует пищу для получения энергии.
Ваша поджелудочная железа может быть повреждена, если пищеварительные ферменты начинают работать до того, как поджелудочная железа их высвобождает.
Типы панкреатита
Две формы панкреатита — острая и хроническая.
- Острый панкреатит — внезапное воспаление, которое длится непродолжительное время. Он может варьироваться от легкого дискомфорта до тяжелого, опасного для жизни заболевания. Большинство людей с острым панкреатитом полностью выздоравливают после правильного лечения. В тяжелых случаях острый панкреатит может вызвать кровотечение, серьезное повреждение тканей, инфекцию и кисты. Тяжелый панкреатит также может нанести вред другим жизненно важным органам, таким как сердце, легкие и почки.
- Хронический панкреатит — длительное воспаление. Чаще всего это происходит после приступа острого панкреатита. Другая основная причина — употребление большого количества алкоголя в течение длительного периода времени. Повреждение поджелудочной железы в результате чрезмерного употребления алкоголя может не вызывать симптомов в течение многих лет, но затем у вас могут внезапно появиться серьезные симптомы панкреатита.
Симптомы панкреатита
Симптомы острого панкреатита
Симптомы хронического панкреатита
Симптомы хронического панкреатита аналогичны симптомам острого панкреатита.Но у вас также может быть:
- Постоянная боль в верхней части живота, отдающая в спину. Эта боль может выводить из строя.
- Диарея и потеря веса из-за того, что ваша поджелудочная железа не выделяет достаточно ферментов для расщепления пищи
- Расстройство желудка и рвота
Причины и факторы риска панкреатита
Причины острого панкреатита включают:
До 15% случаев у людей с острым панкреатитом причина неизвестна.
Причины хронического панкреатита включают:
Примерно в 20–30% случаев причина хронического панкреатита неизвестна.Люди с хроническим панкреатитом, как правило, мужчины в возрасте от 30 до 40 лет.
Осложнения панкреатита
Панкреатит может иметь серьезные осложнения, в том числе:
- Диабет, если есть повреждение клеток, вырабатывающих инсулин
- Инфекция поджелудочной железы
- Почечная недостаточность
- Недоедание, если ваше тело не может получать достаточное количество питательных веществ из пищи, которую вы едите из-за недостатка пищеварительных ферментов
- Рак поджелудочной железы
- Некроз поджелудочной железы, когда ткани умирают из-за того, что ваша поджелудочная железа не получает достаточно крови
- Проблемы с вашим дыхание, когда химические изменения в вашем теле влияют на ваши легкие
- Псевдокисты, когда жидкость скапливается в карманах поджелудочной железы.Они могут лопнуть и заразиться.
Диагностика панкреатита
Чтобы диагностировать острый панкреатит, ваш врач исследует вашу кровь для измерения двух пищеварительных ферментов: амилазы и липазы. Высокий уровень этих двух ферментов означает, что у вас, вероятно, острый панкреатит.
Другие тесты могут включать:
- Функциональный тест поджелудочной железы, чтобы определить, вырабатывает ли ваша поджелудочная железа нужное количество пищеварительных ферментов
- Ультразвук, компьютерная томография и МРТ, которые делают изображения вашей поджелудочной железы
- ERCP, в которых ваш Врач использует длинную трубку с камерой на конце для осмотра поджелудочной железы и желчных протоков
- Биопсия, при которой врач с помощью иглы удаляет небольшой кусочек ткани из поджелудочной железы, которую необходимо изучить
В некоторых случаях, Ваш врач может проверить вашу кровь и фекалии, чтобы подтвердить диагноз.Они также могут провести тест на толерантность к глюкозе, чтобы измерить повреждение клеток поджелудочной железы, вырабатывающих инсулин.
Лечение панкреатита
Лечение острого панкреатита
Вам, вероятно, потребуется остаться в больнице, где ваше лечение может включать:
- Антибиотики, если ваша поджелудочная железа инфицирована
- Внутривенные (IV) жидкости, вводимые через игла
- Нежирная диета или голодание. Возможно, вам придется прекратить есть, чтобы поджелудочная железа могла восстановиться.В этом случае вы будете получать питание через зонд.
- Обезболивающее
Если ваш случай более серьезен, ваше лечение может включать:
- ERCP для удаления камней в желчном пузыре, если они блокируют вашу желчь или протоки поджелудочной железы
- Операция на желчном пузыре, если камни в желчном пузыре вызвали панкреатит
- Операция на поджелудочной железе для очистки от жидкости, мертвых или пораженных тканей
Лечение хронического панкреатита
Если у вас хронический панкреатит, вам могут потребоваться дополнительные методы лечения, в том числе:
- Инсулин для лечения диабета
- Обезболивающие
- Ферменты поджелудочной железы для помочь вашему организму получить достаточно питательных веществ из пищи
- Хирургия или процедуры для облегчения боли, помощи с дренажом или лечения закупорки
Профилактика панкреатита
Поскольку многие случаи панкреатита вызваны злоупотреблением алкоголем, профилактика часто фокусируется на ограничении количества пьешь или не пьешь совсем.Если ваше употребление алкоголя вызывает беспокойство, поговорите со своим врачом или медицинским работником о центре лечения алкоголизма. Группа поддержки, такая как Анонимные Алкоголики, также может помочь.
Бросьте курить, следуйте советам врача и диетолога по поводу диеты и принимайте лекарства, чтобы у вас было меньше и меньше приступов панкреатита.
5 предупреждающих знаков, ваша поджелудочная железа в беде
Вишня / Shutterstock
Быстрее, скажите первое, что приходит в голову, когда вы читаете слово «поджелудочная железа».«
Если вы сказали «рак», вы не одиноки. Большинство людей думают о своей поджелудочной железе, только когда слышат о раке поджелудочной железы, который является самой смертоносной формой рака с точки зрения 5-летней выживаемости.
«Отчасти выживаемость настолько низка, что раннее выявление рака поджелудочной железы затруднено», — говорит Эндрю Хендифар, доктор медицины, содиректор онкологии поджелудочной железы в Медицинском центре Cedars-Sinai в Лос-Анджелесе.
Раннее выявление также является сложной задачей, когда речь идет о нераковых проблемах поджелудочной железы, — говорит Тед Эпперли, доктор медицины, президент резидентуры семейной медицины в Айдахо.
Поджелудочная железа, расположенная глубоко в брюшной полости, представляет собой длинный плоский орган, вырабатывающий ферменты и гормоны, которые помогают пищеварению. Хотя симптомы проблем с поджелудочной железой могут быть непостоянными, и Эпперли, и Хендифар говорят, что есть несколько предупреждающих знаков, которые требуют обращения к врачу. Вот 5 из них. (Хотите приобрести более здоровые привычки? Подпишитесь, чтобы получать советы по здоровому образу жизни прямо на ваш почтовый ящик!)
Реклама — продолжить чтение ниже
Твоя какашка выглядит забавно.
Если вы заметили, что ваш стул светлый и плавающий, это признак плохого усвоения питательных веществ. (Вот 7 вещей, которые ваш фекалий говорит о вашем здоровье.) «Ферменты, которые вырабатывает ваша поджелудочная железа, помогают вам переваривать жиры из вашего рациона», — объясняет Хендифар. По его словам, поджелудочная железа не только расщепляет жиры, но и помогает организму усваивать жирорастворимые витамины, такие как A, E и K.
Когда заболевание поджелудочной железы нарушает способность вашего органа вырабатывать эти ферменты должным образом, кал становится бледнее и менее плотным.Вы также можете заметить, что ваши фекалии жирные или жирные. «У туалетной воды будет пленка, похожая на масляную», — говорит Хендифар. Он объясняет, что это диетический жир, который ваше тело не смогло расщепить.
Если вы замечаете, что ваши корма время от времени выглядят странно, это не повод для волнения. Но если все или большая часть вашего испражнения имеют эти характеристики, сообщите об этом своему врачу.
У вас болят внутренности.
Боль в животе — один из наиболее распространенных симптомов как рака поджелудочной железы, так и острого панкреатита, который является одним из видов смертельного воспаления, — говорит Хендифар.Но эта боль проявляется по-разному в зависимости от основного состояния.
Если кажется, что боль начинается в середине, а затем «распространяется» в середину или нижнюю часть спины — и если она сохраняется на несколько недель — это может быть признаком рака поджелудочной железы, — говорит Эпперли. Кроме того, если вы уже обращались к врачу, и он прописал лекарство, называемое ингибитором протонной помпы, например омепразол (Прилосек) или эзомепразол (Нексиум), сообщите своему врачу, если ваши симптомы не улучшатся. . Хендифар говорит, что врачи часто принимают боль, вызванную раком поджелудочной железы, за рефлюкс или другие проблемы с желудочно-кишечным трактом, многие из которых следует решить с помощью ингибитора протонной помпы.
С другой стороны, если боль возникает внезапно, интенсивно и сосредоточена в середине живота, это тип, связанный с острым панкреатитом, — говорит Эпперли.
В любом случае не волнуйтесь. Хендифар добавляет, что серия проблем со здоровьем — некоторые серьезные, но многие легкие — могут вызвать боли в животе или боли. Просто обратитесь к врачу.
Диабет поднимает свою голову.
Поджелудочная железа вырабатывает гормоны, которые помогают контролировать выработку инсулина в организме, а также уровень сахара в крови.По словам Хендифара, когда поджелудочная железа находится в опасности, у людей, страдающих этим заболеванием, часто развивается диабет 2 типа. Если ваш вес находится под контролем и вы придерживаетесь здоровой диеты, новый диагноз диабета должен привести к более тщательному обследованию вашей поджелудочной железы.
То же самое относится и к больной диабетом, которой трудно управлять. «Эти внезапные изменения в диабетическом статусе без очевидного объяснения — это то, что мы видим связанными с раком поджелудочной железы», — говорит он.
БОЛЬШЕ: 7 вещей, которые происходят, когда вы перестаете есть сахар
Тебя тошнит после гамбургеров.
Тошнота и рвота — это симптомы, на которые следует обращать внимание, особенно если вы ели жирную пищу, — говорит Хендифар. Опять же, поскольку ваша поджелудочная железа вырабатывает ферменты, которые помогают вашей пищеварительной системе расщеплять жир, болезни, поражающие поджелудочную железу, как правило, нарушают способность вашего тела переваривать жир, что приводит к тошноте. «Гамбургеры часто вызывают тошноту, как и авокадо и орехи, которые содержат много жира», — говорит он. «Пицца — еще одна вещь, которая действительно опасна для пациентов с пораженной поджелудочной железой.Эпперли говорит, что панкреатит чаще, чем рак поджелудочной железы, приводит к внезапной рвоте и тошноте.
Вы теряете вес.
Заманчиво отдать должное вашей новой диете. Но если вы худеете — и особенно если вы испытываете иррадирующую боль, описанную выше, — эта потеря веса может быть связана с проблемами пищеварения, связанными с раком или заболеванием поджелудочной железы, — говорит Хендифар. Проблемы с щитовидной железой и некоторые другие состояния здоровья также могут объяснить быструю потерю веса.В любом случае вам нужно кого-нибудь увидеть.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на сайте piano.io.
Реклама — продолжить чтение ниже
Предупреждающие признаки панкреатита
Поджелудочная железа — это длинный орган, расположенный позади желудка в верхней части живота и высвобождающий пищеварительные ферменты и гормоны — , а именно инсулин — в организм.Таким образом, он играет решающую роль в пищеварении и регулировании уровня сахара в крови. Панкреатит возникает при воспалении поджелудочной железы.
Что вызывает панкреатит?Панкреатит вызывается преждевременно активировавшимися пищеварительными ферментами, которые все еще находятся в поджелудочной железе, что раздражает клетки поджелудочной железы и приводит к воспалению. Воспаление поджелудочной железы часто вызывается желчными камнями или чрезмерным употреблением алкоголя, реже — лекарствами, токсинами окружающей среды, наследственными заболеваниями, хирургическими процедурами и другими способствующими факторами.Легкие случаи панкреатита могут пройти без лечения, но тяжелые случаи могут быть опасными для жизни.
Немедленно обратитесь к гастроэнтерологу , если вы испытываете хроническую или сильную боль в животе, поскольку это может указывать на панкреатит или другое заболевание.
Панкреатит может вызвать образование рубцовой ткани, что может нанести вред здоровью пищеварительной системы и даже вызвать диабет.
К состояниям, обычно связанным с панкреатитом, относятся:
- Употребление сильного алкоголя
- Камни в желчном пузыре
- Травма живота (травма, операция)
- Некоторые лекарственные препараты
- Семейный анамнез панкреатита
- Курение
- Муковисцидоз
- Высокий уровень кальция в крови (гиперкальциемия; это может быть связано с гиперактивностью паращитовидной железы)
- Высокий уровень триглицеридов в крови (гипертриглицеридемия)
- Инфекция
- Рак поджелудочной железы
Существует два типа панкреатита: острый панкреатит, то есть воспаление возникает внезапно и, вероятно, со временем пройдет при лечении; и хронический панкреатит, при котором воспаление не проходит, а со временем ухудшается.Признаки и симптомы острого панкреатита отличаются от симптомов хронического панкреатита.
Симптомы острого панкреатита включают:
- Боль в верхней части живота, отдающая в спину
- Боль в животе усиливается после еды, особенно продуктов с высоким содержанием жира
- Живот нежный на ощупь
- Лихорадка
- Учащение пульса
- Тошнота / рвота
Если возникают повторные случаи острого панкреатита, связанное с ним повреждение может привести к хроническому панкреатиту.
Симптомы хронического панкреатита:
- Боль в верхней части живота
- Жирный стул с неприятным запахом
- Непреднамеренная потеря веса
Есть несколько методов лечения панкреатита. Гастроэнтеролог посоветует одно из следующего в зависимости от типа и тяжести вашего индивидуального случая:
- Обезболивающие и антибиотики
- Нежирная диета
- При госпитализации — голодание до исчезновения воспаления
- Операция по удалению желчного пузыря (холестистэктомия)
Сообщаемая ежегодная заболеваемость острым панкреатитом в США колеблется от 5 до 35 на 100 000 человек.Эти случаи увеличиваются во всем мире из-за роста ожирения и образования камней в желчном пузыре. Хронический панкреатит встречается примерно у 50 из 100 000 человек, чаще всего у пациентов в возрасте от 30 до 40 лет. Панкреатит чаще встречается у мужчин, чем у женщин.
Если вы подозреваете, что у вас не диагностированный панкреатит, свяжитесь с нами сегодня. Gastroenterology Associates специализируется на восстановлении оптимального здоровья пищеварительной системы для вас и вашей семьи. Мы удобно расположены рядом с Центром здоровья пищеварительной системы Лонг-Айленда (LICDH), амбулаторным учреждением, лицензированным штатом Нью-Йорк, которое предоставляет высококачественные эндоскопические и колоноскопические услуги в комфортной и гостеприимной обстановке.
Панкреатическая недостаточность | MUSC Health
Что такое недостаточность поджелудочной железы?
Поджелудочная недостаточность (EPI) — это состояние, которое возникает, когда поджелудочная железа не вырабатывает достаточно определенного фермента, который организм использует для переваривания пищи в тонком кишечнике.
Поджелудочная железа — это железистый орган. Это означает, что поджелудочная железа выделяет соки, которые поддерживают нормальное функционирование организма. Поджелудочная железа вырабатывает как ферменты, так и гормоны.
Ферменты и гормоны
Ферменты — это катализаторы, которые выполняют определенные химические функции в организме, такие как расщепление пищи или синтез ДНК.Ферменты контролируют химические реакции. Поджелудочная железа также выделяет пищеварительные ферменты, которые попадают в тонкий кишечник и играют важную роль в расщеплении пищевых продуктов для всасывания.
Гормоны — это сигнальные химические вещества, которые сообщают организму, как реагировать на определенный раздражитель. Надпочечник выделяет гормон, когда вы потрясены или напуганы. Островковые клетки поджелудочной железы выделяют в кровоток гормоны инсулин и глюкагон. Инсулин заставляет клетки тела забирать глюкозу из крови; глюкагон заставляет печень выделять глюкозу в кровь.
Симптомы недостаточности поджелудочной железы
Симптомы могут включать:
- Боль и болезненность в животе
- потеря аппетита
- чувство полноты
- похудание и диарея
Недостаточность поджелудочной железы также может вызывать боли в костях и мышечные судороги.
Что вызывает недостаточность поджелудочной железы?
Когда поджелудочная железа повреждается, ферменты поджелудочной железы не вырабатываются, и возникает мальабсорбция.Нарушение всасывания — это результат того, что пища не преобразуется должным образом в полезную энергию пищеварительной системой.
Поджелудочная железа может быть повреждена:
- Повторяющееся воспаление поджелудочной железы
- предыдущая операция на поджелудочной железе
- редко вызывается раком
Кроме того, существуют генетические факторы, которые могут вызвать повреждение поджелудочной железы:
- муковисцидоз, заболевание, поражающее железистые органы, выделяя слизь, нарушающую их функцию
- Синдром Швахмана-Даймонда, редкое аутосомно-рецессивное заболевание
Факторы риска недостаточности поджелудочной железы
Хронический панкреатит — серьезный фактор риска, возникающий из-за слишком большого количества случаев воспаления поджелудочной железы.У этого есть много причин, но хроническое злоупотребление алкоголем является наиболее распространенным в западных странах. Хронический панкреатит и последующая недостаточность также могут передаваться по наследству (наследственный панкреатит и муковисцидоз).
Тяжелая форма мальабсорбции может вызвать дефицит витаминов и минералов.
Клинические особенности недостаточности поджелудочной железы
Пациенты с хроническим панкреатитом могут не иметь никаких симптомов. Однако при продолжающемся разрушении железы и потере ее функции могут развиться симптомы мальабсорбции.Хронический панкреатит также может проявляться болями в животе и диабетом.
Диагностика недостаточности поджелудочной железы
Поджелудочная недостаточность подозревается у пациента, у которого развивается диабет, боли в верхней части живота и признаки мальабсорбции. Испражнения обычно объемные, рыхлые и имеют неприятный запах; из-за своей маслянистости они могут плавать в унитазе, и их трудно смыть.
Простые исследования, используемые для диагностики хронического панкреатита, включают:
- рентгеновский снимок брюшной полости (который может показать кальцификаты поджелудочной железы)
- стула собрано и проанализировано на предмет высокого содержания жира
- КТ
- МРТ
- УЗИ эндоскопическое
Иногда поджелудочная железа настолько хронически воспаляется, что может образовываться рубцовая масса, которую трудно отличить от рака поджелудочной железы.
Лечение недостаточности поджелудочной железы
При обнаружении хронического панкреатита предпринимаются попытки устранить причинные факторы.
- снижает уровень повышенного содержания жира (триглицеридов) в крови
- сократить употребление или злоупотребление алкоголем
- стимулировать дренаж протока поджелудочной железы с помощью дилатации или стентов
- хирургия
Имеются сообщения об использовании антиоксидантов (селен, витамин A, витамин C и витамин E) для уменьшения продолжающегося воспаления.
Заключение
При нарушении пищеварения, вызванном хроническим панкреатитом, обычно назначают ферментные добавки. Эти добавки имеют форму таблеток, которые содержат ферменты поджелудочной железы. Таблетки принимают до и во время каждого приема пищи.
В зависимости от типа добавок может быть также назначен антацид, так как некоторые добавки для поджелудочной железы расщепляются желудочной кислотой.
Также предлагаются диетические изменения; диета с низким содержанием жиров (30 г жира в день) уменьшит количество стеатореи, а иногда и боли в животе, связанной с хроническим панкреатитом.Поскольку жир может сильно нарушать всасывание, могут быть назначены добавки жирорастворимых витаминов (витамин D, A, E и K).
7 симптомов и признаков рака поджелудочной железы, о которых вы должны знать — Сеть действий по борьбе с раком поджелудочной железы
Рак поджелудочной железы иногда называют «тихой» болезнью, потому что симптомы редко заметны на ранних стадиях.Если симптомы присутствуют, они часто расплывчаты, и их легко игнорировать.
Ниже приводится список из семи распространенных симптомов. Хотя они могут быть вызваны другими заболеваниями, Сеть действий по борьбе с раком поджелудочной железы рекомендует всем, у кого есть один или несколько из этих симптомов, поговорить с врачом.
1) У вас болит спина или живот
Боль в животе или в средней части спины может быть вызвана опухолью. В зависимости от своего местоположения опухоль может давить на нервы или органы около поджелудочной железы или блокировать пищеварительный тракт.
2) Ты раздулся
Рак поджелудочной железы может вызвать проблемы с пищеварением, которые могут вызвать газы и вздутие живота. Рак поджелудочной железы также может вызывать асцит — скопление лишней жидкости в брюшной полости. Это заставляет живот набухать и растягиваться.
3) У вас проблемы с перевариванием пищи
У людей с раком поджелудочной железы часто наблюдаются потеря аппетита, несварение желудка и тошнота. Эти симптомы часто возникают, когда болезнь влияет на способность человека переваривать пищу и усваивать питательные вещества.Они также могут возникать, когда опухоль блокирует или замедляет обычные процессы пищеварения.
4) Вы худеете и не знаете, почему
Потеря веса может быть вызвана неполноценным пищеварением из-за рака или самим раком. Снижение веса, вызванное раком, — это проблема, которая влияет на то, как организм использует калории и белок. Это может заставить организм сжигать больше калорий, чем обычно, разрушать мышцы и снижать аппетит.
5) Ваша кожа и глаза выглядят желтыми
Желтуха — это пожелтение кожи и глаз, вызванное накоплением билирубина, компонента желчи.Это накопление может произойти, если опухоль блокирует поступление желчи из желчного пузыря в тонкий кишечник.
Люди с желтухой могут также иметь зуд кожи, темную мочу и светлый или глиняный стул.
6) Ваши стулья меняются
Многие пациенты с раком поджелудочной железы страдают диареей, запором или и тем, и другим. Диарея, состоящая из жидкого, водянистого, маслянистого стула или стула с неприятным запахом, может быть вызвана недостаточным количеством ферментов поджелудочной железы в кишечнике. Запор — тоже частая проблема.Если пищеварительная система работает слишком медленно, стул может стать сухим, твердым и затрудненным.
7) Вам недавно поставили диагноз диабет, или ваш хорошо контролируемый диабет меняется
Исследования показывают, что внезапное начало диабета 2 типа у людей в возрасте 50 лет и старше может быть ранним симптомом рака поджелудочной железы, особенно у тех, кто имеет низкий индекс массы тела, постоянно теряет вес или не имеет семейного анамнеза диабета. .
Внезапное изменение уровня сахара в крови у диабетиков, у которых ранее был хорошо контролируемый диабет, также может быть признаком рака поджелудочной железы.Узнайте больше о диабете и раке поджелудочной железы.
Просмотрите инфографику, чтобы подробнее узнать о симптомах и факторах риска рака поджелудочной железы.
 Увеличение количества жира в кале связано с недостаточностью липазы — фермента, который не имеет в организме «дублеров». Нарушается основная функция липазы — расщепление жиров в присутствии компонентов желчи.
Увеличение количества жира в кале связано с недостаточностью липазы — фермента, который не имеет в организме «дублеров». Нарушается основная функция липазы — расщепление жиров в присутствии компонентов желчи.