Плечелопаточный периартроз — как бороться с проблемой? Причины, симптомы
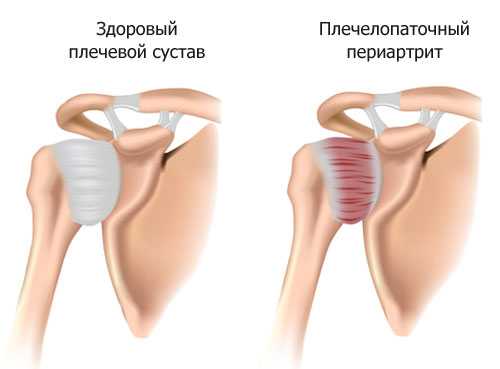
Поражение мягких тканей в области плечевого сустава встречается достаточно часто. Такое заболевание известно под названием плечелопаточного периартроза. Называют его по-разному: синдромом «замороженного» плеча, артрозом плечевого сустава, адгезивным капсулитом, но суть данного состояния одна – ограничение двигательной функции руки, что создает определенные затруднения в повседневной жизни и работе. Рассмотрим более подробно, каковы же симптомы и лечение плечелопаточного артроза.
Этиология
Происхождение плечелопаточного периартроза на сегодняшний день остается до конца не изученным.
Принято связывать возникновение данного патологического состояния с такими факторами:
- профессиональная деятельность, предполагающая выполнение однообразной работы верхними конечностями, когда происходит напряжение мышц в зоне плеча;
- травмирование сустава;
- изменения в позвоночном столбе различной природы, такие, как грыжа или протрузия позвоночных дисков в шейном отделе;
- наследственная предрасположенность;
- сбои в обменных процессах.
Считается, что патология, возникшая с правой стороны, может развиться вследствие болезней печени или поражений легких, а с левой стороны − провоцироваться перенесенным инфарктом миокарда.
Достаточно часто встречается поражение мягких тканей в области плечевого сустава
Не заметить начало возникновения периартроза нельзя, так как симптомы его ярко выражены и создают препятствия при движении рукой, особенно при отведении ее за спину. При первых признаках следует обратиться в лечебное учреждение. В противном случае при несвоевременном лечении патология плечелопаточного периартроза приводит к серьезным последствиям в виде сильной ограниченности движений верхней конечностью.
Распространенные причины появления недуга
Как правило, состояние плечелопаточного периартроза часто развивается не как отдельная патология, а появляется в окружении уже имеющихся заболеваний.
К ним относят:
- остеохондроз шейного отдела;
- фасциит – воспалительный процесс в мышечных тканях;
- периартрит плечелопаточного сустава;
- бурсит;
- тендинит – воспаление в связках;
- адгезивный капсулит – абсцесс синовиальной оболочки и суставной капсулы.
Описанные воспалительные состояния, возникающие в суставах и на расположенных рядом тканях, происходят в результате таких причин: сильного переохлаждения организма, повреждений и травм плечевого пояса, низкого иммунитета, наличия пагубных привычек (курение, алкоголь), употребления нежелательных продуктов питания (жирная, острая пища и еда быстрого приготовления).
Недуг в плечелопаточной области может также стать следствием нарушенного кровотока в этой части. Это случается после перенесенных серьезных заболеваний или хирургических операций. Сбои в работе иммунной системы также могут дать толчок к развитию проблемы с плечом.

Дать толчок к развитию проблемы с плечом могут сбои в работе иммунной системы
Периартроз может возникать не на фоне сопутствующих болезней, а как самостоятельно текущая патология из-за физической перегрузки плечевого участка. Чаще всего этой болезни подвержены люди, занимающиеся спортом: теннисом, бадминтоном, метанием спортивных снарядов, греблей или выполняющие определенные виды работ, особенно длительные и однообразные.
Какие осложнения провоцирует
Синдром плечелопаточного периартроза сопровождается болезненностью и затруднением в движении пораженной рукой. Без должного лечения через месяц от момента появления первых признаков недуга могут возникнуть серьезные осложнения. С той стороны плечевой области, где расположен больной сустав, в дельтовидных, грудных, надлопаточных и некоторых других мышцах происходят процессы атрофии. При более длительном протекании болезни возможно возникновение остеопороза на головке плечевой косточки.
При отсутствии терапии или неправильном лечении периартроз может перерастать в хроническую форму и длиться около года, а порой и несколько лет. Такие обстоятельства приводят к ощутимой скованности сустава при выполнении движений, а также к развитию синдрома «замороженного» плечевого сустава.
Если не избавиться от причины, приведшей к возникновению недуга, боль с одной половины плечевого пояса распространяется на другую сторону.
Формы и характерные симптомы заболевания
Плечелопаточный периартроз имеет разные симптомы в зависимости от видов и форм протекания заболевания. Поэтому вначале выясним, какие разновидности патологии выделяют.
В зависимости от видов и форм протекания заболевания имеет разные симптомы плечелопаточный периартроз
Классификация по зоне размещения пораженного плечевого сустава такова:
- Левосторонняя форма болезни, которая диагностируется нечасто, так как ею страдают в основном люди-левши. Поэтому плечелопаточный периартроз слева встречается примерно в 10 процентах случаев от общего количества пациентов с плечелопаточным недугом. В группе риска также находятся те, кто перенес инфаркт миокарда.
- Правосторонняя форма. Самый распространенный вид воспалительной патологии плечевого пояса. Объясняется такая тенденция тем, что при работе или спортивных занятиях на правую верхнюю конечность приходится большая нагрузка. Помимо этого, правосторонний плечелопаточный периартроз может появиться как следствие после болезней печени или травм правой руки.
- Двусторонняя форма. При таком периартрозе поражаются плечевые суставы с обеих сторон. Симптоматика плечелопаточного периартроза в этом случае характеризуется возникающими болезненными приступами, которые приводят к сильным затруднениям двигательной функции одновременно двух верхних конечностей.
У представителей некоторых профессий или спортсменов, которые постоянно выполняют движения правой рукой и перегружают ее, плечелопаточный периартроз может перейти в субакромиальный импинджмент с синдромом справа.
Выделяют такие признаки периартроза плечевого сустава с учетом конкретной формы протекания болезни:
- При простой форме плечелопаточный периартроз имеет умеренно выраженный болезненный синдром. Он ощущается исключительно при движениях рукой с пораженным суставом. Эта форма патологии легче всего переносится и быстро излечивается. В некоторых случаях боли могут исчезать без применения терапии: для этого достаточно освободить больную конечность от получаемых нагрузок. Наиболее частой причиной простой формы является травма плечевой области.
- При острой стадии недуга пациент ощущает сильные болевые приступы, при этом она чувствуется не только в плечелопаточной части до локтевого сгиба, но и распространяется на шейную область. Человек постоянно держит больную конечность прижатой к грудине, чтобы уменьшить дискомфорт. При сильном воспалительном процессе в околосуставных тканях возможно повышение температуры тела.

Сильные болевые приступы ощущает пациент при острой стадии недуга
- К хронической форме приводит несвоевременное начало лечения острых проявлений периартроза. Как правило, это больше половины всех случаев. При таком течении недуга отмечаются регулярные ноющие боли. Это состояние может растянуться на годы.
- Анкилозирующую форму относят к наиболее опасной и трудноизлечимой. Ее развитие проходит как отдельное заболевание, так и появляется наряду с другими болезнями организма. При анкилозирующем периартрозе пациента мучают болевые приступы в плечелопаточной зоне, сустав полностью блокируется, нет возможности для подъема руки вверх. Капсула плеча уплотняется, вследствие этого теряется способность к двигательной активности.
Разные стадии периартроза отличаются своей симптоматикой:
- на первоначальной стадии начинают проявляться боли и неприятные ощущения при попытках поднять руку. Временной промежуток этого этапа – от 3 до 10 мес.;
- на замороженной стадии боль слегка затихает, острые проявления переходят к вялотянущимся. Выполнение движений рукой затрудняются. Происходит мышечная атрофия, возникает отечность в зоне поражения. Длиться стадия может от 4 до 9 мес.;
- финальная, или размороженная стадия, характеризуется почти окончательным прекращением движений рукой. Протекает эта фаза от одного года до двух лет. Болезнь в это время очень трудно лечить, в некоторых случаях необходимо оперативное вмешательство.
Методы диагностики
Чтобы подтвердить диагноз плечелопаточный периартроз, пациенту назначают такие виды обследования:
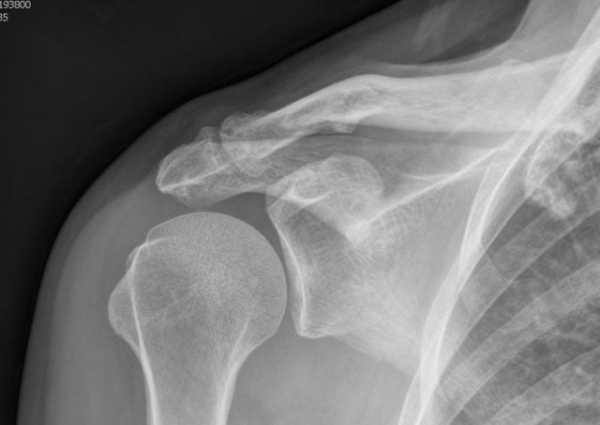
- рентгенографию, которая определит, на каком этапе протекает заболевание;
- МРТ – при необходимости более детальных сведений о состоянии плечевого сустава;
- ультразвуковое исследование, если есть предположение о скопившейся жидкости.
Рентгенографию назначают чтобы подтвердить диагноз плечелопаточный периартроз
Способы лечения
Диагностировав плечелопаточный периартроз, лечение начинают как можно скорее. Наиболее эффективной терапией считается комплексный подход.
Для скорейшего избавления от симптомов болезни применяют:
- медикаментозное лечение;
- лечебную гимнастику с массажем;
- физиопроцедуры;
- рецепты народной медицины.
Оперативное вмешательство
При неудовлетворительном состоянии пациента после применения медикаментов и других способов лечения, а тем более, когда самочувствие начинает ухудшаться, проводят хирургическую операцию.
Назначают оперативное вмешательство и при уплотнении капсулы плечелопаточного сустава, которое привело к неподвижности верхней конечности.
Операция предполагает иссечение пораженных областей мягких околосуставных тканей – связок и мышц. Это возвращает подвижность плечу.
Медикаменты и препараты
Медикаментозные препараты выписывают больному, как только проведена диагностика. Предназначение лекарственных средств – избавление от неприятных ощущений, приведение пациента в стабильное состояние, препятствие прогрессированию болезни. Самостоятельно подбирать медикаменты категорически запрещено.
Как только проведена диагностика, больному выписывают медикаментозные препараты
При диагностированном периартрозе плечевого сустава пользуются такими группами лекарственных средств:
- глюкокортикостероидами для снятия воспалений, в том числе и запущенных. Эти медикаменты назначают на небольшой период, долго их принимать нельзя;
- анестетиками – это обезболивающие при плечелопаточном периартрозе. При сильных болях назначают новокаиновую блокаду;
- нестероидными противовоспалительными препаратами снимают боль и воспаление. Применяться могут таблетки, инъекции или мази;
- витаминными комплексами − для улучшения общего состояния больного.
Если обнаружены поражения хрящевидных тканей, то требуется прием хондропротекторов.
ЛФК и массаж
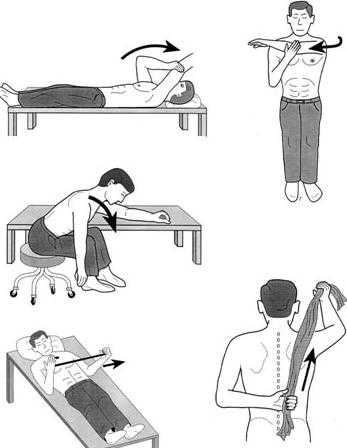
Лечебная физкультура при плечелопаточном периартрозе является очень результативным методом. С помощью гимнастических упражнений можно улучшить общее состояние пациента, снять боли, препятствовать распространению воспаления на соседние ткани.
ЛФК при плечелопаточном периартрозе способствует разработке пораженного плечевого пояса, а также применяется в качестве профилактики против атрофии мышц.
Выполняя специально разработанные упражнения при плечелопаточном периартрозе, получают усиленный кровоток к пораженному месту, устранение болевых приступов в плечевой и шейной зоне. Регулярные занятия лечебной гимнастикой оградят от прогрессирования патологии.
Хороший результат при плечелопаточном периартрозе дает гимнастика Попова. Комплекс всех упражнений нужно в обязательном порядке согласовывать с лечащим доктором.
Для достижения большего эффекта от терапии при плечелопаточном периартрозе можно добавить массаж. Но перед его началом нужна консультация по поводу отсутствия противопоказаний. Хорошо разрабатывают плечевой сустав и занятия плаванием.

Является очень результативным методом массаж при плечелопаточном периартрозе
Физиотерапия
Помочь основной терапии справиться с заболеванием призваны и физиопроцедуры.
В зависимости от стадии недуга, индивидуальных особенностей пациента подбираются соответствующие лечебные мероприятия:
- Лазерная терапия. Снимает воспаление, способствует восстановительному процессу, лучшему кровотоку.
- Магнитная терапия. Повышает иммунитет, помогает увеличить амплитуду движений.
- Ультразвук. Снимает боль, регенерирует ткани, приводит в норму обменные процессы.
- Гирудотерапия. Усиление кровотока к пораженным тканям, устранение воспаления, приведение сосудов в тонус.
Однако существуют некоторые ограничения для проведения физиотерапевтических процедур:
- при аллергиях;
- при нарушениях кожных покровов;
- наличие инфекций или простудных заболеваний;
- сердечные патологии, в том числе, инфаркт миокарда;
- период беременности.
Народные способы
При плечелопаточном периартрозе лечение народными средствами применяется как вспомогательное. Основное назначение рецептов народной медицины – это устранение воспалений и болей. Используются такие методы после консультаций с медицинским специалистом.

Как вспомогательное при плечелопаточном периартрозе применяется лечение народными средствами
При диагнозе плечелопаточный периартроз лечение в домашних условиях возможно при помощи растений в виде настоев для приема внутрь, компрессов и растираний.
- Траву зверобоя (2 ст. л.) заливают водой (300 мл), кипятят на слабом огне. Пьют на протяжении суток небольшими порциями.
- Листья крапивы (1 ст. л.) заливают кипятком (2 стакана), настаивают и пьют по 1/3 стакана при воспалениях.
- Лист лопуха обдают кипятком для размягчения, покрывают им больной участок плеча, закрепляют бинтом и теплой тканью, держат в течение ночи.
- Траву и цветки ромашки, мяты, корень лопуха (по 1 ст. л.) заливают кипятком (1 л), настаивают. Применяют как растирку для поврежденных тканей.
Пользуются такими методами лечения на протяжении 14 дней.
Профилактика
Во избежание возникновения плечелопаточной патологии врачи рекомендуют соблюдать простые правила:
- своевременно обращаться за медицинской помощью при патологиях в позвоночнике или в сосудах;
- избавляться от воспалительных реакций;
- беречь от повреждений и переохлаждения зону плеча;
- заниматься физической зарядкой, направленной на укрепление мышечных тканей и связок;
- не перегружать плечелопаточные суставы;
- употреблять здоровую пищу;
- избегать вредных привычек;
- пить витамины, назначенные врачом.
При своевременном обращении в лечебное учреждение периартроз быстро лечится, поэтому не стоит запускать болезнь.
osteohon.com
Плечелопаточный периартрит : симптомы и лечение плечелопаточного периартрита
Лечение плечелопаточного периартрита
Данное заболевание на начальном этапе достаточно хорошо поддается медикаментозной терапии. Однако кроме лекарственных препаратов необходимо использовать физиотерапевтические процедуры и физические упражнения. Они необходимы для полного восстановления утраченной функции сустава.
Лечение плечелопаточного периартрита предполагает определение причины заболевания и устранения ее, после чего следует бороться с киническими ее проявлениями.
Конечно, на этапе «замороженного плеча», когда работоспособность сустава практически утрачена, очень сложно восстанавливать здоровую структуру. В большинстве случаев это почти не удается осуществить на 100%.
Из лекарственных средств рационально применять нестероидные противовоспалительные препараты, которые способны уменьшить активность воспалительной реакции и снизить выраженность клинических симптомов патологии.
Также лечение плечелопаточного периартрита предполагает использование компрессов, гормональных инъекций, пиявок и физиотерапевтических процедур.
Немаловажным являются физические упражнения, помогающие разработать сустав и вернуть полноценную двигательную активность.
Какой врач лечит плечелопаточный периартрит?
Плечелопаточный периартрит представляет собой группу заболеваний воспалительного генеза, которые поражают суставную капсулу, связки, сухожилия и мышцы. В связи с тем, что хрящи и кости не вовлекаются в процесс, поэтому болезнь поддается терапевтическому воздействию.
Клинические проявления заболевания в основном не отичаются, однако причина возникновения, локализация, степень активности и длительность воспалительной реакции могут разделять патологию на несколько отдельных нозологических форм, например, при повреждении капсулы стоит рассматривать капсулит.
Сомостоятельное лечение не всегда оказывает желаемого эффекта, поэтому не следует длительное время заниматься самостоятельным лечением во избежание развития хронического течения и осложнений. При появлении первых признаков необходимо обратиться к специалисту для диагностики и опредеелния эффективных терапевтических направлений.
При появлении болевого синдрома в области плечелопаточного сустава необходимо провести лабораторную и инструментальную диагностику, с помощью которой выявляется патология. С этой целью можно обращаться к терапевту – ревматологу, травматологу, невропатологу или ортопеду.
Комплекс упражнений при плечелопаточном периартрите
Немаловажной частью физического восстановления активности сустава является постизометрическая релаксация. Ее смысл заключается в недлительном (до 10-ти секунд) выполнении изометрической мышечной работы с минимальным усилием, после чего необходимо пассивное растяжение на протяжении того же времени.
Подобный комплекс следует повторять до 5-ти раз, после которых наблюдается расслабление мышц и уменьшение выраженности болевого синдрома.
Комплекс упражнений при плечелопаточном периартрите необходимо подбирать индивидуально, принимая во внимание степень поражения сустава и наличие сопутствующей патологии.
Для получения желаемого результата нужно соблюдать нагрузку, так как чрезмерные усилия сустава могут отрицательно влиять на процесс выздоровления.
Комплекс упражнений при плечелопаточном периартрите состоит из сжимания в кулак и расслабление мышц кисти, движений по кругу и в стороны кистью, ладонные повороты вниз и вверх, а также прикосновения пальцами противоположного плечевого сустава.
Кроме того необходимо задействовать полностью руку. Так, следует ее отводить с одновременным поворотом кисти, поднимать руку, выполнять рывки, движения вокруг локтевого и плечевого сустава.
Количество повторов определяется индивидуально, однако в основном колеблется в районе 5-10-ти раз. Ежедневно на протяжении получаса рекомендуется заниматься лечебной физкультурой для восстановления функционирования плечелопаточного сустава.
Народное лечение плечелопаточного периартрита
Дополнительным составляющим медикаментозной терапии может стать народное лечение плечелопаточного периартрита. Оно оказывает помощь при легкой степени патологии или в хронической стадии. В сочетании с лекарственными препаратами, физиотерапевтическими процедурами и физической активностью народные методы ускоряют процесс выздоровления.
Народное лечение плечелопаточного периартрита подразумевает применение лекарственных растений, из которых получают настойки, отвары, мази и растворы для компрессов.
Так, с лечебной целью используется крапива. Для приготовления необходимо 1 десертную ложку сухих листьев залить кипятком и подогреть с помощью водяной бани на протяжении четверти часа. Настойку рекомендуется принимать по столовой ложке трижды в сутки.
Еще один рецепт подразумевает приготовление настойки из зверобоя. Для этого стоит залить 15 г травы (измельченной) стаканом кипятка и оставить на полчаса настаиваться. Принимать нужно по столовой ложке трижды в сутки.
Также можно использовать смородину – для приема внутрь, календулу – для растирки пораженного сустава или корень хрена – для компрессов.
Физиотерапия при плечелопаточном периартрите
Лечение патологии суставов включает в себя несколько направлений, одним из которых является физиотерапия при плечелопаточном периартрите. Она занимает важную позицию, особенно на этапе восстановления функциональной активности.
С этой целью широко применяется ударно-волновой метод, который способствует активации регенераторных процессов в поврежденных тканях и структурах, а также повышает местное кровообращение, что обеспечивает снижение выраженности воспалительной реакции.
Ультразвуковое излучение высоких или низких частот необходимо для уменьшения интенсивности болевого синдрома. С помощью колебаний наблюдается передача импульса пораженным участкам сустава, в том числе сосудам, которые расслабляются и усиливают кровоснабжение данной области.
Активизация кровообращения ведет к ускорению восстановительных процессов в тканях. Физиотерапия при плечелопаточном периартрите также может проводиться с помощью чрескожной электростимуляции, обладающей способностью снижать выраженность симптомов воспалительной реакции и болевого синдрома.
Терапевтические эффекты основаны на прерывистом проведении болевых импульсов по направлению от суставной капсулы к нервным волокнам.
С целью снижения выраженности боли, повышения иммунной защиты и активации регенераторных процессов необходимо применять магнитотерапию и лазеротерапию. Кроме того не стоит забывать об облучении кварцевой лампой, иглоукалывании, электрофорезе и точечном массаже.
ЛФК при плечелопаточном периартрите
Одной из основных задач при лечении плечелопаточного периартрита считается восстановление полноценной подвижности сустава и устранение клинических проявлений болезни.
ЛФК при плечелопаточном периартрите занимает ведущее место на этапе незначительной выраженности воспаления, когда наступает период разработки сустава.
Благодаря физическим упражнениям появляется возможность снизить интенсивности болевых ощущений, улучшить эластичность капсулы плечевого сустава, повысить двигательную активность плечелопаточного сочленения и укрепить мышцы вокруг него.
В зависимости от стадии патологического процесса, объема утраты функциональных способностей и выраженности клинической симптоматики, специалист подбирает индивидуальный комплекс физических упражнений для каждого человека.
ЛФК при плечелопаточном периартрите необходимо применять регулярно, не пропуская занятий, так как от них зависит длительность болезни и объем восстановленной функциональности сустава.
Кроме того следует заниматься физическими упражнениями по окончании острого периода заболевания и после завершения курса физиотерапевтических процедур.
Что касается самих упражнений, то их необходимо выполнять в определенном порядке, каждый день не изменяя последовательность. Также постепенно следует увеличивать нагрузку, так как сустав постепенно будет разрабатываться и ему требуется дополнительные усилия для дальнейшего восстановления функциональности.
Массаж при плечелопаточном периартрите
Для лечения патологии опорно-двигательного аппарата используется массаж при плечелопаточном периартрите. Острый период болезни характеризуется сильным болевым синдромом, который препятствует двигательной активности руки и плеча.
В такой стадии не рекомендуется применять массаж, так как воспалительная реакция имеет острое течение. В дальнейшем по мере уменьшения выраженности симптоматики рекомендуется использовать массаж при плечелопаточном периартрите.
В большинстве случаев наблюдается односторонне поражение плечелопаточного сустава, но встречаются случаи двустороннего. При хроническом течении отмечаются рецидивы в основном, в холодное время года.
Массаж следует применять по истечении нескольких недель, когда заканчивается срок иммобилизации сустава. Массажировать следует воротниковую область, дельтовидную и большую грудную мышцы, а также плечелопаточный сустав и плечо.
Массаж используется с целью уменьшения интенсивности болевого синдрома, препятствия формирования плотной рубцовой ткани и развития бурсита. Кроме того разминание данных областей необходимо для предупреждения возникновения атрофии и прогрессирования воспалительной реакции.
Однако наиболее главной задачей массажа является восстановление функциональной активности плечевого сустава и возвращения полноценной жизни человека.
Лекарства при плечелопаточном периартрите
Лечебное направление плечелопаточного периартрита подразумевает физические упражнения, массаж, физиотерапевтические процедуры, а также лекарства при плечелопаточном периартрите. В более запущенном варианте требуется применение хирургического лечения.
С целью остановки воспалительного процесса, а также его регрессии необходимо использовать противовоспалительные средства. Они нужны для уменьшения выраженности клинических симптомов патологии.
Так, противовоспалительные препараты способны уменьшить отечность, гиперемию местной локализации и интенсивность болевого синдрома. Наибольшая эффективность лекарственных средств отмечается на начальной стадии болезни, когда появляются первые проявления.
Лекарства при плечелопаточном периартрите противовоспалительного действия могут приниматься как в таблетированной форме, так в виде мазей и кремов. При тяжелой форме патологии требуется добавление гормональных препаратов. Они применяются внутрисуставно с помощью инъекций.
Помимо лекарственных средств необходимо обеспечить покой пораженному суставу, однако в дальнейшем постепенно следует выполнять определенный комплекс физических упражнений, с помощью которого сустав восстанавливает свою функциональность.
ilive.com.ua
Плечелопаточный периартроз симптомы и лечение. Эффективные методы консервативной терапии
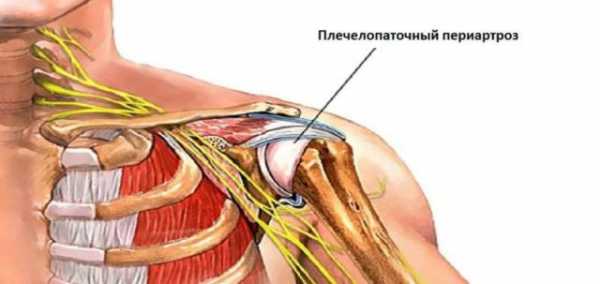
Плечелопаточный периартроз или периартрит – одна из частых причин болевого синдрома в области плечевого сустава. Он относится к дегенеративным заболеваниям опорно-двигательной системы и характеризуется поражением околосуставных тканей (суставной капсулы, окружающих ее связок и сухожилий). При этом суставные поверхности в патологический процесс не вовлекаются, что является важнейшим дифференциально-диагностическим признаком и отличием плечелопаточного периартроза от артрита плечевого сустава.
Причины заболевания
Плечелопаточный периатроз чаще всего выявляется у людей старше 40 лет и не имеет половых предпочтений. В то же время в группе лиц трудоспособного возраста он может чаще поражать мужчин, что скорее всего связано с риском повторных микротравм околосуставных тканей при высокой физической нагрузке.
Основные причины и факторы риска развития плечелопаточного периартроза:
длительная иммобилизация при повреждениях плечевой кости, лопатки или ключицы;
использование костылей, что вызывает избыточную нефизиологическую нагрузку на связки и сухожилия в области плечевого сустава;
перенесенный вывих плечевого сустава;
- наличие дегенеративно-дистрофических изменений в шейном и верхнегрудном отделах позвоночника, что приводит к трофическим изменениям тканей и нарушает биомеханику всех структур плечевого пояса;
наличие функциональных блоков ключично-акромиального и грудино-ключичного суставов;
состояние после остеосинтеза плечевой кости;
перенесенная радикальная мастэктомия, которая сопровождается удалением части прикрепляющихся в области плечевого сустава мышц и тем самым приводит к перераспределению нагрузки в этой области;
повторные микротравмы сухожилий и мышц плечевого пояса вследствие повышенных физических нагрузок, что чаще всего встречается у спортсменов, грузчиков, строителей, маляров-штукатуров;
- эндокринные заболевания, особенно приводящие к остеопорозу;
длительная нервно-эмоциональная нагрузка (хронический стресс), что обычно сопровождается тоническим напряжением мышц шеи и плечевого пояса;
нарушение кровоснабжения области плечевого сустава;
наличие воспалительных заболеваний костно-суставных структур, что может осложняться развитием вторичного периартроза.
Не всегда прослеживается прямая временная связь между воздействием причинного фактора и появлением симптомов заболевания. В большинстве случаев имеются хронические патологические процессы, которые приводят к постепенно нарастающей дегенерации околосуставных тканей.
Изменения тканей, характерные для периартроза
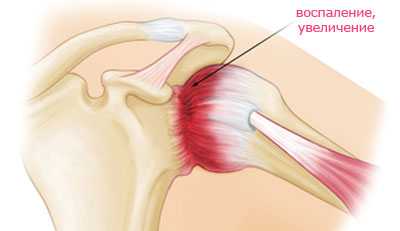
При периартрозе плечевого сустава хронические дегенеративно-дистрофические изменения могут затрагивать различные анатомические образования. В патологический процесс может вовлекаться суставная капсула, связки и сухожилия, околосуставные сумки, площадки для крепления сухожилий к костям (на акромиальном и ключичном отростках, на бугорках плечевой кости).
Возрастные и посттравматические изменения капсулы плечевого сустава характеризуются разволокнением ее тканей, истончением и сморщиванием, а также отложением кальцинатов в участках асептического воспаления. Эти процессы усиливаются при избыточном трении, возникающим во время активных движений в условиях обызвествления и сморщивания околосуставных сумок (бурс).
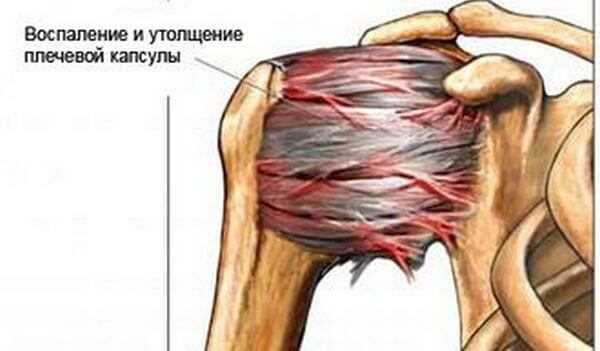
При периартрозе возможно развитие тендиноза сухожилий надостной мышцы, группы мышц ротаторов плеча, двуглавой или трехглавой мышц. Гистологическое исследование обнаруживает в них надрывы, очаги кальцинатов и микронекрозов, нарушение хода отдельных волокон. При длительном течении заболевания происходит атрофия окружающих плечевой сустав мышц, появляется вынужденное положение руки и плеча, развиваются контрактуры.
Дистрофические процессы приводят к изменению плотности и эластичности тканей, способствуют нарушению пространственных соотношений между костями, связками и суставной капсулой. Это становится причиной появления боли при соприкосновении структур друг с другом.
При периартрозе неприятные ощущения могут быть обусловлены напряжением пораженных сухожилий и связок, а также чрезмерно тесным контактом верхней части суставной капсулы и большого бугорка плечевой кости с клюво-акромиальной связкой и акромионом.
Для определения локализации патологических изменений врач во время осмотра проводит специальные пробы.
Симптомы
 Клиническая картина плечелопаточного периартроза складывается из болевого синдрома, двигательных нарушений и локальных изменений, определяемых при осмотре пациента.
Клиническая картина плечелопаточного периартроза складывается из болевого синдрома, двигательных нарушений и локальных изменений, определяемых при осмотре пациента.
Боль является основной причиной обращения к врачу. Она беспокоит в основном при активных движениях в плечевом суставе и приводит к существенному ограничению их объема, вплоть до развития так называемого замороженного плеча. В некоторых случаях боль появляется после сна на стороне поражения. В этом случае она ноющая, грызущая, иногда отдающая вниз по руке. Хруст при движениях не характерен.
Основные симптомы, которые могут быть выявлены врачом при осмотре и проведении диагностических проб:
невозможность удержания отведенной вбок до угла 90° руки;
болезненность при ротациях (круговых поворотах) плеча – так называемый симптом застегивания подтяжек;
боли при закладывании руки за спину и за голову;
симптом Довборна – наличие болезненных и нейтральных фаз при постепенном отведении руки вверх до 180°;
боль при сгибании в локтевом суставе во время противодействия движению;
болезненность при ощупывании периартикулярных тканей;
легкая отечность и небольшое покраснение при остром течении процесса с развитием асептического воспаления;
снижение объема и силы мышц при давней истории заболевания, с существенным ограничением объема движений (контрактурами) и изменением положения руки и плеча в покое.
На начальных стадиях заболевания могут быть выявлены признаки поражения отдельных структур, в последующем дегенеративно-дистрофический процесс захватывает все ткани. Происходит вначале нарастание и усложнение болевого синдрома, а затем формируется контрактура.
Виды заболевания и шифр по МКБ
Плечелопаточный периартроз бывает одно- и двусторонним, в последнем случае чаще всего отмечается асимметричность симптомов.
По типу течения он может быть острым, подострым и хроническим. Быстрое появление и нарастание симптомов обычно связано с травмой или хирургическим вмешательством. Нередко встречается хронизация остро возникшего процесса, что связано с недостатками проводимого лечения и отсутствием адекватной реабилитации после перенесенной травмы. Отдельно выделяют анкилозирущий периартрит, который приводит к быстрому развитию контрактуры (анкилоза) из-за выраженного необратимого изменения тканей.
В современной классификации заболеваний МКБ-10 нет диагноза «Плечелопаточный периартрит». Это состояние может быть отнесено к адгезивному капсулиту плеча (код по МКБ-10 М75.0), тендиниту ротаторной манжеты плеча (М 75.1), кальцинирующему тендиниту плеча (М 75.3) и тендиниту двуглавой мышцы (М 75.2). Иногда ставится шифр М 75.8 – другие поражения плеча.
Диагностика заболевания
Помимо клинического осмотра, для подтверждения диагноза плечелопаточного периартрита используются методы инструментального и лабораторного исследования. В первую очередь необходимо провести диагностику и исключить специфические поражения околосуставных тканей, артрит плечевого сустава, бурсит и травматические повреждения костных структур.
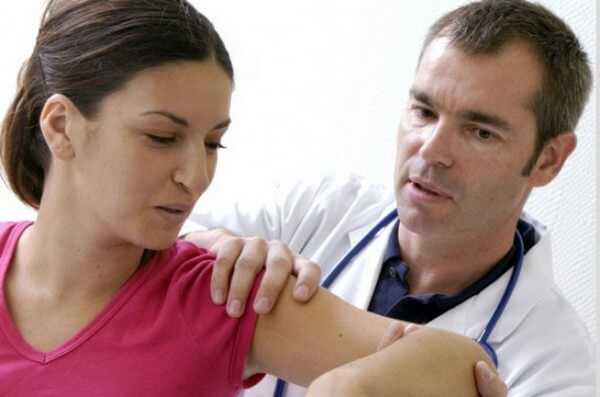
Рентгенография может выявить остеопороз в области бугорков плечевой кости и ее головки, наличие кальцинатов в мягких тканях. Нередко обнаруживаются также предрасполагающие к развитию периатрита изменения шейного отдела позвоночника. МРТ позволяет более точно определить характер имеющихся изменений и положение различных структур относительно друг друга. УЗИ необходимо для исключения бурситов, артрита и артроза плечевого сустава. А изменение картины крови с повышением СОЭ и лейкоцитозом выявляется лишь при остром течении заболевания.
Лечение плечелопаточного периартроза
В лечении периартроза в основном используют консервативную терапию, которая включает в себя применение лекарственных препаратов, немедикаментозные методы и ЛФК.
Операцию проводят при выраженном стойком болевом синдроме, неэффективности консервативного лечения и быстром нарастании анкилоза. При фиброзной контрактуре осуществляют артротомию, удаление участков с выраженными необратимыми изменениями тканей.
Консервативная терапия
 Выраженность болевого синдрома при плечелопаточном периартрозе можно уменьшить при помощи НПВС. При этом могут быть использованы таблетированные формы препаратов, кремы и мази для наружного нанесения, внутримышечные инъекции и лечебные блокады. При применении НПВС следует учитывать возможность развития побочных эффектов: гастралгии, язвы желудка и ДПК, лейкопении, изменения свертываемости крови, фотодерматита и поражения почек.
Выраженность болевого синдрома при плечелопаточном периартрозе можно уменьшить при помощи НПВС. При этом могут быть использованы таблетированные формы препаратов, кремы и мази для наружного нанесения, внутримышечные инъекции и лечебные блокады. При применении НПВС следует учитывать возможность развития побочных эффектов: гастралгии, язвы желудка и ДПК, лейкопении, изменения свертываемости крови, фотодерматита и поражения почек.
В дополнение к НПВС назначают наркотические и ненаркотические обезболивающие средства, а иногда и спазмолитики. При выраженном болевом синдроме используют глюкокортикостероиды короткими курсами, предпочтение при этом отдается инъекциям с введением препарата в субакромиальную и субдельтовидную сумки, в полость плечевого сустава. Могут также применяться и компрессы с димексидом, мази с отвлекающим действием на основе пчелиного и змеиного яда и других натуральных компонентов.
В дополнение к медикаментозному лечению при плечелопаточном периартрите широко используются физиотерапия, гирудотерапия, массаж и мануальная терапия. Проводят курсы электрофореза с обезболивающими и противовоспалительными препаратами, грязелечение, вибромассаж, магнитотерапию и лазеротерапию. Хороший эффект оказывает лечение плечелопаточного периартрита ударно-волновой терапией.
Обязательным компонентом консервативной терапии является лечебная физкультура. При болевом синдроме пациенты обычно щадят руку и даже прибегают к иммобилизации. Такая тактика прогностически неблагоприятна и способствует формированию анкилоза. Поэтому даже в период острой боли движения в плечевом суставе мягко ограничивают, но не исключают полностью. По мере улучшения состояния на фоне проводимой терапии необходимо увеличивать их амплитуду и разнообразие, но избегать чрезмерных нагрузок для исключения микротравм пораженных сухожилий.
Лечебная физкультура может включать комплекс упражнений Бубновского и занятия с инструктором. Регулярность занятий позволит поддерживать достаточный объем движений в плечевом суставе и снизить скорость нарастания дистрофии.
Методы народной медицины
В дополнение к традиционному лечению плечелопаточного периартроза нередко используются методы народной медицины. Это могут быть компрессы с горячими растительными отварами, настоями и кашицами, растирания, медовые аппликации. Они не в состоянии избавить от болезни, но в сочетании с лекарственными препаратами и ЛФК помогают уменьшить болевой синдром.
proartrit.ru
Синдром плечелопаточного периартроза. Клиника, диагностика, лечение | Мисиков В.К.
Синдром плечелопаточного периартроза (ПЛП), независимо от причин, проявляется одинаковыми клиническими характеристиками – болевым синдромом и ограничением подвижности в плечевом суставе [2, 11, 12].
До сих пор в широкой неврологической практике ПЛП может оцениваться как нейродистрофический синдром проявлений остеохондроза шейного отдела позвоночника, исходя только лишь из данных рентгенологического исследования того отдела. При этом не оценивается отсутствие болей на линии «шея – плечевой сустав» и отсутствие ограничений движений в шее.
Вместе с тем, ПЛП – это в первую очередь изменение структуры тканей и функций плечевого сустава, что и приводит к ограничению его функций и болевому синдрому [10, 15].
Клиническая картина ПЛП встречается как при местных причинах, так и при причинах, связанных с иннервацией тканей плечевого сустава, а также при дисметаболических факторах и других состояниях [10, 15]:
1. Неврологические причины ПЛП возможны только при наличии клиники – рефлекторной цервикобрахиалгии, поражении сегментов, корешков, спинномозговых нервов, плечевого сплетения и его коротких ветвей (пример – паралич Дюшенна-Эрба). А также при поражении пирамидного пути и экстрапирамидных нарушениях.
2. Острые травмы костных структур и связочного аппарата плечевого сустава, травмы ключицы и повреждения акромиально-ключичного сочленения, посттравматическая нестабильность плечевого сустава.
3. Наиболее часто основной структурой, вовлеченной в синдром ПЛП, является ротаторная манжета (импинджмент-синдром). Основной механизм повреждения – микротравматизация дистальных отделов ротаторной манжеты (тендиниты) и разрывы: стереотипные, силовые движения у лиц физического труда, спортсменов (работа с поднятыми руками), привычное статическое удержание плеча у лиц офисных профессий и т. д.
4. Артроз акромиально-ключичного сустава.
5. Подакромиальный бурсит.
6. Артрозы и артриты плечевого сустава, асептический некроз головки плечевой кости.
7. Синдром ПЛП может встречаться у лиц, страдающих сахарным диабетом 2-го типа. Развитие его связано с дисметаболическим действием на периферический аппарат нервной системы, в некоторых случаях этот синдром входит в клиническую картину диабетической проксимальной невропатии.
8. При онкопатологии развитие ПЛП напрямую связано с ростом опухоли в непосредственной близости к плечевому суставу и плечевому сплетению. В основном это злокачественные опухоли легких, затрагивающие верхушку легкого. Сюда же относятся злокачественные опухоли костей плечевого пояса и опухоли молочных желез. В подобных ситуациях важно помнить, что ПЛП может быть единственным клиническим проявлением основного заболевания.
Во врачебной практике основной причиной так называемого «замороженного плеча» является патология ротаторной манжеты. Ниже приведен материал об анатомических особенностях периартикулярных тканей, клинической картине импинджмент-синдрома, методах осмотра, мануальном тестировании, инструментальной диагностике и лечебных мероприятиях.
Анатомия и физиология плечевого сустава
Анатомический комплекс плечевого сустава состоит из плечелопаточного, грудино-ключичного и акромиально-ключичного суставов. Помимо этого, сюда же относят два ложных сустава – подплечевой и лопаточно-грудинный [1, 14].
Движения в плечелопаточном суставе осуществляются в трех плоскостях: отведение-приведение, сгибание-разгибание, ротация. Плечевой сустав образован суставной впадиной лопатки и головкой плечевой кости, которая, ввиду больших размеров, лишь частично контактирует с суставной впадиной, что обеспечивает наибольшую подвижность плечевого сустава по отношению ко всем остальным суставам. Конгруэнтность суставных поверхностей обеспечивается за счет суставной губы (аналог мениска), и суставная поверхность лопатки увеличивается на 50%.
Статическую стабильность плечевому суставу придают суставная капсула, верхняя, средняя и нижняя плечелопаточные связки, клювовидно-акромиальная связка.
Глубокие мышцы плеча образуют ротаторную манжету. Помимо двигательных функций ротаторная манжета препятствует смещению головки плечевой кости вверх при сокращении мощных поверхностных мышц плечевого пояса (дельтовидной, мышц спины и груди). Таким образом, ротаторная манжета создает динамическую стабильность плечевого сустава [1].
Структура ротаторной манжеты:
1. Надостная мышца. Занимает надостную ямку лопатки, ее сухожилие проходит под акромиальным отростком лопатки и прикрепляется к большому бугру плечевой кости. Часть волокон вплетается в суставную капсулу плеча.
Функция: отводит плечо, оттягивает капсулу плечевого сустава, предохраняя ее от ущемлений. Иннервация – надлопаточный нерв, CV–CVI.
2. Подостная мышца. Находится ниже ости лопатки в подостной ямке. Сухожилие прикрепляется к бугорку плечевой кости. Часть волокон вплетается в капсулу плеча.
Функция: вращает плечо наружу – супинирует, отводит поднятую руку, оттягивает суставную капсулу плеча. Иннервация – надлопаточный нерв, CV–CVI.
3. Подлопаточная мышца. Занимает всю переднюю, реберную поверхность лопатки. Сухожилие прикрепляется к малому бугорку плечевой кости.
Функция: поворачивает плечо внутрь – пронация, приводит руку к туловищу, оттягивает капсулу плечевого сустава. Иннервация – подлопаточный нерв, CV–CVII.
4. Малая круглая мышца. Начинается от латерального края лопатки. Сухожилие прикрепляется к большому бугорку плечевой кости.
Функция: вращает плечо наружу – супинирует плечо, оттягивает суставную капсулу наружу. Иннервация – подмышечный нерв, CV.
5. Двуглавая мышца плеча не входит в состав ротаторной манжеты, но в клинике «замороженного плеча» тендосиновиты, подвывихи длинной головки двуглавой мышцы и разрывы встречаются достаточно часто. Мышца состоит из двух головок. Короткая головка берет начало от клювовидного отростка, длинная – от надсуставного отростка лопатки. Общее сухожилие прикрепляется к бугристости лучевой кости.
Функция: сгибание и супинация предплечья в локтевом суставе. Длинная головка сгибает руку в плечевом суставе и отводит ее. Иннервация – мышечно-кожный нерв, CV–CVI [14].
Клиническая картина ПЛП на примере импинджмент-синдрома
1. Начальные проявления ПЛП
Как правило, больные не могут точно указать фактор, провоцирующий развитие патологического процесса, и часто ссылаются на простуду, физическую нагрузку, которая не превышает обычную, и т. д. Характерно, что они не отмечают боли по задней поверхности шеи и надплечья, причем как на начальном этапе, так и в развернутой стадии. Также большинство пациентов не могут вспомнить день, когда появились первые симптомы, объясняя, что боль возникла где-то в течение недели.
Боль развивается постепенно, исподволь, с локализацией по переднебоковой поверхности плечевого сустава и реже – по его задней поверхности. Вначале болевые ощущения появляются только при достаточно большой амплитуде движений в суставе: отведение, подъем вперед и заведение руки за спину. В период ранних проявлений ПЛП обращаемость больных за медицинской помощью крайне низкая, т. к. характерные движения и в быту, и на работе используются не так часто, за исключением лиц рабочих специальностей и спортсменов. Большинство больных периодически занимаются самолечением, используя для этого чаще всего нестероидные противовоспалительные препараты (НПВП), а также разнообразный арсенал наружных средств.
2. Развернутая клиническая картина ПЛП
С течением времени больные начинают отмечать явное ограничение объема движений в плечевом суставе в сочетании с выраженной, резкой болью. Помимо стреляющей боли при движении отмечается ноющая боль в покое, которая становится постоянной. Возникают бытовые ограничения подвижности руки: сложно поднять руки, чтобы взять предмет, трудно держаться за верхний поручень в транспорте, отведение плеча и заведение руки за спину вызывают дискомфорт. Вскоре выраженность таких ограничений приводит к невозможности выполнения привычных движений.
Во время сна больные спят на спине или на здоровом плече, т. к. не могут спать на больном из-за боли. Развернутая клиническая картина ПЛП формируется в течение 2–3 мес. от дебюта процесса. Как правило, именно на этой стадии заболевания больные впервые обращаются за медицинской помощью. В редких случаях терпение больных превосходит все ожидания, человек обращается к врачу, когда отведение руки от туловища может едва достигать 10–15 градусов [12].
Анамнез, осмотр и диагностика
При сборе анамнеза необходимо обращать внимание на связь ПЛП с травмами костей плечевого пояса, микротравмами связочного аппарата и наличием патологии других органов. На сегодняшний день ежегодный процесс диспансеризации часто зависит от желания самого пациента, поэтому для облегчения диагностики порой необходимо дополнительно получить результаты обследования легких, молочных желез, анализов крови.
Изначально проводят базовый неврологический осмотр с акцентированием внимания на симптомах поражения спинальных корешков, плечевого сплетения и его ветвей. При наличии патологических изменений приходится считать ПЛП частью симптомокомплекса более тяжелого заболевания, что требует дополнительной диагностики. Алгоритм обследования на первичном неврологическом приеме приведен в таблице1.
Инструментальная диагностика ПЛП
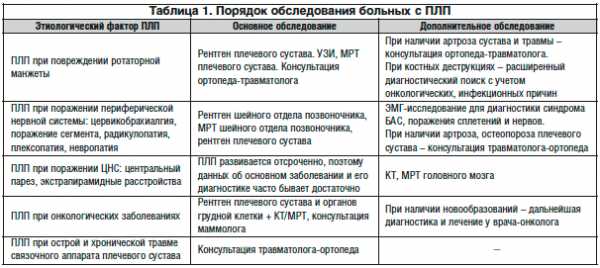
Оптимальным вариантом оценки состояния периартикулярных тканей и костных структур при ПЛП является УЗИ и МРТ [10,15]. УЗИ опорно-двигательного аппарата подробно представлено во многих переводных руководствах. Общим техническим требованием для исследования плечевого сустава является наличие черно-белого сканера (без допплеровского эффекта) с линейным датчиком с частотой 5–10 МГц.
Сканирование является достаточно простым и малозатратным методом исследования и позволяет выявить как изменения тканей плечевого сустава (тендиниты, разрывы сухожилий и мышц, бурситы, кальцифицирующий тендиноз, дистрофические изменения сухожилий, дефекты суставной губы), так и костные изменения. Тем не менее, доступность сканирования ограничена недостаточным количеством специалистов, владеющих данным методом исследования.
Осмотр тканей плечевого сустава и оценка его движений при импинджмент-синдроме
Пальпация тканей плечевого сустава проводится и на больной, и на здоровой стороне. При ПЛП область сустава пальпаторно воспринимается как несколько меньшая по объему. Снижен тургор тканей вокруг сустава, они ощущаются как более плотные. В то же время все эти ощущения, как и визуальный осмотр, не дают ясного представления об атрофии околосуставных тканей.
При пальпации определяют локальную болезненность (триггерные точки) большого и малого бугорка плечевой кости, межбугорковой борозды с проходящим в ней сухожилием длинной головки бицепса, акромиально-ключичного сустава. Пальпация большого бугорка в верхней части может выявить болезненность в месте прикрепления сухожилия надостной мышцы, в задней части – место прикрепления сухожилия подостной и малой круглой мышцы. Пальпация малого бугорка позволяет определить болезненность места прикрепления сухожилия подлопаточной мышцы.
При осмотре передней поверхности суставной щели удобнее проводить осмотр, когда рука больного заведена за спину. При осмотре задней части головки плеча рука больного должна лежать на противоположном плече, что позволяет пальпировать область ниже заднего края акромиального отростка.
Для того чтобы провести пальпацию подлопаточной мышцы, необходимо завести предплечье больного за спину. Тыл его ладони должен находиться на поясничной области. В таком положении руки нижний угол лопатки отходит от задней поверхности грудной клетки, что позволяет пальцам врача пальпировать область под лопаткой. При ПЛП заведение предплечья за спину ограниченно и болезненно.
Активные движения при ПЛП
Оценка движений проводится и на больной, и на здоровой стороне. Осмотр осуществляется в положении стоя или сидя с опущенными руками, ладони супинированы. Для оценки движений только плечевого сустава врач фиксирует ладонью надплечье сверху вниз, фиксируя лопатку и ключицу [1, 6, 8–9].
Объем движений в плечевом суставе в норме:
1. Сгибание – подъем руки вперед и вверх — 90°.
2. Разгибание – отведение руки назад — 65°.
3. Отведение – отведение руки от туловища — 90°.
4. Приведение – заведение кисти спереди за противоположный плечевой сустав — 50°.
5. Наружная ротация — 60°.
6. Внутренняя ротация – завести руку за спину и тыльной стороной кисти дотянуться до противоположной лопатки — 90°.
ПЛП характеризуется выраженными ограничениями отведения руки от туловища, заведения руки за спину, подъема руки вперед (табл. 2).
Пассивные движения при ПЛП
Для оценки пассивных движений врач фиксирует своей ладонью область надплечья больного. Другой рукой берет плечо больного и осуществляет те же движения, что и при пробе на активные движения. При проведении врач явно ощущает выраженное ограничение движений в плечевом суставе больного. Создается впечатление о запирании сустава и невозможности продолжить движения дальше без риска нанесения травмы больному. Ограничение отведения плеча больного – наиболее характерный тест при ПЛП.
Синдром ротаторной манжеты (импинджмент-синдром) – функциональное болезненное ограничение подвижности в плечевом суставе. В тяжелых случаях восстановление движений возможно только после хирургического вмешательства ввиду разрывов элементов ротаторной манжеты.
Диагностические тесты на мышцы ротаторной манжеты
Тест надостной мышцы
Методика: положение пациента стоя или сидя. Отведение руки в положении внутренней ротации (первый палец смотрит вниз) и наружной ротации (первый палец смотрит вверх). При импинджмент-синдроме пациент не может поднять руку до горизонтали из-за боли. Дополнительно врач может оказывать сопротивление отведению руки.
Подлопаточный тест
Методика: заведение руки за спину с согнутым в локте предплечьем и попытка дотронуться тыльной поверхностью кисти до противоположной лопатки. При импинджмент-синдроме из-за боли и слабости пациент часто может завести руку только до уровня поясницы. При разрыве пациент не состоянии провести тест. Рука в свободном положении находится при этом в выраженной наружной ротации.
Тесты на разрыв подлопаточной мышцы
Методика: заведение руки за спину с прижатым к пояснице тылом кисти. Попытка оторвать кисть от спины против усилия врача: при разрыве это невозможно, но болей нет. Если это возможно с трудом и усилением боли, речь идет о частичном повреждении подлопаточной мышцы.
Тест на разрыв сухожилия подлопаточной мышцы
Методика: врач сгибает предплечье в локте и кладет ладонь пациента на его брюшную стенку. При разрыве сухожилия ладонь отходит от брюшной стенки, т. к. удержать ее в положении внутренней ротации нельзя.
Тест подостной мышцы
Методика: положение пациента сидя или стоя. Руки расположены вдоль туловища, не касаясь его, согнуты в локтях, предплечье в среднем положении между пронацией и супинацией (первый палец смотрит вверх). Кисти пациента не соединены. Врач фиксирует свои ладони на тыльной поверхности кистей пациента. Пациент пытается развести (отвести) руки в стороны, преодолевая сопротивление врача. При синдроме возникает боль и слабость.
Тест на контрактуру малой круглой мышцы
Методика: пациент стоит свободно, руки расслаблены. При контрактуре малой круглой мышцы рука дополнительно ротируется внутрь, и если смотреть сзади, то ладонь направлена назад, как это бывает при параличе Дюшенна-Эрба [1].
на примере тендинитов мышц ротаторной манжеты Лечение плечелопаточного периартроза
В большинстве случаев пациенты с ПЛП обращаются за специализированной медицинской помощью, когда отведение руки от туловища возможно не более чем на 30–40 градусов, и болевой синдром постоянный. Как правило, эти больные уже имели опыт применения НПВП разных групп (селективных и неселективных, с противовоспалительным и/или с выраженным первичным анальгетическим эффектом), который не привел к выздоровлению. В таких случаях на первом этапе целесообразно использование глюкокортикоидных средств (ГКС).
Применение ГКС
Наиболее часто применяют дексаметазон, бетаметазон, гидрокортизон. Последний вводится внутримышечно и внутрисуставно. Дексаметазон и бетаметазон применяют внутрикожно, подкожно, внутримышечно и внутрисуставно [12].
При ПЛП триггерные поверхностные точки соответствуют местам прикрепления мышц и их сухожильных концов к костям плечевого сустава. Введение ГКС в эти зоны не представляет никакой технической трудности [16].
Наиболее часто зона интенсивной болезненности располагается на передней поверхности плечевого сустава, что соответствует сухожилию двуглавой мышцы плеча (другие зоны указаны выше). В эту зону подкожно вводится дексаметазон или бетаметазон.
На наш взгляд, в составе инъекции для лечения ПЛП достаточно иметь сильный противовоспалительный препарат и анестетик. Ввиду практической доступности дексаметазона, новокаина и лидокаина их можно использовать в следующем соотношении: 4 мг дексаметазона, 4–9 мл 0,25–0,5% раствора новокаина в шприце 5–10 мл. При переносимости лидокаина им можно заменить новокаин. В таких случаях доза лидокаина следующая: 2,0 мл 2% раствора (40 мг).
При таком способе введения противовоспалительный и последующий обезболивающий эффект дексаметазона проявляется через несколько часов и сохраняется в течение 1,5–2 сут, что отмечается больными как уменьшение болевого синдрома. Повторные инъекции возможны через день. В зависимости от выраженности ограничения движений при ПЛП, при комбинированных лечебных мероприятиях количество дексоно-новокаиновых инъекций варьирует в среднем от 6 до 10. При положительной динамике к концу 2-й недели терапии (уменьшение болей и увеличение объема движений в плечевом суставе) целесообразно отменять лечение ГКС и переходить на препараты НПВП, при приеме которых наблюдается меньшее количество побочных эффектов, поэтому они безопасны при длительном приеме.
НПВП
«Золотым стандартом» эффективности НПВП является диклофенак натрия. Его эффективность доказана в ходе многочисленных рандомизированных клинических исследований при неврологических, ревматологических, артрологических заболеваниях, при хронической боли, а также ургентных состояниях. Противовоспалительное действие диклофенака обусловлено ингибированием циклооксигеназы типов 1 и 2 (ЦОГ-1 и ЦОГ-2).
ЦОГ-1 обеспечивает синтез простагландинов (ПГ), участвующих в секреции слизи желудка, обладает бронходилатирующим свойством. Количество ЦОГ-1 возрастает в очаге воспаления в несколько раз, этим может быть обусловлена большая анальгетическая активность НПВП.
ЦОГ-2 обеспечивает синтез ПГ, участвующих в воспалительном процессе, и обнаруживается только в очаге воспаления. Противовоспалительная активность диклофенака обусловлена угнетением именно ЦОГ-2, уменьшая количество ПГ в очаге воспаления, что приводит к подавлению экссудативной и пролиферативной фазы. Наибольшая эффективность действия диклофенака отмечается при болях воспалительного характера, что важно при лечении ПЛП [13].
Диклофенак может считаться препаратом выбора для лечения острой и хронической боли у больных, не имеющих серьезных факторов риска кровотечений при язвенной болезни желудка и двенадцатиперстной кишки.
При умеренном риске кровотечений диклофенак должен быть использован в комбинации с гастропротекторами (омепразол).
В комплексном лечении ПЛП используют витамины группы В, для метаболических и нейротрофических эффектов – витамин В1, для поддержания процессов миелинизации нервных волокон – витамины В6 и В12 (пиридоксин и цианокобаламин). Пиридоксин участвует в синтезе медиаторов не только периферической, но и центральной нервной системы [5]. Витамины группы В являются адъювантными средствами, которые при использовании вместе с НПВП усиливают анальгетический эффект, что может уменьшить дозировку НПВП и сроки лечения, а следовательно, снизить риск побочных эффектов. Кроме того, витамины группы В уменьшают проявления болевого синдрома и как кофакторы метаболических процессов оказывают благоприятный эффект на нервную систему.
Витамины, входящие в состав препарата Нейродикловит, являются водорастворимыми, что исключает возможность их кумуляции в организме. Тиамин и пиридоксин всасываются в верхнем отделе тонкого кишечника, метаболизируются в печени и выводятся почками (около 8–10% – в неизмененном виде). Степень всасывания зависит от дозы, при передозировке значительно увеличивается выведение тиамина и пиридоксина через кишечник. Всасывание цианокобаламина зависит в большой степени от наличия в организме внутреннего фактора (в желудке и верхнем отделе тонкого кишечника), в дальнейшем доставка витамина в ткани определяется транспортным белком транскобаламином. После метаболизма в печени цианокобаламин выводится в основном с желчью, степень его выведения почками вариабельна – от 6 до 30%. Анальгезирующие эффекты витаминов В1, В6 и В12 обусловлены ингибицией ноцицептивных импульсов, витамин В6 усиливает действие антиноцицептивных нейромедиаторов – норадреналина и серотонина [17–19]. Витамин В12 также обладает выраженным анальгетическим эффектом, что делает эффективным его применение при хронических болях в спине и полинейропатиях.
Представляя собой комбинацию взаимодополняющих фармакологических эффектов, препарат Нейродикловит заслуживает особого внимания. Он содержит в 1 капсуле с модифицированным высвобождением 50 мг диклофенака натрия, 50 мг тиамина гидрохлорида, 50 мг пиридоксина гидрохлорида и 250 мкг цианокобаламина. Препарат назначают по 1–3 капсулы в сутки на протяжении 1–2 нед.
Нейродикловит является препаратом, который снимает боли и облегчает состояние больных при ревматических и неревматических поражениях, воспалениях, невралгиях. Совместное применение витаминов группы В с диклофенаком дает более выраженный обезболивающий эффект. Входящий в состав препарата диклофенак способен снимать отеки и скованность сустава. Очевидно, что подобная комбинация действующих веществ может быстрее и полнее восстанавливать здоровье при различных патологиях.
В ряде работ были сделаны выводы о достоверном раннем уменьшении интенсивности боли при применении НПВП и витаминов группы В по сравнению с монотерапией НПВП, что позволило снизить дозировку и длительность приема НПВП [4, 5]. Уже через 3 дня эффективность Нейродикловита оказалась достоверно выше, чем монотерапия диклофенаком натрия. Снижение дозы и длительности терапии НПВП способствует уменьшению риска возникновения побочных эффектов [Камчатнов П.Р., 2012].
Таким образом, на втором этапе лечения синдрома ПЛП наиболее адекватной и оптимальной терапией является назначение фармакологического комплекса: НПВП + витамины В1, В6, В12 (Нейродикловит).
Ручные и физиотерапевтические методы лечения ПЛП
К ручным методам лечения относятся лечебный массаж и методы мобилизации мануальной терапии [9].
Лечебный массаж воротниковой зоны и области плечевого сустава проводится по стандартным схемам. Акцент при выполнении массажа необходимо делать на ткани плечевого сустава. Основное время должно быть отведено на растирание и разминание.
Приемы мобилизации мануальной терапии. Эффективность мобилизаций связана с тем, что данные приемы направлены на прямое устранение функционального ограничения движений в плечевом суставе путем повторных, пассивных движений в нем.
Все виды мобилизаций могут быть использованы для лечения ПЛП. Наиболее часто используемые мобилизационные приемы представлены ниже:
1. Вращательные пассивные движения в плечевом суставе
Исходное положение больного: сидя на стуле или на столе. Врач находится сбоку от больной стороны. Обхватив и сжав своими ладонями переднюю и заднюю поверхности плечевого сустава, врач приподнимает сустав с надплечьем вверх, после чего с силой вращает его назад с разворотом. Возвратившись в исходное положение, врач повторяет движение не менее 10 раз. При выполнении необходимо достичь максимальной ротации сустава на данный момент. Во время проведения приема пациент должен испытывать умеренную боль.
2. Пассивное отведение плеча с пружинированием сустава
Исходное положение больного: сидя на стуле. Врач стоит сзади больной стороны. Кисть врача с разведенными первым и вторым пальцами (вилка) сверху плотно фиксирует область акромиально-ключичного сочленения. Другой рукой врач берет плечо больного и начинает его отводить до момента ограничения движения. Достигнув преднапряжения, врач совершает плечом больного небольшие колебательные движения вверх-вниз, пытаясь увеличить угол отведения руки. Действия врача должны быть осторожными, т. к. интенсивность боли здесь выше.
3. Разминание подлопаточной мышцы
Выполнение приема зависит от возможности больного завести руку за спину. Исходное положение: лежа на животе. Кисть и предплечье больного укладываются на его ягодичную область или чуть выше. Врач подкладывает свое предплечье с кистью под плечо больного и слегка ротирует его плечевой сустав наружу.
В таком положении внутренний край лопатки и нижний угол отходят от задней поверхности туловища, давая возможность другой кисти врача проникнуть под лопатку и осуществить массирующие круговые движения. Во время приема больной испытывает боль, которая не должна быть чрезмерной, чтобы дать возможность повторить мобилизацию лопатки и разминание подлопаточной мышцы не менее 10 раз.
4. Приемы постизометрической релаксации (ПИР) на подостную и частично малую грудную мышцу
Пациент сидит на стуле или на кушетке. Врач садится позади него. На больной стороне пациент заводит руку за спину, опираясь тылом ладони на ягодичную область или выше, что зависит от возможности заведения руки. Положение руки не должно вызывать интенсивной боли. Врач одной рукой фиксирует заведенную кисть больного, а другой – заднюю поверхность локтевого сустава.
Выполнение ПИР: больной осуществляет движение плечом назад, ротируя плечо наружу. Врач противодействует этому движению рукой, фиксирующей локоть больного. Противодействие больного и врача должно быть равным по силе (статическое удержание) и длиться от 5 до 10 с. После напряжения, во время паузы 5–10 с, врач немного отводит локоть больного от себя, после чего следует повторение противодействия. Такое изометрическое напряжение повторяется 3–6 раз.
Повторное изометрическое напряжение при этом приеме можно проводить, изменяя позицию кисти больного за спиной, путем заведения кисти в более высокое положение.
5. ПИР на подлопаточную мышцу
Исходное положение больного: лежа на спине. Врач сидит на стуле сбоку от больного, лицом к больному плечу. Упражнения напоминают борьбу на руках. Плечо больного лежит на кушетке и приведено к туловищу, предплечье согнуто в локтевом суставе под углом 90°.
Врач берется своей кистью за кисть пациента и вращает предплечье его наружу (плечо больного супинируется) до болевых ощущений, чтобы определить границу боли. Вернув предплечье назад, до границы предболевого порога, врач дает команду больному на вращение предплечья внутрь, а сам оказывает давление на кисть больного в другую сторону. Механизм повторений изометрического напряжения такой же, как и при ПИР на подостную мышцу.
Для оценки положительной динамики существует простой и наглядный способ. До лечения больной встает спиной к свободной поверхности (стена, дверь). Врач фиксирует надплечье больного рукой. Больной отводит руку от туловища до максимально возможного уровня. Это место, поверх его кисти, помечается маркером. Через 2–3 сеанса повторяют оценку отведения руки. В среднем, хорошим результатом считается увеличение отведения руки на 10 см. Сочетание ГКС, НПВП и приемов мобилизаций является достаточно действенным способом лечения ПЛП и может выполняться одним врачом.
www.rmj.ru
Симптомы и лечение плечелопаточного периартрита в домашних условиях
Болезни периартикулярных тканей
Плечелопаточный периартрит является достаточно распространенной патологией, которая имеет своеобразные формы течения. Данный термин можно назвать скорее синдромом, нежели диагнозом, так как подобной формулировки нет в Международной классификации болезней. Патологическое состояние предполагает воспалительные изменения мягких тканей и связочного аппарата плечелопаточной области. Как правило, сустав в этом процессе не участвует — изменения в нем являются осложнениями основной патологии.
Пациенты с плечелопаточным периартритом отмечают выраженную болезненность в зоне плечевого сустава. При развитии недуга и его распространении после вовлечения двигательных нервных окончаний происходит ограничение подвижности, сустав блокируется. В тяжелых случаях он полностью обездвижен. Лечение всегда начинают с консервативных методов, приема лекарственных препаратов и упражнений лечебной физкультуры.
1
Описание
Плечелопаточный периартрит встречается достаточно часто, каждый четвертый человек хотя бы раз в жизни сталкивался с подобной проблемой.
Наиболее уязвимы пациенты после 45 лет. До 2 раз чаще патология встречается в пожилом и старческом возрасте. Мужчины и женщины одинаково часто страдают от данного заболевания.
Плечевой сустав имеет большую амплитуду движений. Ежедневно на него возлагается серьезная нагрузка, справиться с которой помогает мощный связочный аппарат, сухожилия и мышцы, расположенные вокруг него. Для обеспечения полноценного функционирования он активно питается за счет кровеносных сосудов и нервных окончаний.
Термин периартрит предполагает воспалительный процесс вокруг суставной сумки («пери» — около, «артро» — сустав). При длительно текущем воспалении рядом расположенных мягких тканей возможен переход на суставные поверхности и хрящевые структуры внутри капсулы.
Оказание первой помощи при переломах различных видов
2
Причины развития
Плечелопаточный периартрит редко бывает изолированным синдромом, чаще к его формированию приводят другие патологические состояния опорно-двигательного аппарата.
Такие заболевания, как адгезивный капсулит, остеохондроз шейного и грудного отдела позвоночника, миофасциальный синдром, амиотрофия плечевого пояса, способны вызвать аналогичный симптомокомплекс с характерными изменениями.
К изолированному плечелопаточному периартриту чаще всего приводят:
- малоподвижный образ жизни и нетренированные мышцы верхнего плечевого пояса;
- травмы, падения на вытянутую руку, повреждения плечевого сустава и костных структур;
- сосудистая патология с последующим нарушением кровоснабжения и питания плечелопаточной области;
- патологические изменения в строении нервных волокон, нередко вызванные ущемлением при развитии грыж межпозвоночных дисков.
Недуг способен развиваться даже после незначительного ушиба, когда нет никаких существенных повреждений хрящевых, костных и мягкотканных структур. На 3-й — 7-й день появляются симптомы, свидетельствующие о воспалении, что характерно для периартрита.
Упражнения для позвоночника в домашних условиях
3
Виды
Симптомокомплекс плечелопаточного периартрита включает в себя следующие патологические состояния:
- периартикулярные поражения;
- тендинит двуглавой мышцы плеча;
- кальцифицирующий тендинит;
- адгезивный капсулит;
- импинджмент-синдром;
- сдавление ротатора плеча;
- бурсит плечевого сустава и другие.
Патологический симптомокомплекс может включать в себя один или несколько вышеперечисленных нарушений, от них зависит и клиническая картина.
По форме выделяют периартрит:
- простой;
- острый;
- хронический;
- анкилозирующий.
Плечелопаточный периартрит развивается с одной стороны, редко носит двусторонний характер. Степень выраженности слева и справа будет отличаться по развитию и клиническим проявлениям.
Хронический плечелопаточный периартрит
Причины, симптомы, методы лечения и профилактики остеохондроза
4
Симптомы
Клиническая картина во многом неспецифична, по своим признакам напоминает многие другие заболевания опорно-двигательного аппарата. Для каждой формы течения характерны свои особенности, которые позволяют заподозрить степень нарушения.
Симптоматика чаще нарастает медленно, поэтому пациенты редко могут однозначно сказать о моменте, когда произошло повреждение или начался патологический процесс.
Симптомы в зависимости от формы заболевания описаны в таблице:
| Форма периартрита | Особенности развития | Клинические проявления |
| Простая | Развивается чаще других и становится основой для возникновения более тяжелых форм. Длится не более месяца, после чего либо самостоятельно исчезает, либо осложняется и переходит в стадию обострения с дальнейшей хронизацией процесса |
|
| Острая | Обычно развивается в результате нелеченной простой формы или после полученных травм. Продолжительность — не более нескольких недель, при отсутствии лечения переходит в хроническую форму |
|
| Хроническая | Отличается длительным развитием и течением. Крайне редко проходит самостоятельно, так как возникшие изменения в мягких тканях являются необратимыми. При отсутствии должного наблюдения и компетентной терапии переходит в анкилоз — полное сращение сустава |
|
| Анкилозирующая | Представляет собой окончательную стадию формирования плечелопаточного периартрита. После серьезных травм может появляться изолированно, без предшествующих стадий. Характеризуется полным вращением суставных поверхностей и кальцификацией мягкотканных структур |
|
5
Диагностика
Лечением плечелопаточного периартрита занимаются терапевт, хирург, невролог, ортопед, травматолог и ревматолог. Каждый из специалистов выполняет определенную функцию в проведении диагностических и лечебных манипуляций. В большинстве случаев рекомендуется сначала обратиться к терапевту, который проведет первоначальную диагностику и сможет выбрать дальнейшего узкого специалиста, компетентного в лечении конкретной формы патологии.
Лабораторные исследования предполагают проведение общего и биохимического исследования крови, общего анализа мочи:
- При наличии плечелопаточного периартрита диагностируются повышение СОЭ и лейкоцитов, которые являются неспецифическими признаками воспаления в организме.
- При проведении биохимии важную роль играют ревматоидный фактор и С-реактивный белок. Положительный показатель последнего будет свидетельствовать о периартрите. Если определится положительный ревматоидный фактор, можно говорить о другом заболевании.
Окончательный диагноз подтверждается при помощи инструментальных методов. Наиболее информативными являются магнитно-резонансная томография, рентген плечелопаточной области. В некоторых случаях проводят УЗИ, которое позволяет определить характер воспаления и его распространенность.
6
Лечение
Основу успешного лечения составляет ранняя диагностика патологического процесса, так как плечелопаточный периартрит возможно купировать терапевтическими методами. При начальных изменениях возможно полное излечение. Учитывая, что клиническая картина на начальных стадиях размыта и человек не уделяет должного внимания патологическому процессу, развиваются необратимые нарушения, которые требуют усиленной терапии и динамического контроля.
Наряду с основным лечением в периоды обострений или в острой фазе требуется постоянное соблюдение профилактических мероприятий, направленных на восстановление целостности суставных поверхностей, околосуставных структур и прекращения дальнейшего развития периартрита.
Человек с данным недугом должен соблюдать режим труда и отдыха, избегать физических перенапряжений верхнего плечевого пояса, минимизировать риск травматизма и возможных переохлаждений. Необходимо рациональное и сбалансированное питание, включающее в рацион большое количество витаминов и минералов, способствующих выздоровлению.
6.1
Медикаментозная терапия
Перед проведением медикаментозного лечения необходимо выполнить детальную диагностику с целью выявления провоцирующего фактора, который стал причиной развития периартрита. После этого лечение заключается в его устранении.
Одним из основных факторов является остеохондроз шейного и грудного отделов позвоночника. У пациентов часто диагностируется сочетанная с позвоночником патология — шейнолопаточный периартрит.
Лекарственная терапия при всех заболеваниях опорно-двигательного аппарата начинается с нестероидных противовоспалительных средств. Основными представителями группы НПВС являются:
- Диклофенак.
- Ибупрофен.
- Нимесулид.
- Кетопрофен.
- Мелоксикам.
- Лорноксикам.
Они выпускаются в уколах, таблетках, мазях и кремах для местного применения.
Терапию рекомендуется начинать с инъекционных форм для внутримышечного введения. Курс лечения — 3-10 дней. Если не удается достичь необходимого терапевтического эффекта, долечивание происходит при помощи таблеток, курс приема которых обычно не превышает 14 суток.
НПВС негативно влияют на слизистую желудочно-кишечного тракта, поэтому их с осторожностью назначают пациентам с хроническим гастритом, язвенными заболеваниями желудка и двенадцатиперстной кишки. С целью профилактики обострения хронических заболеваний ЖКТ одновременно показаны ингибиторы протонной помпы: Омепразол или Пантопразол. Принимать нестероидные противовоспалительные средства рекомендуется после употребления пищи.
При отсутствии достаточного положительного эффекта от НПВС назначаются стероиды, такие как Дипроспан, Метипред и другие. Они выпускаются в виде уколов, таблеток и мазей. В крайних случаях, когда воспалительный процесс носит распространенный характер и боли не купируются на протяжении 2-3 недель, рекомендованы инъекции в сустав и околосуставное пространство.
Выполнять подобные манипуляции вправе только квалифицированный специалист, так как они чреваты развитием осложнений.
В качестве вспомогательных средств используют витамины группы B, анальгетики, поливитаминные комплексы для устранения симптомов. Существуют комбинированные препараты, такие как Нейродикловит (в составе витамины B1, B6, B12), Диклофенак. Они показаны в период долечивания и с профилактической целью.
Для восстановления структуры хрящевых тканей, предупреждения дальнейшего развития нарушений и в целях профилактики назначаются хондропротекторы. К этим препаратам относят: Артра, Терафлекс, Дона и другие. Применять их необходимо длительными курсами, так как эффекта удается достичь не ранее чем через 2-3 года систематической терапии.
6.2
Физиотерапия
При отсутствии острого воспалительного процесса сразу после начала медикаментозного лечения показано проведение физиотерапевтических процедур.
Особое значение имеют постизометрическая релаксация и лечебная гимнастика. Они представляют собой комплексный подход в лечении плечелопаточного периартрита и способствуют восстановлению объема движений.
Постизометрическая релаксация предполагает напряжение с дальнейшим растяжением определенных групп мышц. В процессе данных манипуляций происходит их фиксация в необходимом положении, после чего мускулатура расслабляется. Уже после первого курса повышается подвижность в области сустава, околосуставные ткани становятся более эластичными и податливыми для выполнения движений.
Максимальной эффективности удается достичь при выполнении комплекса упражнений Попова. Динамика наступает не ранее чем через 3-4 недели от момента начала лечения, что во многом зависит от степени распространения патологического процесса. Пациенту необходимо запастись терпением и выполнять лечебную физкультуру ежедневно.
Комплекс упражнений Попова
Описание методов и их продолжительность описаны в таблице:
| Форма периартрита | Физиотерапевтические процедуры | Продолжительность лечения |
| Острая |
| 5-7 процедур |
| Хроническая и анкилозирующая |
| 10-15 процедур, после перерыва лечение повторяется |
Физиотерапевтическое воздействие на плечелопаточную область помогает восстановить кровоток, повысить питание мягких тканей, предотвратить венозный застой, увеличить обменные процессы, укрепить мышцы и связочный аппарат.
6.3
Лечение народными средствами
Народные средства оказывают вспомогательное действие при лечении плечелопаточного периартрита. Это обусловлено тем, что заболевание зачастую носит необратимый характер. Рецепты, приготовленные в домашних условиях, помогают снять симптомы и приостановить дальнейшее развитие патологического воспалительного процесса.
С целью увеличения кровоснабжения пораженной области и повышения питания мягких тканей на участок плечелопаточного сочленения ставят пиявок. Гирудотерапия отличается выраженной эффективностью при всех формах течения периартрита.
Эффективные рецепты, позволяющие лечить недуг в домашних условиях:
spina-health.com
Плечелопаточный периартроз — причины, симптомы, диагностика и лечение
Плечелопаточный периартроз (ПЛП) — комплексный нейродистрофический синдром поражения периартикулярных тканей плечевого сустава, возникающий при различных патологических изменениях самого сустава, шейного отдела позвоночника, нервов плечевого сплетения или расположенных рядом с суставом органов. Проявляется болями и ограничением подвижности плечевого сустава. При ПЛП диагностический поиск заключается в осмотре и пальпации области сустава, оценке неврологического статуса, проведении рентгенографии, УЗИ, МРТ плечевого сустава, рентгенографии позвоночника и др. обследований. Лечение состоит в комбинированном применении глюкокортикоидных препаратов, местных анестетиков, НПВП, витаминов группы В, сосудистой терапии, физиолечения, ЛФК и массажа.
Общие сведения
Термин «плечелопаточный периартроз» используется с 1872 года как собирательное понятие, включающее различную патологию тканей, окружающих плечевой сустав. Так, под диагнозом «плечелопаточный периартроз» может скрываться субакромиальный бурсит, склерозирующий капсулит и бурсит плечевого сустава, тендинит длинной головки бицепса и ротаторной манжеты плеча и др. заболевания. В неврологической практике ПЛП зачастую расценивается как нейродистрофический синдром, развивающийся при шейном остеохондрозе. Из-за такой вариабельности видов ПЛП, имеющих различную этиологию и течение, при составлении МКБ-10 было решено не включать данное понятие в классификацию и тем самым стимулировать врачей более тщательно и дифференцированно подходить к постановке диагноза. Несмотря на это, на сегодняшний день большинство специалистов в области травматологии, ортопедии и неврологии продолжают широко применять термин «плечелопаточный периартроз».
Плечелопаточный периартроз
Этиология и патогенез
Факторы, которые могут инициировать плечелопаточный периартроз, многочисленны и вариабельны. Во врачебной практике чаще всего диагностируется ПЛП, связанный с импинджмент-синдромом — воспалением ротаторной манжеты плеча, которое возникает при ее микротравматизации. Наблюдается при стереотипных движениях с нагрузкой у маляров, каменщиков, грузчиков, спортсменов и при статических нагрузках на плечо у офисных работников. Плечелопаточный периартроз может развиваться при остеохондропатии, артрозе, артрите плечевого сустава, его нестабильности и травмах (вывихе плеча, повреждении сухожилий, разрыве связок). Другими этиофакторами ПЛП являются переломы ключицы, травмы и посттравматический артроз акромиально-ключичного сочленения.
Неврологическими причинами ПЛП выступают радикулиты и радикулопатии при патологии шейного отдела позвоночника (спондилоартрозе, остеохондрозе, протрузии диска), плексит и др. заболевания плечевого сплетения (например, паралич Дюшена-Эрба), парезы верхней конечности, обусловленные перенесенным инсультом или миелопатией. У пациентов с сахарным диабетом плечелопаточный периартроз является составной частью клиники диабетической нейропатии. В отдельных случаях наблюдается плечелопаточный периартроз, возникающий на фоне онкозаболеваний — рака легких с локализацией на верхушке, рака молочной железы, остеосаркомы и пр. Кроме того, описан плечелопаточный периартроз у женщин, перенесших мастэктомию, и у пациентов после инфаркта миокарда.
В основе патогенетических механизмов развития ПЛП лежат сегментарные нарушения сосудистой регуляции и нейротрофические расстройства, постепенно приводящие к дистрофическим изменениям периартикулярных тканей плечевого сустава. Происходит истончение и разволокнение суставной капсулы, из-за потери эластичности в ней образуются микротрещины, впоследствии замещаемые соединительной тканью, что приводит к еще большему снижению эластичности капсулы и ограничению движений в плечевом суставе. Последнее обуславливает появление синдрома «замороженного плеча» и развитие стойкой контрактуры сустава.
Симптомы
Плечелопаточный периартроз дебютирует возникновением болевого синдрома. Его появление и развитие настолько незаметно и постепенно, что пациенты не могут указать, когда именно у них возникли боли. Болевые ощущения чаще локализуются по передне-боковой, реже по задней поверхности плеча. По описанию самих пациентов они носят «сверлящий», «ноющий», «грызущий» характер; могут иррадиировать в шею, лопатку, дистальные отделы руки. В начальном периоде ПЛП боли возникают только при движениях в плечевом суставе, имеющих значительную амплитуду. Например, при попытке завести руку за спину, отвести в сторону, поднять вперед выше горизонтального уровня. Подобные двигательные акты в бытовых условиях не часто совершаются людьми, поэтому в ранний период ПЛП к врачам обращаются в основном спортсмены или те пациенты, у которых указанные движения связаны с профессиональной деятельностью.
При дальнейшем развитии плечелопаточный периартроз приводит к усугублению болевого синдрома и появлению ограничения подвижности в плече. Пациенты жалуются на возникновение резких болевых ощущений при движениях в плечевом суставе, существование в области сустава постоянной фоновой боли ноющего характера. Последняя усиливается по ночам, не дает пациентам спать на стороне пораженного плеча, приводит к инсомнии и развитию астении. Ограничение активных движений в плече постепенно становиться заметно в повседневной бытовой жизни пациента — ему сложно держаться в транспорте за верхний поручень, доставать предметы с верхних полок, поднимать руку сбоку от туловища или заводить ее назад. Выше перечисленные симптомы вынуждают пациента обратиться к врачу. Как правило, на этот момент проходит 2-3 мес. со времени манифестации заболевания.
Диагностика
Осмотр плечевого сустава выявляет небольшую отечность его тканей, их несколько большую пальпаторную плотность в сравнении с пальпацией здорового плеча. Отмечаются триггерные точки — болезненность при пальпации мест прикрепления сухожилий, бугорков плечевой кости и борозды между ними, подлопаточной мышцы. Наблюдается различной выраженности ограничение активных движений в плече, зачастую пассивные движения также ограничены. В наибольшей степени выражено нарушение поднимания руки впереди туловища, ее отведение и заведение за спину. Осмотр пациента могут проводить ортопед, травматолог, терапевт или невролог. Последний также производит оценку неврологического статуса больного. При определении признаков поражения спинномозговых нервов или плечевого сплетения плечелопаточный периартроз следует считать синдромом выявленного заболевания.
Рентгенография плечевого сустава и КТ плечевого сустава могут дать информацию о состоянии его костных структур — наличии остеопороза, уменьшении межсуставной щели и т. п., а также о кальцификации суставной сумки и периартикулярных тканей. В диагностике изменений мягких тканей сустава ведущее значение имеет МРТ или УЗИ плечевого сустава. Для оценки состояния шейного отдела позвоночника проводится его рентгенография, при подозрении на корешковый синдром — МРТ позвоночника. Уточнение выявленных неврологических нарушений может потребовать проведения ЭМГ или ЭНГ.
Лечение
Препаратами, с которых обычно начинают лечить плечелопаточный периартроз, являются глюкокортикостероиды (дексаметазон, гидрокортизон, бетаметазон). Их вводят внутримышечно или внутрисуставно, а также в триггерные точки на поверхности сустава. Наибольший эффект дает сочетание кортикостероидов с местными анестетиками (новокаином или лидокаином). В зависимости от выраженности симптомов ПЛП количество лечебных блокад может варьировать в пределах от 6 до 10. Как правило, к концу 2-ой недели подобной терапии наблюдается регресс болевого синдрома и увеличение объема движений. Это позволяет перейти от кортикостероидов к лечению нестероидными противовоспалительными препаратами (диклофенаком, нимесулидом, пироксикамом). При скомпрометированности со стороны ЖКТ эти препараты назначаются совместно с гастропротекторами.
Комплексная терапия ПЛП включает также назначение витаминов гр. В (возможно в виде комплексных препаратов), сосудистых препаратов (никотиновой кислоты, пентоксифиллина). Положительно влияет на результаты лечения его сочетание с физиотерапией — ультрафонофорезом, электрофорезом, тепловыми процедурами, магнитотерапией, рефлексотерапией. После купирования болевого синдрома параллельно с проводимой терапией назначают массаж и лечебную физкультуру, направленные на восстановление объема движений в суставе.
Прогноз и профилактика
При своевременном обращении и полноценном лечении прогноз в плане выздоровления достаточно благоприятный. В запущенных случаях плечелопаточный периартроз приводит к формированию стойкого ограничения двигательной функции сустава, возникновению контрактуры и инвалидизации больного.
К мероприятиям по профилактике ПЛП можно отнести: адекватное лечение шейного остеохондроза, предупреждение травм плечевого сустава и чрезмерных нагрузок на него профессионального или спортивного характера, регулярную суставную гимнастику, направленную на укрепление плечевого пояса.
www.krasotaimedicina.ru
симптомы и лечение, причины, периартропатия, синдром
Периартроз плечелопаточный является воспалением близлежащих тканевых структур (связок, мышц, сухожилий) плеча. Основная симптоматика проявляется болью разного вида в лопаточной, плечевой и шейной зоне. Но плечелопаточная периартропатия не поражает суставные структуры, что отличает плечелопаточные приартрозы от артрозных либо артритных изменений в плечевом суставе.
Об этиологии
Периартрозом может поражаться как правая, так и левая сторона, также бывает двустороннее поражение.
- Правостороннее поражение проявляется часто, так как правая рука бывает больше перегружена. Причины периартрозных изменений с правой стороны заключаются в травматизации, печеночных патологических процессах.
- Левосторонний периартроз наблюдается редко, поскольку риск травмировать левый плечевой сустав выше у свободно владеющих левой рукой, а таких людей меньше. От 85 до 90 % всех людей считаются «правшами». Причины поражения тканей с левой стороны около плечевого сустава заключаются в травмировании, инфарктных изменений миокардной оболочки сердца, так как нарушенная микроциркуляция отрицательно воздействует на плечевой сустав и его близлежащие ткани.
- Плечелопаточный периартроз как двусторонний процесс, распространен на правую и левую сторону. Этот вид патологии наблюдается в редких случаях. У больного выражена гипертермия, болят оба плеча, а также шейный с грудным отделом позвоночника. После того, как боль утихла, наблюдается сниженная функция верхних конечностей.
О причинах
Зачастую плечелопаточный периартроз встречается у сорокалетних мужчин и женщин. Синдром плечелопаточного периартроза часто проявляется у тех, кто долго держит верхнюю конечность в неестественной позиции, интенсивно двигает руками. Причины плечелопаточного периартроза заключаются в нарушенном кровообращении, когда суставные и близлежащие тканевые структуры суставов испытывают дефицит питательных веществ.
Причины воспаления, вызвавшего деструктивные изменения тканей возле сустава с последующей ограниченной его функциональностью, заключаются в:
- Разных видах микротравм (резкое движение, ударное воздействие).
- При переломах костных тканей, вывихах суставов.
- Физических перегрузках при непривычно долгой работе (работа в саду, на огороде, ремонтные работы, спорт).
- Патологических процессах шейного позвоночного сегмента, которые приводят к нарушенной трофике тканевых структур возле сустава и самого сустава (остеохондрозные процессы, грыжи между позвонками).
- Соматических патологиях (заболевания сердца и сосудов, эндокринные нарушения и другие причины).
- Хирургических методах воздействия на близлежащие ткани возле сустава.
О симптоматике
Существует зависимость между плечелопаточным периартрозом с симптомами и лечением этого патологического процесса. Существуют несколько форм данного заболевания:
- При легко протекающей стадии плечелопаточного периартроза боли менее интенсивные, возникают при некоторых видах двигательной активности рук. Пациенту трудно приподнять верхние конечности кверху и завести их за грудной позвоночный отдел. При этой форме лечение симптомы устраняет эффективно, иногда симптоматика угасает, даже если никакие методы лечения не применялись: человек просто меньше нагружает плечо.
- Если при плечелопаточном периартрозе лечение не применялось, то в 65-70% эпизодов патология обостряется. Первичный плечелопаточный периартроз часто считается результатом травматического воздействия. Данная стадия плечелопаточного периартроза характеризуется неожиданно прогрессирующими болевыми ощущениями сустава, усиливающимися в ночное время. Болезненность захватывает плечевой район, иррадиирует к руке, шейной области. Любая двигательная активность рукой сильно болезненна. Поэтому пациент для уменьшения болезненных ощущений плеча сгибает руку в локтевом суставе и прижимает ее к груди. У больного плечевая зона припухлая, температура тела повышена.
- Хронические периартрозные изменения примерно в 50% эпизодов формируются после острой стадии патологического процесса. Болезненность умеренная, прогрессирует при резком движении верхней конечностью. При этой форме плечелопаточного периартроза больной будет испытывать проявления заболевания несколько лет. Если не проводились никакие методы лечения, то периартрит станет анкилозирующим.
- Наиболее тяжелой формой плечелопаточного периартроза являются анкилозирующие периартрозные изменения. Ее также называют капсулитом, блокадой. Возникает в виде самостоятельного патологического процесса или вследствие осложнений иных стадий заболевания. Эта форма плечелопаточного периартроза наблюдается у 29-30% больных с хронической формой патологии. Тупая болезненность в начальной форме спустя некоторый период приведет к тому, что плечевой сустав будет ограничен в движениях либо подвижность полностью исчезнет. Пациенту с таким плечелопаточным периартрозом тяжело высоко приподнять верхнюю конечность. Иногда она не отводится от бедренной зоны даже на 15-20 см. Плечевой сустав может полностью потерять функциональность при отсутствующих болезненных ощущениях вследствие уплотненной плечевой капсулы в суставе.
О диагностике
Перед тем, как диагностировать плечелопаточные периартрозные изменения, исключаются патологии, имеющие схожие симптомы (тромбофлебитные процессы венозных сосудистых тканей на руке, патологии церебральных сосудов, травмирование с патологиями шейного сегмента позвоночного столба, артритные процессы инфекционного характера и иные патологии).
Кроме жалоб на болезненность плечевой и лопаточной зоны, сниженные движения рукой, доктор осматривает больного. Оценивает присутствующие или отсутствующие выступы костей, асимметрию суставов, атрофию мышц.
Пальпаторное обследование лопаточной зоны выявит боли и область распространившегося воспалительного процесса.
Подвижность плечевого сустава оценивается способностью выполнять разные движения (больной показывает доктору как он может поднять, вращать, отвести, согнуть и разогнуть руку).
Подтверждение диагноза могут выполнить дополнительные методы диагностики. Показано проведение:
- Общего исследования крови. Наличие воспалительного процесса подтвердится измененным показателем СОЭ и присутствием С-реактивного белка.
- Рентгенографического обследования. Снимки покажут тип поврежденных тканей возле сустава. Повреждения будут вследствие травмы или дегенеративных дистрофических изменений.
- Компьютерного томографического исследования.
- Артроскопического обследования, УЗИ, МРТ.
О лечении
Лечение периартроза плечевого сустава может проходить длительно. При этом учитывают тяжесть симптоматики плечелопаточного периартроза, возрастную категорию больного, насколько чувствителен пациент к лекарствам. При патологии плечевого сустава лечение врач подбирает каждому больному индивидуально.
Как лечить периартрозные состояния? Отличный эффект оказывают комплексные способы лечебных мер лекарствами с физиотерапией и ЛФК вне стадии обострения. Физиотерапевтическое воздействие заключается в использовании:
- Ультравысокочастотного воздействия.
- Ударно-волнового лечения.
- ЛФК с массажем.
- Иглорефлексотерапии.
- Грязелечения.
- Парафинотерапии.
Также лечат средствами:
- Анальгетическими (Анальгином, Пирабутолом, Реопирином).
- Снимающими воспаление (Диклофенаком, Ибупрофеном, Нимисулидом и иными лекарствами).
- Спазмолитиками (Эуфиллином, Баралгином, Никошпаном, никотиновой кислотой).
- Гормонами (Дипроспаном, Флостероном).
- Биостимулирующими средствами (стекловидным телом, Плазмолом).
Позитивно влияют наложенные бишофитные, димексидные компрессы. Проявления боли снимают анальгезирующими, противовоспалительными препаратами. Если эффект лечения плечелопаточного периартроза незначительный, то внутрь сустава доктор вводит глюкокортикостероиды.
Если консервативные методы не эффективны, то применяют хирургическое вмешательство. Оно показано, если:
- У человека постоянно болит плечевая зона даже при выполненном лечении кортикостероидами.
- Развилось нагноение плечевого района, изменилась структура тканей возле сустава.
- Больному трудно поменять образ жизни и работу, требующие постоянную двигательную активность сустава плеча.
При хирургическом воздействии применяется артроскоп, выполняют несколько микронадрезов, используют оптику. Благодаря современному оснащению при выполнении хирургического оперативного вмешательства исключается повреждение суставных тканей, что снизит риск возникновения осложненных состояний. Также сократится период восстановления, серьезные косметические дефекты не возникнут.
При проведении лечебной артроскопии удаляются измененные тканевые структуры, составлявшие подакромиальную суставную сумку, удаляется часть акромиона, сдавливающая или способная со временем сдавливать в периоде реабилитации сухожильные тканевые структуры ротаторной манжеты плеча. После оперативного вмешательства с применением местных анестетиков больной выписывается.
Упражнения при плечелопаточном периартрозе с процедурами физиотерапии составляют главную часть периода восстановления. Больной становится трудоспособным примерно через квартал. Успешно излечиться после операции можно в 95-96% эпизодов.
Выполнение упражнений
Для того, чтобы восстановить функции руки сначала разрабатывают кисть, потом локтевую зону и разрабатывают плечо.
Кистевая гимнастика
- Сжимают кисти в кулаки и расслабляют. Соблюдают одинаковое напряжение мышц.
- Поворачивают ладонь кверху и книзу, останавливаются в крайней позиции.
- Выполняют кистевое вращение.
- Выполняя кистевое вращение, поднимают руки на плечевом уровне или как можно выше.
Разработка в локтевых суставах
- Обе верхние конечности вращают в локтевых суставах. Останавливаются в крайней позиции, расслабляются и опускаются руки книзу.
- Сгибают и разгибают руки в локтевых суставах, верхние конечности следует удерживать на плечевом уровне.
- Сгибают локтевые суставы и касаются противоположного плеча.
- Исходная позиция: верхние конечности свободные, расслаблены. Сгибают и прикасаются ладонью к противоположной лопаточной кости.
Гимнастика на руки
- Поднимают и опускают руки, которые требуется вытянуть на максимальную высоту. Задерживаются в крайней позиции.
- Выполняют вращение вытянутых верхних конечностей.
- Поднимают верхние конечности через разные стороны.
- Поднимают руки одновременно удерживая гимнастическую палку как можно выше: до плечевой границы, с позицией над головой и сгибают локти так, чтобы палка коснулась грудного позвоночного отдела сзади.
Упражнения на плечевые суставы
- Двигают по кругу гимнастической палкой перед собой, руки при этом вытянуты.
- Передают палку из одной руки к другой со сменой рук на плечевой границе.
- Поворачивают туловище и удерживают палку на плечевом уровне.
- Поднимают руки, сцепленные за грудным позвоночным отделом сзади. В начале соединенными кистями выполняют скольжение по спине, руки сгибают в локтях. При увеличенной двигательной суставной активности руки поднимают прямыми.
Каждое упражнение выполняют от 5 до 10 раз. Выполняют осторожно, медленно. Стоит помнить, что цель такой гимнастики заключается в разработке плечелопаточного сустава.
О народных способах
Плечелопаточные периартрозные изменения лечат нетрадиционными методами лечения.
Применяют растирки, примочки, травяные компрессы.
Дополнить основное лечение плечелопаточного периартроза можно одним из способов:
- Намазать на больной участок мед.
- Протертый хрен в виде кашицы 2 раза в сутки прикладывают на больной участок, предварительно завернув его в марлевую ткань.
- Втереть в проблемный участок аптечную настойку календулы.
- На ночь на область воспаления накладывают лопуховые листки.
О профилактике
Для профилактических мер при плечелопаточном периартрозе требуется соблюдать простые рекомендации:
- Вовремя лечить вертеброгенную патологию.
- Не допускать перегрузок на плечевые суставы.
- Не переохлаждаться.
- Выполнять гимнастику, укрепляющую мышцы со связками плечевой зоны.
Стоит помнить, что лучше не допускать хронизации плечелопаточных периартрозных изменений и при начальных проявлениях патологии лучше обратиться к доктору, соблюдая его рекомендации. Самолечение только усугубит проблему и приведет к осложненным состояниям.
artroz.pro