Пиелонефрит у детей: симптомы и лечение
Оглавление
Пиелонефрит – инфекционная почечная патология, которая часто встречается у маленьких пациентов. Заболевание не только доставляет ребенку дискомфорт, но и мешает его нормальному развитию. При пиелонефрите всегда следует обращаться к врачу. Опытный специалист быстро выполнит диагностику заболевания, отличив его от уретрита или цистита, и назначит адекватное лечение.
На ранних стадиях заболевание быстро устраняется. Своевременное обращение к врачу позволяет избежать и таких серьезных осложнений, как появление гнойников в почках, камней и др.
Причины пиелонефрита
Пиелонефрит всегда вызывается микроорганизмами. Основным возбудителем патологии у маленьких пациентов является кишечная палочка. Стимулировать возникновение заболевания могут различные вирусы, золотистый стафилококк, грибы и простейшие. При хроническом протекании патологии в результате исследований нередко обнаруживается сразу ряд ее возбудителей.
В почки ребенка опасные микроорганизмы проникают:
- Из половых органов и органов выделительной системы. Инфекция способна подняться от уретры, ануса или мочевыводящих путей. Данный путь заражения особенно часто встречается у девочек
- Из костей и различных органов. Таким путем микроорганизмы зачастую проникают в почки новорожденных, недавно перенесших отит, пневмонию и иные инфекционные заболевания
- Через лимфатическую систему. Инфицирование почек возможно из-за интоксикации организма
Факторы, способствующие развитию заболевания
Развитию патологического состояния способствуют такие факторы, как:
- Проблемы с регулярным и полноценным оттоком мочи на фоне мочекаменной болезни
- Застой мочи при дисфункции (в том числе врожденной) мочевого пузыря
- Сахарный диабет
- Заболевания, сокращающие естественную защиту организма
- Синуситы и тонзиллиты
- Несоблюдение личной гигиены и др.
У младенцев патология нередко возникает при отказе от естественного вскармливания, воспалительных процессах при прорезывании зубов и остальных факторах, повышающих нагрузку на еще несформированный до конца и неокрепший иммунитет.
Виды заболевания
В зависимости от предрасполагающих факторов выделяют 2 основных вида заболевания:
- Первичное. Такая патология возникает при отсутствии выраженных сопутствующих факторов
- Вторичное. Заболевание развивается при наличии аномалий строения в органах мочеиспускания и функциональных нарушениях
В зависимости от характера течения выделяют следующие патологии:
- Острую. Для такого пиелонефрита характерны высокая температура и другие признаки острого воспаления
- Хроническую. Для такого пиелонефрита характерны частые рецидивы, но диагностируются и случаи латентого течения, когда пациент не испытывает симптомов патологии, а изменения обнаруживаются только при лабораторных исследованиях. В хронической форме заболевание может сопровождать человека всю жизнь
Особенности течения заболевания у пациентов с рождения и до 1-1,5 лет
У новорожденных пиелонефрит протекает с признаками интоксикации, которые выражаются в:
- Высокой (до 40 градусов) температуре
- Судорогах
- Бледности и синюшности кожи
- Снижении массы тела
- Отказе от еды
- Рвоте
- Обезвоживании организма
Может возникать диарея, а процессы мочеиспускания вызывают затруднения.
При этом новорожденные не могут рассказать родителям, где и что у них болит. Это усугубляет ситуацию и затягивает лечение. Если вы заметили у ребенка один или несколько признаков патологического состояния, следует незамедлительно записаться на консультацию к педиатру. Специалисту важно провести комплексную диагностику, позволяющую быстро отличить почечную инфекцию от кишечной.
Симптомы хронического пиелонефрита
Хроническая патология характеризуется особым течением. Для заболевания свойственны периоды ремиссий и обострений.
Во время ремиссии дети не испытывают никаких симптомов заболевания. Даже во время диагностики врач не отметит никаких изменений важных лабораторных показателей анализа мочи (удельного веса, содержания лейкоцитов, белка, эритроцитов, бактерий и цилиндров).
Для периодов обострений характерны следующие симптомы:
- Боли в области спины
- Дискомфорт в животе
- Повышение температуры
Также родители нередко замечают, что при хроническом заболевании ребенок быстро устает, становится раздражительным, неусидчивым. У школьников часто снижается внимание, а, следовательно, и успеваемость. Ребенок часто отвлекается, не может сосредоточиться, жалуется на общее недомогание. В некоторых случаях происходит задержка физического и психологического развития ребенка.
Диагностика заболевания
Для диагностики заболевания проводятся следующие исследования:
- Общий анализ мочи. Основным показателем патологического процесса является резкое увеличение лейкоцитов. Также повышаются показатели эритроцитов, в моче обнаруживаются бактерии и другие включения
- Накопительные пробы мочи. Они также свидетельствуют о наличии инфекции повышением показателей лейкоцитов
- Посев на стерильность. Данное исследование проводится для определения причин возникновения патологии (конкретного микроорганизма)
- Общий анализ крови. О развитии инфекции свидетельствует повышение показателей лейкоцитов. Благодаря анализу крови можно выявить и анемию
- Биохимический анализ крови. Диагностика позволяет определить снижение уровня белка, повышение показателей мочевины и креатинина
Для уточнения диагноза проводятся такие исследования, как:
- УЗИ органов мочевой системы
- Рентгенологические обследования
- Допплерография кровотока в почках
- КТ, МРТ и др.
Такая диагностика направлена на выявление анатомических аномалий, позволяет обнаружить причину патологии и определить способы ее устранения.
Лечение
Определить пиелонефрит у детей (симптомы) и лечение провести следует как можно раньше. Терапия осуществляется только в стационаре. Как правило, в палате ребенок находится 2-3 недели. После этого маленького пациента отправляют на амбулаторное лечение.
Стационарная терапия обусловлена необходимостью в:
- Тщательном подборе лекарственных препаратов
- Постоянной оценке динамики важных лабораторных показателей
- Внутривенном и внутримышечном введении медицинских средств
Основу лечения составляют:
- Двухэтапная антибактериальная терапия
- Белково-растительная диета
- Ограничение потребления соли
- Питьевой режим, утвержденный врачом
- Прием спазмолитиков и других средств для снятия болевых ощущений, витаминных комплексов для восстановления защитных сил организма и противовоспалительных препаратов
Маленьким пациентам следует придерживаться постельного режима.
К какому врачу обратиться, если вы заподозрили у ребенка проблемы?
Если вы заметили у ребенка симптомы заболевания, в первую очередь следует обратиться к педиатру. Именно этот врач назначит первичное обследование. При необходимости он направит маленького пациента на консультацию уролога или нефролога.
Пациентов с хроническим пиелонефритом всегда наблюдают уролог или нефролог. Обычно дети ставятся на учет к специалисту и наблюдаются постоянно. Раз в полгода в обязательном порядке сдаются анализы мочи и крови, проводится УЗИ. Это позволяет отслеживать все изменения и контролировать терапию. При необходимости родителей консультирует инфекционист.
Наблюдать маленького пациента могут и такие специалисты, как:
- Иммунолог
- Эндокринолог
- Пульмонолог и др.
Это обусловлено тем, что инфекция может развиваться не только в почках, но и других органах и целых системах организма.
Преимущества лечения в клиниках МЕДСИ
- Предоставление полного комплекса медицинских услуг для диагностики и лечения пиелонефрита
- Наличие в клиниках всего необходимого оборудования для таких высокоинформативных исследований, как УЗИ, рентгенография, МРТ
- Собственная экспресс-лаборатория. В ней специалисты проводят анализы в режиме CITO (срочно). Это позволяет быстро поставить диагноз или скорректировать лечение при изменении показателей крови или мочи
- Подбор лечения проводится только на основе результатов, полученных при комплексной диагностике
- Использование хорошо зарекомендовавших методик лекарственной терапии и очищения крови
- Постоянный контакт урологов и нефрологов со специалистами отделений педиатрии, терапии, эндокринологии, кардиологии и др.
- Наличие стационара, обеспечивающего комфортные условия пребывания даже для самых маленьких пациентов
Чтобы воспользоваться помощью профессионалов МЕДСИ, достаточно записаться на прием по телефону + 7 (495) 7-800-600.
medsi.ru
Пиелонефрит у детей — причины, симптомы и лечение
Всё о почках > Виды заболеваний > Пиелонефрит у детей — причины, симптомы и лечение
Почки важный орган, от которого зависит работа всего организма. От данного органа зависит работа сердца, легких, кровеносной системы. Участвует в формировании скелета путем выработки витамина Д. Нарушение работы почек может повлечь за собой нарушение работы всего организма. Поэтому стоит уделять должное внимание здоровью, особенно если это касается детей, ведь утраченное здоровье в детстве – отсутствие его и с возрастом. Каждый родитель должен сохранить здоровье ребенка. В случае столкновения с болезнями почек, а в большинстве случаев это пиелонефрит у детей, вам станет полезной данная статья.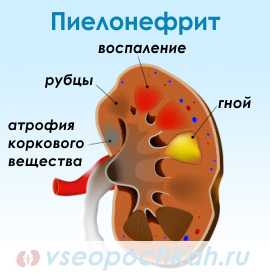
Что из себя представляет заболевание?
Пиелонефрит достаточно частое инфекционно-воспалительное заболевание почек с поражением чашечно-лоханочной системы, канальцев и интерстиция (соединительная ткань). Чаще всего основным возбудителем данного заболевания является кишечная инфекция.
Пиелонефрит достаточно опасное заболевание, которое поражает ткань почки, в результате воспаления она отмирает и на ее месте образуется рубец. При хроническом пиелонефрите почка сморщивается и прекращает функционировать. В случае двухстороннего поражения почек возникает почечная недостаточность. В этом случае потребуется «искусственная почка» чтобы поддерживать жизнедеятельность организма.
Пиелонефрит у детей чаще всего поражает одну почку (определяется с помощью УЗИ-диагностики). Однако, в случае повторного заболевания возможно поражение обеих почек. Если пиелонефрит появился один раз, значит, почки у ребенка слабый орган и требует особого внимания. Воспалительный процесс возникает из-за инфекций, перенесенных организмом. Каждая последующая болезнь делает почки более уязвимыми.
Факторы, влияющие на возникновение и прогрессирование пиелонефрита:
- Общие: состояние организма, снижение иммунитета.
- Местные: наличие препятствий на пути оттока мочи из почек (мочекаменная болезнь, узкие мочеточники и пр.).
Пиелонефрит подразделяется на два вида:
- Первичный. В большинстве случаев возникает путем изменения микрофлоры кишечника. Является условно-патогенным. При данном виде заболевания причиной является дисбактериоз кишечника, который возникает, из-за часто перенесенных ОРВИ, ангины, гриппа и кишечных инфекций.
- Вторичный. Возникновение связано с врожденными аномалиями мочевыделительной системы (нарушение строения и расположения почек, мочеточников, мочевого пузыря). Аномалии вызывают нарушения оттока мочи или их обратный заброс, что способствует проникновению бактерий в почку.
Формы пиелонефрита:
- Острый пиелонефрит почек, при котором в чашечках и лоханках развивается гнойное воспаление. Выздоровление с острым пиелонефритом наступает спустя 1-2 месяца лечения. Симптомы: повышение температуры, озноб, лихорадка, боли внизу живота, головные боли, повышенная потливость.
- Хронический пиелонефрит протекает с более тяжелой симптоматикой. Продолжительность болезни более 6 месяцев. За этот период наблюдается два и более обострения. Симптомы аналогичны с острым пиелонефритом, проявляются волнообразно.
Причины возникновения
Острый пиелонефрит у детей возникает при наличии в организме кишечной палочки или стафилококка. В случаях хронического пиелонефрита обнаруживается несколько возбудителей.
Пути проникновения инфекции в почки:
- Гематогенный. Инфекция попадает в почки через кровь из инфицированных ранее органов. Данный способ заражения наиболее распространенный среди новорожденных, после перенесенных пневмонии, отита и других инфекций органов. У детей старшего возраста гематогенный способ инфицирования возможен после тяжелых инфекций (сепсис и т.п.).
- Лимфогенный. Инфекция попадает в почки через лимфообращение между органами мочевыделительной системы и кишечником. При норме лимфообращения инфицирование невозможно, когда лимфа оттекает от почек к кишечнику. Однако, в случае нарушений в слизистой кишечника (запор, диарея, дисбактериоз) происходит застой лимфы, через которую и происходит инфицирование.
- Восходящий путь. Инфекция попадает при забросе мочи в почки из мочевого пузыря или канальцев куда попадает от половых органов, ануса. Данный путь проникновения является наиболее распространенным, особенно у девочек.
Симптомы
Основные симптомы заболевания, на которые родителям стоит обратить внимание:
- Повышение температуры тела. Это беспричинные повышения температуры тела до 38-390С при отсутствии кашля, насморка, покраснений и боли в горле.
- Задержка или недержание мочи. При обычном питьевом режиме ребенку чаще или реже хочется в туалет. Особенно это заметно ночью, когда ребенок часто просыпается чтобы сходить в туалет. А также возникает резкий запах мочи.
- Беспокойное мочеиспускание. При попытках пописать ребенок может кряхтеть, плакать, кричать и только потом делать «дело». Дети постарше жалуются на боли внизу живота и на проблему сходить в туалет.
- Изменение цвета мочи. Норма – соломенно-желтый. При наличии инфекции в почках она становится темной. Однако, не стоит забывать, что темный окрас моче может придавать пища, которую ребенок съел накануне (свекла, клубника, морковь), а также некоторые лекарства.
- Изменение объемов мочи. Ребенок ходит в туалет малыми объемами.
- Проблемы с животом. Наблюдаются признаки кишечных заболеваний, частые срыгивания (у грудничков), а также отсутствует прибавка в весе.
- Отечность лица и век по утрам (при остром пиелонефрите).
- Бледность кожи, появление синевы вокруг глаз, синюшность губ.
Виды диагностики
Если все симптомы указывают на болезнь то этого недостаточно чтобы поставить диагноз острый (хронический) пиелонефрит и назначить лечение, необходимо пройти соответствующую диагностику, а именно сдать лабораторные анализы (первая группа способов диагностики) и пройти обследование (вторая группа).
Лабораторные анализы, включает в себя следующие виды:
- Общий анализ мочи. Выявляет белок, лейкоциты и бактерии в моче и их увеличение.
- Посев мочи. Исследуя питательную среду, определяется рост видов бактерий, который и является возбудителем воспаления.
- Моча по Нечипоренко, Аддис-Каковскомы, Амбурже. Определяются лейкоциты.
- Биохимический анализ мочи.
- Общий анализ крови. Указывает на наличие воспалительного процесса и его характер.
- Биохимический анализ крови. Определяется белок, мочевина, креатинин, фибриноген. Острый пиелонефрит имеет только повышение белка в крови, хронический – повышение мочевины, кретинина и снижение белка.
Обследования:
- УЗИ. Проводится УЗИ всей мочевыделительной системы. УЗИ при пиелонефрите указывает на расширение почечных лоханок, неоднородность тканей почек.
- Компьютерная томография. Используется чтобы отличить пиелонефрит от опухли почек.
- Радионуклидные методы. Используется для определения функций почек.
Для того чтобы вышеперечисленные анализы дали точный результат необходимо соблюдать определенные правила подготовки к ним:
- Перед сдачей анализа ребенку не нужно давать минеральную воду.
- Использовать только специальные стерильные баночки для анализов (можно купить в аптеке).
- Тщательно подмыть ребенка.
- Сбору подлежит «средняя» моча.
Виды лечения
Лечение ребенку назначается на основе полученных результатов анализов и УЗИ мочевыделительной системы. Лечение назначается как медикаментозное, так и народными средствами.
Острый пиелонефрит устраняется путем применения медикаментозных препаратов и включает в себя антибактериальную терапию, которая проводится в два этапа. Изначально назначают препараты наиболее активные против самых распространенных причин заболевания и который наименее токсичны для почек. Это защищенные пенициллины, цефалоспорины второго и третьего поколения и пр. Данные препараты назначаются до получения результатов анализов и проведения УЗИ-диагностики. После получения результатов лечение проводится антибиотиками активными относительно выявленных возбудителей. Продолжительность антибактериальной терапии составляет около 4 недель, при этом антибиотик меняют каждые 7-10 дней.
Кроме, антибиотиков применяют при необходимости жаропонижающие препараты, спазмолитики (при сильных болях), противовоспалительные препараты.
Немаловажную роль в борьбе с пиелонефритом играют уроантисептики. Они обеззараживают мочевые пути, убивают или останавливают рост бактерий. Прием длится от 7 до 14 дней.
Лечение продолжается около 4 недель в условиях стационара, по окончании лечения также сдаются анализы и делают УЗИ. После выписки проводится контроль состояния участковым педиатром.
После выписки ежемесячно проводится общий анализ мочи и УЗИ каждые 3-6 месяцев. При наличии любых заболеваний, не связанных с почками проводятся дополнительные анализы мочи и УЗИ-диагностика в случае необходимости.
Хронический пиелонефрит так же как и острый лечится в стационаре. При выявлении причины заболевания может потребоваться оперативное лечение, диетотерапия, медикаментозные и психотерапевтические мероприятия.
Кроме применения медикаментов, лечение дополняется народными средствами, которые обладают хорошим мочегонным эффектом: настой брусники, кукурузные рыльца, отвар осины, настой толокнянки, отвар льняного семени, отвар бузины, ягоды можжевельника, березовый сок и ягод морошки и отвар зверобоя.
Стоит помнить, что лечение почек назначает специалист! Самолечение опасно для здоровья!
Профилактика
Чтобы пиелонефрит почек прошел стороной необходима профилактика, а именно:
- Использовать одноразовые подгузники как можно реже (надевать на прогулку и сон). Половые органы должны как можно меньше контактировать с выделениями. Это поможет снизить риск возникновения инфекций.
- Регулярное мочеиспускание. Чем дольше моча находится в мочевом пузыре, тем больше риск возникновения бактерий и их размножение.
- Ежедневная смена нижнего белья. Подмывать ребенка нужно спереди назад. При первых покраснениях стоит добавить в ванну отвар ромашки или календулы.
- Отказаться от газированной воды. Давать пить ребенку только очищенную воду.
- Здоровое питание. Не стоит увлекаться жирным, острым и соленым.
Профилактика пиелонефрита также включает в себя особый режим питания для детей (диета). Это поможет создать благоприятные условия для выздоровления. Дважды в неделю следует чередовать белковую и растительную диеты. Исключить из рациона ребенка острую, жареную, жирную, соленую пищу и продукты, в состав которых входят эфирные масла. В некоторых случаях острый пиелонефрит и его профилактика включают ограничение белковой пищи.
Молочно-растительная диета показана детям при острой форме болезни. При хронической форме назначают слабощелочную минеральную воду. Кроме того, нужно отказаться от кофе, крепких бульонов, перца, чеснока и лука. Вместо продуктов «черного» списка, нужно употреблять больше свежих фруктов и овощей. Если сезон «позволяет» то кушать больше мочегонных продуктов: арбуз, огурцы, кабачки, дыня. Но стоит помнить, что поздней осенью, зимой, весной эти продукты принесут только вред, ведь в них находится очень много вредных веществ.
vseopochkah.ru
причины, симптомы и лечение |
 Пиелонефрит — это микробно-воспалительное заболевание почек и почечных лоханок. Для начала обозначим несколько терминов и сведений из анатомии, которые нам пригодятся в этой главе. Почка — орган, в котором происходит образование мочи (мочеобразование).
Пиелонефрит — это микробно-воспалительное заболевание почек и почечных лоханок. Для начала обозначим несколько терминов и сведений из анатомии, которые нам пригодятся в этой главе. Почка — орган, в котором происходит образование мочи (мочеобразование).
Моча, образуясь в почке, поступает в мочевыводящие пути.
Мочевыводящие пути. Непосредственно к почке прилежит почечная лоханка, из нее моча поступает в мочеточник, потом в мочевой пузырь и по мочеиспускательному каналу удаляется из организма. Все это и есть мочевыводящие пути, а процесс называется мочевыведение, или уродинамика.
Мочевыводящие пути можно представить себе как систему полых сообщающихся сосудов, по которым происходит движение мочи к «выходу». Процесс движения мочи по мочевыводящим путям отнюдь не пассивный. В стенках органов мочевыведения есть гладкие мышцы, которые, последовательно сокращаясь, направляют мочу в правильном направлении от почки наружу. Самый развитый мышечный слой у нас в мочевом пузыре — накопителе мочи.
Мочевой пузырь. Моча поступает из мочеточников в мочевой пузырь до тех пор, пока ее объем в нем не достиг определенного уровня. Скопившись в нужном количестве, моча давит на стенку мочевого пузыря, раздражаются нервные окончания, идет сигнал в мозг. Человек чувствует позыв на мочеиспускание, идет в туалет и мочится, в это время мочевой пузырь сокращается. Накопление порций мочи в мочевом пузыре необходимо, иначе нам пришлось бы постоянно бегать в туалет.
Итак, нормальное выведение мочи из организма обеспечивают:
- Правильное анатомическое строение мочевыводящих путей (лоханок, мочеточников, мочевого пузыря, мочеиспускательного канала).
- Слаженная работа органов мочевыведения при участии нервной системы.
Но вернемся к пиелонефриту. Откуда в почках и лоханках берется воспаление?
Причины пиелонефрита у детей
Инфекция. Возбудителями пиелонефрита чаще всего являются бактерии, обитающие в кишечнике, составляющие его нормальную микрофлору. Чаще всего это кишечная палочка и протей.
В подавляющем большинстве случаев бактерии попадают в почки восходящим путем. Что это значит?
Бактериальное воспаление начинается с наружных половых органов, поднимается по мочеиспускательному каналу вверх, в мочевой пузырь и по мочеточнику попадает в лоханку почки, а потом и в саму почку. Особенно выражен этот процесс у девочек, так как длина их мочеиспускательного канала короче, чем у мальчиков в несколько раз и инфекция легко попадает в мочевой пузырь и выше. Поэтому девочки страдают от пиелонефритов сравнительно чаще. Источником инфекции у них нередко бывают вульвиты, воспаление наружных половых органов.
Помимо восходящего пути инфицирования почек возможно попадание бактерий в почки через кровь. Это случается сравнительно редко и в основном у сильно ослабленных и грудных детей. Например, при сепсисе, когда микробы плавают в крови: распространение инфекции идет по всему организму, в том числе она может «осесть» и в почках.
Распространению и развитию бактериального воспаления значительно способствует нарушение оттока мочи.
Нарушение оттока мочи. В медицине бытует мнение, что развитие пиелонефрита невозможно без нарушения уродинамики. Физиологичный ток мочи в правильном направлении может быть нарушен по ряду причин:
- Анатомические дефекты строения мочевыводящих путей и почек. Пороки развития мочевыделительной системы встречаются очень часто: удвоение почки, мочеточника, лоханки, врожденные сужения мочеточника, патология мышц мочевого пузыря и т. д. Нарушение нормальной анатомии приводит к застою мочи в мочевыводяших путях и способствует появлению рефлюкса.
- Рефлюкс. Это заброс мочи в противоположном направлении. Он может быть из пузыря в мочеточник (пузырно-мочеточни-ковый) и из лоханки в почку (лоханочно-почечный). Особенно повинен в инфицировании почки заброс мочи из мочевого пузыря в мочеточник.
Причинами рефлюкса могут быть:
— анатомические дефекты строения органов мочевыведения
— цистит — воспаление мочевого пузыря,
— нейрогенный мочевой пузырь.
Нейрогенный мочевой пузырь. Это нарушение оттока мочи из мочевого пузыря, связанное с различной патологией нервной системы:
— поражение спинного мозга: миелодисплазия, спинно-мозговая грыжа, воспалительные заболевания спинного мозга, травма спинного мозга и др.
— поражения головного мозга (энцефалопатии, опухоли и др.).
Поскольку нервная система регулирует деятельность всех органов (в том числе мочевого пузыря), то при ее поражении мочевой пузырь будет работать неадекватно. Например, при незначительном наполнении мочой, пузырь начинает активно сокращаться. Или, наоборот, при переполнении его, когда пора сократиться и выпустить мочу — расслабляется. Дети с подобными нарушениями могут мочиться очень часто или слишком редко и, случается, страдают энурезом (недержанием мочи).
Поражение ткани почки. Пораженная ткань почки — благоприятная почва для размножения микробов. Встречается при различных заболеваниях:
— отложение солей в почке при дисметаболической нефропатии, гипервитаминозе D (см. «Рахит») и других заболеваниях;
— токсическое действие некоторых лекарств и химических соединений;
— поражение почки вирусами (цитомегаловирус) и микоплазмой.
И другие причины.
Снижение иммунитета и сопротивляемости организма инфекциям. Пиелонефритом в основном страдают дети, имеющие какое-либо хроническое заболевание или постоянный источник микробной инфекции. Особенно предрасполагают к пиелонефриту:
— заболевания органов пищеварения: запоры, дисбактериоз кишечника, колит;
— хронический тонзиллит;
— кариес.
Снижение иммунитета даже в большей степени способствует не впервые возникшему пиелонефриту, а поддержанию хронического воспаления. Встретившись с микробами, попавшими в почки, организм не может их полностью подавить и вывести, а доводит до полупридушенного малоактивного состояния. Но в любой момент, когда больному потребуется очередное напряжение иммунной системы (ОРВИ, физические и эмоциональные нагрузки и т. д.), сдерживать инфекцию сил уже не хватит. Микробы вновь активизируются, усилится воспаление в почке, возникнет обострение.
Кроме того, происходит постоянное пополнение микробных колоний в почке из очага хронической инфекции (кариесного зуба, миндалин при хроническом тонзиллите). Поэтому в лечении хронического пиелонефрита очень важную роль играет санация очагов хронической инфекции: лечение зубов, удаление пораженных миндалин и аденоидов и т. д.
Классификация пиелонефрита у детей
Пиелонефрит бывает: 1. Первичный. При изначальном отсутствии изменений в почках.
Питьевой режим. Больному с пиелонефритом необходимо много пить, чтобы «промывать» почки. Количество жидкости должно превышать в 1,5 раза положенное по возрасту. Из напитков предпочтительны клюквенный и брусничный морс, соки, компоты, кефир, минеральная вода слабой минерализации (славяновская, смирновская).
Диета при пиелонефрите. Продукты, обладающие мочегонным и противомикробным эффектом: арбуз, дыня, кабачок, клюква, брусника, черника, земляника, черная смородина, морковь, свекла, тыква, петрушка, укроп. Их нужно употреблять как можно чаще в любом виде.
В первые дни заболевания показана строгая молочно-растительная диета с ограничением соли. Потом больного переводят на диетический стол № 7а, а по мере стихания процесса на 7б и 7. После ликвидации воспаления (нормальные анализы мочи, отсутствие жалоб) ребенку назначают стол № 5 (см. «Дискинезия желчевыводящих путей»).
Медикаментозное лечение при пиелонефрите
Антибиотики Назначаются в острый период (при остром пиелонефрите и обострении хронического). Выбор антибиотика и курса лечения — задача врача.
- Препараты, расслабляющие гладкую мускулатуру (но-шпа, папаверин), при выраженных болях в животе.
- Препараты для повышения иммунитета: метилурацил, натрия нуклеинат, настойка элеутерококка. Назначает врач.
- Витамины А, Е, витамины группы В.
Минеральная вода. Назначаются слабоминерализованные воды (славяновская, смирновская).
Правила приема:
- Минеральную воду пьют 3 раза в день за 15-30 минут до еды.
2.) Используют воду комнатной температуры или слегка подогретую до 30-40 °С, из которой нужно предварительно выпустить газ (оставить несколько часов в открытом виде).
- Доза минеральной воды на 1 прием рассчитывается так:
Возраст ребенка х 10. Например, ребенку 9-ти лет нужно на прием 9 х 10 = 90 мл воды.
- Прием воды начинают с половины дозы первые 2-3 дня, а потом постепенно увеличивают количество до полной дозы.
- Курс лечения составляет 30-45 дней. Проводится по 2-3 курса в год.
Физиотерапия. Ребенку с пиелонефритом показаны: УВЧ, СВЧ, электрофорез, тепловые процедуры (парафин, озокерит), грязелечение, лечебные ванны. Лечение назначает врач-физиотерапевт.
Хирургическое лечение. При выраженном рефлюксе и некоторых пороках развития мочевыделительной системы ребенку проводится операция.
Фитотерапия и народные средства в лечении пиелонефрита
В терапии пиелонефрита, особенно хронического, травы незаменимы. Лечение обычно назначается после стихания острого процесса для закрепления антимикробной терапии, в периоды обострений хронического пиелонефрита и для их профилактики. Фитотерапия проводится длительно, не менее 1,5 месяца до полной нормализации анализов мочи.
Профилактические курсы при лечении
трава зверобоя — 1 часть,
листья мать-и-мачехи — 1 часть,
семена ячменя — 1 часть,
листья клевера — 1 часть.
Заварить 1 ч. л. сбора 500 мл кипятка, настоять 30 минут, процедить. Пить по 1/3-1/2 стакана 3 раза в день до еды.
Фитосбор №11 (витаминный, общеукрепляющий; восстанавливает структуру почки):
листья вербены лекарственной — 1 часть,
корень лопуха — 2 части,
листья грецкого ореха — 1 часть,
трава фиалки трехцветной — 1 часть,
плоды шиповника — 3 части.
Заварить 2-3 ст. л. сбора 500 мл кипятка, настоять 2 часа. Процедить, добавить по вкусу мед. Пить по 1/2-2/3 стакана теплого настоя 3-5 раз в день до еды.
Фитосбор № 12 (при хроническом пиелонефрите в период ремиссии для профилактики обострений):
листья почечного чая — 4 части,
корни солодки голой — 3 части,
цветки календулы — 3 части,
листья подорожника — 3 части,
цветки ромашки — 3 части,
листья толокнянки — 2 части,
трава хвоща полевого — 2 части.
Заварить в термосе 3 ст. л. измельченного сбора 500 мл кипятка, настоять 1-2 часа, процедить. Пить по 1/3-1/2 стакана 3-4 раза в день за 30 минут до еды.
Отвар овса. Залить 1 стакан сухого овса с шелухой 2 л воды. Кипятить на тихом огне, выпаривая воду до 1 л. Охладить, процедить. Пить по 1/3-1/2-1 стакану 2 раза в день. Срок хранения отвара — 2 суток в холодильнике.
Цветочная пыльца. Принимать по 1/2-2/3 ч. л. цветочной пыльцы, пыльцы-обножки или перги 2-3 раза в день (пыльцу предварительно заливать водой и настаивать 3-4 часа, тогда она лучше переваривается).
Кедровые орехи с медом. Смешать очищенные кедровые орехи с медом, есть по 1-2 ст. л. 3 раза в день.
Фитолизин (аптечный препарат). Паста мягкой консистенции, зелено-коричневого цвета со специфическим ароматом. Содержит экстракты растений: корня петрушки, корневища пырея, травы полевого хвоща, листьев березы, травы горца птичьего и др., а также масла — мятное, шалфейное, сосновое, апельсиновое и ванилин.
Оказывает мочегонное, противовоспалительное, обезболивающее действие, выводит соли.
Диспансерное наблюдение
После острого пиелонефрита дети наблюдаются у врача 5 лет, а при хроническом — вплоть до перехода во взрослую поликлинику. Наблюдение ведут педиатр и нефролог.
Анализы мочи сдают:
— после выздоровления в течение 6 месяцев 1 раз в 2 недели;
— последующие 6 месяцев — 1 раз в месяц;
— далее 1 раз в 2-3 месяца;
— после каждого перенесенного ОРВИ и др.
- Осмотр стоматологом, ЛОР-врачом и анализ кала на яйца глистов — 1 раз в 6-12 месяцев.
- Освобождение от физкультуры в основной группе — 1 год. Занятие лечебной физкультурой в спецгруппе.
- Фитотерапия.
- Показано санаторное лечение в местном санатории.
- Медотвод от прививок на 1 год после острого пиелонефрита и на 3 года после обострения хронического.
zdorovye-rebenka.ru
Пиелонефрит у детей : причины, симптомы, лечение
Пиелонефрит у детей – это воспалительный процесс почек, вызванный инфекцией. Патология входит в четверку наиболее распространенных детских болезней (вместе с инфекционными заболеваниями, болезнями пищеварительной и дыхательной системы). Наиболее подвержены пиелонефриту дети до 7 лет. Причем девочки заболевают в 3 раза чаще, чем мальчики. Этот факт связан с особенностями женского организма. Мочеиспускательный канал у девочек более широкий, что способствует попаданию бактерий в мочевой пузырь и в почки.
Различаются две формы патологии: хроническая и острая. Острый пиелонефрит сопровождается повышенной температурой, ознобом, головной болью, тошнотой. Пиелонефрит у детей постарше часто протекает с болями в поясничной области, которые проявляются постоянно или периодически, иногда отдают в паховую область. Хроническая форма – это не долеченный острый процесс, проходит с периодическими обострениями (симптомы такие же, как и при остром заболевании) и бессимптомными периодами.
Пиелонефрит бывает двух видов:
- Вторичный. Возникает в результате застоя мочи, вызванного патологическими изменениями мочеполовой системы (врожденные аномалии строения почек или мочевого пузыря).
- Первичный. Его появление не связано с остаточной жидкостью в мочевом пузыре, а вызвано другими причинами (инфекция, попавшая через уретру или вместе с кровью).
Причины развития заболевания
Организм малышей не способен противостоять многих бактериям. К тому же, дети, не достигшие 4 лет, физиологически не могут полностью опоражнивать мочевой пузырь. Остаточная жидкость в мочевом пузыре благоприятствует размножению бактерий. Часто источником заражения становится какой-нибудь хронический очаг: тонзиллит, кариес и пр.
Что может вызвать у детейпиелонефрит:
- Внутриутробная инфекция.
- Инфекция, проникшая в почки вместе с кровью из других очагов воспаления.
- Восходящая инфекция, поднявшаяся в почки через уретру.
- Слабый иммунитет.
- Длительный прием антибиотиков.
- Хронические болезни.
- Заболевания мочевыводящей системы.
Симптомы заболевания
загрузка…
Острый пиелонефрит обычно начинается с резкого скачка температуры, озноба, потливости, головной боли, тошноты. Коварство острого процесса состоит в том, что у маленьких детей не всегда появляется боль при мочеиспускании и тяжесть в спине.Эти характерные для патологии симптомы наблюдаются только у пациентов старше 5 лет. Признаки пиелонефрита у детей весьма многообразны.
Например, у грудных малышей единственным проявлением патологии может быть длительная желтушка.
Наиболее вероятными признаками болезни у детей выступают симптомы интоксикации:
- Температура 38-40°C.
- Вялость.
- Плохой аппетит.
- Тошнота.
- Беспокойный сон.
Хроническая форма протекает в виде обострений, повторяющихся с периодичностью 1-2 раза в год. Обострения сменяются бессимптомными или вялотекущими периодами. Во время рецидивов наблюдаются симптомы острого процесса. Часто хроническое течение болезни сопровождается инфекционной астенией (раздражительность, утомляемость, ухудшение школьной успеваемости).
Диагностика заболевания
Проводится весь комплекс обследований. Для выявления активности воспалительных процессов назначается общий анализ крови и мочи, бакпосев мочи. Кроме этого, проводится посев мочи на наличие и количество бактерий. Общие анализы делаются как минимум раз в неделю.
Другие исследования:
- УЗИ почек и мочевыводящих путей.
- Рентген почек.
- Экскреторная урография (вид рентгенографии, позволяющий получить более детальную картину изменений).
- Измерение объемов выделяемой мочи.
В последнее время прослеживается тенденция к патологии с латентным (скрытым) или слабосимптомным течением. Это затрудняет распознавание не только хронического, но и острого пиелонефрита.
В итоге болезнь удается обнаружить случайно, при обращении в больницу по другому поводу.
Возможные осложнения
загрузка…
Осложнения заболевания у детей начинаются только при неправильно подобранном лечении. Воспаление может перейти в гнойную форму с образованием множественных гнойников в почке или одного крупного карбункула. Болезнь сопровождается обезвоживанием, отказом от приема пищи. Без экстренной терапии начинается почечная дисфункция.
Другие осложнения:
- Почечная недостаточность.
- Мочекаменная болезнь.
- Повышение давления.
Лечение
Патологию начинают лечить с подавления возбудителя. Активно применяются антибиотики, уросептики, фитотерапия.Противобактериальные препараты индивидуально с учетом чувствительности бактерий. На первом этапе лечения, до появления результатов бактериограммы мочи, назначаются эффективные антибиотики общего действия. Если заболевание вызвано нарушением тока мочи, необходимо восстановить его (катетеризация, операция в случае мочекаменной болезни).
После курса антибиотиков лечение продолжают уросептиками. При тяжелых формах заболевания практикуется смешанная терапия (несколько разных антибактериальных препаратов). При сильных болях прописывают спазмолитики.Так как антибиотики угнетают микрофлору кишечника, после каждого курса антибиотиков проводится восстанавливающая терапия для профилактики дисбактериоза.
Диета при пиелонефрите у детей:
- Большое количество жидкости, кроме воды рекомендуется пить морсы и соки из кислых ягод (смородина, клюква).
- Кисломолочные продукты.
- Фрукты, овощи, каши.
- Во время обострения необходимо уменьшить потребление белковой пищи и полностью исключить из рациона мясо.
- Запрещено есть соленую, пряную и маринованную пищу.
Профилактика
Профилактика пиелонефрита у детейглавным образом складывается из мер, направленных на оздоровление часто болеющих и слабых детей. Следует иметь в виду, что пиелонефрит чаще всего бывает у детей с хроническими инфекциями в организме. Причиной возникновения патологии может стать тонзиллит, аденоиды, гайморит, воспаление внутренних органов (желчного пузыря, желудка и пр.).
Грипп и кариес также могут вызвать пиелонефрит.Поэтому родители должны следить за здоровьем ребенка, своевременно пролечивать хронические болезни.
Застоявшаяся моча является благотворной средой для размножения болезнетворных бактерий. Родителям необходимоследить за нормальным током мочи у маленького пациента. Для этого ребенок должен регулярно опорожнять мочевой пузырь (каждые 2-3 часа) и пить больше жидкости. Кроме воды можно поить ребенка соками и морсами из кислых ягод, например клюквы. Кислая среда препятствует размножению бактерий. Кроме этого, клюква является мощным природным антисептиком.
загрузка…
urovrach.ru
Пиелонефрит у детей: симптомы, лечение, профилактика
Здоровье ребенка у каждого родителя всегда стоит на первом месте. Мы любыми — традиционными и народными — средствами хотим помочь больному малышу, забывая — лечить необходимо именно то, что болит. Чаще всего родители полагаются на свой опыт или услышанную историю какого-либо заболевания, начиная лечение самостоятельно без осмотра врача. Запомните, так делать нельзя. Вы ставите под удар здоровье своего ребенка. Порой и врачи не сразу могут определить недуг, потому задача родителей — помочь поставить диагноз ребенку и найти способы лечения. Тема данной статьи – острый пиелонефрит у детей.

История, возникновения острого пиелонефрита очень сложна и серьезна. Его признаки и симптомы должны знать все родители, ведь заболевание затрагивает один из главных органов организма – почки. Именно с ними связана классификация этого заболевания. Расскажем и объясним родителям о проявлении недуга у детей, возможных осложнениях, способах лечения хронического пиелонефрита у детей до года и старше.
Пиелонефрит, он как зверь, бьет по детским почкам точно в цель!
Наш разговор пойдет о жизненно важном органе – почках. И надо постараться сохранить их здоровыми, ведь именно почки являются главным фильтром человеческого организма: выводят ненужные и вредные вещества с мочой, регулируют водно-солевой баланс, выполняют главную задачу – контролируют и поддерживают жизнедеятельность всего организма (гомеостаз).
От работы почек зависит деятельность сердца и легких. Они вырабатывают очень важный витамин Д, влияющий на формирование костного скелета. Огромная ответственность лежит на этих важных парных органах. Обезопасить и сохранить здоровье почек – основная задача, стоящая перед родителями, в чью обязанность входят полные знания о пиелонефрите, его осложнениях и способах вылечить своего малыша.
Пиелонефрит – это воспаление почек в результате попадания в них бактерий и их размножения.
Основными микроорганизмами, проникающие в них, являются кишечные палочки, которые попадают в мочевыводящую систему и, пройдя по мочевому каналу, оседают в почках. Нередко возбудителем болезни является кокковая инфекция, также ее провоцирует перенесенная ангина, кожное заболевание и т. п.
Недугу подвержены люди, всех возрастов. Патология проявляется у новорожденных детей, взрослых и пожилых людей. Однако у болезни существует «любимый» возраст — грудные и совсем маленькие дети от 1 года до 5 лет. Хотя, хронический вид способен развиться и в подростковом возрасте. Болезнь «любит» маленьких пациентов, вследствие чего родителям важно знать ее причины и симптомы, уметь вовремя распознать и «изгнать» из детских почек.
Итак, поясняем: если не лечится, то можно, к сожалению, поплатиться жизнью ребенка. Не хочу вас пугать, но, судя по статистике, летальные исходы случаются. Но дабы не произошло несчастье, необходимо вовремя и профессионально поставить диагноз и начать правильное лечение. Такая задача лежит и на докторе, и на родителях. Запомните, вашего ребенка никто не знает лучше вас, а знания о пиелонефрите помогут избежать не только осложнений, но и самой болезни.
Основные симптомы
Маленькие крохи не могут пожаловаться на боль или показать место, которое беспокоит. Надо опираться на главные симптомы у грудных детей:
- Плохой сон;
- Отсутствие аппетита;
- Частые срыгивания;
- Поносы и тошнота;
- Повышение температуры;
- Отсутствие прибавки в весе либо его снижение.
Пиелонефрит у грудных детей трудно диагностируется, но перечисленные признаки помогут вам насторожиться и обратить внимание на состояние ребенка. Обнаружив какой-либо симптом, лучше покажите кроху педиатру. Профилактика еще не кому не мешала. Лучше вылечить пиелонефрит, иначе потом придется мучиться всю жизнь. Болезнь лечится быстрее и эффективнее, чем взрослых, у малышей болезнь носит в основном острый характер, а не хронический, и здесь заключается большой плюс.
Однако к моменту появления ребенка на свет почки еще не до конца сформированы, в результате каждый второй ребенок уязвим. 50% детей, прошедших реанимацию новорожденных приобретают поражение почек. Одним из главных причин подобного неутешительного факта у грудничка считается гипоксия (кислородное голодание головного мозга).
Профилактика и правильная диета для будущей мамы не менее важна. Советуем читать умную литературу и слушать советы специалистов, тогда малыш родится здоровым, и вы, вероятно, никогда не узнаете о недуге. Кроме того, заболев циститом во время беременности нужно пропить курс уросептиков, но исключительно с разрешения врача-гинеколога. Диету нужно обогащать растительными белковыми продуктами.

Больных пиелонефритом требуется обследовать ежегодно даже после выздоровления, ведь не исключены другие вирусные болезни, способные послужить возбудителем перенесенного острого вида недуга.
История болезни хронического недуга у каждого ребенка индивидуальна. А вот ее непосредственные признаки похожи. Теперь обратим внимание на течение болезни у детей от 1 года до 5 лет. Причины возникновения болезни схожи, но ребенок старше годовалого возраста обычно уже умеет говорить и способен частично описать свое состояние.
- Повышение температуры
Повышение у малыша температуры без сопутствующих симптомов — первый сигнал о попадании инфекции в почки, и тогда болезнь острого типа не за горами.
Подобный симптом проявляется в следующем: ребенок пьет столько же, сколько всегда, а вот в туалет ходит по-разному. То бегает без устали, то наоборот редко. Также необходимо обратить внимание на следующий момент. Пиелонефрит, особенно у мальчиков, вызывает заброс мочи из мочевого пузыря обратно в почки. Подобные отклонения, возникшие из-за нарушения проходимости мочеточника, придают моче резкий запах. В данном случае тоже надо обратить внимание и показать ребенка врачу.
- Болевые ощущения при мочеиспускании
Чаще всего дискомфорт появляется, когда ребенок мочится. Он сначала кряхтит, потом ощущает боль, внизу живота и начинает кричать. И лишь потом происходит акт мочеиспускания.
Важный симптом у детей — цвет мочи изменился и стал темнеть, у нее появился розово-красный или ярко-оранжевый оттенок. Обратите внимание, многие ягоды и овощи могут послужить цветовым фактором. Но если ребенок ничего подобного не ел, а цвет мочи изменился, необходимо бить тревогу.
Часто пиелонефрит дает практические бессимптомную картину болезни. В таком случае о заболевании могут говорить вялость ребенка, потеря интереса к окружающему миру, быстро меняющееся настроение.
Вылечим пиелонефрит – профилактика и забота победит!
Пиелонефрит имеет разные формы: первичную и вторичную. В последнее время наблюдается тенденция роста и того и другого вида. Первичный характеризуется отсутствием изменений в мочевыводящих путях, а болезнь проявляется практически у здорового ребенка. Вторичный отмечается появлением изменений (врожденные пороки почек, нарушение работы мочевого пузыря и мочеточников). Он имеет две основные формы:
- острый;
- хронический.
Острая форма проявляется сразу. Повышается температура до 38-39 градусов. Присутствует озноб, лихорадка, появляются боли внизу живота и во время мочеиспускании. Сильные головные боли, потливость — признаки острого заболевания, не допускающие самолечения народными средствами, только профессиональная помощь и правильная диета поможет ребенку встать на ноги.
Лечение острого вида идет гораздо быстрее, прогноз благоприятный — до полного выздоровления. Но еще до лечения обязательно пройдите необходимое обследование и сдайте анализы: в первую очередь анализ крови и специальные анализы, позволяющие исследовать состояние почек и мочи.
Вторичный пиелонефрит длится свыше 1 года. Иногда ребенок не вылечивается с первого раза, и после продолжительной ремиссии болезнь снова дает о себе знать и приобретает хроническую форму. Родители должны знать как можно больше о пиелонефрите. И не ждать первых весточек заболевания. Желательно раз в три месяца сдавать анализы мочи и проводить ультразвуковое исследование органов мочевой системы, благодаря им удается определить стадию недуга и выбрать дальнейшие меры.
Схема лечения хронического пиелонефрита включает в себя следующее: специальная диета, лечение антибиотиками и лечебная гимнастика.
Питание значительно влияет на работу почек, а значит, обязательно нужно соблюдать диету. Жирные, соленые, копченые продукты требуется исключить в первую очередь. В период заболевания рекомендуют пить минеральную воду, и принимать пищу с малым количеством белка. Не забывайте: правильная диета помогает быстрее излечить ребенка от пиелонефрита.
Во время острого приступа и обострении хронического пиелонефрита из лекарственных препаратов назначают трехнедельный курс приема «легких» антибиотиков. После чего происходит смена препарата и ребенку назначают другие антибиотики. Указанная схема лечения отработана врачами за многие годы. Вслед за антибиотиками в борьбу с хроническим пиелонефритом вступают уросептики.
Уросептики разделяются на синтетические и растительные. Противопоказаний к применению растительных практически не существует. Использование исключительно растительных уросептиков позволяет лечить пиелонефрит у детей легко и безболезненно.
Залог здоровья — лечебная физкультура, диета и профилактика. Врачи рекомендуют обтирания и закаливание детей. Но не забывайте — ребенку жизненно важна профилактика и специальная диета. Также рекомендуется воспользоваться народными средствами, за рекомендацией стоит обратиться к фитотерапевту, он назначит отвары трав малышу. Но перечисленные методы лечения должен выбирать, назначать и контролировать педиатр. Все действия — строго по рекомендации врача.
Знания о пиелонефрите не будут лишними. Теперь вы в курсе, чем он опасен ребенку. Будьте внимательны и бдительны, и тогда этот недуг пройдет стороной ваш дом. Будьте здоровы!
lechimkrohu.ru
Как проявляется и чем лечится пиелонефрит у детей
Оглавление: [скрыть]
- Из-за чего возникает пиелонефрит у ребятишек?
- Каким бывает пиелонефрит: разделение на виды
- Особенности первичного вида
- Природа вторичного вида
- Как проявляется заболевание?
- Как уберечься от заболевания?
- Как лечить пиелонефрит?
Почки – жизненно важный орган для человека. И их воспаление может повлечь серьезные последствия. Если замечены какие-либо, даже слабые, признаки пиелонефрита у детей, следует незамедлительно обратиться к врачу. Борьба с болезнью на ранних этапах ее развития – залог скорейшего выздоровления малыша.
Из-за чего возникает пиелонефрит у ребятишек?
Чтобы провести лечение маленького заболевшего пациента правильно и качественно, следует разобраться в источниках возникновения болезни. Причины пиелонефрита у детей могут быть самыми разными. Одной из основных и наиболее распространенных является недостаточно высокий иммунитет. Существуют такие периоды в жизни ребенка, когда риск заболеть пиелонефритом становится критическим. Обычно дети подвержены развитию этого недуга в возрасте до двух лет, с 4 до 7 лет. Будучи подростками, они тоже легко могут стать заложниками заболевания.
Если ребенок переживает острую инфекцию, его зачастую лечат антибиотиками. А отличительное свойство подобных препаратов – губительное воздействие на иммунитет. После того как воспаление уходит, детский организм, напичканный сильнодействующими лекарствами, ослабляется. Отсюда – угроза заболеть пиелонефритом.
Другой причиной возникновения воспаления почек может быть неполное опорожнение мочевого пузыря. Вследствие того, что моча застаивается в организме, в ней начинают размножаться вредные бактерии, деятельность которых может легко привести к пиелонефриту. Подростки, которые лечатся от болезней половых органов, еще легче могут подхватить недуг.
Кишечная палочка, тонзиллит, даже самый обычный зубной кариес могут привести к патологии почек. Случается, что малыш заражается еще тогда, когда находится в утробе матери, а хронический пиелонефрит у детей потребует срочного лечения сразу после рождения. Недостаток кислорода при рождении может также вызвать инфекцию, и происходит это достаточно часто.
Вернуться к оглавлению
Каким бывает пиелонефрит: разделение на виды
В зависимости от происхождения и по своей сути воспаление почек у детей может быть двух разных видов. Классификация включает первичный и вторичный пиелонефрит.
Вернуться к оглавлению
Особенности первичного вида
Кишечная среда в организме ребенка очень неустойчивая, в медицине ее называют даже условно-патогенной. Претерпевая постоянные изменения из-за воздействия негативных факторов, как последствий перенесенных вирусных заболеваний, флора ослабевает.
В этих условиях может развиться дисбактериоз, который ведет к пиелонефриту первичного вида. Он может возникнуть и под влиянием осложнений после сильного гриппа, ангины, любой болезни, поразившей кожу.
Если у малыша наблюдается цистит, надо быть готовыми к возможному развитию воспаления почек. Мочеиспускательный канал становится доступным для проникновения в него микробов. Последние без труда достигают мочевыводящей системы, оттуда перебираются в пузырь, мочеточники. Конечным пунктом их пути становятся почки.
Вернуться к оглавлению
Природа вторичного вида
Вторичный пиелонефрит имеет другие причины возникновения. Его могут вызвать врожденные патологии внутренних органов мочевыделительной системы. Например, неправильное строение мочевого пузыря. Если почка не на месте, это также поспособствует повышению риска заболеть пиелонефритом. Причина проста: аномалия приводит к плохому отхождению мочи либо моча не может найти выход и затекает назад в почку. Она несет с собой ненужные бактерии, оказывающие отрицательное влияние на органы ребенка.
Иногда ребятишки растут с недоразвитыми почками. В этом случае также возникает хронический пиелонефрит у детей. Дело в том, что недостаток почечной ткани будет непременно отражаться на функционировании организма. Если в первое время патология никак не проявляется у малыша, то позже ее симптомы станут очевидными, поскольку с ростом ребенка давление на почки становится все сильнее, и орган просто-напросто слабеет. Чтобы не допустить печального исхода, рекомендуется в начале жизни ребенка делать ему ультразвуковое исследование почек.
Вернуться к оглавлению
Как проявляется заболевание?
Важно уметь распознавать симптомы пиелонефрита у детей, чтобы на первых же порах развития болезни начать лечить малыша и избежать последствий. Воспаление почек обязательно сопровождается высокой температурой. Заболевшего лихорадит, отметка термометра может доходить до 39 градусов. Ребенок отказывается от еды, жалуется на боль в голове, видно, что он ослаб. Но признаков, характерных для простуды или гриппа, нет. Горло не воспалено, малыш не кашляет, носовые пазухи в порядке.
Второй симптом заключается в том, что при обычном для ребенка потреблении жидкости он почему-то за день может сходить в туалет всего 1-2 раза или, наоборот, все чаще садится на горшок. Ночью просыпается чуть ли не каждый час из-за этого. Мама явственно чувствует запах мочи – он становится очень сильным.
Для детей до года характерно следующее: перед тем как сходить на горшок, они капризничают, плачут, ноют. Ребятам постарше мочиться больно и тяжело. Такие симптомы обязательно должны насторожить маму. Скорее всего, это не что иное, как пиелонефрит у ребенка.
Следует обратить внимание и на цвет мочи. Если со здоровьем нет проблем, моча должна быть желтого цвета, близкого к тону соломы. Если же она значительно потемнела, нужно проверить малыша у доктора. В случае появления мочи красноватого оттенка можно не волноваться, но только если накануне ребенок ел свеклу, ягоды клубники и морковку. Привести к покраснению могут и отдельные лекарства. Если же никаких медикаментов малыш не принимал и не употреблял в пищу красящие овощи, значит, есть угроза возникновения воспаления почек, и лечением пиелонефрита у детей стоит заняться немедленно.
Дети грудного возраста, заболев, перестают набирать вес. Появляются сбои в работе кишечника, что можно понять по стулу. Мочится малыш понемногу. Но даже если внешне признаки пиелонефрита никак не проявляются, стоит проконтролировать активность ребенка. Если он устает без причины, если заметна частая смена настроения, обязательно следует проконсультироваться со специалистом. Все это тоже может являться начинающимся пиелонефритом.
Вернуться к оглавлению
Как уберечься от заболевания?
Если болезнь уже вступила в свои права, своевременная диагностика пиелонефрита у детей поможет вылечиться быстрее. Но как не допустить развития болезни ? Ничего сложно в профилактических процедурах нет.
Когда малыш еще грудной, следует по возможности ограничивать соприкосновение его тела с наполненными подгузниками. В этих целях желательно приобрести одноразовые памперсы и надевать их непосредственно перед выходом на улицу.
Малыш в возрасте до двух лет должен сам садиться на горшок, когда чувствует, что хочет в туалет. Если будет подолгу терпеть, может развиться пиелонефрит. Маленькую девочку следует подмывать в направлении спереди назад и каждый день одевать ее в свежее белье. Поить ребенка можно только чистой водой, полезна будет столовая минеральная. Окрашенных соков и газированных вод нужно опасаться. Должна быть соблюдена строгая диета при пиелонефрите у детей или в целях профилактики болезни – ничего острого, минимум соли, поменьше жирной пищи.
Вернуться к оглавлению
Как лечить пиелонефрит?
Помимо того, что назначается диета при пиелонефрите у детей, требуется медикаментозное лечение. Врач прописывает антибактериальные средства. Он может назначить гомеопатические средства и прохождение фитотерапии. Лечение может продлиться не один месяц. После окончания курса антибиотиков обычно выписывают пробиотики, помогающие кишечнику восстановиться.
Периодически ребенка нужно водить на УЗИ и делать анализ мочи.
Желательно хотя бы раз в 6 месяцев обращаться к специалисту за осмотром малыша. И даже если пиелонефрит диагностирован не будет, и все показатели будут в норме, все равно посещать врача необходимо в целях исключения возникновения заболевания.
popochkam.ru
Пиелонефрит. Лечение и симптомы пиелонефрита у детей
Пиелонефрит, что это?
Пиелонефрит у малышей – воспалительный процесс в почках, который может быть спровоцирован различными микроорганизмами. Чаще всего, возбудителями заболевания является нормальная микрофлора кишечника, которая попадает в мочевыводящие пути различными способами, по мочеточникам микрофлора способна подниматься вверх, в сами почки и провоцировать воспаление.
Примерно в 20% случаев провоцирующим фактором воспаления является смешанная микрофлора, которая состоит из большого числа разнообразных бактерий – кишечная палочка, протеи и разнообразные кокки. Доктора выделяют возрастные группы риска, когда у малышей регистрируется максимальная заболеваемость. Это группы карапузов с 2 – 3 лет; с 4 – 6 до 7 – 8 лет, и третья группа включает в себя детей подросткового возраста. Именно в эти возрастные периоды мочеполовая система ребенка наиболее уязвима.
По своему клиническому течению пиелонефрит делится на острый и хронический. Для острой формы заболевания характерно полное выздоровление малыша спустя пару месяцев с начала заболевания. В случае хронического пиелонефрита клинические симптомы заболевания сохраняются в течение полугода и больше, при этом регистрируется обязательный рецидив заболевания.
Кроме того, пиелонефрит может быть первичным, который формируется при наличии хронической инфекции в организме малыша, и протекает на фоне сниженной работы иммунитета, и вторичным, который формируется при наличии пороков и аномалий развития почек – при дистопии или удвоении почек.
Причины развития пиелонефрита у малышей?
Причин, которые провоцируют заболевание довольно много, но все эти факторы можно разделить на две группы – общие и местные. Общим фактором развития пиелонефрита у ребенка является снижение работы иммунитета, именно поэтому микроорганизмы, которые являются условнопатогенными для ребенка, т.е. той микрофлорой, которая не приносит вред ребенку, но при нарушении системы равновесия (снижение иммунитета) могут перейти в группу патогенной и провоцировать заболевание. Снижение иммунитета считается главной причиной развития заболевания.
Пиелонефрит можно отнести к группе наследственных заболеваний, так как довольно часто регистрируется у детей с нарушением процессов обмена в организме.
Спровоцировать пиелонефрит может даже внутриутробная инфекция, или нарушение внутриутробного развития. Любое страдание плода во время вынашивания может стать причиной заболевания в последующем. Согласно исследованиям, около 50% новорожденных, которые после рождения оказались в реанимации имеют поражение почек, следовательно, провоцирующим фактором развития патологии является внутриутробное, кислородное голодание плода – гипоксия. Провоцирующим фактором может оказаться и сама моча малыша, в случае если у малыша есть проблемы с опорожнением мочи из почек, в случае рефлюкса – когда происходит обратный заброс мочи из мочевого пузыря в почки.
Как развивается заболевание?
Для развития пиелонефрита необходимо проникновение возбудителя в мочевыводящие пути, чаще всего кишечной палочки. Проникнуть возбудитель может различными способами, например, при подмывании малыша, или, что наиболее часто происходит, с грязного подгузника. Родители должны соблюдать все правила гигиены ребенка. При подмывании девочек, малышку необходимо держать животиком вверх, так что вода стекала с лобка.
При подмывании мальчиков, особой принципиальной разницы нет. Такие строгие рекомендации связаны с анатомическими особенностями строения уретры. У девочек уретра более широкая и короткая, что только облегчает продвижение микроорганизмов к конечному пункту, что нельзя сказать про мальчиков. При длительном контакте кала ребенка с половыми органами или при нерегулярной смене подгузника, заселение кишечной палочки может произойти как у девочек, так и у мальчиков.
После того как бактерии проникли в мочевыводящие пути начинается их восходящий путь к почкам. К счастью, не каждый микроорганизм способен добраться до почек и запустить процесс воспаления, для этого нужны особые механизмы и приспособления.
Одним из условий для размножения микроорганизмов является набор специальных токсинов и антигенов в клетке бактерии. На пути к почкам микроорганизмы высвобождают токсины, которые могут повредить мочевыводящие пути вследствие чего, формируются различные нарушения мочеиспускания. Застоявшаяся моча становится отличной средой для развития микроорганизмов, и уже насыщенная микроорганизмами моча забрасывается обратно в почки, именно таким способом микроорганизмы попадают в почки, и начинается воспалительный процесс. Еще одним вариантом проникновения бактерий в почки является гематогенный путь, т.е. с током крови.
Для того чтобы пройти этот долгий путь от мочеточников до самих почек может произойти смена не одного поколения микроорганизмов, или даже произойдет смена возбудителя на другой.
Проникнув в почки микроорганизмы, неравномерно распределены, могут поражаться лишь отдельные участки почки, или даже одна почка. В анатомическом строении почки выделяются собирательные трубочки, которые распложены в центре почки, именно здесь скапливается наибольшее число микроорганизмов. Первоначально, выделение токсинов микроорганизмами нарушает работу сначала периферического отдела почки, и постепенно нарушается полноценная работа всей почки.
Как проявляется пиелонефрит?
При остром пиелонефрите, начало заболевания внезапное, у малыша повышается температура тела до 38 – 40º, характерен озноб, чрезмерная потливость, головные боли, может быть даже рвота. Дети могут жаловаться на боль при мочеиспускании и на тянущие боли в области поясницы. У новорожденных малышей диагностировать пиелонефрит практически не возможно, так как карапузы не могут объяснить, что их беспокоит. Чаще всего заболевание диагностируется случайно, но и есть и клинические симптомы, чаще всего это затянувшаяся желтуха. У грудных детей наиболее типичным симптомом заболевания являются симптомы интоксикации.
Малыши старше 5 лет могут предъявлять жалобы на боли в области живота, без четкой локализации, или же в надлобковой и поясничной областях. Так же характерным симптомом является неприятные ощущения во время мочеиспускания. При правильном и своевременном лечении острого пиелонефрита прогноз благоприятный – наступает полное выздоровление. Через пару дней стихают клинические симптомы, и постепенно восстанавливается правильная работа почек.
Острый пиелонефрит может перейти и в хроническую форму заболевания, но для этого необходимо наличие предрасполагающих факторов – врожденные или предшествующие заболевания почек. Хронический пиелонефрит характеризуется сменой периодов обострения и бессимптомных периодов. Заболевание может протекать скрыто, и ни как себя не проявлять многие годы.
Рецидивы сопровождаются всеми типичными симптомами, которые типичны для острого течения пиелонефрита. Малыши становятся раздражительными, быстро утомляются, и если малыш посещает школу, именно с этим фактом связано падение его успеваемости. Хроническое течение пиелонефрита может затянуться на долгие годы и даже десятилетия, а исход будет напрямую зависеть от распространенности самой инфекции и от количества обострений в год.
Как диагностировать заболевание?
При постановке диагноза доктор учитывает совокупность клинических симптомов, данные опроса, осмотра ребенка, инструментальные и лабораторные исследования. Во время опроса, доктор систематизирует жалобы, которые могут указывать на пиелонефрит. Осмотр и инструментальные методы исследования направлены на установление воспалительного процесса в почках, есть ли функциональные нарушения в состоянии почек и т.д.
Существует ряд обязательных лабораторных исследования, к которым относят: общий и биохимический анализ мочи и крови, общие и количественные анализы мочи, в том случае если в моче малыша есть осадок, то его необходимо изучить. Производится посев мочи для выявления возбудителя заболевания, его количества, и определения чувствительности к определенной группе антибиотиков.
В биохимическом анализе крови определяется уровень креатинина и мочевины, которые напрямую отображают работу почек. Проводятся пробыЗимницкого, исследование рН мочи и подсчитывается суточный объем мочи. Есть и дополнительные методы исследования, которые будут назначены по необходимости, к ним относится исследование мочи на хламидии, грибы, микоплазмы или микробактерию туберкулеза.
Инструментальные методы исследования можно условно классифицировать на обязательные и дополнительные. В группу обязательных методов исследования входит УЗИ мочевой системы, рентгеноконтрастное исследование, цистометрия. К дополнительным методам исследования относится УЗИ почечного кровотока и КТ (компьютерная томография).
Диагноз устанавливается при наличии болей в соответствующих областях, интоксикации и при лабораторных изменениях в моче: содержание крови, бактерий и белка; при нарушении функции почек и повышении СОЭ более 15мм/ч.
Лечение пиелонефрита у детей
Основная цель лечения – устранение самой инфекции, снижение симптомов интоксикации, восстановление работы почек, и повышение сопротивляемости организма ребенка. В схеме лечения выделяют три объемных пункта – специальная диета, соответствующая лекарственная терапия и лечебная физкультура.
Антибактериальная терапия занимает главное место в лечении пиелонефрита. Препараты антибактериальной терапии выбираются в зависимости от возбудителя заболевания. Обычно, для детей выбираются средние дозы препаратов, но это не правило. При остром пиелонефрит лечение проводится в течение 1 – 2 месяцев, при хроническом продолжается на всем протяжении периода обострения и спустя несколько месяцев после нормализации лабораторных показателей.
При составлении режима питания для ребенка необходимо учитывать возраст малыша, полностью исключается острые, соленые и жареные блюда, при приготовлении необходимо использовать как можно меньше приправ, пряностей и консервантов. Ограничивать соль целесообразно только при наличии отеков у ребенка и при повышенном артериальном давлении у ребенка.
В остром периоде заболевания показано обильное питье, для формирования неблагоприятных условий для микроорганизмов, лучше всего давать малышу щелочные минеральные воды либо морсы. Для того чтобы повысить мочеиспускание у ребенка целесообразно вводить в рацион питания арбузы, дыни и огурцы.
Укрепление организма и устранение факторов, которые способствуют развитию заболевания, занимают ведущее место в лечение пиелонефрита. Для этого необходимо соблюдение режима сна и бодрствования ребенка, назначение специальной физкультуры, пересмотр питания ребенка и витаминотерапия. Если у ребенка имеются сопутствующие заболевания, то их необходимо купировать. Гигиенические мероприятия имеет не менее важную роль, родителям необходимо научиться правилам гигиены, и соответственно научить малыша.
Профилактика
Спровоцировать заболевание способна любая хроническая инфекция, даже кариозные зубы. Именно по этим причинам необходимо тщательно следить за состоянием здоровья ребенка. Малыши, которые перенесли пиелонефрит, подлежат диспансерному наблюдению у нескольких специалистов сразу – нефролог, стоматолог и др.
Посещать нефролога в период обострения необходимо каждые 10 дней, в период лечения необходимо ежемесячно, после окончания лечения раз в три месяца. На прием к соматологу необходимо ходить каждые 3 – 4 месяца, так как для таких детей характерно молниеносное течение кариеса и его множественная форма.
puzkarapuz.ru