Инсульт: симптомы, первые признаки инсульта, предвестники перед инсультом (симптомы)
Симптомы
Всем тем, кто находится в группе риска появления острого нарушения мозгового кровообращения, необходимо знать и ранние признаки заболевания. К ним относятся:
- сильная слабость;
- головокружения;
- потливость;
- тошнота;
- снижение ритма пульса.
Это так называемые симптомы перед инсультом, которые должны насторожить пациента. Также существует несколько способов, используемых для определения болезни. Если вы подозреваете у человека инсульт, то попросите его улыбнуться. Если один уголок его губ будет опущен вниз, а другой поднят вверх, то это явным признак болезни.
Попросите человека сказать целое предложение. У людей с инсультом речь будет тянуться, они могут запинаться и говорить невнятно, как пьяные. Если больного человека попросить поднять вверх руки, то ему будет трудно выполнить это действие. Одна рука, со стороны пораженной части, будет всегда ниже другой.
Нарушение чувствительности и приток крови к лицу также явные предвестники инсульта. Быстро распознать недуг можно просто попросив человека высунуть язык. У больного он будет несимметричный и кривой, чаще всего западающий на одну сторону.
Что предпринять в первые минуты приступа?
Человек должен получить медицинскую помощь в течение часа после появления первых признаков и симптомов инсульта. До приезда врачей очень важно знать, как помочь пациенту. От правильно проведенной первой помощи может зависеть жизнь человека.
Очень важно не давать больному воду или еду. Если у него тесная одежда, то ее нужно расстегнуть или снять. Если есть возможность, нужно измерить артериальное давление. Если оно сильно высокое, то снизить его можно с помощью холодных компрессов. Прикладывать их нужно сбоку от трахеи.
Если у больного инсульт, симптомы его купировать лекарствами строго запрещено. Нельзя давать пациенту никакие препараты, так как они могут только ухудшить его состояние. Если у человека началась рвота, то его голову нужно повернуть набок, чтобы он не захлебнулся своими же рвотными массами.
Пациент может потерять сознание. Если он перестал дышать, то ему необходимо срочно начинать делать искусственное дыхание. Такая процедура может увеличить шансы выжить, поэтому проводить ее нужно как несколько раз подряд.
Нужно ли вызывать скорую помощь?
Справиться с такой проблемой самостоятельно нельзя. Поэтому при первых признаках и симптомах инсульта необходимо немедленно вызывать скорую помощь. Только врачи знают, как спасти человека. И чем раньше они госпитализируют больного, тем выше у него шансы на выздоровление.
При ишемическом типе инсульта пациенту назначают медикаментозное лечение. Ему вводят препараты, которые помогают устранить закупорку сосудов. Например, чтобы разрушить тромб и препятствовать дальнейшему его образованию, назначают кроворазжижающие средства.
При поступлении больного, у которого наблюдаются симптомы и первые признаки геморрагического инсульта, усилия врачей будут направлены на устранение кровотечения. Если объем его действительно большой, то пациента направляют на операцию. Она позволяет снизить внутричерепное давление и удалить скопившуюся кровь. Разорвавшиеся сосуды, которые стали причиной инсульта, также удаляют с помощью хирургического вмешательства. Сделать это можно с помощью клипирования или эндоваскулярной эмболизации.
Признаки инсульта — угроза жизни
Заболевание относят к смертельно опасным, поэтому очень важно своевременно обратиться за помощью, чтобы не допустить летального исхода. Согласно данным статистики, только 10 % людей, переживших инсульт, практически полностью восстанавливаются. Почти в 40 % случаев у пациентов после реабилитации наблюдаются умеренные или тяжелые нарушения. Большинство людей просто не знают, как диагностировать инсульт самостоятельно, не замечают его симптомы и первые признаки. Поэтому они сталкиваются с опасными последствиям приступа. К ним относят:
- продолжительную кому;
- нарушение речи;
- мышечную слабость;
- нарушение памяти и интеллекта;
- параличи;
- эпилептические припадки.
Многие люди не серьезно относятся к своему здоровью и просто игнорируют признаки инсульта. Обращаются за помощью они слишком поздно. С этим связан тот факт, что почти 15 % людей умирают вскоре после перенесенного инсульта.
Легче не допустить появление болезни, чем пытаться с ней бороться. Поэтому людям необходимо знать, что риск столкнуться с инсультом увеличивается при заболеваниях сердца, вегетососудистой дистонии, избыточной массе тела. Повышают вероятность приступа также табакокурение и злоупотребление алкогольными напитками.
bolezni.zdorov.online
симптомы, первые признаки, лечение, последствия.
В этой статье я затрагиваю непростую тему инсульта. В чем различие протекания болезни у мужчин и женщин. Какие симптомы инсульта, как его вовремя распознать и оказать своевременную помощь. Инсульт сейчас занимает третье место по смертности в нашей стране и первое место по причине инвалидности, поэтому нужно всем проводить профилактику этого страшного заболевания.
Что такое инсульт?
 Инсульт — это резкое, внезапное нарушение в кровообращении головного мозга. Это нарушение может быть вызвано закупоркой сосуда или разрывом сосуда, тогда происходит кровоизлияние в мозг. Инсульт может быть ишемический (при закупорке сосудов) и геморрагический (при разрыве). При инсульте мозг страдает от нехватки кислорода и его клетки начинают отмирать.
Инсульт — это резкое, внезапное нарушение в кровообращении головного мозга. Это нарушение может быть вызвано закупоркой сосуда или разрывом сосуда, тогда происходит кровоизлияние в мозг. Инсульт может быть ишемический (при закупорке сосудов) и геморрагический (при разрыве). При инсульте мозг страдает от нехватки кислорода и его клетки начинают отмирать.
С возрастом риск развития инсульта возрастает. Но более молодой инсульт у мужчин, у них чаще, чем у женщин случается приступ после 40 лет. После 65 лет примерно одинаковое количество заболевания у женщин и у мужчин. Но у женщин большее количество летальных исходов и протекает болезнь тяжелее.
У женщин, в отличие от мужчин, есть дополнительные факторы риска, которые могут провоцировать наступление инсульта. Это прием гормональных противозачаточных таблеток, патологическое протекание беременности, частые мигрени. У женщин больше склонность к образованию тромбов в сосудах. Также риск возникновения инсульта увеличивается у женщин неуравновешенных, мнительных, находящихся в постоянном стрессе, близко принимающих все к сердцу, с вегето-сосудистой дистонией.
Главная причина развития инсульта у мужчин — повреждение сосудов мозга, которое спровоцированно гипертонией, инфарктом и другими заболеваниями сердечно-сосудистой системы.
При первых признаках инсульта необходимо вызвать скорую помощь. Если не оказать помощь в первые 3-6 часов, то потом уже будет невозможно восстановить нормальную функцию пораженного участка мозга.
Инсульт: предвестники, самые первые признаки наступающей болезни.
Есть группа людей, которая больше остальных подвержена инсульту. К этой группе относятся люди с сахарным диабетом, с гипертонией, с повышенным уровнем холестерина, с ожирением, курящие, страдающие сердечно-сосудистыми заболеваниями.
Часто перед приступом инсульта за несколько дней или часов могут быть предвестники. Если у Вас появились эти симптомы, обратитесь к врачу.
Итак, самые первые признаки скорого приступа — это:
- тошнота
- резкая слабость во всем теле
- частые головные боли «без причины»
- головокружение
- онемение рук и ног с какой-то одной стороны
- онемение лица с одной стороны
- излишняя потливость
- нарушение речи, движений, зрения, слуха
- помутнение сознания
- резкое ухудшение памяти
Эти предвестники в основном проходят сами. Поэтому, если такие ухудшения состояния здоровья у Вас наблюдаются, не медлите, идите в больницу. Если во время обратиться за помощью, можно избежать кровоизлияния в мозг.
Признаки, симптомы ишемического инсульта.
Первые признаки наступившего инсульта — это:
- сильная, резкая головная боль
- головокружение, возможны падения, потеря равновесия
- сознание «мутнеет»
- резкая слабость во всем теле
Потом могут быть следующие симптомы инсульта:
- онемение конечностей с одной стороны тела
- онемение лица
- рвота
- нарушение координации движений
- трудно говорить
- могут быть судороги
- покраснение лица
- высокая температура
- непроизвольное опорожнение кишечника или мочевого пузыря
- сильная потливость
- резкое снижение зрения (возможно одного глаза)
- частое дыхание
- низкий пульс
Есть тест, который проводят, чтобы убедиться, что у человека приступ инсульта.
Первое, попросите человека улыбнуться. При инсульте одна сторона лица будет неподвижной, уголки губ опустятся вниз.
Второе, попросите человека поднять руки вверх. При инсульте человек не сможет удерживать руки в таком положении. Одна рука будет подниматься медленнее.
Третье, попросите человека повторить за Вами простую фразу. При инсульте человек не может нормально излагать свои мысли, плохо понимает. Попросите человека высунуть язык. При инсульте он будет отклонятся в какую-либо сторону.
Если симптомы подтвердились во время тестов, срочно вызывайте скорую. Это ишемический инсульт, нарушение кровообращения мозга, закупорка сосуда. Чем раньше будет оказана помощь, тем больше вероятность на полноценную жизнь после инсульта.
При легком течении инсульта больному необходимо 20 дней провести в реанимации. После интенсивной терапии большая вероятность возвращения к нормальной жизни, то есть у больного будут восстановлены функции мозга, не будет паралича и проблем с речью.
При средней и тяжелой степени тяжести инсульта 80% больных остаются инвалидами, 20% умирают.
Геморрагический инсульт: симптомы
В случае, когда у человека геморрагический инсульт, то есть разрыв сосуда и кровоизлияние в мозг, то уже не будет никаких предвестников. Все случается быстро, и требует мгновенной реакции людей, которые находятся рядом. Симптомы развиваются быстро, о них нужно знать. В таком случае человек часто теряет сознание, у него могут быть судороги, кожа краснеет, дыхание становится хриплым, глаза отводятся в сторону пораженного полушария мозга. Также часто бывает непроизвольное мочеиспускание и дефекация. Когда человек приходит в сознание, то у него очень сильная головная боль, тошнота, рвота, общая заторможенность.
Первая помощь при инсульте.
- Естественно, сразу же после первых признаков инсульта необходимо вызвать скорую помощь. Потом обеспечить больному полный покой. Положить его на спину, голову приподнять, при рвоте повернуть голову набок. Следить, чтобы больной не двигался, потому что симптомы будут ухудшаться. Нельзя давать человеку с приступом еду и питье, чтобы не активизировать рвотный рефлекс.
- По возможности на затылок положить что-нибудь холодное (лед), а ноги, наоборот, согреть (бутылка с горячей водой). Расстегнуть верхние пуговицы или снять узкую одежду, чтобы можно было полноценно вдохнуть, открыть окно.
- Если человек в сознании, дать под язык 10 таблеток глицина. При параличе конечностей растирать их до приезда врача смесью растительного масла и спирта (2 части масла, 1 часть спирта).
- По возможности измерить артериальное давление и пульс, запомнить и сообщить врачу. При очень высоком давлении можно один раз дать таблетки для снижения давления (какие больной обычно принимает).
- Если человек без сознания, то верхнюю часть тела больного нужно приподнять на 30 градусов, его голову повернуть набок. После рвоты очистить рот кусочком натуральной ткани.
- Если человек не дышит, то сделать искусственное дыхание.
- Когда приедет врач, нужно рассказать о том, как протекал приступ, какие лекарства Вы ему давали.
Если все сделать правильно, то последствия этой страшной болезни можно смягчить. Нельзя самостоятельно пытаться лечить инсульт, так Вы только навредите. Лечение будет назначать врач после осмотра, исходя из степени тяжести заболевания и последствий.
Инсульт: профилактика.
Любое заболевание лучше предотвратить, чем долго лечить. Для профилактики инсульта в первую очередь нужно следить за своим питанием. Ведь известно, что 70% болезней от неправильного питания. В рационе должно быть поменьше соли, потому что люди, любящие солененькое, подвержены повышенному давлению. В меню должно быть поменьше жира, особенно животного происхождения. Так как в животном жире много холестерина, от которого бывает атеросклероз и бляшки в сосудах. В меню ежедневно должны быть 5 порций овощей и 3 порции фруктов.
При диабете нужно контролировать сахар в крови, соблюдать диету при сахарном диабете, так как диабет повышает риск развития инсульта.
Нужно вести здоровый образ жизни, бросить курить, если есть эта привычка, больше бывать на свежем воздухе и больше ходить пешком.
Обязательно нужно спать 8-9 часов в сутки, желательно ложиться раньше 23.00. Стараться избегать стрессов.
Также не допускать ожирения, если оно есть, то рационально с ним бороться. То есть не садиться на строгую диету, а потом опять наедать бока. А постоянно правильно питаться, что будет способствовать нормализации веса и его контролю.
И посмотрите, пожалуйста, видео из программы «Жить здорово» о том, как распознать инсульт и микроинсульт.
russkajakrasota.ru
Первый инсульт ⋆ Лечение Сердца
Профилактика инсульта
Человеку, который перенес инсульт, может снова грозить данное заболевание в течение первых нескольких лет, если он не будет проводить профилактику инсульта.
По статистике, инсульт возникает повторно у 20 % людей в первый год после первого инсульта. У 18% инсульт повторяется после трех лет, а у 40% – в течение пяти лет после первого инсульта.
Это происходит потому, что врачи не смогли выявить причины возникновения инсульта в первый раз и не получилось исправить положение.
Повторный инсульт может возникнуть из-за таких факторов как атеросклероз сосудов с высоким уровнем холестерина, артериальная гипертония , нарушения сердечного ритма. проблемы с сердцем – такие как сердечная недостаточность, ишемическая болезнь сердца. Также к инсульту приводят курение , сахарный диабет. ограниченная физическая активность, злоупотребление алкоголем.
Поэтому для хорошей профилактики инсульта нужно в первую очередь изменить прежний образ жизни: отказаться от вредных привычек, увеличить физическую активность. Также рекомендуется провести обследование, для того чтобы определить, что повлияло на нарушение кровообращения в головном мозге, и вылечить то заболевание, которое и привело к инсульту.
В основном, статьи, подобные этой, читают те, кто уже перенес один инсульт. Как правило, после инсульта, люди становятся инвалидами. Поэтому старайтесь не переутомлять мозг после перенесенного инсульта. Профилактика инсульта включает не только правильное питание, но и нужно заниматься физической активностью, не злоупотреблять курением и алкогольными напитками.
К сожалению, не все люди придерживаются таких правил. Если вы уже отметили свое сорокалетие, то вам просто необходимо постоянно производить контроль над своим давлением, примерно два или три раза в неделю. Как правило, инсульт случается у тех, кто переживает повышенное артериальное давление. И даже не важно, чтобы оно было очень высоким. Также причиной инсульта может стать стресс .
Физическая активность – это очень хорошо. Но постарайтесь не переусердствовать в этом. Измеряйте свой пульс, давление. согласуйте нагрузки с врачом, чтобы он смог подсказать вам, чего делать не стоит. Хорошая нагрузка для вашего тела – это плаванье, ходьба, велосипедный спорт, лыжи.
Лекарства для профилактики инсульта
Любой инсульт, независимо от его вида, происхождения и последствий считается тяжелым заболеванием головного мозга. Поэтому крайне важно уметь правильно его лечить. Но профилактика этого состояния не менее важна, чем лечение. На самом деле ей должно уделяться еще большее внимание. Ведь лечебный процесс всего-навсего направлен на незначительное улучшение уже нарушенной функции и структуры мозга, а задача профилактики – не допустить развитие этих нарушений. Центральная роль в этом мероприятии принадлежит медикаментозным препаратам.
Основные группы лекарств для профилактики инсульта приведены в таблице. Главное, о чем нужно помнить, так это о дифференцированном лечебно-профилактическом подходе, который определяется видом нарушений мозгового кровообращения. Лекарственные препараты используются, как для первичной профилактики инсульта, так и для предупреждения его повторных возникновений (вторичная профилактика).
— Нашли ошибку в тексте? Выделите ее (несколько слов!) и нажмите Ctrl + Enter
— Вам не понравилась статья или качество поданной информации? — напишите нам!
— Неточный рецепт? — напишите об этом нам, мы его обязательно уточним из первоисточника!
Как восстановиться после инсульта? Первый этап: упражнения и рекомендации
Ежегодно около 100 тысяч россиян переносят инсульт впервые, при этом далеко не все они относятся к людям немолодого возраста. Именно поэтому так необходима информация о причинах, профилактике, диагностике, лечении и реабилитации больных с этой патологией, которая должна способствовать снижению частоты инсульта и риска инвалидизации, так часто наступающей после этого тяжелого заболевания.
В большинстве экономически развитых стран действует стройная система специализированной ангионеврологической помощи – от первых часов заболевания до отдаленных последствий. В то же время, после выписки больные получают на дому лишь минимальную помощь и вынуждены бороться с заболеванием своими силами и рассчитывать, в основном, только на поддержку родных и близких.
Главной целью данного сообщения является не только проблема восстановления двигательной активности людей, перенесших инсульт. Это очень важно и нужно. Это просто необходимо. Если не полностью, то хотя бы частично. Но самой главной целью и самым необходимым результатом реабилитации инсультных больных является восстановление независимости, существенной частью которой является двигательная самостоятельность.
Инсульт или апоплектический удар – это острое нарушение мозгового кровообращения, сопровождающееся внезапной потерей сознания и параличами. Возникает он, когда прекращается поступление крови в мозг, что, как правило, происходит из-за блокировки просвета артерий сгустком крови (тромбом или эмболией).
Еще врачи и естествоиспытатели древности придавали большое значение состоянию крови в организме. Гиппократ, Аристотель, Гален, Гарвей, Авиценна по одному только виду вытекающей из сосудов крови могли судить о состоянии больного. В большинстве случаев и лечение проводилось путем кровопускания или применения пиявок (гирудотерапии). Густая, темная, долго не свертывающаяся кровь считалась дурной, а алая рассматривалась как признак здоровья.
Образование тромбов в сосудах, или, как иногда называют этот процесс, тромбоэмболическая болезнь. уносит немало человеческих жизней. Фундаментальные открытия в учении о свертывании крови связаны с именем известного немецкого ученого Р. Вирхова, впервые предложившего термины – «тромбоз», то есть образование сгустка крови (тромбов) внутри сосудов, и «эмболия» — закупорка сосуда кусочком тромба, оторвавшимся от места своего формирования и прикрепления. Он же описал три фактора тромбообразования: повреждение сосудистой стенки, изменение состава крови, замедление кровотока – это знаменитая триада Вирхова.
Внутрисосудистое свертывание крови играет большую роль в развитии мозговых инсультов, тромбозов вен ног и таза, возникающих иногда после операций. В последнее время много говорят и пишут о таких факторах риска, как повышенное количество в крови холестерина, малоподвижный образ жизни, ожирение, курение, злоупотребление алкоголем. Большинство из них, если не все, свое отрицательное воздействие на организм человека реализуют в определенной степени и через систему свертывания крови.
К факторам риска есть все основания причислить и самолечение. Ведь на систему крови воздействуют многие лекарства, применяемые при различных заболеваниях. Назначая пациенту медикаментозную терапию, врач всегда имеет в виду, какие препараты способны вызвать образование тромба, а какие усиливают склонность к кровоточивости. Всего этого, разумеется, не знает больной, на свой страх и риск принимающий лекарства.
Гораздо реже причиной развития событий является прямое излияние крови (кровоизлияние, если угодно) в мозговую ткань. Во время инсульта некоторые клетки мозга погибают, другие только повреждаются. Менее поврежденные клетки мозга восстанавливают свои функции и человек начинает поправляться. Кроме того, соседние участки мозга могут частично взять на себя функции погибших клеток. Именно этим, чаще всего объясняется быстрая позитивная динамика в первые недели и месяцы после инсульта.
Наиболее частым клиническим проявлением мозгового инсульта является односторонний паралич руки и ноги. Повышается тонус в отдельных мышечных группах. Под влиянием чего конечность фиксируется в типичном вынужденном положении, длительное пребывание в котором приводит к укорочению, сморщиванию мышц, связок и уменьшению их эластичности с постепенным развитием контрактуры – тугоподвижности с резким ограничением амплитуды движений в пораженной руке или ноге.
Уменьшают выраженность мышечного спазма: комфортная температура в помещении, удобное и безопасное положение пациента, выполнение несколько раз в день медленных пассивных движений в суставах пораженных конечностей. Начинать профилактику контрактур, естественно, следует с разрешения лечащего врача и с участием специалиста по реабилитации (массажу, лечебной физкультуре и т.п.). Следует регулярно менять положение тела, используя для отдыха положения, понемногу растягивающие мышцы и разгибающие суставы. При этом пораженная сторона должна иметь опору. Парализованные конечности принимают типичное вынужденное положение: рука согнута в локтевом суставе, приведена к туловищу, кисть согнута, пальцы сжаты в кулак, нога выпрямлена, стопа несколько повернута кнутри. В раннем периоде болезни необходимо использовать фиксацию конечности в функционально выгодном положении, чтобы избежать формирования и фиксации порочных (неудобных для работы) поз. Иначе разовьются контрактуры парализованных конечностей, что очень затруднит восстановление нарушенных функций.
Как предупредить или ослабить развитие контрактур?
Прежде всего, необходимо правильно укладывать больного в постели, своевременно начинать массаж и движения. Все это требует настойчивости и терпения. Чем раньше начата тренировка, тем скорее восстанавливаются утраченные функции. А пока больной не может сам двигать парализованной рукой и ногой, надо помогать ему это делать.
На третий – восьмой день после инсульта, если уже позволяет общее состояние больного и состояние сердечно-сосудистой системы, важно правильно уложить парализованную руку и ногу – начать лечение положением. которое будет далее поддерживаться легкимиортопедическими ортезами (лечебными футлярами из пластика или гипсовыми шинами). Смену фиксации в правильном положении и высвобождения для занятий лечебной физкультурой и массажем придется проводить в течение всего периода постельного режима.
Период постельного режима
Делается это так: когда больной лежит на спине, к кровати со стороны парализованной руки ставят табуретку и на нее кладут большую подушку, угол которой должен находиться под плечевым суставом. Руки разгибают в локтевом суставе, кисть выводят в положение, как будто она всеми пальцами сверху охватывает яблоко (крупное), лежащее на столешнице. Вот это открытое «хватательное» положение кисти мы и должны сохранить на будущее, как выгодное и исходное для последующей восстановительной терапии. А делается с помощью лангетки или ортеза, которые крепятся к конечности бинтом или «липучками». Затем разогнутую в локте руку поворачивают ладонью вверх, отводят в сторону под углом в 90 градусов и укладывают на подушку таким образом, чтобы плечевой сустав и вся рука были на одном уровне в горизонтальной плоскости. Это предупреждает развитие болей в плечевом суставе. Между рукой и грудной клеткой помещают валик из марли и ваты. Чтобы сохранить данное положение руки, на нее кладут мешочек с песком весом в полкилограмма. Парализованную ногу сгибают в коленном суставе на 15-20 градусов, под колено подкладывают валик из ваты и марли. Стопу сгибают под углом в 90 градусов в голеностопном суставе и фиксируют в этом выгодном для лечения положении ортезами или лонгетами, аналогичными описанным выше.
Таким образом, в положении на спине парализованные рука и нога находятся преимущественно в разогнутом положении. А когда больной лежит на здоровом боку, парализованным конечностям придают другое положение. Руку сгибают в плечевом и локтевом суставах и подкладывают под нее подушку, ногу – в тазобедренном, коленном и голеностопном суставах и тоже кладут на подушку. Поворачивать больного со спины на бок и наоборот и укладывать в рекомендованных нами положениях следует через каждые 1-2 часа. Во время еды, лечебной гимнастики и массажа, а также послеобеденного отдыха и ночного сна руке и ноге специального положения придавать не надо.
Пассивная гимнастика через несколько недель после инсульта
Примерно через 2 недели после инсульта, когда больной еще не в состоянии сам двигать парализованными конечностями, если позволяет общее состояние, его начинают обучать пассивной гимнастике. Как вы, может быть, уже догадались по названию, это комплекс упражнений, который выполняется больным только с посторонней помощью. Однако, при выполнении пассивных движений возникают нервные сигналы (импульсы), которые стимулируют появление активной подвижности в пострадавших руке и ноге.
Обычно такую гимнастику проводят следующим образом: помогающий больному человек одной рукой фиксирует парализованную руку или ногу сразу над суставом, а другой – производит разнонаправленные движения в нем.
Пассивные движения стимулируют появление активных движений, уменьшают спастичность мышц, предупреждают образование контрактур и улучшают лимфо – и кровообращение. Эти движения следует начинать с крупных суставов. постепенно переходя к более мелким. На руке суставы разрабатывают в такой последовательности: плечевой, локтевой, лучезапястный, суставы пальцев. На ноге – тазобедренный, коленный, голеностопный, суставы пальцев. Каждое движение должно быть предельно изолированно. Для этого одной рукой фиксируют конечность больного над упражняемым суставом, а другой рукой, расположенной ниже сустава, производят движение.
Пассивное движение следует совершать по возможности в полном объеме, медленно и плавно. В первый раз в каждом суставе делают по 5 движений, а за 5-7 дней постепенно доводят их число до 10. Пока больной находится в постели, пассивные движения проводят два раза в день: один раз утром вместе с массажем, второй раз – по окончании послеобеденного отдыха. Массаж следует применять активно и широко. Во время массажа спастичные мышцы (сгибатели руки и разгибатели ноги) только поглаживают, медленно и легко. Неспатичные мышцы, кроме этого, несильно растирают и неглубоко разминают, но в быстром темпе. Приемам массажа родственники больного могут научиться у специалиста по массажу или реабилитолога. Массаж делают утром или в другое время дня по 10 – 30 минут. В раннем периоде болезни пассивные движения начинают со здоровой руки и ноги, а затем переходят к парализованным. Такая тренировка способствует более быстрому восстановлению движений, поскольку оба полушария головного мозга участвуют в восстановлении нарушенных функций.
Очень важно с самого начала обучить больных вдыхать через нос и медленно выдыхать, не задерживая дыхания, через чуть приоткрытые губы, произнося звук «ж-ж-ж». Удлиненный выдох способствует расслаблению мышц во время пассивных и активных движений.
При выполнении пассивных движений больному предлагается обязательно расслаблять мышцы пораженных конечностей. Этому помогает также и медленное прокатывание его ладони или стопы на скалке.
Через 2-3 недели после инсульта
Восстановлению движений больше всего способствует активная гимнастика. Начинают ее на 2-3-й неделе после инсульта. Два раза в день утром и днем, по окончании послеобеденного сна больной, лежа на спине или здоровом боку, совершает по10 –30 минут возможные для него движения, присущие конкретному суставу пораженной руки и ноги (сгибание, разгибание, отведение, приведение, вращение). Во время занятия лечебной гимнастикой необходимо делать несколько 5 – минутных перерывов, чтобы не утомлять больного. Больному легче это делать, если «выключить» вес конечности, подвесив ее на полотенце.
Очень полезны для восстановления движений кисти и пальцев упражнения с кубиками, пирамидками, волчками, лепка из пластилина, застегивание и расстегивание пуговиц, завязывание и развязывание тесемок. Они существенно увеличивают объем активных движений.
Для увеличения мышечной силы проводят упражнения с сопротивлением. Для этого из тонкой эластичной резинки для чулок сшивают в виде кольца и надевают на здоровую и больную руки или на здоровую и больную ноги. Перемещая резиновое кольцо, можно последовательно, медленно и плавно упражнять все мышечные группы. Тренируя мышцы руки, не следует увлекаться удобным в обращении маленьким мячом. Его сжимание увеличивает тонус мышц сгибателей кисти и пальцев, который и так повышен.
Если врач разрешил больному садиться, родственники вначале приподнимают его в постели под углом 30 градусов и удерживают 3-5 минут. В течение трех дней желательно придать ему вертикальное положение, а время сидения довести до 15 минут. До упражнения и после считают пульс. Если он участился на 10-15 ударов в минуту, это закономерно. Если участился больше, надо более постепенно переводить больного в вертикальное положение – не за три, а за 5-6 дней и время каждой тренировки уменьшить до 4-8 минут.
Следующий этап — научить сидеть со спущенными с постели ногами. Под спину для устойчивости подкладывают подушку, больную руку подвешивают на косынке, а здоровую ногу время от времени кладут на больную. Так же усаживают больного на стул.
Учимся ходить заново!
Если общее состояние удовлетворительное, надо постараться начинать восстанавливать и как можно раньше навыки ходьбы. Как только врач разрешит больному садиться в постели, надо помочь ему подготовиться к этому этапу. Сначала нужно зафиксировать кисть и стопу в функционально выгодных положениях гипсовыми лонгетами или ортезами (специальными футлярами), руку подвесьте на косынке, под спину для опоры подложите подушку, ноги опустите с кровати. Когда эта поза будет хорошо освоена, можно начинать обучение ходьбе.
Итак, обучение ходьбе начинается еще в постели. Больной лежит на спине, ухаживающий за ним встает у его ног, обхватывает их руками около щиколоток, попеременно сгибает и разгибает в коленном и тазобедренном суставах, имитируя ходьбу, стопы ног скользят по кровати. Со временем эти движения больной выполняет без посторонней помощи.
Как только позволит общее состояние, больному разрешают вставать с кровати на 1-2 минуты, удерживаясь обеими руками за ее спинку. Когда он научится устойчиво стоять на обеих ногах 2-3 минуты, можно попеременно стоять по 2-3 минуты то на здоровой, то на больной. Через 5-6 дней, все еще держась за спинку кровати, надо начинать шагать на месте, стараясь равномерно распределять вес тела на больную и здоровую ноги.
После того как больной научится хорошо выполнять эти подготовительные упражнения, можно переходить к обучению ходьбе. Вначале это делают один, а потом и несколько раз в день. Ухаживающий поддерживает больного спереди и сзади за кожаный пояс.
Несколько слов о кормлении
Если у больного нет нарушений сознания и глотания, можно разрешить родственникам кормить больного. В противном случае кормят медицинские работники с помощью зонда, иначе пища попадет в дыхательные пути.
В первые сутки можно давать различные соки или некрепкий чай из расчета до 2 литров в сутки, если больной просит пить. А если он отказывается от питья, настаивать не следует. Удобнее пользоваться поильником, второй рукой предварительно приподняв голову больного. Жидкость подают медленно, небольшими порциями.
В последующие дни диета расширяется: можно давать супы-пюре, паровые мясные блюда, протертые каши, простоквашу, белковый омлет и т.д. то есть легко усвояемые блюда. Для предотвращения запоров целесообразно включать в меню пюре из вареной свеклы и моркови, чернослив, ряженку.
Кормить больного лучше 3 раза в день, причем в привычное для него время. Когда пациент сможет вставать и начнет ходить, его обычно переводят на ежедневное меню, содержащее овощные, молочные и фруктовые супы, нежирные сорта мяса, овощные гарниры на растительном масле, нежирные молочные продукты, фрукты, овощи и соки из них, курагу, изюм, печеный картофель, гречневую и овсяные каши, то есть продукты, содержащие достаточное количество солей калия и магния.
Это обычная еда, которая рекомендуется страдающим атеросклерозом и гипертонической болезнью. при этом необходимо ограничить в рационе употребление поваренной соли и сахара.
Коммуникативные функции при инсульте
Необходимо помнить, что восстановления требуют не только движения, но и коммуникативные функции, так как утрата возможности речевого контакта с окружающими наносит человеку тяжелую психическую травму. Начинать следует с бесед на самые разные темы, во время которых максимально выявляются возможности больного. Постепенно включаясь в разговор, он сможет восстановить навык правильного использования и произнесения слов. Нередко больному легче произнести слово самому, чем повторить его, легче употребить слово в предложении, чем коротко назвать предмет. В том случае, если речевой поток больного трудно удержать, надо переключить его внимание, предложить, например, поработать с мелкими предметами (карандашами, спичками и т.п.). В тяжелых случаях можно использовать заготовленные картинки с изображением трех-пяти предметов и (отдельно) подписей к ним; пусть больной сам определит, каким картинкам соответствуют те или иные подписи. Для таких упражнений вначале лучше подбирать слова, различные по длине и звучанию. Полезно записать и прочитать вместе с больным фразу, только что сказанную. Таким путем у ряда пациентов восстанавливаются навыки чтения. Когда же они начинают читать вслух, это, в свою очередь, помогает восстановлению речи. Некоторым больным вначале следует произнести слова по слогам: ма(ма) – ши (ши) – на (на) и, наконец, — машина.
У страдающих нарушениями речи (афазией) бывают иногда сохранены в известных пределах навыки письма, но часто больной записывает только то, что произносит сам.
Постепенно в процессе тренировки больной начинает различать похожие по звучанию слова (дочка – точка, кора – гора и т.п.), начинает вслушиваться в звучание произносимых им слов, исправлять свои ошибки. Иначе говоря, способы восстановления речи разнообразны. Вы можете попробовать те, что здесь предложены, но не навязывайте их больному, учитывайте его возможности.
Имейте терпение и тратьте его без сожаления. Но не утомляйте больного, не упрекайте его в лености, ибо невозможно даже представить те трудности, которые он испытывает, отвечая на простейшие вопросы. Если больной закрывает глаза, значит, он устал. Дайте ему (и себе) отдохнуть. Лучше беседовать и заниматься с больным чаще, но сеансы должны быть небольшой длительности – 10-15 минут.
Сначала вы должны сами поверить в то, что речь и движения обязательно восстановятся, затем вы должны внушить эту веру больному, порой безгранично дорогому вам человеку и поддерживать ее достаточно долго, чтобы каждый получил возможность использовать свой шанс, если человеку его предоставила судьба.
Все, о чем здесь рассказывалось, можно делать только с разрешения лечащего врача и под его регулярным контролем.
Первая помощь. Инсульт
Первая помощь. Инсульт
Гостья программы «Здоровье» актриса Алена Яковлева должна помочь пациенту, которому внезапно стало плохо. Врачи советуют в такой ситуации проверить три признака инсульта: асимметрия лица, слабость в руках и нарушение речи.
Как помочь при эпилептическом припадке?
Танцуй!
© 1996-2015, Первый канал. Все права защищены. Полное или частичное копирование материалов запрещено.
Инсульт восстановление 2 часть
heal-cardio.ru
Первая помощь при инсульте — пошаговая инструкция
 Инсульт — острое нарушение мозгового кровообращения (ОНМК), которое приводит к повреждению или отмиранию нервных клеток.
Инсульт — острое нарушение мозгового кровообращения (ОНМК), которое приводит к повреждению или отмиранию нервных клеток.
Источником инсульта является перебой в работе кровеносных сосудов: сосуд блокируется (бляшкой, тромб) либо разрывается.
После того, как часть нервных клеток погибает, организм утрачивает одну из функций, за которую отвечали погибшие клетки: наступает паралич, потеря речи и другие серьезные нарушения. Чем больше область омертвения в мозге, тем более серьезные последствия имеет инсульт.
Симптомы инсульта
Если Вы заметили у человека странное состояние, проверьте, не произошел ли с ним инсульт.
Как распознать инсульт? Для этого можно использовать следующие простые техники:
1. Техника распознавания инсульта «УЗЦ»:
— У — улыбнуться. При инсульте улыбка больного как правило кривая, уголок губ с одной стороны может быть направлен вниз, а не вверх.
— З — заговорить. Выговорить простое предложение, например: «За окном светит солнце». При инсульте часто (но не всегда) произношение нарушено.
— П — поднять руки вверх. Если руки поднимаются не одинаково, это может свидетельствовать об инсульте.
2. Техника распознавания инсульта «УДАР»:
— У – улыбка. После инсульта улыбка выходит кривая, несимметричная;
— Д – движение. Поднять одновременно вверх обе руки, обе ноги — одна из парных конечностей будет подниматься медленнее и ниже;
— А – артикуляция. Произнести слово «артикуляция» или несколько фраз — после инсульта дикция нарушается, речь звучит заторможено или просто странно;
— Р – решение. Если вы обнаружили нарушения хотя бы в одном из пунктов (по сравнению с нормальным состоянием) — пора принимать решение и звонить в скорую помощь. Расскажите диспетчеру, какие признаки инсульта (УДАРа) вы обнаружили и специальная реанимационная бригада приедет быстро.
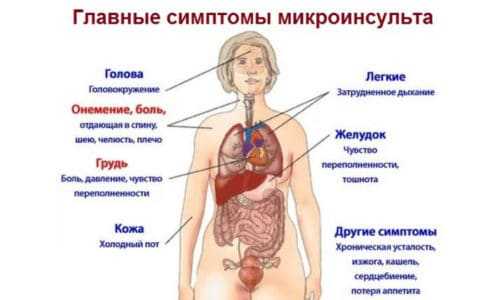
Другие симптомы инсульта
— внезапная слабость или онемение в руке и/или ноге;
— потеря равновесия, нарушение координации, головокружение;
— потеря сознания;
— внезапное нарушение речи и/или ее понимания;
— острая головная боль без какой-либо видимой причины или после тяжелого стресса, физического перенапряжения;
— резкое снижение уровня зрения или слуха;
— внезапное онемение губы или половины лица, часто с «перекосом» лица;
— слишком пониженное или повышенное артериальное давление.
Если Вы обнаружили у себя или другого человека симптомы инсульта, срочно вызывайте скорую помощь!
Первая помощь при инсульте
Инсульт относится к неотложным состояниям, поэтому, при первых же его признаках, необходимо срочно же вызвать скорую помощь или самому доставить больного в медицинское учреждение.
До приезда скорой помощи, нужно оказать первую медицинскую помощь, т.к. каждая минута при инсульте очень важна.
Для оказания первой помощи при инсульте проделайте следующие пункты:
1. Уложите больного таким образом, чтобы его голова была приподнята примерно на 30°.
2. Если больной потерял сознание и оказался на полу, переместите его в более удобное положение.
3. Если у больного есть предпосылки к рвоте, поверните его голову на бок, чтобы рвотные массы не попали в органы дыхания. Если это уже произошло, необходимо освободить дыхательные пути, уложив больного все также на бок и очистить полости рта.
4. Не давайте больному пить или употреблять пищу, т.к. в случае, если у него присутствуют спазмы в дыхательных путях, он может задохнуться.
5. Убедитесь, чтобы к пострадавшему поступал свежий воздух. Откройте форточку или окно, чтобы в помещение поступал свежий воздух. Снимите стесняющую одежду, расстегните воротничок рубашки, тугой ремень или пояс.
6. Если есть возможность, измерьте артериальное давление и уровень глюкозы. Зафиксированные показатели необходимо записать и сообщить прибывшим врачам. Также следует отметить, что при повышенном давлении, не стоит его сразу же понижать, т.к. в первые часы инсульта, повышенное давление является необходимой нормой, обусловленной адаптацией головного мозга. Лишь со временем, можно дать больному лекарство, понижающее давление.
7. Если у него не прощупывается пульс, остановилось сердце и прекратилось дыхание, немедленно начните непрямой массаж сердца и искусственное дыхание «рот в рот» или «рот в нос». Все остальное — задача скорой медицинской помощи.
К какому врачу обратиться при инсульте
Обсудить инсульт на форуме
//forum.dobro-est.com/threads/insult.73/
Теги: первая помощь при инсульте, инсульт что делать, симптомы инсульта, признаки инсульта, техника распознавания инсульта, при инсульте
medicina.dobro-est.com
симптомы и первые признаки. Как распознать инсульт?
Рецепты газеты «Вестник ЗОЖ». Из бесед с врачами.
Содержание:
Что такое инсульт.
Инсульт – это острое нарушение мозгового кровообращения.
Существует геморрагический инсульт – кровоизлияние в мозг, при котором, не выдержав давления, разрывается кровеносный сосуд. Кровь попадает в ткани мозга, сдавливая другие сосуды и клетки мозга, вызывая их повреждение и гибель. Кровотечение в ткани головного мозга тяжело остановить. Эта более тяжелая форма, смертность выше, последствия тяжелее.
Ишемический инсульт — происходит закупорка тех сосудов, которые питают мозг, в результате резко уменьшает или останавливает кровоснабжение головного мозга. Ткани мозга, не получая питания, отмирают. Тромб может образоваться в самом мозге или попасть в него из других частей тела с кровотоком. Длительный спазм сосудов головного мозга тоже может вызвать ишемический инсульт.
Инсульт – последствия. Сколько лет живут люди после инсульта.
25% больных после инсульта умирают в первые сутки. 30% живут после инсульта долго и возвращаются к трудовой деятельности в первый год – это те, у кого повреждения мозга были небольшими и помощь им была оказана быстро. Если произошло обширное нарушение кровоснабжения мозга, человек остается инвалидом, это 30-50%.
По статистике в среднем люди после инсульта живут 9-10 лет. Особенно опасен для них повторный инсульт, после повторного инсульта больной в среднем живет 2-3 года.
Главное последствие инсульта — гибель клеток головного мозга. Это приводит к остальным последствиям: поражению двигательных функций, развитию паралича, расстройству функции речи, ориентации в пространстве.
Если медицинская помощь при инсульте была оказана не позже 3-6 часов, то клетки мозга еще способны восстановиться. Кроме того, оставшиеся клетки мозга способны взять на себя функции погибших. И организм человека восстановится. Все функции, которые могут восстановиться после инсульта, восстанавливаются за первый год. И максимальные усилия нужно приложить в первые полгода. Нужны ежедневные занятия по реабилитации, с постепенным увеличением нагрузки, упорство и сила воли.
Много примеров о том, как удалось преодолеть последствия инсульта в статье «ПОЛНОЕ ВОССТАНОВЛЕНИЕ ПОСЛЕ ИНСУЛЬТА В ДОМАШНИХ УСЛОВИЯХ»
Опасное последствие инсульта – депрессия. Она лишает человека воли к жизни и стремления к восстановлению. Если не преодолеть ее, человек может пролежать парализованный и беспомощный много лет, не пытаясь ничего изменить. Причин постинсультной депрессии две. Первая связана с поражением головного мозга, вторая – с негативной оценкой человеком своего состояния.
Каждый больной, задумываясь над вопросом: «Сколько лет живут после инсульта?» и, читая данные о статистике, должен помнить, что статистика – это не закон. И сколько лет проживет человек после инсульта, на 90% зависит от самого человека, от его упорства, целеустремленности и веры в победу над недугом.
Есть много примеров, когда человек перенесший инсульт в возрасте 45-50 лет, полностью поменяв свои привычки и образ жизни, приведшие к болезни, намного переживает своих сверстников.
Если инсульт настиг после 70 лет, то выжить и восстановиться намного сложнее.
В молодом возрасте способности к восстановлению выше, и стимулов восстановиться больше.
Женщины после инсульта живут меньше и восстанавливаются хуже. Эта статистика тоже связана с возрастом – женщин инсульт настигает намного лет позже, чем мужчин, и они к его моменту находятся в более худшем состоянии здоровья.
Чтобы преодолеть последствия инсульта и прожить после него много лет, надо ликвидировать причины, приведшие к нему. С помощью лекарств и народных средств поддерживать в норме артериальное давление, уровень сахара и холестерина в крови. Тем более необходимо отказаться от курения и вредных продуктов питания, снизить вес.
Инсульт — симптомы и первые признаки.
Человеку при инсульте требуется немедленное оказание медицинской помощи. Чем раньше на помощь больному придут врачи, тем выше шансы на сохранение жизни и восстановление утраченных функций
Через 3 часа после удара клетки головного мозга терпят необратимые изменения. Поэтому важно знать симптомы и первые признаки инсульта.
Основной симптом инсульта – это внезапность. Внезапная сильная головная боль, головокружение, внезапная потеря равновесия, двоение или мушки в глазах, нарушается зрение, речь. Внезапная потеря чувствительности на лице, руке, ноге. Если это происходит на одной стороне тела, надо особенно насторожиться. Эти симптомы инсульта очень яркие, и не требуют специальных медицинских знаний, чтобы поставить диагноз.
Самыми яркими симптомами и самой сильной болью сопровождается геморрагический инсульт. При ишемическом инсульте симптомы могут быть смазаны и не сопровождаться болью. А это и опасно. Нечеткость симптомов может помешать распознать инсульт. Вот такие первые признаки инсульта должны насторожить: внезапная слабость в руке или ноге, человек вдруг роняет предмет, который держал в руке. Возникает ощущение онемения в руке или ноге. Появляется невнятность речи, у больного как бы каша во рту, повторяет одну и ту же фразу, часто невпопад, не понимает обращенную к нему речь. Опускается угол рта.
Симптомы и первые признаки инсульта:
Заподозрить начинающийся инсульт можно, если наблюдаются 2-3 симптома из нижеперечисленных:
1. Нарастающие головные боли
2. Головокружение, потеря равновесия
3. Шум в голове
4. Снижение памяти
5. Онемение и слабость в конечностях
6. Нарушение речи
7. Нарушение координации
При геморрагическом инсульте к этим симптомам может добавится:
8. Потеря сознания
9. Рвота
10. Судороги
11. Остановка дыхания
Тест на инсульт.
Если вы не уверены, что это точно признаки инсульта, проведите тест «Лицо-рука-речь»:
1. Лицо. Оно у человека с инсультом перекошено. Надо попросить больного улыбнуться. Он или совсем не сможет это сделать либо улыбка будет кривой — одна сторона рта не сможет приподняться для улыбки.
2. Рука. Попросите поднять обе руки – одна рука не поднимется или поднимется слабо.
3. Речь. Функции речи и понимания нарушены. Человек после инсульта не сможет связно говорить. Может не понимать обращенную к нему речь. Необходимо попросить произнести его какое-либо сложное слово, он не сможет его повторить. Спросить его имя, какой сейчас год. Молчание – повод насторожиться.
Если больной не смог пройти этот тест, надо срочно взывать скорую помощь. Даже, если сам больной против. Надо помнить, что инсульт изменяет уровень сознания человека – он не может адекватно оценить свое состояние и понять, что ему необходим медицинская помощь.
Больной может так же говорить, что у него такое уже было и само прошло. Не надо на это надеяться – эти симптомы могли быть предвестниками инсульта, его первыми признаками.
Предвестники — Первые признаки приближающегося инсульта.
Предвестники (микроинсульты, транзиторная ишемическая атака или ТИА) бывают при ишемическом инсульте – его признаки нечетки и как бы мерцают, проходят и снова возникают. Происходит это при временном перекрытии кровеносных сосудов мозга Тромб в сосуде головного мозга, вызывающий эти симптомы, может сам рассосаться. Но скорей всего он приведет к полному перекрытию просвета сосуда и вызовет обширный инсульт, после которого будет трудно восстановиться. Поэтому заметив эти первые признаки приближающегося инсульта головного мозга, даже быстропроходящие и слабовыраженные, надо сразу обращаться за медицинской помощью, чтобы пройти необходимое лечение для предотвращения мозговой катастрофы.
Первые признаки ишемического инсульта могут появиться примерно за сутки до самого удара. Мозговое кровообращение начинает постепенно нарушаться. Это выражается в головной боли, нетипичной для этого человека, во временном помутнении сознания, кожа на время теряет чувствительность, появляется слабость в конечностях, становится тяжело выговаривать слова, появляются проблемы со зрением, тошнота.
Наличие предвестников инсульта — 100 % показание для вызова скорой помощи. Эти признаки сигнализируют, что кровообращение в сосудах головного мозга скоро полностью нарушится, и необходимо воспользоваться данным сигналом, чтобы предотвратить это.
Геморрагический же инсульт не имеет никаких предвестников. В этом случае очень уместно слово «удар». Как раз так все и происходит. Человека пронзает резкая головная боль, он падает, теряет сознание. Лицо краснеет, а на нем проступает испарина. Случился инсульт.
Первая помощь при инсульте до приезда скорой помощи.
Определив у себя или близкого человека первые признаки и симптомы инсульта, надо немедленно вызвать скорую помощь. Оптимально, если медицинская помощь начнет оказываться не позднее 3-х часов от начала инсульта. После 3-х часов клетки головного мозга начинают претерпевать необратимые изменения. После 6 часов сохраняются лишь единичные клетки, которые теоретически способны восстановиться при восстановлении кровоснабжения.
Первая помощь при инсульте до приезда скорой. Из беседы с врачом.
Время, отпущенное на спасение больного, измеряется минутами. Что сделать при инсульте до приезда скорой в домашних условиях?
Алгоритм помощи при инсульте:
- 1. Удобно уложить больного в постель, приподняв голову повыше. Расстегнуть одежду, если она мешает дыханию. Больного не тормошить. Если больной потерял сознание, то не переносить, уложить на полу.
- 2. Обеспечить приток свежего воздуха.
- 3. Если есть глицин, дать 2 таблетки под язык. Он безопасен и не даёт нежелательных побочных эффектов. А вот сосудорасширяющие средства (кавинтон, но-шпа, никотиновая кислота, папаверин) давать нельзя.
- 4. На голову с не парализованной стороны надо положить пузырь со льдом, а на ступни горчичники или опустить ноги больного в таз с горячей водой.
- 5. В качестве первой помощи при инсульте можно взять иголку от одноразового шприца и проколоть больному подушечки всех 10 пальцев рук (как будто берете кровь). Больной сразу очнется. Если у него перекошен рот, то помассируйте ему уши до красноты и проткните иголкой обе мочки ушей, так, чтобы вытекло хотя бы по 2 капли крови.
(ЗОЖ 2012, №6, стр.7)
Кроме того есть ее несколько мероприятий по оказанию первой помощи при инсульте до приезда скорой:
- Уложив больного, нужно повернуть голову на бок, если есть приступ тошноты. Поставить тазик около больного. Если у него есть зубные протезы и они плохо держаться – достать их.
- До приезда скорой, при наличие тонометра, определить артериальное давление. Записать показания, чтобы сообщить врачу.
- Не показывать своей растерянности и беспокойства пациенту и постараться его успокоить.
Если не прощупывается пульс и прекратилось дыхание, немедленно переходить к непрямому массажу сердца и искусственному дыханию «рот в рот». - По приезду скорой помощи сообщить врачам полную картину события. Речь должна быть быстрой, но внятной и информативной.
Медицинская помощь при инсульте. Фазы инсульта по времени – лечение в каждой фазе.
Инсульт – это не болезнь, а состояние, которое может возникать при множестве болезней сосудов, сердце и крови. Поэтому лечить инсульт – это значит лечить причины. Это может быть гипертония, сахарный диабет, аритмия, сочетание этих болезней.
Лечение инсульта можно разбить на три фазы.
- 1 фаза инсульта – острейшая, это первые 7 дней после удара.
- 2-я фаза – острая. По времени это вторая и третья неделя после удара.
- 3-я фаза – восстановительная. По времени эта фаза инсульта может занимать от 2-х месяцев до 2 лет.
В острейшей и острой фазе лечение направлено на поддержание дыхания, кровообращения, профилактику пневмонии, профилактику пролежней и тромбозов.
По истечению острой фазы надо начинать восстановление утраченных функций. Лечить начинают с помощью массажа, физиотерапии, специальных упражнений. Все это направлено на то, чтобы вернуть двигательную активность и бытовые навыки. Чем раньше начато лечение, тем больше шансов на успех.
После того, как парализованного больного выписали домой из больницы, нужно постоянно следить за его давлением, уровнем сахара и холестерина в крови, придерживаться антихолестериновой диеты, ограничить сахар и соль.
Больному необходимо ежедневно расширять двигательные возможности рук и ног, делать упражнения, научиться заново ходить, освоить приемы личной гигиены.
Обязательно разговаривайте с больным, чтобы восстановить его речь после инсульта. Даже если больной не понимает обращенной к нему речи, надо разговаривать, иначе мыслительные функции у него начнут снижаться.
Близкие должны привлечь больного к выполнению домашних дел (по возможности), чтоб он не чувствовал себя бесполезным и ненужным. Хорошо бы найти больному занятие по душе, какое-нибудь хобби.
Лежачий больной после инсульта — уход:
В первые дни, а иногда и недели больной обречен на полную неподвижность. Чтобы избежать отека легких, лежачего больного надо поворачивать в постели каждые 2 часа. Когда позволит состояние, усаживать его в постели, подложив под спину подушки, хотя бы на несколько минут. Если больной в сознании, надо делать дыхательную гимнастику, обычно дают надувать резиновые шарики.
Чтобы у лежачего больного после инсульта не образовывались пролежни, надо ежедневно протирать кожу камфорным спиртом или смесью водки с шампунем. Если повреждение кожи у больного все-таки возникло, надо протирать его раствором марганцовки и смазывать маслом шиповника, которое способствует заживлению тканей.
С лежачим больным, даже если он полностью обездвижен, необходимо проводить пассивную гимнастику, это предупреждает застой крови и тромбофлебит. Поэтому поврежденные конечности больного надо сгибать, разгибать, поднимать, массировать, не допуская их неподвижности
Питание в острую фазу инсульта:
Если больной не нуждается во введении зонда в острый период, но может поперхнуться при глотании, то в питании надо использовать жидкую и измельченную пищу: пюре, кисели, каши, слизистые супы, суфле, соки, кефир.
Реабилитация – жизнь после инсульта.
Восстановительные возможности мозга очень велики. Сохранившиеся клетки мозга перестраивают свою работу так, чтобы взять на себя функции погибших нервных клеток.
Задача врача — реабилитолога – помощь после инсульта в восстановлении нарушенных функций.
Чтобы избежать повторного удара, больной должен соблюдать все меры по профилактике инсульта, беречь себя, избегать стрессовых ситуаций, перегрузок. Жизнь после инсульта продолжается, многим удается вернуть работоспособность и вести нормальную жизнь. Главное условие – активность, настойчивость, вера в себя. А главное – движение, движение, движение.
по материалам газеты «Вестник 3ОЖ»
Из бесед с врачами:
- Заведующим отделением научно-исследовательского института инсульта Российского гос. мед. университета Шамаловым Н. А. (ЗОЖ 2006 г., №11)
- Заслуженным врачом России, академиком РАН Фединым А. И. (ЗОЖ 2001, №17, стр. 10)
- доктором МН Кадыковым А. С. (ЗОЖ 2001, №3, стр. 8-9)
lechim-sosudi.ru
Инсульт симптомы первые признаки
Сердечно сосудистые заболевания наиболее опасны для здоровья человека.
Если не предпринять своевременных лечебных мер, то они чреваты инвалидностью или летальным исходом. К наиболее распространенным проблемам с сердцем относится инсульт. Прежде всего, необходимо выяснить, что такое инсульт, симптомы, первые признаки. Если человек имеет хоть малейшее представление, почему возникает приступ инсульта, то его правильные действия могут спасти жизнь.
Недуг характеризуется нарушением кровоснабжения в организме человека, которое вызвано закупоркой или разрывом кровеносных сосудов головного мозга. При этом наблюдается гибель клеток и тканей мозга. Симптоматика инсульта имеет несколько особенностей, которые зависят от форм и типов заболевания, а также локализации поражения.

Кроме того, у каждого человека, который перенес приступ, наблюдаются различные последствия приступа. Связано это с тем, как быстро пострадавший получит медицинскую помощь. Если она была своевременной и эффективной, то последствия недуга могут быть минимальными или полностью отсутствовать. Но если человеку не была оказана медицинская помощь в течение 6 часов после приступа, то он может стать инвалидом или умереть.
Поэтому все люди должны быть осведомлены о первой медицинской помощи при инсульте. А чтобы оказать помощь правильно и результативно, следует определить симптомы и проявления заболевания.
Какие факторы повышают риск развития инсульта?
Инсульт может быть двух типов ишемический, геморрагический. Поэтому и причины приступа могут иметь различный характер. Но есть общие факторы, которые могут стать причиной развития болезни. Если у человека имеется один из перечисленных факторов, то ему следует пройти медицинское обследование. К ним относятся:
- наличие близких родственников, которые перенесли инфаркт или инсульт;
- повышенное артериальное давление;
- сердечные боли;
- учащенное сердцебиение;
- заболевания эндокринной системы, сахарный диабет;
- склонность к ожирению, избыточный вес;
- повышенный уровень холестерина;
- вредные привычки, такие как алкоголизм, курение;
- склонность к образованию к тромбам.
Если у человека часто наблюдаются болезненные ощущения в области сердца, а также общее недомогание, то желательно в срочном порядке посетить лечащего врача, чтобы исключить развитие заболевания.
Первые признаки
Когда начинается приступ инсульта, человек может ощущать головокружение, слабость во всем теле, постоянные головные боли. Через несколько часов присоединяется рвотный рефлекс и тошнота. Симптомы инсульта у мужчины и женщины сопровождаются:
- повышенной потливостью;
- нарушением речи, координации;
- онемение ног, рук.

Чаще всего у больного немеет только одна сторона тела. Кроме того, у него наблюдается кривая улыбка, так как одна сторона тела не поддается контролю. При этом уголок рта направлен вниз. Чтобы убедиться в том, что человека настиг приступ инсульта, можно попросить его произнести несложное предложение. Если пострадавший говорит медленно, с запинками, то необходимо срочно вызвать скорую помощь.
Также можно наблюдать такую клиническую картину, которая свойственна только инсульту. Например, при поднятии рук вверх одна рука будет выше другой или наблюдается кривой язык несимметричной формы, а также западание языка на одну сторону.
Человек может понять о своем недуге исходя из следующих признаков:
- нарушенное сознание, в том числе частичная или полная потеря памяти;
- глубокое и осложненное дыхание;
- слуховые и зрительные нарушения;
- остановка сердцебиения или дыхания;
- наличие асимметрии лица;
- паралич и судороги в ногах и руках.

Данные признаки инсульта наблюдаются в большинстве случаев. Поэтому необходима срочная медицинская помощь, так как их последствия могут нанести пострадавшему непоправимый вред.
Симптоматика инсульта при разных типах болезни
Симптомы инсульта и микроинсульта имеют практически идентичный характер. В каждом случае требуется помощь врача. Любое промедление может сказаться на здоровье человека, а в худшем случае может привести к летальному исходу.
Признаки заболевания могут быть вегетативными, очаговыми и общемозговыми. Такие симптомы, как оглушенность, постоянная смена состояния, настроения относятся к общемозговому типу. О приближении приступа могут говорить переходящие нарушения кровоснабжения. Они могут появляться на несколько минут, а затем исчезать. Такое состояние может повторяться на протяжении всего дня 4-5 раза.
Геморрагический инсульт: признаки и симптомы
Инсульт геморрагического типа сопровождается четкой симптоматикой, которая характеризуется:
- потерей сознания;
- головными болями;
- хриплым, затрудненным дыханием;
- сильными судорогами.

Он появляется быстро, внезапно из-за перенапряжений в эмоциональном, физическом плане. Недуг настигает человека чаще всего в дневное время суток. Подвержены приступу люди, которые имеют такие заболевания, как атеросклероз, гипертония, болезни крови. Симптомы инсульта у женщин могут отличаться от проявлений у мужчин. Это обусловлено тем, какие факторы стали источником недуга. Например, прием контрацептивов, беременность с патологией и другие.
Он сопровождается покраснением лица, постоянным рвотным рефлексом и нарушением речи, слуха, так как образуется внутричерепная гематома. Следствием приступа может стать паралич верхних и нижних конечностей и искривление лица.
У молодых людей приступ может наступить из-за разрыва аневризмы церебрального кровеносного сосуда. Клиника заболевания сопровождается внезапной, сильной головной болью, потерей сознания. При этом больной может вскрикнуть от внезапно появившейся боли. Пострадавшему свойственно состояние сонливости, заторможенности. При возникновении этих признаков необходимо вызвать неотложную помощь.

Инсульт, симптомы, первые признаки которого имеют отличительные особенности, является страшной угрозой для здоровья человека. Поэтому своевременная помощь – это залог быстрого исцеления и предотвращения повторного приступа.
Ишемический инсульт: особенности и признаки
В некоторых случаях у человека может наступить мини инсульт, который имеет менее опасные последствия. Ишемический инсульт, симптомы которого, отличаются нечетким проявлением и постепенным нарастанием, развивается в ночное или утреннее время суток. Он может наступить после эмоционального стресса или повышенной физической нагрузки. Причиной недуга может стать также злоупотребление алкоголем, большая кровопотеря, инфекционное заболевание.

Симптомы мини инсульта выражены в незначительной степени. Он сопровождается кратковременной потерей сознания, нарушением координации и движений. Состояние больного восстанавливается в течение месяца.
Инсульт позвоночного столба
Симптомы инсульта у женщин и мужчин, которые вызваны травмой позвоночника, развиваются в максимально короткие сроки. Но в некоторых случаях инсульт позвоночника может произойти по истечении нескольких дней. Признаками инсульта являются:
- болезненные ощущения в области позвоночника;
- парестезия;
- хромота;
- дисфункция тазовых органов.
Если появились признаки болезни, то необходимо срочное комплексное обследование организма, к которому относится магнитно-резонансная томография, компьютерная диагностика, сбор анализов.

Первая медицинская помощь при первых признаках
Правильные действия при наступлении инсульта позволяют уменьшить последствия недуга. В первую очередь необходима срочная госпитализация пострадавшего. В лечебном учреждении можно добиться нормализации дыхания, сердечно сосудистой деятельности, а также уменьшения отека мозга. Кроме того, проводятся противорвотные манипуляции, обезболивание.
Симптомы инсульта у мужчины имеют более явный характер, поэтому распознать недуг в данном случае намного легче. Как правило, быстрое выявление признаков болезни позволяет назначить эффективное и оперативное лечение.
Лечение инсульта позвоночника подразумевает прием венотонизирующих и сосудорасширяющих лекарственных препаратов. Также назначаются противоотечные и обезболивающие средства.

После того, как была вызвана скорая помощь, пострадавшему необходимо обеспечить полный покой. Например, нужно уложить больного на подушку так, чтобы голова была приподнята. Затем необходимо открыть окно, чтобы была циркуляция свежего воздуха. Также нужно расстегнуть одежду, которая сковывает движения, и измерить давление.
Можно дать больному выпить настой валерианы, пустырника, которые успокаивают центральную нервную систему. При высоком давлении дают лекарственные средства, которые снижают его. Облегчить состояние пострадавшего могут ножные расслабляющие ванны. При рвотном рефлексе голову больного нужно наклонить на бок.
Лечить заболевание в домашних условиях категорически запрещено. Проводить мероприятия, которые способны облегчить общее состояние больного, необходимо аккуратно, так как неправильные действия могут усугубить ситуацию.
Кроме того, инсульт намного легче предупредить, чем долго лечить. Поэтому правильное питание и здоровый образ жизни уберегут Вас от опасного недуга. В случае возникновения нарушений кровоснабжения головного мозга следует пройти комплексное обследование и диагностику, которая позволяет выявить факторы, повышающие риск развития болезни. Более того, диагностика может предотвратить появление инсульта.
antirodinka.ru
Второй инсульт — признаки, последствия и прогноз
Люди, которые однажды излечились от инсульта и его последствий, забывают о том, что есть большая вероятность повтора приступа. Инсульт второй спровоцировать гораздо легче, чем первый. Необходимо не упускать из внимания риски повтора, так как вылечить последствия во второй раз трудно, а временами и невозможно.
Люди, которые однажды излечились от инсульта и его последствий, забывают о том, что есть большая вероятность повтора приступа.
Инсульт второй
Если следовать статистическим данным, то 70% людей при втором инсульте настигает смерть. Люди, перенесшие первый приступ после 45 лет, имеют большую вероятность того, что наступит повтор приступа.
Среди этой категории населения вероятность заболеть повторно увеличивается в 15 раз. Из них 30% рецидивов придется после первого случая на первый год от момента восстановления. Согласно статистике рецидивы составили 1/3 от всех инсультов.
Читайте также:
Гипертоническая болезнь: код по МКБ-10.
Такие данные учеными связываются в первую очередь с факторами, которые провоцируют повтор приступа. Среди причин второго инсульта выделяют:
- Психологические, эмоциональные стрессы;
- Чрезмерные нагрузки, тяжелый физический труд;
- Ухудшенное качество жизни;
- Ухудшенная экология;
- Безразличное отношение к состоянию собственного здоровья (около 50% случаев рецидивов).
Инсульт второй возникает из-за низкого тонуса сосудов, кислородного голодания в мозгу, гипертонии, сердечно-сосудистых заболеваний. Когда больной перенес первый инсульт, то назначают исследование сосудов на предмет наличия аневризм.
Это своеобразные капсулы, которые врастают в стенки сосудов. При разрыве капсулы возможно возникновение очага кровоизлияния в мозг.
Вторую опасность несут бляшки атеросклеротического характера. Они сужают просветы в сосудистых полостях. Это влияет на качество кровотока, заметно снижая его. Такие патологии способны влиять на давление.
Поступление крови к мозгу уменьшается, из-за чего и происходит кислородное голодание. Резкий скачок АД приводит к развитию инсульта в первый раз, а если не обращать на этот фактор внимания, провоцируется и повторный случай. Причем для второго инсульта хватит и незначительного повышения АД.
Дачи и огороды – сезон инсультов
На сезон дачников-огородников приходится главная доля инсультов. Объясняется это просто – длительный изнурительный труд в крайне неудобной позе. Картину довершает палящее солнце, которое приводит к обезвоживанию, что повышает риски мозгового удара.

На сезон дачников-огородников приходится главная доля инсультов.
Пожилой контингент в большей степени подвержен влиянию этих факторов. Потому этот вид деятельности опасен, если первый инсульт уже был.Вот почему необходимо наблюдение за своим здоровьем. Крайне важно уделить внимание здоровью сердца. Образование тромбов в артериях является серьезнейшим риском для тех, кто уже перенес первый инсульт. Потому необходимо пройти ряд диагностических процедур и всерьез заняться защитой своего здоровья на постоянной основе, а не до мнимого выздоровления.
Инфекции как дополнительный риск
Одна из главных причин второго инсульта, прогноз которого не всегда утешителен, — инфекции. Это касается детского населения.
При перенесении первого инсульта ребенком в первую очередь его обследуют на предмет наличия инфекции в организме. Если своевременно провести лечение от хронической болезни инфекционного характера, то есть огромная вероятность спасения жизни и полного восстановления здоровья ребенка.
Инсульт, который не заметили
В отдельную тему выделяется особая категория людей. Многие пациенты не подозревают, что перенесли микроинсульт, который часто проявляется во внезапной головной боли и затекании конечности.
Многие пациенты не подозревают, что перенесли микроинсульт, который часто проявляется во внезапной головной боли и затекании конечности.
Такая симптоматика проходит без постороннего вмешательства. Эти люди попадают в категорию риска, причем инсульт второй случается у них в гораздо более мощной форме. Последствия предсказать никто не возьмется.
Поэтому при симптоматике в виде головных болей, онемении конечностей с одной стороны, потере памяти, утрате возможности разговаривать следует незамедлительно обращаться к врачу. При этом факт возвращения полноценного хорошего самочувствия роли играть не должен. Даже при микроинсульте больной обязан соблюдать профилактику в постоянном режиме, иначе риск повтора полноценного приступа возрастает, и прогноз о полноценной жизни пациента становится невозможным.
Признаки и последствия второго инсульта
Признаки наступления инсульта второго определить временами очень сложно. Вот почему необходимо тщательно следить за своим здоровьем. Среди главных симптомов числятся:
- Паралич или онемение мышц на лице, конечностях или теле;
- Резкое ухудшение, снижение зрения вплоть до полной слепоты;
- Нарушения речевых способностей, вплоть до полной потери возможности говорить;
- Нарушения сознания, которые проявляются от небольшой сонливости и до обморока. при этом такая патология часто сопровождается и нарушенной координацией в движениях;
- Тошнота, сопровождающаяся рвотой.
Тяжесть приступа и его следствие зависят от того, какая площадь мозга пострадала и где этот пораженный участок расположен. Самой распространенной формой приступа является кардиоэмболический инсульт. Большая часть случаев показывает, что инсульт второй последствия дает колоссальные. В их числе:
- Контроль над органами чувств в большинстве случаев теряется.
- Теряется часть мыслительных способностей.
- Происходит потеря способности свободно двигаться.
- Способность к выживаемости после второго инсульта с прогнозом на пять лет снижается до 15% случаев.
Каждый последующий инсульт переносится больным гораздо тяжелее предыдущего и последствия приступа точно предугадать невозможно. Более того, многие полученные патологии просто необратимы. Именно поэтому специалисты постоянно напоминают, что лучше профилактики еще ничего не придумали.
Второй инсульт: прогноз
Как говорилось выше, пятилетние прогнозы выживаемости совершенно неутешительны. Интеллектуальные и двигательные способности при втором инсульте могут быть потеряны на всю оставшуюся жизнь. При рецидиве примерно 80% пациентов имеют уже необратимые изменения, патологии в коре головного мозга.
После такого поражения люди остаются инвалидами. Около 65% пациентов после инсульта второго, последствия которого заранее точно предугадать невозможно, впадают в кому. В таких случаях врачи позитивные прогнозы о выходе из нее не дают.
Гипертонический инсульт
Из-за гипертонической болезни в первую очередь развиваются различные патологии в сосудах. Гипертония провоцирует во второй стадии нарушение кровообращение. В таких случаях постоянными спутниками становятся головные боли, головокружения, шумы в ушах.
Эта симптоматика способна перейти в паралич, который называют гипертоническим кризом. Потому многие не могут уловить первые признаки второго инсульта, которые заметно смазаны из-за повышенного давления, с которым больной привык сталкиваться постоянно.
Такое отношение очень опасно особенно при риске развития повторного приступа, так как стенки мельчайших сосудов головного мозга могут разорваться, из-за чего возникают очаги мелкоточечного кровоизлияния. И это при небольшом повышении давления.

Существует определенное лечение гипертонического инсульта, при котором предусмотрены кровопускания до 300 мл крови.
Сильная гипертония при обилии очагов поражения более мелкого типа может организовать большую гематому. Она и вызывает стойкие параличи в виде гемиплегий.
Этот вид инсульта называют гипертоническим и считают одним из наиболее опасных, так как больной не начинает правильно реагировать на возникшие симптомы, что приводит к гораздо более серьезным последствиям. При таком виде инсульта больной должен сохранять постельный режим от трех недель.
Существует определенное лечение гипертонического инсульта, при котором предусмотрены кровопускания до 300 мл крови (как вариант, гирудотерапия – за уши ставятся пиявки). Методика эта достаточно старая, но актуальность в наше время не потеряла.
Далее необходимо направить лечение на стабилизацию давления. В таких случаях используется люминал, диуретин, сальсолин, папаверин. Также используется дибазол в порошковой форме.
При повторном инсульте с уклоном в гипертонию особенно осторожно назначают лечебные процедуры вроде гимнастики и массажа, так как при любой нагрузке необходимо учитывать вероятность колебания давления. При возникновении параличей во время гипертонического инсульта врачи могут дать благоприятный прогноз на выздоровление. Проблема состоит в том, что эти приступы могут и чаще всего повторяются при малейшем провоцировании.
Профилактические меры
Мы уже говорили ранее, что врачами поддерживается тезис – лучше перестраховаться, чем потом лечиться. Если больной перенес первый инсульт, он уже автоматически в группе риска развития второго приступа. Поэтому даже после полного на первый взгляд больного выздоровления необходимо постоянно до конца жизни придерживаться профилактических мер:
- Особенно тщательно и точно принимать препараты, которые назначил вам врач;
- Регулярно проводить обследование и курс профилактики в стационаре;
- Бороться с повышенным давлением необходимо постоянно. В вашей аптечке всегда должны присутствовать лекарства, направленные на стабилизацию давления.
- Необходимо полноценно питаться.
- В обязательном порядке следует проводить лечебную гимнастику, но только по умеренному типу, чтобы не спровоцировать гипертонию.
- Физическая деятельность должна быть всегда в пределах разумного – то есть дачи, тяжелый физический труд и другие опасные факторы по мере возможности исключить или снизить до пределов минимального времяпрепровождения.
- Алкоголь с курением оставляется больным в прошлом. Они имеют прямое влияние на давление и развитие повторного инсульта.
- По мере возможности ограждать себя от стрессов.
Почему бывают повторные инсульты
Больше двух инсультов не пережить?
Таковы рекомендации, которые помогут вам избежать второго инсульта, чьи последствия и прогнозы предугадать невозможно. Профилактика не должна оканчиваться полным устранением симптоматики первого приступа. Она должна продолжаться всю жизнь и только тогда пациент может быть уверен, что он сделал все для сохранения своего здоровья.
progipertoniyu.ru