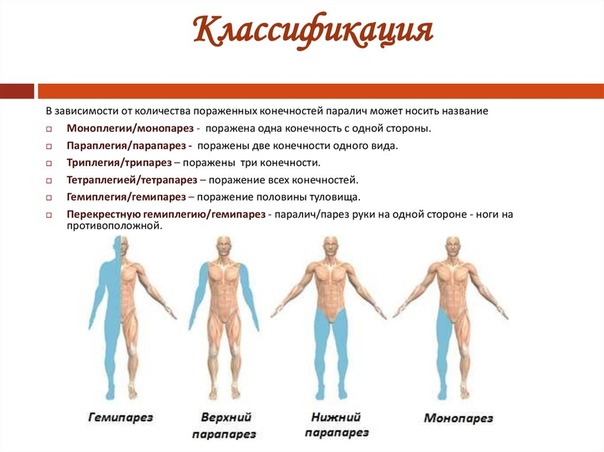
Что такое парез и как его лечить: причины и лечение
Парез — это симптом, проявление которого связано с патологиями в организме, такими как опухоль головного или спинного мозга, инсульт, энцефалит, полиомиелит, а также процессами, вызывающими разрушение белка, отвечающего за передачу нервных импульсов. Парезы могут быть следствием энцефалита, рассеянного склероза, черепно-мозговой травмы и травмы позвоночника.
Парезы бывают центральные (на уровне головного и спинного мозга) и периферические (на уровне периферических нервов). Для центрального пареза характерно повышение тонуса пораженных мышц. Периферический парез развивается в группе мышц, связанных с поврежденным нервом, и выражается в мышечной слабости и непроизвольных подергиваниях мышц.
Парезы могут поражать либо одну сторону тела (парез руки и ноги с одной стороны), либо обе конечности (руки или ноги одновременно, например, парез / парапарез нижних конечностей), либо одну руку или ногу (парез руки или парез ноги). Наиболее часто пациенты сталкиваются с проявлением гемипареза — пареза одной половины тела. При гемипарезе пациента беспокоит снижение кожной чувствительности, болезненность и отечность мышц, слабость, нарушение сгибания и разгибания сустава, тремор, шаткость походки, раскоординированность движений. Правосторонний гемипарез встречается у пациентов значительно чаще, чем левосторонний. У таких пациентов часто возникают сложности во время чтения, письма, счета.
Наиболее часто пациенты сталкиваются с проявлением гемипареза — пареза одной половины тела. При гемипарезе пациента беспокоит снижение кожной чувствительности, болезненность и отечность мышц, слабость, нарушение сгибания и разгибания сустава, тремор, шаткость походки, раскоординированность движений. Правосторонний гемипарез встречается у пациентов значительно чаще, чем левосторонний. У таких пациентов часто возникают сложности во время чтения, письма, счета.
У пациентов после травмы гортани, операции на органах шеи (щитовидной железе, сонной артерии, шейном отделе позвоночника), при онкологических заболеваниях может возникнуть парез гортани — временное нарушение подвижности мышц гортани. Этот диагноз устанавливается пациентам с длительностью заболевания до 6 месяцев. В клинических рекомендациях Минздрава сказано, что восстановить подвижность мышц гортани возможно в срок от нескольких месяцев до двух лет.
После инсульта может возникнуть парез лицевого нерва. При парезе наблюдается: опущение угла рта, нарушение акта глотания, ограничение подвижности брови, невозможность полного закрытия глаза, нарушение лицевой мимики. По данным ВОЗ, поражение лицевого нерва занимает второе место по частоте среди заболеваний периферической нервной системы. Парез мимических мышц приводит не только к косметическим недостаткам и тягостным переживаниям пациента, но и к нарушению функций глотания и жевания, нарушению произношения и даже потере зрения (при выявлении нейропаралитического кератита).
По данным ВОЗ, поражение лицевого нерва занимает второе место по частоте среди заболеваний периферической нервной системы. Парез мимических мышц приводит не только к косметическим недостаткам и тягостным переживаниям пациента, но и к нарушению функций глотания и жевания, нарушению произношения и даже потере зрения (при выявлении нейропаралитического кератита).
Парез гортани, симптомы и лечение гортанного пареза в Москве
Специалисты Центра хирургии «СМ-Клиника» чаще всего сталкиваются с односторонним парезом гортани, который хорошо поддается оперативному лечению с помощью операции тиреопластики.
После использования местной анестезии наружным доступом обнажается пластинка щитовидного хряща с той стороны, которая втянута в патологический процесс. Дальше на уровне пораженной голосовой складки выкраивается частичка прямоугольной формы, которая подвергается вдавливанию внутрь. Хирург устанавливает и фиксирует имплант из искусственного материала, вследствие чего голосовая складка медиализируется (приближается к центру).
Проведение операции под местной анестезией позволяет хирургу сразу же оценить изменение тембра голоса во время вмешательства, ведя беседу с пациентом. Это обеспечивает лучший контроль операции и достижение положительного результата.
После вмешательства у пациента нормализуется дыхание и восстанавливается голос, а иногда он становится даже более звучным. Тиреопластика – операция выбора при большинстве односторонних парезов гортани.
Другое распространенное вмешательство – хордотомия или аритеноидхордотомия. С помощью микроскопа хирург устанавливает опорную технику, через которую при помощи микрохирургических инструментов и лазера иссекает (выпаривает) фиксированные структуры гортани, ответственные за ее парез. За счет этого расширяется ее просвет гортани, восстанавливается дыхание через естественные пути.
Хирургическое решение проблемы в нашем центре проводится с использованием микрохирургических инструментов. Популярность малоинвазивного лечения заболеваний гортани обусловлена низкой травматичностью и быстрым восстановлением пациентов после вмешательств.
Выбор метода хирургического лечения пареза гортани в нашем центре проводится в зависимости от причины патологии. Для эффективного лечения патологии врачи Центра хирургии «СМ-Клиника» подбирают один из вариантов хирургического вмешательства:
- хордотомия или аритеноидхордотомия;
- иссечение дивертикулов (патологических выпячиваний) пищевода;
- удаление добро- или злокачественных опухолей средостенья.
Гемипарез у ребенка | Детский невропатолог в Алматы
Педиатр Алматы о гемипарезе у детей
Гемипарез – заболевание, которое характеризуется отсутствием чувствительности какой либо части тела – неполный паралич, слабая передача нервного импульса в конечностях, ослабленный мышечный тонус. Происходит это в результате повреждения нейронов в коре головного мозга.
У детей гемипарез встречается как нижний, так и верхний вид нарушения, впоследствии может потерять подвижность одна рука или только нога. В зависимости от части полушария, функция которого повреждена, разделяют левосторонний (поражена правая сторона мозга) и правосторонний гемипарез (поражена левая сторона мозга). Для полноты диагностики заболевания и назначения правильного лечения педиатр в Алматы направит малыша к врачу специалисту.
В зависимости от части полушария, функция которого повреждена, разделяют левосторонний (поражена правая сторона мозга) и правосторонний гемипарез (поражена левая сторона мозга). Для полноты диагностики заболевания и назначения правильного лечения педиатр в Алматы направит малыша к врачу специалисту.
Первопричины обращения к детскому невропатологу
Часто у родителей возникают вопросы, откуда появилась болезнь, какие обстоятельства привели до заболевания? Причины гемипареза у детей делятся на врожденные и приобретенные. Это могут быть:
– травмы позвоночника, конечностей, головы;
– нарушение обычного функционирования мозга;
– мозговые опухоли;
– внутримозговые гематомы;
– параличи возникают при ущемлении нервных окончаний в позвоночнике.
Врожденная причина наблюдается при внутриутробной патологии развития плода или в результате нарушения родовой деятельности. В случае врожденного гемипареза у ребенка, детский невропатолог определит точную симптоматику.
Детский невропатолог о симптомах и лечении
Первые симптомы гемипареза должны обеспокоить прежде всего родителей, которые замечают у своего ребенка:
– частые головные боли;
– утомляемость;
– боли в суставах;
– плохой аппетит или его отсутствие;
– беспричинное похудение;
– нарушение речевой деятельности;
– эпилепсию.
Лечение гемипареза у детей предусматривает немедленное устранение этих симптомов. Кроме приема специальных медикаментов, ребенок должен каждый день выполнять физические упражнения. Это прыжки на одной ноге, качание пресса, а для совсем маленьких специальный массаж, разные растяжки. Специалисты центра “Карудо” назначат индивидуальную медикаментозную терапию и специальную лечебную гимнастику, которые помогут восстановить нормальную работу конечностей ребенка и полностью избавится от парезов.
Как легкая форма ДЦП у взрослого человека сказывается на здоровье и образе жизни
Виктория Зорина
летящей походкой выходит из мая
Профиль автораЯ родилась с косолапой левой ногой и рукой, которая живет своей жизнью.
Расскажу, как я устроила свою жизнь, в том числе личную, и решила проблемы со здоровьем, насколько это возможно.
Автор — не врач
Эта история — личный опыт автора. Автор не врач и не несет ответственности ни за чье здоровье, кроме собственного. В медицинских вопросах не доверяйте чужому опыту, а доверяйте хорошему врачу. С возможными последствиями будете справляться только вы, а не медицинская редакция Тинькофф-журнала.
Хромающее детство
Я появилась на свет в ГДР, в роддоме неподалеку от Берлина: отец работал инженером в Группе советских войск в Германии, а мама поехала с ним за компанию. До того, как я начала ходить, никто ничего не замечал, а потом, в год и месяц, начались мои приключения со здоровьем.
В этом возрасте мы с родителями вернулись из Германии в Минск. Они уехали отдыхать, а меня оставили с бабушкой. Она и заметила, что хожу я как-то странно, припадая на левую ногу. Левая ступня отличалась от правой: была вывернута внутрь, что в народе называется косолапостью.
У многих детей бывают ортопедические проблемы, так что сначала близкие списывали это на обучение ходьбе. Но шли недели, а ситуация не становилась лучше. Потом меня сводили к ортопеду и неврологу. Тогда-то и открылась неприятная правда.
Мой диагноз звучал так: врожденный левосторонний спастический гемипарез с контрактурой голеностопного сустава. Для непосвященных — легкая форма ДЦП. Левая ступня, кроме необычной формы, не могла подниматься так, как правая. А левая рука, помимо слабой мелкой моторики, так и норовила зажить своей жизнью и сложиться в фигу. К тому же она пыталась повторять действия правой, что было весьма неудобно. Я могла ходить, прыгать и бегать, но выглядело это не так, как у здоровых детей.
Мне 10 месяцев, левая кисть уже сжата в кулак Народные советы сводились к ношению кофты с зашитым правым рукавом, чтобы стимулировать левую руку.
Народные советы сводились к ношению кофты с зашитым правым рукавом, чтобы стимулировать левую руку.В конце 80-х стали популярны бабки-знахарки, экстрасенсы и разнообразные шарлатаны, которые лечили все болезни наложением рук, заговорами и капсулами с неизвестным содержимым. Меня свозили к нескольким «специалистам» в Беларуси. Еще мы были на иглоукалывании в Уфе, а однажды даже слетали в Узбекистан. Там обитал один из экстрасенсов, к которому мы, впрочем, не попали.
Операция, которая не помогла
В 1989 году, когда мне было шесть лет, один из неврологов предположил, что мне нужно сделать КТ головного мозга: у некоторых пациентов с ДЦП в голове есть киста. Томография показала, что я из их числа: нашли арахноидальную кисту на мозжечке, а точнее расширение ретроцеребеллярной цистерны, охватывающее правую гемисферу мозжечка. Предполагалось, что эта киста врожденная и может влиять на способность передвигаться.
В детской больнице, где делали КТ, собрали консилиум. Врачи предложили прооперировать меня, чтобы опорожнить кисту, в которой скопилась спинномозговая жидкость. Разумеется, никаких гарантий, что состояние улучшится, медики дать не могли, но и ухудшения, помимо рисков, связанных с наркозом, тоже не ожидалось.
Врачи предложили прооперировать меня, чтобы опорожнить кисту, в которой скопилась спинномозговая жидкость. Разумеется, никаких гарантий, что состояние улучшится, медики дать не могли, но и ухудшения, помимо рисков, связанных с наркозом, тоже не ожидалось.
Перед операцией меня побрили налысо. Сама операция длилась около шести часов: череп вскрыли, опорожнили кисту, выкачали из нее 200 мл жидкости — целый стакан, — потом все зашили и отправили меня в реанимацию.
Первый мой вопрос после пробуждения был: «Какая у меня температура?» Мама ответила: «40 и 2». Я услышала «42» и удивилась вслух, как я вообще выжила. Смеялись все!
Смеялись все!
Операция прошла успешно, но никак не повлияла на мое состояние. Киста размером с котлету — 70 × 63 × 30 мм — осталась со мной навсегда.
Как быть здоровым и богатым
Рассказываем, как выбрать хорошего врача и не платить за лишние анализы. Дважды в неделю — в вашей почте вместе с другими статьями о деньгах. Подпишитесь, это бесплатно
Операция, которая помогла
Через год я пошла в школу, причем сразу во второй класс. Надо отдать должное одноклассникам: меня никто никогда не дразнил, общались мы всегда хорошо, мою походку приняли как данность и тут же о ней забыли.
До седьмого класса я вместе со всеми ходила на физкультуру. Нормативы, связанные с бегом и прыжками, для меня были снижены, лазить по канату и подтягиваться меня не заставляли вовсе. То, что могла, делала, играла в пионербол и баскетбол и ходила на лыжах. Потом мне выписали освобождение от физкультуры. Левая нога примерно раз в месяц меня подводила подвывихом: стопа непроизвольно вставала на внешнее ребро и заворачивалась внутрь, это быстро проходило, но было неприятно.
В конце восьмого класса, в 1997 году, передо мной замаячила новая операция. В одной из минских больниц работал хирург, который оперировал детей с ДЦП, врожденными вывихами и прочими проблемами опорно-двигательного аппарата. На консультации он сказал, что сможет помочь и мне, ничего, впрочем, не обещая.
Я сразу согласилась и через неделю после четырнадцатого дня рождения легла в больницу. Операция длилась около трех часов. Хирург удлинил ахиллово сухожилие и пересадил сухожилие передней большеберцовой мышцы, чтобы стопа могла подниматься. Еще мне сделали артродез пяточно-кубовидного сустава, чтобы закрепить стопу в правильном положении.
Оба вмешательства, по сути, необратимы: сухожилие приживается на новом месте и выполняет свои функции, а после артродеза, или фиксации сустава в нужном положении, сустав застывает в новом положении. В моем случае косолапая стопа приобрела здоровый внешний вид навсегда.
Слева — косолапая стопа, какая у меня была. Справа — нормальная, такую сделал хирург На рисунке показано сухожилие передней большеберцовой мышцы, которое мне пересадили на заднюю часть голени, фото шрамов покажу ниже Так выглядел мой выписной эпикриз: «Удлинение ахиллова сухожилия, капсулотомия, пересадка с/х передней большеберцовой мышцы на наружный отдел стопы плюс артродез пяточно-кубовидного сустава, остеосинтез спицами»Через две недели меня выписали, еще через две вынули спицы. После этого меня ждали еще три месяца в гипсе до колена. К концу срока гипс протерся внизу до дыр: на него разрешили наступать, что я и делала с большим удовольствием.
После этого меня ждали еще три месяца в гипсе до колена. К концу срока гипс протерся внизу до дыр: на него разрешили наступать, что я и делала с большим удовольствием.
В день снятия гипса я увидела ногу, поросшую ниже колена черной щетиной, два длинных шрама на голени — и совершенно ровную левую ступню. Когда попробовала потянуть ее на себя — получилось! Было, правда, больно, но вскоре боль ушла, а амплитуда подъема стопы постепенно увеличилась. Наверное, если бы я все усилия направила на разрабатывание мышц, все было бы совсем хорошо, но я, как обычно, ленилась. В любом случае 70% амплитуды по сравнению со здоровой ногой — уже намного больше нуля.
Так выглядит моя нога сейчас. Шрамы остались от пересадки сухожилия спереди назадС рукой мне ничего сделать не удалось. Я делала специальные упражнения, рекомендованные врачами, но ничего не менялось. В конечном итоге я оставила ее в покое — правая справляется и без нее.
Конечно, левой рукой я пользуюсь: ношу пакеты, нажимаю отдельные кнопки на клавиатуре, делаю то, для чего нужны обе руки. Но многое она не умеет: я с трудом могу достать конфету из пачки левой рукой или открыть дверь ключом. Мелкая моторика тоже почти отсутствует: я не могу собирать «Лего», раскрашивать детализированные картинки, вышивать или приклеивать бусинки алмазной мозаики.
Но многое она не умеет: я с трудом могу достать конфету из пачки левой рукой или открыть дверь ключом. Мелкая моторика тоже почти отсутствует: я не могу собирать «Лего», раскрашивать детализированные картинки, вышивать или приклеивать бусинки алмазной мозаики.
Видео, как я печатаю на компьютере. Левая рука иногда помогает и все время пытается повторять движения правой
Как сейчас помогают детям и взрослым с диагнозом ДЦП
Тимофей Кротов
руководитель отдела госпитализации реабилитационного центра «Три сестры»
Сейчас реабилитационная помощь детям и взрослым с ДЦП поставлена гораздо лучше, чем раньше. Во многом благодаря тому, что реабилитация проводится без отрыва от учебы, работы, дома. Например, есть много выездных бригад, которые на месте решают, какие навыки нужно «подтянуть» ребенку или взрослому, чтобы увеличить его независимость. Или центры, находящиеся совсем рядом с домом, куда родители могут отвести ребенка на час-два, не нарушая привычный уклад жизни и не уезжая куда-то надолго.
Спрос на реабилитацию большой. Потому что это следующий уровень у родителей, когда они попробовали уже много более «простых» методов, различных электрофорезов. Не увидев динамики в состоянии ребенка, они приходят к тому, что нужно обращаться в хороший реабилитационный центр. Например, научить ребенка одеваться самостоятельно, доходить до унитаза на ходунках, выполнять гигиенические процедуры.
Стоимость курса реабилитации в нашем центре составит в среднем 400 000 Р. Цена определяется состоянием пациента — то есть тем, какая у него степень зависимости от окружающих, — и условиями размещения. Если исходить из того, что реабилитацию лучше всего проходить два раза в год, то годовой бюджет на реабилитацию пациента с ДЦП составит примерно 800 000 Р.
Нормальная взрослая жизнь
После операции на ноге качество моей жизни существенно улучшилось. Во-первых, благодаря артродезу стопа перестала заворачиваться внутрь при любом удобном случае: за прошедшие с тех пор 23 года этого не было ни разу. Во-вторых, я смогла носить практически любую обувь, включая кроссовки, а раньше ее нужно было очень усердно подбирать. Шпильки, правда, мне не поддались, но такой цели не было. Наверное, если потренироваться, смогу и на них ходить. В-третьих, улучшилась походка. Стопа стала подвижной, а значит, ей можно управлять. Не скажу, конечно, что я хожу идеально, но намного лучше, чем было.
Во-вторых, я смогла носить практически любую обувь, включая кроссовки, а раньше ее нужно было очень усердно подбирать. Шпильки, правда, мне не поддались, но такой цели не было. Наверное, если потренироваться, смогу и на них ходить. В-третьих, улучшилась походка. Стопа стала подвижной, а значит, ей можно управлять. Не скажу, конечно, что я хожу идеально, но намного лучше, чем было.
Видео, как я хожу сейчас. Я хожу не так, как обычные люди, хоть и с той же скоростью
Расскажу и о личной жизни. После операции она расцвела пышным цветом, и на недостаток мужского внимания я не жалуюсь до сих пор. То, что прихрамывающая женщина никому не нужна, — миф!
В первый раз я вышла замуж в 19 лет. Два с половиной года все было хорошо, но однажды в пылу ссоры муж сказал, что ему не нужна жена, которая ходит как утка и печатает одной рукой. Отлично, решила я — и выпроводила его из квартиры и своей жизни. Это был единственный случай, когда кто-то из знакомых так обо мне отозвался. Окружающие, конечно, порой задают вопросы, но мне не жалко на них ответить.
Окружающие, конечно, порой задают вопросы, но мне не жалко на них ответить.
Потом я вышла замуж во второй раз, родила двоих детей — и у нас все отлично. Врачи, кажется, всегда замечают, что у меня есть проблемы с походкой, но очень редко спрашивают о причинах.
Во время второй беременности врачи из роддома пытались отправить меня из-за кисты на кесарево сечение. В первый раз она никого не интересовала. Я сходила на платный прием к неврологу, заведующему отделением одной из московских больниц. За 2500 Р он, не вчитываясь в документы, сказал, что мне нельзя рожать самой.
Я очень расстроилась, но потом взяла себя в руки и поехала на консультацию в Институт нейрохирургии имени Бурденко. Заплатив еще 2500 Р за консультацию профильного специалиста, я узнала, что мне все можно! А заодно и то, что операцию по опорожнению кисты в детстве мне могли не делать: смысла в ней не было, она все равно наполнилась жидкостью заново, но проблем со здоровьем это никогда не вызывало.
Когда в 2010 году у меня внезапно заболела голова, я снова вспомнила о кисте и побежала на МРТ головного мозга. Киста за 20 с лишним лет в размере не изменилась, а голова, как выяснилось, болела из-за синусита. С тех пор каждые два года я трачу около 5000 Р на МРТ, убеждаюсь, что все хорошо, и спокойно живу дальше. Это мне порекомендовал невролог, к которому я пошла с головной болью. Бывает, что киста со временем увеличивается и сильнее давит на мозг, из-за чего может болеть голова или нарушаться двигательная активность.
5000 Ря трачу на МРТ каждые два года
МРТ головного мозга от 2011 года: киста никуда не делась, но и хлопот не доставляет МРТ головного мозга, сделанная в 2020 году: киста на месте, все в порядкеВ другой раз я была по делам в московской РДКБ, где несколько хирургов пришли на меня посмотреть. Оказывается, операций на ноге, подобной моей, в Москве почти не делают, потому что процент успеха невысок, — так они мне объяснили. Значит, мне повезло!
Подводя итог, скажу, что я живу полноценной насыщенной жизнью. Да, мне не стоит подвергать себя неоправданному риску в виде скалолазания или катания на сноуборде, но в остальном я могу заниматься, чем хочу и могу. Никаких специальных приспособлений мне для этого не нужно. Мои близкие и друзья не обращают внимания на особенности. И хотя я до сих пор печатаю в основном одной рукой, я делаю это быстрее, чем многие двумя!
Да, мне не стоит подвергать себя неоправданному риску в виде скалолазания или катания на сноуборде, но в остальном я могу заниматься, чем хочу и могу. Никаких специальных приспособлений мне для этого не нужно. Мои близкие и друзья не обращают внимания на особенности. И хотя я до сих пор печатаю в основном одной рукой, я делаю это быстрее, чем многие двумя!
я потратила на решение проблемы с ДЦП
Сколько я потратила на решение проблемы с ДЦП
МРТ мозга раз в два года начиная с 2010
30 000 Р
Две консультации неврологов перед вторыми родами
5000 Р
Операция в 1989 году и реабилитация
Бесплатно
Операция в 1997 году и реабилитация
Бесплатно
У вас тоже была болезнь, которая повлияла на образ жизни или отношение к ней? Поделитесь своей историей.
Лечение хронического эпитимпаноантрального отита — Клиники Беларуси
Лечение хронического эпитимпаноантрального отита
Хронический эпитимпаноантральный отит
Хронический эпитимпаноантральный отит – заболевание уха, сопровождающееся разрушением костной ткани, повреждением слуховых косточек. На первое место при этом выступает снижение слуха, частые обострения отита с обильным гноетечение из уха.
На первое место при этом выступает снижение слуха, частые обострения отита с обильным гноетечение из уха.
Как протекает хронический эпитимпаноантральный отит?
При эпитимпаноантральном отите происходит формирование холестеатомы – опалесцирующего образования белесого цвета, которое состоит из чешуек эпидермиса, холестериновых масс и активно разрушает кость. Повреждаются слуховые косточки, что ведет к значительному снижению слуха. Процесс может активно разрушать костные перемычки ячеек сосцевидного отростка, проникать до мозговых оболочек, что может осложняться менингитом, абсцессами мозга и приводить к летальному исходу. Если процесс проникает к каналу лицевого нерва, может развиваться его парез (неподвижность соответствующей половины лица, неполное смыкание век на стороне больного уха, невозможность или ограничение движения уголка рта и наморщивание лба).
Диагностика эпитимпаноантрального отита
Диагностика этой формы отита комплексная, включает в себя:
- обязательную микроскопию уха,
- исследование слуха,
- компьютерную томографию височных костей с оценкой состояния уха.

Единственным методом лечения хронического эпитимпаноантрального отита является хирургический.
Лечение препаратами позволяет только снять воспаление, но излечить болезнь не может.
Основная цель операции при данной патологии — полное удаление поврежденной кости сосцевидного отростка. Операция выполняется только под общей анестезией с использованием операционных микроскопов высокого разрешения и только под контролем системы мониторинга функции лицевого нерва.
В зависимости от обширности процесса может выполняться открытый тип операции, когда формируется большая трепанационная полость, либо закрытый тип, когда максимально сохраняется либо восстанавливается нормальная анатомия среднего уха.
Система мониторинга фунцкии лицевого нерва используется при выполнении хирургических вмешательств на среднем и внутреннем ухе. Интраоперационно производится измерение электромиографической активности нерва, что позволяет выполнить операцию в достаточном объеме и минимизировать риск травмирования нервной ткани и возникновения такого осложнения хирургического вмешательства, как нейропатия лицевого нерва.
При наличии условий операция завершается восстановлением слуховой цепи для улучшения слуха. Поскольку чаще всего при этой форме отита слуховые косточки оказываются разрушенными, для слухоулучшения используются титановые протезы. Барабанная перепонка восстанавливается с использованием хряща. После операции на вновь сформированную перепонку укладываются дренажные диски и тампоны, которые удаляются на 7 сутки после операции.
Что происходит после операции?
Ориентировочный срок пребывания в клинике 10-14 дней. Ежедневно осуществляются перевязки, выполняется смена тампонов в ухе с препаратами. На 7-8 сутки удаляются дренажи, тампоны, назначается физиотерапевтическое лечение.
При выписке осуществляется предварительная проверка слуха, причем результат не всегда бывает положительным. Это связано с наличием отека хрящевой мембраны и наличием кровяных сгустков в барабанной полости.
Окончательный контроль слуха и оценка результатов осуществляется на осмотре через 3 месяца. Также повторные осмотры назначаются через 6 месяцев и через 1 год.
Также повторные осмотры назначаются через 6 месяцев и через 1 год.
Через год после операции рекомендуется выполнить контрольную компьютерную томографию для исключения прогрессирования хронического отита.
Кратность и необходимость осмотров определяет хирург в зависимости от особенностей послеоперационного периода.
В Беларуси на высоком профессиональном уровне производится реабилитация пациентов после операций на ЛОР-органах.
Физиотерапия после инсульта — медицинская статья от специалистов центра реабилитации Благополучие
Одними из главных последствий инсульта являются нарушения двигательной активности: параличи, парезы, проблемы с координацией движения, гипертонус мышц, потеря чувствительности в руках и ногах и др. Полноценная реабилитация невозможна без физиотерапии, более того, в данном случае она является одной из основных методик. При отсутствии противопоказаний лечение можно начать уже через две недели после ишемического инсульта и через три после геморрагического.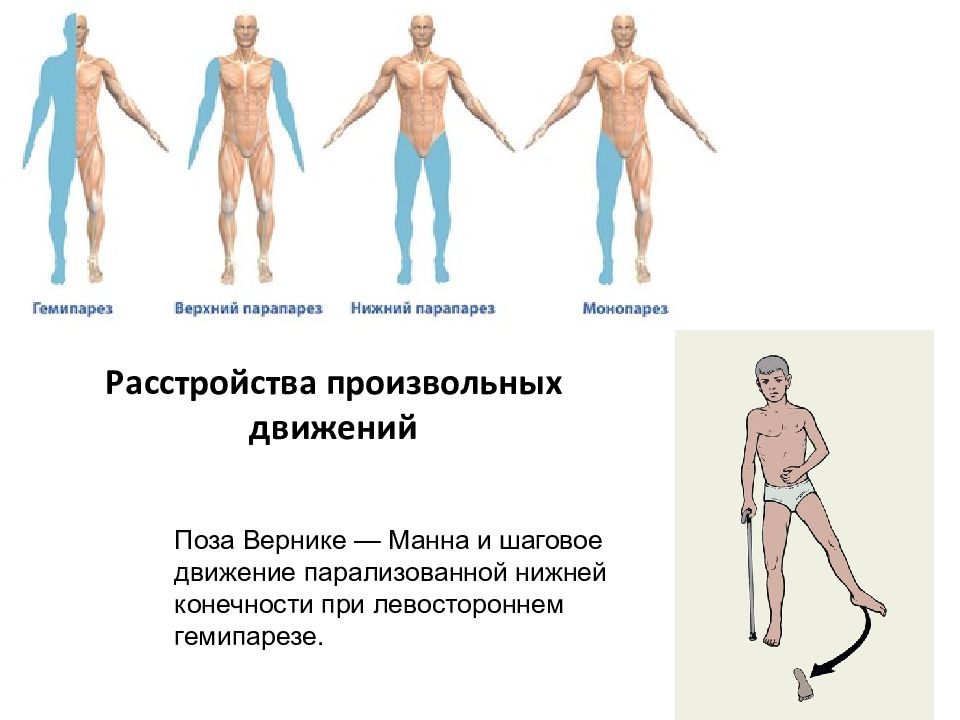 Но точную информацию может предоставить только врач на консультации.
Но точную информацию может предоставить только врач на консультации.
Основные цели физиотерапии при перенесенном инсульте
- Предупредить повторный инсульт и развитие осложнений.
- Улучшить крово- и лимфоток, кровоснабжение головного мозга, обмен веществ в тканях.
- Предупредить образование тромбов, снизить артериальное давление и свертываемость крови, нормализовать тонус сосудов, предотвратить венозный застой.
- Восстановить утраченный мышечный тонус, избавиться от гипертонуса и спастичности мышц.
- Уменьшить болевой синдром.
- Стимулировать восстановительные процессы.
- Уменьшить или полностью убрать отеки.
- Улучшить прохождение нервных импульсов.
- Активизировать биохимические обменные процессы в коже и под ней.
- Улучшить деятельность ЦНС, нормализовать сон, повысить работоспособность.
- Повысить результативность лечения.
- Повысить иммунитет организма и улучшить общее самочувствие.

Варианты физиотерапии после инсульта
Физиотерапия после ишемического инсульта обычно мало отличается от методик, показанных при геморрагическом инсульте. Точный список процедур, количество, продолжительность и частоту сеансов подбирает специалист в зависимости от индивидуальных показаний больного, количества и степени нарушений, общего состояния здоровья. В центре «Благополучие» чаще всего проводятся:
- магнитотерапия;
- массаж и мануальная терапия;
- СМТ;
- теплотерапия с помощью парафина, песка, паров, озокерита, лечебной грязи и т.д.;
- электрофорез.
После инсульта пациент может вернуться домой или остаться в стационаре, что зависит от его пожеланий и рекомендаций врача. Но мы рекомендуем больным хотя бы первое время не покидать реабилитационный центр, чтобы специалист мог наблюдать за состоянием их здоровья и при необходимости принять экстренные меры. К тому же физиотерапия после инсульта в домашних условиях включает в себя только массаж, а остальные процедуры можно проходить в стенах стационара под присмотром врача.
Физиотерапия после инсульта в центре «Благополучие»
Центр медико-социальной реабилитации «Благополучие» предлагает пациентам целый комплекс процедур. Наши специалисты подбирают методы лечения в зависимости от индивидуальных показаний каждого пациента. Мы в равной степени уделяем внимание и качеству медицинских услуг, и созданию домашней теплой обстановки, и созданию специальных условий для малоподвижных пациентов. Уютные номера, вежливый и доступный в любое время суток персонал, правильное и вкусное питание, беспороговое покрытие, наличие пандусов и поручней во всех помещениях — мы продумали все до мелочей.
Мы всегда рады оказать пациентам квалифицированную медицинскую помощь и вернуть их к привычной жизни, насколько это возможно. Мы надеемся, что вам понравится качество и цены оказываемых нами услуг.
Причины, симптомы, лечение и перспективы
Гемипарез — распространенное последствие инсульта, вызывающее слабость на одной стороне тела. Эта односторонняя слабость может ограничивать ваши движения и влиять на все основные действия, такие как одевание, прием пищи и ходьба.
Эта односторонняя слабость может ограничивать ваши движения и влиять на все основные действия, такие как одевание, прием пищи и ходьба.
Люди часто путают гемипарез и гемиплегию. Оба состояния возникают в результате инсульта. В случаях гемиплегии у вас будет односторонний паралич, который может затруднить или сделать невозможным движение.Гемиплегия может привести к нарушению контроля над мочевым пузырем, проблемам с глотанием, дыханием и речью.
Что вызывает гемипарез?
Во время инсульта некоторые части мозга не получают достаточного количества кислорода, что приводит к гибели клеток. Если эти части связаны с силой тела и движением, их повреждение может вызвать гемипарез.
Каковы симптомы гемипареза?
Сторона тела, ослабленная гемипарезом, может быть ипсилатеральной (та же сторона, что и мозговая травма) или контралатеральной (противоположной стороне мозговой травмы).
Если у вас инсульт с правой стороны мозга, то односторонняя слабость может быть с правой или левой стороны вашего тела.
Общие симптомы гемипареза включают проблемы с поддержанием равновесия, стоянием или даже ходьбой. Вы также можете испытывать покалывание или онемение на слабой стороне.
В некоторых случаях у человека с гемипарезом могут возникать трудности с захватом вещей или точным движением. Это может сочетаться с нарушением координации и мышечной усталостью.
Что такое лечение гемипареза?
Лечение гемипареза может включать медицинские и немедицинские методы:
- Электростимуляция. В рамках этого метода на слабые мышцы той стороны, где наблюдается гемипарез, накладываются небольшие электрические подушечки. В тело посылается электрический заряд, который помогает мышцам сокращаться. Некоторые из этих машин можно использовать дома, как только вы научитесь ими пользоваться.
- Корковая стимуляция. Это немного похоже на электрическую стимуляцию, за исключением того, что электрический ток направляется на жесткую мембрану, покрывающую мозг (называемую твердой мозговой оболочкой).
 Пока ваш мозг подвергается воздействию этого тока, вы должны делать реабилитационные упражнения.
Пока ваш мозг подвергается воздействию этого тока, вы должны делать реабилитационные упражнения. - мЦИТ. Модифицированная терапия, вызванная ограничением, — это метод лечения, который заставляет вас использовать слабую сторону тела. При регулярной практике функция нерва в этом регионе может улучшиться. mCIT хорошо работает при использовании с другими методами лечения.
Когда одна сторона вашего тела слабее другой, повышается вероятность падения. Вы можете предотвратить падения и травмы, изменив образ жизни следующим образом:
- Будьте более активны и старайтесь как можно больше использовать пораженную сторону.Обязательно проконсультируйтесь с врачом, прежде чем заниматься чем-либо, чем вы обычно не занимаетесь.
- Носите обувь с широкими носками, которая ложится на пол. Они снизят риск споткнуться и помогут сохранить равновесие.
- Не используйте мебель вокруг дома для ходьбы. Вместо этого используйте вспомогательное устройство, такое как трость или ходунки, которые прописал врач.

- Будьте внимательны при ходьбе. Сосредоточьтесь на своих шагах.
Кроме того, если вы принимаете какие-либо лекарства от сердечно-сосудистых заболеваний, которые могут вызвать у вас сонливость, будьте осторожны при ходьбе после их приема.Поговорите со своим врачом, если последствия слишком сильны для вас.
Гемиплегия и гемипарез: причины, симптомы и лечение
Существует множество форм инвалидности, которые человек может получить в результате травмы спинного мозга (SCI) или черепно-мозговой травмы (TBI). Два состояния, которые многие люди путают, — это гемиплегия и гемипарез, вероятно, из-за их схожих названий.
Чтобы помочь вам узнать больше об этих состояниях, вот краткое объяснение гемиплегии и гемипареза, а также их различий.
Определение гемипареза
Термин «геми» при гемиплегии обозначает что-то, происходящее на одной половине тела — левой или правой стороне. Гемипарез – слабость на половине тела. Это может проявляться по-разному, например, потерей контроля над движениями, неспособностью чувствовать одну сторону тела или общим ощущением слабости.
Правый гемипарез против левого гемипареза
Как следует из названия, правосторонний гемипарез — это слабость правой стороны тела, а левосторонний гемипарез — слабость левой стороны тела.То, что вызывает эту слабость в одной стороне тела, а не в другой, варьируется, но повреждение нервной системы в результате травмы, инфекции или дегенеративных состояний может привести к гемипарезу.
В случае дегенеративных состояний, таких как рассеянный склероз или боковой амиотрофический склероз (БАС), гемипарез со временем может перейти в гемиплегию.
Симптомы гемипареза
Обычно гемипарез неравномерно поражает одну сторону тела. Расстройство находится в континууме, с симптомами, варьирующимися от незначительных и спорадических до обширных и тяжелых.Контрольные знаки включают:
- Нарушения моторики, особенно в положении стоя.
- Слабость на больших участках одной стороны тела. Например, пациент может быть не в состоянии поднять руки.

- Синдром толкателя: распространенный побочный продукт черепно-мозговых травм, синдром толкателя заставляет человека с гемипарезом смещать свой вес на пораженную сторону, тем самым нарушая двигательные навыки и делая ходьбу трудной и потенциально болезненной. Врачи используют шкалу для оценки тяжести синдрома толкателя.Эта шкала может помочь врачам делать точные прогнозы, а также определять причину симптомов.
- Напряжение на здоровой стороне тела, которое может чрезмерно компенсировать повреждения на гемипаретической стороне.
- Необычные ощущения или покалывание на пораженной стороне.
Важно отметить, что врачи будут искать травмы на пораженной стороне, чтобы исключить другие причины, такие как защемление нервов, растяжение мышц или потеря кровотока.
Определение гемиплегии
Если гемипарез указывает на слабость одной стороны тела, гемиплегия вместо этого указывает на частичный или полный паралич.Поскольку паралич является крайней формой слабости и нервной дисфункции, гемиплегию можно считать крайней формой гемипареза.
Гемиплегию не следует путать с параплегией, которая представляет собой состояние, поражающее нижнюю часть тела. Однако причины гемиплегии и параплегии часто схожи.
Правосторонняя гемиплегия и левосторонняя гемиплегия
Левосторонняя гемиплегия — это паралич конечностей на левой стороне тела, тогда как правосторонняя гемиплегия указывает на паралич правой стороны тела.Подобно гемипарезу, правосторонняя или левосторонняя гемиплегия может быть вызвана поражением нервной системы.
Одной из частых причин левосторонней или правосторонней гемиплегии является неполное повреждение спинного мозга. При неполной ТСМ разорвана только часть спинного мозга, поэтому ниже места повреждения может сохраняться некоторая функция. Например, неполное повреждение спинного мозга в шейном отделе спинного мозга может привести к параличу левой стороны тела, в то время как правая сторона останется функциональной, хотя это не гарантируется, поскольку определенные нервы, разорванные, могут изменить последствия травмы.
Симптомы гемиплегии
Паралич со временем может измениться, и не все люди с гемиплегией полностью обездвижены или страдают полной потерей чувствительности на пораженной стороне. Тем не менее, если паралич не обширный, врач, скорее всего, диагностирует гемипарез вместо гемиплегии. Симптомы гемиплегии включают:
- Затрудненное движение или неспособность двигаться одной стороной тела.
- Трудности с контролем кишечника или мочевого пузыря.
- Изменения или потеря чувствительности на одной стороне тела.
- Держать одну руку в кулаке.
- Затрудненное глотание или речь.
- Затрудненное дыхание.
Гемиплегия может меняться со временем, так что некоторые области пораженной стороны могут быть поражены сильнее, чем другие.
Причины гемипареза и гемиплегии
Существует ряд состояний, которые могут вызывать гемипарез или гемиплегию. Примеры причин гемипареза и гемиплегии включают инсульты, травмы головного и спинного мозга, инфекции и ряд других состояний, поражающих центральную нервную систему.
Как гемипарез, так и гемиплегия являются расстройствами нервной системы, не вызванными повреждением пораженной стороны тела. Например, травма спинного или головного мозга влияет на способность организма посылать или получать сигналы в область тела, пораженную травмой. Таким образом, хотя левая или правая сторона тела не повреждена напрямую, повреждение спинного мозга может вызвать гемипарез или гемиплегию.
Наиболее частой причиной обеих травм является инсульт. При инсульте нарушается приток крови к мозгу.Если поражена область мозга, влияющая на движение или восприятие, может развиться гемипарез или гемиплегия. Пораженная область обычно противоположна пораженной стороне мозга, поэтому травма правой стороны мозга повлияет на левую сторону тела.
Некоторые другие причины гемипареза и гемиплегии включают:
- Инфекции головного мозга, такие как менингит или энцефалит
- Рак головного мозга или поражения
- Повреждение нейронов из-за дегенеративного расстройства, такого как болезнь Паркинсона
- Травматические повреждения, такие как удар по голове во время автомобильной аварии
- Врожденные заболевания, такие как церебральный паралич
В редких случаях психологические состояния могут проявляться гемипарезом или гемиплегией. Когда это происходит, врачи должны лечить психологическую проблему, а не физические симптомы.
Когда это происходит, врачи должны лечить психологическую проблему, а не физические симптомы.
Гемипарез против гемиплегии
Гемипарез и гемиплегия являются частью одного континуума повреждений центральной нервной системы. Оба мешают движению и ощущениям. И то, и другое трудно поддается лечению и часто серьезно ограничивает нормальное функционирование.
Несмотря на то, что симптомы различаются, эти два состояния по существу являются разными версиями одной и той же основной проблемы. Повреждение нервов или головного мозга от легкой до средней степени тяжести вызывает гемипарез, тогда как повреждение нервов или головного мозга от умеренной до тяжелой степени приводит к гемиплегии.Более того, одна и та же травма может вызывать оба симптома в разное время. Это особенно верно, когда нервы сдавлены или спинной мозг опух, поскольку изменения в отеке или компрессии также могут вызывать изменения в симптомах.
Особенно на ранних стадиях травмы невозможно определить, останется ли у пациента гемипарез или гемиплегия.
В чем разница между гемипарезом и гемиплегией?
Гемипарез характеризуется слабостью на одной стороне тела. Человек с гемипарезом может быть не в состоянии пошевелить рукой или может ощущать покалывание или другие странные ощущения только с одной стороны.
Гемиплегия — паралич одной стороны тела. Хотя стереотипы о параличе предполагают, что паралич полностью лишает человека возможности двигаться, на самом деле все немного сложнее. Люди с параличом могут сохранять некоторую чувствительность, и степень их паралича может меняться со временем. Таким образом, может быть трудно установить четкую границу, разделяющую гемипарез и гемиплегию, особенно в случае легкой гемиплегии и тяжелого гемипареза.
Лечение гемипареза и гемиплегии
Хотя гемипарез и гемиплегия вызывают разные симптомы, они в значительной степени схожи по причинам и лечению. Чтобы вылечить любое состояние, врач сначала рассмотрит то, что вызвало симптомы. Когда инфекция, рост или другая медицинская проблема вызывают симптомы, врач может сначала устранить эти симптомы. Когда причиной является инсульт, сам инсульт нельзя обратить вспять, но ряд методов лечения может помочь частично или полностью восстановить функционирование:
Когда инфекция, рост или другая медицинская проблема вызывают симптомы, врач может сначала устранить эти симптомы. Когда причиной является инсульт, сам инсульт нельзя обратить вспять, но ряд методов лечения может помочь частично или полностью восстановить функционирование:
- Физическая, профессиональная или лечебная физкультура для восстановления функций и помощи мозгу в преодолении травмы.
- Вспомогательные устройства, такие как ходунки или инвалидные коляски.
- Трудотерапия для поддержки независимости.
- Психотерапия для устранения психологических последствий тяжелой травмы.
- Альтернативные методы лечения, такие как иглоукалывание и диетические изменения.
Прогноз при гемипарезе и гемиплегии
Гемипарез и гемиплегия по своей природе непредсказуемы, симптомы могут меняться со временем. Своевременное вмешательство, включая обширную физиотерапию, может существенно повысить шансы на полное выздоровление.Психотерапия также важна, поскольку подавляющий характер этих травм может повлиять на способность и желание пациента придерживаться лечения.
Все пациенты разные, но невозможно окончательно предсказать прогноз этих заболеваний. Некоторые люди выздоравливают спонтанно, даже без лечения. У других наблюдается незначительный прогресс даже при интенсивном лечении. В целом, однако, чем активнее пациент работает над восстановлением некоторых функций, тем больше вероятность полного или частичного восстановления.
У вас есть дополнительные вопросы о гемипарезе, гемиплегии, параплегии или других состояниях, связанных с ТСМ и ЧМТ? Обратитесь к команде spinalcord.com за ответами!
Источники
27-летний мужчина с правосторонним гемипарезом и дизартрией
Участник дискуссии: Амер Малик
Инсульт — обычное дело для нейрогоспиталистов. Однако ишемический инсульт у молодых более уникален и требует более широкой дифференциации. Хотя многие инсульты у молодых людей также связаны с кардиоэмболией и атеросклерозом, необходимо также учитывать неатеросклеротические васкулопатии, коагулопатии, гематологические заболевания, воспалительные заболевания и инфекции. 1
1
Было показано, что кардиоэмболические источники вызывают от 10% до 34% инсультов у молодых людей в различных сериях случаев. 2–10 Учитывая относительно низкую вероятность у молодых взрослых известных основных источников риска эмболии, необходимо также учитывать источники низкого риска, включая открытое овальное окно, недавнюю аневризму межпредсердной перегородки, спонтанное эхоконтрастирование, указывающее на предсердный застой , пороки клапанов сердца и акинез желудочков без сердечной недостаточности.
Атеросклеротические инсульты у молодых людей, как правило, более редки: в нескольких сериях случаев атеросклероз крупных артерий составляет от 4% до 20% инсультов, а поражение мелких сосудов составляет от 3% до 26% инсультов соответственно. 2–10 Исследования выявили связь между атеросклеротической этиологией и известными сосудистыми факторами риска у молодых взрослых пациентов с инсультом, включая артериальную гипертензию, гиперлипидемию и курение. 3–6,11 В результате у всех пациентов с инсультом необходимо проводить стандартное обследование, а факторы риска сосудов следует контролировать так же, как при инсульте у пожилых пациентов.
3–6,11 В результате у всех пациентов с инсультом необходимо проводить стандартное обследование, а факторы риска сосудов следует контролировать так же, как при инсульте у пожилых пациентов.
Неатеросклеротические васкулопатии, связанные с инсультом, включают болезнь моямоя, церебральную амилоидную ангиопатию, фиброзно-мышечную дисплазию, синдром обратимой церебральной вазоконстрикции, синдром Снеддона, дилатативную долихоэктазию, артериальную травму и, чаще всего, артериальную диссекцию. 12,13 Расслоение церебральной артерии может быть причиной до 25% инсульта у молодых взрослых и может быть результатом большой или незначительной травмы, такой как манипуляции и вальсальва. 9,14,15 Они могут проявляться как местными, так и ишемическими проявлениями, последние из которых чаще возникают при сужении просвета. 16 При диссекции сонных артерий можно ожидать местные симптомы синдрома Горнера, боли в шее, головную боль, шум в ушах, лицевые боли и параличи черепных нервов. Последствия ишемии включают инсульт, обычно на территории СМА, и офтальмологические проявления, включая амавроз фугакса, ишемическую оптическую невропатию и инфаркт сетчатки. Расслоение позвонков может вызвать локальные симптомы задней головной боли или боли в шее, вовлечения шейных корешков и сдавления нижней части ствола мозга вследствие внутричерепной диссекции.Ишемические признаки включают инсульт в заднем круге кровообращения, субарахноидальное кровоизлияние и инфаркт спинного мозга. Неинвазивная визуализация с помощью МРА или КТ-ангиографии является основой диагностики. Коагулопатия и гематологические заболевания являются редкими причинами инсульта у молодых людей. Гематологические заболевания, приводящие к инсульту, обычно включают серповидно-клеточную анемию и миелопролиферативные заболевания, которые могут вызывать артериальную окклюзию. Коагулопатии, вызывающие инсульт у молодых людей, могут быть как наследственными, так и приобретенными, и считается, что они вызывают парадоксальные эмболы, ведущие к инсульту.
Последствия ишемии включают инсульт, обычно на территории СМА, и офтальмологические проявления, включая амавроз фугакса, ишемическую оптическую невропатию и инфаркт сетчатки. Расслоение позвонков может вызвать локальные симптомы задней головной боли или боли в шее, вовлечения шейных корешков и сдавления нижней части ствола мозга вследствие внутричерепной диссекции.Ишемические признаки включают инсульт в заднем круге кровообращения, субарахноидальное кровоизлияние и инфаркт спинного мозга. Неинвазивная визуализация с помощью МРА или КТ-ангиографии является основой диагностики. Коагулопатия и гематологические заболевания являются редкими причинами инсульта у молодых людей. Гематологические заболевания, приводящие к инсульту, обычно включают серповидно-клеточную анемию и миелопролиферативные заболевания, которые могут вызывать артериальную окклюзию. Коагулопатии, вызывающие инсульт у молодых людей, могут быть как наследственными, так и приобретенными, и считается, что они вызывают парадоксальные эмболы, ведущие к инсульту. Наследственные коагулопатии, наиболее часто связанные с тромбоэмболическими заболеваниями, включают резистентность к фактору V Лейдена и активированному протеину С, мутацию гена протромбина, дефицит протеина S, дефицит протеина С и дефицит антитромбина III. 14 Приобретенные коагулопатии включают активное использование пероральных контрацептивов и/или заместительную гормональную терапию, курение, беременность, рак и синдром антифосфолипидных антител (АФЛАС). Тестирование на эти состояния гиперкоагуляции должно быть адаптировано к группам высокого риска с более молодым возрастом, криптогенным инсультом, тромботическими событиями, множественными выкидышами и семейным анамнезом тромбоэмболических заболеваний.Поскольку антитела, связанные с APLAS, могут быть временно повышены, для постановки диагноза требуется демонстрация положительных антител в 2 случаях с интервалом более 12 недель. Этому пациенту не следовало ставить диагноз APLAS и начинать антикоагулянтную терапию на основании одного положительного антитела к кардиолипину.
Наследственные коагулопатии, наиболее часто связанные с тромбоэмболическими заболеваниями, включают резистентность к фактору V Лейдена и активированному протеину С, мутацию гена протромбина, дефицит протеина S, дефицит протеина С и дефицит антитромбина III. 14 Приобретенные коагулопатии включают активное использование пероральных контрацептивов и/или заместительную гормональную терапию, курение, беременность, рак и синдром антифосфолипидных антител (АФЛАС). Тестирование на эти состояния гиперкоагуляции должно быть адаптировано к группам высокого риска с более молодым возрастом, криптогенным инсультом, тромботическими событиями, множественными выкидышами и семейным анамнезом тромбоэмболических заболеваний.Поскольку антитела, связанные с APLAS, могут быть временно повышены, для постановки диагноза требуется демонстрация положительных антител в 2 случаях с интервалом более 12 недель. Этому пациенту не следовало ставить диагноз APLAS и начинать антикоагулянтную терапию на основании одного положительного антитела к кардиолипину. Воспалительные причины инсульта у молодых включают первичные васкулиты. Первичный васкулит центральной нервной системы (ЦНС) представляет собой гигантоклеточный артериит, ограниченный головным и спинным мозгом, который чаще встречается у мужчин со средним возрастом 50 лет, хотя может проявляться в любом возрасте. 17 Чаще всего проявляется головной болью и изменением психического статуса, но может также проявляться инсультами, параличами черепных нервов и миелопатиями. 17,18 Диагноз можно заподозрить на основании ангиографических признаков артериальных бусин, но подтвердить его можно только с помощью биопсии головного мозга и лептоменингеальной оболочки. Лечение состоит из иммуномодулирующей терапии, включая кортикостероиды и циклофосфамид. 19 Височный артериит может вызвать инсульт в дополнение к ишемической нейропатии зрительного нерва, но он почти никогда не возникает у пациентов моложе 50 лет. 20 Артериит Такаясу поражает крупные сосуды, обычно аорту и ее ветви, и может вызывать инсульт из-за поражения сонных и позвоночных артерий.
Воспалительные причины инсульта у молодых включают первичные васкулиты. Первичный васкулит центральной нервной системы (ЦНС) представляет собой гигантоклеточный артериит, ограниченный головным и спинным мозгом, который чаще встречается у мужчин со средним возрастом 50 лет, хотя может проявляться в любом возрасте. 17 Чаще всего проявляется головной болью и изменением психического статуса, но может также проявляться инсультами, параличами черепных нервов и миелопатиями. 17,18 Диагноз можно заподозрить на основании ангиографических признаков артериальных бусин, но подтвердить его можно только с помощью биопсии головного мозга и лептоменингеальной оболочки. Лечение состоит из иммуномодулирующей терапии, включая кортикостероиды и циклофосфамид. 19 Височный артериит может вызвать инсульт в дополнение к ишемической нейропатии зрительного нерва, но он почти никогда не возникает у пациентов моложе 50 лет. 20 Артериит Такаясу поражает крупные сосуды, обычно аорту и ее ветви, и может вызывать инсульт из-за поражения сонных и позвоночных артерий. 21 Чаще всего возникает у женщин в возрасте от 10 до 40 лет, и его следует серьезно подозревать у пациентов со сниженным периферическим пульсом и сосудистыми шумами; диагноз ставится с помощью КТ или МР-ангиографии магистральных сосудов. 22,23 Системные васкулиты, которые могут вызывать ишемический инсульт, включают болезнь Бехчета, узелковый полиартериит, гранулематоз с полиангиитом и эозинофильный гранулематоз с полиангиитом.Подсказки к этим диагнозам включают вовлечение других систем органов, таких как почки, кожа, легкие, желудочно-кишечный тракт и носовые пазухи. За исключением болезни Бехчета, неврологические поражения чаще носят периферический характер при множественном мононеврите, а изолированные инсульты при этих состояниях встречаются редко.
21 Чаще всего возникает у женщин в возрасте от 10 до 40 лет, и его следует серьезно подозревать у пациентов со сниженным периферическим пульсом и сосудистыми шумами; диагноз ставится с помощью КТ или МР-ангиографии магистральных сосудов. 22,23 Системные васкулиты, которые могут вызывать ишемический инсульт, включают болезнь Бехчета, узелковый полиартериит, гранулематоз с полиангиитом и эозинофильный гранулематоз с полиангиитом.Подсказки к этим диагнозам включают вовлечение других систем органов, таких как почки, кожа, легкие, желудочно-кишечный тракт и носовые пазухи. За исключением болезни Бехчета, неврологические поражения чаще носят периферический характер при множественном мононеврите, а изолированные инсульты при этих состояниях встречаются редко.
Системная красная волчанка (СКВ) может вызывать инфаркт головного мозга из-за кардиоэмболии с эндокардитом Либмана-Сакса, состояния гиперкоагуляции с СКВ-ассоциированным APLAS или окклюзии внутричерепных артериол и капилляров из-за отложения и активации иммунных комплексов. 24 Синдром Шегрена редко связан с васкулитом ЦНС и инсультом. 25 При обоих этих системных заболеваниях также должны быть заметные признаки и симптомы, не связанные с ЦНС.
24 Синдром Шегрена редко связан с васкулитом ЦНС и инсультом. 25 При обоих этих системных заболеваниях также должны быть заметные признаки и симптомы, не связанные с ЦНС.
Инфекционный васкулит может также проявляться синдромом инсульта. Этиология включает вирусную, бактериальную и паразитарную. Вирус Varicella zoster (VZV) поражает более 95% населения мира. Редко во время реактивации, особенно у пациентов с ослабленным иммунитетом, вирус может проникнуть в церебральные артерии и вызвать васкулопатию VZV, ведущую к ишемическому инсульту. 26 Цереброваскулярное заболевание на фоне ВИЧ представляет собой сложный диагностический спектр, поскольку существует сущность ВИЧ-васкулопатии, но оппортунистические инфекции могут составлять большую часть патологии и должны быть тщательно исследованы. 27 Treponema pallidum , инфекционная бактерия сифилиса, может проникать в субарахноидальные сосуды, приводя к менинговаскулярному нейросифилису и последующим инфарктам. 28,29 Хотя Borrelia burgdorferi , Bartonella и Mycobacterium tuberculosis могут вызывать васкулитную картину и инсульт, хотя они вызывают более менингитоподобную картину. 30–32 Кроме того, было показано, что субарахноидальный цистицеркоз поражает церебральные сосуды среднего размера, вызывая инсульт. 33 Диагностические исследования для этих этиологий должны включать люмбальную пункцию и исследование спинномозговой жидкости (ЦСЖ) для биохимического анализа, подсчета клеток, культур, специфических антител и полимеразной цепной реакции (ПЦР).
28,29 Хотя Borrelia burgdorferi , Bartonella и Mycobacterium tuberculosis могут вызывать васкулитную картину и инсульт, хотя они вызывают более менингитоподобную картину. 30–32 Кроме того, было показано, что субарахноидальный цистицеркоз поражает церебральные сосуды среднего размера, вызывая инсульт. 33 Диагностические исследования для этих этиологий должны включать люмбальную пункцию и исследование спинномозговой жидкости (ЦСЖ) для биохимического анализа, подсчета клеток, культур, специфических антител и полимеразной цепной реакции (ПЦР).
У нашего пациента правосторонний гемипарез и дизартрия согласуются с его левым таламическим и капсульным инфарктом на территории тубероталамической ветви задней соединительной артерии.Маловероятная причина атеросклероза, так как у него нет значительных сосудистых факторов риска, и у него быстро развился новый стеноз. Кроме того, кардиоэмболические источники маловероятны, поскольку этиологией, по-видимому, является васкулопатия. Учитывая, что его изображение не соответствует диссекции, мы должны рассмотреть другие причины васкулопатии. Выявление нового, быстро развивающегося стеноза, наряду с контрастированием стенок сосудов гадолинием, больше относится к васкулитному процессу, чем к исходному диагнозу трудоспособного состояния.
Учитывая, что его изображение не соответствует диссекции, мы должны рассмотреть другие причины васкулопатии. Выявление нового, быстро развивающегося стеноза, наряду с контрастированием стенок сосудов гадолинием, больше относится к васкулитному процессу, чем к исходному диагнозу трудоспособного состояния.
Васкулиты, как описано ранее, включают широкую группу заболеваний. Среди первичных васкулитов наиболее вероятной этиологией был первичный васкулит ЦНС, так как он затрагивает только сосудистую сеть ЦНС, как в случае с нашим пациентом. Височный артериит маловероятен, учитывая, что это заболевание почти никогда не встречается у пациентов моложе 50 лет. Артериит Такаясу также был маловероятен, так как у пациента не было поражения дуги аорты или проксимальных ветвей. Болезнь Бехчета была менее вероятной, так как отсутствовали язвы во рту или на половых органах.Узелковый полиартериит также маловероятен, так как у пациента не было мультисистемной симптоматики. Кроме того, инсульты, связанные с этим заболеванием, в основном носят лакунарный характер. Наконец, Wegener и Churg-Strauss были маловероятными, учитывая отсутствие проявлений в легких, дыхательных путях, ушах или коже. Что касается вторичных васкулитов, те, которые связаны с синдромом Шегрена, должны сопровождаться синдромом сухости. Системную красную волчанку не так легко исключить, поскольку это такое гетерогенное заболевание; однако не было отмечено типичных признаков скуловой сыпи или почечной дисфункции.Возможны инфекционные васкулиты, в том числе вторичные по отношению к ВВО, ВИЧ, менинговаскулярному нейросифилису и туберкулезу. Цистицеркоз менее вероятен, так как пациент не путешествовал в эндемичные районы, и Лайм также маловероятен, так как он не выезжал за пределы штата Флорида. Bartonella не следует принимать во внимание, так как пациент не контактировал с кошками и не имел лимфаденопатии в анамнезе.
Наконец, Wegener и Churg-Strauss были маловероятными, учитывая отсутствие проявлений в легких, дыхательных путях, ушах или коже. Что касается вторичных васкулитов, те, которые связаны с синдромом Шегрена, должны сопровождаться синдромом сухости. Системную красную волчанку не так легко исключить, поскольку это такое гетерогенное заболевание; однако не было отмечено типичных признаков скуловой сыпи или почечной дисфункции.Возможны инфекционные васкулиты, в том числе вторичные по отношению к ВВО, ВИЧ, менинговаскулярному нейросифилису и туберкулезу. Цистицеркоз менее вероятен, так как пациент не путешествовал в эндемичные районы, и Лайм также маловероятен, так как он не выезжал за пределы штата Флорида. Bartonella не следует принимать во внимание, так как пациент не контактировал с кошками и не имел лимфаденопатии в анамнезе.
Хотя клинически дифференциальный диагноз довольно широк, диагностика многих оставшихся возможностей проста с помощью ряда доступных серологических тестов крови и спинномозговой жидкости.
Прогрессирующий правосторонний гемипарез у мужчины с саркоидозом | Клинические инфекционные болезни
(См. стр. 1186–7 для ответа на фотовикторину.)
48-летний мужчина с подтвержденным биопсией саркоидозом в анамнезе с вовлечением легких и кожи, который не получал иммуносупрессивную терапию во время лечения. предыдущие 12 месяцев, в течение 1 месяца прогрессирующая правосторонняя слабость и онемение наряду с перемежающейся дизартрией и трудностями с подбором слов.Его осмотр показал, что сила в его правой руке и ноге составляет 4/5, а также онемение правой руки, лица и части языка. В правой руке нарушены быстрые альтернирующие движения. Анализ спинномозговой жидкости (ЦСЖ) показал отсутствие лейкоцитов (лейкоцитов)/мкл, уровень белка 28 мг/дл, уровень глюкозы 58 мг/дл, нормальный индекс СМЖ к сывороточному иммуноглобулину G (IgG) и отрицательные олигоклональные полосы. Культуры спинномозговой жидкости были отрицательными в отношении бактериального и грибкового роста. Магнитно-резонансная томография (МРТ) выявила 2 области повышенного сигнала Т2 без масс-эффекта или аномального усиления в левом таламусе и височном роге.
Магнитно-резонансная томография (МРТ) выявила 2 области повышенного сигнала Т2 без масс-эффекта или аномального усиления в левом таламусе и височном роге.
Рабочий диагноз был нейросаркоидоз, и он получил 5 дней пульс-доз метилпреднизолона, а затем 100 мг преднизолона ежедневно в сочетании с профилактикой триметопримом-сульфаметоксазолом. Через 2 месяца его неврологические симптомы прогрессировали, и ему был назначен инфликсимаб; однако через 1 неделю его симптомы ухудшились, и он обратился за медицинской помощью. Его осмотр отличался правосторонним гемипарезом, гиперрефлексией и снижением чувствительности к легким прикосновениям к правым верхним и нижним конечностям.У него также наблюдалась диплопия при правом боковом взгляде и нарушение отведения правого глаза. Отмечалась выраженная афазия, присутствовала акалькулия. Анализ спинномозговой жидкости выявил повышенный уровень белка (125 мг/дл) и глюкозы (89 мг/дл). В спинномозговой жидкости отсутствовали лейкоциты/мкл, а индекс IgG в сыворотке крови и уровни ангиотензинпревращающего фермента были нормальными. Бактериальные, грибковые и вирусные культуры спинномозговой жидкости были отрицательными. Цитология не выявила злокачественных клеток. МРТ выявила интервальное увеличение степени неусиленной Т2-взвешенной аномалии сигнала восстановления инверсии, ослабленной жидкостью, вовлекающей левый таламус и левый височный рог (рис. 1).Окрашивание гематоксилином и эозином биоптата головного мозга (рис. 2) выявило многочисленные пенистые макрофаги на заднем плане, рассеянные увеличенные голые ядра с включениями матового стекла и гигантские астроциты с причудливыми или множественными ядрами.
Бактериальные, грибковые и вирусные культуры спинномозговой жидкости были отрицательными. Цитология не выявила злокачественных клеток. МРТ выявила интервальное увеличение степени неусиленной Т2-взвешенной аномалии сигнала восстановления инверсии, ослабленной жидкостью, вовлекающей левый таламус и левый височный рог (рис. 1).Окрашивание гематоксилином и эозином биоптата головного мозга (рис. 2) выявило многочисленные пенистые макрофаги на заднем плане, рассеянные увеличенные голые ядра с включениями матового стекла и гигантские астроциты с причудливыми или множественными ядрами.
Рисунок 1.
Постконтрастное ( A ) и Т2-взвешенное изображение с инверсией, ослабленной жидкостью ( B ), магнитно-резонансные изображения, иллюстрирующие аномалию сигнала, затрагивающую левый таламус и левый височный рог.
Рис. 1.
Постконтрастное ( A ) и Т2-взвешенное изображение с инверсией, ослабленной жидкостью ( B ), магнитно-резонансные изображения, иллюстрирующие аномалию сигнала, затрагивающую левый таламус и левый височный рог.
Рисунок 2.
Окраска гематоксилином и эозином биоптата головного мозга (увеличение ×400), изображающая внутриядерные включения в олигодендроглиальных клетках и причудливые трансформированные астроциты на фоне пенистых макрофагов.
Рисунок 2.
Окраска гематоксилином и эозином биоптата головного мозга (увеличение ×400), изображающая внутриядерные включения в олигодендроглиальных клетках и причудливые трансформированные астроциты на фоне пенистых макрофагов.
Какой у вас диагноз?
© The Author, 2016. Опубликовано Oxford University Press для Американского общества инфекционистов. Все права защищены. Для получения разрешений отправьте электронное письмо по адресу [email protected].Лечение гемиплегии и гемипареза после инсульта
Генри Хоффман
Четверг, 23 февраля 2017 г.
Доказательное лечениеИнформация о эрготерапевтеИнформация о физиотерапевтеРеабилитационный уход Консультации терапевта
После инсульта обычно наблюдается слабость или паралич одной стороны тела, в зависимости от того, в какой части мозга произошел инсульт. Правосторонняя слабость или паралич вызваны повреждением левой половины мозга, где находятся области, отвечающие за речь и память. Левосторонняя слабость или паралич вызваны повреждением правой половины мозга, которая содержит области, контролирующие распознавание лиц и невербальное поведение.
Правосторонняя слабость или паралич вызваны повреждением левой половины мозга, где находятся области, отвечающие за речь и память. Левосторонняя слабость или паралич вызваны повреждением правой половины мозга, которая содержит области, контролирующие распознавание лиц и невербальное поведение.
Хотя гемиплегия и гемипарез звучат очень похоже — на самом деле, оба они происходят от «геми», греческого слова, означающего «половину», — они имеют явные различия. Давайте посмотрим, как каждое состояние влияет на мозг и тело.
Гемиплегия — паралич, поражающий одну сторону тела. Это часто диагностируется как правая или левая гемиплегия, в зависимости от того, какая сторона тела поражена. По данным Национальной ассоциации инсульта, «у 9 из 10 выживших после инсульта сразу после инсульта возникает некоторая степень паралича».
Гемиплегия вызвана повреждением частей мозга, контролирующих движение, что приводит к неспособности контролировать произвольное движение мышцы или группы мышц. Это часто сопровождается следующими побочными эффектами:
Это часто сопровождается следующими побочными эффектами:
- Мышечная спастичность (слабость в мышцах)
- Мышечная атрофия (потеря мышечной силы)
- Приступы
- Боль
Гемипарез возникает при ослаблении одной стороны тела и обычно поражает конечности и лицевые мышцы. Он затрагивает примерно 8 из каждых 10 выживших после инсульта. Пациенты могут испытывать ограниченные движения в руках, кистях, ногах или лицевых мышцах, что может привести к затруднениям при выполнении повседневных действий.
Односторонняя слабость в руках, кистях, лице, груди, ногах или ступнях может вызвать у пациентов следующее:
- Потеря равновесия
- Трудности при ходьбе
- Трудности с захватом предметов
- Потеря пространственного распознавания и снижение точности движения
- Мышечная усталость
- Отсутствие координации
Хотя гемиплегия и гемипарез являются серьезными недостатками, физическая и трудотерапия и реабилитация могут помочь улучшить движения в этих областях.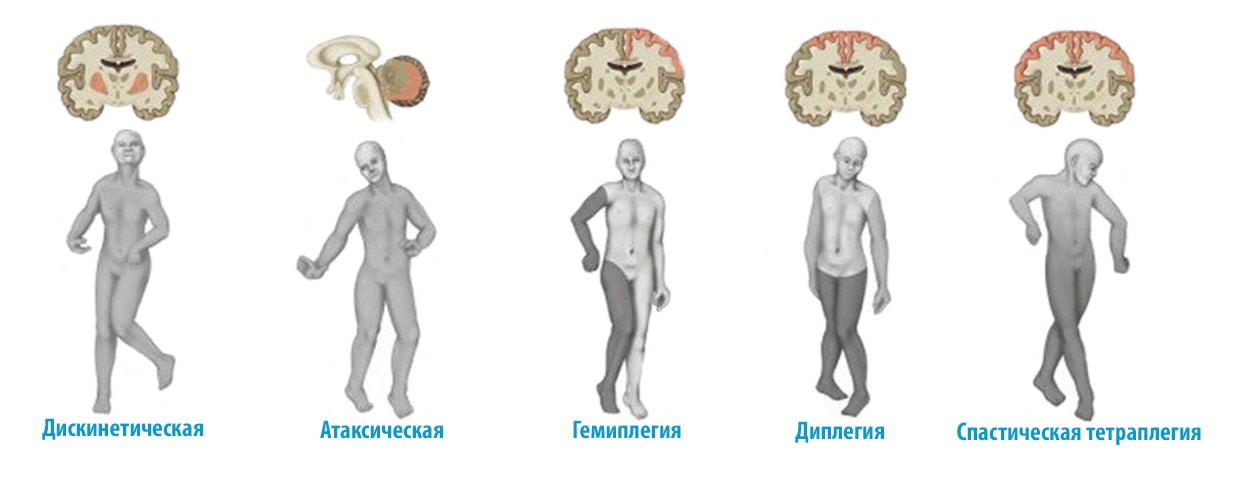 Вот некоторые из методов, которые помогают в восстановлении.
Вот некоторые из методов, которые помогают в восстановлении.
Упражнения на диапазон движений могут помочь предотвратить ригидность мышц и контрактуры, двигая ослабленной или парализованной конечностью. В зависимости от того, может ли конечность двигаться произвольно или ее должен двигать кто-то другой, упражнения на диапазон движений могут быть пассивными (когда кто-то другой двигает конечностью за вас), активно-ассистирующими (когда вы выполняете столько движений, сколько вам нужно). можно с помощью кого-то еще завершить движение), или активный (где вы завершаете движение).
Тренировка гибкости После инсульта ваш терапевт вместе с вами разработает программу растяжки, которая наилучшим образом соответствует вашим потребностям. Тренировка гибкости улучшает кровообращение и может помочь вам восстановить баланс и координацию, которые могут быть потеряны после инсульта. В сочетании с силовыми тренировками тренировка гибкости может привести к улучшению осанки и способностей.
Тренировка гибкости важна, если у вас ограничена подвижность на недоминантной стороне.Часто мышцы на доминирующей стороне вашего тела будут более гибкими, поэтому работая над тем, чтобы ваша доминирующая сторона была как можно более гибкой, вы можете повысить подвижность недоминирующей стороны.
ЭлектростимуляцияЭлектрическая стимуляция использовалась для укрепления мышц руки и улучшения диапазона движений у пациентов с гемипарезом. Во время электростимуляции на ослабленные мышцы руки кладут небольшие электрические подушечки. Небольшой электрический заряд вызывает шок в мышцах, заставляя их сокращаться, пока вы двигаете рукой.
Существует несколько устройств электростимуляции, которые можно использовать дома и которые также покрываются страховкой, например, SaeboStim Micro и Saebo MyoTrac Infiniti .
Модифицированная ограничивающая терапия (mCIT) Во время модифицированной терапии, вызванной ограничениями (mCIT), терапевты используют упражнения на концентрацию, чтобы увеличить подвижность у пациентов с гемипаретическими руками.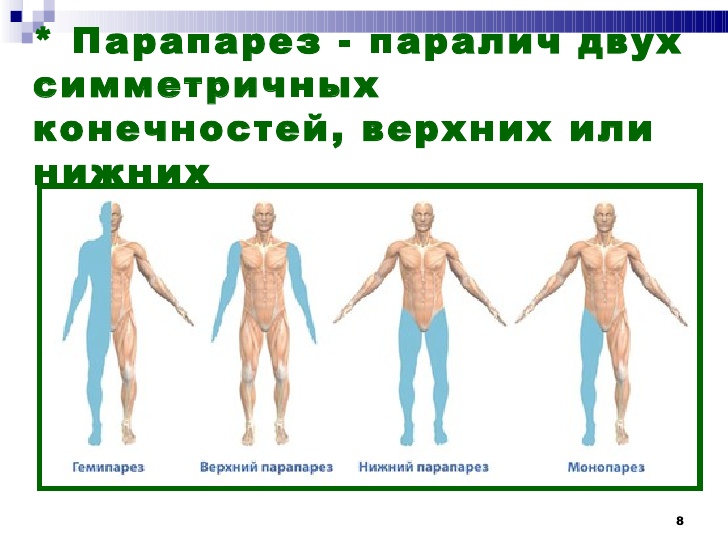 Пациенты посещают эту терапию три раза в неделю получасовыми сеансами в течение 10-недельного периода.Исследования показали, что mCIT может быть полезен для увеличения подвижности руки, страдающей гемиплегией, но только у пациентов, которые могут произвольно двигать запястьями или пальцами.
Пациенты посещают эту терапию три раза в неделю получасовыми сеансами в течение 10-недельного периода.Исследования показали, что mCIT может быть полезен для увеличения подвижности руки, страдающей гемиплегией, но только у пациентов, которые могут произвольно двигать запястьями или пальцами.
Во время двигательных упражнений вас попросят представить, что вы используете определенную часть своего тела. Когда вы представляете, как эти части тела движутся, определенные области вашего мозга и мышц могут быть активны, как если бы вы действительно занимались этим. Было показано, что эта умственная практика улучшает движение рук у пациентов с гемипарезом, и исследования показывают, что упражнения на воображение моторики могут быть полезны для помощи пациентам в ходьбе.
Вспомогательные устройства Вспомогательные устройства, такие как скобы, трости, ходунки и инвалидные коляски, могут увеличить силу и подвижность у пациентов с ослабленными или парализованными конечностями. Ваш физиотерапевт порекомендует устройство, которое лучше всего соответствует вашим потребностям; тем не менее, важно быть обученным процедурам безопасности и правильному использованию ортопедических стелек, в том числе следить за тем, чтобы устройство было правильно установлено, и научиться его обслуживать.
Ваш физиотерапевт порекомендует устройство, которое лучше всего соответствует вашим потребностям; тем не менее, важно быть обученным процедурам безопасности и правильному использованию ортопедических стелек, в том числе следить за тем, чтобы устройство было правильно установлено, и научиться его обслуживать.
Хотя жить с гемиплегией и гемипарезом может быть сложно, это не невозможно.Реабилитационное лечение и вспомогательные устройства могут помочь повысить мобильность и способствовать выздоровлению. Кроме того, существует множество модификаций дома, таких как установка пандусов и приподнятых сидений для унитаза, которые могут повысить безопасность людей с односторонней слабостью или параличом.
Весь контент, представленный в этом блоге, предназначен только для информационных целей и не предназначен для замены профессиональной медицинской консультации, диагностики или лечения. Всегда обращайтесь за советом к своему врачу или другому квалифицированному поставщику медицинских услуг по любым вопросам, которые могут у вас возникнуть относительно состояния здоровья. Если вы считаете, что вам может потребоваться неотложная медицинская помощь, немедленно позвоните своему врачу или 911. Вы полагаетесь на любую информацию, предоставленную веб-сайтом Saebo, исключительно на свой страх и риск.
Если вы считаете, что вам может потребоваться неотложная медицинская помощь, немедленно позвоните своему врачу или 911. Вы полагаетесь на любую информацию, предоставленную веб-сайтом Saebo, исключительно на свой страх и риск.
Гемипарез — обзор | ScienceDirect Topics
Гемипарез
Гемипарез, или односторонняя слабость, является одним из наиболее частых осложнений после инсульта. Восстановление двигательной функции различно. Часто оно ограничивается мышечной атрофией, совместным сокращением агонистов и антагонистов и аномальным тонусом.Обычно восстановлению моторики предшествует развитие шаблонных мышечных движений или синергии. Синергия возникает, когда отдельные мышцы сокращаются предсказуемым образом. При парезе верхней конечности характерен синергетический паттерн сгибания (т. е. приведение плечевой кости, внутренняя ротация, сгибание в локтевом суставе, пронация предплечья, сгибание запястья и пальцев). В нижней конечности преобладают синергии разгибания (т. е. внутреннее вращение бедра, приведение, разгибание, разгибание колена, разгибание и инверсия лодыжки).Эти модели можно рассматривать как функциональные и нефункциональные. Например, синергетические паттерны разгибания нижней конечности могут улучшить реабилитацию, потому что это положение способствует ранней амбулаторной терапии. И наоборот, синергетические паттерны сгибания в верхней конечности могут значительно ухудшить функцию руки.
е. внутреннее вращение бедра, приведение, разгибание, разгибание колена, разгибание и инверсия лодыжки).Эти модели можно рассматривать как функциональные и нефункциональные. Например, синергетические паттерны разгибания нижней конечности могут улучшить реабилитацию, потому что это положение способствует ранней амбулаторной терапии. И наоборот, синергетические паттерны сгибания в верхней конечности могут значительно ухудшить функцию руки.
Реабилитация пациента с гемипарезом должна быть направлена на поддержание диапазона движений и улучшение силы и осанки. Программы упражнений должны включать функциональное использование гемипаретической конечности и весовой нагрузки, чтобы способствовать распознаванию конечностей, лучшему выравниванию, удлинению мышц и снижению мышечного тонуса.Двустороннее движение в сочетании с сенсорной тренировкой продемонстрировало пользу в реабилитации после инсульта, активизируя двойные нейронные сети в обоих полушариях для ускорения восстановления моторики.
Гемипарез может привести к контрактуре, особенно при выраженной слабости, а контрактура чаще всего возникает в запястьях и лодыжках. Для поддержания конечности в нейтральном положении можно использовать шины для отдыха и твердые ортезы для голеностопного сустава. Эти устройства можно использовать для предотвращения потери подвижности, контроля мышечного тонуса и помощи в позиционировании, особенно когда необходимо инвалидное кресло.
Функциональная электрическая стимуляция (ФЭС) вызывает все больший интерес как средство улучшения функциональных движений и силы. Сокращение мышц вызывается электростимуляцией. Многие продукты на рынке включают технологию FES для лечения отвисания стопы и слабости рук.
Сохранение плечелопаточного положения является важным компонентом реабилитации. При слабости в плечевом суставе лопатка ротируется вниз, что вызывает вертикальное смещение суставной ямки и приводит к подвывиху плечевой кости.Традиционно при гемиплегическом плече назначают плечевые слинги, но их эффективность в предотвращении подвывиха сомнительна.
ФЭС используется для увеличения моторного возврата в плечевом суставе с гемиплегией и предотвращения подвывиха. Несмотря на успехи в лечении гемиплегического плеча, до сих пор неясно, какие терапевтические вмешательства должны составлять стандарт лечения.
Ограничение-индуцированная терапия (CIT), терапевтический подход, при котором непаретичная конечность ограничивается, может улучшить функциональное движение паретичной верхней конечности у пациентов с остаточными движениями кисти и запястья, даже у пациентов более 1 года после инсульта.Совсем недавно концепции CIT стали применяться для лечения афазии. Ограничивая использование невербальной коммуникации и стимулируя вербальную продукцию, участники смогли улучшить языковую производительность и общение.
Клиническое обоснование: 33-летний пациент с левосторонним гемипарезом и анартрией
Раздел 1 двусторонняя слабость и неспособность говорить.КТ головы показала гиперденсивную правую среднюю мозговую артерию.
 Он получил в/в тканевый активатор плазминогена с последующей тромбэктомией.
Он получил в/в тканевый активатор плазминогена с последующей тромбэктомией.На 2-е сутки у больного нарастала левосторонняя слабость. Повторная КТ показала геморрагическую конверсию в пределах правых базальных ганглиев со смещением средней линии на 6 мм. При осмотре он был в сознании, ориентирован и мог выполнять сложные команды. Фонетически он мог только хрюкать, требуя, чтобы ответы были получены с помощью письма и жестов. У него было опущение лица слева, и он не мог открыть рот, надуть щеки, высунуть язык или справиться со слюной.При двигательной пробе у него был левосторонний гемипарез с гиперрефлексией. У него не было фасцикуляций.
В конечном итоге пациенту потребовалась чрескожная эндоскопическая гастростомия из-за дисфагии, и он был выписан в стационарное реабилитационное учреждение.
Инсульт у пациента случился 4 года назад. Согласно обзору карты, у него было правое опущение лица, дизартрия и выраженная афазия, а также были обнаружены инфаркты в двусторонних лобных долях. Он успешно выздоровел без остаточного дефицита.
Он успешно выздоровел без остаточного дефицита.
Вопрос для размышления:
Является ли нарушение речи/языка у пациента апраксией, афазией или анартрией?
ПЕРЕЙДИТЕ К РАЗДЕЛУ 2
Раздел 2
Различение различных речевых моторных и языковых расстройств имеет решающее значение как для локализации, так и для прогноза после инсульта. Афазия определяется как нарушение речи и классически делится на рецептивную и экспрессивную афазию. При рецептивной афазии пациенты с трудом понимают письменную и устную речь и, следовательно, не могут выполнять команды или адекватно реагировать. 1 Как правило, такие пациенты не подозревают о своих недостатках и говорят многословными предложениями, не имеющими особого смысла. Поражения, ответственные за рецептивную афазию, возникают в задней височной области доминантного полушария, известной как область Вернике. С другой стороны, у пациентов с экспрессивной афазией нет проблем с пониманием и выполнением устных или письменных команд. Однако при разговоре или письме эти пациенты часто имеют неправильную грамматику и трудности с подбором слов.Трудности с подбором слов могут проявляться в виде неологизмов, замены слов и трудностей с произношением. Выраженная афазия классически локализуется в области Брока или нижней лобной извилине.
Однако при разговоре или письме эти пациенты часто имеют неправильную грамматику и трудности с подбором слов.Трудности с подбором слов могут проявляться в виде неологизмов, замены слов и трудностей с произношением. Выраженная афазия классически локализуется в области Брока или нижней лобной извилине.
Орофациальная апраксия — это неспособность выполнять квалифицированные движения лица, языка и ротоглотки, несмотря на нормальное понимание и отсутствие двигательной слабости. 2 Когда пациентов просят показать, как посылать воздушный поцелуй или облизывать губы, пациенты не могут выполнить эти задания. Однако автоматические движения, такие как облизывание сухой губы, сохраняются.Речь также страдает аналогичным образом, с сохраненной способностью вести автоматические разговоры, такие как приветствия, но с искажением низкочастотных слов, поскольку пациенты изо всех сил пытаются правильно координировать мышцы, производящие речь. Умение читать и писать сохраняется. Орофациальная апраксия почти всегда вызывается поражением передней доли и прилегающей лобно-центральной покрышки левого полушария.
Анартрия — полная потеря речевой моторики.
Учитывая, что наш пациент не мог есть, жевать, глотать или издавать какие-либо вокализации, но сохранял письменность и понимание речи, мы пришли к выводу, что наш пациент был анартричен, а не афазичен.Дальнейшее обследование показало положительный челюстной рефлекс, отрицательный рвотный рефлекс и отсутствие фасцикуляций языка, ротоглотки или мышц гортани. Мозжечковое тестирование было без тремора или дисметрии при тестировании пальцем на нос, и у него были нормальные быстрые чередующиеся движения. Примечательно, что его лицо хорошо двигалось, когда он зевал или спонтанно смеялся.
Вопрос для размышления:
Основываясь на клинических характеристиках пациента, где бы вы локализовали его поражение?
ПЕРЕЙДИТЕ К РАЗДЕЛУ 3
Раздел 3
Анартрия может локализоваться в билатеральной коре, билатеральных базальных ганглиях, мозжечке, стволе мозга или билатеральных нижних двигательных нейронах. 3 Учитывая гиперрефлексию наших пациентов, отсутствие фасцикуляций и сохраненную способность зевать и смеяться, мы пришли к выводу, что маловероятно поражение нижних отделов моторики ядер черепно-мозговых нервов или периферических лицевых нервов. Нормальное исследование мозжечка также сделало поражение мозжечка маловероятным.
3 Учитывая гиперрефлексию наших пациентов, отсутствие фасцикуляций и сохраненную способность зевать и смеяться, мы пришли к выводу, что маловероятно поражение нижних отделов моторики ядер черепно-мозговых нервов или периферических лицевых нервов. Нормальное исследование мозжечка также сделало поражение мозжечка маловероятным.
Для дифференциации поражений базальных ганглиев и коры головного мозга была проведена МРТ (рисунок, B), которая показала подострые инфаркты в правой височной крышке, подкорковой лобной крышке, островке и скорлупе.Имелась энцефаломаляция от предыдущих инфарктов с вовлечением левой лобной и височной крышек, подтверждающая двустороннюю корковую локализацию синдрома.
Рисунок Аксиальная МРТ предшествующего и недавнего инсульта Предшествующий инсульт (А) вызывал двусторонние перисильвиевые, оперкулярные ишемические поражения. Красная стрелка указывает на правую сильвиеву борозду; красный ⋆, штрих в правой лобной крышке; синий ⋆, обводка в левой лобной/височной оперкулярной и островковой областях. Недавний инсульт (B) демонстрирует острое ишемическое поражение правой лобно-височной покрышки (зеленый ⋆) и правых базальных ганглиев (скорлупа).Энцефаломаляция от предшествующего инсульта в левой лобно-височной крышке все еще видна. ADC = кажущийся коэффициент диффузии; DWI = диффузионно-взвешенная визуализация; FLAIR = инверсионное восстановление с ослаблением жидкости.
Недавний инсульт (B) демонстрирует острое ишемическое поражение правой лобно-височной покрышки (зеленый ⋆) и правых базальных ганглиев (скорлупа).Энцефаломаляция от предшествующего инсульта в левой лобно-височной крышке все еще видна. ADC = кажущийся коэффициент диффузии; DWI = диффузионно-взвешенная визуализация; FLAIR = инверсионное восстановление с ослаблением жидкости.
Получены и проанализированы изображения от предыдущей госпитализации (рисунок, A), демонстрирующие острые инфаркты в левой островковой доле, левой височной крышке и правой лобной крышке.
Вопросы для размышления:
Какой синдром представляет собой совокупность симптомов нашего пациента?
Каково ожидаемое выздоровление этого пациента?
ПЕРЕЙДИТЕ К РАЗДЕЛУ 4
Раздел 4
Клинические и нейровизуализационные признаки орофациального паралича, анартрии, задержки зевоты и смеха, а также двусторонних инсультов нижних лобных долей характерны для двустороннего оперкулярного синдрома, также известного как синдром Фуа- Синдром Шавани-Мари. 4
4
Двусторонний оперкулярный синдром — редкая форма псевдобульбарного паралича. Его дифференцируют от двустороннего поражения периферических черепных нервов или ствола головного мозга по сохраненной способности улыбаться, смеяться и зевать. Это связано с тем, что спонтанные выражения лица производятся за счет участия таламуса, гипоталамуса и экстрапирамидного тракта. Избирательный паралич произвольной мышечной слабости называется вегетативно-произвольной диссоциацией.
Информации о длительном выздоровлении у этих пациентов мало.В большинстве сообщений о случаях описывается «плохое выздоровление» в отношении дизартрии, анартрии и дисфагии после 4 недель первоначального инсульта и интенсивной терапии. В одном клиническом случае описаны медленные, неполные улучшения речи и дизартрия после длительных периодов реабилитации. 5
Мы наблюдали за пациентом в течение 6 месяцев после инсульта, чтобы охарактеризовать ход его выздоровления. За это время он восстановил способность поднимать руку в синергии сгибателей и двигать пальцами по отдельности. Речь улучшилась от полной анартрии до неразборчивой дизартрии через 4 недели и, наконец, до умеренной дизартрии с повторением только некоторых слов через 6 месяцев. Вздутие щек уменьшилось от полной неспособности в начале до слабого вздутия щеки с выходом воздуха при надавливании. В 6 месяцев дисфагия улучшилась до такой степени, что он мог переносить обычную диету с жидкими жидкостями. Управление слюноотделением оставалось проблемой, и ему часто приходилось вытирать рот салфеткой (видео 1).
Речь улучшилась от полной анартрии до неразборчивой дизартрии через 4 недели и, наконец, до умеренной дизартрии с повторением только некоторых слов через 6 месяцев. Вздутие щек уменьшилось от полной неспособности в начале до слабого вздутия щеки с выходом воздуха при надавливании. В 6 месяцев дисфагия улучшилась до такой степени, что он мог переносить обычную диету с жидкими жидкостями. Управление слюноотделением оставалось проблемой, и ему часто приходилось вытирать рот салфеткой (видео 1).
Обсуждение
Несмотря на документацию «выраженной афазии», у нашего пациента, вероятно, был двусторонний оперкулярный синдром после его первого инсульта, при котором МРТ показала острые инсульты с двусторонним поражением перисильвиевых оперкулярных областей.Он полностью выздоровел в течение 6 месяцев и не имел остаточного дефицита до 4 лет спустя, когда у него случился новый правосторонний инсульт. Второй, чисто правосторонний инсульт привел к рецидивирующему двустороннему оперкулярному синдрому за счет поражения той части мозга, которая подверглась нейропластической реорганизации для восстановления бульбарных двигательных функций после первого инсульта.
Двусторонний оперкулярный синдром часто включает двустороннее поражение лобной покрышки, которая включает нижнюю часть предцентральной извилины, треугольную часть и покрышку нижней лобной извилины.Прецентральный компонент включает в себя первичную моторную кору, часть моторного гомункула, контролирующего лицо, губы, язык и глотку. 6 Таким образом, двусторонний оперкулярный синдром в значительной степени является нарушением пареза лицевых мышц и моторного контроля ротоглотки, а не языка. Таким образом, можно заключить, что инсульт, вызывающий двусторонний оперкулярный синдром, должен следовать схеме восстановления, сходной с другими инсультами, вызывающими центральный парез лица.
Два предыдущих исследования охарактеризовали орофациальное восстановление после инсульта.Одно исследование наблюдало за пациентами в течение 2 лет после инсульта (среднее число участников через 40 дней после инсульта) и обнаружило незначительные улучшения в максимальной силе губ, максимальной силе прикуса, эффективности жевания и силе захвата рук у пациентов, не получавших реабилитационной терапии. 7 В другое исследование были включены пациенты в период от 2 дней до 10 лет после инсульта с дисфагией. После 5 недель оральных тренировок все пациенты, независимо от времени, прошедшего с момента инсульта, значительно улучшили силу губ и способность глотать. 8
7 В другое исследование были включены пациенты в период от 2 дней до 10 лет после инсульта с дисфагией. После 5 недель оральных тренировок все пациенты, независимо от времени, прошедшего с момента инсульта, значительно улучшили силу губ и способность глотать. 8
Уменьшение дисфагии, наблюдаемое в этом исследовании, согласуется с недавними исследованиями, демонстрирующими восстановление специфической активности верхних конечностей в условиях надлежащей реабилитации. 9 Одной из многообещающих стратегий является реабилитационная техника, называемая двигательной терапией, вызванной ограничениями, при которой пациентов заставляют выполнять действия с использованием пораженной руки и не позволяют использовать здоровую конечность. Причины улучшения с помощью интенсивной терапии, вероятно, многофакторны, включая, помимо прочего, предотвращение усвоенного неиспользования, преодоление нервно-мышечной адаптации и обеспечение адекватной интенсивности и продолжительности терапии для содействия двигательному обучению сложным движениям.


 Пока ваш мозг подвергается воздействию этого тока, вы должны делать реабилитационные упражнения.
Пока ваш мозг подвергается воздействию этого тока, вы должны делать реабилитационные упражнения.