Нестероидные противовоспалительные препараты и усталость

Большинство больных рассеянным склерозом сталкивались с таким, с одной стороны незаметным для окружающих, а с другой стороны, доставляющем значительные неудобства симптомом как усталость. По статистике с этим, порой весьма тяжелым симптомом, живут около 70% больных РС.
Причиной усталости при рассеянном склерозе, в большинстве случаев, являются патологические процессы, которые возникают в центральной нервной системе. Однако существует целый ряд вторичных причин усталости при РС.
Одной из них может стать прием лекарств, которые помогают бороться с другими симптомами заболевания, либо облегчают побочные действия (в частности гриппоподобное состояние) некоторых препаратов, изменяющих течение рассеянного склероза (ПИТРС). Речь идет о группе препаратов, которая называется нестероидные противовоспалительные препараты (НПВП). Несмотря на столь «запутанное» название, с препаратами этой группы знаком, пожалуй, любой человек — это наиболее часто используемая группа лекарственных средств в мире.
Нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты (средства) (НПВП, НПВС) — лекарственные средства, которые обладают обезболивающим (анальгезирующим), жаропонижающим и противовоспалительным эффектами.
Механизм их действия основан на блокировании определенных ферментов (ЦОГ, циклооксигеназа), которые отвечают за выработку простагландинов — химических веществ, которые способствуют воспалению, лихорадке, боли. Слово «нестероидные», которое содержится в названии группы препаратов, подчеркивает тот факт, что лекарственные средства этой группы не являются синтетическими аналогами стероидных гормонов — мощных гормональных противовоспалительных препаратов.
НПВС являются широкодоступными препаратами. По сравнению с другими лекарственными препаратами, которые используются для снятия тяжелых болевых синдромов, они не вызывают привыкания, лекарственной зависимости и не обладают столь выраженным седативным эффектом. Однако некоторые пациенты, принимающие препараты этой группы, сообщают о головокружении, усталости, снижении концентрации внимания и т.д. Особенно выражено это побочное действие при приеме некоторых НПВС в большой дозировке.
Перечислить названия всех препаратов группы нестероидных противовоспалительных средств в рамках одной статьи не возможно: их описание занимает не один десяток страниц в справочниках лекарств, поэтому приведу названия, которые «на слуху» у всех: Аспирин, Анальгин, Диклофенак, Ибупрофен, Парацетамол.
НПВС при рассеянном склерозе
Не секрет, что многие больные рассеянным склерозом при появлении нового или усугублении старого симптома, принимают один из препаратов НПВС в надежде, что он поможет. Такая «индивидуальная» схема лечения опасна: многие симптомы РС не отвечают на лечение нестероидными противовоспалительными препаратами т.к. причиной их появления являются не простагландины, а повреждение миелиновой оболочки нерва. Поэтому важно обратиться к врачу, который сможет определить с чем связано появление, к примеру, болевых ощущенийи назначить соответствующее лечение.
Тем не менее, НПВС успешно используются многими больными рассеянным склерозом, которые получают такие ПИТРС как Авонекс (Синновекс), Ребиф (Генфаксон), Бетаферон (Ронбетал, Инфибета), для облегчения гриппоподобных симптомов, иногда появляющихся после инъекций. Подъем температуры тела приОРВИ или гриппе, при котором ухудшается симптоматика — еще один серьезный повод для приема НПВС. С головной болью, которую многие испытывают достаточно часто, в большинстве случаев, удается быстро справиться с помощью все тех же нестероидных противовоспалительных средств.
Усталость и прием нестероидных противовоспалительных препаратов
В аннотациях к нестероидным противовоспалительным препаратам в качестве основных побочных действий описываются реакции со стороны желудочно-кишечного тракта — это весьма серьезные и распространенные при применении НПВС нежелательные реакции, требующие соответствующих профилактических мер. Гораздо реже в списке побочных действий встречаются слова «головокружение«, «слабость» и т.д. Для людей, не страдающих рассеянным склерозом, подобные реакции на прием препаратов становятся лишь неприятным эпизодом. Однако, если усталость, слабость — ежедневные «спутники», то усугубление этих симптомов, спровоцированное приемом лекарства или другими факторами, может стать не просто очередным неудобством, а весьма серьезной проблемой.
Ниже приведены международные названия нестероидных противовоспалительных препаратов, которые могут влиять на такой симптом рассеянного склероза как усталость:
- Ибупрофен (торговые названия: Ибупрофен, Фаспик, Солпафлекс и т.д.). Один из наиболее популярных обезболивающих препаратов.
- Ацетаминофен (парацетамол; торговые названия: Панадол, Дафалгин, Тайленол, Эффералган и т.д.) ацетаминофен входит в состав большинства препаратов для симптоматического лечения ОРВИ и гриппа, таких как, Фармацитрон, ТераФлю и т.д.
- Напроксен (торговые названия: Налгезин, Пенталгин-Н, Напроксен и т.д.)
- Кеторолак (торговые названия: Кетанов, Адолор, Кеталгин и т.д.)
Небольшое отступление. Прилавки аптек пестрят множеством различных названий лекарственных препаратов. Однако, столь широкое разнообразие весьма часто обманчиво. В фармакологии есть два таких понятия как международное название (название, которое присваивает ВОЗ, которое используется в научной литературе и специалистами с целью определенности, однозначности ) и торговое название препарата (название, которое различные
Например, Панадол и Эффералган — препараты с одинаковым действующим веществом (парацетамол), однако различная упаковка, разные торговые названия, напечатанные крупными буквами заставляют покупателя думать о том, что он приобретает различные препараты. Отмечу, что в некоторых случаях, в препаратах, с одинаковым действующим веществом, вспомогательные вещества (которые придают объем и форму таблетке) будут отличаться.
Нередко именно они становятся причиной аллергических реакций, плохой переносимости препарата и т.д.
Поэтому, приобретая препарат в аптеке, обращайте внимание прежде всего намеждународное название (оно указано на упаковке, но как правило более мелким шрифтом). Уточнить различные торговые названия перечисленных выше НПВС (и не только) можно в любом on-line справочнике лекарственных средств (например, rlsnet или webapteka), указав групповую принадлежность — НПВС или НПВП и международное название.
Важно отметить, что прием указанных нестероидных противовоспалительных препаратов не обязательно провоцирует усталость или усугубление этого симптома. Однако, если после приема лекарства вы регулярно отмечаете ухудшение самочувствия, усиление усталости, головокружение или иные неприятные симптомы, обратитесь за консультацией к врачу. Возможно, он порекомендует изменение режима приема лекарства, либо внесет изменения в схему лечения, назначит препарат из другой подгруппы НПВП.
Самостоятельно «назначать» или менять препарат не рекомендуется: несмотря на то, что все перечисленные препараты являются препаратами одной фармакологической группы, действующее вещество, фармакологические свойства, дозировка и т.д. у препаратов разных подгрупп различны, и решение о назначении того или иного препарата может принять только специалист.
proskleroz.ru
Лечение рассеянного склероза | Шмидт Т.Е.
ММА имени И.М. Сеченова
Рассеянный склероз (PC) относится к числу достаточно распространенных заболеваний центральной нервной системы (ЦНС). Только в России насчитывается более 150 тысяч таких больных, большинство из которых – люди молодого трудоспособного возраста. PC – аутоиммунное заболевание, основным патофизиологическим механизмом которого является аутоагрессия против миелина ЦНС. Однако, как показали недавние исследования, морфологическим изменениям при PC подвергаются не только оболочки проводников ЦНС, но и сами аксоны. Именно аксональная дегенерация является причиной развития атрофии головного мозга и необратимого неврологического дефицита, приводящего к инвалидизации больных. Особенно важен тот факт, что повреждение аксонов начинается уже на начальной стадии болезни, что диктует необходимость проведения ранней активной терапии PC.
К сожалению, и сегодня это заболевание остается неизлечимым. Но если ранее терапевтическая помощь пациентам с PC сводилась лишь к попыткам купирования обострений заболевания и проведению симптоматического лечения, то к настоящему времени появились пути воздействия на течение болезни. Это стало возможным благодаря внедрению в практику средств превентивной (модифицирующей) терапии. Применение этих препаратов ведет к уменьшению числа обострений болезни, делает их менее выраженными и замедляет развитие инвалидизации, что является основной целью лечения больных PC. Таким образом, современный подход к лечению PC состоит в профилактике обострений, купировании их и проведении симптоматической терапии.
Превентивная (модифицирующая) терапия
К препаратам, снижающим частоту обострений PC, относятся b-интерфероны и копаксон.
Применение b-интерферонов, обладающих антивирусным и иммуномодулируюшим действием, при PC основано на предположении о роли в возникновении этого заболевания персистирующей или латентной вирусной инфекции у людей с измененной иммунной системой. b-интерфероны обладают очень широким спектром действия, основными направлениями которого при лечении PC являются воздействие на репликацию вирусов и стимуляция выработки противовоспалительных факторов.
К b-интерферонам, применяющимся в лечении PC, относятся бетаферон, авонекс и ребиф. Все эти препараты достоверно снижают частоту обострений при ремиттирующем течении PC и замедляют нарастание инвалидизации. Их применение приводит к сокращению числа госпитализаций и проведения курсов гормональной терапии. Эффективность этих препаратов оценивается примерно в 30%.
Наибольший опыт накоплен по лечению PC бетафероном. Это рекомбинантный b-интеферон-1а, вырабатываемый культурой кишечной палочки. Бетаферон не только сокращает число экзацербаций при ремиттирующем течении PC, но и замедляет развитие заболевания при вторично-прогрессирующей его форме, протекающей как с обострениями, так и без них. Препарат вводится больными самостоятельно, подкожно, в дозе 8 млн Международных Единиц (ME). У больных, не отвечающих на стандартные дозы бетаферона, при высокой степени инвалидизации возможно назначение большей дозы – 12 млн ME.
Авонекс – человеческий рекомбинантный b-интерферон-1а, вырабатываемый культурой клеток млекопитающего. Этот препарат имеет то преимущество, что вводится 1 раз в неделю. Он применяется внутримышечно, в дозе 6 млн ME.
Ребиф – также b-интерферон-1a, вводится подкожно, 3 раза в неделю. Возможно его применение в двух дозировках – 6 млн ME и 12 млн ME. Разница показателей эффективности лечения ребифом в разных дозировках статистически недостоверна.
При лечении b-интерферонами наиболее существенно частота обострений снижается на 2-й год лечения, то есть со временем происходит накопление эффективности препарата. Назначение бетаферона и ребифа рекомендуется пациентам с инвалидизацией до 5,5 баллов по шкале EDSS (Expanded Disability Status Scale), авонекса – до 4,0 баллов, но в любом случае больной должен быть ходячим.
Все b-интерфероны вызывают достаточно широкий спектр побочных эффектов, особенно в начале лечения. Наиболее существенными из них являются местные кожные реакции (иногда вплоть до некроза) и гриппоподобные симптомы (повышение температуры, недомогание, миалгии) – “интерфероновый грипп”. Однако эти явления со временем исчезают, а их возникновение можно предупредить. Боли и кожные реакции в месте инъекции могут быть уменьшены соблюдением правил их проведения (сменой зон введения препарата), протиранием этой области кусочком льда до и после инъекции. Кожные реакции проявляются меньше, если тщательно растворять препарат и перед введением согревать его до комнатной температуры. “Интерфероновый грипп” возникает в начале лечения у большинства больных, но в дальнейшем почти у всех проходит, что важно объяснить больному. Кроме того, эти симптомы достаточно легко нивелировать введением препарата на ночь и приемом за час до инъекции парацетамола или 2-3-разовым приемом в сутки ибупрофена или пентоксифиллина. В целях профилактики возникновения побочных эффектов возможно также двукратное снижение дозы во время первых введений препарата.
Другими значимыми побочными действиями бетаферона является то, что он усиливает спастичность и может вызывть развитие депрессии. Повышение мышечного тонуса отмечается у тех больных, у которых он был достаточно выражен и до начала терапии. При нарастании спастичности следует увеличить дозу миорелаксантов. Развитие депрессии требует назначения антидепрессантов или даже перерыва в лечении.
У авонекса выраженность побочных эффектов меньше. Это может быть объяснено тем, что он вводится внутримышечно, а не подкожно. Кожа – активный иммунный орган с иммунокомпетентными клетками, которые опосредуют гуморальные и клеточные иммунные ответы. Мышцы же иммунологически “тихи”.
Другим препаратом превентивной терапии, отличным по механизму действия от b-интерферонов, является копаксон. Это – единственный на сегодняшний день препарат, обладающий антигенспецифичным действием. Он состоит из 4 аминокислот – глутамина, лизина, аланина и тирозина. Препарат подавляет клеточно-обусловленный ответ на один из основных аутоантигенов ЦНС – основной белок миелина. Взаимодействие Т-клеток с копаксоном, вместо основного белка миелина, ведет к образованию супрессорных копаксон-специфических Т-клеток. Эти клетки, проникая в ЦНС, секретируют противовоспалительные факторы, которые тормозят развитие иммунного ответа, приводящего к демиелинизации. Препарат вводят ежедневно, подкожно, в дозе 20 мг он вызывает лишь незначительные побочные реакции в виде покраснения и уплотнения в месте инъекций, и у небольшого числа больных отмечаются системные постинъекционные реакции в виде общей гиперемии, ощущения стягивания в грудной клетке, одышки, сердцебиения. Эти явления проходят самостоятельно в течение нескольких минут, не требуя медикаментозной коррекции.
Опыта совместного назначения b-интерферонов и копаксона на сегодняшний день нет, но доказана безопасность и эффективность применения на их фоне терапии глюкокортикоидами (в случае возникшего обострения).
Наиболее важные вопросы, возникающие при назначении превентивной терапии: кому назначать это лечение, когда его начинать и когда прекращать, что является показателем неэффективности этого лечения?
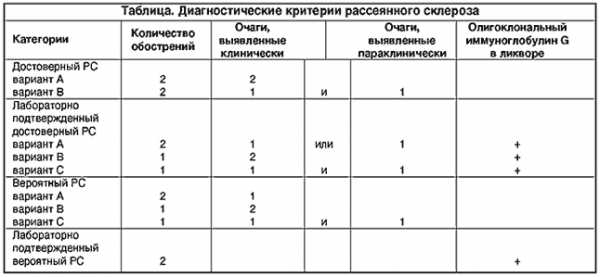
В настоящее время несомненными показаниями к применению средств модифицирующей терапии являются достоверный PC (см. табл.), ремиттирующее течение заболевания (для бетаферона также и вторично-прогрессирующий PC), возраст пациента от 18 до 50 лет, негрубая инвалидизация. Начинать такое лечение следует как можно раньше, так как повреждение аксонов, ведущее в дальнейшем к развитию необратимого неврологического дефекта, начинается уже на начальной стадии заболевания. Прекращать же лечение этими препаратами или заменять их следует при непереносимых побочных эффектах и в случае неэффективности лечения. Отсутствием эффекта следует считать необходимость проведения 3 курсов глюкокортикоидной терапии за 1 год или неуклонное нарастание инвалидизации в течение 6 месяцев лечения.
В качестве альтернативной иммуномодулирующей терапии предложено внутривенное введение иммуноглобулина G. Он также влияет на частоту обострений и нарастание инвалидизции. Препарат вводят из расчета 0,2-0,4 г/кг в течение 5 дней, а затем в такой же дозе однократно каждые 2 месяца. Предлагаются и другие схемы его применения – 1 г/кг ежемесячно. Однако применение больших доз иммуноглобулина связано с повышенным риском возникновения сердечно-сосудистых и почечных осложнений, а также тромбоэмболии. В первые часы после инфузии могут отмечаться головная боль, миалгия, озноб, лихорадка. Эти явления купируются уменьшением скорости введения препарата, применением анальгетиков и антигистаминных средств. Внутривенный иммуноглообулин успешно применялся у беременных женщин с PC для предупреждения послеродового обострения.
Купирование обострений
В последнее время лечение выраженных обострений PC высокими дозами метилпреднизолона вытеснило применение адренокортикотропного гормона и его синтетических аналогов. Большинство обострений совпадает по времени с образованием новых активных очагов демиелинизации, выявляемых при МРТ-исследовании в головном и спинном мозге, что свидетельствует о новой волне воспаления. Применение высоких доз глюкокортикоидов ускоряет их исчезновение. Однако после прекращения гормональной терапии может наблюдаться новая вспышка активности болезни, что также отражают данные МРТ. Это может быть связано со скоростью отмены гормонов, поэтому наиболее оптимальным является проведение “пульс-терапии” с внутривенным введением метилпреднизолона и последующим переходом на пероральный прием преднизолона в течение нескольких дней: в течение 3-7 дней внутривенно вводят 1-2 г метилпреднизолона (препарат вводят с 400-500 мл физ. раствора в течение 1-2 часов), затем назначают пероральный прием преднизолона – 4 дня по 200 мг, 4 дня по 100 мг, 2 дня по 50 мг и далее, снижая дозу каждый день на 10 мг. Предлагаются и другие схемы применения преднизолона после внутривенного введения гормона – 2 дня по 80 мг, 2 дня по 60 мг, 2 дня по 40 мг с последующим ежедневным снижением дозы на 5-10 мг. Такое лечение обычно хорошо переносится. Препарат всегда назначают единовременно в первую половину дня. Наиболее частыми побочными эффектами являются бессонница и легкая эйфория, тревога, металлический привкус во рту во время инфузии, увеличение аппетита, тошнота, желудочно-кишечные расстройства, головные боли, миалгии, икота. Реже возникают более серьезные осложнения – развитие психоза, сердечных аритмий, гипергликемии. Это требует быстрой и квалифицированной коррекции, поэтому лечение глюкокортикоидами нужно проводить в стационарных условиях. Для профилактики ульцерогенного действия кортикостероидов одновременно с ними в обязательном порядке следует назначить блокаторы Н2-гистаминовых рецепторов. Для восполнения потерь калия и кальция назначают аспаркам, панангин, рекомендуют употреблять в пищу бананы. Кроме того, следует ограничить потребление жидкости и применять калийсберегающие мочегонные средства (спиронолактон). Иногда после отмены кортикостероидов отмечается ухудшение состояния, в этих случаях необходимо вновь назначить 20-40 мг преднизолона и опять медленно снижать его дозу.
Длительное применение небольших доз стероидов не показано, так как весьма вероятно возникновение разнообразных известных побочных явлений при отсутствии значимой эффективности. Изолированное (без внутривенного введения) пероральное применение достаточно высоких доз преднизолона (1-1,5 мг/кг) дает кратковременный результат, но, по сравнению с проведением внутривенной пульс-терапии, приводит к большей активности заболевания в последующем.
Гормональная пульс-терапия не только купирует обострения PC, но и замедляет развитие как ремиттирующего, так и вторично-прогрессирующего PC. Пациентам с этой формой заболевания можно проводить такое лечение 1-2 раза в год или вводить каждые 2 месяца по 500 мг метилпреднизолона в течение 3 дней. Внутривенная гормональная пульс-терапия показана и при лечении моносимптомных проявлений PC, в частности, ретробульбарного неврита. Весьма распространенное лечение его введением дексаметазона ретробульбарно в настоящее время многими исследователями считается нецелесообразным. Одной из схем для лечения ретробульбарного неврита может быть следующая: в течение 3 дней внутривенно, каждые 6 часов вводят по 250 мг метилпреднизолона на физиологическом растворе хлорида натрия, затем в течение 10 дней назначают пероральный прием преднизолона из расчета 1 мг/кг и в течение последующих 3 дней быстро снижают эту дозу. Если ретробульбарный неврит сопровождается болью в глазном яблоке, возможно назначение нестероидных противовоспалительных препаратов.
У больных с острыми, тяжелыми атаками PC, не поддающимися воздействию кортикостероидной терапии, значительное улучшение состояния может вызвать проведение плазмафереза. Его можно также комбинировать с гормональной и другой иммуносупрессорной терапией. При применении такого комбинированного лечения в течение 2 недель до 5 раз обменивается 1,5 объема плазмы за каждый сеанс; после процедуры плазмафереза внутривенно капельно вводится 500-1000 мг метилпреднизолона с 400 мл физиологического раствора хлорида натрия. Противопоказанием к применению плазмафереза является язвенная болезнь. Наиболее частыми побочными явлениями обменного переливания плазмы являются артериальная гипотония и периоральные парестезии. Плазмаферез более эффективен при тяжелых атаках PC, нежели при легких.
Несмотря на имеющиеся данные о положительном влиянии на течение PC некоторых цитостатиков (азатиоприна, метотрексата, циклофосфамида, циклоспорина А), следует признать, что их назначение оправдано лишь при неэффективности гормональной и другой иммуномодулирующей терапии. При незначительном терапевтическом эффекте эти препараты вызывают очень много побочных эффектов, и больным с хорошим прогнозом их назначение категорически противопоказано.
При обострениях, а также в стадии ремиссии назначают и “метаболическую” терапию, включающую ноотропные препараты (церебролизин, пирацетам, пиритинол), липотропные (эссенциале), сосудистые (пентоксифиллин, винпоцетин) и витаминные препараты (группы В и токоферол). Целесообразность их назначения обусловлена необходимостью поддержания функции аксонов и предупреждения развития аксонопатии.
Симптоматическая терапия
Чрезвычайно важно и в период между обострениями проводить активную, адекватную симптоматическую терапию. Для пациентов же с первично-прогрессирующим течением PC она часто является единственным способом облегчения их состояния. В настоящее время имеются возможности реального воздействия на основные проявления заболевания.
Для многих больных PC значительной проблемой является общая утомляемость, встречающаяся в 75-92% случаев. Этот симптом часто недооценивается и нередко принимается за “каприз” или проявление “невроза”. Утомляемость не связана со степенью пареза, значительно усугубляется в жару и при принятии горячей ванны. Для ее коррекции очень важным является продолжение активного образа жизни и проведение дозированных физических упражнений (чрезмерная физическая нагрузка может усугублять этот симптом). Препаратом выбора при лечении утомляемости является амантадин. В большинстве случаев достаточной дозой является 100 мг в сутки. Для увеличения продолжительности его терапевтического действия рекомендуют “каникулы” на 1-2 дня в неделю. При его неэффективности можно использовать селегилин – дофаминергический препарат — в дозе 5 мг/сут.
Частым симптомом при PC является интенционный и постуральный тремор. Дрожание может быть очень выраженным и возникать даже при намерении движения, еще до его начала, являясь основным инвалидизирующим фактором. К сожалению, способы коррекции тремора при PC малоэффективны. Некоторое положительное действие оказывает изониазид, который в большей степени влияет на постуральное, чем на интенционное дрожание. Изониазид применяют в дозе 800-1200 мг/сут в сочетании со 100 мг пиридоксина (для предупреждения развития полиневропатии). Побочными эффектами изониазида являются обратимое нарушение функции печени, сонливость, лихорадка, сыпь, тошнота, усиление бронхиальной секреции. Эти явления могут возникнуть уже при дозе препарата в 600 мг и, учитывая не столь заметное действие изониазида на дрожание, нередко заставляют отказаться от его применения. Незначительное влияние на тремор оказывают гексамидин, карбамазепин, клоназепам. Для лечения дрожания при PC предложен и ондансетрон, блокирующий центральные и периферические 5НТЗ-рецепторы и являющийся, таким образом, антагонистом серотонина. Попытки медикаментозной коррекции дрожания должны быть дополнены различными методами реабилитации – упражнениями на координацию; при выраженном треморе рук можно использовать фиксацию на запястьях небольших грузов в 400-600 г. Однако, это может усилить имеющуюся слабость и утомляемость, а иногда и усилить тремор. В некоторых случаях при выраженном дрожании проводят стереотаксические операции – таламатомию или стимуляцию вентрального интермедиального ядра зрительного бугра.
Один из самых частых и инвалидизирующих симптомов PC – повышение мышечного тонуса по спастическому типу. Спастичность может даже больше затруднять движения, чем слабость. С течением времени повышенный тонус в сгибательных группах мышц может привести к формированию контрактур. Основой лечения спастичности должно являться проведение ЛФК, массажа и физиотерапии. Фармакологическое лечение лишь дополняет эти методы, а не заменяет их. До начала антиспастической терапии нужно оценить ее возможные последствия в виде усиления слабости. Общим правилом этого лечения является начало с малых доз с постепенным их увеличением и использование минимальной дозы, на которой получен желаемый эффект. При наличии у больного ночных болезненных мышечных спазмов целесообразно однократное назначение миорелаксанта на ночь. Для снижения спастичности наиболее часто применяют баклофен. Этот препарат частично метаболизируется в печени, поэтому до начала лечения и каждые 6 месяцев следует проверять ее функцию. Начальная доза баклофена – 5 мг/сут, максимальная – 100 мг/сут. Желательно назначать изначальную дозу (как и увеличивать ее) на ночь, чтобы уменьшить побочные эффекты: сонливость, утомляемость, слабость, тошноту, головокружение. Нужно помнить, что резкая отмена баклофена может спровоцировать судорожные припадки. Другим распространенным средством уменьшения спастичности является тизанидин. Он также метаболизируется в печени, в связи с чем необходим контроль ее функций перед началом терапии и затем через 1, 3 и 6 месяцев лечения. Начальная доза тизанидина 2-4 мг/сут, ее можно удваивать каждые 3 дня, но общая суточная доза не должна превышать 36 мг. Препарат может вызывать сухость во рту, сонливость, головокружение. Сонливость при применении тизанидина возникает чаще, чем при лечении баклофеном, но усиление слабости, напротив, отмечается реже. Можно в дополнение к этим препаратам назначить диазепам. Его начальная доза – 2 мг/сут, максимальная – 40 мг/сут. Побочными эффектами диазепама являются сонливость и когнитивные нарушения. Резкая отмена его также может вызвать эпилептические припадки. При выраженных тонических спазмах применяют ботулинический токсин А. Препарат вводится непосредственно в спазмированные мышцы. Парез этих мышц начинает развиваться через 24-72 часа после введения токсина, достигая максимума на 5-14 день, и длится 12-16 недель. При неэффективном пероральном применении миорелаксантов для лечения значительной спастичности у обездвиженных пациентов применяют эндолюмбальное введение баклофена и хирургические методы лечения: пересечение сухожилий приводящих мышц бедер, передних и задних корешков спинного мозга.
Более половины больных PC на определенном этапе развития заболевания испытывают боли, различные по характеру и интенсивности. Болевые синдромы при PC бывают острыми (невралгия тройничного нерва, тонические спазмы), подострыми (при ретробульбарном неврите, геморрагическом цистите) и хроническими. Половину всех болевых синдромов составляют хронические боли в виде дизестезий в конечностях и болей в спине. Дорзалгия чаще всего обусловлена нарушенной статикой с формированием патологической позы. Лечение зависит от характера болевого синдрома. Эффективным средством лечения невралгии тройничного нерва при PC, как и идиопатической невралгии его, является карбамазепин. Хорошее действие оказывают и другие противосудорожные препараты – фенитоин, габапентин и ламотриджин. Боли при ретробульбарном неврите хорошо купируются применением анальгетиков, нестероидных противовоспалительных препаратов и, при необходимости, кортикостероидов. При хронических жгучих невропатических болях наиболее распространены трициклические антидепрессанты, а также ГАМК-ергические препараты. Хороший эффект при такого рода болях оказывает комбинированная терапия с применением кломипрамина (10-25 мг/сут), галоперидола (0,5-1,0 мг/сут) и карбамазепина (100-200 мг/сут). Боли в спине хорошо купируются нестероидными противовоспалительныими средствами. Для коррекции патологической позы и укрепления паравертебральных мышц могут быть полезны массаж, физиотерапия, ЛФК. Для снятия болезненных мышечных спазмов используют бензодиазепины и антиконвульсанты. Боль в местах инъекций при применении b-интерферонов снимают местным применением лидокаина, а диффузные мышечные боли (“интерфероновый грипп”) хорошо контролируются нестероидными противовоспалительными средствами. При болезненных спазмах мочевого пузыря эффективен карбамазепин. Психогенные боли реагируют на лечение антидепрессантами. Головные боли при PC, имеющие чаще всего характер головных болей напряжения, лечат так же, как головные боли этого типа у больных без РС.
Весьма частым симптомом PC является депрессия. По всей видимости, депрессия при PC мультифакториальна. Причинами ее могут быть реакция на болезнь, само заболевание и побочные эффекты проводимой терапии. При лечении депрессии желательно сочетание лекарственнной и психотерапии. Чаще всего назначают амитриптилин (начальная доза – 25 мг, терапевтическая – 150-З00 мг). Но и другие антидепрессанты также эффективны при PC, как и при депрессиях иного происхождения, хотя их побочные холинолитиические эффекты (сухость слизистых, нарушение аккомодации, головная боль, ортостатическая гипотензия, тахикардия) при этом заболевании могут возникать при меньших дозировках. При этом нужно учитывать и то, что проявления холинолитической активности могут усугублять задержку мочи, нарушение зрения, затруднение глотания (из-за сухости во рту). Поэтому для лечения депрессии у больных PC рекомендуют применять селективные ингибиторы обратного захвата серотонина, лишенные холинолитических свойств – тразадон (начальная доза – 50 мг, терапевтическая – 150-600 мг), сертралин (начальная доза – 25 мг, терапевтическая – 50 мг), флуоксетин (начальная и терапевтическая дозы – 20 мг), пароксетин (начальная доза – 20 мг, терапевтическая – 50 мг) и т.д. Эти препараты эффективны и чаще всего хорошо переносятся. Начинать лечение следует с минимальных начальных доз, медленно повышая их через 3-5 дней. Для достижения желаемого результата нужно несколько недель. Если через 4-5 недель эффекта от лечения нет или через 6-8 недель отмечается лишь незначительное действие препарата, а также в случае возникновения трудно переносимых побочных явлений, необходимо менять препарат. В случае же хорошего эффекта терапию следует продолжить до 6 месяцев, а затем вновь оценить состояние больного для решения вопроса об отмене антидепрессанта или продолжении его приема.
При тревожных расстройствах для недлительного применения можно назначить бензодиазепины (диазепам – 2-10 мг/сут, алпрозалам – 3-4 мг/сут, клоназепам – 4-6 мг/сут, лоразепам – 3-4 мг/сут). Особенно они полезны на короткий период при сообщении больному диагноза PC.
Нередко течение PC сопровождают различные пароксизмальные синдромы, которые могут быть сенсорными, моторными и смешанными. К ним относят симптом Лермитта, симптом Утгоффа, пароксизмальный зуд, лицевую миокимию, тонические спазмы, дизартрию, спазм конвергенции и т.д. Эти пароксизмальные симптомы характеризуются малой продолжительностью (обычно не более 2 минут) и большой частотой – до нескольких сотен в день, часто провоцируются определенными триггерными факторами – движением, стрессом, сенсорными стимулами, гипервентиляцией. Все эти пароксизмальные расстройства в большинстве случаев хорошо поддаются лечению даже небольшими дозами карбамазепина – 50-100 мг/сут или габапентина – 100-З00 мг/сут. При необходимости дозу можно увеличивать до достижения желаемого результата. Препаратами второго ряда для лечения подобных расстройств являются фенитоин, фенобарбитал, клоназепам, амитриптилин и др. Если такое лечение неэффективно, показана гормональная пульс-терапия.
У подавляющего числа больных PC имеются расстройства мочеиспускания. Зачастую они являются основной причиной нарушения настроения, существенно снижая качество жизни. С клинической точки зрения нарушения мочеиспускания у больных PC можно разделить на трудности удержания мочи и трудности опорожнения мочевого пузыря. Нередко имеется и сочетание этих расстройств. Большинству больных с нарушенным мочеиспусканием можно помочь консервативно. При императивных позывах на мочеиспускание назначают: толтеродин (4 мг), амитриптилин (25-50 мг), нифедипин, оксибутинин (2,5-10 мг). При трудностях опорожнения мочевого пузыря назначают a-блокатор – теразозин – 5-10 мг; побочным действием этого препарата является развитие ортостатической гипотензии. Можно применять средства, уменьшающие напряжение мышц наружного сфинктера мочевого пузыря – тизанидин (8 мг), диазепам. При неэффективности консервативной терапии показано хирургическое лечение.
При предъявлении жалоб на запоры нужно выяснить у пациента, как часто бывает стул и объяснить, что каждодневное опорожнение кишечника необязательно. В большинстве случаев для нормализации деятельности кишечника больным достаточно соблюдать определенную диету и потреблять больше жидкости (что не всегда возможно в случаях одновременных императивных позывов на мочеиспускание) или принимать слабительные препараты.
Вслед за расстройствами мочеиспускания при PC обычно возникают и сексуальные нарушения. Эти расстройства могут быть следствием поражения определенных отделов ЦНС, возникать из-за других проявлений болезни (утомляемость, спастика, парезы), а также иметь психологическую основу. Сексуальные нарушения у мужчин проявляются расстройством эрекции, эякуляции, снижением либидо. У женщин они заключаются в невозможности достичь оргазма, в недостаточности любрикации и, реже, болезненном половом акте. Сексуальные нарушения у женщин могут быть связаны и с нарушением чувствительности в области гениталий, а также с высоким тонусом в аддукторах бедер.
Поскольку сексуальные расстройства у больных PC могут иметь психогенную природу, большое значение имеет консультирование у сексопатолога и психолога. Следует принимать во внимание и то, какие препараты получает больной, так как многие из них могут влиять на сексуальные функции. Побочным эффектом лиорезала может быть снижение либидо, бензодиазепинов – нарушение эякуляции, трициклических антидепрессантов – нарушение эрекции и любрикации. Для лечения сексуальных расстройств у мужчин в последнее время все чаще применяют силденафил. Силденафил принимают в дозе 50-100 мг за 1 час до полового акта. Побочными действиями этого препарата являются головная боль, заложенность носа, покраснение лица, диспепсия. Силденафил абсолютно противопоказан больным с кардиальной патологией. Возможно использование приспособлений для вакуумной эрекции. Используют и вазоактивные препараты: интрауретральные свечи с простагландином Е1 и инъекции этого препарата или папаверина в половой член. Побочными эффектами такого метода могут быть болезненность в месте инъекции и фиброз полового члена. Нужно отметить, что хотя начальная эффективность этого метода очень высока, через 2 года его применения она значительно снижается. Отсутствие любрикации у женщин можно компенсировать применением различных интравагинальных увлажнителей, а снижение порога оргазма достигается применением вибраторов.
И, безусловно, на всех этапах заболевания, как в стационарных, так и внестационарных условиях, медикаментозная терапия должна быть дополнена методами нейрореабилитации – массажем, физиотерапевтическими процедурами, ЛФК и использованием различных приспособлений для коррекции двигательных нарушений. Чрезвычайно важна и социальная помощь больным PC.
Список литературы Вы можете найти на сайте http://www.rmj.ru
Толтеродин –
Детрузитол (торговое название)
(Pharmacia)
Литература:
1. Гусев Е.И., Демина Т.Л. и др., Иммуномодулирующее лечение рассеянного склероза. Москва, АО “ Чертановская типография”, 1992.
2.Гусев Е.И., Демина Т.Л., Бойко А.Н., “ Рассеянный склероз”, М., 1997.
3.Демина Т.Л., Гусев Е.И. и др., Первый опыт применения препарата копаксон при лечении ремиттирующей формы рассеянного склероза в России. Матер, к Регион, сов. “ Вопросы диагностики и лечения демиелинизирующих заболеваний нервной системы”, М., 1999, стр. 127-129.
4.Демина Т.Л., Завалишин И.А. и др. Аспекты патогенетической терапии рассеянного склероза. Матер, междунар. конф. “ Улучшение качества жизни инвалидов больных рассеянным склерозом в странах Европы”. Самара, 1999,стр.24-28.
5.Завалишин И.А., Переседова А.В., Жученко Т.Д. От патогенеза к лечению рассеянного склероза. Матер, к Регион, сов. “ Вопросы диагностики и лечения демиелинизирующих заболеваний нервной системы”. М.,1999, стр.28-38.
6. Летняя школа по рассеянному склерозу. Амстердам, 1998 г.
7. Рассеянный склероз. Избранные вопросы теории и практики”, под ред. И.А.Завалишина, М., 2000.
8. Шмидт Т.Е., Жученко Т.Д. Копаксон — новое средство для лечения рассеянного склероза. Вестник практической неврологии, М., 1998, 4,стр. 15-18.
9. Шмидт Т.Е., Жученко Т.Д., Лукьянова К.С. Прогностическое значение. дифференциальный диагноз и лечение ретробульбарного неврита при рассеянном склерозе. Матер, к Регион. сов. “Вопросы диагностики и лечения демиелинизирующих заболеваний нервной системы”. M., 1999, стр. 91-98. lO.Aisen M.L. et al. The effect of mechanical damping loads on disabling action tremor. Neurol., 1993,43,1346-1350.
11. Alam M. et al. Methylprednisolon in multiple sclerosis. A comparision of oral with intravenous therapy. J. Neurol. Neurosurg. Psych..1993,56,1219-1220.
12.Alter M. et al. Practice advisory on selection of patients with MS for treatment with betaseron. Neurology, 1994,44,15370-1540.
13.Barnes M.P. et al. Intravenous methylprednisolone for MS in relapse. J. Neurol..Neurosurg., Psych.,1985,48,157-159.
14.Bass В. et al. Tizanidine versus baclofen in the treatment of spasticity in patients with MS. Can.J.Neurol. Sci.,1988,15,15-19.
15.Beck R.W. Corticosteroid treatment of optic neuritis. A need to change treatment practices. Neurol.,1992,42,1133-1135.
16.Blaivas J.G. Management of bladder dysfunction in MS. Neurol.,1980,30,12-18.
17.Bozek С.В. et al. A controlled trial of isoniazide therapy for action tremor in MS. Neurol.,1987,234,36-39.
18.Canadian MS Research Group. A randomized controlled trial of amantadine in fatigue associated with MS. Can.J. Neurol.Sci.,1987,14,273-278. 19-Chezzi A. Sexual dysfunction in MS. Int.MSJ.5,2,45-53.
20.Fazecas F. et al. Intravenous immunoglobuline trials in MS. Int. MSJ, 6,1,15-21.
21.Fowler C.J. et al. Treatment of lower urinary tract dysfunction in patients with MS. J. Neurol.,Nerosurg.,Psych., 1992,55,986-989.
22.Multiple sclerosis. Eds. Paty D.W.,Ebers G.C.,Philadelphia, 1997.
23.MS. Ed. Kesselring J.,1997.
24.Multiple Sclerosis Therapeutics. Eds. Rudick R.A.,Goodkin D.E..2-nd ed.,London,2000.
25.Noth J. Trends in the pathophysiology and pharmacotherapy of spasticity. J.Neurol.,1991,238,131-139.
26.0sterman P.O.,Westerberg C.E. Paroxysmal attacks in MS. Brain.1975,38,189-202/
27.Polman Ch.H. Interferon beta Ib and secondary progressive MS. Int. MSJ,5.2,40-43.
28.Poser C.M. et al. New diagnostic criteria for MS. Guidelines for research protocol. Ann. Neurol.,1984,13,227-231.
29.Schapiro R.T. Symptom management in MS/Ann. Neurol.,1994,36,5123-5129.
30. Stenager E. et al. Sexual function in MS. 10’ Congress of the European Committee for treatment and research in MS. Greece,! 994/
31.Walter E.U. et al. Management of side-effects of beta- interferon therapy in MS. Int. MSJ.5,2,65-75.
32.Whitlock F.A., Siskind M.M. Depression as a major symptom of MS. J. Neurol-.Neurosurg., Psych.,1980,43,861-865.
33. Weiner H.L., Dawson D.M. Plasmopheresis in MS. Neurol.,1980, 30, 1029-1033.
www.rmj.ru
Лечение рассеянного склероза. Снятие обострений при РС и ПИТРС.
- Лечение обострений
- Замедлить развитие болезни
- Определить обострение
- Восстанавливаемся после обострений
- Места для инъеций
Как лечить рассеянный склероз
Это болезнь, которую трудно диагностировать. Не менее трудным остается и лечение рассеянного склероза. Неизвестными являются по сей день моменты возникновения воспаления и места нарушений. Невозможно спрогнозировать и тяжесть будущего обострения. К сожалению, если вовремя не поставлен диагноз и не началось соответствующее лечение под наблюдением врача, то полностью неизвестным будет и течение самого хронического недуга. Тяжелое и пока неизлечимое, это заболевание иногда затихает на несколько лет. Человек может вести нормальную жизнедеятельность, у него семья, дети, работа, все как у всех, человек живет нормальной жизнью. Но к сожалению, так бывает не в 100% случаев. Но еще какую-то четверть века назад врачи не знали за что хвататься и как быть с такими пациентами. Результативная терапия отсутствовала.
На сегодняшний день есть группа препаратов, подавляющие иммунные клетки. Подавить воспаление, снять обострение можно гормонами. Ими подавляют воспаление, которое возникает при появлении острого процесса демиелинизации. Этот метод был принят еще в 70-х годах и до сегодняшнего дня остается достаточно эффективным для лечения именно в момент обострения.
Существуют новые синтетические гормональные средства, которые не дают таких тяжелых побочных эффектов как старые. Это радикально влияет на течение болезни сегодня. Чем раньше все начинается, тем больше арсенал врачей и больше шансов, что больной не сядет в инвалидную коляску.
Медикаментозное лечение рассеянного склероза
Для лечения рассеянного склероза используется множество различных медикаментов. Их можно условно разделить на 4 группы:
Лечение обострений:
- Глюкокортикостероидные гормоны
- Плазмаферез
- Внутривенные иммуноглобулины
ПИТРС :
- Интерфероны
- Глатирамер Ацетат
- Иммуносупрессоры
- Моноклональные антитела
Симптоматическая терапия :
- Антидепрессанты
- Антиэпилептические препараты
- Миорелаксанты
- Лечение головокружения
- Лечение тазовых расстройств
- Другие препараты для симптоматической терапии
Альтернативные методы лечения :
- Иммуносорбция
- Стволовые клетки
- Дендритные клетки
- Ритуксимаб
- Алемтузумаб
- Такролимус
Как понять обострение это или нет?
Если у пациента появляются новые жалобы и симптомы, необходимо,
- во-первых, произвести оценку по шкале EDSS
- сравнить полученный бал с исходным состоянием. В случае если инвалидизация по этой шакале увеличилась на один бал и более, сомнений в том, что у пациента возникло обострение не остается.
- Также показано проведение МРТ по стандартному протоколу.
После подтверждения обострения необходимо, как можно скорее, начать терапию.
ВАЖНО: Определением факта обострения занимается непосредственно врач невролог!
Терапия лечения обострений
Наиболее доступный и эффективный способ это пульс-терапия метилпреднизолоном. Пульс-терапия подразумевает прием больших доз лекарств за малый промежуток времени для учеличения эффективности и уменьшения побочных проявлений. Этот метод стал довольно распространен при лечении в критических состояниях пациентов в практической медицине. Впервые он был использован для предотвращения отторжения трансплантата почек. Однако у этого метода, как и у любого другого есть противопоказания:
- тяжелые побочные эффекты на глюкокортикоиды в прошлом
- наличие неконтролируемой артериальной гипертензии
- сахарный диабет
- активно протекающие инфекционные заболевания
Альтернативой введению метилпреднизолона может быть плазмаферез, или назначения внутривенного иммуноглобулина из расчета 2гр на 1кг массы тела на курс из 5 введений.
Разумеется одной лишь борьбой с обострениями решить вопрос рассеянного склероза невозможно. Поэтому наибольшее значение в настоящее время имеют препараты изменяющие течение рассеянного склероза.
Что делать после снятия обострений
ПИТРС
Сейчас в практической медицине используется препараты ПИТРС. Эти препараты изменяют течение рассеянного склероза. Они влияют на иммунную систему и накапливают оболочку нервных тканей. При регулярном приеме ПИТРС снижается частота и тяжесть обострений. В России зарегистрированы несколько препаратов этой группы.
К препаратам первого поколения относятся
Интерфероны бета-1b: Ронбетал, Инфибета, Экставиа, Бетаферон
Интерфероны бета-1a: Авонекс, Генфаксон, Ребиф
Глатирамера ацетат: Копаксон
С 2010 года зерегистрированы препараты нового поколения: Финголимод(Гилениа), Натализумаб(Тисабри)
Хранить препараты необходимо в общей камере холодильника при температе 2-8 градусов. Не замораживать. Использовать термосумку при поездках. При проведении инъекции необходимо извлечь препарат из холодильника и оставить согреваться на 30 минут для достижения комнатной температуры. Не нагревать.
К возможным побочным эффектам при терапии ПИТРС первого поколения относятся:
Гриппоподобные симптомы(повышение температуры, мышечные боли, недомогания,головная боль).
Локальные реакции в месте инъекции (боль, покраснение, зуд, воспаление, уплотнение).
Профилактика гриппоподобного синдрома:
1) Наращивание дозы (на примере Ронбетала):
1 — 2 неделя — 0,25 мл
3 — 4 недели — 0,5 мл
5 — 6 недели — 0,75 мл
7 неделя и далее — 1мл
2) Для уменьшения дискомфорта инъекции лучше проводить перед сном
3) Прием парацетамола или ибупрофена за 30 минут до инъекции
4) При неэффективности проводимых мероприятий необходимо обратиться ко врачу
В целях профилактики местных реакций перед инъекцией необходимо:
- Согревать раствор до комнатной температуры
- Соблюдать правило “сухой иглы”
- После обработки места инъекции спиртовой салфеткой дайте коже обсохнуть
- Охлаждайте место инъекции до и после процедуры пузырем со льдом или специальными гелевыми подушечками
- Удерживайте кожную складку
- Используйте автоинжектор
- Чередуйте места инъекций
Места для инъекций ПИТРС
Традиционно местами инъекций служат задняя поверхность плеча, живот, кроме белой линии и пупочной области, передняя поверхность бедра и ягодицы. Не вводите препарат в те зоны, где кожа повреждена. Инъекция может осуществляться как самим пациентом, так и его родственником.
Препараты Копаксон, Генфаксон и Ребиф выпускаются в виде предварительно заполненных шприцов. В комплект Ронбетала входят флаконы с раствором препарата и инсулиновые шприцы со сменными иглами. Экставия Бетаферон и Инфибета необходимо растворять. В упаковку этих препаратов входят флаконы с лекарственным средством в виде порошка, шприцы с растворителем, адаптеры для флакона.
Следует понимать, что ПИТРС* не излечивают рассеянный склероз и сами по себе не вызывают регресс неврологического дефицита. Они лишь снижают частоту и тяжесть обострений. Поэтому они наиболее эффективны при ремиттирующей форме протекания РС. Формы рассеянного склероза смотреть здесь.
В настоящее времени около 30 новых препаратов проходят клинические исследования. Однако они пока далеки от стадии завершения.
*питрс — препараты изменяющие течение рассеянного склероза
rskleroz.ru
Жизнь с рассеянным склерозом, продолжительность жизни при рассеянном склерозе
Человек с рассеянным склерозом вполне может жить полноценной жизнью. Это зависит от двух факторов: тяжести течения заболевания и своевременного, правильного лечения.
Цель врачей Юсуповской больницы – добиться максимального положительного эффекта для каждого пациента, и у нас есть для этого все возможности. У нас работают опытные специалисты в области диагностики и лечения рассеянного склероза, ведущие российские врачи-эксперты.
Мы применяем наиболее современные препараты, которые помогают замедлить прогрессирование рассеянного склероза. Некоторые из них недоступны в других российских клиниках. Наши доктора умеют правильно подбирать комбинации лекарств, вести на них пациентов.
Параллельно с медикаментозной терапией проводится реабилитационное лечение, и здесь врачи нашей клиники также задействуют все доступные возможности: ЛФК, механотерапию, кинезитерапию, эрготерапию, занятия с логопедом, нейрокогнитивные и психологические тренинги. Комплексный подход помогает добиться наилучшего результата и надолго обеспечить для больного нормальную, полноценную жизнь.
Наши специалисты

Врач-невролог, руководитель НПЦ демиелинизирующих заболеваний, доктор медицинских наук, профессор

Врач-невролог, доктор медицинских наук

Врач-невролог, кандидат медицинских наук
Цены на лечение рассеянного склероза
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Жизнь с рассеянным склерозом
В лечении рассеянного склероза очень важную роль играют лекарства. Без них нельзя рассчитывать на хорошее качество жизни. Однако при этом заболевании есть и дополнительные способы помочь себе снизить количество обострений и их тяжесть. Для этого достаточно лишь изменить некоторые свои привычки. Объясняем, что нужно делать, а что нельзя, если вам поставили диагноз «рассеянный склероз».

Питаться правильно и не употреблять алкоголь
Не существует специальной диеты, которая была бы рекомендована при рассеянном склерозе. Но известно, что частоту обострений можно снизить с помощью сбалансированного рациона. Это — диета, которая рекомендуется всем, кто хочет вести здоровый образ жизни: больше фруктов и овощей, богатых клетчаткой и витаминами, больше жидкости, чтобы избегать запоров. Вместе с тем, исследователи не нашли доказательств того, что столь популярные омега-3 жирные кислоты улучшают состояние пациентов с рассеянным склерозом.
А вот недостаток витаминов и минералов может ухудшить течение заболевания. Поэтому специфичные диеты, в которых исключаются важные элементы, могут даже навредить. Принимать витамины в таблетках или каплях можно только по назначению врача, чтобы избежать передозировки.
Особенно важную роль в течении заболевания играет витамин D. Достаточный его уровень позволяет снизить количество обострений и их тяжесть. Однако самостоятельно назначать себе витамин D опасно. Для начала нужно сделать анализ крови на 25-OH витамин D. После этого врач определит, какая доза будет оптимальной. Слишком большое количество витамина D в организме может привести к тошноте, запору, слабости, потере веса и даже камням в почках.
Употребляйте как можно меньше алкоголя. Алкоголь может вызывать быструю утомляемость при этом заболевании. Кроме того, в сочетании с некоторыми препаратами, применяемыми для лечения рассеянного склероза, алкоголь может оказывать токсичное действие на печень.
Бросить курить
Курение при рассеянном склерозе может спровоцировать быстрое прогрессирование заболевания и более тяжёлое его течение. Поэтому после постановки диагноза рассеянный склероз нужно бросить курить. Хотя лучше не курить вообще: установлено, что более хороший прогноз у тех, кто обходился без табака и до болезни.
Заниматься спортом
Физические нагрузки полезны для людей с рассеянным склерозом. Благодаря регулярным занятиям пациенты меньше устают в течение дня, у них реже случаются мышечные спазмы. Безусловно, в занятиях спортом нужно знать меру.
Хотя тут есть исключения: когда профессиональным спортсменам ставят диагноз «рассеянный склероз», некоторые из них продолжают тренироваться и выступать, добиваясь успехов.
Пациентам с этим заболеванием рекомендуется делать различные упражнения для суставов и растяжки, плавать, кататься на велосипеде, гулять. Более подробные рекомендации должен давать врач.

Избегать перегрева
Нервные волокна с повреждённой миелиновой оболочкой очень плохо реагируют на перегрев: они начинают хуже работать. В результате развивается симптом Утгоффа. Повышение температуры тела (из-за горячей ванны или душа, температуры воздуха выше +30–35 °C, лихорадка при различных заболеваниях) приводит к нечёткости зрения, усталости, слабости и провоцирует обострения. Эти симптомы уходят через несколько часов после исчезновения провоцирующего фактора.
Не нервничать
Очень важно при рассеянном склерозе беречь себя и стараться не нервничать. Эмоциональный стресс плохо влияет на течение заболевания и может вызвать обострение. Поэтому психологи советуют резко не менять образ жизни последиагноза, продолжать общаться с друзьями и близкими, развлекаться и ни в коем случае не замыкаться в себе.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Гусев Е.И., Демина Т.Л. Рассеянный склероз // Consilium Medicum : 2000. — № 2.
- Джереми Тейлор. Здоровье по Дарвину: Почему мы болеем и как это связано с эволюцией = Jeremy Taylor “Body by Darwin: How Evolution Shapes Our Health and Transforms Medicine”. — М.: Альпина Паблишер, 2016. — 333 p.
- A.Н.Бойко, О.О.Фаворова // Молекуляр. биология. 1995. — Т.29, №4. -С.727-749.
Мы работаем круглосуточно
yusupovs.com
Боль и Рассеянный Склероз — Взаимосвязь и разновидность
«Неприятное сенсорное и эмоциональное переживание…» — такое определение термину боль дает Международная ассоциация по изучению боли (IASP).
Для людей, страдающих рассеянным склерозом этот термин может характеризовать не только собственно «болезненные» ощущение, но и измененные ощущения, такие как покалывание, онемение, парестезии, чувство жжения.
По некоторым оценкам, в различные периоды заболевания с этим симптомом сталкиваются до 80% больных рассеянным склерозом.
Лечение боли при рассеянном склерозе представляет существенную трудность. Некоторые виды боли никогда не исчезают полностью. В этом случае целью лечения является снижение уровня боли и помощь в адаптации к постоянным болевым ощущениям в повседневной жизни.
Кроме непосредственных причин боли, связанных с повреждениями структур ЦНС, целый ряд факторов могут усугубить состояние больных рассеянным склерозом и болевые ощущения, которые они испытывают. К ним относятся тепло, холод, плохой сон, усталость, ограничение подвижности, депрессия или тревожность. Однако, необходимо помнить, что не всегда рассеянный склероз и патологические процессы, происходящие при нем, становятся причиной боли.
Лечение различных типов боли, как правило, является комплексным, включающим в себя не только медикаментозные средства, но и различные методы физиотерапии, психотерапии. Поэтому для того, чтобы подобрать соответствующее лечение, всегда необходима тщательная оценка факторов, которые могут быть причиной симптомов.
Описывая боль
Боль является очень субъективным ощущением. Пожалуй, трудно найти людей одинаково описывающих свои болевые ощущения.
Боль часто рассматривается с точки зрения того, как долго она длится. Острая боль, как правило, описывается как интенсивные, резкие, доставляющие существенный дискомфорт ощущения. Как правило, острая боль возникает внезапно. Со временем ее интенсивность снижается ,и она исчезает.
Хроническая боль — длительная или постоянная боль. Интенсивность хронической боли может колебаться в различные периоды времени, она не всегда полностью исчезают.
Существует два основных типа боли, так или иначе связанные с рассеянным склерозом:
- невропатическая боль, вызванная повреждением нервов в головном и спинном мозге
- ноцицептивная боль, вызванная повреждением мышц, сухожилий и мягких тканей.
Невропатическая боль
Невропатические боли вызваны нарушением в передаче импульсов в головном и спинном мозге. Повреждение миелиновой оболочки ведет к «ошибкам» в передаче информации в ЦНС. В этом случае, сообщения в боль-проводящей системе могут быть прерваны или искажены. Иногда головной мозг может интерпретировать эти сообщения как боль, даже если физических причин боли нет.
Примеры невропатической боли
Дизестезии или парестезии (изменение ощущений). Это распространенные симптомы РС. Степень их выраженности может существенно различаться. Боль в этом случае может быть описана в различными способами, включая:
- Ощущение «ползания мурашек»
- Боль, напоминающая боль от ожога
- Ощущение напряженности
- Онемение
- Покалывание
- Зуд
- Саднящая боль
- Ноющая боль
Как правило, подобные ощущения возникают в конечностях. Однако, в некоторых случаях боль может ощущаться в любой части тела.
Знак (симптом) Лермитта. Внезапное ощущение, похожее на удар током, который проходит вниз вдоль позвоночника к пальцам рук и ног. Боль резкая, но быстро проходящая.
Неврит зрительного нерва (ретробульбарный неврит). Резкие болевые ощущения, усиливающиеся при движении глаз вызваны воспалением зрительного нерва. Неврит зрительного нерва является распространенным ранним симптомом рассеянного склероза, однако ретробульбарный неврит может развиться и в более поздних сроках заболевания.
Невралгия тройничного нерва. Интенсивные, простреливающие боли в зонах иннервации тройничного нерва : боль может ощущаться в районе ушей, глаз, губ, носа, лба, щек, в зубах, и/или челюстях. Считается, что боль, как правило, затрагивает только одну сторону лица и может спонтанно возникать как спонтанно, так и во время разговора, жевания, бритья. Как правило, внезапно начавшись, боль при невралгии тройничного нерва может уменьшиться или исчезнуть в течение определенного периода времени. Невралгия тройничного нерва очень трудно поддается лечению. Препаратами выбора становятся противосудорожные лекарственные средства. В крайних случаях, при неэффективности медикаментозного лечения, может быть проведено хирургическое вмешательство.
Ноцицептивная боль
Ноцицептивная боль возникает под действием какого-либо раздражителя непосредственно на периферические болевые рецепторы. Этот тип боли человек испытывает при травмах, после операций. Она возникает в результате повреждения мышц, сухожилий, связок и мягких тканей.
Ноцицептивная боль, как правило, купируется более успешно чем невропатические боли. Такие обезболивающие препараты как парацетамол, ибупрофен или аспирин оказываются весьма эффективными при лечении ноцицептивной боли.
Также облегчить эти боли помогут физические упражнения, направленные на укрепление различных групп мышц, либо правильное использование в быту или на работе дополнительного оборудования.
Примеры ноцицептивной боли при рассеянном склерозе
Боль в области бедер и нижней части спины. Многим больным рассеянным склерозом знакомы боли в пояснице. Эти болевые ощущения могут быть вызваны изменениями в позе или походке, которые в свою очередь являются следствием спастики или мышечной слабости. Возникающая вследствие спастичности или слабости дополнительная нагрузка на спину или на бедра, может приводить к боли. Кроме того, вынужденная необходимость проводить большую часть дня сидя, связанная с физическими ограничениями или усталостью, также может увеличивать склонность к болям в спине.
Боль в мышцах и сухожилиях. Боль может возникнуть в том случае, если конечности на протяжении длительного времени находятся в фиксированном положении. Длительное ограничение диапазона движений может привести к развитию контрактур. Грамотная физиотерапия, включающая массах и лечебную гимнастику, может предотвратить повреждение мышц и сухожилий, а, следовательно, и возникновение болевых ощущений.
Спазмы (внезапное непродолжительное сокращение мышцы) и спастичность (повышение тонуса мышц на протяжении длительного времени) также могут стать причиной боли в мягких тканях. Лечение спастичности требует комплексного подхода, включающего наряду с медикаментозным лечением физиотерапию. Уменьшение спастичности снизит болевые ощущения.
proskleroz.ru
Рассеянный склероз в вопросах и ответах
Повышенная температура
Избегайте действия жары. При высокой температуре окружающей среды может нарушиться работа нервов и головного мозга, что усилит имеющиеся неврологические нарушения. Рекомендуется не находится на открытом солнце, в жарком помещении, не посещать баню или сауну, не принимать горячий душ. Для создания комфортной среды используйте кондиционер (дома, в автомобиле, при вызове такси, указывайте на такую необходимость). Если Вам не удалось избежать действия повышенной температуры, помните, что усиление симптомов является временным, стойкого повреждения Вашей нервной системы не происходит.
Физическая нагрузка
Физическая нагрузка поможет Вам справиться с симптомами заболевания, но, для того, чтобы обеспечить безопасность Вашей тренировочной программы необходимо соблюдать ряд предосторожностей:
Самое важно, что нужно помнить — не перестарайтесь. Избыточная нагрузка может нарушить работу Ваших мышц, создать состояние стресса для нервной системы.
Перед началом очередной тренировочной программы, согласуйте со своим лечащим врачом следующие моменты:
Какие виды физической нагрузки Вам лучше подходят, каких видов активности лучше избегать.
Какова допустимая интенсивность физической нагрузки.
Какова продолжительность нагрузки и есть ли какие либо ограничения.
Перед началом программы тренировок заручитесь консультативной помощью врача-специалиста, который можно будет задать возникающие вопросы.
Частые вопросы о рассеянном склерозе
Является ли рассеянный склероз наследственным заболеванием?
—Нет. Передачи рассеянного склероза от родителей к детям не происходит, однако, возможно, что заболевание развивается более чем у одного члена семьи. К настоящему времени было выделено около 150 участков ДНК, предположительно, играющих роль в развитии заболевания, но наличие каждого из них лишь незначительно увеличивает риск развития заболевания.
Это правда, что состояние пациента с рассеянным склерозом постоянно ухудшается?
—Нет, состояние пациента с рассеянным склерозом может изменяться различным образом: ухудшаться, улучшаться или оставаться без изменений.
От чего зависит частота обострений рассеянного склероза?
Получены убедительные доказательства, что обострения могут быть спровоцированы инфекциями, психоэмоциональными стрессами. Есть предварительные данные о безопасности вакцинации от гриппа, гепатита В и столбняка. Операции, проведение общей и эпидуральной анестезии, травмы не повышают риска обострений. Частота обострений снижается при беременности, полном грудном вскармливании. Действие прямого солнечного света и высокий уровень витамина D снижают частоту обострений. Доказано, что курение увеличивает скорость прогрессирования заболевания (как клинически, так и по данным магнитно-резонансной томографии).
Предполагается, но не доказано, что умеренное употребление алкоголя и физическая нагрузка могут снижать степень поражения головного мозга.
Что, действительно не существует лечения рассеянного склероза?
—Остаётся неизвестно, почему развивается рассеянный склероз. Учёным для начала необходимо установить причину рассеянного склероза, а затем перейти к поискам средства его излечения. Несмотря на это, существуют средства для замедления прогрессирования симптомов заболевания. Их регулярный приём влияет на иммунную систему, уменьшая тяжесть и частоту обострения.
Как решить свои психологические проблемы, связанные с заболеванием?
Помогите близким сжиться с мыслью, что у Вас заболевание
Найдите кого-то, кроме Вас, кто расскажет им о Вашем заболевании.
Расскажите им, как Вы себя чувствуете, как физически, так и эмоционально.
Помогите близким осознать и выразить их эмоции, не пытайтесь влиять на их ощущения.
Обсуждайте с близкими важные решения, разрешите им принимать участие в Вашей судьбе.
При необходимости — обратитесь к профессиональным психологам.
Как изменяется интимная жизнь при рассеянном склерозе?
Общение с близким человеком является важным компонентом здоровой, насыщенной жизни. Оно не должно прекращаться в паре, если один из партнёров болен рассеянным склерозом.
Заболевание может вызывать нарушение способности или желания вступать в половые отношения.
Сексуальное желание возникает в головном мозге, затем сигналы направляются к половым органам по спинному мозгу и нервам. Изменения в организме, вызванные рассеянным склерозом могут вызывать как физические (спастичность, нарушения эрекции или любрикации), так и психоэмоциональные проблемы (отсутствие полового влечения, ощущения собственной сексуальной привлекательности).
Как влияют оральные контрацептивы на течение рассеянного склероза?
По данным небольшого исследования приём оральных контрацептивов в комбинации с иммуносупрессивной терапией приводил к уменьшению тяжести и темпа прогрессирования заболевания.
Также было показано, приём оральных контрацептивов сочетается с более поздним появлением первых симптомов рассеянного склероза. Чем более длительным был приём оральных контрацептивов, тем старше возраст появления первых симптомов заболевания.
Какие особенности беременности и кормления грудью при рассеянном склерозе?
Исследования показывают, что частота обострений во время третьего триместра снижается, затем, после родов прогрессивно увеличивается в течение шести месяцев. Однако, при долговременном анализе, не было показано отрицательного влияния беременности и родов на течение заболевания.
Также справедливо и обратное утверждение: рассеянный склероз не нарушает течения беременности.
Во время беременности может развиться ухудшение имеющихся неврологических нарушений.
При планировании беременности необходимо проконсультироваться с врачом о том, которые препараты можно продолжить принимать во время беременности, а какие — следует прекратить.
Это справедливо и для грудного вскармливания, поскольку многие препараты выделяются с грудным молоком.
www.openneuro.ru
Борьба с гриппоподобным синдромом и Анальгин — The administration of the different drugs in MS (not PITRS) — MSForum
Доктор Александр совершенно верно описал все прелести применения интерферонов:
…
Все интерфероны дают побочные эффекты в виде гриппоподобного синдрома, болезненности в местах иньекций, депрессии…
Но я хотел бы подробнее остановиться на борьбе с гриппоподобным синдромом.
У многих из нас со временем происходит адаптация организма к препарату, и гриппоподобный синдром практически отсутствует.
Но я принадлежу к тем счастливчикам, у которых этот синдром устойчиво вернулся по прошествии нескольких лет (без смены препарата!!!).Борюсь с ним средством, которое мне посоветовал старый терапевт (Анальгин, Парацетамол и противоаллергическое по 1 тб.), так как один Парацетамол в разумных дозах не помогает. Поэтому пью эту адскую смесь сразу же после укола уже больше года.
Как результат — практически отсутствует гриппоподобный синдром и присутствуют плохие анализы крови, снижены лейкоциты и тромбоциты. При этом как ни странно общее состояние удовлетворительное, и иммунитет тоже на нормальном уровне (относительно).
Хотелось бы узнать иные методы борьбы с гриппоподобным синдромом, которыми пользуетесь вы
А также обсудить с желающими вред, приносимый длительным приемом Анальгина
http://healthcollection.ru/2011/02/opasnost-i-vred-analgina-mif-ili-realnost/
http://www.medicinform.net/deti/deti_pop9.htm
http://fb.ru/article/36622/analgin-protivopokazaniya-i-vred
Особенно меня заинтересовала мысль, что
Анальгин приводит к развитию лейкопении – тяжелому заболеванию крови, при котором снижается выработка лейкоцитов, защищающих организм от воспалений.
Интересно, а исследовалось ли кем-либо комплексное воздействие на иммунную систему Анальгина и интерферона бета-1b ???
Коллеги, буду рад любым вашим мыслям по данной теме
Здоровья всем
xn--l1adgmc.xn—-btbtxaari.xn--p1ai